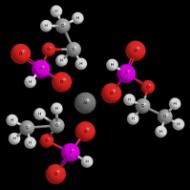
背骨の構造。 頸椎の変位:原因、症状、治療
動物とは異なり、人間の背骨は垂直に位置し、荷重全体を受け止め、下肢に分散します。 4 つの滑らかな曲がりがあり、このおかげで S 程度かかります 違う形これは、人の柔軟性と可動性を維持するのに役立ちます。 椎骨の構造により、体を保持し、同時に柔軟性と強度を与え、脊髄と脊椎を通る動脈を保護するなど、いくつかの機能を同時に実行することができます。
脊椎全体は 26 個の椎骨で構成されていますが、尾骨と仙骨の 2 つの部分はいくつかの融合した椎骨によって形成されています。 これは進化が命じたものであり、垂直に配置された脊椎で二本足で動くように人間を最大限に適応させました。 各椎骨の中心には脊髄が通過する管があり、そこから出ています。 神経終末人体のすべての器官と部分に向けられています。 脊椎には、頸部、胸部、腰椎、仙骨、尾骨の 5 つのセクションがあります。
椎骨の構造は、癒合部分を除いて、すべての部門でほぼ同じです。
頸部領域は、7 つのかなりエレガントで小さな椎骨によって形成されています。 アトラスと呼ばれる最初の椎骨は頭蓋骨を支えています。 この接続により、人は頭を前に傾けることができます。 次の椎骨は頭の横方向の動きを可能にします。
の 胸部肋骨につながっている12個の椎骨。 それらは一緒になって胸部、つまり内臓の「フレーム」を形成します。
腰部は 5 つの大きくて丈夫な椎骨で構成されており、上半身の重量と負荷をすべて支えます。
仙骨部分は5つが互いに融合して形成されており、 骨盤の骨脊椎。
尾骨は4つの椎骨で構成されており、互いにしっかりと接続されています。 それは尾骨角と呼ばれる小さな突起で終わります。
脊椎は何でできていますか?
 椎骨の構造は、位置に関係なく、同様の構造をしています。 頸椎は負荷が少ないため薄くてサイズが小さく、腰椎は体の重量がかかるためより重くなります。 しかし、一般に、融合した椎骨を除いて、すべての椎骨の構造は同じです。
椎骨の構造は、位置に関係なく、同様の構造をしています。 頸椎は負荷が少ないため薄くてサイズが小さく、腰椎は体の重量がかかるためより重くなります。 しかし、一般に、融合した椎骨を除いて、すべての椎骨の構造は同じです。
各椎骨は次の部分で構成されています。
- 椎体。
- 脊髄が通っている脊柱管。
- 脚は椎骨の両側にあります。
- 2つの横プロセス。
- 2 つの関節突起。
- 棘突起は椎弓によって関節突起に接続されています。
椎骨本体は前方に位置し、突起のある部分は後方に位置します。 背中の筋肉は突起に付着しており、脊椎を一定の範囲内で曲げることができます。 各人の柔軟性のマージンは個人差があり、遺伝や訓練の程度によって異なります。 椎骨の可動性は、特別な軟骨構造である椎間板によって提供されます。 それらは、活発な動きの際に脊椎の一種の衝撃吸収材として機能します。
人間の背骨と椎骨の構造は、脊髄とそこから伸びる神経を可能な限り保護するように設計されています。 脊髄は強くてかなり大きな骨の「ケース」の中にあるという事実に加えて、かなり厚い層を形成する強力な筋肉によって背面から保護されており、前面からは脊椎全体が主要な骨によって閉じられています。臓器であり、体の奥深くにあります。 自然そのものが脊椎の健康と安全に配慮しており、人間の使命は脊椎を生涯にわたり強く、強く、弾力性のある状態に保つことです。
胴体骨格
体の骨格は脊柱と骨で構成されており、 胸郭。 頭蓋骨の脳領域とともに、それらは体の軸骨格、骨格軸を形成します。
脊柱は軸骨格の一部であり、体の最も重要な支持構造を表し、頭を支え、四肢がそれに取り付けられています。 胴体の動きは脊柱に依存します。 脊柱は、脊柱管内に位置する脊髄と関連して保護機能も果たします。 これらの機能は、剛性要素と可動弾性要素が交互に配置される脊柱の分節構造によって提供されます。
平均身長(170cm)の成人男性の脊柱の長さは約73cmで、頸部で13cm、胸部で30cm、腰椎で18cm、仙尾部で12cmです。平均すると、身長は3~5cm短くなり、68~69cmとなり、脊柱の長さは成人の全長の約2/5になります。 高齢になると、脊柱の曲がりの増加と椎間板の厚さの減少により、脊柱の長さは約5cm以上減少します。
脊柱では、頸部、胸部、腰椎、仙骨、尾骨の部分が区別されます。 最初の 3 つは、複雑な関節システムによって相互接続された分割された椎骨で構成されています。 最後の 2 つの部分では、骨要素の完全または不完全な融合が発生します。これは、主に骨要素のサポート機能によるものです。
人間の脊柱は動物の脊椎とは多くの点で異なります。 これらは主に直立姿勢に関連しており、椎骨にかかる負荷は上から下に向かって増加します。 この方向では、椎骨本体が増加します。 仙骨は特に強力に発達しています。 人間の仙椎の数は類人猿と同様に5〜6個に達しますが、下等霊長類では通常3〜4個を超えません。 人間の仙骨の特徴は、幅が広く、上部が最大であることです。 一方、進化の過程で頸椎の短縮と胸椎、腰椎の数の減少が起こり、その結果、ヒトの脊柱の全長は小さくなりました。 脊椎骨の特に顕著な減少は、高等霊長類の尾部で発生した。 人間の脊椎の棘突起は類人猿や原始人に比べて短く、質量が小さいため、背中の筋肉の発達が弱いことに関連しています。
人間の脊柱の特徴は、4 つの曲がりがあるため、S 字型になっています。 そのうちの2つは凸状で前方を向いています - これらは頸椎と腰椎の前弯であり、2つは後ろに向いています - 胸椎と仙骨の後弯です。 哺乳類では、脊椎は頸部にわずかに顕著な前弯を形成し、その胴部は体の水平位置に対応する弧の形をしています。 曲がりを形成する方向への脊椎の変形は、サルではすでに始まっています。 類人猿は脊柱がわずかにS字型に湾曲しており、腰椎前弯はほとんど痕跡がありません。 頸椎および腰椎の前弯は、古人類(ネアンデルタール人)でも弱く発現しました。 このことから、彼らの体はまだ完全に勃起していないと結論付けることができます。
脊柱の曲がりは出生前に輪郭が示されます。 新生児では、脊椎はわずかに背側に湾曲しており、軽度の前弯と後弯が見られます。 出生後、身体静力学の発達により脊柱の形状が変化します。 子宮頸部の前弯症は、子供が頭を抱き始めたときに現れます。その形成は、首と脊椎の筋肉の緊張に関連しています。 座っていると胸椎の後弯が増加します。 体をまっすぐにして立ったり歩いたりすると、腰椎前弯が形成されます。 出生後、5か月の胎児にすでに存在している人の特徴である仙骨の湾曲は強化されます。 頸部と胸部の曲線の最終的なモデリングは 7 歳までに行われ、腰椎の前弯は思春期に完全に発達します。 曲がりがあると、脊柱のバネ特性が高まります。
脊柱の曲がりの程度は個人差があります。 女性では、腰椎前弯は男性よりも顕著です。 生きている人々は、腰椎と頸椎の前弯の長さとの間に弱い正の関係を示し、胸椎後弯の長さとの間に負の関係を示しました。
垂直腰椎指数、つまり、前部の椎骨本体の後部の高さの合計に対する前部の椎骨本体の後部の高さの合計のパーセンテージに基づいて、腰椎前弯の発症にはいくつかのオプションがあります。 その分類:
1) クルトラキア - 97.9まで、
2) orthorhagia - 98 から 101.9、
3) コイルラキア - 102 以上。
腰椎指数のグループ変動 - 95.8から106.8。 クルソラキッドタイプはヨーロッパ人、アメリカインディアンの一部のグループ、マサイ族に特徴的であり、オルソラキッドタイプは日本人に特徴的です。
人の姿勢は脊柱の形状によって決まります。 姿勢には次の 3 つのタイプがあります。
1) 通常、
2) 背中の曲線が顕著である、
3) 滑らかな曲線(いわゆる「ラウンドバック」)。
胸椎後弯の増加は猫背につながります。 50歳になると、背骨の曲線が滑らかになり始めます。 高齢になると脊柱の全体的な後弯症を発症する人もいます。 このような姿勢の変化の原因は扁平化です。 椎間板、減衰 靱帯装置背骨、背中の伸筋の緊張の低下。 これは、座りっぱなしのライフスタイル、間違った仕事と休息の方法によって促進されます。 身体的な運動を行うことで、背骨の形状と良い姿勢を長期間維持することができます。 軍人や運動選手が高齢になっても体の正しい姿勢を維持するのは当然のことです。
矢状面の曲がりに加えて 脊柱胸部上部に前頭がわずかに曲がっており、これは生理的脊柱側弯症、または大動脈側弯症と呼ばれます。 通常、III-V胸椎のレベルに位置し、内側に膨らんでいます。 右側そして明らかに、このレベルでの胸部大動脈の通過、または動脈の優位性のいずれかに関連しています。 右手。 顕著な側弯症は病状を指します。 それは脊椎の発育異常の結果である可能性があります。
椎骨の結合と脊柱の動き
椎骨は、軟骨および線維性の関節を介して、または関節の助けを借りて、連続的に相互接続されています。 椎間板は椎体の間に位置します。 各椎間板は、周縁に沿って位置する線維輪と、椎間板の中心部分を占める髄核で構成されています。 椎間板の内側には小さな空洞があることがよくあります。 線維輪は、骨の線維の配向と類似した線維の配置であるラメラで構成されています。 髄核は粘液組織で構成されており、その形状を変えることができます。 脊柱に負荷がかかると、核の内圧が増加しますが、圧縮することはできません。 椎間板は全体として、運動中に衝撃吸収材の役割を果たします。そのおかげで、椎骨間に力が均等に分散されます。 身体の上にある部分の重量の最大 80% が椎間板を介して伝達されます。
頸椎の個々の椎間板の最大の高さは5〜6 mm、胸部では3〜4 mm、腰椎では10〜12 mmです。 椎間板の厚さは前後方向で変化しており、胸椎間では前方の椎間板が薄く、頸椎と腰椎の間では逆に後方の方が薄くなっています。
椎間板の極限圧縮強度は平均年齢で 69 ~ 137 kg/cm2 ですが、椎体ではわずか 26 kg/cm2 です。 したがって、例えばパイロットの射出時のような過度の負荷がかかると、椎体を接続する椎間板よりも椎体が損傷することが多くなります。
脊柱の靱帯装置は、脊柱の安定化に重要な役割を果たしています。 背中の筋肉自体の活動をほとんど行わずに、体のまっすぐな位置が維持されます。 体を最大限に屈曲させると、これらの筋肉が弛緩し、全体の負荷が靭帯にかかります。 したがって、この位置でウェイトを持ち上げると、脊椎の靱帯や関節にとって危険です。
脊柱の動きは椎間板と椎間関節によって行われます。 後者は隣接する椎骨の関節突起によって形成され、平坦な関節に属します。 関節面の形状により、さまざまな方向への組み合わせたスライドが可能になります。 一対の椎間関節は、椎間板とともに、脊柱の「運動部分」を形成します。 各セグメントの動きは靱帯、関節突起、棘突起などの要因によって制限されるため、1 つのセグメントの可動範囲は小さくなります。 ただし、実際の動きには多くのセグメントが関与しており、それらの全体的な可動性は非常に重要です。
脊柱では、骨格筋の作用により、屈曲と伸展、外転と内転(側屈)、ひねり(回転)、円運動などの動きが可能です。
屈曲と伸展は前軸を中心に行われます。 これらの動きの振幅は 170 ~ 245 度です。 椎体が前方に曲がると、棘突起は互いに遠ざかります。 前縦靱帯が弛緩し、後縦靱帯、黄色靱帯、棘間靱帯および棘上靱帯の緊張がこの動きを阻害します。 伸展中、脊柱は後方に偏位しますが、前縦靭帯を除くすべての靭帯は弛緩しており、前縦靭帯は伸展すると脊柱の伸展を阻害します。
外転と内転は矢状軸を中心に行われます。 総可動範囲は165°です。 脊柱が外転されると、黄色の靱帯、椎間関節の被膜、反対側に位置する横靱帯の張力がこの動きを制限します。
脊柱の回転の総体積は最大 120 度になります。 回転中、椎間板の髄核は関節頭の役割を果たし、椎間板の線維輪と黄色の靱帯の張力がこの動きを阻害します。
脊柱のさまざまな部分の動きの方向と振幅は同じではありません。 最高の機動力を持つ 頸椎。 ここでは環椎と軸椎の関節が特別な配置になっています。 これらによって形成される環後頭関節と環軸関節は、複雑に組み合わされた多軸関節を構成し、頭部の動きがあらゆる方向に起こります。 アトラスは骨の半月板の役割を果たします。
環椎と軸椎の間の接続は、高度に分化した靱帯装置によって補完されています。 環椎の横靱帯を強調する必要があります。環椎は軸椎の歯と滑膜結合を形成し、脊髄が存在する脊柱管の内腔への転位を防ぎます。 環軸関節の靱帯断裂や脱臼は損傷の可能性があるため、致命的な危険性があります。 脊髄。 残りの頸椎間の動きは、3 つの軸すべての周りで発生します。 椎間板の相対的な厚さにより、可動範囲が増加します。 前屈には椎体の滑りが伴い、上にある椎骨が下にある椎骨の端を越えて曲がることがあります。 頸部は70度の屈曲、80度の伸展、回転が可能です。
胸椎の可動性は、薄い椎間板、胸部、関節突起と棘突起の位置によって制限されます。 屈曲時の動きの振幅は 35 度、伸展時 - 50 度、回転時 - 20 度です。
脊柱の腰部では、厚い椎間板により、屈曲、伸展、および側屈が可能になります。 ここでの屈曲は 60 度、伸展は 45 度で可能です。 矢状面の関節突起の位置により、ここでの回転はほとんど不可能です。 下部腰椎間の最も自由な動き。 ここは、胴体の一般的な動きのほとんどの中心です。
脊柱の特徴は、回転と側屈の組み合わせです。 これらの動きは、脊椎の上部ではかなりの範囲で可能ですが、下部では著しく制限されます。 胸部では、側屈すると棘突起が脊椎の凹面に向き、腰部では逆に凸面に向きます。 最大の側方屈曲は、腰部および胸椎との接続部で発生します。 複合回転は、椎体の屈曲方向の回転によって表現されます。
仙尾骨接合部は、若者、特に女性でもある程度可動性があります。 これは、児頭の圧力により尾骨が1〜2cm後方に偏位し、骨盤腔からの出口が増加する出産中に不可欠です。
脊柱の可動域は年齢とともに著しく減少します。 ここでは老化の兆候が早期に現れ、骨格の他の部分よりも顕著です。 これらには、椎間板および関節軟骨の変性が含まれます。 椎間板は繊維質が増加して緩み、弾力性を失い、いわば椎骨から絞り出されます。 軟骨の石灰化があり、場合によっては椎間板の中心に骨化が現れ、隣接する椎骨の癒合を引き起こします。 椎間板に続いて、椎骨も変化します。 椎体は多孔質になり、その端に沿って骨棘が形成されます。 椎体の高さは減少し、多くの場合、それらはくさび形になり、腰椎前弯の平坦化につながります。 前額面における椎骨の幅は、上端と下端に沿って増加します。 椎骨は「コイル状」の形をしています。 骨の成長は椎骨の関節面の端に沿って起こります。 脊柱の老化の最も一般的な症状の 1 つは、前縦靱帯の骨化であり、これは X 線写真でよく検出されます。
脊柱の発達と年齢の特徴
体幹骨格は、胚発生において芽細胞期、軟骨期、骨期を経ます。 椎骨と肋骨は、胚の体の条件等色により、明確な分節配置を持っています。 胚では、脊索の両側に、体節と呼ばれる分節的に配置された中胚葉の蓄積が形成されます。 最初の体節対は受精から 16 日目に現れ、6 週目の終わりには胚には 39 対の体節があります。 中胚葉の総質量から、強核と呼ばれる軸骨格の基礎を形成する細胞のグループが区別されます。
強核の間葉は不均一に分布しています。 体節間の間隔には、椎体の基本を表す細胞のクラスターがあり、体節のレベルで椎間板が形成されます。 したがって、各椎骨の本体は、2 つの隣接するセグメントを犠牲にして発達します。 分節間動脈は椎体の中央に入ります。 脊索の周囲に位置する一次中枢から、間葉は背側に広がって神経管に達し、弓と棘突起(椎骨の神経部分)の基礎を形成し、さらに側方に広がって横方向および肋骨を形成します。プロセス。
芽細胞期は軟骨期に置き換わります。 まず第一に、軟骨は椎骨本体に現れ、次に弓と肋骨の突起に現れます。後者は胸椎から分離されて軟骨肋骨を形成し、頸椎、腰椎、仙椎では肋骨突起が分離されます。は発生しません。 軟骨性椎骨は単一の全体であり、部分に分かれていません。 発達の初期段階では、異なる部門の椎体は似た形状をしています。
椎骨の骨化は胎生期の2か月目に始まり、頭尾方向に進行します。 最初に現れるのは頸椎弓の骨化点で、3か月目には胸椎と腰椎の弓に骨化点が現れます。 同時に胸肋骨の骨化が始まります。 椎体では、胸部領域に骨化点が早期に現れます(これも生後 3 か月の初め)。 胸椎と肋骨の骨化は、呼吸器系の機能的成熟の始まりの兆候の 1 つと考えることができます。 4か月目には腰椎の本体に、5か月目には頸椎と仙椎の本体に骨化点が見つかります。 椎体の骨化は軟骨内で起こり、骨形成は軟骨への浸透によって先行されます。 血管。 その後、軟骨膜骨化によって、緻密な物質の皮質板が形成されます。 脊索はゼラチン状の核として保存されています。 典型的な椎骨の本体の骨化点は、体の各半分に対称的に配置されていますが、すぐに互いに結合します。 椎骨の弓では、骨化点は対になっています。
新生児では、典型的な椎骨は 3 つの骨要素、つまり本体と、軟骨の層によって分離された円弧の 2 つの半分で構成されています。 椎体の上下面には、缶詰の蓋のように椎骨に置かれたプレートの形の軟骨もあります。 この年齢の椎間板は椎体の高さの半分です。 したがって、新生児の脊柱のX線写真では、椎体の間に広い隙間があり、椎間板と前述の軟骨板が占めています。
このような特徴から、胎児や新生児の脊柱は弾力性はあるものの、強度は低いと言えます。 したがって、出産中、胎児の位置が間違っていたり、不注意な産科操作により、脊柱、特に頸部の損傷が頻繁に発生します。 これは脊髄と脊髄に栄養を供給する動脈の損傷につながり、さまざまな神経障害を引き起こし、さらには新生児の死亡を引き起こす可能性があります。
出生後、椎骨の幅の成長は骨膜によって起こり、高さの成長は軟骨板近くの骨の形成によって行われます。 3〜4か月までに、下部胸椎と上部腰椎のアーチの半分の融合が始まり、ここからプロセスが両方向に広がり、生後2〜3年でほぼ全長に沿って閉鎖します。脊柱の。 これに続いて、棘突起が骨化します。 椎体と弓の融合は3〜6年の間隔で起こります。
一部の椎骨の骨化は上の図とは異なります。 アトラスでは、骨化点は前弓と側塊にあり、椎骨の部分の融合は10歳までに完了します。 軸椎の歯には2つの独立した骨化点があり、生後4〜5か月の胎児に現れますが、少し後に追加の点が歯の上部に形成されます。 これらの点により、軸椎の本体上部が骨化します。 椎体との結合は4〜5歳で起こります。
頸椎と腰椎には肋骨突起に追加の骨化点があり、すぐに横突起と結合します。 関節突起の形成は生後 4 ~ 5 か月の小児で、最初は脊椎の頸部と胸部で、後に腰椎で発生します。 子宮内期間の後半の仙骨の側部には、1〜3個の骨化点が現れ、それらは明らかに他の椎骨の肋骨突起に対応します。 尾骨では、骨化点は椎体にのみ形成され、最初の椎骨では子宮内発育の最後の月に骨化が始まり、残りの椎骨では出生後に骨化が始まります。 6〜9歳になると、二次骨化点が椎体の端に沿った軟骨板に現れます。 これらのプレートは骨端軟骨にたとえられることもありますが、真の骨端軟骨とは異なり、椎骨の成長に役割を果たしません。 12~15歳までに、軟骨板は骨の縁に変わります。 15 年後、椎体との融合が始まります。 このプロセスは20年後に終了します。 癒合の最も長い痕跡は脊柱の腰部に保存されます。 軟骨の骨化と椎間板の高さの減少により、椎骨間の空間が狭くなり、X線写真で確認できます。 これはすでに生後1〜2年目に起こります。 この年齢になると、X線写真上の椎体の形状が大きく変化し、楕円形から四角形になります。
仙椎は7歳までは孤立した状態を保ち、その後融合します。 このプロセスは仙骨の頂点から基部まで広がり、25 歳までに終了するため、若い人の仙骨では第 1 椎骨本体と第 2 椎骨本体の間に隙間が見られます。 多くの場合、それらのアークは完全には融合していません。 脊柱の長さの成長は最初の 3 年間に集中的に起こり、その後 7 年まで減速します。 思春期が始まる前に、新たな成長の活性化が認められます。 脊柱の各部分は不均一に成長します。
胎児における椎骨の各セクションへの分布は、成人におけるものとは異なります。 最初に、38 個の椎骨が置かれます。 頸椎は成人と同じ7個ですが、胸椎は13個、腰部には5個、仙尾部には10~13個あります。 椎骨の変形は、XIII 胸椎が I 腰椎になり、V 腰椎が I 仙骨になるという事実にあります。 最後の 4 ~ 5 個の尾骨が縮小します。 したがって、胎児期には脊柱の胸部が1つの椎骨を失い短縮しますが、これは哺乳類の系統発生における胸部の短縮過程を反映しています。 尾側要素の喪失は、霊長類の進化における尾側脊椎の減少に対応します。 脊柱の個体発生の研究により、骨格のこの部分の構造的関係を理解することが可能になるだけでなく、脊椎の解剖学的変異や異常(その多くは小児期に発見される)を説明することが可能になります。
脊椎の発達の変異と異常
知識 様々な形態異常は脊椎の変形や運動障害を引き起こし、痛みを伴う障害を伴うことが多いため、椎骨の変動性は実用上非常に重要です。 起源の観点から、椎骨の変異体と異常は 3 つの主要なグループに分類されます。
1. 別々の骨化点から発生する、椎骨の部分の非癒合の結果としての椎骨の分割。
2. 骨化点が形成されていないことに起因する椎骨の欠陥。 この場合、椎骨の一部または別の部分が骨化されないままになります。 同じグループには、1 つ以上の椎骨が先天的に欠如しているものも含まれます。
3. 脊柱の分化過程の違反に関連する移行セクションの変異体と異常。 この場合、脊椎の任意の部分の境界に位置する椎骨は、別の部門の隣接する椎骨に似ており、いわば、脊柱の別の部分に入ります。
臨床的な観点から、椎骨の変異と異常は、次のような異なる原則に従って分類されます。
1. 椎体の発育異常。
2. 後椎骨の発育異常。
3. 椎骨の数の発達の異常。
発達異常の各グループは非常に多数あります。 最も重要な、または頻繁に発生する悪徳だけに焦点を当てましょう。
椎体の発育異常
1. 第 II 頚椎の歯の発育異常:第 II 頚椎本体と歯の非癒合、第 II 頚椎自体の歯と歯の頂点の非癒合、無形成第二頚椎の歯の根尖部分の無形成、第二頚椎の歯の中間部分の無形成、第二頚椎の歯全体の無形成。
2. 短脊椎症 - 1 つまたは複数の椎骨本体の先天性短縮。
3. 小脊椎 - 小さいサイズの椎骨。
4. 広脊椎症 - 個々の椎骨が平らになり、円錐台の形状になります。 椎骨の癒合または肥大に関連している可能性があります。
5. くさび形の椎骨 - 椎体の 1 つまたは 2 つの部分の発育不全または無形成の結果。 どちらの場合も形成異常プロセスは、胸椎または腰椎の本体の 2 つの部分 (両側または両側腹側のいずれか) を捕捉します。 椎骨は荷重の作用により圧縮され、正常な椎骨の間にくさび形の骨塊の形で位置します。 2 つ以上のくさび形の椎骨が存在すると、脊柱の変形が発生します。
6. 蝶の形をした椎骨 - 椎体の軽度に顕著な裂け目で、腹側表面から背側方向に椎体の矢状方向サイズの 1/2 以下の深さまで伸びています。
7. 椎体の分割(同義:前二分脊椎) - 椎体の対の骨化中心が結合しない場合、通常は脊柱の上部胸部で発生します。 ギャップは矢状方向を有する。
8. 脊椎分離症 - 身体と椎弓の癒合不全、片側または両側に観察されます。 ほとんど独占的に第5腰椎に発生します。
9. 脊椎すべり症 - 下にある椎骨に対して、上にある椎骨の本体が前方(非常にまれに後方)にずれたり変位したりすること。 外見上、脊椎すべり症のある腰部では、上にある椎骨の棘突起が沈下した結果として形成される窪みが目立ちます。
後椎骨の発育異常
1. 椎弓の異常:椎弓の欠如、椎弓の発達不全、椎弓の変形。
2. 椎骨の突起の異常:椎骨の横突起の形成不全、椎骨の横突起の形成不全、椎骨の関節突起の変形、椎骨の関節突起の形成不全、棘の分裂椎骨の突起、椎骨の副突起。
3. 一対の関節突起の発達における非対称性 - 主に第 5 腰椎と第 1 仙椎で観察されます。 左右の関節突起の高さが異なることにより、腰椎の側弯が発達するための生体力学的条件が生じます。
4. 結合(同義:ブロッキング) - 椎骨の融合(非分離)。 子宮頸部でより一般的です。 人口頻度 - 2%。 いくつかの種類があります。
A) 完全な固結 - アーチと関節突起による融合。
B) 孤立した結石 - 関節突起の融合。
C) らせん状結合 - いくつかの椎骨のアーチが分割され、各椎骨のアーチの半分の 1 つが上方に偏位して固定され、その上の椎骨のアーチの反対側の半分が下方に偏位し、2 番目の椎弓が下方に偏位します。そして、下にある椎骨の反対側のアーチでコンクリートで固定されています。
5. 椎弓の分割(二分脊椎) - 開いている場合(前二分脊椎)と隠れている場合(閉塞二分脊椎)があります。 ほとんどの場合、V 腰椎と I 仙椎のアーチが分割されます。 アトラス後弓はしばしば裂けます。 開いた胸の谷間は椎骨以外にも影響を及ぼします 軟組織背骨全体または背骨の大部分を捉えることができます。 このような異常はラシシスと呼ばれます。 分岐症では、通常、脊髄と脳に奇形が見られます。 このような異常のある胎児は生存できません。 時には、椎弓が裂けると、脊柱管の内容物、つまり膜を備えた脊髄、または髄膜のみが突出し、脊椎ヘルニアが形成されることがあります。 ほとんどの場合、椎弓の隠れた亀裂が存在しますが、これは外見上は認識できず、X線検査でのみ検出されます。
脊椎の解剖学と生理機能 1アリーナ: ロシア家族のルーン文字は人間の脊椎と直接関係しているため、ルーン文字と脊椎骨を正しく関連付けるためには、すべての椎骨の構造と機能的特徴を包括的に研究する必要があります。言葉を思い出させてください ジジ:
「常に誇張されている質問があります。これは、「属のルーン文字」というフレーズの 2 番目の単語です - GENUS、つまり、なぜ属なのか? それはとても明白です: 人間、何ですか? 属!、人間の脊椎、その椎骨系、およびルーン系は類似した構造を持っています。 。 「RUNES OF THE KIND」という名前には、一見すると異なる 2 つのシステムの構造の類似性が隠されています。 ロシアの親族のルーン文字、私たちは前の推論の論理、ルーン文字の構造、ロシア語(アルファベット)の構造、つまりこの言語の母語話者、つまり人間の親族に属する人を保持します。 Russian Man は、3 つの異なるシステムの構造の類似性を 3 つの単語で説明しています。 それらの。 3 つのアナロジー - 1 つに結合します。 イルカは最大 82 個の椎骨を持つことができます。 ドルフィンロッド、イルカの背骨の構造が異なるため、言語が異なります。 私は意図的に脇に置きました(これは別のトピックです - 動物界の言語です)、それは人間の宇宙によって定められた3つのシステムの理想的な類似性 - 合理的 - が明確になるようにするためです。 "
RUNA-脊椎比はまだ発見されていません。 ということで、この作品を公開させていただきます。
________________________________________
http://www.lunark.com/vino1/spina0.htm
脊椎の解剖学と生理機能
脊椎
人間の背骨は体の中心軸であり、非常に重要な機能を実行する複雑なシステムです。立位、座位で体を支えます。 上半身の骨と筋肉の付着の基礎として機能します。 下肢; 脊髄を損傷から保護します。 胸腔、腹腔、骨盤腔の後壁の不可欠な部分です。 頭と胴体の動きに関与します。 脊柱のさまざまな部分にかかる負荷は、脊柱の基部である骨盤に近づくにつれて増加します。その機能に対処するために、脊椎は強度と弾力性、そして多くの面での可動性を同時に備えていなければなりません。 背骨の弾力性は主に椎間板によって提供されます。
脊柱は、等尺的に次々に配置された 33 ~ 34 個の椎骨で構成されています (図 1)。 それらの形態学的および 機能的な特徴脊柱では5つのセクションが区別されます:頸椎-7、胸椎-12、腰椎-5、仙骨-3〜5の椎骨および尾骨から構成されます。
脊柱の個々の部分の椎骨は、脊柱の各機能セクションに特有の目的と機能に応じて、異なる形状を持っています。
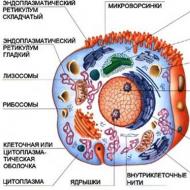
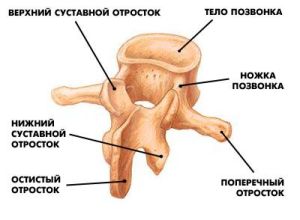
椎骨は 2 つの主要な部分で構成されています。 円筒形胴体と細い弓という、非常に差別化された形状をしています。 両方の部分は脊髄が通過する管を形成します。各アーチには 7 つの突起があります。後ろからは棘状、側面からは横方向、そして上下には上下の関節突起が対になっています。
椎体は体の重量に耐えるように適応されており、サポートとして機能します。 軟骨終板は、椎体の海綿状物質を過剰な圧力から保護し、椎体と椎間板の間の体液交換の仲介者としても機能します。 アーチは、脊髄を機械的に (3 方向から) 保護し、関節を使用して個々の椎骨を互いに関節結合するように設計されています。
棘突起と横突起は椎間靱帯の付着場所であり、脊椎の筋肉のレバーとしても機能します(力のモーメントを増加させます)。脊柱の各セクションには独特の特徴があります。
頸椎は他の頸椎とは構造が若干異なります。 頸椎(アトラス)には本体がなく、その中で前部と後部の弓が区別され、側面からの側塊が存在します(図2)。 第二頚椎(軸椎)の上面には歯があります。すべての頸椎の横突起には開口部があり(他の椎骨には存在しません)、それらが互いに重なり合って、神経血管束が通過する骨管を形成します。
椎弓の上下に突き出ている 関節突起、関節、椎間関節の形成 . これらの突起の関節面は水平面内に位置します。 横鉤状突起と上関節突起、および椎骨の主なアーチは、骨形成、つまり骨が形成される溝を形成します。 脊髄神経.
椎体の細長い端は、半月状、またはフック状の突起と呼ばれます。 鉤状突起とその上にある椎骨本体の下側角との接合部 - ルシュカ関節 (1858) - トロラードは椎骨外関節と呼びました。
系統発生と個体発生の研究 頸椎一部の動物の脊椎では、イヌ、トラ、クマには鉤状突起がないことが確認されています。 それらは、陸生四足動物のグループであるキツネザルのサルではあまり発達していません。 茶色のオマキザルでは未発達です。 同時に、それらは、シュミットサル、オランウータン、ゴリラなど、胴体と首の垂直位置と首の大きな可動性を特徴とする動物でよく表現されています。 興味深いことに、カンガルーの鉤状の突起はサルや人間のそれとほとんど変わりません。
もう一つの重要な機能 頸椎 それは、幅広で湾曲した横突起の存在です。 他のレベルの横突起に対応する突起の後部(後結節)に加えて、突起の前結節もあります。 突起の前結節と後結節の間には横方向の開口部 (横椎孔) があり、そこを通過します。 椎骨動脈。 動脈は、下部頚部交感神経節から始まる脊椎神経である交感神経叢に包まれています。 椎骨静脈も横孔を通過します。
頸椎や腰椎とは対照的に、胴体と横突起には 胸椎 肋骨の頭や結節と関節をなす肋骨のくぼみがあります。 肋椎関節は、肋骨を椎体および椎骨の横突起に接続します。 それらのそれぞれは、肋骨頭の関節と肋骨横突起で構成されています。 胸椎の棘突起は下に下げられ、タイル状に重ね合わされます。 胸椎の関節突起の関節面は、正面 飛行機。
腰部 脊柱 と メートルそれは椎骨の構造に特徴的な特徴を持っています:それらは他の部門の椎骨よりも重く、大きいです(図3)。 体 V 腰椎の仙骨は反対方向に湾曲しており、楔形をしています。 (正面の方が高さは高くなります)。 この椎骨には巨大なアーチと大きな楕円形または三角形の椎間孔があります。 関節突起の垂直配置が決定する 矢状面方向 、そこには椎間関節の表面が位置しています。
仙骨 - 腰椎の最後の部分 - は 5 つの仙椎で形成され、生後 20 歳から 25 歳の間に最終的に融合して 1 つの骨になります。 仙骨は、脊椎のこの部分に大きな強度を与えます。 三角形の形をしているので、 骨盤表面は凹面、背側は凸面 。 両面には、 4ペア穴 血管や神経が含まれています。 仙骨は 2 つの骨盤とともに、脊柱の一種の支持橋である骨盤を形成します。 背骨から骨盤に伝わる主な荷重は、最も強力な構造を持つ上部 3 つの仙椎によって支えられます。 仙骨の腰椎の接合部で形成される角度は130〜170°です。
尾骨は、出生後に融合した初歩的な尾椎からの骨です。
人間の背骨矢状面で4 つの曲がりを形成します: 2 つの凸状が前方を向いている (頸椎および腰椎前弯)、2 つの凸状が後方を向いている (胸椎および仙骨後弯) 。 屈曲により背骨の柔軟性が確保され、ジャンプ、ランニング、ウォーキング時の背骨に沿った衝撃やショックを和らげます。 の 前額面 脊椎には生理的な湾曲があります。これらは軽度の側弯症です。右の頸椎と腰椎、および左胸椎です。
椎間板
椎間板は、個々の椎体を接続し、椎体間に関節を形成し、体の重量を支えるという 3 つの機能を実行します。 その構造の特殊性(椎間板は、最も可動性の高い頸椎と腰椎でより高くなっています)により、脊柱に特定のダイナミクスを提供し、その構成も決定します(頸椎と腰椎の前弯は関連しています)とりわけ、前方のディスクの高さが高くなります)。 椎間板の直径は椎体自体よりもわずかに大きいため、椎間板は限界をわずかに超えて突出し、そのため脊椎は竹の棒のような外観になります。 椎間板の高さは異なります。頸部では約 4 mm、腰部では約 10 mm です。 すべての椎間板の長さは、脊柱全体の長さの 1/4 です。
上下 椎間板椎体の海綿状物質から椎体を分離する終板と接触しています。 椎間板と椎体の前部は後壁を構成します 腹腔。 この壁にすぐ隣接する最も重要な構造は大きな血管です。 したがって、やや右側に位置する大動脈は、上部腰椎3本椎骨、その分岐点はそのレベルにあります IV 腰椎。左総大腿動脈は、IV 椎間板と直接接触して通過します。 下大静脈は上面のレベルで始まります Vランバー 椎骨と接触している IV 腰椎。腰椎椎間板の外側部分は、横突起の前面と腰椎体の側面から始まる腰筋と接触しています。
入手可能なデータによると、30 歳までは椎間板が血管網で飽和していることが示されています。 その後、椎間板は完全に血管が除去され、軟骨終板を通る拡散のみによってさらに栄養が供給されます。
成人の椎間板は、それを上下から覆う軟骨板、線維輪、髄核の3つの要素で構成されています。
軟骨板は椎体の中央部を覆い、前方と側面は骨端骨輪に接し、後方は椎体の端にまで達しており、ここから線維輪と髄核の線維が生じています。
線維輪 腰部で 背骨が形成される 同心円状に置かれたプレートから作られ、その繊維は斜めに伸びています 隣接する椎骨の軟骨板および輪郭リングへの付着場所から。 腰部の線維輪は10~12枚の板で構成されており、側面は厚く、前後は薄くて線維が多くなっています。 プレートは緩い繊維組織によって互いに分離されています (図 4)。
前方および側方では、線維輪は椎体にしっかりと固定されており、前輪は前縦靱帯に接続されています。 線維輪の後方固定は弱くなります。 さらに、後縦靱帯との密な癒合はありません。
線維輪の側方部分は前方および後方部分の 2 倍の厚さであり、線維層はより狭く数が少なく、個々の層の線維はより平行に走り、結合物質の量は少なくなります。 より中央の層の線維は髄核に侵入し、その細胞間質と絡み合っているため、髄核と髄核の間に明確な境界はありません。
線維輪の発達は、線維輪に作用する引張力と圧縮力と密接に関係しています。 年月が経つと、その水分含有量は70%まで減少します。 しかし、30代以降は水分量は変わりません。
線維輪は髄核を取り囲み、椎間板の弾性縁を形成します。 線維輪のより深くにあるプレートは、椎体の軟骨性終板および輪郭骨リングに取り付けられています。
線維輪は、個々の椎体を統合して機能的な形成物に結合する役割を果たします。 線維輪は椎骨間の小さな可動範囲を提供します。 この可動性は、線維リングと核の伸長性、さらにその線維の特定の斜めおよびらせん状の配置によって確保されています。 線維輪は脊柱の最も重要な安定化要素であり、緊急ブレーキとしても機能します。不当に大きな振幅で動作させようとした場合。
線維輪の後部には、後縦靱帯を神経支配するミエリン鞘のない神経線維が含まれています。
髄核は椎間板直径の体積の 50 ~ 60% を占め、椎体の後部に近い、やや非対称に位置しています。 半硬化ゼリーのような粘稠度を持ち、白く光沢のある半透明の外観をしています。
年齢とともに核は変化し、その中の水分やその他の成分の含有量も変化します。 50歳以降、ムコタンパク質の含有量は減少しますが、コラーゲンの含有量は増加します。 その後、核と環の間の違いはますます小さくなります。
髄核は、椎間板の最も特殊で機能的に重要な要素です。 強い圧縮の影響により、水分が失われ、形状と体積がわずかに減少します(収縮)。
髄核は 3 つの機能を実行します。1) 上にある椎骨の支持点です。 この性質の喪失は、脊椎の一連の病理学的状態の始まりです。 2) 引張力と圧縮力の作用下で衝撃吸収材として機能し、これらの力を全方向(線維輪全体に沿って、および椎体の軟骨板上)に均等に分散します。
3) 線維輪と椎体間の液体交換の仲介者です。
椎間板内の水分量は、年齢や行われる仕事の性質によって異なります。 通常、水の吸引力は、通常の水和中の核の圧縮力と釣り合います。 圧縮力が増加すると、外部からの圧力が吸引力を超え、流体が椎間板から押し出される瞬間が来ます。 体液が失われると、吸水力とバランス回復力が増大します。 圧縮力の減少により一時的に吸引力が優勢になり、その結果コア内の液体含有量が増加します。 コアの水和が増加すると、吸引力が低下し、平衡状態に戻ります。 髄核のこの能力は、ゲルの特定の特性によって説明されます。
体が老化すると、圧縮された状態でコアが水分を保持できなくなります。 老化した身体では、髄核のゲルは脊椎に対する中程度の強度の圧縮力の衝撃にしか耐えることができません。
椎間関節と背骨の動き
脊柱の個々の部分の可動性 (動きの方向) の性質は、脊椎の長手軸に対する関節突起の設置によって決まります。 胸部領域では、関節突起の表面は矢状面内で水平に位置し、腰部では垂直に位置します。
椎間関節は、相互作用する 2 つのユニット、つまり、椎体の間にある前関節と、対の関節突起の間にある後関節によって形成されます。
前関節の機能は椎間板に依存しますが、椎間板はその構造上の特徴により、わずかな動きしか提供できません。
関節突起には関節面があります。 関節包は薄くて壊れやすいですが、関節自体は強い靭帯によって強化されています。
脊髄管とその内容物
脊柱管は三角形ですが、多くの場合、楕円形、円形、またはカエデの葉のような形をしています。 . 脊柱管の後ろは黄色の靱帯と椎弓によって保護されています 。 脳管の大部分は髄膜とその内容物、つまり脳脊髄液と馬尾の神経根によって機能します。 硬膜は管の壁と接触しており、動脈、静脈、神経が通る脂肪の緩い結合組織に囲まれています。
髄膜から出た神経根は脊柱管内をある程度の距離進み、その後椎間孔を通って出ます。 根は下向きにやや横向きになり、それらが出現したレベルで椎骨の上の椎間板の後外側表面の1/3を横切ります。 神経根は椎間板を横切った後、その下にある椎骨の体後面の上部に沿って進み、椎弓の下で外側から椎間板を回り込み、椎間孔に入ります。 したがって、脊柱管内を通過する神経根は椎間板と直接接触します。
しかし 硬膜の出口の部位 V腰椎とI仙骨 根は(椎間板 Lw-Lv および L-S に対して)一定の位置を持ち、椎間板の上に位置します。 根が続くVランバー後ろ 椎骨の下に移動し、椎間板に触れないようにしてください。
硬膜下静脈叢は脊椎神経叢の一部です。 前静脈は、後縦靱帯の両側の椎体の後面および椎間板の横方向に位置します。 後部静脈は正中線に沿って走り、黄色靱帯に接触します。 前部と後部の静脈は、それらの間で、また内側と内側にある静脈叢と吻合します。 外側髄膜。 後枝から出ている動脈 腰部動脈椎間孔を通って脊柱管に侵入します。
椎間孔
椎間孔の形や大きさは個人の特性によって異なります。 それらは、アーチの脚によって上と下から、前 - 椎骨の後外側表面と椎間板によって、そして後ろ - 関節突起によって形成されます。 黄色の靱帯の外側部分は関節と融合していないため、この靱帯の自由端は孔の後縁の一部を形成しています(図 3 を参照)。
神経根は椎間孔を上から下へやや斜めに通過します。 椎間孔に入る根の前には後部の本体があります。 椎間孔を出た後、根は椎間板の後外側表面に接触します。
脊椎への血液供給
結合組織、軟骨組織、および組織における代謝プロセスの過程 骨組織脊椎は血液供給に依存しています。
背骨の異なる部分には異なる番号があります 動脈血管、循環系の大きな主要動脈から出発します。
主要な血液供給源頸椎 椎骨動脈は椎骨動脈であり、横突起の開口部を通過する鎖骨下動脈の枝です。上部頸椎6本椎骨に枝を与え、頸椎、膜のある脊髄、および後頭部の筋肉に枝を与えます。 (図5)。 頸椎への二次的な血液供給源は、上行頸動脈と深頸動脈です。 甲状腺幹の枝である上行頸動脈は、I ~ VI 頸椎の本体と首の深部の筋肉に血液を供給します。 肋頸幹の枝である深頸動脈は、首の背筋に侵入し、III-VII頸椎の弓と突起に血液を供給します。
動脈血の主な供給源 胸 脊椎の最も高い肋間動脈です( IとIIの胸 椎骨)および10対の後肋間動脈(胸部大動脈の枝) III—XII チェスト 脊椎)
これらの血管は、椎骨と椎間板に加えて、胸部脊柱管、膜のある脊髄、および対応する背筋に血液を供給します。 肋椎関節への血液供給は、関節の上下にある肋間動脈によって行われます。
腰部 脊椎は血液を提供します
4対の腰動脈 - 腹部大動脈の枝。 追加のソースIVおよびV腰椎 椎骨は、腸骨腰動脈(内腸骨動脈の枝)および中仙骨動脈(大動脈分岐の枝)であり得る。
仙骨と尾骨脊椎の一部(仙骨管の内容物と同じ名前の椎骨)には、主に2つの対になった側仙骨動脈と1つの対になっていない中仙骨動脈によって血液が供給されます。 中仙骨動脈は外側仙骨動脈と横吻合を形成します。 仙骨と尾骨の体に枝を与えます。
エリア内 胸部、腰部、仙骨部背骨の部分動脈が位置している対応する椎体の前にしたがって、彼らに直接血液を供給します
椎弓と椎骨突起、椎間関節および背中の筋肉への血液供給は、椎骨の横突起の基部のレベルで主要な動脈血管から分離した背側枝によって提供されます。 脊髄枝は背側枝からも分岐し、場合によっては脊柱管とその内容物に血液を供給する他のいくつかの枝からも分岐します。
分節動脈血液供給の原理は、胸椎と腰椎に最も特徴的です。 通常、一対の動脈血管が体の正中線に沿って位置する脊椎に近づきます。
静脈ネットワーク多くの形態学者や臨床医によると、動脈よりも発達していますが、 静脈は脊椎の外面と内面に沿って広範囲の神経叢の形で位置しており、前部と後部に分けることができます。(図6)。 静脈血は、椎間静脈と呼ばれる静脈収集器によって椎骨および脊髄から排出されます。 これらの静脈を介して、脊椎の静脈叢は上大静脈および下大静脈の枝と連絡しています。
頸椎の静脈は椎骨の静脈に流れ込みます 場合によっては、椎骨静脈は椎骨動脈を編む神経叢のように見えますが、他の場合には、椎骨動脈の前面に位置する 2 つの静脈幹によって表されます。 胸椎の静脈は肋間静脈に、腰部の静脈は腰部の静脈に、仙骨の静脈は外側および中央の仙骨静脈に流れます。 椎骨および肋間静脈を通って、静脈血は上大静脈に向かって、腰部および仙骨に沿って、下大静脈に向かって送られます。
脊椎のリンパ系
脊椎からのリンパ液の流出は、リンパ管の間隙、毛細血管、およびリンパ管を通って行われます。 リンパ管。 頸椎から頸部深部にリンパ液が流れます。 リンパ節; 胸部から後縦隔の節まで、そしてそこからさらに胸部リンパ管へ。 腰部と仙骨部から同じ名前のリンパ節に行き、そこから腰部リンパ管に入ります(図7)。
脊椎の神経支配
脊椎の神経支配の問題を扱った著者ら(A. A. Otellin、1958、1965; N. V. Kravchuk、1962; A Kolliker、1850; Jelinek、T. Malinsky、1965)によると、椎骨、靱帯、椎間関節において、椎間板には次のようなものがあります。多数の神経形成。 脊椎の神経支配は、脊髄神経の枝、交感神経幹、および脊椎に血液を供給する血管の壁に位置する神経叢によって行われます。
脊髄神経は、脊髄から伸びる前根と後根の神経線維によって形成されます。
後根の領域には、求心性ニューロンの本体を含む脊髄神経節があります。 椎間孔の領域では、2つの根が結合し、機能的に混合された繊維を持つ脊髄神経を形成します(図8)。 脊髄神経が椎間孔から出た後、髄膜枝が椎間孔から離れて脊柱管に戻り、脊柱管の壁と脊髄の膜を神経支配します。 一対の髄膜枝(右と左)が 1 つの脊椎運動分節を支配する この枝の放電後、脊髄神経はさらに2つの枝、前枝(大きい枝)と後枝(細い枝)に分かれます。 これらの枝には感覚神経線維と交感神経線維が含まれています(図9)。 人間には 31 対の脊髄神経があり、それに応じて 31 対の脊髄部分があります。 それらは脊椎によって異なります:頚椎8本、胸椎12本、腰椎5本、仙骨5本、尾骨1対(図10)。
脊髄神経の前枝は主に、頸部、上腕、腰部、仙骨という 4 つの大きな神経叢の形成に関与しています。 神経は神経叢から出ており、体の前外側部分の皮膚と筋肉に加えて、両四肢の神経支配を行っています。 前枝は、白と灰色の接続枝によって交感神経幹のノードに接続されています。
脊髄神経の後枝は、頸椎、胸椎、腰椎の横突起の間を通り、後方の背側仙骨孔を通って仙骨上を通り、そこで背中の皮膚と筋肉を支配します。 小さな枝がそれらから出発し、椎骨の弓と突起、仙骨の後面、および椎間関節に達します。
米。 10. 脊髄神経と脊髄部分
後ろの枝 私は頸椎脊髄神経、または後頭下神経、 純粋に運動性があり、後頭部の筋肉のみを神経支配します。 後ろの枝 IIネック脊髄神経、または大きな後頭神経 - すべての枝の中で最も大きく、神経はそこから出発します。 環椎および軸椎の背側表面、および外側環軸関節の被膜に結合します。
脊椎の神経支配は次のパターンによって特徴付けられます。 各椎骨は、上部と下部の 2 つの脊髄神経の枝によって神経支配されています。
したがって、 前外側表面は交感神経幹の枝によって神経支配されています。 脊髄神経は主に脊椎の後面、脊柱管の壁、および脊髄の膜を支配します。
交感神経幹は自律神経の交感神経の部分です。 神経系。 交感神経核は、脊椎運動分節 CVIII-Lur 全体の脊髄の側角に位置しており、したがって、交感神経幹の頸部、胸部、腰部、仙骨部、尾骨部が区別されます。 交感神経幹は、短い神経線維の間に接続されたノードの鎖の形で、脊椎全体に沿って両側に位置しています。 一般にノードの数は脊椎の椎骨の数に近づきますが、頸部には上部、中部、下部の 3 つのノードがあり、尾骨には 1 つのノードがあります。
上部頸椎結び目 交感神経幹のすべてのノードの中で最大であり、横突起の前に位置します。 II-III 頸部 脊椎。その上端は内頚動脈に続き、内頚動脈に沿って上行し、その周囲に交感神経叢を形成します。 上部頸椎結び目 上部の4つの脊髄神経とつながっています。 その枝は前弓を神経支配します アトランタ および体の前側面 PEH-4 上部頸椎 椎骨と椎間板 (N.V.クラフチュク、1965年)。
最近、双眼拡大鏡による肉眼的および顕微鏡的検査のおかげで、脊椎の神経支配が確立されました(A.A. Otelin、1958年、1961年、1965年)。 各椎骨には最大 30 の神経幹があり、その一部は単独で、または血管に付随して骨膜より深くまで伸びています。 茎の源は、1) 臍帯、2) その後枝、3) 前枝、4) ルシュカ神経、5) 境界幹の交感神経節、6) 灰色の接続枝です。 頸椎の領域で最も多くの枝が交感神経幹とルシュカ神経から分離されています。
交感神経幹からの線維は、一対の椎骨の側面に神経叢を形成します。 ここにはカプセル化された受容体はありませんが、点、ボタン、ループの形で自由な神経終末があり、これが骨膜の高い痛みの感受性を説明しています。 椎骨の他の部分では、骨膜にもカプセル化された受容体がほとんど含まれていません。 この場合、骨膜線維は幹から枝分かれし、背中の深部の筋肉を神経支配します。 受容体(遊離型およびカプセル化型)が最も豊富に供給されているのは、椎間孔領域の骨膜です。
臍帯から 3 ~ 4 本の枝が弓と横突起の付け根に至り、黄色の靱帯の厚みに達します。 脊髄の後枝から、繊維は関節包および棘突起に達します。
中間ノード ほぼ楕円形で、水平に位置します VI 頸椎 脊椎。 そこから接続する枝が出発して、V および VI 脊椎神経。 体と横断プロセスを神経支配する4つの頸椎下部、およびそれらの間に位置する椎間板。
下頚部交感神経(頸胸部) 結節、または星状、平均と同じサイズ。 横突起のレベルで鎖骨下動脈の後ろに位置しますVII頸椎とI肋骨の頭。そこから接続する枝が出発して、 VI、VII、VIII 頸部 脊髄神経、そして1つの枝である椎骨神経は椎骨動脈の表面に達し、その周囲に交感神経叢を形成します(T.V. Zolotareva、T.A. Reshchuk、1980)。 次に、神経叢から枝が脊柱管の壁と脊髄の膜に向かって出ます。 星状神経節は身体を支配します VI および VII 頸部 椎骨(図11)。
椎骨神経と椎骨血管は、頸椎の横突起の開口部によって形成される筋骨格管内に位置しています。 この運河の長さは平均 10 ~ 12 cm です。 。 チャネルのすべての構成要素は脂肪組織に囲まれており、椎骨動脈の拡張と変位が可能な緩衝領域のようなものです (V. I. Shepitko、1980)。
胸部 交感神経幹は 11〜12個のノードのチェーンそれらは肋骨の頭の前に位置し、椎体の側面にある下部ノードは2つだけです。一般に、チェーンは肋間神経の前の肋間腔に投げられ、肋間神経は枝を交感神経節に接続することによって接続されます。 胸部リンパ節には 2 つの大きな枝があります。 大内臓神経と小内臓神経。 脊椎の側面に沿って腹腔内に下降し、途中で VII-XII胸椎の体を神経支配する (N.V.クラフチュク、1965年)。 胸椎体のすべての前面と側面、肋椎関節およびすべての胸椎間板は、胸部交感神経幹の枝によって神経支配されています。 III~VI本体胸部へ 椎骨、肋間動脈の交感神経叢からの枝、および他の内臓血管(大動脈、食道)からの枝も適合します。
腰部 で構成されています 腰椎本体の前面に位置する4〜5の交感神経節。 サイズ的には彼らは 胸節が少ない そして、縦方向の神経束によって互いに接続されており、反対側および横方向のノードと接続されています。 腰部の節は胸部の節と同様に腰部脊髄神経とつながっており、この部門の節の交感神経の枝は脊椎の他の部分の節の枝よりも多くなっています。 それらは腰椎の本体で大量に分岐します。 腰動脈の神経叢は、腰椎本体および椎間板の神経支配源としても機能します(図12)。 腰椎のこのような豊富な神経支配は、その下部への負荷の増加と関連しており、その結果、 腰椎本体の質量の増加 、 を含む たくさんの 造血組織 (骨髄 )、したがって、脊椎のこの領域の骨膜は広範な受容体野に変わりました。 (A・A・オテリン、1965年)。
骨盤領域交感神経幹は構成されています 4 対の仙骨節と 1 つの尾骨からなり、断続的に会合します。 交感神経幹の仙骨節は、骨盤開口部から内側の仙骨の前面に位置しています。 仙骨節は、腰節と同様に、縦神経束と横神経束によって相互接続されています。
尾骨椎では、交感神経幹の両方の鎖が下部で閉じます。 交感神経幹の骨盤セクションは、仙骨と尾骨の骨盤表面を支配します。
非常に興味深いのは、脊椎の椎間板と靭帯の神経支配です。
総説データ (Sturm, 1958) によると、脊椎および硬膜の靱帯の感覚線維は反回神経の一部です (同義語: 洞椎骨、髄膜、髄膜神経; Luschka、1850)。
この神経の硬膜下線維は、特に頸部で顕著です。
脊椎の靱帯装置
すべての椎骨は、軟骨だけでなく、関節、靱帯、筋肉の助けを借りて相互に接続されており、これらは弛緩または肥大に向けて変化することができます。 椎体 ( アトラスとアキシャルを除く)は後間椎間板によって接続されています。
解剖学的複合体、からなる2つの椎骨から1 つの椎間板、このレベルに位置する 2 つの対応する弓状突起関節および靱帯は、脊椎運動部分。
毎日 椎間板は、周縁部である線維輪と中央部(背側の紐の残骸) - ゼラチン状の核。 椎間板は線維輪や髄核の状態に応じて、弾性により様々な運動時の衝撃を吸収します。 髄核は一定の圧力を受けており、主に線維輪と硝子板に圧力を伝えます。
脊椎の靱帯装置は高度に発達しています。 環後頭関節および環軸関節には椎間板はありません。 環後頭関節は 2 つの楕円形の顆関節で構成されており、その動きは前方と矢状の 2 つの軸の周りで発生します。 環軸関節は 4 つの関節で構成されます。2 対の外側関節は関節突起によって形成され、2 つの中央関節は歯の関節面によって形成されます。 この関節では回転運動が起こります。 軸椎の歯の後ろには非常に大きな靱帯が張られており、歯による圧迫から脊髄を保護しています。
前縦靱帯は椎体の前外側表面を覆い、椎間板と緩く結合し、辺縁境界との接合部で椎体としっかりと結合します。 この靱帯はここでは緊張が低く、胸部や腰部よりも力が弱くなります。
後縦靱帯は、脊柱管腔内の椎体および椎間板の後面に沿って走行します。 それは、椎体からの静脈を受け取る静脈叢を含む緩い繊維によって椎体に接続されています。
棘間靱帯は、互いに向かい合う棘突起の表面を接続します。 突起の上部では棘上靱帯と結合し、突起の基部では黄色靱帯に近づきます。 棘上靱帯は連続した紐の形で伸びており、頸部では上向きに拡張して厚くなり、後頭結節と外後頭頂に取り付けられている項靱帯を通過します。
横靭帯は対になっており、横突起の上部を接続しています。 これらの靭帯には、繊維状の繊維に加えて、弾性繊維が含まれています。 黄色の靭帯これらは椎間板とともに脊柱に弾力性を与えます。
黄色の靭帯は椎弓と関節突起を接続しており、その弾力性により椎骨を結合し、椎骨間の距離を増やそうとする髄核の逆の力に対抗します。 環椎弓とエピストロフェウスの間には黄色の靱帯がなく、これらの弓の間の構造は環椎エピストロフェウス膜と呼ばれます。 この膜と関節突起の後面との間には、第 2 頚神経を通過する開口部が残ります。
短いながらも弾力性のある強力な靱帯が、棘突起と横突起の間、および椎骨の弓の間に張られています。
後頭骨と第 I および第 II 頚椎の間には一群の靱帯があり、この領域の特別な関節とともに頭の可動性に貢献しています。
靱帯、特に黄色の靱帯は、子宮頸部前彎の形成に関与しています。 頸部脊髄の肥厚は、椎骨 CL のレベルで最も顕著です。 .このレベルでは、管は脊髄をしっかりと覆います (T.A. Yastrebova、1954)。 脊椎の可動性は、その遠隔リンクで実行される動きによって確保されます。
椎骨の関節突起は関節で結合し、平らで非活動的な椎間関節を形成します。
脊椎の椎間関節では、関節表面は関節軟骨で覆われ、その端に沿って関節包が取り付けられています。 それは外側の繊維層と内側の滑膜層で構成されています。 関節腔には少量の滑液が含まれています。 通常、関節の動作中、関節表面は互いに直接接触せず、関節内液の薄い層によって分離されています。 滑膜には血管が豊富に供給されており、関節腔内にさまざまな長さと形状の突起、いわゆる滑膜絨毛を形成します(V. V. Kupriyanov、L. A. Manukyan、1979; V. N. Pavlova、1980)。
文献 (O. G. Kogan、N. A. Chudnovsky、R. L. Zaitseva、1983) では、長い滑膜絨毛は椎間関節の関節面の間に位置する半月板構造として記載されており、侵害されると痛みを引き起こす可能性があります。
半月板構造では 3 つの部分が区別されます: 1) 末梢 - 疎結合、 脂肪組織、関節のバッグに関連しており、2)中央-曲がりくねった毛細血管が豊富に供給されている滑膜、および3)自由-高密度の結合組織、時には軟骨からなる薄い無血管膜。
脊椎全体または一部の部門が機能している 重心を支点としたテコ機構による。 この中心は、腰仙骨部と頸部(環椎、身体 CIV)セクションを通過します。 脊椎は、変形する力が加わると倒れやすいシステムであることが知られています。 バランスは 2 つの反対方向の力によって確立されます。1 つは弾性椎間板の拡張力で、もう 1 つは弾性靱帯と筋肉の力です。
脊柱の生体力学
頸部領域では 脊椎の椎間板は高く、椎体の断面積はここでは小さくなります。 この点において、個々の椎骨は互いに対してかなりの傾斜角を持っています。 この状況と椎間関節の有利な構成により、矢状面 (屈曲と伸展)、正面面 (側面への傾斜)、および水平面 (円運動) の両方で頸椎の可動性が向上します。 頸椎の可動性もプラスの効果があることを付け加えておく必要があります。 脊柱管と椎間孔の直径が大きい。
胸の中で 椎体の断面積に対する椎間板の高さの比率はあまり好ましくなく、さらに、椎体の表面は凸面ではなく平坦であるため、椎体の可動性が大幅に制限されます。椎体の相互関係。 実際には胸椎にある 小さな動きしかできない 矢状面で。 胸部から腰椎への移行点で、関節突起の位置が変わります。 それらの関節面は前額面から矢状面まで通過します。
椎体の直径に対する椎間板の高さの比 腰部で 脊椎は頸部ほど有利ではありませんが、比較的広い可動範囲を提供する胸部よりは有利です。アーチのプロセスによって形成された関節が位置しているという事実を考慮に入れて、 矢状面で 、最大の動きの範囲は屈曲と伸展中に観察されますが、回転運動と側面への傾きの振幅はそれほど大きくありません。
矢状面における脊椎の動き、つまり屈曲と伸展の量は、主に椎体の直径に対する椎間板の高さの比率に依存します。
横方向の傾きの振幅、つまり前額面での脊椎の動きは、上記の要因と、椎弓の突起によって形成される関節の表面が位置する面の方向の両方に依存します。
回転運動(回転)の量は、主にアーチの突起の関節面の位置に依存します。 動きの方向が関節面の形状によって制限される場合、その体積は関節包と靱帯系によって制限されます。 したがって、屈曲は黄色靱帯、棘間靱帯、棘上靱帯、横靱帯、後縦靱帯および線維輪の後部に限定されます。 伸展は、前縦靱帯と線維輪の前部によって、また関節、棘突起、弓の閉鎖によって制限されます。 側面への傾きは、両方の縦靭帯、線維輪の外側部分、黄色靭帯(凸面側)および横靭帯、さらに関節包(胸部領域、さらに肋骨)によって制限されます。 )。
回転運動は、椎間関節の線維輪と被膜に限定されます。 同時に、すべての動きとその振幅は筋肉によって制御されます。 脊椎の可動範囲は年齢とともに変化し、その変化の性質は個人の特性によって異なります(ただし、いずれの場合でも、最大の可動範囲は脊椎前弯の場所、つまり頸部と腰部に残ります) )。
腰椎の可動範囲の広さは、椎間板の高さに直接関係しています。 非常に重要脊柱管の内容物について。
腰部の脊椎の動きは、脊椎に直接的および間接的に作用する、つまり骨格の他の部分に付着している 2 つの強力な筋肉群に関連しています。 第 1 グループにはボディストレートナー、腰の方形筋、大腰筋が含まれ、第 2 グループには腹筋が含まれます。
一般的な考えに反して、脊椎が動くと(末端部分であっても)、椎骨に非常にわずかな変位が生じます。 したがって、極端に伸展した位置では、椎間腔は前方で拡張し、後方でわずかに狭くなります。 曲げの際にも同様のことが起こりますが、唯一の違いは、ギャップの拡大と縮小の逆比があることです。 完全屈曲から完全伸展への移行中に、腰椎の前面の全高が 12 mm 増加すると計算されます。 これは椎間板の伸長の結果として起こります(各椎間板は 2.4 mm 伸ばされます)。 伸展中、腰部の椎体の後面と椎間板の高さの合計は 5 mm 減少します (したがって、各椎間板は 1 mm になります)。
個々の椎骨の動きは、一定の一定の支持点の存在下で発生します。 ゼラチン状の核のみが、その安定性と比較的非圧縮性により支点として機能します。
髄核は、椎体間のやや後方で腰椎の軸に沿って位置します。
線維輪では、脊椎の屈曲および伸展中に、線維輪は凹面側から膨らみ、凸面側から平らになります。 脊椎の過度の可動性は、脊柱の線維輪と靱帯によって制限され、一部の(例外的な)ケースでは椎骨自体の閉鎖によって制限されます。
伸展位では、腰椎は前弯状態になります。 前彎の湾曲は個人差があり、男性よりも女性の方が顕著です。 これは女性の骨盤の角度が大きいことが原因です。 正常な腰椎前弯の状態では、III および IV 腰椎で最大の前方突出が観察され、伸展位では、脊椎の垂直軸が胸椎と腰椎、および腰椎と仙骨の接合部を通過します。個々の腰椎の可動性は、上から下の方向に減少します。
一般に、腰椎の伸展の振幅は屈曲の振幅より小さくなります。これは、前縦靱帯、腹筋の緊張、および棘突起の閉鎖によるものです。 屈曲は棘間靱帯、黄色靱帯、さらに関節面の滑りを抑える関節包によって制限されます。 後縦靱帯は屈曲をわずかに制限します。 側屈は腰部の深部筋膜と関節包に限定されます。 しかし、腰部の横方向の曲がりは自由ですが、椎弓の突起によって形成される関節面は回転運動の軸に対して垂直な方向を持っているため、回転量は大幅に制限されます。
腰椎の可動性は、形態学的にそれに関連する構造によっても制限されます。 これらの構造には、脊髄、硬膜、馬尾の根および神経が含まれます。
脊椎の屈曲および伸展中、脊髄と馬尾の神経は骨管に対して自由に動くことができ、そのような動きの可能性は頭蓋底から離れるほど顕著になります。
馬尾の神経根は骨管内を自由に走行しており、 腰椎を最大限に屈曲・伸展しても過剰な緊張はありません. (念のため言っておきますが、純粋な母音はここにあります!!!)
脊椎の他の部分では、硬膜は緻密でわずかに伸長可能な結合組織膜ですが、腰部では緩くて弾力性があり、腰椎が最大屈曲した位置での過度の緊張が解消されます。
前方では、髄膜はより大きな張力を受け、椎体および椎間板の後面にぴったりとフィットします。 さらに、そこから出て椎間孔に向かう根によって固定されます。 脊柱管の構造要素の小さな偏位(極度の伸展位置から極度の屈曲位置まで 5 mm)に対する歯根と硬膜の適応は、不必要なストレスなしで行われます。
背骨の動き
個々の椎骨間の関節の可動範囲はわずかですが、脊椎全体の動きは振幅が大きく、正面、矢状、垂直の 3 つの軸に沿って可能です。 脊椎は体の不可欠な部分であるという事実により、その動きは人体のこの領域の筋肉の参加によって実行されます。 体の腹側筋群と背側筋群を割り当てます。 脊椎の動きは、隣接する 2 つの椎骨に筋肉を取り付けることで実行できます。 脊椎と胴体全体によって生じる動きには、屈曲、伸展、側屈、回転が含まれます。
最大の可動範囲は、頸部 脊椎。 異なる椎骨間の可動範囲は同じではありません。 I-II 頚椎と IV-VII 頚椎の間の関節では、大きな回転運動が可能です。 II、III、IV の間の頸椎の動きはほとんど不可能です。
胸部 背骨は主に胴体を横に傾けるのに関与し、程度は低いですが、前後に傾けることもあります。 II 胸椎と GC 胸椎の間の関節の動きは胸によって制限されます。
腰部脊椎は屈曲と伸展の動きに関与しており、程度は低いですが側方への動きにも関与しています。 第IX胸椎と第III腰椎の間の関節では、あらゆる動きが可能であり、そして、III 椎骨と V 椎骨の間はほとんど動きません。
脊椎について何を知っておくべきですか?パート I
第1章 脊椎の構造と機能
健康な背骨
脊椎、または脊柱は、椎骨、椎間軟骨板、および靱帯装置で構成されています。 脊髄は人体の骨格の主要部分であり、支持と運動の器官であり、脊髄はその管内に位置しています。 脊椎は32〜33個の椎骨で構成されており、条件付きで頸部、胸部、腰椎、仙骨、尾骨の部門に組み合わされます。
脊椎は体の主な支持体であり、筋肉の付着場所でもあるため、さまざまな種類の体の動きに関与します。 脊椎を構成する椎骨は断続的かつ連続的に相互接続されており、これが脊椎の可動性に寄与しています。
に 解剖学的構造 I 頚椎は他の脊椎とは異なります。 この椎骨には、前後の弓、後結節、椎骨動脈の溝、横突起の開口部、第 II 椎骨の歯の窩、椎骨の横突起、上関節窩と下関節窩があります。
いくつかの 特徴的な機能第二頸椎もあります。 特に、前後の関節面を備えた椎骨の前に歯があり、椎体、棘突起、椎弓、穴のある横突起、下部関節突起、上部関節面があります。 第2頚椎は機能的特徴により軸椎に分類されます。
体と融合した第 2 椎骨の歯は上方を向いており、第 1 頚椎の前弓と関節を成しています。 椎体の歯の側面には、第 1 頚椎の下部関節窩と関節接合するための上部関節突起があります。
第 6 頸椎の特徴としては、頸動脈結節があり、頭部からの出血(頸動脈損傷)の際に頸動脈結節が圧迫されることです。 頚動脈.
第7頚椎は「出っ張り」と呼ばれます。 かなり長い棘突起があり、下部頸椎を決定するために使用されます。
3番目から7番目の頸椎には小さな体、穴のある横突起、水平に位置する関節突起、端に分岐の兆候のある棘突起があります。 ちなみに、これらの椎骨の棘突起の長さは同じではなく、特に頭を傾けたときに7番目の椎骨がよく感じられます。 左右の椎骨動脈は横突起の開口部を通過します。
胸椎は12個あります。 頸椎に比べて負荷が大きいため、体が大きくなります。 棘突起はタイル状に下に傾いています。 椎体の側面には、肋骨結節と接続するための横突起の肋骨窩と同様に、上下の肋骨窩があります。
腰椎は5つあります。 彼らは巨大な体、強力な水平方向の棘突起を持っています。 椎骨には上下のノッチがあるため、それらが接続されると、神経形成で満たされた穴が形成されます。
より耐久性のある重量保持のために、5 つの仙椎が 1 つの骨である仙骨に融合されています。 前から後ろに向かって平らで、後ろに向かってピラミッド状に湾曲しています。 仙骨の基部は第5腰椎に向けられ、頂点は尾骨に向けられます。 第5腰椎と第1仙椎の接合部には、前方に向けられた突起、つまり岬が形成されます。 前面は平らで凹面で、4 対の穴があります。 仙骨の後面は後方に凸状で、4 対の穴のある隆起の形をした不均一な表面があります。
ピラミッドの形をした尾骨は、その基部を上にして仙骨に向かって回転します。
機能的には、脊椎は重大な静的負荷と動的負荷に耐えることができます。 これは、頸椎から腰椎にかけて質量が増加する椎体の質量と強度によるものです。
椎体と椎弓の間にある穴は、接続されると脊柱管を形成し、その中に膜を備えた脊髄が位置します。
隣接する 2 つの椎骨の間には椎間孔があり、脊髄神経の根の出口として機能します。
脊椎の加齢に伴う変化は次のように発生します。その加速的な成長は誕生の瞬間から 3 歳までに起こり、男の子でも女の子でも同様に激しくなります。 3 歳から 7 歳にかけて、脊椎の成長は遅くなり、思春期に再び成長します。
出生時までに、脊椎の前彎と後弯は軽度になります。 その形状の変化は、子供の人生の最初の数年間に発生します。 頭を保持し始めると、頸椎の前弯が発達し、固定されます。 子供が座り始め、さらに立って歩き始めると、胸部および仙骨の後弯だけでなく、腰椎の前弯が形成されます。 列挙された背骨の生理学的曲線はその強度を高め、バネ特性を引き起こします。
椎間板
椎骨の相互の関節結合は、軟骨(椎間板)の助けを借りて行われます。 このようにして椎体は互いに接続されています。 弧間の接続は、仙骨と尾骨の結合組織(黄色の靭帯)、骨組織(癒合症)の助けを借りて行われます。
背骨には23個の椎間板があります。 椎間板の最も厚い部分は腰椎にあります。 椎間板は脊柱の安定性と可動性を提供し、脊椎の機能に衝撃を吸収する状態を作り出します。 椎間板は、圧縮性の低い髄核と、椎体の周縁に沿って位置し髄核を保持する線維輪で構成されています。 脊椎の最大の可動性は、頸部と腰部で観察されます。 胸部中央部の可動性が最も低い。 一般に、脊椎の可動性は、年齢、フィットネスの程度、性別、環境条件などによって異なります。
脊椎の強度は、構成する構造の強度によって決まります。 椎骨の最大負荷は平均40〜80 kg / cm 2、靭帯の場合は5〜9 kg / mm 2(最大1 kg / mm 2)です。
脊椎の後ろにある椎骨の棘突起は骨の隆起を形成します。 肋骨と肋骨の角の間には、体をまっすぐにする筋肉があります。 筋肉がよく発達している人の場合、これらの筋肉はローラーの形で、背中の正中線の側面に2つの縦方向のローラーを形成します。 不完全な人の棘突起は、頸部から仙骨までほぼ全域で触知できます。 第 7 頸椎の棘突起はよく触知されます。 第 7 胸椎の棘突起は、肩甲骨の下角を結ぶ水平線に相当します。
の 医療行為多くの場合、腸骨稜の上部を結ぶ線が使用されます。 これは、第 4 腰椎と第 5 腰椎の棘突起の間の隙間に相当します。
腰椎には、産科の診療で使用されるダイヤモンド型のくぼみが決定されています。
教材、断面資料、その他の教材に加えて、脊椎は X 線解剖学的画像を使用し、直接投影と側面投影、場合によっては斜め投影の 2 つの投影法で研究されます。
脊椎の直接レントゲン写真では、解剖学的詳細を備えた椎骨、椎間板が、椎体の暗い影の間の明るい隙間に基づいてはっきりと見えます。 椎体は曖昧な四角形をしており、骨密度は滑らかな輪郭を持っています。 頸椎から腰椎に向かうにつれて、椎体はより重くなり、より高くなります。 椎体の後ろには、正中線に沿って棘突起の影が見えます。 椎体の側部では、アーチの椎弓根の楕円形の影が見え、その上下には上部と下部の関節突起の影が見えます。
側面 X 線写真には、椎体、上方、下方、前方、後方の輪郭、関節突起、弓、棘突起、椎間孔、椎間板が示されています。
最初の 2 つの頸椎の鮮明な画像を取得するには、断層撮影または口を開けて写真を撮影します。
胸椎の直接X線写真では、すべての胸椎が長方形の形で捉えられ、その上に棘突起とアーチの脚の影が落ちます。 棘突起は椎体の正中線に厳密に沿って配置する必要があります。 上部胸椎の椎間板はレントゲン写真でははっきりと見えません。 これは、後弯症(生理的)が中心 X 線ビームと椎間板の方向の一致を妨げるという事実によるものです。 直接指向性 X 線を使用すると、関節のある肋骨の横突起、棘突起、頭と頸部を見ることができます。
椎体と椎間板の状態をより明確に分析するには、側面画像を使用することをお勧めします。
椎体、棘突起および横突起、アーチの椎弓根、腰椎の椎間関節は、直接 X 線写真でよく研究されています。 この部門の椎骨は、特にビームの投影と椎間板が一致する中央部分で、幅広の椎間板によって互いに分離されています。
第5腰椎と第1仙椎の間の椎間の隙間を研究するには、脚をお腹に押し付けながら、特別な裏地を使用してX線撮影を行います。 仙骨と尾骨は生理学的に湾曲しているため、直接レントゲン写真では反映されません。 望ましい結果。 したがって、画像をより鮮明に読み取るためには、X 線ビームを 25 ° の角度で対象物に向ける必要があります。
したがって、人間の脊柱の形成は 22 ~ 24 歳までに終了します。
出生の瞬間から 24 歳までに、椎体および椎骨の他の構成要素の構築と再構築が行われ、成長と骨化のポイントが活発に機能します。
脊椎の検査技術は、他の臓器やシステムの検査方法とあまり変わりません。 腰痛の訴えは、ほとんどの場合、怪我、変形、局所的な変化に関連しています。 場合によっては、痛みは本質的に放射 (反射) し、手術中に痛みとして現れることがあります。 内臓、手足。 手足の短縮は、背骨の湾曲とその痛みによって現れることがあります。
脊椎の検査は検査から始まります。 姿勢、生理学的湾曲(後弯症、前弯症)、病的湾曲(側弯症)の存在などに注意を払います。触診、打診、身体活動は、立位、横臥位、座位で行われます。 中間突起の間にある棘突起を触診し、痛みのある箇所や筋肉の緊張などを検出し、脊椎軸に沿った頭や肩への圧力によって椎体の損傷を判断します。
椎骨の可動性は、前方への屈曲、後方への屈曲、伸展、片側および反対側への傾斜、および軸を中心とした回転の方法によって決定されます。 頸椎の動きの最高の完成度。 屈曲の全振幅は 90° に達することがあり、そのうち約 40° が頸部に当たります。 骨盤が固定されている場合、脊椎の側方への伸展の振幅は最大 60 ° になります。 このパラメータを決定するには、立った状態で脚を50〜60 cm広げる必要があり、背骨の回転運動は90°に達することがあります。 もちろん、それはその人の個人的な特性と体力によって異なります。
必要に応じてレントゲン検査を行います。 同時に、特定の方法と戦術が選択されます。 これらには、直接投影、側方投影、斜め投影、コンピューター断層撮影などが考えられます。脊椎内の病理学的病巣を検出するには、標的断層撮影またはコンピューター断層撮影の方法が使用されます。 ディスコグラフィーは椎間板を研究するために使用されます。 靱帯装置は靱帯X線撮影によって研究されます。 脊髄が存在する脊柱管は、脊髄造影に基づいて検査されます。 機能的X線撮影は、脊椎の最大屈曲および伸展の位置で側方投影で実行されます。 椎骨血管造影は血管を研究するために使用されます。
脊椎の発達
椎体の発達の異常には、裂け目、欠損、楔形椎骨、プラスティ脊椎症、短脊椎症、環椎の同化、仙骨化、体腔化が含まれます。 椎弓の発達の異常には、椎弓の発達不全、間隙、関節突起の発達の異常、先天性癒合症が含まれます。
先天性椎間裂は脊椎のあらゆる部分で発生する可能性がありますが、腰部でより一般的です。 裂け目が椎弓のみに触れている場合、それは二分脊椎と呼ばれ、本体と椎弓の両方の裂け目はラヒシシスと呼ばれます。
脊椎奇形には、くさび形椎骨と半椎骨が含まれます。 くさび形の半椎骨は、半体、片側の横突起、1つの関節突起を備えた半弓で構成されています。 胸椎では、半椎骨に追加の肋骨があります。 単一、二重、および複数のくさび形の半椎骨があります。 片側の片側椎骨では、脊柱に側弯症の湾曲があります。
プラスチノ脊椎症は、椎体の直径が拡大する場合に定義されます。 短脊椎症では、椎体の高さが減少します。 複数の短脊椎症が発生すると、人間の胴体が短くなります。
関節突起の奇形は腰椎と仙骨に観察されます。 矢状面に対する関節突起の関節面の位置の異常、突起の 1 つのサイズの異常、隣接する椎骨の弓との関節突起の関節結合の異常、および椎骨の欠損が存在します。関節突起の。 異常の列挙された要素は脊椎変形を引き起こすものではありませんが、異常および変形性脊椎関節症の領域における骨軟骨症の早期発症に寄与する負の静動的状態を引き起こします。 腰仙椎では、脊椎分離症やすべり症がよく観察されます。
先天性癒合症には、完全な場合と部分的な場合があります。 完全な癒合症では、椎骨の本体、弓、突起がブロックされます。 脊椎の変形は観察されません。 部分的癒合症では、脊椎の変形が認められます。 それは胎児期に出現し始め、変形性脊椎関節症を引き起こすことがよくあります。
Os odoutoident - 歯状突起と第 2 頚椎本体の非結合。 これにより、頸椎が不安定になり、最初の頸椎である環椎が脱臼する可能性があります。
アトラスの同化(後頭化)は、第 1 頚椎と後頭骨の融合です。 それは、大後頭孔の形状の違反がある場合とない場合があり、完全な場合も部分的な場合もあります。 延髄にとって不利な条件が生じます。頭を回転させるときに第 2 頚椎の歯が延髄を傷つける可能性があります。 そして、そこには心臓血管の中枢と 呼吸器系。 小児期から斜頸が形成されます。
頸肋骨はまれであり、他の奇形を伴います。 他の異常、特に第 7 頚椎に関連する肋骨は、臨床的には現れません。 脊椎変形が発生し、脊椎関節症につながる場合は、保存的方法と外科的方法が治療に使用されます。
脊椎管とその内容
脊柱管は、椎体の後面と椎間板によって、前方では椎弓によって後方および側面から形成されます。 前述したように、各椎骨の弓の基部には上下に切れ込みがあり、それらが互いに接続すると椎間孔を形成します。 椎体の表面には、前後に非常に強力で長い靭帯があります。 椎骨の弓の間には弾性靱帯があります。 それらは脊柱管の後ろから椎間孔まで並んでいます。 棘突起と横突起も、棘間および横横の強力な靱帯によって相互接続されています。 棘突起の端は棘上靱帯によって相互接続されており、棘上靱帯は頸部で特によく発達している、項部靱帯です。
脊椎チャネル さまざまなレベル断面積は異なります:平均2.5 cm 2、最大は第5腰椎のレベルで3.2 cm 2です。 脊柱管は硬膜の体積よりも体積が大きいです。 これらの地層の間には、緩い脂肪組織と静脈叢で満たされた空間があります。 これが硬膜外腔です。 ここで硬膜外麻酔の局所麻酔薬を注入します。
椎体およびその他の構成要素への血液供給は、椎骨動脈、頸部上行動脈、および頸部深部動脈から供給されます。 これが頸椎に供給される仕組みです。 胸椎には、上肋間動脈と10本の肋間動脈の後枝から血液が供給されます。 腰部および仙骨部には、腰部動脈、外側仙骨動脈、および中仙骨動脈から血液が供給されます。
脊柱管には、脊髄とその根および膜、緩い硬膜外線維および静脈叢があります。 硬膜外組織の静脈、特に脊柱管の上部では、潰れたり開いたりしないため、脊柱上部の手術中に空気が閉じ込められ、空気塞栓が形成される可能性があり、悪影響を及ぼします。
脊髄の髄
脊髄は、脳と同様に、脊髄に直接隣接する軟膜、軟膜と硬膜の間に位置するくも膜、脊髄の外側に位置する硬膜という 3 つの膜で囲まれています。
硬膜は外側と内側の 2 つの層に分かれています。 外葉は脊柱管の壁に隣接しており、骨膜および靱帯装置と密接に接続されています。 内側の葉は大きな後頭孔からII-III仙椎まで伸びています。 脊髄が含まれています。 脊柱管の側方部分では、硬膜は椎間孔を通って脊柱管から出る脊髄神経の鞘を形成します。
硬膜外腔は硬膜の層の間に形成されます。
硬膜の内側のシートとくも膜の間には、スリット状の空間、つまり硬膜下空間が形成されます。
軟膜は脊髄を取り囲んでおり、脊髄に栄養を与える血管が含まれています。 それは脊髄に密接に隣接しており、同時にくも膜とも密接に接続されています。 軟膜とくも膜の間には、脳脊髄液で満たされたくも膜下腔があります。 脊椎穿刺脊髄を損傷しないように、第2腰椎の下にくも膜下腔が作られています。
神経根と脊髄神経節
31対の神経根が脊髄から出ています:前部 - 運動根、後部 - 感覚根。 これらのうち、6〜8の頸椎ペア、12の胸椎ペア、5つの腰椎ペア、5つの仙骨ペア、および1つの尾骨ペア。 前根と後根は脊髄から出て椎間孔に進みます。 開口部では後根が肥厚し、神経節を形成します。 その後、根が融合して短い脊髄神経を形成します。
脊髄から脊髄神経接合部までの根の部分は機能的に分離されています。
また、根の形成と脊髄からの出口のレベルは、頸椎の最初の 4 つの脊髄神経のみの脊柱管からの出口のレベルに対応することも知っておく必要があります。 次の根は下に下り、脊髄の形成場所のはるか下で脊椎から出ます。 これは、脊髄が脊柱管よりも短いという事実によるものです。
脊椎セグメントの骨格は次のとおりです。頸椎セグメントと上部胸椎セグメントでは、セグメントは対応する椎骨の 1 つ上の椎骨、中部胸部領域では 2 つの椎骨の上、下部胸部領域では 3 つの椎骨の上に位置します。 たとえば、最初の 胸部部分 7番目の頸椎のレベル、12番目の胸椎セグメント - 9番目の胸椎のレベル、腰椎セグメント - 10番目、11番目、および部分的に12番目の胸椎のレベル、仙骨セグメント - のレベルに位置その下部の第12胸椎と第1腰椎の。
硬膜嚢内の最初の腰椎の下には馬尾があり、腰仙骨神経叢の形をした 4 つの下部腰椎、仙骨、尾骨の根によって形成されます。
脊椎の健康
脊椎の病気は人類共通の問題となっており、腰痛はよくあることです。 病気の原因はさまざまですが、医師の大部分は、脊椎疾患の原因を座りっぱなしのライフスタイル、歩くとき、立つとき、座るとき、ベッドで横になるときの脊椎の間違った位置と関連付けています。 耐えられない重量を持ち上げたり、不合理な栄養を摂取したり、健康への不注意など、これらすべての理由が脊椎の病気に影響を与えます。
健康であるためには、自分の体を尊重し、保存し、それを「人生の最高の現れ」として感謝しなければなりません。 不自然な食べ物や刺激的な飲み物は控えてください。 自然な未加工食品を食べる。 仕事と余暇を組み合わせる。 細胞レベルで定期的に体を浄化します。 穏やかで、適度に感情的であること。 自然の法則を学び、それに従って生き、その労働の成果を楽しみましょう。 (P.S. Breg 他、1994 年など)
脊椎は人間の健康に大きな役割を果たしています。 筋力よりも重要な身体的持久力は背骨に依存します。 背骨は骨格の基礎であり、体に望ましい形を与え、背中と腹部の大小の筋肉と靭帯が背骨に取り付けられています。 それらのおかげで、体は垂直の位置に保持され、臓器は適切な場所に配置されます。
不適切な姿勢、突然の衝撃による椎骨の変位、脊髄から伸びる神経の挟み込みは、神経支配されている臓器の機能不全を引き起こす可能性があります。
背骨の湾曲は骨格、筋肉、靱帯、内臓に悪影響を及ぼし、生物全体の病気につながります。 背骨の湾曲は、不合理な栄養摂取、正しく歩く、立つ、座る、ベッドに横になることができないことに関連しています。
青少年のかなりの部分が脊椎の湾曲、つまり側弯症を患っています。 後々腰痛を引き起こす可能性があります。 治療は特別です 理学療法、マッサージ、そしてしばしば手術。
脊椎は骨格、筋肉、神経系の基礎です。 脊椎のわずかな異常が体のさまざまな部分に病気を引き起こす可能性があります。
軟骨の弾性は、骨のほぼすべての関節と同様に、脊椎にも不可欠な特性です。 人類にとって幸いなことに、背中は非常に発達しているため、体の他の部分よりもストレスや緊張に耐えることができます。故障することなく非常に長い時間働きました」(M. Fishbein)。
誕生までに、子供には 350 個の骨があり、成人の人間の骨格には 260 個の骨があります。
頭蓋骨は 29 個の平らな骨で構成され、背骨の上部にあります。
7 つの頸椎は上部胸椎の上にあります。
胸部には、背骨、胸部に加えて、25 個の骨があります。胸骨 1 個、胸骨、および肋骨 12 対です。 背中の上部の肋骨のペアは脊椎に取り付けられており、前部では胸骨に取り付けられています。 2対の下部肋骨は偽肋骨または浮動肋骨と呼ばれ、胸部に到達せず、前端は軟組織内で自由になっています。
下部脊椎は仙骨と尾骨で構成されます。 寛骨臼は脊椎の中で最も幅が広くて強い部分であり、寛骨臼は人体の長くて強い骨に接続されています。
2つの骨が接する結び目は関節と呼ばれます。 舌骨だけは何にもつながっていません。
人間の体の関節には4種類の動きがあります。
脊柱の関節は鞍の形をしており、どの方向にも傾けることができます。 脊椎の動きは限られていますが、一般に脊椎は非常に柔軟です。 骨の関節面は軟骨で覆われています。
軟骨は、骨格の形成における骨の前駆体です。 時間が経つと骨に置き換わります。 軟骨は胎児の骨です。
腱は、筋肉の続きであり、筋肉を骨に取り付ける繊維状の耐久性のある組織です。 彼らには血管や神経がほとんどありません。
靭帯は軟骨と同じ構造を持ち、弾性繊維を含み、骨と軟骨を一緒に保持します。
脊椎は 24 個の小さな椎骨からなる柔軟な柱で、頭蓋骨の底から仙骨と尾骨を含む骨盤まで位置しています。 背骨の S 字型のカーブはバネのように形成されており、その構成要素は椎骨です。 椎骨の間には軟骨、つまり半流体の中心を持ち、軟骨組織に囲まれた弾性椎間板があります。 ディスクは背骨を動かし、衝撃を和らげます。 もし円板がなかったら、あらゆる一歩が頭蓋骨の底部で感じられるでしょう。 関節には、関節表面を結合する滑液が含まれています。
時間の経過とともに背骨は短くなりますが、すべての人に当てはまるわけではありません。 脊椎の短縮とその病的曲がりは年齢に依存しません。 それは、不合理な栄養、身体活動の欠如、それを「織る」「素材」の弱さに関連しています。
人の背骨の強さは、それが作られた素材と、生涯に受ける物理的ストレスによって異なります。 脊柱の状態ほど、人の健康、エネルギー、活力に影響を与えるものはありません。 背骨が若いのと同じように、人はみな若いのです。 背骨を強化して伸ばすことで、30歳も若返ることができる、とB・マクファーデンは言います。
背骨のための特定のエクササイズを実行し、合理的に食事をすることで、老化のプロセスを防ぐことができます。 背骨を鍛えていない人では、軟骨性の椎間板が平らになり、特に夕方には背骨が短くなります。 トレーニング中、椎間軟骨の高さは年齢に関係なくすぐに回復します。 脊柱の衝撃吸収材であるのは軟骨、つまり椎間板であり、脊柱に柔軟性と弾力性を与えます。 椎間スペーサーは、ゼラチン状の内容物を含むゼラチン状の核で構成され、その核は線維輪で囲まれています。 それらは軟骨板によって骨との接触から保護されています。 しかし、椎間板が弛緩し、脊椎に過剰なストレスがかかったり、鋭い打撃を受けたりすると、核が外殻を通って脊柱管に飛び出す可能性があり、これが椎間板ヘルニアの形成方法です。 脊髄にかなりの圧力がかかる可能性があります。 椎骨が互いにこすれ合い、脊髄から出ている神経を圧迫する可能性があります。 この場合、外科的介入が必要です。
人間の背骨はまっすぐであるため、脊髄と脊髄神経を外傷から保護できます。 まっすぐで、柔軟で、伸びていて、 強い背骨各神経が正常に機能できるようにします。 背骨が「たるむ」、つまり短くなると、椎骨間の距離が減少し、神経が圧迫され、痛みが現れます。 首の上半分または頭蓋骨の基部の神経が圧迫されると、非常に激しい頭痛が現れます。 第 1 椎骨と第 2 椎骨の間の神経線維が圧迫されると、視覚障害が生じます。 胸部の神経が圧迫されると、消化器官の機能が低下します。
中枢神経系が正常に機能するには、健康な背骨と正常な姿勢が必要です。
正しい姿勢は、人体の重心が位置する仮想の垂直線によって決まります。 頭の中心の上部から、耳と肩、腰、すね、足首の関節を結ぶ線を横切ります。 あごは直角に、肩は真っ直ぐに、胸はわずかに高く、お腹は引っ込められ、背骨は自然な曲線を保ち、体は下肢で支えられています。
したがって、人はまっすぐに立っているだけでなく、座って歩くことも必要です。 硬いベッド、弾力性のあるマットレスの上に横になる必要があります。
姿勢を決めるには、大きな鏡の前に水着を着て、小さな鏡を手に持つ必要があります。 自分自身を前、横、後ろから見てください。 頭が前に伸びすぎていないか、猫背になっていないか、肩が平らになっているか、お腹が突き出ていないか、背骨が曲がっていないかを確認します。
次に、自分の姿勢の欠陥を分析する必要があります。 それをカードに記録し、回復プログラムを開発します。 時間が経てば、自分の健康状態や見た目にも満足できるようになります。
正しい歩行姿勢は、人が強くて伸びた背骨を持ち、横によろめかずにまっすぐに歩くときに可能です。 歩行中の衝撃は軟骨板と椎間板によって吸収され、バネの役割を果たし、脊髄と脳を脳震盪から保護します。
歩くときに痛みが生じると、脚と背骨という 2 つの重要な領域に注意が集中します。 これらの痛みは、背骨を鍛えるエクササイズや、ゴム製のかかとの低い、緩めの柔らかいゴム製の靴を履くことによって解消できます。 背中、腹部、太もも、下肢の筋肉を活性化しながら、胴体から歩く必要があります。 手を同時に肩から動かし、頭を上げます。
硬い椅子にまっすぐに座ってください。 背もたれは椅子の背もたれに近いです。 腹部をわずかに引っ込め、肩をまっすぐにし、頭を上げます。
膝窩血管を圧迫しないように、椅子の座面は大腿部よりも短くする必要があります。 シートの高さは下肢の高さと同じである必要があります。 足を組むことはできません。 突然椅子に座ることはできなくなり、椎間板の破壊や脊椎の痛みにつながります。 椅子を簡単かつゆっくりと下げ、背骨を伸ばし、頭を前方と上方に向けます。
ベッドでは背骨はまっすぐでなければなりません。 ベッドは柔らかすぎてはなりません - 背骨が曲がっていて、非常に硬くなければなりません - 背骨が反対方向に曲がっています。
背骨の自然なたわみにより、硬くて平らでかなり弾力のあるマットレスが得られます。
頭と首用の枕を使用すると、背骨の上部をまっすぐな位置に保つことができます。 首と背中上部の筋肉は睡眠中にリラックスします。
脊椎のエクササイズ
ご存知のとおり、朝の背骨の長さは夕方よりも若干長くなります。 これは、夜間に脊柱の筋肉や靭帯が弛緩するためです。 脊椎の状態は、あらゆる生活プロセスに何らかの影響を与えます。
脊椎のエクササイズのルールは次のとおりです。
1) 骨化した箇所に急激な力を加えないでください。
2) 運動中の負荷は身体能力に見合ったものでなければなりません。
演習の結果は長く待つ必要はありません。 数週間、場合によっては数日後に現れます。
子どもたちはよく動きます。 これが可能なのは、神経線維が軟骨、さらには脊椎に触れていないためです。神経線維は何も圧迫せず、圧迫せず、自由になっています。
特別な練習をすれば、何歳になっても背骨の機能を維持することができます。 彼らは人体を改善し、怪我の後を含むその重要な機能をデバッグすることができます。 演習番号 5 は、患者の腸機能低下を軽減します。 背骨を伸ばすと筋肉と靱帯が強化され、血液循環が改善され、神経幹への圧力が軽減され、呼吸が増加し(より多くの酸素が供給され)、内臓の機能が改善されます。
脊椎の運動は、過度の疲労や疲労を引き起こさないように、リズムと強度で実行されます。 痛みが発生した場合は、運動を中止し、痛みの場所を確認してください。
痛みがない場合は、力、エネルギー、筋力の急増があり、満足感が現れます。
演習 1
この運動は、頭や目の筋肉、胃や腸に作用する神経系の部分に影響を与えます。 頭痛、過度の眼精疲労、消化不良に悩んでいる場合は、運動が効果的です。 床にうつ伏せになり、骨盤を持ち上げて背中を反らせます。 体は手のひらと足の指だけで支えられます。 骨盤は頭よりも高くなければなりません。 頭を下に。 脚は肩幅に開きます。 膝と肘はまっすぐになります。 骨盤を床近くまで下げます。 背骨に余分な負担がかかるため、腕と脚をまっすぐに保つようにしてください。 頭を上げて後ろに傾けます。 この練習はゆっくりと行ってください。 骨盤をできるだけ低く下げ、次に背中を反らせながらできるだけ高く上げ、再び下げ、上げたり下げたりします。 このエクササイズを正しく行うと、数回の動作で気分が楽になります。
演習 2
この運動は主に、脊椎から肝臓と腎臓に向かう神経を刺激することを目的としています。 これらの臓器の病気が原因の場合にも安心です。 神経障害。 開始位置はエクササイズ 1 と同じです。床にうつ伏せになり、骨盤を立てて背中を反らせます。 体は手のひらとつま先で支えられます。 腕と脚はまっすぐです。 骨盤をできるだけ左に回転させ、左側をできるだけ低く下げ、次に右に回転します。 腕や足を曲げないでください。 ゆっくりと動き、常に背骨を伸ばすことを意識してください。
演習 3
このエクササイズでは、脊柱が上から下にリラックスし、各神経中枢が刺激されます。 骨盤領域の状態が促進されます。 脊椎を伸ばした状態に維持するために最も重要な、脊椎につながる筋肉が強化され、椎間軟骨の成長が刺激されます。 開始位置:床に座り、両手をついてまっすぐに持ち、少し後ろに引いて広げ、足を曲げます。 骨盤を上げます。 体は広げて曲げた脚とまっすぐな腕の上に置きます。 この練習は速いペースで行う必要があります。 背骨が水平になるまで体を起こします。 開始位置まで体を下げます。 この動きを数回繰り返します。
演習 4
このエクササイズは、胃を制御する神経が集中している背骨の部分に特別な力を与えます。 また、背骨全体にも効果があり、ストレッチされ身体のバランスを整えます。 床に仰向けになり、足を伸ばし、腕を横に広げます。 膝を曲げて胸に引き寄せ、腕を膝に巻き付けます。 手を放さずに、膝と腰を胸から遠ざけます。 同時に頭を上げて、あごを膝につけるようにしてください。 この体の位置を 5 秒間保持します。
演習 5
この運動は背骨を伸ばすために最も重要な運動の 1 つです。 また、大腸に問題がある場合には、大腸の制御神経を刺激するのにも効果的です。 開始位置はエクササイズ 1 と同じです。床にうつ伏せになり、骨盤を高く上げ、背中を丸め、頭を下げ、腕と脚をまっすぐに伸ばします。 この姿勢で部屋中を歩き回ります。
最初は、各エクササイズを2〜3回行います。 その後、5〜7回まで持ちます。 脊椎が正常に発達していれば、これらすべてのエクササイズを最大 10 回行うことができます。
どのくらいの頻度で運動する必要がありますか?
最初は毎日行われます。 改善されれば、週に 2 回まで実行できます。 これは、脊椎を柔軟でリラックスした状態に保つために行われます。
5〜7日後に改善を感じ、2〜3週間後に痛みが完全に消えたとしても、体操はまだ続けるべきです。 長年にわたって蓄積された背骨の変化。 数日で治るものではありません。 背骨の継続的なトレーニングが必要です。これだけが軟骨の正常な成長を刺激し、年齢に関係なく弾力性があり、伸びます。
これまでのエクササイズを 5 セット行っても適切な結果が得られなかった場合は、整形外科医が推奨するエクササイズに進むことができます。
演習 1.正しい姿勢を身につけましょう。 足を肩幅に開き、筋肉をリラックスさせます。 手を頭の後ろで閉じ、頭を前に傾けて手で押さえ、6秒以内に元の位置に戻すようにしてください。
頭を真っすぐに保ち、できるだけ後ろに傾けながら、このエクササイズを繰り返します。
首は各方向にできるだけ伸ばす必要があります。
このエクササイズは、首を伸ばし、背中上部を強化するように設計されています。
演習 2.疲れたときに背中全体を強化してストレッチします。
足を肩幅に広げてまっすぐに立ち、つま先立ちで腕を伸ばしてリラックスします。 前かがみになり、後ろのすねに手のひらを置きます。 お腹を引っ込め、背中を引き締め、この動きに手で抵抗します。 この位置を 6 秒間保持する必要があります。 それから緊張し、リラックスし、再び緊張し、そしてリラックスします。
演習 3背中の強化に。 手をテーブルの端に置き、肘をわずかに曲げ、胴体をテーブルの表面と平行にし、背中と脚をまっすぐにします。 片足をできるだけ高く上げ、6秒間保持します。 ゆっくりと開始位置まで下げます。 もう一方の足も同様です。 疲れを感じるまで繰り返します。
演習 4頭を回転させて背中上部を強化します。 まっすぐ立つのも自由自在。 あごを胸まで下げ、耳が肩、後頭部 - 背中、2番目の肩のもう一方の耳、あご - 胸に触れるように頭を回します。 この運動はゆっくりと行われ、首と頸椎の筋肉を伸ばします。 頭を一方向に20回、反対方向にも同じ量回転します。
演習 5まっすぐに立ち、足を肩幅に開き、腕を下げてリラックスします。 体をどちらかの側に向けます。 腕は鈍く、胴体の回転に追従します。
演習 6脊椎の柔軟性の発達。 足を揃えてまっすぐに立ちます。 まっすぐな腕を頭の上に上げます。 前にかがみ、指でつま先に触れます。 スタートポジションを取ります。 次に、腕を上げた状態で、できるだけ後ろに曲がり、腕と頭も後ろに投げ出します。 初期位置。 10回繰り返します。
演習 7脊椎の回転。 足を肩幅に開き、まっすぐに立ちます。 手は肩の高さで横に置きます。 体の左右への回転。 合計 30 回のスピンが必要です。
演習 8背骨の下部の持久力の発達。 床に仰向けになり、腕を横に広げ、脚をまっすぐに伸ばします。 足を低く上げて1分間保持します。
演習 9床に仰向けになり、腕を肩の高さで脚を揃えます。 まっすぐな脚を垂直に上げ、つま先を伸ばし、脚を下げます。 左のまっすぐな脚を上げて下げます。 この運動を20回繰り返します。 背骨の下部が強化されています。
演習 10背骨全体を強化します。 床に右側を下にして横たわって、足をまっすぐに伸ばし、両手を自由にします。 左足を上げ、元の位置に下げます。 曲げる 左脚そして胸を押し、あごに触れます。 次に、左側でも同じことを行います 右足。 合計10回。
演習 11背骨のストレッチ。 バーにぶら下がって、自由に体をリラックスさせます。 背筋が伸びます。 できるだけ吊るしてください。
演習 12背骨の上部の強化。 足を少し開いてまっすぐに立ちます。 肩をできるだけ上げて後ろに引き、次に前に進みます。 10〜15日後にこの運動を15回、30回繰り返します。
過剰な体重は脊椎に過負荷をかけ、次のような症状につながることを覚えておいてください。 慢性の痛み背中に負担がかかり、心臓にさらなる負担がかかります。
太りすぎの人の寿命は、余分な体重のポンド数に比例して短くなります。
最初は、練習は何もせずにゆっくりと実行されます。 特別な努力でも毎日、そしていつでも! 脊椎に現れた痛みはすぐに消えます。
そうすれば、エクササイズを行うと、ある種の喜びがもたらされるでしょう。
と知られている 健康な人彼らの背骨にはほとんど注意を払いません。 時間の経過とともに、その強度と柔軟性は失われます。 しかし、人間の体のエネルギー貯蔵量は膨大であり、人間の体には自己治癒システムが備わっています。 したがって、体自体が回復することができ、適切な栄養と身体活動がこれに役立ちます。
自然食品と標準体重
すべての年齢層における太りすぎの主な原因は、過食と不健康な食べ物を食べることです。 テーブルを離れると、わずかな空腹感を感じるはずです。
自然食は自然が与えてくれるものです。 自然栄養は人にバランスの取れた食事を提供し、人の健康と正常な体重を維持するための信頼できる情報源です。 しかし、栄養バランスは本人によって侵され、その代償は自分の健康によって支払われます。 食品は工業的に加工されるため、天然のミネラルやビタミンが失われます。 食品は「死んだ」ものになっており、さらに有害な添加物が含まれています。 この食べ物は空腹を満たすことができますが、人に必要な要素をすべて与えることはできません。
「死んだ」食品を食事から除外する必要があります。
塩は食べ物の腐敗を防ぎます。 でも何 より多くの人塩分を摂取すればするほど健康を害します。 これは塩化ナトリウムが無機ミネラルであるためです。 しかし、人体に必要な有機ナトリウムも存在します。
自然食品に対する本当の犯罪は、食品の洗浄と加工です。 精製された精白粉は保存期間が長いです。 しかし、彼女は死んでしまいました。 穀物が加工されると、最も豊富な食料源の 1 つである生きた小麦胚芽が除去され、カロリーだけが残ります。 砂糖を得る過程で、必須の酵素とビタミンが破壊されます。
工業的に加工された肉や脂肪には、重要な物質が失われています。 健康を維持するために、ビタミンが含まれていない食品や、いわゆる「死んだ」食品を食事に含めないでください。 塩分を含む食品:キュウリのピクルス、ポテトチップス、塩漬けナッツ、塩漬けクラッカー、ザワークラウト、梅缶、塩辛い調味料など。ゼリー、ジャム、白砂糖、マーマレード、アイスクリーム、シャーベット、ケーキ、砂糖入りフルーツジュース、チューインガム、レモネードなど。
高級小麦粉を使用した製品の使用を制限することをお勧めします。白パン、小麦粉を加えたライ麦パン、餃子、ビスケット、ワッフル、パスタ、麺類、春雨、ピザ、パイ、パン、小麦粉で味付けしたソースなどです。 。
化学添加物を含む食品を食事から除外する方がよいでしょう。 すべての化学物質は毒です。 別商品ではありますが、 許容レート、摂取した食物の総質量には、規制文書で規定されている量よりも多量の有毒元素が含まれています。
自然栄養の基本的な規則は、ビタミン、微量元素、ミネラル、酵素、および人体に必要な他の多くの成分の全範囲を含む食品で人体を飽和させることを規定しています。
栄養が正常であるためには、食事にはすべての製品の3/5、つまり生または半調理された形の果物と野菜が含まれている必要があります。 1/5 - 天然脂肪、天然糖、天然デンプン。 消費されるすべての食物の 1/5 はタンパク質(動物性またはタンパク質)です。 植物由来).
新しい一日は、新鮮な果物や果物のジュースを摂取することから始める必要があります。 果物や野菜は主食の間にも摂取されます。 最高の製品デザート用。 果物を天日で乾燥させ、冬には10〜12時間浸し、ドライフルーツジュース(湧き水に浸す)として使用できます。
セロリ、レタス、パセリ、玉ねぎ、ピーマン、ニンジン、生ビート、皮付きキュウリ、大根、トマトなどを組み合わせて、または個別に生野菜から作ったサラダは非常に便利です。 ビタミンCが豊富な生のキャベツのサラダは、脊椎の健康を維持するために非常に重要です。
半調理された野菜は特に便利です。 彼らが申請するのは、 バランスの取れた栄養。 長時間調理することはできません。 野菜を加工する際、皮は取り除かれません。 蒸し器や圧力鍋で野菜を調理するのはとても良いです。
動物性タンパク質には、肉、魚、鶏肉、卵、牛乳、ナチュラルチーズが含まれます。 肉や鶏肉を購入するときは、それらが成長促進剤を使用せずに栽培されていること、魚に水銀が含まれていないことを知っておく必要があります。 肉は週に3回まで、卵は週に4〜6回まで食べます。 ナチュラルチーズ、ヨーグルトは良質なたんぱく質源です。 サラダやキャセロールに加えられます。 牛乳は成長期の子供にとって不可欠なタンパク質源ですが、大人にとっては消化が不十分です。
植物性タンパク質は、豆、豆、ナッツ、種子、全粒穀物(大麦、そば、トウモロコシ、小麦、オーツ麦、キビ)、ビール酵母、キノコ、ナス、アルファルファの芽などに含まれています。全粒小麦粒には大量のビタミンが含まれています。 E. 多くの健康的な料理は植物性タンパク質から作られています。
デンプンは全粒粉パン、お粥、ジャガイモに含まれています。
不可欠な天然糖源は、蜂蜜、デーツなどです。
脂肪は、不飽和および非水素添加の無塩バターを摂取する必要があります。
脊椎を含む骨格の骨は、適切な栄養によって形成され機能する生きた組織です。 骨と脊椎の椎骨は、骨に強度を与える外側の硬組織と、骨の内側の形状と充填物である骨髄で構成されています。
時間が経つと骨はもろくなります。 しかし、その理由は年齢ではありません。 これは栄養失調によるものです。 このようにして、骨粗鬆症と呼ばれる病気が発症します。 骨粗鬆症の発症は、栄養に加えて、身体活動の不足によっても影響されます。
科学者たちは、多くの野菜や果物、天然乳製品を使用すると、骨粗鬆症が実質的に発症しないことに注目しています。 脊椎は柔軟であり、椎骨は堅固で強く、弾力性があります。 脊椎には天然ミネラルが必要です。
人間の体には自己治癒力と自己治癒力が備わっています。 脊椎の形状と機能を回復するには、天然物を食べることが必要です。
カルシウム、リン、マグネシウム、マンガンなどを含む食品には特に注意が必要です。
カルシウムは全身の細胞の修復に関与しますが、主に人間の骨格(最大90%)に存在します。
食品に天然の有機カルシウムが含まれていない場合、骨や人体全体の状態に悪影響を与える可能性があります。
軟組織に含まれるカルシウムはわずか 1% であるという事実にもかかわらず、その欠乏は人の健康全般、特に神経系と脊髄に影響を与えます。 血液中のカルシウムの欠乏は、特に子供の場合、神経質な興奮によって現れます。 不機嫌さが増したり、イライラが爆発したり、時には筋肉のけいれんやけいれん、時にはけいれんを起こしたりすることもあります。
カルシウム源は、牛レバー、腎臓、心臓、新鮮な卵、全粒粉コーンミール、オーツ麦、大麦、ナッツ、種子、キャベツ、カリフラワー、レタス、ニンジン、キュウリです。
オレンジ、天日乾燥したナツメヤシ、レーズンなどの果物から摂取します。リンは、カルシウム、ビタミン A および D と結合して骨格系を形成し、代謝の調節に関与します。
自然界では、リンの供給源は舌、動物の臓器、魚および魚油、ナチュラルチーズ、大豆、生のほうれん草、キュウリ、キャベツ、エンドウ豆、レタス、ライ麦粒、小麦、ふすまなどです。
マグネシウムの天然源は、豆、エンドウ豆、豆、キュウリ、アルファルファ、ほうれん草、アボカド、ふすま、全粒穀物、ナッツ、ヒマワリの種、蜂蜜、レーズン、プルーンなどです。 骨格系ビタミンDを持っています。
マンガンは血液から細胞に酸素を運びます。 これは、椎間板と軟骨の栄養において特に重要です。
天然マンガン源: 肝臓、卵黄、家禽、動物の臓器、ナチュラルチーズ、海藻、ジャガイモ(皮付き)、レタス、セロリ、玉ねぎ、エンドウ豆、豆、ふすま、全粒コーンミール、バナナ、アーモンド、栗、 ウォールナットや。。など。
これらの物質は動物または植物源から入手する必要があります。
ミネラルサプリメントはオーガニックな形でなければなりません。 たとえば、骨粉はカルシウムの供給源です。
ビタミンは健康な背骨の基礎です。
すべてのビタミンは人間の健康にとって重要です。 脊椎にとって、ビタミンA、C、Dは特に価値があります。 ビタミンB複合体は神経系、特に脊髄にとって重要です。
ビタミン A と D は、骨を形成し強化するカルシウムとリンの吸収に関与します。 これらは一緒になって、体内の代謝の触媒として機能します。 ビタミン A と D の存在下でのみ、副甲状腺はカルシウムとリンの交換を調節できます。
食事中のこれらのビタミンが欠乏すると、骨が薄くなり、もろさが増し、骨粗鬆症が発症する可能性があります。
ビタミン A の天然源には、新鮮な果物や野菜、ニンジン、アーティチョーク、メロン、黄色のひょうたん、桃、新鮮な卵、動物の肝臓、魚などがあります。
天然のビタミン D 源: 魚の肝臓、不飽和脂肪、卵、全乳、バター。 主な発生源は太陽です。
ビタミンCはコラーゲンに栄養を与えます。 人間の体内では沈着するため、毎日食物から補給する必要があります。
ビタミンCの供給源:ベリー、柑橘類、野菜、キャベツ、ピーマンなど。ビタミンCは加熱すると破壊されるため、ビタミンCを含む野菜や果物は主に生のまま摂取されます。
ビタミンB複合体 ビタミンB、チアミン、「抗神経症」。
刺激する 正常に機能している神経系、筋肉、心臓。 欠乏すると、過敏性の増加、不眠症、脱力感、無関心、うつ病が現れます。
ビタミンB2、ピリドキシン。 予防のために服用 神経疾患皮膚を改善し、タンパク質と脂肪の代謝プロセスを改善します。 不足するとイライラが現れたり、 皮膚の発疹筋肉の反応が遅れます。
ビタミンB12、コバラミン。 骨髄内の赤血球、つまり赤血球の再生に参加します。 抗貧血作用と強壮作用があります。 その欠乏の主な兆候は、子供の場合は絶え間ない疲労、つまり食欲の欠如です。
ビタミンB源には、ビール酵母、生の小麦粒、牛レバー、心臓、脳、子羊の腎臓、骨付き牛肉および豚肉、新鮮な卵(黄色)、魚、ナチュラルチーズ、ピーナッツバター(非水素添加)、大麦、そば、オート麦、トウモロコシ、大豆、エンドウ豆、キャベツ、オレンジ、グレープフルーツ、バナナ、アボカド、キノコ、ロブスター、牡蠣、カニ、鶏肉。
ビタミンB群の供給源は、 オーガニック製品, 合成ビタミンB群は体内に吸収されません。
牛乳と乳製品は、タンパク質、カルシウム塩、リン塩、ビタミンA、D、Bの優れた供給源であり、かなりの量のビタミンEがチーズに含まれています。 牛乳は子供によく吸収され、チーズは大人によく吸収されます。
したがって、健康な背骨を得るには、正しい食事をする必要があります。 また、間違った食事をしていては、背骨の運動は役に立ちません。 そのため、生涯を通じて適切な栄養を摂取することが脊椎機能を維持するために非常に重要です。 だからこそ栄養には細心の注意が払われているのです。
関節や椎間板にはカルシウム、特に無機物があってはならないことを覚えておく必要があります。これは可動性の制限やその停止につながる可能性があります。
食事を選択するときは、一部の例外を除いて、野菜や果物はアルカリ性反応を形成し、タンパク質、デンプン、脂肪、糖は酸性反応を形成することに留意する必要があります。
週に一度、体を浄化するために断食することをお勧めしますが、水または天然ジュースを摂取する必要があります。 十分に生きるためには、堅固な性格、意志力を示し、方向性を決定しなければなりません 適切な栄養そして上記の演習を実行してください。
背中の痛み
なぜ脊椎の状態がこれほど注目されるのでしょうか? はい、脊椎は特に中高年に多くの問題を引き起こす可能性があるためです。 座りっぱなしのライフスタイルが衰弱するため、脊椎の病気は文明病の一つです。 サポート装置、筋肉系と靭帯で構成されます。 したがって、背中、脊椎の領域に痛みが生じます。 頭痛, 心血管疾患、増加または減少 血圧, 消化性潰瘍お腹か 十二指腸、神経系の障害など。
人間の脊椎は次の機能を果たします。
1) 負荷に耐えられるように強く、足を踏み出すたびに臓器が震えないように弾力性と弾性がなければなりません。 これは、前後の生理学的曲線によって促進されます。
2)筋骨格 - 頭と首、上肢と下肢の動きを実行します。
3) 神経筋装置、精神に関連する静電気を提供します。
4) 脊髄とそこから内臓、筋肉、腱、関節に伸びる神経線維を保護します。
脊椎に病理学的プロセスが発生すると、身体的および脊椎間の不調和が生じます。 心理状態病人。
ほとんどの人は自分の体の臓器やシステムの構造とその機能についてほとんど知らないため、脊椎の構造がこれほど詳細に説明されています。 病気の性質や脊椎の痛みの原因についてはほとんど知識がありません。
上記の治療演習は、腰痛の多くの部位に最適です。
痛みは危険の信号であることを理解し、痛みを引き起こす動きを避けるように注意する必要があります。 古代の人々は、痛みは健康の番犬だと言いました。
痛みの問題は常に個人的なものであり、身体的および心理的など多くの要因と関連しています。 痛みの原因を突き止める必要があります。 それは、体の特定の位置、ある種の動き、感情的な状態(落ち込んだりイライラしたり)である可能性があります。
慢性的な痛みのメカニズム
皮膚や粘膜、関節や靱帯、筋肉、内臓、血管やリンパ管、胸膜や心臓やその他の器官の膜には神経終末があります。 これらは、機械的圧力、物理的、化学的、温度、その他の種類の影響の両方に敏感です。
皮膚などの神経終末が刺激されると、信号は刺激部位から脊髄に伝達され、さらに脳および大脳皮質に伝達されます。 そして、この経路の部分でのみ、イライラが痛みの感覚として認識されます。 信号は感覚細胞から運動細胞に切り替わり、筋肉に送られます。 後者は収縮し、体の損傷した部分をさらなる暴露、つまり刺激要因から逸らします。
この場合に形成される反射弧は、興奮を増大させるだけでなく、結果として生じる刺激を和らげることもできます。 痛みの感覚やその強さは、視覚、聴覚、そして有害な要因、つまり感情状態への注意の集中に依存します。 ヘビの咬傷は、釘による偶発的な刺し傷よりも痛みが強いと認識されています。 同様に、経験にもさまざまなレベルがあります。
さらに、どこかには神経終末(骨膜、筋肉と腱の付着場所、関節包、角膜、目、歯の根、指先など)が多く、どこかには少なくあります。 骨が折れると起こります 強い痛み骨折部位で。 これは骨膜の損傷が原因です。
神経が圧迫されて痛みが発生する場合もあります。 また、感覚神経(受容器)が始まる部分に痛みが生じます。
肘頭の後ろの神経を圧迫すると 肘関節そうすると小指に痛みが出てきて、 薬指。 脊髄神経が腰椎の脊柱管の根の出口で挟まれると、痛みが始まる場所である足に痛みを感じます。 坐骨神経痛では脚が痛くなりますが、その原因は脊髄神経根の損傷です。
顕著な例は、客観的な理由で切除された、存在しない手足の痛みです。 これらはいわゆる幻肢痛であり、遠隔部分を含む体のすべての部分について脳に残っている記憶です。
痛みの精神的な原因
すでに述べたように、痛みは脳から発生します。 それは常に精神的な経験であり、意識的な神経反射要因です。 脳に入った痛みの衝動は意識によって処理されます。 絶望や憂鬱などの一部の感情状態では、痛みの感覚が増大することがあります。 機嫌が悪いと、痛みは耐え難いものになります。
多くの場合、感情的なイライラは頭痛や心臓の痛みで終わります。 しかし、頭部や心臓の領域には物理的な影響はありませんでした。
精神的な原因による痛みは、怪我やその他の要因による痛みと同様に現実であり、特定の結果をもたらします。
結論として、痛みは、原因に関係なく、身体的領域と心理的領域の両方における破壊の存在を示していると言わなければなりません。
便宜的な行動のためのヒント
1. 正しい座り方。長時間座って作業する場合、15分ごとに体の位置を変える必要があります。 これを行うには、背中と脚の位置を少し変えるだけで十分です。 椅子に座るときは、椅子の背もたれの曲がる場所に背中をしっかりと傾ける必要があります。 上半身と頭を前に傾けず、体の筋肉に負担をかけずに、まっすぐに座る必要があります。
椅子の高さは膝のしわの高さにする必要があります。 で 高地足元の椅子はフットスツール代わりになります。
2. 立ち方。脚を長く置いたままにする場合は、どちらか一方の脚に頼って、10分ごとに位置を変えることをお勧めします。 片方の足からもう片方の足に移動します。 筋肉、靱帯、血管、関節、骨を維持する必要があります。 機能状態。 背中をかがめて深呼吸し、ストレッチすることで、エネルギーが爆発します。
ウェイトリフティングをするときは、背骨に負担をかけないように椅子に手を置きます。
3. ウェイトを正しく持ち上げて移動する方法。脊椎疾患がある場合、重りを運ぶことは禁忌です。 両手で重量を支えるには、荷物を分割した方がよいでしょう。 ウェイトリフティングをするときは、足を腰のところで曲げて、 膝関節。 重りが体に近づきます。
重い荷物を長距離に運ぶときは、バックパックを背負ったり、肩に担いだりしてください。
担架や台車などを利用して荷物を移動することができます。
吊り上げ用 重いもの見知らぬ人やあなたの愛する人に遠慮せずに尋ねてください。
4. 横になる方法。ベッドは快適である必要があり、デザインは背骨の生理学的曲線に対応している必要があります。 これは、硬いベッドの上に柔らかいマットレスを置くことで実現できます。
背骨に頻繁な痛みがある場合は、下に枕を置いてうつ伏せに寝ることができます。
快適な寝姿勢は横向き、特に右側です。
脊椎と背中の筋肉
筋肉- 解剖学的構造 筋肉組織、その助けを借りて、身体、その部分、および特定の器官の運動機能が実行されます。
平滑筋と横紋筋の 2 つの筋肉群があります。 平滑筋は人間の意志によって制御されるものではありません。 それらは、血管、皮膚、中空臓器(胃、小腸、大腸、子宮など)の壁の一部です。
横紋筋は人の意志によって制御され、心筋のほかに骨格筋を構成します。 筋肉は人体のさまざまな領域の位置に応じてグループ化されています。 これに基づいて、頭、首、背中、胸、腹部、上肢と下肢の筋肉が区別されます。
背中と背骨の筋肉を詳しく見ていきます。
筋肉の形状は、長かったり短かったり、幅広だったり円形だったり、単純だったり複雑だったりします。 単純な長い筋肉には、頭、腹部、尾が 1 つあります。 複雑なものはいくつかの部分で構成されており、双頭、三頭、四頭のほか、二腹部、多腹部、多腱型などもあります。
筋束の位置と筋肉内の腱との関係に応じて、平行、羽状、三角形の形状が区別されます。 平行な形状では、筋束は筋肉の長軸に沿って配置され、その方向は筋の引っ張りの方向と一致します。 筋束の羽状配置は、単羽状筋、二羽状筋、および多羽状筋に見られます。
筋肉は 1 つまたは複数の関節を通過し、収縮しながら動きます。 したがって、筋肉の名前は単関節、二関節、多関節です。 関節を持たないのは顔の筋肉だけであり、軟口蓋、咽頭、首の舌骨上筋、舌骨筋、会陰筋にも含まれます。
筋肉の構造
筋肉には、筋肉、結合組織、腱、神経、血管、リンパ管が含まれます。 筋肉部分の構造には筋肉と腱があります。つまり、筋線維が取り囲まれています。 結合組織。 筋線維は結合組織の層に囲まれた束に結合されます。
筋肉への血液供給は、主要動脈の筋肉の枝を通じて行われます。 筋肉1mm 3 あたり約2000本の毛細血管があります。
神経支配
動脈と一緒に、1 つ以上の神経が筋肉に入り、感覚神経支配と運動神経支配を伝えます。
特に興味深いのは、加齢に伴う筋肉の変化です。 加齢の過程で筋肉量が減少し、お腹が小さくなり、腱部分が大きくなります。 筋肉への血液供給も減少し、呼吸と筋肉細胞の栄養状態が悪化します。 筋肉のジストロフィーが見つかります。
筋肉の機能的能力の低下。 体力の低下 筋肉の収縮。 筋肉系全体の活動が中断されます。 歩行速度の低下と歩行の安定性。 これは、脊椎だけでなく、下肢と足の関節でも特に顕著です。 バランスが崩れています。 自然な括約筋が弛緩し、尿失禁や便失禁が現れます。 脂肪の変性と沈着が進行する 過剰グリコーゲン。 カルシウム塩が筋肉に沈着し、石灰化が進行します。 筋線維の構造が乱れ、壊死の病巣が現れます。
背中の筋肉
背中には表層筋と深層筋があります。 深部の筋肉はほとんどの場合短いです。 これらは、棘間筋、多裂筋、肋骨を持ち上げる短い筋肉、横筋、腰の回旋筋、胸の回旋筋、内肋間筋、外肋間筋です。 背中の深部の筋肉は脊柱を適切な位置に保持し、垂直軸を中心に脊椎を回転させます。 肋間筋は呼吸の機能を果たします。
背中の浅長い筋肉には、僧帽筋、広背筋、大臀筋、大円筋、小円筋などがあり、頭や首を保持する、背骨の上半分を保持するなどの働きがあります。 、脊椎の屈曲と伸展、動きに参加する 肩帯、脊椎の側方傾斜、脊椎の後屈、その他の動き。
第2章 誕生から老年期までの脊椎
脊椎の構造
脊椎は体の構造であり、胎児の子宮内発育の 2 週目に形成されます。
外胚葉から発達する神経管(将来の脊髄)は、中胚葉層からの弦の形成を引き起こします。 弦の初歩は胚の中心で形成され、その後尾方向(尾に向かって、脚に向かって)および頭方向(頭に向かって)に成長します。 将来的には、脊索は分節構造を獲得し、そこから一次椎骨が形成されます。 4ヶ月目までに 胚の発生脊椎の軟骨モデルは、子供の出生後のモデルと完全に一致しています。
子宮内発育の 2 か月目に、椎骨の軟骨板の厚さに一次骨化島が生まれます。 骨化核は最初に頭蓋骨で発生し、その後初めてこのプロセスが下にある椎骨に影響を与えます。 最初は 6 つの骨化核があり、その後、それらはペアになって融合し、3 つの共通の核を形成します。 出生時までに、どの軟骨椎骨にも、椎弓に 2 つの骨化核があり、体内に 1 つの骨化核があります。
椎間板の形成は脊索の部分から始まります。 本質的に、可動モーターセグメントは、 機能単位脊柱は主椎骨として機能します。 それは椎体の 2 つの表面と、それらの間に位置するディスクで構成されます。
あらゆる生物の開発目標の 1 つは、種の保存と、繁殖のために遺伝子型に埋め込まれた情報を伝達することです。 このため、形成の過程で、子供の体は、適度な柔軟性で安定性を維持するという 2 つの基本的に重要だが相互に排他的なタスクを解決します。 赤ちゃんの背骨は過度の柔軟性を特徴としており、そのため新生児は自分で姿勢を維持したり、歩いたり、ただ座ったりすることができません。 子供の産後の存在のすべてのプロセスは、安定した機能構造を発達させることを目的としています。 安定性と柔軟性の最適なバランスは、脊柱の発達が完了する 20 ~ 25 歳の頃に達成されます。 同時に、脊椎は、それに必要な筋骨格系の各要素の構造と位置を維持し、同時に柔軟性と可動性を維持する機能を備えています。
子供の脊椎の出生後(産後)の発達では、3つの期間が区別されます。 最初の期間は、椎体の質量の増加と完全な置換に寄与する一連のプロセスによって特徴付けられます。 軟骨組織骨の上の椎骨。 この期間は子供が生まれた瞬間から始まり、6〜7年まで続きます。 すでに生後1年目に、椎弓の核は互いに結合し、体と椎骨弓の間の成長ゾーンが閉じます。 融合は最初に胸椎のレベルで起こり、徐々に上下に広がります。 例外は、第 5 腰椎のアーチと仙骨です。 第 5 腰椎の弓は、通常、6 歳までにのみ癒合します。 仙椎の弓は 3 ~ 8 歳までに癒合し、椎体は 14 ~ 16 歳までに癒合します。
子どもが生まれると、背骨はほぼまっすぐになります。 頸椎前弯症は、子供が頭を抱え始めたときに形成されます。 胸椎後弯症は、子供が一人で座り始める生後6か月までに形成されます。 腰椎前弯症は、子供が徐々に立ち上がり始めた瞬間から発症します。 仙骨後弯症は子供が歩き始めた後に現れ、6〜8歳までに形成されます。
脊柱の次の発達期は 6 ~ 8 歳から 12 ~ 14 歳にあたります。 この時期には、椎骨要素のサイズの増加と形成に加えて、骨端帯(成長帯)の厚さに骨化核が現れます。 それらは成長し、椎体の辺縁帯の周囲全体を覆います。 それらの完全な融合は14〜15歳までに起こります。
脊椎の発達の第 3 期は、14 ~ 16 歳から 21 ~ 25 歳にあたります。 この期間は、椎弓の骨端帯および椎骨突起における骨化核の形成によって特徴付けられます。 骨端の最終的な癒合は、成人の特徴である完全に形成された椎骨の形成に寄与します。
加齢生理学によれば、個々の関節の可動範囲の大きさで表される柔軟性などの脊椎の物理的性質は、年齢とともに低下します。 確かに、さまざまな研究者によると、柔軟性の低下のプロセスの始まりは異なります。 3〜4歳の年齢で導かれる人もいれば、生後12〜13歳で導かれる人もいます。 しかし15年経っても、この事実を疑う人は誰もいません。 時間の経過と重力の絶え間ない作用により、脊椎は 25 歳頃から変性変化を起こします。
50代のほとんどの人は背骨に同様の変化を起こします。 変化は椎骨の上端と下端でより頻繁に起こり、小さな不規則な形の骨形成が形成されます。その結果、椎体の下面と上面の寸法はわずかに増加しますが、椎体の弾力性と厚さは増加します。椎間板は、原則として減少します。 上部関節突起と下部関節突起の間の関節も変性変化に陥り、骨物質からの不規則な形の新生物もその端に形成されます。
脊椎の変化により、脊柱が徐々に短縮され、柔軟性が低下します。 椎体の高さは、時間の経過とともに、その前部で大幅に減少します。
これらの変化の結果、80歳の人は、たとえば20〜25歳の身長よりも低くなります。 年齢とともに、筋力やサイズも減少します。 同時に、腱や靱帯が弱くなり、弾力性が低下します。 骨格の骨のカルシウム含有量が減少し、それが骨の脆弱性の増加に寄与します。 その結果、骨折のリスクが高まります。
加齢に伴う変化については言う必要があります 関節軟骨、30〜40年後に顕著になります。 まず、軟骨の厚さが減少します。これは、関節腔の中心と軟骨頭の上部、およびその端の両方で発生します。 X線は、加齢に伴う関節腔の変化(減少)を常に正確に捉えます。 関節面の端は特に敏感です。 ここで一種の吸収が始まり、軟骨が消失して骨が露出します。
人が高齢になればなるほど、最大振幅の動きを多かれ少なかれ定期的に実行する可能性は低くなります。 軟骨組織の不均一な吸収の結果、関節表面は回転体の幾何学的に規則的な部分ではなくなりました。 それらの間に隙間が形成され、品質の低下により表面の摩擦が増加します。 滑液そしてその量を減らします。 すでに顕著な遅れを伴って過剰な軟骨圧力のゾーンに移動し、その表面での吸収がさらに悪化し、潤滑剤を絞り出す効果がほぼゼロになります。
座りっぱなしのライフスタイルを送っている人々の背骨の加齢に伴う変化は、特に深刻かつ顕著です。 脊椎の唯一の機械的機能は重力に抵抗することであり、このためには一般に可動性は必要ありません。
脊椎の複雑な関節自体は余分なように見えます。 粗くなり、薄くなり、変形した椎間軟骨。 靱帯は成長し、多数の椎骨をしっかりと編んでいきます。 このような状態では、ごくわずかな突然の動きでも、最近までアクセス可能だった動作が大きな問題を引き起こす可能性があります。 人は常に、いわゆる神経根炎前状態にあります。 彼は、まるで自分の体の何かが今にも「粉々に砕ける」可能性があることを予見していたかのように、非常に慎重かつ不器用に動き始めます。 座りっぱなしのライフスタイルで背中の筋肉を常に緩める習慣は、猫背になり、頸椎の可動性が低下します。
脊椎に大きな損傷があると過剰な体重が発生し、特定の年齢になるとそれを考慮する人もいます。 普通。 脂肪は最初に、ほとんどが腰部に沈着します。 これは、脊椎をさまざまな面で曲げる体の筋肉の活動が低いために起こります。 脂肪の蓄積は徐々に一種のコルセットを形成し、コルセットを特定の中間位置に安定させ、動きを防ぎます。 いわゆる悪循環が生じます。動きの欠如が脂肪のコルセットの形成に寄与します。現れたコルセットは、コルセットを破壊する可能性のある動きをブロックします。
脊椎の発達のさまざまな段階での違いを完全に理解するには、X線写真で調べる必要があります。
図 1. 3 ~ 4 歳児の頸椎の X 線写真: 正面投影では、椎骨はブーメランに似た、厚さが不均一で狭い弓形の平らな板の形をしています。 側方投影では、頸部の前弯はより密になっています。 その形状はアイアンに似ています。 明確な内部輪郭を持つ棘突起がはっきりと見え、アーチの部分が完全に接続されていることを示しています。 本体と椎間裂の比率はほぼ等しい。
3~4 歳児の腰仙骨断面の X 線写真では、椎骨の正面投影では卵形、矢状投影では直卵形であることがわかります。 第 5 腰椎とすべての仙椎を除いて、腰椎の成長ゾーンはもはや定義されておらず、そこではアーチの融合がまだ起こっていません。 椎弓はすでにはっきりと見えていますが、その構造はまだ十分に表現されていません。 棘突起と関節突起がはっきりと見えます。 仙椎は互いに癒合していません。
図 2. 6 歳児の脊椎の X 線写真、矢状投影: 椎体はこの時期に特徴的な楕円形をしており、前方の輪郭に沿って斜めの形で凹みがあり、咽頭に似ています。 。 くさびの上部から、啓発の帯の影が下がります。これは椎骨の中心動脈です。つまり、椎骨には血液から栄養が積極的に供給されます。
3. 9 歳の子供の脊椎の X 線写真では、以前の X 線写真と比較して、椎骨のサイズが顕著に増加していることがわかります。 椎弓がはっきりと見えます。 矢状面における椎体の前端に沿って、周囲に沿った椎体の著しい成長により、輪郭の独特な膨らみが認められます。 椎体の前部の垂直方向のサイズも、後部に比べて大きくなります。 椎骨の構造は明らかに異なります。 椎骨の突起と主要な骨要素は簡単に区別できます。
4. 11 歳の子供の脊椎の X 線写真: 椎骨が顕著に増加しています。 より長方形の形状になります。 椎体の骨端にはノッチが見られます。 骨化帯も見えます。 胸部領域では、骨化核は椎体の突出領域で明確に定義されており、サイズと形状が異なり、体からそれらを分離する明らかに目に見える啓発の帯があります - これらはいわゆる成長ゾーンです。 腰椎にはまだそのような変化がありません。
5. 16 歳の子供の脊椎の X 線写真。 この時期、胸部領域(矢状投影図)では、椎体の形状が長方形に近づき、骨化核の骨化(骨化)の程度が不均一になります。 ここでは、まだ椎体と融合していない、またはほぼ完全に椎体と融合している単一の骨化点が区別されます。 正面投影図では、レンズ状肋骨の頭部に骨化核が見られ、肋骨の分離した成長ゾーンが本体から伸びています。
図 6. 29 歳の成人の脊椎の X 線写真: 腰椎では、椎体の形状は長方形で、辺縁終板の境界が明確で均一です。 骨組織の構造はよく発達しており、静荷重の分布を反映しています。 29歳までに、ジストロフィー性変化の最初の兆候が現れ、軟骨下骨硬化症、椎間関節および仙腸関節の関節症、辺縁表面の尖りという形で明確に区別されます。
結論:脊椎の発達の過程で、椎骨の体積とサイズが増加します。 骨組織は軟骨基質を満たします。 脊椎の生理学的曲線が形成されます。 成長ゾーンは成長しています。 機能的ストレスに応答して、動的および静的力の作用に従って、骨装置は椎骨構造の再構築を引き起こし、最大の張力が発生する線を強化します。 続いて、椎体の骨端帯に骨化核が形成されます。 これらのゾーンは 16 ~ 18 歳までに椎体と融合します。 この現象はもう一度繰り返されますが、すでに椎骨の小さな要素で、最終的には複雑な生体力学構造を形成し、環境の外力に対抗し、脊椎の対応するゾーンの機能を実行するように最大限に適応しています。 骨端帯の骨化点は、20 ~ 25 歳までに椎骨の突起と結合します。 その後、脊椎に異栄養性変化が始まり、それは死ぬまで続きます。 脊椎の状態に対する年齢に関連した影響は相対的なものです。 この状態は主に人の毎日の身体活動によって決まります。 加齢と運動能力の低下は、脊椎に同様の悪影響を与える可能性があります。 脊椎の変性現象は、骨だけでなくその関節部分にも影響を与えます。
言うまでもなく、これらの加齢に伴う変化により、脊柱の関節の可動性、柔軟性、減耗などの特性が低下します。 奇妙なクリック音、ガサガサ音、きしむ音などを引き起こすのはこれらの変化です。 うずくような痛みたとえ非常に単一の動きであっても。 そして、強く、速く、振幅の大きな動きはますますアクセスできなくなってきています。 そして時間が経つにつれて、これらの変化は、最初は知覚できませんが、悲しいことに習慣的になり、ほぼ元に戻せなくなります。 怠惰、秩序の乱れ、座りっぱなしのライフスタイルを克服するのは簡単ではありません。 高齢者になると、腰椎の太いコルセットが脊椎の関節の働きを非常に複雑にします。 しかし、多くの脊椎疾患を予防するには、運動が唯一の方法であることがよくあります。 この場合、活動と演習のシステム全体のみが役立ちます。 このシステムは、マッサージ(できればサウナと組み合わせて)、さまざまなマッサージャーを使用したセルフマッサージ、背骨の体操、長時間のウォーキング、ジョギング、スキーで構成される必要があります。
脊椎の病気を引き起こす要因
人間の体は生涯を通じて、あらゆる種類の有害な環境要因の影響を受けます。 これは、生まれてから死ぬまで、生涯を通じて起こります。 WHOが提供した統計によると、人口の80%が次のような症状に苦しんでいます。 臨床症状脊柱の病気。 ロシアでは、神経内科医や整形外科医の外来診療のほとんどが脊椎疾患です。 これらの疾患は、最も働きやすい年齢(35歳から50歳)の人々だけでなく、出生時傷害や後天的傷害の結果として生じる様々な異形成現象、側弯症に関連する様々な臨床症状を伴う小児期にも影響を及ぼします。 この病状の構造において、統計によれば、近年、圧迫根根、圧迫血管、圧迫脊椎などの症候群を伴う椎間板ヘルニアの形の重篤な合併症の割合が急激に増加しています。 この点で、脊椎に対する外科的介入の数は大幅に増加しています。 脊椎の病気の素因となる要因の発生の原因を理解するには、まずその構造とその構造を理解する必要があります。 正常で完全に形成された脊柱には、頸椎および腰椎の前彎(前方への弯曲)、胸椎および仙骨の後弯(後方への弯曲)といった生理学的弯曲があります。 頸椎、胸椎、腰椎は可動に接続されており(本体は椎間板 - 結合によって接続され、その円弧 - 関節によって接続されています)、仙椎と尾椎は動かずに接続されています。
椎間板、関節および靭帯を備えた隣接する椎骨からなる構造は、椎骨部分と呼ばれます。 脊椎の終板は高密度の骨組織で構成されており、小児期には血管が通過する多数の穴が貫通していますが、12 ~ 14 歳になると穴が空になります。 椎間板は、隣接する椎骨本体のプラットフォーム上にある2枚の硝子軟骨の板、線維輪およびその中に含まれる髄核によって形成されます。 硝子軟骨のプレートにより、椎体の高さの成長が行われます。 線維輪は、線維軟骨の密な結合組織形成です。 髄核は、少数の軟骨細胞と結合組織細胞、およびランダムに絡み合った膨潤した親水性結合組織繊維から構成されています。 椎間板は、生物学的に活性な物質の活発な交換が行われるシステムです。 椎間板は緩衝(交換)機能を果たします。髄核の親水性(ギリシャ語からの直訳「水への愛」)が大きければ大きいほど、線維輪の弾力性と緊張が大きくなり、この機能はより完全になります。 各セグメントの動きの振幅は、椎間板の高さと弾性、このセグメントの靱帯の長さ、棘突起と関節突起の形状、サイズ、空間的配置によって決まります。 脊柱のすべての構造の不一致または不完全なコンプライアンスは、これらの要素の過負荷や微小外傷を引き起こしやすくなります。
脊椎の構造の構造の特異性、および脊椎の変性変化や疾患の素因となる解剖学的要因
ネック部門。椎体の形状(側方投影)は、わずかに下方および前方に傾斜した平行四辺形です。
頸椎の本体の上面(3番目から7番目)は、前額面でわずかに凹んでいますが、その側面部分は大幅に盛り上がっており、いわゆる椎体のフックを形成しています。 底面対応して凸状の構成を持ちます。 ボディのフックには通常、ジョイントが形成されていません。
腰部。多くの場合、第 5 腰椎の本体、場合によっては第 4 椎骨が楔形の形状になります (楔の先端が後方を向いています)。 前弯を伴うこの形態が最も有利です 一様分布椎間板の表面全体に負荷がかかります。 ディスクの高さ。 通常、最後のディスクの高さは、前のディスクの高さより 70 ~ 75% 低く、約 15% 同等で、残りのディスクの高さよりも 7 ~ 10% だけ大きいだけです。
脊椎の縦靭帯。縦靭帯の主な機能は、可動性の制限、つまり動きの限界を超えないようにすることです。
1. 前縦靱帯は、椎体の前面と側面にあります。 それは椎体としっかりと結合していますが、問題なく椎間板の上に投げられます。 生理学的、つまり正常な位置では、長さに余裕があり、 内層骨組織を生成することができます。
2. 後縦靱帯は椎間板としっかりと融合しており、椎体の上で自由に折り畳まれます。 十分な長さがあります。 骨形成機能はなく、自由に石灰化することができます。
その他の接続: 椎間関節、短い靭帯。
背骨には膨大な数の靱帯と筋肉がつながっています。
仙骨化とは、脊柱の仙骨領域における椎体の融合と拡大です。
仙腸関節。これらの関節は、一定の荷重が通常の状態であるため、荷重全体が関節面ではなく仙腸靱帯 (前部および後部) で支えられるように設計されています。 靱帯の形態学的起源の変化により、過負荷は顕著な臨床症状の出現につながる可能性があります。 同時に、椎間板にかかる負荷の再配分につながる脊椎の形状の変化は、脊椎に影響を与えない要因(下肢の異常、偏平など)の影響下で発生する可能性があることを忘れてはなりません。足など)。
脊椎の先天性疾患
脊椎の先天奇形の問題は非常に関連しています。 これは、先天性疾患で死亡する子供の数が、先天性疾患で死亡する子供の数の 4 倍であるという事実を示しています。 感染症。 現在、脊椎の先天性病理の症例数は減少しているのではなく、増加しているだけであると絶対の確信を持って言えます。 これは主に環境要因によるものです。保存料を大量に使用した食品の使用、排気ガス、工場からの有害な排出物などです。 現在、奇形の形成に寄与するすべての要因は、外因性、内因性、遺伝性の 3 つのグループに分類できます。
1. 外因性要因(外部環境の要因)。 先天異常の主な数は外因性要因であると不当に考えられていた。 ヒポクラテスの時代以来、脊椎の多くの先天奇形の原因は、胎児の強制的な位置、局所的な機械的圧力(胎児のサイズが大きいことや子宮腔の狭さによる)、外因性要因の重要性を完全に否定することはできませんが、その比重はこれまで考えられていたよりも大幅に小さいです。 子宮の形状の異常、胎盤の硬結、羊膜の癒着、へその緒の絡み合いなどが胎児に与える影響から、多くの異常の原因を排除することはできませんが、これらの要因はそれほど重要ではありません。 、および軽度の単一の損傷(胎盤早期剥離はなし)。 また、失敗した外科的介入は、次のような場合に一定の役割を果たす可能性があります。 機械的損傷胚または胎児膜。
物理的要因
さまざまな熱の影響により、妊娠中に子供の発育に遅れが生じる可能性があります(酸化および酵素プロセスの減速)。 高温は代謝プロセスの違反を引き起こし、その結果、胎児に損傷を与え、さまざまな奇形、異常が発生し、場合によっては胎児の死亡を引き起こします。
放射性因子
催奇形性効果(一部の胎児に対する抑圧効果)における一定の値 化学物質(これらには特定の薬物も含まれます)および生物学的因子(ウイルスなど)が原因となる可能性があります。 深刻な病状胎児の発育中の胎児の異常など)には、X 線、ガンマ線、電離放射線があります。 先天異常は、X 線の総合的な影響の結果として最も頻繁に発生します (先天奇形を引き起こすには、2 か月間 100 ラドの線量で十分です)。 ほとんどの場合、これは小頭症(脳の発育不全)の発症に影響を与えます。 この事実は、広島と長崎での原爆の爆発後の医師や科学者の新生児の観察によって確認できます。
化学的要因
アルコール、多くの薬物(スルホンアミド、睡眠薬)、リチウム塩、マグネシウム、その他の化学物質の催奇形性は長い間、誰もが知っていました。 酸素の欠乏により、酵素システムの活性、合成が中断される可能性があります。 核酸などが胎児の発育異常を引き起こす可能性があります。
感染因子
栄養成分
タンパク質やビタミン、カルシウム、リン、鉄、ヨウ素の塩の欠乏は、さまざまな先天奇形を持った子供の誕生に寄与します。 先天奇形は、場合によっては遺伝性となり、世代から世代へと伝わる浸透性反応によって引き起こされる欠損とは対照的に、食事要因によって引き起こされるため、次世代には伝わりません。 この状況は、身体に対する催奇形性因子の作用機序が異なることを証明しています。
2. 内因性要因。内因性要因には、乳児症(子宮の発育不全)、双角状、子宮筋腫、ポリープなどの子宮自体の先天奇形が含まれます。子宮内膜および子宮筋層の炎症による羊膜の変化は、羊膜の特定の部分の形成に影響を与える可能性があります。体。 妊娠の病理および先天性奇形の形成において非常に重要なのは、中毒症です。 子宮のさまざまな機能障害、静脈瘤の結果として生じる循環障害も一定の役割を果たします。 へその緒等
母体の病気
ここで、まず最初に含める必要があるのは、 高血圧(持続的な血管のけいれんに関連し、血圧の上昇によって現れる病気)、毛細血管けいれんが胎児への酸素供給不足を引き起こし、その結果、酸化および酵素プロセスの違反につながります。 これは脊椎の異常、発育遅延、子宮内仮死を引き起こし、多くの場合胎児死亡を引き起こします。 代謝プロセスが著しく障害された場合、リウマチ性心疾患でも同様の影響が生じます。
ホルモン障害
糖尿病のある女性では、不妊症や流産が起こります。 新生児では、筋骨格系の異常がしばしば認められます。 妊娠中のホルモン剤による治療や、妊婦の体の老化過程(これはホルモン障害によるものです)は、中絶や胎児奇形を引き起こす可能性があります。
免疫生物学的関係
血液型に関する胎児と母親の組織不適合、Rh 因子は直接的な催奇形性因子となる可能性があります。 アカゲザルの競合により、胎盤バリアの違反が発生し、他の多くの催奇形性因子の侵入が促進されます。
3. 遺伝的要因。筋骨格系の異常の一部は遺伝する可能性があることが長い間指摘されてきました。 遺伝的伝達は、優性および劣性の両方の方法で発生する可能性があります。 染色体異常の違反は、一定数の染色体 (23 対) の変化、細胞分裂中の損傷または不分離によって発生する可能性があります。 このような変化は、脊椎の病理だけでなく、生殖器領域の奇形を引き起こす可能性があります。 多くの先天奇形は特定の酵素の欠如に基づいており、代謝変化は酵素活性の遺伝的欠如に依存しており、これは体の生化学反応に影響を与える、いわゆる遺伝子酵素です。 また、その因子が子宮内発育のどの時期に催奇形性効果を発揮するかということも非常に重要である。 これが組織の形成開始期である場合、欠陥は、これが後の時期に起こった場合よりも顕著になります。 同様に一般的な腰痛のもう 1 つの原因は、脊椎のジストロフィー性変形です。 脊椎の変性疾患には、体のどこかの骨および軟骨組織の変性病変である骨軟骨症が含まれます。 骨軟骨症は脊椎のすべての部分に影響を及ぼしますが、最も頻繁に発生するのは最も可動性の高い部分、つまり頸部と腰部であり、それぞれが最も機能的に負荷の高い部分にあります。 軟骨症は、ほとんどの場合椎間板または関節の軟骨の異栄養性変化であり、その菲薄化、膨圧、つまり弾性の喪失および硝子軟骨の線維性繊維組織への置換、骨に隣接する層の石灰化および骨化である。 軟骨症はほとんどの場合、骨軟骨症に先行します。 多病因(多くの疾患因子)のため、骨軟骨症の原因は必ずしも特定できるわけではありません。 起源については諸説ありますが、 ジストロフィー性疾患背骨の中で。
1. 感染理論 (さらなる変性プロセスの原因はあらゆる感染です)。
2. リウマチ理論 ( 変性変化脊椎では、B 群溶血性連鎖球菌による体の感染に関連する自己免疫性の性質を持っています。
3. 自己免疫理論(自分自身の抗原に対する抗体の形成に関連する)。
4. 外傷性理論(脊椎のジストロフィープロセスの前兆は外傷です)。
5. 脊椎の発育異常および静的障害(これらは子宮内発育の奇形および脊椎のくる病の両方である可能性があります)。
6. インボリューション理論。 (これは脊椎分節の逆の発達、つまり変性に関する理論です)。
7. 内分泌と代謝の理論(多くの科学者は、脊椎のジストロフィー現象は、思春期(思春期)の性ホルモン不足などの内分泌疾患に関連していると考えています)。
8. 遺伝理論。脊椎の構造は多遺伝子形質(つまり、いくつかの遺伝子によって形成される形質)であるため、変性プロセスに対する素因は遺伝する可能性があります。 また、脊椎変形には脊椎分離症、つまり椎弓の裂け目が含まれます。 裂け目は、椎骨の関節間弓の領域、峡部(椎体から弓への移行部)の領域で発生します。
脊椎分離症の原因としては以下のことが考えられます。
1)先天性(椎弓骨化核の影響がないことに依存する)。
2)後天性(微小外傷の影響でアーチの関節間部分に隙間が生じる)。
3)混合(発達異常と微小外傷の結果としてのギャップの形成による)。
また よくある原因腰痛は脊椎の炎症性疾患です。 脊椎の炎症性疾患である脊椎炎は、一般的な感染症の後に発生する可能性があります。 脊椎の炎症性疾患の原因はいくつかあります。 それらは、条件付きで2つのグループ、つまり人とその周りの世界に関連する理由に分けることができます。 最初のグループには、年齢、付随疾患、慢性炎症の病巣(扁桃炎、扁桃炎、 虫歯)。 現在、潜伏感染の病巣が感染の全身化につながる可能性があることは疑いの余地がありません。 誘発因子としては、脊椎の炎症に先行する損傷、火傷、低体温症、過労や神経衰弱、外科的介入などが挙げられます。 ストレスを背景に起こる体の保護バリアの弱体化は、日和見病原体(免疫力の低下など、特定の条件下でのみ体にとって危険)微生物のヒト組織への侵入に寄与します。
脊椎炎は一次性または続発性のいずれかです。 つまり、それらは脊椎の独立した病気であることもあれば、感染性の他の病気の合併症であることもあります。 脊椎炎は、急性および慢性の両方で発生する可能性があります。 の 臨床像脊椎炎の場合、脊椎における炎症過程の局在性と骨破壊の全身性(蔓延)により大きな違いがあります。 結核は脊椎の最も頻繁な感染症であり、ほとんどの場合慢性的に発生します。 結核は、最初の感染時に血行性経路(血液を介して)によってマイコバクテリア(結核病原体)が拡散した後に発症します。 骨における特定の炎症過程の発生は、一次感染後の長期にわたって存在する潜在病巣の悪化の結果である可能性があります。 骨関節型結核は、慢性的に発生する原発性結核による血行性播種(血液を介した感染の広がり)の結果として、またはプロセスの全身化、つまり結核への関与によって発生することもあります。 炎症過程他の臓器やシステム。 脊椎の最もまれで最も重度の炎症性疾患は、急性骨髄炎です。 結核性脊椎炎では長期間(数週間、数か月、数年)にわたって発症するこれらの変化は、脊椎の急性骨髄炎ではわずか数日で発症する可能性があります。 これらの極端な脊椎炎症性疾患の間には脊椎炎があります。
脊椎炎は、発疹チフス、パラチフス、梅毒、淋病、放線菌症、ブルセラ症などの感染症の後に発症します。原因を問わず脊椎炎では脊椎の可動性が、脊椎傍筋(椎骨を連結し、脊柱を保持する筋肉)の反射緊張によって著しく損なわれます。直立姿勢)、すべての面で脊椎の動きをブロックします(可動性の同心円状の制限)。 脊椎炎ほどびまん性の顕著な反射痛による運動制限を伴う脊椎疾患はありません。
急性非特異的骨髄炎は、主に別の重篤な疾患です。 子供時代: 80 ~ 90% のケースで、子供は病気になります。 この病気の季節性は主に秋と春です。 これはおそらく、子供たちの保護力の欠如、この時期の風邪の増加によるものです。 しかし、近年、高齢者、特に脊椎炎に罹患している患者の脊椎炎が増加する傾向にあります。 付随する病気、 どうやって 糖尿病, 気管支ぜんそく。 薬物中毒者に化膿性骨病変が生じるケースは珍しいことではありません。 椎体、場合によっては椎弓の損傷は、前立腺または腎臓の切除(除去)後の、フルンクローシス、扁桃炎、虫歯による転移(他の臓器への病巣の広がりに伴う合併症)として発生することがあります。膀胱または腸に対する外科的介入の後。 局所感染(感染、身体の無菌環境への感染因子の導入)が、境界体幹の腰部遮断(痛みの軽減)中に観察された。 腰椎穿刺(診断目的で脊髄内容物を採取する)、麻酔、椎間板手術。 長年の経験に基づいて、感染症に対する人の抵抗力も多くの点で変化したと言えます。 おそらく、これは栄養の質の低下(保存料の増加、人工代替食品の出現)、身体活動の減少、ストレスの多い状況の増加、またはその他の理由によるものです。
人間の脆弱性に関連する原因について話すとき、私は医学知識のギャップに焦点を当てたいと思います。 60年代。 抗生物質は医学に革命をもたらしたようです。 しかし、40年後、 裏側「メダル」。 こちら側は、抗生物質の大規模かつ無許可の使用です。 さまざまな病気。 それらの無差別かつ無制御な使用により、安価で実証済みの抗生物質に対して実質的に感受性を持たない微生物が出現しました。 それで、80年代だったら。 ペニシリン、アンピシリン、モノマイシン、その他の抗生物質は広く使用されていましたが、現在、多くの微生物はそれらに対して実質的に感受性を持っていません。
に 炎症性疾患脊椎には、アレルギー性脊椎関節炎(進行性慢性脊椎炎、リウマチ性脊椎関節炎)も含まれます。 また、共通因子としては、 病気の原因となる脊椎損傷は脊椎損傷が原因である可能性があります。 傷害は比喩的に 2 つのグループに分けることができます。出生時に受けた傷と、生涯を通じて受けた傷です。 最初のグループには、いわゆる出生時の外傷が含まれます。 それらは以下と関連している可能性があります 大きいサイズ胎児だけでなく、母親の骨盤も狭いです。 この不一致の原因としてよくあるのは、妊娠中の母体のホルモン変化です。 母親の糖尿病も胎児が大きくなる原因となる可能性があります。 生涯に受けた傷害の中では、骨、靱帯、筋肉起源の傷害が挙げられます。 したがって、腰痛の原因の多くは脊椎の病理学的変化であり、とりわけこれらは変性ジストロフィー性変化です。 病理学的変化筋肉 - ほとんどの場合、筋膜性症候群(筋膜性症候群は、筋膜性の同義語として、局所的な痛みの感受性の亢進に関連する慢性的な筋肉痛です) 疼痛症候群筋肉痛、筋リウマチという用語を使用します)。 小さな骨盤および腹腔の臓器の病理学的変化。 神経系の病気。 腰部疾患を発症する危険因子には、激しい運動が含まれます。 身体的ストレス。 不快な作業姿勢。 けが; 冷却、ドラフト。 アルコールの乱用; うつ病とストレス、神経過負荷。 「有害な」職業の結果(影響) 高温高温の店内や放射エネルギー、有害な化学物質、温度変動、振動など)。 脊椎とその関節への損傷には最大の注意が必要です。 早期診断脊髄損傷は被害者に適切なケアを提供するために不可欠です。 診断が遅れると脊髄損傷の悪化を引き起こす可能性があり、これは特に危険であり、脊髄とその根への二次損傷につながります。
椎体の骨折と骨折
椎体への損傷は、多くの場合、間接的な損傷メカニズム、つまり軸に沿った脊椎への負荷、脊椎の急激なまたは過剰な屈曲(まれに伸展)によって発生します。 場合によっては、2 種類または 3 種類の荷重を組み合わせることができます。 たとえば、むち打ち損傷のメカニズムでは、頚椎の急激な屈曲と伸展が組み合わされます。 これは、事故、急ブレーキ、正面衝突などの際に起こります。成人の場合、椎骨は、ある生理的湾曲から別の生理的湾曲への移行点、つまり、下部頸椎と上部胸椎、下部胸椎と上部腰椎で損傷を受けることが最も多いです。脊椎。 脱臼は頸部でより一般的であり、脱臼を伴う骨折および骨折は胸部および腰部で優勢です。
脊椎横突起の骨折
横突起の骨折は通常、腰部に発生します。 通常、骨折は、四角い大腰筋と丸い大腰筋の突起に加わる鋭い張力による間接的な損傷メカニズムで発生します。
脊椎棘突起の骨折
棘突起は、直接的な損傷(突起領域への衝撃、転倒)および間接的な損傷(脊椎の屈曲または急激な屈曲)の両方によって破損する可能性があります。 脊椎が脆弱であると、いくつかの棘突起が一度に骨折する可能性があり、棘上靱帯および棘間靱帯が損傷します。 これらの靱帯の単独損傷は、頸部および腰部でより一般的です。
損傷のメカニズムは間接的です
靱帯は、脊椎の急激な屈曲によって引き裂かれたり、急激な伸展によって隣接する棘突起によって押しつぶされたりすることがあります。
脊椎ヘルニア
椎間板ヘルニアの出現につながる脊椎の変性プロセスは、主に対応する遺伝的素因を持つ人々で発症し、人口の 48% で検出されます。 18 ~ 35 歳頃から、脊椎の老化が始まり、椎間板に現れる異栄養性プロセスの結果として変化します。 椎間板には血液が十分に供給されていないため、その栄養は拡散によって生じます。 栄養素周囲に沿って椎間板を取り囲む靱帯装置と、血液が供給され、軟骨で覆われた骨から。 年齢とともに、髄核への拡散レベルが低下し、コラーゲンとプロテオグリカンの合成に悪影響を及ぼし、椎間板の乾燥を引き起こします。 ディスクが乾燥すると、機械的ストレスに対する感度が高まります。 線維輪の内側に亀裂が生じます。 このプロセスは、ホルモンの変化とさまざまな組織からの病理学的インパルスの影響下で発生し、病気の形成における主な役割は、脊椎への静的および動的負荷によって演じられます。 髄核は最初に膨張し、その後乾燥し、椎間板は平らになり、線維輪が突出し始めます。 線維輪の異栄養的に変化したコラーゲン線維に亀裂や断裂が現れます。 これらの亀裂から髄核が染み出し、線維輪の外側に椎間板ヘルニアが形成されます。 この地層が円盤との接触を失うと、円盤は隔離者となります。 椎体の椎間板物質と接触すると、いわゆる「シュモール結節」が形成されます。 変性プロセス脊椎運動セグメントの一定の過負荷の影響下にある椎間板では、後天性および後天性の疾患に寄与します。 先天的特徴脊椎。 椎間板の数の減少は、椎間板の過負荷(仙骨化、先天性癒合症、隣接する椎間板への外傷、隣接する椎骨の圧迫骨折など)にもつながります。 体内の内分泌疾患も椎間板のジストロフィープロセスを引き起こします。たとえば、甲状腺機能低下症では、チロキシンが関与するコラーゲン合成が中断されます。 脊椎自体に加えて、脊椎部分の静的および生体力学的機能は周囲の筋肉によって決定されます。 筋緊張は、影響を受けた脊髄部分からの病理学的インパルスの結果として現れ、時間の経過とともに一定になります。 痛みを伴う結節、硬化した緻密な帯が筋肉に現れます。 ジストロフィープロセスは、血液の供給が不十分な骨の突起に腱や他の線維組織が付着する場所で発生します(いわゆる神経骨線維症。これも筋緊張の結果です)。 対称性の神経支配が不十分で、器用さが低下し、運動状況の予測が不完全な人では、脊椎部分および脊椎全体の筋肉の働きに失調(筋肉の動きの不統一および無秩序)が容易に発生します。 その理由としては、妊娠中や産後の急な方向転換や力仕事などが考えられます。 脊椎部分に予期せぬ負荷がかかると、その要素が移動しやすくなり、椎間板の突出や脱出、いわゆる ヘルニア– 骨粗鬆症による脊椎骨折。 高齢者や内分泌疾患のある人では、脊椎を含むすべての骨に骨粗鬆症が発生します。 このような背景から、軽度の怪我で骨折が発生する可能性があります。 最も一般的に損傷を受けるのは下部胸椎と上部腰椎です。
骨粗鬆症における骨の脆弱性の原因
人の生涯を通じて、古い骨構造の破壊と新しい骨構造の形成(骨再調整)のプロセスが骨組織内で常に発生しています。 人間の発展の過程では、新しい構造の形成のプロセスが破壊のプロセスよりも優先されます。 しかし、すでに 30 年を経て、再変調のバランスはマイナスになっています。 これらのプロセスは、甲状腺および副甲状腺、副腎、卵巣、下垂体などのさまざまな内分泌腺の産物であるホルモンによって制御されます。体内のさまざまなホルモン変化の結果として、骨の石灰化にも変化が生じる可能性があります。 したがって、たとえば、閉経後の女性に最もよく見られる骨粗鬆症は、エストロゲン (女性ホルモン) の欠乏に関連しています。 さまざまな理由の結果、加齢とともにミネラル(主にカルシウム塩)が骨から洗い流されます。 骨梁は支持構造によって支えられなくなりました。 骨密度が10%減少しただけでも、骨折のリスクが2倍に増加することが証明されています。 人の骨密度は20~30歳でピークに達し、50~60歳になると骨量が減少し始め、80歳になると若い人と比べて20~30%減少します。年。 つまり、高齢者は転倒すると、若い人よりも脊椎や手足を骨折する可能性が高いことがわかりました。
骨粗鬆症の素因となる要因:
1)遺伝。 多くの病気は遺伝的原因に基づいています。 これは骨粗鬆症にも当てはまります。 壊れやすい体格、明るい虹彩を持つ女性では、骨粗鬆症のリスクが同じ年齢の他の女性よりもはるかに高いことが注目されています。 アルビノの男性は、他の男性よりも骨粗鬆症を発症するリスクがはるかに高くなります。
2) 婦人科系の問題女性の場合(妊娠の欠如、月経の早期停止、閉経)。
3)過去に四肢を骨折したことがある。
4)座りっぱなしのライフスタイル。
素因には次のようなものもあります。
1) 長期間の床上安静(例えば、手術後)、座りっぱなしのライフスタイル。
2)栄養学的特徴(牛乳不耐症、カルシウムを含む食品の摂取量の減少、動物性タンパク質の摂取量の増加、高炭酸飲料)。
3) 悪い習慣(重度の喫煙、アルコール乱用)。 一部の長期使用 薬; 疾患 消化管、甲状腺、副甲状腺、 腫瘍性疾患等
十分 よくある病気脊椎が腫瘍です。 病気は依存しない 年齢の特徴そして性別。 多くの場合、脊椎腫瘍は臨床徴候を示さず、無症候性です。 この点において、診断が下されるまでに数十年かかる場合があるため、病気の原因を診断することは困難です。 脊椎腫瘍が原発性であることは非常にまれで、多くの場合は二次疾患です(脊椎腫瘍は他の臓器からの転移であることがほとんどです)。 したがって、あらゆる種類の前がん状態やがん性状態がこの病気にかかりやすくなります。 非常に多くの場合、脊椎の腫瘍は骨粗鬆症を背景に発生します。つまり、これも素因です。
実際、アトラスは脊椎の残りの部分とのつながりにすぎません。 これは本体を持たず、実際には 2 つのアーチ (前部と後部) からなるリングであり、横方向の塊と 2 つの横方向の構造によって相互接続されています。 それは顆の助けを借りて後頭孔に取り付けられており、その関節面は下から見るとほぼ平らです。 後部アーチには小さな空洞があり、そこに第 2 椎骨の歯が固定されています。 非常に大きな椎孔を備えているため、突然の動きやその後のわずかなずれが発生した場合でも、脊髄に損傷を与えることはありません。
2 番目の椎骨 C2 はエピストロフィ (軸) と呼ばれます。 それは、胎児期の骨格の形成中に、最初の椎骨の本体がそれに付着し、いわゆる歯を形成するという点で独特です。 歯の上部には前後の関節面があり、前部は環椎の窩に接続し、後部は横靱帯に接続しています。 後頭骨を含む環椎は、あたかもその軸を中心に動くかのように、その周りを動くため、軸椎とも呼ばれます。 棘突起は非常に強くて大きく、他の頸椎よりもはるかに重いです。
3 番目、4 番目、5 番目、6 番目の椎骨 - C3、C4、C5、C6 には独自の名前がありません (頚椎)。 実際には、それらは互いに違いがないため、たとえば、第 4 椎骨、第 6 椎骨など、単に通し番号で呼ばれます。 頸椎には大きな圧力がかからないため、頸椎は小さく、体高が低いため、脊椎のこの部分が損傷する可能性が高くなります。 それぞれにほぼ三角形の椎孔があり、横突起には椎骨動脈が通る開口部があります。 横突起の端には、前部と後部の 2 つの結節があります。 6番目の椎骨の前結節はわずかに発達しているため、重度の出血が発生すると、総頸動脈が前結節に圧迫される可能性があります。 これら 4 つの椎骨の棘突起は比較的短いです。
7 番目の椎骨 - C7 には独自の名前がありませんが、構造の小さな違いから、突出椎骨 (椎骨プロミネン) と呼ばれます。 非常に長い棘突起があり、皮膚を通して触りやすいため、患者の検査中に椎骨の数を数えるのに使用されます。 それ以外の点では、その構造は実際には前の 4 つの椎骨と完全に同一です。
首を急激に曲げたり伸ばしたりすると、頸椎の脱臼や亜脱臼を引き起こす危険があります。 原則として、被害者はクリック感を感じます。 頭をわずかに動かすと痛みが生じ、前腕や手にまで痛みが広がることがあります。 この場合、子宮頸部を調整する必要があります。 脊椎.
命令
まず第一に、神経科医に相談する必要があります。 背筋を伸ばして冗談を言わないでください! このような怪我を自己治療すると、状況が悪化する危険があります。
予約以外の神経内科医 薬椎骨を調整することをお勧めします。 そしてここで問題が発生する可能性があります。 この手術は通常のクリニックでは行われることはほとんどありません。 外科医も神経病理学者も、原則として正しいことをしません。 脊椎。 彼らは専門性が少し異なるため、そのような治療の経験はありません。 カイロプラクターまたは経験豊富なカイロプラクターを探してください。 もちろん、治療には数回の治療が必要で、決して安くはありませんが、確実に問題を解決することができます。
椎骨の変位ではないかを確認するために検査が必要です。 偏見の原因はほとんどの場合、幼少期にあります。 背骨はまだ不安定で、姿勢が正しくなかったり、重大な影響を受けたりします。 身体活動個々の椎骨の変位があります。 この病気は椎骨の縮小を必要としません。
検査の結果、頚椎の脱臼や亜脱臼があることが判明した場合でも、治療を遅らせないでください。 できるだけ早く背骨を整えるようにしてください。 合併症は非常に深刻な場合があります。 これらには、視覚合併症、神経痛、けいれん、首の筋炎が含まれます。 指の感覚喪失や片側の麻痺が起こることもあります。 特に多くの場合、このような病気は椎骨の亜脱臼を伴います。 彼は自分自身を見せません 臨床症状, この問題に気づいていないかもしれません。 したがって、時間をかけて定期的に脊椎検査を受けてください。
ノート
脊椎(脊柱、脊柱と同義)。 複雑な脱臼の場合には、脱臼後にグリッソンループを用いた牽引を行います。 慢性脱臼は一定の骨格牽引の方法によって軽減されますが、(複雑な脱臼の場合は)強制牽引が使用されることはあまりありません。
何事も慎重に行うようにしてください。 プロセスを理解した上で。 理解できない場合は、このトピックに関する記事をもう一度読み直してください。 6. 椎骨の位置を変えるプロセスは、息を吐きながら行うのが最適です。 7. 椎骨の調整はご自身では不可能な場合があります。 8. ヘルニアまたは複雑な側弯症がある場合は、脊椎をひねるテクニックを避けるようにしてください。
出典:
- 背骨を伸ばす方法
人間の脊椎は 33 ~ 34 個の椎骨で構成されています。 24 は頸部、胸部、および 腰部、残りは仙骨と尾骨を形成します。 椎骨の互いに対する変位は脊椎すべり症と呼ばれます。 脊椎前方または後方に移動できます。 病気の初期形態には症状がないため、診断は次のように行われます。 後期段階患者が痛みや「椎骨の飛び出し」の症状を感じ始めたとき。 時間が経つにつれて、症状は悪化します。

命令
そう感じたら 脊椎「去った」または現れた 痛み、硬直、調整障害がある場合は、直ちに医師の診察を受けてください。 診断されることになります。 診断としては、コンピューター画像や磁気共鳴画像法と同様に、複数の投影法で X 線撮影が行われるため、正確な診断を下して治療を開始することができます。
ズレた自分を正そうとしないでください 脊椎、ストレッチしたり、マッサージしたり、体操で状況を修正しようとしないでください。 これはあなたの健康だけでなく、生命にとっても危険です。 医師のみが処方できる 適切な治療それは良い結果につながり、深刻な合併症や問題を回避します。
外科的治療または保存的治療が処方される場合があります。 保存的治療椎骨を所定の位置に立たせるためのあらゆる手順が含まれます。 多くの 効果的な方法- これは、Urgana ユニットの振動減圧装置、または VDU の排気フードです。
脊椎のズレによって神経終末が損傷したり挟まれたりした場合は、高周波三叉神経根茎切除術で治療されます。これにより痛みが軽減され、代替療法や手術の準備が可能になります。
代替治療が効果がない場合は、手術療法が処方される場合があります。 操作が割り当てられている場合は、拒否せずに別のメソッドを挿入してください 脊椎場所が無い。 ステープル、ネジ、ロッドを使用して脊椎固定術を行い、脊椎を強化します。
どのような種類の治療の後でも、繰り返しの検査、コルセットの永久的な着用、重量挙げの制限、コンプレックスなどが処方されます。 エクササイズ筋肉システムの強化を目的としています。
ノート
腰から始めて、徐々に尾てい骨から頭まで動かし、ローラーが背骨を横切るように厳密に確認することをお勧めします。 あなたはすぐに下降した椎骨を感じるでしょう - それはこの場所が痛いです。 ここで停止し、文字通りローラー(丸太)に広げて前後に乗る必要があります。 しかし、椎骨を所定の位置に固定するだけで半分は終わり、固定する必要があります。 そして、このためには、2か月間毎日特別な体操をし、その後は週に2〜3回行う必要があります。
役立つアドバイス
ここでは、自分で椎骨を所定の位置に固定する方法を紹介します (ただし、マッサージ療法士があなたの隣にいない場合、必要な場所から手が伸び、頭が正常に思考している場合) 運動神経は各椎骨から左側に出ます。特定の器官に直接影響を与え、中枢神経系の制御を提供します。そして、横にずれた椎骨による神経の挟み込みによりこの制御が障害されると、この「無効化された」器官の機能、パフォーマンス(RS)が低下します。椎骨がずれている場所に応じて、2 または 15% に減少します。
出典:
- 自分で椎骨を挿入する方法
夜間と日中の手の冷たさ、しびれ、首と腕の痛み、頭痛、めまいは、頸椎の骨軟骨症の症状です。 この病気では、髄核が平らになり、線維輪の強度が失われ、その結果、椎間板が平らになり、脊髄から伸びる神経根を締め付けます。 神経が圧迫されると、腫れ、圧迫感が増し、激しい痛みが生じます。
必要になるだろう
- - 鎮痛剤;
- - 「ファイナルゴン」;
- - 「カプシカム」;
- - コショウ石膏;
- - マスタード絆創膏;
- - ウォッカ;
- - ハニー;
- - 塩;
- - 黒大根;
- - タマネギ;
- - ハッカ油;
- - ワセリン;
- - アナルギン;
- - 「ノーシュパ」;
- - 樟脳アルコール。
命令
骨軟骨症の治療は、ビタミン療法、鎮痛剤、血液循環を改善し筋緊張を軽減する薬、理学療法、運動療法など、複雑なものしかありません。
痛みのけいれんをすぐに和らげるために、5 mlのバラルギン、4 mlのアナルギン、4 mlのニコチン酸からなる筋肉内カクテルが処方されることがあります。 ファイナルゴン、カプシカムなどの製剤を使って擦るのも効果的です。
この結果、脂肪ローラーが形成される。 ただし、それはすぐにはわかりません。 この病気では、脂肪組織の活発な再分布が起こります。 首を含む上半身は太り、手足やお尻はその逆です。 この場合、専門家に緊急に相談して、ホルモンのレベルをチェックし、副腎の働きをチェックするように指示する必要があります。
首のこぶを取り除く優れた方法は、ヨガと体操です。 数か月のクラス受講後、頸椎は正しい位置に配置されます。
関連動画