जिल्द की सूजन - लक्षण और उपचार। जिल्द की सूजन - यह रोग क्या है? लक्षण और उपचार जठरांत्र संबंधी मार्ग के अंगों को नुकसान
धारीदार और गैर-धारीदार मांसपेशियों और बिगड़ा हुआ मोटर फ़ंक्शन, त्वचा की क्षति और अक्सर, आंतरिक अंगों के एक प्रमुख घाव के साथ प्रगतिशील सामान्यीकृत भड़काऊ रोग। त्वचा के घावों की अनुपस्थिति में, जो हर तीसरे रोगी में होता है, बीमारी को पॉलीमायोसिटिस के रूप में परिभाषित किया गया है।
डर्मेटोमायोसिटिस और पोलिमायोसिटिस, इडियोपैथिक इन्फ्लेमेटरी मायोपैथिस के समूह से संबंधित हैं, जिसमें निम्न शामिल हैं:
- किशोर जिल्द की सूजन;
- प्रणालीगत संयोजी ऊतक रोगों के साथ जुड़े मायोसिटिस - क्रॉस सिंड्रोम;
- ट्यूमर के साथ जुड़े मायोसिटिस (द्वितीयक);
- इंट्रासेल्युलर समावेशन के साथ मायोसिटिस;
- अन्य भड़काऊ मायोपैथिस, जो कम आम हैं।
इडियोपैथिक भड़काऊ मायोपैथिस के बीच डर्मेटोमायोसिटिस, पॉलीमायोसिटिस और पैरानियोप्लास्टिक मायोसिटिस का अनुपात लगभग 80% है।
डर्मेटोमायोसिटिस की घटना प्रति वर्ष 2-10 मामलों में प्रति मिलियन जनसंख्या होती है। फरवरी-अप्रैल और अक्टूबर-नवंबर में चरम घटना होती है। जिल्द की सूजन मुख्य रूप से 40 वर्ष से अधिक उम्र के लोगों को प्रभावित करती है, पोलियोमायसाइटिस के लिए महिलाओं और पुरुषों का अनुपात 3: 1 है, - 2: 1। ट्यूमर से जुड़े मायोसिटिस का विकास 55-60 वर्ष की आयु के लिए विशिष्ट है, यह अधिक बार पुरुषों में निदान किया जाता है।
अतिरिक्त जोखिम वाले कारकों में शामिल हैं:
- शारीरिक अधिभार,
- तंत्रिका तनाव,
- ओवरहीटिंग, हाइपोथर्मिया,
- hyperinsolation,
- टीकाकरण।
डर्माटोमायोसाइटिस एक ऑटोइम्यून बीमारी है। यह संभव है कि पैथोलॉजिकल प्रक्रिया के विकास के लिए प्रेरणा वायरस है जो प्रतिरक्षा प्रणाली की मांसपेशियों या कोशिकाओं में बनी रहती है, और आनुवंशिक रूप से निर्धारित इम्युनोरेगुलेटरी दोषों की पृष्ठभूमि के खिलाफ, असमान कोशिकाओं के खिलाफ सेलुलर और विनम्र ऑटोइम्यून प्रतिक्रियाओं के विकास को उत्तेजित करती है। सक्रिय टी- और बी-लिम्फोसाइट्स, मैक्रोफेज द्वारा प्रभावित मांसपेशियों की घुसपैठ से प्रतिरक्षा के सेलुलर लिंक को आकर्षित करने का बहुत महत्व है। एक काल्पनिक संक्रामक एंटीजन या ऑटोएन्जेनिक के लिए प्रतिरक्षा प्रतिक्रिया की प्रक्रिया में, सक्रिय टी-लिम्फोसाइट्स साइटोकिन्स को संश्लेषित करते हैं, विशेष रूप से बीटा-इंटरफेरॉन में, जो मायोसाइट्स को आसंजन अणुओं की अभिव्यक्ति और उन्हें लिम्फोसाइटों के निर्धारण को बढ़ावा देता है।
40% रोगियों में, तथाकथित मायोसिटिस-विशिष्ट एंटीबॉडी साइटोप्लाज्मिक प्रोटीन और प्रोटीन संश्लेषण में शामिल राइबोन्यूक्लिक एसिड के साथ-साथ कुछ परमाणु पदार्थों के खिलाफ निर्देशित पाए जाते हैं। कुल में, 10 से अधिक मायोसिटिस-विशिष्ट एंटीबॉडी की पहचान की गई है। इसके अलावा, प्रत्येक रोगी में आमतौर पर एक प्रकार का एंटीबॉडी होता है जो रोग और रोग के पाठ्यक्रम की कुछ नैदानिक \u200b\u200bविशेषताओं से जुड़ा होता है।
प्रभावित मांसपेशियों के अधिकांश रोगियों में, मायोफिब्रिल के आसपास पेरिवास्कुलर और इंटरस्टीशियल ज़ोन की एक विशेषता पुरानी भड़काऊ घुसपैठ पाई जाती है। घुसपैठ में मुख्य रूप से लिम्फोसाइट्स होते हैं, और इसमें छोटी मात्रा में हिस्टियोसाइट्स, न्यूट्रोफिल और ईोसिनोफिल भी शामिल होते हैं। विशिष्ट मांसपेशी फाइबर के परिगलन के नुकसान के साथ परिगलन, उनके पतन, मृत कोशिकाओं के सक्रिय फैगोसाइटोसिस हैं। कभी-कभी वे बड़े नाभिक के साथ छोटे तंतुओं के रूप में मायोफिब्रिल के उत्थान के लक्षण दिखाते हैं। एक लंबी प्रक्रिया के मामले में, मायोफिब्रिल्स की बहुसंकेतन, मांसपेशी फाइबर, फाइब्रोसिस, एंडो- और पेरिमिसिया के शोष नोट किए जाते हैं।
त्वचा की बायोप्सी में पैथोलॉजिकल परिवर्तन स्वाभाविक रूप से जिल्द की सूजन में पाए जाते हैं; पॉलीमायोसिटिस के साथ, वे नहीं हो सकते हैं। जिल्द की सूजन के प्रारंभिक चरण में, विशेष रूप से एरिथेमेटस दाने के क्षेत्रों में, डर्मिस की पैपिलरी परत की एडिमा, टी-लिम्फोसाइट्स और हिस्टियोसाइट्स के साथ इसकी घुसपैठ, त्वचीय वाहिकाओं के प्रसार, एपिडर्मिस का मोटा होना विशेषता है। बाद के चरणों में, एपिडर्मल परत का शोष पाया जाता है, मुख्य रूप से अपक्षयी परिवर्तन और डर्मिस में फाइब्रोसिस, संवहनी फैलाव।
ज्यादातर मामलों में, बीमारी की शुरुआत सामान्य कमजोरी के साथ होती है, धीरे-धीरे प्रकट होती है और लगातार समीपस्थ मांसपेशी समूहों में कमजोरी को बढ़ाती है। कुछ महीनों के बाद, स्थानांतरित करने की क्षमता का एक पूरा नुकसान संभव है। कुछ रोगियों में, पेशी सिंड्रोम का विकास उपस्थिति से पहले होता है त्वचा के लाल चकत्ते... कम अक्सर, मुख्य रूप से युवा लोगों में, बुखार, दर्द और मांसपेशियों में कमजोरी के साथ रोग की तीव्र शुरुआत होती है।
कुछ हफ्तों में, सामान्यीकृत मांसपेशियों की क्षति की एक विस्तृत तस्वीर बनती है, रोगी शरीर का वजन कम करता है। कभी-कभी (10% रोगियों में) मांसपेशियों की कमजोरी धीरे-धीरे (वर्षों के लिए) बढ़ती है, पूर्ण गतिहीनता नहीं होती है, लेकिन मांसपेशियों में शोष और स्केलेरोसिस होता है, और कैल्सीकरण अधिक बार होता है। 25-30% मामलों में, बीमारी की शुरुआत बुखार, पॉलीमायोसिटिस, पॉलीथ्रैल्जिया या गठिया का विकास, विशिष्ट त्वचा रोग विज्ञान ("मैकेनिक के हाथ"), रेनाउडस सिंड्रोम और इंटरस्टीशियल फेफड़ों की बीमारी के साथ विशेषता है। इस समूह में डर्माटोमायोसिटिस के एक विशेष नैदानिक \u200b\u200bऔर प्रतिरक्षाविज्ञानी उपप्रकार के रोगी होते हैं - एंटीसिन्थेटेज सिंड्रोम। इसकी प्रतिरक्षाविज्ञानी विशेषता हिस्टिडाइन-टीआरएनए सिंथेटेस (जो -1) और अन्य टीआरएनए सिंथेटेस के लिए एंटीबॉडी की उपस्थिति है, इसलिए सिंड्रोम का नाम है।
जिल्द की सूजन का मुख्य नैदानिक \u200b\u200bसंकेत ऊपरी और के समीपस्थ मांसपेशी समूहों में सममितीय मांसपेशियों की कमजोरी है निचले अंग और गर्दन के लचीलेपन के लिए जिम्मेदार मांसपेशियां। कमजोरी हमेशा myalgias पर हावी होती है, जो रोगियों की एक महत्वपूर्ण संख्या में अनुपस्थित हैं।
मरीजों के लिए एक कुर्सी से उठना, सीढ़ियों पर चढ़ना, वाहनों में प्रवेश करना, अपने हाथों को ऊपर उठाना, कपड़े धोना और बालों में कंघी करना मुश्किल है। बिस्तर से बाहर निकलने के लिए, वे अपनी तरफ लुढ़क जाते हैं और उठते हैं, अपने हाथों पर झुक जाते हैं। यदि गर्दन की मांसपेशियां शामिल हैं, तो तकिया से सिर को फाड़ना, एक ईमानदार स्थिति में रखना असंभव है - सिर छाती पर गिरता है - निर्विवाद सहमति का एक लक्षण। गंभीर मामलों में, रोगी सहायता के बिना चलने में असमर्थ हैं, यहां तक \u200b\u200bकि अपने हाथों में हल्की वस्तुओं को रखने के लिए भी।
अंगों के डिस्टल मांसपेशी समूह शायद ही कभी होते हैं और बहुत कम प्रभावित होते हैं। उदाहरण के लिए, एक मरीज के लिए अपने हाथों को ऊपर उठाना बहुत मुश्किल है, लेकिन हैंडशेक की ताकत सामान्य बनी हुई है। हालांकि, कभी-कभी लिखावट में बदलाव देखा जाता है, आंदोलनों की सटीकता का नुकसान (ताला, टाई शॉइल, आदि में कुंजी को चालू करना असंभव है)।
जिल्द की सूजन के समय पर पर्याप्त उपचार की अनुपस्थिति में, ग्रसनी और स्वरयंत्र की मांसपेशियां इस प्रक्रिया में शामिल होती हैं, जिससे डिस्फ़ोनिया (आवाज में कमी, नाक का भाषण) और एफ़ोनिया, डिस्सारिया, डिस्पैगिया (गले में खराश) हो जाता है। एसएस के विपरीत, जब मुख्य रूप से ठोस भोजन निगलने में समस्याएं आती हैं, तो डर्मेटोमायोसिटिस के साथ तरल पीने से पहले यह मुश्किल है: नरम तालू और एपिग्लॉटिस के विघटन के कारण जब निगलते हैं, तो तरल भोजन क्रमशः नाक और श्वासनली में प्रवेश करता है, जिससे खांसी का एक हमला होता है, नाक से भोजन का रिसाव होता है।
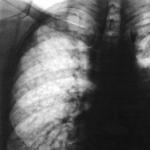
इंटरकोस्टल मांसपेशियों और डायाफ्राम की हार के साथ, प्रतिबंधात्मक बाहरी श्वसन परेशान है, फेफड़ों की महत्वपूर्ण क्षमता कम हो जाती है, जो निमोनिया की घटना में योगदान करती है। ऐसे रोगियों में रेंटजेनोग्राम पर छाती डायाफ्राम गुंबदों के द्विपक्षीय विश्राम को प्रकट करते हैं। चेहरे और आंखों की मांसपेशियां बहुत कम ही प्रभावित होती हैं, लेकिन कुछ रोगियों में, पलकों के राजनैतिक रूप से द्विपक्षीय पेलोसिस हो सकता है।
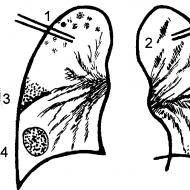
परीक्षा में, रोग के तीव्र चरण में आधे रोगियों में, सूजन, एक आटा जैसी संगति, प्रभावित मांसपेशियों के तालु पर हल्का या मध्यम दर्द होता है। उनके ऊपर की त्वचा edematous हो सकती है। स्नायु शोष रोग की शुरुआत में विकसित नहीं होता है। केवल मांसपेशियों के तंतुओं के डिस्ट्रोफी और मायोलिसिस के कारण डर्माटोमायोसिटिस के लंबे समय तक पाठ्यक्रम के मामले में, रेशेदार ऊतक के साथ उनका प्रतिस्थापन एम्योट्रॉफी, मांसपेशियों के संघनन, कण्डरा-मांसपेशी फ्लेक्सियन संकुचन होते हैं। देर के संकेतों में मांसपेशियों, प्रावरणी, त्वचा और चमड़े के नीचे की वसा को शांत करना शामिल है, जिसे आसानी से एक्स-रे द्वारा पता लगाया जा सकता है। Calcifications में स्थित हैं मुलायम ऊतकपहले से क्षतिग्रस्त मांसपेशियों के समूहों के समीप, जो कि मुख्य रूप से कंधे और पेल्विक गर्डल के क्षेत्र में होता है। सतही कैल्सीफिकेशन त्वचा की सतह पर एक crumb- जैसे सफेद द्रव्यमान के रूप में दिखाई दे सकते हैं। किशोर डर्माटोमायोसिटिस के लिए संकुचन और कैल्सीफिकेशन का गठन अधिक विशिष्ट है।
डर्माटोमायोसिटिस का इलाज कैसे किया जाता है?
मुख्य साधन जिल्द की सूजन उपचार ग्लुकोकोर्टिकोइड्स (प्रेडनिसोन) हैं। दूसरों के विपरीत आमवाती रोग ऐसे रोगियों की स्थिति में धीरे-धीरे सुधार होता है - 1-2 महीने के भीतर। 4 सप्ताह के उपचार के बाद सकारात्मक गतिशीलता की कमी प्रेडनिसोलोन की खुराक को 25% तक बढ़ाने का आधार है।
स्तर सामान्य होने के बाद क्रिएटिन फॉस्फोकाइनेज (CPK) और एक स्पष्ट वृद्धि मांसपेशियों की ताकत ग्लूकोकार्टोइकोड्स की खुराक में एक क्रमिक कमी शुरू करें - मासिक पिछले खुराक का लगभग 25%। उसी समय, नैदानिक \u200b\u200bनियंत्रण नियमित रूप से किया जाता है और सीपीके स्तर की जांच महीने में कम से कम एक बार की जाती है। प्राप्त रखरखाव की खुराक - प्रति दिन 5-10 मिलीग्राम - कई वर्षों तक इस्तेमाल किया जा सकता है, फिर इसे 1/4 टैबलेट मासिक तक कम किया जाता है जब तक कि यह पूरी तरह से रद्द न हो जाए। ऑन्कोलॉजिकल पैथोलॉजी के उपचार के साथ संयुक्त, पैरानियोप्लास्टिक डर्माटोमायोसिटिस के लिए एक ही रणनीति का उपयोग किया जाता है।
मेथिलप्रेडनिसोलोन के साथ पल्स थेरेपी के संकेत गंभीर प्रणालीगत अभिव्यक्तियाँ हैं (तीव्र फैलाना एल्वोलिटिस, जटिलताओं के साथ मायोकार्डिटिस), डिस्पैगिया की तीव्र प्रगति। अन्य मामलों में, पल्स थेरेपी अप्रभावी है।
एक प्रतिकूल रोगनिरोध के कारकों की उपस्थिति में, साइटोस्टैटिक इम्यूनोसप्रेसेन्ट्स को शुरू में प्रेडनिसोलोन के साथ उपचार में जोड़ा जाता है। साइटोस्टैटिक्स का उपयोग ग्लूकोकार्टोइकोड्स के खराब सहिष्णुता, उनके प्रतिरोध या व्यवस्थित खुराक में कमी की असंभवता और ग्लुकोकोर्टिकोइड की कम रखरखाव खुराक की उपलब्धि के मामलों में भी किया जाता है। मेथोट्रेक्सेट प्रभावी है। Cyclophosphamide प्रगतिशील अंतरालीय फुफ्फुसीय फाइब्रोसिस के उपचार के लिए पसंद की दवा है। डर्माटोमायोसिटिस के ग्लूकोकॉर्टीकॉइड-प्रतिरोधी रूपों में, साइक्लोस्पोरिन ए निर्धारित है। अज़ैथियोप्राइन अन्य साइटोस्टैटिक्स के लिए प्रभावी है। अमीनोक्विनोलिन डेरिवेटिव कभी-कभी डर्माटोमायोसिटिस की त्वचा की अभिव्यक्तियों के इलाज के लिए उपयोग किया जाता है।
प्रभावी तरीका जिल्द की सूजन उपचारग्लूकोकार्टिकोआड्स और साइटोस्टैटिक्स (पैरानियोप्लास्टिक के अपवाद के साथ) के साथ मानक उपचार के लिए प्रतिरोधी, साथ ही किशोर जिल्द की सूजन है अंतःशिरा प्रशासन इम्युनोग्लोबुलिन।
आधुनिक जिल्द की सूजन उपचार वयस्कों और किशोरों में जिल्द की सूजन के दुर्दम्य रूपों में, ट्यूमर परिगलन कारक (etanercept, infliximab) को बेअसर करने वाली दवाओं के उपयोग का सुझाव दिया जाता है।
NSAIDs को केवल आर्टिकुलर सिंड्रोम के अल्पकालिक उपचार के लिए संकेत दिया जाता है। यदि कैल्सीफिकेशन दिखाई देते हैं, तो कोलिसीसिन और केलेटिंग एजेंटों के साथ उपचार - एथिलीनमेडाइन टेट्राऐसेटिक एसिड (ईडीटीए) डिसोडियम नमक - अंतःशिरा रूप से प्रशासित किया जाता है। चयापचय दवाओं (एनाबॉलिक स्टेरॉयड, विटामिन, आदि) की प्रभावशीलता के लिए सबूत का आधार कमजोर है।
जिल्द की सूजन के लिए भौतिक चिकित्सा का उद्देश्य संकुचन और विकृति के विकास को रोकना है। रोग के तीव्र चरण में, जोड़ों में दैनिक निष्क्रिय आंदोलनों को पूरा करने की सलाह दी जाती है, यदि आवश्यक हो, मांसपेशियों की कमी से जुड़ी विकृति को रोकने के लिए स्थिरीकरण निर्धारित किया जाता है। बाद में, सक्रिय आंदोलनों के लिए संक्रमण किया जाता है। मायोसिटिस के निष्क्रिय चरण में, चिकित्सीय अभ्यास और फिजियोथेरेपी प्रक्रियाओं का उपयोग किया जाता है।
इसे किन बीमारियों से जोड़ा जा सकता है
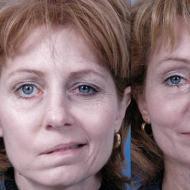
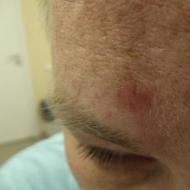
त्वचा लाल चकत्ते 2/3 से कम रोगियों में होती है और यह एक संकेत है जो पॉलीमायोसिटिस से जिल्द की सूजन को अलग करता है। जिल्द की सूजन का एक विशिष्ट प्रकार मुख्य रूप से शरीर के खुले क्षेत्रों पर लाल या बैंगनी-बैंगनी इरिथेमा होता है - चेहरे, गर्दन, छाती की पूर्वकाल सतह और हाथ। डर्माटोमोसाइटिस के पैथोग्नोमोनिक स्किन लक्षण हेलियोट्रोपिक (चश्मा लक्षण) के साथ पेरिओरेबिटल एडिमा हैं और मेटाकार्पोफैंगल और प्रॉक्सिमल इंटरफैंगलियल जोड़ों (गॉट्रॉन के लक्षण) की एक्सटेंसर सतहों पर स्केलिंग के साथ लगातार लाल-बैंगनी एरिथेमा हैं। एक तीव्र अवधि में, आंखों के चारों ओर एडिमा पूरे चेहरे पर फैल सकती है और Fr की एक तस्वीर जैसा दिखता है।
दुर्लभ रूप से, जिल्द की सूजन के साथ, त्वचा के दाने के अन्य प्रकार हैं - पपल्स, पुरपुरा, बुलबुल चकत्ते, फोटोडर्माटाइटिस। कुछ रोगियों में त्वचा के घावों के प्रकार के बावजूद, त्वचाशोथ खुजली के साथ हो सकती है।
डर्माटोमायोसिटिस में विशिष्ट परिवर्तनों में नाखून के सिलवटों के अतिरक्तदाब और अतिवृद्धि, नाखून के किनारे के किनारे पर माइक्रोइंफारक्शन (डिजिटल आर्थराइटिस), और टेलंगीक्टेसिया शामिल हैं। कभी-कभी खालित्य, धारीदार और भंगुर नाखून होते हैं। जिल्द की सूजन के एक लंबे समय तक पाठ्यक्रम के मामले में, त्वचा अपवृक्कता हो जाती है, जिसमें अपच के फॉसी होते हैं, आदि।
श्लेष्म झिल्ली की हार अक्सर होती है, स्वयं प्रकट होती है, और इसकी कोई विशिष्ट विशेषताएं नहीं होती हैं।
आर्टिक्युलर सिंड्रोम डर्मेटोमायोसिटिस के नैदानिक \u200b\u200bचित्र में अग्रणी नहीं है, यह एक तिहाई से भी कम रोगियों में मनाया जाता है। आर्टिक्युलर सिंड्रोम मुख्य रूप से पॉलीथ्रैल्गिया द्वारा प्रकट होता है, सममित हाथों के विकास की संभावना है, कम अक्सर - कोहनी, कंधे, घुटने के जोड़ों। ग्लूकोकार्टोइकोड्स की नियुक्ति के बाद गठिया जल्दी से गायब हो जाता है, जोड़ों के विनाश और विरूपण की ओर नहीं जाता है। फ़ंक्शन की सीमा केवल मांसपेशियों के अनुबंध के कारण होती है।
घर पर जिल्द की सूजन का उपचार
जिल्द की सूजन का तीव्र कोर्स बुखार की विशेषता है, उपचार के अभाव में गतिहीनता, एरिथेमा, डिसफैगिया, विसेरोपेथी को पूरा करने के लिए सामान्यीकृत मायोसिटिस - 2-6 महीनों में मृत्यु। इस संबंध में, रोगी को अस्पताल में भर्ती दिखाया गया है। प्रारंभिक पर्याप्त चिकित्सा के साथ, एक उपक्यूट या क्रोनिक कोर्स के लिए डर्मेटोमायोसिटिस की संभावना संक्रमण।
एक सबस्यूट कोर्स के मामले में, लक्षण धीरे-धीरे बढ़ते हैं, एक चक्रीय पाठ्यक्रम विशिष्ट होता है, और एक विस्तृत होता है नैदानिक \u200b\u200bतस्वीर डेब्यू के 1-2 साल बाद होता है।
क्रोनिक कोर्स अधिक अनुकूल, चक्रीय है, यह स्थानीय समय पर मांसपेशियों की कमजोरी और मायलागिया की विशेषता है। त्वचा के घाव या तो अनुपस्थित होते हैं या हाइपरपिग्मेंटेशन, हाइपरकेराटोसिस के रूप में प्रकट होते हैं। मांसपेशियों की शोष और स्केलेरोसिस की प्रक्रियाएं पहले से ही दिखाई देती हैं, आंतों की अभिव्यक्तियां शायद ही कभी देखी जाती हैं।
डर्माटोमायोसिटिस का कोर्स बेहद विषम है और यह डेब्यू, इम्यूनोलॉजिकल सबटाइप, निदान की समयबद्धता और उपचार की शुरुआत पर निर्भर करता है। ज्यादातर, रोग, विशेष रूप से बुजुर्गों में, प्रगति की प्रवृत्ति है, बहते हुए प्रवाह। युवा लोगों में, एक पूर्ण स्थिर छूट प्राप्त करना संभव है।
अज्ञातहेतुक जिल्द की सूजन के लिए औसत पांच साल की जीवित रहने की दर 85% है। द्वितीयक रोकथाम के मुख्य घटक, प्रक्रिया के सामान्यीकरण और बाद में होने वाली अतिवृद्धि को रोकने के उद्देश्य से, जितना संभव हो उतना संभव है शीघ्र निदान, समय पर सक्रिय और दीर्घकालिक उपचार, उत्तेजक कारकों से बचाव। तीव्र संक्रमण के तीव्र उपचार और पुराने संक्रमण के foci की स्वच्छता का बहुत महत्व है।
जिल्द की सूजन के इलाज के लिए क्या दवाएं?
ग्लुकोकोर्तिकोइद:
- - मौखिक रूप से प्रति दिन शरीर के वजन के प्रति किलोग्राम 1-2 मिलीग्राम; पहले हफ्तों के दौरान, रिसेप्शन दिन में तीन बार किया जाता है, और फिर एक बार सुबह;
- - पल्स थेरेपी के हिस्से के रूप में, लगातार तीन दिनों के लिए 1000 मिलीग्राम।
Cytostatics:
- मौखिक रूप से या अंतःशिरा प्रति सप्ताह 7.5-25 मिलीग्राम;
- - प्रति दिन 100-200 मिलीग्राम;
- - प्रति दिन 150-500 मिलीग्राम;
- - प्रतिदिन 200 मिलीग्राम।
एक दिन में शरीर के वजन के 2 ग्राम प्रति 1 किलो या 3 दिनों के लिए प्रति माह 1 बार शरीर के वजन के 1 ग्राम प्रति माह।
वैकल्पिक तरीकों से डर्माटोमोसाइटिस का उपचार
जिल्द की सूजन उपचार लोक उपचार विकासशील लक्षणों और शिथिलता के एक जटिल पर पर्याप्त प्रभाव नहीं डालते हैं। इस संबंध में, आवेदन लोक उपचार दवाओं के उपयोग की व्यापकता में हीन। जिल्द की सूजन की स्व-दवा contraindicated है, पेशेवर मदद और उपयोग करने की सलाह दी जाती है लोक व्यंजनों केवल एक विशेषज्ञ की सिफारिश पर, यदि कोई हो।
गर्भावस्था के दौरान जिल्द की सूजन का उपचार
डर्माटोमायोसाइटिस एक बीमारी को संदर्भित करता है, जिसका उपचार हार्मोन-युक्त दवाओं के उपयोग से काफी हद तक निर्धारित होता है। जिल्द की सूजन के साथ महिलाओं में गर्भावस्था केवल उस अवधि के दौरान की अनुमति दी जाती है जब बीमारी का एक स्थिर उत्सर्जन हासिल किया गया है, और ग्लूकोकार्टोइकोड्स की खुराक कम से कम है।
चिकित्सा अभ्यास से पता चलता है कि बच्चे के जन्म के दौरान बीमारी बहुत कम होती है, हालांकि, इस तरह की योजना पर निर्णय आपके उपस्थित चिकित्सक के साथ मिलकर किया जाना चाहिए, और गर्भवती होने वाले डॉक्टरों को निदान के बारे में चेतावनी दी जानी चाहिए। कोई भी चिकित्सीय उपाय डॉक्टरों के मार्गदर्शन में किया जाता है।
- समीपस्थ मांसपेशियों की कमजोरी (ऊपरी और निचले छोर और ट्रंक);
- सीरम सीपीके या एल्डोलेज़ बढ़ा;
- मांसपेशियों में दर्द, सहज या तालु पर;
- इलेक्ट्रोमोग्राम पर मायोजेनिक परिवर्तन;
- एंटी-जो-एल-एंटीबॉडी का पता लगाना;
- गैर-विनाशकारी गठिया या आर्थ्रालगिस;
- प्रणालीगत सूजन के संकेत;
- बायोप्सी सामग्री का सूक्ष्म डेटा (मायोफिब्रिल के अध: पतन या परिगलन के साथ कंकाल की मांसपेशियों की सूजन घुसपैठ, सक्रिय फैगोसाइटोसिस या सक्रिय उत्थान के संकेत)।
जिल्द की सूजन के निदान के लिए, कम से कम 3 त्वचा मानदंडों में से एक और पॉलीमायोसिटिस के 8 मानदंडों में से 4 की आवश्यकता होती है। पॉलीमायोसिटिस के निदान के लिए, पॉलिमायोसिटिस के लिए 8 में से कम से कम 4 मानदंडों की आवश्यकता होती है।
प्रयोगशाला डेटाजिल्द की सूजन के साथ सामान्य रक्त परीक्षण में महत्वपूर्ण परिवर्तन नहीं दिखाते हैं। कुछ रोगियों में मध्यम एनीमिया होता है, बाईं ओर सूत्र की थोड़ी सी शिफ्ट के साथ ल्यूकोसाइटोसिस, कम अक्सर ल्यूकोपेनिया, ईोसिनोफिलिया का उल्लेख किया जाता है। केवल आधे रोगियों में ईएसआर में मामूली वृद्धि होती है, बाकी में यह अपरिवर्तित रहता है।
सबसे महत्वपूर्ण प्रयोगशाला परिवर्तन रक्त में "मांसपेशी" एंजाइमों की एकाग्रता में वृद्धि है - क्रिएटिन फ़ॉस्फोकिनेस (सीपीके), एल्डोलेज़, लैक्टेट डिहाइड्रोजनेज, एलेनिन और विशेष रूप से एस्पेरेटिक एमिनोरैन्सेफ्रेसेस, साथ ही मायोग्लोबिन। मांसपेशियों के ऊतकों को सूजन और क्षति का सबसे विशिष्ट और संवेदनशील मार्कर CPK है, जिसमें से अधिकांश रोगियों में गतिविधि 10 गुना या उससे अधिक बढ़ जाती है। इस एंजाइम का स्तर रोग की गंभीरता और उपचार की प्रभावशीलता का आकलन करने के लिए मुख्य प्रयोगशाला बेंचमार्क है।
हाइपरयुरिसीमिया, क्रिएटिनुरिया, मायोग्लोबिनुरिया अक्सर नोट किए जाते हैं।
इम्यूनोलॉजिकल अध्ययनों से 20-40% रोगियों में रुमेटीड कारक, कम टाइटर्स में एंटीइनक्लियर फैक्टर, पूरक गतिविधि में कमी, और कभी-कभी ले कोशिकाओं का पता चलता है। जिल्द की सूजन के पक्ष में एक महत्वपूर्ण तर्क रक्त में मायोसिटिस-विशिष्ट एंटीबॉडी के उच्च टाइटर्स की उपस्थिति है। यह उल्लेखनीय है कि इन एंटीबॉडी की अनुपस्थिति निदान में बाधा नहीं बन सकती है, क्योंकि वे केवल 35-40% रोगियों में पाए जाते हैं।
त्वचा की चकत्ते के बिना मांसपेशियों की कमजोरी के रोगी, खासकर जब सामान्य स्तर केएफके, एक दृश्य के साथ विभेदक निदान थायरॉयड और अधिवृक्क ग्रंथियों की शिथिलता के साथ, टी 3, टी 4, टीएसएच, कोर्टिसोल, साथ ही इलेक्ट्रोलाइट स्तर का निर्धारण दिखाया गया है।
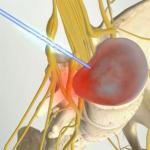
पैथोलॉजिकल प्रक्रिया में शामिल कंकाल की मांसपेशी के बायोप्सी को सभी रोगियों में निदान की पुष्टि करने की सिफारिश की जाती है। सूजन के फोकस को देखते हुए, सबसे अधिक प्रभावित क्षेत्र को चुंबकीय अनुनाद इमेजिंग या स्किंटिग्राफी का उपयोग करके निर्धारित किया जा सकता है।
इलेक्ट्रोमोग्राफी मुख्य रूप से नैदानिक \u200b\u200bऔर प्रयोगशाला परीक्षा के संदिग्ध परिणामों के मामले में इंगित की जाती है। भड़काऊ मायोपैथी (90% से अधिक) के निदान में विधि में उच्च संवेदनशीलता है, लेकिन परिवर्तन विशिष्ट नहीं हैं।
सभी रोगियों को फेफड़ों के कैंसर का पता लगाने के लिए फेफड़े के एक्स-रे या एक्स-रे कंप्यूटेड टोमोग्राफी की आवश्यकता होती है। एक ईसीजी दिखाया जाता है, अस्थिर ताल और चालन की गड़बड़ी के साथ - दैनिक ईसीजी निगरानी। संकेतों के अनुसार ट्यूमर प्रक्रियाओं की खोज करने के लिए, एक एक्स-रे और एंडोस्कोपिक परीक्षा निर्धारित की जाती है पाचन नाल, श्रोणि अंगों की अल्ट्रासाउंड परीक्षा और पेट, मैमोग्राफी, आदि।
पत्र के साथ अन्य बीमारियों का उपचार - डी
जानकारी केवल शैक्षिक उद्देश्यों के लिए है। आत्म-चिकित्सा न करें; रोग की परिभाषा और उपचार के तरीकों के बारे में सभी सवालों के लिए, अपने चिकित्सक से संपर्क करें। पोर्टल पर पोस्ट की गई जानकारी के उपयोग के कारण होने वाले परिणामों के लिए EUROLAB जिम्मेदार नहीं है।
3652 0
कॉर्टिकोस्टेरॉइड प्रैग्नेंसी के युग से पहले dermatomyositis (डीएम)लगभग 2/3 रोगियों में प्रतिकूल, घातक माना जाता था। कॉर्टिकोस्टेरॉइड दवाओं के उपयोग के साथ, रोग के पूर्वानुमान में काफी सुधार हुआ, हालांकि उपचार की प्रभावशीलता के बारे में वैज्ञानिकों की राय विभाजित थी। कई लेखक, डीएम में सकारात्मक कॉर्टिकोस्टेरॉइड का मूल्यांकन करते हुए, प्रैग्नेंसी में केवल एक मामूली सुधार पर ध्यान देते हैं, लेकिन अधिकांश इस प्रकार की चिकित्सा की उच्च प्रभावशीलता पर जोर देते हैं।
डीएम के साथ 144 दीर्घकालिक रोगियों की उत्तरजीविता दर का अध्ययन करते समय, क्रमशः रोगियों की 5 और 10 वर्ष की जीवित रहने की दर 73 और 66% थी। रोगियों की आयु के रोग-संबंधी मूल्य को स्थापित किया गया है: सबसे अनुकूल रोग का निदान 20 वर्ष से कम आयु के व्यक्तियों में होता है, सबसे कम जीवित रहने की दर वृद्धावस्था में बताई गई है।
यदि पहले समूह के रोगियों में 5 और 10-वर्ष के जीवित रहने का स्तर 100% था, तो 50 से अधिक रोगियों में वे 57 और 38% थे। बुजुर्गों में डर्माटोमायोसिटिस के पूर्वानुमान की गिरावट अन्य लेखकों द्वारा नोट की गई है। तो, एम। होचबर्ग एट अल के अवलोकन में। (१ ९ )३) डीएम (पोलिमायोसाइटिस) के रोगियों की 1983 वर्ष की जीवित रहने की दर ४५ वर्ष से अधिक आयु के व्यक्तियों में ५६. 8% और ४५ वर्ष से कम आयु के रोगियों के समूह में ९ ६.६% थी। यह काफी स्पष्ट है कि वृद्धावस्था में बिगड़े हुए रोग का कारण ट्यूमर डीएम के रोगियों की संख्या में वृद्धि है।
अज्ञातहेतुक (89 और 81%) और ट्यूमर (15 और 11%) जिल्द की सूजन वाले रोगियों के लिए 5 और 10 साल की जीवित रहने की दर स्पष्ट रूप से उत्तरार्द्ध के खराब रोग का चित्रण करती है। इसके अलावा, किसी को डीएम के अक्सर अधिक गंभीर पाठ्यक्रम को ध्यान में रखना चाहिए, अक्सर बुजुर्गों में निमोनिया के विकास से जटिल होता है।
लिंग के आधार पर डीएम (पोलिमायोसाइटिस) वाले रोगियों की उत्तरजीविता दर में कोई महत्वपूर्ण अंतर नहीं थे।
रोग के पाठ्यक्रम की प्रकृति रोग का निर्धारण करने में एक महत्वपूर्ण भूमिका निभाती है, जो कि जीवित रहने की दर से भी अच्छी तरह से सचित्र है। तो, M.A.Zhanuzakov (1987) के अनुसार, क्रॉनिक डर्माटोमायोसाइटिस के रोगियों की 5 और 10-वर्ष की जीवित रहने की दर 100% के स्तर पर बनी हुई है, और तीव्र और सबस्यूट कोर्स में यह क्रमशः 71 और 63% थी।
बहे
डीएम के सक्रिय रूपों में, निश्चित रूप से रोग की अवधि (पर्याप्त चिकित्सा की शुरुआत से पहले), मांसपेशियों और आंतों की अभिव्यक्तियों की गंभीरता से रोग का निर्धारण भी किया जाता है। तो, गतिहीनता की उपस्थिति में, 5 और 10 साल की जीवित रहने की दर 77 और 69% थी, और स्वयं-सेवा के लिए आवश्यक आंदोलनों की सीमा के संरक्षण के साथ, यह 95 और 88% के बराबर थी। डिस्पैगिया की उपस्थिति में, समान संकेतक 76 और 70% थे, और डिस्फेगिया के रोगियों में - 97 और 88%। निमोनिया के अलावा और भी अधिक प्रतिकूल रूप से प्रतिकूल है: डीएम रोगियों के समूह में, निमोनिया के साथ, 5 और 10 साल की उत्तरजीविता दर, न्यूमोनिया की अनुपस्थिति में 93 और 89% की तुलना में 66 और 32% तक कम हो गई।इलाज
एक महत्वपूर्ण कारक जिसने तीव्र और उपप्राण अज्ञातहेतुक जिल्द की सूजन के साथ रोगियों के रोग का निदान में सुधार किया है, समय पर और पर्याप्त उपचार है, मुख्य रूप से कोर्टिकोस्टेरोइड की पर्याप्त उच्च खुराक (शरीर के वजन का कम से कम 1 मिलीग्राम / किग्रा) के साथ। इस तरह के उपचार से 96 और 90% के स्तर पर 5 और 10 साल की जीवित रहने की दर का रखरखाव होता है, जबकि जिन रोगियों को पर्याप्त चिकित्सा (अपर्याप्त खुराक और / या उपचार की अवधि) प्राप्त नहीं हुई थी, ये आंकड़े 70 और 56% थे।ट्यूमर डीएम में, कोर्टिकोस्टेरोइड उपचार के साथ संयुक्त सर्जिकल हस्तक्षेप निर्णायक है। इस रणनीति ने 32 और 27% के स्तर पर रोगियों की इस श्रेणी में 5 और 10 वर्षों के बाद जीवित रहने की दर के संरक्षण में योगदान दिया।
25 साल तक ई। एम। तारिव और ए। पी। सोलोविवा (1985) द्वारा देखे गए डीएम के 209 रोगियों में से 162 मरीज इडियोपैथिक डर्माटोमायोसिटिस के थे। (मैं समूह) और ट्यूमर डीएम (समूह II) के साथ 40 रोगी। समूह I के अधिकांश रोगियों को कॉर्टिकोस्टेरॉइड्स सहित पर्याप्त दवा चिकित्सा प्राप्त हुई, जिससे अपेक्षाकृत अनुकूल रोग का निदान हुआ।
इडियोपैथिक डीएम के साथ 162 रोगियों में से 17 की मृत्यु (10.5%) हुई, और उनमें से 5 में मृत्यु का कारण सीधे तौर पर अंतर्निहित बीमारी (मायोकार्डिअल इन्फर्क्शन, इन्फ्लूएंजा की जटिलताओं आदि) से संबंधित नहीं था, 8 में यह कॉर्टिकोस्टेरॉइड थेरेपी की जटिलताओं के कारण था ( जठरांत्र रक्तस्राव, अग्नाशय नेक्रोसिस, संक्रमण)।
समूह II में 36 (paraneoplastic dermatomyositis के साथ 40 रोगियों) की मृत्यु हो गई; 4 में, समय पर ट्यूमर को हटाने के कारण इलाज हुआ। संचालित कुछ रोगियों में, किसी अन्य स्थानीयकरण के रिलैप्स या नियोप्लासिया हुआ, जो डीएम संकेतों की सक्रियता और वृद्धि के साथ था, हालांकि गंभीर ट्यूमर नशा की अवधि के दौरान, डीएम लक्षण अक्सर स्पष्ट रूप से कम हो जाते हैं।
पूर्वव्यापी टिप्पणियों में जे। बेनबैसैट एट अल। (1985) बीमारी के रोग संबंधी कारकों के विश्लेषण के उद्देश्य से डर्मेटोमायोसिटिस (पॉलीमायोसिटिस) के 94 रोगियों में मृत्यु दर 32.6% थी, और यह ट्यूमर डीएम (पॉलीमायओसाइटिस) के रोगियों के समूह में सबसे अधिक था। मृत्यु के सबसे आम कारण थे मैलिग्नैंट ट्यूमर, फुफ्फुसीय जटिलताओं, इस्केमिक हृदय रोग। निदान के क्षण से पहले वर्ष के दौरान उच्चतम मृत्यु दर देखी गई थी।
मुख्य रूप से प्रतिकूल कारकों में शामिल हैं:प्रक्रिया की अनियंत्रित गतिविधि और बीमारी, उन्नत आयु, साथ ही ऐसे नैदानिक \u200b\u200bऔर प्रयोगशाला संकेतों की प्राप्ति में असमर्थता त्वचा के चकत्ते, डिसफैगिया, 38 डिग्री सेल्सियस से ऊपर बुखार और ल्यूकोसाइटोसिस। सेक्स, गठिया या आर्थ्रालगियास की उपस्थिति, रेनॉड के सिंड्रोम, ईसीजी में परिवर्तन, मांसपेशियों की बायोप्सी में हिस्टोलॉजिकल परिवर्तन, रक्त सीरम में मांसपेशियों की एंजाइमों के स्तर में वृद्धि, ईएसआर में वृद्धि, इलेक्ट्रोमायोग्राम में बदलाव, हीमोग्लोबिन स्तर, एंटीनायक्लियर एंटीबॉडी की उपस्थिति ने अस्तित्व को प्रभावित नहीं किया।
इस प्रकार, अपने स्वयं के अवलोकन और साहित्य डेटा को संक्षेप में, हम यह निष्कर्ष निकाल सकते हैं कि अज्ञातहेतुक डीएम (पॉलीमायोसिटिस) के रोगियों में मृत्यु के कारणों में अक्सर रोग की जटिलताएं होती हैं (सबसे अधिक बार हाइपोस्टैटिक और एस्पिरेशन निमोनिया) या उपचार, सामान्य स्थिति में परिवर्तन (कैशेक्सिया, डिस्ट्रोफी) या आंतरिक अंगों () दिल की विफलता के विकास के साथ दिल, आदि)। अक्सर, मौत एक सहवर्ती बीमारी (संक्रमण, आदि) के अलावा रोगी की सामान्य गंभीर स्थिति की पृष्ठभूमि से जुड़ी होती है।
कब पैरानियोप्लास्टिक डर्मेटोमायोसिटिस (पोलिमायोसिटिस) मृत्यु का कारण आमतौर पर एक घातक ट्यूमर है, हालांकि अन्य जटिलताओं पर विचार किया जाना चाहिए। एक दृष्टांत के रूप में, हम ए.पी. सोलोवेवा (1980) के डेटा को प्रस्तुत करते हैं, जिन्होंने ट्यूमर और 14 अज्ञातहेतुक डीएम के साथ 23 रोगियों की मृत्यु के कारणों का विश्लेषण किया।
सामान्य तौर पर, रोगियों के अधिक समय पर निदान और सक्रिय उपचार के कारण रोग के पूर्वानुमान में काफी सुधार हुआ है। 130 रोगियों में डीएम के परिणाम, ए.पी. सोलोवेवा (1980), तालिका में प्रस्तुत किए गए हैं। 6.3।
स्वाभाविक रूप से, शब्द "स्वास्थ्य लाभ" सशर्त रूप से एक निश्चित सीमा तक उपयोग किया जाता है, क्योंकि रोगियों को, यहां तक \u200b\u200bकि एक सक्रिय जीवन शैली में वापस आने के बाद, शारीरिक गतिविधि, रात की पाली, व्यापार यात्राएं, रासायनिक और तापमान प्रभाव, किसी भी एलर्जी कारकों आदि के अपवाद के साथ (वर्ष में कम से कम एक बार) अवलोकन और रोजगार की आवश्यकता होती है। ई। इसी तरह, डर्मेटोमायोसिटिस वाले सभी रोगियों में सभी प्रतिकूल कारकों को समाप्त किया जाना चाहिए, जो कि बीमारी के विस्तार को रोकने का एक प्रकार है।
एक्यूट और सबस्यूट कोर्स में, मरीजों को I या II के विकलांगता के समूह में स्थानांतरित किया जाता है और एक वर्ष या उससे अधिक के बाद, जब एक स्थिर प्रभाव प्राप्त होता है, तो अध्ययन या काम (उपरोक्त प्रतिबंधों के साथ) फिर से शुरू करने के सवाल पर चर्चा की जा सकती है। डीएम (पीएम) के पुराने पाठ्यक्रम में, श्रम गतिविधि को बनाए रखना संभव है, चिकित्सा पर्यवेक्षण और आवश्यक चिकित्सा प्रक्रियाओं के अधीन।
तालिका 6.3। इडियोपैथिक वाले 100 रोगियों और ट्यूमर के रूपों वाले 30 रोगियों में जिल्द की सूजन के परिणाम
| एक्सोदेस | बहे | बहे | कुल | ||
| अज्ञातहेतुक | फोडा | ||||
| dermatomyositis | dermatomyositis | ||||
| मसालेदार | chron- | मसालेदार | पेट। | ओ / / ओ | |
| और उपकेंद्र | तर्क से | और उपकेंद्र | संख्या | ||
| वसूली, छूट | 14 | 6 | 3 | 41 | |
| महत्वपूर्ण सुधार | 48 | ||||
|
|
16 | - | - | 161 | |
| सुधार की | 2 | - | 4 | 61 | |
| मौत | 14 | - | 23 | 3728,4 | |
सिगिडिन हां.ए., गुसेवा एन.जी., इवानोवा एम.एम.
संयोजी ऊतक रोग काफी आम हैं। इन बीमारियों में से एक डर्मेटोमायोसिटिस है। जिल्द की सूजन किसी भी उम्र में हो सकती है। लिंग पर निर्भर नहीं करता है - यह महिलाओं और पुरुषों दोनों में ही प्रकट होता है। जिल्द की सूजन के लक्षण विविध हैं। यह निर्भर करता है कि कौन से अंग और प्रणालियां पैथोलॉजिकल प्रक्रिया से प्रभावित हैं। आधुनिक चिकित्सा प्रारंभिक अवस्था में इस बीमारी का निदान करने की अनुमति देती है, जब निर्धारित उपचार सबसे प्रभावी होगा।
- असंतोषजनक सामान्य स्वास्थ्य;
- साष्टांग प्रणाम;
- मांसपेशियों में कमजोरी की भावना जो कई हफ्तों से अधिक होती है;
- त्वचा क्षति।
- गंभीर मांसपेशियों में दर्द;
- तापमान मलबे के मूल्यों में वृद्धि;
- तेजी से वजन कम होना।
- फेफड़ों की क्षति;
- हाथों को नुकसान;
- बुखार;
- सममित गठिया।
- ग्रसनी और स्वरयंत्र की मांसपेशियों को नुकसान (ध्वनियों को पुन: उत्पन्न करने में कठिनाई, बिगड़ा हुआ निगलना);
- आकांक्षा निमोनिया की घटना।
- मांसपेशी फाइबर के आसपास;
- चमड़े के नीचे के ऊतक में;
- उनके आघात के क्षेत्र में कोहनी के जोड़ों, घुटनों, उंगली के जोड़ों पर;
- नितंबों में।
- एक मरीज के साथ बातचीत;
- निरीक्षण;
- प्रयोगशाला निदान ( सामान्य विश्लेषण रक्त, सामान्य मूत्र विश्लेषण, जैव रासायनिक विश्लेषण रक्त);
- प्रतिरक्षाविज्ञानी विश्लेषण;
- चुम्बकीय अनुनाद इमेजिंग;
- सुई इलेक्ट्रोमोग्राफी;
- मांसपेशी बायोप्सी
- साइटोस्टैटिक्स (मेथोट्रेक्सेट, अज़ैथियोप्रिन, साइक्लोफॉस्फ़ैमाइड, प्लाक्वेलिन, आदि);
- इम्यूनोसप्रेसेन्ट्स (माइकोफेनोटला मोफ़ेटिन);
- इम्युनोग्लोबुलिन;
- tNF- अल्फा अवरोधक;
- कैल्शियम की तैयारी।
सब दिखाओ
यह क्या है?
डर्मेटोमायोसिटिस संयोजी ऊतक का एक सूजन रोग है। इस विकृति के साथ, चिकनी मांसपेशियों, कंकाल की मांसपेशियों और त्वचा प्रभावित होती है। अक्सर आंतरिक अंग दर्दनाक परिवर्तनों से गुजरते हैं - कंकाल और चिकनी मांसपेशियों और त्वचा का एक प्रणालीगत भड़काऊ रोग; कम अक्सर रोग प्रक्रिया में आंतरिक अंगों की भागीदारी को नोट किया जाता है।
अगर पैथोलॉजिकल परिवर्तन त्वचा को प्रभावित नहीं करते हैं, तो वे पॉलिमायोसिटिस के बारे में बात करते हैं।
हर साल, डर्मेटोमायोसिटिस के दो से दस मामलों में प्रति 1 मिलियन लोगों को दर्ज किया जाता है। अधिक बार महिलाएं इस बीमारी से पीड़ित होती हैं। अगर हम डर्माटोमायोसिटिस के बारे में बात करते हैं जो बचपन में पैदा हुआ था, तो बीमार लड़कों और लड़कियों का अनुपात समान है। अधिक बार, डर्माटोमोसाइटिस प्रीपेबर्टल अवधि या बुजुर्गों में खुद को प्रकट करता है।

रोग के विकास के कारण और तंत्र
जिल्द की सूजन के कारणों के सवाल का कोई असमान जवाब नहीं है। वर्तमान में, यह आम तौर पर चिकित्सकों द्वारा स्वीकार किया जाता है कि संक्रामक एजेंट एक महत्वपूर्ण कारक हैं। यह स्थापित किया गया है कि त्वचाशोथ की चरम घटना SARS महामारी के मौसम में आती है।
इस विकृति के लिए एक आनुवंशिक गड़बड़ी का निर्विवाद सबूत है। लेकिन यह समझना महत्वपूर्ण है कि यह खुद को विरासत में मिली बीमारी नहीं है, बल्कि प्रतिरक्षा संबंधी विकार है जो डर्माटोमायोसिटिस का कारण बन सकता है।
डर्माटोमायोसिटिस के विकास को पैथोलॉजिकल प्रतिरक्षा प्रतिक्रियाओं द्वारा सुविधाजनक बनाया गया है। जिल्द की सूजन के साथ, मांसपेशियों का ऊतक प्रतिरक्षा कोशिकाओं के साथ "ओवरसैट" की स्थिति में है। "विफलता" मोड में, सेलुलर और विनोदी प्रतिरक्षा दोनों काम करते हैं।
सक्रिय मैक्रोफेज, टी-लिम्फोसाइट्स और बी-लिम्फोसाइट्स, एंटीबॉडी मांसपेशियों को घुसपैठ करते हैं। टी कोशिकाओं में मायोसाइट्स (मांसपेशियों की कोशिकाओं) में विषाक्तता के गुण होते हैं। बदले में, ह्यूमर इम्युनिटी की प्रतिक्रियाएं मांसपेशियों के ऊतकों के माइक्रोकिरुलेटरी संवहनी बिस्तर को नुकसान पहुंचाती हैं।

लक्षण और नैदानिक \u200b\u200bतस्वीर
जिल्द की सूजन का क्लिनिक विविध है और अभिव्यक्ति के चरण में स्पष्ट विशेषताएं नहीं हैं।
अधिकांश रोगियों में है:
बच्चों में और किशोरावस्था में, बीमारी की अचानक शुरुआत अधिक बार होती है।
वहां:
एंटीसिस्टेटासिस सिंड्रोम के लक्षण:
रोग की शुरुआत के दुर्लभ लक्षण:
ये लक्षण मस्तिष्क में खराब परिसंचरण के लिए गलत हो सकते हैं।


मांसपेशियों की क्षति
इस रुमेटोलॉजिकल बीमारी का मुख्य लक्षण बढ़ती मांसपेशियों की कमजोरी है।
जिल्द की सूजन में स्नायु संबंधी विकार तालिका में प्रस्तुत किए गए हैं:
बीमारों में मांसपेशियों में दर्द, कमजोरी बढ़ जाती है।
योग्य उपचार की अनुपस्थिति में, मांसपेशी ऊतक शोष विकसित होता है।
चमड़ा
जिल्द की सूजन के घटकों में से एक त्वचा का एक घाव है।
जिल्द की सूजन के त्वचीय अभिव्यक्तियों को तालिका में प्रस्तुत किया गया है:
जोड़
छोटे जोड़ों अधिक बार प्रभावित होते हैं, कम अक्सर कोहनी और घुटने के जोड़ों। कभी-कभी इस लक्षण को गलती से संधिशोथ के प्रकटन के रूप में माना जाता है।
यदि अनुपचारित छोड़ दिया जाता है, तो विकृत संधिशोथ कभी-कभी संयुक्त उदासी के साथ विकसित होती है। लेकिन एक्स-रे पर कोई क्षरण नहीं होता है।
कड़ा हो जाना
यह किशोर जिल्द की सूजन की विशेषता है, बीमारी के बाद के चरणों के अधिक बार।
कैल्शियम समावेश स्थानीय हैं:
श्वसन प्रणाली
श्वसन प्रणाली की हार में शामिल हैं: फेफड़े, फुस्फुस और श्वसन की मांसपेशियों की विकृति।
श्वसन विकृति विज्ञान:
लक्षण के अनुसार, व्यक्ति को सांस की कमी महसूस होती है, सांस लेने में परेशानी, प्रगतिशील खांसी।
हृदय और मूत्र प्रणाली
एक नियम के रूप में, हृदय और रक्त वाहिकाओं को नुकसान के कोई लक्षण नहीं हैं। कभी-कभी परीक्षा से अतालता और चालन की गड़बड़ी का पता चलता है।
हृदय की मांसपेशियों में मायोकार्डिटिस और फाइब्रोटिक परिवर्तन दुर्लभ हैं। वे congestive दिल की विफलता के रूप में प्रकट कर सकते हैं। संवहनी घावों में शामिल हैं: रेनाउड सिंड्रोम, पेटेकियल दाने, पेरिअंगुअल बेड के संवहनी रोधगलन।
गुर्दे की विकृति दुर्लभ है। नेफ्रोटिक सिंड्रोम का विकास और वृक्कीय विफलता... प्रारंभिक परिवर्तन प्रोटीनूरिया द्वारा प्रकट होते हैं।
नैदानिक \u200b\u200bउपाय
संदिग्ध जिल्द की सूजन के साथ एक रोगी के निदान में शामिल हैं:
जिल्द की सूजन का निदान:
| शोध विधि | किन बदलावों का पता लगाया जाता है |
| सामान्य रक्त विश्लेषण | कोई विशिष्ट परिवर्तन नहीं हैं, एरिथ्रोसाइट अवसादन दर (ESR) में वृद्धि और हल्के एनीमिया संभव हैं |
| सामान्य मूत्र विश्लेषण | मूत्र में प्रोटीन |
| जैव रासायनिक रक्त परीक्षण | CPK (क्रिएटिन फ़ॉस्फोकिनेस), CPK-MB, यकृत एंजाइमों का स्तर बढ़ा |
| इम्यूनोलॉजिकल विश्लेषण | विशिष्ट एंटीबॉडी का पता चला |
| सुई myoelectrography | सहज मांसपेशी गतिविधि दर्ज की जाती है |
| चुंबकीय अनुनाद इमेजिंग (MRI) | स्नायु शोफ का पता चला है |
| बायोप्सी | मांसपेशियों की बायोप्सी में, मोनोन्यूक्लियर कोशिकाओं और स्थानीय नेक्रोटिक परिवर्तनों द्वारा घुसपैठ होती है; जब स्थिति की उपेक्षा की जाती है, तो संवहनी घनास्त्रता होती है, वसा कोशिकाओं, मांसपेशियों के शोष के साथ मायोसाइट्स का प्रतिस्थापन होता है |
जिल्द की सूजन के लिए नैदानिक \u200b\u200bमानदंड:
| मानदंड संख्या | मापदंड | हार के संकेत |
| 1 | त्वचा क्षति | ग्रोटन सिंड्रोम। कोहनी और घुटनों के ऊपर एक्स्टेंसर की सतह पर इरिथेमा। हेलियोट्रोपिक चकत्ते |
| 2 | सीपीके या एल्डोलस में वृद्धि | प्रयोगशाला परीक्षणों द्वारा पुष्टि की गई |
| 3 | मांसलता में पीड़ा | आराम से मांसपेशियों में दर्द, तालु से पीड़ा बढ़ जाती है |
| 5 | मायोजेनिक पैथोलॉजी | इलेक्ट्रोमोग्राफी में सहज मांसपेशी फाइबर संकुचन |
| 6 | विशिष्ट एंटीबॉडी की उपस्थिति | प्रतिरक्षाविज्ञानी विश्लेषण द्वारा पुष्टि की |
| 7 | रेडियोग्राफ़ पर विनाश की उपस्थिति के बिना गठिया | जोड़ों का दर्द |
| 8 | शरीर में सामान्य सूजन के लक्षण | शरीर के तापमान में लगातार वृद्धि। बढ़ी हुई एरिथ्रोसाइट अवसादन दर, आदि। |
| 9 | प्रयोगशाला ने मायोसिटिस की पुष्टि की | घुसपैठ, एडिमा, नेक्रोटिक कोशिकाएं, मांसपेशी फाइबर शोष |
यदि त्वचा के घावों के कम से कम एक संकेत और चार या अधिक अन्य मापदंड हैं, तो डर्माटोमायोसिटिस का निदान किया जाता है। पॉलीमायोसिटिस के लिए, त्वचा के घावों के बिना चार या अधिक मानदंडों की आवश्यकता होती है।
इलाज
जिल्द की सूजन के लिए उपचार व्यापक होना चाहिए। लागू मूल चिकित्सा, सहायक चिकित्सा और पुनर्वास विधियों।
बुनियादी चिकित्सा में शॉर्ट-एक्टिंग ग्लूकोकॉर्टिकॉस्टिरॉइड्स का उपयोग शामिल है। यह दवा प्रेडनिसोलोन है।
दवा और उपचार की खुराक की खुराक केवल एक डॉक्टर द्वारा निर्धारित की जाती है!
यदि, एक महीने के उपचार के बाद, सकारात्मक गतिशीलता नहीं देखी जाती है, तो डॉक्टर दवा की खुराक बढ़ाता है। जब प्रभाव प्राप्त किया जाता है, तो प्रेडनिसोलोन की खुराक एक रखरखाव स्तर तक कम हो जाती है। किशोर मायोसिटिस और वयस्कों में जिल्द की सूजन के तेजी से प्रगति के साथ, पल्स थेरेपी का उपयोग किया जाता है।
प्लास्मफेरेसिस का उपयोग कभी-कभी किया जाता है।
पुनर्वास और रोग निदान
पुनर्वास उपाय बीमारी के चरण पर निर्भर करते हैं। उन्हें प्रस्तुत किया गया है विभिन्न प्रकार फिजियोथेरेपी अभ्यास और मांसपेशियों को आराम और मजबूत बनाने के उद्देश्य से हैं।
डर्मेटोमायोसाइटिस आधुनिक गठिया की एक समस्या है। जिल्द की सूजन के लिए पांच साल की जीवित रहने की दर 90% है। चिकित्सा देखभाल के लिए समय पर उपचार के साथ, जीवन के लिए रोग का निदान अनुकूल है। यह महत्वपूर्ण है कि जिल्द की सूजन का उपचार योग्य और बीमारी के चरण के संबंध में पर्याप्त है।
Dermatomyositis प्रतिरक्षा प्रणाली के अपने ऊतकों को दर्दनाक प्रतिक्रिया का परिणाम है। लक्षण न केवल त्वचा और मांसपेशियों से संबंधित हैं, बल्कि फेफड़े, हृदय और पाचन तंत्र से भी संबंधित हैं। कुछ मामलों में, रोग घातक नवोप्लाज्म के विकास के समानांतर होता है।
जिल्द की सूजन एक प्रगतिशील बीमारी है जो मुख्य रूप से मांसपेशियों और त्वचीय ऊतकों को प्रभावित करती है। भड़काऊ लक्षण त्वचा के अल्सरेशन, स्कारिंग और नेक्रोसिस, मांसपेशियों की कमजोरी, फेफड़ों में अंतरालीय परिवर्तन और हृदय की समस्याओं को जन्म दे सकते हैं।
जिल्द की सूजन - लक्षण
जिल्द की सूजन के लक्षण धीरे-धीरे दिखाई देते हैं, रिलेप्स के साथ उनकी गंभीरता बढ़ जाती है, जिसके बीच रोग की तीव्रता में अस्थायी कमी हो सकती है।
सामान्य बीमारियाँ निरर्थक हैं। सबसे आम हैं कमजोरी, आवर्तक सबफ़ेब्रल स्थितियां या बुखार, कोई स्पष्ट कारण नहीं, और वजन कम होना।
डर्माटोफाइट्स से जुड़े विशिष्ट लक्षण जिन्हें शुरुआत में पहचाना जा सकता है, वे त्वचा के हैं। वे तथाकथित गोट्रोन पपल्स हैं: नीले, बीच में एक छोटे से अवसाद के साथ विकसित रूप में। वे अक्सर अल्सर, चंगा, निशान या मलिनकिरण या त्वचा की एट्रोफिक चौरसाई छोड़ते हैं। उनका विशिष्ट स्थान मेटाकार्पोफैंगल और इंटरफैंगल के जोड़ों के पास हाथों की पृष्ठीय सतह है। उन्हें घुटनों के सामने और कोहनी पर लम्बी त्वचा पर भी देखा जाता है।
रोगी के हाथों पर लक्षणों की उपस्थिति विशेषता है। भड़काऊ परिवर्तन नाखूनों के चारों ओर भी ध्यान केंद्रित करते हैं, जो उंगली के जोड़ों की सतह पर गहरे लाल या नीले रंग के होते हैं। इस लक्षण को "मैकेनिक का हाथ" कहा जाता है।

त्वचा के लक्षण: ए। गॉट्रोन के पपल्स बी। पेरियुंगुएल टेलैंगिएक्टेसिया एफ। पोइकिलोडर्माटोमीसाइटिस
जिल्द की सूजन के अन्य लक्षणों में शामिल हैं, उदाहरण के लिए, थोड़ी बढ़ी हुई सतह के साथ तीव्रता से रंगीन एरिथेमेटस पैच और एडिमा के कारण गर्मी में वृद्धि। आप उन्हें आंखों के चारों ओर, माथे पर, गालों और कानों पर और धूप के संपर्क में आने वाले क्षेत्रों में देख सकते हैं। चमक-दमक की अवधि के दौरान, बड़े सतहों (जैसे कि तथाकथित गर्दन का दुपट्टा) बनाने के लिए स्पॉट एक साथ मिल सकते हैं। विशिष्ट स्थिति जांघों, पार्श्व काठ का क्षेत्र और खोपड़ी की पार्श्व सतह भी हैं। तीव्र भड़काऊ परिवर्तन स्थानीय बालों के झड़ने का कारण बन सकते हैं।
जिल्द की सूजन के दौरान, रक्त वाहिकाओं में परिवर्तन होते हैं, जिनमें से पाठ्यक्रम अनियमित और अत्याचारी है। कई एक्सटेंशन दिखाई देते हैं, अर्थात् टेलंगीक्टेसिया।
जिल्द की सूजन के लक्षण
30-40% रोगियों में डर्माटोमोसाइटिस मांसपेशियों की कमजोरी का कारण बनता है। रोग के प्रारंभिक चरण में, यह मुख्य रूप से मांसपेशियों को प्रभावित करता है। कंधे करधनी, हथियार और कूल्हों। हथियार को ऊपर उठाने, भारी वस्तुओं को पकड़ने, सीढ़ियों या असमान सतहों पर चढ़ने और अभी भी खड़े रहने में कठिनाई। जैसे-जैसे रोग बढ़ता है, परिवर्तन डिस्टल मांसपेशियों को भी प्रभावित करते हैं - ट्रंक से आगे। रोगी को सटीक हाथ आंदोलनों, वस्तुओं के लोभ के साथ समस्या है।
रोग का परिणाम किसके साथ जुड़ा हुआ है:
- सही स्थिति बनाए रखने में समस्याएं,
- निगल,
- नाराज़गी (भाटा) के लक्षणों के साथ अन्नप्रणाली में पेट की सामग्री का निर्वहन,
- मायोकार्डियल सिकुड़न और यहां तक \u200b\u200bकि कंजेस्टिव हार्ट फेलियर में कमी आई।
- कण्डरा ऐंठन के साथ Raynaud के लक्षण प्रकार (पैरॉक्सिस्मल पैल्लर, इस्केमिया, शीतलन,
- जो अस्थायी हाइपरमिया, एडिमा और गंभीर दर्द से गुजरते हैं)।
जिल्द की सूजन के हल्के लक्षण
जिल्द की सूजन शुरू में फेफड़ों में अंतरालीय सूजन के प्रकार के लक्षण देती है, जो ब्रोन्ची के एटेलेक्टासिस और डिलेटेशन (फैलाव) के साथ फाइब्रोसिस में बदल जाती है। यह श्वसन गतिविधि की क्षमता में कमी, खांसी और सांस की पुरानी कमी में वृद्धि की ओर जाता है।
जिल्द की सूजन - निदान
जिल्द की सूजन का निदान मुख्य रूप से त्वचा या मांसपेशियों के क्षेत्रों की विशेषता एंटीबॉडी और हिस्टोपैथोलॉजिकल मूल्यांकन के स्तर पर आधारित है। परीक्षा (अस्पष्ट निदान की अनुमति नहीं):
- रक्त जैव रसायन (सूजन के मार्करों का आकलन),
- नैदानिक \u200b\u200bइमेजिंग (गणना टोमोग्राफी, चुंबकीय अनुनाद),
- इलेक्ट्रोकार्डियोग्राफी (ईसीजी) और इलेक्ट्रोमोग्राफी,
- फेफड़ों।
जिल्द की सूजन - कारण
जिल्द की सूजन का मुख्य कारण शरीर द्वारा अपने स्वयं के ऊतकों पर उत्पादित एंटीबॉडी की कार्रवाई है, मुख्य रूप से एंडोथेलियम। रक्त वाहिकाएं... अनुसंधान से पता चलता है कि रोग प्रक्रिया की शुरुआत अक्सर कारकों से संबंधित होती है जैसे:
जेनेटिक कारक भी महत्वपूर्ण हैं।
जिल्द की सूजन - रोग का निदान
जिल्द की सूजन के साथ, रोग की तीव्रता और डिग्री और दवाओं के लिए व्यक्तिगत प्रतिक्रिया पर निर्भर करता है। अधिकांश रोगी कई वर्षों तक जीवित रहते हैं। यदि फेफड़े क्षतिग्रस्त हैं, तो गंभीर जटिलताएं आवर्तक सूजन और पुरानी श्वसन विफलता या यहां तक \u200b\u200bकि मृत्यु के रूप में हो सकती हैं। विरोधी भड़काऊ और प्रतिरक्षाविरोधी उपचार के बावजूद, रोग आमतौर पर बढ़ता है, और मांसपेशियों में कमजोरी और त्वचा के घाव धीरे-धीरे बढ़ते हैं।
dermatomyositis (वैगनर की बीमारी) एक प्रणालीगत बीमारी है जिसमें चिकनी और धारीदार मांसपेशियां प्रभावित होती हैं, साथ ही एडिमा के गठन के साथ त्वचा आदि। इस घटना में कि रोग त्वचा को प्रभावित किए बिना आगे बढ़ता है, इसे पॉलिमायोसिटिस कहा जाता है।
Dermatomyositis उम्र की परवाह किए बिना, दोनों लिंगों में विकसित हो सकता है। एक वर्ष से कम उम्र के बच्चों में वैगनर की बीमारी के मामले वर्णित हैं।
हालांकि, जिल्द की सूजन लगभग 10-14 वर्ष की आयु के किशोरों को सबसे अधिक प्रभावित करती है, इस मामले में हम बीमारी के किशोर रूप के बारे में बात कर रहे हैं। वैगनर रोग की दूसरी आयु शिखर 45-60 वर्ष की आयु में होती है, ऐसे रोगियों में रोग के एक द्वितीयक रूप का निदान किया जाता है।
किस्मों और रूपों का वर्गीकरण
चिकित्सा में, डर्मेटोमायोसिटिस की किस्मों को कई मानदंडों के अनुसार वर्गीकृत किया जाता है। जैसा कि पहले से ही उल्लेख किया गया है, उत्पत्ति के अनुसार, वैगनर की बीमारी को प्राथमिक (किशोर) और माध्यमिक (पोरेनियोप्लास्टिक) जिल्द की सूजन में विभाजित किया जा सकता है।
रोग के पाठ्यक्रम के आधार पर, वैगनर रोग का एक तीव्र, सूक्ष्म और पुराना रूप प्रतिष्ठित है।
जिल्द की सूजन के दौरान, यह तीन अवधियों को भेद करने के लिए प्रथागत है:
- प्रोड्रोमल, जो अधिकतम एक महीने तक रहता है।
- प्रकट। इस समय, मांसपेशियों, त्वचा और सामान्य त्वचाशोथ सिंड्रोम स्वयं प्रकट होता है।
- जिल्द की सूजन की dystrophic अवधि जटिलताओं की उपस्थिति की विशेषता है।
इसके अलावा, जिल्द की सूजन के दौरान, गतिविधि के तीन डिग्री प्रतिष्ठित हैं - पहला, दूसरा और तीसरा।
रोग के विकास के कारण
वायरल रोग त्वचाशोथ के विकास को भड़का सकते हैं।आज तक, वैगनर की बीमारी के सटीक कारणों की पहचान करना संभव नहीं हो पाया है, इसलिए इस बीमारी को मल्टीएक्टेरियल के रूप में वर्गीकृत किया जाता है।
जिल्द की सूजन के विकास में उत्तेजक कारक अक्सर होता है वायरल रोग, विशेष रूप से, इन्फ्लूएंजा, हेपेटाइटिस, पैरोवायरस संक्रमण, आदि। डर्मेटोमायोसिटिस के विकास और जीवाणु संक्रमण के साथ संक्रमण के बीच संबंध, उदाहरण के लिए, बोरेलिओसिस, भी इनकार नहीं किया जाता है।
टीकाकरण की प्रतिक्रिया के रूप में या कुछ की शुरूआत के बाद डर्माटोमोसाइटिस के विकास के मामले सामने आए हैं दवाइयाँ आन्त्रेतर।
वैगनर की बीमारी की शुरुआत को भड़काने वाले कारकों में शामिल हैं:
- हाइपोथर्मिया और विशेष रूप से शीतदंश;
- अत्यधिक आतपन;
- चोट लगने की घटनाएं;
- गर्भावस्था के दौरान हार्मोनल परिवर्तन, सहित।
- जिल्द की सूजन वाले सभी रोगियों में से एक तिहाई में घातक प्रकृति के ट्यूमर होते हैं।
नैदानिक \u200b\u200bतस्वीर
जिल्द की सूजन के क्लिनिक में, अग्रणी भूमिका मांसपेशियों और त्वचा सिंड्रोम की अभिव्यक्तियों द्वारा निभाई जाती है। कम सामान्यतः, वैगनर की बीमारी के साथ, आंतरिक अंग प्रभावित होते हैं।
मसल सिंड्रोम सबसे ज्यादा होता है लक्षण लक्षण dermatomyositis। प्रारंभिक अवस्था में, मांसपेशियों में दर्द और कमजोरी का उल्लेख किया जाता है। सबसे अधिक बार, डर्माटोमायोसिटिस सिंड्रोम, गर्दन और मांसपेशियों में बांह और पैरों की मांसपेशियों में प्रकट होता है।
जिल्द की सूजन के साथ मांसपेशियों की कमजोरी इतनी गंभीर हो सकती है कि रोगी को अपने सिर को स्वतंत्र रूप से रखने, बिस्तर से बाहर निकलने, स्थानांतरित करने की क्षमता से वंचित किया जाता है, अर्थात किसी भी प्राथमिक क्रिया को करने के लिए, रोगी को मदद की आवश्यकता होती है।
 Dermatomyositis मांसपेशियों की कमजोरी के साथ है।
Dermatomyositis मांसपेशियों की कमजोरी के साथ है। वैगनर की बीमारी के एक गंभीर कोर्स के साथ, गतिशीलता का एक महत्वपूर्ण सीमा है, चलना असंभव हो जाता है।
वैगनर की बीमारी के साथ, प्रभावित मांसपेशी समूहों (शोफ के कारण) की मात्रा में वृद्धि और उनके संघनन पर ध्यान दिया जा सकता है। पैल्पेशन होने पर, मरीज दर्द को नोटिस करते हैं।
जिल्द की सूजन के साथ रोगियों में, ग्रसनी की मांसपेशियों को नुकसान अक्सर नोट किया जाता है, यह पोषण प्रक्रिया को बहुत जटिल करता है। जब डर्माटोमायोसिटिस डायाफ्राम और इंटरकोस्टल मांसपेशियों की मांसपेशियों को प्रभावित करता है, तो फेफड़ों का अपर्याप्त वेंटिलेशन होता है, जो स्थिर प्रक्रियाओं, निमोनिया के विकास को उत्तेजित करता है।
जिल्द की सूजन के साथ त्वचा सिंड्रोम शरीर के खुले क्षेत्रों में उपस्थिति की विशेषता है - चेहरे, गर्दन पर, संयुक्त के क्षेत्र में। जिल्द की सूजन वाले रोगियों की त्वचा edematous, purplish-lilac है।
डर्माटोमायोसिटिस का एक विशेषता सिंड्रोम डर्माटोमायोसाइटिस चश्मे की उपस्थिति है। यह निचली पलक शोफ और रंजकता के साथ संयोजन में पलक पर्विल की उपस्थिति का नाम है।
वैगनर की बीमारी में आर्टिकुलर सिंड्रोम बहुत आम नहीं है और, ज्यादातर मामलों में, खुद को आर्थ्राल्जिया के रूप में प्रकट करता है।
जिल्द की सूजन में आंत के अंगों के घाव दुर्लभ हैं। अन्य अंगों की तुलना में अधिक बार, हृदय की मांसपेशी प्रभावित होती है। यह तेजी से दिल की धड़कन, सुस्त टन, शीर्ष पर एक सिस्टोलिक बड़बड़ाहट की उपस्थिति से प्रकट होता है। दुर्लभ मामलों में, डर्माटोमायोसिटिस की पृष्ठभूमि के खिलाफ, हृदय की मांसपेशियों की फैलाना क्षति दिल की विफलता की गंभीर तस्वीर के साथ विकसित होती है।
वैगनर की बीमारी के साथ, अधिक बार, श्वसन प्रणाली के विकृति विकसित होती हैं, जो इंटरकोस्टल और डायाफ्रामिक मांसपेशियों को प्रभावित करने वाले डर्माटोमायोसिटिस के संबंध में उत्पन्न होती हैं। फेफड़ों के हाइपोवेंटिलेशन के परिणामस्वरूप, निमोनिया विकसित होता है। यह कहा जाना चाहिए कि यह निमोनिटिक जटिलताएं (डर्मिसोमीसाइटिस का फुफ्फुस, फोड़ा) का विकास है जो कि मृत्यु का एक सामान्य कारण है।
पाचन तंत्र को नुकसान के साथ, डिस्पैगिया को नोट किया जाता है, जो रोग के बढ़ने के साथ बढ़ता है। जिल्द की सूजन में निगलने की प्रक्रिया का उल्लंघन ग्रसनी की मांसपेशियों को नुकसान के साथ जुड़ा हुआ है।
इस ओर से तंत्रिका तंत्र डर्मेटोमायोसिटिस, पेरेस्टेसिया, घटे हुए कण्डरा सजगता वाले रोगियों में, हाइपरलेग्जिया का उल्लेख किया जाता है। पेरेस्टेसिया के लिए, यह स्थिति अभी भी और के लिए विशेषता है।
जिल्द की सूजन के सामान्य लक्षण शरीर के वजन में कमी हैं, कुछ रोगियों में एक स्पष्ट एनोरेक्सिया है, लगातार ऊंचा शरीर का तापमान।
रोग का कोर्स
वैगनर की बीमारी का कोर्स अविचलित और प्रगतिशील है। जिल्द की सूजन के तीव्र रूप में, बुखार, धारीदार मांसपेशियों की क्षति के तेजी से बढ़ते लक्षण, व्यापक त्वचा पर चकत्ते और आंतरिक अंगों के प्रगतिशील नुकसान को नोट किया जाता है।
यदि अनुपचारित, के साथ रोगियों में मौत तीव्र रूप जिल्द की सूजन रोग की शुरुआत से 2-12 महीने के भीतर होती है। मृत्यु का सबसे आम कारण आकांक्षा निमोनिया, गुर्दे या दिल की विफलता है। समय पर शुरू किया गया उपचार आपको तीव्र जिल्द की सूजन में पैथोलॉजिकल प्रक्रिया को निलंबित करने और यहां तक \u200b\u200bकि नैदानिक \u200b\u200bछूट प्राप्त करने की अनुमति देता है।
वैगनर की बीमारी के सबस्यूट कोर्स में, लक्षण धीरे-धीरे बढ़ते हैं, बीमारी की शुरुआत के 1-2 साल बाद डर्माटोमोसाइटिस की पूरी नैदानिक \u200b\u200bतस्वीर दिखाई देने लगती है।
शुरू करना सबस्यूट प्रक्रिया धीरे-धीरे प्रगतिशील मांसपेशियों की कमजोरी के साथ वैगनर की बीमारी, कम अक्सर, रोग की शुरुआत एक त्वचा सिंड्रोम की उपस्थिति की विशेषता है। उपचार की अनुपस्थिति में, जिल्द की सूजन के इस रूप के लिए रोग का निदान प्रतिकूल है। आधुनिक चिकित्सा आपको बीमारी की अभिव्यक्तियों से निपटने और एक स्थिर छूट प्राप्त करने की अनुमति देता है।
में डर्माटोमोसाइटिस जीर्ण रूप चक्रीय रूप से आगे बढ़ता है, रोग वर्षों तक रहता है। आंतरिक अंग इस मामले में, वे व्यावहारिक रूप से प्रभावित नहीं होते हैं, रोग के इस रूप के लिए रोग का निदान हमेशा अनुकूल होता है।
नैदानिक \u200b\u200bतरीके
यह ध्यान दिया जाना चाहिए कि जिल्द की सूजन का निदान काफी महत्वपूर्ण कठिनाइयों को प्रस्तुत करता है, इस तथ्य के बावजूद कि नैदानिक \u200b\u200bतस्वीर काफी स्पष्ट है।
सही निदान अक्सर गलत लोगों से पहले होता है। इसके अलावा, एक उच्चारण के साथ मांसपेशी सिंड्रोम न्यूरोलॉजिकल निदान अक्सर किए जाते हैं, और त्वचा के लक्षणों के लिए त्वचा संबंधी निदान।
वैगनर की बीमारी के लिए सही निदान देने के लिए, 7 नैदानिक \u200b\u200bमानदंडों का उपयोग किया जाता है:
- प्रगतिशील मांसपेशियों की कमजोरी।
- एक या अधिक सीरम मांसपेशी एंजाइमों की एकाग्रता में वृद्धि।
- इलेक्ट्रोमोग्राफी के दौरान मायोपैथिक परिवर्तनों को प्रकट करना।
- एक मांसपेशी बायोप्सी के ऊतकीय परीक्षा के दौरान एक विशिष्ट तस्वीर की पहचान।
- मूत्र में क्रिएटिन की एकाग्रता में वृद्धि।
- कोर्टिकोस्टेरोइड के उपयोग के साथ मांसपेशियों की कमजोरी की अभिव्यक्तियों को कम करना।
यदि निम्न मानदंडों में से पहला और कोई भी तीन मौजूद हैं, तो निश्चित रूप से डर्माटोमोसाइटिस का निदान किया जा सकता है। यदि रोगी के पास पहले और निम्न दो मानदंडों में से कोई भी है, तो हम संभावित डर्माटोमायोसिटिस के बारे में बात कर रहे हैं, और यदि, पहले के अलावा, निम्न मानदंडों में से केवल एक मौजूद है, तो डर्माटोमोसाइटिस का निदान संभव माना जाता है।
उपचार के तरीके
जिल्द की सूजन का उपचार तीव्र और सूक्ष्म रूप में प्रक्रिया को रोकने और रोग के पुराने पाठ्यक्रम में छूट प्राप्त करने के उद्देश्य से है।
 जिल्द की सूजन के उपचार के लिए, प्रेडनिसोन का उपयोग किया जाता है।
जिल्द की सूजन के उपचार के लिए, प्रेडनिसोन का उपयोग किया जाता है। डर्माटोमायोसिटिस का इलाज करने के लिए मुख्य दवा का उपयोग प्रेडनिसोलोन है। उपचार के प्रारंभिक चरण में, जो तीन महीने तक रहता है, प्रेडनिसोन उच्च खुराक में दिया जाता है। फिर खुराक को रखरखाव स्तर तक लगातार कम किया जाता है। सहायक चिकित्सा को अंजाम देना आवश्यक है, जो कई वर्षों तक चलना चाहिए, दवा का सेवन रद्द करना केवल बीमारी के नैदानिक \u200b\u200bऔर प्रयोगशाला संकेतों की अनुपस्थिति में संभव है। इस दवा का उपयोग उपचार आदि में भी किया जाता है।
यदि कॉर्टिकोस्टेरॉइड्स के साथ डर्माटोमोसाइटिस के उपचार में कोई प्रभाव नहीं है या यदि उनके उपयोग के लिए मतभेद हैं, तो इम्युनोसप्रेसेन्ट्स निर्धारित हैं - मेथोट्रेक्सेट या एज़ियाओप्रोपिन। इन दवाओं को प्रेडनिसोलोन के साथ संयोजन में निर्धारित किया जा सकता है यदि आवश्यक हो, तो कोर्टिकोस्टेरोइड की खुराक को कम करने के लिए।
पहले चरण में डर्माटोमोसाइटिस के जीर्ण रूप में, प्रेडनिसोलोन की मध्यम खुराक निर्धारित की जाती है। चूंकि प्रेडनिसोलोन की खुराक कम हो जाती है, इसलिए सैलिसिलेट भी निर्धारित किए जाते हैं।
रोग के शुरुआती चरणों में मांसपेशियों के संकुचन के विकास को रोकने के लिए, मालिश का संकेत दिया जाता है, भौतिक चिकित्सा... स्पा उपचार की सिफारिश नहीं की जाती है।
लोक विधियों के साथ उपचार
डर्माटोमायोसिटिस का इलाज हर्बल दवा से किया जा सकता है। वे के रूप में इस्तेमाल किया जाना चाहिए पूरक उपचार एक चिकित्सक द्वारा निर्धारित वैगनर की बीमारी के उपचार के लिए।
डोलोमीसोइटिस के लिए विलो कली संकुचित होती है। विलो कलियों का एक बड़ा चमचा एक गिलास में रखा जाता है, फिर इस डिश में 100 मिलीलीटर उबलते पानी डालना चाहिए। जलसेक का समय - 40 मिनट, फिर डर्मेटोमायोसिटिस से प्रभावित त्वचा के क्षेत्रों पर संपीड़ित तैयार करने के लिए उपयोग करें। विलो कलियों के बजाय, आप समान मात्रा में मार्शमैलो ले सकते हैं।
जिल्द की सूजन के उपचार के लिए एक बाहरी एजेंट के रूप में, आप जड़ी-बूटियों से एक मरहम भी तैयार कर सकते हैं। वसा के आधार के रूप में, आपको अंदर से पोर्क वसा लेना चाहिए। वसायुक्त आधार को पिघलाया जाना चाहिए और वनस्पति कच्चे माल को जोड़ना होगा। डर्माटोमायोसिटिस के उपचार के लिए, आप कटा हुआ विलो कलियों, तारगोन के बीज, कलैंडिन जड़ी बूटी का उपयोग कर सकते हैं। तैयार मिश्रण को गर्मी प्रतिरोधी डिश में स्थानांतरित किया जाता है और 5 घंटे के लिए ओवन में रखा जाता है, जहां इसे 90-100 डिग्री के तापमान पर गर्म किया जाता है। उसके बाद, मरहम को फ़िल्टर्ड किया जाना चाहिए और कठोर करने की अनुमति दी जानी चाहिए। रेफ्रिजरेटर में तैयार उत्पाद को स्टोर करें, वैगनर की बीमारी से प्रभावित त्वचा को लुब्रिकेट करने के लिए लागू करें।
जिल्द की सूजन के साथ मौखिक प्रशासन के लिए, दूध में जई का काढ़ा बनाने की सिफारिश की जाती है। उत्पाद तैयार करने के लिए, आपको ओटमील (फ्लेक्स नहीं) के दो गिलास लेने की आवश्यकता है। उबलते दूध के पांच गिलास के साथ घी डालें और तीस मिनट के लिए कंटेनर को पानी के स्नान में डालकर मिश्रण को गर्म करें। दूध तनाव और एक दिन में तीन बार, आधा गिलास लें। दूध में ओट शोरबा के साथ जिल्द की सूजन के लिए उपचार का एक महीना है। फिर आपको ऐसी अवधि के लिए एक ब्रेक लेने और पाठ्यक्रम को दोहराने की आवश्यकता है।
वैगनर की बीमारी के लिए लिंगोनबेरी के पत्तों या हॉप शंकु से बने काढ़े लेना उपयोगी है।
रोकथाम और रोग का निदान
जिल्द की सूजन के उपचार के लिए उपयोग की शुरुआत से पहले, इस बीमारी के लिए रोग का निदान बेहद खराब था। वैगनर की बीमारी वाले 65% रोगियों में 1-5 वर्षों के भीतर मृत्यु हुई। प्रेडनिसोलोन तैयारी के उपयोग ने प्रैग्नेंसी में काफी सुधार किया है। आधुनिक तरीके ज्यादातर मामलों में उपचार आपको एट्रोफिक प्रक्रियाओं को निलंबित करने और छूट प्राप्त करने की अनुमति देता है।
जिल्द की सूजन के लिए कोई विशिष्ट प्रोफिलैक्सिस नहीं है, क्योंकि यह रोग बहुक्रियाशील है। वैगनर की बीमारी वाले मरीजों को लंबे समय तक चिकित्सा पर्यवेक्षण के अधीन होना चाहिए। जिल्द की सूजन की माध्यमिक रोकथाम में सक्रिय उपचार और रखरखाव चिकित्सा शामिल है।