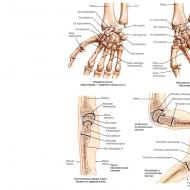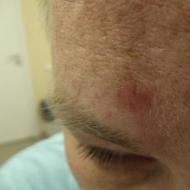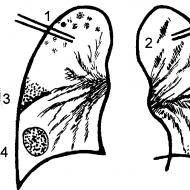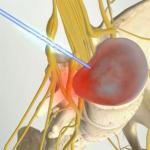
ऑन्कोलॉजी में विकिरण चिकित्सा। विकिरण चिकित्सा के परिणाम। त्वचा को विकिरण क्षति या त्वचा की विकिरण जिल्द की सूजन
सभी तरीके स्क्वैमस सेल त्वचा कैंसर का इलाज ट्यूमर के फ़ोकस को हटाने और एक स्थिर नैदानिक \u200b\u200bउपचार प्राप्त करने के उद्देश्य से हैं। उपचार पद्धति की पसंद ट्यूमर, चरण, स्थानीयकरण, प्रक्रिया की सीमा, मेटास्टेस की उपस्थिति, उम्र और रोगी की सामान्य स्थिति के रूप पर निर्भर करती है। इस प्रकार, त्वचा के सौर-प्रेरित स्क्वैमस सेल कार्सिनोमा में स्क्वैमस सेल कार्सिनोमा की तुलना में मेटास्टेसिस का स्तर कम होता है, जो पुरानी सूजन, स्कारिंग या क्रोनिक विकिरण जिल्द की सूजन की पृष्ठभूमि के खिलाफ विकसित होता है, जिसे ऑपरेशन के दौरान ध्यान में रखा जाना चाहिए। होंठ, कान और नाक के ट्यूमर में मेटास्टेसिस का एक उच्च स्तर होता है, हालांकि, इस तरह के स्थानीयकरण संरचनाओं के एक विस्तृत प्रवाह की अनुमति नहीं देते हैं, इसलिए, उन्हें उन तरीकों के साथ इलाज किया जाना चाहिए जो हटाए गए ट्यूमर के सीमांत क्षेत्र के सूक्ष्म नियंत्रण की अनुमति देते हैं। आवर्तक ट्यूमर भी आक्रामक और अक्सर स्थानीयकृत होते हैं। ट्यूमर के आकार के रूप में, यह ज्ञात है कि त्वचा का स्क्वैमस सेल कार्सिनोमा, जिसका व्यास 2 सेमी से अधिक है, पुनरावृत्ति करता है और अधिक बार मेटास्टेसाइज करता है और इसलिए अधिक कट्टरपंथी उपचार की आवश्यकता होती है।
हिस्टोलॉजिकल विशेषताओं के लिए जो रणनीति निर्धारित करते हैं स्क्वैमस सेल त्वचा कैंसर के साथ रोगियों का इलाज, विभेदीकरण की डिग्री, आक्रमण की गहराई और ट्यूमर के बारहमासी प्रसार की उपस्थिति शामिल हैं। अत्यधिक विभेदित स्क्वैमस सेल कार्सिनोमा वाले मरीजों में खराब भेदभाव वाले लोगों की तुलना में बेहतर रोग का निदान होता है, क्योंकि खराब विभेदित कैंसर अधिक आक्रामक होते हैं और इनमें पुनरावृत्ति और मेटास्टेसिस की दर अधिक होती है। आक्रमण के एक निचले स्तर के साथ ट्यूमर, केवल डर्मिस की पैपिलरी परत में बढ़ रहा है, ट्यूमर की तुलना में पुनरावृत्ति और मेटास्टेसिस की काफी कम आवृत्ति है जो डर्मिस, चमड़े के नीचे फैटी ऊतक, या पेरिअनुरल आक्रमण पर गहराई से आक्रमण करते हैं। स्क्वैमस सेल स्किन कैंसर इम्युनोसप्रेस्ड रोगियों (आंतरिक अंग प्रत्यारोपण के रोगियों, लिम्फोमा, एड्स, आदि के रोगियों को प्राप्त करने) में अधिक आक्रामक रूप से आगे बढ़ता है, जिसमें उच्च रक्तचाप, मेटास्टेसिस और मृत्यु का खतरा अधिक होता है। उनके उपचार को कट्टरपंथी तरीकों से बाहर किया जाना चाहिए, साथ ही साथ पल्पेबल लिम्फ नोड्स वाले रोगियों, क्योंकि यह मेटास्टेसिस का संकेत हो सकता है।
सबसे पुराना, लेकिन वर्तमान समय तक इसका महत्व नहीं खोया, है स्क्वैमस सेल त्वचा कैंसर का सर्जिकल उपचार, जो छोटे ट्यूमर के लिए स्वस्थ त्वचा के भीतर ट्यूमर के प्रवाह पर आधारित होता है, ट्यूमर के किनारे से 1-2 सेमी पीछे या बिना बाद के प्लास्टर के साथ होता है। यह न केवल एक अच्छा कॉस्मेटिक परिणाम देता है, बल्कि पैथोमॉर्फोलॉजिकल रिसर्च के लिए पर्याप्त सामग्री प्राप्त करने का अवसर भी देता है। व्यापक रेंज में बड़े और अधिक आक्रामक ट्यूमर हटा दिए जाते हैं। बड़े ट्यूमर को ऊतक की एक महत्वपूर्ण मात्रा को हटाने की आवश्यकता होती है, और कभी-कभी विच्छेदन, जैसे कि उंगली या लिंग। यदि ट्यूमर को पर्याप्त रूप से हटा दिया जाता है, तो 5 साल के भीतर इलाज की दर 98% होती है।
नाजुक स्क्वैमस सेल त्वचा कैंसर के सर्जिकल उपचार में सर्जरी के समय हटाए गए ट्यूमर के किनारे क्षेत्र के सूक्ष्म नियंत्रण के साथ मोह्स विधि है, जो उच्च स्तर के इलाज (99% तक) को प्राप्त करने और फ़ोकस के चारों ओर सामान्य त्वचा की अधिकतम सुरक्षा करने की अनुमति देता है। सबसे अच्छा पुनरावर्तन दर, एक अच्छा कॉस्मेटिक प्रभाव बनाए रखते हुए, स्पष्ट रूप से स्वस्थ त्वचा के 4 मिमी क्षेत्र के भीतर ट्यूमर को हटाने देता है। यह विधि खराब विभेदित और मेटास्टेटिक त्वचा के कैंसर में उपयोग करने के लिए भी उचित है।
उपचार के सर्जिकल तरीकों में इलेक्ट्रोकोएग्यूलेशन और ज्यूरेटेज भी शामिल हैं, जिनका उपयोग छोटे ट्यूमर व्यास (2 सेमी तक) और मामूली आक्रमण के लिए किया जाता है। सबसे अधिक बार, इलेक्ट्रोकोएग्यूलेशन का उपयोग त्वचा के स्क्वैमस सेल कार्सिनोमा के लिए किया जाता है, जिसका व्यास 1 सेमी से कम होता है, यह त्वचा (माथे, गाल, ट्रंक) की चिकनी सतहों पर स्थित होता है और डर्मिस या ऊपरी उपचर्म ऊतक के भीतर आक्रमण की गहराई होती है। इलेक्ट्रोकोएग्यूलेशन को छोटे-व्यास वाले स्क्वैमस सेल स्किन कैंसर के उपचार के लिए भी संकेत दिया जाता है जो क्रोनिक विकिरण डर्मेटाइटिस के foci की पृष्ठभूमि के खिलाफ विकसित होता है। जब इलेक्ट्रोकोएग्यूलेशन किया जाता है, तो ट्यूमर से सटे स्वस्थ त्वचा क्षेत्र के 5-6 मिमी पर कब्जा करना आवश्यक है। कभी-कभी इलेक्ट्रोक्यूटरी और क्योरटेज को क्रायोथेरेपी के साथ जोड़ा जाता है। विधि के फायदे उच्च उपचार दर, विधि की सादगी, साथ ही त्वचा के तेजी से और बाद के उपचार के कारण एक कॉस्मेटिक्स रूप से संतोषजनक निशान का गठन है। विधि हटाए गए ट्यूमर के किनारों के हिस्टोलॉजिकल नियंत्रण के लिए पर्याप्त सामग्री प्राप्त करने की अनुमति नहीं देती है और इसलिए लंबे समय तक रोगियों की सावधानीपूर्वक निगरानी की आवश्यकता होती है।
स्क्वैमस सेल स्किन कैंसर के क्रायोडेस्टीस्ट्रेशन ट्रंक पर स्थित केवल छोटे सतही और अत्यधिक विभेदित ट्यूमर के लिए किया जाता है। यह एक क्रायोप्रोब के साथ किया जाता है (लेकिन कपास झाड़ू के साथ कोई भी मामला नहीं) या एक एरोसोल विधि के साथ; एक्सपोज़र का समय - 2 मिनट से 5 से 5 बार तक विगलन और 2-2.5 सेमी तक स्वस्थ त्वचा पर कब्जा करने के साथ। इस तथ्य के साथ कि इस विधि के साथ, हटाए गए ट्यूमर के किनारों का हिस्टोलॉजिकल नियंत्रण असंभव है, बायोप्सी से पहले बायोप्सी द्वारा पुष्टि की जानी चाहिए। ट्यूमर सतही और अत्यधिक विभेदित है। एक अनुभवी चिकित्सक के हाथों में जो क्रायोडेस्ट्रेशन के लिए संकेतों और मतभेदों को ध्यान से देखता है, इस पद्धति के साथ उपचार 95% मामलों में एक इलाज प्रदान करता है, बहुत प्रभावी हो सकता है। हालांकि, यह ध्यान में रखा जाना चाहिए कि क्रायोडेस्ट्रेशन के दौरान उपचार की अवधि 2 से 4 सप्ताह तक होती है, और उपचार के बाद, एक एट्रोफिक हाइपोपिगमेंटेड निशान का निर्माण होता है।
लेजर विकिरण का अनुप्रयोग स्क्वैमस सेल त्वचा कैंसर के उपचार में दो तरीकों द्वारा किया जाता है: ट्यूमर के फोटोथर्मल विनाश (जमावट, छांटना) और फोटोडायनामिक थेरेपी के रूप में।
स्क्वैमस सेल त्वचा कैंसर के कारण एक कार्बन डाइऑक्साइड लेजर का उपयोग एक केंद्रित मोड में किया जा सकता है, जो रक्तस्राव की संभावना को कम करता है (उपचार के दौरान छोटे जहाजों के जमावट के कारण) और निशान, जिससे एक अच्छा कॉस्मेटिक परिणाम प्रदान होता है। इस ट्यूमर को हटाने के लिए एक केंद्रित लेजर बीम का उपयोग विशेष रूप से एंटीकोआगुलेंट थेरेपी प्राप्त करने वाले या रक्तस्राव विकारों से पीड़ित रोगियों के लिए संकेत दिया गया है।
ताकि एक्सपोज़र की तीव्रता कम हो सके लेजर जमावटएक नियम के रूप में, नियोडिमियम और कार्बन डाइऑक्साइड लेज़रों का उपयोग विक्षेपित मोड में किया जाता है। लेजर जमावट को विशेष रूप से नाखून बिस्तर और लिंग के स्क्वैमस सेल कार्सिनोमा के लिए संकेत दिया जाता है।
स्क्वैमस सेल स्किन कैंसर की फोटोडायनामिक थेरेपी प्रकाश विकिरण (454 से 514 एनएम तक तरंग दैर्ध्य) के एक्सपोजर का एक संयोजन है, जिसमें फोटोसेंसिटाइज़र (उदाहरण के लिए, हेमटोपोर्फिरिन) के साथ ड्रग थेरेपी है, जो ट्यूमर कोशिकाओं के परिगलन की ओर जाता है। हालांकि, स्क्वैमस सेल त्वचा कैंसर में इसके उपयोग की प्रभावशीलता का अभी तक पर्याप्त अध्ययन नहीं किया गया है।
त्वचा के स्क्वैमस सेल कार्सिनोमा छोटे आकार का सफलतापूर्वक क्लोज़-फोकस एक्स-रे के साथ इलाज किया जा सकता है, हालांकि, सामान्य रूप से, प्राथमिक स्क्वैमस सेल त्वचा कैंसर के उपचार में विकिरण चिकित्सा का उपयोग शायद ही कभी किया जाता है। यह उपचार का एक वैकल्पिक तरीका है, और रोगियों के उचित चयन के साथ, यह 90% से अधिक मामलों में एक इलाज प्रदान करता है। भ्रूण के एक्टोडर्म (नासोलैबियल सिलवटों, पेरोटिड क्षेत्रों, आदि) के बंद होने की रेखा के साथ स्थित गहराई से आक्रामक त्वचा ट्यूमर के उपचार में विधि सबसे प्रभावी है; जब ट्यूमर प्राकृतिक उद्घाटन (आँखें, नाक, auricles, आदि) के पास स्थानीय होता है। मेटास्टेसिस को दबाने के लिए विकिरण चिकित्सा का भी उपयोग किया जाता है। मेटास्टेस के एक उच्च जोखिम वाले रोगियों के लिए सर्जरी के बाद कई मामलों में यह संकेत दिया गया है; आवर्तक ट्यूमर के साथ जो उपचार के अन्य तरीकों के उपयोग के बाद उत्पन्न हुए हैं, साथ ही साथ अप्रभावी नियोप्लाज्म के साथ रोगियों में उपचार की एक उपशामक विधि है। यह बुजुर्ग रोगियों के उपचार में और गंभीर सहवर्ती रोगविज्ञान की उपस्थिति में पसंद का तरीका है।
आमतौर पर बुजुर्गों में स्क्वैमस सेल त्वचा कैंसर के लिए विकिरण चिकित्सा 20 मिमी तक के ट्यूमर के व्यास के साथ किया जाता है। उपचार की प्रभावशीलता सुनिश्चित करने वाली स्थितियों में से एक विकिरण के संपर्क के क्षेत्र में स्थित स्वस्थ ऊतकों की व्यवहार्यता का संरक्षण है। इस संबंध में, विकिरण खुराक को सहन (सहन) किया जाना चाहिए। विकिरण मोड ट्यूमर के स्थान और आकार, साथ ही सेल भेदभाव की डिग्री पर निर्भर करता है। यह ध्यान में रखा जाना चाहिए कि त्वचा के अत्यधिक विभेदित स्क्वैमस सेल कार्सिनोमा को खराब विभेदित की तुलना में उच्च विकिरण खुराक की आवश्यकता होती है। विकिरण की खुराक 3 से 5 Gy / दिन से भिन्न होती है; प्रति पाठ्यक्रम - 50 से 80 Gy तक। एक्स-रे चिकित्सा से पहले, एक्सोफाइटिक घावों को एक स्केलपेल के साथ या इलेक्ट्रोडाइसेक्शन द्वारा काट दिया जाता है। बड़े सतही त्वचा ट्यूमर के उपचार में, एक इलेक्ट्रॉन बीम का उपयोग किया जाता है। विकिरण चिकित्सा का एक महत्वपूर्ण नुकसान स्थानीय जटिलताओं (विकिरण जिल्द की सूजन, नेत्रश्लेष्मलाशोथ, मोतियाबिंद, पेरीकॉन्ड्राइटिस) का विकास है। जो लगभग 18% मामलों में देखे जाते हैं। हालांकि विकिरण चिकित्सा के बाद तत्काल कॉस्मेटिक परिणाम अच्छा हो सकता है, यह कभी-कभी समय के साथ खराब हो जाता है, जिसमें क्रोनिक विकिरण जिल्द की सूजन का विकास भी शामिल है। एक ही समय में, पूर्ववर्ती विकिरण की साइट पर, त्वचा एट्रोफिक हो जाती है, टेलंगीक्टेसिया की उपस्थिति के साथ हाइपोपिगमेंट हो जाती है। आवर्तक ट्यूमर के लिए, कोई पुनरावृत्ति विकिरण चिकित्सा की आवश्यकता नहीं है।
वर्तमान में, डॉक्टरों ने रेडियोथेरेपी के उपयोग में व्यापक अनुभव अर्जित किया है। कैंसर (40%) का निदान करने वाले 10 लोगों में से 4 को उनके उपचार के हिस्से के रूप में निर्धारित विकिरण चिकित्सा है। इसके कई प्रकार हैं:
- बाहरी किरण चिकित्सा, जब विकिरण इलेक्ट्रॉनों के रूप में एक रैखिक त्वरक से बाहर से आता है, कम अक्सर - प्रोटॉन।
आंतरिक रेडियोथेरेपी। यह तरल के रूप में शरीर में प्रवेश कर सकता है और कैंसर कोशिकाओं द्वारा अवशोषित होता है। वैकल्पिक रूप से, रेडियोधर्मी सामग्री को ट्यूमर के अंदर या उसके बगल के क्षेत्र में रखा जाता है।
परामर्श लेने के लिए
विकिरण चिकित्सा उनके अंदर डीएनए को नुकसान पहुंचाकर उपचारित क्षेत्र में कैंसर कोशिकाओं को नष्ट कर देती है। हालांकि कैंसर में विकिरण स्वस्थ कोशिकाओं को भी प्रभावित करता है, वे घातक लोगों की तुलना में आत्म चिकित्सा में अधिक सक्षम होते हैं।
प्रत्येक रोगी के लिए एक व्यक्तिगत उपचार योजना विकसित की जाती है। लक्ष्य ट्यूमर को विकिरण की एक उच्च खुराक और आसपास के स्वस्थ ऊतकों को कम खुराक प्रदान करना है। स्वस्थ कोशिकाएं चिकित्सा के बाद ठीक होने में सक्षम हैं।
आइए इस बात पर एक नज़र डालें कि घातक बीमारियों के उपचार में रेडियोथेरेपी का उपयोग कैसे किया जाता है।
एक डॉक्टर ट्यूमर को नष्ट करने और बीमारी के व्यक्ति से छुटकारा पाने के लिए विकिरण चिकित्सा की सिफारिश कर सकता है। यह बीमारियों को ठीक करने में मदद करने वाली सबसे महत्वपूर्ण प्रक्रियाओं में से एक है। डॉक्टर इसे रेडिकल रेडिएशन थेरेपी कह सकते हैं।
उपचार के पाठ्यक्रम की लंबाई ट्यूमर के स्थानीयकरण, इसके प्रकार और आकार से निर्धारित होती है। इस प्रकार की चिकित्सा के अलावा, दूसरों का उपयोग किया जा सकता है - सर्जरी, साइटोस्टैटिक एजेंटों के साथ उपचार, हार्मोन थेरेपी या लक्षित चिकित्सा।
कुछ मामलों में, ट्यूमर के आकार को कम करने के लिए सर्जरी से पहले विकिरण चिकित्सा निर्धारित की जाती है, जो सुरक्षित और आसान निष्कासन सुनिश्चित करेगी। यह सर्जरी के दौरान फैलने वाली कैंसर कोशिकाओं के जोखिम को कम करने में भी मदद करेगा।
इस प्रकार के उपचार का उपयोग अक्सर कुछ प्रकार के कैंसर के लिए किया जाता है, जैसे कि रेक्टल कैंसर। इसे निओजाजुवेंट उपचार या प्रीऑपरेटिव रेडियोथेरेपी भी कहा जाता है। कीमोथेरेपी विकिरण के रूप में एक ही समय में दी जा सकती है।
शरीर से शेष घातक कोशिकाओं को हटाने के लिए सर्जरी के बाद कैंसर के लिए विकिरण निर्धारित किया जा सकता है - सहायक चिकित्सा या पश्चात की चिकित्सा। इस उपचार से रोग के वापस लौटने की संभावना कम हो जाती है। यह अक्सर स्तन, मलाशय, सिर और गर्दन के घातक रोगों के लिए उपयोग किया जाता है।
साइटोस्टैटिक एजेंटों को कैंसर विकिरण के एक कोर्स से पहले, दौरान या उसके बाद निर्धारित किया जा सकता है। इन उपचारों के इस संयुक्त उपयोग को कीमोरेडियोथेरेपी कहा जाता है। रेडियोथेरेपी के साथ लक्षित चिकित्सा भी निर्धारित की जा सकती है।
इस प्रकार का उपचार रोगियों को तब निर्धारित किया जाता है जब अस्थि मज्जा या स्टेम सेल प्रत्यारोपण की योजना बनाई जाती है, उदाहरण के लिए, ल्यूकेमिया या लिम्फोमा के लिए।
कीमोथेरेपी पूरे शरीर में विकिरण के साथ होती है, जो अस्थि मज्जा कोशिकाओं को नष्ट कर देती है। फिर एक स्टेम सेल या बोन मैरो ट्रांसप्लांट डोनर या मरीज से खुद कराया जाता है।
नि: शुल्क कॉल का अनुरोध करें
विकृति विज्ञान के विकास के कारण
कुछ कारकों के प्रभाव में सेलुलर डीएनए को नुकसान, जिसके परिणामस्वरूप TP53 जीन का एक उत्परिवर्तन होता है, जो p53 प्रोटीन को कूटबद्ध करता है। कोशिका चक्र के नियामक के रूप में उत्तरार्द्ध, कोशिकाओं के ट्यूमर परिवर्तन को रोकता है।
TP53 मुख्य जीनों में से एक है जो घातक नवोप्लाज्म के विकास को अवरुद्ध करने में शामिल है। ट्यूमर संरचनाओं (एंटीट्यूमर इम्युनिटी) के खिलाफ निर्देशित प्रतिरक्षा प्रणाली के कार्यों की विकार।
मानव शरीर में, कई सेल म्यूटेशन लगातार होते हैं, जो प्रतिरक्षा प्रणाली की कोशिकाओं - मैक्रोफेज, टी - और बी-लिम्फोसाइट्स, प्राकृतिक हत्यारे कोशिकाओं द्वारा पहचाने और नष्ट हो जाते हैं। कुछ जीन भी इन कोशिकाओं के निर्माण और कामकाज के लिए जिम्मेदार होते हैं, एक उत्परिवर्तन जिसमें एंटी-ट्यूमर प्रतिरक्षा की प्रभावशीलता कम हो जाती है और विरासत में मिल सकती है।
कार्सिनोजेनिक चयापचय का उल्लंघन। इसका सार जीन के उत्परिवर्तन में निहित है जो कुछ प्रणालियों के कार्य की तीव्रता को नियंत्रित करता है, जिसका उद्देश्य शरीर से कार्सिनोजेनिक पदार्थों को बेअसर करना, नष्ट करना और जल्दी से निकालना है।
स्क्वैमस सेल त्वचा कैंसर के विकास के लिए एक अनुकूल पृष्ठभूमि हैं:
- उम्र। यह बीमारी बच्चों और युवाओं में बेहद दुर्लभ है। 40 वर्ष से अधिक उम्र के लोगों में मामलों का प्रतिशत तेजी से बढ़ता है, और 65 वर्षों के बाद, यह विकृति अक्सर होती है। त्वचा प्रकार। यह बीमारी नीली आंखों, लाल और हल्के बालों और हल्की त्वचा वाले लोगों के लिए अतिसंवेदनशील है जो खुद को अच्छी तरह से कमाना नहीं करते हैं। पुरुष लिंग। पुरुषों में स्क्वैमस सेल कार्सिनोमा महिलाओं की तुलना में लगभग 2 गुना अधिक बार विकसित होता है। त्वचा के दोष। कैंसर नैदानिक \u200b\u200bरूप से स्वस्थ त्वचा पर विकसित हो सकता है, लेकिन बहुत अधिक बार - झाईयों की पृष्ठभूमि के खिलाफ, टेलंगाइक्टेसियास और जननांग मौसा, प्रारंभिक रोग (बोवेन रोग, पगेट रोग, ज़ेरोडर्मा पिगमेंटोसा, जलने और विकिरण चिकित्सा के परिणामस्वरूप बने निशान के क्षेत्र में, जिसके बाद कैंसर हो सकता है) 30 या अधिक वर्षों के बाद भी, आघात के बाद के निशान, त्वचा में ट्रॉफिक परिवर्तन (वैरिकाज़ नसों के साथ), हड्डी के ओस्टियोमाइलाइटिस में फिस्टुलस मार्ग के खुलने (मेटास्टेसिस की आवृत्ति 20% है), सोरायसिस, लिचेन प्लेनस, तपेदिक और प्रणालीगत प्रणालीगत प्रणाली और प्रणालीगत प्रणालीगत प्रणाली में हो सकता है। ई। सामान्य प्रतिरक्षा में दीर्घकालिक कमी।
तीव्र, लगातार और लंबे समय तक जोखिम के साथ पराबैंगनी विकिरण - सोरबेटिंग, सोरेलन के साथ पीयूवीए थेरेपी, सूरज की किरणों के लिए एलर्जी के मामले में छालरोग और desensitization के उपचार के लिए किया जाता है।
UV किरणें TP53 जीन के उत्परिवर्तन का कारण बनती हैं और शरीर की रोग प्रतिरोधक क्षमता को कमजोर करती हैं। आयनिंग और विद्युत चुम्बकीय विकिरण। लंबे समय तक उच्च तापमान, जलन, लंबे समय तक यांत्रिक जलन और त्वचा को नुकसान, लंबे समय तक त्वचा संबंधी बीमारियां।
लंबे समय तक स्थानीय जोखिम (पेशेवर गतिविधि की बारीकियों के कारण) में कार्सिनोजेनिक पदार्थ - सुगंधित हाइड्रोकार्बन, कालिख, कोयला टार, पैराफिन, कीटनाशक, खनिज तेल।
ग्लूकोकार्टिकोइड दवाओं और इम्यूनोसप्रेसेन्ट्स के साथ सामान्य चिकित्सा, आर्सेनिक, पारा, क्लोरोमेथाइल की दवाओं के साथ स्थानीय चिकित्सा। एचआईवी और मानव पेपिलोमावायरस संक्रमण 16, 18, 31, 33, 35, 45 प्रकार। शरीर के तर्कहीन और असंतुलित पोषण, पुरानी निकोटीन और शराब का नशा।
उपचार के बिना रोग का निदान खराब है - मेटास्टेस की घटना औसतन 16% है। इनमें से, 85% क्षेत्रीय लिम्फ नोड्स और 15% कंकाल प्रणाली और आंतरिक अंगों के लिए मेटास्टेसाइज करते हैं, सबसे अधिक बार फेफड़ों में, जो हमेशा मृत्यु में समाप्त होता है।
सबसे बड़ा खतरा सिर और चेहरे की त्वचा (70% में प्रभावित) के ट्यूमर हैं, विशेष रूप से नाक की त्वचा (नाक की डोरसम) के स्क्वैमस सेल कार्सिनोमा और माथे में स्थानीय स्तर पर नियोप्लाज्म, स्थानीय श्रवण नहर के क्षेत्र में, बाहरी श्रवण नहर के क्षेत्र में, लाल होंठ के लाल सीमा में होते हैं। विशेष रूप से ऊपरी एक, गुदा पर और उसके पीछे।
सामान्य वर्गीकरण के अनुसार जोखिम की विधि द्वारा उपचार के प्रकार
- आंतरिक प्रभाव। यह शरीर में एक रेडियोधर्मी घटक शुरू करके किया जाता है, यह उस अंग पर निर्भर करता है जिसमें ट्यूमर कोशिकाएं स्थित होती हैं। जिसके बाद पदार्थ अंदर से आवेशित कणों का उत्सर्जन करने लगते हैं।
- बाहरी प्रभाव। यह सामान्य और स्थानीय हो सकता है। हाल ही में, स्थानीय उपचार अधिक बार चुना जाता है, क्योंकि यह सीधे ट्यूमर पर कार्य करता है और आसपास के ऊतक पर कम प्रभाव डालता है। साथ ही, इस प्रकार के एक्सपोजर का उपयोग अंग से विभिन्न दूरी पर किया जाता है। गहरी झूठ बोलने वाले ट्यूमर को काफी दूरी पर विकिरणित किया जाता है, जिसे बाह्य किरण विकिरण चिकित्सा (30-120 सेमी) कहा जाता है, जबकि, उदाहरण के लिए, त्वचा कैंसर का इलाज एक करीबी दूरी पर किया जाता है (विकिरण स्रोत से 3-7 सेमी)
और अधिक विस्तार से, इन विधियों में विभाजित हैं:
- आवेदन या संपर्क चिकित्सा - बाहरी प्रभावों को संदर्भित करता है, जबकि विकिरण स्रोत त्वचा के साथ अधिकतम संपर्क में है;
- इंट्राकैवर्टी विकिरण चिकित्सा - आंतरिक प्रभावों को संदर्भित करती है, विकिरण शरीर के ट्यूबलर और खोखले छिद्रों (गर्भाशय, योनि, मलाशय, मूत्राशय) में किया जाता है;
- बाहरी विकिरण चिकित्सा - शरीर की सतह से काफी दूरी पर विकिरण स्रोत का उपयोग, बाहरी प्रकार को संदर्भित करता है;
- आंतरिक चिकित्सा - एक विशेष अंग में रेडियोधर्मी कणों को जमा करने की क्षमता का उपयोग किया जाता है;
- इंटरस्टीशियल ट्रीटमेंट - जब एक ट्यूमर को सीधे विकिरण वाले घटक के संपर्क में लाया जाता है जिसे इसमें इंजेक्ट किया जाता है।
रेडियोथेरेपी के समानांतर, किसी भी नियोप्लाज्म को सफलतापूर्वक समाप्त करने के लिए, वे उपयोग करते हैं:
- कीमोथेरेपी (दवा उपचार);
- सर्जिकल उपचार (क्षतिग्रस्त क्षेत्र या अंग का छांटना);
- आहार (कुछ खाद्य पदार्थों को सीमित करके)।
त्वचा का स्क्वैमस सेल कार्सिनोमा घातक नवोप्लाज्म का एक समूह है जो त्वचीय एपिडर्मिस की कांटेदार परत की केराटिनोसाइट्स से विकसित होता है और केराटिन के उत्पादन में सक्षम होता है।
स्क्वैमस सेल त्वचा कैंसर के साथ जीवन का पूर्वानुमान निम्नलिखित आंकड़ों की विशेषता है: पहले 5 वर्षों के दौरान, 90% लोग जिनमें गठन का आकार 1.5-2 सेमी से कम रहता है, और जब ये आकार पार हो जाते हैं और नियोप्लाज़ अंतर्निहित ऊतकों में बढ़ता है, केवल 50% रोगी।
· प्रभावित क्षेत्र में आवधिक दर्द;
· विकिरण जठरांत्र संबंधी मार्ग के काम को बाधित करता है;
सूखा गला;
· भूख में कमी और, परिणामस्वरूप, वजन कम होना।
स्तन ग्रंथि के क्षेत्र में त्वचा को गहरा करना, उस तरफ से जहां यह विकिरणित था, संभव है;
छाती क्षेत्र में बेचैनी और दर्द (एक नियम के रूप में, यह स्तन ग्रंथि और आसपास की मांसपेशियों में एक तीव्र या खींचने वाला दर्द सिंड्रोम है।
• तंत्रिका क्षति (रोगी को झुनझुनी, सुन्नता, दर्द महसूस होता है);
· विकिरण उस क्षेत्र में हड्डियों को नरम करता है जहां इसे किया गया था।
विकिरण अल्सर। विकिरण के संपर्क की जगह पर लंबे समय के बाद, विकिरण अल्सर दिखाई दे सकते हैं। वे असुविधा और परेशानी का कारण बनते हैं, कभी-कभी सर्जिकल सुधार के रूप में हस्तक्षेप की आवश्यकता होती है। Lymphodema।
बिगड़ा हुआ लसीका परिसंचरण के कारण रोग ऊपरी अंग की सूजन से जुड़ा हुआ है। विकिरण न्यूमोनाइटिस। पैथोलॉजी फेफड़ों तक फैली हुई है और विकिरण को आयनित करके फेफड़े के ऊतकों को नुकसान के कारण है।
विकृति विज्ञान के विकास के कारण
बेसलियोमा का विकिरण उपचार हमेशा आसपास के ऊतकों को नुकसान के साथ होता है। अगर आप इस तरह की चिकित्सा पद्धति के नियमों का पालन करते हैं तो भी आप इससे दूर नहीं हो सकते। त्वचा की विकिरण के प्रति संवेदनशीलता कई कारकों पर निर्भर करती है। यह:
- ट्यूमर का स्थानीयकरण, गर्दन की पूर्वकाल सतह नाक और चेहरे के अन्य हिस्सों की त्वचा, सिर के पीछे की त्वचा की तुलना में विकिरण के संपर्क में आने की अधिक संभावना है; हवा का तापमान, गर्म मौसम में, एपिडर्मिस को रक्त की आपूर्ति में सुधार होता है, जिससे उपचार के परिणामों के विकास का खतरा बढ़ जाता है, ठंड के मौसम में यह संभावना कम हो जाती है; अधिक वजन होने के नाते, यह साबित हो चुका है कि मोटे लोगों की त्वचा विकिरण के प्रभाव के प्रति अधिक संवेदनशील है; दरारें, खरोंच एपिडर्मिस की पारगम्यता को बढ़ाते हैं; उम्र से संबंधित परिवर्तन।
ज्यादातर मामलों में, बेसल सेल कार्सिनोमा के लिए विकिरण उपचार प्रणालीगत परिणाम का कारण नहीं बनता है। अधिकांश दुष्प्रभाव त्वचा की प्रतिक्रिया के कारण होते हैं, जो एपिडर्मिस के रूप में खुद को प्रकट करता है। सबसे पहले, प्रत्येक सत्र के दौरान, सूजन, लालिमा, खुजली होती है।
त्वचा के प्रभावित क्षेत्र पर, पुटिकाओं का गठन होता है, एक्सयूडेट से भरा होता है। वे फट, एक लाल, चमकदार लाल एपिडर्मिस प्रकट करते हैं। यह रोगजनक वनस्पतियों के लिए एक प्रवेश द्वार के रूप में कार्य करता है, और यदि डॉक्टर की सिफारिशों का पालन नहीं किया जाता है, तो एक जीवाणु संक्रमण का विकास मौजूद है। क्रस्टेड घावों की उपस्थिति भी नोट की जाती है।
रेडिएशन अल्सर बेसालोमा के ऐसे उपचार का एक खतरनाक परिणाम है। रेडियोधर्मी आइसोटोप के प्रभाव में, त्वचा के नीचे स्थित रक्त वाहिकाओं में माइक्रोकिरकुलेशन परेशान होता है। जटिलताओं का जोखिम पैथोलॉजिकल प्रक्रिया के प्रवेश की गहराई और विकिरण की ताकत के अनुपात में बढ़ता है। निम्नलिखित लक्षण त्वचा में अल्सरेटिव परिवर्तनों की शुरुआत का संकेत देते हैं:
- सूखापन और flaking; एपिडर्मिस की सतह पैटर्न के गायब होने; संवहनी "तारांकन" की उपस्थिति; रंजकता का उल्लंघन।
यदि बेसालोमा नाक या मुंह के श्लेष्म झिल्ली के पास स्थित है, तो उनकी सूजन हो सकती है - म्यूकोसाइटिस। यह उपकला की सूखापन, छूने पर जलन और खराश की उपस्थिति की विशेषता है। हालांकि, ऐसे परिणाम दुर्लभ हैं। आंख क्षेत्र में ट्यूमर के विकिरण उपचार के साथ, आवर्तक नेत्रश्लेष्मलाशोथ का उल्लेख किया जाता है।
स्क्वैमस सेल त्वचा कैंसर के लक्षण
नैदानिक \u200b\u200bअभिव्यक्तियों के आधार पर, रोग के निम्नलिखित मुख्य प्रकार सशर्त रूप से प्रतिष्ठित होते हैं, जिन्हें विकास के विभिन्न चरणों में जोड़ा या बदला जा सकता है:
- गांठदार या ट्यूमर प्रकार; erosive - या अल्सरेटिव-घुसपैठ; पट्टिका; इल्लों से भरा हुआ।
नोड्यूलर या ट्यूमर प्रकार
सतही, या गांठदार, स्क्वैमस सेल त्वचा कैंसर ट्यूमर के विकास का सबसे आम प्रकार है। प्रारंभिक चरण एक या एक से अधिक दर्द रहित नोड्यूल्स द्वारा एक दूसरे के साथ विलय करके प्रकट होता है, जिसका व्यास लगभग 2-3 मिमी है।
काफी जल्दी, नोड्यूल (एस) का आकार बढ़ जाता है, जिसके परिणामस्वरूप ट्यूमर एक पीली टिंट के साथ दर्द रहित पीले या सफेद रंग की पट्टिका की तरह हो जाता है, जिसकी सतह थोड़ी खुरदरी या चिकनी हो सकती है।
पट्टिका भी त्वचा के थोड़ा ऊपर उभरी हुई होती है। इसके घने किनारे असमान, स्कैलप्ड आकृति वाले रोलर की तरह दिखते हैं। समय के साथ, पट्टिका के मध्य भाग में एक अवसाद बनता है, जो एक पपड़ी या पैमाने से ढंका होता है। जब उन्हें हटा दिया जाता है, तो रक्त की एक बूंद दिखाई देती है।
भविष्य में, पैथोलॉजी के आकार में तेजी से वृद्धि होती है, केंद्रीय अवसाद कटाव में तब्दील हो जाता है, जो एक रोलर से घिरा होता है, जिसमें खड़ी, असमान और घने किनारों होते हैं। क्षरणशील सतह अपने आप ही क्रस्टी है।
अल्सरेटिव-इन्फ्ल्ट्रेटिव प्रकार के स्क्वैमस सेल कार्सिनोमा के प्रारंभिक चरण में एक प्राथमिक तत्व के रूप में एक प्यूपुल की उपस्थिति की विशेषता होती है जिसमें एंडोफाइटिक विकास होता है। कई महीनों के दौरान, पप्यूल घनी स्थिरता के एक गाँठ में बदल जाता है, जो चमड़े के नीचे के ऊतक से मिलाप होता है, जिसके केंद्र में अनियमित आकार वाला एक अल्सर 4-6 महीनों में दिखाई देता है।
इसके किनारों को एक गड्ढा के रूप में उभारा गया है, जिसका निचला भाग घने और खुरदरा है, जो एक सफेदी वाली फिल्म से ढंका है। अल्सरेशन अक्सर एक भ्रूण गंध पर ले जाता है। जैसे-जैसे नोड बढ़ जाता है, रक्तस्राव यहां तक \u200b\u200bकि एक मामूली स्पर्श के मामले में भी प्रकट होता है।
मुख्य नोड के परिधीय भागों पर, "बेटी" नोड्यूल बन सकते हैं, और जब वे विघटित होते हैं, तो अल्सर भी बनते हैं, जो मुख्य अल्सर के साथ विलय करते हैं और इसके क्षेत्र को बढ़ाते हैं।
कैंसर का यह रूप रक्त वाहिकाओं की तेजी से प्रगति और विनाश की विशेषता है, अंतर्निहित मांसपेशियों, उपास्थि और हड्डी के ऊतकों पर हमला करता है। मेटास्टेस दोनों लिम्फोजेनस मार्ग द्वारा क्षेत्रीय नोड्स में फैलते हैं, जिसके परिणामस्वरूप कभी-कभी घने घुसपैठ होते हैं, और हड्डियों और फेफड़ों के लिए हेमटोजेनस मार्ग द्वारा।
प्लाक स्क्वैमस सेल त्वचा कैंसर
इसमें त्वचा की सतह के एक तेज प्रतिष्ठित घने लाल क्षेत्र की उपस्थिति होती है, जिसकी पृष्ठभूमि के खिलाफ छोटे धक्कों, शायद ही दृश्य निरीक्षण के दौरान ध्यान देने योग्य, कभी-कभी दिखाई देते हैं। तत्व में आसन्न ऊतकों में तेजी से परिधीय और एंडोफाइटिक विकास होता है, अक्सर गंभीर दर्द और रक्तस्राव होता है।
त्वचा का पैपिलरी स्क्वैमस सेल कार्सिनोमा
यह अपेक्षाकृत दुर्लभ है और एक्सोफाइटिक रूपों में से एक का प्रतिनिधित्व करता है। प्रारंभ में, यह खुद को एक प्राथमिक के रूप में प्रकट करता है, त्वचा की सतह से ऊपर उठता है और तेजी से बढ़ता है, एक नोड्यूल। उस पर बड़ी संख्या में सींग वाले द्रव्यमान का निर्माण होता है, जिसके परिणामस्वरूप नोड की सतह एक केंद्रीय अवसाद और बड़ी संख्या में छोटे पतला रक्त वाहिकाओं के साथ गांठ बन जाती है।
यह ट्यूमर देता है, जो आमतौर पर एक विस्तृत और थोड़ा विस्थापित आधार पर होता है, एक गहरे लाल या भूरे रंग की "फूलगोभी" की उपस्थिति। इसके विकास के बाद के चरणों में, पैपिलरी कैंसर अल्सरेटिव घुसपैठ में बदल जाता है।
पैपिलरी रूप की एक किस्म मौखिक है, जो बुढ़ापे में खुद को त्वचीय सींग के रूप में प्रकट कर सकती है। क्रियात्मक रूप की विशेषता बहुत धीमी गति से विकास और अत्यंत दुर्लभ मेटास्टेसिस है।
त्वचा कैंसर के सबसे सामान्य रूपों में से एक के लिए उपचार, बेसल सेल कार्सिनोमा, कई कारकों द्वारा निर्धारित किया जाता है। यह ट्यूमर का स्थानीयकरण है, इसका आकार और उपास्थि के ऊतकों, मांसपेशियों, tendons और हड्डियों में फैलने की सीमा होती है जो एपिडर्मिस के नीचे स्थित होती हैं। विकिरण चिकित्सा बुजुर्गों के लिए उपयुक्त है, अन्य तरीकों से ट्यूमर को हटाने के लिए मतभेद वाले रोगियों, इसका आकार बहुत बड़ा है। चिकित्सा की इस पद्धति के नुकसान में विकिरण के बाद होने वाले दुष्प्रभाव और जटिलताएं शामिल हैं।
के लिए संकेत
बसालोमा तथाकथित बॉर्डरलाइन कैंसर प्रकारों से संबंधित है। ट्यूमर का विकास त्वचा में गहराई से प्रवेश करने के कारण होता है। प्रारंभ में, नियोप्लाज्म एपिडर्मिस की सबसे निचली परत पर बनता है - बेसल। हालांकि, समय के साथ, यह चमड़े के नीचे के ऊतक और फिर उपास्थि या हड्डियों को भी प्रभावित करता है। बेसल सेल कार्सिनोमा के स्थानीयकरण का "पसंदीदा" स्थान चेहरे, गर्दन, शरीर के अन्य खुले क्षेत्रों में कम अक्सर होता है। इस प्रकार के कैंसर की ख़ासियत को ध्यान में रखते हुए, नाक के पंखों पर, आंखों या कानों के पास स्थित ट्यूमर विशेष रूप से खतरनाक होते हैं।
बेसालोमा के लिए विकिरण चिकित्सा रोग के लगभग किसी भी स्तर पर संभव है। हालांकि, ट्यूमर को हटाने के लिए लेजर और रेडियो तरंग तकनीकों के विकास के साथ, उपचार की यह विधि पृष्ठभूमि में फीका हो गई। इसके अलावा, डॉक्टर जोर देते हैं कि बेसल सेल कार्सिनोमा का विकास धीरे-धीरे होता है, इसलिए, नियमित रूप से निवारक परीक्षाओं के पारित होने के साथ, प्रारंभिक अवस्था में बीमारी का पता लगाने का एक उच्च मौका है। बेसल सेल त्वचा कैंसर के प्रारंभिक चरणों में, दवा उपचार या न्यूनतम इनवेसिव सर्जरी के साथ तिरस्कृत किया जा सकता है। लेकिन ऑन्कोलॉजिस्ट ऐसे मामलों में विकिरण चिकित्सा की सलाह देते हैं:
- बेसल सेल कार्सिनोमा का बड़ा आकार;
- त्वचा के नीचे गहरी घातक कोशिकाओं का प्रसार;
- रोगी की आयु 65 से अधिक है;
- बीमारियों की उपस्थिति जो उपचार के अन्य साधनों के लिए मतभेद हैं;
- बेसल सेल कार्सिनोमा के स्थानीयकरण की विशेषताएं जो इसके सर्जिकल हटाने को रोकती हैं।
साथ ही, जटिल चिकित्सा के हिस्से के रूप में विकिरण का व्यापक रूप से उपयोग किया जाता है। उदाहरण के लिए, सर्जरी के बाद आयनिंग एक्सपोज़र के सत्र आवश्यक हैं यदि पैथोलॉजिकल कोशिकाओं का पूर्ण उन्मूलन असंभव है। इसके अलावा, विकिरण जोखिम तथाकथित उपशामक उपचार का एक प्रकार है। इसका मतलब है कि चिकित्सा सत्र दर्द और रोग के अन्य लक्षणों को दूर करने में मदद करता है।
बसालोमा विकिरण चिकित्सा पद्धति, उनके फायदे और नुकसान
आयनित विकिरण की प्रभावशीलता सेलुलर डीएनए पर प्रभाव में निहित है। The-विकिरण के प्रभाव के तहत, यह टूटना शुरू हो जाता है, जिससे आगे चलकर घातक संरचनाओं का गुणा करना असंभव हो जाता है। सबसे पहले, चिकित्सीय विकिरण को तीव्रता से विभाजित कोशिकाओं में निर्देशित किया जाता है, और यह घातक नवोप्लाज्म की मुख्य संपत्ति है। लेकिन स्वस्थ ऊतक भी विकिरण के संपर्क में है, जो चिकित्सा के प्रभावों का कारण बनता है।
कोबाल्ट Co60, रेडियम Ra226, इरिडियम Ir192 के समस्थानिकों के साथ संपर्क contact-विकिरण के साथ, घातक कोशिकाओं या उनके विभाजन की स्थिर समाप्ति को प्राप्त करने के लिए खुराक का चयन किया जाना चाहिए। प्रक्रिया को प्रत्येक रोगी के लिए व्यक्तिगत रूप से प्लास्टिक सामग्री से बने विशेष आवेदकों का उपयोग करके किया जाता है। प्लेट 1 सेमी मोटी है, इसे उबलते पानी में डुबोया जाता है, फिर नाक या चेहरे, गर्दन और शरीर के अन्य हिस्से की त्वचा पर लगाया जाता है। तब आवेदक को प्रत्येक मोड़ को दोहराने के लिए मॉडल किया जाता है। रेडियोधर्मी तत्वों और सुरक्षात्मक लीड प्लेटों पर इसे लागू किया जाता है। इस विधि का लाभ विकिरण की तीव्रता में गिरावट है क्योंकि यह ऊतकों से गुजरता है। यही कारण है कि इसका व्यापक रूप से त्वचा कैंसर के इलाज के लिए उपयोग किया जाता है।
7.5 सेंटीमीटर की दूरी से क्लोज़-फोकस एक्स-रे थेरेपी का प्रभाव 10 से 250 डिग्री की शक्ति के साथ विकिरण द्वारा प्राप्त किया जाता है। इसके आधार पर, एक्सपोज़र की गहराई बदलती है - कुछ मिलीमीटर से 7 - 8 सेमी तक। किरणों पर ध्यान केंद्रित करने के लिए, एक विशेष ट्यूब डिवाइस पर डाली जाती है, और एक्सपोज़र का क्षेत्र एल्यूमीनियम या पीतल से बने फिल्टर का उपयोग करके 3 मिमी तक सीमित होता है। ऊतकों द्वारा विकिरण के अवशोषण की डिग्री बेसल सेल कार्सिनोमा के चरण और रोगी की सामान्य स्थिति पर निर्भर करती है। इसलिए, प्रत्येक रोगी के लिए सत्र की खुराक और आवृत्ति की गणना व्यक्तिगत रूप से की जाती है।
Basalioma। यह क्या है?
स्वस्थ रहिए! Basalioma
"डॉक्टर की नियुक्ति पर" अंक 14 - बसालोमा
त्वचा कैंसर का इलाज और इलाज कैसे करें
बसालोमा त्वचा कैंसर स्व-चिकित्सा
इंट्रा-टिशू ir-विकिरण फास्फोरस P32 या थैलियम Tl204 के रेडियोधर्मी आइसोटोप का उपयोग करके किया जाता है। इससे पहले, Au188 सोने के कोलाइडल समाधान, कैटगुट थ्रेड्स के साथ इलाज किए गए कणिकाओं के रूप में Ag111 चांदी को बेसल सेल कार्सिनोमा ऊतकों में इंजेक्ट किया जाता है। ऑन्कोलॉजिस्ट के अनुसार, विकिरण चिकित्सा की यह विधि दूसरों की तुलना में अधिक जटिल है, और इसकी उच्च लागत के कारण हर क्लिनिक में आयोजित करने के उपकरण उपलब्ध नहीं हैं। इसका उपयोग विकिरण जोखिम के अन्य तरीकों के प्रतिरोधी बेसल सेल त्वचा कैंसर के रूपों के इलाज के लिए किया जाता है।
साइड इफेक्ट जो सीधे चिकित्सा के दौरान विकसित होते हैं
बेसलियोमा का विकिरण उपचार हमेशा आसपास के ऊतकों को नुकसान के साथ होता है। अगर आप इस तरह की चिकित्सा पद्धति के नियमों का पालन करते हैं तो भी आप इससे दूर नहीं हो सकते। त्वचा की विकिरण के प्रति संवेदनशीलता कई कारकों पर निर्भर करती है। यह:
- ट्यूमर का स्थानीयकरण, गर्दन की पूर्वकाल सतह नाक और चेहरे के अन्य भागों, सिर के पीछे के हिस्सों की त्वचा की तुलना में विकिरण के संपर्क में आने की अधिक संभावना है;
- हवा का तापमान, गर्म मौसम में, एपिडर्मिस को रक्त की आपूर्ति में सुधार होता है, जिससे उपचार के परिणामों के विकास का खतरा बढ़ जाता है, ठंड के मौसम में यह संभावना कम हो जाती है;
- अधिक वजन होने के कारण, यह साबित हो चुका है कि मोटे लोगों की त्वचा विकिरण के प्रभाव के प्रति अधिक संवेदनशील होती है;
- दरारें, खरोंच एपिडर्मिस की पारगम्यता को बढ़ाते हैं;
- उम्र से संबंधित परिवर्तन।
ज्यादातर मामलों में, बेसल सेल कार्सिनोमा के लिए विकिरण उपचार प्रणालीगत परिणाम का कारण नहीं बनता है। अधिकांश दुष्प्रभाव त्वचा की प्रतिक्रिया के कारण होते हैं, जो एपिडर्मिस के रूप में खुद को प्रकट करता है। सबसे पहले, प्रत्येक सत्र के दौरान, सूजन, लालिमा, खुजली होती है। जैसा कि उपचार जारी है, लक्षण अधिक स्पष्ट हो जाते हैं और चिकित्सा के तीसरे सप्ताह तक अधिकतम पहुंच जाते हैं और इसके समाप्त होने के 1 से 1.5 महीने बाद गायब हो जाते हैं।
त्वचा के प्रभावित क्षेत्र पर, पुटिकाओं का गठन होता है, एक्सयूडेट से भरा होता है। वे फट, एक लाल, चमकदार लाल एपिडर्मिस प्रकट करते हैं। यह रोगजनक वनस्पतियों के लिए एक प्रवेश द्वार के रूप में कार्य करता है, और यदि डॉक्टर की सिफारिशों का पालन नहीं किया जाता है, तो एक जीवाणु संक्रमण का विकास मौजूद है। क्रस्टेड घावों की उपस्थिति भी नोट की जाती है।
रेडिएशन अल्सर बेसालोमा के ऐसे उपचार का एक खतरनाक परिणाम है। रेडियोधर्मी आइसोटोप के प्रभाव में, त्वचा के नीचे स्थित रक्त वाहिकाओं में माइक्रोकिरकुलेशन परेशान होता है। जटिलताओं का जोखिम पैथोलॉजिकल प्रक्रिया के प्रवेश की गहराई और विकिरण की ताकत के अनुपात में बढ़ता है। निम्नलिखित लक्षण त्वचा में अल्सरेटिव परिवर्तनों की शुरुआत का संकेत देते हैं:
- सूखापन और flaking;
- एपिडर्मिस की सतह पैटर्न के गायब होने;
- संवहनी "तारांकन" की उपस्थिति;
- रंजकता का उल्लंघन।
यदि बेसालोमा नाक या मुंह के श्लेष्म झिल्ली के पास स्थित है, तो उनकी सूजन हो सकती है - म्यूकोसाइटिस। यह उपकला की सूखापन, छूने पर जलन और खराश की उपस्थिति की विशेषता है। हालांकि, ऐसे परिणाम दुर्लभ हैं। आंख क्षेत्र में ट्यूमर के विकिरण उपचार के साथ, आवर्तक नेत्रश्लेष्मलाशोथ का उल्लेख किया जाता है।
विकिरण चिकित्सा की दीर्घकालिक जटिलताओं
समय के साथ, विकिरण के संपर्क में आने वाली त्वचा पतली हो जाती है, और इसके नीचे एक संवहनी नेटवर्क दिखाई देता है। उपचार के अंत के डेढ़ साल बाद, हल्के या इसके विपरीत, एपिडर्मिस के अंधेरे क्षेत्र दिखाई दे सकते हैं। इन संकेतों की गंभीरता उपचार की अवधि, चिकित्सा के परिणामस्वरूप प्राप्त विकिरण खुराक और जोखिम के क्षेत्र पर निर्भर करती है। यह ध्यान देने योग्य है कि ऊपर उल्लिखित विकिरण अल्सर उपचार के पाठ्यक्रम के अंत के कई महीनों बाद भी दिखाई दे सकता है।
सबसे खतरनाक परिणाम त्वचा कैंसर - स्क्वैमस सेल के अधिक गंभीर, घातक रूप विकसित होने का उच्च जोखिम है। इस कारण से, 50 वर्ष से कम आयु के रोगियों के लिए बेसल सेल कार्सिनोमा का विकिरण अवांछनीय है। इसके अलावा, जटिलताओं के जोखिम के कारण, उपचार की इस पद्धति का उपयोग बेसालोमा के अवशेषों के लिए नहीं किया जाता है। बालों वाले क्षेत्र पर विकिरण के संपर्क में आने के बाद, बालों के झड़ने का उल्लेख किया जाता है। समय के साथ, वे वापस बढ़ते हैं, लेकिन भंगुर, सुस्त हो जाते हैं, उनका रंग अधिक फीका होता है।
जब आंखों के पास चेहरे की त्वचा पर स्थित ट्यूमर का इलाज करते हैं, तो मोतियाबिंद हो सकता है। यह ज्ञात नहीं है कि इस तरह की बीमारी का खतरा कितना अधिक है, आज तक, लेंस के विकिरण की दहलीज खुराक स्थापित नहीं की गई है। नियोप्लास्टिक कोशिकाओं के विनाश के बाद ऊतक के निशान के कारण, उनकी गतिशीलता सीमित है, जो चेहरे के भावों को प्रभावित करती है। विकिरण के संपर्क के क्षेत्र में वसामय और पसीने की ग्रंथियों के काम में भी परिवर्तन होते हैं।
जटिलताओं की रोकथाम
बेसल सेल कार्सिनोमा के लिए विकिरण उपचार का मूल नियम रोगी की प्रारंभिक परीक्षा, एनामनेसिस लेना और सहवर्ती विकृति की पहचान करना है। यह जानकारी चिकित्सा की खुराक, आवृत्ति और अवधि की सही गणना करने में मदद करेगी। ट्यूमर के आकार के आधार पर, प्रक्रिया के दौरान आसपास के स्वस्थ ऊतक के 1 - 2 सेमी पर कब्जा कर लिया जाता है। यह बीमारी की पुनरावृत्ति को रोकने के लिए किया जाता है।
लीड प्लेट्स का उपयोग आस-पास की अन्य कोशिकाओं की सुरक्षा के लिए किया जाता है। उनमें एक छेद काट दिया जाता है, जो बिल्कुल बेसालोमा के आकार को दोहराता है, और विकिरण चिकित्सा के प्रत्येक सत्र के साथ लागू किया जाता है। रोगी को चेतावनी दी जाती है कि उपचार के दौरान (इसके दौरान भी) शुरू करने से पहले, त्वचा को नुकसान से बचाया जाना चाहिए। इसके अलावा, डॉक्टर इन नियमों का पालन करने की सलाह देते हैं:
- खुद को सीधे धूप से बचाएं, धूपघड़ी का दौरा न करें, लंबी आस्तीन के कपड़ों में बाहर जाएं, अपने चेहरे को एक विस्तृत ब्रिमेड टोपी के साथ कवर करें, एक विशेष क्रीम के साथ खुली त्वचा को धब्बा करें;
- आप त्वचा को रगड़ नहीं सकते हैं, जो डॉक्टर के पर्चे के बिना विकिरण, मालिश, डिब्बे डालकर, सरसों मलहम लगाने, एंटीसेप्टिक्स और शराब समाधान (आयोडीन, शानदार हरा, पेरोक्साइड) के साथ इलाज करते हैं;
- स्वच्छता प्रक्रियाओं को देखभाल के साथ किया जाना चाहिए ताकि डॉक्टर द्वारा किए गए निशान को न धोएं जो विकिरण जोखिम के क्षेत्र को परिभाषित करते हैं;
- इसे संपीड़ित बनाने के लिए मना किया जाता है, हीटिंग पैड लगाया जाता है;
- सुगंधित साबुन या शॉवर जेल, स्नान फोम, डिओडोरेंट, क्रीम का उपयोग करने से पहले, आपको निश्चित रूप से एक डॉक्टर से परामर्श करना चाहिए, बेसल सेल कार्सिनोमा के लिए विकिरण उपचार से 4 घंटे पहले मेकअप उत्पादों (यदि अनुमति दी गई) को धोया जाना चाहिए;
- बैक्टीरियल संक्रमण को रोकने के लिए, यह सार्वजनिक स्थानों जैसे स्विमिंग पूल या स्नान के लिए यात्राओं को सीमित करने के लायक है।
डॉक्टरों ने जोर दिया कि विकिरण चिकित्सा शरीर पर एक गंभीर बोझ है। इसलिए, यदि कोई परेशान लक्षण दिखाई देते हैं, तो आपको अपने डॉक्टर या नर्स की सलाह लेनी चाहिए। पोषण, जलवायु में उनके परिवर्तन के साथ समन्वय करना भी बेहतर है। यह याद रखने योग्य है कि बेसालोमा के लिए विकिरण उपचार के परिणामों का खतरा आपके जीवन के बाकी हिस्सों के लिए रहता है।
साइड इफेक्ट से राहत देने के लिए इस्तेमाल की जाने वाली दवाएं
विकिरण जिल्द की सूजन की रोकथाम के लिए, बेसियालोमा के आसपास की त्वचा को नियमित रूप से पेट्रोलियम जेली, मेटासील इमल्शन के साथ चिकनाई दी जाती है या शोस्ताकोव्स्की के बाम और वनस्पति तेल के मिश्रण में डूबा हुआ कपास झाड़ू (1: 4 के अनुपात में तैयार) के साथ इलाज किया जाता है। इसके अलावा, यह पहले विकिरण सत्र से किया जाना चाहिए। यदि, उपाय किए जाने के बावजूद, अल्सर विकसित होता है, तो बैक्टीरिया की सूजन को रोका जाना चाहिए। ऐसा करने के लिए, प्रभावित त्वचा क्षेत्रों पर चांदी या एंटीऑक्सीडेंट के समाधान के साथ लोशन लगाए जाते हैं, जल्दी हीलिंग के लिए, सोलकोसेरिल, एक्टोवैजिन, इरुक्सोल जैल, मेथिल्यूरसिल मरहम का उपयोग किया जाता है।
श्लेष्म झिल्ली को नुकसान से बचाने के लिए, क्लोरहेक्सिडाइन के साथ कुल्ला या कुल्ला, कैमोमाइल या ऋषि काढ़ा निर्धारित किया जाता है। जीवाणुरोधी बूंदों को नेत्रश्लेष्मलाशोथ के उपचार के लिए संकेत दिया जाता है। यदि चेहरे की त्वचा या शरीर के अन्य भाग जहां बेसलियोमा स्थित है, पर सूर्य के प्रकाश के संपर्क से बचना संभव नहीं है, तो तथाकथित आगमनात्मक शोफ दिखाई दे सकता है। इसके उपचार में संवहनी दीवार को मजबूत करने के लिए एंटीबायोटिक्स, विरोधी भड़काऊ प्रेडनिसोलोन और दवाओं की नियुक्ति शामिल है। रंजकता को रोकने के लिए, विटामिन पी निर्धारित किया जाता है (100 मिलीग्राम दैनिक), एस्कॉर्बिक एसिड।
यह ध्यान दिया जाना चाहिए कि चेहरे पर स्थित बेसालियोमा के विकिरण उपचार के साथ, पुनरावृत्ति का जोखिम त्वचा के अन्य क्षेत्रों की तुलना में अधिक है। रूस और विदेशों में ऑन्कोलॉजिकल क्लीनिक के अनुसार, यह संभावना 30% तक है। विशेष रूप से कठिनाई एक राहत की सतह पर स्थानीयकृत ट्यूमर पर प्रभाव है, क्योंकि विकिरण असमान रूप से कोशिकाओं द्वारा अवशोषित होता है। विकिरण चिकित्सा के गंभीर परिणामों को लगभग 17% मामलों में नोट किया जाता है। इसलिए, क्लिनिक में समय पर यात्रा का बहुत महत्व है, जब घाव के क्षेत्र और गहराई में स्पष्ट जटिलताओं के बिना बेसल सेल कार्सिनोमा को हटाने की अनुमति मिलती है।
विकिरण चिकित्सा शरीर के उस क्षेत्र में घातक कोशिकाओं को नष्ट कर देती है जहां इसे निर्देशित किया जाता है। इस बीच, यह पास में स्थित कुछ स्वस्थ कोशिकाओं को भी प्रभावित करता है। विकिरण चिकित्सा लोगों को कई अलग-अलग तरीकों से प्रभावित कर सकती है, इसलिए यह भविष्यवाणी करना मुश्किल है कि मानव शरीर कैसे प्रतिक्रिया देगा। कुछ लोगों में बहुत हल्के दुष्प्रभाव होते हैं, अन्य गंभीर होते हैं।
विकिरण चिकित्सा के सामान्य दुष्प्रभाव
रक्त पर रेडियोथेरेपी के प्रभाव
कुछ मामलों में, विकिरण चिकित्सा अस्थि मज्जा में रक्त कोशिकाओं का निर्माण करने वाली कोशिकाओं की संख्या को कम कर देती है। सबसे अधिक बार ऐसा होता है यदि शरीर का एक बड़ा क्षेत्र विकिरण, या छाती, पेट और श्रोणि के निचले हिस्सों की हड्डियों के संपर्क में आता है।
यदि लाल रक्त कोशिकाओं की सामग्री - एरिथ्रोसाइट्स - कम हो जाती है, एनीमिया विकसित होती है, तो एक व्यक्ति को सांस और थकान की कमी महसूस होगी। इन कोशिकाओं को बढ़ाने के लिए रक्त आधान की आवश्यकता हो सकती है। यदि इस प्रक्रिया के लिए मतभेद हैं, तो एरिथ्रोपोइटिन इंजेक्शन की सिफारिश की जा सकती है। यह एक हार्मोन है जो शरीर को लाल रक्त कोशिकाओं को संश्लेषित करने के लिए उत्तेजित करता है।
ल्यूकोसाइट्स की संख्या में उल्लेखनीय कमी के साथ, जो विकिरण चिकित्सा के साइड इफेक्ट के रूप में बेहद कम होता है, न्युट्रोपेनिया विकसित होता है। संक्रमण का खतरा बहुत बढ़ जाता है। सबसे अधिक संभावना है, ऐसी स्थिति में, चिकित्सक उपचार में ब्रेक लेगा ताकि स्थिति सामान्य हो जाए।
जिन रोगियों को अस्थि मज्जा या स्टेम सेल प्रत्यारोपण से पहले सामान्य शरीर विकिरण दिया जाता है, उनमें रक्त की कम गिनती होती है। इस उपचार के दौरान, डॉक्टर स्थिति की निगरानी के लिए नियमित रूप से रक्त की जांच करते हैं।
परामर्श लेने के लिए
विकिरण चिकित्सा के दुष्प्रभाव के रूप में थकान
रोगी को थकान महसूस हो सकती है। यह स्वस्थ कोशिकाओं के संपर्क में आने के कारण विकिरण चिकित्सा द्वारा होने वाली क्षति को ठीक करने के लिए शरीर को निर्देशित करने की आवश्यकता के कारण है। हो सके तो रोजाना 3 लीटर पानी पिएं। हाइड्रेशन से शरीर को ठीक होने में मदद मिलेगी।
उपचार से थकान बढ़ती है। रोगी को चिकित्सा की शुरुआत में थकान महसूस नहीं हो सकती है, लेकिन संभावना अंत तक होगी। एक्सपोजर के बाद 1-2 सप्ताह के भीतर, रोगी थकान, कमजोरी और ऊर्जा की कमी महसूस कर सकता है। कई महीनों तक, एक व्यक्ति इस राज्य में हो सकता है।
कुछ अध्ययनों से पता चलता है कि व्यायाम और आराम को संतुलित करना महत्वपूर्ण है। कुछ मिनटों के लिए दैनिक चलने की कोशिश करें। धीरे-धीरे दूरी बढ़ाना संभव होगा। ऐसे समय को चुनना महत्वपूर्ण है जब व्यक्ति सबसे कम थका हुआ महसूस करता है।
- जल्दी नहीं करने की कोशिश करो।
- जब संभव हो तो आगे की योजना बनाएं।
- जल्दी घंटे के दौरान कहीं भी मत जाओ।
- चिकित्सक से पेशेवर सलाह लेना महत्वपूर्ण है।
- ढीले कपड़े पहनें जिन्हें लोहे की आवश्यकता नहीं है, और इसे पहले से तैयार करें।
- जब संभव हो, बैठते समय कुछ घरेलू कार्य करें।
- खरीदारी, गृहकार्य और बच्चों की मदद की व्यवस्था करें।
- एक दिन में तीन बार से अधिक भोजन करना आसान हो सकता है।
- स्नैक्स के लिए, आप विभिन्न प्रकार के पौष्टिक स्नैक्स, पेय चुन सकते हैं। इसके अलावा रेडीमेड भोजन खरीदें, जिसमें केवल हीटिंग की आवश्यकता हो।
मस्तिष्क विकिरण चिकित्सा के परिणामस्वरूप थकान
मस्तिष्क विकिरण चिकित्सा के साथ थकान विशेष रूप से गंभीर हो सकती है, खासकर अगर स्टेरॉयड निर्धारित हैं। यह उपचार पूरा होने के बाद 1-2 सप्ताह के लिए अधिकतम तक पहुंच जाता है। विकिरण चिकित्सा के लंबे पाठ्यक्रम के बाद लगभग पूरे दिन बहुत कम लोग सोते हैं।
मुझे वापस कॉल करना
विकिरण चिकित्सा के दौरान आहार
जितना संभव हो, विकिरण के दौरान एक स्वस्थ आहार महत्वपूर्ण है। ठीक होने के लिए शरीर को प्रोटीन और भरपूर कैलोरी की जरूरत होती है। एक नैदानिक \u200b\u200bऑन्कोलॉजिस्ट कैसे खाने के लिए सलाह दे सकता है। यदि आपको कोई पोषण संबंधी समस्या है तो आहार विशेषज्ञ मदद करेंगे। उपचार के दौरान किसी भी आहार का पालन नहीं करना महत्वपूर्ण है। सटीक विकिरण चिकित्सा योजना आपके शरीर के आकार पर निर्भर करती है। यदि वजन में काफी बदलाव होता है, तो योजना को परिष्कृत करना होगा।
यदि रोगी सामान्य खाद्य पदार्थ खाने में सक्षम है, तो यह महत्वपूर्ण है कि वह उन खाद्य पदार्थों का चयन करे जो प्रोटीन में उच्च हैं - मांस, मछली, अंडे, पनीर, दूध, बीन्स और बीन्स।
यदि आपके पास कोई भूख नहीं है, तो आप मिल्कशेक या सूप के रूप में उच्च-ऊर्जा पेय को प्राथमिकता दे सकते हैं। सामान्य भोजन में प्रोटीन पाउडर जोड़ने का विकल्प है।
यदि संभव हो, तो आपको लगभग 3 लीटर तरल का उपभोग करना चाहिए। हाइड्रेशन वसूली प्रक्रिया को गति देता है।
यदि आपको समस्या है, तो निम्नलिखित मददगार हो सकते हैं:
- बड़े भोजन के बजाय छोटे स्नैक्स।
- यदि आपको निगलने में कठिनाई होती है, तो नरम या तरल आहार। मसालेदार भोजन से बचना चाहिए।
- मजबूत शराब का बहिष्करण, यह मौखिक गुहा में सूजन प्रक्रिया को बढ़ाता है या पाचन को बाधित करता है।
- यदि आवश्यक हो, तो आपको पूरक आहार लेने के बारे में परामर्श करना चाहिए।
यदि आपका आहार कठिन है, तो आप प्रोटीन और कार्बोहाइड्रेट से अधिक वसा वाले खाद्य पदार्थों का विकल्प चुन सकते हैं। विकिरण चिकित्सा के दौरान एक व्यक्ति कुछ वजन कम कर सकता है।
त्वचा पर विकिरण चिकित्सा के दुष्प्रभाव
विकिरण चिकित्सा उपचारित क्षेत्र में त्वचा की लालिमा या कालापन पैदा कर सकती है। कुछ लोगों की प्रतिक्रियाएं विकसित होती हैं, अन्य वास्तव में त्वचा के प्रकार और उस क्षेत्र के आधार पर नहीं होती हैं जिनका इलाज किया गया है।
लालिमा धूप की कालिमा के समान दर्दनाक संवेदनाओं के साथ हो सकती है। कभी-कभी फफोले हो जाते हैं जो बंद हो जाते हैं। यह स्थिति कई सत्रों के बाद विकसित होती है। उपचार करने वाले चिकित्सक को प्रतिक्रियाओं के बारे में सूचित करना महत्वपूर्ण है। लक्षण आमतौर पर चिकित्सा की समाप्ति के 2-4 सप्ताह बाद हल होते हैं।
कभी-कभी पीठ पर त्वचा की प्रतिक्रियाएं होती हैं, जहां से विकिरण निकलता है - लालिमा या कालापन। यदि वे महत्वपूर्ण दर्द का कारण बनते हैं, तो त्वचा को ठीक होने तक चिकित्सा अस्थायी रूप से रोक दी जाती है।
त्वचा की देखभाल
परामर्श क्लिनिक से क्लिनिक तक भिन्न हो सकते हैं। डॉक्टरों के उपचार दल द्वारा सीधे दिए गए निर्देशों का पालन करना सबसे अच्छा है।
यह आमतौर पर गर्म या ठंडे पानी, हल्के गंधहीन साबुन और एक नरम तौलिया का उपयोग करने की सिफारिश की जाती है। जब तक आपके ऑन्कोलॉजिस्ट द्वारा निर्धारित उपचार क्षेत्र पर क्रीम या ड्रेसिंग का उपयोग न करें। आपको टैल्कम पाउडर का उपयोग करने की आवश्यकता नहीं है क्योंकि इसमें छोटे धातु के कण हो सकते हैं और विकिरण चिकित्सा के बाद आपको बेचैन कर सकते हैं। जब तक यह त्वचा को परेशान नहीं करता है, तब तक एक बिना गंध वाले दुर्गन्ध का उपयोग किया जा सकता है। आप बेबी सोप या लिक्विड बेबी सोप ट्राई कर सकती हैं, लेकिन पहले अपने डॉक्टर से जांच लें। पुरुषों को सिर और गर्दन के क्षेत्र में विकिरण चिकित्सा निर्धारित करते समय गीली शेविंग के बजाय एक इलेक्ट्रिक रेजर का उपयोग करना चाहिए।
विकिरण चिकित्सा के दौरान कपड़े
उपचार के दौरान और बाद में, त्वचा संवेदनशील है। इस अवधि के दौरान, यह सुविधाजनक हो सकता है:
- ढीले-ढाले कपड़े पहनें।
- प्राकृतिक रेशों से बने कपड़ों का इस्तेमाल करें।
- तंग कॉलर और संबंधों से बचें, खासकर अगर विकिरण गर्दन को प्रभावित करता है।
- स्तन विकिरण चिकित्सा के लिए, महिलाओं को कठोर ब्रा का उपयोग नहीं करना चाहिए, उदाहरण के लिए, एक स्पोर्ट्स ब्रा को सामान्य से बड़ा आकार देने की कोशिश करें।
बाहर रहें
त्वचा के जिन क्षेत्रों का इलाज किया गया है वे बहुत संवेदनशील हैं, इसलिए गर्म धूप या ठंडी हवाओं के संपर्क में आने से बचना महत्वपूर्ण है।
सूर्य के प्रकाश के संपर्क में आने पर, यह अनुशंसा की जाती है:
- उच्च सुरक्षा वाले सनस्क्रीन का उपयोग करें।
- एक टोपी या लंबी बाजू की शर्ट पहनें।
- यदि आपके पास सिर या गर्दन विकिरण चिकित्सा है, तो आप बाहर जाते समय रेशम या कपास की टोपी या दुपट्टा पहनने की कोशिश कर सकते हैं।
तैराकी
यदि मरीज को तैरने में मजा आता है, तो चिकित्सकीय परामर्श आवश्यक होगा क्लोरीनयुक्त पानी में तैरने से उपचारित क्षेत्र में जलन हो सकती है।
लंबे समय तक त्वचा पर विकिरण चिकित्सा के दुष्प्रभाव
उपचार पूरा करने के बाद, व्यक्ति पा सकता है कि तन टोन स्थायी है। उससे ऐसा कोई नुकसान नहीं हुआ है। आप छिपाने के लिए मेकअप का उपयोग कर सकते हैं।
बाद में, telangiectasia, छोटी रक्त वाहिकाओं के विस्तार - संवहनी नेटवर्क के रूप में ऐसी स्थिति की उपस्थिति संभव है। आप इन्हें मेकअप के साथ भी छिपा सकती हैं।
प्रश्न पूछें
एक महिला के प्रजनन और यौन जीवन पर विकिरण चिकित्सा के बाद परिणाम
प्रीमेनोपॉज़ल महिलाओं में पेट के निचले हिस्से को लक्षित करने वाली विकिरण चिकित्सा, आमतौर पर रजोनिवृत्ति की ओर ले जाती है। मादा रोगाणु कोशिकाओं और हार्मोन का उत्पादन बंद हो जाता है। विकिरण गर्भाशय को भी प्रभावित करता है, एक संभावना है कि बाद में कोई बच्चा नहीं होगा।
रजोनिवृत्ति के लक्षण
कई हफ्तों तक पैल्विक रेडियोथेरेपी के बाद, रजोनिवृत्ति के निम्नलिखित लक्षण संभव हैं:
- गर्म चमक और पसीना;
- रूखी त्वचा;
- योनि की सूखापन;
- शक्ति की कमी;
- एक अनियमित मासिक धर्म चक्र या कोई माहवारी नहीं;
- सेक्स में रुचि में कमी;
- बुरा मूड, झूलों।
विकिरण चिकित्सा शुरू करने से पहले, डॉक्टर रोगी के साथ बांझपन की संभावना पर चर्चा करेंगे।
रजोनिवृत्ति के लक्षणों को दूर करने में मदद के लिए हार्मोन रिप्लेसमेंट थेरेपी निर्धारित की जा सकती है। यदि आपको कोई समस्या है, तो अपने नैदानिक \u200b\u200bऑन्कोलॉजिस्ट से बात करना सुनिश्चित करें।
विकिरण चिकित्सा और सेक्स जीवन
पैल्विक क्षेत्र में विकिरण लंबे समय तक योनि के ऊतक को सख्त और कम लोचदार बना सकता है। इस स्थिति को फाइब्रोसिस कहा जाता है। इसके अलावा, विकिरण चिकित्सा योनि को संकीर्ण और छोटा कर सकती है, जो आपके यौन जीवन को प्रभावित कर सकती है। इसके अलावा, संभोग के दौरान सूखापन और दर्द हो सकता है। विकिरण चिकित्सा के इन दोनों दुष्प्रभावों को कम करने के तरीके हैं।
योनि का सिकुड़ना
योनि संकुचन को रोकने या कम करने के लिए विकिरण चिकित्सा के बाद योनि dilators का उपयोग करना महत्वपूर्ण है। विकिरण ऑन्कोलॉजिस्ट कैसे लागू करने के लिए समझाएगा। यदि उनका उपयोग नहीं किया जाता है, तो उपचार के बाद संभोग करना मुश्किल हो सकता है।
विस्तारक प्लास्टिक या धातु से बने होते हैं और विभिन्न आकारों में आते हैं। वे आमतौर पर चिकित्सा के अंत के बाद 2 और 8 सप्ताह के बीच उपयोग किए जाते हैं।
वीक्षक को सप्ताह में 3 बार 5-10 मिनट के लिए योनि में डाला जाता है। यह अंग को फैलाता है और इसे संकुचित होने से रोकता है। लेकिन अगर कोई महिला सप्ताह में कम से कम दो बार सेक्स करती है, तो उसे डायलेटर्स का उपयोग करने की कोई आवश्यकता नहीं है।
योनि का सूखापन और दर्द
श्रोणि क्षेत्र में विकिरण चिकित्सा के बाद, संभोग के दौरान योनि का सूखापन और दर्द संभव है। इस मामले में, एक डॉक्टर का परामर्श आवश्यक है। हार्मोन क्रीम या एचआरटी निर्धारित किया जा सकता है।
डॉक्टर की सलाह लें
पुरुषों में प्रजनन और कामुकता पर विकिरण के बाद की चिकित्सा के प्रभाव
विकिरण के बाद सेक्स के साथ कुछ समस्याएं संभव हैं:
- सेक्स में रुचि की कमी;
- स्खलन के दौरान तेज दर्द;
- इरेक्शन की समस्या।
सेक्स में रूचि का कम होना
यह प्रतिक्रिया बीमारी या भविष्य के बारे में आशंकाओं से उत्पन्न हो सकती है। विकिरण से प्रेरित थकान भी इसका कारण हो सकती है। थेरेपी से उबरने में समय लगेगा।
स्खलन पर तेज दर्द
विकिरण चिकित्सा मूत्रमार्ग को परेशान कर सकती है, जिसके परिणामस्वरूप स्खलन के दौरान दर्द होता है। कुछ हफ्तों के बाद, स्थिति सामान्य हो जाती है।
प्रोस्टेट कैंसर (ब्रैकीथेरेपी) के लिए आंतरिक विकिरण चिकित्सा के बाद, उपचार के बाद पहले महीने के लिए कंडोम का उपयोग किया जाना चाहिए। बहुत कम ही, वीर्य में विकिरण मौजूद हो सकता है।
समस्याओं का निर्माण
श्रोणि क्षेत्र के लिए विकिरण चिकित्सा अस्थायी या स्थायी निर्माण की समस्याओं का कारण बन सकती है, जिससे उस क्षेत्र की नसें प्रभावित होती हैं। कुछ दवाएं या चिकित्सा उपकरण इस समस्या को हल करने में मदद कर सकते हैं। एक डॉक्टर के परामर्श की आवश्यकता होगी।
विकिरण चिकित्सा के बाद प्रजनन क्षमता
विकिरण चिकित्सा आमतौर पर एक आदमी की बच्चे पैदा करने की क्षमता को प्रभावित नहीं करती है। कई पुरुष जो विकिरण के संपर्क में आए हैं उनके स्वस्थ बच्चे हैं।
श्रोणि क्षेत्र में विकिरण चिकित्सा के साथ, डॉक्टर 6 महीने से 2 साल तक की अवधि में प्रभावी गर्भनिरोधक का उपयोग करने की आवश्यकता को सूचित करेंगे - डॉक्टरों की राय अलग है। यह इस तथ्य के कारण है कि विकिरण के बाद शुक्राणु क्षतिग्रस्त हो सकते हैं, इससे बच्चे में असामान्यता पैदा होगी।
वृषण कैंसर का इलाज करते समय, विकिरण चिकित्सा शायद ही कभी दोनों अंगों को दी जाती है। इससे अस्थायी या स्थायी बांझपन हो सकता है। इस तरह के उपचार से पहले, चिकित्सक रोगी के साथ इस जोखिम पर चर्चा करेगा।
यदि रोगी युवा है और बच्चे पैदा करने की योजना बना रहा है, तो शुक्राणु को स्टोर करना संभव है।
शुक्राणु बैंकों
ऐसे मामलों में जहां विकिरण बांझपन का कारण बन सकता है, आप शुक्राणु बैंक में कुछ शुक्राणुओं को स्टोर कर सकते हैं। कई हफ्तों के दौरान, रोगी कई नमूने लेता है। वे जमे हुए और संग्रहीत हैं। बाद में, जब समय आता है, तो नमूनों को पिघलाया जाता है और एक साथी को प्रेरित करने के लिए उपयोग किया जाता है।
मस्तिष्क को विकिरण चिकित्सा के बाद परिणाम
थकान
विकिरण चिकित्सा से थकान बढ़ सकती है। इस प्रकार के विकिरण का उपयोग किया जाता है यदि:
- एक प्राथमिक ब्रेन ट्यूमर है।
- कैंसर कोशिकाओं ने एक और फोकस से मस्तिष्क में प्रवेश किया - एक माध्यमिक नियोप्लाज्म।
थकान धीरे-धीरे बढ़ती है और उपचार कार्यक्रम कई हफ्तों तक रहता है। पाठ्यक्रम के अंत तक, रोगी बहुत थका हुआ महसूस कर सकता है।
थकान उपचार का एक सीधा परिणाम है, जो क्षतिग्रस्त स्वस्थ कोशिकाओं की मरम्मत के लिए ऊर्जा भंडार को निर्देशित करने की आवश्यकता के कारण होता है। स्टेरॉयड लेने से ताकत की कमी हो जाती है। लगभग छह सप्ताह के बाद उपचार समाप्त होने पर स्थिति सामान्य हो जाती है।
कुछ लोगों में, चिकित्सा की समाप्ति के कुछ हफ्तों बाद, थकान बहुत गंभीर है, उनींदापन और चिड़चिड़ापन के साथ। इस दुर्लभ साइड इफेक्ट को उपचार की आवश्यकता नहीं है और कुछ ही हफ्तों में अपने आप दूर हो जाएगा।
विकिरण चिकित्सा के साइड इफेक्ट के रूप में बालों का झड़ना
खोपड़ी को विकिरण चिकित्सा हमेशा कुछ बालों के झड़ने का कारण बनती है। यदि केवल सिर का एक निश्चित हिस्सा विकिरण के संपर्क में है, तो बाल केवल उस हिस्से पर ही गिरेंगे। लेकिन ऐसा होता है कि सिर के विपरीत तरफ से बालों के झड़ने का उल्लेख किया जाता है, जहां से किरणें निकलती हैं।
जब उपचार समाप्त हो जाता है, तो बाल अपने विकास को फिर से शुरू करेंगे। वे एक अलग मोटाई या विषम हो सकते हैं, एक अलग छाया हो सकती है, या संरचना बदल सकती है (यदि वे सीधे थे, तो वे घुंघराले हो जाएंगे)।
बालों की देखभाल
उपचार के दौरान, आपको अपने बालों को धीरे से धोने की आवश्यकता होगी ताकि त्वचा को घायल न करें। गर्म या ठंडे पानी, बच्चे या गैर-सुगंधित शैम्पू का उपयोग करें।
हेयर ड्रायर का उपयोग नहीं करना सबसे अच्छा है, धीरे से अपने बालों को एक नरम तौलिया के साथ सूखा लें, या इसे स्वाभाविक रूप से सूखने दें।
हेडवियर के रूप में, आप टोपी, स्कार्फ, बंदना, विग का उपयोग कर सकते हैं।
बालों के झड़ने से निपटने के लिए आसान बनाने के लिए, स्थिति कम नाटकीय लगती थी, आप उपचार शुरू करने से पहले बालों को संक्षेप में समझ सकते हैं।
विकिरण चिकित्सा के परिणामस्वरूप मतली
मस्तिष्क के निचले हिस्से में विकिरण मतली का कारण बन सकता है। विकिरण चिकित्सा के इस दुष्प्रभाव को बहुत कम देखा जाता है। चिकित्सा पूरी होने के बाद मतली कई हफ्तों तक रह सकती है। दवा, आहार, और कभी-कभी पूरक उपचार हालत को सुधारने में मदद कर सकते हैं।
एक प्रोफेसर से पूछें
दवाइयाँ
मतली को एंटीमैटिक दवाओं के साथ सफलतापूर्वक नियंत्रित किया गया है। एक विकिरण ऑन्कोलॉजिस्ट उन्हें लिख सकता है। कुछ लोग इलाज शुरू करने से 20-60 मिनट पहले लेते हैं, अन्य नियमित रूप से पूरे दिन।
यदि कुछ दवाएं काम नहीं करती हैं, तो अन्य मदद कर सकते हैं।
अतिरिक्त उपचार
रिलैक्सेशन तकनीक, हिप्नोथेरेपी और एक्यूपंक्चर का उपयोग सफलतापूर्वक मितली और उल्टी जैसे लक्षणों को प्रबंधित करने के लिए किया गया है।
भोजन की स्थिति पर गंभीर प्रभाव पड़ सकता है:
- जब व्यक्ति मिचली महसूस कर रहा हो तो खाना खाने या तैयार करने से बचना चाहिए।
- तली हुई, वसायुक्त चीजें न खाएं जिनमें तेज गंध हो।
- यदि गंध या खाना पकाने में जलन हो रही है, तो आप ठंडा या थोड़ा गर्म भोजन खा सकते हैं।
- आप हर दिन कई छोटे भोजन और स्नैक्स खा सकते हैं, अपने भोजन को अच्छी तरह से चबा सकते हैं।
- उपचार की शुरुआत से कुछ घंटे पहले इसे कम मात्रा में खाया जाना चाहिए।
- आपको पूरे दिन में धीरे-धीरे, छोटे-छोटे घूंटों में, बहुत सारे तरल पदार्थ पीने की ज़रूरत है।
- खाने से पहले पेट को बड़ी मात्रा में तरल से भरने से बचें।
विकिरण चिकित्सा के परिणामस्वरूप लक्षणों का बिगड़ना
कुछ लोगों के लिए, कुछ समय के लिए उपचार शुरू करने के बाद ब्रेन ट्यूमर के कारण होने वाले लक्षण खराब हो जाते हैं। इससे यह सोचा नहीं जाना चाहिए कि उपचार काम नहीं कर रहा है या ट्यूमर बढ़ रहा है।
मस्तिष्क क्षेत्र में विकिरण चिकित्सा उपचारित क्षेत्र में थोड़े समय के लिए सूजन पैदा कर सकती है, जिससे दबाव में वृद्धि होती है। तदनुसार, लक्षण थोड़ी देर के लिए बिगड़ते हैं - सिरदर्द, मतली, आक्षेप होते हैं। डॉक्टर स्टेरॉयड को निर्धारित करता है और सूजन दूर हो जाती है। उपचार की समाप्ति के बाद, स्टेरॉयड की खुराक धीरे-धीरे कम हो जाती है। यदि किसी कारण से स्टेरॉयड नहीं लिया जा सकता है, तो लक्षित थेरेपी, अवास्टिन की पेशकश की जा सकती है, जो मस्तिष्क में ट्यूमर के चारों ओर रक्त वाहिकाओं के विकास को बदलकर दबाव कम करेगी।
स्तन विकिरण चिकित्सा के बाद परिणाम
विकिरण चिकित्सा के दौरान और बाद में निगलने में समस्या
स्तन कैंसर के लिए विकिरण जोखिम गले के क्षेत्र में सूजन और खराश पैदा कर सकता है। ठोस भोजन निगलने में कठिनाई दिखाई देती है। इस समस्या को दूर करने के लिए एक नरम, सरल आहार का उपयोग किया जाता है। गले को परेशान करने वाले खाद्य पदार्थों को बाहर रखा गया है (पटाखे, मसालेदार भोजन, गर्म पेय, शराब, आदि)। दवाओं का उपयोग दर्द को कम करने के लिए किया जाता है - दर्द निवारक, एस्पिरिन के साथ rinsing।
विकिरण चिकित्सा के बाद मतली
विकिरण चिकित्सा मतली का कारण बन सकती है यदि विकिरण पेट के करीब के क्षेत्र को प्रभावित करता है। मतली के अधिकांश हल्के होते हैं और उपचार के अंत के बाद कई हफ्तों तक रह सकते हैं। स्थिति को दवाओं, आहार और पहले बताए गए कुछ अतिरिक्त उपचारों द्वारा नियंत्रित किया जा सकता है।
एक उपचार योजना प्राप्त करें