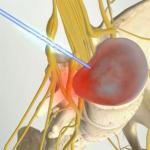
वयस्कों में mkb 10 के लिए Jvp कोड। पित्त संबंधी पेचिश। पित्ताशय की थैली लक्षण
पित्त पथरी डिस्केनेसिया (पित्तजन्य दुर्बलता) एक बीमारी है जो अंग डिस्केनेसिया, पित्त संबंधी डिस्केनेसिया (ICD-10 रोग कोड - K83.9) के कारण विकसित होती है। इसका परिणाम पाचन के दौरान पित्त ग्रहणी में पित्त का गलत स्राव है। पित्ताशय की थैली की डिस्केनेसिया पाचन तंत्र के रोगों का एक समूह है। यदि संदिग्ध लक्षण दिखाई देते हैं, तो आपको जल्द से जल्द एक विशेषज्ञ से परामर्श करना चाहिए। कोई भी बीमारी गंभीर जटिलताओं को जन्म दे सकती है। दवाओं के साथ समय पर और सही ढंग से चयनित थेरेपी ("उर्सोफॉक", "उर्सोसन", "अल्होल") वयस्क रोगियों को ठीक करने और बीमारी के परिणाम (रोग के दूसरे हिस्से के काम में व्यवधान) के परिणामों से बचने में मदद करेगा। एक बीमारी का इलाज करने के लिए, डॉक्टर अक्सर होम्योपैथी का उपयोग करते हैं और लोक उपचार (जैसे वेलेरियन, फ्लैक्ससीड ऑयल, कैंडलडाइन, पेपरमिंट)।
परिभाषा
डिस्केनेसिया एक ऐसी बीमारी है जो पाचन तंत्र की बीमारियों के समूह में शामिल है। रोग नलिकाओं के काम की अस्थिरता की ओर जाता है, जिसके परिणामस्वरूप पित्त आंत में प्रवेश करता है उचित पाचन के लिए आवश्यक मात्रा में नहीं। इस प्रकार, ग्रहणी के काम में एक व्यवधान है, पूरे के रूप में पाचन तंत्र। Oddy के दबानेवाला यंत्र पित्त नली के माध्यम से सीधे पित्त के बहिर्वाह को ग्रहणी में नियंत्रित करता है। Oddy Sphincter का काम मूत्राशय की गतिविधि को समग्र रूप से प्रभावित करता है।
वर्गीकरण
प्रत्येक प्रकार की बीमारी की विशेषता रोगसूचकता से होती है। रोग दो रूपों में विकसित हो सकता है:
- हाइपोमोटर (एक हाइपोकैनेटिक प्रक्रिया से मेल खाती है);
- हाइपरमोटर (एक हाइपरकिनेटिक प्रक्रिया से मेल खाती है)।
यदि पर्याप्त पित्त ग्रहणी में प्रवेश नहीं करता है, तो रोग को हाइपोकिनेसिया कहा जाता है। जब पित्त की अधिकता प्राप्त होती है, तो बीमारी को हाइपरकिनेसिया के रूप में वर्गीकृत किया जाता है।
रोग की एटियलजि
प्रणाली की खराबी के मुख्य कारणों में डॉक्टरों में बड़ी संख्या में मसालेदार और वसायुक्त खाद्य पदार्थ, अचार, तले हुए खाद्य पदार्थ, स्मोक्ड मीट, मादक पेय शामिल हैं। इसके अलावा, अत्यधिक चिड़चिड़ापन अक्सर रोग की उपस्थिति की ओर जाता है।
पित्त संबंधी डिस्केनेसिया के बाद दिखाई दे सकता है गंभीर तनाव, जिसके परिणामस्वरूप पित्ताशय में ऐंठन होती है। बदले में, यह पित्त की रिहाई को सीधे ग्रहणी में उकसाता है। ऐसे मामलों में, अग्नाशयशोथ संभव है, जिससे मधुमेह हो सकता है।
लक्षण
 उदर क्षेत्र में हमलों के रूप में प्रकट, हाइपोकॉन्ड्रिअम (दाईं ओर)।
उदर क्षेत्र में हमलों के रूप में प्रकट, हाइपोकॉन्ड्रिअम (दाईं ओर)। डीवीपी के लिए कई लक्षणों की विशेषता है, जिसमें दर्दनाक संवेदनाएं (सुस्त और तेज हो सकती हैं), जो पेट के क्षेत्र, हाइपोकॉन्ड्रिअम (दाईं ओर) में हमलों के रूप में खुद को प्रकट कर सकती हैं। दर्द अक्सर कंधे तक विकिरण करता है। इसके अलावा, नाभि के पास असुविधा होती है। पित्त संबंधी डिस्केनेसिया के अन्य लक्षण हैं: मुंह में कड़वाहट, गैगिंग।
पित्ताशय की थैली के इस रोग के विकास के साथ मुख्य संकेतों (हाइपोकॉन्ड्रिअम, मतली में दर्दनाक संवेदनाओं) के अलावा, न्यूरोसिस संभव हैं: घबराहट, अशांति, शरीर की टोन में कमी, रोगी नींद में परेशान है, मूड में तेजी से बदलाव होता है, हृदय गति बढ़ सकती है, और पसीना बढ़ सकता है। तिब्बत में इस बीमारी के लिए चिकित्सा, अन्य चिकित्सीय विधियों के अलावा, वसूली शामिल है तंत्रिका तंत्र.
पित्ताशय की थैली के काम में गड़बड़ी की ख़ासियत के कारण, 2 प्रकार प्रतिष्ठित हैं: हाइपरकिनेटिक, हाइपोकैनेटिक। प्रत्येक प्रकार की बीमारी (हाइपोटोनिक, हाइपरमोटर, हाइपोमोटर रूप) की विशेषता है विभिन्न अभिव्यक्तियाँ... तो, एटॉनिक प्रकार के पित्त प्रणाली के डिस्केनेसिया को दर्द की उपस्थिति से निर्धारित किया जाता है दर्दनाक संवेदनाएंइसका कोई विशिष्ट स्थानीयकरण नहीं है।
पित्त प्रक्रिया के विकार के स्पास्टिक रूप को दाहिनी ओर तेज, छुरा दर्द की विशेषता है। इसके अलावा, इस तरह की बीमारी खुद को दर्द के रूप में प्रकट होती है जो स्कैपुला या कंधे तक विकिरण करती है। पित्ताशय की थैली की डिस्केनेसिया पाचन तंत्र की सबसे आम बीमारी है। यह रोग - मुख्य कारण पित्तस्थिरता, पथरी का निर्माण, पित्ताशय।
एक प्रकार का डिस्केनेसिया स्थापित करने के लिए, पेट क्षेत्र के एक अल्ट्रासाउंड और कई अन्य अध्ययनों का संचालन करना आवश्यक है। विशेषज्ञ प्रयोगशाला रक्त परीक्षण का आदेश देंगे। पथ के संकुचन में परिवर्तन (न्यूरोमोटर इकाई उच्च, निम्न है) निर्धारित करने के लिए, रोगी को एक विशेष जांच प्रक्रिया या अल्ट्रासाउंड के लिए भेजा जाता है। अध्ययन से पहले, आपको हैजे का भोजन करना चाहिए। एक व्यापक परीक्षा की मदद से, डॉक्टर पित्त पथ को प्रभावित करने वाले रोग (हाइपोटोनिक) के प्रकार को निर्धारित करते हैं। गर्भावस्था के दौरान पित्त संबंधी डिस्केनेसिया के लिए विशेष रूप से सावधानीपूर्वक निदान की आवश्यकता होती है।
इलाज
यह ध्यान रखना महत्वपूर्ण है कि रोग के कारणों के आधार पर चिकित्सीय तरीके निर्धारित किए जाते हैं। एक प्रकार की पित्त नली की बीमारी (उदाहरण के लिए, हाइपोटोनिक) को भी ध्यान में रखा जाता है। पित्त संबंधी डिस्केनेसिया के उपचार को ध्यान में रखना चाहिए कि इस तरह की विकृति रोगी में दर्द (मनोविश्लेषण) द्वारा विशेषता बीमारियों का उल्लेख करती है।
इसलिए, उपचार में मनोचिकित्सा विधियों का उपयोग शामिल है। हालांकि, इस तरह के उपचार को केवल एक विशेषज्ञ मनोचिकित्सक द्वारा निर्धारित किया जा सकता है। बीमार अक्सर बीमारी को दैहिक मानते हैं, और शायद ही कभी एक डॉक्टर से मदद मांगते हैं जो मनोविश्लेषण से संबंधित है। यदि रोगी अवसाद और अवसाद की शिकायत करता है, तो उसे ट्रैंक्विलाइज़र, एंटीसाइकोटिक्स और अन्य दवाएं निर्धारित की जाती हैं।
पित्त संबंधी डिस्केनेसिया का आगे का उपचार रोग के रूप द्वारा निर्धारित किया जाता है। विशेष रूप से, एक हाइपोकैनेटिक प्रकार की बीमारी के साथ, रोगी को एक आहार आहार पर स्विच करने की आवश्यकता होती है, जिसमें व्यंजन शामिल होते हैं जो एक choleretic प्रभाव रखते हैं और इसमें खनिज होते हैं।
चिकित्सा के दौरान, डॉक्टर उन जल को लिखते हैं जिनमें खनिज होते हैं। भोजन से 30 मिनट पहले दैनिक (3 गिलास प्रति दिन) पानी पिएं। इसके अलावा, बीमारी के मामले में मालिश प्रभावी है। रोगी के शरीर पर शारीरिक व्यायाम का लाभकारी प्रभाव पड़ता है। विशेषज्ञ सैनिटोरियम में चिकित्सा की सलाह देते हैं।
कुछ मामलों में, रोगी को जांच की जानी चाहिए, - इस तरह की प्रक्रियाएं पित्त से निर्वहन को दूर करने में मदद करेंगी। रोगी को आहार, आराम, कुछ खाद्य पदार्थों के बहिष्करण द्वारा मदद मिलेगी। कभी-कभी डॉक्टर "उर्सोफॉक", "उर्सोसन", "अलहोल" लिखते हैं। अक्सर, डॉक्टर एक सहायक दवा के रूप में रोगियों को होम्योपैथी लिख देते हैं।
अरबपति कारखाने के विधिवत सदस्य
ICD-10 कोड
K82.8। पित्ताशय की थैली। K83.4। ओडड़ी के स्फिंक्टर का डिस्टोनिया।
पित्त पथ (डीबीटी) की शिथिलता एक नैदानिक \u200b\u200bलक्षण जटिल है, जो पित्ताशय की थैली, पित्त नलिकाओं और उनके स्फिंक्टर्स की मोटर-टॉनिक शिथिलता के कारण होता है, जो पिछले 12 महीनों (12 साल से अधिक समय से अधिक से अधिक 12 से अधिक समय से जारी है। डीबीटी को दो प्रकारों में विभाजित किया जाता है: पित्ताशय की थैली की शिथिलता और ओडडी के स्फिंक्टर की शिथिलता।
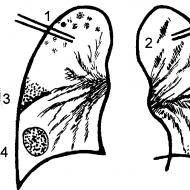
पित्त पथ के कार्यात्मक विकारों की व्यापकता अधिक है, खासकर बच्चों में पूर्वस्कूली उम्र, और काफी पित्त पथ के जैविक रोगों (छवि 7-1) से अधिक है। बच्चों में प्राथमिक पित्ताशय की थैली डिस्केनेसिया की घटना 10-15% है। गैस्ट्रोडोडोडेनल ज़ोन के रोगों में, पित्त पथ की गतिशीलता के सहवर्ती विकार 70-90% मामलों में पाए जाते हैं।
चित्र: 7-1।पित्त विकृति के गठन की व्यापकता और चरणों
एटियलजि और रोगजनन
डीबीटी का मुख्य कारण एक अपरिमेय आहार है: भोजन के बीच बड़ा अंतराल, भोजन की आवृत्ति का उल्लंघन, सूखा भोजन, आदि।
के साथ रोगियों में प्राथमिक डीबीटीतंत्रिका संबंधी परिवर्तन और मनोविश्लेषण संबंधी विकार हैं। इस तरह के बच्चों को पित्ताशय की थैली और ओड्डी (अंजीर। 7-2, ए) के दोनों प्रकार के शिथिलता के हाइपरकेनेटिक रूपों की विशेषता है।
कौन हैं विकासात्मक विसंगतियाँ(kinks, constrictions) पित्ताशय की थैली (चित्र 7-2, बी), पेट के अंगों पर सर्जिकल हस्तक्षेप।
हाइपोकिनेसिया के साथ दर्द सिंड्रोम पित्ताशय की थैली को खींचने के परिणामस्वरूप होता है। नतीजतन, एसिटाइलकोलाइन जारी किया जाता है, जिसके अतिरिक्त उत्पादन से ग्रहणी में कोलेसीस्टोकिनिन का निर्माण काफी कम हो जाता है। यह बदले में, पित्ताशय की थैली के मोटर फ़ंक्शन को धीमा कर देता है।

चित्र: 7-2।डीबीटी: ए - अल्ट्रासाउंड: प्राथमिक पित्ताशय की थैली डिस्केनेसिया; बी - कोलेसिस्टोग्राफी: माध्यमिक डिस्केनेसिया (पित्ताशय की थैली का संकुचन)
वर्गीकरण
कामकाजी वर्गीकरण में, डीबीटी के लिए निम्नलिखित विकल्प प्रतिष्ठित हैं (व्यवहार में, वे "पित्त संबंधी डिस्केनेसिया" शब्द का उपयोग करते हैं - डीडब्ल्यूपी):
स्थानीयकरण द्वारा - पित्ताशय की थैली और ओडडी के स्फिंकर;
एटियलजि द्वारा - प्राथमिक और माध्यमिक;
कार्यात्मक अवस्था द्वारा - hypokinetic(हाइपोमोटर) और hyperkinetic(हाइपरमोटर) रूपों।
अलग से भेद ओडडी के स्फिंक्टर का डायस्टोनिया,जो 2 रूपों के रूप में अतिरिक्त अनुसंधान विधियों का उपयोग करके प्रकट होता है - स्फिंक्टर की ऐंठन और हाइपोटेंशन।
पित्ताशय की थैली के डिस्केनेसिया सबसे अधिक बार स्वायत्त रोग का प्रकटन होते हैं, हालांकि, वे पित्ताशय की थैली को नुकसान की पृष्ठभूमि के खिलाफ हो सकते हैं (सूजन के साथ, पित्त, कोलेलिथियसिस की संरचना में बदलाव), साथ ही अन्य पाचन अंगों के रोगों में, मुख्य रूप से ग्रहणी के उल्लंघन के कारण, उल्लंघन के उल्लंघन के कारण हो सकते हैं। ...
नैदानिक \u200b\u200bतस्वीर
मुख्य लक्षण दर्द, सुस्त या तेज है, खाने के बाद और थकावट के बाद, एक ठेठ विकिरण के साथ - दाहिने कंधे तक। मुंह में मतली, उल्टी, कड़वा स्वाद हो सकता है, कोलेस्टेसिस के संकेत, यकृत वृद्धि, तालू की कोमलता, सकारात्मक छाले के लक्षण, अक्सर देखे जाते हैं बुरा गंध मुँह से। पैलिपेशन की कोमलता सही हाइपोकॉन्ड्रिअम में, अधिजठर क्षेत्र में और शॉफ़र्ड ज़ोन में देखी जाती है। डीबीटी के हाइपरकिनेटिक और हाइपोकैनेटिक रूपों के बीच अंतर तालिका में प्रस्तुत किए गए हैं। 7-1।
तालिका 7-1।पित्ताशय की थैली डिस्केनेसिया के रूपों की नैदानिक \u200b\u200bविशेषताएं

निदान
डीबीटी का निदान कोलेरेटिक नाश्ते और डायनामिक हेपेटोबिलिसिंटिग्राफी के उपयोग से अल्ट्रासाउंड के परिणामों पर आधारित है। पहली विधि को एक स्क्रीनिंग विधि माना जाता है, क्योंकि यह पित्त नलिकाओं की स्थिति और पित्त पथ के स्फिंक्टर तंत्र के बारे में जानकारी प्राप्त करने की अनुमति नहीं देती है। बशर्ते कि प्रारंभिक मोटर फ़ंक्शन के पित्ताशय का क्षेत्र 1 / 2-2 / 3 से कम हो जाता है, इसे सामान्य माना जाता है; हाइस्किनेटिक प्रकार के डिस्केनेसिया के साथ पित्ताशय इसकी मूल मात्रा 2/3 से अधिक घट जाती है, हाइपोकैनेटिक के साथ - 1/2 से कम।
एक अधिक मूल्यवान और सूचनात्मक पद्धति डायनेमिक हेपाटोबिलिसिंटीग्राफी है जिसका उपयोग 99 मी टीसी के साथ अल्पकालिक रेडियोफार्मास्यूटिकल्स का उपयोग करके किया जाता है, जो न केवल पित्ताशय की थैली का दृश्य प्रदान करता है और पित्त पथ के संरचनात्मक और स्थलाकृतिक विशेषताओं को प्रकट करता है, बल्कि विशेष रूप से गतिविधि में, हेपेटोबिलरी सिस्टम के कार्यात्मक राज्य का न्याय करना संभव बनाता है। मिर्ज़ी और ओड्डी। एक एक्स-रे लेने पर बच्चे के विकिरण की खुराक की तुलना में विकिरण का जोखिम बराबर या उससे भी कम होता है (Cholecystography;अंजीर देखें। 7-2, बी)।
आंशिक ग्रहणी इंटुबैषेण पित्ताशय की थैली (तालिका 7-2), पित्त नलिकाओं और पित्त पथ के स्फिंक्टर और पित्त के जैव रासायनिक गुणों के मोटर फ़ंक्शन का आकलन करना संभव बनाता है।
तालिका 7-2।डीबीटी में अंतर ग्रहणी की ध्वनि के परिणामों के अनुसार बनता है

तालिका का अंत। 7-2

विभेदक निदान
इलाज
पलटा प्रभाव की भूमिका को ध्यान में रखते हुए, एक महत्वपूर्ण भूमिका एक तर्कसंगत दैनिक आहार, काम का सामान्यीकरण और आराम, पर्याप्त नींद - दिन में कम से कम 7 घंटे, साथ ही मध्यम शारीरिक गतिविधि द्वारा निभाई जाती है। इसके अलावा, रोगियों को शारीरिक अधिक काम और तनावपूर्ण स्थितियों से बचना चाहिए।

कब डीवीपी का हाइपरकनेटिक रूपकी सिफारिश न्यूरोट्रोपिक दवाएंशामक प्रभाव के साथ (ब्रोमीन, वेलेरियन, जारी *, ट्रैंक्विलाइज़र)। 20 मिलीग्राम की गोलियों में वेलेरियन निर्धारित है: छोटे बच्चों के लिए - 1/2 टैबलेट, 4-7 साल पुराना - 1 टैबलेट प्रत्येक, 7 साल से अधिक - 1-2 टैबलेट दिन में 3 बार।
एंटीस्पास्मोडिक दवाएंदर्द को दूर करने के लिए: ड्रोटावेरिन (नो-शपा *, स्पैजमोल *, स्पैजोमेट *) या पैपामाइन; mebeverin (duspatalin *) - 6 साल की उम्र से, pinaveria ब्रोमाइड (dicetel *) - 12 साल की उम्र से। 40 मिलीग्राम की गोलियों में No-shpu * 1-6 साल के बच्चों में दर्द के लिए निर्धारित है - 1 टैबलेट, 6 साल से अधिक पुरानी - 2 गोलियां दिन में 2-3 बार; 6 महीने से बच्चों के लिए पेपावरिन (20 और 40 मिलीग्राम की गोलियाँ) - एक टैबलेट का 1/4, 6 साल तक दिन में 2-3 बार 2 टैबलेट तक खुराक बढ़ाएं।
कोलेरेटिक ड्रग्स (कोलेरेटिक्स),कोलेस्प्लास्मोलिटिक कार्रवाई के साथ: चोलेन्जाइम *, एलोचोल *, बेर्बेरिन *, - 6 महीने के लिए प्रति माह 2 सप्ताह के पाठ्यक्रम में निर्धारित किया गया है। अग्न्याशय के पित्त + पाउडर और 500 ग्राम की गोलियों में छोटी आंत (श्लेष्मा *) का श्लेष्म झिल्ली आरक्षित है:
बच्चे 4-6 वर्ष - प्रत्येक 100-150 मिलीग्राम, 7-12 वर्ष - 200-300 मिलीग्राम प्रत्येक, 12 वर्ष से अधिक - 500 मिलीग्राम 1-3 बार एक दिन। 7 साल से कम उम्र के बच्चों के लिए सक्रिय कार्बन + पित्त + चुभने वाली बिछुआ पत्ती + लहसुन के बल्ब (एलोचोल *) 7 साल से अधिक उम्र के 1 टैबलेट, 3-4 सप्ताह के लिए दिन में 3-4 बार, 3 महीने के बाद दोहराया जाता है। ...

कब डीवीपी का हाइपोकैनेटिक रूपन्यूरोट्रोपिक उत्तेजक की सलाह देते हैं: मुसब्बर निकालने, जिनसेंग टिंचर, पैंटोक्रिनम, एलुथेरोकोकस 1-2 बूँदें प्रति वर्ष जीवन के 3 बार एक दिन; 1 मिलीलीटर के ampoules में 25 मिलीलीटर की बोतल में पैंटोक्रिनम (लाल हिरण एंटीलर्स अर्क); 50 मिलीलीटर की बोतलों में जिनसेंग टिंचर।
कोलेकिनिटिक्स (डोमपरिडोन, मैग्नीशियम सल्फेट, आदि), एंजाइम भी दिखाए जाते हैं।
कब ओडडी के स्फिंक्टर की ऐंठनथेरेपी में कोलेस्पास्मोलिटिक्स (डसपतालिन *, ड्रोटावेरिन, पैपावरिन हाइड्रोक्लोराइड), एंजाइम शामिल हैं। कब oddi की विफलता का स्फिंक्टर- प्रोकेनेटिक्स (डोमपरिडोन), साथ ही छोटी आंत के माइक्रोबियल संदूषण के लिए प्रो- और प्रीबायोटिक्स।
ड्युमेनानोव (नेत्रहीन जांच) के अनुसार तैयूबाज़ को सप्ताह में 2-3 बार (एक कोर्स के लिए - 10-12 प्रक्रियाएं) निर्धारित किया जाता है, जिसे 6 महीने के लिए महीने में 2 सप्ताह के लिए कोलेरेटिक्स के साथ जोड़ा जाना चाहिए। यह प्रक्रिया मूत्राशय से पित्त के बहिर्वाह में सुधार करती है और इसकी मांसपेशी टोन को पुनर्स्थापित करती है।

नलिका के लिए, निम्नलिखित की सिफारिश की जाती है cholekinetics:सोर्बिटोल, ज़ाइलिटोल, मैनिटॉल, सल्फ्यूरिक खनिज पानी ("एस्सेन्टुकी" नंबर 17, "नैफ्टस्या", "अर्ज़नी", "उविन्स्काया")। कोलेलिनेटिक क्रिया के साथ औषधीय जड़ी-बूटियां भी निर्धारित की जाती हैं: अमर फूल, मकई के कलंक, गुलाब के कूल्हे, तानसी, पहाड़ की राख, कैमोमाइल के फूल, एक हजार हजार की घास और उनसे संग्रह।
निवारण
उम्र के अनुसार पोषण, एक टॉनिक प्रकार के फिजियोथेरेपी अभ्यास, फिजियोथेरेपी प्रक्रियाएं, विटामिन थेरेपी दिखाई जाती हैं।

पूर्वानुमान
रोग का निदान अनुकूल है, माध्यमिक DBT अंतर्निहित जठरांत्र रोग पर निर्भर करता है।
ACUTE CHOLECYSTITIS (CHOLECYSTOCHOLANGITIS)
ICD-10 कोड
K81.0। अत्यधिक कोलीकस्टीटीस।
कोलेलिस्टोकोलंगाइटिस पित्ताशय की दीवार और / या पित्त नलिकाओं का एक तीव्र संक्रामक और भड़काऊ घाव है।
पेट के अंगों के तत्काल सर्जिकल रोगों में, तीव्र कोलेसिस्टिटिस केवल एपेन के बाद दूसरा है-
dicitis। यह बीमारी मुख्य रूप से आर्थिक रूप से विकसित देशों में किशोरों और वयस्कों में देखी जाती है।
एटियलजि और रोगजनन
कोलेसिस्टिटिस के प्रमुख कारण हैं भड़काऊ प्रक्रियाविभिन्न सूक्ष्मजीवों के कारण, और पित्त के बहिर्वाह का उल्लंघन। अधिक बार, स्टैफिलोकोकी, स्ट्रेप्टोकोकी, एस्चेरिचिया कोलाई, आदि पित्ताशय की थैली में पाए जाते हैं। कृमि (एस्कारियासिस, ओपिसथोरियासिस, आदि) और प्रोटोजोअल (जिआर्डियासिस) आक्रमण एक निश्चित भूमिका निभाते हैं। संक्रमण निम्नलिखित तरीकों से पित्ताशय की थैली में प्रवेश करता है:
... hematogenous- रक्त परिसंचरण के सामान्य चक्र से
आम यकृत धमनी की प्रणाली या जठरांत्र संबंधी मार्ग से
. lymphogenous- संचार के माध्यम से लसीका प्रणाली पेट के अंगों के साथ जिगर और पित्ताशय की थैली;
. एंटरोजेनिक (आरोही)- सामान्य पित्त नली को नुकसान के साथ, स्फिंक्टर तंत्र के कार्यात्मक विकार, जब संक्रमित ग्रहणी सामग्री को पित्त पथ (छवि 7-3) में फेंक दिया जाता है।

चित्र: 7-3।तीव्र कोलेसिस्टिटिस का रोगजनन
पत्थरों, पित्त पथ के विकास में एक लम्बी या जटिल सिस्टिक डक्ट, इसकी संकीर्णता और अन्य विसंगतियों के कारण, पित्त के बहिर्वाह का उल्लंघन होता है। पित्ताशय की बीमारी की पृष्ठभूमि के खिलाफ, तीव्र कोलेसिस्टिटिस के 85-90% मामले होते हैं।
अग्न्याशय के उत्सर्जन नलिकाओं के साथ पित्त पथ के शारीरिक और शारीरिक संबंध के कारण, का विकास एंजाइमी कोलेसिस्टिटिस,पित्ताशय की थैली में पित्ताशय के रस के प्रवाह और मूत्राशय की दीवारों पर अग्नाशयी एंजाइमों के हानिकारक प्रभाव के साथ जुड़ा हुआ है। एक नियम के रूप में, कोलेसिस्टिटिस के इन रूपों को तीव्र अग्नाशयशोथ के लक्षणों के साथ जोड़ा जाता है।
पित्ताशय की थैली की भड़काऊ प्रक्रिया न केवल सूक्ष्मजीवों के कारण हो सकती है, बल्कि एक निश्चित भोजन संरचना, एलर्जी और ऑटोइम्यून प्रक्रियाओं द्वारा भी हो सकती है। पूर्णांक उपकला को गोब्लेट और श्लेष्म वेरिएंट में पुन: व्यवस्थित किया जाता है जो बड़ी मात्रा में बलगम का उत्पादन करते हैं। बेलनाकार उपकला को चपटा किया जाता है, माइक्रोविली खो जाता है, जिसके परिणामस्वरूप अवशोषण प्रक्रिया बाधित होती है।
नैदानिक \u200b\u200bतस्वीर
तीव्र कोलेसिस्टिटिस आमतौर पर प्रस्तुत करता है "तेज पेट" की एक तस्वीरजिसके लिए तत्काल अस्पताल में भर्ती होने की आवश्यकता है। बच्चों में, तीव्र और पैरॉक्सिस्मल दर्द के अलावा, मतली, पित्त की एक प्रवेश के साथ दोहराया उल्टी, शरीर के तापमान में 38.5-39.5 डिग्री सेल्सियस तक की वृद्धि और एक साथ नोट किया जाता है। पेरिटोनियल जलन के लक्षण निर्धारित किए जाते हैं, विशेष रूप से, शेटकिन-ब्लमबर्ग लक्षण। रक्त में, ल्यूकोसाइटोसिस (12-20x 10 9 / l), न्युट्रोफिलिया बाईं ओर सूत्र की एक पारी के साथ, वृद्धि हुई ESR। एक प्रयोगशाला अध्ययन में, एंजाइमों में वृद्धि हुई है जो कोलेस्टेसिस (एएलपी, γ-ग्लूटामाइल ट्रांसपेप्टिडेज, ल्यूसीन अमीनोपेप्टिडेस, आदि) के जैव रासायनिक मार्कर हैं, तीव्र चरण प्रोटीन (सीआरपी, पेरियलबुमिन, हैप्टोग्लोबिन, आदि), बिलीरूबिन का पता लगाया जाता है।
तीव्र चोलंगाइटिसजो एक गंभीर बीमारी है, देरी से निदान या तर्कहीन उपचार के साथ, यह घातक हो सकता है। विशेषता है चारकोट ट्रायड:दर्द, बुखार, पीला
हा; यकृत और विकसित होने का उच्च जोखिम वृक्कीय विफलता, सेप्टिक शॉक और कोमा। नैदानिक \u200b\u200bपरीक्षण तीव्र कोलेसिस्टिटिस के लिए समान हैं।
निदान
अल्ट्रासाउंड और सीटी स्कैन की मदद से, पित्ताशय की थैली की दीवारों का दोहरा मोटा होना (छवि 7-4, ए), साथ ही पित्त नलिकाएं, और उनके विस्तार का निर्धारण किया जाता है। इस प्रकार, हम cholecystocholangitis के बारे में बात कर सकते हैं, चूंकि भड़काऊ प्रक्रिया, पित्ताशय की थैली तक सीमित नहीं होती है, पित्त नलिकाओं तक भी फैल सकती है, जिसमें बड़ी ग्रहणी संबंधी पैपिला (ओटिटिस) भी शामिल है। नतीजतन, पित्ताशय की थैली की कार्यात्मक गतिविधि (इसके बाद की रिहाई के साथ पित्त का जमाव) बिगड़ा हुआ है। यह राज्य के रूप में चिह्नित है डिस्कनेक्ट किया गया,या गैर-कार्यात्मक, पित्ताशय।
डायग्नोस्टिक लेप्रोस्कोपी, एक आक्रामक विधि होने के नाते, केवल सबसे कठिन मामलों में उपयोग किया जाता है (चित्र 7-4, बी)। इसके कार्यान्वयन के लिए एक पूर्ण संकेत स्पष्ट की उपस्थिति है नैदानिक \u200b\u200bअभिव्यक्तियाँ तीव्र विनाशकारी कोलेसिस्टिटिस, जब अल्ट्रासाउंड पित्ताशय की थैली में भड़काऊ परिवर्तन प्रकट नहीं करता है।

चित्र: 7-4।तीव्र कोलेसिस्टिटिस: एक - अल्ट्रासाउंड; बी - लैप्रोस्कोपिक तस्वीर; सी - पित्ताशय की थैली मैक्रो
वर्गीकरण
तीव्र पक्षाघात का वर्गीकरण तालिका में प्रस्तुत किया गया है। 7-3। तालिका 7-3।तीव्र कोलेसिस्टिटिस का वर्गीकरण

Pathomorphology
तीव्र कोलेसिस्टिटिस का मुख्य आकारिकी रूप है, जो कुछ बच्चों में कफ और गैंग्रीन (चित्र 7-4, सी) में बदल सकता है, जिससे सर्जिकल उपचार की आवश्यकता होती है।
इलाज
रूढ़िवादी उपचार के सिद्धांत और बाद में औषधीय अवलोकन "क्रॉनिक कोलेसिस्टिटिस" अनुभाग में चर्चा की गई है।
रूढ़िवादी उपचार एंटीबायोटिक दवाओं के साथ है विस्तृत श्रृंखला कार्रवाई, विषहरण चिकित्सा। दर्द को दूर करने के लिए, विस्नेवस्की के अनुसार, एंटीस्पास्मोडिक्स के साथ चिकित्सा के एक कोर्स का संचालन करने की सलाह दी जाती है, यकृत के गोल स्नायुबंधन या पेरिनियल नोवोकेन नाकाबंदी।
तीव्र कोलेसिस्टिटिस के प्राथमिक हमले वाले रोगियों में, पित्ताशय की थैली में विनाशकारी प्रक्रियाओं के विकास के साथ ही सर्जरी का संकेत दिया जाता है। भड़काऊ प्रक्रिया के तेजी से उन्मूलन के साथ, सर्पिल कोलेसिस्टिटिस, सर्जिकल हस्तक्षेप नहीं किया जाता है।
पूर्वानुमान
बच्चों में रोग का पूर्वानुमान अक्सर अनुकूल होता है। तीव्र कोलेसिस्टिटिस के आवर्तक एपिसोड से क्रोनिक कोलेसिस्टिटिस हो जाता है।
क्रॉनिक CHOLECYSTITIS
ICD-10 कोड
K81.1। क्रोनिक कोलेसिस्टिटिस।
क्रोनिक कोलेसिस्टिटिस पित्ताशय की दीवार की एक पुरानी भड़काऊ बीमारी है, पित्त पथ के मोटर-टॉनिक विकारों के साथ और पित्त के जैव रासायनिक गुणों में परिवर्तन।
बाल चिकित्सा अभ्यास में, कोलेसीस्टोकोलंगाइटिस अधिक सामान्य है, अर्थात्। पित्ताशय की थैली के अलावा, पित्त नलिकाएं रोग प्रक्रिया में शामिल होती हैं। बचपन की शारीरिक और शारीरिक विशेषताओं, सामान्य रक्त की आपूर्ति, पाचन तंत्र के न्यूरोएंडोक्राइन विनियमन जठरांत्र संबंधी घावों के सामान्यीकरण की प्रवृत्ति के लिए स्पष्टीकरण हैं।
एटियलजि और रोगजनन
मरीजों में एक हेपेटोबिलिटरी पैथोलॉजी है, एक वंशानुगत इतिहास है। यह रोग बिगड़ा हुआ प्रतिरक्षा प्रतिक्रिया (छवि 7-5) के साथ बच्चों में पित्ताशय की थैली, पित्त डिस्चोलिया और / या पित्त पथ के जन्मजात विसंगतियों के बिगड़ा हुआ मोटर-मोटर फ़ंक्शन की पृष्ठभूमि के खिलाफ होता है।
क्रोनिक कोलेसिस्टिटिस के रोगजनन में एक निश्चित भूमिका तीव्र कोलेसिस्टिटिस द्वारा निभाई जाती है। निचले जठरांत्र संबंधी मार्ग से वायरल संक्रमण, वायरल संक्रमण (वायरल हेपेटाइटिस, एंटरोवायरस, एडेनोवायरस), हेल्मिन्थ्स, प्रोटोजोअल आक्रमण, फंगल संक्रमण से पित्ताशय की दीवार में एक संक्रामक सूजन प्रक्रिया का एहसास होता है। पित्ताशय की दीवार के एसेप्टिक घावभाटा के कारण गैस्ट्रिक और अग्नाशयी रस के संपर्क में आने के कारण हो सकता है।
Giardia एक स्वस्थ पित्ताशय की थैली में नहीं रहता है। पित्ताशय की थैली के साथ पित्त में एंटीप्रोटोजोअल गुण नहीं होते हैं, इसलिए लैम्ब्लिया पित्ताशय की थैली के श्लेष्म झिल्ली पर स्थित हो सकती है और बनाए रख सकती है (संयोजन में)

चित्र: 7-5।क्रोनिक कोलेसिस्टिटिस का रोगजनन
सूक्ष्मजीव) पित्ताशय की सूजन और डिस्केनेसिया।
नैदानिक \u200b\u200bतस्वीर
रोग अक्सर अंदर होता है अव्यक्त (स्पर्शोन्मुख) रूप।पेट की दाहिनी-सबकोस्टल, नशा और अपच संबंधी सिंड्रोम सहित, एक पर्याप्त रूप से प्रच्छन्न नैदानिक \u200b\u200bतस्वीर केवल एक्ससेर्बेशन की अवधि के दौरान मौजूद है।
बड़े बच्चे पेट के दर्द की शिकायत करते हैं जो सही हाइपोकॉन्ड्रिअम में स्थानीयकृत होता है, कभी-कभी मुंह में कड़वाहट की भावना होती है, जो फैटी, तली हुई, अर्क से भरपूर और सीज़निंग भोजन के सेवन से जुड़ी होती है। कभी-कभी मनोविश्लेषणात्मक तनाव और शारीरिक गतिविधि दर्द को भड़काती है। पैल्पेशन पर, यकृत में सकारात्मक, पित्ताशय की थैली के लक्षणों में एक मध्यम, काफी स्थिर वृद्धि हो सकती है। हमेशा अतिरंजना की अवधि में, निरर्थक नशा की घटनाएं होती हैं: कमजोरी, सिरदर्द, सबफब्राइल स्थिति, वनस्पति और मनोविश्लेषणात्मक अस्थिरता। यकृत पैरेन्काइमा (हेपाटोकोलेसिस्टाइटिस) के लिए रोग प्रक्रिया के प्रसार के मामले में, क्षणिक सबिकेरिक स्केलेरा का पता लगाया जा सकता है। मतली, उल्टी, पेट दर्द, भूख न लगना, अस्थिर मल के रूप में बार-बार होने वाले अपच संबंधी विकार।

निदान
रोग के निदान में, निम्नलिखित अल्ट्रासाउंड मानदंड महत्वपूर्ण हैं:
2 मिमी से अधिक पित्ताशय की थैली की दीवारों का मोटा होना और संघनन (चित्र 7-6, ए);
उम्र के मानदंड की ऊपरी सीमा से 5 मिमी से अधिक पित्ताशय के आकार में वृद्धि;
पित्ताशय की थैली की दीवारों से एक छाया की उपस्थिति;
कीचड़ सिंड्रोम।
ग्रहणी इंटुबैषेण के साथ, जैव रासायनिक परिवर्तनों के साथ संयोजन में डिस्किनेटिक परिवर्तनों का पता लगाया जाता है
पित्त (डिस्चोलिया) के रासायनिक गुण और पित्त के बैक्टीरियोलॉजिकल परीक्षण के दौरान रोगजनक और अवसरवादी माइक्रोफ्लोरा की रिहाई। जैव रासायनिक जिगर के नमूनों में, कोलेस्टेसिस के सामान्य रूप से स्पष्ट संकेत (कोलेस्ट्रॉल में वृद्धि, β-लिपोप्रोटीन,)
ALF)।
एक्स-रे परीक्षा(cholecystography, retrograde cholangiopancreatography), उनकी अस्वस्थता को देखते हुए, सख्त संकेतों के अनुसार किया जाता है (यदि आवश्यक हो तो शारीरिक निदान को स्पष्ट करने के लिए, गणना के निदान के लिए)। में मुख्य नैदानिक \u200b\u200bविधि बचपन एक अल्ट्रासाउंड स्कैन है (चित्र 7-6 देखें, ए)।

चित्र: 7-6।क्रोनिक कोलेसिस्टिटिस: एक - अल्ट्रासाउंड डायग्नोस्टिक्स; बी - ऊतकीय चित्र (हेमटॉक्सीलाइनोसिन के साथ धुंधला हो जाना; picture 50)
Pathomorphology
वृद्धि के कारण पित्त नली की दीवारों के एक स्पष्ट मोटीकरण द्वारा विशेषता संयोजी ऊतक, साथ ही वाहिनी की दीवार और आसपास के ऊतकों में मध्यम भड़काऊ घुसपैठ (चित्र 7-6, बी)।
विभेदक निदान
तीव्र और जीर्ण कोलेसिस्टिटिस का विभेदक निदान गैस्ट्रोडोडोडेनल ज़ोन, डीबीटी, हेपेटाइटिस, पुरानी अग्नाशयशोथ, एपेंडिसाइटिस, छिद्रित ग्रहणी संबंधी अल्सर, दाएं तरफा निमोनिया, फुफ्फुसीय, सबफ्रैनिक फोड़ा, मायोकार्डियल रोधगलन के अन्य रोगों के साथ किया जाता है।
इलाज
एक अस्पताल में उपचार के दौरान उपचार: मोटर गतिविधि के क्रमिक विस्तार के साथ बिस्तर पर आराम, क्योंकि हाइपोकिनेसिया पित्त के ठहराव को बढ़ावा देता है। कोलेसिस्टिटिस के गंभीर लक्षणों की अवधि के दौरान, एक प्रचुर मात्रा में पेय निर्धारित किया जाता है, लेकिन यह याद रखना चाहिए कि खनिज पानी contraindicated है!
दवाओं के इंट्रामस्क्युलर प्रशासन को दिखाया गया है एंटीस्पास्मोडिक कार्रवाई:पैपवेरिन, ड्रोटेवेरिन (नो-शपा *), एनलगिन (बरालगिन *); पित्त शूल की राहत के लिए, एट्रोपिन * का 0.1% घोल अंदर प्रभावी है (प्रति खुराक जीवन की 1 बूंद प्रति वर्ष) या बेलाडोना अर्क * (प्रति खुराक जीवन का 1 मिलीग्राम प्रति वर्ष)। Pinaveria ब्रोमाइड (dicetel *) के एम-एंटिचोलिनर्जिक प्रभाव के साथ एक एंटीस्पास्मोडिक की सिफारिश की जाती है, जो बच्चों को 12 साल से पहले नहीं और 50 मिलीग्राम 3 बार किशोरों, लेपित गोलियों में उपलब्ध है। नंबर 20। गंभीर दर्द सिंड्रोम, ट्रामाडोल (ट्रामल *) के मामले में। ट्रामालगिन *) बूंदों या पैरेंट्रल में।
के लिए संकेत जीवाणुरोधी चिकित्सा- जीवाणु विषाक्तता के संकेत। व्यापक स्पेक्ट्रम एंटीबायोटिक्स लिखिए: एम्पीऑक्स *, जेंटामाइसिन, सेफलोस्पोरिन। बीमारी के गंभीर पाठ्यक्रम की आवश्यकता होती है
तीसरी पीढ़ी के सेफलोस्पोरिन और एमिनोग्लाइकोसाइड में परिवर्तन। रिजर्व दवाओं में सिप्रोफ्लोक्सासिन (सिप्रोम्ड *, सिप्रोबाई *), टॉक्सासिन शामिल हैं। उपचार का कोर्स 10 दिन है। प्रोबायोटिक्स के एक साथ उपयोग की सिफारिश की जाती है। गियार्डियासिस कोलेसिस्टिटिस की संभावना से इनकार किए बिना, एंटी-लैम्बलीसिस दवाओं की सिफारिश की जाती है।

पैरेंटल इनफ्यूजन थेरेपी के संकेत मौखिक पुनर्जलीकरण, गंभीर संक्रामक विषाक्तता, मतली, उल्टी की असंभवता है। वे विषहरण और पुनर्जलीकरण कार्यों के लिए दवाओं को भी लिखते हैं।
कोलेरेटिक ड्रग्समौजूदा पित्ताशय की थैली डिस्केनेसिया के प्रकार ("पित्त पथ के रोग संबंधी विकार" देखें) को ध्यान में रखते हुए, अधिशोषण छूट की अवधि में संकेत दिया गया है।
Holosas * 1-3 साल की उम्र के बच्चों के लिए 250 मिलीलीटर की बोतलों में एक सिरप के रूप में 2.5 मिलीलीटर (1/2 चम्मच), 3-7 साल - 5 मिलीलीटर (1 चम्मच), 7-10 निर्धारित है। साल की उम्र - 10 मिलीलीटर (1 मिठाई चम्मच), 11-14 साल पुरानी - 15 मिलीलीटर (1 बड़ा चम्मच एल।) दिन में 2-3 बार। 10 मिलीलीटर की शीशियों में होलागोल * 12 साल के बच्चों के लिए निर्धारित है, दिन में 3 बार 5-20 बूंदें।
एटी तीव्र अवधि विटामिन ए, सी, बी 1, बी 2, पीपी; दीक्षांत की अवधि में - बी 5, बी 6, बी 12, बी 15, ई।
फिजियोथेरेपी, हर्बल मेडिसिन, कम खनिज के खनिज पानी को तीव्र अभिव्यक्तियों की अवधि के दौरान निर्धारित किया जाता है।
निवारण
व्यायाम चिकित्सा पित्त के प्रवाह में सुधार करती है और इसलिए रोग की रोकथाम का एक महत्वपूर्ण घटक है। इसी समय, रोगियों को अत्यधिक शारीरिक परिश्रम और बहुत अचानक आंदोलनों, हिलाने और वजन उठाने से प्रतिबंधित किया जाता है।
बीमार क्रोनिक कोलेसिस्टिटिस, DBT या तीव्र कोलेसिस्टिटिस के एक प्रकरण के बाद औषधालय से हटा दिया जाता है
स्थिर नैदानिक \u200b\u200bऔर प्रयोगशाला छूट के 3 साल बाद अवलोकन।
वसूली की कसौटी हेपेटोबिलरी सिस्टम के अल्ट्रासाउंड के साथ पित्ताशय की थैली को नुकसान के संकेत की अनुपस्थिति है।
डिस्पेंसरी अवलोकन की अवधि के दौरान, बच्चे को एक गैस्ट्रोएंटेरोलॉजिस्ट, otorhinolaryngologist और दंत चिकित्सक द्वारा वर्ष में कम से कम 2 बार जांच की जानी चाहिए। सेनेटोरियम उपचार घरेलू जलवायु सैनिटोरियम (ट्रुस्केवेट्स, मोर्सहिन, आदि) की स्थितियों में किया जाता है, जो कि 3 महीने से अधिक समय तक नहीं किया जाता है।
पूर्वानुमान
रोग का निदान जेसीबी के अनुकूल या संक्रमण है।
पित्ताश्मरता
ICD-10 कोड
K80.0। पित्ताशय की पथरी तीव्र कोलेसिस्टिटिस के साथ। K80.1। पित्ताशय की पथरी अन्य कोलेसिस्टिटिस के साथ। K80.4। पित्ताशय की थैली के साथ पित्त नली की पथरी।
कोलेलिथियसिस एक बीमारी है जो पित्ताशय की थैली में पथरी और / या पित्त नलिकाओं के गठन के साथ पित्त के प्रोटीन-लिपिड परिसर की स्थिरता के उल्लंघन के साथ होती है, जिसके साथ लगातार आवर्तक सुस्त सूजन प्रक्रिया होती है, जिसके परिणामस्वरूप पित्ताशय की थैली की सूजन और डिस्ट्रोफी होती है।
ZhKB सबसे आम मानव रोगों में से एक है।
बच्चों में, पित्त पथरी की बीमारी का प्रसार 0.1 से 5% तक होता है। जीएसडी अधिक बार स्कूली बच्चों और किशोरों में देखा जाता है, और लड़कों और लड़कियों के बीच का अनुपात निम्नानुसार है: पूर्वस्कूली उम्र - 2: 1, 7-9 साल की उम्र में - 1: 1, 10-12 साल पुराना - 1: 2 और किशोरों में - 1: 3 या 1: 4। लड़कियों में होने वाली घटनाओं में वृद्धि हाइपरप्रोजेस्टेराइजेशन से जुड़ी है। बाद का कारक पित्त पथरी रोग का आधार है जो गर्भवती महिलाओं में होता है।
एटियलजि और रोगजनन
जीएसडी को बीमारी के विशिष्ट HLA मार्करों (B12 और B18) की उपस्थिति के साथ शरीर में 3-हाइड्रॉक्साइड-3-मिथाइलग्लुटरीएल-कोएंजाइम-ए रिडक्टेस के गठन में वंशानुगत वृद्धि के रूप में माना जाता है। यह एंजाइम शरीर में कोलेस्ट्रॉल के संश्लेषण को नियंत्रित करता है।
जिन व्यक्तियों के रिश्तेदार कोलेलिथियसिस से पीड़ित होते हैं, उनमें ब्लड ग्रुप बी (III) से 2-4 गुना अधिक होता है।
वयस्कों और बच्चों दोनों में कोलेलिथियसिस एक बहुक्रियात्मक बीमारी है। आधे से अधिक बच्चों (53-62%) में पित्त की थैली पित्त पथ के विकास में असामान्यताओं की पृष्ठभूमि के खिलाफ होती है, जिसमें इंट्राहेपेटिक पित्त पथ भी शामिल है। कोलेलिथियसिस वाले बच्चों में चयापचय संबंधी विकारों में, एलेमेंट्री-संवैधानिक मोटापा, डिस्मेबोलिक नेफ्रोपैथी, आदि अधिक बार देखे जाते हैं। कोलेलिथियसिस के जोखिम कारक और रोगजनन अंजीर में प्रस्तुत किए जाते हैं। 7-7।

चित्र: 7-7।पित्त पथरी रोग का रोगजनन
हेपेटोसाइट्स द्वारा प्रति दिन 500-1000 मिलीलीटर की मात्रा में स्रावित सामान्य पित्त एक जटिल कोलाइडयन समाधान है। आम तौर पर, कोलेस्ट्रॉल एक जलीय माध्यम में भंग नहीं होता है और मिश्रित मिसेल के रूप में जिगर से उत्सर्जित होता है (पित्त एसिड और फॉस्फोलिपिड के साथ संयोजन में)।
पित्ताशय की पथरी पित्त के मूल तत्वों से बनती है। कोलेस्ट्रॉल, वर्णक और मिश्रित पत्थरों के बीच भेद (तालिका 7-4)।
तालिका 7-4।पित्त पथरी के प्रकार

एकल-घटक गणना अपेक्षाकृत दुर्लभ हैं।
पत्थर के विशाल बहुमत में 90%, 2-3% कैल्शियम लवण और 3-5% पिगमेंट में कोलेस्ट्रॉल की मात्रा के साथ मिश्रित संरचना होती है। बिलीरुबिन आमतौर पर पथरी के केंद्र में एक छोटे से नाभिक में पाया जाता है।
पिगमेंट की प्रबलता वाले पत्थरों में अक्सर कैल्केरियास लवण का एक महत्वपूर्ण मिश्रण होता है, उन्हें वर्णक-कैल्केरियस भी कहा जाता है।
पारंपरिक रूप से, पित्त पथ में दो प्रकार के पत्थर बनते हैं:
. मुख्य- अपरिवर्तित पित्त पथ में, हमेशा पित्ताशय की थैली में बनता है;
. माध्यमिक- कोलेस्टेसिस और पित्त प्रणाली के जुड़े संक्रमण का परिणाम, पित्त नलिकाओं में हो सकता है, जिसमें इंट्रापेरेटिक भी शामिल है।
जोखिम वाले कारकों के साथ, पत्थर बनते हैं, जिनमें से विकास दर 3-5 मिमी प्रति वर्ष है, और कुछ मामलों में और भी अधिक। पित्त की पथरी के निर्माण में साइकोसोमैटिक और ऑटोनोमिक डिसऑर्डर (अधिक बार हाइपरसिमपैथिकोटोनिया) महत्वपूर्ण हैं।
तालिका 7-5 जेसीबी का वर्गीकरण प्रस्तुत करता है।
तालिका 7-5।ज़ेकब का वर्गीकरण (इलचेंको एए, 2002)

नैदानिक \u200b\u200bतस्वीर
पित्ताशय की बीमारी की नैदानिक \u200b\u200bतस्वीर बच्चों में, वयस्कों की तरह विविध है, नैदानिक \u200b\u200bपाठ्यक्रम के कई रूपों को अलग किया जा सकता है:
अव्यक्त पाठ्यक्रम (स्पर्शोन्मुख);
ठेठ पित्त शूल के साथ दर्दनाक रूप;
डिस्पेप्टिक रूप;
अन्य बीमारियों की आड़ में।
लगभग 80% पित्त पथरी के रोगी शिकायतें पेश नहीं करते हैं, कुछ मामलों में यह बीमारी विभिन्न अपच संबंधी विकारों के साथ होती है। पित्त शूल के हमलों को आम तौर पर आहार में त्रुटि के साथ जोड़ा जाता है और फैटी, तली हुई या मसालेदार खाद्य पदार्थों के प्रचुर मात्रा में सेवन के बाद विकसित होता है। दर्द सिंड्रोम पत्थरों के स्थान (छवि 7-8, ए), उनके आकार और गतिशीलता (छवि 7-8, बी) पर निर्भर करता है।

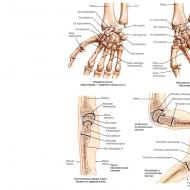
चित्र: 7-8।पित्ताशय की थैली: एक - शरीर रचना और दर्द क्षेत्र; बी - कलन के प्रकार
पित्ताशय की थैली के तल में कैल्सी वाले बच्चों में, रोग का एक स्पर्शोन्मुख पाठ्यक्रम अधिक बार देखा जाता है, जबकि अगर वे पित्ताशय की थैली और गर्दन में मौजूद होते हैं, तो तीव्र शुरुआती पेट में दर्द होता है, मतली और उल्टी के साथ। जब पत्थर सामान्य पित्त नली में प्रवेश करते हैं, तो एक तीव्र पेट की नैदानिक \u200b\u200bतस्वीर होती है। एक चरित्र निर्भरता है नैदानिक \u200b\u200bतस्वीर स्वायत्त तंत्रिका तंत्र की विशेषताओं से। योनिजनिकी में, रोग तीव्र दर्द के हमलों के साथ आगे बढ़ता है, जबकि सिम्पैथिकोटोनिया वाले बच्चों में सुस्त, दर्द वाले दर्द की प्रबलता के साथ रोग का एक लंबा कोर्स होता है।
बच्चों के साथ दर्दनाक रूप,जिसमें एक तीव्र उदर का हमला नैदानिक \u200b\u200bअभिव्यक्तियों की प्रकृति में पित्त शूल जैसा दिखता है। ज्यादातर मामलों में, हमले में पलटा उल्टी के साथ होता है, दुर्लभ मामलों में - श्वेतपटल और त्वचा का इकोटेरस, मल के साथ मल त्यागना। हालांकि, कोलेलिथियसिस में पीलिया आम नहीं है। जब यह प्रकट होता है, तो पित्त के पारित होने का उल्लंघन माना जा सकता है, और साथ में अच्युत मल और अंधेरे मूत्र की उपस्थिति के साथ, प्रतिरोधी पीलिया। 5-7% बच्चों में पित्त पथरी की बीमारी के साथ ठेठ पित्त शूल का आक्रमण होता है।
बदलती गंभीरता का दर्दभावनात्मक और मनोवैज्ञानिक गड़बड़ी के साथ (चित्र 7-9)। प्रत्येक बाद के चक्र में, नोज़ीशन (दर्द का कार्बनिक घटक), संवेदना (केंद्रीय तंत्रिका तंत्र का पंजीकरण), अनुभव (दर्द से पीड़ित) और दर्द व्यवहार के बीच बातचीत का विस्तार होता है।
निदान
सबसे इष्टतम निदान पद्धति है अल्ट्रासाउंडजिगर, अग्न्याशय, पित्ताशय और पित्त पथ, जिसकी मदद से पित्ताशय की थैली (चित्र 7-10, ए) या नलिकाओं का पता लगाया जाता है, साथ ही यकृत और अग्नाशय के पैरेन्काइमा के आकार और संरचना में परिवर्तन, पित्त नलिकाओं का व्यास, पित्ताशय की थैली की दीवारें। (अंजीर। 7-10, बी), इसकी संकुचन क्षमता का उल्लंघन।

चित्र: 7-9।संगठन का स्तर और दर्द की सीढ़ी
ZhKB की विशेषता निम्नलिखित है प्रयोगशाला मापदंडों में परिवर्तन:
हाइपरबिलिरुबिनमिया, हाइपरकोलेस्ट्रोलेमिया, क्षारीय फॉस्फेटस की बढ़ी हुई गतिविधि, am-ग्लूटामाइल ट्रांसपेप्टिडेज़;
नलिकाओं के पूर्ण रुकावट के साथ मूत्र के विश्लेषण में - पित्त वर्णक;
मल स्पष्ट या प्रकाश (acholic)। अग्नाशयी अग्नाशयशोथके लिए खर्च करें
वेटर पैपिला और आम पित्त नली के क्षेत्र में रुकावट का बहिष्करण। अंतःशिरा cholecystographyयह पित्ताशय की थैली के मोटर कार्यों, इसके विरूपण, पित्ताशय की थैली में पथरी और वाहिनी प्रणाली के उल्लंघन को निर्धारित करना संभव बनाता है। सीटी स्कैनइसके समान इस्तेमाल किया अतिरिक्त विधि पित्ताशय की थैली और पित्त पथ के आसपास के ऊतकों की स्थिति का आकलन करने के लिए, साथ ही पित्त पथरी (अंजीर 7-10, सी) में कैल्सीफिकेशन का पता लगाने के लिए, अधिक बार वयस्कों में जब लिथोलिटिक थेरेपी पर निर्णय लेते हैं।

Pathomorphology
मैक्रोस्कोपिक रूप से, पित्त पथ में एक रोगी में विभिन्न रासायनिक संरचना और संरचना की गणना हो सकती है। पत्थरों का आकार बहुत भिन्न होता है। कभी-कभी वे 1 मिमी से कम के कणों के साथ ठीक रेत होते हैं, अन्य मामलों में एक पत्थर एक बढ़े हुए पित्ताशय की थैली के पूरे गुहा पर कब्जा कर सकता है और 60-80 ग्राम तक का द्रव्यमान होता है। पित्त पथरी का आकार भी विविध होता है: गोलाकार, अंडाकार, बहुआयामी (faceted)। , बैरल के आकार का, सबलेट, आदि। (चित्र 7-8, बी; 7-10, ए, सी) देखें।
विभेदक निदान
पित्ताशय की पथरी में दर्द का विभेदक निदान तीव्र एपेंडिसाइटिस, गला घोंटने वाली हर्निया, गैस्ट्रिक अल्सर और ग्रहणी संबंधी अल्सर, वॉल्वुलस, आंतों की रुकावट, मूत्र प्रणाली के रोगों (पाइयोनोफाइटिस, सिस्टिटिस, यूरोलिथियासिस, आदि) के साथ किया जाता है - लड़कियों में स्त्रीरोग संबंधी रोगों के साथ। एडनेक्सिटिस, डिम्बग्रंथि मरोड़, आदि)। दर्द और अपच संबंधी सिंड्रोम के लिए, विभेदक निदान पित्त प्रणाली के अन्य रोगों, हेपेटाइटिस, पुरानी अग्नाशयशोथ आदि के साथ किया जाता है। कोलेलिथियसिस को एसोफैगिटिस, गैस्ट्र्रिटिस, गैस्ट्रोडोडोडेनाइटिस, पुरानी अग्नाशयशोथ, पुरानी ग्रहणी संबंधी बाधा, आदि से विभेदित किया जाता है।
इलाज
पित्त पथरी की बीमारी के साथ, दर्द और गंभीर अपच संबंधी विकारों के प्रकट होने के साथ, अस्पताल में भर्ती होने का संकेत दिया जाता है। रोग की गंभीरता को ध्यान में रखते हुए भौतिक चिकित्सा निर्धारित की जाती है। एक अस्पताल में इसकी सिफारिश की जाती है कोमल ड्राइविंग मोड5-7 दिनों के भीतर। इस मोड में, ताजी हवा में चलना, बोर्ड और अन्य गतिहीन खेल प्रदान किए जाते हैं। टोनिंग मूवमेंट मोडमुख्य एक है, जिसमें बच्चों को अस्पताल में भर्ती होने के 6-8 वें दिन से स्थानांतरित किया जाता है। प्रतियोगिता तत्वों के बिना खेलों की अनुमति है, बिलियर्ड्स, टेबल टेनिस, वॉक।
शायद, अन्य गैस्ट्रोइंटेस्टाइनल रोग में, आहार का अनुपालन पित्त पथरी में उतना ही महत्वपूर्ण है। एक अव्यक्त पाठ्यक्रम के साथ, स्पर्शोन्मुख पत्थर असर, यह आहार संबंधी सिफारिशों का पालन करने के लिए पर्याप्त है।

दवा उपचार के सिद्धांत:
. पित्त के बहिर्वाह में सुधार;
विरोधी भड़काऊ चिकित्सा;
चयापचय संबंधी विकारों का सुधार। रूढ़िवादी उपचार के लिए संकेत:
. एकल पत्थर;
पत्थर की मात्रा पित्ताशय की थैली के आधे से अधिक नहीं है;
Acalcified पत्थर;
एक कामकाजी पित्ताशय की थैली। रूढ़िवादी तरीकेबीमारी के चरण I में दिखाया गया है,
कुछ रोगियों में, उन्हें गठित पित्त पथरी के चरण II में लागू किया जा सकता है।
दर्द सिंड्रोम के लिए, दवाएं निर्धारित की जाती हैं जो प्रदान करती हैं एंटीस्पास्मोडिक कार्रवाई:बेलाडोना डेरिवेटिव, मेटामिज़ोल सोडियम (बैरागिन *), एमिनोफाइललाइन (अमीनोफिलाइन *), एट्रोपिन, नो-स्पा *, पैपावरिन, पिनावरिया ब्रोमाइड (डाइक्सेल *)। लीवर के गोल लिगामेंट की नाकाबंदी उचित है। गंभीर दर्द सिंड्रोम के साथ, ट्रामाडोल (ट्रामल *, ट्रामालगिन *) बूंदों में या पैरेन्टेरिक रूप से निर्धारित किया जाता है। ट्रामल * इंजेक्शन 1 वर्ष तक के लिए contraindicated है, i / m दवा 14 वर्ष से कम उम्र के बच्चों के लिए आरडी 1-2 मिलीग्राम / किग्रा, 4 मिलीग्राम / किग्रा की दैनिक खुराक, 14 वर्ष से अधिक उम्र के बच्चों के लिए निर्धारित है - 50-100 मिलीग्राम की आरडी में, एक दैनिक खुराक 400 मिलीग्राम (1 मिलीलीटर ampoule में 50 मिलीग्राम सक्रिय घटक, 2 मिलीलीटर ampoule - 100 मिलीग्राम) होता है; कैप्सूल, टैबलेट, बूंदों में आंतरिक उपयोग के लिए 14 साल के बच्चों के लिए संकेत दिया गया है।

मौखिक प्रशासन के लिए निलंबन में उर्सोडॉक्सिकोलिक एसिड की तैयारी: उरदोक्सा *, ursofalk *, ursosan * छोटे बच्चों को और 6 साल की उम्र से कैप्सूल में निर्धारित किया जाता है, दैनिक खुराक - 10 मिलीग्राम / किग्रा, उपचार के 3-6-12 महीने। पत्थरों के पुन: गठन को रोकने के लिए, पत्थरों को भंग करने के बाद कई महीनों तक दवा लेने की सिफारिश की जाती है।

रोगियों में, chenodeoxycholic एसिड की तैयारी जोड़ने की सलाह दी जाती है, उन्हें ursodeoxycholic एसिड की दैनिक खुराक के 1/3 के साथ प्रतिस्थापित किया जाता है। यह पित्त एसिड की कार्रवाई के विभिन्न तंत्रों द्वारा उचित है, इसलिए, उनका संयुक्त उपयोग मोनोथेरेपी की तुलना में अधिक प्रभावी है। तैयारी में औषधीय धुएं का एक अर्क होता है, जिसमें एक choleretic और एंटीस्पास्मोडिक प्रभाव होता है, और दूध थीस्ल फल का अर्क होता है, जो हेपेटोसाइट के कार्य को बेहतर बनाता है। हेनोसन *, हेनोफॉक *, हेनहोल * को 15 मिलीग्राम / किग्रा प्रति दिन की खुराक पर मौखिक रूप से निर्धारित किया जाता है, अधिकतम दैनिक खुराक 1.5 ग्राम है। उपचार का कोर्स 3 से है।
2-3 साल तक। पत्थरों के समान आकार को 6 महीने तक बनाए रखने के दौरान, उपचार जारी रखना अव्यावहारिक है। पित्ताशय की पथरी के लिए एक स्पष्ट प्रवृत्ति वाले रोगियों में सफल उपचार के बाद, हर 3 महीने में निवारक उपाय के रूप में 1 महीने के लिए उर्सोफॉक * 250 मिलीग्राम / दिन लेने की सिफारिश की जाती है। Ursodeoxycholic एसिड के साथ संयोजन चिकित्सा में, दोनों दवाएं शाम में एक बार 7-8 मिलीग्राम / किग्रा की खुराक पर निर्धारित की जाती हैं।
cholereticतथा हेपेटोप्रोटेक्टिव ड्रग्सअधिक बार छूट के दौरान सिफारिश की जाती है। Gepabene * को दिन में 3 बार 1 कैप्सूल निर्धारित किया जाता है, गंभीर दर्द के साथ रात में 1 कैप्सूल मिलाया जाता है। उपचार का कोर्स 1-3 महीने है।

गठित पित्त पथरी के चरण में उपचार।लगभग 30% रोगियों को लिथोलिटिक थेरेपी से गुजरना पड़ सकता है। यह उन मामलों में निर्धारित किया जाता है जब अन्य प्रकार के उपचार रोगी के लिए contraindicated हैं, साथ ही ऑपरेशन के लिए रोगी की सहमति के अभाव में। जब उपचार अधिक बार सफल होता है जल्दी पता लगाने के जेसीबी और बहुत कम अक्सर - पत्थरों के कैल्सीफिकेशन के कारण बीमारी के लंबे इतिहास के साथ। इस थेरेपी के लिए मतभेदों को रंजित किया जाता है, कैल्शियम लवण की एक उच्च सामग्री के साथ कोलेस्ट्रॉल की पथरी, 10 मिमी से अधिक के व्यास के साथ पत्थर, पत्थरों, जिनमें से कुल मात्रा पित्ताशय की मात्रा के 1/4 से 1/3 से अधिक है, साथ ही पित्ताशय की थैली की शिथिलता भी है।
अति - भौतिक आघात तरंग लिथोट्रिप्सी(रिमोट स्टोन क्रशिंग) एक सदमे की लहर की पीढ़ी पर आधारित है। इस मामले में, पत्थर खंडित या रेत में बदल जाता है और इस प्रकार पित्ताशय की थैली से उत्सर्जित होता है। बच्चों में, विधि का उपयोग शायद ही कभी किया जाता है, केवल एकल या एकाधिक कोलेस्ट्रॉल पत्थरों के साथ 20 मिमी व्यास तक और बाद में पित्ताशय की थैली की दीवार में रूपात्मक परिवर्तनों की अनुपस्थिति में मौखिक लिथोलिटिक चिकित्सा के लिए एक प्रारंभिक चरण के रूप में।
कब लिथोलिसिस से संपर्क करें(भंग) पित्त पथरी, भंग एजेंट सीधे पित्ताशय की थैली या पित्त नलिकाओं में अंतःक्षिप्त है। विधि उच्च परिचालन जोखिम वाले रोगियों के लिए एक वैकल्पिक विधि है और विदेशों में अधिक व्यापक हो रही है। केवल कोलेस्ट्रॉल के पत्थर विघटन से गुजरते हैं, जबकि पत्थरों के आकार और संख्या का मूलभूत महत्व नहीं है। मिथाइल तृतीयक ब्यूटाइल के एस्टर का उपयोग पित्ताशय में पथरी को भंग करने के लिए किया जाता है, पित्त नलिकाओं में पत्थरों को भंग करने के लिए प्रोपियोनेट के एस्टर का उपयोग किया जाता है।
मंच पर क्रोनिक आवर्तक कैलकुलेसिस्टाइटिसउपचार की मुख्य विधि सर्जरी है (contraindications की अनुपस्थिति में), जिसमें पत्थरों के साथ पित्ताशय की थैली को हटाने में शामिल हैं (कोलेसीस्टेक्टोमी) या, जिसका उपयोग बहुत कम बार किया जाता है, केवल मूत्राशय (कोलेकॉलिसोलोटॉमी) से पत्थर।
पूर्ण संकेतसर्जरी पित्त पथ की खराबी, पित्ताशय की थैली की शिथिलता, कई मोबाइल पथरी, कोलेडोकोलिथियसिस, पित्ताशय की थैली में लगातार सूजन है।
सर्जरी के संकेत बच्चे की उम्र पर निर्भर करते हैं।
3 और 12 की उम्र के बीचपित्त पथरी वाले सभी बच्चों के लिए एक योजनाबद्ध सर्जिकल हस्तक्षेप करना, बीमारी की अवधि, नैदानिक \u200b\u200bरूप, आकार और पित्ताशय की स्थिति की परवाह किए बिना। इस उम्र में कोलेसीस्टेक्टोमी रोगजनक रूप से उचित है: एक अंग को हटाने से आमतौर पर यकृत और पित्त पथ की कार्यात्मक क्षमता का उल्लंघन नहीं होता है, और पोस्टकोलेस्टेक्टोमी सिंड्रोम शायद ही कभी विकसित होता है।
12 से 15 साल के बच्चों मेंपसंद किया जाना चाहिए रूढ़िवादी उपचार... सर्जिकल हस्तक्षेप केवल आपातकालीन संकेतों के लिए किया जाता है। न्यूरोएंडोक्राइन पुनर्गठन की अवधि के दौरान, प्रतिपूरक तंत्र का टूटना और आनुवंशिक रूप से निर्धारित बीमारियों की अभिव्यक्ति संभव है। एलिमेंट्री-संवैधानिक मोटापा, विकास का एक तीव्र (1-2 महीने के भीतर) गठन है धमनी का उच्च रक्तचाप, पाइलोनफ्राइटिस का तेज होना, पहले से हो रहे डिस्मेबोलिक नेफ्रोपैथी की पृष्ठभूमि के खिलाफ बीचवाला नेफ्रैटिस की घटना।

सर्जिकल हस्तक्षेपों के बीच भेद, जिसमें एंडोस्कोपिक संचालन और एक मानक लैपरोटॉमी की आवश्यकता वाले ऑपरेशन शामिल हैं।
लैप्रोस्कोपिक कोलेलिथोटॉमीपित्ताशय की थैली से पत्थरों को निकालना - 7 में जल्दी में पत्थर के गठन की पुनरावृत्ति की संभावना के कारण बहुत कम प्रदर्शन किया
34% तक) और बाद में (3-5 साल के बाद; 88% मामलों में) शर्तें।
लेप्रोस्पोपिक पित्ताशय उच्छेदनपित्ताशय की बीमारी वाले 95% बच्चों को ठीक कर सकता है।
निवारण
छूट की अवधि के दौरान, बच्चे कोई शिकायत नहीं करते हैं और स्वस्थ माने जाते हैं। फिर भी, उनके लिए एक इष्टतम दैनिक दिनचर्या के लिए परिस्थितियाँ निर्मित की जानी चाहिए। भोजन के सेवन को बिना किसी रुकावट के नियंत्रित किया जाना चाहिए। दृश्य-श्रव्य जानकारी के साथ ओवरलोडिंग अस्वीकार्य है। परिवार में एक शांत और स्वागत योग्य वातावरण का निर्माण सर्वोपरि है। खेल सहित शारीरिक गतिविधि सीमित है। यह इस तथ्य के कारण है कि जब शरीर हिल जाता है, उदाहरण के लिए, दौड़ना, कूदना, अचानक आंदोलनों, पित्त पथ में पथरी को स्थानांतरित करना संभव है, जिसके परिणामस्वरूप पेट में दर्द और पित्त शूल हो सकता है।
पित्ताशय की थैली के मामले में, खनिज पानी, थर्मल प्रक्रियाओं (पैराफिन अनुप्रयोगों, मिट्टी चिकित्सा) का उपयोग, कोलेलिनेटिक्स को contraindicated है, चूंकि, एंटीस्पास्मोडिक और विरोधी भड़काऊ कार्यों के अलावा, पित्त स्राव उत्तेजित होता है, जो पथरी के समावेश और पित्त पथ के अवरोध का कारण बन सकता है।
पूर्वानुमान
पित्त पथरी रोग का पूर्वानुमान अनुकूल हो सकता है। सही ढंग से किए गए चिकित्सा और निवारक उपाय बच्चे के स्वास्थ्य और जीवन की गुणवत्ता को पूर्ण बहाल करने की अनुमति देते हैं। परिणाम तीव्र कोलेसिस्टिटिस, अग्नाशयशोथ, मिर्ज़ी सिंड्रोम हो सकते हैं (एक सूजन प्रक्रिया के बाद के विकास के साथ पित्ताशय की थैली में एक पत्थर का आवरण)। क्रोनिक कैलकुलेस कोलेसिस्टिटिस धीरे-धीरे विकसित होता है, प्राथमिक जीर्ण रूप में। पित्ताशय की थैली का बहाव तब होता है जब सिस्टिक डक्ट एक पत्थर से घिस जाता है और मूत्राशय गुहा में बलगम के एक मिश्रण के साथ पारदर्शी सामग्री के संचय के साथ होता है। संक्रमण का प्रवेश पित्ताशय की थैली के विकास के लिए खतरा है।

पित्त संबंधी डिस्केनेसिया (BDT) एक काफी सामान्य बीमारी है। आंकड़े कहते हैं कि जिन रोगियों में गैस्ट्रोएंटेरोलॉजिस्ट आते हैं, पित्ताशय की थैली के कामकाज के बारे में शिकायत करते हैं, हर छठे व्यक्ति को अंततः इस विशेष निदान का निदान किया जाता है।
पित्त संबंधी पेचिश क्या है
इस बीमारी को ICD 10 K 83.9 के अनुसार एक कोड सौंपा गया था (पित्ताशय की थैली के काम का उल्लंघन, गतिशीलता में कमी)। साथ ही यकृत द्वारा उत्पादित स्राव के ठहराव, या इसके बढ़े हुए उत्पादन का गठन।
डिस्केनेसिया अक्सर महिला शरीर को प्रभावित करता है। आंकड़े बताते हैं कि पतली काया वाली 20 से 40 वर्ष की लड़कियां इस निदान के साथ रोगी बन जाती हैं। अतिसार की अवधि मासिक धर्म चक्र के अंतिम दिनों में होती है।
चूंकि इस बीमारी के साथ पित्त के गुणों में परिवर्तन देखा जाता है, इसलिए वसा में घुलनशील विटामिन के अवशोषण का उल्लंघन होता है। बढ़े हुए जोखिम उन महिलाओं में मौजूद हैं जो जननांग प्रणाली के साथ समस्याओं से पीड़ित हैं या अक्सर तनाव में हैं।
डॉक्टर डिस्केनेसिया को 2 मुख्य रूपों में वर्गीकृत करते हैं: हाइपोमोटर और उच्च रक्तचाप। पहले मामले में, हम पित्ताशय की थैली के स्वर में कमी के बारे में बात कर रहे हैं, और दूसरे में, क्रमशः वृद्धि के बारे में।
रोगजनन
कई कारक हैं जो रोग की उपस्थिति और विकास को भड़काते हैं। उन्हें सशर्त रूप से दो मुख्य उपसमूहों में विभाजित किया जा सकता है: माध्यमिक और प्राथमिक (इनमें शामिल हैं):
- एक स्वस्थ आहार का लंबे समय तक गैर-पालन करना (अधिक खाना, बार-बार नाश्ता करना, सूखे भोजन खाने की आदत, सोने से ठीक पहले भोजन करना, मसालेदार, वसायुक्त भोजन पर जोर देना)।
- विनोदी कारकों के विनियामक प्रभाव का उल्लंघन और पित्त पथ और प्रक्रियाओं पर तंत्रिका तंत्र।
- एक गतिहीन जीवन शैली, पर्याप्त गतिविधि की कमी, गतिशीलता, मांसपेशियों के जन्मजात कमजोर विकास।
- कार्डियोवास्कुलर सिस्टम के कार्यात्मक विकार (न्यूरोकाइक्युलेटरी डिस्टोनिया), अक्सर न्यूरोसिस, तनाव।
पित्त संबंधी डिस्केनेसिया के माध्यमिक कारणों में शामिल हैं:
ज्यादातर मामलों में, पित्त संबंधी डिस्केनेसिया एक स्वतंत्र लक्षण नहीं है, लेकिन एक पृष्ठभूमि है। इसकी उपस्थिति, पत्थरों के गठन या अंग के कामकाज में विभिन्न असामान्यताओं की घटना को इंगित करती है, विशेष रूप से, अग्नाशयशोथ। अधिक उपयोग के कारण रोग विकसित हो सकता है हानिकारक उत्पाद भोजन: तला हुआ, फैटी, मीठा, शराबी। गंभीर मनोवैज्ञानिक संकट या भावनात्मक टूटने से भी एवीपी की शुरुआत हो सकती है।
प्रकार
रोग के दो रूप हैं:
- हाइपोकैनेटिक प्रकार का डिस्केनेसिया पित्ताशय की थैली की शिथिलता, इसकी प्रायश्चितता की विशेषता। यह पर्याप्त रूप से पर्याप्त अनुबंध नहीं करता है, अंग की मात्रा सामान्य स्थिति की तुलना में बहुत अधिक बढ़ जाती है। ऐसे संशोधनों के परिणामस्वरूप, पित्त स्थिर हो जाता है, इसकी रासायनिक संरचना में परिवर्तन होता है, जो आगे चलकर पत्थरों के गठन की ओर जाता है। रोग का यह रूप बहुत अधिक सामान्य है।
- हाइपरकिनेटिक प्रकार का डिस्केनेसिया पित्ताशय की थैली की वृद्धि में विशेषता। अंग ग्रहणी के लुमेन में भोजन के टुकड़ों के प्रवेश को तेज प्रतिक्रिया देता है - गहन संकुचन शुरू होता है, मजबूत दबाव में स्राव के कुछ हिस्सों को पंप करता है।
चूंकि डिस्केनेसिया के दोनों रूप सीधे एक दूसरे के विपरीत हैं, इसलिए उनके उपचार के दृष्टिकोण बहुत अलग होंगे।
रोग के लक्षण
डीवीपी के संकेतों के बारे में बोलते हुए, यह उल्लेख करना महत्वपूर्ण है कि वे सीधे इसके प्रकार पर निर्भर करते हैं।
निम्नलिखित नैदानिक \u200b\u200bतस्वीर मिश्रित डिस्केनेसिया की विशेषता है:
- सही हाइपोकॉन्ड्रिअम के क्षेत्र में भारीपन और खराश दिखाई देते हैं।
- मल का उल्लंघन है: कब्ज दस्त के साथ वैकल्पिक होता है।
- रोगी को भूख की कमी की शिकायत होती है।
- शरीर का वजन लगातार बढ़ता रहता है।
- मुंह में कड़वा स्वाद महसूस होता है।
- एक अप्रिय पेटिंग दिखाई देती है।
- दाईं ओर पेट के झुकाव से दर्द बढ़ जाता है।
- सामान्य अस्वस्थता देखी जाती है।
- तापमान थोड़ा बढ़ जाता है।
उच्च रक्तचाप से ग्रस्त डिस्केनेसिया के लक्षण इस प्रकार हैं:
- पेट में भारीपन महसूस होना, खाने के साथ बढ़ जाना।
- मतली, नियमित रूप से पीड़ा।
- उल्टी।
- दर्द जो दाहिनी ओर हाइपोकॉन्ड्रिअम में प्रकट होता है, प्रकृति में दर्द होता है।
- सूजन।
- पेट फूलना।
- तेज वजन।
- हृदय गति और रक्तचाप में कमी।
- पसीना, लार का बढ़ना।
डिस्केनेसिया का हाइपोटोनिक रूप निम्नलिखित लक्षणों के साथ है:
- मजबूत तेज दर्द, पूरे पेट में फैल रहा है, दाहिने हाथ और पीठ तक विकिरण (कंधे के ब्लेड के क्षेत्र में)।
- खाने से इंकार।
- वजन घटना।
- रक्तचाप में वृद्धि।
- तचीकार्डिया और दिल का दर्द।
- चिड़चिड़ापन।
- अनिद्रा।
गैस्ट्रोएंटेरोलॉजिकल दिशा के रोगों के अनुरूप एक स्पष्ट नैदानिक \u200b\u200bतस्वीर के अलावा, रोगी त्वचा संबंधी समस्याओं की उपस्थिति की शिकायत करते हैं। त्वचा पर दाने अक्सर गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के विकारों की पृष्ठभूमि के खिलाफ भी होते हैं। विशेष रूप से, रोगियों ने खुजली में वृद्धि की सूचना दी, त्वचा शुष्क और परतदार हो जाती है, कभी-कभी पानी के फफोले का गठन देखा जाता है।
सटीक निदान
रोग का इलाज करने से पहले, गैस्ट्रोएन्टेरोलॉजिस्ट अनुसंधान निर्धारित करता है:
- मूत्र, रक्त का सामान्य नैदानिक \u200b\u200bविश्लेषण।
- Coprogram।
- लैम्बेलिया की उपस्थिति के लिए मल की जांच।
- हेपेटिक परीक्षण।
- तथाकथित पित्त नाश्ते के साथ मूत्राशय का अल्ट्रासाउंड।
- Fibrogastroduodenoscopy।
- रक्त जैव रसायन।
- चरणों में द्रव के अंशों के सेवन से आंत और पेट की जांच।
अल्ट्रासाउंड मुख्य विधि है जिसका उपयोग डिस्केनेसिया के सटीक निदान के लिए किया जाता है। इस पद्धति के लिए धन्यवाद, शरीर संबंधी विसंगतियों और पित्त पथ की संरचनात्मक विशेषताओं और मूत्राशय का अध्ययन करना, पत्थरों का पता लगाना और भड़काऊ प्रक्रियाओं को नोटिस करना संभव है। एक तनाव परीक्षण का आयोजन आपको DWP के आकार को निर्धारित करने की अनुमति देता है।
किए गए सभी अध्ययनों के परिणामों को इकट्ठा करने के बाद, गैस्ट्रोएंटेरोलॉजिस्ट एक सटीक निदान स्थापित करता है और प्राप्त आंकड़ों के आधार पर एक चिकित्सीय पाठ्यक्रम विकसित करना शुरू कर देता है।
पित्त संबंधी डिस्केनेसिया का उपचार
दवाइयाँ
वयस्कों और बच्चों में उपचार एक गैस्ट्रोएंटेरोलॉजिस्ट द्वारा पर्यवेक्षण किया जाना चाहिए, क्योंकि डीवीटी का प्रकार प्रभावित करता है कि क्या लिया जाना चाहिए।
एंटीस्पास्मोडिक्स केवल उच्च रक्तचाप से ग्रस्त रोगियों के लिए निर्धारित किया जाता है। वे प्लीहाओं को शांत करने और शिथिल करने में मदद करते हैं जो पित्त के मुक्त प्रवाह को रोकते हैं। प्रभावी दवाएं, जिनमें से मुख्य घटक ड्रोटावेरिन (नो-शपा है। दिन में 2-3 बार 2 गोलियां लें)। Papaverine हल्के दौरे से राहत के लिए उपयुक्त है, यह कम प्रभावी है।
यदि कोलेलिथियसिस नहीं है तो कोलेरेटिक दवाएं निर्धारित की जाती हैं। दवाओं का यह समूह स्रावित स्राव की मात्रा को बढ़ाता है, मूत्राशय के स्वर को बढ़ाता है, स्फिंक्टरों और नलिकाओं के तनाव को कम करता है। संरचना और मुख्य सक्रिय संघटक के संदर्भ में इस समूह में विभिन्न प्रकार की दवाएं हैं, इसलिए एक डॉक्टर को एक उपाय का विकल्प सौंपना बेहतर है।
स्वायत्त तंत्रिका तंत्र पित्त गतिशीलता की नियामक प्रक्रिया में शामिल है। और इसलिए, दवाओं का प्रशासन निर्धारित है कि इसके स्वर को बढ़ाएं या घटाएं।
उच्च रक्तचाप से ग्रस्त डिस्केनेसिया में जटिल उपचार में शामक को शामिल करने की आवश्यकता होती है, जिसमें हर्बल घटक (पर्सन, मदरवॉर्ट, वेलेरियन) शामिल हैं। इसके अलावा, दवाओं को जोड़ना आवश्यक है जो केंद्रीय तंत्रिका तंत्र को उत्तेजित करने वाली प्रक्रियाओं को रोकते हैं।
दूसरी ओर, हाइपोटोनिक डीवीपी को केंद्रीय तंत्रिका तंत्र को टोन करने की आवश्यकता होती है, जिसके लिए डॉक्टर एलेउथेरोकोकस या जिनसेंग निर्धारित करता है।
फिजियोथेरेपी
उच्च रक्तचाप से ग्रस्त रूप के मामले में, निम्नलिखित निर्धारित हैं:
- उच्च तीव्रता वाला अल्ट्रासाउंड।
- हाइड्रोजन सल्फाइड, रेडॉन या पाइन स्नान।
- इंडक्टोथर्मी (दाईं ओर हाइपोकॉन्ड्रिअम में डिस्क-इलेक्ट्रोड की नियुक्ति)।
- UHF और माइक्रोवेव।
- नोवोकेन का उपयोग करते हुए वैद्युतकणसंचलन।
- कीचड़ चिकित्सा।
- पैराफिन या ऑज़ोकोराइट के अनुप्रयोग।
एक हाइपोटोनिक प्रकार के डिस्केनेसिया के साथ, निम्नलिखित का उपयोग किया जाता है:
- कार्बोनिक एसिड और मोती स्नान।
- Faradization।
- विभिन्न धाराओं।
- कम तीव्रता का अल्ट्रासाउंड।
लोक उपचार
पित्त संबंधी डिस्केनेसिया के उपचार के लिए, अलग-अलग खनिजों की डिग्री के साथ पानी पीने की सलाह दी जाती है:
- उच्च (हाइपोमोटर फॉर्म के साथ), "आरज़नी" या "एसेन्टुकी नंबर 17"।
- कम (उच्च रक्तचाप से ग्रस्त), "स्लाव्नोव्सकाया" या "नारज़न"।
इसके अलावा, स्राव के बहिर्वाह को बेहतर बनाने के लिए कोलेरेटिक जड़ी बूटियों का उपयोग किया जाता है।
यहाँ कुछ प्रभावी व्यंजनों हैं:
- एक टेबलस्पून साइलडाइन, सिनकॉफिल और पुदीने की पत्तियां लें। सब कुछ बारीक काटकर मिलाएं। उबलते पानी का 1 कप डालो। 30-45 मिनट का आग्रह करें। चीज़क्लोथ के माध्यम से फ़िल्टर करें। 2 सेट में पिएं।
- एक लीटर पानी के साथ 300 ग्राम की मात्रा में सन्टी कलियों को डालो और कम गर्मी पर उबाल लें, स्टोव पर लगभग एक घंटे तक खड़े रहें। फिर शांत और तनाव। दिन में तीन बार आधा गिलास लें।
आहार
उचित पोषण सभी जठरांत्र रोगों के उपचार में मदद करता है। पित्त पथ के डिस्केनेसिया सहित। भोजन को आंशिक रूप से, छोटे भागों में लिया जाना चाहिए।
आप क्या खा सकते हैं:
- सब्जियां और फल।
- किसी भी अनाज से दलिया।
- चोकर या राई की रोटी।
- पानी पर सूप।
- उबला हुआ मांस।
- दुग्धालय।
- हौसले से निचोड़ा हुआ रस।
- चीनी के बिना चाय, लेकिन शहद के साथ।
आप क्या नहीं खा सकते हैं:
- फैटी लार्ड और मांस एक पैन में पकाया जाता है।
- मसालेदार व्यंजन।
- मिठाई।
- स्मोक्ड।
- फलियां।
- शराब।
बच्चों में पित्त संबंधी डिस्केनेसिया
शिशुओं में बीमारी का उपचार तब तक किया जाता है जब तक कि स्थिर प्रक्रियाओं का पूर्ण उन्मूलन और यकृत घावों के बहिर्वाह के उल्लंघन के संकेत नहीं होते हैं। यदि दर्द का उच्चारण किया जाता है, तो बच्चे को दो सप्ताह के लिए अस्पताल में रखा जाता है।
बच्चों में डिस्किनेशिया जटिलताओं के विकास को जन्म दे सकता है:
- पित्त पथ के कामकाज में व्यवधान।
- मूत्राशय, अग्न्याशय, यकृत की सूजन का गठन।
- प्रारंभिक पत्थर का निर्माण।
समय पर डीवीटी का निदान बच्चे के पूर्ण उपचार की अनुमति देता है। दुर्भाग्य से, पूर्वस्कूली बच्चों में बीमारी का कोर्स अक्सर एक अव्यक्त, अव्यक्त रूप में गुजरता है।
निवारण
पैथोलॉजी को बहुत दूर जाने से रोकने के लिए, डॉक्टर सरल नियमों का पालन करने की सलाह देते हैं:
- उचित आराम और 8 घंटे की नींद प्रदान करें।
- मानसिक कार्य के साथ वैकल्पिक शारीरिक गतिविधि।
- व्यायाम करो।
- अधिक बार ताजी हवा में चलें।
- अच्छी तरह से खाएं: अधिक पौधे वाले खाद्य पदार्थ, अनाज और कम मछली और मांस को भूनकर खाएं।
- उन स्थितियों से बचें जो मनो-भावनात्मक स्थिति को नकारात्मक रूप से प्रभावित करती हैं।
विभिन्न प्रकार के डीवीपी - पित्तजन्य डिस्केनेसिया द्वारा गंभीर नुकसान लाया जाता है, क्योंकि प्रभावित पित्ताशय की थैली की कार्यक्षमता गंभीर रूप से बिगड़ा हुआ है। पैथोलॉजी के लिए पित्त का एक और नाम है। ICD-10 में, इस बीमारी का कोड K82.8 है। जेवीपी मनोदैहिक रोगों का एक प्रमुख प्रतिनिधि है।
- 1. लंबे समय तक तनावपूर्ण स्थिति, लगातार संघर्ष DGVP के मुख्य कारण हैं। तीव्र मनो-भावनात्मक अनुभव पित्ताशय की थैली के काम को नकारात्मक रूप से प्रभावित करते हैं।
- 2. पेशेवर क्षेत्र में कठिनाइयाँ, पारिवारिक समस्याएं, एक नियम के रूप में, jvp के विकास को उत्तेजित करती हैं। पित्त स्राव का उल्लंघन पूरे जठरांत्र संबंधी मार्ग के काम में सभी प्रकार के परिवर्तनों का कारण बनता है।
- 3. खाद्य एलर्जी। पित्त पथरी रोग, कोलेसिस्टिटिस के शरीर में विकास।
- अंतःस्रावी ग्रंथियों के कार्यों का विकार;
- मधुमेह मेलेटस में चयापचय संबंधी विकार;
- हार्मोनल असंतुलन;
- फ्रीज सूखे या डिब्बाबंद रूप में भोजन करना;
- थायराइड हार्मोन के साथ नशा;
- अतिरिक्त शरीर में वसा;
- क्रोनिक फूड नशा;
- ईएनटी अंगों के आवर्ती रोग;
- कीड़े के साथ सहायक पथ को नुकसान;
- आसीन जीवन शैली;
- आनुवंशिक प्रवृतियां;
- एलर्जी जिल्द की सूजन;
- अंत: स्रावी रोगों की एक संख्या;
- भोजन से एलर्जी;
- मनोवैज्ञानिक विकार;
- स्वायत्त शिथिलता;
- अनुचित पोषण।
- बच्चे के संविधान की विशेषताएं;
- रजोनिवृत्ति की अवधि;
- अनियमित भोजन;
- प्रोटोजोअल आक्रमण - जिआर्डियासिस;
- आक्रामक संक्रमण;
- पथरी;
- आवर्तक वायरल हैपेटाइटिस;
- पेट में अल्सर;
- शारीरिक गतिविधि की कमी - शारीरिक निष्क्रियता;
- गर्म मसालों का उपयोग;
- पुरानी गैस्ट्रिटिस;
- पित्ताशय की पथरी।
- 1. एक वृद्धि हुई है सिकुड़ा हुआ कार्य - इस अंग की अतिसक्रियता। विकृति विज्ञान का एक हाइपरकेनेटिक प्रकार विकसित होता है।
- 2. इस तरह के पित्त संबंधी डिस्केनेसिया के साथ वेसिका गिर गया हमेशा गैस्ट्रोइंटेस्टाइनल ट्रैक्ट में भोजन के सेवन पर हिंसक प्रतिक्रिया करता है। वेसिका फेलिया के तेज संकुचन होते हैं, जैविक तरल पदार्थ के एक हिस्से को मजबूत दबाव में फेंक दिया जाता है।
- 1. जब पित्त प्रणाली को कम संकुचन गतिविधि की विशेषता होती है, तो पैथोलॉजी का एक हाइपोकैनेटिक रूप बनता है। इस तरह के पित्त संबंधी डिस्केनेसिया रोगियों में अधिक बार होता है। इस विकृति के साथ स्थिति पूरी तरह से अलग है।
- 2. वेसिका फेलिया की दीवार खराब तरीके से सिकुड़ती है, क्योंकि पैथोलॉजिकल प्रक्रिया के परिणामस्वरूप पित्ताशय की थैली एटोनिक, शिथिल हो जाती है। यह आसानी से फैलता है। बुलबुले में असामान्य रूप से बड़ी मात्रा होती है।
- 1. हेपेटिक कॉलिक - सही हाइपोकॉन्ड्रिअम में दर्द, जो मानव जीवन की गुणवत्ता को बहुत बाधित कर सकता है। रोगी पूरी तरह से अपनी गतिविधियों को अंजाम नहीं दे सकता है।
- 2. पैथोलॉजी के हाइपोकैनेटिक रूप के साथ, दर्द दर्द या सुस्त है। एक तीव्र, प्रतिकारक सांस की गंध महसूस होती है। गरीब भूख, मुंह में कड़वाहट की भावना, पेट में एक दर्दनाक सनसनी, हवा की अनैच्छिक निगलने की विशेषता है।
- 3. रोग के एक हाइपरकेनेटिक रूप के साथ, एक अल्पकालिक दर्द सिंड्रोम... हेपेटिक शूल तीव्र, पैरॉक्सिस्मल है। लगातार दस्त या कब्ज, सूजन हो रही है।
- 4. पित्त की शिथिलता वाले रोगियों के लिए, अशांति, क्रोनिक थकान और ताकत की कमी के हमले विशेषता हैं। ये पैथोलॉजी के अप्रत्यक्ष संकेत हैं। नींद की गड़बड़ी विशेषता है। समय-समय पर सिरदर्द, पसीना और पपड़ी जम जाती है। महिलाओं में मासिक चक्र अक्सर बाधित होता है। पुरुष यौन क्रिया में कमी आ रही है। हालत का अस्थायी राहत तब होती है जब हमला समाप्त होता है।
सब दिखाओ
एटियलजि और रोग का रोगजनन
भोजन को विभाजित करने और आत्मसात करने की प्रक्रिया में, पित्त एक महत्वपूर्ण भूमिका निभाता है, जो जठरांत्र संबंधी मार्ग के स्थिर कामकाज को सुनिश्चित करता है। इस जैविक तरल पदार्थ में एंजाइम होते हैं जिन्हें शरीर को पेट में जाने वाले भोजन को संसाधित करने की आवश्यकता होती है। जिगर घड़ी के चारों ओर पित्त का उत्पादन करता है। भोजन के प्रसंस्करण के दौरान यकृत जैविक द्रव पित्ताशय की थैली (वेसिका फेला) में सबसे पहले चलता है। भोजन की आपूर्ति होने पर यह ग्रहणी (ग्रहणी) की यात्रा करता है।
डीवीपी वाले रोगियों में, पित्त का बहिर्वाह बिगड़ जाता है। जैविक द्रव मूत्राशय में स्थिर हो जाता है और आवश्यक मात्रा में ग्रहणी में प्रवेश नहीं करता है। इससे पाचन संबंधी गंभीर समस्याएं होती हैं। महिलाओं, अस्थिर मानस वाले लोग पित्त संबंधी डिस्केनेसिया विकसित करने के लिए दूसरों की तुलना में अधिक संभावना रखते हैं। आंकड़े बताते हैं कि हमारे देश में 40% तक लोग इस बीमारी से पीड़ित हैं।
विकृति के कारण कारक:
आईडी के प्राथमिक रूपों के विकास के लिए ट्रिगर तंत्र है:

माध्यमिक आईडीएस के उत्तेजक कारक:

पित्त दोष की विशेषताएं
असामान्य पित्ताशय की थैली की गतिशीलता एक विषम बीमारी है।


जेपी वर्गीकरण
गैस्ट्रोएंटरोलॉजी में, 2 प्रकार की बीमारी होती है। पैथोलॉजी का प्रकार तंत्रिका संगठन के गुणों पर निर्भर करता है। पाचन नाल विशिष्ट रोगी।

वेसिका फेलिया हाइपरफंक्शन:
पित्त के भंडारण के लिए अंग का हाइपोफंक्शन:
युवा लोगों में डिस्किनेशिया का हाइपरकिनेटिक रूप होने की संभावना अधिक होती है। पित्ताशय की थैली के हाइपोकैनेटिक विकृति 40 वर्ष से अधिक उम्र के रोगियों के लिए विशिष्ट है।

रोग की विशिष्ट बाहरी अभिव्यक्तियाँ:

संभव जटिलताओं
यदि समय पर उपचार शुरू नहीं किया जाता है, तो डीवीपी भड़काऊ प्रक्रियाओं की घटना के साथ हो सकता है। पित्त के बहिर्वाह का उल्लंघन पित्त पथ को नुकसान पहुंचाता है, हेपेटाइटिस, प्रतिक्रियाशील अग्नाशयशोथ, पित्त नलिकाओं की सूजन - हैजांगाइटिस। पित्ताशय की बीमारी वाले मरीजों में पित्त पथरी की बीमारी होने का खतरा होता है। पत्थर के गठन की दर पित्त के गुणों पर निर्भर करती है। समय पर शुरू किया गया उपचार डीवीपी की जटिलताओं से बचने में मदद करेगा।

नैदानिक \u200b\u200bप्रक्रियाएँ
एक विश्वसनीय निदान के लिए, रोग के प्रेरक कारकों की विविधता को देखते हुए, एक व्यापक परीक्षा आयोजित करना और विभिन्न प्रोफाइल के विशेषज्ञों के साथ परामर्श करना संभव है। तंत्रिका तंत्र की स्थिति की जांच की जा रही है। क्रोनिक संक्रमण के फोकस की पहचान की जाती है। नैदानिक \u200b\u200bप्रयोगशाला में, एक जैव रासायनिक रक्त परीक्षण और अन्य आवश्यक अध्ययन किए जाते हैं। अल्ट्रासाउंड और कार्यात्मक उपकरण का उपयोग करते हुए, विशेषज्ञ सही निदान का निर्धारण करते हैं। अल्ट्रासाउंड, गूँज, कॉन्ट्रास्ट कोलेसिस्टोग्राफी से डिस्केनेटिक विकारों के प्रकार की पहचान करना संभव हो जाता है।

हीलिंग गतिविधियों
एक नियम के रूप में, एक विशेष शासन एक विशेषज्ञ द्वारा सौंपा गया है। इसमें मनोचिकित्सात्मक उपाय, विशिष्ट आवश्यकताएं शामिल हैं जो तरल पदार्थ के सेवन, आवृत्ति और भोजन की गुणवत्ता से संबंधित हैं। पित्त पथ के डिस्केनेसिया के साथ, अक्सर सही आहार को व्यवस्थित करने के लिए पर्याप्त होता है ताकि पित्ताशय की थैली पित्त से मुक्त हो जाए।
मनोचिकित्सक, यदि आवश्यक हो, तो आधुनिक दवाओं का उपयोग करके एक उपचार पाठ्यक्रम निर्धारित करता है: न्यूरोलेप्टिक्स, एंटीडिपेंटेंट्स, ट्रेंक्विलाइज़र। मूत्राशय को पित्त से मुक्त करने के लिए, एक दोहरी जांच का उपयोग करके ग्रहणी इंटुबैषेण प्रक्रिया निर्धारित की जाती है। पित्ताशय की थैली का संकुचन बंद ट्यूब तकनीक द्वारा प्रेरित होता है।

प्रत्येक प्रकार की बीमारी के लिए अलग-अलग दवाओं की आवश्यकता होती है। Cicvalon गोलियाँ प्रभावी रूप से दर्द से राहत देती हैं। जिगर क्षेत्र पर गर्मी का उपयोग, एंटीस्पास्मोडिक्स के सेवन से हाइपरकिनिटिक डिस्केनेसिया के साथ शूल को रोकना आसान हो जाता है। पित्ताशय की दवाओं को लेने के बाद पित्त पथ के हाइपोमोटर डिस्केनेसिया के साथ यकृत का आकार सामान्य या कम हो सकता है। एक विशेषज्ञ Cholenzym गोलियाँ लिख सकता है - पित्त के बहिर्वाह के लिए एक साधन। खुराक की खुराक उपस्थित चिकित्सक द्वारा निर्धारित की जाती है।
पित्त पथ के डिस्केनेसिया को पूरी तरह से ठीक करना असंभव है, क्योंकि यह बीमारी गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के तंत्रिका संगठन से जुड़ी है। हालांकि, 80% रोगियों में, डीवीपी की दवा सुधार, डॉक्टर द्वारा निर्धारित आहार के कार्यान्वयन, रोग को गहरी छूट के चरण में स्थानांतरित करने की अनुमति देता है। जब सही उपचार के बावजूद, शिकायत बनी रहती है, तो मनोचिकित्सक को देखने के लिए समझ में आता है। चूँकि अवसाद बहुत बार पाचन तंत्र की समस्याओं का प्रकटीकरण होता है।
कुछ मामलों में, पित्त संबंधी डिस्केनेसिया वाले रोगी को दवा उपचार की आवश्यकता होती है। विशेषज्ञ आवश्यक दवाओं को निर्धारित करता है। अन्य स्थितियों में, रोगी को जैविक तरल पदार्थ के बहिर्वाह में सुधार के लिए सर्जरी की आवश्यकता होती है। चिकित्सक दवा उपचार पर निर्णय लेता है, दर्द सिंड्रोम की गंभीरता को ध्यान में रखता है। गंभीर मामलों में, पित्ताशय की थैली का पुनर्जनन आवश्यक है।

केवल पित्त संबंधी डिस्केनेसिया के बहुत गंभीर मामलों में यह उच्च स्तर के गैस्ट्रोएंटरोलॉजिकल अस्पतालों से संपर्क करने के लायक है जिनके पास पर्याप्त तकनीक है। यहां, डॉक्टर, एक विशेष एल्गोरिथ्म का उपयोग करते हुए, एक सर्जन से परामर्श करने की आवश्यकता की पहचान करते हैं। आधुनिक दवाओं पित्त दोष के प्रभावी उपचार के लिए, पित्त दोष के लक्षणों को स्थायी रूप से समाप्त कर दिया जाता है।
मूत्राशय को पित्त से खाली करने के लिए, सही खाने के लिए महत्वपूर्ण है। पित्त पथ के डिस्केनेसिया के साथ, आहार थेरेपी नंबर 5 की रूपरेखा के भीतर निर्धारित किया जाता है। हाइपोकैनेटिक नसों वाले रोगी में, पित्ताशय की थैली की सिकुड़न कम हो जाती है, इसलिए उसे अच्छे कोलेस्टेटिक गुणों के साथ भोजन की आवश्यकता होती है। वनस्पति तेल को वयस्कों के आहार में पेश किया जाना चाहिए। ऑलिव ऑइल का सबसे मजबूत कोलेज़ेटिक प्रभाव है।
मरीज को जूस, चोकर, अंडे की जर्दी, ताजे फल की जरूरत होती है। अधिक वनस्पति वसा का उपभोग करना महत्वपूर्ण है। डॉक्टर द्वारा निर्देशित खनिज पानी पीने से अच्छा प्रभाव पड़ता है। जल शासन पर ध्यान देना महत्वपूर्ण है। यदि रोगी थोड़ा तरल पदार्थ पीते हैं, तो यह पाचन तंत्र में मांसपेशियों के संकुचन की प्रभावशीलता को गंभीरता से प्रभावित करता है।
पानी को एक निश्चित आहार में पीना चाहिए। हर 20 मिनट में 2-3 घूंट लेना आवश्यक है। पित्ताशय की थैली की हाइपरटोनिटी को गेहूं और एक प्रकार का अनाज दलिया द्वारा अच्छी तरह से हटा दिया जाता है। फैटी खाद्य पदार्थों पर प्रतिबंध, हाइपरकिनिटिक डिस्केनेसिया के रोगियों के लिए मसालेदार भोजन आवश्यक है। सही आहार बीमारी की सबसे अच्छी रोकथाम है।

रोग के पहले लक्षणों पर, आपको एक योग्य गैस्ट्रोएंटेरोलॉजिस्ट से संपर्क करना चाहिए।
डीवीपी का इलाज केवल एक विशेषज्ञ की देखरेख में किया जाना चाहिए। यदि आवश्यक हो, तो चिकित्सक रोगी को संकीर्ण विशेषज्ञों को संदर्भित करेगा: एंडोक्रिनोलॉजिस्ट, हेपेटोलॉजिस्ट, पोषण विशेषज्ञ, मनोचिकित्सक, न्यूरोलॉजिस्ट, मनोवैज्ञानिक। समय पर ढंग से प्रदान की जाने वाली योग्य सहायता वसूली का एक त्वरित तरीका है।
पित्त पथ के डिस्किनेशिया एक स्वतंत्र बीमारी नहीं है - यह पाचन के लिए ग्रहणी में पित्त के अनुचित प्रवाह का परिणाम है। JVP दर्द, सुस्त, अत्याधिक पीड़ा पेट में, मौखिक गुहा से एक अप्रिय गंध एक अप्रत्यक्ष संकेत माना जाता है। पैथोलॉजी का उपचार अंतर्निहित बीमारी को ठीक करने के उद्देश्य से है।
पित्त संबंधी डिस्केनेसिया का मुख्य लक्षण पेट में सुस्त दर्द है
जेवीपी - यह क्या है?
पित्त नली की डिस्केनेसिया - यह एक सिंड्रोम है जिसमें पित्त पथ की सामान्य मोटर गतिविधि बाधित होती है, पित्ताशय की थैली की टोन कम हो जाती है। एक कार्बनिक और कार्यात्मक प्रकार के विकार आवंटित करें।
जठरांत्र संबंधी मार्ग के रोगों के 70% मामलों में सिंड्रोम मनाया जाता है। इनमें से 10% मामले प्राथमिक शिथिलता के कारण होते हैं जो पाचन तंत्र के अन्य विकारों से जुड़े नहीं होते हैं।
डीवीपी के साथ, पित्त पथ की मोटर गतिविधि बिगड़ा है
ICD-10 के अनुसार पैथोलॉजी को कोड К82.8 सौंपा गया था - अनिर्दिष्ट जीन के पित्त नलिकाओं के रोग।
पित्त संबंधी डिस्केनेसिया के प्रकार
DWP के 3 प्रकार हैं:
- Hypokinetic (हाइपोमोटर, हाइपोटोनिक)। इस मामले में, पित्ताशय की थैली के स्वर में कमी है, नलिकाओं की मोटर गतिविधि में कमी है।
- hyperkinetic (हाइपरटेंसिव, हाइपरमोटर)। स्पास्टिक घटनाएँ, बढ़ी हुई अंग सिकुड़न यहाँ प्रबल होती है।
- मिश्रित... मिश्रित रूप में, स्वर और कोलिकी दर्द में बदलाव होता है।
हाइपोमोटर डिसफंक्शन
यह भोजन को पचाने की प्रक्रिया के लिए पित्त की कमी की विशेषता है। पदार्थ का उत्पादन नुकसान नहीं करता है, लेकिन रिलीज के समय, पित्ताशय की थैली का पर्याप्त संकुचन नहीं होता है। यह इस तथ्य की ओर जाता है कि भोजन पूरी तरह से पचता और अवशोषित नहीं होता है।
बुजुर्ग लोगों में भारी मामलों में हाइपोमोटर की शिथिलता विकसित होती है।
हाइपोटोनिक डिस्किनेशिया वाला रोगी 40 वर्ष से अधिक आयु का व्यक्ति होता है। इस प्रकार की विकृति का मुख्य कारण तनाव, मनोवैज्ञानिक विकार माना जाता है।
ठेठ संकेत एक सुस्त, फटने वाला दर्द है जो पीठ और दाहिने कंधे के ब्लेड तक फैला हुआ है। दर्द सिंड्रोम कई दिनों तक रह सकता है।
उच्च रक्तचाप पर DZhVP
यह 30 से 35 वर्ष की महिलाओं, किशोरों और बच्चों में अधिक बार विकसित होता है। हमला अचानक शूल के रूप में विकसित होता है। इसी समय, पित्ताशय की थैली में दबाव तेजी से बढ़ जाता है, ल्यूकेंस या ओड्डी के स्फिंक्टर्स का एक ऐंठन होता है। दर्द सिंड्रोम 20 मिनट से अधिक नहीं रहता है। यह खाने के बाद, रात में विकसित होता है।
बच्चों और किशोरों में उच्च रक्तचाप से ग्रस्त प्रकार की नसों की घटना संभव है
मिश्रित रूप
यह हाइपोकैनेटिक और हाइपरमोटर दोनों प्रकारों में शिथिलता के संकेतों की उपस्थिति की विशेषता है।
जेवीपी के कारण
पित्त नलिका डिस्केनेसिया के 2 प्रकार हैं। वर्गीकरण उन कारणों पर आधारित है जो पित्त की रिहाई के उल्लंघन का कारण बने।
प्राथमिक सिंड्रोम के कारण:
- तनाव के कारक - तीव्र या पुरानी तंत्रिका तनाव दोनों काम और व्यक्तिगत जीवन में। पित्ताशय की थैली के कार्य में असंगति प्रदान करता है।
- आहार में त्रुटियां - एक स्वस्थ आहार के नियमों की उपेक्षा, दुर्लभ भोजन। इससे पाचन एंजाइम और हार्मोन के उत्पादन में व्यवधान होता है। समय के साथ डिस्केनेसिया विकसित होता है।
- में एक एलर्जी प्रकृति के रोग जीर्ण रूप ... एलर्जेन की उपस्थिति से स्फिंक्टर्स की जलन होती है, जो उनकी गतिविधि में एक असंगतता को भड़काता है।
द्वितीयक शिथिलता के कारण:
- जठरांत्र संबंधी मार्ग के रोग - जठरशोथ, आंत्रशोथ, अल्सर, पेट और ग्रहणी के श्लेष्म झिल्ली की कोशिकाओं की मृत्यु।
- प्रजनन क्षेत्र में पुरानी सूजन, अंडाशय में सिस्टिक परिवर्तन, गुर्दे की बीमारी।
- यकृत विकृति - हेपेटाइटिस, पित्तवाहिनीशोथ, पित्ताशय की थैली में पथरी।
- साल्मोनेलोसिस का इतिहास।
- जठरांत्र संबंधी मार्ग के अन्य जीवाणु और वायरल रोग।
- हेल्मिंथिक आक्रमण।
- पित्ताशय की थैली के जन्मजात विरूपताओं - झुकता, कसना।
- अंतःस्रावी विकृति, महिलाओं में रजोनिवृत्ति।
पित्ताशय की थैली लक्षण
रोग प्रक्रिया की रोगसूचकता रोग के प्रकार पर निर्भर करती है।
तालिका: रोग के प्रकार के आधार पर वीडीडी के संकेत
| शिथिलता के प्रकार | हाइपोमोटर डिस्केनेसिया | हाइपरमोटर डिस्केनेसिया |
| लक्षण |
|
|
| त्वचा का पीलापन, पित्त के बिगड़ा हुआ बहिर्वाह के कारण श्वेतपटल। जीभ पर पट्टिका सफेद या पीले रंग की होती है। |
||
पित्त नलिकाओं के शिथिलता के साथ तापमान में वृद्धि नहीं देखी गई है। इसकी उपस्थिति भड़काऊ प्रक्रिया की शुरुआत, जीवाणु क्षति को इंगित करती है।
मुझे किस डॉक्टर के पास जाना चाहिए?
यदि पाचन तंत्र परेशान है, तो एक गैस्ट्रोएन्टेरोलॉजिस्ट से परामर्श करें
पाचन तंत्र की शिथिलता का उपचार इससे संबंधित है:
संकेतों के अनुसार, परामर्श संभव है।
निदान
रोगी परीक्षा के चरण में डॉक्टर का कार्य पैथोलॉजी के प्रकार को निर्धारित करना, डिस्केनेसिया के कारण की पहचान करना और ट्यूमर की उत्पत्ति सहित अन्य बीमारियों को बाहर करना है।
सर्वेक्षण में शामिल हैं:
- निरीक्षण और पूछताछ रोगी, पेट का फूलना।
- अल्ट्रासाउंड - अंग के आकार को निर्धारित करने के लिए, विकासात्मक विसंगतियों, ट्यूमर को छोड़कर, पित्ताशय की थैली की सिकुड़ा गतिविधि का आकलन करें।
- सामान्य रक्त विश्लेषण - आरओई में वृद्धि के साथ, एक भड़काऊ प्रक्रिया का न्याय कर सकता है, ईोसिनोफिल्स और ल्यूकोसाइट्स में वृद्धि - संभवतः हेल्मिंथिक आक्रमण।
- रक्त जैव रसायन - बिलीरुबिन और कोलेस्ट्रॉल में वृद्धि, सी-रिएक्टिव प्रोटीन की उपस्थिति हो सकती है।
- Cholecystography - एक विपरीत एजेंट का उपयोग करके पाचन तंत्र का एक्स-रे। इसके विपरीत, आयोडीन की तैयारी मौखिक रूप से या जलसेक द्वारा उपयोग की जाती है।
- Cholangiography - संकेतों के अनुसार - एक विपरीत एजेंट की शुरुआत के बाद पित्त नलिकाओं की एक्स-रे परीक्षा। दवा को छिद्रित रूप से इंजेक्ट किया जाता है। उसी समय, डॉक्टर नलिकाओं के जल निकासी का संचालन करता है। हेरफेर स्थानीय संज्ञाहरण के तहत किया जाता है।
- इंडोस्कोपिक कोलेजनियोग्राफी - संकेतों के अनुसार - के माध्यम से मुंह एंडोस्कोप का उपयोग करके, एक कैमरा पित्ताशय की थैली में पारित किया जाता है। कंट्रास्ट पेश किया गया है, चित्र लिए गए हैं। एक ही समय में गणना को हटाने संभव है।
- डुओडेनल इंटुबैशन - संकेतों के अनुसार - पित्त की संरचना का अध्ययन, पित्त नलिकाओं की मोटर गतिविधि का आकलन।
कॉन्ट्रास्ट एजेंट का उपयोग करने वाली कोलेलिस्टोग्राफी आपको गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की स्थिति की पूरी तस्वीर प्राप्त करने की अनुमति देती है
रोगी की जांच करने की विधि डॉक्टर द्वारा निर्धारित की जाती है। यह लक्षणों के आधार पर बदल सकता है और जैसे-जैसे शोध परिणाम उपलब्ध होते जाते हैं।
पित्त संबंधी डिस्केनेसिया का उपचार
बिगड़ा हुआ पित्ताशय की गतिशीलता का उपचार वयस्कों और बच्चों दोनों में व्यापक तरीके से किया जाता है, और यह भी शिथिलता के प्रकार पर निर्भर करता है।
रोगी प्रबंधन रणनीति में शामिल हैं:
- मोड;
- पोषण का सामान्यीकरण;
- दवा चिकित्सा;
- भौतिक चिकित्सा;
- सेनेटोरियम उपचार - यदि संभव हो तो।
फिजियोथेरेपी पित्ताशय की थैली विकारों के लिए निर्धारित है
इसके अलावा, मनो-भावनात्मक स्थिति, नींद को सामान्य करना आवश्यक है।
दवाइयाँ
दवा उपचार दीर्घकालिक है और पित्त नली की गतिशीलता विकार के प्रकार पर निर्भर करता है।
हाइपोमोटर डिसफंक्शन के उपचार में
चोलएरेटिक्स - हॉफिटोल, चोलेनिज़्म, अललोचोल - इन सभी में पित्त या पित्त एसिड, पाचन एंजाइम और पौधे के अर्क शामिल हैं।
दवाओं के सक्रिय घटक पित्ताशय की थैली की सिकुड़ा गतिविधि को बढ़ाते हैं, भोजन के पाचन में सुधार करते हैं। सेवन की पृष्ठभूमि के खिलाफ, पित्त का उत्पादन बढ़ता है।
शरीर की तंत्रिका गतिविधि को स्थिर करने के लिए एलुथेरोकोकस की मिलावट लें
दवाएं उच्च तंत्रिका गतिविधि को उत्तेजित करती हैं, थकान को कम करती हैं, और विभिन्न उत्तेजनाओं के लिए शरीर के अनुकूलन में सुधार करती हैं।
खुराक रोगी की उम्र और स्थिति पर निर्भर करती है और प्रति खुराक 15 से 30 बूंदों तक हो सकती है। मुख्य खराब असर टिंचर अनिद्रा है। इसलिए, उन्हें शाम को लेना अवांछनीय है।
नियुक्ति के लिए मतभेद:
- बचपन;
- गर्भावस्था, दुद्ध निकालना;
- व्यक्तिगत असहिष्णुता;
- अनिद्रा का इतिहास;
- मासिक धर्म की अवधि।
Tyubazhi - खनिज पानी, सोर्बिटोल, मैग्नेशिया के साथ - केवल उपचार में और चिकित्सक के परामर्श से।
प्रक्रिया का उद्देश्य पित्त के बहिर्वाह में सुधार करना है।
रोग की रोकथाम के दौरान नलिकाएं पित्त के बहिर्वाह को बनाए रखने में मदद करती हैं
आपको इसमें 100-200 मिलीलीटर पानी या शक्कर घुल जाना चाहिए, मैग्नीशियम सल्फेट और 40 मिनट के लिए हीटिंग पैड पर अपने दाईं ओर झूठ बोलना चाहिए। पित्त पथरी की बीमारी, अल्सर का इतिहास, यकृत में सूजन।
हाइपरमोटर डिसफंक्शन के उपचार में
कोलेलिनेटिक्स - पित्त नलिकाओं को आराम देता है, लेकिन मूत्राशय के स्वर को बढ़ाता है, ऐंठन से राहत देता है, और रक्त लिपिड को कम करता है।
विशिष्ट प्रतिनिधि:- Oxafenamide;
हेपाबेने पित्त नलिकाओं को आराम देने और ऐंठन से राहत देने के लिए निर्धारित है
एक और दूसरी दवा दोनों को 1 कैप्सूल दिन में 3 बार लिया जाता है। का दुष्प्रभाव केवल कभी-कभी दस्त के मामले देखे गए थे। तीव्र अवधि में जिगर में भड़काऊ प्रक्रियाओं के लिए दवाएं निर्धारित नहीं की जाती हैं।
Antispasmodics - No-shpa, Papaverine - चिकनी मांसपेशियों को आराम करने के लिए। यह एक हमले के दौरान दर्द से राहत देता है।
नो-शपा एक हमले के दौरान दर्द को दूर करने में मदद करेगा
इसके अतिरिक्त डॉक्टर की पसंद के शामक भी दिखाए गए हैं।
लोक उपचार
हर्बल चिकित्सा को उपचार के लोक तरीकों के रूप में जाना जाता है। लेकिन एक ही समय में, आधिकारिक चिकित्सा में उपयोग की जाने वाली औषधीय जड़ी बूटियों का उपयोग किया जाता है। हर्बल चाय के साथ उपचार की अवधि 2 से 3 सप्ताह तक है।
अमर फूलों का काढ़ा
औषधीय काढ़े बनाने के लिए अमर फूलों का उपयोग करें
आपको 60 ग्राम पौधे सामग्री और 1 लीटर उबलते पानी की आवश्यकता होगी। डालो और लपेटो। जब तक शोरबा पूरी तरह से ठंडा न हो जाए, तब तक इसे पकने दें। भोजन से 100 घंटे पहले 100 मिलीलीटर दिन में 3 बार लें।
मकई के भुट्टे के बाल
एक औषधीय जलसेक के लिए मकई रेशम काढ़ा
आपको 4 बड़े चम्मच चाहिए। एल। 1 लीटर उबलते पानी डालें। लपेटें और शांत करने के लिए छोड़ दें। दिन में 3 बार 1 बड़ा चम्मच लें।
कैमोमाइल चाय
जठरांत्र समारोह में सुधार के लिए कैमोमाइल के साथ नियमित चाय बदलें
1 बड़ा चम्मच लें। एल। कैमोमाइल फूल और उबलते पानी का 1 गिलास डालना। 5 मिनट जोर दें। 1 गिलास चाय दिन में 3 बार लें।
मुलेठी की जड़
प्राप्त करने के लिए नद्यपान जड़ उबालें प्रभावी साधन WVP के खिलाफ लड़ाई में
आपको कटा हुआ पौधे सामग्री के 2 चम्मच की आवश्यकता होगी। 15 मिनट के लिए उबलते पानी का एक गिलास डालो और कम गर्मी पर उबाल लें। एक गिलास भर जाने तक पानी डालें और डालें। भोजन से पहले रोजाना 100 मिलीलीटर 3 बार लें।
पुदीना चाय
भोजन से पहले रोजाना 3 बार पुदीने की चाय का सेवन करें
आपको 2 बड़े चम्मच चाहिए। एल। उबलते पानी का 1 गिलास डालें। 30 मिनट जोर दें। भोजन से पहले रोजाना 100 मिलीलीटर 3 बार लें। उपचार का कोर्स 4 सप्ताह है।
डीवीपी के साथ आहार
आहार पित्त नली की शिथिलता चिकित्सा का एक अनिवार्य घटक है। पहले कुछ दिनों में, मैश्ड सूप, अनाज, सब्जी प्यूरी की सिफारिश की जाती है। उपवास नहीं दिखाया गया है।
नमूना मेनू
भोजन आंशिक होना चाहिए: दिन के दौरान, 5-6 भोजन करें।
आहार का पालन करते समय, भोजन को विभाजित करना महत्वपूर्ण है - दैनिक भोजन का सेवन 5-6 भोजन में विभाजित करें
पहला दिन:
- नाश्ता - सब्जी का सलाद, चावल का दूध दलिया, चाय, रोटी और मक्खन।
- दूसरा नाश्ता - पके हुए सेब या 250 मिलीलीटर फलों का रस।
- दोपहर का भोजन - सब्जी का सूप, पके हुए चिकन स्तन, दम किया हुआ गोभी, खाद।
- दोपहर का स्नैक - बिस्किट बिस्कुट, सूखे फल का कॉम्पोट।
- रात का खाना - बाजरा दलिया, उबला हुआ बीफ, वनस्पति तेल, चाय के साथ उबला हुआ बीट सलाद।
- रात में - किण्वित दूध उत्पाद का एक गिलास।
दूसरे दिन का मेनू:
- नाश्ता - पानी पर दलिया, किण्वित पके हुए दूध का एक गिलास।
- दूसरा नाश्ता - फल प्यूरी।
- दोपहर का भोजन - वनस्पति सूप, पास्ता, उबले हुए मांस पुलाव, हरी चाय, रोटी।
- दोपहर का नाश्ता - किशमिश और सूखे खुबानी, खट्टा क्रीम के साथ पनीर।
- रात का खाना - सब्जी का सलाद, स्टीम आमलेट, चाय।
- रात में - एक गिलास दही।
बच्चों में उपचार की सुविधाएँ
चिकित्सा आंकड़ों के अनुसार, डिस्किनेशिया से पीड़ित 90% बच्चों में गैस्ट्रोइंटेस्टाइनल ट्रैक्ट, हेल्मिन्थिक आक्रमणों की सूजन संबंधी बीमारियों के एपिसोड थे। वृद्धावस्था में, वनस्पति संवहनी डाइस्टोनिया द्वारा इस शिथिलता का विकास होता है। लड़कों की तुलना में लड़कियों में इस विकार का निदान होने की अधिक संभावना है।
बच्चों में इस स्थिति के उपचार की एक विशेषता यह है कि आहार चिकित्सा पहले आती है। एक विशेष आहार प्रदान नहीं किया जाता है, यह उचित पोषण के लिए सिफारिशों का पालन करने के लिए पर्याप्त है।
इनमें फास्ट फूड, नट्स, स्नैक्स, मिनरल वाटर को कम करना शामिल है। इसके अलावा, भूख के अनुसार, बच्चे के अनुरोध पर पोषण दिखाया जाता है। आपको शासन के क्षणों का कड़ाई से पालन नहीं करना चाहिए।
विभिन्न माल के साथ स्नैक्स - नट, मिठाई, बन्स - सख्त वर्जित हैं। इस मामले में सबसे अच्छा विकल्प फल है।
ड्रग थेरेपी का प्रतिनिधित्व माइक्रोफ़्लोरा के सामान्यीकरण के लिए दवाओं द्वारा किया जाता है, दर्द के लिए एंटीस्पास्मोडिक्स, एक पौधे के आधार पर हल्के शामक, कोलेरेटिक्स। इसके अतिरिक्त, मालिश, एंटीस्पास्मोडिक्स के साथ वैद्युतकणसंचलन, व्यायाम चिकित्सा का एक कोर्स है।
उपचार के सभी चरणों में पर्याप्त शारीरिक गतिविधि मौजूद होनी चाहिए। अनिवार्य ताजी हवा और सकारात्मक भावनाओं में चलता है।
गर्भावस्था के दौरान उपचार की विशेषताएं
पर प्रारंभिक तिथियां पित्त के बहिर्वाह का उल्लंघन विषाक्तता के गंभीर रूपों के विकास का मुख्य कारण है। यह मतली, उल्टी, भूख की कमी, वजन घटाने के मुकाबलों के रूप में ही प्रकट होता है।
इस मामले में, सबसे अच्छा समाधान अस्पताल के स्त्री रोग विभाग में महिला को अस्पताल में भर्ती करना होगा।
गर्भवती महिलाओं में नस की शिथिलता के मामले में, अस्पताल में भर्ती होने और डॉक्टरों की निरंतर निगरानी की आवश्यकता होती है
नस डिसप्लेसिया के निदान के साथ गर्भवती महिलाओं के उपचार की ख़ासियत यह है कि गर्भकाल के दौरान कई दवाएं निषिद्ध हैं। रोगी के प्रबंधन की मुख्य रणनीति भूख के अनुसार तर्कसंगत पोषण, भोजन के सिद्धांतों का पालन करना है। दादी के रूप में "दो खाने के लिए" मना किया जाता है।
स्वीकार्य दवा उपचार हर्बल चाय का सेवन है। उदाहरण के लिए, मकई के कलंक, डिल, पुदीना के काढ़े। एंटीस्पास्मोडिक्स की अनुमति है।
गर्भकाल के दौरान हर्बल उपचार के स्व-पर्चे अनुचित है। उपचार केवल एक स्त्री रोग विशेषज्ञ की देखरेख में किया जाता है।
IDVP गर्भपात के लिए संकेत नहीं है, सीजेरियन सेक्शन के लिए। प्राकृतिक प्रसव के दौरान शिथिलता परिलक्षित नहीं होती है।
संभव जटिलताओं
DWVP शरीर के लिए एक सामान्य स्थिति नहीं है। उपचार पूर्ण रूप से किया जाना चाहिए। अन्यथा निम्नलिखित जटिलताओं का विकास संभव है:
- कोलेसिस्टिटिस - एक भड़काऊ प्रक्रिया जिसमें पित्ताशय की थैली शामिल है;
- पित्ताशय की थैली में पत्थरों की उपस्थिति;
- तीव्र और पुरानी अग्नाशयशोथ;
- ग्रहणीशोथ ग्रहणी में एक भड़काऊ प्रक्रिया है।
डीवीपी के अनुचित उपचार के मामले में डुओडेनाइटिस और कोलेसिस्टिटिस सामान्य जटिलताएं हैं
निवारण
पित्ताशय की थैली की शिथिलता की सबसे अच्छी रोकथाम है समय पर इलाज गैस्ट्रोइंटेस्टाइनल रोग, हेल्मिंथिक आक्रमण, तंत्रिका तंत्र के विकृति। पोषण को सामान्य करने के लिए दिखाया गया, पर्याप्त शारीरिक गतिविधि, सभी श्रेणियों के रोगियों के लिए अच्छा आराम।
JVP एक वाक्य नहीं है, लेकिन शरीर की स्थिति को सामान्य स्थिति में लाया जाना चाहिए। पहचान अवश्य करें असली कारण गैस्ट्रोएंटेरोलॉजिस्ट की सिफारिशों का उल्लंघन और पालन करना।