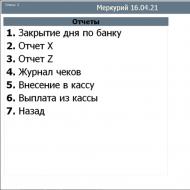
TTG neatkarīga tireotoksikoze. Kādi ir tireotoksikozes ārstēšanas principi. Konservatīvā ārstēšanas shēma
TSH jeb vairogdziedzeri stimulējošais hormons stimulē vairogdziedzera darbību. Tas aktivizē joda absorbciju organismā nonākošajā dziedzerī, stimulē vairogdziedzera T3 un T4 sintēzi.
Vairogdziedzera stimulējošā hormona koncentrācijas noteikšana asinīs ir vissvarīgākā diagnostikas metode vairogdziedzera funkcijas izpētei. Tās novirze no normālām vērtībām norāda uz vairogdziedzera patoloģijas attīstību, kas saistīta ar T3 un T4 pārmērību vai deficītu. Un visi vairogdziedzera darbības traucējumi, kā likums, noved pie sistēmiskas mazspējas organismā.
Vairogdziedzera stimulējošā hormona līmeņa pazemināšanās norāda uz vairogdziedzera vai hipertireoze.
Pieaugušajiem TSH likme definēts diapazonā no 0,4 līdz 4,0 mU / l... Ja tiek pazemināts vairogdziedzera stimulējošais hormons, tad saskaņā ar atgriezeniskās saites noteikumu vairogdziedzera hormoniem T3 un T4 ir rādītāji, kas pārsniedz normu.
Lai precizētu diagnozi pacientam ar zemu TSH, nākamais solis ir noteikt tiroīdu koncentrāciju.
Tirotoksikozes sindroms rodas, kad šādas slimības vairogdziedzeris:
- Basedovas slimība;
- Autoimūnais tiroidīts vai vairogdziedzera iekaisums (tirotoksiskajā fāzē);
- Daudznozaru toksisks goiters;
- Toksiska vairogdziedzera adenoma.
 Iepriekš minētie stāvokļi galvenokārt ir autoimūna daba, tas ir, tie attīstās uz ķermeņa antivielu patoloģiskas ražošanas fona. Tāpēc ar diagnosticētu tireotoksikozi ir svarīgi arī noteikt antivielu klātbūtni asinīs pret vairogdziedzera hormonu receptoriem. Basedow slimības gadījumā autoimūnas antivielas pret TSH receptoru ir paaugstinātas.
Iepriekš minētie stāvokļi galvenokārt ir autoimūna daba, tas ir, tie attīstās uz ķermeņa antivielu patoloģiskas ražošanas fona. Tāpēc ar diagnosticētu tireotoksikozi ir svarīgi arī noteikt antivielu klātbūtni asinīs pret vairogdziedzera hormonu receptoriem. Basedow slimības gadījumā autoimūnas antivielas pret TSH receptoru ir paaugstinātas.
Ir gadījumi, kad kopā ar samazinātu tirotropīnu, gluži pretēji, T3 un T4 koncentrācija samazinās. Šis attēls norāda uz hipotireozes (vairogdziedzera nepietiekamības) attīstību, kas nav saistīta ar vairogdziedzera darbību, bet ko izraisa hipotalāma vai hipofīzes traucējumi.
Galvenie simptomi
Atšķirībā no stāvokļa, ko izraisa vairogdziedzera nepietiekamība (hipotireoze), tireotoksikozei parasti ir izteikti klīniski simptomi:
- Pieejamība goiter, mīksts pieskarties;
- Endokrīnā oftalmopātija - stāvoklis, kad acs āboli sniedzas pāri orbītu robežām;
- Emocionālā nestabilitāte: nervozitāte, raudulība, aizkaitināmība, iedomība;
- Tahikardija;
- Nepamatots svara zudums ar palielinātu apetīti;
- Karstuma sajūta;
- Svīšana;
- Siltas ekstremitātes.
Pēc simptomu smaguma pakāpes jūs varat noteikt slimības stadiju. Jo spilgtāki simptomi, jo ilgāks ir slimības ilgums.
Patoloģijas cēloņi
Ar Basedova slimību saistītās tireotoksikozes rašanās cēloņi nav identificēti. Tomēr saskaņā ar statistiku sievietes biežāk slimo nekā vīrieši, un reģionos, kur trūkst joda, reģistrēts vairāk pacientu.
Tirotoksikoze ir sadalīta trīs variantos:
- Hipertireoze ir stāvoklis, ko izraisa vairogdziedzera hiperfunkcija (Greivsa slimība, toksiska goiter).
- Destruktīvā tireotoksikoze ir stāvoklis, kas rodas, kad tiek iznīcināti vairogdziedzera folikuli.
- Tirotoksikoze, ko izraisa citi cēloņi, kas nav saistīti ar vairogdziedzera hiperfunkciju - zāles, subakūtas tireotoksiskās fāzes un pēcdzemdību tireoidīts.
 Iepriekšējos nosacījumus var diferencēt, izmantojot tādus pētījumus kā līmeņa noteikšana autoantivielas pret rTTG, ja koncentrācija ir augstāka nekā parasti, tad mēs runājam par Basedow slimību vai daudznozaru toksisko goiteru.
Iepriekšējos nosacījumus var diferencēt, izmantojot tādus pētījumus kā līmeņa noteikšana autoantivielas pret rTTG, ja koncentrācija ir augstāka nekā parasti, tad mēs runājam par Basedow slimību vai daudznozaru toksisko goiteru.
Tirotoksikozei autoimūnajā tireoidītā (AIT) visbiežāk ir īslaicīga izpausme, un slimības gaitā tā ātri pāriet hipotireozes fāzē. Tomēr dažos gadījumos AIT var notikt tikai vienā fāzē - tireotoksiskā vai hipotireoidālā. AIT diagnosticē ar AT-TPO testu, kas nosaka antivielu koncentrāciju pret vairogdziedzera peroksidāzi.
Zāļu tireotoksikoze var rasties, ilgstoši lietojot vairogdziedzera hormonu preparātus hipotireozes ārstēšanai.
TSH samazināšanās grūtniecības laikā
TSH samazināšanās grūtniecības laikā var būt saistīta ar pašu stāvokli, un to novēro 30% grūtnieču. 4% samazināts līmenis tirotropīnam pievieno T4 - dotajā stāvoklī sauca grūtnieču hipertireoze... Tas notiek pirmajā grūtniecības trimestrī un iet līdz otrā vidum.
Ļoti retos gadījumos (0,5%) tireotoksikozes aina var izpausties ar joda pārpalikumu organismā vai, gluži pretēji, ar tā trūkumu.
Grūtniecei katru dienu papildus jālieto 200 mcg joda tabletēs - tie ir preparāti "Jodomarin", "Jodbalance", "Jod-active" un citi.
Pēc dzemdībām
50% sieviešu ar TPO antivielām asinīs ir risks saslimt ar pēcdzemdību tireoidītu, kas pārvēršas par hronisku AIT un pēc tam par pastāvīgu hipotireozi. Pēcdzemdību tireoidīts attīstās apmēram 3 mēnešus pēc dzemdībām un sākas ar tirotoksikozes fāzi, kuru diagnosticē T3 un T4 palielināšanās un TSH samazināšanās. Sievietei ir tādi simptomi kā patoloģisks svara zudums, vājums un nogurums. Pēc 1,5 - 2 mēnešiem tireotoksikozes fāze parasti pārvēršas par hipotireozi.
Ārstēšanas metodes
Visbiežākais tireotoksikozes cēlonis ir Basedova slimība vai difūzā toksiskā struma. Ārstēšana tiek veikta 3 veidos: terapeitiskā, ķirurģiskā un radioaktīvā joda terapija.
 Galvenās terapeitiskās metodes ietver zāļu lietošanu, kas nomāc vairogdziedzera hormonu sintēzi - tās ir antitireoīdās zāles tiamazols("Tiamazol", "Tyrozol", "Mercazolil") un propiltiouracils("Propitsil"). Ārstēšana tiek nozīmēta uz 1 - 1,5 gadu periodu. Pacienti tiek pārbaudīti vismaz reizi mēnesī. Priekš hipertireozes simptomu likvidēšana(tahikardija, trīce, svīšana) ir norādīta terapija ar beta blokatoriem - "Propranolol", "Anaprilin", "Metoprolol".
Galvenās terapeitiskās metodes ietver zāļu lietošanu, kas nomāc vairogdziedzera hormonu sintēzi - tās ir antitireoīdās zāles tiamazols("Tiamazol", "Tyrozol", "Mercazolil") un propiltiouracils("Propitsil"). Ārstēšana tiek nozīmēta uz 1 - 1,5 gadu periodu. Pacienti tiek pārbaudīti vismaz reizi mēnesī. Priekš hipertireozes simptomu likvidēšana(tahikardija, trīce, svīšana) ir norādīta terapija ar beta blokatoriem - "Propranolol", "Anaprilin", "Metoprolol".
Ārstēšana ar radioaktīvo jodu dod labus rezultātus un ir veiksmīgi izmantota vairāk nekā 40 gadus. Terapiju veic radiologs. Šī metode kontrindicēts grūtniecības laikā un zīdīšanas periods.
Vairogdziedzera operācija audu noņemšanai ir veiksmīgi izmantots vairāk nekā 50 gadus un ir efektīva metode tireotoksikozes ārstēšana. Operācija tiek veikta tikai uz vispārēja pacienta labsajūtas uzlabošanās un viņa ķermeņa svara normalizācijas fona, tāpēc vairākus mēnešus pirms procedūras pacientam tiek nozīmēta antitireoīdā terapija.
Tireotoksikozes galvenā ārstēšana ir radioaktīvā joda terapija, jo tas visbiežāk palīdz sasniegt pilnīgu atveseļošanos. Tās vienīgais trūkums ir hipotireozes iespējamā attīstība.
Tirotoksikoze (hipertireoze)- simptomi un ārstēšana
Kas ir tireotoksikoze (hipertireoze)? Mēs analizēsim rašanās cēloņus, diagnostiku un ārstēšanas metodes Dr Kurašova ON rakstā, endokrinologs ar 26 gadu pieredzi.
Slimības definīcija. Slimības cēloņi
Tirotoksikoze(hipertireoze) ir hipermetabolisks process, ko izraisa vairogdziedzera hormonu pārpalikums organismā un to toksiskā iedarbība uz dažādiem orgāniem un audiem. Klīniski raksturīga vairogdziedzera palielināšanās un citu sistēmu un orgānu bojājumi.
Pirmie šīs patoloģijas apraksti tika atrasti persiešu ārsta Giurjani darbos, kas izveidoti 1100. gadā.
Šis sindroms rodas gan sievietēm (līdz 2%), gan vīriešiem (līdz 0,2%). Visbiežāk tas notiek cilvēkiem vecumā no 20-45 gadiem.
Tirotoksikozei ir daudz cēloņu. Galvenie no tiem ir:
- palielināta vairogdziedzera hormonu ražošana dažādu slimību (un citu) dēļ;
- pārmērīga vairogdziedzera hormonus saturošu zāļu uzņemšana (noteiktās ārstēšanas shēmas pārkāpums).
Sindroma provocējošais faktors ir papildu joda daudzums, kas nonāk organismā, neatkarīgi lietojot joda piedevas.
Tirotoksikozes stāvoklis difūzā toksiskā goiterā ir autoimūna slimība. Tas parasti attīstās hipofīzes radīto vairogdziedzera stimulējošā hormona (TSH) receptoru antivielu pārprodukcijas rezultātā.
Tireotoksiskā stāvokļa rašanās ir iespējama ar funkcionālas autonomijas rašanos jau esošā vairogdziedzera mezglā - vienreizējā un daudznozaru goiter. Šī slimība attīstās ilgu laiku, galvenokārt cilvēkiem, kas vecāki par 45 gadiem. Tātad, ja nav TSH - galvenā fizioloģiskā stimulanta - iedarbības, mezgli sintezē tirohormonu daudzumu, kas pārsniedz ķermeņa vajadzības.
Ja atrodat līdzīgus simptomus, konsultējieties ar ārstu. Neveiciet pašārstēšanos - tas ir bīstami jūsu veselībai!
Tireotoksikozes simptomi (hipertireoze)
Aptaujājot pacientus ar aizdomām par paaugstinātu vairogdziedzera funkciju, atklājas:
- neparedzama uzbudināmība, emocionāla nestabilitāte, bezcēloņu asarošana;
- trauksme un koncentrēšanās traucējumi, kas rodas, atrodoties sabiedrībā;
- ikdienas miega traucējumi;
- nervozitāte, veicot jebkuru darbu;
- vājums staigājot;
- pastiprināta svīšana ar difūzu raksturu, neatkarīgi no fiziskā vai emocionālā stresa, "karstuma" sajūta;
- periodiskas sirdsdarbības;
- trīce ķermenī un palielinās svara zudums (reti novērots).
Emocionālie traucējumi tiek apvienoti ar kustības-gribas traucējumiem: ir nepieciešama pastāvīga kustība un horejai līdzīgi raustīšanās. Turklāt ekstremitāšu un ķermeņa trīce ir tipisks tireotoksikozes simptoms.
Palielināts tirohormonu daudzums ietekmē sirds darbību
Starp raksturīgajām izmaiņām, kas tiek atklātas cilvēkiem ar tireotoksikozi oftalmologa pārbaudes laikā, ir orbītas mīksto audu bojājums. Šī patoloģija rodas 40-50% pacientu ar redzes nerva iesaistīšanos un acs palīgierīces (plakstiņu, konjunktīvas un asaru dziedzera) slimībām. Tajā pašā laikā nav izslēgta redzes nerva neiropātijas un radzenes bojājumu attīstība ar leikorejas veidošanos.
Galvenie tirotoksikozes sindromi difūzā toksiskā goiterā ietver:
- centrālo simptomu kopums nervu sistēma: astēniski-neirotiski un trauksmes-depresijas sindromi;
- viena no sirds un asinsvadu izpausmēm: noturīga sinusa tahikardija, paroksizmāla vai pastāvīga priekškambaru mirdzēšana, tahikardijas neesamība, tireotoksiska miokarda distrofija;
- kuņģa-zarnu trakta sindromi: palielināta peristaltika un paātrināta evakuācija, nepietiekama pārtikas sagremošana, atkārtotas sāpes vēderā pirms "akūta vēdera" simulācijas, toksiska ietekme uz hepatocītiem;
- traucējumi, kas saistīti ar endokrīno dziedzeru darbību: tireogēna virsnieru mazspēja, sievietēm, ginekomastija vīriešiem, traucēta ogļhidrātu tolerance, osteoporozes attīstība.
Tirotoksikozes (hipertireoze) patoģenēze
Vairogdziedzeris ir orgāns, kas ražo vairogdziedzera hormonus, piemēram, trijodtironīnu (T3) un tiroksīnu (T4). TSH, hipofīzes hormons, uz tiem stimulē.

Ar difūzu toksisku goiteru veidojas vairogdziedzeri stimulējošas antivielas (G), kas konkurē ar TSH, dabisko aizkrūts dziedzera stimulatoru (svarīgu orgānu). imūnsistēma).
Sākoties TSH deficītam, imūno process sāk progresēt. Vairogdziedzeri stimulējošās antivielas stimulē vairogdziedzera C-šūnas, aktivizējot tirokalcitonīna (TCT) sekrēciju, kas darbojas, lai uzlabotu imūnģenēzi un tirotoksikozi un novestu pie autoimūna procesa progresēšanas. Šis antivielu efekts palīdz samazināt kalcija līmeni asinīs un palielināt tirocītu (vairogdziedzera šūnu) ierosmi. TSH samazināšanos papildina tiroliberīna un prolaktīna līmeņa paaugstināšanās.
Būtisku ietekmi uz tirotoksikozes progresēšanu ietekmē emocionālais stress un "psihotrauma", pateicoties aktīvai adaptācijas hormonu (adrenalīna un norepinefrīna) izdalīšanai, kas palielina T3 un T4 sintēzi un sekrēciju. Tas noved pie aizkrūts dziedzera atrofijas, interferona koncentrācijas samazināšanās un noslieces uz infekcijas slimības un vēzis.

Atsevišķa loma tirotoksikozes patoģenēzē tiek attiecināta uz dažādu vīrusu (autoimūnas reakcijas izraisītāju) ietekmi caur tirocītiem.
Tirotoksikozes (hipertireoze) klasifikācija un attīstības stadijas
Saskaņā ar ICD 10 ir šāda sindroma klasifikācija:
- E05.0 - tirotoksikoze ar difūzu goiteru;
- E05.1 - tirotoksikoze ar toksisku vienmezglu goiteru;
- E05.2 - tirotoksikoze ar toksisku multinodulāru goiteru;
- E05.3 - tirotoksikoze ar vairogdziedzera audu ektopiju;
- E05.4 - mākslīgā tireotoksikoze;
- E05.5 - vairogdziedzera krīze vai koma;
- E05.6 - citas tirotoksikozes formas;
- E05.7 - neprecizēta tirotoksikoze.
Atkarībā no TSH iedarbības ir trīs galvenie tirotoksikozes veidi:
Tirotoksikozes smaguma novērtēšanas kritēriji
Tirotoksikozes klasifikācija, ko ierosināja profesori V.V. Fadejevs un G.A. Meļņičenko ierosina sindromu sadalīt trīs veidos:
Tireotoksikozes subklīniskais veids var rasties no vairogdziedzera mezgla funkcionālās autonomijas veidošanās, tirohormonu pārdozēšanas vairogdziedzera vēža vai hipotireozes gadījumā, nesāpīga tireoidīta.
Tirotoksikozes komplikācijas (hipertireoze)
Garā slimības gaita ietekmē kaulu veidošanos: neērtās situācijās samazinās kaulu blīvums un palielinās kaulu lūzumu (galvenokārt cauruļveida) risks. Sievietēm ar paaugstinātu vairogdziedzera darbību menopauzes laikā palielinās šo komplikāciju risks.
Arī sirds un asinsvadu sistēmas traucējumi rada nopietnas briesmas: var rasties paroksizmāla rakstura priekškambaru mirdzēšana, kas pārvēršas par pastāvīga forma ar trombembolisku komplikāciju risku.
Palielinoties nelabvēlīgajiem vides faktoriem (piemēram, stresa situācijas, dažādas slimības, ķirurģiskas iejaukšanās utt.), Var rasties tirotoksiska krīze. Tās raksturīgās iezīmes ir:
- pēkšņa uzbudināmība;
- ķermeņa temperatūras paaugstināšanās līdz 40 ° C;
- sirdsdarbības ātruma palielināšanās līdz 200 sitieniem / min;
- priekškambaru mirdzēšana (ne vienmēr);
- pastiprināta slikta dūša (iespējams līdz vemšanai) un caureja;
- pastiprinātas slāpes;
- pulsa palielināšanās asinsspiediens;
- virsnieru mazspējas pazīmju parādīšanās (rodas vēlāk).
Stāvokļa pasliktināšanās notiek pēc dažām stundām, tāpēc tirotoksiskajai krīzei nepieciešama neatliekamā medicīniskā palīdzība.
Tireotoksikozes (hipertireoze) diagnostika
Sindroma diagnosticēšana ietver pacienta intervēšanu, klīnisko pazīmju identificēšanu un laboratorijas testus.
Kad ņemot anamnēzi pacientiem ar tireotoksikozi tas tiek ņemts vērā
Laboratorijas pētījumi indicēts visiem pacientiem ar vairogdziedzera patoloģiju (īpaši tiem, kuriem ir izteiktas klīniskas izpausmes - samazināta vai uzlabota funkcija vairogdziedzeris), kā arī konservatīvas terapijas laikā, lai kontrolētu terapijas piemērotību, un vienlaicīgas patoloģijas klātbūtnē. Kopējā T3 noteikšana ir svarīga toksikozes gadījumā, īpaši T3 toksikozes gadījumos. Rādītāji laboratorijas diagnostika ar tireotoksikozi - augsts brīvo T3 un T4 līmenis, kā arī zems TSH līmenis asinīs.
Sakarā ar to, ka lielākā daļa T3 un T4 ir saistīti ar asins olbaltumvielām, kopā ar TSH līmeņa noteikšanu tiek veikts šo hormonu brīvo frakciju pētījums. Šajā gadījumā brīvā frakcija nosaka vairogdziedzera hormonu bioloģisko iedarbību.
Tā kā T3 un T4 saturu ietekmē vairāki faktori (piemēram, mazkaloriju diēta, aknu slimības, ilgstošas zāles), ir lietderīgāk veikt vairogdziedzera hormonu brīvo frakciju pētījumus kombinācijā ar TSH .
Galvenā uzmanība jāpievērš TSH līmenim šādos gadījumos:
- akūtas garīgas slimības, kurām nepieciešama hospitalizācija;
- hipofīzes vai hipotalāma slimības;
- straujas vairogdziedzera stāvokļa izmaiņas.
Šajos gadījumos šis pētījums var izraisīt kļūdainu diagnozi.
Ja ir aizdomas par vairogdziedzera disfunkciju smagiem pacientiem ar neskartu ("neiesaistītu") hipotalāma-hipofīzes funkciju, jāizmanto "paneļa" pieeja - vienlaicīgi nosakot TSH un brīvo T4.
Hipertireozes gadījumā tiek nomākta TSH sintēze un sekrēcija, tāpēc ļoti zemas TSH koncentrācijas noteikšanai ir būtiska nozīme tā dažādu formu diagnostikā. Izņēmumi ir reti TSH izraisītas tireotoksikozes gadījumi (kad palielinās TSH sekrēcija), kas ietver TSH ražojošo hipofīzes adenomu un nepietiekamas TSH sekrēcijas sindromu, pateicoties šī hipofīzes hormona izturībai pret T3 un T4 iedarbību.
Papildu metodes diagnostika:
Vairogdziedzera izmēru ar palpāciju nosaka saskaņā ar PVO 1994. gada klasifikāciju.
Gadījumā, ja ar palpāciju pacientam tiek konstatēts lieluma pieaugums vai aizdomas par mezglu veidošanos vairogdziedzerī, tiek veikta ultraskaņas diagnostika (ultraskaņa) ar vairogdziedzera tilpuma aprēķinu - formulu (I. Brunn , 1986):
Skaļums = [(WxDxL) labajā pusē + (WxDxL) kreisajā pusē] x 0,479;
W, D, L ir vairogdziedzera platums, biezums un garums, un 0,479 ir orgāna elipsoidālās formas korekcijas koeficients.
Vairogdziedzera ultraskaņu parasti veic, izmantojot augstas frekvences devēju ar 7,5 MHz frekvenci. Krāsu Doplera kartēšanas izmantošana ļauj vizualizēt mazos asinsvadus pārbaudītajā orgānā un sniedz informāciju par virzienu un vidējo plūsmas ātrumu.

Dažos gadījumos var veikt vairogdziedzera scintigrāfiju, kas parāda orgāna spēju uztvert jodu un citas vielas (tehnēciju).
Diferenciāldiagnoze notika:
Tireotoksikozes (hipertireoze) ārstēšana
Tirotoksikozes ārstēšanā parasti tiek izmantotas galvenās metodes:
Cīņa pret sindromu ietver tirotoksikozes klīnisko izpausmju likvidēšanu ar T3, T4 un TSH vērtību normalizēšanu un stabilas slimības remisijas sasniegšanu.
Konservatīvā terapija
Konservatīvi ārstējot difūzās toksiskās goiter pacientiem ar mēreni palielinātu vairogdziedzeri (līdz 40 ml), tiek noteikts propiltiouracils (PTU) vai tiamazols ("Tyrozol" vai "Mercazolil"). Tas veicina skartā orgāna normālas darbības sasniegšanu. Ar diagnosticētiem difūzā toksiskā goitera gadījumiem grūtniecības pirmajā trimestrī un blakus efekti lietojot tiamazolu, tiek nozīmēta arodskola. Ārstēšanas rezultātā pēc 4-6 nedēļām tiek novērots uzlabojums - brīvā T4 līmenis tiek normalizēts. Turklāt saskaņā ar indikācijām tiek noteikti beta blokatori (piemēram, 2,5-5 mg "Concor" dienā).
Smagas procesa norises gadījumā ieteicams lietot glikokortikoīdus - līdz 10-15 mg prednizolona dienā. Tad 2-3 nedēļu laikā tirostatisko devu samazina līdz uzturošajai devai (ne vairāk kā 10 mg dienā). Paralēli pacientam parasti tiek nozīmēts 50 mcg levotiroksīna dienā. Šo ārstēšanas shēmu sauc par "Bloķēt un aizstāt". Stabila brīvā T4 un TSH līmeņa uzturēšana normā parādīs izrakstītās terapijas piemērotību.
Pastāvīgas parakstītās ārstēšanas blakusparādības gadījumā tirostatiskās zāles tiek atceltas, tiek nozīmēta terapija ar radioaktīvo jodu vai ķirurģiska iejaukšanās. Tireotoksikozes atkārtošanās gadījumā rodas jautājums par radiojodoterapijas vai tireoidektomijas nepieciešamību - pilnīgu vai daļēja noņemšana vairogdziedzeris.
Radioaktīvā joda apstrāde
Radiodiodoterapija difūzā toksiska goiteram tiek veikta pastāvīgas tirotoksikozes atkārtošanās gadījumā pareizi veiktās konservatīvās terapijas beigās (12-18 mēnešu laikā) un grūtības ar tireostatisko zāļu lietošanu (leikocītu skaita samazināšanās asinīs vai alerģisku reakciju rašanās).
Ārstēšana ar radioaktīvo jodu tiek veikta specializētos centros ar radiācijas un vides drošību cilvēkiem un dabai. Vienīgās kontrindikācijas šai terapijai ir grūtniecība un zīdīšana.
Radioaktīvā joda terapijas mērķis hiperfunkcionējošu vairogdziedzera audu iznīcināšanai ir pastāvīga hipotireozes stāvokļa sasniegšana.
Operatīva ārstēšana
Difūzā toksiskā goitera ķirurģiska iejaukšanās ir nepieciešama, ja goiter atrodas aiz krūšu kaula ar difūzām un mezglveida goitera formām ar saspiešanu un pacients atsakās no citām terapijas metodēm. Izvēles metode ir kopējā un starpsumma tireoidektomija. Vairogdziedzera mezgla veidošanās klātbūtnē ir jāveic punkcijas biopsija un diagnostiskā citoloģiskā izmeklēšana. Priekškambaru mirdzēšanas attīstība un smagas sirds mazspējas izpausmes tireotoksikozes gadījumā var sarežģīt slimības gaitu un prognozi, īpaši attiecībā uz darba spēju un veselības stāvokli kopumā.
Sākoties labvēlīgam slimības iznākumam, pacientiem ar tireotoksikozi jāveic preventīvi pasākumi pret recidīvu parādīšanos:
- ievērojot saudzējošu dzīvesveida režīmu 3-6 mēnešus;
- fizisko aktivitāšu ierobežojumi;
- radot psiholoģisku mieru no radinieku puses, un darbā - samazinot intensīva stresa stundas, t.sk. nakts maiņas (ja tādas ir).
Šāda slimības atkārtošanās novēršana ir ārkārtīgi svarīga, jo vairogdziedzeris ir trausls un tajā pašā laikā spēcīgs orgāns, kam ir savs "raksturs".
Tirotoksikozes ilgstoša stabila remisija ir norāde uz sanatorijas-kūrorta terapiju neliela augstuma apstākļos un periodiskas piepilsētas atpūtas apstākļos ērtā vidē. Tajā pašā laikā nav vēlams uzturēties atklātā saulē, jūrā jālieto sauļošanās.
Terapeitiskie un profilaktiskie pasākumi ietver balneoterapiju, izmantojot vietējos radona ūdeņus. To efektivitāti un pozitīvo ietekmi uz ķermeni ir pierādījuši daudzu gadu pētījumi, kas veikti kūrortos ar minerālūdeņiem.
Tādējādi, ārstējot pacientus ar tireotoksikozi Belokurikha kūrortā, tika apstiprināta radona procedūru efektivitāte kopā ar zāļu terapiju (merkazolilu, mikrorojodu un reserpīnu). Slāpekļa vannām, kas nesatur radonu, ir profilaktiska iedarbība, termiski un mehāniski stimulējot nervu receptorus ar slāpekļa burbuļiem.
Tirotoksikoze ir sindroms, kas rodas dažādos cilvēka ķermeņa patoloģiskos apstākļos. Tirotoksikozes biežums Eiropā un Krievijā ir 1,2% (Fadeev V.V., 2004). Bet tirotoksikozes problēmu nosaka ne tik daudz tās izplatība, cik seku smagums: ietekmējot vielmaiņas procesus, tas izraisa nopietnu izmaiņu attīstību daudzās ķermeņa sistēmās (sirds un asinsvadu, nervu, gremošanas, reproduktīvās utt.).
Tirotoksikozes sindroms, kas sastāv no pārmērīgas hormonu tiroksīna un trijodtironīna (T4 un T3) iedarbības uz mērķa orgāniem, vairumā klīnisko gadījumu ir vairogdziedzera patoloģijas sekas.
Vairogdziedzeris atrodas kakla priekšpusē, aptverot trahejas augšējo gredzenu priekšpusi un sānus. Tā kā tā ir pakava forma, tā sastāv no divām sānu daivām, kuras savieno zemesrieksts. Vairogdziedzera grāmatzīme rodas 3-5 nedēļas embrija attīstība, un no 10-12 nedēļām tā iegūst spēju uztvert jodu. Kā lielākais endokrīnais dziedzeris organismā tas ražo vairogdziedzera hormonus (TG) un kalcitonīnu. Vairogdziedzera morfofunkcionālā vienība ir folikuls, kura sienu veido viens epitēlija šūnu slānis - tirocīti, un lūmenā ir to sekrēcijas produkts - koloīds.
Tirocīti no asinīm uztver joda anjonus un, piesaistot to tirozīnam, izdalītos savienojumus tri- un tetraiodotironīnu veidā izvelk folikulu lūmenā. Lielākā daļa trijodtironīna veidojas nevis pašā vairogdziedzerī, bet citos orgānos un audos, atdalot joda atomu no tiroksīna. Pēc šķelšanās atlikušo joda daļu atkal uztver vairogdziedzeris, lai piedalītos hormonu sintēzē.
Vairogdziedzera funkcijas regulēšana ir hipotalāma kontrolē, kas ražo tirotropīnu atbrīvojošo faktoru (tiroliberīnu), kura ietekmē izdalās hipofīzes vairogdziedzeri stimulējošais hormons (TSH), kas stimulē vairogdziedzera ražošanu. T3 un T4. Starp vairogdziedzera hormonu līmeni asinīs un TSH ir negatīvas atsauksmes, kuru dēļ tiek uzturēta to optimālā koncentrācija asinīs.
Vairogdziedzera hormonu loma:
Aktivizējot olbaltumvielu (ieskaitot fermentus) sintēzi;
Palielinot kalcija jonu uzņemšanu no asinīm;
Aktivizējot glikogenolīzes, lipolīzes, proteolīzes procesus;
Glikozes un aminoskābju transportēšanas atvieglošana šūnā;
Siltuma ražošanas palielināšana.
Palieliniet adrenerģisko receptoru jutīgumu, palielinot sirdsdarbības ātrumu (HR), asinsspiedienu;
Intrauterīnā stadijā tie veicina audu (nervu, sirds un asinsvadu, muskuļu un skeleta sistēmas), bērnībā - garīgās aktivitātes veidošanās;
Palieliniet skābekļa patēriņu un pamata vielmaiņas ātrumu:
Tirotoksikozes cēloņi
Vairogdziedzera hormonu pārmērība asinīs var būt slimību sekas, kas izpaužas kā vairogdziedzera hiperfunkcija vai tās iznīcināšana - šajā gadījumā tirotoksikozi izraisa T4 un T3 pasīvā iekļūšana asinīs. Turklāt var būt cēloņi, kas nav atkarīgi no vairogdziedzera - vairogdziedzera hormonu pārdozēšana, T4 un T3 izdaloša olnīcu teratoma, vairogdziedzera vēža metastāzes (1. tabula).
Vairogdziedzera hiperfunkcija. Pirmo vietu starp slimībām, ko papildina paaugstināta izglītība un vairogdziedzera hormonu sekrēcija, aizņem difūzā toksiskā goiter un daudznozaru toksiskā goiter.
Difūzā toksiskā goiter (DTG) (Greivsa-Greivsa slimība, Pariina slimība) ir sistēmiska autoimūna slimība ar iedzimtu noslieci, kuras pamatā ir stimulējošu autoantivielu ražošana TSH receptoriem, kas atrodas uz tirocītiem. Par ģenētisko noslieci liecina cirkulējošo autoantivielu noteikšana 50% DTG radinieku, bieža HLA DR3 haplotipa noteikšana pacientiem un bieža kombinācija ar citām autoimūnām slimībām. DTG kombināciju ar autoimūnu hronisku virsnieru mazspēju, 1. tipa cukura diabētu un citām autoimūnām endokrinopātijām sauc par 2. tipa autoimūno poliglandulāro sindromu. Jāatzīmē, ka sievietes slimo 5-10 reizes biežāk nekā vīrieši, slimības izpausme notiek jaunā un vidējā vecumā. Iedzimta nosliece iedarbības faktoru (vīrusu infekcijas, stresa utt.) Iedarbībā noved pie vairogdziedzeri stimulējošo imūnglobulīnu - LATS faktoru (ilgstošas darbības tireoīdu stimulators, ilgstošas darbības vairogdziedzera stimulators) parādīšanās organismā. Mijiedarbojoties ar vairogdziedzeri stimulējošo hormonu receptoriem uz tirocītiem, vairogdziedzeri stimulējošās antivielas izraisa hormonu T4 un T3 sintēzes palielināšanos, kas izraisa tireotoksikozes stāvokļa parādīšanos.
Multinodulāra toksiska goiter - attīstās ar ilgstošu hronisku joda trūkumu pārtikā. Faktiski šī ir viena no vairogdziedzera secīgo patoloģisko stāvokļu ķēdes saitēm, kas veidojas viegla un mērena joda deficīta apstākļos. Difūzs netoksisks goiters (DNZ) pārvēršas par mezglainu (multinodulāru) netoksisku goiteru, pēc tam attīstās vairogdziedzera funkcionālā autonomija, kas ir daudznozaru toksiskā goitera patofizioloģiskais pamats. Joda deficīta apstākļos vairogdziedzeris tiek pakļauts TSH stimulējošajai iedarbībai un vietējiem augšanas faktoriem, kas izraisa vairogdziedzera folikulāro šūnu hipertrofiju un hiperplāziju, kas noved pie strumas veidošanās (DNZ stadija). Vairogdziedzera mezglu attīstības pamats ir tirocītu mikroheterogenitāte - dažādas vairogdziedzera šūnu funkcionālās un proliferatīvās aktivitātes.
Ja joda deficīts turpinās daudzus gadus, tad vairogdziedzera stimulēšana, kļūstot hroniska, izraisa hiperplāziju un hipertrofiju tireocītos, kuriem ir visizteiktākā proliferatīvā aktivitāte. Tas laika gaitā noved pie tirocītu fokālās uzkrāšanās parādīšanās ar tikpat augstu jutību pret stimulējošiem efektiem. Pastāvīgas hroniskas hiperstimulācijas apstākļos aktīvā tirocītu dalīšanās un aizkavēšanās uz šī reparatīvo procesu fona noved pie aktivizējošu mutāciju attīstības tireocītu ģenētiskajā aparātā, kas noved pie to autonomas darbības. Laika gaitā autonomo tirocītu aktivitāte noved pie TSH līmeņa pazemināšanās un T3 un T4 satura palielināšanās (klīniski acīmredzamas tireotoksikozes fāze). Tā kā vairogdziedzera funkcionālās autonomijas veidošanas process laika gaitā tiek pagarināts, joda izraisīta tireotoksikoze izpaužas vecākās vecuma grupās - pēc 50 gadiem.
Tirotoksikoze grūtniecības laikā. Tirotoksikozes biežums grūtniecēm sasniedz 0,1%. Tās galvenais cēlonis ir difūza toksiska goiter. Tā kā tireotoksikoze samazina auglību, grūtniecēm reti tiek novērota smaga slimības forma. Bieži grūtniecība iestājas laikā vai pēc tam narkotiku ārstēšana tireotoksikoze (jo šī ārstēšana atjauno auglību). Kontracepcijas līdzekļi ir ieteicami jaunām sievietēm ar tireotoksikozi, kuras saņem tionamīdus, lai izvairītos no nevēlamas grūtniecības.
Vairogdziedzera toksiskā adenoma (Plummera slimība) ir labdabīgs vairogdziedzera audzējs, kas attīstās no folikulārā aparāta un autonomi hiperprodukē vairogdziedzera hormonus. Toksiska adenoma var rasties jau pastāvošā netoksiskā mezglā; tādēļ mezglainā eitiroīdā goitra tiek uzskatīta par toksiskas adenomas attīstības riska faktoru. Slimības patoģenēzes pamatā ir vairogdziedzera hormonu autonomā hiperprodukcija, ko veic adenoma, ko neregulē vairogdziedzeri stimulējošais hormons. Adenoma lielos daudzumos izdala galvenokārt trijodtironīnu, kas izraisa vairogdziedzera stimulējošā hormona ražošanas nomākšanu. Tajā pašā laikā samazinās pārējo vairogdziedzera audu aktivitāte, kas ap adenomu.
TSH izdalošās hipofīzes adenomas ir reti sastopamas; tie veido mazāk nekā 1% no visiem hipofīzes audzējiem. Tipiskos gadījumos tirotoksikoze attīstās normāla vai paaugstināta TSH līmeņa fona apstākļos.
Hipofīzes selektīvā pretestība vairogdziedzera hormoniem - stāvoklis, kurā nav negatīvas atsauksmes starp vairogdziedzera vairogdziedzera hormonu līmeni un hipofīzes TSH līmeni, kam raksturīgs normāls TSH līmenis, ievērojams pieaugums T4 un T3 un tireotoksikozes līmenī (jo ir pārkāpta citu mērķaudu jutība pret vairogdziedzera hormoniem). Hipofīzes audzējs šādiem pacientiem netiek vizualizēts.
Vezikulārais drifts un koriokarcinoma izdala lielu daudzumu horiona gonadotropīna (CG). Koriona gonadotropīns, kas pēc struktūras ir līdzīgs TSH, izraisa īslaicīgu adenohipofīzes tirotropās aktivitātes nomākšanu un brīvā T4 līmeņa paaugstināšanos. Šis hormons ir vājš TSH receptoru stimulators uz tirocītiem. Kad HCG koncentrācija pārsniedz 300 000 U / L (kas vairākas reizes pārsniedz maksimālo HCG koncentrāciju normālas grūtniecības laikā), var rasties tireotoksikoze. Cistiskā mola noņemšana vai koriokarcinomas ķīmijterapija novērš tirotoksikozi. Grūtnieču toksikozes gadījumā hCG līmenis var ievērojami palielināties un izraisīt tirotoksikozi.
Vairogdziedzera iznīcināšana
Tirocītu iznīcināšana, kurā notiek vairogdziedzera hormonu plūsma asinīs un, kā rezultātā, tireotoksikozes attīstība, tiek papildināta ar vairogdziedzera iekaisuma slimībām - tiroidītu. Tie galvenokārt ir pārejošs autoimūns tireoidīts (AIT), kas ietver nesāpīgu (“klusu”) AIT, pēcdzemdību AIT, citokīnu izraisītu AIT. Izmantojot visas šīs iespējas, vairogdziedzerī notiek fāzes izmaiņas, kas saistītas ar autoimūno agresiju: tipiskākajā gaitā destruktīvās tireotoksikozes fāzi aizstāj ar pārejošas hipotireozes fāzi, pēc kuras vairumā gadījumu vairogdziedzera darbība tiek atjaunota.
Pēcdzemdību tireoidīts rodas uz pārmērīgas imūnsistēmas reaktivācijas fona pēc dabiskas grūtniecības imūnsupresijas (atsitiena parādība). Tiroidīta nesāpīgā ("klusā") forma pāriet tāpat kā pēcdzemdību periodā, bet nav zināms tikai provocējošais faktors, kas notiek ārpus saiknes ar grūtniecību. Citokīnu izraisīts tireoidīts attīstās pēc interferona preparātu izrakstīšanas dažādām slimībām.
Tireotoksikozes attīstība ir iespējama ne tikai ar autoimūnu iekaisumu vairogdziedzerī, bet arī ar tā infekcijas bojājumiem, kad attīstās subakūts granulomatozs tireoidīts. Tiek uzskatīts, ka subakūtu granulomatozo tireoidītu izraisa vīrusu infekcija. Tiek pieņemts, ka izraisītāji var būt Koksaki vīruss, adenovīrusi, vīruss cūciņa, ECHO vīrusi, gripas vīrusi un Epšteina-Barra vīruss. Pastāv ģenētiska nosliece uz subakūtu granulomatozu tireoidītu, jo biežāk sastopama indivīdi ar HLA-Bw35 antigēnu. Prodromālo periodu (ilgst vairākas nedēļas) raksturo mialģija, zems drudzis, vispārēja slikta veselība, laringīts un dažreiz disfāgija. Tirotoksikozes sindroms rodas 50% pacientu un parādās smagu klīnisko izpausmju stadijā, kas ietver sāpes kakla priekšējās virsmas vienā pusē, parasti izstaro uz ausu vai apakšējo žokli no tās pašas puses.
Citi tireotoksikozes cēloņi
Zāļu tireotoksikoze — izplatīts iemesls tireotoksikoze. Bieži vien ārsts izraksta pārmērīgas hormonu devas; citos gadījumos pacienti slepeni lieto pārmērīgu hormonu daudzumu, dažreiz, lai zaudētu svaru.
T 4 un T 3 izdaloša olnīcu teratoma (olnīcu strūma) un folikulāra vairogdziedzera vēža lielas hormonu aktīvās metastāzes ir ļoti reti tireotoksikozes cēloņi.
Tirotoksikozes sindroma klīniskā aina
Sirds un asinsvadu sistēma... Vissvarīgākais vairogdziedzera traucējumu mērķorgāns ir sirds. 1899. gadā R. Kraus ieviesa terminu "tireotoksiska sirds", kas tiek saprasts kā kardiovaskulāro traucējumu simptomu komplekss, ko izraisa vairogdziedzera hormonu pārpalikuma toksiskā iedarbība, kam raksturīga hiperfunkcijas, hipertrofijas, distrofijas, kardiosklerozes un sirds mazspējas attīstība.
Tireotoksikozes kardiovaskulāro traucējumu patoģenēze ir saistīta ar TG spēju tieši saistīties ar kardiomiocītiem, nodrošinot pozitīvu inotropisku efektu. Turklāt, palielinot adrenerģisko receptoru jutīgumu un izpausmi, vairogdziedzera hormoni izraisa būtiskas izmaiņas hemodinamikā un akūtas sirds slimības attīstībā, īpaši pacientiem ar sirds išēmisko slimību. Ir sirdsdarbības ātruma palielināšanās, insulta tilpuma (SV) un minūtes tilpuma (MV) palielināšanās, asins plūsmas paātrināšanās, kopējās un perifēro asinsvadu pretestības (OPSR) samazināšanās un asinsspiediena izmaiņas. Sistoliskais spiediens mēreni palielinās, diastoliskais spiediens paliek normāls vai zems, kā rezultātā palielinās pulsa spiediens. Papildus visam iepriekšminētajam tireotoksikozi papildina cirkulējošo asiņu (BCC) un eritrocītu masas palielināšanās. BCC palielināšanās iemesls ir eritropoetīna līmeņa izmaiņas serumā saskaņā ar tiroksīna līmeņa izmaiņas serumā, kas izraisa eritrocītu masas palielināšanos. Cirkulējošo asiņu minūtes tilpuma un masas palielināšanās, no vienas puses, un perifērās pretestības samazināšanās, no otras puses, palielinās pulsa spiediens un slodze uz sirdi diastolā.
Tireotoksikozes galvenās sirds patoloģijas klīniskās izpausmes ir sinusa tahikardija, priekškambaru mirdzēšana (MP), sirds mazspēja un stenokardijas metaboliskā forma. Ja pacientam ir išēmiska slimība sirds (išēmiska sirds slimība), hipertensija, sirds defektu tireotoksikoze tikai paātrinās aritmiju parādīšanos. Ir tieša MP atkarība no slimības smaguma un ilguma.
Sinusa tahikardijas galvenā iezīme ir tā, ka tā nepazūd miega laikā un nelielas fiziskās aktivitātes dramatiski palielina sirdsdarbības ātrumu. Retos gadījumos rodas sinusa bradikardija. Tas var būt saistīts ar iedzimtām izmaiņām vai sinusa mezgla funkcijas izsīkumu ar tā vājuma sindroma attīstību.
Priekškambaru mirdzēšana notiek 10-22% gadījumu, un šīs patoloģijas biežums palielinās līdz ar vecumu. Slimības sākumā priekškambaru mirdzēšana ir paroksizmāla, un, progresējot tireotoksikozei, tā var kļūt pastāvīga. Jauniem pacientiem bez vienlaicīgas sirds un asinsvadu patoloģijas pēc vairogdziedzera starpsummas rezekcijas vai veiksmīgas tirostatiskās terapijas tiek atjaunots sinusa ritms. Priekškambaru mirdzēšanas patoģenēzē svarīga loma ir elektrolītu līdzsvars, precīzāk, intracelulārā kālija līmeņa pazemināšanās miokardā, kā arī sinusa mezgla nomotropās funkcijas izsīkšana, kas noved pie tā izsīkuma un pārejas uz patoloģisku ritmu.
Tireotoksikozei priekškambaru aritmijas ir raksturīgākas, un kambaru aritmiju parādīšanās ir raksturīga tikai smagām formām. Tas var būt saistīts ar augstāku priekškambaru jutīgumu pret TSH aritmogēnisko darbību salīdzinājumā ar kambariem, jo priekškambaru audos dominē beta-adrenerģisko receptoru blīvums. Parasti kambaru aritmijas rodas, ja tireotoksikoze tiek kombinēta ar sirds un asinsvadu slimībām. Sākoties pastāvīgai eitireoidismai, tie saglabājas.
Skeleta-muskuļu sistēma... Palielināta katabolisms izraisa muskuļu vājumu un atrofiju (tirotoksisku miopātiju). Pacienti izskatās novājējuši. Muskuļu vājums rodas, ejot, uzkāpjot kalnā, ceļoties no ceļiem vai paceļot svaru. Retos gadījumos rodas pārejoša tirotoksiska paralīze, kas ilgst no vairākām minūtēm līdz vairākām dienām.
Paaugstināta vairogdziedzera hormona koncentrācija rada negatīvu minerālu līdzsvaru ar kalcija zudumu, kas izpaužas kā palielināta kaulu rezorbcija un samazināta šī minerāla absorbcija zarnās. Resorbcija kaulu audi dominē pār tā veidošanos, tāpēc tiek palielināta kalcija koncentrācija urīnā.
Pacientiem ar hipertiroīdismu ir zems D-1,25 (OH) 2D vitamīna metabolīta līmenis, dažreiz hiperkalciēmija un pazemināts parathormona līmenis serumā. Klīniski visi šie traucējumi izraisa difūzās osteoporozes attīstību. Iespējamas kaulu sāpes, patoloģiski lūzumi, skriemeļu sabrukums, kifozes veidošanās. Tireotoksikozes artropātija attīstās reti, jo tā ir hipertrofiska osteoartropātija ar pirkstu falangu sabiezēšanu un periosteal reakcijām.
Nervu sistēma. Tirotoksikozes gadījumā nervu sistēmas bojājumi rodas gandrīz vienmēr, tādēļ iepriekš to sauca par "neirotireoīdismu" vai "tireooneirozi". Patoloģiskais process ietver centrālo nervu sistēmu, perifēros nervus un muskuļus.
Pārmērīga vairogdziedzera hormonu iedarbība galvenokārt izraisa neirastēnijas simptomu attīstību. Sūdzības par paaugstinātu uzbudināmību, trauksmi, aizkaitināmību, obsesīvām bailēm, bezmiegu ir raksturīgas, tiek novērotas izmaiņas uzvedībā - nervozitāte, asarība, pārmērīga motora aktivitāte, koncentrēšanās spējas zudums (pacients pēkšņi pāriet no vienas domas uz otru), emocionāls nestabilitāte ar strauju garastāvokļa maiņu no uzbudinājuma pirms depresijas. Patiesas psihozes ir reti. Letarģijas un depresijas sindroms, ko sauc par "apātisku tireotoksikozi", parasti rodas gados vecākiem pacientiem.
Tirobes izpausmes ir ļoti raksturīgas tireotoksikozei. Bieži vien ir kardiofobija, klaustrofobija, sociālā fobija.
Reaģējot uz fizisko un emocionālo stresu, rodas panikas lēkmes, kas izpaužas kā strauja sirdsdarbības ātruma palielināšanās, paaugstināts asinsspiediens, bāla āda, sausa mute, drebuļiem līdzīgas trīces, bailes no nāves.
Tirotoksikozes neirotiskie simptomi nav specifiski, un, attīstoties un saasinoties slimībai, tie izzūd, tos aizstājot ar smagiem orgānu bojājumiem.
Trīce ir agrīns tireotoksikozes simptoms. Šī hiperkinēze saglabājas gan miera stāvoklī, gan kustības laikā, un emocionāla provokācija palielina tā smagumu. Trīce pārņem rokas (Mari simptoms ir izstiepto roku pirkstu trīce), plakstiņus, mēli un dažreiz visu ķermeni ("telegrāfa pola simptoms").
Slimībai progresējot, attīstās nogurums, muskuļu vājums, difūzais svara zudums un muskuļu atrofija. Dažiem pacientiem muskuļu vājums sasniedz ārkārtēju pakāpi un pat izraisa nāvi. Izņēmuma kārtā ar smagu tirotoksikozi pēkšņi var rasties vispārēja muskuļu vājuma uzbrukumi (periodiska tireotoksiska hipokaliēmiska paralīze), iesaistot stumbra un ekstremitāšu muskuļus, ieskaitot elpošanas muskuļus. Dažos gadījumos pirms paralīzes notiek kāju vājuma uzbrukumi, parestēzija un patoloģisks muskuļu nogurums. Paralīze strauji attīstās. Šādi uzbrukumi dažkārt var būt vienīgā tireotoksikozes izpausme. Elektromiogrāfija pacientiem ar periodisku paralīzi atklāj polifāziju, darbības potenciāla samazināšanos, muskuļu šķiedru spontānas aktivitātes klātbūtni un fascikulācijas.
Hroniska tirotoksiska miopātija rodas ar ilgstošu tireotoksikozes gaitu, kurai raksturīgs progresējošs vājums un nogurums ekstremitāšu proksimālajās muskuļu grupās, biežāk kājās. Grūtības tiek atzīmētas, kāpjot pa kāpnēm, pieceļoties no krēsla, sukot matus. Pamazām attīstās simetriska proksimālo ekstremitāšu muskuļu hipotrofija.
Tirotoksisks eksoftalms. Tirotoksiskais eksoftalms vienmēr notiek uz tirotoksikozes fona, biežāk sievietēm. Šādu pacientu acu atstarpe ir plaši atvērta, lai arī eksoftalmi nav, vai arī tā nepārsniedz 2 mm. Palpebral plaisas palielināšanās notiek augšējā plakstiņa ievilkšanas dēļ. Var atrast arī citus simptomus: skatoties tieši, dažreiz ir redzama sklēras josla starp augšējo plakstiņu un varavīksneni (Dahlrymple simptoms). Skatoties uz leju, augšējā plakstiņa noslīdēšana atpaliek no acs ābola kustības (Grefe simptoms). Šos simptomus izraisa gludo muskuļu tonusa palielināšanās, kas paceļ augšējo plakstiņu. Raksturīgi reti mirgo (Stellwag simptoms), maigs plakstiņu trīce, kad tie ir aizvērti, bet plakstiņi pilnībā aizveras. Ekstrokulāro muskuļu kustību apjoms netiek traucēts, acs dibens paliek normāls, un acs funkcijas netiek ietekmētas. Acu pārvietošana nav sarežģīta. Instrumentālo pētījumu metožu izmantošana, ieskaitot datortomogrāfiju un kodolmagnētisko rezonansi, pierāda, ka orbītas mīkstajos audos nav izmaiņu. Aprakstītie simptomi izzūd uz vairogdziedzera disfunkcijas zāļu korekcijas fona.
Tireotoksikozes acu simptomi ir jānošķir no neatkarīgas endokrīnās oftalmopātijas slimības.
Endokrīnā oftalmopātija (Greivs) ir slimība, kas saistīta ar autoimūnas ģenēzes periorbitālo audu bojājumiem, kas 95% gadījumu tiek kombinēta ar vairogdziedzera autoimūnām slimībām. Tas ir balstīts uz visu orbītas un retroorbitālās tūskas formējumu limfocītu infiltrāciju. Galvenais Greivsa oftalmopātijas simptoms ir eksoftalms. Okulomotorisko muskuļu tūska un fibroze izraisa ierobežotu acs ābola un diplopijas mobilitāti. Pacienti sūdzas par sāpēm acīs, fotofobiju, asarošanu. Plakstiņu neaizvēršanās dēļ radzene izžūst un var čūlas. Redzes nerva un keratīta saspiešana var izraisīt aklumu.
Gremošanas sistēma. Pārtikas patēriņš palielinās, un dažiem pacientiem rodas negausīga apetīte. Neskatoties uz to, pacienti parasti ir tievi. Paaugstinātas peristaltikas dēļ izkārnījumi ir bieži, bet caureja notiek reti.
Reproduktīvā sistēma. Tirotoksikoze sievietēm samazina auglību un var izraisīt oligomenoreju. Vīriešiem spermatoģenēze tiek nomākta, un dažreiz potence samazinās. Dažreiz tiek atzīmēta ginekomastija, pateicoties androgēnu paātrinātai perifērai pārveidošanai par estrogēniem (neskatoties uz augstu testosterona līmeni). Vairogdziedzera hormoni palielina dzimumhormonus saistošā globulīna koncentrāciju un tādējādi palielina kopējo testosterona un estradiola saturu; tomēr luteinizējošā hormona (LH) un folikulus stimulējošā hormona (FSH) līmenis serumā var būt vai nu paaugstināts, vai normāls.
Vielmaiņa. Pacienti parasti ir tievi. Gados vecākiem cilvēkiem raksturīga anoreksija. Gluži pretēji, dažiem jauniem pacientiem ir palielināta apetīte, tāpēc viņi pieņemas svarā. Tā kā vairogdziedzera hormoni palielina siltuma veidošanos, palielinās arī siltuma zudumi svīšanas dēļ, kas izraisa vieglu polidipsiju. Daudzi nepieļauj siltumu labi. Pacientiem ar insulīnatkarīgu cukura diabētu ar tireotoksikozi palielinās nepieciešamība pēc insulīna.
Vairogdziedzeris parasti ir palielināta. Goitera lielums un konsistence ir atkarīga no tireotoksikozes cēloņa. Hiperfunkcionējošā dziedzerī palielinās asins plūsma, kas izraisa vietēja asinsvadu trokšņa parādīšanos.
Tireotoksiskā krīze ir visu tireotoksikozes simptomu strauja saasināšanās, kas ir smaga pamatslimības komplikācija, ko papildina vairogdziedzera hiperfunkcija (klīniskajā praksē tas parasti ir toksisks goiters). Krīzes attīstību veicina šādi faktori:
Tirotoksikozes ilgstoša ārstēšanas neesamība;
Vienlaicīgi infekcijas un iekaisuma procesi;
Smaga garīga trauma;
Operatīva ārstēšana jebkura veida;
Toksiska goitera ārstēšana ar radioaktīvo jodu, kā arī slimības ķirurģiska ārstēšana, ja eitireoīdais stāvoklis iepriekš nav sasniegts; šajā gadījumā masveida vairogdziedzera iznīcināšanas rezultātā asinīs izdalās liels daudzums vairogdziedzera hormonu.
Krīzes patoģenēze sastāv no pārmērīgas vairogdziedzera hormonu uzņemšanas asinīs un smagiem toksiskiem bojājumiem sirds un asinsvadu sistēmā, aknās, nervu sistēmā un virsnieru dziedzeros. Klīnisko ainu raksturo asa uztraukums (līdz psihozei ar maldiem un halucinācijām), ko pēc tam aizstāj adināmija, miegainība, muskuļu vājums un apātija. Pārbaudot: seja ir strauji hiperēmiska; acis plaši atvērtas (izteikta eksoftalma), reti mirgo; bagātīga svīšana, vēlāk smagas dehidratācijas dēļ to aizstāj ar sausu ādu; āda ir karsta, hiperēmiska; augsta ķermeņa temperatūra (līdz 41-42 ° C).
Augsts sistoliskais asinsspiediens (BP), diastoliskais asinsspiediens ir ievērojami samazināts, ar tālejošu krīzi sistoliskais asinsspiediens strauji pazeminās, akūtas sirds un asinsvadu mazspēja; tahikardija līdz 200 sitieniem minūtē pārvēršas par priekškambaru mirdzēšanu; pastiprinās dispepsijas traucējumi: slāpes, slikta dūša, vemšana, vaļīgi izkārnījumi... Iespējamas palielinātas aknas un dzelte. Turpmāka krīzes progresēšana noved pie orientācijas zuduma, akūtas virsnieru mazspējas simptomiem. Krīzes klīniskie simptomi bieži palielinās dažu stundu laikā. Asinīs TSH var netikt atklāts, savukārt T4 un T3 līmenis ir ļoti augsts. Tiek novērota hiperglikēmija, palielinās urīnvielas un slāpekļa vērtības, mainās skābju bāzes stāvoklis un asins elektrolīta sastāvs - palielinās kālija līmenis, samazinās nātrijs. Raksturo leikocitoze ar neitrofilu nobīdi pa kreisi.
Diagnostika
Ja ir aizdomas par tireotoksikozi, pārbaudē ietilpst divi posmi: vairogdziedzera funkcijas novērtējums un vairogdziedzera hormonu palielināšanās cēloņa noskaidrošana.
Vairogdziedzera funkcijas novērtējums
1. Kopējais T4 un brīvais T4 ir palielināts gandrīz visiem pacientiem ar tireotoksikozi.
2. Tiek palielināts arī kopējais T3 un brīvais T3. Mazāk nekā 5% pacientu tikai kopējais T3 ir paaugstināts, savukārt kopējais T4 paliek normāls; šādus apstākļus sauc par T3 tireotoksikozi.
3. TSH pamatlīmenis ir ievērojami samazināts vai arī TSH netiek atklāts. Tiroliberīna tests nav obligāts. Bāzes TSH līmenis ir samazināts 2% vecāka gadagājuma cilvēku ar eitireoīdismu. Normāls vai paaugstināts bazālā TSH līmenis uz paaugstināta kopējā T4 vai kopējā T3 līmeņa fona norāda uz tirotoksikozi, ko izraisa pārmērīgs TSH.
4. Tiroglobulīns. Tiroglobulīna līmeņa paaugstināšanās asins serumā tiek konstatēta, kad dažādas formas tireotoksikoze: difūzs toksisks goiter, subakūts un autoimūns tireoidīts, daudznozaru toksisks un netoksisks goiter, endēmisks goiter, vairogdziedzera vēzis un tā metastāzes. Medulāru vairogdziedzera vēzi raksturo normāls vai pat samazināts tiroglobulīna līmenis serumā. Ar tireoidītu tiroglobulīna koncentrācija serumā var neatbilst pakāpei klīniskie simptomi tireotoksikoze.
Mūsdienu laboratorijas metodesļauj diagnosticēt divus tirotoksikozes variantus, kas ļoti bieži ir viena procesa posmi:
Subklīniskā tireotoksikoze: raksturīga TSH līmeņa pazemināšanās apvienojumā ar normālu brīvā T4 un brīvā T3 līmeni.
Manifestētai (acīmredzamai) tireotoksikozei raksturīga TSH līmeņa pazemināšanās un brīvā T4 un brīvā T3 līmeņa paaugstināšanās.
5. Radioaktīvā joda (I123 vai I131) absorbcija vairogdziedzerī. Lai novērtētu vairogdziedzera darbību, ir svarīgi veikt nelielu radioaktīvā joda devas absorbcijas testu 24 stundu laikā. 24 stundas pēc I123 vai I131 devas uzņemšanas mēra izotopu uzņemšanu vairogdziedzerī un pēc tam izsaka procentos. Jāpatur prātā, ka radioaktīvā joda absorbcija ir ievērojami atkarīga no joda satura pārtikā un vidē.
Pacienta joda kopas stāvoklis dažādos veidos tiek atspoguļots par radioaktīvā joda absorbcijas mērīšanas rezultātiem dažādas slimības vairogdziedzeris. Hipertiroksinēmija ar lielu radioaktīvā joda uzņemšanu ir raksturīga toksiskai goiter. Hipertiroksinēmijai ir daudz iemeslu, ņemot vērā zemu radioaktīvā joda uzņemšanu: joda pārpalikums organismā, tiroidīts, vairogdziedzera hormona uzņemšana, vairogdziedzera hormona ārpusdzemdes ražošana. Tāpēc, ja tiek konstatēts augsts vairogdziedzera hormonu saturs asinīs uz zemas I123 vai I131 uzņemšanas fona, ir jāveic slimību diferenciāldiagnostika (2. tabula).
6. Radionuklīdu skenēšana. Vairogdziedzera funkcionālo stāvokli var noteikt testā ar radiofarmaceitiskā preparāta (radioaktīvā joda vai tehnēcija pertechnetāta) uztveršanu. Lietojot joda izotopu, scintigrammā ir redzami dziedzera apgabali, kas uztver jodu. Nefunkcionējošās zonas netiek renderētas, un tās sauc par "aukstām".
7. Slāpēšanas testi ar T3 vai T4. Ar tirotoksikozi radioaktīvā joda absorbcija vairogdziedzerī eksogēnu vairogdziedzera hormonu ietekmē (3 mg levotiroksīna vienu reizi iekšķīgi vai 75 μg / dienā liotironīna iekšķīgi 8 dienas) nemazinās. Nesen šo testu izmanto reti, jo ir izstrādātas ļoti jutīgas metodes TSH noteikšanai un vairogdziedzera scintigrāfijas metodes. Pārbaude ir kontrindicēta sirds slimībām un gados vecākiem pacientiem.
8. Ultraskaņas izmeklēšana (ultraskaņa), ehogrāfija vai ultrasonogrāfija. Šī metode ir informatīva un ievērojami palīdz diagnosticēt autoimūno tiroidītu, mazākā mērā - difūzo toksisko goiteru.
Tirotoksikozes cēloņa noteikšana
Vai ir kāds autonoms hiperfunkcionāls mezgls, kas uzkrāj visu radioaktīvo jodu un nomāc normālu vairogdziedzera audu darbību?
Vai ir vairākas vietnes, kurās uzkrājas jods?
Vai palpināmie mezgli ir auksti (hiperfunkcionējoši audi starp mezgliem).
Vairogdziedzeri stimulējošās autoantivielas ir difūzā toksiskā goitera marķieri. Ir pieejami komplekti šo autoantivielu noteikšanai, izmantojot enzīmu imūnsorbcijas testu (ELISA).
Visas autoantivielas pret TSH receptoriem (ieskaitot vairogdziedzeri stimulējošās un vairogdziedzeri bloķējošās autoantivielas) nosaka, mērot IgG saistīšanos no seruma pacientiem ar TSH receptoriem. Šīs autoantivielas tiek atklātas aptuveni 75% pacientu ar difūzu toksisku goiteru. Visu TSH receptoru autoantivielu tests ir vienkāršāks un lētāks nekā vairogdziedzeri stimulējošo autoantivielu tests.
Antivielas pret mieloperoksidāzi ir specifiskas difūzai toksiskai goiterai (kā arī hroniskam limfocītu tiroidītam), tāpēc to noteikšana palīdz atšķirt difūzo toksisko goiteru no citiem tireotoksikozes cēloņiem.
Vairogdziedzera scintigrāfija tiek veikta pacientiem ar tireotoksikozi un mezglainu goiteru, lai noskaidrotu:
Tīrotoksikozes pavadītu slimību diferenciāldiagnoze
Starp visiem iemesliem, kas izraisa tireotoksikozes attīstību, visbūtiskākie (to izplatības dēļ) ir difūzā toksiskā goiter un daudznozaru toksiskā goiter. Ļoti bieži toksiskas goitera neveiksmīgas ārstēšanas iemesls ir tikai kļūdas diferenciāldiagnoze Greivsa slimība un multinodulāra toksiska goiter, pateicoties tam, ka šo divu slimību ārstēšanas metodes ir atšķirīgas. Tādēļ gadījumā, ja tireotoksikozes klātbūtne pacientam tika apstiprināta ar hormonālo pētījumu, vairumā gadījumu ir jānošķir Greivsa slimība un vairogdziedzera funkcionālā autonomija (mezglains un daudznozaru toksisks goiters).
Abos toksiskā goitera gadījumos klīniku galvenokārt nosaka tirotoksikozes sindroms. Veicot diferenciāldiagnozi, ir jāņem vērā vecuma iezīme: jauniešiem, kuriem parasti ir Greivsa slimība, vairumā gadījumu ir detalizēta tirotoksikozes klasiskā klīniskā aina, savukārt gados vecākiem pacientiem, kuriem mūsu reģionā biežāk ir multinodulāra toksiska goiter, oligo- un pat monosimptomātiska tireotoksikozes gaita. Piemēram, tā vienīgā izpausme var būt supraventrikulāras aritmijas, kas ilgstoši ir saistītas ar koronāro sirds slimību vai neizskaidrojamu subfebrīla stāvokli. Vairumā gadījumu jau pēc anamnēzes, izmeklēšanas un klīniskā aina ir iespējams noteikt pareizu diagnozi. Pacienta jaunais vecums, salīdzinoši īsa slimības vēsture (līdz gadam), difūza vairogdziedzera palielināšanās un smaga endokrīnā oftalmopātija - raksturīgās pazīmes Greivsa slimība. Turpretī pacienti ar daudznozaru toksisku goiteru var norādīt, ka viņiem pirms daudziem gadiem vai pat gadu desmitiem bija mezglains vai difūzs goiters, neapdraudot vairogdziedzera darbību.
Vairogdziedzera scintigrāfija: Greivsa slimību raksturo difūzā radiofarmaceitiskās vielas uzņemšanas palielināšanās; funkcionālā autonomija atklāj "karstus" mezglus vai palielinātas un samazinātas uzkrāšanās zonu maiņu. Bieži vien izrādās, ka multinodulārā goiterā lielākie ar ultraskaņu atklātie mezgli, saskaņā ar scintigrāfiju, izrādās "auksti" vai "silti", un mezglu apkārtējo audu hiperfunkcijas rezultātā attīstās tirotoksikoze.
Toksiska goitera un tireoidīta diferenciāldiagnoze nerada īpašas grūtības. Ar subakūtu granulomatozu tireoidītu galvenie simptomi ir: savārgums, drudzis, sāpes vairogdziedzerī. Sāpes izstaro ausīs, palielinās norijot vai pagriežot galvu. Vairogdziedzeris palpācijas laikā ir ārkārtīgi sāpīga, ļoti blīva, mezglaina. Iekaisuma process parasti sākas vienā no vairogdziedzera daivām un pamazām notver otru daivu. Palielinās eritrocītu sedimentācijas ātrums (ESR), antithyroid autoantivielas parasti netiek atklātas, radioaktīvā joda absorbcija ar vairogdziedzeri ir strauji samazināta.
Pārejošs autoimūns tireoidīts (subakūts limfocītisks tireoidīts) - dzemdību, abortu, interferona zāļu lietošanas vēstures noskaidrošana. Tireotoksiskā (sākotnējā) subakūtā pēcdzemdību tireoidīta stadija ilgst 4-12 nedēļas, pēc tam seko hipotireozes stadija, kas ilgst vairākus mēnešus. Vairogdziedzera scintigrāfija: visu trīs veidu pārejošā tireoidīta tireotoksisko stadiju raksturo radiofarmaceitiskās vielas uzkrāšanās samazināšanās. Ultraskaņas izmeklēšana atklāj parenhīmas ehogenitātes samazināšanos.
Akūta psihoze. Parasti psihoze ir sāpīgi psihiski traucējumi, kas pilnībā vai galvenokārt izpaužas nepietiekamā reālās pasaules atspoguļojumā ar uzvedības pārkāpumu, dažādu garīgās aktivitātes aspektu izmaiņām, parasti ar parādībām, kas nav raksturīgas normāla psihe (halucinācijas, maldi, psihomotori, afektīvi traucējumi utt.). Vairogdziedzera hormonu toksiskā iedarbība var izraisīt akūtu simptomātisku psihozi (t.i., kā vienu no vispārējas neinfekcijas slimības, infekcijas un intoksikācijas izpausmēm). Gandrīz trešdaļā pacientu, kuri hospitalizēti ar akūtu psihozi, kopējais T4 un brīvais T4 ir paaugstināts. Pusei pacientu ar paaugstinātu T4 līmeni palielinās arī T3 līmenis. Pēc 1-2 nedēļām šie rādītāji tiek normalizēti bez ārstēšanas ar antitireoīdiem līdzekļiem. Tiek uzskatīts, ka vairogdziedzera hormonu līmeņa paaugstināšanos izraisa TSH izdalīšanās. Tomēr TSH līmenis sākotnējā hospitalizēto psihozes pacientu pārbaudē parasti ir zems vai zemāks nekā parasti. Visticamāk, ka TSH līmenis var palielināties par agrīnā stadijā psihoze (pirms hospitalizācijas). Patiešām, dažiem amfetamīna atkarības pacientiem, kuri hospitalizēti ar akūtu psihozi, tiek konstatēts nepietiekams TSH līmeņa samazinājums uz paaugstināta T4 līmeņa fona.
Tirotoksikozes sindroma ārstēšana
Tirotoksikozes ārstēšana ir atkarīga no cēloņiem, kas to izraisīja.
Toksisks goiter
Graves slimības ārstēšana un dažādas vairogdziedzera funkcionālās autonomijas klīniskās iespējas atšķiras. Galvenā atšķirība ir tā, ka vairogdziedzera funkcionālās autonomijas gadījumā uz tirostatiskās terapijas fona nav iespējams panākt stabilu tirotoksikozes remisiju; pēc tirostatisko līdzekļu atcelšanas tas dabiski atkal attīstās. Tādējādi funkcionālās autonomijas ārstēšana sastāv no vairogdziedzera ķirurģiskas noņemšanas vai tās iznīcināšanas, izmantojot radioaktīvo jodu-131. Tas ir saistīts ar faktu, ka tireostatiskā terapija nespēj panākt pilnīgu tirotoksikozes remisiju; pēc zāļu lietošanas pārtraukšanas visi simptomi atgriežas. Grāvsa slimības gadījumā dažām pacientu grupām konservatīvas terapijas laikā ir iespējama pastāvīga remisija.
Ilgstoša (18–24 mēnešu) tirostatiskā terapija kā Greivsa slimības ārstēšanas pamatmetode var tikt plānota tikai pacientiem ar nelielu vairogdziedzera palielināšanos, ja tajā nav klīniski nozīmīgu mezglu. Ja pēc viena tireostatiskās terapijas kursa attīstās recidīvs, otrā kursa iecelšana ir veltīga.
Tirostatiskā terapija
Tiamazols (Tyrozol®). Antitireoīds līdzeklis, kas izjauc vairogdziedzera hormonu sintēzi, bloķējot peroksidāzi, kas iesaistīta tirozīna jodēšanā, samazina T4 iekšējo sekrēciju. Mūsu valstī un Eiropas valstīs tiamazola preparāti ir vispopulārākie. Tiamazols samazina bazālo metabolismu, paātrina jodīdu izvadīšanu no vairogdziedzera, palielina abpusēju sintēzes aktivāciju un TSH izdalīšanos hipofīzes dziedzeros, ko papildina zināma vairogdziedzera hiperplāzija. Tas neietekmē tireotoksikozi, kas attīstās hormonu izdalīšanās rezultātā pēc vairogdziedzera šūnu iznīcināšanas (ar tiroidītu).
Tyrozol® vienas devas darbības ilgums ir gandrīz 24 stundas, tāpēc visa dienas deva tiek nozīmēta vienā devā vai sadalīta divās vai trīs atsevišķās devās. Tyrozol® ir divās devās - 10 mg un 5 mg tiamazola vienā tabletē. Tyrozol® 10 mg deva ļauj uz pusi samazināt pacienta paņemto tablešu skaitu un attiecīgi palielināt pacienta atbilstības līmeni.
Propiltiouracils. Bloķē vairogdziedzera peroksidāzi un kavē jonizētā joda pārveidošanos aktīvajā formā (elementārais jods). Pārkāpj tiroglobulīna molekulas tirozīna atlikumu jodēšanu, veidojot mono- un dijodotirozīnu un, tālāk, tri- un tetraiodotironīnu (tiroksīnu). Ārējā vairogdziedzera darbība ir inhibēt tetraiodotironīna perifēro pārveidošanos par trijodtironīnu. Novērš vai vājina tireotoksikozi. Tam ir goitrogēna iedarbība (vairogdziedzera lieluma palielināšanās), jo palielinās vairogdziedzera stimulējošā hormona sekrēcija no hipofīzes, reaģējot uz vairogdziedzera hormonu koncentrācijas samazināšanos asinīs. Vidēji dienas deva propiltiouracils ir 300-600 mg / dienā. Zāles lieto frakcionēti, ik pēc 8 stundām. PTU uzkrājas vairogdziedzerī. Ir pierādīts, ka daļēja PTU uzņemšana ir daudz efektīvāka nekā viena visa uzņemšana dienas deva... PTU darbības laiks ir īsāks nekā tiamazola.
Ilgstošai Greivsa slimības terapijai visbiežāk tiek izmantota shēma "bloķēt un aizstāt" (antitireoīds līdzeklis bloķē vairogdziedzera darbību, levotiroksīns novērš hipotireozes attīstību). Recidīvu biežuma ziņā tai nav priekšrocību salīdzinājumā ar monoterapiju ar tiamazolu, taču lielu tirostatisko devu lietošanas dēļ tas ļauj ticamāk uzturēt eitireoīdismu; monoterapijas gadījumā zāļu deva ļoti bieži ir jāmaina vienā vai otrā virzienā.
Ar mērenu tireotoksikozi parasti vispirms izraksta apmēram 30 mg tiamazola (Tyrozol®). Uz šī fona (apmēram pēc 4 nedēļām) vairumā gadījumu ir iespējams panākt eitireoīdismu, par ko liecina brīvā T4 līmeņa normalizācija asinīs (TSH līmenis ilgu laiku paliks zems). No šī brīža tiamazola deva tiek pakāpeniski samazināta līdz uzturošajai devai (10-15 mg), un ārstēšanai tiek pievienots levotiroksīns (Eutirox®) ar devu 50-75 mcg dienā. Norādītā terapija, periodiski kontrolējot TSH un brīvā T4 līmeni, pacients saņem 18-24 mēnešus, pēc tam to atceļ. Ja pēc tirostatiskās terapijas kursa attīstās recidīvs, pacientam tiek parādīta radikāla ārstēšana: operācija vai radioaktīvā joda terapija.
Beta blokatori
Propranolols ātri uzlabo pacientu stāvokli, bloķējot beta-adrenerģiskos receptorus. Propranolols arī nedaudz pazemina T3 līmeni, inhibējot T4 perifēro pārveidošanos par T3. Šo propranolola efektu acīmredzot nenosaka beta adrenerģisko receptoru blokāde. Parastā propranolola deva ir 20-40 mg iekšķīgi ik pēc 4-8 stundām. Deva tiek izvēlēta tā, lai sirdsdarbības ātrumu miera stāvoklī samazinātu līdz 70-90 min-1. Tā kā izzūd tireotoksikozes simptomi, propranolola deva tiek samazināta, un, sasniedzot eitireoīdismu, zāles tiek atceltas.
Beta blokatori novērš tahikardiju, svīšanu, trīci un trauksmi. Tādēļ beta blokatoru lietošana sarežģī tireotoksikozes diagnozi.
Citi beta blokatori nav efektīvāki par propranololu. Selektīvie beta1-adrenoblokatori (metoprolols) nesamazina T3 līmeni.
Beta blokatori ir īpaši indicēti tahikardijai pat sirds mazspējas fona apstākļos, ja tahikardiju izraisa tireotoksikoze, bet sirds mazspēju - tahikardija. Relatīva kontrindikācija propranolola lietošanai ir hroniska obstruktīva plaušu slimība.
Jodīds
Piesātinātam kālija jodīda šķīdumam 250 mg devā 2 reizes dienā ir terapeitiska iedarbība lielākajai daļai pacientu, bet pēc apmēram 10 dienām ārstēšana parasti kļūst neefektīva ("aizbēgšanas" parādība). Kālija jodīdu galvenokārt izmanto, lai pacientus sagatavotu operācijām ar vairogdziedzeri, jo jods izraisa dziedzera sabiezēšanu un samazina tā asins piegādi. Kālija jodīdu ļoti reti lieto kā izvēlētas zāles ilgstošai tireotoksikozes ārstēšanai.
Pašlaik arvien vairāk speciālistu visā pasaulē sliecas uzskatīt, ka mērķis radikāla ārstēšana Greivsa slimība ir pastāvīga hipotireoze, kas tiek panākta ar gandrīz pilnīgu vairogdziedzera ķirurģisku noņemšanu (ārkārtīgi starpsummas rezekcija) vai ievadot pietiekamas I131 devas, pēc kuras pacientam tiek nozīmēta aizstājterapija ar levotiroksīnu. Vairogdziedzera ekonomiskāku rezekciju ārkārtīgi nevēlamas sekas ir daudzi pēcoperācijas tirotoksikozes atkārtošanās gadījumi.
Šajā sakarā ir svarīgi saprast, ka tireotoksikozes patoģenēze Greivsa slimībā galvenokārt ir saistīta nevis ar lielu vairogdziedzera audu hiperfunkciju (tas var nemaz nepalielināties), bet ar stimulējošu cirkulāciju. vairogdziedzeris antivielas, kuras ražo limfocīti. Tādējādi, noņemot Greivsa slimības operācijas laikā, ne viss ķermeņa vairogdziedzeris tiek atstāts kā mērķis antivielām pret TSH receptoru, kuras pat pēc pilnīgas vairogdziedzera noņemšanas pacientā var turpināt cirkulēt visā viņa dzīve. Tas pats attiecas uz Greivsa slimības ārstēšanu ar radioaktīvo I131.
Līdz ar to mūsdienīgi levotiroksīna preparāti ļauj saglabāt dzīves kvalitāti pacientiem ar hipotireozi, kas maz atšķiras no pacientiem ar hipotireozi. veseliem cilvēkiem... Tādējādi zāles levotiroksīns Eutirox® tiek pasniegtas sešās nepieciešamākajās devās: 25, 50, 75, 100, 125 un 150 μg levotiroksīna. Plaša spektra devas ļauj vienkāršot nepieciešamās levotiroksīna devas izvēli un izvairīties no nepieciešamības sasmalcināt tableti, lai iegūtu nepieciešamo devu. Tādējādi tiek sasniegta augsta dozēšanas precizitāte un tā rezultātā optimāls hipotireozes kompensācijas līmenis. Arī tablešu sasmalcināšanas nepieciešamības neesamība ļauj palielināt pacientu atbilstību un viņu dzīves kvalitāti. To apstiprina ne tikai klīniskā prakse, bet arī daudzu pētījumu dati, kas īpaši pētījuši šo jautājumu.
Ievērojot levotiroksīna aizstājošās devas dienas devu pacientam, praktiski nav ierobežojumu; sievietes var plānot grūtniecību un dzemdēt, nebaidoties no tireotoksikozes atkārtošanās grūtniecības laikā vai (diezgan bieži) pēc dzemdībām. Acīmredzot agrāk, kad patiesībā tika izmantotas pieejas Greivsa slimības ārstēšanai, kas nozīmēja ekonomiskākas vairogdziedzera rezekcijas, hipotireoze parasti tika uzskatīta par nelabvēlīgu operācijas iznākumu, jo terapija ar dzīvnieku vairogdziedzera ekstraktiem ( tiroidīns) nevarēja nodrošināt pietiekamu kompensāciju par hipotireozi.
Acīmredzamās radioaktīvā joda terapijas priekšrocības ir:
Drošība;
Izmaksas - lētākas nekā ķirurģiska ārstēšana;
Neprasa sagatavošanu ar tireostatikiem;
Hospitalizācija tikai dažas dienas (ASV ārstēšana tiek veikta ambulatori);
Ja nepieciešams, atkārtojiet;
Gados vecākiem pacientiem un attiecībā uz blakus esošo patoloģiju klātbūtni nav ierobežojumu.
Vienīgās kontrindikācijas ir grūtniecība un zīdīšana.
Tirotoksiskas krīzes ārstēšana. Tas sākas ar tireostatisko zāļu ieviešanu. Sākotnējā tiamazola deva ir 30-40 mg iekšķīgi. Ja zāles nav iespējams norīt - ievadīšana caur mēģeni. Efektīvi ir ievadīt intravenozi pa 1% Lugola šķīduma, kura pamatā ir nātrija jodīds (100-150 pilieni 1000 ml 5% glikozes šķīduma) vai 10-15 pilieni ik pēc 8 stundām.
Lai apkarotu virsnieru mazspēju, tiek izmantoti glikokortikoīdu līdzekļi. Hidrokortizonu injicē intravenozi, 50-100 mg 3-4 reizes dienā kombinācijā ar lielām askorbīnskābes devām. Beta blokatorus ieteicams izrakstīt lielā devā (10-30 mg 4 reizes dienā iekšķīgi) vai intravenozi 0,1% propranolola šķīdumā, sākot no 1,0 ml pulsa un asinsspiediena kontrolē. Tie tiek atcelti pakāpeniski. Iekšpusē reserpīns 0,1-0,25 mg tiek nozīmēts 3-4 reizes dienā. Ar izteiktiem mikrocirkulācijas traucējumiem - reopoligliukīns, Gemodezs, plazma. Lai apkarotu dehidratāciju, tiek noteikti 1-2 litri 5% glikozes šķīduma, fizioloģiski šķīdumi. Pilinātājam pievieno vitamīnus (C, B1, B2, B6).
Pārejošas ārstēšanas autoimūnais tiroidīts tireotoksiskā stadijā: tireostatiku iecelšana nav norādīta, jo nav vairogdziedzera hiperfunkcijas. Ar smagiem sirds un asinsvadu simptomiem tiek noteikti beta blokatori.
Grūtniecības laikā I131 nekad netiek lietots, jo tas iziet cauri placentai, uzkrājas augļa vairogdziedzerī (sākot ar 10. grūtniecības nedēļu) un bērnam izraisa kretinismu.
Grūtniecības laikā propiltiouracilu uzskata par izvēlēto medikamentu, bet tiamazolu (Tyrozol®) var lietot arī minimālajā efektīvajā devā. Papildu levotiroksīna (shēma “bloķēt un aizstāt”) lietošana nav norādīta, jo tas palielina vajadzību pēc tirostatiskiem līdzekļiem.
Ja ir nepieciešama vairogdziedzera starpsummas rezekcija, labāk to izdarīt pirmajā vai otrajā trimestrī, jo ķirurģiskas iejaukšanās trešajā trimestrī var izraisīt priekšlaicīgas dzemdības.
Kad pareiza ārstēšana tireotoksikoze, grūtniecība beidzas ar veselīga bērna piedzimšanu 80-90% gadījumu. Priekšlaicīgu dzemdību un spontāna aborta sastopamība ir tāda pati kā tad, ja nav tireotoksikozes. ЃЎ
Literatūra
Lavinja N. Endokrinoloģija. Izdevniecība Praktika, 1999.
Dedovs I.I., Meļņičenko G.A., Fadejevs V.V. Endokrinoloģija. M.: Izdevniecība "Geotar-media", 2007.
Dedov I.I., Gerasimov G.A., Sviridenko N. Yu., Melničenko G.A., Fadeev V.V. Joda deficīta slimības Krievijā. Vienkāršs sarežģītas problēmas risinājums. M.: Izdevniecība "Adamant", 2002. gads.
Ametov A. S, Konieva M. Yu., Lukyanova I. V. Sirds un asinsvadu sistēma tirotoksikozē // Consilium Medicum. 2003. gads, 05. nr. 11.
Brovkina AF, Pavlova TL Endokrīnā oftalmopātija no oftalmologa un endokrinologa viedokļa // Krievijas medicīnas žurnāla "Klīniskā oftalmoloģija" pielikums, datēts ar 2000. gada 8. janvāri, 1. sējums, 1. nr.
Cattail W. M., Arki R. A. Endokrīnās sistēmas patofizioloģija. Per. no angļu valodas, red. N. A. Smirnova. M.: Izdevniecības Binom izdevējs, S.-Pb.: Ņevska dialekts. 2001. gads.
V. V. Smirnovs,ārsts medicīnas zinātnes, Profesors
N. V. Makazāns
Krievijas Valsts medicīnas universitāte, Maskava
Tirotoksikoze
Jautā: Jevgeņija
Sievietes dzimums
Vecums: 53
Hroniskas slimības: Toksisks izkliedēts goiter, menopauze, depresija
Sveiki! Man ir 53 gadi, pirms 6 gadiem man tika diagnosticēta difūzā toksiskā goiter, tirotoksikoze. Visus šos gadus es dzēru tirozolu (5-ku), pirms sešiem mēnešiem testi un ultraskaņa bija normāli, tabletes tika atceltas. Tagad man ir TSH 0,18 μIU / ml un palielināts vairogdziedzeris + divi mezgli pa 5 mm (varbūt tie parādījās tāpēc, ka Femoston lietoju 1/5 menopauzes?) T3 un T4 bez maksas ir normāli. Vai tas ir iespējams? Cik nepieciešama operācija? Ar cieņu, Evgenija
20 atbildes
Neaizmirstiet novērtēt ārstu atbildes, palīdziet mums tās uzlabot, uzdodot papildu jautājumus par šī jautājuma tēmu.
Neaizmirstiet arī pateikties ārstiem.
Sveika, Evgenia.
Jā, tas ir pilnīgi iespējams, šo situāciju sauc par "subklīnisku tireotoksikozi". Stingri ievērojot Veselības ministrijas mums ieteikto ārstēšanas protokola burtu, šāda tirotoksikozes atkārtošanās gadījumā mums nekavējoties jānodod pacienti ķirurģiskai ārstēšanai vai ārstēšanai ar radioaktīvo jodu. Praksē mēs joprojām mēģinām atsākt ārstēšanu ar Tyrozol. Jums tas individuāli jāapspriež ar ārstu. Turklāt es iesaku jums noteikti pārbaudīt antivielu līmeni pret TSH receptoriem - tie parāda tirotoksikozes atkārtošanās iespējamību nākotnē un nosaka slimības prognozi.
Kas attiecas uz mezgliņiem vairogdziedzerī, vispirms es gribētu redzēt Pilns apraksts Ultraskaņa. Ziņojumam pievienojiet ultraskaņas protokola fotoattēlu.
eigēnija 2016-06-03 07:55
Nadežda Sergeevna, liels paldies par atbildi. Tagad esmu īslaicīgi Kirgizstānā, un, diemžēl, viņi neņem ultraskaņas attēlus, bet tikai aprakstu: vairogu lielums. Dziedzeri ir palielināti, labajā daivā ir hipoehoiski mezgli 4mm un 5mm lielumā. A / t līdz TG 38 (norma 0-100). Šeit man piedāvā pašam izlemt starp hir. Radioaktivitātes ārstēšana un ārstēšana. Jods. Kas jāņem vērā, izvēloties ārstēšanu?
Ārstēšanas taktikas izvēle vienmēr ir izaicinājums ārsts nevis pacients. Vai jums ir iespēja personīgi konsultēties ar citu speciālistu, saņemt alternatīvu atzinumu?
Es saku tāpēc, ka personīgi es sāktu ar Tirozola atkārtotu iecelšanu, īpaši ņemot vērā parasto antivielu titru pret TSH receptoriem.
Izvēle starp ķirurģiska ārstēšana un ārstēšana ar radioaktīvo jodu, tad es būtu nosliece par labu ārstēšanai ar radioaktīvo jodu - tāpēc nav iespējams sabojāt parathormonu, atkārtotus nervus un virkni citu veidojumu, jo iejaukšanās ir mazāk invazīva.
Ar cieņu, Nadežda Sergeevna.
eigēnija 2016-06-07 07:12
Nadežda Sergeevna, paldies par detalizētajām konsultācijām. Man bija neveiksmīgas kuņģa operācijas pieredze vai drīzāk tās sekas, tāpēc es biju ļoti priecīga par iespēju ārstēties ar tabletēm. Vai es varu sākt patstāvīgi lietot Tyrozol (es biju klīnikā, ārsts atvaļinājumā) pēc parastās shēmas - 1 nedēļa. -6 tab., 2 nedēļas -5 utt., Vai pietiek ar 5-ki no tirozola?
Ar cieņu un liels paldies, Evgenia.
Jevgeņija, diemžēl, nav "parastā" tireotoksikozes ārstēšanas režīma; Tirozolu katrā gadījumā izvēlas atsevišķi.
Šajā jautājumā jums noteikti ir jākonsultējas ar pilnu slodzi. Vai jums ir iespēja apmeklēt citu ārstu? Kad ārsts atstāj atvaļinājumu?
Ar cieņu, Nadežda Sergeevna.
Labdien, Nadežda Sergeevna! Paldies par jūsu uzmanību. Ārsts būs tikai jūlijā, cita nav. Un viņa joprojām nepiedāvāja ārstēties ar tabletēm. Man sirdsdarbības ātrums ir 90 miera stāvoklī, un es diez vai varu izturēt karstumu, tāpēc es joprojām gribēju neatlikt ārstēšanu. Pamatojoties uz pieejamajām analīzēm un ultraskaņu, vai varat norunāt tikšanos? Kamēr es lietoju atenololu 5-ku. Ar cieņu, Evgenija.
Ārstēt tireotoksikozi, neredzot pacientu, atklāti sakot, tā nav labākā ideja. Bet mēģināsim kaut ko izdomāt, lai nezaudētu veselu ārstēšanas mēnesi, pirms ārsts atstāj atvaļinājumu.
Vispirms uzrakstiet man skaidri jaunāko TSH, T3 un T4 analīžu rezultāti ar piegādes datumiem, mērvienībām un normām jūsu laboratorijā.
Jūs rakstījāt iepriekš " A / t līdz TG 38 (norma 0-100)."joprojām ir antivielas pret tiroglobulīns vai antivielas pret TSH receptori? Tas ir ārkārtīgi svarīgs punkts.
Man arī jāredz jauns klīniskais asins tests (mani interesē leikocīti un hemoglobīns) un bioķīmiskā analīze asinis (interesē aknu un nieru testi).
Vai jūs pašlaik lietojat citas zāles, izņemot Atenololu? Es pareizi saprotu, ka jūs atcēlāt Tirozolu pirms sešiem mēnešiem?
Ar cieņu, Nadežda Sergeevna.
eigēnija 2016-06-10 12:36
Nadežda Sergeevna, sveiki! Es vakar saslimu nepieciešamās analīzes, tie ir normas robežās. Es lietoju hormonus 30. maijā. TSH 0,18 μMuml (0,30-3,60), bez T4. -1,37 (0,65-1,74), T3-1,41 (0,68-1,89), Ab pret TG (antivielas pret tiroglobulīnu) 36,54 (0-100). viņa pārtrauca lietot tirozolu kopš 2015. gada novembra.
Es dzeru pusi galda no menopauzes. Femoston 1/5. Man tagad ir depresijas simptomi, ļoti nopietns stāvoklis no rīta (7 gadus es vairākas reizes lietoju 1-2 mēnešus. Amitriptilīns, 1 tabula.) Tagad es cenšos iztikt bez medikamentiem. Es guļu ļoti slikti, miegs nav labs un vairākiem. Tikai stundas, bet tajā pašā laikā es negribu gulēt dienas laikā. Ar cieņu un ceru uz jūsu palīdzību, Evgenija.
Arlabunakti, Jevgeņija.
Ir lieliski, ka tik ātri nokārtojāt nepieciešamo eksāmenu. Šajā gadījumā rīcības plāns ir šāds:
- Jūs sākat lietot Tyrozol (kā izvēles iespēju - Mercazolil, Espa-carb) ar devu 5 mg no rīta.
- Tuvākajā nākotnē jūs veicat asins analīzi antivielas pret TSH receptoriem(nejaukt ar AT-TG, antivielām pret tiroglobulīnu). Nekavējoties uzrakstiet man rezultātus.
- Pēc 10-14 dienām atkārtoti kontrolējiet leikocītu līmeni asinīs (obligāti; tagad tas tuvojas normas apakšējai robežai, vienlaikus lietojot zāles, situācija var pasliktināties).
- Pēc 1-1,5 mēnešiem atkārtoti pārbaudiet asins analīzi, lai noteiktu TSH un brīvo T4.
- Turpiniet lietot Femoston 1/5.
- Turpiniet lietot Atenolol 5 mg devā vai aizstājiet to ar Concor līdzīgā devā.
- Lai uzlabotu garastāvokli un atvieglotu citus blakus simptomus, mēģiniet lietot Fluxen 20 mg vienu reizi dienā no rīta. Zāles lieto neatkarīgi no ēdienreizes.
- Noteikti konsultējieties ar ārstu par hemoglobīna un sarkano asins šūnu līmeni, kā arī bilirubīna līmeni.
Šodien es izturēju testus, iepriekšējais ttg 0,18 (0,30-3,6), t4sv. -2,36 (0,65-1,74). Ārsts laboratorijā. Viņš teica, ka šādas nelielas izmaiņas nevar likt jums justies tik slikti. Un es nezinu, ko vēl varētu domāt par mani šausmīgi slikti. Vai man jāpalielina tirozola deva? Atvainojiet, ka tik bieži traucēju
Jevgeņija 2016-06-14 13:28
Nadežda Sergeevna! Atvainojiet, ka neatbildēju uzreiz. Mans veselības stāvoklis strauji pasliktinājās: spiediens 160/100, svīšana neapstājas, stāvoklis ir tāds pats kā ar paaugstināta temperatūra, pastāvīgi lipīgs ķermenis, tāds nespēks, ka šajās dienās es nevaru iet uz darbu. Kuņģis pēkšņi "pa kreisi".
Teiksim tikai tā, ka laboratorijas ārstam ir jāpilda savi funkcionālie pienākumi - jāveic laboratorijas testi, nevis jāsniedz padoms par ārstēšanu.
Bezmaksas T4 līmeņa paaugstināšanās var tikai pasliktināt jūsu stāvokli, īpaši ņemot vērā, ka agrāk šīs analīzes rezultāts bija normāls.
Evgenia, tas ir jautājums jums - vai jūs abas reizes veicāt testus vienā un tajā pašā laboratorijā? Nav pamata apšaubīt pētījuma kvalitāti?
Tyrosol 5 mg Jūs jau esat sācis lietot, vai ne?
Ar cieņu, Nadežda Sergeevna.
Jā, Nadežda Sergeevna, visus 6 gadus es veicu testus vienā laboratorijā. Krievijā bija iespēja vēlreiz pārbaudīt, rezultāti sakrita. Tirozols pēdējo reizi pirms testiem prasīja tikai 2 dienas. PALDIES ĻOTI PAR JUMS, KA NEVEICAT NEKĀDU APELĀCIJU BEZ ATbildēm
Jūs vienmēr esat laipni gaidīti, Evgenia, galvenais ir tas, ka rezultāts ir labs.
Šajā gadījumā es nedaudz mainīšu iepriekš sniegtos ieteikumus:
- Palieliniet tirozola devu līdz 10 mg no rīta + 5 mg pusdienlaikā + 5 mg vakarā. Tad ik pēc 7 dienām samaziniet par 2,5 mg (pusi no 5 mg tabletes). Tajā pašā laikā sāciet samazināt rīta devu (līdz 5 mg), pēc tam pusdienu laikā noņemiet tableti.
- Pēc 4 nedēļām būs jāpārrauga TSH un bezmaksas T4.
- Parādiet sevi pilna laika formā vismaz ģimenes ārstam. Tireotoksikozes klātbūtne nenoliedz faktu, ka varētu attīstīties kāda vienlaicīga slimība, labāk to spēlēt droši. Turklāt par asins analīzēm jums joprojām jākonsultējas ar ģimenes ārstu.
Mēs turpinām dzēsto, "slēpto" stāvokļu tēmu endokrinoloģijā. Vispirms jums ir jādefinē jēdzieni.
Ja Jums ir šādi simptomi: iekšējo trīce, trauksme, nervozitāte, ātra sirdsdarbība, pastiprināta svīšana, neliels spontāns svara zudums, sāpīgums vairogdziedzerī, drudzis - endokrinologs, terapeits vai cits ārsts var nosūtīt pārbaudīt hormonus.
Nākamais attēls: analīzēs samazināts TSH ir mazāks par 0,4 mIU / ml (zem laboratorijas apakšējās robežas!) Ar normālu brīvā T4 līmeni un / vai normālu brīvā T3 līmeni ir jēdziens subklīniskā tireotoksikoze.
Lielākā daļa speciālistu ir pieņēmuši subklīniskās tirotoksikozes (STyr) definīciju - "Šī ir parādība, kurā samazinātu TSH līmeni nosaka ar normālu brīvā T3 un T4 līmeni."(autors V. Fadejevs).
TSH līmeņa noteikšana ir visizplatītākais hormonālais tests pasaulē! Tā samazinātais vai nomāktais līmenis prasa interpretāciju diezgan bieži.
Ja ar patieso tireotoksikozes sindromu viss ir skaidrs, tad ar tā izdzēsto formu - "subklīniskā tirotoksikoze", endokrinologam joprojām būs jāsadragā galva.
Subklīniskajai tirotoksikozei (oficiālais saīsinājums ir STyr) var būt vai nav pamanāmi simptomi. Bet tāpēc šis simptoms ir gan "subklīnisks", un galvenie jautājumi šeit būs: vai tas ir bīstami? Un vai šis stāvoklis jāārstē? Lai noskaidrotu pirmo jautājumu, jānoskaidro STyr parādīšanās iemesls.
Iemesli var būt:
- daudznozaru toksiska struma
- viena mezgla goiter ar transformāciju toksiskā adenomā (ja mezgla izmērs ir lielāks par 2,5 cm)
- Haši-toksikoze ar AIT
- DTZ (difūzā toksiskā goitera) debija izdzēstajā versijā,
- STyr kā audzēja simptoms, lokalizācija ārpus vairogdziedzera (
piemēram, plaušu audzēji)
- L-tiroksīna pārdozēšana
- citu zāļu iedarbība (piemēram, pēc rentgenstaru kontrasta pētījuma, kurā izmantota liela joda deva)
- eitireoīdās patoloģijas sindroms utt.
Dabiski, ka ārsts nosaka cēloni, jūs varat viņam palīdzēt tikai - detalizēti pastāstot par labklājības izmaiņām nākamo 3-6 mēnešu laikā.
Interesants fakts: tas notiek - fizioloģisks TSH samazinājums no 0,1 - 0,39, kas raksturīgs pirmajam grūtniecības trimestrim, bet, pieņemot dvīņus, TSH līmenis var samazināties līdz 0,005 mIU / ml- un tā nav patoloģija. Tāpēc pirms diagnostikas un ārstēšanas uzsākšanas jaunām sievietēm un dažreiz sievietēm pēc 45 gadu vecuma ar hCG testa vai asins analīzes palīdzību jānosaka - vai esat stāvoklī?
Lai precizētu diagnozi, tiek veikts detalizēts asins tests vairogdziedzera hormoniem: TSH, brīvais T4, brīvais T3, antivielas pret TPO, antivielas pret TG, antivielas pret TSH receptoru. Ārsts izlemj, vai veikt vairogdziedzera scintigrāfiju vai joda uzņemšanas līkni, retāk kakla orgānu MRI.
Lai noteiktu ārstēšanu, ņem vērā:
- iemesls, kas izraisīja STyr
- pacienta vecums
- pavadošās slimības, īpaši sirds un asinsvadu, insults, priekškambaru mirdzēšanas vai priekškambaru mirdzēšanas klātbūtne, sirds mazspēja un daži citi
- stāvokļa smagums.
STyr smagums... Viņi ir tikai divi
1. pakāpe - ar TSH līmeni 0,1-0,39 mIU / ml
2. pakāpe - ar TSH līmeni zem 0,1 mIU / ml.
Turklāt sublīniskā tireotoksikoze var būt pastāvīgs (pastāvīgs) vai pārejošs (pārejošs)- no tā būs atkarīga arī terapija.
STyr ārstēšana ir obligāta šādām pacientu grupām:
1. pacienti, kas jaunāki par 65 gadiem, ar tireotoksikozes simptomiem, īpaši, ja joda uzņemšanas līknes laikā / vairogdziedzera scintigrāfijā ir palielināta joda uzņemšanas līkne / tirotoksikozes pazīmes joda uzņemšanas laikā
2. pacienti, kas vecāki par 65 gadiem ar / bez TTZ pazīmēm, ar išēmisku sirds slimību, stenokardiju, priekškambaru mirdzēšanu, Pritzmetal stenokardiju, insultu vai pārejošu išēmisku lēkmi
3. pacienti ar pierādītu STIR cēloni - toksisku adenomu vai multinodulu toksisku goiteru, ārstēšanu biežāk veic ar radiojodu
5. Turklāt subklīniskās tirotoksikozes ārstēšana ir indicēta smagai osteoporozei ar vai bez lūzumiem anamnēzē, jo STIR reizēm palielina lūzumu risku gados vecākiem pacientiem (īpaši vecākiem par 65 gadiem).
Tirostatiskās zāles (Tyrozol, Mercazolil, Propicil) ir pirmā izvēle, ārstējot jaunus pacientus ar Greivsa slimību (difūzā toksiskā goitra), kas rodas ar STyr 2, un pacientiem, kas vecāki par 65 gadiem, ar Greivsa slimību, turpinot STyr 1 grāds, jo remisijas iespējamība pēc 12-18 mēnešu terapijas ar tireostatikiem ir augsta un var sasniegt 40-50%.
Radioaktīvā joda terapija ir indicēta sliktas tirostatikas panesamības gadījumā, kā arī tirotoksikozes atkārtošanās gadījumā un pacientiem ar vienlaicīgu sirds patoloģiju.
Ja tiek pieņemts lēmums par tirostatiku mūža terapiju, notiek arī šādi gadījumi (kad nav iespējams operēt vairogdziedzeri) - jāatceras, ka šīs zāles var izraisīt strauju leikocītu līmeņa pazemināšanos - leikopēnija ar pāreju līdz agranulocitozei, stenokardijai, tas ir, tas ir nepieciešams periodiski (1 reizi 3 mēnešos.) kontrolēt klīnisko asins analīzi un, vēlams, aknu bioķīmiju - ALAT, ASAT, GGTP.
Citos gadījumos tiek parādīta vairogdziedzera stāvokļa novērošana, galvenokārt hormonālā fona stāvoklis, vispirms tiek kontrolēts TSH, brīvais T4, brīvais T3 pēc 3 mēnešiem, un, ja nav simptomu un hormonu līmeņa dinamikas - monitoringa testi ik pēc 6 -12 mēneši.