1. grādu dopinga locītavas ārstēšana. Slimības veidi un pakāpes. Deģeneratīvās-distrofiskās slimības klīniskā izpausme
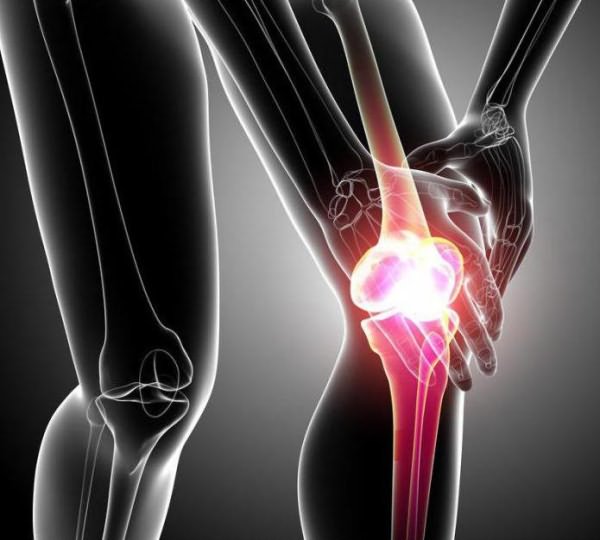
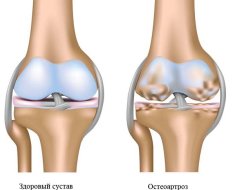
Deformējot osteoartrīts (DOA) - hroniska reimatisma patoloģija kas raksturīgs ar progresējošu gaitu, un deģeneratīvu locītavu slimību ar sekojošu deformāciju. Turklāt, pastāv iznīcināšana locītavu skrimšļa, subchondral skleroze, margināla kaulu augšana (osteophytes) un pretestība sinoviālā iekaisumu.
No visām locītavu slimībām visbiežāk sastopams deformējošais osteoartrīts (DOA). Saskaņā ar jaunākajiem klīniskās statistikas datiem, tas veido vairāk nekā 70% pacientu, kas cieš no reimatisma slimībām. Tiek atzīmēts, ka saslimstības līmenis pieaug ar vecumu. Individuālos gadījumus jau var reģistrēt 20-22 gadus veciem jauniešiem. Tomēr pēc 45 gadiem gandrīz katrai otrai personai tiek diagnosticēti deģeneratīvi-distrofiskie procesi locītavās. Ironiski, DOA divreiz biežāk nekā sievietes.
Ar primāro deformējošo osteoartrītu patoloģiskais process attīstās uz pilnīgi veselīgu locītavu skrimšļa pārmērīgas fiziskās slodzes ietekmē.
Cēloņi
Līdz šim precīzs osteoartrīta deformācijas cēlonis vēl nav noskaidrots. Daudzi faktori ietekmē tā attīstību. Tomēr lielākā daļa ekspertu uzskata, ka galvenais iespējamais cēlonis DOA sastopamība ir disproporcija starp locītavu skrimšļa slodzi un tās spēju tikt galā ar to. Kādi ir riska faktori:
- Samazina iedzimtību.
- Aptaukošanās.
- Paaugstināts stresu locītavās, kas saistītas ar profesionāliem vai mājsaimniecības darbiem.
- Dažādi ievainojumi.
- Gados vecāki cilvēki.
- Saistītās locītavu slimības.
Klīniskie pētījumi rāda, ka, ja kāds no radiniekiem cieta no deformējoša osteoartrīta, izredzes saslimt pieaugt 2-3 reizes. Turklāt pacientiem ar aptaukošanos ODA no ceļa locītavas notiek biežāk nekā cilvēkiem ar normālu svaru.
Par sekundāro osteoartrīta deformans cēloņi, atšķirībā no primārā formā slimības ir kroplības balsta un kustību sistēmas (displāzijas) traumu, artrīta, palielināta mobilitāte locītavu un tā tālāk. D.
Klīniskais attēls
Vairumā gadījumu deformējošs osteoartrīts attīstās pakāpeniski. Bieži vien klīniskais attēls sākas ar neintensīvām sāpēm locītavās, kuras pakļautas vislielākajam spriedzes veidam. Pirmkārt, cieš ceļi, gurni, kājas. Uz rokām visbiežāk skarušas suku locītavas. Kad deformējot osteoartrīts, neatkarīgi no lokalizācijas par patoloģisko procesu, pacienti parasti sūdzas par sāpēm sensācijas raksturīgā lūzums, ierobežojumu mobilitāti, daži pietūkums un pārmaiņu formas skarto locītavu (deformācijas). Sāpju sindroma iezīmes:
- Sākumā sāpes rodas tikai pēc smagas fiziskās slodzes (ilgstošas pastaigas vai braukšanas, smagos svara pacelšanas utt.). Tajā pašā laikā viņa diezgan ātri nokrīt mierā.
- Kad slimība attīstās, sāpes kļūst izteiktākas, kļūst ilgstošākas un rodas jebkurā laikā.
- Šajā posmā sāpes vairs nav miera stāvoklī un var rasties naktī.
- Visbiežāk galvenais iemesls sāpju OAP tiek uzskatīts iekaisums sinovijā, periartikulāri audos un spazmas tuvējā muskuļu un ligamentous aparātu.
Jāatzīmē, ka jau osteoartrīta sākuma posmos skartajā locītavā var izskatīties deformēti edema un / vai šķidruma uzkrāšanās locītavas dobumā.
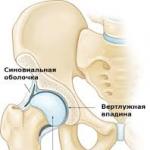
Locītavu locītavu slimība
Viena no smagākajām osteoartrīta formām ir bojājums no gūžas locītavas. Kā parasti, koksartroze beidzas ar izteiktu locītavu deformāciju, kas ne tikai būtiski ietekmē pacienta dzīves kvalitāti, bet bieži noved pie invaliditātes.
Gūžas locītavu osteoartrīta deformēšana parasti novērojama cilvēkiem vecākiem par 40 gadiem. Slimības sākumā sāpes var nebūt. Pirmās pazīmes - palielināts nogurums ar dažādām kustībām un grūtībām, kas pastāvīgi stāv nostājā. Klīniskā attēla iezīmes:
- Sāpes rodas cirkšņos, sēžam vai muguras lejasdaļā. Var izplatīties gūžas un ceļa locītavās. Ja agrīnā stadijā sāpju sindroms nav īpaši izteikts, pēc kāda laika ir pastāvīgs raksturs. Būtībā tas ir saistīts ar fiziskām aktivitātēm.
- Mobilitātes ierobežojums ir pietiekami ātrs. Gurnu ir grūti ieslēgt iekšā un ārā, veikt izplūdi. Visbeidzot, ir grūtības ar locītavu un pagarinājumu.
- Daudziem pacientiem ir rīta stīvums.
- Slimības progresēšanas laikā hromāts tiek pastiprināts. Ja tiek novērots divpusējais koksartroze, tad raksturīga ir "pīļu pastaigāšanās", kad pacients staigā no vienas puses uz otru.
- Parasti skartā apakšējā ekstremitāte ir piespiedu stāvoklī - augšstilbā ir neliela kompensācijas locītava.
Plecu locītavu ievainojums
Gonartrozi vai ceļu osteoartrītu uzskata par vienu no visbiežāk sastopamajām slimības formām. Salīdzinot ar koksartrozi, šī patoloģija notiek daudz vieglāk, un ne tik bieži tas noved pie pacientu invaliditātes. Jāatzīmē, ka cilvēki, kas ilgu laiku cieš no aptaukošanās un varikozām vēnām, ir vairāk pakļauti gonartrozei. Galvenais klīniskais simptoms ir mehāniskas sāpes ceļa locītavas zonā.
Sāpīgas sajūtas, kā likums, parādās treniņā uz ceļa (staigāšana, braukšana, kāpšana pa kāpnēm utt.). Pirmkārt, pastāv ievērojams paplašināšanas ierobežojums. Pēc brīža pacientam rodas problēmas ar ceļa locītavu. Dažos gadījumos šķidrums var uzkrāties locītavu dobumā. Ar neievērotajām formām tiek atklāta diezgan izteikta ceļa deformācija un nestabilitāte. Bieži vien ir skartās kājas muskuļu atrofija.
Viena no visbiežāk sastopamajām gonartrozes komplikācijām tiek uzskatīta par locītavas sinovialo membrānas reaģējošu iekaisumu. Šajā gadījumā palielināsies sāpes, pietūkums un apsārtums, kā arī vietējās temperatūras paaugstināšanās. Smagas deģeneratīvas-distrofiskas pārmaiņas gadījumā, kad locītavu dobumā tiek atrasts kaula-karihidozes fragments, var notikt ceļu locītavu bloķēšana.
Mazu suku locītavu bojājums

deformējoties osteoartrīts maza locītavas Birstes rodas apmēram 20% pacientu ar šo patoloģiju. Visbiežākais patoloģiskais process ietekmē starpfalangāņu locītavas. Galvenā riska grupa ir nobriedušas vecuma sievietes ar vājāku iedzimtību un menopauzes laikā, kā arī cilvēki, kuru darbs saistīts ar paaugstinātu fizisko stresu uz rokām.
Dažreiz slimības sākumam var būt asimptomātiska gaita. Mobilitātes ierobežojums šķiet pakāpeniski. Pēc brīža ir blīvas formas - mezgliņi uz muguras un sānu virsmas pirkstiem, ievērojami deformējot tos. Turklāt roku pirkstu falangas ir nedabiskas. Arī bieža locītavas sinoviju membrānas iekaisums, kas, kā parasti, parādās bez jebkādiem iemesliem. Šajos brīžos sāpes pastiprinās, locītavās kļūst sarkanas un uzbriest.
Citu kopīgu grupu bojājums
Elkoņa, pleca vai potītes osteoartrīta deformēšana ir retāk sastopama nekā ceļa vai locītavu deģeneratīvi-distrofiska bojājums. Tomēr klīniskais attēls būs aptuveni vienāds:
- Sāpes kustības un fiziskās aktivitātes laikā.
- Miers samazinās sāpīgas sajūtas.
- Īss rīta stīvums.
- Locītavu pietūkums.
- Izskats raksturīgā krīze.
- Mobilitātes ierobežojums.
- Locītavas deformācija.
- Periartikulāro muskuļu atrofija.
Nr optimāla osteoartrīta ārstēšanai deformans (DOA) jebkurā vietā (ceļa, pleca, elkoņa, plaukstas, un D. tā tālāk.) Tiecas vienmērīgu progresēšanu.
Diagnostika
Lielākajā daļā gadījumu tipiska klīniskajā attēlā ir noteikta diagnostikas vērtība. Tomēr, lai pētītu deģeneratīvās-distrofijas izmaiņu raksturu un smagumu locītavās bez papildu instrumentālajām pētījumu metodēm, ir obligāti nepieciešams. Līdz šim galvenā metode diagnozes paliek rentgens, caur kuru ir iespējams noteikt locītavu telpas sašaurināšanās, subchondral patoloģisks izmaiņas kaulu, kaulu izaugums robeža (osteophytes), brīvu ķermeni kopīgajā dobumā, un tā. D.
Rentgenstaru diagnostikas kritēriji ir svarīgāki, diagnosticējot deformējošu osteoartrītu (DOA), nekā klīniskās izpētes dati. Lai detalizētāk izpētītu intraartikulāru struktūru stāvokli, var būt nepieciešamas šādas diagnostikas metodes:
- Ultraskaņas pārbaude.
- Atrokopija.
- Datortomogrāfija.
- Magnētiskās rezonanses attēlveidošana.
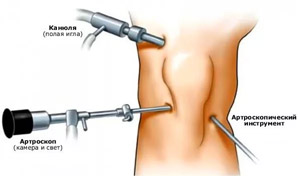
Atroskopija ir viens no nedaudzajiem pētījumu veidiem, kurus var izmantot vienlaikus gan diagnostikas, gan terapeitiskā nolūkā. Jāatzīmē, ka nepieciešamo eksāmenu apjomu nosaka tikai ārstējošais ārsts.
Ārstēšana
Sarežģītība, nepārtrauktība un individualitāte ir jebkuras lokalizācijas deformējoša osteoartrīta (DOA) ārstēšanas galvenie principi. Milzīgs loma ārstēšanai un profilaksei slimību spēlē izvēli optimālu motora režīmu pacientam, cīņu pret aptaukošanos, vingrojumu terapija, fizioterapija, utt visas pieejamās ārstnieciskās metodes tiek izmantotas, lai novērstu progresēšanu osteartroza kas ietver ..:
- Narkotiku ārstēšana.
- Vietējā terapija.
- Fizioterapija.
- Operatīva iejaukšanās līdz skarto locītavu endoprotezei.
Dažos gadījumos tradicionālās metodes ārstēšana nedod ātrus rezultātus, un daudzi pacienti, cerot uz pilnīgu izārstēšanu, vēršas pie visiem tautas dziednieku veidiem. Tomēr, tā kā klīniskā praksē, izmantojot valsts naudas deformējot osteoartrīts ir ne tikai efektīvs, bet arī bīstams, jo jūs zaudējat dārgo laiku un veicina slimības progresēšanu.
Neievērojiet speciālistu viedokli, jo īpaši patoloģiju ārstēšanā, kas var nopietni pasliktināt dzīves kvalitāti vai, vēl ļaunāk, izbeigt invaliditāti.
Zāļu terapija

Pieteikums zāles ir deformējoša osteoartrīta ārstēšanas neatņemama sastāvdaļa. Īpaša uzmanība tiek pievērsta simptomātiskajai terapijai. Slimības agrīnās stadijās sāpju mazināšanai parasti tiek nozīmēti analgētiķi (paracetamols vai tā analogi). Ja sāpes neizzūd, tās var ieteikt stiprākas zāles, kurām ir izteikts pretsāpju efekts (piemēram, Tramal).
Lai novērstu reaktīvu sinovītu un vienlaicīgu sāpju sindromu, parasti jāizmanto nesteroīdie pretiekaisuma līdzekļi. Pašlaik NSPL tiek izsniegti aptiekās bez receptes. Bez konsultēšanās ar speciālistu, šo zāļu īslaicīga lietošana ir atļauta 7-10 dienas, bet tikai tad, ja nav kontrindikāciju, un nē blakusparādības. Ilgstošākai lietošanai nepieciešams piesaistīt ārsta atbalstu. Mūsdienās populārākie veidi ir NPL:
- Diklofenaka.
- Voltarena.
- Ibuprofēns.
- Deksalgīns.
- Nimesulīds.
- Meloksikams.
In sākumposmos slimības, ir lietderīgi ņemt hondroprotektory, lai palīdzētu atjaunot skrimšļus un lēni deģeneratīvo-distrofiski procesi tajā. Ar izteiktām patoloģiskām izmaiņām locītavās šīs zāles ir neefektīvas. Osteoartrīta deformējošā kompleksa terapija var ietvert šādus hondroprotektorus:
- Strukturāls
- Dona
- Arthra.
- Teraflex.
- Rumalon.
- Alflutops
Klīniskā pieredze rāda, ka terapeitiskā iedarbība nenotiek nekavējoties, bet pēc 3-5 nedēļām un turpinās 3-6 mēnešus pēc kursa pabeigšanas.
Vietējā ārstēšana

Neatkarīgi no slimības stadijas lielākajai daļai pacientu vietējā terapija ir efektīva. Aktīvi lieto dažādus ārējos līdzekļus krēmu, želeju vai ziedes formā, kuras pamatā ir nesteroīdie pretiekaisuma līdzekļi. Lai tiktu galā ar sāpju sindromu, samazinātu iekaisuma procesu ar reaģējošu sinovītu un samazinātu NSPL devu, viņi var iecelt:
- Dolgits.
- Ibuprofēns.
- Nurofen.
- Fastum.
- Finalgel.
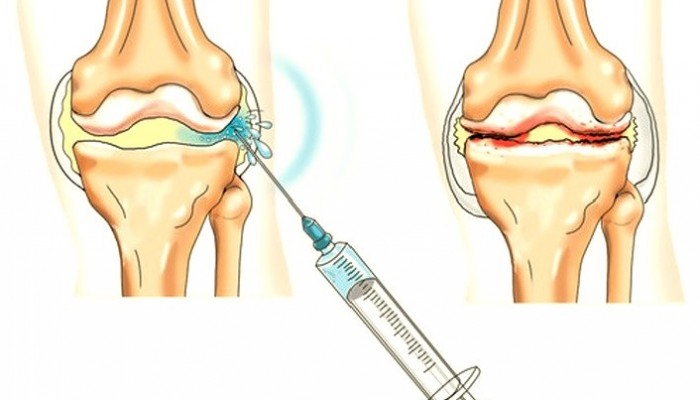
Bieži vien injicē iekšķīgi vai tuvu locītavu glikokortikosteroīdu līdzekļiem. Norādījumi to ievadīšanai ir hronisks sinovialu locītavu iekaisums un NPL lietošana nav efektīva. Ieteicams lietot ilgstošas darbības glikokortikosteroīdus, kuru iedarbība saglabāsies līdz 1,5 mēnešiem. Lielākā daļa ekspertu iemīlēja Diprospan. Tomēr jums ir jāpatur prātā, ka, jo slimības attīstības risku deģeneratīvo procesu skrimšļa un kaulu audos skaits injekcijām nevajadzētu būt vairāk kā 3-4 gadā. Tajā pašā laikā, ja pēc pirmām divām injekcijām iedarbība nav noskaidrota, Jums jāpārtrauc glikokortikoīdu lietošana.
Pozitīva ietekme uz locītavām saspiež ar dimeksīdu un pretsāpju līdzekļiem.
Fizioterapija
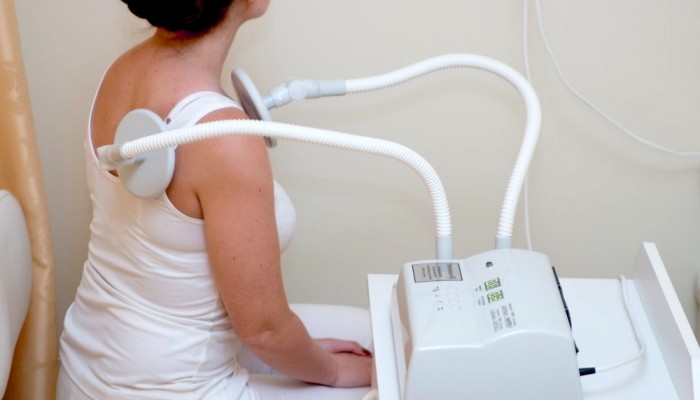
Lai uzlabotu skarto locītavas funkcionalitāti kompleksajā terapijā, obligāti jāietver fizioterapija, terapeitiskā masāža un īpaša vingrinājums. Slimības saasināšanās laikā, kad ir klīniski simptomi reaktīvā sinovīta gadījumā, veiksmīgi tiek izmantotas sekojošas fizioterapijas metodes:
- Elektromagnētiskais lauks.
- Magnetoterapija.
- Ultravioleto starojums.
- Lāzera terapija.
Tā nav iekaisuma pazīmes diezgan bieži parakstītas ultraskaņas, elektroforēzes, pulsējošās straumēm, lāzeru uc inductothermy. E. sākumposmā slimības pozitīva ietekme uz locītavām balneoterapijas ir, jo īpaši, sulfīds un radona vannas. Ārpus saasinājumiem ir iespējams izmantot masāžas un fizioterapijas vingrinājumus. Vairākkārt ir pierādīts, ka masāža palīdz mazināt muskuļu sasprindzinājumu, uzlabo perifēro asinsriti un trofiskos audus.
Tā kā koncentrēta ekstremitāšu fokusēta masāža un fiziski vingrinājumi var tikt darīti neatkarīgi mājās. Līdz šim, ir daudz dažādas metodes vingrojumu terapijas (ar baseinu, ar speciālu iekārtu un D. utt.), Kas būs ne tikai noderīga, bet arī aizraujošu, neatkarīgi no pacienta vecuma. Pareiza izpilde terapeitiskā vingrošana, tāpat kā nekas cits, palīdz atjaunot artrīta skarto locītavu funkcionalitāti.
Ja ir iespēja apmeklēt specializētu sanatoriju, kas ārstē un novērš skeleta-muskuļu sistēmas slimības, nekad neatsakās. Lielākā daļa ārstu iesaka apmeklēt ārstniecības iestādes vismaz reizi gadā.
Ķirurģiskā ārstēšana
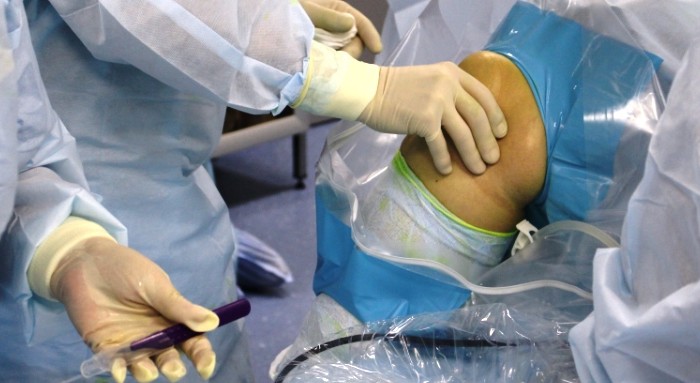
Gadījumā, ja konservatīva terapija izrādījusies neefektīva, vai arī ir ļoti smags sakāvi locītavās, vienmēr noved pie invaliditātes, doties uz operāciju. Šobrīd ir ļoti plaši izplatītas dažādas artroskopiskās operācijas, kas ļauj būtiski samazināt atjaunošanās periodu pēc ķirurģiskas iejaukšanās. Turklāt tiek izstrādātas mūsdienu locītavu skrimšļu transplantācijas (transplantācijas) metodes.
Ar deformējošu osteoartrītu (DOA), jo īpaši gūžas vai ceļa locītavas, bieži tiek noteiktas nopietnas deformācijas, kurām nepieciešama radikāla ķirurģiska ārstēšana. Saskaņā ar jaunākajiem statistikas datiem endoprotezēšanas efektivitāte ir aptuveni 70%. Vairumam pacientu, kuriem šī operācija ir veikta, mākslīgā locītava var optimāli funkcionēt 10 gadus vai ilgāk, kas ievērojami uzlabo cilvēku ar smagām slimības formām dzīves kvalitāti. Tomēr, ja dažu apstākļu dēļ nav iespējams veikt endoprotezēšanu, situācija pacientam, kā likums, beidzas ar invaliditāti.
Vienīgais veids, kā izvairīties no slimības straujas progresēšanas, ir savlaicīgi lūgt speciālista palīdzību un nepārtraukti veikt visas viņa iecelšanas.
DOA celma locītava ir hroniska slimība skrimšļa, kas noved pie ceļa deformācijas. Tas tiek diagnosticēts 60% visu reimatisko patoloģiju gadījumu, un to sievietes novēro divas reizes biežāk nekā vīriešiem. DoA maina parasto dzīves ritmu, un progresīvajos posmos izraisa invaliditāti.
DOA bieži sauc par gonartrozi. In μB-10 osteoartrīts ir kods M17. Slimība izpaužas ar deģeneratīvo un distrofiski izmaiņām skrimšļus, stimulē augšanu kauliem (deformējas tiem), un tas ir iemesls hroniskas sāpes.
Ceļa locītavas osteoartrīta deformācija izpaužas pēc kreatīvo audu retināšanas. Pateicoties skrimšļiem, tiek veikta nesāpīga mobilitāte, kā arī vienmērīgs ķermeņa svara sadalījums kājās. Kad artrīts attīstās, skrimšļi tiek izdzēsti, kauls ir pakļauts, un veidojas eksostoze. Tas izraisa diskomforts fiziskās aktivitātes un pat atpūtas laikā.
Labā ceļa locītavas DOA ir primārais un sekundārais. Pirmais ir izpausts iedzimtības dēļ, kā arī ceļu asu slodžu dēļ. Otrā forma attīstās pēc smagām ievainojumiem, sastiepumu pavājinājumiem vai pārvietotiem iekaisuma procesiem.
Osteoartrīta deformācija, piemēram, tendonozi, bieži veidojas tādu iemeslu dēļ:
- samazināta aktivitāte;
- pārmērīgs ķermeņa svars;
- vecums;
- liela slodze uz kājām ( profesionālā apmācība sports);
- ceļa traumas;
- hroniskas slimības.
Simptomi un pazīmes
Lai ārstētu un novērstu starpskriemeļu trūci, osteohondrozi un citas mugurkaula slimības, mūsu lasītāji izmanto pieaugošo popularitāti ātras un ne-ķirurģiskas ārstēšanas metode vadošie Vācijas un Izraēlas ortopēdisti. Rūpīgi izpētījusi to, mēs nolēmām to piedāvāt savai uzmanībai. Ārstu viedoklis »» »
Slimības simptoms ir vienkārša: izpausme ir atkarīga no progresēšanas stadijas. Galvenās osteortrozes pazīmes:
- vietējās sāpes ceļos un mugurā, kas kļūst stiprākas slimības progresēšanas laikā;
- ierobežotas kustības kopīgas iznīcināšanas dēļ;
- nav iespējams saliekt kājas no rīta un vakarā.
Uz sākotnējais posms simptomi ir vāji un ātri izzūd, kas bieži vien ir to ignorēšanas iemesls. Ceļa locītavas osteoartrīts 3 grādos ir grūti ārstējams un noved pie invaliditātes. Vīrieši ar šo patoloģiju netiek pieņemti darbā.
Bojājuma primāro formu nosaka sāpes ceļos pēc ilgas gulēšanas, veidojas locītavu vidējā "iejaukšanās" un rodas kaulu krīze.
Ja diagnoze tiek veikta sākumposmā, slimība ir viegli ārstējama, un tās progresēšanu var pilnībā pārtraukt.
Slimības veidi un smagums
Lokalizācijai ir savas īpašības. Slimība ietekmē citus locītavu locītavu. Artrīta veidi:

Kreisā un labā DOA grādi:
- Pirmais - izpaužas reti sastopamos sāpēs: sajūta "sašaurināšanās" ceļa iekšpusē. Kustība ir grūta pēc ilga atpūtas, bet viņi iet pret vingrošanas fona. Neliels diskomforts parādās ilgstoši. Pirmajā stadijā netiek novērota skrimšļu deformācija, kustību kustība paliek.
- Otrais - izteiktās pazīmes, nemainīgas sāpes, sarežģītā kustība. Kopējie simptomi starp 1-2 posmu ir sāpju parādīšanās pēc atpūtas. Bet otrajā pakāpē, nepatīkamas sajūtas naktī neiziet un šķērso teļus. Cilpuma liešana kļūst sarežģīta, veidojas drebuļi, bieži tiek dzirdams kaulu krauklis.
- Trešais ir hronisks posms. Sāpju sajūtas 2-3 pakāpēs ir pastāvīgas, bet pēdējā - sāpes neietilpst nevienā ķermeņa stāvoklī, locītavās kļūst jutīgas pret laika apstākļu izmaiņām. Skrimšļa iznīcināšana sasniedz galēju pakāpi, parādās klibums, ceļgala nav saliekta.
Ārstēšanas metodes
Ceļa locītavas DOA prasa pilnīga ārstēšana: konservatīvs un ķirurģisks. Lai noteiktu ārstēšanas metodi, ārsts klīnikā izraksta pilnīgu pārbaudi, kurā ietilpst:
- konsultācija ar reimatologu;
- ceļa rentgenstūris - parāda locītavu plaisu samazināšanos un vispārēju deformāciju;
- Ultraskaņa - ļauj redzēt detalizētus bojājumus;
Pēc tam ir nepieciešams atšifrēt slimības anamnēzi. Pamatojoties uz to, tiek noteikts posms, indivīda slimības gaita un personas vispārējais stāvoklis.
Preparāti
Narkotiku ārstēšana ir paredzēta vispirms. Tas sastāv no nesteroīdiem pretiekaisuma līdzekļiem, kas mazina sāpes un iekaisumu. Ar slimības progresēšanas stadiju tiek nozīmēti intravenozi kortikosteroīdi. Turklāt hondroprotektori ir paredzēti, lai saglabātu veselību.
Lai mazinātu smagas sāpes, ārsts var izrakstīt zāļu želejas (dimetoksīdu, bepantenu), kam ir arī pretiekaisuma iedarbība. Jebkurš medikaments tiek iegādāts pēc receptes aptiekā.
Vingrojuma terapija
 Metode terapeitiskie vingrinājumi, pēc ekspertu domām, var ievērojami uzlabot locītavu mobilitāti. Sāp, attīstoties artrozei, palielinās, un cilvēks ierobežo fizisko aktivitāti - tas ir iemesls muskuļu un saistaudu atrofijai.
Metode terapeitiskie vingrinājumi, pēc ekspertu domām, var ievērojami uzlabot locītavu mobilitāti. Sāp, attīstoties artrozei, palielinās, un cilvēks ierobežo fizisko aktivitāti - tas ir iemesls muskuļu un saistaudu atrofijai.
Kas var tikt iekļauts vingrojumu programmā:
- ārstēšana ar Bubnovskim metodi - trenažieris simulatorā, kas uzlabo locītavu asinsriti un uzturu;
- peldbaseins;
- viegla aeroba vingrinājums.
Galvenais nosacījums, kādā tiek izmantota terapija - tā ir regulāra apmācība un pareizais līdzsvars starp atpūtu un sportu.
Pēdējā slimības stadijā efektīva ārstēšana tiek apsvērta tikai ķirurģiska iejaukšanās. Ja kauls ir smagi bojāts, tiek nozīmēti endoprotezētāji, aizvietota skarta locītava ar mākslīgo locītavu.
Papildu gonartrozes ārstēšanas metode ir mājas metožu izmantošana: tradicionālā medicīna.
Ārstnieciskās fiziskās kultūras efektivitāte
Terapeitiskās fiziskās audzināšanas efektivitāte ir atkarīga no slimības izpausmes pakāpes. Ir pierādīts, ka fiziskās aktivitātes terapija ir neaizstājams papildinājums galvenajai ārstēšanai:
- samazina sāpes;
- atjauno asinsriti;
- tas paplašina locītavu;
- atslābina muskuļus, palielina to elastību.
Fiziskā treniņa ar gonartrozi tiek veikta katru dienu 25 minūtes vairākas reizes dienā. Galvenā vingrinājumu pareizības zīme ir klusā tempā. Katra kustība sākuma stadijā jāveic ne vairāk kā 5 reizes, lai nesabojātu skrimšļus. Atpūtai vajadzētu būt saliektu ceļu stāvoklī. Tikai ārstējošais ārsts var izrakstīt individuālu treniņu kursu.
Iespējamās komplikācijas un profilakse
Ja jūs neievēro DOA ceļa locītavas, skrimšļa virsma tiek ātri izdzēsti, pārklāta ar plaisām un parādās komplikācijas:
- periartikulāro audu traumatizācija;
- muskuļu kontraktūras attīstība;
- aniklosija.
Lai novērstu slimību, jums ir nepieciešams:
- normalizēt ceļa slodzi;
- laiks, lai izārstētu bojājumus;
- regulāra vingrošana;
- uzturēt optimālu ķermeņa svaru;
- ēst labi.
Slimību ir viegli ārstēt sākotnējā posmā, tāpēc jums ir nepieciešams redzēt ārstu tūlīt pēc pirmo simptomu parādīšanās.
Kā sakopt mājās?
 Lielākā daļa no mūsu cilvēku joprojām kļūdaini domā, ja nēsā locītavās, kas jau tā ir maz ticams, ka kaut kas palīdzēs. Tas nav tik ... Jo vairāk, ka ignorējot problēmu (pat banāla lūzums locītavās), var izraisīt nopietnas sekas, un pat invaliditāti. Tas ir grūti ticēt, bet locītavu vienmēr ir iespējams ārstēt pat galējā vecumā. Labi zināms eksperts, MD stāsta par efektīvu ārstēšanu artrīta, artrozes, osteohondrozes, un otru, ne mazāk nopietnas slimības kaulu un locītavu.
Lielākā daļa no mūsu cilvēku joprojām kļūdaini domā, ja nēsā locītavās, kas jau tā ir maz ticams, ka kaut kas palīdzēs. Tas nav tik ... Jo vairāk, ka ignorējot problēmu (pat banāla lūzums locītavās), var izraisīt nopietnas sekas, un pat invaliditāti. Tas ir grūti ticēt, bet locītavu vienmēr ir iespējams ārstēt pat galējā vecumā. Labi zināms eksperts, MD stāsta par efektīvu ārstēšanu artrīta, artrozes, osteohondrozes, un otru, ne mazāk nopietnas slimības kaulu un locītavu.
Vai jums bez iemesla bieži ir sāpes ceļgalā? Laika gaitā viņi var nodot, bet pēc tam atgriezties vēlreiz? Bez sāpēm, un pēc tam pievieno vēl var būt deformējošas artroze ceļgala vai, citiem vārdiem sakot, DOA no ceļa locītavas. Kas tas ir, kādi ir viņa simptomi un kā deformēties ceļa locītavu artrīts? Visu informāciju par to var atrast vēlāk šajā rakstā.
Kas ir DOA?
Tātad, mēģināsim noskaidrot, kas ir deformējošs artrīts? Saskaņā ar starptautisko klasifikāciju nosaukuma ir neatgriezeniska iznīcināšana skrimšļu un kaulu ceļa. Ir trīs šīs slimības stadijas. Bieži vien ar deformējošu ceļa locītavas artrizi, dzirdēto citu ārsta vārdu var dzirdēt. Piemēram, 1 grādu gonartrozes deformācija vai trešā pakāpes ceļa locītavas osteoartrīts. Bet vēlāk mēs runājam par detalizētāku klasifikāciju.
Izpausmes cēloņi
Šādas slimības izpausmes iemesli var būt daudz, bet mēs uzsvērsim dažus no visbiežāk sastopamajiem gadījumiem. Tie ietver:
- ar vecumu saistītas izmaiņas cilvēka organismā;
- ievainojumi un sasitumi;
- dažādu slimību sekas.
Un tagad mēs runāsim sīkāk par katru no iemesliem. Tātad, diezgan izplatītas ar vecumu saistītas slimības ir deformē 2.līmeņa (vai) ceļa locītavas artrītu. Vēl nesen šī vecuma līnija sākās 45 gadus. Taču tehnoloģiju straujas attīstības dēļ mazgājies dzīvesveids vairs nav retums.
Tādējādi deformējot artroze no ceļa locītavas 1 grādu un, otrkārt bieži kļūst diagnosticēts cilvēkiem, jo 30 gadu laikā. Ja nekas nemainās, tad nākamajos 10-15 gados vecuma grupa var samazināties pat līdz 20-25 gadiem.
Biežas ievainojumi un sasitumi izraisa kaulu vai skrimšļa mikrokrekļus. Laika gaitā šādas plaisas var izraisīt skrimšļa un kaulu audu iznīcināšanu. Nu, ja ievainojumi vai sasitumi ir diezgan spēcīgi, tad plaisas šeit būs vairāk, un destruktīvs process sāksies daudz agrāk. Arī vienmēr ar šādiem ievainojumiem cīpslas locītavu cīpslas var būt salauztas vai ceļa kausi var tikt ievainoti. To var deformēties locītavu, tad slodze ir ievērojami palielināt, kas rada deformācijas un iznīcināšanu skrimšļu ir pirmais, un pēc tam kaulu.
Tas pats notiek ar ceļa locītavām un pastāvīgām smagām slodzēm. Šeit risku grupā ir sportisti, īpaši svarceljnieki un cilvēki ar lieko svaru. Arī deformējošs ceļa locītavas artrīts var rasties komplikācijās pēc dažu slimību nodošanas. Kāpēc neatgriezeniskas destruktīvas izmaiņas ceļa locītavās var būt jebkura slimība.
Pirmā riska grupa ir cilvēki ar cukura diabētu un citiem čūlas, kas ietekmē organisma hormonālo fona. Šīs fona izmaiņas izraisa nepareizu metabolismu. Tad kramtveida audi var sākt mutāciju, nevis uz labo pusi, kļūstot grūti un saplaisājuši. Un tas ir 1. pakāpes ceļa locītavas DOA.
Simptomi
Pamatojoties uz to, ka nav arī locītavu kakla audos asinsvadi, nē nervu endings, kad to iznīcinās, nebūs sāpju. Tādēļ slimības pirmais posms praktiski nav pamanāms. Iespējams tikai tā sauktais "rīta stīvums" locītavā. Ejot, tā iet ātri. Sāpju sajūtas var parādīties tikai smagās slodzēs, un pēc to izbeigšanās tūlīt izzūd.
Turpmākā slimības progresēšana noved pie skrimšļa iznīcināšanas, vietās, kur ir kaulaudi, un no kaulaudu veidošanās no deformētām skrimšļu atliekām. Šajā gadījumā viss locītavas dobums kļūst iekaisis. Ceļā ir bieži periodiskas sāpes. Bez tam, ceļa sarkanums tiks sabiezēts līdz iekaisuma procesa norisei. Tāpat ir iespējama vietējā temperatūra, pietūkums vai pat pietūkums.

Vēdera vēlākajos posmos to vairs nav iespējams pamanīt. Skrimšļa audi ir gandrīz iznīcināti. Ir daudz osteophytes (kaulu spurs), tie berzēt un ievainot kaulu, kad locītavu darbojas. Dull Pain ir nemainīga. Walking noved pie spēcīgākas un vairāk akūtas sāpes. Zobu uzbriļņi un ar turpmāku progresēšanu var deformēties, padarot to grūti pārvietot vai pat izslēgt. Šeit mēs runājam par DOA 3 grādiem.
Diagnostika
Diagnoze un ceļa locītavas ir tas pats ārsts, kurš saucas ortopēds. Tas ir tas, kurš nodarbojas ar visām ar to saistītajām slimībām skeleta-muskuļu. Tātad, balstoties uz artrīta progresēšanas stadiju (pirmo, otro vai trešo), diagnostikas metodes būs nedaudz atšķirīgas. Sākotnējā stadijā, slimības ceļa pārbaudei un palpācijai var būt nepieciešams veikt klīnisku asins analīzi un rentgenogrāfiju.

Bet kā X-ray pirmajā posmā nesniegs precīzu priekšstatu par kopējo ainu slimības (redzams tikai nedaudz samazinājās kopīgajā telpā), ja ārstējošais ārsts var ieteikt MRI vai CT skenēšanas. Progresīvākos posmos slimība būs pilnīgi pamanāma, un ar rentgena fotoattēliem MRI vai CT var prasīt tikai detalizētākai destruktīvo procesu izpētei.
Pēdējā trešajā posmā ceļa locītavas deformējošais osteoartrīts būs redzams ar neapbruņotu aci. Deformācijas process būs uz sejas: ceļgaliem būs pietūkums, var kļūt sarkans, tajā pat laikā kājām parādīsies izliekums. Ar jebkuru locītavas kustību tiks dzirdēts krampis, un tas būs jūtams asas sāpes. Tikai ķirurģiska iejaukšanās palīdzēs.
DOA grādi un veidi
Ja mēs runājam par skarto ekstremitāšu skaitu, tad defartrīze ir divu veidu. Ar labo vai kreiso ceļgalu sitienu viņi runā par vienpusēju DOA. Nu, un abas kājas ceļgalu locītavas bojājuma gadījumā viņi saka, ka tas ir divpusējais artrīts. Slimību klasificē arī pēc locītavu bojājuma pakāpes. Šeit ir iekšējs, ārējs osteoartroze un pilnīga sakāves sabojāšana.
Un tagad mēs uzzināsim, kāpēc deformējošam ceļa locītavas artrīnam ir tik daudz vārdu un cik daudz tā ir attīstības stadijā. Vispirms mēs saprotam, ka saskaņā ar Starptautisko slimību klasifikāciju slimība ir ICD-10 kods un attiecas uz artrītu. Viņas sērijas numurs šeit ir M17, un pareizais vārds ir 2. pakāpes ceļa locītavas gonartroze. Tātad - tas ir pilnīgi atsevišķs iekaisis, kam ir simptomi un diagnozes un ārstēšanas metodes. Bet kāpēc to sauc citādi?
Principā, ja mēs runājam par locītavās, slimības izraisa iznīcināšanu locītavu skrimšļu un kaulu var sagrupēti saskaņā ar vispārējo nosaukumu artrozes. 1. pakāpes ceļa locītavas osteoartrīts ir vienāds. Artrozes attīstība ir sadalīta vairākos posmos, pirmajā, otrajā un trešajā posmā. Pirmais praktiski nav pamanāms, un to var viegli izturēties mājās. 2. pakāpes celmlauķa kaula osteoartrīts jau izraisa ievērojamus neērtības un jūtamas sāpīgas sajūtas. Trešais ir diezgan atstumts gadījums.
Jūs varat sākt runāt par defarktozi no otrajā osteoartrīta stadijā, kad sāk attīstīties acīmredzamie ceļa locītavas deformācijas procesi. Tādēļ DOA var iedalīt divās pakāpēs:
- pirmkārt - deformācija agrīnās stadijās ();
- otrais - globālās deformācijas (viens-divpusējais artroze no 3 grādiem).
Ārstēšanas metodes
Lēnām rodas jautājums, kā ārstēt ceļa locītavas deformējošo artrīnu (artikulācija)? Protams, ir daudzas metodes. Daži no tiem ir mazāk efektīvi, citi ir efektīvāki, citi ir laikietilpīgi. Ceturtkārt, tiek veikti ātri, tomēr ir vajadzīgs ievērojams rehabilitācijas periods. Bet kā neprecēties, labākā trešā grāda ceļgala locītavas artrīta ārstēšanas metode ir ārstēšana ar profilaksi. Un tagad mēs sīkāk aplūkosim visas metodes.
Ārstē
Visbiežāk lietotā ārstēšana ir 2. pakāpes ceļa locītavas DOA. Tas ietver tabletes, ziedes un injekcijas, kuras ir paredzētas, lai noņemtu iekaisuma procesu, uzlabotu asinsriti un stimulētu skrimšļa atsākšanos. Tas ir visefektīvākais defarktozes sākumposmos. Tas ietver nesteroīdos pretiekaisuma līdzekļus, hondoprotektorus, steroīdu preparātus un vitamīnus. Arī narkotiku ārstēšana ar terapeitisko vingrinājumu nosaka kā palīgdarbinieku pēc operācijas.
Fizioterapija
Gandrīz visas fizioterapijas metodes ir piemērotas DOA 1 grādu ārstēšanai. Tas ietver fonoporēzi, magnētisko terapiju, lāzerterapiju, elektroterapiju, UHF. Bet vēlākos iekaisuma stadijās šādas metodes var tikai noņemt sāpes uz laiku, un cēlonis netiks novērsts.
Tautas terapija
Ceļa locītavas deformējošā artrīna ārstēšana tautas aizsardzības līdzekļi samazina līdz pacienta locītavas izkraušanai un sāpju mazināšanai. Tautas metodes tur nav daudz, ko viņi var darīt. Tos var izmantot kā pirmslīnijas līdzekļus sāpju mazināšanai. Tā kā deformētais artrīts jau ir progresējoša slimības stadija, tas palīdzēs tikai radikālākām metodēm. Viņus var iecelt tikai ārsts, kurš veic pārbaudi un analīzi, tāpēc ārstēšana ar tautas līdzekļiem jāpārtrauc.
Ķirurģiskā iejaukšanās
Visradikālā, bet diezgan izplatītā DOA ārstēšanas metode ir kreisā ceļgala locītava un pareizā tā. Var būt 3 veidi. Pirmais ir samazināts līdz minimālai iejaukšanās pakāpei, un tā mērķis ir likvidēt kaulu smadzenes, kas traucē kopīgo darbu. Otrais veids ir paredzēts, lai daļēji nomainītu nolietoto daļu no ceļa locītavas. Trešais veids ir pilnīga locītavas aizvietošana vai tā saucamā endoprostētika.
Terapeitiskā vingrošana
Medicīnisko vingrošanu var viegli izdarīt pats, bet vingrinājumu izvēle, to atkārtojumu skaits un aktivitāte ir ieteicama ārstējošais ārsts. Galu galā viss ir tas, ka kā ārstēšana, lai deformētu ceļa locītavas vingrošanas osteoartrītu, nedarbosies. Šeit savienojums jau ir bojāts un izraisīs jebkuru pagriezienu pa labi vai pa kreisi stipras sāpes. Šī metode ir lieliska rehabilitācijai pēc operācijas vai slimības attīstības ātruma samazināšanai agrīnā stadijā.
Profilakse
Šeit ir iespējams nēsāt medicīnisko fizisko kultūru un pienācīgu uzturu. Vingrošana saglabā ceļa kāju muskuļus tonī, kas samazina slimības risku. Pareiza uzturs var novērst problēmas ar liekais svars un tas palīdzēs neradīt problēmas vielmaiņas procesā organismā. Vēl viens plus ir tas, ka šāda preventīva ārstēšana tiek veikta mājās.
Divi vienkāršus veidus, pareiza pārtika un vingrinājumi ne tikai palīdzēs aizsargāt sevi no ceļa locītavas deformācijas, bet arī pilnīgi novērš šīs slimības parādīšanos.
Simptomi deformācijas nepieciešama tūlītēja. Tādēļ, lai sasniegtu galējību, ir svarīgi zināt, kā novērst slimību un kā to ārstēt, kad tā tiek atrasta. Tas būs mūsu nākamā filma.
Sāpes ceļā ir izplatīta parādība. Dažiem cilvēkiem diskomforts rodas periodiski, pēc lielas slodzes uz kājām, citās sāpju sindroms ar katru dienu palielinās.
2. pakāpes ceļa locītavas osteoartrīta (DOA) deformācija ir neatgriezeniska patoloģija, ko papildina sāpīgas sajūtas un mobilitātes ierobežojumi. Jo agrāk pacients pievērš uzmanību gaidāmās katastrofas pazīmēm, jo zemāks ir komplikāciju risks.
Cēloņi
Dehidrogēniski-distrofiskas izmaiņas skrimšļainās neveidojas vienā dienā. Nevēlamo faktoru ietekmē audi zaudē elastību, izplešas un pakāpeniski izzūd. Pēc daļējas vai pilnīgas kramtveida uzliku izzušanas pacienta locītavu nevar pilnībā funkcionēt, pacients ir grūti pārvietoties, saliekt un izlocīt ceļu.
Osteoartrītu ceļa locītavas rajonā biežāk diagnosticē ārsti gados vecākiem pacientiem. Pēdējos gados slimība ir kļuvusi "jaunāka": vidējā vecumā pacienti nonāk pie uzņemšanas ar DOA pazīmēm. Iemesls - negatīvu faktoru kopums, kas ietekmē kājas un ceļa locītavu.
Deģeneratīvi-distrofiskas skrimšļa izmaiņas rodas daudzu komponentu ietekmē:
- pastāvīgas slodzes uz ceļa laukuma;
- smags darbs, kravu pārvadāšana, rakšana, senlaicīga "stāvēšana";
- strādā pie datora, izraisa audu uzmākšanos, sastrēgumus kājās, vielmaiņas traucējumus, muskuļu vājumu. Mazuļa dzīvesveids nav mazāk kaitīgs nekā paaugstināts locītavu stresu;
- endokrīnās patoloģijas (reimatoīdais artrīts, cukura diabēts);
- hormonāla fona bojājumi 50 gadu vecumā;
- profesionālais sports;
- artērijas audu izmaiņas gados vecākiem pacientiem;
- papildu mārciņas;
- ceļa traumas (sasitumi, menisko vai saišu plīsums, ceļa vāciņa pārvietošanās).
Liekā svara kombinācija ar endokrīnās patoloģijas un ar vecumu saistītām izmaiņām audos paātrina smagas formas attīstību locītavu slimība ceļa zonā.
Iet uz adresi un skatiet jaunās paaudzes locītavas hondroprotektoru sarakstu.
Ķirurģiskā iejaukšanās
Smagā, trešās pakāpes deformējošā osteoartrīta gadījumā ieteicams nomainīt hialīna skrimšļa iznīcinātās daļas. Ķirurgs tur endoprotēzēšana: novietot skartās skrimšļu audu endoprotēzēšana komplekti - locītavu bioloģiski inerta materiāla.
Operācija netiek veikta pacientiem dziļā vecumā, kontrindikāciju klātbūtnē. Neiespējamība ķirurģiskā ārstēšana, konservatīvās terapijas zema efektivitāte bieži noved pie invaliditātes.
Ņemot vērā patoloģijas atkārtojošo raksturu, terapijas sarežģītību, negatīvu izmaiņu straujo progresēšanu, svarīgi laiku pa laikam klausīties ķermeņa signālus. Vieglāk ir novērst slimības attīstību, nekā pavadīt laiku un naudu procedūrām, zālēm, atmest hobiju un parasto dzīves ritmu.
Profilaktiski pasākumi:
- kontrolēt savu svaru pieņemamā līmenī;
- darba un atpūtas maiņa, ceļa aizsardzība lielās slodzēs;
- augstas kvalitātes diēta. Dārzeņu, ogu, augļu, raudzēto piena produktu patēriņš. Noderīgas liesās zivis, augu eļļas, klijas, tītari. Mazāk tauku gaļa, sālītas un kūpinātas zivis, smalkmaizītes, saldumi, ugunsizturīgie dzīvnieku tauki, stipra kafija. Kaitīga salda soda;
- dzeršanas režīms. Lai uzturētu skrimšļa veselību, tīra ūdens daudzumam dienā jābūt 1,5-2 litriem;
- pēc 45 gadiem sievietēm regulāri jāpārbauda hormonu līmeņa noteikšana, jāveic fitoestrogēni, lai pasargātu ķermeni no menopauzes negatīvām izpausmēm;
- pēc 40 gadiem ārsti iesaka iegādāties piedevas, kuru sastāvā ir sastāvdaļas kramtveida audu veselībai;
- savlaicīga infekcijas slimību ārstēšana, patoloģiju kursa kontrole hroniskā formā novērš locītavu komplikācijas;
- mērena fiziskā aktivitāte, fiziskā audzināšana, kustību aktivitāte ir svarīga muskuļu un skeleta sistēmas veselībai. Īpaša uzmanība tiek pievērsta šim noteikumam - cilvēkiem, kuri strādā "nabadzīgi";
- ceļu traumu profilakse ir viens no normālu ekstremitāšu funkcionēšanas apstākļiem. Bieži krītas, ievainojumi, tiešie ceļgalu streiki galu galā kļūs par locītavu audu problēmu.
Osteoartrīta deformācija II grāda ceļgala locītavās traucē normāla dzīve, pasliktina veselību un noskaņu. Problēmas ar pacienta locekļa mobilitāti kavē ikdienas darbību un profesionālo pienākumu izpildi. Zināšanas par patoloģijas īpatnībām, uzmanību uz pirmajām osteoartrīta pazīmēm palīdzēs sākt ārstēšanu.
Medicīniskais video ceļvedis un deformējoša ceļa osteoartrīta simptomi un ārstēšana:
Deformējot osteoartrīta - ir hroniska deģeneratīvu locītavu slimību, iekaisuma raksturs, kas raksturojas ar audu bojājumu caurspīdīgs skrimšļa aptver kopīgas virsmas kaulu, kā arī ir visvairāk kaulu attīstību osteophytes, un vēlākos posmos - izturīgs celms locītavu pacientiem.
Artrozes deformācija vispirms ir izplatīta starp visiem locītavu patoloģija, un tas ir arī galvenais vidējo un vecāku cilvēku invaliditātes un invaliditātes cēlonis. Slimība ievērojami pasliktina dzīves kvalitāti, ir nemainīga, un stipras sāpes, ierobežošana klāstu kustībā skartajās locītavās.
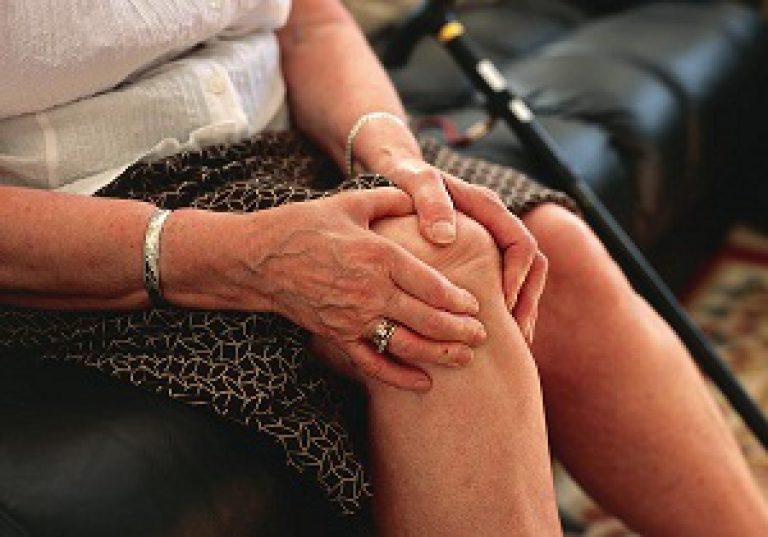
Visbiežāk, kad deformējot osteoartrīts skar mazās locītavas rokās, metatarsofalangeālā locītavas pirmo pirkstu, locītavu un kakla mugurkaula departaments mugurkaula (šeit slimība tiek saukta par osteohondrozi), gūžas, ceļgalu, potīti un plecu locītavas. Bet prognozes un ietekme uz cilvēka dzīves tiek uzskatīta visvairāk smags lokalizēts bojājumi gūžas, ceļa, potītes un plecu locītavās, kā to funkciju no šiem savienojumiem zaudējums izraisa invaliditāti un nepieciešamību pēc locītavu protezēšanas operācijas.
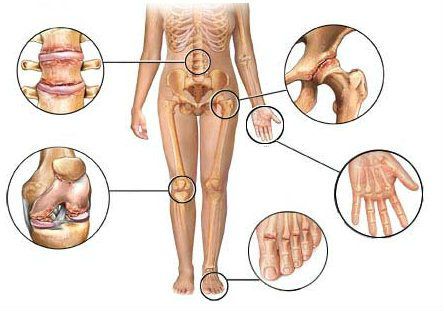
Gandrīz visas ķermeņa locītavas ir pakļautas artrozes izmaiņām
Kas ir deformējošs artrīts?
Artroze deformans attīstās no nelīdzsvarotību starp mehānisko slodzi uz locītavu skrimšļa virsmu un spēju kompensētu šo slodzi, kas noved pie deģenerācijas un iznīcināšanu skrimšļu audos. Dažādas faktoru grupas var veicināt šīs disonanās attīstību:
- Mehāniskā pārslodze (sports, smags fiziskais darbs, liekais svars).
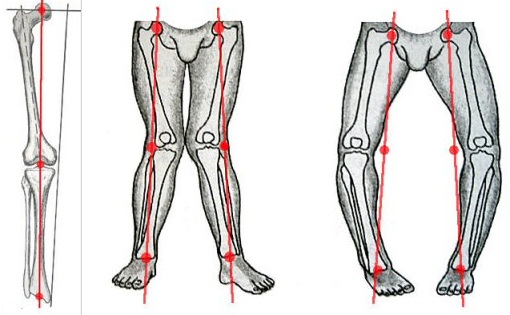
- Pārtraukumu normālas sakritības locītavu virsmu kauliem iedzimtas vai iegūtas slimības, muskuļu un skeleta sistēmas, kas rada nenormālu sadali uz atsevišķām sastāvdaļām kopīgās slodzi.
- Patoloģiskas izmaiņas skrimšļa audos pats (endokrīno, vielmaiņas slimības, vecuma metamorfoze).
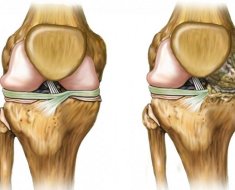
Caurspīdīgs skrimslis sastāv no šūnām, hondrocītu un ārpusšūnu matricē (kolagēna šķiedru un proteoglikānu), kas tiek ražots ar hondrocītu. Tā ir starpšūnu viela, kas nodrošina skrimšļu audu elastību un izturību pret bojājumiem. Par artroze deformans attīstība sākas ar vielmaiņas izmaiņām struktūrā skrimšļa, izraisot tās depolimerizācijas un proteoglikānu zudumu. Bojātas šūnas nevar sintezēt nepieciešamo daudzumu jaunās starpšūnu vielas, un tas noved pie izmaiņām audu mehāniskās pilnvaru, samazināta hydrophilicity (spēja saglabāt ūdens molekulas).
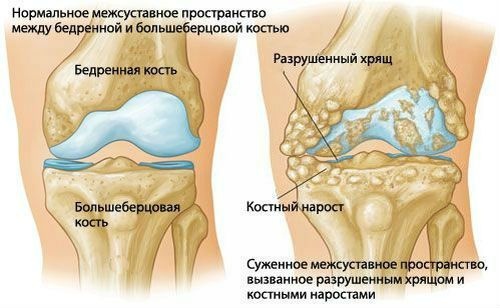
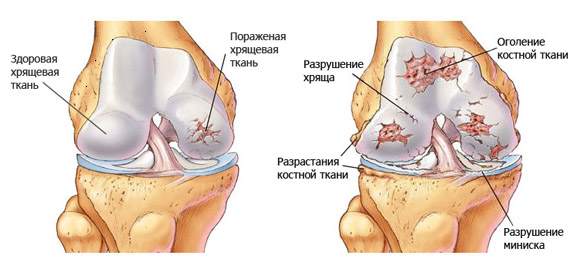
Patoloģiskas izmaiņas osteoartrīta deformācijā
Sakarā ar šīm izmaiņām, skrimšļa zaudē savu elastību, kļūst raupja, sāk plosīties. Dažos gadījumos tas pilnībā izzūd, pakļaujot kaulaudu. Šādos apstākļos patoloģiskas izmaiņas ir arī jutīgas pret kaulu kopīgajām daļām. Šajā procesā tie izstrādāt sklerotiski, cistiskā dobumi tiek veidoti, kas noved pie attīstības erozijas artrīta (pakāpenisks iznīcināšanas no kauliem, kas veido šarnīrus).
Tajā pašā laikā attīstās kompensējoša reakcija, kuras mērķis ir stabilizēt locītavas pacientu - izplatīšanas osteophytes. Tas ir kramtveida audu marginālais pieaugums, kas galu galā kļūst ossificēts. Šo audu pakāpeniski aizklāšanas kopīgo dobumu un izraisa to ankiloze un smagu deformācijas, tā, ka zaudēja funkciju un iespēju jebkuru kustību.
Šodien nav jāgaida dabiskā beigām patoloģiskas izmaiņas locītavās, un sāk ārstēt artroze deformans tūlīt pēc diagnozes. Ja konservatīvās metodes nav efektīvas, tad pārejiet uz ķirurģisku operāciju.
Cēloņi un riska faktori
Atkarībā no cēloņa deformējošais osteoartrīts ir primārais un sekundārs. Galvenais slimības variants tiek diagnosticēts gadījumā, ja nav skaidru iemeslu artrozes pārmaiņu attīstībai. Šajā gadījumā galvenā loma tiek piešķirta šīs slimības ģenētiskajai predispozīcijai un riska faktoru klātbūtnei. Sekundārā deformējoši osteoartoze attīstās kā rezultātā pamatojošā patoloģiju, piemēram, posttraumatiskā artrīta pēc cieš sporta traumas, vai mājsaimniecība, osteoartrīts uz fona iedzimtu defektu par muskuļu un skeleta sistēmas.
Osteoartrīta riska faktori:
- vecākais un vecāks;
- vienlaicīga osteoporoze;
- liekais svars;
- profesionālā sporta nodarbe;
- smags fiziskais darbs;
- endokrīnās slimības un vielmaiņas traucējumi;
- iedzimtas un iegūtas kaulu un locītavu slimības;
- pagātnes darbības locītavās;
- iedzimta predispozīcija;
- locītavu aparātu iekaisuma slimības (artrīts).
Ir svarīgi atcerēties! Šo riska faktoru esamība nenozīmē, ka cilvēks būs osteoartrīts, bet vairāk no tiem, un laiku iedarbības ilgumu, jo lielāka ir iespēja dabūt šādu patoloģiju.
Osteoartrīta simptomi un stadijas
Slimība var atrast zem dažādiem nosaukumiem: artroze deformans, osteoartrīts, osteoartrīts, bet saskaņā ar SSK-10 klasifikāciju, ir sinonīmi.
Patoloģija var plūst tipa monoartroza (ietekmē tikai viens kopīgs) oligoartroza (šajā patoloģisko procesu ievilkts ne vairāk kā 2 grupas savienojumiem, piemēram, ar ceļiem un gurniem) un polyarthrosis kad invāzija 3 un kopīga grupa, piemēram, locītavu, plaukstu, pēdu un potītes locītava.

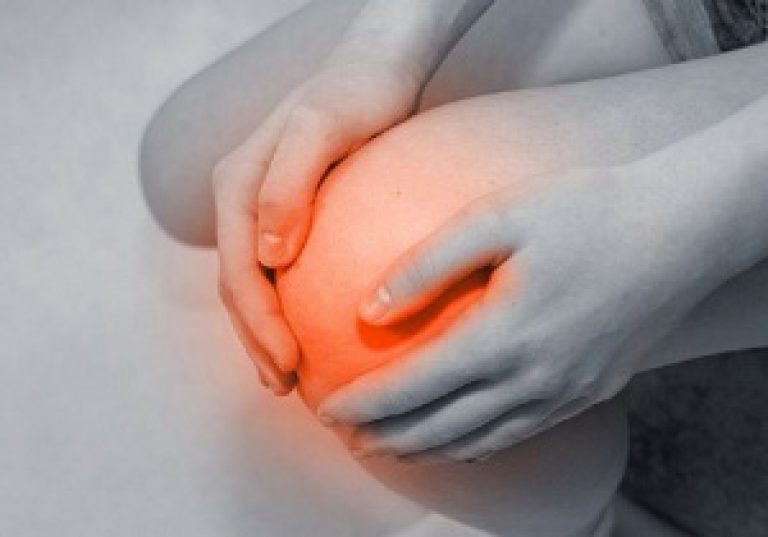
Sāpes locītavās ir galvenā artrīta pazīme
Slimība attīstās lēni. Sākumā šīs locītavas cieš, ka tās ir pakļautas maksimālajai slodzei, un citas locītavas var pakāpeniski ievilkt.
Biežas osteoartrīta pazīmes:
- Sāpes pacientiem ar mehānisku locītavas, kas rodas vai tiek uzlabota pēc darba vai manuālo darbu un notika stāvoklī atpūtas. Var rasties periodiski akūtas sāpes, ko izraisa blokādes brīvas intraartikulāras kopīgā organizācija (otlomok osteophyte, bojāts skrimšļu audu piece). Kad slimība norit, sāpes kļūst konstants un intensīvāks. Dažos gadījumos, lai atvieglotu to, ir jāizmanto narkotiskie pretsāpju līdzekļi.
- Krišnas sajūta ar aktīvām un pasīvām kustībām locītavā (krepēšana).
- Apvienošanās nestabilitāte, periodiska podkashivaniya ar apakšējo ekstremitāšu locītavu bojājumiem.
- Grūtības ceļojot pa kāpnēm.
- Dažādu veidu deformāciju attīstība.
- Mobilitātes ierobežošana locītavās, kustību amplitūdas samazināšanās.
- Reizēm ir iekaisuma komplikācijas, sinovīts.
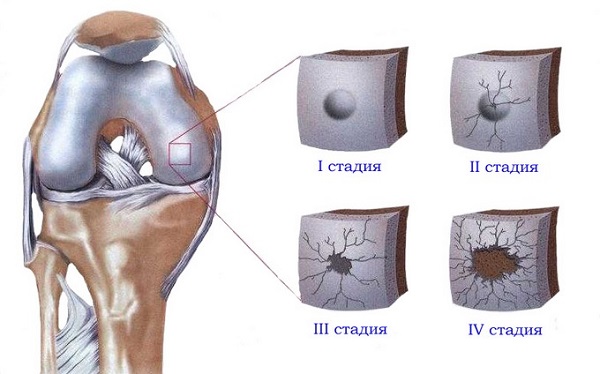
Ir 3 deformējoša artrīta pakāpes:
- Osteoartrīts ir raksturīgs neliels 1 grādu mobilitātes ierobežojumu jebkurā vienā virzienā ar slimām locītavu, rentgena atklāt mazu osteophytes uz malām locītavu un mērenu sašaurināšanās kopīgā telpā.
- Osteoartrīts ir raksturīgas divas pakāpes ierobežotām pārvietošanās spējām skarto locītavu, lūzums, kad pārvietojas, būtiskas osteophytes un izteikti mazinot plaisu starp locītavu virsmām kauliem.
- Osteoartrīts ir raksturīga ar 3 pakāpēm būtisku deformāciju locītavās, to piespiedu stāvoklis, asas ierobežojums mobilitāti, attīstība ankilozi, pilnīga izzušana no locītavas spraugas.
![]()
Trešās pakāpes roku osteoartrīta deformēšana
Kā parasti, osteoartrīta diagnoze nav sarežģīta. Ir pietiekami pārbaudīt ārstu-ortopēdi vai reumatologu, veikt funkcionālo testu sēriju. Tipiski simptomi pacienta klātbūtne viņa slimību riska faktori saistībā ar rentgena pārbaudi var ātri un precīzi diagnosticēt slimību. Diferenciālā diagnostika tiek veikta ar reimatoīdais artrīts, jo īpaši ar mazu roku locītavu sakropļošanu, ar podagru artrītu.
Ārstēšanas metodes
Osteoartrīta ārstēšana jāuzsāk uzreiz pēc diagnostikas, un jo ātrāk tas notiek, jo labāk prognozi. Izdalītas konservatīvās un ķirurģiskās slimības ārstēšanas metodes. Kā parasti, terapeitiskais process sākas ar dzīvesveida modifikāciju, zāļu lietošanu, cilvēku ārstēšana un citas konservatīvas metodes. Ja to neefektivitāte un slimības progresēšana turpināsies, izmantojiet operāciju.
Diēta un uzturs
osteoartrīta ārstēšanas galvenais mērķis ir samazināt slogu skarto locītavu, it īpaši periodā saasināšanos. Šim nolūkam izmanto gultas režīms, kas nav pastāvīgā fiziskā aktivitāte (Neveiciet nekādas vingrinājumus ārstnieciskā vingrošana), izmantot papildu posteņiem aksesuārus, piemēram, cukurniedrēm, īpašas margām. Ja nepieciešams, pagariniet ekstremitāšu daļu, imobilizējiet ar ortostiem, pārsējumiem.
Īpaša osteoartrīta diēta nav nepieciešama. Ir nepieciešams nodrošināt uztura līdzsvaru, kā arī bagātināt ar vitamīniem un mikroelementiem. Attiecībā uz aptaukošanos, jauda ir zems kaloriju, lai atpakaļ uz normālu svaru un samazināt slogu slimajām locītavām.
LFK ir galvenais osteoartrīta ārstēšanas veids. Regulāri un pareizi izmantot ir iespēja nostiprināt muskuļus ap skarto locītavām, kas rada brīnišķīgu atbalstu, un samazina slodzi uz bojāto skrimsli. Visi vingrinājumi jāveic tikai ārpus saasināšanās un bez sāpēm. Par terapeitiskās vingrinājumu komplekss tiek izvēlēts individuāli katrā gadījumā, atkarībā no atrašanās vietas bojājums, posmā osteoartrīta, pacienta vecuma un fiziskās sagatavotības.

Terapeitiskā fiziskā apmācība ir galvenā locītavas artrīta ārstēšanas un profilakses metode
Zāles
Tā kā artrozes galvenais simptoms ir sāpes, gandrīz katrs pacients saņem pretsāpju līdzekļus. Šim nolūkam, lietots pretsāpju līdzekļi, nesteroīdie pretiekaisuma līdzekļi, glikokortikoīdu hormoni. Ārstēšanu papildina hondroprotektoru lietošana, zāles, kas uzlabo mikrocirkulāciju, novērš muskuļu spazmas. Ja skar lielas locītavas, tiek lietots zāļu ievadīšana tieši to dobumā. Visbiežāk hondroprotektori, hialuronskābe, glikokortikoīdi.
Intracelveida skābekļa terapija
Nesen šāda tehnika kā intra-artikulāra skābekļa terapija ir kļuvusi diezgan populāra. Locītavas dobumu injicē ozonu, kas veicina likvidēšanu skābekļa trūkuma un uzkrājot starpprodukti metabolisma skrimšļus.
Citas ārstēšanas metodes
Bieži vien, standarta terapija tiek papildināti diagramma ārstēšanas tautas aizsardzības līdzekļiem un citiem netradicionālās terapijas procedūras (girudoterapija, apiotherapy) Fizioterapijas kursi (elektroforēze, lāzera terapija, fonoforēze, magnētiskā, CRV, dubļu vannas, hidroterapijas).
Gadījumā, ja neveiksmes konservatīvā ārstēšanā jāizmanto operācijas, lai aizstātu iznīcināto šuvi ar mākslīgo protēze. Dažreiz tikai tādi kardinālie pasākumi var atbrīvot cilvēku no hroniskām sāpēm un ļaut viņam atkal pārvietoties patstāvīgi.