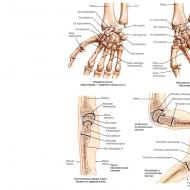
जननांग पथ का संक्रमण, आईसीबी कोड 10. वर्गीकरण और निदान। N64 स्तन के अन्य रोग
RCHD ( रिपब्लिकन सेंटर कज़ाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय का स्वास्थ्य विकास)
संस्करण: नैदानिक \u200b\u200bप्रोटोकॉल एमएच आरके - 2014
स्थानीयकरण के बिना मूत्र पथ के संक्रमण (N39.0), तीव्र ट्यूबलोइंटरस्टैटिक नेफ्रैटिस (N10), क्रोनिक ट्यूबलोइंटरस्ट्रियल नेफ्रैटिस (N11)
बाल चिकित्सा नेफ्रोलॉजी, बाल रोग
सामान्य जानकारी
संक्षिप्त वर्णन
पर स्वीकृत किया गया
हेल्थकेयर डेवलपमेंट पर विशेषज्ञ आयोग
कजाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय
04 जुलाई 2014 को मिनट संख्या 10
अवधि मूत्र पथ के संक्रमण (IMS) मूत्र प्रणाली में बैक्टीरिया के विकास की विशेषता रोगों के एक समूह को एकजुट करता है।
I. परिचय भाग
प्रोटोकॉल नाम: बच्चों में मूत्र पथ के संक्रमण
प्रोटोकॉल कोड:
ICD-10 कोड:
एन 10 एक्यूट ट्यूबलो-इंटरस्टीशियल नेफ्रैटिस
N11.0 रिफ्लक्स से जुड़े गैर-अवरोधक क्रोनिक पाइलोनफ्राइटिस
N11.1 क्रॉनिक ऑब्सट्रक्टिव पाइलोनफ्राइटिस
N11.8 अन्य पुरानी ट्यूबलो-अंतरालीय नेफ्रैटिस
N11.9 क्रोनिक ट्यूबलोइंटरस्टैटिक नेफ्रैटिस, अनिर्दिष्ट
N39.0 स्थानीयकरण के बिना मूत्र पथ के संक्रमण
प्रोटोकॉल में प्रयुक्त संकेतन:
ALT - अलैनिन एमिनोट्रांस्फरेज़
एएसटी - एस्परैमिनो ट्रांसफ़रेज़
आईएमएस - मूत्र पथ के संक्रमण
एलिसा - एंजाइम इम्यूनोएसे
CFU - कॉलोनी बनाने वाली इकाइयाँ
सीटी - गणना टोमोग्राफी
ईएनटी - otorhinolaryngologist
LS - दवाइयाँ
आईसीडी - अंतर्राष्ट्रीय वर्गीकरण रोगों
VUR - vesicoureteral भाटा
पीएन - पायलोनेफ्राइटिस
पीसीआर - पोलीमरेज़ चेन रिएक्शन
जीएफआर - ग्लोमेरुलर निस्पंदन दर
ईएसआर - एरिथ्रोसाइट अवसादन दर
सीआरपी - सी-रिएक्टिव प्रोटीन
अल्ट्रासाउंड - अल्ट्रासाउंड परीक्षा
सीकेडी - पुरानी बीमारी गुर्दा
ईसीजी - इलेक्ट्रोकार्डियोग्राम
इकोकार्डियोग्राफी - इकोकार्डियोग्राफी
ईईजी - इलेक्ट्रोएन्सेफ़लोग्राफी
DMSA - डायमेर्कैप्टोसुकिनिक एसिड नीस - स्वास्थ्य और देखभाल उत्कृष्टता के लिए राष्ट्रीय संस्थान (एनआईसीई), यूके
प्रोटोकॉल विकास की तारीख: वर्ष 2014।
प्रोटोकॉल उपयोगकर्ता: डॉक्टरों सामान्य अभ्यास, बाल रोग विशेषज्ञ, बाल रोग विशेषज्ञ।
वर्गीकरण
क्लिनिकल वर्गीकरण
तालिका 1. आईएमएस का नैदानिक \u200b\u200bवर्गीकरण
| आईएमएस प्रकार | मानदंड |
| महत्वपूर्ण बैक्टीरियूरिया | एक ही मूत्र के नमूने के मध्य भाग में एक ही प्रजाति के बैक्टीरिया\u003e 105 / मिली |
| स्पर्शोन्मुख जीवाणुनाशक | IMS के लक्षणों की अनुपस्थिति में महत्वपूर्ण बैक्टीरियुरिया |
| वापसी योग्य आईसी |
तीव्र पायलोनेफ्राइटिस के साथ आईएमएस के 2 या अधिक एपिसोड तीव्र पीयेलोनफ्राइटिस के साथ आईएमएस का 1 प्रकरण + 1 या अपूर्ण आईएमएस के अधिक एपिसोड अपूर्ण आईएमएस के 3 या अधिक एपिसोड |
| जटिल आईएमएस (एक्यूट पाइलोनफ्राइटिस) | बुखार\u003e 39 डिग्री सेल्सियस, नशा के लक्षण, लगातार उल्टी, निर्जलीकरण, गुर्दे की संवेदनशीलता में वृद्धि, क्रिएटिनिन में वृद्धि |
| अस्पष्ट आईएमएस (सिस्टिटिस) | आईएमएस शरीर के तापमान में मामूली वृद्धि, डिसुरिया, लगातार पेशाब और जटिल आईएमएस के लक्षणों के बिना |
| एटिपिकल आईएमएस (यूरोसपिस) | गंभीर स्थिति, बुखार, कमजोर मूत्र धारा, सूजन पेट तथा मूत्राशय, क्रिएटिनिन, सेप्टीसीमिया, 48 घंटे के बाद मानक एंटीबायोटिक दवाओं के साथ उपचार के लिए अपर्याप्त प्रतिक्रिया, गैर-ई.एन.टी. जीवों के साथ संक्रमण |
ध्यान दें। क्रोनिक पाइलोनफ्राइटिस (पीएन) अत्यंत दुर्लभ है, इस शब्द का उपयोग अक्सर अनुचित रूप से तीव्र पीएन के एक या अधिक एपिसोड के बाद गुर्दे की शिकन को संदर्भित करने के लिए किया जाता है। प्रलेखित लगातार संक्रमण की अनुपस्थिति में पाइलोनफ्रिटिक रीनल स्कारिंग को क्रोनिक पीएन का उदाहरण नहीं माना जाना चाहिए।
निदान
द्वितीय। METHODS, APPROACHES, DIAGNOSTIC और TREATMENT प्रक्रियाएं
बुनियादी और अतिरिक्त नैदानिक \u200b\u200bउपायों की सूची
बुनियादी (अनिवार्य) नैदानिक \u200b\u200bपरीक्षाएं आउट पेशेंट स्तर पर की जाती हैं:
यूएसी (6 पैरामीटर);
मूत्र के जीवाणु संबंधी परीक्षा;
गुर्दे का अल्ट्रासाउंड;
मूत्राशय का अल्ट्रासाउंड।
अतिरिक्त नैदानिक \u200b\u200bपरीक्षाएं आउट पेशेंट स्तर पर की जाती हैं:
अंगों का एक्स-रे छाती.
नियोजित अस्पताल में भर्ती होने की बात करते समय परीक्षाओं की न्यूनतम सूची जारी की जानी चाहिए:
यूएसी (6 पैरामीटर);
जैव रासायनिक रक्त परीक्षण (क्रिएटिनिन, यूरिया, पोटेशियम, सोडियम, क्लोरीन, सीआरपी);
किडनी का अल्ट्रासाउंड।
11.4 बेसिक (अनिवार्य) नैदानिक \u200b\u200bपरीक्षाओं को स्थिर स्तर पर किया जाता है:
यूएसी (6 पैरामीटर);
जैव रासायनिक रक्त परीक्षण (यूरिया, क्रिएटिनिन, सीआरपी, पोटेशियम / सोडियम, क्लोराइड्स);
रोगाणुरोधी दवाओं के प्रति संवेदनशीलता के निर्धारण के साथ मूत्र की बैक्टीरिया संबंधी परीक्षा;
किडनी का अल्ट्रासाउंड।
असंगत स्तर पर किए गए अतिरिक्त नैदानिक \u200b\u200bपरीक्षण (आपातकालीन अस्पताल में भर्ती होने की स्थिति में, नैदानिक \u200b\u200bपरीक्षण किए जाते हैं जो आउट पेशेंट स्तर पर नहीं किए जाते हैं):
जैव रासायनिक रक्त परीक्षण (ग्लूकोज, एएलटी, एएसटी);
रूपात्मक गुणों के अध्ययन और रोगज़नक़ों की पहचान और एंटीबायोटिक दवाओं के प्रति संवेदनशीलता के साथ बाँझपन के लिए रक्त परीक्षण;
रक्त गैसों का निर्धारण (pCO2, pO2, CO2);
एलिसा (एचआईवी के लिए कुल एंटीबॉडी का निर्धारण);
रक्त समूह का निर्धारण;
आरएच कारक का निर्धारण;
मूत्र में प्रोटीन का निर्धारण (मात्रात्मक);
पेट के अंगों का एक्स-रे सर्वेक्षण;
एक विपरीत एजेंट की शुरूआत के साथ गुर्दे की सीटी (मूत्र पथ की रुकावट को बाहर करने के लिए, एक निष्क्रिय आईएमएस के साथ किया जाता है);
गुर्दे की एमआरआई (मूत्र पथ के अवरोध को बाहर करने के लिए);
पेट के अंगों का अल्ट्रासाउंड;
वृक्क वाहिकाओं के USDG
Cystography;
एकल-फोटॉन उत्सर्जन सीटी (गतिशील किडनी स्किन्टिग्राफी)।
ध्यान दें:
इमेजिंग परीक्षा के लिए संकेत:
Ical atypical और आवर्तक IMS के साथ 6 महीने की उम्र के बच्चों को IMS और मुखर सिस्टोग्राफी के 4-6 महीने बाद अनिवार्य डायनेमिक स्किन्टिग्राफी की आवश्यकता होती है। जटिल आईएमएस के मामले में, यदि परिवर्तनों का पता लगाया जाता है, तो गुर्दे, मूत्राशय के अल्ट्रासाउंड, एक voiding सिस्टोग्राफी का संचालन करना आवश्यक है।
बच्चे 6 महीने 63 साल के एटिपिकल और आवर्तक IMS के साथ, IMS के 4-6 महीने बाद डायनामिक स्किन्टिग्राफी करना आवश्यक है। जटिल आईएमएस के मामले में, यदि परिवर्तनों का पता लगाया जाता है, तो गुर्दे, मूत्राशय के अल्ट्रासाउंड, एक voiding सिस्टोग्राफी का संचालन करना आवश्यक है।
3 साल की उम्र के बच्चों और आवर्तक IMS के साथ पुराने आईएमएस के 4-6 महीने बाद एक अनिवार्य डायनेमिक स्किन्टिग्राफी की आवश्यकता होती है।
नैदानिक \u200b\u200bउपायएम्बुलेंस के चरण में आयोजित किया जाता है आपातकालीन देखभाल:
शिकायतों और anamnesis का संग्रह;
शारीरिक परीक्षा।
नैदानिक \u200b\u200bमानदंड (प्रक्रिया की गंभीरता के आधार पर बीमारी के विश्वसनीय संकेतों का वर्णन)।
शिकायतों और anamnesis
शिकायतें:
शरीर के तापमान में वृद्धि;
कमजोरी, सुस्ती, भूख की कमी;
पेशाब करते समय दर्द, खिंचाव;
छोटे हिस्से में बार-बार पेशाब आना, मूत्र असंयम;
काठ का क्षेत्र में दर्द, पेट;
मूत्र का निष्कासन।
anamnesis:
अज्ञात एटियलजि का तापमान बढ़ जाता है;
पेट में दर्द बिना स्पष्ट स्थानीयकरण के साथ / बिना मतली, उल्टी;
मूत्र संक्रमण का इतिहास;
कब्ज़;
लड़कियों में वुल्विटिस, वुल्वोवाजिनाइटिस;
लड़कों में फाइमोसिस, बालनोपोस्टहाइटिस।
शारीरिक परीक्षा:
बदलती गंभीरता के नशा के लक्षण;
मूत्र संबंधी लक्षण: बार-बार पेशाब आना, बादलों के साथ पेशाब आना बदबू, मूत्र असंयम ;
पेशाब और गुदा स्वर की असामान्यताएं;
रीढ़ की विसंगतियों;
फाइमोसिस, सिनटेकिया;
मूत्राशय और पेट की गुहा की पैल्पेशन: फेकलिटिस, पर्पल किडनी।
प्रयोगशाला अनुसंधान
यूएसी: वृद्धि हुई ईएसआर, ल्यूकोसाइटोसिस, न्यूट्रोफिलिया;
रक्त रसायन: वृद्धि हुई सीआरपी, हाइपोनेट्रेमिया, हाइपोकैलिमिया, हाइपोक्लोरेमिया, संभवतः क्रिएटिनिन में वृद्धि, सीकेडी के विकास में यूरिया;
OAM:\u003e एक अपकेंद्रित मूत्र के नमूने में 5 सफेद रक्त कोशिकाएं और गैर-अपकेंद्रित मूत्र में 10 सफेद रक्त कोशिकाएं। (ए);
मूत्र की जीवाणु संबंधी परीक्षा - आईसी (ए) के निदान में सोने का मानक; ई। कोलाई संस्कृति और ग्राम का अलगाव "-" सूक्ष्मजीव, जीवाणु के लिए नैदानिक \u200b\u200bमानदंड तालिका 2 में दिखाए गए हैं।
तालिका 2 आईएमएस (ए) के लिए नैदानिक \u200b\u200bमानदंड।
वाद्य अनुसंधान
किडनी का अल्ट्रासाउंड- गुर्दे के आकार में वृद्धि, गुर्दे के आकार में विषमता (एक या दो गुर्दे के आकार में कमी), गुर्दे के उत्सर्जन प्रणाली का विस्तार, वृक्क पैरेन्काइमा में कमी। यदि मूत्र प्रणाली का अल्ट्रासाउंड एक असामान्यता प्रकट नहीं करता है, तो परीक्षा के अन्य इमेजिंग तरीके आवश्यक नहीं हैं।
स्वर सिस्टोग्राफी - एक या दो तरफ vesicoureteral भाटा की उपस्थिति;
डीएमएसए के साथ नेफ्रोक्सिंटिग्राफी - एक गुर्दे के गुर्दे समारोह में कमी।
विशेषज्ञ परामर्श के लिए संकेत:
यूरोलॉजिस्ट का परामर्श - ऑब्स्ट्रक्टिव यूरोपैथी के मामले में, वेसिकोरिएरेटल रिफ्लक्स;
Otorhinolaryngologist परामर्श - जीर्ण संक्रमण के foci के पुनर्वास के लिए;
दंत चिकित्सक परामर्श - पुरानी संक्रमण के foci के पुनर्वास के लिए;
स्त्री रोग विशेषज्ञ का परामर्श - बाहरी जननांग अंगों के संक्रमण के पुनर्वास के लिए;
नेत्र रोग विशेषज्ञ का परामर्श - फंडस के जहाजों में परिवर्तन का आकलन करने के लिए,
एक हृदय रोग विशेषज्ञ के साथ परामर्श - पर धमनी का उच्च रक्तचाप, ईसीजी का उल्लंघन;
एक रुमेटोलॉजिस्ट के साथ परामर्श - एक प्रणालीगत बीमारी के संकेत के साथ;
एक संक्रामक रोग विशेषज्ञ का परामर्श - वायरल हेपेटाइटिस, ज़ूनोटिक और अन्य संक्रमणों की उपस्थिति में;
एक सर्जन के साथ परामर्श - तीव्र शल्य विकृति विज्ञान की उपस्थिति में;
एक न्यूरोलॉजिस्ट के साथ परामर्श - न्यूरोलॉजिकल लक्षणों की उपस्थिति में;
एक गैस्ट्रोएंटेरोलॉजिस्ट के साथ परामर्श - कब्ज, पेट दर्द की उपस्थिति में;
एक हेमटोलॉजिस्ट के साथ परामर्श - रक्त रोगों को बाहर करने के लिए;
एक पल्मोनोलॉजिस्ट के साथ परामर्श - यदि निचले का एक विकृति श्वसन तंत्र;
एक एनेस्थेसियोलॉजिस्ट-रिससिटिटेटर के साथ परामर्श - सीटी से पहले, बच्चों में गुर्दे की एमआरआई प्रारंभिक अवस्था, केंद्रीय शिरापरक कैथीटेराइजेशन।
विभेदक निदान
तालिका 4 विभेदक निदान जटिल और सीधी आईएमएस
| संकेत | असंबद्ध आईसी | जटिल आईएमएस |
| अतिताप | C39 ° से | \u003e 39 ° से |
| नशा लक्षण | नाबालिग | व्यक्त |
| उल्टी, निर्जलीकरण | - | + |
| पेट में दर्द (पीठ के निचले हिस्से) | - | अक्सर |
| दुस्साहसिक घटना | ++ | + |
| ल्यूकोसाइटुरिया, बैक्टीरियुरिया | + | + |
विदेश में इलाज
कोरिया, इजरायल, जर्मनी, अमेरिका में उपचार
चिकित्सा पर्यटन पर सलाह लें
इलाज
उपचार के लक्ष्य:
अतिताप की कमी / गायब होना, नशा के लक्षण;
रक्त और मूत्र में ल्यूकोसाइट्स का सामान्यीकरण;
गुर्दे के कार्यों का सामान्यीकरण।
उपचार की रणनीति
गैर-दवा उपचार:
संतुलित आहार, पर्याप्त प्रोटीन का सेवन (1.5-2 ग्राम / किग्रा), कैलोरी;
पीने का शासन (भरपूर पेय)।
दवा चिकित्सा
जीवाणुरोधी चिकित्सा
एनआईसीई (ए) के अनुसार एंटीबायोटिक चिकित्सा के सिद्धांत:
बच्चे for3 महीने की उम्र: IV एंटीबायोटिक दवाओं के लिए 2-3 दिनों के लिए, तो मौखिक पर स्विच करें यदि नैदानिक \u200b\u200bसुधार होता है;
बच्चे\u003e कम आईएमएस (तीव्र सिस्टिटिस) के साथ 3 महीने की आयु: 3 दिनों के लिए मौखिक एंटीबायोटिक्स;
एंटीबायोटिक प्रोफिलैक्सिस की पृष्ठभूमि के खिलाफ आईएमएस के एक दोहराया प्रकरण के मामले में, रोगनिरोधी दवा की खुराक बढ़ाने के बजाय, एक जीवाणुरोधी दवा लिखना आवश्यक है;
IMS के उपचार में उपयोग की जाने वाली जीवाणुरोधी दवाओं को तालिका 5 में दिखाया गया है।
तालिका 5 आईएमएस (ए) के उपचार में रोगाणुरोधी दवाओं का उपयोग
| एंटीबायोटिक्स | खुराक (मिलीग्राम / किग्रा / दिन) |
| पैरेंटरल | |
| Ceftriaxone | 75-100, 1-2 अंतःशिरा इंजेक्शन |
| cefotaxime | 100-150, 2-3 अंतःशिरा इंजेक्शन |
| एमिकासिन | 10-15, एक बार अंतःशिरा या इंट्रामस्क्युलर रूप से |
| जेंटामाइसिन | 5-6, एक बार अंतःशिरा या इंट्रामस्क्युलर रूप से |
| Amoxicillin + Clavulanic acid (एमोक्सिसिलिन + क्लैवुलनेट) | एमोक्सिसिलिन के लिए 50-80, 2 अंतःशिरा संक्रमण में |
| मौखिक | |
| Cefixime | 8, 2 विभाजित खुराकों में (या दिन में एक बार) |
| Amoxicillin + Clavulanic acid (सह-एमोक्सिक्लेव) | एमोक्सिसिलिन के लिए 30-35, 2 विभाजित खुराकों में |
| सिप्रोफ्लोक्सासिं | 10-20, 2 खुराक |
| ओफ़्लॉक्सासिन | 15-20, 2 चरणों में |
| Cephalexin | 50-70, 2-3 खुराक में |
नोट: घटे हुए GFR वाले बच्चों में, दवा की खुराक को GFR के अनुसार समायोजित किया जाता है
डिटॉक्सिफिकेशन थेरेपी
संकेत: जटिल आईएमएस, एटिपिकल आईएमएस। 5-8 मिलीलीटर / किग्रा / घंटा (सोडियम क्लोराइड समाधान 0.9% / डेक्सट्रोज समाधान 5%) की दर से इन्फ्यूजन की कुल मात्रा 60 मिलीलीटर / किग्रा / दिन है।
नेफ्रोप्रोटेक्टिव थेरेपी (सीकेडी चरणों के लिए 2-4):
... फोसिनोप्रिल 5-10 मिलीग्राम / दिन।
दवा से इलाजएक आउट पेशेंट के आधार पर प्रदान किया जाता है
आवश्यक दवाओं की सूची:
एमोक्सिसिलिन + क्लेवलेनिक एसिड, मौखिक समाधान के लिए निलंबन, 625 मिलीग्राम की गोलियाँ;
सेफ्लेक्सिन, मौखिक निलंबन 250mg / 5ml;
अतिरिक्त दवाओं की सूची:
फोजिनोप्रील 10mg टैबलेट
रोगी की दवा उपचार
आवश्यक दवाओं की सूची:
इंजेक्शन 500 मिलीग्राम के लिए Cefotaxime पाउडर;
इंजेक्शन 500 मिलीग्राम के लिए सीफ़ेट्रैक्सोन पाउडर;
Amoxicillin + clavulanic acid, समाधान की तैयारी के लिए lyophilisate 625 mg;
500 मिलीग्राम के समाधान की तैयारी के लिए एमिकैसीन, बोतल;
जेंटामाइसिन 80mg ampoule;
मौखिक समाधान के लिए Cefixime निलंबन, कैप्सूल 400mg;
सिप्रोफ्लोक्सासिन 500 मिलीग्राम की गोलियां;
Ofloxacin 400mg गोलियाँ;
सीफ्लेक्सिन ओरल सस्पेंशन 250mg / 5ml।
अतिरिक्त दवाओं की सूची:
सोडियम क्लोराइड समाधान 0.9% 400 मिलीलीटर;
डेक्सट्रोज समाधान 5% 400 मिलीलीटर;
फोजिनोप्रील 10mg टैबलेट।
आपातकालीन आपातकालीन देखभाल के चरण में चिकित्सा उपचार प्रदान किया जाता है:
बुखार के मामले में, शरीर के तापमान को कम करने के उपाय: शीतलन के भौतिक तरीके, एंटीपायरेटिक ड्रग्स (उम्र के आधार पर पैरासिटामोल 250-500mg)।
अन्य उपचार नहीं किया जाता है।
शल्य चिकित्सा संबंधी व्यवधान: नहीं किया गया।
निवारक कार्रवाई:
इष्टतम पीने के आहार;
हाइपोर्फ्लेक्स प्रकार में मूत्राशय की शिथिलता के साथ मजबूर पेशाब की विधा;
एंटीबायोटिक प्रोफिलैक्सिस (सी)।
एंटीबायोटिक प्रोफिलैक्सिस को बच्चों में आवर्तक आईएमएस के लिए संकेत दिया जाता है, चाहे उनकी उम्र कुछ भी हो।
एंटीबायोटिक प्रोफिलैक्सिस को ग्रेड I-II VUR वाले बच्चों में उचित नहीं ठहराया जा सकता है।
एंटीबायोटिक प्रोफिलैक्सिस VUR III-V में एक भूमिका निभा सकता है, खासकर 5 साल से कम उम्र के बच्चों में।
VUR के लिए एंटीबायोटिक प्रोफिलैक्सिस बनाम सर्जिकल उपचार:
पुनरावर्ती आईएमएस, किमोप्रोफिलैक्सिस प्राप्त करने वाले बच्चों और प्राप्त करने वालों के बीच गुर्दे समारोह में कोई अंतर नहीं है शल्य चिकित्सा... VUR के लिए सर्जिकल सुधार के बाद 6 महीने तक एंटीबायोटिक प्रोफिलैक्सिस जारी रखा जाता है।
जब तक रेडियोलॉजिकल परीक्षण नहीं किया जाता है, एंटेना हाइड्रोनफ्रोसिस वाले सभी बच्चों को एंटीबायोटिक प्रोफिलैक्सिस प्राप्त करना चाहिए।
एक प्रत्यारोपित गुर्दे में एक IMS या सिद्ध हाइड्रोनफ्रोसिस के साथ प्रत्यारोपण के बाद सभी बच्चों को एंटीबायोटिक प्रोफिलैक्सिस प्राप्त करना चाहिए।
एंटीबायोटिक प्रोफिलैक्सिस के लिए संकेत नहीं दिया गया है:
स्पर्शोन्मुख जीवाणुनाशक;
पीएमआर से भाई-बहन;
आंतरायिक मूत्राशय कैथीटेराइजेशन पर बच्चे;
मूत्र प्रणाली की रुकावट;
urolithiasis;
न्यूरोजेनिक मूत्राशय की शिथिलता।
यूटीआई की रोकथाम के लिए जीवाणुरोधी दवाओं का विकल्प बच्चे की उम्र और दवा की सहिष्णुता (तालिका 6) पर निर्भर करता है।
तालिका 6आईएमएस के लिए एंटीबायोटिक प्रोफिलैक्सिस
|
एक दवा |
खुराक (मिलीग्राम / किग्रा / दिन) | ध्यान दें |
| सह-trimoxazole | ट्राइमेथोप्रिम पर 1-2 | बच्चों में निर्धारित करने से बचें<3 месяцев и с дефицитом глюкоза-6-фосфатдегидрогеназы |
| नाइट्रोफ्यूरन्टाइन | 1-2 | जठरांत्र विकार। बच्चों में निर्धारित करने से बचें<3 месяцев и с дефицитом глюкоза-6-фосфатдегидрогеназы |
| Cephalexin | 10 | जीवन के पहले 3 महीनों में पसंद की दवा |
| Cefixime | 2 | केवल कुछ परिस्थितियों में |
आगे की व्यवस्था (रोगी के साथ एक आउट पेशेंट के आधार पर):
सल्फेमेथोक्साज़ोल (सल्फामथॉक्साज़ोल)
अस्पताल में भर्ती
अस्पताल में भर्ती होने के संकेत
आपातकालीन:
बच्चे की सामान्य स्थिति की गिरावट: नशा, उल्टी, कई दिनों तक बुखार।
नियोजित:
आउट पेशेंट थेरेपी की अप्रभावीता;
क्रोनिक किडनी रोग (सीकेडी) चरण 2-5।
जानकारी
स्रोत और साहित्य
- 2014 कजाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय के स्वास्थ्य सेवा विकास पर विशेषज्ञ आयोग की बैठकों के मिनट
- 1) रोगों का अंतर्राष्ट्रीय वर्गीकरण। 43 वें विश्व स्वास्थ्य सभा द्वारा अपनाया गया, अंतर्राष्ट्रीय सांख्यिकीय वर्गीकरण रोगों और संबंधित स्वास्थ्य समस्याओं के 10 वें संशोधन पर आधारित एक लघु संस्करण। एमकेबी - 10.2) ई। लोइमन, ए.एन. सयेजिन, ए। ए। सरकिस्यान। बाल चिकित्सा नेफ्रोलॉजी। एक व्यावहारिक गाइड। मॉस्को, 2010। 3) भारतीय बाल चिकित्सा नेफ्रोलॉजी समूह। मूत्र पथ के संक्रमण के प्रबंधन पर सहमति बयान। भारतीय बाल रोग विशेषज्ञ। 2001; 38: 1106-15। 4) किशोर फड़के, पॉल गुडियर, मार्टिन बिट्ज़ैन। बाल चिकित्सा नेफ्रोलॉजी का मैनुअल। स्प्रिंगर-वर्लाग बर्लिन हीडलबर्ग 2014, 641s। 5) वाल्ड ई। जेनिटोरिनरी ट्रैक्ट इन्फेक्शन: सिस्टिटिस और पायलोनेफ्राइटिस। इन: फेगिन आर, चेरी जेडी, डेमलर जीजे, कपलान एसएल, एड। बाल चिकित्सा संक्रामक रोगों की पाठ्यपुस्तक। 5 वां संस्करण। फिलाडेल्फिया, पीए: सॉन्डर्स; 2004: 541–555 6) केम्पर के, अवनेर ई। बच्चों में एसिम्प्टोमेटिक बैक्टीरियूरिया के लिए मूत्रालय की जांच के खिलाफ मामला। एम जे डिस चाइल्ड। 1992; 146 (3): 343-346 7) अमेरिकन एकेडमी ऑफ पीडियाट्रिक्स, यूरिनरी ट्रैक्ट इन्फेक्शन पर 2011 में गुणवत्ता सुधार उपसमिति की समिति (2011) प्रैक्टिस पैरामीटर: फिब्राइल शिशुओं और छोटे बच्चों में प्रारंभिक मूत्र पथ के संक्रमण का निदान उपचार और मूल्यांकन। बाल चिकित्सा 128 (3): 595-610 8) हेलरस्टीन एस। बच्चों में बार-बार मूत्र पथ के संक्रमण। बाल रोग का संक्रमण जे। 1982; 1: 271–281 9) होबरमैन ए, वाल्ड ईआर, रेनॉल्ड्स ईए, पेनचेंस्की एल, चार्रॉन एम। क्या युवा जंतु बच्चों में मूत्र पथ के संक्रमण से बचने के लिए मूत्र की संस्कृति आवश्यक है? पिडियाटेरिक इन्फेक्ट डिस जे। 1996; 15 (4): 304-309। 10) कुनिन सीएम, डीग्रोट जेई। पूर्वस्कूली लड़कियों में जीवाणुरोधी का पता लगाने में एक नाइट्राइट सूचक पट्टी विधि की संवेदनशीलता। बाल चिकित्सा। 1977 60 (2): 244-245 11) जॉनसन सीई। पेशाब में जलन। में: क्लीगमैन आरएम, एड। बाल रोग निदान और चिकित्सा में व्यावहारिक रणनीतियाँ। फिलाडेल्फिया, पा: एल्सेवियर; 1996: 40 12) चांग एसएल, शॉर्टलीफ एलडी। बाल मूत्र संबंधी संक्रमण। बाल चिकित्सा क्लिन नॉर्थ एम। 2006; 53: 379-400। 13) एनआईसीई नैदानिक \u200b\u200bदिशानिर्देश। बच्चों में मूत्र पथ के संक्रमण। निदान, उपचार और दीर्घकालिक प्रबंधन। जारी: अगस्त २००/. मार्गदर्शन। nice.org.uk/cg54 १४) NICE क्लिनिकल गाइडलाइन। बच्चों में मूत्र पथ के संक्रमण: एल्गोरिथ्म। 22 अगस्त 2007. मार्गदर्शन ।nice.org.uk/cg5 15) हॉडसन ईएम, विलिस एनएस, क्रेग जेसी। बच्चों में तीव्र पाइलोनेफ्राइटिस के लिए एंटीबायोटिक्स कोक्रेन डेटाबेस सिस्ट रेव। 2007; (4): CD003772 16) ब्लूमफील्ड पी, हॉडसन ईएम, क्रेग जेसी। बच्चों में तीव्र पायलोनेफ्राइटिस के लिए एंटीबायोटिक्स। कोक्रेन डेटाबेस सिस्ट रेव। 2005; (1): CD003772 17) लेस्ली रीस। ... ... ... बाल चिकित्सा नेफ्रोलॉजी -2 और एड। पी। ; सेमी। (बाल रोग में ऑक्सफोर्ड विशेषज्ञ हैंडबुक) रेव। ईडी। का: बाल चिकित्सा नेफ्रोलॉजी / लेस्ली रीस, निकोलस जे.ए. वेब। 18) ब्लूमफील्ड पी, हॉडसन ईएम, क्रेग जेसी। बच्चों में तीव्र पायलोनेफ्राइटिस के लिए एंटीबायोटिक्स। कोक्रेन डेटाबेस सिस्ट रेव। 2003; 3: CD003772। 19) मूंगियारोटी पी, पिज़िनी सी, फैनोस वी। एंटीबायोटिक प्रोफिलैक्सिस बच्चों में मूत्र पथ के संक्रमण से छुटकारा पाने के लिए: समीक्षा। जे रसायन। 2000; 12: 115-23। 20) दाई बी, लियू वाई, जिया जे, मेई सी। बच्चों में आवर्तक मूत्र पथ के संक्रमण की रोकथाम के लिए दीर्घकालिक एंटीबायोटिक: एक व्यवस्थित समीक्षा और मेटा-विश्लेषण। आर्क डिस चाइल्ड। 2010; 95: 499-508। 21) विलियम्स जीजे, ली ए, क्रेग जेसी। बच्चों में आवर्तक मूत्र पथ के संक्रमण को रोकने के लिए दीर्घकालिक एंटीबायोटिक्स। कोक्रेन डेटाबेस सिस्ट रेव। 2006; 3: CD001534।
जानकारी
तृतीय। PROTOCOL कार्यान्वयन के संगठनात्मक ASPECTS
डेवलपर सूची:
1) Abeuova बीए, चिकित्सा विज्ञान के डॉक्टर, बाल रोग विभाग और बाल चिकित्सा विभाग के प्रमुख, REM "करगांडा राज्य चिकित्सा विश्वविद्यालय" पर FNPR आरएसई;
2) निगमातुल्लीना एन.बी., पीएचडी, उच्चतम श्रेणी के नेफ्रोलॉजिस्ट, जेएससी नेशनल रिसर्च सेंटर फॉर मदरहुड एंड चाइल्डहुड के यूरोनेफ्रोलॉजी विभाग;
3) अल्टिनोवा वी.के., पीएचडी, उच्चतम श्रेणी के नेफ्रोलॉजिस्ट, जेएससी के डायलिसिस विभाग के प्रमुख "मातृत्व और बचपन के लिए राष्ट्रीय वैज्ञानिक केंद्र";
4) अखमियार एनएस, डॉक्टर ऑफ मेडिकल साइंसेज, क्लिनिकल फार्मासिस्ट, जेएससी नेशनल रिसर्च सेंटर फॉर मदरहुड एंड चाइल्डहुड।
ब्याज वक्तव्य का कोई विरोध नहीं: अनुपस्थित।
समीक्षक:
मुलदखमतोव एम.एस. - डॉक्टर ऑफ मेडिकल साइंसेज, प्रोफेसर, जेएससी "अस्ताना मेडिकल यूनिवर्सिटी" के बच्चों के रोगों के विभाग के प्रमुख।
प्रोटोकॉल के संशोधन की शर्तें: 3 साल और / या जब निदान के नए तरीके और / या उपचार के उच्च स्तर के साथ प्रोटोकॉल के संशोधन दिखाई देते हैं।
संलग्न फाइल
ध्यान!
- स्व-दवा आपके स्वास्थ्य के लिए अपूरणीय क्षति हो सकती है।
- सूचना मेडीमेंट वेबसाइट पर और मोबाइल एप्लिकेशन "मेडीमेंट", "लेकर प्रो", "डारिगर प्रो", "रोग: चिकित्सक की मार्गदर्शिका" में पोस्ट नहीं की जा सकती है और इसे डॉक्टर से परामर्श नहीं लेना चाहिए। यदि आपको कोई बीमारी या लक्षण है जो आपको परेशान करता है, तो स्वास्थ्य सेवा प्रदाता से संपर्क करना सुनिश्चित करें।
- दवाओं की पसंद और उनकी खुराक पर एक विशेषज्ञ के साथ चर्चा की जानी चाहिए। केवल एक डॉक्टर सही दवा और इसकी खुराक निर्धारित कर सकता है, जो रोगी के शरीर की बीमारी और स्थिति को ध्यान में रखता है।
- MedElement वेबसाइट और मोबाइल एप्लिकेशन "MedElement", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Guide" विशेष रूप से सूचना और संदर्भ संसाधन हैं। इस साइट पर पोस्ट की गई जानकारी का उपयोग डॉक्टर के पर्चे में अनधिकृत परिवर्तनों के लिए नहीं किया जाना चाहिए।
- इस साइट के उपयोग से उत्पन्न स्वास्थ्य या सामग्री क्षति के लिए किसी भी क्षति के लिए मध्यस्थता संपादक जिम्मेदार नहीं हैं।
बच्चों में मूत्र पथ के संक्रमण एक विशिष्ट स्थान को निर्दिष्ट किए बिना मूत्र प्रणाली की एक सूक्ष्म-भड़काऊ बीमारी है। "मूत्र प्रणाली के संक्रमण" शब्द का उपयोग भड़काऊ प्रक्रिया के स्थान और सूजन के एटियलजि को स्पष्ट करने के लिए किया जाता है। रोग के पहले चरण में यह शब्द वैध है, जब रोगी की जांच करते समय, गुर्दे की क्षति के लिए कोई डेटा नहीं होता है, लेकिन मूत्र पथ को माइक्रोबियल क्षति के संकेत हैं। निदान "मूत्र पथ के संक्रमण" विशेष रूप से मूत्रवाहिनी के शारीरिक और शारीरिक विशेषताओं (लंबे और एक विस्तृत लुमेन, किंक से ग्रस्त) और शरीर की प्रतिरक्षा प्रतिक्रिया की ख़ासियत के कारण शिशुओं और छोटे बच्चों में सक्षम है, जिसके परिणामस्वरूप संक्रमण के प्रसार में आसानी होती है।
ICD-10 कोड
- N10। एक्यूट ट्यूबलोइंटरस्टिशियल नेफ्रैटिस।
- N11। क्रोनिक ट्यूबलोइंटरस्टैटिक नेफ्रैटिस।
- N11.0। गैर-प्रतिरोधी क्रोनिक पाइलोनफ्राइटिस भाटा के साथ जुड़ा हुआ है।
- N11.1। क्रोनिक ऑब्सट्रक्टिव पाइलोनफ्राइटिस।
- N13.7। Vesicoureteral भाटा के कारण यूरोपैथी।
- N30। सिस्टाइटिस।
- N30.0। एक्यूट सिस्टिटिस।
- N30.1। इंटरस्टीशियल सिस्टिटिस (क्रोनिक)।
- N30.9। सिस्टिटिस, अनिर्दिष्ट।
- N31.1। प्रतिवर्त मूत्राशय, अन्यत्र वर्गीकृत नहीं।
- N34। मूत्रमार्गशोथ और मूत्रमार्ग सिंड्रोम।
- N39.0। कोई ज्ञात स्थानीयकरण के साथ मूत्र पथ के संक्रमण।
रोगों के वर्गीकरण के लिए अग्रणी आधारों में से एक, रोग संबंधी चोटें और मृत्यु का कारण कारक सांख्यिकीय डेटा की प्रणाली है - आईसीडी। इसके रजिस्टर का डेटा 10 वर्षों के लिए प्रासंगिक है, इसके बाद, डब्ल्यूएचओ की देखरेख में, कानूनी मानकों के रजिस्टर को संशोधित किया जा रहा है, सांख्यिकीय डेटा की एकता सुनिश्चित करता है, अंतर्राष्ट्रीय मानक दस्तावेजों और कार्यप्रणाली विकास की तुलना।
संक्रमण के अद्यतन या स्थापित जीन के अनुसार, रजिस्ट्री के अंतिम (10 संशोधन) के बाद, ICD-10 कोड अलग-अलग संख्याओं के तहत प्राप्त किया गया था।
शब्द ही - यूटीआई (मूत्र पथ के संक्रमण) का मतलब मूत्र प्रणाली में एक संक्रामक उपस्थिति है जो गुर्दे के ऊतकों की संरचना को नुकसान के स्पष्ट संकेत के बिना है। इसी समय, मूत्र के जीवाणु विश्लेषण में भारी संख्या में रोगजनकों का पता चलता है। इस स्थिति को बैक्टीरियुरिया कहा जाता है, जिसका अर्थ है न केवल मूत्रमार्ग में बैक्टीरिया की निरंतर उपस्थिति, बल्कि यह तथ्य भी है कि वे वहां सक्रिय रूप से गुणा कर रहे हैं।

पैथोलॉजी के वर्गीकरण के लिए कई विकल्प हैं, लेकिन आज एसोसिएशन ऑफ यूरोपियन यूरोलॉजिस्ट (EAU) द्वारा अनुशंसित यूटीआई का वर्गीकरण, चिकित्सा पद्धति में अनुकूलित किया गया है, जिसमें शामिल हैं:
- मूत्रजनित प्रणाली और पृष्ठभूमि तंत्रों में शारीरिक असामान्यताओं की उपस्थिति के बिना, मूत्र प्रणाली के निचले या ऊपरी हिस्से में (या सिस्टिटिस और / या पाइलोनेफ्राइटिस के असंगत क्लिनिक) में छिटपुट या आवर्तक संक्रामक और भड़काऊ संक्रमणों द्वारा प्रकट होने वाला सीधी यूटीआई का एक रूप।
- यूटीआई का एक जटिल रूप, उन रोगियों को प्रभावित करता है जो जोखिम में हैं - सभी पुरुष, गर्भवती महिलाएं, मूत्र प्रणाली में कार्यात्मक और शारीरिक विकार वाले रोगी, कैथेटर, गुर्दे की विकृति और पृष्ठभूमि इम्युनोडेफिशिएंसी स्थितियों के साथ रोगी।
- आवर्तक रूप, दो से प्रकट, छह महीने के भीतर सीधी और जटिल संक्रमण के तीन relapses।
- कैथेटर एक संबद्ध रूप है जो एक सीधा कैथेटर वाले रोगियों को प्रभावित करता है या जिन्होंने पिछले दो दिनों में कैथीटेराइजेशन किया है।
- यूरोसप्सिस का विकास प्रणालीगत भड़काऊ प्रक्रियाओं के विकास के कारण एक जीवन-धमकी वाली स्थिति है, अंग की शिथिलता, हाइपोटेंशन के संकेत, मूत्र प्रणाली के एक संक्रामक घाव के लिए शरीर की प्रतिक्रिया के रूप में प्रकट होता है।
आज यू.टी.आई.
रोगाणुरोधी चिकित्सा के निरंतर सुधार के बावजूद, अब यूटीआई के रोगियों में वृद्धि की ओर एक स्पष्ट रुझान है। आंकड़ों के अनुसार, इस विकृति वाले प्राथमिक रोगियों की वार्षिक पहचान 100,000 जनसंख्या के बीच 170 रोगियों में भिन्न होती है। और एक ही आबादी के साथ, मूत्र पथ में संक्रामक विकृति के एपिसोड की कुल संख्या लगभग 1,000 रोगियों में देखी जाती है।
प्रथम वर्ष के बच्चों में, यूटीआई लड़कों और लड़कियों दोनों में समान रूप से होता है, जो अक्सर जन्मजात विकृति की उपस्थिति के कारण होता है। 15 वर्ष की आयु तक, लड़कियों में होने वाली घटनाओं का निदान नौ गुना अधिक बार किया जाता है, जिसे शारीरिक और हार्मोनल विशेषताओं द्वारा समझाया जाता है। लेकिन, यदि 35 वर्ष की आयु तक पुरुषों में घटना की दर समान (निम्न) स्तर पर रहती है, तो महिलाओं में यह 5 गुना बढ़ जाती है।
यह महिला मूत्र प्रणाली, यौन गतिविधि, गर्भावस्था, प्रसव या स्त्री रोग संबंधी समस्याओं की विशेष रूप से भेद्यता के कारण है। कई अध्ययनों और सारांश आंकड़ों के अनुसार, दोनों लिंगों में 65 साल की उम्र तक यूटीआई का निदान लगभग एक ही है - 40% महिलाओं में हार्मोनल और पोस्ट-क्लाइमैटिक डिसफंक्शन और उम्र से संबंधित जननांगों की पृष्ठभूमि के खिलाफ, 45% पुरुषों में एडेनोमेटस वृद्धि के गठन की आवृत्ति की पृष्ठभूमि के खिलाफ है। प्रोस्टेटाइटिस की जटिलताओं और क्रोनिक कोर्स।
एकीकृत वर्गीकरण प्रणाली
ICD प्रणाली को सामान्य वैज्ञानिक व्याख्याओं के रजिस्टर को सुव्यवस्थित और व्यवस्थित करने और मौजूदा बीमारियों पर विश्लेषणात्मक आंकड़ों की तुलना करने और सभी देशों और चयनित क्षेत्रीय क्षेत्रों में समय की एक निश्चित अवधि में विश्लेषण करने के लिए बनाया गया था। इसका कार्य अल्फ़ान्यूमेरिक डिस्प्ले के रूप में एक पहचान कोड में रोगों और अन्य विकृति के मौखिक नैदानिक \u200b\u200bअंतिम योगों को प्रदर्शित करना है, जो सूचना भंडारण के सुविधाजनक संगठन और रजिस्टर से विभिन्न प्रकार के विश्लेषण किए गए डेटा के त्वरित निष्कर्षण के कारण है।

आज यह सामान्य चिकित्सा क्षेत्रों में नैदानिक \u200b\u200bवर्गीकरण के मानकीकरण के लिए सबसे अधिक सूचनात्मक अंतर्राष्ट्रीय प्रणाली है, जिसे उच्चतम स्वास्थ्य प्राधिकरण द्वारा नियंत्रित किया जाता है। प्रणाली के प्रारंभिक कार्यों में से एक क्षेत्रों और देशों में स्वास्थ्य की स्थिति के सामान्य सांख्यिकीय विश्लेषण का संकलन है और कुछ कारणों से इसका संबंध है। ICD-10 पिछले संस्करण के परिणामों के अंतिम संशोधन के परिणामस्वरूप दिखाई दिया, इसके विस्तार और अप्रचलित डेटा को हटाने के कारण जो अपना महत्व खो चुके हैं।
मूत्र पथ के संक्रमण अक्सर युवा लोगों के साथ होते हैं। लेकिन आधुनिक समाज में, सभी पीढ़ियां इस बीमारी से पीड़ित हो सकती हैं: शिशुओं से लेकर बुजुर्गों तक।
यदि ऐसी बीमारी दिखाई देती है तो क्या करें? हमारे लेख में, हम बीमारी को पहचानने के लिए विस्तृत निर्देशों का वर्णन करेंगे। हम आपको यह भी बताएंगे कि पैथोलॉजी का इलाज कैसे किया जाता है।
एक बिंदु: मुझे किस प्रकार के संक्रमण हैं?
निस्पंदन द्वारा मूत्र गुर्दे में बनता है, फिर यह मूत्रवाहिनी से गुजरता है और मूत्राशय में प्रवेश करता है। वहां से, द्रव मूत्रमार्ग में और बाहर धकेल दिया जाता है।
पुरुषों और महिलाओं की मूत्र प्रणाली में एक महत्वपूर्ण अंतर देखा जाता है। महिलाओं में मूत्रमार्ग सीधा और छोटा है, जो महिला आबादी के बीच मूत्र संक्रमण के उच्च प्रसार के लिए जिम्मेदार है।
इस डीबग सिस्टम में क्या आश्चर्यचकित हो सकता है?
जब एक संक्रामक एजेंट पथ के किसी भी हिस्से में प्रवेश करता है, तो सूजन होती है। रोगों का अंतर्राष्ट्रीय वर्गीकरण (ICD 10) निम्नलिखित नगों को सूचीबद्ध करता है:

- मूत्रमार्गशोथ (पथ के प्रारंभिक खंड में सूक्ष्म जीव गुणा);
- सिस्टिटिस (मूत्राशय संक्रमण);
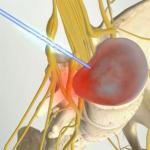
- पाइलोनफ्राइटिस (गुर्दे की श्रोणि की सूजन);
- किडनी फोड़ा (किडनी ऊतक खुद प्रभावित होता है)।
इसके अलावा आईसीबी में, अज्ञात एटियलजि के मूत्र पथ के एक संक्रमण को अलग किया जाता है, जब सूजन का स्रोत स्थापित नहीं होता है।
दो बिंदु: क्या बीमारी का कारण बनता है?
एक मूत्र पथ के संक्रमण (यूटीआई) किसी भी एजेंट के कारण हो सकता है, यह एक बैक्टीरिया, वायरस या कवक हो सकता है। लेकिन हम सबसे आम रोगजनकों पर ध्यान केंद्रित करेंगे। यह एस्चेरिचिया कोलाई, प्रोटियस, स्टेफिलोकोकस (फेकल, गोल्डन, सैप्रोफाइटिक) है। कम आम हैं क्लेबसिएला, कैंडिडा (कवक) और स्यूडोमोनास।
यह ध्यान दिया जाना चाहिए कि आधुनिक वनस्पति जीवाणुरोधी दवाओं के लिए बहुत प्रतिरोधी है। इसलिए, मूत्र पथ के उपचार में एक जीवाणुरोधी दवा के एक सक्षम विकल्प की आवश्यकता होती है।
शिशुओं में, मूत्र में संक्रमण उसी वनस्पतियों के कारण होता है। जीवन के पहले महीनों में, लड़कियां लड़कियों की तुलना में अधिक बार बीमार हो जाती हैं।
अंक तीन: रोग कैसा दिखता है?
मूत्र संक्रमण वाले किसी व्यक्ति में क्या लक्षण पाए जा सकते हैं?
- दर्दनाक संवेदनाएं। दर्द सिंड्रोम प्रक्रिया के स्थानीयकरण पर निर्भर करता है। पाइलोनफ्राइटिस के साथ, गुर्दे को चोट लगी (पीठ के निचले हिस्से में पसलियों के नीचे दर्द होता है, "टैपिंग" के लक्षण सकारात्मक हैं)। मूत्राशय के संक्रमण के साथ दर्द होता है जो कि सुपरप्यूबिक क्षेत्र में होता है। मूत्रमार्ग की सूजन के साथ, दर्द बाहरी जननांगों को विकिरण करता है।
"टैपिंग" या पस्टर्नटस्की के लक्षण पेशाब में खून और गुर्दे की अल्पकालिक उपस्थिति के क्षेत्र में रोगी को दोहन करते समय दर्द की विशेषता है। ये लक्षण गुर्दे की पथरी के साथी हैं। पाइलोनफ्राइटिस के साथ, केवल दर्द प्रकट होता है।
- बार-बार पेशाब करने की इच्छा देखी जाती है। लक्षण न केवल दिन के दौरान, बल्कि रात में भी दिखाई देते हैं। इस मामले में, मूत्र या तो बिल्कुल उत्सर्जित नहीं होता है, या कम मात्रा में उत्सर्जित होता है।
- मूत्र की स्पष्टता और रंग बदलता है। ये लक्षण कोशिकाओं (ल्यूकोसाइट्स), बलगम (डिक्वामेटिड एपिथेलियम) और स्राव में बैक्टीरिया के कणों की उपस्थिति से जुड़े होते हैं। नतीजतन, मूत्र बादल बन जाता है, गहरे पीले रंग का होता है, गुच्छे तल पर बस जाते हैं। बैक्टीरिया के सक्रिय प्रजनन के साथ, एक अप्रिय भ्रूण गंध दिखाई देता है। सामान्य मूत्र पुआल-पीला, पारदर्शी होता है।
- पेशाब में जलन। ये पेशाब के दौरान तीव्र जलन या दर्द होते हैं। डिसुरिया के लक्षण मूत्रमार्ग के घावों के लिए विशिष्ट होते हैं, मूत्राशय की सूजन के लिए कम बार होते हैं।
मूत्रमार्गशोथ के अलावा, MCB मूत्रमार्ग सिंड्रोम पैदा करता है। इस विकृति के दौरान, एक महिला को शौचालय का उपयोग करने के लिए दर्दनाक पेशाब और झूठी आग्रह है। इस मामले में, मूत्र में बैक्टीरिया का पता नहीं लगाया जाता है।
- मूत्र में रक्त की उपस्थिति।
- बुखार, ठंड लगना, नशा।
चार बिंदु: बीमारी की पहचान कैसे करें?
मूत्र संक्रमण की पहचान करना आसान नहीं है। पहले एक सामान्य विश्लेषण किया जाता है। इसका परिणाम अधिक विशिष्ट अध्ययन के लिए अनुमति देता है:
- मूत्र में ल्यूकोसाइट्स की संख्या निर्धारित करें;
- जीवाणु कणों की संख्या निर्धारित करें;
- एंटीबायोटिक संवेदनशीलता के लिए संस्कृति।
मूत्र संक्रमणों में, बैक्टीरिया की संवेदनशीलता बहुत महत्वपूर्ण है। प्रतिरोधी रूपों की संख्या साल-दर-साल बढ़ रही है। यह ज्ञान उपचार को अनुकूलित करने में मदद करता है।
अतिरिक्त विधियों में शामिल हैं:
- जननांग संक्रमण का पता लगाने के लिए मूत्रमार्ग से स्क्रैपिंग;
- सामान्य रक्त विश्लेषण;
- किडनी का अल्ट्रासाउंड।
निदान तीन कारकों के संयोजन के आधार पर किया जाता है:
- एक स्पष्ट नैदानिक \u200b\u200bतस्वीर (डिसुरिया, झूठी इच्छाएं, प्यूबिस के ऊपर दर्द, बुखार, पीठ के निचले हिस्से में दर्द);
- मूत्र में ल्यूकोसाइट्स की उपस्थिति (मूत्र के 1 मिलीलीटर में 104 से अधिक);
- बैक्टीरियुरिया (मूत्र में संक्रमण) - 1 मिलीलीटर में 104 से अधिक इकाइयाँ।
पांच बिंदु: कैसे ठीक हो?
सबसे पहले, उपचार मूत्र में संक्रमण के प्रेरक एजेंट से छुटकारा पाने के साथ शुरू होना चाहिए। इसके लिए एंटीबायोटिक्स की आवश्यकता होती है। वे चिकित्सा के एक कोर्स के बाद मूत्र की नसबंदी की अनिवार्य निगरानी के साथ 10 से 14 दिनों की अवधि के लिए निर्धारित हैं। यदि लक्षण गायब हो जाते हैं, लेकिन रोगज़नक़ का उत्सर्जन बदल जाता है, दवा बदल दी जाती है और उपचार फिर से शुरू किया जाता है।
दवा को केवल एक चिकित्सक द्वारा चुना जाता है, रोगज़नक़ की संवेदनशीलता, पिछली चिकित्सा के अनुभव और रोगी की व्यक्तिगत विशेषताओं को ध्यान में रखते हुए। सिस्टिटिस और मूत्रमार्गशोथ के लिए पहली पंक्ति के एंटीबायोटिक्स - एमोक्सिस्लाव, फॉसफोमाइसिन, सेफुरोक्सेम, नाइट्रोफ्यूरेंटाइन, को-ट्राइमेक्साजोल, फ्लुओरोकिनोलोन (नॉरफ्लोक्सासिन, ओफ्लॉक्सासिन) वे गोली के रूप में निर्धारित हैं। मूत्राशय का संक्रमण जल्द ही गायब नहीं होता है, एक दृश्यमान परिणाम केवल 12-14 वें दिन प्राप्त किया जाएगा। पायलोनेफ्राइटिस और अन्य गुर्दे के संक्रमण के लिए, इन दवाओं को अंतःशिरा रूप से प्रशासित किया जाता है।
Pyelonephritis रोगी के अस्पताल में भर्ती होने का कारण है.
मूत्र संक्रमण का इलाज करना मुश्किल हो सकता है। इसके लिए, अतिरिक्त एजेंटों का उपयोग करने की सिफारिश की जाती है जो सूजन को दबाते हैं और निर्वहन की बाँझपन सुनिश्चित करते हैं। हर्बल उपचार और औषधीय तैयारी सबसे अच्छे विकल्प हैं जो उपचार को पूरक करेंगे और एक त्वरित वसूली सुनिश्चित करेंगे।