अज्ञात मूल का Mkb 10 थ्रोम्बोसाइटोपेनिया। थ्रोम्बोसाइटोपेनिया D69.3 इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा के लिए नैदानिक \u200b\u200bऔर चिकित्सीय उपायों का परिसर
RCHD ( रिपब्लिकन सेंटर कजाकिस्तान गणराज्य के स्वास्थ्य मंत्रालय का स्वास्थ्य विकास)
संस्करण: नैदानिक \u200b\u200bप्रोटोकॉल एमएच आरके - 2016
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा (D69.3)
बाल चिकित्सा ऑन्कोलॉजी, बाल रोग
सामान्य जानकारी
संक्षिप्त वर्णन
मंजूर की
चिकित्सा सेवाओं की गुणवत्ता पर संयुक्त आयोग
कजाकिस्तान गणराज्य के स्वास्थ्य और सामाजिक विकास मंत्रालय
दिनांक 29 नवंबर, 2016
प्रोटोकॉल नंबर 16
इम्यून थ्रोम्बोसाइटोपेनिया - अस्थि मज्जा में अपरिवर्तित / बढ़े हुए मेगाकैरियोसाइट्स के साथ पृथक थ्रोम्बोसाइटोपेनिया (100,000 से कम / से कम) की विशेषता एक ऑटोइम्यून बीमारी और प्लेटलेट्स की सतह पर उपस्थिति और बीमार एंटिलेटलेट एंटीबॉडी के प्लाज्मा में, आमतौर पर झिल्ली ग्लाइकोप्रोटीन परिसरों को प्रभावित करना IIb /। IIIb / और / या GPI IX, जो हेमोरेजिक सिंड्रोम द्वारा प्रकट फागोसिटिक मोनोन्यूक्लियर सिस्टम की कोशिकाओं द्वारा प्लेटलेट्स के विनाश की ओर जाता है।
कोड ICD-10 और ICD-9 का अनुपात
| आईसीडी -10 | ICD-9 | ||
| कोड | नाम | कोड | नाम |
| D69.3 | प्रतिरक्षा थ्रोम्बोसाइटोपेनिया | - | - |
प्रोटोकॉल विकास की तारीख: 2016 वष।
प्रोटोकॉल उपयोगकर्ता:जीपी, चिकित्सक, हृदय रोग विशेषज्ञ, हेमेटोलॉजिस्ट, बाल रोग विशेषज्ञ, ऑन्कोलॉजिस्ट।
साक्ष्य स्तर पैमाने
| ए | उच्च गुणवत्ता वाले मेटा-विश्लेषण, आरसीटी की व्यवस्थित समीक्षा या पूर्वाग्रह की बहुत कम संभावना (++) के साथ बड़े आरसीटी जिनके परिणाम प्रासंगिक आबादी के लिए सामान्यीकृत हो सकते हैं। |
| में | उच्च गुणवत्ता (++) कोहोर्ट या केस-कंट्रोल अध्ययन या उच्च-गुणवत्ता (++) कॉहोर्ट या केस-कंट्रोल अध्ययन की व्यवस्थित समीक्षा पूर्वाग्रह या आरसीटी के बहुत कम जोखिम के साथ पूर्वाग्रह के कम (+) जोखिम को सामान्यीकृत किया जा सकता है प्रासंगिक आबादी ... |
| से |
पूर्वाग्रह (+) के कम जोखिम वाले यादृच्छिकरण के बिना एक सहवास या केस-नियंत्रण अध्ययन या नियंत्रित अध्ययन। जिसके परिणामों को प्रासंगिक जनसंख्या या आरसीटी के साथ बहुत कम या कम पूर्वाग्रह (++ या +) के जोखिम के साथ सामान्यीकृत किया जा सकता है, जिसके परिणाम सीधे प्रासंगिक आबादी तक नहीं बढ़ सकते हैं। |
| घ | केस श्रृंखला या अनियंत्रित अध्ययन या विशेषज्ञ की राय का विवरण। |
वर्गीकरण
वर्गीकरण अमेरिकन सोसायटी ऑफ हेमेटोलॉजी, 2013:
प्रवाह के साथ:
· नया पता लगाया गया - 3 महीने तक की अवधि;
लगातार (लंबी) आईटीपी - अवधि 3-12 महीने;
· क्रोनिक आईटीपी - 12 महीने से अधिक समय तक चलने वाला।
रक्तस्रावी सिंड्रोम की गंभीरता के अनुसार:
गंभीर - प्लेटलेट स्तर की परवाह किए बिना नैदानिक \u200b\u200bरूप से महत्वपूर्ण रक्तस्राव वाले रोगी। रोग की शुरुआत में रक्तस्राव के लक्षणों के साथ मामले, चिकित्सा की दीक्षा की आवश्यकता होती है, या विभिन्न दवाओं के साथ अतिरिक्त चिकित्सीय लाभ की आवश्यकता के साथ आवर्तक रक्तस्राव के मामले होते हैं जो प्लेटलेट्स की संख्या में वृद्धि करते हैं, या खुराक में वृद्धि होती है। दवाइयाँ.
दुर्दम्य - छींटाकृति के बाद चिकित्सा के लिए एक प्रतिक्रिया या पूर्ण प्रतिक्रिया (30x109 / l से कम प्लेटलेट्स) प्राप्त करने में असमर्थता; स्प्लेनेक्टोमी के बाद प्रतिक्रिया की हानि और इसके लिए आवश्यकता दवा से इलाज नैदानिक \u200b\u200bरूप से महत्वपूर्ण रक्तस्राव को कम करने के लिए। इसी समय, थ्रोम्बोसाइटोपेनिया के अन्य कारणों को बाहर करने और आईटीपी के निदान की पुष्टि करने के लिए एक दूसरी परीक्षा अनिवार्य है। ज्यादातर वयस्कों में पाया जाता है।
द्वारा चरणों; आईटीपी का मानकीकरण, सितम्बर 2006 IMBACH]:

डायग्नोस्टिक्स (आउट पेशेंट क्लिनिक)
AMBULATORY स्तर पर निदान
नैदानिक \u200b\u200bमानदंड:एनबी! प्राथमिक प्रतिरक्षा थ्रोम्बोसाइटोपेनिया का निदान तब किया जाता है जब थ्रोम्बोसाइटोपेनिया के अन्य कारणों के बहिष्करण के साथ प्लेटलेट काउंट 100x109 / एल से कम हो।
निदान के लिए नैदानिक \u200b\u200bमानदंड:
शिकायतों:
· श्लेष्म झिल्ली से रक्तस्राव में वृद्धि;
एनामनेसिस:
· नाक, मसूड़ों से खून आना;
• मेनोरेजिया, मेट्रोरहागिया;
• श्वेतपटल में रक्तस्राव;
· मस्तिष्क में रक्तस्राव;
· हेमट्यूरिया;
जठरांत्र संबंधी मार्ग (खूनी उल्टी, मेलेना) से रक्तस्राव;
· त्वचा पर पेटीचिया और चर्मरोग के रूप में रक्तस्रावी विस्फोट।
शारीरिक परीक्षा:
सामान्य निरीक्षण:
त्वचीय रक्तस्रावी सिंड्रोम की प्रकृति:
· पेटेचिया और चोट के स्थान और आकार;
· मौखिक श्लेष्म, कंजाक्तिवा पर रक्तस्राव की उपस्थिति;
· ग्रसनी के पीछे खून की निकासी;
· चेहरे की संरचना की विसंगतियां (त्रिकोणीय चेहरा, छोटी आंखें, एपिकिन्थस, चेहरे की छोटी विशेषताएं) और चरमता (हाथों की पहली उंगली की विसंगतियाँ, छह-उंगलियां, सिंडैक्टली, क्लिनिकैक्ली);
प्रयोगशाला अनुसंधान:
· ल्यूकोसाइट गिनती और प्लेटलेट आकारिकी की मैनुअल गणना के साथ सीबीसी - हेमोग्राम में पृथक थ्रोम्बोसाइटोपेनिया का उल्लेख किया जाता है - ल्यूकोसाइट्स और एरिथ्रोग्राम के संकेतकों को बदलने के बिना 100x10 9 / एल से कम प्लेटलेट्स में कमी। कुछ मामलों में, पोस्टहेमोरेजिक एनीमिया, सहवर्ती के साथ जुड़े ल्यूकोग्राम में परिवर्तन संक्रामक रोग, एलर्जी;
नहीं।
आउट पेशेंट स्तर पर नैदानिक \u200b\u200bएल्गोरिदम:

डायग्नोस्टिक्स (अस्पताल)
सहकारी स्तर पर डायग्नोस्टिक
नैदानिक \u200b\u200bमानदंड:
शिकायतें: एंबुलेंस स्तर देखें।
एनामनेसिस:
· रक्तस्राव की अवधि और प्रकृति;
· रक्तस्रावी सिंड्रोम के विकास से 2-3 सप्ताह पहले टीकाकरण (खसरा, गलसुआ और रूबेला के खिलाफ संयुक्त टीकाकरण);
· रक्तस्रावी सिंड्रोम के विकास से 2-3 सप्ताह पहले स्थानांतरित (श्वसन वायरल, रूबेला, संक्रामक मोनोन्यूक्लिओसिस);
पिछले 2-3 हफ्तों के दौरान दवाओं (विशेष रूप से हेपरिन) का उपयोग;
· हड्डी के दर्द और वजन घटाने की उपस्थिति;
शारीरिक परीक्षा:एंबुलेंस स्तर देखें .
प्रयोगशाला अनुसंधान:
· यूएसी ल्यूकोसाइट सूत्र और प्लेटलेट आकृति विज्ञान की मैन्युअल गिनती के साथ - पृथक थ्रोम्बोसाइटोपेनिया हेमोग्राम में नोट किया जाता है - ल्यूकोसाइट और एरिथ्रोग्राम संकेतक को बदलने के बिना 100x109 / l से कम प्लेटलेट्स में कमी। कुछ मामलों में, पोस्टहेमोरेजिक एनीमिया, एक सहवर्ती संक्रामक रोग से जुड़े ल्यूकोरम में परिवर्तन, एलर्जी दर्ज की जा सकती है;
वाद्य अनुसंधान:नहीं।
स्थिर स्तर पर नैदानिक \u200b\u200bएल्गोरिदम:नहीं।
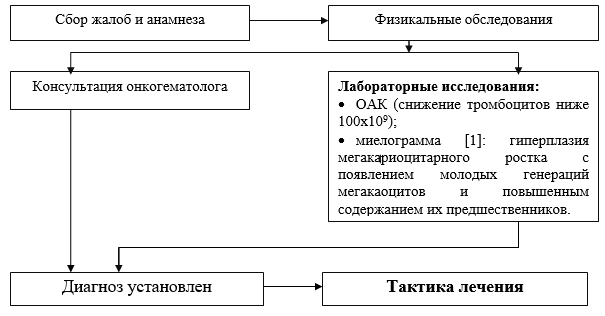
मुख्य स्तर पर किए गए मुख्य नैदानिक \u200b\u200bउपायों की सूची:
KLA (एक स्मीयर में प्लेटलेट्स और रेटिकुलोसाइट्स की गिनती);
· रक्त समूह और आरएच कारक;
· जैव रासायनिक विश्लेषण रक्त (प्रोटीन, एल्ब्यूमिन, एएलएटी, एएसएटी, बिलीरुबिन, क्रिएटिनिन, यूरिया, डेक्सट्रोज़);
· मायलोग्राम: मेगाकारोसाइट्स की युवा पीढ़ियों की उपस्थिति और उनके पूर्ववर्तियों की बढ़ी हुई सामग्री के साथ मेगाकारियोसाइटिक वंश का हाइपरप्लासिया;
· सुखारेव के अनुसार रक्तस्राव की अवधि;
ओएएम;
वायरल हेपेटाइटिस (एचबीएसएजी) के मार्करों के लिए एलिसा;
वायरल हेपेटाइटिस एचसीवी के मार्करों के लिए एलिसा;
· एचआईवी के लिए मार्करों के लिए एलिसा।
स्थिर स्तर पर आयोजित अतिरिक्त नैदानिक \u200b\u200bपरीक्षाओं की सूची:
· जैव रासायनिक विश्लेषण: जीजीटीपी, इलेक्ट्रोलाइट्स;
· कोगुलोग्राम;
एंटीथ्रॉम्बोटिक एंटीबॉडी के लिए एलिसा;
· परिधीय रक्त कोशिकाओं के इम्यूनोफेनोटाइपिंग;
· इम्यूनोग्राम;
· एंटीफॉस्फोलिपिड एंटीबॉडी;
वायरल संक्रमण के लिए पीसीआर (वायरल हेपेटाइटिस, साइटोमेगालोवायरस, हर्पीज सिम्प्लेक्स वायरस, एपस्टीन-बार वायरस, वैरिकाला / जोस्टर वायरस);
इकोकार्डियोग्राफी;
अंग का अल्ट्रासाउंड पेट (यकृत, प्लीहा, अग्न्याशय, पित्ताशय की थैली, लसीकापर्व, गुर्दे), मीडियास्टिनम, रेट्रोपरिटोनियल स्पेस और छोटे श्रोणि - में रक्तस्राव को बाहर करने के लिए आंतरिक अंग;
मस्तिष्क की गणना की गई टोमोग्राफी: अगर इंट्राक्रैनील रक्तस्राव का संदेह हो तो प्रदर्शन किया जाता है - सरदर्द, उल्टी, पैरेसिस, बिगड़ा हुआ चेतना; ONMK को बाहर करने के लिए;
· अल्ट्रासाउंड OBP।
विभेदक निदान
| निदान | के लिए मूल कारण विभेदक निदान | सर्वेक्षण | निदान बहिष्करण मानदंड |
| TAR सिंड्रोम | उनके हाइपोप्लेसिया और शिथिलता के साथ मेगाकारियोसाइट्स और प्लेटलेट्स के विकृति द्वारा विशेषता, जिससे रक्तस्राव होता है | शिकायतों और anamnesis का संग्रह, शारीरिक परीक्षा विधि। | अनुपस्थिति द्वारा विशेषता त्रिज्या हड्डियों, अपने हाइपोप्लेसिया और शिथिलता के साथ मेगाकार्योसाइट्स और प्लेटलेट्स के जन्मजात विकृति, जिससे रक्तस्राव होता है। जो बच्चे बीमार हो जाते हैं वे जन्मजात अंग असामान्यताएं (अक्सर हृदय दोष) के साथ होते हैं |
| अप्लास्टिक एनीमिया | रक्त स्मीयरों में, एकल प्लेटलेट्स की पहचान से पहले, थ्रोम्बोसाइटोपेनिया को अलग किया जाता है, अक्सर गहरा होता है। | केयूए गिनती ल्यूकोफोर्मुला, रेटिकुलोसाइट्स के साथ। माइलोग्राम, ट्रेपैनोबोप्सी। | अस्थि मज्जा महाप्राण nucleated तत्वों में गरीब है। सेलुलर तत्वों का कुल प्रतिशत कम कर दिया। इलियाक हड्डियों के ट्रेपैनोबोप्सी नमूनों की हिस्टोलॉजिकल तैयारी में, अस्थि मज्जा का एप्लाइसिस वसा ऊतक के प्रतिस्थापन के साथ आईटीपी को बाहर करता है। लोहे की सामग्री सामान्य या ऊंचा है। |
| माईइलॉडिसप्लास्टिक सिंड्रोम | रक्तस्रावी सिंड्रोम | KLA (ल्यूकोफोर्मुला, रेटिकुलोसाइट्स की गणना के साथ)। मायेलोग्राम, ट्रेपैनोबायोपसी। | एमडीएस में डिसपोंसिस के लक्षण, अस्थि मज्जा में धमाकों की अधिकता, गुणसूत्र निरस्तीकरण की विशेषता है, जो आईटीपी को बाहर करता है। |
| हेमाटोब्लास्टोसिस | अग्नाशयशोथ, रक्तस्रावी सिंड्रोम | KLA (ल्यूकोफोर्मुला, रेटिकुलोसाइट्स की गणना के साथ)। मायलोग्राम। | अस्थि मज्जा के प्रवाह साइटोमेट्री, इम्यूनोहिस्टोकेमिकल, ऊतकीय परीक्षा के परिणाम आईटीपी को बाहर करते हैं। |
| पैरोक्सिमल निशाचर हीमोग्लोबिनुरिया | रक्तस्रावी सिंड्रोम |
यूएसी; रक्त रसायन; कोगुलोग्राम; ओएएम; APG पर IFT। |
पीएनएच की विशेषता हेमोसाइडरिनुरिया, हीमोग्लोबिनुरिया, बिलीरुबिन के स्तर में वृद्धि, एलडीएच और हैप्टोग्लोबिन की कमी या अनुपस्थिति है। रक्तस्राव शायद ही कभी मनाया जाता है, हाइपरकोएग्यूलेशन विशिष्ट होता है (एकत्रीकरण के सक्रियण)। यदि IFT के परिणामों के अनुसार कोई PNH क्लोन नहीं है तो इसे बाहर रखा गया है। |
| मेगालोबलास्टिक एनेमिया। | थ्रोम्बोसाइटोपेनिया |
यूएसी + परिधीय रक्त की आकृति विज्ञान; माइलोग्राम; बायोकेमिकल रक्त परीक्षण (साइनोकोबालिन और फोलिक एसिड का स्तर)। |
अप्रत्यक्ष संकेत मेगालोब्लास्टिक एनीमिया की विशेषता एरिथ्रोसाइट्स में हीमोग्लोबिन की औसत सामग्री में वृद्धि है, एरिथ्रोसाइट्स की औसत मात्रा में वृद्धि, मायलोग्राम डेटा के अनुसार हेमेटोबोस्टिक प्रकार के हेमेटोकोसिस। आईटीपी के विपरीत, मेगालोब्लास्टिक एनीमिया के साथ, थ्रोम्बोसाइटोपेनिया के बावजूद कोई रक्तस्रावी सिंड्रोम नहीं है। |
| पूरे शरीर की छोटी रक्त धमनियों में रक्त के थक्के जमना। | रक्तस्रावी सिंड्रोम |
यूएसी; ओबीपी का अल्ट्रासाउंड; मूल्यांकन स्नायविक स्थिति; जोड़ों का एक्स-रे। |
न्यूरोलॉजिकल लक्षणों के आधार पर बाहर रखा गया, कई रक्त के थक्कों के गठन, आर्टिकुलर सिंड्रोम, अक्सर बढ़े हुए यकृत और प्लीहा। |
विदेश में इलाज
कोरिया, इजरायल, जर्मनी, अमेरिका में उपचार
चिकित्सा पर्यटन पर सलाह लें
इलाज
तैयारी ( सक्रिय तत्व) उपचार में उपयोग किया जाता है
| हेमोस्टेटिक स्पंज |
| एज़िथ्रोमाइसिन (एज़िथ्रोमाइसिन) |
| अलेमुत्ज़ुमैब (अलेमुत्ज़ुमब) |
| अमोक्सिसिलिन (Amoxicillin) |
| ऐसीक्लोविर |
| डेक्सामेथासोन (डेक्सामेथासोन) |
| इम्युनोग्लोबुलिन जी मानव सामान्य (इम्यूनोग्लोबुलिन जी मानव सामान्य) |
| कैप्टोप्रिल (कैप्टोप्रिल) |
| Clavulanic एसिड |
| Kolekaltsiferol (कोलेक्लिसेफेरोल) |
| प्लेटलेट सांद्र (सीटी) |
| माइकोफेनोलिक एसिड (माइकोफेनोलेट मोफ़ेटिल) |
| ओमेप्राज़ोल (ओमेप्राज़ोल) |
| अग्नाशय |
| पैरासिटामोल (पैरासिटामोल) |
| पाइपरसिलिन (Piperacillin) |
| प्रेडनिसोलोन (प्रेडनिसोलोन) |
| रिटक्सिमाब (रिटक्सिमैब) |
| तज़ोबैक्टम (तज़ोबैक्टम) |
| ट्रानेक्सामिक अम्ल |
| थ्रोम्बिन (ट्रॉमबिनम) |
| फ्लुकोनाज़ोल (फ्लुकोनाज़ोल) |
| Ceftazidime (Ceftazidime) |
| साइक्लोस्पोरिन |
| साइक्लोफॉस्फ़ामाइड (Cyclophosphamide) |
| Eltrombopag |
| एतमाइलेट |
उपचार (आउट पेशेंट क्लिनिक)
एम्बुलेंस स्तर पर उपचार
उपचार की रणनीति:नहीं।
− गैर-दवा उपचार:नहीं।
− दवा से इलाज:नहीं।
तत्काल स्थितियों के मामले में कार्यों का एल्गोरिदम: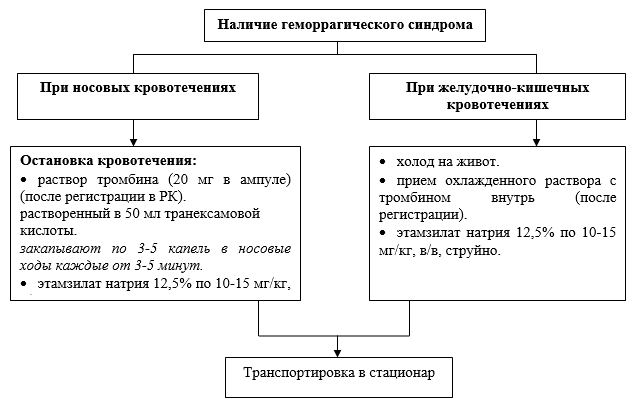
· एक हेमटोलॉजिस्ट के साथ परामर्श - संदिग्ध हेमाटोब्लास्टोसिस के मामले में;
· स्त्री रोग विशेषज्ञ का परामर्श - मेट्रोरहागिया, मेनोरेजिया के साथ;
उपचार (एम्बुलेंस)
निदान और उपचार आपातकालीन चिकित्सा की स्थिति पर
नैदानिक \u200b\u200bउपाय:
· शिकायतों का संग्रह और बीमारी के एनामनेसिस;
· शारीरिक परीक्षा।
दवा से इलाज:
रोगसूचक चिकित्सा ,
iMCI के अनुसार - प्राथमिक अस्पतालों में सबसे आम बीमारियों के प्रबंधन पर WHO के दिशानिर्देश, कजाकिस्तान गणराज्य की स्थितियों के अनुकूल हैं।
उपचार (अस्पताल)
सहायक उपचार
उपचार की रणनीति:
प्रतिरक्षा थ्रोम्बोसाइटोपेनिया के साथ, उपचार रणनीति नियुक्ति के साथ शुरू होती है हार्मोनल दवा (प्रेडनिसोलोन)। उपचार के लिए अनुकूल प्रतिक्रिया के साथ, प्लेटलेट काउंट बढ़ जाता है (आमतौर पर 7-10 दिनों तक) और दवा बंद होने के बाद भी उच्च स्तर पर रहता है। यदि छूट नहीं होती है, तो इम्यूनोथेरेपी निर्धारित है - अंतःशिरा इम्युनोग्लोबुलिन। यदि रोगी को 6 महीने के भीतर दवा उपचार के साथ रोगी को लाने में असमर्थ है, तो स्प्लेनेक्टोमी की सिफारिश की जाती है। गंभीर मामलों में, स्प्लेनेक्टोमी को पहले की तारीख में किया जा सकता है।
उपचार की रणनीति में निर्णय लेने के लिए, विशेषज्ञों के एक अंतरराष्ट्रीय समूह ने दृष्टिकोण के लिए एक रक्तस्रावी पैमाने और सिफारिशें विकसित की हैं
चिकित्सा के लिए:
| रक्तस्राव / जीवन की गुणवत्ता | उपचारात्मक दृष्टिकोण |
|
उपाधि १। मामूली रक्तस्राव<100 петехий и/или < 5 мелких синяков (<3 см в диаметре); отсутствие кровоточивости слизистых |
अवलोकन |
|
उपाधि २। हल्का रक्तस्राव। मल्टीपल पेटीसिया\u003e 100; और / या\u003e 5 बड़े खरोंच (\u003e व्यास में 3 सेमी); श्लेष्म झिल्ली के रक्तस्राव में कमी |
अवलोकन या, कुछ रोगियों में, झिल्ली स्थिर चिकित्सा |
|
डिग्री 3। मध्यम रक्तस्राव। रक्तस्रावी श्लेष्म झिल्ली की उपस्थिति, "खतरनाक" जीवन शैली |
एक हेमेटोलॉजिस्ट के साथ परामर्श |
|
डिग्री 4। श्लेष्म झिल्ली का रक्तस्राव या संदिग्ध आंतरिक रक्तस्राव |
अस्पताल की सेटिंग में सभी रोगियों का उपचार |
गैर-दवा उपचार:
मोड: II.III;
आहार: № 11.
दवा से इलाज
गंभीरता के आधार पर उपचार:
अधिकतम 14 दिनों के लिए प्रेडनिसोन की एक मानक खुराक का उपयोग / 4 दिनों के लिए बढ़ी हुई खुराक
आईटीपी के लिए पहली पंक्ति की दवाएं:
| दवाओं | खुराक | चिकित्सा की अवधि |
यूडी, संपर्क |
| प्रेडनिसोलोन | 0.25 मिलीग्राम / किग्रा | 21 दिन | ग्रेड ए |
| 2 मिलीग्राम / किग्रा | क्रमिक रद्दीकरण के साथ 14 दिन | ||
| 60 मिग्रा / मी 2 | 21 दिन | ||
| 4mg / किग्रा | क्रमिक निकासी के साथ 7 दिन | ||
| 4mg / किग्रा | चार दिन | ||
| methylprednisolone | 30 या 50mg / किग्रा | 7 दिन | ग्रेड ए |
| 20-30mg / किग्रा | 2 - 7 दिन | ||
| 30 मिग्रा / किग्रा | 3 दिन | ||
| आईवीआईजी | 0.8-1 ग्राम / कि.ग्रा | 1-2 दिन | ग्रेड ए |
| 0.25 ग्राम / कि.ग्रा | एक बार | ||
| 0.4 ग्राम / कि.ग्रा | पांच दिन | ||
| विरोधी घ | 25μg / किग्रा | दो दिन | ग्रेड ए |
| 50-60μg / किग्रा | एक बार | ||
| 75μg / किग्रा | एक बार | ||
| डेक्सामेथासोन | 20-40 मिलीग्राम / किग्रा / दिन | लगातार 4 दिनों के लिए (हर महीने, 6 चक्र) | ग्रेड ए |
लगातार और पुरानी ITP:
· ग्लूकोकॉर्टीकॉइड थेरेपी की योजनाएं: मेथिलप्रेडनिसोलोन की उच्च खुराक अंतःशिरा 30 मिलीग्राम / किग्रा x 3 दिन, फिर 20 मिलीग्राम / किग्रा x 4 दिन;
वीवीआईटी का उपयोग एचईटीपी के लिए भी किया जा सकता है, सर्जरी से पहले, दांत निकालने / चोट के मामले में। CITP के लिए IVIT के आवेदन के तरीके पहली बार ITP के समान हैं;
आईवीआईटी की अनुशंसित खुराक शरीर के वजन का 0.8-1.0 ग्राम / किलोग्राम है, उसके बाद पुन: परिचय 48 घंटे के भीतर, अगर पहले इंजेक्शन के बाद प्लेटलेट काउंट 20 x 109 / l से अधिक नहीं है।
दूसरी पंक्ति की दवा चिकित्सा:
रिटक्सिमैब (UD-B):
· एकल खुराक: 375 मिलीग्राम / मी 2 / सप्ताह, पाठ्यक्रम की अवधि: 4 सप्ताह (कुल 4 इंजेक्शन);
संकेत:
· डेक्सामेथासोन की उच्च खुराक का जवाब नहीं दिया;
यदि स्प्लेनेक्टोमी के लिए मतभेद हैं;
· आईटीपी का आवर्तक और दुर्दम्य पाठ्यक्रम।
साइक्लोस्पोरिन ए:
2.5 - 3 मिलीग्राम / किग्रा / दिन। प्रेडनिसोलोन (यूडी-बी) के संयोजन में
साईक्लोफॉस्फोमाईड: दिन में एक बार 200mg / m 2;
संकेत:
· हार्मोन थेरेपी और / या स्प्लेनेक्टोमी के बाद प्रतिरोधी रोगियों में;
· माध्यमिक आईटीपी।
माइकोफेनोलेट मोफ़ेटिन:20-40mg / किग्रा, कोर्स की अवधि 30 दिन।
संकेत:
एंटीप्रोलिफेरेटिव और इम्यूनोसप्रेस्सिव उद्देश्यों के साथ कुछ रोगी।
तीसरी पंक्ति की औषधि चिकित्सा:
टीपीओ रिसेप्टर एगोनिस्ट(UD-A):
Eltrombopag 25-75 mg मौखिक रूप से 1-10 mg / kg / सप्ताह।
अलेमुत्ज़ुमाब *:
एचईटीपी और दुर्दम्य आईटीपी के लिए वैकल्पिक चिकित्सा।एनबी! थेरेपी (जीवाणुरोधी, एंटिफंगल, एंटीवायरल) के साथ पृष्ठभूमि के खिलाफ प्रयोग किया जाता है।
आवश्यक दवाओं की सूची:
| दवा का INN | रिलीज़ फ़ॉर्म |
यूडी, संपर्क |
| इम्यूनोस्प्रेसिव ड्रग्स | ||
| डेक्सामेथासोन |
0.5 मिलीग्राम की गोलियाँ घोल 4mg / 2 मिली |
यूडी वी |
| प्रेडनिसोन | 5 मिलीग्राम की गोलियां | यूडी ए |
| अंतःशिरा प्रशासन के लिए 10% 2 ग्राम / 20 मिली | यूडी ए | |
| इम्युनोग्लोबुलिन मानव आईजी जी | अंतःशिरा प्रशासन के लिए 10% 5 ग्राम / 50 मिली | यूडी ए |
| साईक्लोफॉस्फोमाईड | 500 मिलीग्राम के अंतःशिरा प्रशासन के लिए एक समाधान की तैयारी के लिए पाउडर | यूडी एस |
| माइकोफेनोलेट मोफ़ेटिल | 250 और 500 मिलीग्राम के कैप्सूल | यूडी एस |
| ऋतुकिम |
शीशियों 10 मिलीलीटर / 100 मिलीग्राम शीशियों को 50 मिली। / 500 मि.ग्रा |
यूडी वी |
| साइक्लोस्पोरिन ए | 25 मिलीग्राम, 50 मिलीग्राम, 100 मिलीग्राम के कैप्सूल | यूडी वी |
| Eltrombopag | गोलियाँ 31.9 मिलीग्राम और 63.8 मिलीग्राम | यूडी ए |
| अलेमुत्ज़िमाब (कजाकिस्तान गणराज्य में पंजीकरण के बाद) | जलसेक 1ml के लिए समाधान | यूडी ए |
| ऐंटिफंगल दवाओं(संकेतों के अनुसार) | ||
| फ्लुकोनाज़ोल | अंतःशिरा इंजेक्शन के लिए समाधान, 50 मिलीलीटर, 2 मिलीग्राम / एमएल, कैप्सूल 150 मिलीग्राम | यूडी वी |
| रोगाणुरोधी दवाओं इसका उपयोग सेप्टिक जटिलताओं के विकास को रोकने के लिए किया जाता है, साथ ही एंटीबायोटिक दवाओं के प्रति संवेदनशीलता का निर्धारण करने के बाद | ||
|
azithromycin या |
टैबलेट / कैप्सूल, 500 मिलीग्राम, अंतःशिरा जलसेक के लिए समाधान की तैयारी के लिए लियोफ़िलेटेड पाउडर, 500 मिलीग्राम; | यूडी वी |
|
पिपेरसिलिन / टाज़ोबैक्टम या |
अंतःशिरा प्रशासन 4.5 जी के लिए इंजेक्शन समाधान की तैयारी के लिए पाउडर | यूडी वी |
|
ceftazidime या |
अंतःशिरा प्रशासन 1000 मिलीग्राम के लिए इंजेक्शन समाधान की तैयारी के लिए पाउडर | यूडी वी |
| एमोक्सिलिन + क्लेवुलैनिक एसिड |
फिल्म-लेपित टैबलेट, 500 मिलीग्राम / 125 मिलीग्राम, मौखिक प्रशासन के लिए निलंबन की तैयारी के लिए पाउडर 135 मिलीग्राम / 5 मिलीलीटर, 600 मिलीग्राम के अंतःशिरा और इंट्रामस्क्युलर प्रशासन के लिए एक समाधान की तैयारी के लिए पाउडर। |
यूडी वी |
| एंटी वाइरल (संक्रमण के मामलों में संकेत के अनुसार) | ||
| ऐसीक्लोविर | बाहरी उपयोग के लिए क्रीम 5% -5.0, टैबलेट 200 मिलीग्राम, जलसेक 250 मिलीग्राम के लिए समाधान की तैयारी के लिए पाउडर; | यूडी एस |
| रक्त जमावट प्रणाली को प्रभावित करने वाली दवाएं | ||
| फाइब्रिनोजेन + थ्रोम्बिन | हेमोस्टैटिक स्पंज, आकार 7 * 5 * 1, 8 * 3; | यूडी वी |
पूरक दवाओं की सूची:
| दवा का INN |
परिचय का तरीका |
यूडी, संपर्क |
| ओमेप्राज़ोल (एंटीलेसर थेरेपी की रोकथाम) | मौखिक 20 मि.ग्रा | यूडी वी |
| अग्नाशय (गैस्ट्रिटिस के साथ, हार्मोन थेरेपी के साथ पाचन प्रक्रिया में सुधार) | 10000 आईयू | यूडी वी |
| कैप्टोप्रिल (रक्तचाप में वृद्धि के साथ) | मौखिक गोली 12.5 मिग्रा | यूडी वी |
| पेरासिटामोल (एंटीपीयरेटिक) | मौखिक गोली 200 मि.ग्रा | यूडी वी |
| सोडियम एथामिलेट (रक्तस्राव के लिए) |
मौखिक प्रशासन के लिए अंतःशिरा इंजेक्शन के लिए 2 मिली |
यूडी वी |
| कोलेकल्सीफेरोल (हाइपोकैल्सीमिया के लिए) | 500 मिलीग्राम की गोलियां | यूडी वी |
Thromboconcentrate आधान के आवेदन:
संकेत:
· जानलेवा रक्तस्राव की उपस्थिति।
Thromboconcentrate आधान हमेशा विशिष्ट ITP थेरेपी (IVIG और / या ग्लुकोकोर्टिकोइड्स) के पूरक होना चाहिए और मोनोथेरेपी के रूप में उपयोग नहीं किया जाना चाहिए। यदि आईटीपी के साथ रक्तस्राव की गंभीरता ऐसी है कि इसके लिए प्लेटलेट संकेंद्रण की आवश्यकता होती है, तो हर 6-8 घंटे में एक भिन्नात्मक आधान की सिफारिश की जाती है। विशेष रूप से गंभीर मामलों में, "हाइपरफ्रैक्शनल" आधान का उपयोग थ्रोम्बोकोन्सेन्ट्रेट की छोटी खुराक के साथ किया जाता है: 1-2 खुराक (0.7-1.4x10 11) हर दो घंटे। Etamsylate, antifibrinolytic दवाओं का उपयोग अतिरिक्त हेमोस्टैटिक चिकित्सा के रूप में किया जाता है।
एनबी! गुर्दे के रक्तस्राव में, फाइब्रिनोलिसिस अवरोधकों के प्रशासन को contraindicated है।
शल्य चिकित्सा संबंधी व्यवधान:
स्प्लेनेक्टोमी(UD-B)
हस्तक्षेप के लिए संकेत:
· 6 महीने से अधिक समय तक बीमारी का पुनरावृत्त, गंभीर पाठ्यक्रम;
हीमोफिलस इन्फ्लुएंजा टाइप बी + एस निमोनिया + एन। मेनिंगिटिडिस के साथ पूर्व-टीकाकरण के बाद 6 साल से अधिक उम्र के मरीजों।
हस्तक्षेप के लिए मतभेद:
· 6 वर्ष से कम उम्र के बच्चे;
· प्राथमिक आईटीपी।
अन्य उपचार: नहीं।
सहायक हेमोस्टैटिक थेरेपी:
10-15 मिलीग्राम / किग्रा की खुराक पर 12.5% \u200b\u200bसोडियम एथामेसिलेट;
· पैरा-अमीनोबेंजोइक एसिड - ट्रैनेक्सैमिक एसिड: 20-25 मिलीग्राम / किग्रा की खुराक पर 12 साल से अधिक आयु।
विशेषज्ञ परामर्श के लिए संकेत:
एक संक्रामक रोग विशेषज्ञ के साथ परामर्श - यदि आपको संदेह है संक्रामक प्रक्रिया;
· एक एंडोक्रिनोलॉजिस्ट का परामर्श - उपचार के दौरान अंतःस्रावी विकारों के विकास के साथ;
· एक प्रसूति-स्त्रीरोग विशेषज्ञ का परामर्श - गर्भावस्था के दौरान, मेट्रोर्रहेजिया, मेनोरेजिया, जब संयुक्त मौखिक गर्भ निरोधकों को निर्धारित करना;
· अन्य संकीर्ण विशेषज्ञों का परामर्श - संकेतों के अनुसार।
गहन देखभाल इकाई और गहन देखभाल इकाई में स्थानांतरण के लिए संकेत:
· चेतना की अनुपस्थिति / हानि (ग्लासगो स्केल पर स्कोर); परिशिष्ट संख्या १
तेज़ हृदय की अपर्याप्तता (हृदय गति 60 से कम या 200 प्रति मिनट से अधिक);
· तीव्र श्वसन विफलता (डीएन 2 - 3 डिग्री, श्वसन दर 50 से अधिक, संतृप्ति में 88% से कम, यांत्रिक वेंटिलेशन की आवश्यकता);
· तीव्र संचार संबंधी विकार (सदमे की स्थिति);
· सिस्टोलिक रक्तचाप, 60 से कम / 180 से अधिक (vasoactive दवाओं के निरंतर प्रशासन की आवश्यकता);
• महत्वपूर्ण चयापचय संबंधी विकार (इलेक्ट्रोलाइट, पानी, प्रोटीन, एसिड बेस बैलेंस, केटोएसिडोसिस);
गहन निरीक्षण और गहन फार्माकोथेरेपी, महत्वपूर्ण कार्यों की निरंतर निगरानी की आवश्यकता;
· जमावट और थक्कारोधी रक्त प्रणालियों का उल्लंघन।
उपचार प्रभावशीलता संकेतक:
· उपचार शुरू होने के 4 सप्ताह बाद, 100x10 9 / l से ऊपर प्लेटलेट्स में वृद्धि (आईटीपी वाले 75% मरीज)।
· प्लीहा को हटाने के बाद - परिधीय रक्त में प्लेटलेट्स के स्तर में वृद्धि।
आगे की व्यवस्था
प्रयोगशाला अनुसंधान:
· केयूए प्लेटलेट्स की संख्या और ल्यूकोसाइट सूत्र की मैन्युअल गिनती के निर्धारण के साथ (अनिवार्य) अवलोकन के पहले वर्ष में महीने में एक बार किया जाता है। इसके अलावा, नैदानिक \u200b\u200bस्थिति और हेमटोलॉजिकल तस्वीर की स्थिरता पर निर्भर करता है;
संकेत होने पर डायनामिक्स में एक जैव रासायनिक रक्त परीक्षण किया जाता है;
एचआईवी, हेपेटाइटिस बी और सी के मार्करों की सीरोलॉजिकल जांच, अस्पताल से छुट्टी के 3 महीने बाद और रक्त उत्पादों के प्रत्येक आधान के 3 महीने बाद की जाती है।
रोगी को निवास स्थान पर स्थानांतरित करने की शर्त:
· बाल रोग विशेषज्ञ (बाल रोग विशेषज्ञ) निवास स्थान पर अस्पताल के विशेषज्ञों द्वारा दी गई सिफारिशों द्वारा निर्देशित है;
· आईटीपी के साथ एक रोगी की परीक्षा की आवृत्ति उपचार के पहले 3 महीनों में 2-4 सप्ताह में 1 बार होती है, फिर नैदानिक \u200b\u200bस्थिति और हेमटोलॉजिकल डायनेमिक्स पर निर्भर करती है, लेकिन 2 महीने में कम से कम 1 बार।
वाद्य अनुसंधान नैदानिक \u200b\u200bसंकेतों की उपस्थिति में किया जाता है।
अस्पताल में भर्ती
नियोजित अस्पताल में भर्ती होने के संकेत:
आपातकालीन अस्पताल में भर्ती होने के संकेत:
KLA में प्लेटलेट्स के स्तर में कमी<50х10 9 /л.
· रक्तस्रावी सिंड्रोम की उपस्थिति (नासोफरीनक्स के श्लेष्म झिल्ली से रक्तस्राव, मौखिक गुहा, जठरांत्र रक्तस्राव, गर्भाशय रक्तस्राव)।
जानकारी
स्रोत और साहित्य
- कजाकिस्तान गणराज्य के एमएचएसडी की चिकित्सा सेवाओं की गुणवत्ता पर संयुक्त आयोग की बैठकों के मिनट, 2016
- 1) बाल चिकित्सा हेमाटोलॉजी, 2015 में ए। जी। रुम्यांत्सेव, ए। ए। मेस्कान, ई.वी. झूकोवस्काया द्वारा संपादित। मास्को। प्रकाशन समूह "GEOTAR-Media" 2015 सी - 656, सी -251, तालिका 6.2) अमेरिकन सोसाइटी ऑफ हेमटोलॉजी 2011 में प्रतिरक्षा थ्रोम्बोसाइटोपेनिया सिंडी न्युनर्ट, वेंडी लिम, मार्क क्रॉथर, एलन कोहेन, लॉरेंस सोलबर्ग, जूनियर और मार्क ए क्रॉथर 2011 के लिए साक्ष्य-आधारित अभ्यास दिशानिर्देश; 16: 4198-4204 3) आईटीपी का मानकीकरण, सितंबर 2006 IMBACH। 4) आपातकालीन देखभाल प्रदान करना, 2005। आपातकालीन स्थितियों में कार्यों का एल्गोरिदम: आईएमसीआई के अनुसार - प्राथमिक अस्पतालों में सबसे आम बीमारियों के प्रबंधन के लिए डब्ल्यूएचओ दिशानिर्देश, कजाकिस्तान गणराज्य की शर्तों (डब्ल्यूएचओ 2012) के अनुकूल है। 5) ईएसएच। हैंडबुक "इम्यून थ्रोम्बोसाइटोपेनिया" 2011. 6) टारनटिनो और बुकानन, हेमटोल ऑनकोल क्लिन नॉर्थ एम, 2004, 18: 1301-1314। 7) एडिशनल पैरेंट्रल न्यूट्रिशन कनाडा 2010.8 के लिए दिशानिर्देश) साइन 104। एंटीबायोटिक प्रोफिलैक्सिस इन सर्जरी।
जानकारी
प्रोटोकॉल में प्रयुक्त संकेताक्षर
| एजी | धमनी का उच्च रक्तचाप; |
| नरक | रक्तचाप; |
| ALAT | अळणीने अमिनोट्रांसफेरसे |
| एक बिल्ली | एस्पर्टेट एमिनोट्रांसफ़रेस |
| मैं / वी | नसों के द्वारा |
| in / m | पेशी |
| वीवीआईडी | अंतःशिरा उच्च खुराक इम्युनोग्लोबुलिन थेरेपी |
| HIV | एड्स वायरस; |
| जीजीटीपी | gammaglutamyl transpeptidase; |
| IMCI | बचपन की बीमारियों का एकीकृत प्रबंधन |
| मैकेनिकल वेंटिलेशन | कृत्रिम फेफड़े का वेंटिलेशन |
| आदि | प्रतिरक्षा थ्रोम्बोसाइटोपेनिया |
| एलिसा | लिंक्ड इम्युनोसॉरबेंट परख; |
| IFT | इम्यूनोफेनोटाइपिंग; |
| सीटी स्कैन | सीटी स्कैन; |
| केएससी | अम्ल-क्षार अवस्था |
| LDH | लैक्टेट डीहाइड्रोजिनेज; |
| एलपीयू | चिकित्सा संस्थान |
| एमडीएस | माईइलॉडिसप्लास्टिक सिंड्रोम; |
| आइयू | अंतर्राष्ट्रीय इकाइयाँ |
| mmf, | माइकोफेनोलेट मोफ़ेटिन |
| एमआरआई | चुम्बकीय अनुनाद इमेजिंग |
| यूएसी | सामान्य रक्त विश्लेषण |
| OAM | सामान्य मूत्र विश्लेषण; |
|
एएमएल पीएनजी |
सूक्ष्म अधिश्वेत रक्तता; पैरॉक्सिस्मल नोक्टेर्नल हेमोग्लोबिनुरिया; |
| ONMK | तीव्र मस्तिष्कवाहिकीय दुर्घटना |
| पीसीआर | पोलीमरेज़ चेन रिएक्शन; |
| ईएसआर | - लालरक्तकण अवसादन दर; |
| टीजीएससी | हेमटोपोइएटिक स्टेम सेल ट्रांसप्लांट |
| UZDG | अल्ट्रासाउंड डॉपलर |
| एफजीडीएस | फाइब्रो-गैस्ट्रो-डुएडेनोस्कोपी |
| hITP | क्रोनिक इम्यून थ्रोम्बोसाइटोपेनिया |
| सीएमवी | साइटोमेगालो वायरस |
| बिहार | स्वांस - दर; |
| हृदय गति | हृदय गति; |
| ईसीजी | इलेक्ट्रोकार्डियोग्राफी; |
| इकोकार्डियोग्राफी | इकोकार्डियोग्राफी; |
| पुलिस महानिरीक्षक | इम्युनोग्लोबुलिन |
योग्यता डेटा के साथ प्रोटोकॉल डेवलपर्स की सूची:
1) ओमरोवा गुलनारा एर्बोसिनोवना - बाल रोग विशेषज्ञ / ऑन्कोलॉजिस्ट, यूएमसी कॉरपोरेट फंड की शाखा, मातृत्व और बचपन के लिए राष्ट्रीय अनुसंधान केंद्र, अस्ताना।
2) Tastanbekova Venera Bulatovna - बाल रोग विशेषज्ञ / ऑन्कोलॉजिस्ट, यूएमसी कॉर्पोरेट फंड की शाखा, मातृत्व और बचपन के लिए राष्ट्रीय वैज्ञानिक केंद्र, अस्ताना।
3) उमीरबकोवा बलज़ान बोलतोवना - बाल रोग विशेषज्ञ / ऑन्कोलॉजिस्ट, यूएमसी कॉरपोरेट फंड की शाखा, मातृत्व और बचपन के लिए राष्ट्रीय अनुसंधान केंद्र, अस्ताना।
4) ओमारोवा कुलीन ओमारोव्ना - डॉक्टर ऑफ मेडिकल साइंसेज, प्रोफेसर, रिपब्लिकन स्टेट एंटरप्राइज "नेशनल सेंटर फॉर पीडियाट्रिक्स एंड पीडियाट्रिक सर्जरी", अल्माटी।
5) मंझुवा लयाजत नूरपापावेना - चिकित्सा विज्ञान के उम्मीदवार, ऑन्कोलॉजी विभाग के प्रमुख नंबर 1, रिपब्लिकन स्टेट एंटरप्राइज "नेशनल सेंटर फॉर पीडियाट्रिक्स एंड पीडियाट्रिक सर्जरी", अल्माटी।
6) कालिवा मीरा मराटोवना - चिकित्सा विज्ञान के उम्मीदवार, नैदानिक \u200b\u200bफार्माकोलॉजी और फार्माकोथेरेपी विभाग के एसोसिएट प्रोफेसर, काजन्म के नाम पर एस। असफेंडिरोव।
बिना किसी संघर्ष के संकेत:नहीं।
समीक्षकों की सूची: केमाकिन वादिम मटेयेविच - उच्चतम योग्यता श्रेणी के हेमेटोलॉजिस्ट, चिकित्सा विज्ञान के उम्मीदवार, मुख्य फ्रीलांस हेमेटोलॉजिस्ट, कजाकिस्तान गणराज्य के स्वास्थ्य और सामाजिक विकास मंत्रालय के ऑनकोमेटोलॉजिस्ट।
अनुलग्नक 1

संलग्न फाइल
ध्यान!
- स्व-दवा आपके स्वास्थ्य के लिए अपूरणीय क्षति हो सकती है।
- सूचना मेडीमेंट वेबसाइट पर और मोबाइल एप्लिकेशन "मेडलेमेंट", "लेकर प्रो", "डारिगर प्रो", "रोग: चिकित्सक की मार्गदर्शिका" में पोस्ट नहीं की जा सकती है और इसे डॉक्टर से परामर्श नहीं लेना चाहिए। यदि आपको कोई बीमारी या लक्षण है जो आपको परेशान करता है, तो स्वास्थ्य सेवा प्रदाता से संपर्क करना सुनिश्चित करें।
- दवाओं की पसंद और उनकी खुराक पर एक विशेषज्ञ के साथ चर्चा की जानी चाहिए। केवल एक डॉक्टर सही दवा और इसकी खुराक निर्धारित कर सकता है, जो रोगी के शरीर की बीमारी और स्थिति को ध्यान में रखता है।
- MedElement वेबसाइट और मोबाइल एप्लिकेशन "MedElement", "Lekar Pro", "Dariger Pro", "Diseases: Therapist's Guide" विशेष रूप से सूचना और संदर्भ संसाधन हैं। इस साइट पर पोस्ट की गई जानकारी का उपयोग डॉक्टर के पर्चे में अनधिकृत परिवर्तनों के लिए नहीं किया जाना चाहिए।
- इस साइट के उपयोग से उत्पन्न स्वास्थ्य या सामग्री क्षति के लिए किसी भी क्षति के लिए मध्यस्थता संपादक जिम्मेदार नहीं हैं।
यह द्वि घातुमान पीने के दौरान विशेष रूप से आम है।
थियाजाइड मूत्रवर्धक भी मेगाकार्योसाइट्स के गठन में बाधा डाल सकता है और हल्के थ्रोम्बोसाइटोपेनिया (1 / μL) का कारण बन सकता है, जो दवा के बंद होने के बाद कई महीनों तक बना रहता है।
सबसे अधिक बार, ड्रग थ्रोम्बोसाइटोपेनिया का आधार एक प्रतिरक्षा प्रतिक्रिया है, जिसका आकस्मिक शिकार प्लेटलेट्स हैं। ड्रग-एंटीबॉडी कॉम्प्लेक्स के गठन के बाद पूरक सक्रिय होने पर वे क्षतिग्रस्त हो जाते हैं। अस्थि मज्जा में मेगाकारियोसाइट्स की संख्या में एक पृथक वृद्धि भी पाई जा सकती है।
मौजूदा प्रयोगशाला विधियों से केवल 10% रोगियों में थ्रोम्बोसाइटोपेनिया और ड्रग सेवन के बीच संबंध स्थापित करना संभव हो जाता है। इसलिए, संदिग्ध दवा बंद होने के बाद निदान की सबसे अच्छी पुष्टि प्लेटलेट काउंट में तेजी से वृद्धि है।
अधिकांश रोगी बिना किसी उपचार के 7-10 दिनों के भीतर ठीक हो जाते हैं, हालांकि, उनमें से कुछ में, 000 1 / μL से नीचे प्लेटलेट काउंट में कमी के साथ, गंभीर रक्तस्राव होता है, जिसमें ग्लूकोकार्टोइकोड्स, प्लास्मफेरेसिस या प्लेटलेट ट्रांसफ्यूजन के अस्थायी प्रशासन की आवश्यकता होती है। वसूली के बाद, रोगियों को इस दवा को लेने से बचना चाहिए, क्योंकि प्रतिरक्षा प्रतिक्रिया को फिर से शुरू करने के लिए एक छोटी राशि पर्याप्त है।
फ़िनाइटोइन या सोने की तैयारी जैसे ड्रग्स धीरे-धीरे ऊतक डिपो छोड़ते हैं और लंबे समय तक थ्रोम्बोसाइटोपेनिया का कारण बन सकते हैं।
अस्पताल में भर्ती मरीजों में, हेपरिन थ्रोम्बोसाइटोपेनिया का एक सामान्य कारण है। चिकित्सीय खुराक में हेपरिन प्राप्त करने वाले लगभग 10-15% रोगियों में थ्रोम्बोसाइटोपेनिया विकसित होता है, जो घनास्त्रता के साथ गंभीर रक्तस्राव या इंट्रावस्कुलर प्लेटलेट एकत्रीकरण के साथ हो सकता है। यह जटिलता, जिसे कभी-कभी "श्वेत रक्त थक्का सिंड्रोम" कहा जाता है, बहुत खतरनाक है और समय पर पहचाना जाना चाहिए। हालांकि हेपरिन के साथ प्लेटलेट्स का प्रत्यक्ष एग्लूटिनेशन भी संभव है, हेपरिन थ्रोम्बोसाइटोपेनिया आमतौर पर प्लेटलेट्स पर प्रतिरक्षा परिसरों के जमाव से जुड़ा होता है। इस मामले में, एंटीजन प्लेटलेट फैक्टर 4 के साथ हेपरिन का एक जटिल है। हेपरिन की तत्काल वापसी थ्रोम्बोसाइटोपेनिया और हेपरिन-प्रेरित थ्रोम्बोसिस दोनों के रिवर्स विकास की ओर ले जाती है।
हेपरिन थ्रोम्बोसाइटोपेनिया की घटनाओं को कम आणविक भार हेपरिन पर स्विच करके कम किया जा सकता है, क्योंकि ये दवाएं घनास्त्रता को रोकती हैं और कम इम्युनोजेनिक होती हैं। दुर्भाग्य से, पहले से उपलब्ध एंटीबॉडी के साथ, यह एक विकल्प नहीं है, क्योंकि 80% मामलों में साधारण हेपरिन के लिए एंटीबॉडी कम आणविक भार के साथ क्रॉस-प्रतिक्रिया करते हैं।
ड्रग से प्रेरित थ्रोम्बोसाइटोपेनिया
कई दवाएं थ्रोम्बोसाइटोपेनिया (तालिका 279-1) का कारण बन सकती हैं। जैसा कि उल्लेख किया गया है, कुछ कीमोथेरेपी दवाओं का मेगाकार्योसाइट्स पर साइटोटॉक्सिक प्रभाव होता है और उनके उत्पादन को बाधित करता है।
थ्रोम्बोसाइटोपेनिया का कारण बनने वाली कई दवाएं प्लेटलेट्स में एक सरल सुरक्षात्मक प्रतिरक्षा प्रतिक्रिया को उत्तेजित करती हैं। एंटीजन-एंटीबॉडी कॉम्प्लेक्स के गठन के परिणामस्वरूप, पूरक सक्रिय हो जाता है, जिसके परिणामस्वरूप प्लेटलेट्स क्षतिग्रस्त हो जाते हैं। आधुनिक प्रयोगशाला अनुसंधान विधियों की मदद से, 10% रोगियों में दवा थ्रोम्बोसाइटोपेनिया के नैदानिक \u200b\u200bसंकेतों के साथ प्रेरक कारक निर्धारित किया जा सकता है। यह दवा के विच्छेदन के बाद रक्त में प्लेटलेट्स की संख्या में तेजी से वृद्धि की पुष्टि करता है, जिसे थ्रोम्बोसाइटोपेनिया के लिए जिम्मेदार माना जाता है। प्रतिरक्षाविहीन प्लेटलेट असामान्यता वाले रोगियों में, अस्थि मज्जा में कोई अन्य परिवर्तन किए बिना मेगाकार्योसाइट्स की संख्या भी बढ़ जाती है (माध्यमिक मेगाकार्योसाइटोसिस)।
इस तथ्य के बावजूद कि अधिकांश रोगी 7-10 दिनों के भीतर ठीक हो जाते हैं और उन्हें किसी भी उपचार की आवश्यकता नहीं होती है, कुछ रोगियों में 10-20 10 "" / l के प्लेटलेट काउंट के साथ गंभीर रक्तस्राव होता है, और इसलिए
कोर्टिकोस्टेरोइड प्रशासन, प्लास्मफेरेसिस, या प्लेटलेट ट्रांसफ्यूजन की आवश्यकता हो सकती है।
I. सप्लीमेंट प्लेटलेट उत्पादन Myelodepressant ड्रग्स Potent: साइटोसिन अरेबिनोसाइड, डूनोरूबिसिम मध्यम अभिनय: साइक्लोफॉस्फेमाइड (साइक्लोफॉस्फेमाइड), Busulfan (myelo- san), methotrexate, 6-mercaptopurine
कमजोर: गुलाबी vinca alkaloids।
थियाजाइड मूत्रवर्धक इथेनॉल एस्ट्रोजेन
पी। प्लेटलेट्स के प्रतिरक्षात्मक विनाश के कारण
प्रयोगात्मक अध्ययन द्वारा समर्थित नैदानिक \u200b\u200bरूप से आधारित संदेह
एंटीबायोटिक्स: सल्फाथियाज़ोल, नोवोबोसिन, पी-अमीनोसैलिसिलेट क्विन एल्कलॉइड्स: क्विनिडाइन, क्विनिन फ़ूड: बीन्स
सेडिटिव्स, हिप्नोटिक्स और एंटीकॉनवल्सेन्ट्स: एप्रोनॉइड, कार्बामाज़ेपाइन
सिफलिस के लिए निर्धारित आर्सेनिक दवाएं
चिकित्सकीय रूप से उचित संदेह (उच्च खुराक)
क्लोरोथायज़ाइड और हाइड्रोक्लोरोथियाज़ाइड
सल्फ़ैडज़ाइन, सल्फ़िसोक्साज़ोल, सल्फामेराज़िन, सल्फेमेथज़िन, सल्फ़ामेथोक्सीपाइरिडाज़िन, सल्फामेथोक्साज़ोल, सल्फ़ेटोलैमाइड
दवा, चूंकि कम से कम मात्रा में यह प्रतिरक्षा प्रतिक्रिया का कारण बनने के लिए पर्याप्त है। कुछ दवाओं, जैसे कि डिपेनहिलहाइडेंटोइन और सोने के लवण, लगातार थ्रोम्बोसाइटोपेनिया का कारण बन सकते हैं क्योंकि वे शरीर से बहुत धीरे-धीरे समाप्त हो जाते हैं।
औषधीय रक्तस्रावी रोग
औषधीय रक्तस्रावी बीमारी रक्तस्राव की विशेषता वाली बीमारी है, जो दवाओं (एमपी) के प्रभाव के कारण होती है, जो संवहनी-प्लेटलेट हेमोस्टेसिस के उल्लंघन का कारण बनती है, संवहनी दीवार का विकृति, जमावट हेमोस्टेसिस के विकार।
वास्तव में, किसी भी दवा से दवा-प्रेरित रक्तस्रावी बीमारी हो सकती है। सबसे आम कारण एंटीबायोटिक्स, सीरम और टीके, ट्रैंक्विलाइज़र, एनाल्जेसिक, क्विनिन, क्विनिडाइन, सोने की तैयारी, सैलिसिलेट और अन्य हैं।
ड्रग एक्सपोज़र के कारण थ्रोम्बोसाइटोपेनिया।
- कम प्लेटलेट का निर्माण साइटोस्टैटिक्स, थियाजाइड मूत्रवर्धक, एस्ट्रोजेन युक्त दवाओं के कारण स्टेम कोशिकाओं के प्रसार की मृत्यु या उल्लंघन के साथ विकसित होता है।
- प्लेटलेट्स के बढ़ते विनाश में प्रतिरक्षा और गैर-प्रतिरक्षा तंत्र हो सकते हैं। इम्यून थ्रोम्बोसाइटोपेनिया ड्रग्स लेते समय सबसे अधिक बार विकसित होता है।
- रोगजनन: एक प्रतिरक्षा प्रतिक्रिया विकसित होती है, जिसमें एक दवा और एक एंटीबॉडी से मिलकर एक जटिल बनता है। प्रतिरक्षा परिसरों और पूरक के साथ लेपित प्लेटलेट्स तिल्ली और अन्य ऊतकों में मैक्रोफेज द्वारा फागोसाइट्स होते हैं।
ड्रग्स जो ड्रग थ्रोम्बोसाइटोपेनिया का कारण बनता है:
- जीवाणुरोधी दवाओं (सल्फाथेहोल, अमीनोसैलिसिलिक एसिड);
- ट्रैंक्विलाइज़र;
- डिगॉक्सिन;
- एस्पिरिन;
- सोने की तैयारी;
- मेथिल्डोपा;
- अक्सर, अस्पतालों में थ्रोम्बोसाइटोपेनिया का कारण हेपरिन होता है, जिससे आईसी द्वारा सीधे प्लेटलेट एग्लूटिनेशन या प्लेटलेट अवसादन हो सकता है। हेपरिन थ्रोम्बोसाइटोपेनिया थ्रॉम्बोसिस के साथ गंभीर रक्तस्राव या इंट्रावस्कुलर प्लेटलेट एकत्रीकरण के साथ है - "सफेद रक्त का थक्का सिंड्रोम"। कम आणविक भार वाले हेपरिन थ्रोम्बोसाइटोपेनिया के जोखिम को कम करते हैं।
थ्रोम्बोसाइटोपेनिया त्वचा पर कई पेटीचिया द्वारा प्रकट होता है, छोटी ईकोस्मोसिस होती है जो मामूली चोटों की जगह पर होती है, नाक से रक्तस्राव, मसूड़ों, जठरांत्र संबंधी मार्ग, जननांग पथ। ब्रेन हेमरेज संभव है। सतही कटौती और स्क्रैप लंबे समय तक रक्तस्राव के साथ होते हैं। सर्जरी के बाद भारी रक्तस्राव संभव है। लेकिन थ्रोम्बोसाइटोपेनिया के साथ, मांसपेशियों और जोड़ों में बड़े पैमाने पर रक्तस्राव नहीं होते हैं।
थ्रोम्बोसाइटोपेनिया का पता लगाने के लिए मुख्य विधि प्लेटलेट्स के आकार के अनिवार्य विचार के साथ परिधीय रक्त तत्वों की गिनती है। बड़ी प्लेटलेट्स की संख्या में वृद्धि प्रतिपूरक वृद्धि का संकेत देती है। रक्तस्राव का समय आमतौर पर बढ़ जाता है।
दवा-प्रेरित थ्रोम्बोसाइटोपेनिया के मामले में, दवा वापसी या खुराक समायोजन आवश्यक है। बड़े पैमाने पर रक्तस्राव के लिए, प्लेटलेट मास इंजेक्ट किया जाता है। रक्तस्राव से रोगी की मृत्यु के खतरे के मामलों को छोड़कर, हेपरिन के कारण थ्रोम्बोसाइटोपेनिया के लिए प्लेटलेट द्रव्यमान की सिफारिश नहीं की जाती है।
ड्रग एक्सपोज़र के कारण थ्रोम्बोसाइटोपाथिस।
- ड्रग्स लेते समय प्लेटलेट फ़ंक्शन के अधिग्रहित विकार अक्सर विकसित होते हैं।
- हल्के रक्तस्रावी अभिव्यक्तियाँ NSAIDs के लंबे समय तक उपयोग के साथ विकसित होती हैं, जो थ्रोम्बोक्सेन ए के स्राव और प्लेटलेट एकत्रीकरण के मध्यस्थ के गठन को रोकती हैं।
- एसिटाइलसैलिसिलिक एसिड के साथ उपचार के दौरान अधिक स्पष्ट रक्तस्राव विकसित होता है, जो अपरिवर्तनीय रूप से प्लेटलेट एंजाइमों को अपरिवर्तित करता है।
- एक प्लेटलेट थ्रोम्बस का गठन प्लेटलेट्स (पेनिसिलिन समूह और कुछ सेफलोस्पोरिन) की सतह पर कुछ एंटीबायोटिक दवाओं के संचय के कारण हो सकता है।
नैदानिक \u200b\u200bलक्षण आमतौर पर हल्के होते हैं। त्वचा पर घाव और रक्तस्राव होते हैं, कभी-कभी मौखिक गुहा के श्लेष्म झिल्ली पर। पश्चात के घावों से लंबे समय तक रक्तस्राव संभव है।
औषधीय थ्रोम्बोसाइटोपाथियों के साथ, सबसे पहले, प्लेटलेट की शिथिलता का कारण बनने वाली दवा को रद्द कर दिया गया है। रक्तस्राव को रोकने के लिए, हेमोस्टैटिक दवाओं का उपयोग किया जाता है। भारी रक्तस्राव के साथ, प्लेटलेट द्रव्यमान को ट्रांसफ़्यूज़ किया जाता है।
हेपरिन और फाइब्रिनोलिटिक दवाओं की अधिकता के कारण रक्त जमावट प्रणाली के विकारों से जुड़े रक्तस्रावी विकृति।
- हेपरिन और (या) फाइब्रिनोलिटिक दवाओं (सीलियासिस, एवेलिसिन, यूरोकैनेज, आदि) की अधिकता के कारण रक्तस्रावी प्रवणता। हेपरिन का हाइपोकैग्युलेटिव प्रभाव विस्तृत सीमाओं के भीतर भिन्न होता है, इसलिए, रोगी के शरीर के वजन के 1 किलोग्राम के आधार पर दवा की आवश्यक खुराक का चयन नहीं किया जाना चाहिए, लेकिन कोएगुलोग्राम संकेतों के अनुसार (उदाहरण के लिए, रक्त जमावट का समय, एक सक्रिय आंशिक थ्रोम्बोप्लास्टिन परीक्षण सेट करते समय जमावट का समय)। आवधिक एक बार (3-4 घंटे में 1 बार) हेपरिन का प्रशासन अक्सर एक ही खुराक में दवा के समान ड्रिप प्रशासन की तुलना में रक्तस्रावी जटिलताओं को देता है।
- फाइब्रिनोलिटिक ड्रग्स पहले हाइपरकोएग्यूलेशन का कारण बनते हैं, और इसलिए उन्हें छोटे या मध्यम खुराक में हेपरिन के साथ संयोजन में प्रशासित किया जाता है, फिर विशेष रूप से थ्रोम्बिन समय के लंबे उच्चारण और रक्त प्लाज्मा में फाइब्रिनोजेन की सामग्री में कमी के साथ हाइपोकोएग्यूलेशन। इन पारियों में मिश्रित प्रकार (पेटी-स्पॉटी-हेमेटोमा), नाक, गुर्दे और जठरांत्र संबंधी रक्तस्राव हो सकता है। पेप्टिक अल्सर रोग वाले रोगियों में धमनी रक्तस्राव का जोखिम अधिक होता है और धमनी उच्च रक्तचाप वाले रोगियों में स्ट्रोक की घटना होती है।
दवा को रद्द करना, फाइब्रिनोलिटिक दवाओं के ओवरडोज के मामले में हेपरिन, रक्त प्लाज्मा आधान की कार्रवाई को अवरुद्ध करने के लिए छोटी खुराक में प्रोटोमिन सल्फेट का परिचय (आंशिक रूप से), एमिनोकैप्रोइक एसिड या काउंटरकल के अंतःशिरा जलसेक। यह ध्यान में रखा जाना चाहिए कि हेपरिन शरीर से तेजी से उत्सर्जित होता है, और एक इंजेक्शन के साथ एक नस में इसका प्रभाव लगभग तुरंत होता है और प्रशासन को रोकने के बाद 4-5 घंटे तक रहता है। इसलिए, हेपरिन की अधिकता के कारण होने वाले रक्तस्राव कम होते हैं और कई मामलों में अप्रत्यक्ष एंटीकायगुलेंट्स के कारण कम खतरनाक होते हैं।
थ्रोम्बोसाइटोपेनिया दवा
कोई विशिष्ट उपचार नहीं है; आपको केवल एनीमिया का कारण बनने वाली दवा लेने से रोकना होगा। स्टेरॉयड मददगार हो सकता है। भविष्य में मरीजों को इस दवा को लेने से बचना चाहिए।
थ्रोम्बोसाइटोपेनिया
यह ड्रग साइटोपेनिया का सबसे सामान्य रूप है, लेकिन मृत्यु दर सबसे कम है। लगभग 20 साल पहले, यह माना जाता था कि इस जटिलता की चरम घटना 20 साल से कम उम्र के व्यक्तियों में होती है। हालांकि, बाद में यह पाया गया कि यह मुख्य रूप से 50 से अधिक लोगों में मनाया जाता है; महिलाएं अक्सर प्रभावित होती हैं।
थ्रोम्बोसाइटोपेनिया का सबसे आम कारण मौखिक मूत्रवर्धक (थियाजाइड डेरिवेटिव, ऑक्सोडोलियम और फ़्यूरोसेमाइड सहित) और क्विनिन (क्विनिडाइन), बॉटिगर एट अल है। (1979 बी) ने दिखाया कि 1966 से 1975 तक ब्यूटायोन से जुड़े थ्रोम्बोसाइटोपेनिया की घटनाओं में गिरावट आई, जबकि सल्फोनामाइड्स में वृद्धि हुई। ये आंकड़े टिमनी (1978) के परिणामों का खंडन करते हैं, जिन्होंने आयरिश नेशनल मेडिसिन एडवाइजरी ऑफिस द्वारा प्राप्त रिपोर्टों के आधार पर दिखाया कि थ्रोम्बोसाइटोपेनिया के लगभग आधे मामले इंडोमेथेसिन, बटाडियोन और ऑक्सीफेनबुटाजोन के उपयोग से जुड़े थे। डब्ल्यूएचओ केंद्र को भेजे गए आंकड़ों के अनुसार दवाओं का यह समूह पहले स्थान पर है।
नैदानिक \u200b\u200bअभिव्यक्तियाँ
थ्रोम्बोसाइटोपेनिया चयनात्मक हो सकता है या अप्लास्टिक एनीमिया के घटकों में से एक हो सकता है। पहले मामले में, यह धीरे-धीरे बढ़ने या अचानक कमजोर या गंभीर रक्तस्राव के रूप में प्रकट होता है, जो शुरू में एक भड़काऊ प्रतिक्रिया के बिना पेटीसिया की उपस्थिति से संकेत मिलता है। वे पहले मुंह के आसपास दिखाई देते हैं, और फिर अंगों और धड़ पर। बाद में, श्लेष्मा झिल्ली में एक्स्टीमोसिस, नाक बहना, रक्तस्राव, गैस्ट्रोइंटेस्टाइनल रक्तस्राव, हेमट्यूरिया और इंट्राकेरेब्रल रक्तस्राव दिखाई देते हैं। इम्यून थ्रोम्बोसाइटोपेनिया के मरीजों को बुखार, उल्टी और पेट में दर्द भी होता है। परीक्षा के दौरान, केवल रक्तस्राव के संकेत और एक सकारात्मक हेस परीक्षण आमतौर पर पाए जाते हैं। हालांकि, बुजुर्गों में इस परीक्षण की सावधानी के साथ व्याख्या की जानी चाहिए।
प्रयोगशाला अनुसंधान
प्रयोगशाला अध्ययनों के अनुसार, हल्के मामलों में, प्लेटलेट काउंट 100 109 / l से नीचे और गंभीर मामलों में - 20 109 / l से नीचे आता है। न्युट्रोपेनिया आमतौर पर अनुपस्थित है, और तीव्र रक्त की हानि के बाद ल्यूकोसाइटोसिस हो सकता है। रक्तस्राव का समय लंबा हो जाता है और थक्के की वापसी बाधित होती है। अस्थि मज्जा परीक्षा से मेगाकारोसाइट्स की एक सामान्य या बढ़ी हुई संख्या का पता चलता है। प्लेटलेट्स के एंटीबॉडी का पता लगाने के लिए परीक्षण करना आवश्यक हो सकता है या प्लेटलेट्स को नुकसान पहुंचा सकता है, जैसे कि प्लेटलेट फैक्टर III रिलीज टेस्ट और पूरक निर्धारण परीक्षण।
रोगजनन
थ्रोम्बोसाइटोपेनिया के विकास के लिए दो मुख्य तंत्र हैं। पहले परिधीय रक्त में प्लेटलेट्स का विनाश होता है, आमतौर पर प्रतिरक्षाविज्ञानी कारकों की कार्रवाई के परिणामस्वरूप, उदाहरण के लिए, जब क्विनिन (क्विनिडाइन) लेते हैं, और कभी-कभी एक प्रत्यक्ष विषाक्त प्रभाव के परिणामस्वरूप; दूसरा अस्थि मज्जा में प्लेटलेट उत्पादन में कमी (उदाहरण के लिए, हेपरिन और पेरासिटामोल के साथ उपचार के परिणामस्वरूप) है।
दवाएं जो थ्रोम्बोसाइटोपेनिया का कारण बनती हैं
मौखिक मूत्रवर्धक। ये दवाएं अक्सर थ्रोम्बोसाइटोपेनिया का कारण बनती हैं, लेकिन वास्तव में इसकी घटना की आवृत्ति, मूत्रवर्धक खुद को निर्धारित करने की उच्च आवृत्ति के साथ तुलना में, बॉटलर, वेस्टरहोम (1972 बी), 1: 15000 के अनुसार, छोटी और बराबर लगती है। क्लोरोथायज़ाइड लेने वाले 25% रोगियों में हल्के, स्पर्शोन्मुख परिवर्तन होते हैं, बुजुर्गों में, ऐसे परिवर्तनों की आवृत्ति अधिक हो सकती है। थ्रोम्बोसाइटोपेनिया के लक्षण आमतौर पर धीरे-धीरे विकसित होते हैं। कुछ मामलों में, यह औषधीय पदार्थों के प्रत्यक्ष विषाक्त प्रभाव के कारण होता है, दूसरों में - एक प्रतिरक्षाविज्ञानी तंत्र द्वारा। फ़्यूरोसेमाइड के साथ थ्रोम्बोसाइटोपेनिया की घटना 2: 1000 है। एक बुजुर्ग व्यक्ति में थ्रोम्बोसाइटोपेनिया का एक मामला, प्लेटलेट्स के एंटीबॉडी के कारण (।
क्विनिन (क्विनिडीन)। ये दवाएं अक्सर थ्रोम्बोसाइटोपेनिया का कारण बनती हैं। Quinine अक्सर रात में ऐंठन के साथ बुजुर्ग रोगियों के लिए निर्धारित है, यह भी टॉनिक पेय का एक घटक है और कई पेटेंट दवाओं है। कुनैन के सेवन से जुड़े इम्यून थ्रोम्बोसाइटोपेनिया प्लेटलेट्स के गंभीर रूप से खराब होने और रक्तस्राव के साथ अचानक होता है। कुनैन लेने वाले रोगी में ये लक्षण कभी भी हो सकते हैं। क्विनिडाइन, जो बुजुर्गों में फुफ्फुसीय रक्तस्राव भी पैदा कर सकता है, समान विकारों का कारण बनता है।
Antirheumatic दवाओं। पहले, ब्यूटाडायोन, ऑक्सी-फ़ेनबुटाज़ोन और इंडोमेथेसिन के उपयोग के कारण थ्रोम्बोसाइटोपेनिया के मामले अक्सर रिपोर्ट किए जाते थे, लेकिन अब ऐसे मामलों की संख्या कम हो रही है, जाहिर है इस तथ्य के कारण कि ये दवाएं अक्सर कम निर्धारित होती हैं। सोने की तैयारी, विशेष रूप से बड़ी खुराक में, किसी भी उम्र के रोगियों में थ्रोम्बोसाइटोपेनिया का कारण होता है [काऊ, 1970]। यह उपचार के शुरुआती या देर से चरण में विकसित हो सकता है, लेकिन कभी-कभी अंतिम इंजेक्शन के 2-10 महीने बाद पुरपुरा होता है। यदि सोने के त्वरित उत्सर्जन के लिए BAL निर्धारित नहीं है, तो रिकवरी धीमी है। इन मामलों में थ्रोम्बोसाइटोपेनिया का तंत्र स्पष्ट नहीं है; कभी-कभी सोने की कम खुराक के साथ इलाज किए गए रोगियों में, घाव की प्रकृति प्रतिरक्षाविहीन हो सकती है। एक संचयी विषाक्त प्रभाव उन रोगियों में थ्रोम्बोसाइटोपेनिया के मामले में सोचा जा सकता है जिन्होंने दवा की उच्च खुराक प्राप्त की थी।
पेनिसिलिन, एलोप्यूरिनॉल, बेनोक्सप्रोफेन, पेरासिटामोल मध्यम आयु वर्ग के और बुजुर्ग लोगों में थ्रोम्बोसाइटोपेनिया पैदा कर सकता है।
जीवाणुरोधी दवाओं। सल्फोनामाइड्स प्लेटलेट हीटिंग का एक सामान्य कारण है। यह संयुक्त दवा - बाइसेप्टोल पर भी लागू होता है। साल्टर (1973) ने बताया कि थ्रोम्बोसाइटोपेनिया इस दवा के साथ एग्रानुलोसाइटोसिस के बाद दूसरी सबसे अधिक बार-बार होने वाली व्याघातिक जटिलता है, और यह कि 60 वर्ष से अधिक आयु के व्यक्तियों में मुख्य रूप से होता है। बाद में, अपनी समीक्षा में, डिक्सन (1978) ने थ्रोम्बोसाइटोपेनिया के अधिक से अधिक मामलों की सूचना दी, जो कि उम्र के आधार पर आवृत्ति के एक द्विगुणित वितरण की विशेषता थी, 60 और 69 वर्ष के बीच दूसरी चोटी। कभी-कभी, बुजुर्गों में, थ्रोम्बोसाइटोपेनिया क्लोरैमेनिकोल, एम्पीसिलीन, जेंटामाइसिन और रिफैम्पिसिन के कारण होता है।
अन्य औषधियाँ। यह सर्वविदित है कि हेपरिन थ्रोम्बोसाइटोपेनिया का कारण बन सकता है। इसके विकास के लिए दो तंत्र हैं। सबसे पहले, हेपरिन, प्रसार इंट्रावास्कुलर जमावट और आवर्तक या डी नोवो थ्रोम्बोसिस के उच्च प्रतिरोध के कारण विलंबित प्रतिक्रिया संभव है। यह प्रतिक्रिया हेपरिन के अंतःशिरा या उपचर्म प्रशासन के बाद होती है - एक न्यूनतम या पूर्ण खुराक पर आंतरायिक इंजेक्शन या लंबे समय तक जलसेक के रूप में। यह दवाओं की शुरुआत के साथ विकसित होता है, दोनों गोजातीय और पोर्सिन हेपरिन। यह चोंग एट अल के बाद से एक प्रतिरक्षा तंत्र पर आधारित हो सकता है। (1982) ने IgG वर्ग के हेपरिन के एंटीबॉडी की खोज की। थ्रोम्बोसाइटोपेनिया का दूसरा प्रकार हल्के अभिव्यक्तियों, शुरुआती शुरुआत और अक्सर स्पर्शोन्मुख द्वारा विशेषता है। यह अक्सर बुजुर्गों में विकसित होता है।
थ्रोम्बोसाइटोपेनिया के मामले मध्य-वृद्ध और बुजुर्ग लोगों में डिगॉक्सिन, क्लोरप्रोपामाइड, इमिज़िन, एमिट्रिप्टिलाइन, डॉक्सिपिन, कार्बामाज़ेपम और सिमेटिडाइन लेने के बाद सामने आए हैं।
इस तरह का अनुभव
आमतौर पर दवा बंद होने के तुरंत बाद रक्तस्राव रुक जाता है, हालांकि प्लेटलेट का स्तर सामान्य होने में 1 से 2 सप्ताह लग सकते हैं। मृत्यु दर बहुत भिन्न होती है, कुछ अध्ययनों में यह दिखाया गया है कि यह 10-20% तक पहुंच सकता है, लेकिन यह, जाहिरा तौर पर, विश्लेषण किए गए मामलों के चयन की ख़ासियत के कारण है। वास्तविक मृत्यु दर बहुत कम होने की संभावना है।
इलाज
उपचार में संदिग्ध दवा को बंद करना शामिल है। स्टेरॉयड गंभीर मामलों में छूट की शुरुआत में तेजी ला सकता है। हालांकि, उनकी प्रभावशीलता के बारे में निश्चितता के साथ न्याय करना मुश्किल है, क्योंकि दवा वापसी के परिणामस्वरूप तेजी से सुधार भी हो सकता है। सोने की तैयारी के कारण थ्रोम्बोसाइटोपेनिया में, बीएएल को संकेत दिया जाता है, क्योंकि यह पदार्थ सोने के उत्सर्जन को तेज करता है, जो अन्यथा लंबे समय तक देरी हो सकती है। आमतौर पर प्लेटलेट ट्रांसफ्यूजन की कोई जरूरत नहीं होती है। प्लेटलेट्स पर उनके प्रभाव के कारण आपको एसिटाइलसैलिसिलिक एसिड और इसी तरह के यौगिकों को निर्धारित करने से बचना चाहिए। रोगी को उस दवा को लेने से बचने की आवश्यकता के बारे में चेतावनी दी जानी चाहिए जो थ्रोम्बोसाइटोपेनिया का कारण बनी।
मेगालोब्लास्टिक अनीमिया
यह दवाओं के दुर्लभ दुष्प्रभावों में से एक है। ज्यादातर मामलों में, यह एंटीकॉन्वेलेंट्स और बाइसेप्टोल के कारण होता है, जो फोलेट और विटामिन बी 12 के चयापचय में हस्तक्षेप करते हैं (अध्याय 4 देखें)। एंटीमायोटिक दवाएं डीएनए संश्लेषण को बाधित करके मेगालोब्लास्टिक परिवर्तनों को भी प्रेरित करती हैं। पोषण संबंधी कमियों के साथ ये असामान्यताएं बढ़ सकती हैं।
डायफेनिन और हेक्सिडामाइन जैसे एंटीकॉन्वल्सेन्ट्स, हालांकि वे मेगालोब्लास्टिक परिवर्तन का कारण बनते हैं, शायद ही कभी वास्तविक एनीमिया का कारण बनता है (अध्याय 4 देखें)। अधिक बार (लगभग 40% रोगियों में) मैक्रोसाइटोसिस एनीमिया के बिना मनाया जाता है। रक्त में परिवर्तन आमतौर पर एंटीकोनवल्सेंट लेने के कई वर्षों के बाद होता है और ऐसे मामलों में जहां रोगी नियमित रूप से 200-300 मिलीग्राम की खुराक पर डिपेनिन लेता है। एनीमिया के रोगियों में, सीरम और एरिथ्रोसाइट्स में फोलिक एसिड की सामग्री कम हो जाती है, और गंभीर क्षति में, मानसिक कार्य बिगड़ा हुआ है। उपचार फोलिक एसिड है, लेकिन इससे दौरे बढ़ सकते हैं। एक वैकल्पिक तरीका है, एंटीकॉन्वल्सेंट्स को रोकना। खुद के द्वारा बारबिटुरेट्स बहुत कम ही मैक्रोसाइटोसिस का कारण बनते हैं।
ट्राइमेथोप्रिम या मेथोट्रेक्सेट जैसे फोलिक एसिड के विरोधी अस्थि मज्जा और एनीमिया में मेगालोब्लास्टिक परिवर्तन का कारण बनता है (अध्याय 4 देखें)। फोलिक एसिड के एनालॉग्स के रूप में, वे डाइहाइड्रॉफ़ोलेट रेडक्टेस को बांधते हैं, डायथ्रॉफ़ोलेट्स के टेट्राहाइड्रोफ़्लोलेट्स के रूपांतरण को रोकते हैं। इसलिए, कमी के उपचार में formyltetrahydrofolic एसिड की नियुक्ति होती है, जो डायहाइड्रॉफोलैट रिडक्टेस को दरकिनार करते हुए एक्सचेंज में शामिल होती है। स्थिति फोलेटिंग फोलेट या विटामिन बी 2 की कमी के मामलों में बढ़ जाती है। ट्राइमेथोप्रिम से जुड़ी गंभीर एनीमिया दुर्लभ है। साल्टर (1973) ने बताया कि मेगालोबलास्टिक एनीमिया केवल 194 में से 7 में देखा गया था जो कि हेमटोलॉजिकल साइड इफेक्ट्स के कारण होता है।
अन्य दवाएं भी अस्थि मज्जा में मेगालोब्लास्टिक परिवर्तन का कारण बन सकती हैं। लंबे समय तक उपयोग के साथ नाइट्रस ऑक्साइड (यह गहन देखभाल इकाइयों में हो सकता है) मेगालोब्लास्टिक विकारों को प्रेरित करने में सक्षम है। इस पदार्थ के संपर्क में समाप्ति के बाद बाद गायब हो जाते हैं। क्षति के तंत्र, जाहिरा तौर पर, नाइट्रस ऑक्साइड द्वारा कोएंजाइम विटामिन बी 12 की निष्क्रियता, साथ ही मेथियोनीन सिंथेटेस की साँस लेना है। क्रोनिक अल्कोहल से पीड़ित व्यक्तियों में अस्थि मज्जा और मैक्रोसाइटोसिस में मेगालोबलास्टिक परिवर्तन एरिथ्रोसाइट्स पर अल्कोहल के प्रत्यक्ष विषाक्त प्रभाव के परिणामस्वरूप हो सकता है, और कुपोषण के परिणामस्वरूप (अध्याय 4 देखें)। फराडोनिन, कोलिसिन, मेटफॉर्मिन, फेनफॉर्मिन, साइक्लोसेरिन और सालाज़ोसल्फ़ैरिडाइन सहित अन्य दवाएं मेगालोब्लास्टिक विकारों का कारण बन सकती हैं।
Sideroblastic अस्थि मज्जा
इन परिवर्तनों को ग्रैन्यूल के पेरिन्यूक्लियर रिंग के एरिथ्रोइड अग्रदूतों के साइटोप्लाज्म में उपस्थिति की विशेषता है, जो लोहे के लिए एक सकारात्मक दाग देते हैं, जिसकी उपस्थिति हेम गठन के उल्लंघन के कारण होती है। Sideroblastic परिवर्तन उनके दीर्घकालिक उपयोग के साथ आइसोनियाज़िड, साइक्लोसेरिन, क्लोरैमफेनिकॉल, अल्कोहल और पाइराजिनमाइड के कारण हो सकते हैं।
मेथेमोग्लोबिनमिया और सल्फेमोग्लोबिनमिया
ये दोनों स्थितियां सायनोसिस, हाइपोक्सिया, अपच, चक्कर आना और भ्रम की स्थिति में प्रकट होती हैं। मेथेमोग्लोबिनमिया लौह लौह के ऑक्सीकरण के परिणामस्वरूप होता है, जो हीमोग्लोबिन अणु का हिस्सा है, फेरिक को, जो हीमोग्लोबिन को ऑक्सीजन ले जाने की क्षमता से वंचित करता है। मेथेमोग्लोबिनिया फेनैसेटिन, सल्फोनामाइड्स, नाइट्राइट्स, प्राइमाक्विन और सल्फोन्स के कारण हो सकता है। उपचार के लिए, मेथिलीन ब्लू या एस्कॉर्बिक एसिड का उपयोग किया जाता है। ऑक्सहीमोग्लोबिन के हाइड्रोजन सल्फाइड के संपर्क में आने से सल्फैमोग्लोबिनमिया का परिणाम होता है, जिससे यह ऑक्सीजन परिवहन के लिए अपरिवर्तनीय रूप से अनुपयुक्त हो जाता है। सल्फेमोग्लोबिनमिया फेनासेटिन और एसिटानिलाइड के कारण होता है। कोई विशिष्ट उपचार नहीं है।
थ्रोम्बोसाइटोपेनिया। पैथोलॉजी के कारण, लक्षण, लक्षण, निदान और उपचार
साइट पृष्ठभूमि जानकारी प्रदान करती है। एक ईमानदार डॉक्टर की देखरेख में बीमारी का पर्याप्त निदान और उपचार संभव है।
एक स्वतंत्र रोग के रूप में थ्रोम्बोसाइटोपेनिया की आवृत्ति विशिष्ट विकृति के आधार पर भिन्न होती है। घटना में दो चोटियाँ हैं - पूर्वस्कूली उम्र में और चालीस साल बाद। सबसे आम है इडियोपैथिक थ्रोम्बोसाइटोपेनिया (प्रति मिलियन जनसंख्या में 60 मामले)। रुग्णता संरचना में महिलाओं और पुरुषों का अनुपात 3: 1 है। बच्चों में, इस बीमारी की घटना थोड़ी कम है (प्रति 1 मिलियन में 50 मामले)।
- मानव शरीर में एक दिन, पेरी-कोलोनिक प्लेटलेट्स बनते हैं। उसी के बारे में राशि नष्ट हो जाती है।
- प्लेटलेट्स (प्राथमिक हेमोस्टेसिस) व्यास में 100 माइक्रोमीटर तक छोटे जहाजों से रक्तस्राव को रोकने में प्रमुख भूमिका निभाते हैं। प्लाज्मा जमावट कारकों (द्वितीयक हेमोस्टेसिस) की भागीदारी के साथ बड़े जहाजों से रक्तस्राव को रोक दिया जाता है।
- प्लेटलेट, हालांकि यह रक्त के सेलुलर तत्वों से संबंधित है, वास्तव में एक पूर्ण कोशिका नहीं है।
- थ्रोम्बोसाइटोपेनिया की नैदानिक \u200b\u200bअभिव्यक्तियाँ केवल तभी विकसित होती हैं जब प्लेटलेट की गिनती तीन गुना से अधिक हो जाती है (1 माइक्रोलिटर से कम रक्त)।
शरीर में प्लेटलेट्स की भूमिका
प्लेटलेट्स का गठन और कार्य
- हेमोस्टेसिस (रक्तस्राव को रोकना)। जब एक रक्त वाहिका क्षतिग्रस्त हो जाती है, तो प्लेटलेट्स तुरंत सक्रिय हो जाते हैं। नतीजतन, उनमें से सेरोटोनिन जारी किया जाता है - एक जैविक रूप से सक्रिय पदार्थ जो वासोस्पास्म का कारण बनता है। इसके अलावा, सक्रिय प्लेटलेट्स की सतह पर, कई प्रक्रियाएं बनती हैं, जिनकी मदद से वे क्षतिग्रस्त पोत की दीवार (आसंजन) और एक दूसरे (एकत्रीकरण) से जुड़ते हैं। इन प्रतिक्रियाओं के परिणामस्वरूप, एक प्लेटलेट प्लग बनता है, जो पोत के लुमेन को रोक देता है और रक्तस्राव बंद कर देता है। वर्णित प्रक्रिया में 2 - 4 मिनट लगते हैं।
- संवहनी पोषण। जब सक्रिय प्लेटलेट्स नष्ट हो जाते हैं, तो विकास कारक जारी होते हैं जो संवहनी दीवार के पोषण को बढ़ाते हैं और चोट के बाद इसकी वसूली की प्रक्रिया में योगदान करते हैं।
प्लेटलेट्स का टूटना
थ्रोम्बोसाइटोपेनिया का कारण बनता है
- वंशानुगत थ्रोम्बोसाइटोपेनिया;
- उत्पादक थ्रोम्बोसाइटोपेनिया;
- थ्रोम्बोसाइटोपेनिया विनाश;
- थ्रोम्बोसाइटोपेनिया खपत;
- थ्रोम्बोसाइटोपेनिया पुनर्वितरण;
- कमजोर पड़ने थ्रोम्बोसाइटोपेनिया।
वंशानुगत थ्रोम्बोसाइटोपेनियास
- मे-हेग्लिन विसंगति;
- विस्कॉट-एल्ड्रिच सिंड्रोम;
- बर्नार्ड-सौलियर सिंड्रोम;
- जन्मजात अमेगैरोसाइटिक थ्रोम्बोसाइटोपेनिया;
- TAR सिंड्रोम।
मे- हेग्लिन एनोमली
ऑटोसोमल प्रमुख प्रकार की विरासत के साथ एक दुर्लभ आनुवांशिक बीमारी (यदि माता-पिता में से कोई एक बीमार है, तो बीमार बच्चे होने की संभावना 50% है)।
आनुवांशिक उत्परिवर्तन के कारण एक विरासत में मिला विकार जो लाल रक्तवाहिका में असामान्य, छोटे (व्यास में 1 माइक्रोमीटर से कम) प्लेटलेट्स का उत्पादन करता है। अशांत संरचना के कारण, वे तिल्ली में अत्यधिक रूप से नष्ट हो जाते हैं, जिसके परिणामस्वरूप उनका जीवनकाल कई घंटों तक कम हो जाता है।
वंशानुगत ऑटोसोमल रिसेसिव रोग (एक बच्चे में केवल तभी प्रकट होता है, जब उसे माता-पिता दोनों से दोषपूर्ण जीन विरासत में मिला हो), जो बचपन में ही प्रकट हो जाता है। यह विशाल (6 - 8 माइक्रोमीटर), कार्यात्मक रूप से अक्षम प्लेटलेट्स के गठन की विशेषता है। वे क्षतिग्रस्त पोत की दीवार से जुड़ने में असमर्थ हैं और एक-दूसरे को बाँधते हैं (आसंजन और एकत्रीकरण की प्रक्रिया बाधित होती है) और प्लीहा में वृद्धि विनाश के अधीन हैं।
एक विरासत में मिला ऑटोसोमल रिसेसिव डिसऑर्डर जो खुद को शैशवावस्था में प्रकट करता है। एक कारक है कि उनके विकास और विकास (थ्रोम्बोपोइटिन) को नियंत्रित करता है, जिसके परिणामस्वरूप अस्थि मज्जा द्वारा प्लेटलेट्स का उत्पादन बाधित होता है, एक कारक के लिए जिम्मेदार है, जो कि मेगाकारियोसाइट्स की संवेदनशीलता के लिए जिम्मेदार जीन के उत्परिवर्तन द्वारा बाधित है।
जन्मजात थ्रोम्बोसाइटोपेनिया और दोनों रेडियल हड्डियों की अनुपस्थिति की विशेषता वंशानुक्रम के एक ऑटोसोमल रिसेसिव मोड के साथ एक दुर्लभ वंशानुगत बीमारी (नवजात शिशुओं का 1 मामला)।
उत्पादक थ्रोम्बोसाइटोपेनिया
- अप्लास्टिक एनीमिया;
- माईइलॉडिसप्लास्टिक सिंड्रोम;
- मेगालोब्लास्टिक अनीमिया;
- तीव्र ल्यूकेमिया;
- माइलोफिब्रोसिस;
- कैंसर मेटास्टेसिस;
- साइटोस्टैटिक दवाएं;
- विभिन्न दवाओं के लिए अतिसंवेदनशीलता;
- विकिरण;
- शराब का सेवन।
अप्लास्टिक एनीमिया
इस विकृति को लाल अस्थि मज्जा में हेमटोपोइजिस के निषेध की विशेषता है, जो सभी प्रकार की कोशिकाओं - प्लेटलेट्स (थ्रोम्बोसाइटोपेनिया), ल्यूकोसाइट्स (ल्यूकोपेनिया), एरिथ्रोसाइट्स (एनीमिया) और लिम्फोसाइट्स (लिम्फोसाइटिया) के परिधीय रक्त में कमी से प्रकट होता है।
एक ट्यूमर प्रकृति के रोगों का एक समूह, जो लाल अस्थि मज्जा में बिगड़ा हुआ हेमटोपोइजिस द्वारा विशेषता है। इस सिंड्रोम के साथ, हेमटोपोइएटिक कोशिकाओं का त्वरित गुणन होता है, लेकिन उनकी परिपक्वता की प्रक्रिया बाधित होती है। नतीजतन, बड़ी संख्या में कार्यात्मक अपरिपक्व रक्त कोशिकाएं (प्लेटलेट्स सहित) बनती हैं। वे अपने कार्यों को करने में असमर्थ हैं और एपोप्टोसिस (आत्म-विनाश की एक प्रक्रिया) से गुजरते हैं, जो थ्रोम्बोसाइटोपेनिया, ल्यूकोपेनिया और एनीमिया द्वारा प्रकट होता है।
विटामिन बी 12 और / या फोलिक एसिड की शरीर में कमी होने पर यह स्थिति विकसित होती है। इन पदार्थों की कमी के साथ, डीएनए (डीऑक्सीराइबोन्यूक्लिक एसिड) के गठन की प्रक्रियाएं, जो आनुवंशिक जानकारी के भंडारण और हस्तांतरण प्रदान करती हैं, साथ ही साथ सेल विकास और कामकाज की प्रक्रियाएं बाधित होती हैं। इसी समय, पहले स्थान पर, ऊतक और अंग पीड़ित होते हैं, जिसमें कोशिका विभाजन की प्रक्रियाएं सबसे अधिक स्पष्ट होती हैं (रक्त, श्लेष्म झिल्ली)।
रक्त प्रणाली का एक नियोप्लास्टिक रोग, जिसमें अस्थि मज्जा स्टेम सेल का एक उत्परिवर्तन होता है (आमतौर पर स्टेम सेल से सभी रक्त कोशिकाएं विकसित होती हैं)। नतीजतन, इस सेल का एक तीव्र, अनियंत्रित विभाजन कई क्लोनों के गठन से शुरू होता है जो विशिष्ट कार्य करने में असमर्थ हैं। धीरे-धीरे, ट्यूमर क्लोनों की संख्या बढ़ जाती है और वे लाल अस्थि मज्जा से हेमटोपोइएटिक कोशिकाओं को विस्थापित करते हैं, जो पैन्टायोपेनिया (सभी प्रकार की कोशिकाओं के परिधीय रक्त में कमी - प्लेटलेट्स, एरिथ्रोसाइट्स, ल्यूकोसाइट्स और लिम्फोसाइट्स) से प्रकट होता है।
अस्थि मज्जा में रेशेदार ऊतक के विकास की विशेषता एक पुरानी बीमारी। विकास का तंत्र ट्यूमर प्रक्रिया के समान है - स्टेम सेल का एक उत्परिवर्तन होता है, जिसके परिणामस्वरूप रेशेदार ऊतक का गठन बढ़ता है, जो धीरे-धीरे अस्थि मज्जा के पूरे पदार्थ को बदल देता है।
विकास के अंतिम चरणों में विभिन्न स्थानीयकरण के ट्यूमर रोग मेटास्टेसिस से ग्रस्त हैं - ट्यूमर कोशिकाएं प्राथमिक ध्यान छोड़ती हैं और पूरे शरीर में फैल जाती हैं, बसने और लगभग किसी भी अंगों और ऊतकों में गुणा करना शुरू हो जाती हैं। यह, ऊपर वर्णित तंत्र के अनुसार, लाल अस्थि मज्जा से हेमटोपोइएटिक कोशिकाओं के विस्थापन और अग्नाशय के विकास को जन्म दे सकता है।
दवाओं के इस समूह का उपयोग विभिन्न उत्पत्ति के ट्यूमर के इलाज के लिए किया जाता है। प्रतिनिधियों में से एक मेथोट्रेक्सेट है। इसकी कार्रवाई ट्यूमर कोशिकाओं में डीएनए संश्लेषण की प्रक्रिया के उल्लंघन के कारण होती है, जिसके कारण ट्यूमर के विकास की प्रक्रिया धीमी हो जाती है।
व्यक्तिगत विशेषताओं के परिणामस्वरूप (सबसे अधिक बार आनुवंशिक गड़बड़ी के परिणामस्वरूप), कुछ लोगों को विभिन्न समूहों की दवाओं के प्रति संवेदनशीलता में वृद्धि हो सकती है। इन दवाओं का अस्थि मज्जा मेगाकारियोसाइट्स पर सीधे हानिकारक प्रभाव हो सकता है, परिपक्वता और प्लेटलेट के गठन की प्रक्रिया को बाधित कर सकता है।
- एंटीबायोटिक्स (क्लोरैम्फेनिकॉल, सल्फोनामाइड्स);
- मूत्रवर्धक (मूत्रवर्धक) (हाइड्रोक्लोरोथियाज़ाइड, फ़्यूरोसेमाइड);
- एंटीकॉन्वल्सेंट्स (फेनोबार्बिटल);
- एंटिप्सिकोटिक्स (प्रोक्लोरपेरज़ाइन, मेप्रोबैमेट);
- एंटीथायरॉइड ड्रग्स (थियामेज़ोल);
- एंटीडायबिटिक ड्रग्स (ग्लिबेंक्लामाइड, ग्लिपिज़ाइड);
- विरोधी भड़काऊ दवाओं (इंडोमिथैसिन)।
विकिरण
ट्यूमर के उपचार में विकिरण चिकित्सा सहित आयनीकृत विकिरण का प्रभाव, लाल अस्थि मज्जा के हेमटोपोइएटिक कोशिकाओं पर प्रत्यक्ष विनाशकारी प्रभाव हो सकता है और हेमटोपोइजिस (हेमेटोपोएटिक ऊतक के ट्यूमर रोगों) के विकास के साथ हेमटोपोइजिस के विभिन्न स्तरों पर उत्परिवर्तन पैदा कर सकता है।
एथिल अल्कोहल, जो अधिकांश प्रकार के मादक पेय पदार्थों का सक्रिय पदार्थ है, उच्च सांद्रता में लाल अस्थि मज्जा में हेमटोपोइजिस की प्रक्रियाओं पर निराशाजनक प्रभाव डाल सकता है। इसी समय, रक्त में प्लेटलेट्स की संख्या, साथ ही अन्य प्रकार की कोशिकाओं (एरिथ्रोसाइट्स, ल्यूकोसाइट्स) में कमी देखी गई है।
थ्रोम्बोसाइटोपेनिया विनाश
- इडियोपैथिक थ्रॉम्बोसाइटोपेनिक पुरपुरा;
- नवजात शिशुओं के थ्रोम्बोसाइटोपेनिया;
- पोस्ट-आधान थ्रोम्बोसाइटोपेनिया;
- इवांस-फिशर सिंड्रोम;
- कुछ दवाएं लेना (औषधीय थ्रोम्बोसाइटोपेनिया);
- कुछ वायरल रोग (वायरल थ्रोम्बोसाइटोपेनिया)।
इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा (ITP)
पर्यायवाची - स्वप्रतिरक्षी थ्रोम्बोसाइटोपेनिया। इस बीमारी को परिधीय रक्त में प्लेटलेट्स की संख्या में कमी (रक्त के अन्य सेलुलर तत्वों की संरचना में गड़बड़ी नहीं है) के रूप में उनके बढ़ते विनाश के परिणामस्वरूप होती है। रोग के कारण अज्ञात हैं। रोग के विकास के लिए एक आनुवंशिक प्रवृत्ति होती है, और कुछ पूर्ववर्ती कारकों की कार्रवाई के साथ एक संबंध भी है।
- वायरल और बैक्टीरियल संक्रमण;
- निवारक टीकाकरण;
- कुछ दवाएं (फ़्यूरोसेमाइड, इंडोमेथेसिन);
- अत्यधिक विद्रोह;
- अल्प तपावस्था।
प्लेटलेट्स की सतह (साथ ही शरीर में किसी भी कोशिका की सतह पर) में कुछ आणविक परिसर होते हैं जिन्हें एंटीजन कहा जाता है। जब एक विदेशी एंटीजन शरीर में प्रवेश करता है, तो प्रतिरक्षा प्रणाली विशिष्ट एंटीबॉडी का उत्पादन करती है। वे एंटीजन के साथ बातचीत करते हैं, जिसके कारण यह सतह पर सेल के विनाश के लिए अग्रणी है।
यह स्थिति विकसित होती है अगर बच्चे की प्लेटलेट्स की सतह पर एंटीजन होते हैं जो मां के प्लेटलेट्स पर नहीं होते हैं। इस मामले में, एंटीबॉडी (कक्षा जी के इम्युनोग्लोबुलिन, प्लेसेंटल बाधा से गुजरने में सक्षम), मां के शरीर में उत्पादित, बच्चे के रक्तप्रवाह में प्रवेश करते हैं और उसके प्लेटलेट्स के विनाश का कारण बनते हैं।
यह स्थिति रक्त या प्लेटलेट ट्रांसफ्यूजन के बाद विकसित होती है और तिल्ली में प्लेटलेट्स के नष्ट होने की विशेषता है। विकास का तंत्र रोगी को विदेशी प्लेटलेट्स के आधान के साथ जुड़ा हुआ है, जिससे एंटीबॉडी का उत्पादन होना शुरू हो जाता है। रक्त में एंटीबॉडी के उत्पादन और आपूर्ति के लिए एक निश्चित समय लगता है, इसलिए प्लेटलेट्स में कमी रक्त में संक्रमण के 7-8 दिनों बाद नोट की जाती है।
यह सिंड्रोम कुछ प्रणालीगत रोगों (प्रणालीगत ल्यूपस एरिथेमेटोसस, ऑटोइम्यून हेपेटाइटिस, संधिशोथ गठिया) के साथ विकसित होता है या रिश्तेदार कल्याण की पृष्ठभूमि के खिलाफ रोगों की भविष्यवाणी किए बिना (अज्ञातहेतुक रूप)। यह शरीर के सामान्य एरिथ्रोसाइट्स और प्लेटलेट्स के एंटीबॉडी के गठन की विशेषता है, जिसके परिणामस्वरूप एंटीबॉडी के साथ "चिह्नित" कोशिकाएं प्लीहा, यकृत और अस्थि मज्जा में नष्ट हो जाती हैं।
प्लेटलेट्स का विनाश दवा लेने के कुछ दिनों बाद शुरू होता है। जब दवा बंद कर दी जाती है, तो प्लेटलेट्स नष्ट हो जाते हैं, जिस पर दवा एंटीजन पहले से तय हो गए हैं, हालांकि, नवनिर्मित प्लेटलेट्स को एंटीबॉडी की कार्रवाई के संपर्क में नहीं किया जाता है, रक्त में उनकी मात्रा धीरे-धीरे बहाल हो जाती है, और रोग का प्रकटन गायब हो जाता है।
वायरस, मानव शरीर में हो रहे हैं, विभिन्न कोशिकाओं में प्रवेश करते हैं और उनमें तीव्रता से गुणा करते हैं।
- कोशिका की सतह पर वायरल एंटीजन की उपस्थिति;
- एक वायरस के प्रभाव में अपने स्वयं के सेलुलर प्रतिजनों में परिवर्तन।
नतीजतन, वायरल या परिवर्तित स्व एंटीजन के खिलाफ एंटीबॉडी का उत्पादन शुरू होता है, जो तिल्ली में प्रभावित कोशिकाओं के विनाश की ओर जाता है।
- रूबेला वायरस;
- वैरिकाला-जोस्टर वायरस (चिकनपॉक्स);
- खसरा वायरस;
- इन्फ्लूएंजा वायरस।
दुर्लभ मामलों में, वर्णित तंत्र टीकाकरण के दौरान थ्रोम्बोसाइटोपेनिया का कारण बन सकता है।
थ्रोम्बोसाइटोपेनिया खपत
- प्रसार इंट्रावास्कुलर जमावट सिंड्रोम;
- पूरे शरीर की छोटी रक्त धमनियों में रक्त के थक्के जमना;
- हीमोलाइटिक यूरीमिक सिंड्रोम।
डिस्मेंनेटेड इंट्रावस्कुलर कोएगुलेशन सिंड्रोम (डीआईसी-सिंड्रोम)
एक ऐसी स्थिति जो ऊतकों और आंतरिक अंगों को बड़े पैमाने पर क्षति के परिणामस्वरूप विकसित होती है, जो इसके बाद की कमी के साथ रक्त जमावट प्रणाली को सक्रिय करती है।
- बड़े पैमाने पर ऊतक विनाश (जलन, चोटों, संचालन, असंगत रक्त के आधान के साथ);
- गंभीर संक्रमण;
- बड़े ट्यूमर का विनाश;
- ट्यूमर के उपचार में कीमोथेरेपी;
- किसी भी एटियलजि का झटका;
- अंग प्रत्यारोपण।
थ्रोम्बोटिक थ्रोम्बोसाइटोपेनिक पुरपुरा (टीटीपी)
इस बीमारी के दिल में रक्त में एक थक्कारोधी कारक की अपर्याप्त मात्रा है - प्रोस्टीकाइक्लिन। आम तौर पर, यह एंडोथेलियम (रक्त वाहिकाओं की आंतरिक सतह) द्वारा निर्मित होता है और प्लेटलेट्स के सक्रियण और एकत्रीकरण (उन्हें एक साथ चिपकाकर और रक्त का थक्का बनाने) की प्रक्रिया में हस्तक्षेप करता है। टीटीपी के साथ, इस कारक की रिहाई का उल्लंघन प्लेटलेट्स के स्थानीय सक्रियण और माइक्रोथ्रोम्बी के गठन, संवहनी क्षति और इंट्रावास्कुलर हेमोलिसिस (संवहनी बिस्तर में सीधे लाल रक्त कोशिकाओं के विनाश) के विकास की ओर जाता है।
एक बीमारी जो मुख्य रूप से बच्चों में होती है, और मुख्य रूप से आंतों में संक्रमण (पेचिश, एस्केरियोसिस) के कारण होती है। बीमारी के गैर-संक्रामक कारण भी होते हैं (कुछ दवाएं, वंशानुगत प्रवृत्ति, प्रणालीगत रोग)।
थ्रोम्बोसाइटोपेनिया पुनर्वितरण
- जिगर का सिरोसिस;
- संक्रमण (हेपेटाइटिस, तपेदिक, मलेरिया);
- प्रणालीगत एक प्रकार का वृक्ष;
- रक्त प्रणाली के ट्यूमर (ल्यूकेमिया, लिम्फोमास);
- शराबबंदी।
रोग के एक लंबे पाठ्यक्रम के साथ, प्लीहा में बनाए गए प्लेटलेट्स बड़े पैमाने पर विनाश से गुजर सकते हैं, इसके बाद अस्थि मज्जा में प्रतिपूरक प्रतिक्रियाओं का विकास होता है।
दिल की धड़कन थ्रोम्बोसाइटोपेनिया
थ्रोम्बोसाइटोपेनिया के लक्षण
थ्रोम्बोसाइटोपेनिया के सभी लक्षणों के विकास का तंत्र एक ही है - प्लेटलेट्स की एकाग्रता में कमी से छोटे जहाजों (मुख्य रूप से केशिकाओं) की दीवारों का कुपोषण और उनकी वृद्धि हुई नाजुकता होती है। नतीजतन, अनायास या न्यूनतम तीव्रता के एक भौतिक कारक के प्रभाव में, केशिकाओं की अखंडता बाधित होती है और रक्तस्राव विकसित होता है।
- त्वचा और श्लेष्म झिल्ली (पुरपुरा) में रक्तस्राव। वे छोटे लाल धब्बों द्वारा प्रकट होते हैं, विशेष रूप से कपड़े द्वारा संपीड़न और घर्षण के स्थानों में स्पष्ट होते हैं, और त्वचा और श्लेष्म झिल्ली को भिगोने वाले रक्त के परिणामस्वरूप बनते हैं। स्पॉट दर्द रहित होते हैं, त्वचा की सतह से ऊपर नहीं फैलते हैं, और दबाव के साथ गायब नहीं होते हैं। दोनों एकल बिंदु रक्तस्राव (पेटीसिया) और बड़े वाले (इकोस्मोसिस - व्यास में 3 मिमी से अधिक, खरोंच - व्यास में कई सेंटीमीटर) देखे जा सकते हैं। इसी समय, विभिन्न रंगों के खरोंच देखे जा सकते हैं - लाल और नीला (पहले) या हरा और पीला (बाद में)।
- बार-बार नाक बहना। नाक के श्लेष्म को रक्त के साथ प्रचुर मात्रा में आपूर्ति की जाती है और बड़ी संख्या में केशिकाएं होती हैं। उनकी बढ़ी हुई नाजुकता, जो प्लेटलेट्स की एकाग्रता में कमी के कारण होती है, नाक से खून बह रहा है। छींकना, जुकाम, माइक्रोटेमा (जब नाक में उठाते हैं), और एक विदेशी शरीर की अंतर्ग्रहण नाक के छिद्रों को उत्तेजित कर सकती है। परिणामस्वरूप रक्त चमकदार लाल है। रक्तस्राव की अवधि दस मिनट से अधिक हो सकती है, जिसके परिणामस्वरूप एक व्यक्ति कई सौ मिलीलीटर रक्त तक खो देता है।
- मसूड़ों से खून बह रहा हे। बहुत से लोग अपने दाँत ब्रश करते समय मसूड़ों से थोड़ा सा रक्तस्राव अनुभव कर सकते हैं। थ्रोम्बोसाइटोपेनिया के साथ, इस घटना को विशेष रूप से स्पष्ट किया जाता है, मसूड़ों की एक बड़ी सतह पर रक्तस्राव विकसित होता है और लंबे समय तक जारी रहता है।
- जठरांत्र रक्तस्राव। वे जठरांत्र प्रणाली के श्लेष्म झिल्ली के जहाजों की बढ़ी हुई नाजुकता के परिणामस्वरूप उत्पन्न होते हैं, साथ ही जब यह किसी न किसी, कठिन भोजन से घायल हो जाता है। नतीजतन, रक्त मल (मेलेना) के साथ बाहर आ सकता है, इसे लाल कर सकता है, या उल्टी (हेमेटेमेसिस) के साथ, जो गैस्ट्रिक म्यूकोसा से रक्तस्राव के लिए अधिक विशिष्ट है। खून की कमी कभी-कभी सैकड़ों मिलीलीटर रक्त तक पहुंच जाती है, जिससे व्यक्ति के जीवन को खतरा हो सकता है।
- मूत्र में रक्त की उपस्थिति (हेमट्यूरिया)। इस घटना को मूत्राशय और मूत्र पथ के श्लेष्म झिल्ली में रक्तस्राव के साथ देखा जा सकता है। उसी समय, रक्त की हानि की मात्रा के आधार पर, मूत्र एक उज्ज्वल लाल रंग (मैक्रोमाट्युरिअम) प्राप्त कर सकता है, या मूत्र में रक्त की उपस्थिति केवल सूक्ष्म परीक्षा (माइक्रोमैटूरिया) द्वारा निर्धारित की जाएगी।
- लंबे समय तक विपुल मासिक धर्म। सामान्य परिस्थितियों में, मासिक धर्म रक्तस्राव लगभग 3 से 5 दिनों तक रहता है। इस अवधि के दौरान निर्वहन की कुल मात्रा 150 मिलीलीटर से अधिक नहीं है, जिसमें खारिज एंडोमेट्रियल परत शामिल है। खोए हुए रक्त की मात्रा 50 - 80 मिली से अधिक नहीं होती है। थ्रोम्बोसाइटोपेनिया के साथ, विपुल रक्तस्राव (150 मिलीलीटर से अधिक) मासिक धर्म (हाइपरमेनोरिया) के दौरान, साथ ही साथ मासिक धर्म के अन्य दिनों में नोट किया जाता है।
- दांत निकालने के दौरान लंबे समय तक रक्तस्राव। दांत की निकासी दंत धमनी के टूटने और मसूड़े की केशिकाओं को नुकसान के साथ जुड़ी हुई है। सामान्य परिस्थितियों में, 5 से 20 मिनट के भीतर, वह स्थान जहां दांत स्थित था (जबड़े की वायुकोशीय प्रक्रिया) एक रक्त के थक्के से भर जाती है, और रक्तस्राव बंद हो जाता है। रक्त में प्लेटलेट्स की संख्या में कमी के साथ, इस थक्का का गठन बाधित होता है, क्षतिग्रस्त केशिकाओं से रक्तस्राव बंद नहीं होता है और लंबे समय तक जारी रह सकता है।
बहुत बार, थ्रोम्बोसाइटोपेनिया में नैदानिक \u200b\u200bतस्वीर उन बीमारियों के लक्षणों से पूरित होती है जो इसकी घटना के कारण हुईं - उन्हें नैदानिक \u200b\u200bप्रक्रिया में भी ध्यान में रखा जाना चाहिए।
थ्रोम्बोसाइटोपेनिया के कारणों का निदान
- पूर्ण रक्त गणना (CBC)। आपको रक्त की मात्रात्मक संरचना का निर्धारण करने की अनुमति देता है, साथ ही व्यक्तिगत कोशिकाओं के आकार और आकार का अध्ययन करने के लिए।
- रक्तस्राव समय का निर्धारण (ड्यूक के अनुसार)। प्लेटलेट्स की कार्यात्मक स्थिति और परिणामी रक्त जमावट का आकलन करने की अनुमति देता है।
- रक्त के थक्के समय का निर्धारण। समय को मापा जाता है, जिसके दौरान शिरा से लिए गए रक्त में थक्के बनने लगते हैं (रक्त थक्का जमने लगता है)। यह विधि आपको माध्यमिक हेमोस्टेसिस के उल्लंघन की पहचान करने की अनुमति देती है, जो कुछ रोगों में थ्रोम्बोसाइटोपेनिया के साथ हो सकती है।
- लाल अस्थि मज्जा का पंचर। विधि का सार शरीर की कुछ हड्डियों (उरोस्थि) को एक विशेष बाँझ सुई से छेदना है और 10 - 20 मिलीलीटर अस्थि मज्जा पदार्थ लेना है। प्राप्त सामग्री से, स्मीयर तैयार किए जाते हैं और एक माइक्रोस्कोप के तहत जांच की जाती है। यह विधि हेमटोपोइजिस की स्थिति और साथ ही हेमटोपोइएटिक कोशिकाओं में मात्रात्मक या गुणात्मक परिवर्तन के बारे में जानकारी प्रदान करती है।
- रक्त में एंटीबॉडी का निर्धारण। एक उच्च-सटीक विधि जो आपको प्लेटलेट्स और साथ ही शरीर में अन्य कोशिकाओं में वायरस या दवाओं के लिए एंटीबॉडी की उपस्थिति निर्धारित करने की अनुमति देती है।
- आनुवंशिक शोध। यह तब किया जाता है जब वंशानुगत थ्रोम्बोसाइटोपेनिया का संदेह होता है। आपको माता-पिता और रोगी के करीबी रिश्तेदारों में जीन उत्परिवर्तन की पहचान करने की अनुमति देता है।
- अल्ट्रासाउंड प्रक्रिया। विभिन्न घनत्वों के ऊतकों से ध्वनि तरंगों के प्रतिबिंब की घटना का उपयोग करके आंतरिक अंगों की संरचना और घनत्व का अध्ययन करने की एक विधि। आपको प्लीहा, यकृत के आकार, विभिन्न अंगों के संदिग्ध ट्यूमर का निर्धारण करने की अनुमति देता है।
- चुंबकीय अनुनाद इमेजिंग (MRI)। एक आधुनिक उच्च-सटीक विधि जो आपको आंतरिक अंगों और रक्त वाहिकाओं की संरचना की परत-दर-परत छवि प्राप्त करने की अनुमति देती है।
थ्रोम्बोसाइटोपेनिया का निदान
- सामान्य रक्त विश्लेषण;
- रक्तस्राव समय का निर्धारण (ड्यूक का परीक्षण)।
सामान्य रक्त विश्लेषण
सबसे सरल और एक ही समय में सबसे अधिक जानकारीपूर्ण प्रयोगशाला अनुसंधान विधि जो आपको रक्त में प्लेटलेट्स की एकाग्रता को सटीक रूप से निर्धारित करने की अनुमति देती है।
यह विधि आपको छोटे जहाजों (केशिकाओं) से रक्तस्राव को रोकने की दर का नेत्रहीन मूल्यांकन करने की अनुमति देती है, जो प्लेटलेट्स के हेमोस्टैटिक (हेमोस्टैटिक) फ़ंक्शन की विशेषता है।
थ्रोम्बोसाइटोपेनिया और प्लेटलेट की शिथिलता
रक्त प्रणाली का एक विकार, जिसमें एक अपर्याप्त संख्या में प्लेटलेट्स घूमते हैं - कोशिकाएं जो हेमोस्टेसिस प्रदान करती हैं और रक्त के थक्के बनने की प्रक्रिया में एक महत्वपूर्ण भूमिका निभाती हैं, को थ्रोम्बोसाइटोपेनिया (ICD-10 कोड D69.6) के रूप में परिभाषित किया गया है।
थ्रोम्बोसाइटोपेनिया खतरनाक क्यों है? प्लेटलेट्स की कम सांद्रता (150 हजार / से कम / से.मी.) रक्त के थक्के को इतना खराब कर देती है कि वाहिकाओं को मामूली नुकसान होने पर महत्वपूर्ण रक्त की हानि के साथ सहज रक्तस्राव का खतरा होता है।
प्लेटलेट विकारों में प्लेटलेट काउंट (मायलोप्रोलिफेरेटिव विकारों में थ्रोम्बोसाइटेमिया, एक प्रतिक्रियाशील घटना के रूप में थ्रोम्बोसाइटोसिस) में असामान्य वृद्धि शामिल है, प्लेटलेट की संख्या में कमी आई - थ्रोम्बोसाइटोपेनिया और प्लेटलेट की शिथिलता। प्लेटलेट स्तरों में वृद्धि के साथ एक स्थिति सहित इनमें से कोई भी स्थिति, हेमोस्टेटिक थक्का गठन और रक्तस्राव के विघटन का कारण बन सकती है।
प्लेटलेट्स मेगाकारियोसाइट्स के टुकड़े होते हैं जो परिसंचारी रक्त के हेमोस्टेसिस प्रदान करते हैं। Thrombopoietin अस्थि मज्जा megakaryocytes और परिसंचारी प्लेटलेट्स की संख्या में कमी के जवाब में जिगर द्वारा संश्लेषित किया जाता है और megakaryocytes से प्लेटलेट्स को संश्लेषित करने के लिए अस्थि मज्जा को उत्तेजित करता है। प्लेटलेट्स रक्तप्रवाह में 7-10 दिनों के लिए घूमते हैं। लगभग 1/3 प्लेटलेट्स अस्थायी रूप से प्लीहा में जमा होते हैं। सामान्य प्लेटलेट काउंट 40,000 / μl है। हालांकि, प्लेटलेट की गिनती मासिक धर्म चक्र के चरण के साथ थोड़ा भिन्न हो सकती है, देर से गर्भावस्था (गर्भावधि थ्रोम्बोसाइटोपेनिया) में कमी, और भड़काऊ प्रक्रिया (माध्यमिक या प्रतिक्रियाशील थ्रोम्बोसाइटोसिस) के भड़काऊ साइटोकिन्स की प्रतिक्रिया में वृद्धि। आखिरकार, प्लीहा में प्लेटलेट्स नष्ट हो जाते हैं।
ICD-10 कोड
थ्रोम्बोसाइटोपेनिया का कारण बनता है
थ्रोम्बोसाइटोपेनिया के कारणों में बिगड़ा हुआ प्लेटलेट उत्पादन, सामान्य अस्तित्व के साथ प्लीहा में प्लेटलेट अनुक्रम में वृद्धि, प्लेटलेट्स के कमजोर पड़ने, नष्ट होने या खपत में वृद्धि, प्लेटलेट कमजोर पड़ना और ऊपर का संयोजन शामिल है। प्लीहा में प्लेटलेट्स की बढ़ती हुई वृद्धि, स्प्लेनोमेगाली का सुझाव देती है।
रक्तस्राव का जोखिम प्लेटलेट्स की संख्या के विपरीत आनुपातिक है। / ΜL से कम प्लेटलेट काउंट के साथ, मामूली रक्तस्राव आसानी से होता है और महत्वपूर्ण रक्तस्राव का खतरा बढ़ जाता है। / / Μl के बीच एक प्लेटलेट स्तर के साथ, मामूली चोट के साथ भी रक्तस्राव हो सकता है; से कम / μl की प्लेटलेट गिनती के साथ, सहज रक्तस्राव संभव है; यदि प्लेटलेट की गिनती 5000 / is एल से कम है, तो गंभीर सहज रक्तस्राव के विकास की संभावना है।
प्लेटलेट की गड़बड़ी तब हो सकती है जब प्लेटलेट असामान्यताओं में एक इंट्रासेल्युलर दोष होता है या जब बाहरी उत्तेजना सामान्य प्लेटलेट्स के कार्य को बाधित करती है। शिथिलता जन्मजात या अधिग्रहित हो सकती है। जन्मजात विकारों में से, वॉन विलेब्रांड रोग सबसे आम है, और इंट्रासेल्युलर प्लेटलेट दोष कम आम हैं। एक्वायर्ड प्लेटलेट डिसफंक्शन अक्सर विभिन्न चिकित्सा स्थितियों, एस्पिरिन या अन्य दवाओं के कारण होता है।
थ्रोम्बोसाइटोपेनिया के अन्य कारण
प्लेटलेट्स का विनाश प्रतिरक्षात्मक कारणों (एचआईवी संक्रमण, ड्रग्स, संयोजी ऊतक रोगों, लिम्फोपोलिफेरेटिव रोगों, रक्त आधान) के कारण या गैर-प्रतिरक्षा कारणों (ग्राम-नेगेटिव सेप्सिस, तीव्र श्वसन विकृति सिंड्रोम) के परिणामस्वरूप हो सकता है। नैदानिक \u200b\u200bऔर प्रयोगशाला निष्कर्ष अज्ञातहेतुक थ्रोम्बोसाइटोपेनिक पुरपुरा के समान हैं। केवल मेडिकल इतिहास का एक अध्ययन निदान की पुष्टि कर सकता है। उपचार अंतर्निहित बीमारी के सुधार के साथ जुड़ा हुआ है।
तीव्र श्वसनतंत्र संबंधी कठिनाई रोग
तीव्र श्वसन संकट सिंड्रोम वाले मरीजों में गैर-प्रतिरक्षा थ्रोम्बोसाइटोपेनिया विकसित हो सकता है, संभवतः फेफड़ों के केशिका बिस्तर में प्लेटलेट जमा होने के कारण।
रक्त - आधान
3 से 10 दिनों की अवधि में रक्त आधान के इतिहास को छोड़कर, पोस्टप्रासफ्यूजन पुरपुरा आईटीपी के समान प्रतिरक्षा विनाश के कारण होता है। अधिकांश लोगों में रोगी मुख्यतः बिना प्लेटलेट एंटीजन (पीएलए -1) वाली महिलाएं हैं। पीएलए -1 पॉजिटिव प्लेटलेट्स के आधान पीएलए -1 एंटीबॉडी के उत्पादन को उत्तेजित करते हैं, जो (तंत्र अज्ञात) रोगी में पीएलए -1 नकारात्मक प्लेटलेट्स के साथ प्रतिक्रिया कर सकता है। परिणाम गंभीर थ्रोम्बोसाइटोपेनिया है जो 2-6 सप्ताह के भीतर हल करता है।
संयोजी ऊतक और लिम्फोप्रोलिफेरेटिव रोग
संयोजी ऊतक (जैसे, एसएलई) और लिम्फोप्रोलिफेरेटिव रोग प्रतिरक्षा थ्रोम्बोसाइटोपेनिया का कारण बन सकते हैं। ग्लूकोकार्टोइकोड्स और स्प्लेनेक्टोमी अक्सर प्रभावी होते हैं।
दवा-प्रेरित प्रतिरक्षा क्षति
क्विनिडिन, क्विनिन, सल्फोनामाइड्स, कार्बामाज़ेपिन, मेथिल्डोपा, एस्पिरिन, ओरल एंटीडायबिटिक ड्रग्स, गोल्ड साल्ट और रिफैम्पिसिन थ्रोम्बोसाइटोपेनिया का कारण बन सकते हैं, जो आमतौर पर एक प्रतिरक्षा प्रतिक्रिया के कारण होता है, जिसमें दवा एक नए "विदेशी" प्रतिजनी बनाने के लिए एक प्लेटलेट से बांधती है। यह स्थिति नशीली दवाओं के उपयोग के इतिहास को छोड़कर, आईटीपी से अप्रभेद्य है। जब आप दवा लेना बंद कर देते हैं, तो प्लेटलेट काउंट 7 दिनों के भीतर बढ़ जाता है। स्वर्ण-प्रेरित थ्रोम्बोसाइटोपेनिया एक अपवाद है, क्योंकि सोने के नमक शरीर में कई हफ्तों तक रह सकते हैं।
थ्रोम्बोसाइटोपेनिया 5% रोगियों में विकसित होता है, जो कि विषम हेपरिन प्राप्त करता है, जो हेपरिन की बहुत कम खुराक के साथ भी संभव है (उदाहरण के लिए, जब एक धमनी या शिरापरक कैथेटर को फ्लश करते हुए)। तंत्र आमतौर पर प्रतिरक्षा है। रक्तस्राव हो सकता है, लेकिन अधिक बार प्लेटलेट्स समुच्चय बनाते हैं जो विरोधाभासी धमनी और शिरापरक घनास्त्रता के विकास के साथ संवहनी रोड़ा का कारण बनते हैं, कभी-कभी जीवन-धमकी (जैसे, धमनी वाहिकाओं के थ्रोम्बोटिक रोड़ा, तीव्र मायोकार्डियल रोधगलन)। हेपरिन को विकसित थ्रोम्बोसाइटोपेनिया या प्लेटलेट काउंट में 50% से अधिक की कमी के साथ सभी रोगियों में बंद किया जाना चाहिए। चूंकि हेपरिन के 5 दिन शिरापरक घनास्त्रता के इलाज के लिए पर्याप्त हैं, और अधिकांश रोगी हेपरिन के रूप में एक ही समय में मौखिक थक्कारोधी शुरू करते हैं, हेपरिन को आमतौर पर सुरक्षित रूप से वापस लिया जा सकता है। कम आणविक भार हेपरिन (LMWH) अव्यवस्थित हेपरिन की तुलना में कम इम्युनोजेनिक है। हालांकि, LMWH का उपयोग हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया में नहीं किया जाता है, क्योंकि अधिकांश एंटीबॉडी LMFH के साथ क्रॉस-रिएक्ट करते हैं।
ग्राम-नकारात्मक सेप्सिस
ग्राम-नेगेटिव सेप्सिस अक्सर गैर-प्रतिरक्षा थ्रोम्बोसाइटोपेनिया का कारण बनता है जो संक्रमण की गंभीरता से मेल खाता है। कई कारक थ्रोम्बोसाइटोपेनिया के लिए कारण हो सकते हैं: प्रसार इंट्रावास्कुलर जमावट, प्रतिरक्षा परिसरों का गठन जो प्लेटलेट्स के साथ बातचीत कर सकते हैं, पूरक की सक्रियता, और क्षतिग्रस्त एंडोथेलियल सतह पर प्लेटलेट जमाव।
एचआईवी संक्रमण
एचआईवी से संक्रमित मरीजों में आईटीपी के समान प्रतिरक्षा थ्रोम्बोसाइटोपेनिया विकसित हो सकता है, सिवाय एचआईवी के साथ। प्लेटलेट काउंट को ग्लूकोकार्टोइकोड्स के प्रशासन द्वारा उठाया जा सकता है, जिन्हें अक्सर प्लेटलेट काउंट के नीचे / μL तक गिरने से रोक दिया जाता है, क्योंकि ये दवाएं प्रतिरक्षा को कम कर सकती हैं। प्लेटलेट काउंट भी आमतौर पर एंटीवायरल दवाओं के बाद बढ़ जाता है।
थ्रोम्बोसाइटोपेनिया का रोगजनन
थ्रोम्बोसाइटोपेनिया का रोगजनन या तो हेमटोपोइएटिक प्रणाली के विकृति विज्ञान में होता है और अस्थि मज्जा (मेगाकार्योसाइट्स) के मायलोइड कोशिकाओं द्वारा प्लेटलेट उत्पादन में कमी, या हेमटैरेसिस के उल्लंघन और प्लेटलेट्स (फागोसाइटोसिस) के विनाश में वृद्धि होती है, या क्रमबद्धता पैथोलॉजी और प्लेटलेट प्रतिधारण में होती है।
स्वस्थ लोगों के अस्थि मज्जा में, औसत प्लेटलेट्स दैनिक रूप से उत्पन्न होते हैं, लेकिन उनमें से सभी प्रणालीगत परिसंचरण में प्रसारित नहीं होते हैं: आरक्षित प्लेटलेट्स को तिल्ली में संग्रहीत किया जाता है और जब जरूरत होती है तब जारी किया जाता है।
जब रोगी की परीक्षा से प्लेटलेट्स के स्तर में कमी के कारण होने वाली बीमारियों का पता नहीं चलता है, तो अज्ञात मूल के थ्रोम्बोसाइटोपेनिया या इडियोपैथिक थ्रोम्बोसाइटोपेनिया का निदान किया जाता है। लेकिन इसका मतलब यह नहीं है कि पैथोलॉजी उठी "बस ऐसे ही।"
प्लेटलेट उत्पादन में कमी के साथ जुड़े थ्रोम्बोसाइटोपेनिया, शरीर में विटामिन बी 12 और बी 9 (फोलिक एसिड) और अप्लास्टिक एनीमिया की कमी के साथ विकसित होता है।
ल्यूकोपेनिया और थ्रोम्बोसाइटोपेनिया को अन्य अंगों से तीव्र ल्यूकेमिया, लिम्फोसारकोमा, कैंसर मेटास्टेस से जुड़े अस्थि मज्जा की शिथिलता के साथ जोड़ा जाता है। प्लेटलेट उत्पादन का दमन अस्थि मज्जा में हेमटोपोइएटिक स्टेम सेल (तथाकथित मायेलोडिस्प्लास्टिक सिंड्रोम) की संरचना में परिवर्तन के कारण हो सकता है, हेमटोपोइजिस (फैन्कोनी सिंड्रोम), मेगाकारियोसाइटोसिस या बोन मैरो के मायलोफिब्रोसिस के जन्मजात हाइपोप्लेसिया।
थ्रोम्बोसाइटोपेनिया के लक्षण
प्लेटलेट विकार त्वचा पर कई पेटीचिया के रूप में ठेठ रक्तस्राव पैटर्न की ओर जाता है, आमतौर पर पैरों पर अधिक; मामूली चोटों के स्थानों में बिखरे हुए छोटे इकोस्मोसिस; श्लेष्म झिल्ली का रक्तस्राव (नाक से खून बहना, जठरांत्र संबंधी मार्ग और जननांग पथ में रक्तस्राव; योनि से खून बहना), सर्जरी के बाद गंभीर रक्तस्राव। जठरांत्र संबंधी मार्ग और केंद्रीय तंत्रिका तंत्र में भारी रक्तस्राव जीवन के लिए खतरा हो सकता है। हालांकि, गंभीर ऊतक रक्तस्राव की अभिव्यक्तियाँ (उदाहरण के लिए, गहरी आंत हेमेटोमा या हेमर्थ्रोसिस) प्लेटलेट पैथोलॉजी के लिए atypical हैं और माध्यमिक हेमोस्टेसिस (उदाहरण के लिए, हेमोफिलिया) के विकारों की उपस्थिति का सुझाव देती हैं।
ऑटोइम्यून थ्रोम्बोसाइटोपेनिया
बढ़े हुए प्लेटलेट विनाश के रोगजनन को प्रतिरक्षा और गैर-प्रतिरक्षा में विभाजित किया गया है। और सबसे आम ऑटोइम्यून थ्रोम्बोसाइटोपेनिया है। प्रतिरक्षा विकृति की सूची जिसमें यह स्वयं प्रकट होता है, इसमें शामिल हैं: इडियोपैथिक थ्रोम्बोसाइटोपेनिया (इम्यून थ्रोम्बोसाइटोपेनिक पुरपुरा या वर्लहोफ रोग), प्रणालीगत ल्यूपस एरिथेमेटोसस, तीव्र या एसजोग्रेन के सिंड्रोम, एंटीफॉस्फोलिपिड सिंड्रोम, आदि। ये सभी स्थितियां एकजुट हैं। प्लेटलेट्स सहित स्वस्थ कोशिकाएं।
यह ध्यान में रखा जाना चाहिए कि जब प्रतिरक्षा थ्रोम्बोसाइटोपेनिक पुरपुरा के साथ एक गर्भवती महिला के एंटीबॉडी भ्रूण के रक्तप्रवाह में प्रवेश करते हैं, तो नवजात अवधि के दौरान एक बच्चे में क्षणिक थ्रोम्बोसाइटोपेनिया का पता लगाया जाता है।
कुछ रिपोर्टों के अनुसार, लगभग 60% मामलों में प्लेटलेट्स (उनके झिल्ली ग्लाइकोप्रोटीन) के खिलाफ एंटीबॉडी का पता लगाया जा सकता है। एंटीबॉडी में इम्युनोग्लोबुलिन जी (आईजीजी) है और इसके परिणामस्वरूप, प्लेटलेट्स स्प्लेनिक मैक्रोफेज द्वारा फैगोसाइटोसिस में वृद्धि के लिए अधिक कमजोर हो जाते हैं।
जन्मजात थ्रोम्बोसाइटोपेनिया
कई असामान्यताएं और उनके परिणाम - क्रोनिक थ्रोम्बोसाइटोपेनिया - में आनुवंशिक रोगजनन है। जिगर, थ्रोम्बोपोइटिन में संश्लेषित प्रोटीन द्वारा मेगाकारियोसाइट्स को उत्तेजित करता है, क्रोमोसोम 3p27 पर एन्कोड किया गया है, और सी-एमपीएल जीन द्वारा फटने वाले एक विशिष्ट रिसेप्टर प्रोटीन पर थ्रोम्बोपोइटिन के प्रभाव के लिए जिम्मेदार है।
यह माना जाता है कि जन्मजात थ्रोम्बोसाइटोपेनिया (विशेष रूप से, एमेगैयरियोसाइटिक थ्रोम्बोसाइटोपेनिया), साथ ही वंशानुगत थ्रोम्बोसाइटोपेनिया (फैमिलियल एप्लास्टिक एनीमिया, विस्कॉट-एल्ड्रिच, मई-हेग्लिन सिंड्रोमेस, आदि) इन में से एक जीन के उत्परिवर्तन से जुड़ा हुआ है। उदाहरण के लिए, एक विरासत में मिला उत्परिवर्ती जीन रूपों में स्थायी रूप से सक्रिय थ्रोम्बोपोइटिन रिसेप्टर्स होते हैं, जो असामान्य मेगाकारियोसाइट्स के अतिप्रवाह का कारण बनता है जो पर्याप्त संख्या में प्लेटलेट्स बनाने में असमर्थ होते हैं।
परिसंचारी प्लेटलेट्स का औसत जीवनकाल 7-10 दिनों का होता है, उनके कोशिका चक्र को एंटी-एपोप्टोटिक झिल्ली प्रोटीन BCL-XL द्वारा नियंत्रित किया जाता है, जो BCL2L1 जीन द्वारा एन्कोड किया जाता है। सिद्धांत रूप में, बीसीएल-एक्सएल का कार्य कोशिकाओं को क्षति और प्रेरित एपोप्टोसिस (मृत्यु) से बचाने के लिए है, लेकिन यह पता चला है कि जब जीन को उत्परिवर्तित किया जाता है, तो यह एपोप्टोटिक प्रक्रियाओं के एक उत्प्रेरक के रूप में कार्य करता है। इसलिए, प्लेटलेट्स का विनाश उनके गठन की तुलना में तेजी से हो सकता है।
लेकिन वंशानुगत असहमति थ्रोम्बोसाइटोपेनिया, रक्तस्रावी डायथेसिस की विशेषता (ग्लान्जमन थ्रोम्बेस्थेनिया) और बर्नार्ड-सौलियर सिंड्रोम, थोड़ा अलग रोगजनन है। एक जीन दोष के कारण, थ्रोम्बोसाइटोपेनिया छोटे बच्चों में मनाया जाता है, प्लेटलेट्स की संरचना के उल्लंघन से जुड़ा होता है, जो रक्त के थक्के बनाने के लिए "एक साथ" चिपकना असंभव बनाता है, जो रक्तस्राव को रोकने के लिए आवश्यक है। इसके अलावा, प्लीहा में ऐसे दोषपूर्ण प्लेटलेट्स का तेजी से उपयोग किया जाता है।
माध्यमिक थ्रोम्बोसाइटोपेनिया
वैसे, प्लीहा के बारे में। स्प्लेनोमेगाली - प्लीहा के आकार में वृद्धि - विभिन्न कारणों से विकसित होती है (यकृत विकृति, संक्रमण, हेमोलिटिक एनीमिया, यकृत शिरा के रुकावट, ल्यूकेमिया और लिम्फोमास के साथ ट्यूमर कोशिकाओं की घुसपैठ के कारण), और यह इस तथ्य की ओर जाता है कि यह हो सकता है प्लेटलेट्स के पूरे द्रव्यमान का एक तिहाई तक अदरक। नतीजतन, रक्त प्रणाली का एक पुराना विकार होता है, जिसे रोगसूचक या माध्यमिक थ्रोम्बोसाइटोपेनिया के रूप में निदान किया जाता है। इस अंग में वृद्धि के साथ, कई मामलों में, स्प्लेनेक्टोमी को थ्रोम्बोसाइटोपेनिया के लिए संकेत दिया जाता है, या बस, थ्रोम्बोसाइटोपेनिया में प्लीहा को हटा दिया जाता है।
क्रोनिक थ्रोम्बोसाइटोपेनिया भी हाइपरसप्लेनिक सिंड्रोम के कारण विकसित हो सकता है, जिसका अर्थ है प्लीहा का अतिवृद्धि, साथ ही समय से पहले और इसके फागोसाइट्स द्वारा रक्त कोशिकाओं का तेजी से विनाश। हाइपरस्प्लेनिज्म प्रकृति में माध्यमिक है और ज्यादातर मलेरिया, तपेदिक, संधिशोथ या एक ट्यूमर के परिणामस्वरूप होता है। तो, वास्तव में, माध्यमिक थ्रोम्बोसाइटोपेनिया इन रोगों की जटिलता बन जाता है।
द्वितीयक थ्रोम्बोसाइटोपेनिया एक जीवाणु या प्रणालीगत वायरल संक्रमण के साथ जुड़ा हुआ है: एपस्टीन-बार वायरस, एचआईवी, साइटोमेगवायरस, पैरावोविरस, हेपेटाइटिस, वैरिकाला जोस्टर वायरस (चिकनपॉक्स का प्रेरक एजेंट), या रुबिरस (खसरा रूबेला के कारण)।
जब शरीर (अस्थि मज्जा और इसकी मायलोइड कोशिकाओं पर सीधे) आयनकारी विकिरण के संपर्क में होता है और बड़ी मात्रा में शराब का सेवन किया जाता है, तो माध्यमिक तीव्र थ्रोम्बोसाइटोपेनिया विकसित हो सकता है।
बच्चों में थ्रोम्बोसाइटोपेनिया
अध्ययनों के अनुसार, गर्भावस्था के दूसरे तिमाही में, भ्रूण में प्लेटलेट्स का स्तर 150 हजार / μl से अधिक होता है। नवजात शिशुओं में थ्रोम्बोसाइटोपेनिया जन्म के 1-5% के बाद मौजूद होता है, और गंभीर थ्रोम्बोसाइटोपेनिया (जब प्लेटलेट्स 50 हजार / μl से कम होते हैं) 0.1-0.5% मामलों में होता है। इसी समय, इस विकृति के साथ शिशुओं का एक महत्वपूर्ण हिस्सा समय से पहले या जन्मजात अपर्याप्तता या भ्रूण के हाइपोक्सिया का जन्म हुआ है। 15-20% नवजात शिशुओं में, थ्रोम्बोसाइटोपेनिया एलोइम्यून है - माँ से प्लेटलेट्स के एंटीबॉडी प्राप्त करने के परिणामस्वरूप।
नियोनेटोलॉजिस्ट मानते हैं कि थ्रोम्बोसाइटोपेनिया के अन्य कारणों में अस्थि मज्जा मेगाकारियोसाइट्स, जन्मजात ऑटोइम्यून पैथोलॉजीज, संक्रमण की उपस्थिति, और प्रसार इंट्रोवास्कुलर जमावट (प्रसार इंट्रावास्कुलर कोएगुलेशन) सिंड्रोम के आनुवंशिक दोष हैं।
ज्यादातर मामलों में, बड़े बच्चों में थ्रोम्बोसाइटोपेनिया रोगसूचक है, और संभावित रोगजनकों में कवक, बैक्टीरिया और वायरस हैं, उदाहरण के लिए, साइटोमेगालोवायरस, टॉक्सोप्लाज्मा, रूबेला या खसरा वायरस। तीव्र थ्रोम्बोसाइटोपेनिया विशेष रूप से एक फंगल या ग्राम-नकारात्मक जीवाणु संक्रमण के साथ आम है।
बच्चों में थ्रोम्बोसाइटोपेनिया के लिए टीकाकरण सावधानी के साथ किया जाता है, और विकृति विज्ञान के गंभीर रूपों में, इंजेक्शन और त्वचीय अनुप्रयोगों (त्वचा के दाग के साथ) द्वारा रोगनिरोधी टीकाकरण को contraindicated किया जा सकता है।
गर्भावस्था के दौरान थ्रोम्बोसाइटोपेनिया
गर्भावस्था के दौरान थ्रोम्बोसाइटोपेनिया के कई कारण हो सकते हैं। हालांकि, यह ध्यान में रखा जाना चाहिए कि गर्भावस्था के दौरान प्लेटलेट्स की औसत संख्या घट जाती है (215 हजार / μl तक), और यह सामान्य है।
सबसे पहले, गर्भवती महिलाओं में, प्लेटलेट्स की संख्या में बदलाव हाइपोलेवल्मिया से जुड़ा होता है - रक्त की मात्रा में शारीरिक वृद्धि (औसतन 45%)। दूसरे, इस अवधि के दौरान प्लेटलेट की खपत बढ़ जाती है, और अस्थि मज्जा मेगाकारियोसाइट्स न केवल प्लेटलेट्स का उत्पादन करता है, बल्कि काफी अधिक थ्रोम्बोक्सेन ए 2 भी है, जो रक्त जमावट (जमावट) के दौरान प्लेटलेट एकत्रीकरण के लिए आवश्यक है।
इसके अलावा, गर्भवती महिलाओं के प्लेटलेट्स के α- कणिकाओं में, डिमरिक ग्लाइकोप्रोटीन पीडीजीएफ को तीव्रता से संश्लेषित किया जाता है - प्लेटलेट वृद्धि कारक, जो कोशिकाओं के विकास, विभाजन और भेदभाव को नियंत्रित करता है, और रक्त वाहिकाओं (भ्रूण सहित) के निर्माण में भी महत्वपूर्ण भूमिका निभाता है।
प्रसूति-विज्ञानी के रूप में, स्पर्शोन्मुख थ्रोम्बोसाइटोपेनिया लगभग 5% गर्भवती महिलाओं में पाया जाता है जो बिना किसी उत्तेजना के होती हैं; 65-70% मामलों में, अज्ञात मूल के थ्रोम्बोसाइटोपेनिया होता है। 7.6% गर्भवती महिलाओं में थ्रोम्बोसाइटोपेनिया की मध्यम डिग्री होती है, और प्रीक्लेम्पसिया और प्रीक्लेम्पसिया वाली 15-21% महिलाओं में गर्भावस्था के दौरान गंभीर थ्रोम्बोसाइटोपेनिया विकसित होता है।
जन्मजात थ्रोम्बोसाइटोपेनिया वंशानुगत सिंड्रोम के अधिकांश भाग के लिए होते हैं जैसे कि विस्कॉट-एल्ड्रिच सिंड्रोम, फैंकोनी एनीमिया, बर्नार्ड-सौलियर सिंड्रोम, मे-हेग्लिन विसंगति, आदि। ...
अधिग्रहीत थ्रोम्बोसाइटोपेनिया के कारण बेहद विविध हैं। तो, जलसेक मीडिया, प्लाज्मा, एरिथ्रोसाइट द्रव्यमान के साथ रक्त की हानि की प्रतिपूर्ति 20-25% तक प्लेटलेट्स की एकाग्रता में कमी और तथाकथित कमजोर पड़ने वाले थ्रोम्बोसाइटोपेनिया की घटना हो सकती है। वितरण के थ्रोम्बोसाइटोपेनिया तिल्ली या संवहनी ट्यूमर में प्लेटलेट्स के अनुक्रम पर आधारित होता है - सामान्य रक्त प्रवाह से प्लेटलेट द्रव्यमान की एक महत्वपूर्ण राशि के बहिष्करण के साथ हेमांगीओमास। वितरण के थ्रोम्बोसाइटोपेनिया बड़े पैमाने पर स्प्लेनोमेगाली के साथ रोगों में विकसित हो सकते हैं: लिम्फोमास, सार्कोइडोसिस, पोर्टल उच्च रक्तचाप, तिल्ली तपेदिक, शराब, गौचर रोग, फेल्टी सिंड्रोम आदि।
प्लेटलेट्स के विनाश के कारण सबसे अधिक समूह थ्रोम्बोसाइटोपेनिया है। वे प्लेटलेट्स के यांत्रिक विनाश (उदाहरण के लिए, हृदय वाल्वों के कृत्रिम अंगों, कृत्रिम परिसंचरण, पैरॉक्सिस्मल हेमोग्लोबिन्यूरिया के प्रोस्टेटिक्स के साथ), और एक प्रतिरक्षा घटक की उपस्थिति में दोनों विकसित कर सकते हैं।
एलोइम्यून थ्रोम्बोसाइटोपेनिया अन्य रक्त समूहों के आधान के परिणामस्वरूप हो सकता है; ट्रांसइम्यून - भ्रूण को नाल के माध्यम से प्लेटलेट्स में मातृ एंटीबॉडी का प्रवेश। ऑटोइम्यून थ्रोम्बोसाइटोपेनिया अपने स्वयं के अपरिवर्तित प्लेटलेट एंटीजन के लिए एंटीबॉडी के उत्पादन से जुड़ा हुआ है, जो इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा, सिस्टमिक ल्यूपस एरिथेमेटोसस, ऑटोइम्यून थायरॉयडिटिस, मल्टीपल मायलोमा, क्रोनिक हेपेटाइटिस, एचआईवी संक्रमण, आदि में होता है।
Heteroimmune थ्रोम्बोसाइटोपेनिया विदेशी एंटीजन के खिलाफ एंटीबॉडी के गठन के कारण होता है जो प्लेटलेट्स (औषधीय, वायरल, आदि) की सतह पर तय होते हैं। ड्रग-प्रेरित पैथोलॉजी तब होती है जब शामक, जीवाणुरोधी, सल्फा दवाओं, अल्कलॉइड्स, सोने के यौगिकों, बिस्मथ, हेपरिन इंजेक्शन, आदि लेते हैं। ), टीकाकरण।
अपर्याप्त प्लेटलेट गठन (उत्पादक) के कारण थ्रोम्बोसाइटोपेनिया हेमटोपोइएटिक स्टेम कोशिकाओं की कमी के साथ विकसित होता है। यह स्थिति एप्लास्टिक एनीमिया, तीव्र ल्यूकेमिया, मायलोफिब्रोसिस और मायलोस्कोलेरोसिस, अस्थि मज्जा को ट्यूमर मेटास्टेसिस, लोहे की कमी, फोलिक एसिड और विटामिन बी 12, विकिरण चिकित्सा और साइटोस्टैटिक कीमोथेरेपी के प्रभाव के लिए विशिष्ट है।
अंत में, खपत के थ्रोम्बोसाइटोपेनिया रक्त जमावट को सुनिश्चित करने के लिए प्लेटलेट्स की बढ़ती मांग के संबंध में उठता है, उदाहरण के लिए, प्रसार इंट्रावास्कुलर जमावट सिंड्रोम, घनास्त्रता के साथ।
रूस में, 10 वीं संशोधन (ICD-10) के रोगों के अंतर्राष्ट्रीय वर्गीकरण को घटना, सभी विभागों के चिकित्सा संस्थानों की आबादी के दौरे और मृत्यु के कारणों को ध्यान में रखने के लिए एक एकल मानक दस्तावेज के रूप में अपनाया गया है।
ICD-10 को रूस के स्वास्थ्य मंत्रालय के आदेश द्वारा 1999 में रूसी संघ भर में स्वास्थ्य सेवा अभ्यास में पेश किया गया था, जो 05/27/97 दिनांकित था। नंबर 170
2017 में 2018 में WHO द्वारा एक नया संशोधन (ICD-11) की योजना बनाई गई है।
जैसा कि डब्ल्यूएचओ द्वारा संशोधित और पूरक है
प्रसंस्करण और अनुवाद परिवर्तन © mkb-10.com
थ्रोम्बोसाइटोपेनिया - विवरण, कारण, लक्षण (संकेत), निदान, उपचार।
संक्षिप्त वर्णन
थ्रोम्बोसाइटोपेनिया परिधीय रक्त में एक कम प्लेटलेट गिनती है, रक्तस्राव का सबसे आम कारण है। प्लेटलेट काउंट में 100 decrease 109 / l से कम होने के साथ, रक्तस्राव का समय लंबा हो जाता है। ज्यादातर मामलों में, जब प्लेटलेट गिनती 20-50 20 109 / l तक गिर जाती है, तो पेटीसिया या पुरपुरा दिखाई देते हैं। गंभीर सहज रक्तस्राव (जैसे, जठरांत्र) या रक्तस्रावी स्ट्रोक तब होता है जब थ्रोम्बोसाइटोपेनिया 10/109 / L से कम होता है।
का कारण बनता है
थ्रोम्बोसाइटोपेनिया ड्रग एलर्जी (एलर्जी थ्रोम्बोसाइटोपेनिया) की अभिव्यक्ति के रूप में हो सकता है, जो एंटीप्लेटलेट एंटीबॉडी (ऑटोइम्यून थ्रोम्बोसाइटोपेनिया) के उत्पादन के कारण होता है, जो संक्रमण, नशा, थायरोटॉक्सिकोसिस (रोगसूचक) के कारण होता है।
नवजात शिशुओं में, थ्रोम्बोसाइटोपेनिया नाल के माध्यम से बीमार मां के ऑटोएंटिबॉडीज के प्रवेश के कारण हो सकता है (ट्रांसिम्यून्यून थ्रोम्बोसाइटोपेनिया)।
थ्रोम्बोसाइटोपोइज़िस की पैथोलॉजी मेगाकारियोसाइट्स की परिपक्वता चुनिंदा रूप से थियाजाइड मूत्रवर्धक और अन्य दवाओं द्वारा दबा दी जाती है, विशेष रूप से कीमोथेरेपी में इस्तेमाल होने वाले, इथेनॉल थ्रोम्बोसाइटोपेनिया का एक विशेष कारण है हेमटोपोइजिस (कमी) के साथ (कमी) के साथ (कमी) (कमी) - इस कमी (या कमी) के साथ। अस्थि मज्जा में, रूपात्मक और कार्यात्मक रूप से असामान्य (मेगालोब्लास्टिक या डिस्प्लास्टिक) मेगाकारियोसाइट्स का पता लगाया जाता है, जो अस्थि मज्जा में नष्ट हो जाने वाले दोषपूर्ण प्लेटलेट्स के एक पूल को जन्म देता है। मेग्नेटिक कमी के कारण मेग्रोसाइटिस की जन्मजात कमी के कारण एमेजैकार्योसाइटोसाइट थ्रोम्बोसाइटोपेनिया थ्रोम्बोसाइटोपेनिया का एक दुर्लभ कारण है।
प्लेटलेट पूल गठन में असामान्यताएं तब होती हैं जब प्लेटलेट रक्तप्रवाह से समाप्त हो जाते हैं, तिल्ली में सबसे आम कारण है। सामान्य परिस्थितियों में, प्लीहा में प्लेटलेट पूल का एक तिहाई होता है। स्प्लेनोमेगाली का विकास हेमोस्टेसिस प्रणाली से उनके बहिष्करण के साथ बड़ी संख्या में कोशिकाओं के जमाव के साथ होता है। बहुत बड़े प्लीहा आकार के साथ, प्लेटलेट्स के पूरे पूल का 90% जमा करना संभव है। परिधीय परिसंचरण में शेष 10% में परिसंचरण की एक सामान्य अवधि होती है।
परिधि में प्लेटलेट्स का बढ़ता विनाश थ्रोम्बोसाइटोपेनिया का सबसे आम रूप है; इस तरह की स्थितियों को एक छोटे प्लेटलेट जीवन काल और अस्थि मज्जा मेगाकारियोसाइट्स की बढ़ी हुई संख्या की विशेषता है। इन विकारों को प्रतिरक्षा या गैर-प्रतिरक्षा थ्रोम्बोसाइटोपेनिक पुरपुरा कहा जाता है इम्यून थ्रोम्बोसाइटोपेनिक पुरपुरा इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा (आईटीपी) प्रतिरक्षा-मध्यस्थता थ्रोम्बोसाइटोपेनिया का प्रोटोटाइप है (प्लेटलेट विनाश के कोई स्पष्ट बाहरी कारण नहीं हैं)। एंटीप्लेटलेट एंटीबॉडी के संश्लेषण के कारण पुरपुरा इडियोपैथिक थ्रोम्बोसाइटोपेनिक अन्य ऑटोइम्यून थ्रोम्बोसाइटोपेनिया देखें: पोस्ट-ट्रांसफ्यूजन थ्रोम्बोसाइटोपेनिया (आइसोनिबॉडीज के संपर्क में आने के साथ जुड़े), दवा-प्रेरित थ्रोम्बोसाइटोपेनिया (जैसे, क्विनिडाइन के कारण)। और अन्य स्व-प्रतिरक्षित रोग। उपचार अंतर्निहित विकृति को ठीक करने के उद्देश्य से है। सभी संभावित खतरनाक दवाओं को लेना बंद करना आवश्यक है। हा थेरेपी हमेशा प्रभावी नहीं होती है। संक्रमित प्लेटलेट्स एक ही त्वरित विनाश से गुजरते हैं गैर-प्रतिरक्षा थ्रोम्बोसाइटोपेनिक पुरपुरा संक्रमण (जैसे, वायरल या मलेरिया) कम प्लेटलेट के बड़े पैमाने पर संक्रमण कैन्ड रक्त डीआईसी प्रोस्थेटिक हृदय वाल्व ब्रोमबोटिक थ्रोम्बोसाइटोपेनिक पुरपुरा।
थ्रोम्बोसाइटोपेनिया (* 188000, en)। नैदानिक \u200b\u200bअभिव्यक्तियाँ: मैक्रोथ्रोम्बोसाइटोपेनिया, रक्तस्रावी सिंड्रोम, पसलियों के अप्लासिया, हाइड्रोनफ्रोसिस, आवर्तक हेमटुरिया। प्रयोगशाला परीक्षण: प्लेटलेट्स के लिए ऑटोएंटिबॉडीज, प्लेटलेट्स के जीवन को छोटा करना, थक्के का समय बढ़ जाना, सामान्य टूर्निकेट टेस्ट, हेमोस्टेसिस के प्लाज्मा घटक में दोष।
मई - हेग्लिन विसंगति (हेग्लिन सिंड्रोम, an)। मैक्रोथ्रोम्बोसाइटोपेनिया, न्यूट्रोफिल और ईोसिनोफिल्स में बेसोफिलिक समावेशन (डोहले के छोटे शरीर)।
एपस्टीन सिंड्रोम (153650, 36)। ऑलपोर्ट सिंड्रोम के साथ संयोजन में मैक्रोथ्रोम्बोसाइटोपेनिया।
फ़ेचनर परिवार सिंड्रोम (153640, syndrome)। मैक्रोथ्रोम्बोसाइटोपेनिया, ल्यूकोसाइट्स, नेफ्रैटिस, बहरापन में समावेशन।
जन्मजात थ्रोम्बोसाइटोपेनिया (600588, 11q23.3-क्यूटर विलोपन, b)। नैदानिक \u200b\u200bअभिव्यक्तियाँ: जन्मजात डिस्मैगैरोसाइटिक थ्रोम्बोसाइटोपेनिया, हल्के रक्तस्रावी सिंड्रोम। प्रयोगशाला परीक्षण: विलोपन 11q23.3- क्यूटर, मेगाकारियोसाइट्स की संख्या में वृद्धि, परिधीय प्लेटलेट्स में विशाल कणिकाएं।
चक्रीय थ्रोम्बोसाइटोपेनिया (188020, b)। रक्तस्रावी सिंड्रोम, चक्रीय न्यूट्रोपेनिया।
पेरिस-ट्रॉस्सेउ थ्रोम्बोसाइटोपेनिया (188025, 11q23 विलोपन, टीसीपीटी जीन दोष, th)। नैदानिक \u200b\u200bअभिव्यक्तियाँ: रक्तस्रावी सिंड्रोम, थ्रोम्बोसाइटोपेनिया, हाइपरटेलोरिज्म, कान की विसंगतियों, मानसिक मंदता, महाधमनी का समन्वय, भ्रूण की अवधि में विकासात्मक देरी, हिपेटोमाइक्सी, सिंडैक्टली। प्रयोगशाला अनुसंधान: प्लेटलेट्स, मेगाकारियोसाइटोसिस, माइक्रोग्राकारोसाइट्स में विशाल दाने।
टीएआर सिंड्रोम (से: थ्रोम्बोसाइटोपेनिया - अनुपस्थित त्रिज्या - थ्रोम्बोसाइटोपेनिया और त्रिज्या की अनुपस्थिति, * 270400, आर)। थ्रोम्बोसाइटोपेनिया के साथ संयोजन में त्रिज्या की जन्मजात अनुपस्थिति (बच्चों में व्यक्त की जाती है, बाद में बाहर निकल जाती है); थ्रोम्बोसाइटोपेनिक पुरपुरा; लाल अस्थि मज्जा में दोषपूर्ण मेगाकार्योसाइट्स; कभी-कभी गुर्दे और सीएचडी के विकास में असामान्यताएं नोट की जाती हैं।
लक्षण (संकेत)
नैदानिक \u200b\u200bतस्वीर अंतर्निहित बीमारी से निर्धारित होती है जो थ्रोम्बोसाइटोपेनिया का कारण बनती है।
निदान
डायग्नोस्टिक्स थ्रोम्बोसाइटोपेनिया मेगाकारियोसाइट्स की उपस्थिति के लिए अस्थि मज्जा की जांच करने के लिए एक संकेत है, उनकी अनुपस्थिति थ्रोम्बोसाइटोपोइसिस \u200b\u200bके उल्लंघन का संकेत देती है, और प्लेटलेट्स के परिधीय विनाश की प्लेटलेट्स के या प्लेटलेट्स के पेरिफेरल विनाश की उपस्थिति, या (स्प्लेनोमेगाली की उपस्थिति में)। प्लेटलेट्स के पूल के गठन में अस्थि मज्जा स्मीयर असामान्यता में मेगाकारियोसाइटिक डिस्प्लासिया का पता लगाने से निदान की पुष्टि की जाती है। हाइपरस्प्लेनिज्म का निदान मध्यम थ्रोम्बोसाइटोपेनिया के साथ किया जाता है, अस्थि मज्जा स्मीयर में मेगाकारियोसाइट्स की एक सामान्य संख्या का पता लगाने, और प्लीहा में उल्लेखनीय वृद्धि। ज्ञात है, लेकिन एंटीप्लेटलेट एंटीबॉडी का पता लगाने के लिए गैर-उपयोगी तरीके।
इलाज
थ्रोम्बोसाइटोपोइज़िस पैथोलॉजी। उपचार हानिकारक एजेंट के उन्मूलन, यदि संभव हो, या अंतर्निहित बीमारी के उपचार पर आधारित है; प्लेटलेट आधा जीवन आमतौर पर सामान्य होता है, जो थ्रोम्बोसाइटोपेनिया और रक्तस्राव के संकेतों की उपस्थिति में प्लेटलेट संक्रमण की अनुमति देता है। विटामिन बी 12 या फोलिक एसिड की कमी के कारण थ्रोम्बोसाइटोपेनिया उनके सामान्य स्तर की बहाली के साथ गायब हो जाता है।
Amegakaryocytic thrombocytopenia थेरेपी के लिए अच्छी तरह से प्रतिक्रिया करता है, आमतौर पर एंटी-थाइमोसाइट इम्युनोग्लोबुलिन और साइक्लोस्पोरिन निर्धारित होते हैं।
प्लेटलेट पूल गठन में असामान्यताएं। उपचार आमतौर पर नहीं दिया जाता है, हालांकि स्प्लेनेक्टोमी समस्या को हल कर सकता है। आधान के साथ, कुछ प्लेटलेट्स जमा किए जाते हैं, जो अस्थि मज्जा गतिविधि में कमी की स्थिति की तुलना में आधान को कम प्रभावी बनाता है।
इडियोपैथिक थ्रोम्बोसाइटोपेनिक परपूरा का उपचार - इडियोपैथिक थ्रोम्बोसाइटोपेनिक परपूरा देखें।
जटिलताओं और साथ की स्थितियों में प्लेटलेट गठन में कमी को एप्लास्टिक एनीमिया, मायलोफिथिसिस (ट्यूमर कोशिकाओं या रेशेदार ऊतक के साथ अस्थि मज्जा का प्रतिस्थापन) और कुछ दुर्लभ जन्मजात इवांस सिंड्रोम (फिशर-इवांस सिंड्रोम) के साथ जोड़ा जाता है - ऑटोइम्यून थ्रॉमोलिटिक एनीमिया और ऑटोइम्यून ऑटोइम्यून का एक संयोजन।
ICD-10 D69 पुरपुरा और अन्य रक्तस्रावी स्थिति
आईसीडी 10 के अनुसार थ्रोम्बोसाइटोपेनिया कोड
प्लेटलेट्स मानव शरीर में एक महत्वपूर्ण भूमिका निभाते हैं और रक्त कोशिकाओं का एक समूह हैं।
- 0 - एलर्जी की प्रतिक्रिया के कारण परपूरा;
- 1 - उनकी सामान्य संख्या के साथ प्लेटलेट्स की संरचना में दोष;
- 2 - एक और, गैर-थ्रोम्बोसाइटोपेनिक उत्पत्ति (विषाक्तता के मामले में) की पूरपुरा;
- 3 - इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा;
- 4 - प्राथमिक प्लेटलेट्स के अन्य नुकसान;
- 5 - माध्यमिक घाव;
- 6 - विकृति विज्ञान के अनिर्दिष्ट वेरिएंट;
- 7 - हेमोरेज के अन्य वेरिएंट (स्यूडोहेमोफिलिया, रक्त वाहिकाओं की नाजुकता, और इसी तरह);
- 8 - अनिर्दिष्ट रक्तस्रावी स्थिति।
रोगों का यह समूह रक्त के विकृतियों, हेमटोपोइएटिक अंगों और सेलुलर जीन के प्रतिरक्षा विकारों के रेकॉर्ड के तहत स्थित है।
थ्रोम्बोसाइटोपेनिया का खतरा
नैदानिक \u200b\u200bअभिव्यक्तियों की गंभीरता के कारण, रोगों के अंतरराष्ट्रीय वर्गीकरण में थ्रोम्बोसाइटोपेनिया में गंभीर रक्तस्रावी सिंड्रोम के लिए आपातकालीन प्रोटोकॉल होते हैं।
प्लेटलेट्स की संख्या में भारी कमी के साथ जीवन के लिए खतरा तब भी दिखाई देता है जब खरोंच दिखाई देते हैं, क्योंकि घाव प्राथमिक रक्त के थक्कों से ठीक नहीं होता है और खून बहता रहता है।
सफेद रक्त कोशिकाओं की कमी वाले लोग सहज आंतरिक रक्तस्राव से मर सकते हैं, इसलिए रोग को समय पर निदान और पर्याप्त उपचार की आवश्यकता होती है।
टिप्पणी जोड़ें उत्तर रद्द करें
- तीव्र आंत्रशोथ पर स्कॉटेड
स्व-दवा आपके स्वास्थ्य के लिए खतरनाक हो सकती है। बीमारी के पहले संकेत पर, डॉक्टर से परामर्श करें।
माध्यमिक थ्रोम्बोसाइटोपेनिया
दवाएं जो अक्सर थ्रोम्बोसाइटोपेनिया का कारण बनती हैं, उन्हें तालिका में सूचीबद्ध किया गया है। 16.5।
हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया एक हेपरिन-प्रेरित, प्रतिरक्षा-मध्यस्थता प्रोथ्रोम्बोटिक विकार है जो थ्रोम्बोसाइटोपेनिया और शिरापरक और / या धमनी घनास्त्रता के साथ है।
लगभग 1% रोगियों में कम से कम एक सप्ताह तक हेपरिन का उपयोग करने के बाद हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया विकसित होता है, और उनमें से लगभग 50% घनास्त्रता विकसित करते हैं। हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया महिलाओं में कुछ अधिक सामान्य है।
एटियलजि और रोगजनन [संपादित करें]
हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया अंतर्जात प्लेटलेट फैक्टर 4 और बहिर्जात हेपरिन के एक जटिल के खिलाफ निर्देशित एक हास्य प्रतिरक्षा प्रतिक्रिया का परिणाम है, स्वप्रतिपिंड अंतःस्रावी प्लेटलेट फैक्टर 4 को पहचानते हैं जब वे पेपरिन के साथ संयुक्त होते हैं। यह प्रतिरक्षा जटिल अपने सतह रिसेप्टर्स FcIARIIA के माध्यम से परिसंचारी प्लेटलेट्स को सक्रिय करता है, जिसके परिणामस्वरूप थ्रोम्बोसाइटोपेनिया और हाइपरकोएगुलैबिलिटी होती है। हेपरिन (गोजातीय\u003e पोर्सिन) की विशेषताएं, इसकी संरचना (अव्यक्त\u003e कम आणविक भार\u003e फोंडाप्रिनक्स), खुराक (रोगनिरोधी\u003e चिकित्सीय\u003e एकल), प्रशासन का मार्ग (उपचर्म\u003e सहज) और प्रशासन की अवधि (4 दिन से कम\u003e 4 दिन से कम) थ्रोम्बोसाइटोपेनिया के विकास और गंभीरता को निर्धारित करने वाले कारक।
नैदानिक \u200b\u200bअभिव्यक्तियाँ [संपादित करें]
दवा-प्रेरित थ्रोम्बोसाइटोपेनिया के साथ, पेटेकिया, गैस्ट्रोइंटेस्टाइनल रक्तस्राव और हेमट्यूरिया आमतौर पर दवा के उपयोग के कई घंटे बाद दिखाई देते हैं। थ्रोम्बोसाइटोपेनिया की अवधि दवा के उन्मूलन की दर पर निर्भर करती है। आमतौर पर, इसके रद्द होने के 7 दिन बाद, प्लेटलेट्स की संख्या सामान्यीकृत होती है।
हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया किसी भी उम्र (\u003e 3 महीने) में विकसित हो सकता है, लेकिन बच्चों में मामले दुर्लभ हैं। मॉडरेट थ्रोम्बोसाइटोपेनिया आमतौर पर हेपरिन प्रशासित होने के 5-10 दिन बाद शुरू होता है। यदि रोगी पिछले 100 दिनों में हेपरिन के संपर्क में आ चुका है, तो हेपरिन प्रशासन के बाद मिनटों या घंटों के भीतर प्लेटलेट काउंट में गिरावट आने पर एक त्वरित प्रतिक्रिया संभव है। विलंबित हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया भी संभव है, ड्रग वापसी के बाद थ्रोम्बोसाइटोपेनिया विकसित होता है। थ्रोम्बोसाइटोपेनिया आमतौर पर स्पर्शोन्मुख है और रक्तस्राव दुर्लभ है। हेपरिन से प्रेरित थ्रोम्बोसाइटोपेनिया थ्रोम्बोटिक जटिलताओं (जैसे, फुफ्फुसीय अन्त: शल्यता, मायोकार्डियल रोधगलन, थ्रोम्बोटिक स्ट्रोक) के एक उच्च जोखिम के साथ जुड़ा हुआ है, अंग की धमनियों के धमनी घनास्त्रता और गहरी शिरा घनास्त्रता के लिए एक मजबूत प्रवृत्ति के साथ। अतिरिक्त microvascular घनास्त्रता शिरापरक गैंग्रीन / अंग विच्छेदन के विकास के लिए नेतृत्व कर सकते हैं। अन्य जटिलताओं में हेपरिन इंजेक्शन और एनाफिलेक्टॉइड प्रतिक्रियाओं (जैसे, बुखार, हाइपोटेंशन, जोड़ों का दर्द, सांस की तकलीफ, कार्डियोपल्मोनरी विफलता) के बाद के नसों में त्वचा के परिगलन शामिल हैं।
माध्यमिक थ्रोम्बोसाइटोपेनिया: निदान [संपादित करें]
हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया का निदान नैदानिक \u200b\u200bतस्वीर के आधार पर संदेह किया जा सकता है - थ्रोम्बोसाइटोपेनिया, घनास्त्रता, थ्रोम्बोसाइटोपेनिया के एक और कारण की अनुपस्थिति। निदान प्लेटलेट अंतर्जात कारक 4 / हेपरिन परिसर में एंटीबॉडी का पता लगाने के द्वारा की पुष्टि की है और एक सेरोटोनिन रिलीज परख या एक हेपरिन प्रेरित प्लेटलेट सक्रियण परीक्षण का उपयोग कर एंटीबॉडी को सक्रिय करने वाले असामान्य प्लेटलेट का पता लगाने से पुष्टि की है।
विभेदक निदान [संपादित करें]
विभेदक निदान में गैर-प्रतिरक्षा हेपरिन-जुड़े थ्रोम्बोसाइटोपेनिया (हेपरिन प्रशासन के बाद पहले दिनों के दौरान परिसंचारी प्लेटलेट्स के साथ हेपरिन की सीधी बातचीत के कारण), साथ ही पश्चात हेमोडायल्यूशन, सेप्सिस, गैर-हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया, प्रसार इंट्रावास्कुलर जमावट और पॉलीमुलेशन शामिल हैं।
माध्यमिक थ्रोम्बोसाइटोपेनिया: उपचार [संपादित करें]
हेपरिन प्राप्त करने वाले कुछ रोगियों के लिए, प्लेटलेट काउंट की नियमित निगरानी की सिफारिश की जाती है। यदि हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया संदिग्ध या पुष्टि है, तो उपचार में हेपरिन को रोकना और वैकल्पिक एंटीकोआगुलंट्स का उपयोग करना शामिल है - या तो हेपरिन के बिना एंटी-एक्सए कारकों के साथ (डानापारोइड, फोंडापैरिनक्स) या प्रत्यक्ष थ्रोम्बिन अवरोधकों (जैसे, एग्रेट्रोबैन, बिवलिरुडिन) के साथ। वारफेरिन को तीव्र थ्रोम्बोसाइटोपेनिक चरण के दौरान contraindicated है, क्योंकि यह इस्केमिक अंग (शिरापरक गैंग्रीन सिंड्रोम) के परिगलन के लिए संभावित के साथ, माइक्रोवैस्कुलर थ्रोम्बोसिस का कारण बन सकता है। थ्रोम्बोसाइटोपेनिया आमतौर पर औसतन 4 दिनों के बाद हल होता है, जिसमें रीडिंग 150 x 10 9 / L से अधिक होती है, हालांकि कुछ मामलों में 1 सप्ताह से 1 महीने तक का समय लग सकता है।
प्लेटलेट रिकवरी का पूर्वानुमान अच्छा है, लेकिन पोस्ट-थ्रोम्बोटिक जटिलताएं हो सकती हैं (उदाहरण के लिए, 5-10% रोगियों में चरम सीमाओं का विच्छेदन, अधिवृक्क अपर्याप्तता के साथ द्विपक्षीय रक्तस्रावी अधिवृक्क परिगलन)। हेपरिन-प्रेरित थ्रोम्बोसाइटोपेनिया (जैसे, घातक फुफ्फुसीय अन्त: शल्यता) से मृत्यु 5-10% मामलों में होती है।
रोकथाम [संपादित करें]
अन्य [संपादित करें]
लाल रक्त कोशिका आधान के कारण थ्रोम्बोसाइटोपेनिक पुरपुरा
1. नैदानिक \u200b\u200bतस्वीर। थ्रोम्बोसाइटोपेनिक पुरपुरा लाल रक्त कोशिका आधान की एक दुर्लभ जटिलता है। यह अचानक थ्रोम्बोसाइटोपेनिया द्वारा प्रकट होता है, श्लेष्म झिल्ली और पेटीचिया से रक्तस्राव होता है, जो आधान के 7-10 दिनों के बाद होता है। निदान इतिहास पर आधारित है। थ्रोम्बोसाइटोपेनिक पुरपुरा का यह रूप उन महिलाओं में सबसे आम है जिनके पास बहुमूत्र है और ऐसे लोगों में जो कई लाल रक्त कोशिका के संक्रमण से गुजर चुके हैं। विकास के तंत्र के संदर्भ में, यह नवजात शिशुओं के थ्रोम्बोसाइटोपेनिया के समान है, जो मातृ एंटीबॉडी के कारण होता है। थ्रोम्बोसाइटोपेनिक पुरपुरा लाल रक्त कोशिका के संक्रमण के कारण होता है, जो उन लोगों में होता है जिनमें Zw प्रतिजन की कमी होती है। यह दिखाया गया है कि यह एंटीजन ग्लाइकोप्रोटीन IIb / IIIa का हिस्सा है। एक एंटीजन ले जाने वाले प्लेटलेट्स के एक मिश्रण के साथ एरिथ्रोसाइट द्रव्यमान का आधान इस एंटीजन को एंटीबॉडी की उपस्थिति की ओर जाता है। यह माना जाता है कि वे रोगी के अपने प्लेटलेट्स के ग्लाइकोप्रोटीन IIb / IIIa के साथ क्रॉस-प्रतिक्रिया करते हैं।
ए। प्लेटलेट आधान इसलिए नहीं किया जाता है क्योंकि यह आमतौर पर अप्रभावी होता है। इसके अलावा, केवल 2% ऐसे लोग जिनमें प्लेटलेट्स Zw को एंटीजन नहीं करते हैं, इस बीमारी में प्लेटलेट्स के डोनर हो सकते हैं।
बी प्रेडनिसोन, मुंह से 1-2 मिलीग्राम / किग्रा / दिन, रक्तस्रावी सिंड्रोम को कम करता है और प्लेटलेट काउंट बढ़ाता है।
में है। मरीज के रक्त दाता की प्लेटलेट्स से मुक्त होने के बाद रोग अपने आप दूर हो जाता है।
डी। इसके बाद, Zw प्रतिजन की कमी करने वाले दाताओं के एरिथ्रोसाइट द्रव्य को आधान के लिए इस्तेमाल किया जाना चाहिए।
थ्रोम्बोसाइटोपेनिया: लक्षण और उपचार
थ्रोम्बोसाइटोपेनिया - मुख्य लक्षण:
- त्वचा पर लाल धब्बे
- सूजी हुई लसीका ग्रंथियां
- उच्च तापमान
- गर्दन में सूजन लिम्फ नोड्स
- त्वचा और श्लेष्म झिल्ली पर मामूली रक्तस्राव होता है
- त्वचा पर नीले धब्बे
एक बीमारी जो रक्त में प्लेटलेट्स की संख्या में कमी का कारण बनती है उसे थ्रोम्बोसाइटोपेनिया कहा जाता है। यह उसके बारे में है जो लेख वास्तव में बताएगा। प्लेटलेट्स छोटी रक्त कोशिकाएं होती हैं जो रंगहीन होती हैं और रक्त के थक्के जमने में महत्वपूर्ण घटक होते हैं। यह बीमारी काफी गंभीर है, क्योंकि यह बीमारी आंतरिक अंगों (विशेष रूप से मस्तिष्क) में रक्तस्राव हो सकती है, और यह एक घातक अंत है।
वर्गीकरण
अधिकांश चिकित्सा रोगों की तरह, थ्रोम्बोसाइटोपेनिया का अपना वर्गीकरण है, जो रोगजनक कारकों, कारणों, लक्षणों और विभिन्न अभिव्यक्तियों के आधार पर बनता है।
एटियलजि की कसौटी के अनुसार, रोग दो प्रकार के होते हैं:
उन्हें इस तथ्य की विशेषता है कि प्राथमिक प्रकार एक स्वतंत्र बीमारी के रूप में खुद को प्रकट करता है, और माध्यमिक प्रकार को कई अन्य बीमारियों या रोग संबंधी असामान्यताओं से उकसाया जाता है।
मानव शरीर में रोग के पाठ्यक्रम की अवधि के अनुसार, दो प्रकार के रोग होते हैं: तीव्र और जीर्ण। तीव्र - शरीर के लिए जोखिम की एक छोटी अवधि (छह महीने तक) की विशेषता है, लेकिन तत्काल लक्षणों द्वारा प्रकट होता है। क्रोनिक रूप को रक्त में प्लेटलेट्स में लंबे समय तक कमी (छह महीने से अधिक) की विशेषता है। यह क्रोनिक रूप है जो अधिक खतरनाक है, क्योंकि उपचार में दो साल तक का समय लगता है।
रोग के पाठ्यक्रम की गंभीरता के मापदंड के अनुसार, रक्त में प्लेटलेट्स की मात्रात्मक संरचना की विशेषता, तीन डिग्री प्रतिष्ठित हैं:
- I - रचना 150-5050 9 / एल के बराबर है - गंभीरता की कसौटी संतोषजनक है;
- II - 50–20x10 9 / एल - कम रचना, जो त्वचा को मामूली क्षति के साथ प्रकट होती है;
- III - 20x10 9 / l - शरीर में आंतरिक रक्तस्राव की उपस्थिति की विशेषता है।
शरीर में रक्त कोशिकाओं की दर v / μl के बराबर है। लेकिन यह महिला शरीर में है कि ये संकेतक लगातार बदल रहे हैं। ऐसे कारकों से परिवर्तन प्रभावित होते हैं:
प्लेटलेट्स शरीर में अस्थि मज्जा से प्रकट होते हैं, जो मेगाकारियोसाइट्स को उत्तेजित करके, रक्त कोशिकाओं को संश्लेषित करता है। संश्लेषित प्लेटलेट्स रक्त के माध्यम से सात दिनों तक घूमते हैं, जिसके बाद उनकी उत्तेजना की प्रक्रिया को दोहराया जाता है।
दसवें दीक्षांत समारोह (ICD-10) के अंतर्राष्ट्रीय वर्गीकरण के अनुसार, इस बीमारी के अपने कोड हैं:
- D50-D89 - संचार प्रणाली और अन्य प्रकार की अपर्याप्तता के रोग।
- D65-D69 - रक्त के थक्के विकार।
का कारण बनता है
अक्सर बीमारी का कारण विभिन्न दवाओं के लिए शरीर की एलर्जी प्रतिक्रिया है, जिसके परिणामस्वरूप दवा थ्रोम्बोसाइटोपेनिया मनाया जाता है। इस तरह की अस्वस्थता के साथ, शरीर दवा के खिलाफ निर्देशित एंटीबॉडी का उत्पादन करता है। दवाएं जो शरीर की संचार अपर्याप्तता की उपस्थिति को प्रभावित करती हैं उनमें शामक, क्षार और जीवाणुरोधी एजेंट शामिल हैं।
रक्त आधान के परिणामों के कारण होने वाली प्रतिरक्षा समस्याएं भी कमी का कारण हो सकती हैं।
विशेष रूप से अक्सर, रोग तब ही प्रकट होता है जब रक्त समूह मेल नहीं खाते हैं। ऑटोइम्यून थ्रोम्बोसाइटोपेनिया सबसे अधिक बार मानव शरीर में मनाया जाता है। इस मामले में, प्रतिरक्षा प्रणाली अपने प्लेटलेट्स को पहचानने में असमर्थ है और उन्हें शरीर से खारिज कर देती है। अस्वीकृति के परिणामस्वरूप, विदेशी कोशिकाओं को हटाने के लिए एंटीबॉडी का उत्पादन किया जाता है। इस थ्रोम्बोसाइटोपेनिया के कारण हैं:
- पैथोलॉजिकल किडनी की विफलता और क्रोनिक हेपेटाइटिस।
- ल्यूपस, डर्माटोमायोसिटिस और स्क्लेरोडर्मा।
- ल्यूकेमिक रोग।
यदि बीमारी में एक पृथक रोग का स्पष्ट रूप है, तो इसे इडियोपैथिक थ्रोम्बोसाइटोपेनिया या वर्लहोफ़ रोग (ICD-10 कोड: D69.3) कहा जाता है। अज्ञातहेतुक थ्रोम्बोसाइटोपेनिक पुरपुरा (ICD-10: D63.6) का एटियलजि अस्पष्ट है, लेकिन चिकित्सा वैज्ञानिकों का मानना \u200b\u200bहै कि इसका कारण वंशानुगत प्रवृत्ति है।
जन्मजात प्रतिरक्षाविहीनता की उपस्थिति में रोग की अभिव्यक्ति भी विशेषता है। इस तरह के लोग बीमारी की शुरुआत के कारकों के लिए अतिसंवेदनशील होते हैं, और इसके कारण हैं:
- दवाओं के संपर्क से लाल अस्थि मज्जा को नुकसान;
- इम्युनोडेफिशिएंसी मेगाकारियोसाइट्स को नुकसान पहुंचाती है।
रोग की एक उत्पादक प्रकृति है, जो अस्थि मज्जा द्वारा प्लेटलेट्स के अपर्याप्त उत्पादन के कारण है। इस मामले में, उनकी अपर्याप्तता उत्पन्न होती है, और परिणामस्वरूप, अस्वस्थता में बह जाता है। कारणों को माइलोस्क्लेरोसिस, मेटास्टेस, एनीमिया, आदि माना जाता है।
शरीर में प्लेटलेट्स की कमी विटामिन बी 12 और फोलिक एसिड की कम संरचना वाले लोगों में देखी जाती है। रक्त कोशिका की कमी की उपस्थिति के लिए अत्यधिक रेडियोधर्मी या विकिरण जोखिम को बाहर नहीं रखा गया है।
इस प्रकार, दो प्रकार के कारण हैं जो थ्रोम्बोसाइटोपेनिया की घटना को प्रभावित करते हैं:
- रक्त कोशिकाओं के विनाश के लिए अग्रणी: अज्ञातहेतुक थ्रोम्बोसाइटोपेनिक पुरपुरा, ऑटोइम्यून विकार, हृदय शल्य चिकित्सा, गर्भवती महिलाओं में नैदानिक \u200b\u200bसंचार संबंधी विकार, और दवा के दुष्प्रभाव।
- अस्थि मज्जा द्वारा एंटीबॉडी के उत्पादन में कमी में योगदान: वायरल प्रभाव, मेटास्टैटिक अभिव्यक्तियाँ, कीमोथेरेपी और विकिरण, साथ ही अतिरिक्त शराब की खपत।
लक्षण
थ्रोम्बोसाइटोपेनिया रोग के लक्षणों में विभिन्न प्रकार की अभिव्यक्तियाँ होती हैं। निर्भर करता है:
- पहली, घटना के कारण से;
- दूसरी बात, बीमारी के पाठ्यक्रम की प्रकृति पर (पुरानी या तीव्र)।
शरीर को नुकसान होने के मुख्य लक्षण त्वचा पर रक्तस्राव और रक्तस्राव के रूप में अभिव्यक्तियां हैं। हेमोरेज सबसे अधिक बार अंगों और धड़ पर मनाया जाता है। किसी व्यक्ति के चेहरे और होंठों को नुकसान संभव है। स्पष्टता के लिए, मानव शरीर पर रक्तस्राव का प्रकटन नीचे दिए गए फोटो में दिखाया गया है।
थ्रोम्बोसाइटोपेनिया को दांत निकालने के बाद लंबे समय तक रक्तस्राव के लक्षणों की विशेषता है। इसके अलावा, रक्तस्राव की अवधि एक दिन हो सकती है या कई दिनों तक हो सकती है। यह बीमारी की डिग्री पर निर्भर करता है।
लक्षणों के साथ, यकृत के आकार में कोई वृद्धि नहीं होती है, लेकिन बहुत बार डॉक्टर ग्रीवा रीढ़ के लिम्फ नोड्स के विस्तार का निरीक्षण करते हैं। यह घटना अक्सर शरीर के तापमान में घटाव मूल्यों (37.1 से 38 डिग्री से) तक की वृद्धि के साथ होती है। शरीर में लाल रक्त कोशिकाओं की घटना की दर में वृद्धि ल्यूपस एरिथेमेटोसस नामक एक अस्वस्थता की उपस्थिति का प्रमाण है।
विश्लेषण के लिए रक्त लेने के बाद प्लेटलेट की कमी के लक्षण काफी आसानी से देखे जाते हैं। मात्रात्मक संरचना सीमा मानदंडों से काफी भिन्न होगी। रक्त में प्लेटलेट्स की संख्या में कमी के साथ, वे आकार में वृद्धि करते हैं। त्वचा पर, यह लाल और नीले रंग के धब्बे की उपस्थिति के रूप में परिलक्षित होता है, जो रक्त कोशिकाओं के परिवर्तन को इंगित करता है। एरिथ्रोसाइट्स का विनाश भी मनाया जाता है, जो मात्रात्मक संरचना में कमी की ओर जाता है, लेकिन रेटिकुलोसाइट्स की संख्या बढ़ जाती है। बाईं ओर ल्यूकोसाइट सूत्र के बदलाव की घटना देखी गई है।
रक्त कोशिकाओं की एक कम संरचना वाले मानव शरीर को मेगाकारियोसाइट्स की संरचना में वृद्धि की विशेषता है, जो अक्सर और व्यापक रक्तस्राव के कारण होता है। रक्त के थक्के की अवधि स्पष्ट रूप से बढ़ जाती है, और घाव से जारी रक्त के गाढ़ेपन में कमी कम हो जाती है।
रोग की अभिव्यक्ति के लक्षणों के अनुसार, जटिलता के तीन डिग्री हैं: हल्के, मध्यम और गंभीर।
एक हल्की डिग्री लंबे समय तक और भारी मासिक धर्म के साथ महिलाओं में रोग की शुरुआत के कारणों की विशेषता है, साथ ही साथ नाक से रक्तस्राव और रक्तस्राव भी होता है। लेकिन एक हल्के डिग्री के स्तर पर, रोग का निदान बेहद मुश्किल है, इसलिए, एक विस्तृत चिकित्सा परीक्षा के बाद ही एक बीमारी की उपस्थिति को सत्यापित करना संभव है।
औसत डिग्री शरीर पर एक रक्तस्रावी दाने के प्रकट होने की विशेषता है, जो त्वचा के नीचे और श्लेष्म झिल्ली पर कई पंचर रक्तस्राव है।
एक गंभीर डिग्री रक्तस्राव के कारण जठरांत्र संबंधी मार्ग के विकारों की विशेषता है। रक्त में प्लेटलेट्स के संकेतक 25x10 9 / l तक हैं।
माध्यमिक थ्रोम्बोसाइटोपेनिया के लक्षण समान हैं।
गर्भावस्था और अस्वस्थता: लक्षण
गर्भवती महिलाओं में थ्रोम्बोसाइटोपेनिया महिलाओं के रक्त में शरीर की मात्रात्मक संरचना में महत्वपूर्ण अंतर की विशेषता है। यदि गर्भवती महिलाओं में बीमारी का कोई निदान नहीं है, लेकिन प्लेटलेट रचना संकेतक थोड़ा कम हो जाता है, तो यह इंगित करता है कि उनकी महत्वपूर्ण गतिविधि कम हो जाती है और रक्त परिसंचरण की परिधि में भागीदारी बढ़ जाती है।
यदि गर्भवती महिला के रक्त में प्लेटलेट्स की कमी होती है, तो ये रोग के विकास के लिए प्रत्यक्ष पूर्वापेक्षाएँ हैं। प्लेटलेट्स की कम संख्या के कारणों में इन निकायों की मृत्यु की उच्च दर और नए लोगों के गठन की कम दर हैं। नैदानिक \u200b\u200bसंकेत चमड़े के नीचे रक्तस्राव की विशेषता है। रंगहीन निकायों की कमी के कारणों में पोषण की गलत संरचना और मानदंड हैं या भोजन की थोड़ी मात्रा, साथ ही साथ प्रतिरक्षा प्रणाली को नुकसान और विभिन्न रक्त हानि। इसके माध्यम से, अस्थि मज्जा द्वारा कम मात्रा में छोटे शरीर उत्पन्न होते हैं या अनियमित आकार के होते हैं।
गर्भावस्था के दौरान थ्रोम्बोसाइटोपेनिया बहुत खतरनाक है, इसलिए, निदान और विशेष रूप से उपचार के मुद्दे पर अधिकतम ध्यान दिया जाता है। खतरा इस तथ्य में निहित है कि गर्भावस्था के दौरान मां के रक्त में प्लेटलेट्स की कमी बच्चे में रक्तस्राव की घटना में योगदान करती है। गर्भ में सबसे खतरनाक रक्तस्राव मस्तिष्क रक्तस्राव है, जिसके परिणामस्वरूप भ्रूण के लिए घातक परिणाम होते हैं। इस तरह के कारक के पहले लक्षणों पर, चिकित्सक परिणामों को बाहर करने के लिए समय से पहले जन्म का फैसला करता है।
बचपन थ्रोम्बोसाइटोपेनिया: लक्षण
बच्चों में थ्रोम्बोसाइटोपेनिया दुर्लभ है। जोखिम समूह में स्कूली उम्र के बच्चे शामिल हैं, जिनमें से घटना अक्सर सर्दियों और वसंत की अवधि में प्रकट होती है।
थ्रोम्बोसाइटोपेनिया और बच्चों में इसके लक्षण व्यावहारिक रूप से वयस्कों से भिन्न नहीं होते हैं, लेकिन माता-पिता के लिए यह महत्वपूर्ण है कि वे रोग के विकास के शुरुआती चरणों में पहले संकेतों द्वारा इसका निदान करें। बच्चों के लक्षणों में नाक गुहा से लगातार रक्तस्राव और शरीर पर एक छोटे से दाने की घटना शामिल है। प्रारंभ में, चकत्ते शरीर के निचले छोरों पर होती हैं, और फिर उन्हें हाथों पर देखा जा सकता है। मामूली चोटों के साथ, सूजन और हेमटॉमस होते हैं। ऐसे लक्षण ज्यादातर माता-पिता के लिए चिंता का कारण नहीं होते हैं, दर्द के लक्षणों की अनुपस्थिति के कारण। यह एक महत्वपूर्ण गलती है, क्योंकि इसके उन्नत रूप में कोई भी बीमारी खतरनाक है।
मसूड़ों का रक्तस्राव बच्चे और वयस्क दोनों के रक्त में प्लेटलेट्स की कमी को इंगित करता है। इसी समय, एक बीमार व्यक्ति में मल, और अधिक बार बच्चों में, रक्त के थक्कों के साथ एक साथ उत्सर्जित किया जाता है। पेशाब के साथ रक्तस्राव को बाहर नहीं किया जाता है।
प्रतिरक्षा प्रणाली पर रोग के प्रभाव की डिग्री के आधार पर, प्रतिरक्षा और गैर-प्रतिरक्षा प्लेटलेट की कमी के बीच एक अंतर किया जाता है। इम्यून थ्रोम्बोसाइटोपेनिया एंटीबॉडी के प्रभाव में रक्त कोशिकाओं की बड़े पैमाने पर मृत्यु के कारण होता है। ऐसी स्थिति में, प्रतिरक्षा प्रणाली अपने स्वयं के रक्त कोशिकाओं के बीच अंतर नहीं करती है और शरीर से खारिज कर दिया जाता है। प्रतिरक्षा नहीं है, हालांकि, प्लेटलेट्स पर शारीरिक प्रभाव के साथ खुद को प्रकट करता है।
निदान
रोग के पहले लक्षणों और लक्षणों पर एक व्यक्ति का निदान किया जाना चाहिए। निदान की मुख्य विधि एक नैदानिक \u200b\u200bरक्त परीक्षण है, जिसके परिणामों के अनुसार प्लेटलेट्स की मात्रात्मक रचना की एक तस्वीर दिखाई देती है।
यदि शरीर में रक्त कोशिकाओं की संख्या में विचलन का पता चला है, तो अस्थि मज्जा परीक्षा के लिए एक संकेत निर्धारित किया जाता है। इस प्रकार, मेगाकारियोसाइट्स की उपस्थिति निर्धारित की जाती है। यदि वे अनुपस्थित हैं, तो थ्रोम्बस गठन का उल्लंघन है, और उनकी उपस्थिति प्लेटलेट्स के विनाश या तिल्ली में उनके बयान को इंगित करती है।
कमी के कारणों का निदान किया जाता है:
- आनुवंशिक परीक्षण;
- इलेक्ट्रोकार्डियोग्राम;
- एंटीबॉडी की उपस्थिति के लिए परीक्षण;
- अल्ट्रासाउंड अध्ययन;
- एक्स-रे और एंडोस्कोपी।
गर्भावस्था के दौरान थ्रोम्बोसाइटोपेनिया का निदान कोएगुलोग्राम का उपयोग करके किया जाता है, या, सरल शब्दों में, रक्त के थक्के का परीक्षण। ऐसा विश्लेषण आपको रक्त में प्लेटलेट्स की संरचना को सटीक रूप से निर्धारित करने की अनुमति देता है। जन्म प्रक्रिया का कोर्स प्लेटलेट्स की संख्या पर निर्भर करता है।
इलाज
थ्रोम्बोसाइटोपेनिया के लिए उपचार थेरेपी के साथ शुरू होता है जिसमें प्रेडनिसोलोन नामक दवा अस्पताल में निर्धारित की जाती है।
जरूरी! उचित परीक्षा पास करने और बीमारी का निदान करने के बाद ही उपचार के तरीके एक कड़ाई से उपस्थित चिकित्सक द्वारा निर्धारित किए जाते हैं।
दवा लेने के लिए खुराक को निर्देशों में इंगित किया गया है, जिसके अनुसार दवा का 1 मिलीलीटर अपने स्वयं के वजन के प्रति 1 किलोग्राम का उपयोग किया जाता है। रोग की प्रगति के साथ, खुराक में 1.5-2 गुना वृद्धि होती है। प्रारंभिक चरणों में, खराबी को एक त्वरित और प्रभावी वसूली की विशेषता है, इसलिए, दवा लेने के बाद, कुछ दिनों के बाद, आप स्वास्थ्य में सुधार देख सकते हैं। दवा लेना तब तक जारी रहता है जब तक कि व्यक्ति पूरी तरह से ठीक नहीं हो जाता है, जिसे उपस्थित चिकित्सक द्वारा पुष्टि की जानी चाहिए।
ग्लुकोकोर्टिकोस्टेरॉइड्स की कार्रवाई का खराबी के खिलाफ लड़ाई पर सकारात्मक प्रभाव पड़ता है, लेकिन ज्यादातर मामलों में केवल लक्षण गायब हो जाते हैं, और रोग बना रहता है। बच्चों और किशोरों में कमी का इलाज करने के लिए उपयोग किया जाता है।
इडियोपैथिक क्रोनिक थ्रोम्बोसाइटोपेनिया के लिए उपचार तिल्ली को हटाने के द्वारा होता है। इस प्रक्रिया को चिकित्सा में स्प्लेनेक्टोमी के रूप में संदर्भित किया जाता है और इसके सकारात्मक प्रभावों की विशेषता है। ऑपरेशन से पहले, प्रेडनिसोलोन की खुराक तीन गुना बढ़ जाती है। इसके अलावा, यह एक मांसपेशी में इंजेक्शन नहीं है, लेकिन सीधे एक मानव नस में है। स्प्लेनेक्टोमी के बाद, दवा को दो साल तक एक ही खुराक में प्रशासित किया जाता है। समय की निर्दिष्ट अवधि के बाद ही, प्रदर्शन किए गए स्प्लेनेक्टोमी की सफलता का एक परीक्षण और प्रमाणन किया जाता है।
यदि निष्कासन ऑपरेशन असफल रहा, तो रोगी को साइटोस्टैटिक्स के साथ इम्यूनोसप्रेसेव कीमोथेरेपी निर्धारित किया जाता है। इन दवाओं में शामिल हैं: अज़ैथोप्रीन और विन्क्रिस्टाइन।
एक गैर-प्रतिरक्षा प्रकृति की अधिग्रहीत कमी के निदान के साथ, एस्ट्रोजेन, प्रोजेस्टिन और एंड्रॉक्सोन लेने के द्वारा थ्रोम्बोसाइटोपेनिया का लक्षणपूर्वक इलाज किया जाता है।
अज्ञातहेतुक थ्रोम्बोसाइटोपेनिया के अधिक गंभीर रूप विपुल रक्तस्राव के कारण होते हैं। रक्त को बहाल करने के लिए आधान किया जाता है। गंभीर उपचार से दवा की वापसी हो सकती है, जो प्लेटलेट के थक्के की क्षमता को नकारात्मक रूप से प्रभावित कर सकती है।
रोग का निदान करने के बाद, रोगी को पंजीकृत किया जाता है और न केवल रोगी की जांच करने की प्रक्रिया, बल्कि उसके रिश्तेदारों को भी वंशानुगत इतिहास एकत्र करने के लिए किया जाता है।
बच्चों में, अस्वस्थता का इलाज अच्छी तरह से और जटिलताओं के बिना किया जाता है, लेकिन कुछ मामलों में, रोगसूचक चिकित्सा की संभावना को बाहर नहीं किया जाता है।
पारंपरिक चिकित्सा के साथ थ्रोम्बोसाइटोपेनिया के उपचार की भी अपनी महत्वपूर्ण उपलब्धियां हैं। सबसे पहले, रक्त में अपर्याप्त प्लेटलेट्स की समस्या से छुटकारा पाने के लिए अखरोट के साथ शहद को आहार में शामिल किया जाना चाहिए। बिछुआ और गुलाब के पत्तों के काढ़े भी अच्छी तरह से मदद करते हैं। निवारक उपायों के लिए, सन्टी, रास्पबेरी या चुकंदर के रस का उपयोग किया जाता है।
अगर आपको लगता है कि आपको थ्रोम्बोसाइटोपेनिया और लक्षण इस बीमारी की विशेषता है, तो हेमेटोलॉजिस्ट आपकी मदद कर सकता है।
हम अपनी ऑनलाइन रोग निदान सेवा का उपयोग करने का भी सुझाव देते हैं, जो दर्ज किए गए लक्षणों के आधार पर संभावित रोगों का चयन करता है।
डिप्थीरिया एक संक्रामक रोग है जो एक विशिष्ट जीवाणु की कार्रवाई से उकसाया जाता है, जिसके प्रसारण (संक्रमण) को हवाई बूंदों द्वारा किया जाता है। डिप्थीरिया, जिनमें से लक्षण मुख्य रूप से नासॉफिरैन्क्स और ऑरोफरीनक्स के क्षेत्र में भड़काऊ प्रक्रिया के सक्रियण में शामिल होते हैं, को सामान्य नशा और घावों के एक नंबर के रूप में सहवर्ती अभिव्यक्तियों की विशेषता होती है जो सीधे उत्सर्जन, तंत्रिका और हृदय प्रणाली को प्रभावित करते हैं।
खसरा एक तीव्र संक्रामक रोग है जिसमें लगभग 100% संवेदनशीलता की दर होती है। खसरा, जिनमें से लक्षण बुखार, मौखिक गुहा और ऊपरी श्वसन पथ के श्लेष्म झिल्ली को प्रभावित करने वाली सूजन है, मैकुलोपापुलर त्वचा की लाली, सामान्य नशा और नेत्रश्लेष्मलाशोथ की उपस्थिति, छोटे बच्चों में मृत्यु के प्रमुख कारणों में से एक है।
लेप्टोस्पायरोसिस एक संक्रामक प्रकृति की बीमारी है, जो जीनस लेप्टोस्पाइरा के विशिष्ट रोगजनकों के कारण होती है। पैथोलॉजिकल प्रक्रिया मुख्य रूप से केशिकाओं, साथ ही यकृत, गुर्दे और मांसपेशियों को प्रभावित करती है।
ग्रसनीशोथ (टॉन्सिलोमाकोसिस) एक तीव्र या पुरानी प्रकृति के ग्रसनी के श्लेष्म झिल्ली का एक विकृति है, जिसके विकास का मुख्य कारण कवक के साथ शरीर का संक्रमण है। ग्रसनीशोथ छोटे बच्चों सहित बिल्कुल सभी आयु वर्ग के लोगों को प्रभावित करता है। शायद ही कभी रोग एक पृथक रूप में होता है।
विषाक्त एरिथेमा एक बीमारी है, जिसके परिणामस्वरूप मानव त्वचा पर एक पॉलीमॉर्फिक दाने दिखाई देता है। रोग सबसे अधिक बार नवजात बच्चों को प्रभावित करता है, लेकिन वयस्क रोगियों में इसकी उपस्थिति को बाहर नहीं किया जाता है। नवजात शिशुओं के विषाक्त एरिथेमा उनके जीवन के पहले कुछ दिनों में 50% बच्चों में विकसित होता है। यह राज्य पर्यावरण के साथ-साथ बाहरी कारकों के लिए बच्चे की अनुकूलन प्रक्रिया को दर्शाता है।
व्यायाम और संयम के साथ, ज्यादातर लोग दवा के बिना कर सकते हैं।
मानव रोगों के लक्षण और उपचार
प्रशासन की अनुमति और स्रोत के लिए एक सक्रिय लिंक के साथ ही सामग्रियों का पुन: निर्माण संभव है।
प्रदान की गई सभी जानकारी आपके डॉक्टर के साथ अनिवार्य परामर्श के अधीन है!
प्रश्न और सुझाव:
ICD कोड: D69.6
थ्रोम्बोसाइटोपेनिया, अनिर्दिष्ट
थ्रोम्बोसाइटोपेनिया, अनिर्दिष्ट
खोज
- ClassInform द्वारा खोजें
{!LANG-65b89575a344f0b284f1d0a8b4d9584e!}
{!LANG-5386c35906bd18f6b97046f00438216c!}
- {!LANG-59b47caf360ae3e3d51817d83841767a!}
{!LANG-55c38242624c6b9003bac523539c3fcd!}
{!LANG-62efad9054f084ee8a360dc0bb12b306!}
{!LANG-1acc894542e58d26a6f0f31d1e0dd94b!}
{!LANG-a81cdc2991631e6f8f2123f3db965510!}
{!LANG-b963ec06f45c9900884a5e42799a2603!}
{!LANG-a99fb030effc1f1a4d4cb2b47817a0bb!}
{!LANG-fd0354000fea81cdee33b14d4301b5c8!}
{!LANG-b1fd94a0c87c2bb99228673932bf196a!}
{!LANG-f633005bae562043888b1f90ddbeaeb5!}
- {!LANG-f633005bae562043888b1f90ddbeaeb5!}
{!LANG-eb06d8adf917b8e1e3161a40445df19c!}
{!LANG-75543c18f2636b7f4f76e939e9e4db4e!}
- {!LANG-b1a31c71d9c9b7a4a05ac521599594c4!}
{!LANG-d6af39a0edab7a37105ee0e76d70e735!}
{!LANG-c8e891ad46ea071f2e29f9b31f5535d6!}
{!LANG-d44db03e327828679a14d3f9bf04384e!}
{!LANG-8427b5eed7bf712f83ee969089edd9ee!}
{!LANG-0ffc52f795b56b309bfa3135a103d64d!}
{!LANG-4f83180e61c8e6273704a5ca271114f3!}
{!LANG-66c004e9b6b96fbaf9a71915ae72cd10!}
{!LANG-531c5d71bba4f09df86048e0388a5fec!}
{!LANG-177a676a84c8564bffc6e27cf261ab91!}
{!LANG-f698993006bd7f34065fcf2a05a9c180!}
{!LANG-a9984460c562a6bfd980ac8ec475171a!}
{!LANG-de0b600f7c807b1fa3578cebd1343b23!}
- {!LANG-9a175e4fccd479b645ca6b0254404c7f!}
{!LANG-df89fd5b978b5372994209df3b7a2723!}
{!LANG-446296af4be352ebdfc306d1de27bf95!}
- {!LANG-e95133463199cc1b9e4da23b696ce61a!}
{!LANG-09db8f0469e01bb3b0c6cb2a7dc0a909!}
{!LANG-674b7352c196364f993524eb8740ac61!}
{!LANG-7804925e83eec470ef6d869b27b1c23c!}
{!LANG-1c94dfc147f397044bf3e8100f89516f!}
{!LANG-c8df99828364b89dbb4bc9c608ac0b1a!}
{!LANG-e26eb8b6f28ceae7d7f432de27b863cb!}
{!LANG-b999401e331646d3a76d48f98fdc9368!}
{!LANG-a82a275a0f182bb8659247d894da0bbb!}
{!LANG-b02c7961168009488826d8cf513fab9b!}
{!LANG-0cf4dfd6f92a81be28899f832e30c90d!}
{!LANG-390797f47fa90deb8b6e30c7116a5a89!}
{!LANG-fd0e83a913efe39020403ca0be112425!}
{!LANG-9909c70c1d3222592d40c79d03a70ec0!}
{!LANG-945df5adeb1641a996af0febcc3afc16!}
{!LANG-27c105fa0ac154f3d6365ac2d6adb980!}
{!LANG-155c3a1f547f8785b48c39f6b2cf28a7!}
{!LANG-582e9e90e2d8eceb545a555abbd096fe!}
{!LANG-07a996aa44f9223d07041ff093803302!}
{!LANG-78dd19f04cbbd55bc4e57a41770bf593!}
{!LANG-07cd64d27184877cbdf555edf38df344!}
{!LANG-109c906b4b40123d79342c3f8506d1a2!}
{!LANG-ac641d58b7dbbc110465983266e13f79!}
{!LANG-60f28be610a2a327fa4c5418c3ea26a8!}
{!LANG-29517a3b823c53a0e4bf230bd95aacfa!}
{!LANG-3f77abc0f510f616a0f08cf548836e9e!}
{!LANG-50009d7dfbfcb1970279c35d93833745!}
{!LANG-434f9f0e0d5471e718585873a163a25d!}
{!LANG-3fca7867773cfd7dee678b7c03e48b7d!}
{!LANG-f85e84cd4af359687a2d34cfbc1bb5e1!}
{!LANG-565297fa76b9a4a7d0b322e7b6831575!}
{!LANG-00aab125aeaabdedfa7bd46f77571a5c!}
{!LANG-3c8d397f2d4101ef109115e31b50d45d!}
{!LANG-b365f8069bb9cdf4975cc087f3103150!}
{!LANG-d284662dcbc3e06c6f5140c58be09090!}
{!LANG-b1aee86416c55575f7b5ff9f8f6d4f10!}
{!LANG-ef569611ef75314ed73eb3c39da44f58!}
{!LANG-3e3ccc91d83d22db2e0fc38f738d447f!}
{!LANG-f96ff62cb803213419e3eda0acc0ad27!}
{!LANG-12c0ec943691a186d39836783f20879f!}
{!LANG-500bd95632b204c8a65aa721c9436569!}
{!LANG-d5fd98d7a36f8d52747d5c0839794594!}
{!LANG-253275a2002e12383f81225c9c3d5544!}
{!LANG-bbff3123e9ee06496e65ba59628b8d4e!}
{!LANG-6e62fcaece0af28d98ccd9355afb980f!}
{!LANG-410bb45d654f01af0d04c9b2cc87b73c!}
{!LANG-1e6f7d32012ddd7aed0a072c00e34db8!}
{!LANG-50de54cf2b4adbac30c916e36fa84ed1!}
{!LANG-02327a3739dcf6996ce973f3d2176ec6!}
{!LANG-5d54ebed8af318d93e87d33927260729!}
{!LANG-1207454408c91a2b29978a5765fc04c5!}
{!LANG-d99d97f800552e88c22829e096e60f24!}
{!LANG-f20cd452f2c2cce3b8c3f5cc94cd038a!}
{!LANG-0cb14cd9f6180878fd78a81c931e75b7!}
{!LANG-dd55654024918afb881cc5613dcb43ec!}
{!LANG-a78865d7e1cf3a3006a0292d4d95e6a1!}
रूस में, 10 वीं संशोधन (ICD-10) के रोगों के अंतर्राष्ट्रीय वर्गीकरण को घटना, सभी विभागों के चिकित्सा संस्थानों की आबादी के दौरे और मृत्यु के कारणों को ध्यान में रखने के लिए एक एकल मानक दस्तावेज के रूप में अपनाया गया है।
ICD-10 को रूस के स्वास्थ्य मंत्रालय के आदेश द्वारा 1999 में रूसी संघ भर में स्वास्थ्य सेवा अभ्यास में पेश किया गया था, जो 05/27/97 दिनांकित था। नंबर 170
2017 में 2018 में WHO द्वारा एक नया संशोधन (ICD-11) की योजना बनाई गई है।
जैसा कि डब्ल्यूएचओ द्वारा संशोधित और पूरक है
प्रसंस्करण और अनुवाद परिवर्तन © mkb-10.com
{!LANG-622857c42aebc855949b82b3fc4f9cf4!}
{!LANG-2b6884d88e534f9e2b3d27b1d084cee2!}
{!LANG-4b8858a1d39aa6d3f8bc4bcf820ecd61!}
{!LANG-a01e977d879459e6d26beef6bdc5d472!}
{!LANG-6817a223ec97eefe283e440075458702!}
{!LANG-ec54084c1afd762e2a4032177826aef7!}
{!LANG-6f5b63c552c7f3c28a46aeecce983602!}
{!LANG-e609ad36d13312e5ee07b4ed35aab584!}
{!LANG-34c8be042fe9033d52d26335d083a853!}
{!LANG-6c6fed6b38516589ef7fa01e901a7e3c!}
{!LANG-7b2c7a497b2f8bf93657d37aa48dfad2!}
{!LANG-d643a6f52fc46224ca229dd650853320!}
{!LANG-29d48f1bb8f111206e847865522732d7!}
{!LANG-3514bcac40c0edaee43b3243f1c78304!}
{!LANG-d5ca570743a5c6c0b18b25edc5d8cfff!}
{!LANG-92d7ef0f1b97bd579404ca21f3d41c77!}
{!LANG-2e578b4f4aa0cf615adc2e011b678104!}
{!LANG-dea53ead47f5607cd62d4347400eb142!}
{!LANG-5b5018e1418fad210c1b15d4217b57df!}
{!LANG-25f42a3a829e0bbc0ee9276d5510098a!}
{!LANG-ae12bd98fa48bb6970358efd624b5366!}
{!LANG-884e16c4a130304cd13095454c7e2ae6!}
{!LANG-d69238fc40ae6992d95f9f62d65e6854!}
{!LANG-0e998e8cee1ac68527619e5911f99798!}
{!LANG-6a53ddceff1677f0f67bef00a925975f!}
{!LANG-6fba63ded8928fa6d6591b7bc7e5f338!}
{!LANG-7072952b309afa51f308403cfde62195!}
{!LANG-f03c5a3de69d535f33c154e22c92d356!}
{!LANG-f7a7605b7ddac86cc30985cc53f78039!}
{!LANG-f009039641de6933ac20e1394e9a4581!}
{!LANG-5df15260f8516eade17406a42680b551!}
{!LANG-9358b949a96f4ec1b1dbb737565a7676!}
{!LANG-6457d8a2f8108fa162301ec33bc551e2!}
{!LANG-e99e4885456c2db9fabc496f56ad6746!}
{!LANG-af98be76a784b0b8a462f0593f26b3bf!}
{!LANG-2879bea9d1f80fbc6cb01d34ef24515e!}
{!LANG-63b4c82408ee42ce787514b1dab0c97c!}
{!LANG-d3d55ab6c96a65f23531ea81526913a7!}
{!LANG-d34ec5ad39a5923628c1bc83f1f5dcfa!}
{!LANG-659073059960641b2ef20c0558bab08e!}
{!LANG-a60c456807a2514f838025adbc6e03f3!}
{!LANG-d26d659e36f079b5bd72b5033705ed97!}
{!LANG-6bb63844e097a20cfa063601faf2ddec!}
{!LANG-0cecbf100ae3244afaa23f622684af69!}
{!LANG-602bf67fe6876eeb93aa39bdcad297ae!}
{!LANG-6732b43df7178bf0f2c79082b21b06f1!}
{!LANG-e8a5c6655488b0522fb3b076015180d3!}
{!LANG-8b700abb28ba668b37a23ee079e2782d!}
{!LANG-4f25a4f0c86178ecde2ae38de62cede7!}
{!LANG-42ef48744758c3ef2d565f8347411071!}
{!LANG-96d71543ee62424aeecb8eebc9c7f30d!}
{!LANG-4701204b7c5ecdfc0414b3fc5c749186!}
{!LANG-77d95e08544de77e7ca68b5e7529847d!}
{!LANG-d2419ca3f856756ee6226238169b532f!}
{!LANG-d463ffe4bd8c701b8f28ef6b86d5eda1!}
{!LANG-1fbd4428d4c2a7767dd0b1abed818f50!}
{!LANG-7c048bb673a7b0997b5f6655a5c3fc90!}
{!LANG-d7698873b2efc376220a9b67a61c65c2!}
{!LANG-a70ab352eabb07a5ad9bc3697b5ea842!}
{!LANG-6be579fcc3529ba9314d7d9463916bef!}
{!LANG-3106255be8ce0a9311a8f8bc659f9ffb!}
{!LANG-273ae048900fe7d62bcce653b4330e71!}
{!LANG-d335074be86338c9894c401c5e93a2e5!}
{!LANG-b10648168b46019d095abda205f7650b!}
{!LANG-74e7e2b255468f2c849af85370c5dc84!}
{!LANG-b430ae31553c4cf5244e4ba667881af7!}
{!LANG-c3876878d93e577c8d72fa10b32af7ec!}
{!LANG-eef3c0daadd1421f337d804e0403c9e1!}
{!LANG-3ec72a7e2c0261703500a59a98ec2af9!}
{!LANG-65bcc3467e1114d59d59f1e4dcc2f5a6!}
{!LANG-4a8e5f583af5b7a6dde859636bc7bb26!}
{!LANG-9f7b033a40830d0ca77ea75b95a7c2a8!}
{!LANG-dc987022b080c4a5c71ee811a504eb35!}
{!LANG-ba511a1426cd61b20c09879cb4ee9ea2!}
{!LANG-3389e960935ef2a247f418b9d720cf6f!}
{!LANG-b7ba5b2dd40c808ba8f63a3d2198774c!}
{!LANG-0bfa8c5aae78d6d8b6fb564673075d8d!}
{!LANG-5862841fc8b7b6274d3024e1e05ed41f!}
{!LANG-b532166c302a8e78b7c8f31b34245fdd!}
- {!LANG-c8b338bceef982993b2c6a2fa504cded!}
- घर
- {!LANG-3b8d13bda33486212ee0b6a90e2b3f10!}
- {!LANG-00452ae0fb517686af80cc46bc9db7c4!}
- {!LANG-0a5c9ecccbef618cd3a5ddf77e90da05!}
{!LANG-c6f0382a6f1fff3e9acb37081573e7cd!}
{!LANG-1c3b3d9a4fa58f87336d16361e099567!}
{!LANG-f22398a9a5b6aa338f21a954276de343!}
{!LANG-a3bbe8805a073f2fa92de890ca1cc14e!}
{!LANG-091ea50f5c1f54155e39c750f9dcb184!}
{!LANG-9efa5129e6043f9ac927bad0ac640fc8!}
{!LANG-7d20facceb6bfe634c90623ec1d27c77!}
{!LANG-6511ebbb6d28fe27496eadc2e888440f!}
{!LANG-8eb6ba1297d4b02ada4f4ea75aa67ea4!}
{!LANG-0c6ca708f55bf44cac0279825edbfc05!}
{!LANG-45af69c17702c7e12b28cddd5e849623!}
{!LANG-6005cf6ba5c4d2e52ee3b003b31e2fff!}
{!LANG-9127c8f779b609a1d2e6624eb35b24af!}
{!LANG-bc5bdedd93a0a79e0f991cf9b5a2bb29!}
{!LANG-63e5bb1043aeb70467d2fa9985e3848d!}
{!LANG-cf47be6708a1ce852efc183a2204b232!}
{!LANG-f598041f47f7fbd314d6a3d688c4c536!}
जानकारी
{!LANG-9a1a09efbcd796f2c743565f93b21ae9!}
{!LANG-9ca79ba48ac2ec58259e7425711c73fd!}
{!LANG-dc32022d05fd16489cb61af4cea88270!}
{!LANG-6c6299c883a738b5953b6fd7ba6dc4f8!}
सामान्य जानकारी
{!LANG-93c30eb0c848421b7e62efadd42bab3c!}
{!LANG-775dfc13026a72fd00397d80269ed8be!}
{!LANG-c3e7e6c7727a41b11dea8c2667e07316!}
{!LANG-58f1590854ceebddb362fe4a93b64806!}
वर्गीकरण
{!LANG-6e5c0b6de54ba8154f633d452beafc9f!}
निदान
{!LANG-0ca0b3a6d8db36b924cb6777b2026743!}
{!LANG-4e98a28a42b156e172c05a7c625907b3!}
{!LANG-61fc1efb2a1d6398662c134c9df40a52!}
{!LANG-1c65d7e0ee3b27e8a7f76480d6f2920c!}
{!LANG-a0dac656bdd27372b779ff0dfd3bf276!}
{!LANG-a66f4867edb687f6243a3f9dbb6c1f59!}
{!LANG-33f87f088048c2b0df46f9f2d12a45b3!}
{!LANG-c9aeed2e436c5f0774e037920c092fe6!}
इलाज
{!LANG-12b80c53860a66c06284197dc14572c4!}
{!LANG-297a8b539c9805b870549a2c675e2db6!}
{!LANG-77ef6031915f552f40b0891dc5541489!}
{!LANG-a98910edce9d3644c535d6c7f04c046e!}
{!LANG-9fb332b17789db4d2ac6c8b60913e93f!}
{!LANG-3163e651e5b899adaa1ebce605a63405!}
{!LANG-3163e651e5b899adaa1ebce605a63405!}
खोज
- ClassInform द्वारा खोजें
{!LANG-65b89575a344f0b284f1d0a8b4d9584e!}
{!LANG-5386c35906bd18f6b97046f00438216c!}
- {!LANG-59b47caf360ae3e3d51817d83841767a!}
{!LANG-55c38242624c6b9003bac523539c3fcd!}
{!LANG-62efad9054f084ee8a360dc0bb12b306!}
{!LANG-1acc894542e58d26a6f0f31d1e0dd94b!}
{!LANG-a81cdc2991631e6f8f2123f3db965510!}
{!LANG-b963ec06f45c9900884a5e42799a2603!}
{!LANG-a99fb030effc1f1a4d4cb2b47817a0bb!}
{!LANG-fd0354000fea81cdee33b14d4301b5c8!}
{!LANG-b1fd94a0c87c2bb99228673932bf196a!}
{!LANG-f633005bae562043888b1f90ddbeaeb5!}
- {!LANG-f633005bae562043888b1f90ddbeaeb5!}
{!LANG-eb06d8adf917b8e1e3161a40445df19c!}
{!LANG-75543c18f2636b7f4f76e939e9e4db4e!}
- {!LANG-b1a31c71d9c9b7a4a05ac521599594c4!}
{!LANG-d6af39a0edab7a37105ee0e76d70e735!}
{!LANG-c8e891ad46ea071f2e29f9b31f5535d6!}
{!LANG-d44db03e327828679a14d3f9bf04384e!}
{!LANG-8427b5eed7bf712f83ee969089edd9ee!}
{!LANG-0ffc52f795b56b309bfa3135a103d64d!}
{!LANG-4f83180e61c8e6273704a5ca271114f3!}
{!LANG-66c004e9b6b96fbaf9a71915ae72cd10!}
{!LANG-531c5d71bba4f09df86048e0388a5fec!}
{!LANG-177a676a84c8564bffc6e27cf261ab91!}
{!LANG-f698993006bd7f34065fcf2a05a9c180!}
{!LANG-a9984460c562a6bfd980ac8ec475171a!}
{!LANG-de0b600f7c807b1fa3578cebd1343b23!}
- {!LANG-9a175e4fccd479b645ca6b0254404c7f!}
{!LANG-df89fd5b978b5372994209df3b7a2723!}
{!LANG-446296af4be352ebdfc306d1de27bf95!}
- {!LANG-e95133463199cc1b9e4da23b696ce61a!}
{!LANG-09db8f0469e01bb3b0c6cb2a7dc0a909!}
{!LANG-674b7352c196364f993524eb8740ac61!}
{!LANG-7804925e83eec470ef6d869b27b1c23c!}
{!LANG-1c94dfc147f397044bf3e8100f89516f!}
{!LANG-c8df99828364b89dbb4bc9c608ac0b1a!}
{!LANG-e26eb8b6f28ceae7d7f432de27b863cb!}
{!LANG-b999401e331646d3a76d48f98fdc9368!}
{!LANG-a82a275a0f182bb8659247d894da0bbb!}
{!LANG-b02c7961168009488826d8cf513fab9b!}
{!LANG-0cf4dfd6f92a81be28899f832e30c90d!}
{!LANG-390797f47fa90deb8b6e30c7116a5a89!}
{!LANG-fd0e83a913efe39020403ca0be112425!}
{!LANG-9909c70c1d3222592d40c79d03a70ec0!}
{!LANG-945df5adeb1641a996af0febcc3afc16!}
{!LANG-27c105fa0ac154f3d6365ac2d6adb980!}
{!LANG-155c3a1f547f8785b48c39f6b2cf28a7!}
{!LANG-582e9e90e2d8eceb545a555abbd096fe!}
{!LANG-07a996aa44f9223d07041ff093803302!}
{!LANG-78dd19f04cbbd55bc4e57a41770bf593!}
{!LANG-07cd64d27184877cbdf555edf38df344!}
{!LANG-109c906b4b40123d79342c3f8506d1a2!}
{!LANG-ac641d58b7dbbc110465983266e13f79!}
{!LANG-60f28be610a2a327fa4c5418c3ea26a8!}
{!LANG-29517a3b823c53a0e4bf230bd95aacfa!}
{!LANG-3f77abc0f510f616a0f08cf548836e9e!}
{!LANG-50009d7dfbfcb1970279c35d93833745!}
{!LANG-434f9f0e0d5471e718585873a163a25d!}
{!LANG-3fca7867773cfd7dee678b7c03e48b7d!}
{!LANG-f85e84cd4af359687a2d34cfbc1bb5e1!}
{!LANG-565297fa76b9a4a7d0b322e7b6831575!}
{!LANG-00aab125aeaabdedfa7bd46f77571a5c!}
{!LANG-3c8d397f2d4101ef109115e31b50d45d!}
{!LANG-b365f8069bb9cdf4975cc087f3103150!}
{!LANG-d284662dcbc3e06c6f5140c58be09090!}
{!LANG-b1aee86416c55575f7b5ff9f8f6d4f10!}
{!LANG-ef569611ef75314ed73eb3c39da44f58!}
{!LANG-3e3ccc91d83d22db2e0fc38f738d447f!}
{!LANG-f96ff62cb803213419e3eda0acc0ad27!}
{!LANG-12c0ec943691a186d39836783f20879f!}
{!LANG-500bd95632b204c8a65aa721c9436569!}
{!LANG-d5fd98d7a36f8d52747d5c0839794594!}
{!LANG-253275a2002e12383f81225c9c3d5544!}
{!LANG-bbff3123e9ee06496e65ba59628b8d4e!}
{!LANG-6e62fcaece0af28d98ccd9355afb980f!}
{!LANG-410bb45d654f01af0d04c9b2cc87b73c!}
{!LANG-1e6f7d32012ddd7aed0a072c00e34db8!}
{!LANG-50de54cf2b4adbac30c916e36fa84ed1!}
{!LANG-02327a3739dcf6996ce973f3d2176ec6!}
{!LANG-5d54ebed8af318d93e87d33927260729!}
{!LANG-1207454408c91a2b29978a5765fc04c5!}
{!LANG-d99d97f800552e88c22829e096e60f24!}
{!LANG-f20cd452f2c2cce3b8c3f5cc94cd038a!}
{!LANG-0cb14cd9f6180878fd78a81c931e75b7!}
{!LANG-dd55654024918afb881cc5613dcb43ec!}
{!LANG-a78865d7e1cf3a3006a0292d4d95e6a1!}
{!LANG-6c54869c8d7bba597c47300216cd3bef!}
{!LANG-d077866f1aa4815fb12e00fb814033a7!}
{!LANG-fb2f7f77591c2f92c9a53ce7e1bd4392!}
- {!LANG-67c0e7554d41915697f999ef0e087390!}
- {!LANG-0cc9987e23045bfbb5cfc7a2c11b3282!}
- {!LANG-f20c2b28a8d2eec04941d1cf59ce6e6a!}
- {!LANG-a7387b1ecda07e54d8a71dd4cfde083d!}
- {!LANG-5238f9b0e4782e28345a0524ccad0f4f!}
- {!LANG-92022edca7fa13680b76c6277aaf8a59!}
- {!LANG-f4d07aaae382f1bbd2b64c4f98ce0709!}
- {!LANG-d1cee5aac27c4fdbcf9a0a7434bd577a!}
- {!LANG-233216f39c8c3be5c1851684682b00ef!}
- {!LANG-8c1ee17ceac04b963f341b5dfcaabad1!}
- {!LANG-e24735da9744a1752d651d37b5ae1c46!}
{!LANG-0dfb21ad31f0a461be26bc0c9b1c600f!}
आईसीडी 10 के अनुसार थ्रोम्बोसाइटोपेनिया कोड
प्लेटलेट्स मानव शरीर में एक महत्वपूर्ण भूमिका निभाते हैं और रक्त कोशिकाओं का एक समूह हैं।
- 0 - एलर्जी की प्रतिक्रिया के कारण परपूरा;
- 1 - उनकी सामान्य संख्या के साथ प्लेटलेट्स की संरचना में दोष;
- 2 - एक और, गैर-थ्रोम्बोसाइटोपेनिक उत्पत्ति (विषाक्तता के मामले में) की पूरपुरा;
- 3 - इडियोपैथिक थ्रोम्बोसाइटोपेनिक पुरपुरा;
- 4 - प्राथमिक प्लेटलेट्स के अन्य नुकसान;
- 5 - माध्यमिक घाव;
- 6 - विकृति विज्ञान के अनिर्दिष्ट वेरिएंट;
- 7 - हेमोरेज के अन्य वेरिएंट (स्यूडोहेमोफिलिया, रक्त वाहिकाओं की नाजुकता, और इसी तरह);
- 8 - अनिर्दिष्ट रक्तस्रावी स्थिति।
रोगों का यह समूह रक्त के विकृतियों, हेमटोपोइएटिक अंगों और सेलुलर जीन के प्रतिरक्षा विकारों के रेकॉर्ड के तहत स्थित है।
थ्रोम्बोसाइटोपेनिया का खतरा
नैदानिक \u200b\u200bअभिव्यक्तियों की गंभीरता के कारण, रोगों के अंतरराष्ट्रीय वर्गीकरण में थ्रोम्बोसाइटोपेनिया में गंभीर रक्तस्रावी सिंड्रोम के लिए आपातकालीन प्रोटोकॉल होते हैं।
प्लेटलेट्स की संख्या में भारी कमी के साथ जीवन के लिए खतरा तब भी दिखाई देता है जब खरोंच दिखाई देते हैं, क्योंकि घाव प्राथमिक रक्त के थक्कों से ठीक नहीं होता है और खून बहता रहता है।
सफेद रक्त कोशिकाओं की कमी वाले लोग सहज आंतरिक रक्तस्राव से मर सकते हैं, इसलिए रोग को समय पर निदान और पर्याप्त उपचार की आवश्यकता होती है।
टिप्पणी जोड़ें उत्तर रद्द करें
- तीव्र आंत्रशोथ पर स्कॉटेड
स्व-दवा आपके स्वास्थ्य के लिए खतरनाक हो सकती है। बीमारी के पहले संकेत पर, डॉक्टर से परामर्श करें।
{!LANG-44c59747d53af9399fb120bc7cf10ff3!}
{!LANG-ebe714f102cdde4b0ee6ecd2c0f9ab71!}
{!LANG-4a6a15dfb7ae004b7f6418a7290cccad!}
{!LANG-1865394cf78516110ec4de9daf5d1c40!}
{!LANG-ee34bb55e1d8de0d0fd61660cad1a0fe!}
{!LANG-8ff3fb2b857d70d8ce966ef5e0ce5cc3!}
{!LANG-b510cb096e2b6023e55b1a26a59beec1!}
{!LANG-3515ed075635ee966b5c64616924aab9!}
{!LANG-2d116a23d145d3644acad0c99bfa4c65!}
{!LANG-9528577e7c83f4281a977654e59d3fb7!}
{!LANG-79426c4f7643a38ea589c5f882fc9915!}
{!LANG-3dc63fb0ccbec853e5169619e4a7f020!}
{!LANG-7a248127f171292967d3033fa803f65b!}
{!LANG-54479e7b7d5f43ff8d09a39c79aedb1f!}
{!LANG-4974dde78ae4d90cc0b85586ec6f5731!}
{!LANG-aecfaa45096055ee5c9bc56c88d71b48!}
{!LANG-968cf368a20fce6f2bbead6667db3713!}
{!LANG-35bc2c8318151275936eb2db5e14b84d!}
{!LANG-4b7625c30bf9baa2299d6b8ebe47ee98!}
{!LANG-f515e124872baf0c82931a3f332ef23b!}
{!LANG-04ec0127fe567cbe712fe13444d5b18e!}
{!LANG-7c5d0a9fe1657a154590d059f912006f!}
{!LANG-68703cfe0cf5749e0a96c88864064f83!}
{!LANG-f9295f1ca2d8c8cbe85c3d325348ff63!}
{!LANG-5429b8b87cd16b2d9756c806494abca8!}
{!LANG-195200164f8f3da5d5a38e6787ed81c2!}
{!LANG-b8060e94a66fc907a698491cb8c9c126!}