起源不明のMkb10血小板減少症。 血小板減少症 D69.3特発性血小板減少性紫斑病の診断および治療手段の複合体
RCHD( 共和党センター カザフスタン共和国保健省の健康開発)
バージョン:臨床プロトコルMH RK-2016
特発性血小板減少性紫斑病(D69.3)
小児腫瘍学、小児科
一般情報
簡単な説明
承認済み
医療サービスの質に関する合同委員会
カザフスタン共和国保健社会開発省
2016年11月29日付け
プロトコルNo.16
免疫性血小板減少症 -骨髄中の巨核球の数が一定/増加し、血小板の表面および病気の抗血小板抗体の血漿中に血小板が存在し、通常は膜糖タンパク質複合体IIb / IIIb /および/またはGPIに影響を与える孤立性血小板減少症(100,000 /μl未満)を特徴とする自己免疫疾患 出血性症候群によって現れる食細胞単核系の細胞による血小板の破壊につながるIX。
コードICD-10とICD-9の比率
| ICD-10 | ICD-9 | ||
| コード | 名前 | コード | 名前 |
| D69.3 | 免疫性血小板減少症 | - | - |
プロトコル開発日: 2016年。
プロトコルユーザー:GP、セラピスト、心臓病専門医、血液学者、小児科医、腫瘍学者。
証拠レベルスケール
| そして | 高品質のメタ分析、RCTの体系的なレビュー、またはバイアスの可能性が非常に低い(++)大規模なRCTで、その結果を関連する母集団に一般化できます。 |
| に | コホートまたはケースコントロール研究の高品質(++)体系的レビュー、またはバイアスのリスクが非常に低い高品質(++)コホートまたはケースコントロール研究、またはバイアスのリスクが低い(+)RCTで、関連する集団に一般化できる ..。 |
| から |
コホートまたはケースコントロール研究、またはバイアスのリスクが低い(+)ランダム化なしのコントロール研究。 その結果は、バイアスのリスクが非常に低いまたは低い(++または+)関連する母集団またはRCTに一般化でき、その結果を関連する母集団に直接拡張することはできません。 |
| D | 一連のケースの説明、または管理されていない研究または専門家の意見。 |
分類
分類 アメリカ血液学会、2013年:
流れで:
・新たに検出-最長3か月の期間。
永続的な(長期の)ITP-3〜12か月の期間。
・慢性ITP-12か月以上持続します。
出血性症候群の重症度によると:
・重度-血小板レベルに関係なく、臨床的に重大な出血を伴う患者。 病気の発症時に出血の症状を伴う場合、治療の開始が必要な場合、または血小板の数を増やすさまざまな薬による追加の治療効果が必要な再発性の出血の場合、または使用される投与量の増加 薬.
難治性-脾臓切除後の治療に対する反応または完全な反応(血小板が30x109 / l未満)を受け取ることができない; 脾臓切除後の反応の喪失と 薬物治療 臨床的に重大な出血を最小限に抑えるために。 同時に、血小板減少症の他の原因を除外し、ITPの診断を確認するために、2回目の検査が必須です。 主に大人に見られます。
沿って ステージ; ITPの標準化、2006年9月IMBACH]:

診断(外来診療)
歩行者レベルでの診断
診断基準:NB! 原発性免疫血小板減少症は、血小板数が100x109 / L未満の場合に診断されますが、血小板減少症の他の原因は除外されます。
診断の診断基準:
苦情:
・粘膜からの出血の増加。
アナムネシス:
・鼻、歯肉出血;
•menorrhagia、metrorrhagia;
•強膜の出血;
・脳の出血;
・血尿;
胃腸管からの出血(血の嘔吐、下血);
・皮膚のペテキアおよび斑状出血の形での出血性発疹。
身体検査:
一般検査:
皮膚出血症候群の性質:
・petechiaeと打撲傷の場所とサイズ。
・口腔粘膜、結膜の出血の存在;
・咽頭の後ろに沿った血液の排出。
・顔の構造の異常(三角形の顔、小さな目、エピカンサス、小さな顔の特徴)と手足(手の第1指の異常、6本指、合指症、単指症)。
実験室研究:
· 白血球数と血小板形態を手動で計算したCBC-ヘモグラム 孤立した血小板減少症が認められます-白血球と赤血球像の指標を変えることなく、100x10 9 / l未満の血小板の減少。 場合によっては、出血後の貧血、付随するロイコグラムの変化 感染症、アレルギー;
番号。
外来患者レベルの診断アルゴリズム:

診断(病院)
固定レベルでの診断
診断基準:
苦情: 歩行レベルを参照してください。
アナムネシス:
・出血の持続時間と性質。
・出血性症候群の発症の2〜3週間前のワクチン接種(特に、はしか、おたふく風邪、および風疹に対する複合ワクチン接種)。
・出血性症候群の発症の2〜3週間前に移された(呼吸器ウイルス、風疹、感染性単核球症)。
・過去2〜3週間の薬物(特にヘパリン)の使用。
・骨の痛みと体重減少の存在;
身体検査:歩行レベルを参照 .
実験室研究:
· UAC 白血球の処方と血小板の形態を手動でカウントすると(ヘモグラムに孤立した血小板減少症が認められます)、白血球と赤血球の指標を変更せずに、血小板の減少が100x109 / l未満になります。 場合によっては、出血後の貧血、付随する感染症に関連するロイコグラムの変化、アレルギーを記録することができます。
機器研究:番号。
定常レベルでの診断アルゴリズム:番号。
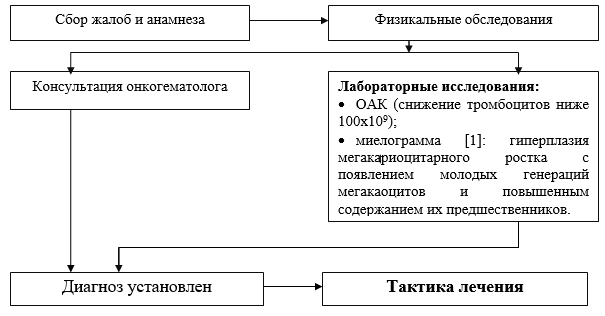
定常レベルで実行される主な診断手段のリスト:
KLA(塗抹標本の血小板と網状細胞を数える);
・血液グループとRh因子。
· 生化学的分析 血液(タンパク質、アルブミン、ALaT、ASaT、ビリルビン、クレアチニン、尿素、デキストロース);
ミエログラム:若い世代のメガカオサイトの出現とそれらの前駆体の含有量の増加を伴う巨核球系統の過形成;
・Sukharevによる出血の持続時間。
OAM;
ウイルス性肝炎のマーカー(HbsAg)のELISA。
・ウイルス性HCV肝炎のマーカーのELISA。
・HIVのマーカーのELISA。
定常レベルで実施される追加の診断検査のリスト:
・生化学的分析:GGTP、電解質;
・コアグログラム;
抗血栓性抗体のELISA;
・末梢血細胞の免疫表現型検査。
・イムノグラム;
・抗リン脂質抗体;
・ウイルス感染のPCR(ウイルス性肝炎、サイトメガロウイルス、単純ヘルペスウイルス、エプスタインバーウイルス、バリセラ/ゾスターウイルス)。
・心エコー検査;
臓器超音波 腹部 (肝臓、脾臓、膵臓ゼリー、胆嚢、 リンパ節、腎臓)、縦隔、後腹膜腔および小さな骨盤-の出血を除外する 内臓;
脳のコンピューター断層撮影:頭蓋内出血の疑いがある場合に実行- 頭痛、嘔吐、麻痺、意識障害; ONMKを除外する。
・超音波OBP。
鑑別診断
| 診断 | の根拠 鑑別診断 | 調査 | 診断除外基準 |
| TAR症候群 | 出血につながる形成不全と機能不全を伴う巨核球と血小板の病態を特徴とする | 苦情と既往歴の収集、身体検査方法。 | 不在が特徴 半径の骨、出血につながる形成不全と機能不全を伴う巨核球と血小板の先天性病理。 病気になった子供は、ほとんどの場合、先天性臓器異常(しばしば心臓の欠陥)を伴います |
| 再生不良性貧血 | 血液塗抹標本では、血小板減少症は、単一の血小板が同定される前に、しばしば深く分離されます。 | 白血球、網状細胞を数えるKLA。 骨髄造影、トレパノバイオプシー。 | 骨髄吸引液は有核元素が少ない。 細胞要素の合計パーセンテージを減らしました。 腸骨のトレパノビオプテートの組織学的調製物において、脂肪組織の置換を伴う骨髄の形成不全は、ITPを除外する。 鉄分は正常または上昇しています。 |
| 骨髄異形成症候群 | 出血性症候群 | KLA(白血球形成、網状細胞の計算を伴う)。骨髄造影、トレパノバイオプシー。 | MDSは、異形成の兆候、骨髄内の過剰な芽球、ITPを除く染色体異常を特徴とします。 |
| 血芽球症 | パンサイトペニア、出血性症候群 | KLA(白質製剤、網状細胞の計算を伴う)。 骨髄造影。 | 骨髄のフローサイトメトリー、免疫組織化学的、組織学的検査の結果は、ITPを除外します。 |
| 発作性夜間ヘモグロビン尿症 | 出血性症候群 |
UAC; 血液化学; コアグログラム; OAM; APGのIFT。 |
PNHは、ヘモシデリン尿症、ヘモグロビン尿症、ビリルビンレベルの上昇、LDH、およびハプトグロビンの減少または欠如を特徴としています。 出血はめったに観察されず、凝固亢進が典型的です(凝集誘導物質の活性化)。 IFTの結果によると、PNHクローンがない場合は除外されます。 |
| 巨核芽球性貧血。 | 血小板減少症 |
UAC +末梢血の形態; 骨髄造影; 生化学的血液検査(シアノコバラミンと葉酸のレベル)。 |
巨核芽球性貧血に特徴的な間接的な兆候は、赤血球中のヘモグロビンの平均含有量の増加、赤血球の平均量の増加、骨髄造影データによる巨胚芽球型造血です。 ITPとは異なり、巨大芽球性貧血では、血小板減少症にもかかわらず出血性症候群はありません。 |
| 血栓性血小板減少性紫斑病。 | 出血性症候群 |
UAC; OBPの超音; 評価 神経学的状態; 関節のX線。 |
神経学的症状、複数の血餅の形成に基づいて除外され、 関節症候群、しばしば拡大した肝臓と脾臓。 |
海外での治療
韓国、イスラエル、ドイツ、アメリカで治療を受ける
医療観光に関するアドバイスを得る
処理
準備( 有効成分)治療に使用
| 止血スポンジ |
| アジスロマイシン(アジスロマイシン) |
| アレムツズマブ(アレムツズマブ) |
| アモキシシリン(アモキシシリン) |
| アシクロビル |
| デキサメタゾン(デキサメタゾン) |
| 免疫グロブリンGヒト正常(免疫グロブリンGヒト正常) |
| カプトプリル(カプトプリル) |
| クラブラン酸 |
| Kolekaltsiferol(Kolekaltsiferol) |
| 血小板濃縮物(CT) |
| ミコフェノール酸(ミコフェノラートモフェチル) |
| オメプラゾール(オメプラゾール) |
| パンクレアチン |
| パラセタモール(パラセタモール) |
| ピペラシリン(ピペラシリン) |
| プレドニゾロン(プレドニゾロン) |
| リツキシマブ(リツキシマブ) |
| タゾバクタム(タゾバクタム) |
| トラネキサミン酸 |
| トロンビン(トロンビナム) |
| フルコナゾール(フルコナゾール) |
| セフタジジム |
| シクロスポリン |
| シクロホスファミド(シクロホスファミド) |
| Eltrombopag |
| エタムシル酸塩 |
治療(外来診療)
歩行者レベルでの治療
治療戦術:番号。
− 非薬物治療:番号。
− 薬物治療:番号。
緊急事態の場合の行動のアルゴリズム: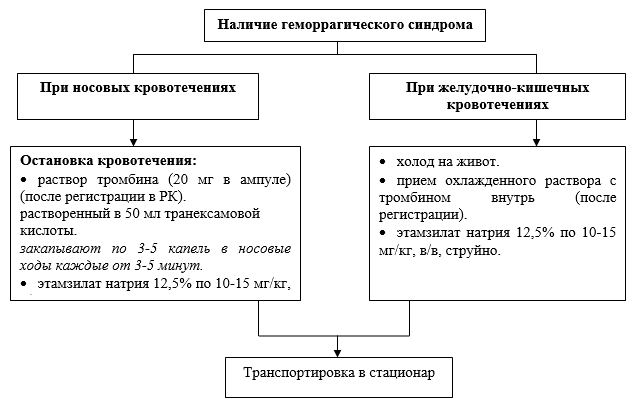
・血液学者との相談-血芽球症が疑われる場合。
・婦人科医の相談-メトロラジア、メノラジア;
治療(救急車)
緊急事態の段階での診断と治療緊急事態
診断手段:
・病気の苦情と既往歴の収集。
・ 身体検査。
薬物治療:
症候性療法 ,
iMCIによると-カザフスタン共和国の条件に適合した、一次病院で最も一般的な疾患の管理に関するWHOガイドライン。
治療(病院)
固定治療
治療戦術:
免疫性血小板減少症の場合、治療戦術は予約から始まります ホルモン剤 (プレドニゾロン)。 治療に対する良好な反応により、血小板数は増加し(通常は7〜10日)、薬剤を中止した後も高レベルを維持します。 寛解が起こらない場合は、免疫療法が処方されます-静脈内免疫グロブリン。 患者が6か月以内に薬物療法で患者を寛解させることができない場合は、脾臓切除術が推奨されます。 重症の場合、脾臓切除術はより早い時期に実施することができます。
治療戦術の決定を下すために、専門家の国際的なグループは、アプローチのための出血スケールと推奨事項を開発しました
治療へ:
| 出血/生活の質 | 治療的アプローチ |
|
度1。 軽度の出血<100 петехий и/или < 5 мелких синяков (<3 см в диаметре); отсутствие кровоточивости слизистых |
観察 |
|
学位2。 軽い出血。 複数のpetechiae\u003e 100; および/または\u003e 5つの大きな傷(直径\u003e 3 cm); 粘膜の出血の欠如 |
観察、または一部の患者では、膜安定化療法 |
|
学位3。 中程度の出血。 粘膜の出血の存在、「危険な」ライフスタイル |
血液学者との相談 |
|
学位4。 粘膜の出血または内部出血の疑い |
病院環境でのすべての患者の治療 |
非薬物治療:
モード: II.III;
ダイエット: № 11.
薬物治療
重症度に応じた治療:
標準用量のプレドニゾンを最大14日間使用する/ 4日間の用量を増やす
ITPの第一選択薬:
| 薬物 | 用量 | 治療期間 |
UD、 リンク |
| プレドニゾロン | 0.25 mg / kg | 21日 | 甲種 |
| 2 mg / kg | 徐々にキャンセルする14日間 | ||
| 60mg / m 2 | 21日 | ||
| 4mg / kg | 徐々に撤退する7日間 | ||
| 4mg / kg | 4日 | ||
| メチルプレドニゾロン | 30または50mg / kg | 7日 | 甲種 |
| 20-30mg / kg | 2〜7日 | ||
| 30mg / kg | 3日 | ||
| IVIG | 0.8-1 g / kg | 1〜2日 | 甲種 |
| 0.25 g / kg | 一度 | ||
| 0.4 g / kg | 5日間 | ||
| アンチD | 25μg/ kg | 2日 | 甲種 |
| 50〜60μg / kg | 一度 | ||
| 75μg/ kg | 一度 | ||
| デキサメタゾン | 20〜40 mg / kg /日 | 連続4日間(毎月、6サイクル) | 甲種 |
永続的で慢性的なITP:
・グルココルチコイド療法のスキーム:高用量のメチルプレドニゾロンを静脈内に30 mg / kg x 3日、次に20 mg / kgx4日。
・VVITは、HITP、手術前、抜歯/怪我の場合にも使用できます。 cITPに対するIVITの適用モードは、初めてのITPと同じです。
IVITの推奨用量は0.8〜1.0 g / kg体重で、その後に 再紹介 最初の注射後、血小板数が20 x 109 / l以下の場合、48時間以内。
二次薬物療法:
リツキシマブ (UD-B):
・単回投与:375 mg / m 2 /週、コース期間:4週間(合計4回の注射)。
適応症:
・高用量のデキサメタゾンに反応しなかった。
脾臓切除術に禁忌がある場合;
・ITPの再発性および難治性のコース。
シクロスポリンA:
2.5〜3 mg / kg /日。 プレドニゾロン(UD-B)との組み合わせ
シクロホスファミド:200mg / m 21日1回;
適応症:
・ホルモン療法に耐性のある患者および/または脾臓切除後。
・セカンダリITP。
ミコフェノラートモフェチン:20〜40mg / kg、コース期間30日。
適応症:
・抗増殖および免疫抑制の目的を持つ一部の患者。
三次薬物療法:
TPO受容体アゴニスト(UD-A):
Eltrombopag 25-75mg経口1-10mg / kg /週。
アレムツズマブ*:
・HITPおよび難治性ITPの代替療法。NB! 付随する治療(抗菌、抗真菌、抗ウイルス)の背景に対して使用されます。
必須医薬品のリスト:
| 薬のINN | リリースフォーム |
UD、 リンク |
| 免疫抑制薬 | ||
| デキサメタゾン |
0.5mgの錠剤 溶液4mg / 2 ml |
UD V |
| プレドニソン | 5mg錠 | UD A |
| 静脈内投与用10%2 g / 20 ml | UD A | |
| 免疫グロブリンヒトIgG | 静脈内投与用10%5 g / 50 ml | UD A |
| シクロホスファミド | 静脈内投与用溶液調製用粉末500mg | UD S |
| ミコフェノラートモフェチル | 250および500mgのカプセル | UD S |
| リツキシマブ |
バイアル10ml / 100 mg バイアル50ml / 500 mg |
UD V |
| シクロスポリンA | 25 mg、50 mg、100mgのカプセル | UD V |
| Eltrombopag | タブレット31.9mgおよび63.8mg | UD A |
| アレムツジマブ(カザフスタン共和国での登録後) | 注入用溶液1ml | UD A |
| 抗真菌薬(適応症による) | ||
| フルコナゾール | 静脈注射用溶液、50 ml、2 mg / ml、カプセル150 mg | UD V |
| 抗菌薬 敗血症性合併症の発症を予防するため、および抗生物質に対する感受性を測定した後に使用されます | ||
|
アジスロマイシン または |
タブレット/カプセル、500 mg、静脈内注入用溶液の調製用の凍結乾燥粉末、500 mg; | UD V |
|
ピペラシリン/タゾバクタム または |
静脈内投与用注射液調製用粉末4.5g | UD V |
|
ceftazidime または |
静脈内投与用注射液調製用粉末1000mg | UD V |
| アモキソシリン+クラブラン酸 |
フィルムコーティング錠、500 mg / 125 mg、経口投与用懸濁液調製用粉末135 mg / 5 ml、 600mgの静脈内および筋肉内投与用の溶液を調製するための粉末。 |
UD V |
| 抗ウィルス薬 (適応症によると、感染の場合) | ||
| アシクロビル | 外用クリーム5%-5.0、錠剤200 mg、輸液用粉末250 mg; | UD S |
| 血液凝固系に影響を与える薬 | ||
| フィブリノーゲン+トロンビン | 止血スポンジ、サイズ7 * 5 * 1、8 * 3; | UD V |
補完薬のリスト:
| 薬のINN |
紹介の仕方 |
UD、 リンク |
| オメプラゾール(抗潰瘍予防) | 経口20mg | UD V |
| パンクレアチン(胃炎を伴う、ホルモン療法による消化過程の改善) | 10000 IU | UD V |
| カプトプリル(血圧の上昇を伴う) | 経口錠剤12.5mg | UD V |
| パラセタモール(抗発熱性) | 経口錠剤200mg | UD V |
| エタムシル酸ナトリウム(出血用) |
経口投与用 静脈内投与用2ml |
UD V |
| コレカルシフェロール(低カルシウム血症用) | 500mg錠 | UD V |
トロンボコンセントレート輸液の適用:
適応症:
・生命を脅かす出血の存在。
トロンボコンセントレート輸液は、常に特定のITP療法(IVIGおよび/またはグルココルチコイド)を補完する必要があり、単剤療法として使用しないでください。 ITPの出血の重症度がトロンボコンセントレートの輸血を必要とするようなものである場合は、6〜8時間ごとに部分輸血をお勧めします。 特に重症の場合、少量のトロンボコンセントレートを用いた「超分画」輸液が使用されます:2時間ごとに1〜2回(0.7〜1.4x10 11)。 エタムシル酸塩、抗線維素溶解薬は、追加の止血療法として使用されます。
NB! 腎出血では、線維素溶解阻害剤の投与は禁じられています。
外科的介入:
脾臓切除(UD-B)
介入の適応:
・6か月以上にわたる再発性の重度の疾患経過。
Haemophilusinfluenzaeタイプb + S. pneumoniae + N.Meningitidisの事前ワクチン接種後の6歳以上の患者。
介入の禁忌:
・6歳未満の子供。
・プライマリITP。
その他の治療法: 番号。
補助的止血療法:
エタムシル酸ナトリウム12.5%(10〜15 mg / kgの用量);
・パラアミノ安息香酸-トラネキサミン酸:20〜25 mg / kgの用量で12歳以上。
専門家による相談の適応:
感染症の専門家との相談-疑わしい場合 感染過程;
・内分泌学者の相談-治療中の内分泌障害の発症;
・産婦人科医の相談-妊娠中、メトロラジア、メノラジア、併用経口避妊薬を処方する場合。
・他の狭い専門家の相談-指示による。
集中治療室および集中治療室への移送の適応:
・意識の欠如/障害(グラスゴースケールでのスコア)。 付録No.1
シャープ 心血管機能不全 (心拍数が60未満、または1分あたり200を超える);
・急性呼吸障害(DN 2〜3度、RRが50以上、飽和度の低下が88%未満、機械的換気の必要性)。
・急性循環障害(ショック状態);
・収縮期血圧、60未満/ 180を超える(血管作用薬の継続的な投与が必要)。
•重大な代謝障害(電解質、水、タンパク質、酸塩基バランス、ケトアシドーシス)。
・集中的な観察と集中的な薬物療法。重要な機能を常に監視する必要があります。
・凝固および抗凝固血液システムの違反。
治療効果指標:
・治療開始から4週間後、血小板が100x10 9 / lを超える増加(ITP患者の75%)。
・脾臓の除去後-末梢血中の血小板のレベルの増加。
さらなる管理
実験室研究:
・血小板数の測定と白血球処方の手動カウント(必須)を伴うOACは、観察の最初の年に月に1回実行されます。 さらに、臨床状態および血液像の安定性に応じて;
・必要に応じて、ダイナミクスの生化学的血液検査が実施されます。
・HIVのマーカーであるB型およびC型肝炎の血清学的検査は、退院後3か月、および血液製品の各輸血後3か月に実施されました。
患者を居住地に移送するための条件:
・居住地の小児科医(小児血液学者)は、病院の専門家によって与えられた推奨事項によって導かれます。
・ITP患者の検査の頻度は、治療の最初の3か月で2〜4週間に1回、その後、臨床状態および血液動態に応じて、少なくとも2か月に1回です。
機器研究 臨床的適応の存在下で実施。
入院
計画された入院の適応:
緊急入院の適応:
KLAの血小板レベルの低下<50х10 9 /л.
出血性症候群(鼻咽頭の粘膜からの出血、口腔、胃腸の出血、子宮の出血)の存在。
情報
ソースと文献
- 2016年カザフスタン共和国のMHSDの医療サービスの質に関する合同委員会の会議の議事録
- 1)小児血液学、2015年。A.G。Rumyantsev、A.A。Maschan、E.V。Zhukovskayaが編集。 モスクワ。 出版グループ「GEOTAR-Media」2015 C-656、C-251、表6.2)免疫性血小板減少症に関する米国血液学会2011年の証拠に基づく実践ガイドラインCindy Neunert、Wendy Lim、Mark Crowther、Alan Cohen、Lawrence Solberg、JrおよびMark A. Crowther 2011; 16:4198-4204 3)ITPの標準化、2006年9月IMBACH。 4)緊急治療の提供、2005年。緊急事態における行動のアルゴリズム:IMCIによる-カザフスタン共和国の条件に適合した、一次病院で最も一般的な疾患の管理に関するWHOガイドライン(WHO2012)。 5)ESH。 ハンドブック「免疫性血小板減少症」2011年。6)Tarantino&Buchanan、Hematol Oncol Clin North Am、2004、18:1301-1314。 7)非経口栄養カナダの管理に関するガイドライン2010.8)SIGN104。手術における抗生物質の予防。2014。
情報
プロトコルで使用される略語
| AG | 動脈性高血圧; |
| 地獄 | 血圧; |
| ALAT | アラニンアミノ基転移酵素 |
| 猫 | アスパラギン酸アミノトランスフェラーゼ |
| i / v | 静脈内 |
| で/ m | 筋肉内 |
| VVID | 静脈内高用量免疫グロブリン療法 |
| HIV | aIDSウイルス; |
| GGTP | ガンマグルタミルトランスペプチダーゼ; |
| IMCI | 小児期の病気の統合管理 |
| 機械的換気 | 人工肺換気 |
| 等 | 免疫性血小板減少症 |
| ELISA | リンクされた免疫吸着アッセイ; |
| IFT | 免疫表現型; |
| CTスキャン | cTスキャン; |
| KSC | 酸塩基状態 |
| LDH | 乳酸脱水素酵素; |
| LPU | 医療機関 |
| MDS | 骨髄異形成症候群; |
| IU | 国際ユニット |
| MMF | ミコフェノラートモフェチン |
| MRI | 磁気共鳴画像 |
| UAC | 一般的な血液分析 |
| OAM | 一般的な尿分析; |
|
AML PNG |
急性骨髄性白血病; 発作性夜間ヘモグロビン尿症; |
| ONMK | 急性脳血管障害 |
| PCR | ポリメラーゼ連鎖反応; |
| ESR | - 赤血球沈降速度; |
| TGSC | 造血幹細胞移植 |
| UZDG | 超音波ドップラー |
| FGDS | 線維胃十二指腸鏡検査 |
| hITP | 慢性免疫血小板減少症 |
| CMV | サイトメガロウィルス |
| BH | 呼吸速度; |
| 心拍数 | 心拍数; |
| ECG | 心電図; |
| 心エコー検査 | 心エコー検査; |
| Ig | 免疫グロブリン |
資格データを持つプロトコル開発者のリスト:
1)Omarova Gulnara Erbosynovna-小児血液学者/腫瘍学者、UMC企業基金の支部、母性と子供時代の国立研究センター、アスタナ。
2)Tastanbekova Venera Bulatovna-小児血液学者/腫瘍学者、UMC企業基金の支部、国立母子科学センター、アスタナ。
3)Umirbekova Balzhan Bolatovna-小児血液学者/腫瘍学者、UMC企業基金の支部、母性と子供時代の国立研究センター、アスタナ。
4)Omarova Kulyan Omarovna-医学博士、共和党国家企業「国立小児科および小児外科センター」、アルマティ教授。
5)Manzhuova Lyazzat Nurpapaevna-医学の候補者、腫瘍学部第1部長、共和党国営企業「国立小児科および小児外科センター」、アルマティ。
6)Kalieva Mira Maratovna-医学の候補者、臨床薬理学および薬物療法部門の准教授、KazNMUにちなんで名付けられました S.アスフェンディヤロフ。
競合がないことの表示:番号。
レビューアのリスト: Kemaykin Vadim Matveyevich-最高の資格カテゴリーの血液学者、医学の候補者、チーフフリーランス血液学者、カザフスタン共和国の保健社会開発省の腫瘍血液学者。
付録1

添付ファイル
注意!
- 自己投薬はあなたの健康に取り返しのつかない害を引き起こす可能性があります。
- MedElementのWebサイトおよびモバイルアプリケーション「MedElement」、「Lekar Pro」、「Dariger Pro」、「Diseases:Therapist's Guide」に投稿された情報は、医師との直接の相談に取って代わることはできません。 気になる病気や症状がある場合は、必ず医療提供者に連絡してください。
- 薬の選択とその投与量は専門家と話し合う必要があります。 病気と患者の体の状態を考慮して、医師だけが正しい薬とその投与量を処方することができます。
- MedElementのWebサイトとモバイルアプリケーション「MedElement」、「Lekar Pro」、「Dariger Pro」、「Diseases:therapist's guide」は、情報と参照リソースのみです。 このサイトに掲載されている情報は、医師の処方箋の不正な変更に使用されるべきではありません。
- MedElementの編集者は、このサイトの使用に起因する健康への損害または物的損害について責任を負いません。
これは、ビンジ飲酒中に特に一般的です。
チアジド利尿薬はまた、巨核球の形成を妨害し、軽度の血小板減少症(1 /μL)を引き起こす可能性があり、これは薬物中止後数ヶ月間持続します。
ほとんどの場合、薬物血小板減少症は免疫応答に基づいており、その偶発的な犠牲者は血小板です。 薬物-抗体複合体の形成に続いて補体が活性化されると、それらは損傷を受けます。 巨核球の数の孤立した増加は、骨髄でも見られることがあります。
既存の実験方法は、患者のわずか10%で血小板減少症と薬物摂取の間の関係を確立することを可能にします。 したがって、診断の最良の確認は、疑わしい薬剤が中止された後の血小板数の急激な増加です。
ほとんどの患者は何の治療もせずに7-10日以内に回復しますが、一部の患者では、血小板数が000 1 /μL未満に減少すると重度の出血が起こり、グルココルチコイドの一時投与、プラズマフェレーシス、または血小板輸血が必要になります。 回復後、免疫反応を再開するには少量で十分なので、患者はこの薬の服用を避け続ける必要があります。
フェニトインや金製剤などの薬剤は、ゆっくりと組織デポーを離れ、長期の血小板減少症を引き起こす可能性があります。
入院患者では、ヘパリンが血小板減少症の一般的な原因です。 治療用量でヘパリンを投与されている患者の約10〜15%が血小板減少症を発症し、これは、血栓症を伴う重度の出血または血管内血小板凝集を伴う可能性があります。 「白血凝固症候群」と呼ばれることもあるこの合併症は非常に危険であり、時間内に認識されなければなりません。 血小板をヘパリンで直接凝集させることも可能ですが、ヘパリン血小板減少症は通常、血小板への免疫複合体の沈着と関連しています。 この場合、抗原はヘパリンと血小板因子4の複合体です。 ヘパリンの即時中止は、血小板減少症とヘパリン誘発性血栓症の両方の逆の発症につながります。
ヘパリン血小板減少症の発生率は、低分子量ヘパリンに切り替えることで減少する可能性があります。これらの薬剤は血栓症を予防し、免疫原性が低いためです。 残念ながら、すでに利用可能な抗体では、これはオプションではありません。通常のヘパリンに対する抗体は、80%のケースで低分子量と交差反応するためです。
薬物誘発性血小板減少症
多くの薬が血小板減少症を引き起こす可能性があります(表279-1)。 述べたように、いくつかの化学薬品は巨核球に対して細胞毒性効果を持ち、それらの産生を阻害します。
血小板減少症を引き起こす多くの薬は、血小板の単純な防御免疫応答を刺激します。 抗原-抗体複合体の形成の結果として、補体が活性化され、その結果、血小板が損傷します。 現代の実験室研究方法の助けを借りて、原因因子は、薬物血小板減少症の臨床的兆候を有する患者の10%で決定することができます。 それは、血小板減少症の原因であると考えられている薬物の中止後の血中の血小板数の急速な増加を最も確実に確認します。 免疫薬による血小板異常のある患者では、骨髄に他の変化を起こすことなく、巨核球の数も増加します(二次巨核球症)。
ほとんどの患者は7〜10日以内に回復し、治療を必要としないという事実にもかかわらず、血小板数が10〜20 10 "" / lの一部の患者は重度の出血があり、したがって
コルチコステロイド、プラズマフェレーシス、または血小板輸血が必要な場合があります。
I.血小板産生の抑制骨髄抑制薬効力:シトシンアラビノシド、ダウノルビシム中程度の作用:シクロホスファミド(シクロホスファミド)、ブスルファン(ミエロサン)、メトトレキサート、6-メルカプトプリン
弱い:ピンクのビンカアルカロイド。
チアジド利尿薬エタノールエストロゲン
P.血小板の免疫学的破壊を引き起こす
実験的研究によって裏付けられた臨床的に正当化された疑い
抗生物質:スルファチアゾール、ノボビオシン、p-アミノサリチル酸クインアルカロイド:キニジン、キニン食品:豆
鎮静剤、催眠剤、および抗けいれん剤:アプロナリド、カルバマゼピン
梅毒に処方されたヒ素薬
臨床的に正当化された疑い(高用量)
クロロチアジドおよびヒドロクロロチアジド
スルファジアジン、スルフィソキサゾール、スルファメラジン、スルファメタジン、スルファメトキシピリダジン、スルファメトキサゾール、スルファトールアミド
最小限の量でも免疫反応を引き起こすのに十分なので、薬。 ジフェニルヒダントインや金塩などの一部の薬剤は、体から非常にゆっくりと排出されるため、持続的な血小板減少症を引き起こす可能性があります。
薬用出血性疾患
薬用出血性疾患は、薬物(薬物)の効果によって引き起こされる出血を特徴とする疾患であり、血管血小板止血の違反、血管壁の病理、凝固止血の障害につながります。
実際、どのような薬でも、薬による出血性疾患を引き起こす可能性があります。 最も一般的な原因は、抗生物質、血清およびワクチン、鎮静剤、鎮痛剤、キニン、キニジン、金製剤、サリチル酸塩などです。
薬物曝露による血小板減少症。
- 血小板形成の低下は、細胞増殖抑制剤、チアジド利尿薬、エストロゲンを含む薬剤によって引き起こされる幹細胞の死または増殖障害とともに発症します。
- 血小板の破壊の増加は、免疫および非免疫メカニズムを持っている可能性があります。 免疫性血小板減少症は、薬を服用しているときに最も頻繁に発症します。
- 病因:免疫応答が発生し、薬物と抗体からなる複合体が形成されます。 免疫複合体と補体でコーティングされた血小板は、脾臓や他の組織のマクロファージによって貪食されます。
薬物血小板減少症を引き起こす薬物:
- 抗菌薬(スルファメタソール、アミノサリチル酸);
- 鎮静剤;
- ジゴキシン;
- アスピリン;
- 金の準備;
- メチルドーパ;
- 多くの場合、病院での血小板減少症の原因はヘパリンであり、ICによる直接的な血小板凝集または血小板沈降を引き起こす可能性があります。 ヘパリン血小板減少症は、血栓症を伴う重度の出血または血管内血小板凝集を伴う-「白血血餅症候群」。 低分子量ヘパリンは、血小板減少症のリスクを軽減します。
血小板減少症は、皮膚の複数のペテキア、軽傷の部位で発生する小さな斑状出血、鼻、歯茎、胃腸管、生殖管からの出血によって現れます。 脳出血の可能性があります。 表面的な切り傷や擦り傷は、長時間の出血を伴います。 手術後、大量の出血が起こる可能性があります。 しかし、血小板減少症では、筋肉や関節に大規模な出血はありません。
血小板減少症を検出するための主な方法は、血小板のサイズを強制的に考慮して末梢血要素を数えることです。 大きな血小板の数の増加は、代償的な増加を示します。 通常、出血時間は長くなります。
薬物誘発性血小板減少症の場合、薬物の中止または用量調整が必要です。 大出血の場合、血小板塊が注入されます。 血小板塊の導入は、出血による患者の死亡の脅威がある場合を除いて、ヘパリンによって引き起こされる血小板減少症には推奨されません。
薬物曝露による血小板症。
- 後天性の血小板機能障害は、薬を服用するとしばしば発症します。
- 軽度の出血症状は、トロンボキサンAの分泌および血小板凝集のメディエーターの形成を阻害するNSAIDの長期使用で発症します。
- 血小板酵素を不可逆的にアセチル化するアセチルサリチル酸での治療中に、より顕著な出血が発生します。
- 血小板血栓の形成は、血小板の表面に特定の抗生物質が蓄積することによる可能性があります(ペニシリングループおよび一部のセファロスポリン)。
臨床症状は通常軽度です。 皮膚、時には口腔の粘膜に打撲傷や出血があります。 術後の傷からの長期の出血が可能です。
薬用血小板症では、まず第一に、血小板の機能不全を引き起こした薬はキャンセルされます。 出血を止めるために、止血薬が使用されます。 大量の出血があると、血小板の塊が輸血されます。
ヘパリンおよび線維素溶解薬の過剰摂取による血液凝固系の障害に関連する出血性素因。
- ヘパリンおよび(または)線維素溶解薬(セリア症、アベリシン、ウロキナーゼなど)の過剰摂取によって引き起こされる出血性素因。 ヘパリンの凝固低下効果は広い範囲で変化するため、必要な薬剤の投与量は、患者の体重1 kgに基づくのではなく、凝固記録の指示(たとえば、血液凝固時間、活性化部分トロンボプラスチン試験を設定する場合の凝固時間)に従って選択する必要があります。 ヘパリンの定期的な1回(3〜4時間に1回)の投与は、同じ用量での薬物の均一な点滴投与よりも出血性合併症を引き起こすことが多い。
- 線維素溶解薬は最初に凝固亢進を引き起こすため、ヘパリンと組み合わせて少量または中用量で投与され、次に凝固低下を伴い、トロンビン時間が特に顕著に長くなり、血漿中のフィブリノーゲンの含有量が減少します。 これらのシフトは、混合型(petechial-spotty-hematoma)の出血、鼻、腎臓、胃腸の出血を引き起こす可能性があります。 大量出血のリスクは、消化性潰瘍疾患の患者で特に高く、動脈性高血圧の患者で脳卒中が発生します。
薬物のキャンセル、ヘパリンの作用を遮断するための少量の硫酸プロタミンの(部分的)導入、線維素溶解薬の過剰摂取の場合の血漿輸血、アミノカプロン酸またはカウンターカルの静脈内注入。 ヘパリンは体外に急速に排出され、静脈への単回注射による効果はほぼ即座に起こり、投与中止後4〜5時間持続することに留意する必要があります。 したがって、ヘパリンの過剰摂取によって引き起こされる出血は、間接的な抗凝固剤によって引き起こされる出血よりも短く、多くの場合、危険性は低くなります。
血小板減少症薬
特定の治療法はありません。 貧血の原因となった薬の服用をやめる必要があります。ステロイドが役立つ場合があります。 患者は将来この薬を服用しないように警告されるべきです。
血小板減少症
これは薬物細胞減少症の最も一般的な形態ですが、死亡率は最低です。 約20年前、この合併症のピーク発生率は20歳未満の人に発生すると考えられていました。 しかし、その後、主に50歳以上の人々に見られることがわかりました。 女性はより頻繁に影響を受けます。
血小板減少症の最も一般的な原因は、経口利尿薬(チアジド誘導体、オキソドリウムおよびフロセミドを含む)およびキニン(キニジン)である、Bottiger etal。 (1979b)は、1966年から1975年にかけて、ブタジオン関連血小板減少症の発生率が低下し、スルホンアミドの発生率が増加したことを示した。 これらのデータは、アイルランド国立医学諮問局が受け取った報告に基づいて、すべての血小板減少症の症例の約半分がインドメタシン、ブタジオン、およびオキシフェンブタゾンに関連していることを示したティモニー(1978)の結果と矛盾します。 WHOセンターに送信されたデータによると、このグループの薬はそもそも「」です。
臨床症状
血小板減少症は、選択的であるか、または非形成性貧血の構成要素の1つである可能性があります。 最初のケースでは、それは徐々に増加するか、突然発生する弱いまたは重度の出血の形で現れます。これは、炎症反応のないペテキアの出現によって最初に示されます。 それらは最初に口の周りに現れ、次に手足と体幹に現れます。 その後、斑状出血、鼻出血、粘膜の出血、胃腸の出血、血尿、脳内出血が現れます。 免疫性血小板減少症の人は、発熱、嘔吐、腹痛もあります。 検査中、出血の兆候とヘステスト陽性のみが通常見られます。 ただし、高齢者を対象としたこのテストは注意して解釈する必要があります。
実験室研究
実験室での研究によると、軽度の場合、血小板の数は100 109 / lを下回り、重症の場合は20 109 / lを下回ります。 通常、好中球減少症は見られず、急性失血後に白血球増加症が発生する可能性があります。 出血時間が長くなり、血餅の収縮が損なわれます。 骨髄検査は、正常または増加した数の巨核球を明らかにします。 血小板に対する抗体または血小板への損傷を検出するために、血小板因子III放出試験および補体固定試験などの試験を実施する必要がある場合があります。
病因
血小板減少症の発症には2つの主要なメカニズムがあります。 1つ目は、末梢血中の血小板の破壊であり、通常は免疫因子の作用の結果として、たとえばキニン(キニジン)を服用しているとき、そして時には直接的な毒性作用の結果としてです。 2つ目は、骨髄での血小板産生の減少です(たとえば、ヘパリンとパラセタモールによる治療の結果として)。
血小板減少症を引き起こす薬
経口利尿薬。 Bottiger、Westerholm(1972b)、1:15000によると、これらの薬はしばしば血小板減少症を引き起こしますが、実際には、利尿薬自体を処方する頻度が高いのと比較して、その発生頻度は小さくて等しいようです。 クロロチアジドを服用している患者の25%で軽度の無症候性の変化が起こります。高齢者では、そのような変化の頻度が高くなる可能性があります。 血小板減少症の症状は通常、徐々に発症します。 場合によっては、それは明らかに医薬品の直接的な毒性作用によって引き起こされ、他の場合には免疫学的メカニズムによって引き起こされます。 フロセミドによる血小板減少症の発生率は2:1000です。 血小板に対する抗体によって引き起こされた老人の血小板減少症の症例(。
キニン(キニジン)。 これらの薬はしばしば血小板減少症を引き起こします。 キニンは、夜間のけいれんを患う高齢患者に処方されることがよくあります。また、強壮剤飲料や多くの特許取得済みの薬の成分でもあります。 キニンの摂取に伴う免疫性血小板減少症は、血小板の重度の機能障害と出血を伴って突然起こります。 これらの症状は、キニンを服用している患者でいつでも発生する可能性があります。 高齢者に肺出血を引き起こす可能性のあるキニジンも同様の障害を引き起こします。
抗リウマチ薬。 以前は、ブタジオン、オキシフェンブタゾン、インドメタシンの使用による血小板減少症の症例が頻繁に報告されていましたが、これらの薬剤の処方頻度が少ないためと思われるため、現在ではその症例数は減少しています。 特に大量の金製剤は、あらゆる年齢の患者の血小板減少症の原因です[Kau、1970]。 治療の初期または後期に発症する可能性がありますが、最後の注射から2〜10か月後に紫斑が発生することもあります。 金の排出を促進するためにBALが処方されていない場合、回復は遅くなります。 これらの場合の血小板減少症のメカニズムは不明です。 低用量の金製剤で治療された患者では、病変の性質が免疫学的である場合があります。 高用量の薬剤を投与された患者に血小板減少症が発症した場合、累積的な毒性作用が考えられます。
中高年の血小板減少症は、ペニシラミン、アロプリノール、ベノキサプロフェン、パラセタモールによって引き起こされる可能性があります。
抗菌薬。 スルホンアミドは、血小板加熱の一般的な原因です。 これは、併用薬であるビセプトールにも当てはまります。 Salter(1973)は、血小板減少症がこの薬剤による無顆粒球症に次いで2番目に頻度の高い血液学的合併症であり、後者は主に60歳以上の人に発生することを報告しました。 その後、彼のレビューで、Dickson(1978)は、年齢に応じた二峰性の頻度分布を特徴とし、60〜69歳の間に2番目のピークを伴う血小板減少症の症例の数が多いことを報告しました。 時折、高齢者では、血小板減少症は、クロランフェニコール、アンピシリン、ゲンタマイシン、およびリファンピシンによって引き起こされます。
他の薬。 ヘパリンが血小板減少症を引き起こす可能性があることはよく知られています。 その開発には2つのメカニズムがあります。 第一に、ヘパリンに対する高い耐性、播種性血管内凝固、および再発性または新規の血栓症のために、反応の遅延が起こり得る。 この反応は、ヘパリンの静脈内または皮下投与後に発生します-間欠注射または最小または全用量での長期注入の形で。 それは、ウシとブタの両方のヘパリンの薬の導入で発達します。 Chong et al。以来、それは免疫学的メカニズムに基づいている可能性があります。 (1982)IgGクラスのヘパリンに対する抗体を発見しました。 2番目のタイプの血小板減少症は、軽度の症状、早期発症、そしてしばしば無症候性を特徴とします。 それはしばしば高齢者に発症します。
血小板減少症の症例は、ジゴキシン、クロルプロパミド、イミジン、アミトリプチリン、ドキセピン、カルバマゼパム、およびシメチジンを服用した後の中高年の人々で報告されています。
予測
血小板レベルが正常化するのに1〜2週間かかる場合がありますが、出血は通常、薬剤の中止後すぐに停止します。 死亡率は大きく異なり、一部の研究では10〜20%に達する可能性があることが示されていますが、これは明らかに、分析された症例の選択の特殊性によるものです。 実際の死亡率はおそらくはるかに低いでしょう。
処理
治療は疑わしい薬を中止することから成ります。 ステロイドは、重症の場合に寛解の開始を加速することができます。 しかし、薬物の中止によっても急速な改善が見られるため、その有効性を確実に判断することは困難です。 金製剤による血小板減少症では、この物質が金の排泄を促進するため、BALが適応となります。そうしないと、長期間遅延する可能性があります。 通常、血小板輸血の必要はありません。 アセチルサリチル酸および類似の化合物は血小板に影響を与えるため、処方を控える必要があります。 血小板減少症の原因となった薬の服用を避けるように患者に警告する必要があります。
巨核芽球性貧血
これは、薬の最もまれな副作用の1つです。 ほとんどの場合、それは葉酸とビタミンB12の代謝を妨げる抗けいれん薬とビセプトールによって引き起こされます(第4章を参照)。 有糸分裂抑制薬はまた、DNA合成を阻害することによって巨核芽球の変化を誘発します。 これらの異常は、栄養不足とともに増加する可能性があります。
ジフェニンやヘキサミジンなどの抗けいれん薬は、巨核芽球の変化を引き起こしますが、真の貧血を引き起こすことはめったにありません(第4章を参照)。 より頻繁に(患者の約40%で)大細胞症が貧血なしで観察されます。 血液の変化は通常、抗けいれん薬を何年も服用した後、患者が定期的に200〜300mgのジフェニンを服用している場合に発生します。 貧血の患者では、血清および赤血球中の葉酸の含有量が減少し、重度の損傷では、精神機能が損なわれます。 治療は葉酸ですが、これは発作を増加させる可能性があります。 別のアプローチは、抗けいれん薬を中止することです。 バルビツレート自体が大細胞症を引き起こすことはめったにありません。
トリメトプリムやメトトレキサートなどの葉酸拮抗薬は、骨髄の巨核芽球の変化と貧血を引き起こします(第4章を参照)。 葉酸の類似体として、それらはジヒドロ葉酸レダクターゼに結合し、ジヒドロ葉酸のテトラヒドロ葉酸への変換を阻害します。 したがって、欠乏症の治療は、ジヒドロ葉酸レダクターゼをバイパスして、交換に含まれるホルミルテトラヒドロ葉酸の指定からなる。 既存の葉酸またはビタミンBi2欠乏症の場合、状況は悪化します。 トリメトプリムに関連する重度の貧血はまれです。 Salter(1973)は、ビセプトールによって引き起こされた血液学的副作用の194例のうち7例でのみ巨大芽球性貧血が観察されたと報告した。
他の薬も骨髄に巨大芽球性変化を引き起こす可能性があります。 長期間使用される亜酸化窒素(これは集中治療室で発生する可能性があります)は、巨大芽球性障害を誘発する可能性があります。 後者は、この物質への曝露が停止すると消えます。 損傷のメカニズムは、明らかに、一酸化窒素による補酵素ビタミンB12の不活性化、およびメチオニンシンテターゼの吸入です。 慢性アルコール依存症に苦しむ人の骨髄の巨核芽球性変化および大細胞症は、赤血球に対するアルコールの直接的な毒性作用の結果として、および栄養失調の結果として発生する可能性があります(第4章を参照)。 フラドニン、コルヒチン、メトホルミン、フェンホルミン、シクロセリン、サラゾスルファピリジンなどの他の薬剤は、巨核芽球障害を引き起こす可能性があります。
副芽球性骨髄
これらの変化は、顆粒の核周囲リングの赤芽球前駆体の細胞質内の存在によって特徴付けられ、これは鉄の陽性染色を与え、その外観はヘム形成の違反によるものである。 副芽球の変化は、イソニアジド、シクロセリン、クロランフェニコール、アルコール、およびピラジンアミドによって引き起こされる可能性があり、長期間使用されます。
メテモグロビン血症とスルフェモグロビン血症
これらの状態は両方とも、シアン症、低酸素症、運動時の呼吸困難、めまい、および混乱として現れます。 メテモグロビン血症は、ヘモグロビン分子の一部である第一鉄が鉄に酸化され、ヘモグロビンから酸素を運ぶ能力を奪う結果として発生します。 メテモグロビン血症は、フェナセチン、スルホンアミド、亜硝酸塩、プリマキン、およびスルホンによって引き起こされる可能性があります。 治療にはメチレンブルーまたはアスコルビン酸を使用します。 スルフェモグロビン血症は、オキシヘモグロビンが硫化水素にさらされることで発生し、酸素輸送に不可逆的に不適切になります。 スルフェモグロビン血症は、フェナセチンとアセトアニリドによって引き起こされます。 特別な扱いはありません。
血小板減少症。 病状の原因、症状、徴候、診断および治療
このサイトは背景情報を提供します。 良心的な医師の監督の下で、病気の適切な診断と治療が可能です。
独立した疾患としての血小板減少症の発生率は、特定の病状によって異なります。 罹患率には、就学前と40年後の2つのピークがあります。 最も一般的なのは特発性血小板減少症です(人口100万人あたり60例)。 罹患率構造における女性と男性の比率は3:1です。 子供の中で、この病気の発生率はわずかに低いです(100万人あたり50例)。
- 人体のある日、結腸周囲の血小板が形成されます。 ほぼ同じ量が破壊されます。
- 血小板は、直径100マイクロメートルまでの小血管からの出血を止めるのに主要な役割を果たします(一次止血)。 大きな血管からの出血は、血漿凝固因子(二次止血)の関与により止められます。
- 血小板は、血液の細胞要素に属していますが、実際には完全な細胞ではありません。
- 血小板減少症の臨床症状は、血小板数が3倍以上(血液1マイクロリットル未満)低下した場合にのみ発生します。
体内での血小板の役割
血小板の形成と機能
- ヘモスタシス(出血を止める)。 血管が損傷すると、血小板が即座に活性化されます。 その結果、セロトニンがそれらから放出されます-血管痙攣を引き起こす生物学的に活性な物質です。 さらに、活性化された血小板の表面には、多くのプロセスが形成され、その助けを借りて、損傷した血管壁(接着)および相互(凝集)に接続します。 これらの反応の結果として、血小板プラグが形成され、血管の内腔を詰まらせ、出血を止めます。 説明されているプロセスには2〜4分かかります。
- 血管栄養。 活性化された血小板が破壊されると、血管壁の栄養を強化し、損傷後の回復過程に寄与する成長因子が放出されます。
血小板の分解
血小板減少症の原因
- 遺伝性血小板減少症;
- 生産的な血小板減少症;
- 血小板減少症の破壊;
- 血小板減少症の消費;
- 血小板減少症の再分布;
- 希釈血小板減少症。
遺伝性血小板減少症
- 5月-ヘグリン異常;
- wiskott-Aldrich症候群;
- bernard-Soulier症候群;
- 先天性巨核球性血小板減少症;
- TAR-症候群。
5月-ヘグリン異常
常染色体優性型の遺伝を伴うまれな遺伝性疾患(両親の1人が病気の場合、病気の子供が生まれる確率は50%です)。
赤い骨髄に異常な小さな(直径1マイクロメートル未満)血小板を生成する遺伝子変異によって引き起こされる遺伝性障害。 構造が乱れているため、脾臓で過度に破壊され、その結果、寿命が数時間に短縮されます。
遺伝性常染色体劣性疾患(両親から欠陥遺伝子を受け継いだ場合にのみ子供に現れる)は、幼児期に現れます。 それは巨大な(6-8マイクロメートル)、機能的に無能な血小板の形成によって特徴づけられます。 それらは損傷した血管の壁に付着して互いに結合することができず(付着と凝集のプロセスが中断され)、脾臓の破壊が増加する可能性があります。
乳児期に現れる遺伝性常染色体劣性障害。 巨核球の成長と発達を調節する因子(トロンボポイエチン)に対する巨核球の感受性に関与する遺伝子の変異を特徴とし、その結果、骨髄による血小板の産生が妨害されます。
先天性血小板減少症と両方の放射状骨の欠如を特徴とする、常染色体劣性遺伝様式を伴うまれな遺伝性疾患(ナノボーンの1例)。
生産的な血小板減少症
- 再生不良性貧血;
- 骨髄異形成症候群;
- 巨核芽球性貧血;
- 急性白血病;
- 骨髄線維症;
- 癌の転移;
- 細胞静止薬;
- さまざまな薬に対する過敏症;
- 放射線;
- アルコールの乱用。
再生不良性貧血
この病状は、血小板(血小板減少症)、白血球(白血球減少症)、赤血球(貧血)およびリンパ球(リンパ球減少症)のすべてのタイプの細胞の末梢血の減少によって現れる、赤い骨髄の造血の阻害によって特徴付けられます。
赤い骨髄の血液形成障害を特徴とする腫瘍性の疾患のグループ。 この症候群では、造血細胞の増殖が加速しますが、それらの成熟過程は中断されます。 その結果、機能的に未成熟な血液細胞(血小板を含む)が多数形成されます。 それらはそれらの機能を実行することができず、血小板減少症、白血球減少症および貧血によって現れるアポトーシス(自己破壊のプロセス)を受けることができません。
この状態は、ビタミンB12および/または葉酸の体内に欠乏がある場合に発症します。 これらの物質が不足していると、遺伝情報の保存と伝達を提供するDNA(デオキシリボ核酸)の形成プロセス、および細胞の発達と機能のプロセスが中断されます。 同時に、そもそも組織や臓器が苦しんでおり、細胞分裂の過程が最も顕著です(血液、粘膜)。
骨髄幹細胞の変異が起こる血液系の腫瘍性疾患(通常、すべての血液細胞は幹細胞から発生します)。 その結果、この細胞の急速で制御されていない分裂は、特定の機能を実行できない多くのクローンの形成から始まります。 徐々に、腫瘍クローンの数が増加し、それらは造血細胞を赤い骨髄から追い出します。これは、汎細胞減少症(血小板、赤血球、白血球、リンパ球など、あらゆる種類の細胞の末梢血の減少)によって現れます。
骨髄の線維組織の発達を特徴とする慢性疾患。 発達のメカニズムは腫瘍プロセスに似ています-幹細胞の突然変異が起こり、その結果、線維組織の形成が増加し、それが徐々に骨髄の物質全体を置き換えます。
発生の最終段階でさまざまな局在の腫瘍疾患は転移しやすいです-腫瘍細胞は主な焦点を離れて体全体に広がり、ほとんどすべての器官や組織で定着して増殖し始めます。 これは、上記のメカニズムによれば、造血細胞が赤い骨髄から移動し、汎細胞減少症を発症する可能性があります。
このグループの薬は、さまざまな起源の腫瘍を治療するために使用されます。 代表の1つはメトトレキサートです。 その作用は、腫瘍細胞におけるDNA合成のプロセスの違反によるものであり、そのため、腫瘍の成長プロセスが遅くなります。
個々の特性の結果として(ほとんどの場合、遺伝的素因の結果として)、一部の人々は、異なるグループの薬物に対する感受性が高まる可能性があります。 これらの薬剤は、骨髄巨核球に直接損傷を与える可能性があり、成熟と血小板形成のプロセスを混乱させます。
- 抗生物質(クロランフェニコール、スルホンアミド);
- 利尿薬(利尿薬)(ヒドロクロロチアジド、フロセミド);
- 抗けいれん薬(フェノバルビタール);
- 抗精神病薬(プロクロルペラジン、メプロバメート);
- 抗甲状腺薬(チアマゾール);
- 抗糖尿病薬(グリベンクラミド、グリピジド);
- 抗炎症薬(インドメタシン)。
放射線
腫瘍の治療における放射線療法を含むイオン化放射線の効果は、赤い骨髄の造血細胞に直接的な破壊的影響を及ぼし、さまざまなレベルの造血で突然変異を引き起こし、その後、造血組織の腫瘍疾患を発症する可能性があります。
ほとんどの種類のアルコール飲料の活性物質であるエチルアルコールは、高濃度であると、赤い骨髄の造血過程に抑制効果を及ぼす可能性があります。 同時に、血小板の数の減少、および他のタイプの細胞(赤血球、白血球)が血中に認められます。
血小板減少症の破壊
- 特発性血小板減少性紫斑病;
- 新生児の血小板減少症;
- 輸血後血小板減少症;
- evans-Fisher症候群;
- 特定の薬を服用している(薬用血小板減少症);
- いくつかのウイルス性疾患(ウイルス性血小板減少症)。
特発性血小板減少性紫斑病(ITP)
同義語-自己免疫性血小板減少症。 この病気は、それらの破壊の増加の結果として、末梢血中の血小板の数の減少(血液の他の細胞要素の組成が乱されない)を特徴とします。 病気の原因は不明です。 病気の発症に対する遺伝的素因が想定されており、いくつかの素因の作用とも関連があります。
- ウイルスおよび細菌感染;
- 予防的ワクチン接種;
- いくつかの薬(フロセミド、インドメタシン);
- 過度の日焼け;
- 低体温。
血小板の表面(および体内の細胞の表面)には、抗原と呼ばれる特定の分子複合体があります。 外来抗原が体内に入ると、免疫系が特異的な抗体を生成します。 それらは抗原と相互作用し、それが位置する表面の細胞の破壊につながります。
この状態は、母親の血小板にはない子供の血小板の表面に抗原がある場合に発生します。 この場合、母親の体内で生成された抗体(クラスGの免疫グロブリン、胎盤関門を通過できる)が赤ちゃんの血流に入り、血小板の破壊を引き起こします。
この状態は、血液または血小板の輸血後に発症し、脾臓の血小板の重度の破壊を特徴とします。 発生のメカニズムは、抗体が産生され始める患者への外来血小板の輸血に関連しています。 血中の抗体の産生と供給には一定の時間がかかるため、輸血後7〜8日で血小板の減少が見られます。
この症候群は、いくつかの全身性疾患(全身性紅斑性狼瘡、自己免疫性肝炎、関節リウマチ)を伴って、または比較的幸福を背景にした素因のない疾患(特発性形態)を伴って発症します。 それは、体の正常な赤血球および血小板に対する抗体の形成を特徴とし、その結果、抗体で「マークされた」細胞は、脾臓、肝臓、および骨髄で破壊されます。
血小板の破壊は、薬を服用し始めてから数日後に始まります。 薬を中止すると、血小板が破壊され、その表面にはすでに薬の抗原が固定されていますが、新しく生成された血小板は抗体にさらされず、血中の量が徐々に回復し、病気の症状が消えます。
人体に侵入したウイルスは、さまざまな細胞に侵入し、それらの中で集中的に増殖します。
- 細胞表面でのウイルス抗原の出現;
- ウイルスの影響下でのそれ自体の細胞抗原の変化。
その結果、ウイルスまたは改変された自己抗原に対して抗体が産生され始め、これが脾臓の影響を受けた細胞の破壊につながります。
- ルベラウイルス;
- バリセラゾスターウイルス(チキンポックス);
- 麻疹ウイルス;
- インフルエンザウイルス。
まれに、記載されているメカニズムがワクチン接種中に血小板減少症を引き起こす可能性があります。
血小板減少症の消費
- 播種性血管内凝固症候群;
- 血栓性血小板減少性紫斑病;
- 溶血性尿毒症症候群。
播種性血管内凝固症候群(DIC症候群)
組織および内臓への大規模な損傷の結果として発生する状態であり、血液凝固システムを活性化し、その後に枯渇します。
- 大規模な組織破壊(火傷、負傷、手術、不適合な血液の輸血を伴う);
- 重度の感染症;
- 大きな腫瘍の破壊;
- 腫瘍の治療における化学療法;
- 病因のショック;
- 臓器移植。
血栓性血小板減少性紫斑病(TTP)
この病気は、血中の抗凝固因子であるプロスタサイクリンの量が不十分であることに基づいています。 通常、それは内皮(血管の内面)によって生成され、血小板の活性化と凝集のプロセスを妨害します(それらをくっつけて血餅を形成します)。 TTPを使用すると、この因子の放出に違反すると、血小板の局所的な活性化と微小血栓の形成、血管の損傷、血管内溶血(血管床で直接赤血球が破壊される)が発生します。
主に子供に発生し、主に腸の感染症(腸間膜炎、escherichiosis)によって引き起こされる病気。 病気の非感染性の原因もあります(いくつかの薬、遺伝的素因、全身性疾患)。
血小板減少症の再分布
- 肝臓の肝硬変;
- 感染症(肝炎、結核、マラリア);
- 全身性紅斑性狼瘡;
- 血液系の腫瘍(白血病、リンパ腫);
- アルコール依存症。
病気の長い経過とともに、脾臓に保持された血小板は大規模な破壊を受け、続いて骨髄で代償反応が発生する可能性があります。
希釈血小板減少症
血小板減少症の症状
血小板減少症のすべての症状の発症メカニズムは同じです-血小板の濃度の減少は、小血管(主に毛細血管)の壁の栄養失調とそれらの脆弱性の増加につながります。 その結果、自発的に、または最小強度の物理的要因の影響下で、毛細血管の完全性が乱され、出血が発生します。
- 皮膚および粘膜(紫斑病)の出血。 それらは小さな赤い斑点によって現れ、特に衣服による圧迫と摩擦の場所で顕著であり、皮膚と粘膜の血液浸漬の結果として形成されます。 斑点は痛みがなく、皮膚の表面からはみ出さず、圧力をかけて消えることはありません。 一点出血(petechiae)と大きな出血(斑状出血-直径3mm以上、打撲-直径数cm)の両方が観察されます。 同時に、赤と青(早い)または緑がかった黄色(遅い)のさまざまな色の傷が観察される場合があります。
- 頻繁な鼻血。 鼻粘膜には血液が豊富に含まれており、多数の毛細血管が含まれています。 血小板の濃度の低下によって生じるそれらの脆弱性の増加は、鼻からの大量の出血につながります。 くしゃみ、風邪、微小外傷(鼻をつまむとき)、異物の侵入は鼻血を引き起こす可能性があります。 得られた血は真っ赤です。 出血の持続時間は数十分を超える可能性があり、その結果、人は最大数百ミリリットルの血液を失います。
- ガムの出血。 多くの人は、歯を磨くときに歯茎のわずかな出血を経験するかもしれません。 血小板減少症では、この現象は特に顕著であり、出血は歯茎の広い表面で発生し、長期間続きます。
- 胃腸の出血。 それらは、胃腸系の粘膜の血管の脆弱性の増加の結果として、またそれが荒くて丈夫な食物によって傷つけられたときに発生します。 その結果、血液は糞便(下血)、赤く染まる、または胃粘膜からの出血でより一般的な嘔吐(血腫症)で出てくる可能性があります。 失血は時には数百ミリリットルの血液に達し、人の命を脅かす可能性があります。
- 尿中の血液の出現(血尿)。 この現象は、膀胱と尿路の粘膜の出血で観察することができます。 同時に、失血量によっては、尿が真っ赤になることもあり(マクロヘマチュア)、顕微鏡検査だけで血中の血液の有無がわかることもあります(ミクロヘマチュリア)。
- 長時間の大量の月経。 通常の状態では、月経出血は約3〜5日続きます。 この期間中の総排出量は、子宮内膜の拒絶層を含めて150mlを超えません。 失われた血液の量は50〜80mlを超えません。 血小板減少症では、月経中(月経過多)および月経周期の他の日に大量の出血(150ml以上)が見られます。
- 抜歯時の長時間の出血。 歯の抜歯は、歯の動脈の破裂と歯肉毛細血管の損傷に関連しています。 通常の状態では、5〜20分以内に、以前に歯があった場所(顎の肺胞骨)が血餅で満たされ、出血が止まります。 血中の血小板の数が減少すると、この血餅の形成が損なわれ、損傷した毛細血管からの出血が止まらず、長期間続く可能性があります。
非常に多くの場合、血小板減少症の臨床像は、その発生につながった疾患の症状によって補完されます-それらは診断プロセスでも考慮に入れられなければなりません。
血小板減少症の原因の診断
- 完全血球数(CBC)。 血液の定量的組成を決定したり、個々の細胞の形状やサイズを調べたりすることができます。
- 出血時間の決定(デュークによる)。 血小板の機能状態とその結果生じる血液凝固を評価することができます。
- 血液凝固時間の決定。 静脈から採取した血液に血餅が形成され始める(血液が凝固し始める)時間を測定します。 この方法では、一部の疾患で血小板減少症を伴う可能性のある二次止血の違反を特定できます。
- 赤い骨髄の穿刺。 この方法の本質は、体の特定の骨(胸骨)を特別な滅菌針で突き刺し、10〜20mlの骨髄物質を摂取することです。 得られた材料から塗抹標本を作成し、顕微鏡で検査します。 この方法は、造血細胞の量的または質的変化だけでなく、造血の状態に関する情報を提供します。
- 血中の抗体の測定。 血小板、および体内の他の細胞、ウイルス、または医薬品に対する抗体の存在を判断できる高精度の方法。
- 遺伝学的研究。 遺伝性血小板減少症が疑われる場合に実施されます。 患者の親および近親者の遺伝子変異を特定できます。
- 超音波検査。 様々な密度の組織からの音波の反射現象を利用して、内臓の構造と密度を研究する方法。 さまざまな臓器の腫瘍を疑うために、脾臓、肝臓のサイズを決定することができます。
- 磁気共鳴イメージング(MRI)。 内臓や血管の構造をレイヤーごとに画像化できる最新の高精度手法。
血小板減少症の診断
- 一般的な血液分析;
- 出血時間の決定(デュークのテスト)。
一般的な血液分析
血中の血小板の濃度を正確に決定することを可能にする最も単純であると同時に最も有益な実験室研究方法。
この方法では、血小板の止血(止血)機能を特徴付ける小血管(毛細血管)からの出血を止める速度を視覚的に評価できます。
血小板減少症および血小板機能障害
不十分な数の血小板が循環する血液系の障害-止血を提供し、血液凝固の過程で重要な役割を果たす細胞は、血小板減少症として定義されます(ICD-10コードD69.6)。
なぜ血小板減少症は危険なのですか? 血小板の濃度が低下すると(15万/μl未満)、血液凝固が非常に悪化するため、血管へのわずかな損傷で重大な失血を伴う自然出血の脅威があります。
血小板障害には、血小板数の異常な増加(骨髄増殖性障害における血小板血症、反応性現象としての血小板減少症)、血小板数の減少(血小板減少症)、および血小板機能障害が含まれます。 血小板レベルの増加を伴う状態を含むこれらの状態のいずれも、止血性血餅形成および出血の混乱を引き起こす可能性があります。
血小板は、循環血液に止血をもたらす巨核球の断片です。 トロンボポイエチンは、骨髄巨核球と循環血小板の数の減少に応じて肝臓によって合成され、骨髄を刺激して巨核球から血小板を合成します。 血小板は血流中を7〜10日間循環します。 血小板の約1/3が一時的に脾臓に沈着します。 通常の血小板数は40,000 /μlです。 ただし、血小板数は、月経周期の段階、妊娠後期の減少(妊娠性血小板減少症)、および炎症過程の炎症性サイトカイン(二次的または反応性血小板減少症)に応じて増加することによってわずかに異なります。 最終的に、血小板は脾臓で破壊されます。
ICD-10コード
血小板減少症の原因
血小板減少症の原因には、血小板産生の障害、正常な生存を伴う脾臓における血小板隔離の増加、血小板の破壊または消費の増加、血小板希釈、および上記の組み合わせが含まれる。 脾臓における血小板の隔離の増加は、脾臓肥大を示唆している。
出血のリスクは、血小板の数に反比例します。 血小板数が/μL未満の場合、わずかな出血が起こりやすく、重大な出血のリスクが高まります。 血小板レベルが〜/μlの場合、軽傷でも出血が起こる可能性があります。 血小板数が/μl未満の場合、自然出血が発生する可能性があります。 血小板数が5000 /μL未満の場合、重度の自然出血が起こりそうです。
血小板機能障害は、細胞内欠損が異常な血小板である場合、または外部刺激が正常な血小板の機能を損傷する場合に発生する可能性があります。 機能障害は先天性または後天性である可能性があります。 先天性障害の中で、フォンウィルブランド病が最も一般的であり、まれに細胞内血小板欠損症です。 後天性血小板機能障害は、多くの場合、さまざまな病状、アスピリンまたは他の薬物療法によって引き起こされます。
血小板減少症の他の原因
血小板の破壊は、免疫の原因(HIV感染、薬物、結合組織疾患、リンパ増殖性疾患、血液輸血)または非免疫の原因(グラム陰性敗血症、急性呼吸困難症候群)の結果として発生する可能性があります。 臨床および検査所見は、特発性血小板減少性紫斑病の所見と類似しています。 病歴の研究のみが診断を確認することができます。 治療は基礎疾患の矯正に関連しています。
急性呼吸促拍症候群
急性呼吸困難症候群の患者は、おそらく肺の毛細血管床への血小板沈着が原因で、非免疫性血小板減少症を発症する可能性があります。
輸血
輸血後紫斑病は、3〜10日間の輸血歴を除いて、ITPと同様の免疫破壊によって引き起こされます。 患者は主に女性であり、ほとんどの人に血小板抗原(PLA-1)が存在しません。 PLA-1陽性血小板の輸血は、PLA-1抗体の産生を刺激し、PLA-1抗体は(メカニズムは不明)患者のPLA-1陰性血小板と反応する可能性があります。 その結果、2〜6週間以内に解消する重度の血小板減少症になります。
結合組織とリンパ増殖性疾患
結合組織(例、SLE)およびリンパ増殖性疾患は、免疫性血小板減少症を引き起こす可能性があります。 グルココルチコイドと脾臓切除術はしばしば効果的です。
薬物誘発性免疫損傷
キニジン、キニン、スルホンアミド、カルバマゼピン、メチルドーパ、アスピリン、経口抗糖尿病薬、金塩、およびリファンピシンは、通常免疫応答によって引き起こされる血小板減少症を引き起こす可能性があり、薬物が血小板に結合して新しい「外来」抗原を形成する。 この状態は、薬物使用の履歴を除いて、ITPと区別できません。 薬の服用をやめると、7日以内に血小板数が増加します。 金塩は何週間も体内に残る可能性があるため、金誘発性血小板減少症は例外です。
血小板減少症は、未分画のヘパリンを投与されている患者の5%で発症します。これは、非常に低用量のヘパリンでも可能です(たとえば、動脈または静脈のカテーテルを洗い流す場合)。 メカニズムは通常免疫があります。 出血が起こる可能性がありますが、多くの場合、血小板は凝集体を形成し、逆説的な動脈および静脈の血栓症、時には生命を脅かす(例えば、動脈血管の血栓性閉塞、脳卒中、急性心筋梗塞)の発症を伴う血管閉塞を引き起こします。 ヘパリンは、進行性血小板減少症または血小板数が50%以上減少したすべての患者で中止する必要があります。 静脈血栓症の治療には5日間のヘパリンで十分であり、ほとんどの患者はヘパリンと同時に経口抗凝固剤を開始するため、通常、ヘパリンは安全に中止できます。 低分子量ヘパリン(LMWH)は、未分画ヘパリンよりも免疫原性が低くなります。 ただし、ほとんどの抗体はLMWHと交差反応するため、LMWHはヘパリン誘発性血小板減少症には使用されません。
グラム陰性敗血症
グラム陰性敗血症は、感染の重症度に一致する非免疫性血小板減少症を引き起こすことがよくあります。 多くの要因が血小板減少症の原因となる可能性があります:播種性血管内凝固、血小板と相互作用できる免疫複合体の形成、補体の活性化、および損傷した内皮表面への血小板沈着。
HIV感染
HIVに感染した患者は、HIVに関連する場合を除いて、ITPと同様の免疫血小板減少症を発症する可能性があります。 グルココルチコイドの投与により血小板数を増やすことができますが、これらの薬剤は免疫力をさらに低下させる可能性があるため、血小板数が/μLを下回るまで使用を控えることがよくあります。 血小板数も通常、抗ウイルス薬の投与後に増加します。
血小板減少症の病因
血小板減少症の病因は、造血系の病態と骨髄の骨髄細胞(巨核球)による血小板産生の減少、または血液透析の違反と血小板の破壊の増加(食作用)、または脾臓の隔離病態と血小板保持のいずれかにあります。
健康な人の骨髄では、平均的な血小板が毎日生成されますが、すべてが全身循環で循環するわけではありません。予備の血小板は脾臓に保存され、必要に応じて放出されます。
患者の検査で血小板レベルの低下を引き起こした疾患が明らかにならない場合、原因不明の血小板減少症または特発性血小板減少症の診断が行われます。 しかし、これは病理が「そのように」起こったことを意味するものではありません。
血小板産生の減少に関連する血小板減少症は、体内のビタミンB12およびB9(葉酸)の不足および非形成性貧血を伴って発症します。
白血病と血小板減少症は、急性白血病、リンパ肉腫、他の臓器からの癌転移に関連する骨髄の機能障害と組み合わされています。 血小板産生の抑制は、骨髄中の造血幹細胞の構造の変化(いわゆる骨髄異形成症候群)、造血の先天性形成不全(ファンコニ症候群)、巨核球症、または骨髄の骨髄線維症によって引き起こされる可能性があります。
血小板減少症の症状
血小板障害は、皮膚、通常は脚に複数のペテキアの形で典型的な出血パターンを引き起こします。 軽傷の場所に散在する小さな斑状出血; 粘膜の出血(鼻出血、胃腸管および泌尿生殖器管の出血、膣出血)、手術後の重度の出血。 胃腸管と中枢神経系の激しい出血は生命を脅かす可能性があります。 ただし、重度の組織出血の症状(たとえば、深部内臓血腫または関節症)は、血小板病理学では非定型であり、二次止血の障害(たとえば、血友病)の存在を示唆しています。
自己免疫性血小板減少症
血小板破壊の増加の病因は、免疫性と非免疫性に分けられます。 そして最も一般的なのは自己免疫性血小板減少症です。 それが現れる免疫病態のリストには、特発性血小板減少症(免疫性血小板減少性紫斑病またはウェルホフ病)、全身性紅斑性狼瘡、シャープまたはショグレン症候群、抗リン脂質症候群などが含まれます。これらすべての状態は、体が自身を攻撃する抗体を産生するという事実によって統合されます 血小板を含む健康な細胞。
免疫性血小板減少性紫斑病の妊婦の抗体が胎児の血流に入ると、新生児期に子供に一過性血小板減少症が検出されることに留意する必要があります。
いくつかの報告によると、血小板(それらの膜糖タンパク質)に対する抗体は、症例のほぼ60%で検出することができます。 抗体には免疫グロブリンG(IgG)があり、その結果、血小板は脾臓マクロファージによる食作用の増加に対してより脆弱になります。
先天性血小板減少症
多くの異常とその結果(慢性血小板減少症)には遺伝的病因があります。 肝臓で合成されたタンパク質であるトロンボポイエチンによって巨核球を刺激し、染色体3p27にコード化され、C-MPL遺伝子によってコード化された特定の受容体タンパク質に対するトロンボポイエチンの効果に関与します。
先天性血小板減少症(特に、巨核球性血小板減少症)、および遺伝性血小板減少症(家族性無形成性貧血、ウィスコット-アルドリッチ症候群、メイ-ヘグリンなど)は、これらの遺伝子の1つの変異に関連していると考えられています。 たとえば、遺伝性の変異遺伝子は恒久的に活性化されたトロンボポイエチン受容体を形成し、十分な数の血小板を形成できない異常な巨核球の過剰産生を引き起こします。
循環血小板の平均寿命は7〜10日であり、それらの細胞周期は、BCL2L1遺伝子によってコードされる抗アポトーシス膜タンパク質BCL-XLによって調節されています。 原則として、BCL-XLの機能は、細胞を損傷および誘発されたアポトーシス(死)から保護することですが、遺伝子が変異すると、アポトーシスプロセスの活性化因子として機能することが判明しました。 したがって、血小板の破壊はそれらの形成よりも早く起こる可能性があります。
しかし、出血性素因(Glanzmann thrombasthenia)とBernard-Soulier症候群の特徴である遺伝性脱凝集血小板減少症は、わずかに異なる病因を持っています。 遺伝子の欠陥により、血小板減少症が幼児に観察され、血小板の構造の違反に関連して、出血を止めるために必要な血餅を形成するためにそれらが「くっつく」ことが不可能になります。 さらに、そのような欠陥のある血小板は、脾臓で急速に利用されます。
続発性血小板減少症
ちなみに、脾臓について。 脾臓肥大(脾臓のサイズの増加)は、さまざまな理由(肝臓の病状、感染症、溶血性貧血、肝静脈の閉塞、白血病およびリンパ腫を伴う腫瘍細胞の浸潤などによる)で発症し、これが可能であるという事実につながります 血小板の総質量の3分の1まで残ります。 その結果、血液系の慢性障害が発生し、症候性または続発性血小板減少症と診断されます。 この器官の増加に伴い、多くの場合、脾臓切除術は血小板減少症、または簡単に言えば、血小板減少症における脾臓の除去に適応されます。
慢性血小板減少症は、脾臓の機能亢進、ならびにその食細胞による血液細胞の時期尚早で急速な破壊を意味する高脾臓症候群によっても発症する可能性があります。 脾機能亢進症は本質的に続発性であり、ほとんどの場合、マラリア、結核、関節リウマチ、または腫瘍に起因します。 したがって、実際には、続発性血小板減少症はこれらの疾患の合併症になります。
続発性血小板減少症は、細菌性または全身性のウイルス感染に関連しています:エプスタインバーウイルス、HIV、サイトメガウイルス、パルボウイルス、肝炎、バリセラゾスターウイルス(チキンポックスの原因物質)、またはルビウイルス(はしかルベラを引き起こす)。
体(骨髄とその骨髄細胞に直接)がイオン化放射線にさらされ、大量のアルコールが消費されると、続発性急性血小板減少症が発症する可能性があります。
子供の血小板減少症
研究によると、妊娠後期に、胎児の血小板のレベルは15万/μlを超えます。 新生児の血小板減少症は、出生の1〜5%後に存在し、重度の血小板減少症(血小板が5万/μl未満の場合)は、症例の0.1〜0.5%で発生します。 さらに、この病状を有する乳児のかなりの部分が早産であるか、胎盤機能不全または胎児低酸素症が起こっている。 新生児の15〜20%で、血小板減少症は同種免疫性です-母親から血小板に対する抗体を受け取った結果です。
新生児学者は、血小板減少症の他の原因は、骨髄巨核球の遺伝的欠陥、先天性自己免疫病態、感染症の存在、および播種性血管内凝固(播種性血管内凝固)症候群であると考えています。
ほとんどの場合、年長の子供における血小板減少症は症候性であり、考えられる病原体の中には、真菌、細菌、およびウイルス、例えば、サイトメガロウイルス、トキソプラズマ、風疹またははしかウイルスがあります。 急性血小板減少症は、真菌またはグラム陰性の細菌感染症で特に一般的です。
小児の血小板減少症のワクチン接種は慎重に行われ、重症の病態では、注射および皮膚への塗布(皮膚の瘢痕化を伴う)による予防的ワクチン接種は禁じられる場合があります。
妊娠中の血小板減少症
妊娠中の血小板減少症には多くの原因が考えられます。 ただし、妊娠中の平均血小板数は減少し(最大215千/μl)、これは正常であることに留意する必要があります。
まず、妊婦では、血小板数の変化が高容積血症と関連しています-血液量の生理学的増加(平均45%)。 第二に、この期間中の血小板消費が増加し、骨髄巨核球は血小板だけでなく、血液凝固(凝固)中の血小板凝集に必要なトロンボキサンA2も大幅に多く生成します。
さらに、妊婦の血小板のα顆粒では、二量体糖タンパク質PDGFが集中的に合成されます-血小板成長因子は、細胞の成長、分裂、分化を調節し、血管(胎児を含む)の形成にも重要な役割を果たします。
産科医が指摘しているように、無症候性血小板減少症は、正常な妊娠の妊婦の約5%で観察されます。 症例の65〜70%で、原因不明の血小板減少症が発生します。 妊婦の7.6%は中等度の血小板減少症を患っており、子癇前症および子癇前症の女性の15-21%は妊娠中に重度の血小板減少症を発症します。
先天性血小板減少症は、ほとんどの場合、ウィスコット-アルドリッチ症候群、ファンコニ貧血、バーナード-スーリエ症候群、メイ-ヘグリン異常などの遺伝性症候群の一部です。 ..。
後天性血小板減少症の原因は非常に多様です。 したがって、注入媒体、血漿、赤血球量による失血の償還は、血小板の濃度を20〜25%減少させ、いわゆる希釈血小板減少症の発生につながる可能性があります。 分布の血小板減少症は、脾臓または血管腫瘍における血小板の隔離に基づいています-血管腫は、一般的な血流からかなりの量の血小板塊を排除します。 分布の血小板減少症は、リンパ腫、サルコイドーシス、門脈圧亢進症、脾臓結核、アルコール依存症、ゴーチャー病、フェルティ症候群などの大規模な脾臓肥大を伴う疾患で発症する可能性があります。
最も多くのグループは、血小板の破壊の増加による血小板減少症です。 それらは、血小板の機械的破壊(例えば、心臓弁の補綴、人工循環、発作性夜間ヘモグロビン尿症)に関連して、および免疫成分の存在下の両方で発症する可能性があります。
同種免疫性血小板減少症は、他の血液群の輸血に起因する可能性があります。 トランスイムノ-血小板に対する母体の抗体の胎盤から胎児への浸透。 自己免疫性血小板減少症は、特発性血小板減少性紫斑病、全身性紅斑性狼瘡、自己免疫性甲状腺炎、多発性骨髄腫、慢性肝炎、HIV感染などで発生する、それ自体の未変化の血小板抗原に対する抗体の産生に関連しています。
異種免疫性血小板減少症は、血小板(薬用、ウイルスなど)の表面に固定されている外来抗原に対する抗体の形成によって引き起こされます。 薬物誘発性の病状は、鎮静剤、抗菌剤、スルホンアミド剤、アルカロイド、金化合物、ビスマス、ヘパリン注射などを服用すると発生します。ウイルス感染(アデノウイルス感染、インフルエンザ、ニワトリ痘、風疹、はしか、感染性単核)の後に、血小板数の可逆的な中程度の減少が観察されます )、ワクチン接種。
不十分な血小板形成(生産的)による血小板減少症は、造血幹細胞の欠乏を伴って発症します。 この状態は、非形成性貧血、急性白血病、骨髄線維症および骨髄硬化症、骨髄への腫瘍転移、鉄、葉酸およびビタミンB12の欠乏、放射線療法および細胞増殖抑制化学療法の効果に典型的です。
最後に、消費の血小板減少症は、例えば、播種性血管内凝固症候群、血栓症を伴う、血液凝固を確実にするための血小板の需要の増加に関連して生じる。
ロシアでは、発生率、全部門の医療機関への住民の訪問の理由、および死亡の原因を考慮に入れるために、第10改訂の国際疾病分類(ICD-10)が単一の規範的文書として採用されました。
ICD-10は、1997年5月27日付のロシア保健省の命令により、1999年にロシア連邦全体の医療行為に導入されました。 No.170
新しい改訂版(ICD-11)は、2017年から2018年にWHOによって計画されています。
WHOによって修正および補足されたとおり
変更の処理と翻訳©mkb-10.com
血小板減少症-説明、原因、症状(兆候)、診断、治療。
簡単な説明
血小板減少症は、末梢血の血小板数が少ないことであり、出血の最も一般的な原因です。 血小板数の減少が100×109 / l未満になると、出血時間が長くなります。 ほとんどの場合、血小板数が20-50´109 / lに低下すると、ペテキアまたは紫斑が現れます。 血小板減少症が10´109 / L未満の場合、重篤な自然出血(例、胃腸)または出血性脳卒中が発生します。
理由
血小板減少症は、感染症、中毒、甲状腺中毒症(症候性)によって引き起こされる抗血小板抗体(自己免疫性血小板減少症)の産生によって引き起こされる薬物アレルギー(アレルギー性血小板減少症)の症状として発生する可能性があります。
新生児では、血小板減少症は、病気の母親の自己抗体が胎盤を介して浸透することによって引き起こされる可能性があります(経免疫性血小板減少症)。
血小板減少症の病態巨核球の成熟は、チアジド利尿薬および他の薬剤、特に化学療法、エタノールで使用されるものによって選択的に抑制されます血小板減少症の特別な原因は、巨大芽球型の造血に関連する効果のない血栓形成です(ビタミンB 12および葉酸の欠乏症と同様に、 骨髄では、形態学的および機能的に異常な(巨芽球性または形成異常)巨核球が検出され、骨髄で破壊された欠陥のある血小板のプールが生じます。巨核球性血小板減少症は、巨核球性コロニー形成ユニットの先天性欠損による血小板減少症のまれな原因です。
血小板プール形成の異常は、血小板が血流から排除されるときに発生します。最も一般的な原因は、脾臓への沈着です。通常の状態では、脾臓には血小板プールの3分の1が含まれます。脾臓肥大の発症には、止血システムから除外された多数の細胞の沈着が伴います。 脾臓のサイズが非常に大きい場合、血小板のプール全体の90%を沈着させることが可能です。末梢循環の残りの10%は、通常の循環期間です。
末梢の血小板の破壊の増加は、血小板減少症の最も一般的な形態です。 このような状態は、血小板の寿命が短くなり、骨髄巨核球の数が増えることを特徴としています。 これらの障害は、免疫性または非免疫性血小板減少性紫斑病と呼ばれます。免疫性血小板減少性紫斑病特発性血小板減少性紫斑病(ITP)は、免疫介在性血小板減少症の原型です(血小板破壊の明らかな外的原因はありません)。 Purpura特発性血小板減少症を参照抗血小板抗体の合成によって引き起こされる他の自己免疫性血小板減少症:輸血後血小板減少症(イソ抗体への曝露に関連する)、薬物誘発性血小板減少症(例えば、キニジンによって引き起こされる)、敗血症との組み合わせによって引き起こされる血小板減少症、% およびその他の自己免疫疾患。 治療は、根底にある病状を矯正することを目的としています。 潜在的に危険な薬の服用をすべてやめる必要があります。 HA療法は必ずしも効果的ではありません。 輸血された血小板は同じ加速破壊を受ける非免疫性血小板減少性紫斑病感染症(例、ウイルスまたはマラリア)低血小板缶詰血液の大量輸血DIC人工心臓弁血栓性血小板減少性紫斑病。
血小板減少症(* 188000、Â)。 臨床症状:大血小板減少症、出血性症候群、肋骨形成不全、水腎症、再発性血尿。 臨床試験:血小板に対する自己抗体、血小板の寿命の短縮、凝固時間の増加、通常のトーニケット試験、止血の血漿成分の欠陥。
5月–ヘグリン異常(ヘグリン症候群、Â)。 マクロ血小板減少症、好中球および好酸球(Döhleの小さな体)の好塩基性封入体。
エプスタイン症候群(153650、Â)。 オールポート症候群と組み合わせたマクロ血小板減少症。
Fechtnerファミリー症候群(153640、Â)。 マクロ血小板減少症、白血球への封入、腎炎、難聴。
先天性血小板減少症(600588、11q23.3-qter削除、Â)。 臨床症状:先天性巨核球性血小板減少症、軽度の出血性症候群。 臨床試験:11q23.3-qterの削除、巨核球の数の増加、末梢血小板の巨大な顆粒。
周期性血小板減少症(188020、Â)。 出血性症候群、周期性好中球減少症。
Paris-Trousseau血小板減少症(188025、11q23欠失、TCPT遺伝子欠損、Â)。 臨床症状:出血性症候群、血小板減少症、高テロリズム、耳の異常、精神遅滞、大動脈の癒合、胚期の発達遅延、肝肥大、合指症。 実験室での研究:血小板中の巨大な顆粒、巨核球症、微小巨核球。
TAR症候群(from:血小板減少症–橈骨の欠如-血小板減少症および橈骨の欠如、* 270400、r)。 血小板減少症と組み合わせた先天性の橈骨の欠如(子供に発現し、後で滑らかになる); 血小板減少性紫斑病; 赤い骨髄の欠陥のある巨核球; 時々腎臓とCHDの発達の異常が指摘されます。
症状(兆候)
臨床像は、血小板減少症を引き起こした基礎疾患によって決定されます。
診断
診断血球減少症は、巨核球の存在について骨髄を検査するための指標であり、それらの不在は、血小板形成の違反、および血小板の末梢破壊、または(脾臓肥大の存在下で)脾臓における血小板の沈着の存在を示します。 診断は、骨髄塗抹標本における巨核球性異形成の検出によって確認されます。血小板のプールの形成における異常。 脾機能亢進症の診断は、中等度の血小板減少症、骨髄塗抹標本での正常な数の巨核球の検出、および脾臓の有意な増加によって行われます。 既知の利用可能ですが、抗血小板抗体を検出するための非特異的な方法。
処理
血小板造血病態。 治療は、可能であれば損傷剤の除去、または基礎疾患の治療に基づいています。 血小板の半減期は通常正常であり、血小板減少症および出血の兆候の存在下で血小板の輸血が可能です。 ビタミンB12または葉酸の欠乏によって引き起こされた血小板減少症は、それらの正常なレベルの回復とともに消えます。
巨核球性血小板減少症は治療によく反応し、通常は抗胸腺細胞免疫グロブリンとシクロス\u200b\u200bポリンが処方されます。
血小板プール形成の異常。 脾臓切除術で問題が解決する場合もありますが、通常は治療は行われません。 輸血では、一部の血小板が沈着するため、骨髄活性が低下した状態よりも輸血の効果が低下します。
特発性血小板減少性紫斑病の治療-特発性血小板減少性紫斑病を参照してください。
合併症と付随する状態血小板形成の減少は、非形成性貧血、脊髄炎(骨髄の腫瘍細胞または線維組織への置換)、およびいくつかのまれな先天性エバンス症候群症候群(フィッシャー-エバンス症候群)-自己免疫性血栓性貧血と自己免疫性自己免疫の組み合わせと組み合わされます。
ICD-10D69紫斑病およびその他の出血状態
ICD10に準拠した血小板減少症コード
血小板は人体に不可欠な役割を果たし、血液細胞のグループです。
- 0-アレルギー反応による紫斑病;
- 1-正常な数の血小板の構造の欠陥;
- 2-別の非血小板減少性起源の紫斑病(中毒の場合);
- 3-特発性血小板減少性紫斑病;
- 4-一次血小板の他の不利な点;
- 5-二次病変;
- 6-病状の不特定の変種;
- 7-出血の他の変種(偽血友病、血管の脆弱性の増加など);
- 8-不特定の出血状態。
このグループの疾患は、血液、造血器官、および細胞発生の免疫障害の病態の範疇に位置しています。
血小板減少症の危険性
臨床症状の重症度のため、疾患の国際分類における血小板減少症には、重度の出血性症候群の緊急プロトコルが含まれています。
傷は一次血餅によって治癒されず、出血し続けるため、引っかき傷が現れた場合でも、血小板の数が大幅に減少する生命への危険が現れます。
白血細胞が不足している人は自然発生的な内部出血で死亡する可能性があるため、この病気にはタイムリーな診断と適切な治療が必要です。
コメントを追加返信をキャンセル
- 急性胃腸炎にかかった
自己投薬はあなたの健康に危険を及ぼす可能性があります。 病気の最初の兆候が見られたら、医師に相談してください。
続発性血小板減少症
最も頻繁に血小板減少症を引き起こす薬を表に示します。 16.5。
ヘパリン誘発性血小板減少症は、血小板減少症および静脈および/または動脈血栓症を伴う、ヘパリン誘発性の免疫介在性血栓形成促進性障害である。
患者の約1%は、ヘパリンを少なくとも1週間使用した後、ヘパリン誘発性血小板減少症を発症し、患者の約50%は血栓症を発症します。 ヘパリン誘発性血小板減少症は、女性にいくらか一般的です。
病因と病因[編集]
ヘパリン誘発性血小板減少症は、内因性血小板因子4と外因性ヘパリンの複合体に対する体液性免疫応答の結果です。自己抗体は、ヘパリンと組み合わせた場合にのみ内因性血小板因子4を認識します。 この免疫複合体は、表面受容体FcγRIIAを介して循環血小板を活性化し、血小板減少症と凝固亢進を引き起こします。 ヘパリン(ウシ\u003eブタ)、その組成(未分画\u003e低分子量\u003eフォンダパリナックス)、用量(予防\u003e治療\u003e単一)、投与経路(皮下\u003e静脈内)および投与期間(4日以上\u003e 4日未満)の特徴はすべて 血小板減少症の発症と重症度を決定する要因。
臨床症状[編集]
薬物誘発性血小板減少症では、通常、薬物使用の数時間後に、ペテキア、胃腸の出血、および血尿が現れます。 血小板減少症の期間は、薬物の排出速度に依存します。 通常、キャンセルから7日後に、血小板の数は正常化されます。
ヘパリン誘発性血小板減少症は、どの年齢(\u003e 3か月)でも発症する可能性がありますが、小児ではまれです。 中等度の血小板減少症は通常、ヘパリン投与後5〜10日で始まります。 患者が過去100日間にすでにヘパリンに曝露されている場合、ヘパリン投与後数分または数時間以内に血小板数の低下が発生すると、迅速な反応が可能です。 ヘパリン誘発性血小板減少症の遅延も可能であり、血小板減少症は薬物の中止後に発症します。 血小板減少症は通常無症候性であり、出血はまれです。 ヘパリン誘発性血小板減少症は、四肢動脈の動脈血栓症および深部静脈血栓症の強い傾向を伴う血栓性合併症(例えば、肺塞栓症、心筋梗塞、血栓性脳卒中)のリスクが高いことに関連している。 追加の微小血管血栓症は、静脈神経節/四肢切断の発症につながる可能性があります。 他の合併症には、ヘパリン注射部位での皮膚壊死および静脈内ボーラス後のアナフィラキシー様反応(例えば、発熱、低血圧、関節痛、息切れ、心肺不全)が含まれる。
続発性血小板減少症:診断[編集]
ヘパリン誘発性血小板減少症の診断は、臨床像に基づいて疑うことができます-血小板減少症、血栓症、血小板減少症の別の原因の欠如。 診断は、血小板内因性因子4 /ヘパリン複合体に対する抗体の検出によって確認され、セロトニン放出アッセイまたはヘパリン誘発血小板活性化試験を使用した異常な血小板活性化抗体の検出によって確認されます。
鑑別診断[編集]
鑑別診断には、非免疫ヘパリン関連血小板減少症(ヘパリン投与後の最初の日に発生する循環血小板とヘパリンの直接相互作用による)、ならびに術後血液希釈、敗血症、非ヘパリン誘発性血小板減少症、播種性血管内凝固、および多血管凝固が含まれる。
続発性血小板減少症:治療[編集]
ヘパリンを投与されている一部の患者には、血小板数の定期的なモニタリングが推奨されます。 ヘパリン誘発性血小板減少症が疑われるか確認された場合、治療は、ヘパリンを停止し、ヘパリンを含まない抗Xa因子(ダナパロイド、フォンダパリナックス)または直接トロンビン阻害剤(例えば、アルガトロバン、ビバリルジン)のいずれかを用いた代替抗凝固剤の使用からなる。 ワルファリンは、微小血管血栓症を引き起こし、虚血肢の壊死(静脈神経節症候群)の可能性があるため、急性血小板減少期には禁忌です。 血小板減少症は通常、平均4日後に解消し、値は150 x 10 9 / Lを超えますが、場合によっては1週間から1か月かかることもあります。
血小板回復の予後は良好ですが、血栓症後の合併症が発生する可能性があります(例、患者の5〜10%での手足の切断、脳卒中、副腎機能不全を伴う両側出血性副腎壊死)。 ヘパリン誘発性血小板減少症(例えば、致命的な肺塞栓症)による死亡率は、症例の5〜10%で発生します。
予防[編集]
その他[編集\u200b\u200b]
赤血球輸血による血小板減少性紫斑病
1.臨床像。 血小板減少性紫斑病は、赤血球輸血のまれな合併症です。 それは、突然の血小板減少症、粘膜およびペテキアからの出血によって現れ、これは輸血の7〜10日後に発生します。 診断は歴史に基づいています。 この形態の血小板減少性紫斑病は、経産婦の女性および複数の赤血球輸血を受けた女性に最も一般的です。 発達のメカニズムに関しては、それは母体の抗体によって引き起こされる新生児の血小板減少症に類似しています。 赤血球輸血によって引き起こされる血小板減少性紫斑病は、Zwa抗原を欠く個人で発生します。 この抗原は糖タンパク質IIb / IIIaの一部であることが示されています。 Zw抗原を運ぶ血小板の混合物で赤血球塊を輸血すると、この抗原に対する抗体が出現します。 それらは患者自身の血小板の糖タンパク質IIb / IIIaと交差反応すると考えられています。
そして。 血小板輸血は通常効果がないため実施しません。 さらに、血小板がZw抗原を持っていない人のわずか2%が、この病気の血小板塊のドナーになることができます。
b。 プレドニゾン、1〜2 mg / kg /日を経口投与すると、出血性症候群が軽減され、血小板数が増加します。
に。 患者の血液がドナーの血小板から解放された後、病気は自然に治ります。
d。その後、Zw抗原を欠くドナーの赤血球量を輸血に使用する必要があります。
血小板減少症:症状と治療
血小板減少症-主な症状:
- 皮膚の赤い斑点
- リンパ節の腫れ
- 高温
- 首のリンパ節の腫れ
- 皮膚と粘膜の軽度の出血
- 皮膚の青い斑点
血中の血小板数の減少を引き起こす疾患は、血小板減少症と呼ばれます。 記事が実際に伝えるのは彼についてです。 血小板は無色の小さな血液細胞であり、血液凝固に関与する重要な成分です。 病気は内臓(特に脳)の出血につながる可能性があるため、この病気は非常に深刻であり、これは致命的な結末です。
分類
ほとんどの医学的疾患と同様に、血小板減少症には独自の分類があり、病原性因子、原因、症状、およびさまざまな症状に基づいて形成されます。
病因の基準によると、2つのタイプの病気が区別されます:
それらは、一次型が独立した病気として現れるという事実によって特徴付けられ、二次型は他の多くの疾患または病理学的異常によって引き起こされます。
人体の病気の経過の期間に応じて、2つのタイプの病気があります:急性と慢性。 急性-身体への短時間の曝露(最大6か月)を特徴としますが、瞬間的な症状によって現れます。 慢性型は、血中の血小板の長期にわたる減少(6か月以上)を特徴としています。 治療には最大2年かかるため、より危険なのは慢性型です。
血中の血小板の定量的組成によって特徴づけられる、疾患の経過の重症度の基準によれば、3つの程度が区別されます。
- I-組成は150-50x109 / lに等しい-重大度の基準は満足のいくものです。
- II-50–20x10 9 / l-組成が減少し、皮膚にわずかな損傷が現れます。
- III-20x10 9 / l-体内の内部出血の出現を特徴とします。
体内の血液細胞の割合はv /μlに等しい。 しかし、これらの指標が絶えず変化しているのは女性の身体です。 変更は次のような要因の影響を受けます。
血小板は、巨核球を刺激することによって血液細胞を合成する骨髄から体内に現れます。 合成された血小板は7日間血液中を循環し、その後刺激のプロセスが繰り返されます。
第10回招集の国際疾病分類(ICD-10)によると、この病気には独自のコードがあります。
- D50-D89-循環系の疾患および他のタイプの機能不全。
- D65-D69-血液凝固障害。
理由
多くの場合、この病気の原因は、さまざまな薬に対する体のアレルギー反応であり、その結果、薬物血小板減少症が観察されます。 この病気で、体は薬に対して向けられた抗体を生成します。 体の血液循環障害の外観に影響を与える薬には、鎮静剤、アルカロイド、抗菌剤が含まれます。
輸血の結果によって引き起こされる免疫の問題もまた、欠乏の原因となる可能性があります。
特に多くの場合、血液グループが一致しないときに病気が現れます。 自己免疫性血小板減少症は、人体で最も頻繁に観察されます。 この場合、免疫系はその血小板を認識できず、体からそれらを拒絶します。 拒絶の結果として、外来細胞を除去するための抗体が生成されます。 この血小板減少症の理由は次のとおりです。
- 病的な腎不全と慢性肝炎。
- ループス、皮膚筋炎、および強皮症。
- 白血病性疾患。
病気が孤立した病気の顕著な形をしている場合、それは特発性血小板減少症またはウェルホフ病と呼ばれます(ICD-10コード:D69.3)。 特発性血小板減少性紫斑病(ICD-10:D63.6)の病因は不明なままですが、医学者は原因が遺伝性の素因であると信じる傾向があります。
先天性免疫不全の存在下での疾患の発現も特徴的です。 そのような人々は、病気の発症の要因に最も影響を受けやすく、これの理由は次のとおりです。
- 薬物への曝露による赤い骨髄への損傷;
- 免疫不全は巨核球への損傷につながります。
この病気には生産的な性質があり、それは骨髄による血小板の不十分な産生によるものです。 この場合、それらの不十分さが生じ、その結果、病気になります。 原因は骨髄硬化症、転移、貧血などと考えられています。
体内の血小板の不足は、ビタミンB12と葉酸の組成が減少している人々に見られます。 血液細胞の機能不全の出現のための過度の放射性または放射線曝露は除外されません。
したがって、血小板減少症の発生に影響を与える原因には2つのタイプがあります。
- 血液細胞の破壊につながる:特発性血小板減少性紫斑病、自己免疫障害、心臓手術、妊婦の臨床循環障害、および薬物の副作用。
- 骨髄による抗体産生の減少に寄与する:ウイルスの影響、転移症状、化学療法および放射線、ならびに過剰なアルコール消費。
症状
血小板減少症の症状には、さまざまな種類の症状があります。 場合によります:
- まず、発生の原因から。
- 第二に、病気の経過の性質(慢性または急性)について。
身体への損傷の主な兆候は、出血や出血の形での皮膚の症状です。 出血は、ほとんどの場合、手足と体幹に見られます。 人の顔や唇が損傷する可能性があります。 わかりやすくするために、人体の出血の症状を下の写真に示します。
血小板減少症は、抜歯後の長期にわたる出血の症状を特徴とします。 さらに、出血の期間は、1日または数日を伴う可能性があります。 それは病気の程度に依存します。
症状があると、肝臓のサイズは増加しませんが、医師は頸椎のリンパ節の拡張を観察することがよくあります。 この現象は、体温が熱性以下の値(37.1度から38度)に上昇することを伴うことがよくあります。 体内の赤血球の発生率の増加は、紅斑性狼瘡と呼ばれる病気の存在の証拠です。
非常に簡単に、分析のために採血した後、血小板欠乏症の症状が観察されます。 量的構成は限界基準とは大きく異なります。 血中の血小板の数が減少すると、それらのサイズの増加が観察されます。 皮膚では、これは赤と青みがかった斑点の出現に反映されており、これは血液細胞の変化を示しています。 赤血球の破壊も観察され、定量的組成の減少につながりますが、網状細胞の数は増加します。 白血球処方が左に変位する現象が見られる。
血液細胞の組成が減少した人体は、頻繁かつ広範囲の出血によって引き起こされる巨核球の組成の増加を特徴とします。 血液凝固の持続時間は著しく増加し、創傷から放出される血液の肥厚の減少は減少します。
病気の症状の症状に応じて、3つの程度の合併症が区別されます:軽度、中等度、重度。
軽度の程度は、長期にわたる重度の月経を伴う女性の疾患の発症の原因、ならびに皮内出血および鼻からの出血を特徴とする。 しかし、軽度の段階では、病気の診断は非常に困難であるため、詳細な診察を経て初めて病気の有無を確認することができます。
平均的な程度は、体全体に出血性発疹が現れることを特徴とします。これは、皮膚の下や粘膜に多数の点状の出血があります。
重症度は、出血によって引き起こされる胃腸管の障害を特徴とします。 血中の血小板の指標は最大25x109 / lです。
続発性血小板減少症の症状にも同様の症状があります。
妊娠と病気:症状
妊婦の血小板減少症は、女性の血液中の体の量的組成の有意差を特徴としています。 妊婦に病気の診断がないが、血小板組成指数がわずかに低下している場合、これは、彼らの生命活動が低下し、血液循環の周辺への関与が増加していることを示しています。
妊婦の血液中の血小板の組成が減少している場合、これらは病気の発症の直接的な前提条件です。 血小板の数が減少する理由は、これらの体の死亡率が高く、新しい体の形成率が低いためです。 臨床症状は皮下出血を特徴とします。 無色の体が不足している理由は、間違った組成と栄養基準、または少量の食物摂取、ならびに免疫系の損傷とさまざまな失血です。 これにより、骨髄によって少量の体が生成されるか、不規則な形状になります。
妊娠中の血小板減少症は非常に危険であるため、診断、特に治療の問題に最大限の注意が払われています。 危険は、妊娠中の母親の血液中の血小板の不足が子供の出血の発生に寄与するという事実にあります。 子宮内で最も危険な出血は脳出血であり、その結果は胎児に致命的な結果をもたらすことを特徴としています。 そのような要因の最初の兆候で、医師は結果を排除するために早産を決定します。
小児血小板減少症:症状
子供の血小板減少症はまれです。 リスクグループには学齢期の子供が含まれ、その発生率は冬と春に現れることが多くなります。
小児の血小板減少症とその症状は、実際には成人と違いはありませんが、病気の発症の初期段階にある親にとって、最初の兆候によって診断することが重要です。 子供の症状には、鼻腔からの頻繁な出血や体の小さな発疹の発生が含まれます。 最初は、発疹は下肢に発生し、その後、手に見られます。 軽度の打撲傷では、腫れや血腫が発生します。 痛みの症状がないため、このような兆候はほとんどの場合、親の心配を引き起こしません。 進行した形の病気は危険であるため、これは重要な間違いです。
歯茎の出血は、子供と大人の両方の血中の血小板の不足を示しています。 同時に、病気の人、そしてより多くの場合子供たちの糞便は、血餅と一緒に排泄されます。 出血は排尿とともに除外されません。
免疫系に対する疾患の影響の程度に応じて、免疫性と非免疫性の血小板欠損症が区別されます。 免疫性血小板減少症は、抗体の影響下での血液細胞の大量死によって引き起こされます。 このような状況では、免疫系はそれ自体の血液細胞を区別せず、体から拒絶されます。 ただし、免疫性はなく、血小板に物理的な影響を及ぼします。
診断
人は病気の最初の兆候と症状で診断されるべきです。 診断の主な方法は臨床血液検査であり、その結果によると、血小板の定量的組成の写真が見えます。
体内の血液細胞数の偏差が検出された場合、骨髄検査の適応が処方されます。 したがって、巨核球の存在が決定されます。 それらが存在しない場合、血栓形成は違反となり、それらの存在は血小板の破壊または脾臓へのそれらの沈着を示します。
欠乏症の原因は、以下を使用して診断されます。
- 遺伝子検査;
- 心電図;
- 抗体の存在をテストします。
- 超音波研究;
- x線および内視鏡検査。
妊娠中の血小板減少症は、コアギュログラム、または簡単に言えば、血液凝固試験を使用して診断されます。 このような分析により、血中の血小板の組成を正確に決定することができます。 誕生過程の過程は血小板の数に依存します。
処理
血小板減少症の治療は、プレドニゾロンと呼ばれる薬が病院で処方される治療から始まります。
重要! 治療法は、適切な検査に合格し、病気を診断した後にのみ、厳密に担当する医師によって処方されます。
薬を服用するための投与量は、自重1kgあたり1mlの薬が使用されるという指示に示されています。 病気の進行に伴い、用量は1.5〜2倍に増加します。 初期の病気は迅速かつ効果的な回復が特徴であるため、薬を服用した後、数日後には健康の改善に気付くことができます。 薬の服用は、人が完全に治癒するまで続きます。これは主治医の確認が必要です。
グルココルチコステロイドの作用は、悪意との闘いにプラスの効果をもたらしますが、ほとんどの場合、症状のみが消え、病気は残ります。 子供と青年の欠乏症を治療するために使用されます。
特発性慢性血小板減少症の治療は、脾臓を取り除くことによるものです。 この手順は、医学では脾臓切除術と呼ばれ、そのプラスの効果が特徴です。 手術前に、プレドニゾロンという薬の投与量を3倍に増やします。 さらに、それは筋肉に注入されるのではなく、人間の静脈に直接注入されます。 脾臓切除後、薬剤は最大2年間同じ用量で継続されます。 指定された期間が経過した後にのみ、実行された脾臓切除術の成功の検査および証明が実行されます。
除去手術が失敗した場合、患者は細胞増殖抑制剤を用いた免疫抑制化学療法を処方されます。 これらの薬には、アザチオプリンとビンクリスチンが含まれます。
非免疫性の後天性欠損症の診断により、血小板減少症は、エストロゲン、プロゲスチン、およびアンドロキソンを服用することによって症候的に治療されます。
より重症の特発性血小板減少症は、大量の出血によって引き起こされます。 輸血は血液を回復するために行われます。 重度の治療は薬物の中止につながる可能性があり、それは血小板が凝固する能力に悪影響を与える可能性があります。
病気を診断した後、患者を登録し、患者だけでなくその親族も検査する手順を実行して、遺伝的履歴を収集します。
小児では、病気は合併症なく適切に治療されますが、場合によっては、症候性治療の可能性が排除されません。
伝統的な薬による血小板減少症の治療にも、それ自身のかなりの成果があります。 まず第一に、血中の血小板不足の問題を取り除くために、クルミ入りの蜂蜜を食事に含めるべきです。 イラクサの葉とローズヒップの葉のデコクテーションも役立ちます。 予防策として、バーチ、ラズベリー、ビートジュースを使用しています。
この病気に特徴的な血小板減少症と症状があると思われる場合は、血液学者がお手伝いします。
また、入力された症状に基づいて、可能性のある疾患を選択するオンライン疾患診断サービスの使用をお勧めします。
ジフテリアは、特定の細菌の作用によって引き起こされる感染症であり、その伝染(感染)は空中の飛沫によって行われます。 その症状が主に鼻咽頭と中咽頭の領域での炎症過程の活性化からなるジフテリアは、一般的な中毒の形での付随する症状と、排泄、神経、および心臓血管系に直接影響を与えるいくつかの病変によっても特徴付けられます。
Measlesは、ほぼ100%の感受性率を持つ急性感染症です。 発熱、口腔および上気道の粘膜に影響を与える炎症、黄斑乳頭状皮膚発疹の出現、一般的な中毒および結膜炎を症状とするはしかは、幼児の主な死亡原因の1つです。
レプトスピロシスは、レプトスピラ属の特定の病原体によって引き起こされる感染性の病気です。 病理学的プロセスは、主に毛細血管、肝臓、腎臓、筋肉に影響を及ぼします。
咽頭真菌症(tonsillomycosis)は、急性または慢性の性質の咽頭の粘膜の病状であり、その発症の主な理由は、真菌による体の感染です。 咽頭真菌症は、幼児を含む絶対にすべての年齢層の人々に影響を及ぼします。 病気が孤立した形で発生することはめったにありません。
有毒な紅斑は病気であり、その進行の結果として、多形性の発疹が人間の皮膚に現れます。 この病気は新生児に最も頻繁に影響を及ぼしますが、成人患者におけるその出現は除外されません。 新生児の有毒な紅斑は、生後数日で子供の50%に発症します。 この状態は、外的要因だけでなく、環境への子供の適応プロセスを反映しています。
運動と禁欲で、ほとんどの人は薬なしで行うことができます。
人間の病気の症状と治療
資料の転載は、行政の許可と情報源への積極的なリンクがなければ不可能です。
提供されるすべての情報は、医師との強制的な相談の対象となります!
質問と提案:
ICDコード:D69.6
血小板減少症、詳細不明
血小板減少症、詳細不明
探す
- ClassInformで検索
{!LANG-65b89575a344f0b284f1d0a8b4d9584e!}
{!LANG-5386c35906bd18f6b97046f00438216c!}
- {!LANG-59b47caf360ae3e3d51817d83841767a!}
{!LANG-55c38242624c6b9003bac523539c3fcd!}
{!LANG-62efad9054f084ee8a360dc0bb12b306!}
{!LANG-1acc894542e58d26a6f0f31d1e0dd94b!}
{!LANG-a81cdc2991631e6f8f2123f3db965510!}
{!LANG-b963ec06f45c9900884a5e42799a2603!}
{!LANG-a99fb030effc1f1a4d4cb2b47817a0bb!}
{!LANG-fd0354000fea81cdee33b14d4301b5c8!}
{!LANG-b1fd94a0c87c2bb99228673932bf196a!}
{!LANG-f633005bae562043888b1f90ddbeaeb5!}
- {!LANG-f633005bae562043888b1f90ddbeaeb5!}
{!LANG-eb06d8adf917b8e1e3161a40445df19c!}
{!LANG-75543c18f2636b7f4f76e939e9e4db4e!}
- {!LANG-b1a31c71d9c9b7a4a05ac521599594c4!}
{!LANG-d6af39a0edab7a37105ee0e76d70e735!}
{!LANG-c8e891ad46ea071f2e29f9b31f5535d6!}
{!LANG-d44db03e327828679a14d3f9bf04384e!}
{!LANG-8427b5eed7bf712f83ee969089edd9ee!}
{!LANG-0ffc52f795b56b309bfa3135a103d64d!}
{!LANG-4f83180e61c8e6273704a5ca271114f3!}
{!LANG-66c004e9b6b96fbaf9a71915ae72cd10!}
{!LANG-531c5d71bba4f09df86048e0388a5fec!}
{!LANG-177a676a84c8564bffc6e27cf261ab91!}
{!LANG-f698993006bd7f34065fcf2a05a9c180!}
{!LANG-a9984460c562a6bfd980ac8ec475171a!}
{!LANG-de0b600f7c807b1fa3578cebd1343b23!}
- {!LANG-9a175e4fccd479b645ca6b0254404c7f!}
{!LANG-df89fd5b978b5372994209df3b7a2723!}
{!LANG-446296af4be352ebdfc306d1de27bf95!}
- {!LANG-e95133463199cc1b9e4da23b696ce61a!}
{!LANG-09db8f0469e01bb3b0c6cb2a7dc0a909!}
{!LANG-674b7352c196364f993524eb8740ac61!}
{!LANG-7804925e83eec470ef6d869b27b1c23c!}
{!LANG-1c94dfc147f397044bf3e8100f89516f!}
{!LANG-c8df99828364b89dbb4bc9c608ac0b1a!}
{!LANG-e26eb8b6f28ceae7d7f432de27b863cb!}
{!LANG-b999401e331646d3a76d48f98fdc9368!}
{!LANG-a82a275a0f182bb8659247d894da0bbb!}
{!LANG-b02c7961168009488826d8cf513fab9b!}
{!LANG-0cf4dfd6f92a81be28899f832e30c90d!}
{!LANG-390797f47fa90deb8b6e30c7116a5a89!}
{!LANG-fd0e83a913efe39020403ca0be112425!}
{!LANG-9909c70c1d3222592d40c79d03a70ec0!}
{!LANG-945df5adeb1641a996af0febcc3afc16!}
{!LANG-27c105fa0ac154f3d6365ac2d6adb980!}
{!LANG-155c3a1f547f8785b48c39f6b2cf28a7!}
{!LANG-582e9e90e2d8eceb545a555abbd096fe!}
{!LANG-07a996aa44f9223d07041ff093803302!}
{!LANG-78dd19f04cbbd55bc4e57a41770bf593!}
{!LANG-07cd64d27184877cbdf555edf38df344!}
{!LANG-109c906b4b40123d79342c3f8506d1a2!}
{!LANG-ac641d58b7dbbc110465983266e13f79!}
{!LANG-60f28be610a2a327fa4c5418c3ea26a8!}
{!LANG-29517a3b823c53a0e4bf230bd95aacfa!}
{!LANG-3f77abc0f510f616a0f08cf548836e9e!}
{!LANG-50009d7dfbfcb1970279c35d93833745!}
{!LANG-434f9f0e0d5471e718585873a163a25d!}
{!LANG-3fca7867773cfd7dee678b7c03e48b7d!}
{!LANG-f85e84cd4af359687a2d34cfbc1bb5e1!}
{!LANG-565297fa76b9a4a7d0b322e7b6831575!}
{!LANG-00aab125aeaabdedfa7bd46f77571a5c!}
{!LANG-3c8d397f2d4101ef109115e31b50d45d!}
{!LANG-b365f8069bb9cdf4975cc087f3103150!}
{!LANG-d284662dcbc3e06c6f5140c58be09090!}
{!LANG-b1aee86416c55575f7b5ff9f8f6d4f10!}
{!LANG-ef569611ef75314ed73eb3c39da44f58!}
{!LANG-3e3ccc91d83d22db2e0fc38f738d447f!}
{!LANG-f96ff62cb803213419e3eda0acc0ad27!}
{!LANG-12c0ec943691a186d39836783f20879f!}
{!LANG-500bd95632b204c8a65aa721c9436569!}
{!LANG-d5fd98d7a36f8d52747d5c0839794594!}
{!LANG-253275a2002e12383f81225c9c3d5544!}
{!LANG-bbff3123e9ee06496e65ba59628b8d4e!}
{!LANG-6e62fcaece0af28d98ccd9355afb980f!}
{!LANG-410bb45d654f01af0d04c9b2cc87b73c!}
{!LANG-1e6f7d32012ddd7aed0a072c00e34db8!}
{!LANG-50de54cf2b4adbac30c916e36fa84ed1!}
{!LANG-02327a3739dcf6996ce973f3d2176ec6!}
{!LANG-5d54ebed8af318d93e87d33927260729!}
{!LANG-1207454408c91a2b29978a5765fc04c5!}
{!LANG-d99d97f800552e88c22829e096e60f24!}
{!LANG-f20cd452f2c2cce3b8c3f5cc94cd038a!}
{!LANG-0cb14cd9f6180878fd78a81c931e75b7!}
{!LANG-dd55654024918afb881cc5613dcb43ec!}
{!LANG-a78865d7e1cf3a3006a0292d4d95e6a1!}
ロシアでは、発生率、全部門の医療機関への住民の訪問の理由、および死亡の原因を考慮に入れるために、第10改訂の国際疾病分類(ICD-10)が単一の規範的文書として採用されました。
ICD-10は、1997年5月27日付のロシア保健省の命令により、1999年にロシア連邦全体の医療行為に導入されました。 No.170
新しい改訂版(ICD-11)は、2017年から2018年にWHOによって計画されています。
WHOによって修正および補足されたとおり
変更の処理と翻訳©mkb-10.com
{!LANG-622857c42aebc855949b82b3fc4f9cf4!}
{!LANG-2b6884d88e534f9e2b3d27b1d084cee2!}
{!LANG-4b8858a1d39aa6d3f8bc4bcf820ecd61!}
{!LANG-a01e977d879459e6d26beef6bdc5d472!}
{!LANG-6817a223ec97eefe283e440075458702!}
{!LANG-ec54084c1afd762e2a4032177826aef7!}
{!LANG-6f5b63c552c7f3c28a46aeecce983602!}
{!LANG-e609ad36d13312e5ee07b4ed35aab584!}
{!LANG-34c8be042fe9033d52d26335d083a853!}
{!LANG-6c6fed6b38516589ef7fa01e901a7e3c!}
{!LANG-7b2c7a497b2f8bf93657d37aa48dfad2!}
{!LANG-d643a6f52fc46224ca229dd650853320!}
{!LANG-29d48f1bb8f111206e847865522732d7!}
{!LANG-3514bcac40c0edaee43b3243f1c78304!}
{!LANG-d5ca570743a5c6c0b18b25edc5d8cfff!}
{!LANG-92d7ef0f1b97bd579404ca21f3d41c77!}
{!LANG-2e578b4f4aa0cf615adc2e011b678104!}
{!LANG-dea53ead47f5607cd62d4347400eb142!}
{!LANG-5b5018e1418fad210c1b15d4217b57df!}
{!LANG-25f42a3a829e0bbc0ee9276d5510098a!}
{!LANG-ae12bd98fa48bb6970358efd624b5366!}
{!LANG-884e16c4a130304cd13095454c7e2ae6!}
{!LANG-d69238fc40ae6992d95f9f62d65e6854!}
{!LANG-0e998e8cee1ac68527619e5911f99798!}
{!LANG-6a53ddceff1677f0f67bef00a925975f!}
{!LANG-6fba63ded8928fa6d6591b7bc7e5f338!}
{!LANG-7072952b309afa51f308403cfde62195!}
{!LANG-f03c5a3de69d535f33c154e22c92d356!}
{!LANG-f7a7605b7ddac86cc30985cc53f78039!}
{!LANG-f009039641de6933ac20e1394e9a4581!}
{!LANG-5df15260f8516eade17406a42680b551!}
{!LANG-9358b949a96f4ec1b1dbb737565a7676!}
{!LANG-6457d8a2f8108fa162301ec33bc551e2!}
{!LANG-e99e4885456c2db9fabc496f56ad6746!}
{!LANG-af98be76a784b0b8a462f0593f26b3bf!}
{!LANG-2879bea9d1f80fbc6cb01d34ef24515e!}
{!LANG-63b4c82408ee42ce787514b1dab0c97c!}
{!LANG-d3d55ab6c96a65f23531ea81526913a7!}
{!LANG-d34ec5ad39a5923628c1bc83f1f5dcfa!}
{!LANG-659073059960641b2ef20c0558bab08e!}
{!LANG-a60c456807a2514f838025adbc6e03f3!}
{!LANG-d26d659e36f079b5bd72b5033705ed97!}
{!LANG-6bb63844e097a20cfa063601faf2ddec!}
{!LANG-0cecbf100ae3244afaa23f622684af69!}
{!LANG-602bf67fe6876eeb93aa39bdcad297ae!}
{!LANG-6732b43df7178bf0f2c79082b21b06f1!}
{!LANG-e8a5c6655488b0522fb3b076015180d3!}
{!LANG-8b700abb28ba668b37a23ee079e2782d!}
{!LANG-4f25a4f0c86178ecde2ae38de62cede7!}
{!LANG-42ef48744758c3ef2d565f8347411071!}
{!LANG-96d71543ee62424aeecb8eebc9c7f30d!}
{!LANG-4701204b7c5ecdfc0414b3fc5c749186!}
{!LANG-77d95e08544de77e7ca68b5e7529847d!}
{!LANG-d2419ca3f856756ee6226238169b532f!}
{!LANG-d463ffe4bd8c701b8f28ef6b86d5eda1!}
{!LANG-1fbd4428d4c2a7767dd0b1abed818f50!}
{!LANG-7c048bb673a7b0997b5f6655a5c3fc90!}
{!LANG-d7698873b2efc376220a9b67a61c65c2!}
{!LANG-a70ab352eabb07a5ad9bc3697b5ea842!}
{!LANG-6be579fcc3529ba9314d7d9463916bef!}
{!LANG-3106255be8ce0a9311a8f8bc659f9ffb!}
{!LANG-273ae048900fe7d62bcce653b4330e71!}
{!LANG-d335074be86338c9894c401c5e93a2e5!}
{!LANG-b10648168b46019d095abda205f7650b!}
{!LANG-74e7e2b255468f2c849af85370c5dc84!}
{!LANG-b430ae31553c4cf5244e4ba667881af7!}
{!LANG-c3876878d93e577c8d72fa10b32af7ec!}
{!LANG-eef3c0daadd1421f337d804e0403c9e1!}
{!LANG-3ec72a7e2c0261703500a59a98ec2af9!}
{!LANG-65bcc3467e1114d59d59f1e4dcc2f5a6!}
{!LANG-4a8e5f583af5b7a6dde859636bc7bb26!}
{!LANG-9f7b033a40830d0ca77ea75b95a7c2a8!}
{!LANG-dc987022b080c4a5c71ee811a504eb35!}
{!LANG-ba511a1426cd61b20c09879cb4ee9ea2!}
{!LANG-3389e960935ef2a247f418b9d720cf6f!}
{!LANG-b7ba5b2dd40c808ba8f63a3d2198774c!}
{!LANG-0bfa8c5aae78d6d8b6fb564673075d8d!}
{!LANG-5862841fc8b7b6274d3024e1e05ed41f!}
{!LANG-b532166c302a8e78b7c8f31b34245fdd!}
- {!LANG-c8b338bceef982993b2c6a2fa504cded!}
- ホーム
- {!LANG-3b8d13bda33486212ee0b6a90e2b3f10!}
- {!LANG-00452ae0fb517686af80cc46bc9db7c4!}
- {!LANG-0a5c9ecccbef618cd3a5ddf77e90da05!}
{!LANG-c6f0382a6f1fff3e9acb37081573e7cd!}
{!LANG-1c3b3d9a4fa58f87336d16361e099567!}
{!LANG-f22398a9a5b6aa338f21a954276de343!}
{!LANG-a3bbe8805a073f2fa92de890ca1cc14e!}
{!LANG-091ea50f5c1f54155e39c750f9dcb184!}
{!LANG-9efa5129e6043f9ac927bad0ac640fc8!}
{!LANG-7d20facceb6bfe634c90623ec1d27c77!}
{!LANG-6511ebbb6d28fe27496eadc2e888440f!}
{!LANG-8eb6ba1297d4b02ada4f4ea75aa67ea4!}
{!LANG-0c6ca708f55bf44cac0279825edbfc05!}
{!LANG-45af69c17702c7e12b28cddd5e849623!}
{!LANG-6005cf6ba5c4d2e52ee3b003b31e2fff!}
{!LANG-9127c8f779b609a1d2e6624eb35b24af!}
{!LANG-bc5bdedd93a0a79e0f991cf9b5a2bb29!}
{!LANG-63e5bb1043aeb70467d2fa9985e3848d!}
{!LANG-cf47be6708a1ce852efc183a2204b232!}
{!LANG-f598041f47f7fbd314d6a3d688c4c536!}
情報
{!LANG-9a1a09efbcd796f2c743565f93b21ae9!}
{!LANG-9ca79ba48ac2ec58259e7425711c73fd!}
{!LANG-dc32022d05fd16489cb61af4cea88270!}
{!LANG-6c6299c883a738b5953b6fd7ba6dc4f8!}
一般情報
{!LANG-93c30eb0c848421b7e62efadd42bab3c!}
{!LANG-775dfc13026a72fd00397d80269ed8be!}
{!LANG-c3e7e6c7727a41b11dea8c2667e07316!}
{!LANG-58f1590854ceebddb362fe4a93b64806!}
分類
{!LANG-6e5c0b6de54ba8154f633d452beafc9f!}
診断
{!LANG-0ca0b3a6d8db36b924cb6777b2026743!}
{!LANG-4e98a28a42b156e172c05a7c625907b3!}
{!LANG-61fc1efb2a1d6398662c134c9df40a52!}
{!LANG-1c65d7e0ee3b27e8a7f76480d6f2920c!}
{!LANG-a0dac656bdd27372b779ff0dfd3bf276!}
{!LANG-a66f4867edb687f6243a3f9dbb6c1f59!}
{!LANG-33f87f088048c2b0df46f9f2d12a45b3!}
{!LANG-c9aeed2e436c5f0774e037920c092fe6!}
処理
{!LANG-12b80c53860a66c06284197dc14572c4!}
{!LANG-297a8b539c9805b870549a2c675e2db6!}
{!LANG-77ef6031915f552f40b0891dc5541489!}
{!LANG-a98910edce9d3644c535d6c7f04c046e!}
{!LANG-9fb332b17789db4d2ac6c8b60913e93f!}
{!LANG-3163e651e5b899adaa1ebce605a63405!}
{!LANG-3163e651e5b899adaa1ebce605a63405!}
探す
- ClassInformで検索
{!LANG-65b89575a344f0b284f1d0a8b4d9584e!}
{!LANG-5386c35906bd18f6b97046f00438216c!}
- {!LANG-59b47caf360ae3e3d51817d83841767a!}
{!LANG-55c38242624c6b9003bac523539c3fcd!}
{!LANG-62efad9054f084ee8a360dc0bb12b306!}
{!LANG-1acc894542e58d26a6f0f31d1e0dd94b!}
{!LANG-a81cdc2991631e6f8f2123f3db965510!}
{!LANG-b963ec06f45c9900884a5e42799a2603!}
{!LANG-a99fb030effc1f1a4d4cb2b47817a0bb!}
{!LANG-fd0354000fea81cdee33b14d4301b5c8!}
{!LANG-b1fd94a0c87c2bb99228673932bf196a!}
{!LANG-f633005bae562043888b1f90ddbeaeb5!}
- {!LANG-f633005bae562043888b1f90ddbeaeb5!}
{!LANG-eb06d8adf917b8e1e3161a40445df19c!}
{!LANG-75543c18f2636b7f4f76e939e9e4db4e!}
- {!LANG-b1a31c71d9c9b7a4a05ac521599594c4!}
{!LANG-d6af39a0edab7a37105ee0e76d70e735!}
{!LANG-c8e891ad46ea071f2e29f9b31f5535d6!}
{!LANG-d44db03e327828679a14d3f9bf04384e!}
{!LANG-8427b5eed7bf712f83ee969089edd9ee!}
{!LANG-0ffc52f795b56b309bfa3135a103d64d!}
{!LANG-4f83180e61c8e6273704a5ca271114f3!}
{!LANG-66c004e9b6b96fbaf9a71915ae72cd10!}
{!LANG-531c5d71bba4f09df86048e0388a5fec!}
{!LANG-177a676a84c8564bffc6e27cf261ab91!}
{!LANG-f698993006bd7f34065fcf2a05a9c180!}
{!LANG-a9984460c562a6bfd980ac8ec475171a!}
{!LANG-de0b600f7c807b1fa3578cebd1343b23!}
- {!LANG-9a175e4fccd479b645ca6b0254404c7f!}
{!LANG-df89fd5b978b5372994209df3b7a2723!}
{!LANG-446296af4be352ebdfc306d1de27bf95!}
- {!LANG-e95133463199cc1b9e4da23b696ce61a!}
{!LANG-09db8f0469e01bb3b0c6cb2a7dc0a909!}
{!LANG-674b7352c196364f993524eb8740ac61!}
{!LANG-7804925e83eec470ef6d869b27b1c23c!}
{!LANG-1c94dfc147f397044bf3e8100f89516f!}
{!LANG-c8df99828364b89dbb4bc9c608ac0b1a!}
{!LANG-e26eb8b6f28ceae7d7f432de27b863cb!}
{!LANG-b999401e331646d3a76d48f98fdc9368!}
{!LANG-a82a275a0f182bb8659247d894da0bbb!}
{!LANG-b02c7961168009488826d8cf513fab9b!}
{!LANG-0cf4dfd6f92a81be28899f832e30c90d!}
{!LANG-390797f47fa90deb8b6e30c7116a5a89!}
{!LANG-fd0e83a913efe39020403ca0be112425!}
{!LANG-9909c70c1d3222592d40c79d03a70ec0!}
{!LANG-945df5adeb1641a996af0febcc3afc16!}
{!LANG-27c105fa0ac154f3d6365ac2d6adb980!}
{!LANG-155c3a1f547f8785b48c39f6b2cf28a7!}
{!LANG-582e9e90e2d8eceb545a555abbd096fe!}
{!LANG-07a996aa44f9223d07041ff093803302!}
{!LANG-78dd19f04cbbd55bc4e57a41770bf593!}
{!LANG-07cd64d27184877cbdf555edf38df344!}
{!LANG-109c906b4b40123d79342c3f8506d1a2!}
{!LANG-ac641d58b7dbbc110465983266e13f79!}
{!LANG-60f28be610a2a327fa4c5418c3ea26a8!}
{!LANG-29517a3b823c53a0e4bf230bd95aacfa!}
{!LANG-3f77abc0f510f616a0f08cf548836e9e!}
{!LANG-50009d7dfbfcb1970279c35d93833745!}
{!LANG-434f9f0e0d5471e718585873a163a25d!}
{!LANG-3fca7867773cfd7dee678b7c03e48b7d!}
{!LANG-f85e84cd4af359687a2d34cfbc1bb5e1!}
{!LANG-565297fa76b9a4a7d0b322e7b6831575!}
{!LANG-00aab125aeaabdedfa7bd46f77571a5c!}
{!LANG-3c8d397f2d4101ef109115e31b50d45d!}
{!LANG-b365f8069bb9cdf4975cc087f3103150!}
{!LANG-d284662dcbc3e06c6f5140c58be09090!}
{!LANG-b1aee86416c55575f7b5ff9f8f6d4f10!}
{!LANG-ef569611ef75314ed73eb3c39da44f58!}
{!LANG-3e3ccc91d83d22db2e0fc38f738d447f!}
{!LANG-f96ff62cb803213419e3eda0acc0ad27!}
{!LANG-12c0ec943691a186d39836783f20879f!}
{!LANG-500bd95632b204c8a65aa721c9436569!}
{!LANG-d5fd98d7a36f8d52747d5c0839794594!}
{!LANG-253275a2002e12383f81225c9c3d5544!}
{!LANG-bbff3123e9ee06496e65ba59628b8d4e!}
{!LANG-6e62fcaece0af28d98ccd9355afb980f!}
{!LANG-410bb45d654f01af0d04c9b2cc87b73c!}
{!LANG-1e6f7d32012ddd7aed0a072c00e34db8!}
{!LANG-50de54cf2b4adbac30c916e36fa84ed1!}
{!LANG-02327a3739dcf6996ce973f3d2176ec6!}
{!LANG-5d54ebed8af318d93e87d33927260729!}
{!LANG-1207454408c91a2b29978a5765fc04c5!}
{!LANG-d99d97f800552e88c22829e096e60f24!}
{!LANG-f20cd452f2c2cce3b8c3f5cc94cd038a!}
{!LANG-0cb14cd9f6180878fd78a81c931e75b7!}
{!LANG-dd55654024918afb881cc5613dcb43ec!}
{!LANG-a78865d7e1cf3a3006a0292d4d95e6a1!}
{!LANG-6c54869c8d7bba597c47300216cd3bef!}
{!LANG-d077866f1aa4815fb12e00fb814033a7!}
{!LANG-fb2f7f77591c2f92c9a53ce7e1bd4392!}
- {!LANG-67c0e7554d41915697f999ef0e087390!}
- {!LANG-0cc9987e23045bfbb5cfc7a2c11b3282!}
- {!LANG-f20c2b28a8d2eec04941d1cf59ce6e6a!}
- {!LANG-a7387b1ecda07e54d8a71dd4cfde083d!}
- {!LANG-5238f9b0e4782e28345a0524ccad0f4f!}
- {!LANG-92022edca7fa13680b76c6277aaf8a59!}
- {!LANG-f4d07aaae382f1bbd2b64c4f98ce0709!}
- {!LANG-d1cee5aac27c4fdbcf9a0a7434bd577a!}
- {!LANG-233216f39c8c3be5c1851684682b00ef!}
- {!LANG-8c1ee17ceac04b963f341b5dfcaabad1!}
- {!LANG-e24735da9744a1752d651d37b5ae1c46!}
{!LANG-0dfb21ad31f0a461be26bc0c9b1c600f!}
ICD10に準拠した血小板減少症コード
血小板は人体に不可欠な役割を果たし、血液細胞のグループです。
- 0-アレルギー反応による紫斑病;
- 1-正常な数の血小板の構造の欠陥;
- 2-別の非血小板減少性起源の紫斑病(中毒の場合);
- 3-特発性血小板減少性紫斑病;
- 4-一次血小板の他の不利な点;
- 5-二次病変;
- 6-病状の不特定の変種;
- 7-出血の他の変種(偽血友病、血管の脆弱性の増加など);
- 8-不特定の出血状態。
このグループの疾患は、血液、造血器官、および細胞発生の免疫障害の病態の範疇に位置しています。
血小板減少症の危険性
臨床症状の重症度のため、疾患の国際分類における血小板減少症には、重度の出血性症候群の緊急プロトコルが含まれています。
傷は一次血餅によって治癒されず、出血し続けるため、引っかき傷が現れた場合でも、血小板の数が大幅に減少する生命への危険が現れます。
白血細胞が不足している人は自然発生的な内部出血で死亡する可能性があるため、この病気にはタイムリーな診断と適切な治療が必要です。
コメントを追加返信をキャンセル
- 急性胃腸炎にかかった
自己投薬はあなたの健康に危険を及ぼす可能性があります。 病気の最初の兆候が見られたら、医師に相談してください。
{!LANG-44c59747d53af9399fb120bc7cf10ff3!}
{!LANG-ebe714f102cdde4b0ee6ecd2c0f9ab71!}
{!LANG-4a6a15dfb7ae004b7f6418a7290cccad!}
{!LANG-1865394cf78516110ec4de9daf5d1c40!}
{!LANG-ee34bb55e1d8de0d0fd61660cad1a0fe!}
{!LANG-8ff3fb2b857d70d8ce966ef5e0ce5cc3!}
{!LANG-b510cb096e2b6023e55b1a26a59beec1!}
{!LANG-3515ed075635ee966b5c64616924aab9!}
{!LANG-2d116a23d145d3644acad0c99bfa4c65!}
{!LANG-9528577e7c83f4281a977654e59d3fb7!}
{!LANG-79426c4f7643a38ea589c5f882fc9915!}
{!LANG-3dc63fb0ccbec853e5169619e4a7f020!}
{!LANG-7a248127f171292967d3033fa803f65b!}
{!LANG-54479e7b7d5f43ff8d09a39c79aedb1f!}
{!LANG-4974dde78ae4d90cc0b85586ec6f5731!}
{!LANG-aecfaa45096055ee5c9bc56c88d71b48!}
{!LANG-968cf368a20fce6f2bbead6667db3713!}
{!LANG-35bc2c8318151275936eb2db5e14b84d!}
{!LANG-4b7625c30bf9baa2299d6b8ebe47ee98!}
{!LANG-f515e124872baf0c82931a3f332ef23b!}
{!LANG-04ec0127fe567cbe712fe13444d5b18e!}
{!LANG-7c5d0a9fe1657a154590d059f912006f!}
{!LANG-68703cfe0cf5749e0a96c88864064f83!}
{!LANG-f9295f1ca2d8c8cbe85c3d325348ff63!}
{!LANG-5429b8b87cd16b2d9756c806494abca8!}
{!LANG-195200164f8f3da5d5a38e6787ed81c2!}
{!LANG-b8060e94a66fc907a698491cb8c9c126!}