半径の骨髄炎。 骨髄炎:どのように危険な病気であり、どのような合併症が起こりうるか
骨髄炎は、化膿性細菌によって引き起こされる損傷から生じる軟骨および周囲の軟部組織の炎症性疾患である。 原則として、プロセスは、すべての骨の構造を関与 - 直接骨(骨炎が発症)、骨膜(骨膜炎)および骨髄(脊髄炎)に。 この疾患は、急性および慢性の両方であり得る。 場合によっては、急速に発症し、短時間で患者の死を招く。 だからこそ、骨髄炎の発症原因とその原因を知ることが重要であり、この病気を認める兆候とその診断と治療の原則について知ることが重要です。 これらは私達の記事でカバーされる問題です。
疾患発症のタイプ、原因およびメカニズム
発生状況に応じて、骨髄炎は以下のように分類される:
- 一次;
- 二次的
原発性骨髄炎は、血行性とも呼ばれる。 この病気の形態では、細菌は遠くに位置する感染の病巣からの血液またはリンパ液で骨に入る。
二次性は外傷の後に起こり、二番目の名前は外傷後である。 二次的骨髄炎の背景疾患は、銃創、骨折、および骨の手術でさえあり得る。 これらすべての要因が損傷の生理学的な治癒を妨げる - 原則として、骨における化膿性プロセスのリスクは、創傷が骨片、大血腫、任意の異物またはrazmozhzhennye軟組織を有する場合と同様に、不十分なデブリドマンまたはその完全な欠如と急激に増加します それらの感染症の発症を促進する。
病理学的過程の経過の性質により、骨髄炎は急性および慢性に分けられる。 ほとんどの場合、この疾患は急速にそのデビューを遂げ、時宜に適った治療がないと最終的には時系列的に変化する。 骨折部位に局在化膿性炎症を、そして骨片によってサポートされている - 心的外傷後骨髄炎慢性プロセスに関して骨を壊した後、1〜1.5ヵ月以内に発生します。
この病気の原発性慢性形態もある:
- オリエールのアルブミン性骨髄炎(アルブミンが豊富な漿液の病変が豊富な領域に蓄積を特徴とする);
- ブロディの膿瘍(単一キャビティは、脛骨の体に局在、丸められ、健康な(sequestrationsに瘻孔と壊死組織の領域)は骨髄炎のこのタイプの代表的ではありません)。
- 硬化性骨髄炎Garre(;直径における病理学的プロセスの増加に視覚骨 - 紡錘状に見える疾患のこの形態の特徴は、本体と、髄管の内腔を閉じる骨膜(骨炎)、骨の炎症です)。
骨髄炎の原因物質は...どんな種類の化膿性細菌も骨の中で膿性壊死過程の発症を引き起こすことが証明されている。 原発性骨髄炎の場合、最も頻繁に起こる原因物質は黄色ブドウ球菌です。 この病気の二次的な形態(外傷後骨髄炎)では、微生物の会合(1つではなく複数)がほとんど常に見られる。
症状
10例中9例 急性原発性骨髄炎 特に新生児を含む少年に影響を与える。 典型的には、このプロセスは脛骨または大腿骨に影響を与える。
病気は突然始まります - すぐに傷害、低体温症、狭心症転送または他の急性感染症の後に人が突然患部に強い痛みを感じ、それが劇的に体温を上昇させます。 徐々に、炎症の焦点の上の組織が腫れ、皮膚はピンク色を獲得する。 体のこの部分の触診は非常に痛いです。
次の段階 - 柔らかい組織の化膿性の融解:骨を越えて広がる充満した塊、間質性の痰を形成する。 これらの膿の沈着物は、しばしば、炎症の主な焦点から、膿性瘻孔を伴って開く。
最初に治療の適時開始の非存在下で、関節の近傍に位置する病理学的プロセスは影響している場合 - 化膿性関節炎を形成する(激しい痛み、発赤、関節腫脹を、その機能を損ないます)。
患肢の動きは激しく痛みがあり、患者は痛みを最小限に抑えた強制的な姿勢を取ろうと努力します。
集中力のある塊状の腫瘤は徐々に蓄積し、デビューした病気の瞬間から2〜3週間後に病的骨折を引き起こす可能性がある。
急性の血行性骨髄炎には2つの形態があります - 局所的および一般化されたもの。 彼らは臨床経過において非常に異なっている。 発生頻度病変上局所的な変化は、共通に優先する疾患の局所形態、支配する(そうでない場合は、影響を受けた四肢の痛みや機能障害を、患者はかなり正常感じる - 中毒の兆候そのようなかどうか)。 局所骨髄炎の症例の3分の1までが慢性形態に変換される。
一般化された急性骨髄炎は、この疾患の急性発症および極めて重篤な経過を特徴とする。 体の一般的な中毒の症状が顕著である - 場合によっては敗血症性ショックが発生する。 そのような患者の血液の研究では、細菌がその中に見出され、すなわち菌血症が起こる。
最も恐ろしいのは急性骨髄炎の有毒な形です。 彼女は急速に進歩しており、すでに病気の最初の日に人が死ぬ。
別のタイプは、敗血症性の形態である。 二つ以上の骨の疾患の損傷や遠隔地に位置内臓や空洞内敗血症性病巣形成の他のタイプと区別する(細菌が血流に到達します)。 残念ながら、この疾患はしばしば死に至る。
間欠的な診断および/または不十分な治療の結果、急性骨髄炎は 慢性の。 この病気の形態は、原発性骨髄炎の外傷またはデビューの約2ヶ月後に発症する。 この場合の病態形態の変化は:
- 膿で満たされた骨髄空洞;
- 隔離(健康の間の死んだ組織の領域);
- 皮膚の表面に開く、膿膿性瘻。
慢性骨髄炎は、寛解と悪化の交互の期間で波状に流れる。 疾患の異なる症例における緩解期の持続時間は異なり、数週間から数十年の範囲である。 症状の完全な欠如、それ以上の組織の病変、赤みや腫れの痛みを訴え、瘻孔チャネルの化膿性塊 - 急性期は、急性骨髄炎の局所的な主要形に臨床的に似て発生します。
診断の原則
診断することは非常に重要です 急性血液性骨髄炎 タイムリーに - 病気の最初の症状の出現後最初の2日間で。 この段階では、患者が自分の健康状態に適切に反応していること、 医療 上記の症状の形で状態が悪化するとすぐに、直ちに投与する。 第2のポイントは医師の警戒であり、可能な骨髄炎について患者が指摘する。
病気、医療履歴データ、生命や身体検査の結果、医師容疑者の病状の症状に基づいており、このような方法を含むことができる、更なる検査のために患者を送信します。
- 診断穿刺(患部の場所における穿刺骨、骨内表面における温度測定、髄管の圧力を測定する穿刺針の急性骨髄炎と、その後の微視的および細菌学研究のために骨髄を取るは、高圧下で流れる膿受信されます) ;
- 熱イメージング;
- 皮膚温度測定;
- ラジオアイソトープスキャン。
診断目的で 慢性骨髄炎 患者は次のように割り当てられます:
- 罹患した骨のX線;
- 外部フィステル - フィステルグラフィー(フィステルのコースに放射線不透過性材料を充填してからラジオグラフィーを行う)がある場合;
- 瘻孔、骨髄および創傷の細菌学的および細胞学的検査;
- 診断の免疫学的方法(敗血症の人に使用される);
- 患部の超音波(液体の蓄積を検出するため)。
- 血管造影(血液供給不足の領域を検出するため)。
- 放射性核種研究(時間的に疾患を診断し、炎症過程の広がりの位置、重症度および性質を明らかにすることを可能にする);
- コンピュータおよび磁気共鳴イメージング(病理学的変化の局在、サイズ、分布、性質を決定することを可能にする有益な方法)。
最大の診断は非常に重要です。なぜなら、その結果に基づいて、医師は最適な治療法を計画するからです。
差動診断
急性および慢性両方の骨髄炎は、いくつかの他の疾患と同様の臨床症状を有する。 診断が誤って診断された場合の治療方法が正しくないため、患者の回復の機会が減るため、差別的な診断を行うことが最も重要です。
急性骨髄炎 以下から区別する必要があります。
- 関節炎(アレルギー性関節炎および関節リウマチを含む);
- 原発性間質性紅斑;
- 血腫。
- 進行性表層性壊疽;
- 骨の悪性新生物および四肢の軟組織。
慢性骨髄炎 同様に次のように進みます。
- 骨悪性疾患;
- 骨の結核;
- 線維性骨異形成;
- 骨軟骨症。
治療の戦術
骨髄炎の治療は、診断が確立され、外科病院で実施された直後に開始されるべきである。 保守措置(地域および一般)、外科的介入および理学療法を含む複雑である。
保守的な治療
急性血行性骨髄炎の局所形態は、局所治療を適用する - 患部に抗炎症軟膏剤、吸着剤、タンパク質分解酵素および他の薬物、抗生物質の投与を適用します。
 疾患または広範囲の外傷の一般的な形態の場合に集中解毒(静脈注入reopoliglyukina、生理食塩水および他の手段)、免疫(特定血清の導入)と抗菌を行う(広いスペクトルの抗生物質または、それに対する有効な病原体薬剤を同定している場合) 療法。
疾患または広範囲の外傷の一般的な形態の場合に集中解毒(静脈注入reopoliglyukina、生理食塩水および他の手段)、免疫(特定血清の導入)と抗菌を行う(広いスペクトルの抗生物質または、それに対する有効な病原体薬剤を同定している場合) 療法。
外科的治療
急性血行性骨髄炎は、プロセスの一般化や、この状態の進行を予防するよりも、髄管内に圧力を減らす感染要因からそれを削除するには、初期段階での手術が必要となります。 操作の基本的な方法 - 解凍osteoperforationを温存:炎症の領域にドレインを投与されて骨の中にいくつかのパンクを作る - 彼らには囲炉裏の膿から除去し、抗生物質や防腐剤の溶液で洗浄します。
外科的治療 慢性骨髄炎は、その後の導入を通る抗生物質のための病巣周辺の動脈内切除生存不能組織処理抗生物質および防腐創傷、排液創傷、骨移植、および軟組織形成術カテーテルの設置を含みます。
理学療法
 そのような患者の炎症を軽減するために、UHF療法のコースが行われる。
そのような患者の炎症を軽減するために、UHF療法のコースが行われる。 骨髄炎の治療は、以下の目的を有する:
- 炎症プロセスを排除する;
- 骨の回復プロセスを活性化する。
- 隔離の形成を促進する;
- 細菌の影響に対する体の感受性を低下させる;
- 免疫を刺激する。
炎症プロセスの活性を低下させるために、患者は以下のように処方される:
- 紅斑線量におけるSUF照射;
- UHF療法;
- マイクロ波療法;
これら両方のローカル骨髄炎における技法、および疾患の他の形態の術後治療は、必ずしも必要ではないが膿流出路(瘻)の存在下でのみ全身抗生物質療法と組み合わせて、適用されます。
血液凝固系の活性を低下させるために、鎮静期の慢性骨髄炎では、膿汁排出がない場合には、低周波が使用される。
活性化するために 免疫系 患者は処方される:
- 胸腺の高周波領域の磁気療法;
- 免疫調節薬の電気泳動;
- スベリチマ症の用量で;
- ヘリオセラピー。
すぐに細菌毒素の体を取り除くために、患者は、塩化物炭酸水素ナトリウムのミネラルウォーターを飲む必要があります(ボルジョミ、Essentuki№4 - 中毒の症状が消失するまで200ミリリットル一日に三回)。
影響を受ける組織への酸素供給を改善するには、以下を使用します。
- オゾン浴;
- オキシゲノバロテアピー。
物理的要因による骨髄炎の治療に対する禁忌は:
- 膿瘍の流出がない場合の膿瘍;
- 敗血症性貧血;
- 重度の中毒および高い体温。
療養所治療
急性(回復中)と(寛解)の慢性炎、骨髄炎、治療対象とすることができるbalneo- klimatolechebnyeと療養所罹患している個体 - ピャチゴルスク、ソチ、バーデンバーデン、Tshaltuboなど。
異物や大量の金属イオン封鎖剤を含む慢性骨髄炎が発生した場合、禁忌である。
結論
骨髄炎は急性で慢性である。 急性は様々な方法で進歩することができます - 時にはそれは単に地域のプロセスに限定されますが、場合によってはそれが一般化され、患者の死を引き起こすことさえあります。 化膿性排出物を伴う瘻孔は美容上の欠陥であり、慢性感染の焦点でもあるので、この病気の慢性形態は患者にとって多くの問題を引き起こす。
骨髄炎の治療は、診断直後に開始され、投薬、外科および理学療法が含まれるべきである。 独立した方法として、骨髄炎を伴う理学療法は適用されないが、他のタイプの治療と組み合わせて、補完することにより、増強効果が得られる。
骨髄炎の自己治療は受け入れられず、ひどく終わることがあります。 上記の症状を抱えているあなたまたはあなたの愛する人が見つかった場合は、躊躇しないでください。専門家に連絡してください。
「骨髄炎」に関する「健康である」プログラム:
子供の外科医AI Suminが急性の血行性骨髄炎について語る:
骨髄炎は、骨組織、骨髄または骨膜への病原体の浸透の背景に対して発症する、化膿性の骨病変である。 起源に応じて、血行性および外因性の骨髄炎が分離される。 この疾患の第1の形態は、小児および青年において最も一般的である。 この場合、感染は、血流と共に骨組織中の特定の細菌を得ることによって起こる。 外因性骨髄炎では、骨の炎症は、体内からではなく、外部からの細菌の骨組織への浸透から生じる。 これは、骨折、怪我、失敗した手術で起こる可能性があります。 この病気の主原因病原体はブドウ球菌および連鎖球菌である。
ほとんどの場合、体の保護機能の低下を患っている小児では、血液性骨髄炎が発症する。 この場合の骨の炎症の原因は、感染症(狭心症、紅斑熱)の子供による転移であり得る。 リスクグループには、アルコール中毒、薬物中毒、老齢、低体重、静脈瘤、 腎不全糖尿病、癌、脾臓の除去を受けた血管のアテローム性動脈硬化症に苦しんでいる。
骨髄炎の症状
病気の発症の早期段階での存在を疑うには事実上不可能です。 特徴的な症状 骨髄炎は:
- 心拍数の増加(毎分90ビートから)。
- 増加した体温(しばしば40度まで);
- の痛みの発症 軟組織、炎症を起こした骨を取り囲み、赤みと腫れがあります。
外因性骨髄炎も観察された場合:
- 既存の傷の代わりに膿の外観;
- 周囲の組織の発赤、腫脹、緊張および痛み;
最も一般的な炎症は、下部および下部の骨である。 上肢、肋骨、脊柱、手、足の骨があまりありません。 骨髄炎は、痰(柔組織での膿の広がり)、膿瘍(軟部組織における膿の蓄積の限定)、外傷後の血腫(限定された場所での血液の蓄積)から診断されるべきである。
慢性骨髄炎では、瘻形成は罹患した骨の部位で起こる。 そのような瘻は、炎症の焦点を皮膚の表面に結びつける小さな直径の特定の動きである。
骨髄炎の治療
この疾患の治療は、その起源の語源に完全に依存する。 外因性骨髄炎は、通常、創傷に感染してから2週間以内に発症する。 したがって、創傷や骨折で開いた創傷を処置するために、手術中に無菌性を維持することが極めて重要である。 すべての使用された道具と材料は、その病気の原因となる微生物に有害な影響を及ぼす特殊な溶液で処理する必要があります。 軽度の皮膚の傷も、石けんで十分に洗って、消毒剤で処理しなければなりません。 損傷を受けたり手術を受けたりすることの背景にある骨髄炎の治療は、外傷医によって行われます。 造血性骨髄炎の場合は、外科医に直接連絡してください。
血液性骨髄炎の診断には、血液および尿の分析の放棄が含まれる。 患者の血糖値を確立するために追加の血液検査が必要な場合もあります。 また、人体の炎症の存在に積極的に反応するタンパク質に分析のための血液を寄贈することが推奨されています。 骨が損傷している場所に開いた創傷または瘻孔がある場合、それらから種子を採取する。 彼の研究は、病気の主要な病原体を決定することを可能にし、治療プロセスを大幅に簡素化する。 診断の補助として、骨の患部のX線が行われる。 骨髄炎を診断する現代の方法には、磁気共鳴画像法、炎症を起こした骨を取り囲む軟組織の超音波が含まれる。
骨髄炎の治療には、保存的かつ根本的な対策の複雑な実施が含まれる。 保守的治療の基礎は、患者の身体に広範囲の作用を導入することである。 2つまたは3つの薬物の組み合わせが処方されることが多い。 治療の経過は少なくとも1ヶ月続きます。 抗生物質を服用している期間中、患者に解毒療法が施され、特別な 生理食塩水 (静脈内)および有毒物質からの血液のレーザー精製が含まれる。 個々の場合において、抗生物質によって抑制される腸内細菌叢を回復させるために、免疫増強剤およびプロバイオティクスの投与が処方される。 開放創の存在下での局所治療は、組織の迅速な再生を確実にする消毒用軟膏(レボメコール)による毎日の治療を意味する。
骨髄炎を治療する根本的な方法には、炎症の焦点の開放およびその後の膿および死んだ組織からの除去が含まれる。 必要であれば、修復手術(骨充填、組織移植)が行われる。 この必要性は、広い範囲の炎症の除去から生じる。 手術後の食生活の遵守は必要ありません。 糖尿病の場合、血糖コントロールが必要です。 その増加は、炎症の再発をもたらす可能性があります。
骨髄炎 - 生命を脅かす多くの合併症を伴う重篤な疾患です。 その背景には、しばしば一般的かつ地方的な性質の合併症を発症させることが可能である。 したがって、骨の炎症部位での間違った治療によって、膿瘍、痰組織、骨の自発骨折、膿性関節炎が起こり得る。 化膿性関節炎の出現は、次に、炎症の焦点の近くに位置する関節の可動性の障害につながる。 骨髄炎を背景にして、貧血、敗血症、悪性腫瘍、アミロイドーシス(体内のタンパク質および炭水化物代謝の侵害)が発生する可能性があります。 自己投薬しないでください。 骨の空洞に膿の存在は、外科医の義務的介入を必要とする。 それがなければ、最も強い抗生物質を服用しても、望ましい結果は得られません。
骨髄炎は骨の炎症であり、骨の全ての要素が影響を受ける(骨膜、海綿質およびコンパクト物質)。 統計によると、損傷および手術後の骨髄炎は、筋骨格系のすべての疾患の6.5%である。 骨髄炎の病因に応じて、それは非特異的および特異的(結核、梅毒、ブルセラシスなど)に分けられる。 外傷後、血行性、術後、接触。 臨床像は、骨髄炎のタイプおよびその形状(急性または慢性)に依存する。 急性骨髄炎の治療の基礎は、慢性骨髄炎(虫歯、瘻孔および金属イオン封鎖剤の除去)を伴うすべての膿瘍の開放および蘇生である。
骨髄炎の症状
最も危険な骨髄炎で、その原因は内部感染です。 この病気はわずか2日で発症する。 最近、この病気の症状は顕著ではありません。 一般的な倦怠感、筋肉の痛み、 関節の不快感 人は、彼が骨髄炎を発症したと疑うことさえしない。 体温が40度に上昇します。 発生する 深刻な痛み 罹患した骨の領域にある。 運動時に痛みが増幅し、動きが制限されます。 この疾患は急速に発展し続けている。 非常に頻繁に、プロセス全体が激しい悪化、悪心、および吐き気を伴う。
無症候性骨髄炎の主な危険性は、治療がなく、急性期から慢性疾患への局所的形態から一般化された状態への転移の可能性である。 したがって、異常な感覚、 体温の上昇 他人なしで 関連症状 診断と調査が必要です。
病気の毒性形態の骨髄炎、圧力が低下すると、心臓の痛みが感じられる 痙攣 意識の喪失などがあります。 顔が薄くなり、目が落ち、肌が黄色に変わり、唇が青くなる。 外傷性の骨髄炎がある場合は、すぐに医師に相談することが非常に重要です。そうしないと、人が死ぬ可能性があります。
外傷性骨髄炎は急性症状を特徴とする。 それは可能性があり、高熱、および外傷の領域での重度の痛みであり、その後これらの症状は全て慢性のものに置き換えられる。 人は多かれ少なかれ正常に感じるが、様々な化膿性排出物が傷口に生じる瘻を通して排泄され、外傷性骨髄炎の最初の原因である。 重度の骨髄炎が生じることがある 血液中毒.
臨床症状によると、骨髄炎は2つのタイプに分けられる:局所および全身。
この疾患の局所的経過については、以下の症状が特徴的である:
- 体温を38.5度に上げてください。
- 膨れの形成、損傷領域の高さ。
- 痛み 、痛み、それは爆発的です。
- 問題のゾーンのスキンが熱くなり、赤色に変わります。
- 外観 膿瘍.
- 皮膚を通しての膿の隔離。
- 痛みと限られた動き。
一般化された形は他のいくつかの方法で現れます:
- 温度は39-40度に上昇します。
- 痛みは強くなり、永久になる。
- 一般的な中毒(一般的な貧しい健康状態)が増えています。
- 登場する 寒気 、粘着性の汗、 ひどい呼吸困難 ;
- 神経病変( 痙攣 、ナンセンス、意識消失)。
- 腎臓の仕事における障害(痛みを伴う頻尿);
骨髄炎の原因
この病気の発症の主な原因は細菌病原体である。
- 黄色ブドウ球菌(Staphylococcus aureus)
- 表皮ブドウ球菌、
- 連鎖球菌、
- グラム陰性腸内細菌、
- 緑膿菌(Pseudomonas aeruginosa)
- インフルエンザ菌(Haemophilus influenzae)
- マイコバクテリウム・ツベルクローシス(Koch's stick)。
病原性微生物は体内に入り、いくつかの方法で骨髄炎の発症を引き起こす:
- 外因性 - 外傷、傷害、開放骨折、近くの組織の化膿性炎症または外科的介入の場合に、病原体が骨に直接入る場合;
- 内因性(血液性) - 体内の慢性感染症の病巣の存在下で血流を伴う(扁桃炎、 虫歯).
骨髄炎の起源のメカニズムに応じて、
- 血液凝固、
- 銃撃戦、
- 術後、
- 外傷後、
- ピン。
ほとんどの場合、骨髄炎の原因はブドウ球菌(ブドウ球菌)であり、これはしばしば扁桃炎、う蝕または 腹膜炎 新生児で。
最も頻繁には、骨髄炎の原因となる病原体:
- 上肢および下肢の管状骨、
- 上顎の骨、
- 頭蓋骨の骨、
- 肋骨と脊椎。
骨髄炎の発症に寄与する因子:
- 骨の骨折、
- 関節移植、
- 腎不全および肝不全、
- 身体の防御(糖尿病、エイズ、化学療法、臓器移植)の弱化を引き起こす疾患
- 脚気、
- 温度レジームの頻繁な変化、
- 麻薬中毒、
- 末梢血管および神経の疾患。
骨組織が病原性微生物によって損傷されると、白血球は炎症部位に移動し、骨を分解する溶解酵素を分泌する。 血管を通って広がる膿は、壊死性骨組織の拒絶反応を促進し、それによって病理学的微生物叢の成長および生殖のための好ましい条件を作り出す。 急性の炎症性炎症があり、慢性炎症の段階に入ることがあります。
銃創、外傷後および術後炎症は、骨の創傷の感染の結果である。 この場合、炎症過程は、閉鎖した髄腔内ではなく、断片化した骨断片の場所で生じる。 骨髄は、感染した近隣の組織から感染される。 断片が死ぬと、化膿した虫歯や瘻孔が形成されます。 これらの病理学的過程は正常なカルスの形成を妨げる。
骨髄炎のための応急処置
外傷後の骨髄炎は、けがをしてから1〜2週間後に発症するため、適切に治療し、適時に医師に連絡することが重要です。 皮膚の完全性に違反して広範囲の外傷を受けている場合は、傷を石鹸溶液ですすぎ、 0.05%クロルヘキシジンビグルコン酸塩溶液 微生物を機械的に除去する。 傷の周りの皮膚は明るい緑色の溶液で処理し、傷口に無菌のナプキン(薬局で販売)を入れます。 出血を止めるため、ナプキンに3%過酸化水素水を含浸させることができる。 四肢は動かなくてはならない。 あなたは氷をつけることができます。 その後、緊急治療室に行く必要があります。緊急治療室では、外傷の医師の診察を受けます。
骨折後に生じた骨髄炎の処置、ならびに金属合成の操作は、外傷の医師によって行われる。 他の場合には(血行性骨髄炎、骨髄炎ピン)が外科医にスタンバイ外科病院又は診療所への外科医の支援を求めるべきです。 頻繁に血液性骨髄炎の場合、患者は非核単位、特に感染症または治療部門に入る。 しかし、骨の損傷の症状が現れた後、それらは外科部門に移される。
骨髄炎の疑い検査
骨髄炎の診断のためには、次の検査を受ける必要があります。 血液と尿の一般的な分析に合格するには、血糖値のレベル分析(糖尿病を明らかにするため)。 可能であれば、炎症の敏感な指標であるC反応性タンパク質に血液を寄贈する必要があります。 開かれた化膿性の創傷または瘻孔のある経路の存在下で、病原体および抗生物質に対するその感受性を決定するために、膿性排出物がそれらから播種される。
骨髄炎の存在を視覚的に確認するために、体の患部のX線を行う。 疾患の発症における明らかな変化の急性骨髄炎の場合ではないかもしれないので、しかし、それは、臨床の後ろに2週間の疾患のX線パターンということを忘れてはなりません。
より敏感な診断方法は、骨組織の欠陥のより詳細な検査を可能にするコンピュータ断層撮影である。 コンピュータ断層撮影法の可能性は、磁気共鳴画像法を上回る。 後者は、軟部組織疾患を罹患した骨から区別し、生存不能な組織の長さを決定することを可能にする。 したがって、コンピュータと磁気共鳴イメージングのいずれかを選択する場合、後者が好ましいはずである。
超音波を行うことが可能である。 それは、柔らかい組織における膿の蓄積、瘻孔の存在および程度、骨膜の変化、ならびに四肢への血液供給を評価することを可能にする。 骨髄炎を診断する最も近代的な方法は、放射性核種診断です。 この方法は、骨組織の破壊の存在を早期に検出することができる、炎症の焦点に特異的に蓄積する放射性医薬品の使用に基づいている。 残念ながら、これはハイテク機器と特別な部屋を必要とする高価な研究であり、大規模な医療センターでのみ利用可能です。
骨髄炎の治療
骨髄炎の治療は複雑であり、外傷または外科部門の病院でのみ可能であり、保守的および外科的処置を含む。
保守的な治療法には、
- 抗菌治療広域スペクトル抗生物質 - 薬物は、通常、投与される2-3(セフトリアキソン、リンコマイシン、ゲンタマイシン)長期間(3から4週間)、他のグループの製剤(例えば、シプロフロキサシン、Abaktalら)に置き換えます。
- 解毒療法(静脈内生理食塩水および血漿交換、紫外線およびレーザー照射の手順 - 毒素からの血漿の浄化)。
- 免疫療法 - 免疫系(ポリオキシドニウム)の活性を増加させる医薬品の使用。
- プロバイオティクス - 腸内微生物叢を正常化する薬剤の選定 大規模な抗菌療法のために、 認知症 。 その訂正のために、ラインス、Bifiform;
- 微小循環を改善する薬物の投与(Pentoxifylline、Trental);
- 創傷の局所治療 - 精製および創傷治癒に貢献防腐軟膏(Levomekol、Levosin、5%dioksidinovaya軟膏)及びタンパク質分解酵素(トリプシン、キモトリプシン)とドレッシング。
骨髄炎の外科的処置は、膿性の焦点(膿腔の開口および排液)、金属イオン封鎖剤の除去 - 非生存骨組織の領域の除去および回復操作の実施からなる。 後者の実施は、皮膚および骨組織に欠陥が形成されるために必要である。 修復手術には、局所組織による欠陥の閉鎖、種々の調製物による骨充填および骨接合(例えば、Ilizarov装置)が含まれる。
食事後の食事制限はありません。 ビタミンやタンパク質が豊富な本格的な食事が必要です。 身体活動の量は主治医と個別に話し合うべきです。 アルコールを飲んだり、喫煙を控えることはお勧めです。傷口の治癒過程を遅くします。 糖尿病の存在下では、血糖値をモニターしなければならず、もしそれが増加すれば、疾患の再発が可能である。 術後の期間および退院後、治療的な理学療法と理学療法(電気泳動、フォノフォレーシス、磁気療法)が必要です。
骨髄炎の可能性のある合併症
骨髄炎の合併症は、局所的および一般的なものであり得る。
地域の合併症には以下が含まれます
- 膿瘍および 軟部組織痰 - 膿の蓄積および罹患した骨の周囲の軟組織の膿性含浸。
- 化膿性関節炎 - 骨髄炎の焦点の隣に位置する関節の化膿性炎症;
- 自発的な骨折 - 強度の骨の損失によるわずかな負荷で発生します。
- 拘縮 - 化膿性の焦点を取り囲む筋肉に瘢痕が形成されることによる可動性の侵害。
- 強直症 - 化膿性関節炎に罹患した関節における可動性の喪失;
- 悪性腫瘍の発症。
一般的な合併症には、
- 敗血症 - 血液の感染;
- 二次性貧血 - 貧血は、慢性炎症の背景に対する抑圧造血のために発生する;
- アミロイドーシス - 主に腎臓に影響を及ぼす自己免疫疾患は治療が困難です。
骨髄炎の合併症の予防
話す 効果的な治療 骨髄炎は、疾患の最初の検出から2〜3年以内に再発を避けることが可能であった場合にのみ可能である。 しかし、医学の主要な戒めの一つとして、「この病気は後で治療するよりも予防が容易です」と述べています。 骨髄炎を予防するには、以下が必要です。
- 健康で活発なライフスタイルを導くために、
- 完全な睡眠と休息を提供し、
- ストレスを避け、
- バランスの取れた食事、
- 免疫系を強化し、
- 感染の病巣を癒すために時間内に(虫歯、 副鼻腔炎),
- 怪我やけがの場合は、時宜にかなった診療を受ける必要があり、
- 体温の上昇や他の症状の出現とともに、自己投薬によって人生の残りの部分を傷つけないように、病院に行く必要があります。
骨髄炎は、担当医師だけでなく、患者自身からの努力も必要とする重大な感染症である。 民族の知恵が言うように、「溺れる人々の救済は、自分自身を溺死させる仕事です」。 このような深刻な病気を打破するためには、医療スタッフのための十分な治療と努力が不十分です。 完全で健康的な生活は、患者の回復の道徳的な気分と信念に直接依存します。
体内の外部環境または慢性病巣から侵入する感染性因子は、いずれの組織にも影響を及ぼし得る。 したがって、骨では、破骨細胞の働きによって引き起こされる、隔離された断片(新しく改変された断片)の形成により、膿性の融合が形成される。 微生物の侵略に抵抗し、骨の構造を復元しようとしているのは、これらの細胞です。 しかしながら、細菌性病原体の免疫性が低下し、侵襲性が高いという背景から、溶菌が持続するため、その活性の効果は不十分である。 したがって、骨髄炎が形成され、骨組織に対する感染性損傷の焦点である。
清潔な病巣。
治療手段の基準には、患者に対する保守的なケア、ならびに細菌プロセスに影響を及ぼす外科的方法が含まれる。 急性炎症は局所的な栄養補給と化膿性内容物の流出の確立のみによって制限される小さな介入を伴う。 慢性骨髄炎の手術プロトコールには、部分的な骨切除およびイリザロフの装置の賦課を含む様々な技術が含まれ得る。 急進的介入を受けた患者の反応は、リハビリ期間の期間がかなり長いことを証する。 しかし、その後、完全な治癒がしばしば観察され、これにより患者は長期にわたる痛みを伴う疾患の徴候から解放される。
![]()
主な症状
この疾患は、出生から成人期後期にかけて、小児および成人に起こる。 骨髄炎の主な原因は、接触または血液様式で骨組織に浸透する細菌である。 微生物の中で、病因の根拠は:
- ブドウ球菌、特に黄色;
- 連鎖球菌;
- シュードモナス・アエルギノーザ;
- 胞子形成細菌;
- クレブシエラ(Klebsiella)、レジオネラ(Resionella)および希少な感染性病原体。
すべての骨髄炎の90%以上がブドウ球菌および連鎖球菌によって引き起こされる。 骨組織に手術的介入を行った後、適切な消毒剤、条件的に病原性の微生物の不在下でプロテーゼを交換することは創傷に入る。 このような細菌叢は極めて感受性が低いので、病因因子の検出を複雑にし、抗生物質の選択にも影響を及ぼす。
局所免疫防御の低下を引き起こす原因はよく知られている。 これらは、細菌の骨組織への浸透に寄与する様々な素因となる因子である。 これらには、
- 虫歯、胆石症、尿路感染症、扁桃炎などの体内の細菌性炎症の病巣;
- 細胞性および体液性免疫を低下させる長期の急性呼吸器疾患;
- HIV感染;
- アルコール依存症、麻薬中毒;
- 骨組織に対する外傷;
- 手術 - 歯の抜去、エンドプロテーゼ。
身体の防御の弱化を背景に、細菌は骨組織に浸透して増殖します。 その結果、骨髄炎の症状および症状を引き起こす、化膿性融合の焦点が現れる。
この疾患の主な症状は次のとおりです:
- 痛み;
- 温度上昇;
- 損傷した骨組織の局所領域の周囲の皮膚上の浮腫および紅潮;
- 手足や顔の非対称性。
- 一般的な健康状態の悪化 - 中毒、衰弱、発汗。
骨髄炎およびその診断の特定の症状は、炎症プロセスの局在部位に依存する。 以下の骨は破壊の影響を最も受けやすい:
- 顎 - 上下。
- 肩;
- 太もも;
- 両方の脛骨を含む脛;
- 脊椎
小児では、滑膜の弱さのために、その過程が関節に広がる可能性があります。 疼痛症候群および中毒は、大多数の年齢の人における疾患の経過を悪化させる、著しく顕著な特徴を有する。
骨髄炎治療の基本原則は、以下のように提示することができる:
- 解毒;
- 抗生物質の投与;
- 感染の焦点の外科手術による蘇生;
- 一般的な回復療法;
- リハビリとリハビリ。
移送された骨髄炎後の治療には、ビタミン療法、免疫刺激、抗菌作用の予防過程、運動療法、マッサージおよび対症療法が含まれる。
抗生物質療法
抗生物質治療は外科手術の前に常に処方される。 抗生物質の主な仕事は、微生物の能動的増殖を抑制することである。 感染焦点の局在にかかわらず、最も広く使用される非経口静脈内薬剤であるが、しばしば摂取されたものと組み合わされる。 抗生物質治療のために、以下の薬物群が使用される:
- セフロキシム、セフタジジム、セフトリアキソン;
- 糖ペプチド - バンコマイシン;
- 半合成ペニシリン - クラブラン酸、チカルシリンと組み合わせたアモキシシリン;
- アミノグリコシド - トブラマイシン、アミカシン、ネチルミシン;
- フルオロキノロン - レボフロキサシン、シプロフロキサシン;
- イミダゾール誘導体 - メトロニダゾール;
- 特定のカテゴリーの患者の他のグループの抗生物質。
特定の薬物の選択は、患者の状態の重症度、ならびに感染の特徴に依存する。 以下は、 可能なオプション 患者の様々なカテゴリーにおける抗菌剤の組み合わせ。
| 子供たち | 任意の年齢の弱者、高齢者 | 中毒者およびHIV感染 |
普通の患者 |
|
| 急性骨髄炎 | セフロキシムまたはセフォタキシムと組み合わせたアモキシシリン+クラブラン酸 | フルオロキノロン類とメトロニダゾール類との組み合わせによる3-4世代のセファロスポリン類 | バンコマイシン、リファンピシン、第2世代のセファロスポリンと組み合わせたビセプトール | セフトリアキソンプラスアミノグリコシド |
| 術後プロセス | イミペネムまたは以前の組み合わせ | バンコマイシン | 同じ組み合わせ | フルオロキノロン、セファロスポリン、メトロニダゾール |
| 慢性骨髄炎 | アモキシシリン+クラブラン酸、バンコマイシン、セフェピム | セフタジジム、アミノグリコシド、メトロニダゾール | バンコマイシン、メトロニダゾール、高用量のフルオロキノロン類 | セファロスポリン、アミノグリコシド、チカルシリン |
| 骨の多数の病巣を伴うびまん性病変 | 非経口マクロライド、セファロスポリン、バンコマイシン | 同じ組み合わせ | 同じ組み合わせ | メトロニダゾール+バンコマイシンとセファロスポリンの併用 |
| 複合型混合感染 | イミペネム、バンコマイシン | セファロスポリン4-5世代、ネチルミシン、メトロニダゾール、フルオロキノロン | ビセプトール、バンコマイシン、イミペネム | 同じ組み合わせ |
| この病気の耐性形態 | バンコマイシン | バンコマイシン、イミペネム | 同じ組み合わせ | バンコマイシンまたはイミペネム |
抗生物質と一緒の投薬には、血漿代替液の導入による解毒、ビタミン療法、特定の種類の患者に対する特定の薬物が含まれるべきである。 HIV感染の場合、平行ARVT(抗ウイルス効果)は必須です。 レトロウイルスに影響がない場合、抗生物質の全ての群が使用されても、抗生物質治療の効果は重要ではない。
造血経路によって広がっている多焦点びらん性骨髄炎では、抗生物質の静脈内および動脈内投与のみが示される。 子供にとっては、炎症の抑制が役割を果たすため、薬物の副作用のいくつかは無視でき、抗菌効果の範囲を拡大することができます。 当初、すべてのカテゴリーの患者において、経験的療法は最も有望な病原体を抑制するように設計されている。 さらなる矯正は、熱いまたは慢性の炎症の焦点を引き起こした特定の微生物を同定することによって行われる。 医薬品や外科治療に加えて、レーザー、UHFまたは二流動電流が理学療法に使用されています。
人々の救済策は、患者の苦しみを和らげるために使用することができます。 本格的な医療がなければ、患者は死ぬだろうが、回復の過程を加速することができるので、基本的ではない。 局所暴露の場合、ヒーラーは骨髄炎を軽減するために以下のハーブを推奨しています:
- カモミール;
- セントジョンズワート;
- ミント;
- comfrey;
- オートムギ;
- ライラックの花。
これらの植物は、創傷治癒、再吸収および抗炎症作用を有する。 彼らは煎じ薬やチンキをつくり、患部の骨組織に圧迫を加えます。 骨髄炎におけるアロエジュースによる膿の除去は、 伝統的な薬 長年 同様に人気があるのは、鎮痛作用が強い植物として、コンフリーの治療法です。 虫歯に関連する問題は、カモミールやカレンデュラの影響を受けます。 それらは口腔洗浄剤としての煎じ薬として使用される。 しかし、すべての利点 フォークメソッド 重度の骨髄炎におけるそれらの有効性は極めて不十分であるため、資格を有する外科医の助けが必要である。
手術
骨髄炎は、隔離膿瘍の形成を伴う骨組織の化膿性のプロセスであるため、ほとんどの場合治療は外科的介入なしにはできない。 自宅では、この病気は治療されないので、本格的なケアを確保するために、患者は、化膿性外科部門で入院する必要があります。
ベーシック 現代の方法 医師によって実施される手術補正は、
- 排水の賦課を伴う粉砕穴を適用することによる局所的な栄養補給;
- 膿瘍の開放;
- 隔離術および感染の焦点のオープンサーネーション;
- イリザロフの装置の付いた骨切除。
- 金属プレートを用いて骨接合を開く;
- 人工材料による骨の置換。
選択する外科的治療の種類は、病気の経過の特徴に基づいて決定されます。 急性の症例は、単純な栄養失調後に安全に終了することが多く、慢性的な治療は根治的な外科的治療が必要です。
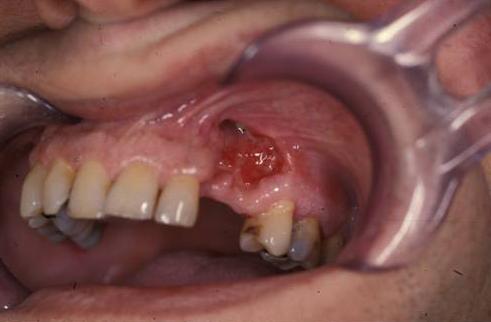
歯抜去後の感染
この疾患の最も一般的な変異体の1つは、顎の骨髄炎である。 これは、歯の抽出後に接触により感染が接触した場合に起こる。 このクリークには、咀嚼機能を発揮できない重度の疼痛症候群が伴う。 この問題は、患者の生活の質が著しく損なわれているため、直ちに治療する必要があります。
治療の主な原則は次のとおりです。
- 顎の中の焦点の外科的な痛み;
- 抗生物質の使用;
- タイヤ適用による固定;
- 栄養補助食品;
- 解毒。
治療活動の順序は外科的ケアで始まり、次に固定化が課せられ、並行して保守的尺度が指定される。 タイヤを取り外した後、治療が変更されています。 抗菌薬の投与量を減らし、局所防腐効果を止め、栄養管理を拡大し、理学療法を追加する。 2週間以内に完全な回復が始まります。
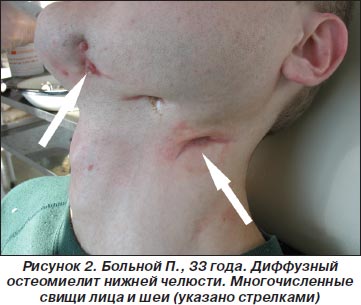
顎の攻撃
慢性感染の病巣は、しばしば口腔内に位置する。 特に、治癒した虫歯、扁桃炎、および副鼻腔炎は、上顎または下顎の領域への微生物の進入をもたらす。 これは、顔の外傷、上顎洞の複雑な穿刺、または歯の抽出によって骨髄炎が発症する様子です。 歯原性骨髄炎の診療所には以下の症状があります:
- 患部に重度の痛みがある。
- 罹患した顎の上の口腔粘膜および皮膚の急性浮腫;
- 温度上昇;
- 顔の非対称性。
- 衰弱、重度の疲労。
口を開けることはしばしば困難であるため、患者は咀嚼機能を損なう。 音声を変えて頭痛に繋がります。 中毒が増えており、このプロセスは特別な注意がなければ急速に広がる傾向があります。 したがって、歯科医は、患者の管理に関する決定を下すために、症状および治療を評価する。
骨の敗北は、顎の外科的な痛みを必要とし、これは、 口腔。 更なる戦術は、タイヤの固定化であり、その後の骨組織の変化に対する放射線管理である。 広範囲の作用スペクトルを有する抗生物質を用いた処方された保存療法。 メトロニダゾールは、セファロスポリンと組み合わせて3-4世代使用されることが多い。 さらに、フルオロキノロンまたはリファンピシンが処方される。 あなたは患者と 民間療法。 これを行うには、カモミール、カレンデュラまたはユーカリの一部である植物防腐剤ですすぎます。 組成物は独立して調製することができるが、これらの植物の既製製薬チンキを使用することが好ましい。
歯科における骨髄炎
顎の敗北は、歯の抽出後の骨髄炎の発生において主導的な役割を果たす。 感染は、術後の創傷の誤ったケアのために、歯科医院または自宅で起こる。 主な症状は口腔の敗北と関連している:
- 重度の痛み;
- 急性浮腫;
- 食べることができない。
- 話すのが難しい。
- 中毒の症状。
医学的対策は、骨髄炎の焦点を後の抗生物質投与と結びつけることに軽減される。 手術措置は病院で行われ、次の3〜4日で病気の良好な経過とともに、患者は歯科医院の手術室で観察のために退院する。 抗生物質は投薬量を保存した経口投薬に変更され、X線コントロールと固定解除は外来で行われます。 このアプローチは、患者の便宜のために必要であり、リハビリ期間を加速する。
骨の骨髄炎
骨組織病変の症状および治療は、炎症過程の局在に依存する。 踵骨の骨髄炎が最も容易に起こる。 患部は四肢のわずかな部分のみによって局在化する。 したがって、浮腫および脚機能障害が利用可能であるが、排液および強力な抗生物質療法のための簡単なアクセスが迅速な結果をもたらす。
神の敗北は、 脛骨これは四肢の機能の重大な違反で起こる:
- 急性疼痛;
- 下肢の腫脹;
- 歩くことができない。
- 中毒が増えた。
- 熱狂的な熱。
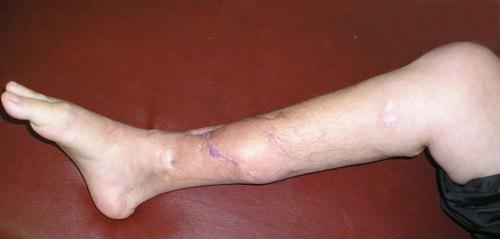
脛骨だけの炎症では、強さ 痛い感覚 減少する。 しかし、手術へのアクセスが難しく、下肢の血液供給の違反が増えたため、この疾患はしばしば遅延される。
敗北 大腿骨 重度の中毒を伴い、しばしば患者の不動化を伴う。 通常の栄養補給は十分ではありません。周りの筋肉の質量が大きいからです。 したがって、開放手術が行われ、これにより患者のリハビリおよび治癒が延長される。 坐骨の骨髄炎は、背中の激しい痛みを引き起こす。 時には四肢の麻痺は、患者の動きを完全に妨げるような力に達する。 開腹手術はまれであり、trepanationとconservative therapyがより頻繁に用いられる。
足の骨が冒されている場合は、民間療法を手伝うことができます。 ブロスやチンキの形のハーブは、炎症ゾーンに圧迫され、浮腫の除去を促進し、抗生物質の作用を増強する。 しかし、開放型排水では、植物起源の異物の侵入が創傷における細菌増殖を促進するので、その使用は予期しないものである。
慢性型
急性過程の不適切な処置により、骨組織における長い炎症性の焦点が形成される。 その一部は硬化され、悪化する時期に何年も治療されるガーレ病を引き起こす。 しかし、硬化性骨髄炎は保守的にのみ治療され、治療の基礎は理学療法と運動療法である。 骨組織に空洞が形成されたときに生じるBrodyの限られた膿瘍は、膿性塊で満たされています。 ここでは、その後の四肢の不動化による増強された蘇生が必要である。

外傷後骨髄炎の後、リハビリは常に遅れる。 これは、炎症に軟組織が関与しているためです。 この背景に対して、膿性瘻孔が形成され、その経過は骨組織の深部まで続く。 治療には、しばしば患部の切除と人工材料による置換を伴う急進的な処置が必要です。 中足骨または小指が罹患している場合は稀であるが、治療プロセスは抗生物質療法による閉鎖性サウンティングに限定される。 同じアプローチが、肋骨または胸骨の炎症に使用される。 股関節の深刻な漏出性骨髄炎には根本的な対策が必要であり、これには、内部人工装具またはイリザロフの装置の設置が必要である。
脊髄損傷
脊椎の敗北は 疼痛症候群下肢の神経学的欠損も含まれる。 これは歩行が困難で、骨盤内器官の機能が損なわれ、弛緩性脚麻痺が発生することによっても明らかになる。 症状と治療は神経外科医によって評価され、しばしば標準療法の戦術が変わる。
患者が示されている:
- 外科衛生;
- 骨髄炎が終末のプラスチックに位置するとき、それは完全に除去される;
- 保守的治療:理学療法、抗生物質;
- 対症療法:中毒の除去、麻酔、手足の血流の改善。
- 固定コルセットを身に着けている。
敗北 腰椎 背骨の治療は、神経学的障害を安定させることを目的としている。 椎弓切除術に加えて、創傷はその後の強力な抗生物質療法で排液される。
足の感染
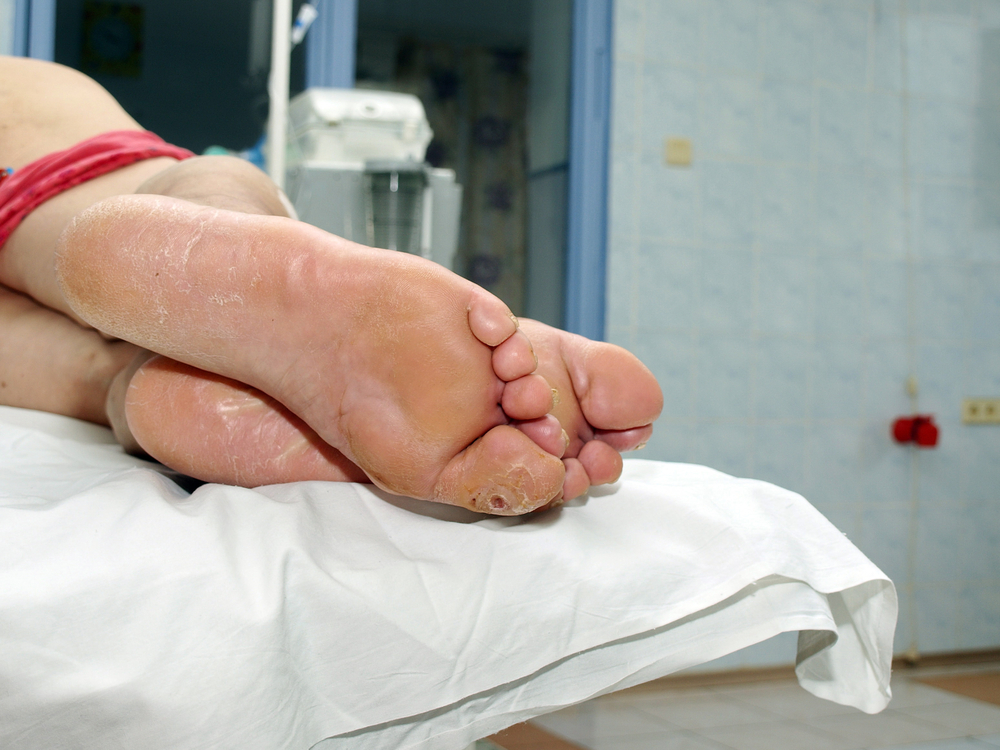
病理学 親指 足はまれです。 それは痛風のプロセスと、このゾーンの外傷的な怪我を引き起こす。 骨髄炎は、定期的な悪化および膿性瘻の形成を伴う慢性病変として進行する。 これは、特に高齢者の場合、ゾーンへの血液供給が不十分なためです。
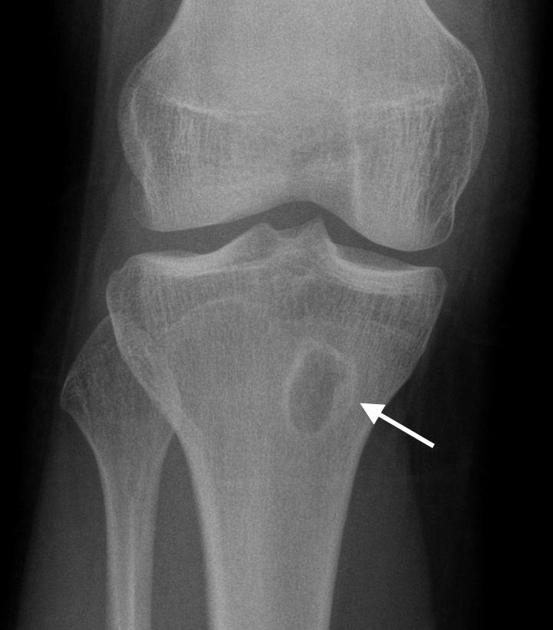
だから、レントゲンで感染性合併症を見ることができます。
感染の広がりを防止するために、治療方法の1つは、影響を受ける骨幹の根本的な除去である。 このアプローチは、四肢への血液供給を改善する薬物の使用でさえ、抗生物質療法の効果が低いことによる。 脚の上の脚はより良い血流によって特徴付けられるので、治療は患者管理の標準プロトコルに従って行われる。
血液型の治療
血液による感染の拡大は、敗血症合併症の発症の点で常に危険です。 1つのそのような病巣は、血液性骨髄炎であり、小児および弱体化患者においてより一般的である。 敗血症患者の迅速な回復のための最も重要な条件は、迅速な外科的治療と保存的治療の組み合わせである。
急性の血行性骨髄炎の外科的処置の主な方法は、能動的な排液を追加して局所的に粉砕することである。 助けの原則は簡単です - 膿の流出が迅速に確立され、経験的な抗菌療法が添付されます。 病原菌を明らかにするために、検査のために膿汁排出物を採取するだけでなく、患者の血液も採取する。
四肢の感染症
脚の骨は感染性病原体に感染する可能性があります。 ほとんどの場合、炎症は下肢または大腿部に局在する。 脛が冒されると、症状や治療は外傷学者によって評価されます。 保守的なケアとして、以下の抗生物質を使用して患者を助ける:
- セフタジジム;
- セフェピム;
- レボフロキサシン;
- トブラマイシン;
- 重度の症例ではバンコマイシン。
1つの抗生物質は下肢を治療しない。 通常、エキサイタの感度に応じて効果的な組み合わせが使用されます。 症状、治療、およびリハビリは、患者が完全に回復するまで、専門家の管理下にある。
読者の関節や脊椎の疾患の治療および予防のための主要なリウマチロシアが推奨する治療の迅速かつ非外科的方法を使用して、実際に扱うことを提出した医薬品や医療の無法状態に反対することを決定しました! 私たちはこのテクニックを知り、あなたの注意を引くことを決めました。
治療センター
彼らはどこで骨髄炎を治療するのですか? この質問は、病気に罹患しているすべての患者ならびにその親族によって引き起こされる。 ロシアでも海外でも、骨髄炎治療だけを扱う特別センターは存在しません。 大規模な外傷診療所が治療に関与している。 ロシアでは、患者の居住地や中央病院では、割当量に応じて無料で治療が行われます。
ドイツとイスラエルでは、他の国と同様に、ほとんどの整形外科のセンターには骨髄炎患者を支援する部署があります。 治療は、外科医の仕事の支払いだけでなく、病院ベッドでの滞在も含めて、払い戻し可能な基準で排他的に行われます。 イスラエルの援助の費用は、欧州のどの国よりも高いです。
術後骨髄炎(OST)は、閉鎖骨折および整形外科疾患後の骨に対する外科的介入後に生じる骨髄炎である。 術後の骨髄炎は、著明な拡がり、純粋な手術後の出現および病因および病原因子の多様性のために別々に考慮されるべきである。
術後OSTEOMYELITISの分類
A.損傷の性質によって。
骨の骨折について
2.整形外科の場合。
3.軟部組織の損傷について。
B.操作後。
1.医療用異物の埋め込みなし。
2.医療用異物の埋め込み。
B.原産地上の理由から
1.組織的。
2.戦術
3.テクニカル
4.衛生疫学
ソマティック
G.臨床コースによると
1.急性。
2.亜急性期。
3.慢性。
D.化膿病巣の数によって
1. Monolocal。
2.ポリロカル(polylocal)。
3.ポリフォーカル。
E.合併症の性質により
1.ローカル: - 広範囲の傷跡; - 潰瘍性皮膚障害; - 化膿性関節炎および変形性関節症; - 不完全な骨折または偽関節。
2.一般: - 貧血; 実質器官のアミロイドーシス; - タンパク質代謝の違反。 - 敗血症。
G.感染の種類とその浸透方法
1.好気性植物。 2.嫌気性植物相。
1.内因性経路。 外因性経路。
病理学的変化の性質により
1.骨病変を伴う骨髄炎。
2.骨髄管に沿って広がった骨髄炎。
3.地域の合併症と組み合わせて。
脊髄骨髄炎。
術後傷の感染は以下によって促進される:
1.患者の年齢。 60歳を超える患者は、その存在のために感染性合併症の発症の素因がある 付随疾患、身体の保護力、しなやかさ、乾燥した肌を軽減するだけでなく、衛生的で衛生的な規則に準拠しないように注意してください。
2.外科的介入の持続時間。
3.排水の原則に従わない。
過剰な脂肪組織は、微生物の発生のための良好な栄養培地であり、特に不十分な止血を伴う。 それは、創傷の深さを増すことによって、アクセスを困難にし、手術をより長くする。
5.創傷の縁部の壊死およびその感染に至る局所循環の乱れ、および手術中の荒い手術技法および技術的困難により、リスクが増大する。
6.術前期間の持続時間。
7.局所的条件 - 微生物は、身体の領域において、十分に発達したネットワーク 血管 良好な血液供給(頭部、顔面)である。
組織の局所免疫生物学的特徴。 これは、それらの配列の天然(股)によって細菌およびそれらの毒素にさらされている体のそれらの領域微生物に対して有意な組織抵抗です。
9.外科的介入のすべての段階で無菌の原則を遵守する。 装置の操作、動作人員の行動と外科的規律、人と患者の桿菌運搬人、術後期間の管理。
10.創傷に負傷した微生物叢の性質およびビルレンス。 病原性微生物の大量投与と身体の防御の弱さは、分布の重要なプロセスがあった場合に細菌の数とその病原性は素晴らしいではない、と体の免疫が重要な場合には、炎症性のプロセスが終了されます。 いくつかの微生物の同時浸透(多重感染)は重要であり、病原性の増大(別の患者による分離が分離される)も重要である。
11.抗菌保護。 予防的抗生物質は、国内外の研究者によると、1.5から5パーセントに20から40パーセントから術後感染性合併症の発生率を低減します。
術後OSTEOMYELITISの臨床像
分類によれば、術後骨髄炎は急性、亜急性および慢性に分けられる。
ほとんどの場合、炎症プロセスは血腫で、特に、周囲の軟組織に始まり、急性炎症の特徴のすべての変更を明示する。 しかし、一部の患者では、それは、高温上昇および他の一般的な現象なしに、徐々に発達し得る。 局所的炎症作用は軽度であり得る。 割り当てられた縫い目の間に創傷採血し、次いで漿液(漿液腫)にストリーミング。 金属リテーナ患者の存在下で、そのような遅い処理は、エスカレートおよび骨髄炎を終了一般に沈降する傾向がありません。
急性骨髄炎術後の患者の一部は、初期の急速な流れ、骨髄の拡散化膿腐敗病変を有する骨損傷の感染で表現されます。 髄内、osteomuskulyarnayaおよび化膿性含浸及び骨幹端海綿骨:これらの例では、フォームの数を同定しました。 これらの臨床形態は、手術後最初の2〜3週間以内に発症する。 これらは、敗血症や死につながることができ、急速に成長している一般的な症状で目に見える地元の症状が存在しないことを特徴としている:現在の長期発熱(38-39S以上)、一般的な脱力感、激しい疲労感。 血液は、ヘモグロビンの減少、増加した赤血球沈降速度、白血球をテストします。
ローカルで 臨床像 傷の外観を変更するという事実に反映:それは鈍い取得しますが、それは顕著な浮腫と充血が観察されません。 灰色の斑点が現れ、分離された鋭い腐敗性のキャラクターが得られます。
一般的な条件やプロセスの厳しさが原因化膿腐敗崩壊の状態で長い距離のためにその骨髄事実に悪化しています。
慢性術後骨髄炎。
銃器の慢性骨髄炎は、より静かに、急性プロセスよりも手術と進行した後、(3-4ヶ月)後の時間に起こります。 特性X線写真決定慢性骨髄炎のSVR沸点及び隔離の存在です。
全体のプロセスは3つの期間に分けることができます:カルスの形成前に; カルスの形成期間; カルス形成後の期間。
臨床的には、創傷治癒プロセスの間に炎症現象の削減とよりリラックスを定義しました。 傷が治癒し始め体温の減少、創傷の縁の浮腫、充血は、唯一瘻があり、そこにあります。
これは、手術後の慢性骨髄炎のMO-Jetteは、軽度、中等度および重度であることを言及する価値があります。 重症度は、臨床症状の重症度、ならびにX線写真の兆候によるものである。
術後関節炎。
様々なリカバリ操作の後化膿性合併症は比較的まれで - 1 - 例2%はやや彼らは唯一の関節置換後に指摘されている可能性が高くなります 股関節の - 4〜7%(Kaplan AV、1985)。 第一及び第二のような関節の感染症は、一般に、対応する下肢関節(腰、膝、足首)よりも良好に進行します。 様々な関節の創傷プロセスの経過を決定する主な要因は、それらの特徴である 解剖学的構造 および血液供給、ならびに関節を取り囲む組織の性質に依存する。
股関節の周りの大きな筋肉の質量、大きな捻挫の複雑さと複雑さ 膝関節の下肢の関節や骨構造の構造の複雑さ、およびより厳しい敗血症プロセスの開発を推進しています。 化膿性プロセスは、通常、最初に関節周囲の軟組織内に局在化し、次いで最初漿液、次いでseropurulent滲出液を生じる、関節内に浸透します。
いくつかの段階を経て発展における術後関節炎:漿液性又は漿液性、化膿性関節炎、関節蓄膿症、膿瘍カプセルとpanarthritis、変形性関節症(骨髄炎の骨端とepimetaphysis)。 化膿性関節炎はparaartikulyarnymi潰瘍および化膿性筋を伴うことがあります。
骨の軟部組織および関節末端に対する損傷が強いほど、疾患の臨床経過はより深刻である。 特に重度の場合は、汚れた汚れがある場合には無視されます。 時には、生物の抵抗性が低く、病原体の病原性が低いため、微生物の一般的な弱い反応を伴って、プロセスはゆっくりと進行する。 このような創傷プロセスは、敗血症とみなされる。 創傷プロセスの最初の期間の一部の患者では、欠損しているだけでなく 一般的な症状 中毒性であるが、化膿性合併症の局所的な現象ははっきりと表現されていないため、その認識ははるかに困難である。 局所的な徴候には、急性および悪化した痛み、関節体積の増加、軟組織の張力、関節輪郭の滑らかさ、時には皮膚の赤み、肢の位置の強制などがあります。 関節腔からの創傷の存在下で、濁った 滑液 または膿。 関節内に膿胸があれば腫脹が確認され、穿刺すると濁った液体や膿が出ます。
膿胸とは異なり、嚢胞様痰では、主に関節嚢および関節周囲軟部組織の炎症性浸潤のために関節の容積が増加する。
初期のX線の症候は非常に稀であり、後に骨端に炎症性の病巣があり、しばしば骨の壊死および隔離の領域がある。
術後OSTEOMYELITISの治療
術後骨髄炎の治療は複雑なプロセスであり、3つの方向が含まれます:
1.恒常性を正常化し、抵抗を増加させるために体全体に及ぼす影響。
2.疾患の原因物質に対する薬効。
3.地元の炉床の外科的処置。
マクロ生物への影響の主な目的は、重要な身体機能の急性の侵害につながる、中毒の除去です。 バランスの取れた輸液・輸血療法を行う際に、これらの問題を解決することが可能です。 その体積は、創傷処理のフェーズ、患者の状態、外科的介入の程度によって決まります。 電解質異常のVolemicと補正を考慮に必須の制御下にある流体及び電解質の喪失、毎日利尿研究や血漿中の電解質の動的コンテンツを取って行われます。 注入される流体の体積は、このように1度の体温を上昇させる、一日あたり少なくとも40〜50 mg / kg体重であるべきである250〜300ミリリットルのための注入療法の増加を提供します。 代謝性アシドーシスの補正を下4%炭酸水素ナトリウム溶液を導入することによって行われる分当たりせいぜい40滴の注入速度で、5%の塩化カリウムを補充したインスリンと5%グルコース溶液、25%硫酸マグネシウムを使用し、ポリイオン混合物の正式な解決策を適用することが望ましいことです CBS指標のモニタリング。 エネルギーバランスを維持することにより、高カロリーとうまく同化可能な経腸栄養のが、ほとんどの炭水化物、腐敗を防ぐのを助けるタンパク質の非経口投与によってだけではありません。 濃縮された溶液の使用、インスリンと20から40パーセントのグルコースは、炭水化物の利用率を向上させ、エネルギーバランスを維持するのに役立ちます。 スラストpoproteinemiyaの開発6-10 Cをベースとタンパク質調製物を導入するために必要なグルコースの濃縮溶液の使用に伴い、しかしながら、生物のエネルギー及びプラスチックの枯渇を導き得ます。 1日あたりの窒素 sosudopozitivnyh薬物(Trental、komplamin、チャイム、Solcoseryl、及び血液凝固系の制御下で、ヘパリン)とのレオロジー活性製剤を導入することによって達成微小循環の改善。 点滴投与による一日あたり2~3回のプロテアーゼ阻害剤(gordoks、trasiol、contrycal)を使用する必要があります。 骨髄炎の治療における重要な要素は、ビタミン療法である。 Bビタミン、アスコルビン酸の毎日の投与は、肝臓、膵臓、心臓を維持するように貢献し、血液レオロジーを改善します。 異化プロセスを遅くするためには、同化ホルモンを使用する必要があります。 対症療法は、論理的な病理学的症候群の重症度に依存し、医師または麻酔医、蘇生を治療するのに必須の参加を必要とします。
それは外科的外傷に起因する恒常性の障害を、補充されていない場合、非特異的免疫の低下で表現変更免疫反応性は、大幅にこれらの例で表現します。 そのような患者では、炎症プロセスは顕著な中毒でより深刻に進行する。 明らかに変化を除去した後、多くの場合、免疫療法を使用することなく、身体の防御を正規化するために失敗しました。 受動免疫化のために、中に重篤な疾患に使用antistaphylococcalプラズマ、antistaphylococcalグラムグロブリン、ヒト免疫グロブリンを行います。 ペンタを用いて能動免疫化のために、roncoleukin、autovaccinesのdekaris、timalin、vilon、薬物およびプリン誘導体は(ペントキシル、メチルウラシル、ポリシー微生物Harida)ならびに人参、エゾウコギ、Pantocrinum、likopidをperimidinovyh。
病原体疾患に対する薬物の効果が原因因子に向け10~14日、局所血流および組織代謝の最適化のため灌流抗生物質および局所動脈と内リンパに対する感度の観点から、伝統的な抗生物質治療の両方を含みます。
抗生物質は、その一般的症状の存在下で、そして慢性骨髄炎プロセスの悪化と共に、疾患の急性期に使用される。 病気の現地徴候では、抗菌薬は、傷の灌流のために防腐剤と組み合わせて局所的に使用されることが最も多い。 抗生物質の非経口的使用では、膿の蓄積のすべての部位の開放およびそれらの完全な排液が事前に行われる。 抗菌薬は、外科的介入の間および罹患した骨に高濃度を生成することによって術後期間に投与される。 骨内または静脈内に投与され、顕著な抑制を伴う広範な破壊の場合には、それらに動脈内または内リンパ管注入が施される。 部門の骨髄炎プロセスを一般化するとき、抗血小板の細胞要素に抗生物質を装填する技術が使用される。
抗菌療法の原則を遵守する必要があります。
急性過程のための抗生物質療法の全期間は、平均21日であり、慢性的な45-50日である。 十分な根治手術および一般的な満足のいく状態では、一般的な抗生物質療法は規定されていない。
術後骨髄炎の外科的治療は、この病理の治療における主なものであり、臨床症状の重症度および炎症過程の段階に依存する。 急性期では、すべての化膿性病巣、良好な排液および一定の灌流、四肢の完全な固定化、抗菌または化学療法の開示は、炎症プロセスの排除または慢性形態への移行を達成することができる。
内外の骨接合を複雑にする骨髄炎の外科的処置、大規模なインプラントの導入のための手術、および大きな関節の手術は、それ自身の特徴を有する。
水中骨接合によって行われる膿創感染症の患者の治療において、他のカテゴリーの患者を治療する場合よりも複雑な治療の全ての要素を生物、叢および創傷に適用する必要がある。 この場合、創傷の二次的な外科的処置は、即時に行われ、過激な性質のものであり、膿の退避に縮小されてはならない結果に重要な役割を果たすことができる。 これは、多くの外科医および外傷学者が、定着プロセスを維持する主な役割を果たすと考えられる金属製の保持器を必ず除去しなければならないことを意味するものではない。 金属保持器の不適切な除去は、断片を固定する別の方法に切り替える必要があるため、既に困難な状況を劇的に複雑にする可能性がある。
金属固定具の除去のための適応症は、1)ラッチ自体が膿の流出を防止するときに、髄腔内の膿性排出物の蓄積に関連する炎症過程の急速に発展しつつある像; 2)リテーナーがその役割を果たさない - 髄内ピンが管状骨の髄管よりも著しく小さい直径である; ネジはプレートを固定しません。 金属製のラッチが壊れている(無駄で有害な異物になり、取り外さなければならない)。
状態が安定した後、弛緩した瘻孔が残っている場合には、骨折の合併前に金属構造を保存し、その後、限られた骨髄炎のために患者を操作することも必要である。 そのような患者は通常、痛みを経験せず、四肢をよく使用し、機能する瘻は特別な障害を引き起こさない。 融合骨折では、限られた骨髄炎の集中を排除することは困難ではない。
外部の骨接合の針を用いて皮膚の穿刺で化膿の予防を目的とした施策は、圧縮伸延装置を課し慎重な患者ケア、です。 スポークドレッシングの周りの傷の閉鎖を必要としないデバイスのためのケアの方法。 また、皮膚に編針から転送され、それによって穿刺針を隔離している保護膜を形成する手段が提供されます。
骨髄炎、スポークの限られた領域をスポーク場合、治療は、創傷チャネルを洗浄したチャネル瘻、デトリタスの除去及び小発作又は円筒形カッターの使用は、リーマに還元することができます。
骨髄炎(一般的な形態)治療の大きなポケットの形成に膿を掘り進む、洞路の異常な造粒および発作、切除または掻爬を除去することです。 フリー嘘の存在下で軟組織の手術は限られsequestrectomy切除および洞路で隔離。 骨が主アレイ健康な骨の隔離(不可分隔離)に関連している場合、それは健康な組織内で経済的な骨切除を行われ、病変だけ外側の皮質骨に内部を維持しなければなりません。 場合骨髄炎のデブリドマン室後敗北両方の壁が形成されたキャビティを充填プラスチックが必要とされています。
高度の患者の治療は骨髄炎を話した化膿性焦点の外科的治療、髄管の開口部を持つ広い骨開頭手術、封鎖の除去、顆粒、骨髄炎キャビティ壁を清涼に構成されています。 得られた骨腔は、筋肉または筋骨格の複合プラスチックで満たされる。
ステント留置後の患者の複雑な治療において最も重要な要素は、血腫の傷を浄化を目的とした治療手段です。 それに開発小さな血腫、感染、良好な一般的な状態、通常の温度で進行する場合、最も効率的な方法は、タンパク質分解酵素、抗生物質およびプロテアーゼ阻害剤の局所投与です。 彼らは、トリプシン、キモトリプシン、パパイン、または微生物由来のタンパク質分解酵素を使用することができます。 一緒に患者が敏感な植物されている抗生物質で、その通常の用量で投与されます。
プロセスの最初はより深刻である時、それはすなわち、患者に再動作させる必要がある場合には、 創傷の外科的処置を行う。 髄管と肉芽組織の存在に沿ったプロセスの広がりを示すモビリティは、髄管の骨から突出プロテーゼの除去を必要とします。
その骨膜をむき出しする化膿性プロセスにおける大腿骨の関与は、エッジuzuratsieyはまた、内部人工器官の保存の可能性に関して貧弱な指標です。 おがくず大腿骨切除術で、このような地域の骨髄炎のごく限られた性質は、内部人工器官のその部分を除去することなく行うことができます。
化膿性術後関節炎の治療は非常に難しい問題です。 関節の完全な固定化を必要とする感染症との闘い、そしてその中に以前の動きがより重要である関節機能を復元 - 特定の難しさは、2つの主要な課題を両立することは困難であるということです。
積み重ねられ、その中に液体(滑膜炎)の関節における感染の初期段階で穿刺することができ、良好な結果と抗生物質関節又は灌注永久関節防腐剤または抗生物質の導入を得ました。 手足の固定は必須です。 一般的な状態が良好な患者の膿胸では、関節切開術を行う。 中毒が増加しており、感染プロセスが共同で進行し重篤な症例では、これは十分ではありませんし、骨片や二次切除を除去しながら二関節切開を示しています。
ヒップ、膝、 足首関節 下肢の関節におけるより重篤な合併症の経過による二次切除は、肩よりもより頻繁に生じ、 肘関節。 いずれの共同で、膿胸の場合は腰に加えて、我々は関節切開や経済的切除を制限することができ、股関節用として、大腿骨頭の切除が最も頻繁な介入です。
股関節の変形性関節症の影響の治療において、手術は、しばしば、寛骨臼に大転子又は大腿骨頸部の周辺残骸の実装であるGDニキーチンを、使用されています。
金属構造の除去後のVETの処理。 化膿性プロセス中に急性および低迷の非存在下における非統一骨折の患者では、「ウィンドウ」でギプスを課したりtransosseusの骨接合を使用してによる骨膜カルスに骨折治癒を達成するために必要です。
完全接着により、骨髄炎の完全な外科的治療が行われる。 形成された空洞は、給送脚上の筋肉フラップで満たされるか、または筋肉 - 骨プラスチックが行われる。 手術は、「窓」を備えた円形の絆創膏または深い石膏盛りを用いた固定によって終了する。
骨片の壊死はほぼすべての骨幹上にさらされたとき、高度な骨量の減少と骨髄炎は、不安定な骨接合で発生する可能性があります。 この場合、膿性プロセスは、手術介入の領域を超えて、または四肢セグメントの髄腔全体に沿って広がる。
骨折部位の壊死が骨片となし骨膜カルスの両端にさらされている場合、灌流組織を記入し、円形石膏包帯を適用するために、すべての壊死組織や異物の除去、形成されたキャビティに焦点骨髄炎のラジカル外科的治療を行う必要があります。
いくつかのケースでは、1つの-1.5メディアparaossalnyhの化膿性の欠如のために骨片の壊死端は除去骨髄炎や骨折の治癒が同時横断限定壊死骨切除と相互における断片を導入することによって達成することができる空洞。 手足は、円形の石膏の包帯「窓付き」で固定されるか、またはIlizarov装置が適用される。
外科的介入ゾーンの髄管のデブリドマン骨髄炎フォーカスレベルを生成するための化膿性プロセスを配布するとき(クリア隔離がある場合)。 髄管を開くこと、および除去後のロッドのそれは5〜7日間溶液の抗生物質および界面活性剤をフラッシング流体排出管にガーゼチャネルにワイピングが行われる全体ではありません。
骨関節炎と偽関節との組み合わせによる骨髄炎は、治療において最も困難である。 理想的には、慢性骨髄炎の同時治療および関連する解剖学的および機能的障害の排除である。 腰、膝、肩と肘 - これは、特に大規模な手足の関節機能の回復に適用されます。
(圧縮上)イリザロフの固定器を使用軸に違反することなく、骨髄炎を併発タイトな偽関節の治療では、それは時々骨autoplastyを必要とされます。 ときにも、すねにガーナの動作を含む緩い偽関節、とイリザロフによって萎縮フォームショー広範な骨autoplastyと骨接合術、。
上腕骨および大腿骨の下端を中心とする関節周囲の偽関節では、最も近い関節の拘縮が生じる。 真(非アクティブ)の関節などの偽関節の行為例数では、と痛みがありません - 完全な失敗に終わる可能性があり、「コストはどんなことで」再建手術として、干渉しないことをお勧めします。
偽関節の少なくとも15%には、膿性(骨髄性)のフォーカスが含まれているため、Nikitin GD et al。 (2000)は、以下の偽関節の分類とそれらの感染性合併症を示唆している。
無菌または「きれいな」偽関節。 ここに深く浸透していない感染症、合併症の恐れが関節置換コンプレックスを含む任意の手術を、作ることができます。
開放骨折後に無菌または「条件付きで」無菌で生ずる。 組織には、検出不能な化膿性感染症が存在する可能性がある。
瘻、潰瘍、肉芽腫、いわゆる「gnoynygnoynymi偽関節」を持つすべての偽関節との類推により、「化膿傷。」 したがって、骨髄炎の治療では、ほとんどの場合、膿性偽関節を治療します。
2-YIグループの選択に基づいて非統一骨折や偽関節選択の臨床管理:1グループ - unjoint骨折や偽関節torpid化膿性炎症を伴う急性化膿性炎症を伴う2群unjoint骨折偽関節。
ワンステップ手術では、1群の患者の治療が可能です。 隔離の除去、造粒、腸骨稜からの抗菌薬やautoplastyグラフトの溶液と豊富な洗濯傷 - それは非統一破砕帯の外科的治療です。
いくつかのケースでは、大規模な骨髄炎の空洞、皮膚の瘢痕化、および脛骨の前面に骨髄炎の潰瘍でさえ小さな変化は、骨・筋肉・皮膚移植を生成するとき。
欠神発作、敗血症大型キャビティ内に、骨髄炎のこの形態の治療のための化膿性筋が正常transosseous骨接合外部装置に適用することができます。 イタリアやインドdermepenthesis - 重要な皮膚欠損、潰瘍や傷の破砕帯の存在下で粗ステージI手術はまた、皮膚の回復を含める必要があります。 フェーズIIの処理6-8ヶ月後に生成する目的融合フラグメントを有するtransosseous骨接合の移植やアプリケーションで構成されてい..
皮膚の良好な状態が化膿外科囲炉裏の二次処理を適用すると、骨片は、創傷治癒に装置を固定されています。 移動、bilocal、polilokalny骨接合バイパスsinostozirovanie:骨片の間に得られた二次欠陥は、様々な実施形態nonfreeをosteoplastyを排除します 腓骨、限界骨プラスチック。
2群の患者の治療。 このような場合の偽関節の手術は禁忌である。 即座に、骨髄炎を排除してはならない。 化膿性中心を排出することにより、この場合の主な目的急性感染症の軽減、集中的な抗生物質治療及び修復措置。 それは唯一の非統一骨折、偽関節の治療のために必要なtorpid相引き受け業務における急性炎症の移行後のことでした。
結論
術後の骨髄炎の問題の緊急性を伴う閉じ骨折の外科的治療の適応の拡大に、非常に高いです。 医師は、単純な骨折を慎重な方法で治療する方法を忘れていました。 すべての形態の疾患の構造における術後骨髄炎の割合は絶えず増加している。
外観は術後骨髄炎現象外科医原性を意味し、特別な検査や医療過誤の合併症として、それぞれの場合に必要となります。
私たちは、術後の骨髄炎、その診断、治療および方法の可能性予防につながる、化膿性合併症の原因を検討しました。 さらに、この講演では、臨床像、診断法を提供し、術後骨髄炎の治療のための現代的可能性を提示している。
再び閉じられ、骨折や整形外科疾患に対する手術における敗血症の合併症の予防の主な役割は、外科的介入の品質、怪我や病気の治療の原則の遵守に属していることを強調しなければなりません。 創傷ドレナージの原則の違反は、微小循環障害、過度の緊張、ギプスの圧縮、手術の期間、無菌及び消毒のルールの違反のためにその辺を膿瘍:ほとんどの場合、化膿する主要な要因。
同時に、アンチバイオグラムの制御下で、図示の場合には抗生物質治療を監督恒常性の障害のタイムリーな補正は、身体の防御を回復することは、炎症過程の一般化の防止のための非常に重要であるとの4倍以上で、感染のリスクを減らします。