小児の大腿頭部の無菌壊死。 大腿骨頭の無菌壊死:原因、症状、治療。
人間の骨格は、動脈と静脈によって血液が供給される骨と関節で構成されています。 末梢の血流の機能障害は壊死、組織のすなわち死を引き起こし、結果として、疾患が障害になるまで、深刻な健康問題につながります。 壊死のリスクは、単一血管のシステムから血液を供給される骨系の要素においてより高い。 例えば、頭部 大腿骨 股関節、彼女の血液供給の違反は無菌壊死を引き起こす 股関節の無血管壊死として知られており、できるだけ早く治療を必要とする。
病理の説明
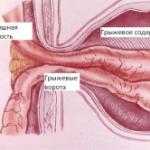
壊死は股関節が最大負荷に耐え、それらの領域における大腿骨頭の組織の死を含む複雑な退行性及びジストロフィー変化を、と呼ばれます。
大人の男性では、45年まで診断されることが多い。 この疾患は急速に進行し、股関節機能不全のために障害および障害を引き起こす可能性がある。 したがって、開発の初期段階で病理を診断し、治療することが重要です。
小児期には、股関節の壊死はレッグ・カーブ・ペルテス病と呼ばれ、病因は完全には特定されていない。
解剖学的原因

股関節は骨格系において最大であり、寛骨臼 股関節骨 大腿骨頭を含む。 関節の表面は硝子軟骨で覆われており、すべりと緩衝を提供する 関節部分 動きで 大腿骨頭は、密閉室の種類に応じた構造を有し、それらのこの領域に三つの小さな動脈側副血流によって提供された血液は、血液が流れなくなる何らかの理由であれば、関節の骨組織の虚血および壊死をもたらす、未発達です。 さらに、関節表面の軟骨膜は破壊され、二次的なものが生じる。
血液供給が妨げられているのはなぜですか?
大腿骨頭の無菌壊死の病因には、いくつかの原因があります。
血管:
- 静脈および動脈の血栓症;
- 長期間の血管攣縮;
- 静脈血の鬱血;
- 血液凝固の増加;
- 供給動脈のねじれおよび圧縮につながる外傷。
血管の病因は、
- 股関節の虚血および骨壊死を発症する原因による血液循環の障害。
- 血行を妨害し、軟骨の栄養に悪影響を及ぼし、非弾性となり、骨の頭部を負荷から保護しなくなる。 結果は、骨構造の損傷および壊死の出現である。
メカノ機能:
回「過労」神経受容体と股関節が中央ゾーンの適切な過負荷にインパルスを送るバージョンがあります 神経系。 リバース答えは、血管収縮につながる代謝過程における問題と分解生成物は、組織に蓄積につながる血液の静脈流出を、減少しました。 骨の構造は変化し、その物理化学的特性を失い、悪化し始める。
この理論によると、腰の壊死の出現にそのような他の腰痛などの骨疾患、股関節形成不全やその他を持つだけでなく、関節の上の負荷の増大を意味している、特定の職業に従事する人々に傾向があります。 余分な体重もまた危険因子である。
代謝および慢性疾患の障害:
以下の疾患は、大腿頭部の壊死の発生の一般的な原因である:
- アルコール依存症;
- コルチコステロイドの長期摂取を伴う疾患;
- 股関節の骨髄炎;
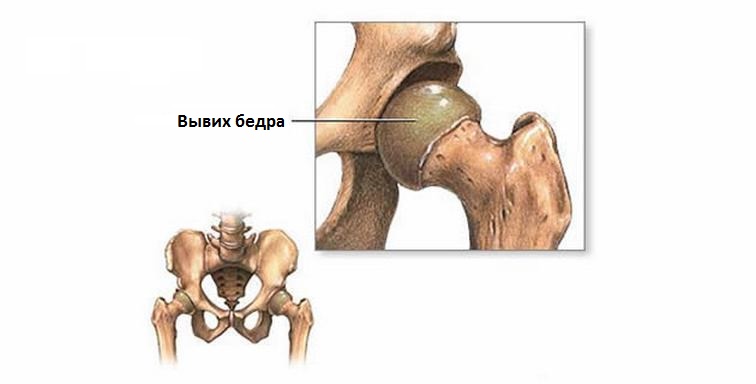
- 打撲傷、骨折、股関節脱臼;
- 慢性期の膵炎;
- 血液疾患;
- 放射線の大量投与。
- ケーソン病。
大腿骨の頭部の無血管壊死は、年齢、性別、代謝特性および病状の発生に影響を及ぼす遺伝的素因が現れるという証拠がある。
各原因は主要な原因とはみなされず、原因因子の組み合わせは壊死の発症に影響を及ぼす。
症状
症状は、疾患の各段階で変化する。
- 初期の期間は、股関節の領域に局在する鋭く突発的な痛みの出現によって決定され、鼠蹊部、膝、腰および仙骨に広がる。 痛みは、数日間、患者が歩行したり正常に座ったりすることを防止する。 しばらくすると改善が起こりますが、安静時には身体の激しい運動で痛いままです。 徐々に、痛みはより強くなり、彼女の攻撃 - 長く、彼女は夜に邪魔し始めます。この時、関節の正常な可動性は残っています。 患者は跛行せず、体重が足に等しく分布し、わずかな筋肉萎縮が現れることがある。
- 印象的な骨折の期間。 症状には、運動中および休息中の関節における激しい激痛が含まれる。 血管障害が付くようになる。 筋肉の萎縮はそれ自身を感じさせます:脚はより薄く見え、胴囲は健常な脚より3〜4cm小さい。 関節の運動活動は制限され、跛行が現れる。 クリニックは6ヶ月以内に発症する。
- 二次的な関節症の期間。 骨組織が破壊され、続いて骨の頭部が変形する。 運動の重大な制限と組み合わせた重度の痛みの苦情、時には脚の著しい短縮。 明らかな跛行があり、患者が動くのが難しく、歩いている間に何かに傾きをかけようとします。
- 疾患の最初の徴候の8-10ヶ月後に、治療手段の欠如の結果としての大腿骨頭の重度の破壊。 痛みは止まらず、股関節に局在し、膝は戻します。 大臀筋および大腿筋の萎縮に注目してください。 脚は短く、長い場合は長くなります。 動きはありません。
診断方法
病理学は、不眠症に基づいて明らかになる:
- 症状に関する苦情。
- 病気の歴史
- 慢性疾患。
- 職業上の害。
- 身体検査のデータ:検査、触診、四肢の屈曲、鉛の角度の明確化。
- 研究室 - 機器研究のデータ。
放射線撮影:
- 病気の初期の期間は、情報量が少ないためにまれに使用されます。 X線写真上の壊死は、希薄化または骨組織の圧縮の局所島のように見える。
- 印象骨折の期間は、大腿骨の頭部の見かけの変形によってX線上で決定される。 それは、壊死を伴う膵島の圧縮および破損のために、平らにされ、または段階的に変形される。 また、拡大したジョイント間隙は視覚的に決定される。
- 二次的な関節症は、大腿骨の頭部の不均一な輪郭によって診断される - それは破壊され、骨成長は目に見える。
- 無視された状況では、上記の変化に加えて、画像は、股関節の空洞の修正された形態によって結合される。
MRIおよびCT。 病気の発症の第一段階の優先順位は、ほとんど常に病理を明らかにする。
ラジオアイソトープスキャン。 正常であり、壊死により変化した場合、骨は放射性製剤を別々に吸収し、画像内の患部を見ることができます。
治療
股関節の壊死の治療は、疾患の発症期間および症状の重篤度を考慮に入れて選択される。
保守的な治療には、薬の目的、理学療法、理学療法、整形外科治療、およびマッサージが含まれます。
保守的治療の目的:
- 進行を予防または停止する。
- 痛みの症状を和らげる。
- 股関節機能不全の維持および除去。
処方薬:
- 非ステロイド性抗炎症薬:ジクロフェナク、ピロキシカム、インドメタシンなど。 痛みを和らげ、きれいにする 筋肉痙攣、運動の改善に貢献する。 疾患の最初の6ヶ月間に高効率の受容が観察される。
- Vasodilators:trental、theonikor。 血流を改善し、停滞をなくし、減少させる 痛みを伴う症状。 病気の経過の最初の6ヶ月間に割り当てます。
- 再生刺激:oksidevit、カルシウムD3を、D natekal活性物質は、カルシウムとビタミンDは、組織中のカルシウムデポを作成しています。
- カルシトニン:アロスチン、シバカルシン、マイカセル。 新しい組織の形成を刺激し、骨の痛みの症状を除去する。
- 軟骨保護剤:グルコサミン、コンドロイチン硫酸。 それらは軟骨を再生し、無視された場合にうまく機能する。
体育とマッサージ
保守的治療の重要な要素であり、疾患の進行を止める効果に影響を与えます。 患者は、大腿骨頭にない圧力で、アクティブ屈曲 - 伸展せず、筋靭帯装置を強化運動を規定します。 練習のセットは医者と調整しなければなりません。
マッサージは筋肉の血液循環を改善します。 良い専門家と強い圧力なしでそれをしなさい。
ヒップ壊死の治療では、整形外科治療を観察することが重要であるしない駆動を避け、完全に筋萎縮、身体障害につながることができます恒久的な痛みや運動能力の損失の発生を回避するために、松葉杖に切り替えることをお勧めします。
- 歩く平均的なペースで、20分まで、階段を登る;
- 泳ぐ。
- 静止した自転車での走行、または自転車に乗ること。
- 病気の始めに歩くときに歩くスティックを使います。
- 余分な重量を減らす。
力の負荷、体重の持ち上げ、実行とジャンプは除外されます。

外科的治療
手術療法は、保存療法による効果がほとんどない状態で処方される。 手術の開始時に、手術は股関節内の血液循環を回復させ、停滞を排除することができる。 さらに、外科処置が、それの負担をなくし、血液の循環を改善し、骨内の圧力を軽減し、壊死後の強度を高めるために大腿骨頭の位置の変化を伴います。
無視された状況では、損傷した関節をチタンプロテーゼで置き換える可能性が考慮される。
外科治療のタイプ:
- 減圧方法:薄いチャンネルを穿孔し、首から太ももの頭部まで血液供給が壊れている部分に穿孔する。 水路では、新しい動脈および静脈が成長し、血流が改善し、骨内圧が低下し、痛みの症状が減少する。
- 移植サイト 腓骨の血管茎上のそれは大腿骨頭の領域に移植し、それは追加の血液の流れを与え、さらに変形を防止し、骨組織を強化します。
- 股関節の補綴。 これは、罹患した関節を人工アナログで置き換えることを意味する。 人工的に作られた頭部を備えたチタンまたはジルコニウムのロッドが、骨の空洞に固定されている。 並行して、関節の頭のベッドを置く部分が操作される。 この操作は関節可動性を返します。
小児における病理学の治療は、成人患者と同じ原則に基づいている。
股関節の無菌壊死がすべての適応症および勧告に従って、迅速かつ適切に治療を開始する場合は、治療後の予後は良好であったか、状態が改善または進行せずに安定します。
医学において、壊死の下では、器官の組織が萎縮する病気と理解される。 この理由は、血液供給の違反であり、その結果、関節への栄養素の供給が不十分であるためです。
かなり一般的な疾患は、股関節の無菌壊死である。 そして、この病気は女性よりも男性でより一般的です。 無菌性壊死の症例の半数以上が25〜45歳の男性に観察される。
無菌壊死 - 急速に進行する病気。 最初の兆候では、それ以外のときに治療をすると、仕事の能力、血液の感染、殴られた四肢の喪失が完全に失われる可能性があるため、医師に対処する必要があります。
無菌壊死の症状
壊死は、股関節の骨の頭に影響します。 この骨の頭部は一種の閉じた区画を表し、その機能は血液供給の質に依存する。 П
血液の供給に違反して、変化は骨の建築家によって起こる。
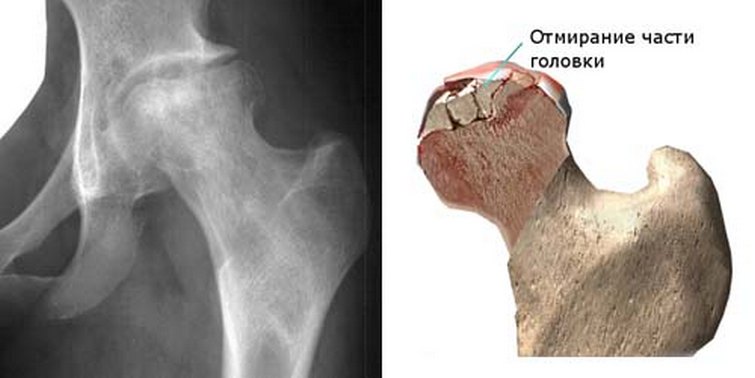
頭に小さな直径の3つの動脈を通して栄養分が供給される。 そのうちの1つの血液が頭部に止まると、骨組織が死ぬ過程が始まります。
このプロセスの結果は、軟骨組織の完全なまたは部分的な破壊および二次変形性関節症の発症である。
血管壊死の発症原因
医師は、股関節の頭部の動脈における血流障害の最も一般的な原因を区別しています。
- 動脈の圧迫またはねじれを引き起こした外傷;
- 動脈における血栓の形成;
- 静脈血流の侵害;
- 長い間痙攣性の血管;
- 増加した血液粘度;
- 静脈血の悪い流出。
血流の乱れは、骨内部の圧力の上昇および骨組織の破壊をもたらす。
壊死の機械的原因
無菌壊死は、血流障害に関連する原因だけでなく、多くの「機械的」原因も引き起こす。 医師は、時間の経過とともに、大腿骨の頭部が「疲労」を経験し始めていることを認めているという理論がある。
「過労」の信号が脳に送られます。 リターンシグナルの結果は、血管痙攣および血液静止があり、血液および栄養物の体内への供給が中断される。
この現象の結果、骨の構造が不可逆的に変化し、完全に破壊されます。
代謝障害および病理学的障害
代謝障害による壊死の最も可能性の高い原因の1つは、
- 長い間アルコール乱用。
- 入場料 薬 コルチコステロイドに基づいて、薬物用量の不適合;
- 慢性的な性質の膵炎;
- 大量の放射線照射を受ける。
- 鉱夫やダイバーなど頻繁な圧力低下。
- 血液疾患および他の疾患;
- 骨折、挫傷、骨折および関節および骨の他の怪我。
腰の発達の先天性欠損を特定することができる原因とは別に - 。
壊死の症状と診断
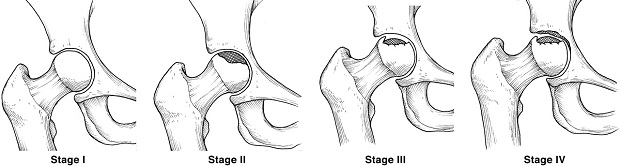
無菌壊死は4つの発達段階によって特徴付けられ、それぞれに特徴的な症状がある:
- 1段階目または初期段階である。 病気の最初の兆候は予期しない痛みの発生です。 痛みの焦点は骨盤領域です。 痛みを伴う感覚は、鼠蹊部、膝、および背中に存在する。 増加する痛みは毎日発生し、発生の瞬間からすでに3〜4日間は耐え難くなります。 この場合、関節は可動性を失わない。
- 第2段階は印象的な骨折です。 関節が動かなくても、患者は絶え間ない痛みを訴える。 第2段階は1週間から6ヶ月続きます。 この期間中、患者に血管障害があり、筋萎縮の初期過程が観察される。 病弱な肢は健康な肢よりも小さくなります。 運動が限られており、跛行の出現があります。
- 第3段階は二次的な関節症である。 疾患の発症から6〜8ヶ月間、骨の破壊および関節頭の変形が起こる。 関節の痛みは悪いです。 動きはかなり制限されています。 患者が動くことは困難です。 歩くときには激しい跛行があります。
- 第4ステージ 病気が適切な治療なしで8カ月以上経過した場合、骨頭は完全に崩壊する。 患者は、腰、膝および腰に感じられる持続的な重度の関節痛を伴う。 動きはほぼ完全に制限されています。 注目すべきは、筋肉、特に大臀筋および大腿筋の萎縮である。
疾患を診断する方法
病気の段階に応じて、 様々な方法 その診断。 診断方法には、
磁気共鳴イメージング。 この方法は、 初期段階。 この診断方法を使用する場合、エラーの確率は最小限に抑えられます。
ジョイントのレントゲン。 2〜3段階の無菌壊死がX線で確認できる。 病気の重症度と関節の損傷の度合いが写真に見えます。 この場合、MRIを使用する必要はありません。
ラジオアイソトープでスキャンする。 この方法の効果は、健康な骨および罹患した骨による異なる放射性同位体の吸収に基づく。
研究の結果により、驚くべき場所をよりよく定義することを可能にする2次元画像を受信することが可能になる。
無菌壊死の治療
薬
以下の医薬品は無菌壊死の治療に使用されています:
- 非ステロイド性の炎症を除去する医薬品。 これらには、ジクロフェナク、インドメタシン、ピロキシカムが含まれる。 これらの薬物は、 痛い感覚 膝関節の壊死および大腿骨の頭部の壊死の両方を伴う。 それらの使用は、痛みを軽減することのみを目的としているが、疾患の治療には向いていない。 しかしながら、この薬物群の使用は、筋肉の反射痙攣を除去し、患者の運動活動を改善するのに役立つ。
- 血管拡張剤調製物。 血液循環を改善し、血管の停滞現象を排除するために、例えば、トレカールまたはテオニコアを使用することができる。 これらの薬物の使用は、特に夜間において、関節の血流障害に伴う痛みを軽減することができる。
- その作用は骨組織の修復に向けられている。 そのような受信の目的 薬 骨の修復の刺激です。 そのような薬剤の主な活性剤は、カルシウムおよびビタミンD、例えば、酸化物酸化物、ナペットD3である。
- 軟骨保護剤。 これらには、コンドロイチン硫酸およびグルコサミンが含まれる。 彼らの行動は、軟骨の強化された栄養とその構造の修復を目的としている。 軟骨保護剤の効果は、疾患の最終段階においてさえ効果的である。
非薬物療法:体育とマッサージ
効果的な痛みを軽減する方法は、股関節骨の頭部の壊死の治療、運動の物理療法のパフォーマンス。 その作用は、筋肉の萎縮、関節頭部の循環の悪化などの疾患の症状を軽減することを目的としている。
効果的な練習は、負傷した四肢の靭帯および筋肉を強化するものである。 頭が悪化しないようにするには、頭の中に圧力がかからないように練習を選択する必要があります。
医師は脚に静的な負荷をかけて始めることを推奨します。 これを行うには、筋肉にわずかな負担があるまで、まっすぐな脚のリフトを行い、しばらく空気中で保持するだけで十分です。 運動は、病気の重症度を考慮して、医師を選択するのに役立ちます。
血液の循環を改善し、痛みを伴う肢への栄養素の供給は、マッサージに役立ちます。
それは、過度の圧力と能力を必要とせずに行うべきです。 この場合に限り、手順は実際に使用されます。
整形外科レジメンの遵守のための規則
無菌壊死は、特定の整形外科の規則の遵守を伴う。 医師は、特に、病気の初期段階で、松葉杖を使用するために、関節の動きを完全に排除するようにアドバイスしていません。
彼らの意見では、結果は次のようになります。
- 萎縮 筋肉組織 急速なペース。
- 持続性疼痛症候群を有する患者を獲得すること;
- 運動能力の喪失。
疾患の症状および経過をある程度緩和するために、以下のことが推奨される:
- 平均的なペースで20〜25分間歩きます。
- ステップ上を歩く。
- スイミングプール;
- 自転車に乗ったり、静止した自転車で運動する。
- 松葉杖の代わりに杖を使う。
- 余分な体重に対して闘う。
効果的な疾患の治療
 無菌壊死は、外科的介入に頼って治療することができる。 これは他の治療法の効果がない場合に使用される最後の手段です。
無菌壊死は、外科的介入に頼って治療することができる。 これは他の治療法の効果がない場合に使用される最後の手段です。
大腿骨頭の減圧
この操作の間、特殊工具は壊死の影響を受けた骨の頭部にチャネルを穿孔する。 手術の結果、新生児の形成に関連して、骨内の圧力が低下し、血液供給が改善される 血管。 操作の効率は約70%です。
骨セグメント移植
病気の症状を軽減するために、彼らは自分自身の健康な骨の断片で損傷した骨の代わりに患者を移植することを練習する。 この操作は血流の強さに影響を与え、太ももの首を強くします。 患者の骨の移植は、骨のこの部分の生存の高い確率を与える。
ジョイントの人工内耳
この手術中に、疾患によって影響を受けた関節の完全な置換が人工関節上で起こる。 手術の肯定的な結果で、患者は関節の運動能力を完全に回復させ、痛みの感覚は消える。
実行された手術のほとんどが肯定的な結果をもたらすという事実にもかかわらず、医師は極端な手段としてそれらを使用するようアドバイスする。 時には、治療は壊死を取り除き、外科的介入を避けるのに役立つでしょう。
壊死は、冒された器官の組織の死が観察される病理である。 関節への血液供給が不十分であり、栄養素の供給が不十分であるために病気が発生する。 股関節の壊死では、骨の頭部が最もしばしば損傷する。
医師へのキャンペーンを強化することは厳しく禁じられています。 壊死の最悪の結果は、血液または壊疽の感染に続く四肢の切断である。 タイムリーな診断、必要な医療は痛みを和らげ、悪影響を軽減します。
病理の原因
股関節は、頭部および関節腔である球状の関節からなる。 彼は人体の最も複雑なメカニズムの1つであり、身体がバランスを保つのを助け、歩くと座る機会を提供します。 股関節の正常な仕事は、大腿骨の首を通る動脈を通る血流によって提供される。
病理学的プロセスが病原性細菌の関与なしに通過する場合、すなわち「無菌」状態で無菌壊死が現れる。 骨組織の壊死は、関節炎または関節症の症状のために多くの人々が服用する軽度の痛みを伴う数年間続く。 不快な感覚 一方、壊死はますます多くの組織を捉えています。
ほとんどの場合、壊死は両側性であり、人類の美しい半分に注目されている。 軽度の怪我でさえ、数か月後には股関節の壊死が顕著に現れます。 医師は、病理学的プロセスにつながるいくつかの主な原因を特定する。
- 微小損傷または重度の股関節損傷、例えば転位または股関節骨折;
- この関節に過度の頻繁なストレス;
- アルコールの長期使用、他のアルコールの存在 悪い習慣;
- 急激な圧力変化の体に周期的な影響を与えます。 不安は、血液中の小さな気泡の形成を引き起こし、血管を詰まらせ、関節部位の酸素飢餓を引き起こす。 状況は鉱夫やダイバーにとって典型的なものです。
- 内皮機能不全は、特定の疾患(炎症、風邪)の流れに伴って生じる。
- 特定の医薬品(抗生物質、ホルモン剤、細胞増殖抑制剤)の過量投与;
- 慢性疾患(全身性エリテマトーデス)の経過。
最近の研究によると、股関節頭部の壊死の原因はいくつかのマイナス要因になる可能性があることが分かった。 不利な側面のセットは、軟骨、骨、関節再生能力の低下をもたらす。 血液の微小循環は状況を悪化させている。 その結果、股関節の軽微な損傷は、組織壊死をもたらす。
臨床画像
股関節頭部の壊死は特定の臨床像を有し、症状は組織損傷の程度によって異なる。 疾患の発症に伴って病態の徴候が強化され、早期に診断と治療が始まるほど、より良い予測が得られる。
股関節頭部の壊死にはいくつかの特徴があります:
- 患者の大腿部の柔らかい組織で起こる萎縮性プロセスは、罹患した脚の筋肉の乾燥に寄与する:それは健康よりも著しく薄くなる。
- 疼痛症候群 罹患した脚を支持して立っているときに歩行中に発生する。
- 動きの振幅が大幅に減少し、これは関節の可動性に急激に影響する。
- 脚の短縮があり、痛みは鼠蹊部で感じられ、膝に与えることができます。
壊死の症状は 臨床像 関節症。 最後の病気はゆっくりと流れ、痛みは徐々に成長する。 壊死では、病理学的過程の開始後最大3日後に疼痛症候群がピークに達する。
アドレスに行って、踵の拍動のための衝撃波治療法の適用の詳細を読んでください。
手術介入
極端な場合にのみ、他のメソッドが目的の結果を出していない場合に使用します。 すべての程度の壊死は、異なる外科的介入を必要とする。 病理学的過程の過程で使用される操作の種類:
- 筋骨格移植片の移植は、疼痛症候群を停止させ、患部の血流を増加させ、
- トンネリング:圧力を減らすために、骨の痛みを軽減するために特別な穴を作ってください。
- 関節固定(人工スプライス)。 関節が動かなくなり、痛みが治まる。
- 関節形成術。 血液循環を改善し、跛行が消え、動きの量が大幅に増加します。
壊死の第4段階では、罹患した関節を人工関節で置換する必要がある。 リハビリには長い時間がかかりますが、結果はすべての努力の価値があります。
結果と予防
治療手段の欠如は、罹患した手足の切断を伴う血液、壊疽の感染症に至る可能性がある。 回復後でさえ、関節の構造のいくつかの変化は不可逆的である可能性があります。 患者は生命のために不自由なままでいてもよく、手足は短く、しばしば戻らない。
主な予防方法は、時間通りに医師に連絡することです 怪我、腰の痛み。 さらに、健康に有害な習慣を放棄し、適度な身体活動に従事します。
壊死の前に炎症を開始しないようにして、けがをする可能性のある状況を避けてください。 必要に応じて、あなたの気持ちを聞く、医者に行く、 自己投薬は厳しく禁止されています。
股関節頭部の無菌壊死の症状と治療に関する次のビデオ:
注目してください! 今だけ!
股関節は、人間の筋骨格系の最も重要かつ複雑な部分の1つと考えられている。 頭部は球状突起で、 大腿骨 太ももの首を通って
頭部は、股関節の骨に位置する寛骨臼に接続されている。 彼らは一緒に股関節を形成する。
それはすべての人間の動きの約40%を占めるため重要であり、上半身の圧迫は彼の上にあります。 このため、関節はしばしば様々な怪我や病気にかかります。
これらの疾患の1つは、股関節の無菌壊死である。 これは、組織の壊死につながる病気の名前です。
無菌壊死の特徴は、患部の感染がないことである。 この病気では、関節の微小循環に違反し、それに続く骨組織の死があります。
統計によると、この病気は、主に25〜45歳の男性の人口に影響します。
病気の原因
組織の壊死は、血液供給の違反から生じる。 組織には、酸素と栄養素が十分な量で到達するのを止める。 ほとんどの場合、これは血液供給が限られている地域で発生します。
股関節への不十分な血液供給の原因は以下の通りである:
- 骨折、転位、関節挫傷などの機械的損傷は、動脈血管の圧迫または血栓の形成につながる可能性がある。
- ホルモン剤を長期間摂取すると、血管が狭くなり血流が妨げられます。
- アルコールの過度の使用は、代謝を妨害し、コレステロールの沈着を促進する。 コレステロールのために、血管の壁は増粘し、その弾性を失う。
- 壊死は、他の疾患の背景に対してしばしば起こる。 また、ストレス、過労、神経緊張の影響もあります。
- 肥満は、筋骨格系にさらなるストレスをもたらす。
多くの場合、いくつかの原因の組み合わせがこの疾患の発症につながる。
特定のリスクグループも考慮する必要があります。
- 高圧に関連する鉱夫、ダイバーおよびその他の専門職;
- 患者における心臓血管疾患の存在;
- 貧血、膵炎、ケーソン病に罹患している人々。
場合によっては(約30%)、病気の原因は検出されないままである。 その後、壊死は特発性と呼ばれ、無症候性です。
この病気の特徴的な症状
無菌壊死の症状は、疾患の経過の段階に直接依存する。 疾患の程度に応じて、これらの症状または他の症状が現れる。 この疾患の最初の兆候において、患者は痛みを伴う感覚を有する。
痛みは骨盤領域に集中するが、四肢、鼠径部および腰部に広がる可能性がある。 股関節頭部の無菌壊死の第1段階は6ヶ月間続きます。
患者は運動に制限されていないが、歩くと走ると痛みの症候群が増える。 休息状態では、痛みの感覚は止まらず、患者を妨害し続ける。
壊死の第2段階は - 印象骨折と呼ばれます。 痛みの感覚は、特に関節の長時間のストレスの後ではっきりと顕著になり、強くなる。 大腿部の領域の脚の体積が減少する。
患者は跛行を呈する。なぜなら、運動中の関節の負荷は、健康な足のせいで大きいからである。 関節の動きが制限されているため、足を横に動かそうとすると痛みがひどくなります。
第3段階(隔離)では、筋肉は萎縮し続ける。 負傷した脚は短くなり、脛の領域では容積が減少する。 ラメが発音され、モビリティが大幅に制限されています。
疼痛症候群は非常に強い。 休息の状態はほんの少しの救済をもたらすだけです。 第4段階(賠償)では、痛みの感覚は止まらない。
罹患した四肢および臀部の筋肉の萎縮がはっきりと認められる。 音量は平均で5〜8cm減少します。
1つは取り除くことができます 一般的な症状関節疾患の存在を特徴づける:
- 太ももの痛み;
- 筋萎縮;
- 関節可動性の制限;
- 跛行、損傷した手足の短縮。
これらの症状は全て、疾患の経過とともに増加する。
病気の最初の兆候が現れたときは、すぐに資格のある専門家に連絡する必要があることを理解することが重要です。
疾患の適時治療は望ましくない結果を避けるのに役立ちます。
病気の発達段階
壊死は、股関節の頭部の異なる部分に影響を及ぼし得る。
損傷の場所に応じて、以下の形態の疾患を区別することが慣習的である:
- 周辺 - 驚く 外側部分 関節軟骨下の頭部;
- 中央 - 中央部が影響を受ける。
- 頭部上部の部分的壊死;
- 頭は完全に影響を受ける。
上記のように、関節頭部の無菌壊死は、病気の4つの段階を経る。
病気の発達の初期段階では、骨の頭部は元の完全性を保持し、骨のビーズは壊死する(海綿質が破壊される)。 それらの微小骨折が観察され、軟骨下領域が圧縮される。
第2段階は、骨梁の亀裂および複数の骨折の存在を特徴とする。 これは、無傷の骨部位の周囲の死んだ組織の再吸収によるものである。
健康な骨は弱くなり、負荷がかかると対処しません。 被害地域が拡大する。
隔離の段階で、損傷した骨片の再吸収が続く。 結合組織が拡張し始め、関節の空洞を満たし、骨の成長が形成される。
これは新しい船舶の成長の機会を与えます。 これらのプロセスと同時に、関節が変形し、四肢の短縮につながる。 この段階は約1年半続きます。
修復段階では、大腿骨の頭部の破壊は約80%である。 軟骨および結合組織は骨に変換される。
スポンジ状物質の回復が始まります。 各段階の持続時間は、各患者にとって厳密に個別であり、疾患の進行の程度に依存する。
トピックに関する有用なビデオ
器械診断の方法
病気は、漏出の初期段階で診断することが困難である。 さらに、壊死の症状は、多くの点で、ヒトの筋骨格系の他のいくつかの疾患に類似している。
適格な医師だけが正確な診断を診断することができます。 大腿骨頭の壊死の診断においては、器械的な検査方法が大きな役割を果たしている。
診断の第1段階では、ラジオグラフィーが使用される。 彼女は骨組織の変化に関する情報を提供します。 病気の経過の初期段階では、関節構造がまだ変更されていないため、放射線写真は有効ではありません。
印象骨折では、すでに関節頭部に壊死と亀裂の領域をマーキングすることが可能です。 病気の第3段階では、大腿骨頚部の変形がはっきりと見え、骨の輪郭が修正される。 修復の間、寛骨臼および大腿骨頭の形状が変化する。
最初の(dorotgenological)段階で病気を診断するために、コンピュータ(CT)および磁気共鳴イメージング(MRI)が使用される。 これらの方法は、骨、軟骨および軟組織の構造の変化を決定するのに役立つ。
結果として得られる画像は、骨片の印象(圧潰)をはっきりと見るでしょう。 血管の状態を診断するために、特別な造影剤が患者の体内に注入される。
磁気共鳴画像法は、疾患経過の初期段階で最も効果的かつ有益な検査方法であると考えられている。
MRIでは、大腿骨頭の構造、骨内部の腫れ、関節の患部に発生する炎症過程のわずかな変化でさえも検出することができます。
CTと同様に、血管の状態は、造影剤を患者の体内に静脈内に導入することによって決定される。
実験室分析の変更
研究の研究方法は、器械と一緒に骨組織の死を診断するために広く使用されています。 壊死を特定するために、患者の血液および尿が検査される。
血液中には、無機物質のレベルと骨組織の吸収を特徴付ける物質の存在が研究されている。
血液研究では、カルシウム、リン、マグネシウムのレベルの変化に特に注意が払われています。なぜなら、これらの元素は骨の形成において基本的なものだからです。 患者に壊死がある場合、これらのミネラルのレベルは減少する。
しかし、骨組織の壊死は必ずしも血液中のこれらの物質のレベルの変化を伴うわけではないことに留意すべきである。 したがって、この研究だけでは、病気を正確に診断するには十分ではありません。
無菌壊死を有する患者の骨組織(マーカー)の崩壊の特定の物質は、患者の血液および尿の両方に見出される。 これらの物質の存在は、骨の強度を担うコラーゲンタンパク質の破壊に起因する。
検査室検査は新しい骨組織の検出にも役立ちます。 この場合、血中濃度はオステオカルシンのレベルを上昇させます。
効果的な投薬
治療計画は主に疾患の早期診断に依存することを理解することが重要です。 股関節頭部の無菌壊死の非外科的治療は、疾患の初期段階でのみ可能である。
まず壊死の発生の初期段階の治療的処置は、関節の正常な血液循環を回復させ、浮腫および疼痛症候群を除去することを目的とする。 これらの目的のために、様々な薬物が使用される。
第1に、患者は血管拡張作用の薬剤を処方される。 それらは、損傷した関節における血液循環を刺激し、血餅の形成を防止する。
抗炎症薬の目的は、腫れを取り除き、痛みを軽減することです。
カルシウムを含有するジホスホネートおよび調製物は、骨組織を回復させ、その強度を高めるのに役立つ。
薬物治療に加えて、患者は処方された物理療法および治療的体操である。 治療開始時には、患者は損傷した関節の負荷をできるだけ減らし、徐々に増加させることが推奨される。
治療的体操は、患者の個々の特徴を考慮して医師によって任命される。 それは、筋肉の萎縮を予防し、脚の運動機能を回復させることを目的としている。
理学療法には、電気泳動、UHF療法、パラフィン包帯、マッサージ、バルーン療法が含まれます。 電気泳動は、血管拡張、血流の増加および痛みの軽減を目的とする。
超高周波の作用は患部に熱を発生させます。 これは、血流を増加させ、血管の形成を促進する。 バルネ療法の本質は、人体全体に治療効果を持つ治療浴の採用です。
無菌壊死およびその多様性による手術
保守的治療法が効果的でない場合、患者に外科的介入が必要とされる。 練習が示すように、80%の症例で股関節頭部の無菌壊死を伴う手術が必要である。
導くためのいくつかの方法があります 外科的処置これは関節への損傷の程度に依存する。
第1段階と第2段階の壊死では、トンネリングを行うことを推奨します。 この処置の目的は、骨内圧を低下させることである。 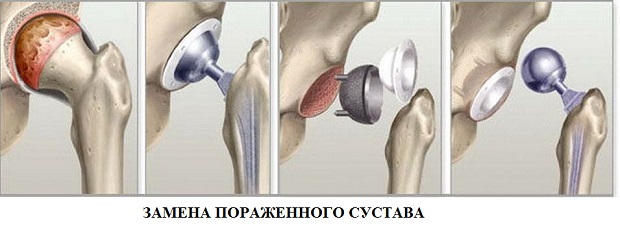
いくつかの穴が骨の頭に穿孔されています。 この処置の後、関節の強度が著しく低下するので、手術後に、患者は関節の負荷を制限することが推奨される。
病気の経過の第2および第3段階では、梗塞性または間質性の骨切り術が用いられる。 間質性骨切り術は、股関節骨の切開および骨片のねじによる固定である。
手術の後、しばらくの間、関節可動性を制限することが推奨され、この目的のために、絆創膏が適用される。 鼓膜形成術では、損傷した部分は特殊なガスケットに置き換えられます。
これらのパッドは軟骨組織として働く。 病気の第4段階では、損傷した関節が完全に人工のプロテーゼに置き換えられた内在症が行われる。
病気の可能性のある結果
このような重篤な無菌性壊死などの望ましくない結果を避けるためには、最初の症状が現れたときに医療機関に行く必要があります。
人間の筋骨格系の診断および治療の専門家は、整形外科医または外科医である。
既に上述したように、治療の有効性は、患者の医師への適時の治療および疾患の正確な診断に大きく依存する。
発達の冒頭で疾患を治療することは、望ましくない結果の発生を最小限にするのに役立つ。
不本意な治療と、医師の患者の推奨事項を無視することは、原則として、関節の可動性の重要なまたは完全な制限につながる。
別の可能な結果は、障害であり、その結果、患者の生活の質の低下である。 患者のための最適な選択肢は、疾患を予防し、その発生のリスクを最小限に抑えることである。
これを行うには、次のルールに従わなければなりません。
- 自分の体重をコントロールし、肥満を避ける。
- バランスの取れた食事は、脂肪の消費を制限し、カルシウム、マグネシウム、リンが豊富なダイエット食品を入力します。
- 関節に過剰な物理的な力を与えないでください。けがの原因となります。
- 悪い習慣(喫煙、飲酒)を拒否する
- 体全体の健康状態を監視する。 他の病気の関節の機能に及ぼす影響を覚えておいてください。
良好な治療成績の場合、疾患の進行が停止するか、または関節の状態が改善する。
痛み症候群は定期的に患者を乱し続けるが、関節の運動機能はほぼ完全に回復する。
大腿頭部の無菌壊死(ANGBK) - 重度 慢性疾患これは局所的な血液循環が不十分で、大腿部の頭部の骨組織が破壊されるためです。
統計
骨や筋肉のすべての病気のうち、大腿骨頭の無菌壊死は1.2〜4.7%です。 別の著者によれば、主に男性は30-50歳(女性よりも約7-8倍高い)から病気です。
そして50-60%の症例で両脚が冒されています。一方の側では、90%の症例で1年後にもう一方のプロセスが開始されます。
興味深い事実と歴史
- 大腿骨頭の無菌壊死に類似した疾患の最初の報告は、前世紀の20〜30年代に現れた。
- 長い間、この病気はペルテス病(小児の大腿骨頭の破壊)と比較され、同じ用語の使用を示唆している。 しかし、小児では病気がより進行しやすく、骨組織は大腿骨頭の形状を保持して復元されることが多く、病変には正確な位置がないことが指摘されている。
- 1966年にパリで正統派の国際会議で初めて、大腿頭部(ANGBK)頭部の無菌壊死が別の病気に撤回されました。
- ANGBCは、股関節プロテーゼの最も一般的な原因である。 その結果は、股関節の関節症(関節可動性の変形および制限に関連する疾患)の同様の手術よりもはるかに悪い。
- ANBBKは、若年層および労働者層でより一般的であり、障害の発症および生活の質の低下につながります。
- 病気の保守的な治療(薬の助けを借りて)は効果がありません。
- この疾患の発症から2〜3年後に、しばしば外科的処置が行われる。
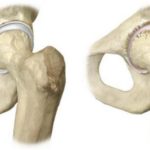
太ももと股関節の解剖学
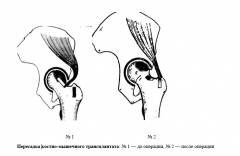
大腿骨 - 下肢(脚)の最も長く最大の双胴骨。体に近い大腿骨部分には、大腿の頭部があります - 球形の突起です。 頭部から頭部を大腿骨の身体につなぐ狭窄部になる。 丘の本体と首の接合部には、屈曲と2つの骨の隆起があります - 大きくて小さな唾液です。 ![]() 大腿の頭部には、寛骨臼(股関節の骨の穴)につながる関節面があり、一緒になって股関節を形成する。 股関節の頭部および寛骨臼は軟骨組織で覆われている。
大腿の頭部には、寛骨臼(股関節の骨の穴)につながる関節面があり、一緒になって股関節を形成する。 股関節の頭部および寛骨臼は軟骨組織で覆われている。
股関節自体は下に隠されています 軟組織 関節軟骨組織に供給し、関節の摺動面を提供する関節液を生成する関節軟骨(関節包)を含む。
骨組織の構造と層
骨にはいくつかのタイプの細胞があります: 骨芽細胞および骨細胞は骨組織を形成し、破骨細胞はそれを破壊する。 通常、骨形成のプロセスはその破壊に勝る。 しかし、年齢とともに様々な原因の影響下で、破骨細胞の活性が増加し、骨芽細胞が減少する。 したがって、骨組織は破壊され、更新する時間はありません。 骨の構造単位は、 中央骨チャネルの周りに対称的に配置された円筒形状の骨プレート(5から20まで)からなる骨組織。 運河を通して血管や神経を通過させる。
骨の構造単位は、 中央骨チャネルの周りに対称的に配置された円筒形状の骨プレート(5から20まで)からなる骨組織。 運河を通して血管や神経を通過させる。
骨の間には、骨の内部骨内プレートで満たされた隙間があります - これが骨の細胞構造がどのように形成されるかです。 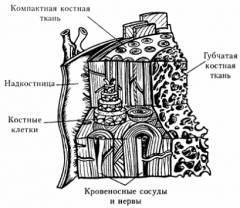 骨から、骨物質のクロスピース(小柱または梁)が形成される。 それらは、骨が最大の負荷(歩行、運動を伴う)を経験し、筋肉が付いたまま伸びる方向に沿って配置される。 この構造のおかげで、骨の密度と弾力性が確保されます。
骨から、骨物質のクロスピース(小柱または梁)が形成される。 それらは、骨が最大の負荷(歩行、運動を伴う)を経験し、筋肉が付いたまま伸びる方向に沿って配置される。 この構造のおかげで、骨の密度と弾力性が確保されます。
バーがタイトならば、彼らは コンパクトな物質(中間層)、 - 緩い場合は、フォーム スポンジ (内層)の骨の内側にある。 外側に、骨が覆われている 骨膜(外側層)は、神経および血管に浸透し、骨の穿孔チャネルに沿って骨に深く入る。 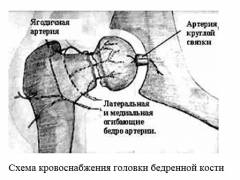
無菌壊死の発生メカニズム
十分に研究されていないので、この問題は未解決のままです。現在、主に2つの理論があります。
- トラウマ的理論- 骨の完全性が外傷(骨折、脱臼)により壊れたとき。
- 血管理論:さまざまな要因の影響下で、太ももの頭に血液を供給する血管は、小さなもので長い間狭窄または詰まっています。 その結果、地方の流通()の違反があります。 加えて、血液の粘度が上昇するので、その経過は遅くなる。
これらのすべての変化は、大腿部の頭部における虚血の現象を増大させ、骨内部の圧力を増加させる。 結果として、骨組織は、大腿部の頭の負荷の最大の影響部位で破壊される(壊死が生じる)。
しかし、一部の科学者は、ANGMK開発のもう一つの理論を提示しています。 機械的 異なる原因の影響を受けて、骨の「疲労」があると考えられています。 したがって、大腿骨頭の骨から補償血管収縮につながるリターン信号を引き起こす脳へのインパルスは、(試行が元の状態に戻る)です。 結果として、代謝が崩壊し、血液が停滞し、崩壊生成物が骨に蓄積する。
実際には、理論間に明確な区別はありません。 さらに、それらはしばしば互いに補完し、同時に作用する。
メモに!
原則として、骨の壊死の最初の病巣は、虚血後3〜5日で現れる。 しかしながら、好都合な条件下では、血液供給が回復し、損傷した骨組織は新しい組織に置換される。 さらに大腿骨頭の過負荷があると、プロセスの経過が悪化し、疾患の進行および重篤な経過につながる。
無菌壊死の原因
大腿骨の頭部における完全性または循環を乱す実質的に任意の要因は、骨の梁の壊死(死)を引き起こす可能性がある。 外傷(または)または手術
外傷(または)または手術
へのリード 機械的損傷 (破裂)または血管の内腔の詰まり(血栓)が含まれる。 その結果、大腿骨の頭部への血液の流れが損なわれる。 そしてこの病気は傷害の数ヶ月後に発症し始め、その最初の兆候は1.5-2年後に現れる。  コルチコステロイド(ホルモン剤)の長期使用リウマチ性疾患(乾癬性または気管支性疾患)、気管支炎およびその他の治療に使用することができる。
コルチコステロイド(ホルモン剤)の長期使用リウマチ性疾患(乾癬性または気管支性疾患)、気管支炎およびその他の治療に使用することができる。
それはANGBCの最も頻繁な原因と考えられています。 何が起こっているの? ホルモンは最後に血管を狭くし、股関節の頭部の局所血液循環を乱す。
さらに、コルチコステロイドの長期摂取により、骨(骨減少症)が徐々に破壊され、骨粗鬆症(骨密度の減少)が生じる。 結果として、負荷の下で、骨バーは「過度の疲労」を経験し、慢性微小外傷(慢性微小外傷)を起こし、大腿の頭部への動脈血の流れを阻止する。  アルコールの体系的な乱用
アルコールの体系的な乱用
体内の脂肪とタンパク質の交換が壊れ、動脈の壁にコレステロールが沈着し、それが発達しています。 その結果、動脈の壁が太くなり、弾性が失われ、大腿骨頭への血液供給が妨げられる。
一度に大量のアルコールを受け取る
股関節の骨頭への血液供給が急激に減少します。 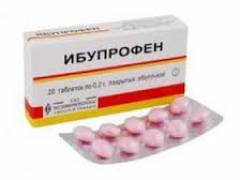 入学と薬物
入学と薬物
副作用は骨の梁の破壊と発達である。 したがって、血液循環のわずかな乱れまたは股関節の頭部への負荷の増加に伴い、ANBBCが発症する。
自己免疫疾患: または出血性のものなどが挙げられる。
免疫複合体は血管の壁に沈着し、免疫炎症を引き起こす。 その結果、血管壁の弾性および局所循環が妨げられる。 これらの疾患の治療のためにグルココルチコイドの摂取と組み合わせると、重篤な形態のANGBCが発症する。
 ケーソン病
ケーソン病
これは、吸入されたガス混合物の圧力が急速に低下するために生じる(ダイバー、鉱夫において)。 したがって、気泡の形のガスが血液に浸透し、小さな血管(塞栓症)を詰まらせ、局所循環を崩壊させる。 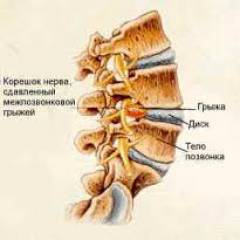 腰仙脊椎の問題の存在
腰仙脊椎の問題の存在
神経支配の違反がある場合(例えば、 椎間板ヘルニア)骨組織に供給する血管のけいれんがあります。
無菌性壊死は、他の病気で発症する:慢性または急性の電離放射線、鎌状赤血球病(遺伝性疾患)。 残念なことに、これらの疾患におけるANGBCの形成機構は、最終的には研究されていない。
しかし、症例の30%において、ANBBKは疾患の発症を引き起こし、未だ同定されていないままである。 また、しばしばいくつかの要因が一緒に作用し、急速かつ深刻な病気の経過を招くことがあります。
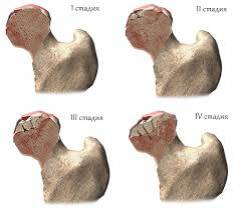
大腿骨の無菌壊死のタイプと病期
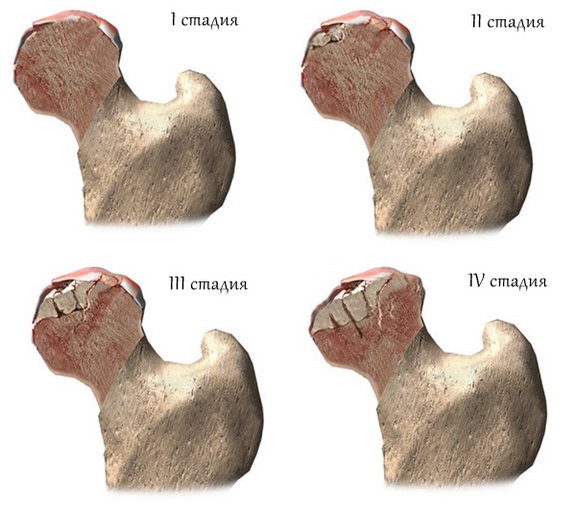
最も一般的なのは、股関節の病気の間に起こる変化に基づいて、ステージでANGMKを分割することです。 しかし、そのような分割は条件付きです。 ある段階から別の段階への移行には明確な境界がないため。大腿骨頭の無菌壊死の段階
ステージI (約6ヶ月続く) - 最初の症状。 大腿骨頭の骨組織のスポンジ状物質(骨桁)を曲げるが、その形状は変化しない。症状。 病気の発症の主要な兆候は痛みです。 それはさまざまな形で現れます。
病気の冒頭で、ほとんどの場合、痛みは体操や悪天候の後にのみ発生しますが、安静時には消えます。 徐々に痛みは永久になります。
ときどき悪化の期間が過ぎると消滅しますが、刺激的な要因にさらされると再び起こります。
しかし、痛みが突然現れることもあります。 そして、それは非常に強いので、一部の患者はその発生の日と時間を呼び出すことができます。 数日間、患者は痛みのために歩くことも座ることもできません。 その後、物理的な運動の後に痛みが鎮静、出現または強化される。
通常、疾患の初期に、股関節の領域で痛みが発生し、鼠径または腰部、膝関節、臀部に広がる(照射する)。 しかし、痛みは腰部に最初に現れ、および/または 膝関節医者を誤解させ、正しい診断から遠ざかります。
この段階では、罹患した関節における動きの制限はない。
II段階 (6ヶ月) - 印象(圧迫)骨折:大腿骨頭のある部分の荷重、骨の梁が壊れた後、お互いにくさびって崩れます。
症状。 痛みは一定で顕著で、安静時でも消えません。 そして、物理的な努力が大幅に増加した後。
この段階で、筋肉萎縮(筋線維の薄化)が、患側の大腿および臀部に現れる。
円運動には制限があります。 そして、痛い脚に円形の動きをさせようとするとき、痛みが強くなったり、脇の下に座ったり、健康な足につながったりするときに痛みが強くなります。
III期 (1.5〜2.5年) - 再吸収
壊死領域を取り囲む健康な組織は、死んだ骨片をゆっくりと溶解する。 この場合、結合組織は、大腿骨の頭部の深部まで成長し(軟骨組織の膵島)、膵臓の島に成長する。 結果として、新しい血管の成長のための条件が大腿部の頭部に作り出される。 しかし、同時に、大腿骨頸部の成長が崩壊して短くなる。
症状。 痛みは一定であり、小さな負荷の後でも増加するが、安静時にはいくらか減少する。
関節の可動性は厳しく制限されています。患者は歩くのが難しく、脚を胸に引っ張ったり靴下を着用したりするのが難しいです。 歩行時に重度の跛行があり、股関節からの筋肉萎縮が下腿(膝の下)に行きます。 困難を伴う患者は、杖に傾いて動く。
さらに、痛い側の脚が短縮される。 一部の患者では(10%)、病気の予後の悪い兆候が長くなります。
IV段階 (6ヶ月以上から) - 転帰(二次変形性関節症がある)。
発芽した結合組織および軟骨島は骨組織に変換され、それによって大腿骨の頭部のスポンジ状物質を回復させる。
しかしながら、二次的変化が形成される:骨のビーム(細胞)構造が再構成(変形)され、新しい状態および負荷へのその適応(適応)が起こる。
さらに、寛骨臼は変形して平坦化される。 したがって、大腿骨頭とのその正常な解剖学的接触が侵される。
症状。 罹患した股関節の領域または 腰椎 背骨には一定の痛みがあり、安静時でも消えません。 大腿と下肢の筋肉は萎縮している(体重は5〜8cmに減少する)。 病気の脚の周りに動きはありませんが、前後にはかなり制限されています。 有意に邪魔された歩行:患者は独立して動かすことができないか、またはサポート(杖)でのみ動くことができる。
ANGBCの各段階の期間は個々であり、それは誘発因子の影響、適時の治療と入手可能性に依存する 付随疾患.
しかし、必ずしも無菌壊死ではなく、大腿骨の頭部全体が同時に影響を受ける。 したがって、壊死の焦点の位置に基づく分類がある。
ANGBCには4つの主要な形式(タイプ)があります:
- 周辺機器 (症例の9〜10%)形態:関節軟骨の直下にある大腿骨頭の外側部分が影響を受ける。
- 中央 (症例の2%)形態:大腿骨の頭部の中央に壊死領域が形成される。
- セグメント化された (症例の46〜48%)の形態:大腿部の頭部の上部または上部に、円錐の形態の骨組織の壊死の小さな領域が生じる。
- フル太もも全体の敗北(40〜42%の患者で観察された)。
無菌壊死の症状
この病気には必ずしも特有の症状ではなく、しばしば正しい診断から取り除かれます。| 症状 | 発生の仕組み | 外部症状 |
| 痛み | 大腿骨の頭部は閉鎖された空間である。 したがって、局所循環のわずかな違反で骨内圧が上昇し、これが骨バーを圧迫し、痛み受容体を刺激する。 さらに、関節の嚢がプロセスに関与する場合(炎症が起こる)、動きの間に伸び、 神経終末 圧搾された。 | 私はステージ。 痛みは中程度であり、運動によって増加します。 しかし、それは突然起こることもありますが、数日後に終了します。 IIステージ。 痛みは一定であり、負荷時には痛みが増す。 安静時にはいくらか減少する。 IIIステージ。 痛みは顕著であり、永続的な特徴を有し、わずかな負荷で急激に増加するが、安静時にわずかに減少する。 IVステージ。 痛みは、表現され、一定で、動きとともに増加します。 それは腰椎脊柱に通過することができます。 |
| 筋肉の萎縮 (体積減少および間引き) | 血液の供給が妨げられ、血管が狭くなる。 結果として、組織の栄養と代謝が減少し、必要なものをすべて受けていない筋肉が萎縮します。 | 私はステージ。 不在の筋肉の萎縮 IIステージ。 太ももの筋肉と尻が薄くなる IIIステージ。 付随するのは脚筋肉の萎縮(膝の下)です。 IVステージ。 萎縮は6-8cmに達します。 |
| 動きの制限 | 疾患の冒頭において、骨組織の壊死領域は大腿骨頭の軟骨の下に位置し、これは長時間その活力および機能を保持する。 さらに、このプロセスは、関節の軟骨、寛骨臼およびカプセルにまで及ぶ。 炎症過程の結果として、それらは変形され、その動きは制限される。 | 最初は円運動が制限されていて、胴体から遠ざかり、屈曲と伸展が進みます。 病気の最後の段階では、円運動はありません。 |
| 四肢の短縮 | 微小骨折のために、大腿骨頭はその形状を失い、子宮頸部は短くなり、厚くなる。 | 脚の長さの変化は、背中の患者の位置において顕著であり、または胃の上に置かれ、かかとが一緒にされる場合に顕著である。 |
| ラメ | 罹患した肢の長さが変化し、その側の動きが妨げられる(生体力学)。 また、痛みのために、患者は病的な肢を守ります。 | 歩行は、第3段階から壊れています。 歩くと、患者は体の重さをできるだけ早く健康な側に移そうとし、病気の脚を惜しみません。 |
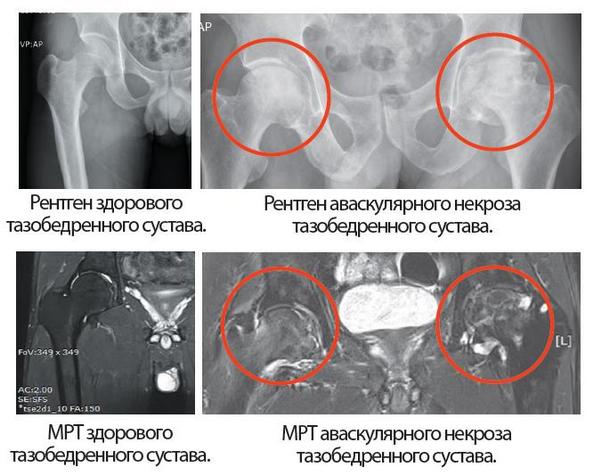
無菌壊死の診断
病気の初期段階では、X線画像はあまり有益ではありません。 したがって、医師の最も一般的な間違いは、変化が検出されなければ、患者のさらなる検査が終了することである。 したがって、彼らは効果的に " 腰部骨軟骨症"または"坐骨神経痛 "。 1/3病気で、全く診断されない。一方、 早期診断 ANGBKのタイムリーな治療を受けると、手術を避ける可能性が高くなります。
調査の方法の選択は、検査時の病気の段階に依存します。
無菌壊死を診断するためのハードウェア方法
股関節の研究前の予備準備は行われていません。適応症
- 腰部および/または鼠径部の急性または慢性の痛み。背中、膝または臀部を与える。
- 最近、または過去に外傷(骨折、脱臼)に移行した。
- 治療の有効性を監視する。 条件は、選択した方法に応じて決定されます。
- 股関節を人工補綴物に置き換える準備。
- 股関節(CTまたはMRIのみ)における血管の状態の評価。
股関節のX線撮影
 骨の状態を知る。 循環器障害は特定のX線写真的徴候を有さない。
骨の状態を知る。 循環器障害は特定のX線写真的徴候を有さない。 実施方法
画像は2つの投影で撮影されます:
- 直接。 患者は背中の仰臥位の特別なテーブルの上にまっすぐに伸びた脚で置かれ、足は内側に回される(ローラーによって必要な位置に固定される)。 関節の可動性が損なわれた場合、患者は胃の上に置かれ、ローラーで固定された骨盤の反対側を持ち上げるように求められる。
- 側方。 患者は背部の仰臥位の特別なテーブルに置かれ、検査されている脚は根元の関節で曲げられ、90°の角度で側面に引き出される。
ステージI
無菌壊死の証拠はない。 大腿骨頭の構造および形状は視覚的に変化しない。 しかし、骨粗しょう症(骨吸収)や骨硬化症(骨の圧迫は炎症の徴候)の領域があることがあります。
II段階
大腿骨の頭部に死んだ骨組織(壊死)と小さな亀裂(棒の骨折)の可視領域があります。 骨に印象があります。 ジョイントギャップは不均一に広がっている。
III期
太ももの頭部に骨再吸収の決定された領域がある。 したがって、それはその形を失い、別々の断片からなり、太ももの首は短縮され、厚くなる。 同時に、寛骨臼の縁にはわずかな骨の拡大が見られ、関節の隙間自体は適度に狭くなっています。
IV段階
大腿骨の頭部は大きく変わっています:それは短くて広いです。 同時に関節運動の隙間が急激に狭くなり、寛骨臼が変形して平坦になり、その縁に粗い成長が生じる。 したがって、大腿骨および寛骨臼の頭部の関節面の接触が妨げられる。
コンピュータ断層撮影(CT)
 人体を通過するX線が様々な密度の組織に吸収される軟組織や骨の層別調査方法。 さらに、これらの光線は、敏感なマトリックス上に落ち、そこからそれらがコンピュータに送信され、処理される。
人体を通過するX線が様々な密度の組織に吸収される軟組織や骨の層別調査方法。 さらに、これらの光線は、敏感なマトリックス上に落ち、そこからそれらがコンピュータに送信され、処理される。 CTの助けを借りて、軟組織の周囲の大腿骨および軟骨の頭部の構造ならびに(必要であれば)血管の状態が決定される。
実施方法
助手は、患者が仰臥位の特別な断層撮影台に座ってから退室するのを助ける。
- 研究領域をトモグラフの枠内に配置してテーブルを移動します(ゲントリー)。
- 円形の動きでX線の反射を固定し、処理されるコンピュータに情報を転送するビームチューブを含みます。
CTにおける無菌壊死の症状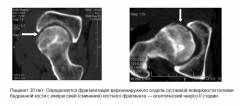
磁気共鳴イメージング(MRI)
研究の原則は、電磁波の助けを借りて、軟部組織および骨の一連の画像を取得することです。この技術は、初期段階では、大腿部の頭部に生じた変化の小さな焦点を特定することも可能にし、股関節の骨内水腫および炎症も明らかにする。
したがって、MRI(NMR)は、無菌壊死の診断のために最も一般的に使用され、有益な方法である。
 実施方法
実施方法
医師の助手は、患者が磁気共鳴イメージャのチューブの内側に横たわってから、部屋を出るのを助ける。
研究時間は10〜20分であり、高品質の画像を得るためにこの間ずっと動かないことが必要です。 一連のレイヤーごとのショットが実行されている間、デバイスの通常の操作である均一なタップが聞こえます。
血管を評価する必要がある場合、検査の前に患者に静脈内造影剤を注射する。
MRIにおける無菌壊死の症状
無菌壊死の診断のための検査方法
 それらは、血液中の鉱物のレベルを決定するために、また、尿または血液中の骨吸収および骨形成のマーカー(特定の物質)を同定するために使用される。
それらは、血液中の鉱物のレベルを決定するために、また、尿または血液中の骨吸収および骨形成のマーカー(特定の物質)を同定するために使用される。 そして、それらは治療の有効性の診断と評価の両方に使用されます。
ANGBCの数値は有益ではありませんが、標準にとどまっています。
血液中のミネラルの定量
カルシウム体の中の最も重要な微量栄養素の一つであり、骨の主成分であり、骨格の構築に関与する。
静脈血中のカルシウム 2.15-2.65mmol / l。
しかし、血液中のカルシウムのレベルが低下すると、彼は欠乏を補うことができ、骨から洗い流されることを忘れてはならない。 つまり、骨の破壊過程はすでに始まっており、分析の結果、その人が健康であるように見えます。
したがって、骨が壊れたとき、血液中のカルシウムのレベルは、正常な限度内または低下したままであり得る。
リンとマグネシウム
カルシウムと密接に「協力」し、骨組織への浸透を改善する。
しかし、体内のリンが過剰であれば、カルシウムは骨から洗い流されます。 カルシウムとリンの比率は通常2:1です。
成人の静脈血中のリンの基準は、0.81〜1.45mmol / l
成人における静脈血中のマグネシウム基準は、0.73〜1.2mmol / l
無菌壊死では、それらのレベルは正常な限度内に収まるか、減少することができる。
骨組織破壊の生化学的指標
骨関節間物質(骨関節プレートの間に位置する)の主な材料は、骨組織の強度および弾性を確保することに関与するコラーゲンタンパク質である。無菌壊死では、骨梁とコラーゲンの両方が破壊され、崩壊するといくつかの断片マーカー(特定の物質)が形成されます。 最初、彼らは血流に入り、尿中で変化しません。
ANGBCの主なマーカー

骨形成増強の指標
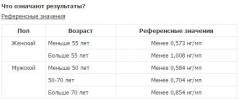
最も有益なのはオステオカルシンです。 これは、骨組織の形成中に骨芽細胞によって産生され、部分的に血流に入る。 大腿骨頭の無菌壊死により、血中レベルが上昇する。 オステオカルシンのノルム
オステオカルシンのノルム
必要であれば、骨組織形成の他のマーカー(アルカリホスファターゼ、性ホルモンおよび他のもの)が決定されるが、それらはANGBCに特異的ではない。
無菌壊死の治療
このコンプレックスは、病気の段階と症状に応じて行われます。コンプレックスは、(医薬品の助けを借りて)控えめに使用され、手術(手術の助けを借りて)の両方の治療に使用されます。投薬(手術なし)
これは、病気の初期段階で最も効果的です。骨破壊のマーカーが上昇し、血液中のカルシウムレベルが正常であり、骨形成のマーカーが正常範囲内にあります。大腿骨頭の無菌壊死の治療薬
| ドラッググループ | 代表者 | 行動の仕組み | 申し込み方法 |
| 血管ツール | クタンチル、キサンチンニコチン酸、トレレン、ジピリダモール | 小さな動脈を拡張し、小さな静脈からの血液の流出を正常化することによって局所的な血液循環を改善する。
| 投与経路、方法(静脈内、筋肉内、経口)および投与量は、使用される薬物、ならびに疾患の経過の重症度に依存する。 しかし、一般的な原則は、薬物の長期使用(少なくとも2〜3ヶ月)であり、年間を通じて反復治療が行われている。 |
| カルシウム代謝調節剤 - ビスホスホネート(ジホスホネート) | エチドロン酸製剤(Xidifon、Fosamax)、Bonvivaおよび他 |
| 薬物の放出および個々の忍容性の形態に応じて、経口、静脈内または筋肉内投与することができる。 一般的な原則は申請期間(平均して8ヶ月以上)です。 おそらく2つのスキーム:一定の受信または数週間の中断。 |
| カルシウム製剤、通常はビタミンDおよび/またはミネラルとの併用 | カルシウムD3ナイコメドン、オステオゲノン(カルシウムおよびリン、骨組織の成分であるオセインタンパク質)、ビトラム Osteomag(カルシウム、マグネシウム、ビタミンD、亜鉛)、 |
| 食事後に経口服用され、カルシウムの吸収が改善されます。 治療目的で、カルシウム製剤は1ヶ月間(1日800-1200mgの用量)処方されます。 さらに、患者は、2〜3ヶ月(400〜600mg /日)の維持療法に移行する。 年間2〜3の治療コースがあります。 |
| ビタミンDの活性型の前駆体 | アファカルカシドール(酸化物酸化) これは、ビタミンDに対する耐性のために、または複合カルシウム含有薬剤に欠けている場合に処方される。 |
| それは最も頻繁に内部で取られます。 期間および投与量は医師によって個別に決定される。 最も一般的に1日当たり2mgを処方し、最低用量で開始する。 |
| 軟骨保護剤(グルコサミンおよび/またはコンドロイチン硫酸を含む) - 合成物質、関節の組織によって生成されるものと同様) | 両方のコンポーネントを受け取ると、最良の効果が得られます。 経口投与のための調製物 - Artra、Bonviva、Structum、コンドロイチンAKOS、Elbona、Don。 筋肉内注射の準備 - Alflutop(関節内に注射できる)、Hondrolon、Elbona、Noltrex、Adgelon。 | 骨組織におけるカルシウム沈着を改善し、局所的な炎症および痛みを軽減する。 軟骨、骨、腱および靱帯の回復を刺激する。 | 筋肉注射の場合、コースは10〜25回の注射である。 それは毎日または1日おきに適用され、必要に応じて用量が増加する。 そのような導入による治療効果は、より迅速に達成される。 関節内では、20mgのAlflutop(2アンプル)を3日に1回投与する。 6回の注射の後、筋肉注射が推奨される。 経口投与のためのスキーム:
|
| :B1、B2、B5(パントテン酸)、B6、B7(ビオチン)B12、B9(葉酸) | 筋肉内注射のために - Milgama、Neurobion、Neurorubin。 経口投与用(錠剤中) - ベネブロン、 "複合体"内。 ドッペルゲルズ活性マグネシウム+グループB、ミルガママのビタミン。 | 骨芽細胞(B12、B2)の働きを改善し、骨組織におけるタンパク質合成を促進し、マグネシウムの骨への浸透を促進する(B6)。 | 薬剤の投与および投薬の総持続時間は、医師によって個別に決定される。 最も一般的な治療法は次のとおりです。
|
| 非ステロイド性抗炎症薬 | ナクローフェン、イブプロフェン、ゼフォカムなど | 炎症の原因となる物質の組織内での産生をブロックまたは減少させる。 これにより、筋肉の痛みや反射の痙攣が減少し、局所的な血液循環が改善される。 | 当初、この疾患は1日1回のアンプルで5〜7日間筋肉内または静脈内投与される。 |
| 筋弛緩薬 - リラックス筋 | シドラウド、ミドカーム | 炎症過程に起因する脊髄から筋肉への神経インパルスの伝達が阻害される。 したがって、局所的な血液循環の緩和および改善に寄与する。 | ミドカラムは、100mg(1ml)について1日2回、または1日1回静脈内 - 1mlで筋肉内投与される。 疼痛症候群が軽減された後、ミドカームは、1日2回または3回、1回の錠剤で経口投与される。 コース - 15〜20日間。 Sirdaludは1日2回または夜に2〜4mg経口的に投与される。 コース - 15〜20日間。 |
無菌壊死の薬物治療によるリハビリテーション
 長い間腰を下ろすことはお勧めしません(松葉杖、ベッドレストを歩く)。 これにより、筋肉量の急速な減少、罹患した関節における一定の疼痛症候群および運動の制限が形成される。
長い間腰を下ろすことはお勧めしません(松葉杖、ベッドレストを歩く)。 これにより、筋肉量の急速な減少、罹患した関節における一定の疼痛症候群および運動の制限が形成される。 したがって、杖を使って歩くことは、長い散歩中に最初の4〜6週間の病気のときにのみお勧めします。 平均的なペースで15〜20分間歩いている間、または歩いている間に回復期間が短縮されます。
物理的なエクササイズが行われ、そのエクササイズは医師 - 教授によって個別に選択されます。 その後、自宅の患者はそれらを独立して実行する。
運動不足を補うために、電気的筋肉刺激(ESM)が使用される。 適用された治療装置は、特定の周波数および振幅で股関節の周りの筋肉に電気信号を与える。 そしてこの処置の間、電極は鍼点(生物学的に活性な点)で皮膚に適用され、それによって鎮痛効果を達成する。
無菌壊死に手術が必要なのはいつですか?
投薬の助けを借りて治療しても結果が得られない場合に実施されます。そして、外科的処置の方法およびアプローチのかなりの数が存在する。 しかし、それらのほとんどは必ずしも治癒につながるわけではないが、回復期間を有意に短縮し、患者を活発な生活に戻す。
すべての外科的介入は、硬膜外(薬物が腰部領域に注入される)または全身麻酔下で行われる。
無菌壊死による手術
トンネリング - 骨に余分な穴が形成される表示 -I-II病期および重度の疼痛症候群。
目的: 骨髄内圧力および痛みの軽減、局所血流の回復および新生血管の発芽のための条件の創出。
 実施方法
実施方法
ドリルの助けを借りて、大腿骨の頭部に追加の穴が形成される(その数は壊死の病巣の大きさによって決定される)。 孔からドリルを除去した後、暗い血液が放出される。 これにより、骨内圧が低下する。
操作された四肢は、焦点の大きさに応じて、2〜4ヶ月間(松葉杖で歩く)降ろされます。
疾患の第1段階および第2段階の方法は、異なる著者による有効性が40%から90%まで変化するため、最も正当化される。 3〜4ヵ月後に既にCTまたはMRIで骨組織再建の兆候が見られます。
筋骨格移植片の移植
適応症 - I-II病期、疼痛症候群の排除。
目的: 局所血流の増加、股関節部の頭部の強化、疼痛症候群の排除などが含まれる。
 実施方法
実施方法
死んだ骨組織の部位が除去され、その代わりに、腓骨の小片が移植されるか、または大腿の血管表面(転子の領域)から血管とともに移植される。 したがって、大腿骨頭の追加の血液供給および強化が行われる。
操作が片側であれば、松葉杖で歩くことができますが、操作された関節にはストレスはありません。 1段階バイラテラル手術では、約2ヶ月間ベッドレストが観察されます。
短所 - 移植された血管では、時には血栓が形成されるため、常に好ましい効果が得られるとは限らない。
間質性骨切り術
表示 -II-III疾患の程度。
目標 - ヒップの頭の摩耗部分を荷重の下から除去し、他の領域にそれを再分配する。
このような外科手術にはいくつかの種類があり、外科医がそれらを組み合わせることもあります。
実施方法 - 大腿骨は、転位器のレベル(大腿骨の突起)で分割(斜めまたは横断)します。 次に、くさび状の骨の一部を必要な角度で切除し、整形外科用構造物(プレート、特別な器具のねじ)の助けを借りて骨の断片を最も好ましい生理学的位置に固定する。
この場合、荷重を受ける関節面の面積が大きくなる。 壊死の焦点は、股関節の最も負荷の低いゾーンにシフトされる。 したがって、骨組織の死亡部分の修復のための条件が作り出される。
加えて、手術中に、静脈血管および神経終末が骨と共に切断される。 その結果、静脈血の停滞が減少し、痛みがなくなり、筋肉のけいれんが減少する。
手術後、6週間、太ももと膝のエキサイティングな領域に石膏の包帯が適用されます。
手術後6週間後、松葉杖を用いて手術中の関節に部分負荷をかけることができる。 コントロール画像が骨片の融合を示す場合、10週間後に全負荷が可能である。
短所
患部を最も負荷の低いゾーンに移動させることは必ずしも可能ではなく、影響を受ける関節内の動きの動きの量が幾分制限されることがあります。
アトロディシス
適応症: 高齢患者の年齢または関節形成術を行うことができない疾患の存在、または股関節をプロテーゼで置換することを含む。
目的: 関節に静寂(人工癒着)を与えることによって疼痛症候群を排除する。
 実施方法
実施方法
骨を露出し、操作の次の段階の準備、 - 最初に大腿骨頭の骨及び関節軟骨(大腿骨頭頸部必要に応じて)の死んだ部分を除去します。
膝へ - 操作が乳首から始まる3カ月間、のためにギブスを適用した後、すべての操作の足と健康をキャプチャします。
3ヶ月後、別のプラスター包帯が3〜4ヶ月間適用されますが、健康な四肢を捉えません。 手術後4-6ヶ月間歩くことができます。 しかし、患者の身体を捕らえる整形外科用装置を使用して、胸部で始まり、手術した脚の指で終わる。
短所 - 関節固定は、関節の固定化をもたらす厄介な手術である。 したがって、負荷の再分配のために、骨盤のスキューおよび腰椎の横方向の湾曲が生じる。
関節形成術
適応症 - II-III疾患の程度。
目的: 運動量の増加、疼痛症候群および跛行の減少、大腿骨頭への血液供給の改善が挙げられる。
股関節に生じた変化に応じて適用される関節形成術のいくつかの種類がある。
 実施方法
実施方法
操作の本質は、股関節の新しい関節面のモデリングです。
最初に、大腿骨頭の骨組織の死んだ部分を洗浄する。 次に、関節面の間に、軟骨として作用するガスケットが設置される。 これらのパッドは、(船舶や筋肉、皮膚、軟骨と一緒に腸骨稜)患者自身の組織から作られた、または(時には - 全体の関節)の関節部分の死体から取られており、他の材料。
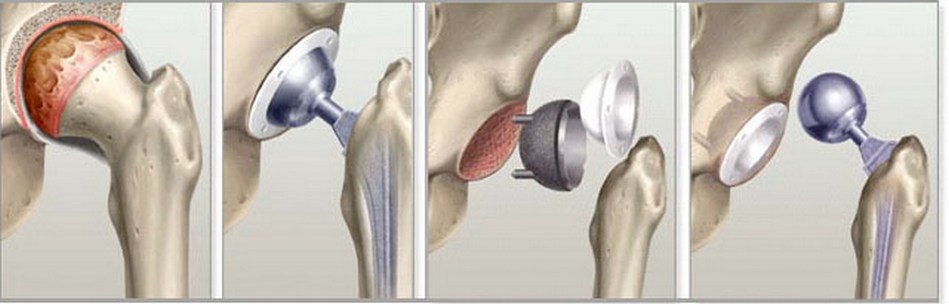
Endometezirovanie - 人工補綴物による股関節の置換
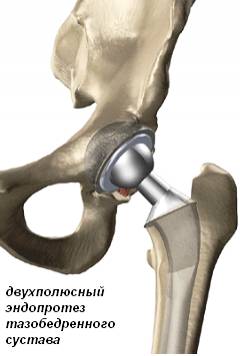 表示 -III-IV度の関節症。
表示 -III-IV度の関節症。
目的: 罹患した関節における動きの回復、痛みの除去。
プロテーゼを作るために使用される材料は、人間の組織と完全に適合する。
プロテーゼを固定するタイプおよび方法の選択は、年齢、体重、患者の身体活動度の付随する疾患に依存する。
実施方法
軟組織の解剖の後、外科医は、股関節および寛骨臼の冒された頭部を除去する。 彼らの場所には人工のカップと球状の頭を持つ脚が設置されています。
次いで、外科的創傷を一緒に縫合し、浸出血液の排液のために排液を確立する。
血管中の血栓のリスクを軽減するために、術後の期間では20〜30日(クレキサン、Fraksiparin)のための血液間伐薬を割り当てられています。 薬物の投与量は、患者の体重に依存する。  エンドプロテーゼ後の最初の3〜4週間の行動規則
エンドプロテーゼ後の最初の3〜4週間の行動規則
プロテーゼの転位のリスクを低減する必要があります。 したがって、操作された脚を直角(90度以上)に曲げたり、脚を横たえたり、交差させたりすることはできません。
このような椅子にのみ座ることができます。椅子の股関節の屈曲は90°C以下で、脚を少し前に押します。 後ろの仰臥位では、膝関節で脚を少し曲げることができます。
仰臥位で睡眠中の夜間に安全にするために、脚の間に1つまたは2つの枕が置かれる。
健康な側で手術後最初の1ヶ月間に痛む側に寝ることは望ましくありません。膝の間に小さな枕を置くことでできます。
股関節手術後のリハビリ
実行の条件、量およびレベルは、使用された操作方法、生物の個々の特徴、および石膏包帯を着用する条件に依存する。 第1段階
第1段階
それは手術後の最初の日から始まります。
目的: 静脈の内腔に血栓の形成(血栓)を防ぐために、下肢における関節周囲筋弛緩及び改善血液の循環。
投薬 治療用体操 医師 - 指導者の監督の下で。 複合体は、運動の数および運動の振幅の漸進的な増加によって個々に選択される。 その後、患者は1日に2〜3回独立してそれを行う。  手術後2〜3日目に、医者のインストラクターは患者をベッドから出すのを助けます。 そして、水平面上だけでなく、最大階段下り松葉杖とその正しい歩行を教えています。 加えて、彼は正しく座って、座って立ち上がってベッドの上に横たわるように正しく教える。
手術後2〜3日目に、医者のインストラクターは患者をベッドから出すのを助けます。 そして、水平面上だけでなく、最大階段下り松葉杖とその正しい歩行を教えています。 加えて、彼は正しく座って、座って立ち上がってベッドの上に横たわるように正しく教える。
第2段階
手術後2-3週目に開始されます。
目的:筋肉の持久力の回復と関節の可動性の向上。
患者は引き続き独立して行動する 治療的な運動医師 - インストラクターと一緒に練習しました。 または特別な訓練装置に従事しているが、インストラクターの指導の下にある。
さらに、筋肉の電気刺激、マッサージおよび 薬物治療 (血管、軟骨保護剤、ビタミン)。
(関節固定術以外)股関節に対する操作のほとんど後2-4ヶ月の終わりに、患者は、松葉杖なしで独立して歩くことができます。 しかし、最初はバランスがとれるまで杖を使用しなければならないことがあります。
操作脚は不可能である上さらに、ときに、第2の股関節の関節の置換術は、全負荷を与えるだろう。 人工関節の破裂や関節形成術の失敗のリスクがあるためです。 したがって、それは完全に動作し、脚を回復するまで、第2の動作(約6ヶ月)までの期間を待って全体が歩行時の杖を使用することが必要です。
無菌壊死(食事)のための栄養
あなたが炎症を軽減し、骨や軟骨の破壊を遅らせることができる製品があります。 ジョイントの潤滑
ジョイントの潤滑
主に - オメガ3脂肪酸が豊富な食品:魚(サーモン、サバ、ニシン、マグロ、オヒョウ)、亜麻仁油(1日2-3杯)。 150〜200グラムで魚料理を食べて、少なくとも週4日のために望ましい野菜と結合:レタス、ピーマン、ブロッコリー。
機械油のようなオメガ3脂肪酸は私達の関節を「潤滑する」。 彼らは骨形成のプロセスを強化するので、腱、靭帯、軟骨や関節包の弾力性を維持します。 さらに、コラーゲン繊維の分解を遅らせ、関節の炎症を減少させる。
ボディのための建材 - あなたはまた、赤身の肉(鶏肉、ウサギ)及び卵タンパク質を食べることができます。  明るい野菜や果物 - 酸化防止剤のソース
明るい野菜や果物 - 酸化防止剤のソース
体内の有害な影響を受けてフリーラジカルが形成されます。不安定な分子には電子が1つありません。 そのため、不足している粒子を見つけるための努力で、彼らはそれらを損傷、他の健全な分子からそれを「盗む」 - 悪循環を。 したがって、ほとんどの疾患が発生し、老化が起こる。
しかし、失われた電子を与え、分子を安定化させる物質 - 抗酸化物質があります。 したがって、その内容を持つ製品は誰にとっても便利です。
オレンジ、ピーマン、ニンジン、レモンなどを食べられるために呼び出すかのように自然の中で、彼らは、明るい色を持っています。
特にザクロの酸化防止剤や緑茶がたくさんあります。 さらに、それらは疼痛症候群を軽減する。 したがって、 深刻な痛み 2-3 tbspを使用することが推奨されます。 l。 未希釈のザクロジュース。
無菌壊死のタブー
アルコールの使用を排除するか、または激しく制限し、喫煙を取り除く必要があります。
「有害な」脂肪を含むダイエット食品を制限または排除する必要があります。 人工的に合成油(例えば、マーガリン)、ラード、コーン油:彼らは、炎症プロセスを悪化させるからです。
また、脂肪、肉、卵黄、副産物のグレードは有用ではありません。 これらはアラキドン酸を含有するため、炎症過程の進行を引き起こす化合物の形成を刺激する。
 ミネラル - 強い骨の約束
ミネラル - 強い骨の約束
カルシウム、マグネシウム、リンは骨組織の基礎であるため、最も重要です。
カルシウム源 - 低脂肪の乳製品(ヨーグルト、カッテージチーズ、ヨーグルト)、ライ麦パン、豆、ほうれん草、ブラックベリー、桃、豆、全粒小麦粒など。
そして、そのコーヒー(2-3カップの日を)覚えておくことが重要であることを腸でのカルシウムの吸収を低減し、骨からの浸出に貢献します。
リン グリーンピース、りんご、きゅうり、クルミ、魚、ピーナッツ、全粒小麦粒、キノコで見つかりました。
マグネシウム これは、ライ麦パン、クルミ、カボチャ、ふすま、豆、そば、ミント、チコリを使用することによって体内に入ります。
そして、どんなダイエットと同じように、このケースでは、バランスの取れた方法を食べて、それをやりすぎて、すべてのほどほどにしないことが重要です。