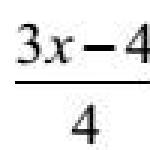Hemolitikus betegség kezelése újszülöttekben. Az újszülött károsodás hemolitikus betegsége az újszülöttek hemolitikus betegségével
Gyakran a születés utáni első napokban a baba bőrét gyorsan elkezd fordítani. Ez a jelenség ismeri a neonatológusokat, amelyek azonnal előírják a baba és a megfelelő kezelés vizsgálatát.
Azonban nem minden fiatal szülő tudják, hogyan kell helyesen reagálni egy hasonló tünetre, és hogy mi veszélyes a gyermek számára. Fontolja meg, hogy mit diagnosztizálnak hemolitikus betegséggel, mi az okai a sárgaság és mit kell csinálni a szülők egy újszülött?
Hemolitikus betegség - nehéz gyermek-betegségMi a hemolitikus betegség, és hogyan veszélyes?
A hemolitikus betegség egy újszülött meglehetősen súlyos állapota, amelyben a vérben lévő kölyöket a hemolízis nevű eritrociták tömeges összeomlása jelzi. A tudósok ezt a jelenséget megmagyarázzák az anya és a gyermek vérének összetételének megkülönböztetésével.
A betegség számos fajtája létezik, de a legveszélyesebb állapot a Rhesus faktorban a vér nem kompatibilitása által okozott legveszélyesebb. Ez a probléma majdnem száz százalékos eset következik be a negatív rhesus nőknél. Ha a betegség az anya és a baba vércsoportjai közötti különbségek miatt alakul ki (az AV0 rendszer szerint) - az áramlása kevésbé összetett.
Gyakrabban az újszülött hemolitikus betegsége nyilvánul meg a bőr színének megváltoztatásával - sárga árnyalatot szerez. Ez azonban csak a betegség fejlődésének egyik tünete. A legveszélyesebb megnyilvánulások csak a laboratóriumi kutatás, az ultrahang, a dopplerográfia, a reflexek rendellenességei alapján definiálhatók.
A betegség fényes formája következményekkel járhat, azonban szakosodott beavatkozást igényel. Ha az újszülöttek hemolitikus sárgaságát közepes és kemény formában nem kezelik, a gyermek elpusztulhat. A mai napig teljesen eltöltött mechanizmus van ennek a veszélyes állapotnak a megelőzésére és kezelésére, amelyhez a betegség forgatókönyve a legtöbb esetben kedvező.
Az újszülöttek betegségének okai
Miért merül fel a patológia? Fontolja meg fő okait. Minden embernek van egy bizonyos vércsoportja. Csak négy közülük van - 0, és B és AB (a belföldi orvoslásban, az I, II, III, IV megnevezések). A csoport a vér összetétele alapján van hozzárendelve, amelyben az antigének jelen vannak.
Az antigének mellett a bolygó európai populációjának többségének vérében (kb. 85%), az eritrociták (D antigének) speciális fehérjéket adják meg, amelyek meghatározzák a tartalék tényezőt. Ha a beteg nem észlelte ezt a fehérjét, a vér egy rhesus-negatív csoportra utal.
Az újszülött összetétele eltérhet a szülőtől (genetikai valószínűség szerint). Ha az anya és a gyümölcsnek más csoportja van, vagy egy rhesus faktor, az immunológiai konfliktus előfeltételei merülnek fel.
Mi ez az ellentmondás? A nő teste a magzat vérsejtjeit idegennek tekinti őt, és elkezd harcolni velük, antitesteket termel. Ezek a részecskék a gyerek véráramába esnek, áthatolnak a placentán.
A leírt eljárás a terhesség 8. hetében kezdődik, amikor a magzat hátsó faktor és vércsoport kialakítása. Azonban gyakrabban az antigének tömeges behatolása a placentán keresztül történik a születéskor. Ennek eredményeképpen a vér a vérben kezdődik az eritrociták bomlásának folyamata - hemolízis.

A vörösvértestek ilyen bomlása felhalmozódást okoz az epe pigment - bilirubin gyermek testének szöveteiben, amely károkat okoz a létfontosságú szervek - máj, lép, csontvelő. Az epe ez a komponense különösen veszélyes, mivel behatolhat a hemaencefalic gáton, és megzavarhatja az agy munkáját.
Ezenkívül a hemolízis jelentősen csökkenti a hemoglobin szintjét a vérben, és a gyereknek van anemia. A Malokroviya meglehetősen veszélyes az újszülött állapotban, mivel hozzájárul az oxigén éhezése a szövetek és szervek.
A vér be nem tartása az Avo rendszeren (vagyis a csoport szerint) általában nem vezet komoly következmények. Ha azonban a terhességi időszak alatt az ARVI beteg, influenza vagy más fertőző betegségek, ez növeli a placenta permeabilitását, ami a betegség veszélyes formáinak fejlődéséhez vezet.
A statisztikák szerint a betegség gyakrabban fordul elő a gyerekeknél, akik nem felelnek meg a RH tényezőnek az anyai vérrel. Azonban a szakemberek egy része biztos abban, hogy az AVO rendszer immunológiai konfliktusa nem ritka, ez csak a tünetei kenhető, és a diagnózist gyakran nem helyezik el.
Az újszülöttek hemolitikus betegségek besorolása és tünetei
Amint említettük, a hemolitikus betegségnek több fajtája van. Pontosabban, a négy.
 A hemolitikus betegség sárgaságos formája
A hemolitikus betegség sárgaságos formája Tekintse meg ezeket a típusokat részletesebben:
- A hemolitikus betegség sárgarézi formája különösen az újszülöttekben fordul elő, különösen gyakran. Ez a betegség súlyos súlya. Ezt a megjelenés jellemzi kezdeti tünetek Csak a születés után. A gyermek a bőr fényében jelenik meg, és látható patológiák nélkül. Aztán a gyerek bőrének sárgás árnyékot szerez, amely fokozatosan világosabb lesz. A reflexek depressziósak, a máj, a lép növekszik.
- A nukleáris sárgaság vagy a bilirubin encephalopathia az agy veszélyes mérgezése. A betegség a sárga típusú betegség késői terápiáján történik. A nukleáris sárgaság két szakaszban halad. A kiindulási fázist egy nyugodt baba testtartás jellemzi, gyenge reakciók az ingerekre. A bőrborítók fényes árnyalatot kapnak, a görcsök felmerülnek, a baba szemei \u200b\u200bszélesek (ajánlom az olvasást :). A következő lépés spesti. A gyermek kiabál, feszült izmokkal, légzés kopog. Ez a betegség agyi bénuláshoz, süketséghez, beszédrendellenességekhez vezethet.
- Az anémiás forma a leginkább ártalmatlan. Ugyanakkor a gyermek hemoglobinnal csökken a vérben, a gyerek lassú, gyengült, a mellkas rosszul szopás. Ez a fajta betegség mindegyike 10 rosszindulatú újszülöttnél megfigyelhető, és kedvező forgatókönyvet tartalmaz.
- Az elemi fajok a betegség legveszélyesebb esete. A gyermek a test minden üregében - egy szívgátló, pleurális osztály, hasüregben született. A bőrborítóknak sárga árnyéka van, míg a palllár kifejeződik. A máj és a lép kibővül, a vérvizsgálat mély anémiát mutat (azt javasoljuk, hogy olvassa el :). Az ilyen tünetek szívelégtelenséget okozhatnak, és végzetes kimenetelhez vezethetnek az anya sávjában vagy közvetlenül a születés után.
Minden betegség fajtája hasonló tünetekkel rendelkezik - a bőr sárgulása, sötét szín vizelet, a gyermek letargia. A legpontosabb diagnózis azonban csak laboratóriumi vizsgálatok alapján lehetséges.
Diagnosztikai módszerek
A betegség diagnózisa a magzat intrauterin fejlődésének szakaszában és a születés után történik. Tekintsük a Natal és a PostNatal diagnosztika módszereit.
Ha az anya negatív vér Rheesus, akkor terhesség alatt az orvos összegyűjti az adatokat, hogy készítsen képet a lehetséges patológiákról. Az információ tömegét figyelembe veszik: a szülők vérének, abortuszok, vetélés, az anya korábbi születésének összeegyeztethetetlensége.
Legalább háromszor terhességre, egy nőt az anti-epizódok titer észlel. Riasztási tünetek - görgetési értékek, stabil növekedésük, valamint a szállítás előtti szint csökkenése - a szállítás előtt - jelezheti az antitestek behatolását a placentán keresztül.
A jelenlétében a kockázat az immunrendszer konfliktus, az orvos írja elő a tanulmány az akkumulatív vizet (a bilirubin, a szint a fehérje, vas, glükóz, stb) meghatározzuk. Minden bizonnyal figyelembe veszik az ultrahang és a doppler eredményeit - a placenta megvastagodását, a többirányú, az agyi artéria véráramlásának sebességét stb.
 Ha a vért terhes brex negatív, a legvalószínűbb orvosok valóban az olajos víz elemzésén vannak
Ha a vért terhes brex negatív, a legvalószínűbb orvosok valóban az olajos víz elemzésén vannak A postnatalis diagnosztikát a születés után egy baba felmérés alapján végzik. Ez a jaundice, a bilirubin kontroll dinamikájában, az eritoblastózisban, a vér hemoglobin szintjében stb. Valamennyi leolvasás. Immunológiai konfliktus az AVO rendszeren, a kedvező előrejelzés ellenére is megköveteli az orvos figyelmét is.
A differenciáldiagnosztikát ilyen államokkal végezzük örökletes hemolitikus sárgaság, szepszis, vérzések, amelyek Malokrovia-t okozhatnak. A Cythegalovírus fertőzések és toxoplazmózis is megszűnik.
Jaundice újszülött kizárólag fiziológiás lehet. Az előfordulása a májenzimek elégtelen lejárata és a hemoglobin sejtek cseréjének köszönhető. Amint az enzimek a megfelelő mennyiségben elkezdődnek, a baba bőrének színe normális árnyalatúvá válik. A kezelés leírt állapota nem igényel.
 A hemolitikus betegség vérátömlesztést, hemosorpciót vagy plazmarezist igényel
A hemolitikus betegség vérátömlesztést, hemosorpciót vagy plazmarezist igényel Nehéz esetekben a vérátömlesztés, amely a magzat intrauterin vagy születés után teszi. Más módon, hogy megszüntesse a tünetek - hemosorption (vérátömlesztés révén speciális szűrőket) és plasmferresis (eltávolítása tartalmazó plazmát méreganyagok a korlátozott vérben). Azonban a helyettesített vérátömlesztés és más beavatkozások egyértelműen jelzik:
- ha a vezetékes vérben lévő közvetett bilirubin meghaladja a 60 μmol / l sebességet, vagy óránként több mint 10 hasonló egység sebességgel növeli;
- hemoglobin szintje a KID kritikus - kevesebb, mint 100 g / l;
- a sárgaság a születés után vagy az első 12 órában jelent meg.
Emlékeztetni kell arra, hogy a vér transzfúzió gyakran szövődményeket hordoz, amelyek nagy része az eljárás megsértésével jár. Csak 2 napig tárolt friss vér, és alacsony transzfúziós sebességet használnak. Ezenkívül fontos, hogy az eritrocita tömeg közel álljon a testhőmérséklethez, hogy elkerülje a szív megállását.
Újszülött, súlyos állapotban, glükokortikoidok bevezetése. Ez a terápia a szülés után egy héten belül lehetséges.
A könnyebb tünetek, konzervatív kezelés látható. Általános szabályként ez:
- a glükóz, a fehérje bevezetésében;
- májenzim aktivátorok alkalmazása;
- olyan abszorbensek hozzárendelése, amelyek segítenek a toxinok összekapcsolásában és eltávolításában a testből;
- a máj munkáját ösztönző vitaminok és gyógyszerek alkalmazása, valamint a gyerek testében lévő metabolikus folyamatok felgyorsítása.
A bőr sárgulás jeleit tartalmazó gyerekek fototerápia. Ez az eljárás magában foglalja a fluoreszkáló fény (fehér vagy kék) bőr morzsákra gyakorolt \u200b\u200bhatását. Az ilyen intézkedések a test közvetett bilirubinból remaptathatók, átalakítva vízben oldódó anyagokká.
Ezenkívül a fototerápiát a hyperbilirubinémia előfordulásának megakadályozása érdekében is elvégezzük, ha a magzat hypoxia volt, és a termoregulációs rendellenességek. Gyakran az eljárás előírja a korai csecsemőket.
Lehetőség van hemolitikus betegségben történő laktáció elindítására a kezelőorvos feloldása után. Rendszerként a mellkasra való alkalmazást csak a születés után csak három héttel hajtják végre. Ebben az időszakban az antitesteket teljesen eltávolítják az anya tejéből, és eddig a babát egy keverékkel vagy donor tejzel táplálják.
 A GBN-vel nem lehet azonnal elhelyezni a baba a mellkasát, hanem szabályként a szoptatás 3-4 héten belül elindítható a születés után
A GBN-vel nem lehet azonnal elhelyezni a baba a mellkasát, hanem szabályként a szoptatás 3-4 héten belül elindítható a születés után Az anyasági kórházban még mindig vett vakcinázások elhalaszthatók sárgasággal. Különösen a BCG egy kicsit később.
A hemolitikus betegségnek a gyermek számára
Az újszülött hemolitikus betegségeinek következményei egyáltalán hiányozhatnak, és nagyon jelentősek lehetnek. Mindez a betegség, valamint a terápia időszerűségétől és megfelelőségétől függ. A hemolitikus betegség fényének diagnosztizálásakor a második hét végéig visszajön a gyermek egészségének mutatója. Ezt követően a baba jól fog növekedni és korában fejlődik.
Ha a bilirubin szintje meghaladta a 340 μmol / l kritikus értékeket, a jövőben a negatív következmények lehetségesek. A betegség nukleáris formáinak rövid távú fejlődése, amikor a gyerek agya toxinokban szenved. Ez az űrlap különböző mentális rendellenességekhez vezethet, a gyermekgyógyászati \u200b\u200bbénulás, a meghallgatás elvesztése.
A nukleáris formák fejlesztéséről megítélheti az izmok hátulján lévő izmok merevségét, hogy kinyújtsa a tavaszt, az izmokat, az izmokat, a fulladás jeleit. Ennek az állapotnak más tünetei is vannak, amelyek ismertek a neonatológusok számára.
 Azok a gyerekek, akik súlyos GBN-t szenvedtek, neuropatológus, oculist és gyermekorvosnál regisztráltak
Azok a gyerekek, akik súlyos GBN-t szenvedtek, neuropatológus, oculist és gyermekorvosnál regisztráltak A magas bilirubin aránya később is érinthető. A hasonló tünetekkel rendelkező harmadik gyermek statisztikái szerint a neuropszichiátriai rendellenességeket diagnosztizálják. E tekintetben az állam stabilizálását követően súlyos hemolitikus betegségek súlyos formájú gyermekei neuropatológus, oculista és gyermekorvosnál vannak bejegyezve.
Néhány gyermeknek hosszú ideig kell a rehabilitációnak, kivéve a végső helyreállításhoz szükséges pár hónapt. Mindazonáltal a szakemberek megfigyelése mindkettőnek is látható.
Megelőző intézkedések
A megelőző intézkedések magukban foglalják a kockázati csoportban szereplő terhes nő állapotának különleges nyomon követését.
A negatív rhesus faktorban szenvedő betegek külön számviteli a női konzultáció során.
A következő tevékenységeket tartják:
- Anamnézis gyűjteménye - A vérátömlesztés előtti terhesség, vetélés, csendszülött gyermekek, abortuszok. Ez az információ segíteni fogja a beteg antigének valószínű szintjét. A legsebezhetőbb tőlük, akik már születnek, vagy az abortusz jelenlétével a történelemben, mivel ezekben az esetekben a test már készen áll a "takarmány" és az immunkonfliktus valószínűsége magas.
- A kritikus esetekben az orvos javasolja az anti-átalakított immunglobulin injekcióját az antitestek előállításának elnyomására. Az ilyen injekció az új terhességgel kapcsolatos problémákat megelőzni fog.
- A szisztematikus vérszabályozás terhes a rhesus antitestek jelenlétére. Ha koncentrációjuk növekszik, a beteg profilaktikus kezelésre irányul.
- Gyakran az orvos a terhesség 36 hetes hatása után a generikus tevékenység ösztönzését írja elő. Az újszülöttek hemolitikus betegségeinek magas kockázatának köszönhető, mivel a baba utolsó hónapjában a placenta permeabilitás növekszik, és az anya és a gyermek vérsejtjeinek cseréje aktiválódik.
erythoblastosis gyümölcs
Az újszülött hemolitikus betegsége akkor fordul elő, amikor a gyermek örökli az Atya egy rus-tényezőt vagy vércsoportot, amely összeegyeztethetetlen az anya vérével. A konfliktus a vörösvérsejtek tömeges lebomlásához vezet, és nehéz szövődmények a test haláláig az elkövetkező órákban / napon. De jelenleg az újszülöttek hemolitikus betegségeinek kezelése már lehetséges, valamint annak megelőzését. Az ICB-10 rendszerben a P55 kódot hozzárendeli e betegséghez.
A jelenség etiológiája (oka), amelyben az anya testétől származó antitestek öröklődnek a magzat vérébe, örökletesek és törvényei. De néha a múltbeli epizódok is vezethetnek az ilyen fehérjék megjelenéséhez, például, ha ismételt vérátömlesztéssel rendelkeznek. Vagy ha a vér túllépett egyszer, de nem illett hozzá (mondjuk, azt választották, anélkül, hogy figyelembe vették a reshusot). Az ilyen kockázati tényezőket ritkán veszik figyelembe a szülők, valamint a vércsoportok kompatibilitása. Eközben olyan helyzeteket hozhatnak létre, amikor a családnak már gyermeke van, és minden rendben van vele, és a második váratlanul elindítja a patológiai folyamatot.
Amikor patológia fordulhat elő
Az újszülöttek hemolitikus betegségeinek okai eltérőek lehetnek, és az ügy nem mindig a genetika törvényei. Tehát a megjelenése a következő esetekben várható.
- Ha anya rus-negatív, és a gyermek pozitív. Resh faktor (a vér speciális fehérjék, amelyek rohantak minket a farkas ősökből), akár a vérben, sem. Hajlandó örökölni. Tehát, ha legalább valaki a nagyszülőktől, a gyermek örökölhet pozitív hátul, még akkor is, ha mindkét szülei negatívak. Így a jövő magzatának legnagyobb veszélye RH-negatív anyát jelent. Végtére is, a valószínűsége az, hogy a pozitív tartalékok átkerülnek a baba számára, hogy valaki az ősökből sokkal magasabb, mint a valószínűsége, hogy ez nem fog megtörténni.
- Ha ütközik a vércsoport számára. Most a gyógyszer nem három, de négy vércsoportot oszt ki, ahol a negyediknek mindkét jele a harmadik és a második csoportok egyidejűleg. A hazai jelölő rendszer jelzi latin számukat. És a nyugati és amerikai gyógyszer elfogadta az úgynevezett. AV0 rendszer. Benne az I. csoport csoport nulla, II - az "A" és III betű - a "B" betű. A IV csoport, mint a "hibrid" és a III. Csoport, az "AB" -nek jelezhető. A hemolitikus betegség kialakulásának vagy patogenezise az újszülöttek vércsoportja alatt az egyes csoportokra jellemző fehérjék összeférhetetlensége. Ezeknek a kombinációkból 0 (azaz i) az anya csoportja a vagy (II vagy III) ellen - egy gyermeknél.
- Ha a túlérzékenységet a múltban vásárolják meg. Vagyis a vér az anya testébe esett, ellentétes rezekkel, és a megfelelő antitestek kialakultak. Ez megtörténhet, ha transzfúziák a donor vért; abortusz vagy vetélés (vér keverhető); Arrogáns víz / Vorsin Chorione biopszia.
Határozza meg a vércsoportot, egy rhesus tényezőt az anya és a magzat között, valamint válaszoljon arra a kérdésre, hogy az anya antitestje van-e a Resh-ban, a vérvizsgálat kizárólag a vérvizsgálatban van. Mindezen eljárások, beleértve az antitestek előállítását egy másik csoport véréhez, tünetmentesek, az anya nem érzi magát szubjektíven, ezért nincs szorongás.
Az újszülöttek hemolitikus betegségeinek különböző formái
A megadott konfliktus a vér test anyu és a baba még mindig van egy másik neve - eritroblastózis a magzat. De a valóságban ez a kifejezés a vörösvérsejtek tömegpusztításának egyik következménye. Ez azt jelenti, hogy a páciens vérében számos éretlen eritrocita van - a csontvelő fokozott aktivitásának eredménye, amely sietve a felnőtt vér taurus helyettesíti a tényezőket. Az ilyen éretlen vörösvértesteket retikulocitáknak nevezik. Az eritroblastózis minden esetben a vörösvértestek tömeges lebontásában következik be, függetlenül annak okától.
És a hemolitikus betegség osztályozásában három fő áramlási forma van. Nem csak a tünetei képét, hanem a gyermek túlélésének előrejelzését is függ.
- Üres alakú. Szerencsére a ritka, még mindig a szerszámok időszakában. A gyermekek 99% -a születés előtt vagy röviddel utána, mivel a születés idején állapotuk rendkívül nehéz, az oxigénszövetek független biztosítása szinte lehetetlen. Az újszülöttnek nagyszabású duzzanata van, a máj élesen megnövekedett, a reflexek szinte hiányoznak, szívelégtelenség van (a légzés mellett). A hemolitikus betegség kezdete a terhesség korai időszakában gyakran vetéléssel végződik.
- Yellowee. Ez széles körűen szélesebb, mint a többi, és manifeszti magát a születés után, mert a "véráram" itt csak a szülés alatt fordul elő. Ő is nagyon nehéz és véget érhet a halál, de a legtöbb esetben ez a forgatókönyv elkerülheti. A sárgaság és a vérszegénység továbbra is fennáll a gyermek számára, néhányszor.
- Aném formája. Az első napok vagy 2-3 héttel a születés után is előfordul. Általánosságban vele, az újszülött úgy viselkedik, mint egy egészséges gyermek. Megfigyelhető, kivéve néhány letargiát, palllort, a máj növekedését egy lépvel és csökkentett étvágyat. Az időszerű elkezdődés kezelése lehetővé teszi az anémiás hemolitikus betegségek teljes időtartamát a hónapra.
Még
Sami veszélyes forma Az újszülött hemolitikus betegsége a gyermek szerszámozásának időszakában kezdődik, így a korai jelek inkább az anya, mint a magzat.
- Anya. A bilirubin szintje a vérben nő. A bilirubin barna szerves festék, amely az epe, a kali és a vizelet jellemző színét adja. Úgy alakul ki, amikor az eritrociták ellentétes májját feldolgozza. És még pontosabban, a hemoglobin vörös vasfehérje bontásával a készítményben. A bilirubin koncentrációjának növekedése a vérben sárga színben festett, beleértve a nyálkahártyát és a szemgolyókat is. Ezt a jelenséget sárgaságnak nevezik, és a vörösvérsejtek felgyorsult megsemmisítését a véráramlásban, így a nagyszabású, hogy a máj egyszerűen nincs ideje szűrni az összes bilirubint.
- Magzati. Rögzített egy hatalmas gyomrot és a szövetek duzzadását. Az ilyen jelek kimutatása érdekében a tomográf általában hasznos, mint az ultrahangos készülék. Szándékosan keresnek a hemolitikus betegség gyanúját. Például a bilirubin koncentrációjának növekedésével az anya vérében vagy a rhesus faktor vérérzékenységének kimutatásával. Ezenkívül a megerősített megfigyelés olyan eseteket igényel, amikor a vércsoport összeegyeztethetetlensége vagy a magzat és az anya tartalékának esélyei nagyon magasak.
A hemolitikus betegség diagnózisának születése után az újszülött gyermek a női formában nem nehéz, mivel egyértelműen jelzi:
- hatalmas hasa;
- oxigén éhezésének jelei;
- nagyméretű duzzanat az egész testben;
- bőr- és nyálkahártya-membránok;
- lassú izomhang;
- csökkent reflexek;
- tüdő- és szívelégtelenség;
- kritikusan alacsony vér hemoglobin.
Sárgaság
A jaggle forma fő tünete jelzi a nevében. Igaz, ebben az esetben az újszülöttek hemolitikus betegségeinek differenciáldiagnózisa szükséges, más kísérő sárgaság-patológiákkal: vírusos hepatitisz, malária, csontvelő / vér / májrák. És a sárgaság mellett három jelcsoport által mutatkozik.
- Növeli a májat és a lépt. Ez történik az első két-három nap után születés után.
- Álmosság, viselkedés és reflexek letargia. Ilyenek az agyi hypoxia jelei, amelyek a vér lehetetlenné teszik az oxigénnel rendelkező "jó" eritrociták számának csökkentését a vérben.
- Cala díszítése. Ez történik a sötétedő vizelet, gázok és dzsekingek hátterében étkezés után. Mindezeket a jeleket a kolesztasztja - az epe késleltetése epe buborék (Ebben az esetben, a bilirubin feleslegének megvastagodása miatt).
A jaggild-forma nehéz lefolyása is kíséri az újszülöttek koponyájának rugóját, a görcsöket, a fejet, és az "agy" sírást - monoton, piercing és folyamatos. Az ilyen jelek azt mutatják, hogy az úgynevezett bilirubin encephalopathia (nukleáris sárgaság, ahogy az agy magja).
Ennek a folyamatnak a lényege a szabad bilirubin toxikus hatását tartalmazza a kéreges sejtekre, mivel ez az anyag behatolhat a hematosthalikus gáton (az agyvédelem saját védelmi rendszere, amely a véráramlással átadódik). A hasonló állapotban lévő gyermek abbahagyhatja a légzést, eltűnik az arckifejezéssel, éles reakciót is a leggyengébb ingerekhez.
Vérszegény
Ez az űrlap csak a máj és a lép enyhe növekedésére szolgál, mérsékelt hypoxia (az oxigén hátránya), amely a baba kevésbé mozog és könnyen aludhat. A bőrét a szokásosnál gyengébb lehet, de ez a tünet is törlődik.
Az újszülött hemolitikus betegsége egy érdekes tulajdonsággal rendelkezik. Az a tény, hogy az anya és a gyermek összeegyeztethetetlenségével csak a Rhesus faktorban, általában nehezebbé válik, mint amikor az összeférhetetlenség csak egy vércsoportban vagy mindkét mutatóban egyszerre halad. Ráadásul, ha a konfliktus különböző vágókra kerül, egy terhesség esetén nyilvánvalóvá válik, és a következő - No, és fordítva. De a vércsoport konfliktusa mindig azonnal megjelenik, és a jövőben nem vonatkozik a korrekció hatálya alá.

Terápia
Az újszülött hemolitikus betegségek kezelésének alapelve a gyermek saját véradományozójának teljes helyettesítése. Végezzük el, ha a betegség valaha jön, halad és veszélyezteti az életét. A donor vér transzfúziója végezhető el:
- a szülés előtt (keresztül padlófürdő),
- a gyermek megjelenése után.
A vérnek olyan csoportnak kell lennie, mint egy csoport (kompatibilis csoport nem illik ide - ugyanaz, mint a gyermekre) és hátul. Tehát, míg a gyümölcs az anya méhében van, az anya teste továbbra is az új vérmesékkel folytatódni fog, mint az előzővel.
A sürgősségi ellátás hemolitikus betegség jelével született, a következő néhány órában kell biztosítani. Általában a vérátömlesztés kombinációjából áll, majd a szív és a tüdő stimulálása. A jövőben a baba csak:
- standard ápolási ellátás;
- anya jelenléte;
- néhány további elemzés a biokémia számára.
A biokémia 7-15 napos időközönként történik, és nyomon kell követnie a donor vér elutasítását, amely más, már nem kapcsolódik hemolitikus betegség miatt.
Kezelés hagyományos gyógyszerekkel
Az alternatív gyógyászati \u200b\u200bmódszerek újszülötteiben történő hemolitikus betegség kezelése elfogadhatatlan, és közvetlenül veszélyezteti az életüket.
- Homeopátia. Még a jelek között sem népszerű, mivel nem a népszerű, hanem a szerző módszereiről szól. És visszajelzés a tudósoktól is negatív.
- Gyógynövények kezelése. Ebben az esetben elméletileg megengedett (mondjuk, a kukoricavirágok koleretikus fajtái). De a gyakorlatban, hogy egy gyermek allergiás életet teremthet, hiszen minden növény allergénekhez tartozik. Időközben a baba immunvédelme még nem tanult a megfelelő munkát. Plusz, ő csak a közelmúltban meglátogatta a helyzetet, amikor az anya immunitását gátolta, teljesen új vérrel és idegen antitestekkel kellett foglalkoznia összetételében.
Ezért csak nem mérgező (!) Gyógynövények feltételesen alkalmasak. A kurzusuk megengedhető, hogy semmilyen korábbi, mint egy hónappal a betegség tüneteinek eltűnését követően, és nem tarthat több mint egy hétig. A gyógynövényeket minimalizálni kell - egy vagy két, és a többkomponensű díjak gyártása jobb elkerülhető.
Megelőzés
A hemolitikus betegség megakadályozása a csecsemőben az antitestek kialakulásának megelőzésére az anya tartalék-tényezőjében a terhesség előtt és alatt. Az ilyen eseményeket akkor tartják, ha az eljárás kezdete idején hiányzik, mivel másképp, a proaktív intézkedések már nem fognak működni.
Más szóval, az ilyen konfliktusok megelőzése az anya testével kezdődik és végződik. Az egyetlen módja annak, hogy elkerüljék őket a Rhesus és / vagy a vércsoportban lévő csecsemővel való eltérés során az Anti -usus immunglobulin időben történő bevezetésében.
Az eljárás jelentése az, hogy az immunglobulinok rögzítik a hátsó fehérjéket a "pozitív" baba véréből, ne hagyja ki őket az anya "negatív" vérrendszerében. Ha nincs különböző típusú vér keverése, az anya vérei nem alakulnak és antitestek a gyermek véréhez.
Távoli következmények
A hemolitikus betegség legközelebbi szövődményei újszülöttben nagymértékben egyeznek a tüneteivel. Köztük és a máj / epehólyag betegségei, és a fejlődésben és a kardiovaszkuláris patológiákban. És a jövőben az újszülöttek hemolitikus betegségeinek következményei az eritrociták (Billirubin) megsemmisítéséhez az agyra gyakorolt \u200b\u200bhatásaival kapcsolatos következményei merülhetnek fel:
- Agyi bénulás (gyermekgyógyászati \u200b\u200bbénulás);
- az érzékek süketsége, vaksága és egyéb rendellenességei;
- fejlesztési késleltetés és az intelligencia csökkentése;
- epilepszia.
A metabolikus rendszer alapja a vérkeringés és a szűrő szervek működése - máj, lép és vese. Az újszülöttek hemolitikus betegsége komoly szövődményeket adhat rájuk. Ha vannak, akkor a jövőben óvodan kell vigyázni a kinevezésekre a gyermeke (orvosi és népi) gyógyszerek. Ezért a szabványos gyermek vakcinák többsége, beleértve az úgynevezett BCG (tuberkulózis vakcinázás). Azokat a gyógyítás után legalább három hónappal át kell vizsgálni.
Nyomtatás
Az újszülöttek hemolitikus betegségének alapjául szolgáló immunkonfliktus kialakulása lehetséges, ha az anya antigén-negatív, és a gyümölcs antigén-pozitív. A GBPIN fejlesztésével az RH-faktoron az anya Resh-negation eritrocita anyja, és a magzat fenntartja-pozitív, vagyis a fetus. Tartalmazzon tényezőt. A konfliktus (GBPIN-fejlesztés) végrehajtását általában ismételt terhességgel végzik, mivel az előző szenzibilizáció szükséges.
Az újszülöttek hemolitikus betegsége a csoportos összeférhetetlenség szerint 0 (1) a vércsoportot az anya és a (II), vagy kevésbé gyakran a (III) általános képletű vegyületben alakul ki. A konfliktus végrehajtása elsősorban terhesség esetén lehetséges. A GBPING akkor fordulhat elő, ha más ritka antigén rendszerekben összeférhetetlenség: Kell, Lutheran stb.
Hogyan fejlődik az újszülöttek hemolitikus betegsége?
Az újszülött hemolitikus betegségeinek kialakításához szükség van a magzat antigén-pozitív eritrocitáira a véráram antigén-negatív terhességben. Ugyanakkor nem annyira az eritrociták transzplacentációs átmenetének ténye, mennyi az anya testébe belépő gyümölcsvért. Az ISO immunizálásához hozzájáruló tényezők, különösen a Rhesus faktorban:
- orvosi és nem orvosi abortuszokat megelőzően;
- spontán (egy vagy több) vetélés;
- megelőző ektopiás terhesség;
- a szülés előtt (korai és sürgős);
- invazív diagnosztikai módszerek (amniocentsis, cordocentsis, chorion abion);
- fenyegetés a terhesség abortuszára.
A betegség az eritrociták hemolízisen (megsemmisítése) alapul, az anya és a magzat vérének összeférhetetlensége miatt a rhesus faktorban, a csoport és más vérfaktorok 3-4 hónapos intrauterin fejlődést és a születés után élesen erősítve.
Ha a magzatban lévő antigén-pozitív eritrocitákat a testben lévő antigén-negatív nő véráramlásában az anti-kábel vagy csoportos antitestek állítják elő. Ha az antitestek az IgG osztályra utalnak, transzplacentarly áthaladnak a magzat véráramába, kötődnek a magzat antigén-pozitív eritrocitáihoz, ami hemolízist okoz.
Az antigén rendszer hat fő antigénekből áll: C, C, D, D, E és E. Rhine-pozitív eritrociták tartalmaznak D-faktorot, és a rhesse-negatív eritrociták nem tartalmaznak, bár gyakran észlelik a többi antigéneket Rhesus rendszerek. Bevitele a vér áramlását az RH-negatív terhes eritrocita a magzat, amelynek a D-antigén, vezet az első terhesség a szintézisét az első RH antitestek osztályába tartozó M immunglobulinok, amelyek nem hatolnak a placentán. Ezután a G osztály immunglobulinjai keletkeznek, képesek leküzdeni a placenta akadályt. A magzat és az immunszuppresszív mechanizmusok közül a kis számú eritrociták közül az elsődleges immunválasz csökken. Ezért az első terhesség alatt az újrakezdéses összeférhetetlenség megvalósítása gyakorlatilag nem történik meg, és a gyermek egészséges. Az ismétlődő terhességekkel a konfliktus kialakulása lehetséges, és a gyermek az újszülött hemolitikus betegségével születik.
Az A- és az in-antigének találhatóak kültéri felület Plazma eritrocita membrán. Az ISOImmune anti-A és az anti-csoport antitestek az IgG osztályhoz tartoznak, ellentétben a természetes csoport antitestekkel - a levegő, amely az IGM osztályhoz kapcsolódik. Az ISOIMMUNE antitestek csatlakoztathatók a megfelelő A és B antigénekhez, és más szövetekre vannak rögzítve, beleértve a placenta szöveteit is. Ezért az újszülöttek hemolitikus betegsége az AVO rendszer szerint első terhességen alakulhat ki, de csak az esetek mintegy 10% -a.
A konfliktus opciók végrehajtásának lehetőségével az AV (0) rendszer konfliktusa következik be.
De nem csak a rh tényező a betegség kialakulásának oka. A vér összeférhetetlenségével és egyéb tényezőkkel fordulhat elő. Ezenkívül a magzat hemolitikus betegsége akkor fordulhat elő, ha az anya és a magzat vérének következetlen az AB0 rendszer fő vércsoportjainak megfelelően. Az Atya A és B antigének, az Atyától öröklődő anyaga egy vércsoporttal 0, a hiányos agglutininok képződése, amely a hagyományos α- és β-agglutininokkal ellentétben a placenta gáton keresztül haladhat át, és a magzat eritrocitáinak hemolízisét okozhatja . Az AB0 rendszerbe való ellentmondás alapjául szolgáló konfliktus az esetek 10% -ában található, és szabályként jóindulatú. Meg kell jegyezni, hogy a magzat vérének és az anya vérének eltérése nem mindig vezet a betegség kialakulásához. Például a Rhesus inkompatibilitása a terhesség eseteinek 5-10% -ánál keletkezik, és a rhesus konfliktus 0,8%.
Patogenezis az újszülöttek hemolitikus betegsége halálos formájában
Általános forma vagy vízparti, ha a hemolízis még mindig intrauterin, körülbelül 18-22 hetes terhesség, intenzív, és a magzat hangsúlyozott anémiái fejlődéséhez vezet. Ennek eredményeképpen a magzat súlyos hypoxia fordul elő, ami mély anyagcsere-rendellenességeket és az érrendszeri falak károsodását okozza. Az érrendszeri fal permeabilitásának javítása arra a tényre vezet, hogy az albumin és a víz a magzat vérétől a szövetek felületén mozog. Ugyanakkor csökken az albumin szintézise a baba májában, ami súlyosbítja a hipoproteinémiát.
Ennek eredményeképpen az általános etnikai szindróma még mindig kialakul, az ascites alakul ki, a folyadék felhalmozódik a pleurális üregekben, a pericardia üregében stb. Csökkentett vízelvezető funkció nyirokrendszer súlyosbítja az aszciták fejlődését és a folyadék felhalmozódását a test más üregeiben. Hipoproteinémia, a folyadék felhalmozódása az üregekben az érrendszeri falak károsodásával kombinálva a szívelégtelenség kialakulásához vezet.
Az erythroid metaplasia az organok és a kiejtett fibrózis eredményeként a májban hepato és splenomegaly alakul ki. Az ascites és a hepatosplegegaly a membrán magas szintjét okozza, amely tüdőhipláziahoz vezet. A hemolízisben a közvetett bilirubin-mintavétel megnövekedett mennyisége a vér és a magzatszövetekből származik az anya testében lévő placentán keresztül, így a születéskor nincs öröm.
Patogenezis az újszülöttek hemolitikus betegségeinek sárgaságával
A betegség sárgaság formája akkor alakul ki, ha a hemolízis hamarosan elkezdődik a szállítás előtt. Az eritrociták megsemmisítése következtében a közvetett (nem konjugált) bilirubin koncentrációja gyorsan és jelentősen megnövekedett, ami a következő változásokat eredményezi:
- a szövetek lipidanyagainak közvetett bilirubin felhalmozódása, amely a sárga tekercseket és a scler-sárgaságot, valamint a közvetett bilirubin felhalmozódásának eredményeként az agyalapú kernelekben, ami a vereségéhez vezet, a neuron neuronok, gliózis és bilirubin encephalopátia (nukleáris sárgaság) kialakulása;
- a máj glükuronlontranszferázára való terhelés növekedése, amely az enzim kimerüléséhez vezet, amely szintézise csak a születés után kezdődik, és az eredmény támogatott és hyperborbinémia;
- a konjugált (közvetlen) bilirubin kiválasztódásának növelése, amely a csizmák kiválasztódásának megsértéséhez és a komplikáció kialakulásához vezethet - Cholestasis.
A szabadtéri formában, a hepatosplegegaly kialakul.
A hemolitikus betegség anémiás formájának patogeneziséje
Az anémiás forma a magzat véráramába való belépéskor röviddel a szülés előtt kis mennyiségű anyai antitestek. Ugyanakkor a hemolízis nem intenzív, és az újszülött mája teljesen aktívan jeleníti meg a közvetett bilirubint. Az anémia dominál, és a sárgaság hiányzik vagy minimálisan kifejezve. ChapatospleGegaly jellemző.
Az újszülöttek hemolitikus betegségeinek tünetei
Az újszülött és a magzat hemolitikus betegsége három klinikai formában van: anémiás, sárga és ödéma. Ezek közül a legsúlyosabb és prognosztikailag kedvezőtlen - duzzanat.
Az újszülött hemolitikus betegségének általános klinikai tünetei: a bőr és a látható nyálkahártyák lezárása anémia, hepatoslenomegália következtében. Ezzel együtt az apák, a sárga és az anémiás formák saját jellemzői vannak.
Általános forma
Az újszülött hemolitikus betegség legsúlyosabb formája. A fenti tünetek mellett a klinikai képet egy közös végzetes szindróma jellemzi: anasarka, ascites, hidroperier, stb. Lehetséges, hogy a bőrön lévő vérzések megjelenése, a DVS-szindróma kialakulása hipoxia, hemodinamikai rendellenességek következtében, kardiovaszkuláris elégtelenséggel. Megjegyezzük, hogy a szív határainak bővülése, a hangsugárzása. Gyakran születés után a légúti rendellenességek a tüdő hátterében fejlődnek.
A hemolitikus betegség sárgaságos formája
Ez az újszülött hemolitikus betegsége leggyakoribb formája. A közösen kívül klinikai megnyilvánulásokAmelyhez a bőr és a látható nyálkahártyák pályafutása, általában egy nagyon mérsékelt és mérsékelten növekedése a lép és a májban, szintén megjelöli a sárgaságú sárga árnyalatot. Gyermek születésénél, távoli vizek, zsinórhéjak, eredeti zsírok karcolódhatnak.
A sárgaság korai fejlődése jellemző: születéskor, vagy az első 24-36 órás újszülött életében.
A sárgaság súlyossága mértéke szerint megkülönböztetik az újszülött hemolitikus betegség sárgaság formájának három fokát:
- fény: a gyermek életének második napjának első vagy kezdete végéig eltelt sárgarülött, a zsinór vérben lévő bilirubin tartalma nem haladja meg az 51 μmol / l-t, az óránkénti bilirubin növekedése - akár 4-5 μmol / l , a máj és a lép növekedése mérsékelt - kisebb, mint 2,5 és 1,0 cm;
- közepületi szakasz: A sárgaság a születéskor vagy a születés utáni első órákban történik, a zsinór vérben lévő bilirubin mennyisége meghaladja a 68 μmol / l-t, a bilirubin óránkénti növekedését - akár 6-10 μmol / l-ig A máj - akár 2,5-3,0 cm és selezenka 1,0-1,5 cm;
- súly: A placenta ultrahangjának megfelelően diagnosztizálták, az amniocentusok során nyert oktoplobin vizek bilirubinjának optikai sűrűségének mutatóit, a hemoglobin mennyiségét és a cordocentsis során kapott vérmematokrit értékét. A nem időszerű elindított vagy nem megfelelő bánásmód esetén a sárgaságot a következő szövődmények fejlesztésével lehet kísérni.
Nukleáris sárgaság
Ugyanakkor a legyőzést jelző tünetek idegrendszer. Először is, a bilirubin mérgezés formájában (letargia, kóros ásítás, étvágytalanság, izomhipotenzió csökkenése, a II reflex fázis eltűnése), majd a bilirubin encephalopátia (a test kényszerhelye opistonus, "agy" sírva, fúj Nagy tavasz, a moro reflex eltűnése, a görcsök, a patológiás glamázási tünetek - a "Sun", Nistagm stb. Tünete - tünete).
A szindróma sűrítő sárga, amikor a sárgaság zöldes árnyalatot szerez, a máj kissé növeli az előző napokhoz képest, a vizelet színének tendenciája, a vizelet színének telítettsége növekszik.
Az újszülöttek hemolitikus betegségeinek anémiás formája
A betegség legkevésbé gyakoribb és legegyszerűbb formája. A bőr, a bőr, a letargia, a szegény szopás, a tachycardia, a hepatosplegegaly, lehetnek a szív-tónusok és a szisztolés zajok.
A magzat testének változása mellett vannak változások a placentában. Ez a tömeg növelésében fejeződik ki. Ha a placenta tömegének aránya a magzat tömegére vonatkoztatva 1: 6, akkor Rhesus konfliktussal - 1: 3. A placenta növekedése elsősorban az ödéma miatt történik.
De ez nem korlátozódik a tartalékkonfliktus patológiára. A felsorolt, Rhesus konfliktusokkal, az antenatali (prenatális) magzati halálával és a terhesség ismételt spontán megszakításával is meg kell jegyezni.
Ráadásul az antitestek nagy aktivitásával spontán abortuszok fordulhatnak elő a terhesség korai időszakában.
Azok a nőknél, akik rhesus konfliktusban szenvedtek, a terhesség, az anémia toxikózisát, a májfunkciót zavarják.
Osztályozás
A konfliktus típusától függően megkülönböztethető az újszülöttek hemolitikus betegsége:
- az anya és a magzat eritrocitáinak összeférhetetlenségével az RH-faktor szerint;
- ha az AVO rendszeren összeférhetetlenség (csoport összeférhetetlenség);
- a ritka vérfaktorok összeegyeztethetetlenségében.
A klinikai megnyilvánulások kiosztása:
- kimeneti alak (vérszegény vízzel);
- yellowee (Jaundice anémia);
- egy anémiás forma (vérszegénység és víz nélkül).
A sárga forma súlyossága szerint világos, mérsékelt gravitáció és nehéz.
Ezenkívül megkülönböztethető a bonyolult (nukleáris sárgaság, sűrítő szindróma, hemorrhagiás szindróma, veseár, mellékvese stb.), Valamint az újszülött hemolitikus betegségeinek egyszerű formái.
Újszülöttek hemolitikus betegsége
Az újszülöttek hemolitikus betegségeinek diagnózisa a gyümölcs- és placentális és méh-placentális véráramlás, az elektrofiziológiai vizsgálati módszerek, az akkumulációs víz (amniocente), a cordocentsis és a gyümölcsvizsgálat, a cordocents és a gyümölcstermesztés során történő diagnózisán alapul.
Az immunológiai kutatások lehetővé teszik az antitestek jelenlétének meghatározását, valamint mennyiségük változását (a titer növelése vagy csökkentése). Az ultrahang lehetővé teszi, hogy mérje meg a placenta térfogatának mérését, meghatározza a vastagság növekedését, észleli a többirányú, növeli a máj méretét és a magzat lépét, növeli a magzat hasának méretét a magzat hasát a fej méretét és a fejét mellkas, Magzati ascites. A dopplerometria lehetővé teszi a systra-diasztolés arány és a rezisztencia-index növekedését a köldöktestek artériájában, valamint a véráramlási sebesség növekedése a magzat középső agyi artériájában. Elektrofiziológiai módszerek (a magzat állapotának meghatározásával kardiotocográfia) lehetővé teszi, hogy monoton ritmust érzékeljük közepes színpadra és súlyos formák Betegségek és "sinusoidal" ritmus a GBP fókuszformájában. A víz felhalmozódása (amniocente alatt) lehetővé teszi a bilirubin optikai sűrűségének növelését az oilirubin vizekben. Végül a Cordocentsis és a magzat vérének vizsgálata lehetővé teszi, hogy észlelje a hematokrit csökkenését, a hemoglobin csökkentését, a bilirubin koncentráció növelését, közvetett minta Cumbas és meghatározza a gyümölcs testcsoportot, egy rhesv faktor jelenlétét.
Mivel a betegség előrejelzése a bilirubin tartalmától függ, akkor először meg kell tenni az újszülöttek hemolitikus betegségeinek gyanúját, amely a további orvosi taktikák előállítására kerül sor biokémiai elemzés A bilirubin koncentrációjának meghatározásával (általános, közvetett, közvetlen, fehérje, albumin, cselekedet, alt, majd végezzen felmérést a hyperbilirubinémia etiológiájának meghatározására. Ebből a célból az újszülött Általános elemzés A vért a lehetséges RH-szenzitizációs és vércsoporttal rendelkező tartalékok határozzák meg, az AVO szenzitizációval, az antitest titer meghatározása és a CUBAX közvetlen reakciója meghatározása.
Megkülönböztető diagnózis
Az újszülött hemolitikus betegség differenciáldiagnózisa más anemiákkal történik. Ezek közé tartoznak az örökletes anémia a következő jogsértések miatt:
- az eritrociták morfológiájának megsértése (mikroszféra, elliptocytosis, stomatocytosis);
- eritrocita enzimhiány (dehidrogenáz glükóz-6-foszfát, glutation reduktáz, glutation peroxidáz, piruvatkináz);
- hemoglobin szintézis anomália (a-talassémia).
Ezeknek a betegségeknek a kiküszöbölése érdekében óvatosan gyűjteni kell az anamnézist a patológia egyéb hordozóinak jelenlétéről, és elvégeznék a következő tanulmányokat:
- az eritrocita morfológiának meghatározása;
- az eritrociták ozmotikus rezisztenciája és átmérője;
- az eritrocita enzimek aktivitásának meghatározása;
- a hemoglobin típusának meghatározása.
Újszülöttek hemolitikus betegségeinek kezelése
Először is, ha a rhesus konfliktusról beszélünk, akkor a betegséget az intrauterinfetusfejlesztés időszakában is meg kell adni, annak súlyosságának becslését, és ennek megfelelően a betegség előrejelzését és a kezelés elvégzését a a vitalitás gyümölcsének elérése. A magzat ezen élettartama alatt alkalmazott összes terápiás és megelőző módszer nem invazív és invazív.
Nem invazív módszerek
Az invazív módszerek közé tartoznak a plazmapterek és a terhes intravénás immunglobulin bevezetése.
A terhes plazmapheresist a méregtelenítés, a reokrekció és az immunokorció célja.
Ellenjavallatok a plazmapherézishez:
- súlyos kár a kardiovaszkuláris rendszerben;
- anémia (hemoglobin kevesebb, mint 100 g / l);
- hypoproteinemia (kevesebb, mint 55 g / l);
- hypocoaguláció;
- immunhiányos állapot;
- allergiás reakciók a fehérje és a kolloid készítmények, antikoagulánsok történetében.
Az intravénás beadás immunglobulinját a saját anyai antitestek és a rh-kötött antitestek blokkolóinak gátlására használják placenta szállításuk során. Immunglobulin alkalmazásával intravénás beadásra a terhes nők testtömegének 0,4 g dózisában. Ezt az adagot 4-5 napig terjesztik. Ismételje meg a bemutató tanfolyamokat a szállítás előtt 3 héttel. Ezt a kezelési módot nem tekintik általában elfogadottnak, hiszen a betegség komoly folyamata miatt a magzat eredménye enyhén javul.
Invazív módszerek
Az invazív módszerek közé tartoznak a cordocentsis és az eritrocita tömeg intrauterin transzfúziója. Ezeket az eljárásokat csak rh-szenzibilizációval végezzük, jelenleg ez az egyetlen patogenetikai eljárás a magzat hemolitikus betegségeinek kezelésére.
A CORDO kód jelzései:
- hágai \u200b\u200bszülészeti előzmények (az újszülöttek hemolitikus betegségek nehéz formáinak halála);
- magas antitest titer (1:32 és magasabb);
- amikor ultrahang - a magzat hemolitikus betegségeinek jelei;
- a bilirubin optikai sűrűségének magas értékei az amniocentisben nyert oilióta vizekben (liliom 3. lépati zónája).
A Cordocentsis által végzett időpontok: a terhesség 24. és 35. hetében.
Jelzi az eritrocita tömeg intrauterin transzfúziójának viselkedését, amikor a magzatot felfedezték reshee tényezők A hemoglobin és a hematokrit csökkentése a terhesség egy adott időszakában meghatározott norma több mint 15% -áig csökken. Az eritrocita tömeg intrauterin transzfúziójához csak "mosott" eritrociták 0 (1) az RH-negatív vércsoport 0 (1). Az eritrocita tömegének ellenőrzési transzfúzióját az 1-3-szoros értékek szerint végezzük.
Az újszülött hemolitikus betegségeinek kezelése, ellentétben a magzat hemolitikus betegségeinek terápiájával, elsősorban a hyperbilirubinémia, a második - az anémia korrekciójával, végül a funkciók helyreállítása érdekében különböző szervek és rendszerek. Minden újszülöttek Gatim betegség nem alkalmazzák a mellkas, és a takarmány mesterségesen az első 5-7 nap az élet, például antitestek tudnak hatolni az anyatejbe a nők és felszívódik a belekben az újszülöttek, ami hemolízis.
Hyperbilirubinémia kezelése
A hyperbilirubinémia kezelése konzervatív és működési terápiát alkalmaz. START S. konzervatív kezelés, és mikor kritikus értékek A bilirubin kombinálja az üzemeltetést - kicserélve (Exchange) vérátömlesztéssel (SCP).
A konzervatív terápia magában foglalja a fototerápiát (Ft) és az immunglobulin intravénás adagolására. Infúziós terápia ajánlása alapján az orosz Szövetség Periental Medicine szaküzlet (Döntetlen) végezzük esetben lehetetlen a megfelelő csepegtető egy gyermek. A fenobarbitalt jelenleg gyakorlatilag nem használják fel, mivel a hatás kezdete jelentősen késlelteti az alkalmazás pillanatától, és a Használat hátterében a CNS elnyomásának szindrómája történik.
Fototerápia
A fototerápia hatásmechanizmusa azon a tényen alapul, hogy ha a bőr és a szubkután zsírréteg besugárzott területeken 2-3 mm mélységben, a fotokurációs és fotizomerizációs folyamatok eredményeként, a vízben oldódó izeromer Közvetett bilirubin-lumirubin képződik, amelyet ezután a véráramba beágyazunk, és eltávolítjuk a gyógyítóval és a vizeletben.
Fototerápia jelzései:
- a születéskor a bőr jaggilitása;
- a közvetett bilirubin nagy koncentrációja.
A fototerápia elvei:
- besugárzás adagja - legalább 8 μW / (SM2HNM);
- meg kell figyelni a forrásról az eszköz utasításaiban meghatározott betegre történő távolságot;
- a gyermeket a Kuvezbe kell elhelyezni;
- a gyermek szemét és genititát védeni kell;
- meg kell változtatnia a gyermek pozícióját az FT lámpák alatt 6 óránként.
A közvetett bilirubin (μmol / l) koncentrációjának minimális értékei, amelyek mellett a fototerápia látható
A fototerápiát állandó üzemmódban végezzük, a gyermek takarmányozásához 3-5 napig. Az FT-t törölni kell a közvetett bilirubin tartalmának csökkenésével 170 μmol / l alatt.
A fototerápia lefolyása során különböző reakciók fordulhatnak elő és mellékhatások.
A fototerápia szövődményei és mellékhatásai
|
Megnyilvánulások |
Fejlesztési mechanizmus |
Események |
|
A "cserzett bőr" szindróma |
A melanin szintézis indukálása |
Megfigyelés |
|
"Bronz gyermek" szindróma |
A közvetlen bilirubin fotokózisának felhalmozódása |
Törölje az ft-t |
|
A szekréciós bélrendszer aktiválása |
Megfigyelés |
|
|
Lactáz elégtelenség |
Serous kár a falusi epitheliumban |
|
|
A fotoszenzitizáció eredményeként a keringő eritrociták károsodása |
Törölje az ft-t |
|
|
Bőr égések |
Túlzott lámpa sugárzás |
Törölje az ft-t |
|
Növelje a folyadékveszteséget |
Növelje a kötél nélküli folyadék térfogatát |
|
|
Bőrkiütés |
A hisztamin oktatásának és kibocsátásának javítása a fényérzékenyítés során |
Megfigyelés, ha szükséges - törölje az Ft-t |
Amikor jelei cholestasis jelenik meg, ez bizonyítja növekedése a direkt bilirubin frakciót 20-30% vagy több, a növekedés a ACT és ALT-aktivitás, az alkalikus foszfatáz, a koleszterin koncentráció, az időben a fényterápia kell korlátozni 6-12 h / nap, vagy teljesen törölje a "bronz gyermek" fejlesztési szindróma elkerülése érdekében.
Immunglobulin alkalmazásával
Az intravénás beadás immunglobulinja az FC receptor blokkolására szolgál, amely megakadályozza a hemolízist. Meg kell adni egy immunglobulin adagolás (az élet első 2 órájában), amely csak a betegség antenatali diagnózisával lehetséges. Később az immunglobulin beadása lehetséges, de kevésbé hatékony.
Az intravénás beadáshoz standard immunglobulinok használata: Sandoglobin, Issiver (Olaszország), NP poliglobin (Németország) stb.
Lehetséges immunglobulin adminisztrációs rendszerek:
- 1 g / kg 4 óránként;
- 500 mg / kg 2 óránként;
- 800 mg / kg naponta 3 napon belül.
Függetlenül attól, hogy a dózistól és a sokaságtól függetlenül bizonyított (95%) pozitív hatást kaptunk, amely jelentősen csökkent az SRK frekvenciájának és a fototerápia időtartamának jelentős csökkenésében.
Infúziós terápia
Az infúziós terápiát olyan esetekben végezzük, amikor nincs lehetőség arra, hogy megfelelően felhívja a gyermeket a fényterápia hátterében. A fúvót bevezették napi térfogatát 10-20% -kal kell növelni (rendkívül alacsony tömegű testületű gyermekeknél - 40% -kal) a fiziológiai szükséglethez képest.
Az infúziós terápia folytatásakor kövesse a gyermek testének tömegét, értékelje a diurézist, az elektrolitok tartalmát, a vércukorszintet, a hematokritét.
Az infúziós terápia elsősorban 10% -os glükózoldat 4 túlcsordulását tartalmazza. Az infúziós terápiát intravénásán vagy intragasztrikusan végezzük a gyomorszondán keresztül. A folyadék intragasztral injekciója az élet 3-4. napjáról indítható, 25% magnézium-szulfát-oldatot adhatunk hozzá, hogy megakadályozzák a kolesztázis kialakulását a csepegtetőben a csepegtető / kg-ban, de-SHPA - 0,5 ml / kg, 4% Kálium-oldat klorid - 5 ml / kg. A folyadék intragasztrális beadása esetén nincs szükség az etetési mennyiség csökkentésére.
Működési terápia - Helyettesített vérátömlesztés
Korai (az élet első 2 napján) és később (az élet 3 napos életével) megkülönböztetik az SRK-t.
A késői SRK jelzése a közvetett bilirubin koncentrációjának értékei 308-340 μmol / l (adományozott újszülött esetén).
A késői helyettesített vérátömlesztés az újszülötteknél a születéskor a testsúlytól függően
1 * A Bilirubin minimális értékei - a megfelelő bánásmód kezdetének bizonyságának bizonysága olyan esetekben, amikor a bilirubin encephalopátia (vérszegénység, az APGAR-skála értékelésének az 5. percnél kevesebb, mint 4 pontnál kisebb értékelést) mm hg az időtartama több mint 1 óra; pH-t artériás vér kevesebb, mint 7,15 időtartam több mint 1 óra; rektális hőmérséklet 35 ° C-nál kisebb, albumin koncentráció kevesebb, mint 25 g / l; romlás neurológiai állapot a hyperbilirubinémia hátterében; általánosított fertőzés vagy meningitis).
A bilirubin mérgezés első tüneteinek megjelenésével azonnali SCP látható a bilirubin koncentrációjától függetlenül.
A helyettesített vérátömlesztés gyógyszereinek kiválasztása
Egy izolált RH konfliktussal, egy Rhesus-negatív egysoros, a gyermek eritrocita tömegének vérével és plazmával lehetséges, de a plazma AB (IV) vércsoport használata lehetséges. Egy izolált csoportos konfliktussal a csoport 0 (1) eritrocita tömege egybeesik a tartalék-tényezővel a gyermek eritrocitájának tartalékaival, valamint egy Plazma AB (IV) vagy egy csoport vérvirágú csoportjával . Az Avo rendszer, valamint az AVO rendszer, valamint az Intrauterine hemotranszfusok az SPK, a rhesus-negatív eritrocita tömeg, a vércsoport és a plazma AB (IV) vagy egy csoport egy gyermek vércsoportját használják.
Az újszülött hemolitikus betegségében a ritka vérfaktorok elleni konfliktusban a donor vért alkalmazzák, ami nem rendelkezik "konfliktus" tényezővel.
A cserélhető vérátömlesztéshez szükséges gyógyszerek mennyisége kiszámítása
A teljes térfogat 1,5-2 occ, azaz Egy dongyos gyermek esetében mintegy 150 ml / kg, és korai - körülbelül 180 ml / kg.
Az eritrocit tömeg és plazma aránya a hemoglobin kezdeti koncentrációjától függ a művelet működése előtt. A teljes térfogat az anémia korrekciójához szükséges eritrocita tömeg térfogata, valamint az eritrocita tömeg térfogata és a SCP térfogatának eléréséhez szükséges plazma mennyisége. Az anémia korrekciójához szükséges eritrocita tömeg mennyisége a következő képlet alapján kerül kiszámításra
az eritrocit tömeg (ml) mennyisége \u003d (160 a gyermek hemoglobinja g / l) x 0,4 x 0,4 x tömege kg-ban.
A teljes térfogatból ki kell vonni a vérszegénység korrekcióhoz szükséges eritrocita tömegének térfogatát; A fennmaradó térfogatot az eritrocita tömeggel és plazmával 2: 1 arányban töltjük fel. A következők megfelelnek az eritrocita tömeg alábbi arányának, a hemoglobin koncentrációjától függően a gyermek által.] ,,,,
Vér transzfúziós technika
Az SRKS-t az egyik fő hajó (köldökvénás, connect Venu). Az SRPS előtt a vér a bilirubin koncentrációjának meghatározására szolgál, a donor vérkompatibilitása és a címzett. Az SRKS-t az "pendulum módszer", azaz A vér felváltásának felvétele és bevezetése a gyermek tömegének legfeljebb 5-7 ml-es számításából. Az SRP elejét megelőzően a plazma kivetése 5 ml / kg számításából lehetséges. Indítsa el az SRK-t a vér eltávolításával. Az SRK kezdete és hossza előtt a katétert nátrium-heparin oldattal mossuk.
A hemoglobin 80 g / l alatti koncentrációjával az SRK anémiás korrekcióval kezdődik, azaz. A hemoglobin tartalmának ellenőrzése alatt csak az eritrocita tömeg bevezetéséből származik. A hemoglobin koncentrációjának elérése után 160 g / l adagoljuk az eritrocita tömeget és plazmát. Ehhez lehetőség van a plazma eritrocitikus tömegének feloldására, és felváltva két eritrocita tömeges fecskendőt és egy plazma fecskendőt.
Az SRK végén a vér újraindul a bilirubin koncentrációjának meghatározásához. Az SRP-k után folytatódnak a konzervatív terápia.
Az SRK-t az azonnali és késleltetett mellékhatások fejlesztésével lehet kísérni.
A helyettesített vérátömlesztés szövődményei
|
Megnyilvánulások |
Események |
|
|
Káros |
Szívellenőrzés |
|
|
Kötet túlterhelés |
||
|
Szív elégtelenség |
||
|
Ér |
T Romboembo IA, Air Embolia |
A vérátömlesztésnek való megfelelés |
|
A katéter mosása nátrium-heparin oldattal |
||
|
Koagulatív |
Túladagolási heparin-nátrium |
Dózisszabályozó nátrium-heparin |
|
Thrombocytopenia |
A thrombocyte számának ellenőrzése |
|
|
Elektrolit |
Hypercalemia |
Minden egyes transzfundált 100 ml-es (eritrocittömeg és plazma teljes) megelőzésére 1-2 ml 10% kalcium-oldat glükonát |
|
Hypocalcemia |
||
|
Hypernamentia |
Ellenőrzés |
|
|
CPU-vezérlés |
||
|
Fertőző |
Vírusos |
Kontroll donor |
|
Bakteriális |
Az SRK utáni szövődmények megelőzése és a katéter keresése idején nagy hajó Antibakteriális terápia hozzárendelése |
|
|
A donorsejtek mechanikai megsemmisítése |
Ellenőrzés |
|
|
Nem kritikus enterokollit |
Megfigyelés, felderítés klinikai tüneteka terápia megfelel |
|
|
Hypothermia |
Testhőmérséklet-szabályozás, melegítés |
|
|
Hypoglykaemia |
Mindegyik transzfúzióhoz 100 ml (eritrocit tömeg és plazmaösszes) 2 ml 10% -os glükózoldat 4 |
|
|
Reakció "Transzplantáció a gazda ellen" |
A besugárzásnak kitett túlcsordulás |
|
|
Ne használjon nagy mennyiségeket az SPK számára |
||
A késői anémia 2-3 héten belül az SRK után fejlődik. Általában hyphenerator és hypo eelektropoetikus karaktert visel. A korrekciós, rekombináns eritropoietin (Epoetin alfa szubkután 200 NE / kg, egyszer 4-6 hétenként).
Ha vashiányt észlelnek a rekombináns eritropoietin kezelés hátterében a terápiában, a vas-készítmények 2 mg / kg-os újrahasznosítható mirigyben vannak.
Megelőzés
A megelőzés a nők számára készült negatív vér. A csoportos összeférhetetlenség megelőzése nem létezik.
Annak érdekében, hogy megakadályozzák a tartalékok érzékenységének fejlődését minden olyan nő számára, akiknek rhesus-negatív vérhittációja van az első 72 órában (lehetőleg az első napon) a szülés után, egy újszülöttben vagy az abortusz esetében Mind a spontán, mind a nem virágzó, be kell vezetni az anti-D-riband immunglobulin adagját.
Annak érdekében, hogy megakadályozzák a Rhesus konfliktus minden negatív következményeit és a más vérfaktorok konfliktusát, meg kell határozni a jövő anya vércsoportját, és ha kiderül, hogy van egy rezes-negatív vér, akkor meg kell találni Ha ez a nőnek nincs rezes-pozitív vér (és általában, nem vette be a vért); Ahhoz, hogy megtudja, milyen igazi terhességet (nem volt mesterséges vagy spontán abortusz, a magzat intrauterin halála, a korai generák, a korai generák, vagy az újszülött halála röviddel a születés után). A jövőbeni gyermek apja tartalékairól szóló információ is fontos.
A megelőzés megakadályozása érdekében a korábban felsorolt, Antveusus mellett - immunglobulin. Ez történik, vagy egy rezes-pozitív gyermek születése után, vagy az első mesterséges abortusz után. Ezt egy tisztítószer intramuszkulárisan, egyszer, legkésőbb 72 órával a szülés után. A rhesus konfliktus ezen specifikus megelőzése csak a nonszenszmentes nők (érzékenység - növelés érzékenység) lehetséges, vagyis azok, akik nem túllépték a rhesus-pozitív vért, nem voltak abortuszok vagy vetélés, és általában ez a terhesség az első.
A specifikus profilaxis mellett a nemspecifikát is elvégzik. Ez magában foglalja a különböző gyógyszereket, amelyek csökkentik a test érzékenységét és növelik immunbiológiai védő erõit. Néha ugyanazzal a céllal, a férje terhes clevel-szárnyának támadása.
], [Az újszülött hemolitikus betegségeit a született gyermekek 0,6% -ánál detektálják. A betegség immunológiai patológiára vonatkozik, mivel az anya és a magzat vérének antigén-konfliktusához kapcsolódik.
Megállapították, hogy a fő antigének vörösvérsejtekben vannak. Az egyik egy rhesus faktor (RH faktor) - megkapta a D-antigen nevét. Az összeférhetetlenséget 1/3 esetben okozza. Más esetekben a betegséget az AU0 rendszer antitestjei határozzák meg, amely felelős a vércsoport kialakulásáért.
Az okok
Az anyai RH-negatív vér összeférhetetlensége a magzat eritrocita antigénjével az Atya RUS-pozitív tulajdonságai mentén továbbítódik. Az anyai szervezet idegen és agresszíven reagál az antitestek kialakulására. Egy másik név rh-erythoblastosis. Összesen, a világon a rezes-negatív emberek mintegy 15% -a. A jelet a lányok és fiúk öröklése átruházza. Ez csak a nők és a magzat terhesség alatt veszélyezteti, feltéve, hogy a gyermek apja szerepel az RH-pozitív csoportban.
Erősebb immunválasz alakul ki az újra terhesség alatt, még akkor is, ha az első az abortuszral végződött
A RE-Terhesség során kis mennyiségű antigének szövődmények gesztózis formájában a rezes-pozitív gyümölcs, gyulladásos megbetegedések. A placenta gáton keresztül behatol az idegen antitestekre az eritrociták, hemolízis megsemmisítésével.
Az AV0 csoportos rendszer szerepe fontos, ha az anya az első vér típusa (0), és a magzat az esetek második (és 90% -át) vagy a harmadik (10%), ritkán a negyedik csoporttal ( AB). Az immunizálás különbségek vannak:
- Az I Csoporttal rendelkező személyeknél mindig az A és B-Immunoglobulin elleni antitestek jelenlétében vannak, de ebben az esetben agresszív tulajdonságokat szereznek a homályos okok miatt. A konfliktus már az első terhességen nyilvánul meg. A korai kisbabák hemolízise vörösvérsejtek, nincs, mert a és az in-antigének később érlelődnek.
- A magzat eritrocitájával való kommunikáció a prenatális időszakban van felszerelve. A hemolízis csak a sejtek részeit fenyegeti, így a megnyilvánulás kevésbé agresszíven az újszülött számára.
A konfliktus más antigénszerkezeteknél lehetséges, de ritkán nagy nehézségekkel küzd.
Milyen változások fordulnak elő a gyermek testében?
A betegség patogenezisét (fejlődését) a károsodott eritrociták késleltetése okozza a máj és a lép sejtjeiben, hemolízisükben ezeken a szervekben. A májszövet elégtelen lejárata a szükséges enzim (glükuronil-transzferáz) hiányában fejeződik ki. Felelős a közvetett bilirubin mérgező gall pigmentjének semlegesítéséért, és továbbítja a bilirubin-glükuronidba (közvetett).
Ennek eredményeképpen a felszabadult hemoglobin nem lép be a véráramba, és feldolgozza a közvetlen bilirubin fokát, és felhalmozódik a vérben. A vörösvérsejtek hasonló típusú megsemmisítését kimenetnek nevezik. Az intravaszkuláris reakció lehetséges a hemolitikus betegség súlyos áramlásával a magzatban.
Osztályozás
A betegség meglévő formái az előfordulási időtől függően vannak elosztva:
- veleszületett;
- postnatal (kézbesítés után).
A súlyosság szerint a helyettesített vérátömlesztés szükségességétől függően:
- könnyű kezelési költségek transzfúzió nélkül;
- mérsékelt súlyosság - lehet normalizálni a mutatókat egy helyettesítő transzfúzió után;
- nehéz - 2 vagy több csere transzfusz.
Az áramlás természetétől függően:
- akut - A betegség rövid idő után (óra, nap) után következik be, miután az anya ellenanyagok behatolása után a magzatra;
- subacute - gyakrabban megfigyelhető közvetlenül a szülés előtti 3 napon belül;
- subhronical - veleszületett intrauterin lézió, a terhesség kezdeti időszakában keletkezik.
Mi a reakció súlyosságától függ?
A magzat súlyossága az antitestek bevezetésének időpontjától függ a placentán keresztül:
- ha terhesség alatt beiratkoznak, a betegség veleszületett formái makerált magzat formájában jelennek meg, a gyermek születése a betegség meglévő klinikai változatával;
- a szülés közbeni reakció, egy tipikus szülés utáni öröm fejlődik.

A gyereknek nagyfokú korszaka van a bőr macerációjával, lehetséges ok az anyai antitestekkel való összeférhetetlenséget szolgálja
Ezenkívül az immunkárosodás agresszivitása és súlyossága különbözik:
- különböző mennyiségű antitestek, amelyek behatoltak az anyai magzatba, a koncentrációt az akut és az akut anya jelenléte határozza meg krónikus betegségekhozzájárul a placenta akadály áteresztőképességének növekedéséhez;
- magas vagy alacsony kompenzációs magzati képesség (korai gyermekek több nehéz formában szenvednek).
Valószínű klinikai megnyilvánulások
A hemolitikus betegségek jelei lehetnek:
- a magzat halála a huszadikig tartó időszakban a thirtieth hete a terhesség miatt a betegek betegségei miatt;
- egy csecsemő születése közös duzzanattal;
- korai fejlődés egy újszülött korszakban súlyos sárgaság vagy vérszegénység.
A hemolitikus betegségek három fő formája van a született gyermekeknél:
- vérszegény
- sárgaság
- még.
Minden formájú Általános tünet A normookróm-anémia (Malokrovia) fejlődését figyelembe veszik, a korai eritrociták (normocklasztok, eritrociták), retikulocitózis, a máj és a lép növekvő megjelenése.
A betegség áramlási ideje:
- akut - az újszülött első napjai;
- helyreállítás - a bilirubin szintjének normalizálása után a vérben;
- maradék jelenségek.
Jellemzően az AU0-inkompatibilitás árama könnyebb, mint egy rhesus konfliktus. Még nagyon ritkán fordul elő, az ödéma, az anémiás és a sárga formák nem kemények. De AU0-hemolitikus betegséggel az intravaszkuláris hemolízis kialakulásának változata DVS-szindrómával kombinálva lehetséges.
Anémiás forma és klinikája
Az anémiás lehetőség a lehető legegyszerűbb. A gyermekek ötödikében megfigyelhető. Az oka a behatolt antitestek minimális száma, amely rövid hatást gyakorol a gyümölcsre. A kis, a placenta eritrocita feldolgozó termékek visszatérnek az anyai szervezethez.
A születés után a gyermeknek nem lehet jaggilitás, ha a máj jól működik. A fő tünetek az élet első hetének végén jelennek meg:
- a bőr selyem;
- a máj és a lép növekedése;
- a vér elemzésében az általános megnyilvánulások mellett alacsony számú hemoglobin, erythroaction, az eritrocita sejtek megjelenése különböző méretű és formák.
A visszanyerést gyorsan elérik a rhesus-negatív vér transzfúziójának frakcionálási részével.

A beteg baba letargia, az arckifejezés elvesztése
A jagggptious forma jellemzői
Bizonyították, hogy a sárga forma a terhesség végén lévő gyümölcsök elleni antitestek hatása alatt jelenik meg. Az újszülött test tömege nem sérült meg, a szülés időben történik, az újszülött bőrszíne az élet első napján fog változni. Ritkán a gyermek sárga bőrborítóval született, szórható vizekkel és kenéssel festve.
Tünetek:
- a jaggilitás gyorsan növekszik;
- meghatározzák a megnövekedett májat és lépt;
- a megnövekedett nyirokcsomók tapinthatóak;
- ritkán határozza meg a szívhatárok bővítését;
- a bilirubin tartalma a köldökzsinóról a vérben 51 μmol / l-re emelkedik (a normál szint Körülbelül 28 μmol / l), minden órában a koncentrációja 3,4 μmol / l.
A közvetett bilirubin elsősorban károsítja a májsejteket (hepatociták), izomszövet A miokardiális, szelektíven elpusztítja a neuronokat. Kezelés nélkül a mérgezés a nap vagy két nap után eléri a maximális hatását. A bilirubin encephalopathia (agyi elváltozások) neurológiai tünetei jelennek meg:
- növekvő letargia;
- a gyerek rosszul szar, megtagadja enni, gyakran csatlakozik;
- hányás;
- kevésbé gyakran az élet negyedik napjától, a tónusos görcsök közleménye;
- az occipitális izomok merevségének tünete határozza meg;
- az óceán izmai rendellenességei, a könyv szemgolyóinak eltérése, a század felső széle és a szaruhártya közötti sclera csík megjelenése (a "Sun Sun" tünete);
- a központi karakter (pertívás, ritmus-rendellenesség, a bőr cianózisával) való légzés változásai;
- csökkentette a veleszületett reflexeket.
A bilirubin az idegrendszert az indirekt frakció szintjén a bonyolult gyermeknél 306-340 μmol / l-ben, előzmény esetén - 170-204. Megállapították, hogy az albumin plazma plazma részt vesz a súlyos jaggildly fejlesztésében. Bilirubin többletet köthetnek, jelentősen növelik az agyra gyakorolt \u200b\u200bkritikus szintet. Albuminhiány esetén a vereség könnyen alkalmazható a különböző szervekre és szövetekre.
A bilirubin feleslege a vese tubulusokban és az edényekben található. Ez hozzájárul a vese szívroham fejlődéséhez.
Az érintett máj megzavarja a fehérje termelését, a véralvadási faktorokat. Ezért a protrombin szintjének csökkenése és a vérzési idő növekedése. A bilirubin bilirubinjának megnövekedett kiválasztása miatt sokkal vastagabb, ami hozzájárul a mechanikus sárgaság fejlődéséhez. A cal elszíneződik. A vizeletben a bile pigmenteket meghatározzák.
A bilirubinikus encephalopathia a születés harmadik és hatodik napján történik.
Ez szokásos megkülönböztetni az áramlási fázisokat:
- a mérgezés kedvezményes jelei - az étvágy csökkenése, letargia, az izmok hangjának csökkenése, megkönnyítése, ásítás, hányás és bőséges duzzanat;
- jelei a sárgaságban az agyi magok - spasztikus görcsök, a nyakszívó izmainak feszültsége, a nagy rugók koponyájának felszínén, a kezek remegve, a szopás reflex elvesztése, a szemgolyók Nistagm, a rövid távú légúti megálló Bradycardia, Lethargikus állapot;
- képzeletbeli jólét - az élet második hetében az izmok spasztos stressz eltűnik, a neurológiai tünetek kevésbé kiemelkedtek;
- komplikációk - három vagy öt hónapos korban lehetséges, a gyermek bénulás, paresa, süketség, görcsök.
A Bilirubin Encefalopathia miatt bekövetkező halálos kimenetel 36 órával született. A túlélő gyermekek nagyon elmaradnak a fejlődésben fizikailag és mentálisan, elnyomott immunitást, mert gyakran szenvednek fertőző betegségek, A tüdő gyulladása, szepszisben szenved a fertőzés terjedésében.
E-mail forma és megnyilvánulásai
Edema formájának kialakítása érdekében az anya antitestek gyümölcsét hosszúnak kell lennie. A gyümölcs nem hal meg azonnal, mert alkalmazkodik az antitestek eltávolításához az anyai szervezethez, a további vérképződés középpontjában áll. A lép és a máj jelentősen növekszik, a szív hipertrófia megfigyelhető, az endokrin mirigyek aktiválódnak. A hipoalbuminémia a hajók fokozott permeabilitásához és plazma kilépéséhez vezet egy intercelluláris térben.
Ez a folyadék felhalmozódásához vezet:
- szubkután szövet;
- pleurális üreg;
- hasi üreg;
- pericarda.
Ebben az esetben a magzat és a placenta tömege drámaian (majdnem 2-szer) emelkedik. Az anémia jelentősen kifejezve: a hemoglobin 35-50 g / l-ig csepp, és az eritrociták 1 x 10 12 / l-re csökkennek, különböző robbanási formák a vérben. Ezek a jogsértések a magzati halál oka a szülés kezdete előtt vagy közvetlenül utána. Az ödéma a hemolízis legsúlyosabb megnyilvánulása.
Hogyan lehet azonosítani a magzat betegségét?
A hemolitikus betegség jeleit tartalmazó gyermek születésének kockázatának meghatározásához elemzi:
- a jövő anya állapota, krónikus betegségek jelenléte;
- kompatibilitás a gyermek apjával a Resh-ban;
- a terhesség előzményei;
- információ az előző vérátömlesztésekről.
A diagnózisban fontos tudni és figyelembe venni az alábbi információkat:
- terhelte a korábbi terhességek menetét;
- vetélés;
- egy halott gyermek születése;
- mentális I. fizikai késés A meglévő gyermekek fejlődésében.

A kockázati tényezőkkel rendelkező nők különleges számviteli a nők konzultációiban, ajánlott különleges kutatás az állítólagos terhességre.
Győződjön meg róla, hogy meghatározza az antitesteket az rúd negatív nőkben. Amikor észlelik őket, a profilaxist egy specifikus antuxustikus gammlobulin alkalmazásával végezzük, gyengül az agresszív tulajdonságokkal.
A magzat betegségét az amniocente által kivont vizek (a méh lyukasztása) által kivont vizek vizsgálata határozza meg. A diagnózis feltételezhető, hogy magasabb súlyú, a bilirubin jelenléte.
Az újszülött kezelésére fontos, hogy a szállítás után azonnal diagnosztizáljon.
Gyanúsítottak, megtartják őket:
- az antitestek vizsgálata rhesus-negatív anya tartalékban és vércsoportokban (ha az anya rendelkezik az első csoporttal);
- egy csoport és a nyugodt újszülött meghatározása.
A hemolitikus betegségről szól:
- kedves baba;
- a bőr színezése, a vizek felhalmozódása és kenése;
- nagyított máj és lép újszülött.

A gyermek kutatásának homályos állapotával a zsinór vér a legértékesebb vér, a változásokat korábban észleli, mint más jelek.
Ha a köldökvér nem vett be, akkor az első 24 órában a bilirubin becsült. A gyors növekedés jelzi a betegség súlyosságát.
A negatív anya mintái rhesus és csoportos összeférhetetlenséggel, a hemolitikus betegség jelei jelenlétében a gyermek kezdik kezelni, és az anya más lehetséges antitesteket vizsgál.
Milyen betegségeket kell megkülönböztetni a hemolitikus betegségtől?
BAN BEN megkülönböztető diagnózis össze kell hasonlítani a tüneteket, a biokémiai és klinikai megnyilvánulást lehetséges betegségekjaggilitás és emelt bilirubin kíséretében:
- az eritrocita szerkezet veleszületett megsértése;
- májenzimek hiánya;
- thalassemia;
- terjesztett intravaszkuláris koagulopátia;
- endokrin hiperbirubinémia (veleszületett családi szindrómák), csökkent funkció pajzsmirigy, hipofízis.
A diagnózis szükségszerűen figyelembe veszi a gyermek máj működését blokkoló gyógyszerek etetését:
- szulfanimid
- novobiotikus antibiotikum,
- k-vitamin.
Valószínűleg a gyermek yellowness:
- cukorbetegség Acidosis anya;
- bármilyen hypoxia;
- növekvő indirekt bilirubin hemolízis nélkül;
- cytomegalia;
- toxoplazmózis;
- veleszületett hepatitis;
- vérmérgezés;
- szifilisz.
Modern kezelés
Az újszülöttek hemolitikus betegségeinek kezelése a gyermek hemolízis és antitestek gyors eltávolítását igényli, amely a reakciót okozott. Ezenkívül a baba védelmet igényel a szervek és a rendszerek stimulálása és támogatása a máj és a vese.
A leghatékonyabb módszer a friss vér transzfúziója 150-180 ml / 1 kg testtömeg. Rhesus-inkompatibilitás esetén az egysoros tartalékok negatív vér jelenik meg. Amikor a rendszeren keresztül ütközik, az AU0 transzfúziós eritrociták i csoport, amelyet a plazma IV. Csoport elvált. Minél korábban a transzfúzió elindul, annál nagyobb az esélye, hogy az érintett eritrocitákat és a hemolízist a máj, az agy és a lép károsodásával határozza meg.
Súlyos anémiás formában (35% -kal történő hematocruktúrával), a köldökzsinórok túlcsordulása után a születés után fél órával kezdődik. A bécsbe egy katéter van felszerelve, 10 ml vért veszünk, és annyi adományozót önt. Az eljárás legfeljebb három órát folytat. Minden 100 ml-es csere után a gyermeket kalcium-kloriddal, 10 ml glükózzal injektáljuk.
Ugyanakkor a szétesés: folyadék belsejében a nyelőcső szonda, intravénás adminisztráció glükóz, plazma, albumin.
A vér savaliális összetételének támogatása nélkül a bevezetett tartósítószereket (citrátokat) szívmegállót okozhat. Ezért jobb, ha a donor vért alkalmazzák a támaszkodó megoldásokkal.
A kezelésben lévő gyermekorvosokat a kisgyermek véralvadási mutatók követik. A heparin használatához a hozzáállás más. Egyes szerzők úgy vélik, hogy a kábítószer nemkívánatos következménye emelkedett szint zsírsavak, amelyek úgy viselkedhetnek, mint a bilirubin.
A májsejtek működésének javítása érdekében fenobarbitalt alkalmazunk, szulfát-magnézium, xilit, szorbit, ATP, metionin oldatát alkalmazzuk. Alkalmazzon prednizont 7 napos peremmel.
A gyermeket a duodenális próbával végzik, hogy megszüntesse az epe stagnálását.
Az etetést olyan donor tej alkalmazásával végezzük, amely nem tartalmaz antitesteket. Az E, B, C-vitaminok intramuszkulárisan be kell vezetniük. Az idegrendszer károsodásának tünetei megkövetelik a B-vitamin alkalmazását.
Fototerápiás technika (a kék fény lámpa expozíciója) lehetővé teszi, hogy növelje a bilirubin oxidációját, és nem toxikus kapcsolattal kapcsolja be. A munkameneteket naponta 12 órakor tartják, legfeljebb egy hétig.

Ha fototerápia, szemvédelem szükséges, a testhőmérséklet mérése, a folyadék izolálása és injekciója, a hematokrit meghatározása
Vérjelzői ellenőrzést kell végezni, miután a gyermek kibocsátása a szülési kórházból két hónapon belül két hónapig.
Előrejelzés és következmények
A hemolitikus betegségekkel rendelkező gyermekek időben történő kezelésével fejlődésük nem szenved. Ha a bilirubin vérének tartalma kritikus szinten volt, és teljes kezelés Nem végezték el, akkor a halálos egyenesség az élet első napjaiban fordul elő. A túlélő gyermekek negatív következményekkel járnak az űrlapon:
- zavaros psziché;
- fizikai és mentális fejlődésben;
- zavaros beszéd;
- halláskárosodás.
További kezelés hiányos. Az időről időre szóló gyermekek rehabilitációs kurzuson mennek keresztül az ápolási ágazataiban.

Van egy fogyatékosság, a gyermek igényei folyamatos ellátás
Az agyi oldalról származó maradék fókuszális megsértéssel végezzük el a helyreállítási terápiát: masszázs, B csoport vitaminok, aminalon és más nootropikus gyógyszerek belül.
A megelőzés lehetősége
A vérben lévő antitestek és tartalmának magas kockázatának kimutatása során a női perinatalis központ szakembereit megfigyelik. Az érzéki állapot eltávolítása vagy csökkentése lehetséges:
- a terhesség utolsó évtizedében - a gyermek apja bőrének "helyettesítése" segítségével;
- közvetlenül a szállítás után (az első 72 órában), az antuxustikus gammlobulin bevezetése után.
Ezt a megelőzést sikertelen szüléssel, abortuszokkal kell elvégezni.
A vérben lévő antitestek tartalmának növekedése a nő és a korai kézbesítés kórházi kezelésére vonatkozik (2 hét korábban).
A modern központok lehetőséget kapnak az intrauterin véráramlás elvégzésére. A megelőzés módszerei csak az anya és az apa tudatos megközelítésével lehetségesek az utódaik egészségére. A jövőbeni anya nem hajlandó a vérvizsgálatok átadására, az Akuster-nőgyógyászba, vagy a kórházba esik, a gyermekek fejlődésének kiegyenesítésével, súlyos szövődményekkel jár.
Az egyik legsúlyosabb gyermek patológiája az újszülöttek hemolitikus betegsége (GBN), amely az anya és a gyermek immunrendszeri rendszereinek konfliktusa, amelyet a vörösvértestek hatalmas megsemmisítésével kíséri. Ebből kifolyólag, ez a betegség A magzat és az újszülött még mindig eristoblastosisnak ismert - Ez a kategorikus vérkülönbségek szomorú eredménye az anya és a baba a Reshe rendszeren vagy avo.
A baba eritroblastózisának fő oka az anya és a baba vérének ellentétes különbsége, gyakrabban az rúdfaktor mentén. Ritkánabb kulrok a vércsoportok antigének (az AVO rendszerben), és kevésbé gyakori ellentétben állnak más természet.
Mi az a hajlam a Rhesus konfliktus anya és a gyerek számára? Amikor a mínusz rhesus anya terhes baba, plusz rezes. Leggyakrabban ezért az újszülöttek hemolitikus betegsége nyilvánul meg, és a méhben már elindul a fejlődést.
Az AVO rendszer mentességének ütközésének oka a vércsoportok eltérése: o (1) -csoport az anyából és a (2) vagy b (3) a magzatban.
Érdemes megjegyezni, hogy a gyermek nem mindig jelenik meg a beteg fényéhez. És csak akkor, ha az anya ezt az úgynevezett érzékenységet idézett elő, vagyis az idegen vérkomponensek érzékenysége nőtt, amellyel egy vagy másik okból szembesült.

Az anyaérzékenység különböző forrásokkal rendelkezik. Például, egy negatív rhesv faktorú anya szenzitizálódik, miután a vérátömlesztés pozitív rezes volt (nagyon régen megtörténhet, még akkor is, ha gyermek volt). Ezenkívül a szenzibilizáció akkor fordul elő, amikor vetélés, és ha mesterséges abortusz volt. Emellett az anya szenzitizációjának fő elkövetői szülési. Ezért minden egyes későbbi gyermekkockázat növekedésével nő.
Ha az Avo rendszeren az immunrendszeri összeférhetetlenségről beszélünk, akkor nem számít, hogy milyen a nő terhessége egymás után, hiszen az antigének érzékenyizálásával szembesülünk - bizonyos fertőzések során oltóanyagok alatt.
A tartalékok és az Avo rendszer fent említett eltérések mellett a placenta különleges helyet foglal el, mivel közvetlen érintkezéssel rendelkezik az emberi szervezetekkel és a gyerekekkel, amikor a méhben van. Az akadály megsértése esetén az antitestek és az antigének cseréje az anyaga és a baba könnyebben történik.
A prenatális időszakban az ellenséges vér testek behatolnak a prenatális időszakba, az eritrocitákkal együtt. Ezek a testek (a rezes tényező, az A és B antigének) hozzájárulnak a vérben lévő antitestek kialakulásához, majd a csecsemő véráramában lévő védőcsatornán keresztül behatolnak. Az ilyen csere eredménye az antigének és az antitestek szövetsége, amelyek a vörösvérsejtek patológiás megsemmisítését okozzák.
Az ilyen pusztítás következményei az ellenséges testületek részvételével romboló hatással vannak a magzat testének kialakítására. Az ilyen bomlás egyik következménye a toxikus bilirubin koncentrációjának növekedése és az anémia (Malokrovia) fejlődésének növekedése.
A májon nem áthaladó bilirubin mérgező az emberekre, és még inkább a csecsemő számára. Van egy olyan ingatlan, amely leküzdeni egy akadályt, amely megosztja a keringési rendszert és a központi idegrendszert, és károsítja az agyi magok és az agykéreg károsodását, ami a "nukleáris sárgaság" oka.
Ha kifejlesztett, akkor a vörösvérsejtek megsemmisítése következtében új vérborzatok alakulnak ki - az eritroblasztok. Ezért ezt a betegséget eritoblastózisnak is nevezik.
Formák
Az immunológiai konfliktus típusától függően a következő formák
- Az újszülöttek hemolitikus betegsége a rh tényező konfliktusa miatt;
- Az újszülöttek hemolitikus betegsége miatt a vércsoport konfliktusa (AVO összeegyeztethetetlenség);
- Nagyobb ritka formák (konfliktus más antigénkendszerekhez).
Klinikai formák:
- Ödéma;
- Sárgaság;
- Vérszegény.
Súlyosság szerint a betegség következő formái különböznek:
- Könnyű: A tüneteket mérsékelten fejezzük ki, vagy csak laboratóriumi mutatók vannak.
- Közepes-nehéz: a vérben lévő bilirubin megnövekedett, de nem észlelhető mérgezés és szövődmények. Az első 5-11 órával a születés után a baba, ez nyilvánul (függ rhesus konfliktus vagy AVO konfliktus), az 1. óra élettartama kevesebb, mint 140 g / l, bilirubin a vérben a köldökzsinórból meghaladja a 60 μmoll / L, a máj és a lép megnövekedett méretben.
- Nehéz: Elementális női betegség, nukleáris sárgaság tünetei, légzési rendellenességek és szívműködés.
Tünetek
A klinikai tünetek eltérőek a patológia egyik vagy más formájában: ödéma, anémiás vagy sárga.
Még
Az ödéma, hasonló a magzati vízhez, a legritkább, míg a betegség súlyossága meghaladja a többieket. Itt van jelei és tünetek:
- A fejlesztés kezdete az intrauterin;
- A terhesség első trimeszterében a vetélés nagy valószínűsége;
- Kevésbé gyakran - későbbi magzati halál vagy egy hidratált helyzetben lévő teher, az ehhez az alakra jellemző ödéma, a hemoglobin és az eritrociták mély hiánya a véráramban, oxigén éhezés és szívelégtelenség;
- Erős, szinte viasz, baba bőrápolása;
- Éles izomerősítés, reflex elnyomás;
- Egy nagy hasa a máj és a lép növekedése miatt;
- Kiterjedt szövet duzzanat.
Vérszegény
Az anémiás forma a lehető legegyszerűbb. Tünetei:
- A közeljövőben (legfeljebb négy-öt napig) felismerhető a gyermek születése után;
- A légköri, bőr és nyálkahártya fokozatosan fejlődik, a has nő;
- Általában nem befolyásolja nagymértékben a gyermek jólétét.
Sárgaság
A sárgaság alakja a leggyakoribb. Tünetei:
- A szövetek a bilirubin pigment véráramlásában és származékai véráramlásának hipernaporációjának köszönhetően kifejezett sárga árnyékot kapnak;
- A színező pigment és a vörös borjúság hiánya vérmennyiségű egységben;
- A lép és a máj jelentős növekedése.
A sárgaság fejlődése hamarosan a baba születése után, néha - 24 óra elteltével történik. Idővel előrehaladt.
A bőrburkolatok és a nyálkahártyák sárga, még narancssárgaakká válnak. A betegség súlyossága attól függ, hogy milyen korai nyilvánul meg. Minél több bilirubin a vérben felhalmozódik, az a tény, hogy a gyermek erősebb, mint a letargia és álmosság. A reflexek elnyomása és az izomtónus csökkentése.
3-4 napon belül a mérgező bilirubin koncentrációja kritikussá válik - több mint 300 mikromolt literenként.
Jaundice nukleáris formát szerez, amikor az agy szubkortikai magjait érinti. Ezt a nyakszívóizmok és az opistonus merevsége, a "Suns Sun" tünete, a piercing patak tünete. A hét végére a bőr zöldes árnyalatúvá válik, CAL - színtelen, egy egyenes bilirubin növekszik.
Diagnosztika
Szükség van a konfliktusok antenatalis diagnosztizálására immunrendszer Anya és magzat. A kockázati területen vannak olyan nők, amiket vetettek, csendes, aki gyermekeket halt meg a sárgaság első napján, ha az anya vérátömlesztést végzett anélkül, hogy figyelembe vette volna a REES-tényezőt.
- Meg kell határozni a Rhesus és az Avo-csoport szülei a gyermek. Anya negatív, és a gyümölcs pozitív rezesbe lépjen be a kockázati csoportba. Ellenőrizze az apa genotípusát a jövőbeni gyermekek önéletrajzának előrejelzésével. Veszélyes helyzetben vannak olyan nők is, ahol egy vércsoport van.
- Ellenőrizze az antiprifícionáló antitestek titer dinamikáját, ha a nőnek negatív rhesus, legalább háromszor az ásatási időszak alatt.
- A 34. héten a zsíros folyadék kerítését, ha kockázatot jelent.
- Szükségszerűen ultrahangvizsgálat a placenta sűrítésére és a többutas.
Végezze el a szülés utáni diagnosztikát a klinikailag nyilvános tünetek alapján a szülés során, és közvetlenül utána, valamint a betegség laboratóriumi mutatói alapján is. A gyermek hematológusának konzultációját kinevezik, amely felügyeli a kezelést abban az esetben, ha a patológia kiderül.
Kezelés
A betegség súlyos formái esetében a kezelés az alábbiak szerint történik:
- Vér transzfúzió helyettesítésével (a "rossz" vér és a donor transzfúziója);
- Hemiszorpció magatartása - A vér áthalad, vagy a mérgező anyagok felszívódására alkalmas gyanták;
- Válasszon néhány vért, és távolítsa el a toxikus komponenseket tartalmazó plazmát.
A cserélő transzfúzió segít megszabadulni a közvetett bilirubin és romboló antitestek megszabadulása a baba véréről, és növeli a vörösvértestek mennyiségét.

- Ügyeljen arra, hogy olvassa el:
Az ilyen transzfúzió elvégzéséhez a vért a negatív rhesus és ugyanazon Avo Csoport, mint a baba. Most nem próbálják túlcsordulni a szilárd vért, hogy ne csökkentsék a HIV-t vagy a hepatitis átvitelének veszélyét, hanem az AVO-csoporttól függően negatív rhesus vagy plazmával rendelkező eritrociták tömegét.
Abban az esetben, ha a betegségnek fénye vagy lefolytatása van hadműveleti ellátáscsináld a következőt:
- Tisztítson intravénás glükózt és fehérjealapú készítményeket;
- Mikroszomális máj enzimek által előírt induktorok;
- A C, E, B-vitaminok, a cocárboxiláz, amely javítja a máj működését és normalizálja az anyagcsere folyamatok.
Ha az epe szindrómás megvastagodása megfigyelhető, a koleretikus belsejében van előírva. Ha az anémia kifejeződik, az eritrocita transzfúzió történik. A párhuzamos fototerápia hozzárendelve, vagyis a gyermek teste besugárzott fluoreszkáló lámpával fehér vagy kék fény. A közvetett bilirubin, amely a bőrben van, oxidált, vízben oldódó komponensek alakulnak ki, amelyek természetesen származnak.
Komplikációk és következmények
Ha a betegség nehéz formákat visel, a szövődmények lehetnek a leginkább kiábrándító, a kezelés ellenére:
- A gyümölcs meghalhat a terhesség alatt vagy az első héten a születés után;
- A gyermek letiltható, beleértve az agyi merevlemezt;
- Teljesen elveszítheti a pletykát, vagy vak;
- Pszichomotoros rendellenességek megfigyelhetők;
- Az epe stagnálása miatt alakulhat ki;
- Gyakran sérült psziché.
A vörösvérvirág vérének különbsége lehet hasonló cellák anya. Ha a placenta ilyen vörösvérsejteket halad, idegen antigénekké válik, és a válasz az anya antitestjeinek előállítása az anya által. Az antitestek behatolása a magzat testébe:
- Hemolízis (vörösvérsejtek bomlása);
- Rendkívül veszélyes sárgaság.
Megelőzés
A hemolitikus betegségek megelőzése specifikus és nem specifikus:
- A nemspecifikus profilaxisban a transzfúziót a csoport és a rhesv faktor tekintetében hajtják végre, és megőrzik a terhességet;
- Specifikus prophylaxis alkalmazásával az immunglobulin anti-D bevezetésre kerül az első második napon közvetlenül a szállítás után (ha van egy rhesus konfliktus anyukák és gyermek) vagy abortusz.
Abban az esetben, ha a terhesség alatt a vérben lévő antitestek koncentrációja növekszik, alkalmazza:
- Hemosorpció;
- 3-4-szeres intrauterin helyébe vérátömlesztés a 27. héten segítségével mosott vörösvérsejtek körülbelül (i) csoportok negatív rezes és az azt követő szállítási a 29. hét a terhesség.

A magzat és az újszülött hemolitikus betegsége veszélyes betegség, amely időben meg kell akadályoznia és meg kell akadályoznia a terhesség első alkalommal, hogy szakemberektől betartsák.