Sekundārā sifilisa attīstības cēloņi, simptomi un ārstēšana. Sekundārais sifiliss Sekundārajā periodā sifiliss ir reti sastopams
24.06.2017
Sifiliss ir infekcijas slimība, ko izraisa mikroskopiska kustīga spiroheta, ko sauc Bāla treponēma.
Spiroheta nav baktērija, bet tā nav arī vienšūņu organizācija. Tas ir kaut kas pa vidu. Sifilisa slimība pāriet no pārvadātāja, kura sifiliss ir pirmajā vai otrajā attīstības stadijā.
Infekcijai ir trīs pārnešanas ceļi:
- Seksuāla. Ja partneriem ir dzimumakts bez aizsardzības, jūs varat viegli inficēties ar bālu treponēmu.
- Sazinieties ar mājsaimniecību. Inficēties var, lietojot kopīgu apakšveļu, mitros dvieļus, vannas piederumus, ja tos iepriekš lietojusi inficēta persona.
- Vertikāli. Bālu treponēmu pārnēsā slima māte bērnam. Šī baktērija viegli iziet cauri placentas barjerai un izdalās zīdīšanas laikā. Tāpēc bērns var inficēties dzemdē un zīdīšanas laikā.
Sārmainās ziepes, dezinfekcijas līdzekļi, žāvēšana un karsēšana negatīvi ietekmē patogēna attīstību. Ilgu laiku treponēma dzīvo mitros maksts izdalījumos, asins plazmā.
Sifilisam ir stingra kursa stadija. Tas attīstās četros posmos:
- Inkubācija – infekcija organismā sāk attīstīties divas nedēļas pēc inficēšanās, un tad var pamanīt sekundārā sifilisa pazīmes. Maksimālais uzturēšanās laiks organismā ir seši mēneši.
- Primārajā stadijā treponēma veido cietu šankre. Piecu dienu laikā šankram pievienojas limfātiskās sistēmas mezglu lokālas reakcijas. Pēc mēneša šīs izmaiņas var izzust pašas bez atbilstošas ārstēšanas.
- Sifilisa sekundārā stadija sāk parādīties divus līdz trīs mēnešus pēc inficēšanās. Uz inficētās personas ķermeņa un ekstremitātēm parādās izsitumi.Tas ir saistīts ar faktu, ka dažādās cilvēka ķermeņa daļās sākas patogēno mikroorganismu hematogēna izplatīšanās. Sākas arī iekaisuma reakcija gar ādas kapilāriem. Pacienta imūnreaktivitāte ietekmē šī sifilisa attīstības stadijas gaitu. Parasti izsitumi uz ķermeņa pacientam nerada neērtības. Pēc dažām nedēļām izsitumi pāriet paši, bet pēc diviem vai trim gadiem tie var parādīties atkal.
- Terciārā attīstības stadija sākas ar specifiskiem iekaisumiem, tos sauc arī par sifilītiskām smaganām. Kad tie sāk sadalīties, sākas veselo audu iznīcināšana. Pēc tam veidojas lieli defekti, kas izpaužas kā deguna sabrukums un aukslēju iznīcināšana. šis infekcijas slimības attīstības posms var nopietni ietekmēt smadzeņu garozu un beidzas ar muguras smadzeņu bojājumiem, muskuļu spēka traucējumiem un augšējo un apakšējo ekstremitāšu nekustīgumu.
Kad slimība nonāk pēdējā stadijā, ir diezgan grūti palīdzēt pacientam.Bieži sifiliss beidzas ar smagu invaliditāti vai pilnīgu dzīvībai svarīgu orgānu disfunkciju.
Ārstiem ir vieglāk diagnosticēt slimību, kad sākas sekundārās stadijas simptomi.
Kas ir sekundārais sifiliss
Sekundārais sifilisa periods sākas pēc primārā perioda savlaicīgas ārstēšanas rezultātā. Tās pirmā izpausme sākas divus, trīs mēnešus pēc bālas treponēmas nonākšanas organismā. Bieži ir gadījumi, kad sifilisa otrā stadija pāriet latentā formā un nesniedz pat mazākos simptomus. Bāla treponēma var dzīvot organismā no diviem līdz pieciem gadiem. Pēc tam sākas terciārais posms, kas var noritēt arī latentā formā.
Sekundārais periods atšķiras no citiem ar to, ka to ir viegli kādam nodot, tas ir, inficēt. Gandrīz visos gadījumos periodam ir izteikta klīniskā aina, kas ļauj pacientam apmeklēt ārstu un diagnosticēt infekcijas slimību. pat ja inficētam cilvēkam nav tuvības, viņš tik un tā spēj inficēt citu cilvēku. Tas notiek ikdienas dzīvē, piemēram, izmantojot traukus, dvieļus, zobu birstes un citus personīgos vai higiēnas priekšmetus. Tādēļ sekundārā sifilisa ārstēšana jāveic slimnīcā.
Kad pacientam parādījās pirmie ādas izsitumi, tas nozīmē, ka sākās sekundārais svaigs sifiliss. Tas ir saistīts ar bālas treponēmas iekļūšanu asinsrites un limfātiskajā sistēmā.
Tādējādi tas izplatās visā ķermenī. Izsitumi uz ķermeņa var neizzust līdz trim mēnešiem, un pēc tam tie sāk kļūt bāli un pazūd. Tādā veidā izpaužas imūnrezistence. Pēc kāda laika izsitumi atkal parādās.
Atkārtots infekcijas uzliesmojums norāda uz sekundāru recidivējošu sifilisu. Šādus procesus var novērot līdz diviem gadiem.
Sifilisa sekundārā perioda simptomi
 Sākotnējā attīstības stadijā sekundārajam sifilisam ir vispārēji simptomi, kas ir līdzīgi akūtas elpceļu vīrusu infekcijas vai gripas izpausmei. Pacientam ir ātrs nogurums, galvassāpes un drebuļi. Bieži vien, kad ķermeņa temperatūra paaugstinās. Atšķirībā no citiem posmiem, sekundāro var pavadīt bezcēloņu locītavu un muskuļu sāpes, kas bieži vien pastiprinās nakts miega laikā. Pēc visu šo simptomu parādīšanās var sākties izsitumi uz ādas.
Sākotnējā attīstības stadijā sekundārajam sifilisam ir vispārēji simptomi, kas ir līdzīgi akūtas elpceļu vīrusu infekcijas vai gripas izpausmei. Pacientam ir ātrs nogurums, galvassāpes un drebuļi. Bieži vien, kad ķermeņa temperatūra paaugstinās. Atšķirībā no citiem posmiem, sekundāro var pavadīt bezcēloņu locītavu un muskuļu sāpes, kas bieži vien pastiprinās nakts miega laikā. Pēc visu šo simptomu parādīšanās var sākties izsitumi uz ādas.
Izsitumus, kas parādās šajā periodā, sauc par sekundāro sifilīdu. Šādiem izsitumiem ir savas īpašības:
- izsitumi notiek labdabīgi, kamēr nav perifēras augšanas;
- neiznīciniet apkārtējos audus;
- ir noapaļota forma ar skaidrām robežām;
- nav subjektīvu simptomu. Reti izsitumi var niezēt;
- nav akūtu iekaisuma pazīmju;
- dziedēt bez rētām.
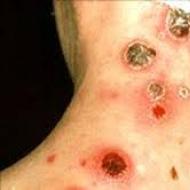
Sekundārais sifiliss sastāv no lielas patogēno mikroorganismu koncentrācijas. Šis faktors norāda uz sekundārā sifilisa bīstamību.
Visbiežāk sastopamās ādas izsitumu formas ir sifilīta rozola un plankumainais sifilīds. Tiem ir gaiši rozā krāsa un noapaļota forma, kuras diametrs nepārsniedz desmit milimetrus. Parasti plankumu lokalizācija ir uz ķermeņa ādas, augšējo un apakšējo ekstremitāšu. Retos gadījumos tos var novērot uz sejas, pēdu un roku ādas. Sifilītas rozolas infekcijas slimības attīstības sekundārajā stadijā parādās 11-13 gabaliņi dienā. Tas ilgst vienu nedēļu. Lai atšķirtu rozolu no citiem izsitumu veidiem, jums vienkārši jānoklikšķina uz tā. Nospiežot, rozolas pazūd.
Daudz retāk pacients var pamanīt izsitumus zvīņainu (lamelāru zvīņu ar grimstošu centru) un apjomīgu (paceļas dažus ml virs ādas) rozola veidā.
Vēl viens sifilisa sekundārā perioda izpausmes veids ir papulārie sifilīdi. Tās izskatās kā blīvi elastīgas papulas, kuru diametrs nepārsniedz 6 mm. Tie ir rozā vai vara sarkanā krāsā. Pēc noteikta laika blīvi elastīgas papulas centrs sāk lobīties un izplatās uz perifērajām zonām. Arī papula var nolobīties tikai gar malu, bet pēc centra nolobīšanās. Kad papulas sāk strauji izplatīties pa ādu, sākas ilgstoša hiperpigmentācija. Tās var būt seborejas, nummulāras, psoriāzes formas, raudošs sifiliss un papulāras formas.
Retākā izsitumu forma parādās pustulozā sifilisa formā. Tas izpaužas pacientiem ar vāju imunitāti vai citām smagām patoloģijām, piemēram, narkomāniem, alkoholiķiem vai pacientiem ar tuberkulozi. Tas liecina par smagu sifilisa sekundārā perioda gaitu. Šādiem izsitumiem ir strutojošs eksudāts, kas, izžāvējot, veido dzeltenīgu garoza. Saskaņā ar klīniskajām pazīmēm izsitumi tiek sajaukti ar piodermiju. Pustulozā tipa sifiliss ir impetigīns, pūtītēm līdzīgs, ektimatozs, bakām līdzīgs un rupjš.
Atkārtotu sekundāro sifilisu raksturo pigmentārais sifiliss (sifilīta leikodermija). Tie parādās kakla sānos un aizmugurē un ir apaļas formas. Izsitumu krāsa ir bālgana.
Izsitumi uz ādas izraisa vispārēju limfātiskās sistēmas mezglu palielināšanos. Dzemdes kakla, paduses, augšstilba, cirkšņa limfmezglu palielināšanās ir nesāpīga un nepielodē pie audiem, kas tos ieskauj.
Sekundārais sifiliss var izraisīt matu izkrišanu, kas bieži beidzas ar difūzas vai fokālās alopēcijas attīstību. Pacients ievēro, ka ir iekaisusi mutes dobuma un balsenes gļotāda. Ja tiek ietekmēta balsenes gļotāda, pacients var aizsmakt.
Somatiskie orgāni cieš no funkcionālām izmaiņām. Ja jūs sākat ārstēšanu savlaicīgi, jūs varat ātri atbrīvoties no šiem simptomiem. Tiek ietekmētas aknas un traucēta aknu pārbaude. Šajā gadījumā pacientam bieži rodas sāpes. Ultraskaņā ārsts nosaka tā lieluma palielināšanos. Tas nav nekas neparasts, ja pacientiem ar sekundāro sifilisu tiek diagnosticēts gastrīts un kuņģa-zarnu trakta diskinēzija. Var rasties arī lipoīdu nefroze un augsta olbaltumvielu koncentrācija asinīs.
Pacients kļūst aizkaitināms miega traucējumu un bezmiega dēļ.
Retos gadījumos sekundārā sifilisa simptomus papildina sifilīts meningīts, taču tas ir viegli ārstējams. Tiek ietekmēta skeleta sistēma, attīstās osteoperiostīts un periostīts, ko pavada akūtas sāpes apakšējās ekstremitātēs naktī.
Sifilisa sekundārā perioda diagnostika
Ārsts nevar noteikt diagnozi, pamatojoties tikai uz to, ka pacientam ir izsitumi uz ādas, saistītas pazīmes vai infekcijas, kā norādīts slimības vēsturē.
Pirmkārt, ārsti ņem skrāpējumu no izsitumiem uz ādas tālākai izpētei laboratorijā mikroskopā.
Šie testi var noteikt bālas treponēmas klātbūtni. Visas diagnozes laikā ārsti uzrauga Vasermana reakcijas rezultātus. Viņas rādītāji ir pozitīvi svaiga sekundāra un atkārtota sifilisa periodā. Pēc pacienta galīgās diagnozes noteikšanas nekavējoties sākas sekundārā sifilisa ārstēšana.
Ārstēšana
 Ārstēšanas laikā pacientiem ir stingri aizliegts būt tuviem. Arī mājās jābūt uzmanīgiem. Pacientam jālieto tikai viņa sadzīves priekšmeti, personīgās higiēnas līdzekļi un jāpārliecinās, ka neviens no viņa radiniekiem tos nelieto.
Ārstēšanas laikā pacientiem ir stingri aizliegts būt tuviem. Arī mājās jābūt uzmanīgiem. Pacientam jālieto tikai viņa sadzīves priekšmeti, personīgās higiēnas līdzekļi un jāpārliecinās, ka neviens no viņa radiniekiem tos nelieto.
Ja pacients tiek ārstēts mājās, viņam vajadzētu ēst tikai no saviem traukiem, nosusināties ar dvieli, izmantot veļas lupatiņu un ziepes. Ja pacientam ir pastāvīgs seksuālais partneris, tad ārstēšanas periodā ir jāguļ uz dažādām gultām un jāizvairās no cieša kontakta. Tā kā visiem izsitumiem uz ādas ir augsta bāla treponēma koncentrācija.
Sakarā ar to, ka gandrīz visi pacienti nevar tikt galā ar šiem noteikumiem, pacienti, kuriem diagnosticēts sekundārais sifiliss, tiek ārstēti stacionārā.
Sekundārā sifilisa ārstēšanā tiek izmantotas antibiotikas, kuras ievada intravenozi. Ik pēc četrām stundām tiek veikta antibiotiku injekcija, ko arī daudz ērtāk ir izdarīt slimnīcā. Tas ļauj sasniegt lielāku efektu.
Penicilīni mūsdienās tiek uzskatīti par visefektīvākajām antibiotikām. Ūdenī šķīstošo penicilīnu injicē ik pēc trim stundām, un injekcijas ar benzilpenicilīna sāli veic no rīta un vakarā.
Ambulatorā terapija tiek veikta ar ilgstošiem preparātiem Bicilīns. Zāles ievada vienu reizi 48 stundās. Ja pacientam ir alerģiska reakcija pret penicilīnu, tad ārstēšanu veic ar doksiciklīnu, tetraciklīnu, eritromicīnu vai azitromicīnu.
Papildus injekcijām ar antibakteriālām zālēm ārsti izmanto imūnstimulējošus līdzekļus, piemēram, Pyrogenal, Methyluracil un citus.
Iekšējai lietošanai ārsti izraksta multivitamīnus.
Vietējā terapija ir vērsta uz ādas izsitumu elementu ārstēšanu, izmantojot hlorheksidīnu un eļļošanu ar heparīna ziedi. Ziede ļauj paātrināt rezorbcijas procesu.
Ja ģimenē ir pacients ar sekundārā sifilisa diagnozi, tad visi ģimenes locekļi veic atbilstošus izmeklējumus. Pat ja tiem nav pazīmju un ādas izsitumu. Un inficētās personas seksuālajam partnerim tiek veikta profilaktiska ārstēšana, kuras ilgums ir vairākas nedēļas.
Sifilisa iezīme ir tāda, ka pacients vispirms var aizdomāties par šo slimību sevī tikai pēc sekundārās stadijas simptomu parādīšanās. Tas ir tāpēc, ka sākotnējā slimības stadijā simptomi var izzust pat bez ārstēšanas.
Jo ātrāk slimība tiek diagnosticēta, jo veiksmīgāka būs ārstēšana. Sekundārais sifiliss sākas bālas treponēmas izplatīšanās laikā visā ķermenī. Kādi ir simptomi, apsveriet sīkāk.
Bieži sekundārais sifiliss sākas ar vispārēju savārgumu, kas var būt līdzīgs saaukstēšanās vai SARS. Tas ir saistīts ar faktu, ka spirohetu baktērija ar asinīm jau ir izplatījusies visā ķermenī, tas ir, ir sākusies vispārēja ķermeņa intoksikācija. Simptomi var būt:
- Ķermeņa sāpes;
- Hipertermija (paaugstināta ķermeņa temperatūra);
- Galvassāpes;
- Sagriež locītavas;
- Nelielas muskuļu sāpes;
- Drebuļi;
- Klepus;
- Iesnas.
sifilīdi
- rozola. Izmaiņas notiek traukos. Visā ķermenī parādās sārti plankumi. Pakāpeniski izsitumi var kļūt nedaudz bāli vai zilgani. Tam nav iekaisuma rakstura. Tās ir ovālas vai apaļas formas. Izsitumi ir vienādi līdz 1,5 cm, izkaisīti pa visu ķermeni. Aprises ir izplūdušas. Virsma ir gluda. Plankumi nelobās. Parādās pakāpeniski 10 gab. nedēļā. Pēc nogatavināšanas tie kļūst brūni, pēc tam imunitātes ietekmē pazūd. Ir arī citi veidi:
- Pārslains - centrā izlietnes, pārklātas ar lamelārām zvīņām;
- Augošs - līdzīgs tulznai, jo tas paceļas virs ādas līmeņa;
- Uz gļotādām - tas ir norobežots no normāliem audiem, tiem ir sarkana vai ciāniska krāsa, bet uz dzimumorgāniem tie ir slikti redzami;
- Papulārs. Liela spirohetu koncentrācija iekaisuma perēkļos. Blīvas, elastīgas dermas papulas, kas izvirzītas virs ādas, ir noapaļotas. Apmales ir skaidras, izmēri līdz 5 mm ir vara krāsā. Sākumā tie ir gludi, spīdīgi, bet pamazām no papulas centra sākas lobīšanās, pamazām virzoties uz malām, šo parādību sauc par Bieta apkakli. Pēc nogatavināšanas brūna hiperpigmentācija saglabājas ilgu laiku;
- Seborrheic - tā sauktais Veneras vainags, kas atrodas uz galvas matu robežas. Tas izpaužas arī vietās, kur ir palielināts tauku dziedzeru saturs: galvas āda, mutes laukums un nasolabiālais trīsstūris. Miliāru papulāru sifilisu raksturo nelieli mezgliņi tauku dziedzeros. Prosas graudu izmērs līdz 2 mm. No seborejas tas atšķiras ar brūnganu apmali, blīvumu un taukainas pīlinga neesamību. Slikti ārstējams, tāpēc tas ilgstoši paliek uz ķermeņa;
- Lēcveida forma ir visizplatītākā. Gludās plombas izskatās kā nošķelts konuss, pēc izmēra līdzīgs lēcām. Jadassona simptoms izpaužas ar asām sāpēm, nospiežot šīs papulas centru. Tie parādās bagātīgi visā ķermenī. Bieži simetriski atrodas uz sejas, galvas;
- Monētas formas - lielas, noapaļotas numurveida papulas izskatās kā piecu kapeiku monētas. Diezgan blīviem atsevišķiem veidojumiem, kuriem ir tendence grupēties, ir brūna vai zilgani sarkana krāsa. Pēc tiem ir rētas, pigmenti;
- Psoriāziforma - uz papulu virsmas sudrabaini baltas lamelāras zvīņas, kas atgādina psoriāzes izsitumus, bet blīvākas;
- Plaukstu un pēdu sifiliss ir simptoms, kas izskatās kā klepus. Mezgli augšanas laikā plaisā, tas noved pie apmales parādīšanās gar malām;
- Plašas kārpas - pastāvīgas berzes un augsta mitruma dēļ tās parādās ap tūpļa atveri, dzimumorgāniem, krokās. Saplūst viens ar otru, aug virs ādas virsmas platumā un augstumā lielu erodētu bumbuļu veidā;
- Vezikulārs. Uz sarkanīgas plāksnes virsmas parādās daudz burbuļu ar dzidru šķidrumu. Pūslīši pārsprāgst, tad parādās erozijas un pēc to izžūšanas veidojas garoza. Pēc sifilisa izārstēšanas uz pigmentācijas ir daudz rētu;
- Pustulozs. Reti novērota smagu imūndeficīta sifilisa formu gadījumā. Tas izskatās kā dermatozes, bet atšķiras ar to, ka gar malām ir raksturīgs vara sarkans rullītis;
- Pinnes - koniskas pustulas ar blīvu pamatni matu folikulā. Izžuvusī garoza pēc kāda laika pazūd, parādās rēta;
- Bakas - pustulas zirņu lielumā parādās novājinātiem pacientiem ar sifilisu nelielos daudzumos. Pēc izžūšanas izskatās kā bakas, tad paliek atrofiska rēta;
- Impetiginous - pūžņojas slāņos, dažreiz sasniedzot milzīgus kodīgus izmērus. Bet pēc izārstēšanas paliek izzūdoša pigmentācija;
- Ektīma - slāņainas blīvas biezas pustulas sasniedz 3 cm lielumu.Ja noplēsiet garoza, parādīsies čūla ar zilām malām;
- Rupija ir 3 līdz 5 cm liela ektīma šķirne.Liela čūla ir pārklāta ar netīru konusveida garozu;
- Nags – uz naga un pie nagu krokas veidojas pustulas.

Leikoderma
Parādās uz kakla, ko sauc par Venēras kaklarotu. Simptoms plankumu veidā, tiem ir apaļa vai ovāla forma. Pigments ir bālganā krāsā, pēc tam palielinās, bet pēc tam ar laiku izgaist. Tas veidojas pigmenta veidošanās pārkāpuma dēļ. Lielākajai daļai pacientu ar sifilisu ar šo simptomu ir muguras smadzeņu patoloģijas. Ir trīs formas:
- Plankumains - plankumi atrodas atsevišķi viens no otra;
- Mežģīnes - saplūst viens ar otru un, pateicoties atšķirīgajai veidošanās stadijai, izskatās kā mežģīnes;
- Marmors – ja pigments ap bezkrāsainajiem plankumiem nav īpaši izteikts.
Pīlings nenotiek, arī akūtas izpausmes.
Alopēcija
Patoloģisku matu izkrišanu sauc par alopēciju. Šis simptoms ir ne tikai uz galvas - uz skropstām, ūsām, uzacīm utt. Tas ir saistīts ar faktu, ka bāla treponēma ar sifilisu izjauc matu uzturu. Notiek:
- Mazs fokuss. Mati izkrīt gabalos uz galvas. Plankumi galvenokārt ir uz deniņiem un pakauša;
- izkliedēts. Tas sākas no deniņiem, visa galva pamazām kļūst plika. Tas notiek ļoti smagos slimības gadījumos;
- jaukts;
- Uz uzacīm - omnibus syphilides;
- Uz skropstām - pakāpiena (Pinkusa zīme).
Limfmezgli ir palielināti visā ķermenī. Simptomu izraisa fakts, ka sifiliss pārvietojas kopā ar limfu un asinīm. Spiroheta sāk cītīgi vairoties precīzi limfmezglos.
Nervu sistēmas traucējumi
Sifiliss ietekmē asinsvadus, smadzeņu membrānas. Tas var izraisīt meningītu. Neirosifiliss izpaužas kā veģetatīvās nervu sistēmas pārkāpums. Cilvēks var kļūt neadekvāts, zaudēt orientāciju telpā. Iespējams atmiņas zudums. Notiek arī paaugstināta agresija.
Kauli un locītavas
Ar sekundāro sifilisu sākas kaulu aparāta traucējumi. Parādās:
- Sāpes - kaulos un locītavās;
- Hidroartoze - locītavas uzbriest, āda uz tām kļūst sarkana;
- Periostīts - periosta iekaisums;
- Osteoperostīts ir acs dobuma iekaisums.
Šajā posmā sākas izmaiņas iekšējos orgānos. Parasti tiek ietekmētas aknas, sirds, kuņģis un nieres. Bet, ja to neārstē, neatgriezeniskas izmaiņas parādīsies arī citos orgānos.

Secinājums
Simptomi neparādās vienādi dažādos sekundārā sifilisa periodos. Atdaliet agrīno, latento un atkārtoto periodu. Agrīnā periodā izsitumi parādās bagātīgi un ir lokalizēti visā ķermenī. Latentajā periodā slimība imūnsistēmas darba dēļ tiek nomākta, un izpausmes kļūst neredzamas. Tad parādās recidīvs - izsitumi ir bālākā krāsā, izpaužas mazākos daudzumos.
Latenta un recidivējoša sekundārā sifilisa periodi var atkārtoties 5 gadu laikā.
Ja šajā periodā netiek veikti nekādi ārstēšanas pasākumi, slimība pārvēršas par terciāro sifilisu. Viņa biedējošās fotogrāfijas var atrast internetā, un tad sākas izmaiņas, kuras nevar izārstēt. Tāpēc esi uzmanīgs pret sevi un saviem mīļajiem – ārstējies laicīgi.
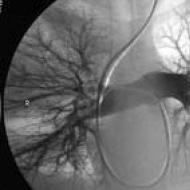
Vidēji 2-3 mēnešus pēc inficēšanās vai 6-7 nedēļas pēc šankra sākuma bālas treponēmas hematogēnas izplatīšanās rezultātā uz ādas un gļotādām parādās pirmie ģeneralizēti izsitumi.
Tiek ietekmēti kauli, muskuļi, locītavas, iekšējie orgāni, asins un limfātiskie asinsvadi, dzirdes, redzes orgāni, nervu un endokrīnās sistēmas.
Iestājas sekundārais svaigais sifiliss (syphilis secundaria recens), kas ilgst vidēji 2-2,5 mēnešus, pēc tam izsitumi spontāni regresē pat bez ārstēšanas un slimība pāriet sekundārajā latentā sifilisā (syphilis secundaria latens, lues II latens), kas var ilgt no vairākām dienām līdz vairākiem mēnešiem, kam sekoja otrs un tam sekojoši jaunu izvirdumu uzliesmojumi.
Izsitumu atkārtota parādīšanās (slimības atgriešanās) notiek pēc 3-6 mēnešiem un notiek sekundārs recidivējošais sifiliss(suphilis secundaria recidiva). Nākotnē sekundārā sifilisa recidīvi mijas ar latentiem periodiem 3-5 gadus un dažreiz vairāk.
Raksturīga ir viļņota gaita, tas ir, slimības aktīvo klīnisko izpausmju maiņa ar latentiem (latentiem) periodiem (latens sifiliss), kas ir saistīts ar imūnbioloģisko reakciju izmaiņām un atbilstošu infekcijas alerģiju reakciju parādīšanos. Neatkarīgi no elementu rakstura sekundārajiem sifilīdiem ir raksturīgas iezīmes, kas ļauj tos atpazīt un atšķirt ar dažādām dermatozēm, kas ir līdzīgas klīniskajā attēlā. Labdabīgs gaita - spontāna un bez pēdām elementu izzušana pat bez ārstēšanas vidēji pēc 2-3 mēnešiem. Retāk rētas paliek pēc pustulozu elementu čūlas.
Nosakot konkrētu ārstēšanu, sifilīdi ātri izzūd un izzūd, ko praksē bieži izmanto kā diagnostikas paņēmienu - "izmēģinājuma ārstēšanu" (therapia ex yuvantibus). Vispārējais stāvoklis netiek pārkāpts. Nav subjektīvu sajūtu (sāpes, nieze, dedzināšana), ko bieži novēro ādas slimībās. Nedaudz izteikta nieze dažkārt rodas izsitumu klātbūtnē galvas ādā un ādas krokās. Izsitumi parādās paroksizmāli, kā rezultātā izsitumu elementi atrodas dažādās attīstības stadijās (evolucionārs vai viltus polimorfisms). Tomēr pacientam ir iespējama dažādu izsitumu morfoloģisko elementu vienlaicīga parādīšanās.
Piemēram, rozola un papulas vai papulas un pūslīši (īsts polimorfisms). Sekundārā perioda izsitumiem ir noapaļota forma, krasi norobežota no veselīgas ādas, kas atrodas fokāli, nav pakļauti perifērai augšanai un saplūšanai. Izsitumi bez akūta iekaisuma pazīmēm, stagnējoša vara sarkana krāsa ar brūnganu nokrāsu, satur lielu skaitu bālu treponēmu. Tad krāsa kļūst vairāk izbalējusi, franču sifilidologu vārdiem sakot, "garlaicīga".
Raksturīga ir blīva infiltrāta klātbūtne sifilīda pamatnē, neskaitot rozolus izsitumus. Seroloģiskās asins analīzes ir krasi pozitīvas ar augstu reagīnu titru 1:160 un 1:320 gandrīz 100% gadījumu pacientiem ar sekundāru svaigu sifilisu.
96-98% ar zemu titru reagins 1:5-1:20 pacientiem ar sekundāru recidivējošu sifilisu.
RIF (imunofluorescences reakcija) ir krasi pozitīva gandrīz 100% gadījumu.
RIBT (treponema pallidum imobilizācijas reakcija) pozitīva 60-80% pacientiem ar sekundāru svaigu sifilisu un 80-100% sekundāro recidīvu.
50% gadījumu ar sekundāru recidivējošu sifilisu tiek novērotas patoloģiskas izmaiņas cerebrospinālajā šķidrumā, ja nav meningīta klīniskā attēla (latents latentais sifilīts meningīts).
Sekundārā svaigā sifilisa klīniskās pazīmes:
- izsitumi ir lokalizēti stumbra zonā;
- tie ir mazi, maza izmēra;
- elementi ir bagātīgi, sakārtoti nejauši, izkaisīti;
- nav tendence grupēties un sapludināt;
- simetriski sakārtots;
- raksturīga spilgta krāsa;
- nenolobīt;
- 75-80% pacientu tiek atklāts cietais šankrs vai tā paliekas;
- reģionālais skleradenīts tiek novērots 22-30% pacientu;
- izteikts poliskleradenīts - 88-90%.
Sekundārā recidivējošā sifilisa pazīmes
- Izsitumi lokalizējas uz augšējo un apakšējo ekstremitāšu ekstensorām virsmām, saskaroties ar kairinātām ādas vietām - ādas krokās (paduses, cirkšņa, perianālas), dzimumorgānu gļotādās, mutes dobumā (pacientiem ar karioziem zobiem, cilvēkiem, kuri pārmērīgi lieto alkoholu, smēķē). , karsts un pikants ēdiens).
- Izmēri ir lieli.
- daudzums.
- asimetrisks izvietojums.
- Izsitumiem ir tendence grupēties un saplūst ar figūru, vītņu, loku, apļu, gredzenu veidošanos.
- Viņiem ir gaiša, nedaudz izteikta krāsa.
- Atklājas nedaudz izteikts poliadenīts.
Plankumains (makulas) sifilīds (sifilīta rozola)
Visbiežāk sastopamais ādas bojājums sifilisa sekundārā perioda sākumā. Ar sekundāru svaigu sifilisu pēc primārā sifilisa perioda beigām parādās plankumaini (rozaini) izsitumi. Lokalizējas uz stumbra sānu virsmām, krūtīm, vēderu, retāk uz augšējo un apakšējo ekstremitāšu un ārkārtīgi reti uz sejas, skalpa, plaukstām, pēdām. Tiem ir noapaļota rozā-sarkana plankuma izskats ar diametru līdz 4–10 mm, izplūdušas kontūras un izplūdušas robežas. Plankumi neceļas, daudz, nelobās, nemēdz saplūst, ir izkārtoti nejauši, bet fokāli, simetriski, nav tendences grupēties. Parādās pakāpeniski (pilnīga attīstība 8-10 dienu laikā un saglabājas 3-4 nedēļas). Ilgstoši pastāvot, rozā izsitumi iegūst dzeltenīgi brūnu krāsu. Ar diaskopiju rozolas uz laiku pazūd vai kļūst bālas. Pacientiem ar sekundāru svaigu sifilisu pēc ārstēšanas sākuma (pirmās penicilīna injekcijas vai citu antibiotiku lietošanas) parasti notiek saasināšanās reakcija (Herksheimera-Jariša-Lukaševiča reakcija), ko pavada paaugstināts drudzis, pastiprināts plankumains iekaisums. izsitumi. Roseola kļūst bagātīgi rozā sarkana, labi izpaužas un bieži parādās vietās, kur tās nebija pirms terapijas sākuma. Papildus tipiskajai sifilītiskajai rozolai retāk sastopamas šķirnes: granulas (folikulāras), (roseola granulata seu follicularis) - punktveida pacēlumi granulācijas veidā pie matu folikulu atvēršanas; saplūstoša rozola, (roseola confluens) - plankumi saplūst un parādās cieti eritematozi laukumi; pārslains rozola - rozolas virspusē parādās slāņveida zvīņas saburzīta salvešu papīra veidā ar nedaudz iegrimušu centru; paceļošā (torņveidīgā) rozola, (roseola elevata), sinonīmi: rozola nātrene (roseola urticata), eksudatīvs (roseola exudativa), papulārs (roseola papulosa) - plankumi ir eksudatīvi un paceļas virs normālas ādas virsmas, atgādina tulznu , bet niezes nav. Plankumaini izsitumi sekundāra recidivējoša sifilisa gadījumā: rozola nelielā daudzumā; asimetriski atrodas atsevišķās ādas un gļotādu zonās; ir lieli; ir tendence grupēties, veidojot figūras loku, gredzenu, pusloku veidā; raksturojas ar ciānisku nokrāsu. Ja rodas grūtības atpazīt sekundāro sifilītisko rozolu, tiek izmantots Z.I.Sineļņikova tests (intravenozi injicē 3-5 ml 0,5% nikotīna šķīduma un iepriekš neskaidri sifilīta plankumi kļūst spilgti un pamanāmi).Plankumainā (makulas) sifilisa (sifilīta rozola) diferenciāldiagnoze
Masalas. Inkubācijas periods ir no 6 līdz 17 dienām. Pirmajās 1-3 slimības dienās uz mīksto un cieto aukslēju gļotādas parādās nelieli, neregulāras formas sārti sarkani plankumi 1-3 mm diametrā (masalu enantēma), kas pēc tam saplūst. Uz vaigu, lūpu, smaganu gļotādas veidojas mazas, pelēcīgi baltas papulas 1-2 mm diametrā ar šauru hiperēmijas vainagu gar perifēriju - patognomonisks simptoms (Beļska-Filatova-Koplika plankumi). Pēc tam uz sejas, kakla, rumpja, augšējo un apakšējo ekstremitāšu parādās atsevišķi rozā plankumi un papulas. Sākums ir akūts: drudzis līdz + 38 + 39 °C, drudzis, intoksikācija, bagātīgi gļotu-strutaini izdalījumi no deguna, klepus, aizsmakums, konjunktivīts (asarošana, fotofobija), vemšana, sāpes vēderā. Masaliņas. Uz sejas, aiz ausīm, ir apaļi vai ovāli, nevis uz augšu paceļoši bāli rozā plankumi, kas pēc tam izplatās pa visu ķermeni. Uz mutes gļotādas, cietajām aukslējām, izsitumi tiek definēti kā atsevišķi, mazi, gaiši rozā plankumi (Forksheimer plankumi). 3 dienas pirms izsitumu parādīšanās tiek novērots vājums, savārgums, galvassāpes, drebuļi, mialģija, iesnas, sauss klepus, fotofobija, asarošana. Raksturīgs un agrīns simptoms ir limfmezglu palielināšanās, galvenokārt pakauša un aizmugurējā dzemdes kakla.Papulārais sifiliss
Bieža sekundārā sifilisa izpausme. Tomēr, ja plankumaini izsitumi ir bieža sekundāra svaiga sifilisa izpausme, tad papulāri izsitumi ir sekundārs recidivējošais sifiliss. Papulāru izsitumu raksturīgās pazīmes: skaidri norobežota, puslodes forma, stagnējoša sarkana (sarkana vara) šķiņķa krāsa un izolēta atrašanās vieta. Nav tendence uz perifēro izaugsmi. Palpējot, blīva elastīga konsistence, nesāpīga. Izmēri izšķir lēcveida (visbiežāk sastopamos), miliāros un nummulāros papulāros sifilīdus. Lēcveida (lēcveida) papulārais sifiliss (syphilis papulosa lenticularis). Lēcu izmēri līdz 3-5 mm diametrā, neregulāras noapaļotas kontūras un asas apmales. Puslodes forma (sava veida "plato"). Nav tendence uz perifēro izaugsmi. Sapludināšanas tendence. Palpējot, blīva elastīga konsistence. Krāsa ir sārti sarkana, un vēlāk kļūst vara sarkana, šķiņķis. Virsma ir gluda, spīdīga (infiltrāta spiediens uz epidermu). Saraustīts izskats (dažādas attīstības stadijas) un to var kombinēt ar citu sekundāro sifilisu (biežāk ar rozolu). Ar regresiju, centrā neliels lobīšanās, tad pa perifēriju vainaga veidā ("Bietes apkakle"). Pēc 4-8 nedēļām spontāni izzūd un paliek īslaicīga pigmentācija. Subjektīvu sajūtu nav, bet, nospiežot papulas centrālo daļu ar neasu zondi, tiek atzīmētas sāpes (Jadassona simptoms). Ar sekundāru svaigu sifilisu papulas lielā skaitā ir mazākas. Nejauši, bet simetriski izvietoti visā ādā (stumbrā, ekstremitātēs), nav sagrupēti. Sekundārais svaigs sifiliss var sākties ar grupētu papulāru elementu parādīšanos anogenitālajā un paduses rajonā un līdzināties sekundāra recidivējoša sifilisa elementiem (imunitātes izmaiņas šādiem pacientiem). Ir aprakstītas tā sauktās reģionālās papulas - tās parādās drīz pēc cietas šankras, ilgi pirms citām izpausmēm, kas acīmredzami ir inkubācijas periodā notikušas superinfekcijas izpausme. Sekundārā recidivējošā sifilisa gadījumā papulas ir maz, ierobežotas, lielākas, sagrupētas gredzenu, apļu (syphilis papulosa lenticularis orbicularis), vītņu, loku (syphilis papulosa lenticularis gyrata) veidā. Dažreiz gredzenveida papulāri izsitumi parādās vairākus gadus pēc inficēšanās (sifiliss papulosa tardiva).Sekundārā papulārā sifilīda klīniskās šķirnes:
- Psoriāzes formas sifiliss(sifiliss psoriasisformis). Uz papulu virsmas ir bagātīgas, sudrabaini baltas, viegli noņemamas, lamelāras zvīņas. Ap papulām atklājas vara sarkans infiltrāta vainags.
- seborejas papulārais sifiliss(syphilis papulosa seborroica) - personām ar taukainu seboreju uz ādas vietām, kas bagātas ar tauku dziedzeriem (galvas āda, nasolabial, zods, nazobukālas krokas), uz pieres un galvas ādas robežas (Venēras vainags, corona veneris). Papulas ar nelīdzenu virsmu, pārklātas ar taukainām zvīņām un pelēcīgi dzeltenām garoziņām.
- Gredzenveida, circināri vai orbikulāri papulāri sifilīdi(sifiliss papulosa annularis, circinata, orbicularis). Pakausī, sēkliniekos, dzimumloceklī - sifilītas papulas, kas izkārtotas gredzenveida formā rullīša veidā. Centrā āda ir normālas krāsas vai hiperpigmentēta. Var parādīties jaunas papulas, kas pakāpeniski iegūst gredzena formu.
- Miliāri, mazi papulāri vai lihenoīdi sifilīdi(sifiliss papulosa miliaris seu lichen syphiliticus). Reta sekundāra recidivējoša sifilisa izpausme. To novēro galvenokārt gados vecākiem cilvēkiem ar vienlaicīgām slimībām (malārija, aknu ciroze, tuberkuloze), hronisku intoksikāciju (alkoholisms, narkomānija). Var rasties gan primārā, gan sekundārā no iepriekšējās rozolas. Izsitumi ir lokalizēti uz stumbra, augšējās un apakšējās ekstremitātes ap tauku matu folikulām plāksnīšu, grupētu loku veidā. Papulas prosa graudu lielumā, apaļas vai konusveida, blīvas tekstūras, vara sarkanā krāsā ar brūnganu nokrāsu. Uz atsevišķu papulu virsmas ir atzīmēti zvīņas vai ragveida muguriņas. Nelielam papulāram sifilisam raksturīga rezistence pat pēc antisifilīta terapijas. Bez ārstēšanas tie var ilgt līdz 2 mēnešiem. Pēc rezorbcijas paliek noturīgas atrofiskas rētas. Bagātīga miliārā sifilisa klātbūtne pacientiem norāda uz smagu sifilisa gaitu. Bieži vien var būt vājums, savārgums, drudzis, nieze.
- Raudošs papulārais sifiliss(sifiliss papulosa madidans). Ādas vietās ar pārmērīgu svīšanu (dzimumorgāni, starpenes, cirkšņa-augšstilba kauls, cirkšņa-sēklinieku kauls, paduses un citas ādas krokas, tūpļa zona) tiek novērota epidermas macerācija, kas kļūst bālganā krāsā. Kairinājuma rezultātā tiek atgrūsts epidermas raga slānis un veidojas erozijas papulas (syphilis papulosa erosiva). Ja pievienojas sekundāra infekcija, rodas čūlainas papulas (syphilis papulosa ulcerosa). Bieži uztraucas par niezi, sāpīgumu. Ādas vietās ar berzi un ilgstošu kairinājumu (krokas, starpene, tūpļa, dzimumorgāni) papilārās dermas augšanas dēļ palielinās raudošās papulas, kļūst sarkani zilgana krāsa. Tiem ir plaša blīva pamatne, bedraina virsma, pelēcīgs pārklājums. Veidojas hipertrofiskas veģetatīvās papulas, plašas kondilomas (condilomata lata). Atsevišķas papulas kairinājuma rezultātā palielinās, saplūst un pārvēršas plašās plāksnēs ar ķemmētām kontūrām. Veidojas plāksnei līdzīgs papulārs sifidīds (syphilis papulosa laminoideus). Subjektīvi nieze.
- Monētu formas (nummulārais) papulārais sifiliss(sifiliss papulosa nummularis). To novēro pacientiem ar sekundāru recidivējošu sifilisu. Papulas nelielā skaitā parādās jebkurā ādas daļā. Tie ir grupēti, lieli, regulāras apaļas formas ar izteiktu infiltrātu, "jēlšķiņķa" (zilgansarkanā) krāsā. Uz virsmas ir neliels lobīšanās. Pēc monētām līdzīgu papulu izšķiršanas saglabājas ilgstoša brūngani tumša (melna) pigmentācija. Bieži vien kopā ar rozolu, lēcveida un pustulozo sifilisu.
- Korimbiformi sifilīdi(sifiliss papulosa corymbiformis). Parādās liela, monētas formas papula, ko ieskauj nejauši izkaisītas mazas papulas. Pēc izskata tas atgādina sprāgstošas bumbas vai čaulas attēlu ("bumba", "spridzināšanas" sifiliss, "bomben syphilid").
- Kokardes papulārais sifiliss(sifiliss papulosa en cocarde). Vienu lielu papulu ieskauj infiltrāta vainags, kas sastāv no sapludinātām mazām papulām. Tajā pašā laikā starp centrālo papulu un infiltrāta vainagu paliek normālas ādas sloksne, kas atgādina kokadi.
- Plaukstu un pēdu papulārais sifiliss, palmoplantārais sifiliss(sifiliss papulosa palmaris et plantaris). To novēro sekundāra svaiga sifilisa gadījumā, bet biežāk sekundāra recidivējoša. Sākotnēji uz plaukstām un pēdām parādās sarkani violeti dzeltenas papulas ar blīvu infiltrāciju pie pamatnes, kas nepaceļas virs ādas līmeņa. Uz to virsmas parādās blīvas zvīņas. Centrālajā daļā plaisā stratum corneum un veidojas apkakles formas pīlings ("Bieta apkakle"). Papulas lēcu lielumā, plakanas, blīvas, dzeltenīgi sarkanas vai sarkanbrūnas, skaidri norobežotas, bez iekaisuma pazīmēm.
- Lēcveida tips (syphilis papulosa lenticularis palmaris et plantaris) - papulas lēcu lielumā, blīvas, sarkandzeltenas krāsas ar ragveida zvīņām uz virsmas.
- Gredzenveida tips (syphilis papulosa orbicularis palmaris et plantaris) - mezgliņi ir sakārtoti vītņu, loku, gredzenu veidā, dažreiz tiem ir dīvainas kontūras. Šādu izsitumu klātbūtne ir atkārtota sifilisa pazīme.
- Ragveida tips (comua syphilitica) - noapaļotas papulas ar stratum corneum uz virsmas un pēc izskata atgādina parastu kukurūzu. Sākumā tie ir stagnējoši sarkani, mīksta konsistence. Nākotnē stratum corneum sabiezē kallusa (clavus syphilitica) vai lielas kārpas (verruca syphilitica) veidā.
- Plašs tips (syphilis papulosa en nappe) - veidojas noapaļotas vai neregulāras dažāda lieluma plāksnes līdz 5-6 cm diametrā ar bieziem ragveida slāņiem uz virsmas. Šī šķirne ir ārkārtīgi reta.
- Ragadiformas papulas (syphilis papulosa rhagadiformis) - papulas atrodas dabīgajās ādas krokās (mutes kaktiņos, nasolabiālās, starppirkstu krokās), kur veidojas dziļas sāpīgas plaisas. Raksturīga noturīga plūsma (pastāvīgs mehānisks kairinājums).
Papulārā sifilisa diferenciāldiagnoze
Psoriāze. Izsitumi ir lokalizēti uz elkoņa un ceļa locītavas ekstensora virsmām, galvas ādā. To raksturo hroniska gaita ar biežiem recidīviem. Papulas ir rozā krāsā, un tām ir tendence augt un saplūst ar sekojošu aplikuma veidošanos. Uz virsmas ir atzīmētas bagātīgas, sudrabaini baltas zvīņas, plaisas. Nokasot papulu virsmu, atklājas psoriāzei raksturīgi simptomi: "stearīna traips", "gala plēve", "asins rasa". Progresējošā stadijā traumas vietās parādās jauni izsitumi (Kebnera simptoms, "izomorfā reakcija"). Tiek ietekmētas nagu plāksnes - duļķainība, gareniskās un šķērseniskās vagas, precīzi nospiedumi ("uzpirksteņa" simptoms).Plakanais ķērpis. Raksturīga hroniska gaita. Izsitumi ir lokalizēti uz ekstremitāšu, rumpja, mutes gļotādas un dzimumorgānu saliekuma virsmām. Papulas ir zilgani sarkanas ar violetu nokrāsu, daudzstūrainas, blīvas, plakanas, ar nabas iedobumu centrā. Eļļojot papulu virsmu ar ūdeni vai šķidru parafīnu, tiek noteikta šķērsvirziena svītra režģa formā (Vikema simptoms). Subjektīvi smags nieze.
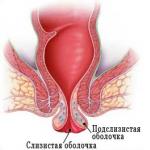
Hemoroīdi (varices hemoroīdi). Tūplī varikozas hemoroīda vēnas tiek atzīmētas mīkstu sarkanzilganu mezglu veidā, kuriem ir nosliece uz asiņošanu. To virsma ir gluda un pārklāta ar taisnās zarnas gļotādu. Pamatnē nav infiltrāta. Subjektīvi sāpīgi.
Dzimumorgānu kondilomas (condi lomata acuminata). Lokalizēts dzimumorgānu rajonā, tūpļa, starpenē. Tie sastāv no mazām atsevišķām lobulām "gaiļbiksītes" formā. Uz virsmas papilāru izaugumi (atgādina "ziedkāpostu"), kas atrodas uz plānas kātiņa. Tie ir rozā sarkani, mīksti un viegli asiņo. Mehāniskās berzes rezultātā tie var noārdīties. Slimība ir vīrusu rakstura ar inkubācijas periodu no 7 nedēļām līdz 9 mēnešiem. Predisponējoši faktori ir izdalījumi no urīnizvadkanāla, maksts, taisnās zarnas (gonoreja, trichomonas, hlamīdijas utt.), kas veicina macerāciju un ādas kairinājumu.
Pustulārais (pustulārais) sifilīds
Reta sifilisa sekundārā perioda izpausme un norāda uz smagu un ļaundabīgu gaitu. Pustulozu izsitumu parādīšanos papildina vispārējā stāvokļa traucējumi (drudzis, galvassāpes, aizkaitināmība). To novēro pacientiem ar vienlaicīgām slimībām (hipovitaminoze, malārija, tuberkuloze, Botkina slimība) un intoksikācijām (alkohols, nikotīns). Ir virspusējs pustulozs sifiliss (aknei līdzīgs, bakas, impetigīns) - pacientiem ar sekundāru svaigu sifilisu un dziļu (ektimoīdu, rupioīdu) - tiek novēroti slimības recidīvu laikā.- Pinnes (akneforms) sifilīds
Bieža pustulozā sifilisa izpausme sekundārā svaigā sifilisa gadījumā. Parasti saistīta ar rozolu un papulām. Atšķiras pēc izsitumu izplatības un daudzuma visā ķermenī (acne syphilitica disseminata). Dažreiz to pavada drudzis. To raksturo lēna gaita, niecīgi izsitumi, temperatūra nepaaugstinās (acne syphilitica conferta). Izsitumu lokalizācija ir saistīta ar tauku dziedzeriem un matu folikulām (galvas āda, piere, krūtis, starplāpstiņas). Pirms izsitumu parādīšanās var būt drudzis, drebuļi, artralģija. Klīniski adatas galviņas izmēra folikulāras papulas ir norobežotas no veselīgas ādas. Papulas augšdaļā ar strutojošu eksudātu tiek noteikta koniska vai sfēriska pustula 0,2-0,3 cm diametrā, kas saraujas dzeltenbrūnā garozā. Pēc 1,5-2 nedēļām garozas nokrīt un paliek tik tikko pamanāmas, nomāktas, pigmentētas rētas. Izsitumi pastāv līdz 1-2 mēnešiem.
Akneiformā (akneiformā) sifilisa diferenciāldiagnoze
Papulonekrotiskā tuberkuloze. Pārsvarā rodas pusaudža gados. Iezīme ir ilgstoša hroniska gaita. Pacientiem ar limfmezglu, plaušu tuberkulozi uz ekstremitāšu, sejas, sēžamvietas ekstensoru virsmām parādās plakani, blīvi, virspusēji vai dziļi, gaiši rozā mezgliņi ar nekrozi centrā. Pēc to atrisināšanas paliek "apzīmogotas" rētas. Tuberkulīna testi ir pozitīvi. Pinnes jods un bromīds. Anamnēzes dati (jodu, bromu saturošu medikamentu lietošana) palīdz noteikt pareizu diagnozi. Izsitumi lokalizējas galvenokārt uz sejas, kakla, pleciem, sēžamvietas. Gar perifēriju parādās lielas pustulas ar akūti iekaisīgu vainagu, kuras pamatnē nav blīva infiltrāta, kā arī eritematozi, bullozi, mezglaini, nātreni elementi. Pēc joda vai broma preparātu lietošanas pārtraukšanas ir strauja slimības izpausmju regresija. - Baku pustulārais sifiliss
Izsitumi ir lokalizēti uz sejas, stumbra, ekstremitāšu saliekuma virsmām. 10-20 apjomā parādās zirņa lieluma sfēriskas vai puslodes formas pustulas ar nabas iedobumu centrā un serozi-strutojošu saturu, gar kuru perifēriju atrodas vara sarkans norobežots infiltrāts. Pēc 5-7 dienām saturs saraujas garozā, kas atrodas uz infiltrētas pamatnes, un šādā formā elements pastāv ilgu laiku. Rētas nepaliek, bet dažkārt veidojas virspusēja rēta. Jaunu elementu parādīšanās notiek 5-7 nedēļu laikā. Bieži vien ir vispārējs vājums, mērens drudzis.
Bakām līdzīga pustulozā sifilisa diferenciāldiagnoze
Vējbakas. Pēc prodromālām parādībām (slikta pašsajūta, galvassāpes, apetītes zudums, iesnas, klepus) uz skalpa, stumbra, cirkšņa un paduses zonās parādās apaļi vai ovāli rozā-sarkani plankumi līdz 2-4 mm diametrā, no viena līdz vairākiem simtiem. . Viņi pārvēršas papulās. Daži pārvēršas par vienkameru pūslīšiem ar caurspīdīgu saturu. Pūslīši izžūst un veidojas dzeltenbrūnas garozas. - Impetiginous pustulozs sifiliss
To konstatē sekundāra svaiga sifilisa gadījumā ar plankumainiem un papulāriem izsitumiem. Uz skalpa, sejas, krūtīm, muguras un ekstremitāšu saliecošās virsmas parādās blīvas tumši sarkanas papulas, kuru diametrs ir līdz 1 cm vai vairāk. Centrā veidojas virspusēja pustula ar infiltrātu, kas saraujas dzeltenbrūnās kārtainās garozās, ko ieskauj tumši sarkans vainags. Pastāvīgas eksudāta plūsmas rezultātā no pustulas dziļumiem garoza paceļas un sasniedz ievērojamu izmēru. Pēc regresijas paliek virspusēja pigmentēta rēta. Pustulas apakšā papilārais slānis var augt, veidojoties kārpainām, veģetatīvām granulācijām (syphilis framboesiformis).
Impetiginous pustulozes sifilisa diferenciāldiagnoze
Vulgāra impetigo. Bērni slimo. To raksturo strauja slimības sākšanās un izsitumu izplatīšanās atklātās ķermeņa vietās (seja, rokas, apakšstilbi, pēdas) plakanu konfliktu veidā ar gaišu, pēc tam duļķainu saturu un hiperēmijas apmali gar perifēriju. . Saturs saraujas, veidojoties netīri pelēkām garoziņām, kas nokrīt, atstājot depigmentētu plankumu. Konflikti mēdz saplūst un veidot lielus perēkļus ar neregulārām kontūrām. Ar terapijas iecelšanu izsitumi regresē pēc 1-2 nedēļām. - Sifilīta ektīma
Smaga ļaundabīga pustulozā sifilisa forma. Rodas 5-8 mēnešus pēc inficēšanās, kā arī vēlākā sekundārā recidivējošā sifilisa datumā. Bieži vien kopā ar vispārēju savārgumu, drudzi, sāpēm kaulos un muskuļos, strutojošu irītu un citiem traucējumiem. To var novērot ar sekundāru svaigu sifilisu vienlaikus ar plankumainiem un papulāriem izsitumiem. Izsitumi ir lokalizēti uz apakšējām ekstremitātēm, īpaši uz apakšstilbiem, retāk uz sejas, stumbra, kur parādās dziļa liela pustula ar regulārām vai noapaļotām kontūrām un vara sarkanu infiltrātu gar perifēriju. Pustula izžūst blīvā, pelēcīgi brūnā vai melnā garozā, kas it kā ir iegremdēta vienā vai otrā dziļumā - virspusēja un dziļa ektima (ecthyma syphiliticum superficiale et ecthyma syphiliticum profundum). Pēc garozas noņemšanas atklājas dziļa čūla ar stāvām malām, ko ieskauj infiltrēts, blīvs, tumši sarkans rullītis. Čūlas apakšā tiek novērotas dzeltenīgi pelēkas nekrotiskās masas un strutaini izdalījumi. Elementi parādās nelielā daudzumā (ne vairāk kā 6-8), asimetriski sakārtoti, pakļauti perifērai augšanai un sabrukšanai. Dziedējot paliek pigmentēta rēta.
Sifilītiskās ektīmas diferenciāldiagnoze
Vulgāra ektīma. Jaunieši slimo. Biežāk uz apakšstilba ir burbulis ar strutojošu vai strutojošu-hemorāģisku saturu un apkārtējās ādas akūtas iekaisuma reakcijas klātbūtne. Pustulas pamatnē nav blīva infiltrāta. Pēc atvēršanas veidojas dzeltenīgi netīra garoza, kuru atraidot atklājas noapaļota čūla (ektimatoza čūla) ar stāvām malām un strutojošām masām apakšā. Ar savlaicīgu un adekvātu ārstēšanu, čūla rētas 1-2 nedēļu laikā, kam seko rētas veidošanās. - Sifilīta rūpija
Tas ir ektīmas veids. Rodas sekundāra atkārtota sifilisa vēlīnās stadijās, ne agrāk kā 2-3 gadus pēc inficēšanās. Var kombinēt ar citiem sifilīdiem. Kopā ar būtiskiem vispārējā stāvokļa pārkāpumiem. Tas atrodas uz ekstremitātēm, rumpja, retāk uz sejas, galvas. Izveidojas viena, masīva, kārtaina, konusa formas garoza līdz 2 cm augsta un līdz 5-6 cm diametrā, kas sākotnēji ir netīri brūnā krāsā, bet pēc tam brūni melna (atgādina austeres čaumalu). Pēc garozas noņemšanas atklājas dziļa čūla ar caurspīdīgām, infiltrētām malām un asiņaini strutojošu dibenu. Ir 3 zonas: centrā - rupioīda garoza, gar perifēriju - papulāra purpursarkanā infiltrāta veltnis un starp tām - gredzenveida čūlas zona. To raksturo lēna gaita un tendence izplatīties gan dziļumā, gan gar perifēriju. Pēc sadzīšanas paliek dziļa pigmentēta rēta. Rūpijas klīniskā aina ir tipiska un grūti sajaucama ar citām dermatozēm.
Vezikulārs (herpetiforms) sifiliss
Reta un smaga sifilisa sekundārā perioda forma. Tas var rasties gan sekundāra svaiga, gan sekundāra recidivējoša sifilisa gadījumā. Iespējamas kombinācijas ar papulāru, impetigīnu sifilisu, platām kondilomām, kā arī sifilisa terciārā perioda tuberkuloziem izsitumiem. Grūti ārstējams. Ir tendence uz recidīvu. To novēro cilvēkiem ar samazinātu reaktivitāti pēc pārciestām vai vienlaicīgām slimībām (Botkina slimība, tuberkuloze, malārija). Uz stumbra, ekstremitātēm un sejas parādās apaļas, sarkanīgas plāksnes (sapludināti papulāri elementi), kuru diametrs ir līdz 10-20 mm. Uz virsmas ir atzīmēti mazi grupēti pūslīši ar serozu saturu. Burbuļi atveras un veidojas nelielas erozijas, kuras klāj kārtainās garozas, kas rodas izsūkšanās šķidruma secīgas žūšanas rezultātā. Pēc garozu nokrišanas paliek nelieli pigmenta plankumi un rētas.Vezikulārā (herpetiformā) sifilisa diferenciāldiagnoze
Vienkārša vezikulārā versicolor. Pirms izsitumu parādīšanās parādās dedzināšana, sāpīgums, nieze, pēc tam uz tūskas hiperēmijas ādas parādās grupēti pūslīši ar caurspīdīgu saturu, kas pēc dažām dienām kļūst duļķains. Pēc burbuļu atvēršanas veidojas rozā erozijas ar mazām ķemmētām kontūrām un seroziem izdalījumiem uz virsmas. Subjektīvi nieze, dedzināšana, sāpīgums. To raksturo hroniska recidivējoša gaita.Pemphigus vulgaris. Galvenokārt tiek ietekmēta mutes gļotāda un lūpu sarkanā robeža. Pēc tam pēc 1-9 mēnešiem vai ilgāk procesā tiek iesaistīta āda. Parādās mazi vai lieli burbuļi ar ļenganu riepu, kas ātri atveras un veido spilgti sarkanas, raudošas erozijas ar pelēcīgu pārklājumu. Ņ.V.Nikoļska (1896) simptoms ir pozitīvs. Mikroskopiskā izmeklēšana uztriepes-nospiedumos no eroziju dibena atklāj Tzanka šūnas. Bez ārstēšanas slimība progresē un izsitumi kļūst vispārināti. Vispārējais stāvoklis ir bojāts. Rodas kuņģa-zarnu trakta un nervu darbības traucējumi. Olbaltumvielu zudums (plazmoreja) un intoksikācija izraisa kaheksiju, bet pēdējā - nāvi.
Sifilītiskā leikodermija (sifilis pigmentosa)
To novēro sekundāra recidivējoša sifilisa gadījumā un notiek 4-6 slimības mēnešus, retāk slimības 1 gada otrajā pusē. Tas pastāv ilgu laiku un izzūd pēc 6-12 mēnešiem, un dažreiz pēc 2-4 gadiem pat pēc antisifilīta terapijas. Sievietēm to novēro biežāk nekā vīriešiem. Bieži vien kopā ar sifilītu alopēciju un citām sifilisa sekundārā perioda izpausmēm. Primārā lokalizācija kakla aizmugurē un sānos ("Venēras kaklarota"), padušu priekšējā sienā, krūškurvja augšdaļā, vēderā, mugurā, muguras lejasdaļā, ekstremitātēs. Uz nedaudz hiperpigmentētas ādas fona parādās apaļi vai ovāli depigmentēti plankumi no 3-4 līdz 10 mm diametrā, kuru skaits pakāpeniski palielinās. Sifilīta leikodermija neizraisa subjektīvas sajūtas, nenolobās. Pacientiem bieži parādās izmaiņas cerebrospinālajā šķidrumā, un tāpēc daudzi autori uzskata, ka sifilīta leikodermijas klātbūtne liecina par dziļiem neirotrofiskiem traucējumiem organismā.Ir trīs sifilīta leikodermijas veidi:
- plankumaina- lieli balti plankumi ir izolēti viens no otra un tos ieskauj plašs hiperpigmentētas ādas oreols, nemēdz saplūst.
- Tīkls(mežģīnes) - parādās liels skaits baltu plankumu, kuriem ir tendence palielināties un saplūst. Starp plankumiem paliek šauras pelēcīgas svītras, kas atgādina sietu vai mežģīnes.
- Marmors- uz nedaudz hiperpigmentētas ādas fona atklājas vāji izteiktas robežas starp depigmentētiem plankumiem un apkārtējo ādu, kas iegūst raksturīgu "netīras" ādas izskatu.
Sifilīta leikodermijas (sifilisa pigmentosa) diferenciāldiagnoze
Vitiligo. Ir atsevišķi vai vairāki dažādu formu un izmēru depigmentēti plankumi, ziloņkaula, ar noslieci uz perifēro augšanu. Pigmenta sabiezējuma malā (brūna robeža). Mati bojājumos maina krāsu. Saules insolācijas ietekmē var parādīties jauni, iepriekš nemanāmi depigmentētas ādas perēkļi.Sekundārā leikodermija. Tas var rasties izsitumu vietās ar pityriasis versicolor, kur veidojas dažāda izmēra un formas depigmentēti plankumi, kas saplūst perēkļos ar ķemmētām kontūrām. Blakus depigmentācijas vietām var atrast gaiši brūnus, rozā plankumus ar nelielu lobīšanos. Pēc eļļošanas ar jodu (Balzer tests) skartās vietas tiek iekrāsotas intensīvāk, salīdzinot ar veselīgu ādu.
Sifilītiskā alopēcija (sifilītiskā alopēcija)
Raksturīgs sekundāra recidivējoša sifilisa simptoms, bet bieži var rasties ar sekundāru svaigu sifilisu. Ar sifilītu alopēciju āda perēkļos nenolobās, bez iekaisuma pazīmēm saglabājas folikulu aparāts. Nav subjektīvu sajūtu. Bez antisifilīta ārstēšanas var pastāvēt ilgu laiku. Pēc specifiskas terapijas nozīmēšanas matu izkrišana apstājas 10-15 dienu laikā un tie pakāpeniski ataug vairāku mēnešu laikā.Ir 3 sifilītiskās alopēcijas šķirnes.
- Neliela fokusa alopēcija
Uz skalpa pakauša un laika apgabalos, retāk - uz bārdas, uzacīm, skropstām, parādās liels skaits mazu plikpaurības perēkļu. Tie ir neregulāri noapaļoti, nav pakļauti saplūšanai, līdz 10-15 mm diametrā. Alopēcijas perēkļos ir strauja matu retināšana. Ne visi mati izkrīt. Tāpēc galvas āda atgādina "kožu saēstu kažokādu". Matu izkrišanu skropstu zonā sauc par "omnibusa" vai "tramvaja" sifilisu. Skropstu daļējas zaudēšanas un secīgas jaunu augšanas rezultātā tās ir dažāda garuma - "pakāpju" skropstas (Pinkus zīme). Alopēcijas areata diferenciāldiagnoze
Alopēcija areata. Alopēcijas centri ir lieli, pareizi noapaļoti ar skaidrām robežām, 1-3. Mati pilnīgi nav. Perifērijā ir viegli izvilktas. Āda ir gluda, spīdīga, atgādina biljarda bumbu. Galvas ādas virspusēja trihofitoze. Skolas vecuma bērni ir slimi. Dažāda izmēra perēkļi un neregulāras fomas, neizteiktas. Tiek atzīmēts viegls iekaisums un lobīšanās. Mati ir nolauzti ādas līmenī ("melnie punkti") un 2-3 mm attālumā no ādas virsmas, veseli. Tiek konstatēts Trichophyton tonsurans. Virspusēja galvas ādas mikrosporija. Bērni slimo. Perēkļi neregulāras formas, eritematozi-zvīņaini, ar izplūdušām malām. Mati tiek nolauzti 5-8 mm attālumā virs ādas līmeņa. Šķiet, ka viņi ir veseli. Matu fragmentus ieskauj pelēks apvalks (sēnīšu sporas). Atrodas Microsporum ferrugineum. - difūzā alopēcija
Akūti notiek nepārtraukta matu retināšana, nemainot ādu temporālajā reģionā un pēc tam izplatoties.
Difūzās alopēcijas diferenciāldiagnoze
Favus no skalpa Uz skalpa parādās eritematozi plankumi, kas pēc 15 dienām pārvēršas par skrejriteņiem. Scutula ir apakštasītes formas, sauss, spilgti dzeltens elements 2-4 mm diametrā, kura nospiestajā centrā izceļas matiņš. Mati blāvi, pelnu pelēki. Uzliesmojumi izplatās. Pēc regresijas - atrofija, ilgstoša matu izkrišana. No pacientiem izplūst "peles" ("šķūņa") smaka. Tiek atrasta sēne Trichophyton Schonleinii. - Jaukta sifilīta alopēcija
Maza fokusa alopēcijas kombinācija ar difūzu. - Gļotādu plankumainais (makulārais, rozolveida) sifilīds
Izsitumi ir lokalizēti uz velvēm, mīkstajām aukslējām, mandeles, vaiga gļotādām atsevišķu, apaļu, simetrisku, zilgani sarkanu plankumu veidā ar gludu virsmu, 3-5 mm diametrā. Var būt saistīts ar plankumainiem, papulāriem ādas izsitumiem. Satekas vietā var veidoties plaši nepārtraukti bojājumi (sifilitiskā eritematozā stenokardija, angyna erythematosa syphilitica), kas iegūst stagnējošu sarkanu krāsu ar vara nokrāsu, ir gluda virsma, skaidri noteiktas robežas un nedaudz paceļas. Subjektīvi neliels sāpīgums un neveiklība rīšanas laikā. Ja tūska parādās ar eritematozo stenokardiju, tad ar ilgstošu gaitu rodas noturīgāka bojājuma forma, ko sauc par angyna syphilitica erythematosa infiltrata. Veidojoties virspusējam infiltrātam, bojājumi iegūst pelēcīgu krāsu (plaknes opalines), kas ir eritematozā un papulārā sifilisa pārejas forma. Epitēlija deskvamācijas dēļ uz izsitumu virsmas rodas erozijas ar lokalizāciju uz lūpām, mēles, smaganām, ārējo dzimumorgānu gļotādām. Tie ir apaļas vai ovālas formas, 2-5 mm lieli, ar sarkanu vai pelēcīgi baltu virsmu, nelielu serozu izdalījumu, skaidrām robežām.
Gļotādu plankumaina (makulāra, rozā) sifilisa diferenciāldiagnoze
Banāla katarālā stenokardija. Pēkšņs sākums. Tiek atzīmēta subfebrīla temperatūra, vispārējs vājums, galvassāpes, savārgums, sāpes rīšanas laikā. Objektīva mandeļu pārbaude hiperēmiska, tūska. Limfmezgli apakšējā žokļa leņķa zonā un gar sternocleidomastoid muskuļa priekšējo malu ir palielināti, sāpīgi.
Fiksēta toksidermija. Uz mutes gļotādas parādās eritematozi plankumi, ovālas formas, 2-3 cm diametrā.Dažu centrā parādās burbuļi vai tulznas, kas pēc tam atveras, veidojot sāpīgas erozijas. Izsitumi vienlaikus parādās uz ādas, ārējiem dzimumorgāniem, tūpļa rajonā. Vēsturē saistība ar izsitumu rašanos pēc medikamentu (sulfonamīdu, penicilīna, tetraciklīna) lietošanas, pēc kuru atcelšanas process regresē 7-10 dienu laikā. Ar plaši izplatītu toksidermiju tiek traucēts vispārējais stāvoklis - drudzis, drebuļi, koma, dispepsija. Vienu un to pašu medikamentu atkārtotas ievadīšanas gadījumā process atkārtojas tajās pašās zonās, bet var lokalizēties arī citās. - Gļotādu papulārais sifilīds
Visbiežāk sifilisa sekundārā perioda izpausme ir uz mutes gļotādas. Papulas rodas uz mandeles, lokiem, mīkstajām aukslējām un atrodas fokāli. Tie ir noapaļoti, līdz 10 mm diametrā, ar gludu virsmu, blīvu tekstūru, norobežoti. Papulu krāsa ir tumši sarkana ar zilganu nokrāsu. Parasti papulas nepaceļas virs gļotādas līmeņa ("opālas plāksnes" - franču autoru termins), nesāpīgi. Pēc kāda laika papulu pārklājošais epitēlijs ir piesātināts ar eksudātu, un papula kļūst pelēcīgi balta ar sarkanu apmali ap perifēriju. No papulas virsmas ar lāpstiņu noņemot aplikumu, atklājas sarkana erozija, kuras izdalījumos konstatē lielu skaitu bālu treponēmu. Kad papulas tiek kairinātas ar pikantu ēdienu, zobiem, alkoholu, tās palielinās pa perifēriju, saplūst un veido dzeltenbaltus aplikumus ar ķemmētām aprisēm, kuras tiek erodētas. Erozijas var pārvērsties par sāpīgām netīri pelēkām čūlām ar nelīdzenu virsmu un strutojošu aplikumu, ko bieži pavada asiņošana. Ir papulerozīvais (syphilis papulo-erosiva mucosae) un papulo-čūlainais (sifiliss papulo-ulcerosa mucosae) gļotādu sifiliss. Ar ilgstošu traumu papulas hipertrofē un virsma kļūst nelīdzena, granulēta, netīri dzeltenā (baltā) krāsā. Dažreiz uz papulu virsmas parādās sarkani (balti) augi, kas ar ilgstošu kairinājumu iegūst audzējam līdzīgu izskatu (syphilis papulosa mucosae vegetans). Lokalizējot mēles aizmugurē, sifilītas papulas atšķiras pēc izskata. Dažos gadījumos papulas zonā ir skaidri izteiktas mēles filiformas papillas, un papula izvirzās virs gļotādas nevienmērīgu pelēku perēkļu veidā. Tomēr biežāk filiformas papillas nav, papulas ir sārti zilganas, ovālas vai neregulāras formas, to virsma ir gluda ("pulēta"). Tās atrodas it kā zem gļotādas līmeņa - "slīpas pļavas" plāksnes, "glancētas" papulas, "mēles alopēcija". Ar salocītu glosītu papulas tiek lokalizētas kroku virsotņu rajonā - mēles vagas padziļinās, malas sabiezē, tās kļūst V-veida, atgādinot dziļas plaisas. Visbiežāk ar sekundāru recidivējošu sifilisu papulas atrodas uz mandeles (sifilīts papulārais tonsilīts, stenokardija papulosa syphilitica). Lakunu mutēs tie izskatās kā bālgans pārklājums, kas atgādina nespecifisku tonsilītu. Vairumā gadījumu papulas saplūst un pārklāj mandeļu plašās virsmas ar pāreju uz arkām, kas ieskauj gļotādu (mīkstās aukslējas, rīkles sānu kolonnas, retromalārā telpa).
Papulārās gļotādas sifilisa diferenciāldiagnoze
Difterija. Akūta infekcijas slimība. Tas izpaužas ar augšējo elpceļu šķiedru iekaisumu infekcijas vietās un toksiskiem sirds un asinsvadu, nervu un citu sistēmu bojājumiem. Inkubācijas periods ir no 2-5 līdz 10 dienām. Bieži tiek ietekmēta rīkle, balsene, bronhi, deguns, konjunktīva, mutes un dzimumorgānu gļotāda un āda. Raksturīgs akūts sākums - savārgums, galvassāpes, intoksikācija, samazināta ēstgriba, drudzis līdz + 38 + 39 ° С. Ir divpusējs reģionālo limfmezglu pieaugums - blīvs, sāpīgs, nav pielodēts pie apakšējiem audiem, lazdu riekstu izmērs. Uz mandeles un rīkles ir hiperēmija, tūska, šķiedru plēve, kas cieši pielodēta pie apakšējiem audiem, kas netiek noņemta, un, mēģinot to noņemt, rodas asiņošana. Raksturīgs ar progresējošu kursu. Šķiedras plāksnes pāriet uz velvēm, mēli, rīkles aizmugurējo sienu, deguna gļotādu, balseni. Limfmezgli ir palielināti. Pastiprinās intoksikācija, un slimība pārvēršas par smagu plaši izplatītu difteriju.
Leikoplakija. Uz vaiga gļotādas, galvenokārt mutes kaktiņos, apakšlūpā, retāk uz mēles ilgstoša ķīmiskā kairinājuma dēļ veidojas dažāda izmēra noapaļota aplikums bez iekaisuma pazīmēm ar pelēcīgi baltu pārklājumu uz virsmas, kas netiek noņemts nokasot. Raksturīga hroniska gaita. Sekundārajā sifilisa periodā, īpaši ar sekundāru recidivējošu sifilisu, tiek konstatēti balsenes bojājumi (sifilīts laringīts). Tās galvenais simptoms ir ilgstošs nesāpīgs aizsmakums, kas var sasniegt pat afoniju, ja nav saaukstēšanās. - Katarāls sifilīts laringīts
Tiek noteikta vienmērīga gļotādas sastrēguma hiperēmija ar brūnganu nokrāsu. Patiesās un viltus krokas ir nedaudz sabiezinātas un pilnībā neaizveras. Fonācijas laikā paliek sprauga. Ja nav akūtu iekaisuma parādību, ir aizsmakums un dažos gadījumos pat afonija (plankumainā sifilisa izpausme). Antisifilīta ārstēšana izraisa ātru klīnisku efektu. Katarāls specifisks laringīts var būt pirmais sekundārā sifilisa simptoms, ar kuru pacientus nesekmīgi ārstē terapeiti, otolaringologi. - Papulārs sifilīts laringīts
Epiglota brīvās malas, balsenes virsmas un lāpstiņu-epiglottisko kroku zonā parādās atsevišķas, plakanas, ovālas, pelēcīgi baltas papulas 3-7 mm diametrā, paaugstinātas, nav pakļautas erozijai un čūlām. Kad papulas rodas uz laringīta fona, tiek atzīmēts aizsmakums. Papulārais laringīts var būt vienīgā atkārtošanās izpausme. Ārstēšanas procesā aizsmakums samazinās un balss atjaunojas pēc 1-1,5 mēnešiem. Sifilītisku izsitumu diagnostikā uz mutes gļotādas svarīga ir citu sekundārā sifilisa klīnisko izpausmju klātbūtne uz ādas. Sifilisa sekundārā perioda ļaundabīgā gaitā pustulāri čūlaini elementi var parādīties uz mīkstajām aukslējām, mandeles un citās vietās. Tie izskatās kā lieli tūskas infiltrāti. Pēc sadalīšanās veidojas noapaļota vai neregulāra dziļa čūla ar strutainiem izdalījumiem un nekrotiskām masām uz virsmas. Daļa mīksto aukslēju var tikt iznīcināta. Ir drudzis, sāpīga un apgrūtināta rīšana. - Pustulārais-čūlainais sifiliss
Ir sāpīgas vientuļas dziļas čūlas ar ierobežotu sablīvētu pamatni, iegrauztām malām, 4-15 mm diametrā, ar nelīdzenu dibenu, dzelteni pelēku strutojošu pūšanu. Čūla palielinās gar perifēriju. Pēc regresijas paliek iegrimusi, neregulāras formas rēta.
Gļotādu sifilītiski bojājumi
Tie rodas sifilisa sekundārajā periodā un biežāk tiek novēroti sekundāra recidivējoša sifilisa gadījumā. Var būt vienīgā slimības izpausme. Lokalizēta uz mutes, deguna, dzimumorgānu, tūpļa gļotādām - vietās, kas pakļautas kairinošu faktoru iedarbībai. Mutes dobumā (kariozi zobi, akmeņu nogulsnes ap zobiem, smēķēšana). Ārējo dzimumorgānu rajonā (izdalījumi no urīnizvadkanāla, maksts, iekaisuma procesi); tūpļa (fekālijas). Pusei pacientu ar sekundāro sifilisu uz mutes gļotādas parādās plankumaini, papulāri izsitumi un reti pustulozi. Tie neizraisa subjektīvas sajūtas, tiek atklāti novēloti un izraisa tiešu un netiešu citu inficēšanos.Pēdējos gados ir novērotas dažas sifilisa sekundārā perioda klīniskās norises pazīmes. Slikti simptomi - atsevišķas papulas uz mutes gļotādas. Nav tipiska klīnika - bieža papulu lokalizācija tikai uz dzimumorgāniem un perianālajā reģionā. Papulu pīlings pēc "vafeles" veida. Gadījumi, kad vulvā parādās tikai hipertrofiskas papulas. Biežs eritematozi-papulārs tonsilīts. Īpašas alopēcijas un leikodermijas parādīšanās agrīnie termiņi. Gadījumi ar raksturīgu klīniku, bet negatīvas seroloģiskās reakcijas, kas bieži vien kļūst pozitīvas tikai ārstēšanas gaitā.
Pašreizējā sekundārā svaigā sifilisa gaita: biežāk rodas polimorfi (rožaini-papulāri, rožaini-pustulozi) izsitumi; ir daudz saplūstoša rozola ar subjektīvām sajūtām (nieze, dedzināšana, sāpīgums); plankumaini izsitumi parādās uz sejas, plaukstām, pēdām; kļuvuši biežāki papulāru izsitumu gadījumi uz plaukstām un pēdām (īpaši sievietēm), retāk sastopamas platas kārpas; palielināti mutes gļotādas netipisku bojājumu gadījumi (skaidru robežu trūkums, infiltrācija, sāpīgi izsitumi); poliadenīts ir viegls vai vispār nav; bieži vien ir standarta seroloģisko reakciju dinamikas pazīmes - negatīvs CSR un pozitīvs RIF, RIBT.
Sekundārā recidivējošā sifilisa pašreizējā gaita: agrīnu recidīvu klīniskās izpausmes ir līdzīgas gan sekundārā svaigā, gan atkārtotā sifilisa izpausmēm; biežāk sastopami spilgti, bagātīgi, mazi, monomorfiski izsitumi; kļuvuši biežāki papulāru un erozīvi-čūlainu izsitumu gadījumi uz dzimumorgāniem, sēklinieku maisiņiem un anogenitālajā rajonā; pustulozi izsitumi novājinātiem cilvēkiem rodas uz nemainīgas ādas, kam seko specifiska infiltrāta veidošanās.
Iepriekš minētās sifilisa sekundārā perioda klīniskās ainas iezīmes rada grūtības sekundārā svaigā un sekundārā recidivējošā sifilisa diferenciāldiagnozē, ir diagnostikas kļūdu cēlonis, tāpēc, nosakot diagnozi, seroloģiskās reakcijas, izmantojot RIF, RIBT, ir lielas. nozīmi.
Bīstama seksuāli transmisīvā slimība ir sekundārais sifiliss. Tas attīstās uz primārā fona ar ārstēšanas ieteikumu neievērošanu. Otrais slimības periods noved pie iekšējo orgānu darbības traucējumiem un var izraisīt centrālās nervu sistēmas bojājumus.
Sifiliss otrajā stadijā
Sekundārais sifiliss ir slimības periods, kam raksturīgi polimorfi izsitumi, limfadenīts un dažādu sistēmu bojājumi. Šī patoloģija rodas pēc 2-3 mēnešiem no cilvēka inficēšanās brīža. Otrā sifilisa stadija attīstās ar hematogēnu un limfogēnu bālas treponēmas izplatīšanos.
Atkarībā no patogēna aktivitātes un simptomu nopietnības šo patoloģiju iedala 3 formās: latentā, recidivējošā un svaigā. Pirmajā gadījumā baktērijas veido L formas. To virulence samazinās, kas izraisa asimptomātisku infekcijas gaitu. Šādu pacientu asinīs tiek konstatētas antivielas pret treponēmu. Šī veidlapa ilgst apmēram 3 mēnešus. Svaigs sifiliss turpinās ar bagātīgiem izsitumiem uz ķermeņa.
 Lielākā daļa pacientu ir cilvēki darbspējas vecumā. Visbiežāk slimības otrais posms tiek atklāts 20-40 gados. Ja ārstēšana nesākas, tā attīstās. Pašlaik tas tiek novērots reti, jo slimība tiek atklāta agrīnā stadijā. Šī problēma ir ļoti aktuāla, jo sifiliss var izraisīt invaliditāti, dažādas komplikācijas un grūtniecības patoloģiju.
Lielākā daļa pacientu ir cilvēki darbspējas vecumā. Visbiežāk slimības otrais posms tiek atklāts 20-40 gados. Ja ārstēšana nesākas, tā attīstās. Pašlaik tas tiek novērots reti, jo slimība tiek atklāta agrīnā stadijā. Šī problēma ir ļoti aktuāla, jo sifiliss var izraisīt invaliditāti, dažādas komplikācijas un grūtniecības patoloģiju.
Slimības attīstības iemesli
Šī slimība ir STS veids. Vairāk nekā 90% gadījumu tiek pārraidīti seksuāli. Patogēns tiek viegli pārnests vaginālā un anālā dzimumakta laikā. Infekcija iespējama skūpstoties, lietojot tos pašus traukus ar pacientu, izmantojot nesterilus instrumentus, uz kuriem atrodas asins daļiņas; tetovēšana, asins pārliešana, kā arī medicīnisko procedūru laikā.
Dažreiz baktērijas nonāk organismā caur mitriem priekšmetiem un personīgās higiēnas līdzekļiem. Galvenie treponēmas pārnešanas faktori ir:

Otrais slimības posms attīstās pēc pirmās. To veicina pašārstēšanās, zāļu lietošanas biežuma un terapijas ilguma neievērošana, alerģija pret antibiotikām, nepareiza zāļu deva un seksuālās atpūtas neievērošana.
Kā slimība progresē
Svaiga sekundārā sifilisa pazīmes ir specifiskas. Sākumā parādās šādi simptomi:

Naktīs pacienta stāvoklis pasliktinās. Pēc prodromālām parādībām rodas izsitumi (sekundārie sifilīdi). Eksantēmas pazīmes ir:
- polimorfisms;
- labestība;
- perifēro augšanas trūkums;
- skaidras robežas;
- nesāpīgums;
- nav ādas iekaisuma pazīmju.
Sifilīdi atrodas uz ādas un satur lielu daudzumu infekcijas izraisītāja, tāpēc pacienti ir bīstami apkārtējiem. Izsitumi izskatās kā rozolas (plankumi), pustulas (pustulas) vai papulas (mezgliņi). Retāk tiek diagnosticēta sifilītiskā leikodermija, kurā parādās apaļi balti plankumi. Šo stāvokli sauc par "".

Lielākajā daļā gadījumu rozola parādās uz ķermeņa. Tie ir aptuveni 5–10 mm lieli plankumaini sifilīdi. Tie ir gaiši rozā krāsā un atrodas uz ekstremitātēm, rumpja un. Podsypanie roseola novērota nedēļas laikā. Dienā parādās līdz 10-12 jauniem plankumiem. Vērtīga sekundārā sifilisa diagnostikas pazīme ir rozolas izzušana ar spiedienu uz ādu.
Pustulas var veidoties cilvēkiem ar imūndeficītu un smagām fiziskām slimībām. Tie ir burbuļi, kas piepildīti ar strutojošu noslēpumu. Pustulozie sifilīdi norāda uz smagu slimības gaitu. Pustulas pārsprāgst, un to vietā veidojas dzeltenīgas garozas. Šis stāvoklis pēc izsitumu rakstura atgādina piodermiju. līdzīgi kā eksantēma aknes, ektīmas un baku gadījumā.
 Pustulu un pūslīšu vietā šajā patoloģijā var veidoties papulas. Tie ir mazi (līdz 5 mm) mezgliņi, kas paceļas virs ādas. To krāsa ir rozā vai vara sarkana. Sekundārā sifilisa simptomi ir ādas lobīšanās ap perifēriju un papulu centrā, kā arī hiperpigmentācijas klātbūtne. Izsitumu fotogrāfija un katrs pieredzējis ārsts to redzēja pati.
Pustulu un pūslīšu vietā šajā patoloģijā var veidoties papulas. Tie ir mazi (līdz 5 mm) mezgliņi, kas paceļas virs ādas. To krāsa ir rozā vai vara sarkana. Sekundārā sifilisa simptomi ir ādas lobīšanās ap perifēriju un papulu centrā, kā arī hiperpigmentācijas klātbūtne. Izsitumu fotogrāfija un katrs pieredzējis ārsts to redzēja pati.
Sifilisa bīstamas sekas
Ja sekundārā sifilisa ārstēšana tiek aizkavēta, attīstās šādas komplikācijas:

Kad tiek skartas mutes dobuma un balsenes gļotādas, rīšanas laikā parādās sāpes, dedzināšana un balss aizsmakums. Ja to neārstē, pastāv iespēja, ka treponēma iekļūst smadzenēs un muguras smadzenēs, attīstoties muguras cilpiņām, vaskulīts, meningīts, encefalīts vai progresējoša paralīze. Pārejot no otrā posma uz trešo, rodas paralīze un sausums.
Ar smadzeņu membrānu iekaisumu parādās sāpes galvā, slikta dūša, vemšana un meningeālie simptomi (Kernig, Brudzinsky, stīvie kakla muskuļi). Smadzeņu asinsvadu bojājumi ir ļoti bīstami. Vaskulīts palielina akūtu cerebrovaskulāru negadījumu risku atkarībā no išēmiskā un hemorāģiskā insulta veida.
Pacientu izmeklēšana un ārstēšana
 Pacientus ārstē dermatovenerologi kopā ar citiem speciālistiem (neirologi, oftalmologi, terapeiti). Zāles tiek parakstītas pēc patogēna vai antivielu noteikšanas. Lai apstiprinātu diagnozi, jums būs nepieciešams:
Pacientus ārstē dermatovenerologi kopā ar citiem speciālistiem (neirologi, oftalmologi, terapeiti). Zāles tiek parakstītas pēc patogēna vai antivielu noteikšanas. Lai apstiprinātu diagnozi, jums būs nepieciešams:
- dzīves un galveno sūdzību anamnēzes apkopošana;
- ādas pārbaude;
- palpācija;
- plaušu un sirds auskultācija;
- Vasermana reakcija;
- antikardiolipīna tests;
- neiroloģiskā izmeklēšana;
- seroloģiskā analīze ar RIF metodi;
- tumšā lauka mikroskopija.
Laboratorijas pārbaudēm tiek izmantoti sekundārie sifilīdi un asinis. Pirms pacientu ārstēšanas obligāti tiek pārbaudīta mikrofloras uztriepe no dzimumorgānu trakta. Sifiliss bieži notiek vienlaikus ar citām STI. Ja nepieciešams, diagnozes precizēšanai tiek veikta limfmezglu biopsija un jostas punkcija.

Izmaiņas cerebrospinālā šķidruma sastāvā norāda uz neirosifilisu. Jāpārbauda gļotādas. Sekundārā sifilisa papildu izpētes metodes ir CT, MRI, radiogrāfija, angiogrāfija, faringoskopija, rinoskopija, FEGDS, ultraskaņa un elektrokardiogrāfija. Diferenciāldiagnoze tiek veikta ar piodermiju, bakām, masaliņām, masalām, psoriāzi, ķērpjiem un citām ādas slimībām. Ja tiek ietekmēta mutes gļotāda, jāizslēdz stomatīts, nespecifisks tonsilīts un piena sēnīte.
Sifilītu izsitumu klātbūtnē tiek veikta etiotropiskā terapija.
Penicilīni ir izvēles zāles. Vislielāko aktivitāti pret bālu treponēmu uzrāda bicilīns-5 un benzilpenicilīna nātrija sāls. Rezerves zāles ir tetraciklīni (Doxal), makrolīdi (Forte) un cefalosporīni ().
 Ārstēšanas shēmu izvēlas ārsts (dermatovenerologs). Antibiotiku ieteicams injicēt. Slimību raksturo iekšējo orgānu darbības traucējumi, tāpēc ārstēšanas shēmā tiek iekļauti simptomātiski līdzekļi (NPL, acu pilieni). Bieži tiek noteikti imūnstimulējoši līdzekļi. Lai paātrinātu atveseļošanos, ieteicams dzert vitamīnus un normalizēt uzturu. Ārstēšanas laikā jūs nevarat nodarboties ar dzimumaktu.
Ārstēšanas shēmu izvēlas ārsts (dermatovenerologs). Antibiotiku ieteicams injicēt. Slimību raksturo iekšējo orgānu darbības traucējumi, tāpēc ārstēšanas shēmā tiek iekļauti simptomātiski līdzekļi (NPL, acu pilieni). Bieži tiek noteikti imūnstimulējoši līdzekļi. Lai paātrinātu atveseļošanos, ieteicams dzert vitamīnus un normalizēt uzturu. Ārstēšanas laikā jūs nevarat nodarboties ar dzimumaktu.
Prognoze un preventīvie pasākumi
Atkārtots sekundārais sifiliss labi reaģē uz ārstēšanu. Ja simptomus ignorē, attīstās komplikācijas un slimības 3. stadija. Sekundārā sifilisa prognoze visbiežāk ir labvēlīga. Lai izvairītos no šīs patoloģijas attīstības, ir nepieciešams:
- ir viens seksuālais partneris;
- neiesaistieties komerciālā seksā;
- neiesaistieties gadījuma attiecībās;
- nesazināties ar pacientiem ar sifilisu;
- izmantot atsevišķus traukus;
- neņemiet līdzi svešus dvieļus, skuvekļus un veļas lupatas;
- pārtraukt narkotiku injicēšanu;
- periodiski ziedot asinis seroloģiskai pārbaudei;
- atteikties no pīrsinga, tetovējumiem un medicīniskām manipulācijām, ja netiek ievēroti aseptikas un antisepses noteikumi.
Dažos gadījumos var būt nepieciešama steidzama slimības profilakse. Tas ir nepieciešams, ja pastāv augsts infekcijas risks. Preventīvie pasākumi ietver urīnpūšļa iztukšošanu, rūpīgu ārējo dzimumorgānu tualeti un antiseptisku līdzekļu (Miramistīns, Hlorheksidīns) lietošanu. Antibiotikas var lietot, kā norādīts. Tādējādi slimības otrais posms var izraisīt bīstamas komplikācijas. Visbriesmīgākais no tiem ir neirosifiliss.
Sekundārais sifilisa periods bieži sākas ar prodromālām parādībām, kas parasti rodas 7-10 dienas pirms sekundārā sifilisa parādīšanās. Biežāk tie tiek novēroti sievietēm vai novājinātiem pacientiem un laikā sakrīt ar masveida bālas treponēmas izplatīšanos pacienta ķermenī hematogēnā ceļā. Ir vājums, samazināta veiktspēja, vājums, galvassāpes, sāpes muskuļos, kaulos, locītavās (pastiprinās naktī, kas raksturīgs sifilisam), drudzis (līdz vidējiem rādītājiem, retāk līdz 39-40 ° C). Bieži pacienti un ārsti šo stāvokli uzskata par gripai līdzīgu, kas aizkavē savlaicīgu sifilisa diagnostiku. Šajā periodā asinīs var novērot leikocitozi un anēmiju. Parasti, parādoties sifilisa sekundārā perioda klīniskajiem simptomiem, izzūd prodromālās parādības, kas ir tālu no visiem pacientiem.
Sekundārajam sifilisam raksturīgi dažādi morfoloģiski elementi, kas atrodas uz ādas un redzamām gļotādām, kā arī (mazākā mērā) izmaiņas iekšējos orgānos, nervu sistēmā, kustību aparātā u.c. Sekundārais sifiliss attīstās pēc 2. -2,5, retāk 3 mēneši. pēc inficēšanās. Bez ārstēšanas recidīvi var atkārtoties vairākas reizes vairāku gadu laikā vai ilgāk. Intervālos starp izsitumiem tiek noteikta sekundāra latenta sifilisa diagnoze.
Sifilīdiem sekundārā sifilisa gadījumā ir kopīgas pazīmes:
visi elementi ir labdabīgi, tie parasti neiznīcina audus, neatstāj rētas, izņemot retus ļaundabīga sifilisa gadījumus, ko pavada čūlas, spontāni izzūd pēc 2-3 mēnešiem, parasti nepavada vispārējā stāvokļa pārkāpumu;
izsitumus, kā likums, nepavada subjektīvas sajūtas. Tikai izsitumu klātbūtnē galvas ādā un lielās ādas krokās daži pacienti sūdzas par nelielu niezi;
elementos nav akūta iekaisuma pazīmju, tiem ir vara sarkans, stāvošs vai brūngans nokrāsa, un pēc tam to krāsa kļūst izbalējusi, “garlaicīga”, pēdējā atspoguļo ne tikai krāsas toni, bet arī pašu gaitu. sekundārā sifilisa izsitumi;
izsitumiem ir noapaļota forma, tie ir krasi norobežoti no veselīgas ādas, nav pakļauti perifēriskai augšanai un saplūšanai, un tāpēc tie atrodas fokāli, paliekot norobežoti viens no otra;
izraidīšanu raksturo polimorfisms, jo sekundāro sifilisu bieži raksturo vienlaicīga dažādu sifilīdu izsitumi, kas izraisa patiesu polimorfismu, un sifilīdu paroksizmāla parādīšanās izraisa evolucionāru vai viltus polimorfismu;
sifilīdi ātri izzūd antisifilīta ārstēšanas ietekmē;
seroloģiskās asins analīzes (RSK, RW) un sedimentu testi ir krasi pozitīvi gandrīz 100% gadījumu ar sekundāru svaigu sifilisu (ar augstu reagīnu titru - 1:160, 1:320) un 96-98% pacientu ar sekundāru sifilisu. atkārtots sifiliss (ar zemāku reagīna titru). Gandrīz 100% gadījumu tiek konstatēts krasi pozitīvs rezultāts, pārbaudot pacientu asinis, izmantojot RIF. Treponema pallidum imobilizācijas tests (RIBT) dod pozitīvu rezultātu gandrīz pusei pacientu ar sekundāru svaigu sifilisu (60-80% imobilizācijas) un 80-100% pacientu ar sekundāru recidivējošu sifilisu (90-100% imobilizācijas gadījumu). Līdz 50% sekundāra atkārtota sifilisa gadījumu pavada patoloģiskas izmaiņas cerebrospinālajā šķidrumā, ja nav meningīta klīniskā attēla (tā sauktais latentais, latentais sifilītiskais meningīts).
Sifilīdi sastāv no asinsvadu plankumiem (rozeola), mezgliņiem (papulām) un daudz retāk pūslīšiem (pūslīšiem), pustulām (pustulām). Turklāt sekundārais sifiliss ietver pigmentāru sifilisu (sifilītu leikodermiju) un sifilītu matu izkrišanu (alopēciju).
Ar sekundāru svaigu sifilisu sifiliss ir mazāks, bagātīgāks, gaišākas krāsas, atrodas simetriski galvenokārt uz stumbra ādas, nemēdz grupēties un saplūst, kā likums, nenolobās. Lielākajai daļai pacientu var konstatēt cieta šankra paliekas un izteiktu reģionālo limfadenītu (22-30% pacientu). Turklāt poliskleradenīts ir labāk izteikts (palielināta, blīvi elastīga konsistence, mobili, nesāpīgi limfmezgli padusē, submandibulāri, dzemdes kakla, kubitāli utt.). Poliadenīts rodas 88-90% pacientu ar sekundāru svaigu sifilisu.
Sekundārā recidivējošā sifilisa gadījumā izsitumu elementi ir lielāki, mazāk izteikti, bieži asimetriski, ar noslieci uz grupēšanos (figūru, vītņu, loku veidošanās), bālākas krāsas, ar biežu lokalizāciju starpenē, cirkšņa krokās, uz gļotādām. dzimumorgānu, mutes uc, piemēram, vietās, kas pakļautas kairinājumam. Ja ar sekundāru svaigu sifilisu 55-60% pacientu novēro monomorfiskus rozolu izsitumus, tad ar sekundāru recidivējošu sifilisu tie ir retāk (apmēram 25% pacientu), biežāk tiek novēroti monomorfi papulāri izsitumi (līdz 22%). gadījumu).
Plankumainais sifiliss (sifilīta rozola) - visizplatītākā ādas bojājumu forma sekundāra svaiga sifilisa gadījumā.
Roseola ir vispirms rozā, bet pēc tam gaiši rozā, ar izplūdušām kontūrām, noapaļotiem, līdz 1 cm diametrā, nesaplūstošiem plankumiem ar gludu virsmu, kuriem nav perifēras augšanas un kas nepaceļas virs apkārtējās ādas. Roseola parādās pakāpeniski, 10-12 elementi dienā un sasniedz pilnīgu attīstību 7-10 dienās, kas izskaidro tās krāsas atšķirīgo intensitāti. Piespiežot rozolu, tā īslaicīgi pazūd vai kļūst bāla, bet pēc spiediena pārtraukšanas atkal parādās. Tikai uzspiežot uz sen esošu rozolu, rozā vietā paliek dzeltenīga krāsa eritrocītu sadalīšanās un hemosiderīna nogulsnēšanās dēļ. Ilgstoša rozola iegūst dzeltenīgi brūnu krāsu. Roseola atrodas galvenokārt uz stumbra un ekstremitātēm. Sejas, roku un kāju āda tiek skarta reti. Roseola nepavada subjektīvas sajūtas. Pēc vidēji 3-4 nedēļu ilgas izdzīvošanas bez ārstēšanas rozola pakāpeniski izzūd.
Sekundārā svaigā sifilisa gadījumā rozola atrodas nejauši, bet simetriski un fokāli. Sekundārā recidivējošā sifilisa gadījumā rozola rodas mazākā daudzumā nekā sekundāra svaiga sifilisa gadījumā, parasti lokalizēta tikai noteiktos ādas apgabalos, bieži vien grupējoties ar figūru veidošanos loku, gredzenu, pusloku veidā, vienlaikus atstājot fokusu tās atrašanās vieta. Tajā pašā laikā atkārtotas rozolas izmērs ir nedaudz lielāks par svaigu rozola izmēru, un to krāsai ir ciāniska nokrāsa. Pacientiem ar sekundāru svaigu sifilisu pēc pirmajām penicilīna injekcijām parasti notiek saasināšanās reakcija (Herxheimer-Yarish-Lukashevich reakcija), ko papildina ķermeņa temperatūras paaugstināšanās un palielināts iekaisums sifilīta izvirdumu zonā. Šajā sakarā ir skaidri redzama rozola, kas iegūst piesātinātāku rozā sarkanu krāsu. Turklāt saasināšanās reakcijas laikā rozola var parādīties vietās, kur tā nebija pirms ārstēšanas sākuma.
Papildus tipiskajai rozolai izšķir šādas šķirnes, kas ir ārkārtīgi reti sastopamas:
pārslains rozola - uz plankumaino elementu virsmas parādās slāņainas zvīņas, kas atgādina saburzītu salvešu papīru, un elementa centrs šķiet nedaudz iegrimis;
augšupejoša rozola (paaugstinoša rozola) - perivaskulāras tūskas klātbūtnē tā nedaudz paceļas virs normālas apkārtējās ādas līmeņa, atgādinot tulznu, bet to nepavada nieze.
diferenciāldiagnoze. Sifilīta rozola diagnoze, īpaši ar svaigu sekundāro sifilisu, parasti nav grūta. Veicot diferenciāldiagnozi plankumainajam sifilisam, jāpatur prātā plankumaini izsitumi, kas rodas dažu akūtu infekciju gadījumā (masaliņas, masalas, vēdertīfs un tīfs), toksidermija, rozā ķērpis, pityriasis versicolor, plankumaini koduma plankumi. Tomēr izsitumus akūtu infekciju gadījumā vienmēr pavada diezgan augsta ķermeņa temperatūra un vispārēji simptomi. Pacientiem ar masalām bagātīgi, lieli, saplūstoši, spilgti izsitumi vispirms parādās uz sejas, kakla, stumbra, ekstremitātēm, tostarp roku un pēdu aizmugurē; kad izsitumi regresē, izsitumi pārslās. Punkti bālgans Filatov-Koplik plankumi parādās uz vaigu gļotādas, dažreiz uz lūpām, smaganām. Pacientiem ar masaliņām izsitumi vispirms parādās uz sejas, pēc tam uz kakla un izplatās uz stumbru. Izsitumi ir gaiši rozā krāsā, līdz lēcu izmēram, apaļas vai ovālas formas, bez tendences saplūst, nereti stāv nedaudz virs ādas līmeņa, pastāv 2-3 dienas un izzūd bez pēdām; tajā pašā laikā līdzīgi izsitumi rodas uz rīkles gļotādas; dažreiz uztraucas par niezi.
Izsitumus vēdertīfa un tīfa gadījumā vienmēr pavada smagas vispārējas parādības, rozola vēdertīfa gadījumā nav tik bagātīga, bieži iegūst petehiālu raksturu; turklāt šajos gadījumos nav primārās sklerozes, skleradenīta, poliadenīta.
Gadījumos, kad pirms sifilīta rozola parādīšanās ir prodromālas parādības ar drudzi, pēdējais nav tik augsts kā vēdertīfā un izzūd pirmajās dienās pēc rozolu izsitumu parādīšanās.
Plankumaini izsitumi ar toksidermiju, kas rodas, lietojot medikamentus vai sliktas kvalitātes pārtiku, izceļas ar akūtu sākumu un gaitu, spilgtu krāsu, strauju lobīšanās pievienošanos, tendenci uz perifēro augšanu un saplūšanu, tos bieži pavada dedzināšana un nieze.
Pacientiem ar rozā žibera ķērpjiem, atšķirībā no sifilītiskās rozolas, sākumā ķermeņa sānu virsmas rajonā biežāk parādās tā sauktais mātes aplikums, kas ir ovāls, rozā sarkans plankums apmēram 1,5x3 cm. izmērs vai lielāks ar plānu slāņainu dzeltenīgu zvīņu, saburzītu, piemēram, saburzītu cigarešu papīru. Pēc 1-2 nedēļām. parādās liels skaits līdzīgu elementu, bet mazāka izmēra, kas atrodas gar metamēriem ar savu garo diametru.
Ar pityriāzi (daudzkrāsainiem) ķērpjiem, atšķirībā no sifilīta rozola, rodas neiekaisīgas, kafejnīcas krāsas, zvīņainas, plankumi, kuriem ir tendence uz saplūšanu, biežāk rumpja augšdaļā. Ieeļļojot šādus plankumus ar joda tinktūru, tie kļūst tumšāki, salīdzinot ar apkārtējo ādu.
Plankumi no plakangalvju kodumiem atšķiras no sifilitiskās rozolas pelēcīgi violetā krāsā, dažu plankumu centrā ir tikko pamanāms hemorāģisks punkts no kaunuma utu koduma; šie plankumi nepazūd ar spiedienu.
Veicot sifilīta rozola diferenciāldiagnozi ar iepriekš minētajām slimībām, liela diagnostiskā vērtība ir citu sekundārā sifilisa klīnisko simptomu neesamībai, kā arī pacientu seroloģiskās izmeklēšanas rezultātiem.
Papulārais sifiliss - tā pati bieža sekundārā sifilisa izpausme, kā arī rozola. Bet, ja rozola ir visizplatītākā sekundārā svaigā sifilisa izpausme, tad papulārais sifiliss ir sekundārs recidivējošais sifiliss. Lieli-papulāri vai lēcveida un mazi-papulāri vai miliāri sifilīdi atšķiras pēc izmēra.
Lēcveida papulārais sifiliss ir visizplatītākais sifilītu papulu veids, kam ir blīva elastīga konsistence, noapaļotas, krasi ierobežotas kontūras, puslodes forma, kas svārstās no lēcas līdz zirņiem (diametrs 0,3-0,5 cm). Viņiem nav tendence uz perifēro augšanu un saplūšanu. Papulu krāsa sākotnēji ir rozā, vēlāk kļūst vara sarkana vai zilgani sarkana (šķiņķis). Papulu virsma pirmajās dienās ir gluda, spīdīga, pēc tam sāk lobīties. Papulu lobīšanās sākas centrā un beidzas agrāk nekā perifērijā, kas noved pie marginālas papulu pīlinga parādīšanās Bieta "apkakles" formā. Spiediens uz mezgla centru ar neasu zondi izraisa stipras sāpes (Jadassona simptoms). Papulārie sifilīdi uz ādas neparādās uzreiz, tie parādās saraustīti, pilnu attīstību sasniedzot 10-14 dienu laikā, pēc tam tie stingri noturas 6-8 nedēļas, tāpēc vienam pacientam var novērot papulas dažādās attīstības stadijās. Pēc papulu izzušanas to vietā ilgu laiku pastāv pigmentācija.
Ar sekundāru svaigu sifilisu papulas ir simetriski, nejauši izkliedētas uz stumbra un ekstremitāšu ādas, bieži uz sejas, galvas ādas. Pacientiem ar sekundāru recidivējošu sifilisu papulu ir maz, tās mēdz grupēties gredzenu, vītņu, loku, pusloku veidā un lokalizējas iecienītākajās vietās (dzimumorgānos, anālajā rajonā, mutes gļotādā, plaukstās, pēdās utt.). ).
Ir šādas sekundārā papulārā sifilīda klīniskās šķirnes: psoriāziforma, nummulāra, seboreja, plaukstas un pēdas, raudošas, platas kārpas utt.
seborejas papulārais sifiliss lokalizēts ar tauku dziedzeriem bagātās ādas vietās, galvenokārt cilvēkiem, kas cieš no taukainas seborejas uz sejas, īpaši pierē pie galvas ādas robežas (Venēras vainags), nasolabiālajās, nasolabiālajās un zoda krokās, uz skalpa .
Papulas klāj dzeltenīgi vai pelēcīgi dzeltenīgi eļļaini zvīņas.
Psoriāzes formas papulārais sifiliss To raksturo liels skaits sudrabaini baltu lamelāru zvīņu klātbūtne uz papulu virsmas, kuru dēļ šie elementi kļūst līdzīgi psoriātiskiem izsitumiem.
Monētām līdzīgs (numulārs) papulārais sifiliss To attēlo noapaļotas papulas, kuru diametrs ir 2 un vairāk rubļu monētas ar nedaudz saplacinātu ilu-sfērisku virsmu, brūnganu vai sarkanu. Sastopams galvenokārt ar atkārtotu sifilisu. Šajā gadījumā tiek atzīmēti atsevišķi izsitumi, kas parasti tiek sagrupēti.
Plaukstu un pēdu papulārs sifiliss ir raksturīgs izskats. Sākumā papulas gandrīz nepaceļas virs apkārtējās ādas līmeņa un izskatās kā strauji ierobežoti sarkanīgi violeti vai dzeltenīgi plankumi ar blīvu infiltrāciju pie pamatnes. Pēc tam uz šādu elementu virsmas veidojas blīvas, grūti noņemamas pārslas. Elementa perifērā daļa paliek bez zvīņām.
Pēc kāda laika papulas centrālajā daļā radzenes slānis saplaisā un papule sāk lobīties, pamazām veidojot Bieta "apkakli".
Šādas papulas plaukstās un pēdās var rasties ar svaigu, bet daudz biežāk ar atkārtotu sekundāro sifilisu. Tajā pašā laikā, jo vecāks ir sifiliss, jo izteiktāka ir izsitumu lokalizācijas asimetrija, tostarp uz plaukstām un pēdām, to grupēšana gredzenos, lokos un saplūšana lielās plāksnēs ar ķemmētām kontūrām, dažreiz izteiktu lobīšanos, plaisām, kas ir raksturīgi vēlīnam recidivējošam sifilisam.
Dažreiz plaukstu un pēdu papulu virsmas keratinizācija sasniedz ievērojamu pakāpi, veidojas kukurūzai līdzīgi sabiezējumi. Tomēr tos vienmēr ieskauj krasi ierobežota, stagnējoša sarkana, blāva apmale.
Raudošs papulārais sifiliss veidojas, kad lēcveida papulas ir lokalizētas vietās ar pastiprinātu svīšanu un pastāvīgi pakļautas berzei (dzimumorgāni, anālais reģions, cirkšņa-augšstilba, starpgluteālās, paduses krokas, pēdu starppirkstu krokas, zem piena dziedzeriem sievietēm utt.). Šajā gadījumā notiek raga slāņa macerācija un atgrūšana no papulas virsmas, kā rezultātā veidojas pareizi noapaļota raudoša erozija. Erozīvu papulu serozajā izdalījumā ir liels skaits bālu treponēmu. Ilgstoša berzes kairinājuma ietekmē raudošās papulas var palielināties un saplūst plāksnēs ar lielām šķautnēm. Ilgstoša kairinājuma un sekundāras infekcijas pievienošanas ietekmē erozīvā papula var veidoties čūlas. Katra elementa asa atdalīšanās no apkārtējās veselīgās ādas, erozijas paaugstināšanās virs tās apkārtējās virsmas un vieglas subjektīvas sajūtas (nieze, dedzināšana) ļauj noteikt diagnozi. Plašas kondilomas (veģetatīvās papulas) rodas no erozīvām papulām, kas atrodas lielo kaunuma lūpu rajonā un uz tām piegulošās ādas, anālajā rajonā, starpgluteālās un cirkšņa-augšstilba krokās, padusēs, pēdu starppirkstu krokās, nabā, sēkliniekos, cirkšņa-sēklinieku krokas pie dzimumlocekļa saknes. Šīs papulas ilgstoša kairinājuma ietekmē var veģetēt, to virsma kļūst bedraina, nelīdzena, pārklāta ar serozu vai pelēcīgu lipīgu pārklājumu, kas satur lielu skaitu bālu treponēmu.
Veģetatīvās papulas vai plašas kārpas, mēdz palielināties un dažreiz sasniegt lielus izmērus. Plašas kondilomas galvenokārt ir raksturīgas sekundāram recidivējošam sifilisam un noteiktā stadijā var būt vienīgā slimības vēlīnā perioda izpausme.
Miliārais papulārais sifiliss ir ārkārtīgi reti sastopams. Pārsvarā uz stumbra ādas parādās grupēti brūngani sarkanīgi vai vara sarkani, koniski, magoņu vai prosas graudu lielumā, blīvas papulas. Grupējot, izsitumi veido gredzenus, lokus, plāksnes ar robainām malām un smalkgraudainu virsmu. Mezgli atrodas ap tauku matu folikulu mutēm. Uz atsevišķu papulu virsmas ir zvīņas vai ragveida muguriņas. Dažreiz miliārās papulas ir tik bālas un mazas, ka miliārais sifiliss var atgādināt tā saukto zosu izciļņu.
Bagātīgs miliārais sifiliss norāda uz smagu sifilisa gaitu.
diferenciāldiagnoze. Lēcveida sifiliss var ļoti līdzināties ar plakano ķērpju, parapsoriāzi un ķērpjiem. Taču ar ķērpju, atšķirībā no papulārā sifilisa, parādās plakanas, spīdīgas, daudzstūrainas spilgtas krāsas ar nabas iedobumu papulas centrā. Nevienmērīgas granulozes dēļ uz papulu virsmas tiek noteikts pelēcīgi balts siets (Wickham mesh). Parasti procesu pavada smags nieze.
Klīniski parapsoriāzes pilienveida formu var būt ļoti grūti atšķirt no sifilītiskām papulām, tomēr ar parapsoriāzi ir simptomu triāde, kas raksturīga tikai šai slimībai: latentais pīlings, kas tiek konstatēts, kad izsitumus nokasot; "vafeles" (L.N. Mashkilleyson) simptoms, t.i., skrāpējot konstatēta lobīšanās ir koloidālas plēves forma; un asinsizplūdumi ap papulu, kas rodas no pēdējās nokasīšanas. Turklāt izsitumus parapsoriāzes gadījumā pavada mazāks infiltrāts salīdzinājumā ar sifilītiem mezgliņiem un ārkārtīgi reti parādās uz mutes gļotādas.
Plakanais ķērpis atšķiras no psoriāzes formas papulārā sifilisa ar stearīna traipu, psoriātisku plēvi un psoriāzei raksturīgām asiņošanas parādībām, perifēro augšanu un tendenci saplūst ar aplikumu veidošanos, hronisku gaitu ar biežiem recidīviem. Turklāt psoriātiskos izsitumus raksturo rozā krāsa.
Plašas kārpas var atgādināt dzimumorgānu kondilomas, un, ja tās atrodas tūpļa daļā, ar hemoroīdiem.
Dzimumorgānu kārpas atšķiras no platajām kārpas ar daivu struktūru, kas atgādina ziedkāpostu, un ar tievu kātu. Dzimumorgānu kondilomām ir mīksta tekstūra, arī kāju pamatnē, dažāda izmēra, dažkārt sasniedzot ķirša izmēru vai vairāk, normālas ādas krāsā vai sārti sarkanā krāsā, tās bieži viegli asiņo.
Sakarā ar to, ka dzimumorgānu kondilomas ir lokalizētas dzimumorgānu apvidū un anālajā rajonā, to virsma var būt macerēta un erozija.
Runājot par hemoroīdiem, atšķirībā no platajām kondilomām, kas atrodas uz ādas ar visu pamatni, hemoroīdā vismaz viena no tā virsmām ir pārklāta ar taisnās zarnas gļotādu. Turklāt hemoroīdam ir mīksta tekstūra, tas bieži asiņo, un tam nav blīva elastīga infiltrāta. Jāņem vērā hemoroīdu gaitas hroniskais raksturs, kā arī sifilīta izvirdumu iespēja uz hemoroīdiem.
Miliārais sifilīds ir līdzīgs ādas lihenoīdajai tuberkulozei, kurai atšķirībā no sifilītiskajām papulām ir raksturīga maiga tekstūra, dzeltenīgi sarkana krāsa, tendence uz ķekaru veidošanu, maigu zvīņu veidošanās uz izsitumu virsmas, izsitumu parādīšanās. process galvenokārt bērnībā, pozitīvas tuberkulīna reakcijas un citu sifilisa pazīmju neesamība un negatīvi seroloģiskie testi sifilisa noteikšanai. Visas šīs pazīmes ļauj veikt pareizu diagnozi.
Veicot papulārā sifilisa diferenciāldiagnozi, ārkārtīgi svarīga ir pacientu seroloģiskā izmeklēšana par sifilisu.
Pustulārais (pustulārais) sifiliss ir salīdzinoši reta sekundārā sifilisa izpausme. Tās klātbūtne parasti liecina par smagu, ļaundabīgu slimības gaitu. Pustulozā sifilisa parādīšanās bieži vien ir saistīta ar drudzi un vispārējiem simptomiem. Tas parasti notiek novājinātiem, nepietiekama uztura pacientiem, kuri cieš no alkoholisma, tuberkulozes, narkotiku atkarības, hipovitaminozes utt.
Ir šādas pustulozā sifilisa klīniskās šķirnes: pūtītes, bakas, impetigīna, ektimatoza (sifilīta ektīma), rupioīda (sifilīta rūpija).
Virspusēji pustulozi sifilīdi, piemēram, pinnes, bakas un impetiginous, bieži rodas pacientiem ar sekundāru svaigu sifilisu, un dziļi pustulozi sifilīdi (ektimatozi un rupioīdu) - galvenokārt slimības recidīvu laikā. Pustulārie sifilīdi ir parastas sifilītas papulas, kuru infiltrāts ir piesātināts ar serozi-polinukleāro eksudātu, sadalās, pēc tam veidojas dzeltenīgi brūna garoza, līdzīga piodermai. Tajā pašā laikā pustulozo sifilīdu šķirnes nosaka to lokalizācija, lielums un sabrukšanas pakāpe.
Pinnēm līdzīgs (aknei formas) pustulozs sifiliss ir no veselīgas ādas krasi atdalītas folikulāras papulas, kurām virsū ir konusa formas pustula 0,2-0,3 cm diametrā. Strutainais eksudāts ātri izžūst dzeltenbrūnā garozā, pēc tam atklājas tikko manāmas nomāktas pigmentētas rētas. Pūtīšu formas sifiliss parasti tiek kombinēts ar citām sifilisa sekundārā perioda izpausmēm.
diferenciāldiagnoze. Pinnes sifilīds ir jānošķir no acne vulgaris, papulonecrotic tuberkulozes un joda vai bromīda pūtītēm. Acne vulgaris atšķiras no aknes sifilisa ar akūtu iekaisuma raksturu, sāpīgumu, smagu seboreju un komedoniem, pacientu vecumu un hronisku gaitu ar biežiem izsitumu recidīviem. Ādas papulonekrotiskā tuberkuloze, kas lokalizēta uz ekstremitāšu ekstensorām virsmām, turpinās ilgstoši, elementi attīstās strauji, un mezglainu izsitumu vietā, kas tiek pakļauti centrālās daļas nekrozei, paliek “apzīmogotas” rētas, kas nekad nenotiek ar sifiliss. Joda un broma pūtītes diagnostikā, atšķirībā no sifilisa, nozīme ir lielu pustulu klātbūtnei, akūtu iekaisuma vainagu gar aknei līdzīgu elementu perifēriju; blīva infiltrāta neesamība pie pamatnes, ātra izsitumu izzušana pēc joda vai broma preparātu uzņemšanas pārtraukšanas.
Baku pustulārais sifiliss ir puslodes formas pustulas lēcas vai zirņa lielumā, ko ieskauj asi norobežots vara sarkans infiltrāts ar nabas iedobumu centrā. Pēc 5-7 dienām pustulas saturs saraujas garozā, kas atrodas uz infiltrētas pamatnes, un šādā formā elements saglabājas ilgu laiku. Pēc garozas noraidīšanas paliek brūna pigmentācija un bieži vien rēta. Baku sifiliss var parādīties jebkurā daudzumā, bet biežāk līdz 15-20 elementiem parasti parādās uz ekstremitāšu, rumpja, sejas saliecējām virsmām.
diferenciāldiagnoze. Baku sifiliss jānošķir no dabiskām un vējbakām. Akūts sākums ar augstu ķermeņa temperatūru, smags pacienta vispārējais stāvoklis, blīva infiltrāta neesamība pustulu pamatnē, izsitumu parādīšanās vispirms uz sejas, negatīvas seroloģiskas reakcijas ļauj noraidīt diagnozi. baku sifiliss.
Impetiginous pustulozs sifiliss sākas ar papulu veidošanos uz sejas ādas, augšējo ekstremitāšu saliekuma virsmas, krūškurvja, muguras tumši sarkanas krāsas blīvas konsistences, bieži līdz 1 cm diametrā, retāk - vairāk. Pēc dažām dienām papulu augšdaļā veidojas plānsienas pustulas, kas ātri saraujas, veidojot masīvas paceltas, pārslveida, dzeltenbrūnas garozas, ko ieskauj tumši sarkans, iefiltrēts vainags. Kad garozas tiek noņemtas ar spēku, tiek atklāta tumši sarkana, viegli asiņojoša čūla.
diferenciāldiagnoze. Vulgārais impetigo atšķiras no sifilīta akūta sākuma, straujas izplatīšanās, flicken veidošanās sākumā bez sablīvēšanās pie pamatnes, zeltainu vai netīri pelēku garozu klātbūtnes, kuras, noņemot, atklāj gludu, mitru, spilgti sarkanu erozīvu virsmu, “skrīni. ” pa perifēriju un izsitumu saplūšana lielos perēkļos nepareizas aprises. Pārsvarā slimo bērni.
Ektimatozs pustulozs sifiliss ir smaga ļaundabīga pustulozā sifilisa forma un parasti rodas pēc 5-6 mēnešiem. pēc inficēšanās. Svarīga ektīmas iezīme ir elementa tendence sabrukt gan dziļumā, gan platumā. Parādās norobežots tumši sarkans infiltrāts, kura centrā ātri veidojas pustula, kas izžūst blīvā, it kā nospiestā, pelēcīgi brūnā, gandrīz melnā garozā, ko ieskauj vara sarkans infiltrāts. Ektīma pakāpeniski palielinās perifērās augšanas dēļ, sasniedzot 5 rubļu monētas lielumu vai vairāk. Pēc garozas noņemšanas vairāk vai mazāk atsedzas.Dziļa čūla ar stāvām malām un gludu dibenu, klāta ar dzeltenīgi pelēkām nekrotiskām masām ar strutainiem izdalījumiem. Čūlu ieskauj blīva, asi norobežota, tumši sarkana infiltrēta grēda. Pēc ektīmas sadzīšanas paliek pigmentēta rēta.