糖尿病 - 糖尿病の症状、最初の兆候、原因、治療、栄養、合併症。 1 型糖尿病: 1 型糖尿病の兆候、食事、予防 1 型糖尿病とは何を意味しますか?
糖尿病は、血糖値の上昇を特徴とする慢性疾患です。
糖尿病には主に 1 型と 2 型の 2 つのタイプがあります。 ロシアでは、約 30 万人が 1 型糖尿病に苦しんでおり、約 300 万人(登録患者)が 2 型糖尿病に苦しんでいます。
1 型糖尿病はインスリン依存性糖尿病と呼ばれることが多く、若年性糖尿病または若年性糖尿病と呼ばれることもあります。 通常は 40 歳以前に発症し、最も多くは思春期に発症します。
1 型糖尿病では、膵臓 (胃の後ろにある大きな腺) がインスリンをまったく生成しません。 インスリンは血糖値を調節するホルモンです。 血糖値が高すぎると、内臓に重大な損傷を引き起こす可能性があります。
1 型糖尿病の場合は、生涯にわたってインスリン注射を受ける必要があります。 また、健康的な食事を摂り、定期的に運動し、血糖値が正常に保たれていることを確認するために血液検査を受ける必要もあります。
2 型糖尿病では、体が十分なインスリンを産生しないか、体の細胞がインスリンに対する感受性を失います。 この現象はインスリン抵抗性として知られています。 2 型糖尿病についてお読みください。
糖尿病を治療しなければ、健康上の問題が現れるまでに長い時間はかかりません。 血糖値が高くなると、血管、神経、内臓に損傷を与える可能性があり、症状を引き起こさないわずかな血糖値の上昇でも、長期的には悪影響を及ぼす可能性があります。
1 型糖尿病の症状
主な症状は、1 型糖尿病と 2 型糖尿病で似ています。
1 型糖尿病の典型的な兆候:
- 激しい喉の渇き。
- 頻尿、特に夜間。
- 慢性的な疲労感;
- 体重と筋肉量の減少(1型糖尿病に典型的)。
1 型糖尿病の症状は、数週間、場合によっては数日かけて急速に発症することがあります。 その他の症状には次のようなものがあります。
- 膣や陰茎の周りのかゆみ、またはカンジダ症(真菌感染症)の定期的な症状。
- 目の水晶体の変化によって引き起こされる視覚障害。
- 痙攣;
- 皮膚感染症。
また、病気の後期では、嘔吐や荒い深呼吸が発生することがあります。 これらの症状は危険信号であり、さらなる治療のために直ちに入院する必要があります。
低血糖(血糖値の低下)
糖尿病がある場合、血糖値が非常に低くなることがあります。 この現象は低血糖(低血糖)またはインスリンショックと呼ばれ、体内のインスリンが血液から過剰なグルコースを除去するために発生します。 
ほとんどの場合、低血糖はインスリンの過剰注射によって引き起こされますが、食事を抜いたり、激しい運動をしたり、空腹時にアルコールを飲んだりした場合にも低血糖が発生する可能性があります。
低血糖症の症状には次のようなものがあります。
- 体調不良とイライラ。
- 唇がヒリヒリする。
- 全体的な衰弱感。
- 飢え;
- 吐き気。
高血糖(血糖値が高い)
糖尿病は体がインスリンを(まったくまたは十分に)生成できないことから生じるため、血糖値が非常に高くなることがあります。 同時に、インスリンはエネルギー生産のために血液から細胞にグルコースを移さないからです。
血糖値が高くなりすぎると、高血糖を引き起こす可能性があります。 高血糖の症状は糖尿病の主な症状に似ていますが、突然発生し、非常に重篤になる場合があります。 これらには次のものが含まれます。
- 極度の喉の渇き。
- 口渇;
- ぼやけた視界;
- 眠気;
- 頻尿の必要性。
高血糖を治療せずに放置すると、体が代替エネルギー源として脂肪や筋肉組織を分解する、糖尿病性ケトアシドーシスと呼ばれる重篤な合併症を引き起こす可能性があります。 これにより血液中に酸が蓄積し、嘔吐、脱水症状、意識喪失、さらには死に至る可能性があります。
糖尿病があり、次のような症状がある場合は、直ちに医師の診察を受ける必要があります。
- 食欲減少;
- 吐き気または嘔吐。
- 温度の上昇。
- 胃の痛み。
- 口臭、マニキュアの匂いに似ています(通常、他の人は匂いを感じますが、あなたは感じません)。
1型糖尿病の原因
1 型糖尿病は、正常な血糖 (糖) レベルを維持するために必要なホルモン、インスリンを体が生成できないために発生します。 インスリンがないと、体はそれ自身の脂肪と筋肉組織を分解します(体重減少につながります)。 1 型糖尿病では、これにより血中の酸レベルが上昇し、危険な脱水状態 (糖尿病性ケトアシドーシス) が発生する、短期的な重篤な合併症を引き起こす可能性があります。
食物が消化され、栄養素が血流に入るとき、膵臓によって生成されるインスリンが血液からグルコースを細胞に移動させ、そこでグルコースが分解されてエネルギーが生成されます。 ただし、1 型糖尿病の場合、膵臓はインスリンを生成できません (下記を参照)。 これは、グルコースが血流から細胞に移動できないことを意味します。
自己免疫疾患
1 型糖尿病は自己免疫疾患です。 免疫系(感染症や病気に対する体の自然な防御機能)は、膵臓細胞を有害であると誤って認識し、攻撃して完全に破壊するか、インスリン生成を停止するほどの損傷を与えます。 免疫系がこれを引き起こす正確な原因は不明ですが、ウイルス感染に関連している可能性があると考える科学者もいます。
1 型糖尿病は通常、遺伝病として伝染するため、体の自己免疫反応も遺伝的に決定される可能性があります。 近親者 (親、兄弟など) に 1 型糖尿病の人がいる場合、家族内でこの病気を発症する可能性は約 6% です。 近親者に 1 型糖尿病患者がいない人のリスクは 0.5% 未満です。
1 型糖尿病の診断
糖尿病をできるだけ早期に診断し、すぐに治療を開始することが重要です。 糖尿病の症状がある場合は、遅滞なく一般開業医(地元の医師)を受診してください。 医師はあなたの症状について尋ね、尿検査や血液検査を紹介する場合があります。

尿検査で血糖値をチェックします。 通常、尿にはブドウ糖は含まれませんが、糖尿病の場合、一部のブドウ糖が腎臓を通って尿に混入することがあります。 1 型糖尿病を示す化学物質ケトンについて尿を検査することもあります。
尿にブドウ糖が含まれている場合は、血液検査を使用して糖尿病の診断を確認することがあります。 血液検査は、血糖値を測定するために、朝の空腹時に行う必要があります。 血糖値が医師が自信を持って糖尿病と診断できるほど高くない場合は、ブドウ糖負荷試験(経口ブドウ糖負荷試験)を受ける必要がある場合があります。
ブドウ糖を溶かした水をコップ一杯飲んだ後は、30分ごとに2時間血液検査を受ける必要があります。 テスト結果は、ブドウ糖の供給に対して体がどのように反応するかを示します。
1型糖尿病の治療
現在のところ、糖尿病を完全に治すことができる薬はありません。 すべての治療は、血糖値を可能な限り正常に近づけ、症状を制御して合併症の発生を防ぐことを目的としています。
糖尿病をできるだけ早期に診断し、すぐに治療を開始することが重要です。 糖尿病と診断された場合には、専門の治療を受けることができます。 医師はあなたの状態を詳しく説明し、治療の本質を理解するのに役立ちます。 彼らはあなたを注意深く監視し、発生する可能性のある健康上の問題を特定します。
糖尿病患者の標準治療
糖尿病治療の目標は、血糖値をコントロールし、将来の合併症のリスクを軽減することです。
ロシア連邦保健省は、糖尿病患者への支援とサポートを提供する手順を規定する多数の文書を作成しました。 既存の法律と命令の枠組みの中で、我が国は以下を組織しました。
- 糖尿病患者のための学校。糖尿病と診断された子供と大人が無料で教育を受けることができます。 糖尿病学校は医療機関(クリニックと病院の両方)に基づいて存在します。 ここでは、糖尿病患者は、病気、その管理方法、ライフスタイルの必要な変化についての完全な情報をアクセス可能な形式で受け取ることができます。
- 市立病院の内分泌科に基づいて設立された地域糖尿病センター。 このセンターは、糖尿病患者に適切な医療を無料で提供します。 糖尿病とその合併症(網膜症(網膜損傷)、腎症(腎臓損傷)、糖尿病性足(下肢損傷)、さらには神経学的合併症や心臓合併症などの治療と予防を提供します。 このセンターの専門家は、糖尿病患者のための学校の組織化に参加しており、地域別の糖尿病患者登録簿の管理も行っています。
- 糖尿病足クリニックは、地域の治療および予防機関で運営されています。 オフィスの機能: 糖尿病の最も一般的な合併症の 1 つである糖尿病性足症候群の患者の予防と治療、リハビリテーション。
インスリンによる治療
あなたの体はインスリンを生成できないため、血糖値を正常に保つために定期的にインスリン注射を受ける必要があります。 注射するインスリンの量が食事、現在の血糖値、身体活動にどのように依存するかを知る必要があります。 これらのスキルは経験とともに徐々に身につきます。
インスリンは、若干異なる働きをするいくつかの形式で作られます。 たとえば、ある形態は 1 日中効果が持続するもの (長時間作用型)、最大 8 時間持続するもの (短時間作用型)、即効性はあるものの持続時間が比較的短いもの (速効型) です。 治療には、さまざまな形態のインスリンの組み合わせが含まれる場合があります。

ほとんどの場合、1 型糖尿病ではインスリン注射が必要です。 インスリンは皮下投与する必要があるため、 錠剤の形で摂取すると、食べ物と同じように胃で消化され、インスリンが血流に入ることができなくなります。
初めて糖尿病と診断された場合、医師はインスリン注射の方法を説明します。 医師は、インスリンの保管方法と針の廃棄方法についても説明します。 インスリンは注射器またはペン(半自動インスリンディスペンサー)を使用して投与されます。 ほとんどの人は毎日 2 ~ 4 回の注射が必要です。 あなたの医師や看護師がこれをあなたの愛する人に教えることができます。
インスリンポンプはインスリン注射の代替品です。 インスリン ポンプは、トランプ 1 組ほどの大きさの小さなインスリン装置です。 インスリンポンプからは、先端に針が付いた細長いチューブが皮膚の下に挿入されます。 ほとんどの人は腹部に針を刺しますが、太もも、お尻、腕に刺すこともできます。
ポンプを使用すると、血液に入るインスリンのレベルを制御できます。 これは、血糖値を監視し、ポンプによって送出されるインスリンの量を制御する必要はありますが、注射器で自分自身に注射する必要がなくなったことを意味します。
インスリンポンプ療法は、1 型糖尿病の成人、10 代の若者、および子供 (大人の監督下で) に使用できます。 ただし、すべての人に適しているわけではありません。 血糖値が頻繁に低下する(低血糖)場合、医師はインスリンポンプの使用を勧める場合があります。
血糖値のモニタリング
治療の重要な部分は、血糖値を監視し、血糖値をできるだけ正常に保つことです。 インスリンを投与し、適切な食品を食べることで血糖値を管理できますが、血糖値を定期的にチェックして正常範囲内にあるかどうかを確認することも必要です。
血糖値は、運動、病気、ストレス、アルコール摂取、その他の薬物療法、また女性の場合は月経期間中のホルモンレベルの変化によって影響を受けることがあります。
ほとんどの場合、自宅で簡単な指プリックテストを使用して血糖値を検査する必要があります。 インスリン治療計画によっては、1 日に最大 4 回以上の血液検査が必要になる場合があります。 服用するインスリンの種類によっては、これを 1 日に 4 回以上行う必要がある場合があります。 医師はあなたにとって最適な血糖値を決定できます。
正常な血糖値は、食前は 4.0 ~ 7.0 mmol/l、食後 2 時間では 9.0 mmol/l 以下です。 mmol/L (ミリモル/リットル) という指標は、血液中のグルコース濃度を測定するために使用されます。
毎日の血糖値のチェックに加えて、2 ~ 6 か月ごとに特別な血液検査が必要になります。 この検査では、過去 6 ~ 12 週間にわたって血糖値がどの程度安定しているか、また治療プログラムがどの程度成功しているかを示します。
この追加の血液検査は、HbA1c 検査または糖化ヘモグロビン検査と呼ばれます。 測定後すぐに血糖値を測定する標準的な指プリックテストとは異なり、HbA1c を使用すると、血糖値が時間の経過とともにどのように変化したかがわかります。
赤血球に酸素を運び、ブドウ糖を含むヘモグロビンの量を測定します。 HbA1 レベルが高い場合は、血糖値が持続的に高いことを示しているようです。 したがって、糖尿病治療プログラムを調整する必要があります。
低血糖症(低血糖)の治療
低血糖は、血糖値が非常に低くなった場合に発生することがあります。 時々低血糖を経験する可能性があります。 軽度の低血糖症では、気分が悪くなり、衰弱し、空腹感を感じることがあります。 炭酸飲料(ダイエット飲料ではありません)、お菓子、レーズンなど、糖分を含むものを食べたり飲んだりすることで対処できます。 低血糖の症状をすぐに和らげるために、錠剤または溶液の形で純粋なブドウ糖を使用することもできます。
低血糖は、砂糖を含むものを食べたり飲んだりするだけで回復できます。 低血糖が改善されない場合、混乱、ろれつが回らない、意識喪失につながる可能性があります。 この場合、早急にグルカゴンというホルモンの注射を受ける必要があります。 このホルモンは血糖値を上昇させます。
重度の低血糖は、眠気や混乱、さらには意識喪失を引き起こす可能性があります。 この場合、グルカゴンの筋肉内注射またはブドウ糖の静脈内注射を行う必要があります。 グルカゴンは血糖値を急速に上昇させるホルモンです。 医師はあなたの愛する人にグルカゴンとブドウ糖の注射方法を教えて、この状況であなたを助けることができます。
低血糖発作から回復し始めると、甘いものを食べる必要があります。 低血糖の結果意識を失った場合、数時間以内に再び意識を失う危険性があります。 したがって、休息して回復する間、誰かがそばにいてくれる必要があります。
グルカゴンの筋肉注射が効果がなく、眠気が続く場合、または注射後 10 分以内に意識が戻らない場合は、緊急に医師の診察を受けてください。 医師はもう一度グルカゴン注射を行う必要がありますが、今回は静脈内に注射します。
膵島細胞移植
1 型糖尿病患者の中には、新しい膵島細胞移植手術から恩恵を受ける人もいます。 死亡したドナーの膵臓から採取した島細胞が、1 型糖尿病患者の膵臓に移植されます。
この手順は、特定の基準を満たす人に使用できます。 ロシアでは、ドナー材料(死亡したドナーからの膵臓細胞)が不足しているため、メドットの使用は依然として限られています。 以下に該当する場合、膵島細胞移植の候補者となります。
- 過去 2 年間に重度の低血糖症状が 2 回以上あり、低血糖を認識することが困難である。
- ドナーの腎臓が移植され、正常に機能している、重度の低血糖発作が起こり、低血糖の状態を認識することが困難である、または完全な治療を受けた後でも血糖値のコントロールが不十分である。
以下の場合、膵島細胞移植の候補者ではありません。
- 体重が85kgを超えている。
- 腎機能に障害がある。
- 大量のインスリンが必要になります。たとえば、体重 70 kg あたり 1 日あたり 50 ユニット以上です。
膵島細胞移植は、局所麻酔下で行われる小規模でリスクの低い手術です。 膵島細胞移植手順は、重度の低血糖症のリスクを軽減するのに効果的であることが示されています。 英国における膵島細胞移植の結果には、低血糖症の発生率が、移植前は年間 1 人あたり 23 件だったのが、移植後は 1 人あたり年間 1 件未満に大幅に減少したことが含まれます。
高血糖(血糖値が高い)の治療
高血糖は、血糖値が高くなりすぎると発生することがあります。 これは、食べ過ぎ、体調不良、十分なインスリン摂取不足など、さまざまな理由で発生する可能性があります。 高血糖が発生した場合は、血糖値を正常に保つために食事やインスリンの投与量を調整する必要がある場合があります。 医師に推奨事項を尋ねてください。
高血糖を治療せずに放置すると、体が代替エネルギー源として脂肪や筋肉組織を分解する、糖尿病性ケトアシドーシスと呼ばれる重篤な合併症を引き起こす可能性があります。 これは血液中の酸の蓄積につながります。 これは非常に危険です。なぜなら、直ちに処置をとらなければ、低血糖により意識を失い、最悪の場合は死に至る可能性があるからです。
糖尿病性ケトアシドーシスと診断された場合は、病院での緊急治療が必要になります。 インスリンを静脈内投与されます。 脱水症状が起こった場合は、点滴が行われ、生理食塩水を含む輸液が投与されます。
1 型糖尿病のその他の治療法
1 型糖尿病は慢性合併症を引き起こす可能性があります。 1 型糖尿病では、心臓病、脳卒中、腎臓病のリスクが増加します。 このリスクを軽減するために、医師は次のことを勧める場合があります。
- 高血圧を下げるための降圧薬。
- 高コレステロールを下げるためのシンバスタチンなどのスタチン。
- 脳卒中予防のための低用量アスピリン。
- 糖尿病性腎症(糖尿病による腎臓病)の初期兆候がある場合は、エナラプリル、リシノプリル、ラミプリルなどのアンジオテンシン変換酵素阻害剤(ACE阻害剤)。
- 一部の天然物は薬物治療と併用できます(医師に相談した場合のみ)。 たとえば、それは良い治療法です。
糖尿病性腎症は、尿中に少量のアルブミンというタンパク質が存在することによって識別されます。 ほとんどの場合、速やかに治療を開始すれば病気は治ります。
1 型糖尿病の合併症
糖尿病を治療しなければ、健康上の問題が現れるまでに長い時間はかかりません。 高血糖は血管、神経、内臓に損傷を与える可能性があります。 症状を引き起こさないかもしれない血糖値のわずかな上昇でも、長期的には悪影響を与える可能性があります。
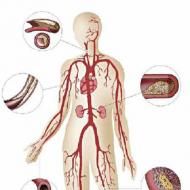
心臓病と脳卒中。糖尿病がある場合、脳卒中や心臓病になる可能性が最大 5 倍高くなります。 血糖値が長期間にわたって適切に制御されないと、アテローム性動脈硬化症(プラークおよび血管の狭窄)が発生する可能性が高くなります。
これにより、心臓への血液供給が低下し、狭心症(胸の痛み、重度の痛み、または締め付けられるような痛みを特徴とする)を引き起こす可能性があります。 また、脳や心臓の血管内の血流が完全に遮断され、心臓発作や脳卒中を引き起こす可能性も高まります。
神経損傷。血糖値が高いと、神経につながる細い血管が損傷する可能性があります。 これにより、指から四肢のつま先まで広がるチクチク感や灼熱感が生じることがあります。 消化器系の神経が損傷すると、吐き気、嘔吐、下痢、便秘が起こることがあります。
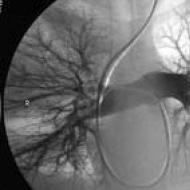
網膜症- 目の奥の網膜(光を感知する組織層)の損傷。 網膜血管の出血、その閉塞、または非系統的な増殖を特徴とします。 これにより、光が網膜を通過するのが妨げられます。 治療が遅れると視力障害が起こる可能性があります。
血糖値をうまくコントロールすればするほど、深刻な視覚障害のリスクが低くなります。 専門家(眼科医)による年に一度の検査は、潜在的な視覚問題の兆候をタイムリーに特定するのに役立ち、病気が治癒する可能性があります。 初期段階の糖尿病網膜症はレーザー矯正が可能です。 ただし、この治療は視力低下を防ぐだけで、視力を改善するものではありません。
腎臓病。腎臓の小さな血管が損傷したり出血したりすると、腎臓の機能が低下します。 まれに、腎不全に陥り、血液透析(人工腎臓装置による治療)が必要になる場合もあります。 場合によっては、腎臓移植が必要になる場合もあります。
足の問題 - 「糖尿病性足」。 糖尿病による足の神経の損傷は、通常、小さな傷や切り傷を感じられなくなり、足潰瘍の発症につながる可能性があります。 糖尿病患者の約 10 人に 1 人が足潰瘍を発症し、重篤な感染症を引き起こす可能性があります。
糖尿病による足の神経の損傷は、通常、小さな傷や切り傷を感じられなくなり、足潰瘍の発症につながる可能性があります。 糖尿病患者の約 10 人に 1 人が足潰瘍を発症し、重篤な感染症を引き起こす可能性があります。
神経損傷が生じた場合は、毎日足を検査し、変化があれば医師、看護師、または足病医(足の問題の治療を専門とする足病医)に報告する必要があります。 治らない傷や切り傷、腫れや腫れ、触れると熱を感じる皮膚の部分に注意してください。 また、少なくとも年に一度は医師による足の検査を受ける必要があります。
性機能障害。糖尿病の男性、特に喫煙する男性では、神経や血管の損傷が勃起障害を引き起こす可能性があります。 これらの問題は通常、薬で治療できます。 糖尿病の女性は次のような症状を経験する可能性があります。
- 性欲の減少。
- セックスによる快感の減少。
- 膣の乾燥;
- オーガズムを経験する能力の低下。
- 性交時の痛み。
膣の乾燥を経験したり、セックスに痛みを感じたりする場合は、水ベースの膣クリームまたはジェルを使用できます。
流産と死産。糖尿病のある妊婦は、流産や死産のリスクが高くなります。 妊娠初期に血糖値を注意深く管理しないと、先天異常のある赤ちゃんが生まれるリスクも高まります。
糖尿病のある女性は通常、妊娠中ずっと病院または糖尿病クリニックで定期検査を受けます。 これにより、医師は血糖値を注意深く監視し、インスリン投与量を制御することができます。
1 型糖尿病のライフスタイル
1 型糖尿病は慢性疾患であるため、定期的に医師の診察を受ける必要があります。 彼と良好な関係を築くことで、自分の症状や病気に関する問題について自由に話し合うことができるようになります。 医師の知識が増えれば増えるほど、より適切な治療が可能になります。 また、目、脚、神経は糖尿病の影響を受ける可能性があるため、医師は定期的に検査する必要があります。 1 型糖尿病などの慢性疾患のある人は、毎年秋にインフルエンザ ワクチンを受けることが推奨されます。 肺炎を予防するためにワクチン接種も推奨されています。
健康的な食事と運動
食べ物が異なれば影響も異なるため、インスリン投与量に基づいて、いつ何を食べて適切な量のブドウ糖を摂取するかを理解することが重要です。 糖尿病栄養士は、あなたの特定のニーズに合わせた食事計画の作成をお手伝いします。
運動すると血糖値が下がるため、糖尿病の場合は定期的に運動することが非常に重要です。 他の人と同じように、サイクリングや早歩きなどの中強度の屋外運動を毎週少なくとも 150 分 (2 時間 30 分) 行うことを目標にする必要があります。 ただし、新しい形式の運動を開始する前に、医師に相談してください。 血糖値を変化させないようにするには、インスリン療法や食事を変更する必要があります。
糖尿病における喫煙とアルコール
糖尿病があると、心臓発作や脳卒中などの心血管疾患を発症するリスクが高まります。 さらに、喫煙は肺がんなどの他の重篤な病気のリスクを高めます。 禁煙したい場合は、医師がアドバイスや治療を手伝ってくれます。
飲酒はインスリンの投与や血糖値の検査の能力にも影響を与える可能性があるため、常に飲みすぎないように注意してください。 男性は 1 日に 3 ~ 4 サービング(ウォッカに換算して 75 ~ 100 グラム)を超えてはならず、女性は 1 日に 2 ~ 3 サービング(ウォッカに換算して 50 ~ 75 グラム)を超えてはなりません。
糖尿病のセルフケア
糖尿病がある場合は、潰瘍や軽度の切り傷や擦り傷による感染症など、足の問題が発生する可能性が高くなります。 これは、異常な血糖値によって引き起こされる神経損傷によるものです。 足のトラブルを防ぐために、定期的に爪を切り、毎日温水で足を洗います。 快適な靴を履いてください。 問題を早期に発見できるように、定期的に足病専門の足病医の診察を受けてください。
足の神経が損傷している場合、それらを感じられなくなる可能性があるため、定期的に足に切り傷、擦り傷、水ぶくれがないかチェックしてください。 足の怪我が数日以内に治らない場合は、軽度であっても医師の診察を受けてください。
1 型糖尿病の場合は、網膜症を早期に発見するために、少なくとも年に 1 回は目の検査を受けてください。 網膜症は、目の小さな血管が損傷する病気です。 これは、血糖値が長期間にわたって高すぎる場合(高血糖)に発生する可能性があります。 網膜症を治療せずに放置すると、最終的には失明に至る可能性があります。
また、多くの都市には糖尿病患者のためのクラブや危機センターがあります。 たとえば、サンクトペテルブルクでは、社会相談センター「糖尿病」が住所: Sredny Ave. V.O., no. 54 にあります。 心理的、法的、社会的支援を提供しており、電話 (320-68-79) による糖尿病に関する情報サービスを提供しています。
インターネット上には、たとえば「My Diabetes」ポータルなどの専門コミュニティがあり、そこではコミュニケーションできるだけでなく、有益な情報を読んだり、さまざまなオンライン ツール (自己モニタリング日記の付け方、グラフの作成と印刷、糖度曲線の作成など) を使用したりすることができます。 、など。)
糖尿病と妊娠
糖尿病を患っており、出産を決意した場合は、事前に医師に相談するのが最善です。 妊娠を計画することは、妊娠を始める前に血糖値をできるだけ適切にコントロールするのに役立ちます。
胎児の先天異常のリスクを減らすために、妊娠前および妊娠の最初の 8 週間は血糖値を厳密に管理する必要があります。 これに加えて、次のことを行う必要があります。
- 葉酸錠剤の用量を増やして服用してください。 葉酸は、赤ちゃんの脊髄発達の問題を防ぐのに役立ちます。 現在、医師は出産を計画しているすべての女性に葉酸を摂取することを推奨しています。 糖尿病の女性は、毎日 5 mg を摂取することが推奨されます (医師の処方箋がある場合のみ)。
- 視力を確認してください。 目の血管の損傷によって引き起こされる網膜症は、糖尿病を持つすべての人にとってリスクです。 妊娠中は目の小さな血管への圧力が高まる可能性があるため、妊娠前に網膜症を治療することが重要です。
- 医師が詳しい情報を提供します。 妊娠中の糖尿病について詳しくはこちらをご覧ください。
糖尿病とあなたのお子さん
子どもが慢性疾患と診断されると、子育てという困難な作業はさらに難しくなります。 1 型糖尿病には調整、治療、日常生活の変更が必要ですが、お子様は通常の健康的な生活を送ることができます。
英国の糖尿病学者リビー・ダウリングは、糖尿病の子供を持つ親たちに次のようにアドバイスしています。
- 知識を得る: 糖尿病とは何か、何が血糖値に影響を与えるのか、子供が何に注目すべきか、注射の仕方やインスリンポンプの仕組みを必ず理解してください。 遠慮せずに医師にアドバイスを求めてください。 医師が対応しない問題はありません。 糖尿病に関する追加の文献を求めてください。
- スキルを身につける: 子供の世話のあらゆる側面を理解していることを確認してください。 インスリンポンプの注射方法と使い方、血糖値の測定方法、低血糖への対処方法、健康的でバランスの取れた食事の摂り方を学びましょう。
- 精神的なサポートを得て、コミュニケーションを深めましょう: 憂鬱、罪悪感、怒りなどの感情を抱くのは正常なことなので、医師に相談するか、あなたやお子様のカウンセリングを依頼してください。 糖尿病の子供を持つ他の家族と話すことは、あなたとあなたの子供の精神的な幸福を改善することができます。
- お子様の学校や教師と協力する: お子様の病気について学校のスタッフと話し合ってください。 誰が注射や血糖値の検査を手伝うのか、またクラスメートの前で注射をすることに抵抗がある場合に子供にプライバシーを与えるかどうかを決めてください。 低血糖発作が起きた場合に備えて、針を処分したり、甘いものを食べたりすることにも注意が必要です。 学校でのスポーツ活動の存在も重要です。 学校は子供の生活に不可欠な部分であるため、クラスの先生、教師、クラスメートは子供の糖尿病について知らせ、必要に応じてあらゆる可能な支援を提供できるようにする必要があります。
- 人生は続いていくと信じてください。子供と一緒に普通の生活を送り続けてください。 あなたのお子さんが友達と夜を過ごしたり、一晩過ごしたりしていた場合は、それを禁止しないでください。 24時間子供と一緒にいることができないので、親族や友人が責任の一部を引き受けることになります。 他に子供がいる場合は、彼らも思いやりと気配りを持っていることを確認してください。 甘いものを完全に排除しないでください。 糖尿病は血糖値を制限しますが、完全に排除するわけではありません。
ローカリゼーションと翻訳はサイトが準備します。 NHS Choices はオリジナルのコンテンツを無料で提供しました。 www.nhs.uk から入手できます。 NHS Choices は、オリジナルのコンテンツのローカライズや翻訳をレビューしておらず、責任を負いません。
著作権表示: 「保健省オリジナルコンテンツ 2019」
サイトのすべての資料は医師によって検査されています。 しかし、最も信頼できる論文であっても、特定の人の病気のすべての特徴を考慮することはできません。 したがって、当社のウェブサイトに掲載されている情報は、医師の診察に代わるものではなく、それを補完するものにすぎません。 記事は情報提供を目的として作成されており、本質的にアドバイスです。
I 型糖尿病 (インスリン依存性) は、代謝障害に関連する慢性疾患のカテゴリーに属します。 この病気は主に若い世代が罹患するため、若年性疾患と呼ばれています。
1 型糖尿病は不治の病ですが、医師の推奨に従ってライフスタイルを変えるだけで、それに「適応」することができます。
そして、新しい状態への適応プロセスを不必要な事故なく進めるためには、血中のブドウ糖レベルがなぜ上昇するのか、そして「余分な糖分」が体にどのような害を引き起こす可能性があるのかを理解することが望ましいです。
インスリンはどこから来るのでしょうか?
膵臓は体にインスリンを供給する責任があります。 むしろ、臓器の総体積の 1 ~ 2% を占めるごく一部です。 これらはいわゆるランゲルハンス島であり、内分泌機能を果たします。
それぞれの島にはホルモン活性のある細胞が含まれています。 それらの数はそれほど多くなく、わずか80〜200個です。 島へ。 さらに、この少数のホルモン活性細胞は 4 つのタイプに分類されます。
- アルファ;
- ベータ;
- デルタ;
ベータ細胞は全体の 85% を占めます。 インスリンを生成するのは彼らです。 
インスリンググルコースのペアはどのように機能しますか?
私たちの体にとって、ブドウ糖はすべての組織や器官がスムーズに機能するために必要な主なエネルギー源です。 血液中のグルコース濃度は一定でなければなりません。これは私たちの体が正常に機能するための主要な条件の 1 つです。
しかし、健康な人は、食事中にどれだけのブドウ糖を体に「供給」したかについて考えません。 身体はどのようにして正常なレベルを維持しているのでしょうか? ここでベータ細胞が活躍します。
過剰なグルコースが食物とともに血液に入ると、インスリンの急激な放出が起こります。 結果として:
- 体内のグルコース合成プロセスが停止します。
- 外部から受け取った過剰分は、吸収のためにインスリン依存性の組織(脂肪、肝臓、筋肉)に送られます。
この瞬間、インスリンは導体または鍵の役割を果たし、グルコースが細胞に入る道を開きます。
私たちの体には、血液からグルコースを直接吸収できるインスリン非依存性の組織も含まれています。これが神経組織です。 これには脳、つまり脳と脊髄が含まれます。 これは良いことでもあり、悪いことでもあります。一方で、私たちの「コンピューター」の栄養は膵臓の故障には依存しませんが、ブドウ糖の過剰または不足による悪影響からは保護されません。
追加のエネルギーの必要性が高まった場合(ストレスを経験した場合、田舎で働くことを決めた場合、または公園でジョギングすることに決めた場合)、現在血液中に含まれているブドウ糖が消費され始めます。 そのレベルが許容範囲を超えて低下すると、体はすぐにグルコース合成のプロセスを開始します。
- まず、グリコーゲンは処理のために送られ、その貯蔵量は肝臓に保管されます。
- 足りない場合は脂質やタンパク質が使われます。
体はブドウ糖が不足すると空腹感を示します。 食事をするとすぐに、戦略的備蓄を処理するすべてのプロセスが停止します。

インスリンが不足すると何が起こるのでしょうか?
自分自身のインスリンが生成されない場合、グルコースを細胞に運ぶ鍵はありません。 どのような食事でも血糖値は上昇しますが、インスリンに依存している組織は血糖値を吸収できません。 細胞は文字通り甘いシロップの中に浮かんでいますが、ブドウ糖を吸収することができず、「生きるエネルギーがない」というSOS信号を脳に送ります。
肝臓はグリコーゲンを処理する指令を受け、合成されたグルコースを定期的に血液中に送り出します。 この供給が枯渇すると、糖新生のプロセスが始まり、タンパク質と脂質が使用されます。
人は肉体的なレベルで空腹を経験しますが、体にはエネルギーがないため、どれだけ食べても体重は減少します。 タンパク質や脂質を合成するための材料もありません。
腎臓は状況を正そうとし、尿中にブドウ糖を集中的に排泄し始めます。 1日の排尿回数が増加し、喉が渇き、何リットルもの水を飲むようになります。患者が夜間だけバケツ1杯の水を飲むというケースもよくあります。
この段階で体を助けないと、急性合併症が急速に発症し始めます。
自分自身のインスリンはどこへ行くのでしょうか?
インスリン依存性糖尿病は、膵臓のベータ細胞が破壊されると発生します。 何らかの理由で、ウイルス感染(インフルエンザ、風疹、パラチフスなど)の結果として、免疫系に抗体が出現し、身体自身の組織を外来組織と誤認します。 彼らは彼らをまるで他人であるかのように扱い、単に彼らを破壊します。
ウイルスに加えて、「告発者」のリストには次のものが含まれます。
- 過度に精製された飲料水。
- 母乳育児の不足。
- 赤ちゃんに牛乳を与えるのが早すぎます。
しかし、世界中の内分泌学者は皆、ベータ細胞に対して攻撃的な抗体の出現の真犯人はまだ発見されていないことを認めています。
これらの抗体(自己免疫マーカー)は、一連の臨床検査を通じて検出できます。 ベータ細胞は存在しないが、ベータ細胞が破壊されている場合、1 型糖尿病は特発性、つまり、未知の理由による膵臓細胞の破壊に起因するものとして分類されます。
実際、代謝不全がすでに起こっている場合、患者はどのような理由でインスリンを失ったかを気にしません。 彼に残された選択肢はただ一つ、人工インスリン薬を導入して新たな現実に適応することだ。
糖尿病の臨床徴候
糖尿病の症状には次のようなものがあります。
- 多尿とは、1日の尿量が通常1.8~2リットルであるのに、3~10リットルに増加することです。 この症状は最も頻繁に発生します。 おねしょもあるかもしれません。
- 多飲症は、絶え間なく喉が渇く状態です。それを潤すためには、8 リットルから 10 リットル、場合によってはそれ以上の大量の水が必要です。 多くの場合、この症状には口渇が伴います。
- 多食症 - 一定の空腹感と体重減少を伴う大量の食物の摂取。
- 原因不明の体重変化:2~3か月で体重減少が10kgに達することもあります。
- 眠気、疲労、身体的持久力とパフォーマンスの低下。
- 不眠症、めまい、イライラ、興奮性の増加。
- 皮膚や粘膜は常にかゆみを感じます。
- 頬や顎では、小さな血管の拡張により赤面が現れます。
- 脚の痛み、筋肉のけいれん。
1 型糖尿病の兆候の 1 つは、頻繁に再発する炎症性疾患や感染症です。 それらを取り除くのは困難です。治療プロセスは難しく、多くの時間がかかります。
しかし、上記の兆候すべてが診断の根拠になるわけではありません。 それを確認するには、臨床検査を実施する必要があります。
- 炭水化物代謝:血糖値は空腹時、食後1.5〜2時間、就寝前の3回測定されます。
- 糖化ヘモグロビン。
- 尿糖レベル;
- タンパク質代謝(尿素、クレアチニン、タンパク質);
- 脂質代謝(コレステロールとケトン)。
- ホルモン代謝。
ホルモン検査では、インスリンの量だけでなく、C-ペプチドの量も測定されます。 後者はインスリンと同じ量で生産されます。 患者がすでにインスリン療法を受けている場合、C-ペプチドを使用して自身のインスリンの量を測定できます(インスリンがまだ生成されている場合)。
生活を正常化する方法
あなたが健康だった間は、人生のさまざまな瞬間に注意を払うことなど考えもしませんでした。好きなものを好きなだけ食べ、トレーニングに走ったり、ソファに横たわって本を読んだりしていましたが、一般的にあなたは理解していませんでした。あなたはどれほど自由だったか。


1 型糖尿病と診断された場合は、ライフスタイルを厳密に管理する必要があります。 概して、必要な制限はあなたの自由にほとんど影響を与えませんが、心理的に耐えることは困難です。 だからこそ若者たちは反乱を起こし、体制に違反し、この病気に対する軽薄な態度を誇示しているのである。
このような方法で糖尿病と闘っても無駄です。勝利は明らかに味方ではありません。 あなたの喪失は、取り返しのつかないひどい合併症を引き起こすため、この病気と「友達になる」方が良いでしょう。 そしてこれを早く実行すればするほど、より長く生活の質を高いレベルに保つことができます。
言葉の完全な意味での真性糖尿病の治療法はありません。インスリン生成のプロセスを開始できる薬剤はまだありません。 患者は糖尿病を代償するという課題に直面している
インスリン療法、予防薬、ビタミン、食事療法の助けを借りて、彼には以下が必要です。
- 炭水化物の代謝を補います。
- 脂質代謝指標を安定化します。
- 正常な血圧を維持してください。
この課題を達成するために、糖尿病患者はいくつかの「ツール」を持っています。
- インスリン療法;
- ダイエット;
- 体操;
- 自己測定装置(グルコメーター)。
必ず糖尿病学校に通ってください。初心者は診断を聞くと常に混乱するため、専門家の助けが必要です。 
インスリン療法
インスリンの生理学的分泌をシミュレートするには、糖尿病患者は特定の時間に人工薬剤を投与する必要があります。
- 基礎インスリン – 1日1~2回。
- ボーラス – 毎食前。
基礎インスリンは持続型または長時間作用型インスリンとも呼ばれます。 彼らの仕事は、肝臓が生成するグルコースを補うことです。 健康な膵臓は、1 日あたり 24 ~ 26 単位のインスリンを生成します。 長時間作用型薬の場合もほぼ同じ時間がかかります。 医師が用量を推奨します。
ただし、独自に調査することもできます。
- 5時間は食事をしないでください。
- 1時間ごとに血糖値を測定してください。
- そのジャンプが 1.5 mmol/l を超えない場合、用量は正しく決定されます。
- 糖分が急激に減少または増加します。それに応じて持効性インスリンの量を増減する必要があります。
数日間にわたってテスト測定を実行します。

調査は夜間に行うことをお勧めします。 夕食後6時間後に始めるだけです。
空腹時血糖値を測定することで検査の必要性を確認できます。血糖値が 6.5 mmol/l より多いか少ない場合は、検査に進みます。
- 食前の血糖値。
- 摂取する炭水化物の量。
- インスリン投与後の計画 - ただリラックスするのか、知的活動に従事するのか、それとも肉体的に働くつもりなのか。
- 時間帯(パン1単位の場合 - これについては以下で説明します - 午後や夕方よりも午前中の方が多くのインスリンが必要になります)。
- あなたの健康状態 (感染症と闘っている場合は、インスリンの投与量を 20 ~ 30% 増やす必要があります)
インスリン投与量の正しい計算は、次の指標を使用してチェックできます。
- 空腹時の糖分は6.5 mmol/lを超えません。
- 食後 2 時間は 8.0 mmol/l を超えてはなりません。
初心者の糖尿病患者にとって、上記の情報は多くの疑問を生じます。パンの単位とは何ですか、身体活動は血糖値にどのように影響しますか、計算が失敗した場合はどうすればよいですか?
医師は、あなたの体重、糖尿病になってからの期間、理論上のインスリン必要単位/kgに基づいて、推定1日のインスリン必要量を計算します。
初めて糖尿病と診断された場合、この数値は 0.4 ~ 0.5 IU/kg になります。 1 年以上の経験と十分な補償があれば、1 日の必要量は 0.6 単位/kg、代償不全の場合は 0.8 単位/kg になります。
たとえば、糖尿病の 1 年目に体重 75 kg の患者は、1 日あたり 0.5 x 75 = 37.5 単位のインスリンを必要とします。 ユニットの半分を捕捉するのは難しいため、結果を 38 ユニットに四捨五入します。
このうち 50% が徐放性インスリンのシェア (朝に 10 個、夜に 9 個) に割り当てられ、残りの 19 個が次のように配分されます。

あとは、インスリンの投与量をカバーするのに十分なパン単位が含まれるメニューを作成するだけです。 まず、XE とは何か、つまりパンの単位と、XE で食事を表現する方法を理解しましょう。
「ブレッドユニット」(XE)とは
パン1個あたりの炭水化物(食物繊維を除く)10gに相当する従来値です。
ほぼすべての製品には炭水化物が含まれています。 一部のものでは、その量が非常に少ないため、インスリン投与量を計算する際に無視できる場合があります。 炭水化物の主な供給源は、砂糖、小麦粉、シリアル、果物、ジャガイモ、および砂糖を含む飲み物、キャンディー、チョコレートなどのお菓子です。
砂糖10グラムには炭水化物が10グラム含まれています。 白パン20グラムと黒パン25グラムには同じ量が含まれます。 専門家は食品中の炭水化物のカウントに携わっています。糖尿病患者はテーブルにパン単位を買いだめし、その使い方を学ぶだけで十分です。
しかし、ここにはニュアンスが 1 つあります。この重要な文書の開発者は、特定の製品が生の形式で 1 XE あたりどれだけの量であるかを示しました。 たとえば、パン 1 単位はそば 15 グラムに相当します。
残っているのは、これらすべてを完成したお粥に結び付ける方法を見つけることだけです。 結局のところ、もろく、または粘稠に調理することができます。 そして、一皿の食事でどれだけの炭水化物が体内に入ったかを目で判断することはできません。
最初は、あなた (またはあなたの愛する人) が一生懸命働いて、次の作業を行う必要があります。
- キッチンスケールを購入してください。
- 慎重にシリアルの重さを量り、その重量をパンの単位に換算します。
- 水とシリアルを摂取する割合を書き留めてください。
- お粥を調理する鍋の重さを量ります。
- 準備した皿と一緒に重さを量り、得られた数値から空の鍋の重さを差し引きます。
- 得られた結果をパンの個数で割ります (ポイント 2 を参照)。
お粥を1:4の比率で調理し、完成品のパン1単位の重量が60グラムだったとします。 次に、皿を秤の上に置き、食べ物を入れます。120 gを置きます - 2 XEを食べ、その部分を180 gに増やします - 3 XEを取得します。
すべての行動を紙に記録し、比率を変更しない場合は、次回はシリアルと完成したお粥の量を量るだけで済みます。
負荷計画
身体活動はインスリン依存性組織の感受性を変化させることに注意してください。 この時点で健康な体であれば、インスリン分泌は自動的に半分になります。 
糖尿病患者はあらゆる行動を慎重に計画する必要があります。 自分の体を長時間の身体活動にさらすつもりなら、まず、活動の最初の瞬間の血中のブドウ糖のレベルを調べる必要があります。 それが次の場合:
- 4.5 mmol/l、運動前に 1 ~ 4 XE を摂取する必要があります。
- 5〜9 XE - 最初は1〜2 XEを追加するだけで十分ですが、1時間ごとにさらにパンを1ユニット食べる必要があります。
- 10~14 mmol/l – 何も食べる必要はありません。
注意してください: 血糖値を測定し、血糖計が 14 mmol/l 以上または 4.5 mmol/l 以下を示した場合は、肉体労働を中止してください。
1 型糖尿病の合併症
糖尿病の合併症は 3 つのグループに分類できます。
- 急性;
- 遅い;
- 慢性的。
急性合併症には、死に至る可能性のある合併症が含まれます。 糖尿病は非常に急速に発症するため、タイムリーな治療のみが糖尿病患者の命を救うことができます。 これらには次のものが含まれます。
- ケトアシドーシス:体内のケトン体(アセトン)の蓄積の結果として発生します。
- 低血糖:血糖値の急激な低下。 このような低下の理由は、インスリンの投与量が誤って計算されたこと、強いアルコール、炭水化物の追加摂取では補えない過度の身体活動などが考えられます。
- 高血糖:血糖値が高い状態。 長期間の絶食により空腹時、またはインスリンの投与量が食べたパンの数に対応していない場合、食後に発生することがあります。
晩期合併症には次のようなものがあります。
- 網膜症では、目の網膜が侵され、眼底で出血が起こり、その結果、視力が失われます。
- 鼠径部障害は、いわゆる血管透過性障害です。
- 多発性神経障害 - 熱、寒さ、痛みに対する手足の感受性の喪失として現れます。 まず、灼熱感が脚に現れます。これは特に夜間に顕著です。これは多発性神経障害の最初の症状です。
- 糖尿病性足は、糖尿病患者の足に化膿性膿瘍、開放性潰瘍、壊死領域の出現を伴う合併症です。 足には特別な注意が必要です。衛生状態、適切な靴の選択、圧縮ゴムバンドのない靴下を着用するなどです。
不快な慢性合併症のカテゴリーには、血管、皮膚、腎臓への損傷が含まれます。 栄養性潰瘍、心臓発作、脳卒中、心臓病、腎症は糖尿病患者によく見られます。
しかし、糖尿病患者は、非常に重要なことを理解する必要があります。それは、糖尿病患者だけが、これらの恐ろしい合併症の発現の瞬間を近づけたり、遅らせたりする力を持っているということです。 もし彼が自分の病気を真剣に受け止めていれば、病気はもっと穏やかに進行するでしょう。 しかし、治療法とコントロールを諦めなければならないだけで、糖尿病の発症からわずか数年後には一連の晩期合併症を引き起こすことになります。
糖尿病は世界中で大きな医学的および社会的問題となっています。 これは、その広範囲にわたる分布、晩期合併症の重症度、患者が生涯を通じて必要とする診断および治療ツールの高額さによって説明されます。
世界保健機関の専門家によると、今日のあらゆる形態の糖尿病患者の総数は 1 億 6,000 万人を超えています。 毎年、新たに診断される患者数は患者総数の 6 ~ 10% であり、この病気に苦しむ人の数は 10 ~ 15 年ごとに 2 倍になります。 1 型糖尿病は糖尿病の中で最も重篤な形態であり、この疾患の全症例の 10% 未満を占めます。 発生率が最も高いのは10歳から15歳の小児で、人口10万人あたり40.0人です。
米国糖尿病協会の支援を受けて 1995 年に設立された国際専門委員会は、世界のほとんどの国で推奨文書として受け入れられている新しい分類を提案しました。 現代の糖尿病分類の基礎となる主な考え方は、糖尿病の発症における病因を明確に特定することです。
1 型糖尿病は、β 細胞の破壊に基づく高血糖を特徴とする代謝性(代謝性)疾患であり、インスリンの絶対的欠乏につながります。 この形態の糖尿病は、以前はインスリン依存性糖尿病または若年性糖尿病と呼ばれていました。 ヨーロッパ人におけるほとんどの場合、β細胞の破壊は自己免疫性(免疫系の細胞成分および体液成分の関与による)によるものであり、β細胞自己抗原に対する先天性の欠如または寛容の喪失によって引き起こされます。
複数の遺伝的素因により、β 細胞の自己免疫破壊が引き起こされます。 この疾患は、HLA システム、DQ A1 および DQ B1 遺伝子、さらに DR B1 と明らかな関連性があります。 HLA DR/DQ 対立遺伝子は、素因性と防御性の両方を持ちます。
1 型糖尿病は、バセドウ病 (びまん性中毒性甲状腺腫)、自己免疫性甲状腺炎、アジソン病、白斑、多細胞性貧血などの他の自己免疫疾患と合併することがよくあります。 1 型糖尿病は、自己免疫症候群複合体 (自己免疫多腺症候群 1 型または 2 型、「硬い人」症候群) の一部である可能性があります。
これまでに得られた臨床データと実験データを要約すると、1 型糖尿病の病因について次の概念を提示できます。 1 型糖尿病は、急性発症のように見えますが、徐々に発症します。 潜伏期間は数年間続くこともあります。 臨床症状は、β 細胞の 80% が破壊された後にのみ現れます。 1 型糖尿病患者の膵臓組織の解剖研究では、リンパ球と単球による島への浸潤を特徴とする特異的な炎症である膵島炎の現象が明らかになりました。
1 型糖尿病の前臨床期間の初期段階は、β 細胞の破壊につながるサイトカインを産生する自己反応性 T リンパ球のクローンの出現を特徴とします。 インスリン、グルタミン酸デカルボキシラーゼ、ヒートショックプロテイン 60、およびフォグリンは現在、特定の条件下で細胞傷害性 T リンパ球の増殖を引き起こす推定の一次自己抗原と考えられています。
β細胞の破壊に応答して、形質細胞はさまざまなβ細胞抗原に対する自己抗体を分泌します。これは自己免疫反応には直接関与しませんが、自己免疫プロセスの存在を示します。 これらの自己抗体は免疫グロブリン G クラスに属し、β 細胞に対する自己免疫損傷の免疫学的マーカーと考えられています。 島細胞自己抗体 (ICA - β 細胞のさまざまな細胞質抗原に対する自己抗体のセット)、インスリンに対する β 細胞特異的自己抗体、グルタミン酸デカルボキシラーゼ (GAD) に対する抗体、ホスホチロシン ホスファターゼ (IA-2) に対する抗体、およびフォグリン。 β 細胞抗原に対する自己抗体は、β 細胞の自己免疫破壊の最も重要なマーカーであり、典型的な 1 型糖尿病では、糖尿病の臨床像が現れるよりもはるかに早く現れます。 島細胞に対する自己抗体は、糖尿病の最初の臨床症状が現れる5~12年前に血清中に出現し、その力価は前臨床期の後期段階で増加します。
1 型糖尿病の発症には 6 つの段階があり、遺伝的素因から始まり、β 細胞の完全な破壊で終わります。
ステージ 1 - 遺伝的素因 - は、1 型糖尿病に関連する遺伝子の有無によって特徴付けられます。 第 1 段階は、遺伝的に一卵性双生児の半数未満、兄弟の 2 ~ 5% に発生します。 HLA 抗原、特にクラス II - DR 3、DR 4、および DQ の存在は非常に重要です。
ステージ 2 - 自己免疫プロセスの始まり。 β 細胞に対する自己免疫損傷の発症において引き金の役割を果たす可能性のある外部要因には、ウイルス (コクサッキー B ウイルス、風疹、おたふく風邪、サイトメガロウイルス、エプスタイン・バーウイルス)、薬物療法、ストレス因子、栄養因子 (使用動物性タンパク質を含む乳児用調製粉乳、ニトロソアミンを含む製品)。 新たに 1 型糖尿病と診断された患者の 60% において、さまざまな環境要因にさらされているという事実が証明されています。
ステージ 3 - 免疫疾患の発症。 血液中では、さまざまなβ細胞構造に対する特異的な自己抗体(インスリン自己抗体(IAA)、ICA、GAD、IA2、IA2b)が検出されます。 ステージ 3 では、β 細胞の機能が損なわれ、β 細胞量の減少によりインスリン分泌の第一段階が失われます。これは、静脈内耐糖能検査を行うことで診断できます。
ステージ 4 - 重度の免疫障害 - は耐糖能障害を特徴としますが、糖尿病の臨床徴候はありません。 経口ブドウ糖負荷試験 (OGTT) を実行すると、空腹時および/または OGTT の 2 時間後に血糖値の上昇が検出されます。
ステージ5では、この時点までにβ細胞の大部分(80%以上)が死滅するため、この病気の臨床症状が認められます。 C ペプチドの残留低分泌は長年にわたって持続し、代謝恒常性を維持する上で最も重要な要素です。 病気の臨床症状はインスリン欠乏の程度を反映します。
ステージ 6 は、β 細胞の機能的活性が完全に失われ、β 細胞の数が減少することを特徴とします。 この段階は、高レベルの血糖、低レベルのC-ペプチドがあり、運動テスト中に反応がない場合に診断されます。 この段階は「完全な」糖尿病と呼ばれます。 この段階でのβ細胞の最終的な破壊により、島細胞に対する抗体の力価の低下または完全な消失が観察されることがあります。
ケトーシスやケトアシドーシスなどのインスリン減少症の症状の発症に伴いβ細胞機能が低下する特発性1型糖尿病もありますが、β細胞の自己免疫破壊を示す免疫学的マーカーはありません。 このサブタイプの糖尿病は、主にアフリカ系またはアジア系の人種の患者に発生します。 この形態の糖尿病には明らかな遺伝性があります。 このような患者における補充療法の絶対的な必要性は、時間の経過とともに現れたり消えたりする可能性があります。
人口研究が示しているように、成人人口における 1 型糖尿病は、これまで考えられていたよりもはるかに一般的です。 症例の 60% で、1 型糖尿病は 20 歳以降に発症します。 成人における糖尿病の発症は、異なる臨床像を示す可能性があります。 文献には、β細胞抗原に対する自己抗体が陽性の力価を示す1型糖尿病患者の一親等および二親等の血縁者において、糖尿病の診断が検査の結果のみに基づいて行われた場合に、無症候性の1型糖尿病が発症したことが記載されている。経口ブドウ糖負荷試験。
病気の発症時にケトアシドーシスの状態が進行する 1 型糖尿病の古典的な経過は、成人でも発生します。 1 型糖尿病の発症は、人生の 90 歳までのあらゆる年齢層で報告されています。
典型的な場合、1 型糖尿病の発症には、体内のインスリン欠乏を反映する顕著な臨床症状が現れます。 主な臨床症状は、口渇、喉の渇き、頻尿、体重減少です。 多くの場合、病気の発症は非常に急性であるため、患者は最初に上記の症状を経験した月、場合によってはその日を特定することができます。 明らかな理由もなく急激に、時には月に最大 10 ~ 15 kg も体重が減少することも、1 型糖尿病の主な症状の 1 つです。 場合によっては、重篤なウイルス感染症(インフルエンザ、おたふく風邪など)やストレスが先行して病気が発症することがあります。 患者は重度の衰弱と疲労を訴えます。 自己免疫性糖尿病は通常、小児および青年で始まりますが、どの年齢でも発症する可能性があります。
糖尿病の症状がある場合は、臨床診断を確認するために臨床検査が必要です。 1 型糖尿病の主な生化学的兆候は、高血糖(通常、血液中の糖の割合が高いと判断される)、血糖、ケトン尿(尿中のアセトンの存在)です。 重篤な場合には、炭水化物代謝の代償不全が糖尿病性ケトアシドーシス性昏睡の発症につながります。
糖尿病の診断基準:
- 空腹時血漿グルコースが 7.0 mmol/l (126 mg%) 以上。
- 空腹時毛細血管血糖値が 6.1 mmol/l (110 mg%) 以上。
- 食事(または75 gのグルコース負荷)後2時間の血漿グルコース(毛細管血)が11.1 mmol/l(200 mg%)以上。
血清中の C ペプチドのレベルを測定すると、β 細胞の機能状態を評価することができ、疑わしい場合には 1 型糖尿病と 2 型糖尿病を区別することができます。 C ペプチド レベルの測定は、インスリン レベルよりも有益です。 1 型糖尿病の発症時に一部の患者では、正常な基礎レベルの C ペプチドが観察されることがありますが、刺激試験中に増加は見られず、β 細胞の分泌能力が不十分であることが確認されます。 β細胞の自己免疫破壊を確認する主なマーカーは、β細胞抗原に対する自己抗体、つまりGAD、ICA、インスリンに対する自己抗体です。 膵島細胞に対する自己抗体は、新たに診断された 1 型糖尿病患者の 80 ~ 95% の血清中に存在し、この疾患の前臨床期にある個人の 60 ~ 87% に存在します。
自己免疫性糖尿病(1 型糖尿病)におけるβ細胞破壊の進行はさまざまです。
小児期にはβ細胞の喪失が急速に起こり、病気の1年目の終わりまでに残存機能が消失します。 小児および青年では、この病気の臨床症状は通常、ケトアシドーシスの症状とともに起こります。 しかし、成人にもゆっくりと進行するタイプの 1 型糖尿病があり、文献では成人の緩徐進行性自己免疫性糖尿病、つまり成人の潜在性自己免疫性糖尿病 (LADA) として記載されています。
緩徐進行性成人自己免疫性糖尿病(LADA)
これは、成人で観察される 1 型糖尿病の発症の特殊な変種です。 2 型糖尿病と LADA の病気の発症時の臨床像は似ています。炭水化物代謝の補償は食事や経口血糖降下薬の使用によって達成されますが、その後、6 か月から 6 か月続く可能性があります。年が経つと、炭水化物代謝の代償不全が観察され、インスリンの必要性が生じます。 このような患者を総合的に検査すると、1型糖尿病に特徴的な遺伝的および免疫学的マーカーが明らかになります。
LADA は次の機能を特徴としています。
- デビュー年齢、通常25歳以上。
- 肥満を伴わない2型糖尿病の臨床像。
- 当初は、食事療法と経口血糖降下薬の使用によって満足のいく代謝制御が達成されました。
- 6か月から10年(平均6か月から6年)の期間におけるインスリン必要量の発現。
- 1 型糖尿病のマーカーの存在: C ペプチドのレベルが低い。 β細胞抗原(ICAおよび/またはGAD)に対する自己抗体の存在。 1 型糖尿病を発症するリスクが高い HLA 対立遺伝子の存在。
一般に、LADA 患者には、小児や青年に典型的な I 型糖尿病の発症に関する明確な臨床像がありません。 成人の自己免疫β細胞破壊のプロセスは小児よりも遅い可能性があるため、発症時にはLADAは「隠蔽」され、当初は2型糖尿病として分類されます。 病気の症状は消失し、顕著な多飲、多尿、体重減少、ケトアシドーシスはありません。 過剰な体重も、LADA を発症する可能性を排除するものではありません。 β細胞の機能はゆっくりと、場合によっては数年かけて低下するため、ケトアシドーシスの発症が防止され、病気の最初の数年間にPSSPを服用すると炭水化物代謝が十分に補償されることが説明されます。 このような場合、2 型糖尿病と誤って診断されます。 この病気の進行は徐々に進行するため、患者が医療の助けを求めるのが遅すぎて、炭水化物代謝の代償不全の進行に適応する時間がありすぎるという事実につながります。 場合によっては、患者は病気の発症から1〜1.5年後に医師を訪れます。 この場合、急激なインスリン欠乏症のすべての兆候が明らかになります:低体重、高血糖、PSSPの効果の欠如。 P. Z. Zimmet (1999) は、1 型糖尿病のこのサブタイプに次の定義を与えました。「成人で発症する自己免疫性糖尿病は、臨床的には 2 型糖尿病と変わらない可能性があり、その後のインスリンの発現に伴う代謝制御のゆっくりとした悪化によって現れます。」依存。" 同時に、1 型糖尿病の主要な免疫学的マーカーであるβ細胞抗原に対する自己抗体が患者に存在すること、および基礎レベルおよび刺激レベルの C ペプチドが低いことにより、ゆっくりと進行する成人の自己免疫性糖尿病の診断が可能になります。
LADA の主な診断基準:
- GADおよび/またはICAに対する自己抗体の存在;
- 基礎および刺激された C ペプチド レベルが低い。
- 1 型糖尿病のリスクが高い HLA 対立遺伝子の存在。
疾患の発症時に II 型糖尿病の臨床症状を示す患者にβ細胞抗原に対する自己抗体が存在することは、インスリン要求の発症に関して高い予後価値をもたらします。 2型糖尿病と初期診断された患者3672人を検査した英国前向き糖尿病研究(UKPDS)の結果は、若い患者ではICAとGADに対する抗体が最も大きな予後価値を持つことを示した( ).
P. Zimmet によれば、LADA の有病率は全糖尿病患者の約 10 ~ 15% であり、症例の約 50% は肥満のない 2 型糖尿病で発生します。
私たちの研究の結果は、病気の発症時に30歳から64歳の患者は、肥満、体重の大幅な減少(15.5±9.1kg)、および付随する自己免疫性甲状腺疾患のない2型糖尿病の臨床像を持っていたことを示しました。 TDD) または AIT) は、LADA を発症するリスクが高いグループを表します。 このカテゴリーの患者における GAD、ICA、およびインスリンに対する自己抗体の測定は、LADA をタイムリーに診断するために必要です。 LADA では、ICA に対する抗体(LADA の 23.3%)およびインスリンに対する抗体(患者の 4.6%)と比較して、GAD に対する抗体が検出される(私たちのデータによると、LADA 患者の 65.1%)のと比較して、LADA では最も頻繁に検出されます(LADA 患者の 65.1%)。 抗体の組み合わせが存在することは一般的ではありません。 LADA患者のGADに対する抗体力価は、同じ罹病期間の1型糖尿病患者よりも低い。
LADA患者は、インスリン必要性を発症する高リスクグループに相当し、適時のインスリン療法の投与を必要とします。 OGTT の結果は、LADA 患者の 46% でインスリン分泌の刺激が見られず、疾患の最初の 5 年間ですでに患者の 30.7% でインスリン分泌が減少していることを示しています。 我々の研究の結果、罹患期間が5年以下のLADA患者の41.9%が、発症から平均25.2±20.1か月後にインスリンに切り替えられた。 この数値は、同じ疾患期間の 2 型糖尿病患者のグループよりも有意に高かった (疾患の発症から 24±21.07 か月後に 14%、p)< 0,05).
ただし、LADA 患者は異質な患者グループを表します。 LADA 患者の 53.7% は末梢インスリン抵抗性を持っていますが、患者の 30.7% はβ 細胞に対する自己免疫損傷によるインスリン抵抗性とインスリン欠乏症の組み合わせを持っています。
LADA 患者の治療戦略を選択する場合、インスリン分泌とインスリンに対する末梢組織の感受性を評価する必要があります。 1 ng/ml 未満の基礎 C ペプチド レベル (ラジオイムノアッセイで測定) は、インスリン欠乏を示します。 しかし、LADA患者の場合、インスリン分泌の刺激がないことがより典型的ですが、空腹時のインスリン値とCペプチド値は正常範囲内(正常の下限に近い)です。 最大インスリン濃度(OGTT テストの 90 分目)と初期値の比は 2.8 未満であり、初期値は低く(4.6±0.6 μU/ml)、これはインスリン分泌の刺激が不十分であることを示し、必要性を示しています。早期のインスリン投与に。
LADA患者における肥満の欠如、PSSP服用時の炭水化物代謝の代償不全、インスリンおよびCペプチドの基礎レベルの低さは、インスリン分泌の刺激が存在せず、インスリン投与の必要性がない可能性が高いことを示しています。
LADA 患者が病気の最初の数年間に高度のインスリン抵抗性とインスリン過剰分泌を示している場合、β 細胞の機能を枯渇させず、インスリンに対する組織の末梢感受性を改善する薬を処方することが推奨されます。例: ビグアニドまたはグリタゾン (アクトス、アバンディア)。 このような患者は通常過体重であり、炭水化物代謝が十分に補償されていますが、さらなる観察が必要です。 末梢インスリン抵抗性を評価するには、インスリン抵抗性指数 - Homa-IR = ins0/22.5 eLnglu0 (ins0 は空腹時インスリン レベル、glu0 は空腹時血漿グルコース) および/またはインスリンに対する組織全体の感受性の指数 (ISI) を使用できます。 - インスリン感受性指数または松田指数 )、OGTT の結果に基づいて得られます。 正常な耐糖能では、Homa-IR は 1.21 ~ 1.45 ポイントですが、2 型糖尿病患者では、Homa-IR 値は 6、さらには 12 ポイントに増加します。 耐糖能が正常な群における松田指数は7.3±0.1UL-1×ml×mg-1×mlであり、インスリン抵抗性が存在するとその値は低下する。
1 型糖尿病患者では、自分自身の残存インスリン分泌を維持することが非常に重要です。1 型糖尿病の場合、疾患はより安定しており、慢性合併症の発症がよりゆっくりと遅くなることが知られているからです。 糖尿病の晩期合併症の発症における C ペプチドの重要性について議論します。 実験では、C-ペプチドが腎機能とグルコース利用を改善することがわかりました。 少量の生合成 C ペプチドの注入がヒトの筋肉組織の微小循環と腎機能に影響を与える可能性があることが判明しました。
LADA を決定するには、1 型糖尿病患者、特に肥満がなく、PSSP が早期に無効である場合には、より広範な免疫学的研究が必要となります。 主な診断方法は、GAD および ICA に対する自己抗体の測定です。
同様に細心の注意が必要で、GAD および ICA に対する自己抗体を判定する必要がある特別な患者グループは、妊娠糖尿病 (GDM) の女性です。 妊娠糖尿病の女性の2%が15年以内に1型糖尿病を発症することが証明されています。 GDM の発症の病因メカニズムは非常に多様であり、医師にとっては常にジレンマがあります。それは、GDM が 1 型糖尿病の初期症状であるのか、2 型糖尿病の初期症状であるのかということです。 マケボイら。 は、アメリカの先住民およびアフリカ系アメリカ人の女性におけるICAに対する自己抗体の高い発生率に関するデータを発表しました。 他のデータによると、GDM の既往歴のあるフィンランド人女性における ICA と GAD に対する自己抗体の保有率は、それぞれ 2.9 %と 5%でした。 したがって、GDM 患者は、LADA 糖尿病と同様に、インスリン依存性糖尿病のゆっくりとした進行を経験する可能性があります。 GDM患者をスクリーニングしてGADおよびICAに対する自己抗体を決定することにより、インスリン投与を必要とする患者を特定することが可能となり、これにより炭水化物代謝の最適な補償を達成することが可能となる。
LADA 発症の病因メカニズムを考慮すると、それが明らかになります。 これらの患者におけるインスリン療法の必要性一方、早期インスリン療法は炭水化物代謝を補うことを目的としているだけでなく、基礎インスリン分泌を長期間満足のいくレベルに維持することも可能にします。 LADA 患者におけるスルホニル尿素誘導体の使用は、β 細胞への負荷の増加とその枯渇の加速を伴いますが、治療は残留インスリン分泌を維持し、β 細胞の自己免疫破壊を軽減することを目的とすべきです。 この点において、LADA患者における分泌促進物質の使用は病原学的に正当化されない。
臨床症状が発現した後、1 型糖尿病の典型的な臨床像を示すほとんどの患者は、1 ~ 6 か月以内に残りの β 細胞の機能の改善に伴うインスリン要求量の一時的な減少を経験します。 これは、病気の臨床的寛解期間、または「ハネムーン」の期間です。 外因性インスリンの必要性が大幅に減少します (0.4 単位/kg 体重未満); まれに、インスリンの完全な中止も可能です。 寛解の進行は 1 型糖尿病の発症の際立った特徴であり、新たに診断された 1 型糖尿病の症例の 18 ~ 62% で起こります。 寛解期間は数か月から3~4年までとなります。
病気が進行するにつれて、体外から投与されるインスリンの必要性が増加し、平均して 0.7 ~ 0.8 U/kg 体重になります。 思春期には、インスリンの必要性が大幅に増加し、最大 1.0 ~ 2.0 U/kg 体重になります。 慢性高血糖による病気の期間が長くなるにつれて、糖尿病の微小血管合併症(網膜症、腎症、多発性神経障害)および大血管合併症(冠状動脈、脳血管および末梢血管の損傷)が発症します。 主な死因は腎不全とアテローム性動脈硬化の合併症です。
1型糖尿病の治療
1 型糖尿病の治療目標は、血糖、血圧、血中脂質の目標レベルを達成することです ( )、微小血管および肉血管の合併症を発症するリスクを大幅に軽減し、患者の生活の質を向上させることができます。
多施設無作為化糖尿病管理・合併症トレイル(DCCT)試験の結果は、良好な血糖コントロールにより糖尿病合併症の発生率が減少することを説得力をもって示しました。 したがって、グリコヘモグロビン (HbA1c) が 9% から 7% に減少すると、糖尿病性網膜症の発症リスクが 76%、神経障害が 60%、微量アルブミン尿が 54% 減少します。
1 型糖尿病の治療には、次の 3 つの主要な要素が含まれます。
- 食事療法。
- 体操;
- インスリン療法。
- トレーニングとセルフコントロール。
食事療法と運動
1 型糖尿病を治療する場合、消化しやすい炭水化物を含む食品(砂糖、蜂蜜、甘い菓子、甘い飲み物、ジャム)を毎日の食事から除外する必要があります。 穀物、ジャガイモ、トウモロコシ、液体乳製品、果物の消費量を管理する(パンの単位を数える)必要があります。 1日のカロリー摂取量は、炭水化物から55〜60%、タンパク質から15〜20%、脂肪から20〜25%でカバーする必要があり、飽和脂肪酸の割合は10%以下である必要があります。
身体活動の方法は純粋に個人的なものでなければなりません。 身体運動はインスリンに対する組織の感受性を高め、血糖値を低下させ、低血糖症の発症につながる可能性があることを覚えておく必要があります。 低血糖のリスクは、身体活動中および長時間にわたる激しい身体活動後の 12 ~ 40 時間にわたって増加します。 1 時間を超えない軽度から中程度の運動では、運動の前後に消化しやすい炭水化物を追加摂取する必要があります。 中程度の長期 (1 時間以上) および激しい身体活動では、インスリン投与量の調整が必要です。 運動前、運動中、運動後の血糖値を測定する必要があります。
生涯にわたるインスリン補充療法は、1 型糖尿病患者の生存に不可欠であり、この疾患の日常的な管理において重要な役割を果たします。 インスリンを処方する場合、さまざまなレジメンを使用できます。 現在、従来のインスリン療法と強化インスリン療法を区別するのが通例となっています。
従来のインスリン療法の主な特徴は、血糖レベルに合わせて投与するインスリンの量を柔軟に調整できないことです。 この場合、血糖の自己測定は通常行われません。
多施設DCCTの結果は、1型糖尿病における炭水化物代謝の補償における強化インスリン療法の利点を説得力を持って証明しました。 集中インスリン療法には次のようなものがあります。
- インスリン療法の基礎ボーラス原理(複数回注射)。
- 各食事のパンユニットの計画数(食事の自由化)。
- 自己モニタリング(一日を通して血糖値をモニタリングする)。
1 型糖尿病の治療と血管合併症の予防には、遺伝子組み換えヒトインスリンが最適の薬剤です。 豚および豚から得られるヒトの半合成インスリンは、ヒトの遺伝子組み換えインスリンと比較して品質が低くなります。
この段階でのインスリン療法には、作用時間の異なるインスリンの使用が含まれます。 基本的なインスリン レベルを作成するには、中間作用型または持効型インスリンが使用されます (1 時間あたり約 1 単位、1 日あたり平均 24 ~ 26 単位)。 食後の血糖値を調整するために、短時間作用型または超速効型インスリンがパン 1 単位あたり 1 ~ 2 単位の用量で使用されます( ).
超短時間作用型インスリン (ヒューマログ、ノボラピッド) および長時間作用型インスリン (ランタス) はインスリン類似体です。 インスリン類似体は、インスリンの生物学的活性を持ち、多くの特定の特性を有する特別に合成されたポリペプチドです。 これらは、強化インスリン療法の観点から最も有望なインスリン製剤です。 インスリン類似体であるヒューマログ (リスプロ、リリー) およびノボラピッド (アスパルト、ノボ ノルディスク) は、食後血糖の制御に非常に効果的です。 それらを使用すると、食間の低血糖のリスクも軽減されます。 ランタス(インスリングラルギン、アベンティス)は、生産生物として大腸菌(K12)の非病原性実験室株を使用する組換えDNA技術を利用して生産され、A21位のアミノ酸アスパラギンがグリシンと2に置換されている点でヒトインスリンとは異なります。アルギニン分子はB鎖のC末端に付加されます。 これらの変更により、24 時間/日にわたってピークのない一定のインスリン作用濃度プロファイルを得ることが可能になりました。
短時間作用型インスリンと長時間作用型インスリンの安定した混合物である、Mixtard (30/70)、Insuman Comb (25/75、30/70) など、さまざまな作用のヒトインスリンの既製混合物が作成されています。指定された比率で。
インスリンの投与には、使い捨てインスリン注射器(濃度 100 U/ml のインスリン投与には U-100、濃度 40 U/ml のインスリンには U-40)、シリンジ ペン(Novopen、Humapen、Optipen、Bd)が使用されます。 -ペン、プリバペン)およびインスリンポンプ。 1 型糖尿病のすべての小児および青少年、糖尿病の妊婦、糖尿病による視力障害および下肢切断の患者には、注射ペンが提供されるべきです。
定期的な自己モニタリングとインスリン投与量の調整なしでは、目標血糖値を達成することは不可能です。 1 型糖尿病患者は、毎日、1 日に数回、独立して血糖を監視する必要があります。そのためには、血糖計だけでなく、血糖値を視覚的に測定するためのテストストリップ (Glucochrome D、Betachek、Suprima Plus) も使用できます。
糖尿病の微小血管および大血管合併症の発生率を減らすには、脂質代謝と血圧を正常なレベルに達し、維持することが重要です。
タンパク尿がない場合の 1 型糖尿病の目標血圧レベルは BP です。< 135/85 мм рт. ст., а при наличии протеинурии — более 1 г/сут и при хронической почечной недостаточности — АД < 125/75 мм рт. ст.
心血管疾患の発症と進行は血中脂質のレベルに大きく依存します。 したがって、コレステロール値が 6.0 mol/l を超える場合、LDL > 4.0 mmol/l、HDL となります。< 1,0 ммоль/ и триглицеридах выше 2,2 ммоль/л у больных СД 1 типа наблюдается высокий риск развития сердечно-сосудистых осложнений. Терапевтическими целями лечения, определяющими низкий риск развития сердечно-сосудистых осложнений у больных СД 1 типа, являются: общий холестерин < 4,8 ммоль/л, ЛПНП < 3,0 ммоль/л, ЛПВП >1.2 mmol/l、トリグリセリド< 1,7 ммоль/л.
今後数十年間、研究は新しい医薬形態のインスリンとその投与手段を生み出し続け、それによって補充療法がインスリン分泌の生理学的性質に可能な限り近づくことになるでしょう。 膵島細胞移植に関する研究が進行中です。 しかし、培養物または「新鮮な」膵島細胞の同種移植または異種移植に代わる本当の選択肢は、遺伝子治療、幹細胞からのβ細胞の生成、膵管細胞からのインスリン分泌細胞の分化などのバイオテクノロジー手法の開発です。膵臓細胞。 しかし、依然としてインスリンが糖尿病の主な治療法です。
文献に関するご質問は編集者までお問い合わせください。
I. V. コノネンコ、 医学士候補者
O.M. スミルノバ、医学博士・教授
ロシア医学アカデミー内分泌研究センター(モスクワ)
現代世界において、糖尿病は、罹患率が高く、重篤な合併症を伴い、また、診断および治療に多大な経済的費用を必要とするため、世界規模で深刻な医学的および社会的問題として分類されている病気の 1 つです。患者さんにとって生涯必要なものです。 だからこそ、医療部門全体の多くの力と手段が、糖尿病の原因と発症メカニズムをより深く研究し、糖尿病を予防し、闘うための新たな効果的な方法を見つけることを目的としているのです。
1型糖尿病とは何ですか?
糖尿病は慢性疾患であり、その特徴は内分泌腺(膵臓)によるインスリン産生の違反の結果として起こる高血糖(血糖値の上昇)を伴う代謝プロセスの違反です。またはその行為に対する違反。 統計によると、現在、世界中のあらゆる形態の糖尿病患者の総数は 1 億 6,000 万人を超えています。 新たな罹患症例が非常に頻繁に記録されているため、患者数は10年ごとに2倍になります。 矯正および起こり得る合併症の観点から最も重度の糖尿病は 1 型糖尿病であると考えられており、その発生率はこの疾患の全症例の 8 ~ 10% の範囲にあります。
1型糖尿病 - 内分泌系の疾患で、血液中のグルコース濃度の上昇が特徴で、インスリンホルモンを分泌する膵臓の特定の細胞の破壊過程により発症し、体内のインスリンが絶対的に不足します。体。 1 型糖尿病の高い発生率は、思春期および若年成人期の子供に観察され、人口 100,000 人あたり 40 人です。 以前は、この形態の糖尿病はインスリン依存性および若年性糖尿病と呼ばれていました。
二つあります 1型糖尿病の形態:自己免疫性および特発性。
1型糖尿病の発症に寄与する原因
発達 自己免疫型の 1 型糖尿病ほとんどの場合、小児期に発症しますが、高齢者でも診断される場合があります。 この場合、自己抗体(人体自身の抗原に対して産生される抗体)は、β細胞(インスリンを産生する特異的な膵臓細胞)の構造成分、すなわちその表面抗原、インスリン、グルタミン酸デカルボキシラーゼなどに対して検出されます。 これらは、自己抗原に対する先天的または後天的な耐性の喪失(非感受性)によって形成されます。β細胞。 このプロセスの結果、β 細胞の自己免疫破壊が発生します。 子供の場合、これらの細胞の崩壊過程は急速であるため、病理学的過程の発症からすでに1年後、膵臓内のインスリンの分泌は完全に停止します。 大人の体内では細胞破壊に時間がかかるため、β細胞が長期間にわたって十分な量のインスリンを分泌することができ、ケトアシドーシスなどの糖尿病合併症の発症を防ぐことができます。 しかし、インスリン分泌の減少は避けられず、一定期間を過ぎると絶対的な欠乏が生じます。
自己免疫不全の素因インスリンを生成する膵臓細胞と多くの遺伝的要因。 1 型糖尿病は、びまん性中毒性甲状腺腫、自己免疫性甲状腺炎、アジソン病、白斑、自己免疫症候群複合体などの自己免疫疾患と組み合わせて診断されることがよくあります。
特発性1型糖尿病 はかなり珍しいです。 この場合、患者には 1 型糖尿病の免疫学的要因や遺伝的要因はありませんが、絶対的なインスリン欠乏を確認する症状はあります。
1型糖尿病の経過
1 型糖尿病は潜伏期間を特徴とし、その期間は 1 年から数年にも及びます。 この病気の発症はいくつかの段階を経ます。
1ステージ。遺伝的素因の存在。 血液中にシステムの特定の抗原が検出された場合 HLA 、その後、1型糖尿病を発症する可能性が大幅に増加します。
2ステージ。誘発因子の疑い。 エンテロウイルス、レトロウイルス、トガウイルスなどの感染性の病原体だけでなく、食事、精神的・感情的ストレス、化学物質、毒素や毒物への曝露、日射(太陽照射)、放射線などの非感染性の原因も考えられます。
ステージ3。免疫系の障害があります - 抗原に対する自己抗体の出現β細胞、インスリン、チロシンホスファターゼ - 血液中のインスリン濃度は正常です。 この場合、インスリン生成の第 1 段階は存在しません。
ステージ4。重篤な免疫障害を特徴とします。すなわち、インスリン炎(インスリンを産生する細胞を含む膵臓のランゲルハンス島の炎症)の発症によりインスリン分泌が急速に減少し、耐糖能が低下しますが、血糖値は正常範囲内に留まります。限界。
ステージ5。4分の3以降の顕著な臨床症状が特徴です。この時点でβ細胞は破壊されます。 C ペプチドの残りの分泌のみが保存されます。
ステージ6。β細胞の完全な死滅。 C-ペプチドが検出されず、抗体価が低下します。 この段階は完全な糖尿病とも呼ばれます。 糖尿病の経過は制御不能になり、重篤な合併症(播種性血管内凝固症候群、大脳皮質の浮腫、糖尿病性昏睡の発症)の発症が脅かされます。
1 型糖尿病はどのようにして発症しますか?
膵臓のβ細胞の大部分が破壊されると臨床症状が現れるため、 病気の発症は常に急性ですそして初めて登場するかも知れません 重度のアシドーシスまたは 糖尿病性昏睡。 小児および青年では、この病気の発症はケトアシドーシスの兆候によって特徴付けられます。 場合によっては、患者が病気の兆候に気づいた日を明確に挙げることができます。 場合によっては、重篤なウイルス感染症(インフルエンザ、おたふく風邪、風疹)が病気の発症に先立って起こることもあります。
患者は、腎臓による体液の過剰な排泄によって引き起こされる口渇や口渇、頻尿、食欲の増加、体重の大幅な減少(月あたり最大10〜15kg)、全身の衰弱などを訴えることがあります。 、そして疲労。 さらに、患者はかゆみ、皮膚や爪の膿疱性突起、かすみ目などを訴えることがあります。 性的側面では、患者は性的欲求と性欲の低下に気づきます。 口腔内では、歯周病、歯槽膿漏、歯肉炎、口内炎の兆候が検出される場合があります。 歯のう蝕病変。
1 型糖尿病患者を検査すると、血液中の糖濃度の上昇と尿中の糖の存在が検出されます。 代償不全の段階では、専門家は患者の皮膚、粘膜、舌の乾燥、皮下脂肪の膨圧の低下、顔の皮膚毛細血管の拡張による頬、額、顎の発赤に注目しています。 代償不全プロセスが長引くと、患者は糖尿病性眼症、腎症、末梢神経障害、糖尿病性骨関節症などの合併症を発症する可能性があります。女児は不妊症を発症する可能性があり、子供は成長や身体的発達に顕著な障害や遅れを経験する可能性があります。
1型糖尿病の診断基準
臨床症状に加えて、1 日のいつでも血中のグルコース濃度が上昇している (11.1 mmol/l 以上) 場合は、糖尿病について話すことができます。
世界保健機関の専門家は、糖尿病の診断に使用される多数の基準を開発しました。 まず第一に、これは空腹時、つまり最後の食事から少なくとも8時間経過した時の血液中のグルコースレベルの測定です。 また、血中のグルコース濃度をランダムな方法で、つまり食事の時間に関係なく、24 時間内の任意の時点で測定することも必須です。
患者が糖尿病のどの段階にあるかを評価するには、次の臨床検査を実施する必要があります。
尿と血液の一般的な分析。
空腹時および食後数時間後の血液中のグルコース濃度。
グリコシル化ヘモグロビンのレベルの測定;
毎日の尿中のケトン体とグルコースのレベル。
血液化学;
ネチポレンコによる尿検査。
1 型糖尿病の鑑別診断を目的として、免疫学的マーカーおよび遺伝的マーカーの内容と C ペプチドのレベルの分析が行われます。
さらに、患者は心電図検査、胸部X線検査、眼底検査などの多くの必須の機器検査を受けます。
インスリン依存性糖尿病とインスリン非依存性糖尿病の臨床像には多くの類似点があるにもかかわらず、両者の鑑別診断は多くの相違点に基づいています。 1 型糖尿病が患者の体重の減少を特徴とする場合、2 型糖尿病は体重増加が特徴です。 1 型糖尿病は、症状がゆっくりと増加することを特徴とする 2 型糖尿病とは異なり、急性に始まります。 2 型糖尿病は成人および高齢者 (45 歳以上) で診断されることが多く、1 型糖尿病は子供および若者で診断されることが多くなります。 臨床検査では、β細胞抗原に対する抗体はインスリン依存性糖尿病でのみ検出されます。
患者が初めて 1 型糖尿病と診断された場合、インスリン治療計画を選択し、血糖値を独自に監視する方法を学び、食事や仕事の計画を立てるために入院する必要があります。 さらに、糖尿病性ケトアシドーシス、血管障害の増加、感染症の追加を伴う、前昏睡状態および昏睡状態にある患者、および外科的介入が必要な場合は、入院の対象となります。
1型糖尿病の治療
1 型糖尿病患者の治療の主な目標は、生命を維持し、その質を向上させることです。 この目的のために、急性および慢性合併症の発症を防ぎ、付随する病状を修正するための予防措置が講じられます。
1 型糖尿病の治療には、インスリン療法を含む複雑な対策が必要です。 絶対的なインスリン欠乏症を矯正する唯一の方法。 これらの目的のために、我が国はヒトインスリンの類似体または遺伝子工学によって得られたインスリンを使用しています。 インスリン補充療法は、血糖レベルに常に用量を適応させることなく、一定レベルのインスリンを皮下投与する場合、従来のレジメンに従って実行できます。 集中インスリン療法には、複数回のインスリン注射、パンの単位を数えることによる食事の修正、1 日を通しての血糖値の監視など、大きな利点があります。
糖尿病治療計画の次のポイントは、体重を正常化し、血糖値を正常範囲内に維持するのに役立つ特別な栄養プログラムの開発です。 糖尿病患者の食事は低カロリーである必要があり、精製された炭水化物(菓子、甘い飲み物、ジャム)を含まず、食事時間は厳守する必要があります。 缶詰食品、燻製肉、脂肪の多い食品(サワークリーム、マヨネーズ、ナッツ)を食事から除外する必要があります。 食事中の主なエネルギー成分の比率は、通常、生理的比率と同等であり、3:1:1 です。
1 型糖尿病患者の身体活動は中程度にし、疾患の重症度に基づいて個別に選択する必要があります。 身体活動の最良の形態は歩くことです。 ただし、靴は、糖尿病の恐ろしい合併症である糖尿病性足の始まりとなる可能性がある魚の目やタコの形成を排除するような方法で選択する必要があることを覚えておく必要があります。
糖尿病治療の成果は、患者自身の積極的な参加に直接関係しています。患者は、血糖計と試験紙を使用した血糖値の自己測定方法について医療従事者によって訓練されなければなりません。なぜなら、患者は少なくともこの操作を実行する必要があるからです。 1日3〜4回。 さらに、患者は自分の状態を評価し、食事や身体活動量を管理し、定期的に主治医の診察を受けなければなりません。主治医は患者との会話に加えて、脚の診察や血圧の測定も行わなければなりません。 1 型糖尿病患者は、年に 1 回、必要なすべての検査(生化学的血液検査、一般的な血液および尿の検査、グリコシル化ヘモグロビンのレベルの測定)を受け、眼科医および神経科医による検査を受け、胸部 X 検査を受けなければなりません。 -レイ。
1 型糖尿病の発症の予防
高い遺伝的素因を持つ人々の 1 型糖尿病の発症は、子宮内のウイルス感染を予防すること、および小児期および青年期にウイルス感染症に罹患することを予防することによって防ぐことができます。 この病気にかかりやすい子供の食事には、膵臓のインスリン産生細胞に対して自己免疫反応を引き起こす可能性のあるグルテンを含む栄養剤、防腐剤や着色料を含む食品を含めるべきではありません。
糖尿病の合併症
糖尿病の合併症発症の主な理由は、長期にわたる糖尿病の代償不全(長期にわたる高血糖、高血糖)による血管損傷です。 まず第一に、微小循環が損なわれます。つまり、最小の血管への血液供給が中断されます。
糖尿病の治療
糖尿病は、血中の高レベルのグルコース(「糖」)を特徴とする代謝性疾患のグループです
糖尿病の種類
現在、糖尿病には主に 2 つのタイプがあり、原因や発生メカニズム、治療原則が異なります。
糖尿病の食事療法
世界中で多くの研究が、糖尿病の効果的な治療法を見つけることに焦点を当てています。 しかし、薬物療法に加えて、ライフスタイルの変更の推奨も同様に重要であることを忘れてはなりません。
妊娠中の妊娠糖尿病
妊娠糖尿病は妊娠中に発症する可能性があります (症例の約 4%)。 それはブドウ糖を吸収する能力の低下に基づいています
低血糖症
低血糖は、臨床症状の有無に関係なく、血漿グルコース濃度が 2.8 mmol/l 未満、または 2.2 mmol/l 未満に低下することを特徴とする病的状態であり、特定の臨床症状を伴って発生します。
糖尿病による昏睡
救急医療が必要な糖尿病の最も危険な合併症は昏睡状態であるとの情報があります。 糖尿病における昏睡の種類、その具体的な症状、治療方針について説明します。
自己免疫性多腺症候群
自己免疫性多腺症候群は内分泌疾患のグループであり、自己免疫損傷の結果として病理学的過程に複数の内分泌腺が関与することを特徴とします。
糖尿病性足症候群は、糖尿病性眼症、腎症などと並ぶ糖尿病の合併症の 1 つであり、末梢神経系、動脈、微小血管系の損傷に起因する病理学的状態であり、化膿性壊死性潰瘍性プロセスおよび損傷によって現れます。足の骨や関節まで
糖尿病について
糖尿病は内分泌疾患を総称した用語であり、その特徴はインスリンというホルモンの作用不全です。 糖尿病の主な症状は、高血糖の発症、つまり持続的な血液中のグルコース濃度の上昇です。
糖尿病の症状
糖尿病治療の有効性は、この病気が発見された時期に直接依存します。 2 型糖尿病では、この病気は長期間にわたって軽度の症状を引き起こすだけであり、患者はそれに注意を払わない場合があります。 糖尿病の症状は微妙なため、診断が困難になることがあります。 正しい診断が行われ、治療が開始されるのが早ければ早いほど、糖尿病の合併症を発症するリスクは低くなります。
非常に多くの場合、18 歳未満の患者がノースウェスタン内分泌センターの専門医の診察を受けに来ます。 彼らのために、センターには特別な医師、つまり小児内分泌学者がいます。
糖尿病は非常に一般的な病気で、ロシア、インド、米国、中国では数千万人の患者が発生しています。 1 型糖尿病は総症例数の 2% を占め、残りの患者は 2 型と診断されます。
残念なことに、この数パーセントは非常に若い人々であり、ほとんどの場合は 10 ~ 14 歳の子供です。 彼らの余命はまだ非常に長く、その間ずっと体内に糖化タンパク質が蓄積し、それが糖尿病の多くの合併症の原因となります。 これらは注意深い血糖管理によってのみ回避でき、必然的にライフスタイルの根本的な変化につながります。
1型糖尿病の原因
私たちの体の細胞によるグルコースの吸収のためのインスリンは、膵臓から供給されます。 インスリンがないと代謝が非常に歪むため、これらの変化は生命と相容れないものになります。砂糖が細胞に入らなくなり、血液中に蓄積して血管に損傷を与え、制御不能な脂肪の分解と体の深い中毒につながります。 膵臓の機能不全は昏睡状態や急速な死を意味しますが、これは外部から体内にインスリンを注入することによってのみ防ぐことができます。
1 型糖尿病では、まさにこれが起こります。 その原因は、インスリンを生成するベータ細胞の不可逆的な破壊です。 これがどのように起こるかの正確なメカニズムはまだ理解されていませんが、これらの細胞は自身の免疫によって破壊されることが知られています。
中枢神経系と血流の間には特別な障壁があります。 酸素が脳に通過できるように構成されていますが、病理学的微生物やその他の異物の侵入から脳を保護します。 まれに、ストレス、ウイルス感染、または摂取した化学物質によってこの障壁が突破され、神経細胞が血流に侵入することがあります。 免疫系は不正な侵入に即座に反応し、体は外来タンパク質を破壊する抗体を生成し始めます。 これらのプロセスは完璧とは程遠く、神経細胞とともに、同様のマーカーを持つ膵臓細胞も死滅します。
1 型糖尿病の可能性は遺伝的要因の影響を受けることが現在では証明されています。 平均して、病気になるリスクは0.5%です。 母親が病気の場合は4倍、父親の場合は10倍になります。 特定の人が糖尿病を発症しないと確信を持って言うことは不可能です。なぜなら、数世代にわたって遺伝的に高い確率で糖尿病を発症する可能性があるにもかかわらず、同時に糖尿病を回避できるからです。
特別な症状と兆候
どちらのタイプの糖尿病も、高血糖と組織の欠乏という原因が同じであるため、同様の形で現れます。 1 型糖尿病の症状は、血液中のグルコース濃度の急速な上昇と組織の重大な飢餓を特徴とするため、より急速に始まり、増加します。
病気を疑う兆候:
- 利尿の増加。腎臓は血液から糖を除去しようと努め、1日あたり最大6リットルの尿を排泄します。
- 激しい喉の渇き。体は失われた量の水分を回復する必要があります。
- 絶え間ない空腹感。グルコースを奪われた細胞は、食物からグルコースを摂取したいと考えます。
- たくさん食べているのに体重が減る。グルコースが不足すると、筋肉と脂肪の分解によって細胞のエネルギー需要が満たされます。 脱水が進行すると、体重減少がさらに悪化します。
- 一般的な健康状態の悪化。身体組織の栄養不足による無気力、急速な疲労、筋肉や頭の痛み。
- 皮膚の問題。皮膚や粘膜の不快な感覚、血糖値の上昇による真菌性疾患の活性化。

発生した症状に基づいて 2 型糖尿病を疑うことが必ずしも可能ではない場合、1 型糖尿病の場合はすべてがはるかに簡単です。 自分の健康状態に十分な注意を払えば、患者は膵臓の変化がその機能の重大な混乱につながった正確な日付さえ挙げることができる。
しかし、1 型糖尿病のほぼ 30% は、身体が重度の中毒状態になった後でのみ診断されます。
2番目のタイプとの違い
検査が実施され、症状の原因が高血糖であることが判明したら、糖尿病をタイプ別に区別する必要があります。
次のパラメーターを使用して、どの糖尿病が発症しているかを判断できます。
| パラメータ | タイプ 1、ICD 10 に準拠したコードE10 | 2タイプ、コードE11 |
| 障害の発症年齢 | 子供と若者の大部分は30歳までです。 | 中高年 |
| 原因 | 細胞の破壊 | 不健康なライフスタイルの結果として |
| 始める | 迅速 | 徐々に |
| 症状 | 顕著 | ぼやけた |
| 防止 | 感染症に対するワクチン接種と長期間の授乳により、リスクがわずかに減少します | 健康的なライフスタイルは病気を完全に予防します |
| 病気の人の体重 | ほとんどが正常範囲内 | ほとんどが肥大しており、肥満であることが多い |
| ケトアシドーシス | 強い、成長が早い | 弱いか不在 |
| 自分のインスリン | まったくないか、ごくわずか | 正常または上昇、病気の期間が長くなるにつれて減少 |
| インスリン療法の必要性 | 必須 | 長い時間は必要ありません |
| インスリン抵抗性 | いいえ | 重要な |
| 血液中の抗原 | 95% ではい | ない |
| 薬物によるインスリン産生の刺激 | ほとんど役に立たない | 病気の初期に効果がある |
1 型糖尿病のさまざまな治療法
糖尿病治療の目標は、その代償を達成することです。 糖尿病は、血液パラメータと血圧指標が長期間にわたって正常範囲内に維持されている場合にのみ補償されたと見なされます。
| 索引 | ユニット | 目標値 | |
| 空腹時血糖値 | ミリモル/リットル | 5,1-6,5 | |
| 食後120分後の血糖値 | 7,6-9 | ||
| 寝る前の血糖値 | 6-7,5 | ||
| コレステロール | 一般的な | 4.8未満 | |
| 高密度 | 1.2以上 | ||
| 低密度 | 3未満 | ||
| トリグリセリド | 1.7未満 | ||
| 糖化ヘモグロビン | % | 6,1-7,4 | |
| 動脈圧 | mmHg。 | 130/80 | |
低血糖の可能性を減らすために、糖尿病のグルコース目標値を通常よりわずかに高くすることが推奨されます。 病気が適切にコントロールされ、血糖値が急激に低下することなく安定して維持できれば、健康な人では空腹時血糖値を正常値まで下げることができ(4.1~5.9)、糖尿病合併症のリスクを軽減できます。
1型糖尿病の薬
質の高い糖尿病治療の結果、患者は活動的で充実した生活を得ることができます。 自分自身のインスリンがない場合、これを達成する唯一の方法はインスリン注射を使用することです。 外部からのインスリンの供給が正常な分泌を模倣すればするほど、患者の代謝は生理的代謝に近づき、低血糖や高血糖の可能性が減少し、血管や神経系に問題はなくなります。
現在、1型糖尿病にはインスリン療法が必ず処方されており、主な治療手段と考えられています。
国際疾病分類において、このタイプの糖尿病はインスリン依存性として示されているのはこのためです。 他のすべての薬剤は追加とみなされます。これらの薬剤による治療は、インスリン抵抗性の症状を排除し、インスリンの誤った用量による合併症の発症を遅らせることを目的としています。
- 高血圧の場合、ACE阻害剤またはベータブロッカーが処方されます-エナラプリル、ベタキソロール、カルベジロール、ネビボロール。 糖尿病患者を糖尿病の発症から守るために、血圧が140/90に上昇した場合、これらの薬による治療が処方されます。
- 血管の変化は血液密度を監視することで防止されます。 液化する必要がある場合は、抗血小板薬が治療に使用されますが、最も一般的なのは通常のアスピリンです。
- 血中コレステロール値が目標値を超え始めると、低密度コレステロールの生成を抑制するスタチンが処方されます。 これらの薬剤の選択肢は非常に幅広く、ほとんどの場合、有効成分としてアトルバスタチンまたはロスバスタチンが含まれています。
- 患者が肥満の場合、インスリン抵抗性を発症する可能性が高くなります。 これは、インスリンの存在下であっても、細胞がグルコースを受け取る能力が損なわれている状態です。 メトホルミンは耐性の治療に処方されます。
別のまれなケースは、抗体が形成され始めたばかりの 1 型糖尿病の治療です。 現時点ではまだ膵臓損傷の症状がないため、糖尿病の症状を診断するには偶然のみが役立ちます。 これは通常、患者が重篤なウイルス性疾患または中毒で入院したときに発生します。 ベータ細胞へのさらなる損傷を防ぐために、免疫調節薬、血液透析、および解毒療法が使用されます。 治療が適時に行われれば、インスリン依存性糖尿病の発症を遅らせることができますが、将来的に免疫システムが膵臓を破壊し続けないと保証する医師はいません。
ビタミンを摂取する
体に十分なビタミンを与える最善の方法は、多様で健康的な食事を通して行うことです。 ビタミン複合体は、通常の栄養が摂れない摂食障害または付随する病気の場合にのみ処方されます。 持続性糖尿病の代償不全に対してビタミンを処方することも可能です。 血糖値が高くなると、体に必要な物質が排出される尿の量が増加します。 高血糖を促進し、フリーラジカルの生成を促進します。 抗酸化作用のあるビタミンがそれらに対処します。
糖尿病患者向けのビタミン製品のメーカーは、特別な複合体を製造しています。 これらには、ビタミンC、B6、B12、E、微量元素のクロム、亜鉛など、糖尿病患者に最も不足しがちな物質が大量に含まれています。 他のビタミン剤よりも、糖尿病患者向けのドイツのビタミン剤であるアクティブとヴェルヴァーグファーマ、国内のアルファベット糖尿病が処方されることが多い。
さらに: 両方のタイプを詳細に説明した記事がすでにあり、その中でそれらを比較しました
ダイエット
1 型糖尿病に許可される食品のリストは、医学の発展とともに拡大しました。 初期の病気では炭水化物を含まない食事が必要でしたが、人工インスリン、携帯用血糖計、注射器ペンの出現により、患者の食事はますます正常に近づきました。 現在推奨されている食事は、完全で健康的な食事に他なりません。

診断が下された直後には、さらに多くの制限があります。 インスリンの計算と同時に、主治医は食事療法も計算します。 カロリー、ビタミン、栄養素の含有量の点で十分でなければなりません。 計算の際、患者の体重、肥満度、身体活動レベルが考慮されます。 座りがちな仕事の場合、体重1kgあたり20カロリーが必要ですが、アスリートの場合は2倍です。
理想的な栄養素の配分は、タンパク質が 20%、脂肪がほとんどが不飽和で 25%、炭水化物が 55% です。
- 一定の間隔で頻繁に食事をする。 理想的には、主食3回、間食3回です。
- 空腹の期間はありません - 食事を抜いたり、長時間遅れたりすることはありません。
- 炭水化物の摂取を完全に排除します(詳細記事を参照)。
- 必要な炭水化物は主に食物繊維の多い食品から摂取します。
これらのルールにより、血液中への糖の流れが最も均一になるため、理想的なインスリン用量の選択がはるかに簡単になります。 患者が血糖値の管理を学ぶにつれて、食事はより多様になります。 1 型糖尿病に対する適切な補償により、あらゆる種類の食品を制限なく摂取することができます。
インスリンの使用
インスリンの生理学的生成をより正確にシミュレートするには、作用時間の異なるインスリン製剤が使用されます。 持続型インスリンは基礎分泌の代わりとなるもので、24 時間体内で分泌され続けます。 – 炭水化物の摂取に対する膵臓の素早い反応を模倣します。 通常、1日あたり2回の注射が処方され、少なくとも3回の短い注射が処方されます。
投与量は、一度計算されると、さまざまな要因の影響を受けて定期的に変化します。 子供は急速な成長期にはより多くのインスリンを必要としますが、年齢が上がるにつれて体重1kgあたりの投与量は減少します。 1 型糖尿病の女性が妊娠する場合も、インスリンの必要性は段階によって大きく異なるため、治療を定期的に調整する必要があります。
インスリン療法の伝統的な方法は、治療の開始時に計算された一定用量のインスリンを投与することです。 携帯型血糖値計が発明される前から使用されていました。 この方法の使用は、患者にとって、一度計算された食事療法を使用することを強いられるため、多くの食事制限を意味する。 このスキームは、必要な投与量を独立して計算できない患者に使用されます。 この治療法は、食事の間違いによる頻繁な高血糖を伴います。

集中インスリン療法は、食事の量、測定された血糖値、および身体活動に応じてインスリンを投与することです。 世界中で使われており、 これが高糖質や合併症から身を守る最善の方法です。 この療法は食事を厳密に遵守する必要がないため、忍耐しやすくなっています。 各食事の前に、消費される炭水化物の量を知り、インスリンの投与量を計算し、食事の開始前に投与するだけで十分です。 すべての患者が送られる糖尿病専門学校は、数を数えるということの特殊性を理解するのに役立ちます。
短時間作用型インスリンの投与量は次のように計算されます。
- 1回の食事に使用する食品の重量を量ります。
- どれだけの炭水化物が含まれているかを調べます。 この目的のために、製品の栄養価の表があります。 この情報は各パッケージにも記載されています。
- 炭水化物を に変換します。 1 XE = 正味炭水化物 12 g。
- 必要な薬の投与量を計算します。 通常、1 XE あたり 1 ~ 2 単位のインスリンが存在します。 この量は厳密に個人差があり、医師が選択して決定します。
たとえば、朝食にオートミールを食べます。 50gのドライフレークが使用されており、箱の情報には100gの製品に60gの炭水化物が含まれていると記載されています。 お粥には 50*60/100=30 g の炭水化物、または 2.5 XE が含まれます。 .
これらの計算は、スマートフォン用の特別なプログラムによって大幅に容易になり、必要なインスリン量を決定するだけでなく、摂取した炭水化物、投与したインスリン、血糖値の統計を保持することもできます。 このデータを分析することで、血糖コントロールを改善するために薬の用量を調整することができます。
1型糖尿病を永久に治すことは可能ですか?
現在の医学の発展レベルでは、1型糖尿病を治療することは不可能です。 すべての治療法は、インスリンの不足を補い、合併症を予防することに帰着します。 これは今後数年間で有望な方向性であると考えられており、年々改善されており、すでにインスリン投与量を手動で計算するよりも優れた補償を糖尿病に提供できるようになっています。
科学者たちは長年にわたり、膵臓を治癒し、損傷した細胞を修復することが可能かどうかという疑問を抱いてきました。 現在、彼らは糖尿病の問題の完全な解決に非常に近づいています。 幹細胞から失われたβ細胞を得る方法が開発され、膵臓細胞を含む薬剤の臨床試験が行われている。 これらの細胞は、生成された抗体に損傷を与えることができない特別な殻の中に置かれています。 一般に、フィニッシュラインまでは 1 つのステップのみです。
1 型糖尿病患者の任務は、薬剤が正式に登録されるまで可能な限り健康を維持することですが、これは継続的な自己管理と厳格な規律があってのみ可能です。
糖尿病患者の寿命はどれくらいですか?
真性糖尿病の寿命に関する統計は楽観的とは言えない。ロシアでは、1型糖尿病の場合、男性は平均57歳、女性は61歳まで生き、国の平均寿命は64歳と76歳である。それぞれ。 この統計は、ケトアシドーシスと昏睡状態の発症後に初めて糖尿病と診断された小児および青少年の死亡によって特に影響を受けます。 人が高齢になればなるほど、病気をうまくコントロールできるようになり、糖尿病の平均余命が長くなります。
糖尿病に対する十分な補償は驚くべき効果をもたらし、患者は何の合併症もなく老後まで生きることができます。 ジョスリンメダルの統計はこの主張を裏付けることができます。 これは、糖尿病との闘いでの成功に対して授与される特別なサインです。 最初は、25年間この病気とともに生きてきたすべての患者に投与されました。 徐々に受賞者の数が増え、時間も長くなりました。 現在、「糖尿病80年」賞を受賞した人は1人、75歳まで生きた人は65人、50歳まで生きた糖尿病患者は何千人もいる。
メダルの表面には「人間と医学の勝利」という言葉が刻まれています。 これは現状を完全に反映しています。1 型糖尿病でも健康な人が生きている限り生きることは可能であり、必要なのは現代医学の成果を適切に活用することだけです。