二次梅毒の発症原因、症状、治療。 二次梅毒 梅毒の二次期にはまれです。
24.06.2017
梅毒は、と呼ばれる微細な運動性スピロヘータによって引き起こされる感染症です。梅毒トレポネーマ。
スピロヘータは細菌ではありませんが、原生動物の組織でもありません。 これはその中間です。 梅毒という病気は、梅毒の発症が第 1 段階または第 2 段階にある保因者から感染します。
この感染症には次の 3 つの感染経路があります。
- 性的。 パートナーが保護なしで性交すると、梅毒トレポネーマに簡単に感染する可能性があります。
- 連絡先と家庭。 感染者が以前に使用していた下着、濡れたタオル、バス用品などを共有することで感染する可能性があります。
- 垂直。 梅毒トレポネーマは、病気の母親から子供に感染します。 この細菌は胎盤関門を容易に通過し、授乳中に放出されます。 したがって、赤ちゃんは子宮内や授乳中に感染する可能性があります。
アルカリ石鹸、消毒剤、乾燥、加熱は病原微生物の発生に悪影響を与えます。 トレポネーマは、湿った膣分泌物や血漿中に長期間生息します。
梅毒には厳密な段階的経過があります。 4 つの段階で開発されます。
- 潜伏期 - 感染後 2 週間で体内で感染が始まり、二次梅毒の兆候が見られるようになります。 体内に留まる期間は最長6ヶ月です。
- 初期段階では、トレポネーマは硬い下疳を形成します。 5日以内に、リンパ系の節の局所反応が下疳に加わります。 適切な治療を行わなくても、1 か月後にはこれらの変化が自然に消える場合があります。
- 梅毒の第二次段階は、感染後 2 ~ 3 か月後に現れ始めます。 感染者の体や手足に発疹が現れますが、これは人体のさまざまな部分で病原微生物の血行性播種が始まるために起こります。 皮膚の毛細血管に沿った炎症反応も始まります。 梅毒発症のこの段階の経過は、患者の免疫反応性に影響されます。 原則として、体の発疹は患者に不快感を引き起こすことはありません。 発疹は数週間で自然に消えますが、2~3年後に再び現れることがあります。
- 発達の第 3 段階は特定の炎症から始まり、梅毒性ゴム腫とも呼ばれます。 それらが崩壊し始めると、健康な組織の破壊が始まります。 その後、鼻の崩壊や口蓋の破壊などの大きな欠損が形成されます。 感染症の発症のこの段階は大脳皮質に深刻な影響を与える可能性があり、最終的には脊髄の損傷、筋力の低下、上肢と下肢の運動不能になります。
病気が末期に達すると、患者を助けるのは非常に困難になります。多くの場合、梅毒は重要な器官の重度の障害または完全な機能不全で終わります。
二次段階の症状が始まると、医師は病気を診断しやすくなります。
二次梅毒とは何ですか
梅毒の二次期は、治療が適時に行われなかったために、一次期の後に始まります。 最初の症状は、梅毒トレポネーマが体内に侵入してから 2 ~ 3 か月後に始まります。 梅毒の第2段階が潜伏性の形で発生し、わずかな症状さえ示さない場合がよくあります。 梅毒トレポネーマは体内で2年から5年生存します。 この後、第三次段階が始まりますが、これは潜在的な形で発生する場合もあります。
二次期は他の時期と異なり、人にうつしやすい、つまり感染しやすい時期です。 ほとんどの場合、この期間には顕著な臨床像があり、患者は医師の診察を受けて感染症を診断することができます。 感染者に親密な関係がなくても、他の人に感染させる可能性があります。 これは、食器、タオル、歯ブラシ、その他の個人用品や衛生用品など、日常生活の中で起こります。 したがって、二次梅毒の治療は病院で行う必要があります。
患者に最初の皮膚発疹が現れ始めたとき、それは二次的な新鮮梅毒が始まったことを意味します。 これは、梅毒トレポネーマが循環系やリンパ系に侵入することで起こります。
こうして体全体に広がっていきます。 体の発疹は最大3か月間消えない場合があり、その後薄くなって消え始めます。 これが免疫抵抗力の現れ方です。 しばらくするとまた発疹が出てくる
感染が繰り返し発生する場合は、二次再発梅毒を示します。 このようなプロセスは最長 2 年間観察できます。
梅毒の二次期の症状
 二次梅毒は発生の初期段階では、急性呼吸器ウイルス感染症やインフルエンザの症状に似た一般的な症状を示します。 患者は急速な疲労、頭痛、悪寒を経験します。 体温が上昇することも珍しくありません。 他の段階とは異なり、第 2 段階では原因のない関節痛や筋肉痛が伴うことがあり、夜の睡眠中に悪化することがよくあります。 これらすべての症状が現れた後、皮膚の発疹が始まることがあります。
二次梅毒は発生の初期段階では、急性呼吸器ウイルス感染症やインフルエンザの症状に似た一般的な症状を示します。 患者は急速な疲労、頭痛、悪寒を経験します。 体温が上昇することも珍しくありません。 他の段階とは異なり、第 2 段階では原因のない関節痛や筋肉痛が伴うことがあり、夜の睡眠中に悪化することがよくあります。 これらすべての症状が現れた後、皮膚の発疹が始まることがあります。
この期間中に現れる発疹は二次梅毒と呼ばれます。 このような発疹には独自の特徴があります。
- 発疹は良性で、周囲に増殖はありません。
- 周囲の組織を破壊しないでください。
- 明確な境界を持つ丸い形をしています。
- 自覚症状はありません。 まれに、発疹にかゆみが生じることがあります。
- 急性炎症の兆候はありません。
- 傷跡を残さずに治癒します。
続発性梅毒は、高濃度の病原性微生物で構成されています。 この要因は二次梅毒の危険性を示しています。
皮膚の発疹の最も一般的な形態は、梅毒バラ疹と斑点梅毒です。 色は淡いピンク色で、直径が10ミリメートル以下の丸い形をしています。 原則として、スポットの局在は体の皮膚、上肢および下肢にあります。 まれに、顔、足、手の皮膚にも発生することがあります。 感染症の発症の第二次段階における梅毒性バラ斑は、1日に11〜13回発生します。 これは1週間続きます。 ロセオラを他の形態の発疹と区別するには、それをクリックするだけです。 押すとロセオラが消えます。
はるかに頻度は低いですが、患者は鱗片状(中心がくぼんだ板状の鱗片)とボリュームのある(皮膚の上に数ml隆起する)バラ疹の形の発疹に気づくことがあります。
梅毒の二次期の別の種類の症状は丘疹性梅毒です。 それらは、直径6 mm以下のしっかりと弾性のある丘疹の外観を持っています。 色はピンクまたは赤銅色です。 一定の時間が経過すると、弾力性の高い丘疹の中心が剥がれ始め、周辺領域に広がります。 また、丘疹は端に沿ってのみ剥がれ、その後中央が剥がれることもあります。 丘疹が皮膚全体に急速に広がり始めると、長期的な色素沈着過剰が始まります。 脂漏性、コイン状、乾癬状、しだれ梅毒、丘疹状などがあります。
発疹の最もまれな形態は、膿疱性梅毒の形で発生します。 これは、免疫力が弱い患者や、麻薬中毒者、アルコール依存症者、結核患者などの他の重篤な病状を患っている患者に現れます。 これは梅毒の二次期の重篤な経過の兆候です。 このような発疹には化膿性の滲出液があり、乾燥すると黄色がかった痂皮を形成します。 臨床症状によると、発疹は膿皮症と混同されます。 梅毒は膿疱性のタイプであり、膿痂疹様、座瘡様、斑点状、天然痘様、ルポイド状の形態をとることがあります。
再発性二次梅毒は、色素性梅毒(梅毒性白皮症)を特徴とします。 首の横と後ろに現れ、丸い形をしています。 発疹の色は白っぽいです。
皮膚の発疹は、リンパ系のノードの全身的な拡大を引き起こします。 頸部、腋窩、大腿部、鼠径部のリンパ節の拡大には痛みはなく、周囲の組織と癒着しません。
二次梅毒は脱毛を引き起こす可能性があり、多くの場合、びまん性または局所性脱毛症の発症で終わります。 患者は口と喉頭の粘膜が炎症を起こしていることに気づきます。 喉頭の粘膜が影響を受けると、声がかすれることがあります。
体性器官は機能変化を起こします。 適切なタイミングで治療を開始すれば、これらの症状をすぐに取り除くことができます。 肝臓が侵され、肝臓検査が低下します。 患者はしばしば痛みを経験します。 超音波検査で、医師はそのサイズの増加を記録します。 二次梅毒患者が胃炎や胃腸管のジスキネジアと診断されることは珍しいことではありません。 リポイドネフローゼや血液中の高タンパク質レベルも発生する可能性があります。
患者は睡眠障害や不眠症のためにイライラしやすくなります。
まれに、二次梅毒の症状が梅毒性髄膜炎を伴うことがありますが、これは簡単に治療できます。 骨格系が影響を受け、骨膜骨炎や骨膜炎が発症し、夜間の下肢に激しい痛みを伴います。
梅毒の二次期の診断
医師は、患者に皮膚発疹、関連症状、病歴が示す感染症があるというだけで診断を下すことはできません。
まず医師は、研究室で顕微鏡でさらに研究するために、皮膚上の発疹要素から削り取りを行います。
これらの検査では梅毒トレポネーマの存在を検出できます。 診断期間全体を通じて、医師はワッサーマン反応の結果を監視します。 その指標は、新たな二次梅毒および再発梅毒の期間中に陽性になります。 患者が二次梅毒と最終的に診断されると、すぐに治療が始まります。
処理
 治療中、患者は親密な関係を持つことを固く禁じられています。 家庭でも注意が必要です。 患者は自分の家庭用品と個人衛生用品のみを使用し、親戚の誰もそれらを使用しないようにする必要があります。
治療中、患者は親密な関係を持つことを固く禁じられています。 家庭でも注意が必要です。 患者は自分の家庭用品と個人衛生用品のみを使用し、親戚の誰もそれらを使用しないようにする必要があります。
患者が自宅で治療を受けている場合、自分の食器だけで食事をし、自分のタオルで体を拭き、自分の手ぬぐいや石鹸を使用する必要があります。 患者に定期的な性的パートナーがいる場合、治療期間中は別のベッドで眠り、濃厚接触を避ける必要があります。 すべての皮膚の発疹には高濃度の梅毒トレポネーマが含まれているためです。
ほとんどすべての患者がこれらの規則に対処できないという事実により、二次梅毒と診断された患者は入院施設で治療されます。
二次梅毒の治療には抗生物質が使用され、静脈内に投与されます。 抗生物質の注射は 4 時間ごとに行われますが、これも病院で行う方がはるかに便利です。 これにより、より大きな効果を得ることができます。
ペニシリンは今日最も効果的な抗生物質と考えられています。 水溶性ペニシリンは3時間ごとに注射され、ベンジルペニシリン塩は朝と夕方に注射されます。
外来治療は長時間作用型ビシリン製剤を使用して行われます。 薬は48時間に1回投与されます。 患者にペニシリンに対するアレルギー反応がある場合、ドキシサイクリン、テトラサイクリン、エリスロマイシン、またはアジスロマイシンによる治療が行われます。
抗菌薬の注射に加えて、医師はパイロジェナール、メチルウラシルなどの免疫賦活剤を使用します。
内服の場合、医師はマルチビタミンを処方します。
局所療法は、クロルヘキシジンとヘパリン軟膏の潤滑を使用して、皮膚発疹の要素を治療することを目的としています。 軟膏を使用すると、吸収プロセスをスピードアップできます。
家族の中に二次梅毒と診断された患者がいる場合、家族全員が適切な検査を受けます。 たとえ兆候や皮膚の発疹がなかったとしても。 そして、感染者の性的パートナーは予防治療を受けますが、その期間は数週間です。
梅毒の特徴は、二次段階の症状が現れた後に初めて患者がこの病気を疑う可能性があることです。 これは、病気の初期段階では、治療を受けなくても症状が消える場合があるためです。
病気の診断が早ければ早いほど、治療はより成功します。 二次梅毒は、梅毒トレポネーマが体中に広がることで始まります。 症状を詳しく見てみましょう。
多くの場合、二次梅毒は全身倦怠感から始まり、これは風邪や急性呼吸器ウイルス感染症に似ている場合があります。 これは、スピロヘータ細菌が血液を介してすでに全身に広がっている、つまり体の全身中毒が始まっているという事実によるものです。 症状には次のようなものがあります。
- 体の痛み。
- 高体温(体温の上昇)。
- 頭痛;
- 関節をねじります。
- 軽い筋肉痛。
- 寒気;
- 咳;
- 鼻水。
梅毒
- ロゼオリ。 血管に変化が起こります。 体全体にピンク色の斑点が現れます。 徐々に、発疹はわずかに青白くなったり、青みがかった色になったりすることがあります。 本質的には急性の炎症性ではありません。 楕円形または丸い形があります。 発疹は同じで、最大1.5 cmで、体全体に点在しています。 輪郭がぼやけています。 表面は滑らかです。 斑点には剥がれはありません。 毎週10個ずつ、徐々に登場します。 熟すと茶色に変わり、免疫力の影響で消えます。 このようなタイプもあります。
- 剥離 – 中央が陥没し、層状の鱗片で覆われています。
- 隆起 – 皮膚のレベルを超えて盛り上がる点で水ぶくれに似ています。
- 粘膜上では - 正常組織から分離されており、赤または青みがかった色をしていますが、生殖器ではほとんど目立ちません。
- パピュラー。 炎症領域にスピロヘータが大量に集中している。 皮膚の上に突き出た高密度の弾性真皮丘疹は丸い形をしています。 境界は明確で、寸法は最大 5 mm の銅色です。 最初は滑らかで光沢がありますが、丘疹の中心から徐々に剥離が始まり、徐々に端に向かって移動します。この現象はビエットカラーと呼ばれます。 熟した後、茶色の色合いの色素沈着過剰が長期間残ります。
- 脂漏症はいわゆる金星冠で、頭髪の境界に位置します。 また、皮脂腺の内容が増加している場所、つまり頭皮、口の周囲、鼻唇三角にも現れます。 粟粒丘疹性梅毒は、皮脂腺の小さな結節が特徴です。 2mmまでのキビ粒の大きさ。 脂漏症とは、その境界が茶色がかっていること、密度が高いこと、脂っぽい皮が剥がれていないことが異なります。 治療が難しいため、長期間にわたって体内に残ります。
- レンチキュラーが最も一般的な形式です。 滑らかなシールは円錐台の形状をしており、サイズはレンズ豆に似ています。 ヤダッソーンの症状は、この丘疹の中心を押すと鋭い痛みとして現れます。 それらは体のあちこちに震えとして大量に現れます。 多くの場合、顔と頭に対称的に位置します。
- コインの形 - 大きな丸い丘疹は5コペイカ硬貨のように見えます。 非常に密な単一層はグループ化しやすく、茶色または青みがかった赤色をしています。 傷跡や色素が残ります。
- 乾癬様 - 丘疹の表面には銀白色の層状鱗屑があり、乾癬の発疹を彷彿とさせますが、より密度が高くなります。
- 手のひらや足の裏の梅毒は、たこに似た症状です。 小結節は成長するにつれて亀裂が入り、端の周りに境界線が現れます。
- 大腿コンジローマ – 絶え間ない摩擦と高湿度により、肛門、生殖器の周囲、ひだに発生します。 それらは互いに融合し、幅も高さも皮膚の表面を越えて大きく侵食された結節の形で成長します。
- 水疱性。 赤みを帯びたプラークの表面には、透明な液体を含んだ多数の泡が現れます。 小胞が破裂し、その後びらんが現れ、乾燥するとかさぶたが形成されます。 梅毒が治癒した後も、多くの色素沈着の傷跡が残ります。
- 膿疱性。 免疫力が低下した重篤な梅毒ではまれに発生します。 皮膚病に似ていますが、端に特徴的な赤銅色の隆起がある点が異なります。
- にきび - 毛包に密な基部を持つ円錐形の膿疱。 乾燥した外皮はしばらくすると剥がれ落ち、傷跡が現れます。
- 天然痘 - 梅毒で衰弱した患者に豆粒大の膿疱が少量出現します。 乾燥すると天然痘のように見え、萎縮した瘢痕が残ります。
- 膿性 - 層状に化膿し、巨大な腐食性サイズに達することもあります。 しかし治癒後も、色褪せた色素沈着が残ります。
- 湿疹 - サイズが3 cmに達する層状の密で厚い膿疱、外皮を剥がすと、青い縁を持つ潰瘍が現れます。
- ルピーは 3 ~ 5 cm の湿疹の一種で、大きな潰瘍は汚れた円錐形の痂皮で覆われています。
- 爪 - 爪の上および爪溝の近くに膿疱が形成されます。

ロイコデルマ
首に現れ、ヴィーナスのネックレスと呼ばれます。 症状は円形または楕円形の斑点の形で現れます。 顔料の色は白っぽく、その後増加しますが、時間の経過とともに変色します。 色素形成の違反により形成されます。 この症状のある梅毒患者のほとんどは脊髄の病状を持っています。 次の 3 つの形式があります。
- スポット - スポットは互いに離れて配置されます。
- レース - 互いに結合し、形成のさまざまな段階によりレースのように見えます。
- 大理石 - 無色の斑点の周りの色素があまり目立たない場合。
剥離や急性症状はありません。
脱毛症
異常な脱毛は脱毛症と呼ばれます。 この症状は頭だけではなく、まつげ、口ひげ、眉毛などにも現れます。これは梅毒の梅毒トレポネーマが髪の栄養を妨害するために起こります。 起こります:
- 細かく焦点を合わせます。 頭の髪の毛がばらばらに抜け落ちます。 斑点は主にこめかみと後頭部に発生します。
- 拡散する。 こめかみから始まり、徐々に頭全体がハゲていきます。 これは病気が非常に重篤な場合に起こります。
- 混合。
- 眉の上 - オムニバス梅毒。
- まつげにはステップパターン(ピンカスサイン)があります。
体中のリンパ節が肥大します。 この症状は、梅毒がリンパや血液に乗って移動することによって引き起こされます。 スピロヘータはリンパ節で熱心に増殖し始めます。
神経系障害
梅毒は血管や脳の膜に影響を与えます。 このため、髄膜炎が発症する可能性があります。 神経梅毒は、自律神経系の混乱によって現れます。 人は不十分になり、空間内で方向性を失う可能性があります。 記憶喪失の可能性。 攻撃性の増加も起こります。
骨と関節
二次梅毒では、骨器官に障害が始まります。 マニフェスト:
- 痛み - 骨と関節の痛み。
- 水腫症 - 関節が腫れ、皮膚が赤くなります。
- 骨膜炎 - 骨膜の炎症。
- 骨骨炎は眼窩の炎症です。
この段階で内臓の変化が始まります。 通常、肝臓、心臓、胃、腎臓が影響を受けます。 しかし、治療せずに放置すると、他の臓器にも不可逆的な変化が現れ始めます。

結論
二次梅毒の異なる期間では、症状は同じには現れません。 初期期、潜伏期、反復期があります。 初期には発疹が大量に現れ、全身に局在します。 潜伏期間中、病気は免疫系の働きにより抑制され、症状が現れなくなります。 その後、再発が現れます - 発疹の色はより薄くなり、少量で現れます。
二次梅毒の潜伏期および反復期は、5 年間に数回再発する可能性があります。
この期間中に治療措置が講じられなかった場合、病気は第三次梅毒に進行します。 彼のひどい写真がインターネットで見つかり、その後、治療できない変化が始まります。 したがって、あなた自身とあなたの愛する人に注意を払ってください - 時間通りに治療を受けてください。
平均して、感染後 2 ~ 3 か月、または下疳発症後 6 ~ 7 週間皮膚や粘膜への梅毒トレポネーマの血行性播種の結果として 最初の全身性発疹が現れる.
骨、筋肉、関節、内臓、血管、リンパ管、聴覚器官、視覚器官、神経系、内分泌系が影響を受けます。
続発性新鮮梅毒 (syphilis secundaria recens) が発生し、これは平均 2 ~ 2.5 か月続きます。その後、治療を受けなくても発疹は自然に退縮し、疾患は続発性潜伏梅毒 (syphilis secundaria latens、lues II latens) に変化します。 それは数日から数か月続くこともあります、2回目以降の新たな発疹の発生に道を譲ります。
発疹の再発(病気の再発)は 3 ~ 6 か月後に起こり、 続発性再発梅毒(suphilis secundaria recidiva)。 その後、続発梅毒の再発が交互に起こり、3~5 年間、場合によってはそれ以上の潜伏期が続きます。
この経過は、波状の経過、つまり、免疫生物学的反応の変化と対応する感染性アレルギー反応の出現によって引き起こされる、病気の活動的な臨床症状が隠された(潜伏)期間(潜伏期梅毒)に置き換わることを特徴としています。 。 二次性梅毒は、要素の性質に関係なく、臨床像が似ているさまざまな皮膚病を認識して区別することを可能にする独特の特徴を持っています。 良性の経過とは、治療を受けていなくても、平均して 2 ~ 3 か月後に要素が自然に跡形もなく消失することです。 頻度は低いですが、膿疱性要素の潰瘍形成後に瘢痕が残ります。
特定の治療法が処方されると、梅毒はすぐに解決して消失します。これは診断技術として実際によく使用されます-「トライアル治療」(therapia ex yuvantibus)。 全身状態は乱れていない。 皮膚疾患にありがちな自覚症状(痛み、かゆみ、灼熱感)がありません。 頭皮や皮膚のひだに発疹がある場合、軽度のかゆみが発生することがあります。 発疹は発作的に現れ、その結果、発疹の要素は発達のさまざまな段階にあります(進化的または偽の多型)。 ただし、発疹のさまざまな形態学的要素が同時に患者に現れる可能性があります。
たとえば、バラ斑と丘疹、または丘疹と小胞(真の多型)です。 第二次期の発疹は丸い形をしており、健康な皮膚との境界がはっきりしていて、局所的に位置しており、周囲の成長や癒合が起こりにくいです。 発疹は、急性炎症の兆候がなく、茶色がかった赤銅色の停滞した色で、多数の淡いトレポネーマが含まれています。 そして、フランスの梅毒学者の言葉を借りれば、色はさらに薄れていき、「退屈」になります。
ばら発疹の発疹を除いて、梅毒の基部に密な浸潤物が存在することが特徴的です。 血清学的血液反応は、二次新鮮梅毒患者のほぼ 100% の症例で 1:160 および 1:320 という高い力価のレアギンで急激に陽性となります。
二次再発梅毒患者では、96~98%でレアギン力価が1:5~1:20と低くなります。
RIF (免疫蛍光反応) は、ほぼ 100% のケースで急激に陽性になります。
RIBT(梅毒トレポネーマ不動化反応)は60~80%で陽性続発性新規梅毒患者と、80~100%の続発性再発梅毒患者。
二次再発梅毒の症例の50%では、髄膜炎の臨床像が見られないにもかかわらず、脳脊髄液の病理学的変化が観察されます(潜伏性梅毒性髄膜炎)。
二次新鮮梅毒の臨床的特徴:
- 発疹は胴体部分に局在しています。
- それらは小さく、サイズが小さいです。
- 要素が豊富で、ランダムに配置され、散在しています。
- グループ化や統合の傾向はありません。
- 対称的に配置されています。
- 明るいカラーリングが特徴。
- 剥がさないでください。
- 患者の 75 ~ 80% で、下疳またはその残骸が検出されます。
- 局所強膜炎は患者の 22 ~ 30% に観察されます。
- 顕著な多強膜炎 - 88〜90%。
二次再発梅毒の特徴
- 発疹は上肢と下肢の伸筋表面に局在し、皮膚のひだ(腋窩、鼠径部、肛門周囲)、生殖器の粘膜、口腔(虫歯患者)などの刺激を受けやすい皮膚の接触領域に発生します。 、アルコール、喫煙、辛いものや辛い食べ物を乱用する人)。
- サイズは大きめです。
- 量。
- アシンメトリーなアレンジメント。
- 発疹はグループ化して、図形、花輪、円弧、円、輪の形成と融合する傾向があります。
- 淡い、わずかに目立つ色をしています。
- わずかに発現した多発性腺炎が明らかになります。
黄斑(黄斑)梅毒(梅毒性ばらつき)
最も一般的な皮膚病変は、梅毒の二次期の初めに発生します。 二次新鮮梅毒では、梅毒の一次期間の終了後に斑点状の(酒様の)発疹が現れます。 それらは胴体、胸部、腹部の側面に局在し、上肢と下肢にはあまりみられませんが、顔、頭皮、手のひら、足の裏にみられることは非常にまれです。 それらは、直径4〜10 mmまでの丸いピンクがかった赤の斑点の外観を持ち、ぼやけた輪郭と不明瞭な境界を持っています。 スポットは隆起しておらず、大量で、剥離せず、融合する傾向がなく、ランダムに配置されていますが、局所的に対称的であり、グループ化する傾向はありません。 徐々に現れます(8〜10日以内に完全に発達し、3〜4週間持続します)。 長期間存在すると、バラ疹の発疹は黄褐色になります。 透視検査では、ばらつきが一時的に消えるか、青白くなります。 二次新鮮梅毒患者では、治療開始後(最初のペニシリン注射または他の抗生物質の服用)、通常、高熱と斑状発疹の炎症の増加を伴う増悪反応(ヘルクスハイマー・ヤリシュ・ルカシェビッチ反応)が起こります。 ロゼオラは濃いピンクがかった赤色になり、はっきりと現れ、治療開始前には存在しなかった場所に現れることがよくあります。 典型的な梅毒性ロセオラに加えて、あまり一般的ではない品種も見られます。 合流性ロゼオラ(ロゼオラ・コンフルエンス) - スポットが融合し、連続した紅斑領域が現れます。 ロゼオラの剥離 - 層状の鱗片がロゼオラの表面に、中心がわずかにくぼんだ丸めたティッシュペーパーの形で現れます。 隆起(上昇)ロセオラ、(ロゼオラ・エレヴァタ)、同義語: 蕁麻疹性ロセオラ(roseola urticata)、滲出性(ロゼオラ・エクスダティバ)、丘疹(ロセオラ・パプロサ) - 斑点は本質的に滲出性であり、正常な皮膚の表面よりも盛り上がっており、水疱はありますが、かゆみはありません。 二次再発梅毒による斑点状の発疹:少量のバラ疹。 皮膚や粘膜の特定の領域に非対称に位置します。 サイズが大きい。 円弧、リング、半円弧の形で図形を形成してグループ化する傾向があります。 チアノーゼの色合いが特徴です。 続発性梅毒バラセオラを認識するのが難しい場合は、Z.I.シネルニコフ検査が使用されます(0.5%ニコチン溶液3〜5mlを静脈内注射すると、以前は不明瞭だった梅毒斑点が明るく目立つようになります)。黄斑(黄斑)梅毒(梅毒性ばらつき)の鑑別診断
麻疹。潜伏期間は6日から17日です。 病気の最初の 1 ~ 3 日で、直径 1 ~ 3 mm の不規則な形をしたピンクがかった赤色の小さな斑点(麻疹皮膚炎)が軟口蓋と硬口蓋の粘膜に現れ、その後融合します。 頬、唇、歯肉の粘膜に、直径1~2mmの小さな灰白色の丘疹が周囲に沿って充血の狭い縁で形成され、これが特徴的な症状(ベルスキー・フィラトフ・コプリック斑)です。 その後、顔、首、胴体、上肢、下肢に個々のピンク色の斑点や丘疹が現れます。 発症は急性です:+38+39℃までの体温上昇、発熱、中毒、多量の粘液膿性鼻汁、咳、声がれ、結膜炎(流涙、羞明)、嘔吐、腹痛。 風疹。円形または楕円形の隆起のない淡いピンク色の斑点が顔と耳の後ろに現れ、その後体全体に広がります。 口腔粘膜および硬口蓋の発疹は、単一の小さな淡いピンク色の斑点 (フォルクスハイマー斑) として定義されます。 発疹出現の3日前から、無力感、倦怠感、頭痛、悪寒、筋肉痛、鼻水、空咳、羞明、流涙が観察されます。 特徴的な初期症状はリンパ節、主に後頭頸部および後頸部のリンパ節の肥大です。丘疹梅毒
二次梅毒の頻繁な症状。 しかし、まだらな発疹が続発新鮮梅毒の頻繁な症状である場合、丘疹発疹は続発再発梅毒の頻繁な症状です。 丘疹性発疹の特徴:境界がはっきりしていて、半球形で、持続的に赤い(赤銅色)ハム色で、孤立した場所にあります。 周辺成長の傾向はありません。 触診では、密度の高い弾力性のある一貫性があり、痛みはありません。 大きさに基づいて、レンズ状(最も一般的)、粟粒状および貨幣状丘疹性梅毒があります。 レンチキュラー(レンチキュラー)丘疹性梅毒(syphilis papulosa lenticularis)。 レンズ豆のような大きさで、直径は最大 3 ~ 5 mm、不規則な丸い輪郭と鋭い境界があります。 半球形状(「プラトー」タイプ)。 周辺成長の傾向はありません。 融合する傾向。 触診すると、密度の高い弾力性のある一貫性があります。 色はピンクがかった赤で、後にハムのような赤銅色になります。 表面は滑らかで光沢があります(表皮への浸透圧)。 ジョックのような外観(さまざまな発達段階)があり、他の続発性梅毒(通常はロセオラを伴う)と合併する可能性があります。 退行すると、中央にわずかな剥離があり、その後、周囲に沿って花冠の形に剥離します(「ビエットの首輪」)。 4~8週間後に自然に消失し、一時的な色素沈着が残ります。 自覚的な感覚はありませんが、鈍いプローブで丘疹の中心部分を押すと痛みが認められます(ヤダッソーン症状)。 二次新鮮梅毒では、丘疹は小さく、多数あります。 ランダムではありますが、皮膚(体幹、四肢)全体に対称的に配置されており、グループ化されていません。 続発性新鮮梅毒は、肛門生殖器および腋窩領域にグループ化された丘疹要素の出現で始まる可能性があり、続発性再発梅毒の要素に似ています(そのような患者の免疫の変化)。 いわゆる局所性丘疹が記載されています。これらは下疳の直後、他の症状が現れるずっと前に現れますが、これは明らかに潜伏期間中に発生した重複感染の発現です。 続発性再発梅毒では、丘疹は小さく、限られており、より大きく、リング、円形(梅毒丘疹性輪状リス)、花輪、円弧(梅毒丘疹性レンチキュラーリス)の形でグループ化されます。 感染後数年後にリング状の丘疹が現れることもあります(晩発性丘疹性梅毒)。続発性丘疹性梅毒の臨床タイプ:
- 乾癬梅毒(梅毒乾癬)。 丘疹の表面には、銀白色の容易に除去できる層状の鱗屑が豊富にあります。 丘疹の周囲に浸潤物の赤銅色の縁が検出されます。
- 脂漏性丘疹梅毒(梅毒丘疹性脂漏症) - 皮脂腺が豊富な皮膚領域(頭皮、鼻唇部、顎、鼻頬ひだ)、額と頭皮の境界(金星冠、金冠)に油性脂漏症がある人の場合。 表面が不均一な丘疹で、油っぽい鱗片と灰黄色の痂皮で覆われています。
- リング状、環状または輪状の丘疹性梅毒(環状梅毒、環状梅毒、輪状梅毒)。 後頭部、陰嚢、陰茎には梅毒性丘疹がローラー状にリング状に並んでいます。 中央の皮膚は正常な色または色素沈着しています。 新しい丘疹が現れ、徐々にリング状になることがあります。
- 粟粒状、小さな丘疹状または苔癬様梅毒(梅毒丘疹性ミリアリス性梅毒苔癬)。 続発性梅毒のまれな症状。 これは主に、付随疾患(マラリア、肝硬変、結核)、慢性中毒(アルコール依存症、薬物中毒)を患っている高齢者に観察されます。 これは、以前のばらつきから一次または二次的に発生する可能性があります。 発疹は、体幹、毛嚢脂腺性毛包の周りの上肢および下肢に、プラーク、グループ化された円弧の形で局在しています。 丘疹はキビ粒ほどの大きさで、円形または円錐形で、密度が高く、茶色がかった赤銅色です。 個々の丘疹の表面には、鱗片または角質の棘が認められます。 小さな丘疹性梅毒の特徴は、抗梅毒療法後でも持続することです。 治療しないと、最長 2 か月間持続することがあります。 吸収後は、持続的な萎縮性瘢痕が残ります。 患者に大量の粟粒梅毒が存在することは、梅毒の重篤な経過を示しています。 脱力感、倦怠感、発熱、かゆみが頻繁に起こることがあります。
- しだれ丘疹梅毒(梅毒丘疹マディダンス)。 発汗が増加した皮膚領域(生殖器、会陰、鼠径部から大腿部、鼠径部から陰嚢、腋窩およびその他の皮膚の襞、肛門領域)では、表皮の浸軟が認められ、色が白っぽくなります。 刺激の結果、表皮の角質層が拒絶され、びらん性丘疹(梅毒丘疹性エロシバ)が形成されます。 二次感染が起こると、潰瘍性丘疹(梅毒丘疹性潰瘍)が現れます。 かゆみや痛みはしばしば不快なものです。 摩擦や長期にわたる刺激のある皮膚の領域(ひだ、会陰、肛門、生殖器)では、真皮の乳頭層の成長により、しだれ丘疹のサイズが大きくなり、色が赤青みがかかります。 基部は広くて緻密で、表面はでこぼこしており、灰色がかったコーティングが施されています。 肥厚性栄養性丘疹および大腿コンジローマ(大腿コンジローマ)が形成されます。 刺激の結果、個々の丘疹はサイズが大きくなり、融合して波形の輪郭を持つ広範囲の斑に変化します。 プラーク状の丘疹性梅毒(syphilis papulosa laminoideus)が形成されます。 主観的にかゆみがある。
- 貨幣状丘疹性梅毒(貨幣状丘疹性梅毒)。 二次再発梅毒患者に観察されます。 丘疹は皮膚のどの領域にも少数発生します。 それらはグループ化され、大きく、規則的な丸い形をしており、顕著な浸潤物、「生ハム」の色(青みがかった赤)を持っています。 表面に若干の剥がれがございます。 コイン形の丘疹が消失した後も、褐色がかった暗色(黒色)の色素沈着が長く残ります。 ロゼオラ、レンズ状梅毒および膿疱性梅毒と組み合わせて使用されることがよくあります。
- 散房状梅毒(梅毒丘疹性梅毒)。 大きなコイン形の丘疹が現れ、その周囲にランダムに点在する小さな丘疹が出現します。 見た目は、爆発する爆弾または砲弾の絵に似ています(「爆弾」、「爆発する」梅毒、「ボンベン梅毒」)。
- コッケード丘疹性梅毒(梅毒丘疹性梅毒)。 1 つの大きな丘疹は、融合した小さな丘疹からなる浸潤物の縁に囲まれています。 この場合、中央の丘疹と浸潤物の縁の間に、正常な皮膚の細片が残り、花冠に似ています。
- 手のひらと足の裏の丘疹性梅毒、掌蹠梅毒(梅毒丘疹性手掌梅毒および足底梅毒)。 これは続発性新鮮梅毒で観察されますが、続発性再発梅毒でより一般的です。 最初は、基部に密な浸潤を伴う赤紫黄色の丘疹が手のひらと足の裏に現れますが、皮膚レベルを超えて盛り上がっていません。 表面には緻密な鱗片が現れます。 中央部では角質層がひび割れ、首輪状に剥がれが生じます(「ビエットカラー」)。 丘疹はレンズ豆ほどの大きさで、平らで密度が高く、黄赤色または赤茶色で、境界がはっきりしていて、炎症の兆候はありません。
- レンチキュラー型(梅毒丘疹性レンチキュラーリス・パルマリス・エ・プランタリス) - レンズ豆ほどの大きさの丘疹で、密度が高く、赤黄色で、表面に角質の鱗片があります。
- リング状のタイプ(梅毒丘疹性手掌座輪状梅毒) - 結節は花輪、円弧、リングの形で配置され、時には奇妙な輪郭を持ちます。 このような発疹の存在は梅毒の再発の兆候です。
- 角質タイプ(comua syphilitica) - 表面に角質層を持つ丸い丘疹で、外観は通常のカルスに似ています。 最初は、それらは停滞した赤で、一貫性は柔らかいです。 その後、角質層が肥厚して、たこ(梅毒梅毒症)または大きないぼ(梅毒疣贅)の形になります。
- 広いタイプ(梅毒丘疹性ナッペ) - さまざまなサイズの円形または不規則なプラークが直径5〜6 cmまで形成され、表面に厚い角質層が形成されます。 この品種は非常に珍しいです。
- ラガディ状丘疹(syphilis papulosa rhagadiformis) - 丘疹は皮膚の自然なひだ(口角、鼻唇溝、指間ひだ)に位置し、深い痛みを伴う亀裂が形成されます。 持続的な経過(一定の機械的刺激)が特徴です。
丘疹性梅毒の鑑別診断
乾癬。発疹は、肘と膝の関節の伸筋表面と頭皮に局在します。 頻繁に再発を繰り返す慢性的な経過を特徴とします。 丘疹はピンク色で、成長して癒合し、その後プラークが形成される傾向があります。 表面には銀白色の鱗片と亀裂が豊富にあります。 丘疹の表面を削り取ると、乾癬に特徴的な「立体斑」「終末膜」「血露」といった症状が現れます。 進行期では、外傷の場所に新たな発疹が現れます(ケブナー症状、「同型反応」)。 爪甲は影響を受けます-曇り、縦方向および横方向の溝、ピンポイントの印象(「指ぬき」の症状)。扁平苔癬。慢性的な経過を特徴とします。 発疹は、四肢、胴体、口および生殖器の粘膜の屈筋表面に局在します。 丘疹は紫がかった青みがかった赤色で、多角形で密で平らで、中央に臍のくぼみがあります。 丘疹の表面を水またはワセリンで潤滑すると、網目状の横縞が現れます(ウィッカム症状)。 自覚的に重度のかゆみ。
痔核(静脈瘤痔核)。肛門領域では、静脈瘤痔静脈は赤青みがかった色の柔らかい節の形で認められ、出血しやすいです。 表面は滑らかで、直腸の粘膜で覆われています。 根元に浸入はありません。 主観的には痛い。
尖ったコンジローマ (尖圭コンジローマ)。生殖器領域、肛門、会陰に局在します。 それらは「鶏頭」の形をした小さな個々の葉で構成されています。 表面には乳頭状の成長物(「カリフラワー」を彷彿とさせる)があり、細い茎の上にあります。 それらはピンクがかった赤色で、柔らかく、出血しやすいです。 機械的摩擦の結果、腐食する可能性があります。 この病気は本質的にウイルス性であり、潜伏期間は 7 週間から 9 か月です。 素因は尿道、膣、直腸からの分泌物(淋病、トリコモナス、クラミジアなど)で、皮膚の浸軟と炎症を促進します。
膿疱性(膿疱性)梅毒
梅毒の二次期のまれな症状であり、重篤で悪性の経過を示します。 膿疱性発疹の出現には、全身状態の障害(発熱、頭痛、過敏症)が伴います。 これは、併発疾患(ビタミン欠乏症、マラリア、結核、ボトキン病)や中毒(アルコール、ニコチン)を患っている患者で観察されます。 二次新鮮梅毒患者では表在性膿疱性梅毒(座瘡様、天然痘様、膿痂性)があり、病気の再発時に観察される深部梅毒(エクチモ様、ルピオイド)が見られます。- 座瘡様(座瘡様)梅毒
二次新鮮梅毒を伴う膿疱性梅毒の頻繁な発現。 通常、バラ斑および丘疹と組み合わされます。 全身に広がる発疹(散在性梅毒性座瘡)が特徴です。 時には体温の上昇を伴うこともあります。 ゆっくりとした経過、発疹が乏しく、体温が上昇しないのが特徴です(カンファレンス梅毒性座瘡)。 発疹の局在は、皮脂腺および毛包(頭皮、額、胸部、肩甲骨間領域)に関連しています。 発疹の出現に先立って、発熱、悪寒、関節痛が起こる場合があります。 臨床的には、ピンの頭ほどの大きさの毛包性丘疹が健康な皮膚から離れて観察されます。 丘疹の上部には、化膿性浸出液を伴う直径0.2〜0.3 cmの円錐形または球形の膿疱が確認され、黄褐色の外皮に縮小します。 1.5〜2週間後、かさぶたは剥がれ落ち、ほとんど目立たない陥没した色素沈着した傷跡が残ります。 発疹は1~2ヶ月ほど続きます。
座瘡様梅毒の鑑別診断
丘疹性結核。ほとんどが思春期に発症します。 特徴は長期にわたる慢性経過です。 リンパ節、肺の結核患者では、四肢、顔、臀部の伸筋表面に、中央に壊死を伴う平らで密な表面または深い淡いピンク色の結節が現れます。 解決後も「刻印された」傷跡が残ります。 ツベルクリン検査は陽性です。 ヨウ化物および臭化物にきび。 既往歴データ (ヨウ素、臭素を含む薬の服用) は、正しい診断を下すのに役立ちます。 発疹は主に顔、首、肩、臀部に局在します。 大きな膿疱が周囲に沿って急性炎症性の縁を伴って現れ、その基部には密な浸潤物がなく、紅斑性、水疱性、結節性、蕁麻疹性の要素が見られません。 ヨウ素または臭素製剤の服用を中止すると、病気の症状は急速に軽減します。 - 天然痘膿疱性梅毒
発疹は顔、胴体、四肢の屈筋表面に局在します。 10〜20個のエンドウ豆大または半球状の膿疱が現れ、中央に臍のくぼみと漿液性化膿性内容物があり、その周囲に赤銅色で区切られた浸潤物があります。 5〜7日後、内容物は収縮して地殻になり、浸潤したベース上に位置し、要素はこの形で長期間存在します。 傷跡は残りませんが、場合によっては表面的な傷跡が形成されることがあります。 新しい元素の出現は5〜7週間以内に起こります。 全身的な脱力感と中程度の発熱がしばしば観察されます。
天然痘膿疱性梅毒の鑑別診断
水疱瘡。前駆現象(倦怠感、頭痛、食欲不振、鼻水、咳)の後、頭皮、胴体、鼠径部、腋窩に、直径2~4mmの円形または楕円形のピンクがかった赤色の斑点が1個から数百個出現します。地域。 それらは丘疹に変化します。 一部は透明な内容物を備えた単室小胞に変わります。 小胞は乾燥し、黄褐色の外皮が形成されます。 - 膿痂性膿疱性梅毒
これは、黄斑および丘疹状の発疹を伴う二次新鮮梅毒で検出されます。 直径1cm以上の濃赤色の丘疹が頭皮、顔、胸、背中、四肢の屈筋表面に密集して現れます。 浸潤物を伴う表面の膿疱が中心に形成され、暗赤色の花冠に囲まれた黄褐色の層状の外皮に縮小します。 膿疱の深部からの浸出液の絶え間ない流れの結果、地殻が隆起し、かなりの大きさに達します。 退行後、表面に色素沈着した瘢痕が残ります。 膿疱の底では、乳頭層がいぼ状の栄養肉芽(梅毒フランボエシフォルミス)が形成されて成長することがあります。
膿痂性膿疱性梅毒の鑑別診断
下品な膿痂疹。子供たちは病気です。 この病気の急速な発症と、体の開いた領域(顔、腕、脚、足)の発疹の広がりを特徴とし、光との平らな衝突、次に曇った内容物、および周囲に沿った充血の縁の形で現れます。 内容物は縮んで汚れた灰色の外皮を形成し、剥がれ落ちると脱色斑点が残ります。 フリクテンは融合して不規則な輪郭を持つ大きな病巣を形成する傾向があります。 治療が処方されると、発疹は 1 ~ 2 週間以内に消退します。 - 梅毒性湿疹
膿疱性梅毒の重度の悪性形態。 感染後 5 ~ 8 か月後、および続発性梅毒の後期にも発生します。 全身倦怠感、発熱、骨や筋肉の痛み、化膿性虹彩炎、その他の疾患を伴うことがよくあります。 これは、黄斑および丘疹状の発疹と同時に二次新鮮梅毒で観察されることがあります。 発疹は下肢、特に脚に局在し、顔や胴体にはあまり発生しませんが、規則的または丸い輪郭と周囲に沿った赤銅色の浸潤を伴う深くて大きな膿疱が現れます。 膿疱は乾燥すると緻密な灰褐色または黒色の地殻となり、深さまたは別の深さに沈んでいるように見えます-表在性および深部性湿疹(表在性梅毒疹および深性梅毒性湿疹)。 痂皮を除去すると、急峻な縁を持ち、浸潤した密な暗赤色の隆起に囲まれた深い潰瘍が露出します。 潰瘍の底には、黄灰色の壊死塊と化膿性分泌物が認められます。 これらの元素は少量 (6 ~ 8 個以下) で出現し、非対称に配置され、周辺部での成長と減衰が起こりやすいです。 治癒しても色素沈着した傷跡が残ります。
梅毒性湿疹の鑑別診断
俗悪性湿疹。若者が影響を受けています。 より多くの場合、化膿性または化膿性出血性内容物を伴う泡が下腿に現れ、その周囲に急性炎症性皮膚反応が存在します。 膿疱の基部には密な浸潤はありません。 開封後、黄色がかった汚れた痂皮が形成され、それを剥がすと、尖った縁と底部に化膿性の塊を備えた円形の潰瘍(漏出性潰瘍)が現れます。 早期に適切な治療を行えば、潰瘍は 1 ~ 2 週間以内に治癒し、その後瘢痕が形成されます。 - 梅毒ルピー
湿疹の一種です。 これは二次再発梅毒の後期段階で発生し、感染後 2 ~ 3 年以内に発生します。 他の梅毒と併用される場合があります。 全身状態に重大な障害を伴う。 手足、胴体に発生しますが、顔や頭に発生することはあまりありません。 高さ 2 cm まで、直径 5 ~ 6 cm までの単一の塊状の層状の円錐形の地殻が形成され、最初は汚れた茶色で、その後茶色がかった黒色になります (カキの殻に似ています)。 痂皮を除去すると、浸潤した急な縁と血化膿性の底を備えた深い潰瘍が現れます。 3つのゾーンがあります:中央にはルピオイドの外皮があり、周囲に沿って丘疹状の紫赤色の浸潤の隆起があり、それらの間にリング状の潰瘍ゾーンがあります。 流れが遅く、深部と周囲に沿って広がる傾向が特徴です。 治癒後も深い色素沈着の傷跡が残ります。 ルピーの臨床像は典型的であり、他の皮膚疾患と混同するのは困難です。
水疱性(疱疹状)梅毒
梅毒の二次期のまれで重篤な形態。 続発性の新鮮梅毒と続発性再発梅毒の両方で発生する可能性があります。 丘疹性膿痂性梅毒、大腿コンジローマ、および梅毒第三期の結核性発疹との合併の可能性。 治療が難しい。 再発する傾向があります。 これは、以前の病気または合併症(ボトキン病、結核、マラリア)の後に反応性が低下した人に観察されます。 直径10~20mmの円形の赤みがかった斑(融合丘疹要素)が体幹、四肢、顔面に現れます。 漿液性内容物を含む小さなグループ化した水疱が表面に認められます。 泡が開いて小さな浸食が形成され、層状の地殻で覆われます。これは、浸透した液体が一貫して乾燥する結果として発生します。 かさぶたが剥がれた後は、小さな色素斑や傷跡が残ります。水疱性(疱疹状)梅毒の鑑別診断
単純な水疱性苔癬。発疹の出現には灼熱感、痛み、かゆみが先行し、その後、腫れた充血した皮膚に透明な内容物を含む集団的な水疱が現れ、数日後には曇ります。 小胞が開くと、表面に細かい波形の輪郭を持つピンク色のびらんと漿液性分泌物が形成されます。 主観的にはかゆみ、灼熱感、痛み。 慢性的に再発を繰り返すのが特徴です。尋常性天疱瘡。口の粘膜と唇の赤い縁が主に影響を受けます。 その後、1~9 か月以上経って、皮膚がこのプロセスに関与します。 たるんだタイヤを伴う大小の水ぶくれが現れ、すぐに開いて、灰色がかったコーティングを伴う真っ赤なしだれ状のびらんを形成します。 N.V. ニコルスキーの症状 (1896 年) は陽性です。 顕微鏡検査により、びらんの底部からの圧痕スミアにツァンク細胞が存在することがわかります。 治療を行わないと病気が進行し、発疹が全身化します。 全身状態が乱れている。 胃腸障害や神経障害が発生します。 タンパク質の喪失(血漿漏出)と中毒は悪液質を引き起こし、後者は死に至ります。
梅毒性白皮症(色素性梅毒)
これは二次再発梅毒で観察され、発病後 4 ~ 6 か月で発生しますが、発病 1 年の後半では頻度が低くなります。 この症状は長期間存在し、抗梅毒治療後でも 6 ~ 12 か月、場合によっては 2 ~ 4 年後に消失します。 男性よりも女性に多く観察されます。 これは、梅毒性脱毛症および梅毒の二次期の他の症状と組み合わされることがよくあります。 主な局在は、首の背面と側面(「ヴィーナスのネックレス」)、脇の下の前壁、胸上部、腹部、背中、腰、四肢にあります。 やや色素沈着した皮膚を背景に、直径3〜4〜10 mmの円形または楕円形の色素脱失スポットが現れ、その数は徐々に増加します。 梅毒性白皮症は自覚症状がなく、剥がれません。 患者は脳脊髄液の変化を示すことが多いため、多くの著者は梅毒性白皮症の存在は体内の深部の神経栄養障害を示していると信じています。梅毒性白皮症には 3 つのタイプがあります。
- 斑点のある- 大きな白い斑点は互いに離れて位置し、色素沈着した皮膚の広い縁に囲まれており、融合する傾向がありません。
- メッシュ(レース) - 多数の白い斑点が現れ、拡大したり融合したりする傾向があります。 斑点の間には、メッシュまたはレースに似た狭い灰色がかった縞があります。
- 大理石- わずかに色素沈着した皮膚を背景に、色素脱失したスポットと周囲の皮膚の間に弱い境界線が現れ、「汚れた」皮膚の特徴的な外観を呈します。
梅毒性白皮症(梅毒色素変性症)の鑑別診断
白斑。さまざまな形や大きさの単一または複数の脱色素斑が現れ、象牙色で、周囲に増殖しやすいです。 端(茶色の境界線)に沿って色素が濃くなっています。 その部分の髪が変色します。 太陽光線の影響下で、以前は目立たなかった色素脱失した皮膚の病巣が新たに現れることがあります。続発性白皮症。癜風癜風による発疹の部位に発生することがあり、さまざまなサイズや形状の色素脱失した斑点が形成され、それらが融合して波状の輪郭をもつ病変となります。 色素脱失の領域の近くに、わずかな剥離を伴う薄茶色、ピンク色の斑点が見られます。 ヨウ素を塗った後(バルザーテスト)、患部は健康な皮膚に比べてより濃く色づきます。
梅毒性脱毛症(梅毒性脱毛症)
続発梅毒の特徴的な症状ですが、続発新鮮梅毒でもよく発生します。 梅毒性脱毛症では、病変の皮膚は剥がれず、炎症の兆候もなく、毛包装置は保存されます。 主観的な感覚はありません。 抗梅毒治療がなければ、長期間存続する可能性があります。 特定の治療法が処方されると、10 ~ 15 日後に脱毛が止まり、数か月かけて徐々に生えてきます。梅毒性脱毛症には3つのタイプがあります。
- 微細局所性脱毛症
頭皮の後頭部および側頭部に多数の小さな脱毛斑が現れますが、ひげ、眉毛、まつ毛にはあまり現れません。 それらは不規則な丸い形をしており、融合する傾向がなく、直径は最大10〜15 mmです。 禿げの領域では、毛髪の急激な薄毛が観察されます。 すべての毛が抜けるわけではありません。 したがって、頭皮は「虫に食われた毛皮」に似ています。 まつげ領域の脱毛は、「オムニバス」または「トラム」梅毒と呼ばれます。 まつげの部分的な喪失と新しいまつ毛の連続的な成長の結果、それらは異なる長さになります-「階段状」まつげ(ピンカスサイン)。 小規模局所性脱毛症の鑑別診断
円形脱毛症。ハゲの領域は大きく、規則的に丸く、明確な境界があり、その量は1〜3です。 髪の毛が全くなくなってしまった。 外周では簡単に引き抜くことができます。 肌は滑らかで光沢があり、ビリヤードのボールに似ています。 頭皮の表在性白癬。 学齢期の子供たちは病気です。 病変の大きさはさまざまで、形状は不規則で、不明瞭です。 軽度の炎症や皮むけが認められます。 毛髪は皮膚のレベル(「黒い点」)および皮膚の表面から 2 ~ 3 mm の距離で切断されますが、健康な状態が保たれます。 白癬菌トンスランスが検出されました。 頭皮の表在性小胞子症。 子供たちは病気です。 病変は形状が不規則で、紅斑状で薄片状で、境界が不明瞭です。 毛は皮膚レベルから5〜8 mm上の距離で切断されます。 どうやら健康そうです。 毛髪の断片は灰色の鞘(真菌の胞子)に囲まれています。 小胞子フェルギネウムが検出されました。 - びまん性脱毛症
急性では、側頭部の皮膚の変化やその後の広がりを伴わずに完全に毛が薄くなることが起こります。
びまん性脱毛症の鑑別診断
頭皮のお気に入り頭皮に紅斑が現れ、15日後にはキューティクルに変わります。 スクチュラは、直径 2 ~ 4 mm の受け皿状の乾燥した明るい黄色の要素で、そのくぼんだ中央に毛が突き出ています。 髪は鈍く、灰灰色です。 感染拡大が広がっている。 退行後 - 萎縮、持続的な脱毛。 ネズミの悪臭(「納屋」)。 真菌Trichophyton Schonleiniiが検出されました。 - 混合梅毒性脱毛症
微細局所性脱毛症とびまん性脱毛症の組み合わせ。 - 粘膜の斑状(黄斑、ばら状)梅毒
発疹は、歯列弓、軟口蓋、扁桃腺、頬粘膜に局在しており、直径 3 ~ 5 mm の滑らかな表面を備えた、円形で対称的な青みがかった赤色の個々の斑点の形で発生します。 皮膚に黄斑状の丘疹性発疹が合併することもあります。 合併すると、広範な連続病変が形成される可能性があり(梅毒性紅斑性扁桃炎、梅毒性狭心症紅斑性)、銅の色合いの停滞した赤色を獲得し、滑らかな表面と明確に定義された境界を持ち、わずかに盛り上がっています。 主観的には、飲み込むときにわずかな痛みとぎこちなさを感じます。 喉の紅斑性の痛みとともに腫れが現れる場合、より持続性の病変が長期にわたる経過をたどり、浸潤性狭心症梅毒炎と呼ばれます。 表面浸潤が形成されると、患部は灰色がかった色(乳白色斑)を獲得しますが、これは紅斑性および丘疹性梅毒の過渡的な形態です。 上皮の落屑により、発疹の表面にびらんが発生し、唇、舌、歯肉、外性器の粘膜に局在します。 それらは円形または楕円形で、サイズは 2 ~ 5 mm、表面は赤または灰白色、小さな漿液性分泌物、および明確な境界を備えています。
粘膜の黄斑(黄斑、ばら状)梅毒の鑑別診断
平凡なカタル性喉の痛み。突然の発症。 微熱、全身衰弱、頭痛、倦怠感、飲み込む際の痛みが認められます。 客観的検査では、扁桃腺が充血して腫れています。 下顎角の領域および胸鎖乳房筋の前端に沿ったリンパ節が肥大し、痛みを伴います。
中毒症は修正されました。口腔粘膜に直径2~3cmの楕円形の紅斑が現れ、その中心に水疱や水疱ができ、それが開いて有痛性のびらんを形成します。 発疹は皮膚、外性器、肛門に同時に現れます。 薬剤(スルホンアミド、ペニシリン、テトラサイクリン)の服用後に発疹が発生し、中止後は 7 ~ 10 日以内に症状が消失したという経歴があります。 中毒症が蔓延すると、発熱、悪寒、昏睡、消化不良症状など、全身状態が乱れます。 同じ薬を再度服用すると、以前の領域でプロセスが再発しますが、他の領域に局在することもあります。 - 粘膜の丘疹性梅毒
梅毒の二次期の最も一般的な症状は口腔粘膜に現れます。 丘疹は扁桃腺、口蓋弓、軟口蓋に局所的に発生します。 それらは直径 10 mm までの丸い形をしており、滑らかな表面、緻密な一貫性、そして区切られています。 丘疹の色は青みがかった暗赤色です。 通常、丘疹は粘膜レベル(「オパール斑」 - フランスの著者の用語)を超えて盛り上がることはなく、痛みはありません。 しばらくすると、丘疹を覆う上皮は浸出液で飽和し、丘疹は灰白色になり、周縁に沿って赤い縁が付きます。 スパチュラで丘疹の表面からプラークを除去すると、赤いびらんが露出し、その分泌物中に多数の淡いトレポネーマが見つかります。 丘疹が辛い食べ物、歯、またはアルコールによって刺激されると、丘疹は周囲に沿って拡大し、融合して波形の輪郭を持つ黄白色のプラークを形成します。 びらんは、不均一な表面と化膿性プラークを伴う、痛みを伴う汚い灰色の潰瘍に変化することがあり、多くの場合出血を伴います。 粘膜には丘疹性びらん性梅毒(梅毒丘疹性エロシヴァ粘膜梅毒)と丘疹性潰瘍性梅毒(梅毒丘疹性潰瘍性梅毒)があります。 外傷が長期化すると丘疹が肥大し、表面がでこぼこした粒状になり、汚れた黄色(白色)になります。 丘疹の表面に赤(白)の植生が現れ、長期にわたる刺激により腫瘍のような外観を呈することがあります(梅毒丘疹粘膜ベジタンス)。 舌の裏側に局在する梅毒性丘疹の外観は異なります。 場合によっては、丘疹の領域では、舌の糸状乳頭が明確に定義され、丘疹が不均一な灰色の病巣の形で粘膜の上に突出します。 しかし、より多くの場合、糸状乳頭は存在せず、丘疹はピンクがかった青みがかった、楕円形または不規則な形であり、その表面は滑らかです(「磨かれた」)。 それらは、いわば、粘膜のレベルの下に位置しています-「刈られた牧草地」プラーク、「光沢のある」丘疹、「舌の脱毛症」。 折り畳まれた舌炎では、丘疹は折り目の頂上の領域に局在しています - 舌の溝が深くなり、端が厚くなり、深い亀裂に似たV字型になります。 ほとんどの場合、二次再発性梅毒では、丘疹が扁桃腺に発生します(梅毒性丘疹性扁桃炎、梅毒性狭心症丘疹性)。 裂孔の口には、非特異的な喉の痛みを思わせる白っぽいコーティングの外観があります。 ほとんどの場合、丘疹は融合して扁桃腺の広い表面を覆い、粘膜周囲のアーチ(軟口蓋、咽頭の側柱、頬骨後腔)に移行します。
粘膜丘疹性梅毒の鑑別診断
ジフテリア。急性感染症。 それは、感染部位の上気道の線維性炎症、および心血管系、神経系、その他の系への毒性損傷として現れます。 潜伏期間は2~5日から10日です。 咽頭、喉頭、気管支、鼻、結膜、口腔および生殖器の粘膜、および皮膚の領域が影響を受けることがよくあります。 急性の発症が典型的です - 倦怠感、頭痛、中毒、食欲不振、+ 38 + 39°Cまでの発熱。 所属リンパ節の両側の増加があります - 密度が高く、痛みを伴い、下にある組織と融合しておらず、ヘーゼルナッツほどの大きさです。 扁桃や咽頭には充血や腫れが見られ、下層の組織と強固に癒着した線維膜が観察され、除去できず、除去しようとすると出血が起こります。 プログレッシブコースが特徴です。 線維性プラークは、弓、口蓋垂、咽頭後壁、鼻粘膜、喉頭に広がります。 リンパ節が肥大します。 中毒が増加し、病気は重度の広範囲にわたるジフテリアに発展します。
白板症。頬の粘膜、主に口角、下唇、頻度は少ないですが、長期にわたる化学的刺激により、炎症の兆候がなく、灰白色のコーティングを伴うさまざまなサイズの丸いプラークが形成されます。表面は削っても除去されません。 慢性的な経過を特徴とします。 梅毒の二次期、特に二次再発性梅毒では、喉頭の損傷(梅毒性喉頭炎)が注目されます。 その主な症状は、長期にわたる痛みのない嗄れ声であり、風邪がない場合には失声症に至ることさえあります。 - カタル性梅毒性喉頭炎
茶色がかった色合いの粘膜の均一なうっ血性充血が確認されます。 本当の折り目と偽の折り目はわずかに厚くなり、完全には閉じません。 発声が起こるとギャップが残ります。 急性炎症現象がない場合、嗄れ声、さらに場合によっては失声症(斑点梅毒の症状)が発生します。 抗梅毒治療は迅速な臨床効果をもたらします。 カタル性特異的喉頭炎は二次梅毒の最初の症状である可能性があり、患者は療法士や耳鼻咽喉科医による治療を受けられません。 - 丘疹性梅毒性喉頭炎
喉頭蓋の自由端、喉頭表面、およびアレイ喉頭蓋ひだの領域に、直径3〜7 mmの単一の平らな楕円形の灰白色の丘疹が現れ、隆起しており、びらんや潰瘍形成が起こりにくいです。 喉頭炎を背景に丘疹が発生すると、嗄れ声が認められます。 丘疹性喉頭炎が再発の唯一の症状である可能性があります。 治療中、嗄れ声は減少し、1~1.5か月後に声が戻ります。 口腔粘膜の梅毒性発疹の診断では、皮膚上の二次梅毒の他の臨床症状の存在が重要です。 梅毒の二次期の悪性経過中に、軟口蓋、扁桃腺、その他の領域に膿疱性潰瘍性要素が現れることがあります。 それらは大きな浮腫性浸潤のように見えます。 腐敗後、化膿性分泌物と表面に壊死塊を伴う円形または不規則な深い潰瘍が形成されます。 軟口蓋の一部が破壊される可能性があります。 発熱、痛み、嚥下困難があります。 - 膿疱性潰瘍性梅毒
痛みを伴う単一の深い潰瘍が現れ、基部が限定的に圧縮され、端が掘り込まれ、直径4〜15 mmで、底が不均一で、黄灰色の化膿性腐敗が見られます。 潰瘍は周囲に向かって大きくなります。 退行後は、凹んだ不規則な形の瘢痕が残ります。
粘膜の梅毒病変
それらは梅毒の二次期に発生し、二次再発梅毒中により頻繁に観察されます。 それがこの病気の唯一の症状である可能性があります。 口、鼻、生殖器、肛門の粘膜に局在し、刺激因子にさらされた領域に発生します。 口腔内(虫歯、歯の周りの石の沈着、喫煙)。 外性器の領域(尿道、膣、炎症過程からの分泌物); 肛門(便)。 二次梅毒患者の半数では、口腔粘膜に斑点状の丘疹状の発疹や、まれに膿疱状の発疹が現れます。 それらは主観的な感覚を引き起こさず、発見が遅く、他人への直接的および間接的な感染を引き起こします。近年、梅毒の二次期の臨床経過にいくつかの特徴が観察されています。 乏しい症状 - 口腔粘膜上の単一の丘疹。 珍しい臨床像は、性器および肛門周囲領域にのみ丘疹が頻繁に局在化することです。 「ウエハース」のような丘疹の剥離。 外性器の領域に肥厚性丘疹のみが出現する場合。 頻繁な紅斑性丘疹性扁桃炎。 特定の脱毛症と白皮症の出現の初期。 特徴的な臨床像を持つが、血清学的反応が陰性であり、多くの場合、治療過程でのみ陽性となる症例。
二次新鮮梅毒の現在の経過: 多形性(バラ状丘疹状、バラ状膿疱状)発疹がより頻繁に発生します。 主観的感覚(かゆみ、灼熱感、痛み)を伴う豊富な合流性バラ斑がある。 斑点のある発疹が顔、手のひら、足の裏に現れます。 手のひらと足の裏の丘疹性発疹のケースは(特に女性で)より頻繁になり、大腿コンジローマはあまり一般的ではなくなりました。 口腔粘膜の非定型病変(明確な境界の欠如、浸潤、痛みを伴う発疹)の症例が増加しています。 多発性腺炎は軽度または存在しない。 標準的な血清学的反応の動態の特異性、つまり陰性 CSR と陽性 RIF、RIBT がよく指摘されます。
二次再発梅毒の現在の経過: 初期再発の臨床症状は、二次再発梅毒と再発梅毒の両方の症状と類似しています。 明るく、量が多く、小さくて単形の発疹がより一般的です。 性器、陰嚢、および肛門性器領域における丘疹性およびびらん性潰瘍性発疹の症例がより頻繁になっています。 衰弱した人々の膿疱性発疹は、変化のない皮膚に発生し、その後、特定の浸潤物が形成されます。
梅毒二次期の臨床像の上記の特徴は、二次新鮮梅毒と二次再発梅毒の鑑別診断を困難にし、診断誤りを引き起こすため、診断を行う際にはRIFおよびRIBTを用いた血清学的反応が非常に重要になります。
二次梅毒は危険な性感染症です。 それは、治療の推奨事項に従わない場合、一次的なものを背景に発症します。 病気の第2期では内臓の機能不全が起こり、中枢神経系に損傷を引き起こす可能性があります。
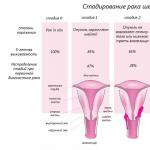
第二段階の梅毒
二次梅毒は、多形性発疹、リンパ節炎、およびさまざまなシステムの損傷を特徴とする疾患です。 この病状は、感染後 2 ~ 3 か月後に発生します。 梅毒の第 2 段階は、梅毒トレポネーマの血行性およびリンパ行性の広がりによって発症します。
病原体の活動性と症状の重症度に応じて、この病状は潜伏性、再発性、新鮮性の3つの形態に分けられます。 最初のケースでは、細菌は L 型を形成します。 それらの毒性は低下し、感染の無症候性経過につながります。 このような患者の血液からはトレポネーマに対する抗体が検出されます。 このフォームは約 3 か月続きます。 新鮮な梅毒は体に大量の発疹を伴います。
 患者の大部分は労働年齢の人々です。 ほとんどの場合、病気の第 2 段階は 20 ~ 40 歳で検出されます。 治療が始まらないと発症します。 現在、この病気は初期段階で検出されるため、これはほとんど観察されません。 梅毒は労働能力の喪失、さまざまな合併症、妊娠の病理を引き起こす可能性があるという事実により、この問題は非常に関連性があります。
患者の大部分は労働年齢の人々です。 ほとんどの場合、病気の第 2 段階は 20 ~ 40 歳で検出されます。 治療が始まらないと発症します。 現在、この病気は初期段階で検出されるため、これはほとんど観察されません。 梅毒は労働能力の喪失、さまざまな合併症、妊娠の病理を引き起こす可能性があるという事実により、この問題は非常に関連性があります。
病気の原因
この病気は性感染症の一種です。 症例の90%以上で、性的接触によって感染が起こります。 この病原体は膣および肛門性交中に容易に伝染します。 感染は、キスをしたり、患者と器具を共有したり、血液粒子が含まれる未滅菌の器具を使用したりすることによって起こります。 入れ墨、輸血、医療処置中など。
濡れた物や衛生用品を通じて細菌が体内に侵入することがあります。 トレポネームの伝染の主な要因は次のとおりです。

病気の第 2 段階は、第 1 段階の後に発症します。 これは、セルフメディケーション、薬物投与の頻度と治療期間の不遵守、抗生物質に対するアレルギー、薬物の誤った投与量、性的休息の維持の失敗によって促進されます。
病気はどのように進行するのでしょうか?
新鮮な二次梅毒の兆候は特異的です。 最初は次のような症状が発生します。

夜になると患者の容態は悪化する。 前駆現象の後に発疹が発生します(二次梅毒)。 発疹の特徴的な兆候は次のとおりです。
- 多態性。
- 善良さ。
- 末梢成長の欠如。
- 明確な境界。
- 無痛。
- 皮膚の炎症の兆候はありません。
梅毒は皮膚に存在し、大量の感染因子を含んでいるため、患者は他の人に危険をもたらします。 発疹はバラ斑(斑点)、膿疱(膿疱)または丘疹(結節)として現れます。 あまり一般的ではありませんが、丸い白い斑点が現れる梅毒性白皮症と診断されます。 この状態を「」と呼びます。

ほとんどの場合、ロセオラが体に現れます。 これらは、約5〜10 mmの大きさの斑点のある梅毒です。 色は淡いピンク色で、手足、胴体などに現れます。 ロゼオラの出現は1週間以内に観察されます。 1 日に最大 10 ~ 12 個の新しいスポットが表示されます。 二次梅毒の貴重な診断徴候は、皮膚を押すとバラ斑が消失することです。
免疫不全や重度の体性疾患のある人では、膿疱が形成されることがあります。 これらは化膿性の分泌物で満たされた水疱です。 膿疱性梅毒は病気の重篤な経過を示します。 膿疱は破裂し、その場所に黄色がかった痂皮が形成されます。 この症状は発疹の性質が膿皮症に似ています。 座瘡、湿疹、天然痘の発疹に似ています。
 この病状では、膿疱や水疱の代わりに丘疹が形成される場合があります。 これらは、皮膚の上に盛り上がる小さな(最大 5 mm)小結節です。 色はピンクまたは赤銅色です。 二次梅毒の症状には、丘疹の周縁部および中心部の皮膚の剥離および色素沈着過剰の存在が含まれます。 経験豊富な医師なら誰でも、発疹とそれ自体の写真を見たことがあるでしょう。
この病状では、膿疱や水疱の代わりに丘疹が形成される場合があります。 これらは、皮膚の上に盛り上がる小さな(最大 5 mm)小結節です。 色はピンクまたは赤銅色です。 二次梅毒の症状には、丘疹の周縁部および中心部の皮膚の剥離および色素沈着過剰の存在が含まれます。 経験豊富な医師なら誰でも、発疹とそれ自体の写真を見たことがあるでしょう。
梅毒の危険な結果
二次梅毒の治療が遅れると、次のような合併症が発生します。

口腔や喉頭の粘膜が侵されると、嚥下時の痛み、灼熱感、嗄れ声が現れます。 患者を治療せずに放置した場合、トレポネーマが脳および脊髄に侵入し、背痛、血管炎、髄膜炎、脳炎、または進行性麻痺を発症する可能性があります。 第 2 段階から第 3 段階への移行中に、麻痺とタブーが発生します。
髄膜の炎症により、頭の痛み、吐き気、嘔吐、髄膜症状(ケルニヒ、ブルジンスキー、首の筋肉の硬直)が現れます。 脳血管の損傷は非常に危険です。 血管炎は、虚血性脳卒中や出血性脳卒中などの急性脳血管障害のリスクを高めます。
患者の検査と治療
 患者は皮膚科医と他の専門家(神経科医、眼科医、療法士)と一緒に治療を受けます。 病原体または抗体を特定した後、薬が処方されます。 診断を確認するには、次のものが必要です。
患者は皮膚科医と他の専門家(神経科医、眼科医、療法士)と一緒に治療を受けます。 病原体または抗体を特定した後、薬が処方されます。 診断を確認するには、次のものが必要です。
- 生活歴と主な訴えの収集。
- 皮膚の検査;
- 触診;
- 肺と心臓の音を聞く。
- ワッサーマン反応。
- 抗カルジオリピン検査;
- 神経学的検査。
- RIF法を使用した血清学的分析。
- 暗視野顕微鏡。
臨床検査には、二次梅毒の排出と血液が使用されます。 患者を治療する前に、生殖管の塗抹標本で微生物叢を検査する必要があります。 梅毒は他の性感染症と合併することがよくあります。 必要に応じて、診断を明確にするためにリンパ節生検と腰椎穿刺が行われます。

脳脊髄液の組成の変化は神経梅毒を示します。 粘膜の検査は必須です。 二次梅毒のその他の研究方法には、CT、MRI、X線撮影、血管造影、咽頭鏡検査、鼻鏡検査、FEGDS、超音波検査、および心電図検査があります。 膿皮症、天然痘、風疹、麻疹、乾癬、苔癬、その他の皮膚疾患との鑑別診断が行われます。 口腔粘膜が影響を受けている場合は、口内炎、非特異的な喉の痛み、およびカンジダ症を除外する必要があります。
梅毒性発疹の存在下では、不変性療法が行われます。
ペニシリンは第一選択の薬です。 ビシリン-5 およびベンジルペニシリン ナトリウム塩は、梅毒トレポネーマに対して最も高い活性を示します。 予備薬はテトラサイクリン系(Doxal)、マクロライド系(Forte)、セファロスポリン系()です。
 治療計画は医師(皮膚静脈科医)によって選択されます。 抗生物質を注射で投与することをお勧めします。 この病気は内臓の機能不全を特徴とするため、治療計画には対症療法薬(NSAID、点眼薬)が含まれます。 免疫賦活剤が処方されることが多いです。 回復を早めるためには、ビタミンを摂取し、食事を正常化することをお勧めします。 治療中は性行為をしてはいけません。
治療計画は医師(皮膚静脈科医)によって選択されます。 抗生物質を注射で投与することをお勧めします。 この病気は内臓の機能不全を特徴とするため、治療計画には対症療法薬(NSAID、点眼薬)が含まれます。 免疫賦活剤が処方されることが多いです。 回復を早めるためには、ビタミンを摂取し、食事を正常化することをお勧めします。 治療中は性行為をしてはいけません。
予測と予防策
再発性二次梅毒は治療によく反応します。 症状が無視されると、合併症が発生し、病気のステージ 3 が発症します。 二次梅毒の予後はほとんどの場合良好です。 この病状の発症を回避するには、次のことが必要です。
- 性的パートナーが 1 人いる。
- 商業的な性行為に従事しないでください。
- カジュアルな関係を築かないでください。
- 梅毒患者と接触しないでください。
- 個々の食器を使用する。
- 他人のタオル、かみそり、手ぬぐいを受け取らないでください。
- 薬物の注射をやめてください。
- 血清学的検査のために定期的に血液を提供する。
- 無菌および消毒の規則が遵守されない場合は、ピアス、タトゥー、医療処置を拒否してください。
場合によっては、緊急の病気の予防が必要になる場合があります。 感染リスクが高い場合に必要となります。 予防策には、膀胱を空にすること、外性器を注意深くトイレすること、消毒剤(ミラミスチン、クロルヘキシジン)を使用することが含まれます。 適応症に応じて抗生物質が使用される場合があります。 したがって、病気の第 2 段階では危険な合併症が発生する可能性があります。 それらの中で最も危険なのは神経梅毒です。
梅毒の二次期は、多くの場合、二次梅毒が出現する 7 ~ 10 日前に起こる前駆現象で始まります。 より多くの場合、これらは女性または衰弱した患者で観察され、血行性経路を介して患者の体内に梅毒トレポネーマが大量に広がるのと時を同じくします。 脱力感、パフォーマンスの低下、無力感、頭痛、筋肉、骨、関節の痛み(梅毒に典型的な夜間に増加する)、体温の上昇(平均値まで、まれに39〜40℃まで)が認められます。 多くの場合、この状態は患者や医師によってインフルエンザと見なされ、梅毒の適時の診断が遅れます。 この期間中、血液中に白血球増加症や貧血が観察されることがあります。 原則として、梅毒の二次期の臨床症状が現れると、すべての患者に起こるわけではない前駆現象が消えます。
続発性梅毒は、皮膚や目に見える粘膜に現れるさまざまな形態学的要素、および(程度は低いですが)内臓、神経系、運動系などの変化を特徴とします。続発性梅毒は 2 ~ 2.5 歳で発症します。 、頻度は少なくなりますが、3か月です。 感染後。 治療を行わないと、数年以上にわたって数回再発する可能性があります。 発疹と発疹の間の間隔で、二次性潜伏梅毒の診断が行われます。
二次梅毒の梅毒には一般的な症状があります。
すべての要素は良性であり、通常、潰瘍形成を伴う悪性梅毒のまれなケースを除いて、組織を破壊せず、傷跡を残さず、2〜3か月後に自然に消え、通常は全身状態の違反を伴いません。
発疹は通常、主観的な感覚を伴いません。 頭皮や皮膚の大きなひだに発疹がある場合にのみ、わずかなかゆみを訴える患者もいます。
要素には急性炎症の兆候がなく、赤銅色、停滞または茶色がかった色合いがあり、その後色が褪せて「退屈」になります。後者は色の調子だけでなく、二次炎症の経過そのものも反映します。梅毒の発疹。
発疹は丸い形をしており、健康な皮膚からはっきりと区別されており、周囲の成長や融合が起こりにくいため、局所的に位置し、互いに区切られたままです。
追放は多型によって特徴付けられる。二次梅毒は多くの場合、真の多型を引き起こすさまざまな梅毒の同時噴出を特徴とし、梅毒の発作的な出現は進化的または偽の多型を引き起こすためである。
梅毒は抗梅毒治療の影響ですぐに治ります。
血清学的血液反応(RSC、RW)および沈澱サンプルは、二次性新鮮梅毒(高力価レージン - 1:160、1:320)のほぼ 100% で、また二次性梅毒患者の 96 ~ 98% で鋭い陽性を示します。再発性梅毒(レアギン力価が低い)。 RIFを使用している患者の血液を検査すると、ほぼ100%のケースで鋭い陽性結果が観察されます。 梅毒トレポネーマ(RIBT)の固定化反応は、二次性新鮮梅毒患者のほぼ半数(固定化60~80%)、二次再発梅毒患者の80~100%(固定化90~100%)で陽性結果を示します。 二次再発梅毒の最大 50% の症例には、髄膜炎の臨床像がないにもかかわらず、脳脊髄液の病理学的変化が伴います (いわゆる、隠れた潜在性梅毒性髄膜炎)。
梅毒は、血管斑点 (バラ斑)、小結節 (丘疹)、および頻度は低いですが、小胞 (小胞)、膿疱 (膿疱) で構成されます。 さらに、二次梅毒には、色素性梅毒(梅毒性白皮症)および梅毒性脱毛症(脱毛症)が含まれます。
二次新鮮梅毒では、梅毒はより小さく、より豊富で、より明るい色で、主に体の皮膚上に対称的に位置し、グループ化して融合する傾向がなく、原則として剥がれません。 ほとんどの患者では、硬性下疳の残存と顕著な局所リンパ節炎が検出されます (患者の 22 ~ 30%)。 さらに、多強強膜炎の発現がより良好になります(腋窩部、顎下、頸部、肘部などのリンパ節の拡大、密な弾性の一貫性、可動性、無痛)。 多発性腺炎は続発新鮮梅毒患者の 88 ~ 90% で発生します。
二次再発性梅毒では、発疹の要素は大きく、量が少なく、非対称であることが多く、グループ化しやすく(図形、花輪、円弧の形成)、色が淡く、会陰、鼠径ひだ、胃の粘膜に局在していることがよくあります。性器、口など e. 刺激を受けやすい場所。 続発性新鮮梅毒では、患者の 55 ~ 60% に単形性ばら状発疹が見られますが、続発性再発梅毒ではそれはあまり一般的ではなく (患者の約 25%)、単形性丘疹性発疹がより頻繁に観察されます (最大 22%)。場合)。
斑点梅毒 (梅毒ロセオラ) は、続発性新鮮梅毒における皮膚病変の最も一般的な形態です。
ロゼオラは最初はピンク色で、次に淡いピンク色で、ぼやけた輪郭を持ち、直径1 cmまでの丸い、滑らかな表面を備えた非融合スポットで、周囲に成長がなく、周囲の皮膚から盛り上がっていません。 ロゼオラは、1 日あたり 10 ~ 12 個の要素で徐々に現れ、7 ~ 10 日で完全に発達します。これが色の濃さの違いを説明します。 ロゼオラに圧力がかかると一時的に消えたり青くなったりしますが、圧力を止めると再び現れます。 長く存在するロゼオラを押すと、赤血球の破壊とヘモジデリンの沈着により、ピンク色の代わりに黄色がかった色が残ります。 長く存在するロセオラは黄褐色になります。 ロゼオラは主に体幹と四肢にあります。 顔、手、足の皮膚が影響を受けることはほとんどありません。 ロゼオラには主観的な感覚は伴いません。 治療を行わずに平均 3 ~ 4 週間放置すると、バラ斑は徐々に消失します。
二次新鮮梅毒では、ロゼオラはランダムに位置しますが、対称的かつ局所的に位置します。 続発再発梅毒におけるバラ斑は、続発新鮮梅毒よりも少量で発生し、通常は皮膚の特定の領域にのみ局在し、多くの場合、中心を維持しながら、円弧、リング、半円弧の形で図形を形成するようにグループ化されます。その場所。 同時に、再発性ロセオラのサイズは新鮮なロセオラのサイズよりわずかに大きく、その色はチアノーゼの色合いを持っています。 二次新鮮梅毒患者では、最初のペニシリン注射後、通常、体温の上昇と梅毒発疹領域の炎症の増加を伴う増悪反応(ヘルクスハイマー・ヤリシュ・ルカシェビッチ反応)が起こります。 この点で、より飽和したピンクがかった赤の色を獲得したロゼオラがはっきりと見えます。 さらに、増悪反応中に、治療前には存在しなかった場所にロセオラが現れることがあります。
典型的なロゼオラに加えて、非常に珍しい次の品種があります。
剥離性ロゼオラ - 斑点のある要素の表面に層状の鱗片が現れ、しわくちゃのティッシュペーパーを思い出させ、要素の中心がやや凹んでいるように見えます。
ロゼオラの上昇(隆起ロゼオラ) - 血管周囲浮腫がある場合、周囲の正常な皮膚のレベルよりわずかに上昇し、水疱に似ていますが、かゆみは伴いません。
鑑別診断。梅毒性ロセオラの診断は、特に新鮮な続発梅毒の場合、通常は何の困難も伴いません。 黄斑梅毒の鑑別診断を行う際には、一部の急性感染症(風疹、麻疹、腸チフス、発疹チフス)、中毒疹、バラ色粃糠疹、癜風癜風、ダニ刺咬による斑点で生じる黄斑発疹に留意する必要があります。 しかし、急性感染症における発疹は常にかなり高い体温と全身症状を伴います。 麻疹患者では、まず顔、首、胴体、手足の後ろを含む四肢に、大量の大きくて融合した明るい発疹が現れます。 発疹が退縮すると皮がむけます。 点状の白っぽいフィラトフ・コプリック斑が頬の粘膜に、場合によっては唇や歯茎に現れます。 風疹患者の場合、発疹はまず顔に現れ、次に首に現れ、胴体に広がります。 発疹は淡いピンク色で、最大でレンズ豆ほどの大きさで、円形または楕円形で、融合する傾向がなく、多くの場合皮膚レベルよりやや上に立ち、2〜3日間存在し、跡形もなく消えます。 同時に、咽頭の粘膜にも同様の発疹が発生します。 時々かゆみが気になります。
腸チフスや発疹チフスの発疹は常に重篤な全身症状を伴いますが、発疹チフスの発疹はそれほど多くなく、しばしば点状の性質を帯びます。 さらに、これらの場合には原発性硬化症、強膜炎、または多発性腺炎はありません。
梅毒性バラ発疹の出現に発熱を伴う前駆現象が先行する場合、後者は発疹チフスほど高くはなく、バラ発疹の発疹出現後の最初の数日で消失します。
薬や低品質の食品を摂取したときに発生する中毒疹による斑点状の発疹は、急性の発症と経過、明るい色、急速な剥離、末梢の増殖と融合の傾向が特徴で、多くの場合灼熱感やかゆみを伴います。 。
ピンク色のジベール苔癬の患者では、梅毒性バラ斑とは対照的に、いわゆる母体斑が見られます。これは、約 1.5x3 cm 以上の楕円形のピンクがかった赤色の斑点であり、薄い層状の黄色がかった鱗片があり、丸めたタバコのようにしわが寄っています。 、最初は本体紙の側面の領域に多く出現します。 1~2週間後。 多数の同様の要素が現れますが、サイズは小さく、体節に沿って長径で位置しています。
梅毒性ばら色とは対照的に、癜風性癜風(多色)では、非炎症性のカフェオレ色の鱗片状の斑点が現れ、合体する傾向があり、ほとんどの場合、胴体上部の領域に現れます。 このような斑点にヨードチンキを塗ると、周囲の皮膚に比べて色が暗くなります。
ケジラミの咬傷による斑点は、灰色がかった紫色、ケジラミの咬傷からの出血点がいくつかの斑点の中心に存在する点で、梅毒性バラ斑とは異なります。 これらの斑点は圧力をかけても消えません。
上記の疾患と梅毒性ばらつき症を鑑別診断する場合、二次梅毒の他の臨床症状がないこと、および患者の血清学的検査の結果が診断上非常に重要です。
丘疹梅毒 - ロセオラと同じ二次梅毒の頻繁な症状。 しかし、ロセオラが続発性新鮮梅毒の最も一般的な症状である場合、丘疹性梅毒は続発性再発梅毒の症状です。 大きさに基づいて、大きな丘疹状またはレンズ状の梅毒と小さな丘疹状または粟粒状の梅毒があります。
レンチキュラー丘疹梅毒は、梅毒性丘疹の最も一般的なタイプであり、密な弾性一貫性、丸く、鋭く制限された輪郭、半球形、レンズ豆からエンドウ豆(直径 0.3 ~ 0.5 cm)までの大きさを持っています。 末梢での成長や融合が起こりにくいです。 丘疹の色は最初はピンクで、後に銅色または青みがかった赤(ハム色)になります。 丘疹の表面は最初の数日は滑らかで光沢がありますが、その後剥がれ始めます。 丘疹の剥離は中心で始まり、周縁部より早く終了します。これにより、「ビエットカラー」の形で丘疹の周縁剥離が発生します。 鈍いプローブで結節の中心を圧迫すると、鋭い痛みが生じます (Jadassohn 症状)。 丘疹梅毒はすぐには皮膚に現れません;それらは急激に現れ、10〜14日で完全に発達に達し、その後6〜8週間持続するため、同じ患者でさまざまな発達段階の丘疹を見ることができます。 丘疹が解消した後も、色素沈着はその場所に長期間残ります。
二次新鮮梅毒では、丘疹が体幹や四肢の皮膚、多くの場合顔や頭皮に対称的かつランダムに散在します。 二次再発梅毒の患者では、丘疹の数は少なく、輪、花輪、弧、半アーチの形でグループ化され、好みの場所(性器、肛門領域、口腔粘膜、手のひら、足の裏など)に局在する傾向があります。 )。
二次性丘疹性梅毒の臨床型は次のように区別されます:乾癬状、コイン状、脂漏性、手のひらと足の裏、しだれ状、大腿コンジローマなど。
脂漏性丘疹梅毒皮脂腺が豊富な皮膚の領域、主に顔の油性脂漏症に悩む人、特に頭皮との境界にある額(金星冠)、鼻唇溝、鼻頬溝、顎のしわ、頭皮に局在します。 。
丘疹は黄色がかったまたは灰色がかった黄色の脂っぽい鱗片で覆われています。
乾癬状丘疹性梅毒丘疹の表面に多数の銀白色の層状鱗片が存在することを特徴とし、これらの要素が乾癬性発疹に似たものになります。
貨幣状丘疹性梅毒直径が2ルーブル硬貨以上の丸い丘疹で、表面はやや平らな球形で、色は茶色または赤色です。 主に再発性梅毒で発生します。 この場合、単一の発疹が認められますが、通常はグループ化されます。
手のひらと足の裏の丘疹性梅毒独特の外観を持っています。 最初、丘疹は周囲の皮膚のレベルをほとんど超えず、基部に密な浸潤を伴う、鋭く限定された赤紫色または黄色がかった斑点のように見えます。 その後、そのような要素の表面に緻密で除去が難しいスケールが形成されます。 エレメントの外周部にはスケールがありません。
しばらくすると、丘疹の中央部分の角質層に亀裂が入り、丘疹が剥がれ始め、徐々にビエットの「襟」が形成されます。
手のひらや足の裏の領域にあるこのような丘疹は、新鮮な梅毒でも発生する可能性がありますが、再発性二次梅毒でより頻繁に発生します。 さらに、梅毒が古いほど、手のひらや足の裏などの発疹の位置の非対称性が顕著になり、発疹が輪や円弧状にグループ化され、波状の輪郭をした大きな斑に融合し、時には顕著な剥離やひび割れが見られます。晩期再発梅毒の特徴。
時には、手のひらや足の裏の丘疹の表面の角質化がかなりの程度に達し、カルスのような肥厚が形成されます。 しかし、それらは常に、鋭く限定された、停滞した赤く薄暗い縁に囲まれています。
しだれ丘疹梅毒レンズ状丘疹が、発汗量が多く常に摩擦にさらされている場所(生殖器、肛門部、鼠径部大腿部、臀部、腋窩襞、足の趾間襞、女性の乳腺の下など)に局在することで形成されます。 この場合、丘疹の表面から角質層の浸軟と拒絶反応が起こり、規則的に丸いしだれ状のびらんが生じます。 びらん性丘疹の漿液性分泌物には、多数の淡色のトレポネーマが含まれています。 摩擦による長期にわたる刺激の影響下で、しだれ丘疹はサイズが大きくなり、大きな波状の縁を備えたプラークに融合することがあります。 長期にわたる刺激や二次感染の影響により、びらん性丘疹は潰瘍化することがあります。 周囲の健康な皮膚からの各要素の明確な分離、周囲の表面からのびらんの上昇、および軽度の主観的感覚(かゆみ、灼熱感)により、診断を確立することができます。 大腿コンジローマ(栄養性丘疹)は、大陰唇の領域および隣接する皮膚、肛門領域、臀部および鼠径部大腿ひだ、脇の下、足の趾間ひだ、へその領域、陰嚢にあるびらん性丘疹から発生します。 、陰茎の根元にある鼠径部の陰嚢のひだ。 これらの丘疹は、長期にわたる刺激の影響下で植生する可能性があり、その表面はでこぼこで不均一になり、多数の淡いトレポネーマを含む漿液性または灰色がかった粘着性のコーティングで覆われます。
植生性丘疹、または大腿コンジローマ、増加する傾向があり、場合によっては大きなサイズに達することもあります。 ラタコンジローマは主に続発性再発梅毒の特徴であり、特定の段階では病気の後期の唯一の症状である可能性があります。
粟粒丘疹梅毒は非常にまれです。 ケシ粒やキビ粒ほどの大きさの、茶色がかった赤みがかった、または赤銅色の円錐形の密集した丘疹が主に体の皮膚に現れます。 発疹はグループ化すると、リング、円弧、ギザギザの端ときめの細かい表面を備えたプラークを形成します。 小結節は毛包脂腺性毛包の口の周囲にあります。 個々の丘疹の表面には鱗片または角質の棘があります。 時には、粟粒丘疹は非常に薄くて小さいため、粟粒梅毒はいわゆる鳥肌に似ていることがあります。
大量の粟粒梅毒は梅毒の重度の経過を示します。
鑑別診断。レンチキュラー梅毒は、扁平苔癬、類乾癬、扁平苔癬と非常によく似ている可能性があります。 しかし、扁平苔癬では、梅毒丘疹とは異なり、平らで光沢のある多角形の液体色の丘疹が現れ、丘疹の中心に臍のくぼみがあります。 不均一な顆粒症のため、丘疹の表面には灰白色のメッシュ(ウィッカムメッシュ)が見えます。 通常、このプロセスには重度のかゆみが伴います。
臨床的には、涙滴型の準乾癬を梅毒性丘疹と区別するのは非常に困難ですが、準乾癬にはこの病気にのみ特徴的な 3 つの症状があります。 「ウェーハ」の症状(L.N. マシュキリーソン)、つまり、こすることによって明らかになった剥離はコロイド状の膜のように見えます。 丘疹の周囲の出血は、丘疹を擦ったときに発生します。 さらに、類乾癬による発疹は、梅毒結節に比べて浸潤物が小さく、口腔粘膜に現れることは非常にまれです。
扁平苔癬は、乾癬に特徴的なステアリン染色、乾癬性フィルムおよびピンポイント出血の現象の存在、末梢増殖およびプラークの形成と合併する傾向、頻繁な再発を伴う慢性経過により、乾癬状丘疹性梅毒とは異なります。 さらに、乾癬性発疹はピンク色を特徴とします。
大腿コンジローマは性器いぼに似ている場合があり、肛門にある場合は痔核に似ている場合があります。
尖形コンジローマは、カリフラワーを思わせる葉状の構造と、細い茎の存在において、扁平コンジローマとは異なります。 性器いぼは、脚の付け根の領域も含めて柔らかく、大きさはさまざまで、時にはサクランボ以上の大きさに達し、色は正常な皮膚の色またはピンクがかった赤で、容易に出血することがよくあります。
生殖器疣贅は生殖器および肛門領域に局在しているため、その表面が浸軟化して侵食される可能性があります。
痔核については、基部全体が皮膚上にある大腿コンジローマとは異なり、痔核は少なくとも片面が直腸の粘膜で覆われています。 さらに、痔核結節は柔らかく、出血が多く、高密度の弾性浸潤がありません。 痔核の慢性的な性質と、痔核上の梅毒性発疹の可能性を考慮する必要があります。
粟粒梅毒は皮膚の苔癬性結核に似ており、梅毒性丘疹とは異なり、柔らかい粘稠度、黄赤色、密集する傾向、発疹の表面に繊細な鱗片が形成されること、発疹の発症が特徴です。主に小児期のプロセス、陽性ツベルクリン反応、梅毒の他の兆候および梅毒に対する陰性血清学的反応の欠如。 これらすべての兆候により、正しい診断を行うことができます。
丘疹性梅毒の鑑別診断を行う場合、患者の梅毒の血清学的検査が最も重要です。
膿疱性(膿疱性)梅毒は二次梅毒の比較的まれな症状です。 その存在は通常、重度の悪性疾患の経過を示します。 梅毒膿疱の出現には、多くの場合、発熱や全身症状が伴います。 これは、原則として、アルコール依存症、結核、薬物中毒、ビタミン欠乏症などを患い、衰弱し疲れ果てた患者に発生します。
膿疱性梅毒の臨床タイプは次のように区別されます:ざ瘡様、天然痘様、膿痂性、斑点状(梅毒性湿疹)、ルピオイド(梅毒性ルピー)。
ざ瘡、天然痘、膿痂疹などの表在性膿疱性梅毒は、続発性新鮮梅毒、および深部膿疱性梅毒(漏出性およびルピオイド)の患者でより頻繁に発生します - 主に病気の再発時に発生します。 梅毒膿疱症は通常の梅毒性丘疹であり、その浸潤物は漿液性多核滲出液で飽和し、崩壊し、その後膿皮症と同様に黄褐色の痂皮が形成されます。 同時に、膿疱性梅毒の種類は、その腐敗の位置、大きさ、程度によって決まります。
座瘡様(座瘡状)膿疱性梅毒 健康な皮膚とはっきりと境界が定められた濾胞性丘疹で、その上部には直径0.2~0.3cmの円錐形の膿疱があります。 化膿性浸出液はすぐに乾燥して黄褐色の外皮となり、それが落ちると、ほとんど目立たない陥凹した色素沈着瘢痕が現れます。 座瘡梅毒は通常、梅毒の二次期の他の症状と組み合わされます。
鑑別診断。梅毒ざ瘡は、尋常性座瘡、丘疹性結核およびヨウ素座瘡または臭素座瘡とは区別されるべきである。 尋常性ざ瘡は、急性の炎症、痛み、重度の脂漏と面皰の存在、患者の年齢、発疹が頻繁に再発する慢性経過という点で、梅毒ざ瘡とは異なります。 四肢の伸筋表面に局在する皮膚の丘疹性結核は長期間進行し、要素は急速に発達し、中央部分が壊死する結節性発疹の部位には「刻印された」瘢痕が残りますが、これは決して発生しません。梅毒と一緒。 ヨウ素座瘡および臭素座瘡の診断では、梅毒とは対照的に、座瘡様要素の周囲に沿った大きな膿疱と急性炎症性花冠の存在が重要です。 根元に密な浸潤が存在しないため、ヨウ素または臭素製剤の服用を中止した後、発疹が急速に消失します。
天然痘膿疱性梅毒 レンズ豆またはエンドウ豆ほどの大きさの半球状の膿疱であり、境界がはっきりした赤銅色の浸潤物に囲まれており、中央に臍のくぼみがあります。 5〜7日後、膿疱の内容物は浸潤した基部にある地殻に縮小し、要素は長期間この形状に残ります。 かさぶたが拒絶された後は、茶色の色素沈着と多くの場合傷跡が残ります。 天然痘梅毒は任意の量で出現する可能性がありますが、通常は最大 15 ~ 20 個の要素が手足、胴体、顔の屈筋表面に出現します。
鑑別診断。天然痘梅毒は、天然痘および水痘とは区別されるべきである。 高い体温を伴う急性の発症、患者の重度の全身状態、膿疱の基部に密な浸潤がないこと、顔に最初に発疹が出現すること、陰性の血清学的反応により、天然痘梅毒の診断を拒否することができます。
膿痂性膿疱性梅毒 顔の皮膚、上肢の屈筋面、胸部、背中に濃赤色の丘疹が形成されることから始まります。通常は直径1cmまでですが、頻度は少なく、それ以上になります。 数日後、丘疹の上部に薄壁の膿疱が形成され、すぐに乾燥して、暗赤色の浸潤した花冠に囲まれた黄褐色の巨大な隆起した層状の外皮を形成します。 かさぶたを無理に剥がすと、暗赤色で出血しやすい潰瘍が露出します。
鑑別診断。下品な膿痂疹は梅毒性膿痂疹とは、急性発症、急速な広がり、基部の圧密のないフリッゲンの最初の形成、金色または汚れた灰色の痂皮の存在、除去すると滑らかで湿った真っ赤なびらん性表面が露出するという点で異なります。 」 周囲に沿って発疹が融合し、不規則な形の大きな病巣になります。 病気になるのは主に子供です。
湿疹性膿疱性梅毒 梅毒膿疱症の重篤な悪性形態であり、通常は 5 ~ 6 か月後に発生します。 感染後。 湿疹の重要な特徴は、要素が深さと幅の両方で衰退する傾向があることです。 区切られた暗赤色の浸潤物が現れ、その中心に膿疱がすぐに形成され、乾燥すると、まるで凹んだような灰色がかった茶色のほぼ黒色の緻密な地殻となり、銅赤色の浸潤物に囲まれます。 湿疹は周囲の成長により徐々に増大し、5 ルーブル コイン以上の大きさに達します。 痂皮を除去した後、化膿性分泌物を伴う黄灰色の壊死塊で覆われた、急な縁と滑らかな底を備えた多かれ少なかれ深い潰瘍が露出します。 潰瘍は、密で境界がはっきりした暗赤色の浸潤隆起に囲まれています。 湿疹が治癒した後も、色素沈着した傷跡が残ります。