Как лечить ревматоидный артрит в домашних условиях. Ювенильный ревматоидный артрит. Картофель на кефире.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Полиморфная сыпь
При ювенильном артрите сыпь появляется на высоте лихорадки. Далее она может периодически появляться и исчезать. При этом она не сопровождается или другими неприятными ощущениями. Характер сыпи может быть самым разнообразным.
Что такое артрит и каковы его причины?
От физиотерапии вы можете работать по-разному. Они должны быть гладкими, поверхностными и прогрессивными, иметь успокаивающее, кровообращение и трофические эффекты. Выполняется изометрическими упражнениями всех возможных движений в зависимости от пораженного сустава. В случае руки изометрические упражнения могут выполняться в направлении сгибания, растяжения и боковых и радиальных отклонений, сопротивление удерживается в течение нескольких секунд, и оно расслаблено. Преимущество этих упражнений заключается в том, что, поскольку в моменты воспаления нет совместных движений, не рекомендуется. Совместная мобилизация. Важно, чтобы ваши суставы были максимально гибкими. Больше внимания следует уделять периодам воспаления. Активное упражнение может быть выполнено, рекомендуется в острой фазе, если пациент не завершает лук движения, может быть проведен активным образом; С другой стороны, пассивные упражнения в острой фазе не рекомендуется, так как они могут усиливать воспаление, увеличивая внутрисуставное давление и вызывая разрыв суставной капсулы. Отрезки. Чтобы избежать контрактур и поддерживать общую амплитуду. Противопоказано при воспалении. Гидротерапия. Работа в бассейне настоятельно рекомендуется в состояниях воспаления, флотация помогает защитить суставы и облегчает движение. Аэробные упражнения: он может ходить или кататься на велосипеде, помогает общему благополучию и поддерживать хорошее физическое здоровье.
- Его следует избегать в периоды воспаления.
- Мышечное перевоспитание.
Сыпь при ювенильном ревматоидном артрите бывает следующих видов:
- пятнистая сыпь;
- сыпь в виде ;
- геморрагическая сыпь;
- папулезная сыпь.
Поражение почек может быть на уровне различных структур, но чаще всего развивается . При амилоидозе в паренхиме почек накапливается мутированный белок, который называется амилоидом. В здоровом организме этого белка не существует, но он образуется при длительных, хронических заболеваниях. Амилоидоз почек протекает очень медленно, но он неизбежно ведет к . Проявляется отеками, белком в моче, накоплением продуктов обмена в организме (например, ).
Поражение сердца
При ювенильном ревматоидном артрите может поражаться как сердечная мышца, так и оболочки, покрывающие сердце. В первом случае заболевание протекает в виде . Миокардит сопровождается слабостью и неполноценностью сердечной деятельности. Сердце, которое в норме выполняет функцию насоса в организме (прокачивает кровь по всему телу
), в этом случае не способно обеспечивать кислородом весь организм. Дети предъявляют жалобы на слабость, быструю утомляемость.
Также при ревматоидном артрите может повреждаться и перикард с развитием . Вовлечение в патологический процесс и сердечной мышцы, и перикарда, называется миоперикардитом.
Что это такое, различия, причины и симптомы
Артрит - это воспаление суставов. Сустав - это точка, с которой встречаются две кости. Были диагностированы более 100 различных типов артрита, таких как анкилозирующий спондилоартрит, ревматоидный артрит, остеоартрит, подагра или склеродермия. Артрит может повредить мышцы, кости, сухожилия или связки. В дополнение к практике физической активности, соответствующей условиям каждого человека и нести разнообразную и сбалансированную диету, они особенно полезны для случаев артрита.
Домашние средства от артрита
Причины возникновения артрита. Перелом костей Аутоиммунные заболевания Вирусная или бактериальная инфекция Старение Избыточный вес Оставайтесь в том же положении в течение длительного времени. Жесткость сустава Местное воспаление Боль Покраснение Ограничение движения. . Применение местного тепла или холода может оказать большое облегчение при артрите.
Поражение легких
Поражение легких может протекать в виде склерозирующего альвеолита или . В первом случае стенки альвеол замещаются соединительной тканью. В результате этого эластичность альвеол и самой легочной ткани снижается. В случае плеврита в плевральной полости накапливается выпот (воспалительная жидкость
), который постепенно сдавливает легкое. И в первом, и во втором случае основным симптомом является отдышка.
Он обладает антиартритным действием, снимающим симптомы артрита, такие как боль и воспаление. Вы просто должны варить его, следуя этим. Лекарственное растение, которое использовалось с древних времен для инфицирования почек, состояния кожи, стимулировало секрецию грудного молока или вытесняло слизь из дыхательных путей. И среди его лекарственных применений применяется его применение для воспалительных заболеваний, таких как артрит, ревматизм и подагра. Это принято, заваривая его.
Эти семена богаты омега-3 жирными кислотами, поэтому они являются естественным средством для борьбы с симптомами артрита. Вы также заметите улучшение здоровья ваших волос, кожи, жизнеспособности или даже язв желудка, если вы страдаете. Семена льна могут быть взяты путем измельчения и опрыскивания их на уже поданной пище, а также оставили намокнуть в течение 6 часов и выпить вместе с созданным слизью.
Гепатолиенальный синдром
Гепатолиенальный синдром характеризуется увеличенной печенью и селезенкой. Чаще же увеличивается только печень (гепатомегалия
), что проявляется тупой ноющей болью в правом подреберье. Если же увеличивается и селезенка (спленомегалия
), то боль появляется еще и слева. Однако у маленьких детей любая абдоминальная боль локализуется вокруг пупка. Поэтому выявить увеличенную печень и селезенку удается только при медицинском осмотре во время пальпации.
Еще один плод, очень полезный для остеоартрита. В дополнение к уходу за кожей и защите нашей сердечно-сосудистой и пищеварительной систем, папайя очень помогает в снижении воспаления, характерного для артрита, из-за его содержания бромелаина. Вам просто нужно принять его свежим для нормального пути в вашем рационе.
Традиционное средство для облегчения боли в суставах. Вы можете легко подготовить его дома и всегда иметь доступ к нему, когда вам это нужно. Он очень эффективен, а также снимает мышечные боли. Эта ароматическая трава, помимо приправы многих блюд, отлично подходит для уменьшения воспаления, вызванного артритом. Кроме того, базилик борется с физической и умственной усталостью, головной болью, стрессом и беспокойством. Просто нарежьте свежие листья на уже поданную пищу.
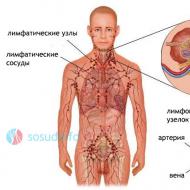
Лимфаденопатия
Лимфаденопатией называется . Увеличиваются те узлы, которые локализуются около воспаленного сустава. Если поражаются височно-нижнечелюстные суставы, то увеличиваются шейные и подчелюстные узлы; если коленный сустав – то подколенные узлы. Таким образом, лимфаденопатия носит реактивный характер, а не какой-то специфический.
Яблочный уксус: это домашнее средство, как было показано, уменьшает как воспаление, так и боль от хронических состояний. Он применяется к пораженной области с помощью компрессов с теплым яблочным уксусом, а также можно принимать внутрь, смешивая ложку яблочного уксуса в стакане воды.
Одним из лучших естественных средств для артрита является лист эвкалипта. Он обладает противоревматическими свойствами, противовоспалительным, обезболивающим, помимо того, что он отлично подходит для мигрени и лихорадки. Вы можете использовать эвкалипт в эфирном масле, смешанном с базовым маслом, и массировать пораженный участок.
Ювенильный ревматоидный артрит может протекать в нескольких вариантах:
- олигоартикулярный вариант – с поражением двух – трех, но не более четырех суставов;
- полиартикулярный вариант – с поражением более четырех суставов;
- системный вариант - с поражением и внутренних органов, и суставов.
Каковы первые симптомы ревматоидного артрита?
 Первые симптомы ревматоидного артрита очень разнообразны. В около 60 процентах случаев болезнь начинается постепенно, с появлением признаков общей интоксикации организма и нарастанием основных симптомов в течение нескольких месяцев. У 30 – 40 процентов больных начальная симптоматика ревматоидного артрита ограничивается местными признаками воспаления суставов.
Первые симптомы ревматоидного артрита очень разнообразны. В около 60 процентах случаев болезнь начинается постепенно, с появлением признаков общей интоксикации организма и нарастанием основных симптомов в течение нескольких месяцев. У 30 – 40 процентов больных начальная симптоматика ревматоидного артрита ограничивается местными признаками воспаления суставов.Все начальные симптомы ревматоидного артрита можно разделить на три основные группы.
Группами первых симптомов ревматоидного артрита являются:
Гранада: помимо плода, богатого антиоксидантами, гранат обладает противовоспалительным эффектом и имеет большую пользу для людей с артритом и подагрой. Он также снимает изжогу, очищает кровь, помогает предотвратить болезнь и богат антиоксидантами. Вишня - еще один плод, очень подходящий для случаев артрита.
Раннее лечение ревматоидного артрита является критическим
Суставная опухоль, жесткость и боль могут быть признаком артрита. Ревматоидный артрит является одной из наиболее распространенных форм. Боль и жесткость могут мешать вашей повседневной жизни, дома и на работе. Для некоторых людей болезнь умеренная, но другие могут стать причиной инвалидности. Ученые продолжают искать причины этого заболевания и способы улучшения лечения.
- симптомы общей интоксикации организма;
- симптомы суставных поражений;
- симптомы внесуставных поражений.
Из-за длительного воспалительного процесса в организме истощаются защитные барьеры и системы. Организм ослабевает, и появляются признаки общей интоксикации продуктами распада воспалительных реакций.
Симптомами общей интоксикации организма при ревматоидном артрите являются:
Существует более 100 видов артрита. Хотя симптомы могут быть похожими, основные причины различаются. Остеоартрит является наиболее распространенным типом артрита. Это гораздо чаще, чем ревматоидный артрит. Остеоартрит вызван износом суставов. При ревматоидном артрите иммунная система, которая обычно помогает защитить организм от инфекции и заболевания, начинает атаковать суставную ткань. У любого может быть ревматоидный артрит. Болезнь обычно начинается в среднем возрасте или за ее пределами. Но это может появиться в любом возрасте.
Даже дети иногда имеют подобный тип артрита. Некоторые типы артрита влияют на одно сустав за раз, но ревматоидный артрит может влиять на все тело. Важно получить правильный диагноз, потому что нужно лечить разные формы артрита по-разному. Для диагностики ревматоидного артрита врачи используют свои медицинские записи, физические обследования, рентген и лабораторные анализы. Нет единого теста для выявления заболевания, и его нелегко диагностировать.
- общая усталость;
- слабость во всем теле;
- разбитость;
- ломота во всех суставах и костях;
- ноющие боли в мышцах, которые могут сохраняться длительное время;
- бледность кожи лица и конечностей;
- похолодание ладоней и стоп;
- потливость ладоней и стоп;
- снижение или потеря аппетита;
- снижение массы тела;
- повышенная температура тела до 37,5 – 38 градусов;
- озноб;
- увеличение периферических лимфатических узлов.
Симптомы суставных поражений
Основными проявлениями ревматоидного артрита являются поражения суставов. В начальной стадии болезни суставные симптомы вызваны активным воспалительным процессом в суставах и образовавшимся периартикулярным (околосуставным
) отеком.
«Воспаление в суставах при ревматоидном артрите мягко и сильно отличается от твердых костных выступов в суставах пальцев, которые иногда возникают при остеоартрите», - объясняет доктор. Ваши суставы могут быть красными и горячими. Боль и жесткость могут быть хуже, когда вы просто просыпаетесь или отдыхаете в течение длительного периода времени. Со временем иммунная система повреждает упругую и эластичную ткань, которая соединяет суставы. Этот урон может быть серьезным и деформировать ваши суставы.
Ученые не знают точно, что вызывает ревматоидный артрит. Вероятно, это сочетание генетических факторов и экологических триггеров, таких как сигаретный дым или вирусы. Гормоны также могут играть роль в их внешности. Ревматоидный артрит чаще диагностируется у женщин, чем у мужчин. Болезнь иногда улучшается во время беременности или после нее наступает толчок.
Первыми симптомами суставных поражений при ревматоидном артрите являются:
- утренняя скованность;
- уменьшение амплитуды движений.
Артрит представляет собой воспаление всех тканей, формирующих и окружающих сустав.
Суставы, пораженные при ревматоидном артрите, различны по расположению и количеству.
Варианты суставных поражений при ревматоидном артрите
То, что знают ученые, это то, что повреждение вызвано неисправной иммунной системой. Система защиты тела ошибочно атакует мембрану, выстилающую суставы, такие как запястья, пальцы рук и ног. Шея, колено, бедро, голеностоп и другие суставы также могут быть затронуты.
«Иммунная система должна защищать нас», - говорит д-р Но при ревматоидном артрите по причинам, которые мы еще не знаем, иммунная система запутывается и начинает атаковать суставы. Ревматоидный артрит не лечит. Но есть эффективные методы лечения. Лечение может облегчить боль, уменьшить жёсткость и воспаление суставов и предотвратить дальнейшее повреждение.
| Критерий | Варианты | Краткое пояснение |
| В зависимости от количества пораженных суставов | моноартрит | поражен только один сустав. |
| олигоартрит | поражены два – три сустава. | |
| полиартрит | поражено более четырех суставов. | |
| По симметричности | симметричный артрит | поражен один и тот же сустав с правой и левой стороны тела. |
| ассиметричный артрит | нет поражения противоположного сустава. | |
| Вовлеченные суставы | крупные суставы конечностей |
|
| мелкие суставы конечностей |
|
У более 65 процентов больных начало заболевания проявляется полиартритом. Обычно он симметричный и обхватывает мелкие суставы пальцев рук и ног.
Артрит характеризуется рядом местных неспецифических симптомов.
Неспецифическими симптомами воспаления сустава при ревматоидном артрите являются:
Врачи больше не ждут лечения человека ревматоидным артритом. Теперь они знают, что они должны сразу начать лечение, прежде чем повреждение суставов ухудшится. Раннее выявление очень важно для повышения вероятности успешного лечения. Если мы сможем получить вашу болезнь с низкой активностью через 6 месяцев и начать ремиссию в течение 1 года, у нас невероятно высокая вероятность того, что болезнь будет иметь минимальное влияние на вашу жизнь, - говорит доктор.
Существует множество типов доступных лекарств. Эти препараты могут использоваться в сочетании с другими, которые, как было показано, замедляют разрушение суставов. Эти препараты подавляют иммунный ответ организма. Исследователи продолжают исследовать новые типы лекарств и комбинации лекарств.
- болезненность сустава при пальпации (ощупывании );
- припухлость сустава и прикрепленных к нему сухожилий;
- повышение местной температуры;
- иногда легкое покраснение кожи вокруг сустава.
Утренняя скованность возникает в первые минуты после пробуждения и длится до 1 – 2 часов и более. После длительного пребывания в покое в суставах накапливается воспалительная жидкость, за счет которой увеличивается периартикулярный отек. Движения в пораженных суставах ограничены и вызывают сильные боли. Некоторые больные сравнивают утреннюю скованность с «ощущением затекшего тела», «тесными перчатками» или «тесным корсетом».
Боль в суставе
Суставные боли при ревматоидном артрите являются постоянными, ноющими. Небольшая физическая нагрузка и даже обычные движения в суставах вызывают усиление болей. После разминки или к концу рабочего дня боль имеет тенденцию к ослаблению. Облегчение длится не больше 3 – 4 часов, после чего боль вновь усиливается. Для уменьшения болевого синдрома больной непроизвольно держит пораженный сустав в согнутом положении.
Мы действительно должны полагаться на наш опыт. Мы учитываем сочетание признаков, симптомов и результатов анализов крови, чтобы выбрать правильное лечение, - объясняет Беккер. После начала лечения ревматоидного артрита пациенты должны проходить скрининг часто. Врачи, возможно, придется попробовать и настроить различные лекарства или комбинации лекарств, чтобы определить, что лучше для каждого человека. У некоторых людей есть симптомы на протяжении многих лет или даже на всю жизнь. Иногда, после нескольких месяцев со слабыми симптомами, они снова становятся хуже.
Уменьшение амплитуды движений
Из-за околосуставного отека и болевых ощущений в воспаленных суставах уменьшается амплитуда движений. Особенно это заметно при поражении пястно-фаланговых и межфаланговых суставов рук. У пациентов с ревматоидным артритом наблюдаются трудности с мелкой моторикой рук. Им становится тяжело застегивать пуговицы, продевать нитку в иглу, держать мелкие предметы.
Группа анализирует суставные образцы тканей и крови у людей с ревматоидным артритом, чтобы лучше понять гены и белки, которые вызывают и приводят к болезни. Исследователи стремятся понять, почему некоторые люди по-разному реагируют на разные методы лечения. Они также надеются когда-нибудь уметь адаптировать лечение к каждому человеку.
Ревматоидный артрит может влиять практически на любую область вашей жизни, от вашей работы до ваших личных отношений. Если у вас ревматоидный артрит, вы можете сделать много вещей, чтобы поддержать ваш образ жизни и оптимистичный взгляд. Упражнение помогает поддерживать здоровые и сильные мышцы, поддерживать мобильность в суставах и поддерживать гибкость. Отдых помогает уменьшить воспаление суставов, боль и усталость. Попросите вашего врача, как достичь наилучшего баланса между упражнениями и отдыхом для вашего конкретного случая.
Симптомы внесуставных поражений
Обычно при ревматоидном артрите симптомы внесуставных поражений появляются на более поздних стадиях болезни. Однако некоторые из них могут наблюдаться вместе с первыми суставными симптомами.
Симптомами внесуставных поражений, которые могут появиться в начале заболевания, являются:
- подкожные узелки;
- поражение мышц;
- (воспаление сосудов ) кожи.
При ревматоидном артрите обнаруживаются подкожные узелки в области пораженных суставов. Они представляют собой мелкие округлые образования плотные по консистенции. Наиболее часто узелки расположены на разгибательной поверхности локтя, кисти и на ахилловом сухожилии. Они не вызывают никаких болевых ощущений.
Поражение мышц
Часто одним из первых симптомов ревматоидного артрита становится мышечная слабость. Мышцы вблизи воспаленных суставов атрофируются и уменьшаются в размерах.
Васкулит кожи
Кожный васкулит появляется в дистальных областях рук и ног. На ногтях и подушечках пальцев можно увидеть множество коричневых точек.
Ревматический артрит, который дебютирует с поражением суставов нижних конечностей, иногда сопровождается тяжелым васкулитом в виде кожных язв на ногах.
Какие существуют стадии ревматоидного артрита?
 Существует несколько вариантов стадий ревматоидного артрита. Так, есть клинические стадии и рентгенологические стадии этого заболевания.
Существует несколько вариантов стадий ревматоидного артрита. Так, есть клинические стадии и рентгенологические стадии этого заболевания.Клиническими стадиями ревматоидного артрита являются:
- первая стадия – проявляется отеком синовиальной сумки сустава, который вызывает боль, местную температуру и припухлость возле сустава;
- вторая стадия – клетки синовиальной оболочки под влиянием воспалительных ферментов начинают делиться, что приводит к уплотнению суставной сумки;
- третья стадия – происходит деформация сустава (или суставов ) и потеря его подвижности.
- Ранняя стадия – длится первые шесть месяцев. В этой стадии нет основных симптомов заболевания, а проявляется она периодической температурой и лимфаденопатией.
- Развернутая стадия – длится от шести месяцев до двух лет. Она характеризуется развернутыми клиническими проявлениями - появляется припухлость и боль в суставах, отмечаются изменения со стороны некоторых внутренних органов.
- Поздняя стадия – спустя два года и более от начала заболевания. Начинают развиваться осложнения.
- Стадия ранних рентгенологических изменений – характеризуется уплотнением мягких тканей и развитием околосуставного остеопороза. На рентгенологической пленке это выглядит в виде повышенной прозрачности кости.
- Стадия умеренных рентгенологических изменений – характеризуется нарастанием остеопороза и добавлением кистообразных образований в трубчатых костях. Также на этой стадии суставная щель начинает сужаться.
- Стадия выраженных рентгенологических изменений – проявляется наличием деструктивных изменений. Особенностью этой стадии является появление деформаций, вывихов и подвывихов в воспаленных суставах.
- Стадия анкилоза – заключается в развитии костных срастаний (анкилозов ) в суставах, как правило, в суставах запястий.
Какие существуют виды ревматоидного артрита?
 По количеству вовлеченных в патологический процесс суставов и наличию ревматоидного фактора различают несколько видов ревматоидного артрита.
По количеству вовлеченных в патологический процесс суставов и наличию ревматоидного фактора различают несколько видов ревматоидного артрита.Видами ревматоидного артрита являются:
- полиартрит – одновременное поражение более четырех суставов;
- олигоартрит – одновременное воспаление 2 – 3 суставов, максимум – 4;
- моноартрит – воспаление одного сустава.
Также существуют особые формы ревматоидного артрита. Таковыми являются синдром Фелти и болезнь Стилла.
Синдром Фелти
Синдром Фелти является особым вариантом ревматоидного артрита, который характеризуется поражением как суставов, так и внутренних органов. Проявляется тяжелым поражением суставов, увеличением печени и селезенки, а также воспалением сосудов (васкулитом
). Синдром Фелти протекает особенно тяжело из-за наличия такого симптома как нейтропения. При нейтропении снижаются лейкоциты крови, из-за чего присутствует постоянный риск инфекционных осложнений.
Болезнь Стилла
При болезни Стилла артрит сопровождается рецидивирующей температурой и сыпью. Температура колеблется в пределах 37 – 37,2 градуса. При этом она периодически появляется и исчезает, то есть рецидивирует. Сыпь при болезни Стилла бывает крупнопятнистой или папулезной. Ревматоидный фактор отрицателен.
Также вариантом ревматоидного артрита является ювенильный ревматоидный артрит. Этот вид артрита встречается у детей и подростков до 16 лет. Он характеризуется как суставными, так и внесуставными проявлениями. Из внесуставных симптомов чаще встречаются кератоконъюнктивиты, склериты, ревматоидные узелки, перикардиты, нейропатии. Дети, болеющие ювенильным артритом, часто отстают в физическом развитии.
Какие существуют степени активности ревматоидного артрита?
 Существует низкая, умеренная и высокая активность ревматоидного артрита. Для того чтобы ее определить, используются различные индексы и методы. На сегодняшний день чаще всего используется метод Европейской Антиревматической Лиги, которая предложила использовать индекс DAS. Для того чтобы высчитать этот индекс, необходимо использовать определенные параметры.
Существует низкая, умеренная и высокая активность ревматоидного артрита. Для того чтобы ее определить, используются различные индексы и методы. На сегодняшний день чаще всего используется метод Европейской Антиревматической Лиги, которая предложила использовать индекс DAS. Для того чтобы высчитать этот индекс, необходимо использовать определенные параметры.Составляющими индекса DAS являются:
- общее самочувствие пациента согласно визуальной аналоговой шкале;
- количество припухших суставов;
- количество болезненных суставов по индексу РИЧИ;
- ( ).
Существует следующая интерпретация индекса DAS:
- низкая активность при DAS менее 2,4;
- умеренная активность при DAS от 2,4 до 3,7;
- высокая активность при DAS от 3,7 и более.
Активность ревматоидного артрита также можно оценивать методом Ларсена. Это рентгенологический метод, который учитывает наличие и глубину деструктивных изменений. Ларсен выделил шесть степеней изменений - от 0 (норма ) до 6 (степень выраженных деструктивных изменений ). Также актуален показатель HAQ, который учитывает степень функциональных изменений.
В повседневной практике врач чаще руководствуется функциональными классами. Функциональные классы отражают и степень активности патологического процесса, и ее корреляцию с повседневной деятельностью пациента.
Существуют следующие функциональные классы ревматоидного артрита:
- 1 класс – все движения во всех суставах без ограничения сохранены;
- 2 класс – сохранена подвижность при выполнении ежедневных нагрузок;
- 3 класс – возможность выполнять ежедневные нагрузки ограничена;
- 4 класс – нет возможности выполнять ежедневную деятельность.
Какие анализы надо сдавать при ревматоидном артрите?
 При ревматоидном артрите надо сдавать ряд анализов, которые помогают правильно диагностировать болезнь, определить, на какой стадии она находится, а также оценить эффективность лечения.
При ревматоидном артрите надо сдавать ряд анализов, которые помогают правильно диагностировать болезнь, определить, на какой стадии она находится, а также оценить эффективность лечения.Среди лабораторных анализов, которые назначаются при ревматоидном артрите, можно выделить две основные группы:
- стандартные анализы;
- специфические анализы крови.
Существует небольшой список стандартных анализов, которые обязательно надо сдавать при ревматоидном артрите. Результаты этих анализов могут указывать на развитие воспалительных реакций в организме и степень их выраженности. Благодаря стандартным анализам можно определить тяжесть и стадию болезни.
Стандартными анализами при ревматоидном артрите являются:
- гемолейкограмма ( );
- СОЭ (скорость оседания эритроцитов );
- анализ крови на С-реактивный белок;
- выявление ревматоидного фактора.
При ревматоидном артрите в гемолейкограмме обнаруживаются измененное соотношение и количество клеточных элементов крови.
Патологические изменения гемолейкограммы при ревматоидном артрите
| Клеточные элементы | Изменения | |
| Лейкоциты
(белые кровяные клетки ) | число увеличивается (лейкоцитоз ) | более 9 тысяч клеток в миллилитре крови |
| Нейтрофилы
(особый вид лейкоцитов ) | возможно уменьшение числа (нейтропения ) | меньше 48 процентов от общего числа лейкоцитов |
| Тромбоциты
(клетки, участвующие в свертывании крови ) | возможно уменьшение числа (тромбоцитопения ). | более 320 тысяч клеток в миллилитре крови |
| Гемоглобин
(основное вещество, входящее в состав красных клеток крови ) | концентрация уменьшается (анемия ) | меньше 120 грамм на литр крови |
Обычно при ревматоидном артрите наблюдается умеренный лейкоцитоз и небольшая . Чем острее и тяжелее течение ревматоидного артрита, тем больше число лейкоцитов в крови.
При особо тяжелом течении болезни, когда воспалительный процесс поражает селезенку, отмечается нейтропения и .
СОЭ
При ревматоидном артрите исследуется скорость оседания эритроцитов на дно пробирки. Активный воспалительный процесс вызывает увеличение этой скорости более 15 миллиметров в час. При адекватном лечении и регрессии болезни скорость оседания эритроцитов снижается.
Биохимический анализ крови
Биохимический анализ крови делается для выявления увеличения синтеза белков, что указывает на активную фазу воспаления.
Основные патологические изменения биохимического анализа крови при ревматоидном артрите
| Биохимические вещества крови | Изменения | Численный эквивалент изменений |
| Фибриноген | повышается | более 4 грамм на литр |
| Гаптоглобин | повышается | более 3,03 грамма на литр |
| Сиаловые кислоты | повышаются | более 2,33 миллимоль на литр |
| Гамма-глобулины | повышаются | более 25 % от общего числа глобулинов (более 16 грамм на литр крови ) |
Общий анализ мочи
В начальных стадиях ревматоидного артрита общий анализ мочи длительное время остается без изменений. При тяжелом течении болезни воспалительный процесс поражает почечную ткань и нарушает функцию почек в целом. В общем анализе мочи обнаруживаются эритроциты (микрогематурия ), лейкоциты (лейкоцитурия ) и клетки эпителия почек. Также в моче выявляется до 3 грамм протеинов (белка ) на литр. При развитии почечной недостаточности регистрируется уменьшение общего объема мочи менее 400 миллилитров в сутки.
Анализ крови на С-реактивный белок
При ревматоидном артрите обязательно назначают анализ крови на обнаружение С-реактивного белка. Этот белок вырабатывается активно в первые 24 – 48 часов от начала процесса воспаления. Количество С-реактивного белка в крови говорит о выраженности воспаления и риске прогрессирования болезни. При ревматоидном артрите количество С-реактивного белка составляет более 5 миллиграмм на литр крови.
Выявление ревматоидного фактора.
У более 75 процентов больных ревматоидным артритом отмечается положительная реакция на ревматоидный фактор. В разгар болезни его титры (уровни
) нарастают, начиная от 1:32.
Ревматоидный фактор – это особые иммунные комплексы, которые образуются в организме при выраженных воспалительных реакциях. Во время воспаления повреждаются лимфоциты (иммунные клетки крови ), которые продолжают синтезировать иммунные белки. Эти белки организм принимает за чужеродные частицы и вырабатывает против них ревматоидный фактор.
Специфические анализы крови
Специфические анализы крови, которые назначаются при ревматоидном артрите, указывают на присутствие специфических маркеров заболевания.
Специфическими анализами крови являются:
- обнаружение антител к циклическому цитруллиновому пептиду (анти-ССР );
- определение антител к модифицированному цитруллинированному виментину (анти-MCV ).
Обнаружение антител к циклическому цитруллиновому пептиду является высокоспецифичным ранним тестом для диагностики ревматоидного артрита. Специфичность этого анализа составляет 97 – 98 процентов.
Цитруллин представляет собой особое белковое вещество, которое образуется во время воспалительных реакций. Особенно много цитруллина синтезируется в поврежденных клетках хрящевой ткани. Белки поврежденных клеток воспринимаются иммунной системой организма как чужеродные. Против них вырабатываются специфические антитела, названные антителами к CCP.
Чем больше титр антител к CCP, тем выше тяжесть повреждения хрящевой ткани.
Определение антител к модифицированному цитруллинированному виментину
Антитела к модифицированному цитруллинированному виментину считаются самыми специфичными маркерами в диагностике и наблюдении ревматоидного артрита.
Под действием различных воспалительных ферментов в поврежденных клетках помимо цитруллина синтезируется другой особый белок – модифицированный цитруллинированный виментин. Наибольшая концентрация этого вещества встречается в синовиальной (суставной
) жидкости. Иммунная система организма вырабатывает большое количество антител к MVC, которые можно обнаружить в периферической крови.
Анализ на анти-MCV позволяет диагностировать ревматоидный артрит с 99 – 100 процентной точностью.
Что такое системный ревматоидный артрит?
 Системный ревматоидный артрит – это вариант ревматоидного артрита, который протекает с системными (или внесуставными
) проявлениями. При этой патологии внесуставные проявления могут доминировать в клинике заболевания и отодвигать суставную симптоматику на второй план.
Системный ревматоидный артрит – это вариант ревматоидного артрита, который протекает с системными (или внесуставными
) проявлениями. При этой патологии внесуставные проявления могут доминировать в клинике заболевания и отодвигать суставную симптоматику на второй план.Поражаться может любой орган или система органов.
Системными проявлениями ревматоидного артрита являются:
- со стороны сердечно-сосудистой системы – миокардиты, перикардиты, миоперикардиты, васкулиты, в редких случаях гранулематозное поражение клапанов;
- со стороны дыхательной системы – синдром Каплана (наличие ревматоидных узелков в легких ), поражение интерстиция легких;
- со стороны нервной системы – нейропатии (сенсорные или моторные ), мононевриты, шейные миелиты;
- со стороны лимфатической системы – лимфаденопатии;
- со стороны мочевыделительной системы – амилоидоз почек, нефриты;
- со стороны кожи – ревматоидные узелки, сетчатое ливедо, утолщение кожного покрова, множественные микроинфаркты в области ногтевого ложа;
- со стороны органов зрения – кератиты, эписклериты;
- со стороны системы крови – анемии, тромбоцитозы, нейтропении.
Другими проявлениями системного ревматоидного артрита являются:
- артрит коленных суставов с последующей вальгусной деформацией;
- артрит суставов стопы с деформацией большого пальца и подвывихом плюснефаланговых суставов;
- артрит шейного отдела с подвывихом в атлантоаксиальном суставе (сустав первого и второго шейного позвонка ) и компрессией позвоночной артерии;
- поражение связочного аппарата – с развитием и тендосиновитов, а также образование синовиальных кист (например, киста Бейкера на задней стороне коленного сустава );
- появление ревматоидных узелков вокруг пораженных суставов;
- рецидивирующая субфебрильная (37 – 37,2 градуса ) температура;
- утренняя скованность в суставах;
- болезненность пораженных суставов;
- снижение силы в конечностях;
- полиморфная сыпь, у взрослых – редко, у детей – чаще;
Как лечится ревматоидный артрит?
 Ревматоидный артрит лечится совокупностью различных терапевтических методов. Целью терапии является облегчение болевых ощущений, устранение воспаления и сохранение подвижности суставов.
Ревматоидный артрит лечится совокупностью различных терапевтических методов. Целью терапии является облегчение болевых ощущений, устранение воспаления и сохранение подвижности суставов.Терапевтическими подходами при ревматоидном артрите являются:
- медикаментозная терапия;
- физиотерапия;
- санаторно-курортное лечение;
- соблюдение определенного образа жизни.
Методы лекарственной терапии зависят от клинической картины заболевания и индивидуальных особенностей пациента. При лечении медикаментами важной задачей является не допустить развитие побочных эффектов. Поэтому принимать препараты необходимо под наблюдением врача, который периодически назначает анализы крови, чтобы отслеживать состояние больного. В зависимости от преследуемых целей в медикаментозной терапии применяются несколько подходов. Каждый из них осуществляется при помощи различных групп препаратов.
Видами лечения медикаментами являются:
- противовоспалительная терапия;
- базисная терапия;
- местная терапия.
Целью этого вида лечения является устранение симптомов при активном воспалительном процессе. Данный вид терапии не является основным в лечении ревматоидного артрита, но помогает облегчить состояние пациента ввиду уменьшения болевого синдрома. В большинстве случаев для купирования воспаления используются и кортикостероиды.
Базисная терапия
Препараты, на основе которых осуществляется базисная терапия, являются основными в лечении полиартрита. Эти лекарства воздействуют на главную причину заболевания. Такое лечение не дает быстрого результата и наступление положительного эффекта возможно не ранее, чем через месяц. При правильно подобранных препаратах базисная терапия позволяет достигать стойкой ремиссии у большинства пациентов.
Местная терапия
Местное лечение является дополнением к основной терапии при ревматоидном артрите.
Видами местного лечения являются:
- Аппликации на основе лекарственных препаратов – способствуют уменьшению воспалительных процессов и оказывают действие.
- Втирание мазей и гелей – втираются в область пораженного сустава, помогая сглаживать симптоматику воспалительного процесса. Такое лечение эффективно на начальных стадиях заболевания.
- Введение лекарств внутрисуставным методом – позволяет влиять непосредственно на пораженные суставы. Для лечения используются различные лекарственные препараты, биологически и химически активные вещества.
Целью физиотерапевтических процедур является нормализация кровообращения в пораженных суставах и улучшение их подвижности. Также физиотерапия позволяет устранять мышечные спазмы.
Видами физиотерапии являются:
- электрофорез – введение лекарств через кожу при помощи электрического тока;
- фонофорез – ввод препаратов через кожные покровы ультразвуком;
- ультрафиолетовое облучение – воздействие на пораженные области ультрафиолетовыми волнами разной волны;
- дарсонвализация – процедура основана на применении импульсного тока;
- диатермия – нагревание больного сустава электрическим током;
- озокерит – тепловые компрессы на основе природного ископаемого;
- криотерапия – общее или локальное воздействие холодом;
- лазеротерапия – применение в лечебных целях световой энергии.
Хирургическое лечение
Хирургические методы лечения применяются для того, чтобы сохранить, восстановить или улучшить функцию суставов. На ранней стадии заболевания проводится профилактическое лечение, в ходе которого иссекается оболочка пораженных суставов. При наличии стойких деформаций в суставах пациенту показана реконструктивная хирургия. В ходе таких манипуляций наряду с иссечением оболочки проводится удаление измененных участков суставной ткани. Также может осуществляться моделирование новых суставных поверхностей, замена отдельных частей сустава имплантатами, ограничение подвижности суставов.
Санаторно-курортное лечение
Санаторно-курортное лечение показано при достижении улучшения состояния пациента с целью фиксации достигнутых результатов в процессе лечения. Наиболее эффективны курорты, где делается акцент на минеральные ванны.
- солевые;
- радоновые;
- сероводородные;
- йодобромные.
Большую роль в лечение ревматоидного артрита является соблюдение пациентом определенного образа жизни. Следование правилам делает терапию более эффективной и позволяет увеличить длительность достигаемой в ходе лечения ремиссии.
- соблюдение ;
- предупреждение избыточного веса;
- ограничение табачных и спиртосодержащих продуктов;
- своевременный отдых;
- профилактика инфекционных заболеваний;
- занятия разрешенными видами спорта (плавание, аэробика, спортивная ходьба ).
Какие лекарства используются в лечении ревматоидного артрита?
 В лечении ревматоидного артрита используются препараты с различным механизмом действия. В основном, целью медикаментозного лечения является устранение боли, остановка деструктивного процесса и предотвращение развития осложнений.
В лечении ревматоидного артрита используются препараты с различным механизмом действия. В основном, целью медикаментозного лечения является устранение боли, остановка деструктивного процесса и предотвращение развития осложнений.В лечении ревматоидного артрита используются следующие группы препаратов:
- нестероидные противовоспалительные препараты (НПВС );
- глюкокортикоиды (ГК );
- иммунодепрессанты;
- антиметаболиты.
Препараты, используемые в лечении ревматоидного артрита
| Группа препаратов | Представители | Эффекты | Когда назначаются |
| Нестероидные противовоспалительные препараты |
| Эта группа препаратов не входит в базисную терапию ревматоидного артрита, поскольку не влияет на деструктивный процесс в суставах. Тем не менее, препараты из этой группы назначаются с целью уменьшить болевой синдром и устранить скованность в суставах. | Назначаются в период обострения болей и выраженной скованности. С осторожностью назначаются пациентам с . |
| Глюкокортикоиды |
| В отличие от НПВС не только снимают отек и устраняют боль, но и замедляют процесс деструкции в суставах. Оказывают быстрый и дозозависимый эффект. Препараты этой группы назначаются как системно, так и локально (внутрисуставные уколы
). Длительное их применения осложняется развитием многочисленных побочных эффектов (остеопороз, образование
). | В низких дозах назначаются внутрь на длительный период. Высокие дозы назначаются внутривенно (пульс-терапия ) в случаях системного ревматоидного артрита. |
| Антиметаболиты |
| Препараты этой группы входят в базисную терапию ревматоидного артрита, поскольку замедляют деструктивные процессы в суставах. Являются препаратами выбора. На сегодняшний день метотрексат является «золотым стандартом» особенно в лечении серопозитивного ревматоидного артрита. Метотрексат назначается совместно с препаратами фолиевой кислоты. | Лечение проводится под периодическим контролем анализа крови. Препараты из этой группы назначаются раз в неделю, длительность лечения определяется индивидуально. Эффект оценивается спустя месяц от начала лечения. |
| Иммунодепрессанты |
| Также входят в базисную терапию ревматоидного артрита. Как правило, назначаются в комбинациях с антиметаболитами, а именно с метотрексатом. Наиболее частые комбинации это «метотрексат+циклоспорин», «метотрексат+лефлуномид». | Используются в комбинированной терапии с антиметаболитами, а также в случаях, когда нет эффекта от метотрексата. |
Лечение базисными препаратами
К базисным препаратам лечения относятся лекарственные средства из группы иммунодепрессантов и антиметаболитов. Лечение должно проводиться всем пациентам с ревматоидным артритом без исключения. Многочисленные исследования доказали, что эти препараты не только снижают интенсивность боли, но и замедляют процессы деструкции ткани и улучшают функциональную активность. Продолжительность терапии этими препаратами неограниченна и зависит от особенностей течения заболевания.
Комбинированная терапия базисными препаратами включает 2 или 3 препарата из этой группы. Женщинам детородного возраста рекомендуется использовать различные методы контрацепции, потому как доказано тератогенное (уродующее ) воздействие данных препаратов на плод.
Спустя 20 лет от начала заболевания от 50 до 80 процентов пациентов теряют трудоспособность.
Основные принципы лечения ревматоидного артрита следующие:
- основная цель лечения – это достижение ремиссии, полной или частичной;
- лечение проводится под строгим контролем врача-ревматолога и семейного терапевта;
- внутривенные инъекции, капельницы с препаратами базисного лечения проводятся только в стационаре под наблюдением врача;
- предпочтение отдается монотерапии (лечению одним препаратом ), и лишь в случае неэффективности переходят на комбинированную терапию;
- параллельно проводится профилактика осложнений (инфекционных, сердечно-сосудистых осложнений, анемии );
- терапия НПВС проводится одновременно с базисным лечением;
- лечение базисными препаратами назначается как можно раньше; базисную терапию рекомендуется начать в течение трех месяцев от начала появления первых симптомов;
- эффективность предпринятого метода лечения оценивается по международным стандартам.
 При ревматоидном артрите рекомендуется специальная диета, которая позволит снизить воспаление и откорректировать нарушение обмена веществ.
При ревматоидном артрите рекомендуется специальная диета, которая позволит снизить воспаление и откорректировать нарушение обмена веществ.Правилами диеты при ревматоидном артрите являются:
- исключение продуктов, вызывающих аллергию;
- замена мяса молочными и растительными продуктами;
- включение достаточного количества фруктов и овощей;
- снижение нагрузки на почки, печень и ;
- употребление продуктов с повышенным содержанием ;
- отказ от пищи, вызывающей избыточный вес.
Течение ревматоидного артрита при употреблении продуктов- обостряется. Поэтому необходимо ограничивать или полностью исключать их из рациона. Определить продукты, способствующие аллергии, можно при помощи элиминационной диеты. Для этого на срок 7 – 15 дней необходимо исключить из рациона определенный продукт. Далее следует на день ввести в меню этот продукт и в течение 3 дней наблюдать за симптомами. Для точности данную процедуру нужно провести несколько раз. Начинать элиминационную диету необходимо с продуктов, которые чаще всего вызывают обострение этого заболевания.
К продуктам-аллергенам относятся:
- цитрусовые (апельсины, грейпфруты, лимоны, мандарины );
- цельное молоко (коровье, козье );
- злаки (рожь, пшеница, овес, кукуруза );
- пасленовые культуры (помидоры, картофель, перец, баклажаны ).
Замена мяса молочными и растительными продуктами
Согласно медицинской статистике, порядка 40 процентов пациентов с ревматоидным артритом отмечают улучшение состояния при отказе от мяса. Поэтому особенно при обострении заболевания необходимо полностью исключить или максимально ограничить употребление блюд, в состав которых входит мясо любых диких или домашних животных.
Компенсировать отсутствие мяса в рационе необходимо продуктами, в состав которых входит большое количество белка. При отсутствии аллергии источником белка могут стать молочные продукты. Также следует употреблять достаточное количество рыбы жирных сортов.
- бобовые (фасоль, нут, чечевица, соя );
- яйца (куриные, перепелиные );
- орехи (миндаль, арахис, фундук, грецкий орех );
- растительные масла (оливковое, льняное, кукурузное );
- рыба (скумбрия, тунец, сардина, сельдь ).
В состав овощей и фруктов входит большое количество веществ, способствующих снижению симптомов ревматоидного артрита. Поэтому таким пациентам необходимо ежедневно употреблять не менее 200 грамм фруктов и 300 грамм овощей. Следует учитывать, что не все фрукты и овощи рекомендованы при данном заболевании.
Растительными продуктами, полезными к употреблению, являются:
- брокколи;
- брюссельская капуста;
- морковь;
- тыква;
- кабачки;
- листовой салат;
- авокадо;
- яблоки;
- груши;
- земляника.
Диета при ревматоидном артрите должна помогать организму легче переносить медикаментозную терапию. Поэтому пациентам необходимо отказываться от продуктов, которые негативным образом влияют на функциональность почек, печени и желудочно-кишечного тракта.
Продуктами, которые следует исключить, являются:
- острые специи, усилители вкуса, пищевые добавки;
- консервированная продукция фабричного производства;
- наваристые бульоны;
- сливочное масло, маргарин, сало;
- какао, шоколад;
- крепко заваренный кофе и чай;
- газированные напитки.
Употребление продуктов с повышенным содержанием кальция
Лекарственные препараты, принимаемые во время лечения ревматоидного артрита, приводят к дефициту кальция, что может вызвать остеопороз (хрупкость и снижение плотности костной ткани
). Поэтому рацион пациентов должен включать продукты, которые богаты этим элементом.
Источниками кальция являются:
- молочные продукты;
- соевые продукты;
- бобовые (фасоль );
- орехи (миндаль, бразильский орех );
- семена (мак, кунжут );
- листовая зелень (петрушка, салат, руккола ).
Отказ от пищи, вызывающей избыточный вес
Пациенты с ревматоидным артритом ограничивают свою физическую активность, в результате чего формируется лишний вес. Избыточная масса тела оказывает нагрузку на воспаленные суставы. Поэтому рацион питания таких людей должен содержать уменьшенное количество калорий. Для этого необходимо снизить объем употребляемых рафинированных , которые содержатся в сахаре, муке и очищенном растительном масле. Также следует ограничивать употребление пищи с высоким содержанием .
Продуктами повышенной калорийности являются:
- пицца, гамбургеры, хот-доги;
- кексы, торты, пирожные;
- порошковые и газированные напитки;
- чипсы, крекеры, картофель фри;
- повидло, варенье, джемы.
Какие осложнения влечет за собой ревматоидный артрит?
 Ревматоидный артрит сопровождается изменениями не только суставов, но и почти всех остальных систем организма.
Ревматоидный артрит сопровождается изменениями не только суставов, но и почти всех остальных систем организма.Осложнениями ревматоидного артрита являются:
- поражения суставов и опорно-двигательной системы;
- поражения кожных покровов;
- заболевания глаз;
- патологии сердечно-сосудистой системы;
- дисфункция нервной системы;
- поражения дыхательной системы;
- дисфункция желудочно-кишечного тракта;
- психические нарушения;
- другие патологии.
Прогрессируя, ревматоидный артрит поражает локтевые, лучезапястные, тазобедренные и другие суставы. Нередко в процесс вовлекается шейный отдел позвоночника и височно-нижнечелюстные суставы. Воспалительные процессы влекут за собой утерю функциональности и подвижности суставов. Это становится причиной несамостоятельности пациента, так как ему становится сложно удовлетворять свои потребности.
Нарушениями опорно-двигательного аппарата являются:
- патологические изменения мышечной ткани вследствие нарушения питания;
- бурсит (воспаление суставных сумок );
- (воспаление сухожилий );
- (воспаление оболочки суставов );
- поражение суставов, находящихся в гортани (вызывает одышку, изменение голоса ).
Среди пациентов с ревматоидным артритом 20 процентов страдают (туберкулезом кожи ) или ревматоидными узелками, которые локализуются в зонах локтей, пальцев, предплечий. Воспаление кровеносных сосудов у некоторых больных вызывает язвенные поражения кожи, сыпь или другие патологические изменения.
Другими кожными проблемами при данной болезни являются:
- утолщение или истощение кожных покровов;
- дигитальный артериит (небольшие некрозы в области ногтевого ложа );
- сетчатое ливедо (сильно просвечивающиеся кровеносные сосуды за счет истончения кожи );
- синюшный окрас кожи пальцев и стоп;
- пальцев.
Поражения зрительных органов при ревматоидном артрите проявляются различным образом. Наиболее распространенным является воспаление эписклеры (оболочки глазной склеры, в которой располагаются кровеносные сосуды ). Другим опасным осложнением, которое может вызвать потерю зрения, является склерит (воспаление глазного яблока ). Ревматоидный артрит может сопровождаться дисфункцией слезных желез, в результате чего развивается конъюнктивит.
Патологии сердечно-сосудистой системы
При ревматоидном артрите у многих больных между перикардом (оболочкой сердца
) и сердцем скапливается жидкость, что приводит к перикардиту (воспалению перикарда
). В некоторых случаях может развиваться воспалительный процесс в средней оболочке сердца (миокардит
). Ревматоидный артрит увеличивает вероятность таких заболеваний как и . Другим опасным осложнением этого вида артрита является воспаление мелких кровеносных сосудов.
Дисфункция нервной системы
В результате сдавливания нервных стволов в области суставов у пациентов развиваются боли в нижних и верхних конечностях, которые усиливаются по ночам.
Другими нарушениями нервной системы являются:
- парестезии (нарушение чувствительности );
- жжение, зябкость рук и ног;
- двигательные нарушения;
- мышечная атрофия;
- шейный миелит (воспаление шейного отдела спинного мозга ).
У подавляющего количества пациентов с активной формой ревматоидного артрита развивается анемия (недостаточное количество эритроцитов в крови ). Это приводит к общей слабости, учащенному сердцебиению. На фоне этого заболевания начинают выпадать волосы, сильно ломаться ногти, кожные покровы теряют эластичность и становятся сухими. Другим осложнением является нейтропения (снижение в крови количества определенной группы лейкоцитов ), при которой значительно увеличивается риск развития инфекционных заболеваний. Активный воспалительный процесс при ревматоидном артрите может спровоцировать выработку чрезмерного количества тромбоцитов (тромбоцитоз ), что повышает риск закупорки сосудов.
Поражения дыхательной системы
Воспалительный процесс при ревматоидном артрите может стать причиной плеврита (воспаления оболочки, окружающей легкие
). В некоторых случаях в легких могут возникать ревматоидные узелки. Эти образования иногда приводят к легочным инфекционным заболеваниям, скоплению жидкости между грудной клеткой и легочной оболочкой. Эта форма артрита также может стать причиной легочной гипертензии и интерстициального заболевания легких (воспаления легочной ткани
).
Заболевания почек
Среди людей, болеющих ревматоидным артритом, у многих пациентов (от 10 до 25 процентов
) заболевание сопровождается поражением почек.
Патологиями почек являются:
- (воспаление, при котором поражаются клубочки почек );
- (состояние, при котором развиваются отеки, повышается содержание в крови, происходит интенсивный вывод белка с мочой );
- амилоидоз (нарушение белкового обмена ).
Примерно у половины пациентов с данным заболеванием диагностируется поражение желудочно-кишечного тракта, которое проявляется , ухудшением аппетита. В некоторых случаях на фоне заболевания развивается . Периодически могут возникать такие осложнения как .
Психические нарушения
Одним из осложнений ревматоидного артрита, которое проявляется на психическом уровне, является . Необходимость систематического употребления сильнодействующих препаратов, ограничения и невозможность вести обычный образ жизни вызывают негативные изменения эмоционального фона пациента. По данным статистики, у 11 процентов больных наблюдаются признаки депрессии в умеренной или тяжелой форме.
Другие патологии
Заболеваниями, которые провоцирует ревматоидный артрит, являются:
- спленомегалия (увеличение размеров селезенки );
- периферическая лимфаденопатия (увеличение размеров периферических лимфатических узлов );
- аутоиммунный (заболевание аутоиммунного происхождения ).
Каков прогноз при ревматоидном артрите?
 Прогноз при ревматоидном артрите зависит от клинической картины болезни. В течение долгих лет это заболевание относилось к патологиям с неблагоприятным прогнозом. Людей, у которых выявлялась данная форма артрита, считали обреченными на . Сегодня при соблюдении ряда условий прогноз этого заболевания может быть благоприятным. Следует учитывать, что благоприятный прогноз не предполагает отсутствие рецидивов (повторных обострений
) ревматоидного артрита, и пациент должен на протяжении длительного времени находиться под наблюдением врача. Основным фактором, который способствует благоприятному прогнозу, является своевременное выявление заболевания и незамедлительно начатая терапия. При адекватном лечении ремиссия может наступить в течение первого года. Наиболее значимый прогресс достигается в период со 2 по 6 год болезни, после чего процесс приостанавливается.
Прогноз при ревматоидном артрите зависит от клинической картины болезни. В течение долгих лет это заболевание относилось к патологиям с неблагоприятным прогнозом. Людей, у которых выявлялась данная форма артрита, считали обреченными на . Сегодня при соблюдении ряда условий прогноз этого заболевания может быть благоприятным. Следует учитывать, что благоприятный прогноз не предполагает отсутствие рецидивов (повторных обострений
) ревматоидного артрита, и пациент должен на протяжении длительного времени находиться под наблюдением врача. Основным фактором, который способствует благоприятному прогнозу, является своевременное выявление заболевания и незамедлительно начатая терапия. При адекватном лечении ремиссия может наступить в течение первого года. Наиболее значимый прогресс достигается в период со 2 по 6 год болезни, после чего процесс приостанавливается.Причины неблагоприятного прогноза
К причинам, неблагоприятно влияющим на прогноз, относятся:
- женский пол пациента;
- молодой возраст;
- обострение, продолжающееся не менее 6 месяцев;
- воспаление более чем 20 суставов;
- серопозитивный тест на ревматоидный фактор в начале болезни;
- повышение скорости оседания эритроцитов;
- большая концентрация С-реактивного белка (вещества, являющегося показателем воспаления ) в сыворотке крови;
- большое количество гаптоглобина (белка, формирующегося в острой фазе воспаления ) в плазме;
- носительство HLA-DR4 (антигена, указывающего на предрасположенность к тяжелому течению заболевания и низкую восприимчивость к базисным препаратам ).
Ежегодно из общего количества пациентов с данным заболеванием инвалидами становятся от 5 до 10 процентов больных. Спустя 15 – 20 лет с момента начала болезни у подавляющего количества пациентов диагностируется тяжелая стадия ревматоидного артрита, которая сопровождается неподвижностью отдельных суставов.
Летальный исход при ревматоидном артрите
Летальным исходом при ревматоидном артрите заканчиваются порядка 15 – 20 процентов случаев. Смерть наступает по причине инфекционных процессов (пневмонии, пиелонефрита
), патологий желудочно-кишечного тракта (кровотечения, прободения
), сердечно-сосудистых катастроф (инфаркта, инсульта
). Распространенной причиной летального исхода при ревматоидном артрите является агранулоцитоз (состояние, при котором в крови снижается уровень лейкоцитов
) на фоне которого развиваются сильные септические и гнойные процессы.
В целом, продолжительность жизни больных с ревматоидным артритом меньше на 3 – 5 лет в сравнении с остальными людьми.
- Ревматическая лихорадка. Причины, симптомы, признаки, диагностика и лечение патологии
- Артроскопия. Артроскопия коленного, плечевого суставов. Показания, противопоказания, преимущества метода и реабилитация.
- Вывих плечевого сустава (плеча). Причины, симптомы, виды, первая медицинская помощь и реабилитация
- Вывих бедренного сустава (бедра). Причины, симптомы, виды, первая медицинская помощь и реабилитация
- Реактивный артрит (синдром Рейтера). Причины, симптомы, признаки, диагностика и лечение патологии
- Дисплазия тазобедренного сустава – симптомы и признаки патологии. Лечение дисплазии – массаж, гимнастика, упражнения
- Синдром хронической тазовой боли. Причины, симптомы, механизмы развития, диагностика, принципы лечения болезни.
Хроническое системное аутоиммунное заболевание соединительной ткани с прогрессивным симметричным эрозивно-деструктивным поражением суставов (преимущественно периферических) и характерными внесуставными проявлениями.
Ревматоидный артрит - распространенная форма воспалительного заболевания суставов, поражающая около 1% населения (в Украине - 0,4%, в Европе и Северной Америке - 1-2%). С возрастом распространенность ревматоидного артрита растет. Ежегодная заболеваемость составляет около 2 случаев на 10 тыс. населения, хотя в разных регионах она колеблется от 1 до 40. Заболевание может возникать в любом возрасте, начиная от 16 лет, что называют ювенильным ревматоидным артритом. Возрастной пик дебюта болезни приходится на пятое десятилетие (для женщин - в среднем около 41 года, для мужчин - около 45 лет). Женщины болеют ревматоидным артритом в 2-4 раза чаще, в среднем соотношение женщин и мужчин составляет 3:1. Ревматоидный артрит регистрируют во всех регионах мира без выраженного географического или климатического воздействия.
До сих пор не идентифицированы конкретные этиологические факторы, подобные антигену или инфекционному агенту, что стали бы первичной причиной ревматоидного артрита. Развитие заболевания обусловлено многими патогенетическими механизмами, взаимодействующими в генетически склонном к возникновению ревматоидного артрита организме. Болезнь может дебютировать:
- после травм,
- вследствие стрессов,
- на фоне инфекционных заболеваний,
- после переохлаждения,
- в период гормональной перестройки и т.д.
Однако это лишь внешние факторы, реализующие внутренние глубинные механизмы ревматоидного артрита. Больше есть доказательств значение генетической предрасположенности к ревматоидного артрита.
Генетические факторы. Установлен факт семейной агрегации этого заболевания. У близких родственников, больных ревматоидным артритом, заболевание развивается в 3-8% случаев, что в несколько раз выше, чем в общем по популяции. Относительный риск развития ревматоидного артрита у монозиготных близнецов в 12-62 раза выше, чем у несвязанных индивидов, а у дизиготных близнецов с разделенными лишь наполовину генами риск развития ревматоидного артрита выше в 2-17 раз. Однако в отличие от классических генетических болезней развитию ревматоидного артрита способствуют множество различных генов и их комбинаций, и у разных пациентов они могут различаться. Кроме того, некоторые гены больше влияют на тяжесть ревматоидного артрита, чем на его возникновение. Главный комплекс гистосовместимости - единственный генетический участок, последовательно связаный с ревматоидным артритом. Это большой генетический регион на коротком плече 6-й хромосомы. Образование антител к цитрулиносодержащему белку высокоспецифичен для ревматоидного артрита. В связи с этим недавно в клиническую практику с диагностической целью внедрен метод определения таких антител, где антигенной субстанцией служит синтетический циклический цитруллинированный пептид. Выработка антител к цитрулиносодержащему белку во многих случаях предшествует началу болезни, поэтому комбинирование генетического статуса и позитивности по антителам к цитрулинированному белку рассматривают как фактор высокого риска развития ревматоидного артрита. Точные механизмы реализации роли так называемого РА-эпитопа в развитии заболевания до конца не выяснены.
Ученые считают, что генетический вклад в этиологию ревматоидного артрита относительно мал - в пределах 15-30%.
Триггерная роль инфекции. Предположение о возможной роли инфекции как пускового механизма развития ревматоидного артрита основывается на том, что многие микроорганизмы участвуют в возникновении подобных ревматоидному артриту воспламенителей артропатий у людей или у животных. Вирус иммунодефицита способен индуцировать у человека суставную патологию, а парвовирус обуславливает преходящую артропатию, имеющую черты сходства с ревматоидным артритом. Очевидный пример - реактивные артриты, в развитии которых доказана роль различных микроорганизмов.
У больных ревматоидным артритом достаточно часто обнаруживают патологические титры антител к вирусу Эпштейна-Барр. Однако до сих пор нет никаких доказательств взаимосвязи между ревматоидным артритом и любым инфекционным агентом.
Теоретически нельзя исключить, что ревматоидный артрит обусловлен хронической, пока не идентифицированной инфекцией.
Об определенной роли эндокринных и средовых (социально-экономических и семейных) факторов свидетельствуют ниже приведенные:
- преобладание в структуре заболевания женщин,
- резкий рост заболеваемости мужчин старше 60 лет,
- ремиссии болезни во время беременности,
- обострение болезни после родов,
- снижение заболеваемости среди женщин, употребляющих гормональные противозачаточные препараты,
- низкая заболеваемость среди разведенных мужчин, незамужних женщин и женщин старше 45 лет, не имеющих детей,
- удвоение частоты заболеваемости среди мужчин с низким доходом.
Таким образом, предполагается, что в организме генетически восприимчивом к болезни, в результате, нарушений регуляции иммунного ответа задерживается завершение острого воспалительного процесса в суставах (клинически явного или скрытого), обусловленного любым из триггерных факторов (травма, инфекция, пищевой антиген и т.д.). Так острое воспаление трансформируется в хроническое, и в дальнейшем протекает по аутоиммунному механизму в отличие от субъектов, не подверженных ревматоидному артриту, у которых острый процесс в условиях нормальной иммунорегуляции заканчивается полным выздоровлением.
Основной патологический процесс при ревматоидном артрите - разрушение суставного хряща и субхондральной кости эктопической гиперплазированой синовиальной тканью. Ревматоидный артрит рассматривают как иммунозависимое заболевание с аутоиммунным компонентом. В пользу этого свидетельствуют:
- генетическая связь с комплексом НbА;
- инфильтрация синовиальной оболочки иммунокомпетентными клетками;
- наличие в полости сустава и циркулирующей крови;
- В-лимфоцитозависимый механизм внесуставных поражений;
- эффективность иммуносупрессивной терапии.
Установлено определяющую роль Т-клеток во многих ключевых точках патологического процесса поражения суставов. Так, формирование в синовиальной оболочке сложных лимфоидных структур, которые определяют деструктивную природу синовита, протекает с обязательным участием Т-клеток с хелперной функцией. Все современные гипотезы патогенеза ревматоидного артрита сконцентрированы вокруг двух концепций - Т-клеточно-цитокиновой и неиммунный. Согласно первой из них, активизированные специфическим антигеном Т-клетки ответственны за формирование клеточной кооперации, состоящей из лимфоцитов, макрофагов, моноцитов, фибробластов, дендритных и других клеток, вследствие выработки цитохинов, индуцирующих развитие пануса и контролирующих весь процесс хронического воспаления в суставе. Вторая концепция предполагает центральную роль в деструкции суставного хряща неиммунных механизмов, а именно трансформированного, генетически измененного синовиоцита, ответственного за опухолевидный рост пануса и автономность этого процесса. Очевидно, речь идет о взаимодополняющих концепциях.
В целом развитие патологического процесса может быть представлено следующим образом. После попадания в сустав некоего гипотетического экзогенного или эндогенного антигена он поглощается и обрабатывается макрофагами и дендритными клетками, а затем его активные пептиды выводятся на поверхность этих клеток.
Физиологической гиперплазии ткани и пролиферации лимфоцитов в процессе иммунного ответа обычно противодействует апоптоз - запрограммированная смерть клеток, предотвращающая избыточное накопление клеточных популяций. В ревматоидной синовиальной оболочке происходит активное ингибирование апоптоза, обусловленное избытком антиапоптотических молекул, которые производятся синовиоцитами и синовиальными лимфоцитами. Воспалительный процесс протекает при непосредственном участии лейкоцитов, мигрировавших в сустав.
Впоследствии к цепи событий присоединяется неоангиогенез, образуется клон агрессивных (с неконтролируемым размножением) синовиоцитов, что приводит к формированию паннуса с опухолевидными свойствами. Ориентировочно для образования пануса нужно несколько месяцев. С практической точки зрения важно подчеркнуть, что роль описанных составляющих патогенеза ревматоидного синовита в разные сроки заболевания не одинакова: на ранних стадиях ревматоидного артрита основное значение имеет Т-клеточный макрофагальный механизм с цитокиническим каскадом, а на поздних стадиях доминируют автономные неиммунные механизмы с участием генотипов измененных синовиоцитов. Отсюда следует вывод о необходимости применения базисной терапии ревматоидного артрита, действия направленного на подавление функциональной активности клеток, интенсивно пролиферирующего, на ранних стадиях процесса - к формированию пануса, практически рефрактерного к воздействиям лекарственных препаратов. Своеобразный латентный период, необходимый для формирования клона опухолевидных клеток, и является "терапевтическим окном", в рамках которого должна начинаться базисная терапия ревматоидного артрита, что позволяет рассчитывать на приостановку патологических событий на не инвазивной стадии.
Морфологические изменения при артрите прежде затрагивают синовиальную оболочку. Она гиперплазированная, отечная, увеличенные в объеме пальцеобразные ворсинки собираются в множественные складки. Гистологически в покровном и субсиновиальном слоях обнаруживают повышенное количество макрофагоподобных и фибробластоподобных синовиоцитов, количество слоев клеток вместо нормальных 2-3 увеличена до 10. Часто в ворсинках и тканях, граничащих с поверхностью сустава, обнаруживают фолликулярные скопления лимфоидных клеток, которые напоминают зародышевые центры лимфатических узлов. Количество нейтрофилов в синовиальной ткани, как правило, незначительно; большое количество этих клеток может свидетельствовать о развитии септического артрита.
Для ревматоидного артрита характерна избыточная васкуляризация гиперплазированного субсиновиального слоя за счет образования новых сосудов. В стенках сосудов можно обнаружить признаки продуктивного васкулита, вплоть до образования тромбов. На поверхности и в самой синовиальной оболочке обнаруживают фибрин. С прогрессированием заболевания синовиоциты и клетки воспалительного ряда обнаруживают не только в поверхностных слоях синовий, но и в суставном хряще, что свидетельствует о формировании пануса.
Гипертрофированные ворсины, состоящие из сосудистой и фиброзной ткани и инфильтрированные синовиоциты и клетки хронического воспаления, наползают на пограничный хрящ, постепенно разрушая и замещая его. Хрящ истончен, количество хондроцитов в нем уменьшено. Достигнув по краю суставного хряща костной ткани, панус укореняется и в ней, вызывая появление характерных для ревматоидного артрита краевых костных эрозий. В случае проникновения пануса через субхондральную пластинку субхондральной кости происходит ее разрушение, что на рентгенограммах выглядит как киста. Эрозии субхондральной кости могут быть обусловлены и структурами, по строению напоминающими ревматоидный узелок. На поздних стадиях преобладают фиброзно-склеротические изменения. Заместивший хрящ паннус постепенно трансформируется в грубую фиброзную ткань, бедную клеточными элементами. Разрастание фиброзной ткани наблюдают также по всему периметру суставной полости, в капсуле, прилегающих сухожильных влагалищах и связях. Это вызывает резкое ограничение подвижности суставов, формирование фиброзного анкилоза.
Ревматоидные узелки гистологически состоят из макрофагов, окружающих некротическое ядро, рассеянных по кругу лимфоцитов и плазматических клеток, их можно обнаружить в коже, под надкостницей, во внутрисуставных тканях и внутренних органах (все три слоя сердца, легкие и др.). Ревматоидные узелки возникают, как правило, в местах, испытывающих давление. Обычные места их локализации - проксимальная треть разгибательной поверхности предплечья (локтевой кости), запястья, пальцы верхних конечностей, область суставов и вдоль сухожилий. Гораздо реже их обнаруживают на пяточном сухожилии, затылке, в области мелких суставов стоп и коленных суставов, ягодичных холмов и крестца. Ревматоидные узелки настолько специфичны для ревматоидного артрита, что они включены в диагностические критерии.
В Украине принято использовать рабочую классификацию ревматоидного артрита, максимально приближенную к Международной классификации болезней 10-го пересмотра. Основой клинико-иммунологической характеристикой является разделение на сероположительный и серонегативный варианты. Серопозитивным считают ревматоидный артрит, если в крови определен классический ІgМ в патологическом титре. Поскольку выраженность рентгенологических изменений в различных суставах обычно неодинакова, рентгенологическую стадию устанавливают по максимальному поражению любого сустава или группы суставов. Для этого анализируют снимки кистей и стоп.
По результатам ультразвукового исследования суставов и морфологического исследования синовиальной оболочки можно установить:
- морфологическую стадию артрита:
- острый,
- подострый,
- хронический синовит;
- продуктивно-дистрофический процесс;
- анкилозирование.
Клинические проявления ревматоидного артрита в случае типичного течения заболевания достаточно характерны. В основном (70% случаев) заболевания начинается медленно, с постепенным развертыванием клинической симптоматики в течение нескольких месяцев или даже лет. Гораздо реже ревматоидный артрит дебютирует подостро (15-20% больных) или остро (10-15%). В последнем случае пациент нередко может назвать конкретный день начала заболевания, при этом полиартикулярный процесс с высокой степенью клинической и лабораторной активности развивается в течение нескольких недель (обычно в пределах 1 месяца).
Суставной синдром характеризуется наличием утренней скованности длительностью более 30 минут, постоянной спонтанной болью в суставах, усиливающейся при любых движениях, с максимумом во второй половине ночи и утром. В начале заболевания боль может возникать только во время движения.
Утренняя скованность - неспецифический, но очень характерный для ревматоидного артрита симптом, лишь для небольшого числа больных она не характерна. Утренняя скованность возникает из-за накопления воспалительной жидкости в пораженном суставе и периартикулярных тканях, в течение дня она ослабевает, вероятно, вследствие улучшения лимфатического и венозного оттока, связанного с функциональной активностью суставов. Указанную суточную периодичность скованности связывают с ритмом выработки кортикостероидных гормонов с пиком во второй половине дня.
Выраженность и продолжительность скованности коррелирует с активностью воспалительного процесса. Классическим считают начало артрита у запястно-фаланговых и проксимальных межфаланговых суставах II и III пальцев кистей. Как правило, симптоматика в мелких суставах кистей по времени опережает привлечение к процессу плюсно-фаланговых суставов. У незначительной части (25%) больных достаточно длительное время ревматоидный артрит может протекать как олигоартрит с воспалением двух-четырех, как правило, больших или средних суставов и очень редко - как моноартрит.
При олигоартрите чаще поражаются коленные, лучезапястные или локтевые суставы, в начале заболевания у лиц пожилого возраста - плечевые. При этом обычно сохраняется характерная для ревматоидного артрита билатеральность, хотя полная симметричность выраженности воспалительного процесса не обязательна.
У некоторых больных с началом заболевания по типу моно- или олигоартрита первыми поражаются суставы, которые ранее подвергались травмам (спортивным или бытовым) или заболеваниям (остеоартрозу и т.д.). Объективно отмечают припухлость пораженных суставов, которая может быть следствием воспаления сухожильных влагалищ, проходящих по поверхности сустава, особенно на руках, теносиновит сгибателей и разгибателей пальцев верхних конечностей - частое явление при ревматоидном артрите, хотя диагностика их вовремя затруднена из-за общего отека периартикулярных тканей. Как правило, их обнаруживают с припухлостью вдоль сухожилий на тыльной или ладонной поверхности кисти и в области лучезапястного сустава, иногда за крепитацией при движении пальцев. Припухлость проксимальных межфаланговых суставов предоставляет пальцам веретенообразной формы. Поражение плюсно-фаланговых суставов сопровождается припуханием и расширением переднего отдела стопы. Диапазон движений в суставах ограничивается как вследствие синовита, так и из-за поражения сухожильных влагалищ. При пальпации определяют болезненность суставов и местное повышение температуры. Характерны положительные симптомы поперечного сжатия кисти, стопы и лучезапястного сустава. При значительном количестве экссудата вероятная флуктуация.
Диагностически важная клиническая особенность: цвет кожи над пораженными суставами не меняется. Прежде всего, это касается крупных и средних суставов; над проксимальными межфаланговыми суставами пальцев верхних конечностей, реже - при высокой активности синовита возможна незначительная гиперемия. Яркое покраснение кожи практически исключает ревматоидный артрит.
Вовлечение в процесс функционально важнейших мелких суставов кистей довольно быстро приводит к нарушению работоспособности, уменьшению силы кистей, затруднению сжимания пальцев в кулак и выполнения повседневных бытовых процедур. Характерны также повышенная утомляемость и общее недомогание, которые в некоторых случаях могут даже доминировать в жалобах пациента, на несколько недель или месяцев опережать развитие клинически явного суставного синдрома. Уже в дебюте ревматоидного артрита температура тела может повышаться до субфебрильных цифр. При остром начале заболевания возможна высокая лихорадка. У лиц пожилого возраста суставной синдром часто сопровождается болью в мышцах. Закономерно, что в случае чрезмерной и высокой активности процесса больные теряют массу тела, жалуются на снижение аппетита, повышенную потливость. Характер дальнейшего течения процесса вариабельный.
В типичных случаях не наблюдают ремиссий, в патологический процесс вовлекаются все новые суставные зоны с нарастанием функциональных расстройств. Реже заболевание протекает волнообразно, с периодами временного затухания и обострения клинической симптоматики. У незначительного количества больных артрит на протяжении многих месяцев и лет может ограничиваться поражением небольшого количества суставов и скудными клиническими проявлениями. Дальнейший ход событий определяется преимущественно вовремя начатой эффективной терапией.
Развернутая клиническая картина ревматоидного артрита характеризуется симметричным поражением большого количества мелких и крупных суставов с нарушением их функции. Ограничение подвижности суставов увеличивается вследствие атрофии мышц, довольно быстро развивающегося вблизи воспаленных суставов, особенно заметна она на кистях и бедрах. На этой стадии выявляют типичные деформации кистей и стоп.
На кистях:
- ульнарная девиация - отклонение пальцев в латеральную сторону с подвывихом в пястно-фаланговых суставах (эту форму кисти иногда называют плавником моржа);
- деформация пальцев типа пуговичной петельки (по аналогии с изгибом пальца во время проталкивания пуговицы в петельку) - изгибная контрактура проксимального межфалангового сустава и разгибательная контрактура дистального межфалангового сустава;
- деформация пальцев типа лебединой шеи - сгибательные контрактуры пястно-фалангового, дистального межфалангового суставов и разгибательная контрактура проксимального межфалангового сустава.
Отклонение пальцев в локтевую сторону усугубляется подвывихом в лучезапястном (точнее - дистальном лучелоктевом) суставе со сдвигом костей запястья вниз и усилением ульнарной девиации всей кисти. Указанные деформации вместе с атрофией межкостных мышц соединены понятием ревматоидная кисть. Возможны также сгибательные контрактуры во всех суставах пальца. Реже случается х-образная деформация большого пальца. Эти деформации - суммарный результат трех взаимозависимых патологических процессов:
- разрушение и нарушение конгруэнтности суставных поверхностей;
- хронического экссудативного синовита с растяжением капсулы сустава и ослаблением связочного аппарата;
- теносиновита, заканчивающигося формированием спаек, укорочением сухожилий и соскальзыванием их с изменением оси мышечной фракции.
При этом мышечно-сухожильный компонент имеет определяющее значение, поскольку контрактуры и подвывихи образуются и в суставах с неизмененной суставной поверхностью. Иногда следствием теносиновита становится разрыв сухожилий.
Вальгусная деформация в подтаранном суставе приводит к уплощению продольного свода и формированию плоской стопы. Вследствие воспаления плюсно-фаланговых суставов и соответствующих сухожильных влагалищ в этих суставах развиваются подвывихи и отклонения пальцев в латеральный сторону, а также молотоподобная деформация пальцев. Чаще поражаются суставы II-V пальцев, хотя и палец из-за поражения сухожилий также отклоняется наружу. Совокупность этих изменений называется ревматоидной стопой. При ходьбе вследствие постоянного давления массы тела на плюсно-фаланговые суставы и растяжение капсулы проксимальная фаланга смещается в сторону стопы, а амортизирующие подушки, лежащие под суставами и состоящие из фиброзной и жировой ткани, перемещаются вперед. В конце концов, вся нагрузка приходится на незащищенные головки плюсневых костей, возникает интенсивная боль, которую больные сравнивают с ощущениями при ходьбе по острым камням. На подошвенной поверхности формируются омозолелости (натоптыши) или язвы. К процессу могут быть привлечены любые синовиальные суставы, до казуистических случаев воспаления перстне-черпаловидного сустава гортани с развитием дисфагии и сиплости голоса. Ориентировочно частота поражения различных суставов при ревматоидном артрите такая:
- пястно-фаланговые - 90-95%,
- лучезапястные и запястные - 80-90%,
- проксимальные межфаланговые - 70-90%,
- плюсно-фаланговые - 60-90%,
- коленные - 60-80%,
- надпяточно-берцовые - 50-70%,
- локтевые и плечевые - 50-60%,
- тазобедренные и суставы шейного отдела позвоночника - 40-50%,
- височно-нижнечелюстные - 20-30%.
При ревматоидном артрите практически никогда не поражаются дистальные межфаланговые суставы, крестцово-подвздошные сочленения и суставы грудо-поясничного отдела позвоночника, в связи с чем их можно назвать суставами исключения ревматоидного артрита.
У некоторых больных с многолетним ревматоидным артритом на рентгенограммах можно обнаружить эрозии в дистальных межфаланговых суставах кистей, хотя объективных признаков синовита такой локализации у них, как правило, нет. Целесообразность выделения суставов, которые практически не поражаются ревматоидным артритом, определяется дифференциально-диагностическими задачами.
При ревматоидном артрите характерно прогрессивное усиление боли при подъеме рук через стороны вверх и ограничение отведения предплечья в сторону при согнутом на 90° и прижатому к туловищу локтевому суставу. Боль и значительное ограничение подвижности могут вызывать поражения не только собственно лопаточно-плечевого сустава, но и других структур плечевого пояса - надплечово-ключичного сустава, влагалища сухожилия двуглавой мышцы, поднадплечовой сумки, мышцы. На поздних стадиях вероятен подвывих головки плечевой кости спереди. Поражение голеностопного сустава на ранних этапах ревматоидного артрита нехарактерное, не преобладает оно клинически и на поздних стадиях. Болевой синдром обычно умеренный, возможна припухлость в области лодыжек. Коленные суставы рано и часто вовлекаются в патологический процесс. При осмотре, сглаженность контуров сустава вокруг надколенника, местное повышение температуры по сравнению с кожей бедра или голени.
В случае значительного количества выпота его определяют при боковой пальпации надколенного заворота синовиальной оболочки или вызывают симптом баллотирования надколенника. Если жидкости не очень много, для провоцирования этого симптома нужно одной рукой нажать в наколенном участке сверху вниз, изгоняя жидкость с надколенного синовиального заворота под коленом.
При синовите коленного сустава в полусогнутом положении уменьшается внутрисуставное давление и облегчается боль, вследствие чего могут развиваться сгибательные контрактуры. Из-за хронического повышения внутрисуставного давления и сужения суставной щели вследствие разрушения хряща происходит растяжение и ослабление связочного аппарата, что приводит к биомеханической нестабильности путевого сустава. В коленных суставах чаще и раньше, чем в других суставах, развивается вторичный остеоартроз.
Как лечить ревматоидный артрит?
Цель лечения ревматоидного артрита - достижение полной клинико-рентгенологической ремиссии, однако этого удается добиться лишь у некоторых больных. Поэтому лечение направлено на уменьшение боли, угнетение воспаления, сохранение функции суставов, обеспечение нормальной жизнедеятельности.
Центральной проблемой становится достижение контроля над воспалительным процессом, от адекватности которого зависит замедление скорости деструкции суставов и сохранение функциональных возможностей опорно-двигательного аппарата. Ведущую роль в этом сыграла базисная терапия, направленная на:
- торможение функциональной активности клеток участников воспаления,
- снижение выработки цитокинов,
- блокаду биологического действия,
- уменьшение продуцирования деструктивных ферментов.
Без эффективной базисной терапии патологический процесс будет фактически неуправляемый, протекать естественным ходом. Однако на разных этапах заболевания нужно применять и другие медикаментозные и немедикаментозные методы.
Основные компоненты комплексного лечения больных ревматоидным артритом такие:
- медикаментозное лечение:
- системное
- нестероидные противовоспалительные препараты (НПВП),
- базисные (модифицирующие течение болезни) препараты,
- глюкокортикоиды;
- местное
- внутрисуставные и околосуставные инъекции пролонгированных глюкокортикоидов,
- мази, кремы и гели, содержащие НПВП,
- компрессы на основе диметилсульфоксида (ДМСО);
- системное
- эфферентные методы;
- физиотерапевтическое лечение;
- хирургическое лечение;
- физическое воздействие (ЛФК);
- психологическая и медико-социальная реабилитация;
- санаторно-курортное лечение.
Обязательное условие хороших отдаленных результатов медикаментозной терапии и уменьшения потребности в других компонентах лечения - раннее установление диагноза. После первичного обследования определяют степень активности воспалительного и оценивают прогноз течения заболевания. От степени активности и прогноза зависят базисная терапия и решения вопроса о необходимости назначения и методы применения (локально или системно) глюкокортикоидов, однако алгоритм действий одинаков практически для всех пациентов.
Первый и очень важный шаг в лечении - беседы с пациентом. Больному следует объяснить особенности и последствия этого заболевания, хронический характер его течения и необходимость длительного непрерывного приема препаратов. Больной должен понимать цель и тактику медикаментозной терапии и осознать три ключевых момента:
- НПВП лишь облегчают симптомы заболевания, однако не влияют на разрушение суставов;
- только с помощью базисных препаратов можно остановить или замедлить развитие воспалительного процесса в суставах и нарушение их функции и тем самым снизить потребность в употреблении НПВП и глюкокортикоидов;
- назначение глюкокортикоидов - вынужденная и части временная мера, а польза от применения малых доз этих препаратов значительно превосходит возможные неблагоприятные эффекты.
Основным компонентом медикаментозного лечения, влияющим на течение и исходы заболевания, считают базисные препараты. Базисные препараты назначают не позднее чем через 3 месяца от момента развития симптоматики, что связано с особенностями патогенеза ранних и поздних стадий заболевания. В дебюте ревматоидного артрита важно изначально применять препараты с быстрым началом клинического действия (метотрексат, лефлуномид). В случае агрессивного течения заболевания можно применять комбинированную базисную терапию.
Базисные средства позволяют управлять ходом ревматоидного артрита, но не излечивают болезнь. Поэтому при достижении контроля над активностью заболевания препараты следует принимать в поддерживающих дозах неопределенно длительное время. Прерывания базисной терапии может вызвать обострение ревматоидного артрита, а повторное назначение того же препарата, как правило, безуспешно. Для достижения положительного лечебного результата терапевтический режим изменяют - назначают другой базисный препарат или добавляют к прежнему новый. Потребность в замене базисных препаратов связана с тем, что более чем у половины пациентов препарат, изначально хорошо действующий, теряет эффективность в период от 2 до 5 лет.
Другие лекарственные средства (НПВП и глюкокортикоиды) назначают преимущественно с симптоматической целью - для устранения боли, отека, скованности и других проявлений воспаления. Местное введение пролонгированных глюкокортикоидов показано для подавления процесса в наиболее горящих суставах. Если у пациента заболевание протекает по типу моно- или олигоартрита, локальная инъекционная терапия некоторое время может играть ведущую роль. В случае высокой активности ревматоидного артрита на старте лечения можно применять глюкокортикоидный "мостик" - назначают преднизолон в малых дозах на период ожидания развития эффекта базисной терапии (2-3 мес.), а затем постепенно отменяют его.
Для контроля эффективности базисной терапии нужно периодически оценивать активность заболевания по клиническим и лабораторным результатам (СОЭ, С-реактивный протеин). Для контроля возможных токсических эффектов препаратов проводят также другие исследования. Если после 3 месяцев употребления базисного препарата в полной терапевтической дозе снижения активности заболевания не наблюдают, базисную терапию следует изменить. Полное отсутствие эффекта становится показанием к назначению нового базисного препарата или комбинирования таковых. В случае частичного, но недостаточного ответа на терапию предварительного базисного средства, следует добавить новый. Пациентам с тяжелым течением ревматоидного артрита может понадобиться плановое назначение глюкокортикоидов или временное увеличение их дозы. Важный критерий эффективности лечения - отсутствие прогрессирования рентгенологических изменений в суставах.
С какими заболеваниями может быть связано
Морфологическая картина ревматоидного васкулита, обычно поражает артериальные сосуды разного калибра, малоспецифична. В пораженных сосудах можно наблюдать фрагментацию эластических мембран, инфильтрацию сосудистой стенки клетками лейкоцитного ряда и фибриноидный некроз. Возможна полная окклюзия сосудов мелкого калибра. При биопсии мышц, особенно прилегающих к воспаленным суставам, обнаруживают признаки васкулита и миозита. В других органах и тканях также возможные дистрофические и воспалительные изменения:
- в почках - признаки обнаруживают или , ;
- обнаружение в измененных мышцах и внутренних органах депозитов иммуноглобулинов и фибрина дает основания предполагать наличие иммунокомплексов и характер их поражения;
- сравнительно часто, особенно на поздних стадиях заболевания, в стенке сосудов, ЖКТ, миокарде, почках, печени отложения амилоидных масс.
Системные проявления ревматоидного артрита обычно наблюдают при серо- положительном его варианте. Они свидетельствуют о более тяжелом течении заболевания, худшем прогнозе. Чаще всего среди внесуставных проявлений ревматоидного артрита обнаруживают ревматоидные узелки (около 25% больных), регионарную или генерализированную лимфаденопатию (25-30% больных) и амиотрофию/миозиты.
Ревматоидные узелки возникают, как правило, в местах, испытывающих давление. Обычные места их локализации - проксимальная треть разгибательной поверхности предплечья (локтевой кости), запястья, пальцы верхних конечностей, область суставов и вдоль сухожилий. Гораздо реже их обнаруживают на пяточном сухожилии, затылке, в области мелких суставов стоп и коленных суставов, ягодичных холмов и крестца. также сопровождает активный ревматоидный артрит и может сочетаться с такими общими проявлениями, как лихорадка и уменьшение массы тела. Чаще увеличиваются регионарные лимфатические узлы на путях оттока лимфы от воспаленных суставов. Степень их увеличения обычно незначительна, они безболезненны и не спаяны с окружающими тканями. Генерализированная лимфаденопатия случается редко и требует дифференциальной диагностики с лимфомами. Спектр других системных проявлений ревматоидного артрита достаточно широк и включает ревматоидный васкулит, поражение легких, сердца, почек, периферической нервной системы, глаз, экзокринных желез, кожи, желудочно-кишечного тракта.