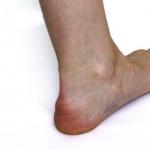
Plecu locītavas artrīts - kā izpausties un kā izturēties. Plecu locītavu artrīts: cēloņi, simptomi un ārstēšana.
Hroniska un aktīvi progresējoša distrofija deģeneratīvas slimības pleca locītavu sauc par artrīzi, kas ietekmē ne tikai pašu skrimsli, bet arī locītavas kaulaudu. Tas ir saistīts ar faktu, ka kramtveida audu uzturs ir bojāts traumu, pat mikroskopisku vai saistībā ar iekaisumu plecu locītavu. Ar artūzi, hialīna skrimslis kļūst plānāks un sāk plosīties. Izveidotajās plaisās tiek nogulsnēti sāļi (osteophytes), kas izraisa vēl lielāku bojājumu plecu locītavai. Pēc noteikta laika perioda process arī sasniedz kaulu audus, saspiežot un deformējot. Šī slimība ir lēna, un sākumā tā nepastāv.
Plaukstas var rasties jebkurā vecumā, bet joprojām ir biežāk sastopamas cilvēkiem, kas vecāki par četrdesmit. Īpaši uzņēmīgi pret artrīta attīstību, sportisti: tenisa spēlētāji, metieni, volejbola spēlētāji. Šīs slimības cēlonis, pirmkārt, izraisa bieži novirzes, lūzumi, sasitumi, sastiepums. Bieži vien artroze sākas pēc neparastas slodzes uz locītavu, nedaudz retos gadījumos pēc reimatoīdā poliartrīta. Bet visbiežākais artrozes cēlonis ir pleca dislokācija.
Pirkstu artrīta simptomi
Galvenais simptoms, pie kura jāpievērš uzmanība, ir sāpes, ar slodzi uz locītavu, kas palielina un ierobežo kustību rokā. Palielinot plecu zonu, jūs varat identificēt sāpju vietas, kas atrodas klaviatūras un lāpstiņas apakšējā mala. Osteofīti, kas izveidojušies locītavā, izraisa kraukšķēšanu un klikšķina uz locītavas, pārvietojoties ar rokām.
Pat ja slimība ir hroniska, tās akūtā forma joprojām var sākties. Paasināšanās rodas, pārvadājot smagas kravas, pietrūkst, paaugstinot muskuļu tonusu un saites, pārkarstot vai vilcējus. Šajā gadījumā ir grūti pagriezt roku un izņemt to. Šādam stāvoklim ir nepieciešama ortopēdista palīdzība, pretējā gadījumā roku kustības būs ierobežotas uz ilgu laiku.
No otras puses, plecu locītavas artrīts parasti nav saasinājums un tas netraucē kustību. Bieži pacientiem ir nelielas sāpes, nedaudz ierobežota kustība locītavā, kas sākas pēc ievērojamas slodzes. Tomēr sāpes var rasties ne tikai artrožu, bet arī ar saitēm un muskuļiem. Lai noteiktu iemeslu sāpīgas sajūtas, jums jāredz ārsts.
Tas ir arī iespējams noteikt klātbūtni artrozes nelielu testu: pirmkārt, jums ir nepieciešams, lai mēģinātu iesaistīt aizmugurējo priekšautu, ko pārbaudījusi klātbūtne sāpēm nolaupīšanas roku atpakaļ un tad tur ķemmēšanas caur kuru izveidots sāpes, kad pārvietojot rokas aiz galvas kaklā. Ja šīs kustības neizraisa sāpes, artroze vēl nav ietekmējusi pleca locītavas.
Peļu artrīta ārstēšana
Cilvēki riskam jāārstē agrīnā stadijā slimības, kā preventīvs pasākums, regulāri lietojat recepšu zāles, īpaši hondroprotektory kas baro šūnas skrimšļus, neļaujot zaudēt savas fizioloģiskās īpašības.
Artrozes ārstēšanas galvenie principi ir:
- Konservatīvā ārstēšana.
- Operatīva intervence.
- Ārstēšana ar tradicionālo medicīnu.
- Terapeitiskā fiziskā sagatavošana.
Konservatīvā plecu locītavas artrīta ārstēšana tiek samazināta līdz zāļu, fizioterapijas un terapeitiskā vingrošana. Farmaceitiskie preparāti ietver hondroprotektorus, pretiekaisuma līdzekļus nesteroīdie līdzekļi, anestēzijas līdzekļi, muskuļu relaksanti, līdzekļi asins mikrocirkulācijas uzlabošanai, kā arī palīgvielu uztura bagātinātāji, kuru pamatā ir vitamīni un kolagēns.
Hondroprotektori un palīglīdzekļi ir noderīgi ne tikai profilakses stadijā, bet arī artrozes ārstēšanā, jo tie ietekmē nevis slimības simptomus, bet pašu procesu. Samazināt sāpes un aseptisku iekaisumu, pretiekaisuma līdzekļus, kas nesatur steroīdus, piemēram, methidololu, ortofēnu, nātrija diklofenaku un citiem. Šādi muskuļu relaksanti, piemēram, sirdaluda un midakalms, ietekmē muskuļus, kuriem ir saistīts spazmas, novēršot šo stāvokli un relaksējot tos. Analgesijas un anestēzijas līdzekļi atvieglo sāpju sajūtas, kuras raksturo plecu artrize. Tos var ievietot locītavā ar vadošām blokādēm vai veikt iekšēji. Veicot fizioterapiju, labāko efektu nodrošina masāža, krioterapija un lāzerterapija.
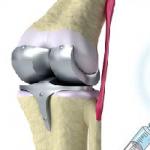
Ja konservatīvā ārstēšanas metode ir sevi izsmēlusi, nesniedzot pozitīvu efektu, pacientam var piedāvāt ķirurģisku ārstēšanu. Operācijas cēlonis ir novēlota artrozes un tā novārtā atstātā procesa diagnostika. Ar ķirurģisku pacienta ārstēšanu iznīcināto locītavu aizstāj ar mākslīgo locītavu, ko sauc par endoprotezēšanu.
Tradicionālās medicīnas metodes
Tautas līdzeklis artrozes ārstēšanai ir ļoti labs kombinācijā ar noteiktajām procedūrām un zālēm.
- Propolis ir efektīvs līdzeklis artrozes apkarošanai kopš seniem laikiem. Trīs gramus propolīzes sajauciet ar piecdesmit gramiem cūkas tauku un pēc dziedināšanas vingrošanas berzē slimā locītavā.
- Smiltsērkšķu mizas infūzijai ir arī pozitīva ietekme. Lai to izdarītu, trīs ēdamkarotes mizas, divas tējkarotes pieneņu saknes tējas divas laivas un trīs sēklas pētersīļu tējkaroti piparu piparmētru lapiņām vāra puslitru ūdens un atstāj pa nakti tumsā. Paņemiet šo infūziju pirms brokastīm diviem ēdamkarotiem.
- Palīdzība un kukurūzas stigma. Divus tējkarotes stigmatiņus ielej glāzi ūdens, vāra piecas minūtes un ņem vienu ēdamkaroti četras reizes dienā.
- Labs efekts tiek nodrošināts, aploksnējot plecu ar audekla iemērc novājēšanu pelavas.
Tautas ārstēšanai būs vēl lielāka ietekme, ja to apvienos ar atjaunojošām metodēm. Lai to izdarītu, jums ir nepieciešams lietot vitamīnus, normalizēt ikdienas rutīnu un neļaut lielai slodzei ietekmētajā locītavā.
Plecu locītavas artrīts ir slimība, ko izraisa distrofiskas izmaiņas kramtveida un blakus esošajos kaulu audos. Šī patoloģija ir pakļauta hroniskam progresējošam progresam, vēlākos posmos izraisa deformāciju un nepārtrauktu rokas funkciju traucējumus. Slimība ir plaši izplatīta un visuresoša, bet ne bezcerīga. Šo slimību nepieciešams ārstēt ilgu laiku, bet, ja tas tiek veikts pareizi, varat paļauties uz labu rezultātu.
Plecu locītavas ir visbiežāk mobilā cilvēka ķermenī
Brachial artrozes izplatība un cēloņi
Pamatā plecu locītavas artrīts ietekmē vecāka gadagājuma cilvēkus, biežāk vīriešus. Starp attīstīto valstu iedzīvotājiem, vecumā no 55 gadiem, apmēram 10% iedzīvotāju ir slimi un 70% no 65 gadu vecuma. Šūnas deformācija attīstās 60 - 70% pacientu.
Eksperti izsauc 3 galvenos slimības cēloņus:
Pārmērīga, nesamērīga slodze uz pleca ilgu laiku. Piemēram, tas var būt cilvēkiem, kas nodarbojas ar smagu roku darbu (apmetēji, celtnieki).
Iedzimtais vai iegūtais locītavu struktūras defekts (skrimšļi, saites uc). Parasto slodzi uz rokām uztver ķermenis, jo tas ir pārāk liels, skrimšļa nodilums ir ātrs.
Metabolisma traucējumi, kas izraisa sāls kristālu nogulsnēšanos locītavu dobumā vai krampju audu barības traucējumus.
Pēdējā loma nav bijusi iedzimtība, jo plecu locītavas artrīts parasti ir ģimenes daba. Ja vecāki ir slimi - bērnu patoloģijas attīstības iespēja (agrāk vai vēlāk) ir daudz augstāka nekā veselu cilvēku ģimenēs.
Arī slimības cēloņi var būt:
- traumu cēloņi vai nemainīga neliela trauma gadījums mēnešiem un gadiem (piemēram, pastāvīgu lielu sporta slodžu dēļ) attīstās pleca locītavas posttraumatiskā artrīts;
- akūta un hroniska locītavu iekaisums - artrīts.
Peļu artrīts gandrīz vienmēr ir saistīts ar subakromu locītavas artrīzi (plecu piejaukums un lāpstiņas akromilā savienojums).
Simptomi, slimības attīstība
Kā artrīts attīstās plecu locītavā? Ir trīs procesa posmi.
Slimību 1 grāds raksturo sāpes sāpes Plecu rajonā bieži vien ir sliktāka naktī. Kustību apjoms nav ierobežots, bet to maksimālā amplitūda, īpaši muguras atvilkšana, izraisa sāpes. Šajā stadijā rentgenoloģija palīdz atpazīt slimību: attēlā parādīts raksturīgs "gredzenveida simptoms" - artērijas dobuma attēls izskatās kā ovāls gredzens. Sākotnējais slimības periods var ilgt vairākus gadus vai mēnešus.
Otrajā pakāpē jau ir vairāk brīnišķīgi simptomi. Sāpes plecu un plecu zonā kļūst spēcīgas un nemainīgas, ar rokas kustībām tiek dzirdama raksturīga krīze. Kustību apjomu ierobežo sāpes un muskuļu spazmas, jo īpaši grūti noņemt roku atpakaļ. Ir medicīnisks tests, kad ārsts lūdz pacienti novietot rokas aiz muguras slēdzenē: veselīgs cilvēks to dara bez grūtībām, un artrozes pleciem šī kustība ir ne tikai sāpīga, bet arī bieži vien nav iespējama mobilitātes ierobežojuma dēļ
Artrozes otrajā stadijā tiek novēroti arī simptomi rentgenstarojumā: locītavu plaisas sašaurināšanās, osteofītu (kaulu augšanas) parādīšanās un kaulu locītavu virsmas sabiezēšana. Jūs varat pamanīt kādu muskuļu atrofiju plecu zonā.
Trešā pakāpes simptomi jau ir izteikti deformācijas un pastāvīgas sāpes. Roku kustības ir ļoti ierobežotas, varbūt tikai nedaudz šūpošanās uz priekšu un atpakaļ. Rokas pacelšana un ievilkšana ir pilnīgi neiespējama, locītavu būtiski deformējas. Pacienta ķermenī skaidri saskatāmi kaulu izciļņi, īpaši pleca un plecu asmeņa savienojuma zonā. Rokas stāvoklis ir spiests, tas ir, cilvēks tur savu roku vismaz sāpīgā stāvoklī.
Trešā pakāpes plecu locītavas artrīts vispār nemācās: bieži vien patoloģijas attīstība apstājas vienā no iepriekšējiem posmiem, un tā ilgst ilgu laiku bez progresēšanas. Pastāv risks, ka pāreja uz pēdējo posmu būs lielāka tiem cilvēkiem, kas turpina pārslodzi ietekmētajā locītavā (piemēram, ja nav iespējams mainīt darbavietu vai nevēlas atstāt profesionālo sportu).
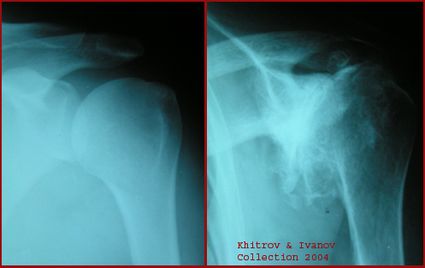
Fotoattēlā ir rentgena fotoattēls. Pa kreisi - norma, pa labi - ļoti maza locītavu šķeltne plecos
Ārstēšana
Lai ārstētu plecu artrītu, nepieciešams ilgs laiks. Uz sākotnējie posmi, kamēr kopīgās funkcijas nav salauztas - kurss tiek veikts konservatīvi. Viņa uzdevumi ir šādi:
- anestēzija ir svarīgs terapijas punkts, jo, pateicoties sāpēm, cilvēks cenšas ierobežot kustību skarto plecu, kas vēl vairāk pastiprina patoloģisko procesu;
- kreatīvu audu atjaunošana un aizsardzība;
- iekaisuma noņemšana - kā slimības gaitas sarežģītības faktors;
- plecu kustību skaita atjaunošana.
Ārsts izvēlas dažādas zāles, atkarībā no slimības formas un stadijas. Tostarp nesteroīdie pretiekaisuma līdzekļi, hormoni, kurus injicē tieši locītavu dobumā (lai tie neietekmētu visu ķermeni). No pretsāpju līdzekļiem tiek izmantoti dažādi pretsāpju līdzekļi (pretsāpju līdzekļi) iekšā, injekciju veidā, kā arī ārēji (krēmi vai ziedes). Lai atjaunotu paredzēto medikamentu skrimšļus ar hondroitīnu.
Svarīgu lomu spēlē diēta. Ir nepieciešams ierobežot sāļu un asu pārtikas patēriņu, patērēt vairāk pārtikas, kas satur dabīgo kolagēnu - celtniecības materiālu, kas paredzēts kramtveida audiem. Pirmkārt, tā ir lašu dzimtas zivis, svaigi zaļumi, mājputni (it īpaši tītari), jūras veltes (garneles, krabji, jūras sīpoli un jūras kāposti).
Kā ārstēt plecu locītavas artrītu remisijas laikā? Labs efekts ir manuālā terapija, masāža, fizioterapija un vingrošana. Fizisko kultūru var veikt mājās, tas aizņem daudz laika: sāciet ar 5 minūtēm un pakāpeniski palieliniet līdz 20 minūtēm dienā. Šeit ir daži vienkārši un efektīvi vingrinājumi:
Šūpojot ar rokām. Sēdies krēslā, pakārt un atslābiniet roku. Pārvietojiet viņu uz priekšu un atpakaļ, nevelkot elkoņā. Sāciet ar 10 atkārtojumiem ar katru roku.
Plecu jostas pacelšana un nolaišana. Sēdēdams krēslā, vienlaikus un savukārt paceliet un nolaidiet plecus. Veikt 10 reizes.
Plecu rotācija. Veiciet 5 līdz 10 rotācijas kustības abiem pleciem uz priekšu un atpakaļ.
Kā plecu locītava, ja konservatīvie pasākumi nav efektīvi? Tas paliek tikai operācija - protēžu uzstādīšana. Bet ar šo artrīta formu (atšķirībā no citiem - piemēram, kāju locītavu artrīts), bieži nepieciešamība pēc ķirurģiskas iejaukšanās nenotiek. Rūpēties par savu veselību un nesniegt slimību posmiem un simptomiem, kuros jums nebūs nekādu ārstēšanas iespēju.
Vietne nodrošina pamatinformāciju. Pareiza diagnoze un slimības ārstēšana ir iespējama laba ārsta uzraudzībā.
 plecu locītavu attiecas uz deģeneratīvās-distrofiskās muskuļu un skeleta sistēmas slimību skaitu, zem kura ir lēna, bet vienmērīga hroma audu iznīcināšana, kā arī citi elementi, kas veido locītavu. Bieži vien artrozi sarežģī iekaisuma reakcija, kas palielina bāzes slimības progresēšanas ātrumu, pastiprina klīniskās izpausmes un funkcionālos traucējumus, kā arī pastiprina ilgtermiņa prognozi.
plecu locītavu attiecas uz deģeneratīvās-distrofiskās muskuļu un skeleta sistēmas slimību skaitu, zem kura ir lēna, bet vienmērīga hroma audu iznīcināšana, kā arī citi elementi, kas veido locītavu. Bieži vien artrozi sarežģī iekaisuma reakcija, kas palielina bāzes slimības progresēšanas ātrumu, pastiprina klīniskās izpausmes un funkcionālos traucējumus, kā arī pastiprina ilgtermiņa prognozi.
Osteoartrīts ( deformējošs artrīts) ir polietoloģiska slimība. Citiem vārdiem sakot, tā attīstību var saistīt ar ļoti daudziem cēloņsakarīgiem faktoriem, piemēram, veciem ievainojumiem, intensīvu sportu, hormonāliem traucējumiem, intrauterīniem negatīviem faktoriem un ģenētisko predispozīciju.
Slimības substrāta veidošanās sākas ilgi pirms pirmās klīniskās izpausmes parādīšanās. Tas ir saistīts ar to, ka kramtveida audiem ir liela drošības pakāpe un pašaizsardzības potenciāls, jo īpaši jaunā vecumā. Pieaugot vidējam vecumam, anaboliskais ( radošs) procesi kramtveida audos palēnina, pakāpeniski pārejot uz deģenerācijas procesiem.
Parasti pirmajās locītavu skrimšļu fizioloģiskās deģenerācijas pazīmes novērojamas 40-50 gadu vecumā. Ar deformējošu artrītu šis process sākas no 16 līdz 18 gadiem un pakāpeniski attīstās. Pirmās slimības klīniskās izpausmes ir snapping, krūzmējot locītavā, bez pavadīšanas. Progresīvākā slimības stadijā locītavām ir iestrēdzis noteiktā stāvoklī. 30-40 gadu vecumā pirmo reizi tiek konstatētas sāpes visbojīgākajās locītavās, kas palielinās pēc statiskās slodzes un pēc vairākām atpūtas stundām. Dzīvotne ( subluksācijas) locītavās, kas saistītas ar pastāvīgām sāpēm, liecina par tālajām slimībām. Šie skaitļi ir aptuvenie un orientēti uz vidējo pacientu. Patiesībā, artrīta deformācijas process konkrētā indivīdā var ievērojami atšķirties no iepriekš minētajiem standartiem.
Slimības diagnostika balstās galvenokārt uz vienkāršu radiogrāfiju. Diemžēl deformējošā artrīta pazīmes filmē tiek reģistrētas tālu no slimības sākuma stadijām, tādēļ šī diagnoze ir novēlota. Šī iemesla dēļ pašlaik notiek aktīva meklēšana deformējoša artrīta agrīnai diagnosticēšanai, lai savlaicīgi informētu pacientus un pilnīgi novērstu profilaksi.
Plecu locītavas deformējošā artrīta ārstēšana ir diezgan daudzveidīga. Liela nozīme ir dzīvesveida izmaiņām, īpašu uzmanību pievēršot faktoru likvidēšanai, kas paātrina skrimšļu iznīcināšanu. Dažādās slimības stadijās tiek izmantotas dažādas pretiekaisuma zāļu kombinācijas. Kopīgās locītavu parādīšanās pilnīgā sabojāšanā prasa to aizstāt ar polimēru transplantātu, izmantojot ķirurģisku iejaukšanos. Sakarā ar to, ka pēdējo desmitgažu laikā transplantācija ir virzījusies uz priekšu, zināmas neērtības transplantācijas lietošanā ir minimālas, un pacienti vairumā gadījumu atgriežas ikdienas dzīvē bez ciešanām.
Slimības prognoze ir pilnībā un pilnīgi individuāla, un tā ir atkarīga no tā, cik ilgi tas izpaužas, pacienta progresēšanas ātrums un disciplīna. Pateicoties mūsdienu medikamentiem un ķirurģiskām manipulācijām, artrīta progresēšanu var palēnināt, un tā klīniskās izpausmes var tikt pilnīgi zaudētas. Tomēr, ja pastāv vienlaicīgas slimības, ārstēšanas spektrs var sašaurināties, izraisot ātru detropizāciju artrīna gadījumā, kad izteikti pasliktinās ietekmētā locītavas funkcija.
Plecu locītavas anatomija
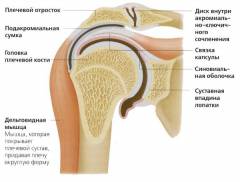 Plaukstas locītavu veido plecu daļa un locītavas locītavu dobums. Peļu galvai ir sfēriska forma, un locītavu dobums ir ieliekts. Abas locītavu virsmas ir pilnīgi kongruentas ( sakrīt, iesniedzot pieteikumu) viens otram, bet locītavu dobums aizņem tikai trešdaļu no plecu daļas galvas virsmas. Šāds dizains varētu predisponēt pastāvīgai dislokācijai, bet tas nenotiek, jo palielinās locītavas locītavas dobuma laukums, pateicoties tam, ka tai ir piestiprināta kopējā locītava.
Plaukstas locītavu veido plecu daļa un locītavas locītavu dobums. Peļu galvai ir sfēriska forma, un locītavu dobums ir ieliekts. Abas locītavu virsmas ir pilnīgi kongruentas ( sakrīt, iesniedzot pieteikumu) viens otram, bet locītavu dobums aizņem tikai trešdaļu no plecu daļas galvas virsmas. Šāds dizains varētu predisponēt pastāvīgai dislokācijai, bet tas nenotiek, jo palielinās locītavas locītavas dobuma laukums, pateicoties tam, ka tai ir piestiprināta kopējā locītava. Kaulu apvalki, kas veido locītavu, savstarpēji mijiedarbojas ar hialīna skrimšļiem. Hyaline ir gan cieta, gan elastīga viela. Pateicoties šādām īpašībām, tas nodrošina praktiski netraucētu locītavu virsmu slīdēšanu viena pret otru, kā arī dažus spilvenus, ja rodas asi triecieni un triecieni. Sinovija šķidrums, kas atrodas savienojuma dobumā, samazina berzes spēku starp locītavu virsmām, kā arī piegādā barības vielas skrimšļiem ar tiešu difūziju ( vienas vielas molekulu iespiešanās starp citas molekulas).
Nevar ignorēt plecu locītavas kapsulas īpašo lomu. Tās iekšējā virsma ir izklāta ar sinoviālo epitēliju, kas veido locītavu ( sinovials) šķidrums. Ārējais slānis sastāv no blīviem, veidotiem saistaudiem, kuriem raksturīga augsta izturība pret mehānisko spriedzi. Cilvēka dobumā vienmēr ir negatīva spiediena norma. Tas nodrošina blīvu locītavu virsmu saskari. Gadījumā, ja spiediens palielinās kāda iemesla dēļ ( iekaisuma process, asinsizplūdums locītavas dobumā utt.), saskaršanās virsmas ir atdalītas viena no otras, radot labvēlīgus apstākļus subluksācijām un dislokācijām. Būtisku ieguldījumu dislokācijas novēršanā veic saites un masīvs muskuļu slānis, kas aptver locītavu.
Sakarā ar to, ka plecu locītava pieder pie kauliņu kategorijas, kustības tajā tiek veiktas pa visām asīm. Tādējādi plecos ir iespējami šādi kustību veidi - samazināšana, ievilkšana, izliekums, pagarinājums, apļveida rotācija un pat rotācija ap asi.
Plecu locītavas artrīta cēloņi
 Plecu locītavu artrīts attiecas uz tā saukto politeoloisko ( attīstoties daudzu iemeslu dēļ) slimības. Vairumā gadījumu šī deģeneratīvā-distrofiskā slimība atkal attīstās, tas ir, pēc kādas patogēnas ietekmes uz plecu locītavu. Retāk ir primāra vai idiopātiska ( nenoteikts cēlonis) no plecu locītavas.
Plecu locītavu artrīts attiecas uz tā saukto politeoloisko ( attīstoties daudzu iemeslu dēļ) slimības. Vairumā gadījumu šī deģeneratīvā-distrofiskā slimība atkal attīstās, tas ir, pēc kādas patogēnas ietekmes uz plecu locītavu. Retāk ir primāra vai idiopātiska ( nenoteikts cēlonis) no plecu locītavas. Plecu locītavas primārais artrīts
Plecu locītavas primārais artrīts ir izslēgšanas diagnoze. Citiem vārdiem sakot, tas tiek noteikts tikai pēc tam, kad visi citi sekundārā deformējošā artrīta cēloņi atšķiras.Ar ķermeņa novecošanu samazinās locītavu skrimšļa biezums. Nav vienota iemesla šai parādībai. Krīču degenerācija attīstās pret visa organisma zudumu un zināmā mērā tiek uzskatīta par fizioloģisku. Tomēr deformējošais artrīts kā muskuļu un skeleta sistēmas slimība attīstās agrāk vai agresīvāk.
Patoloģiskā procesa attīstību skrimāļa sākumā nevar noteikt praktiski vai teorētiski, taču tiek pieņemts, ka slimība attīstās daudzu negatīvo faktoru mijiedarbības rezultātā. Viens no faktoriem ir nemainīga skrimšļa deformācija, pateicoties dažādu satricinājumu, ko organisms saskaras ikdienas dzīvē, amortizācijas. Šie triecieni ir dzēsti, jo ir visa ķermeņa skrimšļa elastība, bet to slodze nav vienmērīgi sadalīta, bet tuvu impulsa piemērošanas vietai. Citiem vārdiem sakot, ja jūs nokļūstat kājās, vispirms cieš no potītes un ceļa locītavas, krītot uz rokas, plaukstas locītavas un plecu locītavām utt.
Laika gaitā, pateicoties pastāvīgām deformācijām, subhondrālas telpā tiek veidoti mikropļojumi, kas piepildīti ar sinoviālā šķidruma palīdzību un izpletās mikrocistos. Tuvumā izvietotie cistas parasti saplūst, veidojot lielas cistas. Kad šīs cistas aug, tās sāk izspiest kapilārus, kas baro skrimšļus no kaula pusi. Barības vielu skrimšļu trūkums kļūst nespēju pildīt savas funkcijas iepriekš. Tas samazina to nolietojuma īpašības, kas savukārt noved pie pakāpeniskas subhondrālas bāzes traumatizācijas un jaunu mikrocistu veidošanās. Tādējādi tiek izveidots apburtais loks, kura katru kārtu pastiprina locītavas stāvokli.
Tā kā ķermenis ir pašregulējoša sistēma, kas atklāj skrimšļa audu deģenerāciju, tā mēģina aizpildīt tās trūkumu. Šim nolūkam cūku skrimšļa sāks intensificēt jaunu kramtveida audu veidošanās procesus. Tomēr problēma ir saistīta ar faktu, ka skrimšļa aktīvās iznīcināšanas vietās nav atjaunošanas. Tā vietā vietās, kur ir viszemākais spiediens, tas ir, locītavu virsmu malās, kur tie nav lietderīgi, veidojas kramtveida augi, ko sauc par mugurkauls vienkāršos cilvēkos un zinātniski hondrofīti. Gluži pretēji, pieaugot augam, hondrofīti cietina, pārvēršas ( kaulu muguriņas) Saskarē ar apkārtējiem audiem osteofīti viņus ievaino, izraisot aseptisku iekaisumu, proti, aseptisko artrītu un pat nekrozi ( dzīvo audu neatgriezeniska iznīcināšana).
Artrīta, sastāva apstākļos sinoviālais šķidrums. Saistībā ar to tiek traucēts otrais veids, kā barot skrimšļus - difūzizējot sinoviālā šķidruma barības vielas. Tas atkal pastiprina slimības gaitu, paātrina skrimšļa deģenerāciju un tuvina komplikācijas.
Sāpes ar osteoartrītu rodas divu iemeslu dēļ. Pirmais iemesls ir tas, ka skrimšļi ir kaili, jo tie tiek izdzēsti un saspiesti, jo skrimsli ir saspiesti nervu endings. Otrs sāpju cēlonis ir osteofītu bojājums locītavu virsmām un sinkovveida epitēlijam.
Pārtraukuma periodā, kad locītava atrodas fiksētā stāvoklī, intraartikulārā saite tiek piesūcināta ar fibrīnu, kas pakāpeniski samazinās. Tādējādi pēc atpūtas stundām, piemēram, pēc sapņa, pacienta locītavā ir stīvums, kas iet cauri 15 līdz 30 minūtēm.
Ilgstoša artrīta deformācijas gaita dažās vietās tiek izdzēsti locītavu skrimšļi, pilnībā pakļaujot pamatā esošo kaulu pamatu. Šajā gadījumā, kas rodas no kaulu galu kontakta, ir nepanesami, un pacients ir spiests glābt locītavu, pēc iespējas mazinot kustību. Ar ilgstošu locītavu imobilizāciju vispirms notiek sakņu aparāta raupjums, attīstoties tā sauktajiem kontrakcijām, kas ievērojami ierobežo kustību diapazonu. Ilgāk nemobilitāte locītavā noved pie kaulaudu galu sajaukšanās ar vienotas kaula masas veidošanos, ko sauc par ankilozi. Šai ķermeņa daļai vairs nepastāv kopība.
Plecu locītavas sekundārais artrīts
Visbiežākais sekundārā artrīta cēlonis ir traumatisms. Intracapsular, sastiepumiem, kontūzijas ir izraisa iekaisuma reakcijas locītavu, un iekaisuma reakcija, savukārt, noved pie pakāpeniskām izmaiņām skrimšļu struktūru, kas ir tiešs substrāts ( fonds) no slimības.Otra visbiežāk sastopamā parādība ir deformējošs artrīts fonā. Viens no negatīviem cukura diabēta sekām uz ķermeņa ir mazu asinsvadu trauslums. Visbiežāk sastopamā komplikācija ir diabētiskā retinopātija. Šajā gadījumā tiek iznīcinātas acs tīklenes kapilāri, kas pilnībā izraisa skābekļa un barības vielu nenovēršamību un pakāpenisku redzes pasliktināšanos. Ņemot vērā redzes samazināšanos, nav iespējams pamanīt tīklenes iznīcināšanu. Tie paši mazie intraosseous un subklāvi kuģi tiek iznīcināti gandrīz nemanāmi, bet to būtība no tā nemainās. Asins piegādes pasliktināšanās nozīmē barības vielu un skābekļa trūkumu. Tas, savukārt, izraisa metabolisma procesu ātruma samazināšanos skrimšļa iekšienē un tās iznīcināšanas paātrināšanos.
Izteikti mazāks deformējošais plecu locītavas artrīts attīstās pret citu līdzīgu slimību fona. Iedzimtas pleca daļas anomālijas, kas saistītas ar to nepietiekamo attīstību, noved pie izmaiņām locītavu virsmu formā. Nepareiza forma norāda uz locītavu mazāku stabilitāti ar fizisko slodzi un ievainojumiem, biežāku stiepšanās un dislokācijas. Turpmākie notikumi attīstās pēc sekundārā posttraumatiskā artrīta scenārija.
Dažreiz slimības cēlonis ir mutācija gēna, kas kodē 2. proteīnu kolagēnu, no kura faktiski veido locītavu skrimšļa lielāko daļu. Rezultātā tā iegūst neregulāru formu un veido mazāk stiprus savienojumus ar līdzīgiem proteīniem, un skrimšļi kļūst mazāk elastīgi un deformējas vairāk pēc regulāras slodzes uz to. Šī slimība bieži ir sistēmiska, tādēļ kopā ar plecu locītavas artrīzi ir jāmeklē slimības un citu locītavu pazīmes.
Vēl retais cēlonis ir slimības, kas saistītas ar kalcija sāļu nogulsnēšanos organismā. Šajā gadījumā iepriekš minētie sāļi tiek noglabāti locītavu skrimšļos. Šis process ir noturīgs un attiecas arī uz visām locītavām. Tā kā skrimšļa ossifies, to funkcija tiek zaudēta, palielinās berzes spēks locītavās. Kontienie galiņi tiek izdzēsti, locītavu virsmu kongruence tiek pārtraukta, ir sānsvere. Ņemot to vērā, vienmēr ir izteikts iekaisuma process. Pirmie ir pakļauti lieliem locītavām, pēc tam - vidēji un tikai beigās - maza locītavas pirksti un pirksti. Tādējādi plecu locītava parasti tiek ietekmēta otrā vai trešā vietā pēc ceļa un potītes locītavas.
Pirkstu artrīta simptomi
 Sarunājot ar pacientu, ir jāapkopo anamnēze, tas ir, lai noskaidrotu slimības simptomu attīstības secību, kā arī veiktu vispārēju pārbaudi un manuālu pārbaudi.
Sarunājot ar pacientu, ir jāapkopo anamnēze, tas ir, lai noskaidrotu slimības simptomu attīstības secību, kā arī veiktu vispārēju pārbaudi un manuālu pārbaudi. Slimības anamnēze
Intervējot pacientu ar plecu locītavas artrīzi, ir aprakstītas šādas detaļas:- bieži pacientiem, kuri atrodas tuvu vai tāliem radiniekiem ar līdzīgu slimību;
- pacienta darbības veids ir tieši saistīts ar paaugstinātu stresu slikta locītava ( cīkstēšanās, bokss, kultūrisms utt.)
- ilgi pirms sāpju parādīšanās skartajā locītavā bija nesaprotams krampums;
- tad nelielas sāpes tika saistītas tikai ar smagiem vingrinājumiem;
- katra skartā locītavas nejauša trauma dziedina ilgāk nekā agrāk;
- sāpju parādīšanās ar aktīvo un pasīvo kustību locītavā, kas rodas bez papildu svara slodzes;
- sāpju parādīšanās atpūtai, kā parasti, bija saistīta ar locītavu iekaisumu ( , apsārtums);
- kustību stīvums pacienta locītavā no rīta, izzūd mazāk kā 30 minūtes ( ar piestiprināto iekaisuma procesu, stīvums pazūd vēlāk);
- palielinātas sāpes vakarā;
- postmenopauzes periodā vērojamas sāpes sievietēm.
Vispārēja pārbaude un pacienta manuāla izmeklēšana
Pacientu locītavu pārbaude jāveic tikai salīdzinājumā ar veselu locītavu no pretējās puses. Smagas sāpju sindroma gadījumā ieteicams parakstīt pacientam sāpju zāles, kas atbilst sāpju smagumam. Šāds pasākums ir nepieciešams, lai mazinātu diskomforts, kas cieši saistīts ar kustību skartajā locītavā.Vispārējās pārbaudes laikā jāpievērš uzmanība šādiem datiem:
- skartās locītavas redzes paplašināšanās;
- sliktāk attīstītā augšējā plecu josla muskuļos.
- pacienta neiespējamība pilnīgi veikt patvaļīgas kustības plecu locītavā;
- pasīvās kustības locītavā ( kad ārsts pārvieto pacienta roku) arī ir ierobežotas;
- kad jūs pārvietojat savu roku uz pleca galvas projekcijas laikā, ir neliela snapping vai crunching;
- ar dziļu palpāciju ir reti, bet ir iespējams noteikt locītavu malu sabiezējumu, ko izraisa osteofītu izaugums;
- locījuma ķīlis noteiktā pozīcijā var rasties, ja atlikušais ķermenis ( osteofītu fragments) izpaužas starp divām locītavām;
- patoloģiska kustība locītavā, aizmugure.
Plecu locītavas artrīta diagnostika
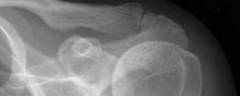 Galvenā diagnostikas metode deformējoša plecu locītavas osteoartrīta noteikšanai ir vienkārša radiogrāfija, kas ražota vismaz divās projekcijās - tiešā ( aizmugures priekšējais) un sānu ( sānu) Retāk ir jāizmanto šaurākas un specifiskas instrumentālās pārbaudes metodes. Šīs slimības laboratorijas testi ir tikai sekundāras nozīmes. Ar viņu palīdzību nosaka komplikāciju klātbūtni un to smagumu.
Galvenā diagnostikas metode deformējoša plecu locītavas osteoartrīta noteikšanai ir vienkārša radiogrāfija, kas ražota vismaz divās projekcijās - tiešā ( aizmugures priekšējais) un sānu ( sānu) Retāk ir jāizmanto šaurākas un specifiskas instrumentālās pārbaudes metodes. Šīs slimības laboratorijas testi ir tikai sekundāras nozīmes. Ar viņu palīdzību nosaka komplikāciju klātbūtni un to smagumu. Instrumentālā diagnostika
 Ir daudz paraclīnisku pētījumu, ar kuriem jūs varat noteikt deformējoša pleca locītavas artrīta diagnozi. Zemāk esošajā sarakstā pirmās pozīcijas aizņem visbiežāk izmantojamās, lētākais un efektīvākais instrumentu veids. Saraksta vidū un beigās ir metodes, kas ļauj nošķirt artrozi no citām, nopietnākām slimībām.
Ir daudz paraclīnisku pētījumu, ar kuriem jūs varat noteikt deformējoša pleca locītavas artrīta diagnozi. Zemāk esošajā sarakstā pirmās pozīcijas aizņem visbiežāk izmantojamās, lētākais un efektīvākais instrumentu veids. Saraksta vidū un beigās ir metodes, kas ļauj nošķirt artrozi no citām, nopietnākām slimībām. Deformējoša osteoartrīta diagnostikas instrumentālās metodes ir:
- vienkārša radiogrāfija divās projekcijās;
- ultraskaņas pārbaude;
- scintigrāfija;
- termogrāfija.
Kā minēts iepriekš, šī metode ir galvenā, diagnosticējot gandrīz jebkādas lokalizācijas deformējošo artrīnu. Plecu locītavas nav izņēmums. Metodes nenoliedzama priekšrocība ir tā lētāka un pieejamība. Rentgenstaru izmaksas dažādās slimnīcās svārstās no 100 līdz 200 rubļu. Maksāt par šo pētījumu nav jābūt vispār, ja pacientam ir kāda medicīniskā apdrošināšana. Diagnosticējot slimību, radiogrāfija ļauj noteikt tās smagumu un novērtēt notiekošo ārstēšanas darbību efektivitāti.
Deformējošā artrīta radiogrāfiskās pazīmes ir sadalītas tieši un netieši.
Tiešās deformējošā artrīta pazīmes ir:
- kopīgās telpas sašaurināšanās;
- subkondrālā skleroze;
- mikroklases subhondrālajā slānī;
- osteofīti.
- neatkarīgu ossifikācijas kameru izskats kopējā telpā;
- biežas paaugstinātas svārstības un dislokācijas;
- muskulatūras atlikumi locītavas dobumā ( osteofītu fragmentus);
- sinovālo audu metaplāzija ( sinoviju epitēlija deģenerācija jebkurā citā - pirmsvēža stāvoklī).
Ultraskaņa ir instrumentāla metode, kuru vairākus gadu desmitus veiksmīgi izmanto dažādās medicīnas jomās, tomēr traumatoloģijā šo metodi ieviesa salīdzinoši nesen. Tās priekšrocība ir absolūta nekaitīgums, neinvazivitāte ( audu bojājumu trūkums), kā arī zemas izmaksas salīdzinājumā ar datortomogrāfiju vai magnētiskās rezonanses attēlveidošanu. To var izmantot, lai precīzi izmērītu biezums locītavu skrimšļa jebkurā vietā, valsts iekārta un cīpslas un sinoviālā membrāna, lai noteiktu klātbūtni subarticular slāņa microcysts un čūlas. Turklāt svešķermeņus labi vizualizē gan locītavu dobumā ( osteofītu fragmentus) un tuvu locītavu telpā ( bekera cistas, taukaudi, limfmezgli, rētas utt.).
Artroskopija
Šī instrumentālās pārbaudes metode ir invazīva. Ar viņa palīdzību pētnieks iekļūst locītavu dobumā un redz struktūras, kas atrodas tur personīgi. Papildus diagnostikas pasākumiem ar artroskopu palīdzību tiek veiktas arī dažas medicīniskas manipulācijas mikroķirurģijas ietvaros. Operatīvi iegūto audu un šķidruma fragmentus var nosūtīt histoloģiskai un citoloģiskai izmeklēšanai.
Tomēr jāatzīmē, ka plecu locītavas artroskopija tiek veikta dažās klīnikās sakarā ar lielu sarežģītību piekļūšanai locītavu kapsulai.
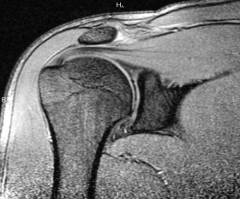
Magnētiskās rezonanses attēlveidošana ( MRI)
Iespējams, ka šī izpētes metode ir visinformatīvākā no visām līdz šim pastāvošajām. Īpaši skaidri vizualizēti mīkstie audi, kuros ir augsts ūdens saturs. Nenoliedzami priekšrocība ir šīs metodes absolūtais nekaitīgums un neinvazivitāte. Tomēr šai metodei ir daži ierobežojumi. Pirmais ierobežojums ir jebkuru metāla priekšmetu klātbūtne pacienta ķermenī ( zobu kroņi, metāla plāksnes un adāmadatas uc) Izpētes laikā izveidotais spēcīgais magnētiskais lauks burtiski izvelk metāla daļas no pacienta ķermeņa, novilkot tos uz tomogrāfa kontūru. Otrais ierobežojums ir svara ierobežojums. Lielākajai daļai tomogrāfu ir ierobežojums 120 kg. Sakarā ar to, ka diezgan lielai daļai pacientu ar deformējošu artrītu ir aptaukošanās, viņiem šāda aptaujas metode var nebūt pieejama, līdz svara rādīšana nav pieļaujama. Cita starpā šis pētījums ir gandrīz visdārgākais šodien. Ar deformējošu artrītu to var izrakstīt tikai diferenciālas diagnostikas nolūkā ( citu slimību izslēgšana).
Datortomogrāfija ( CT)
DT ir arī ļoti augsta izšķirtspēja. Attēla asumu mūsdienu datoru tomographs ļoti tuvu definīciju magnētiskās rezonanses skeneri, tomēr labāk vizualizēt šajā metodē radiopaque vielas un šķidrumus. Šīs metodes trūkums, salīdzinot ar MR, ir pacienta starojuma iedarbība. Tomēr, ja mēs nosverim metožu informatīvo raksturu un tā kaitējumu, milzīgā priekšrocība būs informatīvās puses pusē. Turklāt šī metode ir daudz lētāka nekā MRI, kas padara to viduvējam pacientam pieejamāku.
Scintigrāfija
Scintigrāfija, tāpat kā CT, pieder pie rentgenoloģijas pētījumu skaita, taču šajā gadījumā pēc intravenozas kontrastvielas ievadīšanas tiek uzņemts visa ķermeņa attēls. Pastāv dažādas kontrastējošas vielas, kurām ir dažādu audu tropisms. Ja deformējas plecu locītavas artrīts, tiks izmantoti technonium-99 marķēti monosulfonāti un bisfosfonāti, kas ir jutīgi pret kaulaudu attīstību. Šo vielu uzkrāšanās ārpus kaulu un skrimšļa kontūras norāda uz audzēja procesu. Tādējādi scintigrāfija tiek veikta tikai diferenciāldiagnozes mērķiem.
Termogrāfija
Termogrāfija ir metode, kuras pamatā ir dažādu cilvēka ķermeņa daļu infrasarkanā starojuma mērīšana. Ar tā palīdzību bieži iespējams konstatēt ļaundabīgos audzējos un slēptos iekaisuma procesus. Tā kā iekaisuma fokusā un ļaundabīgā audzēju metabolismā ievērojami paātrina, šie objekti izstaro vairākas reizes vairāk siltuma nekā tuvie audi. Ekrānā izglītības dati tiek parādīti kā "karsti" foci. Pamatojoties tikai uz termogrāfiju, nav iespējams ticami izsaukt vai izslēgt audzēja procesa diagnozi, tomēr kā aptuvena metode šī metode ir ideāla. Termogrāfija, tāpat kā iepriekšējā metode, tiek lietota tikai diferenciāldiagnozes mērķiem.
Laboratorijas diagnostika
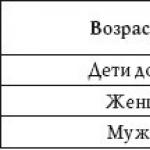
Vispārējs asins analīzes artrīts un artrīts
| Mērķis | Rādītāji | Norma | Izmaiņas artrozē | Izmaiņas artrīta gadījumā |
| Iekaisuma procesa noteikšana un smaguma pakāpes novērtējums | Vīriešu
- 130 - 160 g / l; Sievietes - 120-150 g / l | - | - | |
| Vīriešu
- 3,9 - 5,2 x 10 12 / l; Sievietes - 3,7 - 4,9 x 10 12 / l | - | - | ||
| Hematokrīts ( asins šūnu un šķidruma daļu attiecība) | Vīriešu
- 0,40 - 0,48; Sievietes - 0,36 - 0,46 | - | Izteikts iekaisuma process noved pie hemokoncentrācijas ( asins sabiezēšana), ko izraisa hematokrīta palielināšanās. | |
| 180 - 320 x 10 9 / l | - | Mazais trombocītu skaits ( paaugstināta trombocītu koncentrācija perifērā asinīs). | ||
| Retikulocīti | 2 - 10 ‰ | - | - | |
| 4 - 9 x 10 9 / l | - | Leikocitoze līdz 20 x 10 9 / l ( balto asins šūnu koncentrācijas palielināšanās perifērā asinīs). | ||
| Stabbed | 0 - 6% | - | 0 - 20 % | |
| Segmentētie neitrofīli | 47 - 72% | - | to nenozīmīgs samazinājums, jo palielinājies stabļu ķīļu īpatsvars. | |
| 1 - 5% | - | Ar vienkāršu artrītu nav izmaiņu. Ar reimatoīdo vai alerģisko artrītu, eozinofīliju ( palielina eozinofilu koncentrāciju perifērā asinīs). | ||
| Basofili | 0 - 1% | - | - | |
| 19 - 37% | - | Nav parasto artrīta izmaiņu. Ar vīrusu un autoimūnu artrītu, limfocitoze ( limfocītu koncentrācijas palielināšanās perifērā asinīs). | ||
| 6 - 8% | - | - | ||
| (eritrocītu sedimentācijas ātrums) | Vīriešu
- 2 - 10 mm / h; Sievietes - 2 - 15 mm / h | - | 25 - 30 mm / h |
Vispārēja urīna analīze artrozei un artrītam
| Mērķis | Rādītāji | Norma | Izmaiņas artrozē | Izmaiņas artrīta gadījumā |
| Atklāj nieru patoloģiju, kurā varētu attīstīties sekundārā deformējošā artrīts | Trešdiena | Nedaudz skābs | - | Neitrāla vai sārmaina vide. |
| Pārredzamība | Caurspīdīgs | - | Muddy | |
| Proteīns | Mazāk nekā 0,033 g / l | - | Proteīnūrija ( palielināt olbaltumvielu koncentrāciju urīnā virs normas) | |
| Glikoze | 0% | - | Ir klāt ar slikti kontrolētu cukura diabētu. | |
| Relatīvais blīvums | 1,012 - 1,033 | - | Redzams, ka ir nelielas novirzes no normas. | |
| Nieru epitēlijs | Vīriešu
- mazāk nekā 1 - 2 redzes laukā; Sievietes - mazāk nekā 3 - 4 redzes laukā | - | Palieliniet līdz 10 - 15 redzes laukā. | |
| Leikocīti | Nav | - | Leikocītu izskats urīnā, līdz pilnīgam redzes laukam. | |
| Eritrocīti | Mazāk par 10 cilvēkiem | - | Hematurija ( pilnīgu vai iznīcinātu sarkano asins šūnu klātbūtne urīnā). | |
| Cilindri | Nav | - | Reti parādās atsevišķi hialīna cilindri. | |
| Kaļķis | Trūkst | - | Nav pieejams vai ir dažādos daudzumos ( ). | |
| Nav | - | Nav vai ir dažādos daudzumos ( nosakāms nosacījumu skaits plusos - no viena līdz četriem). |
Artrozes un artrīta bioķīmiskais asins analīzes
| Mērķis | Rādītāji | Norma | Izmaiņas artrozē | Izmaiņas artrīta gadījumā |
| Definīcija iespējamais cēlonis iekaisuma procesu, kā arī iespējamo kontroli blakusparādības nepārtraukta ārstēšana | C-reaktīvais proteīns | 10 mg / l | Normālās vērtības vai neliels pieaugums. | Palielinājums atbilst iekaisuma reakcijas smagumam. Būtisks pieaugums reimatoīdais artrīts. |
| Fibrinogēns | 2 - 4 g / l | - | Palielinājums atbilst iekaisuma procesa smagumam. | |
| Reimatoīdais faktors | Atšķiras katrai laboratorijai | - | Nav izmaiņu vai novērojumu palielināt pie. |
|
| ASL-O ( Antistreptolysin-O) | Mazāk par 200 U / ml | - | Nav izmaiņu vai novērojumu Paaugstināts titrs reimatoīdā artrīta gadījumā. |
|
| Vispārīga informācija
- 8,5 - 20,5 μmol / l; Bezmaksas - mazāk nekā 15,4 μmol / l; Tiešais - mazāk nekā 5,1 μmol / l | - | Parasti nav izmaiņu. Ar kombinētu aknu patoloģiju palielinās bilirubīna līmenis. Ar kombinēto vērtību bilirubīns samazinās. | ||
| ALT | Mazāk nekā 0,42 | Nav izmaiņu vai palielināta narkotiku toksiskā iedarbība uz aknām. | ||
| ASAT | Mazāk nekā 0,46 | |||
| 2,2 - 7,2 mmol / l | Nav zāļu toksiskās ietekmes uz nierēm izmaiņu vai palielinājuma. | |||
| 44 - 106 μmol / l |
Plecu locītavas artrīta pakāpes
 Artrīta deformācija ir ilgtermiņa slimība, kurai nepieciešama regulāra uzraudzība. Ar šo mērķi domājam, ka izcilajiem pasaules ārstiem ir piedāvātas dažādas deformējošas artrīta izlikšanas klasifikācijas. Šīs klasifikācijas lielā mērā ir līdzīgas, bet pašlaik visuzticamākā ir Kellgren-Lawrence klasifikācija. Šī klasifikācija raksturo radiogrāfiskas izmaiņas katrā slimības stadijā.
Artrīta deformācija ir ilgtermiņa slimība, kurai nepieciešama regulāra uzraudzība. Ar šo mērķi domājam, ka izcilajiem pasaules ārstiem ir piedāvātas dažādas deformējošas artrīta izlikšanas klasifikācijas. Šīs klasifikācijas lielā mērā ir līdzīgas, bet pašlaik visuzticamākā ir Kellgren-Lawrence klasifikācija. Šī klasifikācija raksturo radiogrāfiskas izmaiņas katrā slimības stadijā. Kellgrena-Lawrencea plecu locītavas artrīta pakāpe:
- neliela locītavas vietas sašaurināšanās, var parādīties mazi osteofīti;
- neliela locītavu plaisas sašaurināšanās, ticama mazo osteofītu definīcija;
- ievērojama locītavu plaisas sašaurināšanās, vidēja izmēra osteofīti, iespējama kaulu deformācija;
- ievērojama locītavu plaisas sašaurināšanās līdz pilnīgai izzušanai, lieli osteofīti, uzticama kaulu deformācijas definīcija.
Neskatoties uz acīmredzamo šīs klasifikācijas vienkāršību, daudzi ārsti, galvenokārt no postpadomju telpas, saskaņā ar N. S. Kosinskaya izmanto bijušo deformējošā osteoartrīta rentgenoloģisko klasifikāciju. Šī klasifikācija detalizētāk apraksta katru slimības stadiju.
Pēc Kosinskajas plecu locītavas artrīta pakāpe:
- neliela locītavas vietas sašaurināšanās, atsevišķi osteofīti gar kopīgu virsmu malām ( biežāk pie lāpstiņas locītavas dobuma malas);
- locītavu plaisas sašaurināšanās, vairāk nekā puse no normām, subkondrāla osteoskleroze, vairāki osteofīti, kopējās locītavas proliferācija;
- ārkārtīgi izteikta locītavu plaisas sašaurināšanās, līdz tās pilnīgai neesībai, cistes subhondrālajā slānī.
Deformējošā artrīta klīniskā klasifikācija:
1 posms. Kad jūs pārvietojat locītavā, ir neliela plaisa. Sāpes rodas tikai tad, kad ekstremitāte tiek noņemta līdz galam ( piemēram, cenšoties sasniegt pretējo plecu).
2 posms. Sāpes rodas, kad roka ir pacelta virs plecu līmeņa. Sāpes atpūsties notiek pēc ilgstošas fiziskās slodzes uz plecu josta. Mērena kustību diapazona mērena sašaurināšanās.
3 posms. Sāpju sākums pat ar mazāko kustību locītavā. Izteikta aktīvo un pasīvo kustību skaita sašaurināšanās.
Plecu locītavas artrīta ārstēšana
 Plecu locītavas artrīta ārstēšana ir gara, un tādēļ bieži vien tā rezultātā rodas komplikācijas. Tomēr ar šo divu ļaundabīgo slimību jums ir jāizvēlas vismazākais. Citiem vārdiem sakot, ja jatrogēns ( ko izraisa ārstēšana) sarežģījumiem, laiku pa laikam ir nepieciešams atcelt zāles, kas noveda pie tām, un ārstēt komplikācijas. Ja komplikācijas tiek izārstētas, atkal ir jāatgriežas pie parastās deformējošās artrīta ārstēšanas.
Plecu locītavas artrīta ārstēšana ir gara, un tādēļ bieži vien tā rezultātā rodas komplikācijas. Tomēr ar šo divu ļaundabīgo slimību jums ir jāizvēlas vismazākais. Citiem vārdiem sakot, ja jatrogēns ( ko izraisa ārstēšana) sarežģījumiem, laiku pa laikam ir nepieciešams atcelt zāles, kas noveda pie tām, un ārstēt komplikācijas. Ja komplikācijas tiek izārstētas, atkal ir jāatgriežas pie parastās deformējošās artrīta ārstēšanas. Artrīta ārstēšana ir daudzšķautņaina, jo tajā ietilpst gan farmakoloģiskie līdzekļi, gan uzvedības pasākumi. Dzīvesveida maiņa ar neobjektivitāti, lai samazinātu slimības riska faktorus, ir galvenā ietekme uz deformējošā artrīta progresēšanas ātrumu. Dažos slimības posmos fizioterapeitisko procedūru izmantošana ir laba. Pēdējās slimības stadijas ārstē ķirurģiski, proti, mākslīgā locītavas transplantācija.
Cita starpā, osteoartrīta ārstēšana ir pakāpeniska. Citiem vārdiem sakot, attiecīgajā slimības stadijā jāveic dažādi terapeitiskie efekti, gan farmakoloģiskie, gan nefarmakoloģiskie. Šajā sakarā visi ārstēšanas pasākumi tika sadalīti trīs posmos atkarībā no slimības smaguma pakāpes.
Pirmajam posmam(pie sākotnējām slimības pazīmēm) ir:
- pasniedzot pacientiem slimības veidu, pasākumus, lai samazinātu tā progresēšanas ātrumu un aizkavētu komplikācijas;
- regulāri dinamiska vingrinājumi, kuru mērķis ir nostiprināt locītavu muskuļu aparātu;
- cik vien iespējams, ūdens vidē ( vannas, peldēšana baseinā utt.), lai samazinātu locītavu slodzi un to reģenerāciju;
- ķermeņa masas samazināšanās līdz zemākajam līmenim ( ĶMI(ķermeņa masas indekss) 18,5 - 20 robežās).
- ierīču izmantošana savienojuma ārējai fiksācijai ( elastīga pārsējs, ortozes);
- kafija sāpju sindroms ar ziedēm un krēmiem, kuru pamatā ir;
- palēninot kramtveida audu iznīcināšanu, izmantojot grupas zāles.
- ilgstošu kursu lietošana nesteroīdos pretiekaisuma līdzekļos;
- kortikosteroīdu injekcijas locītavu dobumā;
- pretsāpju līdzekļu lietošana proporcionāli sāpju sindroma intensitātei;
- auksto un silto losjonu lietošana ar pretiekaisuma līdzekļiem;
- bojātā locītavas nomaiņa ar mākslīgo implantu.
Zāles, kas paredzētas plecu locītavas artrīta ārstēšanai;
 Lai ārstētu plecu locītavas artrītu, tiek izmantotas šādas zāļu grupas:
Lai ārstētu plecu locītavas artrītu, tiek izmantotas šādas zāļu grupas:
- nesteroīdie pretiekaisuma līdzekļi;
- glikokortikosteroīdu hormoni;
- pretsāpju līdzekļi;
- hondroprotektori.
Šīs zāles ir viena no visbiežāk sastopamajām pasaulē, jo tās var lietot gandrīz visās esošajās slimībās. Tie tiek izmantoti ne tikai, lai samazinātu iekaisuma procesa intensitāti, kā norādīts nosaukumā, bet arī anestēzijai un cīņai pret siltumu.
Šo zāļu iedarbības mehānisms balstās uz inhibīciju, ko sauc par ciklooksigenāzi ( COX). Rezultātā samazinās prostaglandīnu, kas ir iekaisuma procesa mediatori, sintēze un iekaisums samazinās.
Ir trīs veidu COX, katram no kuriem ir noteiktas īpašības. COX-1 strādā pastāvīgi visās ķermeņa šūnās. Tās bloķēšana samazina iekaisuma procesa intensitāti, taču tajā pašā laikā tas izraisa šādu blakusparādību rašanos, piemēram, bronhu spazmas un izskatu. COX-2 darbojas tikai iekaisuma apstākļos, tāpēc tā bloķēšanai būs pretiekaisuma iedarbība, ar mazu blakusparādību vai to nav. COX-3 darbojas tikai termoregulācijas centrā, kas atrodas hipotalāmā - vienā no smadzeņu reģioniem. Tā inhibīcija neietekmē iekaisuma procesu, bet tā rezultātā tiek samazināts ķermenis un sistēmiska anestēzija.
Nesteroīdos pretiekaisuma līdzekļus lieto gan lokāli, gan sistēmiski. Par lokāls lietojums izmantot ziedes un krēmus uz pamata utt. Augsta efektivitāte ir losjoni ar 50% dimetilsulfoksīda šķīdumu. Šīs grupas vietējos preparātus var izmantot gandrīz neierobežotu laiku, jo tie nerada augstu koncentrāciju asinīs un tādēļ nerada blakusparādības.
Preparāti sistēmiskai lietošanai ir sadalīti neselektīvos un selektīvos. Neselektīvās zāles inhibē COX-1 un COX-2, tāpēc bieži rodas iepriekš minētās blakusparādības. Selektīvās zāles inhibē tikai COX-2, samazinot blakusparādības. Tādējādi, kopš šīs zāļu grupas izgudrošanas, nepieciešamība pēc neselektīvām pretiekaisuma zālēm ir pazudusi, jo īpaši tādas ilglaicīgas slimības ārstēšanā kā deformējošs artrīts. Ārstēšanas periodos ir nepieciešami vismaz 2 līdz 3 nedēļu ārstēšanas kursi, savukārt citu slimību gadījumā standarta režīms ir no 5 līdz 7 dienām. Smagākos gadījumos šīs zāles var lietot mēnešus.
Selektīvi nesteroīdie pretiekaisuma līdzekļi ir:
- nimesulīds ( 100-200 mg / dienā);
- meloksikāms ( 7,5 līdz 15 mg / dienā);
- rofekoksibs ( 12,5 - 25 mg / kg);
- etorikoksibs ( 60 līdz 120 mg / dienā);
- celekoksibs ( 100-200 mg / dienā) un citi.
Īpaša riska grupa komplikāciju attīstībai, izmantojot neslīdošas pretiekaisuma zāles, ietver:
- veci cilvēki;
- pacienti ar vienlaicīgu patoloģiju ( cukura diabēts, artērijas, dekompensācijas, aknas uc);
- pacienti, kas vienlaicīgi lieto sistēmiskos glikokortikosteroīdus un antikoagulantus;
- pacienti, praktizējoši un alkoholisko dzērienu ļaundari.
Šīs grupas ārstnieciskajām vielām ir daudz izteiktāka pretiekaisuma iedarbība nekā nesteroīdiem preparātiem. Iemesls tam ir iekaisuma attīstības mehānisma bloķēšana vairākās vietās uzreiz. Glikokortikosteroīdi inhibē COX-1 un COX-2, samazina proteolītiskās aktivitātes ( iznīcinot olbaltumvielu struktūras) fermentus, samazina fizioloģisko barjeru caurlaidību, palēnina tūskas uzkrāšanos, stabilizē tuklo šūnu membrānas ( atbrīvojot histamīnu, kas ir viens no iekaisuma mediatoriem, izraisot), samazina brīvo radikāļu koncentrāciju utt. Turklāt šiem hormonālajiem medikamentiem ir izteikts imūnsupresīvs un pretalerģisks efekts.
Deformējošā artrīta ārstēšanā šīs grupas narkotikas lieto tikai lokāli ziedēm un intraartikulāras ievadīšanas šķīdumiem. Citiem vārdiem sakot, sistēmiski šīs slimības dēļ hormonus nekad neuzrāda. Hormonālās ziedes eksistē saskaņā ar daudziem nosaukumiem, bet tie satur vienu un to pašu aktīvo vielu - deksametazonu, prednizolona, hidrokortizona, betametazons, utt Application of ziedes datu nav piemērots vairāk nekā 7 -. 10 dienu laikā, jo vairāk, ilgstošas izmantošanas tās noved pie atrofiju ādas apmatojums. Intraartikulāras injekcijas ir milzīgs efekts. Pacienti burtiski aizmirst par šo slimību vairākus mēnešus, pēc tam sāpes atgriežas, un ir vēlēšanās atkārtot injekciju. Tomēr stingri aizliegts darīt vairāk nekā divas - trīs injekcijas vienā locītavā par ārstēšanas ilgumu, lai izvairītos no iekrist locītavas dobuma mikrobiem un attīstības strutojošs artrīta. Preparāti intraartikulārai injekcijai ir: - betametazons ( 2 līdz 4 mg), triamcinolonu ( 20 līdz 40 mg) un metilprednizolons ( 20 līdz 40 mg).
Pretsāpju līdzekļi
Detekcionējoša artrīta ārstēšanai kļūst nepieciešams anestēzijas līdzeklis, parasti pēc mērenās sāpju iestāšanās. Līdz šim pacienti ir piedzīvojuši sāpes kā neizbēgamību. Tomēr šī pieeja ir fundamentāli nepareiza, jo visas sāpes papildus nepatīkamajām subjektīvajām sajūtām izraisa globālas izmaiņas organismā, kas ietekmē daudzus sistēmas orgānus. Sāpes ir mānīgs, jo pat ar mazu intensitāti tas negatīvi ietekmē pacienta psihi. Papildus visām sāpēm paātrina pamatā esošās slimības progresēšanu, saasinot tā prognozi.
Sāpju ārstēšana ( pretsāpju līdzekļi) ir sadalītas divās galvenajās grupās - narkotiska ( opioīds) un bez narkotiskajām vielām ( neopioīds). Savukārt opioīdu pretsāpju līdzekļi ir sadalīti vājā un spēcīgā.
Narkotisko pretsāpju līdzekļu pārstāvji ir visi iepriekš minētie nesteroīdie pretiekaisuma līdzekļi. Turklāt viņi bieži izmanto nervu blokādes, ko veic vietējie anestēzijas līdzekļi, piemēram, novakoīns utt. Vāju narkotisko pretsāpju līdzekļu pārstāvjiem ( vāji opiāti) ietver kodeīnu, oksikodonu utt. Spēcīgi opiāti ir morfīns, promedols, fentanils utt.
Saskaņā ar hronisku sāpju ārstēšanas pamatprincipu, kas nosaka, ka jebkādas sāpes ir pilnībā jāpārtrauc, tika izveidoti trīs sāpju terapijas posmi. Sākotnēji izvairoties no sāpēm, tos pārtrauc pirmās pakāpes zāles - nesteroīdie pretiekaisuma līdzekļi. Kad slimība progresē un šie līdzekļi kļūst nepietiekami, pašreizējā ārstēšanā tiek pievienoti otrās paaudzes zāles - vāji opiāti. Ja sekundārā līmeņa narkotiku efektivitāte atkal nav pietiekama, izmantojiet pēdējo trešo sāpju ārstēšanas posmu ar narkotisko pretsāpju līdzekļu palīdzību.
Vispārējais pārejas princips no viena līmeņa uz otru tagad ir skaidrs, taču ir daži svarīgi elementi, kas jāpiemin. Pirmā pazīme ir tā, ka pāreja no pirmā līmeņa līdz narkotiku formulējumos otrā un trešā līmeņa līmeņa preparāti nav atcelts, un turpināt tos piemērot kopā ar maksimāli pieļaujamo devu. Šāds pasākums var samazināt opioīdu zāļu devu un kavēt atkarību no tiem. Otra iezīme ir nepieciešamība atcelt otrā līmeņa narkotikas, pārejot uz trešās pakāpes narkotikām. Fakts ir tāds, ka gan vājie, gan spēcīgie opiāti ietekmē tās pašas patogēnās sāpju saites. Šajā sakarā vājie opiāti spēcīgu opiātu fona apstākļos absolūti nav izpaudušies, bet tikai palielina slogu uz aknām.
Hondroprotektori
Hondroprotektori ir salīdzinoši jauna narkotiku grupa deformējoša artrīta ārstēšanai. Neskatoties uz to, šīs zāles ir pierādījušas sevi gan laboratorijas pētījumos, gan klīniskajā praksē. To sastāvā ietilpst vielas, kas nepieciešamas kramtveida audu veidošanai. To galvenais efekts ir paātrināta bojāto skrimšļu atjaunošana, palēninot to deģenerāciju, uzlabojot uzturu un aizkavējot artrīta deformācijas komplikācijas.
Atšķirībā no iepriekšējām narkotiku grupām hondroprotektoru iedarbība nav tūlītēja. Šis fakts, kā arī to augstās izmaksas bieži noved pie tā, ka pacienti paši pārtrauc lietot šo medikamentu. Protams, tā ir viņu kļūda, jo daudzos klīniskajos pētījumos atkārtoti parādījies ievērojams deformējošā artrīta progresēšanas palēninājums to ietekmē.
Starp hondroprotektoru grupas preparātiem izšķir:
- glikozamīna sulfāts;
- glikozamīna hidrohlorīds;
- hondroitīna sulfāts;
- zemas molekulārās un augstas molekulārās hialuronskābes atvasinājumi;
- wobenzīms ( proteolītisks enzīms).
Vingrošana un vingrinājumi ar plecu locītavas artrīdu
 Fiziskie vingrinājumi ar deformējošu plecu locītavas artrizi ir ārkārtīgi svarīgi, jo tie palēnina slimības progresēšanu. Vingrinājumu izpildes galvenais uzdevums ir nostiprināt plecu jostas muskuļus, jo spēcīga muskuļu masa samazina locītavas slodzi, ko tā ieskauj. Ir svarīgi atcerēties, ka pārmērīga slodze palielina locītavu iznīcināšanu, tādēļ visi vingrinājumi jāveic nelielos svaros ne vairāk kā 5 kg.
Fiziskie vingrinājumi ar deformējošu plecu locītavas artrizi ir ārkārtīgi svarīgi, jo tie palēnina slimības progresēšanu. Vingrinājumu izpildes galvenais uzdevums ir nostiprināt plecu jostas muskuļus, jo spēcīga muskuļu masa samazina locītavas slodzi, ko tā ieskauj. Ir svarīgi atcerēties, ka pārmērīga slodze palielina locītavu iznīcināšanu, tādēļ visi vingrinājumi jāveic nelielos svaros ne vairāk kā 5 kg. Lai to izdarītu vingrinājums bija pozitīva ietekme, tie jāveic vismaz trīs reizes nedēļā un ar vislielāko rūpību. Lai to izdarītu, muskuļi ir jāsagatavo nākamajām slodzēm.
Muskuļu sagatavošana ietver divus posmus - sasilšanu un stiepšanu, un šajā kārtībā. Aukstās muskuļu stiepšana var izraisīt to bojājumus.
Sildīšana jāveic kompleksā veidā. Šim nolūkam skriešana vai uz vietas ir ideāla, kā arī lecama virve. Galvenajam nosacījumam jābūt pilnīgi brīvai kustībai mazas amplitūdu plecu locītavās. Parasti 10 - 15 minūtes vingrinājumi ir pietiekami, lai ielauzties stiepšanās. Izstiepšanās jādara lēni, sākot ar vienkārši vingrinājumi, pakāpeniski pārejot uz sarežģītākiem.
Plecu jostas muskuļu stiepšana tiek veikta ar sekojošiem vingrinājumiem:
- plecu apļveida kustības;
- roku rotācija;
- elkoņa griešanās aiz muguras;
- virzīties roku uz augšu un uz leju;
- apļveida kustības ar pleciem aiz slēgtiem;
- sasiet rokas pret krūtīm;
- sasaistot rokas aiz muguras.
Apļveida rotācija ar pleciem
Šajā darbībā plecu apļveida kustības turp un atpakaļ ( 4 reizes katrā virzienā). Vienlaikus rokas ir atslābinātas. Plecu maiņu var veikt gan sinhroni, gan atsevišķi. Kustības ir lēnas, pakāpeniski palielinot to amplitūdu. Vismaz 16 kustības tiek veiktas katrā virzienā.
Roku rotēšana
Šajā uzdevumā ieroči veido apļveida kustības vertikālā plaknē ( atpakaļ uz priekšu un tad atpakaļ). Vingrojumu vispirms veic katra roka atsevišķi, pēc tam kopīgi ( abas rokas pārvietojas vienā līmenī) un beigās atsevišķi ( pārmeklēšanas imitācija). Kustības tiek veiktas ar maksimālo amplitūdu. Vismaz 16 kustības tiek veiktas katrā virzienā.
Elkoņa jerks aiz muguras
Rokas ir saliektas pie līkumiem un horizontālā plaknē atrodas plecu līmenī. Tad elkoņi ir asi satverti un atgriežas sākotnējā stāvoklī. Ir nepieciešams sākt viegli, bez piepūles, pakāpeniski palielinot dziļumu jerks. Kopumā ir nepieciešams izpildīt 12 - 16 sitienus.
Pārvietojiet rokas uz augšu un uz leju
Šajā uzdevumā rokas tiek pārvietotas uz augšu un uz leju pretēji viena otrai. Citiem vārdiem sakot, ja viena rokas atrodas maksimālajā augšējā pozīcijā, otra puse atrodas maksimālajā apakšējā pozīcijā, tad to pozīcijas mainās. Kustības ir jāveic lēni, nevajadzīgi jāpieliek pūles. Cikls ir ieteicams veikt 12 līdz 16 reizes.
Apļveida kustība pleciem ar rokām, kas aiz tās atrodas
Pirms treniņa sākuma jums jāuztur rokas aiz muguras un no otras puses rokas ar vienu roku jānoņem, izveidojot slēdzeni. Tad rokas izstieps elkoņos. Jau šajā posmā daži pacienti var stiept dažas muskuļu grupas. Turklāt plecu apļveida kustības tiek veiktas lēnām tādā pašā veidā kā nodarbības numur viens. Katrā virzienā ir vēlams veikt no 8 līdz 12 rotācijām.
Turiet rokās krūtīs
Šajā uzdevumā kreisā roka ir iztaisnota elkoņa pusē un atrodas pie krūtīm. Tālāk, labās rokas satveriet kreisā roka nedaudz virs elkoņa. Tad ļoti lēni, vajadzētu palielināt labo roku spiedienu, pakāpeniski pietuvinot kreiso roku uz krūtīm. Kad jūs sasniedzat stāvokli, kurā kreisā pleca muskuļi ir mēreni izstiepti, nepieciešams nostāvēties 5 līdz 10 sekundes, pēc tam atbrīvojiet rokturi. Turklāt labā roka ir izstiepta līdzīgi. Vingrojumi jāveic 4 reizes katrā rokā.
Roku savienošana aiz muguras
Lai veiktu šo uzdevumu, ir jāuzsāk viena roka, bet otra - aiz muguras. Tad, abās rokas liekot elkoņos, jums jācenšas aizvērt otu. Šo uzdevumu ir grūti izpildīt, tādēļ sākotnējā posmā ir vajadzīga ārēja palīdzība. Tomēr ir svarīgi lūgt asistentu pēc pēkšņas kustības un pārtraukt roku sagriešanu pēc pacienta pieprasījuma. Pēc tam, kad rokas ir aiz muguras, jums vajadzētu pēc iespējas vairāk atslābināties plecu muskuļos, ļaujot viņiem izstiepties. Šajā pozīcijā jums jāpaliek 15 sekundes līdz 2 - 3 minūtēm, pēc tam mainiet rokas.
Tātad tagad muskuļi ir iesildīti, izstiepti un gatavi nopietnākām slodzēm, neriskējot tos sabojāt. Šīs sadaļas sākumā ieteicams izmantot hanteles, kuru svars ir mazāks par 5 kg. Šeit jums vajadzētu izdarīt grozījumu, ka jums vajadzētu sākt ar hanteles svaru no 1 līdz 1,5 kg, jo īpaši, ja pacients / pacients nekad nav bijis sporta iepriekš. Pēc treniņa mēneša hanteles svaru var palielināt par pusi kilogramu utt., Nepārsniedzot maksimāli pieļaujamo svaru no 4 līdz 5 kg. Lielie svari, bez šaubām, novedīs pie vēl lielākas pleca muskuļu sistēmas pieauguma, bet palielinās locītavu skrimšļu slodzi un paātrinās to iznīcināšanu, kas ir pretrunā sākotnējam mērķim.
Praktiski visi vingrinājumi ir paredzēti dažādu deltveida muskuļu staru trenēšanai, jo tā ir vissmagākā muskuļu daļa, kas apņemta plecu locītava.
Stiprības vingrinājumi plecu muskulatūras nostiprināšanai ir:
- pacelšana uz priekšu;
- piespiest;
- roku atšķaidīšana pusēs;
- roku atšķaidīšana slīpuma malās.
Šī vingrinājuma sākuma stāvoklis ir stends, kurā kājas atrodas plecu platumā, mugura ir taisna, rokas ar hanteles ir gurnu līmenī. Hanteles glabā augšējais rokturis.
Iedvesmošanas laikā rokas vienlaikus palielinās līdz plecu līmenim. Rokas nav saliektas elkoņos un pārvietojas sinhroni attiecībā pret otru. Kad tiek sasniegts vislabākais punkts ( pleciem) rokas lēnām atgriežas sākotnējā stāvoklī kopā ar ilgstošu izelpu. Papildus iepriekšminētajai nodarbības versijai jūs varat veikt roku pacelt atsevišķi. Kopumā šis cikls tiek atkārtots 12 līdz 16 reizes. Pieeju skaits svārstās no 4 līdz 8.
Visi vingrinājumi ir jāveic lēni, bez triekas. Ir svarīgi, lai mugurkaula daļa vienmēr būtu vienmērīga. Ja roku pacelšanas laikā nevar atkāpties, tad jums ir jāsamazina hanteles svars.
Nospiediet uz augšu
Šī vingrinājuma sākuma stāvoklis ir šāds: ierocis ir sānis un saliekts pie līkumiem tādā veidā, ka hanteles atrodas kakla vai galvas līmenī. Derīguma termiņa laikā rokās tiek izmesti ar hanteles. Turklāt ir svarīgi atzīmēt, ka sākumpunktu dūres, kas vērsti uz iekšu, kā paceļot rokas ir to lēni kārta, un beigu punktā galvas virs dūre vērsts uz āru ( atsevišķi). Elpošana tiek veikta, atdodot rokās to sākotnējo stāvokli, kā arī roku rotāciju. Tāpat kā iepriekšējā vingrinājumā, tas jādara nevainojami, bez trīskārša, jo asiņaini palielina locītavu skrimšļa slodzi, bet vienmērīgas kustības izraisa muskuļu darbību, nekaitējot locītavām. Mēs iesakām 4 līdz 8 pieejas 12 līdz 16 reizes.
Roku rokā
Sākuma pozīcija ir standarta. Kājas uz plecu platumu, rokas ar hanteles ir atvieglotas uz ķermeņa sāniem. Pēc ieelpošanas sānu atšķaidīšana tiek veikta ar roku pacelšanu līdz plecu līmenim, vienlaikus izmainot vienmērīgu roku atgriešanos sākotnējā stāvoklī. Sasmērējot hanteles ar savām dūrēm iekšpusē, maksimālā slodze tiek veikta tieši uz deltveida muskuļa vidējo staru. Mēs iesakām 4 līdz 8 reizes katru 12 līdz 16 reizes.
Rokas un sānu noliekšana
Šis uzdevums ir sarežģītāka iepriekšējās versijas versija. Sākuma pozīcijai ir divas iespējas. Pirmajā variantā kājas ir uz plecu platuma, bagāžnieks ir saliekts josta 45-60 grādu leņķī. Hands ar hanteles ir atviegloti, dūri iekšā. Otrajā variantā pacients ievieto krūtiņu horizontālā vai leņķī.
Tāpat kā iepriekšējā vingrinājumā, inhalācija pacelē hanteles līdz plecu līmenim, un pēc izelpas atgriežas sākotnējā stāvoklī. Kopumā 4 līdz 8 pieejas ir ieteicamas no 8 līdz 12 reizēm vienā pieejā.
Plecu locītavas artrīta ārstēšana mājās
 Šīs slimības ārstēšanai mājās vajadzētu ievērot trīs pamatprincipus:
Šīs slimības ārstēšanai mājās vajadzētu ievērot trīs pamatprincipus:
- samazināts ķermeņa svars;
- darba aktivitāšu reorganizācija;
- iekaisuma procesa pauze.
Samazināts ķermeņa svars ir varbūt vissvarīgākais posms, jo paralēli svara samazināšanai arī locītavu slodze samazinās. Neskatoties uz to, ka plecu locītavām nav veikt šādu slodzi, piemēram, gūžas vai ceļa, atsevišķos brīžos ikdienas dzīvi uz to īpatsvars varētu samazināties līdz 70 - 90% no masas ķermeņa. Turklāt pati pleca daļa ir mazāka par iepriekšminētajām apakšējo ekstremitāšu locītavām, tāpēc tā deformācija ir vēl nozīmīgāka un lielā mērā atkarīga no visa ķermeņa masas.
Ķermeņa masas samazināšanās ir gluda. Optimālākais līmenis ir 2 - 3 kg mēnesī. Paātrinātas temperatūras noteikti izraisīs nervozitāti, samazināšanos un pat smagu vielmaiņas traucējumus. Lai zaudētu svaru, nekaitējot ķermenim, ir pietiekami vienkārši ēst labi un nedaudz palielināt mobilitāti dienas laikā. Jums vajadzētu zaudēt svaru, līdz sasniegsit optimālu līmeni šai slimībai, kura koeficients ir 18,5-20 ķermeņa masas indeksā.
Ķermeņa masas indekss tiek aprēķināts pēc formulas:
ĶMI = svars kilogramos / ( pieaugums metros) 2 .
- samaziniet, bet no ēdienkartes neiekļaujiet pilnīgi taukus un ogļhidrātu saturošus pārtikas produktus;
- priekšroku dod produktiem ar lielu daudzumu nepiesātinātu taukskābju ( dažādas augu eļļas, zivis uc);
- ir nepieciešams dažādot ēdienu cik vien iespējams;
- palielināt dienas šķidruma uzņemšanu līdz 3-4 litriem dienā vasarā un 1,5-2 litri ziemā;
- ēdienu skaits dienā vajadzētu palielināties līdz 5 - 6 reizēm;
- ēdienreizes daudzumam vienā ēdienā jābūt tādam, lai tas būtu salocīts palmās;
- katrā ēdienā jāiekļauj vismaz viens augļu vai dārzeņu produkts;
- lai izvairītos no izsalkuma, it īpaši pirmajā, 20 - 30 minūtes pirms ēšanas ieteicams dzert 200 - 300 ml ūdens;
- ēšanas laikā jums jāatbrīvojas no visām svešām domas un jākoncentrējas uz garšas sajūtām;
- pēdējā ēdienreizē jābūt no plkst. 19.00 līdz 20.00.
Darba aktivitāšu reorganizācija
Saskaņā ar darba aktivitātes reorganizāciju tiek saprasts, ka galvenā nodarbošanās jāmaina tā, lai samazinātu statisko ( jauda) un palielināt dinamiku ( motors) slodze uz plecu locītavām. Piemēram, nevis divus 10 litru ūdens spaiņus, bet labāk ir iet divreiz un katrā pusē ievest 5 litrus. Tādējādi plecu locītavām piedzīvos mazāk stresa, kā rezultātā būs mazāka iespēja iekaist un saņemt slimības un locītavu skrimšļu ilgst ilgāk, pirms tā sāk izjukt.
Ir arī vēlams izvairīties no tiem darba veidiem, kas ir tieši saistīti ar plecu siksnu locītavas traumām.
Kupirovanie iekaisuma process
Kopš sāpju ārstēšanai, ko izraisa artrītu, pleca locītavas, tika aprakstīts iepriekš šajā sadaļā būtu minētos līdzekļus, alternatīvo medicīnu, lai atvieglotu iekaisumu.
Deformējoša artrīta ārstēšana ar tautas līdzekļiem ir ļoti populāra gandrīz visur. Jebkurā reģionā jūs varat atrast vismaz 4 līdz 5 dažādas receptes šīs slimības ārstēšanai. Tomēr ir svarīgi atcerēties, ka neviens no šiem līdzekļiem nav panaceja, un viņi bieži vien var kaitēt, nevis palīdzēt. Šajā sakarā ir svarīgi apspriesties ar savu ārstu, pirms sākat lietot netradicionālas zāles.
Lai ārstētu plecu locītavu artrīnu, tiek izmantoti šādi augi un to sastāvdaļas:
- asinszāli;
- diždadži;
- timiāns;
- kukurūzas stigma;
- bērzu pumpuri;
- lapas un pienenes ziedi;
- baltie kāposti;
- redīsi;
- mārrutki utt.
Kad operācija ir nepieciešama plecu locītavas artrīzei?
 Operācija plecu locītavas artrīzei tiek veikta ar termināli ( pēdējais) slimības stadijās, kopā ar pleca muskuļa galvas iznīcināšanu. Parasti šāds stāvoklis atbilst 4 skrimšļu slimību posmu klasifikācijas un Kellgren-Lawrence klasifikācijas solī 3 Kosinskaya.
Operācija plecu locītavas artrīzei tiek veikta ar termināli ( pēdējais) slimības stadijās, kopā ar pleca muskuļa galvas iznīcināšanu. Parasti šāds stāvoklis atbilst 4 skrimšļu slimību posmu klasifikācijas un Kellgren-Lawrence klasifikācijas solī 3 Kosinskaya. Lēmumu par nepieciešamību pieņem traumas ķirurgs kopā ar pašu pacientu. Pirms operācijas tiek noteikti precīzie nākotnes mākslīgā implanta izmēri un materiāls, no kura tas tiks izdarīts. Šobrīd protēzes ir izgatavotas no titāna un augstas izturības polimēriem, kuriem ir zemāks svars.
Plecu locītavas artrīta novēršana
 Plecu locītavas deformējošā artrīta profilakse ir nosacīti sadalīta primārajā un sekundārajā.
Plecu locītavas deformējošā artrīta profilakse ir nosacīti sadalīta primārajā un sekundārajā. Primārā profilakse ietver:
- ikdienas pastaigas un skriešanas svaigā gaisā, kas ilgst vismaz 1 stundu;
- kontrasta duša, lai tonizētu periartikulu muskulatūru;
- ievainojumu novēršana kā visbiežāk sastopamais plecu locītavas artrīta attīstības cēloņi;
- vingrinājumu komplekts, lai stiprinātu plecu siksnas muskulatūru 3 reizes nedēļā;
- peldēšana 1-2 reizes nedēļā;
- rūpīga vienlaicīgu slimību kontrole;
- izvairīšanās no pārmērīgas spēka slodzes utt.
Sekundārās profilakses pasākumi ir šādi:
- savlaicīga un rūpīga artrīta ārstēšana;
- narkotiku lietošana no hondroprotektoru grupas.

Kurš ārsts izturas pret plecu locītavas deformējošo artrīzi?
 Medicīnas nozare, kas tieši iesaistīta plecu locītavas deformējošā artrīta ārstēšanā, ir traumatoloģija. Tomēr, ņemot vērā milzīgo šīs slimības sekundāro cēloņu skaitu, dažādu specialitāšu speciālisti var paredzēt nepieciešamo ārstēšanu.
Medicīnas nozare, kas tieši iesaistīta plecu locītavas deformējošā artrīta ārstēšanā, ir traumatoloģija. Tomēr, ņemot vērā milzīgo šīs slimības sekundāro cēloņu skaitu, dažādu specialitāšu speciālisti var paredzēt nepieciešamo ārstēšanu. Dažādu lokalizāciju artrīta deformācija ir diezgan izplatīta slimība. Šajā sakarā galvenā pacientu plūsma ar šo patoloģiju ( apmēram 95 - 97%) var redzēt ģimenes ārstu. Ģimenes ārstu uzdevums ietver šo pacientu šķirošanu pēc smaguma pakāpes un skrīningu, no tiem, kuru deformējošais artrīts ir attīstījies, pateicoties sekundāro slimību augstajai aktivitātei.
Tādējādi praksē izrādās, ka apmēram 80% pacientu ar šo slimību, kuriem ir pirmā un otrā slimības stadija, ilgstoši tiek ārstēti no ģimenes ārsta. Pārējie 20% pacientu tiek novirzīti speciālistiem divu iemeslu dēļ. Pirmais iemesls ir uzraudzības nepieciešamība vienlaikus slimība, kas izraisīja deformējošā artrīta attīstību. Otrs cēlonis ir smagais un galējais deformējošā artrīta stadija, kas atbilst trešajam un ceturtajam rentgenstaru posmam saskaņā ar Kellgren-Lawrence. Šīs pakāpes osteoartrīts prasa protezēšanu.
Speciālisti, kuriem var novirzīt pacienta saņemšanu ar deformējošo plecu locītavas artrītu, ir:
- reimatologs ar vienlaicīgu reimatoīdo artrītu;
- internists profilaktiskai ārstēšanai vispārējās terapijas nodaļā;
- fizioterapeits terapeitiskās fizioterapijas iecelšanai ( , minerālvannas utt.);
- ortopēds ar defektiem skeleta attīstībā;
- rentgenologs veikt attēlus, kas norāda slimības progresēšanas pakāpi;
- traumatologs deformējoša artrīta komplikāciju ārstēšanai;
- transplantologs ja ir nepieciešams ražot mākslīgo protezēšanu;
- ķirurgs lai veiktu operāciju, lai nomainītu plecu locītavas galvu, ko iznīcina ilgstošais slimības ceļš ar mākslīgo protezēšanu.
Vai plecu locītavas blokāde tiek veikta ar plecu locītavas artrīdu?
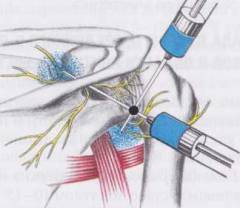 Plecu locītavas blokāde, kas veikta pēc analoģijas ar citu ķermeņa daļu blokādi. Ar šo manipulāciju, pretsāpju līdzeklis injicē locītavu dobumā divās vietās. Šādas blokādes efekts nav garš, maksimāli 2 līdz 3 nedēļas. Ar vienotu glikokortikosteroīdo hormonu ievadīšanu locītavu dobumā, sāpes pazūd ilgāk, vidēji - līdz vairākiem mēnešiem.
Plecu locītavas blokāde, kas veikta pēc analoģijas ar citu ķermeņa daļu blokādi. Ar šo manipulāciju, pretsāpju līdzeklis injicē locītavu dobumā divās vietās. Šādas blokādes efekts nav garš, maksimāli 2 līdz 3 nedēļas. Ar vienotu glikokortikosteroīdo hormonu ievadīšanu locītavu dobumā, sāpes pazūd ilgāk, vidēji - līdz vairākiem mēnešiem. Pirms plecu locītavas blokādes veikšanas ir jāpārliecinās par šādiem svarīgiem jautājumiem:
- pacienta sagatavotā anestēzijas trūkums ( anestēzijas līdzeklis);
- jautāt, cik reižu injekcija tiks veikta locītavā;
- pārliecinieties, ka jums ir visi nepieciešamie piederumi šīm manipulācijām.
Skarifikācijas novērtējums
| Kritēriji | Interpretācija |
| Abu apsārtumu diametrs ap skrāpējumiem ir vienāds. | Alerģija pret anestēziju nav. |
| Apkaisuma diametrs ap pilienu ar anestēziju ir lielāks par kontroli 2 - 3 mm. | Viegls ķermeņa alerģijas līmenis. |
| Apkaisuma diametrs ap pili ar anestēziju ir lielāks nekā kontrole par 5 mm. | Vidējais alerģisko organismu līmenis. |
| Apakšstilba apledošanas diametrs ar anestēziju ir lielāks par kontroli 10 mm. | Smaga alerģiskā organisma pakāpe. |
| Zarnu apgrūtināšanas diametrs ap kauliņu ar anestēziju ir lielāks nekā kontrole vairāk nekā 10 mm. | Ļoti smaga alerģiskā organisma pakāpe. |
Pat ar vieglu ķermeņa alerģiju, anestēzijas ievade locītavā ir aizliegta, jo tās uzturēšanās ilgums ir daudz ilgāks nekā uzturēšanās ilgums organismā intramuskulāra injekcija. Ilgākā laika posmā paaugstinās ķermeņa reaktivitātes pakāpe pret šo anestēziju, kas izraisa izteiktu alerģisku reakciju. Ja skarifikācijas tests izrādās negatīvs, tad varat pāriet uz nākamo sagatavošanās posmu plecu locītavas blokādē.
Nākamais solis ir noskaidrot, kāda veida konts šajā gadījumā ir gaidāmā injekcija. Šis punkts ir svarīgs, jo daudzos norādījumos par deformējoša artrīta ārstēšanu ir skaidri norādīts, ka vienā dzīves laikā ir aizliegts veikt vairāk nekā 2 - 3 injekcijas vienam locītavim. Šis piesardzības pasākums ir paredzēts, lai samazinātu gūžas artrīta biežumu pēc zāļu ievadīšanas locītavu dobumā. Tādēļ, ja nākamā injekcija ir ceturtā vai vairāk, tā ir jāatceļ.
Trešais sagatavošanas posms ir pārbaudīt visu nepieciešamo pieejamību pirms manipulācijas uzsākšanas.
Plaukstas locītavas blokādē ir nepieciešami sekojoši piederumi:
- medicīniskā vate;
- alkohols 96%;
- pāri sterilus cimdus;
- divas šļirces ar tilpumu 2, 3 vai 5 ml;
- ampula ar anestēzijas šķīdumu;
- ampula ar glikokortikoīdu šķīdumu;
- pārsējs
Lai iegūtu intraartikulāro injekciju šķīdumu, lidokaīns vai novakains parasti tiek lietots no pretsāpju līdzekļiem. Starp hormonālajiem preparātiem, kas paredzēti ievietošanai locītavā, izvēlieties betametazonu, triamcinolonu vai metilprednizolonu. Vienā šļircē anestēzijas līdzeklis un hormonālais preparāts tiek izsaukts attiecīgi attiecīgi 1: 1 vai 1: 2. Hormonālo zāļu īpatsvars var nedaudz dominēt. Ar otro šļirci jums iepriekš noņemiet adatu, lai pēc vajadzības mainītu to pirmajā šļircē.
Tā kā injekcijas tiks veiktas plecu augšdaļā, šo vietu vajadzētu vismaz trīs reizes apstrādāt ar spirtu. Injekcijas vietas ārstēšana tiek veikta spirāli no centra ( iespējamās injekcijas vietas) uz perifēriju. Visas manipulācijas jāveic sterilos cimdos.
Manipulācijas tehnika ir diezgan vienkārša, bet tā pievērš vislielāko uzmanību. Pirmā injekcija tiek veikta no augšas plazmā starp pleca galvu un locītavas locītavu dobumu. Pirms ievietojat šļirces saturu, nedaudz velciet virzuli, lai pārliecinātos, ka adata atrodas kopējā dobumā, nevis asinsvadā. Ja šļircē nonāk mazs šķidrā šķidruma daudzums, tad mērķis ir sasniegts, adata atrodas savienojuma dobumā. Šķīduma daudzums nedrīkst pārsniegt 1 - 1,5 ml. Ja, ievelkot šļirces virzuli, tas neietilpst, adata atrodas audos un ir nepieciešams padarīt perforēšanu dziļāku vai izgriezt no cita leņķa. Ja, ievelkot virzuli šļircē, nokļūst asinis, adata nonāk asinsvadā. Pēdējā gadījumā šļirces saturu pārvalda stingri aizliegts kā lidokaīns un prokaīnu, ievadīts intravenozi, var izraisīt sirds ritma traucējumus.
Otrs injekcijas punkts ir subakromijas maisiņa projekcija. Lai to noteiktu, jums ir nepieciešams dziļi palpināt plecu no sāniem, akromiona līmenī, kur tiks noteikta neliela locītavā šķeltne. Zāļu ievadīšana tiek veikta līdzīgi, neaizmirstot šļirces virzuli virzīt atpakaļ uz priekšu.
Pēc intraartikulāras injekcijas ir ieteicams pēc iespējas mazāku pacienta pārvietošanos ar roku. Tas tiek darīts, lai nodrošinātu, ka caurules, kas palikušas kopīgās kapsulās pēc injekcijas, izārstētas un neizlaida zāles. Citiem vārdiem sakot, jo vairāk medikamentu paliek locītavu dobumā, jo ilgāk būs intraartikulārās blokādes efekts.
Cik efektīvi ir fizioterapijas metodes plecu artrīzes ārstēšanai?
 Fizioterapija ir ļoti daudzsološs virziens deformējoša artrīta ārstēšanai. Tomēr starp visām esošajām ierīcēm un ar tām lietojamām zālēm ir jāizvēlas kombinācija, kurai būtu pozitīva ietekme. Tiek apstrādāta tikai pareizā deva, viss pārējais ir kaitīgs.
Fizioterapija ir ļoti daudzsološs virziens deformējoša artrīta ārstēšanai. Tomēr starp visām esošajām ierīcēm un ar tām lietojamām zālēm ir jāizvēlas kombinācija, kurai būtu pozitīva ietekme. Tiek apstrādāta tikai pareizā deva, viss pārējais ir kaitīgs. Artrozes deformācijā izmantoto fizioterapeitisko metožu salīdzinošās īpašības
| Fizioterapeitiskā metode | Fizioloģiskie efekti | Ieteikumi lietošanai |
| Ultravioleto starojums
(SUF apstarošana) erythematozās devās | Anestēzijas efekts tiek panākts, radot periartikulārās telpas tūsku, kas saspiež jutīgās nervu šķiedras, kas pārsūta sāpju impulsus smadzenēm. Turklāt nervu šķiedru kairinājums uz ādas virsmas novērš dominējošās sāpes no primārā fokusa. | Pirmajā sesijā tiek noteikts 5-6 biodosis. Pēc 2 dienām apstarošanas devu palielina par 1-2 biodogām. Kursu ilgums ir no 4 līdz 6 procedūrām katru dienu vai katru otro dienu. |
| Zema intensitāte ultra-augstas frekvences terapija
(UHF) | Pretiekaisuma iedarbība ir sasniegta, pateicoties fagocītu aktivācijai ( šūnas, kas iznīcina svešas vielas organismā) un fibroblastiem ( saistaudu audu šūnu veidotāji). Bez tam, samazinājās asinsvadu caurlaidības iekaisuma nogulsnes, palēnina brīvo radikāļu veidošanos un stabilizētu membrānu leikocītu veidiem ( baltie asins šūnas). Atveseļošanās process skrimsā paātrinās. | Norādījumi šīs metodes lietošanai ir locītavas kapsulas reaktīvs iekaisums slimības pirmajā un otrajā stadijā. Ar jaudu 20 - 30 W, procedūras ilgums ir 5 - 12 minūtes. Kurss sastāv no 8 līdz 12 procedūrām katru dienu. |
| Augstas intensitātes magnetoterapija | Pretiekaisuma un reģenerējoša darbība ir saistīts ar audu karsēšanas dziļumiem, sākot no 8 līdz 12 cm. Tas paplašina asinsvadus atvērt neaktīva pirms nodrošinājumu. Kopā ar to uzlabojas limfas drenāža un samazina uztūkumu ap iekaisušo locītavu. Hondroblastu aktivizēšana ( šūnu veidotāji no skrimšļa audiem) un fibroblasti atjauno skrimšļa struktūru un locītavu kapsulas iekaisumu. | Šo metodi izmanto, lai deformētu pirmās un otrās pakāpes artrītu, sinovialo membrānas neesamību vai nelielu iekaisumu. Ar jaudu 20 W, procedūras ilgums ir 15 minūtes. Kursā katru dienu ir 12 procedūras. |
| Ultraskaņas terapija | Pretiekaisuma un spēcīga reģeneratīva iedarbība ir uzlabota asins piegāde locītavu un periartikulu audos. Edema samazinot, tiek samazināts stīvums un sāpes locītavā. | Izmanto ultraskaņu mazu un vidēju viļņu amplitūdu. Tas ir paredzēts 10-12 procedūrām, kas ilgst no 10 līdz 12 minūtēm. Procedūras tiek veiktas katru dienu. |
| Balneoterapija
(terapijas vannas) | Ūdeņraža sulfāta vannas maina skābes bāzes līdzsvaru asinīs, kas veicina kombinēto skrimšļu elementu metabolismu. | Ūdenī sulfīda vannas ir kontrindicētas, ja. Pārējiem pacientiem sēra koncentrācija ir robežās no 50 līdz 150 mg / l. Procedūras ilgums ir no 8 līdz 15 minūtēm. Ūdens temperatūra ir 34 - 36 grādi. Kursā ietilpst 10 līdz 14 procedūras katru otro dienu. |
| Peloterapija
(terapeitiskais dublis) | Izteikts atgūšanas efekts ir saistīts ar skrimšļu reģenerācijas procesu paātrināšanos un tās iznīcināšanas procesu palēnināšanos. Uzlabo skrimšļa piegādi ar skābekli un barības vielām. Visā ķermeņa daļā tiek palielināts steroīdu hormonu daudzums un tiek izveidoti apstākļi jaunu kramtomu audu aktīvai veidošanai. | Pateicoties plecu locītavas artrīģim, visās apkakles zonās tiek veiktas dubļu lietošanas. Dūņu temperatūrai jābūt 40 - 44 grādiem. Lietojot sulfīda dūņas, procedūra ilgst 15-20 minūtes, un, lietojot sapropeli un kūdras purvu, 25-30 minūtes. Kurss sastāv no 12 līdz 18 procedūrām, kas notika vienu vai divas dienas vēlāk trešajā. |
| Amplipulse terapija
(amplipulse) | Pretsāpju efekts tiek sasniegts, pateicoties sakārtotam augšupejošam impulsam un sāpīgā dominējošā stāvokļa atsaukšanai. Turklāt uzlabojas intraartikulāra asinscirkulācija, pastiprinās ķermeņa atveseļošanās procesi. | Ar deformējošu plecu locītavas osteoartrītu pirmie elektrodi tiek pielietoti kakla un mugurkaula rajonā. Otrais elektrods tiek novietots tieši saslimušajā locītavā. Procedūras ilgums ir 10 minūtes. Kurss sastāv no 10 procedūrām, kas tiek veiktas katru dienu. |
Vai ir iespējams izārstēt plecu locītavas deformējošo artrīnu?
 Diemžēl atbilde uz šo jautājumu ir negatīva. Artrīta deformācija ir viena no slimībām ar vienpusēju kursu. Citiem vārdiem sakot, kad tas sākts, artroze attīstīsies. Tomēr šīs slimības progresēšanas ātrums var būt diezgan veiksmīgi ietekmēts.
Diemžēl atbilde uz šo jautājumu ir negatīva. Artrīta deformācija ir viena no slimībām ar vienpusēju kursu. Citiem vārdiem sakot, kad tas sākts, artroze attīstīsies. Tomēr šīs slimības progresēšanas ātrums var būt diezgan veiksmīgi ietekmēts. Vairumā gadījumu deformējošā artrīta attīstības mehānisms ir apburtais loks. Apburtais aplis nozīmē valsti, kurā pēdējā saite slimības patoģenēzes ķēdē izraisa pirmo saikni un tā tālāk bezgalību. Artrozes deformācijas gadījumā katrs šī apļa pagrieziens izraisa stipra locītavu skrimšļa bojājumus un slimības pasliktināšanos.
Lai saprastu, kā apburtais aplis aizveras, ir nepieciešams izsekot to no pirmā līdz pēdējai saiknei. Tātad, locītavu skrimšļa dzīves laikā pastāvīgi tika pakļauti stresu, kas principā ir normāls, jo viena no tās galvenajām funkcijām ir dažādu insultu un šoku slāpēšana, ko katru dienu saņēmis ķermenis. Kaut arī ķermenis bija jauns, tā masa bija maza, un skrimšļi viegli varēja tikt galā ar viņiem piešķirto lomu. Tomēr, tā kā jūs esat vecums, nobriedis un vecums, jūsu ķermeņa masa palielinās. Dažos gadījumos tas ir saistīts ar muskuļu audiem, bet lielākoties, diemžēl, tauku dēļ. Šādos apstākļos locītavu skrimšļus izjūt paaugstināta slodze ar tādu pašu barības vielu piegāžu līmeni. Tāpat cilvēka skrimslis ir nomocīts, tā struktūra pakāpeniski tiek iznīcināta, jo tās atjaunošanai nav pietiekami daudz plastmasas.
Iepriekš aprakstītais mehānisms izraisa mērenu skrimšļa iznīcināšanu aptuveni 50 līdz 60 gadu vecumā. Tas nozīmē, ka šo procesu var uzskatīt par fizioloģisku, jo tas ir vienāds ar visa organisma attīstību, pastāvēšanu un novājēšanu. Patoloģiski šis process tiek uzskatīts, ja skrimšļa iznīcināšana ir augstāka par normālu, un slimības pazīmes izpaužas agrākā vecumā.
Cēloņi, kas izraisa priekšlaicīgu skrimšļa iznīcināšanu - milzīgs skaits, tādēļ deformējošais artrīts ir viena no polietilēna slimībām. Katrs no šiem faktoriem darbojas savādāk, bet rezultāts ir viens - nelīdzsvarotība starp skrimšļa fizioloģiskajām vajadzībām un nepieciešamo vielu piegādi. Tādējādi ir pietiekami sasniegt šo atgriešanās punktu un slimība turpinās attīstīties pati par sevi.
Pēc trofisko skrimšļa audu pārkāpuma tās galvenās īpašības - elastība un gludums - izzūd. Elastības pārkāpuma dēļ katrs spiediens saspiež skrimsļus, samazinot tā biezumu. Samazināšanās dēļ subhondrālajā slānī veidojas mikroshēmas. Laika gaitā mikrokrekļi tiek piepildīti ar sinoviālo šķidrumu un pārvēršas par mikrocistiem. Apvienojoties, mikrokostas pārvēršas lielākās cistas, ko izspiež ar kapilāriem, barojot skrimšļus no kaula pusi. Iepriekš minētā skrimšļa nospiešana apgrūtina barošanos no locītavu dobuma, jo difūzijas process ( vienas vielas molekulu savstarpēja iespiešanās citā) no sinoviālā šķidruma, kas bagāts ar aminoskābēm, aizkavē skrimšļa biezumu.
Turklāt trofisko skrimšļu audu pārkāpšana izraisa deģenerācijas paātrināšanos un turpmāku trofikas pasliktināšanos. Tādējādi tiek izveidots iepriekš minētais apburtais aplis, kura katru kārtu pastiprina skrimšļa stāvokli. Samazinot skrimšļa gludumu, palielinās berze starp locītavu virsmām. Savukārt berzes palielināšanās veicina intensīvāku skrimšļa izņemšanu, ko bieži sarežģī iekaisuma process. Iekaisuma procesā mainās sinoviālā šķidruma sastāvs, kas ar difūzijas palīdzību atkal pastiprina skrimšļa barošanu.
Tomēr dažām plecu locītavas deformējošā artrīta patoģenēzes daļām joprojām var būt ietekme un pat nepieciešamība. Šī iedarbība neapturēs slimību pilnībā, taču tas būtiski palēninās tā progresēšanas ātrumu. Līdz šim, lai kontrolētu deformējošo plecu locītavas artrīzi un citu lokalizāciju artrozi, tiek izmantotas divas pieejas.
Pirmā pieeja ir uzlabot skrimšļa uzturu. Ar šo uzdevumu, zāles no hondroprotektoru grupas glikozamīna sulfāts, hondroitīna sulfāts, hialuronskābes atvasinājumi utt.). Ilgstoši lietojot, tās var kavēt slimības komplikāciju attīstību gadu desmitiem.
Otra pieeja nozīmē savlaicīgu iekaisuma procesa apturēšanu kā faktoru, kas pastiprina pamatā esošās slimības gaitu. Lai to izdarītu, izmantojiet nesteroīdos pretiekaisuma līdzekļus ( NPL) un hormonālie preparāti. NPL starpība dod priekšroku selektīvām zālēm ( meloksikāms, rofekoksibs, etorikoksibs un citi.), kas bloķē tikai otrā tipa ciklooksigenāzi. Šādām zālēm ir mazāk izteiktas blakusparādības nekā neselektīvām. NSPL tiek lietoti gan sistēmiski, gan lokāli. Hormonālie preparāti ( betametazons, triamcinolons, deksametazons un citi.) ar deformējošu plecu locītavas artrītu lieto tikai lokāli ziedes un intraartikulāru injekciju formā.
Kādas ir plecu locītavas deformējošā artrīta komplikācijas un prognoze?
 Tā dēļ deformējošais artrīts agrāk vai vēlāk izraisa dažādas komplikācijas, jo šīs komplikācijas ir cieši saistītas ar slimības attīstību. Jo agresīvāka ir slimības gaita, jo agrāk attīstās komplikācijas, un vēl sliktāk tiek sagaidīta prognoze.
Tā dēļ deformējošais artrīts agrāk vai vēlāk izraisa dažādas komplikācijas, jo šīs komplikācijas ir cieši saistītas ar slimības attīstību. Jo agresīvāka ir slimības gaita, jo agrāk attīstās komplikācijas, un vēl sliktāk tiek sagaidīta prognoze. Plecu locītavas deformējošā artrīta komplikācijas
Galvenās artrīta deformējošās komplikācijas ir:- locītavas deformācija;
- izteikts kopīgas funkcijas pārkāpums;
- aseptiska nekroze;
- ankilozes ( locītavu virsmu locīšana).
Šajā gadījumā mēs runājam par locītavu virsmu deformāciju, tas ir, plaukstas un plaukstas locītavas dobuma galvu. Deformācija notiek trofisko skrimšļu pārkāpuma dēļ. Tā rezultātā uz skrimšļa virsmas parādās mikroskopiskas plaisas, kas rada locītavu virsmas raupjumu. Neauglības dēļ skrimšļa bīdes pasliktina viens pret otru, kā arī tiek paātrināta to dzēšana. Pēc kāda laika, iepriekš minētie mikroraksti padziļinās, paplašināsies, pārvēršoties čūlas skrimšļa virsmā.
Persona ar šo komplikāciju visbiežāk sūdzas par sāpēm, pārvietojot locītavu, kā arī sāpes atpūsties pēc intensīvas fiziskās slodzes. Acīmredzot šādas sāpes rodas no aseptiska iekaisuma locītavā. Dažreiz pacienti sūdzas par krampju sajūtu, kad notiek locītavu kustība, kas norāda uz iespējamu skrimšļa iekaisumu.
Arī viena no sūdzībām var būt akūtas sāpes, kamēr rokai ir noteikta pozīcija. Šis apzīmējums var norādīt attiecīgi par tā sauktajiem hondrogēniem un osteofītiem - mugurkaula formas krīču un kaulu audu augšanu. Ja plekstes artrīts ir deformējams, šādas proliferācijas visbiežāk atrodas lāpstiņa locītavas dobuma malā. Tie ir ļoti grūti palpot ( lai atrastu ar pieskārienu), bet pietiekami viegli identificēt plecu ar standarta rentgenogrammu divās projekcijās.
Smagas locītavas disfunkcijas
Izteikts kopīgās funkcijas pārkāpums ir apstākļi, kādos vienā virzienā ir mainījusies tā ass, tā nestabilitāte un periodisks traucējums.
Asu maiņa notiek tad, kad slodze ilgstoši tiek sadalīta vienmērīgi visā savienojuma zonā, bet ar slīpi uz vienu pusi. Šajā gadījumā skrimšļu deformācija no vislielākā spiediena puses notiek ātrāk nekā pusē, kur spiediens neizdodas. Laika gaitā, kopīgas virsmas tiek pārveidota tā, lai saglabātu vienotu funkcionalitāti, bet bieži vien tajā pašā laikā ir novirze no kopīgā ass virzienā pāris grādiem.
Nesēja locītavu nestabilitāte ir stāvoklis, kad bieži sastopami subluksācijas un pilnīgas dislokācijas. Plaukstas artrīta gadījumā locītavu galva biežāk tiek novirzīta apakšstilba baseina virzienā. Cilvēks, kurš ir novietojis savu roku, to saglabā svarā, uz sāniem vai uz priekšu, jo mēģinājumi to nomest izraisa stipras sāpes.
Sakrita var tikt traucēta noteiktā pozīcijā sakarā ar iepriekš aprakstīto paaugstināto svārstību vai dislokāciju, kā arī saistībā ar atlikušā ķermeņa uzņemšanu ( osteofīts vai hondrofīta fragments) ar locītavu šķeltni. Traucējums nav pastāvīgs, jo atlikušais ķermenis ir kustīgs un, pēc locītavu locīšanas, var palikt kopējā dobumā uz ilgu laiku, neradot neērtības.
Aseptiska nekroze
Hiperjaku galvas aseptiska nekroze ir diezgan reti sastopama plecu deformējoša artrīna, taču to nav iespējams ignorēt. Šo nekrozi sauc par aseptisku, jo tas iet bez mikroorganismu iejaukšanās. Tā rašanās iemesls ir ārkārtīgi izteikta neatbilstība starp skrimšļa plastmasas vajadzībām un to piegādes iespējām. Citiem vārdiem sakot, locītavu skrimšļa nekroze rodas, ja nepieciešamo barības vielu nodrošinājums ar skrimšļiem ir nepietiekams.
Šī komplikācija attīstās pacientiem ar uzlabotas slimības stadijās, kad šis deficīts palielinās pakāpeniski vai strauji, kad asins apgādi skrimšļus pasliktinās, veidojot kontaktu vai embolija asinsvados apgādā skrimšļus.
Ankiloze
Šī komplikācija, iespējams, ir reta un ar deformējošu plecu locītavas artrītu tā attīstās un pat retāk. Tās būtība ir locītavu virsmu sapludināšana tā, ka savienojums kā mobilā vienība vairs nepastāv. Apvienotais kauliņš veidojas uz kopīgās artikulācijas vietas.
Lai attīstītu šādu komplikāciju, ir nepieciešami vairāki svarīgi nosacījumi. Pirmais nosacījums ir pilnīga vai gandrīz pilnīga locītavu skrimšļa dzēšana, kas attīstās tikai slimības beigās. Otrais nosacījums ir ilgstoša locītavas imobilizācija. Immobilitāte var būt sekas no stipras sāpes, saskaņā ar kuru pacients pats savu roku paliek, mēģinot provocēt pēc iespējas mazāk sāpju. Vēl viens cēloņa kustības ilgstošas kustības cēlonis var būt viena no plecu jostas kauliem, kurā apmetumu var uzlikt uz laiku līdz vairākiem mēnešiem.
Plecu locītavas deformējošā artrīta prognoze
Pacientiem ar deformējošu artrītu būtu jāzina, ka šī slimība ir neārstējama un vienmēr turpinās stāvokļa pasliktināšanās virzienā. Tomēr tas nav vērts zaudēt sirdis sakarā ar to, jo tā progresēšanas ātrumu var gluži veiksmīgi ietekmēt.Parasti šīs slimības prognoze ir atkarīga no diviem kritērijiem. Pirmais kritērijs ir kādā vecumā parādījās pirmās slimības pazīmes. Jo agrāk tie izpaužas, jo sliktāk ir prognozes. Otrais kritērijs ir artrīta progresēšanas ātrums. Jo agresīvāk attīstās slimība, agrāk sarežģījumi, kas pasliktinās dzīves kvalitāti, un sliktākā būs galīgā prognoze.
Gadu vecumā, kurā pirmās slimības pazīmes var teorētiski ietekmēt ja piešķirt pacientus riskam, un uzdot viņiem, cik vien iespējams informāciju par to, cik tas ir nepieciešams, lai vienotos par dzīvesveidu, uzsvērt uz locītavām, bija viszemākais. Tomēr praksē tas nedarbojas, jo pacienti gandrīz nekad pilnībā neapzinās riskus savai veselībai nākotnē un labticīgi neiesaistās artrozes profilaksē.
Tomēr jau izpaužas plecu locītavas artrīta attīstības tempu var efektīvi ietekmēt trīs veidos. Pirmais veids ir savlaicīga un kvalitatīva ārstēšana slimības paasinājumiem, ko izraisa dažāda smaguma iekaisuma process. Iekaisuma procesa saspiešanu veic divas narkotiku grupas - nesteroīdie pretiekaisuma līdzekļi un. Nesteroīdie pretiekaisuma līdzekļi ( nimesulīds, meloksikams, etorikoksibs utt.) tiek izmantoti kā aktuāli ziedes, želejas, krēmi un kompreses un sistēmiski. Steroids ( hormonāls) narkotikas ( betametazons, deksametazons, triamcinolons un citi.) ir izteiktāka pretiekaisuma iedarbība, bet tie tiek lietoti lokāli tikai ziedes formā un intraartikulāras injekcijas veidā.
Otrais veids, kā palēnināt artrozes progresēšanu, ir medikamentu lietošana no hondroprotektoru grupas ( hondroitīna sulfāts, hialuronskābes atvasinājumi utt.). Šīs zāles ir pierādījušas augstu efektivitāti gan laboratorijā, gan klīniskajā vidē. Ar viņu palīdzību tiek uzlabots locītavu skrimšļi un to degradācija palēninās.
Trešais veids ir mainīt dzīvesveidu tādā veidā, ka slimības locītavās ikdienas darbībās izjūt vismazāko slodzi. Lai to izdarītu, ir nepieciešams samazināt svaru līdz komfortablajām vērtībām ( ķermeņa masas indekss ir robežās no 18,5 - 20). Turklāt, ja nepieciešams, profesiju jāmaina arī tādā situācijā, kurā roku slodze būtu dinamiskāka nekā statiskā ( jauda). Ir svarīgi arī izvairīties no traumām un kritieniem.
Visbeidzot, jāatzīmē, ka, lai gan deformējošais artrīts ir neārstējama slimība, bet tā prognoze lielā mērā ir pacienta rokās un lielā mērā ir atkarīga no viņa paša disciplīnas.
Plecu locītavas artrīts ir hroniskas etioloģijas slimība. Kad skrimšļus pleca locītavas, un kopā ar savu kaulu nolietojas un zaudē savu sākotnējo svoystva.Esli laiku nav atklāt anomālijas un ne pie ārsta, lai saņemtu to ārstēt, pastāv liela varbūtība zaudējumu noteikti ir iespējama pilnvērtīga kustība. Ar plecu artrizi sāpīgas izpausmes var ietekmēt ne tikai skartās rokas plecu locītavu, bet arī otru ekstremitāšu, muguru vai elkoni.
Slimības cēloņi

Galvenais patoloģijas izpausmes cēlonis ir iepriekš reģistrēts iekaisuma process mainītajā locītavā. Osteoartrīts var rasties, ievērojot šādus nosacījumus:
- Traumatiskas izpausmes. Osteoartrīts izpaužas kā iepriekš injicēts plecs.
- Asinsvadu bojājumi. Ja cirkulācijas process ir traucēts, locītavu ir iztukšots, kā rezultātā attīstās patoloģija.
- Hormonāla fona pārkāpumi. Grūtības hormonu darbā nelabvēlīgi ietekmē locītavu darbību.
- Ģenētiskā predispozīcija. Zinātnieki ir pierādījuši, ka pacientēm ar locītavu slimībām bērniem ir lielāks risks saslimt ar šo slimību nekā vecāki ar veseliem locītavām.

- Vielmaiņas procesa pārkāpšana. Kad traucējumi izpaužas procesā sāļu uzkrāšanos Šarnīru audu, krimšļa audi saņem pietiekamu daudzumu kalcija un fosfora, kas noved pie degradācijas.
- Locītavu slimības. Agrāk sastopamā nekroze, sinovīts un artrīts izraisa plecu piepūšanos.
- Vecuma izmaiņas. Cilvēkiem, kas vecāki par 50 gadiem, slimības attīstības risks ir daudz lielāks, pateicoties locītavu audu nodilumam.
Ir ļoti svarīgi, lai diagnoze - brahiešu artrīts kvalificēts medicīnas speciālists un, bez viņa pienācīgas iecelšanas, nevar uzņemt zāles un ārstēt šo slimību mājās.
Patoloģijas ārstēšana
- patoloģija, kas ar tās simptomiem rada ievērojamu diskomfortu slimiem cilvēkiem. Ja slimība ir pirmajā vai otrajā posmā, to var ārstēt ar tautas terapiju pēc nepieciešamās konsultācijas ar ārstu. Rokas artrīta ārstēšanai tiek izmantota visaptveroša metode, kurai ir maksimāla pozitīva ietekme. Šāda terapija ietver šādu ārstēšanu:
- narkotiku ārstēšana;
- pareiza diēta;
- fiziskās terapijas;
- operatīva iejaukšanās;
- tautas metodes;
- fizioterapija;
- citas metodes, tostarp akupunktūra un ārstēšana ar dēles.
Lai ārstētu artrītu, tautas līdzekļus var kombinēt ar galveno terapiju.
Ir svarīgi to atcerēties tautas veidos mājas terapija izskata tikai slimības klīniskos simptomus, bet ne cēloņus.
Tradicionālās terapijas metodes
Daudzi cilvēki, kas cieš no locītavu slimībām, sajaucas ar faktu, ka zāļu daudzums ir paredzēts daudz ārstēšanai. Galu galā tie var negatīvi ietekmēt cilvēka ķermeni. Šajā gadījumā daudzi no viņiem mēģina lietot tradicionālos terapijas līdzekļus mājās. Daudzi cilvēki zina, ka dabīgajiem augiem nav tāda paša ārstnieciskā efekta kā tabletes, taču tās joprojām var pozitīvi ietekmēt un uzlabot pacienta vispārējo stāvokli, novēršot negatīvos simptomus ārstēšanas laikā.

Jāņem vērā tikai tas, ka jebkuras tautas metožu piemērošana noteikti jāapstiprina medicīnas speciālistam.
Mājās ir pieejamas šādas metodes:
- dārzeņu kompreses;
- beršana;
- mājas ziedu lietošana;
- medicīniskās vannas;
- noderīgi novārījumi.

Tautas metodes nevar pilnībā izspiest ārstēšanu, kas ir papildu līdzeklis cīņai pret patoloģiju.
Apsvērsim dažus piemērus par tautas ārstēšanas metožu pielietojumu mājās.
Dārzeņu kompreses
- Vienu ēdamkaroti ar auzu šķēlei ielej ar diviem glāzes ūdens un 10 minūtes vāra 10 minūtes. Iegūtā masa tiek atdzesēta līdz pieļaujamai ādas temperatūrai un tiek uzklāta uz marles gabaliņu. Šo kompresiju uz skarto locītavu uzklāj uz vienu stundu. Šī metode palīdzēs mazināt sāpju simptomus.
- Kāpostu lapām tiek pielietots medus slānis, kuram ir izteikts pretsāpju efekts. Iegūto kompresiju visu nakti piestiprina ar siltu dvieli uz skarto plecu locītavu.
- Svaigas takakas lapas tiek sasildītas līdz maigam stāvoklim un tiek pieliektas pleciem, lai atvieglotu sāpes.
- Uz plecu locītavu, jūs varat uzlikt saiti ar komprata mērcēt ar siena novārījumu.
- Iekaisuma ārstēšanā ir labi piemērota sīpola saspiešana. Šajā nolūkā sīpols ir iezemēts un novietots skartajā zonā.
- Sāls kompress ir labi piemērots arī iekaisumam. Sagatavo sāls šķīdumu, kurā 50 gramus sāls izšķīdina 500 gramos ūdens. Iegūto šķīdumu trīs stundas pazemina marinādei, pēc novecošanās tas tiek izspiests, audi tiek sildīti un uzklāti uz skarto locītavu.

Beršana
Lai slāpētu skarto locītavu, lietojiet spirtu vai ūdeni.
- Smalcināšanai ir laba izvēle par elektaina stigraru. Sagatavojot 100 gramus sausu sakņu, augi tiek uzspiesti uz glāzes stipra degvīna un tiek piemēroti skartajā zonā līdz 5 reizēm dienā dienā. Šī tinktūra stimulē asinsriti un mazina sāpes.
- Jūs varat izmantot ūdens ekstraktu no Angelica saknēm. Lai to izdarītu, 5 sekundes berzējiet skarto locītavu. Sagatavot šķīdumu 15 gr. augu saknes uzstāj glāzē karstā ūdens.
Mājas ziedes
- Balto smaržu ziedes rūpīgi samaisa un sajauc ar 60 gr. sviests
- Apiņu, jēra asteru un saldo āboliņu desa maisījums no 10 gr. sajauciet divus ēdamkarotes vazelīna. Ziede ir laba pretsāpju iedarbība.
- 50 gramus cūkgaļas taukus sajauc ar 3 gramiem propolīzes. Saņemtā ziede cīnās ar iekaisumu un mazina sāpes.

Visefektīvākais ziedes rezultāts tiek dots, uzklājot uz apsildāmo plecu locītavu tūlīt pēc medicīniskās vingrošanas, kad asins plūsma locītavā ir visspēcīgākā.
Dziedinošās vannas
Zāļu vannām tiek izmantoti siena, nātru lapas, diždadža un piparmētru novārījumi. Zāli 1: 3 apjomā aplej 15 minūtes vārīšanai. Tad buljonu uzstāj pusstundu un sagatavo zāļu vannu.
Jāatceras, ka ārstnieciskās vannas temperatūra nedrīkst pārsniegt 40 ° C, tai jābūt vismaz 20 minūtēm.
Lai ķermeņa pārkaršana pēc medicīniskajām vannām būtu stingri aizliegta, tāpēc pēc procedūras jāpārklāj ar segu. Cilvēkiem, kas cieš no sirds slimībām, šādas vannas ir kontrindicētas.
Vannai bieži izmanto sinepju. Lai to izdarītu, 200 g pulvera ielej ar ūdeni, lai iegūtu skāba krējuma koncentrāciju un ielej to burbuļvanna. Ir nepieciešams palikt sinepju vannā 15 minūtes.
Noderīgi buljoni
Ārstniecības augi ir piemēroti ne tikai ārējai lietošanai, bet arī iekšējai lietošanai. Šis pielietojums palīdzēs novērst iekaisuma procesu, samazināt sāpju izpausmes un noņemt organisma sāls pārpalikumu.
- Dziedinošs novārījums. Metāla bļodā sajauciet pusē selerijas sakni, 3 saknes pētersīļus un nedaudz melnos piparus. Augu maisījumu ielej trīs glāzēs ūdens un vāra 10 minūtes zem vāka. Iegūtais buljons tiek izmantots pirms katras maltītes laika periodā līdz divām nedēļām.
- Labi piemērota novārījums stigmas kukurūzas. Sagatavojot buljonu, 2 ēdamkarotes stigmas vārīt uz 10 minūtēm, un pēc tam tos izdzer 1 ēdamkarote piecas reizes dienā.

Ar kombinētu zāļu terapijas un mājas ārstēšanas lietošanu piedāvātās priekšrocības tiks sasniegtas daudz ātrāk.
Plecu locītavas artrīts attīstās deģeneratīvas-distrofiskas izmaiņas skrimšļa dēļ. Ļoti bieži tas slimība ir sarežģīta, artrīts, kas liek domāt, ka saslimšanas simptomi un izraisa traucējumus kopīgu funkcionalitāti.
Plecu locītavas artrīts rodas dažādu iemeslu dēļ. Lielākajā daļā gadījumu šī slimība ir sekundāra. Vienkārši sakot, plecu artrīts parādās pēc jebkādas nelabvēlīgas ietekmes uz plecu locītavu. Idiopātisks (izraisa nenoteiktus) plecu locītavu artrītu konstatē daudz retāk.
Plecu locītavas primārais artrīts
 Kā minēts iepriekš, šāda diagnoze ir vairāk izņēmums nekā likums. Viņš tiek likts tikai tad, ja ārsti būtu spiesti noraidīt visus cēloņus, kas izraisa sekundāro deformējošo artrītu.
Kā minēts iepriekš, šāda diagnoze ir vairāk izņēmums nekā likums. Viņš tiek likts tikai tad, ja ārsti būtu spiesti noraidīt visus cēloņus, kas izraisa sekundāro deformējošo artrītu.
Diemžēl ārsti vēl joprojām nezina, kādā brīdī tiek aktivizēts patoloģiskais process kramtveida audos. Tomēr viņi pieņem, ka tas notiek vairāku negatīvo faktoru ietekmē uz ķermeņa.
Viens no svarīgākajiem faktoriem - kreatīvu audu deformācija. Tā notiek skrimšļa veikšanas procesā, tā galvenā funkcija - amortizācija. Skriemeļu audi ir deformēti nelīdzenās slodzes sadalījuma dēļ.
Laika deformācijas beidzot kļūst pastāvīgas, un pēc tam izaug microdamages un plaisas. Sinovilārā šķidruma uzpildīšanas dēļ tie ātri tiek pārvērsti mikrokastēs. Tie, savukārt, var apvienot un veidot lielas cistas.
Cistā veidojumi saspiež nervu galus un asinsvadus, kas baro šuves locītavu kakla un kaulus. Tajos sāktu atrofiskus procesus, kas samazina audu funkcionalitāti. Tas noved pie vēl vienas deģeneratīvas izmaiņas kopumā.
Cilvēka ķermenis vienmēr cenšas kompensēt jebkādas negatīvās izmaiņas. Ja konstatēts deģeneratīvas izmaiņas Ķirši, ķermenis sāk jaunu kramtveida audu augšanas procesus. Tomēr vietā, kur skrimsli aktīvi iznīcina, nevar veidoties jauns kramtveida audos.
Tā vietā hondrofīti aug. Un tie parādās vietās, kur vismazāk ir spiediens uz sabrūkošo skrimšļu. Tas nozīmē, ka no tiem praktiski nav jēgas. Turklāt laika gaitā hondrofīti degenerējas osteophytes, kas kaitē apkārtējiem audiem un izraisīt aseptisku iekaisumu. Artrīts attīstās.
Artrīta gadījumā mainās sinoviālā šķidruma sastāvs. Šis process traucē skrimšļa uzturu, kas vēl vairāk sarežģī slimību.
Pleca sekundārais artrīts
 Šāda veida slimība parādās dēļ plecu traumām: lūzumi, sasitumi, dislokācijas utt. Šāds kaitējums laika gaitā izraisa iekaisuma reakcijas, kas izraisa pārmaiņas kramtveida audos.
Šāda veida slimība parādās dēļ plecu traumām: lūzumi, sasitumi, dislokācijas utt. Šāds kaitējums laika gaitā izraisa iekaisuma reakcijas, kas izraisa pārmaiņas kramtveida audos.
Diezgan bieži plecu locītavas sakausēšanas cēlonis kļūst cukura diabēts. Šī slimība padara mazos asinsvadus trauslus, kas būtiski pasliktina metabolisma procesus kakla audos. Tādējādi skrimšļa iznīcināšanas ātrums palielinās.
Daudz retos gadījumos plecu locītavu bojājuma cēlonis ir iedzimtas anomālijas un ģenētiskās mutācijas.
Visgrūtākais iemesls ir pārmērīgs kalcija sāļu uzkrāšanās plecu locītavas skrimšī. Tas noved pie skrimšļa kaulēšanās un tās funkcionalitātes zuduma. Tā rezultātā palielinās locītavu virsmas berze. Tas ir izraisa nolietojumu kaulu galus un aizmugures izskatu. Paralēli tam attīstās iekaisuma process.
Plecu locītavas artrīta diagnostika
 Efektīva deformējoša pleca osteoartrozes ārstēšana nav iespējama bez precīzas diagnostikas noteikšanas. Visbiežāk vislabāk diagnosticēt ārsta slimību izmantot radiogrāfiju. Tas ir izgatavots divās projekcijās: tiešā un sāniskā.
Efektīva deformējoša pleca osteoartrozes ārstēšana nav iespējama bez precīzas diagnostikas noteikšanas. Visbiežāk vislabāk diagnosticēt ārsta slimību izmantot radiogrāfiju. Tas ir izgatavots divās projekcijās: tiešā un sāniskā.
Turklāt dažādi laboratoriskie testi. Bet to rezultātiem nav nozīmes diagnozē. Šī ir vairāk informācijas, kas ļauj novērtēt slimības smagumu un komplikāciju klātbūtni.
Izvēloties ārstēšanas taktiku, ārsti izmanto arī šādas instrumentālās diagnostikas metodes:
- Ultraskaņas pārbaude. Šī metode ir efektīva lielākajā daļā medicīnas jomu. Diagnosticējot artrozi, ultraskaņa var noteikt krustu audu biezumu locītavā, novērtēt cīpslu stāvokli un identificēt skrimšļa mikrokritumus. Turklāt ultraskaņa ļauj ārstiem atklāt svešas ķermeņa daļas locītavas dobumā. Piemēram, osteofītu fragmenti.
- Artroskopija. Šī ir invazīvā diagnozes metode, kas ļauj ārstiem meklēt kopējo dobumu no iekšpuses. Izmantojot artroskopu, ārsti pat var ārstēt plecu locītavu mikroķirurģijas ietvaros. Audi un šķidrumi, kas iegūti ar artroskopijas palīdzību, ļauj veikt pilnu histoloģisko un citoloģisko pētījumu.
- Magnētiskās rezonanses terapija. Šī pētniecības metode ir dārga, bet ļoti efektīva. Tas ļauj jums iegūt vispilnīgāko informāciju par plecu locītavas stāvokli un iecelt efektīva ārstēšana. Diemžēl šī metode ir ierobežota. To nevar izmantot, ja cilvēkam ir viņa ķermeņa metāla priekšmeti. Arī MRI nav piemērojams cilvēkiem, kuri sver vairāk nekā 120 kilogramus.
Plecu locītavas artrīta ārstēšana
 Ir trīs veidi, kā ārstēt šo slimību. Pirmā metode ir zāļu terapija. Tas ir visefektīvākais plecu locītavas artrīta sākuma posmos. Ārstēšana ar tautas līdzekļiem ir otrā metode.
Ir trīs veidi, kā ārstēt šo slimību. Pirmā metode ir zāļu terapija. Tas ir visefektīvākais plecu locītavas artrīta sākuma posmos. Ārstēšana ar tautas līdzekļiem ir otrā metode.
Tās efektivitāte ir nedaudz zemāka, bet gan kā papildu ārstēšana tradicionālā medicīna ļoti labi Trešais veids - ķirurģiskā ārstēšana. Lai to izmantotu ekstremālos gadījumos.
Terapeitiskās aktivitātes iedala trīs posmos:
- Pirmajā plecu artrīta sākumā pacienti izskaidro savas slimības būtību un apmāca pasākumus, kas ļauj samazināt tā attīstību.
- Ja tiek novērotas vidējas slimības pazīmes, tad pacientiem tiek noteikts izteikt ortozes, lai noteiktu locītavu. Sāpīgi simptomi tiek izvadīti ar ziedēm, kas satur nesteroīdos pretiekaisuma līdzekļus. Lai palēninātu patoloģiskos procesus kramtveida audos, tiek izrakstīti hondroprotektori.
- Slimības beigās nesteroīdie medikamenti ir paredzēti ilgstošiem kursiem. Kortikosteroīdus drīkst injicēt tieši ietekmētā locītavas dobumā. Sāpes tiek noņemtas ar pretsāpju līdzekļiem. Ārkārtējos gadījumos tiek veikta operācija, lai aizstātu plecu locītavu ar implantu.
Narkotikas, kas paredzētas plecu artrīzes ārstēšanai
Narkotiku terapija šīs slimības ārstēšanā ietver trīs zāļu grupu lietošanu:
- nesteroīdie pretiekaisuma līdzekļi;
- glikokortikosteroīdu hormonu zāles;
- hondroprotektori.
Nesteroīdie pretiekaisuma līdzekļi
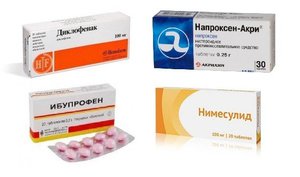 Šīs zāles var izmantot, ārstējot plecu artrizi gan lokāli, gan sistēmiski. Vietējās ārstēšanas laikā ziedes un krēmi satur Diklofenaks un Ibuprofēns. 50% dimetilsulfoksīda šķīdums izrādās laba ideja. Viņš dodas uz losjoniem.
Šīs zāles var izmantot, ārstējot plecu artrizi gan lokāli, gan sistēmiski. Vietējās ārstēšanas laikā ziedes un krēmi satur Diklofenaks un Ibuprofēns. 50% dimetilsulfoksīda šķīdums izrādās laba ideja. Viņš dodas uz losjoniem.
Terapeitiskos preparātus var lietot bez ierobežojumiem, jo tie neuzkrājas asinīs un nespēj izraisīt blakusparādības. Preparāti sistēmiskai ārstēšanai ir sadalīti selektīvs un neselektīvs.
Selektīvie medikamenti:
- Nimesulīds.
- Meloksikams.
- Rofecoksibs.
- Etorikoksibs.
- Celekoksibs.
Šīs zāles ir vismaz blakusparādības, tāpēc šodien gandrīz neselektīvie līdzekļi ir aizstāti. Tomēr pēdējie ir daudz lētāki, tāpēc tie ir spiesti izmantot sociāli neaizsargātos iedzīvotāju slāņus.
Glikokortikosteroīdi
Šīs grupas narkotikas plaši izmanto plecu artrīta ārstēšanā. Ārsti tos izmanto gan kā ziedes, gan kā šķīdumus injekcijām savienojuma iekšpusē. Tas nozīmē, ka glikokortikosteroīdu pretiekaisuma līdzekļi tiek lietoti tikai vietējai ārstēšanai.
Ziedes ar Prednizolons, deksametazons un betametazons tiek izmantoti ierobežotā laika periodā. Tos nevar lietot vairāk kā 7 dienas pēc kārtas, jo tie var izraisīt ādas atrofiju.
Intraartikulārai ievadīšanai, Betametazons, triamcinologs, metilprednizolons. Šīm zālēm ir pārsteidzošs efekts - sāpes vairākus mēnešus neuztrauc par slimiem cilvēkiem.
Hondroprotektori plecu artrīzes ārstēšanai
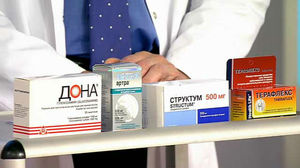 Šī ir relatīvi jauna narkotiku grupa, ko lieto plecu osteoartrīta ārstēšanā. Tomēr viņi klīniskajā praksē jau ieguva labu reputāciju. Šīs zāles paātrināt skrimšļa atjaunošanos, apturēt degeneratīvos procesus, stimulēt audu uzturu.
Šī ir relatīvi jauna narkotiku grupa, ko lieto plecu osteoartrīta ārstēšanā. Tomēr viņi klīniskajā praksē jau ieguva labu reputāciju. Šīs zāles paātrināt skrimšļa atjaunošanos, apturēt degeneratīvos procesus, stimulēt audu uzturu.
Hondroprotektoru ietekme ir aizkavēta laikā. Tas nozīmē, ka efekts izpaudīsies drīz. Tādēļ pacienti patstāvīgi pārtrauc šo ne-dārgo zāļu lietošanu.
Hondroprotektori ietver šādus medikamentus:
- Glikozamīna sulfāts.
- Wobenzym.
- Hondroitīna sulfāts.
- Glikozamīna hidrohlorīds.
Plaukstas locītavas locītavu artrīta ārstēšana
 Vēlreiz mēs pievēršam lasītāja uzmanību faktam, ka cilvēku metodes ir nepieņemamas slimības ārstēšanai. Nav tautas līdzeklis neatjaunos kramtveida audus. Labākais risinājums - tradicionālo un tautas kombinācija ārstēšanas metodes.
Vēlreiz mēs pievēršam lasītāja uzmanību faktam, ka cilvēku metodes ir nepieņemamas slimības ārstēšanai. Nav tautas līdzeklis neatjaunos kramtveida audus. Labākais risinājums - tradicionālo un tautas kombinācija ārstēšanas metodes.
Ar artūzi, pleca labi palīdz komprāts no dadzis lapas. Lai to izdarītu, jums vajadzēs ņemt šīs augu lapas, sasmalcināt to grauzdē un izmantot to kā kompresi.
Efektīva valsts recepte dadzis sakņu infūzijas. Paņemiet karsto augu žāvētās saknes, ielieciet ceturtdaļu litru verdoša ūdens un uzstājieties tumšā vietā vairākas stundas. Lietojiet infūziju 5 ēdamkarotes dienā.
Arī laba ir valsts recepte medus un sveķu maisījumi. Tas palīdz arī no sāpēm. Maisījums nav grūti. Mēs ņemam tējkaroti augu saknēm un sajauc to ar medu vienādās proporcijās.
Lai panāktu lielāku iedarbību, jūs varat apvienot infūzijas infūziju ar dadzis un jauktu maisījumu. No dadzītes saknēm infūziju vajadzētu dzert no rīta un atstāt maisījumu vakarā. Tautas receptes ļoti daudz un lielākā daļa no tām ir efektīvas. Taču viņu izvēle ir jāpieņem ļoti uzmanīgi.