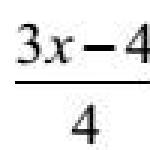Az emésztőszervek betegségeit és azok okait. Gastrointestinalis betegségek: Az emberi emésztőrendszer különböző patológiáinak tünetei. Nagyobb gyógyszerek
Az emésztőszervek betegségeinek - a gyermekek kora gyakori patológiája. Ezeknek a betegségeknek a prevalenciája nem rendelkezik regionális jellemzőkkel, és jelenleg meghaladja az 1000 gyermek lakosságának 100 esetét. Az utóbbi években jelentősen bővült a gastothoy betegségek korai diagnosztizálásának és kezelésének lehetősége. Ezt megkönnyítette a fejlődés és a széles körű bevezetés az endoszkópos és új diagnosztikai módszerek gyakorlatába, amely a 70-80-as években kezdődött. XX. Század. A szerep felderítése Helicobacter pylori.a krónikus gastritis etiológiájában és patogenezisében a gyomor és a tizenkét fekélyes betegségek és fekélyes betegségek perzsa bél lehetővé tette, hogy fejlessze ezeket a betegségek kezelésének leginkább racionális módjait. A gyermekeknél az emésztőrendszer betegségének csúcspontja 5-6 és 9-12 évig csökken. Ugyanakkor az életkorral az emésztőrendszer funkcionális rendellenességeinek gyakorisága csökken, és a szerves betegségek aránya nő.
A gyomor és a duodenum betegségei
Akut gastritis
Az akut gastritis a gyomor nyálkahártya akut gyulladása, mivel a gyomor üregébe belépő (beérkezett) hatása a gyomor üregébe kerül.
Etiológia
Az akut gasztritisz kialakulása exogén vagy endogén tényezők okozhat. A következő típusú akut gastritis megkülönbözteti.
Akut elsődleges (exogén) gastritis: - táplálkozás;
Mérgező fertőző.
Akut másodlagos gastritis, súlyos fertőző és szomatikus betegségek bonyolítása.
A koncentrált savak gyomorjában előforduló korrozív gastritis, pitching és más maróanyagok.
Akut flegmosic gastritis (a gyomor gyomor gyulladása). Az akut exogén és endogén gasztritisz előfordulásának okait a 16-1. Táblázatban mutatjuk be.
16-1. Táblázat.Eteológiai tényezők, amelyek akut gastritist okoznak
Patogenezis
Az emblimentáris eredetű exogén gasztritiszal a rossz minőségű élelmiszerek közvetlen ingerlő hatással vannak a gyomor nyálkahártyára, megsértve az emésztés folyamatait, az enzimek elválasztását, amelyek a gyomorlé részét képezik. Az élelmiszer-toxicoinfection (PT) a gyomor nyálkahártyán, maga a kórokozó (például Salmonella) és toxinja van. Endogén gasztritisz esetén a gyomor nyálkahártya gyulladásos folyamata az etiológiai ágens hematogén módon történő behatolása miatt fejlődik.
Az akut gastritis klinikai képe az alakjától és az etiológiától függ.
Az akut exogén gátragyulladás első tünetei az étkezési eredetű, néhány órával a patológiás szer hatása után jelennek meg. A betegség időtartama 2-5 nap. A fő klinikai megnyilvánulások a következők. - Gyermek, általános betegség, bőséges nyáladás, hányinger, étvágytalanság, "túlcsordulás" érzés az epistrikus területen.
Lehetséges hidegrázás, majd subfreebrile láz.
Ezt követően fokozott hasi fájdalom, ismételt hányás merül fel, a hányás tömegekben - az élelmiszerek maradványai 4-6 h.
Objektíven jegyezze fel a bőr pályafutását, a nyelv elhagyása fehér-sárga raid, flatulencia, a has tapadásával - az epistrikus régió fejlődése.
A hasmenés lehetséges.
A toxikus fertőző akut exogén gasztritisz klinikai megnyilvánulása hasonló, mint egy táplálkozási gastritis. A toxikus fertőző gasztritisz sajátosságai a következők:
A dehidratáció kialakulásának lehetősége a gyakoribb hányás miatt;
Fájdalom lokalizálása az epistrikus és paramilikai területeken;
Kiejtett hasmenés;
Mérsékelt neutrofil leukocitózis a perifériás vér analízisében.
Nagyon nehéz az akut phlegmonous gastritis, amelyet a gyomor falának és a submucosal héj mentén történő elolvasztása okoz. A phlegmosic gastritis a gyomor sérülései során vagy a peptikus fekély szövődményként alakulhat ki. Ez magas láz jellemzi, erős fájdalom A hasban, a gyermek állapotának gyors romlása, újbóli hányás, néha a pus keverékével. A vérben a neutrofil leukocitózis a leukocita formula nyírása balra, vizelet - leukocyteuria és albumin analízisével történik.
Diagnosztika
A diagnózis általában a történelem és a klinikai megnyilvánulásokon alapul. Kétes és kemény esetekben a födrök láthatóak.
Kezelés
Ágynemű 2-3 napig. Éhség az első 8-12 órában a betegség kezdetétől. A gazdag frekvenciaváltás kis részekben (tea, 0,9% nátrium-klorid-oldat keveréke 5% -os glükózoldattal). 12 óra elteltével a frakcionált táplálkozási táplálékot írják elő: Puous membránok püré, alacsony zsírtartalmú húslevesek, kekszek, kiesins, porridges. A gyermek betegségének 5-7. napján általában rendszeres asztalra kerülnek át. Tanúsága szerint (az első órában a betegség), mosás a gyomor át a gyomor-próbát felírt meleg 0,5-1% nátrium-oldat hidrogén-karbonáttal vagy 0,9% nátrium-klorid oldattal. A toxikus fertőző gasztritisz előírt gyulladáscsökkentő terápiával, enzimekkel
(Pancreatin), antiszpasmodikus készítmények (papaverin, drootaverine). A phlegmosic gastritiset sebészeti kórházban kezeljük.
Megelőzés
Meg kell megfelelő módon megszervezni a gyermek táplálékát az életkorának megfelelően, megakadályozzák a túlzott kezelést, elkerülni a zsíros, sült és éles ételeket. Amikor elismeri néhányat gyógyszerek (Például az acetilszalicilsavat, a glükokortikoidokat) ellenőrizni kell a gyomor nyálkahártya állapotában, használjon antacid gyógyszereket.
Előrejelzés
Az akut gastritis prognózisa a legtöbb esetben kedvező - teljes helyreállítás.
Krónikus gastritis
A krónikus gastritis a gyomor diffúz vagy fókuszos természetének nyálkahártyájának hosszú távú gyulladása az atrófia és a szekréciós elégtelenség fokozatos fejlődésével, amely emésztési zavarhoz vezet.
Az epidemiológiai vizsgálatok jelzik a betegség vészhelyzetének előfordulását az életkorral. Meg kell jegyezni, hogy a gyerekek krónikus gastritis Az esetek 10-15% -ában az izolált betegség. Sokkal gyakrabban krónikus gyomorhurut (általában anthral) kombináljuk a ragaszkodás a duodenum, epevezeték, hasnyálmirigy.
Etiológia és patogenezis
A krónikus gastritis leggyakrabban a folyamatosan meglévő racionális táplálkozási zavarok miatt (mind kvantitatív, mind minőségi szempontból) következnek be: a kezelési rendszer be nem tartása, száraz, kevésbé szembeni, túl meleg vagy hideg, pörkölt, akut élelmiszerek állandó alkalmazása, túl meleg vagy hideg, pörkölt, akut élelmiszer stb. A krónikus gastritis néhány gyógyszer (például glükokortikoidok, NSAID-k, antibiotikumok, szulfanimamidok) hosszadalmas használatával fejlődhet. Az utóbbi években az örökletes hajlamosság jelentése adódik, mivel a krónikus gastritist gyakrabban észlelik a gyermekek családtörténetében, gasztrointesztinális történelemmel.
Jelentős szerepet játszik a krónikus gasztritisz fejlődésében Helicobacter pylori.Ezt a mikroorganizmust gyakran másoktól észlelik.
a beteg gyermek családtagjai. Helicobacter pylori.képes megosztani a karbamidot (a Urieez enzimmel), ugyanabban az időben alakul ki, az ammónia a gyomor felületi epitéliumát szüntesse meg, és elpusztítja a védőcsatornát, amely a gyomorléhez való hozzáférést biztosítja a szövethez, amely hozzájárul a gyomorgyulladás kialakulásához és a gyomorfal fekélyes hibája.
Osztályozás
A krónikus gastritis (Sydney rendszer) jelenlegi besorolása a krónikus gastritis morfológiai jellemzői és etiológiáján alapul (16-2. Táblázat).
16-2. Táblázat.Krónikus gastritis modern besorolása *

Klinikai kép
A krónikus gasztritisz fő tünete - fájdalom az epistrikus területen: egy üres gyomor, 1,5-2 óra az élelmiszer vételét követően, éjszaka, gyakran a diéta hibájához kapcsolódik. Az étvágy, a gyomorégés, a kipufogó levegő vagy a savanyúság, az émelygés, a székrekedéshez támaszkodva is jellemző. A páciens vizsgálata esetén a Palpatorly meghatározza a fájdalmat az epistrikus régióban és a fűrészoduódikus zónában. Ezt követően megjelenik a meteorizmus, a gyomorban a "transzfúzió" zaklatása és érzése.
Diagnosztika
A diagnózis egy jellegzetes klinikai kép, objektív ellenőrzési és speciális kutatási módszerek alapján történik. Az utóbbiból, különösen informatív FEGD-kből, amelyek lehetővé teszik a gyomor nyálkahártyájában: hipertrofikus, subatrofikus, eróziós, néha hemorrhagikus gastritis. A gyomorlé funkcionális vizsgálata lehetővé teszi, hogy értékelje a gyomor szekrécióját, sav- és enzimformáló funkcióját. A Pentagastrin, 0,1% Hystamine oldatot alkalmazunk a vasberendezés ingereként. Ebben az esetben a gyomorlé pH-ja és proteolitikus aktivitása, a sósav mennyisége (áramlási sebesség) becsült.
Kezelés
A krónikus gastritis kezelését differenciálni kell, komplex és egyéni, az etiológiától, a morfológiai változásoktól, a folyamat áramlásától és a gyermek életkorától függően. A krónikus gastritis-terápia fő összetevői az alábbiakban találhatók.
A kiejtett exacerbációval állandó kezelésre van szükség.
Diéta: Az élelmiszernek mechanikusan és kémiailag szelíd (nyálkahártyák, heves zöldségek és hús, kisinok, kosárok, drenched túró). Mindent mintegy 3 óránként meleg formában kell használni (az éjszakai szünet kivételével).
A megnövekedett gyomorszekrécióval antiszekretoros készítmények előírva vannak - blokkolók H 2 hisztamin receptorok (például ranitidin). A H +, K + -ATF-AZA omeprazol inhibitor 4-5 hétig írható elő.
A gyakori jelenlét miatt Helicobacter pylori,az úgynevezett háromkomponensű terápia előírva van: a bizmut tricia 2-3 hétig, amoxicillin 1 hétig és metronidazol 1 hétig, korosztályban.
Hypermotor dyskinesiával a gastroduodenális zóna, a myotrop spasmolitics (Papaverine, DroTaverine), valamint a metoklopramid és a domperidon használata.
Poliefermen készítmények jelennek meg (például pancreatin - "Polytrath", "Creon").
A súlyosbodásból a betegeknek szanatórium-üdülőhelyre van szükségük.
Krónikus gastroduodenit
A krónikus gastroduodenitiset a félelemmembrán és a duodenum nem specifikus gyulladásos szerkezeti szerkezetátalakítása jellemzi, valamint szekréciós és motor-evakuálási rendellenességeket.
A gyermekeknél a felnőttekkel ellentétben a gyomor vagy a duodenum izolált károsodása viszonylag ritkán van megfigyelhető - az esetek 10-15% -ában. A részlegek kombinált veresége sokkal gyakrabban figyelhető meg. A duodenum, amely hormonálisan aktív szerv, szabályozási hatással van a gyomor, a hasnyálmirigy és az epeutak funkcionális és evakuátor aktivitására.
Etiológia és patogenezis
A vezető etiológiai szerep egy táplálék (szabálytalan és hibás táplálkozás, akut élelmiszer, az élelmiszer-szárazság ") és a pszichogén tényezők. Ezeknek a tényezőknek a jelentősége növekszik a gastroduodenális zóna betegségeihez való örökletes hajlam jelenlétében. A családban, az iskolában való pszichotractúra helyzetek gyakran SVD formájában valósulnak meg, amely befolyásolja a szekréciót, a motoros, a vérellátást, a regeneratív folyamatot és a gasztrointesztinális hormonok szintézisét. A kábítószerek hosszú távú vétele (glükokortikoidok, NSAIDS), az élelmiszer-allergiák és egyéb tényezők, amelyek csökkentik a nyálkahártya helyi specifikus és nem specifikus védelmét.
A krónikus gasztroduodenitis - fertőzés egyik fő oka Helicobacter pylori.A duodenitis a gastritis hátterében alakul ki Helicobacter pylori,és a duodenum epitéliumának metaplasia a gyomorban, a savas gyomor tartalmának a duodenumban történő kibocsátásának következtében alakul ki. Helicobacter pylori.a metaplazed epithelium telkeken telepedtek le, és ugyanolyan változásokat okoznak számukra, mint a gyomorban. A gyomor-metaplasia fókusza instabil a tartalom hatására
a duodenum, amely eróziókat eredményez. Ezért a gastroduodenitis társult Helicobacter pylori,gyakrabban eróziós.
A fent említett etiológiai tényezőknek toxikus allergiás hatásai vannak, és morfológiai változásokat okoznak a nyálkahártya membránjában. Ilyen körülmények között a sav-peptikus károsodás szerepe a nyálkahártyáknál növekszik az evakuálás és a motoros rendellenességek előfordulásában, és csökkenti az intraodenális pH-t. Káros tényezők először irritálják a nyálkahártyát, és a jövőben - a dystrofikus és atrofikus változások. Ugyanakkor, a helyi immunitás változások, autoimmun agresszió alakul ki, a hormonok szintézisét szabályozó a motor-szekréciós funkcióját a pancreatoatobiliary rendszer zavart. Az utóbbiban is vannak gyulladásos változások is. Ez a hasnyálmirigylé bikarbonátjának és telítettségének szintézisének csökkenéséhez vezet, amely viszont csökkenti a bél tartalmának oktikáját, és hozzájárul az atrofikus változások kialakulásához.
Osztályozás
A krónikus gastroduodenites általánosan elfogadott osztályozás nincs. Ezek a következők szerint vannak felosztva:
Az etiológiai tényezőtől függően - a gastroduodenitis elsődleges és másodlagos (kísérő);
Az endoszkópos képfelületen, eróziós, atrófikus és hiperplasztikus;
A szövettani adatok szerint - gasztroduodenites, könnyű, mérsékelt és súlyos gyulladásos fokú, atrófia, gyomor-metaplasia;
A klinikai megnyilvánulások alapján megkülönböztetik a súlyosbodás, hiányos és teljes remisszió fázisai.
Klinikai kép
A krónikus gastroduodenitiset a tünetek polimorfizmusa jellemzi, és gyakran az emésztőszervek más betegségeivel kombinálva, amellyel nem mindig lehetséges a gastroduodenitis által okozott megnyilvánulások lebontása az egyidejű patológia által okozott tünetekből.
Az exacerbációs fázisban a gastroduodenitiset az epigasztrikus régióban egy új, 1-2 órával előfordul, és gyakran a hipochondriumban (gyakrabban) és a kommunális régióban sugárzik a hipochondriumban. A vétel vagy az anticidok csökkenti vagy megállítják a fájdalmat. A fájdalom szindróma kíséri
megoldás, vágás az epistrikus régióban, hányinger, vetés. A fájdalomcsillapító és a diszpeptikus jelenségek fejlesztésére szolgáló mechanizmusban a fő szerep a tizenkét Rosewoman diswemion eljutásához tartozik. Ennek eredményeképpen egy duodenogastrális reflux, ami keserű bátot okoz, néha hányás a sárga, kevésbé gyakran gyomorégés.
A betegek vizsgálata során a bőr palllorja, valamint az alacsony testtömeg. A nyelvet fehér és sárgásfehér harang borítja, gyakran az oldalsó felületen lévő fogak ujjlenyomata. Amikor a has tapintása határozza meg a fűrészoduodenális régió fájdalmát, kevésbé a köldök körül, az epistrikus régióban és hipochondriumban. A Mendel tünete jellemzi. Sok betegen, az Oder és Crada tünetei.
A krónikus duodenitisekkel rendelkező gyermekeknél a vegetatív és pszicho-érzelmi rendellenességek gyakran megjegyzések: időszakos fejfájás, szédülés, alvászavar, gyors fáradtság, amely a duodenum endokrin funkciójának megsértésével jár. A vegetatív rendellenességek klinikai képet mutathatnak a dömping szindrómáról: gyengeség, izzadás, álmosság, megerősített bél-perisztalista, 2-3 órával az étkezés után. Az élelmiszer-vevőkészülékek közötti hosszú szünet, a hipoglikémia jelei az izomgyengeség formájában fordulhatnak elő, a testben remegve, élesen megnövekedett étvágyat.
A krónikus gastroduodenitis ciklikus áramlása: a súlyosbító fázist remisszióval helyettesítjük. A súlyosbodás nagyobb valószínűséggel fordul elő súlya és őszén, amely a hatalmi rendszer megsértésével jár, az iskola túlterhelése, a különböző stresszes helyzetek, fertőző és szomatikus betegségek. Az exacerbáció súlyossága a fájdalom szindróma súlyosságától és időtartamától függ, az általános állapot diszpeptikus jelenségeinek és rendellenességeinek. A spontán fájdalom átlagosan 7-10 nap után halad át, a Palpactor fájdalom 2-3 hétig tart. Általánosságban elmondható, hogy a krónikus duodenitis súlyosbodása 1-2 hónapig tart. A hiányos remissziót a panaszok hiánya jellemzi a duodenitis mérsékelt objektív, endoszkópos és morfológiai jelei jelenlétében. A remissziós szakaszban sem a klinikai, sem endoszkópos, sem morfológiai megnyilvánulások a duodenumban.
Diagnosztika
A krónikus gastroduodenitis diagnózisa a klinikai megfigyelési adatokon alapul, tanulmányozza a duodenum funkcionális állapotát, az endoszkópos és szövettani (a nyálkahártya biopsziájának) vizsgálatát.
Funkcionális duodenális érzékelő, változásokat észlel, jellemző duodenitis: disztónia Sphinteer Oddi, fájdalom és hányinger pillanatában bevezetése egy irritáló a bélben, fordítottan áramlik át a magnézium-szulfát-oldatot, mivel a duodenális görcs. A duodenális tartalmú mikroszkóppal, a belek intesztinális epitéliuma, a giardia nem megszűnt és vegetatív formáinak bélháma. A duodenum funkcionális állapotának becsléséhez meghatározzák a duodenális tartalmú enzimek és lúgos foszfatáz aktivitását. Ezeknek az enzimeknek a tevékenységét a betegség korai szakaszában emeljük fel, és a patológiai folyamat súlyossága súlyosbodik.
Fontos és a gyomorszekréció megtanulása. A savas peptikus duodenitis (Bullbite) mutatóit általában megnövelik, és a duodenitis kombinációjával az atrofikus gastritis és az enteritis - csökkent.
A Gastroduodenitis - FEGDS diagnosztizálásának leginkább informatív módszere (lásd a "krónikus gastritis" részt).
A duodenum röntgenvizsgálata nem számít a diagnózisban krónikus duodenitisDe lehetővé teszi számodra, hogy azonosítsa a betegséghez kapcsolódó különböző motor-evakuálási rendellenességeket, vagy okozza az okát.
Kezelés
A krónikus gastroduodenis kezelését ugyanolyan elvek szerint végezzük, mint a krónikus gastritisben.
A betegség akut időszakában az ágynemű 7-8 napig látható.
Nagy jelentőségű az étrend. A betegség első napjaiban ajánlotta az asztalt? 1, később - az asztal? 5. A remisszió során teljes körű táplálkozás látható.
Felszámolásra Helicobacter pylori.háromkomponensű terápiát végeznek: a bizmut tricia kombinálva amoxicillinnel vagy makrolidokkal és metronidazollal kombinálva 7-10 napig.
A gyomor fokozott savasságával H 2 blokkok a hisztamin receptorok, valamint az omeprazol 3-4 hétig.
Az indikációk szerint a szabályozó eszközt (metoklopramid, domperidon, drochopramin) szabályozza.
A rehabilitáció folyamatában a fizioterápia, az LFC, a szanatórium-üdülőhely kezelése előírja.
Megelőzés
A gasztroduodenális zóna betegségében nagyon fontos megfigyelni az életkor táplálkozás elvét, hogy megvédje a gyermeket a fizikai és
Érzelmi túlterhelések. A másodlagos profilaxis megfelelő és időszerű terápiát, megfigyelést és rendszeres konzultációt tartalmaz a gyermekek gasztroenterológusairól.
Előrejelzés
A szabálytalan és hatástalan kezelés, a krónikus gastritis és a gastroduodenitis recurverálja és válik a felnőttek fő patológiájává, ami csökkenti a beteg életminőségét, képes dolgozni.
Gyomorfekély és duodenális fekély
A peptikus betegség krónikus visszatérő betegség, amely a gyomorban és / vagy a duodenális bélben fekélyes defektus képződését kíséri, az agresszió tényezőinek egyensúlya és a gastroduodenális zóna védelme között.
Az utóbbi években a gyermekek fekélyes betegségeinek esetei gyakoribbá váltak, a betegség jelenleg egy 600 gyermek esetében 1 esetre van regisztrálva (A.G. Commune, 1996 szerint). Emellett megjegyezte a betegség "ombudadását", a kórokozó részesedésének növekedése nehéz áramlással és a terápia hatékonyságának csökkentésével. E tekintetben a gyomor és a gyomorfekély a gyermekeknél a klinikai gyógyszer komoly problémát jelent.
Etiológia
A betegség következtében alakul ki a hatását a szervezetben számos kedvezőtlen tényező, köztük a örökletes hajlam és az érzelmi túlterhelés kombinálva állandó táplálkozási hibák (szabálytalan táplálkozás, túlzott éles ételek, az élelmiszer „szárazra”, stb.) Ennek fő okai a betegség, az idegrendszer és a hormonális mechanizmusok a tevékenység a gyomor és a nyombél, sérti a közötti egyensúly agresszió tényezők (sósav, pepszin, a hasnyálmirigy-enzimek, szemcsézett savak) és védelme tényezők (nyálka, hidrogén-karbonátok, a sejtek regenerálódását, PG szintézis). A fekélyes kialakulása társul a hosszú távú hyperchloridehydrium és a peptikus proteolízis miatt vagotone, hypergastrine és hiperplázia a fő sárgulása a gyomor, valamint a gasztroduodenális diszperziós és a hosszú távú savanyítása anthropulbar zóna.
Fontos szerepet játszik a fekélybetegség kialakulásában Helicobacter pylori,90-100% -os betegeknél az anthrral gasztrikus részleg nyálkahártyájában.
Patogenezis
Számos mechanizmust különböztetünk meg, ami a sósav és a pepsin szekréciójának növekedéséhez vezet, a nyálkahártyák termékeinek csökkenése és a gastroduodenális zóna motorszabályozásának megsértése. Fontos szerepet játszanak ebben a folyamatban a CNS-nek, amely kettős hatással van a gyomor és a duodenum szekréciójára és motorkerékpárára (16-1 ábra).

Ábra. 16-1.A központi idegrendszer befolyása a gyomor és a duodenum szekréciójára és motorkerékpárjára.
Patológiai változások a központi és vegetatívban idegrendszer Fontos szerepet játszik a védő és agresszív tényezők közötti egyensúly megsértésében, hozzájárulva a fekélyhiba kialakulásához.
OSZTÁLYOZÁS
A gyomorfekély és a duodenális betegség osztályozása táblázatban van megadva. 16-3.
16-3. Táblázat.A fekélyes betegség gyermekek osztályozása *

* From: A.a. Baranov. Gyermek gasztroenterológia. M., 2002.
Klinikai kép
A klinikai kép a folyamat lokalizációjától és a betegség klinikai endoszkópos szakaszától függ.
Szakasz i szakasz (friss fekély)
A vezető klinikai tünet a fájdalom az epistrikus területen és a középvonal jobb oldalán, közelebb a köldökhöz, a fájdalom üres gyomorra vagy 2-3 órára merül fel az élelmiszerek fogadása után (késői fájdalom). Fél gyerekek ünneplik az éjszakai fájdalmat. A tiszta "Moisnige" fájdalom ritmusa megjegyzi: az éhség-fájdalom által elfogadott élelmiszer-létesítmények. Expresszált diszpeptikus szindróma: gyomorégés (korai és leggyakoribb jel), böfögés, hányinger, székrekedés. A has felszínes tapintása fájdalmas, mély és nehéz az elülső hasfal izmainak védőfeszültsége miatt.
Az endoszkópos vizsgálat során a gastroduodenális zóna nyálkahártyájának nyálkahártyájának, lekerekített vagy ovális alakjának nyálkahártya-változásainak hátterében a gyulladásos görgő által körülvett, a szürke-sárga vagy Fehér színt észlel.
A fekélyek gyomrában elsősorban a Piloroantral osztályban helyezkednek el (gyakrabban találják meg a fiúkat).
A tizenkettedik mérőműszerben a fekélyek lokalizálódnak az izzók elülső falán, valamint a bullboduodenális átmenet zónájában. Motor-
az aktív rendellenességek közé tartoznak a duoden-gyomor reflux és az izzók spasztikus deformációja.
II. színpad (a fekélyhiba epithelizációjának kezdete)
A legtöbb gyermek késői fájdalmat folytat az epistrikus területen, azonban felmerülnek, és evés után tartós megkönnyebbülés van. A fájdalom hülyebbé válik, nováló. A gyomor jól elérhető a felszíni tapintáshoz, de mélyen mentett izomvédelemmel. A diszpeptikus megnyilvánulások kevesebbet fejeznek ki.
Egy endoszkópos vizsgálatban a nyálkahártya hyperemia gyengébb, az ödéma redukálódik a fekélyes hibák körül, és eltűnik a gyulladásos tengelyen. A hiba alján elkezdődik a fibrin tisztítására, a fekélyek összecsukásainak konvergenciája tervezett, ami tükrözi a gyógyulási folyamatot.
Iii színpad (fekélyek gyógyítása)
A fájdalom ebben a szakaszban csak üres gyomorban van megőrzve, éjszaka az ekvivalensek éhségérzetével rendelkeznek. A gyomor elérhetővé válik mély tapintás, fájdalom mentése. A diszpeptikus rendellenességek gyakorlatilag nem fejeződnek ki.
Ha az endoszkópia a helyszínen a hiba, nyomokban jóvátétel formájában vörös hegek, amelyek különböző formában - egyenes, kör, csillag. Lehetőség van a gyomor vagy a duodenum falának deformációjára. A gyomor és a nyálkahártya gyulladásos folyamatának jelei megmaradnak, valamint a motoros evakuálási rendellenességek.
IV szakasz (remisszió)
Az általános feltétel kielégítő. Nincs panasz. A has tapintása fájdalommentes. A gyomor és a duodenum endoszkópos membránja nem változik. Az esetek 70-80% -ában azonban a gyomor savképző funkciójának tartós növekedése észlelhető.
Szövődmények
A fekélyes betegségek szövődményei a gyermekek 8-9% -ánál vannak nyilvántartásba. A fiúk szövődményei 2-szer gyakrabban vannak, mint a lányok.
A szövődmények szerkezetében a vérzés dominál, és egy duodenális fekély, jelentősen gyakrabban fejlődnek, mint a gyomorfekély.
A fekélyek perforációja a gyermekeknél gyakrabban fordul elő a gyomorfekélynél. Ezt a szövődményt egy akut "lakos" fájdalom kíséri az epigasztrikus területen, egy sokkállapot gyakran fejlődik.
A máj ostobaságának eltűnését a hasi üreg levegőjének következtében a hasi ütőhangszerek jellemzik.
A penetráció (a fekélyek behatolása a szomszédos szervekben) ritkán fordul elő, a hosszú nehéz folyamat hátterében, és nem megfelelő terápia. A klinikailag behatolást a hirtelen felmerülő fájdalom jellemzi, a hátsó besugárzás, és ismétlődő hányás. A diagnózist FEGDS segítségével tisztázzák.
Diagnosztika
A peptikus fekély diagnózisa, a fenti klinikai endoszkópos megalapozás mellett a következő módszereket erősíti meg:
A gyomor frakcionált hangja a gyomorlé savasságának meghatározásával, a sósav és a pepsin áramlási sebessége. Jellemzője, hogy egy a pH növekedését a gyomornedv a éhgyomorra, és használata során specifikus ingerekre, tartalmának növelésére pepszin.
A gyomor és a duodenális bél röntgenfelvétele ellentétes a báriumkeverékkel. A fekélyek közvetlen jelei - egy niche tünete és a duodenális izzó tipikus deformációja, a Gatekeeper közvetett gerincének tipikus deformációja, a dunk duodenális diszkinézia, a gyomor-hyskerecretion stb.
Érzékelés Helicobacter pylori.
A rejtett vér ismételt meghatározása a székletben (Gregersen reakció).
KEZELÉS
A gyomor és a duodenum fekélyes betegeinek kezelése átfogónak kell lennie, a betegség klinikai és endoszkópos fázisának vizsgálata során szakaszokban végezzük.
I. szakasz - A súlyosbodás fázisa. Kezelés a kórházban.
II. Stád - A manifesztációk megnyilvánulásának fázisa, a klinikai remisszió kezdete. Szórakoztató megfigyelés és szezonális megelőzés.
III. Szakasz - a teljes klinikai és endoszkópos remisszió fázisa. Szanatórium kezelés.
I szakaszban
A fekélyes betegségek konzervatív kezelése közvetlenül a diagnózis után kezdődik. Sok beteg 12-15 hétig gyógyul.
Ágynemű 2-3 hétig.
Diéta: kémiailag, termikusan és mechanikusan szelíd ételek. Terápiás asztalok a Pevznerában? 1a (1-2 hét) ,? 1b (3-4 hét) ,? 1 (remisszió alatt). A hatalomnak töredékesnek kell lennie (napi 5-6-szor).
A sósav és a pepsin káros hatásának csökkentése.
Szezonhatatlan Antacidok: Algelfle + magnézium-hidroxid, alumínium-foszfát, Simaldrat stb.;
Antisecretory készítmények: Hisztamin antagonisták H 2-receptorok (például ranitidin) 2-3 hétig; Inhibitor H + -, K + - atfáz omeprazol 40 napig.
A hipermotor diszkinesia megszüntetése a gastroduodenális zónában (Papaverin, DroTaverin, Domperidon, metoklopramid).
Jelenlétében Helicobacter pylori.- Háromkomponensű kezelés 1-3 héten keresztül (bizmut tricia dikír, amoxicillin, metronidazol).
Figyelembe véve az emésztés és a szívás - polifogyó gyógyszerek (pancreatin) rendellenességek jelenlétét.
II. Szakasz
A kezelést egy precincent gyermekorvos végzi. Megvizsgálja a gyermeket 1 alkalommal 2 hónap alatt, és az őszi-téli és tavaszi-téli időszakokban anti-okozott kezelést végez (1B, Antacid terápia, 1-2 héten belüli látogatások).
Iii szakasz
A szanatóriumkezelést a helyi gasztroenterológiai szanatóriumok és az ivás balneológiai üdülőhelyek (Zheleznovodsk, Essentuki) 3-4 hónapon belül 3-4 hónapon belül mutatjuk be.
Megelőzés
A fekélyes betegség súlyosbodása általában szezonális jellegű, ezért másodlagos megelőzésével, a rendszeres OSD pediatisztikus és a megelőző terápia (antacid gyógyszerek) kinevezése, szükség esetén étrend, az iskolai terhelés korlátozása (1-2 hetente napi kirakodási napok otthoni képzés formájában). Nagy jelentőséggel bír, hogy biztosítsák a házat és az iskolát kedvező pszicho-érzelmi helyzetben.
ELŐREJELZÉS
A fekélyes betegség és a távnézet folyamata az elsődleges diagnózis időzítésétől, az időben és a megfelelő terápiától függ. Nagyrészt a kezelés sikere a szülők helyzetétől függ, megérti a helyzet súlyosságát. A páciens állandó megfigyelése a gyermekek gasztroenterológusából, a súlyosbülések szezonális megelőzésére vonatkozó szabályoknak való megfelelés, a kórházi ellátás egy speciális részlegbe nagymértékben javítja a betegség előrejelzését.
A finom és a kettőspont betegségei
A vékony és vastagbél krónikus, nem számszerűtlen betegségei gyakran gyakran fejlődnek, különösen a gyermekeknél iskolás korú. Súlyos orvosi és társadalmi problémát jelentenek a nagy előfordulás, a diagnózis nehézségei és a gyermek növekedését és fejlődését sértő következmények súlyossága miatt. A bélbetegségek szívében funkcionális és morfológiai változások lehetnek, de megtartani őket korai időszak A betegségek ritkák.
A korai életkorú gyermekek az emésztési rendszer anatómiai fiziológiai jellemzőivel kapcsolatban a patológiás folyamatban egy vékony és vastag egész (enterocolitis) gyakran részt vesznek egyszerre. Az iskoláskorú gyermekek számára a bélosztályok izolált elváltozása jellemzi.
Krónikus enteritis
A krónikus enteritis a vékonybél krónikus visszatérő gyulladásos-dystrofikus betegsége, amely az alapfunkcióinak megsértése (emésztés, szívás), és ennek eredményeképpen az anyagcserének minden típusának megsértése.
Az emésztőszervek patológiájának szerkezetében a krónikus enteritis, mint a fő betegség, az esetek 4-5% -ában regisztrálva van.
Etiológia
A krónikus enteritis olyan polietológiai betegség, amely elsődleges és másodlagos lehet.
Az étkezési tényezők nagy jelentőséggel bírnak: az élelmiszer száraz, túlmelegedés, felesleg a szénhidrátok és zsírok feleslegében, a fehérje, vitaminok és nyomelemek hiánya, korai fordítás mesterséges etetéssel stb.
Az utóbbi években olyan etiológiai tényezők, mint a mérgek, a nehézfémek sói (ólom, foszfor, kadmium stb.), Gyógyszerek (szalicilátok, glükokortikoidok, NSAID-k, immunszuppresszánsok, citosztatika,
biotikumok, különösen hosszú távú használatával), ionizáló sugárzás (például radioterápiával).
A megjelenése betegség a vékonybél hozzájárul az események és a szerzett enzimopátia, fejlődési rendellenességek, a belek, immunitás zavarok (mind a helyi és általános), élelmiszer-allergia, operatív beavatkozások a belek, a betegségek más emésztőszervek (elsősorban nyombél, hasnyálmirigy, biliáris traktus) és így tovább. A krónikus enteritis kialakításakor a gyermek általában nehéz megkülönböztetni egy etiológiai tényezőt. Leggyakrabban számos tényező kombinációját kimutatják mind az exogén, mind az endogén jelleggel.
Patogenezis
A fent felsorolt \u200b\u200btényezők vagy azok kombinációi hatása alatt a vékonybél nyálkahártyájában, vészhelyzeti folyamat alakul ki, és krónikus pályát szerzett az immun- és kompenzációs-adaptív reakciók elégtelenségének köszönhetően. A bélmirigyek enzimatikus aktivitását zavarták, a chimuse áthaladása felgyorsul vagy lelassul, a mikrobiális növényi proliferáció feltételei, emésztés és a fő felszívódásának feltételei tápanyagok.
Klinikai kép
A krónikus vállalkozás klinikai képe a polimorf, és a betegség receptjétől és fázisától, a vékonybél funkcionális állapotának változása mértékétől függ, a vékonybélek egyidejű patológiájának funkcionális állapotában. Két fő klinikai szindróma van - helyi és közös.
A helyi bélrendszer (enteral) szindróma a zárt (membrán) és a kiterjesztési emésztés megsértésének köszönhető. Nézd meg a meteorizmust, a zaklatást, a hasi fájdalmat, a hasmenést. A széklet általában bőséges, szeletelt étel és nyálka. Talán a hasmenés és a székrekedés váltása. Amikor a has tapintása meghatározza a fájdalmat elsősorban az Octopuspical régióban, a példamutató és a porgyz tünetei pozitívak. Súlyos esetekben a Pseudomassium jelenség lehetséges. Intesztinális tünetek Gyakran előfordul, ha tejet, nyers zöldséget és gyümölcsöt, cukrászatot kapnak.
A teljes intesztinális (enterális) szindróma a vízelektrolit egyensúlyhiányához, a makro- és mikrotápanyagok abszorpciós rendellenességéhez, valamint más szervek patológiás folyamatában való részvételhez kapcsolódik (malabszorpciós szindróma). Jellemző: megnövekedett fáradtság, ingerlékenység, fejfájás, gyengeség, a testsúlycsökkenés a különböző súlyossági fokozatosság csökkenése. Jelezze a bőrt szárazságot, változtassa meg
nail, Glossitis, Gingivitis, Snags, Hajveszteség, Twilight megsértése, Megnövekedett hajó törékenység, vérzés. A fenti tünetek a polihipovitaminózis és a trófív megsértések miatt következnek be. A korai életkorú gyermekeknél (legfeljebb 3 év) az anémia gyakran azonosítja a metabolikus terjesztést, amelyet osteoporosis és csontsebesség, görcsös támadások mutatnak ki. Az általános és helyi enterális szindrómok súlyossága határozza meg a betegség súlyosságát.
A diagnosztika az anamnézis adatokon, a klinikai megnyilvánulásokon, a felmérés laboratóriumi és instrumentális módszerein alapul. A mono- és diszacharidok differenciált szénhidrátterhelését végezzük, a minta D-xilózzal. Az informatív egy endoszkópia is, amelynek célja a biopszia biopszia és nyomon követési szövettani vizsgálata. A koprogram észleli a teremtményt, a steatert, az amyloore-t.
A differenciáldiagnosztikát a leggyakrabban fejlődő örökletes és megszerzett betegségekkel végezzük a malabszorpciós szindrómával folyó, az akut enteritis, a fibrózis bélképződésének, az élelmiszer-allergiák gasztrointesztinális alakjának kialakulása, a celiakció, a diszacharidáz elégtelenség stb.
Kezelés
Lásd: "Krónikus enterokolit" szakasz.
Krónikus enterocit
A krónikus enterocolitis egy polietológiai gyulladásos kifinomult betegség, amelyben egy vékony és vastag metszéspontot egyidejűleg érinti.
Etiológia
A betegség a leggyakrabban az OKIS (szalmonellózis, dizenteria, escherihiisis, hasi tífuszok, vírus hasmenés), helminthiasis, a legegyszerűbb betegségek, az élelmiszer üzemmódban bekövetkező betegségek (hosszú távú szabálytalan, elégtelen táplálkozás) okozta betegségek (hosszú távú szabálytalan, elégtelen táplálkozás), az élelmiszer-allergiás reakciók . A betegség kialakulása hozzájárul a veleszületett és megszerzett enzimopathia, az immunitáshibák, a gyomorbetegségek, a máj, a gyönyörű utak és a hasnyálmirigy, a bélrendszeri fejlesztési anomáliák, a dysbacteriosis, a vitamin kudarc, a neurogén, hormonális rendellenességek, a sugárzási hatások, különösen az antibiotikumok irracionális felhasználása stb.
Patogenezis
A patogenezis nem világos. Például úgy vélik, hogy a fertőző ágensek megsérthetik az emésztési traktus szövetének sejtjeinek integritását, hozzájárulva a pusztításhoz vagy a morfológiai metaplasziához. Ennek eredményeképpen a magas vérnyomás alakul ki, genetikailag idegen organizmus, ami az autoimmun reakciók kialakulását okozza. A citotoxikus limfociták klónok felhalmozódása és az emésztőrendszer autológ szövetei AG struktúrái ellen irányul. Nyomja meg a szekréciós IgA hiánya értékét, ami megakadályozza a baktériumok és allergének invázióját. A változás normál mikroflóra A belek hozzájárulnak a krónikus enterocolitis-gyulladás kialakulásához, a bélnyálkahártya permeabilitásának újra növeléséhez mikrobiális allergénekre. Másrészt a dysbacteriosis mindig ez a betegség kíséri. A krónikus enterocolita másodlagos lehet, amikor más emésztőrendszereket érint.
Klinikai kép
A krónikus entromi enterocolitis tipikus a hullámszerű áramlásra: a betegség súlyosbodását remisszióval helyettesítjük. A vezető klinikai tünetek súlyosbodása során a gyomor fájdalma és a szék megsértése fájdalmas.
A fájdalom jellege és intenzitása eltérő lehet. A gyerekek gyakrabban panaszkodnak a köldökben lévő fájdalomról, a has alján a jobb vagy bal oldali lokalizációval. A fájdalom bármikor felmerül, de gyakrabban délután, néha 2 órával az élelmiszer kézhezvételét követően, növeli a szüneteltetés előtt, futás közben, ugrás, szállítás közben, stb. A hülye húzó fájdalom sokkal különösebb a vékonybél, az intenzív vastagbél kialakulásához. A fájdalom ekvivalensei: kihívás a székek étkezés után, vagy különösen a kisgyermekeknél, az élelmiszerek elutasítása, az ízlés szelektivitása.
A krónikus enterocolitis egy másik legfontosabb tünete hasmenéses váltás formájában (a vékonybél) és a székrekedés domináns elkötelezettségével (vastagbél károsodásával). A különös konzisztencia székletének kis részével (5-7-es napi) gyakori tisztázása (5-7 alkalommal) a különböző konzisztencia székletének kis részével (a remekedményes ételek keverékével, nyálkával, szürke, fényes, habzással, fettegenként - a putefaktív folyamatok túlsúlyával). Gyakran "juh" vagy barnító széklet jelenik meg. A szilárd sült tömegek kisülése a hátsó átjáró repedéseinek kialakulását okozhatja. Ebben az esetben kis mennyiségű vérmérleg jelenik meg a kocsik felületén.
A krónikus entromis-gyulladás állandó tünetei a gyermekeknél is tartalmazhatnak puffadást és a has, a rizs és a transzfúzió érzését a bélben, a gázok megerősített oltásához stb. Néha a betegség klinikai képében uralja a pillagatív szindrómát: gyengeség alakul ki, gyors fáradtság, rossz alvás, ingerlékenység, fejfájás. A bélműködési diszfunkcióra vonatkozó panaszok a háttérbe kerülnek. A betegség hosszabb ideig tartásával a testtömeg növekedésének késedelme, kevésbé, anémia, hypovitaminosis, metabolikus rendellenesség (fehérje, ásványi) jelei megjelölnek.
Diagnosztika és differenciáldiagnosztika
A krónikus entromicitiset az anamnestic adatok, a klinikai kép (hosszú bélrendszeri diszfunkció) alapján diagnosztizálják, a laboratóriumi felmérések (anémia, hypo-and disproteimia, hipoalbuminémia, a koleszterin koncentráció csökkenése, a teljes lipidek, Lipoproteins, kalcium, kálium, nátrium szérumban, nyálkahártyák, leukociták, steatores, alkotói, amylorreals), az instrumentális kutatási módszerek eredményei (Rceroscopy, colophybroszkópia, radiológiai és morfológiai vizsgálatok).
A krónikus enterocolitis-gyulladásnak meg kell különböztetnie az elhúzódó gyógymódtól (lásd az "Akut bélfertőzések" fejezetet), a veleszületett enzimopathia [fibrózis, a celiac betegség, a diszacharidáz hiány, az exudatív enteropathia szindróma (lásd a "veleszületett enzimopathia és exudative enteropathia")] és mások.
Kezelés
A krónikus enteritis és a krónikus entromicitis kezelés célja a zavart bélfunkciók helyreállítása és a betegség súlyosbodásának megakadályozása. A terápiás mérések kezelésének alapja a terápiás táplálkozás (hozzárendelje az asztalhoz? 4 svnery). Polyvitamins, enzimkészítmények (pancreatin), pre- és probiotikumok [bifidum + bifidobaktéria + aktivált szén (Probiofa), linex, aszidofil lactobacilli + kefir gombák ("Acipol"), "Hilak-Forte"], enterosorbensek (Smectite Diokctahedral), prokinetika (trimetelin, loperamid, bútorok stb.). A szigorú bizonyság szerint előírt antibakteriális gyógyszerek: "Intetrix", nitrofuránok, nanidixinsav, metronidazol és munkatársai alkalmazása fitoterápia, tüneti anyagok, fizioterápia, levél. A szanatórium-üdülőhely kezelését az exacerbáció után 3-6 hónappal korábban mutatják.
Előrejelzés
A rehabilitáció minden szakaszában időben és megfelelő kezelésénél az előrejelzés kedvező.
Az ingerlékeny bél szindróma
Az ingerlékeny bél szindrómája - a gasztrointesztinális traktus funkcionális rendellenessége, amelyet a fájdalom szindrómájával való lebegési törvény megsértése határoz meg, a bélben bekövetkező szerves változások hiányában.
A Római szakértői nemzetközi műhelyben (1988) az ingerlékeny bélrendszeri szindróma egyetlen meghatározása volt ("római kritériumok") - a funkcionális rendellenességek komplexuma több mint 3 hónap, beleértve a hasi fájdalmat (általában, a diszpeptikus rendellenességek (meteorizmus, zaklatás, hasmenés, székrekedés vagy váltakozásuk) csökkenése után csökkenése (meteorizmus, zaklatás, hasmenés, székrekedés, hiányos bélkiürülés, elengedhetetlen fellebbezés érzés).
A fejlett országokban egy felnőtt lakosságban az ingerlelben szindróma 14-48% -os gyakorisággal fejlődik ki. A nők kétszer gyakrabban szenvednek ebből a betegségben, mint a férfiak. Úgy gondolják, hogy a gyermekek 30-33% -a funkcionális bélbetegségeket szenved.
Etiológia és patogenezis
Az ingerlékeny bél - polietológiai betegség szindróma. Fontos hely a fejlődésben az ideges pszichikai tényezők. Megállapították, hogy az ingerlékeny bél szindrómájában megzavarják mind a vékony, mind a vastagbél evakuálási funkcióját. A változások a bél motoros funkció társítható az a tény, hogy ezek a betegek már fokozott érzékenysége a receptorok a bél a bél nyújtásnak, mint amelynek eredményeként a fájdalom és a diszpepsziás tünetek fordulnak elő velük egy alsó határán ingerelhetőség, mint egészséges emberekben. Bizonyos szerepet játszik az ingerlékeny szindróma kialakulásában a gyermekeknél a táplálkozás jellemzői, különösen a vegetációs rost hiánya. A feltételes reflex elvesztése a kitörésről és a medencei membrán izomszerkezetének aszinomulációjáról, amely a bélfunkció rendellenességeihez vezet, szintén elengedhetetlen.
Az ingerlékeny bél szindrómája ismét az emésztőrendszer többi betegségével alakulhat ki: gastritis, duodenites, fekélyes betegségek a gyomor és a duodenum, a hasnyálmirigy-gyulladás, stb. A határozott szerep képes játszani a mozdulatok, a nőgyógyászati \u200b\u200bbetegségek a lányok rendszer.
Klinikai kép
A klinikai megnyilvánulásoktól függően az ingerlékeny intesztinális szindróma 3 változatát megkülönböztetik: főként hasmenés, székrekedés és gyomorfájdalom és flatulencia.
A hasmenés túlsúlyában szenvedő betegeknél a fő tünet - folyékony székNéha a nyálkahártya és a maradékok a kihasználatlan étel, általában napi 4-szer, gyakrabban reggel, reggeli után, különösen érzelmi feszültséggel. Néha kényszerítő sürgeti a szünetelést, a flatulenciát.
Az ingerlékeny szindróma második verziójával a széklet késleltetése (hetente 1-2 alkalommal). Számos gyermek esetében a szüneteltetésről szóló törvény rendszeres, de hosszú távú kezdet, a hiányos bélürítés érzése, a szék alakjának és jellegének változása (szilárd, száraz, juh- és más típusú ). Néhány gyermek esetében a hosszú székrekedés helyébe a hasmenés lép, amelyet a székrekedés újraindítása követ.
Az ingerlékeny mosogató szindróma harmadik változatában szenvedő betegeknél megragadta vagy hülye, Gulp, a hasi fájdalom, a duzzadásával együtt. Az étkezés utáni fájdalmak fordulnak elő vagy fokozódnak, a stressz, a defecáció előtt és a gázok után.
A helyi megnyilvánulások mellett a betegek gyakori fejfájásuk van, a torkában lévő csomó érzés, amikor lenyelés, vasomotor reakciók, hányinger, gyomorégés, böfögés, súlyosság az epistrikus régióban stb. Megkülönböztető képesség A szindróma irritálóbél - sok panasz. A betegség időtartama közötti eltérés, a panaszok sokfélesége és a beteggyermekek jó megjelenése, fizikailag általában a panaszok és a jó megjelenésű betegek megjelenése.
Diagnosztika és differenciáldiagnosztika
Az ingerlékeny intesztinális szindróma diagnózisa a más bélbetegségek kizárásának elvén alapul, gyakran funkcionális, instrumentális és morfológiai vizsgálati módszerekkel.
A differenciáldiagnosztikát endokrin betegségekkel (hypothyreosis, hyperthyreosis - székrekedés alatt végezzük; vipómával, gasztriddal - hasmenéssel), károsodott bélszívó-szindróma (laktáz elégtelenség, celiac betegség stb.) .
Kezelés
Az ingerlékeny intesztinális szindrómában szenvedő betegek kezelése a táplálkozás, a pszichoterápia, a találkozó rendszerének normalizálásán alapul
gyógyszerek. A közép- és vegetatív idegrendszer normalizálása érdekében, valamint a bélmotorkerékpárok előírása LFC, masszázs, fiziológiai és reflexológia. Cepsis, Loperamid, Panoney bromid, Mebavverin stb., Gyógyszerek kiválasztása.
A hasmenés iránti ingerlékeny bél esetében a diioktahedral hatás pozitív hatással van, amely adszorpciós és citoprotektív tulajdonságokkal rendelkezik. Az elő- és probiotikumokat a normál mikroflórák ["Enterol", bifidobaktérium bifidum, bifidobaktériumok bifidum + aktivált szén ("probifa"), lactobacillia savanyúság + Kefir gombák ("Acipol"), "Hilak-Forte", "Hilak-Forte", "Hilak-Forte", "Hilak-Forte" és Dr.], antibakteriális szerek ("intetrix", nifuroxazid, furazolidon, metronidazol et al.), növényi készítmények [bárányok levelek + hiperikum fű + sorozat három részes fű + csipkes gyümölcsök ("brusniser"), calendula virágok + százszorszépek + édesgyökérgyökök + alternatív fű + zsálya + zsálya levelek + eukaliptusz egy prudoid levél (eleasol)], redukáló duzzanat, duzzanat a hasban, a nyálka a székben.
A székrekedésű ingerlékeny bél szindrómájában a ballasztanyagokat előírják (korpa, lenmag, laktulóz stb.).
Az indikációk szerint: antiszpasmodiák (DroTaverine, Papaverine), kolinoblokkok (bolromid hyoscin, bromid-objináció), gyógyszerek, a központi és vegetatív idegrendszer állapotának normalizálása (a beteg érzelmi rendellenességeiből kimutatott gyógyszer kiválasztása); Nyugtatók (diazepamok, oxazepam), antidepresszánsok (amitriptilin, peposzintin), neuroleptikumok (tiuridazin) a Novotrops és a B csoport vitaminjaival kombinálva optimális kezelési eredményeket állíthatunk elő egy gyermekorvos és a pszichonurológus betegek közös megfigyelésével.
Előrejelzés
Az előrejelzés kedvező.
Veleszületett enzimopathia és exudatív enteropátia
A GCT-celiac-betegség leggyakoribb veleszületett entiszimopátiája és a diszacharidázok elégtelensége.
Patogenezis és klinikai kép a cöliákos betegségről
Glutén enteropathia - egy veleszületett betegség enzimek elégtelensége miatt, a glutén (gabona fehérje)
az aminosavakhoz és a hiányos hidrolízis toxikus termékeinek felhalmozódása a szervezetben. A betegség gyakrabban jelenik meg az etetés (búza és zabpehely) bevezetése óta gazdag habszék formájában. Ezután csatlakozzon az anorexiához, hányáshoz, dehidrációs tüneteihez, a hamis ascite képe. A nehéz dystrophia fejlődik.
A bél radiológiai vizsgálatával a lisztet a báriumszuszpenzióhoz viszonyítva éles hiperterekciót, gyorsított perosztalitást, a bélhang változása és a nyálkahártya (a "hó hóvihar tünete") változik.
Diszacharidáz elégtelenség
A korai életkorú gyermekeknél gyakrabban elsődleges, a laktózt és a szacharózt megosztó enzimek szintjének genetikai hibájának (ρ) miatt. Ebben az esetben a laktóz intoleranciáját hasmenés mutatja be az anyatej első adagolása után, a szacharóz intoleranciája - a cukor gyermekének bevezetésének pillanatától (édesvíz, kellemetlen érzés). Karakteres meteorizmus, vizes szék savanyú szaggal, fokozatos fejlődés a hipotrófia. A szék, mint általában, gyorsan normalizálódik a megfelelő diszacharid eltörlése után.
Exudatív enteropathia szindróma
A bélfalon keresztül számos vérplazma fehérjék elvesztése jellemzi. Ennek eredményeképpen a gyermekek tartós hipoproteinémiát jelentenek, az ödéma tendenciája megjelenik. Az exudatív enteropátia elsődleges szindróma a bélfal nyirokcsomójainak bukott hibájával jár, a morfológiai vizsgálat során kimutatott limfangektázia kialakulásával. A másodlagos exudatív enteropathia-szindrómát a cöliákos betegség, a cisztás betegség, a korona betegség, a nemspecifikus fekélyes vastagbélgyulladás, a májcirrhosis és számos más betegség figyeli.
Diagnosztika
A diagnózis a klinikai és laboratóriumi adatok összességére, az endoszkópos és morfológiai vizsgálatok eredményeire épül. A diagnosztikában betöltési mintákat használunk (például D-xilóz szívóvizsgálat stb.), Immunológiai módszerek (az aggliadin definíciója stb.), Valamint a fehérje, a szénhidrátok, a székletben lévő lipidek tartalmának meghatározására szolgáló eljárások, vér.
Megkülönböztető diagnózis
A differenciáldiagnózis végzekor fontos figyelembe venni a beteg korát, amelyben a betegség első tünetei megjelentek.
Az újszülött időszakában a veleszületett laktáz kudarc (ALAKTASIA) nyilvánvaló; Veleszületett glükóz-galaktóz malabszorpció, veleszületett az enterocinát, a tehéntej, szója, stb fehérje intoleranciája.
KEZELÉS
Az egyéni terápiás táplálkozás megszervezése kulcsfontosságú, különösen az eliminációs diéták célja, a betegség, a beteg általános állapota és kora, az enzim kudarc jellege. A cöliákos betegséggel az étrendnek agglutornak kell lennie (kizárja a glutén, rozs, búza, árpa, zabpehely), a tej korlátozásával. A diszacharidáz elégtelenségben ki kell zárni a cukor, a keményítő vagy a friss tej (laktóz-intolerancia) használatát. A vizsga enteropátiával a fehérjékben gazdag étrendet írnak elő, zsírszilárdsággal (használja a középláncú triglicerideket). A súlyos esetekben a bizonyság szerint parenterális táplálkozást írnak elő. Az enzimkészítmények, probiotikumok, vitaminok, tüneti terápia látható.
ELŐREJELZÉS
Az eliminációs táplálkozás szigorú betartásával és a relapszusok alapos megelőzésével kapcsolatos előrejelzés, egyes enteropátiák általában kedvezőek, csak a klinikai remisszió elérése lehetséges az exudatív enteropátiával.
A bírság és a vastagbél betegségek megelőzése
A másodlagos profilaxis magában foglalja: alapos betartás az elektromos üzemmódnak, teljes körű összetételben; a vitaminokkal, enzimekkel (a szék állapota alatt), enteroszorensek, prokinetikumok, terápiás gyógynövények, probiotikumok, valamint
a nem szintű víz (a hasmenés tendenciájával "Essentuki 4" előírva 40-50 ° C-ra melegítjük; Terápiás gimnasztika és hasmasszázs; a gyermeket az interfuráló betegségek és sérülések elleni védelme; Kivéve a fürdőzés a nyitott tartályokban.
A krónikus enteritisben és a krónikus entromisisben a rezisztens időszakban a testnevelés és a megelőző vakcinák megengedettek.
Gyermekfigyelés és kezelésük a remissziós periódus alatt a kerületi gyermekorvosok és a kórházak Gastroenterologists által végzett a kórház negyedéves nyilatkozatának első évében. A szanatórium-üdülőhely kezelését az exacerbáció után 3-6 hónappal korábban mutatják. A szanatórium terápiás komplexuma magában foglalja: gyengéd képzési mód, étrendi ételek, a bizonyságtétel szerint - inni fűtött viharvert, sárplatques a gyomorban és az alsó hátlapon, a Radon fürdők, az oxigén koktélok stb. A szanatórium kezelésének időtartama 40-60 nap.
Crohn-betegség
A Crohn-betegség krónikus nemspecifikus progresszív transzmurális granulomatos gyulladás a gasztrointesztinális traktus.
Sokkal valószínűbb, hogy befolyásolja a terminál osztályának a vékonybélben, így vannak olyan szinonimák ez a betegség, mint például a terminál Ileit, granulomatozus Ileit stb kóros folyamat, minden osztály az emésztőrendszer a gyökere A nyelv a hátsó földelő nyíláshoz vehet részt. A bélosztályok gyakorisága a következő sorrendben csökken: terminális ileit, vastagbélgyulladás, ileokolit, anorectális forma stb. Alsame a fókusz, a multicop és a diffúz forma. A Crohn-betegség folyamata hullámszerű, exacerbations és remissions.
Crohn-betegség feltárja az összes korosztály gyermekeit. A morbiditás csúcspontja 13-20 évig csökken. A fiúk és a lányok betegek aránya 1: 1,1.
Etiológia és patogenezis
A betegség etiológiája és patogeneziséje ismeretlen. Beszélje meg a fertőzés (Mycobacteria, vírusok), toxinok, élelmiszerek, néhány kompozíciók szerepét az akut gyulladás kialakulásának kezdő pillanatának. Az immunológiai, diszbiotikus, genetikai tényezők nagy jelentőséggel bírnak. Van egy kapcsolat a HLA hisztokompatibilitási rendszer és a Crohn-betegség között, amelyben a DR1 és a DRW5 Locuses gyakran érzékeli.
Klinikai kép
A betegség klinikai képét nagy változatosság jellemzi. A betegség kezdete általában fokozatos, az évelő áramlása periodikus exacerbációkkal. Lehetséges akut formák.
A gyermekek fő klinikai tünete egy makacs hasmenés (napi 10-szer). Az elnök térfogata és gyakorisága a vékonybél károsodásának szintjétől függ: mi magasabb, minél gyakrabban szék, és ennek megfelelően nehezebb betegség. A vékonybél sérülését mal abszorpciós szindróma kíséri. A székben rendszeresen vérszennyeződéseket jelent.
A hasi fájdalom minden gyermek kötelező tünete. A fájdalom intenzitása a kiskorú (a betegség elején) változik az élelmiszerekhez és a széklethez kapcsolódó intenzív megragadásokhoz. A gyomor vereségével a gravitációs érzést kíséri az epistrikus régióban, hányinger, hányás. A késői szakaszok A fájdalmak nagyon intenzívek, puffadással járnak.
A betegség közös tünetei: általános gyengeség, fogyás, láz. A vékonybél, a fehérjék, a szénhidrátok, a zsírok, a B 12-es, a folsav, az elektrolitok, a vas, a magnézium, a cink és más hypoproteinemia reprezentálása és metabolizmusa klinikailag az ödéma által nyilvánvaló. Ezt a növekedés és a szexuális fejlődés késedelme jellemzi.
A leggyakoribb extortiece megnyilvánulása Crohn-betegség: ízületi fájdalom, monoarthritis, sacroileit, nodális erythema, aphodnye stomatitis, iridocyclite, injeve, episclerite, epevezeték körüli, cholestasis, vaszkuláris rendellenességek.
Szövődményeka korona esetében a leggyakrabban a fisztula kialakulásához és a különböző lokalizáció, a bél tisztítása, a peritonitis. Lehetséges béleltávolítás, akut toxikus dilatáció a vastagbélben.
Általános vérvizsgálatban a vérszegénység (az eritrociták, a hb, hematocrit), a retikulocitózis, a leukocitózis, az ESP növekedésének csökkenése. A vér, a hypoproteinemia, a hypoalbuminémia, a hypocalemia biokémiai elemzésével, a nyomelemek tartalmának csökkentésével, a lúgos foszfatáz szintjének növelése, és a 2-globulin és a C-reaktív fehérje kimutatható. A biokémiai változások súlyosságának mértéke korrelál a betegség súlyosságával.
A Crohn-betegségben egy endoszkópos képet egy nagy polimorfizmus különbözteti meg, és a gyulladásos folyamat szakaszától és hosszától függ. Az endoszkóposan megkülönbözteti a betegség 3 fázisait: infiltráció, fekélyek-repedések, hegesedés.
A beszivárgási fázisban (az eljárás lokalizálódik a szubmucosális héjba) A nyálkahártya "gőztakaró" megjelenésével matt felületen látható, az érrendszeri minta nem látható. A jövőben az erózió megjelenik az AFT típusban, külön felületi fekélyekkel és fibrinus átfedésekkel.
A fekélyek fázisában a fekélyek-repedések, az egyéni vagy több mélyhosszúul fekélyes defektusok kimutathatók, befolyásolják a bélfal izomréteget. A repedés kereszteződése a nyálkahártyát a "macskaköves járda" megjelenését jelenti. A szignifikáns finom héj miatt, valamint a bélfal mély rétegeinek károsodása, a bél lumen szűkült.
A hegesedés fázisában a visszafordíthatatlan bél stenosis területei megtalálhatók.
Jellemző röntgensugaras jelek (a vizsgálatot általában kettős kontraszttal végezzük): a szeszélyek, a hullámos és egyenetlen belek szegmentalitása. A vastagbélben a szegmens felső széle mentén nem eltávolítás és fekélyek határozzák meg, miközben fenntartják az alsó részét. A fekélyek-repedések szakaszában - a "Cobblestone járda" nézete.
Diagnosztika és differenciáldiagnosztika
A diagnózist a klinikai és történelmi adatok és a laboratóriumi, instrumentális, morfológiai vizsgálatok eredményei alapján hozták létre.
A korona betegség differenciáldiagnózisát a bakteriális és vírusos etiológiák akut és elhúzódó bélfertőzések végzik, a legegyszerűbb, kesztyű, mallabszorpciós szindróma, tumorok, nemspecifikus fekélyes vastagbélgyulladás okozta betegségek (16-4. Táblázat) stb.
16-4. Táblázat.A bélgyulladásos betegségek differenciáldiagnózisa *
* Kanchina O.A., 1999.
Kezelés
Az exacerbációs időszak alatt az üzemmód az ágynemű, majd gyengéd. Orvosi táplálkozás - Asztal? 4 svnery által. Az étrend jellege jelentősen függ a bélkezelés lokalizációjától és hosszától, a betegség szakaszának szakaszától.
A leghatékonyabb gyógyszerek az aminoalcilsav (mezalazin), a szulfazalazin készítményét vizsgálják. Ugyanakkor a folsav és a polivitaminok nyomkövetési elemekkel kell ellátni az életkor szerinti dózisnak megfelelően. A betegség akut fázisában és nehéz szövődmények (anémia, cachexia, ízületek, erythem, stb.) A glükokortikoidok (hidrokortizon, prednizon, dexametazon), kevésbé immunszuppresszánsok (azatioprin, ciklosporin).
Ezenkívül az antibiotikumok antibiotikumokat alkalmaznak a korona betegségben szenvedő betegek kezelésére széles spektrum Műveletek, metronidazol, probiotikumok, enzimek (pancreatin), enterosorbensek (füstös gyulladás), antidiara gyógyszerek (például loperamid), tüneti eszközök. A betegség komoly folyamata, a hipoproteinémia kialakulásával, elektrolit megsértéseAz aminosav-oldatok intravénás infúziója, albumin, plazma, elektrolitok történik. A bizonyság szerint a Sebészeti kezelés elvégzése - a bél érintett részlegeinek eltávolítása, az ökölök kivágása, az anasztomózis kiszabása a pusztíthatóság helyreállításához.
Megelőzés
Előrejelzés
A fellendülés előrejelzése kedvezőtlen, az élet előrejelzése a betegség súlyosságától, az áramlás természetétől, a komplikációk jelenlététől függ. Lehetőség van hosszú klinikai remisszió elérésére.
Nemspecifikus fekélyes vastagbélgyulladás
A nemspecifikus fekélyes vastagbélgyulladás krónikus gyulladásos-kifinomult vastagbélbetegség, amely visszatérő vagy folyamatos áramlású, helyi és szisztémás szövődmények.
A nemspecifikus fekélyes vastagbélgyulladás elsősorban az iparosodott országok népessége (elosztott)
felnőttek felnőttek között - 40-117: 100 000). A gyermekeknél viszonylag ritka, a felnőttek előfordulási gyakoriságának 8-15% -át teszi ki. Az elmúlt két évtizedben a nem előírt fekélyes vastagbélgyulladásban szenvedő betegek számát figyelik meg mind a felnőttek körében, mind az összes korosztály gyermekei között. A betegség debütálása még a mellen is előfordulhat. A padlóelosztás 1: 1, és korai korban, fiúk betegek, serdülőkorban - lányok.
Etiológia és patogenezis
A hosszú távú vizsgálat ellenére a betegség etiológiája megmagyarázhatatlan. A nemspecifikus fekélyes vastagbélgyulladás kialakulásának különböző elméletei közül a fertőző, pszichogén és immunológiai eloszlást kaptuk. A vastagbélben a fekélyes folyamat bekövetkezésének előfordulási okainak keresése még mindig sikertelen. Az etiológiai tényezők vírusokat, baktériumokat, toxinokat, egyes élelmiszerek összetevőket tartalmaznak, mint triggerek, a kóros reakció kezdetét okozják, ami a bélnyálkahártya károsodását eredményezi. A neuroendokrin rendszer állapota, a bélnyálkahártya helyi immunrendszere, a külső környezet, a külső környezet kedvezőtlen tényezői, a pszichológiai stressz, a nem gyógyszeralapú környezeti hatások. A nemspecifikus fekélyes vastagbélgyulladásban van az önfenntartó kóros folyamatok kaszkádja: az első nemspecifikus, majd autoimmun, károsító céltestek.
Osztályozás
A nemspecifikus fekélyes vastagbélgyulladás modern besorolása figyelembe veszi a folyamat hosszát, a klinikai tünetek súlyosságát, a relapszusok jelenlétét, az endoszkópos jeleket (16-5. Táblázat).
16-5. Táblázat.A nemspecifikus fekélyes vastagbélgyulladás kezelése *

Extra eseti megnyilvánulások és komplikációk
* Nizhny Novgorod Kutatóintézet Gyermek Gasztroenterológia.
Klinikai kép
A klinikai képet három vezető tünet képviseli: hasmenés, vérkioldás székkel, gyomorfájdalom. Az esetek majdnem fele, a betegség kezelendő. A tüdőöntővel, a székben lévő egyetlen véráramlások észrevehetőek, súlyos keverékkel. Néha egy szék szerez egy szeletelő folyékony véres tömeg formáját. A legtöbb beteg hasmenést okoz, a szék frekvenciája 4-8-tól 16-20-ig vagy annál többet változik. A folyadék székben a vér mellett nagy mennyiségű nyálka és pus is található. A vérelevéllyel rendelkező hasmenés kíséri, és néha előzi meg, hogy a hasi fájdalom - gyakrabban étkezés közben vagy a székelés előtt. Picky fájdalom, ahol a has alján lokalizálódott, a bal oldali ileal régióban vagy a köldök körül. Alkalmanként kialakul a betegség gyógymódja. Nagyon jellemző a nehéz nemspecifikus fekélyes vastagbélgyulladásra a testhőmérséklet növekedése (általában nem haladja meg a 38 ° C-ot), az étvágy csökkenése, a teljes gyengeség, a testsúly csökkenése, a vérszegvidék, a szexuális fejlődés késedelme.
Szövődményeka nemspecifikus fekélyes vastagbélgyulladás szisztémás és helyi.
Rendszer-szövődmények változatosak: arthritis és arthralgia, hepatitis, szkleragizáló kolanggyulladás, hasnyálmirigy-gyulladás, nehéz elváltozások a bőr, nyálkahártyák (bólolt erythema, pyodermia, trofikus fekélyek, csiszolási gyulladás, thomatit, pneumonia, szepszis) és szem (uveit, episcler).
A gyermekek helyi szövődményei ritkán fejlődnek. Ezek közé tartoznak a következők: A bélrendszeri vérzés, a bélperforáció, az akut toxikus dilatáció vagy a vastagbél szűkülete, az anorectális régió (repedések, fistula, tályogok, aranyér, az ürülék gyengesége, a széklet és gázok inkontinenciájával); Vastagbél rák.
Laboratóriumi és instrumentális kutatás
A vér, a leukocitózis neutrofilízissel és egy leukocita formula eltolódását balra, csökken az eritrociták, a Hb, a tejsavóvas, a közös fehérje tartalma, az albumin koncentráció csökkenésével és a y-globulinok növekedésével; A vérelektrolit összetételének rendellenességei lehetségesek. Ennek megfelelően az edények és a C-reaktív fehérje koncentrációja növeli a betegség edényeit és fázisát.
Az endoszkópos kutatási módszerek döntő szerepet játszanak a nem specifikus fekélyes vastagbélgyulladás diagnosztizálásában. A kolonoszkópiával a betegség kezdeti időszakában a nyálkahártya hiperemiás, eloltott, könnyen megtekinthető. A jövőben a tipikus kép
orális-fekély. A manifeszti megnyilvánulások idején a nyálkahártya körkörös hajtásai megvastagolják, a vastagbél sphincei tevékenységei zavartak. A betegség hosszú távú folyamata, az összecsukás eltűnik, a bél lumen csőből, falaiból - merev, az anatómiai kanyarok simításra kerülnek. A hyperemia és a nyálkahártya ödémája növekszik, megjelenik a gabona. A vaszkuláris mintát nem határozzák meg, az érintkező vérzést fejezzük ki, erózió, fekélyek, mikroabscessek, pszeudopolps találhatók.
A röntgenfelvétel érzékeli a gusztrációs minta zavarát: aszimmetria, deformáció vagy teljes eltűnése. A bél lumennek van egyfajta tömlője, sűrített falakkal, gyökeres osztályokkal, anatómiai kanyarokkal simított.
Diagnosztika és differenciáldiagnosztika
A diagnózist klinikai és laboratóriumi adatok alapján hozták létre, a rctionoscopy, a sigmo- és a kolonoszkópia, az irrigográfia, valamint a biopsziás anyag szövettani kutatása alapján.
A differenciáldiagnosztikát Crohn-betegséggel, lelkesbetegséggel, diverticulitissel, tumorokkal és vastagbélpolipekkel, bél tuberkulózissal, whipple-kórral stb.
Kezelés
A nonspecifikus fekélyes vastagbélgyulladás kezelésében a legnagyobb jelentősége a diétát adja. Értékeltél egy csendes asztalt? 4 A Persner szerint, fehérjével gazdagított hús- és haltermékek, tojások.
Az alapvető gyógyszerterápia alapja a szulfazalazin és az aminozalcilsav készítmények (Mealazin). Orálisan adhatjuk be, és egy gyógyító beöntés vagy gyertya formájában vezethetők be a végbélbe. A készítmények adagját és a kezelés időtartamát egyedileg határozzák meg. Nehéz esetén a nonspecifikus fekélyes vastagbélgyulladás, a glükokortikoidok áramlása. Szigorú jelzések szerint immunszuppresszánsokat alkalmazunk (azatioprin). A tüneti terápiát és a helyi kezelést (mikrokliszteket) is elvégzik.
A konzervatív kezelés alternatívája a bél működési - szubtotális reszekciója az Ilectal anasomose kiszabásával.
Megelőzés
A megelőzés elsősorban a relapszusok megelőzésére irányul. A kórházból való lemerülés után minden betegnek kellene
message tanfolyamok támogatási és anti-okozott kezelés, beleértve az alapvető gyógyszerterápiát, az étrendet és a biztonsági helyreállítási módot. A nonspecifikus fekélyes vastagbélgyulladásban szenvedő betegek kötelezően kívüli megfigyelés tárgyát képezik. A megelőző vakcinázást csak epidemiák végzik, gyengített vakcina gyógyszerek. A vizsgáktól mentes gyermekek, fizikai terhelések (testnevelési osztályok, munkaügyi táborok stb.). A képzés célszerű otthon tölteni.
Előrejelzés
A fellendülés előrejelzése kedvezőtlen az élet szempontjából - a betegség súlyosságától, az áramlás természetétől, a komplikációk jelenlététől függ. A félköríves nyálkahártya változásainak rendszeres ellenőrzését a dysplasia lehetőségének köszönhető.
Az epeológiai rendszer betegségei
Etiológia és patogenezis
A gyermekek biliáris rendszerének patológiájának kialakulása hozzájárul a táplálkozási mód magas színvonalú és kvantitatív rendellenességeihez: az élelmiszer-fogadások közötti időközök növekedése, a zsíros és éles ételek étrendjébe, az oveating, a túlzott édesség, a mozgásszegény életmód. Az epeológiai rendszer patológiájának fejlődése a gyermekeknél a pszicho-érzelmi szféra, a perinatális encephalopathia, az SVD, a stresszes helyzetek rendellenességei. Jelentős szerepet játszik a gyomor és a duodenum, a plakk inváziók, a giiardiasis, az öregedés és a nyüzsgő rendszer, az élelmiszer, az élelmiszer
allergiák, bakteriális fertőzések. A vízszintes buborékban gyulladásos folyamatokat okozó baktériumok között érvényesülnek E. coliés számos COCCI; Az anaerob mikroorganizmusok kevésbé valószínű. Az örökletes hajlam nagy jelentőséggel bír.
Az epeutak különböző elváltozásai szorosan kapcsolódnak egymáshoz, és sokat jelentenek a patogenezis minden szakaszában. A betegség általában az epeutak diszkinéziájának kialakulásával kezdődik, azaz azaz azaz az i.e. Funkcionális rendellenességek a vízszintes buborék, a nyers stroke, a lutcens sphincters, Oddi és Mirritziz. Ennek a háttérben a sárga fizikai-kémiai tulajdonságai megváltoznak, ami a bilirubin kristályok, koleszterin stb. Képződéséhez vezet, ennek eredményeképpen a gully buborék és a vízszintes csatornák szerves gyulladásos elváltozásai, valamint a gallstone-betegség kialakulása.
Dyskinesia biliary traktus
Az epehelyek diszkiniumiumának előfordulása során a gyomor és a duodenalista funkcionális állapota fontos szerepet játszik. Megsértése a tevékenységek záróizom, duodenostasis, ödéma és görcs egy nagy nyombél mellbimbó magas vérnyomás kialakulásához vezet az epeutak és zavar furatot. Vannak különböző mechanizmusok, amelyek a Hals áthaladásának megsértéséhez vezetnek. Az ilyen mechanizmusok két lehetséges változata az 1. ábrán látható. 16-2.
Klinikai kép és diagnosztika
A hipotóniás (hypokinetic) és a hypertonikus (hiperkinetikus) típusai lemezek izolálódnak. Vegyes forma is lehetséges.
Dyskinesia hipotóniás típus
A hipotóniás típusú dyskinesia fő jelei: az élesztőbuborék izmainak hangja, gyenge csökkentése, a vízszintes buborék térfogatának növelése. Klinikailag ez az opció a megfelelő hipochondriumban vagy a köldök körül, a teljes gyengeség, a gyors fáradtság. Néha lehetséges egy nagy atonikus sárga buborék megcsípése. Az ultrahanggal a megnövekedett, néha hosszúkás vízszintes buborékot észlelnek, normál vagy lassú ürítéssel. Az inger (tojássárgája) elfogadásakor a vízszintes buborék keresztirányú mérete általában 40% -nál kisebb (általában 50%) csökken. A frakcionált duodenális érzékeléssel a normál vagy magas adagok mennyiségének növekedése

Ábra. 16-2.A sárga szakasz megsértésének mechanizmusa.
a buborékmirigyek kiáramlásának sebessége, ha a buborék hangja még mindig mentésre kerül. A hang csökkenését az ezen rész térfogatának csökkenésével kíséri.
Eldobja a hipertóniás típusát
A hipertonikus típusú diszkinesia fő jelei: az öbölbuborék méretének csökkenése, az ürítés felgyorsítása. Klinikailag ez a lehetőség jellemzi a rövid távú, de intenzívebb támadások a fájdalom lokalizációja terén jobb hypochondrium vagy a köldök körül, néha emésztési zavar. Az ultrahanggal az öböl-buborék keresztirányú méretének csökkenése a koleretikus reggeli után több mint 50%. A frakcionált duodenális hangzással a csizmák kiáramlási sebességének növekedésével csökken a rész mennyiségének csökkenése.
KEZELÉS
A kezelés mind a kórházban, mind otthonban is elvégezhető. A kezelés felírásakor figyelembe kell vennie a lemez típusát.
Gyógyító táplálkozás:
Asztal? 5 a fehérjék, zsírok és szénhidrátok teljes tartalmával;
Kirakodási napok, például gyümölcscukor és kefiro-topdok (szétválasztás céljából);
Gyümölcs- és zöldséglevek, növényi olaj, tojás (a sárga kiáramlás természetes amplifikációjához).
Koleretikus eszközök. A koleretikus terápiát hosszú, szakaszos tanfolyamokon kell elvégezni.
KHOLERETIKÁK (STREMULATING GRYIHI forma) - Bile + Caucas + csalán levelek + aktivált szén ("allohol"), kék + porvédő pálcákból és egy vékonybél nyálkahártyából ("holenzim"), hidroxi-metil-nikotinicamid, osalmid, cyciscoval, csipkebogyó ( "Holosas"); Növények (menta, csalán, kamilla, szt. John's Wort és mások).
Lyukak (hozzájárulva a sárga felszabadulásához) - A vízszintes buborék hangjának növelése (pl. Barberry rendes, szorbit, xilitol, tojássárgája), csökkenti a gyönyörű utak hangját (pl. Papaverine, Platifilin, Belladonny kivonat).
A kolesztázis kiküszöbölése Ajánlott tuba GS-ben Demyanov ásványvízzel vagy szorbit. Reggel, a páciens egy üveg ásványvíz (meleg, gáz nélkül) üres gyomrot inni, majd 20-40 percig, a beteg a jobb oldalon fekszik egy meleg fűtőpadlón párna nélkül. A tubazot hetente 1-2 alkalommal hajtjuk végre 3-6 hónapig. A tubaz másik változata: Miután megkapta egy pohár ásványvizet, a beteg 15 mély lélegzetet jelent a membrán részvételével (a test helyzete függőleges). Az eljárást naponta egy hónapon belül végzik.
Akut cholecystitis
Akut kolecystitis - Az élesztőbuborék falának akut gyulladása.
Patogenezis.A mikroorganizmusok enzimei befolyásolják a gullysavak dehidroxilezését, fokozzák az epithelium ebédjét,
ezek egy neuromuszkuláris berendezésen és sphincters egy kiütés buborék és epeutak.
Klinikai kép. Az akut katharrhal kolekisztitist általában fájdalom, diszpeptikus rendellenességek és mérgezés okozta.
A fájdalom megközelített karaktert visel a jobb hipochondriumban, az epigasztrikus területen és a köldök körül, a fájdalom szindróma időtartama néhány perctől több óráig változik. Alkalmanként fájdalom besugározza a jobb oldali penge alsó szögterületét, a jobb oldali csavaros területet vagy a nyak jobb felét. Gyakran előfordul, hogy a fájdalom zsíros, éles vagy fűszeres ételeket, valamint érzelmi élményeket kap.
A Disps-szindrómát hányinger és hányás, néha székrekedés mutatja be.
A mérgezési szindróma fő manifesztései - lázas láz, hidegrázás, gyengeség, izzadás stb.
Amikor a hasi tapintást meghatározzák, az elülső hasfal feszültsége, a Crára, Murphy, Ortner és Mushi-Georgievsky (Fragenic tünete) pozitív tüneteinek feszültsége. Lehetőség van növelni a májat. Kevésbé valószínű, hogy a sárgaság a teljes fokozatú csatorna elzáródása miatt lehetséges (az erek vagy tanácsok miatt).
Diagnosztika.A diagnózis klinikai kép és adat ultrahang alapján történik (az öbölbuborék falakjának megvastagodása és heterogenitása, az üreg tartalmának negrológiája).
Kezelés.Katariális akut kolekisztitist általában kórházban vagy otthon kezeli.
Az ágy üzemmód (időtartama a beteg állapotától függ).
Diéta - asztal? 5. Napok kirakodása: Gyümölcs és cukor, Kefiro-túró, Apple - A mérgezés eltávolítása.
Nagy mennyiségű folyadék (1-1,5 l / nap) tea, lovak, torma gerenda formájában.
Természetes koleretikus szerek (gyümölcs- és zöldséglevek, növényi olaj, tojás).
Antiszpasmodikus készítmények.
Antibiotikumok a fertőzés elnyomása érdekében (félszintetikus penicillins, eritromicin 7-10 nap).
Előrejelzés.A legtöbb esetben a prognózis kedvező. Az akut kolecystitisben szenvedő betegek körülbelül 1/3-ját krónikus formává alakítjuk.
Krónikus calculese cholecystitis
Krónikus kolekoszitisz - az öböl-buborék krónikus polietológiai gyulladásos betegsége, kíséri
hals kiáramlása és a fizikai-kémiai és biokémiai tulajdonságok változása.
Etiológia.A krónikus kolekisztitisz etiológiája összetett, és lényegében kapcsolódik az epe rendszer, a duodenum és a gyomor állapotához. A sphincter készülékek, a duodenosztázis, az ödéma, az ödéma és a nagy duodenális mellbimbó aktivitásának megsértése hipertóniához vezet egy epeológiai rendszerben, megsérti az élesztőbuborék sárga és hypocomotor diszkinesiáját. Emellett az akut kolekisztitisz kialakulásában is, egy bizonyos szerepet egy fertőző folyamat (gyakrabban bakteriális), amely hozzájárul a koleszterin kristályok kialakulásához.
Patogenezis.Az allergiás faktorok bizonyos jelentést jelentenek a krónikus kolekisztitisz kialakulásában. Bakteriális toxinok, kémiai és hatóanyag-hatások súlyosbítják a trókossági rendellenességeket. Megjegyezzük a bél dysbacteriosis szerepét. A krónikus kolekisztitisz egyszerűsített patogenezisét mutatják be az 1. ábrán. 16-3.
Klinikai kép. A betegséget az epigasztrikus régióban, a jobb hipochondriumban és a köldök körüli ismétlődő parietális fájdalmak nyilvánítják, gyakran a jobb oldali penge. A krónikus kolekisztitisz exacerbációjának időszakában a klinikai kép több összetevőből áll, amelyek nemcsak a gully buborék patológiájához tartoznak, hanem másodlagos megsértés is

Ábra. 16-3.Krónikus kolekisztitisz patogenezisének.
más belső szervek funkciói. Így a bél sárga sárgaságának elégtelensége vagy teljes megszűnése (mozdulia) az emésztés és a bélterületek megsértéséhez, a gyomor és a duodenum evakuálási és motorjainak változásai, a hasnyálmirigy szekréciójának csökkenése Enzimek, a fermentáció előfordulása, és néha folyamatban lévő folyamatok a bélben, a diszpeptikus rendellenességek (émelygés, keserűség, a szájban, csökkentve az étvágyat, a meteorizmust, a székrekedés vagy a folyadék szék). Ennek eredményeképpen a krónikus mérgezés jelei jelennek meg: gyengeség, szubfrile testhőmérséklet, szédülés, fejfájás. A testtömeg csökken, a gyerekek a fizikai fejlődésben maradhatnak. A bőr és a sclera kissé meg van írva a kolesztázis következtében. A nyelvet lefedi, néha összeomlik, ujjlenyomatokkal a széleken. Ha tapintás, a has határozza meg a fájdalom a jobb hipochondriumban és az epigasztrikus régióban.
Diagnosztika.A perifériás vérben való súlyosbodás időszakában mérsékelt leukocitózist határoztunk meg, az ESR növekedése növelheti a bilirubin koncentrációját, a lúgos foszfatázaktivitást (kolesztázis miatt). A diagnózist az anamnézis és a klinikai és instrumentális kutatás alapján hozták létre. Ha az ultrahang, a vízszintes buborék falai feltárják, akkor a hangerő növekedését a buborék lumenében gyakran egy vastag titkosság határozza meg, egy teszt reggeli után, a gyönyörű buborék teljesen kiürül. Buborék lehet vásárolni egy gömb alakú.
Megkülönböztető diagnózis. Az akut és krónikus kolekisztitisz differenciálódnak a gastroduodenális zóna - krónikus gastroduodenitis, az epeutak diszkinesia, hepatitis, krónikus hasnyálmirigyulladás stb.
Kezeléskrónikus kolekoszitibitisz az exacerbáció időszakában ugyanolyan elveket épít, mint az akut kolecystitis kezelése: ágynemű, étrend? 5 És? 5a A fehérjék, zsírok és szénhidrátok arányával 1: 1: 4, sok gyümölcs és zöldség, frakcionált élelmiszer. Asztal? 5 2 évig ajánlott az elengedés során. A megfigyelés második éve után az étrend bővíthető. A krónikus kolekvárosgyulladás komoly súlyosbodásával látható a fertőtlenítő terápia - intravénás glükóz, sóoldatok bevezetése. Ellenkező esetben a gyógyszerterápia megegyezik az akut kolecystitis esetén.
Megelőzés.A krónikus kolekvárosgyulladás kialakulásának veszélyében a megelőzés szigorúan betartja az élelmiszerrendszert, a koleretikus szerek alkalmazása, beleértve a koleretikus teát, a fizikai aktivitás korlátozását (beleértve a testnevelési osztályokat az iskolában), csökkentve az érzelmi stresszeket.
Előrejelzés.A betegség ismétlése anatómiai és funkcionális rendellenességek kialakulásához vezethet (például a tünetbuborék falának megvastagodása, a hegymászó stagnálás megjelenése, az epekövek lehetséges kialakulása).
Krónikus számú kolecystitis
A gyermekgyógyászati \u200b\u200bgyakorlatban krónikus kalkulóz-kolekisztitisz ritka. De az utóbbi években (nyilvánvalóan miatt az ultrahang), kiderül, gyermekeknél gyakrabban, mint korábban, különösen a serdülő lányok különböző típusú csere zavarok.
Etiológia és patogenezis. A koletiasis kialakulásának középpontjában a sárga, a gyulladásos folyamat az epecionális útvonalakban, és a hidraulikus összetétel kémiai összetételének változása a metabolikus rendellenességekkel kapcsolatban. E tényezők hatása alatt a koleszterin, a kalcium, a bilirubin csapadék, különösen a nevetséges rétegben, majd a kövek képződése. A korai életkorban a pigment kövek gyakrabban alakulnak ki (sárga színű bilirubinból álló sárga szín, kis mennyiségű koleszterin és kalcium-sók), és a koleszterin köveket általában találják (sötét koleszterin kristályok).
Klinikai kép. A gyermekek számviteli kolekisztitisz klinikai képének két lehetősége van. Gyakran előfordul, hogy a betegség a gyomorfájdalom tipikus támadásai, csak a huncut fájdalmak, a has felső felében a has, a keserűség a szájban és a belching. Kevésbé gyakran megfigyel egy tipikus kurzust, amely megismételte az éles fájdalmat a jobb hipochondrium területén (szemcsés kólika). A fájdalmak bizonyos időközönként ismételten megismétlődhetnek. A COLIC-t gyakran hányinger, hányás, hideg izzadás kíséri. A kő áthaladása a gully-csatorna ideiglenes elzáródását okozhatja, akut sértő sárgaság és az Amerikai szék megjelenése. Ha a kő kicsi, és áthalad a tomboló utakon, a fájdalom és a sárgaság vásárol.
Diagnosztika.A diagnózist klinikai adatok és speciális kutatási módszerek alapján állítják elő: ultrahang és röntgen (choleCystography). Egy ultrahanggal abnormális buborék és tomboló utak, sűrű oktatás észleli őket. A kolecistográfiában a vízszintes buborék töltés többszörös vagy magányos hibái rögzítve vannak.
Kezelés.Talán gyógyászati \u200b\u200bés működési kezelés. Vannak készítmények, lágyító és oldódó pigment és koleszterin kövek kis átmérőjű (0,2-0,3 cm). De,
tekintettel az általános árfolyam-rendellenességekre és az epeikus funkció krónikus rendellenességeire, meg lehet ismételni a köveket. A radikális módszert úgy kell tekinteni, hogy kolecystektómia - a szakállas buborék eltávolítása. Jelenleg az endoszkópos módszer széles körben elterjedt - laparoszkópos kolecystektómia.
A hasnyálmirigy betegségei
A gyermekes hasnyálmirigy minden betegsége miatt a pancreatitist leggyakrabban diagnosztizálják. A hasnyálmirigy-gyulladás a hasnyálmirigy-enzimek és enzimatikus toxémia aktiválása miatt a hasnyálmirigy betegsége.
Akut hasnyálmirigy
Az akut hasnyálmirigy-gyulladás a mirigy, a hemorrhagiás elváltozás, az éles zsírsejt és a purulens gyulladás által képviselhető.
Etiológia
Az akut hasnyálmirigy-gyulladás fő etiológiai tényezői a következők.
Akut vírusos betegségek (például, parotitisz, vírusos hepatitisz).
Bakteriális fertőzések (például dizentery, szepszis).
Traumás hasnyálmirigy károsodás.
A gyomor és a duodenum patológiája.
Tomboló utak betegségei.
Nagy allergiás reakció.
Patogenezis
Az akut hasnyálmirigy-gyulladás patogenezise egyszerűsített sémáját mutatjuk be. 16-4.
A vér és a nyirok, a hasnyálmirigy-enzimek, a fehérjék és a lipidek enzimatikus hasítására szolgáló termékeket a kinin- és plasminális rendszerek aktiválják, és a Toxémiát okoznak, amely tükröződik a CNS, hemodinamika és a parenchymális szervek állapotában. A legtöbb gyermek esetében a gátló rendszerek hatása következtében a folyamat megszakítható a hasnyálmirigy ödéma színpadán, majd a hasnyálmirigy-gyulladás fordított fejlődést végez.
Osztályozás
Az akut pancreatitis klinikai és morfológiai besorolása magában foglalja a sebet, a zsíros hasnyálmirigyet és a hemorrhagicot

Ábra. 16-4.Az akut pancreatitis kialakulásának mechanizmusa.
cue pancreerenecosis. A klinikai képtől függően az akut etilén (interstitial), a hemorrhagiás és a purulens hasnyálmirigy-gyulladás megkülönböztethető.
Klinikai kép
A betegség tünetei nagymértékben függenek klinikai formájától és a gyermek korától (16-6. Táblázat).
16-6. Táblázat.Klinikai kép és akut pancreatitis kezelése *


* From: Baranov A.a. et al. Gyermek gasztroenterológia. M., 2002.
Diagnosztika
A diagnózist klinikai kép és laboratóriumi és instrumentális vizsgálatok adatai alapján állítják elő.
Általános vérvizsgálatban a leukocytosist egy leukocita formula eltolódásával detektálják balra, a hematokrit növekedése.
Biokémiai analízisben meg kell őrizni az amiláz megnövekedett tartalmát. A betegség korai diagnosztizálásához ismételt (6-12 órás) vizsgáljuk az amiláz aktivitásának vizsgálatát a vérben és a vizeletben. Tartalma azonban nem szolgál a folyamat súlyosságának kritériumának. Tehát egy mérsékelten kiejtett zsíros pancreatitishez nagy mennyiségű amiláz tartalmú, és a nehéz hemorrhagika minimális. Pancreatikózis esetén a vérben lévő koncentrációja csökken.
Az ultrahanggal a hasnyálmirigy méretének növekedését észleli, a pecsét és az önállóság.
Megkülönböztető diagnózis
Az akut hasnyálmirigy-gyulladás differenciáldiagnózisát a gyomor és a duodenum, akut kolesztitisz (lásd a megfelelő szekciókat), a choledocholiticiasis, az éles appendicitis stb.
Kezelés
A kezelés, valamint a klinikai kép a gyermek betegségétől és életkorától függ (lásd a 16-6. Táblázatot).
Krónikus pancreatitis
A krónikus hasnyálmirigy-gyulladás a hasnyálmirigy polietikus betegsége, fokozatos áramlással, degeneratív és romboló változásokkal a fókuszos vagy diffúz természet fókuszszövetén, a szerv exokrin és endokrin funkciójának csökkenése.
Etiológia
A legtöbb gyermek esetében a krónikus hasnyálmirigy-gyulladás másodlagos jellegű, és más emésztőrendszerek (gastroduodenitis, az epe rendszer patológiája) kapcsolódik. Elsődleges betegségként a krónikus hasnyálmirigy-gyulladás csak az esetek 14% -ában alakul ki, leggyakrabban enzimek vagy akut hasi sérülés miatt. Mérgező hatás gyógyszerkészítmények.
Patogenezis
A betegség kialakulásának mechanizmusa két tényezőnek köszönhető: a hasnyálmirigy-enzimek kiáramlásának nehézsége és a közvetlenül a mirigyeken működő okok miatt. Csakúgy, mint az akut hasnyálmirigy-gyulladásban, a csatornák patológiás folyamata és a hasnyálmirigy parenchyma egy ödéma, nekrózishoz és hosszú áramláshoz vezet - a szklerózis és a testszövet fibrózisához. Az erős gátló rendszerek és a mirigyek védőfaktorai képesek megállítani az ödéma színpadán lévő kóros folyamatot, amely a legtöbb reaktív hasnyálmirigy-gyulladásban fordul elő.
Eredet | Elsődleges másodlagos |
A betegség folyamata | Ismétlődő monoton |
Az áramlás súlyossága (forma) | Fény Gyógyít |
A betegség időszaka | Súlyosbodás feláldozása exacerbációs remisszió |
A hasnyálmirigy funkcionális állapota | A. Executive függvény: hipoidstecretory, hyperecretory, obtultációs, normál B. INSRECRETERAL FUNKCIÓ: Hyperfunkció vagy egy szigetelőberendezés hipofunkciója |
Egy hamis ciszták, pancreatiaz, sd, pleurisy stb. |
|
Kísérő betegségek | Fekélyes betegség, gastroduodenitis, kolecystitis, hepatitis, enterocolitis, colitis, nemspecifikus fekélyes vastagbélgyulladás |
* From: Baranov A.a. et al. Gyermek gasztroenterológia. M., 2002.
A krónikus pancreatitis fő klinikai megnyilvánulása fájdalmas szindróma. A fájdalom gyakrabban a paroxi, amely a has felső felében lokalizálódik - az epistrikus régióban, a jobb és a bal oldali hipochondriumban. Néha minimalizálják, intenzívebbek az élelmiszerek fogadása után és délután. Leggyakrabban a fájdalom megjelenése a diéta hibáihoz kapcsolódik (olajos, pörkölt, hideg, édes étel) használata. Néha a támadást jelentős fizikai aktivitás vagy fertőző betegség okozhatja. A fájdalom időtartama - 1-2 óra és néhány nap között. A fájdalmak gyakran besugározzák a hátát, a mellkas jobb vagy bal felét, az ülő helyzetben gyengül, különösen akkor, ha a test előrehajolása. A leggyakrabban a krónikus pancreatitis páciensnek a térdvárosi pozícióval (vele együtt a hasnyálmirigy, mint a "felfüggesztett" államban).
A kóros tünetekből a betegség súlyosbodása során a Meio-Robson, Kacha, de Mussigorgievsky tünetei gyakran találhatók. A legtöbb gyermek sűrű és fájdalmas fejét helyezheti el a hasnyálmirigy.
Krónikus pancreatitikailag diszpeptikus rendellenességek: az étvágy csökkenése, hányinger, hányás a magasságból
fájdalmas támadás, Belching, gyomorégés. A betegek több mint egyharmada megjegyzi a székrekedést, a hasmenés megváltoztatását a betegség súlyosbításakor.
A krónikus pancreatitis általános tünetei: testtömegvesztés, asztenovetatív rendellenességek (fáradtság, érzelmi instabilitás, ingerlékenység).
A klinikai tünetek súlyossága a betegség súlyosságához kapcsolódik. Engedje meg, hogy a duodenum (duodenosztázis, a diverzifulus) és az epe rendszer (krónikus kolekisztitisz, epe betegség) kapcsolódó orientációs változások folyamatának folyamata.
Diagnosztika
A diagnózis klinikai és laboratóriumi és instrumentális adatokon alapul.
A pancreativitás és a titokzat tartalmának tanulmányozása során a hasnyálmirigy szekréció patológiás típusai találhatók.
Provokatív vizsgálatok glükózzal, neosztigmin-metil-szulfáttal, pancreatiminnal az amiláz, tripszin tartalmának változásait mutatják.
Az ultrahang segítségével meghatározzák a mirigy szerkezetét. Szükség esetén használja a CT és az endoszkópos retrográd pancreaticolangiográfiát.
Kezelés
A krónikus hasnyálmirigy-gyulladás kezelésének alapja az étrend, amely csökkenti a hasnyálmirigy és a gyomorszekréciót. A beteg táplálkozásában elegendő mennyiségű fehérje kell lennie, ha zsírok (55-70 g) és szénhidrátok (250-300 g). A Drozerin, Papaverin, Beziclan felírják a fájdalom szindróma enyhítésére.
A sósav hatásainak negatív hatását semlegesítjük az antiszekrétőr készítmények - hisztamin H 2-receptor blokkolása, valamint a sorozat egyéb gyógyszerei (például omeprazol). Figyelembe véve a duodenum és a dyskinesia motilitásának megsértését az epeutakról, előírja a metoklopramidot, Domperidont.
A krónikus pancreatitis súlyosbodása során az első 3-4 nap ajánlott az éhség, szétszerelt tea, lúgos ásványvizek, Roshovnik dection. A patogenetikai terápiás eszközök a proteolitikus enzimek inhibitorai (például apricin). A készítményeket 200-300 ml 0,9% -os nátrium-klorid-oldatba intravénás módon kell befecskendezni. Az adagokat egyedileg választják ki.
A közelmúltban a szomatosztatin (octreotid) azt javasolták, hogy elnyomják a hasnyálmirigy szekréciót. A gasztrointesztinális traktusra mutató hatással van: csökkenti a hasi fájdalmat, felszámolja a bélrendszert, normalizálja az amiláz aktivitását, a lipázt, a túrákat a vérben és a vizeletben.
Az enzimkészítmények (pancreatin stb.) Helyettesítő terápia is fontos. A jelentkezési bizonyság a hasnyálmirigy exokrin hiányának jelei. Ha a krónikus hasnyálmirigy-gyulladás súlyosbodását a testhőmérséklet növekedése kísérte, az ESR növekedése, a leukocita formula neutrofil eltolódása balra, előírt antibiotikumok széles skálájának.
A kórházból származó kivonás után a krónikus pancreatitisben szenvedő betegek nyugodt megfigyelésnek vannak kitéve, azokat anti-okozott kezelési kurzusok végzik. A Zheleznovodsk, az Essentuki, a Borjomi stb.
Krónikus hepatitis
A krónikus hepatitis egy diffúz gyulladásos folyamat a májban, legalább 6 hónapos javítás nélkül.
A krónikus hepatitis osztályozását a Gastroenterologists nemzetközi kongresszusán (Los Angeles, 1994) a táblázatban mutatják be. 16-8.
16-8. Táblázat.Krónikus hepatitis osztályozása

A krónikus hepatitis előfordulása nem pontos a várható és tünetmentes formák nagy száma és a népességvizsgálatok hiánya miatt. Leggyakrabban krónikus vírusos hepatitiset észlelnek a hepatitis B és C. vírusok tartóssága miatt
Krónikus vírusos hepatitis
Krónikus vírusos hepatitis - hepatotróp vírusok által okozott krónikus fertőző betegségek és jellemzők
a máj diffúz gyulladása klinikai és morfológiai képe több mint 6 hónapos időtartam és az extrahepatikus elváltozások tünete komplexuma.
Krónikus hepatitis etiológiában és patogenezisben
A betegség kórokozója DNS-vírus (hepatitis B vírus). Az átvitel fő módja parenterális. Úgy vélik, hogy a krónikus hepatitis B a betegség elsődleges krónikus vagy az akut fertőzés bevont vagy szubklinikai formájának után krónikus vagy keletkezik. Az akut hepatitis B krónikus átmenetét az esetek 2-10% -ában kell megjegyezni, főként a betegség fényének vagy látens formáinak. A krónikus hepatitisben szenvedő betegek túlnyomó többsége nem rendelkezik az akut hepatitis átadásával kapcsolatos utasítások történetével.
Feltételezzük, hogy a krónikus hepatitis B fejlődésének oka lehet az immunválasz elégtelensége, a genetikai okok miatt vagy a test indításának köszönhetően (a magzat fertőzése, újszülött vagy fiatal korszak gyermeke). A gyermek fertőzése a perinatali időszakban és az élet első évében az esetek 90% -ában a krónikus hepatitis kialakulásával vagy a hepatitis vírus vivőjének képződésével végződik. A krónikus hepatitis B és a HB S AG-t gyakran a károsodott betegségekben rögzítik Immunrendszeri funkciók: immunhiányos állapotok, krónikus betegségek vese krónikus limfolecosis satöbbi.
A krónikus hepatitis B több fázissal rendelkezik: kezdeti (immunsűrűség); immunválasz (replikációs), amely súlyos klinikai és laboratóriumi aktivitással áramlik; Integrative, HB S AG. A folyamat általában 1-4 éven keresztül aktív marad, és a hepatitis v vírus integrációjának fázisát váltja fel a hepatocita genomban, amely egybeesik a betegség klinikai remissziójával. A folyamat véget érhet a kocsi vagy a cirrhosis kialakulásával.
A hepatitis B vírus maga is, nyilvánvalóan nem okoz citolízist. A hepatociták károsodása az immunreakciókhoz kapcsolódik, amelyek a vérben (HB S AG, HB ^ G) és MARE AG vírusra reagálnak. A vírus replikációs fázisban mind a három hpatitis B vírus expresszálódik, az immun agresszió hangsúlyosabb, ami a máj-parenchyma és a vírusmutáció hatalmas nekrózist okoz. A vírus mutációjának eredményeképpen a szérum AGS összetétele ezért a vírus replikációja és a hepatociták megsemmisítése sokáig fordul elő.
A vírus replikációja lehetséges, és a májon kívül - a csontvelő sejtjei, mononukleáris, pajzsmirigy és nyálmirigyek sejtjei, mint nyilvánvalóan, és a betegség absztrakt megnyilvánulásai miatt következnek be.
Klinikai kép
A krónikus hepatitis klinikai képe a vírus és a poliszindróma replikációjának fázisához kapcsolódik.
Szinte minden beteg megjegyzi a kisebb mérgező szindrómát az asztenovetív megnyilvánulásokkal (ingerlékenység, gyengeség, fáradtság, alvási rendellenesség, fejfájás, izzadás, subfefilitation).
A sárgaság lehetséges, bár a betegek leggyakrabban felismerik az alkomplexicitást vagy a könnyű izgalmat.
A hemorrhagiás szindrómát, amely a folyamat súlyosságával korrelál, a betegek körülbelül 50% -ánál regisztrálva van, nem nazális vérzésben, phetechialis kiütés az arc és a nyak, a végtagok bőrén.
A vaszkuláris megnyilvánulások (az úgynevezett rendkívüli jelek) megfelelnek a betegek 70% -ában. Ezek közé tartozik a Teleangectasses ("vaszkuláris csillagok") az arc, a nyak és a vállak, valamint a palmar erythoma - a tenyér szimmetrikus vörössége ("májpálmák") és megáll.
Dyspeptikus szindróma (puffadás, flatulencia, émelygés, növekvő táplálkozás és gyógyszerek vétele, zsíros, anorexia, zsíros ételek intoleranciája, a gravitáció érzése a jobb hipochondriumban és az epistrikus területen, instabil székletek) mind a funkcionális alsóbbrendű Máj és egy egyidejű lézió kézifa, hasnyálmirigy, gastroduodenális zóna.
Hepatomegalia - A krónikus hepatitis V fő és néha egy klinikai tünete. Mindkét máj-részvény dimenziói mindkét ütődést és a palpátot növelik. Néha a máj 6-8 cm-re működik a finomítói ív szélén, sűrűség-konzisztenciája, lekerekített vagy hegyes él, sima felület. A tapintás fájdalmas. A májkárosodás jelei egy aktív eljárással hangsúlyosabbak. A betegek gyakran panaszkodnak a megfelelő fájdalom a jobb hipochondriumban, növelve a gyakorlat során. A tevékenység csökkenése esetén a máj méretének csökkenése csökken, a tapintás kevésbé fájdalmas lesz, a máj területén a fájdalom a gyermek miatt kevésbé aggódik.
A lépben kifejezett növekedést nagy hepatitis aktivitással detektálják.
Endokrin rendellenességek lehetségesek - a menstruációs ciklus rendellenességei a lányok, Strlica a bemppokon, az akne, a girsutizmus stb.
Extrached szisztémás tünetek közé ideges kullancsok, erythemás foltok a bőrön, csalánkiütés, keskeny erythoma, átmeneti ízületi.
Általános vérvizsgálatban az aktív időszakban, és a krónikus hepatitis B, a vérszegénység, a leukopenia, a thrombocytopenia, a limfukorszint és az ESP növekedése során észlelhető. A szérumban az aminotranszferáz aktivitás növekedése 2-5-szer vagy annál több, hyperbilirubinémia (a hozzájuk tartozó bilirubin koncentrációjának növekedése), hipoalbumin, hipoprotrombinémia, a koleszterin-tartalom, a lúgos foszfatáz (3-szor vagy ang- globulins. Elisa, zátony, DNS-hibridizáció és PCR segítségével felfedi a hepatitis B vírus replikációs markereket (HB E AG, anti-Hb e Ag-IgM, vírus DNS).
Krónikus hepatitis C.
Etiológia.A betegség okozati anyaga RNS-vírus (hepatitis C vírus). Az átviteli útvonalak hasonlóak a krónikus hepatitis B-hez.
Patogenezis.A krónikus vírusos hepatitis C az akut geatitisz C eredménye (az esetek 50-80% -ában). A hepatitis C vírus közvetlen citopátiás hatással van a hepatocytákra. Ennek eredményeképpen a vírus replikációja és a test tartóssága a hepatitis aktivitásához és progressziójához kapcsolódik.
Klinikai kép. A krónikus hepatitis C klinikai megnyilvánulásait általában mérsékelten vagy hiányzik. A betegek zavarják a fáradtságot, a gyengeséget, a diszpeptikus rendellenességeket. Ellenőrzés esetén Hepatomegalia, Teleangectas, Palky erythoma. A betegség folyamata hullámszerű és hosszú. A vér biokémiai elemzésével az alaninotranszferáz (ALT) aktivitásának növekedése kimutatható. A diagnózis a krónikus hepatitis C - RNS vírus és a hepatitis B vírus markerei hiányában (a hepatitis B vírus markerei hiányában) alapul.
Krónikus hepatitis delta
Etiológia.A okozati hatóanyag egy kis hibás RNS vírus (hepatitis D vírus); Tartós csak akkor, ha a hepatitis B vírus fertőzött (mivel a hiányos genom miatt a hepatitis B vírus fehérjéi fehérjéket használnak. Az átvitel fő módja parenterális.
Patogenezis.A krónikus vírus hepatitis D mindig az akut formájának eredménye, amely az akut vagy krónikus hepatitis V-ben szenvedő betegek szuperinfekciójaként vagy koulzorálásával történt. A hepatitis D vírus citopatogén hatással van a hepatocitákra, támogatja a tevékenységet, és elősegíti a folyamat progresszióját máj.
Klinikai kép. Klinikailag észleli a májelégtelenség tüneteit (kifejezett gyengeség, álmossági nap, álmatlanság éjjel, vérzés, dystrophy). A legtöbb beteg sárgaságot fejezte ki és bőr viszket, Extredált szisztémás megnyilvánulások, növekedés és lezárás. A krónikus hepatitis D-t súlyos áramlás jellemzi. A vérben a vírus és az AG-re krónikus hepatitis D-DNS markerei a vérben vannak kimutathatók. A hepatina vírus replikációját elnyomják, mivel a máj cirrhosis gyorsan.
Diagnosztika
A krónikus vírusos hepatitis diagnózisa az Anamnestic, a klinikai (mérgezés, hemorrhagikus szindróma, növekvő és lezáró máj, extra-törölt jelek), biológiai kémiai (növekvő ALT, thymol minta, diszprogramia, hyperbilirubinémia stb.), Immunológiai (immungyulladás jelei, specifikus markerek) és morfológiai adatok.
Megkülönböztető diagnózis
KEZELÉS
A krónikus vírusos hepatitis kezelése elsősorban az alap, azután tüneti és (a jelzések szerint) fertőtlenítő és vírusellenes terápiát tartalmazza.
Az alapterápia magában foglalja az üzemmódot és az étrendet, a vitaminok célját.
A krónikus hepatitisben szenvedő betegek rendszerének a lehető legszélesebbnek kell lennie a betegség aktív időszakában - félig. Korlátozza a fizikai és érzelmi terhelést.
Étrend, az egyéni ízek és a beteg szokásai, az egyes termékek toleranciája és kísérő betegségek GTS. Használjon túlnyomórészt tej- és zöldségtermékeket, a zsírok 50% -a kell lennie növényi eredetű. Kizárja kövér, sült, füstölt ételeket, fagylaltot, kávét, csokoládét, szénsavas italokat. Korlátozza a húsokat és a halruhákat, valamint a nyers gyümölcs mennyiségét. Az élelmiszernek töredékesnek kell lennie (napi 4-5 alkalommal).
A metabolikus folyamatok normalizálása és a vitamin egyenleg, a C-vitamin előírása (legfeljebb 1000 mg / nap), multivitamin készítmények.
A tüneti terápia az ásványvizek, a koleretikus és antiszpasmodikus szerek, enzimkészítmények és probiotikumok kinevezésére vonatkozik az epe rendszer és a gasztrointesztinális traktusok társított diszfunkcióinak kezelésére.
Kifejezett mérgezéssel, csepegtetés szükséges intravénás adminisztráció Povidon + nátrium-klorid + kálium-klorid + kalcium-klorid + magnézium-klorid + nátrium-hidrokarbonát ("hemodesa"), 5% glükózoldat 2-3 napig.
A betegség aktív fázisában (a vírus replikációjának fázisa), a terápiát interferon készítményekkel (interferon alfa-2, hetente háromszor hetente háromszor 6 hónapig 3 millió NE / m2 A testfelület; Alpha-2a interferont alkalmazunk; interferon alfa-P1) és más vírusellenes szerek. A kezelés hatékonysága 20-60%. A krónikus vírus hepatitis D ellenáll az interferon terápiához. Az antivirális terápia hatástalanságával az interferon alfa antivirális gyógyszerekkel kombinációja lehetséges (például ribavirin). Krónikus hepatitis esetén a lamivudin terápiát is elvégzik.
Megelőzés
Az elsődleges megelőzés nem tervezett. A másodlagos profilaxis korai felismerés és az akut vírusos hepatitisben szenvedő betegek megfelelő kezelése. A gyerekek akut vírusos hepatitis B, C, D, G, legalább egy évig nyugodt elszámolásból kell állniuk. A diszpenzációs megfigyelés időszakában a máj méretének meghatározásával végzett ellenőrzés mellett a szérumvér (teljes bilirubin, transzamináz aktivitás, üledékes minták, specifikus markerek stb.) Biokémiai vizsgálatát végzi. Ártalmatlanítás az orvosi vakcinázásoktól, a fizikai terhelés korlátozására, a táplálkozás szigorú betartására, a gyógyfürdő kezelésre (külső exacerbáció). A hepatitis A és B elleni vakcinázás széles körű bevezetése megoldja a problémát, nem csak akut, hanem krónikus hepatitis.
ELŐREJELZÉS
A teljes helyreállítás valószínűsége jelentéktelen. Mivel a folyamat előrehaladása, a máj cirrhosis és hepatocelluláris karcinóma fejlődik.
Autimmun hepatitis
Az autoimmun hepatitisz egy progresszív hepatocelluláris gyulladás tisztázatlan etiológiájú, jelenléte jellemez a periportális hepatitis, hipergammaglobulinémiával, és a kapcsolódó szérum autoantitestek és pozitív hatása van az immunszuppresszív kezelés.
Az autoimmun hepatitis előfordulása az európai országokban 0,69 esetben 100 000 populációra vonatkozik. A krónikus májbetegségek szerkezetében az autoimmun hepatitis aránya felnőtt betegeknél 10-20%, gyermekeknél - 2%.
Etiológia és patogenezis
Az autoimmun hepatitis etiológiája nem ismert, és a patogenezist nem vizsgáltunk elég. Feltételezzük, hogy az autoimmun hepatitis az elsődleges okozott immunválasz miatt alakul ki. A betegség előfordulásához hozzájáruló lehetséges indító (trigger) tényezők, jeleznek vírusokat (Epstainabarrr, kanyaró, hepatitis A és C) és néhány gyógyszer (például interferon).
A kiváltó tényezők hatása alatt megfelelő genetikai hajlam jelenlétében az immunszabályozás megsértése van, amelyet a szuper T-sejtek működésének hibájával megnyilvánították a HLA A1-B8-DR3 haplotípust a fehérben A népesség Európában és Észak-Amerikában, vagy a HLA DR4 allél, gyakoribb Japánban és más délkelet-ázsiai országokban). Ennek eredményeképpen az IgG osztályú sejtekben kontrollálhatatlan szintézis, amely megsemmisíti a normál hepatociták membránjait. Az Allel DR3 és / vagy DR4 összeomlása során az autoimmun hepatitisben szenvedő betegek 80-85% -át mutatják be. Jelenleg megkülönböztetik az autoimmun hepatitis I, II és III típusokat.
Az i típus egy klasszikus lehetőség, részesedése a betegség esetének körülbelül 90% -át teszi ki. A fő autoantigén szerepe egy autoimmun hepatitis I típusú, a májfehérjehez tartozik Májspecifikus fehérjeLSP). Az antinukleáris tejsavó a vérszérumban található Antinukleáris antitestekAna) és / vagy mennydörgés (Simaizom antitest,SMA) a címben több mint 1:80 felnőtteknél és több mint 1:20 gyermekeknél. Az ilyen típusú hepatitis, a perinukleáris neutrofil citoplazmás (Panca) betegek 65-93% -ában is észlelhető.
Az autoimmun hepatitis II típus minden esetben körülbelül 3-4% -a, a legtöbb beteg 2-14 éves gyermekek. A fő autoantigén autoimmune hepatitis II típusú - AG májhasználattal
és vese i típus Máj vese mikroszómák,Lkm-1). Az autoimmun hepatitis II II. Típusú II-t szérumban, a májsejtek májsejtjeire és a vese i típusú teaser hámsejtjeire (anti-lkm-!) Találhatók.
Egy autoimmun hepatitis III típusát izoláljuk, azzal jellemezve, hogy az oldható májkor jelenléte van (Oldható májantigén)az ANII SLA az ANA vagy az anti-Klm-1 hiányában a III. Típusú betegségekben szenvedő betegeknél gyakran érzékeli az SMA-t (35%), az antimikotriumot (22%), a reumatoid faktor (22%) és az AG májmembránon (anti- Lma) (26%).
Klinikai kép
Az esetekben 50-65% -os gyermekek klinikai képét a vírusos hepatitishez hasonló tünetek hirtelen megjelenése jellemzi. Bizonyos esetekben a betegség észrevétlenül kezdődik aspektív rendellenességekkel, a jobb hipochondrium, a kisebb sárgaság területén. Az utóbbi gyakran megjelenik a betegség későbbi szakaszában, a súlyosbodás időtartama alatt nem állandó és fokozott. A Teleangectasis (az arc, a nyak, a kezek) és a Palky erythema megjelenésével jellemezhető. A májat lezárják, és a finomítói ív szélén 3-5 cm-rel nyúlik ki, a lép mindig mindig növekszik. Gyakran az autoimmun hepatitiset amenorrhoea és meddőség kíséri, a gynecomastia fiúkban fejlődhet. Lehetőség van akut visszatérő vándorló poliartritis kialakítására a nagy ízületek bevonásával a deformáció nélkül. A betegség kezdetének egyik lehetősége láz, amely extra törlési manifesztációkkal kombinálva van.
Laboratóriumi kutatás
A vér elemzése során hipergammaglobulinémia található, az IgG koncentráció növekedése, a közös fehérje koncentrációjának csökkenése, az ESP éles növekedése. A leukopénia és a thrombocytopenia a hiperplánizmus és a portál hipertónia szindróma betegeknél észlelhető. A szérumban a májsejtekkel szembeni autoantibodok találhatók.
Diagnosztika és differenciáldiagnosztika
Az autoimmun hepatitis megkülönböztethető az "Bizonyos" és a "valószínűsíthető".
Az autoimmun hepatitis "meghatározott" diagnózisa számos mutató jelenlétét jelenti: periportális hepatitis, hypergammaglobulinemia, autoantaitell vérszérum, fokozott aktivitás a szérum transzaminázok normál koncentrációban ceruloplazmin, réz és 1 -tripsin. Ebben az esetben a szérum γ-globulinok koncentrációja meghaladja a norma felső határát több mint 1,5-szer, és a titrák (ANA, SMA és anti-lkm-1) nem
kevesebb, mint 1:80 felnőttek és 1:20 gyermekek. Ezenkívül nincsenek vírusjelek a vérszérumban, az epehúrák károsodása, a májszövetben és más szövettani változásoknak a folyamat más etiológiájában, valamint a hemotranszphus alkalmazásával és a hepatotoxikus használatával kapcsolatos egyéb szövettani változások károsodása kábítószerek. "Valószínű" diagnózis indokolt, ha a rendelkezésre álló tünetek lehetővé teszik, hogy gondolkodjanak az autoimmun hepatitisre, de nem elegendő a "meghatározott" diagnózis kialakításához.
A vérben lévő járművek hiányában (mintegy 20% -a betegek) a betegséget a transzaminázok aktivitásának növekedése alapján diagnosztizálják, a kimondott hipergammaglobulinémia, amely az IgG-tartalom szérum vértartalmában áll, jellemző Szövettani jelek és egy bizonyos immunológiai háttér (más autoimmun betegségek azonosítása a beteg gyermekben vagy rokonaiban) a májkárosodás egyéb lehetséges okainak kötelező kizárásával. A táblázatban különböző típusú autoimmun hepatitis egyes típusú diagnosztikai jelei vannak. 16-9.
16-9. Táblázat.Diagnosztikai kritériumok különböző típusú autoimmun hepatitis

A differenciáldiagnosztikát krónikus vírusos hepatitis, elégtelenség 1-ettripsin, Wilsonkonov-kór.
Kezelés
A kezelés alapja az immunszuppresszív terápia. Előírt prednizolon, azatioprin vagy kombinációjuk. A kombinált terápia ajánlott a fejlődés valószínűségének csökkentésére mellékhatások A glükokortikoidok használatából: A prednizon ebben az esetben kisebb adagban van előírva, mint a monoterápiával. Az ilyen terápiára adott pozitív válasz az autoimmun hepatitis diagnosztizálásának egyik kritériuma. A hatás hiányában azonban lehetetlen teljesen kiküszöbölni ezt a diagnózist, mivel lehetséges a kábítószerek kezelésére vagy elégtelen adagolásának megszakítására. A kezelés célja a teljes remisszió elérése. A remisszió alatt magában foglalja a gyulladás biokémiai jeleinek hiányát [aszpartataminotranszferáz (AST) aktivitása a norma felett, legfeljebb 2-szerese] és hisztológiai adatok, amelyek jelzik a folyamat aktivitását.
A prednizolonnal vagy a prednizolon kombinációval az azootricával lehetővé teszi, hogy klinikai, biokémiai és szövettani remissziót érjen el a betegek 65% -ában 3 évig. A kezelés átlagos időtartama, amíg a remisszió 22 hónap. A máj szövettanilag megerősített cirrhosisában szenvedő betegek reagálnak a terápiára, valamint a cirrhosis jeleiről, a cirrhosisban szenvedő betegek 10 éves túlélése, vagy májcirrhózis nélkül a terápia hátterében, szinte nem különbözik és 89 és 90% . A prednizont 2 mg / kg-os dózisban (maximális dózis 60 mg / nap) írja elő, majd a biokémiai mutatók heti ellenőrzése alatt 5-10 mg-mal 5-10 mg-os csökkenést eredményez. Amikor a transzamináztartalom normalizálódik, a prednizolon dózis a lehető legalacsonyabb támogatásra (általában 5 mg / nap) csökken. Ha az első 6-8 hét alatt a terápia nem normálja a májmintákat, továbbá az anosatioprint 0,5 mg / kg kezdeti dózisban előírja. A mérgező hatású jelek hiányában növelje a gyógyszer adagját 2 mg / napra. Bár a transzaminázok aktivitásának csökkenése a kezdeti 80% -ával a legtöbb beteg esetében az első 6 hetesnél fordul elő, az enzimek koncentrációjának teljes normalizálása csak néhány hónapon belül következik be (6 hónap után autoimmun hepatitis, miután 9 hónap a II típusnál). A terápia elleni ismétlések az esetek 40% -ában merülnek fel, míg ideiglenesen növelik a prednizolon dózisát. A remisszió elejétől számított 1 év elteltével az immunszuppresszív terápia megszakítását javasoljuk, de csak a máj vezérlési lyukakorlátozását követően. Ugyanakkor a morfológiai tanulmánynak jeleznie kell a gyulladásos változások hiányát vagy minimális súlyosságát. Azonban teljesen törölje az immunszuppresszív terápiát a legtöbb esetben. Az autoimmun hepatitis ismételt megismétlődésével az immunszuppresszív gyógyszerek eltörlése után előírtak
Élettartam támogató terápia prednizon (5-10 mg / nap) vagy azatioprope (25-50 mg / nap). A hosszan tartó immunszuppresszív terápia a gyermekek 70% -ában mellékhatásokat okoz. A glükokortikoid terápia hatástalanságával a ciklosporin, a cicules foszfamidot használják.
Az autoimmun hepatitis megerősített diagnosztizálásával rendelkező betegek 5-14% -ában az elsődleges kezelési ellenállást figyelték meg. A betegek közül ez a kis csoport egyértelműen a kezelés megkezdése után 14 nap elteltével világosan elosztható: nem javítják a májmintákat, és a szubjektív jólét ugyanaz marad, vagy akár romlik. A csoportban szenvedő betegek közötti halálozás magas. A májtranszplantációs központok kötelező konzultációjával foglalkoznak, mint például azoknak a betegeknek, akik a kezelés hátterében vagy befejezése után a terápiával szemben rezisztensek. Az ilyen betegek Medicase kezelése általában hatástalan, a glükokortikoidok nagy dózisban történő vételének folytatása csak értékes idő elvesztéséhez vezet.
Megelőzés
Az elsődleges megelőzés nem tervezett. A másodlagos a betegek rendszeres szubsztenzári megfigyelése, amely rendszeresen meghatározza a májenzimek aktivitását, a γ-globulin tartalmát és az autoantitesteket az ismétlődés időben történő diagnosztizálásához és az immunszuppresszív terápia javításához. Fontos pillanatok: A naprendszerének való megfelelés, a fizikai és érzelmi terhelések, az étrend, a vakcinázás, a gyógyszerek minimális vétele. A hepatoprotektorok és a glükokortikoidok karbantartási terápiájának időszakos tanfolyamai jelennek meg.
Előrejelzés
A kezelés nélküli betegség folyamatosan halad előre, és nincs spontán remisszió. A jólét javítása rövid távú, a biokémiai mutatók normalizálása nem fordul elő. Az autoimmun hepatitis kimenetelében a makronoduláris vagy mikronoduláris típusú máj cirrhosis alakul ki. Állítható prognózis az elsődleges kezelési ellenállású gyermekeknél. Az immunszuppresszív terápia hatástalanságával a beteg májtranszplantáció látható. A májtranszplantáció után az autoimmun hepatitisben szenvedő betegek 5 éves túlélése több mint 90%.
Az emésztőrendszeren keresztül továbbított egyik legveszélyesebb betegség a botulizmus. A betegség néhány órával a botulin baktériumok testének belépése után jelenik meg, és hányás, fejfájás és gyomorfájdalommal kezdődik, de a hőmérséklet általában nem emelkedik. A betegség gyorsan fejlődik, és egy nap után vezethet a látás rendellenességéhez, az izmok és a halál bénulásához. A botulin baktériumok a talajban élnek és oxigéntes közegben való szorzás (baktériumok viták nagyon ellenállnak a különböző környezeti tényezőknek). A baktériumok botulizmus belép az emberi test zöldséggel, gomba, rosszul letiltott konzervek.
Másik veszélyes betegség Ez Salmonellia (baktériumainak - Salmonella). A Salmonellia fertőzés a termékeken keresztül történik - tojás, tej, hús. Ebben a betegségben gyakori szék (hasmenés) van, a beteg gyorsan gyengíti és meghalhat. A betegség magas hőmérsékleten kezdődik, hányás, gyomorfájdalom.
Egy másik fertőző betegség nagyon veszélyes - kolera, amelyet baktérium okoz - kolera vibrin. A kolera fertőzés akkor következik be, ha a szennyezett tartályokban fürdik a vizet, valamint fertőzött vízzel történő mosáskor. A fertőzés akkor fordulhat elő, ha az élelmiszer fertőzött táplálkozás vagy mosás során, valamint a szennyezett kézzel. Ezenkívül a Cholera vibriumokat át lehet szállítani a legyekbe.
Glitstic betegségek (Helminthiasis)
A Gliste-betegségek okai nem felelnek meg a higiéniai és az élelmiszer-bevitel szabályaihoz, a férgek tojással fertőzöttek.
Askarida - Kerek féreg, éljen egy személy belsejében, hossza eléri a 35 cm-t. Ascaride lárvák fejlődnek a bélben és hepatikus bécsi Menj be a májba, a szívbe, a traceától, a larynxba, a torkába, akkor visszatérnek a belekben, ahol felnőttekké válnak. Ascarides okozhat hasi fájdalmat, hányást és még appendicitis. Ascaris lárvák, amelyek a tüdőbe esnek, a tüdő gyulladást okozhatnak.
A lapos féreg lárvái - sertéshús (valamint egy bika lánc) emberi izmokban alakulhatnak ki, súlyos betegségeket okozva.
A férgek nagyon nagy termékenység (például az egyik Asskarid nőstény elhalasztja akár 200.000 tojást naponta, ami így a széklet a külső környezet lehet tartani a talajban több évig).
A gyomor és a 12Rins betegségek
Gyomorhurut - Gyulladás a gyomor nyálkahártya, amely, mivel a különböző okok (baktériumok, mentális sérülés, a szabálytalan fogadását gyógyszerek, stb) nem tud megbirkózni a hatásait sósav és a pepszin a gyomorban.

Ha a gastritis nem kezdik kezelni, akkor a gyomorfekély előfordulhat (a nyálkahártya károsodása, amely a legsúlyosabb esetekben a gyomorfalon lyukos lyukhoz vezethet). Gyakran egy 12 tumpest-bélfekély is van (és része, amely a gyomorba megy).
Máj- és epehunder betegségek
A máj szenved a táplálkozási higiénia be nem tartása. A sejtek halálának egyik oka lehet a máj - hepatitis gyulladása (ez a különböző okokból eredő gyulladásos májbetegségek teljes neve és különböző kezelést igényel). A hepatitis egyik jele sárgaság - a páciens bőrének sárgulása a máj akadályfunkciójának megsértése miatt. Gyakran a hepatitis vírusos jellegű. A betegség kórokozója a külső környezetben rezisztens vírus, amely csak az ember számára patogén. Ha az idő múlásával megszünteti a májpusztulás okát, akkor az érintetlen testrész része regenerálódhat.

Az epehólyagból álló anyagok bizonyos körülmények között az epehólyag képződik epe kövek. A kövek irritálják az epehólyag falát, ami gyulladásukhoz vezet - akut charest. Ha a kövek átfedik a hasnyálmirigy gyulladását, akkor a gyulladás fejlődik - hasnyálmirigy-gyulladás. Ha a busty buborék kövei ismételt fájdalomrohamokat okoznak, eltávolítják őket (néha az egész epehólyagot eltávolítják).
A gyomor és a belek betegségeinek megelőzése.
Az emésztőszervek betegségeinek fő és legfontosabb megelőzése, és nemcsak azok, az egészséges életmód megtartása. Ezek közé tartoznak az elutasítás káros szokások (Dohányzás, alkohol és egyéb), rendszeres fizikai kultúraosztályok, a hipodynamia kizárása (vezet a mozgatható életmód), a munkaügyi és rekreációs rendszerek betartása, teljes alvás és egyéb. Nagyon fontos, hogy teljes, kiegyensúlyozott, rendszeres táplálkozás legyen, amely a szükséges anyagok (fehérjék, zsírok, szénhidrátok, ásványi anyagok, mikroelemek, vitaminok), a testtömegindex megfigyelése.

Továbbá a profilaktikus intézkedések közé tartoznak az éves orvosi vizsgálatok, még akkor is, ha semmi sem zavarja. 40 év elteltével évente ajánlott a hasi szervek és az esophagastroduodenoszkópia ultrahangos vizsgálatának elvégzésére. És semmiképpen sem indítható el betegség, amikor a tünetek megjelennek az orvosnak, és nem vesznek részt önmagukban vagy csak népi gyógyászatban.
Ezeknek az intézkedéseknek való megfelelés segít elkerülni vagy feltárni és időben kezelni a betegségek kezelését, nem csak az emésztőrendszert, hanem a test egészét is.
A gyomor és a belek betegségeinek táplálkozása.
Az emésztőrendszer betegségeinek táplálkozása különlegesnek kell lennie. E tekintetben országunkban az orosz orvostudományi akadémia olyan speciális étrendet dolgozott ki, amelyek alkalmasak az emésztőszervek betegségeire, de más rendszerek is (az étrend jelenik meg a cikkekben betegségek). Az emésztőszervek betegségeinek kezelésére speciálisan kiválasztott étrend szükséges, és a sikeres kezelés kulcsa.
A hagyományos enterális táplálkozás lehetetlenségével parenterális előírva van, vagyis, ha az anyag szükséges organizmusai azonnal a vérbe kerülnek, az enyém emésztőrendszer. Ennek a táplálkozásnak a célja: teljes nyelőcső dysphagia, béleltávolítás, akut hasnyálmirigy-gyulladás és számos más betegség. A parenterális táplálkozás fő összetevői - aminosavak (poliamin, aminoofusin), zsírok (lipofundin), szénhidrátok (glükózoldatok). Az elektrolitok és vitaminok is bevezetettek, figyelembe véve a test napi szükségletét.
- az étvágy megzavarása;
- hányinger és hányás;
- gyomorégés és súlyosság;
- puffadás és meteorizmus;
- széklet megsértése (hasmenés vagy székrekedés);
- a dermatológiai problémák megjelenése (sárga bőr).
Az emésztőszervek elsődleges okai:
- Élelmiszer száraz;
- nagyon meleg, fűszeres ételek fogyasztása;
- alkohollal való visszaélés;
- tobacocco;
- alacsony minőségű élelmiszertermékek fogyasztása;
- nincs áram üzemmód;
- evés és "étel az úton";
- probléma rágógéppel;
- Önkezelés és ellenőrizetlen gyógyszerek;
- feszültség.
A gasztrointesztinális traktus másodlagos okai:
- cukorbetegség;
- anémia;
- elhízottság;
- hypovitaminosis;
- a vesék és tüdőbetegségek;
- genetikai tényezők;
- az emésztőrendszerek fejlesztési hibái és jóindulatú daganata.
A megelőzés az emésztőrendszer megelőzését jelenti felsorolt \u200b\u200bnegatív tényezők és a kísérő betegségek követik a funkcionalitást az emésztőszervek kell folyamatosan.
- rossz szokások elutasítása;
- rendszeres fizikai erőfeszítés;
- a munkaerő és a pihenő rendszerek betartása;
- kiegyensúlyozott és rendszeres táplálkozás;
- az injekciós tömegindex feletti irányítás;
- az éves orvosi vizsgálatok áthaladása.
Tippek a táplálkozási listák megelőzésére az emésztőrendszer
Az emésztőrendszer-megbetegedések megelőzése az élelmiszerek fogadásának szabályai szerint összhangban van:
- Csökkentse az alkohol minimális fogadását. Legfeljebb 150 gramm alkoholtartalmú ital hetente. Az emésztőszervek nyálkahártyái etil-alkohollal szenvednek.
- Kizárja a szénsavas italok használatát.
- Óvatosan rágja az ételt.
- Ne vegyen vissza sült ételeket, és ne hűtsön le az elsőt.
- Limit füstölt, éles, sós, marinádok, tartósítószerek. Használatuk serkenti a gyomorlé termelését, irritálja a nyálkahártyát, ami gasztritiszhez vezet.
- Vásárláskor ellenőrizze a termékcímkét. Ne vásároljon olyan élelmiszereket, amelyek mesterséges színezékeket, tartósítószereket, íz és aroma helyettesítését tartalmazzák. Ez csökkenti a termékekkel végző toxinok számát.
- Enni a rostban gazdag termékeket. Ez egy csomó gyümölcs, zöldség, friss zöld, teljes gabona croups. Az élelmiszer-szálak felgyorsítják az élelmiszerek áthaladását és normalizálják a súlyt.
- Készítsen edényeket a növényi zsírok, pörkölt és forraljuk fel. Sült és sült a nehéz ételekbe, a hasnyálmirigy, a máj, az epevezetékek betöltése.
- Italok és élelmiszerek használata meleg, nem meleg vagy hideg. A nyelőcső epitéliumának égési és rendellenességei, a bél fekélyekhez vagy rákhoz vezet.
- Az emésztőrendszer betegségeinek megelőzésére napi másfél vagy két liter vizet inni. Tea, kávé és egyéb italok nem vesznek figyelembe.
- Ne nyúljon a gyomrát túlmelegedéssel. Alacsony hiányos részek és gyakori (napi 6-szor) a teljesítmény a testtömeg normája.
- Inni egyszerre.
Ne hagyja figyelmen kívül a megfelelő energiaüzemet, mivel alapja az emberi emésztőrendszer betegségének megelőzéséhez.

Dohányzó
A nikotin kóros változásokat okoz az emésztőrendszer munkájában. A szájüreg, a nyálkahártyák, a nyelőcső, a gyomor, a belek, az emésztőmirigyek szenvednek.
- Forró füst nikotin gyantákkal, a szájba esik, megsérti az emésztési csomó kialakítását, mivel csökkentik a nyál termelését.
- A fogorvosi zománc és az ínyek, a mérgező anyagok elpusztítják őket, ami karikát, periodontalózist, gingivitiset okoz.
- A dohányzó, a nyelőcső és a gyomor szigorítására reagál az edények szűkítésével és a gyomorlé savasságának változása. Az eredmény a gyomorégés, az émelygés, a hányás és a vérellátás megsértése a nyálkahártyáknak. E háttérrel szemben kifejeződésük megtörténik, és fekélyek és rák alakulnak ki.
- A májra gyakorolt \u200b\u200bhatás megnövekedett terhelés, Az epe öröme, amely véget ér a kolecisztitis és a gallkő-betegség. A toxinok semlegesítésének túlzott intenzitása cirrhosishoz vezet.
- A hasnyálmirigy reakciója a mérgek átvételére - patológia az enzimek kialakulásában az élelmiszer emésztéséhez. A jogsértések eredménye krónikus pancreatitis, DPK fekélyek, cukorbetegség.
- A bélben a nikotin hatása alatt a tápanyagok felszívódása zavart. Vannak problémák a zsírcserére, avitaminosis, colitis.
- A bélben lévő vérkiáramlás diszfunkciója hemorrhoidokat és vérzési csomópontokat okoz.
A GTI betegségek megelőzéséhez adja fel a dohányzást. Az első 2-3 hónapban ne igyon kávét és teát, amely stimulálja a dohányzás vágyát. Ha abbahagyja a dohányzást, azután:
- csökkentse a dohányzó cigaretták számát naponta;
- ne cserélje ki a cigaretta étkezését;
- ne dohányozzon üres gyomrot;
- ne igyon kávét az eltemetett cigaretta után.
Az élelmiszerek elnyelésének elmulasztása az étrend megfigyelésével állapítható meg, és a gyógyszereket az emésztés javítása érdekében lehet megállapítani.

Mezim
Mezim látható számának csökkentése evés emésztő enzimek, problémákkal a metabolizmus, a gyulladásos folyamatok, a gyomor nyálkahártyáját. Az 1-2 tablettát egészen az evés előtt vagy az evés közben kell elvégezni, nem pedig nagy mennyiségű folyadékot (gyümölcslé, víz) fogyasztani. A MESIMA maximális adagja felnőtteknek és 12 évesnél idősebb serdülőknél nem haladhatja meg a 15-20 ezer EB-t. Farm. egységek. Lipáz / kg, gyermekek számára - 1,5 ezer eb. Farm. egységek. Lipáz / kg. Ellenjavallatok: A hasnyálmirigyek, az akut hasnyálmirigy-gyulladás, az akut hasnyálmirigy-gyulladás, a mechanikai akadály miatt.
Ünnepi
A kábítószer segít gyorsan javítani az emésztési folyamatok, a hasnyálmirigy, a hemicellulóz és a bika epevont. Ellenjavallt:
- hasnyálmirigy-gyulladás az akut szakaszban;
- sárgaság;
- májgyulladás;
- bélelzáródás;
- allergiák;
- cukorbetegség.
1-2 tabletta naponta 3-szor vesz részt az étkezés után vagy közvetlenül az étkezés után. Ne rágja meg, mosson kis mennyiségű folyadékkal.
Anzystal
Megmutatja a rágási folyamatok megsértését az egyénekben protézis fogakkal, sérült pofákkal vagy ínyekkel. Mellékhatások: Allergiás megnyilvánulások kiütés és szakadás, hányinger, hasmenés, kellemetlen érzés a gyomorban. Vegyünk 1 tablettát (Dragae) 3-szor a lustaságban étkezés közben vagy után.
Somilaza
A gyógyszer kitölti az emésztő enzimek hiányosságait a növényi és állati zsírok felosztásával. Az egyes intolerancia jelenlététől eltérő ellenjavallt nem áll fenn. Vegyünk 1-2 tablettát naponta 3-szor az étkezés közben / után.
Érzelmi instabilitás
A stressz hatással van az étvágyra, az élelmiszer-emésztésre, a sebességváltó funkcióra. Mivel nehéz reagálni a negatívra, akkor megtanulják, hogyan kell megtartani az érzelmeket a zsinórban. Ne ütközzön, vigyázzon az idegsejtekre. A modern ajánlások a meditációs gyakorlatok fejlesztése, a pszichológiai állapot automatikus ellenőrzése és ellenőrzése.
A pihenés során tanulási türelemre van szükség. Próbáljon pozitív érzelmeket állítani a jövőben. Ha nyugodt maradsz, nem segít semmit, majd változtassa meg a kimerítő munkát, egy tisztességtelen környezetet vagy életmódot.
Tippek az emésztőszervek betegségének megelőzésére vonatkozó stresszállóság fenntartásához:
- a megfelelő táplálkozás magas tartalmú D-vitamin, enni halat - tonhal, lazac, makréla;
- napfürdő a levegőben vagy szoláriumban, az ultraibolya felemeli a D-vitamin tartalmát;
- fizikai kibocsátás fitnesz;
- pszichológiai tréningek, önelemzés, pszichológus problémáinak megvitatása.
A kábítószerek hatása
A legtöbb gyógyszer mellékhatásai vannak. Az önkezelés alkalmazása előtt vegye figyelembe a kockázatokat. Olvassa el az utasításokat, amelyet ez befolyásol, vagy hogy az orvostudomány, és adja fel, ha az emésztőrendszer negatív hatásairól van szó.
Például a dysbacteriosis az antibiotikumok, hashajtó és szorbensek ellenőrizetlen vételének eredménye. A kalcium- és káliumkészítmények befolyásolják a nyelőcső, az aszpirin okozza a gyomornyálkahártya irritációt.
Az antibiotikumok számos veszélyt jelentenek a gyomor-bél traktusra az első helyen. Elpusztítják a rosszindulatú szervezeteket és a hasznos mikroflórát. Az antibakteriális terápia után a bélműködési zavarokat kell kezelni és visszaállítani a hasznos mikroorganizmusok egyensúlyát. Az ajánlott eszközök listája:
- laktobakteriális - rendszeres, biobakton;
- bifidobacterial - bosporin, bibinorm;
- symbiotics -2lex, bifidin;
- probiotikumok plusz prebiotikumok - normobaktikus, algilac;
- szorbens - aktivált szén, biofirdumbacterin forte.

- Az AIRA infúziója. Az egészséges élelmiszer promóció hozzájárul az infúzió használatához a levegő gyökeréből. A készruházat a száraz nyersanyagok kanállal készült, egy pohár forró vízzel gőzölgő és iszap. A főtt folyadékoldat félig felosztja és inni a nap folyamán kétszer. Az ellenjavallat túlsúlyos, mivel a szerszám étvágyat okoz.
- Gyümölcsök Anisa. Meg kell őrölniük, majd egy kanálot egy pohár forró vízre. Fél óra, hogy ragaszkodjon egy meleg helyre, naponta háromszor fele egy pohár. Távolítsa el a meteorizmust.
- Bazilika tea. Az eszközt főzzük és megvédik 30 percet. Ezután az átlátszó megoldást összeolvasztják és két napra tervezték. Távolítsuk el a puffert.
- Dyagil gyógyszertár. Mérgező növény, de az ajánlott dózisokban segít harcolni a nyitás elégtelenségével a gyomorban. A gyökerek zúzódnak, egy 20 g egy részét 10 percenként forraljuk. Ezután a készítményt szűrjük és naponta kétszer elfogadják.
- Ajánlott eszközök kamilla gerendák gyógyszertár és Calendula. Ezek hatékonyak a gyulladásos folyamatok ellen a gyomor-bélrendszerben, és megakadályozzák a rosszindulatú mikroorganizmusok terjedését. Vegyünk egy oszlopot egy pohár főtt szemcsés kanállal 500 ml forrásban lévő víz 20 perccel minden étkezés előtt.
- Az emésztési ital javítása reggel apple ecet Vagy a citrommal. Egy teáskanál ecet, egy pohár citrom bögre elég.
Normalizáló emésztés magában foglalja a levendulát és a melisális teát, a jarrow és a gyömbér gyökereit, ivott egy italt a cikóriától.
 3945
Tatyana Kuritskaya
23.04.2018
3945
Tatyana Kuritskaya
23.04.2018
A duodenális fekélyek megelőzése különböző módszerek és módszerek komplexuma, amely megakadályozza a nyálkahártya és a gyomor nyálkahártyájának hibáinak előfordulását. A fekély komoly és kellemetlen betegség, szakmai kezelést igényel. A cikk különböző típusú megelőző intézkedéseket ír le, amelyekkel a betegség elkerülhető. A duodenális bél megelőzésére irányuló intézkedések a yabzh megelőzésének alapjaira ...
 1547
Tatyana Kuritskaya
09.04.2018
1547
Tatyana Kuritskaya
09.04.2018
A rosszindulatú folyamat kialakulásának valószínűsége a belvárosban növekszik az életkorral. A statisztikai adatok szerint a betegség kedvezőtlen fejlesztési tendenciát mutat (≈ 48% -os túlélés), és az elmúlt években a patológia megfiatalítása volt. A vastagbél és a rektális rák megelőzése olyan egyszerű intézkedések összetettsége, amelyek segítenek megakadályozni a rosszindulatú folyamat fejlődését. Étterem Rákmegelőzés Egyenes ...
 8133
Galina Sorohan
02.04.2018
8133
Galina Sorohan
02.04.2018
Galina Soroan - Gastroenterologist. Ultrahangos orvos egy multidiszciplináris orvosi központban Yanko Medical. Nemzetközi konferenciák, kongresszusok, szemináriumok, amelyek a gasztroenterológia és a belső betegségek problémáinak szenteltek. A gasztroenterológia és a hepatológia terápiájáról szóló cikkek szakértője és szerzője. A gyomorfekély és a duodenális fekély (DPK) megelőzése a betegség kialakulásának megakadályozására irányuló tevékenységek összetettje. Pay ...
 2681
Tatyana Kuritskaya
02.04.2018
2681
Tatyana Kuritskaya
02.04.2018
A gasztrointesztinális traktus onkológiai betegségei vezető helyet foglalnak el az emberi test rosszindulatú elváltozásai között, ezért a bélrák megelőzése a tényleges probléma. A bélrák incidenciájának csökkentése érdekében fontos az onkológia megelőzése. A rákos neoplazmák 60% -a az urbanizáció és a helytelen életmód következményei. A zsírbélrák megelőzése a vastag bélrák óta, amely ötven éves, ...
 1929
Tatyana Kuritskaya
30.03.2018
1929
Tatyana Kuritskaya
30.03.2018
Incidencia statisztikák rosszindulatú neoplazmák A gyomor kiábrándító - közel 800 ezer új áldozat minden évben a világ körül. A gyomorrák megelőzése a szörnyű betegség figyelmeztetésének szükséges hatékony mérése. Kövesse a gyomorrák megelőzésére vonatkozó szabályokat, vagy figyelmen kívül hagyja őket - tudatos választás mindegyik. A rák elsődleges megelőzésére szolgáló gyomorrákos intézkedések elsődleges megelőzése az egészség védelmére irányul ...
 3784
Tatyana Kuritskaya
26.03.2018
3784
Tatyana Kuritskaya
26.03.2018
Május 29-én a világ gasztroenterológiai szervezete egészséges emésztési napot hozott létre, felhívta a figyelmet a gyomor és a belek megelőzésére. A gasztrointesztinális betegségek megelőzése elsődleges, másodlagos, egyéni megelőzésből áll. Az elsődleges megakadályozza az egészséges emberek patológiájának fejlődését, a másodlagos a betegségek korai felismerését célozza. A gyomor és a belek egyéni megelőzése tartalmazza a tablettákat, porokat, szuszpenziókat, ...
Az emésztőrendszer fertőző betegségeinek az emberekben vagy a gasztrointesztinális fertőzések hatalmas olyan betegségcsoportok, amelyek különböznek a veszélyt, az inkubációs periódus, a gravitáció mértéke stb. Mivel befolyásolják a beleket és a gyomrot, intesztinális fertőzéseknek minősülnek, vagy fertőző betegségek Emésztőrendszer.
Nézetek
Többfajta fertőzés. A besorolást az emésztőrendszer fertőző betegségeinek okainak típusa alapján végzik. Három általános csoport megkülönbözteti:
- Bakteriális.
- Vírusos.
- Étel.
Az áramlás - akut gyulladásos folyamat és aszimptomatikus kocsi is megkülönbözteti. Az élelmiszer-mérgezés nem vonatkozik a fertőzésekre, mivel nincsenek a kórokozó.
A bélfertőzések típusai

A bélfertőzések a gasztrointesztinális traktusba lokalizálódnak, élesen haladnak, gyulladást okoznak a nyálkahártyákban, megzavarják az emésztési folyamatokat, amelyek az általános állapotban éles romlással járnak.
Az esetek körülbelül 90% -át kábítószer nélkül végzik, de feltéve, hogy a víz és az elektrolit egyensúly teljes feltöltése a szervezetben. Ennek nélkül is, még egy könnyű alak is súlyos szövődményekhez vezethet. És csak az esetek 10% -ában gyógyszeres terápiát igényel. Ezek a 10% -os kezelés nélkül végzetes kimenetelhez vezethet.
Milyen fertőző betegségek vannak az emberekben? A kórokozók vírusok és baktériumokká válnak, a legegyszerűbb (protozo-). Ezután figyelembe kell venni a leggyakoribb bélfertőzéseket.
Vírusos

Az emésztőrendszer fő fertőző betegségeit okozó vírusok:
- Enterovírus.
- Norovírus.
- Rotavírus vagy bél influenza, stb.
A fertőzés egy táplálkozással, kontaktus-háztartásgal (beteg vagy hordozó), aerogén módon, a mosás nélküli kezeken keresztül, a nem töltött víz használatakor.
A vírusok befolyásolják a gyomor falát és a vékonybél, a légzőrendszer. A betegség gyakrabban fordul elő az őszi téli időszakban. A megfelelő megközelítéssel a gyógyítás a 7. napon fordul elő, de a hónap folyamán egy személy marad fertőző fuvarozó.
A vírusfertőzések kezelése - tüneti, az alap az étrend, bőséges ivás a vízelektrolit egyensúly helyreállítása és a tünetek gyógyszereinek helyreállításához. Ajánlott karantén.
Bakteriális

Az emésztőszervek bélbaktériumfertőző betegségeit tartalmazzák:
- Staphylococcus fertőzés.
- Bélpálca.
- Salmonella.
- Shigella - Több törzs.
- Typhoid typhoid típusú, paratulizmus, botulizmus, kolera akut fertőzései.
- (Fehérje, a Cinema Stick) a test hatással lehet a bélre, miközben csökkenti az immunitást. Purulens folyamatokat okoz.
A bakteriális csoport betegségeinek gyakrabban vezetnek komplikációkhoz, ezért veszélyesebbnek számítanak.
A fertőzés útjai - a kapcsolat és a fogyasztók és a széklet-orális. A baktériumok befolyásolják a gyomrot, a belek, a húgyúti utakat. A fertőzések csoportjának összetettsége az, hogy a mikroorganizmusok a haláluk után is megkülönböztetik a toxinokat, és olyan mennyiségekben, amelyek mérgező sokkokat okozhatnak. Ezért a kezelés feladata nem csak a kórokozó megsemmisítése, hanem a testből származó toxinok visszavonása is. A fő szerep az antibiotikumokhoz tartozik, de csak a megfelelő vétel és a teljes körű pályán. A baktériumok nagyon könnyen válnak érzéketlenek.
Az emésztőrendszer fertőzésének általános tünetei
A fertőzések tünetei az oktatóanyagtól függenek, de van is Általános tünetek. Az első megnyilvánulások a fertőzés után nem azonnal felmerülnek, akár 50 óráig is áthaladhatnak. azt lappangási időa bélfalba való behatoláshoz, a toxinok reprodukálásának és elosztásának kezdete. A időtartama ilyen rejtett időszakban a kórokozók más: például a szalmonellózis - 6 óra és 3 nap, és abban az esetben a kolera - 1-5 nap, de gyakrabban a tünetek vannak jelölve 12 óra eltelte után.
Egy enyhe malace gyorsan helyettesíti a fájdalmat a gyomorban. Vannak hányás és hasmenés. Megjelenik a hőmérséklet növekedése, a hidegrázás és a különböző fokú mérgezések jelei.
A hányás és a hasmenés gyorsan megszűnik a test, és ha a kezelés nem indul el, visszafordíthatatlan változások következnek be - a kardiovaszkuláris tevékenységek megsértése és a vesék munkája halálig.
A hőmérséklet 38-39 fokos növelhető, de például a kolera-nál normálisan marad, és a staphylococcus alatt gyorsan normalizálódik.
Hányáskor az élelmiszer maradványai először figyelmen kívül hagyják, majd gyomorlé, epe és fúrt folyadék. A hányás növekedése gyakori.
A gyomorfájás akut vagy új, megragadja, a lokalizáció eltérő. A meteorizmus, a zaklatás, a fúrás, a kolikon kísérte.
A dysentery esetében a TENESMS jellemző - hamis sürgetek Egy széken.
A hasmenés különböző módon nyilvánul meg a kórokozótól függően.
Amikor Heller Cal emlékezteti a rizs kivágást. A Salmonellosis esetében a nyálkahártyával ellátott folyékony zöld szeletelt szék jellemző. A dizentériával a nyálka és a vér elhagyja a jelenetet. A szék frekvencia más.
Általános gyengeség és elbocsátások - a mérgezés és a dehidratáció eredménye. Ugyanezen okból az impulzus, a légzés, a vérnyomás csökkenése, a bőr sápadt. Az étvágytalanság gyengesége és éles romlása is van.
Az esetek 70% -ában megjelenik a súlyos szomjúság, a beszéd dehidráció. Ez görcsökhez, arrhythmiákhoz vezet. Lehet, hogy a tudatvesztés, a hypovolemiás sokk.
Kérjen orvoshoz fordulni. Csak a nosológia meghatározására szolgáló panaszok nem lesz képes fertőzni, de állítólagos diagnózist hozhat létre.
Vírusbetegség klinikája
A vírus gasztrointesztinális fertőzésnek 3 fő áramlása van:
- Könnyen. A betegség, a szubfrile vagy a normál hőmérséklet. A rotavírus fertőzést bélindősnek nevezik. Ebben az esetben Arvi katar-tünetei vannak: orrfolyás, pneumonia, köhögés. Ezután csatlakozzon a rozsdásodik, fúrás a has, a meteorizmus. A felnőtt klinikát gyakran törölték, így az ilyen betegek fertőzésforrásként szolgálnak, továbbra is aktívan dolgoznak. A szék (koporsó) gyakorisága naponta legfeljebb 5-szer. Különleges kezelésre nincs szükség.
- Átlagos súlyosság. A hőmérséklet emelkedése lázas számjegyek. Hányás többszörös, dehidratációval. A has megszakad, a hasmenés naponta 15-szer, éles kellemetlen szaga, hab. Sötét, sáros, súlyos szomjúság öntözése.
- Nagy alak. Szék naponta 50-szer, fájdalom a különböző mértékű súlyossági fokok gyomrában, excaciózisban. A hipovolemiás sokk fejlődése a nyomás kialakulása, a diurézis nem több, mint 300 ml naponta. A bőr folyik, földes-szürkés, az arc rámutat. A nehéz formákat gyengítettek és az időseknél figyelik. A százalékos arány nem haladja meg a 25% -ot.
A bakteriális fertőzések klinikai képe

A Dieseneria egy fertőző betegség, amely mindenütt, gyakrabban fordul elő a nyáron. A baktériumok shigellas által okozott. A forrás páciens, valamint mosás nélküli zöldségek vagy gyümölcsök, fertőzött víz, vagy fürdés közben a tavakban. Még mindig kapcsolódik a mentalitáshoz - az emberek gyakran megbirkóznak az úszás szükségességével.
A Salmonellosis talán a leggyakoribb fertőzés, amely az egész évben aktív. A Salmonellez kórokozói szeretnek fészkelni a romlandó termékekben, míg külsőleg és szaga ezeket a termékeket frissnek tekintik. Különösen a szalmonella szerelmi tojás, tejtermékek és hústermékek, kolbászok. A baktériumok a tojáson belül vannak, és nem a héjon. Ezért a tojások mosása nem menthető a fertőzésből.
A Salmonella nagyon túlélő, 70 fokos meghal 10 perc elteltével. Alacsony forráspontú, sózás, füst, tökéletesen túlélik a vastag darabokat. A tevékenység több hónapig mentésre kerül.
A szalmonellizációs formák osztályozása:
- lokalizált;
- általánosított;
- a baktériumok izolálása.
A lokalizált forma a leggyakoribb, az első nap minden tüneteival alakul ki. Veszélyes szövődmények. Erősen áramlik a fertőzés gyermekeiben.
Staphylococcus feltételes és patogenten, a bél mikroflóra normál állapotában nem fog fejlődni. Az aktiválás akkor következik be, ha az immunitás csökken.
A Staphylococcus bélfertőzés nagyon lassan fejlődik, és első megnyilvánulásai - a torok orrfolyása és gyulladása, nem túl magas hőmérséklet.
A klinika ezután hasonlít egy tipikus élelmiszermérgezésre. Tünetek:
- hasi fájdalom;
- hányás;
- hasmenés vérrel és nyálkahártyával;
- teljes gyengeség.
A fertőzött termékek gyakran sütemények, saláták, krémek, tejtermékek, tojások. A staphylococcus keményen kezelte a mutáció és az antibiotikumok ellenállása miatt.
Klebseyella és a bél pálcát aktívan viselkednek a gyengülő immunitás - a kisgyermekek és az idős emberek, a műtét után, cukorbetegeknek, hematológiai betegségek, alkoholisták. Élesen tart. Probiotikumokkal és bakteriofágokkal kezelik.
A Kokkobacillla bélfertőzést okoz, amelyet Iraciniosisnak neveznek. Általában a csecsemőkön és a fiatal férfiakban fordul elő. Az állatok hordozói rágcsálók, állatállomány. Az antibiotikumok hatástalanok, a kezelés tüneti. Legfeljebb 5 napig cselekvés közben.
A bélrendszeri elemzés, az Escherichiosist ugyanolyan név baktériumok okozzák - az Echryochia. A fertőzés befolyásolhatja a beleket, az epe- és húgyúti utakat. Leggyakrabban a korai csecsemők és a kisgyermekek szenvednek tőle.
Elsősegély

Az emésztőrendszer (fertőzés) intesztinális betegségeinek (fertőzés) kialakulásának támogatása az első tünetekben kezdődik. Lehetséges, hogy a problémát a testhőmérséklet, a hasmenés és a hányás gyors növekedése lehet. Az általános feltétel gyorsan romlik. Azonnal kell hívnia egy mentőt. Az orvosi intézkedések megérkezése előtt szükség van néhány intézkedést - öblítse le a gyomrot, tegye a tisztító beöntést, vegye be a szorbent.
Gyomormosás
Szükséges eltávolítani a toxinok legalább részeit a testből. A gyomor mosásának vízszobájának hőmérséklete, italok 2-3 csésze, hányás okozhat. A modern protokollok szerint az emésztőrendszer megoldása nem szívesen használható az emésztőrendszer oldatának mosásához. A hatékonyság szerint nem jobb, mint a szokásos víz, de nyálkahártyát okozhat.
Tisztító beöntés és szorbensek fogadása
Az emésztőrendszer fertőző betegségeivel is segít eltávolítani a baktériumok toxinjait. Egyszerű forralt vizet használnak, de csak szobahőmérséklet. A hideg víz görcsöt okoz, és a forróság növeli a toxinok felszívódását.
Szorbs. Bármely szorbens alkalmas ("Lactofilter", aktivált szén, "smect", "foszfhalugel", "szorbex"). Hamarosan érkezhetnek. A toxinokat abszorpcióval távolítják el és csökkentik a mérgező szindróma szintjét. Ne lépje túl az ajánlott adagot.
A bélfertőzésekkel végzett folyadék a test számára először szükséges. A főtt vizet, az ásványi anyagot, a zöld tea nélkül fogyaszthatja. A recepciót kis részekkel kell elvégezni, de gyakran - 5 Sip 10 percenként.
A segítség többi része már a kórházban lesz. Az emésztőrendszer fertőző betegségének elleni fő gyógyszerek a diagnózis után kerülnek kinevezésre.
Diagnózis létrehozása
A páciens vizsgálata és a részletes anamnézis gyűjtése mellett a vérbiokémia azonosítja az elektrolitok és a belső szervek megsértésének azonosítását, vérvizsgálatot végezzen. Meg kell határozni a kórokozót és az etiológiai kezelés kinevezését.
Megelőző intézkedések

Az emésztési rendszer fertőző betegségeinek kialakulását megelőzheti, elsősorban a személyes higiéniai szabályoknak való megfelelést, és szükséges:
- Mossa le a kezét, miután meglátogatja a WC-t, térjen vissza az utcáról.
- Külön ételek a betegből és a mindennapi elemeiből.
- Vásároljon termékeket olyan üzletekben, ahol van egy tanúsítvány és engedély.
- Alaposan mossa meg a zöldségeket és gyümölcsöket, még hámozott héj; Elrontották, hogy eldobják, anélkül, hogy az elv ", jobb bennünket, mint a medencében."
- Inni csak szűrt vagy főtt vizet. Nem tudsz inni a Wells és a tározók.
- Saláták, hogy felkészüljenek a szupermarketekben kész vásárlás nélkül. Tartsa be a tárolási időtermékeket - hús, tej, tojás stb.
Az emésztési rendszer fertőző betegségeinek megelőzése nemcsak a kéz tisztaságában van, hanem nem próbálja ki a mosás nélküli gyümölcsöket a piacon, ne szerezzen meg a vágási hibát.
A kezelés és a diagnózis időszerűsége fontos. Ehhez, amikor a gyermek fertőző betegségben vagy felnőtt jelekben jelenik meg, az emésztőrendszert azonnal az orvosra kell alkalmazni.