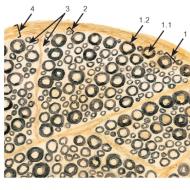
हड्डियों और जोड़ों की एक्स-रे परीक्षा। एक्स-रे लक्षण। भड़काऊ हड्डी रोग मेटास्टेसिस स्तन कैंसर
संस्था का नामविषय पर विकिरण निदान पर सार: हड्डियों और जोड़ों की एक्स-रे परीक्षा।
पूरा कर लिया है:
जाँच:
शहर, वर्ष
योजना
परिचय
1.1। अस्थि वक्रता
1.2। हड्डी की लंबाई में परिवर्तन
1.3। हड्डी की मात्रा में परिवर्तन
2. हड्डी की आकृति में परिवर्तन
3. हड्डी की संरचना में परिवर्तन
3.1। ऑस्टियोपोरोसिस
3.2। Osteosclerosis
3.3। विनाश
3.4। osteolysis
^ 4. पेरीओस्टेम में परिवर्तन
^
साहित्य
परिचय
कंकाल के विभिन्न रोगों की एक्स-रे छवि को बहुत कम कंकाल के लक्षणों द्वारा दर्शाया गया है। एक ही समय में, पूरी तरह से अलग रूपात्मक प्रक्रियाएं एक ही छाया प्रदर्शन दे सकती हैं और, इसके विपरीत, अपने पाठ्यक्रम के विभिन्न अवधियों में एक और एक ही प्रक्रिया एक अलग छाया चित्र देती है। इसलिए, एक्स-रे छवि का विश्लेषण करते समय, छाया, अर्थात्। स्किओलॉजिकल, एक एक्स-रे छवि की तस्वीर को रूपात्मक परिवर्तनों के एक लक्षण जटिल में बदल दिया जाना चाहिए - एक्स-रे सेमीकोटिक्स में।
कंकाल की एक्स-रे परीक्षा का प्रोटोकॉल, एक नियम के रूप में, आकृति विज्ञान भाषा में तैयार किया गया है, न कि स्किओलॉजिक।
कंकाल में किसी भी रोग प्रक्रिया में मुख्य रूप से तीन प्रकार के हड्डी परिवर्तन होते हैं:
हड्डी के आकार और आकार में परिवर्तन;
हड्डी की आकृति में परिवर्तन;
हड्डी की संरचना में परिवर्तन।
इसके अलावा, परिवर्तन संभव हैं पेरीओस्टेम, जोड़ों और आसपास की हड्डी नरम टिशू.
^ 1. हड्डी के आकार और आकार में परिवर्तन
1.1। अस्थि वक्रता
हड्डी की वक्रता (चाप, कोणीय, एस-आकार) एक विकृति है जिसके लिए हड्डी के अक्ष की वक्रता आवश्यक है (जैसा कि एकतरफा मोटा होना के विपरीत); हड्डी की ताकत की हानि के साथ होता है, स्थिर भार की स्थितियों में बदलाव के साथ, एक दूसरे के साथ तुलना में युग्मित हड्डियों के त्वरित विकास के साथ, फ्रैक्चर के बाद, जन्मजात विसंगतियों के साथ।
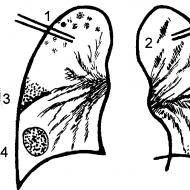
चित्र: 1. रेशेदार डिसप्लेसिया में ह्यूमरस की वक्रता।
^ 1.2। हड्डी की लंबाई में परिवर्तन
बढ़ाव - हड्डी की लंबाई में वृद्धि, जो आमतौर पर विकास अवधि के दौरान वृद्धि उपास्थि की जलन के कारण होती है;
कमी - जन्मजात विसंगतियों के साथ, टुकड़ों के प्रवेश या वेडिंग के साथ फ्रैक्चर के संलयन के बाद, हड्डी की लंबाई में कमी एक कारण या किसी अन्य की लंबाई में इसकी वृद्धि में देरी का परिणाम हो सकती है।
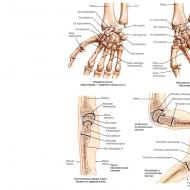
चित्र: 2. हाथ की हड्डियों का बढ़ाव (arachnodactyly)।
^ 1.3। हड्डी की मात्रा में परिवर्तन
हड्डी का मोटा होना - नए हड्डी पदार्थ के गठन के कारण मात्रा में वृद्धि। आमतौर पर, अधिक पेरीओस्टियल हड्डी के गठन के परिणामस्वरूप मोटा होना होता है; कम अक्सर - आंतरिक पुनर्गठन (पेजेट की बीमारी के कारण) के कारण।
मोटा होना हो सकता है कार्यात्मक - हड्डी पर बढ़ते तनाव के परिणामस्वरूप। यह तथाकथित है हड्डी अतिवृद्धि: काम कर रहे - जब शारीरिक श्रम या खेल में संलग्न हो और प्रतिपूरक - युग्मित हड्डी या अंग खंड (विच्छेदन के बाद) की अनुपस्थिति में। रोग मोटा होना - hyperostosisपेरिओस्टेम - पेरिओस्टेम के कार्य के कारण हड्डी को मोटा करने के साथ किसी भी रोग प्रक्रिया के परिणामस्वरूप उत्पन्न होता है, इसलिए इसे भी कहा जा सकता है periostosis.
चित्र: 3. फीमर का हाइपरोस्टोसिस।
हाइपरोस्टोसिस - आमतौर पर माध्यमिक प्रक्रिया। यह सूजन, आघात, हार्मोनल विकार, क्रोनिक नशा (आर्सेनिक, फॉस्फोरस), आदि के कारण हो सकता है। मुख्य हाइपरोस्टोसिस को जन्मजात विशालता के साथ मनाया जाता है।
चित्र: 4. टिबिया का हाइपरोस्टोसिस और स्केलेरोसिस (गैरेस स्क्लेरोसिंग ओस्टियोमाइलाइटिस)।
पतली हड्डी - इसकी मात्रा में कमी हो सकती है जन्मजात तथा प्राप्त.
जन्मजात मात्रा में कमी को कहा जाता है हाइपोप्लेसिया.
चित्र: 5. फीमर और श्रोणि के हाइपोप्लेसिया। कूल्हे की जन्मजात अव्यवस्था।
अधिग्रहित हड्डी हानि है सच हड्डी शोषजो हो सकता है विलक्षण तथा गाढ़ा.
कब सनकी शोष हड्डी का पुनरुद्धार पेरीओस्टेम की तरफ से और मेड्यूलेरी कैनाल की तरफ से होता है, जिसके परिणामस्वरूप हड्डी पतली हो जाती है और मेडलरी कैनाल फैल जाती है। सनकी हड्डी शोष आमतौर पर ऑस्टियोपोरोसिस से जुड़ा होता है।
कब गाढ़ा शोष हड्डी का पुनरुद्धार केवल पेरीओस्टेम के किनारे से होता है, और मेडोस्टरी नहर की चौड़ाई एनोस्टोसिस के कारण घट जाती है, जिसके परिणामस्वरूप हड्डी के व्यास और मज्जा नलिका का अनुपात स्थिर होता है।
शोष के कारण निष्क्रियता, बाहर से हड्डी पर दबाव, न्यूरोट्रॉफिक विकार और हार्मोनल डिसफंक्शन हो सकते हैं।
हड्डियों में सूजन - हड्डी के पदार्थ में कमी के साथ इसकी मात्रा में वृद्धि, जिसे पैथोलॉजिकल ऊतक द्वारा प्रतिस्थापित किया जा सकता है। हड्डियों में सूजन (आमतौर पर सौम्य) होती है, सिस्ट, सूजन में अक्सर (स्पाइना विंटोसा)।

चित्र: 6. ulna (एन्यूरिज्मल सिस्ट) के समीपस्थ एपिमिटैफिसिस की सूजन।
^ 2. हड्डी की आकृति में परिवर्तन
रेडियोग्राफ़ पर अस्थि आकृति मुख्य रूप से रूपरेखा के आकार की विशेषता है ( यहाँ तक की या असमतल) और छवि तीक्ष्णता ( स्पष्ट या फजी).
सामान्य हड्डियों में स्पष्ट और अधिक समोच्च होते हैं। केवल बड़ी मांसपेशियों के स्नायुबंधन और tendons के लगाव के स्थानों में हड्डी के समोच्च असमान (दाँतेदार, लहराती, खुरदरे) हो सकते हैं। इन स्थानों में एक कड़ाई से परिभाषित स्थानीयकरण (ह्यूमरस का टिटॉइड ट्यूबरोसिटी, टिबिया का ट्यूबरोसिटी, आदि) है।
3. हड्डी की संरचना में परिवर्तन
हड्डी की संरचना में परिवर्तन हो सकता है क्रियात्मक (शारीरिक) तथा रोग.
हड्डी की संरचना का शारीरिक पुनर्गठन तब होता है जब नई कार्यात्मक स्थितियां दिखाई देती हैं जो किसी व्यक्ति की हड्डी या कंकाल के हिस्से पर भार को बदलती हैं। इसमें पेशेवर पुनर्गठन शामिल है, साथ ही साथ निष्क्रियता के दौरान कंकाल की स्थैतिक और गतिशील स्थिति में बदलाव के कारण, विच्छेदन के बाद, दर्दनाक विकृति के साथ, एंकिलोसिस के साथ, आदि। नए हड्डी आर्किटेक्चर इन मामलों में नए हड्डी बीम के गठन और बल की नई लाइनों के अनुसार उनके स्थान के साथ-साथ पुराने हड्डी बीमों के पुनर्जीवन के परिणामस्वरूप दिखाई देते हैं, यदि वे कार्य में भाग लेना बंद कर देते हैं।
हड्डी की संरचना का पैथोलॉजिकल रीमॉडेलिंग तब होता है जब एक ऊतक प्रक्रिया के कारण हड्डी के ऊतकों के निर्माण और पुनरुत्थान में गड़बड़ी होती है। इस प्रकार, दोनों प्रकार के पुनर्गठन में ओस्टोजेनेसिस मौलिक रूप से एक ही है - अस्थि बीम या तो भंग (पतन), या नए बनते हैं।
हड्डी की संरचना का पैथोलॉजिकल पुनर्निर्माण विभिन्न प्रकार की प्रक्रियाओं के कारण हो सकता है: आघात, सूजन, डिस्ट्रोफी, ट्यूमर, अंतःस्रावी विकार आदि।
रोग पुनर्गठन के प्रकार हैं:
- ऑस्टियोपोरोसिस,
- अस्थिमज्जा का प्रदाह,
- विनाश,
- ऑस्टियोलाइसिस,
- अस्थिमज्जा का प्रदाह और सिकुड़न।
इसके अलावा, हड्डी संरचना में पैथोलॉजिकल परिवर्तन शामिल होना चाहिए इसकी अखंडता का उल्लंघन एक फ्रैक्चर के साथ।
3.1। ऑस्टियोपोरोसिस
ऑस्टियोपोरोसिस एक पैथोलॉजिकल बोन रिमॉडलिंग है, जिसमें हड्डी की मात्रा प्रति यूनिट बोन बीम की संख्या में कमी होती है।
ऑस्टियोपोरोसिस में हड्डी की मात्रा अपरिवर्तित रहती है अगर ऐसा नहीं होता है शोष (ऊपर देखो)। अस्थि-पंजर की जगह सामान्य हड्डी तत्वों (विनाश के विपरीत) द्वारा प्रतिस्थापित किया जाता है - वसा ऊतक, अस्थि मज्जा, रक्त। ऑस्टियोपोरोसिस के कारण कार्यात्मक (शारीरिक) कारकों और रोग प्रक्रियाओं दोनों हो सकते हैं।
ऑस्टियोपोरोसिस का विषय अब बहुत फैशनेबल है, इस मुद्दे को समर्पित विशेष साहित्य में पर्याप्त विवरण में वर्णित किया गया है और इसलिए हम केवल इस प्रकार के पुनर्गठन के रेडियोलॉजिकल पहलू पर ध्यान केंद्रित करेंगे।
^ ऑस्टियोपोरोसिस की एक्स-रे तस्वीर इसके रूपात्मक सार से मेल खाती है। हड्डी के बीमों की संख्या कम हो जाती है, स्पंजी पदार्थ का पैटर्न बड़े-लूप हो जाता है, इंटरबीम रिक्त स्थान में वृद्धि के कारण; कॉर्टिकल परत पतली हो जाती है, ढीली हो जाती है, लेकिन कुल पारदर्शी हड्डी में वृद्धि के कारण, इसके आकृति पर जोर दिया जाता है। इसके अलावा, यह ध्यान दिया जाना चाहिए कि ऑस्टियोपोरोसिस में, कॉर्टिकल परत की अखंडता हमेशा संरक्षित होती है, चाहे वह कितनी भी पतली हो।
^ ऑस्टियोपोरोसिस एक समान हो सकता है ( फैलाना ऑस्टियोपोरोसिस) और असमान ( मैक्युलर ऑस्टियोपोरोसिस)। स्पॉटेड ऑस्टियोपोरोसिस आमतौर पर तीव्र प्रक्रियाओं में होता है और बाद में सबसे अधिक अक्सर फैलाना हो जाता है। डिफ्यूज़ ऑस्टियोपोरोसिस पुरानी प्रक्रियाओं की विशेषता है।
इसके अलावा, तथाकथित है हाइपरट्रॉफिक ऑस्टियोपोरोसिसजिसमें हड्डी के बीमों की संख्या में कमी उनके घनेपन के साथ होती है। यह बल की नई लाइनों के साथ स्थित गैर-कामकाजी अस्थि बीमों और अतिवृद्धि के पुनर्जीवन के कारण है। कंकाल पर कुछ संचालन के बाद, इस तरह के पुनर्गठन में एंकिलोसिस, गलत तरीके से जुड़े हुए फ्रैक्चर होते हैं।
^ प्रचलन से ऑस्टियोपोरोसिस हो सकता है:
स्थानीय या स्थानीय;
क्षेत्रीय, अर्थात। किसी भी संरचनात्मक क्षेत्र पर कब्जा (सबसे अक्सर संयुक्त क्षेत्र);
बड़े पैमाने पर - पूरे अंग में;
सामान्यीकृत या प्रणालीगत, अर्थात। पूरे कंकाल को ढंकना।
ऑस्टियोपोरोसिस एक प्रतिवर्ती प्रक्रिया है, हालांकि, प्रतिकूल परिस्थितियों में, यह विनाश में बदल सकता है (नीचे देखें)।

चित्र: 7. बंद करो। सेनील ऑस्टियोपोरोसिस।
चित्र: 8. हाथ की हड्डियों (स्पूड के सिंड्रोम) के चित्तीदार ऑस्टियोपोरोसिस।
3.2। Osteosclerosis
ओस्टियोस्क्लेरोसिस एक पैथोलॉजिकल बोन रिमॉडलिंग है, जिसमें हड्डी की मात्रा प्रति यूनिट बोन बीम की संख्या में वृद्धि होती है। उसी समय, जब तक वे पूरी तरह से गायब नहीं हो जाते हैं तब तक इंटरबीम रिक्त स्थान कम हो जाते हैं। इस प्रकार, रद्द करने वाली हड्डी धीरे-धीरे कॉम्पैक्ट हो जाती है। अंतर्गर्भाशयी संवहनी नहरों के लुमेन के संकीर्ण होने के कारण, स्थानीय इस्किमिया होता है, हालांकि, ऑस्टियोनेक्रोसिस के विपरीत, रक्त की आपूर्ति का एक पूर्ण समाप्ति नहीं होता है और स्केलेरोटिक क्षेत्र धीरे-धीरे अपरिवर्तित हड्डी में बदल जाता है।
Osteosclerosis कारणों पर निर्भर करता है इसके कॉलर, शायद
शारीरिक या कार्यात्मक (हड्डी के विकास के क्षेत्रों में, कलात्मक गुहाओं में);
रूप और विकासात्मक विसंगतियों के रूप में (इंसुला कॉम्पैक्टा, ओस्टियोओफिलिया, मार्बल डिजीज, मेलोरोस्थोसिस);
रोग (पोस्ट-ट्रॉमाटिक, इन्फ्लेमेटरी, ट्यूमर और डायस्ट्रोफी, टॉक्सिक के लिए प्रतिक्रियाशील)।
^ एक्स-रे चित्र के लिए ऑस्टियोस्क्लेरोसिस को स्पंजी पदार्थ की एक छोटी-लूप, मोटे-दानेदार संरचना की विशेषता है जब तक कि मेष पैटर्न के गायब होने, अंदर से कॉर्टिकल परत का मोटा होना ( enostosis), मज्जा नलिका की संकीर्णता, कभी-कभी इसके पूर्ण बंद होने तक ( eburneation).
चित्र: 9. पुराने ऑस्टियोमाइलाइटिस में टिबिया के ऑस्टियोस्क्लेरोसिस।
^ छाया प्रदर्शन की प्रकृति से ओस्टियोस्क्लेरोसिस हो सकता है
- फैलाना या वर्दी;
- फोकल.
प्रचलन से ओस्टियोस्क्लेरोसिस हो सकता है
- सीमित;
- सामान्य - कई हड्डियों या कंकाल के पूरे वर्गों पर;
- सामान्यीकृत या प्रणालीगत, अर्थात। पूरे कंकाल को कवर करना (उदाहरण के लिए, ल्यूकेमिया के साथ, संगमरमर की बीमारी के साथ)।
चित्र: 10. संगमरमर की बीमारी में ओस्टियोस्क्लेरोसिस के एकाधिक foci।
3.3। विनाश
विनाश - एक रोग संबंधी पदार्थ के साथ इसके प्रतिस्थापन के साथ हड्डी के ऊतकों का विनाश।
पैथोलॉजिकल प्रक्रिया की प्रकृति के आधार पर, विनाश हो सकता है भड़काऊ, फोडा, dystrophic तथा एक विदेशी पदार्थ के साथ प्रतिस्थापन से.
भड़काऊ प्रक्रियाओं के लिए नष्ट हड्डी को मवाद, दानेदार या विशिष्ट ग्रेन्युलोमा द्वारा बदल दिया जाता है।
^ ट्यूमर का विनाश प्राथमिक या मेटास्टेटिक घातक या सौम्य ट्यूमर के साथ नष्ट हड्डी ऊतक के प्रतिस्थापन द्वारा विशेषता।
^ अपक्षयी-डिस्ट्रोफिक प्रक्रियाओं के साथ (यह शब्द विवादास्पद है) अस्थि ऊतक को रेशेदार या दोषपूर्ण अस्थिकोरक ऊतक से बदल दिया जाता है, जिसमें रक्तस्राव और परिगलन के क्षेत्र होते हैं। यह विभिन्न प्रकार के ओस्टोडायस्ट्रोफी में सिस्टिक परिवर्तनों के लिए विशिष्ट है।
एक उदाहरण एक विदेशी पदार्थ के साथ हड्डी के ऊतकों के प्रतिस्थापन से विनाश xanthomatosis में लिपिड द्वारा इसका विस्थापन है।
लगभग कोई भी पैथोलॉजिकल ऊतक एक्स-रे को आसपास की हड्डी की तुलना में कुछ हद तक अवशोषित करता है, और इसलिए रेडियोग्राफ़ पर अधिकांश मामलों में, अस्थि विनाश दिखता है विभिन्न तीव्रता का ज्ञान... और केवल जब सीए लवण रोग संबंधी ऊतक में निहित होते हैं, विनाश डिमिंग द्वारा प्रतिनिधित्व किया जा सकता है (ऑस्टियोब्लास्टिक प्रकार ओस्टियोसारकोमा)।

चित्र: 11. विनाश (मायलोमा) के कई लीटर फॉक्सिक।
चित्र: 11-एक। घाव में एक उच्च कैल्शियम सामग्री के साथ विनाश (skialogically अंधकार की तरह दिखता है)। ओस्टोजेनिक ओस्टियोब्लास्टिक सार्कोमा।
विनाश के foci के आकारिकीय सार को उनके सावधानीपूर्वक स्किलोजिकल विश्लेषण (स्थिति, संख्या, आकार, आकार, तीव्रता, foci की संरचना, आकृति की प्रकृति, आसपास के और प्रस्तुत ऊतकों की स्थिति) द्वारा स्पष्ट किया जा सकता है।
3.4। osteolysis
ओस्टियोलाइसिस एक अन्य ऊतक के साथ बाद के प्रतिस्थापन के बिना हड्डी का एक पूर्ण पुनर्जीवन है, या बल्कि, रेशेदार निशान संयोजी ऊतक के गठन के साथ।
ओस्टियोलाइसिस आमतौर पर कंकाल (डिस्टल फलांगे) के परिधीय भागों और हड्डियों के आर्टिकुलर सिरों पर मनाया जाता है।
^ रेडियोग्राफ पर ऑस्टियोलाइसिस दिखता है धार दोष के रूप में, जो मुख्य है, लेकिन, दुर्भाग्य से, इसके और विनाश के बीच पूर्ण अंतर नहीं है।
चित्र: 12. पैर की अंगुलियों के फाल्सीओसिस।
ओस्टियोलाइसिस का कारण केंद्रीय तंत्रिका तंत्र (सिरिंजोमीलिया, टैब) के रोगों में ट्रॉफिक प्रक्रियाओं की एक गहरी गड़बड़ी है, परिधीय नसों के नुकसान के साथ, शीतदंश और जलने, स्क्लेरोडर्मा, सोरायसिस, कुष्ठ रोग के साथ, परिधीय वाहिकाओं के रोगों (अंतःस्रावी, रेनॉड की बीमारी) के साथ। गोरम की बीमारी)।

चित्र: 13. आर्थ्रोपैथी में ओस्टियोलाइसिस। Syringomyelia।
ऑस्टियोलाइसिस के दौरान, गायब हुई हड्डी को कभी भी बहाल नहीं किया जाता है, जो इसे विनाश से भी अलग करता है, जिसमें कभी-कभी अतिरिक्त हड्डी के ऊतकों के गठन के साथ मरम्मत भी संभव है।
^ 3.5। ओस्टियोनेक्रोसिस और अनुक्रमेशन
ओस्टियोनेक्रोसिस हड्डी के एक साइट का परिगलन है।
हिस्टोलॉजिकल रूप से, नेक्रोसिस को घने अंतरालीय पदार्थ को बनाए रखते हुए ओस्टियोसाइट्स के लसीका द्वारा विशेषता है। हड्डी के नेक्रोटिक क्षेत्र में, घने पदार्थों की विशिष्ट गुरुत्व भी रक्त की आपूर्ति की समाप्ति के कारण बढ़ जाती है, जबकि हाइपरमिया के कारण आसपास के हड्डी के ऊतकों में पुनरुत्थान को बढ़ाया जाता है। अस्थि परिगलन के कारणों के लिए, ऑस्टियोनेक्रोसिस को विभाजित किया जा सकता है सड़न रोकनेवाला तथा विषाक्त परिगलन।
^ एसेप्टिक ओस्टियोनेक्रोसिस प्रत्यक्ष आघात (ऊरु गर्दन का फ्रैक्चर, कम्यूट्रेटेड फ्रैक्चर) से हो सकता है, रक्त में गड़बड़ी के साथ माइक्रोट्रॉमा (ओस्टियोचोन्ड्रोपैथी, विकृत आर्थ्रोसिस) के परिणामस्वरूप, घनास्त्रता और एम्बोलिज्म (विघटन बीमारी) के साथ, अंतर्गर्भाशयी रक्तस्राव (अस्थि मज्जा परिगलन) के बिना।
^ ओस्टियोनेक्रोसिस को सेप्टिक करने के लिए संक्रामक कारकों (विभिन्न एटियलजि के ऑस्टियोमाइलाइटिस) के कारण हड्डी में भड़काऊ प्रक्रियाओं से उत्पन्न होने वाली परिगलन शामिल हैं।
^ रेडियोग्राफ़ पर हड्डी का नेक्रोटिक क्षेत्र दिखता है अधिक घना आसपास की जीवित हड्डी की तुलना में। नेक्रोटिक क्षेत्र की सीमा पर हड्डी के बीम बाधित होते हैं और संयोजी ऊतक के विकास के कारण इसे जीवित हड्डी से अलग किया गया, आत्मज्ञान बैंड.
ओस्टियोनेक्रोसिस में ओस्टियोस्क्लेरोसिस के रूप में एक ही छाया की छवि है - अंधकार... हालांकि, एक समान एक्स-रे चित्र एक अलग रूपात्मक प्रकृति के कारण है। कभी-कभी इन दोनों प्रक्रियाओं को विभेदित किया जा सकता है, अर्थात्, परिगलन के सभी तीन रेडियोलॉजिकल संकेतों की अनुपस्थिति में, केवल नैदानिक \u200b\u200bअभिव्यक्तियों को ध्यान में रखते हुए और गतिशील एक्स-रे अवलोकन.

चित्र: 14. सही फीमर के सिर के एसेप्टिक नेक्रोसिस। लेग की बीमारी - कैल्वेट - पर्थेस।
हड्डी का एक परिगलित क्षेत्र उजागर हो सकता है
विनाश की गुहा या पुटी के गठन के साथ अवशोषण;
नए अस्थि ऊतक के प्रतिस्थापन के साथ पुनरुत्थान - आरोपण;
अस्वीकृति - अनुक्रम।
यदि पुनर्विकसित हड्डी को मवाद या दाने (सेप्टिक नेक्रोसिस के साथ) या संयोजी या वसा ऊतक (सड़न रोकनेवाला नेक्रोसिस के साथ) से बदल दिया जाता है, तो यह बनता है विनाशकारी फोकस... तथाकथित टकराव परिगलन के साथ, नेक्रोटिक द्रव्यमान का द्रवीकरण गठन के साथ होता है अल्सर.
कुछ मामलों में, हड्डी की उच्च पुनर्योजी क्षमता के साथ, नेक्रोटिक क्षेत्र नए हड्डी के ऊतकों (कभी-कभी अतिरिक्त) के साथ अपने क्रमिक प्रतिस्थापन के साथ पुनरुत्थान से गुजरता है, तथाकथित दाखिल करना.
संक्रामक प्रक्रिया के प्रतिकूल पाठ्यक्रम के साथ, हड्डी में अस्वीकृति होती है, अर्थात। ज़ब्ती, एक परिगलित क्षेत्र, जो इस प्रकार बदल जाता है ज़ब्तीविनाश गुहा में स्वतंत्र रूप से झूठ बोलना, सबसे अधिक बार मवाद या दाने से युक्त।
^ रेडियोग्राफ़ पर अंतःस्रावी अनुक्रम में ऑस्टियोनेक्रोसिस की सभी विशेषताएं हैं एक प्रबुद्धता बैंड की अनिवार्य उपस्थितिमवाद या दाने के कारण, आसपास, सघन क्षेत्र नेक्रोटिक हड्डी को फाड़ दिया।
कुछ मामलों में, जब हड्डी गुहा की दीवारों में से एक को नष्ट कर दिया जाता है, तो छोटे सीक्वेस्टर, साथ में फिस्टुलस मार्ग के माध्यम से मवाद, कर सकते हैं नरम ऊतकों में बाहर जाओ या पूरी तरह सेया आंशिक रूप से, एक छोर, अभी भी इसमें (तथाकथित मर्मज्ञ क्रम).
हड्डी के ऊतकों के स्थान और प्रकृति के आधार पर, सीक्वेंटर होते हैं चिमड़ा तथा cortical.
^ स्पंजी सीसेस्टर ट्यूबलर हड्डियों (अधिक बार तपेदिक के साथ) और रद्द करने वाली हड्डियों के एपिफाइसेस और मेटाफिज में बनते हैं। उनकी तीव्रता तस्वीरों में बहुत छोटे, उनके पास असमान और अविवेकी आकृति है और पूरी तरह से अवशोषित किया जा सकता है।
^ कोर्टिकल सीक्वेंसर्स हड्डी की एक कॉम्पैक्ट परत से गठित, रेडियोग्राफ पर अधिक स्पष्ट तीव्रता और तेज आकृति है। आकार और स्थान के आधार पर, cortical sequesters हैं कुल - पूरे डायफिसिस से मिलकर, और आंशिक. आंशिक अनुक्रमएक कॉम्पैक्ट परत की सतह प्लेटों से मिलकर कहा जाता है cortical; अस्थि मज्जा नहर की दीवारों को बनाने वाली गहरी परतों को मिलाकर कहा जाता है केंद्रीय; यदि एक बेलनाकार हड्डी की परिधि के एक हिस्से से अनुक्रम बनता है, तो इसे कहा जाता है मर्मज्ञ क्रम.

चित्र: 15. ऑस्टियोमाइलाइटिस में कॉम्पैक्ट हड्डी पदार्थ के विभिन्न प्रकार के अनुक्रम के आरेख। खंड में लंबी हड्डी।
ए, बी और सी - आंशिक अनुक्रमीकरण: ए - कोर्टिकल अनुक्रमेशन, बी - केंद्रीय क्रमांकन, सी - मर्मज्ञ अनुक्रमण; जी - कुल अनुक्रम।
चित्र: 16. उल्ना के शाफ्ट का अनुक्रम।
^ 4. पेरीओस्टेम में परिवर्तन
पेरीओस्टेम के मुख्य कार्यों में से एक नया हड्डी ऊतक बनाना है। एक वयस्क में, सामान्य परिस्थितियों में, यह कार्य व्यावहारिक रूप से बंद हो जाता है और केवल कुछ रोग स्थितियों के तहत प्रकट होता है:
चोटों के साथ;
संक्रामक और भड़काऊ प्रक्रियाओं के साथ;
नशा के साथ;
अनुकूलन प्रक्रियाओं के साथ।
रेडियोग्राफ़ पर सामान्य पेरीओस्टेम का अपना छाया प्रदर्शन नहीं होता है। यहां तक \u200b\u200bकि सरल पोस्ट-ट्रॉमैटिक पेरीओस्टाइटिस के साथ एक मोटा और उभड़ा हुआ पेरीओस्टेम बहुत बार छवियों में नहीं पाया जाता है। इसकी छवि केवल कैल्सीफिकेशन या ऑसफिकेशन के परिणामस्वरूप घनत्व में वृद्धि के साथ दिखाई देती है।
^ पेरीओस्टियल प्रतिक्रिया - यह इस या उस जलन के लिए पेरीओस्टेम की प्रतिक्रिया है, दोनों ही हड्डी को नुकसान के मामले में और इसके आसपास के नरम ऊतकों, और अंगों और प्रणालियों में रोग प्रक्रियाओं में हड्डी से दूर।
periostitis - पेरिओस्टेम की प्रतिक्रिया भड़काऊ प्रक्रिया (आघात, ऑस्टियोमाइलाइटिस, सिफलिस, आदि)।
यदि पेरीओस्टियल प्रतिक्रिया के कारण है गैर-भड़काऊ प्रक्रिया (अनुकूली, विषाक्त), इसे कहा जाना चाहिए periostosis... हालांकि, यह नाम रेडियोलॉजिस्ट के बीच पकड़ में नहीं आया, और किसी भी periosteal प्रतिक्रिया आमतौर पर कहा जाता है periostitis.
^ एक्स-रे चित्र पेरीओस्टाइटिस कई विशेषताओं द्वारा विशेषता है:
पैटर्न;
प्रपत्र;
आकृति;
स्थानीयकरण;
लंबाई;
प्रभावित हड्डियों की संख्या।
^ 4.1। पेरीओस्टियल परतों का आरेखण
पेरीओस्टियल परतों का आरेखण डिग्री और ossification की प्रकृति पर निर्भर करता है। रैखिक या अलग पेरीओस्टाइटिस हड्डी के साथ अंधेरे (ossification) की एक पट्टी के रूप में roentgenogram पर लग रहा है, एक्सयूडेट, अस्थिकोरक या ट्यूमर के ऊतकों की वजह से एक हल्के अंतर से इसे अलग कर दिया। यह तस्वीर एक तीव्र प्रक्रिया (क्रोनिक ओस्टियोमाइलाइटिस के तीव्र या अतिसार, पेरीओस्टियल कैलस या घातक ट्यूमर के गठन का प्रारंभिक चरण) के लिए विशिष्ट है। भविष्य में, डार्किंग स्ट्रिप का विस्तार हो सकता है, और प्रकाश अंतराल कम हो सकता है और गायब हो सकता है। पेरीओस्टियल परत हड्डी के कॉर्टिकल परत के साथ विलीन हो जाती है, जो इस जगह में मोटी हो जाती है, अर्थात। पैदा होती है hyperostosis... घातक ट्यूमर में, कॉर्टिकल परत नष्ट हो जाती है, और रेडियोग्राफ पर पेरीओस्टियल प्रतिक्रिया का पैटर्न बदल जाता है।
चित्र: 17. ह्यूमरस की बाहरी सतह का रेखीय पेरीओस्टाइटिस। अस्थिमज्जा का प्रदाह।
टुकड़े टुकड़े में या बल्बस पेरीओस्टाइटिस अंधेरे और स्पष्टीकरण के कई वैकल्पिक बैंडों के रेडियोग्राफ़ पर उपस्थिति की विशेषता है, जो कि पैथोलॉजिकल प्रक्रिया (बार-बार एक्ससेर्बेशंस के साथ पुरानी ओस्टियोमाइलाइटिस और शॉर्ट रिमिशन, इविंग का सिस्कोमा) की झटकेदार प्रगति को इंगित करता है।
चित्र: 18. स्तरित (बल्बनुमा) पेरीओस्टाइटिस। कूल्हे की सार्कोमा ईविंग।
झालरदार पेरीओस्टाइटिस तस्वीरों में यह एक अपेक्षाकृत व्यापक, असमान, कभी-कभी रुक-रुककर छाया का प्रतिनिधित्व करता है, जो रोग की प्रगति (अधिक बार भड़काऊ) प्रक्रिया के साथ हड्डी की सतह से अधिक दूरी पर नरम ऊतकों के कैल्सीफिकेशन को दर्शाता है।
चित्र: 19. फ्रिंजेड पेरीओस्टाइटिस। टिबिया के पुराने ऑस्टियोमाइलाइटिस।
एक प्रकार का फ्रिंज पेरिओस्टाइटिस माना जा सकता है फीता पेरीओस्टाइटिस सिफलिस के साथ। यह अनुदैर्ध्य razvlechenie periosteal परतों की विशेषता है, जो, इसके अलावा, अक्सर एक असमान लहरदार समोच्च होता है ( क्रस्टल पेरीओस्टाइटिस).
चित्र: 20. देर से जन्मजात सिफलिस के साथ टिबिया का क्रस्टल पेरीओस्टाइटिस।
सुई या स्पाइक पेरीओस्टाइटिस डार्कनिंग की पतली धारियों के कारण एक उज्ज्वल पैटर्न होता है, जो लंबवत या पंखे के आकार का होता है, जो कि कॉर्टिकल परत की सतह पर स्थित होता है, जिसके सब्सट्रेट परवल संबंधी ओसेफिकेशन होते हैं, जैसे जहाजों के आसपास के मामले। इस तरह के पेरीओस्टाइटिस आमतौर पर घातक ट्यूमर में पाया जाता है।
चित्र: 21. ओस्टियोसारकोमा के साथ सुई पेरीओस्टाइटिस (स्पिक्यूल्स)।
^ 4.2। पेरीओस्टियल परतों का रूप
पेरीओस्टियल परतों का रूप बहुत विविध हो सकता है ( धुरी के आकार का, मफ के आकार का, कंदतथा कंघी के आकार का आदि) प्रक्रिया के स्थान, सीमा और प्रकृति के आधार पर।
का विशेष महत्व है एक टोपी का छज्जा के रूप में पेरीओस्टाइटिस (कॉडमैन का छज्जा )। पेरीओस्टियल परतों का यह रूप घातक ट्यूमर की विशेषता है जो कॉर्टिकल परत को नष्ट करता है और पेरीओस्टेम को एक्सफोलिएट करता है, जो हड्डी की सतह पर एक कैल्सीफाइड "चंदवा" बनाता है।
चित्र: 22. कोडमैन की पेरीओस्टियल वीजर। कूल्हे के ओस्टियोसारकोमा।
^ 4.3। पेरीओस्टियल परतों का योगदान
पेरीओस्टियल परतों का योगदान रेडियोग्राफ़ पर रूपरेखा के आकार की विशेषता है ( यहाँ तक की या असमतल), छवि तीक्ष्णता ( स्पष्ट या फजी), विसंगति ( निरंतर या रुक-रुक कर).
पैथोलॉजिकल प्रक्रिया की प्रगति के साथ, पेरिओस्टियल परतों की आकृति धुंधली होती है, आंतरायिक; जब लुप्त होती है - स्पष्ट, निरंतर। एक धीमी प्रक्रिया के लिए चिकनी आकृति विशिष्ट होती है; रोग के लहराती पाठ्यक्रम और पेरीओस्टाइटिस के असमान विकास के साथ, परतों की आकृति तंत्रिका, लहराती, दांतेदार हो जाती है।
^ 4.4। पेरीओस्टियल परतों का स्थानीयकरण
पेरीओस्टियल परतों का स्थानीयकरण आमतौर पर हड्डी या आसपास के नरम ऊतकों में पैथोलॉजिकल प्रक्रिया के स्थानीयकरण से सीधे संबंधित है। तो हड्डियों के तपेदिक घावों के लिए, पेरीओस्टाइटिस का एपिमिटैफिसियल स्थानीयकरण विशिष्ट है, अपच संबंधी ऑस्टियोमाइलाइटिस के लिए - मेटैडीफिसियल और डायफिसियल, सिफलिस के साथ, पेरिबेस्टियल परत अक्सर टिबिया की पूर्वकाल सतह पर स्थित होती है। घाव के स्थानीयकरण के कुछ पैटर्न विभिन्न अस्थि ट्यूमर में भी पाए जाते हैं।
^ 4.5। पेरीओस्टियल परतों की लंबाई
पेरीओस्टियल परतों की लंबाई डायफिसिस से होने वाली कुल क्षति के लिए कुछ मिलीमीटर से लेकर।
^ 4.6। कंकाल के साथ पेरीओस्टियल परतों की संख्या
कंकाल के साथ पेरीओस्टियल परतों का वितरण आम तौर पर एक हड्डी तक सीमित होता है, जिसमें पैथोलॉजियम की प्रतिक्रिया का कारण बनने वाली रोग प्रक्रिया स्थानीय होती है। मल्टीपल पेरीओस्टाइटिस बच्चों में रिकेट्स और सिफलिस के साथ होता है, शीतदंश, हेमटोपोइएटिक प्रणाली के रोग, शिरापरक रोग, एंगेलमैन की बीमारी, पुरानी व्यावसायिक नशा, फेफड़ों और फुस्फुस में लंबे समय तक पुरानी प्रक्रियाओं के साथ, और जन्मजात हृदय दोष (मैरी-बाम्बेगर पेरीओस्टोसिस) के साथ होता है।
पेरीओस्टेम की तीव्र या पुरानी सूजन है। आमतौर पर अन्य बीमारियों से शुरू होता है। यह दर्द और आसपास के कोमल ऊतकों की सूजन के साथ है। दमन के साथ, सामान्य नशा के लक्षण होते हैं। पाठ्यक्रम की विशेषताएं और लक्षणों की गंभीरता काफी हद तक प्रक्रिया के एटियलजि द्वारा निर्धारित की जाती है। निदान नैदानिक \u200b\u200bसंकेतों और एक्स-रे निष्कर्षों के आधार पर किया जाता है। उपचार आमतौर पर रूढ़िवादी है: एनाल्जेसिक, एंटीबायोटिक, फिजियोथेरेपी। नालव्रण रूपों के साथ, प्रभावित पेरीओस्टेम और नरम ऊतकों के प्रवाह का संकेत दिया जाता है।
आईसीडी -10
M90.1 अन्य संक्रामक रोगों में पेरीओस्टाइटिस कहीं और वर्गीकृत

सामान्य जानकारी
पेरीओस्टाइटिस (लाट.पेरिओस्टेम से - पेरिओस्टेम) पेरिओस्टेम में एक भड़काऊ प्रक्रिया है। सूजन आमतौर पर पेरीओस्टेम (बाहरी या भीतरी) की एक परत में होती है, और फिर बाकी परतों में फैल जाती है। हड्डी और पेरीओस्टेम का घनिष्ठ संबंध है, इसलिए, पेरीओस्टाइटिस अक्सर ऑस्टियोपोरोस्टाइटिस में बदल जाता है। रोग के कारण के आधार पर, पेरीओस्टाइटिस के उपचार को ट्रूमेटोलॉजिस्ट-ऑर्थोपेडिस्ट, ऑन्कोलॉजिस्ट, रुमेटोलॉजिस्ट, फ़ेथियाट्रीशियन, वेनरेओलॉजिस्ट और अन्य विशेषज्ञों द्वारा किया जा सकता है। सूजन को खत्म करने के उपायों के साथ, पेरीओस्टाइटिस के अधिकांश रूपों के उपचार में अंतर्निहित बीमारी के लिए चिकित्सा शामिल है।

पेरीओस्टाइटिस के कारण
आघात और ऑर्थोपेडिक्स, रुमेटोलॉजी, ऑन्कोलॉजी और चिकित्सा के अन्य क्षेत्रों में विशेषज्ञों की टिप्पणियों के अनुसार, इस विकृति के विकास का कारण आघात हो सकता है, हड्डी या कोमल ऊतकों को भड़काऊ क्षति, आमवाती रोग, एलर्जी, कई विशिष्ट संक्रमण, कम अक्सर - हड्डी के ट्यूमर, साथ ही साथ जीर्ण ट्यूमर। नसों और आंतरिक अंगों।
वर्गीकरण
पेरीओस्टाइटिस तीव्र या पुराना, सड़न रोकनेवाला या संक्रामक हो सकता है। पैथोलॉजिकल परिवर्तनों की प्रकृति के आधार पर, सरल, सीरियस, प्यूरुलेंट, रेशेदार, अस्थिभंजक, सिफिलिटिक और ट्यूबरकुलस पेरीओस्टाइटिस को प्रतिष्ठित किया जाता है। रोग किसी भी हड्डियों को प्रभावित कर सकता है, हालांकि, यह अक्सर निचले जबड़े और ट्यूबलर हड्डियों के डायफिसिस के क्षेत्र में स्थानीयकृत होता है।
पेरीओस्टाइटिस के लक्षण
सरल पेरीओस्टाइटिस एक सड़न रोकनेवाला प्रक्रिया है और चोटों (फ्रैक्चर, चोट) या भड़काऊ foci के परिणामस्वरूप होता है periosteum (मांसपेशियों में, हड्डियों में) के पास स्थित है। सबसे अधिक बार, पेरिओस्टेम के क्षेत्र प्रभावित होते हैं, नरम ऊतकों की एक छोटी परत के साथ कवर किया जाता है, उदाहरण के लिए, टिबिया की ओलेक्रॉन या धमनी सतह। पेरीओस्टाइटिस के रोगी को मध्यम दर्द की शिकायत होती है। प्रभावित क्षेत्र की जांच करते समय, कोमल ऊतकों की हल्की सूजन, स्थानीय उत्थान और पल्पेशन पर दर्द का पता चलता है। साधारण पेरीओस्टाइटिस आमतौर पर उपचार के लिए अच्छी तरह से प्रतिक्रिया करता है। ज्यादातर मामलों में, भड़काऊ प्रक्रिया 5-6 दिनों के भीतर रोक दी जाती है। कम अक्सर, पेरीओस्टाइटिस का एक सरल रूप क्रोनिक ossifying पेरिओस्टाइटिस में बदल जाता है।
रेशेदार पेरीओस्टाइटिस पेरीओस्टेम की लंबे समय तक जलन के साथ होता है, उदाहरण के लिए, पुरानी गठिया, हड्डी के परिगलन या पैर के क्रोनिक ट्रॉफिक अल्सर के परिणामस्वरूप। एक क्रमिक शुरुआत और पुरानी पाठ्यक्रम विशेषता है। रोगी की शिकायत आमतौर पर अंतर्निहित बीमारी के कारण होती है। घाव के क्षेत्र में, कोमल ऊतकों का एक मामूली या मध्यम शोफ का पता लगाया जाता है, पैल्पेशन पर, हड्डी का एक घना दर्द रहित मोटा होना निर्धारित किया जाता है। अंतर्निहित बीमारी के सफल उपचार के साथ, प्रक्रिया फिर से हो जाती है। पेरीओस्टाइटिस के एक लंबे समय तक पाठ्यक्रम के साथ, हड्डी के ऊतकों का सतही विनाश संभव है, प्रभावित क्षेत्र के घातक होने के व्यक्तिगत मामलों का प्रमाण है।
पुरुलेंट पेरीओस्टाइटिस बाहरी वातावरण से संक्रमण के प्रवेश के साथ विकसित होता है (पेरिओस्टेम को नुकसान के साथ घाव), पास के प्युलुलेंट फ़ोकस से रोगाणुओं के प्रसार के साथ (एक प्युलुलेंट घाव, कफ, फुफ्फुस, फोड़ा, एरिथेलास, प्यूरुलेंट आर्थराइटिस, ओस्टियोमाइलाइटिस) या पाइमिया के साथ। आमतौर पर, स्टैफिलोकोकी या स्ट्रेप्टोकोकी प्रेरक एजेंट के रूप में कार्य करता है। लंबी ट्यूबलर हड्डियों का पेरिओस्टेम - ह्यूमरस, टिबिया या फीमर - अधिक बार पीड़ित होता है। पाइमिया के साथ, कई घाव संभव हैं।
प्रारंभिक चरण में, पेरीओस्टेम सूजन हो जाता है, इसमें एक सीरस या फाइब्रिनस एक्सयूडेट दिखाई देता है, जो बाद में मवाद में बदल जाता है। पेरीओस्टेम की आंतरिक परत को मवाद के साथ गर्भवती किया जाता है और हड्डी से अलग किया जाता है, कभी-कभी काफी हद तक। पेरीओस्टेम और हड्डी के बीच एक उपप्रेरियोस्टाइल फोड़ा बनता है। भविष्य में, प्रवाह के लिए कई विकल्प संभव हैं। पहले संस्करण में, मवाद पेरीओस्टेम क्षेत्र को नष्ट कर देता है और नरम ऊतकों में टूट जाता है, जिससे एक पैरासोअल कफ का निर्माण होता है, जो बाद में या तो आसपास के नरम ऊतकों में फैल सकता है या त्वचा के माध्यम से टूट सकता है। दूसरे संस्करण में, मवाद पेरिओस्टेम के एक महत्वपूर्ण क्षेत्र को एक्सफोलिएट करता है, जिसके परिणामस्वरूप हड्डी पोषण से वंचित होती है, और सतही परिगलन की एक साइट बनती है। घटनाओं के प्रतिकूल विकास के साथ, परिगलन हड्डी की गहरी परतों में फैलता है, मवाद मज्जा गुहा में प्रवेश करता है, और ओस्टियोमाइलाइटिस होता है।
प्यूरुलेंट पेरीओस्टाइटिस के लिए, एक तीव्र शुरुआत विशेषता है। रोगी को तेज दर्द की शिकायत होती है। शरीर का तापमान ज्वलनशील अंकों तक बढ़ जाता है, ठंड लगना, कमजोरी, कमजोरी और सिरदर्द का उल्लेख किया जाता है। प्रभावित क्षेत्र की जांच करने पर, सूजन के कारण एडिमा, हाइपरमिया और तेज दर्द का पता चलता है। इसके बाद, एक उतार-चढ़ाव फोकस बनता है। कुछ मामलों में, मिटाए गए लक्षण या प्यूरुलेंट पेरीओस्टाइटिस का एक प्राथमिक क्रोनिक कोर्स संभव है। इसके अलावा, सबसे तीव्र या घातक पेरीओस्टाइटिस को प्रतिष्ठित किया जाता है, जो कि पुटीय सक्रिय प्रक्रियाओं की प्रबलता के कारण होता है। इस रूप में, पेरीओस्टेम सूज जाता है, आसानी से ढह जाता है और विघटित हो जाता है, पेरिओस्टेम की हड्डी रहित परत मवाद की एक परत में ढकी होती है। मवाद नरम ऊतकों में फैलता है, जिससे कफ बढ़ता है। सेप्टिकोपमिया का विकास संभव है।
गंभीर अल्बुमिनस पेरिओस्टाइटिस आमतौर पर चोट लगने के बाद विकसित होता है, अधिक बार लंबी हड्डियों (जांघ, कंधे, फाइबुला और टिबिया) और पसलियों के मेटाडिफिसिस को प्रभावित करता है। यह एक चिपचिपा सीरस-श्लेष्म तरल पदार्थ की एक महत्वपूर्ण मात्रा के गठन की विशेषता है जिसमें बड़ी मात्रा में एल्ब्यूमिन होता है। एक्सयूडेट subperiosteally को जमा कर सकता है, पेरिओस्टेम की मोटाई में एक सिस्टिक थैली का निर्माण कर सकता है, या पेरिओस्टेम की बाहरी सतह पर स्थित हो सकता है। एक्सयूडेट के संचय का क्षेत्र लाल-भूरे दानेदार ऊतक से घिरा हुआ है और एक घने झिल्ली के साथ कवर किया गया है। कुछ मामलों में, तरल की मात्रा 2 लीटर तक पहुंच सकती है। भड़काऊ फ़ोकस के सबपरियोस्टाइल स्थानीयकरण के साथ, हड्डी के परिगलन की साइट के गठन के साथ पेरीओस्टेम की टुकड़ी संभव है।
पेरीओस्टाइटिस का कोर्स आमतौर पर सबस्यूट या क्रोनिक होता है। रोगी प्रभावित क्षेत्र में दर्द की शिकायत करता है। प्रारंभिक चरण में, तापमान में मामूली वृद्धि संभव है। यदि घाव एक जोड़ के पास है तो आंदोलन पर प्रतिबंध लग सकता है। परीक्षा से तालू पर नरम ऊतकों और कोमलता की सूजन का पता चलता है। प्रारंभिक चरणों में घाव का क्षेत्र संकुचित होता है, बाद में एक नरम क्षेत्र बनता है, उतार-चढ़ाव निर्धारित होता है।
ओस्टियोसिटिस पेरीओस्टाइटिस - पेरीओस्टाइटिस का एक सामान्य रूप, जो पेरीओस्टेम के लंबे समय तक जलन के साथ होता है। यह स्वतंत्र रूप से विकसित होता है या आसपास के ऊतकों में एक लंबी अवधि के वर्तमान भड़काऊ प्रक्रिया का परिणाम है। यह पुराने ऑस्टियोमाइलाइटिस, पैर की पुरानी वैरिकाज़ अल्सर, गठिया, ऑस्टियोआर्टिकुलर तपेदिक, जन्मजात और तृतीयक सिफलिस, रिकेट्स, हड्डी के ट्यूमर और बाम्बेर्गेर-मैरी पेरीओस्टोसिस (एक लक्षण जटिल है जो पैरों के आंतरिक अंगों के कुछ रोगों में होता है, के साथ मनाया जाता है। और घड़ी के चश्मे के रूप में नाखूनों की विकृति)। सूजन के क्षेत्र में हड्डी के ऊतकों की वृद्धि से ओस्टिसिंग पेरीओस्टाइटिस प्रकट होता है। यह अंतर्निहित बीमारी के सफल उपचार के साथ प्रगति को रोकता है। दीर्घकालिक अस्तित्व के साथ, कुछ मामलों में यह टारसस और कलाई, टिबिया या कशेरुक निकायों की हड्डियों के बीच सिनोस्टोसिस (हड्डी संलयन) पैदा कर सकता है।
तपेदिक पेरीओस्टाइटिसएक नियम के रूप में, प्राथमिक है, अक्सर बच्चों में होता है और पसलियों या खोपड़ी के क्षेत्र में स्थानीय होता है। इस तरह के एक पेरीओस्टाइटिस का कोर्स पुरानी है। मवाद की तरह निर्वहन के साथ नाल का गठन संभव है।
सिफिलिटिक पेरीओस्टाइटिस जन्मजात और तृतीयक सिफलिस के साथ मनाया जा सकता है। इस मामले में, कुछ मामलों में पेरिओस्टेम को नुकसान के प्रारंभिक संकेत पहले से ही माध्यमिक अवधि में पाए जाते हैं। इस स्तर पर, पेरीओस्टेम क्षेत्र में छोटे सूजन दिखाई देते हैं, और तेज उड़ान दर्द होता है। तृतीयक अवधि में, एक नियम के रूप में, खोपड़ी या लंबी ट्यूबलर हड्डियों (आमतौर पर टिबिया) की हड्डियां प्रभावित होती हैं। इसमें गम्भीर घावों और अस्थिभंग पेरीओस्टाइटिस का एक संयोजन है, प्रक्रिया या तो सीमित या फैलाना हो सकती है। जन्मजात सिफिलिटिक पेरीओस्टाइटिस के लिए, ट्यूबलर हड्डियों के डायफिसिस का घाव भरना विशेषता है।
सिफिलिटिक पेरीओस्टाइटिस के मरीजों को रात में बिगड़ने वाले तीव्र दर्द की शिकायत होती है। घनीकरण एक घने लोचदार स्थिरता की एक गोल या स्पिंडल के आकार की सीमित सूजन को प्रकट करता है। इसके ऊपर की त्वचा को नहीं बदला जाता है, तालू दर्द होता है। परिणाम घुसपैठ का सहज पुनरुत्थान हो सकता है, हड्डी के ऊतकों की अतिवृद्धि या आसपास के नरम ऊतकों में फैलने और नाल के गठन के साथ दमन हो सकता है।
इन मामलों के अलावा, कुछ अन्य बीमारियों में पेरीओस्टाइटिस मनाया जा सकता है। तो, पेरीओस्टेम के क्षेत्र में गोनोरिया के साथ, भड़काऊ घुसपैठ का गठन होता है, जो कभी-कभी fester होता है। पुरानी पेरीओस्टाइटिस ग्लैंडर्स, टाइफस (आमतौर पर पसलियों को प्रभावित करने वाली) और लंबी हड्डियों के ब्लास्टोमाइकोसिस के साथ हो सकती है। पेरीओस्टेम के स्थानीय जीर्ण घाव गठिया में पाए जाते हैं (आमतौर पर उंगलियों, मेटाटार्सल और मेटाकार्पल हड्डियों के मुख्य फालैंग्स प्रभावित होते हैं), वैरिकाज़ नसों, गौचर रोग (फीमर का बाहर का हिस्सा प्रभावित होता है) और हेमटोपोइएटिक अंगों के रोग। निचले छोरों पर अत्यधिक भार के साथ, टिबिअल पेरीओस्टाइटिस कभी-कभी मनाया जाता है, साथ ही गंभीर दर्द, हल्के या मध्यम शोफ और पैल्पेशन पर प्रभावित क्षेत्र में तेज दर्द होता है।
निदान
तीव्र पेरीओस्टाइटिस का निदान anamnesis और नैदानिक \u200b\u200bसंकेतों के आधार पर किया जाता है, क्योंकि बीमारी की शुरुआत के बाद पेरीओस्टेम में रेडियोलॉजिकल परिवर्तन 2 सप्ताह से पहले नहीं दिखाई देते हैं। पुरानी पेरीओस्टाइटिस के निदान के लिए मुख्य साधन विधि रेडियोग्राफी है, जो पेरीओस्टियल परतों के आकार, संरचना, आकार, आकार और प्रसार का आकलन करना संभव बनाता है, साथ ही साथ अंतर्निहित हड्डी की स्थिति और, कुछ हद तक, आसपास के ऊतकों की। पेरीओस्टाइटिस, एसिक्यूलर, स्तरित, फीता, कंघी जैसे, फ्रिंजेड, रैखिक और अन्य पेरीओस्टियल परतों के प्रकार और कारण के आधार पर पता लगाया जा सकता है।
लंबे समय तक चलने वाली प्रक्रियाओं में पेरीओस्टेम का एक महत्वपूर्ण मोटा होना और हड्डी के साथ इसके संलयन की विशेषता होती है, जिसके परिणामस्वरूप कॉर्टिकल परत मोटी हो जाती है, और हड्डी की मात्रा बढ़ जाती है। प्यूरुलेंट और सीरस पेरीओस्टाइटिस के साथ, कैविटी के गठन के साथ पेरीओस्टेम की टुकड़ी का पता चलता है। जब शुद्ध संलयन के कारण पेरीओस्टेम का टूटना होता है, तो रेडियोग्राफ़ पर एक "फटे फ्रिंज" निर्धारित किया जाता है। घातक नियोप्लाज्म में, पेरीओस्टियल परतों में विज़र्स की उपस्थिति होती है।
एक्स-रे परीक्षा आपको प्रकृति का विचार प्राप्त करने की अनुमति देती है, लेकिन पेरीओस्टाइटिस का कारण नहीं। अंतर्निहित बीमारी का एक प्रारंभिक निदान नैदानिक \u200b\u200bसंकेतों के आधार पर किया जाता है, अंतिम निदान के लिए, एक या किसी अन्य अभिव्यक्ति के आधार पर, विभिन्न प्रकार के अध्ययनों का उपयोग किया जा सकता है। इसलिए, यदि आपको गहरी शिरा वैरिकाज़ नसों पर संदेह है, तो एक अल्ट्रासाउंड डुप्लेक्स स्कैन निर्धारित है, यदि आपको रुमेटी रोगों का संदेह है - रुमेटी कारक का निर्धारण, सी-रिएक्टिव प्रोटीन और इम्युनोग्लोबिन के स्तर, यदि आपको गोनोरिया और सिफलिस - पीसीआर अध्ययन आदि पर संदेह है।
पेरीओस्टाइटिस का इलाज
उपचार की रणनीति अंतर्निहित बीमारी और पेरीओस्टेम को नुकसान के रूप पर निर्भर करती है। सरल पेरीओस्टाइटिस के लिए, आराम, दर्द निवारक और विरोधी भड़काऊ दवाओं की सिफारिश की जाती है। पुरुलेंट प्रक्रियाओं के मामले में, एनाल्जेसिक और एंटीबायोटिक दवाएं निर्धारित की जाती हैं, फोड़ा खोला जाता है और सूखा जाता है। पुरानी पेरीओस्टाइटिस में, अंतर्निहित बीमारी का इलाज किया जाता है, कभी-कभी लेजर थेरेपी, डायमिथाइल सल्फोऑक्साइड और कैल्शियम क्लोराइड के आयनटोफोरेसिस निर्धारित होते हैं। कुछ मामलों में (उदाहरण के लिए, फिस्टुला गठन के साथ सिफिलिटिक या तपेदिक पेरीओस्टाइटिस के साथ), सर्जिकल उपचार का संकेत दिया जाता है।
periostitis (पेरीओस्टाइटिस; एनाटोमिकल पेरीओस्टेम पेरिओस्टेम + -आइटिस) - पेरिओस्टेम की सूजन। आमतौर पर भीतरी या बाहरी परत में शुरू होता है और फिर बाकी परतों में फैल जाता है। पेरीओस्टेम (पेरीओस्टेम) और हड्डी के बीच घनिष्ठ संबंध के कारण, भड़काऊ प्रक्रिया आसानी से एक ऊतक से दूसरे (ऑस्टियोपोरोस्टाइटिस) से गुजरती है।क्लिनिकल कोर्स के अनुसार, पेरीओस्टाइटिस तीव्र (सबस्यूट) और क्रोनिक में विभाजित है; पैथोलॉजिकल तस्वीर पर, और आंशिक रूप से एटियलजि पर - सरल, रेशेदार, प्यूरुलेंट, सीरस, ऑसिफाइंग, ट्यूबरकुलस, सिफिलिटिक पर।
सरल पेरीओस्टाइटिस - एक तीव्र सड़न रोकनेवाला भड़काऊ प्रक्रिया, जिसमें हाइपरिमिया, थोड़ा मोटा होना और पेरीओस्टेम की घुसपैठ होती है। यह खरोंच, फ्रैक्चर (दर्दनाक पेरिओस्टिटिस) के साथ-साथ भड़काऊ foci के पास विकसित होता है, स्थानीयकृत, उदाहरण के लिए, हड्डियों, मांसपेशियों में। यह एक सीमित क्षेत्र में दर्द और सूजन के साथ है। सबसे अधिक बार, पेरिओस्टेम हड्डियों के क्षेत्र में प्रभावित होता है जो नरम ऊतकों (उदाहरण के लिए टिबिया की पूर्वकाल सतह) द्वारा खराब रूप से संरक्षित होते हैं।
अधिकांश भाग के लिए भड़काऊ प्रक्रिया जल्दी से कम हो जाती है, लेकिन कभी-कभी यह रेशेदार वृद्धि या कैल्शियम लवणों के जमाव और हड्डी के ऊतकों के नियोप्लाज्म (ओस्टियोफाइट्स के विकास) का कारण बन सकता है, अर्थात्। पेरिओस्टाइटिस में ओस्फीसिंग से गुजरता है।
रेशेदार पेरीओस्टाइटिसधीरे-धीरे विकसित होता है और कालानुक्रमिक रूप से प्रवाहित होता है। यह वर्षों तक चलने वाली चिड़चिड़ाहट के प्रभाव में उत्पन्न होती है और पेरीओस्टेम के कोरपस्यूमर फ़ाइब्रोसिटी द्वारा प्रकट होती है, कसकर हड्डी का पालन करती है। यह देखा जाता है, उदाहरण के लिए, टिबिया पर क्रॉनिक लेग अल्सर, बोन नेक्रोसिस, जोड़ों की पुरानी सूजन आदि के मामलों में, रेशेदार ऊतक के एक महत्वपूर्ण विकास से हड्डी का सतही विनाश हो सकता है। कुछ मामलों में, प्रक्रिया की लंबी अवधि के साथ, हड्डी के ऊतकों का एक नियोप्लाज्म नोट किया जाता है। उत्तेजना के उन्मूलन के बाद, प्रक्रिया का एक रिवर्स विकास आमतौर पर मनाया जाता है।
पुरुलेंट पेरीओस्टाइटिस आमतौर पर संक्रमण के परिणामस्वरूप विकसित होता है जब पेरीओस्टेम घायल हो जाता है, तो संक्रमण पड़ोसी अंगों (उदाहरण के लिए, दंत क्षय के साथ जबड़े के पेरीओस्टाइटिस) से प्रवेश करता है, साथ ही हेमटोजेनस (उदाहरण के लिए, पाइमिया के साथ मेटास्टेसिस)। मेटास्टेटिक पेरीओस्टाइटिस के साथ, एक लंबी ट्यूबलर हड्डी का पेरिओस्टेम (सबसे अधिक बार जांघ, टिबिया, ह्यूमरस) या कई हड्डियां आमतौर पर प्रभावित होती हैं। पुरुलेंट पेरीओस्टाइटिस तीव्र प्युलुलेंट ऑस्टियोमाइलाइटिस का एक अनिवार्य घटक है। प्यूरुलेंट पेरीओस्टाइटिस के मामले हैं जिनमें संक्रमण के स्रोत का पता नहीं लगाया जा सकता है।
प्यूरुलेंट पेरीओस्टाइटिस पेरीओस्टेम के हाइपरिमिया से शुरू होता है, इसमें सीरस या फाइब्रिनस एक्सयूडेट की उपस्थिति होती है। फिर पेरीओस्टेम की शुद्ध घुसपैठ आती है, और यह आसानी से हड्डी से अलग हो जाती है। पेरीओस्टेम की ढीली आंतरिक परत मवाद से लथपथ होती है, जो तब पेरीओस्टेम और हड्डी के बीच जमा हो जाती है, जिससे एक सबप्रियोस्टील फोड़ा बन जाता है। प्रक्रिया के एक महत्वपूर्ण प्रसार के साथ, पेरीओस्टेम काफी लंबाई में छूट जाता है, जिससे हड्डी के पोषण और इसके सतही परिगलन का उल्लंघन हो सकता है। नेक्रोसिस में हड्डी के पूरे क्षेत्र या पूरी हड्डी शामिल होती है, जब मवाद अस्थि मज्जा गुहा में प्रवेश करता है। भड़काऊ प्रक्रिया इसके विकास में रुक सकती है (विशेष रूप से मवाद को समय पर हटाने के साथ या त्वचा के माध्यम से इसकी स्वतंत्र सफलता के साथ) या आसपास के नरम ऊतकों और हड्डी के पदार्थ में स्थानांतरित हो सकती है।
प्युलुलेंट पेरीओस्टाइटिस की शुरुआत आमतौर पर तीव्र होती है, तापमान में 38-39 डिग्री तक वृद्धि, ठंड लगना और रक्त में ल्यूकोसाइट्स की संख्या में वृद्धि (10.0-15.0 × 109 / l तक)। घाव के क्षेत्र में, गंभीर दर्द का उल्लेख किया जाता है, दर्दनाक सूजन महसूस होती है। मवाद के निरंतर संचय के साथ, उतार-चढ़ाव आमतौर पर जल्द ही देखा जाता है; इस प्रक्रिया में आसपास के नरम ऊतक और त्वचा शामिल हो सकते हैं। अधिकांश मामलों में प्रक्रिया का पाठ्यक्रम तीव्र होता है, हालांकि प्राथमिक-विकृत, जीर्ण पाठ्यक्रम के मामले हैं, विशेष रूप से दुर्बल रोगियों में। कभी-कभी उच्च बुखार और स्पष्ट स्थानीय घटनाओं के बिना एक मिटाया हुआ नैदानिक \u200b\u200bचित्र होता है।
एक घातक, या बहुत तीव्र, पेरीओस्टाइटिस को आवंटित करें, जिसमें एक्सयूडेट जल्दी से शुष्क हो जाता है; सूजी हुई, भूरे-हरे, गंदे दिखने वाले पेरीओस्टेम आसानी से आँसू, विघटित हो जाते हैं। कम से कम संभव समय में, हड्डी पेरीओस्टेम खो देती है और मवाद की एक परत में लिपट जाती है। पेरीओस्टेम की सफलता के बाद, एक शुद्ध या purulent-putrefactive भड़काऊ प्रक्रिया आसपास के नरम ऊतकों के लिए एक कफ की तरह जाती है।
गंभीर अल्बुमिनस पेरिओस्टाइटिस - पेरिओस्टेम में एक भड़काऊ प्रक्रिया एक्सुडेट के गठन के साथ होती है जो उपप्रेरियोस्टेली जमा होती है और एल्बुमिन में समृद्ध एक सीरस-श्लेष्म (चिपचिपा) द्रव की उपस्थिति होती है। एक्सयूडेट भूरे-लाल दानेदार ऊतक से घिरा हुआ है। बाहर, दानेदार ऊतक, एक्सयूडेट के साथ मिलकर, एक घने झिल्ली के साथ कवर किया जाता है और एक पुटी जैसा दिखता है, जो जब खोपड़ी पर स्थानीयकृत होता है, तो एक सेरेब्रल हर्निया का अनुकरण कर सकता है। एक्सयूडेट की मात्रा कभी-कभी 2 लीटर तक पहुंच जाती है। यह आमतौर पर पेरीओस्टेम के नीचे स्थित होता है या पेरीओस्टेम में एक रेसमोस सैक के रूप में होता है, यह अपनी बाहरी सतह पर भी जमा हो सकता है; उत्तरार्द्ध मामले में, आसपास के नरम ऊतकों की एक फैलाना edematous सूजन है। यदि एक्सयूडेट पेरिओस्टेम के नीचे होता है, तो यह छूट जाता है, हड्डी उजागर होती है और इसकी परिगलन हो सकती है - गुहाएं बनती हैं, दाने से भर जाती हैं, कभी-कभी छोटे सीक्वेटर्स के साथ।
प्रक्रिया आमतौर पर लंबी ट्यूबलर हड्डियों के डायफिसिस के सिरों पर स्थानीयकृत होती है, सबसे अधिक बार फीमर, कम अक्सर निचले पैर की हड्डियों, ह्यूमरस, पसलियों; आमतौर पर युवा बीमार हो जाते हैं। पेरिओस्टाइटिस अक्सर चोट के बाद विकसित होता है। दर्दनाक सूजन दिखाई देती है, शरीर का तापमान शुरू में बढ़ जाता है, लेकिन जल्द ही सामान्य हो जाता है। जब प्रक्रिया संयुक्त के क्षेत्र में स्थानीयकृत होती है, तो इसके कार्य का उल्लंघन देखा जा सकता है। प्रारंभ में, सूजन में एक घनी स्थिरता होती है, लेकिन समय के साथ यह नरम और अधिक या कम स्पष्ट रूप से उतार-चढ़ाव कर सकता है। पाठ्यक्रम सबस्यूट या क्रॉनिक है।
ओस्टियोसिटिस पेरीओस्टाइटिस - पेरीओस्टेम की पुरानी सूजन का लगातार रूप, जो पेरीओस्टेम के लंबे समय तक जलन के साथ विकसित होता है और पेरिओस्टेम की आंतरिक परत के हाइपरइमिक और गहन रूप से लम्बी से नई हड्डी के गठन की विशेषता है। यह प्रक्रिया स्वतंत्र हो सकती है या, अधिक बार, आसपास के ऊतकों में सूजन के साथ हो सकती है। ओसीसिंग पेरीओस्टाइटिस हड्डी में भड़काऊ या नेक्रोटिक फॉसी के साथ विकसित होता है (उदाहरण के लिए, ऑस्टियोमाइलाइटिस), निचले पैर के क्रोनिक वैरिकाज़ अल्सर के तहत, सूजन-बदल जोड़ों के आसपास, कॉर्टिकल हड्डी में ट्यूबरकुलस फ़ॉसी। उच्चारण ossifying पेरीओस्टाइटिस सिफिलिस के साथ मनाया जाता है। हड्डी के ट्यूमर, रिकेट्स में प्रतिक्रियाशील ओसीओटाइटिस के विकास को जाना जाता है। सामान्यीकृत ossifying की घटनाएं बेमबर्गर की विशेषता हैं - मारी पेरीओस्टोसिस, वे सेफाल्गैमोमा में शामिल हो सकते हैं।
इरिटेशन की समाप्ति के बाद जो पेरिओस्टाइटिस की घटना का कारण बनता है, आगे की हड्डी का गठन बंद हो जाता है; घने कॉम्पैक्ट ऑस्टियोफाइट्स में, आंतरिक हड्डी रीमॉडेलिंग (मध्यस्थता) हो सकती है, और ऊतक एक स्पंजी हड्डी के चरित्र पर ले जाता है। कभी-कभी ossifying पेरीओस्टाइटिस श्लेष के गठन की ओर जाता है, सबसे अधिक बार आसन्न कशेरुकाओं के शरीर के बीच, टिबिया के बीच, कम अक्सर कलाई और टारसस की हड्डियों के बीच।
तपेदिक पेरीओस्टाइटिस सबसे अधिक बार चेहरे की खोपड़ी की पसलियों और हड्डियों पर स्थानीय होता है, जहां यह महत्वपूर्ण मामलों में प्राथमिक है। प्रक्रिया अक्सर बचपन में होती है। तपेदिक पेरीओस्टाइटिस का कोर्स पुरानी है, अक्सर फिस्टुलस के गठन के साथ, मवाद की तरह द्रव्यमान की रिहाई होती है।
सिफिलिटिक पेरीओस्टाइटिस। सिफलिस में कंकाल प्रणाली के अधिकांश घाव शुरू होते हैं और पेरीओस्टेम में स्थानीय होते हैं। ये परिवर्तन जन्मजात और अधिग्रहित उपदंश दोनों में नोट किए गए हैं। घाव की प्रकृति के अनुसार, सिफिलिटिक पेरीओस्टाइटिस ossifying और चिपचिपा है। जन्मजात सिफलिस के साथ नवजात शिशुओं में, हड्डियों के डायाफिसिस के क्षेत्र में पेरिओस्टाइटिस के कारण संभव है।
अधिग्रहित सिफलिस के साथ पेरीओस्टेम में परिवर्तन पहले से ही माध्यमिक अवधि में पता लगाया जा सकता है। वे या तो अतिरक्तदाब की घटनाओं के तुरंत बाद विकसित होते हैं, जो चकत्ते की अवधि से पहले होते हैं, या साथ ही साथ माध्यमिक अवधि के बाद के सिफिलिड्स (अधिक बार पुष्ठीय) के रिटर्न के साथ, क्षणिक पेरीओस्टियल सूजन होते हैं, जो महत्वपूर्ण आकारों तक नहीं पहुंचते हैं, जो तेज अस्थिर दर्द के साथ होते हैं। पेरीओस्टेम में परिवर्तनों की सबसे बड़ी तीव्रता और व्यापकता तृतीयक अवधि में पहुंच जाती है, और अक्सर पेटी और ओस्टीसिटिंग पेरीओस्टाइटिस का संयोजन देखा जाता है।
तृतीयक सिफलिस में पेरीओस्टाइटिस आमतौर पर लंबी हड्डियों में, विशेष रूप से टिबिया में और खोपड़ी की हड्डियों में स्थानीयकृत होता है। पेरीओस्टाइटिस के परिणामस्वरूप, सीमित या फैलाना हाइपरोस्टोज विकसित होते हैं।
सिफिलिटिक पेरीओस्टाइटिस के साथ, रात में अक्सर मजबूत, उत्तेजित दर्द होते हैं। पैल्पेशन से एक सीमित घनी लोचदार सूजन का पता चलता है जिसमें फुस्सफॉर्म या गोल आकार होता है; अन्य मामलों में, सूजन आकार में अधिक व्यापक और सपाट होती है। यह अनछुई त्वचा के साथ कवर किया गया है और अंतर्निहित हड्डी के साथ जुड़ा हुआ है; जब यह महसूस करते हैं, महत्वपूर्ण दर्द नोट किया जाता है। सबसे अनुकूल परिणाम घुसपैठ का पुनर्जीवन है, जो मुख्य रूप से ताजा मामलों में देखा जाता है। हड्डी के रसौली के साथ घुसपैठ का संगठन और ossification सबसे अधिक बार मनाया जाता है। कम अक्सर, एक तीव्र और तीव्र पाठ्यक्रम के साथ, पेरीओस्टेम की शुद्ध सूजन विकसित होती है; प्रक्रिया आमतौर पर आसपास के नरम ऊतकों में फैलती है, बाहरी फिस्टुलस का निर्माण संभव है।
अन्य बीमारियों में पेरीओस्टाइटिस।ग्लैंडर्स के साथ, पेरीओस्टेम की सीमित पुरानी सूजन के foci का उल्लेख किया जाता है। कुष्ठ रोग के रोगियों में, पेरीओस्टेम में घुसपैठ हो सकती है, साथ ही क्रोनिक पेरिओस्टाइटिस के कारण ट्यूबलर हड्डियों पर फुसफुस सूजन हो सकती है। गोनोरिया के साथ, भड़काऊ घुसपैठ प्रक्रिया के प्रगति के मामले में, पेरीओस्टेम में विकसित होता है, प्यूरुलेंट डिस्चार्ज के साथ। गंभीर पेरीओस्टाइटिस को लंबी ट्यूबलर हड्डियों के ब्लास्टोमाइकोसिस में वर्णित किया गया है, टाइफस के बाद पसलियों के संभावित घावों को पेरिओस्टेम के सीमित घने के रूप में समोच्च के साथ। स्थानीय पेरीओस्टाइटिस निचले पैर के वैरिकाज़ नसों के साथ होता है, वैरिकाज़ अल्सर के साथ। पेरीओस्टाइटिस गठिया में भी मनाया जाता है (प्रक्रिया आमतौर पर मेटाकार्पल और मेटाटार्सल, साथ ही मुख्य फाल्गैन्स में स्थानीयकृत होती है), हेमटोपोइएटिक अंगों के रोग, गौचर रोग (मुख्य रूप से फीमर के बाहर के आधे भाग के आसपास पेरिओस्टील गाढ़ा)। लंबे समय तक चलने और दौड़ने के साथ, टिबिया के पेरीओस्टाइटिस हो सकता है, जो गंभीर दर्द की विशेषता है, विशेष रूप से निचले पैर के बाहर के हिस्सों में, चलने और व्यायाम करने से आराम और आराम से। पेरीओस्टेम के शोफ के कारण स्थानीय रूप से सीमित सूजन दिखाई देती है, जो पल्पेशन पर बहुत दर्दनाक होती है।
एक्स-रे डायग्नोस्टिक्स। एक्स-रे परीक्षा से स्थानीयकरण, व्यापकता, आकार, आकार, संरचना, पेरीओस्टियल परतों की रूपरेखा, हड्डी और आसपास के ऊतकों की कोर्टिकल परत के साथ उनके संबंध का पता चलता है। रेडियोग्राफिक रूप से रैखिक, फ्रिंजेड, कंघी-जैसे, फीता, स्तरित, सुई और अन्य प्रकार की पेरीओस्टाइल परतों के बीच अंतर होता है। जीर्ण में, हड्डी में धीरे-धीरे बहने वाली प्रक्रियाएं, विशेष रूप से भड़काऊ वाले, अधिक विशाल परतें आमतौर पर देखी जाती हैं, एक नियम के रूप में, मुख्य हड्डी के साथ विलय होता है, जिससे कॉर्टिकल परत का मोटा होना और हड्डी की मात्रा में वृद्धि होती है। तेजी से प्रक्रियाएं मवाद के साथ पेरीओस्टेम के बहिर्वाह का कारण बनती हैं, इसके और कॉर्टिकल परत, भड़काऊ या ट्यूमर घुसपैठ के बीच फैलती हैं। यह तीव्र ऑस्टियोमाइलाइटिस, इविंग के ट्यूमर, रेटिकुलोसेरकोमा में देखा जा सकता है। चिकनी, यहां तक \u200b\u200bकि पेरीओस्टियल परत अनुप्रस्थ रोग कार्यात्मक पुनर्गठन के साथ होती हैं। एक तीव्र भड़काऊ प्रक्रिया में, जब मवाद पेरीओस्टेम के नीचे उच्च दबाव में जमा हो जाता है, तो पेरीओस्टेम फट सकता है, और हड्डी टूटना के क्षेत्रों में उत्पन्न होना जारी रहता है, रोएंटीनोग्राम पर एक असमान, फटे फ्रिंज की तस्वीर दे रहा है।
एक लंबी ट्यूबलर हड्डी के मेटाफिसिस में एक घातक ट्यूमर के तेजी से विकास के साथ, पेरीओस्टियल परतों के पास तथाकथित visors के रूप में केवल सीमांत क्षेत्रों में बनाने का समय होता है।
पेरीओस्टियल परतों के विभेदक निदान में, सामान्य शारीरिक संरचनाओं को ध्यान में रखना आवश्यक है, उदाहरण के लिए, हड्डी के ट्यूबरोसिटीज़, इंटरोससियस लकीरें, त्वचा के सिलवटों के उदाहरण (उदाहरण के लिए, हंसली के ऊपरी किनारे के साथ), एपोफिस मुख्य हड्डी के साथ विलय नहीं किया गया है (इलपिन के ऊपरी किनारे के साथ) ... हड्डियों के लिए मांसपेशी tendons के लगाव के स्थलों पर कैल्शियम लवणों का जमाव भी पेरीओस्टाइटिस के लिए गलत नहीं होना चाहिए। केवल एक्स-रे चित्र द्वारा) अलग-अलग रूपों को अलग करना संभव नहीं है।
इलाज रूढ़िवादी या परिचालन हो सकता है। यह मुख्य रोग प्रक्रिया की प्रकृति और उसके पाठ्यक्रम द्वारा निर्धारित किया जाता है। इसलिए, उदाहरण के लिए, सिफिलिटिक पेरीओस्टाइटिस के साथ, विशिष्ट उपचार आमतौर पर किया जाता है, और अगर अल्सर या हड्डी परिगलन के गठन के साथ गम टूट जाता है, तो सर्जरी की आवश्यकता हो सकती है।
वशीकरण और अनुक्रमण... यह एक मृत हड्डी क्षेत्र की अस्वीकृति की प्रक्रिया है। सीक्वेस्ट्रम एक नेक्रोटिक हड्डी का टुकड़ा है जिसे एक जीवित मातृ हड्डी से फाड़ दिया गया है और यह एक विशेष गुहा (अनुक्रमिक बॉक्स) में स्थित है जिसमें मवाद या दानेदार ऊतक होता है। सेक्वेस्ट्रेशन सेप्टिक संक्रामक ऑस्टियोनेक्रोसिस का बाद का चरण है।
एक्स-रे मूल्यांकन ज़ब्ती दो संकेतों से मिलकर बनता है: हड्डी के ऊतक के टुकड़े की एक स्वतंत्र रूप से गहन छाया; चारों ओर से इस छायांकन के चारों ओर आत्मज्ञान (सीमांकन शाफ्ट) के बैंड।
हड्डी पर निर्भर करता है संरचनाओं, sequesters स्पंजी और कॉम्पैक्ट (कॉर्टिकल) में विभाजित हैं। स्पंजी सीसेस्टर अधिक बार ट्यूबरकुलस मूल के एपिफेसिअल टुकड़े होते हैं, और कॉम्पैक्ट, डायफिसिस के नुकसान से उत्पन्न होते हैं, ओस्टियोमाइलेटिक मूल के होते हैं।
कोर्टिकल सीक्वेंसर्स बदले में, वे दो समूहों में विभाजित हैं - परिपत्र और खंडीय।
परिपत्र अनुक्रम - यह लंबे ट्यूबलर हड्डी के पूरे सिलेंडर में पूरी मोटाई में हड्डी का एक नेक्रोटिक क्षेत्र है। सेगमेंटल सीक्वेस्ट्रेशन केवल एक निश्चित खंड के साथ हड्डी परिगलन के क्षेत्रों को संदर्भित करता है, न कि पूरे हड्डी सिलेंडर को।
दोनों परिपत्र और सेगमेंट के सीक्वेंसर्स परिधीय और केंद्रीय हैं। यदि पेरिओस्टेम के करीब स्थित हड्डी की परतें मर जाती हैं, तो परिधीय (बाहरी) सीक्वेंटर बनते हैं। मध्यस्थ नहर के करीब स्थित हड्डी क्षेत्रों के परिगलन के साथ, आंतरिक (केंद्रीय) सीक्वेंटर बनते हैं।
के संबंध में स्थान के आधार पर अनुक्रमिक बॉक्स के लिए सीक्वेसर्स हैं: गुहा के अंदर स्थित; गुहा के बाहर स्थित (नरम ऊतकों में); मर्मज्ञ (मर्मज्ञ), यानी अनुक्रम का एक छोर नरम ऊतकों में स्थित है, और दूसरा भाग अनुक्रमिक गुहा में स्थित है।
ओस्टियोसिटिस पेरीओस्टाइटिस... पेरीओस्टेम सामान्य है और एक्स-रे परीक्षा के दौरान नरम ऊतक मोटा होना (सीरस, प्यूरुलेंट, एल्बुमिनस, रेशेदार पेरीओस्टाइटिस, आदि) एक छाया नहीं बनाता है और इसका पता नहीं लगाया जाता है। यह केवल मोटे पेरीओस्टेम के कैल्सीफिकेशन के साथ दिखाई देता है। बच्चों में पेरीओस्टाइटिस के कैल्सीफिकेशन की शुरुआत का समय 7-8 है, वयस्कों में बीमारी की शुरुआत से 12-14 दिनों में (पहली नैदानिक \u200b\u200bअभिव्यक्तियाँ)।
एक सीधा प्रक्षेपण में दाहिनी जांघ का रेडियोग्राफ़। इस डायफिसिस के दौरान - विनाश के foci के साथ हाइपरोस्टेसिस; स्तरित बल्बस पेरीओस्टाइटिस; समीपस्थ और बाहर के क्षेत्रों में बाहरी सतह पर, पेरीओस्टियल "विज़ोर" का एक विशिष्ट लक्षण। आंतरिक पक्ष के निचले हिस्से में, सुई की तरह पेरीओस्टाइटिस के साथ "विसर" का लक्षण भी सामने आया है। इविंग का ट्यूमरअंतर करना निम्नलिखित ओस्टियोस्टाइटिस: रैखिक; स्तरित या बल्बनुमा; झालरदार या फटा हुआ; फीता या कंघी की तरह; एसिक्युलर या स्पिकुलेट; और तथाकथित उठाया (घातक) टोपी का छज्जा के रूप में पेरीओस्टाइटिस का एक विशेष रूप।
रैखिक पेरीओस्टाइटिस... रेडियोग्राफ़ पर, हड्डी के कॉर्टिकल परत की छाया के समानांतर और कुछ हद तक बाहर की ओर, अंधेरे की एक पतली पट्टी (रैखिक छाया) का पता चलता है, एक हल्के अंतर से हड्डी के शरीर से अलग हो जाता है।
रैखिक पेरीओस्टाइटिस भड़काऊ प्रक्रिया की शुरुआत का संकेत देता है, सबसे अधिक बार हेमटोजेनस ओस्टियोमाइलाइटिस या पुरानी सूजन का एक उदाहरण है।
स्तरित, बल्बनुमा पेरीओस्टाइटिस... हड्डी के साथ रेडियोग्राफ़ पर, कई बारी-बारी से प्रकाश और अंधेरे धारियों का पता चलेगा, जैसे कि एक बिंदु से निकलता है और एक के ऊपर एक परतों में स्थित होता है। यह घटना प्रक्रिया के विकास के अघोषित, झटकेदार प्रकृति पर आधारित है, जो कि इविंग के ट्यूमर में अधिक बार देखी जाती है और कम अक्सर भड़काऊ रोगों में होती है (छवि 18)।
पहली अभिव्यक्ति रोगों पेरीओस्टाइटिस के साथ, फिर वृद्धि में एक ठहराव होता है, जिसके दौरान पेरिओस्टेम का अस्थिभंग बनता है। प्रक्रिया के बार-बार बढ़ने से ओस्टियोस्टाइटिस की नई परतों का निर्माण होता है, जो पेरीओस्टेम के बल्बस मल्टीलेयर कैल्सीफिकेशन की तस्वीर बनाता है।
फाड़ा, फ्रिंज पेरीओस्टाइटिस - रैखिक पेरीओस्टाइटिस के बाद के चरण, जब मवाद मोटे पेरीओस्टेम के नीचे जमा होता है, नरम ऊतकों में फट जाता है और पेरिओस्टेम की अखंडता के कई उल्लंघन एक फटा हुआ, फ्रिंज आकार बनाते हैं।
फीता या गण्डमाला पेरीओस्टाइटिस तृतीयक के लिए विशिष्ट है। रोएंटजेनोग्राम पर इसकी तस्वीर कई पेरीओस्टियल और सबपरिओस्टियल गम्स का प्रतिबिंब है जो लंबी ट्यूबलर हड्डियों (आमतौर पर टिबिया) के डायफिसिस के क्षेत्र में स्थित है। रेडियोग्राफ़ पर गुमास, स्पष्ट स्केलेरोसिस की पृष्ठभूमि के खिलाफ बहुप्रतिक्षित नहीं स्पष्ट आयत के रूप में प्रकट होते हैं, जो पेरीओस्टियल परतों के कॉर्टिकल परत के साथ विलय होते हैं।
सुई, स्पिक्युलर पेरीओस्टाइटिस - पेरीओस्टियल प्रतिक्रिया का एक बल्कि प्रदर्शनकारी रूप, जो कई पतली प्रक्रियाओं (स्पिकुले) के गठन से प्रकट होता है जो कि डायफिसिस के लिए लंबवत बढ़ते हैं। ये सुइयां रक्त वाहिकाओं के साथ नवगठित ऊतक को सुगम बनाती हैं। पेरीओस्टाइटिस के इस रूप को पहले ओस्टियोसारकोमा के लिए पैथोग्नोमोनिक माना जाता था। अब यह पहले से ही ज्ञात है कि अनुप्रस्थ स्ट्रिप के साथ इस तरह के एक उज्ज्वल पैटर्न को धीरे-धीरे बहने वाले ओस्टियोमाइलाइटिस और सिफिलिटिक हड्डी के घावों के साथ देखा जा सकता है।
ओस्टियोसिटिस पेरीओस्टाइटिस एक उठाए हुए टोपी का छज्जा के रूप में। इसका सार यह है कि हड्डी के बीच से ट्यूमर की प्रक्रिया, कॉर्टिकल परत पर हमला करती है, पेरीओस्टेम को धक्का देती है, जिसमें प्रतिक्रियाशील परिवर्तन ओओसिस्टिंग पेरीओस्टाइटिस के रूप में होते हैं। इसके बाद, पेरीओस्टेम का एक टूटना होता है और एक विशिष्ट चित्र ट्यूमर द्रव्यमान और सामान्य अपरिवर्तित हड्डी की सीमा पर एक ऊंचा, अलग और फटा हुआ होता है। इस लक्षण की उपस्थिति ट्यूमर के अपेक्षाकृत धीमी गति से बढ़ने का संकेत देती है।
उसके व्रत के साथ ग्रोथ पेरीओस्टियल प्रतिक्रिया यह पूरी तरह से हल्का या अनुपस्थित है और इस लक्षण के पास आकार लेने का समय नहीं है।
भड़काऊ प्रक्रिया आमतौर पर पेरीओस्टेम की आंतरिक या बाहरी परत में शुरू होती है (ज्ञान का पूरा शरीर देखें) और फिर इसकी बाकी परतों तक फैल जाती है। पेरीओस्टेम और हड्डी के बीच घनिष्ठ संबंध के कारण, भड़काऊ प्रक्रिया आसानी से एक ऊतक से दूसरे में गुजरती है। यह तय करना कि क्या इस समय पेरीओस्टाइटिस या ऑस्टियोपेरियोस्टाइटिस है (ज्ञान का पूरा शरीर देखें) मुश्किल है।
सरल पेरीओस्टाइटिस एक तीव्र सड़न रोकनेवाला भड़काऊ प्रक्रिया है, जिसमें हाइपरिमिया, पेरिओस्टेम के हल्के गाढ़ेपन और सीरस-सेल घुसपैठ देखी जाती है। यह चोट के बाद विकसित होता है, फ्रैक्चर (दर्दनाक पेरिओस्टाइटिस), साथ ही साथ भड़काऊ foci के पास, स्थानीयकृत, उदाहरण के लिए, हड्डियों, मांसपेशियों और इतने पर। यह एक सीमित क्षेत्र में दर्द और सूजन के साथ है। सबसे अधिक बार, पेरिओस्टेम हड्डियों के क्षेत्रों में प्रभावित होता है जो नरम ऊतकों द्वारा खराब संरक्षित होते हैं (उदाहरण के लिए, टिबिया की पूर्वकाल सतह)। अधिकांश भाग के लिए भड़काऊ प्रक्रिया जल्दी से कम हो जाती है, लेकिन कभी-कभी यह रेशेदार विकास दे सकता है या हड्डी के ऊतकों के चूने के जमाव और नियोप्लाज्म के साथ हो सकता है - ओस्टियोफाइट्स (ज्ञान का पूरा शरीर देखें) - प्रक्रिया की शुरुआत में ओजियो पेरिटोस्टाइटिस के लिए संक्रमण विरोधी भड़काऊ (ठंड, आराम, आदि), बाद में - है। थर्मल प्रक्रियाओं का स्थानीय अनुप्रयोग। गंभीर दर्द और एक लंबी प्रक्रिया के साथ, नोवोकेन, डायथर्मी, आदि के साथ आयनटोफोरेसिस का उपयोग किया जाता है
रेशेदार पेरीओस्टाइटिस धीरे-धीरे विकसित होता है और जीर्ण होता है; पेरीओस्टेम के मोटे तौर पर तंतुमय मोटी के रूप में प्रकट होता है, हड्डी को कसकर पालन करता है; वर्षों तक चलने वाले चिड़चिड़ेपन के प्रभाव में उत्पन्न होता है। रेशेदार संयोजी ऊतक के निर्माण में सबसे महत्वपूर्ण भूमिका पेरीओस्टेम की बाहरी परत द्वारा निभाई जाती है। पेरीओस्टाइटिस का यह रूप देखा जाता है, उदाहरण के लिए, निचले पैर के पुराने अल्सर के मामलों में टिबिया पर, हड्डी परिगलन, जोड़ों की पुरानी सूजन, आदि के साथ।
रेशेदार ऊतक के महत्वपूर्ण विकास से सतही हड्डी का विनाश हो सकता है। कुछ मामलों में, प्रक्रिया की काफी अवधि के साथ, हड्डी के ऊतकों का एक नियोप्लाज्म नोट किया जाता है, आदि। पेरिओस्टाइटिस के संक्रमण के लिए प्रत्यक्ष संक्रमण। उत्तेजना के उन्मूलन पर, प्रक्रिया का एक रिवर्स विकास आमतौर पर मनाया जाता है।
पुरुलेंट पेरीओस्टाइटिस - पेरीओस्टाइटिस का एक सामान्य रूप यह आमतौर पर एक संक्रमण के परिणामस्वरूप विकसित होता है जो पेरीओस्टेम के घायल होने या पड़ोसी अंगों (उदाहरण के लिए, दंत चिकित्सा के साथ जबड़े के पेरीओस्टाइटिस, हड्डी से पेरिओस्टेम के लिए भड़काऊ प्रक्रिया का संक्रमण) के रूप में विकसित होता है, लेकिन यह एक हेमेटोमा में भी हो सकता है। पाइमिया के साथ); प्यूरुलेंट पेरीओस्टाइटिस के मामले सामने आए हैं, जिसमें संक्रमण के स्रोत का पता लगाना संभव नहीं है। प्रेरक एजेंट एक शुद्ध, कभी-कभी अवायवीय माइक्रोफ्लोरा है। पुरुलेंट पेरीओस्टाइटिस तीव्र प्युलुलेंट ऑस्टियोमाइलाइटिस का एक अनिवार्य घटक है (ज्ञान के पूर्ण शरीर को देखें)।
प्यूरुलेंट पेरीओस्टाइटिस हाइपरमिया, सीरस या फाइब्रिनस एक्सुडेट से शुरू होता है, इसके बाद पेरीओस्टेम का शुद्ध घुसपैठ होता है। ऐसे मामलों में हाइपरमिक, रसदार, गाढ़ा पेरीओस्टेम आसानी से हड्डी से अलग हो जाता है। पेरीओस्टेम की ढीली आंतरिक परत को मवाद के साथ संसेचन दिया जाता है, जो तब पेरीओस्टेम और हड्डी के बीच जमा हो जाता है, जिससे एक सबप्रियोस्टील फोड़ा बन जाता है। प्रक्रिया के एक महत्वपूर्ण प्रसार के साथ, पेरीओस्टेम काफी लंबाई में छूट जाता है, जिससे हड्डी का कुपोषण और इसके सतही परिगलन हो सकते हैं; महत्वपूर्ण परिगलन, हड्डी के पूरे क्षेत्रों या पूरी हड्डी को शामिल करते हुए, केवल तब होता है जब मवाद, हवेर्सियन नहरों में जहाजों के पाठ्यक्रम का पालन करते हुए, अस्थि मज्जा गुहाओं में प्रवेश करते हैं। भड़काऊ प्रक्रिया इसके विकास में रुक सकती है (विशेष रूप से मवाद के समय पर हटाने के साथ या त्वचा के माध्यम से इसकी स्वतंत्र सफलता के साथ) या आसपास के नरम ऊतकों में चले जाएं (Phlegmon के ज्ञान का पूरा शरीर देखें) और हड्डी पदार्थ (ज्ञान ओस्टिट का पूरा शरीर देखें)। मेटास्टैटिक पायोडर्मा के साथ, एक लंबी ट्यूबलर हड्डी (सबसे अधिक बार जांघ, टिबिया, ह्यूमरस) या कई हड्डियों का पेरिओस्टेम आमतौर पर प्रभावित होता है।
प्युलुलेंट पेरीओस्टाइटिस की शुरुआत आमतौर पर तीव्र होती है, तापमान में 38-39 ° तक की वृद्धि के साथ, ठंड लगना और रक्त में ल्यूकोसाइट्स की संख्या में वृद्धि (10,000 -15,000 तक) होती है। घाव के क्षेत्र में, गंभीर दर्द होते हैं, प्रभावित क्षेत्र पर, एक सूजन महसूस होती है, पेट में दर्द होता है। मवाद के निरंतर संचय के साथ, उतार-चढ़ाव आमतौर पर जल्द ही देखा जाता है; इस प्रक्रिया में आसपास के नरम ऊतक और त्वचा शामिल हो सकते हैं। अधिकांश मामलों में प्रक्रिया का पाठ्यक्रम तीव्र होता है, हालांकि प्राथमिक-विकृत, जीर्ण पाठ्यक्रम के मामले हैं, विशेष रूप से दुर्बल रोगियों में। कभी-कभी उच्च बुखार और स्पष्ट स्थानीय घटनाओं के बिना एक धुंधली नैदानिक \u200b\u200bतस्वीर होती है।
कुछ शोधकर्ता पेरीओस्टाइटिस के एक तीव्र रूप में अंतर करते हैं - घातक या बहुत तीव्र, पेरिओस्टाइटिस जब यह जल्दी से बुझ जाता है तो यह पुटीय हो जाता है; सूजी हुई, भूरे-हरे, गंदे दिखने वाले पेरीओस्टेम आसानी से कतरनी, विघटित हो जाते हैं। कम से कम संभव समय में, हड्डी पेरीओस्टेम खो देती है और मवाद की एक परत में लिपट जाती है। पेरीओस्टेम की सफलता के बाद, एक शुद्ध या purulent-putrefactive भड़काऊ प्रक्रिया आसपास के नरम ऊतकों के लिए एक कफ की तरह जाती है। घातक रूप से सेप्टोसेमिया के साथ हो सकता है (ज्ञान सेपिस का पूरा शरीर देखें)। ऐसे मामलों में रोग का निदान बहुत मुश्किल है।
प्रक्रिया के प्रारंभिक चरणों में, एंटीबायोटिक दवाओं का उपयोग, दोनों सामयिक और पैतृक, इंगित किया जाता है; प्रभाव की अनुपस्थिति में, एक पुरुलेंट फ़ोकस का प्रारंभिक उद्घाटन। उतार-चढ़ाव का पता चलने से पहले कभी-कभी ऊतक के तनाव को दूर करने के लिए चीरे लगाए जाते हैं।
अल्बुमिनस (सीरस, श्लेष्म) पेरीओस्टाइटिस का वर्णन सबसे पहले ए। पोंस और ओलिएर (एल। ऑइलियर) ने किया था। यह एक्सोडेट के गठन के साथ पेरीओस्टेम में एक भड़काऊ प्रक्रिया है जो सबपरियोस्टेलीली को जमा करता है और एल्ब्यूमिन में समृद्ध एक सीरस-श्लेष्म (चिपचिपा) द्रव की तरह दिखता है; इसमें फाइब्रिन के कुछ गुच्छे, कुछ प्यूरुलेंट बॉडी और मोटापे की स्थिति में कोशिकाएं, एरिथ्रोसाइट्स, कभी-कभी पिगमेंट और फैटी ड्रॉप्स शामिल हैं। एक्सयूडेट भूरे-लाल दानेदार ऊतक से घिरा हुआ है। बाहर, दानेदार ऊतक, एक्सयूडेट के साथ मिलकर, एक घने झिल्ली के साथ कवर किया जाता है और एक हड्डी पर बैठे पुटी जैसा दिखता है; जब खोपड़ी पर स्थानीयकृत होता है, तो यह एक सेरेब्रल हर्निया का अनुकरण कर सकता है। एक्सयूडेट की मात्रा कभी-कभी दो लीटर तक पहुंच जाती है। यह आमतौर पर पेरीओस्टेम के नीचे या पेरिओस्टेम में पुटी की तरह थैली के रूप में स्थित होता है, यह अपनी बाहरी सतह पर भी जमा हो सकता है; उत्तरार्द्ध मामले में, आस-पास के नरम ऊतकों की सूजन edematous मनाया जाता है। यदि एक्सयूडेट पेरिओस्टेम के तहत होता है, तो यह छूट जाता है, हड्डी उजागर होती है और इसकी परिगलन दानों द्वारा बनाई गई गुहाओं के साथ हो सकती है, कभी-कभी छोटे सीक्वेटर्स के साथ। कुछ शोधकर्ता इस पेरीओस्टाइटिस को एक अलग रूप के रूप में भेद करते हैं, जबकि बहुसंख्यक इसे कमजोर पौरूष के साथ सूक्ष्मजीवों के कारण प्यूरीओलिटिस का एक विशेष रूप मानते हैं। एक्सयूडेट से पेरीओस्टाइटिस के रूप में एक ही रोगजनकों का पता चलता है; कुछ मामलों में, बुझाने की बुवाई बाँझ रहती है; एक धारणा है कि प्रेरक एजेंट एक ट्यूबरकल बेसिलस है। प्युलुलेंट प्रक्रिया आमतौर पर लंबी ट्यूबलर हड्डियों के डायफिसिस के सिरों पर स्थानीयकृत होती है, सबसे अधिक बार फीमर, कम अक्सर निचले पैर की हड्डियों, ह्यूमरस, पसलियों; आमतौर पर युवा बीमार हो जाते हैं।
बीमारी अक्सर चोट लगने के बाद विकसित होती है। एक निश्चित क्षेत्र में एक दर्दनाक सूजन दिखाई देती है, तापमान पहले बढ़ जाता है, लेकिन जल्द ही सामान्य हो जाता है। जब प्रक्रिया संयुक्त के क्षेत्र में स्थानीयकृत होती है, तो इसके कार्य का उल्लंघन देखा जा सकता है। सबसे पहले, सूजन एक घनी स्थिरता की है, लेकिन समय के साथ यह नरम और अधिक या कम स्पष्ट रूप से उतार-चढ़ाव कर सकता है। पाठ्यक्रम सबस्यूट या क्रॉनिक है।
अल्बुमिनस पेरिओस्टाइटिस और सारकोमा का सबसे कठिन अंतर निदान (ज्ञान का पूरा शरीर देखें)। उत्तरार्द्ध के विपरीत, एल्ब्यूमिनस पेरीओस्टाइटिस के साथ, मामलों के एक महत्वपूर्ण हिस्से में हड्डियों में एक्स-रे परिवर्तन अनुपस्थित या खराब रूप से व्यक्त किया जाता है। फोकस के पंचर पर पेरीओस्टाइटिस पंचर आमतौर पर हल्के पीले रंग का एक पारदर्शी चिपचिपा तरल होता है।
ओसीसिटिंग पेरीओस्टाइटिस पेरीओस्टेम की पुरानी सूजन का एक बहुत ही सामान्य रूप है, जो पेरीओस्टेम की लंबे समय तक जलन के साथ विकसित होता है और पेरिओस्टेम की आंतरिक परत को हाइपरमिक और गहन रूप से सक्रिय करने वाली नई हड्डी के गठन की विशेषता है। यह प्रक्रिया स्वतंत्र या अक्सर आसपास के ऊतकों में सूजन के साथ होती है। ओस्टियोइड ऊतक पेरीओस्टेम की भीतरी परत में विकसित होता है; इस ऊतक में, चूना जमा हो जाता है और हड्डी पदार्थ का निर्माण होता है, जिनमें से बीम मुख्य रूप से मुख्य हड्डी की सतह पर लंबवत चलते हैं। ज्यादातर मामलों में इस तरह की हड्डी का गठन एक सीमित क्षेत्र में होता है। हड्डी के विकास में अलग-अलग मस्से या सुई जैसी दिखने वाली भावनाएं होती हैं; उन्हें ओस्टियोफाइट्स कहा जाता है। ऑस्टियोफाइट्स के डिफ्यूज़ विकास से हड्डी का एक सामान्य मोटा होना होता है (ज्ञान हाइपरोस्टोसिस के पूरे शरीर को देखें), और इसकी सतह विस्तृत विविधता की रूपरेखा लेती है। हड्डी का महत्वपूर्ण विकास इसमें एक अतिरिक्त परत के गठन की ओर जाता है। कभी-कभी, हाइपरोस्टोसिस के परिणामस्वरूप, हड्डी बड़े आकार तक मोटी हो जाती है, और "हाथी जैसी" मोटाई विकसित होती है।
अस्थि-भराव वाले जोड़ों के परिधि में, अस्थि-प्रदाह जोड़ों के परिधि में, निचले हिस्से में क्रोनिक रूप से सूजन वाले फुफ्फुस की परिधि में, अस्थि-पंजर में कम तपेदिक में छिद्रित फफूंदों की परिधि में अस्थि-पंजर के नीचे, अस्थि-पंजर के नीचे अस्थि-पंजर या अस्थि-पंजर के आसपास अस्थि-पंजर या अस्थि-पंजर के आस-पास का विकास होता है। अधिग्रहीत और जन्मजात सिफलिस के साथ, महत्वपूर्ण मात्रा में, हड्डियों के डायफिसिस के तपेदिक घावों के साथ डिग्री। पेरीओस्टाइटिस के प्रतिक्रियाशील ऑसीफिटिंग का विकास हड्डी के ट्यूमर, रिकेट्स और क्रोनिक पीलिया में जाना जाता है। सामान्यीकृत पेरीओस्टाइटिस ossifying की घटनाएं तथाकथित बाम्बेर्गर-मैरी रोग की विशेषता है (बाम्बेगर-मैरी पेरीओस्टोसिस के ज्ञान का पूरा शरीर देखें)। पेरिओस्टाइटिस ossifying की घटना सेफालमेटोमा (ज्ञान का पूरा शरीर देखें) के साथ जुड़ा हो सकता है।
पेरीओस्टाइटिस के कारण जलन की घटना के समापन पर, आगे की हड्डी का गठन बंद हो जाता है; घने कॉम्पैक्ट ऑस्टियोफाइट्स में, आंतरिक हड्डी रीमॉडेलिंग (मध्यस्थता) हो सकती है, और ऊतक एक स्पंजी हड्डी के चरित्र पर ले जाता है। कभी-कभी ossifying पेरीओस्टाइटिस से सिनोस्टोसिस का निर्माण होता है (ज्ञान श्लेष का पूरा शरीर देखें), अक्सर दो आसन्न कशेरुकाओं के शरीर के बीच, टिबिया के बीच, कलाई और टारस की हड्डियों के बीच कम अक्सर होता है।
उपचार को अंतर्निहित प्रक्रिया पर ध्यान देना चाहिए।
तपेदिक पेरीओस्टाइटिस। पृथक प्राथमिक तपेदिक पेरीओस्टाइटिस दुर्लभ है। हड्डी में फोकस के सतही स्थान के साथ ट्यूबरकुलस प्रक्रिया पेरिओस्टेम में जा सकती है। पेरीओस्टेम की हार संभव है और हेमटोजेनस है। दानेदार ऊतक आंतरिक पेरिओस्टल परत में विकसित होता है, चीज डिजनरेशन या प्युलुलेंट संलयन से गुजरता है और पेरीओस्टेम को नष्ट कर देता है। पेरीओस्टेम के नीचे अस्थि परिगलन पाया जाता है; इसकी सतह असमान, खुरदरी हो जाती है। तपेदिक पेरीओस्टाइटिस सबसे अधिक बार चेहरे की खोपड़ी की पसलियों और हड्डियों पर स्थानीय होता है, जहां यह महत्वपूर्ण मामलों में प्राथमिक है। जब पसली का पेरीओस्टेम क्षतिग्रस्त हो जाता है, तो प्रक्रिया आमतौर पर अपनी पूरी लंबाई के साथ तेजी से फैलती है। फलांगों के पेरिओस्टेम को नुकसान के साथ दानेदार वृद्धि उंगलियों की एक ही बोतल के आकार की सूजन का कारण बन सकती है जैसे कि फालंजेस के तपेदिक ऑस्टियोपेरियोस्टाइटिस - स्पाइना वेंटोसा (ज्ञान का पूरा शरीर देखें)। प्रक्रिया अक्सर बचपन में होती है। ट्यूबरकुलस पेरीओस्टाइटिस का कोर्स
क्रोनिक, अक्सर फिस्टुलस के गठन के साथ, मवाद की तरह द्रव्यमान की रिहाई। उपचार - हड्डियों के तपेदिक के इलाज के नियमों के अनुसार (ज्ञान का पूरा शरीर देखें एक्सट्रपुलमरी तपेदिक, हड्डियों और जोड़ों का तपेदिक)।
सिफिलिटिक पेरीओस्टाइटिस। सिफलिस में कंकाल प्रणाली के घावों का विशाल हिस्सा शुरू होता है और पेरीओस्टेम में स्थानीय होता है। ये परिवर्तन जन्मजात और अधिग्रहित उपदंश दोनों में नोट किए गए हैं। परिवर्तनों की प्रकृति के अनुसार, सिफिलिटिक पेरीओस्टाइटिस ossifying और चिपचिपा है। जन्मजात उपदंश के साथ नवजात शिशुओं में, हड्डियों के शाफ्ट के क्षेत्र में इसके स्थानीयकरण के साथ पेरिओस्टाइटिस के ओस्सिफ़ाइटिस के मामले हैं; हड्डी ही अपरिवर्तित रह सकती है। गंभीर सिफिलिटिक ओस्टियोचोन्ड्रिटिस के मामले में, ओसीसिंग पेरीओस्टाइटिस का भी एक एपिमिटैफिसल स्थानीयकरण है, हालांकि डायफिसिस की तुलना में पेरिओस्टियल प्रतिक्रिया बहुत कम स्पष्ट है। जन्मजात सिफलिस में पेरीओस्टाइटिस कंकाल की कई हड्डियों में होता है, और आमतौर पर परिवर्तन सममित होते हैं। सबसे अधिक बार और तेजी से ये परिवर्तन ऊपरी छोरों की लंबी ट्यूबलर हड्डियों पर पाए जाते हैं, टिबिया और इलियम पर, फीमर और फाइबुला पर कुछ हद तक। देर से जन्मजात सिफलिस में परिवर्तन अनिवार्य रूप से अधिग्रहित सिफलिस की विशेषताओं से बहुत कम होता है।
अधिग्रहित सिफलिस के साथ पेरीओस्टेम में परिवर्तन पहले से ही माध्यमिक अवधि में पता लगाया जा सकता है। वे या तो हाइपरमिया की घटनाओं के तुरंत बाद विकसित होते हैं, जो चकत्ते की अवधि से पहले होते हैं, या साथ ही साथ माध्यमिक अवधि के सिफलिसाइड्स (अधिक बार पुष्ठीय) के बाद के रिटर्न के साथ; ये परिवर्तन क्षणिक पेरीओस्टियल सूजन के रूप में होते हैं जो महत्वपूर्ण आकारों तक नहीं पहुंचते हैं, और तेज अस्थिर दर्द के साथ होते हैं। पेरीओस्टेम में परिवर्तन की सबसे बड़ी तीव्रता और व्यापकता तृतीयक अवधि में पहुंच जाती है, और अक्सर पेटी और ओस्टीसिटिस पेरीओस्टाइटिस का संयोजन देखा जाता है।
उपदंश के तृतीयक अवधि में ओस्टियोस्टाइटिस का एक महत्वपूर्ण वितरण है। एल। अशॉफ के अनुसार, पेरीओस्टाइटिस के पैथोलॉजिकल चित्र में सिफलिस की कोई विशेषता नहीं है, हालांकि हिस्टोलॉजिकल परीक्षा कभी-कभी माइलरी और सबमिलीरी गम की तस्वीरों की तैयारी में प्रकट होती है। पेरीओस्टाइटिस का स्थानीयकरण सिफलिस की विशेषता है - सबसे अधिक बार लंबी ट्यूबलर हड्डियों में, विशेष रूप से टिबिया में और खोपड़ी की हड्डियों में।
सामान्य तौर पर, यह प्रक्रिया मुख्य रूप से हड्डियों की सतह और किनारों पर स्थानीयकृत होती है, जो खराब रूप से नरम ऊतकों के साथ कवर होती है।
ओसीसिंग पेरिओस्टाइटिस मुख्य रूप से विकसित हो सकता है, हड्डी में गमी के परिवर्तन के बिना, या पेरीओस्टेम या हड्डी के गम के साथ एक प्रतिक्रियाशील प्रक्रिया का प्रतिनिधित्व करता है; अक्सर एक हड्डी पर गमी होती है, दूसरी तरफ - सूजन का कारण। नतीजतन, पेरीओस्टाइटिस सीमित हाइपरोस्टोस (सिफिलिटिक एक्सोस्टोस, या नोड्स) विकसित करता है, जो विशेष रूप से अक्सर टिबिया पर दिखाई देते हैं और विशिष्ट निशाचर दर्द या रूप फैलाना फैलाना हाइपरोस्टोज को बढ़ाता है। ऑसिफिटिक पेरीओस्टाइटिस के ossify के मामले हैं, जिसमें ट्यूबलर हड्डियों के आसपास बहुपरत बोनी झिल्ली का गठन होता है, जो छिद्रपूर्ण (मज्जा) पदार्थ की एक परत द्वारा हड्डी की कॉर्टिकल परत से अलग किया जाता है।
सिफिलिटिक पेरीओस्टाइटिस के साथ, रात में अक्सर मजबूत, उत्तेजित दर्द होते हैं। पैल्पेशन से एक सीमित घनी लोचदार सूजन का पता चलता है जिसमें फुस्सफॉर्म या गोल आकार होता है; अन्य मामलों में, सूजन आकार में अधिक व्यापक और सपाट होती है। यह अनछुई त्वचा के साथ कवर किया गया है और अंतर्निहित हड्डी के साथ जुड़ा हुआ है; यह महसूस करते समय, महत्वपूर्ण व्यथा का उल्लेख किया जाता है। प्रक्रिया का पाठ्यक्रम और परिणाम भिन्न हो सकते हैं। हड्डी के रसौली के साथ घुसपैठ का संगठन और ossification सबसे अधिक बार मनाया जाता है। सबसे अनुकूल परिणाम घुसपैठ का पुनरुत्थान है, जो कि ताजा मामलों में अधिक बार देखा जाता है, केवल पेरीओस्टेम का थोड़ा सा मोटा होना शेष है। दुर्लभ मामलों में, एक तीव्र और तीव्र पाठ्यक्रम के साथ, पेरीओस्टेम की शुद्ध सूजन विकसित होती है, प्रक्रिया आमतौर पर आसपास के नरम ऊतकों को पकड़ती है, त्वचा के छिद्र और बाहर की ओर मवाद निकलती है।
गमी पेरीओस्टाइटिस के साथ, गम विकसित होता है - फ्लैट लोचदार गाढ़ा, एक डिग्री या किसी अन्य के लिए दर्दनाक, एक जिलेटिनस स्थिरता के कटौती पर, उनके शुरुआती बिंदु के रूप में पेरीओस्टेम की आंतरिक परत। दोनों अलग-थलग गम हैं और फैलाना गमी घुसपैठ है। उरोस्थि, टिबिया, हंसली पर, अक्सर कपाल तिजोरी (विशेष रूप से ललाट और पार्श्विका) की हड्डियों में, गम्मा सबसे अधिक विकसित होते हैं। फैलाना गमी पेरीओस्टाइटिस के साथ, लंबे समय तक त्वचा के हिस्से पर कोई बदलाव नहीं हो सकता है, और फिर, हड्डी की खराबी की उपस्थिति में, अपरिवर्तित त्वचा गहरी गुहाओं में डूब जाती है। यह टिबिया, हंसली, उरोस्थि पर देखा जाता है। भविष्य में, मसूड़ों को अवशोषित किया जा सकता है और निशान ऊतक द्वारा प्रतिस्थापित किया जा सकता है, लेकिन बाद के चरणों में अधिक बार वे फैटी, चीज या प्युलुलेंट संलयन से गुजरते हैं, और आसपास के नरम ऊतकों, साथ ही साथ त्वचा को इस प्रक्रिया में खींचा जाता है। नतीजतन, त्वचा एक निश्चित क्षेत्र में पिघल जाती है और गम की सामग्री एक अल्सरेटिव सतह के गठन के साथ टूट जाती है, और बाद में उपचार और अल्सर के झुर्रियों के साथ, पीछे हटने वाले निशान बनते हैं, अंतर्निहित हड्डी में मिलाप। पेटी फ़ोकस के आसपास, प्रतिक्रियाशील हड्डी के गठन के साथ ओसीज़िंग पेरीओस्टाइटिस की महत्वपूर्ण घटनाएं आम तौर पर पाई जाती हैं, और कभी-कभी वे सामने आती हैं और मुख्य रोग प्रक्रिया को छिपा सकती हैं - गम।
विशिष्ट उपचार (ज्ञान सिफलिस का पूरा शरीर देखें)। एक अल्सर के गठन के साथ गम की एक सफलता के मामले में, हड्डी के घावों (नेक्रोसिस) की उपस्थिति, सर्जिकल हस्तक्षेप की आवश्यकता हो सकती है।
 |  |
|
चित्र: 3। |
||
अन्य बीमारियों में पेरीओस्टाइटिस। चेचक में, उनके संबंधित मोटीपन के साथ लंबी ट्यूबलर हड्डियों के डायफिसिटिस के पेरीओस्टाइटिस का वर्णन किया गया है, और यह घटना आमतौर पर आक्षेप की अवधि के दौरान देखी जाती है। ग्लैंडर्स के साथ, पेरीओस्टेम की सीमित पुरानी सूजन के foci का उल्लेख किया जाता है। कुष्ठ रोग में, पेरीओस्टेम में घुसपैठ का वर्णन किया गया है; इसके अलावा, कुष्ठ रोगियों में, पुरानी पेरीओस्टाइटिस के कारण ट्यूबलर हड्डियों पर स्पिंडल के आकार का सूजन हो सकता है। गोनोरिया के साथ, पेरीओस्टेम में भड़काऊ घुसपैठ होती है, प्रक्रिया की प्रगति के साथ - प्यूरुलेंट डिस्चार्ज के साथ। गंभीर पेरीओस्टाइटिस का वर्णन लंबी हड्डियों के ब्लास्टोमाइकोसिस में किया जाता है, चिकनी आकृति के साथ पेरीओस्टेम के सीमित घने के रूप में टाइफस के बाद पसलियों के संभावित रोग। स्थानीय पेरीओस्टाइटिस निचले पैर के वैरिकाज़ नसों के साथ होता है, वैरिकाज़ अल्सर के साथ। पेरीओस्टाइटिस के साथ हड्डियों के आमवाती ग्रैनुलोमा सबसे अधिक बार हो सकता है, प्रक्रिया छोटे ट्यूबलर हड्डियों में स्थानीयकृत होती है - मेटाकार्पल और मेटाटार्सल, साथ ही साथ मुख्य फाल्गन्स में; आमवाती पेरीओस्टाइटिस से ग्रस्त होने का खतरा होता है। कभी-कभी, हेमटोपोइएटिक अंगों की बीमारी के साथ, विशेष रूप से ल्यूकेमिया के साथ, एक छोटा पेरीओस्टाइटिस नोट किया जाता है। गौचर रोग (ज्ञान, गौचर रोग के पूर्ण शरीर को देखें) के साथ, पेरिओस्टियल थिकनेस मुख्य रूप से जांघ के बाहर के आधे हिस्से के आसपास वर्णित हैं। लंबे समय तक चलने और दौड़ने के साथ, टिबिया का पेरीओस्टाइटिस हो सकता है। इसके लिए, पेरीओस्टाइटिस को गंभीर दर्द की विशेषता है, विशेष रूप से निचले पैर के बाहर के हिस्सों में, चलने और व्यायाम करने और आराम करने के लिए बढ़ने से। पेरीओस्टेम के शोफ के कारण सीमित सूजन स्थानीय रूप से दिखाई देती है, जो पल्पेशन पर बहुत दर्दनाक होती है। पेरीओस्टाइटिस एक्टिनोमायकोसिस में वर्णित है।
एक्स-रे डायग्नोस्टिक्स। एक्स-रे परीक्षा से स्थानीयकरण, व्यापकता, आकार, आकार, संरचना की प्रकृति, पेरीओस्टियल परतों की रूपरेखा, हड्डी और आसपास के ऊतकों के कोर्टिकल परत के साथ उनके संबंध का पता चलता है। रेडियोग्राफिक रूप से रैखिक, फ्रिंजेड, कंघी-जैसे, फीता, स्तरित, सुई और अन्य प्रकार की पेरीओस्टाइल परतों के बीच अंतर होता है। हड्डी में पुरानी, \u200b\u200bधीमी गति से बहने वाली प्रक्रियाएं, विशेष रूप से भड़काऊ वाले, आमतौर पर अधिक बड़े पैमाने पर खिंचाव का कारण बनती हैं, आमतौर पर अंतर्निहित हड्डी के साथ विलय होता है, जिससे कॉर्टिकल परत का मोटा होना और हड्डी की मात्रा में वृद्धि (चित्रा 1) होती है। तेजी से प्रक्रियाएं मवाद के साथ पेरीओस्टेम के बहिर्वाह का कारण बनती हैं, इसके और कॉर्टिकल परत, भड़काऊ या ट्यूमर घुसपैठ के बीच फैलती हैं। यह तीव्र ऑस्टियोमाइलाइटिस में देखा जा सकता है, इविंग का ट्यूमर (ज्ञान इविंग ट्यूमर का पूरा शरीर देखें), रेटिकुलोसेरकोमा (ज्ञान का पूरा शरीर देखें)। पेरीओस्टेम द्वारा बनाई गई नई हड्डी की रैखिक पट्टी, इन मामलों में रोएंटजेनोग्राम पर दिखाई देती है, प्रबुद्धता की परत से अलग होने के लिए प्रकट होती है (चित्र 2)। प्रक्रिया के असमान विकास के साथ, नई हड्डी के कई ऐसे स्ट्रिप्स हो सकते हैं, जिसके परिणामस्वरूप तथाकथित स्तरित ("बल्बस") पेरीओस्टियल स्ट्रैटा की एक तस्वीर बनती है (चित्रा 3)। चिकनी, यहां तक \u200b\u200bकि periosteal परत अनुप्रस्थ रोग कार्यात्मक पुनर्गठन के साथ। एक तीव्र भड़काऊ प्रक्रिया में, जब मवाद पेरीओस्टेम के नीचे उच्च दबाव में जमा हो जाता है, तो पेरीओस्टेम फट सकता है, और हड्डी टूटना के क्षेत्रों में उत्पन्न होना जारी रहता है, रोएंजेनोग्राम (चित्रा 4) पर एक असमान, "फटे" फ्रिंज की तस्वीर दे रहा है।
लंबी ट्यूबलर हड्डी के मेटाफिसिस में एक घातक ट्यूमर के विकास के साथ, ट्यूमर के ऊपर पेरीओस्टियल रिएक्टिव बोन का गठन लगभग व्यक्त नहीं किया जाता है, क्योंकि ट्यूमर जल्दी से बढ़ता है और इसके द्वारा विस्थापित पेरीओस्टेम को एक नई प्रतिक्रियाशील हड्डी बनाने का समय नहीं होता है। केवल सीमांत क्षेत्रों में, जहां ट्यूमर की वृद्धि केंद्रीय लोगों की तुलना में धीमी होती है, एक तथाकथित टोपी का छज्जा के रूप में पेरीओस्टियल परतें बनाते हैं। धीमी गति से ट्यूमर के विकास के साथ (जैसे, ओस्टियोब्लास्टोकोलास्टोमा), पेरिओस्टेम
इसे धीरे-धीरे एक तरफ धकेल दिया जाता है और पेरीओस्टियल परतों के निर्माण का समय होता है; हड्डी धीरे-धीरे मोटी हो जाती है, जैसे कि "सूजन"; जबकि इसकी अखंडता संरक्षित है।
पेरीओस्टियल परतों के विभेदक निदान में, किसी को सामान्य शारीरिक रचनाओं को ध्यान में रखना चाहिए, उदाहरण के लिए, हड्डी के ट्यूबरोसिटीज़, इंटरोससियस लकीरें, त्वचा के सिलवटों के उदाहरण (उदाहरण के लिए, हंसली के ऊपरी किनारे के साथ), एपोफिसिस मुख्य हड्डी के साथ विलय नहीं किया जाता है (इलियाक पंख के ऊपरी किनारे के साथ)। यह हड्डियों के प्रति उनके लगाव के स्थलों पर मांसपेशियों के tendons के ओसीओटाइटिस के पेरीओस्टाइटिस के लिए भी गलत नहीं होना चाहिए। केवल एक्स-रे चित्र द्वारा पेरीओस्टाइटिस के व्यक्तिगत रूपों में अंतर करना संभव नहीं है।
क्या आप इस दुनिया से अपरिवर्तनीय रूप से गायब होने की संभावना से पूरी तरह से नाखुश हैं? आप गंभीर रूप से सड़ते हुए जैविक कीटाणु के रूप में अपने जीवन के मार्ग को समाप्त नहीं करना चाहते हैं? क्या आप जवानी में लौटने के बाद एक और जीवन जीना चाहते हैं? फिर से सब जगह प्रारंभ करें? आपके द्वारा की गई गलतियों को ठीक करें? अधूरे सपनों को साकार करें? इस लिंक पर जाओ: