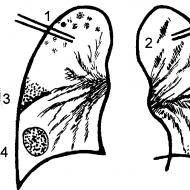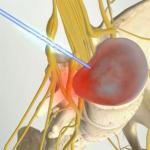
प्रगतिशील एनजाइना एम.सी.बी. आईकेबी 10 के अनुसार आईकेबी प्रगतिशील एनजाइना इस्केमिक हृदय रोग स्थिर एनजाइना
आईएचडी सबसे आम हृदय विकृति के बीच एक मजबूत अग्रणी स्थिति रखता है, जो अक्सर आंशिक या पूर्ण विकलांगता की ओर जाता है और दुनिया के कई विकसित देशों के लिए एक सामाजिक समस्या बन गया है। जीवन की एक व्यस्त लय, लगातार तनावपूर्ण स्थिति, कमजोरी, बड़ी मात्रा में वसा के सेवन के साथ अनुचित पोषण - इन सभी कारणों से इस गंभीर बीमारी से पीड़ित लोगों की संख्या में लगातार वृद्धि होती है।
"कोरोनरी हृदय रोग" शब्द में तीव्र और पुरानी स्थितियों का एक पूरा समूह शामिल है जो कोरोनरी वाहिकाओं के संकीर्ण या अवरुद्ध होने के कारण मायोकार्डियम को ऑक्सीजन की अपर्याप्त आपूर्ति के कारण होता है। मांसपेशी फाइबर के इस तरह के ऑक्सीजन भुखमरी से हृदय के कामकाज में रुकावट, हेमोडायनामिक्स में परिवर्तन और हृदय की मांसपेशियों में लगातार संरचनात्मक परिवर्तन होते हैं।
ज्यादातर इस बीमारी को कोरोनरी धमनियों के एथेरोस्क्लेरोसिस द्वारा उकसाया जाता है, जिसमें वाहिकाओं की आंतरिक दीवार फैटी जमा (एथेरोस्क्लोरोटिक सजीले टुकड़े) से ढकी होती है। इसके बाद, ये जमा कठोर हो जाते हैं, और संवहनी लुमेन म्योकार्डिअल तंतुओं को रक्त के सामान्य वितरण को बाधित करते हैं या अगम्य हो जाते हैं। इस लेख में, आप कोरोनरी हृदय रोग के प्रकार, इस विकृति के निदान और उपचार के सिद्धांत, लक्षणों और हृदय रोग विशेषज्ञों के रोगियों के बारे में जानेंगे।
IHD प्रकार
वर्तमान में, नैदानिक \u200b\u200bक्षमताओं के विस्तार के कारण, हृदय रोग विशेषज्ञ कोरोनरी धमनी रोग के निम्नलिखित नैदानिक \u200b\u200bरूपों में अंतर करते हैं:
- प्राथमिक कार्डियक अरेस्ट (अचानक कोरोनरी डेथ);
- बाहरी एनजाइना और सहज एनजाइना पेक्टोरिस;
- रोधगलन;
- पोस्टिनफर्क्शन कार्डियोस्कोलेरोसिस;
- रक्त परिसंचरण की अपर्याप्तता;
- दिल ताल गड़बड़ी (अतालता);
- दिल की मांसपेशियों के दर्द रहित इस्किमिया;
- डिस्टल (माइक्रोवस्कुलर) इस्केमिक हृदय रोग;
- नया इस्केमिक सिंड्रोम (हाइबरनेशन, स्तब्धता, मायोकार्डियम का चयापचय अनुकूलन)।
इस्केमिक हृदय रोग का उपरोक्त वर्गीकरण इंटरनेशनल क्लासिफिकेशन ऑफ डिजीज एक्स के सिस्टम के अंतर्गत आता है।
कारण
कोरोनरी धमनी की बीमारी के 90% मामलों में रक्त वाहिकाओं की दीवारों में एथेरोस्क्लोरोटिक परिवर्तनों के कारण कोरोनरी धमनियों के लुमेन के संकुचन द्वारा उकसाया जाता है। इसके अलावा, कोरोनरी रक्त प्रवाह के पत्राचार में गड़बड़ी और हृदय की मांसपेशियों की चयापचय आवश्यकताओं के परिणामस्वरूप हो सकता है:
- कम या अपरिवर्तित कोरोनरी वाहिकाओं की ऐंठन;
- रक्त जमावट प्रणाली के विकारों के कारण घनास्त्रता की प्रवृत्ति;
- कोरोनरी वाहिकाओं में microcirculation के विकार।
कोरोनरी धमनी रोग के ऐसे एटियलॉजिकल कारणों के विकास के लिए जोखिम कारक हो सकते हैं:
- 40-50 वर्ष से अधिक आयु;
- धूम्रपान;
- वंशागति;
- धमनी का उच्च रक्तचाप;
- मधुमेह;
- मोटापा;
- कुल प्लाज्मा कोलेस्ट्रॉल (240 मिलीग्राम / डीएल से अधिक) और एलडीएल कोलेस्ट्रॉल (160 मिलीग्राम / डीएल से अधिक) में वृद्धि;
- hypodynamia;
- लगातार तनाव;
- खराब पोषण;
- क्रोनिक नशा (शराब, जहरीले उद्यमों में काम)।
लक्षण
ज्यादातर मामलों में, IHD का निदान पहले ही चरण में किया जाता है जब रोगी को इसके लक्षण दिखाई देते हैं। यह रोग धीरे-धीरे और धीरे-धीरे विकसित होता है, और इसके पहले लक्षण खुद को महसूस करते हैं जब कोरोनरी धमनी का लुमेन 70% तक बढ़ जाता है।
सबसे अधिक बार, आईएचडी खुद को बाहरी एनजाइना के लक्षणों के रूप में प्रकट करना शुरू करता है:
- शारीरिक, मानसिक या मानसिक-भावनात्मक तनाव के बाद होने वाली बेचैनी या सीने में दर्द की भावना;
- दर्द सिंड्रोम की अवधि 10-15 मिनट से अधिक नहीं है;
- दर्द से चिंता या मृत्यु का भय होता है;
- दर्द शरीर के बाईं ओर (कभी-कभी दाईं ओर) विकिरण कर सकता है: हाथ, गर्दन, कंधे का ब्लेड, निचला जबड़ा आदि।
- एक हमले के दौरान, रोगी अनुभव कर सकता है: सांस की तकलीफ, ऑक्सीजन की कमी की तीव्र भावना, टैचीकार्डिया, रक्तचाप में वृद्धि, मतली, पसीना में वृद्धि, अतालता;
- दर्द अपने आप ही गायब हो सकता है (भार के अंत के बाद) या नाइट्रोग्लिसरीन लेने के बाद।
कुछ मामलों में, एनजाइना पेक्टोरिस खुद को एटिपिकल लक्षणों के रूप में प्रकट कर सकता है: दर्द के बिना आगे बढ़ें, खुद को केवल सांस या अतालता की कमी के रूप में प्रकट करें, ऊपरी पेट में दर्द, रक्तचाप में तेज कमी।
समय के साथ और उपचार की अनुपस्थिति में, कोरोनरी धमनी रोग बढ़ता है, और उपरोक्त लक्षण व्यायाम की बहुत कम तीव्रता या आराम पर दिखाई दे सकते हैं। रोगी को हमलों की आवृत्ति में वृद्धि होती है, वे अधिक तीव्र और लंबे समय तक हो जाते हैं। इस्केमिक हृदय रोग के इस विकास से मायोकार्डियल रोधगलन हो सकता है (60% मामलों में यह लंबे समय तक एनजाइना हमले के बाद पहली बार होता है), दिल की विफलता, या अचानक कोरोनरी मौत।
निदान

संदिग्ध कोरोनरी धमनी रोग के मामले में निदान एक हृदय रोग विशेषज्ञ के साथ विस्तृत परामर्श से शुरू होता है। डॉक्टर, रोगी की शिकायतों को सुनने के बाद, मायोकार्डिअल इस्किमिया के पहले लक्षणों की उपस्थिति के इतिहास, उनकी प्रकृति और रोगी की आंतरिक संवेदनाओं के बारे में सवाल पूछता है। Anamnesis पिछली बीमारियों, पारिवारिक इतिहास और ली गई दवाओं के बारे में भी एकत्र किया जाता है।
रोगी का साक्षात्कार करने के बाद, हृदय रोग विशेषज्ञ आयोजित करता है:
- नाड़ी और रक्तचाप का मापन;
- स्टेथोस्कोप के साथ दिल की बात सुनना;
- दिल और जिगर की सीमाओं का दोहन;
- एडिमा का पता लगाने के लिए सामान्य जांच, त्वचा की स्थिति में बदलाव, नसों की धड़कन की उपस्थिति आदि।
प्राप्त आंकड़ों के आधार पर, रोगी को निम्नलिखित अतिरिक्त प्रयोगशाला और वाद्य परीक्षा विधियों को सौंपा जा सकता है:
- ईसीजी (रोग के प्रारंभिक चरणों में, व्यायाम या औषधीय परीक्षणों के साथ ईसीजी की सिफारिश की जा सकती है);
- होल्टर ईसीजी (दैनिक निगरानी);
- phonocardiography;
- रेडियोग्राफी;
- जैव रासायनिक और नैदानिक \u200b\u200bरक्त परीक्षण;
- इको-किलोग्राम;
- मायोकार्डियल स्किंटिग्राफी;
- transesophageal पेसिंग;
- कोरोनरी एंजियोग्राफी;
- दिल और बड़े जहाजों का कैथीटेराइजेशन;
- चुंबकीय अनुनाद कोरोनरी एंजियोग्राफी।
नैदानिक \u200b\u200bपरीक्षा का दायरा प्रत्येक रोगी के लिए व्यक्तिगत रूप से निर्धारित किया जाता है और लक्षणों की गंभीरता पर निर्भर करता है।
इलाज
इस्केमिक हृदय रोग का उपचार हमेशा जटिल होता है और यह एक व्यापक निदान और रोधगलन की सूजन और कोरोनरी वाहिकाओं को नुकसान के निर्धारण के बाद ही निर्धारित किया जा सकता है। ये रूढ़िवादी हो सकते हैं (दवाओं, आहार, व्यायाम चिकित्सा, स्पा उपचार) या सर्जिकल तकनीकों के नुस्खे।
कोरोनरी धमनी रोग वाले रोगी के अस्पताल में भर्ती होने की आवश्यकता को उसकी स्थिति की गंभीरता के आधार पर, व्यक्तिगत रूप से निर्धारित किया जाता है। बिगड़ा हुआ कोरोनरी परिसंचरण के पहले संकेतों में, रोगी को बुरी आदतों को छोड़ने और अच्छे पोषण के कुछ नियमों का पालन करने की सलाह दी जाती है। अपने दैनिक आहार को संकलित करते समय, कोरोनरी धमनी की बीमारी वाले रोगी को निम्नलिखित सिद्धांतों का पालन करना चाहिए:
- पशु वसा वाले खाद्य पदार्थों की मात्रा को कम करना;
- सेवन किए गए टेबल नमक की मात्रा का इनकार या तेज सीमा;
- पौधे के फाइबर की मात्रा में वृद्धि;
- आहार में वनस्पति तेलों की शुरूआत।
कोरोनरी धमनी की बीमारी के विभिन्न रूपों के लिए ड्रग थेरेपी का उद्देश्य एनजाइना के हमलों को रोकना है और इसमें विभिन्न एंटीजेनियल ड्रग्स शामिल हो सकते हैं। उपचार के बाद दवाओं में निम्नलिखित समूह शामिल हो सकते हैं:
इस्केमिक हृदय रोग के प्रारंभिक चरणों में, दवा चिकित्सा स्वास्थ्य में काफी सुधार कर सकती है। डॉक्टर की सिफारिशों के अनुपालन और कई मामलों में निरंतर औषधालय अवलोकन से रोग की प्रगति और गंभीर जटिलताओं के विकास को रोका जा सकता है।
रूढ़िवादी उपचार की कम दक्षता और मायोकार्डियम और कोरोनरी धमनियों को बड़े पैमाने पर नुकसान के साथ, कोरोनरी धमनी की बीमारी वाले एक रोगी को एक शल्यक्रिया ऑपरेशन करने की सिफारिश की जा सकती है। हस्तक्षेप की रणनीति पर निर्णय हमेशा व्यक्तिगत रूप से चुना जाता है। मायोकार्डियल इस्किमिया के क्षेत्र को समाप्त करने के लिए, निम्न प्रकार के सर्जिकल ऑपरेशन किए जा सकते हैं:
- स्टेंटिंग के साथ कोरोनरी वाहिका का एंजियोप्लास्टी: इस तकनीक का उद्देश्य कोरोनरी वाहिका की संयोजकता को प्रभावित क्षेत्र में एक विशेष स्टेंट (मेश मेटल ट्यूब) लगाकर बहाल करना है;
- कोरोनरी धमनी बाईपास ग्राफ्टिंग: यह विधि आपको मायोकार्डिअल इस्किमिया के क्षेत्र में प्रवेश करने के लिए रक्त के लिए एक बाईपास पथ बनाने की अनुमति देती है, इसके लिए रोगी की खुद की नस या आंतरिक वक्ष धमनी को शंट के रूप में इस्तेमाल किया जा सकता है;
- transmyocardial laser myocardial revascularization: यह ऑपरेशन किया जा सकता है अगर कोरोनरी धमनी बाईपास ग्राफ्टिंग करना असंभव है, तो हस्तक्षेप के दौरान, डॉक्टर मायोकार्डियम के क्षतिग्रस्त क्षेत्र में बनाने के लिए एक लेजर का उपयोग करता है जिसमें कई पतले चैनल हैं जो बाएं वेंट्रिकल से रक्त से भर सकते हैं।
ज्यादातर मामलों में, सर्जिकल उपचार से इस्केमिक हृदय रोग वाले रोगी के जीवन की गुणवत्ता में काफी सुधार होता है और यह मायोकार्डियल रोधगलन, विकलांगता और मृत्यु के जोखिम को कम करता है।
"इस्केमिक हृदय रोग" विषय पर शैक्षिक फिल्म
इस विडियो को यूट्यूब पर देखें
डिफ्यूज़ कार्डियोस्क्लेरोसिस: कारण, लक्षण, उपचार हृदय की कोई भी विकृति विभिन्न परिणामों पर जोर देती है जिससे जटिलताओं का विकास हो सकता है। इन रोगों में से एक diffu है ...
इस्केमिक हृदय रोग, बाहरी एंजाइना: निदान और उपचार इस लेख में, हम एक्सर्टिकल एनजाइना के बारे में बात करेंगे। रोग के निदान और उपचार के सिद्धांतों पर ध्यान दिया जाएगा, क्योंकि दीवार को अलग करना बेहद जरूरी है ...
हृदय रोग: सूची और लक्षण हृदय वह अंग है, जिसके समुचित कार्य के बिना गुणवत्ता वाला मानव जीवन असंभव है। दिल एक महिला के गर्भ के 5 वें सप्ताह के रूप में जल्दी से बना रहा है ...
मायोकार्डियल रोधगलन: कारण और संकेत मायोकार्डियल रोधगलन, इस्केमिक हृदय रोग में एक तीव्र स्थिति है, जो कोरोनरी रक्त प्रवाह की एक महत्वपूर्ण कमी के साथ है ...
लोक्रेन: उपयोग, मूल्य, समीक्षा और एनालॉग्स के लिए निर्देश
लॉरेन कार्डियोसेक्लेक्टिव बीटा-ब्लॉकर्स से संबंधित एक दवा है, एक कमजोर झिल्ली-स्थिरीकरण प्रभाव देता है, एक चयनात्मक बीटा-एड्रेनोसेप्टर अवरोधक प्रभाव होता है, दवा का कोई आंशिक एगोनिस्टिक गतिविधि नहीं है।
फार्मास्युटिकल कंपनियां दवा को सफेद गोलियों के रूप में जारी करती हैं, जिनमें से प्रत्येक में 20 मिलीग्राम सक्रिय पदार्थ होता है - बीटासोलोल हाइड्रोक्लोराइड और अतिरिक्त घटक - लैक्टोज मोनोहाइड्रेट, मैग्नीशियम स्टीयरेट, टाइटेनियम डाइऑक्साइड, सिलिकॉन डाइऑक्साइड, माइक्रोकैक्लिन सेलुलोज।
हृदय प्रणाली के धमनी उच्च रक्तचाप और विकृति के उपचार में ड्रग लोक्रेन ने खुद को अच्छी तरह से साबित कर दिया है। हालांकि, इसके अपने मतभेद और संकेत हैं, जिसके परिणामस्वरूप आपको यह पता लगाने की आवश्यकता है कि गोलियों को सही तरीके से कैसे लेना है? डॉक्टर क्या समीक्षा छोड़ते हैं, इस उपाय के एनालॉग क्या हैं?
रचना, क्रिया का सिद्धांत
दवा एक पैकेज में 28 और 56 टुकड़ों में बेची जाती है। सफेद रंग की लेपित गोलियों में एक तरफ विभाजन रेखा होती है, दूसरी तरफ उत्कीर्ण होती है। इसमें शामिल अतिरिक्त घटक:
- टाइटेनियम डाइऑक्साइड।
- Macrogol।
- लैक्टोज मोनोहाइड्रेट।
- माइक्रोक्रिस्टलाइन सेलुलोज।
- कोलाइडल निर्जल डाइऑक्साइड।
- भ्राजातु स्टीयरेट।
दवा के सक्रिय सक्रिय संघटक कई गुणों की विशेषता है:
- कार्डियोसेलेक्टिव बीटा-एड्रीनर्जिक अवरोधक संपत्ति।
- अपना स्वयं का सहानुभूति प्रभाव नहीं दिखाता है।
- यह एक झिल्ली स्थिरीकरण प्रभाव है।
एक दवा के उपयोग से हृदय गति और कार्डियक आउटपुट में कमी होती है, ऊपरी और निचले रक्तचाप में कमी होती है, साथ ही साथ शारीरिक परिश्रम के दौरान भी।
ये सभी क्रियाएं एक शांत और सक्रिय अवस्था में हृदय की मांसपेशियों पर भार को कम करने में मदद करती हैं।
दवा काफी कुशलता से और बिल्कुल जठरांत्र संबंधी मार्ग से अवशोषित होती है, जैव उपलब्धता का प्रतिशत 85 है। यह गुर्दे के माध्यम से शरीर से उत्सर्जित होता है, सक्रिय पदार्थ का आधा जीवन लगभग 15-20 घंटे होता है। यदि रोगी का यकृत विकृति का इतिहास है, तो उन्मूलन का समय 33% बढ़ जाता है।
बीटा-ब्लॉकर के एंटीहाइपरेटिव प्रभाव के तंत्र को आज तक पूरी तरह से समझा नहीं जा सका है। यह दवाओं की इस श्रेणी में है जो निम्नलिखित एंटीहाइपरटेंसिव प्रभाव की उम्मीद कर रहे हैं:
- दिल का उत्पादन कम होना।
- परिधीय धमनियों की ऐंठन का उन्मूलन (यह क्रिया केंद्रीय प्रभाव के कारण की जाती है, जो परिधीय जहाजों के सहानुभूति आवेगों में कमी की ओर जाता है, साथ ही साथ रेनिन गतिविधि के निषेध के कारण होता है)।
लंबे समय तक उपयोग के साथ, दवा का एंटीहाइपरेटिव प्रभाव कम नहीं होता है। दवा की एकल खुराक (5-40 मिलीग्राम की खुराक में) के साथ, एंटीहाइपरटेन्सिव प्रभाव पूरे दिन एक ही रहता है।
संकेत और उपयोग के लिए मतभेद
उपयोग के लिए निर्देश कहते हैं कि इस तरह की दवा निम्नलिखित मामलों में सुझाई जाती है:
- धमनी उच्च रक्तचाप के साथ, यह एकमात्र उपचार हो सकता है, और संयोजन चिकित्सा में भी शामिल किया जा सकता है।
- सभी वर्गों के एनजाइना हमलों के रोगनिरोधी उद्देश्यों के लिए।
- 2-3 चरणों में दिल की विफलता।
- कार्डियोजेनिक सदमे के साथ।
- लैक्टेज की कमी, ग्लूकोज अवशोषण विकार।
- कम दबाव।
- 18 वर्ष से कम आयु के बच्चे।
- दवा या इसके घटक घटकों के लिए अतिसंवेदनशीलता।
दवा लोकेन, क्रमशः और इसके एनालॉग्स, अत्यधिक सावधानी के साथ और ऐसे मामलों में डॉक्टर की देखरेख में लिया जाना चाहिए:
- रक्त में थायराइड हार्मोन का उच्च स्तर।
- चिरकालिक गुर्दा निष्क्रियता।
- जिगर की विकृति।
- मधुमेह के साथ।
- एक त्वचा विकार जो त्वचा (सोरायसिस) को प्रभावित करता है।
- परिधीय संवहनी रोग।
- अवसादग्रस्तता सिंड्रोम।
उपरोक्त के अलावा, यह हेमोडायलिसिस के दौरान अत्यधिक सावधानी के साथ लिया जाता है, एलर्जी का इतिहास, रक्त प्रवाह की अपर्याप्त परिसंचारी, फेफड़ों की पुरानी रुकावट। लोक्रेन दवा निम्नलिखित दुष्प्रभाव पैदा कर सकती है:
अस्थेनिया, माइग्रेन, सुस्ती। अवसादग्रस्तता सिंड्रोम, ब्रैडीकार्डिया, अतालता।
मुंह में सूखापन, कब्ज या दस्त, पेट में ऐंठन, बिगड़ा स्वाद कलियों, जिगर की विफलता। सांस की तकलीफ, साइनस की भीड़। धुंधला दृश्य धारणा, अंतर्गर्भाशयी विकास मंदता और भ्रूण वृद्धि।
स्तंभन दोष, काठ का रीढ़ में दर्द।
डॉक्टरों की टिप्पणियां चेतावनी देती हैं कि गंभीर कमजोरी और चक्कर आना जैसी प्रतिकूल प्रतिक्रियाओं के मद्देनजर, मोटर वाहन चलाते समय, साथ ही साथ कड़ी मेहनत के दौरान व्यक्ति को अधिक सावधानी बरतनी चाहिए।
चूंकि ऐसे लक्षण प्रतिक्रिया और धारणा की गति को काफी कम कर सकते हैं।
दवा लोक्रेन का उपयोग करने के निर्देश
लोक्रेन और इसके एनालॉग्स की सिफारिश बुजुर्ग रोगियों को अत्यधिक सावधानी के साथ की जाती है, और उपचार हमेशा चिकित्सकीय देखरेख में न्यूनतम खुराक के साथ शुरू होता है। लोकेन के उपयोग और आवश्यक खुराक के लिए निर्देश:
- गोलियों को मौखिक रूप से लिया जाता है, निगला जाता है, चबाया नहीं जा सकता, किसी अन्य तरीके से कुचल दिया जाता है।
- आमतौर पर, शुरुआती खुराक हमेशा 10 मिलीग्राम है।
- यदि 11-15 दिनों के उपचार के बाद रक्तचाप के संकेतकों में कोई कमी नहीं होती है, तो दवा की खुराक को प्रति दिन 20 मिलीग्राम तक बढ़ाया जा सकता है।
- दवा की अधिकतम दैनिक खुराक 40 मिलीग्राम है।
- गंभीर गुर्दे की विफलता की पृष्ठभूमि के खिलाफ उच्च रक्तचाप के उपचार में, दवा की खुराक प्रति दिन 5 मिलीग्राम तक कम हो जाती है।
- हल्के गुर्दे की हानि और मध्यम यकृत हानि के साथ, खुराक को समायोजित करने की कोई आवश्यकता नहीं है।
रोगियों की प्रतिक्रिया के आधार पर, हम कह सकते हैं कि प्रवेश की खुराक और आवृत्ति के साथ गैर-अनुपालन गंभीर चक्कर आना, साँस लेने में कठिनाई, मंदनाड़ी, बेहोशी, रक्तचाप में भारी कमी, दौरे, दिल की विफलता, अतालता का कारण बनता है।
दवा के ओवरडोज के मामले में, आइसोप्रेनालाईन का एक धीमा जलसेक बाहर किया जाता है, साथ ही रोगसूचक उपचार भी शामिल है, जिसमें गैस्ट्रिक लैवेज शामिल है, और सोखने वाली गोलियां निर्धारित हैं। दवा लोकेन की विशेषताएं:
आप गोलियों को अचानक रद्द नहीं कर सकते। यह कोरोनरी हृदय रोग में विशेष रूप से खतरनाक है। खुराक को कई हफ्तों तक धीरे-धीरे कम किया जाना चाहिए। दवा की वापसी के दौरान, आपको अन्य गोलियां लेना शुरू करना होगा, लोक्रेन के एनालॉग्स की सबसे अधिक सिफारिश की जाती है।
जब रोगी को हृदय की विफलता का मुआवजा दिया जाता है, तो गोलियों की सिफारिश कम खुराक में की जाती है। खुराक में वृद्धि एक डॉक्टर की देखरेख में की जाती है।
खुराक कम हो सकती है यदि, दवा लेते समय, हृदय गति दुर्लभ हो जाती है - आराम की स्थिति में प्रति मिनट 50 बीट तक।
इस उपकरण के साथ उपचार से पहले, रोगी की बाहरी श्वसन की कार्यात्मक विशेषताओं का आकलन किया जाता है। यदि ब्रोंकोस्पज़म विकसित होता है, तो थेरेपी को बीटा 2-एड्रेनोमिमेटिक एजेंट के साथ पूरक किया जाता है।
डॉक्टरों की टिप्पणियों से संकेत मिलता है कि दवा मानव शरीर में डोपिंग तत्वों के लिए परीक्षणों में सकारात्मक परिणाम दिखा सकती है।
लोक्रेन के एनालॉग्स को दो समूहों में विभाजित किया जाता है: पहला सक्रिय पदार्थ के लिए संरचनात्मक एनालॉग है, दूसरा फार्माकोलॉजिकल श्रृंखला (बीटा-ब्लॉकर्स) के लिए एनालॉग है। सक्रिय पदार्थ के लिए दवा के एनालॉग्स:
- Betoptic।
- Optibetol।
- Betak।
औषधीय श्रृंखला एनालॉग्स:
- Vasokardin।
- Aritel।
- Egilok।
लोकेन की कीमत 750 से 980 रूबल से भिन्न होती है, पैकेज में 28 टैबलेट होते हैं, 56 टैबलेट के साथ पैकेज की लागत 1278 रूबल और अधिक से शुरू होती है, निर्माता पर निर्भर करता है।
बेटक का संरचनात्मक एनालॉग
मुख्य सक्रिय संघटक बिटैक्सोल प्लस अतिरिक्त घटक हैं - लैक्टोज मोनोहाइड्रेट, माइक्रोक्रिस्टलाइन सेलुलोज, टाइटेनियम डाइऑक्साइड, मैग्नीशियम स्टीयरेट और अन्य। उपयोग के लिए संकेत निम्नानुसार हैं:
- दिल की मांसपेशियों को हाइपरट्रॉफिक क्षति।
- हाइपरटोनिक बीमारी।
- कोरोनरी हृदय रोग, थकावट और आराम की एनजाइना पेक्टोरिस।
- मायोकार्डियम का इस्केमिक नेक्रोसिस, जो रक्त की आपूर्ति की पूर्ण या आंशिक अपर्याप्तता (केवल संयोजन चिकित्सा में) के कारण होता है।
- हृदय ताल विकार।
गर्भावस्था के दौरान और स्तनपान के दौरान, लेकिन केवल अत्यधिक सावधानी के साथ और डॉक्टर की देखरेख में दवा की अनुमति है। निर्देश निम्नलिखित स्थितियों पर प्रकाश डालता है जब दवा का उपयोग सख्त वर्जित है:
- मधुमेह मेलेटस का इतिहास।
- ब्रैडीकार्डिया के साथ, क्रोनिक प्रतिरोधी ब्रोंकाइटिस।
- गुर्दे की कार्यप्रणाली की विकृति।
- बचपन।
- एलर्जी।
- लैक्टेज की कमी।
अत्यधिक सावधानी के साथ, दवा को शेष बीटा-ब्लॉकर्स, कार्डियक ग्लाइकोसाइड्स, कैल्शियम विरोधी, एंटीहाइपरटेंसिव दवाओं के साथ उपचार में शामिल किया गया है। खुराक और आवेदन के नियम:
- यह केवल मौखिक रूप से लिया जाता है, प्रति दिन एक खुराक पर्याप्त है, सेवन भोजन पर निर्भर नहीं करता है। दवा को अभी भी थोड़ी मात्रा में तरल के साथ धोया जाता है।
- शुरुआती खुराक प्रति दिन लगभग 5-10 मिलीग्राम है।
- 10 दिनों के बाद, खुराक को 20 मिलीग्राम तक बढ़ाया जा सकता है।
- प्रति दिन अधिकतम खुराक 40 मिलीग्राम तक है।
- यदि रोगी को गंभीर गुर्दे की हानि है, तो प्रति दिन 10 मिलीग्राम के साथ चिकित्सा शुरू करें।
- यकृत हानि वाले रोगियों के लिए, खुराक नहीं बदली जाती है।
कुछ मामलों में, माइग्रेन, चक्कर आना, धुंधली दृष्टि, अनुचित चिंता, अल्पकालिक स्मृति हानि, शुष्क मुंह, छाती में दर्द, वृक्क शूल जैसे दुष्प्रभाव हो सकते हैं। बेतक गोलियां लोक्रेन से थोड़ी सस्ती हैं - 30 टुकड़ों के लिए कीमत 405 रूबल है।
संरचनात्मक एनालॉग बेटैक्सोल
दवा Betaxolol में एक प्रभावी एंटीहाइपरटेन्सिव गुण होता है, जो धमनी मापदंडों में वृद्धि को रोकने में मदद करता है, जो कठोर शारीरिक गतिविधि और तनावपूर्ण स्थितियों से जुड़ा होता है।
उपयोग के लिए संकेत: धमनी उच्च रक्तचाप और एनजाइना हमलों के लिए एक निवारक उपाय के रूप में।
पूर्ण और सापेक्ष मतभेद हैं। निम्नलिखित मामलों में उपाय करने की सख्त मनाही है:
- दिल की विफलता के तीव्र रूप, सक्रिय संघटक और सामान्य रूप से दवा के लिए अतिसंवेदनशीलता।
- 18 वर्ष की आयु तक।
- बीमार साइनस सिंड्रोम के साथ।
- लैक्टेज की कमी।
- हृदयजनित सदमे।
- उच्च रक्तचाप।
क्रोनिक हार्ट विफलता में अत्यधिक सावधानी बरतें, साथ ही साथ सोरायसिस, अपर्याप्त रक्त परिसंचरण, मधुमेह मेलेटस, अवसादग्रस्तता सिंड्रोम का इतिहास है।
दवा को मौखिक रूप से लिया जाता है, तरल के प्रचुर मात्रा में धोया जाता है। उपचार के लिए, प्रारंभिक खुराक प्रति दिन 1 टैबलेट है। स्वागत सुविधाएँ:
- गुर्दे की विफलता में, गुर्दे की कार्यक्षमता के आधार पर खुराक को चुना जाता है।
- यकृत हानि के साथ, कोई खुराक परिवर्तन की आवश्यकता नहीं है। उपचार के प्रारंभिक चरण में चिकित्सा पर्यवेक्षण की आवश्यकता होती है।
कई प्रतिकूल प्रतिक्रियाओं की घटना को बाहर नहीं किया जाता है, जैसे कि मौखिक गुहा में सूखापन, गंभीर पेट में ऐंठन, कब्ज, दस्त, स्वाद धारणा में परिवर्तन, नाक की भीड़, एलर्जी, अत्यधिक पसीना, सोरायसिस के समान त्वचा की उपस्थिति।
दवा की कीमत 307 से 420 रूबल तक है।
कोरविटोल: औषधीय श्रृंखला का एनालॉग
कोरविटोल एक दवा है जिसमें हाइपोटेंशन, एंटीरैथमिक और एंटीजेनियल प्रभाव होता है, मुख्य सक्रिय संघटक मेट्रोपोल है।
हृदय संबंधी अतालता, दिल की धड़कन में वृद्धि, कोरोनरी हृदय रोग, धमनी उच्च रक्तचाप, गंभीर सिरदर्द के हमलों के लिए दवा लेने की सिफारिश की जाती है। दवा ऐसी बीमारियों के लिए निर्धारित नहीं है:
- हृदयजनित सदमे।
- सिक साइनस सिंड्रोम।
- हृदय गति को कम करना।
- विघटित हृदय विफलता।
- धमनी हाइपोटेंशन।
- 18 वर्ष से कम उम्र के बच्चों में।
- दवा के लिए अतिसंवेदनशीलता।
यदि रोगी को मधुमेह हो, ब्रोन्कियल अस्थमा, मेटाबॉलिक एसिडोसिस, पुरानी यकृत और / या गुर्दे की विफलता, मायस्थेनिया ग्रेविस, साथ ही साथ 60 साल के बाद के रोगियों का इतिहास है, तो दवा अत्यधिक सावधानी के साथ लेने की सलाह दी जाती है। उपयोग और खुराक के लिए सिफारिशें:
- गोलियों को मौखिक रूप से लिया जाता है, सादे पानी की प्रचुर मात्रा में धोया जाता है।
- यदि दिन में दो बार रिसेप्शन की सिफारिश की जाती है, तो सुबह और शाम लें, यदि एक बार, तो केवल सुबह में।
- उपचार की अवधि एक निश्चित ढांचे तक सीमित नहीं है। उपचार का न्यूनतम कोर्स 3 महीने है।
- एक नियम के रूप में, यदि दवा रोगी द्वारा अच्छी तरह से सहन की जाती है, तो वह इसे एक से 3 साल तक ले सकता है।
- उच्च रक्तचाप और एनजाइना पेक्टोरिस के साथ, आप दिन में 2 बार 50 मिलीग्राम ले सकते हैं, या तुरंत एक समय में इस खुराक को ले सकते हैं।
- कुछ मामलों में, धमनी उच्च रक्तचाप के साथ, खुराक 100 मिलीग्राम हो सकता है।
गोलियां लेते समय, रक्तचाप और हृदय गति पर नियंत्रण, मधुमेह वाले रोगियों में रक्त शर्करा के स्तर की आवश्यकता होती है।
जब हृदय की विफलता का निदान किया जाता है, तो मुआवजे के चरण तक पहुंचने के बाद ही दवा की सिफारिश की जाती है। यदि खुराक 200 मिलीग्राम से अधिक हो जाती है, तो कार्डियोसेलेक्टिविटी कम हो जाती है।
कोरविटोल (सक्रिय पदार्थ के 50 मिलीग्राम) की कीमत 364 रूबल है, 100 मिलीग्राम सक्रिय घटक की 50 गोलियों की लागत 623 रूबल है, 50 मिलीग्राम की 100 गोलियां लगभग 300 रूबल हैं।
वासोकार्डिन: औषधीय श्रृंखला का एनालॉग
वासोकार्डिन दवा में एंटीहाइपरटेन्सिव, एंटीरैडमिक और एंटीजनियल गुण होते हैं। दवा गोलियों के रूप में बेची जाती है, सक्रिय पदार्थ मेटोपोलोल है। निम्नलिखित स्थितियों में लिया जाना चाहिए:
- हृदय ताल विकार।
- हृदय की शिथिलता, एनजाइना पेक्टोरिस के साथ।
- हृद - धमनी रोग।
- उच्च रक्तचाप (मोनोथेरेपी या अन्य दवाओं के साथ)।
उपयोग के निर्देशों में कई बीमारियां शामिल हैं जिनके लिए दवा नहीं लेनी चाहिए। सबसे आम सूचीबद्ध करना आवश्यक है:
- हृदय की दर में कमी।
- परिधीय रक्त परिसंचरण विकारों का गंभीर चरण।
- गर्भावस्था के दौरान, स्तनपान।
- सक्रिय संघटक के लिए अतिसंवेदनशीलता।
- रोधगलन के प्रसार की अवस्था।
- विघटन के चरण में एक जीर्ण रूप में हृदय की विफलता।
यदि मधुमेह मेलेटस, कार्यात्मक यकृत और गुर्दे की विकृति, छालरोग, चयापचय अम्लरक्तता, ब्रोन्कियल अस्थमा, परिधीय संवहनी घावों के साथ-साथ बुजुर्ग रोगियों के इतिहास का भी अत्यधिक सावधानी के साथ उपाय करने की सलाह दी जाती है। आवेदन और खुराक की विशेषताएं:
- अतालता, एनजाइना पेक्टोरिस और माइग्रेन के हमलों के साथ, खुराक 2 खुराक (सुबह और शाम) में 100-200 मिलीग्राम है
- जब धमनी उच्च रक्तचाप का निदान किया जाता है, तो दवा को प्रति दिन 2 खुराक तक 50-100 मिलीग्राम की खुराक में निर्धारित किया जाता है।
- यदि उपचारात्मक प्रभाव छोटा है, तो उपचार रोधी दवाओं में सहायक एंटीहाइपरटेंसिव ड्रग्स शामिल हैं, या वासोकार्डिन की खुराक धीरे-धीरे बढ़ जाती है।
- हाइपरथायरायडिज्म के इतिहास के साथ, रोगी को प्रति दिन 150-200 से 4 खुराक की सिफारिश की जाती है।
- यकृत के एक रोग की स्थिति के स्पष्ट संकेतों के साथ, रोगी की स्थिति के आधार पर खुराक कम हो जाती है।
- तचीकार्डिया के साथ, दिल के कामकाज के उल्लंघन के मामले में, खुराक 100 मिलीग्राम 2 बार एक दिन है।
- गोलियों को पूरी तरह से निगल लिया जाना चाहिए, चबाया नहीं, गैर-कार्बोनेटेड तरल के साथ धोया गया।
धूम्रपान करने वाले रोगी में, उपचार की प्रभावशीलता कम हो जाती है। इस उपाय को करते समय, रोगी को यह सिखाया जाना चाहिए कि हृदय की दर कैसे गिना जाए। यदि डेटा प्रति मिनट 50 बीट से कम है, तो डॉक्टर के परामर्श की आवश्यकता होती है। वासोकार्डिन की कीमत 55 से 105 रूबल तक है।
सारांश में, यह कहने योग्य है कि लॉरेन और इसके एनालॉग्स की प्रभावशीलता साबित हुई है, जिसकी पुष्टि डॉक्टरों और रोगियों की कई समीक्षाओं से होती है। दवाएं रक्तचाप को कम करने में मदद करती हैं, इसे लक्ष्य स्तर तक सामान्य करती हैं, जिससे रोगी के जीवन की गुणवत्ता में सुधार होता है। इस लेख का वीडियो लोक्रेन का उपयोग करने के दृश्य निर्देश के रूप में कार्य करेगा।
स्थिर एनजाइना के कारण, निदान और उपचार
स्थिर एनजाइना पेक्टोरिस एक विशिष्ट नैदानिक \u200b\u200bसिंड्रोम है, जिसकी विशिष्टता रेटोस्टेरोनल क्षेत्र में पैरोक्सिस्मल दर्दनाक संवेदनाओं की घटना से प्रकट होती है, एक निश्चित स्तर के कारण एक निचोड़ने, दर्द या दबाने वाले चरित्र के दर्द में बदल जाती है। एक स्थिर प्रकृति के इस विकृति के मुख्य लक्षण शारीरिक या भावनात्मक तनाव, हृदय में दर्दनाक संवेदनाओं के दौरान उरोस्थि के पीछे भारीपन, दबाव और दर्द की भावना माना जाता है, जो लोड हटाए जाने पर या नाइट्रोग्लिसरीन लेने के बाद कम हो जाता है।
- पैथोलॉजी के कारण
- रोग का वर्गीकरण
- एक रोग की स्थिति के लक्षण
- निदान
- बीमारी का इलाज
- पूर्वानुमान और रोकथाम
इस प्रकार की विकृति, वर्गीकरण के अनुसार, 2-4 सप्ताह के भीतर बिगड़ने की स्थिति में, पाठ्यक्रम की एक स्थिर प्रवृत्ति के साथ कोरोनरी धमनी रोग की सबसे आम नैदानिक \u200b\u200bअभिव्यक्ति के रूप में मान्यता प्राप्त है। कार्डियोलॉजी में, बीमारी को एक प्रकार के बाहरी एनजाइना के रूप में संदर्भित किया जाता है, जो एक विशेषता लक्षण द्वारा प्रकट होता है - सुस्त दर्द, जो बढ़ते भार के साथ समय के साथ बढ़ता है, और हटाए जाने पर गायब हो जाता है। यह एक प्रकार की बीमारी है जिसमें रोगी की विकलांगता के संबंध में एक परीक्षा की आवश्यकता होती है।
यह स्थिति इस तथ्य के कारण है कि शारीरिक या भावनात्मक उत्पत्ति के तनाव के दौरान, धमनियां ऑक्सीजन की खपत के लिए हृदय की मांसपेशियों की उच्च मांग प्रदान करने में सक्षम नहीं हैं। यह प्रक्रिया तीव्र क्षणिक इस्केमिक मायोकार्डियल पैथोलॉजी के साथ-साथ एक हमले के प्रारंभिक चरण के गठन को भड़काती है।
चिकित्सा आंकड़ों से उम्र और लिंग के पैटर्न का पता चला है - यह रोग 50 से 60 वर्ष की आयु के पुरुषों में लगभग 70% प्रभावित करता है, 50 वर्ष से कम आयु के पुरुषों में - रोगियों का प्रतिशत बहुत अधिक है। महिलाएं, एक नियम के रूप में, इस बीमारी से कम बार पीड़ित होती हैं, और 65 और 75 वर्ष की आयु के बीच।
पैथोलॉजी के कारण
कार्डियोलॉजिस्ट पैथोलॉजी के मुख्य कारणों में इस्केमिक हृदय रोग और दिल के जहाजों के एथेरोस्क्लेरोसिस का निदान करते हैं, जो समय के साथ गंभीर स्टेनोसिस (90-97% मामलों में) को भड़काते हैं। यदि कोरोनरी धमनियों में लुमेन 50% से 75% तक होता है, तो एक हमला संभव है।
हृदय की मांसपेशियों को रक्त की आपूर्ति में तेज कमी एक ऐंठन का कारण बन सकती है जो लंबे समय तक रहती है - हृदय के छोटे कोरोनरी वाहिकाओं के क्षेत्र में (कोरोनरी)। यह पोत की दीवारों की मांसपेशियों की कोशिकाओं की स्थानीय अतिसंवेदनशीलता के कारण विभिन्न उत्तेजक आवेगों के साथ-साथ एएनएस टोन के स्तर में बदलाव के कारण होता है। बुजुर्ग रोगियों में, एक कोणीय प्रकृति का एक हमला न केवल इस्केमिक हृदय रोग के एक प्रकोप को जन्म दे सकता है, बल्कि अग्नाशयशोथ, कोलेलिथियसिस, अन्नप्रणाली के हर्निया, कार्डियक पेट के रसौली के रूप में इस तरह के प्रणालीगत रोगों के हमलों की एक प्रतिवर्त संगत हो सकता है।
एक नियम के रूप में, कुछ प्रणालीगत रोगों और विकृति के साथ स्थिर बाहरी एंजाइना विकसित होती है:
- रुमेटी मूल के संयोजी ऊतकों को नुकसान,
- धमनियों के साथ धमनी डिस्ट्रोफी,
- इस्केमिक दिल का रोग,
- महाधमनी स्टेनोसिस या कार्डियोमायोपैथी के कारण हृदय की विफलता।
आंकड़ों के अनुसार, कुछ रोग और स्थितियां भी जोखिम कारक हैं जो रोग के विकास को भड़काती हैं:
- उच्च रक्तचाप;
- मोटापा;
- हाईपरकोलेस्ट्रोलेमिया;
- मधुमेह;
- वंशागति,
- शराब और धूम्रपान दुरुपयोग;
- एस्थेनिक सिंड्रोम और हाइपोडायनामिया;
- महिलाओं को प्रारंभिक रजोनिवृत्ति, COCs के दीर्घकालिक उपयोग की विशेषता है।
इस बीमारी का निदान करते समय, इसे ध्यान में रखना आवश्यक है - कोरोनरी धमनियों की पैथोलॉजिकल स्थिति को जितना अधिक स्पष्ट किया जाता है, उतनी ही तेजी से एक हमले का विकास हो सकता है, कारकों को भड़काने के परिणामस्वरूप।
रोग का वर्गीकरण
रोगियों द्वारा सहन किए गए भार, उन पर प्रतिक्रिया, हमले की अभिव्यक्ति की दर, इसके पाठ्यक्रम के दौरान नैदानिक \u200b\u200bतस्वीर पैथोलॉजी के वर्गीकरण का निर्धारण करती है।
कक्षा I में हल्के रोग शामिल हैं, जो प्रारंभिक अभिव्यक्तियों के साथ है। बरामदगी की शुरुआत दुर्लभ है, और केवल स्पष्ट भार के साथ, गंभीर तनाव। तनाव से राहत के तुरंत बाद लक्षण गायब हो जाते हैं। ऐसे मामलों में काम के लिए अक्षमता की परीक्षा निर्धारित नहीं है।
क्लास II पैथोलॉजी को लंबी दूरी पर तेजी से चलने के दौरान पैरोक्सिस्मल दर्द की उपस्थिति की विशेषता है, जब चढ़ाई (एक मंजिल पर, चढ़ाई)। खाने के बाद, थोड़ा तनाव के साथ, ठंड से लक्षणों को सक्रिय किया जा सकता है। लेकिन भार को हटाकर हृदय में दर्द को रोका जा सकता है। चलने पर प्रतिबंध - 4 किमी / घंटा से अधिक नहीं।
ICD के अनुसार कक्षा III में अधिक गंभीर लक्षण हैं - शारीरिक गतिशीलता में स्पष्ट और स्पष्ट कमी, यहां तक \u200b\u200bकि कम दूरी के लिए धीरे-धीरे चलना, 1-2 उड़ानों में चढ़ते समय सांस की तकलीफ। इस मामले में, नाइट्रोग्लिसरीन लेने से हमले को रोका जा सकता है।
कक्षा IV सबसे गंभीर रोगियों का समूह बनाता है। वे शारीरिक रूप से स्थानांतरित करने में असमर्थ हैं, क्योंकि किसी भी परिश्रम के साथ हमला तुरंत शुरू होता है। लक्षण किसी भी आंदोलन के साथ दिखाई देते हैं, और अक्सर आराम करते हैं, और परीक्षा से न केवल रोगी की विकलांगता का पता चलता है, बल्कि कभी-कभी विकलांगता भी होती है।
एक रोग की स्थिति के लक्षण
यह रोग आमतौर पर शारीरिक और भावनात्मक तनाव के साथ होने वाले पेरोक्सिस्मल लक्षणों की एक श्रृंखला के साथ होता है। उनकी अभिव्यक्ति की डिग्री रोग के पाठ्यक्रम की नैदानिक \u200b\u200bतस्वीर, इसकी अवधि और उस पृष्ठभूमि पर निर्भर करती है जिस पर यह विकसित होता है।
निदान विकृति वाले मरीजों में अभिव्यक्तियों की शिकायत होती है जो अक्सर कोरोनरी धमनी रोग के समान होती हैं - दिल के क्षेत्र में भारीपन, स्पष्ट और गंभीर सीने में दर्द - फटने, दबाने या जलने से। दिल में दर्द बाएं हाथ के कंधे को दिया जा सकता है, कंधे के ब्लेड के बीच, जठरांत्र संबंधी मार्ग में, और कभी-कभी पीछे के ग्रीवा क्षेत्र में।
एक दर्दनाक हमले की विशेषता अभिव्यक्तियों के साथ होती है:
- मरने का डर
- थकान,
- विपुल पसीना
- मतली, कभी-कभी उल्टी के साथ,
- दबाव बढ़ता है,
- टैचीकार्डिया की अभिव्यक्तियाँ - हृदय गति में वृद्धि।
हमले की गंभीरता धीरे-धीरे बढ़ जाती है, यह 1 मिनट से 15 मिनट तक रह सकता है, हृदय में दर्द लोड को कम करने या नाइट्रोग्लिसरीन टैबलेट (आमतौर पर पांच मिनट के बाद) लेने के तुरंत बाद गायब हो जाता है। ऐसी स्थिति में जब कोई हमला 15-20 मिनट से अधिक समय तक रहता है, तो यह माना जा सकता है कि यह रोधगलन (रोगों का अंतर्राष्ट्रीय वर्गीकरण) का कारण बना।
युवा उम्र के मरीज अक्सर पारंपरिक रूप से "पास दर्द" नामक एक घटना को नोट करते हैं, जो लोड बढ़ने पर दर्द की कमी या गायब होने की विशेषता है, जिसे संवहनी स्वर की देयता द्वारा समझाया गया है।
निदान
रोग की विशिष्ट अभिव्यक्तियों के साथ, ICD द्वारा निदान इतिहास की जानकारी के अनुसार 75-80% मामलों में आसानी से स्थापित होता है, कार्डियोग्राम के परिणाम, जिसके बाद डॉक्टरों को स्थिर एनजाइना पेक्टोरिस के लिए सही उपचार निर्धारित करने का अवसर मिलता है। रोग की कसौटी तनाव और तनावपूर्ण स्थितियों के साथ दौरे का एक सीधा संबंध है, और एक शांत स्थिति में या नाइट्रोग्लिसरीन टैबलेट के बाद उनकी कमी है। निहित मामलों में, यदि निदान को तुरंत स्थापित करना असंभव है, तो एक परीक्षा निर्धारित है।
रोग की एक विशिष्ट विशेषता कई रोगियों में हृदय की इलेक्ट्रोकार्डियोग्राम में परिवर्तन की अनुपस्थिति है। एक ही समय में, एक हमले के समय लिए गए कार्डियोग्राम पर, आईएचडी के रूप में एक संकेत, एसटी सेगमेंट में कमी, टी लहर का उलटा और एक तीव्र रैपिड लय है।
यदि निदान को तुरंत स्थापित करना असंभव है, या स्थिर एनजाइना पेक्टोरिस के इतिहास के बारे में अपर्याप्त जानकारी है, तो दैनिक ईसीजी मॉनिटरिंग करना आवश्यक है, जो आपको दर्द / अनुपस्थिति के प्रत्यावर्तन को रिकॉर्ड करने और इस्कीमिक परिवर्तनों की अवधि के समय और समय को स्थापित करने की अनुमति देता है।
क्लिनिकल तस्वीर को स्पष्ट करने के लिए, वेलोगेर्मेट्री की जाती है, ट्रेडमिल टेस्ट के परिणामों का उपयोग किया जाता है। ये अध्ययन तनाव की डिग्री का पूरा आकलन देने में मदद करते हैं जो रोगी को हमले की शुरुआत से पहले स्थानांतरित करने में सक्षम है। इन अध्ययनों के दौरान, सीवी की आवृत्ति और कार्डियोग्राम के परिणामों की लगातार निगरानी की जाती है, और रक्तचाप की निगरानी की जाती है।
साइकिल एर्गोमेट्री में एक सकारात्मक अभ्यास परीक्षण तब माना जाता है जब एसटी खंड विस्थापन 0.08 सेकंड से अधिक की अवधि, या हमले की शुरुआत के साथ एक से अधिक मिमी द्वारा तय किया जाता है। यदि साइकिल एर्गोमेट्री करना या ट्रेडमिल परीक्षण करना संभव नहीं है, तो डॉक्टर एक ट्रांसोसेफैगल पेसमेकर (पीई-इलेक्ट्रोकार्डियोस्टिम्यूलेशन) - गैर-इनवेसिव थेरेपी की एक विधि लिखते हैं, ताकि हृदय गति को कृत्रिम रूप से बढ़ाया जा सके और एक एंजाइनल हमले को उकसाया जा सके।
तनाव इकोकार्डियोग्राफी का उपयोग अधिक जानकारी प्राप्त करना और इस्केमिक विकारों की पहचान करना संभव बनाता है, वेंट्रिकुलर एकिन्सिया के साथ क्षेत्रों के स्थानीयकरण का निर्धारण करता है, साथ ही साथ हाइपो और डिस्केनेसिया की पहचान करता है, जो एक शांत अवस्था में नहीं देखे गए थे।
इस बीमारी के लिए प्रयोगशाला निदान के तरीके, कोरोनरी धमनी रोग के लक्षणों का पता लगाने के विपरीत, सहायक हैं। उन्हें सहवर्ती कार्यात्मक रोगों और विकृति के निर्धारण के लिए प्रभावी और कुशल माना जाता है, इस तरह के तरीके हमें जोखिम कारकों को स्थापित करने और दर्द की उपस्थिति के लिए अन्य आधारों को बाहर करने में मदद करते हैं।
कोरोनरी संवहनी प्रणाली के एक पूर्ण और विस्तृत निर्धारण के लिए, सीटी कोरोनरी एंजियोग्राफी का उपयोग करने की सलाह दी जाती है, क्योंकि इस तरह के अध्ययन डॉक्टरों को कोरोनरी एथेरोस्क्लेरोसिस की पहचान करने, स्टेनोसिस की डिग्री का आकलन करने में सक्षम बनाते हैं, जो अंततः विकृति विज्ञान के लिए इष्टतम उपचार आहार चुनने की अनुमति देता है।
बीमारी का इलाज
चिकित्सीय उपायों का मुख्य लक्ष्य हमलों की आवृत्ति को कम करना है, जब तक मुख्य लक्षण गायब नहीं हो जाते, तब तक उनकी तीव्रता को कम करें और, सबसे महत्वपूर्ण बात, परिणामों को हटा दें, जटिलताओं की उपस्थिति को रोकें - विभिन्न हृदय रोग विज्ञान और अचानक मौत। ड्रग थेरेपी में मुख्य समूहों - नाइट्रेट्स, बीटा-ब्लॉकर्स और कैल्शियम चैनल ब्लॉकर्स की दवाएं लेने के पाठ्यक्रम निर्धारित करना शामिल है, जो ऑक्सीजन की खपत के लिए मायोकार्डिअल मांगों को कम कर सकते हैं।
नाइट्रोग्लिसरीन का हमेशा बीमारी के एक निश्चित चरण में सकारात्मक प्रभाव पड़ता है, और वर्गीकरण के अनुसार 1-3 वर्गों के विकृति के साथ, आईएचडी सिंड्रोम के रूप में हमलों से राहत देने के लिए इसे लेने की सलाह दी जाती है। हमलों के बीच की अवधि बढ़ाने के लिए, नाइट्रेट्स, जो लंबे समय तक प्रभाव रखते हैं, रोगनिरोधी उद्देश्यों के लिए डॉक्टरों द्वारा निर्धारित किए जाते हैं। उन मामलों में उनके रिसेप्शन की सिफारिश की जाती है जहां हमलों को हर 5-7 दिनों में एक बार से अधिक बार दोहराया नहीं जाता है, और हृदय में जलन के साथ होता है। एक हाइपोलिपिडेमिक श्रृंखला और एंटीप्लेटलेट एजेंटों की दवाओं द्वारा एक अच्छा प्रभाव दिया जाता है।
स्थिर एनजाइना पेक्टोरिस (आईसीडी के अनुसार) के सर्जिकल उपचार में मायोकार्डियल रिवाइस्क्यूलेशन होता है, जिसे आमतौर पर कोरोनरी धमनी बाईपास ग्राफ्टिंग के रूप में समझा जाता है, लेकिन आज स्टेंटिंग द्वारा इस प्रक्रिया के पहले से ही ज्ञात मामले हैं।
पूर्वानुमान और रोकथाम
इस प्रकृति की एक बीमारी खतरनाक है क्योंकि यह लंबे समय तक "बंद" कर सकती है, और कोई संकेत नहीं दिखाती है, विशेष रूप से प्रगति की प्रवृत्ति, इसके अलावा, यहां तक \u200b\u200bकि एक गंभीर चिकित्सा परीक्षा भी बीमारी की शुरुआत को स्थापित नहीं कर सकती है। हृदय रोग विशेषज्ञ द्वारा उचित उपचार विधियों और रोगी के निरंतर अवलोकन के साथ, प्रैग्नेंसी काफी अनुकूल है।
चिकित्सा आँकड़े नैदानिक \u200b\u200bतस्वीर के पक्षपात की पुष्टि करते हैं, और 97% मामलों में - सामान्य जीवन में वापसी (डॉक्टरों की सिफारिशों के अधीन, अत्यधिक तनाव, तनाव और एक सही जीवन शैली की अनुपस्थिति)।
आवर्तक हमलों के लिए जोखिम कारकों की संख्या और मायोकार्डियल रोधगलन के लिए विकृति के संक्रमण को कम करने के लिए, डॉक्टर वसायुक्त खाद्य पदार्थों, चीनी, अचार के उपयोग को सीमित करने वाले एक विशेष आहार की सलाह देते हैं। ऐसे रोगियों के लिए रक्तचाप की लगातार निगरानी (यदि आवश्यक हो, दबाव का स्थिरीकरण) और कार्बोहाइड्रेट चयापचय में संभावित गड़बड़ी का सुधार महत्वपूर्ण है।
एक टिप्पणी छोड़कर, आप उपयोगकर्ता समझौते को स्वीकार करते हैं
- अतालता
- atherosclerosis
- वैरिकाज - वेंस
- वृषण-शिरापस्फीति
- बवासीर
- उच्च रक्तचाप
- अल्प रक्त-चाप
- निदान
- दुस्तानता
- आघात
- दिल का दौरा
- ischemia
- रक्त
- संचालन
- दिल
- वेसल्स
- एंजाइना पेक्टोरिस
- tachycardia
- घनास्त्रता और थ्रोम्बोफ्लिबिटिस
- दिल की चाय
- Hypertonium
- दबाव कंगन
- Normalife
- Allapinin
- Asparkam
- Detralex
- औषधीय प्रभाव
- फार्माकोकाइनेटिक्स
- उपयोग के संकेत
- मात्रा बनाने की विधि
- दुष्प्रभाव
- मतभेद
- गर्भावस्था और स्तनपान
- दवाओं का पारस्परिक प्रभाव
- जरूरत से ज्यादा
- रिलीज़ फ़ॉर्म
- भंडारण की स्थिति और अवधि
- रचना
- गोलियाँ Betaloc ZOK के अनुप्रयोग
- समीक्षा
- उनसे अक्सर सवाल और जवाब पूछे जाते हैं
- ऑनलाइन फार्मेसियों में कीमतें
- निष्कर्ष
बेतालोक उच्च रक्तचाप, कोरोनरी हृदय रोग (एनजाइना पेक्टोरिस) और दिल की विफलता के लिए एक दवा है। यह दिल के दौरे के समर्थन और माइग्रेन (सिरदर्द) के हमलों की रोकथाम के लिए भी निर्धारित है। वर्गीकरण के अनुसार, यह दूसरी पीढ़ी के बीटा-ब्लॉकर्स के अंतर्गत आता है। नियमित बेतालोक की गोलियाँ दिन में 2-4 बार लेनी चाहिए, जैसा कि आपके डॉक्टर द्वारा निर्देशित किया गया है। आज उन्हें अप्रचलित माना जाता है। बेतालोक ज़ोक एक निरंतर-जारी दवा है जिसे दिन में एक बार लिया जा सकता है। रूसी बोलने वाले देशों में यह एक लोकप्रिय दवा है। यह कुशल और सस्ती है। इसके उपयोग, contraindications, खुराक, साइड इफेक्ट्स आदि के संकेत नीचे वर्णित हैं।
बेतालोक ZOK: उपयोग के लिए निर्देश
| औषधीय प्रभाव | आंतरिक सहानुभूति गतिविधि के बिना चयनात्मक बीटा 1-अवरोधक। हृदय को हार्मोन, कैटेकोलामाइन के उत्तेजक प्रभाव से बचाता है। नतीजतन, 24 घंटे या उससे अधिक समय तक आराम करने और व्यायाम के दौरान रक्तचाप कम हो जाता है। दिल की विफलता के साथ, रोगियों की जीवित रहने की दर में सुधार होता है, और अस्पताल में भर्ती होने की आवृत्ति कम हो जाती है। Betaloc ZOK टैबलेट लेने से रक्त प्लाज्मा में सक्रिय पदार्थ की एक स्थिर एकाग्रता मिलती है। इसके द्वारा, मेट्रोपोलोल रसीले की तुलना मोटे तौर पर अप्रचलित गोलियों के साथ की जाती है, जिसके सक्रिय संघटक मेटोप्रोलोल टार्ट्रेट होते हैं। |
| फार्माकोकाइनेटिक्स | बेतालोक ZOK टैबलेट (मेटोप्रोलोल की निरंतर रिहाई के साथ खुराक का रूप) लेने के बाद, चिकित्सीय प्रभाव 24 घंटे से अधिक रहता है। इस मामले में, 20 घंटे के लिए सक्रिय पदार्थ (मेट्रोपोलोल) की एक स्थिर रिलीज दर देखी जाती है। यह यकृत में ऑक्सीडेटिव चयापचय से गुजरता है। दवा की ली गई खुराक का लगभग 5% मूत्र अपरिवर्तित में उत्सर्जित होता है, बाकी चयापचय उत्पादों के रूप में। |
| उपयोग के संकेत |
|
कोरोनरी धमनी रोग और एनजाइना पेक्टोरिस के उपचार के बारे में एक वीडियो भी देखें
हृदय की विफलता को नियंत्रित करने का तरीका जानें
| मात्रा बनाने की विधि | उच्च रक्तचाप, कोरोनरी हृदय रोग (एनजाइना पेक्टोरिस), दिल की विफलता, दिल का दौरा पड़ने के बाद बेतालोक ZOK की खुराक विशेषताएं। गोलियों को आधा किया जा सकता है, लेकिन चबाया या टुकड़े टुकड़े नहीं किया जाना चाहिए। उन्हें कुछ तरल के साथ निगला जाना चाहिए। खाली पेट पर या भोजन के बाद लिया जा सकता है - यह प्रभाव को प्रभावित नहीं करता है। |
| दुष्प्रभाव | यदि आपने आवश्यकता से अधिक खुराक ली, या उच्च रक्तचाप के लिए अन्य दवाओं के साथ संयोजन ने एक शक्तिशाली संयुक्त प्रभाव दिया, तो धमनी हाइपोटेंशन हो सकता है। दुर्लभ मामलों में, दबाव इतना गिर जाता है कि रोगी बेहोश हो जाता है। ब्रैडीकार्डिया भी संभव है - नाड़ी को 45-55 बीट प्रति मिनट तक धीमा करना। बेटालोक ZOK टैबलेट लेते समय, रोगी कभी-कभी थकान, चक्कर आना, पेट में दर्द, मतली, कब्ज या इसके विपरीत, दस्त की शिकायत करते हैं। व्यायाम सहिष्णुता खराब हो सकती है और सांस की तकलीफ हो सकती है। उनींदापन या अनिद्रा, मौखिक श्लेष्म की सूखापन, सूखी आंखें, और त्वचा लाल चकत्ते दुर्लभ हैं। मेटोपोलोल सक्सेस लेते समय पुरुष पोटेंसी का कमजोर होना मनोवैज्ञानिक कारणों से होता है, न कि ड्रग की क्रिया से। यदि अधिक गंभीर दुष्प्रभाव होते हैं, तो अपने चिकित्सक को तुरंत देखें। |
| मतभेद |
1 डिग्री की एवी नाकाबंदी, प्रिंज़मेटल एनजाइना पेक्टोरिस, ब्रोन्कियल अस्थमा, क्रॉनिक ऑब्सट्रक्टिव पल्मोनरी डिजीज, डायबिटीज मेलिटस, गंभीर गुर्दे की विफलता, मेटाबॉलिक एसिडोसिस के मामले में सावधानी के साथ दवा का उपयोग करें। |
| गर्भावस्था और स्तनपान | अन्य बीटा-ब्लॉकर्स की तरह, बेतालोक ZOK को गर्भावस्था के दौरान और स्तनपान के दौरान निर्धारित नहीं किया जाना चाहिए, जब तक कि माँ को अपेक्षित लाभ भ्रूण और / या बच्चे को संभावित जोखिम से बाहर न कर दे। संभावित नकारात्मक दुष्प्रभाव भ्रूण, नवजात शिशुओं या स्तनपान करने वाले शिशुओं में ब्रैडीकार्डिया (कम हृदय गति) हैं। सक्रिय पदार्थ (मेटोप्रोलोल) स्तन के दूध में थोड़ी मात्रा में उत्सर्जित होता है। |
| दवाओं का पारस्परिक प्रभाव | गैर-स्टेरायडल विरोधी भड़काऊ दवाएं, विशेष रूप से डाइक्लोफेनाक में, मेटोपोलोल और अन्य बीटा-ब्लॉकर्स के एंटीहाइपरटेंसिव प्रभाव को कमजोर करती हैं। जब ड्रग बेटालोक को डिल्टिजेम के साथ जोड़ा गया, तो गंभीर ब्रैडीकार्डिया के मामले देखे गए। अपने चिकित्सक को उन सभी अन्य दवाओं के बारे में बताएं जो आप ले रहे हैं और उनके साथ संभावित बातचीत पर चर्चा करें। |
| जरूरत से ज्यादा | ओवरडोज के लक्षण - निम्न नाड़ी, I-III डिग्री का एवी-नाकाबंदी, ऐस्टीसोल, रक्तचाप में कमी, हृदय प्रणाली के अन्य लक्षण। फुफ्फुसीय कार्य का दमन, हानि और चेतना की हानि, झटके, आक्षेप, पसीने में वृद्धि, मतली, उल्टी, रक्त शर्करा में वृद्धि भी देखी जा सकती है। उपचार - सबसे पहले, सक्रिय चारकोल और गैस्ट्रिक लैवेज लेना। इसके अलावा - गहन चिकित्सा इकाई में अस्पताल में। ओवरडोज के कारण कार्डियक अरेस्ट होने की स्थिति में, पुनर्जीवन कई घंटों के लिए आवश्यक हो सकता है। |
| रिलीज़ फ़ॉर्म | निरंतर-रिलीज़ की गई गोलियां, लेपित सफेद या ऑफ-व्हाइट, अंडाकार, बीकॉनवेक्स, संभवतः एक स्कोर और उत्कीर्णन के साथ। प्लास्टिक की बोतलों या गत्ते के डिब्बों में बेचा जाता है। |
| भंडारण की स्थिति और अवधि | दवा 30 डिग्री सेल्सियस से अधिक नहीं के तापमान पर बच्चों की पहुंच से बाहर संग्रहीत किया जाना चाहिए। शेल्फ जीवन 3 वर्ष है। |
| रचना | सक्रिय संघटक मेटोप्रोलोल सक्सेनेट है। Excipients - एथिलसेलुलोज, हाइपोलोज, हाइपोर्मेलोज, माइक्रोक्रिस्टलाइन सेलुलोज, पैराफिन, मैक्रोगोल, सिलिकॉन डाइऑक्साइड, सोडियम स्टीयरिल फ्यूमरेट, टाइटेनियम डाइऑक्साइड। |

AstraZeneca / ZiO-Health द्वारा निर्मित दवा Betaloc Zok की कीमतें
दवा बेटालोक ज़ोक के एक एनालॉग के लिए कीमतें - एगिलोक एस
ध्यान दें। दवा Egilok S का निर्माता Egis, हंगरी है।
गोलियाँ Betaloc ZOK के अनुप्रयोग
Betaloc ZOK एक दवा है जो बीटा-ब्लॉकर्स के समूह से संबंधित है। यह आपके दिल की दर को कम करता है और प्रत्येक धड़कन के साथ आपके हृदय के रक्त की मात्रा को कम करता है। कार्रवाई का तंत्र - दवा एड्रेनालाईन और अन्य हार्मोन को अवरुद्ध करता है जो हृदय को गहन रूप से काम करते हैं। इसके लिए धन्यवाद, दिल पर भार कम हो जाता है, पहले और दोहराया दिल का दौरा पड़ने की संभावना कम हो जाती है। यदि हृदय अक्सर नियमित रूप से धड़कता है या नहीं तो बेतालोक भी लय को सामान्य करता है।
जब यह सबसे अधिक बार निर्धारित किया जाता है:
- धमनी का उच्च रक्तचाप;
- सीने में दर्द एक दीर्घकालिक उपचार है, लेकिन त्वरित राहत के लिए नहीं;
- दिल की विफलता - कुछ मामलों में, अगर कोई मतभेद नहीं हैं।
- उच्च रक्तचाप (तेजी से, आसान, स्वस्थ, कोई "रासायनिक" दवाओं और पूरक आहार से उबरने का सबसे अच्छा तरीका)
- उच्च रक्तचाप - 1 और 2 चरणों में इसे ठीक करने का एक लोकप्रिय तरीका
- उच्च रक्तचाप के कारण और उन्हें कैसे खत्म करें। उच्च रक्तचाप के लिए विश्लेषण
- दवाओं के बिना उच्च रक्तचाप का प्रभावी उपचार
किन मामलों में इस दवा का उपयोग नहीं किया जाना चाहिए:
- आपको पहले से ही बेतालोक, अन्य बीटा-ब्लॉकर्स या टैबलेट एक्सिपीयर से एलर्जी है;
- ब्रैडीकार्डिया - नाड़ी बहुत कम है;
- सिस्टोलिक "ऊपरी" रक्तचाप 100 मिमी एचजी से नीचे। कला;
- अभी भी अन्य कार्डियोलॉजिकल मतभेद हैं।
बेतालोक ZOK या अन्य बीटा-ब्लॉकर्स को अपने दम पर निर्धारित न करें!
अपने डॉक्टर से बात किए बिना अचानक इस दवा को लेना बंद न करें। यदि डॉक्टर यह तय करता है कि अब आपको Betaloc ZOK नहीं लेना चाहिए, तो आपको धीरे-धीरे खुराक कम करने की आवश्यकता है, और तुरंत बंद नहीं करना चाहिए। अन्यथा, आपका रक्तचाप कूद सकता है।
जरूरी! बेटालोक - विभिन्न प्रकार की गोलियां एक दूसरे से कैसे भिन्न होती हैं
वर्तमान में, यह केवल Betaloc ZOK दवा का उपयोग करने की सिफारिश की जाती है, जो दिन में एक बार लेने के लिए पर्याप्त है। हार्ट अटैक की रोकथाम के लिए उच्च रक्तचाप, दिल की विफलता में इसकी प्रभावशीलता साबित हुई है। यह एथेरोस्क्लेरोसिस के विकास को भी रोकता है। सामान्य बेटालोक गोलियां, जिसमें सक्रिय घटक मेटोप्रोलोल टारट्रेट है, अन्य बीटा-ब्लॉकर्स के लिए प्रभावी हैं। वे रोगियों द्वारा भी बदतर सहन कर रहे हैं। कीमत कम होने के बावजूद उनका उपयोग नहीं किया जाना चाहिए।
दवा बेतालोक ज़ोक (मेटोप्रोलोल सक्सेनेट) को उपयोग के लिए अनुशंसित किया जाता है। पारंपरिक गोलियां बेतालोक (मेटोप्रोलोल टार्ट्रेट) - नहीं।
बेटालोक में उनींदापन, चक्कर आना या प्रकाशस्तंभ हो सकता है। इस दवा को लेने के शुरुआती दिनों में, कार चलाना या अन्य खतरनाक काम करना उचित नहीं है। शरीर के अनुकूल होने के लिए कुछ दिन प्रतीक्षा करें। यदि आप ऊपर सूचीबद्ध दुष्प्रभावों का अनुभव करते हैं, तो तुरंत आराम करने के लिए बैठें। अल्कोहल का सेवन, अधिक गर्मी, शारीरिक गतिविधि और उच्च तापमान के साथ ठंड से अप्रिय उत्तेजना बढ़ सकती है। यदि आप उच्च रक्तचाप के लिए अन्य दवाओं के साथ बेटालोक लेते हैं, तो हाइपोटेंशन हो सकता है - रक्तचाप अत्यधिक गिर जाएगा।
| धमनी का उच्च रक्तचाप | दिन में एक बार 50-100 मि.ग्रा। आमतौर पर दबाव के लिए अन्य दवाओं के साथ संयोजन में निर्धारित किया जाता है, सबसे अधिक बार मूत्रवर्धक (इंडैपामाइड, हाइड्रोक्लोरोथियाजाइड), साथ ही साथ कैल्शियम चैनल ब्लॉकर्स - डायहाइड्रोपाइराइडिन डेरिवेटिव (अम्लोदीपीन, फेलोडिपाइन)। |
| एंजाइना पेक्टोरिस | दिन में एक बार 100-200 मिलीग्राम। अक्सर एक और एंटीजन औषधीय के साथ संयोजन में निर्धारित किया जाता है। |
| स्थिर पुरानी हृदय विफलता, कार्यात्मक वर्ग II | प्रारंभिक खुराक प्रति दिन 25 मिलीग्राम है। दो सप्ताह के बाद, इसे प्रति दिन 50 मिलीग्राम तक बढ़ाया जा सकता है और फिर, यदि आवश्यक हो, तो हर 2 सप्ताह में दोगुना करें। दीर्घकालिक उपचार के लिए रखरखाव की खुराक प्रति दिन 200 मिलीग्राम है। |
| III और IV कार्यात्मक वर्ग की स्थिर पुरानी हृदय विफलता | प्रारंभिक खुराक प्रति दिन 12.5 मिलीग्राम है। फिर उसे व्यक्तिगत रूप से चुना जाता है। रोगी को चिकित्सा पर्यवेक्षण के तहत होना वांछनीय है, जैसा कि कुछ रोगियों में दवा के प्रभाव में, हृदय की विफलता के लक्षण खराब हो सकते हैं। अच्छी सहिष्णुता के साथ, बेतालोक ZOK की खुराक हर 2 सप्ताह में दोगुनी हो जाती है जब तक कि अधिकतम 200 मिलीग्राम प्रति दिन तक नहीं पहुंच जाता है। |
| हृदय ताल विकार | प्रति दिन 100-200 मिलीग्राम |
| मायोकार्डियल रोधगलन के बाद सहायक देखभाल | प्रति दिन 200 मिलीग्राम |
| tachycardia | प्रति दिन 100-200 मिलीग्राम |
| माइग्रेन के हमलों की रोकथाम (सिरदर्द) | प्रति दिन 100-200 मिलीग्राम |
यदि दबाव बहुत कम हो जाता है या पल्स 45-55 बीट प्रति मिनट से नीचे गिर जाता है, तो बेतालोक एलओके या सहवर्ती दवाओं की खुराक कम हो जाती है। हालांकि, अधिकांश रोगियों में, शरीर समय के साथ बदल जाता है, और वे मध्यम चिकित्सीय खुराक को अच्छी तरह से सहन करते हैं। यदि उपचार की शुरुआत में हाइपोटेंशन विकसित होता है, तो दवा की खुराक कम हो जाती है, और समय के साथ वे इसे फिर से बढ़ाने की कोशिश करते हैं। गुर्दे की बीमारी के रोगियों के लिए, साथ ही बुजुर्ग लोगों के लिए, दवा की खुराक को समायोजित करने की आवश्यकता नहीं है। उनके साथ काम करते समय, डॉक्टर उपरोक्त तालिका में बताई गई सिफारिशों का पालन कर सकते हैं। गंभीर जिगर की बीमारी के लिए, खुराक को कम करने की आवश्यकता हो सकती है।
बेटालोक ज़ोक को हर दिन, बिना पास के, अधिमानतः एक ही समय में लिया जाना चाहिए। जब आप सामान्य महसूस करते हैं, तब भी गोली लें। होम ब्लड प्रेशर मॉनिटर होना उचित है। अपने रक्तचाप को नियमित रूप से मापें - हर दिन या हर 3-7 दिनों में। यह नियमों का पालन करना चाहिए। लेख में अधिक पढ़ें "रक्तचाप को मापने: कदम से कदम तकनीक"।
समीक्षा
समीक्षाओं को देखते हुए, बेतालोक ZOK उच्च रक्तचाप और हृदय अतालता के खिलाफ अच्छी तरह से मदद करता है, और शायद ही कभी दुष्प्रभाव का कारण बनता है। इसमें नए बीटा ब्लॉकर्स की तुलना में बहुत सस्ती कीमत का टैग भी है। इसलिए, 10 वर्षों से अधिक समय तक इसने डॉक्टरों और रोगियों के बीच अपनी लोकप्रियता बनाए रखी है।
उच्च रक्तचाप, दिल का दौरा और स्ट्रोक की रोकथाम के उपचार के लिए गोलियां केवल एक सेट का हिस्सा हैं। यदि आप एक स्वस्थ जीवन शैली के लिए संक्रमण पर ध्यान नहीं देते हैं, तो आपके रक्त वाहिकाओं की स्थिति बिगड़ती रहेगी। सब के बाद, कुछ वर्षों के बाद, यहां तक \u200b\u200bकि सबसे शक्तिशाली दवाएं आपके रक्तचाप को नियंत्रण में रखने में विफल हो जाएंगी। हर कोई अच्छी तरह से जानता है कि यह कैसे समाप्त होगा ... धूम्रपान छोड़ना केवल एक चीज से दूर है। अपने खान-पान का ध्यान रखें, काम और परिवार में टकराव से बचना सीखें। आपको नियमित रूप से शारीरिक गतिविधि की आवश्यकता होती है, अधिमानतः ताजी हवा में।
प्रत्येक व्यक्ति पर दवाओं का प्रभाव व्यक्तिगत है। कुछ बेहतर कॉनकोर या सस्ती बिसोप्रोलोल गोलियों के साथ बंद हैं, अन्य - बेतालोक लोक। किसी भी मामले में, अतालता और उच्च रक्तचाप के लिए नंबर 1 इलाज मैग्नीशियम है। क्योंकि इन बीमारियों का मुख्य कारण शरीर में मैग्नीशियम की कमी है। विटामिन बी 6 मैग्नीशियम की गोलियां आज़माएं। वे आपके बीटा ब्लॉकर की खुराक को कम करने में मदद करने की अधिक संभावना रखते हैं या इसे पूरी तरह से लेना भी बंद कर देते हैं।
कार्डियोलॉजिस्ट आपसे निपटने के लिए बहुत आलसी है। लेकिन ऊपरी दबाव में वृद्धि - यह गुर्दे की समस्याओं का संकेत हो सकता है। आपको "हाइपरटेंशन के कारणों और उन्हें कैसे समाप्त किया जाए" लेख का अध्ययन करने की आवश्यकता है, और फिर जांच की जानी चाहिए, जैसा कि वहां कहा गया है। विशेष रूप से, रक्त और मूत्र परीक्षण जो कि गुर्दे के कार्य की जांच करते हैं।
बेतालोक ZOK लेने वाले रोगियों की अधिक "लाइव" समीक्षाएं यहां पढ़ें।
उनसे अक्सर सवाल और जवाब पूछे जाते हैं
बेतालोक ZOK अतालता के लिए निर्धारित किया गया था। यह मदद करने लगता है, लेकिन फिर भी शांत नहीं हुआ। 47 साल की उम्र में मां की अचानक से मौत हो गई। गोलियां लेने के अलावा आप और क्या कर सकते हैं?
दिल की समस्याएं पोषक तत्वों की कमी से उत्पन्न होती हैं जो इसके काम के लिए खपत करती हैं। सबसे पहले, यह मैग्नीशियम है। "रासायनिक" दवाओं के साथ नीचे सूचीबद्ध पूरक का प्रयास करें। एक उच्च संभावना के साथ, थोड़ी देर के बाद आप केवल प्राकृतिक उपचार पर शेष बचे बीटा-अवरोधक को लेने में सक्षम होंगे।

 |
 |
प्रभावी और लागत प्रभावी रक्तचाप की खुराक साबित:
- स्रोत नेचुरल मैग्नीशियम + विटामिन बी 6
- जारो फॉर्मूला द्वारा टॉरिन
- अब खाद्य पदार्थों से मछली का तेल।
"दवाओं के बिना उच्च रक्तचाप का उपचार" लेख में तकनीक के बारे में और पढ़ें। यूएसए से उच्च रक्तचाप की खुराक कैसे ऑर्डर करें - निर्देश डाउनलोड करें। Noliprel और अन्य "रासायनिक" गोलियों के हानिकारक दुष्प्रभावों के बिना अपने रक्तचाप को सामान्य पर वापस लाएं। दिल के कार्य में सुधार। शांत हो जाओ, चिंता से छुटकारा, रात में एक बच्चे की तरह सो जाओ। विटामिन बी 6 के साथ मैग्नीशियम उच्च रक्तचाप के लिए अद्भुत काम करता है। आपके पास अपने साथियों की ईर्ष्या के लिए उत्कृष्ट स्वास्थ्य होगा।
क्या मुझे पैनिक अटैक के लिए Betaloc tablet लेना चाहिए?
यदि आप पहले से ही यह दवा ले रहे हैं या यदि आपके डॉक्टर ने इसे पैनिक अटैक के लिए निर्धारित किया है, तो हाँ। बिना अनुमति के - नहीं। किसी भी तरह से, मदरवार्ट या अन्य हल्के हर्बल सेडिव्स आज़माएँ। विटामिन बी 6 और मनोचिकित्सा के साथ मैग्नीशियम भी। यदि आपको सार्वजनिक बोलने का डर है, तो अच्छे प्रशिक्षण से मदद मिलेगी। बीटा ब्लॉकर्स से चिपटना आखिरी बात है।
मुझे बिसोप्रोलोल निर्धारित किया गया था, लेकिन यह दिल की धड़कन को अच्छी तरह से मदद नहीं करता है। थोड़ी सी भी परिश्रम पर, नाड़ी प्रति मिनट 100-120 बीट तक तेज हो जाती है। क्या आपको बिसोप्रोलोल से बेटालोक नहीं जाना चाहिए?
एक बीटा ब्लॉकर को दूसरे में बदलने से मदद की संभावना नहीं है। हालांकि यह सब व्यक्तिगत है। आनुवांशिक शोध व्यापक रूप से उपलब्ध होने पर ही समय से पहले की भविष्यवाणी करना संभव होगा। तब तक, डॉक्टर और रोगी केवल परीक्षण और त्रुटि के आधार पर दवाओं का चयन करते हैं। किसी भी मामले में, "रासायनिक" दवाओं के अलावा मैग्नीशियम-बी 6 और कोएंजाइम क्यू 10 के साथ दिल को मजबूत करने का प्रयास करें। यह ज्यादातर रोगियों के लिए 100% हानिरहित और बहुत प्रभावी है।
हृदय रोग विशेषज्ञ ने बेतालॉक, बिप्रोल या कॉनकोर लेने के लिए कहा। कौन सा चुनना है - फैसला करें, वे कहते हैं, अपने लिए। इनमें से कौन सी दवा रक्त वाहिकाओं पर अधिक कोमल है?
घरेलू दवा की कठोर रोजमर्रा की जिंदगी ... मान लीजिए कि आप किसी तरह एक दवा चुनते हैं। क्या आप अपने लिए भी खुराक निर्धारित करेंगे? यह व्यावहारिक रूप से गहने कला है। बहुत कम खुराक से मदद नहीं मिलेगी। बहुत अधिक - वहाँ हाइपोटेंशन होगा ... इस डॉक्टर के साथ आपका संपर्क काम नहीं करता था - इसे दूसरे में बदलें। मैं जोड़ूंगा कि बिप्रोल और कंसर्ट एक और एक ही बिसप्रोलोल हैं, लेकिन विभिन्न निर्माताओं से। इसलिए, फार्मेसी में दवाओं की कीमत अलग है।
हृदय क्षेत्र में बार-बार दर्द होना। मैंने एक ईकेजी बनाया - डॉक्टर ने कहा कि यह सामान्य था, लेकिन बेतालोक ज़ोक वैसे भी निर्धारित है। मुझे दिल का दौरा पड़ने का डर है। अपने जोखिम को कम करने के लिए आप और क्या कर सकते हैं?
यदि आप पहले से ही 40 वर्ष के हैं, तो आपको चिंता करने का अधिकार है। दिल का दौरा अचानक पड़ सकता है - और नमस्ते ... रोकथाम के लिए क्या करें:
- दवाओं के अलावा, यहाँ वर्णित प्राकृतिक उपचार करें। वे हृदय को मजबूत करने के लिए महत्वपूर्ण हैं, भले ही कोई उच्च रक्तचाप न हो, और इससे भी अधिक अगर दबाव अधिक है।
- यदि आप अधिक वजन वाले हैं, तो कम कार्ब एटकिंस आहार के लिए जाएं।
- हर 3 महीने में कोलेस्ट्रॉल, ट्राइग्लिसराइड्स और सी-रिएक्टिव प्रोटीन के लिए रक्त परीक्षण करें। सूची पर अंतिम विश्लेषण सबसे महत्वपूर्ण है।
- आरामदायक जॉगिंग का आनंद लेना आदर्श है।
निष्कर्ष
मेटोपोलोल एक दूसरी पीढ़ी का बीटा ब्लॉकर है जो 1980 के दशक के बाद से है। हालांकि, यह अभी भी उच्च रक्तचाप और हृदय रोग के रोगियों के लिए निर्धारित है। बेतालोक ZOK गोलियाँ हैं, जिनमें से सक्रिय संघटक मेटोप्रोलोल succinate है। फार्मासिस्ट भी ZOK के बिना नियमित बेतालोक टैबलेट बेचते हैं, जिसमें मेटोपोलोल टार्ट्रेट होते हैं।
वर्तमान में, यह केवल Betaloc ZOK का उपयोग करने के लिए अनुशंसित है। यह एक दिन में एक गोली लेने के लिए पर्याप्त है, यह वास्तव में उच्च रक्तचाप, कोरोनरी हृदय रोग और कुछ प्रकार की दिल की विफलता के लिए प्रभावी है। बेटालोक गोलियां, जिनमें से सक्रिय घटक मेटोपोलोल टार्ट्रेट है, को दिन में 2-4 बार लिया जाना चाहिए। उन्हें हटा दिया जाता है क्योंकि वे अन्य बीटा ब्लॉकर्स की प्रभावशीलता में हीन हैं।
मुख्य बात जो आपने लेख से सीखी, वह यह है कि बेतालोक ZOK और सामान्य बेतालोक आपस में कैसे भिन्न हैं। जिन गोलियों में मेट्रोपोलोल टार्ट्रेट होता है, उन्हें अधिक आधुनिक दवा में बदलने की सलाह दी जाती है। Betaloc ZOK को बीटा ब्लॉकर्स के बीच नेता नहीं कहा जा सकता है। प्रतिस्पर्धी दवाओं - बिसोप्रोलोल, कार्वेडिलोल, नेबिवोलोल - प्रभावशीलता में बेहतर हो सकते हैं। हालांकि, डॉक्टर अभी भी सक्रिय रूप से अपने मरीजों को मेटोपोलोल सक्सेस बता रहे हैं। क्योंकि यह लेने में सुविधाजनक है, यह कम या ज्यादा मदद करता है, इसकी आकर्षक कीमत है और इसकी कार्रवाई का अच्छी तरह से अध्ययन किया जाता है।
- बीटा ब्लॉकर्स: सामान्य जानकारी
- मूत्रवर्धक दवाएं
- बुजुर्गों के लिए उच्च रक्तचाप की दवाएं
दिल का दौरा: कारण, संकेत और प्रकार, प्राथमिक चिकित्सा और हटाने
"दिल का दौरा" नाम के तहत दिल और रक्त वाहिकाओं के रोगों के कारण रोग की एक विस्तृत श्रृंखला छिप सकती है, जो समय-समय पर या व्यवस्थित रूप से खुद को इस तरह से याद दिलाती है, भले ही इस तथ्य के बावजूद कि रोगी लगातार उपचार प्राप्त कर रहा है। ये एनजाइना पेक्टोरिस, जीवन-धमकाने वाली लय गड़बड़ी (अतालता), धमनी उच्च रक्तचाप के साथ उच्च रक्तचाप से ग्रस्त संकट आदि के हमले हैं। कभी-कभी लोगों में दिल का दौरा पड़ता है, सामान्य रूप से, बहुत बीमार नहीं, लेकिन विशेष रूप से स्वस्थ नहीं, जिसका तंत्रिका तंत्र विशेष रूप से संवेदनशील है। कोई प्रभाव। इस समूह में वनस्पति-संवहनी डिस्टोनिया के साथ रोगियों में इसके विशिष्ट आतंक हमले और समायोजन विकार शामिल हैं।
तचीकार्डिया के हमलों, दिल में दर्द और यहां तक \u200b\u200bकि लय का विघटन स्वस्थ लोगों में मनो-भावनात्मक और शारीरिक तनाव का परिणाम हो सकता है।
दिल का दौरा, लेकिन कारण अलग हैं
आमतौर पर, लोग दिल का दौरा पड़ने वाली किसी भी चीज को तीव्र तीव्र (20-30 मिनट या अधिक) दर्द के साथ दिल में बुलाते हैं और एक शब्द "खराब" के साथ इसका मूल्यांकन करते हैं, जिसमें अन्य लक्षण (पेलपिटेशन, अतालता, सांस की तकलीफ, साइनोसिस) शामिल हैं।

वे इसके कारण हो सकते हैं:
- मायोकार्डियल रोधगलन, जो आमतौर पर इस्केमिक हृदय रोग, अस्थिर एनजाइना पेक्टोरिस से पहले होता है;
- फुफ्फुसीय अन्त: शल्यता (पीई), जो अक्सर बुढ़ापे में एक गतिहीन जीवन शैली के परिणामस्वरूप विकसित होती है, पैरों के शिरापरक जहाजों के थ्रोम्बोफ्लिबिटिस;
- दिल की अनियमित धड़कन;
- धमनी उच्च रक्तचाप की पृष्ठभूमि पर किसी भी उम्र में होने वाली महाधमनी धमनीविस्फार का विघटन;
- दिल की विफलता हृदय की सिकुड़ा क्षमता के कमजोर होने के परिणामस्वरूप होती है, जो हृदय प्रणाली (धमनी उच्च रक्तचाप, एथेरोस्क्लोरोटिक कार्डियोस्कोलेरोसिस, महाधमनी दोष, आदि) के विभिन्न रोगों के कारण हो सकती है।
ये सभी रोग एक दूसरे के पूरक हो सकते हैं, अलगाव में मौजूद हैं, लेकिन उनमें से प्रत्येक स्पर्शोन्मुख या atypical हो सकते हैं, यही कारण है कि "हार्ट अटैक" की अवधारणा का व्यापक रूप से उपयोग किया जाता है और यह अच्छा है, क्योंकि एक व्यक्ति जिसके पास चिकित्सा शिक्षा नहीं है, वह संक्षेप में समस्या का सार बता सकेगा।
आपको एक ऐसी स्थिति से जीवन-धमकाने वाले हमले को अलग करने के लिए डॉक्टर होने की ज़रूरत नहीं है, जिसे बेहोश करने की क्रिया की आवश्यकता है, आपको बस दिल के दौरे के लक्षणों से परिचित होना चाहिए। जीवन ऐसा है कि हम में से कोई भी खुद को ऐसी स्थिति में पा सकता है जहां किसी अन्य व्यक्ति को मदद की आवश्यकता होती है, लेकिन विवेक हमें पास नहीं होने देगा, क्योंकि इसके विकास की शुरुआत में मायोकार्डियल रोधगलन (निदान किए जाने से पहले) को दिल का दौरा भी कहा जाता है।
असली दिल का दौरा
दिल का दौरा पड़ने के दौरान दर्द, जो मायोकार्डियल कोशिकाओं की मृत्यु पर आधारित होता है, जिसके परिणामस्वरूप थ्रोम्बस के साथ एक बर्तन बंद हो जाता है, या धमनी वाहिकाओं की एक तेज ऐंठन होती है, जिससे हृदय की मांसपेशियों (इस्केमिया) को रक्त की आपूर्ति का उल्लंघन होता है, बल्कि लंबे समय तक (आधे घंटे तक) होते हैं। इसके अलावा, वे विशेष रूप से तीव्र होते हैं, और एक नियम के रूप में, नाइट्रोग्लिसरीन या अन्य दवाओं के साथ एक हमले को रोकते हैं, एक नियम के रूप में, एक प्रभाव नहीं देते हैं, शरीर की स्थिति में परिवर्तन, ताजी हवा तक पहुंच, अमोनिया और आराम पीड़ित को राहत नहीं देते हैं।
दर्द के अलावा, दिल का दौरा पड़ने का कोर्स, इसके कारण के आधार पर, अन्य लक्षणों के साथ हो सकता है या व्यक्त किया जा सकता है: 
- भय और चिंता (घबराहट का दौरा) की भावनाएं, रोगी को आंखों में डरावने प्रतिबिंब के साथ एक गतिहीन जमे हुए आसन करने के लिए मजबूर करती हैं।
- मजबूत धड़कन और / या अनियमित दिल की धड़कन।
- उरोस्थि के पीछे अप्रिय संवेदना, हाथ में, पीठ और गर्दन में।
- हवा की कमी महसूस करना, सांस की तकलीफ के हमले, सामान्य कमजोरी।
- चक्कर आना, मतली, एपिगास्ट्रिअम में भारीपन, जैसे कि भोजन अटक गया था, कभी-कभी ईर्ष्या और / या उल्टी के साथ।
- पसीना, पीलापन या त्वचा का सियानोसिस (सायनोसिस), संभवतः चरम सीमाओं के तापमान में कमी।
यह ऐसे दिल के दौरे पर ध्यान केंद्रित करने के लिए जगह से बाहर नहीं है, जिसे "साइलेंट हार्ट अटैक" कहा जाता है, जो बिना किसी लक्षण के लगभग अपूर्ण रूप से आगे बढ़ता है और हम में से प्रत्येक में हो सकता है, लेकिन मधुमेह के रोगियों में इस तरह के एमआई का खतरा अधिक होता है।
हार्ट अटैक का क्या करें?
रोगी को स्वयं कुछ नहीं करना बेहतर है, किसी को कॉल करने की सलाह दी जाती है ताकि कोई अन्य व्यक्ति दिल का दौरा पड़ने पर प्राथमिक उपचार दे सके।
ऐसी स्थितियों में, आपको मायोकार्डियल रोधगलन की संभावना को ध्यान में रखना होगा, इसलिए, रणनीति होनी चाहिए:

- नाड़ी का माप (बीट्स की संख्या, ताल, भरने, तनाव) और रक्तचाप (एक टोनोमीटर की उपस्थिति में);
- जीभ के नीचे नाइट्रोग्लिसरीन;
- फोन 103 द्वारा एक तत्काल कॉल, "हार्ट अटैक" शब्दों से शुरू होता है, क्योंकि दिल का दौरा, और अन्य समान स्थितियों के साथ, हर मिनट मायने रखता है।
बेशक, हृदय की समस्याएं किसी व्यक्ति को किसी भी स्थान पर पा सकती हैं जहां रक्तचाप और नाइट्रोग्लिसरीन को मापने के लिए कोई उपकरण नहीं है, इसलिए दिल का दौरा पड़ने की स्थिति में बहुत प्राथमिक चिकित्सा यह होनी चाहिए कि आपातकालीन चिकित्साकर्मी रोगी के बारे में जल्द से जल्द जान सकें।
103 कॉल - दिल का दौरा
दिल का दौरा पड़ने के लिए एम्बुलेंस बुलाने वाले व्यक्ति पर अपना खुद का व्यवसाय नहीं करने और निदान नहीं करने का आरोप लगाया जा सकता है। किस तरह का हमला - डॉक्टर इसका पता लगाएंगे, और बोले गए शब्दों का एक जादुई प्रभाव है: स्टेशन डिस्पैचर को पता है कि एक तबाही हुई है, मरीज की गंभीर स्थिति तत्काल है, इसलिए कार्डियो टीम की आवश्यकता है। कभी-कभी यह ऐसे शब्द हैं जो जीवन को बचाते हैं, इसलिए कुछ आपात स्थितियों पर संक्षेप में स्पर्श करना उचित होगा जो पहले मिनटों में निदान करना मुश्किल हैं।

तीव्र दिल की विफलता एक व्यक्ति के जीवन के लिए खतरा है: सांस की तकलीफ का दौरा, हृदय अस्थमा की तरह आगे बढ़ना, फुफ्फुसीय एडिमा में जल्दी से बदल सकता है या व्यापक मायोकार्डियल रोधगलन की स्थिति में कार्डियोजेनिक सदमे में विकसित हो सकता है। एक सरपट ताल के साथ टैचीकार्डिया का हमला, एक नियम के रूप में, घुटन की घटना को पूरक करता है। पुरानी दिल की विफलता से पीड़ित रोगियों को पता है कि सांस लेने में तकलीफ़ और सांस की तकलीफ की दर्दनाक संवेदनाएं क्या होती हैं, चिंता, पसीना, सायनोसिस के साथ, उन्हें लगातार सभी आवश्यक दवाओं को पास रखना पड़ता है, लेकिन इस बीच, वे हमेशा डरते हैं क्योंकि »ज्यादातर मामलों में ये हमले रात में होते हैं। यह बिना कहे चला जाता है कि जो लोग पास में हैं, उनके लिए इन घटनाओं में दिल का दौरा पड़ने का महत्व होगा, जिसके लिए एम्बुलेंस के लिए तत्काल कॉल की आवश्यकता होती है।
वीडियो: एक हमले के साथ मदद - रोधगलन
दिल की धड़कन का एक दौरा, आवृत्ति और लय में असामान्य, जो कुछ प्रकार के हृदय रोग की पृष्ठभूमि के खिलाफ होता है, अक्सर दिल के दौरे और जीवन-धमकाने वाली स्थितियों के लिए जिम्मेदार ठहराया जाता है। जिन रोगियों को अक्सर अतालता के दौरे पड़ते हैं, वे भी दवाओं का ढेर लगाते हैं, उन्हें पता होता है कि वे कब और क्या खुद चरम पर जाने या अपने ऊपर एक अतालता के हमले को दूर करने के लिए नहीं कर रहे हैं (एंटीरैडमिक दवाओं, β- ब्लॉकर्स को लेना)। लेकिन ... कुछ भी हो सकता है, और जब स्थिति रोगी के नियंत्रण से बाहर हो जाती है, तो वह एक "एम्बुलेंस" कहता है, जो रोगी के घर पर हमले से राहत देता है।
वे अतालता के साथ क्या करते हैं?
विभिन्न प्रकार के अतालता, खतरनाक और बहुत नहीं हैं, उदाहरण के लिए, अलिंद के रूप में इस तरह की लय गड़बड़ी के बारे में, यदि सभी नहीं, तो कई ने सुना है। पहली बार, इस तरह के अतालता का एक हमला रोगी को डराता है, उसे लगता है कि उसके दिल में कुछ भयानक हो रहा है, इसलिए सबसे अच्छा समाधान तत्काल चिकित्सा सहायता लेना होगा। इसके अलावा, इस स्थिति में आमतौर पर अस्पताल में भर्ती होने की आवश्यकता होती है। बेशक, 103 कॉल करके, व्यक्ति रिपोर्ट करेगा कि उसे दिल का दौरा पड़ा है।
एक एम्बुलेंस डॉक्टर एंटीरैडमिक दवाओं की मदद से अतालता के हमले से राहत दे सकता है; यह रोगी और उसके रिश्तेदारों के लिए बेहतर है कि वे ऐसा न करें। यहां एक व्यक्तिगत दृष्टिकोण की आवश्यकता है, ताल को बहाल करने वाली दवाओं के अपने संकेत और मतभेद हैं, और सभी अतालता के एक हमले को रोकने के लिए कोई एकल एल्गोरिथ्म नहीं है। आमतौर पर, ऐसे मामलों में, वेरापामिल का उपयोग किया जाता है, जिसे अंतःशिरा रूप से प्रशासित किया जाता है, और साथ ही वे एक विशेष अस्पताल में अस्पताल में भर्ती होने का निर्णय लेते हैं।
टैचीकार्डिया के हमले के लिए, रोगी आमतौर पर t-ब्लॉकर्स की मदद से इसका सामना करता है, उदाहरण के लिए। हालांकि, इस तरह के शौकिया प्रदर्शन संभव है यदि कारण ज्ञात है, एक निदान किया जाता है और उपचार निर्धारित किया जाता है, अन्यथा, आपको डॉक्टर से परामर्श करने की आवश्यकता है।
दर्द की प्रकृति में संकेत
कभी-कभी दिल के दर्द के बीच अंतर करना वास्तव में बहुत मुश्किल होता है, और, तदनुसार, एक अन्य मूल के दर्द संवेदनाओं से दिल का दौरा पड़ता है, जिसमें हृदय भी शामिल है, लेकिन अभी भी मतभेद हैं:

लिंग, आयु, एथेरोस्क्लेरोसिस
शायद, एनजाइना पेक्टोरिस "दिल के सबसे लगातार" मामलों में से एक है, यह रोग कार्डियोवास्कुलर सिस्टम की समस्याओं वाले आधे से अधिक लोगों को प्रभावित करता है। सामान्य रूप से धमनी वाहिकाओं के एथेरोस्क्लेरोसिस, और कोरोनरी धमनियों, विशेष रूप से, एनजाइना पेक्टोरिस का मुख्य कारण है, जिसके नैदानिक \u200b\u200bअभिव्यक्ति को दिल का दौरा माना जा सकता है।
एथेरोस्क्लेरोसिस के रोगियों में दिल की विफलता का गठन तब होता है जब हृदय की मांसपेशियों की ऑक्सीजन की जरूरतों और हृदय की धमनी वाहिकाओं में रक्त परिसंचरण की संभावनाओं के बीच एक अनुपात होता है। यह विशेष रूप से उच्चारित किया जाता है यदि कोई व्यक्ति अतिरिक्त शारीरिक गतिविधि प्राप्त करता है, और दिल को शरीर के ऊतकों को आवश्यक पदार्थों को प्रदान करने के लिए कड़ी मेहनत करनी पड़ती है। स्थिति वर्कऑर्डर्स की कमी से जटिल होगी जिसके साथ शरीर रक्त प्रवाह के उल्लंघन के लिए क्षतिपूर्ति कर सकता है। इसके अलावा, हृदय की धमनियों को नकारात्मक रूप से प्रभावित करने वाले कारक इस मामले में नकारात्मक प्रभाव डालते हैं:
- सिस्टोल चरण (मायोकार्डिअल संकुचन) में, भरी हुई हृदय की मांसपेशी छोटी धमनी वाहिकाओं को संकुचित करती है, जिससे उनके लिए रक्त प्रवाह मुश्किल हो जाता है।
- अंत-डायस्टोलिक मात्रा में वृद्धि, एल.वी. (बाएं वेंट्रिकल) में दबाव में वृद्धि, मायोकार्डियल सिकुड़न में कमी से हृदय की मांसपेशियों के अंदर दबाव बढ़ जाता है।
गठित कोरोनरी अपर्याप्तता से दिल के दौरे के लक्षण दिखाई देते हैं। रक्त के साथ ऑक्सीजन के परिवहन और इसके लिए हृदय की मांसपेशियों की मांग के बीच असंतुलन के कारण, मायोकार्डियम ऑक्सीजन भुखमरी का अनुभव करना शुरू कर देता है और हाइपोक्सिया की स्थितियों में इस्केमिया के साथ प्रतिक्रिया करता है। यह मायोकार्डियल रोधगलन (लिंग, आयु, वजन, अत्यधिक व्यायाम, बुरी आदतों, हाइपरकोलेस्ट्रोलेमिया, एथेरोस्क्लेरोसिस) के जोखिम वाले लोगों द्वारा याद किया जाना चाहिए।
अपरिवर्तित जहाजों के साथ हमला
यह ध्यान दिया जाना चाहिए कि अपरिवर्तित हृदय वाहिकाओं वाले लोगों में एनजाइना पेक्टोरिस के हमले के संकेत को बाहर नहीं किया गया है।

यह अन्य मामलों में "दिल पकड़ सकता है":
- शारीरिक रूप से सक्रिय पदार्थों (कैटेकोलामाइंस) का बढ़ा हुआ उत्पादन और मनोचिकित्सा और / या शारीरिक तनाव के दौरान मायोकार्डियम में उनका संचय हृदय को गहन रूप से काम करता है, जो तेजी से दिल की धड़कन द्वारा प्रकट होता है। हृदय की मांसपेशियों पर तनाव की स्थितियों के तहत, मायोकार्डियम को ऑक्सीजन की एक अतिरिक्त मात्रा की आवश्यकता होती है, जिसे वातोस्पास्म और कैटेकोलामाइन के कारण बिगड़ा हुआ रक्त प्रवाह के कारण वितरित नहीं किया जा सकता है। इन सक्रिय पदार्थों में तथाकथित "डर हार्मोन" - एड्रेनालाईन शामिल हैं, जिनमें से उत्पादन कभी-कभी रोगियों द्वारा खुद को उकसाया जाता है - सभी प्रकार के चरम खेल के प्रेमी। अधिवृक्क ग्रंथियों का एक और हार्मोन, नॉरपेनेफ्रिन, जिसे "रेज हार्मोन" कहा जाता है, जो तनाव के तहत सक्रिय रूप से संश्लेषित होता है, एक मजबूत दिल की धड़कन, सांस की तकलीफ और एनजाइना पेक्टोरिस में योगदान देता है। वनस्पति-संवहनी डिस्टोनिया वाले लोग सहानुभूति-अधिवृक्क प्रणाली के प्रभाव के कारण होने वाले पैरॉक्सिम्स से बहुत परिचित हैं। वे विभिन्न प्रकार के लक्षणों से प्रतिष्ठित हैं और अक्सर आतंक हमले के रूप में योग्य होते हैं: वाहिकाएं साफ होती हैं, हृदय स्वस्थ होता है, और एनजाइना पेक्टोरिस के हमले के संकेत स्पष्ट होते हैं।
- सहानुभूति-अधिवृक्क प्रणाली के प्रभाव के तहत, हेमोस्टेसिस के जमावट कारक सक्रिय होते हैं। जब जमावट और थक्का-रोधी की प्रक्रियाओं में कोई समझौता नहीं होता है, तो पूर्वापेक्षाएँ प्रसार intravascular जमावट (DIC) के गठन के लिए बनाई जाती हैं, जो आगे कोरोनरी अपर्याप्तता को बढ़ाती है, अगर यह होती है, और मायोकार्डियल इस्किमिया के विकास में योगदान करती है।
- यदि माइक्रोकिर्युलेटरी बेड के साथ रक्त की आवाजाही अपने रास्ते में एक बाधा को पूरा करती है, तो यह पक्ष वाहिकाओं (कोलतार) के चारों ओर जाती है। यह अनुकूली तंत्र अप्रत्याशित परिस्थितियों के मामले में मौजूद है और विशेष रूप से महिलाओं में विकसित किया गया है, जो प्रकृति (गर्भावस्था, प्रसव) द्वारा क्रमादेशित है, और पुरुष लिंग को एक जोखिम कारक माना जाता है। हालांकि, जब तक हार्मोनल फ़ंक्शन रजोनिवृत्ति की शुरुआत के साथ दूर हो जाता है, तब तक कोलेटरल महिलाओं की रक्षा करते हैं। 60 वर्षों के बाद, दोनों लिंगों को समान रूप से दिल का दौरा पड़ने की संभावना है। कोलेटरल (बाईपास पथ) के अपर्याप्त विकास से शरीर की सुरक्षा कम हो जाती है, और ऐसे लोगों की तुलना में ऐसे लोगों में दिल का दौरा तेजी से होगा, जिनके पास इस संबंध में सब कुछ है। जाहिर है, प्रजनन आयु की युवा महिलाओं को लाभ होता है।
यदि कोई व्यक्ति भाग्यशाली है, तो दिल का दौरा पड़ने के दौरान, तीव्र कोरोनरी अपर्याप्तता की अचानक शुरुआत उन तंत्रों को सक्रिय कर सकती है जो रक्त परिसंचरण के लिए क्षतिपूर्ति करती हैं और इस तरह एक इस्केमिक फोकस के गठन को रोकती हैं। परिस्थितियों के अनुकूल होने के प्रयास में, मौजूदा एनास्टोमोसेस का पता चलता है, और नए तत्काल बनते हैं। इसके अलावा, मायोकार्डियम धमनी रक्त से इसकी निकासी को बढ़ाकर ऑक्सीजन की आपूर्ति को पूरक करने की कोशिश करता है। हालांकि, "कोरोनरी आपूर्ति" अथाह नहीं है और जब यह समाप्त हो जाता है, तो दिल का दौरा पड़ने के लक्षण अधिक स्पष्ट हो जाते हैं।
कोरोनरी हृदय रोग के सबसे ध्यान देने योग्य अभिव्यक्तियों में से एक एनजाइना पेक्टोरिस है, या, जैसा कि लोकप्रिय रूप से कहा जाता है, "एनजाइना पेक्टोरिस"।
अवसाद, चिंता, भय के साथ हृदय में दबाने वाले दर्द के हमलों, मायोकार्डियल ऊतकों की ऑक्सीजन भुखमरी के कारण उत्पन्न होते हैं।
प्रगतिशील एनजाइना - यह क्या है, यह अन्य प्रकार की बीमारी से कैसे अलग है और इसके साथ कैसे सामना करना है?
प्रगतिशील एनजाइना: यह क्या है और आईसीडी -10 कोड है
प्रगतिशील कोण, जिसे कोड I20.0 द्वारा ICB 10 में नामित किया गया है, को अस्थिर एनजाइना के वेरिएंट में से एक के रूप में वर्गीकृत किया गया है। यह कभी-कभी स्थिर बाहरी एनजाइना वाले लोगों में विकसित होता है।
इसकी विशिष्ट विशेषताएं एक स्पष्ट नैदानिक \u200b\u200bतस्वीर है, लगातार और गंभीर दौरे जो दवाओं के साथ रोकना मुश्किल है, साथ ही साथ नाम से पता चलता है, रोग प्रक्रिया की प्रगति।
प्रगतिशील एनजाइना के लक्षण
प्रगतिशील एनजाइना पेक्टोरिस पर संदेह करने का कारण है यदि:
- हमले मजबूत और लंबे हो जाते हैं, उनकी आवृत्ति काफी बढ़ जाती है;
- उनकी शुरुआत तनाव, शारीरिक ओवरस्ट्रेन, या पहले की तुलना में बहुत कम गहन तनाव से जुड़ी नहीं है;
- बाकी पर होने वाले दौरे बाहरी कारकों द्वारा उकसाए गए हमलों से अधिक गंभीर होते हैं;
- दर्द की प्रकृति बदल जाती है, यह न केवल हृदय के क्षेत्र में महसूस किया जाता है, बल्कि छाती के पूरे बाईं ओर कब्जा कर लेता है और बाएं हाथ, कंधे, ठोड़ी तक विकिरण करता है;
- पहले की तुलना में दर्द को दूर करने के लिए अधिक नाइट्रोग्लिसरीन गोलियों की आवश्यकता होती है।
दर्द और सांस की तकलीफ के अलावा, अन्य अप्रिय लक्षण एक हमले के दौरान दिखाई देते हैं:

ईसीजी लेते समय, इस पर विशिष्ट परिवर्तन पाए जाते हैं:
- दिल की लय संबंधी विकार;
- बाएं निलय की विफलता के संकेत;
- वेंट्रिकुलर कॉम्प्लेक्स के टर्मिनल भाग में असामान्यताएं।
आमतौर पर, अस्थिर प्रगतिशील एनजाइना पेक्टोरिस कई महीनों तक रहता है, और उचित उपचार के बिना, यह अंततः एनजाइना पेक्टोरिस को आराम में बदल देता है, जिसमें अक्सर गंभीर हमले और हृदय की मांसपेशियों के ऊतकों के गंभीर पोषण संबंधी विकार होते हैं। यह स्थिति मायोकार्डियल रोधगलन से पीड़ित है।
रोग के रूप
रोग के पाठ्यक्रम की प्रकृति और इसकी गंभीरता के आधार पर, प्रगतिशील एनजाइना पेक्टोरिस के विभिन्न नैदानिक \u200b\u200bरूपों को प्रतिष्ठित किया जाता है।
| हमलों की प्रकृति से | तेज से |
|---|---|
| हमलों की आवृत्ति में वृद्धि के साथ, लेकिन उनकी प्रकृति में बदलाव के बिना; | हाल ही में विकसित प्रगतिशील परिश्रम एनजाइना; |
| हमलों की अवधि में वृद्धि और वृद्धि के साथ, लेकिन उनकी आवृत्ति के बिना; | थकावट और आराम की सबस्यूट एनजाइना पेक्टोरिस; |
| हमलों की अवधि और उनकी आवृत्ति में वृद्धि के साथ; | आराम पर तीव्र एनजाइना। |
| बाकी एनजाइना और एक्सटर्नल एनजाइना के वैकल्पिक मुकाबलों के साथ। |
इसके अलावा, एनजाइना पेक्टोरिस को गंभीरता के ग्रेड में विभाजित किया गया है:
- कक्षा मैं - अव्यक्त, बिना बरामदगी के। यह आमतौर पर दुर्घटना से खोजा जाता है।
- कक्षा II -मिल्ड एनजाइना पेक्टोरिस, जो सामान्य शारीरिक गतिविधि पर मामूली प्रतिबंध लगाता है।
- तृतीय श्रेणी - मध्यम एनजाइना। उसके साथ शारीरिक श्रम की क्षमता काफी कम हो गई है।
- IV वर्ग - गंभीर एनजाइना पेक्टोरिस, जिसमें कोई भी जोरदार गतिविधि एक हमले के साथ होती है।
अक्सर, आराम से गंभीर एनजाइना से पीड़ित रोगी, एक और हमले के लिए रोधगलन लेते हैं, और समय पर एक विशेषज्ञ की ओर मुड़ते नहीं हैं, जिससे उनका जीवन खतरे में पड़ जाता है।
यदि एनजाइना पेक्टोरिस का हमला आधे घंटे से अधिक समय तक रहता है, तो तचीकार्डिया, चिंता के साथ होता है, और नाइट्रोग्लिसरीन के साथ नहीं रोका जाता है, एक तत्काल आवश्यकता कहा जाता है।
रोग के कारण
इस्केमिक हृदय रोग (इस्केमिक हृदय रोग) और एनजाइना पेक्टोरिस के विकास का मुख्य कारण रक्त वाहिकाओं का एथेरोस्क्लेरोसिस है जो मायोकार्डियम के मांसपेशी ऊतक को खिलाते हैं।
कोलेस्ट्रॉल की सजीले टुकड़े, संवहनी दीवारों पर जमा, बिगड़ा हुआ रक्त प्रवाह और ऑक्सीजन की कमी की ओर जाता है।
कार्डियोवास्कुलर सिस्टम के रोग भी प्रगतिशील एनजाइना पेक्टोरिस के विकास को भड़का सकते हैं:
- महाधमनी अपर्याप्तता;
- कोरोनरी ऐंठन;
- फेफड़ों की धमनियों में उच्च रक्तचाप;
- महाधमनी का संकुचन;
- हाइपरट्रॉफिक कार्डियोमायोपैथी।

इसके विकास का जोखिम कई बीमारियों और स्थितियों से बढ़ जाता है, जिसके बीच दोनों कारक हैं जो रोगी पर निर्भर नहीं करते हैं, और ऐसी समस्याएं जिनके साथ वह सफलतापूर्वक लड़ सकता है:
इनमें से कुछ कारक एक-दूसरे को उत्तेजित करते हैं: उदाहरण के लिए, अधिक वजन होना उच्च रक्त शर्करा और व्यायाम की कमी के साथ निकटता से जुड़ा हुआ है, और रक्त परिसंचरण के साथ गंभीर समस्याएं अक्सर तम्बाकू धूम्रपान और शराब के दुरुपयोग से उत्पन्न होती हैं।
भाग में, यह पुरुषों में बुरी आदतों का प्रचलन है जो इस तथ्य की ओर जाता है कि उनमें महिलाओं की तुलना में एनजाइना पेक्टोरिस के साथ अधिक रोगी हैं।
एनजाइना पेक्टोरिस कोकेशियन जाति की उत्तरी शाखा के प्रतिनिधियों में सबसे अधिक बार पाया जाता है, और नेग्रोइड्स में इस बीमारी का अपेक्षाकृत रूप से निदान किया जाता है।
रोग का निदान
प्रगतिशील एंजाइना पेक्टोरिस को बीमारी के अन्य रूपों से अलग करने के लिए, निम्नलिखित प्रक्रियाओं की आवश्यकता होती है:

इन परीक्षाओं के अलावा, विश्लेषण भी किया जाता है।
- मूत्र और रक्त का सामान्य विश्लेषण, सहवर्ती रोगों की पहचान करने के उद्देश्य से;
- रक्त जैव रसायन, इसमें कोलेस्ट्रॉल की सामग्री का खुलासा;
- रक्त का कोगुलोग्राम, घनास्त्रता के लिए इसकी coagulability और प्रवृत्ति का निर्धारण करने के लिए आवश्यक है।
एक अच्छी तरह से स्थापित निदान के बाद ही कोई बीमारी का इलाज करना शुरू कर सकता है। अन्यथा, गलत तरीके से चयनित दवाओं के कारण रोगी की स्थिति बिगड़ने की संभावना है।
प्रगतिशील एनजाइना पेक्टोरिस का उपचार
चूंकि अस्थिर एनजाइना पेक्टोरिस विभिन्न कारणों से विकसित होता है, इसलिए प्रत्येक मामले में चिकित्सा के तरीके काफी भिन्न हो सकते हैं।
कुछ रोगियों को सबसे पहले जीवन शैली में बदलाव की आवश्यकता होती है, अन्य - सहवर्ती रोगों के रूढ़िवादी उपचार, और फिर भी अन्य लोग सर्जरी के बिना नहीं कर सकते हैं।
लेकिन अधिक बार नहीं, प्रगतिशील एनजाइना के लिए मायोकार्डियल रोधगलन के साथ समाप्त नहीं होने के लिए, जटिल उपायों की आवश्यकता होती है।
एक गलत जीवनशैली रोग के विकास में महत्वपूर्ण भूमिका निभाती है, इसलिए, किसी विशेषज्ञ की नियुक्ति से अधिकतम प्रभाव के लिए, रोगी को चाहिए:
- धूम्रपान छोड़ें - निकोटीन संवहनी ऐंठन भड़काती है;
- शराब से इनकार करें (रेड वाइन के छोटे हिस्से को छोड़कर सप्ताह में एक बार से अधिक नहीं);
- कैफीन युक्त पेय पदार्थों का अधिक मात्रा में सेवन करना बंद करें
- आहार से कोलेस्ट्रॉल वाले खाद्य पदार्थों को बाहर करें;
- तनावपूर्ण परिस्थितियों से बचें।
एनजाइना पेक्टोरिस के लिए व्यायाम किसी भी मामले में बहुत कठिन नहीं होना चाहिए, खासकर तृतीय और चतुर्थ श्रेणी के रोगियों के लिए, गंभीर मोटापे के साथ-साथ बुजुर्गों के लिए भी।
सबसे अच्छा विकल्प होगा:

प्रगतिशील एनजाइना पेक्टोरिस वाले लोगों के लिए निर्धारित दवाओं की सूची में शामिल हैं:
- एसीई अवरोधक, और निम्न रक्तचाप के लिए मूत्रवर्धक;
- स्टैटिन - ड्रग्स जो एथेरोस्क्लेरोसिस के विकास को धीमा कर देते हैं;
- घनास्त्रता की रोकथाम के रूप में एस्पिरिन;
- फाइब्रेट्स जो कोलेस्ट्रॉल सजीले टुकड़े की टुकड़ी को रोकते हैं;
- पापावरिन, नो-शपा और अन्य दवाएं जो संवहनी ऐंठन से राहत देती हैं;
- कैल्शियम विरोधी ऐसी दवाएं हैं जो वासोडिलेशन को बढ़ावा देती हैं।
सर्जिकल उपचार का उपयोग केवल सबसे गंभीर मामलों में किया जाता है। किसी भी दिल की सर्जरी की तरह, यह गंभीर जटिलताओं से भरा है।
प्रगतिशील एनजाइना के लिए उचित पोषण
हृदय प्रणाली के रोगों के विकास में अतिरिक्त वजन एक महत्वपूर्ण भूमिका निभाता है। इसलिए, वजन कम करना मरीज के सामने आने वाले महत्वपूर्ण कार्यों में से एक है।
आपको पके हुए सामान, आइसक्रीम, चॉकलेट का त्याग करना चाहिए, क्योंकि इनमें वसा और तेज कार्बोहाइड्रेट होते हैं।
उन्हें चोकर युक्त अनाज, अनाज (पोटेशियम और बी विटामिन से भरपूर बाजरा और विशेष रूप से उपयोगी होते हैं) के साथ ग्रे ब्रेड के साथ प्रतिस्थापित करने की आवश्यकता है, ताजे और सूखे फल।
सब्जियों को भूनने के लिए नहीं, बल्कि उन्हें उबालने या भाप देने के लिए बेहतर है कि वे विटामिन और सूक्ष्म जीवाणुओं को संरक्षित करें।
टेबल नमक के उपयोग को सीमित करना आवश्यक है, जो शरीर में पानी को बनाए रखता है, जिससे रक्तचाप बढ़ता है, और कैफीनयुक्त पेय की खपत को कम करने के लिए भी।
फोलिक एसिड, विटामिन ए, सी, पीपी से भरपूर मसालेदार जड़ी-बूटियों के साथ नमक को बदलना बेहतर है। रूइबोस, कारकेड, चिकोरी चाय और कॉफी का विकल्प हो सकता है।
दुबला मांस आहार में मौजूद होना चाहिए: त्वचा रहित चिकन, टर्की, वील। यह प्रोटीन में उच्च और वसा में कम है। लाल मछली - सैल्मन, ट्राउट, गुलाबी सैल्मन उपयोगी असंतृप्त वसा में समृद्ध हैं।
एथेरोस्क्लोरोटिक सजीले टुकड़े की वृद्धि को आग रोक संतृप्त वसा वाले खाद्य पदार्थों द्वारा सुगम किया जाता है। ये सूअर का मांस, बतख और हंस का मांस, अंडे की जर्दी, मार्जरीन, मक्खन, पनीर की अधिकांश किस्में हैं। उन्हें पूरी तरह से बाहर करना बेहतर है।

रोग की रोकथाम
स्थिर परिश्रम एनजाइना से पीड़ित मरीजों को यह सोचना चाहिए कि अस्थिर को इसके संक्रमण को कैसे रोका जाए।
वही सवाल उन लोगों के लिए प्रासंगिक है जिन्होंने अस्थिर एनजाइना के लिए सर्जरी करवाई है और उन लोगों के लिए जो जोखिम में हैं, लेकिन फिर भी स्वस्थ महसूस करते हैं।
रोग की रोकथाम में वही उपाय शामिल हैं जो इसके उपचार के उद्देश्य से हैं: उचित पोषण, स्वस्थ जीवन शैली, बुरी आदतों से छुटकारा।
विटामिन और माइक्रोलेमेंट्स से भरपूर एक हल्का, संतुलित आहार, जिसमें कोलेस्ट्रॉल प्लाक के निर्माण और वृद्धि को बढ़ावा देने वाले उत्पादों को बाहर रखा गया है, एथेरोस्क्लेरोसिस के आगे विकास और रक्त परिसंचरण के बिगड़ने से बचाता है।
धूम्रपान, मजबूत मादक पेय, ब्लैक कॉफ़ी पीने से रक्त वाहिकाओं की स्थिति पर सकारात्मक प्रभाव पड़ेगा।
संवहनी स्वास्थ्य के लिए मध्यम शारीरिक गतिविधि बहुत महत्वपूर्ण है। शारीरिक शिक्षा की तीव्रता शरीर की सामान्य स्थिति पर निर्भर करती है: जिन रोगियों की सर्जरी हुई है या जो एनजाइना पेक्टोरिस के गंभीर रूप से पीड़ित हैं, उन्हें केवल हल्के व्यायाम दिखाए जाते हैं, जो लोग एनजाइना पेक्टोरिस से ग्रस्त हैं, लेकिन अभी तक हमलों से पीड़ित नहीं हैं, उन्हें अधिक गंभीर भार की अनुमति है।
आपको भारी शारीरिक और मनोवैज्ञानिक तनाव से सावधान रहना चाहिए जो हृदय प्रणाली को नकारात्मक रूप से प्रभावित करता है।
समय पर शुरू की गई चिकित्सा आमतौर पर स्थिति को स्थिर करती है और मायोकार्डियल रोधगलन को रोकती है, जिसके परिणामस्वरूप अक्सर अनुपचारित प्रगतिशील एनजाइना पेक्टोरिस होता है।
इसलिए, एनजाइना पेक्टोरिस वाले रोगियों में गिरावट के पहले लक्षणों पर, एक पूर्ण परीक्षा के लिए तुरंत एक विशेषज्ञ से परामर्श करना आवश्यक है।
वीडियो: एनजाइना पेक्टोरिस। अपने हृदय की रक्षा कैसे करें।
धीमा प्रवाह कोरोनरी सिंड्रोम
इस्केमिक सीने में दर्द
रूस में, 10 वीं संशोधन (ICD-10) के रोगों के अंतर्राष्ट्रीय वर्गीकरण को घटनाओं को ध्यान में रखने के लिए, सभी विभागों के चिकित्सा संस्थानों की आबादी के दौरे और मृत्यु के कारणों को ध्यान में रखते हुए एक एकल मानक दस्तावेज के रूप में अपनाया गया है।
ICD-10 को रूस के स्वास्थ्य मंत्रालय के आदेश द्वारा 1999 में रूसी संघ भर में स्वास्थ्य देखभाल अभ्यास में पेश किया गया था, जो 05/27/97 दिनांकित था। नंबर 170
2017 में 2018 में WHO द्वारा एक नया संशोधन (ICD-11) की योजना बनाई गई है।
जैसा कि डब्ल्यूएचओ द्वारा संशोधित और पूरक है
प्रसंस्करण और अनुवाद परिवर्तन © mkb-10.com
आईसीबी कोड प्रगतिशील एनजाइना
प्रजाति और उप-प्रजातियां
- पहली प्रस्तुति;
- प्रगतिशील;
- छोटा फोकल।
- एथेरोस्क्लोरोटिक कोरोनरी धमनी की बीमारी;
- हृदय धमनीविस्फार;
जोखिम
- दारू पि रहा हूँ।
- Hypodynamia।
मायोकार्डियल इस्किमिया: कारण, लक्षण, निदान, उपचार
मायोकार्डियल इस्किमिया इस्केमिक हृदय रोग (सीएचडी) का आधार है - मनुष्यों में हृदय प्रणाली का सबसे आम विकृति है। आंकड़ों के अनुसार, कम से कम आधे बुजुर्ग पुरुष और एक तिहाई महिलाएं इससे पीड़ित हैं, और इस्किमिया के विभिन्न रूपों से मृत्यु दर लगभग 3% है।
रोग की कोई भौगोलिक सीमा नहीं है, विकासशील और विकसित दोनों देशों में उच्च स्तर की दवा के साथ आम है। लंबे समय तक, आईएचडी स्पर्शोन्मुख हो सकता है, केवल कभी-कभी खुद को हृदय में अप्रिय उत्तेजनाओं द्वारा महसूस किया जाता है।
दर्द रहित मायोकार्डियल इस्किमिया का बहुत महत्व है। यह बीमारी कई वर्षों तक किसी भी तरह से प्रकट नहीं होती है, लेकिन यह व्यापक दिल का दौरा और अचानक मौत का कारण बन सकती है। कुछ रिपोर्टों के अनुसार, पैथोलॉजी का यह रूप व्यावहारिक रूप से स्वस्थ लोगों के 20% तक को प्रभावित करता है, लेकिन जोखिम कारकों के साथ।
हृदय के इस्किमिया के कारण और प्रकार
दिल की मांसपेशियों में इस्केमिक परिवर्तन के कारण होने वाले कारणों को आलसी को छोड़कर नहीं सुना गया है। मुख्य जोखिम कारकों में से हैं:
- वृद्धावस्था;
- पुरुष लिंग;
- वंशानुगत गड़बड़ी (पारिवारिक डिसिप्लिडिमिया);
- धूम्रपान;
- मधुमेह, उच्च रक्तचाप, मोटापा जैसे कोमोर्बिडिटीज;
- लिपिड स्पेक्ट्रम विकार;
- Hypodynamia।
बुजुर्ग रोगी कार्डियोलॉजी विभागों के मुख्य आकस्मिक हैं। यह आकस्मिक नहीं है, क्योंकि उम्र के साथ, वाहिकाओं में डिस्ट्रोफिक प्रक्रियाएं होती हैं, चयापचय संबंधी विकार बढ़ जाते हैं, और सहवर्ती विकृति जुड़ जाती है। यह ध्यान दिया जाना चाहिए कि हाल के वर्षों में इस्किमिया "कायाकल्प" के स्पष्ट संकेत दिखा रहा है, खासकर बड़े शहरों के निवासियों के बीच।
महिलाओं, हार्मोनल विशेषताओं के कारण, हृदय इस्केमिया के लिए अतिसंवेदनशील होते हैं, क्योंकि एस्ट्रोजेन का एक प्रकार का सुरक्षात्मक प्रभाव होता है, लेकिन लगभग 70 वर्षों तक, जब लगातार रजोनिवृत्ति होती है, तो उनकी घटनाओं की दर पुरुषों में समान होती है। एस्ट्रोजेनरलेरोसिस के पहले के विकास में एस्ट्रोजेन की कमी की आशंका है और, तदनुसार, पुरुषों में इस्केमिक हृदय क्षति।
वसा चयापचय का उल्लंघन धमनियों की दीवारों पर लिपिड संरचनाओं के जमाव का कारण बनता है, जो रक्त के प्रवाह को बाधित करते हैं और हृदय के ऊतकों की ऑक्सीजन भुखमरी का कारण बनते हैं। ये घटनाएं सामान्य मोटापे और मधुमेह की बीमारी से काफी बढ़ जाती हैं। संकटों के साथ उच्च रक्तचाप धमनियों की आंतरिक परत और उनमें वसा के परिपत्र जमाव को नुकसान पहुंचाता है, जो रक्त प्रवाह में एक महत्वपूर्ण कमी का कारण बनता है।
ये कारक दिल में ऑक्सीजन की कमी के प्रत्यक्ष कारणों की उपस्थिति का कारण बनते हैं: एथेरोस्क्लेरोसिस, वासोस्पास्म, थ्रोम्बस का गठन।
रोग के अंतर्राष्ट्रीय वर्गीकरण के अनुसार मायोकार्डियल इस्किमिया की विविधताएं इस प्रकार हैं:
- एंजाइना पेक्टोरिस।
- रोधगलन।
- हृदय ताल गड़बड़ी।
- अचानक मौत हो गई।
- पिछले दिल के दौरे के कारण कार्डियोस्क्लेरोसिस।
- दिल की धड़कन रुकना।
एनजाइना पेक्टोरिस कार्डियक इस्किमिया का सबसे आम रूप है, जो ज्यादातर बुजुर्ग लोगों में निदान किया जाता है जो शिकायत (स्पर्शोन्मुख रूप) भी प्रस्तुत नहीं करते हैं। दर्द की अनुपस्थिति को शांत नहीं करना चाहिए, विशेष रूप से सहवर्ती रोगों से पीड़ित व्यक्तियों में जो एथोरोसलेरोसिस और जोखिम वाले कारकों के लिए अतिसंवेदनशील होते हैं।
दिल का दौरा मायोकार्डियल नेक्रोसिस है, जब ऑक्सीजन की तीव्र कमी से कार्डियोमायोसाइट्स की मृत्यु हो जाती है, मृत्यु के उच्च जोखिम के साथ हृदय गतिविधि का उल्लंघन। दिल का दौरा इस्केमिया की सबसे गंभीर और अपरिवर्तनीय अभिव्यक्तियों में से एक है। नेक्रोसिस फ़ोकस के उपचार के बाद, चोट के स्थान पर एक घना निशान बना रहता है (पोस्टिनफेरेशन कार्डियोस्कोरायसिस)।
नेक्रोटाइज़ेशन की एक महत्वपूर्ण मात्रा के साथ, वे एक बड़े-फोकल रोधगलन की बात करते हैं, अक्सर यह हृदय की मांसपेशी (ट्रांसम्यूरल रोधगलन) की संपूर्ण मोटाई में प्रवेश करता है। नेक्रोसिस के छोटे foci दिल की झिल्ली के नीचे पाया जा सकता है। सबपिकार्डियल इस्किमिया बाहरी शेल (एपिकार्डियम), सबेंडोकार्डियल इस्किमिया के अंदर - एंडोकार्डियम के अंदर होता है।
इस्किमिया के सभी रूप जल्द या बाद में प्रतिपूरक तंत्र, संरचनात्मक परिवर्तन और लगातार बढ़ रही हृदय गति की विफलता का कारण बनते हैं। ऐसे रोगियों में मस्तिष्क, गुर्दे और चरम सीमाओं को नुकसान के साथ थ्रोम्बोम्बोलिक जटिलताओं का एक उच्च जोखिम है। थ्रोम्बी विशेष रूप से अक्सर सबएंडोकार्डियल इस्किमिया के साथ दिखाई देते हैं, जब हृदय की आंतरिक परत शामिल होती है।
रोग का एक विशेष रूप तथाकथित क्षणिक है, या दर्द रहित, मूक, हृदय की मांसपेशी का इस्किमिया है। यह कोरोनरी धमनी रोग के लगभग आधे रोगियों में होता है, कोई लक्षण नहीं देता है, हालांकि, मायोकार्डियल कोशिकाओं में परिवर्तन अभी भी होते हैं और उदाहरण के लिए, ईसीजी का उपयोग करके उनका पता लगाया जा सकता है।
उच्च रक्तचाप से ग्रस्त मरीजों, धूम्रपान करने वालों, दिल की विफलता वाले रोगियों में हृदय की क्षणिक इस्किमिया काफी सामान्य है। अपवाद के बिना, विकृति विज्ञान के एक मूक रूप वाले सभी रोगियों में हृदय के महान जहाजों का घाव होता है, कई गंभीर एथेरोस्क्लेरोसिस, और संकीर्ण क्षेत्रों की एक बड़ी लंबाई होती है। यह अभी भी स्पष्ट नहीं है कि दर्द रहित इस्किमिया महत्वपूर्ण संवहनी घावों के साथ क्यों होता है, लेकिन शायद यह संपार्श्विक रक्त प्रवाह के अच्छे विकास के कारण है।
इस्केमिया के दौरान हृदय में क्या होता है?
इस्केमिक हृदय रोग का मुख्य लक्षण दर्द सिंड्रोम माना जाता है, जो रोग के पुराने पाठ्यक्रम में और इसके तीव्र रूपों में होता है। दर्द की उपस्थिति चयापचय उत्पादों द्वारा तंत्रिका रिसेप्टर्स की जलन पर आधारित होती है जो हाइपोक्सिया की स्थितियों के तहत बनती हैं। दिल लगातार काम करता है, रक्त के भारी मात्रा में पंप करता है, इसलिए ऑक्सीजन और पोषक तत्वों की लागत बहुत अधिक है।
हृदय की मांसपेशियों में रक्त कोरोनरी वाहिकाओं के माध्यम से प्रवेश करता है, और हृदय तक संपार्श्विक रक्त प्रवाह सीमित है, इसलिए, धमनियों को नुकसान के साथ, मायोकार्डियम हमेशा पीड़ित होता है। एथेरोस्क्लोरोटिक पट्टिका, थ्रोम्बस, अचानक वासोस्पास्म रक्त के प्रवाह में बाधा पैदा करते हैं, जिसके परिणामस्वरूप मांसपेशियों की कोशिकाओं को रक्त नहीं मिलता है जो वे आपूर्ति करते हैं, दर्द और मायोकार्डियम में संरचनात्मक संरचनात्मक परिवर्तन दिखाई देते हैं।
क्रोनिक म्योकार्डिअल इस्किमिया के मामलों में, आमतौर पर एथेरोस्क्लेरोसिस के साथ, हृदय की मांसपेशी "स्थिर" लगातार होती है, इस पृष्ठभूमि के खिलाफ, संयोजी ऊतक फाइबर बनाने वाले फाइब्रोब्लास्ट कोशिकाओं की उत्तेजना होती है, और कार्डियोस्क्लेरोसिस विकसित होता है। प्रवाहकीय तंत्रिका बंडलों की भागीदारी अतालता में योगदान देती है।
घनास्त्रता, पट्टिका टूटना, ऐंठन में संवहनी तबाही जहाजों के माध्यम से रक्त प्रवाह के पूर्ण और अचानक बंद होने के साथ होता है, रक्त हृदय की मांसपेशियों तक नहीं पहुंचता है, और तीव्र मायोकार्डियल इस्किमिया "एक दिल के दौरे में" बाहर निकलता है - हृदय की मांसपेशियों के परिगलन। अक्सर, दीर्घकालिक इस्किमिया की पृष्ठभूमि के खिलाफ, रोग के तीव्र रूप होते हैं।
इस्केमिक परिवर्तन आमतौर पर हृदय के बाईं ओर दर्ज किए जाते हैं, क्योंकि यह सही हिस्सों की तुलना में बहुत अधिक भार का अनुभव करता है। मायोकार्डियम यहां अधिक मोटा है, और ऑक्सीजन प्रदान करने के लिए अच्छे रक्त प्रवाह की आवश्यकता होती है। बाएं वेंट्रिकल की दीवार की इस्केमिया आमतौर पर इस्केमिक हृदय रोग का आधार बनती है, यहां मुख्य घटनाएं हृदय की मांसपेशी के परिगलन में "प्रकट" होती हैं।
मायोकार्डिअल इस्किमिया के अभिव्यक्तियाँ
कार्डियक इस्किमिया के नैदानिक \u200b\u200bसंकेत धमनी क्षति की डिग्री और पैथोलॉजी के पाठ्यक्रम पर निर्भर करते हैं। इस्किमिया का सबसे आम प्रकार है, जब शारीरिक परिश्रम के समय दर्द होता है, तो बाहरी एंजाइना होता है। उदाहरण के लिए, एक मरीज सीढ़ियों पर चढ़ गया, भाग गया, और परिणाम सीने में दर्द है।
एनजाइना पेक्टोरिस के लक्षण हैं:
- हृदय के क्षेत्र में दर्द, उरोस्थि के पीछे, बाएं हाथ में फैली हुई, चौराहे वाले क्षेत्र, शारीरिक परिश्रम के साथ बढ़ती या दिखाई देती है;
- तेज चलने पर सांस की तकलीफ, भावनात्मक अधिभार।
यदि ये लक्षण आधे घंटे तक रहते हैं, तो नाइट्रोग्लिसरीन लेने से राहत मिलती है, परिश्रम के दौरान होती है, तो वे परिश्रम एनजाइना की बात करते हैं। जब शिकायतें अनायास प्रकट हो जाती हैं, तो आराम करने के लिए हम बाकी एनजाइना के बारे में बात कर रहे हैं। दर्द में कमी, तनाव के प्रतिरोध में कमी, खराब दवा प्रभाव प्रगतिशील एनजाइना का संकेत हो सकता है।
मायोकार्डियल इन्फ्रक्शन इस्किमिया का एक बहुत ही गंभीर रूप है, जो कार्डियोमायोसाइटिस के परिगलन के कारण जलन, गंभीर सीने में दर्द से प्रकट होता है। रोगी बेचैन है, मौत का डर प्रतीत होता है, संभवतः साइकोमोटर आंदोलन, सांस की तकलीफ, त्वचा की सियानोसिस, दिल के संकुचन की लय में रुकावट संभव है। कुछ मामलों में, परिगलन काफी विशिष्ट नहीं है - पेट में दर्द के साथ, पूरी तरह से दर्द के बिना।
दिल की इस्किमिया की एक और अभिव्यक्ति अतालता हो सकती है - आलिंद फिब्रिलेशन, रुकावटों के रूप में इंट्राकार्डियक चालन की गड़बड़ी, टैचीकार्डिया। इस मामले में, रोगी हृदय की गतिविधि, एक मजबूत दिल की धड़कन या लुप्त होती की भावना में रुकावट का अनुभव करते हैं।
कोरोनरी हृदय रोग का सबसे खतरनाक संस्करण अचानक हृदय की मृत्यु है, जो एनजाइना पेक्टोरिस, नेक्रोसिस, अतालता के हमले की पृष्ठभूमि के खिलाफ हो सकता है। रोगी चेतना खो देता है, हृदय और श्वास रुक जाता है। इस स्थिति में तुरंत पुनर्जीवन उपायों की आवश्यकता होती है।
दिल की इस्किमिया के उन्नत चरणों में, दिल की विफलता के लक्षण बढ़ जाते हैं, त्वचा और श्लेष्म झिल्ली के साइनोसिस दिखाई देते हैं, पहले अंगों पर एडिमा होती है, फिर शरीर के गुहा (छाती, पेट, पेरिकियल) में द्रव जमा होता है। रोगी कमजोरी की शिकायत करता है, सांस की गंभीर कमी, आधे बैठने या बैठने की स्थिति लेने के लिए मजबूर किया जाता है।
निदान और मायोकार्डियल इस्किमिया का उपचार
कोरोनरी हृदय रोग का निदान शिकायतों के स्पष्टीकरण, रोग के पाठ्यक्रम की विशेषताओं, व्यायाम के साथ लक्षणों के संबंध पर आधारित है। डॉक्टर फेफड़े को सुनता है, जहां घरघराहट अक्सर भीड़ के कारण दिखाई देती है, यकृत का फैलाव पुरानी दिल की विफलता में वृद्धि दिखा सकता है। दिल का आसंजन अतिरिक्त बड़बड़ाहट, ताल की गड़बड़ी की उपस्थिति का निदान करना संभव बनाता है।
कोई विश्वसनीय संकेत नहीं हैं जो परीक्षा के दौरान एक निदान करने की अनुमति देते हैं, इसलिए, प्रयोगशाला और वाद्य परीक्षण अतिरिक्त रूप से किए जाते हैं। रोगी को लिपिड स्पेक्ट्रम के एक अध्ययन के साथ जैव रासायनिक रक्त परीक्षण निर्धारित किया जाता है, व्यायाम (साइकिल एर्गोमेट्री, ट्रेडमिल) सहित ईसीजी का संचालन करना अनिवार्य है। होल्टर निगरानी से बड़ी मात्रा में जानकारी प्राप्त की जा सकती है।
ईसीजी पर, इस्किमिया के संकेतों को एसटी सेगमेंट में 1 मिमी से अधिक की कमी या वृद्धि माना जाता है। अतालता का पंजीकरण, आवेग चालन के अवरोधक संभव है। एक बड़े-फोकल रोधगलन को एक गहरी क्यू तरंग की उपस्थिति की विशेषता है, टी चरण में तीव्र चरण में तेज वृद्धि के रूप में परिवर्तन, यह तीव्र और उप-अवधि में नकारात्मक है।
दिल के दौरे की प्रयोगशाला पुष्टि के लिए, कई अध्ययन किए जाते हैं। तो, एक सामान्य रक्त परीक्षण ईएसआर, ल्यूकोसाइटोसिस में वृद्धि दिखाएगा, जो परिगलन के लिए एक भड़काऊ प्रतिक्रिया की बात करते हैं। प्रोटीन अंशों का विश्लेषण उनमें से कुछ (एएलटी, एएसटी, सीपीके, ट्रोपोनिन, मायोग्लोबिन, आदि) में वृद्धि को स्थापित करना संभव बनाता है। यह ध्यान देने योग्य है कि ट्रोपोनिन, मायोग्लोबिन, सीपीके के कार्डियक अंशों के स्तर के रूप में इस तरह के सूचनात्मक संकेतक उपकरण की कमी के कारण सभी संस्थानों में अभी तक निर्धारित नहीं हैं, इसलिए, मरीज़ निजी क्लीनिकों की मदद लेते हैं, और कभी-कभी विश्लेषण के बिना भी रहते हैं।
कोरोनरी धमनियों की स्थिति को स्पष्ट करने के लिए, कोरोनरी एंजियोग्राफी, कंट्रास्ट-एनहांस्ड सीटी, MSCT, स्किन्टिग्राफी का प्रदर्शन किया जाता है, जो विशेष रूप से दर्द रहित इस्किमिया के लिए आवश्यक हैं।
कार्डियक इस्किमिया का उपचार रोग, रोगी की स्थिति और सहवर्ती रोगविज्ञान के रूप पर निर्भर करता है। विभिन्न प्रकार के कोरोनरी धमनी रोग के साथ, यह अलग है, लेकिन इसके सिद्धांत अभी भी समान हैं।
कार्डियक इस्किमिया के लिए चिकित्सा की मुख्य दिशाएँ:
- पर्याप्त शारीरिक गतिविधि (चलना, संभव जिमनास्टिक) को बनाए रखते हुए शारीरिक और भावनात्मक तनाव की सीमा;
- वसा और कार्बोहाइड्रेट चयापचय को सामान्य करने के उद्देश्य से आहार (एथेरोस्क्लेरोसिस में समान है - पशु वसा, कार्बोहाइड्रेट को सीमित करना, आहार में फल, सब्जियां, डेयरी उत्पाद, मछली की प्रबलता); भोजन की कैलोरी सामग्री और इसकी मात्रा को कम करके मोटापे में शरीर के वजन में कमी;
- ड्रग थेरेपी, जिसमें मूत्रवर्धक, बीटा-ब्लॉकर्स, कैल्शियम विरोधी, दर्द के हमलों के लिए नाइट्रेट, एंटीप्लेटलेट एजेंट शामिल हैं।
ड्रग थेरेपी मायोकार्डियल इस्किमिया के उपचार का सबसे महत्वपूर्ण और अनिवार्य घटक है। दवाओं की सूची को व्यक्तिगत रूप से चुना जाता है, और रोगी को हृदय रोग विशेषज्ञ की सभी सिफारिशों का सख्ती से पालन करना चाहिए।
इस्केमिक हृदय रोग वाले सभी रोगी एंटीप्लेटलेट एजेंट लेते हैं। छोटी खुराक में एसिटाइलसैलिसिलिक एसिड की उच्च दक्षता साबित हुई है, जिसके आधार पर लंबे समय तक उपयोग के लिए सुरक्षित होने वाली दवाओं का निर्माण किया गया है (थ्रोम्बोसिस, एस्पिरिन कार्डियो, कार्डियोमैग्निल)। कुछ मामलों में, एंटीकोआगुलंट्स निर्धारित (वारफारिन) होते हैं, मायोकार्डियल रोधगलन के मामले में, हेपरिन को प्रशासित किया जाता है।
बीटा-ब्लॉकर्स को मायोकार्डियल इस्किमिया के उपचार में एजेंटों का मुख्य समूह भी माना जाता है। वे हृदय के संकुचन की आवृत्ति और ऑक्सीजन की आवश्यकता को कम करते हैं, रोगियों के जीवन को लंबा करते हैं। सबसे आम हैं मेट्रोपोलोल, बिसोप्रोलोल, कार्वेडिल।
लिपिड स्पेक्ट्रम के उल्लंघन को देखते हुए, स्टैटिन और फाइब्रेट्स निर्धारित किए जाते हैं, जो एथेरोजेनिक कोलेस्ट्रॉल अंशों (एलडीएल, वीएलडीएल) की मात्रा को कम करते हैं और एंटीथोजेनिक (एचडीएल) को बढ़ाते हैं। लवस्टैटिन, सिमवास्टेटिन, क्लोफिब्रेट, फेनोफिब्रेट का उपयोग किया जाता है।
नाइट्रेट (नाइट्रोग्लिसरीन) दर्द के हमलों से राहत देने में प्रभावी हैं। उनका उपयोग टैबलेट या इंजेक्शन रूपों में किया जाता है। एक साइड इफेक्ट रक्तचाप, चक्कर आना और बेहोशी में कमी है, इसलिए काल्पनिक रोगियों को बेहद सावधानी बरतनी चाहिए।
तरल पदार्थ के उन्मूलन के लिए मूत्रवर्धक आवश्यक है जो मायोकार्डियम पर अनावश्यक तनाव पैदा करता है। लूप (फ़्यूरोसेमाइड), थियाज़ाइड (इंडैपामाइड) मूत्रवर्धक का उपयोग किया जाता है।
एसीई इनहिबिटर्स को म्योकार्डिअल इस्किमिया के लिए अधिकांश उपचार आहार में शामिल किया गया है, क्योंकि वे न केवल सामान्य स्तर पर रक्तचाप बनाए रखते हैं, बल्कि धमनी ऐंठन को भी राहत देते हैं। निर्धारित लिसिनोप्रिल, कैप्रोपिल, एनैप।
अतालता के लिए, एंटीरैडमिक दवाओं का संकेत दिया जाता है। टैचीकार्डिया के मामलों में, बीटा-ब्लॉकर्स प्रभावी होंगे, अन्य रूपों में - एमियोडैरोन, कॉर्डरोन।
कोरोनरी धमनियों को गंभीर नुकसान के साथ, जब दवा उपचार वांछित परिणाम नहीं देता है, तो वे संवहनी परिवर्तनों के सर्जिकल सुधार का सहारा लेते हैं। एंडोवास्कुलर तकनीकों का उपयोग किया जाता है (गुब्बारा एंजियोप्लास्टी, स्टेंटिंग), साथ ही अधिक कट्टरपंथी संचालन - कोरोनरी धमनी बाईपास ग्राफ्टिंग।
कार्डियक इस्किमिया के लिए रोग का निदान हमेशा गंभीर होता है, अधिकांश रोगी विकलांग हो जाते हैं, जटिलताओं और मृत्यु का जोखिम अभी भी अधिक है। इस्केमिया की व्यापक व्यापकता, और इसके स्वरूप को आगे बढ़ाने वाले कारकों के साथ-साथ रोगियों में उच्च स्तर की विकलांगता को देखते हुए, समस्या अपनी प्रासंगिकता नहीं खोती है, और विशेषज्ञों का ध्यान एक प्रभावी बीमारी का इलाज करने और रोकने के लिए नए प्रभावी तरीके खोजने पर केंद्रित है।
वीडियो: इस्केमिक हृदय रोग, "टैबलेट" कार्यक्रम
वीडियो: कार्डिएक इस्केमिया - हाइलाइट्स
दिल की मांसपेशियों और उसके ऊतकों के निशान को ऊतक से बदलना पोस्टियोकार्डियल कार्डियोस्क्लेरोसिस है। हृदय के ऊतकों को नुकसान के वितरण की एक अलग डिग्री हो सकती है: माइक्रोट्रॉमा से बड़े निशान तक।
अवांछित जटिलताओं की समस्या को हल करने के लिए समय पर बीमारी का निदान किया जाना चाहिए। आईसीडी 10 के अनुसार रोग कोडिंग: एथेरोस्क्लोरोटिक हृदय रोग।
चिकित्सा में हृदय प्रणाली की विफलता के कारणों को मुख्य एटियोलॉजिकल घटनाओं के अनुसार विभाजित किया गया है:
- पोस्टमॉकार्डियल कार्डियोस्क्लेरोसिस। यह हृदय में सूजन के foci के गठन के कारण विकसित होता है।
- एथेरोस्क्लोरोटिक कार्डियोस्क्लेरोसिस। यह कोरोनरी वाहिकाओं के एथेरोस्क्लेरोसिस घावों के आधार पर विकसित होता है।
- पोस्टिनफर्क्शन (मायोकार्डियल) कार्डियोस्क्लेरोसिस। यह मायोकार्डियल रोधगलन के बाद विकसित होता है।
पोस्टमियोकार्डियल एथेरोस्क्लेरोसिस 20 से 40 वर्ष की उम्र के लोगों में देखा जाता है। यह शरीर में संक्रामक, पुरानी और एलर्जी प्रक्रियाओं की उपस्थिति से जुड़ा हुआ है। एक फैलाना घाव है।
एथेरोस्क्लोरोटिक कार्डियोस्क्लेरोसिस mkb 10 केवल इस्केमिक हृदय रोग वाले लोगों में होता है। पहले लक्षणों के क्रमिक और लंबे समय तक विकास द्वारा रोग की विशेषता है।
यह कोरोनरी वाहिकाओं के कारण मायोकार्डियम को अपर्याप्त रक्त की आपूर्ति के कारण होता है। मायोकार्डियल कोशिकाओं की मृत्यु हृदय के सिकुड़ा कार्य और अधिग्रहित दोषों के विकास का उल्लंघन करती है। एथेरोस्क्लोरोटिक कार्डियोस्क्लेरोसिस mkb 10 में मांसपेशियों के ऊतकों की पूरी सतह पर फैला हुआ घाव होता है।
- रोग के कारण
- निदान और उपचार
रोग के कारण
तो, मायोकार्डिअल कार्डियोस्कोलेरोसिस मायोकार्डिटिस के बाद बनता है। मायोकार्डिटिस की हार भड़काऊ और संक्रामक प्रक्रियाओं की पृष्ठभूमि के खिलाफ होती है।
दिल में खतरनाक जटिलताओं को रोकने के लिए अनुभवी प्रत्येक बीमारी की गहन जांच की आवश्यकता होती है।
स्थानांतरित मायोकार्डिटिस में माइक्रोबियल घनत्व 10 के अनुसार मायोकार्डियोफिब्रोसिस के लिए अग्रणी होने का हर मौका है। भड़काऊ प्रक्रिया के बाद, मायोकार्डियम के मांसपेशी ऊतक को संयोजी ऊतक द्वारा बदल दिया जाता है। यह कार्डियोस्क्लेरोसिस की घटना है।
प्रकारों में, इसे निम्न में विभाजित किया जाता है:
- फैलाना। चूंकि निशान ऊतक के साथ प्रतिस्थापन मायोकार्डियम के पूरे क्षेत्र में फैलता है। यह साबित हो चुका है कि कोरोनरी धमनी की बीमारी के बाद ऐसा प्रतिस्थापन देखा जाता है।
- फोकल। यह हृदय के कुछ क्षेत्रों को प्रभावित करता है। कार्डियोसक्लेरोसिस mkb 10 के घाव के फफूंद के अलग-अलग आकार होते हैं।
निदान और उपचार
नीचे मॉस्को और सेंट पीटर्सबर्ग में क्लीनिक हैं जहां आप मदद के लिए मुड़ सकते हैं।
वर्तमान में रोगी में मौजूद मुख्य लक्षणों के अनुसार मायोकार्डियोफिब्रोसिस एमएक्स 10 का निदान करें।
चिकित्सक पिछली बीमारियों के बारे में गहन सर्वेक्षण करता है। मायोकार्डिटिस का एक इतिहास कार्डियोस्क्लेरोसिस के विकास का खतरा बताता है। यह जिला और क्षेत्रीय संस्थानों में बीमारी के विकास को रोकने के लिए अवास्तविक है।
वैज्ञानिक जीन स्तर पर निशान ऊतक के प्रभावों का अध्ययन कर रहे हैं, लेकिन अनुसंधान लागत महंगी है। एक बायोप्सी निदान खतरनाक है और जोखिम को सही नहीं करता है।
इसलिए, कार्डियोस्कोलेरोसिस का पता लगाने के लिए ईसीजी मुख्य विधि है। रोगी के कार्डियोग्राम संकेतकों की जांच करने के बाद, विशेषज्ञ केवल कार्डियोस्क्लेरोसिस के लक्षणों को कम करता है। फैलाना और पोस्टमॉकार्डियल कार्डियोस्क्लेरोसिस (μb 10) की डिग्री निर्धारित करना असंभव है। कार्डिकोग्राम द्वारा फोकल रूप को स्पष्ट रूप से पहचाना जा सकता है।
जरूरी! बीमारी का स्व-निदान न करें। एक सटीक निदान केवल एक विशेषज्ञ द्वारा किया जा सकता है!
Μb 10 के अनुसार मायोकार्डियम के रोग कई प्रकार के होते हैं। पोस्टमॉकार्डियल कार्डियोस्क्लेरोसिस का उपचार शुरू करने के लिए, कारणों का निर्धारण करें कि यह क्यों विकसित हो सकता है। प्रारंभिक समस्या के उन्मूलन के बाद, मुख्य बीमारी का उपचार निर्धारित है।
उपचार शरीर से अतिरिक्त द्रव के उन्मूलन और बिगड़ा हुआ चयापचय की बहाली पर आधारित है। चिकित्सक रोगी के जीवन से शारीरिक गतिविधि को बाहर करता है और एक विशेष आहार निर्धारित करता है। रोगी का दैनिक आहार नमकीन, तले हुए के उपयोग को बाहर करता है।
माइक्रोबायोलॉजिकल स्कोर 10 के अनुसार मादक पेय और धूम्रपान को कार्डियोस्क्लेरोसिस में भी contraindicated है। सब्जियों, फलों में फल हृदय के पोषण को बहाल करने में फायदेमंद होंगे। कॉम्प्लेक्स में विटामिन का उपयोग अतिरिक्त ट्रेस तत्व प्रदान करेगा जो हृदय के लिए महत्वपूर्ण हैं।
कार्डियक ग्लाइकोसाइड, मूत्रवर्धक और वासोडिलेटर दवाओं, बीटा-ब्लॉकर्स की नियुक्ति के लिए दवा के साथ उपचार कम किया जाता है।
अंतरराष्ट्रीय रोगों के 10 वें वर्गीकरण के अनुसार मायोकार्डियोफिब्रोसिस के उपचार में एक कट्टरपंथी विधि, हृदय प्रत्यारोपण है। ऐसे कुछ मरीज हैं जिनकी सर्जरी हुई है। हृदय प्रत्यारोपण में दाता और प्राप्तकर्ता के बीच मानदंडों की पूरी समानता की आवश्यकता होती है।
पोस्टमॉकार्डियल कार्डियोस्क्लेरोसिस के शुरुआती चरणों में तुरंत उपचार की आवश्यकता होती है, क्योंकि दिल की विफलता का खतरा होता है।
उपचार के लिए, पारंपरिक चिकित्सा के समर्थक जंगली गुलाब और अन्य जड़ी बूटियों के काढ़े का उपयोग करते हैं, लेकिन आपको यह विश्वास करने की आवश्यकता है कि ये तरीके वास्तव में मदद करेंगे। सब के बाद, बीमारी के उपचार में कोई भी ठहराव बीमारी को बढ़ाने की धमकी देता है।
रोग की रोकथाम और रोकथाम
यदि समय पर उपचार प्रदान किया गया, तो रोग के पाठ्यक्रम का पूर्वानुमान सकारात्मक है। किसी भी देरी से दिल की विफलता, हृदय धमनीविस्फार, टैचीकार्डिया का जटिल रूप, अतालता हो सकती है।
रोकथाम में सभी संक्रामक और भड़काऊ रोगों के पाठ्यक्रम को नियंत्रित करना शामिल है। पिछली सूजन के बाद परीक्षा बेहद महत्वपूर्ण है।
हृदय रोग (एमसीबी 10) एक स्वस्थ जीवन शैली के सिद्धांतों का पालन करने की आवश्यकता है, दोनों आहार में और मध्यम शारीरिक गतिविधि में।
- क्या आपको अक्सर हृदय के क्षेत्र (दर्द, झुनझुनी, कसना) में असुविधा होती है?
- आप अचानक कमजोर और थका हुआ महसूस कर सकते हैं ...
- बढ़ा हुआ दबाव लगातार महसूस होता है ...
- थोड़ी सी शारीरिक परिश्रम के बाद सांस की तकलीफ और कहने के लिए कुछ भी नहीं है ...
- और आप लंबे समय से दवाओं का एक गुच्छा ले रहे हैं, डाइटिंग कर रहे हैं और अपने वजन की निगरानी कर रहे हैं ...
प्रगतिशील एनजाइना पेक्टोरिस कोड 10
रोगों के अंतरराष्ट्रीय वर्गीकरण के अनुसार आईएचडी वर्गीकरण
इस्केमिक हृदय रोग रक्त की आपूर्ति में कमी और बढ़ती हाइपोक्सिया से जुड़ी हृदय की मांसपेशियों का एक विकृति है। मायोकार्डियम हृदय की कोरोनरी (कोरोनरी) वाहिकाओं से रक्त प्राप्त करता है। कोरोनरी वाहिकाओं के रोगों में, हृदय की मांसपेशियों में पर्याप्त रक्त नहीं होता है और ऑक्सीजन इसे ले जाती है। दिल की इस्केमिया तब होती है जब ऑक्सीजन की मांग उपलब्धता से अधिक हो जाती है। इस मामले में, हृदय के जहाजों में आमतौर पर एथेरोस्क्लेरोटिक परिवर्तन होते हैं।
50 से अधिक लोगों में इस्केमिक हृदय रोग का निदान आम है। बढ़ती उम्र के साथ, पैथोलॉजी अधिक सामान्य है।
प्रजाति और उप-प्रजातियां
इस्केमिक रोग को नैदानिक \u200b\u200bअभिव्यक्तियों की डिग्री के अनुसार वर्गीकृत किया जाता है, वासोडिलेटिंग (वासोडिलेटिंग) दवाओं के लिए अतिसंवेदनशीलता, और शारीरिक परिश्रम के प्रतिरोध। IHD फॉर्म:
- अचानक कोरोनरी मौत मायोकार्डियल कंडक्शन सिस्टम के विकारों से जुड़ी होती है, यानी अचानक गंभीर अतालता के साथ। पुनर्जीवन उपायों या उनकी विफलता के अभाव में, तात्कालिक कार्डियक गिरफ्तारी की अगर चश्मदीदों द्वारा पुष्टि की जाती है या इसकी शुरुआत के छह घंटे के भीतर हमले के बाद मौत हो जाती है, तो घातक परिणाम के साथ प्राथमिक कार्डियक अरेस्ट का निदान किया जाता है। यदि रोगी को सफलतापूर्वक पुनर्जीवित किया जाता है, तो निदान "सफल पुनर्जीवन के साथ अचानक मृत्यु" है।
- एनजाइना पेक्टोरिस इस्केमिक बीमारी का एक रूप है जिसमें छाती के बीच में, या बल्कि, स्तन के पीछे जलन होती है। ICD-10 (रोगों का अंतरराष्ट्रीय वर्गीकरण 10 संशोधन) के अनुसार एनजाइना पेक्टोरिस I20 कोड से मेल खाती है।
इसकी कई उप-प्रजातियां भी हैं:
- एनजाइना पेक्टोरिस, या स्थिर, जिसमें हृदय की मांसपेशियों को ऑक्सीजन की आपूर्ति कम हो जाती है। हाइपोक्सिया (ऑक्सीजन भुखमरी) के जवाब में, कोरोनरी धमनियों का दर्द और ऐंठन होता है। स्थिर एनजाइना, अस्थिर एनजाइना के विपरीत, एक ही तीव्रता के शारीरिक परिश्रम के दौरान होता है, उदाहरण के लिए, नियमित गति से 300 मीटर की दूरी पर चलना, और नाइट्रोग्लिसरीन की तैयारी से रोक दिया जाता है।
- अस्थिर एनजाइना पेक्टोरिस (ICD कोड - 20.0) को नाइट्रोग्लिसरीन डेरिवेटिव द्वारा खराब रोक दिया जाता है, दर्द का दौरा अधिक बार हो जाता है, और रोगी की लोड सहिष्णुता कम हो जाती है। यह प्रपत्र प्रकारों में विभाजित है:
- पहली प्रस्तुति;
- प्रगतिशील;
- प्रारंभिक पोस्टिनफेरेशन या पोस्टऑपरेटिव।
- वासोस्पैस्टिक एनजाइना पेक्टोरिस, एथेरोस्क्लेरोटिक परिवर्तनों के बिना वैसोस्पैज़म के कारण होता है।
- कोरोनरी सिंड्रोम (सिंड्रोम एक्स)।
अंतर्राष्ट्रीय वर्गीकरण 10 (ICD-10) के अनुसार, एंजियोस्पैस्टिक एनजाइना (प्रिंज़मेटल का एनजाइना, वैरिएंट) 20.1 से मेल खाती है (पुष्टि की ऐंठन के साथ एनजाइना)। एनजाइना पेक्टोरिस - ICD कोड 20.8। अनिर्दिष्ट एनजाइना पेक्टोरिस को कोड 20.9 सौंपा गया था।
- रोधगलन। एनजाइना पेक्टोरिस का हमला, 30 मिनट से अधिक समय तक रहता है और नाइट्रोग्लिसरीन द्वारा रोका नहीं जाता है, दिल का दौरा समाप्त होता है। दिल के दौरे के निदान में एक ईसीजी विश्लेषण शामिल है, हृदय की मांसपेशियों को नुकसान के मार्करों के स्तर का एक प्रयोगशाला अध्ययन (एंजाइम क्रिएटिन फॉस्फोकाइनेज और लैक्टेट डीहाइड्रोजनेज, ट्रोपोमायोसिन, आदि के अंश)। घाव की सीमा तक, निम्न हैं:
- transmural (बड़े फोकल) दिल का दौरा;
- छोटा फोकल।
10 वीं संशोधन के अंतरराष्ट्रीय वर्गीकरण के अनुसार, तीव्र रोधन I21 कोड से मेल खाती है, इसकी किस्मों को प्रतिष्ठित किया जाता है: निचली दीवार, पूर्वकाल की दीवार और अन्य स्थानीयकरणों का तीव्र व्यापक रोधगलन, अनिर्दिष्ट स्थानीयकरण। आवर्तक रोधगलन के निदान को कोड I22 सौंपा गया था।
- पोस्टिनफर्क्शन कार्डियोस्क्लेरोसिस। एक इलेक्ट्रोकार्डियोग्राम का उपयोग करते हुए कार्डियोस्कोलेरोसिस का निदान मायोकार्डियम में cicatricial परिवर्तन के कारण चालन की गड़बड़ी पर आधारित है। इस्केमिक बीमारी के इस रूप का संकेत दिल का दौरा पड़ने के क्षण से 1 महीने पहले नहीं है। कार्डियोस्क्लेरोसिस - दिल के दौरे के परिणामस्वरूप नष्ट होने वाली हृदय की मांसपेशियों की साइट पर होने वाले cicatricial परिवर्तन। वे मोटे संयोजी ऊतक द्वारा बनते हैं। कार्डियोसक्लेरोसिस कार्डियक चालन प्रणाली के एक बड़े हिस्से को बंद करके खतरनाक है।
इस्केमिक हृदय रोग के अन्य रूप - कोड I24-I25:
- दर्द रहित रूप (पुराने 1979 के वर्गीकरण के अनुसार)।
- तीव्र हृदय विफलता म्योकार्डिअल रोधगलन की पृष्ठभूमि के खिलाफ या सदमे की स्थिति में विकसित होती है।
- हृदय ताल विकार। इस्केमिक क्षति के साथ, हृदय की संचालन प्रणाली को रक्त की आपूर्ति भी बाधित होती है।
ICD-10 के अनुसार कोड I24.0 को दिल का दौरा पड़ने के बिना कोरोनरी थ्रोम्बोसिस को सौंपा गया था।
ICD कोड I24.1 - ड्रेसलर का पोस्टिनफर्क्शन सिंड्रोम।
कोड I24.8 ICD संशोधन 10 के अनुसार - कोरोनरी अपर्याप्तता।
ICD-10 कोड I25 - पुरानी इस्केमिक बीमारी; में शामिल हैं:
- एथेरोस्क्लोरोटिक कोरोनरी धमनी की बीमारी;
- दिल का दौरा पड़ने और पोस्टिनफर्क्शन कार्डियोस्कोलेरोसिस का सामना करना पड़ा;
- हृदय धमनीविस्फार;
- कोरोनरी धमनीविस्फार नालव्रण;
- दिल की मांसपेशियों के स्पर्शोन्मुख इस्किमिया;
- पुरानी अनिर्दिष्ट कोरोनरी धमनी की बीमारी और 4 सप्ताह से अधिक समय तक पुरानी कोरोनरी धमनी की बीमारी के अन्य रूप।
जोखिम
कोरोनरी हृदय रोग के लिए निम्नलिखित जोखिम कारकों के साथ इस्केमिया की प्रवृत्ति बढ़ जाती है:
- मेटाबोलिक या सिंड्रोम एक्स, जिसमें कार्बोहाइड्रेट और वसा का चयापचय बिगड़ा हुआ है, कोलेस्ट्रॉल का स्तर बढ़ जाता है, और इंसुलिन प्रतिरोध होता है। टाइप 2 डायबिटीज मेलिटस वाले लोगों में हृदय रोग का खतरा होता है, जिसमें एनजाइना पेक्टोरिस और दिल का दौरा भी शामिल है। यदि कमर की परिधि 80 सेमी से अधिक है, तो यह स्वास्थ्य और पोषण पर करीब से नज़र डालने का एक कारण है। डायबिटीज मेलिटस के समय पर निदान और उपचार से रोग के पूर्वानुमान में सुधार होगा।
- धूम्रपान। निकोटीन रक्त वाहिकाओं को संकुचित करता है, हृदय की धड़कन को गति देता है, रक्त और ऑक्सीजन के लिए हृदय की मांसपेशियों की आवश्यकता को बढ़ाता है।
- हेपेटिक रोग। यकृत रोग के साथ, कोलेस्ट्रॉल संश्लेषण बढ़ जाता है, इससे रक्त वाहिकाओं की दीवारों पर इसके आगे ऑक्सीकरण और धमनियों की सूजन के साथ इसका जमाव बढ़ जाता है।
- दारू पि रहा हूँ।
- Hypodynamia।
- लगातार अधिक मात्रा में कैलोरी का सेवन।
- भावनात्मक तनाव। अशांति के साथ, शरीर की ऑक्सीजन की आवश्यकता बढ़ जाती है, और हृदय की मांसपेशी कोई अपवाद नहीं है। इसके अलावा, लंबे समय तक तनाव के साथ, कोर्टिसोल और कैटेकोलामाइन जारी किए जाते हैं, जो कोरोनरी वाहिकाओं को संकुचित करते हैं, और कोलेस्ट्रॉल का उत्पादन बढ़ता है।
- लिपिड चयापचय संबंधी विकार और कोरोनरी धमनी एथेरोस्क्लेरोसिस। डायग्नोस्टिक्स - रक्त के लिपिड स्पेक्ट्रम का अध्ययन।
- छोटी आंत के अत्यधिक उपनिवेशण का सिंड्रोम, जो यकृत को बाधित करता है और फोलिक एसिड और विटामिन बी 12 की विटामिन की कमी का कारण है। यह कोलेस्ट्रॉल और होमोसिस्टीन के स्तर को बढ़ाता है। उत्तरार्द्ध परिधीय परिसंचरण को बाधित करता है और हृदय पर भार बढ़ाता है।
- इटेनो-कुशिंग का सिंड्रोम, जो अधिवृक्क अतिवृद्धि के साथ या स्टेरॉयड हार्मोन की तैयारी के उपयोग के साथ होता है।
- थायरॉयड ग्रंथि, अंडाशय के हार्मोनल रोग।
50 से अधिक पुरुषों और रजोनिवृत्ति के दौरान महिलाओं को एनजाइना और दिल के दौरे से पीड़ित होने की सबसे अधिक संभावना है।
इस्केमिक हृदय रोग के लिए जोखिम कारक, कोरोनरी हृदय रोग के पाठ्यक्रम को बढ़ाते हैं: मूत्रमार्गशोथ, मधुमेह मेलेटस, फुफ्फुसीय अपर्याप्तता। आईएचडी कार्डियक कंडक्शन सिस्टम (सिनाट्रियल नोड, एट्रियोवेंट्रिकुलर नोड, बंडल ब्रांच की नाकाबंदी) में उल्लंघन को बढ़ाता है।
इस्केमिक हृदय रोग का आधुनिक वर्गीकरण डॉक्टरों को रोगी की स्थिति का सही आकलन करने और उसके उपचार के लिए सही उपाय करने की अनुमति देता है। प्रत्येक फॉर्म के लिए, जिसमें आईसीडी में एक कोड है, अपने स्वयं के नैदानिक \u200b\u200bऔर उपचार एल्गोरिदम विकसित किए गए हैं। केवल इस बीमारी की किस्मों को स्वतंत्र रूप से नेविगेट करके, डॉक्टर रोगी को प्रभावी ढंग से मदद करने में सक्षम होगा।
कृपया ध्यान दें कि साइट पर पोस्ट की गई सभी जानकारी केवल संदर्भ के लिए है और
स्व-निदान और रोगों के उपचार के लिए अभिप्रेत नहीं है!
सामग्री की नकल की अनुमति केवल स्रोत के एक सक्रिय लिंक के साथ दी जाती है।
ICD-10 में इस्केमिक हृदय रोग और एनजाइना पेक्टोरिस का स्थान है। ऐसे रोग हैं जो हृदय की मांसपेशी में रक्त के प्रवाह की प्रक्रिया में गड़बड़ी पर आधारित हैं। ऐसी बीमारियों को इस्केमिक हृदय रोग कहा जाता है। इस समूह में एक अलग स्थान एनजाइना पेक्टोरिस द्वारा कब्जा कर लिया जाता है, क्योंकि यह संकेत देता है कि रोगी की स्थिति खतरनाक है। यह बीमारी अपने आप में घातक नहीं है, लेकिन यह एक ऐसी बीमारी है जो घातक है।
अंतर्राष्ट्रीय वर्गीकरण स्वीकार किया
अंतर्राष्ट्रीय प्रलेखन में, IHD I20 से I25 तक श्रेणियों पर कब्जा कर लेता है। I20 एनजाइना पेक्टोरिस है, जिसे एनजाइना पेक्टोरिस भी कहा जाता है। यदि यह स्थिर नहीं है, तो संख्या 20.0 इंगित की जाती है। इस मामले में, यह बढ़ रहा है, साथ ही एनजाइना पेक्टोरिस, पहले-उभरते और प्रगतिशील चरण दोनों में हो सकता है। एक बीमारी के लिए जो ऐंठन की विशेषता है, संख्या 20.1 सेट है। इस मामले में, रोग एंजियोस्पैस्टिक, वैरिएंट, स्पस्मोडिक या प्रिंज़मेटल सिंड्रोम हो सकता है। रोग की शेष किस्मों को 20.8 नंबर के तहत इंगित किया जाता है, और यदि विकृति को स्पष्ट नहीं किया गया है, तो कोड 20.9 का उपयोग किया जाता है।
यदि रोगी को म्योकार्डिअल रोधगलन का एक तीव्र चरण है, तो यह धारा I21 है। इसमें एक निर्दिष्ट तीव्र बीमारी शामिल है या एक महीने के भीतर स्थापित की जाती है (लेकिन अब और नहीं)। दिल का दौरा पड़ने के बाद कुछ साइड इफेक्ट्स को बाहर रखा गया है, साथ ही अतीत में हुई बीमारी, पुरानी, \u200b\u200bएक महीने से अधिक समय तक, और बाद में भी। इसके अलावा, पश्चात रोधगलन इस खंड में शामिल नहीं हैं।
यदि रोगी को बार-बार रोधगलन है, तो यह धारा I22 है। इस कोड का उपयोग सभी प्रकार के रोधगलन के लिए किया जाता है, जो कहीं भी स्थानीयकृत होता है, लेकिन पहले हमले के क्षण से 28 दिनों के भीतर होता है। इसमें आवर्तक, आवर्तक और बढ़ती प्रजातियां शामिल हैं। लेकिन एक पुरानी स्थिति को बाहर रखा गया है। धारा I23 का उपयोग तीव्र रोधगलन की कुछ आवर्तक जटिलताओं के लिए किया जाता है।
वर्गीकरण में तीव्र इस्केमिक हृदय रोग के अन्य रूप शामिल हैं। इस पर सभी जानकारी अनुभाग I24 में निहित है। यदि रोगी को कोरोनरी थ्रॉम्बोसिस है, जिसके कारण मायोकार्डियल रोधगलन नहीं होता है, तो संख्या 24.0 लिखी जाती है। लेकिन एक ही समय में, पुराने रूप में घनास्त्रता या 28 दिनों से अधिक समय तक चलने वाले को बाहर रखा गया है। ड्रेसर्स सिंड्रोम के लिए संख्या 24.1 है। तीव्र इस्केमिक हृदय रोग के बाकी रूपों को संख्या 24.8 के तहत लिखा जाता है, और यदि रोग पूरी तरह से निर्दिष्ट नहीं है, तो सिफर 24.9 का उपयोग किया जाता है।

कोरोनरी धमनी की बीमारी के जीर्ण रूप के लिए, I25 कोड का उपयोग किया जाता है। यदि रोगी को हृदय और रक्त वाहिकाओं की एथेरोस्क्लोरोटिक बीमारी है, तो संख्या 25.0 लिखी जाती है। यदि केवल हृदय के एथेरोस्क्लेरोसिस, तो 25.1। यदि अतीत में रोधगलन स्थानांतरित किया गया था, तो संख्या 25.2 लिखी जाती है। कार्डियक एन्यूरिज्म के लिए, कोड 25.3 का उपयोग किया जाता है। यदि रोगी को कोरोनरी धमनी धमनीविस्फार है, तो संख्या 25.4 इंगित की जाती है। हालांकि, इस बीमारी के जन्मजात रूप को बाहर रखा गया है। यदि रोगी को इस्केमिक कार्डियोमायोपैथी है, तो 25.5 नंबर का उपयोग किया जाता है। जब इस्केमिया दिखाई देने वाले लक्षणों के बिना होता है, तो एक निदान 25.6 कोड के साथ किया जाता है। क्रोनिक कोर्स के साथ इस्केमिक हृदय रोग के अन्य रूपों को 25.8 नंबर के साथ हस्ताक्षरित किया जाता है, और यदि रोगी की स्थिति निर्दिष्ट नहीं की जाती है, तो कोड 25.9 का उपयोग किया जाता है।

मौजूदा प्रकार की बीमारी
एनजाइना एक प्रकार का हृदय रोग है। इस बीमारी को विशिष्ट माना जाता है, ताकि इसे कुछ विशेषताओं द्वारा निर्धारित किया जा सके। पैथोलॉजी इस तथ्य के कारण विकसित होती है कि हृदय में रक्त का प्रवाह कम हो जाता है, क्योंकि कोरोनरी धमनियां संकीर्ण होती हैं। इस प्रक्रिया को कितना परेशान किया जाता है, इसके आधार पर, रोग के विभिन्न रूपों को प्रतिष्ठित किया जाता है।

यदि रोगी के हृदय की मांसपेशियों के ऊतक धीरे-धीरे नष्ट हो जाते हैं, तो यह परिगलन है। इस मामले में, व्यापक, संक्रमणकालीन या सतही रोधगलन हो सकता है। यदि मायोकार्डियम नष्ट नहीं होता है, तो इस स्थिति को इस्केमिया कहा जाता है। यहाँ तनाव और आराम की एनजाइना पेक्टोरिस को प्रतिष्ठित किया जाता है। पहला रूप गंभीर शारीरिक परिश्रम की घटना की विशेषता है। इसमें एनजाइना पेक्टोरिस के अस्थिर और स्थिर रूप शामिल हैं। विश्राम के समय एनजाइना पेक्टोरिस के रूप में, यह शारीरिक परिश्रम के बिना भी होता है। 2 मुख्य उप-प्रजातियां हैं - वासोस्पैस्टिक एनजाइना और प्रिंज़मेटल।
एनजाइना ही होता है:
- 1. तनाव। यह रेटोस्टेरोनल क्षेत्र में एक दबाने प्रकृति के दर्द की उपस्थिति की विशेषता है, जब किसी व्यक्ति को तीव्र शारीरिक गतिविधि होती है। दर्द छाती के बाईं ओर, बाएं हाथ, स्कैपुलर क्षेत्र, गर्दन को दिया जा सकता है। जैसे ही ऐसी अप्रिय संवेदनाएं दिखाई देती हैं, किसी भी लोड को रोकना आवश्यक है। थोड़ी देर के बाद, दर्द सिंड्रोम अपने आप ही गुजर जाएगा। इसके अतिरिक्त, आप नाइट्रेट ले सकते हैं। यदि पैथोलॉजिकल स्थिति बनी रहती है, तो बाहरी एंजाइना स्थिर है।
- 2. आराम। उरोस्थि के पीछे दर्द सिंड्रोम तब प्रकट होता है जब कोई व्यक्ति आराम पर होता है। ऐसा दो मामलों में होता है। सबसे पहले, अगर एक कोरोनरी-प्रकार का पोत रिफ्लेक्सिकली ऐंठन करता है। यह इस्केमिक बीमारी का कारण है। दूसरे, प्रिंज़मेटल के एनजाइना को ध्यान में रखना आवश्यक है। यह एक विशेष प्रकार है जो इस तथ्य के कारण अचानक उत्पन्न होता है कि कोरोनरी धमनियों के लुमेन ओवरलैप होते हैं। उदाहरण के लिए, यह अलग-अलग पट्टिकाओं के कारण होता है।
- 3. अस्थिर। यह शब्द या तो बाहरी एंजाइना को दर्शाता है, जो धीरे-धीरे आगे बढ़ता है, या एनजाइना को आराम देता है, जो परिवर्तनशील है। यदि नाइट्रेट लेने से दर्द सिंड्रोम को रोका नहीं जा सकता है, तो रोग प्रक्रिया को अब नियंत्रित नहीं किया जा सकता है, और यह बहुत खतरनाक है।

विकृति के कारण और उपचार
इस तरह के विकृति की विशेषता निम्नलिखित सामान्य लक्षणों से होती है:
- स्टर्नम के पीछे और छाती के बाईं ओर कसने की भावना;
- हमलों के द्वारा रोग का कोर्स प्रकट होता है;
- अप्रिय लक्षण तेजी से होते हैं, और न केवल शारीरिक परिश्रम के दौरान, बल्कि आराम पर भी;
- हमला आम तौर पर आधे घंटे तक रहता है, और यदि अधिक होता है, तो यह पहले से ही दिल का दौरा है;
- एक हमले नाइट्रोग्लिसरीन या अन्य समान नाइट्रेट-आधारित दवाओं के लक्षणों से छुटकारा दिलाता है।

इस्केमिक हृदय रोग के विकास में एक महत्वपूर्ण क्षण कोरोनरी धमनियों में लुमेन की संकीर्णता है।