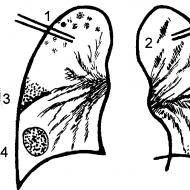
इंटिमा-मीडिया कॉम्प्लेक्स: नैदानिक \u200b\u200bमूल्य। एथेरोस्क्लेरोटिक सजीले टुकड़े हाइपरेचोइक एथेरोस्क्लोरोटिक पट्टिका
समीक्षा सेरेब्रल कैटास्ट्रॉफ विकसित करने, पुरानी सेरेब्रोवास्कुलर अपर्याप्तता (डिस्क्रिकैलेटरी एन्सेफैलोपैथी) के विकास और स्ट्रोक और इसके परिणामों के सामाजिक-सामाजिक महत्व को निर्धारित करने के एक उच्च संवहनी जोखिम के साथ एक शर्त के रूप में ब्राचियोसेफिलिक वाहिकाओं के एथेरोस्क्लेरोसिस की समस्या पर बुनियादी जानकारी प्रदान करता है।
Brachiocephalic धमनियों (2013) के रोगों के साथ रोगियों के प्रबंधन के लिए अपनाया राष्ट्रीय सिफारिशों के दृष्टिकोण से, रक्त वाहिकाओं के अल्ट्रासाउंड द्वैध स्कैनिंग की विधि का उपयोग कर brachiocephalic बेसिन की धमनियों के एथेरोस्क्लेरोसिस के निदान के लिए आधुनिक दृष्टिकोण का एक विस्तृत विश्लेषण दिया गया है। कैरोटिड धमनियों के स्टेनोोटिक घावों के नैदानिक \u200b\u200bऔर महामारी विज्ञान संबंधी पहलुओं और स्वीकृत वर्गीकरण प्रस्तुत किए जाते हैं, कैरोटिड धमनियों के लिए सर्जिकल उपचार के तरीकों का चयन करने के लिए मानदंड और कैरोटीड धमनियों के स्टेंटिंग के साथ एनिलियोप्लास्टी दिए गए हैं।
एथेरोस्क्लेरोसिस (एएस) लोचदार धमनियों (महाधमनी, इलियाक वाहिकाओं) को नुकसान के साथ एक बीमारी है, साथ ही मांसपेशियों के प्रकार की बड़ी और मध्यम धमनियों (कोरोनरी, कैरोटिड, इंट्राकैब्रल, निचले छोरों की धमनियों), संवहनी दीवार के गठन से प्रकट होती है और गठन होता है।
ब्राचियोसेफिलिक वाहिकाओं (बीसीएस) के रूप में सेरिब्रल कैटास्ट्रॉफ विकसित करने, क्रोनिक सेरेब्रोवास्कुलर अपर्याप्तता (डिस्क्रिकैलेटरी एन्सेफैलोपैथी) की प्रगति और स्ट्रोक के औषधीय सामाजिक महत्व को निर्धारित करने और इसके परिणामों का एक उच्च संवहनी जोखिम के साथ एक स्थिति है, जो जनसांख्यिकीय संकेतकों और गुणवत्ता पर महत्वपूर्ण प्रभाव डालती है।
एसी बीसीएस का पता अल्ट्रासाउंड (यूएस) के उपयोग से लगाया जाता है, जो मुख्य रूप से वाहिनी के लुमेन में उभरे इकोोजेनिक संरचनाओं के साथ धमनियों के भीतरी (इंटिमा) और मध्य (मीडिया) झिल्ली के स्थानीयकरण के रूप में होता है। यह पाया गया कि, सामान्य परिस्थितियों में, उम्र बढ़ने के साथ, सामान्य कैरोटिड धमनी (CCA) के आंतरिक और मध्य झिल्लियों का मोटा होना, पट्टिकाओं से मुक्त क्षेत्रों में उनके माप के अनुसार, 100 साल की उम्र तक 40 से 1.02 सेमी की उम्र में 0.75 सेमी से रैखिक रूप से बढ़ता है। ... सीए के आंतरिक और मध्य झिल्लियों के माप अलग-अलग किए जाते हैं, दोनों CCA और बल्बर भाग के साथ-साथ आंतरिक CA (ICA) के समीपस्थ खंड में। यह माना जाता है कि 0.9 सेंटीमीटर या उससे अधिक के बराबर एक इंटिमा-मीडिया मोटाई अनुपात (टीआईएम) एक असामान्यता का संकेत दे सकता है और एक पट्टिका की उपस्थिति का संकेत देने की अत्यधिक संभावना है।
TIM 2006-2010 पर 2006-2010 अंतर्राष्ट्रीय सहमति के अनुसार, निम्नलिखित विशेषताओं के साथ एक स्थानीय दीवार को मोटा होना माना जाता है:
- आईएमटी का आकार 1.5 मिमी है और धमनी के लुमेन में फैला हुआ है;
- धमनियों के आसन्न क्षेत्रों के आईएमटी से ऊंचाई 0.5 मिमी अधिक है;
- धमनियों के आसन्न क्षेत्रों के आईएमटी से ऊंचाई 50% अधिक है।
उच्च रक्तचाप वाले रोगियों में धमनी बिस्तर के अध्ययन के लिए पद्धति संबंधी सिफारिशों के अनुसार, स्वस्थ लोगों में आईएमटी की ऊपरी सीमा है: 40 साल से कम उम्र की महिलाओं में 0.7 मिमी; 40-50 वर्ष 0.8 मिमी; 50 साल से अधिक उम्र 0.9 मिमी; 45, 0.7 मिमी से कम पुरुषों में; 45-60 साल की उम्र 0.8 मिमी; 60 साल से अधिक उम्र 0.9 मिमी।
सबसे आम एएस-सजीले टुकड़े का यूएस-वर्गीकरण है, जो जी गेरुलाकोस, एट अल द्वारा प्रस्तावित है। और "Asymptomatic Carotid Stenosis and Stroke के जोखिम" (ACSRS) प्रोटोकॉल के तहत अंतर्राष्ट्रीय बहुसंकेतन अध्ययन में आवेदन मिला है। यह वर्गीकरण 5 प्रकार के कैरोटीड एएस सजीले टुकड़े की पहचान करता है:
- टाइप 1. एको-पॉजिटिव (सघन) टायर के साथ (या उसके बिना) समान इको-नेगेटिव (सॉफ्ट) सजीले टुकड़े;
- प्रकार 2. मुख्य रूप से प्रतिध्वनि-नकारात्मक सजीले टुकड़े 50% से अधिक गूंज-सकारात्मक समावेश;
- प्रकार 3. मुख्य रूप से प्रतिध्वनि-पॉजिटिव सजीले टुकड़े 50% से अधिक गूंज-नकारात्मक समावेशन;
- प्रकार 4. सजातीय प्रतिध्वनि-धनात्मक (सघन) सजीले टुकड़े;
- टाइप 5. सजीले टुकड़े कि वर्गीकृत नहीं किया जा सकता क्योंकि व्यापक कैल्सीफिकेशन एक तीव्र ध्वनिक छाया बनाता है।
इकोोजेनेसिटी के अल्ट्रासाउंड मानदंडों के अनुसार सजीले टुकड़े का वर्गीकरण एक उद्देश्य विधि है, लेकिन चिकित्सकों के बीच लोकप्रिय नहीं है। संवहनी सर्जनों के लिए, सबसे पहले, एथेरोमा के अवतारवाद के बारे में जानकारी, पट्टिका की जटिलता, और इसकी आकृति विज्ञान महत्वपूर्ण है।
इस संबंध में, अल्ट्रासाउंड रिपोर्ट में गैर-अल्ट्रासोनिक शब्द तेजी से लोकप्रिय हो रहे हैं। इसके आधार पर, एथेरोमा का एक अल्ट्रासाउंड वर्गीकरण प्रस्तावित है, नैदानिक \u200b\u200bमहत्व पर उनकी सामान्य अल्ट्रासाउंड विशेषताओं और डेटा को मिलाकर:
- स्थिर (सजातीय, हाइपेरोचिक) पट्टिका
- अस्थिर (सजातीय, हाइपोचोइक) पट्टिका;
- जटिल (विषम, ज्यादातर हाइपर- या हाइपोचोइक) पट्टिका;
- कैलक्लाइंड पट्टिका।
डॉपलर अल्ट्रासाउंड (यूएसडीजी) रक्त वाहिकाओं के लुमेन में रक्त प्रवाह का अध्ययन करने के लिए एक विधि है, जो डॉपलर स्पेक्ट्रम प्रदान करता है और रैखिक रक्त प्रवाह वेग और प्रवाह की दिशा को निर्धारित करने की अनुमति देता है। डुप्लेक्स स्कैनिंग (डीएस), संकेत के अलावा, बी-मोड में दीवार की स्थिति और पोत के लुमेन और रंग डॉपलर कोडिंग और वर्णक्रमीय डॉपलर मोड के मोड में रक्त के प्रवाह के बारे में बहुमूल्य जानकारी प्रदान करता है।
इसके अलावा, डीएस, एक "वास्तविक समय" विधि होने के नाते, अंतरिक्ष और अन्य नमूनों में स्थिति के दौरान प्रवाह की गतिशीलता का विश्लेषण करने के लिए इस्तेमाल किया जा सकता है। विभिन्न तकनीकों के उपयोग के संयोजन से ही इंटीग्रल अत्यधिक जानकारीपूर्ण परिभाषाओं को महसूस किया जा सकता है। व्यवहार में, अल्ट्रासाउंड तकनीकों के व्यापक अनुप्रयोग और टोमोग्राफिक विधियों (सर्पिल गणना टोमोग्राफी और चुंबकीय अनुनाद एंजियोग्राफी) के साथ अल्ट्रासाउंड डीएस के संयोजन स्पष्ट हैं।
संवहनी लुमेन संकीर्णता की डिग्री (% में) निर्धारित करने के तरीकों में से, यूरोपीय कैरोटिड सर्जरी ट्रायल (ईसीएसटी, 1991) द्वारा विकसित विधि को जाना जाता है, जिसमें स्टेनोसिस की डिग्री सूत्र द्वारा गणना की जाती है: (1 ए / बी) x100% और उत्तर अमेरिकी रोगसूचक कैरोटीड एंडेक्टेक्टोमी द्वारा प्रस्तावित विधि। (एनएएससीईटी, 1991), जो सूत्र के अनुसार स्टेनोसिस के लिए धमनी डिस्टल के व्यास के साथ अवशिष्ट व्यास की तुलना करता है: (1 ए / सी) x100% (जहां ए अधिकतम स्टेनोसिस के स्थल पर धमनी का आंतरिक व्यास है; बी अधिकतम स्टेनोसिस के स्थल पर धमनी का बाहरी व्यास है; सी) - स्टेनोसिस के लिए धमनी के व्यास का व्यास)।
बीसीएस की अल्ट्रासाउंड परीक्षा के लिए संकेत इस प्रकार हैं:
- 45 वर्ष से अधिक उम्र (पुरुषों के लिए), 50 वर्ष से अधिक उम्र की महिलाएं या प्रारंभिक रजोनिवृत्ति;
- सेरेब्रल संवहनी दुर्घटना के मस्तिष्क या फोकल संकेतों की उपस्थिति;
- निचले छोरों, कोरोनरी और वृक्क धमनियों की धमनियों का लेसियन;
- धमनी उच्च रक्तचाप (एएच), मधुमेह मेलेटस (डीएम);
- किसी धमनी के स्पंदन का कमजोर या गायब होना;
- किसी भी क्षेत्र में तरंग को मजबूत करना;
- हथियारों के बीच बीपी ग्रेडिएंट 5 मिमी एचजी से अधिक है। कला;
- गुदा पर सिस्टोलिक बड़बड़ाहट;
- ऊपरी अंगों की स्थिति के बारे में कोई शिकायत।
सीए के अतिरिक्त भाग के विकृति विज्ञान की उपस्थिति के जोखिम में स्पर्शोन्मुख रोगियों के अध्ययन के सिद्धांत इस प्रकार हैं:
- स्टेनोसिस के हेमोडायनामिक महत्व को निर्धारित करने के लिए डीएस को एक प्राथमिक नैदानिक \u200b\u200bपरीक्षण के रूप में किया जाना चाहिए;
- गर्दन की धमनियों के प्रक्षेपण में शोर के साथ स्पर्शोन्मुख रोगियों के लिए डीएस की सिफारिश की जाती है;
- 50% से अधिक के स्टेनोसिस के साथ चिकित्सा के दौरान प्रगति / प्रतिगमन का पता लगाने के लिए वार्षिक डीएस प्रदर्शन करने की सिफारिश की जाती है। एथेरोस्क्लेरोसिस के स्थिरीकरण के साथ, परीक्षाओं के बीच का अंतराल बढ़ाया जा सकता है;
- डीएस कोरोनरी धमनी रोग के लक्षणों वाले रोगियों में किया जा सकता है, निचले छोरों की धमनियों और पेट महाधमनी के धमनीविस्फार के रूप में;
- डीएस को निम्नलिखित के रूप में एएस के विकास के लिए दो या अधिक आरएफ वाले रोगियों में किया जा सकता है: एएच, एचसीएस, धूम्रपान, एएस के प्रकट होने का पारिवारिक इतिहास 60 वर्ष की आयु से पहले के परिजनों या इस्केमिक स्ट्रोक का पारिवारिक इतिहास।
- संदिग्ध सीए स्टेनोसिस के साथ स्पर्शोन्मुख रोगियों में, हेमोडायनामिक रूप से महत्वपूर्ण सीए स्टेनोसिस का पता लगाने के लिए प्रारंभिक निदान परीक्षण के रूप में अल्ट्रासोनोग्राफी की सिफारिश की जाती है।
- हेमोडायनामिक रूप से महत्वपूर्ण सीए स्टेनोसिस का पता लगाने के लिए अल्ट्रासोनोग्राफी का प्रदर्शन करना, निचले छोरों की धमनियों, कोरोनरी धमनी रोग, या महाधमनी धमनीविस्फार के रूप में तिरछे होने के साथ न्यूरोलॉजिकल रूप से स्पर्शोन्मुख रोगियों में उचित है।
- सीए के ऊपर बड़बड़ाहट के साथ स्पर्शोन्मुख रोगियों में हेमोडायनामिक रूप से महत्वपूर्ण सीए स्टेनोसिस का पता लगाने के लिए अल्ट्रासाउंड करने की सलाह दी जाती है।
- एएस के साथ रोगियों में रोग की प्रगति या प्रतिगमन का आकलन करने के लिए सालाना यूएसडीएस दोहराने की सलाह दी जाती है, जो पहले 50% से अधिक स्टेनोसिस था।
- 50 वर्ष से अधिक उम्र के न्यूरोलॉजिकल रूप से स्पर्शोन्मुख रोगियों में अल्ट्रासाउंड इमेजिंग की सलाह दी जाती है, जिनके दो या दो से अधिक जोखिम कारक हैं: उच्च रक्तचाप, एचएसडीडी, धूम्रपान, 60 वर्ष से कम उम्र के एएस के प्रकट होने के मामलों में या परिवार के इतिहास में इस्केमिक स्ट्रोक के मामलों के साथ परिजनों के बीच। ...
- एसए के अल्ट्रासोनोग्राफी की सिफारिश न्यूरोलॉजिकल रूप से स्पर्शोन्मुख रोगियों की नियमित जांच के लिए नहीं की जाती है जिनके पास नैदानिक \u200b\u200bअभिव्यक्तियाँ या एएस के लिए जोखिम कारक नहीं हैं।
- मानसिक विकारों, ब्रेन ट्यूमर, अपक्षयी-डिस्ट्रोफिक रोगों, मस्तिष्क के संक्रामक रोगों और मिर्गी के रोगियों की नियमित जांच के लिए एसए की अल्ट्रासोनोग्राफी की सिफारिश नहीं की जाती है।
कैरोटिड एंडेर्टेक्टॉमी (CEAE), स्टेंटिंग (CAPS) के साथ शास्त्रीय और उत्क्रमणीय और कैरोटिड एंजियोप्लास्टी को एसीएससी में कैरोटिड स्टेनोसिस (सीएस) के सर्जिकल उपचार के तरीकों के लिए संदर्भित किया जाता है।
सीएस के आक्रामक उपचार के लिए पांच अलग-अलग पहलुओं का विश्लेषण करके संकेत स्थापित किए गए हैं:
- न्यूरोलॉजिकल लक्षण;
- सीए स्टेनोसिस की डिग्री;
- एक चिकित्सा सुविधा में जटिलताओं और अंतर्गर्भाशयी मृत्यु दर का प्रतिशत;
- संवहनी और स्थानीय शरीर रचना की विशेषताएं;
- सीए पट्टिका की आकृति विज्ञान।
हर रोज़ नैदानिक \u200b\u200bअभ्यास में, इनवेसिव प्रौद्योगिकियों का उपयोग करके उपचार के लिए संकेत आमतौर पर पहले और दूसरे पहलू पर आधारित होते हैं, जबकि सीईए और कैस के बीच का विकल्प आमतौर पर तीसरे, चौथे और पांचवें बिंदुओं पर आधारित होता है।
जब एक उपचार रणनीति चुनते हैं, तो न्यूरोलॉजिकल लक्षणों और सीए स्टेनोसिस की डिग्री के आधार पर, एक निम्नलिखित सिफारिशों से आगे बढ़ता है।
- सीए स्टेनोसिस का सर्जिकल उपचार 60% से अधिक (एनएएससीईटी) के सीएस के साथ रोगसूचक रोगियों में बिल्कुल संकेत दिया जाता है यदि संक्रमणकालीन इस्कीमिक हमलों (टीआईए) के रोगियों के लिए संस्थान में 3% से कम पेरिऑरेटिव इंडेक्स "स्ट्रोक + मोर्टेलिटी" की घटना रोगियों के लिए 5% से कम है। आघात का सामना करना पड़ा (ए)। संस्था में समग्र मृत्यु दर 2% से अधिक नहीं होनी चाहिए।
- सीईए 50% (ए) से कम स्टेनोसिस के साथ रोगसूचक रोगियों में contraindicated है।
- पिछले 6 महीनों के भीतर टीआईए या स्ट्रोक के न्यूरोलॉजिकल लक्षणों को ध्यान में रखते हुए, एएसए पट्टिका (अल्सरेशन, हेमोरेज में पट्टिका, हेमोरेज के थक्के में घुसपैठ) के आकारिकीय अस्थिरता को ध्यान में रखते हुए, 50 से 60% से आईसीए स्टेनोसिस वाले रोगियों में सीईए प्रदर्शन करना संभव है।
- पूर्ण स्ट्रोक के 6-8 सप्ताह बाद मामूली स्ट्रोक (मामूली रैंक स्ट्रोक के पैमाने पर 3 अंक से अधिक नहीं) के साथ तीव्र सेरेब्रोवास्कुलर दुर्घटना (एसीवीए) के अंतिम एपिसोड की शुरुआत से दो सप्ताह के भीतर सीईए करने की सलाह दी जाती है। सीईए (बी) के बाद अगले कुछ दिनों के भीतर सीईए का प्रदर्शन किया जा सकता है।
- सीईए 70 से 99% स्टेनोसिस के साथ स्पर्शोन्मुख रोगियों के लिए अनुशंसित किया जा सकता है यदि परिचालन जोखिम 3% (ए) से कम है।
रोगसूचक रोगियों में CAPS का उपयोग करते समय, निम्नलिखित सिफारिशों का पालन किया जाता है:
- सीए स्टेनोसिस के साथ रोगसूचक रोगियों के लिए सीईए वर्तमान में पसंद का उपचार है।
- यदि वे सीईए के लिए "गुणवत्ता मानकों" को पूरा करते हैं, तो सर्जिकल गतिविधियों के साथ उच्च सर्जिकल गतिविधि वाले केंद्रों में, सीएपीएस का उच्च जोखिम सर्जिकल जोखिम होने पर सीएपीएस रोगसूचक रोगियों में किया जा सकता है।
वर्तमान में, सीएपीएस केवल उच्च शल्य क्रिया वाले केंद्रों में स्पर्शोन्मुख रोगियों में अनुशंसित किया जा सकता है, जिसमें पेरिऑपरेटिव स्ट्रोक और मृत्यु दर की आवृत्ति होती है जो सीईए प्रदर्शन करने के लिए "गुणवत्ता मानकों" को पूरा करती है।
- सीईए उच्च जोखिम वाले रोगियों में स्वीकार्य मानकों के भीतर स्ट्रोक, मृत्यु और हृदय की जटिलताओं के साथ किया जा सकता है।
- एक "असाधारण" उच्च जोखिम (एक ही समय में कई comorbidities) के साथ स्पर्शोन्मुख रोगियों के लिए, सर्वश्रेष्ठ दवा चिकित्सा आक्रामक प्रक्रियाओं पर इष्टतम विकल्प हो सकती है।
- कैस वृद्धावस्था के बुजुर्ग रोगियों में गले लगाने के उच्च जोखिम से जुड़ा हुआ है। CEA बुजुर्ग रोगियों में प्रदर्शन के जोखिम को बढ़ाए बिना और तंत्रिका संबंधी और हृदय संबंधी जटिलताओं की स्वीकार्य घटना के साथ किया जा सकता है।
- यदि पेरिऑपरेटिव स्ट्रोक और मृत्यु दर की संभावना 3% से अधिक है तो कैस को स्पर्शोन्मुख उच्च जोखिम वाले रोगियों को नहीं दिया जाना चाहिए।
- सीएपीएस में निम्नलिखित मामलों में संकेत दिया गया है: पूर्व में किए गए सीईए के बाद रेस्टोसिस; कपाल नसों का विरोधाभास, गर्दन के अंगों पर पिछले सर्जिकल हस्तक्षेप; गर्दन के अंगों की विकिरण चिकित्सा, आईसीए के इंट्राकैनायल भागों में एएस घावों का प्रसार।
- सीएसीए को सीसीए द्विभाजन के उच्च स्थान के मामले में अनुशंसित किया जा सकता है।
- सीएपीएस को 90% से अधिक आईसीए स्टेनोसिस के मामलों में अत्यधिक सावधानी के साथ किया जाना चाहिए और मॉर्फोलॉजिकल रूप से अस्थिर एथेरोस्क्लोरोटिक आईसीए पट्टिका। इन स्थितियों में समीपस्थ सुरक्षा का उपयोग उचित है।
- सीएपीएस की सिफारिश नहीं की जाती है: कैल्सीफाइड एथेरोस्क्लोरोटिक सजीले टुकड़े वाले रोगियों में; जब स्टेनोसिस को आईसीए के रोग संबंधी यातना के साथ जोड़ा जाता है; महाधमनी चाप और इसकी शाखाओं के व्यापक एथेरोस्क्लोरोटिक घावों के साथ (यह केवल उच्च शल्य गतिविधि वाले केंद्रों और स्ट्रोक और मृत्यु के एक कम perioperative जोखिम वाले केंद्रों में संभव है)।
निस्संदेह, स्वीकृत सिफारिशों के अनुसार आरएफ एएस और डीएलपी का समय पर और सही निदान एएससी बीसीएस की तर्कसंगत रोकथाम और चिकित्सा का एक आवश्यक घटक बना हुआ है। केवल एसी बीसीएस की रोकथाम और सर्जिकल उपचार के लिए एक व्यापक दृष्टिकोण इस स्थिति की गंभीर जटिलताओं की प्रभावी रोकथाम के लिए अपेक्षित परिणाम प्रदान कर सकता है।
एम.ए. लोवरिकोवा, के.वी. ज़ेमरनेत्स्की, एस.एस. रूड
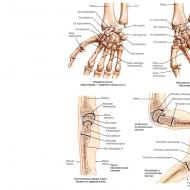
ब्राचियोसेफेलिक धमनियों की डुप्लेक्स स्कैनिंग. [*]
अध्ययन रोगी की लापरवाह स्थिति में किया गया था।
स्कैनिंग कठिनाइयों CCA के उच्च स्थित द्विभाजन के कारण अनुपस्थित \\ _ विज़ुअलाइज़ेशन की खराब गुणवत्ता थी, ICA की दृश्यता CCA की गहराई से स्थित द्विभाजन के कारण अल्ट्रासाउंड सिग्नल का सीमित \\ कमजोर होना है।
गाया : डिस्टल ब्रैचियोसेफेलिक ट्रंक (सीएसए), समीपस्थ (कशेरुका धमनियों के विचलन से पहले), सबक्लेवियन धमनियों (पीसीएलए) के खंड, समीपस्थ धमनियों (सीसीए), समीपस्थ आंतरिक सेगमेंट में बाह्य कैरोटीड धमनियों (ईसीए) के आंतरिक खंडों में। एक्स्ट्राक्रानियल सेक्शन, वर्टेब्रल आर्टरी (पीए, सेगमेंट वी 1 और वी 2)।
सर्वेक्षण का उद्देश्य : अपस्मारता के इतिहास के साथ एक रोगी (ओं) में परिधीय धमनियों के स्टेनोसिस को एथोरोसलेरोसिस को बाहर करने के लिए
मन्या धमनियों ... 1-1.5 सेमी - मिमी द्वारा CCA के द्विभाजन के लिए पश्च दीवार की दीवार के साथ इंटिमा-मीडिया कॉम्प्लेक्स (IMC) की मोटाई, परतों में विभेदक स्थानों में संरक्षित है और बिगड़ा हुआ है। इचोजेनिसिटी में काफी परिवर्तन होता है। समोच्च चिकना है।
दायी ओर समीपस्थ \\ posteromedial के साथ \\ anerolateral anteromedial दीवार \\ semicircle का समीपस्थ \\ distal part \\ ~ CCA के मध्य का तीसरा भाग ~ 2 सेमी के लिए विज़ुअलाइज्ड \\ मनाया गया है (स्थानीय 1.5 सेमी से कम) गाढ़ा औसत echogenicity \\ heterogene hyp hypeneene hypolene एबीपी (एथेरोस्क्लोरोटिक पट्टिका) की खराब दृश्य सतह, 50% व्यास (परिधि के चारों ओर - 55% तक) तक लुमेन को स्टेन करना।
CCA के द्विभाजन में आईसीए के साथ प्रसार के साथ / पीछे 2 / सेमी के लिए पीछे / पश्च-मंडल / पूर्वकाल / पूर्वकाल धमनीविस्फार दीवार / अर्धवृत्त के साथ, एक स्थानीय (1.5 सेमी से कम) गाढ़ा मध्यम echogenicity / विषम / हाइपरेचो / हाइपोचैच्युरिटी का क्षेत्र, कैल्सिफाइड \\ _ कैल्शियम के समावेश के साथ एक कमजोर स्पष्ट ध्वनिक छाया के साथ \\ _ एक विशाल ध्वनिक छाया के साथ, (जो लुमेन के स्टेनोसिस की डिग्री का सही ढंग से आकलन करना मुश्किल बनाता है), एक सपाट सतह के साथ, एक टायर के साथ, चिकनी आकृति के साथ, आंशिक रूप से \\ _ के साथ एक खुरदरी सतह के साथ। एएसबीबी (एथेरोस्क्लोरोटिक पट्टिका) की आंशिक रूप से \\ घटिया दृश्य सतह के साथ एक विज़ुअलाइज्ड टायर \\ _, 30-35% तक लुमेन को बंद कर देता है। कोई स्थानीय हेमोडायनामिक अंतर नहीं पाया गया।
स्टेनोसिस के क्षेत्र में, रक्त प्रवाह वेग में 0.70 से 2.10 मीटर / सेकंड तक की वृद्धि के साथ एक स्थानीय हेमोडायनामिक ड्रॉप स्थित था, जो स्टेनोसिस के लिए 70% तक विशिष्ट है।
बाएं
01.01.2001 के दाईं ओर स्टेंटिंग के साथ कैरोटिड एंजियोप्लास्टी के बाद स्थिति। स्टेंट का प्रकार "मैक्स" है। "अनुकूलन"। स्टेंट की लंबाई 4 सेमी है। प्रभावित क्षेत्र और स्टेंट विस्तार की गुणवत्ता के सापेक्ष स्थिति पर्याप्त है। स्टेंट के समीपस्थ / बाहर का छोर ABP द्वारा …… .. मिमी को कवर नहीं करता है।
40% तक स्टेनोसिस के साथ संकुचित एएसबी के क्षेत्र में स्टेंट लुमेन का एक स्थानीय संकुचन है। समीपस्थ भाग में स्टेंट का आंतरिक व्यास 6 मिमी, बाहर का भाग 4 मिमी में है
सीडीसी मोड में स्टेंट लुमेन के धुंधला होने की डिग्री पूरी होती है (मामूली धुंधला दोष, मध्यम धुंधला दोष, स्पष्ट धुंधला दोष, धुंधला नहीं)।
स्टेंट लुमेन में संरचनात्मक परिवर्तन नहीं देखे गए थे (नीथिमिल हाइपरप्लासिया 20%, रेस्टेनोसिस %50%, रोड़ा)। शिखर में सिस्टोलिक रक्त प्रवाह के संकेतक और सामान्य श्रेणी में ईसीए के मुंह। स्टेंट के लिए रक्त के प्रवाह के बाहर का पैटर्न: लामिना; अशांत।
उम्र के मानदंड के भीतर महत्वपूर्ण विषमता के बिना युग्मित कैरोटिड धमनियों में रक्त प्रवाह का वेग और वर्णक्रमीय विशेषताएं।
संवहनी ज्यामिति मन्या धमनियों: CCA, S \\ U के छिद्रों के ऊपर स्ट्रोक \\ कोणीय चिकनी विकृति के सामान्य स्ट्रोक \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ \\ _ के सामान्य रूप से परिवर्तित नहीं होने के कारण, CCA, S \\ U - orifices \\ ICal के ऊपर की विकृतियाँ, एक विशिष्ट स्थानीय हेमोडायनामिक अंतर के साथ खोपड़ी में प्रवेश करते हुए विकृति के घुटनों में होती है। विकृति के आसन्न / समीपस्थ घुटने में धमनी झुकने के संकेत, समीपस्थ / विरूपता के रक्त प्रवाह वेग में वृद्धि के साथ हेमोडायनामिक रूप से महत्वपूर्ण स्टेनोजिंग प्रभाव के साथ, विकृति के 0.70 से 1.70 मीटर / सेकंड तक। यातना का प्रकार 50% \\ 60% \\ 80% स्टेनोसिस के अनुरूप रक्त प्रवाह को रोकता है।
ब्राचियोसेफेलिक ट्रंक और सबक्लेवियन धमनी। बेहद कम गुणवत्ता पर निर्भर।
दायी ओर एएसजी आमतौर पर स्थित है। कम गुणवत्ता के साथ वेलहेड गाया जाता है। छिद्र का दृश्य कठिन है। पीछे / पीछे की दीवार के साथ ट्रंक के मुहाने पर, एक विषम एबीपी 30-40% से अधिक नहीं लुमेन की कमी के साथ कल्पना की जाती है।
PCLA छिद्र के प्रसार के साथ छिद्रों के कब्जे के साथ ASB के द्विभाजन की पिछली दीवार पर, एक सपाट सतह के साथ ASB का स्थानीय औसत इकोोजेनेसिस होता है, एक टोपी के साथ, लुमेन को 30% तक फैलाकर।
PCLA y के पहले खंड के विपरीत / पूर्वकाल की दीवार के साथ छिद्र के सामने / विपरीत / PA छिद्र के कैप्चर के साथ, एक विषम ASB की कल्पना की गई थी, जिसमें PCLL लुमेन को 30% और PA ostium को 40% तक बढ़ा दिया गया था।
बाएं मुंह से कल्पना नहीं की जाती है। पहला खंड अत्यंत निम्न गुणवत्ता के साथ प्रस्तुत किया गया है। धमनी के दूसरे खंड की दीवारों को महत्वपूर्ण रूप से नहीं बदला गया था। धमनी के दूसरे सेगमेंट की पिछली दीवार पर, एक एएसबी अस्तर के साथ, 25-30% तक लुमेन को बंद करने के साथ एक हाइपोचोचिक, विषम भी है।
पीसीएलए में रक्त प्रवाह वेग सममित है, सामान्य सीमा के भीतर। रक्त प्रवाह मुख्य प्रकार का होता है।
संवहनी ज्यामिति: सामान्य रूप से, महत्वपूर्ण रूप से नहीं बदला गया है, मुंह के ऊपर PCLA के कोणीय विकृति। कोणीय \\ V- आकार \\ U - मुंह के ऊपर दाहिने PCLA का झुकना।
स्पाइन आर्टरीज। दाएं पीए का व्यास - मिमी, सीवीआई स्तर पर गर्भाशय ग्रीवा कशेरुक की अनुप्रस्थ प्रक्रियाओं की नहर में प्रवेश, बाएं - मिमी, सीवीआई के स्तर पर ग्रीवा कशेरुकाओं की अनुप्रस्थ प्रक्रियाओं की नहर में प्रवेश। एस्ट्रियां कम गुणवत्ता के साथ प्रदान की जाती हैं। मुँह आज़ाद हैं। मुंह का दृश्य मुश्किल है। ऑरिफिस के प्रक्षेपण में कोई स्थानीय हेमोडायनामिक अंतर दर्ज नहीं किया गया था। जांच की गई धमनियों में रक्त प्रवाह महत्वपूर्ण विषमता के बिना था, रक्त प्रवाह का वेग सामान्य सीमा के भीतर था। परिधीय प्रतिरोध में वृद्धि नहीं हुई है।
रक्त प्रवाह का स्पेक्ट्रम प्रारंभिक / क्षणिक (अव्यक्त) / पूर्ण शैली सिंड्रोम के अनुरूप हो सकता है: पीए के साथ-साथ पीक सिस्टोलिक रक्त प्रवाह वेग में एक मध्यम कमी होती है, सिस्टोलिक "डिप्स" के रूप में रक्त प्रवाह स्पेक्ट्रम के लिफाफे के विरूपण के साथ रक्त प्रवाह का स्पेक्ट्रम द्विदिश (वैकल्पिक) होता है। प्रतिक्रियाशील हाइपरिमिया के साथ परीक्षण असंबद्ध है, शायद आलिंद फ़िब्रिलेशन की उपस्थिति के कारण (वी 4 खंड में पीए स्टेनोसिस की उपस्थिति को भी बाहर नहीं रखा गया है)
कशेरुका धमनियों के संवहनी ज्यामिति: सामान्य पाठ्यक्रम \\ _ काफी बदल गया है \\ S यू Z कोणीय - कशेरुका धमनियों के पहले खंडों के छिद्रों पर झुकता है, लूप जैसी यातना, मुंह पर एक लूप, विकृति क्षेत्र में एक विशिष्ट स्थानीय हेमोडायमिक ड्रॉप के साथ, एक हेमोडायनामिक रूप से महत्वपूर्ण स्टेनिंग प्रभाव के साथ। ग्रीवा कशेरुकाओं की अनुप्रस्थ प्रक्रियाओं की नहर में कशेरुका धमनियों के पाठ्यक्रम की असमानता का स्पष्ट रूप से उच्चारण किया।
निष्कर्ष। सही स्टेंटिंग के साथ कैरोटिड एंजियोप्लास्टी के बाद की स्थिति: 2000 से कैरोटिड एंडेक्टेक्टॉमी (सीईएई): नीओथिमल हाइपरप्लासिया, रेस्टेनोसिस; दाईं ओर CCA और ICA के लुमेन में विज़ुअलाइज़ किए गए स्टेंट को पर्याप्त रूप से विस्तारित किया गया, सही ढंग से तैनात किया गया, और पास करने योग्य है। 60% तक स्टेनोसिस के साथ संकुचित ASB के क्षेत्र में स्टेंट लुमेन का एक स्थानीय संकुचन है।
महाधमनी चाप की धमनियों की दीवारों में एथेरोस्क्लोरोटिक घावों और निरर्थक परिवर्तनों के इकोोग्राफिक संकेत नहीं पाए गए थे। Intraluminal संरचनाओं कल्पना नहीं कर रहे हैं।
महाधमनी चाप की धमनियों की दीवारों में एथेरोस्क्लोरोटिक-प्रकार के संरचनात्मक परिवर्तनों के इकोोग्राफिक संकेत। Intraluminal संरचनाओं कल्पना नहीं कर रहे हैं।
स्थानीय हेमोडायनामिक्स में परिवर्तन के बिना बीसीए की एथेनोस्क्लेरोसिस स्टेनोग्राफी के इकोोग्राफिक संकेत: पीसीजीए ऑर्फ़िस के 30% तक कब्जा के साथ पीजीएस के द्विभाजन का स्टेनोसिस; 25% तक सीसीए स्टेनोसिस; 35% तक आईसीए के संक्रमण के साथ सही सीसीए का द्विभाजन स्टेनोसिस; आईसीए में 40% तक फैलने के साथ बाएं सीसीए का द्विभाजन स्टेनोसिस।
स्थानीय हेमोडायनामिक्स में परिवर्तन के साथ बीसीए के एथेनोस्क्लेरोसिस स्टेनोग्राफी के इकोोग्राफिक संकेत: पीसीजीए ऑर्फ़िस के 30% तक कब्जा के साथ पीजीएस के द्विभाजन का स्टेनोसिस; 25% तक सीसीए स्टेनोसिस; 35% तक आईसीए के संक्रमण के साथ सही सीसीए का द्विभाजन स्टेनोसिस; आईसीए में 40% तक फैलने के साथ बाएं सीसीए का द्विभाजन स्टेनोसिस।
संयुक्त जीनस (एथेरोस्क्लोरोटिक और थ्रोम्बोटिक) के बीसीए के स्टेनो-ओक्लूसिव घावों के इकोोग्राफिक संकेत: पीसीएलए मुंह पर 30% तक कब्जा करने के साथ पीजीएस के द्विभाजन का स्टेनोसिस; 25% तक सीसीए स्टेनोसिस; 35% तक आईसीए के संक्रमण के साथ सही सीसीए का द्विभाजन स्टेनोसिस; आईसीए में 40% तक फैलने के साथ बाएं सीसीए का द्विभाजन स्टेनोसिस।
संवहनी ज्यामिति को महत्वपूर्ण रूप से नहीं बदला गया है। महाधमनी चाप धमनियों के संरचनात्मक पाठ्यक्रम को नहीं बदला गया है। हेमोडायनामिक मापदंडों में महत्वपूर्ण परिवर्तन के बिना मध्यम धमनी विकृति का उच्चारण किया।
कशेरुक की अनुप्रस्थ प्रक्रियाओं की नहर में कशेरुक धमनियों के पाठ्यक्रम की गंभीर असमानता, एस-आकार के लंबे होने जैसी विकृति के गठन के साथ। इन विकृतियों में रक्त के प्रवाह का प्रतिरोध 50% स्टेनोसिस से मेल खाता है।
सही कशेरुक धमनी के हाइपोपलासीया। हेमोडायनामिक मापदंडों में महत्वपूर्ण बदलाव के बिना छोटे व्यास की सही कशेरुक धमनी। बाएं पीए की हेमोडायनामिक प्रबलता।
ग्रीवा कशेरुक (C5 स्तर पर) की अनुप्रस्थ प्रक्रियाओं की नहर में सही कशेरुका धमनी की उच्च प्रविष्टि।
महाधमनी चाप की शाखाओं के विकास का एक प्रकार: ब्राचियोसेफेलिक ट्रंक अनुपस्थित है। सही OCA और PCLA को महाधमनी चाप से अलग चड्डी द्वारा अलग किया जाता है।
जब सिर के साथ कार्यात्मक परीक्षण किए जाते हैं, तो वर्टेब्रोबैसिलस प्रणाली की धमनियों में वेग विशेषताओं में कोई महत्वपूर्ण परिवर्तन नहीं पाया गया था
हेमोडायनामिक रूप से कोई महत्वपूर्ण परिवर्तन नहीं पाए गए।
इकोोग्राफिक तस्वीर सामान्य है।
महाधमनी चाप की धमनियों के अध्ययन के दौरान, थायरॉयड ग्रंथि में संरचनात्मक परिवर्तन खुद पर ध्यान आकर्षित करते हैं। क्षति की प्रकृति और डिग्री को स्पष्ट करने के लिए, यह अनुशंसित है थायरॉयड ग्रंथि का अल्ट्रासाउंड।
महाधमनी चाप की धमनियों की दीवारों की एथेरोस्क्लोरोटिक घावों के पहचाने गए प्रारंभिक संकेतों को ध्यान में रखते हुए, इसकी सिफारिश की जाती है लिपिड स्पेक्ट्रम रक्त परीक्षण (कुल कोलेस्ट्रॉल, एलडीएल, वीएलडीएल, एचडीएल, ट्राइग्लिसराइड्स, एथेरोजेनिक इंडेक्स)।
शेवचेंको
नतालिया अनातोलीयेवना
डॉक्टर एफडी 00.00.2000
[*] धमनी के लुमेन के स्टेनोसिस का प्रतिशत मानक ईसीएसटी प्रोटोकॉल के अनुसार अनुप्रस्थ और अनुदैर्ध्य स्कैनिंग में व्यास से गणना की जाती है। इमेजिंग स्कैनिंग मोड में प्राप्त लुमेन स्टेनोसिस के प्रतिशत पर डेटा रक्त प्रवाह के वेग विशेषताओं का अध्ययन करके पूरक और परिष्कृत किया जाता है।
रूपात्मक विकारों के चरण में, धमनियों में एथेरोस्क्लोरोटिक परिवर्तन को अक्सर 3 मुख्य प्रकारों में विभाजित किया जाता है:
- फैटी स्ट्रिप्स;
- लिपिड और कोलेजन घटकों वाले रेशेदार सजीले टुकड़े;
- हेमोरेज, नेक्रोसिस, कैल्सीफिकेशन और साथ ही अल्सर की सतह वाले फॉक्स युक्त जटिल सजीले टुकड़े।
- रूप से:
क) भित्ति; घ) गांठदार;
बी) स्थानीय; ई) लंबे समय तक;
ग) सनकी; च) गाढ़ा।
प्रकार
आइए हम कुछ प्रकार की पट्टिकाओं और उनके नैदानिक \u200b\u200bमहत्व पर अधिक विस्तार से ध्यान दें।
कम इको पट्टिका
कम इकोोजेनेसिटी पट्टिका (हाइपोचोइक) - धमनी के लुमेन में उभरी एक प्रतिध्वनि-नकारात्मक संरचना, अल्ट्रासोनिक घनत्व द्वारा पोत के लुमेन में रक्त के घनत्व के निकट, संरचना में सजातीय, एक नियम के रूप में, सनकी रूप से स्थित है। नैदानिक \u200b\u200bदृष्टिकोण से, इस तरह की पट्टिका पैथोलॉजी का एक प्रतिकूल रूप है, अन्य एथेरोमा की तुलना में अधिक बार, यह सेरेब्रोवास्कुलर और तीव्र कोरोनरी अपर्याप्तता के लक्षणों से जुड़ा हुआ है।
शायद यह इस तरह के सजीले टुकड़े की तेजी से विकास की प्रवृत्ति के कारण होता है, इंट्राप्लाइक हेमोरेज और सतह के अल्सरेशन की लगातार घटना।
कलाकृतियों और हाइपोचैमिक सजीले टुकड़े के बीच अंतर करने में महत्वपूर्ण कठिनाइयां पैदा हो सकती हैं। ऐसी पट्टिका की पहचान करना और धमनी स्टेनोसिस की डिग्री को केवल रंग (गति या शक्ति) डॉपलर फ्लो मैपिंग में सावधानीपूर्वक स्कैनिंग के साथ निर्धारित करना संभव है, जो इस विकृति के निदान में पसंद की विधि है, क्योंकि यह आपको पट्टिका की उपस्थिति, लंबाई और आकार को जल्दी और स्पष्ट रूप से निर्धारित करने की अनुमति देता है।
तीव्रता में अधिक घना
अल्ट्रासाउंड सिग्नल की तीव्रता में सजीले टुकड़े सघन रूप से हैंतंतुमय संरचनाओं के अनुरूप, जिनमें कैल्शियम नहीं होता है, और, तदनुसार, अल्ट्रासाउंड "छाया" या "पथ" नहीं देते हैं।
मध्यम इकोोजेनेसिटी के एथेरोमा की छवियां अल्ट्रासोनिक घनत्व के संदर्भ में मांसपेशियों की संरचनाओं के अनुरूप होती हैं, जबकि बढ़ी हुई इकोजीनिटी के एथेरोमा धमनी की दीवार के एडिटिया परत से मेल खाती है।
उच्च प्रतिध्वनि पट्टिका
उच्च प्रतिध्वनि पट्टिका, जो उच्च तीव्रता और अंतर्निहित ऊतकों पर एक ध्वनिक "छाया" की एक प्रतिध्वनि संकेत देता है, आकारिकी रूप से कैल्सीफिकेशन से मेल खाती है।
अभिव्यक्ति की डिग्री (एकल, प्रचलित कुल) के बीच भेद। धमनी के पूर्वकाल और पार्श्व दीवारों में इस तरह की पट्टिका की उपस्थिति अंतर्निहित संरचनाओं के विस्तृत अध्ययन के लिए असंभव बनाती है और स्टेनोसिस की डिग्री के अपर्याप्त मूल्यांकन का कारण बन सकती है।
पट्टिका आवृत्ति पारी से पहले और बाद में किसी दिए गए रोगी और वर्णक्रमीय विश्लेषण के लिए सभी संभावित वर्गों में सावधानीपूर्वक स्कैनिंग से बचा जा सकता है। यह सबसे स्थिर प्रकार की विकृति है जो लंबे समय से सेरेब्रोवास्कुलर अपर्याप्तता के लक्षणों से जुड़ा नहीं है।
विषम एथोरोसक्लोरोटिक सजीले टुकड़े संरचना में सजातीय हैं कि सजातीय सजीले टुकड़े के विपरीत, विभिन्न इकोोजेनेसिटी के घटकों से मिलकर बनता है।
कुछ लेखकों ने उन्हें एथेरोमा में विभाजित करने का प्रस्ताव दिया है, जो उच्च ईचोजेनेसिटी के घटकों के एथोरोमिन (मात्रा का 50% से अधिक) के साथ है और एथेरोमा को कम ईचोजेनेसिटी के घटकों की प्रबलता के साथ, ठीक बाद के महान नैदानिक \u200b\u200bमहत्व का सुझाव देता है, जो हेमोरेज या पार्श्विका घनास्त्रता की उपस्थिति से जुड़ा हो सकता है।
एक पट्टिका में रक्तस्राव की विशेषता इसके ऊतक में एक गूंज-नकारात्मक स्थान (गुहा) की उपस्थिति है। पैथोलॉजी के प्रकार का निदान करना सबसे कठिन है। इसका मूल धमनी की दीवार (वासा वासोरम) के जहाजों को नुकसान से जुड़ा हुआ है क्योंकि एथेरोस्क्लेरोटिक प्रक्रिया पट्टिका में हेमेटोमा के गठन के साथ विकसित होती है।
एक पट्टिका में रक्तस्राव के विकास के लिए एक संभावित तंत्र एक आंसू है (इसकी सतह के धमनी के पंचर द्वारा, उदाहरण के लिए, सहित), पट्टिका ऊतक में एक गुहा के गठन के बाद। एस्पिरिन प्राप्त करने वाले रोगियों में इस विकृति की पहचान विशेष रूप से महत्वपूर्ण है।.
यह दिखाया गया है कि एस्पिरिन थेरेपी रक्तस्राव में वृद्धि को भड़काती है। रक्तस्राव में वृद्धि से डिग्री में वृद्धि का कारण बनता है, पट्टिका की सतह का टूटना हो सकता है, इस पर थ्रोम्बस का गठन भड़काने सकता है, जो कई लेखकों के अनुसार, तेजी से विकास के साथ या न्यूरोलॉजिकल लक्षणों में वृद्धि के साथ होता है और इस जटिलता के उच्च नैदानिक \u200b\u200bमहत्व को निर्धारित करता है।
इसकी घनत्व की अमानवीयता के रूप में पट्टिका की सतह में न्यूनतम परिवर्तन, समोच्च की असंगतता (2 मिमी से कम) को पट्टिका की सतह का खुरदरापन माना जाता है।
पट्टिका के अल्सरेशन का निदान तब किया जाता है जब विभिन्न लंबाई, गहराई (2 मिमी से अधिक) और कम किनारों वाले आकार के क्रेटर इसकी सतह पर स्थित होते हैं।
अक्सर, गूंज-नकारात्मक संरचनाएं उनकी सतह पर स्थित होती हैं - ताजा थ्रोम्बोटिक ओवरले, जो केवल सीडीसी की मदद से स्पष्ट रूप से देखे जा सकते हैं। इस बात के प्रमाण हैं कि क्रेटर की गहराई में 2-4 मिमी से अधिक की वृद्धि गैर-अल्सरेटिव घावों में रक्त के प्रवाह में उल्लेखनीय कमी के मामले की तुलना में अधिक गंभीर न्यूरोलॉजिकल लक्षणों के विकास के साथ होती है।
निदान में कठिनाइयाँ तब उत्पन्न हो सकती हैं जब एक महत्वपूर्ण गड्ढा और दो सजीले टुकड़े के साथ एक पट्टिका को चित्रित करना।
यह भी जोर दिया जाना चाहिए कि सतह के अल्सरेशन का निदान केवल तभी पर्याप्त हो सकता है जब छवि की गुणवत्ता अच्छी हो, पट्टिका की सतह के स्पष्ट दृश्य की अनुमति देता है; इस मामले में, एक क्रेटर की उपस्थिति को अनुदैर्ध्य और क्रॉस सेक्शन में दोनों की पुष्टि की जानी चाहिए। खराब छवि गुणवत्ता के मामले में, पट्टिका की सतह की स्थिति का आकलन करने में अत्यधिक गतिविधि से बचा जाना चाहिए।
एथेरोस्क्लोरोटिक सजीले टुकड़े एथेरोस्क्लेरोसिस का आधार हैं। यह बीमारी कई लोगों को पता है, क्योंकि यह इस वजह से है कि दिल का दौरा, स्ट्रोक, और कई अन्य तीव्र स्थितियां भी विकसित होती हैं। इसके अलावा, एथेरोस्क्लेरोसिस "हर साल छोटा हो जाता है", लोग न केवल बुजुर्ग, बल्कि मध्यम और कभी-कभी युवा लोगों को भी बीमार हो जाते हैं।
इस प्रवृत्ति का मुख्य कारण आधुनिक व्यक्ति की जीवन शैली में बदलाव है। गतिहीन कार्य, लंबी यात्रा और व्यापार यात्राएं, फास्ट फूड, सिगरेट और शराब - यह सब रक्त वाहिकाओं के स्वास्थ्य पर सबसे अच्छे प्रभाव से दूर है।
और अगर हम इस "गुलदस्ते" को कुछ बीमारियों (मधुमेह, उच्च रक्तचाप, आदि) से जोड़ते हैं, तो एथेरोस्क्लेरोसिस विकसित होने की संभावना 100% तक होगी। इस प्रकार, कुछ ही बीमारी से बच सकते हैं। और जो पहले से ही एक समस्या का सामना कर चुके हैं, उन्हें दीर्घकालिक उपचार और अनिवार्य जीवन शैली संशोधन की आवश्यकता होगी।
इस लेख में हम आपको एथेरोस्क्लोरोटिक सजीले टुकड़े के बारे में बताएंगे जो रोग के रूपात्मक आधार का निर्माण करते हैं। उनकी संरचना, गुण, विकास के अनुक्रमिक चरण और संभावित जटिलताओं सभी विकृति विज्ञान के सार को समझने के लिए महत्वपूर्ण हैं। बेशक, हम आपको निदान और उपचार के मुख्य क्षेत्रों के बारे में भी बताएंगे जो वर्तमान में विशेषज्ञों द्वारा उपयोग किए जाते हैं।
प्लाक क्या है और यह कैसे बढ़ता है?
एथेरोस्क्लोरोटिक पट्टिका लिपिड द्वारा गठित कम या अधिक गोल गठन है और पोत के अंदर पर स्थानीयकृत है। इसलिए, गोल होने के नाते, पट्टिका रक्तप्रवाह के लुमेन में फैल जाती है और कुछ हद तक इसे ओवरलैप करती है। रक्त प्रवाह में रुकावट कितना महत्वपूर्ण है यह सीधे गठन के आकार पर निर्भर करता है। ये संरचनाएँ समय के साथ आकार में बढ़ती जाती हैं और बढ़ती जाती हैं।
 एथेरोस्क्लेरोसिस मुख्य रूप से धमनियों को प्रभावित करता है, इसलिए, धमनियों में लिपिड जमा होता है। उनमें आखिर क्यों? शारीरिक रूप से, धमनी रक्त में अधिक लिपोप्रोटीन और कोलेस्ट्रॉल होते हैं। इन यौगिकों की उच्च सांद्रता एथेरोस्क्लेरोटिक प्रक्रिया के लिए धमनी लिंक की गड़बड़ी को निर्धारित करती है।
एथेरोस्क्लेरोसिस मुख्य रूप से धमनियों को प्रभावित करता है, इसलिए, धमनियों में लिपिड जमा होता है। उनमें आखिर क्यों? शारीरिक रूप से, धमनी रक्त में अधिक लिपोप्रोटीन और कोलेस्ट्रॉल होते हैं। इन यौगिकों की उच्च सांद्रता एथेरोस्क्लेरोटिक प्रक्रिया के लिए धमनी लिंक की गड़बड़ी को निर्धारित करती है।
पट्टिका का आधार, जैसा कि हमने ऊपर कहा, वसा (लिपिड) है। लेकिन अगर हम इन संरचनाओं की संरचना पर अधिक विस्तार से विचार करते हैं, तो निम्नलिखित संरचनात्मक घटकों को अलग किया जा सकता है:
- अन्तःस्तर कोशिका;
- कम और बहुत कम घनत्व वाले लिपोप्रोटीन;
- कोलेस्ट्रॉल;
- फोम की कोशिकाएं;
- फाइब्रोब्लास्ट्स और फाइब्रोसाइट्स।
इस प्रकार, पट्टिका में विभिन्न सेलुलर तत्व होते हैं। चूंकि गठन स्वयं क्षतिग्रस्त एंडोथेलियम (पोत के आंतरिक अस्तर) पर बनता है, इसमें एंडोथेलियल कोशिकाएं भी शामिल हैं। पट्टिका के थोक कोलेस्ट्रॉल सहित वसा युक्त यौगिकों के विभिन्न अंश हैं।
 एंडोथेलियल कोशिकाएं, बदले में, लिपिड को अवशोषित करती हैं, फोम कोशिकाओं में बदल जाती हैं, जो एथेरोस्क्लोरोटिक घावों की विशेषता होती हैं। और अंत में, समय के साथ, पट्टिका की संरचना में स्क्लेरोसिस विकसित होता है: फाइब्रोब्लास्ट पहले दिखाई देते हैं, फिर वे फाइब्रोसाइट्स में परिपक्व होते हैं, रेशेदार ऊतक बढ़ता है, जिसके परिणामस्वरूप पट्टिका सघन हो जाती है।
एंडोथेलियल कोशिकाएं, बदले में, लिपिड को अवशोषित करती हैं, फोम कोशिकाओं में बदल जाती हैं, जो एथेरोस्क्लोरोटिक घावों की विशेषता होती हैं। और अंत में, समय के साथ, पट्टिका की संरचना में स्क्लेरोसिस विकसित होता है: फाइब्रोब्लास्ट पहले दिखाई देते हैं, फिर वे फाइब्रोसाइट्स में परिपक्व होते हैं, रेशेदार ऊतक बढ़ता है, जिसके परिणामस्वरूप पट्टिका सघन हो जाती है।
ऊपर, हमने एथेरोस्क्लेरोटिक प्रक्रिया की विशेषता वाली सामान्य संरचना का वर्णन किया है। लेकिन यह ध्यान रखना महत्वपूर्ण है कि नए संरचनाओं की उपस्थिति रोग के प्राकृतिक पाठ्यक्रम की विशेषता है। इस प्रकार, एक ही रोगी में दोनों "युवा" और "पुराने" सजीले टुकड़े हो सकते हैं। इन संरचनाओं में काफी अंतर होगा, क्योंकि सजीले टुकड़े बढ़ते हैं और उनके विकास के क्रमिक चरणों से गुजरते हैं:

इस प्रकार, एथेरोस्क्लोरोटिक पट्टिका की संरचना समय के साथ बदलती है। शिक्षा की संरचना पर्चे को दर्शाती है, साथ ही पैथोलॉजिकल प्रक्रिया की उपेक्षा भी करती है।
सजीले टुकड़े क्या हैं?
एथेरोस्क्लेरोसिस के साथ निदान किए गए मरीजों को अक्सर संवहनी अल्ट्रासाउंड से गुजरना पड़ता है, और फिर, निष्कर्ष में, वे हाइपोचोइक, हाइपरेचोइक, विषम सजीले टुकड़े आदि जैसे शब्दों से सामना करते हैं। चिकित्सा शब्द रोगी को डरा सकते हैं या भ्रमित कर सकते हैं, यही वजह है कि हमने आपको उनके बारे में बताने का फैसला किया है।
नीचे दी गई सूची का पता लगाया intravascular घावों की अल्ट्रासाउंड सुविधाओं पर आधारित है:
शरीर में CHOLESTEROL के स्तर को कम करने के लिए, हमारे कई पाठक ऐलेना मैलेशेवा द्वारा खोजे गए बीजों और अमरनाथ के रस पर आधारित प्रसिद्ध विधि का सक्रिय रूप से उपयोग करते हैं। हम आपको सलाह देते हैं कि इस तकनीक से खुद को परिचित करना सुनिश्चित करें।

हाइपरेचोइक संरचनाएं अक्सर विषम होती हैं, अर्थात् विषम। इन सभी शर्तों को रोगी को डराना नहीं चाहिए, साथ ही साथ गठन में कैल्शियम लवण का चित्रण करना चाहिए। ये सभी ऐसी विशेषताएं हैं जो उपस्थित चिकित्सक के लिए पर्याप्त और प्रभावी उपचार के चयन के लिए महत्वपूर्ण हैं। इसी समय, ऐसी संरचनात्मक विशेषताएं व्यावहारिक रूप से बीमारी के पाठ्यक्रम को प्रभावित नहीं करती हैं।
क्या सजीले टुकड़े खतरनाक हैं?
बेशक, ये संरचनाएं खतरनाक हैं और बीमारी के दौरान वे बढ़ते खतरे को उठाते हैं। यदि सशर्त रूप से "युवा" पट्टिका केवल रक्त प्रवाह को थोड़ा बाधित करेगी, तो "परिपक्व" एक, बदले में, इसे काफी बाधा देगा। प्रत्येक चरण में, रोग मानव स्वास्थ्य को नुकसान पहुंचाएगा, लेकिन जटिलताओं का चरण सबसे बड़ा खतरा है। पैथोलॉजिकल प्रक्रिया की संभावित जटिलताओं के बीच:
- घनास्त्रता;
- दिल का आवेश;
- रक्त वाहिका का टूटना।
घनास्त्रता आमतौर पर निम्नानुसार विकसित होती है। पट्टिका अल्सर करती है, जिसके बाद प्लेटलेट्स इसकी सतह पर बसने लगते हैं। एक थ्रोम्बस बनता है, जो अल्सर दोष (रक्तप्रवाह की प्रतिपूरक-अनुकूली प्रतिक्रिया) को बंद करने के अलावा, संवहनी लुमेन को भी अवरुद्ध करता है। परिणाम आकार, साथ ही थ्रोम्बस की अवधि पर निर्भर करेगा।

थ्रोम्बोटिक द्रव्यमान का महत्वपूर्ण आकार सीधे इस्किमिया की डिग्री निर्धारित करता है, लेकिन उनकी अवधि कई कारकों पर निर्भर करती है। एक थ्रोम्बस अपने आप ही भंग हो सकता है, या शायद दवा चिकित्सा (उपचार) के प्रभाव में। दूसरी ओर, एक रक्त का थक्का, बिना समाप्त किए, बढ़ सकता है और आकार में बढ़ सकता है।
एथेरोस्क्लोरोटिक सजीले टुकड़े भी मूर्त रूप से जटिल हो सकते हैं। हम एथेरोमेटस द्रव्यमान के साथ अवतारवाद के बारे में बात कर रहे हैं। यह कैसे होता है? कुछ बिंदु पर, एक महत्वपूर्ण मात्रा तक पहुंचने के बाद, पट्टिका टूटना शुरू हो सकती है।
 इसका आधार वसा है, इस समय तक वे ढीले द्रव्यमान बनाते हैं, जिन्हें आमतौर पर एथेरोमेटस कहा जाता है। इसलिए, जब पट्टिका टूट जाती है, तो ये द्रव्यमान रक्तप्रवाह में छोड़ दिए जाते हैं और आगे फैल जाते हैं। वे छोटे जहाजों की रुकावट पैदा कर सकते हैं। इस घटना को एम्बोलिज्म कहा जाता है, यह तीव्र इस्किमिया की संभावना के कारण बेहद खतरनाक है।
इसका आधार वसा है, इस समय तक वे ढीले द्रव्यमान बनाते हैं, जिन्हें आमतौर पर एथेरोमेटस कहा जाता है। इसलिए, जब पट्टिका टूट जाती है, तो ये द्रव्यमान रक्तप्रवाह में छोड़ दिए जाते हैं और आगे फैल जाते हैं। वे छोटे जहाजों की रुकावट पैदा कर सकते हैं। इस घटना को एम्बोलिज्म कहा जाता है, यह तीव्र इस्किमिया की संभावना के कारण बेहद खतरनाक है।
एक टूटी हुई रक्त वाहिका शायद सबसे खतरनाक जटिलताओं में से एक है। जब एथेरोस्क्लेरोसिस के उन्नत चरण विकसित होते हैं, तो पट्टिका के स्थानीयकरण के स्थल पर धमनी वाहिकाओं की दीवारों को काफी पतला कर दिया जाता है। रक्त वाहिकाओं पर बढ़े हुए तनाव (ऐंठन, रक्तचाप में कूद, आदि) से जुड़ा कोई भी तनाव कारक जीवन-धमकी वाले रक्तस्राव के बाद के विकास के साथ टूटना पैदा कर सकता है।
हमारे पाठक की समीक्षा - विक्टोरिया मिरनोवा
मुझे किसी भी जानकारी पर भरोसा करने के लिए इस्तेमाल नहीं किया गया था, लेकिन मैंने एक पैकेज को जांचने और आदेश देने का फैसला किया। मैंने एक सप्ताह के बाद परिवर्तनों पर ध्यान दिया: दिल ने मुझे परेशान करना बंद कर दिया, मैं बेहतर महसूस करने लगा, ताकत और ऊर्जा दिखाई दी। विश्लेषणों ने CHOLESTEROL में NORMAL की कमी दिखाई। इसे भी आज़माएं, और अगर किसी को दिलचस्पी है, तो नीचे लेख का लिंक है।
कैसे पहचानें और इलाज करें?
एथेरोस्क्लेरोसिस के निदान और उपचार के लिए आधुनिक दृष्टिकोणों में उपायों की एक पूरी श्रृंखला शामिल है। प्रभावी नैदानिक \u200b\u200bविधियों में से:
- रक्त वाहिकाओं की अल्ट्रासाउंड स्कैनिंग;
- एक्स-रे विपरीत अध्ययन;
- प्रयोगशाला परीक्षण।
उसी समय, एक सक्षम विशेषज्ञ हमेशा रोगी की जांच, बातचीत, शिकायतों का संग्रह और सभी उपलब्ध आंकड़ों के साथ निदान शुरू करता है। उसके बाद ही, चिकित्सक आवश्यक अध्ययनों की एक सूची तैयार करता है, जिसके परिणामों के आधार पर, सही उपचार का चयन करना संभव होगा। कुछ मामलों में, अल्ट्रासाउंड पर्याप्त है, जबकि अन्य में एंजियोग्राफी, सीटी और एमआरआई की आवश्यकता हो सकती है।
 सजीले टुकड़े के उपचार (उन्मूलन) के दृष्टिकोण को दो बड़े समूहों में विभाजित किया जा सकता है:
सजीले टुकड़े के उपचार (उन्मूलन) के दृष्टिकोण को दो बड़े समूहों में विभाजित किया जा सकता है:
- रूढ़िवादी तरीके;
- संचालन के तरीके।
इस मामले में, उपचार का आधार हमेशा विकृति के मूल कारण को खत्म करना है, साथ ही साथ जीवन शैली में संशोधन करना है। एक स्वस्थ आहार, दैनिक दिनचर्या, व्यायाम, धूम्रपान निषेध - ये सभी निवारक उपाय बाद के उपचार के लिए एक विश्वसनीय नींव रखते हैं।
केवल उन मामलों में जब रोगी बेहतर के लिए अपनी जीवन शैली को बदलने के लिए तैयार है, कोई भी उपचार प्रक्रिया की उचित प्रभावशीलता की उम्मीद कर सकता है।
कंजर्वेटिव थेरेपी दवा पर आधारित है। ये दवाएं हैं जो रक्त के लिपिड स्पेक्ट्रम को सामान्य करती हैं, चयापचय करती हैं, संवहनी स्वर को बढ़ाती हैं, और एक सामान्य मजबूत प्रभाव भी होता है:

हां, इस तथ्य पर भरोसा करने की कोई आवश्यकता नहीं है कि आप सिर्फ एक दवा के साथ ठीक हो सकते हैं, केवल एक एकीकृत दृष्टिकोण आपको पूरी तरह से पुनर्प्राप्ति की गारंटी देता है।
सर्जिकल उपचार, ज़ाहिर है, एक ऑपरेशन है। आपको निश्चित रूप से इससे डरना नहीं चाहिए, क्योंकि आज तक, आधुनिक, न्यूनतम इनवेसिव और सबसे सुरक्षित एंडोवस्कुलर तकनीकों को विकसित किया गया है जो आपको जहाजों से पट्टिका को हटाने की अनुमति देते हैं:

लेकिन केवल एक ऑपरेशन पर भरोसा करें, फिर से, इसके लायक नहीं है। सर्जरी की योजना बनाने वाले मरीजों को सर्जरी से पहले और बाद में, दोनों को कई विशेष दवाएं लेनी होंगी। इसके अलावा, यह याद रखना चाहिए कि जीवनशैली संशोधनों के लिए सिफारिशें सभी रोगियों के लिए समान रूप से प्रासंगिक हैं।
इस प्रकार, एथेरोस्क्लेरोटिक सजीले टुकड़े का खतरा, साथ ही उनके शुरुआती निदान और उपचार की आवश्यकता संदेह से परे है।
क्या आप अब भी सोचते हैं कि COMPLETELY का इलाज करना असंभव है?
क्या आप लगातार सिरदर्द, माइग्रेन, लंबे समय तक सांस की गंभीर तकलीफ और लंबे समय तक यह सब करते रहे हैं, और यह सब कुछ स्पष्ट है? अब सवाल का जवाब दें: क्या यह आपको सूट करता है? क्या इन सभी लक्षणों को सहन किया जा सकता है? और कब तक अप्रभावी उपचार पर आप पहले से ही "बर्बाद" हो चुके हैं?
क्या आप जानते हैं कि ये सभी लक्षण आपके शरीर में एक बढ़े हुए स्तर का संकेत देते हैं? लेकिन इसके लिए जरूरी है कि कोलेस्ट्रॉल को सामान्य रूप में वापस लाया जाए। आखिरकार, यह बीमारी के लक्षणों का इलाज करने के लिए अधिक सही है, लेकिन बीमारी ही! क्या आप सहमत हैं?
स्ट्रोक मस्तिष्क के परिसंचरण का एक तीव्र उल्लंघन है, जिसके परिणामस्वरूप किसी व्यक्ति के विभिन्न कार्य (मोटर, संवेदी, भाषण, आदि) जो मस्तिष्क द्वारा नियंत्रित होते हैं, बाधित होते हैं। किसी भी स्ट्रोक के दिल में संवहनी विकार होते हैं। यह टूटना, ऐंठन, संकीर्णता (स्टेनोसिस), या पोत के लुमेन को पूर्ण बंद (रोड़ा) हो सकता है। यह इस्केमिक स्ट्रोक के बारे में होगा, जो मस्तिष्क में रक्त लाने वाले जहाजों के तेज ऐंठन, स्टेनोसिस या रोड़ा के साथ विकसित होता है - युग्मित कैरोटिड, पैरावेर्टेब्रल और सबक्लेवियन धमनियों।
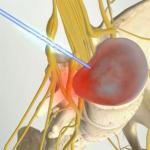
धमनी के संकुचित या रोके जाने का सबसे आम कारण पोत की आंतरिक दीवारों पर एथेरोस्क्लोरोटिक सजीले टुकड़े का चित्रण है (चित्र 1)। पट्टिका निशान ऊतक, रक्त, कोलेस्ट्रॉल और अन्य वसायुक्त पदार्थों से बनी होती है। पट्टिका में वृद्धि धमनी को संकीर्ण करती है और रक्त के प्रवाह को धीमा कर देती है। रक्त के थक्के प्लाक पर बन सकते हैं - रक्त के थक्के, जो आगे रक्त प्रवाह को बाधित करते हैं। थ्रोम्बस या एथेरोस्क्लोरोटिक पट्टिका के कुछ हिस्सों को रक्तप्रवाह के माध्यम से मस्तिष्क की धमनियों में अलग और प्रवेश कर सकता है। नतीजतन, तथाकथित सेरेब्रल एम्बोलिज्म - एक एम्बोलस के साथ पोत का रुकावट। किसी भी मामले में - एथेरोस्क्लोरोटिक पट्टिका, थ्रोम्बस या एम्बोलस में वृद्धि - पोत के लुमेन जो मस्तिष्क के एक या दूसरे हिस्से की आपूर्ति करता है या कम हो जाता है पूरी तरह से बंद हो जाता है। इसका परिणाम कुछ मानवीय कार्यों का बिगड़ना या गायब हो जाना, अचानक, त्वरित मृत्यु तक हो जाएगा। दोनों तरफ की धमनियों को नुकसान होने पर जीवन के लिए खतरा बढ़ जाता है।
चित्र: 1. कैरोटिड धमनी के लुमेन में एथेरोस्क्लोरोटिक पट्टिका.
मस्तिष्क को खिलाने वाली धमनियों को नुकसान पहुंचाने वाले अधिकांश लोगों में बीमारी के कोई संकेत नहीं हैं। मस्तिष्क में बिगड़ा रक्त परिसंचरण के किसी भी संकेत की उपस्थिति में, यहां तक \u200b\u200bकि नगण्य लोगों में, इस्केमिक स्ट्रोक का खतरा कई बार बढ़ जाता है। सबसे आम लक्षण सिरदर्द, चक्कर आना, कमजोरी या शरीर के किसी भी हिस्से में सुन्नता है: जीभ, चेहरा, हाथ या पैर, आमतौर पर एक तरफ; दृश्य हानि, भाषण विकार। ये लक्षण अचानक आते हैं और कुछ मिनट या घंटों के बाद चले जाते हैं। उन्हें क्षणिका कहा जाता है, अर्थात आने वाले, इस्केमिक हमलों। 30 प्रतिशत लोग जो एक इस्किमिक हमले का सामना कर चुके हैं, उन्हें बाद में सेरेब्रल स्ट्रोक होता है।
जब मरीज को पाया जाता है तो स्ट्रोक को रोकना संभव है धमनी स्टेनोसिसऔर वे मस्तिष्क को रक्त की आपूर्ति को बहाल करके इसे खत्म करने की कोशिश करेंगे।
स्ट्रोक के जोखिम कारक

- एथेरोस्क्लेरोसिस
- मधुमेह
- उच्च रक्तचाप
- धूम्रपान
- वसायुक्त भोजन करना
- अधिक वज़न
- थ्रोम्बस के गठन में वृद्धि
मस्तिष्क को खिलाने वाली कैरोटिड धमनियों के स्टेनोसिस का निदान
यह निर्धारित करने के लिए कि किसी मरीज को स्टेनोटिक धमनी घाव हैं या नहीं, डॉक्टर उसकी जांच करेंगे। यहां तक \u200b\u200bकि रोग के व्यक्तिपरक संकेतों की अनुपस्थिति में, डॉक्टर पोत के स्टेनोटिक भाग के माध्यम से रक्त प्रवाह के कारण होने वाली धमनियों पर एक बड़बड़ाहट सुन सकते हैं। यदि आवश्यक हो, तो रोगी को सिर की मुख्य धमनियों (यूएसजी एमएजी) या चुंबकीय अनुनाद इमेजिंग (एमआरआई), या एंजियोग्राफी का डॉपलर अल्ट्रासाउंड निर्धारित किया जाएगा। इन शोध विधियों में से प्रत्येक के अपने संकेत हैं।
 UZDG एथेरोस्क्लेरोसिस स्क्रीनिंग के लिए दुनिया भर में "गोल्ड स्टैंडर्ड" है, अर्थात डॉक्टर इस पद्धति का उपयोग लोगों की सामूहिक जांच में करते हैं ताकि वे इस बीमारी से पीड़ित व्यक्तियों की पहचान कर सकें। यह सस्ती है, अन्य शोध विधियों की तुलना में कम खर्चीली है। डॉपलर अल्ट्रासोनोग्राफी से एक जहाज में रक्त के प्रवाह की मात्रा में बदलाव का पता चलता है, एक दिए गए जहाज की संकीर्णता की डिग्री, कुछ संकेतों के अनुसार, यह संकेत कर सकता है कि एक पोत के संकीर्ण होने का कारण इसकी दीवार (छवि 2) में एथेरोस्क्लोरोटिक पट्टिका है। यदि पोत की स्थिति के अधिक विस्तृत आकलन के लिए, धमनी को 50 प्रतिशत या उससे अधिक संकुचित किया जाता है, तो चिकित्सक रोगी को एंजियोग्राफी की सिफारिश कर सकता है - रक्त वाहिकाओं का एक्स-रे विपरीत अध्ययन।
UZDG एथेरोस्क्लेरोसिस स्क्रीनिंग के लिए दुनिया भर में "गोल्ड स्टैंडर्ड" है, अर्थात डॉक्टर इस पद्धति का उपयोग लोगों की सामूहिक जांच में करते हैं ताकि वे इस बीमारी से पीड़ित व्यक्तियों की पहचान कर सकें। यह सस्ती है, अन्य शोध विधियों की तुलना में कम खर्चीली है। डॉपलर अल्ट्रासोनोग्राफी से एक जहाज में रक्त के प्रवाह की मात्रा में बदलाव का पता चलता है, एक दिए गए जहाज की संकीर्णता की डिग्री, कुछ संकेतों के अनुसार, यह संकेत कर सकता है कि एक पोत के संकीर्ण होने का कारण इसकी दीवार (छवि 2) में एथेरोस्क्लोरोटिक पट्टिका है। यदि पोत की स्थिति के अधिक विस्तृत आकलन के लिए, धमनी को 50 प्रतिशत या उससे अधिक संकुचित किया जाता है, तो चिकित्सक रोगी को एंजियोग्राफी की सिफारिश कर सकता है - रक्त वाहिकाओं का एक्स-रे विपरीत अध्ययन।
चित्र: 2. कैरोटिड धमनियों का USDG। कैरोटिड धमनियों (नीचे) की स्टेनोसिस (ऊपर) और यातना (किंकिंग)।
एमआरआई - यह एक कंप्यूटर अध्ययन है, एक स्क्रीनिंग विधि भी है, यह USDG की तुलना में लगभग 4 गुना अधिक महंगा है। इस शोध पद्धति के संकेत मस्तिष्क की संरचनाओं में रोग संबंधी परिवर्तनों के संदेह हैं, जिसमें कपाल के अंदर संवहनी बिस्तर भी शामिल है (चित्र 3)।
चित्र: 3. ब्राचियोसेफेलिक धमनियों का एमआरआई पुनर्निर्माण।






(धमनियों की चुंबकीय अनुनाद एंजियोग्राफी. सफेद तीर दिखाते हैं: सही आंतरिक मन्या धमनी (ए) के संकुचन (स्टेनोसिस); बाएं कैरोटिड धमनी और दाएं (बी) के रुकावट (रोड़ा) का स्टेनोसिस; बाईं आंतरिक मन्या धमनी (बी) का रोड़ा; सही कशेरुका धमनी (डी) का स्टेनोसिस; दाएं और बाएं कैरोटिड धमनियों (डी) की यातना।
एंजियोग्राफी - यह सबसे सटीक तरीका है जो आपको यह देखने की अनुमति देता है कि एक्स-रे यूनिट (छवि 4) की स्क्रीन पर पोत के अंदर क्या हो रहा है। वे इसके साथ शुरू करते हैं यदि रोगी को पहले से ही स्ट्रोक हुआ है और, एमएजी के अल्ट्रासाउंड स्कैन के अनुसार, वासोकोनस्ट्रक्शन के रक्त प्रवाह को महत्वपूर्ण रूप से सीमित किया गया है, यानी स्ट्रोक की पुनरावृत्ति का खतरा अधिक है। अध्ययन एक एंजियोग्राफिक इकाई से लैस एक विशेष ऑपरेटिंग कमरे में किया जाता है।


चित्र: 4. आंतरिक मन्या धमनी (एंजियोग्राफी) का गंभीर स्टेनोसिस।
एंजियोग्राफी के दौरान, एक बहुत पतली कैथेटर को पैर में धमनी में डाला जाता है और गर्दन में जहाजों को उन्नत किया जाता है। जिस स्थान पर कैथेटर डाला जाता है, उसे एंटीसेप्टिक और दर्द से राहत के साथ इलाज किया जाएगा। उसके बाद, एक विपरीत एजेंट को कैथेटर के माध्यम से इंजेक्ट किया जाता है, जिससे धमनियों को मस्तिष्क को एक्स-रे के तहत दिखाई दे रहा है। डॉक्टर धमनी को स्कैन करेंगे। यदि धमनियों का स्टेनोसिस या रोड़ा है, तो उनका पता लगाया जाएगा।
प्राप्त परिणामों के आधार पर, डॉक्टर रोगी का चयन करेगा और उसके लिए सर्वोत्तम उपचार पद्धति प्रदान करेगा। या तो यह ओपन-वेस सर्जन द्वारा की जाने वाली ओपन वेट सर्जरी होगी या एक्स-रे सर्जनों द्वारा इंट्रावस्कुलर सर्जरी की जाएगी।
धमनी स्टेनोसिस का सर्जिकल उपचार
आज, दुनिया भर में, किसी भी परिधीय धमनियों के स्टेनोसिस के इलाज का सबसे उन्नत और न्यूनतम दर्दनाक तरीका उनका स्टेंटिंग है। सेरेब्रल स्ट्रोक की रोकथाम के रूप में, कैरोटिड, कशेरुका, सबक्लेवियन धमनियों पर स्टेंटिंग किया जाता है, जो कि रक्त के साथ मस्तिष्क की आपूर्ति करते हैं।
स्टेंटिंग एक स्टेंट की नियुक्ति है, जो कोशिकाओं से बना एक धातु ट्यूब है, जो धमनी के संकुचित हिस्से में होता है। एक स्टेंट एक एंडोप्रोस्थैसिस है। यह एक फ्रेम की तरह, एक सीधी स्थिति में धमनी का समर्थन करता है, इसे गिरने की अनुमति नहीं देता है। इसके लिए धन्यवाद, धमनी के अंदरूनी लुमेन को बहाल किया जाता है और जिससे मस्तिष्क को रक्त की आपूर्ति में सुधार होता है।
मस्तिष्क की आपूर्ति करने वाली धमनियों के स्टेंटिंग को एक विशेष सुरक्षात्मक उपकरण - एक फिल्टर (छवि 5) के साथ किया जाना चाहिए। यह एक झिल्ली के साथ एक धातु का फ्रेम है और सर्जरी के दौरान मस्तिष्क के जहाजों के माइक्रोबायोलिज़्म से सुरक्षा के रूप में कार्य करता है। फ़िल्टर स्टेंट एक जटिल है।


चित्र: 5. कैरोटिड धमनी स्टेंटिंग के लिए सुरक्षात्मक उपकरण (फ़िल्टर)।
मस्तिष्क को खिलाने वाली धमनियों को स्टेंटिंग के संचालन के पहले चरण को इसकी एंजियोग्राफी के समान ही किया जाता है: ऊरु धमनी का पंचर, गर्दन के वाहिकाओं को कैथेटर पास करना और एक विपरीत माध्यम को इंजेक्ट करना।
एथेरोस्क्लेरोसिस से प्रभावित धमनी में एक गाइड कैथेटर डालने के बाद, डॉक्टर गाइड वायर को धमनी के संकुचन बिंदु के ऊपर एक फिल्टर के साथ पास करता है। फिर स्टेनोसिस क्षेत्र में गाईडवायर के साथ एक स्टेंट लगाया जाता है, जो सीधा होकर, पोत की दीवार में पट्टिका को दबाता है, जिससे पोत लुमेन को बहाल करता है। मॉनिटर पर, डॉक्टर परिणाम को देख और मूल्यांकन कर सकता है। प्रक्रिया के अंत में, फिल्टर और गाइड कैथेटर हटा दिए जाते हैं। स्टेंट स्थायी रूप से धमनी में रहता है, इसे खुला रखता है। स्टेंटिंग के बाद, रोगी अस्पताल में डॉक्टर द्वारा निर्धारित कुछ समय बिताता है।
पश्चात की अवधि
अस्पताल से छुट्टी मिलने के बाद, उन्हें उपस्थित चिकित्सक की सभी सिफारिशों का सख्ती से पालन करना चाहिए और नियमित रूप से उन्हें दी जाने वाली दवाओं का सेवन करना चाहिए। प्रदर्शन किए गए ऑपरेशन की सफलता इस पर निर्भर करती है। के लिए तैयार हो जाएगा दवाओं का दीर्घकालिक उपयोग। और दवा की लत के डर से छुटकारा पाएं। विकल्प सरल है: या तो आप लगातार दवा ले रहे हैं, या स्ट्रोक फिर से आएगा।
यह मुख्य रूप से है disaggregants- दवाएं जो रक्त के थक्कों और रक्त के थक्कों को रोकती हैं। ये तथाकथित "संरक्षित" एस्पिरिन हैं, अर्थात्, जो गैस्ट्रिक म्यूकोसा को नुकसान नहीं पहुंचाते हैं, साथ ही साथ एक बहुत शक्तिशाली एंटीग्लिप्टेंट क्लोपिडोग्रेल (प्लाविक्स) भी हैं।
स्टेंटिंग एथेरोस्क्लेरोसिस का इलाज नहीं करता है। धमनियों की दीवारों में नए एथेरोस्क्लोरोटिक सजीले टुकड़े के गठन की संभावना को कम करने के लिए, लंबे समय तक प्रशासन की आवश्यकता होती है स्टैटिन (दवाएं जो संवहनी एथेरोस्क्लेरोसिस की प्रगति को रोकती हैं और रक्त कोलेस्ट्रॉल के स्तर को सामान्य करती हैं)। और निश्चित हो रक्तचाप में सुधार... न केवल रक्तचाप को लगातार मापें, बल्कि नियंत्रित भी करें ताकि यह 140/90 मिमी एचजी से ऊपर न उठे। व्यक्तिगत रूप से चयनित एंटीहाइपरेटिव ड्रग्स की मदद से कला। आपको नियमित रूप से एक न्यूरोलॉजिस्ट का दौरा करना चाहिए, यदि नई शिकायतें दिखाई देती हैं, तो आपको तुरंत डॉक्टर से परामर्श करना चाहिए।
स्टेंटिंग से गुजरने वाले मरीज अक्षम नहीं होते हैं, इसके विपरीत, स्टेंटिंग कई वर्षों के लिए जीवन की गुणवत्ता में सुधार करता है... स्ट्रोक और इसकी जटिलताओं से विकलांगता होती है। जब स्टेंटिंग एक स्ट्रोक के मामले में जीवन रक्षक उपाय के रूप में किया जाता है, तो पहले व्यक्ति को स्ट्रोक के परिणामों के आधार पर विकलांगता मिलती है, न कि स्टेंटिंग के तथ्य के आधार पर।

ऐसे मामलों में जहां स्टेंटिंग का प्रदर्शन नहीं किया जा सकता है, मरीज को ओपन वील सर्जरी की पेशकश की जाती है - कैरोटिड एंडारटेरेक्टॉमी (अंजीर। 6)। इस ऑपरेशन में, बर्तन खोला जाता है और सर्जिकल उपकरणों के साथ पट्टिका को हटा दिया जाता है।
चित्र: 6. कैरोटिड एंडेर्टेक्टोमी।
यदि आपके पास मस्तिष्क (क्षणिक इस्केमिक हमलों) को रक्त की आपूर्ति के क्षणिक नुकसान के लक्षण हैं, तो अपने डॉक्टर से संपर्क करें। याद रखें - एक स्ट्रोक को रोका जा सकता है!