膝関節の十字靭帯をステッチングするための操作。 膝関節の靭帯のための前十字靱帯手術、プラスチックのPC。
前十字靭帯の破裂
前十字靱帯(PKC)は、最も損傷を受けた靭帯の1つである 膝関節の。 怪我のメカニズムはスポーツと関連していることが多く、 外反 下脚の曲率および 回内 。 医師は、前十字靭帯の破裂を判定するために、MRIであることを最もよく示す診断を行う。 前十字靱帯の破裂の主な症状は関節不安定である。 不安定性を長期間無視すると早期に 関節炎 膝関節の 重度の不安定性では、いくつかの方法で行うことができる前十字靱帯の再構成からなる外科手術が推奨される。 前十字靱帯の破裂の6ヶ月後、人は前のレベルの身体活動に戻ることができる。
 |
| 図1 1 - 右膝関節の靭帯膝関節と関節袋は取り外されています。 |
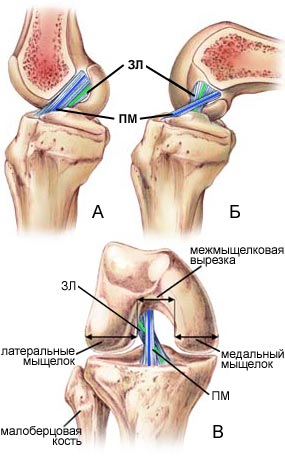 |
| 図1 2 - 膝関節におけるPKSバンドルの相互依存性 A - 側面図、直線位置、B - 側面図、曲げ位置、B - 正面図、直線位置。 PM - 前部正中膜(青い線)。 ZL - 後外梁(緑線) |
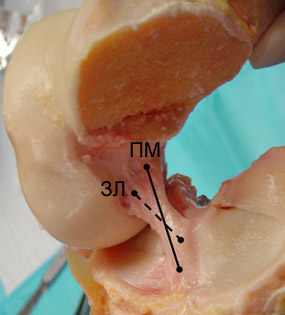 |
| 図1 3 - 病理解剖学的材料 - 右膝関節が屈曲した位置にある。 膝蓋骨、関節嚢、側副靭帯および後十字靱帯が除去される; 内側 大腿骨の顆。 PM - 前内側内側包帯(実線)。 ZL - 外殻外腹(破線) |
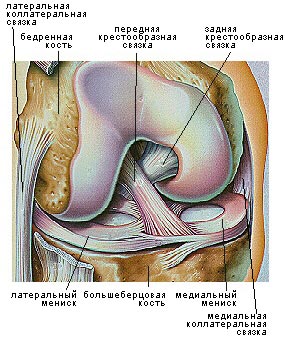
脛骨の入口と脛骨との間の距離 側方 (135°の角度で曲げられたときに45±3 mm)の大腿顆は、膝の動きの体積全体にわたって変化しない、M。すなわちエントリポイント間の距離は、屈曲および伸展に等角です。
正常な前十字靱帯は110°の解剖学的回転を有し、靭帯のコラーゲン線維の捻れ角度は25°である。 脛骨の「プラトー」上のPKCは前角に接続する 側方 メニスカス。 脛骨上の前十字靭帯の付着ゾーンの平均長さは30mmである。 前十字靱帯の後部繊維は、顆間隆起の前面の下部に達する。 前十字靱帯は、大腿よりも脛骨への取り付けの点で、より広く、より堅い。 これは、大腿骨の外顆への付着部位における前十字靱帯のより頻繁な分離を説明する。 大腿骨上の付着ゾーンにおけるPKC繊維の方向は扇形であり、基部のサイズは10〜12mmである。
前十字靭帯の構造をより詳細に検討すると、より複雑な構造が明らかになります。 靭帯は、前内側(PM)と後外側(ZL)の2つの束からなる(Steckel and al。、2007)。 いくつかの著者は、第3中間ビーム(hollis and al。、1991)を選別しています。 PMビームは、ZLビームの1.5倍の長さ(それぞれ20.7mmと比較して平均37.7mm)およびより広い(それぞれ8.5mmおよび7.7mm)である。 骨へのPMビームの取り付け領域もまた、ZLビームのそれを上回る。 その前部繊維を有するPMビームは、 内側 メニスカス。 ジョイントが動作しているとき、これら2つのバンドルは複雑な相互作用にあります(図2)。 矢状面の展開状態では、それらは互いにほぼ平行である(図2A)。 整列クロスビーム(図2B)における関節の前頭面において、ZLビームがわずかに斜めであり、上端が変位するのに対し、PMビームは、接合線に沿って延びているので 側方 側。
HIPに十字靭帯の120-130°垂直アタッチメントに膝関節を曲げることによってPKCのねじれ、その電圧変化シーブ伸びが生じる(電圧)PMビームが得られると(緩和)ZLビームを短く、水平になります。 (図2b、3)。 このような複雑な生体力学は、膝関節の安定性をほぼすべての方向(前方、後方、回転運動 回内 と 仰臥位
)。前十字靱帯損傷の統計
前十字靭帯の傷害は、一般的にスポーツにおける最も一般的な傷害の1つである。 Steve Bollenのレビューによると、PKC損傷は半月板損傷率を上回ることさえある(Bollen S.、2000)。 平均10万人あたり前十字靭帯傷害が30例あります。 すべての膝靭帯の中で、前十字靱帯が最もしばしば外傷を負っている(図4参照)。 このデータから、PKSは後者よりも15倍多く損傷することが分かる。 他のデータによると、前十字靱帯傷害および後十字靭帯損傷の発生率は、30倍に変動する。
Hutmanaや同僚には15台のスポーツでの怪我の16年間の研究の成果を発表している、前十字靱帯損傷の通信の統計(Hootman J.M。、2007)。 この16年間で、前十字靭帯におよそ5,000件の傷害が報告され、平均で年間313件の怪我が報告されています。 平均して、前十字靭帯傷害の割合は、傷害の総数の2.6%であった。 0.33(表1) - アメリカンフットボールでは、最も高い病変PKC(前十字靭帯損傷の45%)の数が、女性の体操には最高率(負傷1000の演習やゲームの数)でした。 負傷率が最も高い4つのスポーツのうち3つ(最後の列)は、女性のスポーツ(体操、バスケットボール、サッカー)でした。 さらに、代表されるすべてのスポーツでは、男性(サッカー、バスケットボール、ラクロス)よりも女性の負傷が常に増えています。 唯一の例外はアイスホッケーで、それはあまりにも小さいサンプル(1年間のデータ)だったからです。 そして、あなたがアメリカンフットボールの春のシーズンを強調しなければ、3つのすべての最初の場所が女性のスポーツによって占められていることが分かります。 残念なことに、これは事故ではありません。すべての研究において、女性は前十字靱帯の損傷が男性よりも起こりやすいことが指摘されています。 多くの論文がこの問題の調査に費やされてきた。
| 表1。 11スポーツにおける前十字靭帯損傷の分布(Hootman、J.M。、2007)。 | ||||
| スポーツの種類 | セックス | PKCに対するすべての傷害の割合 | すべての負傷者の割合 | 傷害係数 |
| 体操 | F | 2,8% | 4,9% | 0,33 |
| アメリカンフットボール(春) | M | 7,9% | 3,5% | 0,33 |
| サッカー | F | 8,6% | 3,7% | 0,28 |
| バスケットボール | F | 10,4% | 4,9% | 0,23 |
| アメリカンフットボール | M | 45,0% | 3,0% | 0,18 |
| ラクロス | F | 3,0% | 4,3% | 0,17 |
| ラクロス | M | 2,7% | 2,7% | 0,12 |
| ファイティング | M | 3,1% | 1,5% | 0,11 |
| サッカー | M | 3,5% | 1,3% | 0,09 |
| バレーボール | F | 3,0% | 2,0% | 0,09 |
| ソフトボール | F | 2,7% | 2,4% | 0,08 |
| バスケットボール | M | 3,5% | 1,4% | 0,07 |
| フィールドホッケー | F | 1,1% | 1,6% | 0,07 |
| アイスホッケー | M | 1,6% | 1,2% | 0,06 |
| アイスホッケー | F | 0,1% | 0,7% | 0,03 |
| 野球 | M | 1,2% | 0,7% | 0,02 |
| 合計 | 100% | 2,6% | 0,15 | |
前十字靱帯の傷害における性的要因
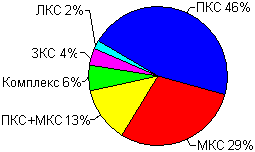 |
| 図1 4 - 膝靭帯損傷の頻度。 PKS - 前十字靭帯、LKS - 側方 側靭帯、ZKS - 後十字靭帯、ISS - 内側 側副靭帯。 |
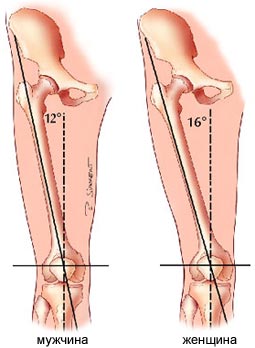 |
| 図1 5 - 男性と女性の角度Qの比較 |
ヨーロッパのマウンテンスキーとハンドボールの研究によると、女性は男性より前十字靱帯を損傷する可能性が8倍高い。 他のデータによると、女性は前十字靱帯を男性より4〜10倍頻繁に裂ける。 この問題には疫学的特徴がある。 なぜ、女性は男性よりも前十字靱帯に負傷しやすいのですか? 理由は完全に理解されていませんが、この事実についてはいくつかの説明があります:
股関節と脛の間の正面角度
太ももは、正面に、四頭筋の角度または角度Qと呼ばれる角度を作り出します。角度Qのサイズは、骨盤の幅によって決まります。 女性は男性よりも広い骨盤を有するので、女性は男性よりも大きな角度Qを有する(図5)。 大きな角度Qは、時間によるPCSへの影響力を増加させることができる 外反 (膝が内側に曲がるとき)下肢のたわみ、前十字靭帯の破裂の危険性を高める。 膝の力をねじると、前十字靱帯が部分的に損傷する可能性があります。 しかしながら、より大きい角度Qのために、女性の膝の同じタイプのねじれは、前十字靱帯の完全な破裂を引き起こす可能性がある。
顆間切断の幅
前十字靭帯は、顆間縫合の膝関節にある(図3B)。 女性は男性よりも幅が狭いので、女性はPKSの動きのためのスペースが限られています。 この限られたスペースでは、大腿骨は、バスケットボールまたはサッカーの試合中にしばしば発生する膝関節の回転および同時にまっすぐな動きの間に、前十字靭帯を容易にクランプすることができる。 膝関節における前十字靭帯のピンチングは、その破裂を引き起こし得る。
股関節筋の強さ
高レベルの競技では、男性と女性の膝関節にはほぼ同じ負荷があります。 同時に、女性は男性よりも骨の大きさに比例して筋力が発達しにくい。 これは、動きの間に膝関節を安定させるのに役立つ大腿部の筋肉にも当てはまります。 したがって、女性の膝は、PKCのために、筋肉の強さなどにより、より少ない程度で安定化される。 したがって、破裂の可能性が増す。
太ももの筋肉 - 拮抗薬の調和
女性の四頭筋大腿骨および膝関節は、男性とは異なる働きをします。 屈曲した膝の場合、大腿四頭筋はより収縮する。 これにより、前腕を前進させて、前十字靱帯の損傷のリスクを高める。 同時に、ハムストリング筋肉は男性よりもゆっくり反応する。 これらの筋肉は、脛が股関節に関して前進することを防止する。 したがって、ハムストリング筋のより弱い応答は、前方の十字靭帯を緊張させ、それにより彼女の怪我の可能性を増加させる、前傾のための条件を作り出す。
ホルモンプロファイル
前十字靱帯に外傷を負う女性の素因におけるホルモンの可能な役割は、最近活発な研究の分野であった。 1996年に、エストロゲンおよびプロゲステロン受容体(これらの女性ホルモン)は、女性の前十字靱帯の結合組織細胞において見出された。 ホルモンはおそらく前十字靱帯の構造に影響を与えるという仮説が提唱されている。 それ以来、いくつかの研究者は女性ホルモンが組成物および前十字靭帯の機械的特性だけでなく、膝の周囲の筋肉や腱の弾力性に影響を与える可能性があると考えました。 この弾性は、いくつかの関節および筋肉が裂ける前に多くのエネルギーを吸収することを可能にするので、多くの怪我を防止するのに役立ちます。 しかしながら、このより大きな自由度は、必ずしも女性の前十字靱帯損傷を防止するとは限らない。 彼らは変形力を妨げないように自由膝周りの他の靭帯や筋肉た場合でも、通常の負荷は、それによって損傷の可能性を高める、それを酷使、直接PCBへと移動します。 この状況では、前十字靱帯は膝の安定性を保証するだけでなく、膝関節の他の要素の不足を補う。
まとめると、これらの事実は、なぜ女性が男性よりもPKS傷害を受けやすいのかを説明している。
前十字靱帯破裂のメカニズム
前十字靱帯破裂のメカニズムを理解することは、この外傷の診断および予防にとって非常に重要である。 このメカニズムを知ることで、各特定の症例における前十字靱帯損傷の可能性を医師に伝えることができる。 これはもちろん、アスリート自身の怪我の瞬間についての明確な詳細な説明でのみ可能です。 そういうわけで、この知識は医師にとってだけでなく、運動選手にとっても必要です。 怪我の仕組みを理解することで、アスレチックスは前十字靱帯の破裂を招く状況を回避するのに役立ちます。
前十字靱帯の損傷の中で、傷害の非接触機構が優勢である。 この機構は、負傷した関節が外部負荷を受けないと仮定している。 さもなければ、そのような機構は接触機構と呼ばれ、その中で最も頻繁に使用されるのは関節領域にも、脛または大腿部にも直接的な影響がある。
足趾の逸脱と回内
 |
| 図1 6日 - ハンドボール競技におけるアスリートの負傷のビデオ録画からの映像。 a - 0ms、b - 40ms、 - 100ms、 - 100ms、スケルトンモデルの重ね合わせ(Krosshaug and al。、2007)。 |
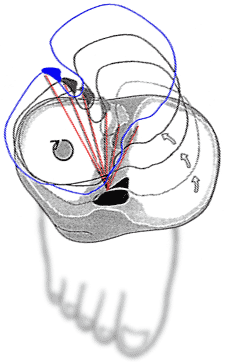 |
| 図1 7日 - 膝関節における脛に対する股関節の回転 外反 シャンクと負荷の異常。 赤い線は、前十字靭帯の長さと方向を示す(Ebstrup and al。、2000)。 |
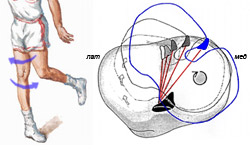 |
| 図1 7日 - 蘇生 足で 内反 偏差 赤い線は十字靱帯の位置を示す(Ebstrup and al。、2000)。 |
 |
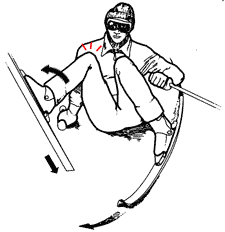
| 図1 8日 - ビデオレコーディングにおけるスキーヤーの転倒の分析 a-200ms、b-340ms、c-440ms(Krosshaug and al。、2007)。 |
 |
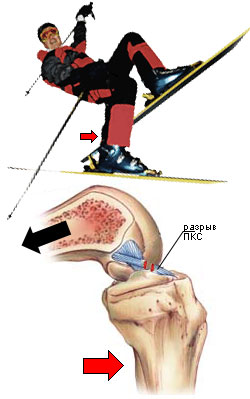
| 図1 第9 - ダメージ機構 "ファントムストップ"。 |
 |
| 図1 10 - 前十字靭帯の破裂機構とスキーブーツとの絡み合い |
最も明らかになったのは、ハンドボール競技における参加者のトラウマである(図6)。 外傷は、少女が左から右に向かって歩いて操縦を行ったときに起こった。 アスリートは高速に横に歩き、反対方向に動きの方向を変えました。 これを行うために、彼女は右脚に身体全体を移さなければなりませんでした - この時点では、けががありました。 図2 図6は、1秒持続する状況を示す。 連絡先の始めに 右足 表面(2A)と選手の速度は、26℃で確保さ約3.6メートル/秒、19℃で大腿屈曲は、16°だけ外側に回転させました。 膝は11°曲げられ、回転角と内反外反は存在しなかった。 表面との接触後40ミリ秒で(図2b)、垂直ピーク負荷は体重の2.8倍であった。 この時点での股関節屈曲角度は変化しなかったが、同時に膝角度は31°に増加した 外反 15°の角度。 この特定の例は、ハンドボール、バスケットボール、フットボール、バレーボールで発生する前十字靱帯損傷の非常に一般的な状況を示している。
着陸と支持脚の突然の動きは、数ミリ秒の足で、その結果、足と支持面との間に大きな摩擦力を作成するいくつかのピーク本体の質量を、受ける中、この表面をオンにすることができません。 このため、踏み込みや動き方向の変更に必要なトルクが膝関節に伝達される。
膝関節の屈曲位置では、脛の股関節に対する回転運動が可能である。 この場合は、 側方 メニスカスは前後方向に12〜14mm移動することができ、一方、 内側 メニスカスは4mmに制限されています。 したがって、回転中心は顆間縫合のほぼ中央に位置する(Ebstrupら、2000)。 理由コードおよび脛骨の回転運動の回転中心との間の方向と距離の最初に前十字靱帯および後十字靭帯緩和挟持する傾向があります。 この状況を補うために、小さな脛のスライドがヒップに対して相対的に発生する。 しかし、膝が装填されている場合 外反 特に荷重が身体の質量を数回超える場合は、着陸時と同様に、脛の位置は、 側方 大腿骨の顆は、滑りの可能性なしにその空洞にしっかりと押し込まれる。 この状況では、回転中心は、 側方 軸回りに回転が発生する 側方 顆(図7)。 このような回転過程において、主荷重は、前十字靱帯に落ち、 内側 側副靭帯および 内側 メニスカスは、関節におけるそのような回転を防止し、その結果、外傷を負って引き裂かれる。
下腿の捻挫とその仰臥位
前のものとの関連で、それは正反対のメカニズムであり、これも前十字靭帯の破裂につながる。 足を回転させることができない場合、トランクを支持脚の側に回すと発生します(図7)。 その結果として、 内反 変形では、ジョイント内の回転中心は、 内側 側面、関節が回転する 内側 負荷下では脛骨プラトー上を滑ることができない。 足は回転位置にあります。 前十字靭帯が伸びて破れている。 以来、 側方 メニスカスはより移動性があり、彼の怪我は以前のメカニズムよりも起こりにくい。
ファントムストップ
Crosshugと共同研究者の論文では、ビデオをスキーヤーの転倒とともに分析した(図8)(Krosshaug and al。、2007)。 スキーヤーの転倒は、左折したときに起こった。 ターンの開始時に、右スキーが彼から飛び出し(図8a)、彼は体重のシフトを伴って広く離間した脚で自分自身を見つけた 左側。 次に、スキーヤーは、内側に下肢を回転させる、(図8(b))、スキーヤーの身体を継続しながら、雪に引っ掛かっ左スキーが移動するために戻って落ちている(ris.8v)、この秋コンピュータモデル上で見られるように。 右側のスキー滑走されている間、股関節屈曲角度と回転がその内側に徐々にそれぞれ400msの°と50°と140の値に達し、増加しました。 膝の内部回転は最大340 msに達し、40°であった(図8b)。 この時点で、膝屈曲角度は65°であり、 外反 角度は15°であった。 440msまで 外反 角度は30°まで増加した(図8c)。 コンピュータモデルでは、脛の非常にはっきりと見える湾曲です。 440ミリ秒後、スキーヤーは急激に回転し、左側に空気を投げ込んだ。 このように、この状況では、傷害のメカニズムはこの章で説明されている最初のものと非常に似ています 回内 脛とその 外反 偏差
「ファントムストップ」の機構による古典的な外傷が図9に描かれている。 図は、右のスキー場は、表面からオフに来て、唯一の後端が雪に接触している間スキーヤーは、彼のバランスを失ったし、後方に落ちたことを示しています。 すぐスキー(スキーエッジや「ファントム足」を表す)、雪に来るように、それは(ターンを行い、大腿骨に脛骨外部の相対回転を行い 回内)。 膝関節の角度は90°です。 このメカニズムは、前十字靭帯に孤立した損傷を引き起こすか、または 側方 リア 側方 膝関節の一部。
スキーブーツによるメカニズム
多くの場合、この機構における前十字靱帯の損傷は、背の高い、より丈夫なブーツを着用するスキーヤーに生じる。 図10は、スキーヤーがバランスを失って後退し、靴の上部が 近位の
引出しのタイプによって脛骨の一部。 大腿骨 シューズによる足の直線化のために脛が股関節に追従できないため、脛に対して後方にシフトされる。 前十字靭帯が伸びて破れている。 すべての現代のスキーブーツにおける固定された前傾が、この損傷メカニズムの発生において役割を果たす。接触機構
前十字靭帯の破裂は、膝関節への直接打撃、及び大腿または脛の結果として生じ得ます。 図11aは、
傷害の直後には、一人ではなく、怪我をした脚に完全に頼るべきです - これはさらに深刻な結果につながります。 たとえば、バンドルが破損する可能性があります。無謀な場合は、完全に裂けることがあります。
前十字靱帯破裂の診断
医師にとって、最も重要な診断は、損傷した膝の外傷および身体検査に関する患者の詳細な話である。 関節から液体を吸い出すと、腫れが減少するだけでなく、生化学的検査が可能になります。 血液が見つかった場合、70%の確率で、前十字靭帯の損傷について話すことが可能です。 また、体液分析により関節の炎症の程度や関節軟骨が損傷しているかどうかがわかります。
靭帯損傷、測定及び「フロント引き出し」(図12)の脛骨症状の病理学的な回転:膝の不安定性は、通常、3つのテストを使用して、身体検査上の医師によって決定されます。 異なる角度で膝を曲げ負荷医師を印加すると、異常な関節の可動性を決定し、前十字靭帯および膝の他の構造に対する損傷の程度を決定することができます。
X線を用いて膝関節の骨折を除外することができる。 しかし、X線は靭帯や腱を示さないので、前十字靱帯損傷を診断することは不可能である。 この目的のために、別の診断方法、すなわちMRI磁気共鳴イメージングが使用される。 今日まで、MRIは、前十字靭帯を含む靱帯装置の状態を決定するための最も正確な方法である。
場合によっては、使用することができます 関節鏡検査
。 これは、マイクロビデオカメラを外科的に関節腔に挿入し、膝関節の構造を内部から直接観察できるようにする操作である。前十字靱帯破裂の治療
保守的な治療
急性期、すなわち 傷害の直後に、膝関節の痛みおよび浮腫の除去、後で関節の正常な可動性を回復させる処置を指導するべきである。 けがの直後には、助けなしに移動しようとしないでください。 あなたは、適切な治療をせずに起こる可能性のあるさらなる損傷から膝を保護する必要があります。 保守的な
筋肉。 特別な練習は、膝の安定化を助ける膝窩筋および大腿の大腿四頭筋の強化を目的としています。 治療に有利な重要な議論は、長期の関節の不安定性が早期に生じるという事実である 関節炎 膝関節の 膝パッド - 包帯、ブレース、キャリパー。 包帯 - ニットウェア、タイトフィット継ぎ目、およびその安定性を改善する。 彼らはリングや半円の形で膝蓋のより良い固定のための特別なシリコーンインサートを持つことができます。 整形外科は整形外科用装置であり、主な仕事は関節の機能障害を補うことである。 オルソーゼは、通常、より重篤な障害に使用され、関節をより安定させるために使用される、金属、プラスチックおよび布からなる複雑な構造と呼ばれる(図13)。 場合によっては、さらにクランプマジックテープで固定し、単純な弾性バネまたはヒンジの形で鉄インサートを有するサイドバンドがあるので、包帯とスプリントの間に明確な区別を描画することは困難です。 単語 "キャリパー" 英語の言葉に由来する サポートこれは "サポート" 一般的な用語として使用されます。 キャリパーは、しばしば膝関節の不安定性のために使用される。 アクティブなライフスタイルを導かなければ、 外科的処置。 必要な安定性は、サポートによって提供されます。しかし、キャリパーの使用が発達を妨げるという証拠はない 関節炎 膝関節の サポートの使用は、スポーツを練習するときに誤った信頼感を与えることがあります。 サポートは、特に突然の動き、停止、ジャンプ中に関節を完全に保護することはできません。 したがって、関節の顕著な不安定性で、スポーツに従事する活発な生活様式を導く人々は、外科的処置のために推奨される。 多くの医師は、手術後少なくとも1年以内にキャリパーを使用することを推奨しています。 あなたが十字靱帯で負傷した場合、どんな場合でもキャリパーが必要です。
外科的治療
外科的処置なし
関節の動きが完全に回復し、膝関節の不安定性(脱臼や脱臼)に悩まされることはありません。術後リハビリテーション
次のステップに移動することができる到達に、特定の目的を持ってそれぞれが5つの段階を含み、前十字靭帯の再建、以下のリハビリテーションの従来のレートがあります。 このコースは、最低24週間(6ヶ月)(Heijne、2008)に設計されています。
ステージ1 - 第4週まで。
目的: 関節の痛みや腫れを軽減し、関節の動きの受動的な範囲を改善し、股関節の筋肉の制御を取り戻し、改善する 固有受容
前十字靭帯の再建のための操作は、術前に関連付けられている大腿四頭の内部「封入」を妨げた後 萎縮 、手術上の外傷および石膏の固定化。 直ちに石膏継ぎ目後10~12日目から、そのような要因の悪影響を排除するために、大腿部の前面に「窓」を有する円形石膏包帯で固定化を変化させます。
正常な自己受容性求心性を回復するには 内側 大腿四頭筋の頭部には電気刺激が用いられる。 マッサージが改善する 周辺機器 太ももの大腿四頭筋の収縮を増加させる。 同じ段階で、一般的な強化 エクササイズ 体育館の状況で。
ステージ2 - 10週前。 第2段階への移行は、段階1で設定された目標が満たされていることを条件に実行されます。
目的: 浮腫の完全な排除、動きの全範囲を返す、股関節の筋肉の強さを改善する、改善する 固有受容 ジョイントをバランスさせ、歩きながら完全なコントロールを実現します。
最も責任あるのは、手術した四肢の機能の回復期間(3〜4ヶ月まで)である。 この目的を達成するために、動作振幅の回復、筋力、延長された静的荷重に対する筋肉の持久力は、動作する脚の足の復元を確実にする。 治療用体操 この段階での主要なツールであり、膝関節における可動性の投与量の増加を目的とした手術を含み、好ましくは大腿四頭筋の内側頭部である手術肢の伸筋装置を強化する。 同じ目的で、マッサージ(手動、水中)、水中での体操(バス、プール)、アクティブな電気刺激。
ステージ3 - 最長16週間。 第3段階への移行は、段階2で設定された目標が満たされていることを条件に実行される。
目的: 痛みのない筋肉の強さ、強さ、持久力、あなたのスポーツの特徴的な活動に徐々に戻り、正常に動作する能力を改善します。
無料の能動的な運動、自助努力、スクワット、突発が適用されます。 その後、彼らは以下の問題の解決に進む:動的負荷に対する筋持久力の増加。 術後治療の全段階で、フィットネスを維持するために、一般的な予備的および特別な模擬準備運動が用いられる。例えば、「アルピニスト」、ランニングトラック、速度計、ローイングマシンなどのシミュレータ; バレエダンサー、体操選手 - パターレ運動。
ステージ4(トレーニング前の期間) - 最大24週間。 第4段階への移行は、第3段階で設定された目標が満たされていることを条件に行われます。
目的: 活発な活動の全範囲、活動中の痛みや腫れ、最大の強さと持久力、神経筋の協調。
訓練期間は6ヶ月以内です。 その主な仕事は、筋肉の持久力を長期間の静的および動的負荷に戻すことです。 進歩と変化に、完全かつpoluprisedeで、つま先の上を歩いて加速して、ゆっくりとしたペースで直線的に実行し、両足上の所定の位置にロープをジャンプ、突進:それは運動の段階的な合併症で操作四肢の垂直荷重との物理的な演習を使用しています 運転の方向、サイクリング。
ステージ5(トレーニング期間) - 最大28週間。 第5段階への移行は、第4段階で設定された目標が満たされていることを条件に行われます。
目的: 運動、痛みなし中および身体活動後の腫脹、機能テスト等速同心と他方の脚と比較し≥90%の大腿四頭筋とハムストリングス結果の偏心と平均およびピークトルクのフルレンジ。
訓練期間の目的は、スポーツ専門に従った特別な運動技能の回復である。 この段階では全体的に高い適応度の取得を容易にし、選手がスポーツの特定の要件に適応することを可能にする技術的、戦術的なスキルを特定の状態(持久力、強さ、スピード、敏捷性)の回復に向け、個々のフィットネス回復プログラム。
処置の結果は、以下のパラメータ、すなわち、手術中の膝関節における安定性(ランニング、ジャンプ)、機能的負荷の耐性、存在 滑膜炎 手術した関節の痛み。 関節の動きの振幅、大腿四頭筋の状態。 結果を客観化するために、X線および生体力学ならびに電気生理学的研究が行われる。
中古文学
- Bollen S. 膝の傷害の疫学:診断とトリアージ。 2000 、Br J Sports Med。 vol.34、pp.227-228
- Ebstrup JF、Bojsen-Moller F. 屋内ボールゲームでの前十字靱帯損傷。 2000 、Scand J Med Sci Sports。 vol.10、pp.114-116
- Heijne A、Axelsson K ,. Werner S、Biguet G. 前十字靱帯再建後のリハビリテーションと回復:患者の経験。 2008 、Scand J Med Sci Sports。 第18巻、第3号、pp.325-335
- Hootman J.M.、Dick R.、Agel J. 15スポーツにおける腹部疫学の疫学:傷害予防イニシアチブのためのまとめと提言。 2007 、J Athl Train。 Vol.42、N.2、pp.311-319
- Krosshaug T、Slauterbeck JR、Engebretsen L、Bahr R. 前十字靱帯損傷メカニズムの生体力学的解析:ビデオシーケンスからの三次元運動再構成。 2007 、Scand J Med Sci Sports。 第17巻、第508~519頁
- ミラーGK。 急性膝および慢性靱帯損傷。
- Steckel H.、Starman J.S.、Baums M.H.、Klinger H.M.、Schultz W.、Fu F.H. 前十字靭帯二重束構造の解剖学的:巨視的評価。 2007 、Scand J Med Sci Sports。 第17巻、第347~392頁
- スポーツ傷害。 予防と治療の臨床実践 /合計。 Ed。 RenströmPAFH - キエフ、 "オリンピック文学"、2003年。
- 外傷および整形外科 /医師のためのガイド。 3巻/ ed。 Shaposhnika Yu.G.- M: "Medicine"、1997。
前十字靱帯を回復させる手術は、「PKSプラスチック」または「十字靱帯の関節鏡的再建」とも呼ばれる。 手術の必要性は、専門的な活動の種類、患者の年齢、不安定および付随する軟骨損傷の症状、膝関節半月板に依存し、それぞれ個々に決定される。
膝関節の前十字靭帯(PKC)の関節鏡検査プラスチックは、病院で行われる。 手術は、整形外科医および外傷学者によって行われる。 操作の本質は、破裂したバンドルが取り除かれ、代わりに代用物が置かれることです。 移植として、患者自身の組織(膝蓋骨、膝蓋骨、大腿部の半筋肉)が最も頻繁に使用される。
手術PKSは診断的関節鏡検査で始まり、その間に診断が明らかになり、膝関節軟骨の半月板に関連する損傷が生じる。 「前十字靱帯破裂」の診断が確認された場合、直ちに塑性靱帯が行われる。 脛の上三分の一に4cmの長さに切断し、腱を取り除く。 腱移植片の固定は、吸収性固定剤の助けを借りて行われる。 関節における全ての操作は内視鏡的に行われる。 "閉鎖された"、大規模なカットの実装を必要としません。
我々が提供する準備ができているもの:
現代の技術と設備
最新の手術室であるMedicaMenteには最新の装置が装備されており、専門家が最高レベルで手術を行い、最も成功した治療結果を保証することができます。 PKC破裂(関節鏡検査)の最小浸潤外科的治療法は、診療所での患者の滞在期間を大幅に短縮することができる(3〜5日まで)。
実証済みのインプラントおよび固定剤
私たちは、実績のある実績のあるインプラントと固定具を使用しています。 グラフトを固定する最新の方法は、固定の強さ、初期装填の可能性、および動きの全量の成功した回復の高い可能性を保証する。
前十字靭帯形成術の分析
手術のための分析に合格するには、私たちの診療所、居住地の外来診療所、または診断センターで可能です。
1.分析
- 尿検査合計
- 臨床血液検査
- 生化学的血液検査(タンパク質、尿素、クレアチニン、ビリルビン)
- HIV、B型肝炎およびC型、RW
- 血液型とRh因子
- 凝固塊(血小板、凝固時間、出血)
2.膝関節のMRI、直線的および側方投影における膝のX線写真
3. CTまたはRg-胸部器官
4.デコードを伴うECG、心臓病学者の結論
5.迅速な治療の可能性についてのセラピストの結論
さらに、膝関節の超音波、追加のX線投影、膝関節のCTを処方することができる。
プラスチックPKS後のリハビリテーション
1日目。 ベッドレスト、鎮痛および抗菌療法。
2日目。 排液の除去、創傷治療、装具の適用。 脚を使って松葉杖で動きます。
3-5日。 クリニックからの抜粋 病院は10-12週間(リハビリテーションを含む7-9週間)の間発行されます。 松葉杖なしで歩くことが可能です。 理学療法。
7-14日。 縫合糸の除去。 医師と相談する。 理学療法の継続。 運動療法の開始。 お風呂やシャワーを浴びることができます。
30日目:装具の取り外し。 運転は許可されています。
10〜12週間:積極的な労働活動の開始。
5〜6ヵ月後:活発なスポーツ活動に戻ります。
重大な負荷と組み合わされたうずまきの不成功のターンは、膝の不安定さと関節の圧痛を引き起こす可能性がある。 このすべては、十字靭帯(CS)の損傷の可能性を示しています。
十字形の靭帯:位置と機能
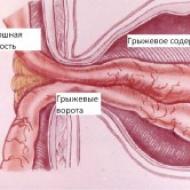
膝関節に対する安定性は、前方および後方の2つの十字靱帯の存在に起因する。 靭帯の名前は、束の方向を確認します。二つの部分は、十字の形で互いに対して配置されています。 両方の靭帯は、関節の内側に位置し、太ももと脛を接続する。
COPはさまざまな機能を実行します。
- 正面は病的な変位から前方に脛を保持する。
- 後十字靱帯(SC)は、脛骨が後退することを許容しない。
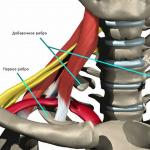
十字靭帯の傷害の原因
十字靭帯の損傷は、選手(サッカー選手、スキーヤー、バスケットボール選手)で最もよく観察される。 これは、膝関節に対する最も一般的な損傷であり、前十字靱帯(PKC)の損傷は後肢の外傷よりもずっと頻繁に起こる。 憲法裁判所には実質的に欠けている 血管、彼らが負傷したとき、内部の出血は除外されます。
十字靱帯の外傷は、以下の状況で起こる: 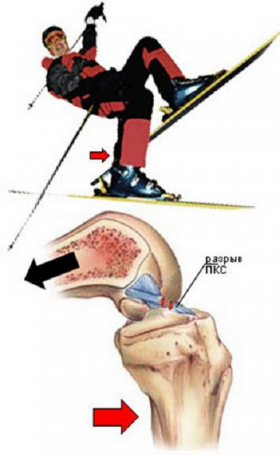
- 屈曲したシャンクを有する後側からの膝に対する力の影響;
- 一方向(内側または外側)の脛骨と、反対側(外側または内側)の股関節の同時ねじれ。
- 屈曲した膝(90°)を用いて脛骨を外側に回転させる。
- はっきりと固定された足首のハイスキーブーツで後ろに落ちる。
- 膝にまっすぐ吹く。
いくつかの要因が外傷の原因となる。
- 太ももとの関節の角度。 大腿部と脛部は、互いに対して角度Qで配置されている。 骨盤が広いほど、角度Qが大きくなり、靱帯損傷の確率は高くなる。 このため、女性の膝の靭帯装置の外傷がより起こりやすい。
- 太ももの筋力 膝関節の安定した機能における重要な役割は、腱が脛骨に付着する大腿筋によって行われる。 この追加の安定化システムは女性ではあまり開発されていないため、PKSの作業負荷が高く破裂のリスクが高くなります。
- 顆間切断の寸法。 女性の膝では、顆間切断は既に行われています。 動くとき、靭帯は股関節の外側顆に擦れ、おそらくは前靭帯をクランプし、同時に矯正しながら脛骨を回転させている間に靭帯を損傷する可能性がある。
- 大腿筋の不一致。 前大腿筋と後大腿筋は運動とは異なった反応を示します。 男性の大腿骨を屈曲させるとき、後肢筋肉はよりゆっくりと収縮し、大腿四頭筋は女性においてより強く反応する。 これにより、PCBに不要な電圧が発生し、けがの原因となります。
- ホルモンの背景。 科学者は、エストロゲンおよびプロゲステロンホルモンのレベルに生物全体の靱帯装置の弾力性の依存性を確立しました。 ホルモンレベルが高ければ高いほど、十字靱帯の強さは弱くなります。 通常、彼らは破裂の危険なしに彼らの長さを4~5%増加させることができます。
傷害の分類と症候
ストレッチに加えられる力に応じて、CSの3度の損傷が区別される。
私の学位
微小亀裂によって特徴付けられる。 発生する 鋭い痛み 膝の関節の動きの制限と腫れは適度に表現されます。 関節の安定性は維持される。
II度。
COPの部分的な破裂。 微小破裂の症状は何度も繰り返され、些細な努力や厄介な腱の痛みを伴う繰り返しの外傷が起こる。 Microtraumasは単一の裂傷に合併し、その断面はしばしば断面において50%以上に達する。
III度。
完全な靭帯破裂。 それは顕著な痛み、膝関節の不安定性を顕在化させる。 かゆみは、関節症(膝関節の腔への出血)によって増加する。 被害者は負傷した脚に体の負担を負わせることはできませんが、時には動きの完全な制限があります。 膝蓋骨は病理学的に運動性がある。 人は外傷の間に膝の亀裂に気付く。
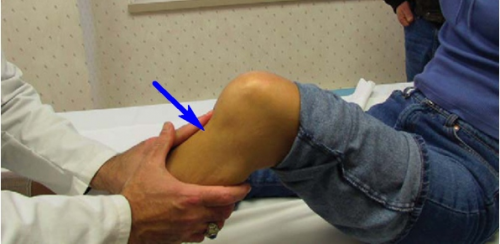
負傷の期間に応じて、以下があります:
- 新鮮な休憩(顕著な臨床像で傷害を受けた最初の日);
- 失明(衰弱症状を伴う外傷後3〜5週間);
- 慢性破裂(一定の膝の不安定性を特徴とする慢性期)。
十字靭帯の損傷は、内側半月板の損傷および外側靱帯の破裂と組み合わせることができる。 この3倍のダメージは「不運なトライアド」と呼ばれています。
診断
CS破裂の診断においては、以下が重要である:
- トラウマの存在とそれを得るための明確なメカニズム。 膝関節の不安定な状態の声明。 犠牲者は、膝関節に「喪失」、「不安定性」と記されています。 検査中の医師は、JerkaとLachmannをテストして、「前面引き出し」の症状の有無を確認します。
- 腫れや痛み(傷害の処方によります)。
- X線。 靭帯装置の損傷を明らかにしないが、他のものは除外する 考えられる原因 同様の症状(関節症、骨折、関節内の体の存在)。
- 磁気共鳴イメージング。 CSに対する損傷の程度を示し、他の不連続性、半月板傷害、軟骨病理などの存在を確認する。
- 関節鏡検査。 最も進んだ方法は、診断と治療の両方を組み合わせる方法です。
膝の怪我のための応急処置
- 脚の負荷を止めます。 寝る、松葉杖で動く。
- 固定化。 装具による膝の固定。
- 怪我した関節を冷やす(氷を入れた湯たんぽ、冷たい圧縮)。
- 非ステロイド系抗炎症薬(痛みや腫れを軽減する)。
十字靭帯傷害の治療
前十字靱帯の破裂は、手術の絶対的な指標として役立たない。 外科用プラスチックは、不安定な持続性しか示されていない。
保守的な治療
靱帯の微小骨折および部分的結紮において、健常な部分は関節を安定させる機能を担う。 治療に対する重大な禁忌があるため、慎重な治療方法を選択することができる。 場合によっては、壊れたPCBの一部が後部にはんだ付けされ、重大な負荷がかかっていない状態では、不安定性がなくなり、操作を必要としません。
慢性的な破裂の治療は、痛みを伴う脚の負荷を制限し、膝を履くことに減少する。 長期間の固定化および負荷の制限は、関節の硬直を引き起こし、損傷を受けた脚の筋肉損傷および軟骨の摩耗を引き起す可能性がある。
操作
不安定な膝の状態が安定している場合、通常、靱帯装置は再建される。 現在、CSの手術修復は関節鏡検査法によって行われている。 関節鏡下の外科手術はいくつかの段階で行われます:
- 故障診断;
- (ドナーが薄いと脛骨半腱様筋が多い)は、他の患者から移植靱帯を取る、または合成プロテーゼの選択。
- 大腿骨トンネルの形成(損傷した靱帯の取り付け点でチャネルが穿孔される);
- スクリュー(金属または生分解性)または特別な固定剤によるチャンネル内の移植片の固定。
術後のリハビリには、膝関節を固定する装具を装着することが含まれる。 関節可動性、身体運動、水泳、エクササイズバイク、理学療法の復旧のプロセスをスピードアップする。 通常、6ヵ月後、患者はストレスが増したスポーツに戻ります。
どこでもまた異なる状況下でも起こりうる外傷は、膝の十字靱帯の破裂である。 ほとんどの場合、そのような患者の損傷のために、手術室は移動生活を導く人々であり、アスリートである。 膝のすべての腱のすべての動きが参加して行われているほとんどの機能腱の間で、ほぼとして十字靱帯を断裂に最も影響を受けやすいです。
損傷の度合い
膝十字靭帯破裂は下腿の背面に向かう衝撃や力によって得られる折り曲げ位置に内側になりました。 外傷は、治療の手順に影響を与える腱との接合部での骨折を伴うことがある。 重度の傷害は、2つの横方向の腱および関節カプセルと組み合わせての両方十字靭帯を引き裂くされ、効果は関節の「緩み」と歩行時の足を使用することができないの外観に現れます。 靭帯の傷害の分類はこのように見える:
- 繊維の腱と微視的損傷のストレッチ伸長、不快感は、痛み、膝の赤み、いくつかの腫れ、可動性のわずかな制限で構成されています。
- 2度目には、多数の繊維の破裂、前述した症状のすべてがより鋭敏に現れ、関節は部分的に動いている。
- 三度は、突然の激しい痛みがあり、筋肉の完全な破裂によって特徴付けられる大きな血腫があり、腫れ、負傷者の足に頼っている、リラックスした状態での関節ことはできません。
健康診断を行う
外傷専門医は、負傷した四肢を検査し、病変の重症度に応じて、膝の上で手術が必要かどうかを決定する。 最初の研究は、膝関節の犠牲者および触診の調査を行うことにある。
第2段階は放射線診断であり、結果として横方向および直接投影のX線が生じる。 場合によっては、骨をよりよく見るために、コンピュータ断層撮影法が用いられる。 靭帯、筋肉の明確な視覚化は、磁気共鳴イメージングを見る。 この後、外傷の結果は高度の精度で決定される。
医師は患者を背中に置き、大腿の後ろを右手で覆うというLachmannテストを行います。 左手では、近位の脛部分は徐々に前方に引っ張られる。 十字筋の破壊の程度についての結論は、関節を前方へ伸ばす可能性とそれがどのように見えるかに基づいて行われます
無視された膝の傷害の症状
時々、被害を受けた患者は、歩行時の関節の挙動の変化に注意を払わない。 損傷の程度が軽い場合は、関節の不安定性が最終的には解消されます。 この症状を無視すると、中年および早期に関節の関節炎が発症する。 短時間の後、患者は、膝に隣接する組織の強い腫脹を有する医師に相談する。 腫れた膝は関節液から解放される。
前靭帯の破裂は、内部関節窩への凝血塊の進入を伴う、血管形成の発達をもたらす。 この健康への不注意の結果は、 深刻な痛み専門医に触診を行わせることはできません。
膝の前の十字靱帯の破裂
腱筋の機能は、関節を屈曲から反対方向に保護することである。 外傷は、人が脛でしっかりと足を固定したときの状況によって引き起こされますが、それは実行する必要があります。 この影響は間接的なタイプに起因するだけでなく、失敗したジャンプの後の着陸に起因する。 膝関節に対する間接的な行動は、ゲームスポーツにおける動きの結果である。
![]()
第二のタイプ - 直撃は、 - 被験者の故障または秋に適用した場合十字膝靭帯断裂が生じるような場合をいいます。 このような怪我を負うためには、ホッケーや野球などのスポーツが典型的です。 膝は重傷を負い、専門医によって治療される。 保守的な方法の使用は必ずしも肯定的な結果につながるとは限らず、措置を取った後にほとんどすべての患者が浮腫を起こし、痛みが増す。
十字後靭帯の傷害
この腱筋は前十字靭帯の後ろにある。 自然がバンドルを十分に保護しているので、ダメージはあまり観察されません。 後靭帯の破裂の原因は、膝または脛の前部である。 そのような影響は、事故、道路事故、スポーツ競技の場合に遭遇する。 後腱の破裂の疑いがある場合には、半側角(関節の後部)の作業状態が検査される。 50%以上の症例では、膝の十字靭帯の骨折および後破裂が併合される。 治療は2つの身体システムの修復によって複雑になる。
後靭帯の破裂の認知
特徴的な症状は、後ろの位置にある脛の小さな亜脱臼であり、X線ではっきりと見える。 この場合、超音波は問題の重症度を示さない。 患者は組織の腫脹を経験し、歩行時に関節の動きが不自然になり、膝の空虚感や不安定さが生じる。
背筋破裂の保守的治療
前十字腱とは異なり、後部の治療にはポジティブな力学があります。 膝の十字靱帯の修復には、大腿四頭筋の固定固定が必要であり、これは脚の動きの機能を果たす。 後靭帯に裂傷のみがある場合、患者は独立して基礎練習のセットを行い、リハビリを行う。
修復体操はシンプルですが、常に行われ、エクササイズは医師によって行われます。 それは、抗炎症薬、鎮痛剤、利尿薬で処方されています。
後靭帯の破裂を伴う手術的介入
外科的介入は、合成材料からの人工器官の移植によって、または移植片の導入によって決定される。 靭帯のステッチングは、この手順は無駄ではありません。 外科医は、付随する節の骨折または破裂が同時に起こった場合にのみ、負傷した膝と共に働く。 部分的な引き裂きまたは引き伸ばしが観察される場合、治療は外傷後のリハビリとして行われる。
後十字靱帯破裂の治療
ジョイントの内側領域から血栓を除去するために、血液サンプリングは注射によって行われる。 この手順の後に残りの可動性があることを確認し、半月板の破れを除き、キャストを付ける。
固定位置の脚は約1ヶ月です。 治療マッサージ、物理的な文化や理学療法、最後に膝の十字靭帯の破裂を治癒する。 リハビリには約3〜4ヶ月かかり、仕事の機会が回復しています。
関節の合併症のリスクがあるため、膝の手術は傷害の直後に行われません。 それらは、損傷が骨組織の分離および剥離を引き起こした場合にのみ、緊急の外科的介入に頼る。 次に、この部分をベース骨に取り付け、石膏を塗布する。

トラウマの場合の最初の行動
その人は伏せやすい位置に置かれています。 怪我をした脚は、病的な関節が身体の上にあるようにパッドで置かれる。 この状況は、問題の部位からの体液および血液の流出を引き起こす。 膝を冷やすにはどんな方法でも使用できますが、アイスパックを2時間使用するのが理想的です。
膝の十字靭帯の破裂がある場合、タイムリーな援助は、その後の合併症の発生を防止し、治療プロセスを容易にします。 医師の到着前に非専門家が診断することは非常に難しいので、破裂がなく、患者が引き伸ばされているとの示唆があれば、破裂に関してすべての予防措置を取る必要があります。
膝の怪我を素早く助けます
患者が膝を傷つけると、彼女は何をすべきですか? 挫傷後の最初の数分は、関節の作業能力の更なる修復において多くを解決する。 路上で怪我が発生した場合は、救急車を出し、到着前にまず腫れを抑えるための措置を取る。 患者は、例えばベンチのような丘の上に座って、病的な脚の下にあらゆる物体を置くようにして、手足ができるだけ高く配置されるようにする。
患者が傷ついている場合は、問題の部位に氷を塗ります。 氷がない場合はどうなりますか? 冷たいものが適しています:ガラスジャー、ボトル - 短い間隔で水で冷却する必要があります。 冷却は、血管の局所狭窄を生じ、浮腫、出血の広がりを減少させる。

予防措置では不十分であり、外傷はいつも予期せず発生するので、応急処置が主要な役割を果たします。 一部の人々はこれを重視しないで、打撲はなくなりますが、時には合併症が徐々に進行するために数年後に関節可動性の問題が始まります。
ニーキャップの治療
強い負傷の場合、蓄積した血液および液体を除去するために穿刺が行われる。 痛みを和らげるために、Analgin、Diclofenac、Dolaren、Ketanovなどの鎮痛薬が使用されています。 傷みから軟膏で関節を潤滑すると、気を散らす効果があります。 運動を完全に制限しない固定用支持包帯を適用すると、脆弱な関節を不必要な負荷から保護するのに役立ちます。
体操の応用
体のトレーニングとエクササイズは、十字靭帯の膝の破裂を完全に修復するのに役立ちます。 重度の病変の症状が合格し、回復の時期が始まります。 クラスの開始の前提条件は、 痛い感覚。 定期的に、1日2〜3回、すべての練習がそれぞれ10回行われます。 主な演習は以下のとおりです:
- 軽い傷害で作られた膝関節の伸筋および屈曲運動、しかし時期尚早に靭帯は破裂した後に荷重を受けない。
- 外傷後のリハビリテーションとして、股関節および足首筋肉の静的張力技術を用いて血行を増強し、血液循環を刺激する。
- 脚の筋肉を強化するには、足を左右に回します。
- 負傷後2週間、壁の近くの単純な半スクワットは、膝は前方を見て、背中はまっすぐです。
- 次の練習は、仔牛の筋肉を最大にするために靴下を持ち上げています。
![]()
- 怪我が負担で行われた後の3ヶ月目の練習、手の中の小さなダンベルを取る、踏み込みが低い位置で行われる、
- トレーニングは階段を歩くのが遅く、据え置きのバイクで練習することになります。
- 毎日の散歩をする、距離は健康状態に応じて個別に決定されます。
怪我は予期せず起こりますが、真剣に服用する必要があります。作業中の混雑やその他の問題のために、靭帯の捻挫や挫傷を無視することはできません。 誤った処置および不完全なリハビリテーションは、その後の年の関節の正常な機能にとって障害となり、高齢者の運動の制限を提供する。
ブラウザでJavaスクリプトを無効にしている場合、JavaScriptを有効にする必要があります。また、記事「十字靭帯の破裂と症状の症状」に関するすべての情報を取得できません。
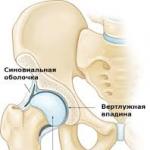
変形性関節症 肘関節 変性および退化性疾患であり、肘の正常な機能に違反している。 エピジェネシス症候群という名前で、さまざまな原因で発生します。 特徴的な特徴は、体積の減少 滑液これは摩擦の増加、関節間の間隔の減少、ならびに骨棘の成長に寄与する。 これは、痛みを引き起こし、移動性を制限します。
多くの人々、主に高齢者のためによく知られているのは関節痛です。 彼らは、栄養失調、低体力、ストレス、高い身体的ストレスおよび他の要因によって引き起こされる。 非常に頻繁に高齢者と少数の若者の関節炎があります 肩関節 - 軟骨、それに隣接する組織、および骨の深刻な変形を引き起こす慢性的な病気。 プログレッシブタイプで、何年も症状が現れず、その後急激に鋭くなることがあります。 最も一般的な徴候は、低温での長期滞在後の肩の痛みであり、大きな体重を有する物体を持ち上げた後のものである。
膝関節の骨軟骨症(解剖)は、変性退行型の疾患である。 主に若年時代の人に影響を及ぼします。ほとんどの場合、好都合な経過があり、患者の回復で終わります。