子宮筋腫に対してホルモン剤を服用することはできますか? 子宮筋腫に対するホルモン避妊薬とその効果。 副作用のない最高の経口避妊薬
マルガリータ・セルゲイヴナはこう尋ねます。
子宮筋腫に使用できる避妊薬は何ですか?
子宮筋腫のある女性は、次の避妊薬を使用することが推奨されます。
1.
コンドーム。
2.
ホルモン避妊薬;
3.
子宮内避妊器具 。
コンドーム。
コンドームは数少ないものの一つです 避妊方法事実上使用禁忌はありません( コンドームの素材または成分に対するアレルギーを除く)。 したがって、これ 避妊薬子宮筋腫のある女性の使用が推奨されます。コンドームの次の利点が強調されています。
- 特別な医師の処方箋は必要ありません。
- 安全に使用できます。
- 事実上副作用がありません。
- 使いやすい;
- 正しく使用すれば、望まない妊娠を確実に防ぎます。
- 性感染症から守ります。
ホルモン避妊薬。
ホルモン経口避妊薬は、女性ホルモンの合成類似体を含む効果的な避妊薬です( エストロゲンとプロゲスチン)。 さらに、これらの薬剤は子宮筋腫の予防薬としても使用されており、その使用により、サイズが 1.5 センチメートルまでの筋腫節の成長が遅くなり、成長が止まります。女性は毎日、できれば21日目の同じ時間に経口避妊薬を服用する必要があります。 パッケージに 21 錠が含まれる場合) または 28 ( パッケージに 28 錠が含まれる場合) 日々。 現在、ホルモン経口薬には、組成や用量が異なる多くの種類があります。 最適な薬を選択するには、女性は婦人科医に相談する必要があり、婦人科医は既存の病気に基づいて適切な薬を個別に選択します。
子宮内避妊器具。
この避妊具は、シャフトにホルモン( レボノルゲストレル)。 IUD に含まれるホルモンは子宮腔内で毎日生成され、局所的な効果を発揮します。ホルモン子宮内装置は予期せぬ妊娠を確実に防ぐだけでなく、子宮に作用して筋腫の治療効果もあります。 この避妊薬は子宮筋腫の発達を遅らせることができます。 ただし、子宮腔内に成長している粘膜下筋腫性結節が存在する場合、子宮内デバイスは禁忌です。
この避妊薬は次の病気の治療にも使用されます。
- 子宮内膜ポリープ。
子宮筋腫は婦人科領域で最も一般的な病気の 1 つです。 20 歳の少女でも、さまざまなサイズの線維腫性結節が検出されます。 したがって、この病状の存在下で避妊方法を選択する問題は重要です。 ホルモン避妊薬は、妊娠を防ぐという主な効果に加えて、子宮筋腫の成長と発達を抑えることができます。 このような避妊薬は子宮筋腫にどのように作用し、どのように正しく選択して使用するのでしょうか?
この記事を読む
子宮筋腫に対する避妊薬の利点
ホルモン避妊薬を定期的に使用すると、筋腫性リンパ節の成長速度が大幅に低下し、新しい筋腫性リンパ節の出現もある程度防止されることが証明されています。 さらに、女性はそれを背景にさまざまな病理学的状態を発症する可能性があります。 ホルモン避妊薬の服用は、これらのプロセスにプラスの効果をもたらします。 つまり、これらの薬を定期的に使用すると、次の症状の治療に役立ちます。
- そして出血。 OCを服用すると月経量が減少します。 ホルモンを正しく選択すれば、女性を再発性出血や貧血に対する外科的治療から救うこともできます。
- 子宮筋腫では、結節とともに他の同様の疾患が発生することがよくあります。 ホルモン剤はこれらの症状を同時に治療します。
- 経口避妊薬(および他の剤形 - パッチなど)の服用は、子宮筋腫と同様に性ホルモンの不均衡と密接に関係している乳腺症の女性にとって役立ちます。
- 月経痛と PMS の重症度は、正しく選択された OC によって軽減されます。
- 閉経周辺期にホルモン剤を服用すると、安定した閉経期への迅速な移行が促進され、この時期に特有の多くの問題の解決に役立ちます。
さらに、子宮筋腫のある女性の多くは、妊娠の病状(流産、発育不全など)のリスクが非常に高いため、妊娠を望んでいないことにも留意する必要があります。 そして、ホルモン避妊薬は、正しく服用すれば最大限の保護を提供します。
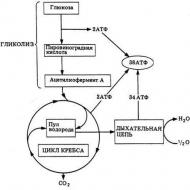
OK は子宮筋腫にどのように作用しますか?
子宮筋腫はホルモンによって決定される病気です。 また、一見すると気づきにくい違反であっても、徹底的に検査すればほとんどの場合発覚します。
原発性または続発性線維腫性結節は、発生の非常に初期段階であっても、性ホルモン、特にエストロゲン、ゲスターゲンおよびプロラクチンの作用に対して不十分な感受性を示すと考えられています。 子宮筋腫では、それらの受容体の数が変化し、それが子宮筋腫の成長をさらに刺激します。 リンパ節は、特にエストロゲンに対して異常に反応し、過剰な量は結合組織の増殖と腫瘍の肥厚に寄与します。 その結果、ホルモンレベルが正常化しても退行することができなくなります。
エストロゲンの過剰はゲスターゲンの欠乏をもたらし、これにより下垂体による LH および FSH (黄体形成ホルモンおよび卵胞刺激ホルモン) の周期的な産生がすでに妨害されています。 子宮筋腫の発生におけるプロラクチンの重要性についても議論の余地があります。
したがって、女性の子宮にリンパ節がある場合、LH と FSH の産生の増加と性ホルモンの不均衡が明確に検出されます。
経口避妊薬を服用することにより、女性は自分の体を大きく調整します。 OC の主な効果は、フィードバック原理に従って LH と FSH の生成が減少することによって実現されます。 これにより、ノードの成長が遅れ、ノードのサイズがわずかに減少することさえあります。
経口避妊薬と一緒に女性の体内に入る人工ホルモンは、筋腫結節の受容体に結合し、それによってエストロゲンとゲスターゲンを模倣すると考えられています。 しかし、これは子宮筋腫のさらなる成長を引き起こすものではありません。
子宮筋腫に最適な避妊薬は何ですか?
ホルモン避妊薬にはさまざまな組成と形態があります。 最も一般的なものは次のとおりです。
- 単相二成分(エストロゲンとゲスターゲンを含む)、
- ミニドリンク、
- プロゲスチン薬、
性腺刺激ホルモンのアゴニストとアンタゴニストも避妊効果をもたらしますが、治療目的で使用されます。 第一に、長期間(6〜12か月以上)服用することができないためです。 第二に、多くの副作用があります。
形状別に分類すると、最も人気のあるのはタブレットです。 ただし、次の種類のホルモン避妊法もあります。
- 膣リング(ノヴァリング)、
- 子宮内避妊器具 ()、
- 皮膚パッチ、
- 筋肉内注射。
どのような種類と形態の薬が特定の女性に適しているかは、徹底的な検査の後に専門家によってのみ決定できます。
小規模ノードの場合
予防目的や小さな結節の場合は、妊娠を防ぐために使用される従来の薬が適しています。 女の子の体質、性的発達の特徴、ホルモン状態を考慮して選択する必要があります。 ゲスターゲンのみを含み、使用禁忌が少ないミニピルの使用も効果的で安全です。
大きな結び目用
大きなリンパ節に対してホルモン剤を服用する場合、筋腫は消えないことを理解する必要があります。 およびその類似物などの本格的な手段を使用した場合にのみ、その後の外科的治療のために腫瘍のサイズをある程度縮小することができます。 従来のホルモン避妊薬は大きな効果をもたらしません。
また、大きな結節は子宮腔を変形させる可能性があります。 これにより、IUD (ホルモンを含む) の位置が間違ったり、移動したり、紛失したりする可能性があります。
この状況は女性に不快感(性交中などを含む痛み)を引き起こし、さらには IUD が抜け落ちる可能性があります。
子宮筋腫の避妊薬に関するビデオをご覧ください。
他の病態と合併した場合
子宮筋腫の発生は性ホルモンの産生と密接に関係しているため、この病気に伴って「双子」が発生します。 したがって、避妊薬の選択はこの事実を考慮して行う必要があります。 主な状況は次のとおりです。
| 病気 | 避妊法の選択 |
| 出血と貧血 | このような状況のほとんどにおける最適な解決策は、ゲスターゲン成分を備えた子宮内器具です。 それは5年間確立され、重要な結果をもたらし、多くの場合外科的治療を節約します。 |
| 子宮筋腫と子宮内膜症 | この場合、エストロゲン・プロゲスチン避妊薬と単成分避妊薬の両方を服用するのが効果的です。 状況によっては、性腺刺激ホルモンのアゴニストとアンタゴニストを使用する必要があります。 |
| びらんと筋腫 | 子宮頸部が健康になるまでは、ホルモンを含む子宮内器具 (ミレーナなど) を使用しないでください。 IUD の巻きひげは上皮の表面をさらに刺激し、病原性微生物も非常に簡単に吸着されます。 したがって、侵食領域のスパイラルを背景に、疾患の進行に寄与する炎症過程が常に存在します。 同じ理由で、膣リングを放棄する方がよいでしょう。 この場合、錠剤やパッチ、必要に応じて注射剤を優先する必要があります。 |
| 子宮内膜の病理 | 子宮筋腫による子宮内膜の病変を検出する場合、従来の経口避妊薬が常に役立つとは限りません。 したがって、ゲスターゲンを含む子宮内器具である長期型(デポプロベラなど)を使用することをお勧めします。 |
| 乳腺症 | 乳腺症や子宮筋腫の場合、錠剤の形態が理想的な選択肢となります。 これらは、乳腺の緊張によるすべての症状を軽減し、病気の進行を防ぐのに役立ちます。 |
若い女の子向け
年齢層を考慮すると、35〜30歳までは、錠剤や膣リングの形でエストロゲン - ゲスターゲン薬を使用する方が良いでしょう。 ミニピルも適しています。 原則として、この期間中はあらゆる手段に対する制限が最小限に抑えられます。
40年後
閉経が近づくと、女性の体性疾患や婦人科系の病状が増加することを考慮する必要があります。 したがって、非ホルモン避妊法または長期避妊法のいずれかを使用することが好ましい。 これらは、女性が閉経期をより穏やかに迎えるのに役立ちます。
ノードを削除した後
最新の技術により、女性は子宮を温存しながら筋腫性リンパ節を切除することができます。 このような治療の後、どのようにして自分自身を適切に保護するか、そしてホルモン剤の投与が可能かどうかという問題も生じます。
実際、後者の方が好ましいはずです。 これらは、新しいノードの形成を避けるのに役立ちます。 錠剤または注射可能なプロゲストーゲンを使用するのが最善ですが、ミニピルや通常の 2 成分経口避妊薬も適しています。 選ぶ際には、年齢、妊娠の予定の有無、他の病気などを考慮する必要があります。
子宮筋腫をホルモン避妊薬で治療することは可能ですか?
ホルモン避妊薬を定期的に使用すると、新しいノードの出現を防ぎ、古いノードの成長をある程度遅らせることができます。 しかし、この方法で形成を完全に取り除くことは不可能です。 以下の状況では、子宮筋腫の治療目的としてホルモン避妊薬が適応となります。
- 小規模ノードの場合。
- 月経中の失血量を減らすため。
- 付随する病状(子宮内膜の病状、乳腺症など)の存在下。
- ノードの外科的除去の準備段階として。
各女性の筋腫の治療は個別にアプローチする必要があります。 結局のところ、この病状は多くの要因の影響下で形成され、検査室でホルモン障害が確認された女性はわずか3分の2だけです。
子宮筋腫に対する避妊薬の使用に関する規則
用量計画は、それぞれの特定の場合に個別に設定されます。 最も正しい計画を確立できるのは医師だけです。 次のオプションが可能です。
- 7日間の休憩を挟んで21日間使用するのが一般的です(またはこの時点でダミーの錠剤も服用します)。 この計画では、パッチ(毎週交換)と膣リングを使用します。
- ホルモン剤の使用は第2段階のみ。 通常14日から28日程度です。
- 長期型の場合、注射は3週間に1回行われます。
- IUD は 5 年間の連続装着期間にわたって取り付けられます。
子宮筋腫の経口避妊薬を服用した場合に起こり得る合併症
薬を適切に選択したとしても、特に血液、神経系、その他の疾患にかかりやすい女性では合併症のリスクがあります。 したがって、処方時にはすべての禁忌を慎重に考慮する必要があります。 最も一般的な合併症には次のようなものがあります。
- 定期的かつ場合によっては破綻出血。 これは通常、最初の 2 ~ 3 か月の適応期間中に観察されます。
- 頭痛やさらには… それらが現れた場合は、薬の投与を中止する必要があります。 片頭痛の単一エピソードの病歴であっても、ホルモン避妊薬の使用は禁忌です。
- 血栓症と血栓塞栓症。 さまざまな心血管疾患を患っている女性は、特にこれらの疾患にかかりやすいです。 ホルモン避妊薬は血液粘度をわずかに上昇させるため、静脈、脳卒中、心臓発作などの問題を抱えたことがある人には禁忌です。
- 性的欲求の低下。 これは女性のホルモンプロファイルの変化によるものです。
- 体重がわずかに増加。 原則として、3〜5kg以下です。
- 胆道のジスキネジア、特に既存の疾患を背景としたもの。 これは吐き気や嘔吐などの形で現れます。
子宮筋腫に対するホルモン避妊薬は、特に若い女性において選択される手段です。これらの薬はリンパ節の成長速度を低下させ、新しいリンパ節の形成を防ぎ、また女性を付随する病気から解放することができます。 しかし、薬の選択は真剣に受け止め、有能な専門家と一緒に行う必要があります。
で我が国のよく知られた「独自性」により、避妊の問題が医師や国民の正当な注目を集めるようになったのは、ここ 10 年間のことです。 さまざまな年齢層やさまざまな病気がある場合に、特定の避妊方法を使用できるかどうかという疑問が生じました。
したがって、子宮筋腫は最も一般的な婦人科疾患の 1 つですが、この病気に苦しむ女性に受け入れられる避妊方法についてはまだ明確な考えはありません。
最近まで、筋腫患者の大多数は子宮の膣上切断を受けており、それ自体がこのグループの女性にとって「最も信頼できる避妊方法」と考えられていました。 多くの点で、この状況は、子宮筋腫はエストロゲン依存性の腫瘍であり、悪性化する可能性があるという当時の考え方と、この病気の早期診断の機会の欠如によるものでした。 現在、性的に活動的で妊娠を計画している女性において、より若い年齢で子宮筋腫と診断されることが増えており、これらの女性に提供される避妊法のリストから子宮摘出術を除外することが必要になっています。
子宮筋腫に関する最近の研究の結果、この病気の性質について別の見方をすることが可能になりました。 現代の考え方によれば、 子宮筋腫 - モノクローナル、ホルモン感受性増殖性 (形成)、表現型が変化した子宮筋層平滑筋細胞から構成されます。 結局のところ、h 人口におけるこの病気の発生頻度は70〜85%の範囲です。 - そのような指標は、解剖材料の徹底的な分析から得られました。 さまざまな症状が現れる子宮筋腫は、40 歳以上の女性の 30 ~ 35% に発生しますが、かなりの割合の女性ではこの病気は無症候性です。
子宮筋腫患者の腫瘍学的警戒の問題も再考されています。 子宮筋腫と正常な子宮筋腫における悪性腫瘍の可能性は同じであることが確立されています。つまり、子宮筋腫患者における平滑筋肉腫の形成の場合、その過程は筋腫の悪性化によるものではなく、新たに発生します。ノード。 さらに、平滑筋肉腫の発生率はわずか0.3%です。
子宮筋腫の前駆細胞がどのように発生したかに関係なく、その後の成長は多くの要因によって決定されます。 これらには、特に、高移動度グループタンパク質のファミリーに属する遺伝子の調節不全、さまざまな成長因子のバランスとその自己分泌および傍分泌調節の障害、局所酵素系の機能不全、結合組織の合成と分解の調節不全が含まれます。 。 私たちの研究結果によると、 子宮筋腫の成長を開始および/またはサポートする誘発因子には以下のものがあります。 :感染、子宮内膜および/または子宮筋層への外傷性影響(侵襲的医療介入の結果として)、および子宮内膜症。 明らかに、リストされたトリガー要因は 1 つのプロセスの一部です。
子宮筋腫の発症におけるさまざまな性ホルモンの役割についての理解も大きく変わりました。 以前、筋腫性結節の成長を維持する主な役割はエストロゲンによるものだと考えられていましたが、現在では、筋腫の成長は主にプロゲステロンによって刺激され、エストロゲンは補助的な役割しか果たしていないことが証明されています。
現在では、子宮筋腫患者のほとんどの場合、薬物療法や臓器温存外科的治療に頼ることができるよう十分なデータが蓄積されています。 子宮筋腫を患いながら「昔ながらの」子宮摘出術を受けていない女性、つまり薬物による臨床的に重要でないサイズまでのリンパ節縮小術や保存的子宮筋腫切除術を受けた女性の数が年々増加しています。 このグループの女性にとって、避妊方法の選択という問題は非常に重要です。
不妊手術、バリア法、カレンダー法、性交中断 - 原則として、これらすべての避妊法が子宮筋腫患者に受け入れられることは明らかです。 だからこそ、ここではホルモン剤の使用などの問題の側面についてさらに詳しく説明します。
経口避妊薬 最も一般的なホルモン避妊法の 1 つは、経口避妊薬 (OC) です。 大規模な女性グループを対象とした研究によると、次のことが示されました。 経口避妊薬の長期使用は子宮筋腫の発症リスクを軽減します
。 特に、OCを5年間服用すると、子宮筋腫の発症リスクが17%減少し、10年間服用すると31%減少します。 子宮筋腫のある女性843名と対照群の女性1557名を対象とした、より差別化された統計研究では、OCの継続使用期間が長くなるにつれて、子宮筋腫の発症リスクが低下することが判明した。 著者らは、OCが子宮筋腫の発症を防ぐメカニズムはプロゲスチン成分に関連している可能性が最も高いと仮説を立てた。
OC のゲスターゲン成分の種類と量も、子宮筋腫の発症リスクに対する避妊薬の複雑な影響に影響します。 第 3 世代のゲスターゲンの代表的なものの 1 つであるデソゲストレルの免疫組織化学的研究により、プロゲステロン受容体に対してブロック効果を持つその能力が明らかになりました。これはおそらく、OC が予防効果を持つメカニズムを説明するものと考えられます。子宮筋腫の成長を刺激する主なホルモン。
経口避妊薬の服用には予防効果があるだけではありません。 女性が子宮筋腫を患っている場合、特にデソゲストレルまたはその他の第 3 世代ゲスターゲンを含む OC は、プロゲステロン受容体の競合阻害により、筋腫性リンパ節のサイズを安定させることができます。 ただし、筋腫性リンパ節の成長は、OC の摂取によって常に効果的に安定化されるわけではありません。 私たちの研究で明らかになったように、OC の安定化効果は直径 1.5 cm までの筋腫性結節にまで及び、より大きな結節に対する OC の処方は、プラスの効果とマイナスの効果 (筋腫の成長) の両方をもたらす可能性があります。 どうやら、これは、小さな筋腫性リンパ節では主な病理学的悪循環(局所酵素システム、結合組織の自律的生成)がまだ完全に形成されていないため、そのようなリンパ節の成長は外因性の影響によって制御されているという事実によるものです。ゲスターゲン OK は、子宮筋腫の治療に使用される他の薬剤 (GnRH アゴニスト、ミフェプリストンなど) と比較して「弱い」ものです。
したがって、経口避妊薬を長期間使用すると、子宮筋腫の発症リスクが大幅に減少します。 子宮筋腫患者による OC の使用は区別されるべきです。 筋腫結節のサイズが直径 1.5 cm を超えない場合、OC(特に第三世代ゲスターゲンを含むもの)の投与は禁忌ではないだけでなく、筋腫のさらなる成長を防ぐ最も効果的な手段の 1 つです。 リンパ節のサイズが大きい場合、そのような患者は薬物療法によりリンパ節のサイズを可能な限り縮小する必要があります。 将来的には、そのような女性も OC を使用できるようになり、避妊効果に加えて子宮筋腫の再発予防にもなるでしょう。 保存的筋腫切除術が避けられない場合、女性は筋腫結節を除去した後に OC を使用できます。これにより、確実な避妊と再発の予防も可能になります。 言い換えれば、経口避妊薬は、結節が小さい女性にも可能であり、適応さえあります。 大きな子宮筋腫がある場合は、経口避妊薬の使用も可能であり、その使用が指示されますが、それは治療後に限られます。
子宮内器具 子宮内避妊具は、特に高齢層において一般的な避妊方法です。 子宮内避妊法には、銅 IUD、プロゲステロン放出子宮内システム、およびレボノルゲストレル放出子宮内システムの 3 つのタイプがあります。
銅スパイラル 世界で最も普及しています。 作用機序は、銅の殺精子活性と、受精とニド形成のプロセスを妨害する異物に対する子宮内膜の反応に関連しています。 このタイプの IUD の唯一の目的は避妊です。
このようなスパイラルは、子宮筋腫が子宮腔を変形させない場合、子宮筋腫を持つ女性が使用できます。 このタイプの IUD の使用は避妊効果のみを提供しますが、IUD を取り付ける前に女性が十分に除染されていない場合、炎症過程を発症する可能性が高く、筋腫の増殖につながることを覚えておく必要があります。ノード。
プロゲステロン放出システム 主に、頸管粘液の性質と異物に対する子宮内膜の反応を変化させることによって避妊効果をもたらします。 使用期間は 12 か月に制限されています。 子宮筋腫の病因におけるプロゲステロンの役割を考慮すると、筋腫患者におけるこのようなコイルの使用は禁忌です。
子宮内 レボノルゲストレル放出システム (ミレーナ) は、レボノルゲストレルを含む容器を含むポリエチレン製の T 字型システムです。 この容器は特殊な膜でコーティングされており、1 日あたり 20 mcg のレボノルゲストレルを継続的に制御放出します。 ミレーナを使用した場合の避妊効果の持続期間は5年です。
他の子宮内避妊薬とは異なり、ミレーナには避妊以外の効果も数多くあります。 ミレーナの使用により、月経の量と期間が減少し、場合によっては稀発月経や無月経が起こります。 この効果が、子宮筋腫や子宮腺筋症に伴う月経出血の患者に対するミレーナの使用の基礎となりました。 月経出血を伴う子宮筋腫や子宮腺筋症を患う多数の女性を含む一連の研究の結果、ミレーナの導入により月経機能が正常化し、月経量と期間が大幅に減少することが確実に示されました。月経が始まると、20 ~ 25% のケースで無月経が発生し、ヘモグロビン レベルが増加して正常に戻ります。 ミレーナの使用により、筋腫リンパ節のサイズの増加は見られません。つまり、筋腫リンパ節の安定化が観察されます。 そしてこの場合、筋腫性リンパ節のサイズが小さいほど、ミレーナの安定化効果はより顕著になります。
さらに、ミレーナの導入は、子宮筋腫の薬物治療または臓器温存外科治療後の筋腫性リンパ節の増殖および正常な月経量および期間の再発を防止する効果的な手段です。
子宮筋腫のあるすべての患者は、リンパ節の大きさに関係なく、適切な治療を受ける必要があることは明らかです。 現代の状況において「監視する、成長したら切り取る」という立場は犯罪です。 治療が完了した後にのみ、避妊方法の選択を決定する必要があります。 例外は小さな筋腫性リンパ節で、上で述べたように、経口避妊薬を服用している間は安定します。 したがって、子宮筋腫患者における避妊法の選択は、一般に、どちらかの方法の好みだけでなく、子宮筋腫の再発を防ぐ必要性によっても決まります。つまり、最新のゲスターゲンを含む経口避妊薬を優先する必要があります。そして子宮内レボノルゲストレル放出システム。 女性が経口避妊薬を長く服用するほど、子宮筋腫を発症するリスクが低くなるということにも注意する必要があります。
局所療法 上記のすべての避妊薬を使用する場合は、その使用に対するすべての禁忌を考慮する必要があります。 使用に禁忌があるためにリストに記載されている薬剤のいずれも使用できない場合は、国内の薬剤を含む現地の薬剤の使用を推奨できます。 コントラセプチンT
。 硫酸ヒドロキシキノリン、ホウ酸、タンニンが含まれています。 タンニンは粘液タンパク質を凝固させて保護膜を形成させ、精液が膣粘膜に接触するのを防ぎます。 硫酸ヒドロキシキノリンには殺精子作用があります。 ホウ酸は酸性の膣環境を作り出し、精子の生存にとって好ましくありません。 また、ヒドロキシキノリン硫酸塩とホウ酸には防腐効果があります。
1. ロス R.K.、パイク M.C.、ヴェシー M.P. 他 Br. 医学。 J. 1986
3. キアファリーノ F、パラッツィーニ F、ラ ヴェッキア C、他。 Br. J Obstet Gynaecol 1999; 106:857-860
子宮筋腫の保存的治療に使用されるすべての薬剤の中でも、複合経口避妊薬 (COC) は特別な注目に値します。 経口避妊薬は、女性を望まない妊娠から守り、腫瘍の成長を安定させるという 2 つの機能を同時に実行します。 生殖初期にはホルモン剤の使用が正当化されます。 特別な適応症の場合、COC は思春期中だけでなく、閉経予定日の数年前にも処方できます。
子宮筋腫用の避妊薬は、標準的な計画または長期計画に従って、3~6 か月またはそれ以上の期間使用されます。 どちらを選択するかは、女性の年齢と生殖状態、筋腫性結節の状態によって異なります。 特定の状況では、経口避妊薬は単独療法としてだけでなく、子宮の過形成プロセスを治療する方法の 1 つとしても使用できます。
COC とは何ですか?またその仕組みは何ですか?
混合経口避妊薬は、望まない妊娠を防ぐための現代的で効果的かつ比較的安全な方法です。 今日、COC は若い女性にとって最良の避妊方法として認識されています。 経口避妊薬のパール指数は 0.1 ~ 0.9 で、これは非常に優れた指標です。 避妊のみがより効果的ですが、卵管結紮とは異なり、COC は可逆的な避妊法です。 女性はいつでも薬を中止し、子供を妊娠する計画を立てることができます。

併用経口避妊薬は、最も効果的で安全な避妊手段の 1 つです。
メモについて
パール指数は、特定の避妊方法の有効性 (または、選択した避妊方法を使用して妊娠した 100 人中の女性の数) の指標です。 指数が低いほど、避妊薬の信頼性が高くなります。
すべての複合経口避妊薬には、エストロゲンとプロゲステロンという 2 つのホルモンが含まれています。 ほとんどすべての薬では、同じ物質であるエチニルエストラジオール(その合成類似体)がエストロゲンとして作用します。 新製品には天然エストロゲンが含まれており、これらの避妊薬を根本的に異なるレベルに引き上げます。
経口避妊薬の 2 番目の必須要素であるプロゲステロンは異なる場合があります。 特定の物質に応じて、経口避妊薬の特性は変わります。 子宮筋腫のある女性に COC を選択する場合、プロゲステロンが基本的に重要です。すべての避妊薬がこの病状に適しているわけではありません。

経口避妊薬を併用した子宮筋腫の治療では、プロゲステロンが重要な役割を果たします。
COC の動作は、次の 3 つのメカニズムに基づいています。
- ゴナドトロピン放出因子、FSH、LHの産生を阻害することによる排卵の抑制。 この場合、卵胞は成熟せず、卵子は卵巣から出ず、受精は物理的に不可能になります。
- 子宮頸管の粘液が肥厚し、精子が子宮腔に侵入するのを妨げます。
- 子宮内膜活動の抑制は、妊娠が起こった場合の緊急メカニズムです。 この場合、胎児は子宮壁に着床できず、流産が発生します。
知っておくことが重要です
COC を正しく定期的に使用すると、ほぼ 100% のケースで排卵がブロックされ、緊急に妊娠を中絶する必要はありません。
子宮筋腫に対する経口避妊薬の使用
子宮筋腫は、子宮の筋肉層の良性腫瘍です。 、COCを含む。 子宮筋腫用の経口避妊薬は 2 つの機能を果たします。
- 避妊。 COC の使用は、性的パートナーが 1 人で今後数か月以内に子供を妊娠する予定のない 35 歳未満の女性に対して正当化されます。 経口避妊薬の使用は35歳を過ぎると可能になりますが、非喫煙者の女性に限り、また重度の慢性生殖器外病変(主に心臓や血管)がない場合に限られます。
- 筋腫の成長の安定化および/または結節のサイズの縮小。 この効果は、腫瘍の発症における主要な関係を抑制することによって達成されます。 これについては以前の記事で書きました。

COC の機能の 1 つは、良性腫瘍に治療効果をもたらすことです。
女性が経口避妊薬を飲み始めるとどうなりますか? 一定量のホルモン(エストロゲンとプロゲステロン)が毎日彼女の体に入ります。 外因性ホルモンの影響下で、視床下部と下垂体の働きが変化し、卵巣内の卵胞の成熟が停止します。 排卵がブロックされ、月経周期が単調になります。 COC を服用している間は、女性の体内のホルモンレベルが安定して維持され、必要な治療効果が得られます。
知っておくことが重要です
自分自身のプロゲステロンをブロックすることは、子宮筋腫の治療において決定的に重要です。 標的細胞上の受容体は内因性ホルモンを認識しなくなり、これにより子宮組織の増殖活性が低下し、望ましい治療効果が得られるようになります。
避妊薬を使用した場合に期待される影響:
- 筋腫性結節のサイズの縮小および/または安定化。
- 子宮筋層および子宮内膜の増殖活性の低下(最後の点により、子宮内膜症を含む他の婦人科疾患の治療に COC を使用できるようになります)。
- 病気の再発の予防(外科的治療後を含む)。
- 月経周期の回復。
- 子宮出血の除去;
- 女性の全身状態を改善します。

避妊薬を使用すると、再発する子宮出血をなくすことができます。
医師からのレビューは、避妊薬の使用が不快な問題を排除し、かなり良い効果を達成できることを明確に示しています。 この問題に関しては、多くの興味深い研究が行われており、そのほとんどで、子宮筋腫のある女性に COC を使用することの妥当性が確認されています。 したがって、2002 年に、経口避妊薬を 5 年間服用すると、子宮筋腫の発症リスクが 17% 減少することが証明されました。 COCを10年間使用した女性のグループでは、発生率が31%減少しました。
経口避妊薬は子宮筋腫を完全に取り除くものではないことを覚えておくことが重要です。ホルモン剤は子宮筋腫を縮小させますが、これは病気が永久に消えるわけではありません。 特定の条件下では、子宮筋腫が再び増殖し始め、すべての特徴的な臨床症状が現れることがあります。
メモについて
COCを服用した女性からのレビューによると、ほとんどの場合、結節は消失し、超音波では検出されませんが、薬の中止後に病気が再発することがよくあります。 これは経口避妊薬が役に立たなかったということですか? 全くない。 併用経口避妊薬は時間退行療法として分類されます。 COC を服用している間、筋腫は減少するか成長が止まりますが、これはこの治療計画で得られる最大値です。 奇跡を期待する必要はありません。 子宮の根本的な除去(「臓器なし - 問題なし」の原則に従って)のみが、腫瘍の成長または新しいリンパ節の出現の可能性を完全に排除します。

統計により、経口避妊薬の併用後に筋腫性リンパ節が減少するという事実が確認されています。
COCを摂取するメリット
なぜ婦人科医は子宮筋腫に経口避妊薬を処方するのでしょうか? 医師によれば、COC を使用すると、患者のリスクを最小限に抑えながら最適な結果を得ることができます。 避妊薬の利点は次のとおりです。
- 抗増殖効果: 子宮組織の増殖を防ぎます。
- 信頼性の高い避妊: 治療期間全体を通じて望まない妊娠を防ぎます。
- 中絶をなくすことは、患者にとっても利益になります。 妊娠中絶が子宮筋腫発症の危険因子の 1 つであることが知られています。
- 良好な忍容性(最新の薬を使用し、それらを適切に選択した場合)。 この点は、女性が通常、医師の推奨するレジメンに従って COC を服用し、(子宮筋腫の治療に使用される他のホルモン剤と比較して)治療を拒否する可能性が低いことも決定します。
- 使いやすさ: 1 日 1 錠服用するだけです。
- 比較的安全性: ゴナドトロピン放出ホルモン アゴニストや他の子宮筋腫治療薬と比較して、COC は望ましくない副作用を引き起こす可能性が低くなります。

専門家は、治療中の望まない妊娠の発生を防ぐためなど、良性新生物の治療のために COC を処方します。
経口避妊薬は完璧ではありません。そうでない場合、婦人科医は躊躇せずにすべての患者に経口避妊薬を処方するでしょう。 経口避妊薬にはいくつかの欠点もあります。
- 毎日まったく同じ時間に薬を服用する必要がある。
- 個人の不寛容を発症する可能性。
- 適応期間は使用開始から最初の 3 か月であり、この期間にほとんどの女性は吐き気、乳房の圧痛、性欲の低下などの症状が現れます。
- 副作用や重篤な合併症のリスク。
- 禁煙(特に 35 歳以上の女性)。
COCに関する婦人科医の意見は明らかです。子宮筋腫の場合、これらの薬は特定の適応症に対してのみ、患者の完全な検査後にのみ処方できます。 ホルモン剤の自己投与は、生殖器系に影響を与えるなどの深刻な健康上の問題を引き起こす可能性があります。
子宮筋腫に対するホルモン剤の使用の適応
以下の状況では、避妊薬の処方が正当化されます。
- 合併症がないこと:腫瘍壊死、椎弓根捻転、および外科的治療を必要とするその他の状態。
- 女性の年齢は35歳まで。

子宮筋腫の治療のためにホルモン剤を処方するときは、患者の年齢を考慮する必要があります。 35歳以下の若い女性でプラスの効果が認められました。
COC を使用する際には、考慮すべき重要な側面がいくつかあります。 結節のサイズが最大1.5 cmの場合、この段階では腫瘍はまだホルモン療法によく反応するため、子宮筋腫を経口避妊薬で治療する価値があるという意見があります。 しかし、最新の研究によると、直径2cmまでの子宮筋腫は原則として特別な治療は必要ないそうです。 このような結節は通常、女性を悩ませず、臨床症状を伴わず、頻繁に発生します。
メモについて
COC またはその他のホルモン剤を処方するかどうかは、女性ごとに個別に決定されます。 ただし、これが治療計画の選択を決定する唯一の基準ではありません。
子宮筋腫の直径が 2.5 cm 以上の場合、経口避妊薬の使用は正当化されません。この段階では、腫瘍は必ずしもホルモン療法に適しているとは限らず、治療にはより深刻な薬が使用されます。
応用図
COC は通常、第一選択薬です。 経口避妊薬は、多くの場合、第一選択の治療として 35 歳未満の女性に処方されます。 35〜40歳の場合、経口避妊薬は慎重に使用され、徹底的な検査の後にのみ使用されます。 生殖後期では、既存の慢性病状を背景に合併症を発症する可能性が高くなります。 多くの病気は、40 歳以上の女性に対する COC の使用が禁忌となる可能性があります。

原則として、子宮筋腫のある40歳以上の女性には、慢性病状による合併症の可能性があるため、併用経口避妊薬は処方されません。
子宮筋腫に COC を使用するには、いくつかのオプションがあります。
- 薬物治療の唯一の方法として。 サイズが 2.5 cm までで、臨床症状が最小限の新たに診断された子宮筋腫に適用されます。
- ゴナドトロピン放出ホルモン作動薬による6か月の治療後。 強力な薬を使用すると、子宮筋腫のサイズが小さくなり、女性の健康状態が改善されます。 経口避妊薬は腫瘍を安定した状態に維持するのに役立ちます。
- 出産後、授乳完了後。 この場合、COC は子宮筋腫の治療手段として機能するだけでなく、計画外の妊娠を避けるのにも役立ちます(推奨される妊娠間隔は少なくとも 2 年です)。
- その後、ノードの成長を安定させ、再発を防ぎます。
経口避妊薬は、次のいずれかの処方に従って処方されます。
- 21+7 – 21日間薬を服用し、その後7日間の休憩を取る。
- 24+4 – 1 パッケージあたり 28 錠を含む COC の場合。 女性は薬の服用を休まなかった。 プラセボ錠剤(パッケージの最後の 4 個)を使用すると月経が起こります。
- 63+7 – COC を 3 か月間継続して使用し、その後 7 日間休憩します。
7 日間の休暇中に、女性は月経のような出血を経験するはずです。 通常、COCの中止後2〜3日で始まり、最大3〜5日間続きます。 新しいパッケージの錠剤は、たとえ月経が終了していなくても、8日目に厳密に服用する必要があります。
COC を長期間使用すると、月経間出血が発生することがあります。 この状況が繰り返される場合は、標準の 21+7 レジメンに切り替える必要があります。
メモについて
7 日間の休暇中に月経のような分泌物が存在しない場合は、妊娠を示している可能性があります。 hCG検査または献血を行って医師に相談する必要があります。

COC の服用をお休みしている間に月経が来ない場合は、妊娠を確認または否定するためにヒト絨毛性ゴナドトロピン (hCG) の血液検査を実施する必要があります。
副作用
最初の 3 か月間で、女性の体は新しい薬に適応します。 この期間中、次のような不快な症状が現れることがあります。
- 吐き気;
- 乳房の張り;
- 性的欲求の低下。
- 気分のむら。
2 ~ 3 か月以内に、これらの症状はすべて消え、女性の体はホルモン剤に適応するはずです。 望ましくない症状が続く場合は、避妊薬の変更を検討する必要があります。
COC の服用中に、次の副作用が発生する可能性があります。
- うつ病と気分の落ち込み。
- 片頭痛;
- 吐き気と嘔吐。
- 乳腺の痛み;
- 血圧の上昇。
- コンタクトレンズに対する不耐性。
- 静脈瘤の悪化;
- 月経間の出血。
- 血栓症と血栓塞栓症。
望ましくない症状が現れた場合は、医師に相談する必要があります。 重篤な合併症(主に血栓症)が発生した場合は、直ちに薬の服用を中止する必要があります。

COC を服用すると、頭痛が副作用として現れることがあります。 薬を服用してから 3 か月後、体が薬に適応しても痛みが治まらない場合は、医師に相談して別の治療法を選択する必要があります。
禁忌
婦人科医は、次の症状に対して経口避妊薬を処方しません。
- 静脈血栓症の高リスクに関連する疾患:先天性血栓増加症、脳卒中、心臓発作、動脈性高血圧症(血圧160/100mmHg以上)、心臓弁の病状、合併症を伴う糖尿病など。
- 血栓症および血栓塞栓症の病歴;
- 重度の肝臓病変;
- 乳腺および生殖器の悪性腫瘍(またはその疑い)。
- 妊娠と授乳;
- 35歳を過ぎてからの喫煙。
婦人科医の意見は明らかです。子宮筋腫の避妊薬は、禁忌がなく、潜在的な利益が潜在的な害を上回る場合にのみ処方できます。 35 歳以上の女性が COC を使用する場合は、すべてのリスクを慎重に評価する必要があります。 禁忌がある場合、または合併症が発生した場合は、他の薬剤が使用されます。
子宮筋腫の治療に使用される避妊薬のレビュー
この病状の治療に使用される一般的な薬のリストには、次の薬が含まれます。
- クレア。
- ノヴィネット。
- リンディネット;
- ヤリナ;
- ジェス。
- ミディアナ;
- レギュロン;
- シルエット;
- リゲビドン。
- マーベロン。
- ゾーリら。
子宮筋腫に最適な経口避妊薬は何ですか? 婦人科医は主に強力なプロゲステロンを含む薬(レボノルゲストレル、ゲストデン、またはデソゲストレル)を処方します。 子宮組織の増殖を阻害し、それによって筋腫性結節の成長を防ぐのはこれらの薬剤です。 弱いゲスターゲンはこの機能に対処できないため、その使用は正当化されません。

写真は、子宮筋腫の治療で最もよく使用される併用型経口避妊薬の一部を示しています。
近年、抗アンドロゲン作用を持つ他のゲスターゲンの使用も有望であると認識されています。 これは主にジエノゲストと、新世代のゲスタゲンであるドロスピレノンです。 後者には抗ミネラルコルチコイド作用があり、そのため忍容性が高く、COC服用中の急激な体重増加を恐れる女性にとって最適の薬剤となっています。
子宮筋腫の治療に使用される避妊薬の詳細な特徴を表に示します。
| 薬剤名 | エストロゲンとその投与量 | プロゲステロンとその投与量 | 特別な指示 |
| クレア | 吉草酸エストラジオール、20 mcg | ジエノゲスト、2mg | 天然エストロゲンを含む薬剤。 高い避妊効果を維持しながら、可能な限り自然に近いサイクルを提供します |
| ゾーイリー | エストラジオール半水和物、1.55 mg | 酢酸ノメゲストロール、2.5 mg | |
| ヤリナ/ミディアナ | エチニルエストラジオール、30 mcg | ドロスピレノン、3mg | 付随する乳腺症、高アンドロゲン症、他の COC による体重増加に推奨 |
| ジェス | エチニルエストラジオール、20 mcg | ドロスピレノン、3mg | エストロゲン含量が低いヤリナ類似品 |
| レギュロン・マーベロン | エチニルエストラジオール、30 mcg | デソゲストレル、150 mcg | 子宮筋腫と子宮内膜症の組み合わせに最適な選択肢 |
| ノヴィネット | エチニルエストラジオール、20 mcg | デソゲストレル、150 mcg | エストロゲン含有量が低いレギュロン類似体 |
| リンディネット 30/20 | エチニルエストラジオール、30 または 20 mcg | ゲストデン、75 mcg | 他の過形成過程を背景とした子宮筋腫の治療に適した選択肢 |
| シルエット | エチニルエストラジオール、30 mcg | ジエノゲスト、2mg | 子宮筋腫(子宮の機能不全出血)による月経不順に適応されます。 |
| エチニルエストラジオール、20 mcg | ジエノゲスト、2mg | エストロゲン含有量が低いアナログシルエット | |
| リゲビドン / ミクロギノン | エチニルエストラジオール、30 mcg | レボノルゲストレル、150 mcg | 機能不全性子宮出血、重度の月経前症候群に推奨 |
重要な側面:

COC に関する婦人科医の意見は明らかです。子宮筋腫に対して避妊薬を使用することはできますが、それは適応症があり、その薬の忍容性が良好な場合に限ります。 錠剤はサイクルの初日に開始され、その後は医師の処方に従って服用されます。 経口避妊薬を長期間使用する場合は、毎年医師の診察を受け、最小限の検査(鏡での検査、腫瘍細胞学のための塗抹標本、超音波検査)を受けることをお勧めします。 経口避妊薬は、外科的介入を行わずに子宮筋腫の不快な症状を取り除き、リンパ節の成長を安定させる良い方法です。
薬による子宮筋腫の治療に関する興味深いビデオ
避妊薬による治療を受けるべきではないのはどのような場合ですか?
すべての女性は、専門医に連絡するとき、ホルモン剤による治療を提案された場合の副作用を恐れています。 もちろん、これらの薬は体の状態に悪影響を与える可能性がありますが、正しく使用すれば副作用がなく、望ましい効果のみを得ることができます。 これはまさに子宮筋腫でホルモン治療が始まると起こることです。 なぜこのアプローチが医師によって使用されるのかを理解するには、教育とは何か、そしてそれがホルモンレベルにどのように依存するかを理解する必要があります。
病理の特徴とその原因
子宮筋腫は、臓器の層に位置する良性の形成物です。 この場合、粘膜層と筋肉層の両方が影響を受けます。 ノードが正確にどこに位置するかに応じて、1 つまたは別の形式の病気が検出されます。
病状の主な原因はホルモンレベルの違反です。 誘発要因には次のようなものがあります。
- 生殖器の手術
- 中絶
- 合併症を伴う出産
- 閉経とそれに伴うホルモンプロセスの混乱。
さらに、この病気は体重増加、糖尿病、エストロゲンレベルの低下などの女性で検出されることが多いことに注意してください。 すべての女性は、頻繁なストレス、偏った食事、特に脂肪や炭水化物の摂取量の増加、骨盤臓器の慢性病状が子宮筋腫の成長を引き起こす可能性があることを知っておく必要があります。
病気の経過の特徴
子宮筋腫の考えられる原因をすべて特定すると、ホルモンが最初の治療法である理由が明らかになります。 病理の経過は長期間隠蔽される可能性があることに注意することが重要です。 そのため、ほとんどの場合、腫瘍は予防検査中に検出されます。 同時に、出血、下腹部の痛み、妊娠の問題を経験する女性もいます。 ここでは、ホルモン剤などの薬剤について特に詳しく説明する必要があります。
腫瘍が存在すると、妊娠に問題が生じる可能性があります。 これは、ノードが子宮の隅に位置し、受精卵の前進を妨げる場合に特に当てはまります。 たとえ妊娠したとしても、そのリンパ節が胎盤の付着を妨げたり、早産を引き起こしたりするリスクが依然としてあります。 したがって、女性が健康な子供を出産し、妊娠するためには、ノードのサイズを小さくするために可能な限りすべてのことを行う必要があります。 このためホルモン剤が処方されるのです。
ホルモンは必要ですか?

子宮筋腫を持つほぼすべての患者はホルモン治療を処方されていますが、これは偶然ではありません。 病状の主な原因はホルモンレベルの違反です;ノードの縮小を達成するには、まずこのプロセスを正常化する必要があります。 この場合、ジェス、ダイアン 35、ヤリナ、レギビドンなどのさまざまな薬剤を使用できます。 しかしそれでも、医師は特に子宮筋腫に対してレギュロンを処方することが多いです。 これはエチニルエストラジオールとデソゲストレルを含む単一の薬剤です。 有効成分への曝露の結果として、下垂体の性腺刺激ホルモンの機能が抑制され、FSHとLHのレベルが低下しますが、最も重要なことは、服用すると排卵が排除され、したがって妊娠が不可能になるということです。子宮筋腫の治療中に非常に重要です。
同時に、女性はホルモン避妊薬などの薬の必要性を必ずしも理解しているわけではありません。 妊娠の予防に加えて、Logest、Regividon、およびその他の錠剤は月経前の症状に関連する疾患にも使用されます。 これらは、子宮筋腫の存在下で観察される非周期性月経に関連する機能障害にも使用できます。
薬を服用する際の特徴
医師がレギュロンを使用した子宮筋腫の現代薬物治療を処方した場合は、レギュロンの正確な使用方法を尋ねる必要があります。 他のレジメンが選択されていない場合は、月経の 1 日目または 5 日目から錠剤の服用を開始する必要があります。 次に、薬を3週間服用し、その後7日間の休薬が始まり、その間に月経のような出血が現れます。 この時点までに別の薬を使用してホルモン療法を行っていた場合は、上記と同じ方法で錠剤の服用を開始します。
同時に、これはまさに女性用の経口避妊薬が妊娠を防ぐ目的で使用される場合の用法とまったく同じです。 教育を扱う場合、個人の特性に基づいて異なる使用方法が選択されます。 ただし、標準的な治療法を使用する場合でも、ホルモン剤の摂取が筋腫の成長に影響を与える可能性があるかどうかを医師に尋ねる必要があります。
もちろん、子宮筋腫などの病気をホルモンで取り除くのが最も穏やかです。 これにより、他の治療法後の合併症に関連するリスクを排除し、生殖機能を正常化することができます。 しかし、経口避妊薬は子宮筋腫のサイズが非常に小さい場合、つまり発生の初期段階で発見された場合にのみ効果があることを覚えておく必要があります。
禁忌と副作用

すべての女性は、そのような薬の使用が副作用を引き起こす可能性があることを知っておく必要があります。 まず第一に、これらは吐き気、嘔吐、および胆嚢の病状です。 体重増加、乳房の圧痛、真菌性病状、頭痛、疲労感の増加、脱毛、皮膚の発疹を経験する女性もいます。 このような兆候が現れた場合は、婦人科医に相談し、副作用の少ない他の薬による治療を選択する必要があります。
現在妊娠していなく、肝臓、心臓、血管などに病変がない限り、子宮筋腫は薬物療法で治療できることを覚えておくことが重要です。 さらに、腫瘍学的病状、ローター症候群、子宮の悪性疾患、糖尿病、肝炎、原因不明の出血などが疑われる場合、ホルモン剤は禁忌です。
すべての情報を確認すると、レギュロンと子宮筋腫がどのように関連しているかが理解できます。 治療が終了するまでは望ましくないため、ホルモンレベルの回復と妊娠の防止を同時に行いながら、治療の全行程を完了することができるのはこれらの薬です。 同時に、いかなる場合でもそのような治療法を単独で使用すべきではありません。 実際のところ、それぞれの薬には独自の組成があります。 上記の治療法がホルモンレベルの正常化を可能にし、リンパ節のサイズを縮小するのに役立つ場合、まったく異なるホルモンが含まれているため、子宮筋腫の成長を引き起こす治療法もあります。
したがって、子宮筋腫で観察される原因不明の出血を含む禁忌を義務的に除外した完全な検査後にのみ薬を服用することができます。 つまり、この症状が存在するだけで、女性は専門家に相談して徹底的な検査を受ける必要があります。
ビデオではホルモンについて詳しく説明しています。
上記の薬物療法に加えて、非ホルモン療法もよく使用されます。 出血が長引くと貧血の発症を引き起こす可能性があるため、これには血液の状態を正常化することが含まれます。 内分泌器官の検査を受けることは非常に重要です。内分泌器官の検査を受けると、女性の生殖器の適切な機能に関与するホルモンの生成が妨げられる可能性があります。 したがって、そのような病態が特定された場合は、適切な治療法が選択されます。
さらに、今日では、リンパ節の成長を止め、女性の妊娠と出産を助ける革新的な治療法が使用されています。 ただし、繰り返しになりますが、これは特定のサイズのノードに使用されます。 言い換えれば、子宮内のノードのサイズが非常に大きい場合は、最初にホルモン治療を実行してサイズの縮小を達成してから、他の方法に進む必要があります。