Antidepresantu pārdozēšanas sekas. Saindēšanās risks ar antidepresantiem. Ko darīt saindēšanās gadījumā
Pārdozēšana
Īpaši bīstami un dažreiz nepieciešama medicīniska iejaukšanās un hospitalizācija.
Šajā narkotiku grupā ietilpst tricikliskie un dažādi saistītie medikamenti, ko galvenokārt izmanto kā antidepresantus.
Mirstība no saindēšanās ar tiem ir 7-12%.
Saindēšanās ar cikliskiem antidepresantiem patofizioloģija
Cikliskie antidepresanti, īpaši tricikliskie, pēc struktūras ir līdzīgi fenotiazīniem, un tiem ir līdzīgas antiholīnerģiskas un alfa bloķējošas īpašības. Pēc uzsūkšanās tie saistās ar plazmas olbaltumvielām, audiem un šūnām, tostarp mitohondrijiem.
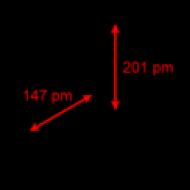
Asins/audu attiecība svārstās no 1:10 līdz 1:30, kas izskaidro piespiedu diurēzes un dialīzes neefektivitāti zāļu izvadīšanai. Šīs vielas bloķē norepinefrīna, 5-hidroksitriptamīna, serotonīna un dopamīna neironu atpakaļsaisti.
Terapeitiskās devas sākotnēji var izraisīt miegainību, uzmanības un domāšanas traucējumus; daži "satriecoši" un samazināta domāšana izskaidro to efektivitāti depresijas gadījumā. Nelielai daļai pacientu, kuri tiek ārstēti ar antidepresantiem, rodas halucinācijas, uzbudinājums un apjukums. Zāles izraisa nelielu alfa-adrenerģisko bloķējošo efektu. Trazodons kavē serotonīna uzņemšanu neironos, un tam piemīt antiserotonīna un alfa bloķējošas īpašības.
Saindēšanās ar antidepresantiem klīniskās izpausmes
Sākotnējās saindēšanās ar cikliskajiem antidepresantiem izpausmes ir antiholīnerģiskā sindroma pazīmes (tahikardija, paplašinātas zīlītes, sausas gļotādas, urīna aizture, halucinācijas, ādas apsārtums). Lai gan sākotnēji asinsspiediens var paaugstināties, pēc tam tas pazeminās, kas var būt nopietna klīniska pazīme. Tā kā audi kļūst piesātināti ar zālēm, attīstās krampji, koma un aritmijas.
No sirds puses tiek atzīmēta zāļu hinidīnam līdzīga iedarbība, kas izpaužas kā ierosmes vadīšanas palēninājums, politopiskas ventrikulāras ekstrasistoles, ventrikulāra tahikardija, plandīšanās un fibrilācija.
Papildus QRS kompleksa paplašināšanai Q-T intervāls pagarinās līdz ar T viļņa saplacināšanu vai inversiju, ST segments samazinās, tiek bloķēts labais saišķa zars un rodas pilnīga šķērsvirziena sirds blokāde. Ir svarīgi lietot vieglas zāles.
Toksiska ietekme uz centrālo nervu sistēmu ietver depresijas, letarģijas un halucinācijas pazīmes. Ir ziņots par pacientiem ar horeoatetozes mioklonusu, kas jānošķir no ģeneralizētiem krampjiem. Koma ilgst 6 stundas, bet pacients var izkļūt no tās ne vairāk kā 24 stundas.
Atcelšanas sindroms jaundzimušajiem, kuru vecāki lietoja tricikliskos antidepresantus, pirmajā dzīves mēnesī izpaužas kā tahipnoja, aizkaitināmība un trauksme. Amoksapīns atšķiras no citām šīs sērijas zālēm ar ievērojami biežākiem krampju un komas gadījumiem. Sirds un asinsvadu toksicitāte ir mazāk nozīmīga, un komu var pavadīt normāls QRS platums.
Loksapīns ir līdzīgs tā metabolītam amoksapīnam toksiskās ietekmes uz centrālo nervu sistēmu un, mazākā mērā, kardiovaskulāro traucējumu ziņā.
Saindēšanās ārstēšana ar antidepresantu tabletēm
Saindēšanās medikamentoza ārstēšana ar antidepresantu tabletēm ilgst līdz 2 mēnešiem, dažreiz ilgāk.
Bērni jāuzrauga un EKG jāreģistrē vismaz 6 stundas. Ja rodas izmaiņas audos, tie jāuzrauga 24 stundas. Ir bijuši gadījumi, kad viņu stāvoklis katastrofāli pasliktinājās pēc sākotnēji izpaustiem vai vidēji smagiem intoksikācijas simptomiem.
Novērošanu var pārtraukt tikai bērniem, kuri ir asimptomātiski uz 6 stundām, pārējie bērni tiek ievietoti reanimācijas nodaļās un tiek uzraudzīti vismaz 24 stundas.
Pēc vispārējiem atbalsta pasākumiem jācenšas samazināt zāļu uzsūkšanos. Saindēšanās klīnisko simptomu gadījumā vemšanas izraisīšana ir kontrindicēta aspirācijas riska dēļ.
Monoamīnoksidāzes inhibitori: iprazīds, nialamīds (nuredal) inhibē enzīmu monoamīnoksidāzi, kas ir iesaistīts kateholamīnu metabolismā. Šis efekts jo īpaši izskaidro to stimulējošo ietekmi uz centrālās nervu sistēmas funkcijām. Zāles ātri uzsūcas no kuņģa un zarnām, metabolizējas aknās un lēnām izdalās no organisma, galvenokārt caur nierēm. Nāve iestājas pēc 25-100 mg/kg lietošanas.
Saindēšanās ar antidepresantiem patoģenēze un simptomi. Saindēšanās patoģenēzē svarīgs ir kateholamīnu - adrenalīna, norepinefrīna, dopamīna un serotonīna - vielmaiņas traucējumi. Tūlītējas izpausmes pēc toksiskas devas uzņemšanas izpaužas kā centrālās nervu sistēmas stimulēšana. Visnopietnākā komplikācija ir dzelte, kas rodas akūtas dzeltenās aknu atrofijas dēļ.
Akūtas saindēšanās gadījumā tiek novērota ataksija, vispārējs uzbudinājums, drudzis, hipertensīvas krīzes ar sekojošu asinsspiediena pazemināšanos līdz sabrukumam, bet smagos gadījumos - epilepsijas lēkmes, krampji, sirds disfunkcija un elpošanas nomākums. Nāve iestājas elpošanas vai asinsrites traucējumu dēļ.
Pirmā palīdzība un ārstēšana saindēšanās gadījumā ar antidepresantiem un MO inhibitoriem. Kuņģa skalošana ar izotonisku nātrija hlorīda šķīdumu, aktīvās ogles suspensiju, ūdeni, kam seko fizioloģiskā caurejas līdzekļa ievadīšana un tīrīšanas klizma. Lai paātrinātu zāļu izvadīšanu no organisma, tiek izmantota piespiedu diurēze un hemodialīze. Lai novērstu krampjus, tiek izmantotas atkārtotas intramuskulāras vai intravenozas diazepāma injekcijas (2 ml 0,5% šķīduma). Barbiturāti ir kontrindicēti.
Ja asinsspiediens pazeminās, atkārtojiet asins pārliešanu, angiotenzīnamīda intravenozu pilienveida ievadīšanu ar ātrumu 0,5 mg uz 250 ml izotoniskā nātrija hlorīda šķīduma vai 5% glikozes šķīduma. Analeptiskie un vazokonstriktoru līdzekļi (adrenalīna hidrohlorīds, norepinefrīna hidrotartrāts) ir kontrindicēti. Hipertensīvu krīžu gadījumos tiek izmantoti gangliju blokatori. Sirds disfunkcijas ārstē ar sirds glikozīdiem (strofantīnu K, korglikonu). Elpošanas nomākšanas gadījumā reanimācijas pasākumi, skābekļa ieelpošana. Ir norādīti lipotropiskie līdzekļi (metionīns, klofibrāts), vitamīni un agrīna antibiotiku terapija.
Tricikliskie antidepresanti: imizīns (melipramīns, imipramīns), amitriptilīns (triptizols), azafēns, damilēna maleāts u.c. – ātri uzsūcas caur kuņģa un zarnu gļotādām, tikai daļēji metabolizējas aknās un izdalās caur nierēm. Nāvējošā imizīna deva pieaugušajiem ir 1,5-2,5 g.
Saindēšanās patoģenēze un simptomi. Saindēšanās patoģenēzē nozīmīgākais ir centrālās nervu sistēmas uzbudinājums (krampji), kam seko dziļa inhibīcija, līdz pat komai." Pamošanās periodā var novērot arī motoru uzbudinājumu un halucinācijas.
Būtiska ir arī savienojumu perifērā m-holinolītiskā iedarbība. Raksturīgi ir kloniski toniski krampji, kas var rasties centrālās nervu sistēmas dziļas depresijas fona apstākļos. Tiek novērots elpas trūkums, hipertermija, sirds disfunkcija (P un T viļņu paplašināšanās, QRS komplekss, PQ un QT intervālu pagarināšanās, ST intervāla samazināšanās), acu zīlīšu paplašināšanās un izteikta sausa mute.
Smagas saindēšanās gadījumā tiek novērota elpošanas nomākums, cianoze, traucēta atrioventrikulārā vadītspēja, kambaru fibrilācija, straujš asinsspiediena pazemināšanās un koma.
Pirmā palīdzība un ārstēšana tāpat kā par saindēšanos ar MAO inhibitoriem. Strauju sirds ritma traucējumu gadījumā intravenozi ievada 1-2 ml 0,05% proserīna šķīduma, 5 ml 0,1% anaprilīna šķīduma 100 ml 5% glikozes šķīduma.
Motora ierosmi aptur, intramuskulāri ievadot 1 daļu ml 0,25% droperidola šķīduma. Hemodialīze un piespiedu diurēze ir neefektīvas.
Akūtas saindēšanās ārstēšana, 1982
Depresijai tiek lietotas vairākas medikamentu grupas, no kurām visplašāk lietotās ir tricikliskie antidepresanti- amitriptilīns (triptizols), imipramīns (imizīns, melipramīns), desipramīns, nortriptilīns, doksepīns uc Triciklisko antidepresantu selektīvais toksiskais efekts ir psihotrops, neirotoksisks (antiholīnerģisks, antihistamīns), kardiotoksisks.
Antiholīnerģiska (atropīnam līdzīga) iedarbība raksturīga arī četrcikliskiem savienojumiem (maprotilīns u.c.) un dažiem netipiskas struktūras antidepresantiem (cefedrīns u.c.). Šobrīd plaši tiek izmantoti selektīvie serotonīna atpakaļsaistes inhibitori, kuriem nav atropīnam līdzīga efekta - fluoksetīns (Prozac), fluoksamīns (paroksetīns) u.c.
Saindēšanās ar antidepresantiem visbiežāk notiek nejauši (ārsta izrakstīto zāļu pārdozēšanas dēļ), pašnāvības nolūkā, kā arī ārkārtas situācijās, kas rodas ilgstošas ārstēšanas laikā ar zālēm. Triciklisko antidepresantu vidū atsauces zāles ir amitriptilīns, tā toksiskā deva pieaugušajiem ir 500 mg.
Simptomi, kurss. Saindēšanās ar antidepresantiem klīniskā aina ir atkarīga no tā smaguma pakāpes.
Par vieglu saindēšanos pacienti sūdzas par letarģiju, nogurumu, miegainību dienas laikā un bezmiegu, uzbudinājumu naktī, sausu muti, galvassāpēm, reiboni, sliktu dūšu, redzes traucējumiem tuvumā, ķermeņa trīci, parestēziju, sirdsklauves un kardialģiju, sāpēm ekstremitātēs. Pārbaudot, tiek atklāts viegls stupors. Acu zīlītes ir paplašinātas, akomodācija ir traucēta. Raksturīga saindēšanās ar antidepresantiem izpausme ir sausas gļotādas un svīšanas kombinācija, ādas mitrums. Tiek traucēta koordinācija un motoriskās prasmes.
Raksturīgs ar paaugstinātu muskuļu tonusu un cīpslu refleksiem, miofibrilāciju un vieglu ekstremitāšu trīci. Ir aizkavēta urinēšana un defekācija. Asinsspiediens mainās dažādos virzienos atkarībā no zāles, bet vairumā gadījumu tiek konstatēta arteriāla hipotensija. Tiek reģistrēta tahikardija, dažreiz - sirds ritma traucējumi, T viļņa formas izmaiņas EKG. Iespējamas alerģiskas reakcijas (Kvinkes tūska, izsitumi uz ādas).
Mērena saindēšanās ko raksturo apziņas apduļķošanās, kas izpaužas kā delikāts-amentīvs stāvoklis, kas ārstēšanas neesamības gadījumā ilgst 3-4 dienas. Motora ierosme aprobežojas ar gultu, runas uzbudinājums gandrīz nav pamanāms - pacienti izrunā atsevišķus vārdus vai vārdu kopu. Apziņas traucējumu dziļums ietekmē pacienta orientāciju laikā, vietā un personībā. Apziņas atjaunošana notiek lēni. Iespējami hipnagoģiski (pirms aizmigšanas vai pamošanās brīdī) un pilnīgs delīrijs, krēslas apziņas stāvokļi un konvulsīvi krampji, psihosensoriski traucējumi (“ķermeņa diagrammas” traucējumu veidā), redzes-vestibulārie traucējumi, akatīzija ( motorisks nemiers, nemiers).
Delīrijs attīstās vakarā un naktī, dzirdes maldināšanai dominējot pār vizuālajiem. Asa psihomotorā uzbudinājums nenotiek, jo halucinācijas pēc būtības nav biedējošas. Autonomie, somatiskie un neiroloģiskie traucējumi ir tādi paši kā vieglas saindēšanās gadījumā, bet izteiktāki. EKG atklāj skaidru inversiju vai divfāžu T vilni, biežas ekstrasistoles. Bieži attīstās hipertermija.
Smaga saindēšanās rodas, lietojot aptuveni 0,5 g (nāvējošs, lietojot 1,5 g - līdz 60 tabletēm) imipramīna vai amitriptilīna. To raksturo komas attīstība un antidepresantu kardiotoksiskās iedarbības izpausmes. Skolēni paplašinās, to reakcija uz gaismu kļūst gausa, rodas anizokorija un nistagms, samazinās radzenes refleksi. Tiek izjaukts elpošanas ritms un dziļums, parādās cianoze. Notiek smaga tahikardija, politropiska ekstrasistolija, atrioventrikulārās, intraventrikulārās vadīšanas un sirds ritma traucējumi, līdz pat kambaru fibrilācijai un sirds apstāšanās. Asinsspiediens pazeminās, un var attīstīties kolapss. Attīstās krampji un hipertermija. Ja iznākums ir labvēlīgs, koma pārvēršas ilgā miegā.
Letāla saindēšanās attīstās, lietojot vairāk nekā 1 g triciklisko antidepresantu (piemēram, amitriptilīnu vai imipramīnu). Nāve iestājas asinsrites vai elpošanas mazspējas rezultātā.
Diagnoze konstatēts, pamatojoties uz anamnēzes datiem: centrālās nervu sistēmas bojājumu pazīmes (psihomotors uzbudinājums vai samaņas nomākums, krampji, hipertermija utt.), Zāļu antiholīnerģiskās iedarbības izpausmes (sausas gļotādas un ādas svīšana, midriāze , tahikardija, novājināta zarnu motilitāte, urīna aizture). Antidepresantu kardiotoksiskā iedarbība uz EKG izpaužas kā sinusa tahikardija, QT intervāla palielināšanās un QRS kompleksa paplašināšanās par vairāk nekā 100 ms, intraventrikulāras un smagos gadījumos atrioventrikulārās vadīšanas pārkāpums; iespējama aritmiju attīstība, tostarp letāla (kambaru tahikardija, ventrikulāra fibrilācija).
Diferenciāldiagnoze veikta ar saindēšanos ar neiroleptiskiem līdzekļiem, antihistamīna līdzekļiem un citām zālēm ar atropīnam līdzīgu iedarbību.
Ārstēšana. Pirmsslimnīcas stadijā pacienta kuņģi mazgā (komas gadījumā - pēc iepriekšējas trahejas intubācijas) ar ūdeni, pievienojot galda sāli vai izotonisku nātrija hlorīda šķīdumu, ievada aktivēto ogli (pirms un pēc kuņģa skalošanas), fizioloģisko caurejas līdzekli. tiek veikta attīrošā klizma un uzsākta piespiedu diurēze.
Infūzijas terapija ietver intravenozu pilienveida ievadīšanu 300-400 ml 4% nātrija bikarbonāta šķīduma (hinidīnam līdzīgs pretlīdzeklis), ja tā nav - 500 ml polijonu šķīduma (Trisol, Disol, Chlosol), arteriālās hipertensijas gadījumā un uzbudinājuma gadījumā izmantojiet 4 -8 ml 0,5% galantamīna (vai nivalīna) šķīduma intravenozi vai 1-2 ml 0,1% aminostigmīna šķīduma intramuskulāri vai subkutāni. Atkārtota un vēl jo vairāk daudzkārtēja šo zāļu ievadīšana ir saistīta ar krampju rašanās risku.
Ja rodas psihotiski stāvokļi un krampji, intravenozi ievada 10-20 mg diazepāma (2-4 ml 0,5% šķīduma 10-20 ml 40% glikozes šķīduma); ja nepieciešams, ievadīšanu atkārto, līdz tiek sasniegts efekts. iegūts. Ilgstošām delīrija izpausmēm tiek izmantoti antipsihotiskie līdzekļi; butirofenona atvasinājumu (piemēram, haloperidola) lietošana ir labāka nekā fenotiazīna atvasinājumi.
Smagas tahikardijas gadījumā (parasti slimnīcas apstākļos) intravenozi injicē 1-2 ml 0,1% propranalola šķīduma frakcionētās devās. Ventrikulārās aritmijas tiek apturētas ar lidokaīnu - 50-100 mg intravenozi izotoniskā nātrija hlorīda šķīdumā vai 400 mg (4 ml 10% šķīduma) intramuskulāri. Hinidīna un citu šīs klases antiaritmisko līdzekļu (prokainamīda, ritmilēna), kā arī sirds glikozīdu lietošana ir kontrindicēta. Šīs zāles (un mazākā mērā lidokaīns) var izraisīt strauju asinsspiediena un sirds aktivitātes pazemināšanos. Kad attīstās kardiotoksicitāte, intramuskulāri ievada 10 ml 5% unitiola šķīduma, 200 mg tokoferola un 60 mg prednizolona. Elpošanas nomākums prasa pacienta pārvietošanu uz mākslīgo ventilāciju.
Ja urinēšana vai defekācija aizkavējas, lieto prozerīnu (1-2 ml 0,05% šķīduma subkutāni). Vieglām alerģiskām reakcijām lietojiet suprastīnu vai tavegilu (difenhidramīns var pastiprināt saindēšanās psihotiskās izpausmes).
EKG monitorings tiek veikts slimnīcā; smagos gadījumos pacients tiek pārvietots uz mehānisko ventilāciju; veikt hemo- vai peritoneālo dialīzi, hemosorbciju, kas tomēr ne vienmēr ir efektīvas.
Prognoze attīstoties komai, tas var būt nelabvēlīgs, īpaši saindēšanās gadījumā ar tricikliskajiem antidepresantiem kombinācijā ar monoamīnoksidāzes inhibitoriem vai L-tiroksīnu (tiroidīnu).
Antidepresantu pārdozēšana veido aptuveni 20% no visiem saindēšanās gadījumiem ar farmakoloģiskajām zālēm. Bieži vien pieļaujamā tablešu skaita pārvērtēšana izraisa nāvi. Tāpēc terapeitiskā kursa laikā ir rūpīgi jāievēro visi medicīniskie ieteikumi.
ICD 10 kods T43.2.
Antidepresantu īpašības
Zāles var novērst vai mazināt trauksmes un nemiera simptomus. Tomēr šīs grupas lietošana prasa ilgstošu ārstēšanu, dažreiz zāles ir jālieto vairākus mēnešus, lai atbrīvotos no depresijas stāvokļa.
Pašterapija ir stingri aizliegta - antidepresanti tiek izvēlēti atkarībā no pacienta individuālajām īpašībām. Tomēr ir gandrīz neiespējami tos iegādāties, neuzrādot recepšu lapu.

Pamatojoties uz to ietekmi uz ķermeni, ir vairāki veidi:
- Nomierinošs līdzeklis. Izrakstīts depresijas, bezmiega, trauksmes un paaugstināta nemiera gadījumā.
- Stimulējošs. Ieteicams apātijas, vienaldzības pret notiekošo ārstēšanai.
- Līdzsvarots. Lieto simptomu kompleksa likvidēšanai.
Efektivitāte balstās uz neirotransmiteru ražošanas palielināšanos organismā, kuru nepietiekama koncentrācija izraisa slimības.
Dažkārt zāles jauc ar trankvilizatoriem, kuriem ir pretēja ietekme uz nervu sistēmu, ir spēcīgāka nomierinoša iedarbība, kas izraisa atkarību un abstinences simptomus.
Ja jums ir slikts garastāvoklis vai bezmiegs, antidepresantus nevajadzētu izrakstīt pats. Zāles nepalīdzēs, ja nav patoloģijas. Gluži pretēji, tie izraisa letarģiju un letarģiju veselam cilvēkam, un nekontrolēta lietošana var izraisīt pārdozēšanu.

Indikācijas
Zāles ir paredzētas šādām problēmām:
- bulīmija;
- alkohola atkarība;
- enurēze;
- neirozes;
- depresija;
- trauksme;
- panikas lēkmes.
Narkotikas ir aizliegts lietot vienlaikus ar alkoholiskiem, gāzētiem un tonizējošiem dzērieniem, jo tie var nelabvēlīgi ietekmēt smadzenes.

Kontrindikācijas
Kad nevajadzētu lietot antidepresantus:
- Urīna atdalīšanas procesu traucējumi. Tas provocē aktīvo vielu uzkrāšanos, kas izraisa pārdozēšanu.
- Grūtniecība un laktācija. Terapija ir atļauta tikai tad, ja risks mātes dzīvībai pārsniedz komplikāciju iespējamību bērna attīstībā.
- Paaugstināta jutība pret sastāvdaļām. Parādās alerģiska reakcija.
- Sirds un asinsvadu problēmas.
Ja rodas pat nelielas blakusparādības, Jums jāpārtrauc tā lietošana un jākonsultējas ar ārstu. Pievērsiet uzmanību šādām pazīmēm:

- Mutes dobuma gļotādas kļūst sausas.
- Ir traucēta urinēšana.
- Zarnu kustība pasliktinās.
- Persona ir uzņēmīga pret miegainību vai bezmiegu.
- Svars aug.
- Ir stipras galvassāpes.
- Redzes asums samazinās.
- Seksuālā pievilcība pazūd.
- Pacientam bieži ir slikta dūša.
Līdzīga aina bieži parādās hroniskas intoksikācijas gadījumā.
Saindēšanās cēloņi
Antidepresantu radītos bojājumus visbiežāk izraisa šādi faktori:
- Ārsta ieteikumu neievērošana attiecībā uz režīmu un daudzumu. Ir stingri aizliegts lietot dubultu devu, ja deva ir izlaista iepriekš. Pat viena vienreizēja pārvērtēšana var viegli izraisīt nāvi.
- Nepareiza uzglabāšana. Ja antidepresanti tiek atstāti redzamā vietā, mazs bērns var tikt pie tiem rokās.
- Atmiņas traucējumi. Vecāks pacients ar vecumu saistītu izmaiņu rezultātā dažkārt lieto vairāk tablešu nekā vajadzētu.
- Pašnāvības mēģinājumi.
Gandrīz visas šīs grupas zāles uzkrājas organismā. Efekts parādās 1,5-2 nedēļas pēc kursa sākuma. Lai neizraisītu intoksikāciju, nevajadzētu pārsniegt zāļu daudzumu, cenšoties ātrāk sasniegt rezultātus.
Pārdozēšanas klīniskā aina
Akūta saindēšanās ar antidepresantiem attīstās 4 raksturīgās stadijās.

Gaismas pakāpe:
- Ir letarģija un smags nogurums.
- Pat dienas laikā cilvēks piedzīvo miegainību.
- Naktīs, gluži pretēji, iespējams bezmiegs.
- Parādās cefalģija, sāpes ir arī ekstremitātēs.
- Mutes gļotāda ir sausa.
- Redzes asums samazinās, zīlītes paplašinās.
- Visā ķermenī ir trīce.
- Sirdsdarbības ātrums palielinās.
- Pacientam ir slikta dūša.
- Motoriskās prasmes ir traucētas.
Jau šajā posmā alerģiskas reakcijas gadījumā pret sastāvdaļām ir iespējama nāve Kvinkes tūskas attīstības dēļ.
Vidējā antidepresantu bojājuma pakāpe:

- Raksturīgs simptoms ir samaņas trūkums, kas dažkārt tiek novērots 3-4 dienas.
- Runas traucējumi, cilvēks spēj izrunāt tikai atsevišķus vārdus, nevar skaidri izteikt domas.
- Orientācijas zudums telpā un laikā.
- Dažreiz pacients nesaprot, kas viņš ir.
- Kustības ir apgrūtinātas, cilvēks gandrīz pastāvīgi guļ gultā.
Smaga pakāpe attīstās ar vienu devu, kas pārsniedz 0,5 g zāļu:
- Acu zīlītes paplašinās un gandrīz nereaģē uz gaismu.
- Tiek izjaukts elpošanas dziļums un ritms.
- Sirdsdarbības ātrums ievērojami palielinās.
- Asinsspiediens pazeminās.
- EKG parāda kambaru fibrilāciju.

Dabiskās sekas ir koma. Ja šis stāvoklis pārvēršas par ilgstošu miegu, prognoze ir labvēlīga.
Nāvējoša deva
Nāve iestājas vairāk nekā 0,9 g antidepresanta lietošanas rezultātā. Cēloņi: asinsrites mazspēja, elpošanas apstāšanās, straujš asinsspiediena pazemināšanās.
Pirmā palīdzība
Pie pirmajām intoksikācijas pazīmēm zvaniet neatliekamās palīdzības dienestam. Pašterapija pat ar vieglu saindēšanos ir aizliegta, jo nepieciešama īpaša ārstēšana. Analfabēta jebkādu medikamentu lietošana var nopietni pasliktināt cietušā stāvokli.
Mājās varat izmantot šādas procedūras:

- Izskalojiet kuņģi ar vāju kālija permanganāta šķīdumu.
- Dodiet cilvēkam saldu, stipri pagatavotu tēju.
- Uzklājiet sorbentus.
Neatliekamās palīdzības komanda ievadīs antagonistu un transportēs pacientu uz intensīvās terapijas nodaļu.
Pretlīdzeklis
Ir indicēta Physostigmine intravenoza vai intramuskulāra injekcija, kas normalizē sirdsdarbību un asinsspiedienu.
Diagnostika
Terapija ir atkarīga no antidepresanta veida un cietušā stāvokļa. Lai noteiktu optimālo programmu slimnīcā, vienlaikus ar ārstēšanu tiek veikta pārbaude:

- Uzraudzīt sirds darbību. Viņi izmanto EKG, pulsa oksimetriju un nosaka acetaminofēna un salicilātu koncentrāciju.
- Kā papildu metodes tiek izmantota asins parauga laboratoriskā pārbaude elektrolītu, slāpekļa, kreatinīna noteikšanai un tiek novērtēta vairogdziedzera funkcionalitāte.
- Iespējamās procedūras ietver jostas punkciju un smadzeņu CT skenēšanu.
- Klīniskais attēls palīdz noteikt diagnozi. Tādējādi triciklisko zāļu pārdozēšanu raksturo apziņas izmaiņas.
Kad rezultāti kļūst pieejami, ārstēšanas režīms tiek pielāgots.
Ārstēšanas metodes
Galvenie virzieni:

- Ja elpošana ir traucēta, tiek veikta intubācija.
- Straujš spiediena kritums norāda uz nātrija hlorīda, dopamīna, norepinefrīna izotoniskā šķīduma lietošanu.
- Ilgstoši krampji tiek izvadīti ar propofolu, fenobarbitālu.
- Ievērojamu temperatūras paaugstināšanos mazina iztvaikošanas dzesēšana un nedepolarizējošā neiromuskulārā blokāde.
- Aritmijas gadījumā tiek lietots lidokaīns un nātrija bikarbonāts.
Jo ātrāk cietušais tiek nogādāts slimnīcā, jo mazāka ir nāves iespējamība.
Iespējamās sekas
Pat ar nelielu traumu ir nepieciešama kvalificēta palīdzība. Pirmajās 6 stundās var attīstīties komplikācijas:

- zarnu aizsprostojums;
- hipotensija;
- koma;
- hipoksija;
- akūta sirds mazspēja;
- krampji, kas līdzīgi epilepsijas lēkmei.
Jebkura no sekām var izraisīt nāvi.
Profilakse

Lai novērstu traģēdiju, pietiek ievērot dažus noteikumus:
- Izvairieties no pārdozēšanas, rūpīgi izlasiet instrukcijas, ievērojiet ārsta ieteikumus.
- Uzglabājiet antidepresantus pareizi. Neatstājiet zāles redzeslokā, īpaši, ja mājā ir bērns.
- Ja jūsu atmiņa ir slikta, ieteicams saglabāt medikamentu uzņemšanas kalendāru.
- Kursa laikā nedzeriet alkoholiskos dzērienus.
- Pastāstiet savam ārstam par vismazākajām jūsu stāvokļa izmaiņām.
Zāles palīdzēs atbrīvoties no depresijas raksturīgajiem simptomiem, bet tikai tad, ja tos lieto pareizi. Tāpēc jums nevajadzētu ķerties pie terapijas patstāvīgi, vadoties pēc draugu ieteikumiem. Nepieciešams iziet diagnostiku, kas apstiprinās ārstēšanas nepieciešamību un noteiks optimālo antidepresantu variantu.
Antidepresantu lietošana palīdz uzlabot cilvēka dzīves kvalitāti, bet tikai tad, ja nepieciešama zāļu terapija. Ārstēšana pēc kolēģu un draugu ieteikuma, izdzerto tablešu skaita pārsniegšana vai nepareiza uzglabāšana noved pie neatgriezeniskām sekām. Nejauša vai tīša antidepresantu pārdozēšana bieži izraisa nāvi. Tikai steidzama medicīniska iejaukšanās var pārtraukt farmakoloģisko zāļu destruktīvo iedarbību un glābt upuri no nāves.
Antidepresantu īpašības
Antidepresanti ir psihotropās farmakoloģiskās zāles, kas normalizē slikta garastāvokļa negatīvos simptomus. Pacientiem ar ilgstošu depresiju tie uzlabo pašsajūtu un novērš paaugstinātu trauksmi un nemieru. Šis psiholoģiskais traucējums parādās jebkurā vecumā dažādu sociālo grupu pārstāvjiem.
Gandrīz visi antidepresanti nespēj paaugstināt garastāvokli vai uzlabot miega kvalitāti cilvēkiem, kuri neslimo ar depresiju. Veselam cilvēkam medikamentu lietošana izraisīs letarģiju, apātiju un letarģiju.
 Neirologi ļoti piesardzīgi pieiet pacientu ārstēšanai ar psiholoģiskām problēmām. Lai samazinātu bojājumu iespējamību, viņi izvēlas individuālas devas atbilstoši savam veselības stāvoklim. Diemžēl, iegādājoties antidepresantus atsevišķās aptiekās, farmaceiti nav ieinteresēti, lai viņiem būtu ārsta recepte.
Neirologi ļoti piesardzīgi pieiet pacientu ārstēšanai ar psiholoģiskām problēmām. Lai samazinātu bojājumu iespējamību, viņi izvēlas individuālas devas atbilstoši savam veselības stāvoklim. Diemžēl, iegādājoties antidepresantus atsevišķās aptiekās, farmaceiti nav ieinteresēti, lai viņiem būtu ārsta recepte.
Pašārstēšanās vairumā gadījumu noved pie zāļu pārdozēšanas, jo par kaut kādu īpašu pieeju nevar būt ne runas. Mēģinājumi uzmundrināt noved pie vairāku tablešu vienlaicīgas lietošanas un intensīvās terapijas nodaļas. Depresijas ārstēšana ir ilgstoša, ilgst vairākus mēnešus un pat gadus.
Antidepresantu farmakoloģiskās īpašības
Pārdozēšana rodas, nezinot antidepresantu darbības mehānismus, izvadīšanas no organisma metodes un ārstēšanas kursa ilgumu. Ir daudz zāļu klasifikāciju, taču, izrakstot terapiju, ārsti visbiežāk izmanto:
- Nomierinoša darbība. Papildus depresijai ieteicams lietot medikamentus, lai novērstu trauksmes traucējumus, bezmiegu un nemieru.
- Stimulējoša darbība. Lieto, lai ārstētu pacientus ar letarģiju, apātiju, depresiju un vienaldzību pret notiekošo. Šīs grupas īpatnības ietver stimulējošās iedarbības pārsvaru pār antidepresantu.
- Līdzsvarota darbība. Zāļu īpašības veiksmīgi apvieno sedatīvu un stimulējošu antidepresantu pozitīvās īpašības.
 Par cilvēka garastāvokli ir atbildīgi neirotransmiteri: serotonīns, dopamīns, norepinefrīns. Atsevišķu faktoru ietekmē (emocionālais šoks, endokrīnās slimības) ievērojami samazinās bioloģiski aktīvo vielu līmenis asinsritē. Depresija ir nopietna slimība, nevis rudens blūzs.
Par cilvēka garastāvokli ir atbildīgi neirotransmiteri: serotonīns, dopamīns, norepinefrīns. Atsevišķu faktoru ietekmē (emocionālais šoks, endokrīnās slimības) ievērojami samazinās bioloģiski aktīvo vielu līmenis asinsritē. Depresija ir nopietna slimība, nevis rudens blūzs.
Dažu cilvēku tieksme pēc pašdiagnozes noved pie pārdozēšanas. Stāvoklis, ko viņi kļūdaini uzskata par depresiju, patiesībā var būt dabiska hormonu ražošanas samazināšanās organismā.
Antidepresantus nevajadzētu jaukt ar trankvilizatoriem. Pēdējiem ir pretēja ietekme uz veģetatīvo nervu sistēmu. Trankvilizatori ne vienmēr ir piemēroti kursa ārstēšanai, tiem ir izteiktāka sedatīvā iedarbība. Tie var izraisīt arī ātru atkarību, un pēc terapijas beigām pacientiem var rasties abstinences simptomi.
Galvenie pārdozēšanas cēloņi
Dažkārt pacients atsakās lietot medikamentus, jo draugs vai kaimiņš viņu ir apliecinājis par zāļu lietošanas bīstamību. Vai jūs varat nomirt no antidepresantu lietošanas? Protams, pat nekaitīgs aspirīns var izraisīt nāvi, ja tiek apvienoti noteikti faktori. Tālāk ir norādīts, kas var izraisīt pārdozēšanu: 
- Kursa ārstēšanas noteikumu neievērošana. Ja esat izlaidis tableti, nelietojiet dubultu devu.– aktīvās vielas koncentrācija asinsritē kļūs toksiska.
- Antidepresanta iegāde turpmākai lietošanai. Mājās nevajadzētu turēt vairāk par vienu tablešu iepakojumu. Mazi bērni, pusaudži ar nestabilu psihi un veci cilvēki ir spējīgi nejauši vai tīši lietot lielu zāļu devu.
- Slikta atmiņa. Pārdozēšana notiek gados vecākiem cilvēkiem ar vecumu saistītu izmaiņu dēļ. Aizmirstot, ka viņi jau ir iedzēruši tableti, vecāki cilvēki var lietot antidepresantu palielinātā devā.
Jūs nevarat pieņemt lēmumu par kursa terapijas beigšanu. Stāvokļa uzlabošanās negarantē pilnīgu izārstēšanu. Pēc negatīvo simptomu atgriešanās daži pacienti cenšas kompensēt zaudēto laiku, apzināti palielinot ārsta ieteikto devu.
Gandrīz visiem antidepresantiem ir kumulatīva iedarbība – pozitīvs efekts tiek novērots 10-14 dienas pēc ārstēšanas uzsākšanas. Mēģinot saīsināt šo periodu, nevajadzētu pārvērtēt devu, jo pārdozēšanas sekas var būt neparedzamas.
Jūs varat lietot farmakoloģiskās zāles tikai ar tīru ūdeni.. Gāzētie dzērieni, stipra tēja vai kafija ietekmē vielmaiņu un antidepresantu uzsūkšanos cilvēka organismā. Kombinēta etilspirta un medikamentu lietošana kļūst par izplatītu pārdozēšanas cēloni. Alkohols samazina antidepresantu labvēlīgo iedarbību un palielina blakusparādību smagumu.
Antidepresantu kontrindikācijas un blakusparādības
Psihotropo savienojumu pārdozēšana notiek, lietojot standarta tablešu skaitu patoloģiju klātbūtnes dēļ. Samazināta urīnceļu sistēmas funkcionālā aktivitāte izraisa pārmērīgas antidepresantu koncentrācijas uzkrāšanos. Kontrindikācijas ietver arī: 
- Grūtniecības un zīdīšanas periods. Dažreiz ārsti izdara izņēmumu un izraksta ārstēšanu, ja ieguvums mātei pārsniedz risku bērnam.
- Individuāla jutība pret antidepresantu sastāvdaļām.
- Alerģiskas reakcijas.
- Sirds un asinsvadu sistēmas darbības traucējumi.
Pārdozēšana var izraisīt smagas aknu slimības. Bojāti hepatocīti nevar pilnībā saistīt aktīvo vielu, veidojot konglomerātus. Savienojumi uzkrājas aknu šūnās, veicinot to turpmāku iznīcināšanu.
Ja ārstēšanas laikā parādās patoloģiski simptomi, jums jākonsultējas ar ārstu. Nepareizas devas dēļ var rasties hroniska saindēšanās ar antidepresantiem. Šīs intoksikācijas pazīmes ir:
- sausas gļotādas;
- urinācijas traucējumi;
- samazināta peristaltika;
- miegainība vai bezmiegs;
- svara pieaugums;
- migrēna;
- redzes asuma samazināšanās;
- seksuālās vēlmes zudums.
Īpaši vērts pievērst uzmanību gremošanas traucējumiem, kas kļuvuši hroniski. Slikta dūša, vemšana, meteorisms, caureja un grēmas var liecināt par pārmērīgu antidepresantu koncentrāciju organismā.
Pārdozēšanas simptomi
Ja deva ir ievērojami pārsniegta saindēšanās simptomi var parādīties 20-30 minūtes pēc antidepresantu lietošanas. Tas ir atkarīgs no cietušā vecuma, viņa veselības stāvokļa un psihotropā savienojuma veida. Galvenās pārdozēšanas pazīmes ir: 
- Augšējo un apakšējo ekstremitāšu trīce, krampji, muskuļu, cīpslu un taustes refleksu samazināšanās.
- Arteriālā hipertensija vai hipotensija.
- Paplašinātas zīlītes, gaismas reakcijas trūkums, objektu dubultā redze acu priekšā.
- Hipertermija, aukstas rokas un kājas, drebuļi, drudzis, svīšana.
- Samazināta urinēšana vai tās pilnīga neesamība.
- Tahikardija.
- Letarģija, miegainība.
Pārdozēšana bērniem attīstās ātrāk un ir smagāka nekā pieaugušajiem. Paaugstināta bērna asinsvadu caurlaidība veicina ievērojamas antidepresantu koncentrācijas parādīšanos organismā.
Aptuveni pēc 40-60 minūtēm pārdozēšanas simptomi palielinās kā antidepresanti uzsūcas asinsritē:
- mutē parādās putas;
- iespējamas epilepsijas lēkmes;
- Kosmosa koordinācija ir traucēta, rodas halucinācijas un apjukums;
- paaugstinātas uzbudināmības periods tiek aizstāts ar vienaldzību pret notiekošo, apātija;
Asinsspiediens pazeminās līdz bīstamam līmenim, pulss samazinās, sirdsdarbība palēninās - iestājas stāvoklis pirms komas. Ja šajā posmā netiek sniegta medicīniskā palīdzība, var rasties nāve.
Pirmā palīdzība pārdozēšanas gadījumā
 Reibumā ar antidepresantiem nepieciešama tūlītēja cietušā hospitalizācija. Jāizsauc ārsts, norādot saindēšanos izraisījušo zāļu nosaukumu. Ir nepieciešams sniegt pirmo palīdzību cietušajam:
Reibumā ar antidepresantiem nepieciešama tūlītēja cietušā hospitalizācija. Jāizsauc ārsts, norādot saindēšanos izraisījušo zāļu nosaukumu. Ir nepieciešams sniegt pirmo palīdzību cietušajam:
- Iztīriet kuņģi ar 2-3 litriem nedaudz rozā kālija permanganāta šķīduma. Izraisīt vemšanu, līdz izplūst dzidrs ūdens.
- Dodiet saindētajam stipru, saldu tēju un jebkurus adsorbentus vai enterosorbentus.
Sanāca ārsts cietušajam ievadīs pretlīdzekli un hospitalizēts detoksikācijas terapijai. Lai attīrītu organismu no antidepresantiem, tiek izmantoti sāls šķīdumi ar glikozi un diurētiskiem līdzekļiem.