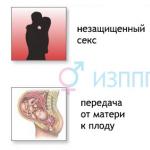
HIV はどれくらいの速さで発症しますか? HIV 感染の段階。 HIVの歴史について
無防備なセックスによる最も危険な結果の 1 つは、HIV 感染 (ヒト免疫不全ウイルス) です。 この病気の発症の初期段階では症状がないため、自分が危険なウイルスの保因者であることに長い間気づかず、他の人に感染させ続ける可能性があります。 感染後の最初の数か月間は、包括的な検査方法でも体内のウイルスの存在を検出できません。 男性に HIV の最初の兆候が現れるのはいつですか?
HIV 感染症に感染する主な経路は次のとおりです。
- 感染保因者との無防備な性的接触。
- 汚染されたドナー血液の輸血。
- 針などの非滅菌医療器具の使用。
- 患者の感染した血液またはその他の体液が溜まった傷口との接触。
- このウイルスは、感染した母親から生まれたばかりの赤ちゃんに感染します。
医学博士候補者エフゲニー・オレゴビッチ・コマロフスキーはウイルスの感染経路について次のように語る。
このウイルスは人体の体液を介して感染する可能性があるため、オーラルセックスを通じてHIVに感染する可能性があります。 特に傷のある口の中に直接射精した場合。
HIVは粘膜に接触した瞬間に感染し、微小外傷が現れる可能性があるため、射精が起こらなくても感染する可能性があります。
同時に、男性は HIV に感染することはありません。
- 握手するとき。
- 蚊に刺された後。
- 動物との接触。

- 食料、水、家庭用品を通じて。
- 空気中の飛沫(咳、くしゃみ)による。
- 半分吸いかけたタバコを通して。
男性の感染症の特徴
男性の HIV の最初の症状は、感染後わずか数週間で現れる場合もあれば、何年も感じられない場合もあります。 それは男性の体の個々の特性によって異なります。
HIV が男性の体に侵入すると、外来微生物から守るために免疫系が生成する細胞である T リンパ球を破壊し始めます。 さらに、一部の男性では、ウイルスが細胞内に侵入した後、まったく姿を現さず、最長10年間不活性状態を維持することがあります。

ウイルスのアクションスキーム
男性の免疫システムはウイルスの影響を受けているため、最も単純な感染症にも抵抗できません。 男性がHIVと診断されると、全身状態を改善し、その主な症状を解消するのに役立つ一連の免疫調節薬が処方されます。 さらに、患者には代謝を正常化し、神経系を安定させるのに役立つ薬が処方されます。
HIV 発症のタイミング
男性が自分の体の状態を注意深く監視すると、数週間後に全身倦怠感などの病気の最初の兆候に気づくことができます。 しかし、多くの人はこの症状を普通の風邪であると考えて、あまり重要視していません。 感染後 1 か月後には、衰弱を伴う発熱が起こる場合があります。 原則として38度を超えないようにします。 2 か月後、HIV は無症候性の段階に入ります。 これは、病気が後の段階で発見されることが多いためです。 HIV の存在が知られるまでにどれくらいの時間がかかるかは、特定の男性の体の個々の特徴によって異なります。 数か月後に現れる場合もあれば、数年後に現れる場合もあります。
性病学者のエカテリーナ・ヴィャチェスラヴォヴナ・マカロワ氏は、病気を検出するための検査はいつ受けるべきかを教えてくれます。
感染を知るにはどうすればよいですか? 唯一の方法は血液検査を受けることです。 しかし、検査室でウイルスが検出されない潜伏期間は最長6カ月に及ぶ可能性があるため、1回の分析では十分ではない可能性がある。
開発の主な段階
男性の HIV の発症には 4 つの主な段階があります。
表 1. HIV 感染症の発症段階
| ステージ | 特性 |
| 潜伏型(潜伏期間) | 原則として期間は1~3か月ですが、場合によっては1年に及ぶ場合もあります。 現時点では、ウイルスが男性の体内で活発に広がり、免疫系に影響を及ぼします。 |
| 症状の発症 | この段階では、ウイルスの侵入に対する体の反応である HIV 抗体の合成が起こります。 |
| 結果として生じる結果 | 現在、HIV は特徴的な症状でそれを感じさせます。 さらに、人間の体の変化はすべて元に戻すことができません。 |
| 最終段階 | この段階で、HIV は AIDS (後天性免疫不全症候群) に変化します。 エイズは常に致命的です。 |
感染症の症状
HIV 感染の兆候は、男性でも、HIV に感染した女性でも通常は変わりません。 約 1 ~ 2 か月後、男性は次の症状を感じることがあります。
- 体温の変化(異常な上昇)。
- 絶え間ない悪寒。
- 非常に多くの場合、男性は筋肉の衰弱や痛みに気づきます。
- リンパ節の肥大。
- 頭痛。
- 特に夜間に発汗が増加します。

- 消化不良(頻繁な下痢)。
- 喉の痛み。
- 皮膚の発疹。
- カンジダ症と口内炎の兆候。
- 関節部分の痛み。
- 集中力の低下。
男性におけるHIVの憂慮すべき症状は、体の発疹です。
表 2. 発疹の性質
さらに、男性は常に疲労を感じており、身体活動が減少します。 うつ病の発症の可能性。 触診中に、医師は肝臓のサイズの増加に気づきます。
男性にHIV感染のそのような兆候が現れた場合は、直ちに医師に相談し、必要な検査を受け、抗ウイルス薬による治療を開始することが重要です。抗ウイルス薬がなければ寿命が大幅に短縮されます。
HIV が体内で発症すると、症状や初期症状が悪化します。 関節部分に継続的にうずくような痛みがあります。 リンパ節が損傷すると、感染は内臓(肝臓、脾臓)に影響を及ぼし始めます。 食道の炎症過程により、男性は食事をすることが困難になります。
ビデオでは、男性のこの病気の症状について説明しています。
時間が経つにつれて、初期段階の男性のHIVの症状は徐々に消え、病気は潜伏期に入ります。 臓器破壊が依然として発生しているという事実にもかかわらず、病気の主な兆候が存在しないことを特徴とします。 潜伏期の最長期間は 10 年以内です。
病気の第3段階では、内臓が深刻な影響を受けます。 免疫システムはウイルス細胞に抵抗できなくなります。 HIV の症状には、他の新たな病状や腫瘍学的プロセスの兆候も伴います。 以下の付随疾患は、HIV と診断された男性に典型的なものです。
- 口腔カンジダ症。
- ヘルペス。
- 苔癬。
- 脂漏症。
- 手や足の真菌。
さらに、男性のこれらの病気の症状は急性に現れますが、これは健康な人には典型的ではありません。 どのような病気でもさまざまな合併症を引き起こす可能性があり、長期間にわたって治癒することはありません。
第一カテゴリーの医師、アンナ・ヴィクトロヴナ・マスレニコワ氏は、病気の段階について次のように語っています。
HIV がエイズに変化する最終段階は、内臓への深刻な損傷を特徴とします。 免疫システムは軽い風邪にも対抗できないため、人はどんな病気でも死亡する可能性があります。 病気は治らない。 この場合の主な治療は、症状を軽減し、男性の状態を緩和することを目的とします。 この段階では、次のような付随的な病状が発生する可能性があります。
- 腫瘍性新生物。
- 肉腫。
- クリプトコッカス症。
- 肺炎。
- 結核。
男性は内臓の破壊に加え、脳にも損傷を負った。
処理
男性の病気を治すことは不可能です。 しかし、発症の初期段階で(症状の有無にかかわらず)HIVが検出され、予定通りに治療が開始されれば、患者には延命のチャンスがあります。

治療として、患者には抗ウイルス薬が処方されますが、その主な目的は病気の進行を遅らせることです。 さらに、免疫刺激薬を服用する必要があります。 さらに、付随する病状の症状も治療されます。
1回の接触後の感染確率
感染したパートナーと一度接触しただけでは、HIVに感染する可能性はゼロであるという意見があります。 しかし、そうではありません。 もちろん、男性の場合、この割合は女性よりも低いですが、存在します。 パートナーが性器に何らかの損傷(びらん)や、性行為や月経中に伝染する可能性のある病気がある場合、感染のリスクが高まります。
アナルセックスについて話すと、感染のリスクが高まります。 これは、粘膜が損傷しやすく、小さな亀裂で覆われており、そこからウイルスが確実に体内に侵入する可能性があるためです。 これは、感染した男性の多くが非伝統的な性的指向を持っているという事実によるものです。
防止
HIV の感染経路を知っている医師は、その予防のためのいくつかの原則を強調しています。
- 軽率な性的接触を避け、接触した場合には必ずバリア避妊法を使用してください。 HIV は従来のセックスだけでなく、アナルセックスやオーラルセックスによっても感染する可能性があることが証明されているため、性交の種類に関係なくこれを行うことが重要です。
- 使用済みの針や注射器の使用は避けてください。 この規則が無視されたため、注射に 1 つの共通の注射器を使用する麻薬中毒者の間で病気が蔓延しています。
- 診察や治療の際には、常に使い捨てまたは滅菌器具を使用することが重要です。 美容室でも同様で、すべての器具を滅菌する必要があります。
HIV 感染は主に人の免疫システムに影響を及ぼし、その結果、体が風邪にさえ対処できなくなるため、危険です。 さらに、HIV は必然的に後天性免疫不全症候群を引き起こします。この症候群は短期間で死に至る不治の病気です。
HIV感染予防についてわかりやすい言葉で。 マカロワ博士による講演:
このウイルスの潜伏性は、自分で検出することが不可能であるという事実にあります。 また、特徴的な症状が長期間現れないこともあるため、男性は自分が保因者であることに気づかず、その間も他人に感染させ続ける可能性があります。 体内にウイルスが存在するにもかかわらず、早期に結果が陰性であることが判明する可能性があるため、感染から数か月後に実行される特別な臨床検査のみが体内のウイルスを検出できます。 したがって、活発な性生活を送る 18 歳から 45 歳までのすべての男性は、HIV 検査のためにほぼ年に 1 回献血することが重要です。
特徴のない風邪やその他の病気が長期間治らない場合や、HIV に特有の症状が現れた場合にも、同様の処置を行うことが推奨されます。 感染が発症の初期段階で検出できれば、その男性は特別な抗ウイルス療法のおかげで寿命を延ばすチャンスが十分にあります。
第 19 章 HIV 感染症
第 19 章 HIV 感染症
HIV 感染症は、レトロウイルスによって引き起こされる慢性進行性のヒトの病気であり、免疫系が影響を受けて免疫不全状態が形成され、日和見感染や二次感染、さらには悪性腫瘍の発症につながります。
19.1. 病因
この病気の原因物質は 1983 年に分離され、ヒト免疫不全ウイルス - HIV と名付けられました。 (ヒト免疫不全ウイルス - HIV)。このウイルスはレトロウイルス科に属します。
現在、ヒト免疫不全ウイルスには HIV-1 と HIV-2 の 2 つの株が知られています。
ウイルス粒子のサイズは約 100 nm で、エンベロープで囲まれたコアで構成されています。 コアには RNA と特殊な酵素 (逆転写酵素、リバーターゼ) が含まれており、これによりウイルスの遺伝物質が宿主細胞の DNA に組み込まれ、ウイルスのさらなる複製と細胞死につながります。 ウイルス粒子の殻には糖タンパク質 gp120 が含まれており、これが CD4 + 受容体を持つ人体の細胞に対するウイルスの指向性を決定します。
すべてのレトロウイルスと同様に、HIV は外部環境では不安定で、56 °C で 30 分間加熱すると完全に不活化され、煮沸または環境の反応の変化 (pH 0.1 未満および 13 以上) によっても同様に死滅します。従来の消毒剤 (3 ~ 5% クロラミン、3% 漂白剤、5% ライソール、70% エチルアルコールなどの溶液) にさらされた場合と同様です。 体液(血液、精液)中では、ウイルスは乾燥または凍結状態で長期間存続する可能性があります。
19.2. 疫学
潜伏期間は約1か月続きます。
感染源は、無症候性保菌段階および病気の進行した臨床症状の両方の段階にある HIV 感染者です。
このウイルスは、血液、精液、脳脊髄液、母乳、膣分泌物、子宮頸管分泌物、およびさまざまな組織の生検中に最も大量に検出されます。 少量ではありますが、感染には不十分で、唾液、涙液、尿中に検出されます。
HIV 感染経路: 性的接触と非経口。
接触性行為による感染経路は、損傷した皮膚や粘膜(血液が豊富に供給され、吸収能力が高い)を介してウイルスが体内に侵入することを特徴としています。 影響を受けていない表皮には、ウイルス粒子が実質的に侵入できません。
性的感染は性的接触(異性愛者および同性愛者)の際に観察され、明らかに粘膜の微小外傷と関連しており、これは特に肛門性器および口腔生殖器の接触時、および生殖器の炎症性疾患の存在下で顕著です。
非経口感染経路は、ウイルスが血流に直接侵入することを特徴とし、汚染された血液またはその成分の輸血、汚染された器具を使用した注射(特に薬物使用時)、ドナーの臓器や組織の移植中に発生します。
子供の感染が最も頻繁に発生します 経胎盤的に妊娠中または出産中。 HIV に感染した母親から生まれた子供では、母親の状態と産科介入に関連して、この病気が発症するのは 25 ~ 40% のみであることが注目されています。 したがって、血液中の高濃度のウイルスまたは母親のエイズ、子供の未熟児、自然分娩、および子供と母親の血液との接触は、HIV 感染のリスクを高めますが、これらの要因のいずれも、HIV 感染の可能性を予測するものではありません。子供。 子供の感染は次の場合にも発生する可能性があります。 餌やり HIVに感染した母親 胸そして 表現された母乳。
リスクのあるグループ(最も頻繁に感染する人):麻薬中毒者、同性愛者および両性愛者、売春婦、および性的パートナーが頻繁に変わる傾向のある人。
19.3. 病因
体内に侵入したウイルスは、gp120 糖タンパク質の助けを借りて、CD4 + 受容体を持つ細胞の膜に固定されます。 これらの受容体は主に、単球、マクロファージ、およびその他の細胞だけでなく、免疫応答の発生において主要な役割を果たすヘルパー T リンパ球に存在します。 ウイルスの RNA は表面から細胞の奥深くに浸透し、逆転写酵素によって細胞の DNA に変換され、新しいウイルス粒子が合成され、T リンパ球の死滅につながります。 感染した単球は、リンパ球とは異なり、死なず、機能します。 貯水池潜在的な感染。
HIV 感染中、体内のヘルパー T とサプレッサーの比率が崩れます。 ヘルパー T 細胞の敗北はマクロファージとナチュラルキラー細胞の活性の低下につながり、B リンパ球による抗体の産生が減少し、その結果免疫応答が顕著に弱まります。
免疫不全状態の結果、さまざまな日和見感染、二次感染、悪性新生物が発症します。
19.4。 HIV 感染症の分類
V.I.の分類によると、 ポクロフスキーによれば、1989年以来、HIV感染の5つの段階が区別されています。
潜伏期間
潜伏期間は2~8週間です。 臨床症状はありませんが、HIV 感染者が感染源となる可能性があります。 ウイルスに対する抗体はまだ検出されていない。
一次症状発現(急性)期
患者の50%において、この病気は、発熱、筋肉痛および関節痛、リンパ節腫脹、吐き気、嘔吐、下痢、皮膚発疹などの非特異的な臨床症状で始まります。
一部の患者では、この病気の期間は無症状です。
血液中のウイルスはPCRを用いて検出されます。 HIV に対する抗体はまだ検出されていない可能性があります。
潜伏期間
潜伏期間は数年(1年から8~10年まで)続きます。 臨床症状はなく、免疫状態も変化しませんが、その人が感染源となります(ウイルスの保菌が認められます)。 HIV に対する抗体は次の方法で検出されます。 エリサそして反応 イムノブロッティング。
潜伏期の終わりに、全身性リンパ節腫脹が発症します。 無関係な領域の 2 つ以上のリンパ節 (鼠径部を除く) の腫れ (1 cm 以上) が 3 か月以上続く場合、診断上重要です。
エイズ(二次疾患の段階)
AIDSの主な臨床症状は、発熱、寝汗、倦怠感、体重減少(悪液質前)、下痢、全身性リンパ節腫脹、肝脾腫、ニューモシスチス肺炎、進行性神経障害、内臓カンジダ症、リンパ腫、カポジ肉腫、日和見感染症および二次感染症である。
終末期
悪液質、全身中毒、認知症が増加しており、併発疾患も進行しています。 このプロセスは死に終わります。
19.5。 エイズによる皮膚症状
エイズにおける皮膚疾患の特徴は、長期にわたる再発経過、発疹の広範な性質、非定型的な局在化、異常な年齢期間、および従来の治療法の効果の低さである。
真菌症
HIV 感染患者における真菌性疾患の発症は、免疫不全状態の初期の臨床症状です。
皮膚および粘膜のカンジダ症
皮膚および粘膜のカンジダ症は、ほぼすべてのエイズ患者に発生します。 ほとんどの場合、口腔粘膜のカンジダ症、口唇炎、食道炎、大きなひだのカンジダ症(酵母性おむつかぶれ)、肛門性器領域の損傷、外耳道のカンジダ症、爪ひだの損傷(カンジダ症)として現れます。爪囲炎)、および爪甲。
エイズにおけるカンジダ症の経過の特徴は、若者、特に男性の被害、広範囲の病変を形成する傾向、びらんおよび潰瘍化の傾向である。
赤カビ症
赤カビ症は、エイズ患者の平滑な皮膚の真菌症の一般的な形態です。 病気の経過中、発疹の蔓延、浸潤要素の出現、および顕微鏡検査による菌糸体の豊富さに注意が払われます。
脂漏性皮膚炎と癜風癜風
脂漏性皮膚炎と癜風癜風 - マラセチア症のグループに属し、酵母様の親油性菌叢によって引き起こされる病気 マラセチア・フルフル。
脂漏性皮膚炎
脂漏性皮膚炎は、HIV 感染者の半数以上で初期段階で検出されます。 通常、この病気は脂漏領域 (顔、頭皮、耳など) で始まり、後に胴体、上肢、下肢の皮膚に広がります (紅皮症まで)。 発疹には、大量の剥離、痂皮の形成、ひだのびらんが発生し、髪の毛が抜け落ちます。
癜風白癬
HIV 感染者の癜風苔癬は、皮膚に大きな浸潤斑点が出現し、プラークに変化するのが特徴です。
ウイルス性皮膚疾患
単純ヘルペス
単純ヘルペスは HIV 感染患者の典型的な疾患であり、頻繁に再発を繰り返しますが、ほとんど寛解することはありません。 播種性病変に至るまでの要素が豊富であり、びらんや潰瘍形成が起こりやすく、激しい痛みを伴うのが特徴です。 発疹の部位には傷跡ができることがよくあります。 アシクロビルを繰り返し使用すると、この薬に対するウイルス耐性が急速に発達します。
帯状疱疹
HIV感染を背景とした帯状疱疹は再発性の経過をたどりますが、これは若い患者では非常にまれであり、免疫抑制状態の初期マーカーです。 60 歳未満の人々における再発性帯状疱疹は、現在、HIV 指標疾患の 1 つと考えられています (特に患者が持続性のリンパ節腫脹を有する場合)。
臨床的に、この疾患は有病率、壊疽(壊死)形態の頻繁な発生、重度の痛み、長期にわたる神経痛、および瘢痕形成を特徴とします。
伝染性軟属腫
伝染性軟属腫 - このウイルス性疾患は、より幼い子供に典型的であり、HIV 感染患者の間で非常に一般的であり、播種性再発性を獲得します。 発疹の最も一般的な局在は顔、首、頭皮であり、そこでは要素が大きくなり(1cm以上)、合流します。
口腔毛状白板症
口腔毛状白板症 - この病気は、HIV 感染患者のみで報告されており、エプスタイン・バーウイルスとパピローマウイルスによって引き起こされます。 臨床的には肥厚です
長さ数ミリメートルの薄い角化毛で覆われた白っぽいプラークの形をした舌の側面の粘膜。
いぼ
イボは、さまざまな種類のヒトパピローマウイルスによって引き起こされます。 HIV 感染患者では、一般的な形態の尋常性疣贅、掌蹠および肛門性器 (生殖器疣贅) の疣贅が一般集団よりも頻繁に見つかります。
膿皮症
膿皮症はエイズ患者によく見られます。 それらは重度の経過を特徴とし、しばしば敗血症の発症につながります。 最も典型的な発症は、毛嚢炎、フルンクロー症、湿疹、ルポイド膿皮症、慢性びまん性連鎖球菌症、潰瘍性栄養性膿皮症およびその他の形態です。 場合によっては、グラム陰性菌による非定型膿皮症が観察されることもあります。
疥癬
免疫不全状態を背景にした疥癬は非常に重篤です - ノルウェー疥癬の形で、これは他者への高い伝染性を特徴とし、臨床的には発疹、大量の皮質沈着物の広範な局在化、および全身状態の違反によって特徴付けられます。
皮膚腫瘍
カポジ肉腫は血管の悪性腫瘍であり、HIV 感染の信頼できる臨床症状です。 この病気はエイズを定義する病気と考えられています。 皮膚、粘膜、内臓にダークチェリー色または黒色の血管結節が現れるのが特徴です。 古典的なタイプのカポジ肉腫(高齢患者に発生し、臨床像の進行が遅いこと、その過程でのまれな内臓の関与、典型的な初期局在が足や脚にみられることを特徴とする)とは異なり、エイズ関連カポジ肉腫は、逆に、若年者と中年の年齢層に影響を及ぼし、メタ性の悪性経過を特徴とします。
内臓(肺、骨、脳など)に腫瘍が停滞し、脚だけでなく顔、頭皮、耳、口腔粘膜などにも初発疹が現れることがあります(図19-1、19)。 -2)。
薬物中毒症
HIV 感染患者における薬物誘発性中毒症は、通常、コトリモキサゾール療法中に発症し、麻疹様タイプに従って進行します。 この反応は患者の 70% で発生します。
米。 19-1.足のカポジ肉腫

米。 19-2.脚のカポジ肉腫
19.6。 小児における HIV 感染の特徴
小児への感染は、主に子宮内、出産中、授乳中などの垂直感染(HIV に感染した母親から子供へ)によって起こります。
HIV に感染した母親から生まれた子供は、25 ~ 40% の確率で病気になります。 血清陽性の母親から子供が生まれた場合、その子供が HIV 感染症に感染しているかどうかを判断するのは難しい場合があります。感染しているかどうかに関係なく、新生児は通常血清陽性であるためです (子供の血液中の母体抗体は最長 18 か月間持続します)。 1 歳半未満の小児の場合、HIV の診断は PCR 法を使用してウイルス核酸を検出することによって確認されます。
周産期感染症の小児における HIV 感染の最初の臨床症状は、生後 4 か月以降に現れます。 ほとんどの小児では、無症候性の期間は平均して約 5 年と長く続きます。
小児における最も典型的な皮膚病変は、口腔粘膜および食道のカンジダ症、脂漏性皮膚炎のほか、ブドウ皮症、ヘルペス性歯肉口内炎、伝染性巨大軟属腫、爪真菌症などです。 小児では、血小板減少症を背景に出血性発疹(点状出血または紫斑病)が発症することがよくあります。
カポジ肉腫やその他の悪性新生物は、小児期には典型的な病気ではありません。
19.7。 研究所研究
HIV に対する抗体の存在を判定する方法
スクリーニング方法は酵素結合免疫吸着検定法 (ELISA) で、感染後 3 か月後に患者の 90 ~ 95% で HIV に対する抗体が検出されます。 終末期では、抗体の数が完全に消失するまで減少することがあります。
ELISAデータを確認するには、次の方法が使用されます。 イムノブロッティング、~に対する抗体を検出する 特定のウイルスタンパク質。この方法では、誤検知の結果が生じることはほとんどありません。
血液中のウイルス粒子の存在を判定する方法
PCR 法を使用すると、1 μl の血漿中の HIV RNA のコピー数を測定できます。 血清中に任意の数のウイルス粒子が存在する
一口分の血液はHIV感染を証明します。 この方法は、抗ウイルス治療の有効性を判断するためにも使用されます。
免疫状態を評価する方法
ヘルパー T (CD4) とサプレッサー T (CD8) の数、およびそれらの比率が測定されます。 通常、ヘルパー T 細胞は 1 μl あたり 500 細胞以上であり、CD4/CD8 比は 1.8 ~ 2.1 です。 HIV 感染ではヘルパー T 細胞の数が大幅に減少し、その比率は 1 未満になります。
19.8。 診断
診断は、特徴的な訴え(体重減少、疲労感の増加、咳、下痢、長引く発熱など)、臨床像(薬物中毒の柱頭、リンパ節腫脹、エイズ関連皮膚炎やその他の感染症および日和見感染症の存在)に基づいて行われます。実験室データも同様です。
19.9。 処理
HIV 感染症の治療には 3 つのクラスの抗レトロウイルス薬が使用されます。
ヌクレオシド逆転写酵素阻害剤(ジドブジン 200 mg 経口 1 日 4 回、小児の場合、用量は 90 ~ 180 mg/m2 経口 1 日 3 ~ 4 回に基づいて計算されます。ジダノシン 200 mg 経口)
1日2回、小児 - 120 mg/m2を1日2回経口投与。 ストラブジン、ラミブジンなども同様です。
非ヌクレオシド系逆転写酵素阻害剤(ザルシタビン 0.75 mg 経口 1 日 3 回、小児 - 0.01 mg/kg 経口)
1日3回。 アバカビル 300 mg 経口 1 日 2 回、小児 - 8 mg/kg 経口 1 日 2 回。
HIV プロテアーゼ阻害剤(ネルフィナビル 750 mg 経口 1 日 3 回、小児 - 20-30 mg/kg 1 日 3 回、リトナビル 600 mg 1 日 2 回、小児 - 400 mg/m2 経口 1 日 2 回、同様にサキナビル、アンプレナビルなど
最も効果的な治療計画は、2 つのヌクレオシド逆転写酵素阻害剤と阻害剤を組み合わせたものです。
プロテアーゼまたは非ヌクレオシド逆転写酵素阻害剤を使用します。
HIV 感染患者は、悪性腫瘍や日和見感染症の治療を受けます。
19.10. コンサルティング
予防策には、保護されたセックスの推進、薬物中毒との闘い、医療機関における衛生管理および防疫体制の遵守、ドナーの検査などが含まれます。
子供の感染を防ぐためには、妊婦の定期的な HIV 感染スクリーニングが必要です。 妊娠中の女性に病気が検出された場合は、抗ウイルス治療を処方する必要があります。これにより、子供の病気のリスクが8%に減少します。 HIV に感染した女性の出産は帝王切開によって行われます。 子供への授乳は避けるべきです。
皮膚静脈学:高等教育機関の学生のための教科書 / V. V. Chebotarev、O. B. Tamrazova、N. V. Chebotareva、A. V. Odinets。 -2013年。 - 584ページ。 : 病気。
エイズは、HIV (ヒト免疫不全ウイルス) によって発症する危険な病気です。 今日に至るまで、科学者たちはこの「殺人者」を倒すことができる医薬品をまだ開発できていません。 このため、HIV と戦う主な方法は効果的な予防です。 科学者たちが初めてエイズについて話し始めたのは 1980 年代でした。 しかし実際には、HIV は 30 年代に西アフリカの人々に影響を及ぼし始めました。 現在、この病気は現代の「疫病」となっており、ますます多くの人が感染しています。 エイズによる結果は悲惨なもの(死)となることがよくあります。
- これは、レンウイルスまたは「スロー」ウイルスとも呼ばれる、さまざまなレトロウイルスのグループ全体です。 この名前は、それらの特徴によるものです - それらが体内に入った瞬間から病理学の兆候が現れるまで、非常に長い時間が経過します。 このプロセスには 1 年以上かかる場合があります。 HIV が人に感染すると、血流に入り、体の反応性、つまり免疫系の完全な機能に直接関与する血球に付着します。 このような細胞内では、HIV が活発に増殖し、免疫反応が起こる前に感染因子が人体全体に広がります。 最初の「ターゲット」はリンパ節です。リンパ節には多数のリンパ球が含まれているためです。
病気の進行中、体は体内のHIVの存在に反応しません。 これは、影響を受けた免疫細胞が正常に機能できないためです。 HIV は時間の経過とともにその構造が変化する可能性があるため、免疫システムがウイルスを識別して破壊することができないという事実にも注目する価値があります。
「エイズ」と「HIV」という 2 つの用語が互いに異なることにすぐに注意してください。 ほとんどの人が考えているように、これらは同義語ではありません。 エイズは、放射線への長期曝露、慢性疾患、強力な医薬品の使用によって発症する可能性のある免疫不全を指す用語です。 しかし最近では、この用語は HIV の最終段階を指す場合にのみ使用されています。
病因
HIV の感染源は、病気の症状を示さないウイルス保因者、または病人である可能性があります。
- 性感染。 HIV は性的接触を通じて健康な人に感染する可能性があります。 最大の危険はアナルセックスと膣セックスによってもたらされます。
- 周産期ルート。 この場合、子供は病気の母親から感染します。 新生児は女性の産道を通過する際に感染する可能性があります。
- 輸血による感染経路。 感染は血液、血漿、白血球、血小板塊の輸血中に発生します。
- 天の川。 HIV に感染した母親のミルクを飲むと、子供が HIV に感染する可能性があります。
- 注射による感染経路。 薬物を使用し、同じ注射器を複数回使用する人によく見られます。 しかし、このような感染は、従業員が器具や注射器の使用基準を遵守していない医療機関でも発生する可能性があります。
- 移植による感染経路。 感染は、病人からの臓器移植または骨髄移植によって起こります。
- 家庭内感染経路。 この場合、HIVは皮膚や粘膜の微小外傷を通じて体内に侵入する可能性があります(人がエイズ患者の体液と接触した場合)。
エイズに感染することはありません。
- キスを通して。
- 咳やくしゃみをしているとき。
- 感染者と一緒に食事をする。
- 握手を通じて。
- サウナやお風呂で。
症状
HIV は 3 つの段階で発生することは注目に値します。
- 急性発熱。
- 無症状。
- エイズまたは進行期。
急性発熱
この段階は感染後 1 ~ 2 か月後に現れます。 すべての患者に現れるわけではなく、50 ~ 70% にのみ発生します。 残りの場合は、潜伏期間を経て無症候期に移ります。
症状:

- 喉の痛み。
- 軽度の高熱。
- 下痢;
- 吐き気と嘔吐。
- 関節の痛み。
- 発疹のさまざまな要素が皮膚に現れることがあります。
無症状
長期間持続します。 患者の半数ではそれが10年まで続きます。 この段階の進行速度は、細胞内のウイルスの複製速度に大きく影響されます。 無症候期にはこの病気の症状は観察されませんが、まれにリンパ節の一部のグループが腫れる可能性があります。
エイズまたは進行期
この段階は、あらゆる人の体内に生息する日和見微生物の活性化を特徴としています。 AIDS の症状は女性でも男性でも同じです。 病理学的プロセス全体は 2 つの段階に分けることができます。
AIDS の最初の兆候 (ステージ 1):
- 体重が10%減少。
- 頻繁に現れます。
- 毛むくじゃらの口は、男性でも女性でもエイズの特徴的な症状です。 舌の側面には白い苔が蓄積します。
- 血中濃度の低下。 これにより、四肢に出血性発疹が現れます。
- 患者はしばしば問題などを抱えています。
- いくつかのグループのリンパ節の拡大。
- 夜間の発汗の増加。
- 視覚機能の低下。
病気の第2段階では、10%を超える体重の減少が観察されます。 以下の感染症は上記の病理学的プロセスに関連しています。
- 熱中症;
- 下痢;
- カポジ肉腫。
診断
AIDS の最初の兆候が現れた場合は、診断、診断の確認、または反論のために直ちに医療機関に連絡する必要があります。 有能な医師だけが、検査と検査結果の受け取り後にそのような危険な病気の存在を確認できます。 血液検査を行うことで、HIV の存在を検出できます。
 今や世界中で、HIV感染症が何であるかを知らない大人はいないでしょう。 「20世紀の疫病」は自信を持って21世紀に突入し、進化を続けています。 HIV の蔓延は今や本当のパンデミックの様相を呈しています。 HIV 感染はほぼすべての国に広がりました。 2004 年、世界には約 4,000 万人が HIV とともに生きており、そのうち成人は約 3,800 万人、子供は 200 万人でした。 ロシア連邦では、2003 年の HIV 感染者数は人口 10 万人あたり 187 人でした。
今や世界中で、HIV感染症が何であるかを知らない大人はいないでしょう。 「20世紀の疫病」は自信を持って21世紀に突入し、進化を続けています。 HIV の蔓延は今や本当のパンデミックの様相を呈しています。 HIV 感染はほぼすべての国に広がりました。 2004 年、世界には約 4,000 万人が HIV とともに生きており、そのうち成人は約 3,800 万人、子供は 200 万人でした。 ロシア連邦では、2003 年の HIV 感染者数は人口 10 万人あたり 187 人でした。
統計によると、世界で毎日約8,500人が感染しており、ロシアでは少なくとも100人が感染している。
基本概念:
HIV– ヒト免疫不全ウイルス – HIV 感染の原因物質。
– 原因が HIV であり、その結果がエイズである感染症。
エイズ– 後天性免疫不全症候群は、HIV 感染の最終段階であり、人の免疫システムが非常に損傷し、いかなる種類の感染にも抵抗できなくなります。 感染症は、たとえ最も無害なものであっても、重篤な病気や死につながる可能性があります。

HIV感染歴
1981年の夏、米国疾病管理センターは、ロサンゼルスとニューヨークの以前は健康だった同性愛者の男性におけるニューモシスチス肺炎の5例とカポジ肉腫の26例を報告する報告書を発表した。
次の数カ月にわたって、注射薬物使用者の間で症例が報告され、その後すぐに輸血受容者の間でも症例が報告された。
1982 年にエイズの診断は確立されましたが、その発生原因は確立されていませんでした。
1983年に初めて割り当てられた HIV病気の人の細胞培養から。
1984 年に次のことが判明しました。 HIV理由は エイズ。
1985年に診断方法が開発されました。 HIV感染症~に対する抗体を検出する酵素結合免疫吸着検定法 (ELISA) を使用する HIV血の中で。
1987年に最初の事件が起きた HIV感染症ロシアに登録されている彼は同性愛者で、アフリカ諸国で通訳として働いていた。
HIV はどこから来たのでしょうか?
この疑問に対する答えを求めて、さまざまな理論が提案されてきました。 これに確実に答えることは誰にもできません。
しかし、HIV 感染の疫学に関する最初の研究では、HIV の最大の蔓延が中央アフリカ地域であることが判明したことが知られています。 さらに、この地域に生息する大型類人猿(チンパンジー)の血液からは、人間にエイズを引き起こす可能性のあるウイルスが分離されており、おそらく死骸の噛みつきや屠殺を介してこれらの類人猿から感染した可能性を示している可能性がある。
HIV は中央アフリカの部族居住地に長い間存在し、人口移動の増加により 20 世紀になって初めて世界中に蔓延したと考えられています。
エイズウイルス
HIV (ヒト免疫不全ウイルス) は、レンチウイルス (または「遅い」ウイルス) と呼ばれるレトロウイルスのサブファミリーに属します。 これは、感染の瞬間から病気の最初の兆候が現れるまで、特にエイズの発症までに長い時間がかかり、場合によっては数年かかることを意味します。 HIV 感染者の半数は無症状期間が約 10 年あります。
HIVには2種類あります - HIV-1 と HIV-2。 世界で最も一般的なのは HIV-1 で、HIV-2 は形態的にサル免疫不全ウイルス (チンパンジーの血液で見つかったのと同じウイルス) に近いです。
* - 2019年、米国の科学者グループがほぼ20年ぶりに新種のHIV株を発見した。 この株は、HIV-1 のグループ M 種の一部です。 HIV には多くの異なるサブタイプまたは株があります。 他のウイルスと同様、時間の経過とともに変化し、変異する可能性があります。 これは、2000年にサブタイプ分類原則が確立されて以来、初めて発見された新しいグループM株である。
HIV が血液に入ると、免疫を担う血球に選択的に付着します。これは、HIV が認識する特定の CD 4 分子がこれらの細胞の表面に存在するためです。 これらの細胞内では、HIV が活発に増殖し、免疫反応が形成される前であっても、急速に体全体に広がります。 リンパ節には多数の免疫細胞が含まれているため、主にリンパ節に影響を与えます。
病気の経過全体を通じて、HIV に対する効果的な免疫反応が形成されることはありません。 これは主に免疫細胞の損傷とその機能不全によるものです。 さらに、HIV には顕著な変動性があるため、免疫細胞がウイルスを「認識」できないという事実につながります。
病気が進行するにつれて、HIV は免疫細胞 (CD 4 リンパ球) に損傷を与えます。その数は徐々に減少し、最終的には臨界数に達します。これが始まりと考えられます。 エイズ.
どのようにして HIV に感染するのでしょうか?
- 性交中。
性行為による感染は、世界中で最も一般的な HIV 感染経路です。 精液には大量のウイルスが含まれています。 どうやら、精液中に HIV を含む炎症細胞が多数含まれている場合、特に炎症性疾患である尿道炎や精巣上体炎の場合、HIV が精液中に蓄積する傾向があるようです。 したがって、性感染症を併発すると、HIV 感染のリスクが高まります。 さらに、付随する性器感染症には、潰瘍、亀裂、水疱など、生殖器の粘膜の完全性を侵害するさまざまな形成の出現が伴うことがよくあります。
HIV は膣分泌物や子宮頸管分泌物からも検出されます。
また、HIV 陽性のパートナーが負う刑事責任 (ロシア連邦刑法第 122 条) についても覚えておく必要があります。HIV 陽性のパートナーは、HIV 感染の観点から危険な状況に置かれます。 同じ記事で。 122 には、パートナーが HIV 感染の存在について直ちに警告され、感染のリスクを生み出す行為を行うことに自発的に同意した場合には刑事責任が免除されるという注記が追加された。
肛門性交の際、直腸の薄い粘膜を介して精液からウイルスが感染するリスクが非常に高くなります。 さらに、アナルセックス中は直腸粘膜を損傷するリスクが高まり、血液と直接接触することになります。
異性間の接触では、男性から女性への感染リスクは、女性から男性への感染リスクよりも約 20 倍高くなります。 これは、感染した精子と膣粘膜の接触時間が、陰茎と膣粘膜の接触時間よりもはるかに長いという事実によるものです。
オーラルセックスでは、アナルセックスよりも感染のリスクがはるかに低くなります。 ただし、このリスクが実際に発生することが確実に証明されています。 コンドームを使用すると、HIV 感染は軽減されますが、排除されるわけではありません。
- 注射薬使用者間で同じ注射器や注射針を使用する場合。
- 血液とその成分の輸血中。
通常の免疫グロブリンおよび特定の免疫グロブリンは、ウイルスを完全に不活化する特別な処理が施されているため、これらの薬を投与しても感染することはありません。 ドナーに対するHIV検査の義務化導入後 , 感染リスクが大幅に減少しました。 しかし、ドナーがすでに感染しているが抗体がまだ形成されていない「盲腸期間」が存在しても、レシピエントを感染から完全に守ることはできません。
- 母から子へ。
妊娠中に胎児の感染が起こる可能性があります。ウイルスは胎盤に侵入することができます。 そして出産の時も。 HIV に感染した母親から子どもが感染するリスクは、ヨーロッパ諸国では 12.9% ですが、アフリカ諸国では 45 ~ 48% に達します。 リスクは、妊娠中の母親の医療と治療の質、母親の健康状態、HIV 感染の段階によって異なります。
さらに、授乳中には明らかな感染リスクがあります。 このウイルスは、HIV に感染した女性の初乳と母乳から検出されています。 それが理由です 授乳には禁忌です。
- 患者から医療スタッフへ、そしてその逆も。
HIV 感染者の血液で汚染された鋭利な物体で負傷した場合の感染リスクは約 0.3% です。 感染した血液が粘膜や損傷した皮膚に接触するリスクはさらに低くなります。
感染した医療従事者から患者への HIV 感染のリスクは、理論的には想像するのが困難です。 しかし、1990年に米国でHIVに感染した歯科医からの患者5人の感染に関する報告が発表されたが、感染メカニズムは謎のままだった。 その後、HIV に感染した外科医、婦人科医、産科医、歯科医によって治療を受けた患者を観察したところ、感染の事実は何一つ明らかになりませんでした。
HIVに感染しないようにするには
あなたの周囲に HIV 感染者がいる場合、自分が感染する可能性はないことを覚えておく必要があります。 HIVで:
- 咳やくしゃみ。
- ハンドシェーク。
- ハグとキス。
- 食べ物や飲み物を共有して消費する。
- スイミングプール、お風呂、サウナに。
- 交通機関や地下鉄での「注射」によって。 HIV 感染者が座席に置いた感染針による感染の可能性や、群衆の中で注射針を使用して感染した可能性があるという情報は、単なる俗説にすぎません。 このウイルスは環境中にあまり長く存続せず、さらに、針の先端に含まれるウイルスの量が少なすぎます。
唾液やその他の体液には、感染を引き起こすウイルスが少なすぎます。 体液(唾液、汗、涙、尿、便)に血液が含まれている場合、感染の危険性が生じます。
HIVの症状
急性発熱期
急性発熱期は感染後約 3 ~ 6 週間で現れます。 すべての患者に起こるわけではなく、約 50 ~ 70% に起こります。 残りの患者は潜伏期間の後、すぐに無症候期に入ります。
急性発熱期の症状は非特異的です。
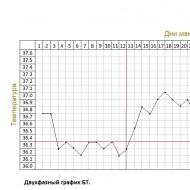
- 発熱:体温の上昇、多くの場合は微熱、つまり 37.5℃以下。
- 喉の痛み。
- リンパ節の腫れ:首、脇の下、鼠径部に痛みを伴う腫れが現れます。
- 頭痛、目の痛み。
- 筋肉や関節の痛み。
- 眠気、倦怠感、食欲不振、体重減少。
- 吐き気、嘔吐、下痢。
- 皮膚の変化:皮膚の発疹、皮膚および粘膜の潰瘍。
- 漿液性髄膜炎も発症する可能性があり、脳の膜が損傷し、頭痛や羞明によって現れます。
急性期は1週間から数週間続きます。 ほとんどの患者では、その後無症候期が続きます。 しかし、患者の約 10% は、状態が急激に悪化する HIV 感染の劇症経過を経験します。
HIV感染の無症候期
無症候期の期間はさまざまで、HIV 感染者の半数では 10 年です。 期間はウイルスの繁殖速度によって異なります。
無症候期では、CD 4 リンパ球の数が徐々に減少し、そのレベルが 200/μl を下回ると、CD4 リンパ球の存在が示されます。 エイズ.
無症候期には臨床症状がない場合もあります。
一部の患者にはリンパ節腫脹があります。 リンパ節のすべてのグループの拡大。
HIV の進行期 - エイズ
この段階では、いわゆる 日和見感染症– これらは、私たちの体の通常の常住者であり、通常の条件下では病気を引き起こすことができない日和見微生物によって引き起こされる感染症です。
エイズには 2 つの段階があります。
A. 体重はオリジナルに比べて10%減少します。
皮膚および粘膜の真菌、ウイルス、細菌感染症:
- カンジダ性口内炎:カンジダ性口内炎は、口腔粘膜上の白いチーズのようなコーティングです。
- 口の毛状白板症は、舌の側面にある溝で覆われた白いプラークです。
- 帯状疱疹は、水痘の原因物質である水痘・帯状疱疹ウイルスの再活性化の症状です。 それは、皮膚の広い領域、主に胴体に激しい痛みと水疱の形で発疹として現れます。
- ヘルペス感染症が頻繁に繰り返される。
さらに、患者は常に咽頭炎(喉の痛み)、副鼻腔炎(副鼻腔炎、鼻炎)、中耳炎(中耳の炎症)に悩まされています。
歯ぐきの出血、手足の皮膚の出血性発疹(出血)。 これは血小板減少症の発症に関連しています。 血小板(凝固に関与する血球)の数の減少。
B. 体重が元の体重より 10% 以上減少した。
同時に、上記の感染症に他の感染症も追加されます。
- 原因不明の下痢や発熱が 1 か月以上続いている。
- 肺および他の臓器の結核。
- トキソプラズマ症。
- 腸の蠕虫症。
- ニューモシスチス肺炎。
- カポジ肉腫。
- リンパ腫。
さらに、重度の神経障害が発生します。
HIV感染を疑う場合
- 原因不明の発熱が1週間以上続いている。
- さまざまなグループのリンパ節の拡大:頸部、腋窩、鼠径部 - 明確な理由がなく(炎症性疾患がない)、特にリンパ節腫脹が数週間以内に消えない場合。
- 数週間続く下痢。
- 成人における口腔のカンジダ症(カンジダ症)の兆候の出現。
- ヘルペス性発疹の広範囲または非定型的な局在。
- 理由を問わず、体重が急激に減少すること。
HIV に感染するリスクが高いのは誰ですか?
- 注射麻薬中毒者。
- 同性愛者。
- 売春婦。
- アナルセックスを実践する人。
- 複数の性的パートナーがいる人、特にコンドームを使用していない人。
- 他の性感染症に罹患している人。
- 血液およびその成分の輸血を必要とする人。
- 血液透析(「人工腎臓」)を必要とする人。
- 母親が感染している子供たち。
- 医療従事者、特に HIV 感染患者と接触する医療従事者。
HIV感染の予防
残念ながら、現在まで HIV に対する効果的なワクチンは開発されていませんが、現在多くの国がこの分野で徹底的な研究を行っており、大きな期待が寄せられています。
しかし、これまでのところ、HIV 感染の予防は一般的な予防策のみに帰着します。
- 安全なセックスと永続的で信頼できる性的パートナー。
コンドームの使用は感染のリスクを軽減しますが、正しく使用したとしても、コンドームが 100% 効果的であることはありません。
コンドームの使用ルール:
- コンドームは適切なサイズでなければなりません。
- 性交の開始から終了までコンドームを使用する必要があります。
- ノノキシノール-9 (殺精子剤) を含むコンドームの使用は、しばしば粘膜の炎症を引き起こし、その結果、微小外傷や亀裂を引き起こし、感染の一因となるだけであるため、感染のリスクは軽減されません。
- 精液容器に空気が残っていてはなりません - コンドームが破裂する可能性があります。
性的パートナーが感染のリスクがないことを確認したい場合は、両方とも HIV 検査を受ける必要があります。
- 薬物使用をやめる。 中毒に対処することが不可能な場合は、使い捨ての針のみを使用し、針や注射器を決して共有しないでください。
- HIV に感染した母親は母乳育児を避けるべきです。
HIV 感染が疑われる場合には、薬物による予防法が開発されています。 これは、HIV 患者の治療と同様に、抗レトロウイルス薬を異なる用量でのみ服用することから構成されます。 予防治療のコースは、エイズセンターの医師の直接訪問中に処方されます。
HIV検査
HIV の早期診断は、このような患者の治療を成功させ、平均余命を延ばすために非常に重要です。
HIV 検査はいつ受けるべきですか?
- コンドームを使用せずに新しいパートナーと性交(膣、肛門、または経口)した後(またはコンドームが破損した場合)、性暴力の後。
- 性的パートナーが他の人とセックスした場合。
- 現在または過去の性的パートナーが HIV 陽性である場合。
- 同じ針や注射器を使用して薬物やその他の物質を注射した後、またはタトゥーやピアスをした後。
- HIV感染者の血液との接触後。
- パートナーが注射針を共有している場合、またはその他の感染リスクにさらされている場合。
- 他の性感染症が検出された後。
ほとんどの場合、HIV 感染は、血液中の HIV に対する抗体を測定する方法を使用して診断されます。 ウイルスに反応して感染者の体内で形成される特定のタンパク質。 抗体形成は感染後 3 週間から 6 か月以内に起こります。 したがって、HIV 検査はこの期間を経た後にのみ可能となり、最終検査は感染が疑われる 6 か月後に行うことが推奨されます。 ~に対する抗体を測定するための標準的な方法 HIV呼ばれた 酵素免疫測定法(ELISA)または エリサ。 この方法は非常に信頼性が高く、感度は 99.5% 以上です。 テスト結果は、陽性、陰性、または決定的でない場合があります。
結果が陰性で、最近(過去 6 か月以内)の感染の疑いがない場合、HIV の診断は未確認であると見なされます。 最近の感染が疑われる場合は再検査が行われます。
いわゆる偽陽性の結果が問題となるため、肯定的な回答や疑わしい回答が返された場合には、常により具体的な方法を使用して結果を確認します。 この方法はイムノブロッティングと呼ばれます。 結果は肯定的なもの、否定的なもの、または疑わしいものになる場合もあります。 陽性結果が得られた場合、HIV 感染の診断が確定したとみなされます。 答えに疑問がある場合は、4 ~ 6 週間後に再度研究する必要があります。 免疫ブロット法を繰り返し行った結果が曖昧なままの場合、HIV 感染の診断は可能性が低くなります。 ただし、これを完全に除外するには、イムノブロッティングを 3 か月間隔でさらに 2 回繰り返すか、他の診断方法を使用します。
血清学的方法 (つまり、抗体の測定) に加えて、HIV を直接検出する方法があり、ウイルスの DNA と RNA を測定するために使用できます。 これらの方法は PCR (ポリメラーゼ連鎖反応) に基づいており、感染症を診断するための非常に正確な方法です。 PCR は、疑わしい接触から 2 ~ 3 週間後の HIV の早期診断に使用できます。 ただし、コストが高く、検査サンプルの汚染により偽陽性結果が多数発生するため、これらの方法は、標準的な方法では確実に HIV を診断または除外できない場合に使用されます。
どのような HIV 検査を受ける必要があるか、そしてその理由についてのビデオ:
HIV感染症とエイズの薬物治療
治療には、抗ウイルス薬の処方と抗レトロウイルス療法が含まれます。 日和見感染症の治療と予防にも役立ちます。
診断と登録後、病気の段階と活動性を判断するために一連の研究が行われます。 プロセスの段階を示す重要な指標は、まさに影響を与える細胞である CD4 リンパ球のレベルです。 HIV、その数は徐々に減少しています。 CD4リンパ球数が200/μl未満の場合は、日和見感染のリスクがあり、 エイズ重要になります。 さらに、病気の進行を判断するために、血液中のウイルスRNAの濃度が測定されます。 診断テストは定期的に実施する必要があります。 HIV感染症予測は困難であり、併発感染症の早期診断と治療が延命とその質の向上の基礎となります。
抗レトロウイルス薬:
抗レトロウイルス薬の処方と特定の薬剤の選択は、患者の状態に応じて医師の判断によって行われます。
- ジドブジン (レトロビル) は、最初の抗レトロウイルス薬です。 現在、CD 4 リンパ球数が 500/μl 未満の場合、ジドブジンは他の薬剤と組み合わせて処方されます。 ジドブジン単独療法は、胎児の感染リスクを軽減するために妊婦にのみ処方されます。
副作用:造血機能障害、頭痛、吐き気、ミオパシー、肝臓肥大
- ジダノシン (Videx) – 治療の第一段階で使用 HIVジドブジンによる長期治療後。 多くの場合、ジダノシンは他の薬物と組み合わせて使用されます。
副作用: 膵炎、激しい痛みを伴う末梢神経炎、吐き気、下痢。
- ザルシタビン(ヒビド)は、ジドブジンの無効性または不耐症に対して処方されるほか、治療の初期段階でジドブジンと併用して処方されます。
副作用:末梢神経炎、口内炎。
- スタブディン –後期の成人に使用される HIV感染症.
副作用: 末梢神経炎。
- ネビラピンとデラビルジン: 進行の兆候が現れた成人患者には他の抗レトロウイルス薬と組み合わせて処方されます。 HIV感染症.
副作用: 斑点丘疹性発疹。通常は自然に消えるため、薬を中止する必要はありません。
- サキナビルはプロテアーゼ阻害剤のグループに属する薬剤です HIV。 このグループの最初の薬剤の使用が承認されました。 サキナビルは後の段階で使用されます HIV感染症上記の抗レトロウイルス薬と併用します。
副作用: 頭痛、吐き気、下痢、肝酵素の増加、血糖値の上昇。
- リトナビルは、単独療法として、および他の抗レトロウイルス薬と組み合わせて使用することが承認されている薬です。
副作用: 吐き気、下痢、腹痛、唇の感覚異常。
- インジナビル – 治療に使用されます HIV感染症成人患者の場合。
副作用: 尿路結石症、血中ビリルビンの増加。
- ネルフィナビルは成人と小児の両方での使用が承認されています。
主な副作用は下痢で、患者の 20% に発生します。
抗レトロウイルス薬はエイズセンターに登録されている患者に無料で提供されるべきである。 抗レトロウイルス薬に加えて、治療 HIV感染症症状や合併症の治療のための抗菌薬、抗ウイルス薬、抗真菌薬、抗腫瘍薬の適切な選択にあります。 エイズ.
日和見感染症の予防
日和見感染の予防は感染期間を延長し、患者の生活の質を向上させるのに役立ちます エイズメートル。
- 結核の予防: 結核菌感染者をタイムリーに検出するために、すべての HIV 感染者は毎年マントゥー検査を受けます。 陰性反応の場合(つまり、ツベルクリンに対する免疫反応がない場合)、抗結核薬を1年間服用することが推奨されます。
- ニューモシスチス肺炎の予防は、CD 4 リンパ球数が 200/μl 未満に減少し、37.8℃以上の原因不明の発熱が 2 週間以上続くすべての HIV 感染者に対して実施されます。 予防にはビセプトールが使用されます。
日和見感染症– これらは、私たちの身体に常在する日和見微生物によって引き起こされる感染症であり、通常の状態では病気を引き起こす可能性はありません。
- トキソプラズマ症 - 原因物質はトキソプラズマ・ゴンディです。 この病気はトキソプラズマ脳炎として現れます。 脳物質の損傷、てんかん発作、片麻痺(体の半分の麻痺)、失語症(言葉の欠如)の発症を伴います。 混乱、放心状態、昏睡状態が生じることもあります。
- 腸蠕虫症 - 原因物質は多くの蠕虫(虫)です。 患者の場合 エイズ重度の下痢や脱水症状を引き起こす可能性があります。
- 結核 . 結核菌は健康な人の間でもよく見られますが、免疫系が損なわれている場合にのみ病気を引き起こす可能性があります。 これが、HIV 感染者のほとんどが、重篤な結核を含む活動性結核を発症しやすい理由です。 HIV 感染者の約 60 ~ 80% では結核が肺に影響を及ぼし、30 ~ 40% では他の臓器に影響を及ぼします。
- 細菌性肺炎 . 最も一般的な病原体は黄色ブドウ球菌と肺炎球菌です。 多くの場合、肺炎は全身性感染症の発症を伴い重篤になります。 血液中の細菌の侵入と増殖 - 敗血症。
- 腸感染症 – サルモネラ症、赤痢、腸チフス。 健康な人では治療なしで治る軽度の病気であっても、HIV 感染者では長期間持続し、多数の合併症、長期にわたる下痢、感染の全身化を伴います。
- 梅毒 – HIV 感染者では、神経梅毒や梅毒性腎炎 (腎臓障害) などの複雑かつまれな形態の梅毒がより一般的です。 エイズ患者では梅毒の合併症がより早く発症し、場合によっては集中的な治療を行った場合でも発症します。
- ニューモシスチス肺炎 . ニューモシスチス肺炎の原因物質は肺に常在する常在菌ですが、免疫力が低下すると重篤な肺炎を引き起こす可能性があります。 原因物質は通常、真菌として分類されます。 ニューモシスチス肺炎は、HIV 感染者の 50% に少なくとも 1 回は発症します。 ニューモシスチス肺炎の典型的な症状は、発熱、少量の痰を伴う咳、吸気により悪化する胸痛です。 その後、身体活動中の息切れや体重減少が起こることがあります。
- カンジダ症は、HIV 感染者に最も一般的な真菌感染症です。原因物質である真菌カンジダ アルビカンスは、通常、口、鼻、泌尿生殖器の粘膜に大量に存在します。 何らかの形で、カンジダ症はすべての HIV 感染患者に発生します。 カンジダ症(またはカンジダ症)は、口蓋、舌、頬、喉、膣分泌物に白い安っぽいコーティングとして現れます。 エイズが進行すると、食道、気管、気管支、肺のカンジダ症が発生する可能性があります。
- クリプトコッカス症は、HIV 感染患者における髄膜炎 (髄膜の炎症) の主な原因です。 原因物質である酵母菌は気道を通って体内に侵入しますが、ほとんどの場合、脳とその膜に影響を与えます。 クリプトコッカス症の症状には、発熱、吐き気と嘔吐、意識障害、頭痛などがあります。 咳、息切れ、喀血を伴う肺型のクリプトコッカス感染症もあります。 患者の半数以上で、真菌は血液中に侵入し、増殖します。
- ヘルペス感染症。 HIV 感染者は、顔面、口腔、生殖器、肛門周囲のヘルペスが頻繁に再発するのが特徴です。 病気が進行するにつれて、再発の頻度と強度が増加します。 ヘルペス病変は長期間治癒せず、皮膚や粘膜に非常に痛みを伴う広範な損傷を引き起こします。
- 肝炎 – HIV 感染者の 95% 以上が B 型肝炎ウイルスに感染しており、その多くは D 型肝炎ウイルスにも同時に感染しています。HIV 感染者では活動性 B 型肝炎はまれですが、これらの患者の D 型肝炎はまれです。厳しい。
HIV感染における新生物
感染症に対する感受性が高まることに加えて、患者は エイズ腫瘍も免疫系、特に CD4 リンパ球によって制御されるため、良性腫瘍と悪性腫瘍の両方を形成する傾向が増加します。
- カポジ肉腫は、皮膚、粘膜、内臓に影響を及ぼす可能性がある血管腫瘍です。 カポジ肉腫の臨床症状はさまざまです。 初期症状は、皮膚の表面上に盛り上がった赤紫色の小さな小結節として現れ、最も多くの場合、直射日光に最もさらされた露出領域に発生します。 ノードが進行するにつれて、それらは結合して皮膚の外観を損ない、脚にある場合は身体活動を制限する可能性があります。 内臓の中で、カポジ肉腫は消化管と肺に影響を与えることが最も多いですが、脳や心臓に影響を与えることもあります。
- リンパ腫は晩期症状です HIV感染症。 リンパ腫は、リンパ節と、脳や脊髄を含む内臓の両方に影響を与える可能性があります。 臨床症状はリンパ腫の発生部位によって異なりますが、ほとんどの場合、発熱、体重減少、寝汗を伴います。 リンパ腫は、口腔内の急速に増大する腫瘤形成、てんかん発作、頭痛などとして現れることがあります。
- HIV 感染者では、一般集団と同じ頻度で他の悪性腫瘍が発生します。 しかし、患者さんの中では HIV経過が早く、治療が困難です。
神経学的障害
- エイズ認知症症候群。
認知症知能の進行性の低下であり、注意力や集中力の低下、記憶力の低下、読解や問題解決の困難などとして現れます。
さらに、エイズ認知症症候群の症状は、特定の姿勢を維持する能力の障害、歩行困難、振戦(体のさまざまな部分のけいれん)、無関心などの運動障害および行動障害です。
エイズ認知症症候群の後期では、尿失禁や便失禁が発生することがあり、場合によっては植物状態に陥ることもあります。
重度のエイズ認知症症候群は、HIV 感染者の 25% で発症します。
この症候群の原因は明確には確立されていません。 脳や脊髄に対するウイルスの直接的な影響によって引き起こされると考えられています。
- てんかん発作;
てんかん発作の原因は、脳に影響を与える日和見感染症、新生物、またはエイズ認知症症候群である可能性があります。
最も一般的な原因は、トキソプラズマ脳炎、脳リンパ腫、クリプトコッカス髄膜炎、エイズ認知症症候群です。
- 神経障害;
HIV 感染の一般的な合併症で、どの段階でも発生する可能性があります。 臨床症状はさまざまです。 初期段階では、進行性の筋力低下と軽度の感覚障害が発生することがあります。 将来的には、脚の灼熱痛などの症状が進行する可能性があります。
HIVとともに生きる
HIV検査で陽性反応が出てしまった…どうすればいいでしょうか? どのように反応すればよいでしょうか? さらに生きるにはどうすればいいですか?
まず、できるだけ早くパニックを克服するように努めてください。 はい、 エイズ致命的な病気だが発症前 エイズ 10年、さらには20年生きることもできます。 さらに、世界中の科学者は現在、効果的な薬を積極的に探しており、最近開発された薬の多くは実際に大幅に寿命を延ばし、患者の幸福を改善しています。 エイズ。 この分野の科学が 5 ~ 10 年後にどこまで到達するかは誰にもわかりません。
と HIV生きることを学ぶ必要がある。 残念ながら、人生は二度と同じになることはありません。 長期間(おそらく何年も)病気の兆候が現れず、人は完全に健康で力に満ちていると感じます。 しかし、感染症についても忘れてはなりません。
まず第一に、愛する人を守る必要があります。彼らは感染について知っておく必要があります。 両親や愛する人にこのことを話すのは非常に難しいかもしれません HIV-ポジティブな分析。 しかし、たとえそれがどれほど困難であっても、愛する人が危険にさらされるべきではないため、あなたのパートナー(現在および元の両方)に検査結果を知らせる必要があります。
たとえコンドームを使用していても、たとえリスクが非常に小さい場合でも、ウイルスを感染させるという点では、あらゆるセックスが危険になる可能性があります。 したがって、新しいパートナーが現れたときは、その人に自分で選択する機会を与える必要があります。 膣性交や肛門性交だけでなく、オーラルセックスも危険な可能性があることを覚えておく必要があります。
医療監督:
病気の兆候がない場合もありますが、定期的に状態を監視する必要があります。 通常、この制御は専門の部門で実行されます。 エイズ-センター。 病気の進行と発症のタイムリーな検出 エイズしたがって、タイムリーな治療は、将来の治療を成功させ、病気の進行を遅らせるための基礎となります。 通常、CD 4 リンパ球のレベルとウイルス複製のレベルが監視されます。 さらに、患者の全身状態と日和見感染症の存在の可能性が評価されます。 免疫状態の通常の指標では、免疫の存在を除外することができます。 エイズつまり、鼻水を恐れることなく、通常の生活を送ることができます。
妊娠:
ほとんどの人が感染する HIV若い頃。 多くの女性は子供を持ちたいと思っています。 彼らは完全に健康で、子供を産み育てることができると感じています。 子供の誕生を禁止することは誰にもできません。これは母親の個人的な問題です。 ただし、妊娠を計画する前に、メリットとデメリットを比較検討する必要があります。 結局のところ、HIV は胎盤を通じて、また出産時に産道を通じて感染する可能性が最も高いのです。 子どもを先天性HIV感染者にさらし、常に医師の監督下で成長し、有毒薬物を服用する価値はあるのでしょうか? たとえ子供が感染していなかったとしても、成人する前に両親がいなくなるリスクがあります...それでも決断を下した場合は、妊娠計画と妊娠に全責任を持って対処し、妊娠前であってもかかりつけの医師に相談する必要があります。エイズセンターはあなたの行動を指導し、治療法を検討します。
との生活 エイズ:
CD 4 数が 200/μL を下回ると、日和見感染が発生しているか、免疫応答の低下のその他の兆候が診断されます。 エイズ。 そのような人は、いくつかのルールに従う必要があります。
- 適切な栄養: 栄養失調は有害である可能性があるため、いかなるダイエット法にも従うべきではありません。 栄養は高カロリーでバランスが取れている必要があります。
- 悪い習慣をやめる:アルコールと喫煙
- 適度な運動は、HIV 感染者の免疫状態に良い影響を与える可能性があります。
- 特定の感染症に対するワクチン接種の可能性については、医療提供者と話し合う必要があります。 すべてのワクチンが HIV 感染者に使用できるわけではありません。 特に、生ワクチンは使用すべきではありません。 ただし、不活化ワクチンや微粒子ワクチンは、免疫状態に応じて、HIV とともに生きる多くの人々に適しています。
- 消費される食物と水の品質には常に注意を払う必要があります。 果物や野菜は沸騰したお湯で徹底的に洗い、食品は加熱処理する必要があります。 検査されていない水は消毒する必要があり、暑い気候の国では水道水さえも汚染されている可能性があります。
- 動物とのコミュニケーション:馴染みのない(特にホームレスの)動物との接触は避けたほうがよいでしょう。 少なくとも、自分の動物であっても、動物に触れた後は必ず手を洗う必要があります。 ペットの世話は特に注意深く行う必要があります。他の動物と接触しないようにしたり、路上のゴミに触れさせたりしないようにしてください。 散歩の後は、できれば手袋をして必ず手を洗いましょう。 動物の後片付けをするときも手袋を着用したほうがよいでしょう。
- 病気の人や冷たい人とのコミュニケーションを制限するようにしてください。 コミュニケーションが必要な場合は、マスクを使用し、病気の人と接触した後は手を洗う必要があります。
後天性免疫不全症候群(AIDS)は、HIV感染を背景に発症する重篤な疾患であり、実際には末期段階にあります。 HIV に感染した人々は、免疫不全ウイルスの身体への病理学的影響ではなく、エイズの結果、つまり日和見感染症や癌によって死亡します。
以下を読むことをお勧めします。エイズと診断されたのは誰ですか?
HIV 感染から AIDS への移行は、患者が以下のいくつかの基準を満たしているかどうかで判断されます。

エイズを定義する病気には次のようなものがあります。
- 細菌感染症(重度の再発性、非定型抗酸菌によって引き起こされる病気、一般的)。
- 真菌感染症(重度のカンジダ症、クリプトコッカス症、ヒストプラズマ症、ニューモシスチス肺炎)。
- ウイルス感染症(単純ウイルスによる皮膚、粘膜、気管支、肺、食道への慢性損傷、およびポリオーマウイルスによる中枢神経系への特異的損傷 - 多巣性白質脳症)。
- 原虫感染症(、クリプトスポリドーシス、マイクロスポリドーシス)。
- その他の病気(カポジ肉腫、浸潤性非ホジキンリンパ腫、HIV脳症、消耗症候群など)。
エイズ患者に影響を与える感染症は日和見疾患と呼ばれます。それらの特徴は、これらの感染症の原因物質は多くの場合人体の中に存在しますが、免疫系がそれらに活動する機会を与えないことです。 活性化は重篤な免疫不全を示します。 したがって、日和見感染症の発生は常に HIV 検査を受ける直接の兆候となります。
AIDS の症状は非常に多様です。 その性質は、年齢、状態、ライフスタイル、提供される医療の質、さらには患者の地理的位置に大きく依存します。 たとえば、結核の発生率が高い発展途上国では、この感染症はエイズ患者にとって最も危険ですが、ヨーロッパではウイルス感染症と真菌感染症が前面に出ています。

AIDS の皮膚科学的兆候:
- これは、顔、頭、胸、背中の皮膚に発疹、脂っぽい鱗屑、重度のかゆみ、フケとして現れます。
- カポジ肉腫は、赤褐色または青みがかった斑点や結節が体 (通常は脚) に現れる悪性疾患です。 さらに、手足の腫れや発疹の部位に潰瘍が現れます。 同様の症状が口腔粘膜、胃腸管、肺でも発生する可能性があります。 科学者たちは、エイズにおけるカポジ肉腫の発症を特殊なヘルペスウイルスの活性化と関連付けています。
- 単純ヘルペスと帯状疱疹は、皮膚や目に見える粘膜に広範囲の損傷を及ぼし、重篤で長期にわたる傾向があります。
- 性器領域、顔、口内の複数のイボ、伝染性軟属腫、性器イボ。
- 「毛深い」口腔白板症 – ウイルス性の性質を持つ舌上の白い線や斑点。
- 口腔および肛門周囲領域の持続性カンジダ症。
- 皮膚と爪の真菌感染症。
胃腸の症状:
- この症状は1か月以上続き、腸内での栄養素の吸収障害につながるため、患者は非常に衰弱します。
- 食道の炎症。胸やけ、食べ物を飲み込むことの困難と痛み、吐き気、喉に何かが詰まっている感覚を特徴とします。 このような炎症の発生は、カンジダ菌の活性化またはヘルペス感染症に関連している可能性があります。
- 胃腸出血。
- 直腸の炎症(直腸炎)。肛門のかゆみ、灼熱感、重感を伴います。 同性愛者はヘルペス性直腸炎を発症することが最も多いです。
呼吸器症状:
- 治療が困難な重度の肺炎が頻繁に発生します。 エイズで最も特徴的なのは、ニューモシスチスによる肺炎です。
- 肺結核。
神経症状(免疫不全ウイルスによる神経構造への損傷の結果、または日和見感染の結果である可能性があります):
- 脳または脊髄の神経線維のミエリン鞘が損傷し、神経インパルスの伝達が遮断され、さまざまな神経症状(麻痺、言語障害、視覚障害)、および精神的問題が現れる病理学的状態。
- 認知症の発症を伴う脳症。
視覚器官からの症状:
- サイトメガロウイルスおよびヘルペスウイルスの活性化によって引き起こされる網膜炎(網膜の炎症)。 持続的な視力低下を伴います。
- ニューモシスチス感染症に特徴的な脈絡膜炎(脈絡膜の炎症)。
- まぶたと結膜に局在するカポジ肉腫。

結核とエイズ
多くの人が小児期に結核菌に感染しますが、感染プロセスの進行は免疫系によって阻止されます。 したがって、HIV 陽性者において結核の活性化が非常に頻繁に起こるのは当然のことです。 さらに、HIV感染がAIDS段階に移行すると、結核のプロセスが全身に広がります。 肺だけでなく、骨髄、泌尿生殖器系、骨、消化管、肝臓、リンパ節、中枢神経系、その他の臓器も影響を受けます。 さらに、患者は重度の酩酊と疲労感を経験します。 時間通りに医療援助を受けられないと、人々は単に「燃え尽きてしまう」だけです。 発展途上国では、結核がエイズの主な死因となっています。
エイズ治療
エイズ患者の治療にはいくつかの分野が含まれます。
- HIV感染者の問題を扱う診療所の専門科への患者の強制入院。
- 熟練した看護師。
- 完全な栄養補給。
- 積極的な抗レトロウイルス療法。エイズの段階でも CD4+ リンパ球の数を増やすことができるため、患者の体は少なくとも何らかの形で感染症に抵抗し始めることができます。
- 発症した二次疾患と闘うことを目的とした特別な治療。
- 日和見感染症の化学予防

エイズと診断された後、適切な治療を受けなければ、患者の余命はわずか 1 ~ 2 年です。 資格のある医療を受ければ、この期間を延長することができます。
さらに、以下のことがエイズ患者の生存に大きな影響を与えます。
- 薬物療法に対する耐性(多くの患者は、抗レトロウイルス薬による治療中に重篤な副作用を経験します)。
- 医師の処方に対する患者の態度。
- 生活条件。
- 併発疾患(ウイルス性肝炎など)の存在。
- 薬を服用。
つまり、エイズ患者の生命予後は非常に残念なものであると結論付けることができます。 したがって、特に危険因子がある場合には、HIV 検査を恐れる必要はありません。 この恐ろしい感染症は、エイズの発症を待つのではなく、適時に特定され、治療されなければなりません。
ズブコワ・オルガ・セルゲイヴナ、医療観察者、疫学者