hCG のために献血するにはどうすればよいですか。 hCG は妊娠のどの段階を示しますか? 自宅でhCG検査を行う方法
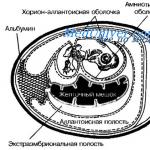
ゴナドトロピンは、形成された胚の膜の細胞によって女性の血液中に合成されるホルモンです。 すべての妊娠検査と研究は、血中のホルモン濃度の測定に基づいています。 正常な hCG 値は 0 ~ 5 mU/ml の濃度であると考えられます。 ホルモンの濃度は48時間ごとに急激に増加します。 妊娠の第 1 週目または第 2 週目では、ゴナドトロピンのレベルは 25 ~ 300 mU/ml の範囲内である必要があります。 信頼できる結果を得るには、月経予定日の 5 ~ 7 日目にヒト絨毛性ゴナドトロピンの血液検査を受けることをお勧めします。検査のための献血の準備
予想される分析の前日に、脂肪の多い食品、揚げ物、アルコール飲料を食事から除外する特別な食事に従うことをお勧めします。 献血当日は、食べ物、ジュース、コーヒー、お茶、その他の液体を摂取しないでください。 コップ一杯の白水を飲んでも問題ありません。 検査当日に食事をする必要がある場合は、採血を拒否し、検査を別の日に変更する必要があります。 身体活動の量を減らし、感情的な過剰な刺激を排除することは価値があります。 献血の直前には、10 ~ 15 分間座って休んでリラックスすることをお勧めします。 検査の1時間前に喫煙することはお勧めできません。 hCG 血液検査の際に、服用している薬について婦人科医に知らせる必要があります。 血中のゴナドトロピンの濃度を緊急に測定する必要がある場合は、4〜5時間食事を控える必要があり、その後は研究が許可されます。hCGのための献血
hCG の濃度を測定するために献血を自分で行うことは、この種の活動を行うライセンスを持つ医療機関で、または婦人科医からの紹介によって、有料で行うことができます。 血液は、朝、空腹時に医療機関または産前クリニックの治療室の医療用静脈から採取され、その後、ヒト絨毛性ゴナドトロピンの検査のために免疫検査室に移されます。虚偽の研究結果
hCG の血液検査には偽陽性および偽陰性の結果が存在することに注意する必要があります。 妊娠していない場合でも、女性の血液中を循環するゴナドトロピンと同様の物質との反応の結果として、このホルモンの高レベルが検出されることがあります。 不妊治療においてヒト絨毛性ゴナドトロピンを含む薬を服用すると、偽陽性の検査結果が得られます。 妊娠中のホルモンレベルの低下は、その存在を否定するものではありません。 数日または数週間後に再度テストを受けることをお勧めします。妊娠中、女性の体は変化し、ホルモンレベルや特定の物質の含有量に変化が起こります。 したがって、受胎の最初の日から、ヒト絨毛性性腺刺激ホルモン、hCG のレベルが急激に増加します。 このホルモンの量を分析することで、高い精度で妊娠を判定することができます。 また、女性の体は PAPP タンパク質を大量に生成し始め、その濃度は胎児の発育の異常を特定するのに役立ちます。
PAPP分析
PAPP は特別なタンパク質であり、誰にでも少量存在する高分子量の糖タンパク質です。 この期間中、血液中のその含有量は増加し、妊娠期間全体を通して成長し続けます。 このタンパク質は胎児の適切な発育に必要です。他のタンパク質を分解し、成長因子の利用可能性を高め、妊婦の免疫の形成に関与します。
PAPP の分析は非常に重要です。妊婦の血清中のタンパク質の濃度により、胎児の発育について結論を導き出すことができます。 基準からの逸脱は、染色体異常を明らかにする可能性があります。たとえば、少量のタンパク質は、ダウン症候群、コルネリウス・デ・ランゲ症候群、またはエドワーズ症候群の可能性を示している可能性があります。 分析は、他の研究では正確な結論を導き出すことができない早い段階で実行されます。 多くの遺伝子異常に対する高精度の PAPP の研究。 さらに、流産の危険性を判断したり、妊娠を中止したりするのにも役立ちます。 14週間前にテストを受ける必要があります。
分析結果は曖昧であり、異常の有無を 100% 保証するものではありませんが、非常に正確であり、さらなる研究の基礎となります。
HCG分析
原則として、PAPP の検査は、hCG または妊娠初期から女性の体内で生成されるホルモンであるヒト絨毛性ゴナドトロピンの一般検査と組み合わせて実行されます。 受胎後すでに1週間で、この物質の量は数倍に増加し、これは妊娠を正確に診断するのに十分です。
1 回限りの妊娠検査では、尿中の hCG のレベルに応じて結果が得られます。 しかし、血液を調べる臨床検査の方がはるかに正確です。
HCG は、胎児の発育と子供の成長に必要な条件の形成に関与するホルモンのエストロゲンとプロゲステロンの生成に必要です。 HCG は、胎児がホルモンレベルを独立して調節できるようになるまで、黄体の存在を維持します。
hCG 分析を使用すると、初期段階で妊娠を判定できるだけでなく、流産や子宮外妊娠の危険など、考えられる疾患に関するデータを取得することもできます。 多胎妊娠、糖尿病、および一部の病状の場合、ホルモンの低レベルが観察されることがあります。 非常に少量の場合は、胎児発育の遅れ、胎盤機能不全、または子宮外妊娠を示している可能性があります。
体液中のヒト絨毛性ゴナドトロピンの含有量を分析することにより、妊娠の存在とその経過の性質を判断することが可能です。 分析のために献血したり、一定の期間までのみ自宅で迅速検査を行ったりするのは理にかなっています。

体液中のヒト絨毛性性腺刺激ホルモンの濃度の変化
子宮の壁に胚が着床すると、活発な発育が始まります。 同時に、体は再構築され、ホルモンの背景が変化します。 妊娠の兆候の 1 つは、尿および血液中のヒト絨毛性ゴナドトロピンの濃度の増加です。 hCG が発症する前は、体液中に最小限の量しか hCG が含まれていません。
子宮壁への胚の着床後、その後の各週にわたって、血液および尿中の hCG 濃度は指数関数的に増加します。 妊娠の有無を確認するには、受胎後 4 ~ 6 日以内に特定のホルモンの存在を調べるために献血することができます。
尿中のhCGを測定するための家庭用迅速検査は、ゴナドトロピンに対する感度がはるかに低くなります。 それは月経の遅れの最初の日からのみ実行できますが、それより早くは実行できません。 この場合にのみ、信頼できる結果が得られると期待できます。
hCG の血液検査は、妊娠とその経過の性質を診断するための最も正確な方法です。 特定の期間に典型的なすべての hCG 濃度値をリストした特定の表があります。 分析の結果として得られた指標が標準と大きく異なる場合、これは特定の違反の存在を示している可能性があります。
hCGの献血はいつまでできますか?
危険にさらされている女性は、hCG のために定期的に献血する必要があります。 これは、体液中のホルモン濃度の増加または減少の動態を追跡するために必要です。 基準からの逸脱は、深刻な病状に関連している可能性があります。
妊娠初期における血液中のヒト絨毛性ゴナドトロピン濃度の上昇が不十分な場合は、自然流産の脅威が存在していることを示している可能性があります。 成長の停止、または血液中の hCG 濃度の低下さえも、胎児の死亡を示している可能性があります。
7回目の妊娠の前にのみhCG検査を行うことは理にかなっています。 この期間を過ぎると、ホルモンレベルは徐々に減少し始めます。 ただし、その減少速度は個々のケースで若干異なる場合があります。
7〜9週間を超える期間では、通常、この期間中に妊娠がすでに確立されており、超音波検査の結果を使用してその発達を追跡できるため、hCGのために献血する必要はありません。の方が有益です。
その後、hCG 用の血液が妊娠 12 ~ 14 週目に 1 回だけ献血されます。 この場合、胎児の発育に関する必要なデータは、両方の種類の診断を同時に実行し、その結果を比較することによってのみ取得できるため、超音波検査が追加で処方されます。
妊娠を判定するための通常の検査に加えて、妊娠の事実を非常に正確に証明する信頼できる研究がもう 1 つあります。 hCG検査といいます。 研究には静脈血が必要です。
hCG (ヒト絨毛性性腺刺激ホルモン) の血液検査は、医師の指示に従って行うことも、民間クリニックに行って自分で検査を行うこともできます。 しかし、レビューから判断すると、ロシアではすべての市営診療所で無料検査のクーポンを入手することはできず、結果が出るまで3〜4日待たなければなりません。 これは女性の神経を試すあまりにも厳しいものです。 したがって、ほとんどの人は有料のラボに頼ることになります。 得られた結果から、女性の新しい立場について多くのことがわかります。
より公正なセックスの代表者は、妊娠のための血液検査についてよく聞いていますが、誰もがその本質を理解しているわけではありません。 研究結果は、医薬品ストリップの使用の場合のように、肯定的か否定的かという単純な答えを与えるものではありません。 分析の結果は定量的な値を示し、その解釈により次のことが得られます。
- 妊娠の確認または否定。
- 期限の順守の評価。
- 妊娠の進行の事実の決定。
- 胎児の先天異常のリスクの評価。
hCG の血液検査は、女性の血液中のこのホルモンの量を示します。 研究の本質を理解するには、ヒト絨毛性ゴナドトロピンについてさらに学ぶ必要があります。
これは通常、妊娠中にのみ生成される物質です。 卵子と精子が融合した後、胎盤の基礎の一種である栄養膜が形成されます。 栄養膜細胞は b hCG を生成し、そのレベルは毎日増加します。 受精後の最初の数日間にこの物質が血液検査によってのみ検出できる場合、しばらくすると妊娠ホルモンも尿中に現れます。 その時点で、女性はすでに遅れを経験しており、自宅で通常の検査を行うことができます。
数分かけて当社の Web サイトで簡単なオンライン アンケートに回答し、妊娠しているかどうかの回答を入手してください。
ヒト絨毛性ゴナドトロピンには、アルファとベータの 2 つのサブユニットが含まれています。 妊婦の場合は後者が研究されます。 hCG 血液検査については、これが血液中のヒト絨毛性ゴナドトロピンのベータ サブユニットのレベルを測定する検査であることを理解する必要があります。
いつ分析を行うか
妊娠を計画している女性は、性交後、いつ hCG のために献血できるかという問題に興味があります。 この方法を使用すると、排卵の瞬間から5〜7日以内に妊娠したかどうかを判断できます。 卵胞の破裂はやや遅れて起こる可能性があるため、性交の瞬間と卵子が放出される日を混同しないことが重要です。 妊娠は完全な排卵後にのみ起こります。 この瞬間から、最もせっかちな人は、週をカウントダウンして、hCG の血液検査を受けることができます。
より正確な結果と妊娠を確認する明確な画像を得るために、医師は月経欠如の5日目から研究を実施することを推奨しています。 この研究は妊娠の進行を判定するために行われ、2〜3日の休憩を挟んで行われます。
この分析は、女性のスクリーニング 1 および 2 (12 週および 17 週) で必須です。 さらに、ヒト絨毛性ゴナドトロピンの診断の適応は次のとおりです。
- 無月経(長期間にわたる月経の欠如)。
- 不完全流産の疑い。
- 子宮外妊娠の疑い。
- 中断の脅威。
- 悪性新生物の増殖の可能性。
興味深いことに、この研究は女性だけを対象に実施されるわけではありません。 男性の場合、精巣腫瘍が疑われる場合には検査が推奨され、患者の都合の良い日に実施されます。
研究の準備方法
献血して、医師からの紹介(無料)または自分の疑いに基づいて(有料)、hCG 値を決定することができます。 診断の平均費用は500〜1000ルーブルです。 分析の価格は、調査が実施される地域によって若干異なる場合があります。 また、一部の私立クリニックでは材料収集に追加料金がかかります。
 献血をする前に準備が必要です。 分析の結果として重要な役割を果たす妊婦にとっての主なポイントは、生理周期の日です。 性交後すぐに検査室に行くべきではなく、しばらく待つ必要があります。 hCG の献血に最適な時期は、妊娠が判明したとき、つまり月経予定日の最長 7 ~ 10 日前です。 当日を決めたら、診断の準備をする必要があります。
献血をする前に準備が必要です。 分析の結果として重要な役割を果たす妊婦にとっての主なポイントは、生理周期の日です。 性交後すぐに検査室に行くべきではなく、しばらく待つ必要があります。 hCG の献血に最適な時期は、妊娠が判明したとき、つまり月経予定日の最長 7 ~ 10 日前です。 当日を決めたら、診断の準備をする必要があります。
- 献血は空腹時にのみ行ってください。
- 研究が午後に行われる場合、最後の食事は8〜10時間前にとるべきです。
- 診断の前日にアルコールをやめ、脂肪分の多い食べ物を排除します。
- サンプリング当日は、きれいな静止水を飲むことができます。
女性が何らかの薬を服用している場合(妊娠を計画している場合には珍しいことではありません)、そのことを検査助手に知らせる必要があります。 婦人科診療では、ヒト絨毛性性腺刺激ホルモン(たとえば)を含む薬剤のみが基準を歪める可能性があることがわかっています。 排卵を刺激するために処方されます。 ホルモン剤を含む他の薬剤は、女性の血液中のこのホルモンのレベルを増減させることはできません。
排卵および受胎後のHCG基準
得られた結果の解釈は医師が行う必要があります。 ただし、各研究室には独自の基準と、受胎日からの日ごとの hCG 測定単位があるため、フォームには許容範囲を示す必要があります。 確立された基準のおかげで、女性は結果を独自に解釈できます。 受胎からの各週の対応する値の範囲を示す表がこれを補助します。
受精後の最初の数週間は、hCG レベルが日に日に増加します。 1 ~ 1.5 日ごとに値は 2 倍になります。 したがって、受精後8日目には低い結果でも、10日目にはすでに素晴らしい結果になる可能性があります。 hCG 値は通常、8 ~ 10 週間で最大値に達します。 この後は徐々に減少していきます。 このレベルは、血中のホルモンのレベルより 2 ~ 3 日「遅れ」ます。 一般に受け入れられている範囲からの逸脱によってどのようなことが明らかになるかを知ることが重要です。
hCG デコードで値が高すぎることが示された場合は、これが懸念の原因となる可能性があります。 これは、女性と男性の腸、生殖器、乳腺、その他の臓器のがんで発生します。 胞状奇胎の間、または中絶が不十分に行われた後、指標は通常よりも高くなることがあります。 これらすべての症状には強制的な医療ケアが必要です。 ベータ hCG 分析の場合、次の状況では基準が高くなる可能性があります。
- ヒト絨毛性ゴナドトロピンまたは合成ゲスターゲンをベースにした薬を服用している。
- 多胎妊娠。
- 胎児の発育における染色体異常。
- 妊娠の最初の3分の1の中毒症。
- 糖尿病。
受胎後数日ごとの hCG レベルは、一般に受け入れられている基準と一致せず、下方に逸脱する可能性があります。 値が減少すると、次のようなことが考えられます。
- 子宮外妊娠;
- 期限が間違っている。
- 未発達の妊娠。
- 中断の脅威。
- 胎盤機能不全;
ヒト絨毛性性腺刺激ホルモンのレベルが期限に対応していない場合、女性は数日後に再度検査を受けることが推奨されます。 1 つの研究に基づいて診断を下すことは不可能です。 血液検査だけでなく、超音波などの機器の研究も含む詳細な診断の後、問題について話す必要があります。
なぜ妊娠中に検査をするのですか?
 妊娠が確認された後、ヒト絨毛性ゴナドトロピンのレベルを監視するよう勧められる女性もいます。 以下の場合には、数日間の休憩を挟んだ定期的な hCG 検査が処方されています。
妊娠が確認された後、ヒト絨毛性ゴナドトロピンのレベルを監視するよう勧められる女性もいます。 以下の場合には、数日間の休憩を挟んだ定期的な hCG 検査が処方されています。
- 出血があり、胎児の生命に重大な脅威がある場合、流産の脅威。
- 子宮外妊娠の疑い。子宮内で一定期間受精卵が検出されない場合。
- 流産の疑い。
妊娠中のhCGのレベル(その基準は上記に示されています)は、独立した診断ではありません。 標準範囲から逸脱している場合は、違反の原因を調査する必要があります。 いくつかの研究を行った後でのみ、結果を解釈し、偏差について話すことができます。
妊娠日が間違って設定されることもあります。 この点で、ヒト絨毛性ゴナドトロピンのレベルは基準に一致していませんが、同時に妊娠は進行し続けます。 この場合、超音波検査は疑いを払拭するのに役立ち、最初のスクリーニング中に胎児の年齢を最大限の精度で判断することができます。
ホルモンレベルは女性の体において非常に重要な役割を果たします。 多くの臓器やシステムの機能はホルモンのバランスに依存します。 体内に何らかの変化が起こると、ホルモン物質のレベルが標準から逸脱する可能性があります。
受精後に集中的に産生され始めるホルモンの 1 つが hCG (ヒト絨毛性ゴナドトロピン) です。 その集中力によって、女性の興味深い位置を判断できるだけでなく、彼女が妊娠何週目であるかを知ることができます。 男性はがんを診断するためにhCG検査を処方されます。
体内でのhCGの働き

このホルモンは、女性では受精卵の要素である絨毛膜によって合成されます。 この物質が子宮に移植されると、胎盤の発育が促進されます。 このホルモンは妊娠の維持を助け、また子供を産む期間中の女性にとって非常に重要な、との生成を刺激します。 妊娠がない場合も hCG が放出されますが、その量は下垂体から最小限であり、この場合、物質のレベルを検査すると陰性の結果が得られます。
ホルモンの働き:
- 妊娠初期の女性ホルモンの合成を節約し、促進します。
- 胚の働きと生殖腺の刺激。
- 合成を行うライディッヒ細胞の活性化。
HCG は妊娠中だけでなく、悪性腫瘍の進行中にもホルモンのレベルが上昇することがあります。 この物質が癌の原因であるか結果であるかについては、依然として議論の余地がある。 このため、一部の国では、hCG を含む医薬品の店頭販売を禁止しています。
サンプルの種類と分析の適応
ホルモンはaユニットとbユニットで構成されています。 b ユニットはヒト絨毛性ゴナドトロピンに固有であるため、考慮されます。 早ければ妊娠後6~7日で発見できます。 そして、子供の誕生から1週間後、この物質は血液や尿から検出されなくなるはずです。
ホルモン検査には2種類あります。
- 一般的な;
- 無料のベータ版 hCG。
このようなテストの目的は異なります。 合計 hCG は、迅速検査で結果が示される前に、妊娠の初期段階で妊娠を判定するために実行されます。 通常、物質のレベルは 2 日ごとに 2 倍になります。 最大の指標は10〜11週間で記録されます。 フリー b-hCG は、さまざまな悪性新生物を診断するための方法です。 また、胎児がダウン症を発症するリスクを特定するために、妊娠第 1 期と妊娠中期のスクリーニング検査でも検査されます。 無料の b-hCG の検査は、8 ~ 13 週目と第 2 学期の終わりに実施することが推奨されます。
検査の適応は次のとおりです。
- 妊婦の年齢は35歳以上です。
- 先天異常および遺伝的病状の存在;
- 放射線への曝露。
- 子宮外妊娠の疑い。
中絶を計画する場合、操作後の胚膜の残存物の存在を排除するために、hCGが決定されます。

あらゆる種類の分析では、静脈血が採取されます。 朝の空腹時にサンプルを摂取することをお勧めします。 遅くとも検査の8~10時間前までには食事をすることができます。 検査前日には、アルコール、喫煙、油っこい食べ物や揚げ物を食べることは避けてください。 身体的な負担やストレスの多い状況を避けることをお勧めします。
患者は、服用している薬について事前に医師に通知しなければなりません。 妊娠期間を正確に判断するには、生理が遅れてから 4 ~ 5 日以内にサンプルを採取し、2 ~ 3 日後に再度採取することをお勧めします。
血液はELISAを使用して検査されます。 ほとんどの研究室では、生体材料の収集後、数時間以内に結果が得られます。 HCG は蜂蜜/ml で測定されます。
注記!人工中絶後は、hCG 検査を受ける必要があります。 偽陽性の結果を排除するには、介入後 1 ~ 2 日後に検査を繰り返すことが重要です。
結果をデコードする
hCG が正常値を下回っている場合、妊婦はできるだけ早く医師の診察を受ける必要があります。 物質のレベルが半分以上低下した場合は、次のことを示している可能性があります。
- 子宮外妊娠;
- 流産の危険性が高い。
- 胚の発育の遅れ。
- 胎児の死。
hCG インジケーター 5 ~ 25 mU/ml は疑わしいです。 女性が妊娠しているかどうかを判断することは困難です。 したがって、2日後にホルモンのために再度献血することをお勧めします。
どのような診断でも、特に臨床検査での診断では、誤った結果が得られる可能性があります。 さまざまな要因の影響により、エラーを排除することはできません。 hCG のために献血した女性の約 2% が偽陽性反応を受け取ります。 妊娠中に陰性結果が出る場合があります。 したがって、適切な準備をして試験に臨むことが重要です。 結果に疑問がある場合は、一定時間後にテストを繰り返すことをお勧めします。
hCG 検査のために献血が必要な場合、検査の準備方法、結果の内容に関するビデオ:
HCG (ヒト絨毛性性腺刺激ホルモン) は、妊娠の主な指標となる特定の性腺刺激ホルモンです。 通常、それは人体には存在せず、血液中に存在することは次の 2 つのことのみを示します。
- 妊娠が起こった。
- 一部の種類の癌細胞は hCG を産生することができるため、癌を発症する脅威があります。
ほとんどの場合、女性は特に妊娠を判断するために hCG に興味があるため、この問題については詳しく説明します。
hCG の献血はいつ行うべきですか?
妊娠検査は自宅でのみ行われる同じhCG検査にすぎないことを知っておくことが重要です。 女性の尿と相互作用すると性腺刺激ホルモンの存在に反応する hCG 感受性試薬のおかげで、 生理が遅れる前であっても、妊娠が早期に起こったかどうかを判断することが可能です。 これらの妊娠検査薬は感度が異なります。 最も感度の高い検査では、月経出血が遅れる前でも妊娠を判定できます (感度は最大 10 mmol/ミリリットル)。最も一般的なテストストリップの感度は最大 25 mmol/ミリリットルです。
暗黙の統計を信じるのであれば、家庭環境の hCG 検査では偽陽性または偽陰性の結果が示されることがよくあります。 偽陰性は偽陽性よりも一般的です。メーカーは、エラーの確率は 1% を超えないと主張していますが、それでも、エラー率はメーカーが示したパーセンテージを超えています。 したがって、自宅での迅速な検査で信頼できる結果が得られるという事実に頼ることは、完全に信頼できるものではありません。
体内の hCG レベルを測定するのに最も最適な検査は血液サンプルです。 他のすべての種類の検査と同様に、分析のために朝の空腹時に献血するのが最善です。 最適な日付は、遅延の開始から少なくとも 4 ~ 5 日後です。実際のところ、hCGのレベルは子宮腔への受精卵の着床の瞬間からのみ上昇し始めますが、最後の性交後や排卵の終わりからは上昇しません。 受精卵が卵管を通過するのにはかなりの時間がかかるため、受精卵が付着するまでには少なくとも1週間、場合によっては1週間半かかります。 女性はほとんどの場合、排卵が起こる周期の途中で妊娠するため、着床は月経周期の最終段階の月経開始のほぼ前に現れます。 受精卵が子宮腔に付着した瞬間から、ゴナドトロピンのレベルは毎日以前のレベルの2倍に増加し始めます。 これは、インジケーターが 3 ミリモル/ミリリットルであった場合、次の日は 6 ミリモル、3 日目は 12 ミリリットルになるということを意味します。
0 から 5 の指標は、妊娠していない女性の標準を示します。 5 から 25 は物議を醸す指標であり、少なくとも数日後に再検査する必要があります。 hCG 検査は、月経が遅れた 3 ~ 5 日目に行うと、妊娠の有無を示すことができます。 以前に実行された分析では正確な情報は得られません。
なぜゴナドトロピン検査を受ける必要があるのですか?

多くの女性は、自分がすでに興味深い立場にあることを知った後、なぜこのホルモンの検査を受けるのか分かりません。 結局のところ、ほとんどの国民は、この分析は受胎の事実を確認または反駁するためだけに行われていると信じています。 これは根本的に間違っています。 これらの指標のおかげで、受胎の事実を特定するだけでなく、以下のことも可能になります。
- いくつかの病気を特定する。
- 妊娠の正常な経過を観察する。
- 胎児や妊婦の健康に対する隠れた脅威を特定します。
遅延後の特定の時点での指標が過剰か不十分かによって、多くのことがわかります。
受胎後の分析のために献血する前に、関心のある位置の用語が正しく設定されていることを確認する必要があります。そうしないと、間違いを犯す可能性があり、医療ミスは多大な費用がかかるため、これは非常に望ましくありません。
ゴナドトロピンレベルの上昇
ヒト絨毛性性腺刺激ホルモンのレベルが正常値から逸脱せずに上昇している場合は、多胎妊娠を示すことがよくあります。 他の場合には、値は増加します。
- 重度の中毒症状を伴う。
- 胎児の病状(ダウン症候群など)の発症が疑われる場合。
- 子供が妊娠しているとき。
- 妊婦が糖尿病の場合。
- 胎児の生命を維持するためのホルモン療法。
- 中絶後しばらくは上昇する可能性があります。

妊娠中の母親にとって最悪の結果は、ゴナドトロピンレベルの上昇によって示され、妊娠症または子癇のリスクです。 妊娠中毒症は後期段階の複雑な中毒症であり、次のような特徴があります。
- 重度の腫れ。
- 腎機能の障害;
- 突然の体重増加。
- 血圧の上昇。
妊娠症の治療が間に合わないと、最終的にはけいれん発作を特徴とする子癇を引き起こします。 医療ケアが時間内に提供されなければ、女性またはその子供は死亡します。 このため、妊娠中にゴナドトロピンのレベルを検査することが非常に重要です。
ゴナドトロピンレベルの低下
ヒト絨毛性ゴナドトロピンのレベルの低下は、遅延後の初期段階での胎児の異所性着床を示している可能性があります。 受精卵が必要な場所に存在しない場合、いずれの場合でも中絶が行われます。そうしないと、女性は卵巣または卵管の破裂によりさらに死亡する危険があります。 レベルが低い場合は、次のことも示します。
- 流産の脅威について。
- 胎児の胎盤機能不全について。
- 子宮内発育の規範から遅れている。
- 子宮内発育の欠如。
- 子供の死亡の可能性。
- 胎児の成熟後の後期段階。
いずれにせよ、得られた結果が制限時間内に収まらない場合は、現在の状況を最終的に明らかにするために緊急の超音波検査が必要です。 また、切迫流産と診断された場合は、緊急に病院に行って保存する必要があります。 いかなる場合でも、治療やさらなる診断に関して婦人科医が与える医学的勧告をすべて無視してはいけません。
絨毛膜ホルモン検査の正しい受け方
最も正確な結果を得るには、いくつかの簡単な操作を実行する必要があります。
- 献血前の 4 ~ 6 時間は食事をしないでください。
- 血液サンプルは午前中に採取するのが最善です。
- 検査の前日に、いかなる身体活動も避ける必要があります。
- 献血前に、アルコール飲料を飲んだり、タバコを吸ったりしてはなりません。
- 婦人科医の処方に従ってホルモン剤を服用している場合は、その旨を検査助手に報告する必要があります。
絨毛膜ホルモンが正常レベルであるというホルモン診断の結果を受け取った後、さらなる医学的結論を得るために、得られたすべてのデータを担当の婦人科医に提供する必要があります。 自分自身で結論を出し、自己治療することは強くお勧めできません。