Cik ātri HIV attīstās? HIV infekcijas stadijas. Par HIV vēsturi
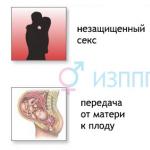
Viena no bīstamākajām neizsargāta dzimumakta sekām var būt HIV infekcija (cilvēka imūndeficīta vīruss). Sākotnējā slimības attīstības fāzē nav simptomu, tāpēc cilvēks ilgu laiku var pat neapzināties, ka ir bīstama vīrusa nēsātājs, turpinot inficēt citus. Pirmajos mēnešos pēc inficēšanās pat visaptverošas izmeklēšanas metodes nespēj noteikt tā klātbūtni organismā. Kad vīriešiem parādās pirmās HIV pazīmes?
Galvenie veidi, kā inficēties ar HIV, ir:
- Neaizsargāts seksuāls kontakts ar infekcijas nesēju.
- Piesārņotu donoru asiņu pārliešana.
- Nesterilu medicīnas instrumentu, tostarp adatu, lietošana.
- Saskare ar atvērtu brūci ar inficētu asiņu vai citu pacienta ķermeņa šķidrumu.
- Vīruss tiek pārnests no inficētas mātes viņas jaundzimušajam bērnam.
Medicīnas zinātņu kandidāts Jevgeņijs Oļegovičs Komarovskis stāsta par vīrusa pārnešanas ceļiem:
Tā kā vīrusu var pārnest caur cilvēka ķermeņa bioloģiskajiem šķidrumiem, pastāv iespēja inficēties ar HIV ar orālo seksu. It īpaši, ja ejakulācija notika tieši mutē, kur ir brūces.
Sakarā ar to, ka HIV tiek pārnēsāts gļotādu saskares brīdī, uz kurām var parādīties mikrotraumas, ar to var inficēties arī tad, ja ejakulācija nenotiek.
Tajā pašā laikā vīrietis nevar inficēties ar HIV:
- Paspiežot rokas.
- Pēc moskītu koduma.
- Saskarsmē ar dzīvniekiem.

- Caur pārtiku, ūdeni un sadzīves priekšmetiem.
- Ar gaisā esošām pilieniņām (klepojot, šķaudot).
- Caur puspīpētu cigareti.
Vīriešu infekcijas pazīmes
Pirmie HIV simptomi vīriešiem var parādīties tikai dažas nedēļas pēc inficēšanās, vai arī tie var nebūt jūtami daudzus gadus. Tas ir atkarīgs no vīrieša ķermeņa individuālajām īpašībām.
Pēc tam, kad HIV nonāk vīrieša ķermenī, tas sāk iznīcināt T-limfocītus – šūnas, kuras imūnsistēma ražo, lai aizsargātu pret svešiem mikroorganismiem. Turklāt dažiem vīriešiem vīruss pēc iekļūšanas šūnā var palikt neaktīvā stāvoklī līdz 10 gadiem, sevi nekādā veidā neatklājot.

Vīrusu darbības shēma
Tā kā vīruss ir ietekmējis vīrieša imūnsistēmu, tas nespēj pretoties pat visvienkāršākajām infekcijām. Kad vīrietim tiek diagnosticēts HIV, viņam tiek noteikts imūnmodulatoru kurss, kas palīdzēs uzlabot vispārējo stāvokli un novērst tā galvenās izpausmes. Turklāt pacientam tiek nozīmēti medikamenti, kas palīdz normalizēt vielmaiņu un stabilizēt nervu sistēmu.
HIV izpausmes laiks
Ja vīrietis rūpīgi uzrauga sava ķermeņa stāvokli, tad pēc dažām nedēļām viņš var pamanīt pirmās slimības pazīmes, kas ietver vispārēju savārgumu. Tomēr daudzi šim simptomam nepiešķir lielu nozīmi, pieņemot, ka tā ir saaukstēšanās. 1 mēnesi pēc inficēšanās vājumu var pavadīt drudzis. Kā likums, tas nepārsniedz 38 grādus. Pēc 2 mēnešiem HIV nonāk asimptomātiskā stadijā. Tas ir saistīts ar faktu, ka slimība bieži tiek atklāta vēlākos posmos. Tas, cik ilgā laikā HIV parādīsies, ir atkarīgs no konkrētā vīrieša ķermeņa individuālajām īpašībām. Dažreiz tas parādās pēc dažiem mēnešiem, un dažreiz pēc dažiem gadiem.
Veneroloģe Jekaterina Vjačeslavovna Makarova jums pateiks, kad veikt pārbaudes, lai noteiktu slimību:
Kā uzzināt par infekciju? Vienīgais veids ir veikt asins analīzi. Taču ar vienu analīzi var nepietikt, jo slimības inkubācijas periods, kura laikā vīruss laboratoriski netiek atklāts, var būt līdz 6 mēnešiem.
Galvenie attīstības posmi
Vīrietim ir 4 galvenie HIV attīstības posmi.
1. tabula. HIV infekcijas attīstības stadijas
| Skatuves | Raksturīgs |
| Latentā forma (inkubācijas periods) | Parasti tā ilgums ir no 1 līdz 3 mēnešiem, bet dažreiz tas var būt līdz 1 gadam. Šajā laikā vīruss aktīvi izplatās vīrieša ķermenī, ietekmējot viņa imūnsistēmu. |
| Simptomu parādīšanās | Šajā posmā notiek HIV antivielu sintēze - ķermeņa reakcija uz vīrusa ievadīšanu. |
| No tā izrietošās sekas | Tagad HIV liek sevi manīt ar raksturīgiem simptomiem. Turklāt visas izmaiņas vīrieša ķermenī ir neatgriezeniskas. |
| Noslēdzošais posms | Šajā posmā HIV pārvēršas par AIDS (iegūtā imūndeficīta sindromu). AIDS vienmēr ir letāls. |
Infekcijas simptomi
HIV infekcijas pazīmes vīrietim un sievietei, kas saslimis ar to, parasti neatšķiras. Pēc apmēram 1-2 mēnešiem vīrietis var sajust šādus simptomus:
- Ķermeņa temperatūras izmaiņas (neraksturīgi lēcieni).
- Pastāvīgi drebuļi.
- Ļoti bieži vīrietis pamana muskuļu vājumu vai sāpīgumu.
- Palielināti limfmezgli.
- Galvassāpes.
- Paaugstināta svīšana, īpaši naktī.

- Gremošanas traucējumi (bieža caureja).
- Sāpošs kakls.
- Ādas izsitumi.
- Sēnīšu un mutes čūlu pazīmes.
- Sāpes locītavu zonā.
- Traucēta koncentrācija.
Satraucošs HIV simptoms vīrietim ir izsitumi uz ķermeņa.
2. tabula. Izsitumu raksturs
Turklāt vīrietis pastāvīgi jūtas noguris, un viņa fiziskā aktivitāte samazinās. Iespējama depresijas sākums. Palpācijas laikā ārsts atzīmē aknu lieluma palielināšanos.
Ir svarīgi, ka, parādoties vīrietim šādām HIV infekcijas pazīmēm, nekavējoties jākonsultējas ar ārstu, jāveic nepieciešamā izmeklēšana un jāuzsāk ārstēšana ar pretvīrusu zālēm, bez kurām dzīves ilgums ievērojami samazinās.
Tā kā HIV organismā attīstās, simptomi un sākotnējās izpausmes pastiprinās. Pastāv pastāvīgas sāpes sāpes locītavu zonā. Pēc limfmezglu bojājumiem infekcija sāk ietekmēt iekšējos orgānus (aknas, liesu). Barības vada iekaisuma procesa dēļ vīrietim ir grūti ēst.
Video apraksta slimības simptomus vīriešiem:
Laika gaitā HIV simptomi vīriešiem agrīnā stadijā pamazām izzūd un slimība nonāk latentā fāzē. To raksturo galveno slimības pazīmju neesamība, neskatoties uz to, ka joprojām notiek orgānu iznīcināšana. Latentās fāzes maksimālais periods ir ne vairāk kā 10 gadi.
Trešajā slimības stadijā iekšējie orgāni tiek nopietni ietekmēti. Imūnsistēma vairs nespēj pretoties vīrusu šūnām. HIV simptomus pavada citu jaunu patoloģiju vai pat onkoloģisko procesu pazīmes. Vīriešiem, kuriem diagnosticēts HIV, ir raksturīgas šādas blakusslimības:
- Mutes piena sēnīte.
- Herpes.
- Ķērpji.
- Seboreja.
- Sēnīte uz rokām vai kājām.
Turklāt šo slimību simptomi vīriešiem izpaužas akūti, kas nav raksturīgi veseliem cilvēkiem. Jebkura slimība var izraisīt dažādas komplikācijas, to nevar izārstēt ilgu laiku.
Pirmās kategorijas ārste Anna Viktorovna Masļeņņikova stāsta par slimības stadijām:
Pēdējam HIV posmam, kad tas pārvēršas AIDS, raksturīgi nopietni iekšējo orgānu bojājumi. Imūnsistēma nespēj cīnīties pat ar nelielu saaukstēšanos, tāpēc vīrietis var nomirt no pilnīgi jebkuras slimības. Slimību nevar izārstēt. Galvenā terapija šajā gadījumā būs vērsta uz simptomu mazināšanu un vīrieša stāvokļa atvieglošanu. Šajā posmā var rasties šādas vienlaicīgas patoloģijas:
- Onkoloģiskās neoplazmas.
- Sarkoma.
- Kriptokokoze.
- Pneimonija.
- Tuberkuloze.
Papildus iekšējo orgānu iznīcināšanai vīrietis gūst smadzeņu bojājumus.
Ārstēšana
Vīriešiem šo slimību nav iespējams izārstēt. Taču, ja HIV tiek atklāts sākotnējās attīstības stadijās (neatkarīgi no simptomu klātbūtnes) un ārstēšana tiek uzsākta savlaicīgi, tad pacientam ir iespēja pagarināt savu mūžu.

Kā terapija pacientam tiek nozīmētas pretvīrusu zāles, kuru galvenais uzdevums ir palēnināt slimības attīstību. Turklāt viņam jālieto imūnstimulējoši medikamenti. Turklāt tiek ārstēti vienlaicīgu patoloģiju simptomi.
Infekcijas iespējamība pēc 1 kontakta
Pastāv viedoklis, ka iespēja inficēties ar HIV pēc 1 kontakta ar inficētu partneri ir nulle. Tomēr tā nav. Protams, vīriešiem šis procents ir mazāks nekā sievietēm, bet tas pastāv. Infekcijas risks palielinās, ja partnerim ir kādi dzimumorgānu bojājumi (erozija), slimības, kas var tikt pārnestas seksuāli vai menstruāciju laikā.
Ja mēs runājam par anālo seksu, palielinās infekcijas risks. Tas ir saistīts ar faktu, ka gļotādu var viegli ievainot, un tā var būt pārklāta ar nelielām plaisām, caur kurām vīruss noteikti nonāk organismā. Tas ir saistīts ar faktu, ka lielai daļai inficēto vīriešu ir netradicionāla seksuālā orientācija.
Profilakse
Zinot HIV pārnešanas veidu, ārsti izceļ dažus tā profilakses principus:
- Izvairieties no gadījuma seksuāla kontakta un kontakta gadījumā noteikti izmantojiet kontracepcijas barjermetodes. Tas ir svarīgi darīt neatkarīgi no dzimumakta veida, jo ir pierādīts, ka ar HIV var inficēties ne tikai tradicionālā, bet arī anālā vai orālā seksa ceļā.
- Izvairieties no lietotu adatu un šļirču lietošanas. Šī noteikuma neievērošanas dēļ slimība plaši izplatās starp narkomāniem, kuri injekcijām izmanto vienu kopīgu šļirci.
- Ir svarīgi medicīnisko pārbaužu vai ārstēšanas laikā vienmēr izmantot vienreizējās lietošanas vai sterilus instrumentus. Tas pats attiecas uz skaistumkopšanas saloniem, kur viss aprīkojums ir jāsterilizē.
HIV infekcija ir bīstama, jo tā pirmām kārtām ietekmē cilvēka imūnsistēmu, kā rezultātā viņa organisms nespēj tikt galā pat ar saaukstēšanos. Turklāt HIV neizbēgami izraisa iegūto imūndeficīta sindromu, slimību, kas ir neārstējama un izraisa nāvi īsā laikā.
Pieejamos vārdos par HIV infekcijas profilaksi. Dr. Makarovas lekcija:
Vīrusa mānīgums slēpjas apstāklī, ka to nav iespējams atklāt saviem spēkiem. Tāpat tas var ilgstoši neizraisīt raksturīgus simptomus, tāpēc vīrietis var neapzināties, ka ir slimības nesējs, un šajā laikā turpināt inficēt citus. Vīrusu organismā var noteikt tikai ar īpašiem laboratorijas testiem, kas tika veikti vairākus mēnešus pēc inficēšanās, jo agrāk rezultāts var izrādīties negatīvs, neskatoties uz tā klātbūtni organismā. Tāpēc ikvienam vīrietim vecumā no 18 līdz 45 gadiem, kas vada aktīvu dzimumdzīvi, ir svarīgi aptuveni reizi gadā nodot asinis HIV testam.
Tāpat ieteicams rīkoties, ja parādās neraksturīgas saaukstēšanās un citas slimības, kuras ilgstoši nevar izārstēt vai parādās HIV raksturīgi simptomi. Ja infekciju var konstatēt tās attīstības sākumposmā, vīrietim ir visas iespējas pagarināt savu mūžu, pateicoties īpašai pretvīrusu terapijai.
19. nodaļa. HIV INFEKCIJA
19. nodaļa. HIV INFEKCIJA
HIV infekcija ir retrovīrusa izraisīta hroniska progresējoša cilvēka slimība, kurā tiek ietekmēta imūnsistēma un veidojas imūndeficīta stāvoklis, kas izraisa oportūnistisku un sekundāru infekciju, kā arī ļaundabīgu audzēju attīstību.
19.1. ETIOLOĢIJA
Šīs slimības izraisītājs tika izolēts 1983. gadā un nosaukts par cilvēka imūndeficīta vīrusu - HIV (Cilvēka imūndeficīta vīruss – HIV). Vīruss pieder retrovīrusu ģimenei.
Pašlaik ir zināmi 2 cilvēka imūndeficīta vīrusa celmi: HIV-1 un HIV-2.
Vīrusa daļiņas izmērs ir aptuveni 100 nm, un tā sastāv no kodola, ko ieskauj apvalks. Kodols satur RNS un īpašu enzīmu (reverso transkriptāzi vai revertāzi), kura dēļ vīrusa ģenētiskais materiāls tiek integrēts saimniekšūnas DNS, kas izraisa vīrusa tālāku vairošanos un šūnu nāvi. Vīrusa daļiņas apvalks satur glikoproteīnu gp120, kas nosaka vīrusa tropismu pret cilvēka ķermeņa šūnām, kurām ir CD4+ receptori.
Tāpat kā visi retrovīrusi, HIV ir nestabils ārējā vidē, tiek pilnībā inaktivēts, karsējot 56 ° C temperatūrā 30 minūtes, iet bojā vārot vai mainot vides reakciju (pH zem 0,1 un virs 13), kā arī kā tad, ja tiek pakļauti tradicionālajiem dezinfekcijas līdzekļiem (3-5% hloramīna, 3% balinātāja, 5% lizola, 70% etilspirta uc šķīdumi). Bioloģiskajos šķidrumos (asinis, sperma) vīruss var ilgstoši saglabāties žāvētā vai sasaldētā stāvoklī.
19.2. EPIDEMILOĢIJA
Inkubācijas periods ilgst apmēram 1 mēnesi.
Infekcijas avots ir HIV inficēta persona gan asimptomātiskas pārnēsāšanas stadijā, gan progresējošās slimības klīniskajās izpausmēs.
Vislielākajos daudzumos vīruss atrodams asinīs, spermā, cerebrospinālajā šķidrumā, mātes pienā, maksts un dzemdes kakla izdalījumos, kā arī dažādu audu biopsijās. Nelielos daudzumos, kas ir nepietiekami infekcijai, tas ir atrodams siekalās, asaru šķidrumā un urīnā.
HIV pārnešanas ceļi: seksuāls kontakts un parenterāls.
Kontakta-seksuālas pārnešanas ceļu raksturo vīrusa iekļūšana organismā caur bojātu ādu un gļotādām (kas tiek bagātīgi apgādātas ar asinīm un kurām ir augsta uzsūkšanas spēja). Neskartā epiderma ir praktiski necaurlaidīga vīrusu daļiņām.
Seksuāla transmisija tiek novērota seksuālo kontaktu laikā (hetero- un homoseksuāli) un acīmredzot ir saistīta ar gļotādu mikrotraumām, kas ir īpaši nozīmīga anogenitālo un oroģenitālo kontaktu laikā, kā arī dzimumorgānu iekaisuma slimību klātbūtnē.
Parenterālo pārnešanas ceļu raksturo vīrusa iekļūšana tieši asinsritē un notiek piesārņotu asiņu vai to sastāvdaļu asins pārliešanas laikā, injekciju laikā, izmantojot piesārņotus instrumentus, īpaši, lietojot zāles, donoru orgānu un audu transplantāciju.
Bērna infekcija notiek visbiežāk transplacentāri grūtniecības vai dzemdību laikā. Norādīts, ka bērniem, kas dzimuši HIV inficētām mātēm, slimība attīstās tikai 25-40% gadījumu, kas ir saistīta ar mātes stāvokli un dzemdību iejaukšanos. Tādējādi augsta vīrusa koncentrācija asinīs vai AIDS mātei, bērna priekšlaicīgums, dabiska piedzimšana un bērna saskare ar mātes asinīm palielina HIV pārnešanas risku, taču neviens no šiem faktoriem neparedz inficēšanās iespējamību. bērns. Bērna infekcija var notikt arī tad, kad barošana HIV inficēta māte krūtis un izteikts mātes piens.
Riska grupas(visbiežāk inficētās personas): narkomāni, homoseksuāļi un biseksuāļi, prostitūtas, kā arī personas, kurām ir nosliece uz biežu seksuālo partneru maiņu.
19.3. PATOĢĒZE
Iekļūstot organismā, vīruss ar glikoproteīna gp120 palīdzību tiek fiksēts uz šūnu membrānas, kurām ir CD4+ receptori. Šie receptori galvenokārt atrodas uz T-helper limfocītiem, kuriem ir liela nozīme imūnās atbildes veidošanā, kā arī uz monocītiem, makrofāgiem un dažām citām šūnām. Vīrusa RNS no virsmas dziļi iekļūst šūnās, ar reversās transkriptāzes enzīmu to pārveido šūnas DNS, un tiek sintezētas jaunas vīrusa daļiņas, kas izraisa T-limfocītu nāvi. Inficētie monocīti, atšķirībā no limfocītiem, nemirst, bet kalpo rezervuārs latenta infekcija.
HIV infekcijas laikā organismā tiek izjaukta T-palīgu un T-supresoru attiecība. T-helpera šūnu sakāve izraisa makrofāgu un dabisko slepkavu šūnu aktivitātes samazināšanos, samazinās B-limfocītu antivielu ražošana, kā rezultātā izteikta imūnās atbildes pavājināšanās.
Imūndeficīta stāvokļa rezultāts ir dažādu oportūnistisku infekciju, sekundāru infekciju un ļaundabīgu audzēju attīstība.
19.4. HIV INFEKCIJAS KLASIFIKĀCIJA
Saskaņā ar klasifikāciju V.I. Pokrovskis, kopš 1989. gada ir izdalītas 5 HIV infekcijas stadijas.
Inkubācijas periods
Inkubācijas periods ir 2-8 nedēļas. Nav klīnisku izpausmju, bet HIV inficēta persona var būt infekcijas avots. Antivielas pret vīrusu vēl nav atklātas.
Primārais manifests (akūts) periods
50% pacientu slimība sākas ar nespecifiskām klīniskām izpausmēm: drudzis, mialģija un artralģija, limfadenopātija, slikta dūša, vemšana, caureja, izsitumi uz ādas utt.
Dažiem pacientiem šis slimības periods ir asimptomātisks.
Vīrusu asinīs nosaka, izmantojot PCR. Antivielas pret HIV var vēl nebūt atklātas.
Latentais periods
Latentais periods ilgst vairākus gadus (no 1 gada līdz 8-10 gadiem). Nav klīnisku izpausmju, imūnsistēmas stāvoklis nemainās, bet cilvēks ir infekcijas avots (tiek atzīmēta vīrusa pārnēsāšana). Izmantojot metodi, tiek noteiktas antivielas pret HIV ELISA un reakcijas imūnblotēšana.
Latentā perioda beigās attīstās ģeneralizēta limfadenopātija. Divu vai vairāku limfmezglu (izņemot cirkšņa) palielināšanās (vairāk nekā 1 cm) nesaistītās vietās ilgāk par 3 mēnešiem ir diagnostiska nozīme.
AIDS (sekundāro slimību stadija)
Galvenās AIDS klīniskās izpausmes ir drudzis, svīšana naktī, nogurums, svara zudums (pirms kaheksijas), caureja, ģeneralizēta limfadenopātija, hepatosplenomegālija, Pneumocystis pneimonija, progresējoši neiroloģiski traucējumi, iekšējo orgānu kandidoze, limfomas, Kapoši sarkoma, oportūnistiskas un sekundāras infekcijas.
Termināla posms
Palielinās kaheksija, vispārēja intoksikācija, demence, progresē interkurentas slimības. Process beidzas ar nāvi.
19.5. ĀDAS IZPAUSMES AIDS
Ādas slimību atšķirīgās iezīmes AIDS gadījumā ir ilgstoša recidivējoša gaita, plaši izplatīti izsitumi, netipiska lokalizācija, neparasts vecuma periods un vāja tradicionālās terapijas efektivitāte.
Mikozes
Sēnīšu slimību attīstība HIV inficētiem pacientiem ir agrīns imūndeficīta stāvokļa klīniskais simptoms.
Ādas un gļotādu kandidoze
Ādas un gļotādu kandidoze rodas gandrīz visiem AIDS pacientiem. Visbiežāk tas izpaužas kā mutes dobuma gļotādu kandidoze, heilīts, ezofagīts, lielo kroku kandidoze (rauga autiņbiksīšu izsitumi), anogenitālās zonas bojājumi, ārējā dzirdes ejas kandidoze, nagu kroku bojājumi (kandidozi). paronīhija) un nagu plāksnes.
Kandidozes gaitas pazīmes AIDS gadījumā ir bojājumi jauniešiem, īpaši vīriešiem, tendence veidot plašus bojājumus, tendence uz eroziju un čūlu veidošanos.
Rubrofītija
Rubrophytia ir izplatīta gludas ādas mikozes forma pacientiem ar AIDS. Slimības gaitā uzmanība tiek vērsta uz izsitumu izplatību, infiltrētu elementu parādīšanos un mikroskopiskā izmeklēšanā – micēliju pārpilnību.
Seborejas dermatīts un pityriasis versicolor
Seborejas dermatīts un pityriasis versicolor - slimības, kas pieder pie malaceziožu grupas un ko izraisa raugam līdzīga lipofīlā flora Malassezia furfur.
Seborejas dermatīts
Vairāk nekā pusei HIV inficēto seborejas dermatītu atklāj agrīnā stadijā. Parasti slimība sākas ar seborejas zonām (seja, galvas āda, ausis utt.), Vēlāk izplatās uz rumpja, augšējo un apakšējo ekstremitāšu ādu (līdz eritrodermai). Izsitumus pavada bagātīgs pīlings, veidojas garozas, krokās veidojas erozijas, izkrīt mati.
Tinea versicolor
Lichen versicolor HIV inficētiem cilvēkiem raksturo lielu infiltrētu plankumu parādīšanās uz ādas, kas pārvēršas plāksnēs.
Vīrusu ādas slimības
Herpes simplex
Herpes simplex ir tipiska HIV inficētu pacientu slimība, un tā notiek ar biežiem recidīviem, gandrīz bez remisijas. To raksturo elementu pārpilnība, līdz pat izplatītiem bojājumiem, kā arī tendence uz eroziju un čūlu veidošanos, ko pavada stipras sāpes. Izsitumu vietās bieži veidojas rētas. Atkārtoti lietojot acikloviru, ātri attīstās vīrusu rezistence pret šīm zālēm.
Herpes zoster
Herpes zoster uz HIV infekcijas fona iegūst atkārtotu gaitu, kas jauniem pacientiem ir ārkārtīgi reti sastopama un ir agrīns imūnsupresīvā stāvokļa marķieris. Atkārtota herpes zoster forma cilvēkiem, kas jaunāki par 60 gadiem, šobrīd tiek uzskatīta par vienu no HIV indikatorslimībām (īpaši, ja pacientiem ir pastāvīga limfadenopātija).
Klīniski slimībai raksturīga izplatība, bieža gangrēnu (nekrotisku) formu attīstība, stipras sāpes, ilgstoša neiralģija, rētu veidošanās.
Molluscum contagiosum
Molluscum contagiosum - vīrusu slimība, kas vairāk raksturīga jaunākiem bērniem, ir ļoti izplatīta HIV inficēto pacientu vidū, kuriem tā iegūst izplatītu recidivējošu raksturu. Biežākā izsitumu lokalizācija ir seja, kakls, galvas āda, kur elementi kļūst lieli (vairāk par 1 cm), saplūst.
Mutes dobumaina leikoplakija
Mutes dobumaina leikoplakija - slimību, kas aprakstīta tikai ar HIV inficētiem pacientiem, izraisa Epšteina-Barra vīruss un papilomas vīruss. Klīniski tas ir sabiezējums
mēles sānu virsmas gļotāda bālganas plāksnes veidā, pārklāta ar plāniem keratotiskiem matiņiem, kuru garums ir vairāki milimetri.
Kārpas
Kārpas izraisa dažāda veida cilvēka papilomas vīruss. HIV inficētiem pacientiem biežāk sastopamas vulgārās, palmoplantārās un anogenitālās (dzimumorgānu kārpas) formas nekā vispārējā populācijā.
Piodermija
Piodermija ir izplatīta AIDS slimniekiem. Viņiem ir raksturīga smaga gaita, un tie bieži izraisa sepses attīstību. Tipiskākā attīstība ir folikulīts, furunkuloze, ektīma, rupjveida piodermija, hroniska difūzā streptodermija, čūlaina veģetatīvā piodermija un citas formas. Dažos gadījumos tiek novērota netipiska piodermija, ko izraisa gramnegatīva flora.
Kašķis
Kašķis uz imūndeficīta stāvokļa fona ir ļoti smags - norvēģu kašķa formā, kam raksturīga augsta lipīgums citiem un klīniski ar plašu izsitumu lokalizāciju, masīviem garozas nogulsnēm un vispārējā stāvokļa pārkāpumiem.
Ādas audzēji
Kapoši sarkoma – ļaundabīgs asinsvadu audzējs – ir uzticama HIV infekcijas klīniskā izpausme. Šo slimību uzskata par AIDS definējošu slimību. To raksturo tumšu ķiršu vai melnu asinsvadu mezgliņu parādīšanās uz ādas, gļotādām un iekšējiem orgāniem. Atšķirībā no klasiskā Kapoši sarkomas tipa (kas rodas gados vecākiem pacientiem, kam raksturīga lēna klīniskā attēla attīstība, reta iekšējo orgānu iesaistīšanās procesā un tipiska sākotnējā lokalizācija uz pēdām un kājām), ar AIDS saistīta Kapoši sarkoma. , gluži pretēji, skar jaunus un pusmūža cilvēkus vecumā, kam raksturīga ļaundabīga gaita ar meta-
audzēja stāze iekšējos orgānos (plaušās, kaulos, smadzenēs u.c.), un primāri izsitumi var parādīties ne tikai uz kājām, bet arī uz sejas, skalpa, ausīm, mutes gļotādām (19.- 1., 19. att. -2).
Narkotiku toksikodermija
Zāļu izraisīta toksikodermija HIV inficētiem pacientiem parasti attīstās kotrimoksazola terapijas laikā un attīstās atbilstoši masalām līdzīgajam tipam. Šī reakcija attīstās 70% pacientu.
Rīsi. 19-1. Kapoši sarkoma uz pēdas

Rīsi. 19-2. Kapoši sarkoma uz kājas
19.6. BĒRNU HIV INFEKCIJAS ĪPAŠĪBAS
Bērnu inficēšanās notiek galvenokārt vertikālās transmisijas ceļā (no HIV inficētas mātes bērnam): dzemdē, dzemdību laikā vai zīdīšanas laikā.
Bērni, kas dzimuši HIV inficētām mātēm, saslimst 25-40% gadījumu. Kad bērni piedzimst seropozitīvām mātēm, var būt grūti izlemt, vai bērnam ir HIV infekcija, jo jaundzimušie parasti ir seropozitīvi (mātes antivielas bērna asinīs saglabājas līdz 18 mēnešiem), neatkarīgi no tā, vai viņi ir inficēti vai nē. Bērniem līdz pusotra gada vecumam HIV diagnozi apstiprina, nosakot vīrusu nukleīnskābes ar PCR metodi.
Pirmās HIV infekcijas klīniskās izpausmes bērnam ar perinatālo infekciju rodas ne agrāk kā 4 mēnešu vecumā. Lielākajai daļai bērnu asimptomātiskais periods ilgst ilgāk - vidēji apmēram 5 gadus.
Raksturīgākie ādas bojājumi bērniem ir mutes gļotādas un barības vada kandidoze, seborejiskais dermatīts, kā arī stafilodermija, herpetisks gingivostomatīts, parastais gigant molluscum contagiosum, onihomikoze. Bērniem bieži rodas hemorāģiski izsitumi (petehiāli vai purpuri), kas attīstās trombocitopēnijas fona apstākļos.
Kapoši sarkoma un citi ļaundabīgi audzēji nav tipiski bērnībā.
19.7. LABORATORIJAS PĒTĪJUMI
HIV antivielu klātbūtnes noteikšanas metodes
Skrīninga metode ir ar enzīmu saistīts imūnsorbcijas tests (ELISA), kurā 3 mēnešus pēc inficēšanās 90-95% pacientu konstatē antivielas pret HIV. Termināla stadijā antivielu skaits var samazināties, līdz tās pilnībā izzūd.
Lai apstiprinātu ELISA datus, tiek izmantota metode imūnblotēšana, kas nosaka antivielas pret noteiktas vīrusu olbaltumvielas.Šī metode reti dod viltus pozitīvus rezultātus.
Vīrusu daļiņu klātbūtnes noteikšanas metodes asinīs
PCR metode ļauj noteikt HIV RNS kopiju skaitu 1 μl asins plazmas. Jebkura skaita vīrusu daļiņu klātbūtne serumā
Asins kumoss liecina par HIV infekciju. Šo metodi izmanto arī, lai noteiktu pretvīrusu ārstēšanas efektivitāti.
Imunitātes stāvokļa novērtēšanas metodes
Tiek noteikts T-palīgu (CD4) un T-supresoru (CD8) skaits, kā arī to attiecība. Parasti T palīgšūnās ir vairāk nekā 500 šūnas uz μl, un CD4/CD8 attiecība ir 1,8-2,1. Ar HIV infekciju T-palīgu šūnu skaits ir ievērojami samazināts, un attiecība ir mazāka par 1.
19.8. DIAGNOSTIKA
Diagnoze pamatojas uz raksturīgām sūdzībām (svara zudums, paaugstināts nogurums, klepus, caureja, ilgstošs drudzis utt.), klīnisko ainu (narkomānijas stigmu, limfadenopātijas, ar AIDS saistītu dermatožu un citu infekciozu un oportūnistisku infekciju klātbūtne) kā arī laboratorijas dati.
19.9. ĀRSTĒŠANA
HIV infekcijas ārstēšanai tiek izmantotas trīs antiretrovīrusu zāļu klases.
Nukleozīdu reversās transkriptāzes inhibitori (zidovudīns 200 mg iekšķīgi 4 reizes dienā, bērniem devu aprēķina, pamatojoties uz 90-180 mg/m2 iekšķīgi 3-4 reizes dienā; didanozīns 200 mg iekšķīgi
2 reizes dienā, bērniem - 120 mg/m2 iekšķīgi 2 reizes dienā; kā arī stravudīns, lamivudīns u.c.
Nenukleozīdu reversās transkriptāzes inhibitori (zalcitabīns 0,75 mg iekšķīgi 3 reizes dienā, bērniem - 0,01 mg/kg iekšķīgi
3 reizes dienā; abakavirs 300 mg iekšķīgi 2 reizes dienā, bērniem - 8 mg/kg iekšķīgi 2 reizes dienā.
HIV proteāzes inhibitori (nelfinavīrs 750 mg iekšķīgi 3 reizes dienā, bērniem - 20-30 mg/kg 3 reizes dienā; ritonavīrs 600 mg 2 reizes dienā, bērniem - 400 mg/m2 iekšķīgi 2 reizes dienā, kā arī kā sakvinavīrs, amprenavīrs utt.
Visefektīvākās ārstēšanas shēmas ir tās, kas ietver 2 nukleozīdu reversās transkriptāzes inhibitorus kombinācijā ar inhibitoru.
proteāzi vai ar nenukleozīdu reversās transkriptāzes inhibitoru.
HIV inficēti pacienti tiek ārstēti no ļaundabīgiem audzējiem un oportūnistiskām infekcijām.
19.10. KONSULTĀCIJAS
Preventīvie pasākumi ietver aizsargāta dzimumakta popularizēšanu, cīņu pret narkomāniju, sanitārā un pretepidēmijas režīma ievērošanu ārstniecības iestādēs, donoru apskati u.c.
Lai novērstu bērnu inficēšanos, ir nepieciešama regulāra grūtnieču HIV infekcijas pārbaude. Ja grūtniecei tiek konstatēta slimība, viņai jānosaka pretvīrusu terapija, kas samazina bērna saslimšanas risku līdz 8%. HIV inficētu sieviešu dzemdības tiek veiktas ar ķeizargrieziena palīdzību. Jāizvairās no bērna barošanas ar krūti.
Dermatoveneroloģija: mācību grāmata augstskolu studentiem / V. V. Čebotarevs, O. B. Tamrazova, N. V. Čebotareva, A. V. Odinets. -2013. - 584 lpp. : slim.
AIDS ir bīstama slimība, kuras attīstību provocē HIV (cilvēka imūndeficīta vīruss). Līdz šai dienai zinātnieki vēl nav spējuši izveidot medikamentu, kas varētu uzvarēt šo "slepkavu". Tieši šī iemesla dēļ galvenā HIV apkarošanas metode ir tā efektīva profilakse. Zinātnieki pirmo reizi sāka runāt par AIDS pagājušā gadsimta astoņdesmitajos gados. Bet patiesībā HIV sāka skart cilvēkus no Rietumāfrikas trīsdesmitajos gados. Tagad šī slimība ir kļuvusi par mūsdienu “mēri”, jo arvien vairāk cilvēku ar to inficējas. AIDS sekas bieži vien ir postošas (nāves).
- Šī ir vesela dažādu retrovīrusu grupa, ko sauc arī par lenvīrusiem vai “lēnajiem”. Šis nosaukums ir saistīts ar to raksturīgo iezīmi - no brīža, kad tie nonāk organismā, līdz parādās patoloģijas pazīmes, paiet ļoti ilgs laiks. Šis process var ilgt vairāk nekā vienu gadu. Pēc HIV pārnešanas cilvēkam tas nonāk asinsritē un pieķeras tām asins šūnām, kuras ir tieši atbildīgas par organisma reaktivitāti, tas ir, par pilnvērtīgu imūnsistēmas darbību. Šādās šūnās HIV aktīvi vairojas, un pirms imūnās atbildes reakcijas infekcijas izraisītāji izplatās visā cilvēka ķermenī. Pirmais “mērķis” ir limfmezgli, jo tajos ir liels skaits limfocītu.
Slimības gaitā organisms nereaģē uz HIV klātbūtni tajā. Tas ir saistīts ar faktu, ka skartās imūnās šūnas nevar normāli darboties. Ir arī vērts atzīmēt faktu, ka HIV laika gaitā var mainīt savu struktūru, tāpēc imūnsistēma vienkārši nevar identificēt vīrusu un to iznīcināt.
Tūlīt ir vērts atzīmēt, ka divi termini “AIDS” un “HIV” atšķiras viens no otra. Tie nav sinonīmi, kā domā lielākā daļa cilvēku. AIDS ir termins, kas apzīmē imunitātes deficītu, kas var attīstīties ilgstošas starojuma iedarbības, hronisku slimību un spēcīgu farmaceitisku zāļu lietošanas dēļ. Bet nesen šis termins tiek lietots tikai, lai apzīmētu pēdējo HIV stadiju.
Etioloģija
HIV avots var būt vīrusa nesējs, kuram nav slimības simptomu, vai slims cilvēks.
- seksuāla transmisija. HIV var pārnēsāt veselam cilvēkam seksuāla kontakta ceļā. Vislielākās briesmas rada anālais un vaginālais sekss;
- perinatālais ceļš. Šajā gadījumā bērns inficējas no slimās mātes. Jaundzimušais var inficēties, ejot cauri sievietes dzimšanas kanālam;
- asins pārliešanas pārnešanas ceļš. Infekcija notiek asins, plazmas, leikocītu un trombocītu masas pārliešanas laikā;
- Piena ceļš. Bērns var inficēties ar HIV, patērējot pienu no inficētas mātes;
- Injekcijas pārraides ceļš. Tas ir vairāk raksturīgs cilvēkiem, kuri lieto narkotikas un lieto vienu un to pašu šļirci vairākas reizes. Bet inficēšanās šādā veidā iespējama arī ārstniecības iestādēs, kurās darbinieki neievēro instrumentu un šļirču lietošanas standartus;
- Transplantācijas pārnešanas ceļš. Infekcija notiek orgānu vai kaulu smadzeņu transplantācijas rezultātā no slima cilvēka;
- mājsaimniecības pārraides ceļš. Šajā gadījumā HIV var iekļūt organismā caur mikrotraumām uz ādas un gļotādām (ja cilvēks nonāk saskarē ar AIDS slimnieka bioloģiskajiem šķidrumiem).
Jūs nevarat inficēties ar AIDS:
- caur skūpstu;
- klepojot vai šķaudot;
- ēst pārtiku kopā ar inficētu personu;
- caur rokasspiedienu;
- saunās un vannās.
Simptomi
Ir vērts atzīmēt, ka HIV notiek trīs posmos:
- akūts febrils;
- asimptomātisks;
- AIDS vai progresējošā stadijā.
Akūts febrils
Šis posms parādās 1-2 mēnešus pēc inficēšanās. Tas neparādās visiem pacientiem, bet tikai 50–70%. Pārējā gadījumā inkubācijas periods kļūst par asimptomātisku fāzi.
Simptomi:

- iekaisis kakls;
- neliela hipertermija;
- caureja;
- slikta dūša un vemšana;
- sāpes locītavās;
- Uz ādas var parādīties dažādi izsitumu elementi.
Asimptomātisks
Izturas ilgu laiku. Pusei pacientu tas ilgst līdz 10 gadiem. Šīs stadijas progresēšanas ātrumu būtiski ietekmē vīrusa vairošanās ātrums šūnās. Asimptomātiskā fāzē slimības simptomi netiek novēroti, bet retos gadījumos ir iespējama dažu limfmezglu grupu palielināšanās.
AIDS vai progresējošā stadijā
Šo posmu raksturo oportūnistisku mikroorganismu aktivizēšanās, kas dzīvo katra cilvēka organismā. AIDS simptomi sievietēm un vīriešiem ir vienādi. Visu patoloģisko procesu var iedalīt divos posmos.
Pirmās AIDS pazīmes (1. stadija):
- ķermeņa masas samazināšanās par 10%;
- parādās bieži;
- Mataina mute ir raksturīgs AIDS simptoms vīriešiem un sievietēm. Uz mēles sānu virsmām uzkrājas balts pārklājums;
- koncentrācijas samazināšanās asinīs. Tas izraisa hemorāģisko izsitumu parādīšanos uz ekstremitātēm;
- pacientam bieži ir problēmas utt.;
- vairāku limfmezglu grupu palielināšanās;
- pastiprināta svīšana naktī;
- samazināta redzes funkcija.
Otrajā slimības stadijā tiek novērota ķermeņa masas samazināšanās par vairāk nekā 10%. Ar iepriekš minētajiem patoloģiskajiem procesiem ir saistītas šādas infekcijas:
- hipertermija;
- caureja;
- Kapoši sarkoma.
Diagnostika
Ja cilvēkam parādās pirmās AIDS pazīmes, viņam nekavējoties jāsazinās ar medicīnas iestādi, lai veiktu diagnozi, apstiprinātu vai atspēkotu diagnozi. Tikai kompetents ārsts pēc pārbaudes un testa rezultātu saņemšanas var apstiprināt šādas bīstamas slimības klātbūtni. Jūs varat noteikt HIV klātbūtni, veicot asins analīzi.
 Tagad pasaulē, iespējams, nav neviena pieaugušā, kurš nezinātu, kas ir HIV infekcija. “20. gadsimta mēris” ir pārliecinoši iegājis 21. gadsimtā un turpina progresēt. HIV izplatība šobrīd ir īsta pandēmija. HIV infekcija ir izplatījusies gandrīz visās valstīs. 2004. gadā pasaulē bija aptuveni 40 miljoni cilvēku ar HIV – aptuveni 38 miljoni pieaugušo un 2 miljoni bērnu. Krievijas Federācijā HIV inficēto cilvēku izplatība 2003.gadā bija 187 cilvēki uz 100 tūkstošiem iedzīvotāju.
Tagad pasaulē, iespējams, nav neviena pieaugušā, kurš nezinātu, kas ir HIV infekcija. “20. gadsimta mēris” ir pārliecinoši iegājis 21. gadsimtā un turpina progresēt. HIV izplatība šobrīd ir īsta pandēmija. HIV infekcija ir izplatījusies gandrīz visās valstīs. 2004. gadā pasaulē bija aptuveni 40 miljoni cilvēku ar HIV – aptuveni 38 miljoni pieaugušo un 2 miljoni bērnu. Krievijas Federācijā HIV inficēto cilvēku izplatība 2003.gadā bija 187 cilvēki uz 100 tūkstošiem iedzīvotāju.
Saskaņā ar statistiku, katru dienu pasaulē inficējas aptuveni 8500 cilvēku, no kuriem vismaz 100 Krievijā.
Pamatjēdzieni:
HIV– cilvēka imūndeficīta vīruss – HIV infekcijas izraisītājs.
– infekcijas slimība, kuras cēlonis ir HIV un iznākums ir AIDS.
AIDS– iegūtā imūndeficīta sindroms ir HIV infekcijas beigu stadija, kad cilvēka imūnsistēma ir tik ļoti bojāta, ka tā vairs nespēj pretoties neviena veida infekcijai. Jebkura infekcija, pat visnekaitīgākā, var izraisīt smagas slimības un nāvi.

HIV infekcijas vēsture
1981. gada vasarā ASV Slimību kontroles centri publicēja ziņojumu, kurā aprakstīti 5 Pneumocystis pneimonijas gadījumi un 26 Kapoši sarkomas gadījumi iepriekš veseliem homoseksuāliem vīriešiem no Losandželosas un Ņujorkas.
Dažu nākamo mēnešu laikā tika ziņots par gadījumiem starp injicējamo narkotiku lietotājiem un neilgi pēc tam arī starp asins pārliešanas saņēmējiem.
1982. gadā tika formulēta AIDS diagnoze, bet tās rašanās cēloņi netika noskaidroti.
1983. gadā tas pirmo reizi tika piešķirts HIV no slima cilvēka šūnu kultūras.
1984. gadā tika konstatēts, ka HIV ir iemesls AIDS.
1985. gadā tika izstrādāta diagnostikas metode HIV infekcija izmantojot ar enzīmu saistīto imūnsorbcijas testu (ELISA), kas nosaka antivielas pret HIV asinīs.
1987. gadā pirmais gadījums HIV infekcija reģistrēts Krievijā - viņš bija homoseksuāls vīrietis, kurš strādāja par tulku Āfrikas valstīs.
No kurienes radās HIV?
Meklējot atbildi uz šo jautājumu, ir ierosinātas daudzas dažādas teorijas. Uz to neviens nevar droši atbildēt.
Tomēr ir zināms, ka pirmajā HIV infekcijas epidemioloģijas pētījumā konstatēts, ka maksimālā HIV izplatība ir Centrālāfrikas reģionā. Turklāt vīruss, kas spēj izraisīt AIDS cilvēkiem, ir izdalīts no šajā apgabalā dzīvojošo pērtiķu (šimpanžu) asinīm, kas var liecināt par inficēšanās iespējamību no šiem pērtiķiem, iespējams, ar kodienu vai līķu nokaušanu.
Pastāv pieņēmums, ka HIV ilgu laiku pastāvēja Centrālāfrikas cilšu apmetnēs un tikai divdesmitajā gadsimtā, palielinoties iedzīvotāju migrācijai, tas izplatījās visā pasaulē.
AIDS vīruss
HIV (cilvēka imūndeficīta vīruss) pieder retrovīrusu apakšgrupai, ko sauc par lentivīrusiem (vai “lēnajiem” vīrusiem). Tas nozīmē, ka no inficēšanās brīža līdz pirmo slimības pazīmju parādīšanās brīdim un jo īpaši līdz AIDS attīstībai paiet ilgs laika posms, dažreiz pat vairāki gadi. Pusei HIV inficēto cilvēku asimptomātiskais periods ir aptuveni 10 gadi.
Ir 2 HIV veidi - HIV-1 un HIV-2. Pasaulē visizplatītākais ir HIV-1; HIV-2 pēc morfoloģijas ir tuvāks pērtiķa imūndeficīta vīrusam - tam pašam, kas tika konstatēts šimpanžu asinīs.
* - 2019. gadā zinātnieku grupa ASV pirmo reizi gandrīz 20 gadu laikā atklāja jaunu HIV celmu. Šis celms ir daļa no HIV-1 M grupas sugas. HIV ir daudz dažādu apakštipu vai celmu. Tāpat kā citi vīrusi, laika gaitā tas var mainīties un mutēt. Šis ir pirmais jaunais M grupas celms, kas atklāts kopš apakštipu klasifikācijas principu noteikšanas 2000. gadā.
Kad HIV nonāk asinīs, tas selektīvi saistās ar asins šūnām, kas ir atbildīgas par imunitāti, kas ir saistīts ar to, ka uz šo šūnu virsmas atrodas specifiskas CD 4 molekulas, kuras HIV atpazīst. Šo šūnu iekšienē HIV aktīvi vairojas un pat pirms jebkādas imūnās atbildes veidošanās ātri izplatās visā organismā. Tas galvenokārt ietekmē limfmezglus, jo tajos ir liels skaits imūno šūnu.
Visā slimības gaitā efektīva imūnreakcija pret HIV nekad neveidojas. Tas galvenokārt ir saistīts ar imūno šūnu bojājumiem un to funkciju nepietiekamību. Turklāt HIV ir izteikta mainīgums, kas noved pie tā, ka imūnās šūnas vienkārši nevar “atpazīt” vīrusu.
Slimībai progresējot, HIV izraisa bojājumus pieaugošam imūnšūnu skaitam - CD 4 limfocītu, kuru skaits pakāpeniski samazinās, galu galā sasniedzot kritisko skaitli, ko var uzskatīt par sākumu. AIDS.
Kā jūs varat inficēties ar HIV?
- Dzimumakta laikā.
Seksuālā transmisija ir visizplatītākais HIV pārnešanas ceļš visā pasaulē. Sperma satur lielu daudzumu vīrusu; Acīmredzot HIV mēdz uzkrāties spermā, īpaši pie iekaisuma slimībām – uretrīta, epididimīta, kad spermā ir liels skaits HIV saturošu iekaisuma šūnu. Tāpēc HIV pārnešanas risks palielinās līdztekus seksuāli transmisīvām infekcijām. Turklāt vienlaicīgas dzimumorgānu infekcijas bieži pavada dažādu veidojumu parādīšanās, kas pārkāpj dzimumorgānu gļotādas integritāti - čūlas, plaisas, tulznas utt.
HIV ir atrodams arī izdalījumos no maksts un dzemdes kakla.
Jāatceras arī par kriminālatbildību (Krievijas Federācijas Kriminālkodeksa 122.p.), kuru uzņemas HIV pozitīvs partneris, nostādot otru no inficēšanās ar HIV viedokļa bīstamā situācijā. Tajā pašā rakstā. 122 pievienota atzīme, uz kuras pamata persona ir atbrīvota no kriminālatbildības, ja partneris tika laikus brīdināts par HIV infekcijas esamību un labprātīgi piekrita veikt darbības, kas radīja inficēšanās risku.
Anālā dzimumakta laikā vīrusa pārnešanas risks no spermas caur tievo taisnās zarnas gļotādu ir ārkārtīgi augsts. Turklāt anālā seksa laikā palielinās taisnās zarnas gļotādas ievainojumu risks, kas nozīmē tiešu saskari ar asinīm.
Heteroseksuālos kontaktos risks inficēties no vīrieša uz sievieti ir aptuveni 20 reizes lielāks nekā no sievietes uz vīrieti. Tas ir saistīts ar faktu, ka maksts gļotādas kontakta ilgums ar inficētu spermu ir daudz ilgāks nekā dzimumlocekļa kontakta ilgums ar maksts gļotādu.
Ar orālo seksu inficēšanās risks ir daudz mazāks nekā ar anālo seksu. Tomēr ir droši pierādīts, ka šis risks pastāv! Prezervatīvu lietošana samazina HIV infekciju, bet NEizslēdz to.
- Lietojot vienas un tās pašas šļirces vai adatas injekciju narkotiku lietotāju vidū.
- Asins un to sastāvdaļu pārliešanas laikā.
Jūs nevarat inficēties, ievadot parasto imūnglobulīnu un specifiskus imūnglobulīnus, jo šīs zāles tiek pakļautas īpašai apstrādei, lai pilnībā inaktivētu vīrusu. Pēc obligātās donoru pārbaudes uz HIV ieviešanas , infekcijas risks ir ievērojami samazinājies; tomēr “akla perioda” klātbūtne, kad donors jau ir inficēts, bet vēl nav izveidojušās antivielas, pilnībā nepasargā recipientus no inficēšanās.
- No mātes bērnam.
Grūtniecības laikā var iestāties augļa infekcija – vīruss spēj iekļūt placentā; un arī dzemdību laikā. Bērna inficēšanās risks no HIV inficētas mātes Eiropas valstīs ir 12,9%, Āfrikas valstīs tas sasniedz 45-48%. Risks ir atkarīgs no mātes medicīniskās aprūpes un ārstēšanas kvalitātes grūtniecības laikā, mātes veselības stāvokļa un HIV infekcijas stadijas.
Turklāt zīdīšanas laikā pastāv nepārprotams infekcijas risks. Vīruss ir konstatēts ar HIV inficētu sieviešu jaunpienā un mātes pienā. Tāpēc ir kontrindikācija zīdīšanai.
- No pacientiem līdz medicīnas personālam un otrādi.
Inficēšanās risks, savainojoties ar asiem priekšmetiem, kas piesārņots ar asinīm HIV inficētiem cilvēkiem, ir aptuveni 0,3%. Inficēto asiņu saskarsmes risks ar gļotādām un bojātu ādu ir vēl mazāks.
Teorētiski ir grūti iedomāties HIV pārnešanas risku no inficēta veselības aprūpes darbinieka uz pacientu. Tomēr 1990. gadā ASV tika publicēts ziņojums par 5 pacientu inficēšanos no HIV inficēta zobārsta, taču infekcijas mehānisms palika noslēpums. Turpmākajos pacientu novērojumos, kurus ārstēja HIV inficēti ķirurgi, ginekologi, akušieri un zobārsti, netika atklāts neviens infekcijas fakts.
Kā neinficēties ar HIV
Ja jūsu vidē ir HIV inficēta persona, jums jāatceras, ka jūs nevarat inficēties HIV pie:
- Klepojot un šķaudot.
- Rokasspiediens.
- Apskāvieni un skūpsti.
- Kopīgu ēdienu vai dzērienu patēriņš.
- Peldbaseinos, pirtīs, saunās.
- Ar “injekcijām” transportā un metro. Informācija par iespējamu inficēšanos ar inficētām adatām, ko HIV inficētie uzliek uz sēdekļiem vai mēģina ar tām injicēt cilvēkus pūlī, ir tikai mīti. Vīruss vidē neuzturas ļoti ilgi, turklāt vīrusa saturs adatas galā ir pārāk mazs.
Siekalas un citi bioloģiskie šķidrumi satur pārāk maz vīrusu, lai izraisītu infekciju. Infekcijas risks rodas, ja ķermeņa šķidrumos (siekalas, sviedri, asaras, urīns, izkārnījumi) ir asinis.
HIV simptomi
Akūta febrila fāze
Akūtā febrilā fāze parādās aptuveni 3-6 nedēļas pēc inficēšanās. Tas nenotiek visiem pacientiem - aptuveni 50-70%. Pārējie tūlīt pēc inkubācijas perioda nonāk asimptomātiskā fāzē.
Akūtas febrilas fāzes izpausmes ir nespecifiskas:
- Drudzis: paaugstināta temperatūra, bieži vien zemas pakāpes drudzis, t.i. ne augstāka par 37,5ºС.
- Sāpošs kakls.
- Palielināti limfmezgli: sāpīgu pietūkumu parādīšanās kaklā, padusēs un cirkšņos.
- Galvassāpes, sāpes acīs.
- Sāpes muskuļos un locītavās.
- Miegainība, savārgums, apetītes zudums, svara zudums.
- Slikta dūša, vemšana, caureja.
- Ādas izmaiņas: izsitumi uz ādas, čūlas uz ādas un gļotādām.
- Var attīstīties arī serozs meningīts – smadzeņu membrānu bojājums, kas izpaužas ar galvassāpēm un fotofobiju.
Akūtā fāze ilgst no vienas līdz vairākām nedēļām. Vairumam pacientu tai seko asimptomātiska fāze. Tomēr aptuveni 10% pacientu novēro zibenīgu HIV infekcijas gaitu ar krasu stāvokļa pasliktināšanos.
HIV infekcijas asimptomātiskā fāze
Asimptomātiskās fāzes ilgums ir ļoti atšķirīgs - pusei HIV inficēto cilvēku tas ir 10 gadi. Ilgums ir atkarīgs no vīrusa reprodukcijas ātruma.
Asimptomātiskās fāzes laikā CD 4 limfocītu skaits pakāpeniski samazinās, to līmeņa pazemināšanās zem 200/μl norāda uz AIDS.
Asimptomātiskajai fāzei var nebūt klīnisku izpausmju.
Dažiem pacientiem ir limfadenopātija – t.i. visu limfmezglu grupu palielināšanās.
HIV progresējošā stadija – AIDS
Šajā posmā ts oportūnistiskas infekcijas– tās ir oportūnistisku mikroorganismu izraisītas infekcijas, kas ir normāli mūsu organisma iemītnieki un normālos apstākļos nespēj izraisīt slimības.
Ir 2 AIDS stadijas:
A. Ķermeņa svara samazinājums par 10%, salīdzinot ar oriģinālu.
Ādas un gļotādu sēnīšu, vīrusu, bakteriālas infekcijas:
- Candida stomatīts: piena sēnīte ir balts sierveidīgs pārklājums uz mutes gļotādas.
- Matainā mutes leikoplakija ir baltas plāksnes, kas pārklātas ar rievām uz mēles sānu virsmām.
- Jostas roze ir vējbaku izraisītāja, varicella zoster vīrusa reaktivācijas izpausme. Tas izpaužas kā stipras sāpes un izsitumi tulznu veidā uz lielām ādas vietām, galvenokārt uz rumpja.
- Atkārtoti bieži sastopami herpetiskas infekcijas gadījumi.
Turklāt pacienti pastāvīgi cieš no faringīta (iekaisis kakls), sinusīts (sinusīts, fronīts) un otitis (vidusauss iekaisums).
Smaganu asiņošana, hemorāģiski izsitumi (asiņošana) uz roku un kāju ādas. Tas ir saistīts ar trombocitopēnijas attīstību, t.i. trombocītu skaita samazināšanās - asinsrecē iesaistīto asins šūnu.
B. Ķermeņa svara samazināšanās par vairāk nekā 10% salīdzinājumā ar sākotnējo.
Tajā pašā laikā iepriekš aprakstītajām infekcijām tiek pievienotas citas:
- Neizskaidrojama caureja un/vai drudzis ilgāk par 1 mēnesi.
- Plaušu un citu orgānu tuberkuloze.
- Toksoplazmoze.
- Zarnu helmintiāze.
- Pneumocystis pneimonija.
- Kapoši sarkoma.
- Limfomas.
Turklāt rodas smagi neiroloģiski traucējumi.
Kad ir aizdomas par HIV infekciju
- Nezināmas izcelsmes drudzis ilgāk par 1 nedēļu.
- Dažādu limfmezglu grupu palielināšanās: kakla, paduses, cirkšņa - bez redzama iemesla (bez iekaisuma slimībām), īpaši, ja limfadenopātija nepāriet vairāku nedēļu laikā.
- Caureja vairākas nedēļas.
- Mutes dobuma kandidozes (strazds) pazīmju parādīšanās pieaugušajam.
- Plaša vai netipiska herpetisku izvirdumu lokalizācija.
- Straujš ķermeņa svara samazinājums neatkarīgi no iemesla.
Kam ir lielāks risks inficēties ar HIV?
- Injekcijas narkomāni.
- Homoseksuāļi.
- Prostitūtas.
- Personas, kas praktizē anālo seksu.
- Cilvēki, kuriem ir vairāki seksuālie partneri, īpaši, ja viņi nelieto prezervatīvus.
- Personas, kas cieš no citām seksuāli transmisīvām slimībām.
- Personas, kurām nepieciešama asiņu un to sastāvdaļu pārliešana.
- Personas, kurām nepieciešama hemodialīze (“mākslīgās nieres”).
- Bērni, kuru mātes ir inficētas.
- Medicīnas darbinieki, īpaši tie, kas saskaras ar HIV inficētiem pacientiem.
HIV infekcijas profilakse
Diemžēl līdz šim nav izstrādāta efektīva vakcīna pret HIV, lai gan daudzas valstis šobrīd veic rūpīgus pētījumus šajā jomā, uz kuriem ir lielas cerības.
Tomēr līdz šim HIV infekcijas profilakse ir saistīta tikai ar vispārīgiem profilakses pasākumiem:
- Drošs sekss un pastāvīgs, uzticams seksuālais partneris.
Prezervatīvu lietošana palīdz samazināt infekcijas risku, taču pat tad, ja to lieto pareizi, prezervatīvs nekad nav 100% efektīvs.
Prezervatīvu lietošanas noteikumi:
- Prezervatīvam jābūt pareizā izmēra.
- Ir nepieciešams lietot prezervatīvu no paša dzimumakta sākuma līdz beigām.
- prezervatīvu lietošana ar nonoksinolu-9 (spermicīdu) nesamazina inficēšanās risku, jo tas bieži izraisa gļotādas kairinājumu un līdz ar to arī mikrotraumas un plaisas, kas tikai veicina infekciju.
- Sēklu tvertnē nedrīkst būt gaisa, jo tas var izraisīt prezervatīvu plīsumu.
Ja seksuālie partneri vēlas būt pārliecināti, ka nav inficēšanās riska, viņiem abiem jāveic HIV tests.
- Atteikšanās no narkotiku lietošanas. Ja nav iespējams tikt galā ar atkarību, jums vajadzētu izmantot tikai vienreizējās lietošanas adatas un nekad nedalīties ar adatām vai šļircēm.
- HIV inficētām mātēm jāizvairās no barošanas ar krūti.
Ir izstrādāta zāļu profilakse, ja ir aizdomas par HIV infekciju. Tas sastāv no pretretrovīrusu zāļu lietošanas, tāpat kā HIV pacientu ārstēšanā, tikai dažādās devās. Profilaktiskās ārstēšanas kursu AIDS centra ārsts noteiks klātienes apmeklējuma laikā.
HIV tests
Agrīna HIV diagnostika ir ārkārtīgi svarīga šādu pacientu veiksmīgai ārstēšanai un paredzamā dzīves ilguma palielināšanai.
Kad jums jāveic HIV tests?
- pēc dzimumakta (vaginālā, anālā vai orālā) ar jaunu partneri bez prezervatīvu (vai ja prezervatīvs saplīst) pēc seksuālas vardarbības.
- ja jūsu seksuālajam partnerim ir bijis sekss ar kādu citu.
- ja jūsu pašreizējais vai iepriekšējais seksuālais partneris ir HIV pozitīvs.
- pēc to pašu adatu vai šļirču lietošanas narkotiku vai citu vielu injicēšanai vai tetovējumiem un pīrsingiem.
- pēc jebkāda kontakta ar HIV inficētas personas asinīm.
- ja jūsu partneris ir lietojis kopīgas adatas vai ir bijis pakļauts citam infekcijas riskam.
- pēc jebkuras citas seksuāli transmisīvās infekcijas atklāšanas.
Visbiežāk HIV infekcija tiek diagnosticēta, izmantojot metodes, kas nosaka antivielas pret HIV asinīs – t.i. specifiskas olbaltumvielas, kas veidojas inficētas personas organismā, reaģējot uz vīrusu. Antivielu veidošanās notiek 3 nedēļu līdz 6 mēnešu laikā pēc inficēšanās. Tāpēc HIV tests kļūst iespējams tikai pēc šī laika perioda, pēdējo testu ieteicams veikt 6 mēnešus pēc aizdomām par inficēšanos. Standarta metode antivielu noteikšanai pret HIV sauca enzīmu imūnanalīze (ELISA) vai ELISA. Šī metode ir ļoti uzticama, ar jutīgumu vairāk nekā 99,5%. Testa rezultāti var būt pozitīvi, negatīvi vai nepārliecinoši.
Ja rezultāts ir negatīvs un nav aizdomu par nesenu (pēdējo 6 mēnešu laikā) inficēšanos, HIV diagnozi var uzskatīt par neapstiprinātu. Ja ir aizdomas par nesenu infekciju, tiek veikta atkārtota pārbaude.
Problēma ir ar tā sauktajiem viltus pozitīvajiem rezultātiem, tāpēc, saņemot pozitīvu vai apšaubāmu atbildi, rezultāts vienmēr tiek pārbaudīts, izmantojot kādu specifiskāku metodi. Šo metodi sauc par imūnblotēšanu. Rezultāts var būt arī pozitīvs, negatīvs vai apšaubāms. Ja tiek iegūts pozitīvs rezultāts, HIV infekcijas diagnoze tiek uzskatīta par apstiprinātu. Ja atbilde ir apšaubāma, atkārtots pētījums ir nepieciešams pēc 4-6 nedēļām. Ja atkārtotas imūnblotēšanas rezultāts joprojām ir neskaidrs, HIV infekcijas diagnoze ir maz ticama. Tomēr, lai to pilnībā izslēgtu, imūnblotēšana tiek atkārtota vēl 2 reizes ar 3 mēnešu intervālu vai tiek izmantotas citas diagnostikas metodes.
Papildus seroloģiskajām metodēm (t.i., antivielu noteikšanai) ir HIV tiešās noteikšanas metodes, ar kurām var noteikt vīrusa DNS un RNS. Šīs metodes ir balstītas uz PCR (polimerāzes ķēdes reakciju) un ir ļoti precīzas infekcijas slimību diagnostikas metodes. PCR var izmantot agrīnai HIV diagnostikai - 2-3 nedēļas pēc apšaubāma kontakta. Tomēr, ņemot vērā augstās izmaksas un lielo viltus pozitīvu rezultātu skaitu testa paraugu piesārņojuma dēļ, šīs metodes izmanto gadījumos, kad standarta metodes nevar droši diagnosticēt vai izslēgt HIV.
Video par to, kādi HIV testi ir jāveic un kāpēc:
HIV infekcijas un AIDS ārstēšana ar zālēm
Ārstēšana sastāv no pretvīrusu – pretretrovīrusu terapijas izrakstīšanas; kā arī oportūnistisko infekciju ārstēšanā un profilaksē.
Pēc diagnozes noteikšanas un reģistrācijas tiek veikta virkne pētījumu, lai noteiktu slimības stadiju un aktivitāti. Svarīgs procesa stadijas rādītājs ir CD 4 limfocītu līmenis – tieši tās šūnas, kas ietekmē HIV, un to skaits pakāpeniski samazinās. Ja CD 4 limfocītu skaits ir mazāks par 200/μl, pastāv oportūnistiskas infekcijas risks un līdz ar to AIDS kļūst nozīmīga. Turklāt, lai noteiktu slimības progresēšanu, tiek noteikta vīrusa RNS koncentrācija asinīs. Diagnostikas testi jāveic regulāri, kopš kursa HIV infekcija to ir grūti prognozēt, un savlaicīga vienlaicīgu infekciju diagnostika un ārstēšana ir pamats dzīves pagarināšanai un kvalitātes uzlabošanai.
Pretretrovīrusu zāles:
Pretretrovīrusu zāļu izrakstīšana un konkrēta medikamenta izvēle ir ārsta speciālista lēmums, kuru viņš pieņem atkarībā no pacienta stāvokļa.
- Zidovudīns (Retrovir) ir pirmais pretretrovīrusu līdzeklis. Pašlaik zidovudīns tiek nozīmēts kombinācijā ar citām zālēm, ja CD 4 limfocītu skaits ir mazāks par 500/μl. Zidovudīna monoterapija ir paredzēta tikai grūtniecēm, lai samazinātu augļa infekcijas risku.
Blakusparādības: traucēta hematopoētiskā funkcija, galvassāpes, slikta dūša, miopātija, aknu palielināšanās
- Didanozīns (Videx) – lieto pirmajā ārstēšanas posmā HIV un pēc ilgstošas ārstēšanas ar zidovudīnu. Biežāk didanozīnu lieto kombinācijā ar citām zālēm.
Blakusparādības: pankreatīts, perifērais neirīts ar smagām sāpēm, slikta dūša, caureja.
- Zalcitabīns (Khivid) tiek nozīmēts zidovudīna neefektivitātes vai nepanesības gadījumā, kā arī kombinācijā ar zidovudīnu ārstēšanas sākumposmā.
Blakusparādības: perifērais neirīts, stomatīts.
- Stavudins - lieto pieaugušajiem vēlākos posmos HIV infekcija.
Blakusparādības: perifērais neirīts.
- Nevirapīns un delavirdīns: parakstīts kombinācijā ar citām pretretrovīrusu zālēm pieaugušiem pacientiem, ja parādās progresēšanas pazīmes HIV infekcija.
Blakusparādības: makulopapulāri izsitumi, kas parasti pāriet paši un neprasa zāļu lietošanas pārtraukšanu.
- Sakvinavīrs ir zāles, kas pieder proteāzes inhibitoru grupai HIV. Pirmās zāles no šīs grupas, kas apstiprinātas lietošanai. Sakvinavīru lieto vēlākos posmos HIV infekcija kombinācijā ar iepriekšminētajām pretretrovīrusu zālēm.
Blakusparādības: galvassāpes, slikta dūša un caureja, paaugstināts aknu enzīmu līmenis, paaugstināts cukura līmenis asinīs.
- Ritonavīrs ir zāles, kas apstiprinātas lietošanai gan monoterapijā, gan kombinācijā ar citām pretretrovīrusu zālēm.
Blakusparādības: slikta dūša, caureja, sāpes vēderā, lūpu parestēzija.
- Indinavīrs – lieto ārstēšanai HIV infekcija pieaugušiem pacientiem.
Blakusparādības: urolitiāze, paaugstināts bilirubīna līmenis asinīs.
- Nelfinavirs ir apstiprināts lietošanai gan pieaugušajiem, gan bērniem.
Galvenā blakusparādība ir caureja, kas rodas 20% pacientu.
AIDS centrā reģistrētajiem pacientiem pretretrovīrusu zāles jānodrošina bez maksas. Papildus pretretrovīrusu zālēm, ārstēšana HIV infekcija ir adekvāta pretmikrobu, pretvīrusu, pretsēnīšu un pretaudzēju līdzekļu izvēle izpausmju un komplikāciju ārstēšanai AIDS.
Oportūnistisko infekciju profilakse
Oportūnistisko infekciju profilakse palīdz pagarināt pacientu dzīves ilgumu un uzlabot dzīves kvalitāti AIDS m.
- Tuberkulozes profilakse: lai savlaicīgi atklātu ar Mycobacterium tuberculosis inficētās personas, visām HIV inficētajām personām katru gadu tiek veikta Mantoux tests. Negatīvās reakcijas gadījumā (t.i., ja nav imūnās atbildes reakcijas pret tuberkulīnu), ieteicams vienu gadu lietot prettuberkulozes zāles.
- Pneumocystis pneimonijas profilakse tiek veikta visiem HIV inficētiem cilvēkiem ar CD 4 limfocītu samazināšanos zem 200/μl, kā arī ar nezināmas izcelsmes drudzi ar temperatūru virs 37,8ºC, kas saglabājas ilgāk par 2 nedēļām. Profilakse tiek veikta ar biseptolu.
Oportūnistiskas infekcijas– tās ir infekcijas, ko izraisa oportūnistiski mikroorganismi, kas ir normāli mūsu organisma iemītnieki un normālos apstākļos nespēj izraisīt slimības.
- Toksoplazmoze - izraisītājs ir Toxoplasma gondii. Slimība izpaužas kā toksoplazmas encefalīts, t.i. smadzeņu vielas bojājumi, attīstās epilepsijas lēkmes, hemiparēze (puses ķermeņa paralīze), afāzija (runas trūkums). Var rasties arī apjukums, apjukums un koma.
- Zarnu helmintiāze - izraisītāji ir daudzi helminti (tārpi). Pacientiem AIDS var izraisīt smagu caureju un dehidratāciju.
- Tuberkuloze . Mycobacterium tuberculosis ir izplatīta pat veselu indivīdu vidū, taču tās var izraisīt slimības tikai tad, ja ir pavājināta imūnsistēma. Tāpēc lielākajai daļai HIV inficēto cilvēku ir tendence attīstīties aktīvai tuberkulozei, ieskaitot tās smagas formas. Apmēram 60–80% HIV inficēto cilvēku tuberkuloze skar plaušas, bet 30–40% – citus orgānus.
- Baktēriju pneimonija . Visbiežāk sastopamie patogēni ir Staphylococcus aureus un pneimokoki. Bieži vien pneimonija ir smaga, attīstoties ģeneralizētām infekcijas formām, t.i. baktēriju iekļūšana un vairošanās asinīs - sepse.
- Zarnu infekcijas – salmoneloze, dizentērija, vēdertīfs. Pat vieglas slimības formas, kas veseliem cilvēkiem izzūd bez ārstēšanas, HIV inficētajiem cilvēkiem ilgst ilgu laiku ar daudzām komplikācijām, ilgstošu caureju un infekcijas ģeneralizāciju.
- Sifiliss – HIV inficētiem cilvēkiem biežāk sastopamas sarežģītas un retas sifilisa formas, piemēram, neirosifiliss un sifilīts nefrīts (nieru bojājumi). AIDS slimniekiem sifilisa komplikācijas attīstās ātrāk, dažreiz pat intensīvi ārstējot.
- Pneumocystis pneimonija . Pneumocystis pneimonijas izraisītājs ir normāls plaušu iemītnieks, bet ar pazeminātu imunitāti var izraisīt smagu pneimoniju. Izraisītājs parasti tiek klasificēts kā sēne. Pneumocystis pneimonija attīstās vismaz vienu reizi 50% HIV inficēto cilvēku. Tipiski Pneumocystis pneimonijas simptomi ir: drudzis, klepus ar nelielu krēpu daudzumu, sāpes krūtīs, kas pastiprinās iedvesmas rezultātā. Pēc tam fiziskās aktivitātes laikā var rasties elpas trūkums un svara zudums.
- Kandidoze ir visizplatītākā sēnīšu infekcija HIV inficētiem cilvēkiem, jo izraisītājs Candida albicans sēnīte lielos daudzumos parasti atrodas uz mutes, deguna un uroģenitālā trakta gļotādām. Vienā vai otrā veidā kandidoze rodas visiem HIV inficētiem pacientiem. Kandidoze (vai piena sēnīte) izpaužas kā balts, sierīgs pārklājums uz aukslējām, mēles, vaigiem, rīkles un izdalījumi no maksts. Vēlākos AIDS posmos ir iespējama barības vada, trahejas, bronhu un plaušu kandidoze.
- Kriptokokoze ir galvenais meningīta (smadzeņu apvalku iekaisuma) cēlonis HIV inficētu pacientu vidū. Izraisītājs rauga sēnīte organismā nonāk caur elpceļiem, bet vairumā gadījumu skar smadzenes un to membrānas. Kriptokokozes izpausmes ir: drudzis, slikta dūša un vemšana, apziņas traucējumi, galvassāpes. Ir arī kriptokoku infekcijas plaušu formas, ko pavada klepus, elpas trūkums un hemoptīze. Vairāk nekā pusei pacientu sēne iekļūst un vairojas asinīs.
- Herpetiska infekcija. HIV inficētiem cilvēkiem raksturīgi bieži sejas, mutes dobuma, dzimumorgānu un perianālās zonas herpes recidīvi. Slimībai progresējot, palielinās recidīvu biežums un intensitāte. Herpetiski bojājumi ilgstoši nedzīst un izraisa ārkārtīgi sāpīgus un plašus ādas un gļotādu bojājumus.
- Hepatīts – vairāk nekā 95% HIV inficēto ir inficēti ar B hepatīta vīrusu, daudzi no viņiem vienlaikus ir inficēti arī ar D hepatīta vīrusu.Aktīvs B hepatīts HIV inficētiem cilvēkiem ir reti sastopams, bet D hepatīts šiem pacientiem ir. smagas.
Neoplazmas HIV infekcijas gadījumā
Papildus paaugstinātai uzņēmībai pret infekcijām pacienti AIDS palielinās tendence veidoties gan labdabīgiem, gan ļaundabīgiem audzējiem, jo audzējus kontrolē arī imūnsistēma, jo īpaši CD4 limfocīti.
- Kapoši sarkoma ir asinsvadu audzējs, kas var ietekmēt ādu, gļotādas un iekšējos orgānus. Kapoši sarkomas klīniskās izpausmes ir dažādas. Sākotnējās izpausmes izpaužas kā mazi sarkani purpursarkani mezgliņi, kas izvirzīti virs ādas virsmas, visbiežāk tie parādās atklātajās vietās, kas visvairāk pakļautas tiešiem saules stariem. Mezgliem progresējot, tie var saplūst, izkropļojot ādu un, ja atrodas uz kājām, ierobežojot fiziskās aktivitātes. No iekšējiem orgāniem Kapoši sarkoma visbiežāk skar kuņģa-zarnu traktu un plaušas, bet dažreiz smadzenes un sirdi.
- Limfomas ir vēlīnas izpausmes HIV infekcija. Limfomas var ietekmēt gan limfmezglus, gan iekšējos orgānus, tostarp smadzenes un muguras smadzenes. Klīniskās izpausmes ir atkarīgas no limfomas lokalizācijas, bet gandrīz vienmēr tās pavada drudzis, svara zudums un nakts svīšana. Limfomas var izpausties kā strauji augoši masu veidojumi mutes dobumā, epilepsijas lēkmes, galvassāpes u.c.
- Citi ļaundabīgi audzēji rodas HIV inficētiem cilvēkiem ar tādu pašu biežumu kā vispārējā populācijā. Tomēr pacientiem HIV tām ir ātra gaita un tās ir grūti ārstējamas.
Neiroloģiski traucējumi
- AIDS demences sindroms;
demence ir progresējoša inteliģences pazemināšanās, kas izpaužas kā uzmanības un koncentrēšanās spējas, atmiņas pasliktināšanās, lasīšanas un problēmu risināšanas grūtības.
Turklāt AIDS demences sindroma izpausmes ir motoriskie un uzvedības traucējumi: traucēta spēja saglabāt noteiktu stāju, grūtības staigāt, trīce (dažādu ķermeņa daļu raustīšanās), apātija.
AIDS demences sindroma vēlākajos posmos var rasties urīna un fekāliju nesaturēšana, un dažos gadījumos attīstās veģetatīvs stāvoklis.
Smags AIDS-demences sindroms attīstās 25% HIV inficēto cilvēku.
Sindroma cēlonis nav galīgi noskaidrots. Tiek uzskatīts, ka to izraisa vīrusa tieša ietekme uz smadzenēm un muguras smadzenēm.
- Epilepsijas lēkmes;
Epilepsijas lēkmju cēloņi var būt oportūnistiskas infekcijas, kas ietekmē smadzenes, audzēji vai AIDS demences sindroms.
Biežākie cēloņi ir: toksoplazmas encefalīts, smadzeņu limfoma, kriptokoku meningīts un AIDS demences sindroms.
- neiropātija;
Bieža HIV infekcijas komplikācija, kas var rasties jebkurā stadijā. Klīniskās izpausmes ir dažādas. Agrīnā stadijā tas var izpausties progresējoša muskuļu vājuma un nelielu jušanas traucējumu veidā. Nākotnē izpausmes var progresēt, tostarp dedzinošas sāpes kājās.
Dzīvošana ar HIV
Pozitīvs HIV tests... Ko ar to darīt? Kā reaģēt? Kā dzīvot tālāk?
Pirmkārt, mēģiniet pēc iespējas ātrāk pārvarēt paniku. Jā, AIDS letāla slimība, bet pirms attīstības AIDS jūs varat dzīvot 10 vai pat 20 gadus. Turklāt zinātnieki visā pasaulē šobrīd aktīvi meklē efektīvas zāles, daudzas nesen izstrādātās zāles patiešām ievērojami pagarina dzīvi un uzlabo pacientu labsajūtu. AIDS. Neviens nezina, ko zinātne šajā jomā sasniegs pēc 5-10 gadiem.
AR HIV jāmācās dzīvot. Diemžēl dzīve nekad vairs nebūs tāda kā agrāk. Ilgu laiku (iespējams, daudzus gadus) nevar parādīties slimības pazīmes, cilvēks jūtas pilnīgi vesels un spēka pilns. Bet mēs nedrīkstam aizmirst par infekciju.
Pirmkārt, jums ir jāpasargā jūsu mīļie - viņiem ir jāzina par infekciju. Var būt ļoti grūti pastāstīt par to saviem vecākiem vai mīļotajam HIV- pozitīva analīze. Bet, lai cik grūti tas būtu, mīļajiem nevajadzētu būt riskam, tāpēc jūsu partneris(-i) (gan esošais, gan bijušais) ir jāinformē par testa rezultātu.
Jebkurš sekss, pat ar prezervatīvu, var būt bīstams vīrusa pārnešanas ziņā, pat ja dažkārt risks ir ārkārtīgi mazs. Tāpēc, kad parādās jauns partneris, jums ir jādod personai iespēja izdarīt savu izvēli. Jāatceras, ka bīstams var būt ne tikai vaginālais vai anālais sekss, bet arī orālais sekss.
Medicīniskā uzraudzība:
Lai gan slimības pazīmes var nebūt, nepieciešama regulāra stāvokļa kontrole. Parasti šo kontroli veic specializēti AIDS- centri. Savlaicīga slimības progresēšanas un attīstības sākuma noteikšana AIDS, un tāpēc savlaicīga ārstēšana ir pamats veiksmīgai ārstēšanai nākotnē un slimības progresēšanas palēnināšanai. Parasti tiek kontrolēts CD 4 limfocītu līmenis, kā arī vīrusa replikācijas līmenis. Papildus tiek novērtēts pacienta vispārējais stāvoklis un iespējamā oportūnistisko infekciju klātbūtne. Normāli imunitātes stāvokļa rādītāji ļauj izslēgt klātbūtni AIDS, kas nozīmē, ka tie ļauj dzīvot normālu dzīvi un nebaidīties no iesnām.
Grūtniecība:
Lielākā daļa cilvēku inficējas HIV Jaunībā. Daudzas sievietes vēlas dzemdēt bērnus. Viņi jūtas pilnīgi veseli un spēj dzemdēt un audzināt bērnu. Neviens nevar aizliegt bērna piedzimšanu - tas ir mātes personīgais jautājums. Tomēr, pirms plānojat grūtniecību, jums ir jāizsver plusi un mīnusi. Galu galā HIV, visticamāk, tiek pārnests caur placentu, kā arī dzemdību laikā caur dzemdību kanālu. Vai ir vērts pakļaut bērnu iedzimtai HIV pārnēsāšanai, augšanai pastāvīgā ārsta uzraudzībā un toksisko zāļu lietošanai? Pat ja bērns neinficējas, viņš riskē palikt bez vecākiem pirms pilngadības sasniegšanas... Ja lēmums tomēr tiek pieņemts, ar pilnu atbildību jāizturas pret grūtniecības plānošanu un grūtniecību un jau pirms grūtniecības jāsazinās ar ārstu AIDS centrs, kurš vadīs jūsu rīcību un pārskatīs ārstēšanu.
Dzīve ar AIDS:
Kad CD 4 skaits nokrītas zem 200/μL, rodas oportūnistiska infekcija vai tiek diagnosticēta kāda cita pavājinātas imūnās atbildes pazīme. AIDS. Šādiem cilvēkiem ir jāievēro vairāki noteikumi.
- Pareizs uzturs: Nevajadzētu ievērot nekādu diētu, jebkurš nepietiekams uzturs var būt kaitīgs. Uzturam jābūt sabalansētam un daudz kaloriju.
- Atteikties no sliktiem ieradumiem: alkohola un smēķēšanas
- Mēreni fiziski vingrinājumi var pozitīvi ietekmēt HIV inficētu cilvēku imūno stāvokli
- Jums jāapspriež iespēja vakcinēties pret noteiktām infekcijām ar savu veselības aprūpes sniedzēju. Ne visas vakcīnas var lietot cilvēki ar HIV. Jo īpaši nedrīkst lietot dzīvās vakcīnas. Tomēr nogalinātās un daļiņu vakcīnas ir piemērotas daudziem cilvēkiem, kuri dzīvo ar HIV, atkarībā no viņu imūnsistēmas stāvokļa.
- Vienmēr ir jāpievērš uzmanība patērētās pārtikas un ūdens kvalitātei. Augļi un dārzeņi rūpīgi jānomazgā ar vārītu ūdeni, pārtika ir termiski jāapstrādā. Nepārbaudīts ūdens ir jādezinficē; dažās valstīs ar karstu klimatu pat krāna ūdens var būt piesārņots.
- Saziņa ar dzīvniekiem: labāk ir izslēgt jebkādu kontaktu ar nepazīstamiem (īpaši bezpajumtniekiem) dzīvniekiem. Vismaz noteikti vajadzētu nomazgāt rokas pēc pieskaršanās dzīvniekam, pat savam. Īpaši rūpīgi jārūpējas par savu mājdzīvnieku: mēģiniet novērst tā mijiedarbību ar citiem dzīvniekiem un neļaujiet tam pieskarties atkritumiem uz ielas. Pēc pastaigas noteikti nomazgājiet to, vēlams ar cimdiem. Arī sakopjot pēc dzīvnieka, labāk valkāt cimdus.
- Centieties ierobežot saziņu ar slimiem vai aukstiem cilvēkiem. Ja ir nepieciešama saziņa, pēc saskares ar slimiem cilvēkiem jālieto maska un jāmazgā rokas.
Iegūtais imūndeficīta sindroms (AIDS) ir nopietna slimība, kas attīstās uz HIV infekcijas fona un faktiski ir tās beigu stadija. Ar HIV inficētie mirst nevis no imūndeficīta vīrusa patoloģiskās ietekmes uz organismu, bet gan no AIDS sekām – oportūnistiskām infekcijām un vēža.
Mēs iesakām izlasīt:Kam diagnosticēts AIDS?
HIV infekcijas pāreju uz AIDS nosaka, ja pacientam ir vairāki kritēriji:

AIDS definējošās slimības ietver:
- Bakteriālas infekcijas(, smagas recidivējošas, netipisku mikobaktēriju izraisītas slimības, bieži).
- Sēnīšu infekcijas(smaga kandidoze, kriptokokoze, histoplazmoze, Pneumocystis pneimonija).
- Vīrusu infekcijas(hroniski ādas, gļotādu, bronhu, plaušu, barības vada bojājumi, ko izraisa simplex vīruss, un specifiski centrālās nervu sistēmas bojājumi ar poliomavīrusu - multifokāla leikoencefalopātija).
- Protozoālas infekcijas(, kriptosporidoze, mikrosporidoze).
- Citas slimības(Kaposi sarkoma, invazīvā, ne-Hodžkina limfoma, HIV encefalopātija, izsīkuma sindroms utt.).
Infekcijas slimības, kas skar cilvēkus ar AIDS, sauc par oportūnistiskām slimībām. To īpatnība ir tāda, ka šo infekciju izraisītāji nereti mīt cilvēka organismā, bet imūnsistēma tiem nedod iespēju aktivizēties. Aktivizācija norāda uz nopietnu imūndeficītu. Tāpēc oportūnistisku infekciju rašanās vienmēr ir tieša norāde uz HIV testu.
AIDS izpausmes ir ļoti dažādas. To raksturs lielā mērā ir atkarīgs no vecuma, apstākļiem un dzīvesveida, sniegtās medicīniskās aprūpes kvalitātes un pat pacienta ģeogrāfiskās atrašanās vietas. Piemēram, jaunattīstības valstīs ar augstu saslimstību ar tuberkulozi šī infekcija ir visbīstamākā AIDS slimniekiem, savukārt Eiropā priekšplānā izvirzās vīrusu un sēnīšu infekcijas.

AIDS dermatoloģiskas pazīmes:
- , kas izpaužas kā izsitumi, taukainas zvīņas uz sejas, galvas, krūškurvja, muguras ādas, stiprs nieze un blaugznas.
- Kapoši sarkoma ir ļaundabīga slimība, kurā uz ķermeņa (parasti uz kājām) parādās sarkanbrūni vai zilgani plankumi un mezgliņi. Turklāt izsitumu vietā parādās ekstremitāšu pietūkums un čūlas. Līdzīgas izpausmes var rasties mutes gļotādā, kuņģa-zarnu traktā un plaušās. Zinātnieki saista Kapoši sarkomas attīstību AIDS gadījumā ar īpaša herpes vīrusa aktivizēšanos.
- Herpes simplex un herpes zoster, ar noslieci uz smagu un ilgstošu gaitu ar plašiem ādas bojājumiem un redzamām gļotādām.
- Vairākas kārpas, molluscum contagiosum, dzimumorgānu kondilomas dzimumorgānu rajonā, uz sejas, mutē.
- “Mataina” mutes leikoplakija – baltas līnijas un plankumi uz mēles, kam ir vīrusu raksturs.
- Pastāvīga mutes dobuma un perianālās zonas kandidoze.
- Ādas un nagu sēnīšu infekcija.
Kuņģa-zarnu trakta izpausmes:
- , kas ilgst vairāk nekā mēnesi un izraisa barības vielu uzsūkšanās traucējumus zarnās, tāpēc pacienti kļūst ļoti vāji.
- Barības vada iekaisums, kam raksturīgas grēmas, apgrūtināta un sāpīga ēdiena rīšana, slikta dūša un sajūta, ka kaut kas iestrēdzis kaklā. Šāda iekaisuma rašanās var būt saistīta ar Candida sēnīšu aktivizēšanos vai herpetisku infekciju.
- Kuņģa-zarnu trakta asiņošana.
- Taisnās zarnas iekaisums (proktīts), ko pavada nieze, dedzināšana un smaguma sajūta tūpļa rajonā. Homoseksuāļiem visbiežāk attīstās herpetisks proktīts.
Elpošanas izpausmes:
- Bieža un smaga pneimonija, ko ir grūti ārstēt. AIDS raksturīgākā ir pneimonija, ko izraisa pneimocistis.
- Plaušu tuberkuloze.
Neiroloģiskas izpausmes(var būt imūndeficīta vīrusa izraisīta nervu struktūru bojājuma rezultāts vai oportūnistisku infekciju sekas):
- Patoloģiski stāvokļi, kuros ir bojāts smadzeņu vai muguras smadzeņu nervu šķiedru mielīna apvalks, kas izraisa nervu impulsu vadīšanas traucējumus un dažādu neiroloģisku simptomu parādīšanos (parēze, runas un redzes traucējumi), kā arī garīgas problēmas. .
- Encefalopātija ar demences attīstību.
Manifestācijas no redzes orgāna:
- Retinīts (tīklenes iekaisums), ko izraisa citomegalovīrusu un herpesvīrusu aktivācija. To pavada pastāvīga redzes pasliktināšanās.
- Choroidīts (koroīda iekaisums), kas raksturīgs Pneumocystis infekcijai.
- Kapoši sarkoma, lokalizēta uz plakstiņiem un konjunktīvas.

Tuberkuloze un AIDS
Daudzi cilvēki ar Mycobacterium tuberculosis inficējas bērnībā, taču infekciozā procesa attīstību viņos bloķē imūnsistēma. Tāpēc ir gluži dabiski, ka HIV pozitīviem indivīdiem tuberkulozes aktivizēšanās notiek ļoti bieži. Turklāt, HIV infekcijai pārejot uz AIDS stadiju, tuberkulozes process izplatās visā organismā. Tiek skartas ne tikai plaušas, bet arī kaulu smadzenes, uroģenitālā sistēma, kauli, gremošanas trakts, aknas, limfmezgli, centrālā nervu sistēma un citi orgāni. Turklāt pacienti piedzīvo smagu intoksikāciju un izsīkumu. Cilvēki vienkārši “izdeg”, ja laikus nesaņem medicīnisko palīdzību. Jaunattīstības valstīs tuberkuloze ir galvenais AIDS nāves cēlonis.
AIDS ārstēšana
AIDS pacientu ārstēšana ietver vairākas jomas:
- Obligāta pacientu hospitalizācija klīniku specializētajās nodaļās, kas nodarbojas ar HIV inficēto cilvēku problēmām.
- Kvalificēta māsa.
- Pilnvērtīgs uzturs.
- Aktīva pretretrovīrusu terapija, kas pat AIDS stadijā ļauj palielināt CD4+ limfocītu skaitu, lai pacienta organisms vismaz kaut kādā veidā sāktu pretoties infekcijām.
- Īpaša ārstēšana, kuras mērķis ir apkarot attīstītās sekundārās slimības.
- Oportūnistisko infekciju ķīmijprofilakse

Pacientu dzīves ilgums pēc AIDS diagnozes bez pienācīgas ārstēšanas ir tikai viens līdz divi gadi. Kvalificēta medicīniskā aprūpe var pagarināt šo periodu.
Turklāt AIDS slimnieku izdzīvošanu lielā mērā ietekmē sekojošais:
- Tolerance pret medikamentiem (ārstēšanas laikā ar pretretrovīrusu zālēm daudziem pacientiem rodas nopietnas blakusparādības).
- Pacienta attieksme pret ārstu receptēm.
- Dzīves apstākļi.
- Vienlaicīgu slimību klātbūtne (piemēram, vīrusu hepatīts).
- Narkotiku lietošana.
Tas ir, mēs varam secināt, ka AIDS pacientu dzīves prognoze ir ļoti neapmierinoša. Tāpēc nevajadzētu baidīties no HIV testēšanas, īpaši, ja ir kādi riska faktori. Šī briesmīgā infekcija ir jāidentificē un jāārstē savlaicīgi, nevis jāgaida AIDS attīstība!
Zubkova Olga Sergeevna, medicīnas novērotāja, epidemioloģe