肥満 - 治療の原則。 E66 肥満 肥満コード
過剰な体脂肪の蓄積によって引き起こされ、深刻な医学的、心理社会的、身体的、経済的影響をもたらす、慢性的、生涯にわたる、多因子の、遺伝的に決定され、生命を脅かす疾患。
乳腺、子宮、前立腺、結腸のがんの発生における肥満の役割は知られています。 肥満は身体的および精神的パフォーマンスの低下を伴い、完全な障害に達し、患者が通常の生活を送る機会を奪い、社会的不適応やうつ病状態の発症につながります。
ICD-10 コード
E66.0。 エネルギー資源の過剰摂取による肥満。
E66.1。 薬による肥満。
E66.2。 肺胞低換気を伴う極度の肥満。
E66.8。 他の形態の肥満。
E66.9。 肥満、詳細不明。
肥満手術とか、 肥満手術(ギリシャ語の baros から - 重い、太った、重い) - 比較的若い外科消化器科の分野であり、その主題は 病的な(病的)肥満、すなわち。 病気の臨床症状。
肥満関連疾患
肥満は、動脈性高血圧症、睡眠時無呼吸症候群、2型糖尿病、関節疾患、脊椎疾患、下肢静脈疾患、消化管疾患、性的疾患、不妊症、さらには代謝複合体の発症の最も重要な原因です。概念によって統合された障害 "メタボリック・シンドローム"(症候群-X、インスリン抵抗性症候群)。1988 年に G. Riven によって記載されたメタボリック シンドロームの発症は、腹部肥満と、これを背景に発症するインスリン抵抗性の状態に基づいており、これが次に 2 型糖尿病、動脈性高血圧、アテローム性脂質異常症、この複雑かつ相互に関連する障害の必然的な結果は、アテローム性動脈硬化症および心血管疾患(人口の主な死亡原因)の発症です。
疫学
20 世紀末、WHO は肥満を非伝染性の伝染病であると説明しました。先進国では、人口の 2 ~ 6% (地球上の 170 万人) が病的肥満に苦しんでいます。 米国人口の3分の2が過体重で、成人の5人に1人、10代の若者の7人に1人が病的肥満である。 毎年、米国では70万人以上、ヨーロッパでは100万人以上の人の死因は肥満です。 ヨーロッパの死亡率の構造では、症例の 13% が肥満に関連しています。
過去 20 年間でヨーロッパでは肥満の発生率が 3 倍に増加し、現在では成人の約半数、子供の 5 人に 1 人が過体重です。 1970年の状況と比較すると、子供の肥満の発生率は10倍に増加しています。
肥満の分類
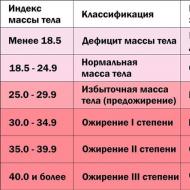
肥満の段階およびその治療法(表 70-1)を決定するための主な基準は、次の式で求められる体格指数(BMI)です。 BMI = 体重 (kg) / 身長 2 (m 2)。
表70-1。 肥満の分類と治療の原則
| 体格指数、kg / m 2 | 状態特性 |
処理 |
| 18-25 | 標準体重 | 不要 |
| 25-30 | 太りすぎ | 食事の自己制限、身体活動の増加 |
| 30-35 | 肥満度I(初期) | 効果がない場合は投薬などの保存的治療 - 胃内バルーンの設置 |
| 35-40 | 肥満度 II (表現) | 併発疾患がある場合の保存的治療、バルーンの設置 - 外科的介入 |
| 40-50 | 肥満度Ⅲ(病的) | 保存的手段が無効な場合は、手術が行われます。 |
| 50以上 | 肥満度IV(超肥満) | 手術; かなりの割合の患者が術前準備を必要とする |
肥満治療の原則
肥満の治療肥満の発症の初期段階(BMIが35 kg / m 2まで)では、 保守的な治療法食事療法、精神療法、運動療法の処方、薬物療法などがありますが、必ずしも病気の進行を抑え、安定した効果が得られるわけではありません。
肥満に対する合理的な栄養と食事療法の原則は明確に定義されていますが、ほとんどの患者はライフスタイルを根本的に変えることができません。
- 生涯にわたる食事の厳しい自己制限の導入。
- 食事のエネルギー含有量を体系的に管理する。
- 身体活動の増加。
肥満を生涯にわたる病気として扱うには、次の 2 つの課題が伴います。最初の段階で効果的かつ臨床的に有意な減量を行い、その結果を生涯を通じて維持することは最も困難ですが、。 これまでに、BMI が 35 ~ 40 kg/m 2 を超える肥満の場合、保存的治療法は長期的には効果がないことが示されており、患者の 90 ~ 95% が 1 年以内に体重を以前のレベルに回復します。
手術
肥満に対する消化管への外科的介入は、1950 年代初頭から知られていました。1953 年に体重を減らすために、V. ヘンリクソン (スウェーデン) は 2 人の患者に実験を行いました。 小腸の重要な部分の切除.
腸管の変化は不可逆的な性質を持っているため、この手術は人気がありません。 1960年代と1970年代にはそれが一般的でした 空腸シャント手術。 手術後の小腸の吸収表面積の急激な減少により、体重の大幅な着実な減少が観察され、高コレステロール血症の効果的な矯正も認められました。 同時に、長期的な結果の研究では、重度の水分と電解質の不均衡、低タンパク血症、肝不全、腎結石症、および通路から除外された小腸の嫌気性バイパス腸炎による多発性関節痛を犠牲にしてそれらの結果が達成されたことが示されました。 現在、空腸切除術が使用されることは非常にまれです。
歴史的に通過した段階として、さまざまな修正を検討する必要があります 水平胃形成術 1980年代に流行ったもの。 それらの本質は、ホッチキスの助けを借りて胃を横(水平)に縫合することで縮小され、小さな部分から大きな部分への狭い出口が残されました。 効果が不十分で不安定なため、また晩期合併症や再手術の頻度が比較的高いため、垂直胃形成術や調整不能な胃バンディングの支持者の数は時間の経過とともに大幅に減少しました。
ゆい。 ヤシコフ
この記事では、第 2 度の肥満について説明しています。 その出現の原因、症状、診断、治療法についてお話します。 どのような薬がこの病気を治療するのか、そのような診断を受けて軍隊に行くのかどうか、女性、男性、青少年にとって起こり得る影響と栄養上の特徴を知ることができます。
肥満度 2 (中度) (ICD コード 10 - E66) は、過体重および肥満の第一段階以降に起因する重篤な疾患です。 これは、さまざまな病気、特定の薬の服用、治療の無視などにより、間違った座りがちなライフスタイルを維持した結果として発生します。
この病状は、内部脂肪と皮下脂肪の厚さと量の増加です。 内臓の周りに大量の脂肪が形成され、内臓が圧迫されると、その構造と働きに違反(内臓肥満)が生じ、さらにさまざまな合併症の発症につながるため、人間の生命と健康にとって危険な状態を伴います。
成人と高齢者、および青少年と子供も同様にこの症状にかかりやすいです。 ここから小児肥満についてさらに詳しく知ることができます。
この状態を特徴付ける主な指標は、35〜39.9 kg/m2の範囲のBMIです。 BMIの計算は次の式に従って実行されます。
I = m / h2
kg 単位の体重を身長の 2 乗で割った値 (身長はメートル単位で測定されます)。
 BMIの計算方法
BMIの計算方法 若い女性の場合、ステージ 2 の肥満は過食と座りっぱなしのライフスタイルによって引き起こされます。 35 年を過ぎると、代謝が低下するとこのような状態が引き起こされる可能性があります。 しかし、原則として、主な理由はホルモン不全です。 この病気はガイノイドのタイプに従って発症し、その姿は梨の形をしています。
男性の場合、男性の体には女性のように溜め込む傾向がないため、この病状が診断されることはあまりありません。 過剰な体重増加の主な要因は、脂肪分の多い食品の摂取、運動不足、アルコール製品、特にビールに対する過度の情熱です。 この病気は腹部のタイプに応じて発症し、その形状はリンゴです。
1.5 歳未満の小児では、遺伝的要因または親の過失により肥満が発症します。 主な理由は、ミルクの過剰摂取と補完食品の不適切な導入です。 最も危険な段階の 1 つは思春期であり、この期間では、ホルモンの背景の変化に対して身体が適切に反応しません。 病理は混合型で発症します。
肥満の種類
専門家は、一次性肥満と二次性肥満を区別します。 原発性肥満(食事性、外因性、体質的)は、座りっぱなしのライフスタイルと過食の結果として発生します。 続発性肥満(内分泌、視床下部)は、脳のさまざまな部分、副腎、内分泌器官の機能障害によって引き起こされます。
原発性肥満は最も一般的な病態です。 統計によると、過剰体重と過体重の出現は以下と関連しています。
- 栄養失調 - 大量のアルコール、炭酸飲料、甘い、辛い、塩辛い食べ物、脂肪や炭水化物を多く含む料理の摂取。
- 身体活動の低下 - スポーツを無視し、座りっぱなしで仕事をし、週末をテレビやコンピューターで過ごす。
続発性肥満は、内分泌系と視床下部の機能不全に関連しています。 しかし、栄養の質も過剰体重の出現に重要な役割を果たすため、原則に従うことは不必要ではありません。
原因
第 2 段階の肥満が発症する主な理由は、この病気の第 1 段階が無視されていることにあります。
誘発される外部要因と内部要因には次のようなものがあります。
- ホルモン障害;
- 内分泌系の病気;
- さまざまなウイルスや感染症。
- ヨウ素欠乏症。
- 中毒の結果;
- 外傷性脳損傷後の合併症。
- 身体活動が少ない。
- 慢性的な睡眠不足。
- 向精神薬の使用。
- 頻繁なストレスと神経質な緊張。
- バランスの悪い食事。
- 甲状腺ホルモンの欠如。
- 遺伝的に太りやすい体質。
 偏った食生活は肥満の原因になる
偏った食生活は肥満の原因になる 病気の原因がまれな身体活動、ストレス、不適切な食事である場合、この問題に対処するのは非常に簡単です。 病理がさまざまな病気によって引き起こされている場合、病理に対処することははるかに困難です。 まず、一連の治療を受ける必要がありますが、治療が常に効果的であるとは限りません。
兆候
第 2 度肥満の兆候は次のとおりです。
- 安静時の息切れの発生。
- 幸福感の悪化。
- 目に見える醜い膨満感。
- BMIが35以上。
- 労働能力、身体活動の減少。
- 理由もなく弱くなる。
- 夏には腕や脚にむくみが形成されます。
- 身体活動中の心拍数の増加。
- 発汗の増加。
これらの兆候はそれぞれ、第 2 段階の肥満の存在を示すことはできません。 しかし、それらが一緒になって病理学の臨床像を構成します。 最終的な診断は検査に基づいて専門家によってのみ確立できます。
体脂肪の位置に応じて、病状は5つのタイプに分類されます。
- ガイノイド - お尻と太もも。
- 腹部 - 胃。
- 混合 - 全身。
- クシンゴイド - 手足を除く全身。
- 内臓 - 内臓。
写真肥満2度
 女性の2度の肥満の写真
女性の2度の肥満の写真  男性の肥満ステージ 2 の写真
男性の肥満ステージ 2 の写真  小児の第 2 型肥満の写真
小児の第 2 型肥満の写真 処理
肥満の第 2 段階の治療には、特定の薬の服用と手術が含まれます。 医師自身もそのような薬の有効性を疑っているため、錠剤を服用すると月に最大20kg体重を減らすことができるという声明は単なる意見にすぎません。 ただし、これらの薬がなければ、体重を減らすプロセスはさらに長くなります。
第2段階の肥満で正しく体重を減らすのに役立つ錠剤は何ですか? これらは食欲抑制薬と脂肪と炭水化物の遮断薬です。それぞれについて詳しく見てみましょう。
食欲不振者
このグループの薬物は人間の脳、つまり視床下部の飽和中枢に直接影響を与えます。 空腹感を和らげ、食事制限に耐えやすくします。
ロシア連邦では、シブトラミン錠剤の服用が許可されていますが、一部の国では禁止されています。
- レダキシン;
- リンダックス。
- メリディア。
- ゴールドライン;
- スリミア。
アンフェプラモン(フェプラノン)またはフェニルプロパノールアミン(ジエトリン)を含む薬も処方される場合があります。
脂肪と炭水化物のブロッカー
このような薬は腸内での脂肪や炭水化物の吸収を妨げ、体重増加を引き起こします。 第2段階の肥満に対する食事療法やスポーツ活動と組み合わせると、このような薬はまともな結果を示します。
ほとんどの場合、主な有効成分としてオルリスタットを含む薬が処方されます。
- リスタット;
- オルソーテン。
- グルコベイ。
同時に、キトサンなどのさまざまな栄養補助食品は最悪の結果を示しています。
肥満が進行した場合、治療は薬の服用だけでなく、手術も必要になります。 他の減量方法で結果が得られず、肥満により死亡を含む重篤な合併症が発生する恐れがある場合、専門家は肥満治療薬(胃バイパス術や包帯術)を処方します。 脂肪吸引は一時的な効果しか得られないため、お勧めできません。
伝統的な薬(利尿薬や脂肪燃焼ハーブ)の使用は許容されます。 ただし主治医の許可があった場合に限ります。
禁忌
2 型肥満に対する薬物療法は、以下の状況では禁止されています。
- 年齢は16歳まで、65歳以上。
- 授乳。
- 妊娠。
さらに、各薬には独自の禁忌リストがあり、最初にそれを検討する必要があります。
 2 型肥満の栄養(食事)
2 型肥満の栄養(食事) ダイエット
肥満の一般的な原因はバランスの悪い食事であるため、食事の修正を行わない治療は効果がありません。 多くの専門家は、食事療法が 2 型肥満に対処する主な方法であると信じる傾向があり、したがってそれは治療手段と呼ばれています。
すべての太りすぎの人が問題に対処できるような普遍的な食事法はありません。 場合によっては、特定のケースに効果的なダイエット法を見つけるために、いくつかのダイエット法を実践する必要があります。 ハードのカテゴリーに属し、アルコールの使用を伴うため、肥満には絶対に適していないことに注意してください。
適切な食事を選択するときは、次の特定の要件に従う必要があります。
- 食事はシンプルでありながら、十分な栄養価を備えている必要があります。 痩せるための体には、ビタミン、微量元素、重要なアミノ酸を確実に補給する必要があります。
- 繊維をたくさん食べると腸がきれいになり、余分な体重がすぐに解消されます。
- すべての料理にとって重要な条件は、カロリーが低いことです。 この場合は、 を試してみることをお勧めします。
- ダイエット期間中は、炭酸飲料を食事から完全に除外し、ミネラルウォーター、天然のベリーとフルーツのコンポートに置き換える必要があります。 また、蜂蜜、燻製肉、ソーセージ、お菓子、ピクルス、小麦粉製品、アルコール、辛いスパイスやソース、アイスクリームも禁止されています。 グラニュー糖や塩、油脂類の摂取は最小限に抑える必要があります。 パンは黒と灰色、ほとんどがふすまのみを食べることができます。
- 乳製品の使用は許可されていますが、脂肪含有量は最小限に抑えられており、何よりも無脂肪です。 果物も食べることができますが、最小限の砂糖が含まれている必要があり、ブドウやバナナは禁止されています。
- 減量中は、食べる量を減らし、分割して(1日6回)食べる必要があります。
- 甘くない果物、新鮮な野菜、ハーブを食事に取り入れると効果的です。 リンゴは食べられますが、青いものだけを食べてください。
- 少なくとも週に一度は断食日を設けるようにしましょう。 過剰な体重の減少を妨げる有害な物質を体から浄化するのに役立ちます。 現時点では、リンゴやカッテージチーズ(できれば低脂肪)などの特定の食品のみを食べることができます。 断食日はジャガイモを除いて野菜だけを食べても構いません。
- 飲酒療法の重要性は、減量において長い間証明されてきました。 むくみに問題がなければ、1日あたり少なくとも2リットルの純水を飲む必要があります。 原則は飲酒体制に基づいています。 知っておくと便利です。
毎日の食事のカロリー量は、減量前よりも低くなければなりません。 しかし同時に、この数値は1200 kcal未満であってはなりません。
以下は第2段階の肥満のメニュー例です。 食べる量を減らし、摂取回数を増やす必要があることを忘れないでください。
メニュー:
- 最初の朝食 - 無糖コーヒーと牛乳、茹でた肉、ザワークラウト。
- 2回目の朝食 - 無糖の緑茶、無脂肪カッテージチーズ。
- 昼食 - 甘くないフルーツとベリーのコンポート、肉を使わず野菜スープで調理したボルシチ、茹でた鶏肉、焼き野菜。
- 午後のおやつ - 青リンゴ。
- 最初の夕食 - ベイクドポテト、ゆでた低脂肪の魚。
- 2回目の夕食(寝る前) - 無脂肪ヨーグルト1杯。
2 型肥満の栄養は、多様で低カロリーである必要があります。 必要に応じて、ボルシチを野菜のシチューまたはスープ、ベイクドポテト、茹でたビートのサラダ、低脂肪サワークリーム、またはベイクドニンジンに置き換えることができます。
ステージ 2 の肥満で最も重要なことは、体重を減らしてより健康になりたいという願望です。 したがって、目標を達成するには忍耐力が必要です。
 2型肥満のための運動
2型肥満のための運動 身体活動
ダイエットだけをして、残りの時間をソファやコンピューターに座っているだけでは、過剰な体重は自然には減りません。 動くことが命であるため、行動療法は体重を減らす上で大きな役割を果たします。
余分な体重を減らしたい場合は、ライフスタイルを変える必要があります。 このために:
- もっと動いてみてください。 家にいる場合は、明るい音楽をかけて掃除を始めてください。 階段を上って、エレベーターのことを忘れて、新鮮な空気の中を散歩しましょう。
- 肥満に対する複雑な治療法をすべて実践してください。
- 緊張したり心配したりすることが少なくなります。 人生を楽しんでください!
- 体重を減らすモチベーションを見つけて、望むことを達成するためにあらゆることをしてください。
- 悪い習慣をやめ、アルコールや高カロリーの食べ物のことは忘れてください。
- 精神的健康上の問題がある場合は、抗うつ薬の治療を受けてください。
- 定期的な運動。 午前中は運動し、午後はプールに行き、夜は自転車に乗ります。 これらすべての活動は運動療法(理学療法演習)の基礎となり、専門家が処方することができます。
- 十分な睡眠をとる。 1日少なくとも8時間は睡眠をとりましょう。
- 医師の推奨事項には必ず従ってください。
これらのルールを守り、推奨される食事療法に従えば、短期間で驚くべき結果を達成できるでしょう。
肥満と軍隊
多くの親や男性は、第2度の肥満で軍隊に入るかどうかという問題に興味を持っています。 BMIの計算方法についてはすでに説明しましたが、次に、専門家が太りすぎの男性が奉仕に適しているかどうかをどのような基準で識別するかを検討します。
- カテゴリー「A」 - 兵役への完全な適合性。
- カテゴリー「B」 - いくつかの制限付きの兵役への適合性。 健康診断に合格すると、わずかな視力障害などの軽度の病状の存在が確認されます。
- カテゴリ「B」 - 限定的適合ステータスの割り当て。 このカテゴリーは平時は兵役を免除されるが、戒厳令下では2ターン目に徴兵される。
- カテゴリ「G」 - 「一時的に使用不可」のステータスの割り当て。 これは、徴兵者が骨折や肥満など、治療可能な何らかの病状を抱えていることを意味します。 このような場合、6 か月の遅延が認められますが、必要に応じて将来延長することができます。
- カテゴリー「D」 - 不適格のため兵役を完全に免除される。
これに基づいて、ステージ2の肥満の徴兵は、体重矯正と必要な治療後にのみ軍隊に徴兵できることに注意する必要があります。
合併症
内臓脂肪はほとんどの内臓に圧力をかけるため、その機能が混乱し、低下します。
専門家による治療と管理がなければ、第2段階の肥満が次のような病気の原因となります。
- 消化管の病気 - 合併症を伴う膵炎;
- 胆嚢疾患(女性に多い)。
- 痔核。
- 高血圧;
- 2型糖尿病;
- 脂肪肝症。
- 心臓虚血;
- 心筋梗塞;
- 筋骨格系の病気;
- 苦しそうな呼吸。
- インポテンス、不妊症。
治療を無視すると妊娠が起こらない可能性があります。 この場合、妊娠の初期段階でさまざまな合併症、後期の貧血、呼吸器疾患を発症するリスクが高まるため、妊娠中のそのような診断は危険です。
第 2 度の肥満は死刑宣告ではなく、病気の最終段階ほど危険ではありません。 しかし同時に、肥満の初期段階よりも深刻な結果をもたらします。 したがって、問題が自然に消えるのを待つのではなく、専門家に助けを求めることが重要です。
ビデオ: 肥満に関する 3 つの検査
この出版物では、成人と子供の第一級肥満について説明します。 今日、最も一般的なのは第1度の肥満(外因性、体質的および食事性)であるため、何kgであるかを説明します。 人はこの段階で体重が増加しているのか、妊娠中の痛みを伴う第1度の満腹の危険性は何か、過剰な体重との戦いにどのような食事が役立つかなど。
肥満は重篤な内分泌疾患であり、脂肪組織の体積の増加によって現れます。 人間の体内のカロリー摂取量と消費量との間に不一致があると、過剰な体重が生じます。 膨満感の進行の重症度に基づいて、病気の程度は4つに分類されます。 病理学の段階を計算するために、BMI、性別、身長、年齢を考慮した特定の表があります。
第一度肥満:何kg(写真)
軽症型には、第 1 度の肥満が含まれます。 この病気の発生にはいくつかの要因があります。
- 運動力低下;
- 代謝;
- 病気を発症する可能性が高くなります。
- 高カロリーの食べ物。
- うつ病、ストレス。
第1度の病気の進行は突然現れるものではありません。 過剰な体重をどうするかについて助けを求めるのが遅れるのは、通常、診断に対する経験が浅いことが原因であることがよくあります。
写真は、病気の最初の程度の女性の若い体がどのように見えるかを示しています。
何キロ減らす必要があるかを調べるには、参照表を使用できます。 病気のステージ 1 では、BMI が確立された測定値を最大 29% 超えます。 この程度の肥満になると、患者は脱力感や疲労感を感じ始めます。
追加の症状を伴います:
- 不機嫌;
- 感情的な不均衡。
- 劣等感。
- 自分の人格を過小評価すること。
肥満は大さじ1杯で治療する必要があります。 甲状腺、肝臓、膵臓の破壊といった深刻な結果につながるため、すぐに対処してください。 また、月経周期が乱れ、糖尿病を発症するリスクも高まります。

第1度の外因性体質的肥満
第 1 度の外因性体質性肥満は、座りっぱなしのライフスタイルを送り、過剰に食べ、太りすぎる傾向がある女性によく見られます。
病気を判断するには、現れた次の兆候に注意を払う必要があります。
- 呼吸困難;
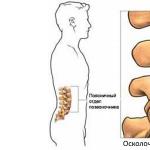
- 腰痛;
- 膝と股関節の落ち着きのなさ。
主婦、会社員、ファストフード愛好家がこのタイプに罹患することが最も多いです。 体のホルモン異常ではないため、治すのは簡単です。 外生的憲法の完全性には個別のアプローチが必要です。
男性では、腹部肥満がより一般的であり、腹腔内に脂肪のひだが形成されます。 このような病気の場合は、栄養士を訪問し、内分泌専門医による総合的な検査を受けることをお勧めします。
消化器系
第1度の栄養性肥満は、摂取する食物カロリーの量にエネルギーコストが対処する時間がない場合に発症します。 個々のシステムや器官ではなく、生物全体の動作に対する違反があります。 これは病因的な理由によるもので、2 つの要因に分けられます。
脂肪の多い食べ物を主に食べる家族では、第 1 段階の食物性原発性肥満が標準であると考えられます。 消化器疾患の治療はそれぞれに個別に割り当てられます。
スペシャリストはすべてを考慮します。
- 身長;
- ライフスタイル;
- アクティビティの種類;
- 国籍;
- 年;
- 素因。
通常、食事性の体質的肥満の原因は潜在意識の奥深くにあるため、提供される心理的支援は患者にとって重要です。
多くの人が関節症や関節炎から回復するのに役立っているので、それについてのレビューストーリーを必ず読んでください。 次に、ダイエット効果のあるマンゴスチンが人気なので、マンゴスチンシロップについて掲載しました。
家庭で使用される方法についてもお読みください)。
妊娠中の肥満
妊娠中は、胎児を外部要因から守るために脂肪組織の発達が自然に刺激されます。

妊婦のタイプ 1 肥満は、重篤な合併症を発症するリスクを高めます。
- 糖尿病;
- 血圧の上昇。
- 感染リスクの増加。
- 血栓症の形成。
- 睡眠障害;
- 妊娠期間が長くなります。
- 分娩誘発。
- 出産合併症のリスク;
- 切迫流産や死産。
妊娠中の体重異常と闘うために、専門家は妊娠期間全体を通して体重増加を低く維持することに重点を置くようアドバイスしています。 このような女性は、子供を失う恐れがあるため高リスクグループとして分類され、常に医師の監督下にあります。 妊娠中の第1度肥満は胎児の発育に大きな影響を与えます。
ステージ1の肥満の食事療法

病状の治療のために、多数の食事療法が提供されています。 彼らの主な目標は、過剰体重の段階に応じて栄養価を厳しく制限することです。
治療の主な目的は、厳密に実行される身体運動により体のエネルギー消費を増加させることです。 食事療法と活発な運動を組み合わせると、体重を減らすのに効果的な結果が得られます。
1週間のメニューを作成するときは、次の点を考慮してください。
- 動植物のタンパク質を使用した製品の導入。
- アミノ酸の存在;
- 砂糖の食事からの除外。
- ベーカリー製品とバターの摂取基準の規制。
患者にとっては、病気の種類に応じた食事療法が開発されます。 食事は少なくとも1日6回に分けて摂取する必要があります。
クリニックにおける過剰体重との闘い
自分で余分な体重を減らすことができない場合は、クリニックの助けを求めてください。 そこでは専門家の監督の下、個別の減量プログラムが提供されます。
過剰体重との戦いのためのクリニック 1 は、効果的な減量を提供します。 これを行うために、専門センターの医師は最初の予約で診断を行い、個別の治療プログラムを作成します。 ここでは、本物の専門家から有能なアドバイスを得たり、推奨事項を聞いたりすることができます。
手順は専門家によって選択されており、次のものが含まれます。
- SPAプログラム;
- 徒手療法;
- 毛髪学;
- 治療用マッサージ。
- 理学療法;
- 鍼;
- 体の浄化やその他の活動。
実行されるすべての操作は、体重を正常化するだけでなく、体の改善にも役立ちます。 医師の指導の下、クリニックでの治療は安全で快適です。
肥満1度:ICDコード10
増悪の脅威が高まるため、患者の過剰な脂肪蓄積の診断は非常に重要です。
この病気には ICD コード 10 - E66 があり、発症の確率は 2 つあります。
- 社会的要因: 低い生活水準。
- 危険因子: 妊娠、高脂肪食、座りっぱなしのライフスタイル。
病状の治療には、身体活動を増やすことが推奨され、薬物療法が役立ちます。 外科的治療は肥満の最終段階ですでに使用されています。 食事と運動を組み合わせた複雑な治療のみが高い効果をもたらします。 治療は専門家の監督の下で行われるべきです。
統計によると、世界人口の 3 分の 1 が肥満ですが、これが限界ではありません。 この病気は子供と青少年に特に深刻な影響を与えます。 したがって、科学者はこの病気を21世紀の流行病と呼んでいます。
肥満(緯度。 脂肪質- 文字通り:「肥満」と緯度。 肥満- 文字通り:満腹、肥満、肥大) - 脂肪の沈着、脂肪組織による体重の増加。 脂肪組織は、生理学的沈着物の場所と、乳腺、腰、腹部の領域の両方に沈着する可能性があります。
肥満は、(脂肪組織の量に応じて)程度と(その発症に至った理由に応じて)種類に分けられます。 肥満は、糖尿病、高血圧、その他の過体重に関連する病気のリスク増加につながります。 太りすぎの原因は、脂肪組織の分布、脂肪組織の特性(柔らかさ、弾力性、体液含有率)、皮膚の変化(伸び、毛穴の拡大、いわゆる「たるみ」)の有無にも影響します。セルライト」)。
肥満の原因:
肥満は以下の結果として発症する可能性があります。
- 食物摂取量と消費エネルギーの不均衡、つまり食物摂取量の増加とエネルギー消費量の減少。
- 非内分泌病理による肥満は、膵臓、肝臓、小腸、大腸のシステムの障害により現れます。
- 遺伝性疾患。
肥満の素因
- 体を動かさない生活
- 遺伝的要因、特に:
- 脂肪生成酵素の活性の増加
- 脂肪分解酵素の活性低下
- 消化しやすい炭水化物の摂取量を増やす:
- 甘い飲み物を飲む
- 糖質が豊富な食事
- 特定の疾患、特に内分泌疾患(性腺機能低下症、甲状腺機能低下症、インスリノーマ)
- 摂食障害 (例: 過食症)、ロシアの文献では摂食障害と呼ばれており、摂食障害につながる心理的障害
- ストレスを感じる傾向
- 睡眠不足
- 向精神薬
進化の過程で、人間の体は、食物が豊富にある条件下で栄養素の供給を蓄積し、食物の強制的な欠如または制限の条件下でこの蓄えられた栄養素を使用するように適応してきました。これは、ある種の進化上の利点によって可能になりました。生き残るために。 古代では、満腹は幸福、繁栄、多産、健康のしるしと考えられていました。 その一例は、紀元前 22 千年紀の彫刻「ヴィレンドルフのヴィーナス」(ヴィレンドルフのヴィーナス)です。 e. (おそらく、知られている中で最も古い肥満の例)。
ウイルス
アデノウイルス 36 (Ad-36) (呼吸器疾患や眼疾患の原因物質と長い間考えられていた) によるヒトの感染は、成熟脂肪組織幹細胞を脂肪細胞に変換します。 さらに、ウイルスが検出されなかった細胞は変化しないままでした。
肥満時の病因 (何が起こるか?):
脂肪蓄積と脂肪蓄積からの脂肪の動員の調節は、複雑な神経ホルモン機構(大脳皮質、皮質下層、交感神経系および副交感神経系、および内分泌腺)によって行われます。 肥満の病因における主な役割は、食欲を調節する中枢が位置する大脳皮質と視床下部(視床下部)という中枢神経機構の機能不全によって演じられます。 エネルギー物質の到着と代謝プロセスの強度を決定するエネルギー消費と食欲の間の調整の混乱は、脂肪の蓄積を引き起こします。 どうやら、摂食行動を調節する中枢の機能状態には、先天的な特徴がある場合と、家族のライフスタイルや栄養の性質などに関連して幼少期から後天的に(育ってきて)発生する可能性があるようです。視床下部中枢の機能状態の障害により、食欲の調節は、視床下部の損傷を伴う炎症過程や損傷の結果である可能性もあります。
肥満の病因においては、内分泌器官、とりわけ下垂体、副腎、膵島装置、甲状腺および生殖腺を重要視せずにはいられません。
下垂体 - 副腎皮質および膵臓の島状装置の機能的活動の増加は、脂肪貯蔵所への脂肪の蓄積に寄与します。 下垂体腺の成長促進活性の低下は、蓄積物からの脂肪動員とそれに続く肝臓での酸化のプロセスの弱体化を伴い、特に消化器系の体質的な肥満において、病因としても作用します。 視床下部-下垂体肥満における特定の病因的役割は、甲状腺によって演じられています(甲状腺ホルモンの欠乏により、脂肪貯蔵庫からの脂肪の放出と肝臓での脂肪の酸化が阻害されます)。
活性脂肪分解因子であるアドレナリンの生成の減少は、脂肪動員の減少に不可欠であり、肥満の病因の 1 つです。 原発性肥満の病因における生殖腺の役割は十分に研究されていません。
肥満の症状:
さまざまなタイプの肥満の臨床症状は基本的に似ています。 過剰な体脂肪の分布や、神経系や内分泌系への損傷の症状の有無には違いがあります。
ごくありふれた 食事性肥満通常、太りすぎの遺伝的素因を持つ個人に発生します。 これは、食物のカロリー量が体のエネルギー消費量を超える場合に発症し、原則として同じ家族の複数のメンバーで観察されます。 このタイプの肥満は、座りっぱなしの生活を送る中高年の女性によく見られます。 毎日の食事を詳細に明らかにして既往歴を収集すると、通常、患者が体系的に過食していることが判明します。 消化性肥満の場合、体重が徐々に増加するのが特徴です。 皮下脂肪組織は均一に分布しており、腹部や大腿部に広範囲に蓄積する場合もあります。 内分泌腺への損傷の兆候はありません。
視床下部性肥満視床下部の損傷を伴う中枢神経系の疾患(腫瘍、怪我、感染症によるもの)で観察されます。 このタイプの肥満は、急速に肥満が進行するのが特徴です。 脂肪の沈着は、主に腹部(エプロンの形で)、臀部、太ももに認められます。 多くの場合、皮膚には栄養変化が見られます:乾燥、白またはピンク色の妊娠線(ストレッチマーク)。 通常、臨床症状(頭痛、睡眠障害など)および神経学的所見に基づいて、患者は脳病理と診断されます。 視床下部障害の症状として、肥満とともに、血圧の上昇、発汗障害など、自律神経機能不全のさまざまな兆候が観察されます。
内分泌性肥満特定の内分泌疾患(甲状腺機能低下症、イツェンコ・クッシング病など)の患者に発症し、臨床像ではその症状が優勢です。 検査では、通常、体への脂肪の不均一な沈着を特徴とする肥満のほかに、ホルモン障害の他の兆候(男性化または女性化、女性化乳房、多毛症など)が明らかになり、皮膚に線条が見つかります。
特異なタイプの肥満は、いわゆる 痛みを伴う脂肪腫症(デルカム病)、脂肪結節の存在を特徴とし、触診で痛みを伴います。
患者の場合 肥満度 II ~ IV心血管系、肺、消化器官に変化があります。 頻脈、心音の鈍化、血圧の上昇がよく観察されます。 横隔膜の高位が原因で、呼吸不全や慢性肺性心を発症することがあります。 ほとんどの肥満患者は便秘の傾向があり、肝実質への脂肪浸潤により肝臓が肥大し、慢性胆嚢炎や膵炎の症状がしばしば検出されます。 腰の痛み、膝関節および足首関節の関節症が認められます。 肥満は月経不順を伴い、無月経になる可能性もあります。 肥満は、糖尿病、アテローム性動脈硬化、高血圧、冠状動脈性心疾患の発症の危険因子であり、これらの疾患と合併することがよくあります。
小児の肥満は、成人と同様、遺伝的特徴を背景に、または後天的な代謝障害やエネルギー障害の結果として発症します。 肥満は、生後 1 年目と 10 ~ 15 歳目に最も多く観察されます。 成人と同様に、外因性の体質的肥満は小児でもより一般的であり、これは過剰な脂肪蓄積に対する遺伝的(体質的)素因に基づいており、多くの場合、家族の過食および過食の子供への傾向が組み合わされています。 過剰な脂肪の蓄積は通常、生後 1 歳の時点で始まりますが、男の子と女の子で同様に一般的ではありません。 女の子は、男の子よりも皮下脂肪組織がすでに発達して生まれています。 年齢が上がるにつれて、この差は増加し、成人では最大値に達し、少女と女性の肥満の発生率が高くなります。
10~15歳の小児における肥満の最も一般的な原因は、思春期の視床下部症候群で、太もも、乳腺、臀部、肩の内面の皮膚に薄い線条が現れるのが特徴です。 通常、血圧は一時的に上昇します。 場合によっては、頭蓋内圧の上昇の兆候が見られます。 それほど多くはありませんが、子供の視床下部肥満の原因は、外傷性脳損傷である神経感染の結果です。
肥満の診断:
肥満の最も一般的に使用される診断基準は、統計的に確立された、標準と比較した過剰な総体重の決定です。 しかし、病気の重症度を判断するために重要なのは、総体重の過剰ではなく、脂肪組織量の過剰であり、同じ年齢、身長、体重の人であっても、脂肪組織量の過剰は大きく異なる可能性があります。 この点において、体組成、特に脂肪量を測定するための診断方法の開発と臨床での実施は非常に重要です。
肥満の程度を判断する際の出発点は、標準体重の概念です。 標準体重は、性別、身長、体型、年齢を考慮して特別な表に従って決定され、各グループに対応する平均値です。
正常体重の概念とともに、理想体重の概念は臨床において非常に重要です。 この指標は健康保険会社の命令によって開発され、どのくらいの体重で保険事故(病気や死亡)の可能性が最も低いかを判断することになっていました。 寿命が最大となる体重は、通常の体重に比べて約10%少ないことが判明した。 理想体重は人間の体質(正常、無力、過敏)を考慮して決定されます。 この値を超えると太りすぎとみなされます。 肥満とは、体重の超過が10%を超えた場合といわれています。
理想体重を計算するために多くの方法が提案されている。 最も単純な公式は、人類学者であり外科医のブロックによって提案されました (1868 年)。
ミ=R- 100 ,
どこ ミ- 理想体重、kg、 R- 高さ、参照
この指標の値に応じて、肥満の4段階が区別されます。肥満の1段階目は理想体重の15~29%超過、2段階目は30~49%超過、3段階目は50%超過に相当します。 99%、4-私は 100% 以上です。
現在、肥満の程度を示す最も広く使用されている指標は、BMI (Body Mass Index) またはケトレ指数です。
BMI \u003d 体重(kg)/身長(m 2)。
平均身長(男性:168~188cm、女性:154~174cm)に近い20~55歳の人々の場合、BMIは状況をかなり正確に反映すると考えられています。 体重と罹患率および死亡率との関係に関するほとんどの研究は、最大許容体重が 25 kg/m 2 の BMI に相当することを確認しています。
超過mの分類BMIに応じた成人の身体スコア(WHO報告書、1998年)
ウエストとヒップの周囲の測定。臨床的に非常に重要なのは、肥満の重症度だけでなく、脂肪の分布も重要です。 これはBMIを考慮していないため、主に平均過体重の患者で決定する必要があります。 肥満における合併症のリスクは、過剰な体重ではなく、脂肪組織の沈着の局在に大きく依存すると考えられています。 内臓脂肪の量はMRIを利用して測定できます。 ただし、よりシンプルで正確な脂肪分布の尺度は、ウエストヒップ比 (WHT) です。
WTP の測定は体脂肪の蓄積を決定する上で重要であり、これは罹患リスクを評価する上で特に重要です。 脂肪の分布に応じて、アンドロイドとガノイドの 2 つのタイプの肥満が区別されます。 アンドロイド、またはリンゴ型の肥満は、腰の周りの脂肪の分布と呼ばれます。 お尻や太ももの周りに脂肪が蓄積することは、 ハイポイド、または梨の形の肥満。 アンドロイドの脂肪分布の場合、ガノイド型よりも罹患率と死亡率が高くなります。 体幹や腹腔に大量の脂肪が蓄積すると、肥満に伴う合併症(高血圧、冠状動脈性心疾患、2 型糖尿病)の可能性が大幅に増加します。 通常、女性ではOTBが0.8を超えないと考えられており、男性では-1、これらのパラメーターの過剰は代謝障害に関連しています。 腹囲が男性で102cm、女性で88cmに達した場合、この場合、罹患リスクが増大する重大なリスクがあるため、減量が推奨される必要があります(表40.3)。
腹囲(cm)による過体重と肥満の定義
肥満の治療:
過体重と肥満の基本的な治療法
- これらには、繊維、ビタミン、その他の生物学的に活性な成分(シリアル、全粒穀物、野菜、果物、ナッツ、野菜など)を多く含む食事の遵守と、消化しやすい炭水化物(砂糖、お菓子、ペストリーなど)の使用を制限することが含まれます。 、最高級小麦粉からのベーカリーとパスタ)、そして身体的な運動。
- 肥満の薬物治療における一般的なアプローチは、既知の肥満治療薬をすべて試験することです。 この目的のために、肥満の治療に薬物が使用されます。
- 薬物治療の結果がわずかであるか、存在しない場合は、そのような治療を中止する必要があります。
次に、外科的治療の問題が検討されます。 脂肪吸引 - 脂肪細胞を吸引する手術として、現在は肥満と戦うためではなく、局所的な小さな脂肪沈着物の美容上の矯正にのみ使用されています。 脂肪吸引後の脂肪の量と体重は減少する可能性がありますが、イギリスの医師による最近の研究によると、そのような手術は健康にとって役に立たないそうです。 どうやら、健康に害を及ぼすのは皮下脂肪ではなく、大網や腹腔内の内臓周囲にある内臓脂肪のようです。 以前は、減量のために脂肪吸引(最大10kgの脂肪を除去するいわゆる巨大脂肪吸引)を行う試みが個別に行われていましたが、現在では非常に有害で危険な処置として放棄されており、必然的に多くの重篤な症状が発生します。合併症を引き起こし、体表面が不均一になるという重大な美容上の問題を引き起こします。
食事療法により肥満が増加することがよくあります。 その理由は、厳格なダイエット(摂取カロリーの大幅な削減)を行うとすぐに体重を減らすことができますが、ダイエットを中止すると食欲が増し、食物の消化率が向上し、ダイエット前よりも体重増加が大きくなるからです。 肥満の人が再び厳しい食事制限で体重を落とそうとすると、そのたびに体重を減らすのが難しくなり、太りやすくなり、そのたびに増加する体重が増加します。 したがって、即効性(短期間でできるだけ多くの体重を減らすこと)を重視したダイエットは有害で危険な行為です。 さらに、多くの減量製品には利尿薬や下剤が含まれているため、脂肪の減少ではなく水分の減少が生じます。 水分の損失は肥満と戦うのには役に立たず、健康に有害であり、食事を中止すると体重は元に戻ります。
さらに、アメリカの心理学者トレイシー・マンとその同僚による研究によれば、食事療法は肥満と闘う手段としては一般に役に立たない。
ただし、食品のカロリー量を適切に管理し、身体活動に対する摂取カロリーの量が適切かどうかを考慮しなければ、肥満の治療を成功させることは不可能であることに注意する必要があります。 減量を成功させるために、WHOは習慣的なカロリー摂取量を計算し、適切なエネルギー摂取量を300〜500kcal下回る数値に達するまで毎月500kcalずつカロリーを減らすことを推奨しています。 活発な肉体労働に従事していない人の場合、この値は1500〜2000 kcalです。
病的肥満の外科的治療
長期にわたる研究により、肥満の治療には外科手術(肥満手術)が最大の効果を発揮することが示されています。 この問題を確実に解決できるのは外科的治療だけです。 現在、世界では主に2種類の肥満手術が行われています。 米国とカナダでは、胃バイパスは Roux-en-Y 胃バイパスの形で使用されています (全手術の 90%)。 余分な体重の70〜80%を取り除くことが可能になります。 ヨーロッパとオーストラリアでは、調整可能な胃バンディングが主流(全手術の 90%)であり、これにより過剰体重の 50 ~ 60% を除去することが可能です。
現在、肥満患者の手術はすべて、小型光学システムの制御下で腹腔鏡下で (つまり、切開を行わずに穿刺によって) 行われています。
肥満の手術治療には厳格な適応があり、単に太りすぎであると信じている人には適していません。 肥満の外科的治療の適応はBMIが40以上であると考えられています。しかし、患者が2型糖尿病、高血圧、静脈瘤、脚の関節の問題などの問題を抱えている場合、BMIが40未満でもすでに適応が生じています。 35. 最近、BMI 30 以上の患者における胃バンディングの有効性を研究した研究が国際文献に掲載されました。
肥満の予防:
肥満の予防運動力低下と合理的な栄養を排除することです。 子供は摂食規則に従い、体系的に身長と体重を測定することで子供の身体的発達を定期的に監視する必要があります(特に体質的に肥満になりやすい場合)。 視床下部および内分泌性肥満を伴う疾患の早期発見と治療が重要です。
ほとんどの場合、肥満は減量食事と運動量の増加によって治療されます。 通常、1 日のカロリー摂取量は、患者と同じ身長、性別、年齢の人々に推奨される数値の 500 ~ 1000 カロリー削減されます。 個々の食事療法は、ゆっくりと穏やかに体重が減少するように設計されています。 食事は医師または栄養士によって調整されますが、さらに患者は自助グループに参加することもできます。 減量には定期的な中強度の運動が不可欠です。