高コレステロール血症の種類と病気の発症に対する高コレステロール血症の影響。 民間療法による高コレステロール血症の治療 高コレステロール血症における排泄系の病理
コンテンツ
この特定の医学用語は、血液中のコレステロール量の増加を指します。 原則として、付随する病状の存在によりそのレベルが上昇します。 専門家は、逸脱の蔓延をさまざまな民族の文化的伝統と関連付けています。 したがって、医療統計によると、国民食に動物性脂肪を含む料理が多く含まれている国では、高コレステロール血症の症例がはるかに一般的です。
高コレステロール血症とは
これは独立した疾患学的単位ではなく、血流中のコレステロールレベルが増加する病理学的状態です。 原則として、このプロセスの進行の原因は、何らかの慢性疾患(糖尿病など)です。 コレステロール量のわずかな増加は健康に害を及ぼすことはありませんが、コレステロールが臨界レベルに上昇すると、アテローム性動脈硬化症の発症が脅かされます。
純粋な高コレステロール血症は、ICD 10 によれば E78.0 とマークされており、この疾患は内分泌系と代謝の機能不全のグループに属します。 原則として、病理学的状態は中高年の人々に観察されますが、例外もあります。 この病気は、食事に動物性脂肪を多く含む人なら誰でも診断される可能性があります。
高コレステロール血症の生化学は、変化のメカニズムを理解するのに役立ちます。 さまざまな脂肪が人間の体に入ります。 複雑な多段階のプロセスにより、酵素によって分解され、処理されます。 遊離コレステロールは血液中に溶けません。 分裂状態にある軽い脂質は赤血球によって保持され、輸送単位であるカイロミクロンに変わります。 リンパや血液とともに全身を巡り、コレステロールを運びます。 臓器の内部に入るには、リポタンパク質(タンパク質と脂質の複合体)の助けが必要です。
リポタンパク質は高コレステロール血症の発症を刺激します。 これらの物質は密度が異なります。 還元密度単位 (LDL) は、肝臓から臓器組織へコレステロールを輸送する役割を果たします。 原則として、この機能は食物とともに体内に入るコレステロールによって実行されます。 その量が増加すると、多くの「悪玉」コレステロールが細胞内に浸透します。 高密度リポタンパク質 (HDL) は、過剰な脂質を細胞から肝臓に運びます。 高コレステロール血症は、リポタンパク質が機能不全に陥ると発生します。
病因
糖尿病、ネフローゼ症候群など、人体にすでに存在する病気によって逸脱が発生します。 原発性高コレステロール血症は、遺伝子構造の違反によって発生します。 病理学的逸脱の主な原因は次のとおりです。
- リポタンパク質のタンパク質部分の欠陥。 これは、LDLが組織とドッキングできず、コレステロールを伴うカイロミクロンを組織に移動できないという事実につながります。
- 物質の輸送を担い、カイロミクロンとリポタンパク質との相互作用に関与する酵素の合成の失敗。
- リポタンパク質に対する組織細胞受容体の構造の違反。これにより、リポタンパク質は互いに結合できなくなります(リポタンパク質は特定の組織に定着できなくなります)。

二次性高コレステロール血症は、さまざまな後天性疾患の結果として位置づけられています。 これには、アルコール依存症、栄養過誤、内分泌疾患、腎臓や肝臓の損傷などが含まれます。これらの要因は、赤血球から組織への脂質の正常な輸送の混乱につながります。 高コレステロール血症の主な原因は、以前にすでに発症した次のような病気です。
- 甲状腺機能低下症;
- 糖尿病;
- ネフローゼ症候群;
- 慢性肝疾患。
人間では特定の要因が存在すると病的状態が進行する傾向があります。 以下の場合には劣化の危険性があります。
- 遺伝的素因(この場合、遺伝性または家族性高コレステロール血症が発症します)。
- 頻繁なストレス。
- 過剰な体重の存在;
- 高血圧;
- 運動不足;
- アルコールの乱用;
- 不健康な食品中毒、不合理な栄養。
高コレステロール血症の種類
病理学的症候群は、その発症の原因に基づいて分類されますが、高コレステロール血症の種類には、経過や外部症状に特有の特徴はありません。 偏差には 3 つのタイプがあります。
- 主要な。 これは親から子に遺伝し、遺伝子の欠陥によって引き起こされ、ホモ接合型 (損傷した遺伝子は父親または母親から受け継がれる) とヘテロ接合型 (欠陥遺伝子は両親の一方から受け継がれる) に分けられます。
- 二次的。 高コレステロール血症は、体内で発生する特定の病状、異常の発症によって形成されます。
- 消化器系。 動物由来の脂肪を多く含む食品を乱用することで発症します。
症状
高コレステロール血症は病気ではありませんが、血流中のコレステロールレベルの上昇を示す検査指標です。 原則として、標準からわずかに逸脱すると、外部の兆候はなく、人も存在しません。 外部症状は、病理学的逸脱がより深刻になった場合にのみ現れ始めます。 高コレステロール血症の兆候は特異的であるため、医師が診断を下すことは難しくありません。 病理学の主な症状は次のとおりです。
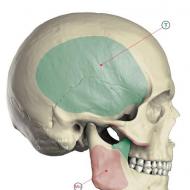
- 黄色腫(皮膚上の密な結節の出現 - 腱の上に位置することが多い)。
- 黄色腫(まぶたの皮膚の下にコレステロールの沈着が形成され、さまざまなサイズの平らな黄色がかった結節のように見えます)。
- 角膜のリポイド弓(病的な白または灰色がかった縁は、目の視覚検査によって検出できます)。
診断
血液中のコレステロールが正常レベルを超えていることを確認するために、実験室での研究方法が規定されています。 原則として、人は体内の過剰な脂質の蓄積についてさえ知りません、そしてそれらの濃度の増加は、例えば定期検査中に偶然検出されます。 高コレステロール血症の診断には次の作業が含まれます。
- 既往歴のコレクション。 脳卒中や心臓発作の近親者がいると、脂質代謝障害のリスクが高まります。
- 身体検査。 黄色腫と黄色腫を識別することを目的としています。
- 尿検査、生化学的血液検査。 これらの方法は、体内の炎症やその他の障害を特定するのに役立ちます。
- リピドグラム。 その助けを借りて、病理学的変化の有無の基準となるさまざまな脂質(HDL、コレステロール、トリグリセリド)の量を決定します。
- 血漿の生化学分析。 血液中のタンパク質、尿酸、クレアチニン、糖、その他の物質の量を測定できます。
- 血液の免疫学的研究。 この方法を使用すると、サイトメガロウイルス、クラミジアに対する抗体の存在が確認され、C 反応性タンパク質のレベルが測定されます。
- 血圧測定、聴診(心臓の音を聞く)。
- 遺伝子研究。 彼らの助けを借りて、脂質代謝に関する情報を伝える欠陥遺伝子を検出することが可能です。 したがって、遺伝性高コレステロール血症を検出することができます。

合併症と結果
高コレステロール血症の最も危険で不快な結果はアテローム性動脈硬化症です。血管内のコレステロールプラークの蓄積は、その後壁の病理学的変化を引き起こし、弾力性を失い、心血管系全体の働きに悪影響を及ぼします。 その結果、プラークは血管の減少や閉塞を引き起こし、脳卒中や心臓発作を引き起こします。
高コレステロール血症の合併症の慢性的な性質は、血管や臓器の虚血が起こる循環系の機能不全によって説明されます。 血管不全は最も危険な合併症であり、その急性の性質は血管けいれんによって決まります。 心臓発作と血管破裂は、高コレステロール血症の結果の一般的な症状です。
高コレステロール血症の治療
血中コレステロール値の低下は、ライフスタイルの変更、食事療法、薬物療法によって達成されます。 ライフスタイルの調整は、許容可能な脂質レベルを維持するための予防策です。 これでも効果がない場合、医師はコレステロール値を正常化できる保存的治療を処方します。 原則として、患者の状態を安定させるために、医師は次のことを処方します。
- オメガ3。 脂肪酸は心臓のリズムの病理学的変化のリスクを軽減し、心臓発作を起こした人の平均余命を延ばします。 オメガ 3 は、コレステロール値を正常に維持し、血栓の形成を防ぎ、血管をより強く、より弾力性にします。
- 胆汁酸封鎖剤。 コレステロールを合成するために摂取すると、虚血を含む心臓病の発症リスクが軽減されます。 金属イオン封鎖剤は心筋梗塞による死亡者数を大幅に減少させます。
- フィブラート系。 これらの薬は体内の脂質代謝を修正し、リポタンパク質リパーゼ(脂肪代謝を促進する最も重要な酵素の1つ)を活性化します。 フィブラートは「有用な」コレステロールのレベルを増加させ、アテローム性動脈硬化症の発症を防ぎます。
- スタチン。 肝臓によるコレステロールの生成を抑制し、細胞内のコレステロール濃度を低下させます。 スタチンは脂肪を破壊し、患者の寿命を延ばし、アテローム性動脈硬化症や血管障害の重症化の可能性のある結果のリスクを軽減します。 これらの薬物は肝臓や筋肉組織にマイナスの変化を引き起こす可能性があるため、これらの薬物を使用するには肝臓損傷の兆候がないか検査を定期的に監視する必要があります。
- 阻害剤。 腸からコレステロールを吸収し、血中のコレステロール濃度を下げます。 スタチンと併用して服用することもあります。
民族科学
高コレステロール血症の代替療法は、統合的なアプローチを提供します。 手頃な価格で安全な伝統医学は、コレステロールの問題の解決に役立ちます。
- イモーテル。 砕いた花(10 g)にコップ1杯の水を注ぎ、30分間沸騰させます。 大さじ2/3の煎じ薬を飲みます。 l. 1日3回、1か月間。 10 日間の休憩を取ってからコースを再開する必要があります。
- ローズヒップ。 乾燥した砕いた果物(20 g)にコップ1杯の熱湯を注ぎ、15分間調理し、液体を濾します。 1日2回、1/2カップをお飲みください。
- ニンニク。 絞った歯のアルコール350 gをグラスに注ぎます。 暗所に一日置いてから濾します。 高コレステロール血症の治療薬を1日2〜3回、20滴のチンキ剤をコップ1杯の牛乳で薄めて服用してください。
- グレープフルーツ。 果物の皮をむき、細かく刻み、すりおろしたニンジン、刻んだクルミ2個、小さじ2を加えます。 蜂蜜と大さじ1/2。 ケフィア。 組成物をよく混ぜ、毎日空腹時にお飲みください。
- 三つ葉の時計。 砕いた葉は料理の調味料として利用します。
- オオアザミ。 種子を小麦粉の状態まで叩き、小さじ1を取ります。 1日3回食べるとき。
ダイエット
コレステロールの増加を伴う栄養には抗硬化効果があり、特定の製品セットの使用を通じて過剰なコレステロールを体から除去します。 メニューを作成するための一般的なルールは、代謝プロセスを安定させ、健康的な食習慣を習得することを目的としています。 高コレステロール血症の食事の原則:
- 特に座りっぱなしのライフスタイルで消費カロリーを減らす。
- コレステロールが飽和した食品を食事から除外する。
- メニュー上の蛾の数を減らす。
- 夜間の食事の拒否、体重の管理。
- 動物性脂肪を植物性脂肪に置き換える。
- 微量元素とビタミンが豊富な食品を食事に補給する。
- 大量の複合炭水化物と植物繊維の使用。

ダイエットメニュー
高コレステロール血症のための栄養は多様でシンプルなので、食事に特別な困難を引き起こすことはありません。 同時に、肉製品はメニューから除外されませんが、患者は赤身タイプのみを食べることが許可されます。 さらに、肉を揚げるのではなく、煮たり、煮込んだり、焼いたりするなど、食品を適切に処理することが重要です。 高コレステロールの場合に許可されている食品と禁止されている食品を表に示します。
|
製品タイプ |
許容される |
禁断 |
|
|
肉汁の中で |
|||
|
シリアル |
全粒粉パン、全粒粉製品、シリアル |
上質な小麦粉のパン |
甘いペストリー |
|
肉、鶏肉 |
鶏肉、七面鳥(皮なし)、ウサギ、子牛肉 |
赤身の牛肉、レバー |
アヒル、ガチョウ、脂肪肉、ソーセージ、パテ |
|
乳製品 |
低脂肪製品 |
半脂肪乳製品 |
クリーム、全乳、脂肪乳製品 |
|
シーフード |
牡蠣、ホタテ |
ロブスター、カニ、ムール貝 |
エビ、イカ、海水魚 |
|
野菜なら何でも |
トランス脂肪酸を含まない植物性脂肪スプレッド |
バター、ハードマーガリン |
|
|
くるみ、アーモンド |
ピスタチオ、ピーナッツ、ヘーゼルナッツ |
塩味、ココナッツ |
|
|
果物野菜 |
生、冷凍、蒸気、茹でた豆類 |
植物油で揚げたジャガイモ |
野菜を動物性油脂で揚げたもの |
|
調味料、ソース |
マスタード、コショウ |
無塩ソース |
マヨネーズ、サワークリームソース |
|
茹でたプロテイン |
高コレステロール血症の予防
病理学的逸脱の発症の初期段階では、人の状態を正常化するのに十分な措置は、「有害な」コレステロールを含む製品をメニューから除外することです。 これは、レベルを許容範囲内に保つのに役立ちます。 高コレステロール血症の一次予防(まだ発症していない場合)には、患者は以下を必要とします。
- 定期的に身体活動をする。
- 悪い習慣を拒否すること。
- 余分な体重を取り除く。
- ダイエットをする。
- 血液中の糖の量を正常化します。
- 他の病気をタイムリーに治療する。
- 血圧を正常範囲内に維持する。
- 精神的・感情的な刺激を制限します。
二次予防は既存の高コレステロール血症に対してすでに行われており、血管疾患やその他の危険な合併症の発症を防ぐために必要です。 それは逸脱の保守的な治療で構成されます。 病状の経過は体内の「悪玉」コレステロールと「善玉」コレステロールのレベルによって影響を受けるため、患者は臨床検査の助けを借りてこれらの指標を定期的に監視し、必要に応じて食事や投薬を通じて状態を修正する必要があります。
ビデオ
テキストに間違いを見つけましたか?
それを選択し、Ctrl + Enter を押すと修正されます。
高コレステロール血症は、血液中の高レベルのコレステロールに関連する病的状態です。 高コレステロール血症自体は危険ではありませんが、潜在的な合併症を伴うアテローム性動脈硬化症の発症の重大な危険因子です。
コレステロールはアルコール類の天然化合物であり、水に不溶であり、細胞膜の一部です。 この化合物の必要量の約 80% は体内の合成プロセスによって提供され、残りは食物から得られます。 血液中のコレステロール含有量が5.2 mmol / lを超える場合、彼らは高コレステロール血症について言います。
コレステロールの上昇は男性に多く見られ、主に高齢者に検出されます。 高コレステロール血症が何であるかは先進国の医師にはよく知られており、ヨーロッパのいくつかの国では、この状態が人口の約 40% で検出されています。
許容可能な基準指標は、患者の年齢と慢性疾患の有無によって異なります。 40歳以下の健康な人の血中コレステロールの上限は5.2mmol/lです。 心筋梗塞または脳卒中後 - 4.5 mmol / l以下。 糖尿病では、コレステロール含有量が4.2 mmol / l以下であれば条件付きで安全であると考えられています。 5.2〜6.2 mmol / lの範囲の指標は、アテローム性動脈硬化性血管損傷の可能性が高いことを示します。 慢性疾患に苦しむ人々では、6.2 mmol / lを超える濃度が検出されます。
症状
高コレステロール血症には顕著な臨床症状はなく、健康には影響しません。 血液組成の変化は実験室分析によってのみ検出されます。 同時に、過剰なコレステロールが血管壁に沈着し始め、アテローム性動脈硬化症の発症の前提条件とその合併症が発生します。
黄色腫、黄色腫、および角膜のリポイドアーチの形成は、血液中のコレステロール含有量の増加を間接的に示しています。 黄色腫は、腱の上に位置するヘモグロビン含有量の高い結節性腫瘍です。 同様のコレステロールを含む結節がまぶたに形成されることがあり、このタイプの新生物は黄色腫として知られています。 過剰なコレステロールは、角膜の縁に沿って白または灰色がかった縁の形で沈着することがあります。 この現象は角膜のリポイドエッジと呼ばれ、50歳未満の人々におけるこのような沈着物の形成は、脂質代謝障害の遺伝性を示しています。
高コレステロール血症がアテローム性動脈硬化に進行し、病理学的過程がさらに進行すると、内臓の機能障害の兆候が現れ始めます。
脂質代謝障害のもう 1 つの間接的な兆候は狭心症です。
フォーム
高コレステロール血症は、原発性、続発性、または消化性の場合があります。 原発性高コレステロール血症は遺伝的に決定され、変異遺伝子が優勢であり、性相関はありません。 欠損遺伝子のコピー数に応じて、遺伝性または家族性高コレステロール血症はホモ接合性またはヘテロ接合性になる可能性があります。 2 つの欠陥遺伝子の遺伝は非常にまれで、100 万人あたり 1 件ですが、ヘテロ接合型の場合はさらに一般的で、500 人あたり 1 件です。
二次型は、特定の疾患または病理学的状態を背景に発生します。 食事に動物性脂肪が過剰に含まれると、いわゆる消化性高コレステロール血症が発生する可能性があります。
病気の原因
家族性高コレステロール血症は、コレステロール合成を制御する遺伝子の変異の結果です。
二次型は、胆汁の流出が困難な肝臓疾患、糖尿病、甲状腺機能低下症などに伴う症状として発症します。 場合によっては、脂質代謝障害は本質的に医原性であり、特定の薬剤による長期にわたる治療に関連することがあります。

高コレステロール血症のほとんどのケースは、食事の間違いによって引き起こされます。 動物性脂肪を過剰に摂取すると、血液中のコレステロール値が増加します。 高脂肪食品を一度摂取すると一過性(一過性)高コレステロール血症を伴いますが、脂肪食品を定期的に摂取するとコレステロール値の上昇が永続的になります。
高コレステロール血症の発症と進行の危険因子は、アテローム性動脈硬化症の危険因子と同じです。 一部は変更される場合があります。 まず第一に、それは生き方、食生活、悪い習慣の存在です。 腹部肥満、糖尿病、動脈性高血圧症と診断された患者にとっては、多少困難になるでしょう。
男性の脂質異常症の発症リスクは女性よりも高く、年齢とともに増加します。 高コレステロール血症、心臓突然死、致死性心筋梗塞、脳卒中の家族歴がある人はリスクが高くなります。
診断
高コレステロール血症を疑う根拠は、脂質代謝障害、アテローム性動脈硬化症、およびその合併症が確認されている家族歴の分析によって提供されます。 身体検査では、内臓の明らかな機能障害の兆候は見つかりません。 診断は臨床検査、特に生化学的血液検査によって確認されます。 甲状腺機能低下症を除外するために、甲状腺刺激ホルモンとチロキシンの含有量の分析が追加で処方されます。
処理
高コレステロール血症とは何かを紹介しますが、脂質代謝異常症の治療方法を知ることも同様に重要です。 血中の高コレステロールが最初に検出された場合、まず第一に、非薬物治療が推奨されます。 まず第一に、食事を調整する必要があります。 高コレステロール血症の食事療法は、動物性脂肪の摂取を減らし、炭水化物と粗繊維の含有量を増やすことを目的としています。 患者には、動物由来の脂肪の多い食品をやめ、肉から海の魚や魚介類に切り替えることをお勧めします。 茹でたり、焼いたり、煮込んだりする赤身の肉が好まれます。 体重を管理することは非常に重要です。肥満はアテローム性動脈硬化の危険因子の 1 つです。 さらに、過剰な体重は心臓への負担を増加させます。
食事に加えて必要なのは、酸素を十分に供給しながら身体活動を行うことです。 活発なスポーツは、過剰なコレステロールを含む脂肪の燃焼に貢献します。
栄養士や心臓専門医は、アルコール摂取を制限するか完全に排除することを強く推奨しています。 アルコールは過食を引き起こし、痛風の経過を悪化させ、血中のトリグリセリドのレベルを上昇させます。 多くの薬剤と互換性がありません。 アルコールとタバコを同時に拒否すると、アテローム性動脈硬化症のリスクが軽減されることがあります。 禁煙すると、血液中の血管壁へのコレステロール沈着の形成を防ぐ物質の含有量が増加することが証明されています。
高コレステロール血症では、運動や食事の効果が十分ではない可能性があります。 これは家族性高コレステロール血症を指します。 このような場合には薬物療法が必要となります。 患者には、血中コレステロール値を下げる薬であるスタチンが処方されます。 このグループの薬物は長期使用を目的としており、治療過程は血中のコレステロールを強制的に制御して実行されます。 スタチンはアルコールと互換性がありません。 特定の薬、用量、および処方は医師によってのみ処方され、自己投薬は固く禁じられています。
場合によっては、患者にコレステロール吸収阻害剤が処方されることがあります。 これらの薬は食物からのコレステロールの吸収を防ぎますが、この物質の代謝の自然な特性により、その有効性は限られています。
過剰な胆汁酸を結合して除去するには、金属イオン封鎖剤のグループに含まれる薬剤が使用されます。 スタチン、フィブラート系薬剤と併用して、アテローム性動脈硬化性病変の発症を防ぐ高密度リポタンパク質の含有量を増加させる薬剤を使用できます。 食事を修正することに加えて、患者にはオメガ-3多価不飽和脂肪酸の製剤が処方されます。
重症の場合、患者は体外で過剰なコレステロールを除去する血液浄化療法を受けます。
起こり得る影響と合併症
純粋な高コレステロール血症は、当然、アテローム性動脈硬化症に進行します。アテローム性動脈硬化症は、コレステロール沈着の形成により血管壁が肥厚し、血管内腔が狭くなる病気です。 アテローム性動脈硬化を背景とした病変の局在に応じて、動脈性高血圧、冠状動脈性心疾患、間欠性跛行が発症します。 重度の血管病変があると、心臓発作や虚血性脳卒中のリスクが高まります。 血管の内腔が徐々に狭くなる慢性虚血に加えて、血管の血栓症や血栓塞栓症、さらには痙性血管収縮などの急性合併症が発生する可能性があります。
防止
高コレステロール血症の予防は一次性と二次性に分けられます。 主な対策には、体重、血圧、血糖値の管理、動物性脂肪と塩分の摂取量の削減、悪い習慣の放棄などが含まれます。 身体活動を変えることをお勧めします。 実際、一次予防措置は、診断された脂質代謝障害の非薬物治療プログラムと一致しています。 高コレステロール血症を発症するリスクは、肝疾患や一部の内分泌疾患をタイムリーに検出して治療することで減少します。
高コレステロール血症 (HC) は、血液中のコレステロール濃度が上昇した状態です。 これは、血中のリポタンパク質のレベルが高い状態(高リポタンパク質血症)の 1 つです。 血中のコレステロールレベルの上昇は、「コレステロール血症」とも呼ばれます。 異常に高い LDL レベル () は、肥満、食事、遺伝性疾患のほか、糖尿病や甲状腺機能低下などの特定の疾患の結果である可能性があります。 家族性高コレステロール血症の原因について話している場合、初期のアテローム性動脈硬化症の家族歴がより頻繁に見つかります。 ICD-10 によると、純粋な高コレステロール血症はコード E78.0 によって特徴付けられ、内分泌機能不全を指します。
登場理由
高コレステロール血症の症状は、通常、環境要因と遺伝的要因の組み合わせによって引き起こされます。 外部要因には、食事、ストレス、体重などが含まれます。 2 型糖尿病、クッシング症候群、アルコール依存症、肥満、ネフローゼ症候群、甲状腺機能低下症、神経性食欲不振など、他の多くの病気も高コレステロールを引き起こします。 この病気の発症は、グルココルチコイド、シクロスポリン、ベータ遮断薬などのさまざまな薬物の摂取そのものを引き起こす可能性もあります。 高コレステロール血症の影響は、その重症度と患者の一般的な健康状態によって決まります。
- 遺伝的背景。 病気の発症に対する遺伝的寄与は、通常、いくつかの遺伝子の累積的な影響によるものです。 ただし、家族性高コレステロール血症など、場合によっては単一の遺伝子が作用する可能性があります。 場合によっては、遺伝的異常が高コレステロール血症の完全な原因である場合があります。たとえば、この病気の家族型では、常染色体優性遺伝子に 1 つ以上の変異が存在します。 この病気の遺伝性の有病率は人口の約 0.2% です。
- 食べ物のイメージ。 食事の構成は血中コレステロールに影響を与えますが、この要因の重要性は個人によって大きく異なります。 食事によるコレステロール摂取量が減少すると、通常、この化合物の内部合成が増加します。 このため、血中コレステロール値の変化は緩やかになる場合があります。 この代償反応は、食欲不振における高コレステロール血症の存在を説明できる可能性があります。 トランス脂肪はHDLを低下させ、血中LDLレベルを上昇させる可能性があることが知られています。 フルクトースを積極的に使用すると、総コレステロール値も増加します。
- ストレスとホルモン。 糖質コルチコイドの影響下で、LDL 合成が増加します。 この化合物グループには、コルチゾールのほか、喘息、膠原病、関節リウマチに使用される薬剤が含まれます。 一方、甲状腺ホルモンはコレステロール合成を減少させます。 このため、甲状腺機能低下症は高コレステロール血症の発症につながります。
- 薬。 高コレステロール血症は、高血圧薬、免疫抑制薬、インターフェロン、抗けいれん薬など、多くの薬剤の副作用として発生する可能性があります。
病因
高コレステロール血症自体は漸近的ですが、血清コレステロールの長期にわたる増加はアテローム性動脈硬化を引き起こします。 この化合物のレベルが数十年にわたって上昇したままになると、動脈内にアテローム性動脈硬化性プラークが形成されます。 その結果、影響を受けた動脈の内腔は徐々に狭くなります。

より小さなアテローム性動脈硬化性プラークは、壁の破壊や血流を妨げる血栓の形成を引き起こす可能性があります。 冠状動脈が突然閉塞すると、心臓発作を引き起こす可能性があります。 脳に血液を供給する動脈が詰まると、脳卒中を引き起こす可能性があります。 血管の内腔の閉塞が徐々に発生すると、組織や臓器に栄養を与える血液の量が徐々に減少し、その機能の違反につながります。 このような場合、組織の虚血、つまり組織への血流の制限が特定の症状として現れます。 たとえば、一過性脳虚血(一過性脳虚血発作とも呼ばれる)は、一時的な視力喪失、めまいや協調運動障害、言語障害などを引き起こす可能性があります。
心臓への血流が不十分だと胸部に痛みが生じる可能性があり、眼虚血は片方の目の一時的な視力喪失として現れます。 脚への血液供給が不十分になると、歩くときにふくらはぎに痛みが生じることがあります。
特定の種類の病気は、特定の身体的症状を引き起こす可能性があります。 たとえば、遺伝性高コレステロール血症が関連している可能性があります。 これは、まぶたの周りの皮膚にコレステロールが豊富な黄色の物質が沈着することです。 リポイド角膜弓や黄色腫が形成されることもあります。
家族性高コレステロール血症
FH は、遺伝的変化により血清コレステロール値が上昇する遺伝性疾患です。 FH は原発性高コレステロール血症であり、他の健康上の問題(二次性)の結果としてではなく、遺伝的要因の結果として発生することを意味します。
高コレステロール血症では、LDLの増加が観察されます。 体内の LDL は、コレステロールをある体細胞から別の体細胞に輸送する役割を担っています。 これらの病気は、最も一般的な遺伝性疾患の 1 つです。 両親のどちらかがこの病気に罹患している場合、子供に伝染する確率は50%です。 この遺伝子の異常コピーを 1 つ持つ人は、30 代または 40 代で心臓病を発症する可能性があります。 ホモ接合性家族性高コレステロール血症(遺伝子の 2 つの欠陥コピー)は、小児期に重度の心臓病を引き起こす可能性があります。
FH は心血管疾患のリスク増加と関連しています。 リスクは家族によって異なり、高コレステロールや、ライフスタイル、食事、悪い習慣、活動レベル、性別などのその他の遺伝的要因によって影響されます。 FH は通常、男性よりも約 10 年遅れて女性に発症します。 高コレステロール血症を早期に適切に治療すれば、心臓病のリスクは大幅に減少します。
どのような場合にCHSの存在が疑われる可能性がありますか
幼い頃に心臓病の家族歴がある場合、FH が疑われます。 50~60歳未満で心臓発作を起こした場合、高コレステロールと異常な血中脂質プロファイルが原因である可能性があります。 このような場合は、次の措置を講じる必要があります。
- 血清中のさまざまな種類の脂肪の比率とレベルを研究するための脂質プロファイル分析。
- 病気の経過を緩和し、治療を改善するために、FH を早期に診断します。
黄色腫などのさまざまな身体症状が現れます。 ただし、これらは必ずしもこの病気の存在を示すわけではありません。
診断はどのように行われるのか
家族性高コレステロール血症は、通常、血中の異常に高い LDL レベルが検出されたときに初めて検出されます。 診断を確定するには、患者の遺伝子研究を行うことができます。 この場合、血液が採取され、その DNA が分析され、染色体 19 上の特定の遺伝子の変異が検出されます。 CHD 患者の近親者がこの疾患に罹患するリスクは 50% です。 患者の近親者の手術的検査は、高コレステロール血症の早期発見と治療のために重要です。
FHのLDLを下げる方法
FH では、コレステロールを下げるために 2 つの主なステップがあります。
- 食生活の変化。
- 薬。
食事を変えることがコレステロール値を下げる第一歩です。 体の適切な反応が観察されない場合、適切な結果を達成するために薬を使用する必要があります。 これはこの病気を持つすべての人に当てはまります。 薬物と食事の両方による継続的な治療の目標は、LDL を集団の平均値以下に下げることです。 この値は成人の場合 175 ミリグラム/デシリットルです。 心臓病を患っている場合、または心臓病のリスクが高い場合、目標値はさらに低くなる可能性があります。

患者の両親にFHが存在する場合、LDL受容体は細胞内に完全に存在しません。 このような場合、食事療法や特定の薬だけでは、極度に高いコレステロール値を下げるのに十分ではない可能性があります。 このような患者には、血液から余分な脂肪を機械的に除去するプロセスであるアフェレーシスが使用される場合があります。
FHにおける脂肪減少薬のメカニズム
上昇したコレステロール値を下げるために使用される最も重要なグループの薬剤はスタチンです。 スタチンは、この化合物を生成する細胞に作用します。 これらの化合物を血液から捕捉するために、LDL 受容体の数を増加させます。 最終的に、これは血清の脂肪組成の正常化につながります。
コレステロール吸収阻害剤は、腸内でのこの化合物の吸収を防ぎます。 天然スチレンは、多くの食品に含まれる植物性化合物です。 ナイアシンベースの治療は、コレステロール値を下げるためのもう一つの選択肢です。 薬物治療には患者の食事の変更を伴う必要があります。 家族性高コレステロール血症の人は、常に抗コレステロール療法を使用し、適切な栄養を実践する必要があります。 最適な治療計画を開発するには、治療の有効性を監視する必要があります。
診断
健康な成人の場合、総コレステロールの上限は 1 リットルあたり 5 ミリモルです。 LDL の場合、正常の上限は 1 リットルあたり 3 ミリモルです。 心臓病のリスクが高い人は、心血管系の問題の発生を避けるために、これらの指標のさらに低い値を達成するように努めるべきです(それぞれ1リットルあたり4ミリモルと2ミリモル)。
総コレステロール値の上昇は、心臓病、特に冠状動脈疾患のリスクを高めます。 LDL およびその他の非 HDL 脂質のレベルは、その後の冠状動脈病変の良好な予測因子となります。 以前は、コストが高かったため、LDL レベルの評価が行われることはほとんどありませんでした。 代わりに、短期間の絶食後のトリグリセリド値を使用しました。 絶食後のトリグリセリドの約 45% は VLDL で構成されています。 ただし、このアプローチは常に十分に正確であるとは限りません。
このため、現在は LDL-C を直接測定することが推奨されています。 場合によっては、専門家が追加のリポタンパク質画分(VLDL、HDL、その他)の測定を推奨する場合があります。 アポリポタンパク質レベルの測定が推奨される場合があります。 現在、専門家は遺伝性高コレステロール血症の疑いについて遺伝子スクリーニングを推奨しています。
処理
HC 患者の健康と余命にプラスの影響を与える要因は、ライフスタイル、栄養、薬物療法の組み合わせです。
ライフスタイルと栄養

- 禁煙。
- アルコール摂取の制限。
- 身体活動の増加。
- 正常な体重を維持すること。
過体重または肥満の人は、減量によってコレステロール値を下げることができます。 平均して、体重が 1 kg 減少すると、LDL が 1 デシリットルあたり 0.8 ミリグラム減少します。
薬
スタチンは、食事の調整がうまくいかない場合に、高コレステロール血症の治療によく使用されます。 この病気に使用される他の薬には次のものがあります。
- フィブラート系薬剤。
- ニコチン酸;
- コレスチラミン。
ただし、最後の 3 つの薬剤は通常、スタチンに対する耐性が低い場合または妊娠中にのみ推奨されます。 スタチンは、ほとんどの場合、総コレステロールを最大 50% 低下させることができます。 通常、使用されるスタチンの種類に関係なく、効果が観察されます。
医学界では、スタチンがすでに心臓疾患を患っている人の死亡率を低下させるのに効果的であるということでコンセンサスが得られています。 しかし、高コレステロールが他の健康上の問題と関連していない場合におけるこれらの薬の有効性については、まだ合意が得られていません。
スタチンは、既存の心臓病のない人に使用すると生活の質を改善する可能性があります。 高コレステロール血症の子供のコレステロール値を効果的に下げることができます。 PCSK9 タンパク質に対する抗体を注射すると、LDL レベルが低下し、死亡率の低下に役立ちます。
代替医療
多くの西側先進国では、少数の患者の高コレステロール血症を治療する試みとして代替医療が使用されています。 これらの同じ人々は従来の治療法を並行して使用しています。 多くの研究は、フィトステロールとフィトスタノールが不要な血中脂質のレベルを低下させる可能性があることを示しています。 多くの国では、一部の食品に一定量のフィトステロールとフィトスタノールが含まれていることが表示されています。 しかし、多くの研究者は、植物ステロールを含む栄養補助食品の摂取の安全性について懸念を表明しています。
ダイエット
成人の場合、不要な脂肪レベルを減らすために、摂取する食品中のトランス脂肪を避け、飽和脂肪酸を多価不飽和脂肪酸に置き換えることが推奨されます。 不要な血清脂質レベルが非常に高い人(家族性高コレステロール血症患者など)も、特定の薬が必要です。 この場合、食事の調整だけでは不十分だからです。

野菜、果物、食物たんぱく質を多く含み、脂肪の少ない食事を摂ると、不要な血中脂質がわずかに減少します。 通常、食事を変えるとコレステロールを 10 ~ 15% 下げることができます。 コレステロールを含む食品を摂取すると、この化合物の血清レベルがわずかに増加します。 多くの国がこの物質を食品に使用することを推奨しています。 しかし、現時点では、食事コレステロールが心臓病に及ぼす影響についての証拠はありません。
ある大規模な科学研究では、飽和脂肪を多価不飽和脂肪に置き換えると、心臓病のリスクがわずかに減少することがわかりました。
科学界は、トランス脂肪が食事中に存在すると潜在的な危険因子とみなされ、心臓病の発症につながる可能性があるということで一致しています。 このため、それらを食べることは避けることをお勧めします。
多くの外国の専門家は、高コレステロール血症の人は脂肪の摂取量を制限し、総カロリー摂取量の 25 ~ 35% を超えないようにする必要があると考えています。 同時に、飽和脂肪は総カロリー摂取量の 7% 未満を構成する必要があり、1 日のコレステロール摂取量は 200 ミリグラムを超えてはなりません。
植物繊維の摂取量の増加がヒトの LDL の減少に寄与する可能性があることが判明しています。 可溶性繊維を 1 グラム摂取すると、この化合物のレベルが 1 デシリットルあたり平均 2.2 ミリグラム減少します。 全粒穀物の摂取量を増やすと、血中のコレステロールの減少につながります。 全粒オーツフレークはこの点で非常に効果的です。 高果糖の食事は、不要な脂肪の増加につながる可能性があります。
主な症状:
- 角膜の縁の周りの白い縁
- まぶたの皮膚の下にある平らな小結節
- 腱上の緊密な結節
- 角膜の縁の周りの灰色がかった縁
高コレステロール血症は、独立した疾患学的実体ではなく、血流中のコレステロールレベルが増加する体の状態です。 通常、このような病理学的過程の進行の原因は、人体のさまざまな慢性疾患です。 たとえば、糖尿病。
高コレステロール血症は、コレステロール値がわずかに上昇する程度では、人間の健康に脅威を与えることはありません。 レベルが臨界レベルに上昇すると、開発のリスクが高いため、これはすでに非常に危険です。
ICD 10 による純粋な高コレステロール血症のコードは E78.0 です。 それは内分泌系と代謝の機能不全のグループに属します。 ほとんどの場合、この病理学的状態は中高年の人々に観察されます。 しかし、そのような制限は常に明確であるとは限りません。 高コレステロール血症は、食事に大量の動物性脂肪が含まれている人であれば誰でも発生する可能性があります。
病因
高コレステロール血症が進行する主な理由は、人体にすでに存在する次のような病気です。
- ネフローゼ症候群;
- 。 ほとんどの場合、この病気は血流中のコレステロール濃度の増加の主な原因です。
- 肝臓の病理、ほとんどが慢性。
高コレステロール血症の進行の危険因子:
- 遺伝的素因。 この場合、病人は家族性または遺伝性の高コレステロール血症を発症します。
- ストレスの多い状況が頻繁に発生する。
- 体重が大きい。代謝プロセスの違反よりも、バランスの悪い食事が原因であることが多い。
- アルコール飲料を定期的に大量に摂取する。
- 偏った食事と不健康な食習慣。 たとえば、ラードで揚げた卵を定期的に食べる人がいます。 これらすべてが血流中のコレステロール値の増加に大きく寄与します。
品種
臨床医は、病因に応じて高コレステロール血症を次のように分類します。
- 主要な。家族性高コレステロール血症とも呼ばれます。 その発症の主な理由は遺伝的要因です。 ホモ接合型家族性高コレステロール血症は、両親に同時に異常遺伝子が存在する場合に診断されます。 ヘテロ接合性家族性高コレステロール血症は、患者の 90% に発生します。 この形態の原発性高コレステロール血症は、片方の親だけが異常な遺伝子を持っている場合に発症します。
- 二次性高コレステロール血症。病気の触媒となる因子が存在する場合にのみ進行します。 通常、慢性病状または代謝障害を背景に発症します。
- 栄養的な。その進行の理由は、人の間違った生活様式と有害な食物中毒です。

症状
高コレステロール血症は病気ではなく、特定の検査指標です。 血流中のコレステロール値の上昇は、特定の臨床検査、特にリピドグラムによってのみ検出できます。 通常、コレステロールがわずかに増加した場合、人には外部症状は観察されません。 それらは、病理学的状態がより無視された形に移行したときにのみ現れ始めます。 高コレステロール血症の症状は非常に特異的であるため、医師が正確な診断を下すのは難しくないことは注目に値します。
病理学の主な症状:
- 黄色腫。この症状は、コレステロールを含む密な小結節が人間の皮膚に現れることを特徴としています。 通常、手の腱などに局在します。
- 黄色腫。この場合、まぶたの皮膚の下に過剰なコレステロールが沈着します。 視覚的には、それらは小さな平らな結節のように見えます。 黄色がかっていることもありますが、ほとんどの場合、以前の皮膚の部分と区別するのは困難です。
- リポイド角膜弓。高コレステロールの典型的な症状。 視覚検査中に、医師は角膜の端に沿って白または灰色がかった病理学的縁が形成されているのを見ることができます。 これが過剰なコレステロールです。 この症状は通常、50 歳以上の患者に発生します。 しかし、角膜上のリポイドアーチがこの年齢より前に現れた場合、これはヒトに遺伝性の形態の病状が存在することを示しています。
診断
血液中のコレステロール値の上昇は、実験室での研究方法によってのみ検出することが可能です。 ほとんどの場合、人はこの物質が自分の体内に大量に蓄積していることを疑いません。 通常、その濃度の上昇は、予防検査中などに偶然検出されます。
この病理学的状態の標準的な診断計画には次のものが含まれます。
- 病気の既往歴や患者の訴えを収集します。 時々、患者は皮膚上の病理学的形成(黄色腫および黄色腫)の出現について不平を言います。
- 患者の生活の分析。
- 身体検査;
- リピドグラム;
- 免疫学的血液検査;
- 遺伝子解析。

治療措置
この病的状態のすべての治療法は、次のグループに分類できます。
- 非薬物治療。
- 薬物治療;
- 遺伝子工学的手法。
- 体外治療法。
- 民間療法。
非薬物療法には次の活動が含まれます。
- 体重の正規化。
- 喫煙をやめる。
- 高用量のアルコールを含む飲み物の摂取を制限する。
- 身体活動(中程度)。 各患者のレッスンプランは厳密に個別に編集されます。
- 高コレステロール血症に対する食事療法も非常に重要です。 動物性脂肪の摂取を減らすと同時に、食物繊維やビタミンを豊富に摂取することが必要です。 また、揚げ物や脂肪分の多い食品の使用も完全に放棄する必要があります。
病状の治療のための薬物療法:
- スタチン。
- 人間の腸内でのコレステロール吸収の阻害剤。 これらの基金の主な任務は、腸内でのコレステロールの吸収を減らすことです。
- 胆汁酸封鎖剤。
- フィブラート系薬剤。
- オメガ3多価不飽和脂肪酸。 これらの治療は、不整脈のリスクを大幅に軽減し、以前に心筋梗塞を起こしたことのある患者の寿命を延ばすため、必要です。
体外治療法は、重度の病状の場合にのみ使用されます。 それらの本質は、特別な革新的な装置の助けを借りて、血液の組成とその性質(人体の外)が変化するという事実にあります。
病状の治療のための民間療法は、医師の許可がある場合にのみ、公的医療の方法と並行して使用する必要があります。 最も効果的なのは、以下の民俗レシピです。
- ヤマノイモの根。
- ローズヒップの果実。
- イモーテル・サンディ。
- 三つ葉時計の葉。
- オオアザミの種子の粉末(効果的な民間療法)。
- チアノーゼの青い根。
- ハマビシが這うハーブ。
- クサノオウ;
- とげのあるアーティチョーク。
防止
高コレステロール血症の予防は、一次性と二次性に分けられます。 一次予防は、血流中のコレステロール値が上昇しないように適用する必要がある方法です。 これらの活動には以下が含まれます。
高コレステロール血症 (HCH) は、血流中のコレステロールの増加を特徴とする症候群です。 病理は遺伝性のものと後天性のものがあります。 コレステロール値が高いと、血管床が損傷し、血管内腔の狭窄や閉塞により臓器や組織の血流が悪化します。 高コレステロール血症は保存的に治療されます。
病気の特徴、分類
高コレステロール血症は、血流中のコレステロールの増加によって現れる状態です。 ICD によると、高コレステロール血症のコードは E78.0 です。 病理学は、内分泌疾患だけでなく代謝プロセスの違反とも呼ばれます。 この病気は、遺伝物質の先天的欠陥または慢性病状の存在によって発症する可能性があります。
高コレステロール血症の種類:
- 原発性 - 先天性であり、遺伝物質の違反により出現します。これには、家族性高コレステロール血症(ホモ接合性、ヘテロ接合性)が含まれます。
- 二次的 - さまざまな病気によって引き起こされます。
- 消化性 - 大量の動物性脂肪の使用、栄養失調によって引き起こされます。
コレステロール (CS) は、臓器やシステムの正常な機能を保証する非常に有用な物質です。 それは、神経線維の外側の鞘である細胞膜の形成に関与しています。 コレステロールは、免疫反応、つまりホルモン物質の形成にも関与しています。 コレステロールは体内のビタミン D の合成に重要であり、妊娠中、コレステロール分子は胎児と胎盤の形成に必要です。 小児期には、コレステロールは正常な骨の成長に寄与し、特に思春期にはホルモンレベルを維持します。
コレステロールは脂肪アルコールです。 この物質は水に溶けません。 それを分解するには脂肪が必要です。 人間の体内の脂質分子はコレステロールの運び手です。 それらは、細胞構造やホルモンの形成のために臓器や組織にそれを輸送するのに役立ちます。
高血中コレステロール値の病因

通常、人は、コレステロール、トリアシルグリセリド、複合脂質分子という 3 つの主要なタイプの脂肪分子を持っています。 脂肪分子は消化管に入った後、消化酵素によって破壊されます。 脂肪(トリグリセリド(TG)とコレステロール)が分解された後、その小さな部分は腸粘膜の腸細胞によって捕捉されます。 その後、加工されたコレステロールとTGは輸送の可能性を獲得します。 それらはカイロミクロン、つまりタンパク質要素とリン脂質で覆われた脂肪滴になります。
カイロミクロンは腸壁を通過してリンパに入り、その後血流に入ります。 それら自体では、組織に入り込んだり、その構造を変えたりすることはできません。 リポタンパク質はカイロミクロンを分解することができます。
リポタンパク質の種類:
- 非常に低密度 (VLDL)。
- 低密度 (LDL)。
- 中間密度 (LPP)。
- 高密度 (HDL)。
低密度および超低密度リポタンパク質は、血液中のカイロミクロンを捕捉して組織に輸送するのに役立ちます。 高密度リポタンパク質は、過剰なコレステロールとトリグリセリドを組織や器官から直接確実に捕捉します。 これにより、体内の脂肪の過剰な蓄積が防止されます。
病態形成の発症メカニズム
高コレステロール血症は、引き起こされた原因に応じて、一次性と二次性に分けられます。 原発性高コレステロール血症(フレドリクソン氏によると)は、リポタンパク質、酵素、受容体、または遺伝物質(DNA)の構造の異常によって引き起こされます。
原発性病理の病因:
- リポタンパク質(LP)のタンパク質成分の構造の違反。 タンパク質が変化すると、LP とカイロミクロンの結合や、脂肪分子の組織への移動を確実にすることができなくなります。
- カイロミクロンとLPの結合に関与する酵素の合成が不十分である。 この場合、脂肪分子の輸送は起こりません。 すべての脂肪は血液中を循環します。
- 組織内の受容体装置の構造の変化。カイロミクロンを運ぶリポタンパク質との結合に関与します。 化合物がなければ、LP は脂肪を組織に移動できません。
二次性 - 栄養失調、肝疾患、その他の症状で現れます。 二次性高コレステロール血症の最も一般的な原因は、アルコール飲料の過剰摂取、不健康な食事やライフスタイル、肝疾患、内分泌障害です。 二次性 HCS は、LP の過剰な形成によって引き起こされる可能性があります。 この形態の病理は生産と呼ばれます。 薬物の使用の変化に伴い、高コレステロール血症は減少と呼ばれます。
臨床症状
患者における高コレステロール血症の存在は、外部の兆候によって判断できます。 病理の特徴的な臨床症状は黄色腫です。 これらは、コレステロール分子の蓄積によって形成される小さな隆起です。 それらは腱の場所に位置しています:アキレス腱、指の伸筋、足の指。

上まぶたと下まぶたの皮膚の内側に黄オレンジ色の斑点が現れます。 これらの形成は黄色腫と呼ばれます。 また、体内にコレステロールも蓄積します。 太ももやお尻の皮膚に小さな黄色がかった丘疹(発疹)が見つかることがあります。 臀部、膝、肘の皮膚に大きなプラークのように見える結節要素が存在する場合があります。
コレステロール分子の沈着は目の角膜で発生する可能性があります。 患者の角膜の端に沿って灰色がかった境界が見えます。 患者の視覚機能を損なうことはありません。
血液中のコレステロール濃度が長期間にわたって高濃度になると、血管床の病状が引き起こされます。 患者にタイムリーな治療を行わないと、コレステロールが血管壁に沈着し始め、コレステロールプラークが形成されます。 同時に血管の内腔も狭くなります。 最も一般的に影響を受けるのは冠状動脈です。 心臓の酸素が不足すると、冠状動脈性心疾患(CHD)、つまり狭心症や心臓発作が引き起こされます。
患者の頸動脈および椎骨動脈が損傷すると、脳への血液供給が不足します。 まず、軽度の脳虚血が発生します。 めまい、記憶喪失、その他の症状として現れます。 その後、虚血性脳疾患が発症します。 患者はめまいや頭痛を経験することがあります。 調整障害、転倒、記憶力の低下、視覚および聴覚機能の低下が認められます。 治療を行わないと、患者は虚血性脳卒中を発症し、麻痺、関節拘縮、言語喪失、視覚および聴覚機能の喪失を引き起こす可能性があります。
腎臓の血管に損傷を与える可能性があります。 腎臓系の血管床ではコレステロールが沈着し、血流を妨げるプラークを形成します。 患者は腎不全を発症します。 この病状が現れる頻度ははるかに低いですが、深刻な結果をもたらします。
原発性高コレステロール血症

原発性高コレステロール血症には、ホモ接合性およびヘテロ接合性の家族性高コレステロール血症が含まれます。 ホモ接合型は、両親がゲノム病変を持っている場合に現れます。 この病気のヘテロ接合性は、両親の一方のみが損傷した遺伝子を持っている場合に現れます。
家族性高コレステロール血症 (FHC) は、常染色体優性の方法で伝わる遺伝性の病状であり、血流中のコレステロール分子数の増加や冠状動脈性心疾患の早期発症によって現れます。 ヘテロ接合性の病状はどこでも発生します(200〜250人あたり1件)。 ホモ接合性の品種は非常にまれなタイプの病気です。 ヨーロッパ人では、この病理は1:160〜300,000人の割合で登録されています。
多くの場合、家族性高コレステロール血症は、LDL 受容体装置の原因となる遺伝子の破壊によって引き起こされます。 このタイプの疾患の頻度は、FH の全症例の 70 ~ 80% です。 はるかに頻度は低いですが (全 FH の 5%)、LP (アポリポタンパク質 B) のタンパク質構造のゲノム違反が発生します。 FH 患者は、早期に血管床にアテローム性動脈硬化による損傷を生じ、その結果、心血管疾患を発症します。 この病気は30歳になる前に現れ始めます。 病理は子供や若者でも検出できます。
ホモ接合型ははるかに早く発生します。 このタイプの病状の臨床症状は、小児期にすでに検出されています。 就学前および学齢期の子供では、血中コレステロールの量が増加します。 患者は皮膚形成 - 黄色腫の出現を訴えます。 目の角膜には脂質アークもあります。 思春期の間に、この病気はすでに血管に損傷を与え始めます。 青年では、大動脈開口部のアテローム性動脈硬化性病変、心臓の冠状血管の狭窄が検出され、冠状動脈性心疾患の発症につながります。 病状が治療されない場合、患者は冠動脈不全により死亡する可能性があります。
コレステロール代謝のヘテロ接合性のさまざまな遺伝性病理は、ずっと後に現れる可能性があります。 病理の症状は、若い患者または中年の患者に現れます。 臨床症状は男性よりも女性の方が早く発症します(10歳の差があります)。
診断措置

高コレステロール血症の診断は、その原因と病気の経過によって異なります。 これには、検査、既往歴データの収集、実験室および器具による検査方法が含まれます。 検査の際、医師は皮膚症状、心臓病の症状、および病気のその他の症状の存在に注意を払います。
- 冠状動脈疾患の出現、両親(30歳まで)のコレステロールの増加の存在。
- 家族性高コレステロール血症の診断は、コレステロール量を測定した後に行われます。
- 動物性脂肪食品を排除した食事療法を 3 か月間実施した後、2 回連続の検査結果でコレステロール値が 1 リットルあたり 5 mmol 以上でした。 これは、家族性高コレステロール血症の可能性が高いことを示しています。 子供の両親の一方または両方が初期の冠動脈疾患または高コレステロール値を患っており、最小の患者または青年のコレステロール値が 1 リットルあたり 4 mmol 以上である場合、その子供は家族性高コレステロール血症であると推定されます。 両親に突然変異が見つかり、子供のコレステロール値が1リットルあたり3.5ミリモル以上の場合、子供は家族性コレステロール血症と診断されます。
- 高コレステロール血症の他の原因は除外されています。
- 遺伝子研究により、子供のゲノムに欠陥が存在することが確認されました。
- 両親の一方が初期の冠動脈疾患で死亡し、子供の血中コレステロールが標準よりわずかに増加している場合、小柄な患者にはFHを検出するための遺伝子分析が処方されます。
高コレステロール血症を検査するための検査方法には、血液生化学、リピドグラム、免疫系の研究などがあります。 FHの診断を確定するには、近親者(1親等)と患者本人が遺伝子検査(ゲノムの変異の有無)を受けます。 高コレステロール血症患者はその後、血管床の二重または三重検査、造影コンピュータ断層撮影法、磁気共鳴画像法、血管造影などの血管検査を処方されます。
病状の治療、予防措置

HCS(一次性または二次性)の治療手段は、血中コレステロール量を低下させること、ならびに冠状動脈疾患および脳組織の虚血の発生を予防することを目的としています。 まず、患者さんには栄養矯正(食事療法)が行われます。 患者は動物、乳製品、ラード、バター、揚げ物、燻製、塩辛い食品、缶詰食品、脂肪含有量の高い半製品を除外する必要があります。
患者は食事により多くの果物、野菜、シリアル(オートミール、そば、小麦)を含める必要があります。 菓子類、白パンを拒否することをお勧めします。 純粋な動物性脂肪が植物性脂肪に置き換えられます。 最初のコースは野菜から調理されます。 サラダは植物油のみでドレッシングをかけています。 マヨネーズは冷たい料理には使えません。
腸から余分な脂肪を除去するために、医師は繊維質(キュウリ、レタス、リンゴ、その他の食品)をより多く食べるようアドバイスしています。 ふすまと医薬品セルロースは腸をきれいにするのに役立ちます。 粗大繊維が腸内で膨らみ、余分な脂肪を捕らえて除去します。 食事の後、患者は薬物療法を処方されます。 高コレステロール血症の標準治療はスタチンの使用です。
ヨーロッパ諸国では、シンバスタチン、ロバスタチン、アトルバスタチン、プラバスタチン、フルバスタチン、ロスバスタチンのスタチンが小児での使用が承認されています。
小児のFHでは、スタチンは治療の初期段階で最小用量で投与され、その後増量されます。 10 歳以上の FH の子供は、コレステロール値を 1 リットルあたり 3.5 mmol 以下に下げることが推奨されます。 患者の年齢が8~10歳未満の場合、コレステロール値(生化学分析による)は初期指標の50%低下します。 スタチン療法の効果が低い場合は、フェノフィブラート + フルバスタチン、ゲムフィブロジル + プラバスタチン、ゲムフィブロジル + フルバスタチン、フェノフィブラート + シンバスタチン、シプロフィブラート + フルバスタチン、フェノフィブラート + ロスバスタチンの併用療法を使用できます。 スタチンが効果がない場合は、エゼチミブを治療に追加できます。

ゲムフィブロジルとロバスタチン、シンバスタチン、アトルバスタチンを組み合わせるのは望ましくありません。 これは重度のミオパチーや横紋筋融解症を引き起こす可能性があります。
脂質低下療法の併用が効果がない場合は、モノクローナル抗体が使用されることがあります。 FHC 療法が効果がない場合、患者には LDL 免疫吸着または血漿濾過が処方されます。
家族性高コレステロール血症の治療には次のような新しい薬があります。
- ロミタピド - TG キャリアタンパク質の働きを阻害します。
- ミポメルセン - LDL に影響を与えます。
ホモ接合型 FH 患者には薬剤を使用できます。 ロミタピドは 18 歳以上の患者にも使用できます。 ミポメルセンは12歳以上の患者に適応されます。 これらの新薬はロシアでは登録されていないため、我が国での使用は困難です。
続発性高コレステロール血症では、スタチン、ビタミンPP、コレステロールの吸収を抑える薬(エゼチミブ)、金属イオン封鎖剤、フィブラート系薬剤で治療が行われます。 説明書の説明によると、スタチン治療は肝臓検査値の上昇(50%以上)、肝臓病状、妊娠中および授乳中の患者には適応されない。 スタチンの成分に対するアレルギーに対してスタチンを処方することはできません。 高コレステロール血症、糖尿病、甲状腺機能低下症、ネフローゼ症候群、肥満、およびアテローム性動脈硬化を引き起こすその他の併存疾患に加えて、治療も行われます。
- ディルの種子。
- エレクカンパンの根。
- カリーナ。
- ローズヒップ。
- サンザシ。

伝統的な医学的方法は、医師の推奨がある場合にのみ使用する必要があります。 遺伝性高脂血症の場合、安価な民間療法は効果がありません。 ハーブを使用する前に、検査と治療のために医師に相談する必要があります。
予防策には、一次および二次型の高コレステロール血症のタイムリーな検出、食事療法、適度な身体活動が含まれます。 合併症の予防には、コレステロール値を下げるためにスタチンを継続的に使用することが含まれます。 医師はストレスを解消し、アルコールや喫煙をやめるようにアドバイスします。
結論
小児および成人の高コレステロール血症は、冠状動脈性心疾患を引き起こす可能性があるため、タイムリーな診断が必要です。 アテローム性動脈硬化を背景としたIHDは、障害や死亡を伴う危険です。 高脂血症の症状のある患者をタイムリーに治療し、医師の推奨事項をすべて実行することで、時間内に診断を下し、深刻な結果を防ぎ、寿命を延ばすことができます。