Дерматомиозит — симптомы и лечение. Дерматомиозит — что это за заболевание? симптомы и лечение Поражение органов желудочно-кишечного тракта
Прогрессивное генерализированное воспалительное заболевание с преимущественным поражением поперечнополосатых и неполосатых мышц и нарушением двигательной функции, поражением кожи и, часто, внутренних органов. При отсутствии кожных поражений, что имеет место у каждого третьего больного, заболевание определяется как полимиозит.
Дерматомиозит и полимиозит относятся к группе идиопатических воспалительных миопатий, в которую также входят:
- ювенильный дерматомиозит;
- миозит, ассоциированный с системными заболеваниями соединительной ткани - перекрестный синдром;
- миозит, ассоциированный с опухолями (вторичный);
- миозит с внутриклеточными включениями;
- другие воспалительные миопатии, которые случаются реже.
Доля дерматомиозита, полимиозита и паранеопластического миозита среди идиопатических воспалительных миопатий составляет около 80%.
Заболеваемость дерматомиозитом колеблется в пределах 2-10 случаев на 1 млн. населения в год. Пик заболеваемости приходится на февраль-апрель и октябрь-ноябрь. Дерматомиозитом болеют преимущественно лица старше 40 лет, соотношение женщин и мужчин для дерматомиозита составляет 3:1, для полимиозита - 2:1. Развитие миозита, ассоциированного с опухолями, характерно для возраста 55-60 лет, несколько чаще его диагностируют у мужчин.
К дополнительным факторам риска относят:
- физические перегрузки,
- нервные стрессы,
- перегревание, переохлаждение,
- гиперинсоляции,
- вакцинации.
Дерматомиозит - это аутоиммунное заболевание. Не исключено, что толчком к развитию патологического процесса являются вирусы, которые персистируют в мышцах или клетках иммунной системы и на фоне генетически детерминированных иммунорегуляторных дефектов провоцируют развитие клеточных и гуморальных аутоиммунных реакций против неинфицированных клеток. О большом значении привлечения клеточного звена иммунитета свидетельствует инфильтрация пораженных мышц активированными Т- и В-лимфоцитами, макрофагами. В процессе иммунного ответа на гипотетический инфекционный антиген или аутоантиген активированные Т-лимфоциты синтезируют цитокины, в частности бета-интерферон, который способствует экспрессии молекул адгезии к миоцитам и фиксации к ним лимфоцитов.
У 40% больных находят так называемые миозитспецифические антитела, направленные против цитоплазматических белков и рибонуклеиновых кислот, участвующих в синтезе белка, а также некоторых ядерных субстанций. Всего идентифицировано более 10 миозитспецифических антител. При этом каждый больной имеет обычно какой-то один вид антител, ассоциируемый с определенными клиническими особенностями течения заболевания и прогнозом.
У большинства больных в пораженных мышцах находят характерную хроническую воспалительную инфильтрацию периваскулярной и интерстициальной зон вокруг миофибрилл. Инфильтраты состоят преимущественно из лимфоцитов, а также включают в небольшом количестве гистиоциты, нейтрофилы и эозинофилы. Типичными являются некроз мышечных волокон с потерей очерченности, их дегенерация, активный фагоцитоз погибших клеток. Порой обнаруживают признаки регенерации миофибрилл в виде малых волокон с большими ядрами. В случае длительного процесса отмечают многоядерность миофибрилл, атрофию мышечных волокон, фиброз эндо- и перимизию.
Патологические изменения в биоптатах кожи закономерно находят при дерматомиозите; при полимиозите их может не быть. На начальном этапе развития дерматомиозита, особенно в участках эритематозной сыпи, характерны отек папиллярного слоя дермы, его инфильтрация Т-лимфоцитами и гистиоцитами, пролиферация сосудов дермы, утолщение эпидермиса. На поздних стадиях обнаруживают атрофию эпидермального слоя, преимущественно дегенеративные изменения и фиброз в дерме, сосудистую дилатацию.
В большинстве случаев заболевание начинается с недомогания, общей слабости, постепенно появляется и постоянно прогрессирует слабость в проксимальных группах мышц. Через несколько месяцев возможна полная потеря способности двигаться. У части больных развитию мышечного синдрома предшествует появление кожной сыпи. Реже, преимущественно у лиц молодого возраста, наблюдают острое начало заболевания с лихорадкой, болью и слабостью в мышцах.
За несколько недель формируется развернутая картина генерализированного поражения мышц, больной теряет массу тела. Иногда (у 10% больных) мышечная слабость прогрессирует медленно (годами), полной неподвижности не наступает, но происходит атрофия и склероз мышц, чаще возникают кальцификаты. В 25-30% случаев дебют заболевания характеризуется лихорадкой, полимиозитом, развитием полиартралгий или артритов, специфической патологии кожи ("руки механика"), синдрома Рейно и одышкой интерстициальным поражением легких. Эту группу составляют больные с особым клинико-иммунологическим субтипом дерматомиозита - антисинтетазным синдромом. Его иммунологической признаком является наличие антител к гистидин-тРНК-синтетазе (Jo-1) и другим тРНК-синтетазам, откуда и происходит название синдрома.
Главным клиническим признаком дерматомиозита является симметричная мышечная слабость в проксимальных группах мышц верхних и нижних конечностей и мышцах, ответственных за сгибание шеи. Слабость всегда доминирует над миалгиями, которые у значительного числа больных вообще отсутствуют.
Больным трудно вставать со стула, подниматься по лестнице, заходить в транспорт, поднимать руки, чтобы одеться, умыться и причесаться. Чтобы встать с кровати, они переворачиваются на бок и поднимаются, опираясь на руки. В случае вовлечения мышц шеи невозможно оторвать голову от подушки, удерживать ее в вертикальном положении - голова падает на грудь - симптом беспрекословного согласия. В тяжелых случаях больные не в состоянии ходить без посторонней помощи, удерживать в руках даже нетяжелые предметы.
Дистальные группы мышц конечностей поражаются редко и значительно меньше. Например, больному очень трудно поднимать руки вверх, но сила рукопожатия остается нормальной. Однако иногда наблюдают изменение почерка, потерю точности движений (невозможно повернуть ключ в замке, завязать шнурки и т.п.).
При отсутствии своевременного адекватного лечения дерматомиозита в процесс вовлекаются мышцы глотки и гортани, что приводит к дисфонии (снижению тембра голоса, гнусавости речи) и афонии, дизартрии, дисфагии (першению при глотании). В отличие от ССД, когда проблемы возникают преимущественно при глотании твердой пищи, при дерматомиозите затруднено прежде употребления жидкости: вследствие нарушения работы мягкого неба и надгортанника при глотании жидкая пища попадает соответственно в нос и трахею, вызывая приступ кашля, утечки пищи через нос.
При поражении межреберных мышц и диафрагмы нарушается внешнее дыхание по рестриктивному типу, снижается жизненная емкость легких, что способствует возникновению пневмоний. У таких больных на рентгенограмме грудной клетки обнаруживают двустороннюю релаксацию куполов диафрагмы. Мышцы лица и глаз поражаются очень редко, однако у некоторых больных может возникать диплопия, двусторонний птоз век.
При осмотре у половины больных в острой фазе заболевания отмечают припухлость, тестоподобную консистенцию, незначительную или умеренную болезненность при пальпации пораженных мышц. Кожа над ними может быть отечной. Атрофия мышц в начале болезни не развивается. Только в случае длительного течения дерматомиозита вследствие дистрофии и миолиза мышечных волокон, замещение их фиброзной тканью наблюдают амиотрофии, уплотнение мышц, возникают сухожильно-мышечные сгибательные контрактуры. К поздним признакам относится кальцификация мышц, фасций, кожи и подкожной жировой клетчатки, которую легко обнаружить рентгенологически. Кальцинаты располагаются в мягких тканях, прилегающих к ранее поврежденным группам мышц, то есть преимущественно в зоне плечевого и тазового пояса. Поверхностно расположенные кальцификаты могут выделяться на поверхность кожи в виде крошкоподобной белой массы. Образование контрактур и кальцинатов более типичное для ювенильного дерматомиозита.
Как лечить дерматомиозит?
Основными средствами лечения дерматомиозита являются глюкокортикоиды (преднизолон). В отличие от других ревматических заболеваний состояние таких больных улучшается медленно - в течение 1-2 мес. Отсутствие положительной динамики после 4-недельного лечения является основанием для увеличения дозы преднизолона на 25%.
После нормализации уровня креатинфосфокиназы (КФК) и явного нарастания мышечной силы начинают постепенное снижение дозы глюкокортикоидов - ежемесячно примерно на 25% от предыдущей дозы. При этом регулярно осуществляют клинический контроль и не реже 1 раза в месяц проверяют уровень КФК. Достигнутую поддерживающую дозу - 5-10 мг в сутки - можно применять в течение нескольких лет, затем ее снижают на 1/4 таблетки ежемесячно до полной отмены. Такую же тактику применяют и при паранеопластическом дерматомиозите, сочетанном с лечением онкологической патологии.
Показаниями к пульс-терапии метилпреднизолоном являются тяжелые системные проявления (острый диффузный альвеолит, миокардит с осложнениями), быстрое прогрессирование дисфагии. В других случаях пульс-терапия неэффективна.
При наличии факторов неблагоприятного прогноза к применению преднизолона изначально в лечение добавляют цитостатические иммунодепрессанты. Цитостатики также применяют в случае плохой переносимости глюкокортикоидов, резистентности к ним или невозможности планомерного снижения дозы и достижения низких поддерживающих доз глюкокортикоидов. Эффективным является метотрексат. Препаратом выбора для лечения прогрессивного интерстициального легочного фиброза является циклофосфан. При резистентных к глюкокортикоидам формах дерматомиозита назначают циклоспорин А. Азатиоприн уступает в эффективности другим цитостатикам. Аминохинолиновые производные иногда применяют для лечения кожных проявлений дерматомиозита.
Эффективным методом лечения дерматомиозита , резистентного к стандартному лечению глюкокортикоидами и цитостатиками (за исключением паранеопластических), а также ювенильного дерматомиозита является внутривенное введение иммуноглобулина.
Современное лечение дерматомиозита при рефрактерных формах дерматомиозита у взрослых и подростков предполагает применение нейтрализующие фактор некроза опухоли препаратов (этанерцепт, инфликсимаб).
НПВП показаны лишь для кратковременного лечения суставного синдрома. Если появляются кальцинаты, проводят лечение колхицином и комплексонами - двонатриевой солью этилендиаминтетрауксусной кислоты (ЭДТА) - внутривенно. Доказательная база по эффективности препаратов метаболического ряда (анаболические стероиды, витамины и др.) слабая.
Целью лечебной физкультуры при дерматомиозите является предотвращение развития контрактур и деформаций. В острой фазе болезни целесообразно ежедневно выполнять пассивные движения в суставах в полном объеме, при необходимости для профилактики деформаций, связанных с укорочением мышц, назначают иммобилизацию. Позже осуществляют переход к активным движениям. В неактивной фазе миозита применяют лечебную гимнастику, физиотерапевтические процедуры.
С какими заболеваниями может быть связано
Кожная сыпь встречается менее чем в 2/3 больных и является признаком, отличающим дерматомиозит от полимиозита. Типичным вариантом дерматита является красная или лилово-пурпурная эритема преимущественно на открытых участках тела - лице, шее, передней поверхности грудной клетки, кистях. Патогномоничными кожными признаками дерматомиозита является периорбитальный отек с гелиотропной (симптом очков) и устойчивая красно-пурпурная эритема с шелушением на разгибательных поверхностях пястно-фаланговых и проксимальных межфаланговых суставов (симптом Готтрона). В острый период отек вокруг глаз может распространяться на все лицо и напоминать картину о .
Редко при дерматомиозите встречаются другие варианты кожной сыпи - папулы, пурпура, буллезные высыпания, фотодерматит. Независимо от разновидности поражения кожи у некоторых больных дерматит может сопровождаться зудом.
К типичным изменениям при дерматомиозите относятся также гиперемия и гипертрофия ногтевых валиков, микроинфаркт (дигитальный артрит) и телеангиэктазии по краю ногтевого ложа. Иногда возникают алопеция, полосатость и ломкость ногтей. В случае длительного течения дерматомиозита кожа становится атрофичной, с очагами депигментации и .
Поражение слизистых оболочек случается нечасто, проявляется , и не имеет специфических черт.
Суставной синдром не является ведущим в клинической картине дерматомиозита, его наблюдают менее чем у трети больных. Проявляется суставной синдром преимущественно полиартралгиями, вероятно развитие симметричного кистей, реже - локтевых, плечевых, коленных суставов. Артрит быстро исчезает после назначения глюкокортикоидов, не приводит к деструкции и деформации суставов. Ограничение функции бывает только за счет мышечных контрактур.
Лечение дерматомиозита в домашних условиях
Острое течение дерматомиозита характеризуется лихорадкой, генерализированным миозитом до полной неподвижности, эритемой, дисфагией, висцеропатией, при отсутствии лечения - летальный исход через 2-6 мес. В связи с этим больному показана госпитализация. При ранней адекватной терапии вероятный переход дерматомиозита в подострое или хроническое течение.
В случае подострого течения симптомы нарастают постепенно, типичной является цикличность течения, а развернутая клиническая картина возникает через 1-2 года от дебюта.
Хроническое течение более благоприятное, циклическое, оно характеризуется умеренной мышечной слабостью и миалгией, временами локальными. Поражение кожи или отсутствуют, или проявляются в виде гиперпигментации, гиперкератоза. Преобладают процессы атрофии и склероза мышц, висцеральные проявления наблюдают редко.
Течение дерматомиозита крайне неоднородно и зависит от варианта дебюта, иммунологического субтипа, своевременности диагностики и начала лечения. Чаще всего заболевание, особенно у лиц пожилого возраста, имеет тенденцию к прогрессированию, волнообразному течения. У лиц молодого возраста возможно достижение полной стойкой ремиссии.
В среднем пятилетняя выживаемость при идиопатическом дерматомиозите составляет 85%. Главными составляющими вторичной профилактики, направленной на недопущение генерализации процесса и последующих обострений, является как можно более ранняя диагностика, своевременное активное и длительное лечение, избежание действия провокационных факторов. Большое значение имеют адекватное лечение острой инфекции и санация очагов хронической инфекции.
Какими препаратами лечить дерматомиозит?
Глюкокортикоиды:
- - перорально 1-2 мг на 1 кг массы тела в сутки; в течение первых недель прием ведется трижды в день, а затем - однократно по утрам;
- - в рамках пульс-терапии по 1000 мг в течение трех суток подряд.
Цитостатики:
- - по 7,5-25 мг в неделю перорально или внутривенно;
- - по 100-200 мг в сутки;
- - по 150-500 мг в сутки;
- - по 200 мг в сутки.
По 2 г на 1 кг массы тела за один день или по 1 г на 1 кг массы тела в течение двух дней 1 раз в месяц в течение 3 месяцев.
Лечение дерматомиозита народными методами
Лечение дерматомиозита народными средствами не оказывает достаточного эффекта на развивающуюся симптоматику и комплекс дисфункций. В связи с этим применение народных средств уступает по распространенности применению медикаментозных средств. Самолечение дерматомиозита противопоказано, целесообразно обращение за профессиональной помощью и использование народных рецептов лишь по рекомендации специалиста, если таковая будет.
Лечение дерматомиозита во время беременности
Дерматомиозит относится к заболевание, лечение которых во многом определяется употреблением гормонсодержащих средств. Беременность у женщин с дерматомиозитом допускается лишь в тот период, когда была достигнута стойкая ремиссия заболевания, а доза глюкокортикоидов сведена к минимуму.
Медицинская практика показывает, что болезнь на фоне родов обостряется крайне редко, однако принимать решение о планировании таковой следует совместно со своим лечащим врачом, о диагнозе следует предупредить и врачей, ведущих беременность. Любые терапевтические мероприятия проводятся под руководством медиков.
- проксимальная мышечная слабость (верхних и нижних конечностей и туловища);
- повышение сывороточной КФК или альдолазы;
- мышечная боль спонтанная или при пальпации;
- миогенные изменения на электромиограмме;
- выявление анти-Jo-l-антител;
- недеструктивные артриты или артралгии;
- признаки системного воспаления;
- данные микроскопии биопсийного материала (воспалительная инфильтрация скелетных мышц с дегенерацией или некрозом миофибрилл, признаки активного фагоцитоза или активной регенерации).
Для диагноза дерматомиозита нужны минимум один из 3 кожных критериев и 4 из 8 критериев полимиозита. Для диагноза полимиозита нужны минимум 4 из 8 критериев полимиозита.
Лабораторные данные при дерматомиозите не показывают существенных изменений в общем анализе крови. У части больных возникают умеренная анемия, лейкоцитоз с незначительным сдвигом формулы влево, реже отмечают лейкопению, эозинофилию. Только у половины больных умеренно увеличивается СОЭ, у остальных она остается неизменной.
Важнейшими лабораторными изменениями является повышение концентрации в крови "мышечных" ферментов - креатинфосфокиназы (КФК), альдолазы, лактатдегидрогеназы, аланиновой и особенно аспарагиновой аминотрансфераз, а также миоглобина. Наиболее специфический и чувствительный маркер воспаления и повреждения мышечной ткани - КФК, активность которой у большинства больных возрастает в 10 раз и более. Уровень этого фермента является главным лабораторным ориентиром при оценке тяжести заболевания и эффективности лечения.
Нередко отмечают гиперурикемию, креатинурию, миоглобинурию.
Иммунологические исследования выявляют у 20-40% больных ревматоидный фактор, антинуклеарный фактор в невысоких титрах, снижение активности комплемента, иногда - Le-клетки. Важным аргументом в пользу дерматомиозита является наличие в крови высоких титров миозитспецифических антител. Примечательно, что отсутствие этих антител не может быть препятствием для установления диагноза, поскольку всего их обнаруживают только у 35-40% больных.
Больным с мышечной слабостью без кожной сыпи, особенно при нормальном уровне КФК, с целью дифференциальной диагностики с дисфункцией щитовидки и надпочечников показано определение Т 3 , Т 4 , ТТГ, кортизола, а также уровня электролитов.
Биопсию скелетных мышц, вовлеченных в патологический процесс, рекомендуют проводить для подтверждения диагноза всем больным. Учитывая очаговость воспаления, наиболее пораженную зону можно определить с помощью магнитно-резонансной томографии или сцинтиграфии.
Электромиография показана, прежде всего, в случае сомнительных результатов клинического и лабораторного обследования. Метод обладает высокой чувствительностью при диагностике воспалительной миопатии (более 90%), однако имеющиеся изменения не специфичны.
Всем больным нужно проводить рентгенографию легких или рентгеновскую компьютерную томографию, в том числе для выявления рака легких. Показана ЭКГ, при нестабильных нарушениях ритма и проводимости - суточное мониторирование ЭКГ. С целью поиска опухолевых процессов по показаниям назначают рентгенологическое и эндоскопическое обследование пищеварительного тракта, ультразвуковое исследование органов малого таза и брюшной полости, маммографию и т.п.
Лечение других заболеваний на букву - д
Информация предназначена исключительно для образовательных целей. Не занимайтесь самолечением; по всем вопросам, касающимся определения заболевания и способов его лечения, обращайтесь к врачу. EUROLAB не несет ответственности за последствия, вызванные использованием размещенной на портале информации.
3652 0
До эры кортикостероидов прогноз дерматомиозит (ДМ) считался неблагоприятным, фатальным почти у 2/3 больных. С применением кортикостероидных препаратов прогноз болезни существенно улучшился, хотя мнения ученых об эффективности лечения разделились. Ряд авторов, оценивая положительно кортикостероиды при ДМ, отмечают лишь умеренное улучшение прогноза, однако большинство подчеркивают высокую эффективность этого вида терапии.
При изучении выживаемости длительно наблюдавшихся 144 больных ДМ 5 и 10-летняя выживаемость больных составила 73 и 66% соответственно. Установлено прогностическое значение возраста больных: наиболее благоприятен прогноз у лиц, заболевших в возрасте до 20 лет, наиболее низкая выживаемость отмечена в старших возрастных группах.
Если уровни 5 и 10-летней выживаемости больных первой группы составляли 100%, то у больных старше 50 лет они равнялись 57 и 38%. Ухудшение прогноза дерматомиозит у лиц пожилого возраста отмечают и другие авторы. Так, в наблюдениях М. Hochberg и соавт. (1983) 8-летняя выживаемость больных ДМ (полимиозит) составила 56,7% у лиц старше 45 лет и 96,6% в группе больных до 45 лет. Совершенно очевидно, что ухудшение прогноза в старших возрастных группах обусловлено увеличением числа больных опухолевым ДМ.
Сопоставление 5 и 10-летней выживаемости больных идиопатическим (89 и 81%) и опухолевым (15 и 11%) дерматомиозитом ярко иллюстрирует неблагоприятный прогноз последнего. Кроме того, следует учитывать и нередко более тяжелое течение ДМ, часто осложняющегося развитием пневмонии, у лиц пожилого возраста.
Значительных различий выживаемости больных ДМ (полимиозит) в зависимости от пола не выявлено.
Существенную роль в определении прогноза играет характер течения болезни, что также хорошо иллюстрируют показатели выживаемости. Так, по данным М. А. Жанузакова (1987), 5 и 10-летняя выживаемость больных хроническим дерматомиозитом сохранялась на уровне 100%, а при остром и подостром течении составила 71 и 63% соответственно.
Течение
При активных формах ДМ, естественно, прогноз определяют также длительностью болезни (до начала адекватной терапии), выраженность мышечных и висцеральных проявлений. Так, при наличии обездвиженности 5 и 10-летняя выживаемость составила 77 и 69%, а при сохранении объема движений, необходимых для самообслуживания, равнялась 95 и 88%. При наличии дисфагии эти же показатели равнялись 76 и 70%, а у больных без дисфагии - 97 и 88%. Еще более прогностически неблагоприятно присоединение пневмонии: в группе больных ДМ с пневмонией 5 и 10-летняя выживаемость снизилась до 66 и 32% по сравнению с 93 и 89% при отсутствии пневмонии.Лечение
Важным фактором, улучшившим прогноз больных острым и подострым идиопатическим дерматомиозитом, следует считать своевременное и адекватное лечение, в первую очередь достаточно высокими дозами кортикостероидов (не менее 1 мг/кг массы тела). Такое лечение приводило к сохранению 5 и 10-летней выживаемости на уровне 96 и 90%, в то время как у больных, не получавших адекватную терапию (недостаточные дозы и/или сроки лечения), эти показатели равнялись 70 и 56%.При опухолевом ДМ решающим является оперативное вмешательство в сочетании с лечением кортикостероидами. Такая тактика способствовала сохранению выживаемости через 5 и 10 лет у этой категории больных на уровне 32 и 27%.
Из 209 больных ДМ, наблюдавшихся Е. М. Тареевым и А. П. Соловьевой (1985) в течение 25 лет, было 162 больных идиопатическим дерматомиозитом (I группа) и 40 больных опухолевым ДМ (II группа). Большинство из больных I группы получало адекватную медикаментозную терапию, включая кортикостероиды, что обусловило относительно благоприятный прогноз.
Из 162 больных идиопатическим ДМ умерли 17 (10,5%), причем у 5 из них причина смерти не имела прямой связи с основным заболеванием (инфаркт миокарда, осложнения гриппа и др.), у 8 обусловлена осложнениями кортикостероидной терапии (желудочно-кишечные кровотечения, панкреонекроз, инфекция).
Во II группе (40 больных паранеопластическим дерматомиозитом) умерли 36; у 4 своевременное удаление опухоли привело к излечению. У отдельных оперированных больных наблюдались рецидивы или возникала неоплазия другой локализации, что сопровождалось активацией и нарастанием признаков ДМ, хотя в период выраженной опухолевой интоксикации признаки ДМ нередко отчетливо уменьшались.
В ретроспективных наблюдениях J. Benbassat и соавт. (1985) 94 больных дерматомиозитом (полимиозит) с целью анализа прогностических факторов заболевания летальность составила 32,6%, причем наибольшей она также была в группе больных с опухолевым ДМ (полимиозит). Самыми частыми причинами смерти были злокачественная опухоль, легочные осложнения, ишемическая болезнь сердца. Наибольшая смертность наблюдалась в течение первого года от момента установления диагноза.
К прогностически неблагоприятным факторам отнесены: неконтролируемая активность процесса и невозможность добиться ремиссии заболевания, пожилой возраст, а также такие клинико-лабораторные признаки, как кожные высыпания, дисфагия, лихорадка выше 38 °С и лейкоцитоз. Не влияли на выживаемость пол, наличие артрита или артралгий, синдрома Рейно, изменения на ЭКГ, гистологические изменения при биопсии мышц, увеличение уровня мышечных ферментов в сыворотке крови, повышение СОЭ, изменения электромиограммы, уровень гемоглобина, наличие антиядерных антител.
Таким образом, обобщая собственные наблюдения и данные литературы, можно сделать вывод, что причинами смерти больных идиопатическим ДМ (полимиозит) нередко являются осложнения болезни (наиболее часто гипостатическая и аспирационная пневмония) или лечения, изменения общего состояния (кахексия, дистрофия) или внутренних органов (сердца с развитием сердечной недостаточности и др.). Нередко летальный исход связан с присоединением сопутствующего заболевания (инфекция и др.) на фоне общего тяжелого состояния больного.
При паранеопластическом дерматомиозите (полимиозит) причиной летального исхода является, как правило, злокачественная опухоль, хотя следует учитывать и другие осложнения. В качестве иллюстрации приводим данные А. П. Соловьевой (1980), проанализировавшей причины смерти 23 больных опухолевым и 14 идиопатическим ДМ.
В целом прогноз болезни значительно улучшился, что обусловлено более своевременной диагностикой и активным лечением больных. Исходы ДМ у 130 больных, прослеженных А. П. Соловьевой (1980), представлены в табл. 6.3.
Естественно, что термин «выздоровление» используется в известной степени условно, так как больные, даже вернувшись к активному образу жизни, требуют дальнейшего (не менее одного раза в год) наблюдения и трудоустройства с исключением физической нагрузки, ночных смен, командировок, химических и температурных воздействий, любых аллергизирующих факторов и т. д. Аналогичным образом все неблагоприятные факторы должны быть устранены у всех больных дерматомиозитом, что является своеобразной профилактикой обострении заболевания.
При остром и подостром течении больных переводят на I или II группу инвалидности и лишь через год и более при достижении стойкого эффекта может обсуждаться вопрос о возобновлении учебы или работы (с указанными выше ограничениями). При хроническом течении ДМ(ПМ) возможно сохранение трудовой активности при условии врачебного контроля и проведения необходимых лечебных процедур.
Таблица 6.3. Исходы дерматомиозита у 100 больных идиопатической и 30 больных опухолевой формами
| Исход | Течение | Течение | Всего | ||
| идиопатческого | опухолевого | ||||
| дерматомиозита | дерматомиозита | ||||
| острое | хрони- | острое | Абс. | О/ /О | |
| и подострое | ческое | и подострое | Число | ||
| Выздоровление, ремиссия | 14 | 6 | 3 | 41 | |
| Значительное улучшение | 48 | ||||
|
|
16 | - | - | 161 | |
| Улучшение | 2 | - | 4 | 61 | |
| Смерть | 14 | - | 23 | 3728,4 | |
Сигидин Я.А., Гусева Н.Г., Иванова М.М.
Заболевания соединительной ткани - это довольно частое явление. Одна из таких болезней - дерматомиозит. Дерматомиозит может возникнуть в любом возрасте. Не зависит от половой принадлежности - проявляется как у женщин, так и у мужчин. Симптомы дерматомиозита разнообразны. Зависят от того, какие органы и системы затронуты патологическим процессом. Современная медицина позволяет диагностировать это заболевание на ранних этапах, когда назначенное лечение будет наиболее эффективным.
- неудовлетворительное общее самочувствие;
- упадок сил;
- чувство слабости в мышцах, которое нарастает в течение нескольких недель;
- поражение кожи.
- сильная мышечная боль;
- подъем температуры до фебрильных значений;
- быстрое снижение массы тела.
- поражение легких;
- поражение кистей рук;
- лихорадка;
- симметричный артрит.
- поражение мышц глотки и гортани (трудности в воспроизведении звуков, нарушение глотания);
- возникновение аспирационной пневмонии.
- вокруг мышечного волокна;
- в подкожной клетчатке;
- над локтевыми суставами, коленными, суставами пальцев в области их травматизации;
- в ягодицах.
- беседу с больным;
- осмотр;
- лабораторную диагностику (общий анализ крови, общий анализ мочи, биохимический анализ крови);
- иммунологический анализ;
- магнитно-резонансную томографию;
- игольчатую электромиографию;
- биопсию мышц.
- цитостатики (Метотрексат, Азатиоприн, Циклофосфамид, Плаквелин и др.);
- иммунодепрессанты (Микофенотала Мофетин);
- иммуноглобулины;
- ингибиторы ФНО-альфа;
- препараты кальция.
Показать всё
Что это?
Дерматомиозит - это воспалительное заболевание соединительной ткани. При этой патологии поражается гладкая мускулатура, скелетные мышцы и кожа. Нередко болезненным изменениям подвергаются внутренние органы - системное воспалительное заболевание скелетной и гладкой мускулатуры и кожи; реже отмечается вовлечение в патологический процесс внутренних органов.
Если патологические изменения не затрагивают кожу, то говорят о полимиозите.
В год фиксируется от двух до десяти случаев заболевания дерматомиозитом на 1 миллион человек. Чаще этой болезнью страдают женщины. Если говорить о дерматомиозите, возникшем в детском возрасте, то здесь соотношение заболевших мальчиков и девочек одинаковое. Чаще дерматомиозит манифестирует в предпубертатном периоде или у пожилых людей.

Причины и механизм развития болезни
Однозначного ответа на вопрос о причинах возникновения дерматомиозита нет. В настоящее время медиками принято считать, что немаловажным фактором являются инфекционные агенты. Установлено, что пик заболеваемости дерматомиозитом приходится на сезон эпидемий ОРВИ.
Имеются неоспоримые данные о генетической предрасположенности к этой патологии. Но важно понимать, что наследуется не сама болезнь, а иммунные нарушения, которые могут привести к дерматомиозиту.
Развитию дерматомиозита способствуют патологические иммунные реакции. При дерматомиозите мышечная ткань находится в состоянии «перенасыщенности» клетками иммунитета. В режиме «сбоя» работает как клеточный, так и гуморальный иммунитет.
Активированные макрофаги, Т-лимфоциты и В-лимфоциты, антитела инфильтрируют мышцу. Т-клетки обладают свойствами токсичности в отношении миоцитов (мышечных клеток). В свою очередь, реакции гуморального иммунитета приводят к повреждению микроциркуляторного сосудистого русла мышечной ткани.

Симптомы и клиническая картина
Клиника дерматомиозита разнообразна и не имеет четких характеристик на этапе манифестации.
У большинства заболевших отмечаются:
У детей и в юношеском возрасте чаще случается резкое начало болезни.
Возникают:
Симптомы при антисистетазном синдроме:
Редкие симптомы начала заболевания:
Эти симптомы по ошибке могут быть приняты за нарушение кровообращения в головном мозге.


Поражение мышц
Основным признаком этого ревматологического заболевания считается нарастающая слабость мышц.
Мышечные расстройства при дерматомиозите представлены в таблице:
У заболевших появляются нарастающие боли в мышцах, слабость.
При отсутствии квалифицированного лечения развивается атрофия мышечной ткани.
Кожа
Один из компонентов дерматомиозита - поражение кожного покрова.
Кожные проявления дерматомиозита представлены в таблице:
Суставы
Чаще поражаются мелкие суставы, реже - локтевые и коленные. Иногда этот признак ошибочно расценивают как проявление ревматоидного артрита.
При отсутствии лечения иногда развивается деформирующий артрит с подвывихами суставов. Но отсутствуют эрозии на рентгенограмме.
Кальциноз
Характерен для ювенильного дерматомиозита, чаще поздних стадий болезни.
Включения кальция локализуются:
Дыхательная система
К поражению дыхательного аппарата относят: патологию легких, плевры и дыхательных мышц.
Патология органов дыхания:
Симптоматически человек чувствует одышку, дыхательную недостаточность, прогрессирующий кашель.
Сердечно-сосудистая и мочевыделительная система
Как правило, симптоматика поражения сердца и сосудов отсутствует. Иногда при обследовании обнаруживаются аритмии и нарушения проводимости.
Миокардит и фиброзные изменения сердечной мышцы встречаются редко. Они могут проявиться застойной сердечной недостаточностью. К сосудистым поражениям относят: синдром Рейно, петехиальную сыпь, инфаркты сосудов околоногтевого ложа.
Почечная патология встречается нечасто. Возможно развитие нефротического синдрома и почечной недостаточности. Начальные изменения проявляются протеинурией.
Диагностические мероприятия
Диагностика пациента с подозрением на дерматомиозит включает в себя:
Диагностика дерматомиозита:
| Метод исследования | Какие изменения обнаруживаются |
| Общий анализ крови | Специфических изменений нет, возможно увеличение скорости оседания эритроцитов (СОЭ) и анемия легкой степени |
| Общий анализ мочи | Наличие белка в моче |
| Биохимическое исследование крови | Увеличение уровня КФК (креатинфосфокиназы), КФК-МВ, печеночных ферментов |
| Иммунологический анализ | Обнаруживаются специфические антитела |
| Игольчатая миоэлектрография | Фиксируется спонтанная мышечная активность |
| Магнитно-резонансная томография (МРТ) | Выявляется мышечный отек |
| Биопсия | В мышечном биоптате присутствует инфильтрация мононуклеарами и локальные некротические изменения; при запущенном состоянии имеются тромбозы сосудов, замещение миоцитов на жировые клетки, атрофия мышц |
Диагностические критерии дерматомиозита:
| Номер критерия | Критерий | Признаки поражения |
| 1 | Поражение кожи | Синдром Гроттона. Эритема на разгибательной поверхности над локтями и коленями. Гелиотропная сыпь |
| 2 | Повышение КФК или альдолазы | Подтверждено лабораторными анализами |
| 3 | Миалгии | Боли в мышцах при покое, с усилением при пальпации |
| 5 | Миогенные патологии | Спонтанные сокращения мышечного волокна при электромиографии |
| 6 | Наличие специфических антител | Подтверждено иммунологическим анализом |
| 7 | Артрит без наличия деструкций по рентгенограмме | Боли в суставах |
| 8 | Признаки общего воспаления организма | Стойкое повышение температуры тела. Увеличение скорости оседания эритроцитов и т. д. |
| 9 | Подтвержденный лабораторно миозит | Наличие инфильтрата, отек, некротические клетки, атрофия мышечных волокон |
Диагноз "дерматомиозит" ставится, если есть хотя бы один признак поражения кожи и четыре и более других критериев. Для полимиозита необходимо наличие четырех и более критериев без поражения кожи.
Лечение
Лечение дерматомиозита должно быть комплексным. Применяют базисную терапию, вспомогательную терапию и реабилитационные методы.
Базисная терапия подразумевает применение глюкокортикостероидов короткого действия. Таким препаратом является Преднизолон.
Дозы препарата и схема лечения назначается только врачом!
Если после месяца лечения положительной динамики не наблюдается, то врач увеличивает дозировку препарата. При достижении эффекта дозы Преднизолона снижают до поддерживающего уровня. При ювенильном миозите и быстром прогрессировании дерматомиозита у взрослых людей применяют пульс-терапию.
Иногда используют плазмаферез.
Реабилитация и прогноз
Реабилитационные мероприятия зависят от стадии болезни. Они представлены различными видами лечебной физкультуры и направлены на расслабление и укрепление мышц.
Дерматомиозит - это решаемая проблема современной ревматологии. Пятилетняя выживаемость при дерматомиозите составляет 90%. При своевременном обращении за медицинской помощью прогноз для жизни благоприятный. Важно, чтобы лечение дерматомиозита было квалифицированным и адекватным относительно стадии заболевания.
Дерматомиозит является результатом болезненной реакции иммунной системы на собственные ткани. Симптомы связаны не только с кожей и мышцами, но и с легкими, сердцем и пищеварительной системой. В некоторых случаях заболевание возникает параллельно с развитием злокачественных новообразований.
Дерматомиозит — прогрессирующее заболевание, которое в первую очередь влияет на мышечные и кожные тканевые сосуды. Воспалительные симптомы могут привести к изъязвлениям, рубцеванию и некрозу кожи, мышечной слабости, интерстициальным изменениям в легких и проблемам с сердцем.
Дерматомиозит — симптомы
Симптомы дерматомиозита появляются постепенно, увеличивая их тяжесть с рецидивами, между которыми может наблюдаться временное снижение интенсивности заболевания.
Общие недомогания неспецифичны. Наиболее распространенными являются слабость, повторяющиеся субфебрильные состояния или лихорадка, отсутствие видимой причины, потеря веса.
Особые симптомы, связанные с дерматофитами, которые могут быть первоначально распознаны, относятся к коже. Они так называемые папулы Готтрона: синие, в развитой форме с небольшой впадиной посередине. Они часто изъязвляются, заживают, оставляя шрамы или обесцвечивание или атрофическое сглаживание кожи. Их типичным расположением являются дорсальные поверхности рук около метакарпофаланговых и межфаланговых суставов. Они также наблюдаются на передней поверхности коленей и на удлиненных участках кожи локтей.
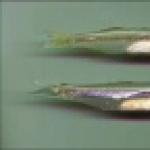
Характерно появление симптомов на руках пациента. Воспалительные изменения также фокусируются вокруг ногтей, образуя темно-красные или синие борозды на поверхности суставов пальцев. Этот симптом называется «рукой механика».

Кожные симптомы: A. папулы Готтрона B. околоногтевая телеангиэктазия F. пойкилодерматомиозит
Другие симптомы дерматомиозита включают, например, интенсивно окрашенные эритематозные пятна с слегка приподнятой поверхностью и повышенным теплом из-за отеков. Вы можете видеть их вокруг глаз, на лбу, на щеках и ушах и в местах, подверженных воздействию солнечных лучей. Во время периодов вспышек пятна могут смешиваться вместе, создавая большие поверхности (например, так называемый шейный шарф). Типичными положениями являются также боковые поверхности бедер, поясничная область спины, скальп. Интенсивные воспалительные изменения могут привести к местной потере волос.
В ходе дерматомиозита происходят изменения в кровеносных сосудах, течение которых является нерегулярным и извилистым. Появляются многочисленные расширения, т. е. телеангиэктазия.
Мышечные симптомы дерматомиозита
Дерматомиозит вызывает мышечную слабость у 30-40% пациентов. На ранних стадиях заболевания он в основном поражает мышцы плечевого пояса, рук и бедер. Возникают проблемы с поднятием рук над головой, удержанием более тяжелых предметов, подъемом вверх по лестнице или неровными поверхностями, а также трудностью стоять на месте. По мере прогрессирования болезни изменения также влияют на дистальные мышцы — дальше от туловища. У пациента возникают проблемы с точными движениями рук, захватыванием предметов.
Следствие заболевания связано с:
- проблемы с сохранением правильного положения головы,
- глотания,
- выброс содержимого желудка в пищевод с симптомами изжоги (рефлюкс),
- снижение сократимости миокарда и даже застойная сердечная недостаточность,
- судороги сухожилий с типом симптома Рейно (пароксизмальная бледность, ишемия, охлаждение,
- которые проходят временную гиперемию, отек и сильную боль).
Легкие симптомы дерматомиозита
Дерматомиозит первоначально дает симптомы в легких типа интерстициального воспаления, которое трансформируется в фиброз с ателектазом и дилатацией (расширением) бронхов. Это приводит к снижению эффективности дыхательной активности, кашлю и увеличению хронической одышки.
Дерматомиозит — диагностика
Диагноз дерматомиозита основан прежде всего на уровне характерных антител и гистопатологической оценке участков кожи или мышц. Обследование (не допускающее однозначного диагноза):
- биохимия крови (оценка маркеров воспаления),
- диагностическая визуализация (компьютерная томография, магнитный резонанс),
- электрокардиография (ЭКГ) и электромиография,
- легкие.
Дерматомиозит — причины
Основной причиной дерматомиозита является действие антител, вырабатываемых телом на собственные ткани, в основном эндотелий кровеносных сосудов. Исследование показывает, что начало процесса заболевания часто коррелирует с такими факторами, как:
Важны также генетические факторы.
Дерматомиозит — прогноз
При дерматомиозите прогноз зависит от интенсивности и степени заболевания и индивидуального ответа на лекарства. Большинство пациентов выживают в течение многих лет. В случае поражения легких могут возникать серьезные осложнения в виде рецидивирующего воспаления и хронической респираторной недостаточности или даже смерти. Несмотря на противовоспалительное и иммунодепрессивное лечение, заболевание обычно прогрессирует, а мышечная слабость и поражения кожи постепенно увеличиваются.
Дерматомиозит (болезнь Вагнера) - это заболевание системного характера, при котором поражается гладкая и поперечнополосатая мускулатура, а также, кожные покровы с образованием отека и . В том случае, если заболевание протекает без поражения кожи, его называют полимиозит.
Дерматомиозит может развиться у представителей обоих полов, вне зависимости от возраста. Описаны случаи заболевания болезнью Вагнера детей до года.
Однако наиболее часто дерматомиозит поражает подростков в возрасте 10-14 лет, в этом случае речь идет о ювенальной форме заболевания. Второй возрастной пик болезни Вагнера приходится на возраст 45-60 лет, у таких больных диагностируется вторичная форма заболевания.
Классификация разновидностей и форм
В медицине разновидности дерматомиозита классифицируют по нескольким признакам. Как уже было замечено, по происхождению болезнь Вагнера можно разделить на первичный (ювенальный) и вторичный (поранеопластический) дерматомиозит.
В зависимости от течения заболевания выделяют острую, подострую и хроническую форму болезни Вагнера.
В течение дерматомиозита принято выделять три периода:
- Продромальный, который длится максимум месяц.
- Манифестный. В это время проявляются мышечный, кожный и общий синдром дерматомиозита.
- Дистрофический период дерматомиозит характеризуется появлением осложнений.
Кроме того, в течение дерматомиозита выделяют три степени активности – первую, вторую и третью.
Причины развития заболевания
Вирусные заболевания могут спровоцировать развития дерматомиозита.К настоящему времени не удалось выявить точные причины болезни Вагнера, поэтому заболевание отнесено к категории мультифакторных.
Провоцирующим фактором в развитии дерматомиозита часто являются вирусные заболевания, в частности грипп, гепатит, парвовирусная инфекция и пр. Не отрицается и связь развития дерматомиозита с заражением бактериальными инфекциями, например, боррелиозом.
Отмечены случаи развития дерматомиозита, как реакции на прививку или после введения некоторых лекарственных средств парентерально.
К факторам, провоцирующим возникновение болезни Вагнера, стоит отнести:
- Переохлаждение и особенно обморожения;
- Избыточную инсоляцию;
- Травмы;
- Гормональные перестройки, в том числе и в период беременности.
- У трети всех заболевших дерматомиозитом имеются опухоли злокачественной природы.
Клиническая картина
В клинике дерматомиозита ведущую роль играют проявления мышечного и кожного синдрома. Реже при болезни Вагнера поражаются внутренние органы.
Мышечный синдром – наиболее характерный симптом дерматомиозита. На ранней стадии отмечаются боли и слабость в мышцах. Чаще всего, синдром при дерматомиозите проявляется в мышцах шеи и проксимальных отделах рук и ног.
Мышечная слабость при дерматомиозите может быть настолько сильно выражена, что больной лишается возможности самостоятельно удерживать голову, вставать с постели, передвигаться, то есть, для выполнения любого элементарного действия больному требуется помощь.
 Дерматомиозит сопровождается мышечной слабостью.
Дерматомиозит сопровождается мышечной слабостью. При тяжелом течении болезни Вагнера отмечается значительное ограничение подвижности, ходьба становится невозможной.
При болезни Вагнера можно отметить увеличение объема пораженных групп мышц (за счет отека), их уплотнение. При пальпации больные отмечают болезненность.
У больных дерматомиозитом часто отмечается поражение мышц глотки, это сильно затрудняет процесс питания. При поражении дерматомиозитом мышц диафрагмы и межреберных мышц отмечается недостаточная вентиляция легких, что провоцирует развитие застойных процессов, пневмонии.
Кожный синдром при дерматомиозите характеризуется появлением на открытых участках тела – на лице, шеи, в области суставом. Кожа у больных дерматомиозитом отечная, пурпурно-лилового оттенка.
Характерный синдром дерматомиозита – появление дерматомиозитических очков. Так называется появление эритемы век в сочетании с отеком нижнего века и пигментацией.
Суставный синдром при болезни Вагнера встречается не слишком часто и, в большинстве случаев, проявляется артралгиями как и при .
Поражения висцеральных органов при дерматомиозите встречаются редко. Чаще других органов поражается сердечная мышца. Это проявляется учащенным сердцебиением, глухими тонами, появлением систолического шума на верхушке. В редких случаях на фоне дерматомиозита развивается диффузное поражение сердечной мышцы с тяжелой картине сердечной недостаточности.
Несколько чаще при болезни Вагнера развиваются патологии органов дыхания, которые возникают в связи поражением дерматомиозитом межреберных и диафрагмальных мышц. В результате гиповентиляции легких развиваются пневмонии. Нужно сказать, что именно пневмонические осложнения (развитие плеврита, абсцессов) дерматомиозита является часто встречающейся причиной летального исхода болезни.
При поражении органов ЖКТ отмечаются дисфагии, которые прогрессируют по мере развития заболевания. Нарушение процесса глотания при дерматомиозите связано с поражением мышц глотки.
Со стороны нервной системы у больных дерматомиозитом отмечается парестезия, снижение сухожильных рефлексов, гипералгезия. Что касается парестезии, то это состояние еще характерно при и .
Общими симптомами дерматомиозита являются снижение массы тела, у некоторых больных отмечается сильно выраженная анорексия, постоянно повышенная температура тела.
Течение заболевания
Течение болезни Вагнера волнообразное и прогрессирующее. При острой форме дерматомиозита отмечается лихорадка, быстро нарастающие симптомы поражения поперечнополосатой мускулатуры, распространенные высыпания на коже, прогрессирующее поражение внутренних органов.
При отсутствии лечения смерть у больных с острой формой дерматомиозита наступает в течение 2-12 месяцев с момента начала заболевания. Причиной летального исхода, чаще всего, является аспирационная пневмония, почечная или сердечная недостаточность. Вовремя начатое лечение позволяет приостановить патологический процесс при остром дерматомиозите и даже добиться клинической ремиссии.
При подостром течении болезни Вагнера симптоматика нарастает медленно, полная клиническая картина дерматомиозита начинает проявляться через 1-2 года после начала заболевания.
Начинается подострый процесс болезни Вагнера с постепенно прогрессирующей слабости мышц, реже, начало заболевания характеризуется появлением кожного синдрома. При отсутствии лечения прогноз и для этой формы дерматомиозита неблагоприятный. Современная терапия позволяет справиться с проявлениями болезни и достичь устойчивой ремиссии.
Дерматомиозит в хронической форме протекает циклически, заболевание длится годами. Внутренние органы в этом случае практически не поражаются, прогноз при этой форме заболевания всегда благоприятный.
Методы диагностики
Нужно заметить, что диагностика дерматомиозита представляет довольно значительные затруднения, несмотря на то, что клиническая картина довольно ярко выражена.
Постановке правильного диагноза нередко предшествуют ошибочные. Причем при ярко выраженном мышечном синдроме часто ставятся неврологические диагнозы, а при кожной симптоматике – дерматологические.
Для поставки правильного диагноза при болезни Вагнера используют 7 диагностических критериев:
- Прогрессирующая слабость мышц.
- Увеличение концентрации одного или нескольких сывороточных мышечных ферментов.
- Выявление миопатических изменений при проведении элекромиографии.
- Выявление типичной картины при гистологическом исследовании биоптата мышц.
- Повышение концентрации креатина в моче.
- Снижение проявлений мышечной слабости при использовании кортикостероидов.
При присутствии первого и любых трех из представленных ниже критериев, определенно может быть поставлен диагноз дерматомиозита. Если у больного отмечается первый и любой из двух последующих критериев, то речь ведется о вероятном дерматомиозите, а если, помимо первого присутствует только один из ниже перечисленных критериев, диагноз дерматомиозита расценивается, как возможный.
Способы лечения
Лечение дерматомиозит направлено на сдерживание процесса при острой и подострой форме и достижения ремиссии при хроническом течении болезни.
 Для лечения дерматомиозита используют преднизолон.
Для лечения дерматомиозита используют преднизолон. Основным препаратом, применяемым для лечения дерматомиозита, является преднизолон. На начальном этапе лечения, который продолжается до трех месяцев, преднизолон вводят в высоких дозах. Затем доза постоянно понижается до уровня поддерживающей. Необходимо проведение поддерживающей терапии, которая должна длиться нескольких лет, отмена приема препаратов возможна только при стойком отсутствии клинических и лабораторных признаков заболевания. Данный препарат также еще применяют при лечении , и др.
При отсутствии эффекта при лечении дерматомиозита кортикостероидами или при наличии противопоказаний к их применению назначаются иммунодепрессанты – Метотрексат или Азатиоприн. Эти средства могут быть назначены и в сочетании с преднизолоном при необходимости снизить дозу принимаемых кортикостероидов.
При хронической форме дерматомиозита на первом этапе назначаются умеренные дозы преднизолона. По мере снижения дозы приема преднизолона дополнительно назначают прием салицилатов.
Для предупреждения развития мышечных контрактур на самых ранних этапах заболевания показан массаж, лечебная гимнастика. Курортное лечение не рекомендовано.
Лечение народными методами
Дерматомиозит можно лечить и методами фитотерапии. Их необходимо применять в качестве дополнительного лечения для терапии болезни Вагнера, назначенной врачом.
Компрессы из почек ивы при дерматомиозите. Столовая ложка почек ивы помещается в стакан, затем в эту посуду нужно налить 100 мл кипятка. Время настаивания – 40 минут, затем использовать для приготовления компрессов на участки кожи, пораженные дерматомиозитом. Вместо почек ивы можно взять такое же количество алтея лекарственного.
В качестве наружного средства для лечения дерматомиозита можно приготовить и мазь из трав. В качестве жировой основы следует взять нутряной свиной жир. Жировую основу необходимо растопить и всыпать растительное сырье. Для лечения дерматомиозита можно использовать измельченные почки ивы, семена эстрагона, траву чистотела большого. Готовая смесь перекладывается в жаропрочную посуду и помещается на 5 часов в духовой шкаф, где прогревается при температуре 90-100 градусов. После этого мазь следует процедить и дать ей застыть. Хранить приготовленное средство в холодильнике, применять для смазывания пораженной болезнью Вагнера кожи.
Для приема внутрь при дерматомиозите рекомендуется отвар овса на молоке. Для приготовления средства нужно взять два стакана овсяной крупы (не хлопьев). Крупу следует залить пятью стаканами кипящего молока и тридцать минут прогревать смесь, поставив емкость на водяную баню. Отцедить молоко и принимать его по три раза в сутки по половине стакана. Курс лечения дерматомиозита овсяным отваром на молоке составляет месяц. Затем нужно сделать перерыв на такой срок и провести курс повторно.
Полезно при болезни Вагнера принимать отвары, приготовленные из листьев брусники или шишек хмеля.
Профилактика и прогноз
До начала применения для лечения дерматомиозита прогноз для этого заболевания был крайне неблагоприятным. Летальный исход в течение 1-5 лет наступал у 65% заболевших болезнью Вагнера. Применение препаратов преднизолона позволило значительно улучшить прогноз. Современные методы лечения в большинстве случаев позволяют приостановить атрофические процессы и добиться ремиссии.
Специфической профилактики дерматомиозита не существует, поскольку это заболевание является мультифакторным. Заболевшие болезнью Вагнера должны находиться под наблюдением медиков на протяжении длительного времени. Вторичная профилактика дерматомиозита заключается в активном лечении и проведении поддерживающей терапии.