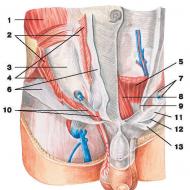
心筋の衰えの原因と治療法。 心筋の衰弱 心筋の活動が弱まると、
血圧を測定すると、収縮期(上)と拡張期(2桁目)という2つの指標が眼圧計に表示されます。 最初のインジケーターは心筋の収縮時の血圧レベルを示し、2番目のインジケーターは弛緩時の血圧レベルを示します。 120/80 という数値が標準とみなされます (多少の誤差は許容されます)。 高低圧は、多くの深刻な病状の症状です。 正常化するには、まずジャンプの根本原因を診断して排除します。
拡張期高血圧とは何ですか
下部インジケーターの正常値は最大 90 mm Hg です。 それを超えた場合、次のことを示します。
- 心筋が完全に弛緩しない。
- 血管の緊張が高まります。
- 体の循環系に過負荷がかかります。
下部血圧の上昇は「腎」とも呼ばれます。 結局のところ、それはレニン(腎臓によって生成される物質)によって緊張をもたらす血管の状態に関連しています。 腎臓の機能が損なわれると、酵素の生成に影響があり、高血圧が引き起こされます。
拡張期血圧が高いと何が危険ですか
上下の圧力は正常範囲に維持する必要があります。 インジケータ間の差は 30 mm Hg である必要があります。 下の圧力が増加した場合 (110 以上)、これは次のことを示します。
- 心血管系の働きにおける重大な違反。
- 血管壁の弾力性の喪失。
- 心臓発作や脳卒中を発症するリスクの増加。
- アテローム性動脈硬化の進行とその後の静脈の閉塞。
高血圧を無視すると、健康やパフォーマンスに影響を及ぼします。 したがって、医師の診察を延期しないでください。
病理の症状
下の血圧が上昇すると、高血圧の典型的な症状が現れます。
- 頭痛;
- 呼吸困難;
- 心掌筋。
- 肩甲骨の下に局在する胸の痛み。
- 耳の中の騒音。
- 時々 - 手足の腫れ。
下部の高い圧力と上部の圧力が正常であれば、患者は次のように感じます。
- 冷や汗が出る仕組み。
- 呼吸が困難になります。
- 脈拍が加速します。
- めまいが起こる。
血圧が不安定な場合は総合的な検査(心電図、超音波検査)を受ける必要があります。 場合によっては、脳血管のドップラグラフィーを行うことをお勧めします。 定期健康診断中に偶然高低血圧と診断される場合があります。 このような人は、異常の原因と治療法を調べるために追加の検査を受ける必要があります。
病気の原因
眼圧計が上下の圧力が正常ではないことを示した場合は、条件を変更し、異なる時刻を選択して測定を繰り返す必要があります。 いくつかの測定結果によると、圧力が高く低く、上部が正常範囲内に留まっている場合は、心臓専門医に連絡する必要があります。 病理学的発症の初期段階で包括的な検査を行うことは、長期にわたる治療を回避し、静脈の病理学的変化を防ぐのに役立ちます。 血管の緊張を高め、血圧の上昇を引き起こす理由はいくつかあります。
- この臓器の循環障害により進行する腎臓の病状(動脈のアテローム性動脈硬化、組織の炎症、腫瘍形成)。
- 甲状腺の機能に違反し、ホルモンの生成の増加を引き起こします。 乱れたホルモン背景は自律神経系の活性化を引き起こし、静脈を緊張させます。
- ニコチン中毒は動脈の長期にわたるけいれんを引き起こします。
- アルコール摂取は静脈の状態に悪影響を及ぼします。 アルコールは壁の弾力性を徐々に低下させ、老化プロセスを刺激します。
- アテローム性動脈硬化症;
- 椎間板ヘルニアは神経終末の根元を圧迫し、動脈のけいれんを引き起こします。
- ストレスはアドレナリンの放出を引き起こし、血管を収縮させます。
圧力が上限と下限の両方で標準から逸脱する理由は他にもあります。 これらは体内の血液量の増加に基づいており、これにより心血管系に過負荷がかかり、心筋が完全に弛緩できなくなります。 眼圧計のパフォーマンスが向上する理由は次のとおりです。
- 腎臓の病理。体からの塩分や体液の排泄プロセスが中断されます。
- 内分泌系の機能の違反、組織内のナトリウムと体液のレベルの増加を引き起こします。
- 太りすぎで座りがちなライフスタイル。
- 塩味、燻製、脂肪の多い食べ物を食べる。
重度の身体的または精神的ストレスがあると、完全に健康な人では血圧の上昇が低下します。 このような場合、追加の措置を講じることなく、眼圧計のインジケーターは自動的に正規化されます。
高い拡張率を低下させる方法
健康状態が急激に悪化した場合、その人は高血圧の症状の発現を軽減する方法、救急車が遅れた場合に何をすべきかを考えます。 低血圧が上昇している場合は、状態を安定させるために次の措置を講じることができます。
- うつ伏せになり、首の後ろに冷湿布を貼る必要があります(氷で頸椎の領域をマッサージします)。
- 鎮静効果のある薬用植物(ミント、レモンバーム、バレリアンの根)の煎じ薬を飲みます。
- シダーコーンのチンキ剤は、上昇した低気圧をすぐに下げます。
血圧がわずかに高い場合は、血圧を安定させるために、アロマセラピーや指圧を使用できます。 心臓専門医は、塩や燻製製品の使用を拒否することをお勧めします。
拡張期血圧が高い場合の治療方法
上下の血圧の上昇には適切な治療が必要であり、患者の総合的な検査の後に医師が処方します。 これは、統合されたアプローチを伴う時間のかかるプロセスです。
- ダイエット。 患者は栄養士の推奨事項と許可された食品のリストに従わなければなりません。 食事療法を遵守すれば、追加の投薬なしで高血圧の初期段階で高血圧を正常化できます。 塩辛い食べ物は食事から完全に排除し、ドライフルーツや蒸し料理で栄養を充実させるべきです。
- 身体活動。 人が座りがちなライフスタイル(座りがちな仕事)をしている場合、組織内の血液循環プロセスの正常化に注意を払う必要があります - 毎日(職場と家まで)徒歩で歩くようにしてください。 それが不可能な場合は、(心臓専門医と同意した上で)別の種類のマッサージを使用してください。 毎朝、一連の体操を行うと効果的です。
- 悪い習慣を完全に拒否すること。 医師によって決定されたアルコール飲料の使用基準があります(赤ワイン200ml、ウォッカまたはコニャック50mlなど)。 これは、体と心臓血管系にとって有用なアルコールの用量です。 推奨用量を超えると合併症が発生します。
- 睡眠と日常生活の正常化。 1日少なくとも8時間睡眠し、メニューを1日5回の食事に分け、可能であれば同時に食べる必要があります。
これらの推奨事項は、上部血圧を正常化し、高血圧の症状を軽減するのにも役立ちます。 臨床像が進行している場合、医師は追加の薬を処方します。 このタイプの薬の欠点は、副作用と禁忌の印象的なリストです。 したがって、医師はそれらを処方し、治療計画を決定する必要があります。 拡張期血圧を正常化するために最も一般的に使用されるものは次のとおりです。
- 利尿薬(体から体液を除去し、組織の腫れを和らげます)。
- ベータブロッカー。 このグループの製剤はアドレナリンの作用を軽減し、血管壁を弛緩させるのに役立ちます。 薬物の有効成分は心筋の完全な弛緩に寄与します。 それらは気管支の病状を持つ患者には処方されません。
- カルシウム拮抗薬。 これらの薬物は、血管の拡張と細胞レベルでの心臓の弛緩に寄与します。
- ACE阻害剤は、血液中のアンジオテンシンの濃度を低下させることによって血管を拡張します。
- 交感神経遮断薬。 末梢動脈の緊張を和らげます。
眼圧計の指標の違反は、時間内に診断して治療を開始する必要がある重篤な病状の発現の結果です。 実際に示されているように、拡張期血圧の上昇の原因を早期に特定できれば、血圧を正常化し、効果的な治療手段を選択することが容易になります。
元の投稿日は 2017-06-26 13:22:46 です。
心不全における肺水腫
心臓の病状は悪化すると重大な健康被害を引き起こす可能性が高いため、即時の治療が必要です。 心不全の症状の 1 つは、肺内の体液の蓄積である可能性があります。これは肺の機能の障害を伴い、重篤な損傷を引き起こす可能性があるため、患者の健康と生命の両方にとって特に危険です。人の気道に。 心不全における肺水腫には多くの特徴的な症状が伴うため、病気の初期段階をタイムリーに検出して治療を開始することができます。
医学統計によれば、肺内で液体が形成されると、組織内の正常なガス交換が妨げられ、窒息(窒息)を引き起こすため、患者が死に至る可能性さえあります。 そして、最も危険な心臓病の中で、心臓の働きや心不全の進行性の変化を背景に発症する肺水腫は、死亡者数のトップの1つです。 ほぼすべての年齢、性別の人々に影響を与える可能性があります。 しかし、病気は、過度に頻繁なアルコール飲料の飲酒、喫煙、麻薬物質の使用などの悪い習慣が多い高齢者で最も頻繁に検出されます。
とは
心筋の収縮過程に顕著な障害が生じると、心臓の活動全体が著しく弱まり、これは心臓の働き中に起こるすべてのプロセスの速度の低下を伴います。 心臓の組織には顕著な停滞があり、それが肺のうっ血過程を引き起こします。
心筋の毛細血管の動脈を通る血液の動きの絶え間ない悪化に伴い、心不全は肺の組織の停滞も引き起こします。 同時に、それらの中に液体が徐々に蓄積されます。 肺の構造は、何らかのマイナスの変化があると、肺胞への酸素供給のプロセスに違反し、時間の経過とともに膨張し、内部に液体を蓄積するようなものです。
この病理学的プロセスの進行は急速であり、病気の初期段階では比較的無症状である可能性があることを考慮すると、より積極的かつ集中的な治療が必要となる、より進行した段階で肺内の体液の蓄積が検出される可能性があります。 。
心筋の損傷は多くの場合、標的臓器(肺を含む)の機能障害を伴うため、心臓の状態や機能の変化に適時に必要な注意を払う必要があります。 心筋の機能に十分な注意を払わないと、取り返しのつかない結果につながる可能性があるため、この病気の最も顕著な症状を知ることは、患者の健康、場合によっては生命を守るのに役立ちます。
特徴的な症状
肺水腫の発症に伴い、肺の組織の腫れが増加し、正常に機能しなくなり、その結果、徐々に窒息が発生します。 体内の酸素不足は患者の全身状態の大幅な悪化を伴い、体内の現在のプロセスの多くが変化します。 しかし、この状態の最も特徴的な症状は、喘息発作を引き起こす組織内の顕著な酸素不足であると考えられるべきです。
肺の停滞は、他の臓器やシステムへの酸素供給のプロセスの段階的な混乱につながりますが、病理学的プロセスはその症状と深さが異なるいくつかの段階に顕著に分割されます。
心不全における肺水腫の段階
現在、肺のうっ血などの現象を区別するための特定の方法があります。 同時に、初期段階、より進行した段階、そして症状がより顕著になる最終段階の3つの段階が区別されますが、より積極的な薬物療法を使用することで、治療はすでにより効果的になります。
停滞が形成され始めたばかりの場合、次のような症状が現れます。
- 不当な咳がある。
- 重大な負荷(身体的、感情的、または心理的)を受けていなくても、呼吸が速くなります。
- 胸の音を聞くと喘鳴が認められ、呼吸中でも徐々に聞こえるようになります。
- 息切れが起こります。
うっ血が進行するにつれて、症状は悪化し、強度が増し、症状の出現頻度がより頻繁になります。
浮腫の発症がより進行した段階では、上記の症状に合わせて呼吸の悪化が見られます。患者は呼吸するたびに困難が増し、空気不足の深刻さが顕著になります。 さらに、心拍数が徐々に増加し、息切れが起こります。
最終段階では、症状により、現在の病気を何かと混同する必要がなくなります。
- 特別に耳を傾けなくても、肺で喘鳴が聞こえます。
- 呼吸はますます困難になります。
- 窒息の初期兆候が見られる場合でも、明らかな酸素不足が見られます。
- 咳はますます湿っていく。
混乱、恐怖の出現(パニック発作)、喘鳴がますます聞こえるようになり、窒息の発作中に意識を失い、顕著な呼吸合併症のために患者は水平姿勢を取ることができなくなり、半座位になります。彼にとって最も都合の良いもの。 喘息の発作が増加すると、皮膚が悪臭を帯び、咳をすると大量の粘液が放出され始め、患者の状態は急激に悪化します。 呼吸が荒くなると、冷や汗の出現、首や顔の静脈の腫れ、胸部の圧迫、意識の喪失が伴います。
病気の進行の後期段階での強制入院は、この心臓病変による悪影響を回避し、病理学的過程を特別に無視すれば患者の死亡を回避します。なぜなら、より頻繁な喘息発作が肺に不可逆的な結果をもたらす可能性があるからです。そして心。 したがって、上記の症状のいずれかを伴う心臓や肺の機能にマイナスの変化がある場合は、直ちに医師の診察を受ける必要があります。 自己治療は多くの場合、目に見える良い結果をもたらさず、患者の死の原因となります。
病気の原因
心臓がその機能に対処できなくなると、体内の多くのシステムの不均衡が徐々に生じます。 医療行為が示すように、心疾患は肺内での体液の形成を伴うことがほとんどですが、これは肺組織が心筋機能の負の変化に対して最も敏感であるためです。
したがって、肺水腫の危険性を引き起こすのはまさに心臓の過程におけるマイナスの変化です。 心臓の働きにマイナスの変化が検出されると、標的臓器の1つである肺に大きな負荷がかかります。 心不全に加えて、肺の機能障害を引き起こす可能性のある原因として、以下の症状が考えられます。
- 心硬化症。
- 心筋梗塞;
- 左心室の働きの不全。
- 心筋の働きにおける慢性疾患。
- 左心房の機能(収縮期)の違反が指摘されました。
- 収縮期機能不全。
- 拡張期の病理。
リストされた病理学的状態および疾患は、肺の機能だけでなく健康にも深刻な障害を引き起こす可能性があり、肺内に液体の蓄積を引き起こし、このプロセスは高い発症率を示します。 したがって、できるだけ早い段階で違反を検出することで、病気にタイムリーに対応し、病気の悪化やより進行した段階への移行を防ぐことができます。
誘発要因
しかし、肺水腫の誘発に起因すると考えられる症状は依然として数多くあります。 これらは独立した病気ではないかもしれませんが、経過が長く、慢性的な場合はさらに肺水腫の発生を引き起こす可能性があります。
誘発要因には次のようなものがあります。
- 腎不全;
- 脳の何らかの性質の外傷。
- 気管支ぜんそく;
- 血管の血栓症。
- 血管のアテローム性動脈硬化症。
- 肺の腫瘍学的プロセス。
- 有毒ガスを長時間吸入して身体を中毒させる。
- 結核。
肺組織の腫れの出現は通常、既存の心臓病変によって引き起こされるため、肺水腫の発症と肺内での体液の蓄積の主な原因は心臓病であると考えるべきです。
心筋の機能が徐々に崩壊すると、血液循環のプロセスに障害が生じ、毛細血管は徐々に弾力性を失い、毛細血管の壁の透過性の増加が注目され始めます。 これは毛細血管内の血圧の上昇につながり、このプロセスの悪化の結果として、肺の組織に体液が徐々に蓄積します。これが肺の組織に浮腫が形成される仕組みです。
肺水腫の治療法
慢性心不全の存在下で肺水腫などの症状が検出された場合、患者は直ちに入院する必要があります。 応急処置としては、呼吸が楽になる半座位の姿勢をとり、肺に自由にアクセスできるようにすることが挙げられます。 これは、きつい衣服による締め付けを取り除くことで達成され、患者が空気に自由にアクセスできるように窓も開ける必要があります。
特に不快な症状を取り除くために、患者には舌の下で吸収されるニトログリセリン錠剤が投与されます。 ただし、血圧が非常に低い場合や患者が意識を失っている場合には、この手段は使用しないでください。 次に、心臓から血液を迅速に流出させるために、患者の脚を中程度の熱湯の洗面器に置き、利尿剤を投与すると、ほぼ同じ効果が得られます。
さらなる治療は複雑な方法で実行する必要があり、これにより、より短い時間でより顕著な結果を得ることが可能になります。
入院治療の基本原則
入院中、患者は次の治療手段を受け、現在の病気の特徴的な症状を軽減し、全身状態を改善することができます。
- 呼吸中の泡の出現を排除するために吸入を実行します - 酸素とアルコールが使用されます。
- 痛みが増すと麻薬が使用されます。
- 利尿薬(利尿薬)は、体から余分な水分を除去します。
- 抗精神病薬は患者の精神状態を安定させるために使用されます。
- 体内への感染の導入による心不全の発現により、抗菌効果が実行されます。
これらの対策は、現在の心不全における肺水腫の最も急性の症状を迅速に排除するのに役立ち、伝統的な医学的方法を使用してその有効性を高めることもできます。 ただし、民間療法による治療は、患者の全身状態を安定させ、体をすぐに正常な機能に戻す追加の治療としてのみ機能します。
心筋炎 - 心筋の炎症
心筋の炎症には、独自のラテン語「心筋炎」があります。 これは、さまざまな種類の炎症過程によって引き起こされる一群の心筋疾患の名前です。 この病気の症状は、原則として重度の感染症で現れます。 しかし近年、原因不明の原因から生じ、体の病理学的免疫反応を表すアレルギー性心筋炎および自己アレルギー性心筋炎にさらに注目が集まっています。
この病気の有病率には年齢や性別は関係ありません。 子供や高齢者はさらに重症になります。 感染性心筋炎の治療には、2世紀にわたって蓄積された経験があります。 患者に影響を与えずに自己免疫プロセスに対処することが常に可能であるとは限りません。
心臓の筋肉組織ではどのような種類の炎症が考えられますか?
心筋炎症における形態学的および組織学的プロセスは、次の 3 つの形態で発生します。
- 代替案 - 筋細胞の変性と死(壊死)。
- 滲出性 - 漿液性または線維素液(浸出液)の形成が最初に起こり、その中には多数の血液細胞(敗血症では好中球、リウマチでは組織球性リンパ球、アレルギーでは好酸球、リンパ球および形質細胞)が存在します。
- 生産的 - 滲出液に加わり、典型的な肉芽腫(結節)の形成を伴う特定の細胞群の成長で発現します。例としては、猩紅熱を伴う心筋炎、リウマチがあります。
滲出性炎症は、多くの場合、感染性プロセスおよび感染性アレルギープロセスを伴います。 治療後の代替性および滲出性の中程度の変化は不可逆的であり、痕跡は残りません。
激しい中毒を伴う病気の重篤な経過では、筋線維が死滅します。 瘢痕組織はその場所で成長します。 このような病巣は心筋全体を覆う可能性があります。
影響を受ける:
- 心臓組織の実質部分(原線維を含む筋細胞)。
- 間質 - 冠状動脈と内部の血管が通過する結合組織膜。
有病率に応じて、炎症を区別するのが通例です。
- 焦点 - 炎症要素の単一の蓄積を伴う穏やかな経過。伝導経路のゾーンに位置すると伝導が妨害され、期外収縮を伴う局所自動症の活性化に寄与する可能性があります。
- びまん性 - 心筋には小さな病巣が「散在」しており、多数の傷跡が筋原線維の収縮性を妨害し、心不全の発症を脅かします。
重度の感染症では、炎症が心臓の他の層(心内膜や心膜)に移動することがあります。
心筋炎症の原因
理由により、心筋炎は次のように分類されます。
- 感染性の、
- 非感染性。
心筋炎を引き起こす可能性のある感染因子の中で、心機能改善症(心臓損傷)の第一位はウイルスに属します。
- コクサッキー - 犠牲者の半数で見つかった。
- インフルエンザ - 高齢の患者に多くみられます。
- SARS;
- 麻疹。
細菌性心筋炎は 2 番目に多い病変です。
- 溶血性連鎖球菌 - リウマチの原因物質;
- ジフテリア菌。
- 結核菌。
- 腸チフスおよびパラチフスの原因物質。
- 猩紅熱:
- 敗血症感染症。
病理学的微生物は次のとおりです。
- リケッチア;
- きのこ;
- スピロヘータ。
急性扁桃炎では、心筋炎の原因は口腔(虫歯)、鼻咽頭(慢性副鼻腔炎、鼻炎)の局所感染である可能性があります。
非感染性心筋炎のグループには次のものが含まれます。
- アレルギー性および感染性アレルギー性のタイプの病気;
- 有毒 - 心筋上で有毒物質にさらされたときに発生します。
アレルギーの症状として、心筋炎は刺激物に対する免疫反応が過剰な場合に発生します。 それらは次のような反応である可能性があります。
- 薬(抗生物質、ノボカイン、スルホンアミド、カテコールアミン、スピロノラクトン、アンフェタミン、メチルドーパが最も危険であると考えられています)。
- ワクチンまたは血清を投与された。
- やけど;
- 虫に刺された。
- 組織や臓器の移植。
まれなタイプの炎症反応は好酸球性心筋炎です。 浸潤が発生する場合:
- 皮膚疾患(皮膚炎)を背景に。
- 気管支喘息を伴う。
- さまざまな病気の治療中にコルチコステロイドを突然中止した後。
中毒性病変は以下の場合に典型的です。
- 中毒;
- 腎臓および肝臓の機能不全。
- アルコール依存症。
- 過剰な甲状腺ホルモン。
- 不適切な治療による薬物の過剰摂取。
リウマチ性心筋炎の特徴
リウマチ性心筋炎は、心筋のあらゆる炎症の中で際立っています。 感染によって引き起こされますが、自己免疫反応の役割が証明されています。
他のタイプとは特徴的な違いがあります。
- ほとんどの場合、心臓弁の損傷を伴う心内膜炎を伴います。
- 一次連鎖球菌感染症に関連し、喉の痛み、急性腎炎から2週間後の潜伏期間の後に症状が現れます。
- 小児や青少年に影響を与えることが多くなります。
- 特定の肉芽腫(アショフ・タララエフ結節)は形態学的基質として機能します。
- 肉芽腫の位置は、左心房の後壁と左心室の乳頭筋に最も多く見られます。
- 他の臓器や組織(関節、神経系)への損傷を伴う。
- 慢性的な経過をたどります。
症状
原因にかかわらず、心筋損傷は収縮機能、伝導、興奮性に等しく影響を与えるため、心筋炎の症状は普遍的です。
心筋の特性について詳しくは、この記事をご覧ください。
ほとんどの場合、患者は次のような不満を訴えます。
- 弱さ。
- 運動中の息切れや動悸。
- 不整脈の感覚、期外収縮を伴う心臓の強い震え。
- ストレスとは関係なく、発作の性質を持たない、うずくような鈍い性質の心臓の痛み。
- 低温が長く続く。
- 発汗の増加。
徐脈(ジフテリアやインフルエンザで多くみられる)は好ましくない症状です。 洞結節の損傷または房室伝導の急激な違反を示します。
まれに、大きな関節に「飛ぶような」非永続的な痛みが発生する可能性があります。
重度のコースには次のものが伴います。
- 窒息の発作。
- めまい;
- 顔の青さ。
心筋炎では、筋肉が弱くて薄いため、右心室が最初に苦しみます。
検査の結果、医師は次のことを発見しました。
- 相対的な心臓の鈍さの境界が拡張される。
- 首の静脈の腫れ。
- 聴診上の収縮期雑音。
- 脈拍の不整脈、その弱い充填。
左心室不全の発症には、肺の湿性ラ音、脚の浮腫、胸腔内の体液の蓄積が伴います。
病気の経過は、ほとんどの場合、急性および亜急性です。 リウマチ性心筋炎は、増悪と寛解の間に「発作」を伴う慢性的なプロセスを示唆しています。
幼少期のクリニックの特徴
小児では、心筋炎は小児感染症である SARS グループのウイルスによって引き起こされることが多くなります。 症状には次のようなものがあります。
- 子供の食べることを拒否する。
- 嘔吐;
- 唇と顔のチアノーゼ。
- 息切れ
- 睡眠が悪い。
- 失神状態。
重度の急性経過では、骨化していない肋骨の心拍数の増加により胸の上部に突起(心臓のこぶ)が形成されることがあります。
さまざまな感染症における臨床像と病気の経過の特徴
心筋の感染性炎症の症状は、病原体の強さ、患者の免疫状態、個人の代償能力の影響を受けます。
ジフテリアでは、心筋の「働く」筋肉と経路の両方が影響を受けます。 毒素は細胞壊死や心内膜下の出血を引き起こします。 クリニックは病気の2週目に発症します。 徐脈が顕著であればあるほど、病変はより深く、より広範囲に及びます。 心筋は自動機能の保護機構を「接続」します。 同時に神経や血管も影響を受けます。
発疹チフスは、冠状動脈を含む小さな血管を「選択」し、周囲の組織に炎症を伴う血管炎として始まります。 脳血管の緊張の主な違反、血圧の急激な低下。 心筋炎は二次的に発生します。
腸チフスは、発病後 3 週間目に心筋炎を伴うことはほとんどありません。 心筋は、脂肪変性およびジストロフィーの経路に沿って変化します。 古典的な症状は体温の低下後に発生し、本質的に腸チフス後です。
猩紅熱では、脂肪変性から特定の肉芽腫の形成まで、組織の形態変化は異なる外観を示します。 筋原線維の横縞が消失します。 臨床的には一般的な症状に従って進行します。
インフルエンザ - 体温の低下と中毒の後に心臓障害が発生します。
インフルエンザウイルスは、高齢者の冠動脈の重度のアテローム性動脈硬化を伴う心臓に損傷を与える傾向があることを考慮すると、治療中はより長いベッド上安静を守ることが推奨されます。
大葉性肺炎では、右心室への血流障害、左心室および冠状血管の不十分な充填を背景に局所炎症が発生します。 肺でのこのプロセスにより、酸素の流出と飽和が困難になります。 したがって、循環不全ははるかに早く進行します。
診断
病気の潜在的な経過を伴う心筋の炎症を診断することは困難です。 患者は、感染後に衰弱することがよくあることに気づきます。
患者を診察して質問するとき、医師は心筋炎の症状について意図的に尋ねるべきです。 心不全のこれらの症状は、心臓病との関係を明確に示しており、急性の性質により、感染症またはその他の要因の役割が強調されています。
血液検査により次のことがわかります。
- 白血球増加症;
- 式は左にシフトします。
- ESRの増加。
- 好酸球の大幅な増加。
生化学検査の中で、次の点に注意を払う必要があります。
- ガンマグロブリン、免疫グロブリンの基準を超える。
- C反応性タンパク質、セロムコイドの存在。
- シアル酸とフィブリノーゲンの成長。
細菌学的血液培養は病原体の特定に役立ちます。
アレルギーが疑われる場合は、抗体価検査が処方されます。
X線検査では、心臓の空洞の拡大や肺のうっ血を明らかにすることができます。
ECG の兆候は、さまざまな伝導障害 (遮断)、リズムの急激な変化、および心室過負荷です。
超音波は心筋の収縮機能の違反を確認し、空洞や弁のサイズの変化を正確に示します。
まれに、理由が不明瞭な重篤な場合には、心臓組織の生検が必要になります。
心筋炎の治療
心筋炎症の治療では、感染性病原体を死滅させるか、または劇的に弱めることができる薬が処方されます。 同時に、リズム障害や心不全などの合併症の治療(予防)も行われます。
1週間から1ヶ月半の安静が必要となります。
入院中の患者は酸素を吸入している様子を示している。
食事では、塩分、液体、辛い食べ物は制限されています。
抗炎症目的の場合は、以下を適用します。
- 抗生物質;
- コルチコステロイド;
- 非ステロイド薬。
- サリチル酸塩。
ウイルス病因の場合:
- 抗ウイルス剤;
- 免疫調節物質自体の防御を刺激します。
兆候に応じて、次のものが必要になる場合があります。
- 強心配糖体;
- 抗不整脈薬。
- 冠状血管の拡張のための冠状動脈溶解薬。
- ビタミン;
- 心筋細胞の代謝をサポートすることを意味します(パナンギン、ミルドロネート)。
自己免疫およびアレルギープロセスの治療には、以下を適用します。
- 抗ヒスタミン薬;
- 高用量のコルチコステロイド。
- 過剰反応を抑える免疫抑制剤。
特発性心筋炎では、ドナーの心臓を移植することによってのみ治癒が可能です。
防止
感染性の心筋炎は、免疫力を高める一般的な硬化処置によって予防できます。 重度の感染症を避けるために、ワクチン接種は子供の頃から行われます。
特に高齢者の場合は、インフルエンザの流行が疑われる前にワクチン接種を受けることが重要です。
アレルギーのある人は、ワクチン、血清、無名薬物の使用を避け、食事ではよく知られ実績のある製品を遵守する必要があります。
「脚に」感染症を持ってはならず、ベッドでの安静を中断してください。 全体的な回復を背景に心臓症状の出現に注意を払う必要があります。
心筋層の炎症過程は、治療がなかったり不適切な治療が行われたりすると、瘢痕組織に変化を引き起こします。 その後、心硬化症、ジストロフィー、初期の心不全として現れます。 したがって、タイムリーな治療を受けることが非常に重要です。
- 筋肉を強化するには何をすべきでしょうか?
- 心臓病を予防するための食事
- 追加点
心臓が適切に機能している場合にのみ、人は注意力があり、身体的に健康であると感じられます。 心筋を強化する方法を知っていれば、その感情をできるだけ長く保つことができます。 このポンプの働きのおかげで、体の各細胞は必要な栄養を受け取ります。 。 心臓の領域に痛みがないことは良い兆候です。そうでなければ、心不全の可能性が高くなります。
心筋の弱化の結果として、圧力の問題が発生し、血管の開存性が低下し、血栓が形成され、心不全やその他の問題が発生する可能性があります。 さらなる危険は、多くの心臓病変が無症候性の発症を伴うという事実であり、そのため予防策が非常に重要になります。 さらに、統計によると、最も一般的な死因は心臓発作です。
筋肉を強化するには何をすべきでしょうか?
幼い頃から、適度な量で継続的な身体活動に慣れさせる必要があります。
疲れ果てるまで運動するなど、体と心に過度の負担をかける必要はありません。 筋力の約 3 分の 1 が残っている状態でのトレーニングが最適であると考えられます。 これは、ウォーキング、サイクリング、水泳などです。 心筋を傷つけることなく、心筋をトレーニングすることができます。 屋外または換気の良い場所でトレーニングを行う場合に最適です。
ウォーキングは心臓を強化し、体全体の調子を整え、健康を増進します。 この場合、すべてのグループの筋肉が関与し、追加のトレーニング効果が心臓に発揮されます。 このような負荷は特別な条件を必要とせず、どこでも歩くことができます。 たとえば、床への上昇は、高すぎない場合は、エレベーターではなく徒歩で行う必要があります。 公共交通機関を利用して通勤する場合は、少なくとも 1 ~ 2 駅手前で下車することをお勧めします。 研究によると、一歩ごとに寿命がさらに 2 秒延びる可能性があります。
 運動するときは適度に行う必要があり、過度の運動は害をもたらすだけです。 心臓病の症状が現われているため、炎天下を避けることが推奨されます。
運動するときは適度に行う必要があり、過度の運動は害をもたらすだけです。 心臓病の症状が現われているため、炎天下を避けることが推奨されます。
すべての努力が無駄にならないように、悪い習慣をやめるだけでなく、ライフスタイル、養生法、栄養の質を再考する価値があります。 喫煙は圧力の不安定化をもたらし、血管の内腔に最良とは言えない影響を与えます。 また、お風呂で蒸し風呂に入るのが好きな人は、健康を守るためにもやめたほうが良いでしょう。 心臓専門医は、多くの人に愛されているこのような活動は心筋への負荷を増加させると警告しています。
バランスの取れた健康的な食事は、心筋の強化に役立つ同様に重要な条件です。 正常な機能を維持するために、食品は過度に脂肪分が多く、塩分が多いものであってはなりません。 消費された製品に含まれるコレステロールは、人間の主要な臓器の健康に悪影響を及ぼします。 動物性脂肪を植物性脂肪に置き換えます。 例外は魚で、コレステロールは心筋の状態に有益な予防効果をもたらします。
職場や家庭でストレスの多い状況が多いと、通常、心筋の強化が妨げられます。 ビジネス環境や私生活で新たな神経質な状況が発生すると、通常、急激な圧力の上昇や心臓の問題が引き起こされます。 どの年齢であっても、緊張した経験を避け、仕事と余暇に費やす時間の適度なバランスを監視することが賢明です。
心臓の問題の発症の予防とその予防は、人の自己規制、つまり自分の健康に対する態度です。 健康状態の悪化の兆候にタイムリーに気づき、医師の助けを求めることで、必要に応じて適切な方法で時間内に対応し、一連の治療薬を飲むことができます。
本質的に病理学的な心臓の活動の既存の障害は、心筋のサイズの変化を引き起こす可能性があります。 副疾患の存在下での心筋の強化は、通常は非常に危険ですが、その治療によって行われます。そのためには医師の診察が必要です。
インデックスに戻る
心臓病を予防するための食事
次のような要素を含む食品を食べる必要があります。 
- カリウム(カボチャ、ブドウ、豆類、バナナ、レーズン、アプリコット、ココアに広く含まれています)。
- マグネシウム(スイカ、魚介類、ナッツ、豆類、オート麦、そばに含まれる)。
- ヨウ素(カッテージチーズ、シーフード、キャベツ、ビートに豊富に含まれています)。
- ビタミンP、C(カシス、オレンジ、ピーマン、イチゴ、ラズベリー、リンゴ)。
毎日の食事に少なくとも1キログラムの熟した野菜を含めることをお勧めします。 通常の塩は、体内に水分を保持するため人間の健康に悪影響を及ぼしますが、可能な限り海藻に置き換えることができます。 動物の肉から魚や鶏肉を食べるように切り替えるのが良いでしょう。
夏には、新鮮な薬草を食事に加えることができるので、サラダに加えることをお勧めします。 たとえば、ジャスミンの花、レモンミント、マザーワート、オレガノ、スイートクローバーなどです。 これらの植物を使用すると、ストレス、過剰な運動、気象への依存が軽減されます。
サンザシやナナカマドなどの果実も心筋に有益な効果をもたらします。 毎日テーブルにこれらのベリーから作られたコンポートがあると良いです。
伝統医学では、心を整えるために一度にいくつかのレシピを提供します。
クルミの殻からの仕切りを粉砕し、ウォッカを1:5の比率で注ぐ必要があります。 1〜2週間注入した混合物を、毎日食事前に2回、小さじ1杯ずつ摂取します。
別のレシピでは、小さじ2杯のオレガノが必要です。 沸騰したお湯を注ぎ、蓋をして20分間醸造させます。 少し冷やした治療薬に蜂蜜を加え、その後食べる前に完全に飲みます。
心臓は人間の最も重要な臓器の1つであるため、心筋を強化する方法を知る必要があります。 人の健康、寿命は心筋の働きによって決まります。 人間の心臓の筋肉が、人生の終わりのずっと前に病気のために突然機能を停止しないように、心臓の筋肉を強化する必要があります。 心筋の体力の予備力は少なくとも130年間は十分にあるため、心筋を強化する方法を考える必要があります。
しかし、ファストフードや生活のコンピューター化の時代に心筋を強化するにはどうすればよいでしょうか? このトピックに関する最も実践的なアドバイスを紹介します。
心の主な「敵」
心筋を強化する方法について話す前に、心臓の完全な働きに対する主な敵について考えてみましょう。
まず、太りすぎです。 心筋の損傷、継続的なストレス、慢性疾患。
心筋を強化するには、次のシンプルだが効果的なルールに従う必要があるようです。
- 心筋を強化するために人生の悩みに冷静に対処する。
- 心筋を強化するためのバランスの取れた栄養。
- 心筋を強化するための毎日のウォーミングアップ。
- 心筋を強化する瞑想。
心不全の症状

心筋が弱い場合、症状は非常に単純であるため、心筋を強化する方法を知る必要があります。 主な症状は息切れと浮腫の存在です。 このとき、心筋の収縮機能が低下します。
心不全の原因はストレスや肥満です。
心不全には、左心室、右心室、完全心不全の 3 つのタイプがあります。
過剰な体重との戦い

過剰な体重を取り除くプロセスは、心筋を強化する方法に直接関係しています。 内部脂肪が存在すると、心筋の血管内に血栓ができるリスクが高まり、インスリンの効果が低下します。
心筋を強化するには、小麦粉製品、濃いコーヒー、脂肪の多すぎる肉、トランス脂肪を含む半製品を食事から除外する必要があります。
しかし、食事を通じて心筋を強化するにはどうすればよいでしょうか? すべてがシンプルです。 レーズンや豆類をもっと食べる必要があります。それらには不整脈と闘い、心筋を強化するのに役立つカリウムが豊富に含まれています。 体内のヨウ素を増やすには、カッテージチーズ、キャベツ、藻類をもっと食べる必要があります。 心筋を強化するには、体に必要なビタミンがすべて満たされている必要があります。
柑橘類やリンゴで強化することもできます。 次の製品も使用できます。
- オリーブオイルは、強化のための食品にも使用することをお勧めします。 不飽和脂肪が多く含まれており、コレステロールと戦うのに役立ちます。 こうすることで血管の詰まりを防ぎます。 一番搾りオイルを購入することをお勧めします。 亜麻仁油は心筋の働きにも使用できます。 ひまわり油は食事から除外する必要があります。
- カカオ分が豊富なダークチョコレートは心筋の強化に効果的です。 ダークチョコレートのおかげで心血管系が改善され、人体のコレステロールレベルを下げるのに役立ちます。 しかし、他の種類のチョコレートにはカロリーと糖分が多く含まれているため、体にとって危険な場合があります。 同じミルクチョコレートを過剰に摂取すると体重増加につながる可能性があります。
- かぼちゃ。 ビタミン類、βカロテンが多く含まれています。 また、アテローム性動脈硬化から血管を保護し、強化する予防薬としても機能します。 この野菜を定期的に摂取すると、血圧が下がります。
- ハニー。 心筋を強化するためにも同様に重要な製品です。 心筋の働きに関連する病気の治療に使用できます。 蜂蜜には殺菌作用があります。
心臓のためのミネラル

心筋の働きを強化するには、体内にミネラルの複合体が必要です。 過剰な体重により、体は心筋の過度の緊張のリスクを高めます。
心筋(カリウム、マグネシウム、ヨウ素)を強化するために、体が主要なミネラルを完全に摂取するという事実に注意を払う必要があります。
- カリウム。 人間の体内の水分バランスはこのミネラルによって決まります。 そのおかげで、腫れが減少し、毒素が体から除去されます。 毎日体にカリウムを補充する必要があります。 この微量元素の特徴は、秋には人間の食物中に過剰に存在するが、春には壊滅的に少ないことです。 体内のカリウムを補充するには、心筋を強化するために果物、ベリー、野菜、シリアル、ライ麦パンをもっと食べる必要があります。
- マグネシウム。 おそらく心筋を強化するために最も重要な微量元素です。 マグネシウムは血圧を正常化するのに役立ちます。 水はマグネシウムの優れた供給源です。 したがって、毎日少なくとも 2 リットルの純水を飲むことが重要です。 都市部では、本当にきれいな水を見つけるのは非常に困難です。 多くの人は、浄水用の特別なフィルターを購入したり、クーラー内の水を購入したり、特別にきれいな水源に行って備蓄しています。 また、この微量元素はパンやシリアルにも含まれています。
- ヨウ素。 人体内のこの微量元素のバランスを維持し、心筋を強化するには、海からの贈り物、野菜、ベリー、卵黄をより多く食べる必要があります。
心筋のための身体活動

身体活動は心筋を強化するために非常に重要です。 心筋が鍛えられるほど、重い負荷やストレスの多い状況に対処しやすくなります。
心筋を強化する方法:
- 心筋を強化するためにもっと歩きましょう。 オフィスの近くに住んでいる場合は、体を鍛えるために徒歩で通勤することをお勧めします。 公共交通機関または自家用車で出勤する場合は、オフィスから 1 ~ 2 駅先の距離にあります。 毎日の短い散歩はあなたの体を引き締めます。
- 心筋を強化するためにリフトの使用を排除します。 時間をかけて階段を上がると、健康状態が強化されます。 ただし、10 階以上に勤務または居住している場合は例外があります。
- 冷水と温水のシャワー。 この簡単な操作により、心筋が有害な環境条件に素早く適応できるようになります。
- 友達とジム、プール、サイクリングなどで自由時間を過ごし、心筋を強化しましょう。 一方では、愛する人たちと楽しんだり、最近の生活状況について話し合ったりすることができ、他方では、身体活動に参加し、心筋を強化することができます。
「心筋を強くするにはどうすればいいですか?」と尋ねられた人にいくつかのヒントを教えます。 フィットネス センターに行くことを選択します。
- 心臓を強化するための静的な運動から始めます(ピラティスが良いです)。
- 自分の健康状態を監視し、脈拍をコントロールして心臓を強化します。
- 心臓を強化するために電力負荷を徐々に増やしてください。体に過負荷をかけないようにしてください。逆のプロセスにつながる可能性があります。
- 心臓を強化するために食事療法と筋力トレーニングを組み合わせないでください。
完全に健康な人であっても、身体活動のレベルが急激に増加すると、有害な結果が生じる可能性があります。 心臓を強化するには徐々に負荷を増やす必要があります。 授業を始める前に医療機関で体の人間ドックを受け、心を強くすることが大切です。 医師の相談なしにスポーツをしないでください。 心筋を強化するために許容できる運動量を提案してくれるでしょう。 心筋の働きを強化するのは、この種の身体文化です。 これは小さなストレッチマークが原因で起こります。
運動の種類

では、心筋を強化するにはどうすればよいでしょうか? 心臓を強化するために、起床後にできる簡単な回復エクササイズをいくつか紹介します。
- 心臓を強くするストレッチ。 起きたらストレッチをしてみてください。 このとき、足と腕は緊張しているはずです。 下肢の先端がベッドの端に届く必要があります。 さて、腕は前に伸び、指はまっすぐになります。 この演習は少なくとも 4 回行う必要があります。
- 私たちは正しく呼吸しています。 私たちは片手をお腹に置き、もう一方の手を胸に置きます。 次に、お腹の中で深呼吸し、すぐに勢いよく吐き出します。 この場合、胸の働きを制御する必要があります。 心臓を強化するには、この運動も少なくとも4回行う必要があります。
- ベッドに仰向けになり、腕をさまざまな方向に広げて心臓を強化します。 足を曲げて互いに近づけます。 足はお尻の近くにある必要があります。 吸入中は、膝を片側に、頭を反対側に向ける必要があります。 息を吐きながら、開始位置に戻らなければなりません。 このような運動は少なくとも6回実行する必要があり、最初は左、次に右に交互に回転する必要があります。
継続的に体を鍛えていれば、長期間心筋に問題を抱えることはありません。
薬で心筋を強化する

現在では、弱った心臓細胞の代謝を回復するのに役立つ薬剤が多数存在します。 体をあらゆる種類のビタミンで満たし、心臓を強化するのに役立ちます。
冬はビタミンで体に栄養を与えることが大切です。 この時期は、体内のビタミンが特に不足します。 心臓疾患のリスクが大幅に増加します。
強化するために次の製剤に名前を付けることができます:リボキシン、パナンギン、コカルボキシラーゼ。 それらが現代の有効性基準を満たしていないという事実にもかかわらず、患者に薬物を長期使用すると、心臓の前向きな変化と強化が観察されます。
薬は心筋を大幅に強化します。 重要なことは、専門家が適切なバランスを見つけることです。
しかし、心筋を強化するにはどうすればよいでしょうか? 心臓の働きをサポートするビタミンの複合体によるものです。 強化のためのビタミンには、ルチン、アスコルビン酸、プリドキシンなどがあります。
ビタミンの摂取は、ビタミンが含まれる薬物の摂取によって起こります。 同じチアミンは心筋の筋線維に弾力性を与えます。 これにより、心筋の働きが安定します。 チアミンは主に穀物やさまざまな種類のコーヒーに含まれています。
ルチンは心臓の血管を強化することを目的としています。 ローズヒップのスープやチョークベリーの果実に豊富に含まれています。
アスコルビン酸を定期的に摂取すると、血管壁でのコレステロール形成のリスクが軽減されます。 また、このビタミンは柑橘類、同じイヌバラにも含まれています。
自然なレシピを使用する

心筋を強化する方法を理解するには、民間療法に目を向ける必要があることは周知の事実です。
基本的に、心臓の働きを強化するための民間の方法の中には、栄養に関して次の推奨事項があります。 これは心臓を強化するために自宅で行うことができます。
心筋を強化するには、次のヒントに従うことをお勧めします。
- 強化のために砂糖の代わりに蜂蜜を使用します。
- 強化するために、ミントとバレリアンを入れたお茶をもっと飲みましょう。 これは体に鎮静効果をもたらします。
- 強化するために野菜からジュースをたくさん作ります。 ニンジンジュースは不整脈を中和する優れた効果があります。
- 心臓を強化するスナックとしてナッツやドライフルーツを多めに摂取してください。
このような簡単な方法で、ビタミンや有用な微量元素を人体に与えて強化することができます。
また、心臓を強化するための民間療法には、さまざまなハーブから調製された薬用煎じ薬が含まれていない場合があります。 心臓を強化するための治癒煎じ薬を準備するには、カレンデュラ、ガマズミの果実、リンゴンベリーの葉を摂取する必要があります。 このセットをよく混ぜて魔法瓶で淹れます。 少なくとも12時間待ってから、体を強化するために3時間ごとに4分の1カップを飲む必要があります。
この民間療法は、一見しただけでは気づかないほど、心筋損傷のリスクを軽減します。
結論
トレーニング、困難の克服、適切なライフスタイルの維持、代替治療法の使用など、一連の対策により、人は健康を維持し強化することができます。 正しく食事をし、十分な睡眠をとり、ストレスの多い状況で自分自身を「ひねる」ことが少なくなれば、心筋を強化する方法についての疑問はますます少なくなります。
では、心筋を強化するにはどうすればよいでしょうか? まず、食べるメニューと食品を選択し、体育をし、十分な休息をとり、体にビタミンを補給してください。 結果として、これは心臓の働きの正常化に貢献し、長期間にわたって機能しなくなることはありません。
それは、病気が原因で、老年期が始まるずっと前に突然、突然止まることはありません。 さまざまな国の百寿者を対象とした研究によると、体のすべての臓器の中で、心臓は最後に機能不全に陥る臓器のひとつであるはずです。
科学は、少なくとも 120 年間は安全マージンが彼にとって十分であることを証明しました。
実際、血液供給、神経、電位を備えたこの独創的なポンプは、自然にプログラムされた時間の半分にも達しないうちに故障します。
チーズバーガーやケーキ、コンピューターゲームやテレビシリーズ、美しい車など、誘惑に満ちた現実世界で心筋を強化するにはどうすればよいでしょうか? 私たちは実践的なアドバイスを収集し、科学的発見をわかりやすい言語で提示することに努めました。
戦わなければならない心の主な「敵」は何ですか?
敵を目で見てわかると、対処しやすくなります。 心臓の心筋に損傷を与える最も重大な要因は次のとおりです。
- 過剰な体重の蓄積。
- 高コレステロール(低密度リポタンパク質)。
- 高血圧;
- 慢性炎症;
- 代謝障害;
- ストレス。
理論的には、健康的な生活に切り替えることで心筋を強化するのは簡単です。 これはつまり:
- 問題に直面したとき、怒るのではなく笑います。
- アップルパイではなくリンゴを食べましょう。
- テレビでニュースを見ながら緑茶を飲み、ポテトチップスを砕かない。
- 朝、やかんが沸騰するのを待って、ストレッチ運動に5分間費やします。
- コンピューターが起動している間の数秒間瞑想してみてください。
理論的な知識と実際の行動を組み合わせてみましょう。
蓄積された脂肪はどうすればいいのでしょうか?
膨らんだお腹やウエストのひだは、体型を崩すだけではありません。 これらの地層は内部(内臓)脂肪のために危険になっています。 高血圧、心臓の血管内の血栓症のリスクが急激に増加し、インスリンの効果が低下します。 肝臓はこの種の脂肪から、食欲を刺激するホルモンである低密度リポタンパク質を合成します。
科学者たちは現在、肥満の害をタバコの毒素への曝露と同一視しています。
砂糖、でんぷん、精白小麦粉、白米、ジャガイモを含む食品を過剰に摂取しても、心筋の強化には影響しません。
心臓を守るために、次の製品を放棄する必要があります。
- クリーム、サワークリーム、ラード、アイスクリーム中の飽和脂肪。
- マーガリン、チップス、インスタント食品に含まれるトランス脂肪。
- 脂肪の多い肉。
- 生地から作る調理品。
- 濃いコーヒー;
- 白い小麦粉のパン。
心臓を助ける健康的な食品は次のとおりです。
- ズッキーニ、バナナ、アプリコット、レーズン、マメ科植物 - カリウムが豊富(不整脈を予防)。
- オートミール、そば、ナッツ、魚介類、スイカなどのシリアルには、筋原線維の収縮に必要なマグネシウムが含まれています。
- キャベツ、ビート、カッテージチーズ、藻類 - コレステロール値の上昇を防ぐヨウ素が含まれています。
- ピーマン、オレンジ、ブラックカラント、ラズベリー、リンゴ - 心筋の細胞でエネルギー合成をもたらすビタミン複合体が豊富。
- 植物油は動物性脂肪を完全に置き換えます。
- 少なくとも週に2回は魚を食べる - 冠状血管内のアテローム性動脈硬化性プラークの沈着のプロセスを遅らせるのに役立ちます。
- 緑茶、フレッシュジュース、低脂肪ヨーグルト - コーヒーの代わりになるだけでなく、消化を強化する飲み物。

内臓脂肪を取り除くことはできないことに留意する必要があります。6か月間運動と組み合わせると、蓄積された脂肪の最大10%を静かに失うことができます。
コレステロールとの戦いに何が与えられるのでしょうか?
心の罪すべてをコレステロールのせいにするのはやめましょう。 これは心臓細胞を修復し、古い細胞を若い細胞に置き換えるための重要なプラスチック材料です。 科学者たちはそれをいくつかの分画に分けたところ、低密度リポタンパク質は危険であり、高密度脂肪はさらに有用であることを発見しました。
すでに報告した心臓のための食事療法に加えて、スタチンと呼ばれる薬も重要な役割を果たします。 その便宜性と悪影響についての論争により、2か月間の食事療法でリポタンパク質の上昇レベルを低下させることができなかった場合にのみ任命するという勧告がなされた。
身体トレーニング、禁煙、適切な栄養を組み合わせることで、最適な結果が得られます。
高血圧 - 敵その 3
圧力が上昇すると、血管壁に強い内圧がかかります。 実際には、アテローム性動脈硬化症のプラークを薄い内殻に「押し込み」ます。 同時に、心臓への抵抗と負荷が増加しますが、栄養状態は悪化します。
心筋を強化することは、その絶え間ないハードワークの状況では不可能です。
高血圧は、急性心臓発作や脳卒中による死亡の75%を引き起こすため、「サイレントキラー」と呼ばれています。
不安を背景に圧力レベルが一時的にでも高まった場合は、医師に相談して最も効果的な薬を選択する必要があります。 現在、1日1回服用できる血圧を下げる併用薬は十分にあります。
食事療法では、塩、ホットソース、液体の量を制限する必要があります。 高血圧は、医師が禁止していないだけでなく、薬に加えて民間療法で治療することさえ勧めている病気の1つです。
喫煙やスチームバスに伴う心臓や血管へのさらなる負担を放棄する必要があります。
私たちはいつもどのような炎症に遭遇するのでしょうか?
心筋の炎症は、感染症における微生物の作用により発生します。 インフルエンザやSARS後の衰弱が何の影響もなく治ることを期待しないでください。 この期間中、心臓細胞内およびその周囲で炎症反応が発生します。
一定期間を経て健康が回復しても、筋肉の代わりに心臓に傷跡が残り、収縮機構が乱れることになります。 伝導経路の領域に病巣が局在化すると、心臓の遮断や不整脈が発生する可能性があります。
アテローム性動脈硬化症の病因の現代的な解釈では、心臓の冠状動脈の内壁に対するヘルペスおよびインフルエンザウイルスの主な影響が強調されています。 脂肪含有物は、炎症によって破壊された殻にのみ沈着します。
別の選択肢は、そのような慢性疾患の存在下での血管の異常なアレルギー反応です。
- 気管支ぜんそく、
- 多発性硬化症、
- クローン病、
- リウマチ性多発性関節炎。
以下のことが心臓や血管でアレルギー反応を「開始」する可能性があることが判明しました。
- 内臓脂肪から分泌される物質。
- 酸化された低密度リポタンパク質。
- ストレス(アドレナリン合成の増加による)。
- 食品中のトランス脂肪(体が抗炎症剤を生成するのを妨げます)。
- 抗酸化物質を含む野菜や果物のメニューが不足している。
これは、私たちが言及した心のすべての「敵」のつながりを示しており、1 つの原因ではなく、すべての原因との闘いが必要です。

トランス脂肪はこれらの製品とともに体内に入ります
代謝障害やストレスを避けるにはどうすればよいですか?
医師は過剰なインスリンレベルを引き起こすメタボリックシンドロームについて話します。 その結果は、初期のアテローム性動脈硬化症、心筋の栄養失調に影響を与えます。
病気の診断は難しいため、ほとんどの人は自分の問題にさえ気づいていません。 私たちはそれについて何年も経ってから知りますが、そのときすでに心筋に損傷があり、心臓病がありました。
心臓の代謝の変化と肥満、身体的不活動との関係が証明されています。 したがって、長期的には、過剰な脂肪との戦いと毎日の身体トレーニングが問題の解決に役立ちます。
ストレス反応はもともと人を守り、敵の攻撃に備えて筋肉や心臓を準備するために設計されました。 しかし、「座りがちな病気」の時代では、それは不必要で過剰であることが判明しました。 他の危険因子が同時に作用すると、ストレスは心臓への悪影響を増大させるだけです。
心理学者は、困難な生活状況に影響を与えようとすることをアドバイスしません。 起こった問題に対する態度を変え、より楽しいことに気を紛らわせようとするほうが、心にとってはずっと有益です。 ヨガをマスターすると、数秒でリラックスできるようになります。
心臓を強化するエクササイズはそれほど時間を必要とせず、自宅、通勤途中、昼食時に行うことができます。
心臓への物理的負荷を静かに高め、ストレスを軽減するためのヒント:
- 歩いて職場に行くか、オフィスから離れた場所に車を駐車してください。
- エレベーターは使用しないでください。
- 同僚とおしゃべりしたい場合は、廊下を歩いてください。
- 楽しい音楽が聞こえたら、気軽に一緒に歌ってください。
- どんな天気でも夕方に散歩します。
- テレビを見るときは、椅子に座る時間を減らし、ストレッチ運動をし、体を横に傾けます。
- 朝はコントラストシャワーを浴び、夕方には暖かくなります。
- 週末はサイクリングやハイキングに使いましょう。
- プールとフィットネスクラブを訪れてください。

ボールを使った特別なピラティスエクササイズは心臓と血管を強化し、脂肪を燃焼させます。
フィットネスセンターでの定期的なトレーニングを通じて心臓への負荷を大幅に増加させようとしている人は、次のルールに従う必要があります。
- パワーではなく、静的なタイプの負荷(ピラティス、カラネティックス、ピラティスボール)から始めます。
- 脈拍と健康状態をコントロールし、自分のペースでエクササイズを行います。
- 週に2回、1時間練習するのに十分です。
- 2 ~ 3 か月後、筋力トレーニングに適切なオプションを選択できるようになります。
- 授業の日と食事の荷降ろしを組み合わせてはいけません。
- 栄養補助食品や強壮剤カクテルに夢中にならないでください。
- 通常の授業を始める前に、利用可能な方法(ECG、超音波)で心臓をチェックしてください。
心筋の強化を助ける薬
弱った心臓細胞の代謝を回復し、ビタミンや必須電解質の供給を補充できる薬があります。
これらの資金には次のものが含まれます。
- リボキシン、
- コカルボキシラーゼ、
- アスパルカムとパナンギン。
心臓を助ける民間療法は何ですか?
心臓の栄養補給には、以下を含めることをお勧めします。
- 砂糖の代わりに蜂蜜。
- ミント、レモンバーム、バレリアン、サンザシの心地よいお茶。
- キュウリ、ニンジンなどの野菜ジュース - 不整脈を予防します。
- シナモン;
- 職場のおやつにレーズンとナッツ。

シナモン、カルダモン、ナツメグは天然の心臓の「添加物」です
薬用煎じ薬は夕方に魔法瓶または水浴で調製されます。 食前にコップ半分飲んでも大丈夫です。 これに適しています:
- カレンデュラ、
- 野生ニンニク、
- リンゴンベリーの葉、
- ガマズミの果実。
- ヤドリギ。
- タイム。
各方法は、心筋損傷のリスクを目に見えず軽減します。 困難を克服し、習慣をやめることで、維持された健康状態が戻ります。 適切に栄養を与えて心臓を保護すれば、人は病気なく長く元気に生きることができます。
このような心臓の働きの障害は、組織や臓器の血流不足、酸素欠乏を引き起こし、循環の停滞を示す一連の症状として現れます。 女性の心不全の症状は男性と同様に一般的です。
なぜ心臓が弱ってしまうのでしょうか?
さまざまな心臓病状により、心臓に過剰な血液が流れたり、血管内の圧力の上昇に対抗して血液を送り出すことが弱くなったり困難になったりすることがあります(心臓の痛みの原因も参照)。 これらのいずれの場合も、基礎疾患に心不全が合併している可能性があり、その主な原因について話し合う価値があります。
心筋の原因
これらは、以下の結果として心筋の直接的な衰弱に関連しています。
- 炎症(心筋炎)
- 壊死(急性心筋梗塞)
- 心臓の空洞の拡大(拡張型心筋症)
- 筋肉の消耗(心筋ジストロフィー)
- 心筋栄養失調(虚血性疾患、冠状血管のアテローム性動脈硬化症、糖尿病)。
理由としては次のとおりです。
- 心臓嚢内の炎症性浸出液による心臓の圧迫(心膜炎)
- 血液(心臓の損傷または破裂を伴う)
- 感電による細動
- 心房細動
- 発作性頻脈
- 心室細動
- 強心配糖体、カルシウム拮抗薬、アドレナリン遮断薬の過剰摂取
- アルコール性心筋症
体積過負荷も心不全の症状を引き起こします。
これは、心臓弁不全、心臓中隔の欠陥、血液量増加、赤血球増加症、または先天性および後天性の動脈性高血圧症における心拍出量に対する血流の抵抗による心臓への静脈還流の増加による血流状態の悪化に基づいています(リウマチ)弁や太い血管の狭窄を伴う心臓欠陥、収縮性心筋症。 別の過負荷としては、肺塞栓症、肺炎、閉塞性肺疾患、気管支喘息などが考えられます。
複合型変異は、心筋の衰弱と心臓への負荷の増加、たとえば複雑な心臓欠陥(ファロー四徴症)を伴って発症します。
問題の進展の速さ
心不全の症状がどれだけ早く増加するかに応じて、急性または慢性の変異について話されます。
- 急性心不全は数時間、場合によっては数分かけて発症します。 この病気の前には、急性心筋梗塞、肺塞栓症などのさまざまな心臓の大惨事が起こります。 この場合、心臓の左心室または右心室が病理学的過程に関与している可能性があります。
- 慢性心不全は長期にわたる病気の結果です。 徐々に進行し、軽微な症状から重度の多臓器不全まで悪化します。 それは血液循環のいずれかに沿って発生する可能性があります。
急性左心不全
急性左心室不全は、2 つの状況 (心臓喘息または肺水腫) で発症する可能性があります。 どちらも、小さな(肺)円の血管のうっ血を特徴とします。
その根拠は冠状動脈血流の乱れであり、心筋が弛緩した瞬間(拡張期)にのみ多かれ少なかれ十分な状態を維持します。
収縮時(収縮期)、血液は大動脈に完全には入らず、左心室に停滞します。 心臓の左側で圧力が高まり、右側では血液が溢れて肺うっ血を引き起こします。
心臓喘息
心臓喘息は本質的に心肺機能不全です。 その症状は徐々に増加する可能性があります。
- 病理は息切れの初期段階で現れます。 最初は身体活動によって起こりますが、徐々に耐性が低下します。 息切れは吸気性のものであり、気管支喘息とは異なり、息を吸い込むのが困難です。 プロセスがさらに進行すると、安静時に息切れが現れ、患者は高い枕で寝ることを余儀なくされます。
- その後、息切れが窒息症状に変わり、しばしば夜の睡眠を伴います。 この場合、患者はベッドに起き上がり、補助呼吸筋が機能できるように脚をベッドから下げて手に寄りかかる強制的な姿勢をとらなければなりません。
- 多くの場合、発作には死の恐怖、動悸、発汗が伴います。
- 心不全の咳 - 痰が少なく、分離が困難です。 攻撃時の人の顔を見ると、青白い肌または灰色がかった肌の背景に鼻唇三角形の青が見えます。 胸の頻繁な呼吸運動、指のチアノーゼもあります。 弾丸はしばしば不規則で弱く、血圧が低下します。
心臓喘息と気管支喘息における窒息の特徴の比較
肺水腫
肺水腫は、血液の液体部分が肺組織に大量に浸出する状態です。 この液体がどこに入るかに応じて、肺水腫は間質性と肺胞性に分けられます。 最初のケースでは、滲出液は肺組織全体を占めますが、2番目のケースでは、それは主に血痰で詰まっている肺胞です。 肺水腫は、昼夜を問わず、突然の窒息の発作として発症します。 患者の状態は急速に悪化します。
- 息切れの増加、息切れ、
- 四肢と顔のチアノーゼ、
- 動悸、冷や汗
- 運動や言語の興奮から失神に至るまでの意識障害。
- 遠くでかすれ、ゴロゴロという呼吸が聞こえる。
- 肺胞浮腫では、ピンク色の泡が大量に放出されます。
- 心拍出量の減少を背景に浮腫が発生した場合(心筋梗塞、心筋炎を伴う)、心原性ショックを発症するリスクがあります。
急性右心室不全
これは急性肺性心であり、体循環のうっ血を引き起こします。 その発生の最も可能性の高い原因は次のとおりです。
- 肺動脈の大きな枝の血栓塞栓症
- 気胸
- 肺無気肺
- 喘息の状態
心筋梗塞や急性心筋炎を悪化させる可能性もあります。 肺循環の圧力が上昇すると、右心室の仕事量が増加し、心臓の左側への血流が減少し、心拍出量が減少します。 その結果、冠血流が低下し、肺換気量が低下します。
このような急性心不全では、次のような症状が現れます。
- 患者は息切れと空気不足の感覚に悩まされ始めます。
- 彼の首の静脈は腫れており、インスピレーションを得ることでより顕著になります。
- 顔も指も真っ青になります。
- さらに、上腹部の拍動が加わり、肝臓が増加し、右季肋部が重くなります。
- ペースト症が発生し、脚、顔、前腹壁が腫れます。
慢性心不全はどのように分類されますか?
いずれの場合も、心不全(症状や臓器障害)がゆっくりと進行する場合、その慢性型について話します。 症状が増加するにつれて、このオプションは段階に分けられます。 つまり、ヴァシレンコ=ストラジェスコによれば、それらは3つあるという。
- 初期
- 私 - 安静時には病理の兆候はありません。
- IA - 前臨床段階、機能検査によってのみ検出されます。
- IB - 心不全の症状は身体活動により現れ、安静時には完全に消失します。
- ステージ 2
- IIは、安静時に病理の兆候が存在することを特徴とします。
- IIA - 安静時に中程度の症状が現れる大小の円の停滞。
- IIB- 血液循環の両方のサークルで違反が検出されます。
- ステージ 3
- III - 両方のサークルの循環障害を背景とした臓器および組織のジストロフィー性変化。
- IIIA - 臓器障害は治療可能です。
- IIIB- ジストロフィー性変化は不可逆的です。
慢性心不全の最新の分類では、運動耐性と治療の見通しが考慮されています。 このために、機能クラスが使用されます。機能クラスは、治療の成功に応じて変更できます。
- クラス I - 通常の身体活動に制限がないことを指します。 負荷の増加には、最小限の息切れの症状が伴う場合があります。
- クラス II は、身体活動がわずかに制限されていることを意味します。安静時には症状はありませんが、習慣的な運動には息切れや動悸が伴う場合があります。
- クラス III は、最小限の運動で症状が発症し、安静時には症状が消失するものです。
- IV 機能クラスでは、最小限の負荷でも耐えることができず、安静時に症状があります。
慢性心不全の症状
この変異型の心不全は、多くの慢性心疾患の結果として生じることがよくあります。 右心室または左心室のタイプに応じて進行し、完全に進行する場合もあります。 その発症メカニズムは急性型と似ていますが、酸素欠乏と臓器や組織の変性が最初に起こるため、時間の経過とともに延長されます。
右心室の機能不全
肺循環障害を引き起こし、肺症状として現れます。 患者さんの訴えとしては、まず次のようなものが挙げられます。
- 息切れが進行し、生活の質が低下する
- 頭を上げて寝る必要があり、定期的に起立呼吸の姿勢をとる(手で支えて座る)必要があります。
- 徐々に咳が始まり、息切れとともに少量の透明な痰が排出されます。
- 心不全が進行すると、窒息が起こることがあります。
- 患者は、灰色がかったチアノーゼの皮膚の色、鼻唇三角部、手および足の領域のチアノーゼを特徴とします。 指はドラムスティックの形をしています。 爪が過度に凸状になり、厚くなります。
左心室の衰弱は大圏の変化につながります
- 患者は動悸(発作性頻脈、心房細動、期外収縮)、脱力感、疲労感を心配しています。
- 浮腫性症候群があります。 心不全による浮腫は徐々に増加し、脚、前腹壁、腰、生殖器に広がります。 巨大な浮腫はアナサルカと呼ばれます。
- 第一に、足と脚の過去と隠れた浮腫であり、体重測定中に検出されます。
- 腎臓の血流の違反により、分離される尿の量が減少し、無尿になります。
- 肝臓の増加は、長期にわたるうっ血性心不全を示します。 その症状は、肝臓の被膜の浮腫状の緊張による右季肋部の重さと痛みです。
- 脳循環の問題は、睡眠障害、記憶障害、さらには精神的および精神的障害につながります。
心臓浮腫と腎臓浮腫の特徴の比較
心不全の治療
心不全の治療は 2 つの方向から行われます。 急性型の場合は緊急治療が必要です。 慢性変異体は、代償不全の矯正と薬物の長期維持用量による計画的な治療を受けます(心臓に対する身体活動の影響に関する科学者による新しい研究を参照)。
応急処置
救急医療には、救急車または外来予約および入院治療の医師によって行われる病院前の段階が含まれます。
- 肺水腫の形での急性左心室不全の軽減は、患者に頭板を上げた姿勢を与えることから始まります。 アルコール蒸気による酸素吸入が行われます。 5% グルコースを含む Lasix および二硝酸イソソルビドが静脈内投与されます。 患者の組織が酸素不足になると、肺の人工呼吸器に移されます(硫酸アトロピン、ドルミカム、レラニウム、ケタミンを導入した後、気管に挿管されます)。
- 肺塞栓症を背景とした急性右心室不全の症状には、酸素療法、レオポリグルシンおよびヘパリンの導入(血圧が安定している場合)などがあります。 低血圧の場合には、ドーパミンまたはアドレナリンが投与されます。 臨床的死亡が発生した場合は、心肺蘇生が行われます。
慢性心不全の治療
慢性心不全には統合的なアプローチが必要です。 治療には薬物療法だけでなく、水分(1日あたり2.5リットルまで)と塩分(1日あたり1gまで)を減らす食事療法も含まれます。 治療は以下のグループの薬剤を使用して行われます。
- 利尿
心臓への静脈還流を減らし、浮腫に対処できるようにします。 サルレティック(フロセミド、ラシックス、トラセミド、インダパミド)およびカリウム保持剤(トリアンプール、スピロノラクトン、ベロシュピロン)が好ましい。 アルドステロン拮抗薬(ベロシュピロン)は、難治性浮腫の治療に選択される薬剤です。
- ACE阻害剤
これらは肺の前負荷とうっ血を軽減し、腎血流を改善し、心拍出量を増加させるために心筋を再構築します。
- カプトプリル (Capoten)、エナラプリル (Enap)、ペリンドプリル (Prestarium)、リシノプリル (Diroton)、フォシノプリル (Monopril)、ラミプリル (Tritace) が使用されます。 これは慢性心不全が起こりやすい主なグループです。 治療は最小限の維持量で行われます。
- 中型および長時間作用型強心配糖体: ジゴキシン (ツェドキシン) およびジギトキシン (ジゴフトン)。 心房細動を背景とした心不全がある場合には、強心配糖体が最も好ましい。 III および IV の機能クラスの治療にも予約が必要です。 これらの薬は心筋の収縮力を高め、収縮の頻度を減らし、肥大した心臓のサイズを小さくします。
- ベータブロッカートーリ
頻脈と心筋の酸素要求量を減らします。 薬物適応から 2 週間後、心拍出量が増加します。 コハク酸メトプロロール (betaloc ZOK)、ビソプロロール (concor)、ネビボロール (nebilet)。
心不全の治療は、心臓専門医と療法士の監督の下で長期間にわたって行われます。 専門家のすべての推奨事項に従えば、病状を補い、生活の質を維持し、代償不全の発症を防ぐことが可能です。
zdravotvet.ru
心不全とはどういう意味ですか?
この病態は心筋収縮性の低下に直接依存します。 このような病気が発症すると、心臓は人間の静脈系から心臓に流入する血液の量に対処できなくなります。 動脈が流れると血流が減少し、静脈内に過剰な液体の血液が形成されます。
これらすべてが、全身および肺循環におけるうっ血の形成と、臓器およびシステムの機能不全の状況の増加につながります。 このような病理学的変化の原因は通常、次の 2 つの大きなグループの心臓病に関連しています。
- まず第一に、代謝障害に関連する心筋のさまざまな病気について話します。 専門家は、このような病状を、さまざまな心筋炎、あらゆる病因の冠状動脈循環障害、脚気、および内分泌系の病理と呼んでいます。
- 心不全の 2 番目の原因は、心臓自体または冠状血管系の病理学的変化である可能性があります。 この場合、ほとんどの場合、左心室または右心室に過負荷がかかり、重篤な場合には心臓全体に過負荷がかかります。 このような状態は主に、さまざまな心筋破裂、高血圧、心臓硬化によって引き起こされます。
この病状が急性であることはほとんどないため、病院での治療は代償不全現象の場合にのみ必要です。 ほとんどの患者は外来で薬を服用できます。 この病気と闘う上で役立つのは、民間療法による心不全の治療です。
このような患者を管理する戦術は、ほとんどの場合、患者の状態の重症度、病気の主な症状の重症度、治療に対する患者の体の反応レベルによって異なります。

心筋の慢性的な衰弱の主な症状
患者における頻脈の存在は、心不全クリニックの主な症状の 1 つであると考えられます。 患者の心臓は、通常の分時血液輸送速度を維持するために、仕事量を増やす、つまり一回拍出量を減らすことで心筋の弱さを補おうとします。 心臓の組織における生化学的な再生プロセスが中断され、心筋がより弛んでしまうため、このような処置は長期間続けることができません。
心筋の収縮性がさらに低下すると、血行動態の違反が生じます。 心拍出量と心拍出量の減少。 血管を循環する血液の量が増加し、血流速度が遅くなります。
血管内の血圧の変化は、これらの生理学的障害に直接依存します。 体循環では、静脈と毛細血管の圧力が上昇します。 血圧はしばらくは正常な状態を保ちます。 病気が進行すると、収縮期血圧が低下し、拡張期血圧が上昇します。 この小さな違いは、呼吸不全における全身循環の停滞の兆候の 1 つです。
この心臓の病状の診断の指標となるのは、患者に呼吸困難とチアノーゼが存在することです。
このような患者の息切れは、完全に健康で休息している最中にも発生する可能性があります。 食後や睡眠中に呼吸困難が起こることがあります。 患者は落ち着きがなくなり、空気の不足を感じると症状が悪化するだけです。 心臓喘息と診断された場合、多くの患者にとって民間療法による治療は、手頃な価格の標準治療よりも優先されます。
心不全における粘膜および皮膚のチアノーゼは、血液中に入るヘモグロビンの含有量が低いために発生します。 これにより、体内で防御反応が起こり、血管内を循環する体液の量が増加し、静脈網が拡張します。 しかし、通常はプラスの効果ではなく、逆の反応が得られます。つまり、心臓が弱ると組織内の停滞の進行がさらに刺激されます。
心不全の場合、主な症状は浮腫の存在です。 通常、この病状は体の下半身にあり、ほとんどの場合は下肢と腹部です。 おそらく腹水や腹水の発生です。 心臓病を伴うと必ず肝硬変が合併し、腹腔内に体液の蓄積が引き起こされます。 この状態を修正するために、心不全には民間利尿薬がよく使用されます。
心筋の慢性病状は、患者のすべての臓器やシステムに障害を引き起こします。このような病状は長期の治療を必要とし、民間療法の助けを借りた家庭での心不全の治療は伝統医学の助けになります。
開業医は心臓病の代替療法についてかなり懐疑的ですが、心不全と闘うためにあらゆる機会を活用すべきです。
心不全患者を助けるハーブとベリー
安定性の欠如と継続的なストレスは、心臓病の増加につながります。 現代の治療法は必ずしもこの問題に完全に対処できるわけではなく、強心配糖体を含む植物などの民間療法が医師の助けになることがよくあります。
長年にわたり心臓病に対する効果が証明されてきたレシピが、今再び人気を集めています。 たとえば、カレンデュラ、マザーワート、赤い松ぼっくりは、心筋の慢性的な衰弱の予防と治療に適しています。 これらの自然の果物から、熱いチンキ剤や煎じ薬が調製され、ウォッカを主張するために松ぼっくりが推奨されます。
医師自身が使用を推奨する、よく知られて手頃な価格の植物や果実がいくつかあります。
ジギタリス
ジギタリスまたはジギタリスは 19 世紀末に医療現場で使用され、現代では最も広く使用されています。 植物とそれに基づいて作られた製剤は、心筋の収縮機能を強化し、脈拍の充填に貢献し、静脈と動脈を通る血流の速度を高めます。
ジギタリスを使用すると、心不全のすべての症状が目の前で消えることがよくあります。浮腫が消え、咳や肺の喘鳴が患者の邪魔をしなくなり、呼吸が均一で深くなります。 血圧が安定し、脈拍が正常に戻ります。
ジギタリスが他の心臓病薬と異なる特徴は、ジギタリスが損傷して弱った心筋にのみ効果を発揮することです。 健康な心臓は摂取による影響を感じません。
家庭でのジギタリスは、乾燥した葉から粉末の形で使用されます。 この植物の溶液は保存期間が短いため、広く使用されていません。
通常、ジギタリス誘導体は最初の投与から 18 ~ 24 時間後に心筋に作用し始めます。 薬が患者の体に与える影響の有効性は脈拍数によって判断されます。 心拍数が低いほど、患者が必要とするジギタリス粉末の用量は少なくなります。
ジギタリスに加えて、心不全に対する他の民間療法も家庭で使用されています。 これには、5月のスズランやガマズミ属の木が含まれます。 これらの植物は、粉末や煎じ薬の形でだけでなく、肝硬変、腹水、水腫にも使用でき、このグループの緑色の薬局に基づいて調製されたキャンドルが人気です。
サンザシ
 サンザシは心不全の場合にさまざまな方法で摂取できます。 この有用な植物の果実を煎じたものを、お茶の代わりに1日2〜4回飲むことができます。 サンザシの花の煎じ薬は、食後に200〜250グラム摂取することをお勧めします。
サンザシは心不全の場合にさまざまな方法で摂取できます。 この有用な植物の果実を煎じたものを、お茶の代わりに1日2〜4回飲むことができます。 サンザシの花の煎じ薬は、食後に200〜250グラム摂取することをお勧めします。
サンザシ液体抽出物は、不規則な心拍リズムによって心不全が悪化した場合に特に役立ちます。
カリーナとナナカマド
ガマズミ属の木の実とチョークベリーは、心不全に付随する病態としての高血圧の発症に非常に貴重な有益な効果をもたらします。 これらの果物の煎じ薬や注入は完璧であり、これらの木の果実からのチンキ剤やジャムも、慢性的な心臓の衰弱を止めるときに不必要になることはありません。
ベリーは生でも冷凍でも摂取できることは注目に値します。 ガマズミ属の木と蜂蜜を入れてお茶を淹れるのは、コアにとって特に便利です。
ローズヒップ
心不全に伴う浮腫を含む多くの病気に対応する独自の製品です。 ビタミンCをはじめとする有用物質が多く含まれており、わずかな利尿作用もあります。 患者の場合、点滴は魔法瓶で行う必要があります。 これを行うには、大さじ2、3杯のベリーに400 mlの熱湯を注ぎますが、すぐには閉じられず、5〜10分後に閉じられます。 その後、魔法瓶に5時間放置します。 グラス半分のローズヒップ注入液を1日3回飲むことをお勧めします。 蜂蜜を加えても構いませんが、多すぎないでください。
心不全に対するこれらの民間療法はすべて、ほとんどの心臓病専門医にはよく知られています。 しかし、庭の果実を軽視することはできません。 ニンジン、ディル、セロリ、パセリは、心筋の衰弱時に、同じ割合で混合した絞りたてのジュースの形で摂取できます。 ディルは煎じ薬の形でも非常に役立ちます。
慢性心不全に役立つ畑や庭園の贈り物。
自然薬学は人体のあらゆる病気に役立ちます。 心不全も一般原則の例外ではありません。 この病気を治療するために伝統医学は何を提供できますか?
- オーツ麦は心不全の治療に役立ちます。 これらの植物は煎じ薬として使用されます。 オーツ麦に水を注ぎ、その量は混合物の10%を超えてはならず、2〜3日主張し、1か月間1日2〜3回200グラムを飲みます。 この飲み物には顕著な心臓刺激効果と利尿効果があります。
- ナッツ、レーズン、ハードチーズを混ぜたものを毎日食べると、心不全の治療に役立ちます。 この製品セットは心筋にプラスの効果をもたらし、この病気に特有の疲労や頻脈を和らげます。
- ドライアプリコットとドライアプリコットは、心筋の衰弱の治療に広く使用されています。 これらの果物の特徴は、カリウムの含有率が高いことです。 微量元素は心臓活動の刺激物質に属し、この病状の治療に不可欠です。
- 現在、さまざまな心臓欠陥における心筋に対するワイルドストロベリーの効果は、不当にも忘れ去られています。 植物は根系ごと収穫され、乾燥されて茶葉として1〜2か月間使用されます。
- 自宅での心不全治療におけるスズランの良い影響についてはすでに述べました。 この植物は、注入剤の形でも煎じ薬の形でも使用できます。 強心配糖体の含有量が高いため、この植物は心臓衰弱の治療における重要な要素の 1 つとなります。
リストされた植物に加えて、一般的なシャンドラグラス、ヨーロッパの蹄の葉、セントジョンズワートのハーブ、および私たちの植物相の他の多くの住民がそのような病状の治療に適しています。 どの在宅療法も、適切な専門家に相談した後にのみ開始できます。
心筋の衰弱を治療するためのビタミンと微量元素
心不全の治療の主な原則は、患者の食事とライフスタイルを正常化することです。 心不全におけるビタミンとその標的を絞った使用法は、心不全患者の生活の質を改善する上で重要な役割を果たします。 これらの物質は、心臓血管内での血栓の形成を防ぎ、心臓の組織を強化し、心臓の組織への血液の正常な供給に貢献します。
ルチンまたはビタミン P は、心不全の治療における主要なビタミンと考えられており、ビタミン C とよく結合し、血管系の小さな毛細血管の健全性に貢献します。 ローズヒップ、マウンテントネリコ、緑茶、ブラックカラントは、心不全の治療においてこの有益な物質の供給源となる可能性があります。
心筋が弱ると、ビタミンB6も不可欠です。 その主な作用分野は、脂肪代謝の安定化、コレステロール値の低下、甲状腺の活性化です。 この物質のおかげで、心筋は患部を取り除き、血液を送り出すプロセスに積極的に参加します。
自宅での心不全治療は、必ずしも適切なレベルの敬意を持って開業医に認識されているわけではありません。 しかし、ほとんどの慢性心臓病患者は、薬の投与量を減らし、以前の良好な状態の一部を回復できるさまざまな煎じ薬やコレクションを尊重しています。
カーディオブック.com
5. 合理的な栄養補給は、心筋の正常な機能を確保するための基礎です。 脂肪分や塩分の多い食べ物に夢中にならないでください。 さらに、心筋を強化する食品には次のものが含まれている必要があります。
- カリウム(ズッキーニ、バナナ、アプリコット、ブドウ、レーズン、ココア、マメ科植物);
- マグネシウム(豆類、魚介類、そば、オート麦、ナッツ類、スイカ)。
- ヨウ素(魚介類、ビート、カッテージチーズ、キャベツに多く含まれます)。
- ビタミンCとビタミンP(オレンジ、リンゴ、ピーマン、カシス、ラズベリー、イチゴに豊富に含まれています)。
食品中の高コレステロール含有量は、健康な心臓にとって深刻な敵です。 より健康的な食事は、植物油(オリーブ、トウモロコシ、またはヒマワリ)の使用に基づいています。
6. 心筋の強化は、血圧障害や心臓の問題を引き起こす可能性のある未解決のビジネス上または個人的な問題によって非常に複雑になります。 緊張せず、許容可能な仕事と休息のモードを確保するように努める必要があります。
7. 人間の生活を自主規制することで、心臓疾患の発症を大幅に防ぐことができます。 たとえば、健康に対する注意深い態度により、医師は心筋を強化するための薬をタイムリーに処方することができます。
vremya.eu
心不全とは何ですか?
発症の病状やその他の原因によって引き起こされる多くの心臓病では、血液循環の違反があります。 ほとんどの場合、大動脈への血流が減少します。 これは、さまざまな臓器で静脈血の停滞があり、その機能が混乱するという事実につながります。 心不全になると循環血液量が増加しますが、血液の移動速度が遅くなります。 このプロセスは突然起こることもあり(急性経過)、慢性的に起こることもあります。

ビデオ: 心不全 - 医療アニメーション
急性心不全
心臓の活動はすべて心筋(心筋)によって行われます。 その働きは心房と心室の状態に影響されます。 そのうちの 1 つが正常に機能しなくなると、心筋の過剰な緊張が発生します。 心臓に影響を与える心臓以外のさまざまな病気や異常によって引き起こされる可能性があります。 それは突然起こる可能性があります。 このプロセスは急性心不全と呼ばれます。
急性型の病因
それは次のような事態を引き起こす可能性があります。
- 心膜炎。
- 冠動脈不全;
- 弁の奇形(脱出、石灰化)。
- 心筋炎;
- 筋ジストロフィー;
- 肺の慢性および急性のプロセス。
- 大小の血液循環系の血圧の上昇。
症状
臨床的には、急性心不全はさまざまな形で現れます。 それは、どちらの心室 (右 (RV) または左 (LV)) の筋肉の過剰緊張が発生したかによって異なります。
- 急性左心室機能不全(「心臓喘息」とも呼ばれます)では、発作は主に夜間に起こります。 人は息をするものが何もないという事実から目覚めます。 彼は座位をとることを余儀なくされます(起立呼吸)。 場合によってはこれが役に立たず、病人は立ち上がって部屋を歩き回らなければなりません。 彼は狩猟された動物のように急速な(多呼吸)呼吸をしています。 彼の顔はチアノーゼで灰色になり、顕著な先端チアノーゼが認められます。 肌は潤いを与え、涼しくなります。 徐々に、患者の呼吸は速い呼吸から泡立つような呼吸に変化し、遠く離れていても聞こえるようになります。 ピンク色の泡状の痰を伴う咳が出る。 血圧が低い。 心臓喘息には直ちに医師の診察が必要です。
- 急性右心室不全では、大動脈の静脈だけでなく、大静脈(下部および上部)でも血液のうっ滞が発生します。 首の静脈の腫れ、肝臓の血液の停滞(痛みが生じます)があります。 息切れとチアノーゼがあります。 この発作には、チェーン・ストークスの泡立つような呼吸が伴うこともあります。
急性心不全は肺水腫(肺胞性または間質性)を引き起こし、心原性ショックを引き起こす可能性があります。 心筋の突然の衰弱は即死につながります。
病因
心臓喘息(いわゆる間質性浮腫)は、漿液性内容物の血管周囲および気管支周囲の部屋への浸潤によって発生します。 その結果、肺の代謝プロセスが妨げられます。 このプロセスがさらに進むと、液体が血管床から肺胞の内腔に浸透します。 肺の間質性浮腫は肺胞性になります。 これは重度の心不全です。
肺胞浮腫は心臓喘息とは関係なく発症することがあります。 AK (大動脈弁) 脱出、LV 動脈瘤、梗塞、びまん性心硬化症が原因で発生する可能性があります。 臨床試験を実施すると、何が起こっているのかを説明することが可能になります。
- 急性機能不全のとき、小さな円の血液循環系では、静圧が有意な値(30 mm Hg以上)に急速に増加し、肺胞への血漿の流れが引き起こされます。肺は毛細血管から。 同時に、毛細管壁の透過性が増加し、血漿の浸透圧が減少します。 さらに、肺の組織内のリンパの形成が増加し、それらの組織内のリンパの動きが妨げられます。 ほとんどの場合、これは、交感神経 - アドレナリン作動性ロケーター システムの活性の増加によって引き起こされる、プロスタグランジンとメディエーターの濃度の増加によって促進されます。
- 前室開口部の急激な減少は、小円内の血流の遅延と左心房内での蓄積に寄与します。 左心室の血流を完全に通過させることができません。 その結果、膵臓のポンプ機能が増加し、小さな輪の中に追加の血液が生成され、その中の静脈圧が増加します。 これにより肺水腫が引き起こされます。
診断
医師の診察による診断では、次のことがわかります。
- 肺(下部)での打診(心臓の形状、位置、大きさを決定するために叩くこと)中に、鈍い箱のような音が聞こえ、血液の停滞を示します。 気管支の粘膜の腫れは聴診によって検出されます。 これは、乾いたラ音と肺の中での騒々しい呼吸によって示されます。
- 肺気腫の進行に関連して、心臓は拡大していますが、その境界を決定することはかなり困難です。 心臓のリズムが乱れます。 頻脈性不整脈が発生します(脈拍の交替、ギャロップリズムが発生する場合があります)。 弁機構の病状に特徴的な心雑音が聞こえ、肺の主動脈ではII音の分岐と増幅が見られます。
- 血圧は広範囲に変動します。 静脈内の中心圧が上昇します。
心臓喘息と気管支喘息の症状は似ています。 心不全を正確に診断するには、機能診断法を含む総合的な検査が必要です。
- X線検査では、肺の下部に水平方向の影(カーリー線)が見られ、小葉の間の中隔が腫れていることがわかります。 葉の間の隙間の圧縮は区別され、肺のパターンは強化され、その根の構造は曖昧です。 内腔が見えない主気管支。
- ECGによりLV過負荷が明らかになりました。
急性心不全の治療には緊急の医学的治療が必要です。 心筋の過剰な緊張を軽減し、収縮機能を高めることを目的としており、これによりむくみや慢性疲労症候群を軽減し、息切れやその他の臨床症状を軽減します。 重要な役割は、節約療法の遵守によって果たされます。 患者は過電圧を排除して数日間平穏を確保する必要があります。 夜は十分な睡眠をとり(夜間睡眠は少なくとも8時間)、日中は休息をとる必要があります(リクライニングは最大2時間)。 水分と塩分を制限した食事療法に切り替えることが必須です。 カレルダイエットを利用することができます。 重症の場合、患者は病院での治療のために入院が必要になります。
薬物療法

ビデオ: 心不全を治療するには?
急性冠不全
冠状血管内の血流が完全に停止すると、心筋が受け取る栄養素が減り、酸素が不足します。 冠動脈不全が発症します。 急性(突然発症)と慢性の場合があります。 急性冠不全は、強い興奮(喜び、ストレス、否定的な感情)によって引き起こされることがあります。 多くの場合、それは身体活動の増加によって引き起こされます。
この病状の最も一般的な原因は血管けいれんです。これは、血行力学および代謝プロセスの違反により心筋内に部分的に酸化された生成物が蓄積し始め、それが心筋の受容体の刺激につながるという事実によって引き起こされます。 冠動脈不全の発症メカニズムは次のとおりです。
- 心臓は四方を血管で囲まれています。 王冠(王冠)に似ています。 したがって、それらの名前は冠状(冠状)です。 これらは、心筋の栄養素と酸素のニーズを完全に満たし、その働きに好ましい条件を作り出します。
- 人が肉体労働に従事しているとき、または単に動いているときは、心臓の活動が増加します。 同時に、酸素と栄養素に対する心筋の需要が増加します。
- 通常、冠状動脈は拡張して血流を増加させ、心臓に必要なものをすべて完全に供給します。
- けいれん中、冠状血管床は同じサイズのままです。 心臓に入る血液の量も同じレベルに留まり、酸素欠乏(低酸素)が始まります。 これは、冠状血管の急性機能不全です。

冠動脈けいれんによって引き起こされる心不全の兆候は、狭心症の症状(狭心症)の出現によって現れます。 鋭い痛みが心臓を圧迫し、動けなくなります。 首、肩甲骨、または左側の腕に与えることができます。 発作は、ほとんどの場合、身体活動中に突然起こります。 しかし、時には休息状態になることもあります。 同時に、人は本能的に痛みを和らげるために最も快適な姿勢を取ろうとします。 攻撃は通常 20 分以内に続きます (場合によっては 1 ~ 2 分しか続かない場合もあります)。 狭心症発作が長く続く場合は、冠動脈不全が心筋梗塞のいずれかの形態(一過性(限局性ジストロフィー)、小限局性梗塞、または心筋壊死)に移行している可能性があります。
場合によっては、急性冠不全は IHD (冠状動脈性心疾患) の臨床症状の一種と考えられており、重篤な症状を伴わずに発生することがあります。 それらは何度も繰り返される可能性があり、その人は自分が重度の病状を患っていることにさえ気づきません。 したがって、必要な治療が行われない。 そして、これは冠血管の状態が徐々に悪化し、ある時点で次の発作が重篤な形態の急性冠不全を呈するという事実につながります。 同時に患者に医療が提供されないと、数時間で心筋梗塞が発症し、突然死が起こる可能性があります。
急性冠不全の治療は、狭心症の発作を止めることです。 これには以下が使用されます。
- ニトログリセリン。 即効性はありますが作用時間は短いので、頻繁に服用することができます。 ( 心筋梗塞用 ニトログリセリン 望ましい効果が得られない).
- 静脈内投与は発作の迅速な除去に貢献します ユフィリナ (シントフィリナ、ディアフィリナ).
- 同様の効果としては、 ノーシュパと塩酸 パパベリン(皮下または静脈内注射)。
- 発作は筋肉内注射によっても制御できます。 ヘパリン.
慢性心不全
心肥大による心筋の衰弱により、慢性心不全(CHF)が徐々に発症します。 これは、心臓血管系が臓器の本来の機能に必要な量の血液を供給できない病理学的状態です。 CHF の開発は秘密裏に進行しており、以下のテストによってのみ検出できます。
- 2 段階の MASTER 検査では、患者は高さ 22.6 cm の 2 段の階段を上り下りする必要があり、検査前、検査直後、および 6 分間の休憩後に心電図検査が必須です。
- トレッドミル上で(心臓疾患を特定するために、45 歳以上の人には毎年推奨されます)。
- ホルターモニタリング。
病因
CHFの初期段階は、1分あたりの心拍出量と大きな円の循環血液量の間の対応関係の違反を特徴とします。 しかし、それらはまだ正常の範囲内です。 血行力学的障害は観察されない。 病気のさらなる発展に伴い、中枢血行動態のプロセスを特徴付けるすべての指標はすでに変化しています。 それらは減少しています。 腎臓内の血液の分布が障害されます。 体は余分な水分を保持し始めます。
左心室心不全と右心室心不全の両方が存在する可能性があります。 しかし、種類を区別するのが非常に難しい場合もあります。 大小の円の中に血液の滞りが観察されます。 場合によっては、静脈血のみが停滞し、すべての臓器に溢れてしまうこともあります。 これにより微小循環が大きく変化します。 血流速度が遅くなり、分圧が急激に低下し、細胞組織内の酸素の拡散速度が低下します。 肺の容積が減少すると息切れが起こります。 アルドステロンは、肝臓や腎臓の排泄路の機能障害により血液中に蓄積します。
心血管系の機能不全がさらに進行すると、ホルモンを含むタンパク質の合成が減少します。 コルチコステロイドは血液中に蓄積し、副腎萎縮の一因となります。 この病気は、重度の血行力学的障害、肺、肝臓、腎臓の機能低下、およびそれらの段階的なジストロフィーを引き起こします。 水と塩の代謝プロセスが妨害されます。
病因
CHFの発症は、心筋の緊張に影響を与えるさまざまな要因によって促進されます。
- 心筋の圧力過負荷。 これは、胸部外傷、動脈瘤、大動脈のアテローム性動脈硬化、敗血症性心内膜炎などによる器質的起源の可能性がある大動脈不全(AN)によって促進されます。 まれに、大動脈口の拡張により発症することがあります。 AN では、血流は反対方向 (左心室へ) に移動します。 これはキャビティのサイズの増加に貢献します。 この病状の特徴は、無症候性の経過が長いことです。 その結果、徐々に左心室の筋力低下が起こり、左室型心不全を引き起こします。 次のような症状を伴います。
- 日中および夜間の身体活動中の息切れ。
- 急に立ち上がったり、胴体を回転させたりしたときに起こるめまい。
- 身体活動の増加に伴う心臓領域の動悸と痛み。
- 首の大きな動脈は常に脈動しています (これを「頸動脈のダンス」と呼びます)。
- 瞳孔は収縮または拡張します。
- 爪を押すと毛細血管の脈動がはっきりと見えます。
- ムセットの症状(大動脈弓の拍動によるわずかな頭の震え)があります。
- 心房内の残留血液量の増加。僧帽弁閉鎖不全がこの要因につながります。 MV の病状は、房室開口部の閉鎖に関連する弁装置の機能障害のほか、脊索捻挫や弁葉脱出、リウマチ性疾患、アテローム性動脈硬化などの器質的起源の病状によって引き起こされる可能性があります。 多くの場合、輪状筋や房室開口部の線維輪の過度の拡張、心筋梗塞、心硬化症、心疾患などによる左室拡張がMV不全を引き起こします。この病態における血行力学的障害は、逆方向の血流によって引き起こされます。収縮期(心室から心房に戻る)の(逆流)。 これは、弁尖が心房室内で垂れ下がり、しっかりと閉じないためです。 逆流中に 25 ml を超える血液が心房室に入ると、その体積が増加し、緊張性の拡張が引き起こされます。 その後、左心房心筋の肥大が起こります。 必要量を超える血液がLVに流入し始め、その結果、LVの壁が肥大します。 徐々にCHFが発症します。
- 心筋の原発性病変により循環不全が発生する可能性があります巨巣性梗塞、びまん性心硬化症、心疾患、心筋炎の場合。
ほとんどの場合、循環不全の原因はいくつかの要因の組み合わせであることに注意してください。 これにおいて重要な役割は、イオン(カリウム、ナトリウムおよびカルシウム)の輸送および心筋収縮機能のアドレナリン作動性調節の違反として発現される生化学的因子によって演じられる。
CHFのうっ血型
右心房および右心室の循環障害により、右心室型のうっ血性心不全が発症します。 その主な症状は、右側の季肋部の重さ、利尿の低下と絶え間ない喉の渇き、脚の腫れ、肝臓の肥大です。 心不全がさらに進行すると、ほぼすべての内臓がその過程に関与します。 これにより、患者の体重が急激に減少し、腹水が発生し、外部呼吸が障害されます。
CHF療法
慢性心不全の治療は長期に及びます。 これには次のものが含まれます。
- 薬物療法は、基礎疾患の症状と闘い、その発症に寄与する原因を排除することを目的としています。
- 病気の形態や段階に応じた労働活動の制限を含む合理的な体制。 これは、患者が常にベッドに寝ていなければならないという意味ではありません。 彼は部屋中を動き回ることができますが、理学療法が推奨されます。
- 食事療法。 食品のカロリー量を監視する必要があります。 それは患者の処方されたレジメンに対応する必要があります。 太りすぎの人は、食品のカロリー量が 30% 削減されます。 そして、逆に、疲労困憊している患者には、強化された栄養が処方されます。 必要に応じて荷降ろし日を設けます。
- 強心療法。
- 水、塩分、酸塩基のバランスを回復することを目的とした利尿薬による治療。

初期段階では、血行動態パラメータを改善する血管拡張薬とα遮断薬による治療が行われます。 しかし、慢性心不全治療の主な薬剤は強心配糖体です。 それらは心筋の収縮能力を高め、心拍数と心筋の興奮性を低下させます。 インパルスの開通性を正常化します。 グリコシドは心拍出量を増加させ、それによって心室の拡張期圧を低下させます。 同時に、心筋の酸素需要は増加しません。 経済的ですが強力な心の働きがあります。 配糖体のグループには次の薬物が含まれます。 コルグリコン、ジギトキシン、セラニド、ジゴキシン、ストロファンチン。
彼らの治療は特別なスキームに従って行われます。
- 最初の 3 日間 - 頻脈を軽減し、腫れを和らげるためのショック投与量で。
- さらなる治療は、用量を徐々に減らして実行されます。 これは、体の中毒を引き起こしたり(グリコシドが体内に蓄積する傾向がある)、利尿の増加につながらない(利尿作用がある)ために必要です。 用量を減らすと、心臓の収縮の頻度が常に監視され、利尿と息切れの程度が評価されます。
- すべての指標が安定した最適な投与量が確立された後、維持療法が実行されますが、これは長期間続く可能性があります。
利尿薬は体から余分な水分を取り除き、心不全における脚のむくみを解消します。 それらは 4 つのグループに分けられます。
- エタクリン酸そして フラセミド- 強制的な行動。
- シクロメタジド、ヒドロクロロチアジド、クロパミド- 適度な行動。
- Dyteq (トリアムテレン)、スピラノラクトン、アミロライド、ベロシュピロン- 長期使用を目的としたカリウム保持性利尿薬。
これらは、水と塩の代謝の不均衡の程度に応じて任命されます。 初期段階では、強制作用のある薬を定期的に投与することが推奨されます。 長期間、定期的に使用する場合は、中程度に作用する薬とカリウム保持性の薬を交互に使用する必要があります。 利尿薬の適切な組み合わせと用量により、最大の効果が得られます。
あらゆる種類の代謝障害を引き起こすうっ血性心不全の治療には、代謝プロセスを修正する薬が使用されます。 これらには次のものが含まれます。
- イソプチン、フィトプチン、リボキシンその他 - カルシウム拮抗薬。
- メタンドロステノロール、レタボリル- タンパク質の形成を促進し、心筋細胞内にエネルギーを蓄積するアナボリックステロイド。
重症型の治療では、血漿交換療法が良い効果をもたらします。 うっ血性心不全の場合、あらゆる種類のマッサージは禁忌です。
すべてのタイプの心不全に対して、抗血小板薬の服用が推奨されます。 カビトン、スタゲロン、アガプリン、またはトレンタル。 治療にはマルチビタミン複合体の必須の予約を伴う必要があります。 パンゲクサビット、ゲクサビット等
民間の方法による治療が許可されています。 それはすべきです 主な薬物療法を補足しますが、代替するものではありません。鎮静剤は睡眠を正常化し、心臓の興奮を取り除くのに役立ちます。
花と果実の注入により心筋の強化が促進されます。 血のように赤いサンザシ、果物 野薔薇。 利尿作用がある フェンネル、クミン、セロリ、パセリ。 新鮮に食べると利尿剤の摂取を減らすのに役立ちます。 体内の注入液から余分な水分をよく取り除きます 白樺のつぼみ、クマコケモモ(クマの目)) そして コケモモの葉.
薬用植物をブロムヘキシンおよびアンブロキソールと組み合わせると、心不全の咳を効果的に除去できます。 咳の注入を和らげます ヒソップ。 抽出物を含む吸入 ユーカリうっ血性心不全における気管支と肺の浄化に貢献します。
治療期間中およびその後のリハビリテーション中は、理学療法演習を継続的に行うことをお勧めします。 医師は負荷を個別に選択します。 各セッションの後、冷水シャワーを浴びるか冷水を浴びてから、体を少し赤くなるまでこするのが効果的です。 これは体を硬くし、心筋を強化するのに役立ちます。
CHFの分類
心不全の分類は、運動耐容能の程度に応じて行われます。 分類には2種類あります。 そのうちの 1 つは、心臓専門医の N.D. のグループによって提案されました。 ストラジェスコ、V.Kh. ヴァシレンコとGF。 Lang 氏は、CHF の開発を 3 つの主要な段階に分けました。 それらのそれぞれには、運動時(グループ A)と安静時(グループ B)の特徴的な症状が含まれます。
- 初期段階(CHF I) - 安静時および通常の身体活動時の両方で、顕著な症状なしに密かに進行します。 わずかな息切れや動悸は、重要な競技会前のアスリートのトレーニングプロセス中に、異常でハードな作業を行ったり、負荷を増やしたりした場合にのみ発生します。
- 発現段階 (CHF II):
- グループII CHF(A) - 中程度の負荷で通常の作業を行った場合でも息切れの発生によって現れます。 動悸、血痰を伴う咳、足のむくみを伴います。 血液循環が小さな円で途切れます。 部分的な障害。
- CHF II グループ (B) - CHF II (A) の主な兆候に加え、安静時の息切れ、絶え間ない脚の腫れ (体の一部が腫れることもあります)、肝硬変、心臓、腹水が特徴です。追加した。 完全にパフォーマンスが低下。
- 最終段階(CHF III)。 これは、重篤な血行力学的障害、うっ血性腎臓の発症、肝硬変、びまん性肺硬化症を伴います。 代謝プロセスは完全に壊れています。 体は疲れ果てています。 皮膚は明るい黄褐色を帯びます。 薬物療法は効果がありません。 患者を救うことができるのは手術だけです。
2 番目のオプションでは、Killip スケール (運動不耐症の程度) に従って CHF を 4 つの機能クラスに分類します。
- 私はfc。 無症候性 CHF、軽度。 スポーツや仕事の活動には制限はありません。
- II fc 身体活動中は心拍数が上昇し、わずかな息切れが生じます。 急速な疲労が認められる。 身体活動は制限されています。
- Ⅲ fc 息切れや動悸は身体活動の影響だけでなく、室内を動き回ったときにも発生します。 身体活動の重大な制限。
- IV fc CHFの症状は安静時にも発生し、わずかな身体活動で症状が悪化します。 身体活動に対する絶対的な不耐性。
ビデオ:医師向け心不全の診断と治療に関する講義
小児期の循環不全
小児では、循環不全は急性および慢性の両方の形態で現れることがあります。 新生児の心不全は、複雑かつ複合的な心臓欠陥に関連しています。 乳児では、初期および後期の心筋炎が心不全を引き起こします。 場合によっては、その発症の原因は、弁機構の病理に関連する後天性心臓欠陥です。
心臓欠陥(先天性および後天性)は、あらゆる年齢の小児に CHF を引き起こす可能性があります。 小学生(およびそれ以上)の小児では、CHF はリウマチ性心炎またはリウマチ性汎心炎の形成によって引き起こされることがよくあります。 心不全の心臓外の原因もあります。たとえば、重度の腎臓病、新生児の硝子膜疾患、その他多数の原因が考えられます。

治療は成人の慢性および急性心不全に対する薬物療法と同様です。 しかし、大人とは異なり、小さな患者には、両親の助けを借りて必要な動作をすべて行う場合、厳格なベッド上安静が割り当てられます。 CHF II (B) によるレジメンの緩和 (ベッドで本を読んだり、絵を描いたり、宿題をしたりすることは許可されています)。 CHFがステージII(A)に移行したら、独立した衛生手順を開始したり、部屋を歩き回ったりできます(ライトモード)。 マグネシウム製剤(マグネロット)の強制摂取が推奨されます。
心不全の応急処置
心不全の発作が起きても、多くの人は急いで必要な医療を受けられません。 そのような場合に単に何をすべきかわからない人もいれば、単に治療を無視する人もいます。 さらに、強力な薬物を頻繁に使用すると依存症になるのではないかと心配する人もいます。 一方、急性冠不全の症状が発生した場合、治療が予定通りに開始されないと、非常に早く死亡する可能性があります。
心不全の急性発作に対する応急処置は、楽な姿勢を取り、速効性の薬(バリドールを含むニトログリセリンを舌の下に塗る)を服用することです。

これらの薬は複数回服用することができます。 それらは体内に蓄積せず、中毒性もありませんが、次のことを常に覚えておく必要があります。 ニトログリセリンは可能です大幅に(そして急速に) 血圧を下げる、そしてこれに加えて、一部の患者は単にそれを許容しません。
軽度の心不全(つまりCHFステージI)と診断された人は、療養所とスパでの治療を受けます。 予防効果があり、心血管系の機能を改善することを目的としています。 体系的かつ適切に選択された身体活動と休息の期間の交互のおかげで、心筋が強化され、心不全のさらなる発症を防ぎます。 ただし、療養所を選択するときは、心血管疾患の患者は禁忌であることを考慮する必要があります。
- 気候条件の急激な変化、
- 長距離の移動
- 気温が高すぎたり、低すぎたり、
- 日射量が多い。
重度の心不全の臨床症状がある患者のリゾート施設や療養所での治療は固く禁じられています。