手術後に子宮鏡検査が可能になること。 子宮鏡検査後の推奨事項。 子宮ポリープの子宮鏡検査 - 手術の経過
子宮鏡検査後の推奨事項は、より早く回復し、通常のライフスタイルに戻るのに役立ちます。 診断手順後の回復は、通常 2 つの段階に分かれています。 まず、損傷した組織の一次修復があり、これに加えて、子宮、粘膜、筋肉層全体の組織が修復されます。 最初の段階では、微小損傷と切開の治癒が起こります。 子宮鏡検査後の治療は医師によって処方されます。
処置後、子宮頸管は元に戻ります。 回復の第 1 段階は約 20 日間続きます。 その結果、損傷は目立たなくなります。 瘢痕のない組織が形成され始めます。 子宮の子宮鏡検査後の回復の第2段階は長く続きます:新たな子宮内膜が形成されます(子宮の粘膜は独自の構造と独自の生物学的機能を持っている必要があります)。 第 2 回復段階は最大 5 か月続きます。
手術後の分泌物の原因
このタイプの診断後、血液の形の分泌物が現れることがあります。それらは通常3日目に観察されます。 分泌物は、医療操作の結果として子宮の粘膜が損傷したために発生し、子宮溶液は子宮鏡検査に使用されます。 最初は血のようなおりものですが、その後黄色になります。 おおよその期間は 2 週間です。 おりものは、処置中に子宮腔が拡張するためです。 操作中に使用される液体は血管に浸透する可能性があるため、血管壁が損傷し、女性は分泌物を観察します。
月経周期の決定: 遅れる可能性はありますか?
過度の血栓に気付いた場合は、必ず助けを求めてください。 月経周期に関しては、すべて子宮鏡検査の目的によって異なります。 診断目的で行われた場合は、遅滞なく月経が起こります。 数日の遅れが生じる場合がありますが、これは正常な現象です。 診断目的で子宮鏡検査を行った場合、子宮内膜は損傷していないため、回復にはそれほど時間がかかりません。 治療用子宮鏡検査の場合は、すべてが異なります。 子宮腔の掻爬が起こった場合、月経が遅れる可能性が高くなります。 この場合、手術の翌日から月経が始まります。つまり、1か月以内に月経が始まるはずです。

治療用子宮鏡検査後の最初の月経の性質に注意を払う必要があります。 生理の色と一貫性に注意してください。 出血が増えていることに気付いた場合は、必ず婦人科医に相談してください。 子宮鏡検査後、痛みが生じることがよくあります。 これは正常ですが、症状がひどい場合は婦人科医に相談してください。 正常な状態では、女性は腰とともに下腹部に痛みを感じます。 このような痛みの期間は3日間です。 それらは、操作中に子宮腔が伸びる(液体またはガスの影響を受ける)という事実によって説明されます。
痛みの原因はこれだけではありません。実際、子宮頸部の組織が医療器具によって損傷されたことです。 女性の痛みの閾値が低い場合、激しい痛みを訴えます。 この場合、医師は強力な鎮痛効果のある薬を勧めます。 女性が耐え難いけいれん性の痛みを感じると、体温が上昇し、中毒の症状が現れることがあります。 女性が会陰や脚に痛みが広がっていると感じた場合は、緊急に救急車を呼ぶ必要があります。そうしないと合併症が発生します。 必ず医師の推奨に従ってください。
- 3ヶ月間は性行為を控えるべきです。
- 大浴場やサウナへの出入りは禁止です。
- プールに行ったり、川や池で泳いだりすることはできません。
- 衛生規則の遵守は必須です:シャワーを浴び、1日2回体を洗います(中性PHの特別なジェルを使用することをお勧めします)。
予防の目的で、医師は抗生物質を含む抗炎症薬を処方することがあります。 治療期間は7〜8日間です。 抗生物質は患者の健康状態を考慮して処方されます。 体温を監視する必要があります。 アスピリンは鎮痛剤なので服用しないでください。 この薬は血液を薄くし、血液の排出を増加させることができます。 通常のアスピリンは出血を引き起こす可能性があることを知っておくことが重要です。 リハビリ期間中は、精神的にも肉体的にも過負荷にならないようにしてください。 緊張せずに時間通りに休むようにしてください。 健康増進のためのスポーツ運動について言えば、3週間後に行うことができます。
子宮鏡検査後にしてはいけないことは何ですか? タンポンの使用をやめ、ナプキンに交換することをお勧めします。 錠剤を膣内に投与することは禁止されています。 あらゆる種類の座薬やダウチングクリームは禁忌です。 合理的に食事をし、強い飲み物、特にアルコールを飲まないようにする必要があります。 時間通りに腸を空にし、塩辛いもの、辛いもの、漬物、揚げ物、脂肪分の多い食べ物など、有害な食べ物をすべてやめることは価値があります。 婦人科医の許可を得て薬を服用する必要があります。管理されていない使用は危険を伴います。
妊娠について
女性は次のことに興味があります: 診断手順後に妊娠がいつ起こるか。 診断用子宮鏡検査が実施され、医師がポリープの除去などの外科的介入を行わなかった場合は、次の周期で妊娠を開始できます。 医師の中には、急いで妊娠する必要はないと確信している人もいます。 月経周期の特徴、頻度や規則性に注意を払う必要があります。 他の婦人科疾患も考慮する必要があります。 妊娠を成功させるには、健康的なライフスタイルを送る必要があります。

適度な運動を3か月続けることをお勧めします。 性感染症の有無を検査する必要があります。 クラミジア、パピローマウイルス、その他の不快な感染症が検出された場合は、治療が必須です。 妊娠は医療処置後 4 か月以内に計画することができます。 女性が体外受精を行う場合、長くて非常に複雑な検査を受ける必要があります。 子宮鏡検査後の体外受精はひどい結末を迎える可能性があり、流産する可能性があることを知っておくことが重要です。
コンテンツ
現代の婦人科診療では、特定の病気を診断するために女性を検査するための多くの方法があります。 最も効果的なものの1つは、特別な医療機器である子宮鏡を使用して患者を検査する子宮の子宮鏡検査です。 そのおかげで、医師は子宮腔を内側から観察し、正確な診断を下すことができます。 子宮の子宮鏡検査がどのように行われるかを見てみましょう。
子宮鏡検査とは何ですか?どのような種類がありますか?
現代の子宮鏡検査は診断と治療に役立ちます。 研究者らは、あらゆる機器検査の中で、この方法が子宮のあらゆる病状の治療に有益で効果的であると信じています。 子宮鏡を使用して子宮腔を検査すると、問題を検出できるだけでなく、必要に応じて子宮内に外科的介入を行うこともできます。
子宮鏡検査
診断または診断を確認するために、診断またはオフィス子宮鏡検査が外来で行われます。 手術にかかる時間は5~25分程度で、来院する必要はありません。 原則として、手順全体がビデオに録画されるので、後でもう一度見ることができます。 子宮鏡で診断された場合、子宮腔の組織の完全性は損なわれていません。 診察室での診断手順は、麻酔を使用せずに、場合によっては局所麻酔下で行われます。
外科的

外科的子宮鏡検査は、組織の完全性が損なわれた場合の子宮内外科的介入です。 その実施の条件は、壁を注意深く検査する機会を作り出すために子宮腔を伸ばすことです。 子宮の外科的子宮鏡検査は、空洞の拡張を適用する方法に応じて、ガスと液体に分けられます。 そして、手術時間の違いは、術後、術中、術前、緊急、緊急、計画に分けられることを示唆しています。 手術は短時間の全身麻酔下で行われます。
子宮鏡検査の適応
子宮腔の子宮鏡検査は次の場合に行われます。
- 女性が正期産まで妊娠を継続できず、原因を特定する他に方法がない場合。
- 子宮の異常に。
- 出産後の管理や受精卵の残骸の除去に。
- と思われる場合は。
- 出産適齢期の女性の月経周期が乱れた場合。
- ノードが疑わしい場合。
- 子宮内膜の病状を伴う。
- がんが疑われる場合。
- 体外受精の前。
- を決定するため。
- 更年期の出血に。
- 子宮内避妊薬の除去に使用します。
ただし、この手順には禁忌があります。
- 感染症;
- 妊娠;
- 子宮頸管狭窄症。
- 炎症過程。
- 子宮からの出血。
手術の準備と必要な検査
手術を行う前に、医師は患者を検査に送り、子宮の子宮鏡検査の準備方法を説明します。 したがって、手順の前に、次のテストに合格する必要があります。
- ワッサーマン反応。
- 一般的な尿/血液検査。
- 膣分泌物の細菌検査。
- HIV検査。

検査には、骨盤超音波検査、透視検査、心電図検査、およびセラピストによる一般検査が含まれます。 子宮の子宮鏡検査前の検査やその他の検査結果は、操作用の輸液、麻酔薬の選択、手術後の回復期間の管理などの戦略の指針となるために、医師によって必要とされます。 手術の前夜に、患者は洗浄浣腸を受ける必要があり、手術の直前に排尿する必要があります。 また、この日、女性は何も飲んだり食べたりすることはできませんが、これはすべての麻酔薬の前提条件です。
子宮の子宮鏡検査はどこでどのように行われますか?

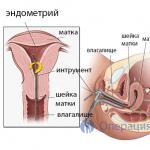
この操作の重要な特徴は、医師が単一の切開を行わず、器具が患者の膣から挿入されることです。 手術前に、外性器と内腿をアルコール溶液で処理します。 次に、膣鏡を使用して子宮頸部を露出させ、アルコールで処理します。 その後、子宮腔の長さを測定するプローブが挿入され、次にヘガー拡張器が導入され、子宮が出血し始めると体液が自由に流出できるように子宮頸管を徐々に開きます。
光源、ビデオカメラ、液体供給システムに接続された子宮鏡が子宮頸管から挿入されます。 モニター上の子宮の複数の拡大により、医師は掻爬、ポリープの除去、またはその他の必要な処置を含む外科的治療を正確に実行する機会が得られます。 手術が完了すると、子宮鏡が腔から取り出され、子宮頸部が自然に閉じます。 この操作の詳細については、次のビデオをご覧ください。
子宮鏡検査後の回復

手術後の期間は、外科的介入の複雑さに応じて 2 時間から 4 日間入院します。 手術後は、女性は穏やかな療法を受け、性行為を避け、身体活動を増やすことが推奨されます。 次の月経出血が遅滞なく終わるまで、入浴は禁止されています。 子宮の子宮鏡検査後 3 ~ 5 日以内に、患者はわずかな出血を経験することがあります。
手術後の合併症と影響
子宮鏡検査の結果は患者の体の生理学的特徴に完全に依存しますが、合併症は原則として5日を超えて発生しません。 この期間中、消化管で鼓腸が観察されます。これは内臓に影響を与えるガスの侵入によって引き起こされ、月経痛を思わせるけいれんを伴う胆汁の放出も伴います。
血の混じった分泌物
診断用子宮鏡検査後、子宮からの分泌物はわずかです。 薬による中絶を行った場合、最初に斑点が観察され、その後 3 ~ 5 日で黄色または血の混じった分泌物が観察されます。 線維腫性リンパ節または子宮内膜ポリープの除去後も、合併症がなければ出血はわずかですが、そうでない場合は大量の子宮出血が起こる可能性があります。
この場合、医師は繰り返しの手術、止血薬、または子宮を収縮させる薬を処方します。 子宮の子宮鏡検査後に患者が体温の上昇を伴う血性膿性分泌物を経験した場合、これは女性が処置後に炎症を発症したことを意味し、直ちに治療が必要です。
しつこい痛み

子宮の子宮鏡検査後のリハビリテーションは最長10日間続き、その間彼女はうずくような痛みを感じます。 それらは腰仙部または下腹部に局在しており、強度は中程度または弱いです。 手術後の痛みが非常に煩わしい場合、医師は急性の痛みを軽減する非ステロイド薬を処方します。 下腹部の痛みが10日以内に消えない場合は、医師に相談する必要があります - これは炎症過程です。
手術の禁忌
子宮腔の子宮鏡検査は、顕微手術の中で最も安全な手術と考えられていますが、多くの禁忌もあります。 まず第一に、これは外科手術を実行する適時性と技術に関するものです。 適時性を欠くと、多くの深刻な合併症を引き起こす可能性があります。 たとえば、患者の子宮に癌性腫瘍が存在する場合、子宮鏡検査は女性に害を及ぼすだけであるため、子宮鏡検査は禁忌です。
子宮鏡は子宮腔の奥深くに挿入され、胎児に害を与えたり、妊娠を中絶する可能性があるため、妊娠が進行中の場合もそのような介入は許可されません。 危険因子には、感染症や炎症性疾患の患者、処女を失いたくない少女、または出産適齢期(15~16歳)に達していない少女が含まれます。
子宮の子宮鏡検査の費用はいくらですか?
子宮腔の子宮鏡検査の価格は、手順の複雑さのレベル、医師の資格、使用される機器の品質によって異なります。 たとえば、平均的な病院での診断には4〜6,000ルーブルの費用がかかり、外科的介入(ポリープの切除または子宮腔の掻爬の場合)には15〜30,000ルーブルの費用がかかります。 病院での子宮鏡検査も費用は高くなりますが、患者が 24 時間医師の監督下にあるという利点もあります。
すべての女性は子宮鏡検査を受けます。 ただし、すべての人が切除術を受けるわけではありません。 これらの概念の違いは何ですか?
- 定義上。 子宮鏡検査は、腫瘍を特定するための子宮腔の検査です。 そして、切除鏡検査は、これらと同じ形成物の検出に関連して実行される外科的介入です。
- 実装方法では。 最初のオプションではジャイロスコープのみを使用し、2 番目のオプションではメスや鉗子などの追加ツールを使用します。
したがって、これら 2 つの手順には類似点と相違点があります。 ただし、これらを実行する理由はほぼ同じです。
- 無菌性。
- ポリープの存在。
- 月経周期中の痛み。
- 基本的な衛生基準を遵守していない。
いずれにしても、子宮鏡検査の診断後は、多くの場合切除鏡検査が必要になります。 子宮の子宮鏡検査後は、外科的介入を行う必要があります。
術後期間。 何が可能で何が不可能なのか? 合併症
6時間に及ぶ手術後、患者は正常な状態で帰宅する。 違反した場合は医師の監督下に置かれます。
退院の際、各女性は自分にできることとできないことについて警告を受けます。 したがって、子宮鏡検査後は次のことはできません。
- セックスしてください。 これにより、治癒中に過剰な出血や合併症が発生する可能性があります。 7~21日間は性行為が禁止されています。
- ダウチングまたはタンポンを使用します。 子宮にびらんやその他の問題を引き起こす可能性があります。
- 重りを持ち上げる。 縫い目がほつれる原因となります。
場合によっては、手術直後に次のような合併症が起こることがあります。
- 。 この場合、患者は原因を特定して治療するために医師の監督下に残ります。
- 感染。 これは病院でのみ治療する必要があります。
- 麻酔後の副作用の検出。 これには、めまい、吐き気、嘔吐が含まれる場合があります。 この場合、患者はこれらの影響が完全になくなるまで入院することが推奨されます。
- 子宮頸管の損傷の原因となります。 患者は正常に戻るまで滞在します。
いずれの場合も、女性は不必要な問題を避けるために、仕事を休む前に注意する必要があります。
子宮鏡検査後の疼痛症候群
子宮鏡手術後、いわゆる副作用が発生する可能性があります。 とりわけ、女性の全身状態を混乱させ、精神的な健康に影響を与える最初の症状は痛みです。
これに基づいて、子宮鏡検査の手順が何であるかを見てみましょう、痛み症候群の原因は明らかです。
子宮鏡検査手術
子宮鏡検査は、診断を確認または反駁するだけでなく、長期にわたる不妊問題の原因とその除去を明らかにするための診断手術です。
ほとんどの場合、この研究方法は実質的に外来患者ベースで、つまり長期的な障害が発生することなく実行され、研究期間は1〜3日間です。 同時に、この種の外科的介入に対する標準的な準備も整っています。 女性は定期検査と血液検査を受けるよう通知された。 次に、子宮鏡検査の手順について説明します。子宮鏡検査は、通常の検査とは少し異なる婦人科用の椅子に座って、静脈麻酔で麻酔を行います。 次に、子宮の位置とそのサイズを決定するために両手検査が行われ、外性器と子宮頸部がヨウ素溶液またはアルコールで処理され、その後前唇で特別な鉗子を使用して子宮頸部が固定されます。 次に、プローブを使用して子宮腔の長さを測定し、子宮頸管を予備拡張した後、子宮腔をガスまたは特殊な溶液で満たします。これにより、子宮腔が拡張して検査できるようになります。子宮鏡で。 その後、子宮鏡自体が使用され、画面上の画像に基づいて子宮腔の完全な診断が実行され、卵管の口、おそらくその開存性が検査され、子宮の子宮頸管が検査されます。 。 手術全体の最後に、医師は子宮腔および子宮頸管(RDC)の部分掻爬を実行し、得られた生体物質は最終診断を下すために病理組織学的検査に送られます。
子宮の子宮鏡検査後の痛み
子宮鏡検査の手術と痛みの軽減のあらゆる側面を考慮すると、手術後に発生する痛みはその実施のいくつかの側面に関連していることがわかります。 患者が子宮鏡検査後に下腹部と腰が痛いと訴える場合、これは手術に対する体のかなり生理的な反応です。 これは、視界を良くするために子宮腔を拡張するためのガスまたは液体の使用に対する反応として起こります。 その結果、子宮が収縮し、下腹部痛を伴います。
また、子宮鏡検査後に下腹部が引っ張られるとき、この瞬間は手術前の子宮頸管の拡張によって引き起こされます。 同じ痛みは、子宮鏡検査を完了する分割掻爬術後にも典型的です。
痛みは本質的にしつこいもので、ほとんどの場合下腹部、場合によっては腰部に局在し、不快感を引き起こします。 女性の痛みの閾値が低下し、その感覚によって全身状態が乱される場合、医師はケトロール、デキサルギンなどの非ステロイド性抗炎症鎮痛剤を追加で処方することがあります。 同時に、薬の使用後、子宮鏡検査後の下腹部の痛みの強度が減少し、女性の全身状態が改善するはずです。
痛みが強すぎる
痛みが耐え難いものになったり、急性になったり、けいれんを起こしたり、痛みが増大する傾向が継続したりする場合、そのような痛みは子宮鏡検査や子宮摘出術などの介入後には受け入れられず、緊急医療が必要です。 これらは、子宮腔を拡張するためのガスの使用(ガス塞栓症)の結果として生じる外科手術(子宮穿孔、出血)、麻酔薬などの介入の合併症によって引き起こされる可能性があるためです。 幸いなことに、そのようなケースは非常にまれですが、それらに対して保険をかけることはできません。 したがって、上記の痛みが発生した場合は、さらに 1 ~ 2 日病院で過ごし、24 時間体制で動的な観察を行った方がよいでしょう。
痛みの持続時間
よくある質問は、「子宮鏡検査後、どれくらいお腹が痛くなりますか?」です。 答えは人それぞれであり、すべては女性の痛みの閾値によって異なります。 しかし、不快な感覚の持続時間には一般に受け入れられている限界もあります。 最も激しい痛みは、手術後の初日、つまり手術中に使用された麻薬性鎮痛剤の効果が切れた後に発生します。 その後、日に日に弱っていきます。 通常、子宮鏡手術後、下腹部の痛みは約 2 ~ 3 日、またはそれより短い期間続きます。 これは組織の損傷と急速な回復によるものです。 子宮鏡検査後、子宮が収縮する一方で、胃が引っ張られます。 子宮が収縮して元の大きさに戻るまでの間に、痛みは治まりました。

しかし、子宮切除術後の痛みは、これが診断 - 検査であるだけでなく、病理学的病巣の除去でもあるという事実により、診断的子宮鏡検査後よりも強いという意見があります。 ここに正確な答えはありません。すべては純粋に個人的なものです。 この方法の侵襲性により、子宮鏡検査中に病理学的病巣が発見され、それが切除され、組織の完全性が損なわれると、当然のことながら痛みが強くなる可能性があります。 しかし、診断手順の場合でも、子宮腔が擦過され、子宮内膜組織も損傷され、その結果、子宮鏡検査後に腰が痛むという事実を考慮に入れてください。
いずれにせよ、理由に関係なく、主治医はすべての痛みを伴う感覚について知っておく必要があります。 そしてこの場合、医師は痛みの原因を区別し、それに応じて鎮痛療法を処方したり、患者の全身状態を改善するために他の医療援助を提供したりします。
しかし、子宮鏡検査後に現れるのは痛みの症状だけではありません。 次の記事では、おりものの期間と性質について詳しく見てみましょう。
子宮鏡検査後の出血
現代医学の婦人科分野で内視鏡を使用して内臓の腔を機器的に検査する方法は子宮鏡検査と呼ばれます。 この操作は、膀胱鏡に似た外部照明装置を備えたチューブを使用して子宮腔の状態を測定するために、1870 年にイタリアの医師パンタレオーニによって初めて成功裏に行われました。
現代の子宮鏡検査は、子宮内のすべての病状を診断および治療するための他のすべての器具技術の中で最も有益であると考えられています。 研究には次の 2 種類があります。
- 診断 - 子宮内の病理学的プロセスを特定できます。
- 手術 – 局所診断、標的生検、または子宮腔内の外科的介入のために行われます。
他の侵襲的処置(皮膚または粘膜の貫通を伴う)と同様に、子宮鏡検査の実施には専門医の高度な外科的資格と、技術のすべての規則の遵守が必要です。 これらの要件に違反すると、女性の健康だけでなく、場合によっては生命にも危険をもたらす深刻な結果につながる可能性があります。
子宮鏡検査の適応
以下に対して診断手順が規定されています。
- 女性の人生のさまざまな時期(若年期、生殖期、閉経周辺期)における月経周期の障害。
- 閉経後の期間の出血。
- 腺筋症、子宮内膜癌、子宮発育異常、子宮内癒着、粘膜下(粘膜下)子宮筋腫の鑑別診断。
- 不妊;
- 子宮腔内の異物の存在;
- 妊娠していないこと。
- 外科的介入後の子宮腔の管理検査。
- ホルモン治療の有効性を評価する。
- 産後の複雑な時期。
手術に対する禁忌
ほとんどの場合、禁忌は外科的介入を拒否する理由と同じであり、次のようなものがあります。
- 感染症 - インフルエンザ、喉の痛み、肺炎、急性腎盂腎炎、血栓静脈炎。
- 女性生殖器の急性炎症過程。
- 心臓および血管の病理;
- 慢性腎臓病および肝臓病;
- 進行した子宮頸がん。
- 子宮腔からの大量の出血。
子宮鏡検査の種類
現在、治療用、診断用、および計画的な子宮鏡検査など、いくつかの種類のこの手術が普及しています。
- 子宮出血のある女性には診断検査が処方されます。 このような処置は、主治医の処方に従って一連の検査を行った後にのみ処方されることに注意してください。
- 子宮粘膜の問題を特定するための対照検査が計画されています。 また、妊娠の終了、子宮の異常、生殖機能に関連するその他の病状の後にも処方されます。
- 治療は、子宮粘膜上の特徴のない腫瘍の除去中に行われます。 子宮内器具またはその残存部分を除去するために治療用子宮鏡検査が処方されるケースもかなりの数あります。 この場合、いくつかの違反と結果が観察される可能性があります。 特に、手術後の出血について話します。
知っておくことが重要です:上記のすべてに加えて、子宮頸部破裂の場合に実行されるガス子宮鏡検査があります。これは、そのような病状が非常に大きく、それを解決するための他の条件を作成する可能性がないためです。
子宮鏡検査の診断および手術中に合併症が発生する場合がありますが、合併症はいくつかのタイプに分類されます。
- 子宮腔を拡張する手段によって引き起こされる一連の合併症。最も多くの場合、二酸化炭素と液体を使用したときに発生します。 心拍リズム障害、代謝性アシドーシス、ガス塞栓症の可能性があります。
知っておくことが重要です。手順の完了直後、女性は長時間止まらない重度で鋭い痛みを感じる可能性があります。 慌ててパニックにならないでください。これは違反の兆候ではありません。 痛みの原因は、子宮鏡検査が重大な外科手術であるという事実によるものです。
施術後の気分はどうですか?
子宮鏡検査は非常にシンプルで全く痛みのない手術ですが、女性にはそれぞれ独自の感受性の閾値があり、手術中に患者が何を感じているかを推測するのは非常に困難です。
手続きの準備の流れ
- まず第一に、患者は病院の入院部門に恒久的に配置され、そこで処置自体が行われます。
- 所定の検査を受ける前に、主治医が処方したすべての検査に合格する必要があります。 これには、膣塗抹標本、一般的な血液検査、尿検査が含まれます。
- 次に、他の臓器の炎症過程や疾患の可能性を特定するために、セラピストの診察を受ける必要があります。
上記のすべての点を通過した後、患者は子宮鏡検査を受けることができます(もちろん、すべての指標が正常であれば)。

知っておくことが重要です。子宮鏡検査のプロセス中に不快な驚きを避けるために、手順を開始する前に、必ず浣腸を行って膀胱の内容を完全に空にする必要があります。
したがって、すべてのテストが正常の範囲内であり、手順自体がまったく役に立たずに成功した場合、驚くべきことや結果は起こらないはずです。 しかし、何か問題が発生した場合はどうすればよいでしょうか? – もちろん、研究が成功したとしても、確立された標準からの逸脱が生じる可能性があることを覚えておいてください。 それでは、詳しく見てみましょう。
子宮鏡検査後の退院
ほとんどの場合、クモの巣は不明瞭な膣分泌物に悩まされます。 血液が付着することもありますが、これについては後述します。 放電の原因は何でしょうか? - あなたが尋ねる。 ほとんどすべての医療機器は、膣の完全性を破壊し、軽度の機械的損傷を引き起こす可能性があり、その結果、さまざまな分泌物が発生する可能性があります。
子宮鏡検査後の出血
上で述べたように、子宮鏡検査は女性の生殖器に軽度の機械的損傷を引き起こす可能性がある重大な外科的介入です。 しかし、特徴のない分泌物に加えて、患者はしばしば出血を経験します。
知っておくことが重要です。覚えておいてください、血液が緋色で少量が放出された場合、これはそのような処置の後では自然なことであるため、心配する必要はありません。
診断用子宮鏡検査が実施された場合、月経は通常の時間に起こるはずです。 処置に掻爬が含まれる場合、子宮鏡検査当日の出血は通常の範囲内で許可されます。 この手順は外傷性が非常に少ないと考えられているという事実にもかかわらず、最近の実行後は体全体の一般的な状態をより注意深く監視する価値があります。 子宮鏡検査の診断後は、主治医の推奨に従う必要があります。
2週間にわたって継続的に出血がある場合、これはすでに専門家にアドバイスを求めることが重要な根拠であり、さらに、出血には腹部の刺すような痛みが伴う場合があります。 子宮鏡検査を行う場合、軽度の機械的損傷を避けることは不可能であり、これは決して医師のせいではなく、単に弾丸鉗子を使用するだけではそのような状況を避けることは不可能であることを覚えておいてください。 出血は、女性の生殖能力を担う臓器の感染によって引き起こされることもあります。 これは細菌性ショックまたは敗血症である可能性があり、高熱、特徴のない悪臭を伴う膿の排出、および腹部の持続的な痛みを特徴とします。
この問題の治療法は、傷害の種類、形態、重症度によって異なります。 たとえば、損傷がかなり深い場合は、外科的レーザー凝固術が実行されます。 この手順を実行できない場合は、子宮の外科的除去が処方されます(そのような状況を回避するために、医師は手順全体を慎重かつゆっくりと実行する必要があります)。 感染症の治療は非常に簡単です - 抗生物質療法のコースは医師の指示と推奨に従って処方されます。
子宮鏡検査中の合併症
- 麻酔の種類 - 使用される麻酔薬により、アナフィラキシーショックが発生する可能性があります。
- 合併症の外科グループ - 子宮の穿孔(穿孔)、出血。
結論
子宮鏡検査後の出血は非常に深刻な状況であり、適切な治療や外科的治療なしに放置すべきではありません。 まず第一に、これが実際に標準からの逸脱なのか、それともこの手順の後の単なる特徴的な結果なのかを調べます。 あなたの不安が確かな場合、医師は出血症状の性質を調べ、必要な治療法を処方します。 機械的損傷を排除するために、レーザー法を使用して逸脱を排除し、感染症の場合には抗生物質療法のコースが処方されます。
子宮鏡検査後の退院
子宮鏡検査は侵襲性が低く、外傷性の少ない診断と治療法であると考えられていますが、  不妊症、子宮ポリープ、粘膜下局在の筋腫性結節などとの戦いに使用されるこの方法では、生殖器官の組織に部分的な外傷を負ったとしても、依然として女性の体に介入が行われています。 したがって、手術後の分泌物、痛み、その他の症状の存在は体の正常な反応であり、医師は事前に患者に通知します。
不妊症、子宮ポリープ、粘膜下局在の筋腫性結節などとの戦いに使用されるこの方法では、生殖器官の組織に部分的な外傷を負ったとしても、依然として女性の体に介入が行われています。 したがって、手術後の分泌物、痛み、その他の症状の存在は体の正常な反応であり、医師は事前に患者に通知します。
分泌物の性質
診断用子宮鏡検査がすでに行われている場合、手術後の分泌物は本質的に血のようなものになります。 これは、組織学的物質を取得するために、子宮腔の別の掻爬が行われ、子宮鏡検査手順が完了するためです。 掻爬のプロセス中、鋭利な手術器具が子宮の粘膜を「切断」するように見え、その結果、それに栄養を与える血管も損傷します。 すべては標準的な月経中とほぼ同じように起こります。 血管壁の完全性が損なわれると血性分泌物が発生し、これは血管内腔が血栓化するまで続きます。
原則として、子宮鏡検査または子宮摘出術の手術後1日目と2日目には、分泌物に血が混じり、量が非常に多く、色が濃い場合があります。 子宮の子宮鏡検査後のピンク色のおりものは 3 日目または 4 日目に見られるのが一般的ですが、完全なピンク色ではなく、粘液が縞模様になっている可能性が高くなります。 さらに、生殖管からの分泌物はますます軽くなり、まれな例外を除いて、胆汁成分の縞模様がほとんど含まれていません。
子宮鏡検査後何日くらいで分泌物が出ますか?
放電の持続時間はその特性によって異なります。 たとえば、これが子宮内膜ポリープの子宮摘出術後の血性分泌物の場合、その期間は約 2 ~ 3 日になります。 次に、血性分泌物は血性分泌物に置き換えられます。この血性分泌物には、血液の含有量は少ないものの、凝固した血液の成分である静脈が含まれています(ただし、血栓は含まれていません)。 このタイプのおりものは 1 週間以内に消えます。 残りの時間は約1週間かかり、合計で2〜3週間かかることが判明し、イコルが現れ、透明で無臭の黄色がかった分泌物が現れます。 これは手術中の子宮頸管の拡張と外傷によるものです。
放電が心配なとき
子宮鏡検査などの手術後の女性の分泌物の存在、分泌物の持続時間、および上記のような症状の性質は通常のことです。 ただし、臨床像が標準に当てはまらない場合。 術後の期間には常に合併症のリスクが伴います。 子宮鏡検査後の術後期間は異なる経過をたどる可能性があります。 同時に、子宮鏡検査後の術後期間に発生する分泌物の特徴の変化は、特定の状態の発生を示し、発生した合併症を疑う可能性があります。
血の混じった分泌物が明るい緋色になったり、黒い塊のように見えたり、その強度と量が増加して、個人用衛生製品が分泌物で飽和するだけでなく、ベッドに血のような斑点が現れたりする場合、これはこれを示しています。子宮出血は緊急に対処する必要があります。 子宮鏡検査後の術後期間
また、少量ではあるが長期間続く血の混じった分泌物が出る可能性もあります。これも緊急に医療機関を受診する理由となります。

おりもののパラメータには、女性の緊急状態を示すものもあります。 これは不快な臭いを伴う黄色、緑色がかった分泌物ですが、通常、この状態は下腹部に激しい痛みを伴います。 このような症状は、子宮内膜炎の発症、つまり子宮粘膜の炎症と二次感染の追加を示唆している可能性があります。
子宮鏡検査後に斑点がある場合。 このタイプの分泌物はどれくらい続きますか? これはよくある質問です。 スポッティングは手術後 3 日目に典型的に見られ、約 7 日目まで続きます。 ただし、斑点の期間が長引く場合は、医師に相談する必要があります。
子宮鏡検査後のさまざまな病状における分泌物
子宮内膜ポリープの子宮鏡検査後の分泌物は何ですか?という質問が尋ねられることがあります。 または、掻爬による子宮鏡検査後の分泌物はどれくらい続くべきですか? 実際のところ、切除された病巣(子宮内膜ポリープ、子宮頸管ポリープ、または筋腫性結節)に関係なく、おりものの性質や期間は変わりません。 掻爬を行わない診断用子宮鏡検査となると話は別です。 子宮鏡による検査中に正常な子宮内膜が検出され、生殖器系の他の器官に病理学的構造がない場合、掻爬は行われません。 そして、それに応じて放電の回数も減り、その期間も短縮されます。 子宮鏡検査後に血性分泌物が発生することもあります。
次の月経予定日はいつですか
その後の掻爬を行わずに診断用子宮鏡検査が行われた場合、次の月経はカレンダーで予定されている日に始まります。 子宮腔の掻爬が個別に行われた場合、月経周期の規則性に従って、月経の日が患者によって事前に計算された日から数日ずれる可能性があります。 ただし、月経がはるかに早く起こった場合、またははるかに遅く起こった場合、または前回の子宮鏡検査後におりものがより豊富で長くなった場合。 これが医師に相談する理由です。
この記事では、子宮鏡検査手術のいくつかの側面、分泌物の持続時間、その性質、正常性、病理について検討しました。 退院は、介入後の身体(大部分は子宮内膜)の回復段階の 1 つです。 次回の記事では、子宮鏡検査後に子宮内膜の再生がどのように正確に起こるのか、またどの段階に分けられるのかを見ていきます。
子宮鏡検査後の子宮内膜
子宮鏡検査手術は、ほとんどの場合、子宮腔の掻爬で終了します。 その後、条件付きで、子宮内膜を回復するために 2 つの段階が発生します。
最初の段階は手術直後に始まり、子宮粘膜の微小損傷を治癒し、損傷がある場合は筋肉層を回復し、機能を再開します。 同時に、子宮鏡検査後の子宮内膜の回復は完全に起こり、その機能は計画された月経の開始によって確認されます。 通常、子宮内膜は、何も介入しなくても、毎月同じように再生します。 したがって、子宮鏡検査後、子宮内膜は急速に成長しますか?という質問に対する答えは次のとおりです。 - 非常に単純です - 通常の規則的な月経から回復するのに必要な時間と正確に同じであり、それはすべて各女性の周期の個々の長さに依存します (平均して 3 ~ 4 週間)。
しかし、残念なことに、これは子宮の子宮鏡検査後に薄い子宮内膜が現れたときに起こります。 これは妊娠を望む女性にとって大きな問題です。 この状態は典型的なものではなく、特定のホルモンの生成の混乱に関連している可能性が最も高くなります。  この問題がある場合は、医師に連絡し、月経周期の適切な日に必要なすべてのホルモンの合成を決定する一連の臨床検査を実施し、さらに超音波検査で子宮内膜の成長を監視する必要があります。
この問題がある場合は、医師に連絡し、月経周期の適切な日に必要なすべてのホルモンの合成を決定する一連の臨床検査を実施し、さらに超音波検査で子宮内膜の成長を監視する必要があります。
特に不妊症と闘うために子宮鏡検査を行うことは、話の一部にすぎません。 今後の状態を監視することが非常に重要です。 この目的のために、手術後の患者を管理するためのさらなる戦術が開発されており、それについては以下で詳しく説明します。
子宮鏡検査後の管理戦略
重要な点は、子宮鏡検査と女性の状態のさらなるモニタリングが別個の段階ではないことを理解することです。 治療、回復、そして不妊症との闘いにおいては、あらゆる細部が重要です。 治癒手術や診断手術後の患者のケアには、その効果を確実にし、母親になるなどの目標を達成することを目的とした一連の措置が含まれます。
子宮鏡検査は低侵襲ではありますが、依然として手術であるため、特に子宮に対する他の介入後と同様に、従わなければならない行動規則と推奨事項があります。
- 性行為は 4 週間避けてください。子宮の創傷面が開いてしまい、感染性合併症の危険が伴います。
- 子宮鏡検査後は、生殖管からの分泌物の排出障害による感染性合併症のリスクがあるため、タンポンは使用しないでください。
- 子宮鏡検査後はスポーツを避けてください。 3kgを超える重量を持ち上げることはできません。 健康増進のための身体活動は 3 ~ 4 週間延期する必要があります。 これらの制限は腹腔内圧の上昇により発生し、スポッティングが増加したり、場合によっては出血につながる可能性があります。
- 感染性合併症を避けるために、子宮の子宮鏡検査後は医師が処方した抗菌治療に従ってください。
- 出血を引き起こし、女性の健康と生命を危険にさらす可能性がある座風呂、サウナ、プール、スチームルームなどを 1 か月間排除します。
- タンポンの使用を禁止する場合と同じ理由で、膣座薬や錠剤も使用しないでください。
- アスピリンは抗凝固剤であり、出血の原因となる血液凝固を軽減するため、使用しないでください。
- 毎日の体温を測定し、観察シートに記録することで体温を監視する必要があります。
上記の推奨事項には、子宮鏡検査後に飲酒は可能ですか?という質問は含まれていません。 アルコールは血管を拡張させるため、出血を引き起こす可能性があります。 また、アルコールの反応速度を鈍らせる性質があるため、結果として生じる性器からの出血の増加を適切に評価し、タイムリーに医師の助けを求めることが妨げられる可能性があります。
術後早期の管理
術後早期とは、手術終了後から退院までの期間を指します。 その管理は、子宮鏡検査後に女性の全身状態、状態を悪化させる症状が存在する場合の失血を監視することから構成されます。 できないこと、薬で摂取できないこともこちら側から監視されます。 それでは、子宮鏡検査後の入院期間はどれくらいなのでしょうか? 女性の状態が危険にさらされておらず、子宮鏡検査が診断のみに終わった場合は、手術当日に退院が行われます。 通常、子宮摘出鏡検査の場合でも、合併症がない場合に限り、患者は2日目に退院します。
術後後期の管理
術後後期とは、女性が退院した瞬間から回復するまでの期間です。 場合によっては、特に不妊症に苦しんでいる場合、回復期間が最長 6 か月かかることがあります。 これは、ホルモンの準備と、受精の可能性に備えた子宮内膜のすべての機能の回復によるものです。 子宮鏡検査後の主な疑問は、体外受精はいつ行えるのかということです。 この手術は子宮鏡検査だけに依存するものではなく、多面的な検査を必要とします。 ただし、この場合、体外受精は少なくとも6か月以内に可能です。

子宮のポリープまたは筋腫性粘膜下結節の子宮切除術後のリハビリテーションは、診断的子宮鏡検査後のリハビリテーションと同じ方法で行われ、患者は同じ一般的な推奨事項を受けます。 しかし、ニュアンスもあります。 外科的治療後は、生殖機能を完全に回復し再発を防ぐために、薬物治療とホルモン療法が処方されます。
残念ながら、子宮鏡検査後にポリープが再発する可能性があります。 子宮鏡検査で特定されたポリープの病理学的組織がどれだけ除去されたとしても、骨盤臓器の炎症性疾患、子宮腔の頻繁な掻爬歴(頻繁な中絶)、および家族の素因によって、わずか3か月後にポリープが再発する可能性があります。 この手術には病理組織の完全な除去が含まれるため、ポリープの再発は子宮摘出術の品質には依存しません。 切除後 3 か月後に同じ場所にポリープが出現した場合、複数のポリープの出現、または腫瘍形成の組織型が変化した場合には、そのような形成の再発が考慮されます。 再発を防ぐために、子宮摘出術後の薬物療法と動的観察が必要です。 掻爬による子宮鏡検査後の血性分泌物は、女性をさらに数週間悩ませる可能性がありますが、その量は主治医によって制御されます。
手術後の妊娠
手術を受ける多くの女性は、子宮鏡検査後に妊娠を開始できるかどうかに興味を持っています。 診断用子宮鏡検査または子宮摘出鏡検査を受けたすべての患者に与えられる上記の推奨事項をすべて考慮すると、手術日から 6 か月以内に妊娠の計画を開始できます。 この場合、性行為の開始は約1か月後、できれば月経が自然に終わってから行うことができます。 しかし、性生活は妊娠から保護されなければなりません;避妊方法は、特に子宮鏡検査後に合併症が発生した場合、体のすべての特徴と手術の状況を考慮して、主治医によって各女性に個別に選択されます。 どのような合併症があり、それが患者の生命と健康をどのように脅かすかについては、次の記事で詳しく説明します。
子宮鏡検査後に起こり得る合併症
あらゆる外科的介入に術後合併症のリスクがあるのと同様に、子宮鏡検査でも合併症が発生する可能性があります。 もちろん、複雑で時間のかかる子宮摘出術の場合には、術中に発生した困難により合併症が発生する可能性があります。 しかし、非常にまれではありますが、生命と健康が脅かされると緊急事態を引き起こし、場合によっては女性の障害につながる可能性のある重篤な合併症が存在します。
子宮鏡検査の合併症の種類
子宮鏡検査は、器具を子宮腔に挿入し、子宮粘膜とその中にある血管に衝撃を与え、液体または気体の腔を拡張する手術であるという事実により、これらの瞬間に関連する合併症が発生する可能性があります。 また、麻薬性鎮痛剤の使用は女性の状態の悪化を引き起こし、女性の生命と健康を脅かす可能性があります。 合併症は大きく次のように分類できます。

- 外科的;
- 麻酔;
- 環境によって誘発されて子宮腔が拡張します。
- 長期的な影響。
手術の合併症
子宮鏡検査は子宮に穴が開くため危険です。 この状態は、すでに子宮腔内にある子宮鏡が子宮の壁を傷つけ、臓器の完全性を部分的または完全に損なった場合に発生する可能性があります。 子宮壁の完全性が損なわれた場合、子宮の近くの臓器も損傷を受ける可能性があります。 この場合、外傷が検出された場合、手術を行う医師は直ちに手術を中止し、さらなる戦術を決定し、組織損傷の領域を決定します。
この状態は主に子宮筋層の損傷領域の子宮血管からの出血を脅かします。 また、腹腔に接触する貫通穴が存在する場合、腸の外傷、腹腔内出血の発症、そしてその後の腹膜炎の可能性もあります。
子宮に穴が開いた場合、手術は直ちに中止されます。 この場合、子宮壁を損傷した器具は除去されず、ほとんどの場合、すべての腹部臓器を検査し、臓器の完全性をチェックするために、開腹術(正中アプローチによる腹腔への侵入)が実行されます。血管を封鎖または結紮し、穿孔穴を縫合することにより、外科的に出血を除去します。 まれに、子宮の壁が広範囲に損傷したり、形成された穴からの出血が止まらなくなる場合があります。 この場合、子宮鏡検査後に子宮を摘出します。 しかし、どのような状況であっても生殖器と女性の完全な健康を守るために医師は常に闘いがあるため、これらの状況はよりカジュアルです。 そして、患者の命が危険にさらされている場合にのみ、出血源の除去に頼ることになります。 ほとんどの場合、これらの合併症は、鋭利な手術器具を使用した掻爬による子宮の子宮鏡検査後に発生します。 しかし、いずれにせよ、これはまれです。
子宮腔を拡張するメディアを使用した場合の合併症
ご存知のとおり、子宮鏡検査は、すべての構造をよりよく見るために子宮腔を液体またはガスで拡張することなしには不可能です。 しかし、子宮腔内へのガスの導入は、ガス塞栓症などの非常に重篤な状態を引き起こす可能性があります。 これは、損傷した血管の内腔に気泡が侵入した結果として発生し、血流を通じて肺や心臓の血管に入り、血行力学(血液循環)のプロセスを混乱させる可能性があります。 この状態は、血圧の低下、息切れ、チアノーゼ(皮膚の青みがかった色)を伴います。 この状態は手術中に突然発生し、麻酔科医のみが治療します。 このため、どの手術室にも、合併症が発生した場合に緊急支援を提供するために必要なものがすべて備えられています。
また、子宮の子宮鏡検査中に液体を使用すると、状態が急激に悪化する可能性があります。 この場合、合併症は、血流への体液の吸収、肺水腫または血液量過多の発症、つまり血管床の過負荷の結果として現れます。 この状況では、利尿薬を使用して過剰な体液を体から除去し、心血管系の機能を再開します。 そして肺水腫の場合には酸素療法(酸素吸入)が行われます。
麻酔の合併症
このタイプの合併症は非常にまれに発生し、最も一般的な原因は、以前に使用したことがなかったために患者自身が知らなかった薬剤に対する個人の不耐性です。その他の合併症は、麻酔科の側から事実上排除されます。患者の状態は麻酔下にあり、麻酔科医、看護師、およびすべてのバイタルサイン(脈拍、血圧など)を動的に示す特別な機器によって監視されます。
子宮鏡検査の長期合併症
子宮鏡検査または子宮摘出術の手術が行われ、リハビリテーション期間が始まると、その実施の長期的な影響が現れる可能性があります。 シネキアは子宮鏡検査後に発生する可能性があります-子宮腔内の独特の癒着の出現であり、これは体の個々の特性に依存し、子宮への介入(中絶、掻爬)を頻繁に受けた女性に多く発生します。

子宮鏡検査後の炎症は、この種の手術にのみ典型的なものではありません。 子宮粘膜の炎症は、特に患者が抗生物質を適切に服用しない場合、子宮腔に対する外科的介入によって発生する可能性があります。 このタイプの合併症では、子宮鏡検査後の臭い(不快な臭いの分泌物)、子宮鏡検査後のかゆみ、膨満感が生じることがあります。これらすべての症状は炎症過程に伴う可能性があります。 この場合、子宮鏡検査後の子宮内膜炎にはこれらの症状があります。 足が痛い - 手術後の苦情の 1 つは、子宮腔を拡張するメディアによって引き起こされる合併症に関連しています。 長期的な影響については、次の記事で詳しく説明します。
子宮鏡検査後の結果
診断または治療のための子宮鏡検査は、必ずしも完全な回復と望ましい効果の達成をもたらすわけではありません。 頻繁ではありませんが、手術後に長期的な影響が生じ、女性の生殖器系の正常な機能が妨げられ、不快感を引き起こす可能性がある場合に発生します。
子宮内膜子宮鏡検査。 回復期間としての影響
子宮鏡検査自体に関連して不快感を引き起こす症状があります。 生殖管からの血の混じった分泌物、下腹部または腰の中程度の痛みなどの子宮鏡検査の結果は、子宮への器具の挿入、子宮頸管の拡張、拡張によって引き起こされるため、「不可欠な部分」です。子宮腔内の液体またはガスなど。 子宮の子宮鏡検査後のこれらの結果は、予防したり排除したりすることはできません。 ある程度の影響しかありません。むしろ、非ステロイド性抗炎症鎮痛剤の使用によって痛みを軽減することができます。 血性分泌物は子宮内膜への外科的介入の結果であり、子宮腔内の感染プロセスを回避し、正常に機能する子宮内膜を完全に回復するために、止血薬を使用して除去することはできません。
したがって、分泌物や痛みによって引き起こされる不快な感覚の一部は、介入に対する身体の正常な反応として、子宮鏡検査後の回復期間であると考えられます。 これらの症状は自然に消えるはずであり、その結果、女性の体の以前の周期的な生活が回復します。 さらに、子宮鏡検査手術を行う前に、操作の結果が事前に医師によって発表されます。 また、医師はおりものの期間、痛み、使用できるものについて説明する必要があります。 子宮鏡検査後の出血は軽微です。
ポリープ子宮鏡検査の影響
子宮腔にポリープがある女性は、生検による診断と、分割掻爬または「レーザー」によるポリープの除去が行われる治療の両方として、子宮鏡検査を受けることが推奨されることがよくあります。得られた生体物質のさらなる組織学的検査。 この場合、患者は結果として完全な回復が得られ、生殖機能が維持されることを期待します。 しかし、除去後しばらくして、斑点、出血、妊娠不能などの子宮腔のポリープの兆候が再び現れることが起こります。 検査の結果、女性にポリープが検出されました - 再発が起こります。 この場合、再発は、子宮摘出術後 3 か月以上後に出現した、組織学的に 1 つまたは多数のポリープまたはその他の同様の形成の発生であると考えられます。 この場合、以前のポリープの位置だけでなく形成が起こる可能性があります。

残念ながら、そのような状況は実際に発生します。 子宮鏡検査後の子宮内膜ポリープの再発は、さまざまな理由で発生する可能性があります:遺伝的素因、ホルモン障害、ホルモン避妊薬の併用の管理されていない使用、生殖器系の頻繁な未治療の炎症性疾患。 ポリープが何度も再発する場合、子宮鏡検査とポリープ切除がすでに行われている場合でも、結果はさまざまである可能性(悪性腫瘍、子宮内膜の炎症、癒着の出現)があるため、このような場合には原因を直接理解する必要があります。そしてそれらを排除します。 また、子宮内膜ポリープの子宮鏡検査自体は女性に不快感を引き起こすことはありません。
結果の1つとしての子宮内膜増殖症
子宮内膜過形成は、子宮粘膜組織の過剰な増殖であり、本質的に良性であり、内膜内部の血管および腺の変化を伴います。 この病状には、重い月経、または月経中または長い遅れの後の生殖管からの長期出血の症状が伴います。 このような場合、患者はこの状態を診断して治療するために子宮鏡検査を受けるように処方されます。 子宮内膜過形成が子宮鏡検査後に再び発生することが起こりますが、この点は手術自体やその実施方法などとは関係ありません。 この状態は、ホルモンの不均衡、より正確にはエストロゲンの産生の増加、つまり高エストロゲン症により再び再発します。 掻爬を伴う子宮鏡検査自体は診断であり、原因ではなく、ホルモン障害によって生じる影響を排除します。
炎症性の結果
子宮鏡検査で起こり得る合併症または結果の 1 つは、子宮腔内の炎症過程、つまり子宮内膜炎である可能性があります。 しかし、ここでもその発生の理由を理解する必要があります。 手術後、医師は抗菌薬を処方する必要があります。 抗生物質の服用、抗生物質の自主中止に違反した場合、また個人の衛生状態の維持、タンポンの使用の禁止、一定期間の性交の回避などに関する推奨事項に従わなかった場合、子宮内で感染過程が発生する可能性があります。 。 これには、おりものの障害が伴い、不快な臭いのあるおりものが現れ、下腹部に鋭い痛みまたは痛みが増し、体温が上昇することがあります。 したがって、子宮鏡検査の直接の結果としての子宮内膜炎はまれな現象であり、これらの推奨事項の違反に関連している可能性が最も高くなります。 このような状態が発生した場合は、すぐに医師の診察を受ける必要があります。
子宮鏡検査のその他の「結果」
この介入の他の影響としては、子宮鏡検査後のかゆみ、不快感、性器からの白く固まった分泌物、いわゆる子宮カンジダ症などの女性の訴えが含まれます。 この症状は、無菌的ではあるものの、膣微生物叢を破壊する異物による同じ介入によって発生します。 また、ストレス因子として抗生物質の服用や手術自体が局所の免疫反応を混乱させ、鵞口瘡を引き起こします。 しかし、この病気は治療が簡単で、微生物叢をさらに修正することができます。
いずれにせよ、子宮鏡検査の目的は、女性の健康を回復し、妊娠を達成することです。
妊娠と子宮鏡検査
妊娠の計画、特にその実施に問題がある場合は、女性の徹底的な検査から始まります。 当然のことながら、すべての臓器やシステムの健康に加えて、女性の生殖に関する健康にも特別な注意が払われます。 そしてここには、親になるという目標を達成する上で障害があるかもしれません。 この問題に対する完全なアプローチには、とりわけ子宮鏡検査法が使用されます。
子宮鏡検査後に妊娠する可能性はありますか?
子宮鏡検査は、妊娠を妨げる特定の疾患を診断する目的で行われます。  この診断の条件下で、原因(ポリープ、筋腫性結節、癒着)が特定された場合、それは直ちに除去されます。 そしてもちろん、機械的障害やその他の障害がなければ、妊娠の可能性は高まります。 子宮鏡検査は不妊症治療における万能薬ではありませんが、妊娠に至ることが可能となり、その割合は大幅に増加します。
この診断の条件下で、原因(ポリープ、筋腫性結節、癒着)が特定された場合、それは直ちに除去されます。 そしてもちろん、機械的障害やその他の障害がなければ、妊娠の可能性は高まります。 子宮鏡検査は不妊症治療における万能薬ではありませんが、妊娠に至ることが可能となり、その割合は大幅に増加します。
子宮鏡検査後どれくらいで妊娠できますか?
原則として、合併症が観察されず、術後の期間が順調に進んでいる場合、推奨事項に従って、計画された妊娠は遅くとも6か月後に開始できます。 この期間中は子宮内膜が完全に回復し、子宮鏡検査後に受胎と妊娠の生理学的経過を確実にするために機能的にホルモンレベルが準備されるためです。
推奨される期間よりも 2 ~ 3 か月遅れて子宮鏡検査後に妊娠した場合もあります。 このような状況では、不完全に回復した生殖器系の機能が妊娠という形で生じる負荷に対処できない可能性があるため、妊娠は常に動的監視下に置かれます。
いずれにしても、患者様への対応はそれぞれ異なります。 そして、回復期間が正常に進み、周期が規則性と期間の点で正常化し、以前に女性を悩ませていた可能性のある症状が消え、子宮鏡検査後に排卵が確立されている場合、3か月目に妊娠することができます。 ただし、医師に直接相談した方が良いでしょう。
子宮鏡検査がすでに行われている期間、どのくらいの期間で妊娠できるかは、手術自体ではなく婦人科の病状に直接依存します。 妊娠を妨げるさまざまな病気では、手術に加えて薬物治療が必要になります。
子宮摘出術と妊娠
子宮内膜ポリープ、筋腫性結節、癒着などにより妊娠が妨げられている状況では、子宮摘出鏡検査が行われます。これにより、予想される診断を確認して確認できるだけでなく、外科的治療を行うこともでき、問題を排除することができます。不妊の原因。 手術中、モニター上の画像制御下で顕微手術用電動ツールを使用し、組織の病理学的領域が切除および研磨によって除去され(大きな筋腫性結節の場合)、その後、除去された組織が子宮から除去されます。空洞。 子宮腔内に癒着(癒着)がある場合は、同じ器具を使用してそれらを解剖し、その後、癒着のさらなる形成を防ぐ特別なゲルで腔を処理します。

このような場合、ポリープの子宮鏡検査後の望ましい妊娠は、早ければ6か月後、場合によってはもう少し後までに計画することができます。 この状態は外科的に除去されたとしても、根本的な原因を治療する必要があるためです。 そして、再発を防ぐために、経口ホルモン避妊薬によるホルモン療法が3か月以上処方され、その場合にのみ、薬を中止した後に妊娠を計画することが推奨されます。
女性が子宮の子宮鏡検査によって筋腫性リンパ節を切除されたと診断された場合、すぐに妊娠を計画することはできません。 これは、切除された結節の部位に治癒期間を必要とする縫合糸があり、また、結節の出現の原因となったホルモン障害を治療するために、長期間のホルモン剤が処方されるという事実によって説明される。 。 これらすべては、子宮の生殖に関する健康を回復し、完全で健康な妊娠を維持することを目的としています。
子宮鏡検査と体外受精による妊娠
この手術は今後の体外受精の検査リストには必須ではありませんが、診断上の価値は非常に高いです。 そして、これは、超音波検査では気づかない病状の早期発見、生殖器の治療や改善に影響を与えます。 生殖医師の観察によると、子宮鏡検査後、生殖補助医療を利用すると妊娠する頻度が高くなります。 そして、子宮鏡検査を受けて妊娠した人はこれを証明しています。
患者さんからのよくある質問は、「子宮鏡検査を行った場合、どのくらいの期間が経過すれば妊娠できますか?」というものです。 これは、体外受精を直接ターゲットとする患者にとって特に興味深いものです。 また、生理学的に発生する受胎の場合と同様に、子宮鏡検査後は 6 か月以内に体外受精を行うことが推奨されます。 そして、子宮に胚を移植する試みが成功した後、女性は厳重な監視下に置かれますが、この観察は主に、行われた手術に関連しているのではなく、過去に婦人科系の病状があった可能性があり、そしてもちろん使用と関連しています。生殖補助技術のこと。
いずれの場合でも、子宮鏡検査または子宮摘出術後の妊娠計画は、術後の期間のあらゆる側面を考慮した主治医の厳格な指導の下で行う必要があります。 次回の記事では、術後期間に具体的にどのような期間が含まれるのかを見ていきます。
術後期間
術後期間は、術後初期と術後後期の2つに分けられます。 このような区分は、回復期間に応じて進行中のプロセスと関連して女性の健康状態を判断するために必要です。
術後早期
この段階には、手術の終了から女性が退院するまでの期間がかかります。 退院は完全に個人的な問題であり、手術後の患者の状態や合併症の有無によって異なるため、この期間は患者ごとに異なります。  術後初期は生殖管からの血の混じった分泌物が特徴で、下腹部や腰部に引っ張られるような痛みを伴うこともあります。 患者には保護治療計画が処方され、推奨事項が与えられます。 合併症を防ぐためにこの期間中は性交が除外されるため、子宮の子宮鏡検査後は1か月以内にのみ妊娠できます。 しかし、これは妊娠の生理学的妊娠を危険にさらす可能性があるため、危険です。
術後初期は生殖管からの血の混じった分泌物が特徴で、下腹部や腰部に引っ張られるような痛みを伴うこともあります。 患者には保護治療計画が処方され、推奨事項が与えられます。 合併症を防ぐためにこの期間中は性交が除外されるため、子宮の子宮鏡検査後は1か月以内にのみ妊娠できます。 しかし、これは妊娠の生理学的妊娠を危険にさらす可能性があるため、危険です。
術後後期
この期間は退院の瞬間から始まり、約6か月間続きます。 この間に、子宮腔、子宮頸部、膣の修復プロセスが発生します。 薬物療法により卵巣機能は回復します。 これらすべてのプロセスは、生殖器の完全な機能と生殖機能の遂行を目的として、女性の生殖システムを「形」にします。 血の混じった分泌物は血の混じった分泌物に置き換えられ、腹部の痛みは消え、女性は性生活を含む通常の生活リズムを送り始め、望ましい妊娠の計画を立て始めることができます。 診断を確認するために、子宮鏡検査後に血液を塗抹することも重要です。
術後期間と妊娠
子宮鏡検査による RDV 後の妊娠は非常に現実的な出来事です。 ほとんどの場合、女性が妊娠に問題を抱えており、また婦人科疾患のエピソードがある場合、妊娠を成功させるために女性は子宮鏡検査を受けることをお勧めします。 子宮内膜の変化の疑いがある場合は、研究の最後に別の診断的掻爬が行われます。 その結果、10日後、患者は細胞レベルでの子宮粘膜の状態と生理学的に耐える能力についての組織学的結論を受け取ります。 掻爬後は子宮内膜が完全に再生されるため、妊娠の可能性と妊娠の可能性が高まります。
さらに、子宮鏡検査後、通常、2〜3か月後に妊娠が起こります。 しかし、もちろん、一般的に受け入れられている推奨事項に従い、遅くとも6か月以内に妊娠を計画する方が良いでしょう。
子宮鏡検査後の凍結プロトコール
多くの女性は、凍結移植前に子宮鏡検査を行うことの適否について懸念しています。 もちろん、この手順は不妊症とその後の体外受精の場合に非常に効果的ですが、不妊症との戦いにおける万能薬ではありません。 子宮鏡検査は体外受精前の基本的な検査項目ではありませんが、生殖専門の医師が推奨する場合が多いです。 これは、凍結移植およびさらなる妊娠後の合併症の発生を排除するために、子宮摘出術または薬物療法による婦人科の病状の診断とそのタイムリーな治療を目的として処方されます。 この場合、目的は手段を正当化します。 体外受精には長い準備と多額の費用が必要となるため、子宮鏡検査はその有効性を高めます。
子宮鏡検査の診断中に、不妊症の原因となる子宮腔の癒着や子宮内膜ポリープなどの病理が検出されることは珍しいことではありません。 この手術により、病態を診断するだけでなく、ポリープの切除や癒着の切断などにより、妊娠不可能の原因を即座に取り除くことができます。
妊娠するまでどれくらいかかりますか?
子宮鏡検査を受けることを決めた女性にとって最も興味深い質問は、「妊娠できるまでにどれくらいの期間がかかるのか」ということです。 結局のところ、これが最も望ましい結果です。 上記すべてを考慮すると、子宮鏡検査後、文字通り1〜2か月以内に妊娠した女性がいることに注目することができます。 しかし、手術後の計画に許可されている期間内であっても、妊娠を遅らせる可能性のある問題が発生する可能性があります。 すでに述べたように、性行為は子宮鏡検査後3〜4週間後に開始できますが、避妊をすることをお勧めします。  また、正期産までの妊娠の問題を避けるために、6 か月後に妊娠を計画する必要があります。
また、正期産までの妊娠の問題を避けるために、6 か月後に妊娠を計画する必要があります。
そのため、このクリニック、特にアルトラヴィータの患者が子宮鏡検査後に妊娠するまでに要した時間は、(支援技術の使用と自然妊娠の結果として)3か月から6か月から1年と幅があります。 同時に、子宮の治療的および診断的子宮鏡検査の両方が実施されました。 妊娠した女性には術後の合併症はなく、妊娠を妨げていた婦人科系の問題も解消されました。
中絶を目的とした子宮鏡検査は可能ですか?
凍結妊娠または短期妊娠を中絶する目的での子宮鏡検査は行われません。 この目的のために、妊娠の段階に応じて、子宮腔の掻爬または薬物療法による中断が行われます。 子宮鏡検査は、医学的に妊娠を中止した後、卵子の一部が保持されている疑いがある場合、および妊娠の発達の停止とその衰退の理由を診断するためにのみ医師によって処方されることができます。
いずれにせよ、子宮鏡検査は診断上重要な手術であり、医学的理由がある場合にのみ医師によって処方されることができます。
内視鏡研究方法は、診断医学の最も発展している分野の 1 つであり、検査対象の臓器の状態を視覚的に評価するだけでなく、身体への損傷を最小限に抑えてさまざまな外科手術を実行することも可能になります。
低侵襲介入の一種である子宮鏡検査は、他の診断方法では検出が非常に困難であった子宮内の病状を診断する可能性を大幅に広げました。 研究や治療を目的とした内視鏡操作は軽度の組織損傷を伴うことが多いため、子宮鏡検査の結果は介入の目的と実行される外科手術の量によっても異なります。
子宮鏡検査は、子宮鏡を使用して自然の生殖管を通して子宮腔を視覚的に検査する方法です。 子宮鏡は多機能の光学装置であり、その設計には外科用器具を挿入するためのチャネルが含まれており、既存の病状を特定するだけでなく、さまざまな外科的処置を実行することも可能になります。
- 子宮腔の掻爬。
- 小さな良性新生物(子宮内膜ポリープ、粘膜下筋腫)の除去。
- 繊維状構造の分離(シネキア);
- 卵管の開存性の回復。
- 子宮内避妊具(スパイラル)の埋没した破片の除去。
- 子宮内膜症の病巣の焼灼。
- 生検を行っています。
診断用子宮鏡と手術用子宮鏡では、作動部分の厚さが異なります
実施
手術の目的に応じて、子宮鏡検査の段階の 1 つは、ヘガー拡張器を子宮頸管に徐々に導入して子宮頸部の開存性を高めることです。 この場合、厚さ3 mm以下の子宮鏡を使用して子宮頸部を予備拡張することなく、純粋に診断操作を実行できます。 構造内に手術器具を挿入するための手術管を備えた子宮鏡を使用するには、子宮頸管を大幅に拡張する必要があります(最大 9 ~ 10 mm)。
使用する機器の種類に応じて、次の方法で手術を行うことができます。
- 切除 - この場合、いわゆる「ハサミ」または異なる形状の切断器具を使用して増殖または新生物が切り取られます。
- 電気切除 - かなり大規模なツールセット(ループ、ローラー、ボール)を提供し、その動作は組織の電気蒸発に基づいており、病理学的形成の標的を絞った除去が可能になります。
- 凝固を伴うレーザー切除 - このような器具の大きな利点は、切除後の組織が凝固することで、出血のリスクが大幅に軽減されることです。

子宮鏡検査の実施
結果
子宮鏡検査は比較的安全であるにもかかわらず、外科的介入であるという事実により、実施後に患者に不快感を与える特定の結果が生じる可能性があります。 ただし、医療行為(子宮頸部の人工拡張、掻爬など)に対する身体の正常な反応である結果と、医師の誤った行為、身体の特性、または患者の症状によって引き起こされる合併症とを区別する必要があります。術後の推奨事項に従わなかった場合。
痛み
手術後の痛みは、外科手術に対するごく自然な反応です。 原則として、痛みは本質的に発作性であり、子宮の筋肉層の収縮活動の増加と子宮頸管の強制的な拡張の結果です。 腰部のうずくような痛みを訴えることもよくあります。
痛みの強さと持続時間は、個々の患者の痛みの閾値と子宮鏡検査の目的によって異なります。 子宮鏡検査が診断目的のみで行われた場合、回復には4〜6時間もかかりません。また、軽度の外科手術でも長期にわたる痛みを引き起こす可能性がありますが、この痛みは麻酔薬でうまく軽減できます。
重要! 実施される子宮鏡検査の性質に関係なく、痛みは 7 日間(最適には 2 ~ 3 日間)を超えて続くべきではありません。

バラルギンの筋肉内注射は痛みを取り除くのに役立ちます
放電
診断用子宮鏡検査後であっても、わずかな斑点は正常です。 ポリープ形成を切除した後でも、大量の分泌物があってはなりません。 子宮鏡検査後のichorの出現とその後の粘液性分泌物は、子宮頸部の粘膜表面への軽度の損傷を示しているか、腫瘍を除去したり生検のために組織サンプルを採取するための外科的処置の結果である可能性があります。
診断的掻爬が医学的理由で行われた場合、処置後の血液の量および出血期間は月経と大きく異なるべきではなく、適切な期間内、つまり4〜7日後に終了します。
温度
子宮鏡検査後の体温は、37°〜37.2°の閾値を超えてはなりません。 原則として、介入に対する同様の体の反応は、かなりの大部分の女性で発生し、同日に発生し、夕方に2〜3日間繰り返されるという点で、合併症に伴う体温とは異なります。 炎症過程やその他の合併症によって引き起こされる体温は、37.2 度の閾値を超えるのが特徴で、時間帯とは関係なく、通常は子宮鏡検査の 2 ~ 3 日後に発生します。
合併症
この手順は比較的安全であるにもかかわらず、合併症の可能性は排除できず、条件付き分類により次の 2 つのタイプに分類されます。
- 外科的;
- 生理学的。
外科的合併症には、医師の専門性の欠如や患者の身体の特性に起因する、誤った手術の実施に関連するすべての合併症が含まれます。 子宮鏡検査によって生じる病状のリストには次のものが含まれます。
- 子宮または子宮頸管の壁の穿孔。 一般に、このような合併症は、たとえば深部にある筋腫を除去するために電気切除鏡またはレーザーを使用して子宮壁を切除する場合に発生します。 子宮鏡検査後の治療には、腹腔鏡検査と子宮鏡検査を同時に使用して損傷を修復することが含まれます。
- 子宮の筋肉層の穿孔の結果としての腸の損傷。
- 出血。 手術中の大きな血管の損傷の結果として発生します。
- 気泡の血流への侵入によって引き起こされる空気塞栓症。 一般に、空気は手術中に洗浄液を供給するチューブを通って子宮腔に入ります。
- 麻酔の合併症。 これらは麻酔に対するアレルギー反応の結果です。
重要! 凝固を伴う電気切除またはレーザー切除を使用すると、組織切除直後に血管床を「密閉」できるため、出血のリスクが最小限に抑えられます。

外科的性質のすべての合併症は、手術を実行するためのすべての基準と規則を注意深く遵守することによって防止されます。
生理学的性質の術後合併症は次のタイプに分類されます。 初期 - 炎症過程(子宮内膜炎、子宮傍膜炎、付属器炎)。 後期 - 大きな筋腫の切除による子宮壁の変形、以前に切除した腫瘍の再発増殖、および子宮内膜症。 手術後に除去された子宮内膜は、子宮壁の穿孔や卵管を通じて腹腔内に侵入する可能性があります。
切除後にポリープが再び大きくなる場合は、手術中の切除が不完全であるか、女性の体内のホルモン障害を示している可能性があります。 この場合、治療としてホルモン剤が処方されます。 子宮内膜の特徴は、近くの臓器に根を張り、成長の過程で子宮内膜症嚢胞を形成する能力です。
回復
回復期間は介入の重症度に完全に依存し、新しい子宮内膜の成長期間中に終了し、新しい月経周期の始まりが示されます。 子宮鏡検査後によく聞かれる質問は、「生理まであと何日ですか?」というものです。 処置が本質的に診断的なものであれば、損傷した組織の再生にはそれほど時間がかからないため、次のサイクルの開始は適切なタイミングで行われるはずです。
子宮鏡検査の目的が子宮の機能的能力を回復することであり、治療手順が一般に受け入れられている期間(周期の開始から5〜11日)内に行われた場合、月経の遅れが発生する可能性があります。 子宮鏡検査中に子宮腔が掻爬された場合、周期の初日は手術日の翌日とみなされる必要があります。

子宮鏡検査後の治療の不可欠な部分は、抗生物質および広域抗菌薬の服用です。
子宮鏡検査後の術後期間における推奨事項の遵守は、体の迅速な回復のために非常に重要です。 推奨事項のリストには、手順後にできることとできないことが含まれています。
- 感染を防ぐためには、1か月間性行為を控える必要があります。
- 過熱すると出血や炎症を引き起こす可能性があるため、泳いだり、お風呂に完全に浸かったり、銭湯やサウナで蒸したりしないでください。
- 中性 pH の洗剤を使用し、個人の衛生規則を注意深く遵守してください。
- 血液凝固に影響を与える薬(アスピリン、アスピリンを含む鎮痛剤)の服用は避けてください。
- 子宮鏡検査後は、激しい筋力トレーニングや重いものを持ち上げるスポーツをしないでください。 有酸素運動は手術後 2 ~ 3 週間許可されます。
- 腸の機能を注意深く監視し、排便中にいきむと子宮の損傷を修復するプロセスが中断される可能性があるため、食事を調整して便秘の可能性を防ぎます。
- 膀胱が満杯になると子宮壁の収縮が妨げられ、血液供給が損なわれるため、できるだけ頻繁に排尿する必要があります(排尿を我慢しないでください)。
- 感染の危険があるため、プールで泳ぐことはできません。
- 過熱を防ぐために、日光浴をする必要があります。日光に当たる時間は厳密に決めてください。
重要! 膣内タンポンの使用にも制限が設けられており、血液や粘液の正常な流出が妨げられるだけでなく、おりものの質(外観、匂い)を評価することができず、万が一の場合に医師の診察を受ける必要が生じる可能性があります。合併症の。

感染のリスクを軽減するために、処置の 1 ~ 2 日前に Terzhinan 抗菌坐剤を使用することをお勧めします。
妊娠の計画を立てる
子宮鏡検査後どれくらいで妊娠を計画できますか? 診断目的でこの処置が行われた場合、早ければ来月にも妊娠できる可能性が高くなります。 ただし、たとえ軽度の外科手術を行った場合でも、体の回復にはさらに長い時間がかかります。
妊娠を計画するときは、次の事実を考慮する必要があります。
- 月経周期の規則性。
- 炎症性疾患がないこと。
- 手術中に除去された病理学的形成の再発がないこと。
結果が陽性であれば、3か月以内に妊娠する可能性があります。 ただし、子宮鏡検査後に体の生殖機能が完全に回復するのに最適な期間は6か月と考えられています。
エコ
体外受精を受ける前の必要性については議論の余地があります。 体外受精の手順は、材料の収集と患者の準備の点で非常に複雑であるという事実により、以前の診断手順による損傷の可能性による流産のリスクが非常に高くなります。 しかし、長期間妊娠に失敗した女性が体外受精に頼っているという事実を考慮すると、子宮鏡検査を受けることで、受精卵の子宮内への着床を妨げる子宮の構造的変形(癒着、隔壁)を特定し、除去することができます。子宮内膜とその後の発達。
統計によると、子宮鏡検査を受けていない女性のはるかに高い割合(12%)が体外受精の失敗を経験していますが、子宮鏡検査を使用して子宮内の病状の外科的治療を受け、体外受精を受けた女性の失敗はわずか5%です。

体外受精の前に子宮鏡検査を実施すると、将来の生命の誕生に理想的な環境を作り出すことができます。
いずれの場合も、早期中絶のリスクを最小限に抑えるために、一定期間後に超音波検査を行って精密検査を受ける必要があります。
体外受精の良好な結果を100%の確実性で保証することは不可能ですが、子宮鏡検査後に女性が自分の子供を出産する可能性が大幅に高まるのであれば、このチャンスは存在する権利があります。
今日の子宮鏡検査は、子宮内の病状を特定するための最も有益な方法であり、その平均費用は、使用する機器、処置の目的、クリニックの評判によって異なりますが、3,000〜60,000ルーブルの範囲です。 子宮鏡検査後に推奨事項に従うことは、合併症の発症を回避し、結果を最小限に抑え、短期間で健康を回復するのに役立ちます。
子宮内のポリープを切除した後の術後期間は、病気の段階、付随する病状、選択した手術技術、使用する麻酔の種類によって異なります。 今日は、読者に質問がないように、このトピックについて詳しく説明します。
子宮鏡検査とは何ですか?
以前は、子宮腔内のさまざまな形成物の除去が子宮内膜全体の機械的盲目的掻爬または真空吸引を使用した吸引によって実行され、複雑な場合には開腹外科的介入が必要でしたが、今日ではほとんどの手術が子宮鏡を介して実行されます。 この装置は、細い先端を使用して膣を通って子宮に侵入し、内蔵カメラからの画像を表示します。 医師はチューブの空洞を通して器具を送り込み、ポリープを切除します。 この方法には、時代遅れの外科的介入方法に比べて、いくつかの重要な利点があります。
- 正確さ、あるいは正確に言うと、的を絞ったアクション。 小さな形成物を除去するために、子宮内の層を完全に除去する必要はない。 医師は操作のすべての段階でポリープを観察し、茎の破片が臓器の粘膜に残らないことを確認できます。
- 最小限のダメージ。 腹壁や子宮そのものに切開は行われず、臓器の内面全体に沿ってではなく、一点のみで処置が行われます。
- 前述の要因により、回復期間が短縮されます。 切除後は数日から1~2週間で治りが早くなります。
- あらゆる年齢の女性に適しており、将来の出産の妨げになりません。
- 子宮鏡は、子宮を内側から視覚的に検査し、他の病状を検出するのに役立ちます。
- 疑わしい領域の生検を実行する可能性。 高精度のがん予防とは何か。
- 方法は速いです。 準備を含む手順全体には 30 分もかかりません。 ポリープの切除には1~2分かかります。
- 再発の危険性は掻爬により 80% に達しますが、2 ~ 3 分の 1 に減少します。 医師の専門性と手術後の患者の正しい行動により、ポリープが再発する可能性をゼロに減らすことができます。
- 手術の結果として生じる出血や感染症などの合併症は、理論上のものにすぎません。 実際には、問題は個別のケースで発生します。
- 患者にとっての利便性は、ポリープ切除が外来で行えることです。 入院したり、長期の病気休暇を取る必要はありません。
子宮鏡検査の種類
この広範な概念には、さまざまな実装方法が含まれます。 したがって、「子宮鏡検査」という言葉だけでは、特定の場合に何が行われるかを説明することはできません。
難易度別:
- 標準的な除去手順は、局所麻酔または短期間の全身麻酔下で、麻酔なしで外来で行われます。 付随する病状の影響を受けていない、いくつかの小さな子宮ポリープに適しています。
- 形成が非常に大きい場合、ポリポーシスの影響を受ける範囲が広範囲である場合、または子宮筋腫や子宮内膜症の形で追加の問題がある場合など、複雑なケースでは、病院での全身麻酔下での除去処置が必要です。 これには、血液凝固不良などの一般的な健康上の問題を抱える患者の治療が含まれる場合があります。
目的別:
- 診断用子宮鏡検査は、子宮の子宮内膜を検査したり、組織学のための生検サンプルを採取したりするために行われます。
- 処理手順は地層を除去するために実行されます。
注意! 場合によっては、診断手順がポリープの切除で終了することもあります。
使用する機器の種類別:
- 機械的子宮鏡検査。鉗子やその他の手術器具を使用して切除またはねじを緩めることによって形成を除去する場合。
- 電気凝固法(ループ状の電極を使用してポリープ本体を分離する場合)。 組織は電流の影響で溶けます。
- レーザー除去により、形成物は傷跡を残さずに素早く蒸発します。
- 放射線手術の有効性は以前の方法と同等であり、切除には、電波で組織を蒸発させる特別な器具が使用されます。
機械的治療は、多くの場合、出血を避けるために電気凝固装置で傷を治療することで完了します。
子宮鏡検査後の回復はどうですか?
子宮ポリープの切除によるリハビリ期間は、臓器が正常な機能に戻ることを示す月経の開始まで続きます。
患者さんの気持ち
手術の終わりには、たとえ短期間の全身麻酔が使用されたとしても、女性は麻酔の影響を感じません。 ただし、この手順には心配や心配が伴い、最初の数時間はわずかな衰弱やめまいを引き起こす可能性があります。 生理的感覚は 1 ~ 3 日間の血の混じった分泌物と子宮の収縮で表され、体温が 37.5 度まで上昇するのが正常と考えられます。 帯下は赤または茶色で軽度です。 大きな地層を除去した後、塗り残しが 1 ~ 2 週間残る場合があります。 けいれんは時々痛みを伴うため、鎮痛剤の服用は許容されます。
注意! 覚醒後の衰弱、めまい、吐き気がないため、静脈麻酔の代わりにマスクを使用することが最良の選択です。
病気休暇と入院
手術が複雑な場合、患者が1~2週間入院することはほとんどありません。 たとえば、大きなポリープや多数の形成物が除去された場合などです。 この期間は、女性の回復と状態の監視に必要です。
通常の状況では、標準的な子宮鏡検査が合併症なく行われた場合、患者は手術後数時間で帰宅します。 全身麻酔または硬膜外麻酔を使用する場合、麻酔科医は女性が薬から完全に回復してクリニックに留まるまで、女性の状態を監視する必要があります。 病気休暇は 3 ~ 4 日間与えられますが、それより長い期間、患者の活動に激しい身体運動が含まれる場合、患者は仕事から解放され、治癒するまで仕事から解放されます。
除去後の治療
手術後も治療は終わりではなく、患者は定期的に検査を受けるだけでなく、薬も処方されます。
- 感染症を防ぐために抗生物質が使用されます。 器具が子宮頸管を通って子宮に侵入し、子宮内膜が損傷されると、病原性微生物の増殖が引き起こされる可能性があります。
- ホルモン剤は内分泌系のバランスを回復するために使用されます。 薬の服用は通常、プロゲステロンレベルを高め、エストロゲンを抑制することを目的としています。 後者への歪みはポリープの形成につながるためです。 対策が講じられないと、病状の再発が発生します。 この目的のために、適切な組成の経口避妊薬、性腺刺激ホルモン剤およびゲスターゲンが処方されます。 そのような治療の基礎は、性ホルモンのレベルの分析、またはポリープと他の病状(過形成、子宮筋腫、腺筋症など)との組み合わせである可能性があります。
注意! ホルモン治療は傷が治癒した後にのみ許可されます。そのような薬はこのプロセスを遅らせるためです。
さまざまな除去方法後の回復時間
手術後、最初の 2 ~ 3 日で作用部位が炎症を起こすため、この期間中の体温のわずかな上昇は正常であると考えられます。 次に、治癒プロセスが始まり、最初に傷の表面に痂皮が形成され、次にそれが剥がれ落ち、子宮内膜が回復します。
機械的除去の結果、外科医の専門性と形成の大きさに応じて、治癒は10〜14日で起こります。
電気凝固後、プロセスは 7 ~ 10 日に短縮されます。 しかし、感電した箇所に傷跡が残る可能性があり、これから子供を産む予定の女性にとっては望ましくないことです。
レーザーまたはラジオ波手術の結果、傷は 3 ~ 5 日で治癒しますが、大きなポリープを切除した場合はそれより少し長くなります。 これらの方法の特徴は、傷跡のない健康な組織の正常な回復です。
どのような方法であっても、正式なリハビリテーション期間は、4〜6週間後、場合によっては少し遅れることもありますが、月経が始まるまで続きます。
子宮手術後の対照研究
ポリープ切除から1か月後のリハビリ期間中、女性は週に1回婦人科を訪れます。 医師は分泌物や感覚について質問し、椅子に座って診察します。 このような訪問は合併症を監視するために必要です。 最初の月経後、患者は診断目的で再度子宮鏡検査を受けるか、骨盤臓器の超音波検査を受けます。
手術前にホルモンの不均衡が検出された場合は、検査が処方されます。 さらに、感染を除外するために膣壁から綿棒を採取します。 その後の対照研究は 6 か月後と 1 年後に実施されます。 女性が妊娠を計画している場合は、引き続き監視を受けます。
子宮ポリープ切除後、いつ妊娠するの?
リハビリテーションの終了および最初の月経の終了後に受精が行われる可能性がありますが、これは非常に望ましくありません。 子宮は 3 ~ 4 周期後に完全に健康になります。 妊娠は流産で終わったり、病状が発生したりすることがあります。 そのため医師は待つことを勧めますが、タイミングには個人差があります。 健康な女性は、1つのポリープを切除した結果、手術後3か月で子供を妊娠することに成功しました。 全身状態の衰弱や関連する問題により、待機期間が長くなる可能性があります。 ホルモン療法が必要な場合、その期間は1〜1.5年に延長されます。
Png" class="lazy Lazy-hiddenattachment-expert_thumb size-expert_thumb wp-post-image" alt="">
専門家の意見
オルガ・ユリエヴナ・コヴァルチュク
医師、専門家
注意! 手術後、無防備な性行為を行っても6か月以内に妊娠しない場合は、不妊の原因が他の場所にないかを探し、男性と女性の両方を徹底的に検査する必要があります。
子宮形成物を除去した後にしてはいけないことは何ですか?
合併症を防ぐために、患者はリハビリテーション期間中、日常生活の多くの制限された規則に従います。
禁止されています:
- タンポン、座薬、膣洗浄剤など、あらゆるものを膣に挿入します。
- コンドームを使用していてもセックスをすると出血が起こる可能性があります。
- 3kgを超える重いものを持ち上げます。
- スポーツをするときも含めて、身体を労わってください。
- お風呂、プール、川、海など、水に浸かってください。
- 大浴場やサウナで温まりましょう。
禁止事項に加えて、女性の回復と再発予防のための行動の指示もあります。
- 最初の 3 日間は半床上安静を維持します。つまり、動くよりも横になることが多くなります。
- ビタミンを摂取しましょう。
- バランスの取れた食事をとりましょう。ホルモンのバランスは食べ物に大きく左右されます。
- (医学的理由により)過剰な体重を減らします。 過剰なエストロゲンは女性の腹部の内臓脂肪から発生します。
- 予防検査のために6~12か月ごとに婦人科医院を訪れてください。
- 毎月の生理周期と全身状態を監視してください。何らかの変化は病状の最初の兆候である可能性があります。
子宮鏡検査による合併症
手術には理論的に考えられる多くの悪影響があります。 子宮腔からポリープを除去した後、次のような症状が起こる可能性があります。
- 出血。その出現は、女性がリハビリ期間の規則に従わないことに関連していることがよくあります。
- 手術による感染はほとんどありません。 手術中、子宮は消毒液で処理され、すべての器具は滅菌され、手術後には一連の抗菌療法が処方されます。
- 塞栓症は血管内への空気の侵入であり、患者の死に至る可能性があります。 これは、壁をまっすぐにするために二酸化炭素が腔に導入されるとき、処置のために子宮を準備する結果として起こります。 医師のプロフェッショナリズムがそのような結果を招くことはありません。 一般に、この目的の除去には液体が使用されることが多くなります。
- 麻酔薬に対する急性アレルギー反応。 手術前に、麻酔科医は安全な麻酔薬を決定するために使用できる特別な検査を実施する必要があります。 さらに、患者の心血管系および呼吸器系の状態も考慮されます。
- 子宮鏡の先端を挿入する際の子宮頸部の損傷。
- 子宮壁の穿孔、つまり操作の結果として生じる穴。 これは女性の命にとって非常に危険です。 したがって、機器の正しいセットアップ、動作の進行状況の監視、および外科医の経験が重要です。
- 非感染性の炎症や癒着は不妊症を引き起こす可能性があります。 リハビリテーション期間中に予防的に観察することで、これを防ぐことができます。
- 病状の再発。 ポリープの切除が不完全だとその可能性が高まるため、ここでも医師の専門性が重要な役割を果たします。
- がん細胞を含む地層の不完全な除去の結果としての腫瘍学。 したがって、手術後、すべてのポリープは組織検査に送られ、その構造と組成が研究されます。 危険な診断が確認された場合、子宮鏡検査を繰り返すか子宮を切断する決定が下される場合があります。
注意! リストに挙げた術後の合併症は個別のケースで観察されますが、その発生の多くは外科医の経験に依存するため、医師の選択は慎重に検討する必要があります。