
Зрительный нерв. Заболевания зрительного нерва
5-07-2013, 16:28
Заболевания зрительного нерва подразделяются на три основные группы:
Воспалительные (невриты);
Сосудистые (ишемия зрительного нерва);
Дегенеративные (атрофии);
Различают нисходящие (ретробульбарные) невриты, когда воспалительный процесс локализуется на любом участке зрительного нерва от хиазмы до глазного яблока, и восходящие невриты (папиллиты), при которых в воспалительный процесс вовлекается интраокулярная, а затем интраорбитальная часть зрительного нерва.
При поражении зрительного нерва всегда имеют место функциональные расстройства в виде понижения центрального зрения, сужения поля зрения, образования абсолютных или относительных скотом. Изменения в поле зрения на белый цвет и другие цвета являются одним из ранних симптомов поражения зрительного нерва.
При выраженном поражении волокон зрительного нерва отмечается амавротическая неподвижность зрачка. Зрачок слепого глаза несколько шире зрачка другого, видящего глаза.
При этом отсутствует прямая и сохраняется непрямая (содружественная) реакция зрачка на свет. На видящем глазу сохраняется прямая, но отсутствует содружественная реакция зрачка на свет. Реакция зрачков на конвергенцию сохраняется.
По характеру поражения и клиническим проявлениям заболевания зрительного нерва подразделяются на воспалительные (невриты), сосудистые (ишемия зрительного нерва), специфические (туберкулезные, сифилитические), токсические (дистрофические), опухолевые, связанные с повреждением зрительного нерва, аномалии развития зрительного нерва, поражения, связанные с нарушением циркуляции цереброспинальной жидкости в оболочках зрительного нерва (застойный диск), атрофия зрительного нерва.
Для исследования морфологического и функционального состояния зрительных нервов применяют клинические, электрофизиологические и рентгенологические методы исследования. К клиническим методам относятся исследование остроты и поля зрения (периметрия, кампиметрия), контрастной чувствительности, критической частоты слияния мельканий, цветоощущения, офтальмоскопия (в прямом и обратном виде), офтальмохромоскопия, а также флюоресцентная ангиография глазного дна, ультразвуковое исследование глаза и орбиты, допплерография сосудов бассейна внутренней сонной артерии (глазной и над блоковой артерий).
Из электрофизиологических методов применяют исследование электрической чувствительности и лабильности зрительного нерва (ЭЧиЛ) и запись зрительных вызванных потенциалов (ЗВП).
К рентгенологическим методам исследования зрительного нерва относятся обзорная рентгенография черепа и глазницы (фасный и профильный снимки), исследование костного канала зрительного нерва, компьютерная томография и исследование методом магнитно-резонансной томографии.
При заболевании зрительного нерва необходимы всесторонние исследования с консультацией терапевта, невропатолога, отоларинголога и других специалистов.
ВОСПАЛИТЕЛЬНЫЕ ЗАБОЛЕВАНИЯ ЗРИТЕЛЬНОГО НЕРВА
Существует более двухсот различных причин, которые вызывают проявления клинической картины оптических невритов. В клинике принято довольно условное деление невритов на две группы: на внутриглазные интрабульбарные (папиллит) и ретробульбарные. Папиллиты характеризуются резким нарушением функции папиллярной системы гематоофтальмического барьера. При интрабульбарном процессе (папиллит) динамика клинической картины хорошо определяется офтальмоскопически. При ретробульбарных невритах в диагностике главным является симптоматика зрительных нарушений и их тщательное выявление, а офтальмоскопическая картина глазного дна может довольно долго оставаться нормальной.
Основной формой ретробульбарного неврита является осевой (аксиальный) неврит, при котором поражается папилло-макулярный пучок. Ведущим симптомом при аксиальном неврите служит центральная скотома, которая проявляется в виде относительной или абсолютной скотомы на белый цвет или только на красный и зеленый цвета.
Диск зрительного нерва является небольшой частью замкнутой системы, каковой является глазное яблоко, в частности полость глаза. Диск зрительного нерва - единственная часть, где имеется возможность визуально наблюдать за состоянием переднего конца зрительного нерва. Поэтому принято подразделять воспаления зрительного нерва на:
- интрабульбарные (папиллит);
- ретробульбарные;
К ретробульбарным воспалительным заболеваниям зрительного нерва относятся невидимые офтальмоскопически процессы в начальной стадии развития.
По топографическому расположению различают:
- орбитальные;
- интраканаликулярные;
- интракраниальные поражения;
Главные признаки невритов зрительных нервов складываются из появления воспалительного экссудата, отека, сдавления отеком нервных волокон и токсического воздействия на них экссудата. Это сопровождается мелкоклеточной лимфоидной инфильтрацией и пролиферацией нейроглии. При этом миелиновые оболочки и осевые цилиндры зрительных волокон подвергаются дистрофии, дегенерации и последующей атрофии. Никакой регенеративной способностью волокна зрительного нерва человека не обладают. После дегенерации нервного волокна (аксона) происходит гибель его материнской ганглиозной клетки сетчатки. При установлении диагноза неврита зрительного нерва необходимо срочное применение лекарственных средств, направленных на подавление воспалительного процесса в зоне поражения зрительного нерва, уменьшение отека тканей и проницаемости капилляров, ограничение экссудации, пролиферации и деструкции.
Лечение больных невритом зрительного нерва должно быть экстренным в условиях стационара и направлено против основного заболевания, вызвавшего неврит. В последние годы в тактике лечения невритов наметилось два этапа: первый этап - незамедлительное оказание помощи до выяснения этиологии процесса; второй этап - проведение этиологического лечения после установления причины заболевания.
Интрабульбарный восходящий неврит (папиллит) зрительного нерва
Причина - бруцеллез, сифилис и др.), фокальные инфекции (тонзиллит, синусит, отит и др.), воспалительные процессы во внутренних оболочках глаза и глазницы, общие инфекционные заболевания (болезни крови, подагра, нефрит и др.). При восходящем неврите вначале страдает интрабульбарная часть зрительного нерва (диск). В дальнейшем при распространении воспалительного процесса поражается ретробульбарная часть зрительного нерва.
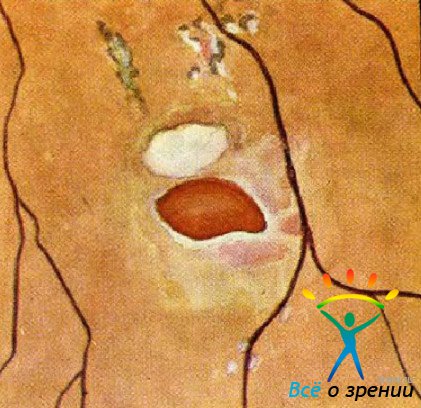
Клиническая картина зависит от выраженности воспалительного процесса. При слабо выраженном воспалении диск зрительного нерва умеренно гиперемирован, границы его нечеткие, артерии и вены несколько расширены. Более выраженный воспалительный процесс сопровождается резкой гиперемией диска, границы его сливаются с окружающей сетчаткой. Появляются экссудативные очаги в перипапиллярной зоне сетчатки и множественные мелкие кровоизлияния, артерии и вены умеренно расширяются. Обычно диск при неврите не проминирует. Исключение составляют случаи неврита с отеком.
Главным отличительным признаком папиллита зрительного нерва от застойного диска является отсутствие выстояния диска над уровнем окружающей его сетчатки. Появление даже единичных мелких кровоизлияний или экссудативных очажков в ткани диска или окружающей сетчатки является признаком папиллита зрительного нерва.
Для папиллита характерно раннее нарушение зрительных функций - понижение остроты зрения и изменение поля зрения.
Понижение остроты зрения зависит от степени воспалительных изменений папилломакулярного пучка. Обычно отмечается сужение границ поля зрения, которое может быть концентрическим или более значительным в одном из участков. Появляются центральные и парацентральные скотомы. Сужение периферических границ поля зрения нередко сочетается со скотомами. Характерны также резкое сужение поля зрения на красный цвет и нарушение цветоощущения. Наблюдаются понижение электрической чувствительности и лабильности зрительного нерва. Нарушается темновая адаптация. При переходе неврита в стадию атрофии диск бледнеет, артерии сужаются, экссудат и кровоизлияния рассасываются.
Лечение должно быть своевременным (ранним) в условиях стационара. При выясненной причине лечат основное заболевание. В случаях неясной этиологии показана терапия антибиотиками широкого спектра действия. Применяют ампиокс по 0,5 г 4 раза в сутки в течение 5-7 дней, ампициллина натриевую соль по 0,5 г 4 раза в сутки в течение 5-7 дней, цефалоридин (цепорин) по 0,5 г 4 раза в день в течение 5-7 дней, гентамицин, нетромицин. Применяют также препараты фторхинолонов - максаквин, таривид. Обязательно применение витаминов: тиамина (В,) и никотиновой кислоты (РР). Вводят внутримышечно 2,5% раствор тиамина по 1 мл ежедневно, на курс 20- 30 инъекций, 1% раствор никотиновой кислоты по 1 мл ежедневно в течение 10-15 дней. Внутрь дают витамин В2 (рибофлавин) по 0,005 г 2 раза в день, аскорбиновую кислоту (витамин С) по 0,05г 3 раза в день (после еды). Показана дегидратационная терапия: внутримышечно вводят 25% раствор магния сульфата по 10 мл, внутривенно - 10% раствор кальция хлорида по 10 мл, внутрь - диакарб по 0,25 г 2-3 раза в день, после 3 дней приема делают перерыв 2 дня; индометацин по 0,025 г. С целью уменьшения воспаления используют кортикостероиды. Дексаметазон дают внутрь по 0,5 мг (0,0005 г), 4-6 таблеток в сутки. После улучшения состояния дозу постепенно уменьшают, оставляя поддерживающую дозу 0,5-1 мг (0,0005-0,001 г) в день на 2 приема после еды. Ретробульбарно вводят 0,4% раствор дексаметазона (дексазона) 1 мл в сутки, на курс 10-15 инъекций.
Ретробульбарный нисходящий неврит зрительного нерва
Значительные трудности возникают при определении этиологии ретробульбарных невритов. Около половины их оказываются с невыясненной причиной. Ретробульбарные невриты нередко возникают при рассеянном склерозе, оптикомиелите, при заболеваниях придаточных пазух носа. Наиболее частые причины неврита - базальный лептоменингит, рассеянный склероз, болезни придаточных пазух носа, вирусная (гриппозная) инфекция и др. Иногда ретробульбарный неврит является самым ранним признаком рассеянного склероза. К группе ретробульбарных невритов относятся все нисходящие невриты (независимо от состояния диска зрительного нерва). По сравнению воспалением диска зрительного нерва (папиллит) воспаление ствола зрительного нерва наблюдается гораздо чаще и проявляется в форме интерстициального неврита.
При ретробульбарном неврите воспаление локализуется в зрительном нерве от глазного яблока до хиазмы.
Случаи первичного поражения воспалительным процессом зрительного нерва в его орбитальной части сравнительно редки.
Ретробульбарный неврит чаще всего развивается на одном глазу. Второй глаз заболевает через некоторое время после первого. Одновременное заболевание обоих глаз встречается редко. Различают острый и хронический ретробульбарный неврит. Для острого неврита характерны боль за глазными яблоками, светобоязнь и резкое понижение остроты зрения.
При хроническом течении процесс нарастает медленно, острота зрения снижается постепенно. По состоянию зрительных функций (остроты зрения и поля зрения) все нисходящие невриты подразделяют на аксиальные невриты (поражения папилломакулярного пучка), периневриты и тотальные невриты.
При офтальмоскопии в начале заболевания ретробульбарным невритом глазное дно может быть нормальным. Диск зрительного нерва нормальный или чаще гиперемирован, границы его нечеткие. Для ретробульбарного неврита характерно снижение остроты зрения, определение в поле зрения центральной абсолютной скотомы на белый и цветные объекты. В начале заболевания скотома имеет большие размеры, в дальнейшем, если повышается острота зрения, скотома уменьшается, переходит в относительную и при благоприятном течении заболевания исчезает. В некоторых случаях центральная скотома переходит в парацентральную кольцевидную. Снижается контрастная чувствительность органа зрения. Заболевание может приводить к нисходящей атрофии диска зрительного нерва. Побледнение диска зрительного нерва может быть различным по степени распространения и интенсивности, чаще отмечается побледнение его височной половины (в связи с поражением папилломакулярного пучка). Реже при диффузном атрофическом процессе наблюдается равномерное побледнение всего диска.
Лечение ретробульбарных невритов зависит от этиологии воспалительного процесса и проводится по тем же принципам, что и лечение больных папиллитом. Прогноз при ретробульбарных невритах всегда серьезен и зависит в основном от этиологии процесса и формы заболевания. При остром процессе и своевременном рациональном лечении прогноз часто благоприятный. При хроническом течении - прогноз хуже.
СОСУДИСТЫЕ ЗАБОЛЕВАНИЯ ЗРИТЕЛЬНОГО НЕРВА
Острая непроходимость артерий, питающих зрительный нерв
Сосудистая патология зрительного нерва является одной из наиболее трудных проблем офтальмологии в связи с чрезвычайной сложностью структурно-функционального строения и артериовенозного кровообращения в различных отделах зрительного нерва. Различают две основные формы сосудистых поражений зрительного нерва: артериальную и венозную. Каждая из этих форм может протекать в виде острого или хронического заболевания. Сосудистые заболевания зрительного нерва относятся к полиэтиологическим болезненным процессам.
Этиология ишемии - тромбозы, эмболии, стенозы и облитерация сосудов, затянувшиеся спазмы, нарушения реологических свойств крови, сахарный диабет. В основном это пожилые больные с общими сосудистыми заболеваниями, с выраженным атеросклерозом и гипертонической болезнью.
Патогенез: В основе патогенеза лежат нарушения (уменьшение) кровотока в сосудах, питающих зрительный нерв. Ишемическая нейропатия зрительного нерва - это дефицит кровоснабжения ткани нерва, уменьшение количества функционирующих капилляров, их закрытие, нарушение метаболизма тканей, нарастание явлений гипоксии и появление недоокисленных продуктов обмена веществ (молочная кислота, пируват и др.).
А. ПЕРЕДНЯЯ ИШЕМИЧЕСКАЯ НЕЙРОПАТИЯ ЗРИТЕЛЬНОГО НЕРВА
В патогенезе передней ишемической нейропатии зрительного нерва основными факторами являются стеноз или окклюзия артериальных сосудов, питающих зрительный нерв, и возникающий при этом дисбаланс между перфузионным давлением в этих сосудах и уровнем внутриглазного давления. Основную роль играют нарушения кровообращения в системе задних коротких цилиарных артерий. Отмечается быстрое (в течение 1-2 дней) снижение зрения вплоть до светоощущения. В поле зрения появляются центральные скотомы, чаще же выпадает нижняя половина поля зрения, реже в поле зрения наблюдаются секторообразные выпадения. Эти изменения возникают чаще у пожилых больных на почве спазма или имеют органический характер (атеросклероз, гипертоническая болезнь, эндартериит и др.).
В самом начале заболевания глазное дно может быть без изменений, затем на 2-е сутки появляются ишемический отек диска зрительного нерва и ватоподобный отек сетчатки вокруг него. Артерии сужены, местами в отечной сетчатке (в области диска или вокруг него) не определяются. Область желтого пятна не изменена. В последующем отек диска зрительного нерва уменьшается, диск становится более бледным. К концу 2-3-й недели заболевания наступает атрофия зрительного нерва различной степени выраженности. В связи с быстрым ухудшением остроты зрения необходимо раннее лечение.
Диагностику передней ишемической нейропатии облегчает допплерографическое выявление (примерно около 40% случаев) стенозирующих поражений сонных артерий с помощью лазерной допплерографии возможно определение нарушений капиллярного кровообращения в диске зрительного нерва.
Лечение: Срочная госпитализация. Немедленно после установления диагноза назначают сосудорасширяющие, тромболитические препараты и антикоагулянты. Дают таблетку нитроглицерина (0,0005 г). Внутривенно вводят 5-10 мл 2,4% раствора эуфиллина вместе с 10-20 мл 40% раствора глюкозы ежедневно, 2-4 мл 2% раствора но-шпы (медленно!), 15% раствор ксантинола никотината (компламина) - по 2 мл 1-2 раза в день (вводят очень медленно, больной находится в положении лежа). Показано ретробульбарное введение 0,3-0,5 мл 0,4% раствора дексазона,700-1000 ЕД гепарина, 0,3-0,5 мл 1% раствора эмоксипина.
В период развития отека диска зрительного нерва больным обязательно назначают тиазид по 0,05 г 1 раз в день до еды в течение 5-7 дней с последующим перерывом 3-4 дня, фуросемид по 0,04 г 1 раз в день, бринальдикс по 0,02 г 1 раз в день, 50% раствор глицерина из расчета 1-1,5 г/кг, этакриновую кислоту по 0,05 г. Лечение продолжают 1,5-2 мес. Больные должны быть консультированы терапевтом и невропатологом
Б. ЗАДНЯЯ ИШЕМИЧЕСКАЯ НЕВРОПАТИЯ ЗРИТЕЛЬНОГО НЕРВА
Задняя ишемическая нейропатия зрительного нерва встречается в основном у пожилых людей и возникает на фоне общих (системных) заболеваний, таких как гипертоническая болезнь, атеросклероз, сахарный диабет, коллагенозы и др. Как и при передней ишемической нейропатии, основным фактором в развитии этого заболевания является сужение, стеноз, спазм или окклюзия артериальных сосудов, питающих задние отделы зрительного нерва. Ультразвуковая допплерография у таких больных нередко обнаруживает стенозы внутренней и общей сонных артерий.
Заболевание начинается остро. Больные жалуются на резкое снижение остроты зрения. В поле зрения определяются разнообразные дефекты: секторальные выпадения преимущественно в нижненосовом отделе, концентрическое сужение полей. Офтальмоскопическое исследование в этот период не выявляет никаких изменений в диске зрительного нерва.
Диагностике заболевания помогают электрофизиологические исследования, выявляющие снижение электрической чувствительности и лабильности зрительного нерва и удлинение времени прохождения нервного импульса по зрительному пути.
Допплерографические исследования сонных, глазных и надблоковых артерий нередко выявляют изменения параметров кровотока в этих сосудах Через 4-6 нед начинает появляться побледнение диска зрительного нерва в секторе, который соответствует выпавшему участку в поле зрения. Затем постепенно развивается простая нисходящая атрофия зрительного нерва. Экскавации диска зрительного нерва при этой патологии не выявляется.
Данная патология представляет большие трудности для ранней диагностики. Она встречается значительно реже, чем передняя ишемическая нейропатия. При этом в той или иной степени нарушается венозное кровообращение в зрительном нерве. Процесс этот в подавляющем большинстве случаев односторонний.
Лечение аналогично таковому при передней ишемической нейропатии. Несмотря на проведенное лечение, острота зрения часто остается низкой, а в поле зрения у больных определяются стойкие дефекты - абсолютные скотомы.
Патологические процессы в зрительном нерве также многочисленны и чрезвычайно разнообразны. Они могут быть врождёнными и приобретёнными, носить воспалительный, аллергический, дегенеративный характер, быть связанными с патологией сосудистой системы. Встречаются также опухоли зрительного нерва, аномалии его развития.
Самыми частыми заболеваниями зрительного нерва являются неврит и атрофия зрительного нерва.
Зрительный нерв чрезвычайно чувствителен к токсическим веществам (например, никотину, метиловому спирту), а большое количество капилляров в перегородках, которые окружают пучки волокон зрительного нерва, создают условия для поражения его инфекцией. Поэтому неврит зрительного нерва может развиться в результате общих инфекционных процессов, очаговой инфекции, воспалений орбиты, болезней центральной нервной системы, различных интоксикаций.
Субъективно больной чувствует снижение остроты зрения до сотых, а иногда и до светоощущения. Прямая реакция зрачка на свет становится вялой, как и содружественная на здоровом глазу. Появляется центральная скотома, сужается поле зрения, особенно на красный и зелёный цвета.
При офтальмоскопии видно резко гиперемированный и отёчный диск зрительного нерва, границы его стушёваны. Венулы сетчатки расширены, артериолы сужены. Могут появиться геморрагии на диске и вокруг него.
Лечение: больному показана ургентная госпитализация. Применяют антибиотики широкого спектра действия, сульфаниламидные препараты, десенсибилизирующую, дегидратационную, витаминотерапию, кортикостероиды, тампонаду носа раствором адреналина, эндоназальный электрофорез с димедролом, хлористым кальцием.
Воспалительные процессы в зрительном нерве могут развиваться и в той части, которая находится за глазом. Это так называемый ретробульбарный неврит. Более частыми причинами ретробульбарного неврита бывают грипп, синуситы, интоксикации, в том числе алкогольная и никотиновая, а также рассеянный склероз. Важно отметить, что ретробульбарный неврит может быть одним из самых первых признаков этого тяжёлого заболевания, поэтому всем больным с невритом зрительного нерва необходима консультация невропатолога.
Метиловый спирт, кроме общего тяжёлого отравления, вызывает ретробульбарный неврит с последующей атрофией зрительного нерва и неизлечимой слепотой. От приёма внутрь даже 30 мл метилового спирта человек может ослепнуть.
Больные жалуются на снижение зрения, появление центральной скотомы, нарушается цветоощущение, особенно на красный и зелёный цвета. При офтальмоскопии вначале заболевания изменений не выявляется, в дальнейшем, через 14 – 20 дней развивается атрофия зрительного нерва.
Лечение: как при неврите зрительного нерва (папиллите), а также дезинтоксикационная терапия.
Атрофия зрительного нерва развивается в результате многих заболеваний, когда имеет место воспаление, отёк, сдавление, повреждение, дегенерация волокон зрительного нерва или сосудов, которые питают его. Встречается наследственная атрофия зрительного нерва с рецессивным типом наследования, связанным с полом, атрофия зрительного нерва Лебера. Офтальмоскопически определяется побледнение диска зрительного нерва, сужение артерий сетчатки. Границы диска могут быть чёткими (при первичной атрофии) или стушёванными после перенесенного неврита зрительного нерва.
Лечение: проводится только при частичной атрофии, при полной оно безрезультатно. Для улучшения жизнеспособности сохранённых волокон зрительного нерва применяют средства, которые улучшают микроциркуляцию, сосудорасширяющие средства, витамино- и осмотерапию, ультразвук, лазерстимуляцию, электростимуляцию по фосфену, магнитотерапию.
Особенно нужно остановиться на таком понятии, как застойный диск зрительного нерва . Это симптом повышения внутричерепного давления. Офтальмологических жалоб больные обычно не предъявляют, чаще их беспокоят головные боли, иногда кратковременное затуманивание зрения.
При офтальмоскопии диск зрительного нерва увеличен и грибовидно выступает в стекловидное тело, сосуды сетчатки будто взбираются на него. Диск приобретает серовато-розовый оттенок, границы его нечёткие, вены резко расширены, извилисты, могут быть кровоизлияния на диске и в сетчатку. При длительном существовании застойных явлений развивается атрофия зрительного нерва.
Застойный диск зрительного нерва необходимо дифференцировать с невритом зрительного нерва. Основное отличие сохранение зрительных функций при застойном диске и резкое их снижение при неврите. Для неврита также характерно появление центральной скотомы в поле зрения, при застойном диске увеличение слепого пятна. При неврите выстояние в стекловидное тело менее выражено, чем при застойном диске.
Лечение направлено на основное заболевание. После устранения причины застоя офтальмоскопическая картина нормализуется, если не произошло развития атрофии зрительного нерва.
Все вышесказанное указывает на необходимость знать основные офтальмологические симптомы общих заболеваний для повышения качества диагностики и лечения, а также уметь оказать первую врачебную помощь больным с заболеваниями зрительного нерва и сетчатки и вовремя направить их к офтальмологу.
Зрение является одной из самых значимых функций организма человека. Именно благодаря ему головной мозг получает основную часть информации об окружающем мире, и ведущую роль в этом играет зрительный нерв, по которому за сутки проходят терабайты информации, от сетчатки к коре полушарий.
Зрительный нерв, или nervus opticus - это II пара черепных нервов, неразрывно связывающая головной мозг и глазное яблоко. Как и любой орган в организме, он так же подвержен различным заболеваниям, в результате которых зрение стремительно, а чаще всего безвозвратно теряется, так как нервные клетки погибают и практически не восстанавливаются.
Для понимания причин заболеваний и методов лечения необходимо знать строение зрительного нерва. Его средняя длина у взрослых варьируется от 40 до 55 мм, основная часть нерва расположена внутри глазницы- костного образования, в котором расположен сам глаз. Со всех сторон нерв окружен парабульбарной клетчаткой - жировой тканью.
В нем выделяют 4 части:
- Внутриглазную.
- Глазничную.
- Канальцевую.
- Черепную.
Диск зрительного нерва
Зрительный нерв начинается на глазном дне, в виде диска зрительного нерва (ДЗН), который сформирован отростками клеток сетчатки, а заканчивается он в хиазме - своеобразном «перекрестке», расположенном над гипофизом внутри черепа. Так как ДЗН сформирован скоплением нервных клеток, он немного выступает над поверхностью сетчатки, поэтому иногда его называют «сосочком».
Площадь ДЗН составляет всего 2-3 мм 2 , а диаметр - около 2 мм. Расположен диск не строго в центре сетчатки, а немного смещен в носовую сторону, в связи с этим на сетчатке формируется физиологическая скотома - слепое пятно. ДЗН практически не защищен. Оболочки у нерва появляются только при прохождении его через склеру, то есть на выходе из глазного яблока в глазницу. Кровоснабжение ДЗН осуществляется за счет маленьких отростков цилиарных артерий и имеет лишь сегментарный характер. Именно поэтому при нарушении кровообращения на этом участке происходит резкая и зачастую безвозвратная потеря зрения.
Оболочки зрительного нерва
Как уже было сказано, сам диск зрительного нерва собственных оболочек не имеет. Оболочки зрительного нерва появляются только лишь во внутриглазничной части, на месте выхода его из глаза в орбиту.
Они представлены следующими тканевыми образованиями:
- Мягкая мозговая оболочка.
- Арахноидальная (паутинная, или сосудистая) оболочка.
- Твердая мозговая оболочка.
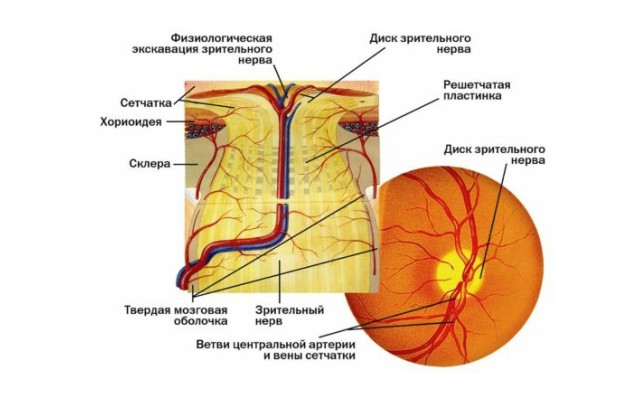
Все оболочки послойно обволакивают зрительный нерв до его выхода из глазницы в череп. В дальнейшем сам нерв, а также хиазму покрывает лишь мягкая оболочка, и уже внутри черепа они находятся в специальной цистерне, образованной субарохноидальной (сосудистой) оболочкой.
Кровоснабжение зрительного нерва
Внутриглазная и глазничная часть нерва имеют много сосудов, но из-за их малого размера (преимущественно капилляры) кровоснабжение остается хорошим только при условиях нормальной гемодинамики во всем организме.
ДЗН имеет небольшое количество сосудов малых размеров - это задние короткие цилиарные артерии, которые лишь сегментарно обеспечивают эту важную часть зрительного нерва кровью. Уже более глубокие структуры ДЗН кровоснабжает центральная артерия сетчатки, но опять же, из-за низкого градиента давления в ней, малого калибра нередко происходит застой крови, окклюзии и различные инфекционные заболевания.
Внутриглазничная часть имеет уже более хорошее кровоснабжение, которое поступает преимущественно от сосудов мягкой мозговой оболочки, а также от центральной артерии зрительного нерва.
Краниальная часть зрительного нерва и хиазма богато кровоснабжаются также за счет сосудов мягкой, а также субарохноидальной оболочек, в которые кровь поступает из ветвей внутренней сонной артерии.
Функции зрительного нерва
Их не очень много, но все они играют значимую роль в жизнедеятельности человека.
Список основных функций зрительного нерва :
- передача информации от сетчатки к коре головного мозга через различные промежуточные структуры;
- быстрое реагирование на различные сторонние раздражители (свет, шум, взрыв, приближающийся автомобиль и т. д.) и как результат - оперативная рефлекторная защита в виде закрытия глаз, прыжков, отдергивания рук и т. п.;
- обратная передача импульсов от корковых и подкорковых структур мозга к сетчатке.
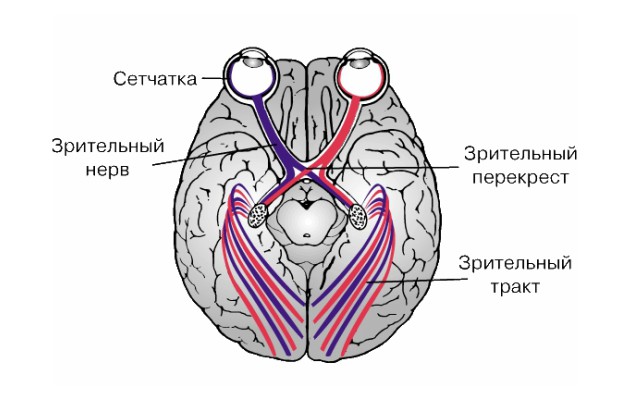
Зрительный путь, или схема движения зрительного импульса
Анатомическое строение зрительного пути сложное.
Он состоит из двух последовательно идущих участков:
- Периферическая часть . Представлена палочками и колбочками сетчатки (1 нейрон), далее - биполярными клетками сетчатки (2 нейрон), а уже затем - длинными отростками клеток (3 нейрон). Вместе взятые эти структуры образуют зрительный нерв, хиазму и зрительный тракт.
- Центральная часть зрительного пути . Зрительные тракты заканчивают свой путь в наружном коленчатом теле (которые являются подкорковым центром зрения), задней части зрительного бугра и переднем четверохолмии. Далее отростки ганглиев образуют зрительную лучистость в головном мозге. Скопление коротких аксонов этих клеток, называемое зоной Вернике, от которого отходят длинные волокна, формирующие сенсорный зрительный центр - корковое поле 17 по Бродману. Этот участок коры головного мозга является «руководителем» зрения в организме.
Нормальная офтальмологическая картина диска зрительного нерва
При осмотре глазного дна с помощью офтальмоскопии доктор видит на сетчатке следующее:
- ДЗН обычно светло-розового цвета, но с возрастом, при или при атеросклерозе наблюденается побледнение диска.
- На ДЗН в норме нет никаких включений. С возрастом иногда появляются мелкие желтовато-серые друзы диска (отложения солей холестерина).
- Контуры ДЗН четкие. Размытость контуров диска может говорить о повышенном внутричерепном давлении и других патологиях.
- ДЗН в норме не имеет выраженных выпячиваний или вдавлений, он практически плоский. Экскавации наблюдаются при , на поздних стадиях глаукомы и при других болезнях. Отек диска наблюдается при застойных явлениях как в головном мозге, так и в ретробульбарной клетчатке.
- Сетчатка у молодых и здоровых людей ярко-красного цвета, без различных включений, прилежит плотно на всей площади к хориоидее.
- В норме вдоль сосудов нет полос ярко-белого или желтого цвета, а также кровоизлияний.
Симптомы поражения зрительного нерва
Заболевания зрительного нерва в большинстве случаев сопровождаются основными симптомами:
- Быстрое и безболезненное ухудшение зрения.
- Выпадение полей зрения - от незначительных, до тотальных скотом.
- Появление метаморфопсий - искаженного восприятия изображений, а также неправильного восприятия размера и цвета.
Болезни и патологические изменения зрительного нерва
Все заболевания зрительного нерва принято делить по причине возникновения:
- Сосудистые - передняя и задняя ишемическая нейрооптикопатия.
- Травматические . Могут быть любой локализации, но наиболее часто нерв повреждается именно в канальцевой и краниальной части. При переломах костей черепа, преимущественно лицевой части, нередко возникает перелом отростка клиновидной кости, в которой проходит нерв. При обширных кровоизлияниях в головной мозг (ДТП, геморрагические инсульты и т. д.) может возникать сдавливание области хиазмы. Любое повреждение зрительного нерва может обернуться слепотой.
- Воспалительные заболевания зрительного нерва - бульбарный и ретробульбарный неврит, оптико-хиазмальный арахноидит, а также папиллит. Симптомы воспаления зрительного нерва во многом схожи с другими поражениями зрительного тракта - быстро и безболезненно ухудшается зрение, появляется туман в глазах. На фоне лечения ретробульбарнного неврита очень часто происходит полное восстановление зрения.
- Невоспалительные заболевания зрительного нерва . Частые патологические явления в практике офтальмолога, представлены отеком различной этиологии, .
- Онкологические заболевания . Наиболее часто встречающаяся опухоль зрительного нерва - это доброкачественные глиомы у детей, которые проявляются в возрасте до 10-12 лет. Злокачественные опухоли - редкое явление, обычно имеют метастатическию природу.
- Врожденные аномалии - увеличение размеров ДЗН, гипоплазия зрительного нерва у детей, колобома и другие.
Методы исследования при заболеваниях зрительного нерва
При всех нейроофтальмологических заболеваниях диагностические обследования включают в себя как общеофтальмологические методы, так и специальные.
К общим методам относятся:
- визометрия - классическое определение остроты зрения с коррекцией и без;
- периметрия - самый показательный метод обследования, позволяющий врачу определить локализацию очага поражения;
- офтальмоскопия - при поражении начальных отделов нерва, особенно при ишемической оптикопатии, выявляется бледность, экскавация диска или отек, его побледнение или же, наоборот, инъекция.
К специальным методам диагностики относятся:
- Магнитно-резонансная томография головного мозга (в меньшей степени компьютерная томография и прицельная рентгеногрфия). Является оптимальным исследованием при травматических, воспалительных, невоспалительных (рассеянный склероз) и онкологических причинах заболевания (глиома зрительного нерва).
- Флуоресцентная ангиография сосудов сетчатки - «золотой стандарт» во многих странах, который дает возможность увидеть, на каком участке произошло прекращение кровообращения, если возникла передняя ишемическая нейропатия зрительного нерва, установить локализацию тромба, определить дальнейшие прогнозы в восстановлении зрения.
- HRT (хайдельбергская ретинальная томография) - обследование, показывающее в мельчайших подробностях изменения ДЗН, что очень информативно при глаукоме, сахарном диабете, дистрофиях зрительного нерва.
- УЗИ орбиты также широко применяется при поражении внутриглазного и глазничного отдела нерва, оно очень информативно, если у ребенка выявлена глиома зрительного нерва.
Лечение заболеваний зрительного нерва
Из-за многообразия причин, вызывающих поражение зрительного нерва, лечение должно проводиться только после постановки точного клинического диагноза. Наиболее часто лечение таких патологий проводится в специализированных офтальмологических стационарах.
Ишемическая нейропатия зрительного нерва - очень серьезное заболевание, которое нужно начинать лечить в первые 24 часа от начала заболевания. Более длительное отсутствие терапии приводит к стойкому и значительному снижению зрения. При этом заболевании назначаются курс кортикостероидов, мочегонные средства, ангиопротекторы, а также препараты направленные на устранение причины заболевания.
Травматическая патология зрительного нерва на любом участке его пути может грозить серьезным ухудшением зрения, поэтому в первую очередь необходимо устранить компрессию на нерв или хиазму, что возможно с помощью методики форсированного диуреза, а также выполнения трепанации черепа или орбиты. Прогнозы при таких травмах весьма неоднозначные: зрение может остаться и 100%, а может и полностью отсутствовать.
Ретробульбарный и бульбарный неврит чаще всего являются первым признаком рассеянного склероза (до 50% случаев). Второй по частоте причиной является инфекция, как бактериальная, так и вирусная (вирус герпеса, ЦМВ, краснухи, гриппа, кори и т. д.). Лечение направлено на то, чтобы устранить отек и воспаление зрительного нерва, применяя большие дозы кортикостероидов, а также антибактериальных или противовирусных препаратов, в зависимости от этиологии.
Доброкачественные новообразования встречаются в 90% у детей. Глиома зрительного нерва расположена внутри зрительного канала, то есть под оболочками, и для нее характерно разрастание. Лечению эта патология зрительного нерва не поддается, и ребенок может ослепнуть.
Глиома зрительного нерва дает такие симптомы:
- очень рано и быстро снижается зрение, вплоть до слепоты на стороне поражения;
- развивается пучеглазие - непульсирующий экзофтальм глаза, нерв которого поражен опухолью.
Глиома зрительного нерва в большинстве случаев влияет именно волокна нерва и гораздо реже - оптико-хиазмальную зону. Поражение последней обычно значительно затрудняет раннюю диагностику заболевания, что может привести к распространению опухоли на оба глаза. Для ранней диагностики возможно использование МРТ или рентгенограммы по Резе.
Атрофии зрительного нерва любого происхождения лечатся обычно курсами два раза в год для поддержания стабильности состояния. Терапия включает как лекарственные препараты (Кортексин, витамины группы В, Мексидол, Ретиналамин), так и физиотерапевтические процедуры (электростимуляция зрительного нерва, магнито- и электрофорез с лекарствами).
При выявлении изменений со стороны зрения у себя или же у своих родственников, особенно старческого или детского возраста, необходимо как можно быстрее обратиться к лечащему офтальмологу. Только врач сможет правильно установить диагноз и назначить необходимые мероприятия. Промедление при заболеваниях зрительного нерва грозит слепотой, которую уже нельзя вылечить.
19-12-2012, 14:31
Неврит зрительного нерва - воспалительный процесс в зрительном нерве. В большинстве случаев заболевание захватывает как ствол, так и оболочки нерва. Различают собственно неврит зрительного нерва и ретробульбарный неврит. В первом случае в воспалительный процесс вовлекается и диск зрительного нерва. При собственно неврите зрительного нерва возможно также изолированное поражение диска зрительного нерва - интрабульбарный неврит (папиллит, неврит диска зрительного нерва). При ретробульбарном неврите воспалительный процесс локализуется преимущественно за глазным яблоком.Неврит зрительного нерва
Неврит зрительного нерва (оптический неврит) характеризуется вовлечением в воспалительный процесс диска зрительного нерва.
Этиология
Можно выделить пять групп заболеваний, вызывающих развитие неврита зрительного нерва:
- Воспалительные заболевания мозга и его оболочек: менингиты, энцефалиты. Приводят к развитию нисходящих невритов зрительного нерва.
- Общие острые и хронические инфекции: грипп, ангина, рожа, сыпной тиф, оспа, малярия, сифилис, туберкулёз, бруцеллёз и другие.
- Фокальные очаги инфекции: воспалительные процессы придаточных пазух носа, зубов, отиты, тонзиллиты.
- Воспалительные заболевания глазного яблока и орбиты, травмы глаза: флегмона глазницы, периостит, панофтальмит, эндофтальмит, хориоидит, ретинит, ретинальные пери-флебиты, воспалительные процессы в роговице, радужке, цилиарном теле и другие.
- Заболевания внутренних органов инфекционного происхождения (чаще нефриты).
Патогенез
Нервные волокна при неврите зрительного нерва поражаются вторично. Первично поражаются соединительнотканные перекладины. В диске зрительного нерва возникает отёк, мелкоклеточная инфильтрация и пролиферация соединительной ткани. Нервные волокна атрофируются от сдавления разрастающейся соединительной тканью и действия воспалительного процесса. Длительное существование воспалительного процесса и его большая интенсивность приводят к разрастанию глии и соединительной ткани. Развивается атрофия нервных волокон диска зрительного нерва.
Офтальмоскопическая картина
При слабо выраженном неврите диск зрительного нерва умеренно гиперемирована границы его смыты. Артерии и вены на диске слегка расширены. При более сильном воспалительном процессе все описанные признаки выражены в большей мере. Возможны единичные кровоизлияния в ткань диска и бляшки экссудата на нем. В результате экссудации ткань диска набухает, становится мутной и частично прикрывает сосуды.
При резко выраженном неврите гиперемия диска и смытость границ выражены так, что диск сливается с окружающим фоном глазного дна и определяется только по выходу крупных сосудов. На поверхности диска множество кровоизлияний и белых очажков. Артерии и вены резко расширены. Сосуды большей частью прикрыты мутной тканью диска. В прилегающей сетчатке тоже образуются кровоизлияния и белые очажки. Возможны помутнения в заднем отделе стекловидного тела из-за выпотевания в него экссудата из сосудов диска зрительного нерва.
Отсутствие выстояния диска зрительного нерва над уровнем окружающей сетчатки. Реже бывают невриты с отёком, когда при офтальмоскопии виден отёк диска и его выстояние над окружающей сетчаткой, что напоминает картину застойного соска.
При переходе неврита во вторичную атрофию прежде всего уменьшается гиперемия диска и развивается его побледнение , вначале оно слабое, затем становится более интенсивным. Одновременно с этим сосуды на диске становятся узкими, кровоизлияния и бляшки экссудата рассасываются. Со временем диск зрительного нерва бледнеет больше и развивается типичная картина вторичной атрофии.
Динамика зрительных функций
Невриты зрительного нерва могут возникать остро или постепенно, течение их может быть коротким или более длительным, что определяется тяжестью воспалительного процесса и его этиологией. Основными симптомами нарушения зрительных функций являются различная степень снижения центрального зрения , ограничение периферического зрения, нарушение цветоощущения и темновой адаптации.
Для неврита зрительного нерва характерно раннее нарушение зрительных функций, наступающее одновременно с развитием офтальмоскопических изменений на глазном дне. Редко функции зрения некоторое время могут не изменяться или возникают их преходящие ухудшения. Снижение остроты зрения и изменение поля зрения выражены различно в зависимости от интенсивности и локализации воспалительного процесса. Степень снижения остроты зрения зависит от наличия поражения папилломакулярного пучка. При его поражении острота зрения резко падает. В поле зрения обычно возникают различные формы его сужения, значительно реже бывают центральные и парацентральные скотомы, иногда возможно сочетание таких скотом с сужением периферических границ поля зрения. Редкая встречаемость центральных и парацентральных скотом отличает собственно неврит зрительного нерва от ретробульбарного неврита зрительного нерва. Параллельно со снижением остроты зрения ослабляется реакция зрачка на свет . Для неврита зрительного нерва характерно значительное восстановление зрительных функций, даже в тех случаях, когда в начале заболевания они резко понижены. Наблюдается также раннее и частое повышение порогов цветового восприятия на красный и зеленый цвета (по таблицам Рабкина), резкое сужение поля зрения на красный цвет. Иногда бывает полное отсутствие цветоощущений. Случается, что при легкой гиперемии диска и стушёванности его границ зрительные функции остаются в норме. Это бывает при периневрите, когда воспалительный процесс еще не перешел на вещество нерва, или при слабо выраженном неврите, когда поражаются только волокна на периферии сечения зрительного нерва.
При легком течении неврита зрительного нерва зрительные функции и картина глазного дна быстро восстанавливаются. При тяжелом течении на глазном дне развивается вторичная атрофия диска, а зрительные функции стойко остаются пониженными.
Дифференциальная диагностика
В типичных случаях, когда имеются характерные изменения глазного дна, сопровождающиеся снижением остроты зрения и изменениями поля зрения, диагностика неврита зрительного нерва несложна. Трудности в дифференциальной диагностике возникают при слабой выраженности неврита или при появлении неврита с отёком диска зрительного нерва. Эти формы неврита зрительного нерва относительно редки по сравнению с типичной.
Слабо выраженный неврит зрительного нерва характеризуется нормальным состоянием зрительных функций и отсутствием отёка диска зрительного нерва. Проводя дифференциальную диагностику с застойным соском, нужно помнить, что при застойном соске могут долго сохраняться зрительные функции, но отёк диска есть всегда, только в стадии краевого отёка этот отёк диска выявить трудно, что требует повторного осмотра в динамике. При неврите нет симптомов и повышения внутричерепного давления, давление ликвора при люмбальной пункции в норме.
При неврите с отёком зрительные функции страдают очень сильно: острота зрения резко снижается, поля зрения резко изменены. Но подобная картина бывает и при осложненном застойном соске. Повышение внутричерепного давления говорит в пользу застойного соска. При неврите с отёком диск зрительного нерва отекает равномерно. При застойном соске отёк начинается по краю диска, а область сосудистой воронки захватывается в последнюю очередь. При дифференциальной диагностике неврита с отёком и осложненного застойного соска важно исследовать анамнез, так как степень снижения остроты зрения и соотношение между глазными и общими симптомами заболевания будут различными.
Дифференцировать неврит зрительного нерва приходится и с псевдоневритом . При псевдоневрите нет динамики изменений глазного дна и зрительных функций. Появление даже единичных мелких кровоизлияний или очажков экссудата на диске или окружающей его сетчатке при повторных исследованиях говорит о наличии неврита зрительного нерва.
Принципы лечения
Лечение при неврите зрительного нерва зависит от этиологии процесса. Оно должно сводиться к антибактериальной и десенсибилизирующей терапии, направленной на ликвидацию основного заболевания, осмотерапии, дезинтоксикации, кислородотерапии, применению спазмолитических средств и витаминов. Спорным является вопрос о применении глюкокортикоидов перорально и ретробульбарно.
В случае своевременного лечения и благоприятного исхода наступает постепенное улучшение зрения. При неблагоприятном исходе развивается полная или неполная атрофия зрительного нерва с резким снижением зрения, иногда до слепоты.
Неврит зрительного нерва при некоторых заболеваниях
Сифилис . Сифилитические невриты зрительного нерва, за исключением гуммы соска и папулезного неврита, ничем не отличаются от невритов другой этиологии. Поэтому всегда необходимо исследование больного с невритом зрительного нерва на сифилис. Неврит с отёком характерен для рецидивов нейросифилиса. В раннем периоде вторичного сифилиса невриты зрительного нерва протекают при слабо выраженных изменениях в виде гиперемии и нечеткости границ или же в виде выраженного папиллита с резким снижением зрительных функций. Очень редкой формой является папулёзный неврит зрительного нерва, при котором диск прикрыт массивным, проминирующим в стекловидное тело серовато-белым экссудатом. При сифилисе могут быть и другие глазные симптомы: полная неподвижность зрачков, симптом Арджила Робертсона, на глазном дне вдоль сосудов могут возникать белые полосы как следствие эндартериитов, периартериитов и перифлебитов сетчатки.
Туберкулёз . Чаще туберкулёзные невриты зрительного нерва ничем не отличаются от невритов другой этиологии, реже они протекают в виде солитарного туберкула диска зрительного нерва.
Солитарный туберкул диска зрительного нерва представляет опухолевидное образование серовато-белого цвета, частично или полностью прикрывающее область диска и часто переходящее за его край на окружающую сетчатку. Поверхность туберкуломы может быть ровной или с множественными возвышениями. Под влиянием специфической терапии возможно обратное развитие солитарной туберкуломы соска, остается лишь тонкая соединительнотканная пленка на поверхности диска зрительного нерва.
Солитарный туберкул соска редко сочетается с туберкулёзным менингитом. Напротив, более частое типичное течение туберкулёзного неврита зрительного нерва развивается обычно в сочетании с туберкулёзным менингитом.
Ретробульбарный неврит зрительного нерва
Ретробульбарный неврит (периневрит, интерстициальный неврит, аксиальный неврит) характеризуется локализацией воспалительного процесса на участке зрительного нерва между глазным яблоком и хиазмой, не распространяясь на диск зрительного нерва. На глазном дне изменения выявляются не всегда. Ретробульбарные невриты можно подразделить на три клинические формы.
- Воспаление только оболочек зрительного нерва - периневрит, который развивается вторично, по продолжению (per continuitatem).
- Воспаление периферических волокон ствола нерва - интерстициальный неврит, при котором воспалительный процесс начинается обычно в мягкой оболочке зрительного нерва и по соединительнотканным перегородкам (септам) переходит на периферические слои нервных волокон.
- Воспаление папилломакулярного (осевого) пучка зрительного нерва - аксиальный неврит.
Этиология
Можно выделить шесть групп заболеваний, вызывающих развитие ретробульбарных невритов:
- Демиелинизирующие заболевания нервной системы: рассеянный склероз, острый рассеянный энцефаломиелит.
- Нейроинфекции: менингит различной этиологии, острый диссеминированный энцефаломиелит, менингоэнцефалит, герпетическая инфекция.
- Воспалительные процессы глаза и орбиты.
- Воспалительные процессы придаточных пазух носа (синуситы).
- Заболевания зубов (оральный сепсис).
- Общие инфекционные процессы: грипп, ангина, малярия, сыпной тиф, сифилис, туберкулёз и другие.
Некоторые обменные, эндокринные (сахарный диабет, тиреотоксикоз) процессы, патология беременности, хронические интоксикации свинцом, табаком, алкоголем, хинином, авитаминозы и голодание вызывают изменения зрительного нерва, сходные по течению с ретробульбарный невритом. Но в основе этих процессов лежит не воспаление, а дистрофия нервных волокон, поэтому они будут рассмотрены в другой главе.
Патогенез
Поражение нервных волокон при ретробульбарных невритах связано с этиологией заболевания. При демиелинизирующих заболеваниях поражаются миелиновые оболочки нервных волокон, сами нервные волокна страдают вторично от сдавления их бляшками, разросшейся глией и соединительной тканью. При воспалительных процессах нервные волокна также страдают вторично от сдавления разрастаниями глии и соединительной ткани. Повреждение нервных волокон приводит к их атрофии.
Клинические особенности
При ретробульбарном неврите поражение нервных волокон локализуется в орбитальной, внутриканальной или интракраниальной части зрительного нерва , что приводит в первую очередь к изменению зрительных функций. Изменения поля зрения при ретробульбарных невритах различны в зависимости от формы: при периневрите никаких зрительных нарушений может не отмечаться; при интерстициальном неврите эти нарушения сводятся к неправильному концентрическому сужению поля зрения; для аксиального неврита характерна центральная скотома абсолютная или относительная (на зеленый или красный цвет).
Острота зрения снижается в зависимости от формы течения заболевания. Различают острую и хроническую формы ретробульбарного неврита . Ретробульбарные невриты всегда выявляются расстройствами цветового зрения (в самых ранних стадиях - понижением порога цветовосприятия), снижением темновой адаптации, неодинаковым в разных участках сетчатки.
Картина глазного дна может быть различной в зависимости от локализации и интенсивности воспаления в зрительном нерве. Возможны четыре варианта картины глазного дна при развитии ретробульбарного неврита:
- если процесс располагается далеко за глазным яблоком, то глазное дно остается нормальным;
- если процесс протекает близко к глазному яблоку, то на глазном дне могут быть небольшие изменения: незначительная гиперемия диска зрительного нерва, границы его не совсем отчетливы, вены немного расширены;
- иногда эти изменения глазного дна более выражены и напоминают изменения диска при неврите зрительного нерва;
- порой возникает отёк диска и выстояние его над сетчаткой; диск зрительного нерва увеличен в диаметре, границы его размыты, вены расширены и извиты. Эта картина напоминает застойный сосок.
Таким образом, при ретробульбарном неврите может быть нормальное глазное дно, а могут быть изменения как при неврите зрительного нерва или напоминающие застойный сосок, что создает трудности в диагностике.
При длительном существовании воспалительного процесса и его высокой интенсивности часть волокон зрительного нерва атрофируется . Постепенно атрофический процесс спускается до диска зрительного нерва, что приводит к картине простой атрофии диска зрительного нерва. При поражении папилломакулярного пучка (аксиальный неврит) побледнение захватывает только височную половину диска зрительного нерва. В тех случаях, когда на высоте развития ретробульбарного неврита отмечаются явления воспаления диска зрительного нерва со стертостью границ диска и его отёком, развивается вторичная атрофия диска зрительного нерва. Таким образом, в исходе заболевания на глазном дне возможно развитие как простой (чаще), так и вторичной (реже) атрофии диска зрительного нерва.
Клинические формы течения
Острый ретробульбарный неврит
Острота зрения в начале заболевания падает значительно и очень быстро в течение нескольких дней, а иногда нескольких часов. Острота зрения нередко снижается до светоощущения. В начале заболевания возможны боли за глазом и экзофтальм. Они бывают не всегда, но если они есть, то это облегчает диагностику ретробульбарного неврита. Боли за глазом возникают при движении глазного яблока и при вдавливании глаза в орбиту. Их связывают с растяжением оболочек увеличенного при воспалении нерва. Небольшой экзофтальм возникает из-за отёка орбитальной клетчатки в окружности очага воспаления.
Наступившая первоначально слепота или резкое снижение остроты зрения держатся несколько дней. Затем зрение начинает восстанавливаться . Иногда период временной слепоты длится дольше, но очень редко восстановление не происходит и глаз остается слепым.
Когда острота зрения повышается и появляется возможность исследовать поле зрения, то выявляется характерная для ретробульбарного неврита центральная скотома . В начале заболевания она имеет очень большие размеры, оставляя узкую полоску поля зрения на периферии. Это абсолютная скотома на все цвета, в том числе и на белый. По мере восстановления зрения скотома уменьшается и занимает небольшой участок вокруг точки фиксации. По мере уменьшения скотома становится относительной на белый цвет, затем относительной на зелёный и красный цвета, потом может исчезнуть совсем. Иногда длительно сохраняется небольшая центральная относительная скотома на цвета. Возможно исчезновение первоначальной абсолютной скотомы и от ее центра, тогда она сначала превращается в парацентральную кольцевидную, а затем исчезает. На глазном дне развивается нисходящая атрофия диска зрительного нерва, чаще в виде побледнения височной половины диска (центральная скотома и побледнение височной половины диска являются симптомами поражения папилломакулярного пучка). При предшествующих воспалительных изменениях диска зрительного нерва его атрофия может быть и вторичной, но это наблюдается редко. При остром ретробульбарном неврите иногда могут быть изменения в области макулы: мелкие очажки, отёк, неравномерная пигментация.
Прогноз при остром ретробульбарном неврите чаще всего благоприятный , лишь иногда остается небольшая относительная центральная скотома на цвета и некоторое сужение поля зрения. Обычно зрительные функции восстанавливаются полностью. Острый ретробульбарный неврит, как правило, встречается в молодом возрасте. Благоприятный прогноз и поражение молодых пациентов, возможно, связано с тем, что причиной острого ретробульбарного неврита очень часто является демиелинизирующий процесс: половина случаев острого ретробульбарного неврита обусловлена рассеянным склерозом. Прогноз острого ретробульбарного неврита с отёком диска зрительного нерва менее благоприятный.
Хронический ретробульбарный неврит
Острота зрения падает медленно на протяжении одной или нескольких недель. Последующее восстановление тоже идет медленно. Прогноз при хроническом ретробульбарном неврите хуже, чем при остром, так как чаще остаётся более значительное снижение остроты зрения и стойкие изменения поля зрения (сужения и скотомы). На глазное дно постепенно спускается нисходящая атрофия, изменяя диск зрительного нерва по типу первичной атрофии. Побледнение может захватывать весь диск, но чаще наблюдается бледность его височной половины.
Дифференциальная диагностика
Ретробульбарный неврит, протекающий с воспалительными изменениями диска зрительного нерва , дифференцируют от неврита зрительного нерва на основании несоответствия между интенсивностью изменений диска и остротой зрения. Резкое понижение остроты зрения, центральная скотома при небольших изменениях диска зрительного нерва указывают на ретробульбарный неврит.
Ретробульбарный неврит со значительным отёком диска зрительного нерва дифференцируют с застойным соском. Быстрое и резкое снижение остроты зрения и центральная скотома при отсутствии атрофии диска в начале заболевания говорят за ретробульбарный неврит. Нет и симптомов повышения внутричерепного давления, что при трудности диагностики подтверждается люмбальной пункцией.
Центральная скотома и снижение остроты зрения бывают не только при ретробульбарном неврите. Если это есть только на одном глазу, то возможно сдавление интракраниальной части зрительного нерва опухолью головного мозга. Острота зрения при этом снижается постепенно, возможна потеря обоняния на стороне поражения из-за сдавления обонятельного нерва.
Двусторонние центральные скотомы с понижением остроты зрения при нормальном глазном дне могут возникать при поражении папилломакулярных пучков в хиазме (опухоли, оптохиазмальный арахноидит). При этом зрительные функции изменяются в течение многих месяцев при отсутствии изменений глазного дна. Центральные скотомы имеют битемпоральный характер , или имеется сочетание центральных скотом с битемпоральным сужением периферических границ поля зрения. Это говорит в пользу поражения хиазмы и против ретробульбарного неврита. При ретробульбарном неврите после быстрого (дни, месяцы) прогрессирующего снижения зрения процесс становится стационарным или наступает улучшение, исключение составляет лишь рассеянный склероз, дающий повторные атаки. При поражении хиазмы опухолью или при оптохиазмальном арахноидите медленное прогрессирующее снижение зрения в течение нескольких месяцев или лет продолжается и после развития атрофии дисков зрительных нервов на глазном дне.
Диагноз ретробульбарного неврита можно поставить, если объективно выявляется значительное снижение остроты зрения и центральная скотома при нормальном глазном дне, а в анамнезе есть указание на резкое и быстрое снижение зрения. Наличие характерных болей при движении глазного яблока делает диагноз еще более обоснованным.
Принципы лечения
Лечение ретробульбарного неврита на почве рассеянного склероза основано на общих принципах лечения этого заболевания. Лечение ретробульбарных невритов другой этиологии сходно с лечением невритов зрительного нерва.
Ретробульбарный неврит зрительного нерва при некоторых заболеваниях
Рассеянный склероз . Это самая частая причина ретробульбарного неврита (около половины случаев). Ретробульбарный неврит при рассеянном склерозе развивается у лиц молодого возраста, протекает чаще всего остро. Излюбленная локализация бляшек при рассеянном склерозе - передний отдел орбитальной части (от решетчатой пластинки до места входа центральной артерии сетчатки в зрительный нерв) и интракраниальная часть зрительного нерва. Иногда имеется отёк верхнего века. Боли при движении глаза и экзофтальм держатся несколько дней. Острота зрения в начале заболевания падает очень резко до светоощущения (реже до сотых). Часто бывает инверсия поля зрения на синий цвет, то есть границы поля зрения на синий цвет уже, чем на красный и зеленый цвета. Картина глазного дна может быть разной. Если и имеются изменения диска зрительного нерва (гиперемия, отёк), то они слабо выражены. Затем наступает период улучшения зрительных функций. Острота зрения повышается постепенно или скачкообразно. Вместе с повышением остроты зрения исчезает и центральная скотома. От начала снижения остроты зрения до максимального восстановления (длительность атаки) проходит обычно 1-3 месяца. После атаки на глазном дне развивается простая атрофия зрительного нерва, чаще в виде побледнения височной половины диска. Бывает и полное побледнение диска. Редко после атаки глазное дно остается без изменений. Характерными особенностями ретробульбарного неврита при рассеянном склерозе являются:
- совпадение начала побледнения диска зрительного нерва с началом восстановления зрительных функций;
- ремиттирующее течение с рецидивами;
- склонность к самопроизвольному излечению;
- расхождение между картиной глазного дна и состоянием зрительных функций в конце атаки (высокая острота зрения и нормальное поле зрения при выраженной атрофии диска на глазном дне).
Ретробульбарный неврит при рассеянном склерозе может сочетаться с другими глазными симптомами : нистагм, птоз верхнего века, парез верхней прямой мышцы глаза. Острота зрения может снижаться после физической нагрузки, горячей ванны. Вечером зрение у таких больных хуже, чем утром (после физической нагрузки в течение дня). Ремиссии рассеянного склероза чаще бывают в начале заболевания.
Воспалительные процессы придаточных пазух нос а . При переходе воспалительного процесса из придаточных пазух носа (эмпиемы, синуситы) через костную стенку канала зрительного нерва возможно поражение внутриканальной части нерва с развитием риногенного ретробульбарного неврита.
Сифилис . Ретробульбарный неврит при сифилисе бывает редко. Обычно он односторонний, реже двухсторонний. Иногда через несколько месяцев поражается другой глаз. Протекает в острой форме с быстрым снижением остроты зрения, болями за глазом и при движениях глаза, центральной скотомой. Реже центральная скотома сочетается с сужением границ поля зрения. В начале заболевания диск зрительного нерва в норме или с легкой гиперемией, далее развивается побледнение височной половины или всего диска. Иногда ретробульбарный сифилитический неврит сочетается с параличами глазных мышц. Прогноз обычно благоприятный.
Туберкулёз . Ретробульбарный туберкулёзный неврит бывает очень редко. Течет остро. Клинически не отличается от ретробульбарных невритов другой этиологии. Диагноз устанавливается на основании отсутствия другой этиологии ретробульбарного неврита, наличия у больного туберкулёза и положительного эффекта от применения противотуберкулёзных препаратов.
















