アンドロゲン抵抗症候群。 モリス症候群: 男の子が男の子ではなく、アンドロゲンが機能しない場合。この病気は治療する必要がありますか?
アンドロゲン抵抗症候群(ARS)は、アンドロゲンの結合または認識が損なわれているXY核型を持つ個人のアンドロゲン受容体の欠陥によって引き起こされる遺伝性疾患であり、男性の身体(正常な女性の形成から)に多数の表現型異常を引き起こします。孤立性無精子症/無精子症の表現型)。
発生頻度。 F. Jagiello と J. Atwell は 1962 年に、女児の男性の生殖腺を含む鼠径ヘルニアの発見に基づいて、SAR の発生頻度を計算しました。男性の遺伝子型 65,000 人に 1 人です。 L. デグルートは別の数字を挙げています: 60,000 分の 1、G. ハウザー - 2,000 分の 1、W. アダムス-スミス - 20,000 分の 1。 現在までに入手可能な最も正確な結果は、デンマークの研究者 S. Bangsboll の結果であると考えられています。男子乳児 20,400 人に 1 人です (入院症例のみが考慮されているため、実際の発生率は確かにはるかに高くなります)。
完全SARは、性腺形成不全(ターナー症候群)および先天性膣欠損(メイヤー・ロキタンスキー・クスター・ハウゼン症候群)に続く原発性無月経の原因の中で3番目にランクされています。 部分型 SAD の発生率は確かに高いですが、正確なデータはありません。
SAD には、出生時の外性器の女性化または男性化の低下、思春期における二次性徴の異常な発達、および不妊症が含まれます。
SAR の診断は以下の患者に下されます。 1) 核型が 46 XY である。 2)外性器の男性化が損なわれている。 3)正常に発達した精巣を背景に精子形成が障害されている。 4) ミュラー構造が存在しないか、またはその基礎が欠如している。 5) テストステロン合成が正常または増加している。 6) テストステロンがジヒドロテストステロンに正常に収束する。 7) 黄体形成ホルモンのレベルが正常または増加している。 8) 生殖器皮膚線維芽細胞のアンドロゲン結合能力に欠損または欠陥がある。 9) AP 遺伝子 (染色体遺伝子座 Xq11-q12) に欠陥があり、分子遺伝学的検査によって確認されました。 完全な SAR では、95% のケースで後者が確認されます。
受容体タンパク質遺伝子の変異は 2 つのカテゴリーに分類できます: 1) アンドロゲン受容体構造の配列の変化を引き起こす疾患 (未熟な最終コドンの包含、遺伝暗号のフレームシフト、RNA セクションの欠失、挿入または置換) 。 これらの遺伝子変化の結果として形成されるアンドロゲン受容体 (AR) は、ほとんどの場合、完全なアンドロゲン耐性と関連しています。 2) AR タンパク質の構造内の 1 つのアミノ酸 (AA) の置換に起因する障害。 1 型障害とは異なり、これらの変異はアンドロゲン耐性に関連するあらゆる表現型を引き起こす可能性があります。 これらの変異は、受容体タンパク質内のドメインの位置に応じて、DNA 結合ドメイン変異とホルモン結合ドメイン変異の 2 つの大きなグループに分類されます。 DNAドメインのAK置換はARの標的物質認識能力の破壊を引き起こす アンドロゲン応答性遺伝子内またはアンドロゲン応答性遺伝子に隣接する。 ホルモン結合ドメイン内の AK 残基の置換は、AR リガンド結合能力のさまざまな障害を引き起こします。
SAD の診断は、次のライフステージのいずれかで行われます。 小児では、ヘルニアまたは非標準的な性器を特定した後。 原発性無月経の治療を求める青年の場合。 成人の場合、通常は偶然発見された場合。
まず、患者の性クロマチンの組成を決定する必要があります。 1) 頬の内側面から採取した塗抹標本のクロマチンを検査することによって (決定は細胞の色の変化の検出に基づいているため、かなり大雑把な方法です)顕微鏡下で)。 2)血液検査(核型の決定はX染色体とY染色体の形状の違いに基づいて行われます)。 3) 2002 年、SAD を専門とする英国の遺伝学者 I. ヒューズは、X 染色体が緑色に光り、Y 染色体が赤色に光る、フルオロ In Situ Hybridization (FISH) と呼ばれる新しい方法を提案しました。
ミュラー管構造が存在せず、主に女性の表現型を持つ患者の場合、男性核型の存在は SAR の証拠ですが、主に男性の表現型を持つ患者は、性分化の他の病態を除外するためにさらに多くの研究を受ける必要があります。
ATS には多くの分類がありますが、海外の文献では次のものが最もよく使用されます。
S. Quigley (1995) による分類 (さまざまな表現型障害を最も完全かつ詳細に特徴づけています) - このジャーナルの紙版を参照してください。
最近では、実用に便利な G. Sinnecker (1997) の分類が普及しています。紙版の雑誌を参照してください。
血液検査: 1)核型の決定(全員に必須)。 2)17-ヒドロキシプロゲステロン(先天性副腎過形成が疑われる場合)。 3) テストステロン: 正常または上昇。 4) ジヒドロテストステロン: 正常; 4)アンドロステンジオン。 5) ヒト絨毛性ゴナドトロピン (HCT) を用いたテスト (3 日間または 3 週間のテスト)。 ヒトの HCG は下垂体放出ホルモンに似ているため、その投与に反応してテストステロン レベルが上昇し、SAD とアンドロゲン産生不足を区別するのに役立ちます。 6)ゴナドトロピン(FSH、LH)。
尿検査:尿中ステロイド排泄量(必ずしも有益であるわけではありません)は、5-α レダクターゼ酵素欠損症を判断するのに役立つ可能性があります。
器楽の研究: 1) 骨盤臓器の超音波検査。 ミュラー管に由来する構造の有無を確認し、SAR をスヴィアー症候群、生殖腺形成不全と区別することができます。 2)腹腔および鼠径部の超音波検査(睾丸の検出に役立ちます)。 3) NMR - 以前の研究方法が有益でない場合。 4) サイノグラフィーは現在使用されていませんが、以前は膣形成不全の程度を明らかにするために使用されていました。
全身麻酔を使用した検査:診断用腹腔鏡検査は、他の機器研究の背景に対して画像の情報が不十分な場合、または睾丸の位置を明確にするための手術を計画するときに直接使用されます。 診断的開腹術は現在使用されていません。
生殖器皮膚生検: 1) 以前は科学目的で使用されていましたが、現在は DNA を取得するために時々使用されます (血液がより頻繁に使用されます)。 2) 生殖器皮膚線維芽細胞のアンドロゲン結合能力の違反を特定する。
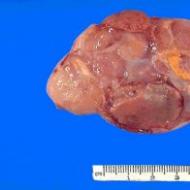
性腺生検。外科的に摘出された精巣が検査されます。 SAR の場合、組織は正常な構造を持ち、その機能は維持されます (成熟した精子を生成しないという事実にもかかわらず)。 他の状況では、生殖腺が縦縞の形をしている場合があり、未発達である可能性があり、睾丸の未熟な部分さえあります。 現在、生検はめったに使用されず、主に精巣原始が検出された場合に真の雌雄同体であることを確認するために使用されます。
DNA研究。 通常、DNAを抽出するには血液が使用されます。 完全な SAD では、2/3 以上のケースで変異のキャリア遺伝子が特定されます。 変異遺伝子が検出された場合は、残りの家族がその変異遺伝子を持っているかどうか検査されます。 このような研究はケンブリッジ(英国)、ダラス(米国)、フランスで継続的に実施されています。 他のヨーロッパおよびアメリカのセンターは、高コスト、労働集約、多大な時間コストを考慮して、もっぱら科学目的のみに同様の研究を実施しています。
抗ミュラー管ホルモン。ミュラー管抑制因子、または MIF としても知られています。 ミュラー管は子宮と卵管を形成しますが、これらの構造は精巣によって産生される抗ミュラー管ホルモンに反応して退縮します。 この検査は米国で広く使用されており、睾丸の存在を示す優れたマーカーと考えられています。
家族の歴史。 SAR の症例の 1/3 未満が自然突然変異の形で発生しますが、他の症例では永続的な遺伝が母系に沿ってのみ追跡できます。 同様の症状が父方の親族間で検出された場合、または両親間の血族関係の場合には、(X 連鎖遺伝ではなく)常染色体手段によって受け継がれた別の病状の存在が想定される必要があります。
出生前診断。 SAR は、妊娠 9 ~ 12 週目に絨毛膜絨毛サンプリングによって検出できます。 16週間後、超音波または羊水穿刺(羊水を検査する場合)を使用して病理を検出できます。 しかし、出生前診断方法が使用されることはほとんどなく、主に家族性疾患の場合に使用されます。
客観的検査: 1) 生殖器外異常がないこと。 2)2つの非異形成精巣の存在。 3)ミュラー管構造(卵管、子宮、子宮頸部)の欠如または未形成、膣形成不全。 4) 思春期における精子形成および/または二次性徴の発達の障害。
変異遺伝子の保有者を特定するために使用される方法。 1960~1970年代には、生殖器の皮膚生検を用いてアンドロゲン結合能力が評価され、変異遺伝子保有者のアンドロゲン結合能力は50%であった。 この方法の欠点は、一部の AP 遺伝子変異の本質が結合の違反ではなく、目的のヌクレオチド配列の認識の違反であることです。 1990 年以来、DNA 検査が使用されています (DNA は患者の血液サンプルまたは頬の内面の生検から分離されます)。 まず、SAD を持つ家族からサンプルが採取され、次に DNA 配列が決定され、家族内の XX 人の女性の 1 人がこの突然変異の存在についてスクリーニングされます。 現在、選択された AK のペアを含むいわゆる「繰り返し領域」を決定する方法が使用されています。 SAD 患者の反復領域の長さが決定され、この領域と、この病気の患者の家族に由来する XX 女性の X 染色体上の領域との対応が検索されます。 この方法は非常に簡単で、特別な実験室条件を必要としません。
生化学的研究が不可能な場合は、次の情報に基づいて変異遺伝子の保因者を特定できます。1) 母方に SAD を有する親族の存在。 2) XX 女性には思春期が存在しない。 3) XX 女性の陰毛/腋毛の成長の減少。 4) XX 女性の非対称な陰毛/腋窩の発毛。 5) XX 女性の骨密度の減少。
SADの治療アプローチ- 外科手術、心理的サポート、ホルモン補充療法など - 表現型異常の重症度によって異なります。
完全な SAR。ほとんどの場合、女性化が完了したと考えられる思春期以降に、睾丸の外科的除去が行われます。 女性化は、部分的には精巣のエストロゲンによって、部分的には末梢アンドロゲンのエストロゲンへの変換によって起こります。 思春期後の性腺切除術の根拠は、悪性腫瘍の可能性が高いことです。 思春期前の性腺切除術は、睾丸が身体的および審美的な不快感の原因である場合、または鼠径ヘルニアがある場合にのみ使用されます。 後者の場合、思春期の始まりをシミュレートし、女性化を確立し、骨粗鬆症を予防するために、エストロゲン療法が処方されます。 膣の形成不全を考慮すると、(性交痛を防ぐために)ストレッチや、場合によっては形成外科手術が必要になる場合もあります。
部分的なSAR(女性が圧倒的に多い)。 治療アプローチは完全な SAD の場合と似ていますが、この場合、重度の陰核巨大症の発症を防ぐ精巣摘出術(思春期開始前)がより頻繁に使用される点が異なります。
場合によっては、思春期後の性欲を維持するためにエストロゲンとアンドロゲンの併用療法が使用されます。
部分的なSAR(男性が圧倒的に多い)。 思春期からアンドロゲン薬を処方することが行われています。 外性器の成長と発達の制御。 必要に応じて、アンドロゲン療法を背景に陰茎形成術が使用されます。 しかし、長期のアンドロゲン療法の有効性については、依然として議論の余地があると考えられています。 思春期に女性化乳房が発症した場合、乳房形成術が行われます。
軽い悲しい。女性化乳房が進行すると乳房形成術が必要となり、男性化が損なわれるとアンドロゲン療法が必要になります。
文学
1.アダムス・スミス W.N.、ペン M.T. // J. エンブリオール。モーフ。 - 1967. - V. 17. - P.171。
2.AIS サポート グループ UK http://www.medhelp.org/www/ais/ Q. Wang、F.J. Ghadessy、A. Trounson et al.
3.アンドロゲン受容体遺伝子変異データベース http://www.mcgill.ca/androgendb/
4.Bangsboll S. et al. // アクタ・オブステット。 ギネコル。 スキャン。 - 1992. - V. 71. - P.63-66。
5.Chang C.S.、Kokontis J.、Liao S.T. //プロセス。 国立 アカド。 科学。 - 1988. - V. 85. - P.7211-7215。
6.デグルート L.J. (編)内分泌学。 - ペンシルベニア州フィラデルフィア、サンダース、1989 年。 - V. 2 (ed. 2)。
7.ハウザー G.A. 精巣の女性化。 — ニューヨーク: アカデミック。 プレス、1963年。
8.ジャギエロ F.、アトウェル J.D. // ランセット。 — 1962. — N 1. — 329ページ。
9.ルンブローゾ R.、バイテル L.K.、ヴァシリオ D.M. 他。 //ハム。 ジュネット。 - 1997. - V. 101. - P.43-46。
10. マックシック。 アンドロゲン不応症症候群。 — 2003年。
11.マイケル・J・マクポール // Rec. ホルモン研究の進歩 - 2002. - V. 57. - P.181-194。
12.マイケル・J・マクポール、ジェームス・E・グリフィン 男性 // J. Clin.内分泌。 メタブ。 - 1999。 - V. 84 (10)。 — P. 3435—3441。
13.ピニャス=ハミエル、ヤロン・ザレル、エリック・スミス 他 // 超音波 J. Clin. 内分泌。 メタブ。 - 2002. - V. 87(10)。 — P. 4547—4553。
14. ピンスキー、トリフィーロ M. アンドロゲン不応症症候群。 — 2002年。
15.パック T.T.、ロビンソン A.、Tjio J.H. //プロセス。 社会 経験値 バイオル。 医学。 - 1960. - V. 103. - P. 192-196。
16.Quigley C.A.、De Bellis A.、Marschke K.B. 他。 // 内分泌。 牧師 - 1995年。 - V.16。 — P.271—316。
17.レイ R.、メバルキ F.、フォレスト M.G. 他。 // J. クリン。 内分泌。 メタブ。 - 1994年。 - V.79。 ― 960―964ページ。
18.Sinnecker G.H.、Hiort O.、ニッチェ E.M. 他。 //ユーロ。 J. Pediatr. - 1997。 - V.156。 - P.7-14。
19.Wang F.J.、Ghadessy A.、Trounson D. 他 // J. クリン。 内分泌。 メタブ。 - 1998. - V. 83(12)。 — P. 4303—4309。
20.ワイドマン W.、ピーターズ B.、ロマロ G. // J. Clin.内分泌。 メタブ。 - 1998. - V. 83. - P.1173-1176。
21.Wisniewski A.B.、Migeon C.J.、Meyer-Bahlburg H.F.L. 他。 // J. クリン。内分泌。 メタブ。 - 2000。 - V. 85。 - P. 2664-2669。
医療ニュース。 - 2004年。 - 第7号。 - P.64-67。
注意! この記事は医療専門家に向けて書かれています。 出典へのハイパーリンクなしでこの記事またはその断片をインターネット上に転載すると、著作権侵害とみなされます。
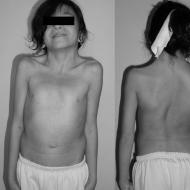
精巣女性化症候群 (TFS、アンドロゲン不感受性) は、患者が男性の遺伝子型 (46 XY) を持ち、表現型 (一連の外部特徴) が女性の性別に対応する遺伝性疾患です。 この病気の原因は、アンドロゲン受容体の損傷であり、これにより、男性ホルモンであるアンドロゲンによって制御される標的器官におけるこれらの受容体の感受性が低下します。 この症候群の主な症状は、生殖腺の性と表現型の不一致です。この症候群の体型は女性で、乳腺はよく発達していますが、子宮、卵管、膣の上 3 分の 1 が欠如しています。 精巣女性化には完全な形態と不完全な(アンドロゲン化の要素を含む)形態があります。
完全な形は、恥骨と脇の下に毛がまったくないこと、典型的な女性の体格、乳腺と外生殖器の良好な発達によって特徴付けられます。 膣は盲目的に終わります。 睾丸は、ほとんどの場合、鼠径管の出口、または「大陰唇」(陰嚢の裂け目)に位置しており、鼠径ヘルニアに似ている場合があります。 患者は自分が女性であることを疑いませんが、医師を訪れる理由は月経がないことです。 不完全な形の精巣女性化は、男性の体型の兆候の存在によって明らかにされる、アンドロゲンに対する標的臓器の感受性の部分的な保存によって特徴付けられます - 男性化:狭い骨盤、乳腺の未発達、皮下脂肪の均一でない分布、恥骨と脇の下の毛の存在。 男性化は、場合によっては荒々しい声として現れます。
精巣女性化症候群の診断を行うには、婦人科検査と骨盤臓器の検査が使用されます。 また、遺伝子解析も可能です。 これは診断を確定するためだけでなく、その後の妊娠における出生前診断にとっても重要です。
DNA 診断により、STF の診断を確認し、家族内のヘテロ接合性突然変異保有者を特定することができます。 現在、有効な治療法はありません。 民間人の女性の場合は性生活に適応させるために整形矯正が行われますが、男性の場合は男性的な方向への矯正も可能です。 出産は対象外となります。
この病気の発生率は男性65,000人に1人です。 STFはX連鎖方式で遺伝し、劣性遺伝子の保因者である健康な女性からその息子の半数に受け継がれます。 アンドロゲン不応症 (ASI) は、アンドロゲン受容体 (AR) 遺伝子の変異の結果です。 この遺伝子は、X 染色体の長腕 (Xq11-q12) に局在しています。 現在、AR 遺伝子には約 300 の異なる変異が報告されています。
分子遺伝学センターでは、ダイレクトシークエンシング法を用いたAR遺伝子の全コード配列における変異の検索に基づいた、STFの直接DNA診断が行われています。
特定の疾患に関連して出生前(出生前)DNA 診断を実施する場合、既存の胎児資料、パラグラフ 54.1 を使用して一般的な異数性 (ダウン、エドワーズ、シェレシェフスキー ターナー症候群など) を診断することは理にかなっています。 この研究の妥当性は、異数性の合計頻度が新生児 300 人に約 1 人という高いことと、胎児材料を繰り返しサンプリングする必要がないことによるものです。
精巣女性化症候群の重症度に応じて、この病気のさまざまな症状が発生する可能性があります。
- 生殖器の構造と性別の不一致。
- 生殖器の発育不全。
- 第二次性徴(体型、髪質、声の音色など)と性別の不一致。
- 不妊症(定期的に保護されていない性行為を行っても1年間妊娠しないこと)。
フォーム
男性ホルモンに対する感受性に応じて、 満杯 そして 不完全なフォーム 精巣女性化症候群。
- 完全形 遺伝的に男性の性(染色体46番、XYのセット)と男性の生殖腺(睾丸)を持つ子供の誕生を特徴としますが、外性器は女性のタイプに従って発達しました。 子供には陰茎と陰嚢がなく、睾丸は腹腔内に残り、大陰唇と膣があります。 この場合、出生時に女の子の誕生について結論が出されます。 子どもは年齢に応じて成長し、発達します。 14〜15歳になると、子供には月経がなくなり(子宮内膜(子宮粘膜の内層)の生理的拒絶反応に伴う毎月の子宮出血)、そのため親は医師の助けを求めなければなりません。 医学的診断の過程で、子供は男の子であることが判明しましたが、これはパスポートの性別に対応していません。 まれに、不妊症に悩む成人女性において、完全な形の精巣女性化症候群が偶然診断されることがあります。
- 不完全なフォーム:
- 女性のタイプに応じた主な発達を伴う: 子供は主に女性のタイプに従って発達した外性器を持って生まれます。 しかし、思春期になると、月経がなくなるだけでなく、男性の第二次性徴(広い肩、狭い腰、特徴的な毛の生え方、声の太さなど)の形成や男性の再構築が観察されます。生殖器の種類(陰茎の形をしたクリトリスの拡大)。
- 主に男性の発達により、 さまざまな症状が現れるのが特徴です。 これらは未発達または完全に男性型の生殖器である可能性があります。 後者の場合、少年は年齢基準に従って成長し、発育しますが、思春期が始まると、精子(男性の生殖細胞)の生産が不足するために不妊症を経験します。 場合によっては、女性化乳房、つまり乳腺の拡大が発生する可能性があります。
原因
- 遺伝子の突然変異(破損)。男性ホルモンの受容体(細胞膜上の感受性領域)の形成に関する情報を伝える遺伝情報の一部です。
- この病気は遺伝します(世代から世代へと受け継がれ、突然変異の保因者は母親です)が、場合によっては突然変異が自然発生的に発生します(健康な両親によって妊娠した胎児に)。
- 胎児の発育中、男性の胎児は本格的な睾丸、つまり男性の生殖腺を発達させ、男性ホルモンを産生し始めます。 しかし、それらに対する組織の感受性が失われた結果、女性のタイプに応じて外性器の発達が起こります。
診断
- 病歴と訴えの分析(新生児の健康状態、生殖器の構造(陰嚢内での睾丸の位置、尿道の位置など)に異常はあったかどうか、思春期はどのように進んだか、成長したか)年齢基準に一致しているか、性生活は正常か、不妊症についての苦情はあるかなど)。
- 家族歴の分析(親戚に同様の病気があるかどうか)。
- 第二次性徴の発達の逸脱(体型と毛の成長、乳腺の発達、筋肉)、内臓疾患の兆候の可能性(皮膚の検査、体の測定)を特定するには、一般的な(身体的)検査が必要です。血圧、身長、体重、腹囲)など。
- 核型分析は、遺伝的性別を決定するために染色体 (遺伝情報の伝達者) の数と構成を研究することです。
- 男性ホルモンに対する組織の感受性の低下につながる、染色体(遺伝情報の伝達者)の一部の突然変異(切断)を特定する分子遺伝学的研究。
- 泌尿器科医による検査(医師は外性器の発育異常を検査し、陰嚢領域を触診し、前立腺の状態を判断する直腸指検査などを行います)。
- 血液および尿中のホルモンの研究室測定。 ホルモンのリストは特定の状況に応じて異なり、医師によって決定されます。 ほとんどの場合、これらは性ホルモン、副腎ホルモン、下垂体ホルモン (成長、代謝、生殖機能に影響を与えるホルモンを生成する器官)、甲状腺などです。
- 腹部および骨盤臓器の超音波検査(超音波)。 超音波検査により、生殖器の構造の異常を疑い、陰嚢内に降下していない卵巣または精巣の存在を確認し、付随する可能性のある奇形(たとえば、腎臓の1つの発育不全)などを特定することができます。
- 磁気共鳴画像法 (MRI) を使用すると、生殖器の構造について最も正確な結論を下すことができます。
精巣女性化症候群の治療
治療法は、病気の形態、症状、患者の年齢によって大きく異なります。
基本規定。
- 睾丸の外科的除去:
- 美的欠陥を除去するため。
- 鼠径ヘルニアの形成の場合(睾丸が陰嚢内に下降せず、腹腔内に残っている場合)。
- 精巣がんの予防のため(この病気では精巣が悪性変性が起こりやすくなります)。
- 女性型が優勢に発症する症候群の不完全な形での男性化(男性の特徴の出現)を防ぐため。
- 女性の発育に伴う完全型および不完全型の膣を形成または拡大する形成手術。
- 不完全型の男性型症候群を持つ少年の陰茎を拡大し、形状を修正する形成手術。
- 不完全な男性型を伴う女性化乳房(男性の乳腺の拡大)に対する乳腺の形成手術。
- 精巣女性化症候群の形態と症状に応じて、人生のさまざまな時期に女性または男性の性ホルモンを使用するホルモン補充療法。
- 正しいジェンダー概念の形成と性行動障害の治療のための心理療法。
合併症と結果
- 外性器の不適切な発達の結果として性行為が不可能になること。
- 不妊。
- 社会的不適応。
- 尿道の位置が間違っていることによる排尿障害。
- 適時に陰嚢に下降しなかった精巣の腫瘍。
精巣女性化症候群の予防
- 年に一度、男性の定期訪問。
- 家族計画の段階および精巣女性化症候群発症のリスクグループにおける妊娠中の遺伝カウンセリング(この病気の家族例および近親婚の場合)。
多くの人は人の性別を視覚的に簡単に判断できると考えていますが、一見しただけでは必ずしも明らかではありません。 生物学的には、性別は Y 染色体の存在によって診断されますが、染色体のセットに基づいて男性であるにもかかわらず、見た目や雰囲気は女性であり、精神も女性である人がいます。 この遺伝性疾患はモリス症候群と呼ばれます。 これらの患者は、アンドロゲン不応症または精巣の女性化を患っていると考えられています。 この症状を持つ人は女性ですか、男性ですか、雌雄同体ですか、それとも自分で性別を選択できますか?
モリス症候群: 外部兆候
モリス症候群は、まれで珍しい遺伝性疾患です。 これは、男性ホルモンの影響に対する体の感受性を決定する遺伝子の変異によって引き起こされます。 モリス症候群の別名は、アンドロゲン不応症(抵抗性)、精巣女性化です。 統計データによると、パスポートによる性別が女性の場合、この病状の有病率は約 65,000 人に 1 人です。
この症候群にはさまざまな発症形態があり、外観の特徴を決定するテストステロンに対する感受性の多寡に依存します。 この症候群を持つ人の外見は次のように異なる場合があります。
- 表現型的に女性として形成された男性。
- 雌雄同体、外見的には女性、またはむしろ男性の性に近い。
- 外見上は両性の臓器を持った普通の女性。
- 形の良い胸と整った顔立ちをした背の高い女性。
雌雄同体とは、体の中に女性と男性の性的特徴を併せ持つ人のことです。
Y染色体には男性の性に関与する遺伝子が含まれています。 モリス症候群の患者はそのような染色体を持っていますが、それにもかかわらず、主に女性らしく見えます。
テストステロンに完全に鈍感なこのような少年は、背が高く美しい女性に成長し、モデルとしてのキャリアを選択することができます。
男性は外見的には美しい顔と大きな胸を持った絶対的な女性のように見えます - これはホルモンのエストロゲンの影響によって決まります。
不完全型モリス症候群の患者はどのような様子ですか - フォトギャラリー
男性のように見えるが、ペニスを持たない患者  両性の外的特徴を持つ患者は性別を選択できます。女性を選択した場合、そのような雌雄同体には乳房手術が必要になります。男性を選択した場合はホルモン療法が必要です。
両性の外的特徴を持つ患者は性別を選択できます。女性を選択した場合、そのような雌雄同体には乳房手術が必要になります。男性を選択した場合はホルモン療法が必要です。  女性化乳房は主に男性の表現型の症状の 1 つであり、手術により乳房の整形手術が可能になります。
女性化乳房は主に男性の表現型の症状の 1 つであり、手術により乳房の整形手術が可能になります。
精巣女性化の発症の原因と要因
この病気は遺伝性であり、X染色体を介して母から息子へ女性系で伝染します。 健康な女性でも、それに気づいていない保因者になる可能性があります。
この病気は遺伝するため、予防することは不可能です。
この興味深い病状の本質と発生メカニズムは何でしょうか? 男性ホルモンに対する耐性は、アンドロゲン受容体を担う遺伝子の変異によって説明されます。
アンドロゲンは男性ホルモンの総称です。
一次性的特徴の形成は母親の子宮内で起こり、これは胚発育の8週目にすでに放出され始め、生殖器の外観を決定するホルモンの影響を受けます。 したがって、アンドロゲンに対して絶対的な抵抗力を持つ男児では、陰茎と陰嚢は形成されず、睾丸は下降せず、腹部に残ります。 同時に、女性ホルモンの影響は女の子の体の発育にも影響を与えます。 部分的な受容性が存在する場合、男性の生殖器が完全に形成されないか、子供が両性の生殖器を持って生まれる可能性があります。 この受容体の感受性は、病状の重症度に応じて異なります。
アンドロゲン不応症の症状
症候群には完全型と不完全型があります。 この症候群の完全な形態は、テストステロンに対する絶対的な不感受性を特徴とします。完全な形態の病状を有する患者の生殖器の構造の特徴:
- 外性器が正しく発達する。
- 膣は盲目的に閉じられており、子宮には入りません。
- 子宮と卵管がない。
- 胸はよく形成されています。
子宮がないということは、そのような女性は子供を産むことができないことを意味します。
この症候群の不完全型は、受容体の機能に異常が存在するために現れ、その結果、男性ホルモンに対する部分的な感受性が生じます。 精巣女性化症候群の雌雄同体にはさまざまなタイプがあります。
5 つの異なる形態の不完全症候群の症状: 表
| 種類 | 外観 | 症状 |
| 男 | 外見上、そのような男性は他の男性と何ら変わりません。 |
|
| たいてい 男 | 皮下脂肪組織の凹凸がそのような男性を女々しいものにしている |
|
| アンビバレント | 外観は女性を彷彿とさせます。広い腰、発達した胸、狭い肩です。 |
|
| 主に女性 | 外見的には、これらの人々は普通の女性と区別できません |
|
| 女性 | 小陰茎に近いクリトリス |
アンドロゲン抵抗性症候群の診断
診断できる最も初期の段階は、この症候群の不完全型の第2段階から第5段階です。これは、生殖器の異常な構造が出生時にすでに顕著であるという事実によるものです。 たとえば、臓器の大きさのために、この臓器の病状が思春期にのみ現れる場合、専門家に連絡する理由は、発達異常の検出です。 医師も親も子供自身も、この症候群の全容を疑うことはできません。 遺伝性疾患の最初の兆候は無月経(月経の欠如)であり、そのような問題で婦人科医に連絡すると、アンドロゲン不応症の疑いが生じることがあります。 不完全症候群の第一段階の患者は、不妊症を訴えた場合にのみ診断を受けることができます。
診断方法:
- 婦人科検査では、膣の大きさとその中の盲目的な行き詰まりの有無を判断できます。
- 泌尿器科検査では、陰茎と陰嚢の構造の不一致が診断されます。
- ホルモン分析。 検査中に、男性の生殖器の構造の病状が記録され、その姿が女性的である(たとえば、胸の拡大、狭い肩)が、血中のテストステロンのレベルがチャートから外れている場合、これは次のとおりです。これは精巣女性化症候群の存在を示す確実な信号です。 エストロゲンも通常よりも高い場合があります。 女性患者の場合、テストステロンレベルは診断基準ではなく、主な診断方法は依然として子宮の検出です。
- 超音波検査、骨盤臓器のX線撮影、MRIにより、子宮、卵巣、膣などの骨盤臓器を視覚的に検査することができます。 臓器の有無、大きさ、形が検査され、睾丸が男性か女性かが判断されます。
- 血液核型検査では、染色体の存在に基づいて男性または女性の性別を判断できます。
モリス症候群を診断するための一連の基準:
- 男性の睾丸の存在下での女性の表現型。
- X線検査で子宮が存在しない。
- 染色体解析データ - 46XY、男性の性別を示します。
鑑別診断
モリス症候群は、ロキタンスキー・キュストナー症候群および偽女性半陰陽とは区別されます。 ロキタンスキー・キュストナー症候群の発症に伴い、膣と子宮の構造の病状が診断されますが、卵巣は正常です。 偽女性半陰陽の場合、両性の器官が存在するにもかかわらず、患者は正しく形成された子宮を持っています。 しかし、これらの病気の患者では、染色体分析により女性であることが判明するため、モリス症候群を鑑別するための主な診断方法は核型の血液検査です。
処理
主な治療法は形成外科とホルモン療法であり、これらはあらゆる形態の症候群に可能です。
形成外科
モリス症候群の患者の生命と健康は危険にさらされておらず、そのような逸脱を抱えて生活することは可能です。 しかし、そのような人々の出現は、社会への適応や親密な関係の構築を妨げる可能性があるだけでなく、自己確認の困難によって引き起こされる心理的問題を引き起こす可能性があります。 形成手術に対する禁忌がない場合、一部の患者は性別を選択できますが、これには外科医との相談が必要です。
作戦の目的:
- 美的。 選択した性別に対応した体の形成。
- 予防的な。 精巣がんのリスクを回避する。
- 生殖器の構造における病状を除去し、排尿を容易にする。
- 通常の性生活のための鼠径部の形成手術。
形成外科の種類:
- 精巣摘出術 - 睾丸の除去。 このような手術は、患者が癌のリスクを避けたい場合にのみ意味があります。 統計によると、患者の 9% が精巣がんを発症するリスクがあります。 この症候群の完全な形の患者の場合、そのような手術は小児期には推奨されません。思春期には、精巣がテストステロンからエストロゲンへの変換を可能にし、これが本格的な女性の体の形成に寄与するためです。
- 精巣固定術 - 精巣を陰嚢内に再配置する外科的手術。胎児の形成中に下降が起こらず、出生時に精巣が腹部にある男性になった患者に対して行われます。
- ペニスを真っすぐにする手術は美容目的で行われ、立った姿勢で排尿できるようになります。
- 膣延長術は、通常の性交が不可能な場合に行われます。
- クリトリスの縮小 - 膣の外観を美しくしたい女性はこのような手術を受ける可能性があり、その結果、クリトリスの感度が部分的に失われる可能性があります。
- 乳房形成手術 - 乳腺拡大手術は主に女性の生殖器を持つ患者に適応され、乳房縮小手術は女性化乳房の男性に適応されます。
性器と体型が完全に形成されているため、整形手術は成人期にのみ推奨されます。手術は小児期や乳児期でも許可されていますが、患者は思春期にホルモン療法を受けなければなりません。
ホルモン療法
睾丸は性ホルモンの生成を担っているため、どうしても必要な場合を除き、睾丸を除去することはお勧めできません。 ホルモン治療は誰に、どのような場合に処方されますか?
- 精巣切除術を受けた成人女性は、更年期障害の症状の1つである骨粗鬆症の発症を防ぐために、一連のエストロゲン治療を処方されます。
- 初期または十代の頃に睾丸の摘出手術を受けた少女は、生殖器系の発達のために思春期にホルモン治療を受けることをお勧めします。 完全型の症候群にはエストロゲンのコースが処方され、不完全型にはエストロゲンとアンドロゲンが処方されます。
- 主に男性型の部分的な形態。 男性ホルモンによる治療は、思春期の体型や声を形作るために処方されます。
- 乳房手術を受けた後に女性の性別を選択する場合、エストロゲンのコースが処方される場合があります。
患者のライフスタイル
完全な形をした患者の外見と体の構造により、通常の女性に典型的なライフスタイルを送ることができ、膣を備えているため男性との性交渉が可能です。 彼らは結婚することもでき、養子縁組をすることもできます。 XY46 核型を持つ女性は、力強さ、忍耐力、そして時には性的乱交など、男性的な性格特性を持っています。
女性のスポーツへの参加は、そのようなアスリートが一般の女性よりも著しく優れているため禁止されています。 移行期の性特性を持つ患者は、選択した性別以外の性別の兆候を除去する治療が行われるまで、社会に適応することがより困難になります。 この病気は障害を示すものではありません。
性別選択の問題に直面した子どもたちの運命: ビデオ
場合によっては、外見に基づいて性別を判断する際に間違いを犯すことがあります。 男性が男性ホルモンの影響を受けず、見た目も普通の女性と変わらず、女性的な精神を持っているとしたら、そのY染色体が何を持っているかを考えるのは興味深いことです。 しかし、遺伝子変異に関係なく、雌雄同体症の兆候のある患者には、愛と関心を受け、幸せな私生活を築き、さらには養子を迎えるなど、正常な社会に適応する権利があります。 場合によっては、これらの目標を達成するには、長期間と費用のかかる治療が必要になります。
アンドロゲン不応症症候群 (アンドロゲン抵抗性症候群, モリス症候群, 精巣女性化症候群 ;

アンドロゲン不応症症候群(精巣女性化症候群)男性の染色体セット (XY) を持つ個人における男性ホルモンに対する弱い反応の結果として発症する性的発達障害によって現れます。
この症候群は、1948 年にアメリカの医師ミニー ゴールデンバーグとアリス マックスウェルによって初めて報告されました。 しかし、彼はこの用語を最初に導入した人でした。 精巣女性化症候群 1953年、アメリカの婦人科医ジョン・モリス。
この症候群は、男性が少女として成長する、または男性の染色体セットと正常なレベルの性ホルモンを持って生まれた少年に女性化の症状が現れる原因として最もよく知られています。
アンドロゲン不感症には、完全または部分的なアンドロゲン不感受性の 2 つの形態があります。完全型の不感症を持つ子供は、女性特有の外見と発育を持ちますが、部分型不感症の子供は、アンドロゲン不感症の程度に応じて、女性と男性の外部性的特徴の組み合わせを持つ場合があります。
病気の遺伝と頻度。
発生率は出生10万人あたり約1~5人です。 部分的なアンドロゲン不応症症候群の方が一般的です。 男性ホルモンに対する完全な不感受性は非常にまれな病気です。
これらの変化は、X 染色体上の AR 遺伝子の変異によって引き起こされます。 この遺伝子は、男性ホルモンからの信号に応答して細胞反応を引き起こすタンパク質であるアンドロゲン受容体の機能を決定します。 アンドロゲン受容体活性がなければ、男性生殖器の発達は起こりません。 アンドロゲン受容体は、陰毛と腋窩の発育、ひげの成長の調節、汗腺の活動に必要です。
完全なアンドロゲン非感受性では、アンドロゲン受容体活性はありません。 一部の細胞が正常な数の活性受容体を持っている場合、その状態は部分アンドロゲン不感受性症候群と呼ばれます。
この症候群は、劣性形質として X 染色体上で遺伝します。 これは、症候群の原因となる変異が X 染色体上にあることを意味します。 通常、女性は 2 本の X 染色体を持ち、男性は 1 本の X 染色体と 1 本の Y 染色体を持ちます。 したがって、この症候群は男性の染色体セットを持つ個人に現れ、女性はこの遺伝子の保因者となります。 これらの障害は女性保因者を通じてのみ遺伝します。
この症候群は新たな突然変異によって引き起こされることもあります。これは、突然変異遺伝子が受け継がれておらず、家族内に保因者がいないことを意味します。 したがって、罹患した子供の親が同じ症状の子供をもう一人持つリスクはありません。 しかし、新たな変異は遺伝性であり、新たな変異を持つ人が欠陥のある遺伝子を次世代に受け継いでしまうリスクがあります。
精巣女性化症候群の症状。
完全なアンドロゲン不感症の場合:アンドロゲンの活性効果が存在せず、エストロゲンが部分的に生成され、乳腺の成長や女性の体型の形成に影響を与えるという事実により、外性器は女性のタイプに応じて発達しますが、女性の体型の形成には完全な欠如があります。陰毛、腋窩があり、月経はありません。 背が高いのが特徴的。 女性が月経の欠如を訴えたときに診断が下されます。
欠陥のある睾丸が鼠径部に存在する場合があり、睾丸が特定された乳児期にすでに診断が可能です。 子宮、卵巣、卵管はなく、短くて盲目の膣があります。 これらの少女には男性の内部生殖器官 (前立腺、精巣上体、精管) がありませんが、精巣は常に存在します。 それらは腹部または鼠径部に位置し、正常な量のテストステロンを生成します。
部分的なアンドロゲン不感症:さまざまな症状を引き起こす可能性があります。 非常に多くの場合、尿道下裂が発生し、陰茎の下側に尿道が開きます。 外性器の外観は男性表現型と女性表現型の中間であることが多く、陰茎は大きなクリトリスに似ている場合もあれば、小さな陰茎のような形状のクリトリスである場合もあります。 陰嚢は分割されており、外観は陰唇に似ています。
治療には、精巣の摘出とエストロゲン補充療法が含まれます。
- シリーズ第2シーズンの第13話では「