
Операция по сшиванию крестообразных связок коленного сустава. Передняя крестообразная связка операция на связки коленного сустава, пластика пкс.
Передняя крестообразная связка (ПКС) одна из самых травмируемых связок коленного сустава. Механизм травмы чаще всего связан с занятиями спортом и часто заключается в вальгусном искривлении голени и ее пронации . Для определения разрыва передней крестообразной связки врач проводит диагностику, наиболее показательной из которых является МРТ. Главным симптомом разрыва передней крестообразной связки является нестабильность сустава. Длительное игнорирование нестабильности приводит к раннему артриту коленного сустава. При выраженной нестабильности рекомендуется хирургическая операция заключающаяся в реконструкции передней крестообразной связки, которая может быть осуществлена несколькими способами. Спустя 6 месяцев после разрыва передней крестообразной связки человек может вернуться к прежнему уровню физической активности.
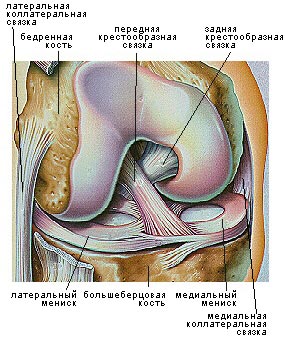 |
| Рис. 1 - Связки правого коленного сустава Надколенник и суставная сумка удалены. |
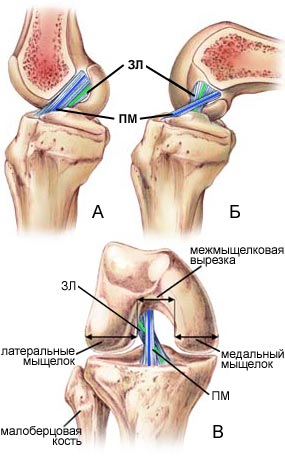 |
| Рис. 2
-
Взаиморасположение пучков ПКС в коленном суставе А - вид сбоку, разогнутое положение, Б - вид сбоку, согнутое положение, В - вид спереди, разогнутое положение. ПМ - переднемедиальный пучок (синяя линия); ЗЛ - заднелатеральный пучок (зеленая линия) |
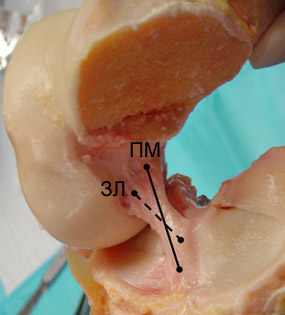 |
| Рис. 3
-
Паталогоанатомический материал - правый коленный сустав в согнутом положении. Надколенник, суставная сумка, коллатеральные связки и задняя крестообразная связка удалены; медиальный мыщелок бедренной кости спилен. ПМ - переднемедиальный пучок (сплошная линия); ЗЛ - заднелатеральный пучок (пунктирная линия) |
Расстояние между входом на большеберцовой кости и латеральным мыщелком бедренной кости не изменяется в течение всего объема движения в коленном суставе (45±3 мм при сгибании под углом 135°), т. е. расстояние между точками вхождения является изометрическим при сгибании и разгибании.
Нормальная передняя крестообразная связка имеет анатомическое вращение 110°, угол скручивания коллагеновых волокон связки составляет 25°. ПКС на «плато» большеберцовой кости соединяется с передним рогом латерального мениска. Средняя длина зоны прикрепления передней крестообразной связки на большеберцовой кости 30 мм. Задние волокна передней крестообразной связки достигают нижней части передней поверхности межмыщелкового возвышения. Передняя крестообразная связка в месте своего прикрепления к большеберцовой кости шире и крепче, чем на бедре. Этим объясняется более частый отрыв передней крестообразной связки у места прикрепления к наружному мыщелку бедренной кости. Направление волокон ПКС в зоне прикрепления на бедренной кости веерообразное, размер основания 10-12 мм.
При рассмотрении строения передней крестообразной связки более подробно, обнаруживается ее более сложное строение. Связка состоит из двух пучков - переднемедиального (ПМ) и заднелатерального (ЗЛ) (Steckel and al., 2007). Некоторые авторы даже выделяют третий - промежуточный пучок (Hollis and al., 1991). ПМ пучок в полтора раза длиннее ЗЛ пучка (в среднем 37,7мм против 20,7мм соответственно) и шире (8,5мм и 7,7мм соответственно). Площадь крепления ПМ пучка к костям также превосходит таковую у ЗЛ пучка. ПМ пучок своими фронтальными волокнами переходит в медиальный мениск. При работе сустава эти два пучка находятся в сложном взаимодействии (рис. 2). В разогнутом состоянии в сагитальной плоскости они почти параллельны друг другу (рис. 2А). Во фронтальной плоскости в выпрямленном суставе пучки перекрещиваются (рис. 2В), так как ПМ пучок тянется вдоль линии сустава, тогда как ЗЛ пучок идет немного наискосок и верхним концом смещается в латеральную сторону.
При сгибании коленного сустава до 120-130° вертикальное прикрепление крестообразных связок на бедре становится горизонтальным, что приводит к скручиванию ПКС и изменению напряжения ее пучков: происходит удлинение (напряжение) ПМ пучка и укорочение (расслабление) ЗЛ пучка. (рис. 2б, 3). Такая сложная биомеханика обеспечивает стабильность коленного сустава почти во всех направлениях - переднем, заднем и при вращательных движениях (пронации и супинации
голени). Статистика травм передней крестообразной связкиТравма передней крестообразной связки является одной из самых частых повреждений в спорте вообще. По данным в обзоре Стива Боллена повреждения ПКС даже опережают по частоте травмы менисков (Bollen S., 2000). В среднем за год на 100 000 человек приходится по 30 случаев травмы передней крестообразной связки. Среди всех связок колена передняя крестообразная травмируется чаще всего (рис. 4 - см. ниже). Из данных видно, что ПКС повреждается почти в 15 раз чаще, чем задняя. По другим данным частота травм передней и задней крестообразных связок различается в 30 раз.
В работе Хутмана и соавторов, опубликовавших результаты 16-летнего исследования травм в 15 видах спорта приведена статистика травм передней крестообразной связи (Hootman J.M., 2007). За эти 16 лет было сообщено приблизительно о 5000 травмах передней крестообразной связки, в среднем по 313 травм ежегодно. В среднем процент травм передней крестообразной связки был 2,6% от общего количества травм. В американском футболе было самое высокое число повреждений ПКС (45% от общего числа травм передней крестообразной связки), но в женской гимнастике был наиболее высокий коэффициент (количество полученных травм на 1000 тренировок или игр) - 0,33 (табл. 1). Три из четырех спортивных состязаний с самыми высокими коэффициентами травмы (последний столбец) были женскими видами спорта (гимнастика, баскетбол, и футбол). Более того, во всех представленных видах спорта травм среди женщин всегда больше, чем среди мужчин (футбол, баскетбол, лакросс). Исключение составляет хоккей на льду и то лишь потому, что для него была слишком маленькая выборка (данные за 1 год). И если не выделять весенний сезон в американском футболе, то получится что все три первых места занимают женские виды спорта. С сожалению это не случайность - во всех исследованиях отмечено, что женщины более подвержены травмам передней крестообразной связки, чем мужчины. Исследованию этого вопроса посвящено большое количество работ.
| Таблица 1. Распределение травм передней крестообразной связки по 11 видам спорта (Hootman J.M., 2007). | ||||
| Вид спорта | Пол | Процент от всех травм ПКС | Процент от всех травм | Коэффициент травм |
| Гимнастика | Ж | 2,8% | 4,9% | 0,33 |
| Американский футбол (весна) | М | 7,9% | 3,5% | 0,33 |
| Футбол | Ж | 8,6% | 3,7% | 0,28 |
| Баскетбол | Ж | 10,4% | 4,9% | 0,23 |
| Американский футбол | М | 45,0% | 3,0% | 0,18 |
| Лакросс | Ж | 3,0% | 4,3% | 0,17 |
| Лакросс | М | 2,7% | 2,7% | 0,12 |
| Борьба | М | 3,1% | 1,5% | 0,11 |
| Футбол | М | 3,5% | 1,3% | 0,09 |
| Волейбол | Ж | 3,0% | 2,0% | 0,09 |
| Софтбол | Ж | 2,7% | 2,4% | 0,08 |
| Баскетбол | М | 3,5% | 1,4% | 0,07 |
| Хоккей на траве | Ж | 1,1% | 1,6% | 0,07 |
| Хоккей на льду | М | 1,6% | 1,2% | 0,06 |
| Хоккей на льду | Ж | 0,1% | 0,7% | 0,03 |
| Бейсбол | М | 1,2% | 0,7% | 0,02 |
| Всего | 100% | 2,6% | 0,15 | |
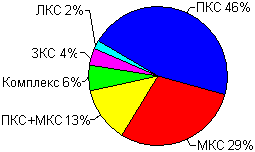 |
| Рис. 4 - Частота травмирования связок колена. ПКС - передняя крестообразная связка, ЛКС - латеральная коллатеральная связка, ЗКС - задняя крестообразная связка, МКС - медиальная коллатеральная связка. |
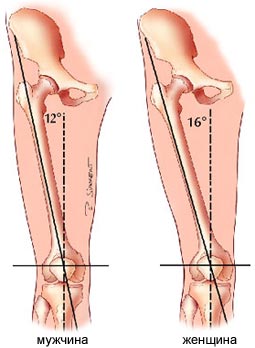 |
| Рис. 5 - Сравнение угла Q у мужчин и женщин |
По данным европейских исследований в горнолыжном спорте и в гандболе женщины в 8 раз чаще повреждают переднюю крестообразную связку, чем мужчины. По другим данным женщины разрывают переднюю крестообразную связку от 4 до 10 раз чаще, чем мужчины. Проблема принимает эпидемиологический характер. Так почему женщины более подвержены травмам передней крестообразной связки, чем мужчины? Причины до конца не выяснены, но существует несколько объяснений этому факту:
Фронтальный угол между бедром и голеньюБедро, соединяясь с голенью создает в фронтальной плоскости угол, названный углом квадрицепса или углом Q. Размер угла Q определяется шириной таза. У женщин более широкий таз, чем у мужчин, поэтому у женщин угол Q больше, чем у мужчин (рис. 5). Большой угол Q может увеличивать силу воздействия на ПКС по время вальгусного отклонения голени (когда колено прогибается внутрь), увеличивая риск разрыва передней крестообразной связки. Скручивающие силы в колене могут частично повредить переднюю крестообразую связку. Однако, из-за большего угла Q, тот же самый тип скручивания в колене женщины может вызвать полный разрыв передней крестообразной связки.
Ширина межмыщелковой вырезкиПередняя крестообразная связка находится в коленном суставе в межмыщелковой вырезке (рис. 3В). У женщин более узкая вырезка, чем у мужчин, поэтому, у женщин сильнее ограничено пространство для движения ПКС. В этом ограниченном пространстве бедренная кость может легко зажать переднюю крестообразную связку вовремя вращательного и одновременно распрямляющего движения в коленном суставе, которые часто происходят во время игры в баскетбол или футбол. Защемление передней крестообразной связки в коленном суставе может привести к ее разрыву.
Сила мышц бедраВ соревнованиях высокого уровня на коленные суставы мужчин и женщин приходятся примерно одинаковые нагрузки. В тоже время у женщин в меньшей степени развита мышечная сила пропорционально размерам костей, чем у мужчин. Это касается и мышц бедра, которые помогают стабилизировать коленный сустав при движениях. Поэтому женские колени стабилизируются в меньшей степени за счет мышечной силы и в большей за счет ПКС. Поэтому вероятность ее разрыва увеличивается.
Согласованность работы мышц-антагонистов бедраЧетырехглавая мышца бедра и подколенные сухожилия у женщин работают по другому, чем у мужчин. При согнутом колене женский квадрицепс сокращается сильнее. Это выдвигает голень вперед создавая больший риск травмы передней крестообразной связки. В тоже время мышцы подколенных сухожилий реагируют медленней, чем у мужчин. Эти мышцы препятствуют сдвиганию голени вперед относительно бедра. Тем самым более слабый ответ мышц подколенных сухожилий создает условия для сдвига голени вперед, напрягая переднюю крестообразную связку, увеличивая тем самым вероятность ее травмы.
Гормональный профильВозможная роль гормонов в предрасположенности женщин к травмам передней крестообрзной связки недавно была областью активного исследования. В 1996 были обнаружены рецепторы эстрогена и прогестерона (это женские половые гормоны) в соединительно-тканных клетках передней крестообразной связки женщин. Была выдвинута гипотеза, что гормоны возможно оказывают воздействие на структуру передней крестообразной связки. С тех пор отдельные исследователи решили, что женские половые гормоны могут влиять на состав и механические свойства передней крестообразной связки, так же как и на эластичность мышц и сухожилий, окружающих колено. Эта эластичность помогает предотвратить много травм, потому что она позволяет некоторым суставам и мышцам поглотить больше энергии, прежде чем они порвутся. Однако, эта большая свобода не обязательно предотвращает травмы передней крестообразной связки у женщин. Если другие связки и мышцы вокруг колена настолько свободны, что они не препятствуют деформационным силам, то даже нормальные нагрузки будут ложиться непосредственно на ПКС, перенапрягая ее и повышая тем самым вероятность травмы. В этой ситуации передняя крестообразная связка не только обеспечивает стабильность колена, но также компенсирует недостаточность других элементов коленного сустава.
Взятые в комплексе, эти факты объясняют, почему женщины больше подвержены травмам ПКС, чем мужчины.
Механизмы разрыва передней крестообразной связкиПонимание механизма разрыва передней крестообразной связки имеет большое значение для диагностики и профилактики этой травмы. Знание механизма подскажет врачу вероятность травмы передней крестообразной связки в каждом конкретном случае. Это конечно же возможно только при четком подробном описании момента травмы самим спортсменом. Вот почему эти знания необходимы не только врачам, но и спортсменам. Понимание механизма травмы поможет спортсменам избегать ситуаций, приводящих к разрыву передней крестообразной связки.
Неконтактный механизм травмы преобладает среди повреждений передней крестообразной связки. Данный механизм предполагает, что травмированный сустав не подвергается нагрузке извне. В противном случае такой механизм называется контактным, самым частым из которых является непосредственный удар в область сустава, а также по голени или бедру.
Вальгусное отклонение голени и ее пронация
 |
| Рис. 6 - Кадры с видеозаписи травмы спортсменки на соревновании по гандболу. а - 0 мс, б - 40 мс, в - 100мс, г - 100мс с наложением модели скелета (Krosshaug and al., 2007). |
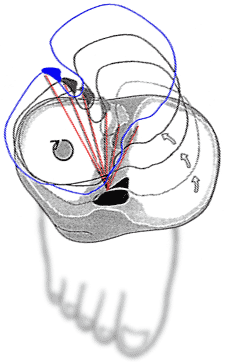 |
| Рис. 7 - Вращение бедра относительно голени в коленном суставе при вальгусном отклонении голени и нагрузке. Красными линиями обозначены длина и направления передней крестообразной связки (Ebstrup and al., 2000). |
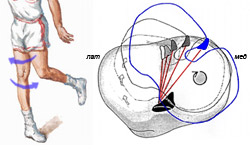 |
| Рис. 7 - Супинация стопы с варусным отклонением. Красными линиями обозначено положение крестообразной связки (Ebstrup and al., 2000). |
 |
| Рис. 8
-
Анализ падения лыжника по видеозаписи а - 200мс, б - 340мс, в - 440мс (Krosshaug and al., 2007). |
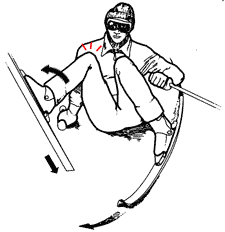 |
| Рис. 9 - Механизм повреждения "фантом-стопа". |
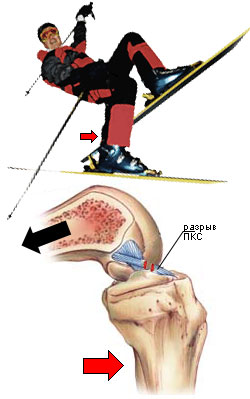 |
| Рис. 10 - Механизм разрыва передней крестообразной связки, опусловленной лыжным ботинком. |
Наиболее показательной является травма участницы соревнований по гандболу (рис.6). Травма произошла, когда девушка выполняла маневр с шагом в сторону слева направо. Спортсменка на большой скорости сделала широкий шаг в сторону и изменила направление движения в противоположную сторону. Для этого ей пришлось перенести всю массу тела на правую ногу - в этот момент и произошла травма. На рис. 6 изображена ситуация продолжительностью 1 секунда. В начале контакта правой ноги с поверхностью (рис.2а) скорость спортсменки составляла примерно 3,6 м/с, бедро согнуто на 19°, отведено на 26°, повернуто во внешнюю сторону на 16°. Колено было согнуто на 11°, ротационный угол и варус-вальгусного отклонения отсутствовали. На 40 миллисекунде после контакта с поверхностью (рис. 2б) вертикальная пиковая нагрузка была в 2,8 раз больше массы тела. Угол сгибания бедра в этот момент не изменился, тогда как коленный угол увеличился до 31° с одновременным появлением вальгусного угла в 15°. Этот частный пример демонстрирует очень распространенную ситуацию травмы передней крестообразной связки, которая встречается в гандболе, баскетболе, футболе и волейболе.
Во время приземлений и резких перемещений опорная нога испытывает пиковые нагрузки нескольких масс тела, которые создают большие фрикционные силы между ногой и опорной поверхностью, в результате чего в течение нескольких миллисекунд стопа не способна повернуться на этой поверхности. Поэтому вращательный момент, необходимый для шага в сторону или изменения направления движения передается на коленный сустав.
В согнутом положении коленного сустава возможны вращательные движения голени относительно бедра. При этом латеральный мениск может сместиться на 12-14мм в переднезаднем направлениях, в то время как возможность медиального мениска ограничена 4мм. Поэтому центр вращения расположен примерно посередине межмыщелковой вырезки (Ebstrup and al., 2000). Из-за направлений и расстояний между связками и центром вращения, вращательные движения голени изначально имеют склонность к зажатию передней крестообразной связки и расслаблению задней крестообразной связки. Чтобы компенсировать эту ситуацию происходят небольшие скольжения голени относительно бедра. Однако, если колено нагружено в вальгусном положении голени, особенно если нагрузка превышает массу тела в несколько раз, как это происходит при приземлении, латеральный мыщелок бедренной кости плотно вжимается в свою впадину без возможности скольжения. В этой ситуации центр вращения смещается в латеральную сторону и вращение происходит вокруг оси латерального мыщелка (рис.7). В процессе такого вращения основная нагрузка ложится на переднюю крестообразную связку, медиальную коллатеральную связку и медиальный мениск, которые препятствуют такому вращению в суставе и в результате травмируются и рвутся.
Варусное отклонение голени и ее супинацияПо отношению к предыдущему является прямопротивоположным механизмом, который также приводит к разрыву передней крестообразной связки. Происходит при повороте туловища в сторону опорной ноги при условии невозможности поворота стопы (рис.7). В результате происходит варусная деформация, центр вращения в суставе смещается в медиальную сторону, сустав вращается вокруг медиального мыщелка, который под нагрузкой не в состоянии скользить по плато большеберцовой кости. Стопа оказывается в супинированном положении. Передняя крестообразная связка натягивается и рвется. Поскольку латеральный мениск более подвижен, то его травма менее вероятна, чем в предыдущем механизме.
Фантом-стопаВ статье Кроссхуга и соавторов также была проанализирована видеозапись с падением горнолыжника (рис.8) (Krosshaug and al., 2007). Падение лыжника произошло, когда он ложился в левый поворот. В начале поворота у него выскочила правая лыжа (рис.8а) и он оказался с широко расставленными ногами со смещением массы тела в левую сторону. Далее лыжник упал назад (рис.8б), левая лыжа зацепилась за снег, в то время как тело лыжника продолжало движение, обуславливая вращение голени внутрь (рис.8в), что хорошо видно на компьютерной модели этого падения. В то время, как правая лыжа скользила, угол сгибания бедра и его вращение вовнутрь постепенно увеличивались, достигнув на 400мс значений 140° и 50° соответственно. Внутреннее вращение колена достигло максимума на 340мс и составило 40° (рис.8б). В этой точке угол сгибания колена составил 65°, вальгусный угол был 15°. К 440мс вальгусный угол возрос до 30° (рис.8в). На компьютерной модели очень хорошо видно искривление голени. После 440 мс лыжника резко развернуло и бросило в воздух в левую сторону. Таким образом мы видим, что в этой ситуации механизм травмы очень похож на первый, описанный в этой главе - также происходит пронация голени и ее вальгусное отклонение.
Классическая травма по механизму "фантом-стопа" изображена на рис.9. Из рисунка видно, что лыжник потерял равновесие и упал назад, в то время как правая лыжа оторвалась от поверхности и только ее задний конец соприкасается со снегом. Как только лыжа входит в снег (край лыжи и олицетворяет "призрачную стопу"), она делает поворот и обусловливает внешнее вращение большеберцовой кости по отношению к бедренной (пронация). Коленный сустав находится под углом 90°. Этот механизм может обусловить изолированные повреждения передней крестообразной связки или латерального и заднего латерального частей коленного сустава.
Механизм, обусловленный лыжным ботинкомЧаще всего повреждения передней крестообразной связки по этому механизму происходят у горнолыжников, которые носят более высокие и жесткие ботинки. Из рисунка 10 видно, что лыжник потерял равновесие и падает назад, в то время как верхняя часть ботинка обусловливает нагрузку на проксимальную
часть большеберцовой кости по типу выдвижного ящика. Бедренная кость смещается назад относительно голени, так как из-за ботинка голень не может последовать за бедром выпрямлением стопы. Передняя крестообразная связка натягивается и рвется. Фиксированный наклон вперед во всех современных лыжных ботинках играет роль в возникновении этого механизма повреждения. Контактные механизмыРазрыв передней крестообразной связки может произойти в результате прямого удара по коленному суставу, а также по бедру или голени. На рисунке 11а изображен механизм
Сразу после травмы не следует идти самостоятельно и полностью опираться на травмированную ногу - это может привести к еще более серьезным последствиям. Например, связка могла только надорваться, а при вашей неосторожности она может порваться полностью.
Диагностирование разрыва передней крестообразной связкиДля врача наиболее важными в постановке диагноза являются подробный рассказ пациента о том, как произошла травма и физический осмотр травмированного колена. Отсасывание жидкости из сустава не только снижает отек, но позволит провести некоторые биохимические тесты. Если в ней обнаружена кровь, то с 70% вероятностью можно говорить о повреждении передней крестообразной связки. Также анализ жидкости подскажет о степени воспалительных процессов в суставе и был ли поврежден суставной хрящ.
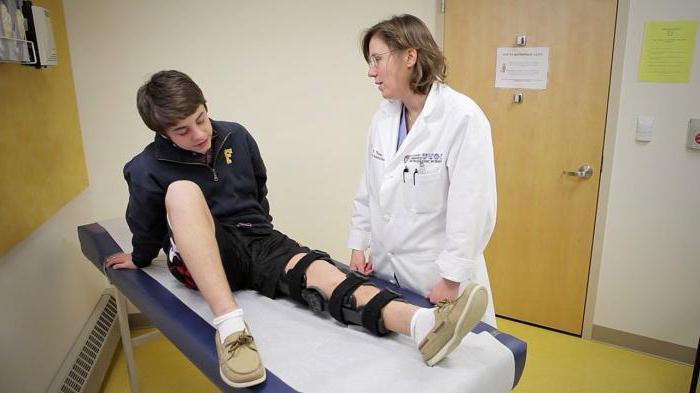
Нестабильность коленного сустава определяется врачом при физическом осмотре, обычно с использованием трех тестов: тест Lachman, измерение патологической ротации голени и симптом "переднего выдвижного ящика" (рис.12). Сгибая колено под разными углами и прикладывая к нему нагрузку врач определит патологическую подвижность сустава и сможет определить степень повреждения передней крестообразной связки и других структур коленного сустава.
Рентген может быть назначен для исключения переломов в коленном суставе. Но на рентгеновском снимке не видно связок и сухожилий, поэтому по нему нельзя диагностировать травму передней крестообразной связки. Для этой цели служит другой диагностический метод - МРТ - магнитно-резонансная томография. На сегодняшний день МРТ является самым точным методом для определения состояния связочного аппарата, в том числе и передней крестообразной связки.
В некоторых случаях может быть использована артроскопия
. Это операция, при которой хирургическим путем в полость сустава вводится микровидеокамера, позволяющая непосредственно наблюдать структуры коленного сустава изнутри. Лечение разрыва передней крестообразной связки Консервативное лечениеВ острый период, т.е. сразу после травмы лечение должно быть направлено на снятие боли и отека коленного сустава, позже - на восстановление нормальной подвижности в суставе. Сразу после травмы не пытайтесь передвигаться без посторонней помощи. Вы должны защитить колено от дальнейшего повреждения, которое может произойти без должного лечения. Консервативное
мышц. Специальные упражнения нацелены на укрепление подколенных мышц и четырехглавой мышцы бедра, которые помогают стабилизировать колено. Важным аргументом в пользу лечения является тот факт, что длительная нестабильность сустава приводит к раннему артриту коленного сустава. Наколенники - бандажи, ортезы и суппорты. Бандажи - это трикотажные изделия, плотно облегающие сустав и улучшающие его стабильность. Они могут иметь специальные силиконовые вставки для лучшей фиксации надколенника - в форме кольца или полукольца. Ортез - это ортопедическое приспособление, основной задачей которого является компенсация нарушенных функций сустава. Ортезами обычно называются сложные конструкции, выполненные из металла, пластика и ткани, которые используются при более серьезных нарушениях и лучше стабилизируют сустав (рис.13). Иногда сложно провести четкую грань между бандажом и ортезом, так как существуют бандажи с боковыми железными вставками в виде упругих пружин или простых шарниров, которые дополнительно фиксируются затягивающимися липучками. Слово "суппорт" происходит от английского слова support , которое переводится как "поддерживать" и используется как общий термин. Суппорты часто используются при нестабильности коленного сустава. Если вы не ведете активный образ жизни, то можете вполне обойтись без хирургического лечения. Необходимую стабильность обеспечит суппорт.Однако нет никаких данных о том, что использование суппортов предотвращает развитие артрита коленного сустава. Использование суппорта может дать ложное ощущение надежности при занятиях спортом. Суппорты не всегда смогут защитить ваш сустав полностью, особенно во время резких движений, остановок и прыжков. Поэтому при выраженной нестабильности сустава людям ведущим активный образ жизни, занимающихся спортом рекомендовано хирургическое лечение. Многие врачи рекомендуют использовать суппорты по крайней мере в течении года после операции. Так что если у вас травмирована крестообразная связка суппорты понадобятся вам в любом случае.
Хирургическое лечение Без хирургического лечения , восстановится полный диапазон движений в суставе и вас не будет беспокоить нестабильность коленного сустава (подвывихи и смещения). Послеоперационная реабилитацияСуществует общепринятый курс реабилитации после реконструкции передней крестообразной связки, который включает 5 этапов, каждый из которых имеет определенные цели, по достижении которых можно переходить к следующему этапу. Курс рассчитан минимум на 24 недели (6 месяцев) (Heijne, 2008).
1 этап - до 4-й недели.
Цель:
уменьшить боль и отек в суставе, улучшить пассивный диапазон движений в суставе, вернуть контроль над мышцами бедра, улучшить проприорецепцию
После операции по реконструкции передней крестообразной связки затруднено «включение» внутренней части четырехглавой мышцы бедра, что связано с предоперационной атрофией , операционной травмой и гипсовой иммобилизацией. С целью устранения отрицательного влияния указанных факторов с 10-12-го дня сразу после снятия швов производится смена гипсовой иммобилизации на циркулярную гипсовую повязку с «окном» на передней поверхности бедра.
Для восстановления нормальной проприоцептивной афферентации медиальной головки четырехглавой мышцы бедра используется электростимуляция. Массаж способствует улучшению периферического кровообращения и повышению сократительной способности четырехглавой мышцы бедра. На этом же этапе проводятся общеукрепляющие физические упражнения в условиях гимнастического зала.
2 этап - до 10-й недели.
Переход ко 2-му этапу осуществляется при условии достижения целей, поставленных на 1 этапе.
Цель:
полное устранение отека, вернуть полный диапазон движений, улучшить силу мышц бедра, улучшить проприорецепцию и баланс сустава, достичь полного контроля при ходьбе.
Наиболее ответственным является период восстановления функции оперированной конечности (до 3-4 мес). Для достижения поставленной цели решаются следующие задачи: восстановление амплитуды движений, силы мышц, выносливости мышц к длительной статической нагрузке, которые обеспечивают восстановление опорности оперированной ноги. Лечебная гимнастика является ведущим средством на данном этапе и включает физические упражнения, направленные на дозированное увеличение подвижности в коленном суставе и укрепление разгибательного аппарата оперированной конечности, преимущественно внутренней головки четырехглавой мышцы бедра. С этой же целью применяют массаж (ручной, подводный), физические упражнения в воде (в ванне, бассейне), активную электростимуляцию.
3 этап - до 16 недели.
Переход к 3-му этапу осуществляется при условии достижения целей, поставленных на 2 этапе.
Цель:
совершенствование силы, мощности и выносливости мышц без боли, постепенное возвращение к функциональной деятельности, характерной для вашего вида спорта, возможность нормально бегать.
Применяются свободные активные движения, упражнения с самопомощью, приседания, выпады. В дальнейшем переходят к решению следующей задачи - повышение выносливости мышц к динамической нагрузке.
На всех этапах послеоперационного лечения для поддержания тренированности применяют общеподготовительные и специальные имитационные подготовительные упражнения: например, работа на тренажерах типа «Альпинист», беговая дорожка, велоэргометр, гребной аппарат; для артистов балета, гимнасток - партерный экзерсис.
4 этап (предтренировочный период) - до 24 недели.
Переход к 4-му этапу осуществляется при условии достижения целей, поставленных на 3 этапе.
Цель:
полный диапазон активных движений, никакой боли или отеков во время активности, максимальная сила и выносливость, нейромускульная координация.
Продолжительность предтренировочного периода до 6 мес. Основной его задачей является восстановление выносливости мышц к длительной статической и динамической нагрузкам. При этом используются физические упражнения с вертикальной нагрузкой на оперированную конечность с постепенным усложнением локомоций: выпады, ходьба на носках, в полном и полуприседе, бег по прямой в медленном темпе, с ускорением, прыжки со скакалкой на месте на обеих ногах, с продвижением и изменением направления движения, езда на велосипеде.
5 этап (тренировочный период) - до 28 недели.
Переход к 5-му этапу осуществляется при условии достижения целей, поставленных на 4 этапе.
Цель:
полный диапазон движения, никакой боли и отеков вовремя и после физической активности,
в функциональном тестировании изокинетического, концентрического и эксцентрического и среднего и пикового вращающего момента для квадрицепса и подколенных мышц результат ≥ 90 % по сравнению с другой ногой.
Цель тренировочного периода - восстановление специальных двигательных навыков в соответствии со спортивной специализацией. На этом этапе составляется индивидуальная программа восстановления тренированности, которая способствует приобретению высокой общей подготовленности и направлена на восстановление технических и тактических навыков, специфического состояния (выносливость, сила, скорость, ловкость), что позволяет спортсменам приспосабливаться к специфическим требованиям данного вида спорта.
Результаты лечения оцениваются по следующим параметрам: стабильность в оперированном коленном суставе (бег, прыжки), переносимость функциональных нагрузок, наличие синовита и болей в оперированном суставе; амплитуда движений в суставе, состояние четырехглавой мышцы бедра. Для объективизации полученных результатов проводят рентгенографическое и биомеханическое, а также электрофизиологическое исследование.
Использованная литература- Bollen S. Epidemiology of knee injuries: diagnosis and triage. 2000 , Br J Sports Med. vol.34, pp.227–228
- Ebstrup JF, Bojsen-Moller F. Anterior cruciate ligament injury in indoor ball games. 2000 , Scand J Med Sci Sports. vol.10, pp.114–116
- Heijne A, Axelsson K, . Werner S, Biguet G. Rehabilitation and recovery after anterior cruciate ligament reconstruction: patients’ experiences. 2008 , Scand J Med Sci Sports. vol.18, №3, pp.325-335
- Hootman J.M., Dick R., Agel J. Epidemiology of Collegiate Injuries for 15 Sports: Summary and Recommendations for Injury Prevention Initiatives. 2007 , J Athl Train. vol.42, N.2, pp.311–319
- Krosshaug T, Slauterbeck JR, Engebretsen L, Bahr R. Biomechanical analysis of anterior cruciate ligament injury mechanisms: three-dimensional motion reconstruction from video sequences. 2007 , Scand J Med Sci Sports. vol.17, pp.508–519
- Miller GK. Acute knee and chronic ligaments injuries.
- Steckel H., Starman J. S., Baums M. H., Klinger H. M., Schultz W., Fu F. H. Anatomy of the anterior cruciate ligament double bundle structure: a macroscopic evaluation. 2007 , Scand J Med Sci Sports. vol.17, pp.387–392
- Спортивные травмы. Клиническая практика предупреждения и лечения / под общ. ред. Ренстрёма П.А.Ф.Х. - Киев, «Олимпийская литература», 2003.
- Травматология и ортопедия /Руководство для врачей. В 3-х томах /под ред. Шапошника Ю.Г.- М.: «Медицина», 1997.
Операция по восстановлению передней крестообразной связки еще называется «пластика ПКС» или «артроскопическая реконструкция крестообразных связок». Необходимость операции зависит от вида профессиональной деятельности, возраста пациента, симптомов нестабильности и сопутствующих повреждений хряща, мениска коленного сустава и определяется в каждом случае индивидуально.
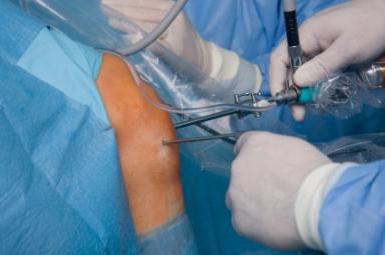
Артроскопическая пластика передней крестообразной связки (ПКС) коленного сустава выполняется в условиях стационара. Операцию проводят хирурги-ортопеды-травматологи. Суть операции заключается в том, что разорвавшуюся связку убирают, а вместо нее ставят заменитель. В качестве трансплантата чаще всего применяются собственные ткани пациента (сухожилия надколенника, коленной чашечки, полусухожильной мышцы бедра).
Операция ПКС начинается с диагностической артроскопии, в ходе которой уточняется диагноз, выявляются сопутствующие повреждения хряща коленного сустава, менисков. Если диагноз «разрыв передней крестообразной связки» подтвержден, тут же проводится пластика связки. Через разрез длиной до 4 см в верхней трети голени производится забор сухожилия. Фиксация сухожильного трансплантата осуществляется при помощи рассасывающихся фиксаторов. Все манипуляции в суставе выполняются эндоскопически, т.е. «закрыто», и не требуют выполнения больших разрезов.
Что мы готовы предложить: Современные методики и оборудованиеСовременная операционная клиники «МедикаМенте» оснащена оборудованием последнего поколения, что дает возможность нашим специалистам проводить операции на высочайшем уровне и гарантировать максимально успешные результаты лечения. Малоинвазивный оперативный метод лечения разрыва ПКС (артроскопия) позволяет существенно сократить сроки пребывания пациента в клинике (до 3-5 дней).
Проверенные импланты и фиксаторыМы используем только проверенные, хорошо зарекомендовавшие себя импланты и фиксаторы ведущих мировых производителей. Новейшие методики крепления трансплантата обеспечивают прочность фиксации, возможность ранней нагрузки и высокую вероятность успешного восстановления полного объема движений.... смотреть фото
Анализы на операцию пластики передней крестообразной связкиСдать анализы для операции можно в нашей клинике, поликлинике по месту жительства или любом диагностическом центре.
1. Анализы
- Анализ мочи общий
- Анализ крови клинический
- Анализ крови биохимический (белок, мочевина, креатинин, билирубин)
- ВИЧ, исследование на гепатиты В и С, RW
- Группа крови и резус-фактор
- Коагулограмма (тромбоциты, время свертывания, кровотечения)
2. Рентгенограмма коленного сустава в прямой и боковой проекции, МРТ коленного сустава
3. КТ или Rg- органов грудной клетки
4. ЭКГ с расшифровкой, заключение кардиолога
5. Заключение терапевта о возможности оперативного лечения
Дополнительно могут быть назначены: УЗИ коленного сустава, дополнительные проекции рентгенограмм, КТ коленного сустава.
Реабилитация после пластики ПКС1-ый день. Постельный режим, обезболивающая и антибактериальная терапия.
2-ой день. Удаление дренажей, обработка раны, наложение ортеза. Передвижение с опорой на прооперированную ногу при помощи костылей.
3-5 день. Выписка из клиники. Выдается больничный на 10-12 недель (в т.ч. реабилитация 7-9 недель). Возможна ходьба без костылей. Физиотерапия.
7-14 день. Снятие швов. Контрольная консультация с врачом. Продолжение физиотерапии. Начало занятий ЛФК. Разрешено принимать ванну или душ.
30-ый день: Снятие ортеза. Разрешено вождение автомобиля.
Через 10-12 недель: Начало активной трудовой деятельности.
После 5-6-го месяца: Возвращение к активной спортивной деятельности.
Неудачный поворот голени в сочетании с серьезной нагрузкой могут вызвать нестабильность колена и болезненность сустава. Все это говорит о возможном повреждении крестообразной связки (КС).
Крестообразные связки: расположение и функцияСтабильность коленному суставу придает наличие двух крестообразных связок - передней и задней. Название связок подтверждает направление их пучков: две части расположены относительно друг друга в форме креста. Обе связки находятся внутри сустава и соединяют бедро и голень.
КС выполняют различные функции:
- передняя удерживает голень от патологического смещения кпереди;
- задняя крестообразная связка (ЗКС) не позволяет голени смещаться назад.
Повреждение крестообразной связки чаще всего наблюдается у спортсменов (футболистов, лыжников, баскетболистов). Это наиболее часто встречающееся повреждение коленного сустава, при этом травмирование передней крестообразной связки (ПКС) возникает намного чаще, чем травма задней. КС практически лишены кровеносных сосудов, поэтому при их травме исключено внутреннее кровотечение.
Травмирование крестообразных связок происходит в следующих ситуациях:
- воздействие силы на колено с задней стороны при согнутой голени;
- отведение голени в одну сторону (вовнутрь или кнаружи) и одновременное кручение бедра в противоположную (кнаружи или вовнутрь);
- вращение голени кнаружи при согнутом колене (90º);
- падение назад с четко зафиксированным голеностопом высоким лыжным ботинком;
- прямой удар в колено.
Способствуют травмированию несколько факторов:
- Угол соединения голени с бедром. Бедро и голень располагаются под углом Q относительно друг друга. Чем шире таз, тем больше угол Q и выше вероятность повреждения связок. По этой причине более подвержены травматизации связочного аппарата колена женщины.
- Мышечная сила бедра. Немаловажную роль в стабильном функционировании коленного сустава играют бедренные мышцы, сухожилия которых прикрепляются к большеберцовой кости. Это дополнительная стабилизирующая система менее развита у женщин, поэтому нагрузка на ПКС у них больше, выше риск разрыва.
- Размеры межмыщелковой вырезки. В женском колене межмыщелковая вырезка уже. При движении связка может тереться о наружный мыщелок бедра, возможно зажатие передней связки и ее повреждение во время вращения голени с одновременным ее распрямлением.
- Несогласованность бедренных мышц. Передние и задние бедренные мышцы по-разному реагируют на движение. При сгибании бедра у мужчин задние мышцы сокращаются медленнее, а у женщин сильнее реагирует четырехглавая мышца. Это создает излишнее напряжение ПКС и может привести к ее травмированию.
- Гормональный фон. Ученые установили зависимость эластичности связочного аппарата всего организма от уровня гормонов эстрогена и прогестерона. Чем выше гормональный уровень, тем менее прочны крестообразные связки. В норме они могут увеличивать свою длину на 4-5% без риска разрыва.
В зависимости от силы, приложенной к растяжению, различают 3 степени травмирования КС.
I степень.Характеризуется микроразрывами. Возникает резкая боль в колене, ограничение движения в суставе и отечность выражены умеренно. Стабильность сустава сохранена.
II степень.Частичный разрыв КС. Симптоматика микроразрывов неоднократно повторяется, при этом повторная травматизация происходит при несерьезном усилии или неловком повороте голени. Микротравмы сливаются в единый надрыв, размеры которого часто достигают более 50% в поперечном сечении.
III степень.Полный разрыв связки. Проявляется ярко выраженной болью, нестабильностью коленного сустава. Отечность усиливается за счет гемартроза (кровоизлияния в полость коленного сустава). Пострадавший не может перенести нагрузку тела на поврежденную ногу, иногда возникает полное ограничение движений. Надколенник патологически подвижен. Человек замечает треск в колене во время травмирования.
В зависимости от длительности травмы различают:
- свежий разрыв (первые дни после получения травмы с ярко выраженной клинической картиной);
- несвежий разрыв (3-5 недель после травмирования с затухающими симптомами);
- застарелый разрыв (хроническая стадия, характеризующаяся постоянной нестабильностью колена).
Травмы крестообразных связок могут сочетаться с повреждениями внутреннего мениска и разрывом боковых связок. Такое тройное повреждение называется «несчастливой триадой».
ДиагностикаВ диагностике разрывов КС важное значение имеют:
- Наличие травмы и четкий механизм ее получения. Констатация нестабильного состояния коленного сустава. Пострадавший отмечает «выпадение», «неустойчивость» в коленном суставе. Врач при осмотре подтверждает наличие симптома «переднего выдвижного ящика», проводит тесты Джерка и Лахмана.
- Отечность и болезненность (зависит от давности получения травмы).
- Рентген. Не выявляет повреждения связочного аппарата, однако исключает другие возможные причины подобных симптомов (артроз, перелом, наличие внутрисуставных тел).
- Магнито-резонансная томография. Показывает степень повреждения КС, также подтверждает наличие других разрывов, травмы мениска, патологию хряща и др.
- Артроскопия. Наиболее продвинутый способ сочетает в себе и диагностику, и лечение.
Разрыв передней крестообразной связки не служит абсолютным показанием к проведению операции. Хирургическая пластика показана лишь при стойкой нестабильности.
Консервативное лечениеПри микроразрывах и частичном надрыве связки здоровая ее часть берет на себя функцию стабилизации сустава. Консервативный метод лечения может быть выбран по причине наличия серьезных противопоказаний к операции. Иногда часть разорванной ПКС подпаивается к задней, а при условии отсутствия серьезных нагрузок нестабильность будет ликвидирована и не потребует операции.
Лечение застарелых разрывов сводится к ограничению нагрузки на больную ногу и ношение наколенника. Длительная иммобилизация и ограничение нагрузок могут вызвать тугоподвижность сустава с последующим развитием гипотрофии мышц поврежденной ноги и износом хряща.
ОперацияПри стойком нестабильном состоянии коленного сустава обычно проводят операцию по восстановлению связочного аппарата. Сейчас оперативное восстановление КС проводят артроскопическим способом. Артроскопическая пластика проходит в несколько этапов:
Послеоперационная реабилитация включает в себя ношение ортеза, фиксирующего коленный сустав. Ускорить процесс восстановления подвижности сустава помогают физические упражнения, плавание, велотренажер и физиопроцедуры. Обычно через полгода пациент возвращается к занятиям спортом с повышенными нагрузками.
Травмой, которая может произойти в любом месте и при различных обстоятельствах, является разрыв крестообразной связки колена. Чаще всего из-за такого повреждения пациентами хирургических кабинетов становятся люди, ведущие подвижную жизнь, и спортсмены. Из всех сухожилий колена наиболее подвержены разрыву крестообразные, так как относятся к наиболее функциональным сухожилиям и почти все движения выполняются с их участием.
Степени поврежденияРазрыв крестообразной связки колена получается под действием удара или усилия, направленного сзади на при повернутой внутрь голени в согнутом положении. Травма иногда сопровождается переломами костей в местах соединения с сухожилиями, что влияет на процедуру лечения. К тяжелым повреждениям относят разрыв обеих крестообразных связок в сочетании с двумя боковыми сухожилиями и суставной капсулы, последствия проявляются в появлении «разболтанного» сустава и невозможности использования ноги при ходьбе. Классификация травм связок выглядит так:
- к первой степени относят растяжения продолжения сухожилия и микроскопические травмы волокон, дискомфорт состоит в боли, покраснении колена, некоторой припухлости, незначительном ограничении подвижности;
- ко второй степени относят многочисленные разрывы волокон, все описанные ранее симптомы проявляются в более острой степени, сустав частично движется;
- третья степень характеризуется полным разрывом мышцы, ощущается резкая сильная боль, появляется обширная гематома, отечность, опираться на больную ногу невозможно, сустав в расслабленном состоянии.
Травмированную конечность осматривает специалист - травматолог, он принимает решение, нужна ли операция на колене, в зависимости от тяжести поражения. Первоначальное исследование заключается в проведении опроса пострадавшего и пальпации коленного сустава.
Вторым этапом делается лучевая диагностика, результатом чего становятся рентгеновские отпечатки боковой и прямой проекции. В некоторых случаях для лучшего просмотра костей применяют компьютерную томографию. Четкую визуализацию связок, мышц смотрят на магниторезонансной томографии. После этого последствия травмы определяют с большой степенью точности.
Врач проводит тест Лахмана, который заключается в том, что больного укладывают на спину и охватывают правой ладонью заднюю часть бедра. Левой рукой плавно подтягивают проксимальный участок голени вперед. Вывод о степени разрушения крестовидных мышц делают, основываясь на возможности выдвижения сустава вперед и на том, как при этом выглядит
Симптомы проигнорированной травмы коленаИногда пациенты, получившие повреждение, не обращают внимания на изменение поведения сустава при ходьбе. Если степень повреждения легкая, то нестабильность сустава со временем проходит. Игнорирование симптома приводит к развитию артрита сустава даже в среднем и раннем возрасте. Через короткое время больной обращается к врачу с сильным отеком прилегающих к колену тканей. Опухшее колено подлежит освобождению от суставной жидкости.
Разрыв передней связки приводит к развитию гемартроза, сопровождающегося попаданием кровяных сгустков во внутреннюю суставную полость. Такое последствие невнимательного отношения к здоровью отличается сильной болью, что не дает возможности специалисту провести обследование пальпацией.
Разрыв крестообразной связки впереди коленаФункцией сухожильной мышцы является защита сустава от сгибания в обратную сторону. К травме приводит положение, когда человек прочно зафиксировал стопу с голенью, но требуется осуществить наружу. Воздействие относят к непрямому типу, как и приземление после неудачного прыжка. Непрямое действие на коленный сустав становится следствием движения в игровых видах спорта.
![]()
Второй тип - прямой удар - относят к тем случаям, когда разрыв крестообразной связки колена происходит при нанесении разрушительного действия предметом или при падении. Такие виды спорта, как хоккей и бейсбол, характерны для получения подобных травм. колена является серьезным повреждением и лечится у специалиста. Применение консервативных методов не всегда приводит к положительным результатам, почти у всех пациентов наблюдаются отеки и усиление боли после проведенных мероприятий.
Травма крестообразной задней связкиЭта сухожильная мышца находится за передней крестообразной связкой. Ее повреждение наблюдается реже, так как природа хорошо защитила связку. Причинами разрыва задней связки становится спереди по колену или голени. Такие удары встречаются при несчастных случаях, дорожных авариях, спортивных соревнованиях. Если есть подозрение на разрыв заднего сухожилия, проверяют рабочее состояние полстеролатерального угла (задненаружный отдел сустава). В более 50 % случаев совмещается перелом кости и задний разрыв крестообразной связки колена. Лечение осложняется восстановлением двух систем организма.
Распознавание разрыва задней связкиХарактерным симптомом является небольшой подвывих голени в заднее положение, его хорошо видно на рентгеновских снимках. В данном случае ультразвуковое исследование не показывает тяжести проблемы. Больной испытывает развиваются отеки тканей, движение сустава при ходьбе становится неестественным, появляется ощущение пустоты и нестабильности в колене.
Консервативное лечение разрыва задней мышцыВ отличие от переднего крестовидного сухожилия, лечение заднего имеет положительную динамику. Восстановление крестообразной связки колена требует неподвижной фиксации четырехглавой бедренной мышцы, выполняющей функцию движения ноги. Если наблюдается только надрыв задней связки, то больной самостоятельно занимается реабилитацией, делая комплекс элементарных упражнений.
Восстановительная гимнастика простая, но выполняется постоянно, упражнения дает доктор. Назначается лечение противовоспалительными препаратами, болеутоляющими лекарствами, мочегонными средствами.
Оперативное вмешательство при разрыве задней связкиХирургическое вмешательство определяется имплантацией протеза из синтетического материала или введением трансплантатов. Сшивание связки не делают, так как эта процедура безрезультатна. Хирург работает с поврежденным коленом только в случае одновременного перелома или разрыва сопутствующих узлов. Если наблюдается частичный надрыв или растяжение, то лечение осуществляется как реабилитация после травм.
Для удаления кровяных сгустков из внутренней области сустава делают забор крови при помощи укола. Убеждаются в сохранившейся после этой процедуры подвижности, исключают разрыв мениска и накладывают гипс.
Нога в фиксированном положении находится около месяца, затем переходят на лечебный массаж, физкультуру и физиотерапевтические методы, окончательно излечивая разрыв крестообразной связки колена. Реабилитация занимает около 3-4 месяцев, восстанавливается возможность работать.
Операция на колене не делается сразу после травмы, так как существует опасность возникновения осложнений в суставе. Прибегают к срочному оперативному вмешательству только в том случае, если при травме произошло расщепление и отрыв костной ткани. Тогда эту часть присоединяют к основной кости и накладывают гипс.

Человека укладывают в положение лежа. Поврежденную ногу размещают с помощью подкладок так, чтобы больной сустав находился выше уровня тела. Такое положение создает отток жидкости и крови от проблемного места. Используют любое средство для охлаждения колена, идеальным является применение ледяного компресса на два часа.
Если имеется разрыв крестообразной связки колена, своевременно оказанная помощь предупредит появление последующих осложнений, облегчит процесс лечения. Неспециалисту провести диагностику до приезда врача очень трудно, поэтому, если есть предположение, что разрыв отсутствует, а больной получил растяжение, следует осуществить все меры предосторожности, как для разрыва.
Быстрая помощь при ушибе коленной чашечкиЕсли пациентка ушибла колено, что делать в таком случае? Первые минуты после ушиба решают многое в дальнейшем восстановлении работоспособности сустава. Если травма произошла на улице, вызывают неотложку, а до ее приезда делают первые шаги по уменьшению отеков. Больного усаживают на возвышенность, например, скамейку и стараются подложить под больную ногу любые предметы, чтобы конечность располагалась как можно выше.
Прикладывают лед на проблемное место, если пациентка ушибла колено. Что делать, если нет льда? Пригодятся холодные предметы: стеклянные банки, бутылки - их желательно охлаждать водой через короткие промежутки времени. Охлаждение создаст местное сужение кровеносных сосудов и уменьшит распространение отеков, кровоизлияний.

Профилактических мер от недостаточно, травма всегда случается неожиданно, поэтому первая помощь играет первостепенную роль. Некоторые люди не придают этому значения, синяк проходит, но порой через несколько лет начинаются проблемы с подвижностью сустава из-за постепенно развившихся осложнений.
Лечение ушиба коленной чашечкиПри сильном ушибе производится пункция с целью убрать скопившуюся кровь и жидкость. Для облегчения боли применяют обезболивающие препараты, такие как "Анальгин", "Диклофенак", "Доларен", "Кетанов" и другие. Смазывание сустава мазями от ушибов производит отвлекающее действие. Накладывают фиксирующую поддерживающую повязку, которая не ограничивает движения полностью, только способствует защите ослабленного сустава от лишних нагрузок.
Применение лечебной гимнастикиФизкультура и упражнения помогают полностью восстановить разрыв крестообразной связки колена. Симптомы тяжелого поражения проходят, и наступает время восстановительного периода. Условием для начала занятий служит прекращение болевых ощущений. Занимаются регулярно, 2-3 раза в сутки, все упражнения делают по 10 раз каждое. Основными упражнениями являются:
- разгибающие и сгибающие движения коленного сустава, которые при легкой травме делают с нагрузкой, но преждевременно связки после разрыва не нагружают;
- применяется методика статического напряжения тазобедренных и голеностопных мышц для повышения тонуса и стимуляции кровяного обращения как реабилитация после травм;
- для укрепления мышц голени применяют поворот стопы из стороны в сторону;
- через две недели после получения травмы выполняют несложные полуприседания у стены, колени при этом смотрят вперед, спина прямая;
- следующим упражнением является подъем на носочки, чтобы максимально укрепить икроножные мышцы;
![]()
- упражнения на третьем месяце после травмы выполняются с отягощением, берут небольшие гантели в руки, приседание выполняется в более низкое положение;
- тренировкой станет медленная ходьба по ступенькам и занятия на велотренажере.
- совершают каждодневные пешие прогулки, расстояние определяется индивидуально, в зависимости от самочувствия.
Травмы случаются непредвиденно, но относиться к ним нужно серьезно, нельзя пренебречь растяжением связки или ушибом в угоду загруженности на работе или другим делам. Неправильное лечение и неполная реабилитация становятся преградой для нормального функционирования сустава в последующие годы и обеспечивают ограничение движения в пожилом возрасте.
У вас в браузере отключен java script, вам надо его включить или вы не сможете получить всю информацию по статье «Разрыв крестообразной связки и симптомы проявления».
Артроз локтевого сустава – это заболевание, которое носит дистрофически-дегенеративный характер, и заключается в нарушении нормального функционирования локтя. В разных источниках встречается под названием эпикондилоз. Характерными признаками является уменьшение объёма синовиальной жидкости, что способствует увеличению трения, уменьшению промежутков между суставами, а также разрастанию остеофитов. Это, в свою очередь, вызывает боли и ограничивает подвижность.
Хорошо знакомыми для многих людей, преимущественно пожилого возраста, являются боли в суставах. Они вызваны неправильным питанием, гиподинамией, стрессами, большими физическими нагрузками и другими факторами. Довольно часто у пожилых и у небольшого процента молодых людей встречается артроз плечевого сустава – хронический недуг, который вызывает серьёзные деформации хряща, а также тканей, прилегающих к нему, и костей. Он имеет прогрессирующий тип, а симптомы могут не проявляться годами, а затем резко обостриться. Наиболее распространёнными признаками являются боли в плечах после длительного пребывания при низких температурах, а также после поднятия предметов, имеющих большую массу.
Остеохондроз коленного сустава (рассекающий) – это заболевание дистрофически-дегенеративного типа. Оно преимущественно поражает людей в молодом возрасте, в большинстве случаев имеет благоприятное течение и завершается выздоровлением больных.
















