एक टक्कर जहां जबड़े बंद हो जाता है। जबड़े के नीचे दर्द हो सकता है? Submandibular लिम्फ नोड्स की सूजन के मुख्य संकेत
Submandibular लिम्फैडेनाइटिस एक काफी आम बीमारी है। जबड़े के नीचे सूजन का उपचार अक्सर पुरानी टोनिलिटिस, मसूड़ों या पुरानी क्षरणों की सूजन संबंधी बीमारियों के लिए आवश्यक होता है।
जबड़े के नीचे सूजन के लक्षण
रोग तुरंत प्रकट नहीं होता है, लेकिन धीरे-धीरे बढ़ रहा है।
- सबसे पहले, दर्द होता है, विशेष रूप से पहले से चालू नोड्स के पैल्पेशन के साथ तीव्र प्रारंभिक चरण स्पष्ट सीमाएं हैं और त्वचा के नीचे चले जाओ। एक नियम के रूप में, वे निचले जबड़े को खोलने और बंद करने में हस्तक्षेप करते हैं।
- कुछ दिनों के बाद, जबड़े के नीचे एक स्पष्ट सूजन दिखाई देती है, यहां तक कि थोड़ा सा दबाव भी होता है बेचैनी.
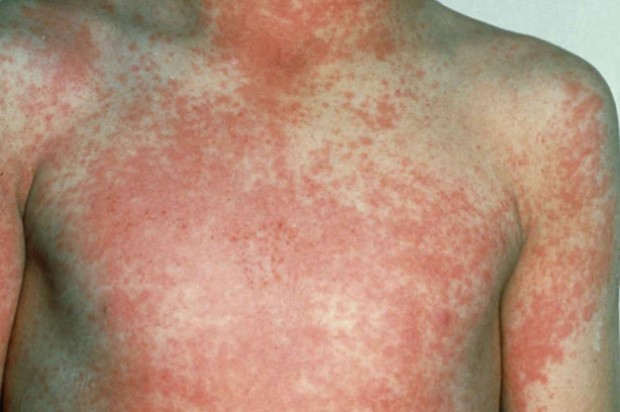
- धीरे-धीरे, ट्यूमर बढ़ता है और पूरे सबमिंडिबुलर भाग, निचले गर्दन और कॉलरबोन को ढकता है। इस जगह पर त्वचा लाल हो जाती है।
- सूजन के पक्ष से रोगी के मुंह की जांच करते समय, श्लेष्म झिल्ली चमकदार लाल और सूजन हो जाएगी। शरीर का तापमान औसतन 38 डिग्री तक बढ़ता है। रोगी अपनी भूख खो देता है और उदासीनता, नींद में परेशानी और लगातार थकान महसूस करता है।
यदि बीमारी के विकास के शुरुआती चरण में सूजन का स्रोत समाप्त हो जाता है, तो जबड़े की लिम्फैडेनाइटिस गायब हो जाती है। लेकिन यह शायद ही कभी होता है। अक्सर, दर्द तेज होता है और शूटिंग करता है और चरित्र खींच रहा है। तापमान और भी बढ़ता है, और प्रभावित क्षेत्र की त्वचा बरगंडी बन जाती है और धीरे-धीरे नीली हो जाती है, जो पुस की क्रमिक रिलीज का संकेत देती है।
इनमें से कई रोगियों को मनोवैज्ञानिक बीमारी होने का संदेह है क्योंकि निदान स्थापित करना मुश्किल है। हालांकि, यह कल्पना करने के लिए पर्याप्त है कि शरीर के कामकाज में इस संयुक्त के प्रसार को समझने के लिए दिन के दौरान कितने जबड़े लगातार पूछे जा रहे हैं। बोलने, खाने, निगलने, हँसने, झुकाव, दांतों को एक प्रयास में और यहां तक कि सांस लेने से, इन temporomandibular जोड़ों के आंदोलन का कारण बनता है। लेकिन ये हड्डियां रीढ़ की हड्डी समेत शेष कंकाल से जुड़ी कार्रवाई में लगातार होती हैं, और मुद्रा के समग्र संतुलन पर इसका महत्वपूर्ण प्रभाव पड़ता है।
जबड़े के नीचे सूजन के उपचार की विशेषताएं
पहली बार उपचार जबड़े के नीचे सूजन के साथ संक्रमण के प्राथमिक फोकस से छुटकारा पाने के लिए कम हो जाता है। इसके अलावा, बुरोव के तरल पदार्थ के उपयोग के साथ प्रभावित क्षेत्र को ठंडा लोशन पर लगा देना आवश्यक है।
यदि सामान्य सूजन purulent में पारित हो गया है, उपचार निम्नानुसार किया जाता है:
शरीर के बाकी हिस्सों और इसके विपरीत जबड़े का प्रभाव
कंकाल में ऊर्ध्वाधर दोनों तरफ एक पूरी तरह से सममित वास्तुकला होना चाहिए, जो खोपड़ी के शीर्ष पर शुरू होता है और रीढ़ की हड्डी में फैलता है। बनाए रखने के दौरान यह कॉलम झटके का सामना करने के लिए लचीला और स्थिर होना चाहिए ऊपरी अंग और सिर। ये दो गुण इसके उचित संरेखण पर निर्भर करते हैं, जो स्वयं निचले और ऊपरी जोड़ों के अच्छे संतुलन पर निर्भर करता है।
सूजन submandibular लिम्फ नोड्स क्या इंगित करता है
यदि असमान पैर की लंबाई के साथ पीठ दर्द को समझना आसान है, तो यह पहचानना मुश्किल है कि जबड़े असंतुलन का असर हो सकता है। एक पैर दूसरे की तुलना में छोटा है, श्रोणि के झुकाव या पैरों के खराब समर्थन शरीर के संतुलन का उल्लंघन करते हैं, गुरुत्वाकर्षण के प्रतिरोध को कमजोर कर देते हैं, इसकी ताकत कम कर देता है। और इस असंतुलन की गतिशीलता के परिणामस्वरूप जबड़े में भी परिणाम होते हैं।
Burov के एक तरल के स्थानीय संपर्क और संक्रमण से छुटकारा पाने के लिए पेनिसिलिन के उपयोग।
Suppuration तेजी से हुआ, गर्म लोशन या सोल्क्स के साथ हीटिंग लागू करें।
दवाओं की मदद से शरीर में संक्रमण के foci का निपटान।
कभी-कभी सर्जरी की सर्जरी की आवश्यकता हो सकती है। अगर केवल एक नोड सूजन हो जाता है, तो जहां सूजन सबसे अधिक बढ़ जाती है, एक पायदान बनाया जाता है जहां पुस को साफ करने के लिए एक जल निकासी ट्यूब डाली जाती है। अक्सर एक inflames की तुलना में, लेकिन नोड्स का एक पूरा समूह। इस मामले में, एक submandibular चीरा किया जाता है, और एक जल निकासी ट्यूब डाला जाता है, घाव खुद को विशेष clamps के साथ बंद कर दिया जाता है। एंटीबायोटिक दवाओं का उपयोग करने की आवश्यकता होती है, जिसके तहत लगभग सभी लक्षण समाप्त हो जाते हैं, हालांकि, सेवन के अंत के कुछ दिन बाद, सूजन वापस आ सकती है।
इसी तरह, एक अच्छी तरह से संतुलित वस्तु के दाहिने मोलरों के बीच स्थित छोटी मोटाई एक अशांति पैदा करती है जो पूरे शरीर को प्रभावित करती है। चूंकि सभी मांसपेशियों को कंकाल की हड्डियों से निलंबित कर दिया जाता है, इसलिए मैस्टेटरी मांसपेशियों के संपीड़न की विषमता अन्य मांसपेशियों के लिए एक श्रृंखला प्रतिक्रिया का कारण बनती है। यदि निचला जबड़ा बाईं ओर deflected है, बाएं कंधे और स्कापुला उगता है, बाईं ओर गर्भाशय का प्रतिबंध सीमित है, दाहिना हाथ कमजोर, श्रोणि बाईं ओर उगता है, ट्रंक का सामने झुकना सीमित है, बाएं पैर पर संतुलन कमजोर है।
ऑस्टियोपैथ और दंत चिकित्सक, उपयोगी सहयोग
इस प्रकार के रोगविज्ञान को अक्सर ऑस्टियोपैथ और एक दंत चिकित्सक द्वारा अतिरिक्त हस्तक्षेप की आवश्यकता होती है। जबड़े असंतुलन को दंत चिकित्सक के हस्तक्षेप की आवश्यकता नहीं होती है और इसे सरल कुशलता से ठीक किया जा सकता है। दूसरी तरफ, खराब प्रकोप के मामले में, दंत चिकित्सा की आवश्यकता होती है और शुरुआत में एक मौलिक स्प्लिंट की स्थापना होती है। यह राल प्लेट दांतों के बीच डाली जाती है और इस प्रकार निचले जबड़े के संतुलन को पुनर्स्थापित करती है। दाँत अवरोधन में सुधार केवल लक्षणों के गायब होने और शरीर के समग्र संतुलन और निचले जबड़े की स्थिरता के बाद उपयोगी होता है। चिकित्सकीय परीक्षा को केवल क्षय और उनकी रोकथाम पर ध्यान केंद्रित नहीं किया जाना चाहिए। शरीर भी दांत चलता है। मुद्रा, ब्रक्सवाद या भाषाई डिस्पैक्सिया में परिवर्तन के कारण दांत आंदोलन की पहचान और इलाज किया जाना चाहिए। पसंदीदा रूप से, ऑर्थोडोंटिक्स, जो दांतों और जबड़े की बुरी स्थिति को सटीक रूप से सही करना चाहिए, ताकि प्रक्षेपण को अनुकूलित करने के लिए, यानी ऊपरी और निचले दांतों के संयोजन की सिफारिश की जा सके। हाल के वर्षों में, ऑर्थोडोंटिक्स ने बड़ी सफलता हासिल की है और इन्हें अधिक से अधिक जल्दी उपयोग किया जा सकता है। यदि आपके बच्चे के दांत खराब हैं तो एक दंत चिकित्सक से परामर्श करने के लिए स्वतंत्र महसूस करें। वह आपको उपचार प्रदान करेगा, और यदि आवश्यक हो तो वह आपको एक साथी ऑर्थोडोन्टिस्ट के पास भेज देगा। एक नियम के रूप में, दांत, अमलगम, फिक्स्ड या मोबाइल प्रोस्थेसिस के किसी भी पुनर्निर्माण को ध्यान से समायोजित किया जाना चाहिए। जब मुंह खोला जाता है तो विसंगतियां तत्काल और गतिशील postural असंतुलन और निचले जबड़े की असामान्यताओं को प्रकट करते हैं। अपने उपचार के दौरान, अपने दंत चिकित्सक को अमलगाम या दांतों को रखने के बाद किसी भी असुविधा या अतिरिक्त मोटाई या खालीपन की भावना के बारे में बताएं। हमें इसका उपयोग नहीं करना चाहिए, हमें मुंह में एक ही आराम को छोड़ने से पहले मिलना चाहिए। इसी प्रकार, निचले जबड़े और प्रभावी चबाने के अच्छे संतुलन को बनाए रखने के लिए दाँत निष्कर्षण को तुरंत मुआवजा दिया जाना चाहिए। ऑस्टियोपैथी के साथ रीढ़ की नियमित सुधार और दंत चिकित्सक के जल निकासी नहर के सुधार सहित पूरी प्रक्रिया, पूरे वर्ष बढ़ाया जा सकता है। ऑस्टियोपैथिक उपचार के तुरंत बाद गटर को समायोजित किया जाना चाहिए। शरीर का सुधार प्राथमिकता है, क्योंकि अगर दंत चिकित्सक ने एक खराब मुद्रा के लिए गटर स्थापित किया है, तो वह postural असामान्यता के समायोजन को मंजूरी दे देगा।
आप जबड़े असंतुलन से पीड़ित हैं
- ऑस्टियोपैथिक शोध।
- यह रीढ़ की स्थिति और गतिशीलता की निगरानी के साथ शुरू होना चाहिए।
- ऑस्टियोपैथ पहले पैर की लंबाई में अंतर के रूप में स्थायी असंतुलन को खत्म कर देगा।
सर्जिकल उपचार सूजन को खत्म करने के लिए और अधिक संभावना देगा, लेकिन इसकी अवधि काफी महत्वपूर्ण है।
आंकड़ों के मुताबिक, ऊपरी जबड़े ट्यूमर कम जबड़े ट्यूमर की तुलना में कई गुना अधिक होता है। Neoplasms में विकसित हड्डी ऊतक व्यक्ति। बीमारी का गठन तीव्र रूप से व्यक्त किया जाता है दर्दनाक सनसनीखेज, जबड़े के आकार को बदलना, असमानता का सामना करना। दांत की पैथोलॉजिकल गतिशीलता और इसकी स्थिति में बदलाव है। Temporomandibular संयुक्त उत्पन्न होने का असर, निगलने वाले प्रतिबिंब परेशान है। यदि बीमारी बढ़ती है, तो ट्यूमर नासोफैरेन्क्स की गुहा में बढ़ता है। अधिकतर सौम्य संरचनाएं विकसित होती हैं, कम अक्सर - घातक।
इसे बिना किसी असामान्यता के खोलना चाहिए, और आप incisors के बीच प्रवेश करने में सक्षम होना चाहिए, तर्जनी अंगुली, मध्य उंगली और अंगूठी उंगली दर्द या बेचैनी के बिना। ध्यान दें कि अगर वह पक्ष जहां विवादास्पद विचलित हो, एक संभावित संयुक्त फ्रैक्चर का पक्ष है, और यदि खोलने की सीमा दर्दनाक है।
देखें कि एक तरफ दूसरे की तुलना में अलग दिखता है या नहीं। यदि आपको निचले अंग की लंबाई में अंतर से जुड़े असंतुलन पर संदेह है, तो अपने पैरों के नीचे असंतुलन से मेल खाने वाली एक वेज रखें। छोटा पैर। फिर अपना मुंह खोलें और देखें कि आयाम और विचलन बदल गया है या नहीं।
एक समस्या क्यों है
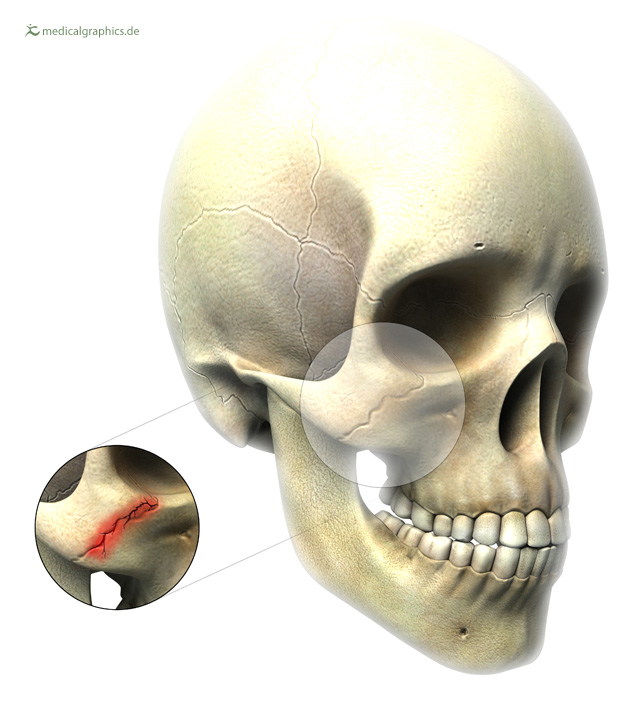 Neoplasms उनके मूल की प्रकृति को बदलते हैं। यह इस कारण से ठीक है कि बीमारी के कारण सटीक कारक स्थापित करना हमेशा संभव नहीं होता है। आधुनिक चिकित्सा में, विशेषज्ञ रोग की चोट का एकमात्र सटीक कारण पहचानते हैं - जबड़े की चोट। अन्य मामलों में, विभिन्न विशेषज्ञों की राय अलग-अलग होती है। चोट की प्रकृति से एक लंबा (उदाहरण के लिए, मौखिक गुहा के श्लेष्म झिल्ली को चोट), साथ ही एक एकल (उदाहरण के लिए, जली हुई जबड़े)। अक्सर बीमारी के विकास का कारण विदेशी पदार्थों की उपस्थिति है (उदाहरण के लिए, दांत भरने के लिए एक सामग्री), दीर्घकालिक सूजन प्रक्रियाओं का इलाज नहीं किया जा रहा है।
Neoplasms उनके मूल की प्रकृति को बदलते हैं। यह इस कारण से ठीक है कि बीमारी के कारण सटीक कारक स्थापित करना हमेशा संभव नहीं होता है। आधुनिक चिकित्सा में, विशेषज्ञ रोग की चोट का एकमात्र सटीक कारण पहचानते हैं - जबड़े की चोट। अन्य मामलों में, विभिन्न विशेषज्ञों की राय अलग-अलग होती है। चोट की प्रकृति से एक लंबा (उदाहरण के लिए, मौखिक गुहा के श्लेष्म झिल्ली को चोट), साथ ही एक एकल (उदाहरण के लिए, जली हुई जबड़े)। अक्सर बीमारी के विकास का कारण विदेशी पदार्थों की उपस्थिति है (उदाहरण के लिए, दांत भरने के लिए एक सामग्री), दीर्घकालिक सूजन प्रक्रियाओं का इलाज नहीं किया जा रहा है।
क्या मेरे कंधे एक ही ऊंचाई पर हैं?
निचले जबड़े का कोई असंतुलन कंधे के ब्लेड और क्लाविक के बीच स्केपुलर बेल्ट के संतुलन को प्रभावित करता है। कंधे के ब्लेड की ऊंचाई वह है जो सबसे बड़ी असंतुलन को अलग करती है, लेकिन कंधों की ऊंचाई आपको संकेत दे सकती है।
लार मेरे लिए दर्दनाक निगल रहा है
दाँत को थोड़ा सा कस लें और लार, मुंह वाले दांत और तंग होंठ निगलें। यदि यह अभ्यास आपके लिए दर्दनाक है, तो ऐसा इसलिए है क्योंकि लार निगलना सामान्य नहीं है। निगलते समय आपको फिर से शुरू करने की आवश्यकता होगी, जबकि इस स्थिति को बनाए रखते हुए, दांत और होंठ बंद कर देते हैं।बीमारी के विकास को उत्तेजित करने के लिए धूम्रपान हो सकता है, साथ ही साथ मुंह के अनुचित तरीके से निष्पक्ष उपायों का प्रदर्शन किया जा सकता है। ट्यूमर कैंसर रोगविज्ञान के रिमोट फोकस के रूप में विकसित हो सकते हैं।
जाति
उनके प्रकार के शिक्षा के अनुसार विभाजित हैं:
- जबड़े के ओडोन्टोजेनिक ट्यूमर - दांत ऊतकों द्वारा गठित;
- जबड़े के नियोडोंटोजेनिक ट्यूमर - उत्पत्ति के ऑस्टियोजनिक चरित्र
इसके अलावा, गठन सौम्य, घातक, उपकला, संयोजी ऊतक हो सकता है।
पहुंचने के बाद, अपना मुंह खोलें और देखें कि क्या आपके मुंह की खुली रेंज में सुधार हुआ है, अगर उद्घाटन विचलन समान है, और यदि दर्द में सुधार होता है या खराब होता है। इन तत्वों को देखने के बाद, जिसे किसी भी दंत चिकित्सा उपचार से पहले इलाज किया जाना चाहिए, बीमारी का कारण हो सकता है कि मौत की शेष राशि की जांच करना आवश्यक है।
क्या मेरा प्रक्षेपण शामिल है?
उस तरफ 2 या 3 मिलीमीटर की एक पेपर की मोटाई रखें जहां निचले जबड़े उद्घाटन आंदोलन के दौरान विचलित हो जाते हैं। कुछ सेकंड के लिए इस पकड़ में दांत पोंछने के बाद, अपना मुंह खोलें और उद्घाटन सीमा को देखें। इस आंदोलन के दौरान महसूस किए गए दर्द की तुलना करें और निचले जबड़े की विचलन की तुलना करें जो कि पकड़ की स्थापना से कुछ मिनट पहले पता चला था। यदि लक्षण कम हो जाते हैं, तो गटर की उपयोगिता की पुष्टि होती है, और दोहरी दांत और ऑस्टियोपैथिक काम आवश्यक है।
सौम्य संरचनाओं के लिए शामिल हैं:
- ameloblasts;
- odonto;
- odontogenic फाइब्रोमा;
- सीमेंट;
- अस्थ्यर्बुद;
- रक्तवाहिकार्बुद;
- osteoblastoklastomu।
घातक neoplasms कैंसर या सरकोमा है।
सौम्य odontogenic ट्यूमर के नैदानिक अभिव्यक्तियों
एमेलोब्लास्टोमा चेहरे के आकार में एक तीव्र रूप से स्पष्ट परिवर्तन से प्रकट होता है, जो शिक्षा के विकास के कारण समरूपता में गड़बड़ी के कारण होता है। मंडल की यह सूजन स्पष्ट विषमता प्रकट कर सकते हैं। आकार और स्थान चेहरे के आकार के विरूपण की डिग्री को प्रभावित करता है। इस मामले में, त्वचा अपने रंग नहीं बदलती है।
जबड़े की छाती कई अलग-अलग वस्तुओं के एक नाम के नीचे एकजुट होती है: असली सिस्ट और ट्यूमर। ज्यादातर मामलों में, ये छाती सौम्य होती हैं, जो गैर-तर्कसंगत है। लेकिन इसका मतलब यह नहीं है कि वे बिना किसी परिणाम के जगह पर छोड़े जा सकते हैं।
जबड़े के नीचे दर्द का निदान
वे जबड़े में असामान्य ऊतक के विकास के अनुरूप हैं। यह ऊतक नरम होता है और इसमें हड्डी की ताकत नहीं होती है, इसलिए, यह सापेक्ष नाजुकता का एक क्षेत्र है, लेकिन बहुत ही कम रूप से एक सामान्य फ्रैक्चर सामान्य रूपों में होता है। कई कारण हैं, और वर्गीकरण लंबा है। उनमें से कुछ भड़काऊ या संक्रामक उत्पत्ति के हैं, अन्य कम सामग्री वाले मूल हैं, और कुछ के लिए, अंत में, उत्पत्ति अज्ञात है। इन सिस्टों का वर्गीकरण उनके निष्कासन के बाद उनके विश्लेषण के अनुसार किया जाता है।
बीमारी के साथ होने वाली सूजन सेल्युलाइटिस या ओस्टियोमाइलाइटिस के विकास के लिए तीव्रता और अभिव्यक्ति में समान है। जब शिक्षा के शरीर द्वारा निर्धारित और जांच की जाती है। पास स्थित लिम्फ नोड्स का आकार बदलता नहीं है। अंदर मौखिक गुहा अलौकिक प्रक्रिया की मोटाई, मुलायम ऊतकों, गतिशीलता या दांतों के विस्थापन की सूजन से निर्धारित किया जाता है।
वे निदान को परिभाषित करते हैं, लेकिन कुछ सिस्टों में समान रेडियोलॉजिकल विशेषताएं होती हैं। हटाए गए ऊतक का विश्लेषण आपको अपनी प्रकृति को सटीक रूप से निर्धारित करने की अनुमति देता है। छाती के आकार और उम्र के आधार पर, दांत बदल सकते हैं, जबड़े विकृति हो सकती है। ये संकेत धीरे-धीरे और प्रगतिशील दिखाई देते हैं और रोगियों द्वारा विसंगतियों की स्थापना की धीमी गति के कारण अक्सर पता नहीं लगाया जाता है।
भड़काऊ या संक्रामक सिस्ट
इन सिस्टों का सहज विकास आमतौर पर स्वचालित प्रतिगमन की प्रवृत्ति के बिना आकार में धीरे-धीरे वृद्धि के उद्देश्य से होता है। हम सामान्य अभ्यास में सबसे आम सिस्टों पर चर्चा करेंगे, लेकिन प्रदान की गई सूची पूरी नहीं है! वास्तव में, वे एक पुरानी दांत संक्रमण का परिणाम हैं जहां संक्रमण जड़ से परे दांत से फैल गया है और जबड़े की हड्डी की सीमित भागीदारी का कारण बनता है। यह घटना आम तौर पर एक कम संक्रामक एपिसोड की उपस्थिति तक धीरे-धीरे शोर के निम्न स्तर के साथ होती है जो एक एक्स-रे छवि बनाता है जो एक छाती को प्रकट करता है।
ओडोंटॉमी अक्सर युवावस्था परिपक्वता के दौरान प्रकट होता है। लक्षण लक्षण अन्य संस्थाओं के समान है। बीमारी धीमी है। हड्डी के गठन की प्रक्रिया में, जबड़ा धीरे-धीरे सूख जाता है, जिसके परिणामस्वरूप दाँत या उसकी पूरी अनुपस्थिति में धीमा विस्फोट होता है। शिक्षा के बड़े आकार की उपस्थिति में, जबड़े का आकार काफी भिन्न हो सकता है; एक फिस्टुला भी विकसित हो सकता है। अक्सर बीमारी शुरुआती चरणों में लगभग असंवेदनशील होती है। ट्यूमर ऊतकों में दांत या उनकी कलियां होती हैं।
इन घावों को उनके आकार के आधार पर ग्रैनुलोमा या छाती कहा जाता है। छाती के आकार और दंत चिकित्सा में भागीदारी के आधार पर, कई उपचार विकल्प संभव हैं। एक छाती के स्तर पर शल्य चिकित्सा के बिना दांत का उपचार, यदि यह 5 या 7 मिमी से कम है।
- दाँत और छाती का निष्कर्षण।
- दांत और छाती हटाने।
ओडोंटोजेनिक फाइब्रोमा बहुत धीरे-धीरे विकसित होता है, अक्सर युवा बच्चों में दिखाई देता है। एक स्पष्ट लक्षण teething में एक उल्लंघन है, दर्द सिंड्रोम अनुपस्थित भी है सूजन प्रक्रिया शायद ही कभी प्रकट होता है। उपकला संरचनाओं में शामिल है।
सीमेंट की धीमी वृद्धि से विशेषता है, जबड़े के आकार को बदलने में सक्षम है, स्पष्ट रूप से परिभाषित सीमाएं हैं, अक्सर ऊपरी जबड़े में विकसित होती हैं, दांत की जड़ से जुड़ती हैं।
यह कई तरीकों से पता लगाया जा सकता है: या तो एक संक्रामक एपिसोड के बाद, या किसी अन्य कारण से दांतों के एक्स-रे के लिए दुर्घटना से। यह कभी-कभी बोझिल होता है, क्योंकि इसका विकास लंबे समय तक चुप रह सकता है। उनका उपचार शल्य चिकित्सा है, सामान्य संज्ञाहरण के तहत। दांतों की संबंधित चोटों के मामले में, आप कभी-कभी कुछ दांतों को बचाने की कोशिश कर सकते हैं, अन्यथा प्रभावित दांतों को छाती को हटाने के दौरान हटा दिया जाएगा।
सर्जरी के बाद यह छाती अक्सर रिकर्स करती है। यह विशेष रूप से बड़े सिस्टों के लिए सच है, जिनमें कई "अलग कोनों" हैं, जिन्हें कभी-कभी सर्जरी के दौरान उपयोग करना मुश्किल होता है। इसलिए, निगरानी जारी रखना महत्वपूर्ण है, जिसे निर्धारित किया जाएगा। यह भ्रूण अवशेषों से भी आता है। यह एक सौम्य, लेकिन स्थानीय रूप से आक्रामक ट्यूमर है जो धीरे-धीरे हड्डी पर हमला करता है और नष्ट कर देता है, और उसके बाद पड़ता है और पड़ोसी पर हमला करता है नरम ऊतक। कभी-कभी यह बहुत बड़े आकार में बढ़ सकता है।
सौम्य neodontogenic ट्यूमर के नैदानिक अभिव्यक्तियों
 ओस्टियोमा अलग-अलग होता है कि यह पुरुषों और किशोरों में अधिक बार विकसित होता है। निचले जबड़े की यह सूजन धीरे-धीरे विकसित होती है, शुरुआती चरणों में दर्दनाक सनसनी अनुपस्थित होती है। शिक्षा का स्थानीयकरण - हड्डी के अंदर या सतह पर। जैसे-जैसे बीमारी बढ़ती है, दर्द सिंड्रोम प्रकट होता है, चेहरे की समरूपता परेशान होती है, और जबड़े का आंदोलन मुश्किल हो जाता है।
ओस्टियोमा अलग-अलग होता है कि यह पुरुषों और किशोरों में अधिक बार विकसित होता है। निचले जबड़े की यह सूजन धीरे-धीरे विकसित होती है, शुरुआती चरणों में दर्दनाक सनसनी अनुपस्थित होती है। शिक्षा का स्थानीयकरण - हड्डी के अंदर या सतह पर। जैसे-जैसे बीमारी बढ़ती है, दर्द सिंड्रोम प्रकट होता है, चेहरे की समरूपता परेशान होती है, और जबड़े का आंदोलन मुश्किल हो जाता है।
ओस्टियोइड-ऑस्टियोमा को दर्दनाक संवेदनाओं की उपस्थिति से चिह्नित किया जाता है, जो गठन के विकास के साथ और अधिक तीव्र हो जाता है। नींद के दौरान रात में दर्द खराब हो जाता है। शुरुआती चरणों में बीमारी का निदान करना मुश्किल है, क्योंकि कोई विशिष्ट लक्षण नहीं हैं, और शिक्षा छोटी है।
ओस्टियोब्लास्टोक्लास्टोमा - जरूरी चीजों की सूजन युवा लोगों में अधिक बार दिखाई देती है। सबसे स्पष्ट संकेत तीव्र दर्द हैं, चेहरे की विषमता, दांत गतिशीलता में वृद्धि हुई है। इस तरह के अभिव्यक्तियों की घटना शिक्षा के स्थानीयकरण के कारण है। आसपास के ऊतक hyperemic हैं, कभी-कभी fistulas प्रकट होते हैं। कभी-कभी लोग हाइपरथेरिया की शिकायत करते हैं। कॉर्टिकल परत पतली हो जाती है। यह निचले जबड़े का एक खतरनाक फ्रैक्चर है।
श्लेष्म झिल्ली के लाल रंग या नीले रंग के साथ, हेमांगीओमा का शायद ही कभी निदान किया जाता है। ऐसे लक्षण आपको बीमारी का निदान करने की अनुमति देते हैं। यदि मौखिक गुहा के नरम ऊतक सूजन और शिक्षा के विकास में शामिल नहीं हैं, तो निदान जटिल है। एक पृथक हेमांजिओमा का मसूड़ों और रूट नहरों से खून बह रहा है।
जबड़े के ओस्टोजेनिक ट्यूमर सबसे आम हैं।
घातक neoplasms की विशेषताएं
जबड़े के घातक ट्यूमर दुर्लभ होते हैं। कैंसर के घावों के विकास के साथ दर्द दिखाई देता है, दांतों की गतिशीलता में वृद्धि होती है, जो अंततः उनके नुकसान की ओर ले जाती है। रोग के विकास के साथ जबड़े फ्रैक्चर का खतरा बढ़ जाता है। जब ट्यूमर जैसी प्रक्रिया बढ़ती है, तो हड्डी के ऊतकों में एक दोष होता है, और मैस्टेटरी मांसपेशियों, पैरोटिड और submaxillary ग्रंथियों भी आकार में वृद्धि।
ऊपरी जबड़े को प्रभावित करने वाले उन घातक ट्यूमर, आंख सॉकेट में, नासोफैरिनक्स में फैलाने की प्रवृत्ति रखते हैं। नतीजा जटिलताओं का उदय है, जैसे कि:
- नाक के मार्ग से खून बहने की उपस्थिति;
- purulent स्राव के साथ एकपक्षीय rhinitis;
- नाक के माध्यम से सांस लेने में कठिनाई;
- सिर दर्द,
- आंसू तरल पदार्थ के उत्पादन में वृद्धि हुई;
- विभाजित छवि या अन्य दृष्टि समस्याओं।
निचले जबड़े के घातक ट्यूमर बहुत जल्दी मुंह और गालों के नरम ऊतकों में फैलता है, खून बह रहा है, परिणाम जबड़े को बंद करने में कठिनाई होती है। उन घातक neoplasms, जो हड्डी ऊतक होते हैं, बढ़ते प्रसार, मुलायम ऊतकों में प्रवेश द्वारा विशेषता है। नतीजा चेहरे की असमानता, मजबूत दर्द, अन्य अंगों और शरीर प्रणालियों में मेटास्टेस का तेज़ विकास है।
मरीजों की परीक्षा कैसी है
 जबड़े के ट्यूमर की उत्पत्ति की प्रकृति के बावजूद, वे धीमे होते हैं। यह मुश्किल निदान से भरा है, खासकर विकास के शुरुआती चरणों में। यह बीमारी का खतरा है, क्योंकि व्यक्ति उस समय सहायता मांगता है जब बीमारी विकास के आखिरी चरण में होती है। इसके अलावा, अनियमित प्रोफाइलैक्टिक परीक्षाओं के कारण देर से चरण में रोग का निदान किया जाता है।
जबड़े के ट्यूमर की उत्पत्ति की प्रकृति के बावजूद, वे धीमे होते हैं। यह मुश्किल निदान से भरा है, खासकर विकास के शुरुआती चरणों में। यह बीमारी का खतरा है, क्योंकि व्यक्ति उस समय सहायता मांगता है जब बीमारी विकास के आखिरी चरण में होती है। इसके अलावा, अनियमित प्रोफाइलैक्टिक परीक्षाओं के कारण देर से चरण में रोग का निदान किया जाता है।
निम्नलिखित उपायों के माध्यम से एक neoplasm का निदान करना संभव है:
- शिकायतों और आकस्मिक डेटा का संग्रह;
- मुंह की चिकित्सा परीक्षा, चेहरे की epidermis;
- पैल्पेशन डायग्नोस्टिक्स, जिसके माध्यम से ट्यूमर के आकार और स्थान की पहचान करना संभव है;
- एक्स-रे;
- मैक्सिलरी साइनस की गणना की गई टोमोग्राफी;
- रेडियोन्यूक्लाइड निदान।
यदि निचले जबड़े के क्षेत्र में गर्दन पर स्थित लिम्फ नोड्स बड़े होते हैं, तो बायोप्सी डॉक्टर द्वारा निर्धारित की जाती है। यदि घाव की प्रकृति को निर्धारित करना मुश्किल है, तो अतिरिक्त rhinoscopy और pharyngoscopy प्रदर्शन किया जाता है। समानांतर में, एक ऑटोलैरिंजोलॉजिस्ट का परामर्श, एक नेत्र रोग विशेषज्ञ नियुक्त किया जाता है।
उपचारात्मक गतिविधियों
यदि सौम्य neoplasms का निदान किया जाता है, एक डॉक्टर नियुक्त किया जाता है। शल्य चिकित्सा उपचार। सर्जरी की प्रक्रिया में, प्रभावित क्षेत्र में जबड़े की हड्डी को स्वस्थ ऊतक में उत्तेजित करके गठन हटा दिया जाता है। यह प्रक्रिया बीमारी के विघटन के विकास को रोकने के लिए संभव बनाता है।
अगर ट्यूमर ऊतक ट्यूमर घाव के विकास में शामिल होता है, तो इसे निकालना आवश्यक है।
 यदि एक घातक ट्यूमर का निदान किया जाता है, तो चिकित्सीय दृष्टिकोण व्यापक होना चाहिए। थेरेपी में कैंसर के सर्जिकल हटाने, अतिरिक्त रूप से निर्धारित गामा थेरेपी शामिल है। यदि स्थिति बहुत उपेक्षित है, तो अतिरिक्त केमोथेरेपी कोर्स लागू किया जाता है।
यदि एक घातक ट्यूमर का निदान किया जाता है, तो चिकित्सीय दृष्टिकोण व्यापक होना चाहिए। थेरेपी में कैंसर के सर्जिकल हटाने, अतिरिक्त रूप से निर्धारित गामा थेरेपी शामिल है। यदि स्थिति बहुत उपेक्षित है, तो अतिरिक्त केमोथेरेपी कोर्स लागू किया जाता है।
सर्जरी के बाद रिकवरी सर्जरी के बाद स्थापित विशेष टायर पहनने में होती है।
वसूली के लिए सामान्य पूर्वानुमान
यदि एक सौम्य प्रकृति की शिक्षा का निदान किया जाता है, तो इसे तत्काल हटा दिया गया था, वसूली के लिए सामान्य पूर्वानुमान अनुकूल है। अगर शल्य चिकित्सा उपचार असामान्य रूप से किया जाता है, जब बीमारी एक उन्नत चरण में होती है, तो रोग के पुनरावृत्ति का खतरा थोड़ी देर बाद बढ़ता है।
यदि एक घातक नियोप्लाज्म का निदान किया जाता है, तो उपचार रणनीति प्रक्रिया के चरण पर निर्भर करती है। इससे पहले बीमारी का पता लगाया गया है और उपचार शुरू हो गया है, अधिक उपयुक्त प्रकोपिसिस। जब रोग अन्य अंगों में मेटास्टेस होता है तो चरण में बहुत देर से निदान होने पर बीमारी का पूर्वानुमान प्रतिकूल होता है। कभी-कभी संयोजन चिकित्सा का उपयोग किया जाता है, लेकिन आंकड़े बताते हैं कि अगर घातक निदान और देर से इलाज शुरू हो गया है तो घातक घावों के साथ पांच साल की जीवित रहने की दर 20% से अधिक नहीं है।