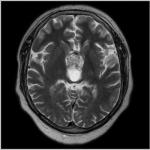
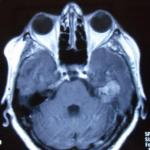
वयस्कों में क्रोनिक ग्रैनुलोमैटस बीमारी। अज्ञात एटियलजि के ग्रैनुलोमैटस रोग। क्रोनिक ग्रैनुलोमैटस रोग का निदान
ज्ञान आधार में अपना अच्छा काम भेजें सरल है। नीचे दिए गए फॉर्म का उपयोग करें
छात्रों, स्नातक छात्रों, युवा वैज्ञानिकों ने अपने अध्ययन और काम में ज्ञान के आधार का उपयोग करते हुए आपको बहुत आभारी होंगे।
Http://www.allbest.ru/ पर पोस्ट किया गया
अनुसंधान विश्वविद्यालय
बेलगॉरॉड स्टेट यूनिवर्सिटी
अनुशासन से: सामान्य विकृति विज्ञान
"ग्रैनुलोमैटस रोग"
प्रदर्शन किया:
वीएसओ के दूसरे वर्ष के छात्र
कोफ़ानोवा एलेना व्याचेस्लावोवना
जाँच:
बाइकोव प्योत्र मिखाइलोविच
बेलगॉरॉड 2011
परिचय
परिचय
विषय "सामान्य पैथोलॉजी" पैथोलॉजिकल प्रक्रियाओं के सामान्य पैटर्न का अध्ययन करता है, मुख्य तंत्र किसी भी बीमारी, जीव की व्यक्तिगत विशेषताओं, पर्यावरण के प्रभाव और रोगों के पाठ्यक्रम पर गहरी आंतरिक प्रक्रियाओं को अंतर्निहित करता है।
बीमार और विकलांग लोगों की विभिन्न श्रेणियों के साथ काम करने के लिए रोग संबंधी विकारों के साथ एक जीव के कामकाज के जैविक कानूनों का अध्ययन आवश्यक है। यह परिस्थिति विषय को महत्वपूर्ण विषयों में से एक मानने का कारण देती है।
पैथोलॉजिकल प्रक्रिया को घरेलू और विदेशी विज्ञान की नवीनतम उपलब्धियों के दृष्टिकोण से माना जाता है। यह हमें इस अनुशासन को "निजी पैथोलॉजी", "शारीरिक पुनर्वास" और कई अन्य जैसे विषयों के अध्ययन के लिए बुनियादी मानता है।
Granulomatous रोगों को रोगों के एक समूह में जोड़ा जाता है, जिनमें से एटियलजि अस्पष्ट रहता है। वे कई ऊतकों और प्रणालियों में विकसित ग्रेन्युलोमा की उपस्थिति से एकजुट होते हैं।
ग्रैनुलोमा (या ग्रैनुलोमेटस घुसपैठ) एक फोकल घुसपैठ है जिसमें मैक्रोफेज और उनके डेरिवेटिव (एपिथेलिओइड सेल और मल्टीनेक्लाइड विशालकाय सेल) शामिल हैं। घुसपैठ में लिम्फोसाइट्स, ईोसिनोफिल्स, न्यूट्रोफिल और फाइब्रोब्लास्ट भी शामिल हो सकते हैं।
ग्रैनुलोमा गठन एक खराब घुलनशील पदार्थ के लिए एक स्थानीय ऊतक प्रतिक्रिया है। इस घटना का तंत्र पूरी तरह से स्पष्ट नहीं है, लेकिन सेलुलर प्रतिरक्षा प्रक्रिया में शामिल है। त्वचा में एक खराब घुलनशील पदार्थ की निरंतर उपस्थिति साइटोकिन्स को स्रावित करने वाली टी कोशिकाओं को सक्रिय करती है; उत्तरार्द्ध इस क्षेत्र में प्रवेश, सक्रियण और मैक्रोफेज के प्रसार में योगदान देता है। सक्रिय मैक्रोफेज phagocytose और हमलावर एजेंट को नष्ट कर देता है, या कम से कम इसे अलग कर देता है।
1. प्रमुख कणिकागुल्मता रोग
सारकॉइडोसिस एक ग्रैनुलोमैटस बीमारी है जिसमें कई अंगों और ऊतकों (लिम्फ नोड्स, फेफड़े, त्वचा, हड्डियों, आदि) को नुकसान होता है।
रोग का एटियलजि अस्पष्ट है। तपेदिक के साथ एटिऑलॉजिकल संबंध का अध्ययन उल्टा संस्कृतियों की खोज करके किया जा रहा है - तपेदिक के प्रेरक एजेंट के अल्ट्रा-छोटे, फ़िल्टर करने योग्य रूप। रूपात्मक अभिव्यक्तियों का आधार नॉनकास्टिंग है, हिस्टियोसाइट्स और लिम्फोसाइटों के एक मिश्रण के साथ बहुसंस्कृति वाले विशाल कोशिकाओं की उपस्थिति के साथ स्पष्ट रूप से चित्रित एपिथेलिओइड सेल ग्रैनुलोमास है। विशाल कोशिकाओं में शाउमन के कैलक्लाइड शंकुवृक्ष समावेशन, क्षुद्रग्रह क्रिस्टलीय वेसिकुलर पिंड होते हैं।
सारकॉइड ग्रैनुलोमा के विकासवादी चरण:
प्रजनन-शील,
granulomatous
Fibro-hyalinous।
सारकॉइडोसिस के मुख्य नैदानिक \u200b\u200bऔर शारीरिक रूप:
इंट्राथोरेसिक लिम्फ नोड्स के सारकॉइडोसिस,
फेफड़े और इंट्राथोरेसिक लिम्फ नोड्स,
फेफड़े,
अन्य अंगों के नुकसान (एकल) के साथ संयोजन में फेफड़े,
· कई अंग घावों के साथ सामान्यीकृत।
तपेदिक के विभेदक निदान को नैदानिक \u200b\u200bसुविधाओं और प्रयोगशाला डेटा को ध्यान में रखते हुए किया जाता है।
वेगनर के ग्रैनुलोमैटोसिस फेफड़े और गुर्दे के ऊपरी श्वसन पथ को नुकसान के साथ छोटे और मध्यम धमनियों और नसों की एक प्रणालीगत उत्पादक विनाशकारी वास्कुलिटिस है। रोगजनन प्रतिरक्षात्मक प्रक्रियाओं पर आधारित है, जो दानेदार प्रतिक्रिया के साथ संयोजन में परिसंचारी और निश्चित प्रतिरक्षा परिसरों की उपस्थिति की पुष्टि करता है।
डायग्नोस्टिक्स को बायोप्सी और एंटीन्यूट्रोफिल एंटीबॉडी का पता लगाने के साथ किया जाता है।
क्रोहन रोग - अज्ञात एटियलजि के जठरांत्र संबंधी मार्ग के एक ग्रैनुलोमैटस रोग, पथ के विभिन्न भागों की सूजन है। भड़काऊ प्रक्रिया आंतों की दीवारों के साथ फैलती है। कंजेशन से फोड़े-फुंसी, सूजन, अल्सर, मार्ग का संकुचित होना, संभवतया फोड़े-फुंसियों का निर्माण होता है। सारकॉइड-जैसे ग्रैनुलोमैटोसिस का विकास विशेषता है।
छोटी आंत का टर्मिनल हिस्सा अधिक बार प्रभावित होता है। सूजन पास के लिम्फ नोड्स के साथ-साथ छोटी आंत को पकड़ने वाली झिल्ली तक फैल सकती है। यदि रोग हल्का है, तो यह आहार और जीवन शैली में परिवर्तन करने के लिए पर्याप्त है।
अक्सर 20 से 40 वर्ष की आयु के वयस्क बीमार होते हैं; कुछ परिवारों में, बीमारी का एक से अधिक परिवार का इतिहास होता है। एलर्जी, प्रतिरक्षा रोग, संक्रमण और आनुवंशिकता को क्रोहन रोग के विकास में भूमिका निभाने के लिए माना जाता है।
लक्षण भड़काऊ प्रक्रिया के स्थान और इसकी व्यापकता पर निर्भर करते हैं। ज्यादातर अक्सर, हल्के लेकिन लगातार लक्षण देखे जाते हैं, जिसमें दस्त, निचली दाहिनी आंत में दर्द, मल में अतिरिक्त वसा, वजन में कमी, कभी-कभी थकान, और कभी-कभी ड्रमस्टिक्स - उंगलियों के टर्मिनल phalanges का मोटा होना। एग्जॉर्बेशन के दौरान, लक्षण एपेंडिसाइटिस के समान होते हैं: निचले दाहिनी आंत में लगातार कॉलिक दर्द, ऐंठन, छूने पर खराश, गैस, मतली, उल्टी, बुखार, दस्त, और कभी-कभी खूनी दस्त।
जटिलताओं में आंत की रुकावट, आंतों और मूत्राशय के बीच फिस्टुलस, गुदा के आसपास और मलाशय में फोड़े, छिद्र होते हैं।
हिस्टियोसाइटोसिस एक्स हिस्टियोसाइट्स के प्रसार के साथ एक प्रणालीगत ग्रैनुलोमैटस बीमारी है। शब्द "हिस्टियोसाइट" का उपयोग "मैक्रोफेज" या "मोनोसाइट" शब्दों के साथ एक दूसरे के साथ किया जा सकता है, हालांकि, यह निरर्थक है और कभी-कभी रूपांतरित लिम्फोसाइट्स (हिस्टोप्लेजिक लिम्फोमा), फाइब्रोब्लास्ट्स को सक्षम करता है जो फागोसिटोसिस (फाइब्रोस हिस्टियोसाइटोमा, रेटिकुलोयिस्टोसाइटिस, रेटिकुलोसाइटोसिस) में बदल जाता है। )। एटियलजि अज्ञात है।
नैदानिक \u200b\u200bऔर शारीरिक अभिव्यक्तियों की विशेषताओं के अनुसार, हिस्टियोसाइटोसिस एक्स के 3 रूप प्रतिष्ठित हैं:
· लेटरर्स रोग - ज़ीव - हिस्टियोसाइट्स के घातक प्रसार के साथ तीव्र प्रगतिशील हिस्टियोसाइटोसिस, विशाल कोशिकाओं, ईोसिनोफिल और झागदार प्रोटोप्लाज्म के साथ कोशिकाओं की उपस्थिति;
· हिस्टियोसाइट्स के प्रसार के साथ हेंड-शुलर-ईसाई रोग और उनमें कोलेस्ट्रॉल एस्टर का संचय (नैदानिक \u200b\u200bरूप से - मधुमेह इंसिपिडस, एक्सोफ़थाल्मोस, हड्डी विनाश);
कोशिकीय घुसपैठ में हिस्टियोसाइट्स, ईोसिनोफिल्स, लिम्फोसाइट्स, प्लाज्मा कोशिकाओं की उपस्थिति के साथ ईोसिनोफिलिक ग्रैनुलोमा।
हिस्टियोसाइटोसिस एक्स के फुफ्फुसीय अभिव्यक्तियों के लिए, सिस्टिक परिवर्तनों का प्रारंभिक गठन, एम्फ़ैसेमैटस बुलै, और न्यूमोफिब्रोसिस विशिष्ट हैं।
दानेदार त्वचा रोग। ग्रैनुलोमेटस त्वचा रोगों की अवधारणा में डर्माटोज़ का एक बड़ा समूह शामिल है, जो त्वचा में ग्रेन्युलोमा के गठन की विशेषता है।
अक्सर, स्याही के अवशेष ग्रेन्युलोमा में पाए जाते हैं जो टैटू बनाने के बाद विकसित होते हैं। सिलिकॉन, पैराफिन और अन्य खनिज तेल कपड़े को पारित करने की प्रक्रिया में भंग हो जाते हैं, जो कि स्विस पनीर में छेद से बने voids के गठन के साथ होता है। कुछ विदेशी निकायों को ध्रुवीकृत प्रकाश (तालक, स्टार्च, सिलिकॉन, कुछ प्रकार के टांके) में पाया जाता है।
त्वचा का सारकॉइडोसिस अज्ञात एटियलजि का एक मल्टीसिस्टम ग्रैनुलोमैटस बीमारी है। यह सबसे अधिक बार युवा लोगों में द्विपक्षीय हिलेरी लिम्फैडेनोपैथी, फुफ्फुसीय घुसपैठ, त्वचा और आंखों के घावों के रूप में होता है। पाठ्यक्रम और रोग का निदान प्रारंभिक अभिव्यक्तियों की प्रकृति पर निर्भर करता है। एरिथेमा नोडोसम के साथ तीव्र शुरुआत के साथ, रोग का सहज समाधान होता है, एक क्रमिक एक के साथ, प्रगतिशील फाइब्रोसिस विकसित होता है।
त्वचा 20-35% मामलों में प्रक्रिया में शामिल है। सबसे आम निष्कर्ष छोटे बैंगनी पपल्स हैं, जो सारकॉइडोसिस के तीव्र रूप की शुरुआत में हेराल्ड हो सकते हैं। वे पलकें, नाक के पंख और नासोलैबियल सिलवटों के साथ-साथ गर्दन और चीकबोन्स (चित्रा ए) पर भी स्थानीयकृत होते हैं। पुरानी सारकॉइडोसिस में, एक बैंगनी रंग की पट्टिका, अक्सर कुंडलाकार, मनाया जाता है (चित्रा बी)। कम सामान्यतः, अन्य त्वचा के घावों को दर्ज किया जाता है: हाइपरपिग्मेंटेशन, हाइपोपिगमेंटेशन, सबक्यूटेनियस नोड्यूल्स, इचिथोसिस, स्कार्स, सिकाट्रिकियल एलोपेसिया, नाखूनों में बदलाव, ओरल म्यूकोसा, लिचेन रैशेज।
त्वचा सारकोसिस के रूप:
· तीव्र सरकोइडोसिस वाले रोगी में विशिष्ट पेरिओरिबिटल पपल्स।
पुरानी त्वचीय सार्कोइडोसिस के साथ एक रोगी में सजीले टुकड़े में मुड़ने वाले पपल्स
उभरा हुआ लूपस सरकोइडोसिस का एक विशेष रूप है जो नाक, कान, होंठ और चेहरे के चारों ओर बैंगनी सजीले टुकड़े की विशेषता है। आमतौर पर धीरे-धीरे निशान और विकृति के गठन के साथ विकसित होता है। दुर्लभ मामलों में, रोग अनायास हल हो जाता है; हड्डी क्षति के साथ एक संबंध नोट किया गया था।
तीव्र सारकॉइडोसिस का क्लासिक उदाहरण लोफगनेर का सिंड्रोम है। यह द्विपक्षीय हिलस एडेनोपैथी, बुखार, गठिया, यूवाइटिस, एरिथेमा नोडोडम द्वारा विशेषता है। प्रवाह के इस प्रकार के साथ, 2 साल के भीतर प्रक्रिया के समाधान की 80 प्रतिशत संभावना है।
एक कुंडलाकार ग्रैन्युलोमा को आम तौर पर बैंगनी या सामान्य त्वचा के रंग का त्वचीय पपल्स की विशेषता होती है जो कुंडलाकार या अर्धवृत्ताकार तत्व बनाते हैं। सबसे आम स्थानीयकरण हाथ और पैरों का पृष्ठीय है, लेकिन ऊपरी और निचले छोर के अन्य क्षेत्र भी प्रभावित होते हैं। बच्चे और युवा अधिक बार बीमार पड़ते हैं। एरीथेमा एनलस के अधिक दुर्लभ रूप एरिथेमा, चमड़े के नीचे पिंड, प्रसार और छिद्रित रूपों द्वारा प्रकट होते हैं। हिस्टोलॉजिकल परिवर्तनों की विशेषता कोलेजन विनाश (नेक्रोबायोटिक ग्रैनुलोमा) से जुड़े एक पैलिसेड ग्रेन्युलोमा और डर्मिस में श्लेष्मा जमाव में वृद्धि होती है।
शास्त्रीय स्थानीय रूप के साथ, सहज संकल्प को बाहर नहीं किया जाता है। अवशेष आम हैं, लेकिन दाने प्राथमिक घाव की तुलना में तेजी से हल करता है। अधिकांश अध्ययनों से संकेत मिलता है कि 50-80% रोगियों में, जिल्द की सूजन 2 वर्षों के भीतर हल हो जाती है। विघटित रूप अधिक समय लेते हैं और अक्सर उपचार के लिए टारपीड होते हैं।
रुमेटॉइड नोड्यूल्स एक ग्रैनुलोमैटस बीमारी है जो एक अच्छी तरह से परिभाषित तालुमूल ग्रैनुलोमा (मैक्रोफेज से घिरे हुए गहरे डर्मिस में फाइब्रिनोइड कोलेजन अध: पतन के foci) की विशेषता है। एक समान हिस्टोलॉजिकल तस्वीर को कुंडलाकार ग्रैनुलोमा, नेक्रोबायोसिस लिपिड के साथ पाया जाता है।
अधिकांश शोधकर्ताओं का मानना \u200b\u200bहै कि रोग छोटे जहाजों के प्रतिरक्षा-मध्यस्थता वाले वास्कुलिटिस पर आधारित है। नोड्यूल्स में प्रतिरक्षा परिसरों और रुमेटीड कारक पाए गए थे। संवहनी घावों के कारण, बाहर स्थित ऊतकों के परिगलन विकसित होते हैं। परिगलन क्षेत्र की परिधि पर स्थित पालिसैड मैक्रोफेज शरीर के सामान्य ऊतक प्रतिक्रिया का एक तत्व है।
संधिशोथ और गहरी कुंडलाकार ग्रैन्यूलोमा का विभेदक निदान मुश्किल है। कुंडलाकार ग्रैन्यूलोमा के साथ, डर्मिस में म्यूकिन जमा होता है, जबकि संधिशोथ नोड्यूल्स के साथ - स्पष्ट फाइब्रिनोइड परिवर्तन, हालांकि, कुछ मामलों में, रोग की नैदानिक \u200b\u200bतस्वीर के आधार पर अंतिम निदान की स्थापना की जाती है।
विशिष्ट मामलों में, रुमेटीइड नोड्यूल्स हड्डियों से सटे चल या निश्चित उपचर्म नोड्यूल्स के रूप में प्रकट होते हैं, तालु पर स्पर्शोन्मुख, स्पर्शोन्मुख। घावों को कोहनी, उंगलियों के पृष्ठीय भाग, हथेलियों के फ्लेक्सर कण्डरा के क्षेत्र, अकिलीज़ कण्डरा, त्रिकास्थि पर स्थानीयकृत किया जाता है।
रुमेटीइड संधिशोथ गठिया के लिए पैथोग्नोमोनिक नहीं हैं और एसएलई वाले 5-7% रोगियों में भी पाए जाते हैं। बच्चों में, दुर्लभ मामलों में, तथाकथित। छद्म संधिशोथ, जो तेजी से विकास और सहज संकल्प की विशेषता है; जबकि रुमेटी कारक का पता नहीं चला है। एक और दुर्लभ संस्करण हाथों में कई संधिशोथ है। ऐसे रोगियों में संधिशोथ कारक सकारात्मक है, लेकिन रोग सौम्य है।
दानेदार यकृत क्षति। लिवर ग्रेनुलोमा कई बीमारियों में बन सकता है, जिसमें सारकॉइडोसिस, माइलर ट्यूबरकुलोसिस, हिस्टोप्लास्मोसिस, ब्रूसेलोसिस, सिस्टोसोमियासिस और बेरिलियम रोग (तालिका 300.2) शामिल हैं; जाहिर है, यह इस तथ्य के कारण है कि इसके ऊतक में काफी अधिक मैक्रोफेज हैं। कुछ दवाएँ लेने से भी यकृत में ग्रैन्यूलोमा का निर्माण हो सकता है। इसके अलावा, यकृत सिरोसिस और हेपेटाइटिस के विभिन्न रूपों वाले रोगियों में, एकल ग्रेन्युलोमा कभी-कभी पाए जाते हैं जिनके पास नैदानिक \u200b\u200bमूल्य नहीं है।
ग्रैनुलोमैटस यकृत क्षति में मामूली वृद्धि और कठोर होने के साथ हो सकता है, लेकिन यकृत समारोह आमतौर पर लगभग बिगड़ा नहीं है। एएलपी गतिविधि में वृद्धि (छोटे से महत्वपूर्ण तक) अक्सर देखी जाती है, कभी-कभी एमिनोट्रांस्फरेज की गतिविधि थोड़ी बढ़ जाती है।
सारकॉइडोसिस और ब्रुसेलोसिस वाले कुछ रोगियों में पोर्टल हाइपरटेंशन विकसित होता है, और कभी-कभी, ग्रैनुलोमा के उपचार के बाद, व्यापक निशान रहते हैं या यहां तक \u200b\u200bकि जिगर के पोस्टकोक्रोटिक सिरोसिस भी होते हैं, जैसे कि सिस्टोसियोसिस में, विकसित होता है।
अक्सर, ग्रैनुलोमैटस यकृत रोग की पहचान सबसे पहले एक आकांक्षा बायोप्सी से की जाती है। इस प्रकार, ग्रेन्युलोमा 80% रोगियों में जिगर की बायोप्सी नमूनों में पाया जा सकता है, जिनमें सारकॉइडोसिस है, जिनके जिगर की क्षति के नैदानिक \u200b\u200bऔर प्रयोगशाला संकेत नहीं हैं। यदि माइलर तपेदिक का संदेह है, तो बायोप्सी नमूना का हिस्सा बैक्टीरियोलॉजिकल परीक्षा के लिए भेजा जाना चाहिए। ज्यादातर मामलों में, इसके साथ, माइकोबैक्टीरियम ट्यूबरकुलोसिस की पहचान करना संभव है, खासकर अगर परीक्षण सामग्री में केस्रोसिस के साथ ग्रैनुलोमा होता है। यदि तैयारी में कोई ग्रेन्युलोमा नहीं पाया जाता है, तो धारावाहिक खंडों की जांच की जाती है।
मलकोप्लाकिया एक ग्रैनुलोमैटस बीमारी है, जो मूत्र पथ के श्लेष्म झिल्ली पर फ्लैट पीले रंग के नोड्यूल के गठन की विशेषता है, जो कि गुर्दे, गोनाड्स के इंटरस्टिटियम में कम बार होती है। रोग मैरोफेज के कार्य में एक दोष के साथ जुड़ा हुआ है। क्रोनिक ग्रैनुलोमैटस रोग - वंशानुगत एग्रानुलोसाइटोसिस के समूह के अंतर्गत आता है, जिसमें न्युट्रोफिल के जीवाणुनाशक गतिविधि में कमी होती है। त्वचा, लिम्फ नोड्स, फेफड़े, यकृत, प्लीहा, हड्डियां प्यूरुलेंट-ग्रैनुलोमैटस परिवर्तनों के विकास से प्रभावित होती हैं। इडियोपैथिक ग्रैनुलोमैटस वैस्कुलिटिस वयस्कों और बच्चों में ग्रैनुलोमेटस रोगों का एक विषम समूह है।
ग्रैनुलोमेटस वैस्कुलिटिस के मुख्य रूप:
विशालकाय सेल धमनी,
ताकायसु की धमनी,
विघटित ग्रैनुलोमैटस वैस्कुलिटिस
· जुवेनाइल सिस्टमिक ग्रैनुलोमैटोसिस।
2. कणिकागुल्म रोगों का निदान
पैथोलॉजिकल ग्रैनुलोमैटस हिस्टियोसाइटोसिस मालकोप्लाकिया
दानेदार रोगों का निदान कई प्रयोगशाला तकनीकों का उपयोग करके किया जाता है और बायोप्सी सामग्री की एक छोटी मात्रा पर अनुसंधान का संचालन करते समय विशेष रूप से मुश्किल होता है। अनुशंसित तकनीकों का एक सेट: हेमटॉक्सिलिन और इओसिन के साथ धुंधला हो जाना, अरोमिन-रोडियामाइन, ज़ीहल-नीलसन, शीक-प्रतिक्रिया, ग्रोकोट की प्रतिक्रिया, साथ ही साथ सांस्कृतिक और प्रतिरक्षात्मक तरीके। ग्रेन्युलोमा के एटियलॉजिकल से संबंधित का निर्धारण नेक्रोटाइज़िंग और गैर-नेक्रोटाइज़िंग एपिथेलियोइड सेल ग्रेनुलोमा के अलगाव के साथ शुरू करना उचित है। अगला कदम विशेष अनुसंधान विधियों का उपयोग करना है।
रोगी की नैदानिक \u200b\u200bपरीक्षा के परिणामों के साथ तुलनात्मक रूप से रोगनिरोधी निदान किया जाता है।
विभिन्न रोगों में एकल ग्रेन्युलोमा अक्सर एक दूसरे के समान होते हैं, इसलिए एक सटीक निदान, एक नियम के रूप में, अतिरिक्त नैदानिक, प्रयोगशाला और हिस्टोलॉजिकल डेटा के बिना असंभव है।
लगभग 20% रोगियों में, दानेदार सूजन की प्रकृति को स्थापित करना संभव नहीं है। यदि यह बुखार के साथ है, तो यह ग्रैन्युलोमेटस हेपेटाइटिस के कारण हो सकता है। यह अज्ञात एटिओलॉजी की एक दुर्लभ बीमारी है जिसे अपवर्जन द्वारा निदान किया जाता है। यह आमतौर पर ग्लूकोकार्टिकोआड्स की मध्यम खुराक के साथ इलाज योग्य है, लेकिन रिलेपेस सामान्य हैं। इसके अलावा, ग्लूकोकार्टिकोआड्स को तपेदिक के बाद ही निर्धारित किया जा सकता है और ग्रैनुलोमैटस सूजन के अन्य कारणों से इनकार किया गया है।
ग्रन्थसूची
1. डेविडोव्स्की आई.वी. सामान्य मानव विकृति 2 एड।, एम।, 1969
2. झूक आई। ए। सामान्य विकृति और भूविज्ञान। अध्ययन गाइड - एम।, अकादमी, 2003
3. फिंगर्स एमए, एनीकोव एनएम पैथोलॉजिकल एनाटॉमी। चिकित्सा विश्वविद्यालयों के लिए पाठ्यपुस्तक (2 खंड।)। - एम।, मेडिसिन, 2001 (प्रथम संस्करण), 2005 (दूसरा संस्करण)।
4. सेमेनकोवा ईआई सिस्टेमिक वास्कुलिटिस। - एम ।: मेडगिज़, 1988।
Allbest.ru पर पोस्ट किया गया
इसी तरह के दस्तावेज
क्रोहन रोग (क्षेत्रीय आंत्रशोथ) की एटियलजि, इसकी प्रकृति के बारे में धारणाएं। रोग के तीव्र और जीर्ण रूपों के लक्षण। कोलाइटिस के प्रकार - बृहदान्त्र के श्लेष्म झिल्ली का एक भड़काऊ रोग और इसके कारण होने वाले कारक। निदान और उपचार।
सार, जोड़ा गया 09.09.2010
क्रोन की बीमारी एक पुरानी सूजन आंत्र रोग के रूप में। अल्सरेटिव कोलाइटिस का कार्य वर्गीकरण। विभेदक निदान और जटिलताओं। गंभीर क्रोहन रोग के लिए मूल उपचार। रोग का सर्जिकल उपचार।
प्रस्तुति 12/22/2014 को जोड़ी गई
नैदानिक \u200b\u200bलक्षणों के लगातार सेट द्वारा आंतों के रोगों का निदान। रोगों का विभेदक निदान: पुरानी आंत्रशोथ और अग्नाशयशोथ, क्रोहन रोग, पुरानी गैर-अल्सरेटिव कोलाइटिस। संवेदनशील आंत की बीमारी।
सार, जोड़ा गया 01/10/2009
Immunocomplex गुर्दे की क्षति। वेगेनर के ग्रैनुलोमैटोसिस, ल्यूपस एरिथेमेटोसस के लक्षण। मधुमेह अपवृक्कता की नैदानिक \u200b\u200bअभिव्यक्तियाँ। पुरपुरा शोएनलिन-हेनोच। तीव्र पायलोनेफ्राइटिस का विकास। निस्संक्रामक इंट्रावास्कुलर जमावट सिंड्रोम।
प्रस्तुति 03/05/2017 जोड़ी गई
लक्षण और बृहदान्त्र श्लेष्म के एक भड़काऊ रोग के रूप में अल्सरेटिव कोलाइटिस के निदान के तरीके। आंत्र रोगों के रूप में गैर-अल्सरेटिव कोलाइटिस और क्रोहन रोग के आनुवंशिक और बाहरी कारक।
प्रस्तुति 12/09/2014 को जोड़ी गई
वेगेनर के ग्रैनुलोमैटोसिस के लक्षण। रोग की व्यापकता, वर्गीकरण, सामान्य अभिव्यक्तियाँ, उपचार। सिर की मध्य रेखा का ग्रैनुलोमा, सारकॉइडोसिस, बेरीलोसिस, तपेदिक, प्रणालीगत मायकोसेस, सिफलिस, कुष्ठ रोग। अल्सरेटिव नेक्रोटिक त्वचा के घाव।
प्रस्तुति 10/11/2015 को जोड़ी गई
गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की पुरानी नॉनसेप्टिक ग्रैनुलोमेटस सूजन की विशेषता। क्रोहन रोग के एटियलजि और रोगजनन का विश्लेषण। रोग के विशिष्ट स्थानीयकरण और जटिलताओं का अध्ययन। क्लिनिक, विभेदक निदान और उपचार।
सार 04/22/2015 को जोड़ा गया
महामारी विज्ञान, एटियलजि, क्रोहन रोग का रोगजनन - टर्मिनल इलियम में प्रमुख स्थानीयकरण के साथ अज्ञात एटियलजि के पाचन तंत्र की ग्रैनुलोमैटस सूजन; आंत के प्रभावित क्षेत्रों के स्टेनोसिस द्वारा विशेषता।
सार, 12/11/2010 जोड़ा गया
आंतों की दीवार के एक क्रोनिक ग्रैनुलोमैटस सूजन के रूप में क्रोहन की बीमारी, विभाजन की विशेषता, भड़काऊ घुसपैठ और गहरी अनुदैर्ध्य अल्सर के गठन के साथ एक बार-बार होने वाला कोर्स। एटियलजि, नैदानिक \u200b\u200bअभिव्यक्तियाँ, निदान।
प्रस्तुति 02/16/2016 को जोड़ी गई
सामान्य विशेषताएं, एटियलजि, सबसे आम संयोजी ऊतक रोगों का रोगजनन: प्रणालीगत ल्यूपस एरिथेमेटोसस, सिस्टमिक स्क्लेरोडर्मा और डर्माटोमायोसिटिस-पॉलीमायोसिटिस। इन रोगों के विकास में कारक, उनके उपचार और रोगनिदान के दृष्टिकोण हैं।
1. सारकॉइडोसिस (बेनियर-बेक-शूमैन रोग) एक पुरानी प्रणालीगत ग्रैनुलोमैटस बीमारी है जिसमें कई अंगों को नुकसान होता है। 90% मामलों में, फेफड़े प्रभावित होते हैं, साथ ही साथ ब्रोंची, मीडियास्टिनम, और गर्दन के लिम्फ नोड्स भी प्रभावित होते हैं।
ग्रैन्युलोमेटस सूजन यकृत में पाया जा सकता है [उवरोवा ओआई एट अल।, 1982], मायोकार्डियम, गुर्दे, अस्थि मज्जा,
चित्र: 29. जिगर में सारकॉइड ग्रेनुलोमा। हेमटॉक्सिलिया और ईओसिन के साथ धुंधला हो जाना। XlOO (I.P. सोलोवावा द्वारा तैयारी)।
त्वचा, स्तन ग्रंथि, योनी।
सारकॉइडोसिस एक विशिष्ट ग्रैनुलोमैटस बीमारी है। इसका आकारिकीय सब्सट्रेट एक उपकला कोशिका-रहित नॉनसटिंग ग्रैन्यूलोमा (चित्र। 29) है, तथाकथित सारकॉइड ग्रेन्युलोमा (अध्याय 2 देखें)। अब यह दिखाया गया है कि सारकॉइडोसिस सेल-मध्यस्थता प्रतिरक्षा प्रतिक्रियाओं की प्रणाली में विकारों पर आधारित है। सारकॉइडोसिस के विकास के लिए ज्ञात परिकल्पनाएं हैं। पहले के अनुसार, एक अज्ञात कारक, शरीर में हो रहा है, मुख्य रूप से टी-लिम्फोसाइटों को सक्रिय करता है। उत्तरार्द्ध लिम्फोसाइट्स, जिसमें एक तरफ रक्त मोनोसाइट्स के प्रति कीमोक्टैक्टिक गतिविधि होती है, और दूसरी ओर सूजन के फोकस में इन कोशिकाओं के प्रवास को रोकने में सक्षम होते हैं।
दूसरी परिकल्पना के अनुसार, रोग का विकास टी-दबानेवाला यंत्र की प्रतिरक्षा की कमी के एक विशेष रूप पर आधारित है। यह टी-हेल्पर्स के सक्रियण की ओर जाता है, जो ऊपर बताए गए मार्ग पर घाव के फोकस के लिए मोनोसाइट्स के बाद के आकर्षण के साथ है। Kosven
sarcoid ग्रैनुलोमा के विकास की दूसरी परिकल्पना के पक्ष में nye सबूत वी। मिश्रा एट अल द्वारा प्राप्त किया गया था। (1983), जिन्होंने मोनोक्लोनल सेरा का उपयोग करके त्वचा के सारकोइड ग्रैनुलोमा का अध्ययन किया और दिखाया कि ग्रैन्यूलोमा के केंद्र में मैक्रोफेज और उनके डेरिवेटिव शामिल हैं। ग्रैनुलोमा के आसपास लिम्फोसाइट्स के बीच, टी-हेल्पर्स प्रीओमिनेट होते हैं (टी-दबाने वाले की तुलना में उनमें से 5 गुना अधिक हैं)। इस मामले में, टी-हेल्पर्स ग्रैन्यूलोमा के केंद्र के करीब स्थित हैं, अर्थात। सीधे मैक्रोफेज समुच्चय से सटे।
फेफड़ों के सारकॉइडोसिस में जी रॉसी एट अल। (1984) मोनोक्लोनल एंटीबॉडी ओकेटी का उपयोग करके ब्रोन्कोएलेवल लैवेज कोशिकाओं का अध्ययन किया। लेखकों ने घावों में टी-हेल्पर्स की प्रबलता पर डेटा प्राप्त किया। इसके अलावा, डेंड्राइटिक कोशिकाएं ग्रैन्यूलोमा की परिधि के साथ पाई गईं।
सारकॉइड ग्रेन्युलोमा में, मुख्य कोशिका उपकला है, जो इंगित करती है कि रोगी को अज्ञात एंटीजन के लिए एचआरटी है (केविम प्रतिजन के लिए एक सकारात्मक प्रतिक्रिया देखी गई है)। उसी समय, तपेदिक के शुद्ध अंश की प्रतिक्रिया नकारात्मक हो सकती है, जो शरीर में सारकॉइडोसिस में प्रतिरक्षा असंतुलन को इंगित करता है। सारकॉइडोसिस के साथ फेफड़ों में, पिरोगोव-लैंगहंस के एकल विशाल कोशिकाओं वाले तथाकथित गैर-आवरण एपिथेलियोइड-सेल ग्रैनुलोमा हैं (देखें छवि 4)। ये ग्रेन्युलोमा "घाव क्षेत्र" बना सकते हैं, लेकिन प्रत्येक को संयोजी ऊतक की एक अंगूठी से अलग किया जाता है, जो ग्रेन्युलोमा को "मोहरदार" रूप देता है। इस तरह के एक ग्रैनुलोमा के अंत में, फोकल काठिन्य विकसित होता है (एक रेशेदार निशान रहता है)।
उसी समय, ग्रैन्युलोमा के चारों ओर पेरिफोकल एल्वोलिटिस और वास्कुलिटिस विकसित होते हैं, जो कुछ हद तक रक्त में प्रतिरक्षा परिसरों के संचलन के साथ संबंध रखते हैं (वे सारकॉइडोसिस वाले 50% रोगियों में पाए जाते हैं)। सारकॉइडोसिस का सबसे विशिष्ट संकेत कैपकोइड ग्रैनुलोमा है, जो कि ओएए उरोवा एट अल के अनुसार है। (1982), निम्नलिखित रूपात्मक विशेषताएं हैं: 1) केंद्रीय और परिधीय क्षेत्रों में ग्रेन्युलोमा का एक स्पष्ट विभाजन; केंद्रीय एपिथेलिओइड कोशिकाओं द्वारा गठित होता है, बल्कि घनीभूत रूप से झूठ बोलता है, और दोनों प्रकार के विशाल बहुकोशीय कोशिकाओं द्वारा; परिधीय - मुख्य रूप से लिम्फोसाइट्स, मैक्रोफेज, साथ ही प्लाज्मा कोशिकाओं, फाइब्रोब्लास्ट; 2) एक पेरिफोकल निरर्थक प्रतिक्रिया के साथ एक्सयूडेटिव सूजन की अनुपस्थिति; 3) में अनुपस्थिति
दही वाले नेक्रोसिस के ग्रैनुलोमा का केंद्र; 4) कुंडलाकार काठिन्य का प्रारंभिक विकास। अधिकांश संकेत अंजीर में पाए जा सकते हैं। 4 और अंजीर। 29. केंद्र में दानेदार द्रव्यमान, जो ईोसिन से सना हुआ है, को भी देखा जा सकता है। यह क्षेत्र फाइब्रिनोइड नेक्रोसिस से मिलता जुलता है, लेकिन संक्रामक नेक्रोसिस का क्षेत्र नहीं है, जो कि ट्यूबरकुलस ग्रैनुलोमा की विशेषता है। सारकॉइड ग्रेन्युलोमा में विकास के कई चरण हैं: ए) हाइपरप्लास्टिक; बी) ग्रेनुलोमेटस; c) फाइब्रो-हाइलिनस। नैदानिक \u200b\u200bयोजना में, दूसरा चरण सबसे महत्वपूर्ण है।
वर्तमान में, सारकॉइडोसिस के एटिपिकल रूपों को भी जाना जाता है, विशेष रूप से नेक्रोटाइजिंग सरकोइड ग्रैनुलोमैटोसिस में। ई। प्रुगेबर्गर (1984) के अनुसार, गुहाएं पतली दीवार वाली अग्निकाशय होती हैं, जिनमें 2-5 सेमी का व्यास होता है, जो जल निकासी ब्रोन्कस से जुड़ी होती है। शायद इस प्रक्रिया में आसन्न धमनी और शिरापरक वाहिकाओं की भागीदारी माइक्रोन्यूरिसेस और रक्तस्राव के विकास के साथ होती है। गुहाओं के सभी मामलों के 40% में, एक माध्यमिक कवक संक्रमण जुड़ा हो सकता है। त्वचा के अल्सरेटिव सरकोइडोसिस असामान्य है। एस। एम। नील १ ९ such४) ने बताया कि १ ९ )२ तक, साहित्य में २) ऐसे अवलोकन प्रस्तुत किए गए थे, हालांकि हर चौथे रोगी में सारकॉइडोसिस के साथ त्वचा के घाव देखे जाते हैं।
1980 तक, सरकोइडोसिस के नेक्रोटाइज़िंग के 60 मामलों की रिपोर्ट थी, जो कि सरकोइड-जैसे ग्रैनुलोमा के साथ फेफड़े के ऊतकों में ग्रैन्युलोमेटस वास्कुलिटिस और नेक्रोसिस के संयोजन की विशेषता है।
Μ। एन। कोस एट अल। (1980) ने इस सिंड्रोम के 13 अवलोकनों का विश्लेषण प्रस्तुत किया। समान आवृत्ति के साथ, फेफड़ों में एकतरफा और द्विपक्षीय परिवर्तन नोट किए गए थे, जिसमें जहाजों और आसन्न ऊतक के आक्रमण के साथ छोटी धमनियों और नसों के विखंडन शामिल थे जो लम्बी मैक्रोफेज ("हिस्टियोसाइट्स"), स्पिंडल-आकार और गोल विशाल बहुराष्ट्रीय कोशिकाओं की ग्रैनुलोमेटस घुसपैठ के साथ थे। इस पृष्ठभूमि के खिलाफ, सारकॉइड जैसे ग्रैनुलोमा, कभी-कभी केंद्रीय जमावट परिगलन के साथ भी होते हैं। माइकोबैक्टीरिया और कवक के लिए धुंधला होना नकारात्मक था। लेखक इसे विषम घावों की तरह एक विषम सारकॉइड समूह मानते हैं। सारकॉइडोसिस का एक विशेष रूप लोफग्रेन सिंड्रोम है, जिसमें एक तीव्र पाठ्यक्रम और लक्षणों की एक त्रिकोणीय विशेषता है: द्विपक्षीय एडेनोपैथी, एरिथेमा नोडोसम और आर्थ्राल्जिया। आमतौर पर यह बीमारी का एक सौम्य रूप है, लेकिन डी। वाई। हैट्रॉन एट अल। (1985) ने लिम्फोसाइटों, प्लाज्मा कोशिकाओं और मैक्रोफेज द्वारा इंटरस्टीशियल घुसपैठ के रूप में किडनी को नुकसान के साथ लॉफग्रेन सिंड्रोम के एक मामले और सरकोइड ग्रैनुलोमा के विकास का वर्णन किया। गुर्दे की क्षति गुर्दे की विफलता के साथ थी और कोर्टिकोस्टेरोइड थेरेपी का जवाब देना मुश्किल था।
शोधकर्ताओं ने ध्यान दिया कि सार्कोइडोसिस के 80% रोगी बिना इलाज के ठीक हो जाते हैं; एल्वोलिटिस की व्यापकता ग्रैनुलोमैटोसिस की व्यापकता के विपरीत आनुपातिक है।
*-हाल के वर्षों में, ब्रोन्कोएलेवोलर लैवेज के दौरान प्राप्त कोशिकाओं के अध्ययन पर बहुत ध्यान दिया गया है, ताकि रोग का निदान किया जा सके और प्रक्रिया के चरण को स्पष्ट किया जा सके। सारकॉइडोसिस में लवेज में सेल परिवर्तन पर डेटा विरोधाभासी हैं। एस। डैनियल एट अल। (1983) ने मैक्रोफेज की सक्रियता देखी। हालांकि, इस तरह की सक्रियता की अनुपस्थिति के बारे में जानकारी है, जो लेखकों ने C3b रिसेप्टर, लाइसोसोमल एंजाइमों की सामग्री और ग्लास का पालन करने की क्षमता की अभिव्यक्ति से आंका।
क्रोहन रोग (ग्रैनुलोमैटस अल्सर - ई एन वाई और एल ई फॉर कर्नल एंड टी) भी एक क्रोनिक ग्रैनुलोमैटस बीमारी है। रोग के एटियलजि और रोगजनन को अच्छी तरह से समझा नहीं गया है। आई। ओ। एयूआर (1985) का मानना \u200b\u200bहै कि लिम्फोसाइटों की टी-सिस्टम की प्रतिक्रियाशीलता बढ़ाकर बहिर्जात या अंतर्जात प्रतिजनों के विकास में इसका महत्व है। प्रारंभिक कारक, आई। ओ। के अनुसार
(1985), एक अज्ञात बैक्टीरियल रोगज़नक़ हो सकता है जो हाइपरसेंसिटिव साइटोटॉक्सिक प्रतिक्रियाओं के विकास के साथ प्रतिरक्षा प्रणाली की सक्रियता की ओर जाता है। रोग की प्रतिरक्षात्मक तस्वीर को एंटोसाइट्स और आंतों के ऊतकों में एंटीबॉडी की उपस्थिति की विशेषता है, टी-लिम्फोसाइटों की उपस्थिति एक ही कोशिकाओं और ऊतकों के प्रति संवेदनशील होती है, टी-सप्रेसर्स के कार्य का दमन। इस प्रकार, क्रोहन रोग पुरानी प्रतिरक्षा सूजन का एक विशिष्ट रूप है। यह इस तथ्य के अनुरूप है कि क्रोहन रोग के साथ, संधिशोथ, गठिया, और त्वचा के घावों के लक्षण एक साथ नोट किए जाते हैं। त्वचा के घावों के मामले में, जो क्रोहन रोग के लगभग आधे रोगियों में होते हैं, त्वचा के वाहिकाओं की दीवार में IgA और IgM का जमाव पाया जाता है। इयरकॉइड जैसे ग्रेन्युलोमा के साथ, त्वचा में बहुरूपी इरिथेमा और एरिथेमेटस-वैसिक्युलर-देवदोष के प्रकार में परिवर्तन हो सकते हैं।
क्रोहन रोग के मुख्य रूपात्मक सब्सट्रेट ग्रेन्युलोमा हैं जो श्लेष्म झिल्ली में उत्पन्न होते हैं और जठरांत्र संबंधी मार्ग के किसी भी हिस्से की गहरी परतों में होते हैं, लेकिन अधिक बार ग्रेन्युलोमा परिगलन और अल्सर के साथ ileocecal क्षेत्र (छवि। 30) में होते हैं।
के। जियोब्स (1985) के अनुसार, क्रोहन की बीमारी मुख्य रूप से लैमिना प्रोप्रिया को नुकसान पहुंचाती है, भले ही जठरांत्र संबंधी मार्ग (घुटकी, पेट, ग्रहणी, ileum और छोटी आंत और बृहदान्त्र का हिस्सा) के साथ घाव के स्थानीयकरण की परवाह किए बिना। इसके अलावा, क्रोहन की बीमारी में, आंतों के तंत्रिका तंत्र में परिवर्तन पाए गए: एक तरफ वासोएक्टिव पॉलीपेप्टाइड के साथ एक्सोनल हाइपरप्लासिया, और दूसरी तरफ एक्सोनल नेक्रोसिस।
क्रोहन रोग में ग्रैनुलोमा को एक सामान्य योजना के अनुसार बनाया गया है: इसकी मुख्य कोशिकाएं प्रतिरक्षा प्रतिक्रिया के मार्कर हैं - एक केंद्र के आसपास स्थित उपकला कोशिकाएं जो अनाकार सामग्री से युक्त होती हैं। मैक्रोफेज, लिम्फोसाइट्स, प्लाज्मा कोशिकाएं परिधि के साथ स्थानीयकृत होती हैं, और पिरोगोव लैंगहैंस कोशिकाओं के केंद्र के करीब होती हैं। क्रोहन रोग में प्रारंभिक परिवर्तन छोटे शुरू होते हैं

चित्र: 30. क्रोहन रोग में छोटी आंत के अल्सर के तल में ग्रैनुलोमैटस प्रतिक्रिया।
हेमाटोक्सिलिन और ईओसिन धुंधला (एल। एल।)
Capuller)।
मिश्रित प्रकार के एक विशाल बहुउद्देशीय सेल के साथ एक - ढीला एपिथेलिओइड सेल ग्रैनुलोमा। X250; बी - एक विशाल ग्रेन्युलोमा जिसमें पिरोगोव-लैंगहैंस की एक विशाल बहुकोशिकीय कोशिका होती है। X600।
हाइपरप्लास्टिक पेयर्स पैच (समूह लसीका रोम) को कवर करने वाले उपकला का अल्सर। इम्यूनोसाइटोकेमिकल अनुसंधान विधियों की मदद से, आईजीजी, आईजीएम, आईजीए का उत्पादन करने वाले उत्तरार्द्ध में प्लाज्मा कोशिकाओं की सामग्री में एक क्रमिक वृद्धि हुई। इसके अलावा, IgE को संश्लेषित करने वाले प्लाज्मा कोशिकाओं के तेजी से संचय को अल्सर के किनारों के साथ नोट किया गया था। ग्रेन्युलोमा अल्सर के किनारे और पीयर के पैच की गहराई में बनने लगते हैं। उसी समय, प्रतिरक्षा परिसरों की उपस्थिति - आईजीजी और पूरक - मैक्रोफेज के साइटोप्लाज्म में नोट किया जाता है जो ग्रैनुलोमा बनाते हैं, और ग्रैनुलोसाइट्स के साइटोप्लाज्म में - ई कोलाई एंटीजन। जाहिर है, मैक्रोफेज दोनों प्रतिरक्षा परिसरों और ग्रेन्युलोसाइट्स के क्षय उत्पादों के कारण ग्रैनुलोमेटस सूजन के फोकस में सक्रिय होते हैं, जो विदेशी सामग्री को फैलता है, साथ ही कैंडिडिआसिस संक्रमण के मामलों में यकृत में ग्रैनुलोमा के गठन के दौरान ।।
क्रोहन रोग में ग्रैनुलोमेटस सूजन के रोगजनन में प्रतिरक्षा तंत्र की भागीदारी निम्नलिखित प्रतिरक्षा घटना है कि नैदानिक \u200b\u200bऔर नैदानिक \u200b\u200bमहत्व है: एंटीबॉडी की उपस्थिति (बड़ी आंत के उपकला के खिलाफ) से संकेत मिलता है; लिम्फोसाइट्स, एंटरोबैक्टीरिया, रक्त में प्रतिरक्षा परिसरों को प्रसारित करना और एंटीबॉडी-मध्यस्थता साइटोटोक्सिसिटी। खुद के लिम्फोसाइटों की साइटोटॉक्सिक गतिविधि बढ़ जाती है, जाहिरा तौर पर सामान्य लिम्फोसाइटों के कार्य से जुड़ी होती है - हत्यारे, बृहदान्त्र के उपकला के खिलाफ। फिर भी, क्रोहन रोग में ग्रेन्युलोमा का गठन एचआरटी के आधार पर किया जाता है, हालांकि एचआरटी के तंत्र भी सूजन के विकास में शामिल होते हैं, लेकिन वे पृष्ठभूमि में आ जाते हैं। इलेक्ट्रॉन माइक्रोस्कोपी के उपयोग ने क्रोहन रोग की नैदानिक \u200b\u200bतस्वीर को पूरक किया। ऑपरेटिंग सामग्री पर, भड़काऊ प्रक्रिया में अस्थिर कोशिकाओं की निरंतर भागीदारी को दिखाया गया था। उनकी संख्या बढ़ जाती है, वे आंतों के ऊतकों में जमने वाले जैविक रूप से सक्रिय पदार्थों को गहन रूप से क्षीण और स्रावित करते हैं: हिस्टामाइन, एनाफिलेक्सिस (ल्यूकोट्राइनेस), प्रोस्टाग्लैंडिंस के धीरे-धीरे प्रतिक्रियाशील पदार्थ। ऑटोनोमिक इंट्राम्यूरल नर्वस सिस्टम के क्षयकारी तत्वों से मुक्त ऊतकों और कैटेकोलामाइंस में संचय को नोट किया गया था। इन सभी पदार्थों के संचय से आंतों की दीवार की चिकनी मांसपेशियों का तनाव बढ़ जाता है, बिगड़ा गतिशीलता और सूजन बढ़ जाती है।
साहित्य में क्रोहन रोग और क्रोनिक अल्सरेटिव कोलाइटिस के बीच संबंध के बारे में चर्चा चल रही है। रूपात्मक चित्र के अनुसार, ये दो पूरी तरह से अलग बीमारियां हैं। क्रोहन रोग एक प्रतिरक्षा ग्रैनुलोमैटोसिस है जो जठरांत्र संबंधी मार्ग के किसी भी भाग में स्थानीय हो सकता है - घुटकी से मलाशय तक। इस बीमारी में, कोशिकाओं - प्रतिरक्षा सूजन, लिम्फोसाइट्स और मैक्रोफेज में भाग लेने वाले - सेलुलर भड़काऊ घुसपैठ में प्रबल होते हैं, जबकि पुरानी अल्सरेटिव कोलाइटिस - न्यूट्रोफिल में। दोनों नोसोलॉजिकल रूपों में भड़काऊ कोशिकाओं के एंजाइम मार्करों के जैव रासायनिक विश्लेषण ने भी उनके बीच महत्वपूर्ण अंतर दिखाया। लिम्फोसाइट्स और मैक्रोफेज (5-न्यूक्लियोटिडेज़) का मार्कर अल्सरेटिव कोलाइटिस वाले सभी रोगियों में अनुपस्थित था। अल्सरेटिव कोलाइटिस के रोगियों में आंतों की दीवार के टिशू सेल होमोजिनेट्स में, एक बड़ी मात्रा में न्युट्रोफिल एंजाइम पाए गए: माइलोपरोक्सीडेज, लाइसोजाइम, एक प्रोटीन जो विटामिन बी 2 को बांधता है। ... अन्य सभी मामलों में, केवल 5-न्यूक्लियोटाइड पाया गया था। न केवल सूजन की प्रकृति (क्रोहन रोग में ग्रैन्युलोमेटस और अल्सरेटिव कोलाइटिस में प्यूरुलेंट), बल्कि कई अन्य लक्षण भी पहले मामले में प्रतिरक्षा सूजन की उपस्थिति और इसकी अभिव्यक्ति में कमी का संकेत देते हैं। दूसरा। इस प्रकार, क्रोहन रोग में, आंतों के ऊतकों के समरूप में एक विशिष्ट इम्युनोएक्टिव प्रोटीन की खोज की जाती है, जिसे क्रोहन रोग वाले लोगों के सीरम का उपयोग करके पता लगाया जाता है। अल्सरेटिव कोलाइटिस में, यह प्रोटीन अनुपस्थित है। क्रोहन रोग में घावों के सामान्यीकरण का तथ्य निस्संदेह महत्वपूर्ण है। इस प्रकार, ओ बर्दुआग्नि एट अल के अनुसार। (1984), लगभग आधे रोगियों में सारकॉइड जैसे ग्रैनुलोमा या वास्कुलिटिस के रूप में त्वचा के घाव होते हैं। पी। धर्मी एट अल। (1984) ने ग्रैन्युलोमेटस कंजंक्टिवाइटिस को विशाल बहुराष्ट्रीय कोशिकाओं के साथ एक उपकला ग्रैनुलोमा के गठन के साथ वर्णित किया। अधिक बार, लेखकों ने 13-35 वर्ष की आयु के रोगियों में योनि के घावों के मामलों का वर्णन करना शुरू किया। उसी समय, आंत के विभिन्न हिस्सों की सूजन के foci में एपिथेलिओइड-सेल ग्रैनुलोमा को पुरानी गैर-सूजन सूजन घुसपैठ या योनि की दीवार में एपिथेलिओइड ग्रैनुलोमा के गठन के साथ जोड़ा गया था। एम क्रेमर एट अल। (1984) ध्यान दें कि क्रोहन रोग में अतिरिक्त घाव मुंह, त्वचा, यकृत, मांसपेशियों, हड्डियों में हो सकते हैं। जे। मैकक्लेर (1984) ने क्रोहन रोग के साथ 64 वर्षीय एक रोगी में पित्ताशय की थैली के ग्रैनुलोमेटस घावों के एक मामले का वर्णन किया। पेट के ग्रैनुलोमैटस घावों की पहचान Z. Antos et al। (1985)। ए। एच। टी। सुमाथिपोला (1984) ने अपने किनारों में सारकॉइड ग्रेनुलोमा के साथ एक पेनिल अल्सर के गठन का अवलोकन किया। इस प्रकार, क्रोहन रोग एक प्रणालीगत ग्रैनुलोमैटस प्रक्रिया है। सारकॉइडोसिस से इसका मूल अंतर यह है कि क्रोहन रोग में, मुख्य परिवर्तन गैस्ट्रोइंटेस्टाइनल ट्रैक्ट में होते हैं, और आंतों के घावों को सारकॉइडोसिस की विशेषता नहीं है।
ग्रैनुलोमैटोसिस के साथ नेक्रोटाइज़िंग वास्कुलिटिस। जे। जे। चंदा और जे कोलन (1984) के अनुसार रोगों के इस समूह में शामिल हैं: ए) वेगेनर के ग्रैनुलोमैटोसिस; बी) लिम्फोमाटस ग्रैनुलोमैटोसिस; ग) एलर्जी ग्रैनुलोमेटस वास्कुलिटिस चेरड्झा - स्ट्रॉस; डी) मस्तिष्क के ग्रैनुलोमेटस एंजियटिस; ई) एक घातक मंझला ग्रैनुलोमा। इस प्रक्रिया में निहित ऊतक ट्रॉफिक विकारों के साथ-साथ प्रतिरक्षा परिसरों के साथ-साथ एंजियोपैथोलॉजिकल प्रतिक्रियाओं की उपस्थिति और एक माध्यमिक संक्रमण के अतिरिक्त, ग्रैनुलोमैटस सूजन की तस्वीर पर एक निश्चित छाप छोड़ता है। इसके अलावा, उनमें से कुछ (लिम्फोमाटस ग्रैनुलोमैटोसिस, घातक मध्ययुगीन ग्रेनुलोमास की किस्में) को लिम्फोप्रोलिफेरेटिव के रूप में वर्गीकृत किया जा सकता है, अर्थात्। ट्यूमर प्रक्रियाओं के लिए।
फेफड़े के घावों के प्रमुख स्थानीयकरण के आधार पर, ग्रैनुलोमैटस प्रक्रियाओं के एंजियोन्ट्रिक और ब्रोन्कोक्युलर वेरिएंट को प्रतिष्ठित किया जाता है (चुर्ग ए, 1983]। उत्तरार्द्ध में, वाहिकाएं प्रभावित नहीं होती हैं, जबकि ग्रैनुलोमैटस सूजन के कारण ब्रोन्कियल की दीवार तेजी से मोटी और संकुचित होती है।
जी पी और नुल ई मटोज़ बी ई जी ई एन ई पी ए। बी। वेसनर (1984), एफ। वेगेनर (1936) के आंकड़ों के आधार पर, वेगनर के ग्रैनुलोमैटोसिस की निम्नलिखित नैदानिक \u200b\u200bलक्षण जटिल विशेषता की पहचान करता है: 1) श्वसन पथ में ग्रैनुलोमेटस प्रक्रियाओं को नेक्रोटाइज़ करना; 2) परिगलन और व्यक्तिगत ग्लोमेर्युलर छोरों के घनास्त्रता और ग्लोमेरुलस में ग्रैनुलोमेटस परिवर्तनों के साथ फोकल ग्लोमेरुलोनेफ्राइटिस; 3) सामान्यीकृत फोकल नेक्रोटाइजिंग वैस्कुलिटिस धमनियों और नसों को नुकसान के साथ, जो मुख्य रूप से फेफड़ों में व्यक्त किया जाता है [देखें। वीज़ एम। ए।, क्रिसमैन जे.डी., 1984]।
एच। ई। यारिगिन एट अल। (1980) का मानना \u200b\u200bहै कि वेगेनर के ग्रैनुलोमैटोसिस में सबसे अधिक विशेषता रूपात्मक परिवर्तन मध्यम और छोटे कैलिबर (छवि। 31) की धमनियों में मनाया जाता है। एक ही समय में, पोत के कैलिबर और प्रक्रिया के चरण के आधार पर, संवहनी घावों की व्यापकता और रूप भिन्न हो सकते हैं, हालांकि, आमतौर पर कुछ प्रक्रियाओं, विनाशकारी, विनाशकारी-उत्पादक और उत्पादक धमनीशोथ के आधार पर, परिवर्तनशील, exudative और विपुल प्रक्रियाओं का क्रमिक परिवर्तन होता है। इसके अलावा विशेषता नसों और केशिकाओं की हार है।
ये संवहनी घाव दानेदार सूजन के साथ जुड़े हुए हैं। ग्रैनुलोमा मुख्य रूप से नेक्रोटिक और नेक्रोटाइज़िंग के मुंह और नाक, स्वरयंत्र, श्वासनली, फेफड़े, ग्रसनी और बाद में अन्य अंगों और ऊतकों में सामान्यीकरण चरण में होता है।
ग्रेन्युलोमा के आकार और सेलुलर संरचना अलग हैं। उनमें, एपिथेलिओइड कोशिकाओं के साथ, विशाल बहुसंस्कृति वाले समरूपता और पिरोगोव-लैंगहंस प्रकार और विदेशी निकायों की कोशिकाएं (चित्र 31 देखें), न्यूट्रोफिलिक और ईोसिनोफिलिक ग्रैन्यूलोसाइट्स, लिम्फोसाइट्स निर्धारित किए जाते हैं। लेखक, हालांकि, ध्यान दें कि "ताज़ा" \\ c ~\u003e iiiiiienim बर्र) में। इसी समय, ऊतक क्षति के इम्यूनोकोम्पलेक्स तंत्र के महत्व पर जोर दिया जाता है, जाहिर है कि स्वप्रतिपिंडों की भागीदारी के साथ।
A l l e p g और h e with k and j g p और nul e mat about z। नेक्रोटाइज़िंग वैस्कुलिटिस (चुर्ग-स्ट्रॉस रोग) के इस प्रकार का वर्णन 1951 में ए। चुर्ग और स्ट्रॉस ने किया था। लेखकों ने इस सिंड्रोम के 13 रोगियों के एक समूह का अध्ययन किया। बीमारी के साथ परिधीय रक्त, हृदय और गुर्दे की विफलता, और परिधीय न्यूरोपैथी में अस्थमा, बुखार, हाइपेरोसिनोफिलिया के साथ था। सभी मरीजों की मौत हो गई।
पैथोमॉर्फोलॉजिकल परीक्षा में मुख्य रूप से छोटी धमनियों के वास्कुलिटिस के नेक्रोटाइज़िंग का पता चला, जिसमें ईोसिनोफिलिक घुसपैठ और ग्रेन्युलोमेटस प्रतिक्रिया दोनों की संवहनी दीवार में और पोत के आसपास, साथ ही फाइब्रिनोइड नेक्रोसिस के संकेत थे। इन घावों को असाधारण ग्रैनुलोमेटस फॉसी के साथ जोड़ा गया था। जाहिर है, यह महत्वपूर्ण है कि बीमारी ब्रोन्कियल अस्थमा और हाइपेरोसिनोफिलिया के हमलों से शुरू होती है। पुरुष और महिला दोनों समान रूप से अक्सर बीमार होते हैं; वे आमतौर पर मध्यम आयु वर्ग के होते हैं। आधे रोगियों में फैलाना और फोकल न्यूमोनिक घुसपैठ दोनों हैं। अंग परिवर्तन का आधार, हां पर आधारित है। फेफड़े-लेग और एम। ए। लेग (1983), वास्कुलिटिस और ग्रैनुलोमा की उपस्थिति है। उत्तरार्द्ध में केंद्रीय इओसिनोफिलिक नेक्रोसिस हो सकता है, जिसके चारों ओर पॉलीसैड-जैसे मैक्रोफेज, एपिथेलिओइड कोशिकाएं, विशाल बहुराष्ट्रीय कोशिकाएं, और ईोसिनोफिलिक ग्रैनुलोसाइट्स स्थानीयकृत हैं। ई। एम। त्रीव और ई। एन। सेमेनकोवा (1979) सहित कुछ लेखकों ने इस बीमारी को नोड्यूअल पेरिअर्जाइटिस के रूप में माना है। इस प्रकार, एस पेडिलेस एट अल। (1982), पेरिआर्थ्राइटिस नोडोसा के गंभीर रूपों का अध्ययन करते समय, 3 रोगियों की पहचान की गई, जिनमें इस बीमारी की विशेषता कॉर्टिकोस्टेरॉइड-स्वतंत्र अस्थमा, हाइपेरोसिनोफिलिया और इंट्रा- और एक्स्ट्रावैस्कुलर नेक्रोट्रान ग्रेन्युलोमा की उपस्थिति थी। लेखक इन टिप्पणियों को पेरिआर्थ्राइटिस नोडोसा का उदाहरण मानते हैं। उसी समय, हां। फेफड़े-लेग और एम। ए। लेग (1983) इम्यूनोपैथोलॉजिकल प्रक्रिया के विकास में एचआरटी तंत्र की उपस्थिति पर जोर देते हैं; प्रतिजन जो इसका कारण बनता है, वह अभी तक पहचाना नहीं गया है: यह एक वायरस, बैक्टीरिया या दवा हो सकता है।
ग्रैनुलोमेटस विशाल कोशिका धमनीशोथ (ग्रैनुलोमेटस विशाल कोशिका धमनी) 1932 में वर्णित किया गया था। वर्तमान में, रोग को टेम्पोरल (लौकिक) भी कहा जाता है। ) धमनीशोथ, या हॉर्टन रोग। रोग का आधार एच। ई। यारगिन एट अल के अनुसार रोग है। (1980), सिर की मांसपेशियों-लोचदार और मांसपेशियों के प्रकारों की धमनियों की एक ग्रैनुलोमैटस सूजन है। इसी समय, लेखक प्रक्रिया के कई चरणों को भेद करते हैं: 1) संवहनी दीवार में डिस्ट्रोफिक परिवर्तन, धमनी दीवारों के श्लेष्म सूजन के रूप में वृद्धि हुई संवहनी पारगम्यता के प्रशंसक में उत्पन्न होते हैं, फाइब्रिनोइड परिगलन के फफूंद; 2) ग्रेन्युलोमेटस सूजन जो तपेदिक-प्रकार के ग्रैनुलोमा के गठन के साथ उचित है। आर वारज़ोक एट अल के अनुसार, आधे मामलों में। (1984), इस प्रक्रिया में रेटिना और ऑप्टिक नसों की धमनियां शामिल होती हैं, संभवतः फेफड़े, गुर्दे, यकृत, अधिवृक्क ग्रंथियों, वसा ऊतक [यारिनगिन एच। ई। अल।, 1980] की धमनियों को भी नुकसान होता है। आर। वारज़ोक एट अल। (1984) में 25 वर्षीय रोगी को तीव्र सिरदर्द के साथ मनाया गया, मेनिन्जाइटिस का संदेह था। निश्चित निदान के बाद, कोर्टिकोस्टेरोइड के साथ उपचार किया गया था। सेरेब्रल कोमा के परिणामस्वरूप मृत्यु 2.5 साल बाद हुई। मस्तिष्क के सभी हिस्सों में ऑटोप्सी ने राउंड-सेल घुसपैठ का पता लगाया, जिसमें धमनियों में विदेशी निकायों और फाइब्रिनोइड नेक्रोसिस जैसे विशालकाय कोशिकाओं का मिश्रण होता है। लिम्फोसाइटों, न्युट्रोफिलिक और ईोसिनोफिलिक ग्रैनुलोसाइट्स, मैक्रोफेज, एपिथेलिओड कोशिकाओं से ग्रैनुलोमा जैसी फॉसी का गठन नोट किया गया था। सेरेब्रल कोमा अंतर्गर्भाशयी हेमेटोमा के कारण होता था, जो लोचदार फ्रेम की संरचना के उल्लंघन के साथ जुड़ा हुआ था, नसों सहित, केशिकाओं और नसों में माइक्रोन्यूरिसेस का गठन।
एच। ई। यारगिन एट अल द्वारा मोनोग्राफ में प्रस्तुत सामग्री। (1980), संवहनी दीवारों को नुकसान में प्रतिरक्षा परिसरों की भूमिका दिखाएं; जमा की संरचना, जाहिरा तौर पर, IgG, IgA, IgM शामिल कर सकते हैं। प्रतिरक्षा परिसरों की उपस्थिति का कारण वायरल एंटीजन हो सकता है, विशेष रूप से, हेपेटाइटिस बी वायरस की सतह प्रतिजन।
L e t और ln और I के साथ p e d और n और I g p और nul e m है और इसे नाक का असाध्य नेक्रोटाइज़िंग ग्रेन्युलोमा, स्टुअर्ट की नाक ग्रैन्युलोमा, गैंग्रेनस ग्रैनोमा भी कहा जाता है। एक स्वतंत्र नोसोलॉजिकल फॉर्म I P. Stowoort (1933) में आवंटित किया गया। हालांकि, शोधकर्ता वर्तमान में इस तरह के चयन की संभावना पर सवाल उठा रहे हैं। वास्तव में, जे। माइकल्स और ए। ग्रेगरी (1977) की सामग्रियों के अनुसार, नाक क्षेत्र में स्थानीय रूप से गंभीर गैंग्रीनस-प्रोलिफ़ेरेटिव प्रक्रिया से पीड़ित मरीजों के तीन समूह हैं, जो मध्य-चेहरे की रेखा के साथ अधिक सटीक हैं: पहला - प्राथमिक भड़काऊ प्रक्रिया; दूसरा - अलग ट्यूमर प्रक्रियाओं; तीसरा, निम्न-ग्रेड लिम्फोमा। एम। कोलिनी एट अल। इसी तरह के दृष्टिकोण का पालन करें। (1984), जो वेगेनर के ग्रैनुलोमैटोसिस, घातक रेटिकुलोसिस और नाक के लिंफोमा को "मिडफेस लाइन के ग्रैनुलोमेटस सिंड्रोम" में संयोजित करने का प्रस्ताव करते हैं।
H. E. Yarygin et al के डेटा से निम्नानुसार है। (1980), एम। मिरखुर एट अल। (1983), प्रभावित क्षेत्र में लिम्फोसाइटों, मैक्रोफेज, प्लाज्मा कोशिकाओं, न्यूट्रोफिलिक और ईोसिनोफिलिक ग्रैन्यूलोसाइट्स के साथ एक फैलाना सेलुलर घुसपैठ है। एच। ई। यारगिन एट अल के अनुसार, इस पृष्ठभूमि के खिलाफ। (1980), विनाशकारी-उत्पादक वेनुलिटिस और कैपिलारिटिस का एक संयोजन ऊतक ट्रोफिज़्म के उल्लंघन के साथ विकसित होता है, एक द्वितीयक संक्रमण और गैंग्रीन या प्यूरुलेंट ऊतक संलयन का विकास। यह हिस्टोलॉजिकल तस्वीर एक गंभीर प्रतिरक्षा की कमी की उपस्थिति को दर्शाती है, लेकिन बाद की प्रकृति वर्तमान में स्पष्ट नहीं है।
एम। मीरखुर एट अल। का अवलोकन विशेष रुचि रखता है। (1983), जिन्होंने स्टुअर्ट के नाक ग्रैनुलोमा, हिस्टियोसाइटिक मेडुलरी पी ^ टीआईआई "एलिसिस और वेगेनर के ग्रैनुलोमैटोसिस (गुर्दे के ग्लोमेरुली के केशिकाओं में आईजीए जमा का बयान) के संकेतों के संयोजन का उल्लेख किया।
इस प्रकार, ग्रैनुलोमैटोसिस के साथ नेक्रोटाइज़िंग एंजियटिस बीमारियों का एक विषम समूह है, जिनमें से कुछ ट्यूमर प्रक्रियाओं से संबंधित हो सकते हैं। इस संबंध में, यह ध्यान दिया जाना चाहिए कि पैथोलॉजिकल प्रक्रियाओं का एक समूह है जिसके लिए पैथोलॉजिस्ट "स्यूडोटूमर" शब्द का उपयोग करते हैं और जो भड़काऊ घुसपैठ के एक विशेष रूप का प्रतिनिधित्व करते हैं, ग्रैनुलोमेनस सूजन के करीब (यदि समान नहीं)। इसी समय, मैक्रोफेज के अपेक्षाकृत सौम्य ट्यूमर के विकास होते हैं (साहित्य में, इन वृद्धि को हिस्टियोसाइटिक के रूप में नामित किया गया है), जिसे "ग्रैनुलोमास" कहा जाता है और
अनुभाग में माना जाता है "ग्रैनुलोमैटस रोग" [विज़नर बी।, 1984]। अध्याय के अगले भाग में इन रूपों पर संक्षेप में चर्चा की जाएगी।
ट्यूमर और स्यूडोटूमर "ग्रैनुलोमैटोसिस" के रूप। अनुसंधान एल नरसिम्हाराओ एट अल। (1984) ने दिखाया कि भड़काऊ स्यूडोट्यूमर एक सौम्य प्रकृति के प्रतिक्रियाशील भड़काऊ विकास हैं। वे फेफड़ों में पाए जाते हैं, कभी-कभी यकृत, पेट, मलाशय, पैरोटिड ग्रंथि, नाक गुहा और मुंह, हृदय, गुर्दे की श्रोणि और मेसेंटरी में पाए जाते हैं। के एल नरसिंहराव एट अल। (1984) "हिस्टियोसाइट्स", प्लाज्मा सेल ग्रैनुलोमा और स्क्लेरोज़िंग स्यूडोटोटमर्स की प्रबलता वाले ऐसे ट्यूमर के ज़ैंथोग्रानुलोमैटस प्रकार को अलग करते हैं।
लेखकों ने 8 साल के लड़के में अपेंडिक्स के 7x5 सेमी के छद्म को वर्णित किया। परिशिष्ट की दीवार में एक हिस्टोलॉजिकल परीक्षा में प्लाज्मा से एक भड़काऊ घुसपैठ का पता चला। कोशिकाओं और eosinophils, कैल्सीफिकेशन के foci। आई। तिरिना एट अल। (१ ९ -६) में १ ९ वर्षीय रोगी देखा गया जिसका रोग मध्यम बुखार, थ्रोम्बोसाइटोसिस, हाइपोक्रोमिक एनीमिया, पॉलीक्लोनल हाइपरगामेग्लोबुलिनमिया, ईएसआर में वृद्धि, वजन घटाने के साथ हुआ। मेसेन्टेरी के किनारे पर, ऑपरेशन के दौरान 7 सेमी के व्यास के साथ एक ट्यूमर जैसा गठन पाया गया था। Histologically और immunomorphologically, एक प्लाज्मा सेल ग्रैनुलोमा को भेदभाव, फ़ाइब्रोसाइट्स, चिकनी मांसपेशियों की कोशिकाओं के अलग-अलग डिग्री के प्लाज्मा कोशिकाओं से पाया गया था। ऑपरेशन के बाद, नैदानिक \u200b\u200bलक्षण सामान्य पर लौट आए। 45 वर्षीय रोगी में, मेसेंटेरिक रूट यूडोटमोर व्हिपल रोग का प्रकटन था। जी.एस. ज़ेनकेविच एट अल। (1986) में वर्णित मस्तिष्क क्षति के साथ 4 रोगियों का वर्णन किया गया। तीन मामलों में, रोगियों की मृत्यु के बाद, एक पोस्टमॉर्टम परीक्षा में ट्यूमर जैसा foci का पता चला: मस्तिष्क गोलार्द्ध में दो, मस्तिष्क स्टेम में एक। साहित्य के आंकड़ों का हवाला देते हुए, लेखक इंगित करते हैं कि घाव ट्यूमर जैसी प्रकृति के थे और अक्सर मस्तिष्क संबंधी गोलार्द्धों के सफेद पदार्थ में अक्सर स्थानीय रूप से वेंट्रिकुलर होते थे। हिस्टोलॉजिकल, जीएस ज़ेनकेविच एट अल के साहित्य और सामग्रियों के अनुसार। (1986), घावों में लिम्फोसाइट्स, मैक्रोफेज, प्लाइमाटिक कोशिकाएं शामिल थीं। घाव के केंद्र और परिधि में, रक्त वाहिकाएं पाई गईं। पिरोगोव-लैंगहैंस और विदेशी निकायों की एकल विशाल बहुसांस्कृतिक कोशिकाओं के साथ ढीले उपकला कोशिकाओं से ग्रैनुलोमास संवहनी दीवार से जुड़े थे। ऊपर वर्णित संरचना के बड़े पैमाने पर सेलुलर घुसपैठ के पास ग्रैनुलोमा भी पाए गए थे। लेखक इस विकृति को "ग्रैनुलोमेटस एन्सेफलाइटिस" के रूप में मानते हैं।
वर्तमान में "हिस्टियोसाइटोसिस एक्स" के रूप में ज्ञात रोगों के एक समूह के विश्लेषण में बड़ी कठिनाइयां उत्पन्न होती हैं। बी। वेसनर (1984) इस नाम के तहत तीन रोगों को एकजुट करता है: ईोसिनोफिलिक ग्रैनुलोमा, हेंड-शूलर-ईसाई रोग और अब्ट-लेटरर-सीवे रोग। अन्य वर्गीकरण हैं: तीव्र प्रसार हिस्टियोसाइटोसिस एक्स (एब्टा-लेटरर-सीवे रोग), पुरानी बीमारी। या सबस्यूट हिस्टियोसाइटोसिस एक्स (हैंड-शूलर-क्रिस्चियन डिजीज) और फोकल हिस्टियोसाइटोसिस एक्स (इओसिनोफिलिक ग्रेन्युलोमा) मॉर्फोलॉजिकल रूप से ये रोग एक-दूसरे से भिन्न होते हैं, लेकिन सभी मामलों में मोनोसाइटिक मूल की कोशिकाओं का प्रसार होता है, जिन्हें परंपरागत रूप से हिस्टियोसाइट्स - विज़नर बी। 1984 कहा जाता है। हालांकि बी। वेसनर एक विशिष्ट ग्रैनुलोमैटोसिस के रूप में हिस्टियोसाइटोसिस एक्स को वर्गीकृत करता है, ट्यूमर का अंतर्राष्ट्रीय वर्गीकरण अलग से "इओसिनोफिलिक ग्रेन्युलोमा" और "हिस्टियोसाइटोसिस एक्स" को प्रस्तुत करता है। "ईोसिनोफिलिक ग्रेन्युलोमा" जाहिरा तौर पर "ट्यूमर प्रक्रिया के करीब" है। उत्तरार्द्ध हड्डियों में विकसित हो सकता है। आंतरिक अंगों में, विशेष रूप से फेफड़ों में। बी। विस्नर (1984) की टिप्पणियों के अनुसार, फेफड़ों में अप्रत्यक्ष रूप से सीमांकित पाया जाता है बड़ी संख्या में ईोसिनोफिलिक ग्रैन्यूलोसाइट्स के साथ "हिस्टियोसाइट्स" के घने संचय। मैक्रोस्कोपिक रूप से, ये घुसपैठ फैलाना और गांठदार हो सकते हैं। विशाल बहुराष्ट्रीय कोशिकाएँ पाई जाती हैं। नोड्स में, परिगलन और फाइब्रोटिक परिवर्तन हो सकते हैं। हिस्टोलॉजिकल पिक्चर लिम्फोग्रानुलोमैटोसिस के परिवर्तन से मिलती जुलती हो सकती है। हिस्टियोसाइटोसिस एक्स के अन्य दो रूप निकट संबंधी प्रतीत होते हैं। ताजा घावों में, "हिस्टियोसाइट्स" के साथ, साइटोप्लाज्म में लिपिड युक्त मैक्रोफेज, अधिक बार कोलेस्ट्रॉल (इसलिए, घावों में गेरू रंग होता है), साथ ही प्लाज्मा कोशिकाएं, ईोसिनोफिल और फाइब्रोलास्ट भी पाए जाते हैं। विशाल बहुराष्ट्रीय कोशिकाओं को भी पाया जा सकता है। एक्स हिस्टियोसाइटोसिस में "हिस्टियोसाइट्स" की एक विशेषता बिर्बेक ग्रैन्यूल या एक्स-ग्रैन्यूल के उनके साइटोप्लाज्म में उपस्थिति है, जिनकी विशेषताएं त्वचा के लैंगरहैंस कोशिकाओं का वर्णन करते हुए अध्याय 2 में दी गई हैं। यह एक विशिष्ट S-IOO प्रोटीन का पता लगाने के साथ भी संबंधित है। इसी समय, यह दिखाया गया था कि यह प्रोटीन (और इसलिए, कणिकाओं) एक्स हिस्टियोसाइटोसिस के लिए कड़ाई से विशिष्ट नहीं है।
यह प्रोटीन ब्रोन्ची के उपास्थि, ब्रोन्कियल ग्रंथियों के मायोफिथेलियम और तंत्रिका तंतुओं में भी पाया जाता है। लेखकों ने विभिन्न फेफड़ों के घावों में बिर्बेक ग्रैन्यूलस सहित लैंगरहंस कोशिकाओं का पता लगाने के नैदानिक \u200b\u200bमूल्य का भी विश्लेषण किया, जिसमें ईोसिनोफिलिक ग्रैनुलोमा शामिल है। उन्होंने दिखाया कि अलग-अलग विशिष्ट लैंगरहैंस कोशिकाएँ फेफड़ों में कई रोगों में पाई जाती हैं, लेकिन ईोसिनोफिलिक ग्रैनुलोमा के साथ, ऐसी कोशिकाएँ फेफड़ों के अंतरालीय समूह में एकत्र होती हैं। यह काम ब्रोन्कोएलेवोलर लैवेज में लैंगरहैंस कोशिकाओं का पता लगाने के नैदानिक \u200b\u200bमूल्य पर संदेह करता है। इसी तरह का एक दृष्टिकोण है
एफ.एस. कुल्बर्ग एट अल। (१ ९ observed२), जिसने २in वर्षीय रोगी में एक ईोसिनोफिलिक ग्रैनुलोमा देखा, जिसमें फेफड़ों में कई गांठदार रूप विकिरण के रूप में पाए गए थे। फेफड़ों की एक खुली बायोप्सी ने मैक्रोफेज (हिस्टियोसाइट्स) और ईोसिनोफिल्स के नोड्यूल्स का खुलासा किया। ग्रैनुलोमा कोशिकाओं के इलेक्ट्रॉन सूक्ष्म परीक्षण ने बिर्बेक ग्रैन्यूल का पता लगाया। पहले से तैयार लैवेज कोशिकाओं और ट्रासब्रोन्चियल बायोप्सी के साथ इलाज किए गए ऊतक के अल्ट्रैथिन वर्गों को पूर्वव्यापी रूप से अध्ययन किया गया था (शुरुआत में, अध्ययन का परिणाम नकारात्मक था, अर्थात लैंगरहैंस कोशिकाएं नहीं मिली थीं)। दोबारा जांच करने पर दोनों नमूनों में लैंगरहैंस कोशिकाएं पाई गईं। लेखक इन दानों को लावेज कोशिकाओं और ट्रांसब्रोनियल फेफड़ों की बायोप्सी में पता लगाने के सापेक्ष मूल्य की ओर इशारा करते हैं। फिर भी, टिप्पणियों से पता चलता है कि इन कणिकाओं में महत्वपूर्ण, यद्यपि अस्थायी, नैदानिक \u200b\u200bमूल्य है।
Malakoplakia। मैलोकोप्लाकिया ग्रैनुलोमैटस रोगों के खराब अध्ययन किए गए रूपों में से एक है। अधिक बार, इस बीमारी के साथ, मूत्र पथ प्रभावित होता है, विशेष रूप से मूत्राशय के श्लेष्म झिल्ली, कम अक्सर प्रक्रिया गुर्दे के इंटरस्टिटियम में स्थानीयकृत होती है। इस मामले में, मूत्राशय में फ्लैट पीले नोड्यूल पाए जाते हैं। प्रकाश माइक्रोस्कोपी साइटोप्लाज्म में पीआईसी पॉजिटिव ग्रैन्यूल के साथ मैक्रोफेज के संचय के साथ ग्रैनुलोमेटस सूजन का पता चलता है और कैल्शियम (माइकलिस-गुटमैन निकायों) के गठन के विभिन्न रूपों। इलेक्ट्रॉन माइक्रोस्कोपी में, इन पिंडों में संकेंद्रित इलेक्ट्रॉन-घने कोर और बाहरी बाहरी क्षेत्रों के साथ एक विशिष्ट संरचना होती है। कुछ शोधकर्ता मैक्रोफेज के कार्य में एक खराबी के साथ मैलाकोप्लाकिया के विकास को जोड़ते हैं, जो फागोसाइट्स सामग्री को पचा नहीं पाते हैं।
मूत्र पथ के घावों के साथ, जठरांत्र संबंधी मार्ग, एंडोमेट्रियम, अंडकोष, प्रोस्टेट ग्रंथि के घावों का वर्णन किया गया है।
ए। फ्लिंट और टी। मुराद (1984) ने ग्रसनी और पेट में घावों का अवलोकन किया। उनके लिम्फोसाइटों, मैक्रोफेज, प्लाज्मा कोशिकाओं और ईोसिनोफिलों की घुसपैठ पाई गई। साइटोप्लाज्मिक पीआईसी पॉजिटिव ग्रैन्युलैरिटी के साथ मैक्रोफेज की उपस्थिति, साथ ही साथ जेडईएम सिस्टर्न में असामान्य क्रिस्टल की विशेषता थी। एक अवलोकन में, माइकलिस-गुटमैन निकायों की पहचान की गई थी। डी। आर। राडिन एट अल की निगरानी में। (1984) घाव को बृहदान्त्र के क्षेत्र में स्थानीयकृत किया गया था। एम। निश्चल एट अल। द्वारा किया गया अवलोकन बहुत रुचि रखता है। (1985), जो कि निकाले गए एक पॉलीप में पाए गए थे
मैक्सिलरी साइनस, "मेसोफेगस ऑफ मेसोफेगस जिसमें बेसोफिलिक ग्रैन्यूल्स इओसिनोफिलिक साइटोप्लाज्म में होता है, जो कैल्शियम की सकारात्मक प्रतिक्रिया देता है। इलेक्ट्रॉन माइक्रोस्कोपी, लेखकों ने ग्रैन्यूल की एक विशिष्ट संरचना का खुलासा किया, जिसे" बैल की आंख "भी कहा जाता है। - दमनकारी एजेंट जब इलेक्ट्रॉन माइक्रोस्कोपी द्वारा पुष्टि की गई एंडोमेट्रियल मार्शमैलो का वर्णन करते हैं, एस। चड्ढा एट अल।
(1985) ने न केवल माइकलिस टुटमैन के शरीर के ग्रैनुलोमेटस फ़ोकस की कोशिकाओं में उपस्थिति दिखाई, बल्कि एस्चेरिचिया कोलाई की भी।
ई। क्राउच एट अल। 1984) ने ट्यूमर जैसी मैलोप्लाकिया का मामला प्रस्तुत किया। पल्मोनरी एम्बोलिज्म से 54 वर्षीय एक महिला मरीज की मौत हो गई। ऑटोप्सी से पता चला कि बाईं किडनी के ऊतक को नेक्रोसिस के क्षेत्रों के साथ ग्रे-पीले रंग के ट्यूमर जैसी वृद्धि से बदल दिया गया था। इसी तरह के नोड्स बाएं फेफड़े में पाए जाते हैं। हल्की माइक्रोस्कोपी पर, वृद्धि में मैक्रोफेज शामिल थे जिसमें बहुत कम संख्या में प्लाज्मा कोशिकाएं और न्यूट्रोफिलिक ल्यूकोसाइट्स होते हैं। मैक्रोफेज के साइटोप्लाज्म में, माइकलिस-गुटमैन निकायों, मैलाकोप्लाकिया की विशेषता पाई गई थी।
अज्ञात एटिओलॉजी के अन्य ग्रैनुलोमैटस रोग। P e c i d d i v v i p u u u l और X o p a d o f n n e e n n और g n और v a y s i p n n and k u l और एम - वेबर-ईसाई रोग। इस बीमारी को चमड़े के नीचे के वसा ऊतक [लीवर यूएफ, 1958] में प्रचुर मात्रा में घने नलिकाओं की विशेषता है। आमतौर पर तीन होते हैं
चरण। पहला तीव्र सूजन का चरण है, दूसरा मैक्रोफेज की उपस्थिति का चरण है, जब झागदार साइटोप्लाज्म के साथ मैक्रोफेज की एक सीमित घुसपैठ होती है, बहुकोशिकीय कोशिकाएं पाई जाती हैं, तीसरा फ़ाइब्रोप्लास्टिक चरण है। डब्ल्यू। एफ। लीवर (1958) तीसरे चरण में प्रणालीगत घावों की संभावना को इंगित करता है। हमने एक रोगी [टयकोव एआई] में चमड़े के नीचे की चर्बी के ऐसे घाव का अवलोकन किया: रेशेदार ऊतक के क्षेत्रों में ग्रेन्युलोमेटस सूजन (चित्र। 32, ए) के foci थे। ये foci छोटे एपिथेलिओइड सेल ग्रैनुलोमा हैं, कभी-कभी विशाल पिरोगोव-लैंगहैंस कोशिकाओं और संक्रमणकालीन कोशिकाओं के साथ। लिम्फोसाइटिक घुसपैठ के फोकस और वसा कोशिकाओं के समूहों की भी पहचान की गई। उत्पादक सूजन अक्सर छोटी धमनियों के पास स्थानीयकृत होती थी

चित्र: 52. गैर-दमन आवर्तक पैनिकुलिटिस।
हेमटॉक्सिलिन और ईओसिन के साथ धुंधला हो जाना (वी। ए। ओडिनोकोवा और ए। आई। ट्युकोव की तैयारी)।
एक - चमड़े के नीचे फैटी टिशू में, विशाल बहुसंस्कृति वाले कोशिकाओं के साथ उपकला सेल ग्रैनुलोमा दिखाई देते हैं। X 400; एपिथेलियोइडीसेल्यूलर ग्रैनुलोमा का बी-पेरीआर्टियल स्थानीयकरण। एक्स 400।

चित्र: 33. एन्युलर ग्रेन्युलोमा: डिस्ट्रोफिक कोलेजन के आसपास ग्रैनुलोमैटस प्रतिक्रिया (एक तीर द्वारा इंगित)।
हेमटॉक्सिलिन और ईओसिन के साथ धुंधला हो जाना। एक्स 80 (वी। ए। ओडिनोकोवा और ए। आई। ट्युकोव द्वारा तैयारी)।
सेल्युलोज की ryy (पृष्ठ 32.6), जिसकी दीवार मोटी हो गई थी, लिम्फोसाइटों द्वारा घुसपैठ की जाती है। उपकला ग्रैनुलोमा और वास्कुलिटिस की उपस्थिति रोग के विकास में हाइपरसेंसिटिव तंत्र की भूमिका को इंगित करती है।
K o lts e in और dn और l और l और nnul i p n और I, ग्रैन्युलोमा आमतौर पर हाथों और पैरों की त्वचा पर स्थानीय होता है, दाने में छोटे घने पीले लाल पिंड होते हैं [L. U. F.,] १ ९ ५8], जिन्हें वृत्तों और वलयों में समूहित किया जाता है। हिस्टोलॉजिकल परीक्षा पूर्ण कोलेजन फाइबर अध: पतन के फोकस में, अध: पतन कोलेजन फाइबर के बीच श्लेष्मा जमाव के साथ फोकल कोलेजन अध: पतन को दर्शाता है - जमावट नेक्रोसिस की एक साइट, अध: पतन की परिधि के साथ-साथ लिम्फोसाइटिक घुसपैठ, साथ ही विदेशी निकायों के विशाल बहुराष्ट्रीय कोशिकाएं शामिल नहीं हैं। एफ।, 1958]। एअर टाइकोव (छवि 33) द्वारा प्रस्तुत माइक्रोप्रोपरेशन पर इस तरह के एक ग्रैनुलोमा संरचना स्पष्ट रूप से दिखाई देती है: घावों के बीच में नेक्रोसिस (1) का एक असंरचित क्षेत्र होता है, जिसमें केराटिन (2) जैसे एक डोसिनोसिनिलिक सामग्री होती है; फोकस की परिधि के साथ, पिरोगोव-लैंगहैंस की मैक्रोफेज और विशाल कोशिकाएं दिखाई देती हैं। आर। जे। फ़र्नारुक्ट एट अल। (1981) ने एक सामान्यीकृत कुंडलाकार ग्रैनुलोमा के साथ एक मरीज का वर्णन किया: हथियार, गर्दन, पेट और पैरों की फ्लेक्सोर सतह की त्वचा पर केंद्र में एक अवसाद के साथ मैकुलोपापुलर चकत्ते थे। डर्मिस में त्वचा की बायोप्सी की हल्की माइक्रोस्कोपी, कोलेजन तंतुओं के बेसोफिलिक अध: पतन के क्षेत्रों से पता चलता है, जो कि नीला रंग से सना हुआ था। इस तरह के तंतुओं के आसपास मैक्रोफेज और एकल बहुकोशिकीय कोशिकाएं देखी गईं। आर। एच। पैकर एट अल के अवलोकन में। (1984) कुंडलाकार ग्रैन्युलोमा निशान के क्षेत्र में हरपीज ज़ोस्टर के 8 महीने बाद दिखाई दिया। हिस्टोलॉजिकल परीक्षा में कोलेजन डिस्ट्रोफी और नेक्रोसिस के foci का पता चला, जो कि पैलिसेड जैसे मैक्रोफेज (हिस्टियोसाइट्स) से घिरा हुआ है। लेखक बताते हैं कि ट्यूबलकुलिन परीक्षणों, कीट के काटने, आघात और इनोसोलेशन के बाद कुंडलाकार (कुंडलाकार) ग्रैन्युलोमा हो सकता है।
कभी-कभी विशाल कोशिकाओं की उपस्थिति के साथ पुरानी सूजन लोचदार फाइबर डिस्ट्रोफी के foci के आसपास हो सकती है, उदाहरण के लिए, धूप की कालिमा के बाद त्वचा में। ए। पी। फेरी एट अल। (1984) कंजाक्तिवा में इलास्टोसिस के foci के आसपास एक समान ग्रेन्युलोमेटस सूजन का वर्णन किया।
K s और to g p और p और l e matoses, या l और l और p के बारे में g p a-n u l e matoses, रोग प्रक्रियाओं का एक समूह है जिसमें ग्रेन्युलोमा का गठन वसा ऊतक की भागीदारी के साथ या उसमें स्वयं देखा जाता है। आमतौर पर * लिपग्रेनुलोमा को हिस्टियोसाइट्स, मैक्रोफेज, वसा ऊतकों के फागोसाइटिक क्षय तत्वों के संचय से बनाया जाता है। मैक्रोफेज का साइटोप्लाज्म बन जाता है, क्योंकि इसमें फैगोसाइट्स वसा की बूंदों की उपस्थिति के कारण झागदार थे। झागदार साइटोप्लाज्म वाले इस तरह के मैक्रोफेज को xanthoma कोशिकाएं कहा जाता है। सूक्ष्म रूप से, xanthogranulomas रेशेदार संयोजी ऊतक की परतों के बीच स्थित xanthoma कोशिकाओं के समूहों से निर्मित होते हैं। ज़ेन्थोमा कोशिकाओं के अलावा, लिम्फोसाइट्स, पोलिन्यूक्लियर सेल, प्लाज्मा सेल, हिस्टियोसाइट्स और टुटन प्रकार की बहुसंस्कृति वाले गिगिंट सेल बड़ी संख्या में पाए जाते हैं। ये कोशिकाएं हैं जो विदेशी निकायों की विशाल कोशिकाओं और पिरोगोव-लैंगहंस प्रकार की कोशिकाओं के बीच एक मध्यवर्ती स्थिति पर कब्जा करती हैं। Xanthogranulomas में आमतौर पर उपकला कोशिकाओं की कमी होती है जो ग्रेन्युलोमा गठन के प्रतिरक्षा तंत्र को चिह्नित करती है; xanthogranulomas गैर-प्रतिरक्षा विषाक्त-संक्रामक ग्रैनुलोमा के समूह से संबंधित है। हाल के वर्षों में Xanthogranulomatous सूजन का अक्सर वर्णन किया गया है। तो, त्वचा के घावों के अलावा, xanthogranulomatous pyelonephritis, cholecystitis, endometritis, osteomyelitis, prostatitis का वर्णन किया गया है।
वसा ऊतक के सहज रूप से उत्पन्न होने वाले xanthogranulomatosis के बीच, तथाकथित ग्रैनुलोमैटस फ़ेब्राइल नॉन-सप्रेस्सिंग पानिकुलिटिस (वसा ऊतक की सूजन) विशेष ध्यान देने योग्य है। यह सामान्यीकृत लिपोग्रानुलोमैटोसिस दो सिंड्रोम के रूप में होता है: वेबर-क्रिस्चियन सिंड्रोम और रोथमन-मैकिन सिंड्रोम। पहला बार-बार होने वाले दर्द के साथ और बुखार के साथ आगे बढ़ता है, दूसरा बिना बुखार के और अधिक आसानी से आगे बढ़ता है। Morphologically, दोनों सिंड्रोम एक दूसरे के करीब हैं: मरीजों की त्वचा पर कई नोड्स होते हैं। नोड्स की हिस्टोलॉजिकल संरचना एकमात्र विशेषता के साथ एक ज़ैंथोग्रानुलोमा से मेल खाती है जो कि xanthogranulomas के साथ, एपिथेलिओइड सेल ग्रेन्युलोमा और वास्कुलिटिस नोड्स में पाए जाते हैं, जो उनके गठन में प्रतिरक्षा तंत्र की भागीदारी को इंगित करता है। वेबर-ईसाई सिंड्रोम में टीकाकरण की सभी प्रक्रियाएं अधिक स्पष्ट हैं। उत्तरार्द्ध के साथ, लिपोग्रानुलोमा मेसेंटरी और रेट्रोपरिटोनियल ऊतक में पाए जाते हैं। तथाकथित किशोर xanthogranulomatosis होता है और साहित्य में विस्तार से वर्णित है। यह रोग नवजात शिशुओं में हो सकता है और आमतौर पर गर्दन और सिर के चमड़े के नीचे के ऊतक में कई xanthogranulomatous नोड्स के रूप में प्रकट होता है, और कम (अक्सर और पूरे) ट्रंक और extremities में। कुछ मामलों में, नोड्स बिना किसी निशान के गायब हो सकते हैं, जो वयस्कों में नहीं देखा जाता है। इसके अलावा, वयस्कों में, xanthogranuloma नोड अक्सर एकल होते हैं। वयस्कों और बच्चों में xanthogranulomas की हिस्टोलॉजिकल संरचना समान है। दुर्लभ मामलों में, बच्चों और वयस्कों दोनों में रेट्रोथिटोनियल टिशू और मेसेंटरी को नुकसान के साथ एक्सनथोग्रानुलोमैटोसिस की आंत संबंधी अभिव्यक्तियाँ होती हैं। सामान्यीकृत xanthogranulomatosis का कारण स्पष्ट नहीं है। वर्णित औषधीय xanthogranulomas वसा emulsions (चमड़े के नीचे xantho- या olegranulomas) के चमड़े के नीचे प्रशासन के साथ उत्पन्न होने या फेफड़ों में उत्पन्न होने पर ऊपरी श्वास नलिका के रोग के मामले में साँस लेने में होते हैं।
वे ए। ए। एब्रिकोसोव द्वारा विस्तार से वर्णित हैं, जो हमारे देश में सबसे पहले एयरोसौल्ज़ के रोगियों के फेफड़ों में तथाकथित ओलेओफेनिया - ओलेओग्रानुलोमा पर ध्यान आकर्षित करने वाले थे। 1927 में, ए। एब्रिकोसोव ने चमड़े के नीचे के ओलेओग्रानुलोमास के आकारिकी का विस्तार से वर्णन किया, एफएटी आईएच-केपीआईजेबीओबी एम के इस्केमिक प्रकृति के बारे में एक THOUGHT व्यक्त किया, चार प्रकार के चमड़े के नीचे के ओलेग्रेनुलोमा को भेद करने का प्रस्ताव दिया: कृत्रिम, या इंजेक्शन, दर्दनाक, para- सूजन, para- सूजन
गुर्दे और श्रोणि के ज़ेंथोग्रानुलोमेटस घाव आम हैं। तो, एम। ए। पार्सन्स एट अल। (1983) ने 87 रोगियों (जिनमें 72 महिलाएं थीं) में इस बीमारी का अध्ययन किया। अधिक बार लोग 45-65 वर्ष की आयु में बीमार होते हैं। हिस्टोलॉजिकल रूप से, पुरानी सूजन की घटनाओं के साथ, जिसमें एक फोकल चरित्र (पीले रंग का foci) होता है, फेनिल मैक्रोफेज का एक संचय होता है जिसमें साइटोप्लास्मलेपिड्स (xanthoma कोशिकाओं) होता है।
लेखक प्रक्रिया के कई चरणों में अंतर करते हैं और मानते हैं कि तीसरे चरण में, विशाल बहुसांस्कृतिक कोशिकाओं के साथ ठेठ ग्रैनुलोमा पाया जा सकता है। Xanthogranulomatous cholecystitis (लगभग 100 टिप्पणियों) के मामलों का भी वर्णन किया गया है। वे पित्त नली की दीवार में नोड्स के रूप में प्रकाश में आते हैं, जिसमें फ़ॉसी मैक्रोफेज, लिम्फोसाइट्स, न्युट्रोफिल, ईोसिनोफिल्स के एक मिश्रण के साथ विशाल बहुराष्ट्रीय कोशिकाएं होती हैं। लेखकों का कहना है कि xanthogranulomatosis को क्रोनिक संक्रमण द्वारा बढ़ावा दिया जाता है, साथ ही बहिर्वाह पथ के बिगड़ा हुआ धैर्य भी।
Xanthogranulomatous प्रक्रियाओं के साथ, अज्ञात मूल के लिपोग्रानुलोमेटस यकृत के घावों के मामलों का वर्णन किया गया है। इस प्रकार, एम। ई। कीन एट अल। (1985) अज्ञात एटियलजि के कई यकृत लिपोग्रानुलोमैटोसिस वाले 2 रोगियों पर रिपोर्ट। ग्रेन्युलोमा को केंद्रीय नसों के क्षेत्र में स्थानीयकृत किया गया था और इसमें मैक्रोफेज, विशाल बहुराष्ट्रीय कोशिकाएं और लिम्फोसाइट्स शामिल थे। वसा की बूंदें थीं। इस तरह के एक घाव के साथ-साथ वेनो-सॉल्यूशन सिंड्रोम भी था।
बी। क्रूक्शांक (1984) और बी। क्रुघांक एट अल। (1984) ने यकृत और प्लीहा के लिपोग्रानुलोमैटोसिस के संभावित तंत्र का अध्ययन किया। लेखकों ने 1970-1972 में शव परीक्षा ऑपरेशन के दौरान लिए गए अंगों के ऊतकों की जांच की। और 1946-1955 के लिए। (तुलना के लिए) और 70 के दशक में तिल्ली, लिम्फ नोड्स, यकृत पित्ती, मेसेंटरी, मीडियास्टीनम के साथ-साथ यकृत में ऊतकों में खनिज तेलों के शामिल होने की घटनाओं में वृद्धि देखी गई।
इस मामले में, सारकॉइड जैसे ग्रैनुलोमा का गठन या व्हिपल की बीमारी के समान परिवर्तन देखा गया था। लेखकों का मानना \u200b\u200bहै कि खनिज तेल खाद्य पैकेजिंग से अंतर्ग्रहण किया जा सकता है और आंतों की दीवार के माध्यम से आंतरिक अंगों में प्रवेश कर सकता है।
अधिक बार और आंतरिक अंगों के घावों के बारे में और घ के बारे में p और ch e- c से और X g p और n e e matic x घावों के बारे में प्रकाशन हैं। इस प्रकार, कई शोधकर्ताओं ने प्रोस्टेट ग्रंथि में ग्रैनुलोमैटस भड़काऊ सोसाइटी का अध्ययन किया है। 1984 में, अकेले अमेरिकी साहित्य में 30 से अधिक ऐसी टिप्पणियों का वर्णन किया गया था। आमतौर पर प्रोस्टेट ग्रंथि पर सर्जरी के कई महीने बाद इन ग्रैन्युलोमा का पता लगाया जाता है, केंद्र में एक परिगलन क्षेत्र होता है, जो पलिस-जैसे लम्बी मैक्रोफेज (हिस्टोसाइट्स) और विशाल बहुराष्ट्रीय कोशिकाओं से घिरा होता है।
ग्रेन्युलोमा के विकास के कारण के बारे में अलग-अलग राय हैं। विशेष रूप से, एस मियां एट अल। (1984) का मानना \u200b\u200bहै कि उनकी उपस्थिति एचआरटी की कोलेजन क्षति की प्रतिक्रिया को दर्शाती है। बी 1985 आर। ए। मेबाकोप ने तथाकथित निरर्थक ग्रैनुलोमेटस प्रोस्टेटाइटिस के 53 मामलों का वर्णन करते हुए एक साहित्य समीक्षा प्रस्तुत की। हालांकि, सामग्री के विश्लेषण ने संकेत दिया कि यह लिम्फोसाइटिक और प्लास्मिसिटिक घुसपैठ के साथ एक पुरानी सूजन थी, न कि ग्रैनुलोमैटस सूजन।
इडियोपैथिक ग्रैनुलोमेटस ऑर्काइटिस का विकास संभव है। अन्य अज्ञातहेतुक अंग क्षति के साथ के रूप में, ग्रैनुलोमैटस सूजन के संक्रामक एटियलजि को बाहर करना आवश्यक है, साथ ही साथ अन्य रूपों, विशेष रूप से मैलाकोप्लाकिया (पिछले माइकलिस-गुटमैन कॉर्पसकल के लिए पैथोग्नोमोनिक) में। एफ। अल्गोबा एट अल के अवलोकन में। (1984) जननांग अंगों की कई छोटी चोटों के साथ एक रोगी ने सही अंडकोष में एक भड़काऊ प्रक्रिया विकसित की, क्योंकि एंटीबायोटिक चिकित्सा की अप्रभावीता के कारण अंडकोष को हटा दिया गया था। प्रकाश माइक्रोस्कोपी ने लिम्फोसाइट्स और मोनोसाइट्स के साथ वृषण ऊतक के फोकल घुसपैठ का पता लगाया, जिसमें दुर्लभ विशाल बहुराष्ट्रीय कोशिकाओं और व्यक्तिगत न्यूट्रोफिलिक ग्रैन्यूलोसाइट्स का मिश्रण होता है।
जे डी वैन डेर वॉल्ट एट अल के अनुसार। (1985), अज्ञात मूल की दानेदार सूजन लार ग्रंथियों में भी विकसित हो सकती है। वर्णित ग्रेन्युलोमेटस गैस्ट्रिटिस, साथ ही कंजाक्तिवा में ग्रैनुलोमैटस एलर्जी नोड्स की उपस्थिति।
उत्तरार्द्ध स्वस्थ युवा बच्चों में छोटे पीले रंग के नोड्यूल के रूप में पाए जाते हैं। नोड्यूल के केंद्र पर परिगलन के फोकस द्वारा कब्जा कर लिया जाता है, तीव्रता से ईओसिन के साथ दाग; इसकी परिधि के साथ उपकला कोशिकाएं, विशाल कोशिकाएं और एकल ईोसिनोफिलिक ग्रैनुलोसाइट्स हैं। हमने पित्ताशय की थैली की दीवार में विशाल कोशिकाओं के साथ एक मैक्रोफेज ग्रैनुलोमा देखा (चित्र 4 देखें)।
मेल्कोर्सन-रोसेन्थल सिंड्रोम बहुत रुचि का है। इसी समय, वे मानते हैं कि "उन रोगों की पहचान करना संभव है जिनमें एसएम कोशिकाओं का स्पष्ट प्रसार होता है। ऐसी प्रक्रियाओं को हिस्टियोसाइटोसिस कहा जाता है और ट्यूमर और प्रतिक्रियाशील (सौम्य) में विभाजित किया जाता है। बाद वाले ज्ञात या अज्ञात एटियोलॉजिकल कारकों के कारण हो सकते हैं, विशेष रूप से वायरस, कवक में। अकार्बनिक पदार्थ: बेरिलियम, ज़िरकोनियम इत्यादि के लवण। यह दृष्टिकोण दिलचस्प और आशाजनक है। यह हमें एक समूह में दोनों ठेठ ग्रेन्युलोमेटस प्रतिक्रियाओं और तीव्र संक्रामक "ग्रैनुलोमास" पर विचार करने की अनुमति देता है। एक ही समय में, यह दृष्टिकोण प्रतिक्रियाशील हिस्टियोसाइटोसिस के एक समूह के बीच भेद की संभावना को बाहर नहीं करता है। -कोशिका ग्रैनुलोमा।
कई शोधकर्ता "ग्रैनुलोमैटस सूजन" की अवधारणा को तेजी से संकीर्ण करने का प्रस्ताव करते हैं। इस प्रकार, डब्ल्यू Feigl एट अल। (1981) ने कंप्यूटर विश्लेषण की पद्धति का उपयोग करके वियना विश्वविद्यालय के पैथोलॉजिकल एनाटॉमी विभाग की सामग्री का उपयोग करके बायोप्सी के 63 हजार से अधिक विवरणों का अध्ययन किया। इन लेखकों के अनुसार, "ग्रेन्युलोमा" सभी बायोप्सी के 0.7% में हुआ, सबसे अधिक बार सारकॉइडोसिस में। लेखकों का मानना \u200b\u200bहै कि "ग्रेन्युलोमा" की अवधारणा उपकला ग्रैनुलोमा तक सीमित होनी चाहिए, इसमें विदेशी निकायों की प्रतिक्रिया को छोड़कर। ऐसे ग्रेन्युलोमा न केवल रूपात्मक मौलिकता में भिन्न होते हैं, बल्कि उनके गठन की कोशिका-मध्यस्थ प्रतिरक्षा तंत्र की उपस्थिति में भी होते हैं।
यह ध्यान दिया जाना चाहिए कि जब ग्रेन्युलोमैटस सूजन और ग्रैनुलोमैटस बीमारी की प्रकृति का निदान करते हैं, तो कई चरणों में नैदानिक \u200b\u200bविश्लेषण करना उचित होता है। पहले चरण में, ग्रैनुलोमेटस सूजन (परिपक्व मैक्रोफेज ग्रैनुलोमा या एपिथेलिओइड सेल) के हिस्टोलॉजिकल रूप की पहचान करना वांछनीय है। यह पुस्तक में दिए गए ग्रैनुलोमेटस प्रक्रियाओं के हिस्टोलॉजिकल संकेतों की मदद करेगा। ग्रेन्युलोमा का हिस्टोलॉजिकल रूप काफी हद तक एक या किसी अन्य समूह के ग्रैनुलोमेटस सूजन के प्रत्येक विशिष्ट मामले को विशेषता देना संभव बनाता है। इस प्रकार, नॉनकास्टिंग एपिथेलिओइड-सेल ग्रैनुलोमा सारकोइडोसिस, एक्सोजेनस एलर्जिक एल्वोलिटिस और बेरिलियम रोग में पाए जाते हैं; एपिथेलिओइड सेल ग्रैनुलोमास केसियस नेक्रोसिस के साथ - तपेदिक में; उपकला कोशिका केंद्र में दाने के साथ ग्रैन्युलोमा - मायकोसेस, लीशमैनियासिस के साथ। निदान के पहले चरण को किसी भी रोग विभाग में किया जा सकता है, जबकि परिशिष्ट में दी गई विवरण योजना का पालन करना उचित है।
निदान का दूसरा चरण एटिऑलॉजिकल कारक को सटीक रूप से स्थापित करना है। मोनोग्राफ ग्रैनुलोमैटस सूजन के मुख्य एटियोलॉजिकल कारकों को प्रस्तुत करता है: एक अलग अध्याय एटियलॉजिकल एजेंटों के प्रत्येक संबंधित समूह के लिए समर्पित है। निदान के इस चरण में रूपात्मक, अनुसंधान विधियों के अलावा, अतिरिक्त के उपयोग की आवश्यकता होती है: बैक्टीरियोलॉजिकल, इम्यूनोलॉजिकल, इम्यूनोमॉर्फोलॉजिकल, स्पेक्ट्रोग्राफिक। यह मुख्य रूप से विशेष चिकित्सा संस्थानों और रोग ब्यूरो में किया जा सकता है। ग्रेन्युलोमेटस सूजन के एटियलजि की स्थापना करना चिकित्सकों के लिए बेहद महत्वपूर्ण है, क्योंकि यह चिकित्सा को निर्धारित करता है। तो, संक्रामक एटियलजि के ग्रैनुलोमैटस रोगों में, उपचार का मुख्य कार्य रोगज़नक़ को जल्द से जल्द खत्म करना है।
गैर-संक्रामक एटियलजि के ग्रैनुलोमैटस रोगों में, एटियलॉजिकल कारक की स्थापना समान रूप से महत्वपूर्ण है, क्योंकि इसके साथ संपर्क के प्रारंभिक उन्मूलन प्रक्रिया की प्रगति को रोक सकते हैं। अंत में, अज्ञात एटियलजि के ग्रैनुलोमैटस रोगों के लिए, कॉर्टिकोस्टेरॉइड थेरेपी प्रभावी है, और कुछ मामलों में, साइटोस्टैटिक।
डायग्नोस्टिक्स के तीसरे चरण में ग्रैन्युलोमा गठन के इम्युनोपैथोलॉजिकल तंत्र की पहचान करने में शामिल हैं, सूजन फोकस में सेल नवीकरण की दर, जिसके लिए विशेष रूप से मोनोक्लोनल एंटीबॉडी में अभिकर्मकों की उपस्थिति की आवश्यकता होती है, मैक्रोफेज, लिम्फोसाइटों के प्रकारों के विभेदक पता लगाने के लिए, साथ ही ऑटोरेडियोग्राफी और अन्य तरीकों की तकनीक का उपयोग करना।
हमें उम्मीद है कि ग्रैनुलोमेटस सूजन के foci के नैदानिक \u200b\u200bविश्लेषण के लिए प्रस्तावित योजना चिकित्सकों के लिए उपयोगी होगी।
एक्स-लिंक्ड फॉर्म हैं, जो 70% रोगियों में होता है, और 30% रोगियों में एक ऑटोसोमल रिसेसिव फॉर्म मनाया जाता है। फागोसाइटोसिस दोष कोशिकाओं में ऑक्सीजन पर निर्भर चयापचय के उल्लंघन के कारण होता है, प्रतिक्रियाशील ऑक्सीजन प्रजातियों को उत्पन्न करने में उनकी अक्षमता। रोगियों की कोशिकाओं में, एनएडीपी-ऑक्सीडेज, अनुपस्थिति या दोषपूर्ण साइटोक्रोम 5558 की गतिविधि में कमी है। इसके साथ ही एंटीजन-प्रेजेंटिंग इकाइयों के रूप में कार्य करने के लिए मोनोन्यूक्लियर सेल की क्षमता एंटीजन के प्रसंस्करण और प्रस्तुति के उल्लंघन के कारण कम हो जाती है।
यह रोग पहले बचपन और वयस्कों दोनों में प्रकट हो सकता है।
रोग के पहले नैदानिक \u200b\u200bलक्षणों में से एक त्वचा और चेहरे, नाक और कान के आसपास एक्जिमाटस डर्मेटाइटिस में पैस्टुलर घुसपैठ की उपस्थिति है। इसके बाद, भड़काऊ ग्रैनुलोमा और फोड़े विभिन्न अंगों (सबसे अधिक बार फेफड़ों में) में होते हैं, जबकि हेपाटो- और स्प्लेनोमेगाली विकसित होती है, और लिम्फ नोड्स में वृद्धि होती है। ग्रेन्युलोमास की उपस्थिति अवशोषित सूक्ष्मजीवों (सेंट्यूरस, सेराटिया, एशरिचिया, स्यूडोमोनास) को मारने और पचाने के लिए फागोसाइट्स (पीएमएनएल और मैक्रोफेज) की अक्षमता के साथ जुड़ी हुई है, हाइड्रोजन पेरोक्साइड (कैटेलेज-पॉजिटिव) का उत्पादन करती है।
एनबीटी परीक्षण में, न्यूट्रोफिल कम ऑक्सीजन पर निर्भर चयापचय गतिविधि का प्रदर्शन करते हैं। टी- और बी-लिम्फोसाइटों की मात्रात्मक सामग्री और कार्यात्मक गतिविधि, साथ ही साथ सामान्य सीमा के भीतर रोगियों में पूरक का स्तर।
उपचार रोगसूचक है।
क्रोनिक ग्रैनुलोमैटोसिस (सीजी) वाले मरीजों को निरंतर (आजीवन) एंटीबायोटिक चिकित्सा की आवश्यकता होती है, जो कि संक्रामक अभिव्यक्तियों के छूटने के दौरान भी आवश्यक है। व्यक्तिगत रूप से स्थापित संक्रमणों के लिए संवेदनशीलता की डिग्री के आधार पर, रोगियों को या तो एक उम्र-विशिष्ट खुराक में एंटीमाइकोटिक दवाओं के साथ संयोजन में मौखिक ट्रिमेथ्रोप-सल्फामेथोक्साज़ोल, या मौखिक ब्रॉड-स्पेक्ट्रम एंटीबायोटिक दवाओं (सेफलोस्पोरिन, अर्ध-सिंथेटिक पेनिसिलिन, ऑक्सीक्विनोलोन, आदि) का विकल्प मिलता है। रोगाणुरोधी चिकित्सा की तीव्रता 2-3 दवाओं के एक साथ उपयोग के कई महीनों तक पहुंच सकती है (फेफड़ों और आंतरिक मांसपेशियों के फोड़े के साथ)। क्रोनिक हेपेटाइटिस में एक आम संक्रामक जटिलता फेफड़े, आंतरिक अंगों, त्वचा, श्लेष्म झिल्ली के फंगल घाव हैं।
निम्नलिखित दवाओं के साथ रोगाणुरोधी खरोंच ने उच्च दक्षता दिखाई है:
- सेफलोस्पोरिन: सीफेटाजिडाइम - 2-3 इंजेक्शन में 30-100 मिलीग्राम / किग्रा / दिन, सेफ़ोटैक्सिम - 2-3 इंजेक्शन में 50-100 मिलीग्राम / किग्रा / दिन;
- एमिनोग्लाइकोसाइड्स: जेंटामाइसिन - 2 इंजेक्शनों में 3-5 मिलीग्राम / किग्रा / दिन, एमिनसीन - 2 इंजेक्शन में 10 मिलीग्राम / किग्रा / दिन;
- इमिपेनेम + सिलस्टैटिन - 15 मिलीग्राम / किग्रा दिन में 4 बार (2 ग्राम से अधिक नहीं) 2-3 सप्ताह के लिए;
- 1 महीने से अधिक के लिए संयुक्त सल्फोनामाइड्स (सेप्ट्रिन): 6 महीने की उम्र में - 5 साल 240 मिलीग्राम 2 बार एक दिन; 6-12 वर्ष की आयु में - 480 मिलीग्राम 2 बार एक दिन; 12 वर्ष की आयु से अधिक - 980 मिलीग्राम 2 बार एक दिन;
- जीनस एस्परगिलस के कवक के कारण संक्रमण के लिए - एम्फ़ोटेरिसिन बी - 6 महीने के लिए 1 मिलीग्राम / किग्रा / दिन;
- जीनस कैंडिडा के कवक के संक्रमण के मामले में - एक उम्र से संबंधित खुराक में इट्राकोनाजोल।
क्रोनिक हेपेटाइटिस में प्रतिरक्षा दोष को मौलिक रूप से ठीक करने के प्रयासों को सीमित सफलता मिली है। INF की नियुक्ति दिखाया-?, ल्यूकोसाइट द्रव्यमान का ट्रांसफ्यूजन, बोन मैरो ट्रांसप्लांट।
फैगोसिक सिस्टम की प्राथमिक कमी वाले रोगियों में आणविक आनुवंशिक दोष और प्रतिरक्षा विकारों की प्रकृति।
| वह रोग जिसके साथ प्रतिरक्षा की कमी जुड़ी हुई है | विशिष्ट दोष | उल्लंघन की प्रकृति | प्रतिरक्षा विकारों की प्रकृति |
| 1. जीर्ण कणिकागुल्मता | NADP-oxy-dases की घटती गतिविधि, साइटोक्रोम b 558 दोष। | प्रतिक्रियाशील ऑक्सीजन प्रजातियों का उत्पादन करने के लिए फागोसाइट्स की बिगड़ा हुआ क्षमता और परिणामस्वरूप, अवशोषित उत्प्रेरक-सकारात्मक रोगाणुओं को मारने और पचाने की उनकी क्षमता की हानि | फागोसाइट्स की हत्यारी क्षमता में कमी, HCT परीक्षण? |
| 2. चीडाक-हिगाशी सिंड्रोम | - | बिगड़ा हुआ केमोटैक्सिस और न्यूट्रोफिल की लाइसोसोमल एंजाइमों को फागोसोम में जारी करने की क्षमता | बैक्टीरिया को नष्ट करने के लिए न्यूट्रोफिल की विफलता |
| 3. हाइपर-इम्युनोग्लोबुलिन सिंड्रोम एनमिया ई (जॉब सिंड्रोम) |
इंटरफेरॉन गामा के उत्पादन में कमी, आईजीई के स्राव में वृद्धि, अत्यधिक रिलीज हिस्टामाइन में वृद्धि |
न्युट्रोफिल केमोकोटैक्सिस का उल्लंघन | बिगड़ा न्युट्रोफिल फ़ंक्शन, गामा इंटरफेरॉन ?, आईजीई ?, हिस्टामाइन। |
| 4. आसंजन अणुओं की अभिव्यक्ति की कमी | दोष 2 इंटीग्रिन (CD18) | बिगड़ा हुआ ल्यूकोसाइट आसंजन | फागोसाइट्स की जीवाणुनाशक गतिविधि में कमी |
क्रोनिक ग्रैनुलोमैटस बीमारी एक वंशानुगत बीमारी है जिसका फागोसाइट्स की कमी (प्रतिरक्षा प्रणाली की कोशिकाओं के साथ सीधा संबंध है जो विदेशी हानिकारक बैक्टीरिया और कणों, साथ ही मरने या मृत कोशिकाओं को अवशोषित करके शरीर की रक्षा करते हैं)। एक अपर्याप्त संख्या, जो शरीर की रोगाणुरोधी गतिविधि में कमी की ओर जाता है, अर्थात्, फागोसाइट्स रोगज़नक़ों (विदेशी कोशिकाओं) पर कब्जा करने में सक्षम हैं, लेकिन उन्हें मारने और अपने आप में टूटने में सक्षम नहीं हैं।
क्रोनिक ग्रैनुलोमैटस रोग लक्षण
अधिकांश मामलों में, जन्म के बाद रोग पहले या दूसरे वर्ष में व्यक्त किया जाता है, लेकिन 17-20 वर्ष की आयु में रोग के विकास के मामले हैं।
- शारीरिक विकास में देरी। आवर्तक, अर्थात्, त्वचा पर आवर्तक प्यूरुलेंट प्रक्रियाएं (विभिन्न अंगों और ऊतकों में फोड़े के मवाद के स्थानीय संचय होते हैं, फोड़े, फोड़े, बालों के रोम की सूजन, वसामय ग्रंथियों और आसपास के ऊतक भी संभव हैं)।
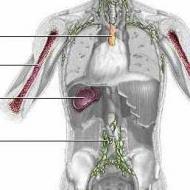
- ऊतकों और अंगों के नियमित रूप से आवर्ती सभी प्रकार के रोग, विशेष रूप से, लिम्फैडेनाइटिस - सूजन और व्यक्त त्वचा के चारों ओर सूजन लिम्फ नोड्स की सूजन सूजन नोड्स से।
- आंत्रशोथ या छोटी आंत की सूजन, दर्द की अचानक शुरुआत (मुख्य रूप से पेट के केंद्र में) से प्रकट होती है, अक्सर दस्त, बुखार और उल्टी के साथ।
- निमोनिया या फेफड़े के ऊतकों की सूजन जिसके परिणामस्वरूप बुखार, मांसपेशियों में दर्द, सिरदर्द, कमजोरी, सांस की तकलीफ और खांसी होती है। यहां तक \u200b\u200bकि सभी प्रकार के अंगों और ऊतकों में एक फोड़ा या मवाद जमा हो सकता है।
- ओस्टियोमाइलाइटिस एक संक्रामक हड्डी संक्रमण है, जिसमें प्रभावित क्षेत्र में गंभीर दर्द और ऊतक सूजन होती है, साथ ही तापमान में उल्लेखनीय वृद्धि होती है, और बच्चों में, प्रभावित अंगों को स्थानांतरित करने की पूरी अनिच्छा होती है।
- पाररेक्टल का गठन (मलाशय के तत्काल आसपास के क्षेत्र में), साथ ही प्लीहा और यकृत के फोड़े, और यहां तक \u200b\u200bकि सेप्सिस संभव है, अर्थात्। संक्रामक रक्त विषाक्तता।
- विभिन्न, अक्सर फंगल रोगों की पुनरावृत्ति होती है। उदाहरण के लिए: कैंडिडिआसिस, जलन, खुजली और पनीर के निर्वहन की विशेषता, आमतौर पर जननांग क्षेत्र में, विभिन्न श्लेष्म झिल्ली पर एक सफेद कोटिंग के साथ; एस्परगिलोसिस, फेफड़ों की क्षति के साथ होता है। लक्षण: बलगम स्राव के साथ खांसी, अस्थमा का दौरा, सांस की तकलीफ, संभवतः बलगम में रक्त के थक्के भी।
- ग्रेन्युलोमा का गठन - शरीर की रक्षा करने वाले प्रतिरक्षा प्रणाली की कोशिकाओं, फागोसाइट्स की एकाग्रता के परिणामस्वरूप दिखाई देने वाले नोड्यूल।
- बीसीजी (एंटी-ट्यूबरकुलोसिस वैक्सीन) टीकाकरण स्थल पर सूजन, बगल में स्थित लिम्फ नोड की महत्वपूर्ण सूजन के साथ।
कारण
फागोसाइट्स (चयापचय के साथ जुड़े) में एक चयापचय आनुवंशिक दोष। प्रतिरक्षा प्रणाली की कोशिकाओं में उपस्थिति जो बैक्टीरिया, हानिकारक विदेशी कणों (फेगोसाइटोसिस) और यहां तक \u200b\u200bकि मरने या मृत कोशिकाओं को अवशोषित करके शरीर की रक्षा करती है। सेल गतिविधि में कमी, जो उनके द्वारा कब्जा किए गए विदेशी कोशिकाओं को नष्ट करने में असमर्थता द्वारा व्यक्त की जाती है।
निदान
रोगी के मेडिकल इतिहास और शिकायतों का विश्लेषण (रोगी कब तक चिंतित है):
- कमजोरी, उच्च शरीर का तापमान;
- मांसपेशियों और सिरदर्द;
- पाचन तंत्र से - दस्त, उल्टी, पेट दर्द;
- श्वसन प्रणाली से - बलगम अलग होने के साथ खांसी, अस्थमा का दौरा, सांस की तकलीफ, संभवतः बलगम में रक्त के थक्के की उपस्थिति भी;
- गुप्तांग, जननांग क्षेत्र में खुजली और जलन, मुंह में हल्की कोटिंग, उदाहरण के लिए, जीभ या गालों पर।
परिवार के इतिहास का एक पूर्ण विश्लेषण: इस तथ्य का एक पूर्ण स्पष्टीकरण कि करीबी रिश्तेदारों को यह बीमारी है।
रोगी की सावधानीपूर्वक परीक्षा: शारीरिक विकास में देरी, कई फोड़े (फोड़े - बालों के रोम की तीव्र सूजन, वसामय ग्रंथियों और आसपास के ऊतकों की सूजन) पर ध्यान देना चाहिए, तालू के दौरान लिम्फ नोड्स का पता लगाना, उनकी व्यथा और वृद्धि, साथ ही प्लीहा और / या में वृद्धि। जिगर।
पूर्ण रक्त गणना (सूजन स्थापित करने के लिए आवश्यक)।
लिम्फोसाइटों के स्तर की स्थापना (सबसे महत्वपूर्ण प्रतिरक्षा कोशिकाएं जो विदेशी कोशिकाओं के खिलाफ लड़ाई में आवश्यक एंटीबॉडी के उत्पादन की गारंटी देती हैं) और एंटीबॉडी का स्तर स्वयं।
छाती का एक्स-रे, यानी एक्स-रे का उपयोग करके छाती में स्थित सभी अंगों की जांच। इसका उपयोग छाती, अंगों और उसमें स्थित संरचनात्मक संरचनाओं के रोग परिवर्तनों के निदान में किया जाता है। एक सही एक्स-रे के लिए, रोगी की छाती को फिल्म और एक्स-रे ट्यूब के बीच रखा जाना चाहिए। परीक्षा के परिणामों के आधार पर, छाती में स्थित लिम्फ नोड्स में संभावित वृद्धि पर विचार किया जाना चाहिए, साथ ही साथ फेफड़े के ऊतक की गुणवत्ता भी।
पेट की गुहा और उसमें स्थित अंगों का अल्ट्रासाउंड (अल्ट्रासाउंड परीक्षा)। गैर-इनवेसिव, अर्थात अल्ट्रासोनिक तरंगों का उपयोग करके शरीर की परीक्षा जो शरीर की प्राकृतिक बाधाओं (श्लेष्म झिल्ली, त्वचा) में प्रवेश नहीं करती है। विभिन्न आंतरिक अंगों की स्थिति का अध्ययन करना आवश्यक है।
रेडियोधर्मी मार्कर (हड्डी स्कैन) के साथ अंगों की जांच। संकेतकों की भूमिका आरएफपी (रेडियो फार्मास्यूटिकल्स) द्वारा निभाई जाती है, जो शरीर में पेश की जाती हैं और, एक विकिरण रिसीवर, निर्धारण की गति, आंदोलन, और ऊतकों और अंगों से उनके निष्कासन का उपयोग करके भी निर्धारित किया जाता है। यह हड्डियों के अंदर असामान्य (रोग संबंधी) प्रक्रियाओं की अनुपस्थिति या उपस्थिति को स्थापित करने के लिए किया जाता है।
सीटी (कंप्यूटेड टोमोग्राफी)। एक्स-रे विकिरण का उपयोग करके रोगी के शरीर की संरचना की जांच करने की एक विधि। यह संभव ट्यूमर संरचनाओं का निर्धारण करने के लिए किया जाता है, साथ ही आंतरिक अंगों (प्लीहा और यकृत) में फोड़े, ग्रैनुलोमा का पता लगाने और उनके आकार का निर्धारण करने के लिए किया जाता है।
क्रोनिक ग्रैनुलोमैटस रोग उपचार
स्टेम सेल या अस्थि मज्जा के प्रत्यारोपण (प्रत्यारोपण) व्यावहारिक रूप से एकमात्र चरम (कट्टरपंथी) उपचार है।
रोग के संक्रामक तत्वों का उपचार: एंटीबायोटिक दवाओं के साथ एंटिफंगल चिकित्सा।
जीन थेरेपी मानव कोशिकाओं के आनुवंशिक तंत्र में परिवर्तन के उद्देश्य से जैव प्रौद्योगिकी (आनुवंशिक रूप से इंजीनियर) और पारंपरिक चिकित्सा की तैयारी का एक संयोजन है।
Immunomodulators - विभिन्न संक्रमणों के प्रतिरोध को बढ़ाने के लिए उपयोग किया जाता है।
विरोधी भड़काऊ हार्मोन या प्रणालीगत कोर्टिकोस्टेरॉइड्स अधिवृक्क प्रांतस्था में कम मात्रा में बनते हैं। इसका उपयोग ग्रेन्युलोमा के नोड्यूल्स के उपचार में किया जाता है जो फ़ागोसाइट्स (प्रतिरक्षा प्रणाली की कोशिकाओं) की एकाग्रता के परिणामस्वरूप दिखाई देते हैं जो विदेशी हानिकारक जीवाणुओं, कणों, साथ ही मरने या मृत कोशिकाओं के फागोसाइटोसिस (अवशोषण) द्वारा शरीर की रक्षा करते हैं, जिसमें विदेशी कोशिकाओं को नष्ट करने की क्षमता नहीं होती है।
परिणाम और संभावित जटिलताओं
- छोटी आंत की सूजन - एंटराइटिस, अप्रत्याशित दर्द (मुख्य रूप से पेट के बीच में) द्वारा व्यक्त की जाती है, अक्सर दस्त, उल्टी और बुखार।
- फेफड़े के ऊतकों की सूजन - निमोनिया, बुखार, खांसी, मांसपेशियों और सिरदर्द, कमजोरी और सांस की तकलीफ से प्रकट होता है।
- संक्रामक हड्डी के घाव - ऑस्टियोमाइलाइटिस, संक्रमित क्षेत्र में बुखार, गंभीर दर्द और ऊतक सूजन की विशेषता है।
- रक्त का संक्रमण - सेप्सिस एक सामान्यीकृत संक्रमण है, जिसके परिणामस्वरूप रोगज़नक़ पूरे शरीर में फैल जाता है।
- मृत्यु (घातक परिणाम)।
निवारण
चूंकि सिंड्रोम एक वंशानुगत बीमारी है (माता-पिता से बच्चों को प्रेषित), इस बीमारी की कोई विशेषता नहीं है।
क्रोनिक ग्रैनुलोमैटस बीमारी में, न्यूट्रोफिल और मोनोसाइट्स उत्प्रेरक-सकारात्मक सूक्ष्मजीवों को अवशोषित करने की क्षमता को बनाए रखते हैं, लेकिन ऑक्सीजन चयापचयों की अनुपस्थिति के कारण, वे उन्हें नष्ट नहीं करते हैं। यह रोग दुर्लभ है (4-5: 1,000,000) और लगातार विरासत में मिला है। इसका कारण एनएडीपी ऑक्सीडेज के जीन एन्कोडिंग घटकों में उत्परिवर्तन है (एक्स गुणसूत्र और तीन ऑटोसोमल जीनों में से एक)।
आनुवंशिकी और रोगजनन। न्यूट्रोफिल में एनएडीपीएच ऑक्सीडेज की सक्रियता को कोशिका झिल्ली में अलग-अलग एंजाइम सबयूनिट्स की विधानसभा की आवश्यकता होती है। सबसे पहले, cationic cytoplasmic प्रोटीन p47phox (47 kDa के आणविक भार के साथ "phagocyte oxidase" नामक प्रोटीन) का फॉस्फोराइलेशन है। फॉस्फोराइलेटेड p47phox, दो अन्य साइटोप्लाज्मिक ऑक्सीडेज घटकों के साथ - p67phox और कम आणविक भार गुआनोसिन ट्राइफॉस्फेट (Rac-2) - कोशिका झिल्ली में अनुवादित होते हैं, जहां सभी प्रोटीन transmembrane flavocytochrome b558 के cytoplasmic डोमेन के साथ बातचीत करते हैं। Flavocytochrome एक heterodimer है जिसमें दो पेप्टाइड्स शामिल हैं - p22phoxp और gp91phox जो कार्बोहाइड्रेट के अवशेषों से भरपूर हैं। आधुनिक मॉडल के अनुसार, फ्लेवोप्रोटीन के एन-टर्मिनल भाग के तीन ट्रांसमेम्ब्रेन डोमेन में हिस्टिडीन अवशेष होते हैं, जो हीम बंधन को निर्धारित करते हैं। P22phox पेप्टाइड gp91phox को स्थिर करता है। ऑक्सीडेज सक्रियण में p40phox की भूमिका अस्पष्ट बनी हुई है। GP91phox पेप्टाइड को NADP -, फ्लेविन और हेम-बाइंडिंग डोमेन की भागीदारी के साथ इलेक्ट्रॉन परिवहन के लिए आवश्यक है। P22pho पेप्टाइड न केवल gp91phox को स्थिर करता है, बल्कि एंजाइम के साइटोप्लाज्मिक सबयूनिट्स के लिए बाध्यकारी साइटें भी शामिल करता है।
साइटोप्लाज्मिक p47phox, p67phox, और Rac-2 साइटोक्रोम b558 को सक्रिय करके एक नियामक भूमिका निभाते हैं।
क्रोनिक ग्रैनुलोमैटस बीमारी वाले रोगियों के लगभग 2/3 पुरुष ऐसे हैं जो एक्स गुणसूत्र पर स्थित जीन में उत्परिवर्तन को जन्म देते हैं जो कि gp91phox को एन्कोड करता है, और रोगियों में से 1/3 ऑटोसोमिक रूप से लगातार जीन एन्कोडिंग p47phox (गुणसूत्र 7) में एक उत्परिवर्तन प्राप्त करते हैं। रोगियों के लगभग 5% ऑटोसोमल लगातार p67phox (गुणसूत्र 1) और p22phox (गुणसूत्र 16) जीन में दोष प्राप्त करते हैं।
न्यूट्रोफिल के सामान्य फैगोसाइटिक फ़ंक्शन को एनएडीपीएच ऑक्सीडेज के सक्रियण की आवश्यकता होती है। इलेक्ट्रॉनों को NADPH से फ़्लेविन में स्थानांतरित किया जाता है, फिर साइटोक्रोम b558 के हेम प्रोस्थेटिक समूह में, और अंत में आणविक ऑक्सीजन के लिए, O2- के गठन की ओर ले जाता है। इस प्रणाली के अप्रभावी कामकाज के साथ, O2- का गठन नहीं होता है।
क्रोनिक ग्रैनुलोमेटस रोग में न्यूट्रोफिल में ऑक्सीडेटिव चयापचय की गड़बड़ी रोगाणुओं के अस्तित्व के लिए स्थितियां पैदा करती है। फागोसाइट्स के रिक्त स्थानों में वातावरण अम्लीय रहता है, और बैक्टीरिया पच नहीं रहे हैं (चित्र। 188.2)। हेमेटोक्सिलिन-एओसिन के साथ रोगियों के मैक्रोफेज के धुंधला होने से कोशिकाओं में अवशोषित सामग्री के संचय को दर्शाते हुए एक सुनहरे रंग का पता चलता है, जो फैलाना ग्रैनुलोमैटोसिस का आधार है, जिसने इस विकृति का नाम दिया।
नैदानिक \u200b\u200bअभिव्यक्तियाँ। क्रोनिक ग्रैनुलोमैटस बीमारी को किसी भी रोगी में आवर्तक या असामान्य लिम्फैडेनाइटिस, यकृत फोड़े, एकाधिक ऑस्टियोमाइलाइटिस, लगातार संक्रमण के एक परिवार के इतिहास, या उत्प्रेरक-सकारात्मक रोगाणुओं के साथ संक्रमण (जैसे, एस ऑरियस) के साथ संदेह किया जाना चाहिए।
नैदानिक \u200b\u200bलक्षण और लक्षण शैशवावस्था या शुरुआती वयस्कता के दौरान हो सकते हैं। संक्रामक रोगों की घटना और गंभीरता अत्यधिक परिवर्तनशील है। प्रेरक एजेंट आमतौर पर एस ऑरियस होता है, हालांकि किसी भी अन्य उत्प्रेरित-सकारात्मक सूक्ष्मजीव के साथ संक्रमण संभव है। आम संक्रामक एजेंटों में सेराटिया मार्सेसेन्स, बुर्केनपेरिया सेपसिया, एस्परगिलस, कैंडल अल्बिकन्स और साल्मोनेला शामिल हैं। आमतौर पर निमोनिया, लिम्फैडेनाइटिस और त्वचा के घाव होते हैं। क्रोनिक संक्रमण की जटिलताओं में एनीमिया, लिम्फैडेनोपैथी, हेपेटोस्प्लेनोमेगाली, क्रोनिक सप्पेरेटिव डर्मेटाइटिस, प्रतिबंधात्मक विकार, मसूड़े की सूजन, हाइड्रोनफ्रोसिस और पाइलोरिक स्टॉकोसिस शामिल हैं। क्रोनिक ग्रैनुलोमैटस रोग की संभावना को पैराप्रोक्टाइटिस और बार-बार त्वचा के संक्रमण से भी संकेत मिलता है, जिसमें फॉलिकुलिटिस, ग्रैनुलोमास और डिस्कॉइड ल्यूपस एरिथेमेटोसस शामिल हैं। ग्रैनुलोमा और भड़काऊ प्रक्रियाएं, यदि वे पाइलोरिक स्टेनोसिस का कारण बनती हैं, मूत्रमार्ग की संकीर्णता, या क्रॉथन की बीमारी से मिलते-जुलते रेक्टल फिस्टुलस, निदान की तत्काल पुष्टि की आवश्यकता होती है।
प्रयोगशाला अनुसंधान। क्रोनिक ग्रैनुलोमैटस रोग के निदान में, नाइट्रोब्लू टेट्राजोलियम कमी परीक्षण अभी भी व्यापक रूप से उपयोग किया जाता है, लेकिन इसे जल्दी से डायहाइड्रोडहाइडामाइन 123 के साथ फ्लो साइटोफ्लोरोमेट्री द्वारा बदल दिया जाता है। यह विधि ऑक्सीडेंट के उत्पादन का पता लगाती है, क्योंकि हाइड्रोजन पेरोक्साइड के साथ डायहाइड्रोडहाइडामाइन 123 का ऑक्सीकरण प्रतिदीप्ति को बढ़ाता है।
पूर्वानुमान। चिरकालिक ग्रैनुलोमैटस बीमारी से, हर साल 100 में से 2 रोगियों की मृत्यु हो जाती है। उच्चतम मृत्यु दर छोटे बच्चों में देखी जाती है। पिछले 20 वर्षों में दीर्घकालिक दृष्टिकोण में काफी सुधार हुआ है। यह बीमारी के जीव विज्ञान की बेहतर समझ, संक्रमण की रोकथाम और पता लगाने के लिए प्रभावी योजनाओं के विकास के साथ-साथ उनके उपचार के सक्रिय सर्जिकल और रूढ़िवादी तरीकों को जिम्मेदार ठहराया जा सकता है।