Displazijas ārstēšana. Kā identificēt un ārstēt gūžas displāziju zīdaiņiem
Gūžas locītavu displāzija (DTB) rodas 3 jaundzimušajiem no 100. Šī patoloģija ir labi ārstējama ar agrīnu atklāšanu. Mēs savākām informāciju vecākiem, kas palīdzēs viņiem atpazīt TBS displeziju ar īpašām pazīmēm. Rakstā aprakstītas arī šīs slimības ārstēšanas galvenās metodes.
Gūžas displāzijas cēloņi
Hip displāziju - iedzimta slimība, kas veidojas ir nepareiza vai mazattīstītā gūžas.
Galvenie iemesli DTBS attīstībai:
- Zīdaiņu DTBS rodas no audu klāšanas pārkāpumiem, no kuriem tad tiek veidota locītavu forma. Šī patoloģija ir konstatēta trīs procentiem mazuļu.
- 25-30% no DTT veidojas sakarā ar ģenētiskajām patoloģijām, kuras tiek mantotas tikai uz maternitātes līniju.
- DTB rodas mielodisplāzijas dēļ - iedzimta mugurkaula un mugurkaula attīstība.
- TBC displāzija ir saistīta ar augstu hormona progesterona līmeni, kas palielinājās, gaidot dzemdības.
Faktori, kas veicina DTBS veidošanu:
- liels auglis;
- iegurņa priekšējie augļi;
- grūtnieču uztura trūkums, vitamīni un minerālvielas: dzelzs, jods, fosfors, kalcijs;
- bērna kustības ir ierobežotas dzemdē;
- toksikozi mazuļa gaidīšanas sākuma stadijā un gestozi pirms dzemdībām;
- neveselīga mātes kardiovaskulāra sistēma;
- vēlu piegāde;
- slikti ieradumi: alkohols, smēķēšana un citi;
- lietot dažādas zāles grūtniecības laikā;
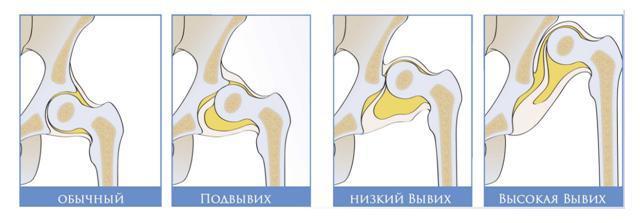
TBS displāzijas tipi zīdaiņiem: preluksācija, subluksācija, dislokācija
1. tabula. Displezijas veidi zīdaiņiem
| Displazijas veids | Kā tas izpaužas? |
| Gurnu priekšpuse (pirms gūžas subluksācijas un dislokācijas). | Gūžas locītavas kapsula ir izstiepta. Ciskas kaula galva ir neobjektīva, bet to ir viegli atgriezt pareizā anatomiskā stāvoklī. Tas var attīstīties un izraisīt smagākas formas. |
| Gūžas subluksācija | Gūžas locītavas galvas nepilnīga pārvietošanās ir salīdzinoši doba. Gūžas galvas saites ir izstieptas un zaudē raksturīgo spriedzi. |
| Hip dislokācija | Veicot locītavas veidošanos, notika neveiksme. Nepareizs jostas savienojums: augšstilbs neuzstājas. Var būt gan iedzimts, gan iegūts. |
Kā vecāki identificē TBS displāziju?
- "Klikšķa" simptoms - viena no pirmajām TBS displāzijas izpausmēm. To izstrādāja orķestris no PSRS ar Marksu un ortopēds no Itālijas Ortolani. Ārsti veica pētījumus un aprakstīja šo simptomu vienlaikus neatkarīgi viens no otra. Kad bērna kājas tiek atsauktas, novirzīšanās tiek nomainīta, ko papildina klikšķis. Klikšķis ir skaidri dzirdams un jūtams ārsts, kurš veic bērna izmeklējumus. Dažreiz jūs to varat dzirdēt no attāluma. Kad mazuļa kājas tiek atsauktas uz viduslīniju, tiek novērota atkārtotā augšstilba augšstilba dislokācija, kam seko kājas un kājas pietūkums. Ar simptomu "Noklikšķiniet", lai konstatētu displāziju, ir iespējama tikai pirmās mazuļa dzīves nedēļā, tad tas pazūd, bet dažreiz to var novērot zīdaiņiem ar muskuļu hipertensiju vairākus mēnešus.
- Asimetriskas krokas uz gurniem , nevienāds skaits arī var norādīt uz bērna TBS displāziju. Par veselīgu pusi, krokas vienmēr ir mazākas nekā pusē ar displāziju. Šis simptoms jāņem vērā tikai kopā ar citiem, jo tas var rasties arī bērniem, kuriem DTS neietekmē.
- Ne tāds pats kāju garums . Vecākiem vajadzētu skaņu brīdināt un, ja viņi redz, ka to drupatas ir viena kājām īsāka nekā otra, jo šī patoloģija var norādīt arī uz bērna DTB.
- H spēja aizņemt bērna augšstilbu uz sāniem. Šo simptomu var redzēt mazuļiem, kuri sasnieguši 3 nedēļu vecumu. Veselu drupu kājas gandrīz pilnībā izlietnes pie galda. Bērnam ar patoloģiju viņiem nav iespējams pazemināties.
- Neparasti bērns no ārpuses - Vēl viens gūžu displāzijas simptoms zīdaiņiem. Iepriekš minētie simptomi var tikt apvienoti un būt individuāli kā DTB pazīme.
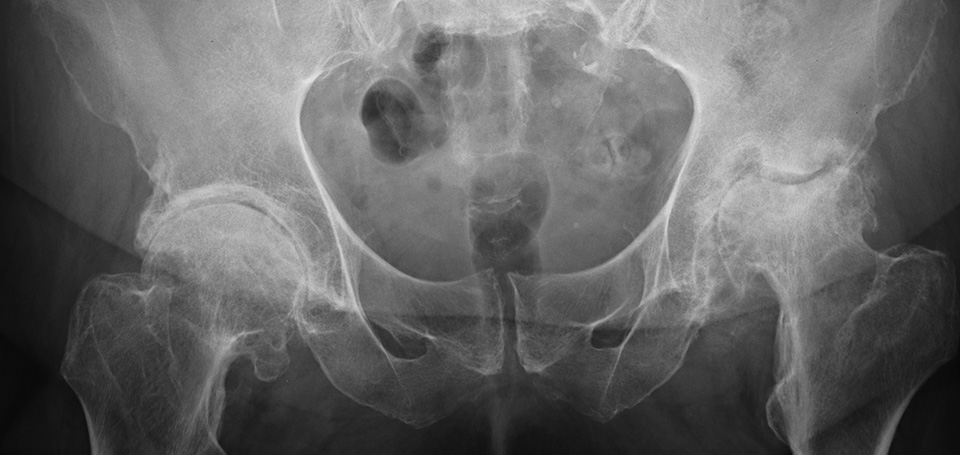
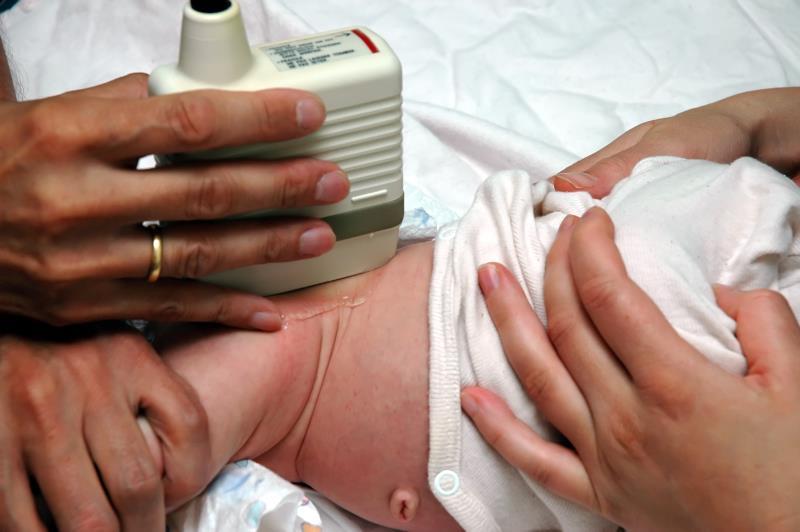
Gūžas displāzijas diagnozes metodes bērniem
Ultraskaņa no gurnu locītavām
Pirmās eksistences dienās ultraskaņu var padarīt slimnīcā, jo tā tiek uzskatīta par nekaitīgu pētījumu metodi. Turklāt ultraskaņa garantē augstu datu precizitāti.
Radiogrāfija
Gūžas locītavu displāziju var noteikt ar rentgena stariem. Diemžēl šī pētījumu metode ir pieļaujama tikai maziem bērniem, kuri ir sasnieguši sešus mēnešus. Šī ir visprecīzākā metode, kas sniedz informāciju par pilnīgu patoloģijas priekšstatu.
Masāža displāzijai
Pirms lēmuma pieņemšanas bērns, rokas jābūt tīrai un sausai, tad sasmalcina tos pareizi iesilda un bija patīkami, kad pieskārās mazuli. Masiera nagus vajadzētu sagriezt, un visus rotājumus noņem no pirkstiem un plaukstas, jo ir maz ticams, ka bērns tiks nejauši ievainots.
Nelietojiet īpašas masāžas eļļas masāžai, jo tās bērnam var radīt, labāk ir lietot bērnu eļļu vai pulveri.
- Ievietojiet savu bērnu uz muguras, tur visa platība palmu gūžas un gaismas glāstīja kustības var sākt masāžu.
- Pēc glāstīšanas, ar īkšķi un rādītājpirkstu jāsāk spirālveida kustības. Pirkstiem vajadzētu pārvietoties spirālē trīs minūtes, nepieskaroties virsmai dzimumorgānu tuvumā. Jums ir nepieciešams, lai rokai par patoloģiskiem locītavām un sākt tos rūpīgi masēt, nospiežot uz muskuļiem. Tomēr, lai gan spiediens nedrīkst būt ļoti spēcīgs, mazulim nevajadzētu būt sāpēm.
- Pēc tam jums ir jāpārvērš smadzeņu uz vēdera un, izmantojot tās pašas kustības, ir nepieciešams masāžas iekšējo augšstilbu.
- Pēc tam dodieties uz glutea laukumu. Precīzi apļveida kustības berzē sēžamvieta no bērna, un pēc tam izspiest un unclench tos.
- Pēc sejas masāžas mēs vēršamies pie kāju masāžas. Pēdu jāuzsāk masāžai no papēža līdz pirkstiem, un pēc tam masāža katram pirkstai jāatdala atsevišķi.
Terapeitiskā vingrošana (LFK)
Papildus masāžai ar bērniem katru dienu ir jāapmāca vingrošana, veicot katru nodarbību līdz piecpadsmit reizēm.
- "Velosipēds" Jums ir jāvelk bērns uz muguras, salieciet kājas ceļos un velciet viņu uz vēderu. Pavirpiniet bērna kājas, atdarinot velosipēdu.
- "Kāju locīšana un pagarināšana" . Kā alternatīvi, ceļgala locītavā vajadzētu saliekt vienu mazuļa kāju, bet otru - pilnībā iztaisnot.
- "Frog". Novietojiet mazuli uz muguras, savilkt kājas klēpī un izklīdiet to. Sinhroniski ar abām kājām, lai veiktu apļveida kustības.
Īpašas ierīces DTBS ārstēšanai
Lai izveidotu taisnīgu augšstilba galvu, stiprinātu gūžas locītavas locītavu aparātu, lai stimulētu acetabuluma un augšstilba galvas veidošanos, tiek izmantotas īpašas ierīces.
- Riepas Vilenky.Pirms bērna novietošanas uz riepas, uz tā jānovieto oderējums - autiņš vai plāns loksne. Novietojiet riepu guļus stāvoklī, lai atstatums atrodas kājstarpes rajonā. Lietojot riepas ir diezgan viegli, vecāki to izmanto, lai ārstētu bērnu bez palīdzības, tādēļ rūpes par bērnu nerada papildu grūtības. Riepas ir paredzētas gan zīdaiņu, gan bērnu ārstēšanai no gada uz gadu.
- Freiku spilvens būtu jātur pastāvīgi divus mēnešus. Turklāt šī spilvena ir tāda, ka to var noņemt, lai mazgātu bērnu, masāžu veiktu vai veiktu fizioterapijas procedūras.
- Pavlik pulkstenis nepieciešams valkāt pastāvīgi. Aizliegts tos nošaut, jo tikai profesionālis var pareizi tos ievietot. Bērna ārstēšanās laiks Pavlik kauliņos sasniedz 3 līdz 6 mēnešus. Statīvus valkā tikai vienreizējais autiņš, bet apģērbus, piemēram, slīdņus, zeķbikses vai šorti nevar valkāt. Kad drupatas nepieciešams nomainīt autiņbiksītes, ir nepieciešams likt roku zem viņa sēžamvieta, bet, lai palielinātu bērna kājas ir aizliegta. Bērna āda, kas atrodas zem statīviem, katru dienu jāpārbauda, lai izvairītos no iekaisuma. Tā kā jūs nevarat mazgāt bērnu stīgas, tad to vajadzētu noslaucīt ar mitru sūkli. Barošanas laikā un apmēram stundu pēc krūšu siksnas jostas ir jānostiprina. Mazuļu gulēt var tikai uz cieta matrača, neizmantojot spilvenu. Pavlik sēklas ir efektīvs veids, kā ārstēt DTBS zīdaiņiem.

Freiku spilventiņi, Pavlik kažoki
Visbiežāk ar šo ierīču palīdzību bērniem izdodas pārvarēt šo slimību, bet, ja ārstēšana nenoved pie pozitīviem rezultātiem, bērniem tiek veikta operācija. Ķirurģiska iejaukšanās var būt nepieciešama arī pēc vēlu DTB noteikšanas (pēc gada).
Preventīvie pasākumi
DTE profilakse zīdaiņiem sākas grūtniecības laikā. Mātes nākamajam bērnam vajadzētu ēst pareizi, ēst produktus, kas vajadzīgi mamma un mazuļa veselībai. Pirms bērna koncepcijas sievietei jāpārbauda infekcijas, un, ja nepieciešams, jāārstē.
DTBS novēršana:
- gūžas locītavas ultraskaņa un rentgenstūris;
- pārbaude, ko veic pediatrs un ortopēds;
- brīva aplaistīšana vai pilnīga atteikšanās no tā;
- masāža un ārstnieciskie vingrinājumi, lai nostiprinātu visas mazuļa muskuļu grupas.
Displezija ir slimība, kas saistīta ar locītavu un muskuļu sastāvdaļas locītavu skrimšļa struktūras traucējumiem. Starp bērniem displāzija rodas diezgan bieži (6 gadījumi no 1000 jaundzimušajiem). Šīs slimības īpatnība ir tāda, ka bez ārstēšanas gandrīz 100% gadījumu tas noved pie bērna invaliditātes. Jaundzimušajiem visbiežāk tiek konstatēta gūžas locītavas displāzija.
Displazijas cēloņi
Displazijas attīstības cēloņi jaundzimušajiem var būt:
1. Pavedniecība. Displastisku slimību klātbūtne mātei vai tuviem radiniekiem.
2. Maternitātes nepietiekams uzturs grūtniecības laikā. Visā grūtniecības laikā veidojas kaulu-skrimšļa aparāts, un, ja māte no mātes nesaņem pietiekami daudz barības vielu, tas izraisa bērna muskuļu un skeleta sistēmas augšanas traucējumus.
3. Mātes kaitīgie paradumi (smēķēšana, alkoholisms). Tas noved pie kaulu augšanas pārkāpuma, neregulāru ossifikācijas zonu veidošanās.
4. Grūtniecības gaitas iezīmes (dzemdes dobuma izmēra izmaiņas (dzemdes mioma), nepietiekams uzturs, nepareiza augļa stāvoklis dzemdes dobumā, toksikozes). Tas noved pie locītavu virsmu veidošanās pārtraukuma un locītavas keršļveida pamatnes mazsvarības.
5. Vīrusa slimības, kas tiek pārnestas grūtniecības laikā, arī pārkāpj locītavu kaulaudu un kakla apvalku veidošanos.
Displazijas simptomi
Gūžas locītava sastāv no šādām struktūrvienībām:
1. Vertikālā daļa. Tas veidošanās zarnkaula, kurai ir noapaļota forma, un nosūtīts uz skrimšļa audu nomaiņa bed.
2. Ciskas kaula galva. Tas atrodas vertikālās daļas dobumā. Tās forma atkārto lodziņa formu, kurā tā atrodas.
3. Paketes. Kopā ap kakla veido kapsula, kas satur cīpslas galvu vertikālajā daļā.
4. Muskuļi. Muskuļu aparāts ļauj jums veikt aktīvas kustības locītavā un arī tur cimdu galvu pareizā stāvoklī.
Ja ir nepietiekama attīstība jebkuras struktūras, kas ir daļa no gūžas locītavas, pārvietošanas ciskas kaula galvas attiecībā pret acetabulum attīstās subluxation, un bērnam atklāja pazīmes displāzija. Galējā displāzijas pakāpe ir bērna gūžas dislokācijas attīstība. Šajā gadījumā augšstilba galva atstāj acetabulumu.
Displastiskas izmaiņas var ietekmēt gan locītavu, gan vienu. Visbiežāk šo slimību novēro meitenes.
Visus galvenos displāzijas simptomus bērniem vislabāk nosaka 7 gadu vecumā, jo šajā periodā bērniem tiek samazināts muskuļu tonuss, kas ļauj veikt nevainojamu apsekojumu. Vēlāk palielinās muskuļu tonis, un tas apgrūtina diagnozi. Šajā gadījumā ir iespējams pieņemt, ka bērnam ir displāzija, kuras pamatā ir vairāki simptomi.
Displazija bērniem izpaužas:
1. Kāju audzēšanas ierobežošana gūžas locītava. Lai identificētu šo simptomu, bērna kājas ir saliektas, saliektas pie ceļa locītavas horizontālajā plaknē, kad bērns atrodas aizmugurē. Šajā gadījumā mazuļa ceļgaliem vajadzētu pieskarties mainīgajam galdam. Kad bērns paaugstināts muskuļu tonuss, panākt līdzīgs rezultāts ne vienmēr ir iespējams, tāpēc bieži ar šāda pārbaude atklāj subluxation viena no locītavu atšķirību starp kājām audzēšanā.
2. Ādas kroku asimetrija. Ādas krokas ir definētas gan augšstilba priekšā, gan aizmugurē. Priekšējā virsma ar bērna novietojumu mugurpusē nosaka trīs ādas krokas. Parasti tie ir viens otru spoguļattēls. Ja ādas krokas ir dažādos līmeņos, tas var norādīt uz displāzijas izmaiņām locītavās bērnam. Ciskas augšdaļā, kad bērns atrodas vēderā, nosaka gūžas locītavu atrašanās vietu, kas arī ir simetriski viens pret otru. Tas nav absolūts indikators, dažreiz veseliem bērniem var novērot nelielas asimetrijas krokas.
3. Noklikšķiniet simptomu. Bērna stāvoklī mugurpusē izliekas pie ceļgaliem un kāju gūžas locītavā. Šajā gadījumā subluxation pārvietojas ar raksturīgu klikšķi. Tas ir visvairāk informatīvs gūžu displāzijas simptoms bērnam, jo tas nav atkarīgs no muskuļu tonusa un to var noteikt jebkurā vecumā.
4. Bojājuma sānu malas saīsināšana. Tā kā gūžas locītavu galva ir pārvietota salīdzinājumā ar vertikālās daļas stāvokli, skartā ekstremitāte pārvietojas uz augšu, tādēļ to saīsina. Maza vecuma bērniem, izmantojot centimetru lenti, nav iespējams pārbaudīt locekļa garumu. Tādēļ pētījums tiek veikts šādi: bērns atrodas mugurpuses stāvoklī, viņa kājas ir saliektas pie ceļa locītavas, kāju zoles ir uz maināmā galda. Šajā pozīcijā tiek vērtēta vienas ekstremitāšu ceļa locītavas stāvoklis un otra. Bet ceļa locītavas bojājuma puse atrodas zemāk.
Atsevišķs klīniskais priekšstats par bērna displāzijas izmaiņām gūžas locītavā kļūst redzams pēc tam, kad bērns sāk staigāt. Parasti tas notiek vēlāk nekā veseliem bērniem (pēc 1,5 gadu vecuma). Šajā gadījumā notiek gaitas izmaiņas, tā saucamā "pīle" gaita. Pakāpenisku sāpību pārmaiņas gaitā papildina mugurkaula jostas rajonā. Tas notiek tāpēc, ka sakarā ar izmaiņām muskuļu piestiprināšanu mugurkaula jostas daļas izliekums novērota. Ja vienpusējiem bojājumiem bērniem tiks novērots klibums.
Ja bērnam ilgu laiku ir novietota gūžas locītava, tas noved pie kopīgās kapsulas formas izmaiņām. Sadaļas kapsulas vidū ir izveidojusies sašaurināšanās, kas piešķir sevī smilšu pulksteņa formu. Tas izraisa grūtības novērst gūžas dislokāciju.
Lai apstiprinātu gūžu displāzijas diagnozi, tiek veikta rentgena izmeklēšana. Šo pārbaudes metodi sarežģī tas, ka maziem bērniem kaulus joprojām attēlo tikai skrimšļi, kas nav redzami rentgenogrammā. Tādēļ šādiem bērniem jāizmanto īpašas tabulas, lai noteiktu, vai viņiem ir displāzija. Atkarībā no rentgena izmeklēšanas rezultātiem ir noteikts gurnu locītavas displāzijas pakāpe. Ir četras displāzijas pakāpes. Displazijas ceturtais līmenis atbilst gūžas locītavas novirzēm. Lai vizuāli novērtētu saišu, locītavu kapsulu struktūru un skrimšļu struktūras locītavas dobuma ievadītās radiopaque vielu (verografin, yodamid), kas iekrāso struktūras un lai tās būtu redzamas ar izmeklēšanu.
Displazijas ārstēšana bērniem
Lai ārstētu displāziju jaundzimušajās, tiek izmantots plašs vainags. Lai to paveiktu, trīs reizes salocītu autiņķi novieto starpējās zonas vietai, kas tiek fiksēta ar citu autiņbiksīšu palīdzību. Tādējādi bērna kājas paliek pastāvīgā audzēšanā. Ar izteiktām displāzijas izmaiņām ieteicams kājas piestiprināt ar apmetuma saiti. Bērniem, kas jaunāki par 1 gadu, ļoti labs efekts ārstēšanai ir sloksņošanas riepu izmantošana. Gūžas dislokācijas ārstēšana ir daudz sarežģītāka un nepieciešama stingra kāju fiksācija. Tas pamazām atgriežas augšstilba augšdaļā uz vertikālās daļas un nosaka to. Šis process aizņem 2-3 mēnešus. Bērniem, kuri vecāki par 2 gadiem, displāzijas izmaiņas parādās kā ķirurģiskas iejaukšanās indikācija.
Ir ļoti svarīgi dot bērnam nemainīgu masāžu, jo tas palīdz nostiprināt locītavu somiņu un stimulē muskuļus. Masāža var tikt veikta mājās. Par šo bērnu, kas uz muguras uz līdzenas virsmas bez autiņi, kāju greifers rokas saliektas pie ceļa locītavas stāvokli, noved pie kuņģī, pēc tam tie tika audzēts, mēģinot ceļi pieskarties galda virsmu. Tad pārmaiņus iztaisnojiet vienu vai otru kāju. Šis vingrinājums jāveic 6-8 reizes dienā pirms barošanas, atkārtojot to 8-10 reizes vienam treniņam.
Displazijas prognoze
Prognoze bērniem ar displāziju ir labvēlīga. Ar savlaicīgu ārstēšanas uzsākšanu atgūšana tiek novērota 100% gadījumu. Novēlota ārstēšanas sākumā, īpaši, ja bērns ir vecāks par 2 gadiem, prognoze ir mazāk labvēlīga, jo šajā gadījumā ir izmaiņas ne tikai gūžas locītavas, bet arī mugurkaula. Bet pat šādā novēlotajā ārstēšanas sākumā pilnvērtīgu atveseļošanos novēro vairāk nekā pusē bērnu.
Ārsts-pediatrs Litašovs M.V.
Situācija, kurā ārsti novieto jaundzimušo "gūžas displāzijas" diagnozi, diemžēl šodien nav nekas neparasts. Šāda draudzīga skanoša diagnoze pauž un attur vecākus. Dr Eugene Komarowski stāsta, ko darīt, ja bērns ir ievietots.


Par slimību
Gūžas displāzija ir locītavu defekts, kurā tas ir daudz mobilāks nekā normāls locītavu. Tas noved pie dislokācijas vai paaugstinātas svārstības. Pasaulē slimība ir diezgan izplatīta. Skandināvu tautām ar šādu defektu piedzimst apmēram 4% bērnu, un Amerikas Savienotajās Valstīs - apmēram 1%. Krievijā 2-3% zīdaiņu ir gūžas locītavu displāzija, un ķīniešu un afrikāņu vidū šī slimība gandrīz nekad nav atrasta.
Tajās valstīs, kur mazuļa uzceltās kājas joprojām ir cieši noslīpētas, to sastopamība ir augstāka nekā cilvēkiem, kuriem nav pietauvošanās.
Vīriešiem patoloģija ir biežāk nekā vīriešiem. Saskaņā ar medicīnisko statistiku, šo slimību nosaka bērni, kuriem bija iegurņa forma, kā arī pirmdzimtie bērni. Kreisais locītavs biežāk tiek ietekmēts nekā pareizais. 20% gadījumu abas cieš - gan pa kreisi, gan pa labi.
Ar gūžas locītavu displāziju, gūžas galvu nevar fizioloģiski saglabāt locītavu kapsulā. Ar nelielu izplūdes atveri no dobuma, ārsti runā par subluxation, ar pilnu - par dislokāciju gūžas.


Pirmā izmeklējuma laikā pieredzējis ārsts redzēs displāziju, parasti tas tiek veikts pirmajās dienās pēc slimnīcas izvadīšanas.
Lai aizdomas par patoloģiju ārsts var par šādiem simptomiem:
- Ādas krokas uz kājām ir asimetriskas, nevis vienādas.
- Bērna ciskas ir saīsinātas.
- Kad ārsts mēģina izplatīt kājas dažādos virzienos, ir zināms kustības ierobežojums. Atšķaidīšanas leņķis ir arī citāds.
- Atšķaidot un adīt kājas, jūs dzirdat atsevišķu klikšķi.
Visas šīs pazīmes var novērot pilnīgi veseliem bērniem, tāpēc neviens no tiem nav neatkarīgs pamats diagnostikai. Mums ir nepieciešams rentgena starojums, ultraskaņas izmeklēšana, ortopēdista pārbaude.
Vieglu formu ārstēšana var būt ierobežota ar plašu vainagu, kāju audzēšanu, masāžu un vingrošanu. Ja forma ir sarežģītāka, ārsts iesaka lietot ortopēdiskas ierīces, piemēram, Pavlik kažokus. Dažos gadījumos ieteicama ķirurģiskā ārstēšana vai asinsrites locītavas pārvietošana ar sekojošo fiksācijas kompleksu.

"Bērnu gūžas locītavas displāzija" - vai ir jābaidās no šādas diagnostikas jaunajiem vecākiem? Par to detalizētāk pārraidot Jevgēniju Komarovska.
Komarovsky par problēmu
Jevgeņijs Komarovska saka, ka mūsdienu ortopēdisti nedaudz pārspīlē šo problēmu un pat diagnozi pat apšaubāmos gadījumos, pat ar nelielām šaubām.
Fakts ir tāds, ka 20% bērnu vienā vai otrā veidā no dzimšanas cieš no dažāda veida gūžas locītavu defekta. Pašreizējā displāzija ir daudz retāk sastopama, un nopietna ārstēšana prasa 2-3 gadījumus no 1000.
Jevgeņijs Komarovska atsakās izskatīt šo iedzimto slimību, jo visi elementi locītavas uz vietas, un mīkstināšanai, un izstiepj saišu izraisīja biežāk nekā nav defekts struktūru, un hormonālo māte, kas vēlīnā grūtniecības ražo hormonus, kas mīkstina un stiept auklas vieglākai darba procesā.
Lielākajā daļā gadījumu, pēc Eugenija Komarovska domām, ārstēšana nav nepieciešama,un pēc kāda brīža locītavas nonāk normālā dabiskā veidā. Šķiet, ka iejaukšanās dabiskajā procesā var būt stipra sveces, ģenētiskā nosliece (ja vecākiem bērnībā bija līdzīgas problēmas).
Papildu riska faktori, pēc Komarovsky, ir vecums manas mātes - pēc 35 gadiem, iedzimts deformācija pieturas bērns, dzimšanas svaru vairāk kā 4 kg.

Īpaša uzmanība no pediatri un orthopedists pelnījuši priekšlaicīgi dzimušiem bērniem un zīdaiņiem, kas mamma jāuztur "ekstrēmos" apstākļos - ar spēcīgu toksikoze, vienlaikus ņemot dažādus medikamentus, pat tad, ja zāles ir noteikti ar ārstu sievietēm. Apdraudēts ir arī bērni, kas dzimuši no vairākām grūtniecību un mazuļiem, kuriem mamma, kamēr pārvadā drupatas strādā bīstamu darbu vai pastāvīgi dzīvo ekoloģiski nelabvēlīgos reģionos (kur biežums šīm diagnozēm var būt līdz pat 12%).
Jo ātrāk atrast pašreizējo nestabilitāti locītavas, jo labāk, sacīja Komorovskis, jo jaunāks bērns, jo vieglāk ir novērst problēmu ar saviem locītavām. Līdz 4 mēnešiem nedariet rentgenstaru, diezgan nekaitīgu un informatīvu ultraskaņas metodi.

Ārstēšana un profilakse
Ja nav kultūra autiņos, piemēram, Āfrikā, bērni no dzimšanas ir tādā pozā braucēji sasprādzētas uz viņa muguras. Un viņi pat nezināja par displāziju, saka Komarovska. Tas bija tik poza palīdzēs pareizi defektus struktūrā locītavu, un ir lielisks profilakses hip dislokācijas.


Bērnu autiņus var novietot lielākam izmēram nekā paredzēts, lai tā gurni vienmēr būtu nedaudz atšķaidīti. Terapeitiskā masāža ir ļoti efektīva slimības nenozīmīgā stadijā.


Vecākiem Komarovskyi iesaka nerunāt trauksmi, nevis paniku. Gūžas locītavu displāzijai ir nepieciešamas konsekventas un izmērītas darbības. Kad predvyvihe var darīt masāžas un elektroforēzes pie podvivyhe ārsta varētu uzstāt uz valkājot ortopēdiskie ribu, ar dislokācijas - riepas. Operatīvā metode atrisina problēmu, ja diagnoze ir novēlota vai locītavu bojājumu smagums ir augsts.
saskaroties ar šo diagnozi, ilgu laiku nevarēja atrast kompetentu rakstu, lai izprastu problēmu ... Man šķiet, ka tas viss ir skaidrs
Gūžas displāzijas diagnoze un klīniskie simptomi
"Agrīna diagnoze iedzimta gūžas dislokācijas un laikus (pirmajās dzīves dienās), izmantojot vienkāršas metodes noninvasive funkcionālajā ārstēšanā var sasniegt pareizu anatomisko un funkcionālo attīstību gūžas locītavu 80-97% bērnu. No brīža, kad diagnostika tiek uzsākta un ārstēšana sākusies, slimības iznākums ir atkarīgs. Tas tiek pasliktināts katru gadu ģeometriskā progresijā, ja ārstēšana netiek veikta. Dzemdes slimnieku iedzimtas dislokācijas diagnoze jāveic dzemdību nama slimnīcā. Gūžas displāzijas diagnozes nozīmība pirmajās bērnu dzīves nedēļās ir milzīga, taču atzīšana bieži ir sarežģīta un prasa īpašas zināšanas un zināšanas "
Gūžas locītavas displāzija ir 3 posmi (formas): preluksācija, subluksācija un dislokācija.
Saskaņā ar "pirmsdarbības" izprot nenobriedušu nestabilu locītavu, kas vēlāk var attīstīties kā parasti, un subluksācijas virzienā. Kapsula ir izstiepta, un tāpēc galva viegli novirza un iekļaujas dobumā (pozitīvs slīdēšanas simptoms).
Subluxation - tas jau ir morfoloģiskas izmaiņas locītavā, ko papildina augšstilba augšdaļas novirze salīdzinājumā ar verdzību uz augšu un pret pusi. Tas nepārsniedz limbus robežas, tikai nospiežot to uz augšu - saglabājas galvas un dobuma kontakts. Ja ārstēšana tiek veikta pareizi, ir iespējams veidot pilnu locītavu, un varbūt - un bojāto formu, līdz pilnīgai dislokācijai.
Iedzimta dislokācija - tas ir pilnīga pārvietošanās no augšstilba galvas, vissmagākā locītavu displāzijas forma.
Vēsturiski frāze "iedzimta gūžas locītava" ir neprecīza un dažreiz dezorientē vecākus. Gūžas iedzimta dislokācija ir gūžas displāzijas stadija bērniem. Bērns var piedzimt ar gūžas dislokāciju, bet var rasties arī dislokācija nepareizas ārstēšanas vai tās trūkuma gadījumā pirmajos mēnešos pēc piedzimšanas.
Lielākā daļa orthopedists un saistītie speciālisti saskaņā ar kopīgā displāziju iesaistīt raksturīga mazvērtības, kas ir saistīts ar savas nepilnīgās attīstības un var radīt subluxation vai mežģījums kaula galvas. Kad šķiņķis ir novietots, galva pilnīgi zaudē kontaktu ar acetabulumu, tikai ar daļēju atkausēšanu. Displaziju vai pirms eksspermāciju raksturo gūžas locītavas attīstības traucējumi bez savienojošo locītavu elementu pārvietošanas. Tomēr daudzi orthopedists un ķirurgi izmanto terminu "displāzija" kā kolektīvu terminu iekļaut visas anomālijas - no X-ray gandrīz paņēma mazattīstītam locīklas jumta bez kompensēt augšstilba kaula galvu uz patieso dislokāciju.
Tādējādi šajos gadījumos gūžas locītavas patoloģijas pakāpju klasifikācija jābalsta uz klīniskiem un radioloģiskiem rādītājiem.
1. Priekšējais pirms gūžas locītavas- klīniski un radioloģiski noteiktas locītavas displāzija bez gūžas pārvietošanas. Šo stāvokli visbiežāk novēro jaundzimušajiem. Tas ir atklāts arī tā saucamajā veselīgajā pusē pusaudžiem un pieaugušajiem ar vienpusējām dislokācijām.
2. Sirdsklauves galvas subleksācija - tā novirze no anteversijas un valgus puses locītavas dobumā: a) primārais, b) atlikums (pēc augšstilba galvas pārvietošanas).
3. Iedzimta gūžas locītava: a) sānu vai priekšējās sirds malārijas, b) nadacetabular, c) locītavu (augsts).
Tas ir ieteicams, lai atšķirtu starp "pārkāpumiem kopīgai attīstībai" (tas ir, faktiski, ir displāzija) un "kavēšanās progresēšanas" (negatavus kopīga - robežlīnija riska grupu).
Hip displāziju norāda, iedzimta nosliece, grūtniecības pataloģijas, nestabilitātes gūžas locītavas klīniskos simptomus (t.i. pazīmes predvyviha) vai vairāki simptomi pārvietojumu augšstilba kaula galvu attiecībā pret acetabulum (t.i. pazīmes subluxation vai dislokāciju locītavas ) Klīniski konstatēta diagnoze jāapstiprina ar ultraskaņas datiem, un vecākiem par 3 mēnešiem - ar rentgena pārbaudi.
"Gūžas displāzijas" diagnoze balstās galvenokārt uz klīniskajām pazīmēm, ultraskaņas rezultātiem un rentgena diagnostiku. Ultraskaņas un rentgena izmeklējumi ir informatīvas un ārkārtīgi svarīgas diagnostikas metodes, bet ir sekundāras pēc klīniskajām metodēm.
"Gūžas displāzijas" diagnoze vienmēr saistīta ar gūžas dislokācijas attīstības iespējamību un steidzamas ārstēšanas nepieciešamību.
Laika gaitā jāapsver vai jānosaka ortopēdijas ārsts, pārbaudot jaundzimušos maternitātes slimnīcā. Turklāt slimniekus un riskantus bērnus novēro ortopēds dzīvesvietā. Visiem slimajiem bērniem un jaundzimušajiem, kuriem ir risks, tiek piešķirta ortopēdiska ārstēšana, kas turpinās līdz brīdim, kad būs noskaidrota galīgā diagnoze. Visi šie bērni ir jāievēro ortopēdam un jāpārbauda, izmantojot ultraskaņu, un 3 mēnešu vecumā - ar rentgena metodi. Diagnoze beidzot formulē ķirurgs pie dzīvesvietā, pamatojoties uz pārbaužu rezultātiem instrumentālās metodes un pēcpārbaudes par bērnu.
Klīniskie simptomi
Kopīgā attīstības programma ir ģenētiski noteikta un sākas intrauterīna attīstības periodā. Jānorāda genotipa un embriogēnās pazīmes. Faktori, piemēram, klātbūtnes displāziju vecākiem, tūpļa prezentācijas, liels augļu, pēdu deformācijas, asins saindēšanās grūtniecības, īpaši meitenēm, ir iemesls bažām ziņā iespējamiem Iedzimtas slimības un locītavu. Gūžas locītavu iedzimtas patoloģijas risks šajos gadījumos palielinās desmitkārtīgi. Tādēļ šādiem bērniem, pat ja ortopēdiskie simptomi nav, tiek nodoti gripas iedzimtas dislokācijas riska grupai.
Ir četras klīnisko pārbaužu grupas, kas var liecināt par gūžas locītavas displāziju pirmajā dzīves gadā bērniem:
1. ādas kroku asimetrija;
2. augšstilba saīsināšana;
3. Marx-Ortholani slīdēšanas un Barlow modifikācijas simptoms;
4. Gūžas pagarinājuma ierobežošana.
Bērna pētījumam ir īpašības, kas atkarīgas no viņa vecuma un gūžas locītavas funkcionālā stāvokļa traucējumu pakāpes. Inspekcija notiek klusā un mierīgā vidē siltā telpā, pēc barošanas, maksimālajā muskuļu relaksācijas stāvoklī.
Pirmkārt, pievērsiet uzmanību uz simetrijas augšstilba ādas krokās, paturot prātā, ka divpusējā patoloģija, šī funkcija var nebūt redzams. Ādas kroku asimetrija ir daudz informatīvāka bērniem vecumā no 2-3 mēnešu vecuma. Ādas krokas ar iedzimtu gūžas dislokāciju atrodas dažādos līmeņos, atšķiras pēc dziļuma un formas (sk. 17. attēlu). Diagnostiskā vērtība ir gūžas (a), pakļautas (b) un gurnu (in) krokām. Pievilcināšanas vai dislokācijas pusē tie ir dziļāki un lielāki. Šis simptoms ir novērots pusei slimo bērnu un pati par sevi nav diagnosticējošas vērtības.
Bieži novērota asimetrija ādas krokās uz gurna, jo īpaši jaundzimušajiem, notiek pilnīgi vesels zīdaiņiem (sk. 18. att.). Kreisajā pusē ir veselīga bērna foto ar asimetriskām krokām uz augšstilba. Inguinalas krokas ir simetriskas.
Zīm. 17

Zīm. 18. gadsimts
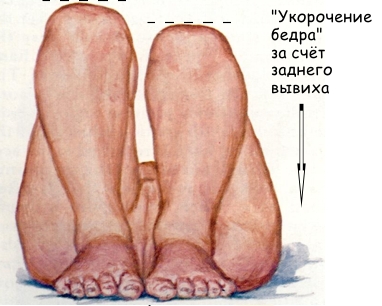
Uzticams diagnostikas kritērijs ir fenomens saīsināšanu gūžas dēļ aizmugures pārvietošanu augšstilba galvas attiecībā pret acetabulum. Tas norāda uz smagāko gūžu displāzijas formu - gūžas iedzimtu dislokāciju. Tests tiek uzskatīts par pozitīvu, ja ceļgali, kas atrodas bērna aizmugurē ar ceļiem, kas ir saliekti ceļa un gūžas locītavās, ir zemāki. (sk. 19. attēlu)
Zelta standarts gūžas displāzijas agrīnai diagnosticēšanai ir Marx-Ortholani simptoms. (Skat. Zīm. 20) Pazīme slīdēšanu aprakstīta padomju ortopēdisks VO Marksu 1934. gadā, un neatkarīgi itāļu pediatrs Marino ORTOLANI 1936. gadā kā "klikšķi simptoms."

Zīm. 19

Zīm. 20
Vasilijs Oskarovičs Marks apraksta slīdēšanas simptomu, ko viņš ierosināja:
"Bērns ir novietots mugurā, un viņa seja tiek vērsta pie ārsta. Pēdējā pacients flexes abas kājas gūžas un ceļa locītavas un gūžas uztver rokas, tā, ka īkšķi atrodas iekšpusē, bet otra - uz ārējām augšstilbiem. Ārsts lēnām, izvairoties no piespiedu kustībām, vienmērīgi izvelk gurnus abos virzienos. Centieni iegūt vadību nav nepieciešami, jo šajā amatā bērns zaudē spēju pretoties. Ar parastajām attiecībām locītavās abas gurniem attālākā svina stāvoklī gandrīz pieskaras galda plāksnes ārējām virsmām. Kad novirzes no jauna, augšstilba galva iegrimes laikā nonāk atpakaļ atzarojumā, kam ir raksturīgs trīce. Ja tad novietojiet augšstilbs atstāt ievilkšanas pozīciju, tas ir pats brauc sākas un, sasniedzot zināmu iedarbinot, rada strauju, saraustītas kustības ar braukšanas virzienā, kas atbilst instant dislokācija galvas no acetabulum. Šo kustību ir viegli saskatīt, ja jūs rūpīgi novēroat gūžas attīstību. " Ja novirzes simptoms nevar noteikt, tad provocēt dislokācija sveikt papildināt virzuļa kustības, spiežot ceļa un gūžas locītavas, lai dzer.
Angļu ārsts Barlow (Barlow TG., 1962) komentēja un modificēja Ortolani testu šādi:
"1936. gadā Marino Ortolani aprakstīja vienkāršu testu, kas ļauj vienu gadu veciem bērniem diagnosticēt iedzimtu gūžas dislokāciju. Diemžēl, tas tika publicēts neskaidra itāļu pediatrijas žurnālā un nav piesaistījusi uzmanību, ko tā ir pelnījusi ... Ortolani pārbaudīt bērnu, kas uz muguras ar saviem gurniem, saliektas pie pareizā leņķī un saliekt jūsu ceļgaliem. Sākot no "ceļgaliem kopā," lēnām atsaukts gūžas izmežģījumu un viens no tiem aptuveni 90 grādiem nolaupīšana, hip galva pazemināts acetabulum ar redzamu un taustāms kustību Ortolani raksturo kā "klikšķi".
Ortholani tests jaundzimušajiem ne vienmēr ir pietiekami pārliecinošs. Tas tā notiek, ka nolaupīšana gūžas kaula, galva tik gludi slīd gar apakšējo malu acetabulum kas nav kopā ar "klikšķi", un līdz ar to, šķiet, gūžas, ir normāla. Tas bija Ortolani testa pārveidošanas iemesls. Tests sastāv no divām daļām.
1) Bērns ir novietots pie muguras, kājas pie ārsta. Gurni ir izliekti taisnā leņķī, un ceļgali ir pilnībā izliekti. Vidējo pirkstu no katras puses ir novietota virs lielāku trohanterā (21 att.), Tad īkšķis katras rokas laiž iekšpusē augšstilba priekšā mazākā trohanterā (22 att.). Hip atrodas tādā stāvoklī nolaupīšanu un vidēja pārmaiņus stumtu uz priekšu, piespiest vidējo pirkstu uz rokas novietots virs lielāku trohanterā, bet no otras puses uztver pretējs gūžas un iegurņa. Ja augšstilba galva slīd uz priekšu attiecībā pret acetabulu, tad jūtama gūžas pārvietošanās. Ja nav šādas augšstilba augšstilba kustības, tad augšstilbu nevar pārvietot. Tas aizpilda testa pirmo daļu.

Zīm. 21

Zīm. 22
2) Testa otrā daļa ir spiediena radīšana ar īkšķi, kas atrodas augšstilba iekšpusē aizmugures un sānu virzienā. Ja kaula galviņa noslīd atpakaļ lūpu acetabulum un nāk atpakaļ ar tūlītēju pārtraukšanu spiediena, kaut gūžas "nestabilu" - tas ir gūžas netiek pārvietoti, bet spēj pārvietošanu.
Šis tests ir ļoti spēcīgs, un to var izmantot, līdz sešu mēnešu vecumam, tas ir, kamēr garums augšstilba nav tik liels, tik viegli panākt, lai lielāka paugura galā vidējo pirkstu. "
Kopš tā laika šis vienkāršais un informatīvais tests ir maz mainījies un tiek veiksmīgi izmantots, lai diagnosticētu gripas locītavu nestabilitāti un iedzimtu dislokāciju bērniem pirmajā dzīves gadā. Protams, šī testa veikšanai ir nepieciešamas dažas praktiskas iemaņas, un pats galvenais - pareiza rezultātu interpretācija, salīdzinot to ar citiem simptomiem un pētījumu rezultātiem.
Jāpatur prātā, ka aptuvenu aptauja gūžas zīdainim meklējumos iedzimta gūžas izmežģījuma rezultātā bojājumu izaugsmes zonā, sekoja kavēšanos kaula kakliņa un galvas deformāciju (Soha VARA), ar rezultātiem, kas ir agrīnā coxarthrosis.

Zīm. 23

Zīm. 24
Tomēr pats Marx-Ortholani pozitīvo simptomu fakts pirmās divu dzīves nedēļu bērniem vispār nenorāda uz gūžas locītavu slimību. Šis simptoms var parādīties arī pilnīgi veseliem jaundzimušajiem. Pacientu un veselu jaundzimušo, kuriem konstatēts slīdēšanas simptoms, attiecība ir attiecīgi 60 un 40%. 60% jaundzimušo "atgūst" pirmo dzīves nedēļu un 88% pirmajos divos mēnešos. Pārējie 12% faktiski veido dažādus īstās gūžas displāzijas posmus. Šis simptoms zaudē savu vērtību ar slimā bērna vecumu, to konstatē tikai 25% bērnu, kas ir vecāki par 2-3 nedēļām.
Gūžas nolaupīšanas ierobežošana displāzijas pusē ir gūžas displāzijas raksturīga pazīme (sk. 24. attēlu).
Ja atklāšana iedzimta izmežģījuma gūžas ar zīdaiņu slīdēt simptoms nav radījis, jo viņš jau bija pagājis, kad saglabājusies dislokāciju nomainīt bīdāmās simptoms parādās simptoms ierobežotu gūžas nolaupīšanu. Veselam jaundzimušajam, jūs varat pacelt kājas gūžas locītavās līdz 80-90 ° pa vienam, izlikt šķelto augšstilbu ar gultas ārējām virsmām. Ja katru kāju var izvilkt tikai 50-60 ° leņķī, tad jaundzimušajam acīmredzot ir iedzimta gūžas locītava. Veselīgā 7-8 mēnešu vecumā bērnam katru kāju var atsaukt par 60-70 °. Ja jums izdodas izņemt katru kāju tikai līdz 40-50 °, tad iespējams, ka gūstam ir iedzimta dislokācija. Gūžas locītavu kājas tiek audzētas, tos notverot tādā pašā veidā, kā atklājot slīdēšanas simptomu (citēts VO Marksā).
Iedzimtas gūžas dislokācijas rentgena un ultraskaņas diagnostika
Gūžas displāzijas rentgena diagnostika ir galvenā, klasiskā diagnostikas metode, kas ir obligāta, lai apstiprinātu vai novērstu "gūžas displāzijas" diagnozi. Saskaņā ar mūsdienu medicīniskajiem standartiem, tā lietošana ir ieteicama tikai bērniem, kas vecāki par 3 mēnešiem, jo ir pakļauta radiācijas iedarbībai. Agrākajā vecumā instrumentālās diagnostikas standarts ir ultraskaņas (ASV) kopīgs pētījums. Bet noteiktos apstākļos radiogrāfijas metode ir piemērota jebkurā vecumā.
Rentgenstaru un ultraskaņas diagnoze pirmajā dzīves gadā bērniem ar gūžu displāziju.
Gūžu displāzijas rentgena diagnoze
 Zīm. 25
Zīm. 25Mazākiem bērniem lielākā daļa no augšstilba kaula un verdzības ir skrimšļi, kas neredzami uz rentgenstaru, tāpēc dažādas shēmas tiek izmantotas, lai nolasītu rentgenstarus. 25. attēlā parādīta vispārēja shēma radiogrāfijas marķēšanai, kas ir ērti lietošanai praktiski.
Pirmkārt, vertikālā vidējā līnija tiek ievilkta (sarkanā krāsā), tā iet caur krustu vidusdaļu. Novietojiet horizontālu līniju caur Y-veida skrimsli, caur apakšējo punktu iliju (Hilgenrainer līnija). Caur ārējo augšējo malu, perpendikulāri horizontālajai līnijai, tiek ievilkta Perkina līnija. Bieži gadās, ka bojājuma pusē nav iespējams noteikt vertikālās daļas augšējo malu. Šajos gadījumos izmantot metodi Reinberg: simetriski tajā pašā attālumā no viduslīnijas, tiek veikta vertikāla līnija (kas ir perpendikulāra horizontāli). Tas apzīmē depresijas augšējo sānu malu, kas neredzama uz rentgenogrammas. Ar acetabula malām izdariet pieskares līniju līdz krustojumam ar Hilgenreiner horizontālo līniju. Izveidotais leņķis tiek saukts par "vēdekļveida" vai vertikālā stieņa jumta slīpuma leņķi.
Papildu līnijas ietver Shenton un Calvet līniju. Shenton līnija (gūžas kaula aizsprostošanas-arc) OK "ir turpinājums garīgās galvaskausa malā aizsprostošanas atvārsne uz mediālās malas augšstilba kaula kakliņa cilpas" (VO Marx, 1978). Ar patoloģiju (augšstilba sānu un augšējā virzienā) šī līnija ir salauzta. Parasti kodols pārkaulošanās kaula galvas lielākā daļa, kas atrodas mediāls uz līnijas un zem līnijas Perkin Hilgenreynera. Ar subluxation un dislokācijas, tas pāriet uz augšu un sāniem. 4 mēnešu vecumā meitenes augšstilba augšdaļas ossifikācijas kodols parādās zēniem 6 mēnešu vecumā. Ar displāziju, ossifikācijas kodi parādās vēlāk, to izmēri ir mazāki, tie attīstās lēnāk.
Atzveltņu leņķa izmērs parasti ir mazāks nekā 300 jaundzimušo un apmēram 200 3 mēnešus veciem bērniem.
"Parastā jaundzimušā jumta slīpuma leņķis (vertikālais leņķis) vidēji ir 25-29 °. Zīdainim slīpuma leņķis saistībā ar pakāpenisku iegurņa ossifikāciju samazinās no mēneša uz mēnesi. Vienu dzīves gadu leņķis ir vienāds ar 18,4 ° zēniem normālos apstākļos. Meitenēm ir 20,0 °. Līdz 5 gadu vecumam abu dzimumu bērniem viņš ir mazāks par 15,0 °. Leņķus slīpuma jumta, virs vidējā skaita parasto vidējo kavēšanos pārkaulošanās, t. E. zināmā mērā displāzijas. Nelielas patoloģijas parasti izzūd pirmo reizi bērna dzīves mēnešos. " (Marks VO)
Ļoti svarīgs rādītājs, kas raksturo gūžas locītavas displāziju, ir "h vērtība", kas raksturo augšstilba augšdaļas vertikālo pārvietošanos. Šis attālums no Hilgenreynera līnijas uz centru kaula galvas, t.i., apmēram vidus redzams uz rentgena augšstilba metaepiphyseal plāksnes (1-1.5 mm virs). Pat tad, ja redzams pārkaulošanās centrs kaula galvas, centrs ciskas kaula galviņas bērniem nesakrīt ar centru pārkaulošanās līdz vienam gadam (sk. 26. monogrāfijas MV Volkovs, tag-Egiazarov GM Yukina GP "Iedzimts mežģījums gūžas "(1972). parastajā gūžas locītavas dobuma un centru galvas centra pats, un kāds statuss tika pievienots viņa gūžas, galvas stāvoklis nemainās, un centrs galvas vienmēr ir centrā depresiju. konvencionālajā rentgena centrā kaula galvas var noteikt. Netieši var definēt augšstilba galvas centru elit funkcionālā rentgena pētījumā, salīdzinot X-ray normālā stāvoklī un ar nolaupīšanu augšstilbā.

Zīm. 26

Zīm. 27. gadsimts
"Ja galva ir kompensēt saistībā acetabulum (subluxation un izvietojuma), tā centrs nesakrīt ar centru depresiju. Ja maināt gurnu stāvokli (svins), galvas centrs mainīs savu pozīciju attiecībā pret Hilgenrainer līniju. Kad subluxation, jo kaula galva nav iet ārpus limbus smilga, hip nolaupīšanu novedīs pie pakāpeniskas pazemināšanas viņa galvu un centrēšanas dobumā, kas būs ietekme uz rentgenu palielināšanu attāluma h (att 27.). Kad dislokācija kad kaula galva atrodas ārpus limbus, augšstilba nolaupīšanu līdz 45 ° neradīs ieviešanu galvas dobumā (novērš limbus); Savukārt galva palielināsies uz augšu, un uz rentgenogrammas ar izņemtajām gurniem attālums h samazināsies. Ja, tomēr, ja pozīcija hip h vērtības paliek nemainīga, pat klātbūtnē radioloģiski slīpi dobumos šādas šuves bērnu pirmajos dzīves mēnešos, būtu uzskatāma par normālu, bet vēl nenobriedušu rentgenoloģiski. Visbiežāk šis X-ray kopīgā stāvokli bērnu pirmajos dzīves mēnešos ir pēc spontānas izārstēt predvyviha augšstilba zīdaiņiem. "
Parasti h vērtība ir no 9 līdz 12 mm. Šī izmēra samazināšana vai atšķirība tās labajā un kreisajā pusē norāda uz displāziju.

Zīm. 28

Zīm. 29
Apsveriet, piemēram, mēnesi veca bērna priekšējo līniju rentgena fotoattēlu, kas veikts standarta pozīcijā (sk. 28. attēlu). Ar Y-veida skrimšļiem mēs izvelkam Hilgenrainer līniju, kā arī tangentus caur vertikālās daļas malām (sk. 29. att.). Tālāk mēs apzīmē augšstilba metaefīzes šķīvi un atzīmē tās vidusdaļu (skat. 30. attēlu). No šī punkta mēs nolaižamies perpendikulāri horizontālajai līnijai un mēra h vērtību un vertikālās daļas slīpuma leņķus (sk. 31. attēlu). Pa labi ir normāls gūžas locītava, kreisajā pusē samazinājums h un sile leņķa palielināšanās norāda uz locītavu subluxation vai dislokāciju.

Zīm. 30

Zīm. 31
Vēl viens svarīgs rādītājs ir d vērtības. Pārvietošanās indekss augšstilba galvai attiecībā pret acetabulu. Tas ir attālums no grēdas apakšas līdz h līnijai. Parasti tas nepārsniedz 15 mm. (sk. 32. attēlu). Ja šim rentgena attēlam tiek piemērotas citas marķēšanas shēmas, tās norāda arī uz kreisās puses gūžas dislokāciju (sk. 33. attēlu). Shentona līnija ir salauzta kreisajā pusē, augšstilba proksimālā daļa atrodas vertikālās daļas ārpusei, kas iziet caur savienojuma dobuma augšējo ārējo malu.

Zīm. 32

Zīm. 33
Gūžas locītavas ultrasonogrāfiskā izmeklēšana
Galvenā indikācija šīs metodes izmantošanai ir riska faktori un locītavu displāzijas klīniskās pazīmes bērniem līdz 3 mēnešiem. Šī ir cienīga alternatīva rentgena pārbaudēm bērniem līdz 6 mēnešu vecumam. Ultraskaņas metode ir pietiekami precīza un bērnam ir praktiski droša.

Zīm. 34

Zīm. 35
 Zīm. 36
Zīm. 36Priekšējā daļā sonogrāfiskais attēls gandrīz atbilst pretteroposteriora rentgenogrammas attēlam (sk. 34. att.). Kreisajā pusē ir rentgena attēls, augšējā labajā pusē ir sonogrāfisks attēls. Jūs varat redzēt augšstilba galvu, vertikālās daļas augšējo ārējo daļu, pleia spārnu, izejošos muskuļus un limbus (sk. 35. att.). Šajā gadījumā augšstilba augšdaļa ir centrā, tā ir norma.
Pētījumā ir iespējams noteikt augšstilba galvas pārvietošanos dažādās kustībās. Ja novietojat līniju, kas ir paralēla žokļu sānu sienai, jūs varat izmērīt tā saucamo leņķi α - vertikālā leņķa leņķi, kas raksturo kaula jumta attīstības pakāpi.
Tas pieaug ar termiņu. Leņķis β raksturo kramtveida jumta attīstības pakāpi (sk. 36. att.). Atkarībā no šiem un daudziem citiem rādītājiem, savienojumi tiek iedalīti tipos (sk. Tabulu). Noklikšķinot uz tabulas, tas tiek atvērts jaunā logā.
* Leņķis α veidojas no galvenās līnijas (paralēli zilās kaula sānu sienai) un no kaula jumta līnijas - no apakšdelma kaula apakšējās malas līdz vertikālās daļas augšējajai kaula daļai. Šis leņķis raksturo kaula jumta attīstības pakāpi.
** leņķis β veidojas no galvenās līnijas un kramtveida jumta līnijas - tiek izvilkts no verdzības daļas augšējās kaula malas pa limbus vidus.
Norādījumi dažādiem ortopēdisku priekšrocību veidiem ir sonu noteikšana pirms piespiešanas (2c), subluxation (3 a / in) un dislokācija (4. tips).
Bērni ar augšstilbu augšdaļu un subluksāciju bez strukturālām izmaiņām acetaboola jumta kakla daļā norāda ārstēšanu ar Pavlik kautiem.
Gūžas subluksācija ar strukturālām izmaiņām skrimšļos un gūžas dislokācija ir ieteicama ārstēšanai ar funkcionāliem ģipša pārsegumiem.
Funkcionālie testi ultrasonogrāfijas laikā nav viennozīmīgi uzticami, tādēļ neuzskatu šos datus, apstiprinot to klīnisko testu. Provokatīvo paraugu ticamība salīdzinājumā ar ticamām radiogrāfijas metodēm ir 69%
Svarīgi! Ārsti ir šokēti: "Ir efektīva un pieņemama līdzekļa līdzeklis locītavu sāpēm ..." ...
Ortopēdijas gūžas locītavas displāzija (TBS) tiek minēta kā iedzimta locītavas patoloģija. Kaut arī šī parādība parasti nav saistīta ar muskuļu un skeleta sistēmas slimībām, tomēr tas izraisa locītavu konfigurācijas traucējumus, kas izraisa iedzimtu dislokāciju veidošanos. Patoloģijas pazīmes tiek diagnosticētas daudzās valstīs, gan attīstītas, gan atpaliekas. Šim pārkāpumam ir vieni un tie paši iemesli, kā arī simptomi, tomēr viņam ir savas rasu un etniskās īpatnības. Piemēram: Skandināvijas valstīs 4% gadījumu ir iespējams diagnozēt displāziju jaundzimušajiem, Vācijā nedaudz mazāk - 2% ASV - 2 -3%, Āfrikas tautās - mazāk nekā 2%, biežāk 1%.
Rentgenoloģija nav nopietna slimības pakāpe. Labais savienojums ir tikai nedaudz augstāks nekā kreisais, bet kājas, visticamāk, ir pāris centimetrus īsāks.
Dažos pētījumos tika konstatēts, ka sastopamības biežums ir saistīts arī ar konkrētās teritorijas ekoloģijas stāvokli. Valstīm, kas ir videi nelabvēlīgas, ir noteikts procents, nosakot 10% vai vairāk TBS pārkāpumu, ja labvēlīgos gadījumos tas nepārsniedz 4%.
Tā kā slimības saknes atrodas bērnībā, raksts attieksies gan pret bērniem, gan pieaugušajiem.
Ir arī cita statistika, piemēram: jaundzimušajās meitenēm biežāk sastopama patoloģija, zēnu sastopamība ir tikai 15-20%. Attīstības iespēja palielinās tiem bērniem, kuru vecākiem pēc dzimšanas bija līdzīga diagnoze.
Smagā forma, kad jūs nevarat izdarīt bez operācijas.
Diezgan bieži dispepsija tiek diagnosticēta zāļu terapijas laikā sarežģīta tipa grūtniecības laikā. Jāatzīmē, ka rentgena biežāk izrāda sakāvi kreisā gūžas locītava - 60-65%, daudz retāk - 15% un 15% - gan.
Interesants fakts: vairākos pētījumos tika konstatēts, ka patoloģijas attīstība displāzijas formā ir saistīta ar jaundzimušo mainīšanas iezīmēm. Tādējādi Āfrikas kontinenta vai Āzijas valstīs, kā tādas, nav sastopams vai drīzāk nepieņemts. Parasti bērnam ir vēlams valkāt uz muguras, tādējādi dodot viņam pārvietošanās brīvību. Šī iemesla dēļ dislāziju skaits bērnu vidū šajās valstīs ir daudz zemāks.
Patoloģiskā procesa izpausme ir trīs formās. Ortopēdiskajā praksē parasti ir jānošķir sekojošais:
- Acetabular. Slimība, kas rodas, ja vertikālā daļa (augšstilba) ir sekla un nesniedz pietiekami daudz pārklājuma ar augšstilba galvu (bumbu), kas izraisa gūžas locītavas nestabilitāti. Laika gaitā šī nestabilitāte izraisa locītavu skrimšļa čaumalu bojājumus, kas var izraisīt sāpes un gūžas agrīnie osteoartrīti.
- Bojājums augšējai (proksimālā) nodaļai augšstilba kauls. Biežāk darbojas fibroza displāzijas veidā, nepieciešama ķirurģiska iejaukšanās.
- Rotējošas veidnes. Raksturīgs ar ģeometrisku defektu attīstību kaulus horizontālajā plaknē.
Galvenie slimības simptomi, kurus var identificēt pēc bērna vizuālas pārbaudes:
- Nepareizs locīšana sēžamvietā. Šī zīme var kalpot kā pirmais signāls par iedzimtu gurnu dislokāciju. Parasti plakstiņu, dobuma un kreisajā pusē esošās krokas, kā arī labās sēžamvietas atrodas simetriski, ir vienādā līmenī.
- Viena locekļa saīsināšana. Tas ir visizteiktākais simptoms, kas liecina par displāzijas klātbūtni. Ir nepieciešams pagarināt bērna kājas un salīdzināt ceļa kausu atrašanās vietu, normā, tie ir vienā līmenī.
- Ņemot "klikšķi". Šāda zīme bieži rodas ar Ortholani simptomiem un "izslīdēšanu". Mēģinot pārvietot gurnus malā, ārējam vajadzētu dzirdēt sava veida klikšķi, kas norāda uz slimības klātbūtni. Šo testu uzskata par informatīvu tikai tad, ja bērns ir vismaz 14 dienas vecs.
- Ierobežojumi gūžā. To var atklāt jaundzim pēc dažām nedēļām pēc dzimšanas. Raksturo nespēja nomest kāju, kur ir pilnīgi sitiens.
![]()
Pirmais simptoms ir ļoti subjektīvs, jo krokām raksturīga izlīdzināšana līdz 2-3 mēnešu vecumam. Pamatojoties uz ārstu pieredzi un atgriezenisko saiti, visinformatīvākā dislokācijas diagnostikas metode ir ultraskaņa, kas tiek uzskatīta par standartu bērniem līdz vienam gadam.
Tā kā nav savlaicīgas ārstēšanas, vecāka gadagājuma vecumā attīstās klibums, ļaundabības pārkāpums.
Ja diagnoze tiek diagnosticēta pēc 2 gadiem, var būt nepieciešama ķirurģiska iejaukšanās, lai pārvietotu kaulus uz pareizajām vietām, lai nodrošinātu vienmērīgu locītavu kustību. Mīkstāks protams nevar izraisīt simptomus, kamēr cilvēks nav pusaudzis vai jauns vīrietis.
Slimības rezultāts ir piedzimšanas gados.
Attiecībā uz starptautisko klasifikāciju saskaņā ar ICD 10 atrodas noteiktā grupā M24.8 - sacensību konkretizētais bojājums bez klasifikācijas citās grupās.
Masāža ārstēšanai
Masāža vai vingrošana ar gūžas dislokāciju ir jaundzimušo terapijas pamatā, veicina pozitīvu ķermeņa attīstību, uzlabo asins piegādi un palielina asins plūsmu gūžas locītavā. Turklāt masāžas kustības palīdz novērst adductor spazmas, kā rezultātā kontrakcijas muskuļu spriedzi.
To paredz tikai ārsts, tam jābūt pediatriskam ortopēdam vai pediatram, kurš papildus specializējas un apmācīts šīs terapijas taktikas pamatiem.
Masāžas manipulācijas var veikt kombinācijā ar īpašu ortopēdisko struktūru, īpašu apšuvumu, statņu, parafīna vasku ar LFK valkāšanu, lentes, iepriekš tos nevar noņemt. Jaundzimušajiem, mehāniskā iedarbība sastāv no slīpēšanas un glāstīšanas, izmantojot visvienkāršāko paņēmienu.
Īstenojot procedūru, jāievēro šādi ieteikumi:
- Jaundzimušais jānovieto uz plakanas virsmas, grūti - mainīt galdu vai parasto, pirms gulēja biezs dvielis.
- Turklāt mazuļa vietā ir jānovieto vienreizējai autiņbiksītei. Relaksējošām masāžas kustībām ir iespēja izraisīt urinēšanu.
- Manipulācija tiek veikts katru dienu, ne vairāk kā vienu reizi. Jāveic vismaz 10 procedūras.
- Masāža tiek veikta laikā, kad bērns jūtas pēc iespējas ērtāk - nav izsalkuma, vēlmes gulēt, kolikas.
Kā parasti, tiek noteikts viens kurss, pēc tam pēc 2 mēnešiem jums to atkārtot.
Veiktspējas masāžas manipulācijas paņēmiens ir samazināts līdz vieglas glābšanas kustībām, tam vajadzētu sākt ar vēderu, pēc augšējās, apakšējās ekstremitātes, krūšu kurvja un roku (plecu) proksimālā segmenta. Turklāt kustība tiek mainīta uz vieglu slīpēšanu saskaņā ar iepriekšējo shēmu, beidzot ar glāstīšanu.
Jaundzimušais atrodas vēdera priekšējā pozīcijā, ceļgali ir saliekti un šķīries uz sāniem, papēži ir savienoti. Turēdams kājas ar vienu roku šajā pozīcijā, muguras un sēžamvietas tiek masētas pēc gurniem. Ir iespējams ārstēšanu ar kaulu carveri, bet iepriekš tam jākoordinē ārstējošais ortopēds.
Ārstnieciskās vingrošanas metodes
Papildus maigai masāžai veiksmīgas ārstēšanas pamats ir terapeitiska ārstēšana. Atpūtas mācības jāveic ļoti specializētam speciālistam - ortopēdam vai pediatram. Ir arī iespējams veikt treniņu terapiju mājās, bet pēc tam, kad vecāki ir pabeiguši mācību kursu. Vingrinājumi tiek veikti vairākas reizes dienā, kad bērns atrodas šajā optimālā stāvoklī.
Vingrošana ar disfunkciju TBS var novērst attīstības traucējumus, kā arī izlabo ciskas kaula atrašanās vietas patoloģisko īpatnību. Gadījumā, ja šai patoloģijai ir nepārprotama neievērošana, tas izraisa ievērojamu muskuļu un skeleta sistēmas traucējumu.
Fizioterapijas vingrinājumu komplekss sastāv no šādām manipulācijām:
- Jaundzimušā gultā. Kājas viegli un lēnām saliekt ceļgalos un novietojiet tos malā, lai bērns uzņemtu "vardes" pozu.
- Amats atrodas vēderā. Saskaņā ar to pašu shēmu ir jāveic iepriekšminētais uzdevums.
- Bērns guļ uz muguras. Iztaisnojiet kājas, paceliet tos un novietojiet tos uz galvas.
- Pozicions ir līdzīgs iepriekšējam. Abas ekstremitātes ir līdzenas pozīcijas, tad tām vajadzētu lēnām novirzīt un atgriezt.
Terapeitisko masāžu šai slimībai zīdainim vajadzētu ordinēt pediatrs vai ortopēds. Un šim nolūkam ir nepieciešami tikai apmācīti profesionāļi, piemēram, masieris, kam ir sertifikāts un kas specializējas šajā pārkāpumā. Visas manipulācijas ir jāizvēlas individuāli, cik vien iespējams pareizi, ņemot vērā bērna vecumu un vispārējo stāvokli. Tas ļaus izvairīties no turpmākām problēmām ar gūžas locītavām, kā arī iespējamām komplikācijām.
Displāzijas sekas
Patoloģiskā procesa specifika ir tāda, ka ārstēšanas neesamības gadījumā komplikāciju un negatīvu seku rašanās iespēja ir ārkārtīgi liela. Tādējādi bērniem, kuriem ir diagnosticēta displāzija un kuri nav tikuši uzņemti terapijas paņēmieni, sāk staigāt vēlāk, gaita mainās arī - klupjveidīgi, klibot, tas viss ir raksturīgs slimībai. Diezgan bieži tiek diagnosticēta arī mugurkaula patoloģiskā locīšana - lordoze un krūšu kurvīte.
Turklāt, augšstilba dislokācija ir saistīta ar izteiktu mugurkaula motora funkcijas traucējumiem, kas savukārt noved pie osteohondrozes attīstības, skolioze.
Visbiežākās negatīvās sekas nākotnē:
Displekstiskais koksartroze
Tas ir degeneratīvi-distrofisks process, kam ir spēja strauji attīstīties. Tas ir iespējams diagnosticēt pacientiem vecumā no 25 līdz 55 gadiem.
Patoloģijas intensitātei ir atšķirīga smaguma pakāpe. Simptomatoloģijas klīnisko priekšstatu raksturo šādi simptomi:
- iegurņa sāpju sajūta;
- tūskas attīstība kājās;
- izteikta smaga klibotība;
- braucot ir raksturīga trieciens skartajā locītavā ;
- pēdas mainās tā garums (ekstremitāšu kontrakcija);
- locekļu mobilitātes ierobežojumi;
- grūtības liekuma veikšanā, griešanās (aktīva rotācija).
Rezultāts nav izārstēts bērnības patoloģijā.
Ja ir novērojams patoloģisks divpusējs displāzijas process, pacients bieži nevar staigāt.
Komplikāciju patoloģija:
- Ļoti smagos gadījumos pieaugušiem pacientiem nepieciešama globāla artroplasty.
- Divpusējs displāzijas osteoartrīts bieži noved pie pacienta invaliditātes.
Neoartroze
Biežāk ir iespējams satikties ar medicīnisko terminu - pseidoartrozi. Šodien tas tiek reti diagnosticēts. To raksturo kopsavilkuma reorganizācija, ja slimība ilgstoši turpinās. Turklāt šī procesa un neattīrīta dislokācijas rezultātā tiek veidota nepatiesa locītava, vietā, kas tai neparasta.
Daži eksperti šo fenomenu uzskata par sava veida terapiju. Ir kājas saīsināšana, bet tajā pašā laikā pacientam ir iespēja pārvietoties un turpināt strādāt.
Ciskas kaula galvas nekroze
Asinsvadu nekroze ir kaulu audu nāve sakarā ar asins piegādes trūkumu. Arī tā saucamo osteonekrozi, avaskulārā nekroze var izraisīt sīkas kaulu lūzumus un iespējamu kaulu sabrukumu (Kinbecka slimība).
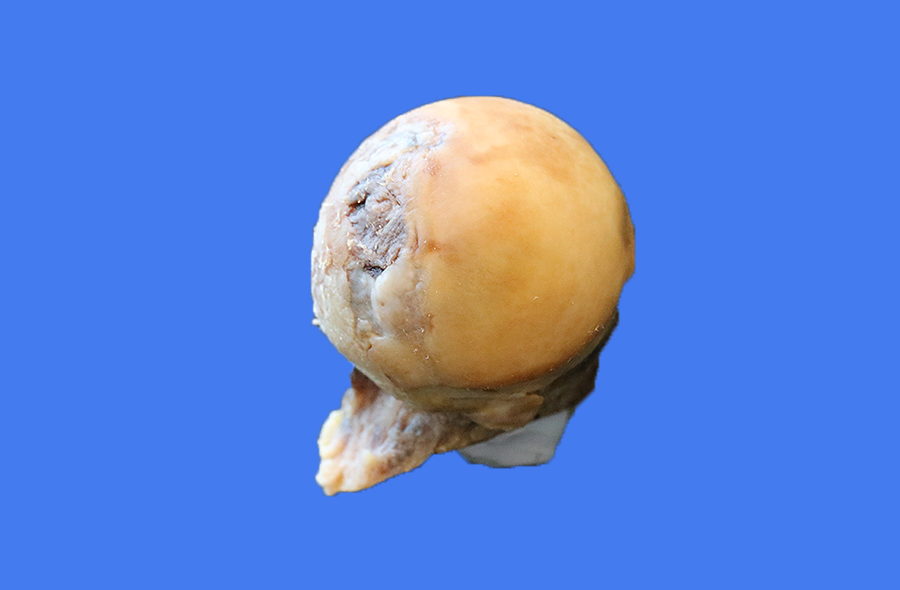
Necrotisks locītavas virsmas bojājums.
Daudziem cilvēkiem avārijas nekrozes agrīnajos posmos nav simptomu. Sāpes var būt vieglas vai smagas, un tās parasti attīstās pakāpeniski, var būt koncentrētas cirkšņos, augšstilbās vai sēžamvietā. Papildus augšstilbam var ietekmēt arī pleci, ceļgalu, roku un kāju. Daži pacienti attīstās no divām pusēm - piemēram, gan gūžas, gan abos apļos.
Galvenā un efektīvākā metode šīs patoloģijas ārstēšanā ir endoprotezēšana.
Ja slimība tiek konstatēta jau agrīnā vecumā un tiek veikta terapijas gaita, nākotnē vizuāli nebūs redzams, ka locītavu gali tika pārvietoti agrāk.
Gadījumā, ja vecāki ignorē nepieciešamību pēc ārstēšanas jaundzimušajam, tad vēlākā vecumā vienīgais variants dislokācijas novēršanai ir ķirurģiska iejaukšanās.
Iedzimta dislokācija bērniem
Zīdaiņiem šis traucējums notiek diezgan bieži, aptuveni 5% bērnu ir dzimuši ar līdzīgu diagnozi. Displezija var attīstīties gan vienā locītavā, gan abos vienā un tajā pašā laikā.
Kā diagnosticēt
Pirmais solis gūžas displāzijas ārstēšanā ir pilnīgas un precīzas diagnostikas veidošana. Ārsts uzņems Jūsu bērna vēsturi, ieskaitot savu stāvokli grūtniecības un ģimenes anamnēzē, ieskaitot problēmas ar radiniekiem ar gūžas kauliem.
Skenēšana var ietvert diagnostikas testus, lai iegūtu detalizētus attēlus par jūsu bērna gūžas locītavu, tostarp ultraskaņu vai rentgenstaru.
Tipiskas pētījumu metodes var ietvert:
- Ultraskaņa (sonogramma). Ultraskaņa ir vēlamā metode, kā noteikt TBS displāziju pirms viena gada vecuma. Augsta frekvences skaņas viļņus izmanto, lai izveidotu proksimālās epifīzes attēlus, kur atrodas augšstilba (bumba) galva un atzveltne (ligzda).
- Rentgena diagnostika. Pēc tam, kad bērns ir 6 mēnešus vecs, rentgenstūris ir daudz informatīvāka diagnoze. Rentgenstarus izmanto arī diagnozei vecākiem bērniem, pusaudžiem un pieaugušajiem.
Pašlaik šādu aptauju veic visi bērni bez pārtraukuma.
Arī fiziskajā pārbaudē ir iespējams atklāt patoloģijas atribūtus, jo tas kļūst par iespēju instrumentālās diagnostikas iecelšanai:
- ādas krokas klātbūtne bez asimetrijas;
- izteikta saīsināšana vienā ekstremitātē;
- pieskaroties gurniem, tiek dzirdams raksturīgais klikšķis.
Precīzs patoloģijas attīstības cēlonis joprojām nav zināms, tomēr pastāv faktori, kas tieši ietekmē gūžas dislokācijas attīstību:
- Saskaņā ar pētījumu šādas slimības attīstības iespējas palielināsies 12 reizes, ja tā iepriekš bija pieejama mātei.
- Ģenētika (displāzija tuvos radiniekos) spēlē lomu, bet tā nav tiešs cēlonis.
- Arī ietekmē augļa stāvokli grūtniecības laikā. Tiek uzskatīts, ka mazuļiem normālā stāvoklī dzemdē liela slodze nokrīt augšstilba kreisajā pusē, nevis pa labi. Nepareiza augļa atrašanās vieta, piemēram, šķērsvirzienā, arī palielina displāzijas risku.
- Dzimis ar plakanzāle vai torticollis (patoloģiskām izmaiņām dzemdes kakla reģiona mīkstos audos) ir nedaudz paaugstināts dislokācijas risks. Iespējams, ka tas saistīts ar tādas deformācijas ierobežošanu, kas atrodas dzemdē.
Turklāt cēlonis var būt mātes hormonāla fona pārkāpšana grūtniecības laikā, proti, paaugstināts progesterona saturs, kas negatīvi ietekmē muskuļu un skeleta sistēmas stāvokli.

Daži jaundzimušie var būt pārāk jutīgi pret progesteronu, kas savukārt var izraisīt bērna saites pārmērīgu atslābināšanos.
Ir arī citi faktori, kurus, pēc dažu speciālistu domām, var ietekmēt pēdas proksimālās daļas dislokācijas attīstība.
Turklāt, var attiekties uz dzīvošanu ekoloģiski nelabvēlīgās zonās, jaundzimušo saspringto, ikdienas vaigu.
Pēc gada izpausmes pazīmes izpaužas, parādoties kā neregulāra gaita. Parasti tiek novērots lēciens, ar divu locītavu bojājumiem ir pīļu pastaigas. Pēc gada, sakarā ar to, ka ossiifikācija nenotika, šie simptomi ir mazāk pamanāmi.
Ir svarīgi saprast, ka displāzija parasti ir progresējošs stāvoklis, kas pasliktinās ar laiku. Progresējot slimība, sāpes TBS reģionā, aktivitātes ierobežojumi kļūst arvien izteiktāki. Šī iemesla dēļ ir svarīga dažādu ārstēšanas iespēju agrīna diagnostika un izskatīšana.
Ārstēšanas standarti
Ja ortopēdijas ārsts ir apstiprinājis TBS displāzijas diagnozi jaundzimušajam, pēc iespējas ātrāk ir jāsāk ārstēšana. Sākumā tiek izmantotas tikai konservatīvas metodes, kuras būs jāizmanto no vairākiem mēnešiem līdz gadam. Ārstēšana ir gara, taču ar visiem speciālista ieteikumiem tā ir diezgan efektīva.
Kā ārstēt? Izmanto diezgan plašu metožu klāstu, visoptimālāko variantu var izvēlēties augsti specializēts ārsts.
Pavlik pulkstenis. Dizains ir īpaši izstrādāts tā, lai visvienkāršāk atgrieztu locītavu vēlamajā pozīcijā, vienlaikus nodrošinot maksimālu drošību. To parasti lieto, lai ārstētu zīdaiņus no dzimšanas līdz sešiem mēnešiem.

Stieņi.
Pēc pienācīgas un sekmīgas Pavlik stobru ārstēšanas nebija ziņu par atkārtotām dislokācijām. Tomēr pēc terapijas beigām Jums jāveic rentgenogrāfiska izmeklēšana vai MRI. Tiklīdz rentgenstūris parādīs pozitīvu rezultātu, tad iespēja, ka augšstilbs turpinās normāli augt, būs 99%. Displazijas recidīvi pēc veiksmīgas ārstēšanas ar Pavlik kauliņiem praktiski nav.

Bieži ieteicams lietot citu ortopēdisko dizainu - riepas Vilensky. Ierīce sastāv no īpašām siksnām, lentām un starplikām no metāla materiāla. Pirmais pielikums tiek veikts pēc ārsta iecelšanas.
Riepu īpašības:
Plaša tipa swaddling.Ar šādu pārkāpumu, piemēram, gūžas dislokāciju, ir stingri aizliegta stingra vaļa, bet tā vietā tiek izmantota plaša. Manipulācijas būtība ir šāda: autiņš ir veidots taisnstūra formā un ir novietots starp jaundzimušo kājām, kurām vispirms jābūt nedaudz saliektiem pie ceļiem.
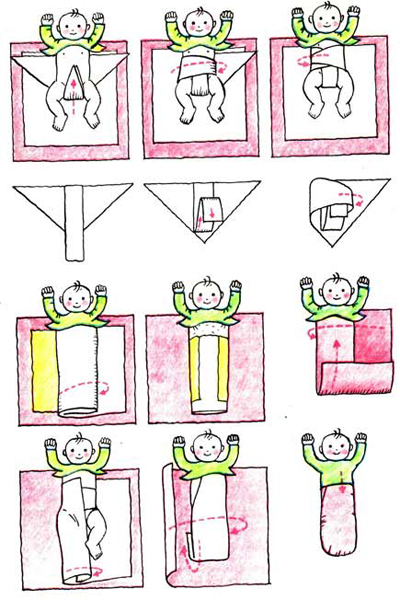
Autiņbiksu maiņas diagramma.
Papildus aprakstītajām metodēm plaši tiek izmantota fizioterapija, kas ļauj paātrināt atgūšanas procesu. Var piešķirt šādas procedūras:
- Parafīna bāzes lietojumprogrammas. Dažāda siltuma terapija, ļauj noņemt sāpes, iznīcināt muskuļu spazmas.
- Dūņu ārstēšana. Lokāli lietotas kompreses ar dažāda veida terapeitisko dubļu.
- Elektroforēze ja tas novirzīts no Ca (kalcija). Tas ir paredzēts gan bērniem, gan pieaugušajiem, tam ir plašs terapeitiskais spektrs, novērš spazmas, uzlabo asinsriti, pozitīvi ietekmē asinsvadus.
Arī masāža ar displāziju bērniem tiek iezīmēta, komplekts iet, un tiek ieteikti vingrinājumi, medicīnas virziens.
Masāžas lietošana TBS disparģijas traucējumiem ir viens no instrumentiem, kurus nevar izslēgt no terapeitiskās iedarbības. Tas ļauj stiprināt muskuļu audus, samazina dislokāciju, palielina motora aktivitātes amplitūdu, pozitīvi ietekmē visu ķermeni. Terapeitiskā masāža ir nepieciešama, lai samazinātu spazmas, uzlabotu muskuļu tonusu un motora kustīgumu.
Ja nav konservatīvu metožu, tad var būt nepieciešama specializēta darbība. Ar vieglu slimības gaitu var ārstēt artroskopiski - tiek izmantoti instrumenti ar gariem rokām un sīkas kameras, kas ievietotas ar mazām iegriezumiem, šī procedūra ir minimāli invazīvas iejaukšanās. Pēc manipulācijas bērnam tiek noteikts kustības terapijas kurss un daži medikamenti. Ja pieauguša cilvēka displāzija stipri ievainojusi gūžu, ārsts var ieteikt operāciju gūžas locītavas aizstāšanai - endoprostētiku.
Iezīme jaundzimušajiem
Ciskas kaula dzīšana zīdainī ir plaši izplatīta problēma, ko izraisa gūžas locītavas nepietiekama attīstība. Kas ir bīstama šāda slimība? Ja jūs nesākat ārstēšanu agrīnā stadijā, tad nākotnē muskuļu un muskuļu sistēmas attīstībā var būt daudz invaliditātes, no kurām spožākā ir klibums.
Ja esat identificējis pirmās displāzijas pazīmes, iepriekš aprakstītas - pēc iespējas drīzāk parādiet mazuļu ortopēdam vai pediatram, ja nepieciešams, otra tiks novirzīta uz pareizo speciālistu.
Kā viena no metodēm, kā to novērst mazulim, nav ieteicams pastiprināt autiņus, vispiemērotākā iespēja ir vienreizlietojamie autiņi. Piemēram, Gruzijā vainagi joprojām ir ļoti ierobežoti, jo tur ir vislielākais bērnu skaits ar šo diagnozi. Āzijas un Indijas valstīs displāzija ir ļoti reti sastopama, jo pilnībā nav autiņbiksīšu. Tā vietā tiek plaši izmantotas stropes - speciālas audu ierīces, kuras sākotnēji darbojas kā TBS dislokācijas profilakse.
Displazija pieaugušajiem
Pieaugušajiem šāds traucējums rodas dažādu iemeslu dēļ - iedzimta predispozīcija, mugurkaula zemāka darbība, iegurņa traumas, nosliece uz muskuļu un skeleta sistēmas slimībām. Cits iemesls var būt nav efektīva displāzijas ārstēšana jau agrīnā vecumā.
Sāpes ir līdzīgas parastām sajūtām ar koksartrozi.
Mēģinājumi atrisināt problēmu paši sevi neatrisinās, tas pats attiecas arī uz tradicionālo zāļu receptēm. Gūžas dislokācijas galvenie simptomi pieaugušiem pacientiem ir šādi:
- sāpju sindroma attīstība iegurņa rajonā ar fizisku piepūli, ar sāpju patoloģijas progresēšanu iespējams un atpūsties;
- palielināt mobilitātes ierobežojumu ekstremitātē, grūti dot gurnu uz sāniem;
- nogurums pat ar lēnu ejošu un mazu attālumu;
- klibas un nakts krampju izskats.
Displezija ir slimība, kas ne tikai samazina pacienta dzīves kvalitāti, bet arī izraisa citus iespējami bīstamus apstākļus cilvēkam, piemēram, asinsrites sistēmas pārkāpumu.
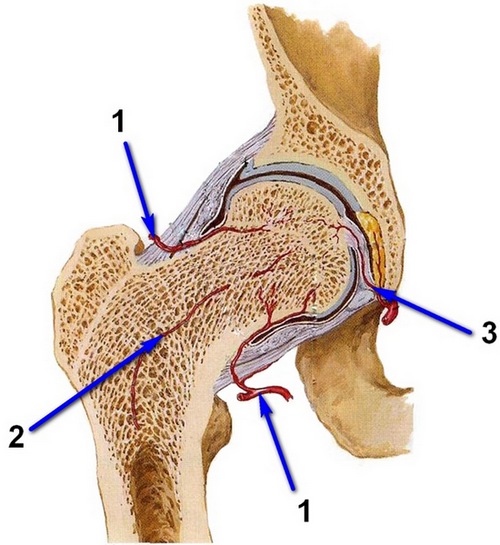
Ja locītavas pārvietošanas rezultātā cietīs vismaz viens trauks, kas baro audus, drīz parādīsies nekroze.
Šīs diagnozes formulēšanā un bez smagiem simptomiem reumatologi vai ortopēdi sākotnēji izmanto novērošanas taktiku. Mēs iesakām terapiju, pamatojoties uz terapeitisko vingrošanu, masāžu, fizioterapiju.
Tomēr, lai savienotu galus pārvietotu, ir raksturīga pastāvīga progresēšana, īpaši pacientiem, kas nav bērni. Šī iemesla dēļ lielā mērā nebalstās uz konservatīvu terapiju un displezijas vingrinājumiem. Parasti vienīgais efektīvais variants ir ķirurģiska iejaukšanās, biežāk - koriģējoša osteotomija.
Osteotomija Vai ir ķirurģiska procedūra, kas ietver kauliņu sadalīšanu izvēlētajā zonā, lai radītu "mākslīgu lūzumu" un nostiprinātu to koriģētā stāvoklī. Izmanto aksiālo kaulu korekcijai un griešanas deformācijai, kā arī garuma atšķirībām apakšējās ekstremitātēs. Arī tiek veikta iegurņa un mugurkaula ar displāziju. Galvenais manipulācijas uzdevums ir panākt līdzsvarotu svara sadalījumu veselīgā savienojumā ar smagu slodzi vai slodzes novirzīšanu no tām detaļām, kuras ir bojātas.
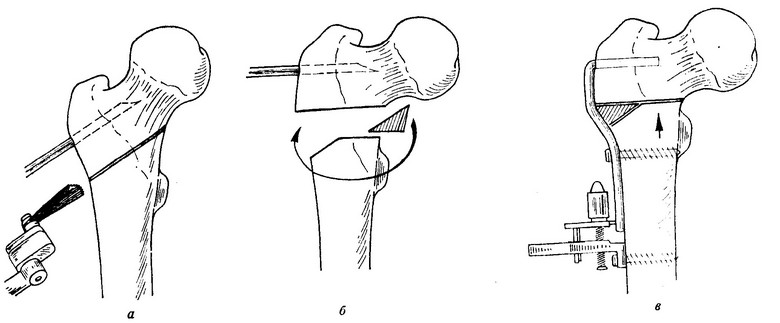
Ķirurģiskā procesa shēma.
Jāatzīmē, ka tāda anomālija kaulu sistēmā pieaugušā cilvēkā var izpausties pilnīgi nejauši - sportisti, pēc dramatiskas fiziskās aktivitātes samazināšanās vai grūtniecības laikā. Lai samazinātu risku, jāatceras, ka jebkurai fiziskajai slodzei jābūt atbilstošai un dozētai. Sievietēm, kurām ir risks, regulāri jākonsultējas ar reimatologu vai ortopēdistu.
Lasiet pacientu, kas ārstēti ārzemēs, atsauksmes. Lai iegūtu informāciju par iespēju izskatīt lietu, atstājiet mums ārstēšanās pieprasījumu ar šo saiti.
Pirms slimību ārstēšanas noteikti konsultējieties ar ārstu. Tas palīdzēs ņemt vērā individuālo panesamību, apstiprināt diagnozi, pārliecināties, ka ārstēšana ir pareiza un izslēdz negatīvu zāļu mijiedarbību. Ja jūs lietojat receptes bez konsultēšanās ar ārstu, tas ir pilnībā uz jūsu rēķina. Visa informācija vietnē tiek sniegta informatīviem nolūkiem, un tā nav medicīniska rakstura ieguvums. Visa atbildība par pieteikumu ir jums.