Последствия, признаки и методы лечения субарахноидального кровоизлияния головного мозга. Лечение субарахноидального кровоизлияния в головной мозг Аневризматическое субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние – самостоятельная форма геморрагического инсульта, которая поражает в среднем каждые 15 человек из 100 тысяч и занимает примерно 10 % от общего количества всех цереброваскулярных патологий. Субарахноидальное кровоизлияние в мозг представляет собой излитие крови в субарахноидальное (подпаутинное) пространство, которое происходит по причинам, принадлежащим к двум этиологическим группам. В любом случае оно представляет собой патологический процесс, сопровождающийся резко негативными симптомами и несет, как и любой вид геморрагического инсульта, непосредственную угрозу жизни и здоровью человека.
Раздражение мягкой мозговой оболочки, происходящее в результате кровоизлияния в субарахноидальное пространство, приводит к спазму сосудов, который может вызвать транзиторную ишемическую атаку или ишемический инсульт, как следствие ишемии отдельных участков головного мозга. Расширение субарахноидальных пространств, происходящее из-за излития крови, приводит к повышению внутричерепного давления, еще более увеличивая проявление инсульта при субарахноидальном кровоизлиянии. Высоки риски развития негативного сценария, которые могут повлечь за собой смерть из-за отека мозга или поступления крови в спинномозговую артерию, когда возникает спазм мозговых сосудов и гибель нейронов.
Современная медицина различает две основные группы причин, способствующих возникновению повреждения и развитию патологического процесса. Спонтанное субарахноидальное кровоизлияние возникает в результате самопроизвольного кровоизлияния в субарахноидальное пространство, которое происходит из-за нарушения целостности сосудов головного мозга или разрыва аневризмы. Повреждение сосудов или разрыв аневризмы при субарахноидальном кровоизлиянии обычно становятся закономерным следствием хронических или острых патологических поражений человеческого организма. К наиболее частым причинам возникновения спонтанного субарахноидального кровоизлияния относят:
- поражения сосудов головного мозга при атеросклерозе;
- микотиновую аневризму;
- артериовенозную мальформацию;
- геморрагический диатез;
- разрыв аневризмы поверхностных сосудов головного мозга;
- острую лейкемию;
- узелковый периартрит;
- поражения сосудов при гипертонической болезни;
- коарктацию аорты;
- врожденные аномалии развития сосудистых комплексов головного мозга.
Причины субарахноидального кровоизлияния могут крыться в любом патологическом процессе, который проистекает с нарушением нормальной деятельности кровеносной системы или системы обмена веществ, приводящим к поражению сосудов.
Лечение субарахноидального кровоизлияния, вызванного патологическими процессами, должно проходить с попутным устранением основного агента, который спровоцировал возникновение патологии. Примерно в 1/5 всех случаев не удается установить истинную причину поражения, закончившегося субарахноидальным кровоизлиянием. Но существуют факторы риска, которые могут спровоцировать его появление. К ним обычно относят алкоголизм, курение, гиперхолестеринемию, гипертоническую болезнь и атеросклероз. Спонтанные поражения субарахноидального пространства у взрослых практически всегда возникают в результате гемодинамического влияния на дефектную стенку аорты.
Повреждение стенки аорты у взрослого может вызвать любое состояние, которое относят к причинам заболевания.
У новорождённого возникновение патологии чаще всего связывают с родовой травмой. Травматическое субарахноидальное кровоизлияние проявляется у младенцев на 2 – 3 день в виде менингеального и гипертензионно-гидроцефального синдромов и очаговых симптомов. Кровоизлияние у новорожденных, не связанные с врожденными нарушениями строения кровеносной системы, относят к мозговым поражениям травматической этиологии и связывают с последствиями патологического прохождения через родовые пути. У взрослых второй тип субарахноидального кровоизлияния головного мозга, причины которого относятся к травмам различного порядка, носит гораздо более обширный спектр поводов возникновения.
В основе травматического САК всегда лежит расширение субарахноидального пространства, вызванное черепно-мозговой травмой, течение которой может осложняться политравмой, связанной с поражениями других органов.
Классификации и симптомы
Существует несколько классификаций САК, в основу которых положено разграничение по разным признакам. По степени распространенности состояния САК принято делить на:
- произошедшие в пределах одной доли (ограниченные);
- поразившие более, чем в одной доле (обширные, массивные);
- сопровождающиеся множественными поражениями (множественные).
Прогнозируемые последствия в значительной степени зависят от локализации или распространенности произошедшего поражения. Темп развития определяет дифференциацию на острые и подострые (последние развиваются в течение суток). Локализация поражения стала причиной появления градации САК по месту возникновения патологии (конвекситальные, базальные и спинальные). Такое деление дает возможность определить причину возникновения. Так, базальное субарахноидальное кровоизлияние становится последствием кровотечения из базилярной артерии. Еще одно разграничение – на аневризматические и неаневризматические - выделяет наличие или отсутствие одной из самых распространенных причин возникновения.

Поражения подпаутинного пространства разграничивают также по степени тяжести состояния. Шкала по Хессу и Ханту выделяет 5 типов тяжести состояния. Всемирная федерация нейрохирургов применяет шкалу комы Глазго и оценивает очаговый неврологический дефицит, измеряемый в баллах. В отечественной медицине чаще используется шкала Фишера, градуирующая диагноз при субарахноидальном кровоизлиянии по результатам показателей исследования, проведенного на кт. Основным в этой шкале является размер поражения, при котором первый уровень не визуализируется, а 4-й выражен внутрижелудочковыми кровоизлияниями (или паренхиматозное кровоизлияние стало следствием их появления). Шкала Фишера, модифицированная Клаассеном, в основе которой теперь лежит компьютерная визуализация видимых повреждений, отмечает массивные паренхиматозные состояния по протяженности вне зависимости от их толщины. А два других типа - 2-й и 3-й - проведенная томография различает по толщине слоя. Размер и характер помощи при субарахноидальном кровоизлиянии определяется лечебным протоколом сразу после оценки состояния и выставления диагноза с учетом существующих разграничений.
Симптомы субарахноидального кровоизлияния на ранних стадиях носят общемозговой характер, вне зависимости от этиологии и места локализации, и представляют собой наличие скорее типичной для многих поражений, чем нетипичной картины:
- головная боль;
- тошнота, рвота;
- светобоязнь;
- судороги;
- ригидность затылочных мышц;
- нередко характерная поза с запрокинутой головой;
- повышение температуры;
- наличие в ликворе крови.
Чем сильнее расширяется процесс, тем характернее наблюдаются симптомы, и по наличию определенных признаков можно судить не только о локализации и интенсивности кровоизлияния, но и о задействовании в процессе других органов и систем. Наличие или отсутствие крови в ликворе при субарахноидальном кровоизлиянии служит не только признаком существующего поражения, но и маркером, по которому определяют течение расширенного этапа или отсутствие рецидива при уже прошедшем лечение состоянии. Увеличение степени проявления ранее незначительных признаков свидетельствует о развитии осложнений, переходе из догеморроидальной стадии в геморроидальную, а характерная клиническая картина проявляется в зависимости от локализации разорвавшейся аневризмы или из-за отличительных особенностей заболевания, вызвавшего появление САК.
Последствия зависят не только от локализации и обширности патологического процесса, но и от того, насколько своевременно оно был диагностировано и какое лечение получило.
Диагностика и лечение
Лечение субарахноидальных кровоизлияний занимает длительный и сложный период времени. Лечебный протокол и индивидуальные назначения определяются общим состоянием организма больного. Диагностика с помощью компьютерной томографии начинается после того, как врач при визуальном осмотре оценит состояние пациента. Проведенное на КТ исследование дает возможность определиться сразу с несколькими параметрами:
- наличием или отсутствием отека головного мозга;
- непосредственной локализацией;
- состоянием ликворной системы.

КТ-ангиография - исследование, отличающееся высокой точностью, оно выясняет место, где произошло кровотечение. Отсутствие визуализации дает основания для проведения люмбальной пункции и исследования цереброспинальной жидкости. Ангиография сосудов с помощью контрастного вещества проводится, если установлено, что причиной САК стал разрыв аневризмы. Важно доставить больного в стационар сразу, как только проявились первые симптомы. Реабилитация и ее возможная полнота или частичность целиком и полностью зависят от того, насколько вовремя кровоизлияние начали лечить. Полно и профессионально проведенная диагностика может дать представление и об интенсивности протекающего процесса, и о том, каковы будут возможные последствия.
Лечение на ранних этапах включает в себя меры по нормализации и стабилизации состояния, проведение хирургического вмешательства с целью устранения последствий кровотечения и возможного негативного влияния последствий распада крови. Параллельно с этим проводятся лечебные мероприятия, направленные на то, чтобы устранить возможные последствия, одним из которых может быть геморрагический инсульт. Осуществляется борьба с отеком головного мозга, высоким внутричерепным давлением, возможной ишемией нервной ткани, стабилизируется состояние сердечно-сосудистой и нервной системы, поддерживаются на должном уровне биохимические показатели крови и водно-электролитный баланс.
Дальнейшая тактика лечения и реабилитации зависит от степени поражения и этапа, на котором был начат процесс купирования произошедшего субарахноидального кровоизлияния. Эти же факторы определяют и возможные последствия.
Негативные последствия и способы их предотвращения
Даже диагностированное на самом раннем этапе протекания и вовремя вылеченное, САК может оказать крайне негативные последствия. Больному приходится принимать гипотензивные препараты с целью предупреждения артериальной гипертензии, антифибринолитические медикаменты для предотвращения повторного возникновения кровоизлияния. Четверть пациентов становится инвалидами, что сопровождается утратой внятных речевых функций и контроля над опорно-двигательным аппаратом.
Геморрагический инсульт, который зачастую становится последствием нарушений мозгового кровообращения, может превратиться в мозговую катастрофу. Причины, вызвавшие субарахноидальное кровотечение, могут в повторном его течении спровоцировать кровоизлияние в любом другом отделе головного мозга, вызвав геморрагический инсульт, который тоже сопровождается прорывом сосудов. Только на этот раз кровоизлияние происходит в мозг и становится причиной необратимых поражений.
Геморрагический инсульт, развившийся на фоне осложненного течения САК, его рецидива или появления мозгового кровотечения в другой области – одно из самых тяжелых возможных осложнений, которые только протекают в головном мозге. В 85 % случаев геморрагический инсульт происходит на фоне тех же факторов, что вызвали субарахноидальное кровоизлияние: артериальной гипертензии, высокого артериального давления, нарушения целостности сосудов, атеросклероза, болезней крови и воспалительных процессов в мозговых сосудах.
Чем меньше внимания человек уделяет своему здоровью, тем выше у него риск заболеваний, сопровождаемых нарушением мозгового кровообращения. Только вовремя проведенные обследования, профилактические меры, правильное питание и здоровый образ жизни способны предотвратить возникновение хронических заболеваний, деструктурирующих сосуды и приводящих к появлению тяжелых осложнений.
сайт – медицинский портал о сердце и сосудах. Здесь вы найдете информацию о причинах, клинических проявлениях, диагностике, традиционных и народных методах лечения кардиологических болезней взрослых и детей. А также о том, как сохранить сердце здоровым, а сосуды – чистыми до самых преклонных лет.
Не используйте информацию размещенную на сайте без предварительной консультации с вашим врачом!
Авторы сайта – практикующие врачи-специалисты. Каждая статья – это концентрат их личного опыта и знаний, отточенных годами учебы в ВУЗе, полученных от коллег и в процессе последипломной подготовки. Они не только делятся уникальной информацией в статьях, но и ведут виртуальный прием – отвечают на вопросы, которые вы задаете в комментариях, дают рекомендации, помогают разобраться в результатах обследований и назначениях.
Все, даже очень трудные для понимания темы изложены простым, понятным языком и рассчитаны на читателей без медицинской подготовки. Для вашего удобства все темы разделены на рубрики.
Аритмия
По данным Всемирной Организации Здравоохранения, аритмиями – нарушениями ритма сердечных сокращений, страдает более 40% людей старше 50 лет. Впрочем, не только они. Этот коварный недуг выявляют даже у детей и нередко – на первом-втором году жизни. Чем же он коварен? А тем, что иногда маскирует под болезни сердца патологии других жизненно-важных органов. Еще одна неприятная особенность аритмии – скрытность протекания: пока болезнь не зайдет слишком далеко, вы можете о ней не догадываться…
- как выявить аритмию на ранней стадии;
- какие ее формы наиболее опасны и почему;
- когда больному достаточно , а в каких случаях не обойтись без операции;
- как и сколько с живут с аритмией;
- какие приступы нарушения ритма требуют немедленного вызова скорой, а при каких достаточно принять таблетку успокоительного.
А также всё о симптомах, профилактике, диагностике и лечении различных видов аритмий.
Атеросклероз
О том, что главную роль в развитии атеросклероза играет избыток холестерина в пище, пишут во всех газетах, но почему тогда в семьях, где все питаются одинаково, часто заболевает только кто-то один? Атеросклероз известен более века, но многое в его природе так и осталось неразгаданными. Повод ли это отчаиваться? Конечно, нет! Специалисты сайт рассказывают, каких успехов в борьбе с этим недугом достигла современная медицина, как его предотвратить и чем эффективно лечить.
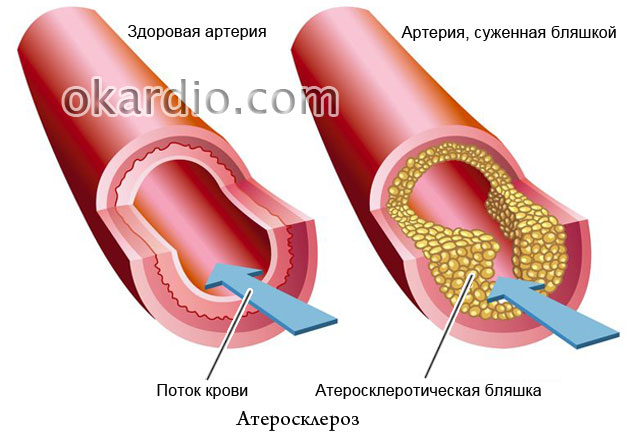
- почему маргарин вреднее сливочного масла для людей с поражением сосудов;
- и чем он опасен;
- почему не помогают бесхолестериновые диеты;
- от чего придется отказаться на всю жизнь больным с ;
- как избежать и сохранить ясность ума до глубокой старости.
Болезни сердца
Помимо стенокардии, гипертонии, инфаркта миокарда и врожденных пороков сердца существует масса других кардиологических недугов, о которых многие никогда не слышали. Знаете ли вы, например, что – не только планета, но и диагноз? Или о том, что в сердечной мышце может вырасти опухоль? Об этих и других болезнях сердца взрослых и детей рассказывает одноименная рубрика.
- и как оказать неотложную помощь больному в этом состоянии;
- какую и что делать, чтобы первая не перешла во вторую;
- почему сердце алкоголиков увеличивается в размере;
- чем опасен пролапс митрального клапана;
- по каким симптомам можно заподозрить у себя и своего ребенка заболевание сердца;
- какие кардиологические недуги больше угрожают женщинам, а какие – мужчинам.

Болезни сосудов
Сосуды пронизывают всё тело человека, поэтому симптомы их поражения очень и очень разнообразны. Многие сосудистые недуги на первых порах мало беспокоят больного, но приводят к грозным осложнениям, инвалидности и даже смерти. Может ли человек без медицинского образования выявить у себя патологию сосудов? Безусловно, да, если будет знать их клинические проявления, о которых расскажет эта рубрика.
Кроме того, здесь содержится информация:
- о медицинских препаратах и народных средствах для лечения сосудов;
- о том, к какому врачу обращаться при подозрении на сосудистые проблемы;
- какие патологии сосудов смертельно опасны;
- от чего вздуваются вены;
- как сохранить здоровье вен и артерий на всю жизнь.
Варикоз
Варикоз (варикозное расширение вен) – заболевание, при котором просветы некоторых вен (ног, пищевода, прямой кишки и т. д.) становятся слишком широкими, что приводит к нарушению кровотока в пораженном органе или части тела. В запущенных случаях этот недуг излечивается с огромным трудом, однако на первой стадии его вполне можно обуздать. Как это сделать, читайте в рубрике «Варикоз».
 Нажмите на фото для увеличения
Нажмите на фото для увеличения
Также из нее вы узнаете:
- какие существуют мази для лечения варикоза и которая из них эффективнее;
- почему некоторым больным варикозным расширением вен нижних конечностей врачи запрещают бегать;
- и кому оно грозит;
- как укрепить вены народными средствами;
- как избежать образования тромбов в пораженных венах.
Давление
– настолько распространенный недуг, что многие считают его… нормальным состоянием. Отсюда и статистика: только 9% людей, страдающих высоким давлением, держат его под контролем. А 20% гипертоников и вовсе считают себя здоровыми, поскольку у них болезнь протекает бессимптомно. Но риск получить инфаркт или инсульт от этого не меньше! хоть и менее опасно, чем высокое, но тоже доставляет массу проблем и грозит серьезными осложнениями.

Кроме того, вы узнаете:
- как «обмануть» наследственность, если оба родителя страдали гипертонией;
- как помочь себе и близким при гипертоническом кризе;
- отчего повышается давление в молодом возрасте;
- как держать давление под контролем без лекарств, употребляя лечебные травы и определенные продукты.
Диагностика
В рубрике, посвященной диагностике болезней сердца и сосудов, собраны статьи о видах обследования, которые проходят кардиологические больные. А также о показаниях и противопоказаниях к ним, толковании результатов, эффективности и порядке проведения процедур.
Еще вы найдете здесь ответы на вопросы:
- какие виды диагностических исследований должны проходить даже здоровые люди;
- зачем назначают ангиографию тем, кто перенес инфаркт миокарда и инсульт;

Инсульт
Инсульт (острое нарушение мозгового кровообращения) стабильно входит в десятку самых опасных заболеваний. Наибольшему риску его развития повержены люди старше 55 лет, гипертоники, курильщики и те, кто страдает от депрессии. Оказывается, оптимизм и добродушие снижают риск инсультов почти в 2 раза! Но есть и другие факторы, которые эффективно помогают его избежать.
Рубрика, посвященная инсультам, рассказывает о причинах, видах, симптоматике и лечении этой коварной болезни. А также – о мерах реабилитации, которые помогают восстановить утраченные функции тем, кто ею переболел.

Кроме того, отсюда вы узнаете:
- о различии клинических проявлений инсультов у мужчин и женщин;
- о том, что такое предынсультное состояние;
- о народных средствах для лечения последствий инсультов;
- о современных методиках быстрого восстановления после перенесенного инсульта.
Инфаркт
Инфаркт миокарда принято считать болезнью пожилых мужчин. Но самую большую опасность он представляет всё же не для них, а для людей трудоспособного возраста и женщин старше 75 лет. Именно в этих группах показатели смертности самые высокие. Впрочем, расслабляться не стоит никому: сегодня инфаркты настигают даже молодых, спортивных и здоровых. Точнее, недообследованных.
В рубрике «Инфаркт» специалисты рассказывают обо всём, что важно знать каждому, кто хочет избежать этого недуга. А те, кто уже перенес инфаркт миокарда, найдут здесь много полезных советов по лечению и реабилитации.

- о том, под какие заболевания иногда маскируется инфаркт;
- как оказать неотложную помощь при острой боли в области сердца;
- о различиях в клинике и протекании инфаркта миокарда у мужчин и женщин;
- о противоинфарктной диете и безопасном для сердца образе жизни;
- о том, почему заболевшего инфарктом необходимо доставить к врачу в течение 90 минут.
Нарушения пульса
Говоря о нарушениях пульса, мы обычно имеем в виду его частоту. Однако врач оценивает не только скорость сердцебиений больного, но и другие показатели пульсовой волны: ритм, наполнение, напряжение, форму… Римский хирург Гален в свое время описал целых 27 его характеристик!

Изменение отдельных параметров пульса отражает состояние не только сердца и сосудов, но и других систем организма, например, эндокринной. Хотите узнать об этом больше? Читайте материалы рубрики.
Здесь же вы найдете ответы на вопросы:
- почему при жалобах на нарушения пульса вас могут направить на обследование щитовидной железы;
- может ли замедление частоты сердечных сокращений (брадикардия) стать причиной остановки сердца;
- о чем говорит и чем оно опасно;
- как взаимосвязаны частота пульса и скорость сжигания жира при похудении.
Операции
Многие болезни сердца и сосудов, которые еще 20–30 лет назад обрекали людей на пожизненную инвалидность, сегодня успешно излечиваются. Как правило, хирургически. Современная кардиохирургия спасает даже тех, кому еще недавно не оставляли никаких шансов на жизнь. А большинство операций проводятся теперь через крохотные проколы, а не разрезы, как раньше. Это не только дает высокий косметический эффект, но и намного легче переносится. А также сокращает время послеоперационной реабилитации в несколько раз.
В рубрике «Операции» вы найдете материалы о хирургических методах лечения варикозного расширения вен, шунтировании сосудов, установке внутрисосудистых стентов, протезировании сердечных клапанов и многое другое.
А также узнаете:
- какая методика не оставляет шрамов;
- как операции на сердце и сосудах влияют на качество жизни больного;
- в чем различия операций и сосудов;
- при каких заболеваниях проводится и какова продолжительность здоровой жизни после него;
- что лучше при болезнях сердца – лечиться таблетками и уколами или сделать операцию.

Остальное
В «Остальное» вошли в материалы, которые не соответствуют тематике других рубрик сайта. Здесь собрана информация о редких кардиологических недугах, о мифах, заблуждениях и интересных фактах, касающихся здоровья сердца, о непонятных симптомах их значении, о достижениях современной кардиологии и многом другом.
- об оказании первой помощи себе и другим в различных неотложных состояниях;
- о ребенка;
- об острых кровотечениях и методах их остановки;
- о и пищевых привычек;
- о народных методах укрепления и оздоровления сердечно-сосудистой системы.

Препараты
«Препараты» – пожалуй, важнейшая рубрика сайта. Ведь самая ценная информация о болезни – как ее лечить. Мы не приводим здесь волшебных рецептов по излечению тяжелых недугов одной таблеткой, мы честно и правдиво рассказываем о препаратах всё, как есть. Чем они хороши и чем плохи, кому показаны и противопоказаны, чем отличаются от аналогов и как воздействуют на организм. Это не призывы к самолечению, это необходимо для того, чтобы вы хорошо владели «оружием», которым вам предстоит сражаться с болезнью.

Здесь вы найдете:
- обзоры и сравнение групп препаратов;
- информацию о том, что можно принимать без назначения врача, а что ни в коем случае нельзя;
- перечень оснований для выбора того или иного средства;
- сведения о дешевых аналогах дорогостоящих импортных лекарств;
- данные о побочных эффектах сердечных препаратов, о которых умалчивают производители.
И еще много-много важного, полезного и ценного, что сделает вас здоровее, сильнее и счастливее!
Пусть ваше сердце и сосуды всегда будут здоровыми!
- К каким докторам следует обращаться если у Вас Субарахноидальное кровоизлияние
Что такое Субарахноидальное кровоизлияние
Субарахноидальное кровоизлияние - внезапно возникающее кровотечение в субарахноидальное пространство.Что провоцирует Субарахноидальное кровоизлияние
Спонтанное, или первичное, cубарахноидальное кровоизлияние обычно происходит от разрыва аневризмы поверхностных сосудов головного мозга. Реже оно бывает связано с атеросклеротической или микотической аневризмой, артериовенозной мальформацией или геморрагическим диатезом. При черепно-мозговой травме субарахноидальное кровоизлияние встречается часто, вместе с тем оно уступает по своему клиническому значению другим последствиям ушиба головного мозга.
Примерно в половине наблюдений причиной внутричерепного кровоизлияния являются аневризмы сосудов головного мозга. Они бывают врожденными и приобретенными. Внешне аневризма часто имеет мешотчатый вид, в котором различают шейку, тело и дно. Обычно диаметр сосудистого мешка колеблется от нескольких миллиметров до 2 см. Аневризмы более 2 см в диаметре считаются гигантскими. Встречаются одинаково часто у мужчин и женщин.
Разрывы аневризм обычно происходят в возрасте от 25 до 50 лет (примерно в 91% наблюдений). Неразорвавшиеся аневризмы встречаются у 7-8%, а бессимптомные - у 0,5% людей. Разрыв аневризмы почти всегда происходит в области ее дна, где под увеличением нередко можно увидеть точечные отверстия, прикрытые тромботическими массами. Излюбленная локализация аневризм - места деления сосудов I и II порядка на ветви. Самая частая локализация аневризм - супраклиноидный отдел внутренней сонной артерии (30-34%), передняя мозговая, передняя соединительная артерии - 28-30%, средняя мозговая артерия -16-20%, вертебрально-базилярная система – 5-15%. Множественные аневризмы встречаются в 20% наблюдений.
При субарахноидальном кровоизлиянии на 3-4-е сутки вследствие длительного спазма крупных артерий основания мозга развивается сравнительно диффузная ишемия мозга, что приводит к постгеморрагическим нарушениям когнитивных функций (заторможенности, деменции). Часто отмечаются вторичное повышение внутричерепного давления и усиление головной боли.
Симптомы Субарахноидального кровоизлияния
В клиническом течении аневризмы головного мозга выделяют три периода: догеморрагический, геморрагический, постгеморрагический. В догеморрагическом периоде у половины больных с аневризмами головного мозга заболевание не проявляется. У других больных в этом периоде может отмечаться локальная головная боль в области лба, глазниц (по типу мигрени). Возможны эпизоды головной боли с менингеальными симптомами (на протяжении от нескольких часов до 1-2 сут.). Эти симптомы чаще появляются у людей старше 40 лет. Другими проявлениями могут быть эпилептические припадки неясного генеза, а также преходящие нарушения функции прилежащих к аневризме нервов: диплопия, косоглазие, анизокория (при сдавлении III, IV, VI пар черепных нервов), прозопалгия (сдавление V пары), лицевой гемиспазм (сдавление VII пары). Снижение остроты зрения и битемпоральные дефекты полей зрения бывают результатом давления на хиазму, преходящие гомонимные гемианопсии - при сдавлении зрительного тракта. Таким больным нередко ставят диагноз офтальмической мигрени.
Геморрагический период длится 3-5 нед. после разрыва. Разрыв аневризмы обычно сопровождается острой интенсивной головной болью, нередко с ощущением жара («как кипяток разлился под черепом»). В момент разрыва или сразу после него часто бывает кратковременная утрата сознания (тотальный спазм поверхностных сосудов мозга с выключением функции ретикулярной формации ствола мозга и гипоталамуса). Иногда развивается мозговая кома, однако чаще больной находится в состоянии оглушения. Излившаяся в цереброспинальную жидкость кровь раздражает мозговые оболочки и повышает внутричерепное давление, что проявляется головной болью, тошнотой, рвотой, головокружением, брадикардией, замедлением дыхания. Возможны эпилептические приступы. Ригидность мышц шеи и симптом Кернига начинают выявляться спустя сутки с момента субарахноидального кровоизлияния. В течение первых 5-10 дней повышается температура тела. Примерно у четверти больных появляются очаговые и проводниковые симптомы (парезы, патологические стопные знаки), расстройства речи, памяти и др., что связано либо со спазмом соответствующей мозговой артерии, либо с проникновением крови в мозговое вещество (субарахноидально-паренхиматозная геморрагия). У больных с диагностированными аневризмами, не подвергавшихся хирургическому лечению, часто возникают повторные кровотечения, особенно при несоблюдении постельного режима в первые 3-4 нед. после субарахноидального кровоизлияния.
В зависимости от локализации разорвавшейся аневризмы появляется характерная клиническая картина.
При разрыве супраклиноидной аневризмы возникает синдром верхней глазничной щели. Его клиническая картина связана с поражением глазодвигательного нерва (III пары): птоз, расширение зрачка, нарушение движений глазного яблока вверх, кнутри, книзу, локальные боли в лобно-орбитальной области (I ветвь V нерва), центральная скотома в поле зрения, иногда слепота.
При разрыве аневризмы, локализующейся в передней мозговой - передней соединительной артериях, появляются расстройства сознания, нарушения психики, моторная афазия, парез дистальных отделов нижней конечности с одной стороны с симптомом Бабинского.
Разрыв аневризмы средней мозговой артерии сопровождается гемипарезом (гемиплегией), гемианестезией, гемианопсией и афазией.
Разрыв аневризмы вертебрально-базилярной системы характеризуется появлением общемозговых симптомов, поражением каудальной группы черепных нервов, мозжечковыми, стволовыми симптомами с нарушением дыхания, вплоть до его остановки.
Постгеморрагический период включает в себя остаточные неврологические проявления после перенесенного кровоизлияния. В этот период у больных, перенесших внутримозговое кровоизлияние, велика опасность появления повторных геморрагии, протекающих более тяжело.
Диагностика Субарахноидального кровоизлияния
Диагностируется субарахноидальное кровоизлияние с помощью люмбальной пункции, при которой выявляется кровянистая (ее цвет от розово-красного до клюквенного морса) цереброспинальная жидкость, вытекающая под повышенным давлением. Спустя 6 ч и более с момента кровоизлияния ликвор приобретает ксантохромный оттенок из-за гемолиза эритроцитов. Наличие крови в субарахноидальном пространстве можно определить и при КТ головы. Однако люмбальные пункции целесообразны не только с диагностической, но и с лечебной целью. Если не развивается повторное субарахноидальное кровоизлияние, то цереброспинальная жидкость постепенно очищается и ее состав нормализуется примерно к 3-й неделе.
Острое субарахноидальное кровоизлияние иногда имитирует инфаркт миокарда, чему могут способствовать обморочные состояния и нейрогенные изменения на ЭКГ. При появлении очаговых неврологических симптомов следует дифференцировать субарахноидальное кровоизлияние с паренхиматозным кровоизлиянием (паренхиматозно-субарахноидальная геморрагия), ушибом или ранением головного мозга, субдуральной гематомой и кровоизлиянием в опухоль мозга. Поэтому необходимо проведение церебральной ангиографии и компьютерной томографии как для дифференциальной диагностики, так и с целью планирования оперативного вмешательства. Целесообразно проводить исследование всех 4 главных артерий головы, так как одновременно может быть несколько аневризм. На краниограммах иногда выявляется обызвествление стенки аневризмы или артериовенозной мальформации.
При компьютерной или магнитно-резонансной томографии можно выявить саму аневризму при ее размерах более 3-5 мм в диаметре. В геморрагическом периоде визуализируется базальное субарахноидальное кровоизлияние, которое может сочетаться с внутримозговой или внутрижелудочковой геморрагией.
Лечение Субарахноидального кровоизлияния
Больному назначают строгий постельный режим с исключением любых физических и эмоциональных напряжений. Необходимо обеспечить достаточное поступление жидкости и питательных веществ. При возбуждении назначают диазепам, для уменьшения головной боли - ненаркотические анальгетики, кодеин.
Повторные люмбальные пункции для снижения внутричерепного давления проводят у тех пациентов, которым первая диагностическая люмбальная пункция приносила облегчение головной боли. При развитии острой гидроцефалии вводят дегидратирующие препараты, иногда дренируют желудочки, вплоть до наложения вентрикулоперитонеального шунта.
Коагулянты вводят только в первые 2 суток. Затем их введение нецелесообразно из-за развития нарушений микроциркуляции в головном мозгу вследствие длительного спазма крупных артерий основания мозга. В случаях ухудшения - нарастания общемозговых и очаговых симптомов на 3-5-й день с момента субарахноидального кровоизлияния и отсутствия в ликворе признаков повторного субарахноидального кровоизлияния - можно ввести небольшие дозы гепарина (по 5000 ЕД под кожу живота 2 раза в сут.) или фраксипарина.
Хирургическое лечение аневризм является основным методом и может проводиться в виде открытых операций или внутрисосудистых вмешательств. В 1931 г.английский нейрохирург Дот (Dott) впервые окутал аневризму мышцей, а в 1937 г. Дэнди (Dendy) клипировал шейку аневризмы специально разработанной самозажимающейся клипсой с благоприятным результатом. Первые операции по поводу артериальных аневризм в СНГ были выполнены в 1959 г. в Ленинграде профессором Б.А. Самотокиным, В.А.Хилько, а в Минске - Е.И.Злотником. Транскраниальное оперативное вмешательство проводят в первые 3 суток после разрыва аневризмы (острый период), если позволяет состояние больного. Если в этот период операции не произведена, то следующим сроком для оперативного вмешательства являются 5-я и последующие недели после разрыва аневризмы (холодный период).
В 1970-е годы проф. Ф.А. Сербиненко предложил новый метод лечения артериальных аневризм, получивший название внутрисосудистой баллонизации. Метод предполагает чрезкожную пункцию иглой внутренней или общей сонной артерии. Через эту иглу в сосуд вводят фторопластовый катетер со сбрасываемым баллоном на конце, который заводят в мешотчатую аневризму под контролем электронно-оптического преобразователя рентгеновского аппарата. После застывания введенного в баллон жидкого полимера (силикона) баллон сбрасывают и катетер извлекают. Данная методика позволяет выключить аневризму из кровообращения. Этот метод лечения получил широкое распространение во всех нейрохирургических клиниках мира.
В 1980-е годы предложена более совершенная методика внутрисосудистой окклюзии мешотчатых аневризм с помощью металлических спиралей - койлов.
У многих больных, перенесших субарахноидальное кровоизлияние и оперированных, может оставаться какой-либо неврологический дефицит. Ишемическое поражение мозга из-за реактивного спазма сосудов можно уменьшить своевременным применением гепарина и ранним применением антагониста кальция нимодипина внутрь по 90 мг каждые 4 часа. Если сохраняется оглушенность и спутанность сознания, задерживается восстановление движений, назначают глиатилин, ноотропные препараты, кортексин и другие пептиды. При вторичной сообщающейся гидроцефалии требуется шунтирование желудочковой системы мозга.
Прогноз. При первом кровоизлиянии из аневризмы летальность составляет около 60%, еще 15% больных гибнут при повторном разрыве в последующие несколько недель. После 6 мес. вероятность повторного разрыва составляет около 5% в год. В целом прогноз при церебральных аневризмах весьма серьезный. Он несколько лучше при кровотечениях из артериовенозных мальформаций и наиболее благоприятный в тех случаях, когда при церебральной панангиографии аневризма не выявлена, что свидетельствует о самостоятельном закрытии источника кровотечения (самоизлечение аневризмы).
Навигация
Любые заболевания и проблемы, связанные с работой головного мозга, несут серьезнейшую угрозу жизни человека. Особенно это касается нарушений кровообращения, среди которых одним из опаснейших является определенная патология – субарахноидальное кровоизлияние, также известное под аббревиатурой САК. Этот патологический процесс опасен своей спонтанностью, он является определенной формой , из-за чего приводит к тяжелым поражениям, затрагивая жизненно важные механизмы и функции в теле человека. Чтобы бороться с этим тяжелым нарушением, важно понимать, чем оно является, каковы его причины, симптомы, а также возможные последствия.

Общие сведения о проблеме и причины ее развития
Субарахноидальным кровоизлиянием называют острый патологический процесс, при котором происходит нарушение мозгового кровообращения, открывается мозговое кровотечение, вследствие чего в подпаутинных пространствах церебральных оболочек главного человеческого органа скапливается кровь.
Субарахноидальное кровоизлияние головного мозга является частным случаем геморрагического инсульта, ведь оно происходит вследствие нарушения целостности кровеносных сосудов в голове. В большинстве случаев речь идет о самопроизвольном разрыве аневризмы, реже причиной спонтанного кровоизлияния становится микотическая или атеросклеротическая аневризма.
Образование аневризм носит приобретенный или врожденный характер, однако обсуждаемый патологический процесс чаще дает о себе знать во взрослом или преклонном возрасте, то есть у людей от 45 до 85 лет. Но встречаются случаи более ранних «ударов», например, у людей, не достигших тридцатилетия.
Если говорить о наиболее вероятных причинах в общем, субарахноидальное кровоизлияние в мозг происходит под воздействием следующих факторов:
- Артериальная аневризма;
- Сосудистые мальформации;
- Определенная наследственная предрасположенность, при которой наблюдаются патологии соединительных тканей;
- Дистрофия сосудистых стенок либо нарушение их целостности ввиду различных воспалительных процессов;
- Инфекционные заболевания, затрагивающие отделы головного и спинного мозга;
- Онкологические заболевания, сопровождающиеся образованием опухолей;
- Нарушения свертываемости крови, в том числе под воздействием употребляемых препаратов;
- Одной из частых причин САК являются травмы головы.
Независимо от того, что именно послужило началу субарахноидального кровоизлияния, последствия всегда несут серьезную угрозу жизни человека, в речь идет о резком повышении внутричерепного давления, развития отека мозга, неврологических расстройствах и прочем.

Виды патологии
Обсуждаемому патологическому процессу в медицине присвоено несколько видов, в зависимости от которых могут даже отличаться причины развития проблемы. Чтобы иметь полное представление об нарушении, стоит рассмотреть эти разновидности отдельно.
Спонтанный
Спонтанное субарахноидальное кровоизлияние в большинстве случаев развивается ввиду резкого скачка внутриартериального давления, послужить которому может чрезмерная физическая нагрузка (например, поднятие тяжести), сильный эмоциональный всплеск, а также надрывный кашель или даже потуги во время родов.
Если говорить о причинах и предрасполагающих факторах, способствующих спонтанному типу патологии, среди них выделяют следующие:
- Различные формы аневризмы;
- Васкулит;
- Сосудистые опухоли;
- Токсические или грибковые поражения сосудистых стенок;
- Заболевания кровеносной системы;
- Тромбоз вен в мозгу;
- Врожденные сосудистые патологии;
- Гипертоническая болезнь;
- Вредные привычки в виде курения и алкогольной зависимости;
- Употребление гормональных препаратов.
Несмотря на обилие предрасполагающих факторов, в 75-80% случаев спонтанное субарахноидальное кровоизлияние происходит именно из-за разрыва аневризмы, которая чаще всего локализуется в сонной артерии, передней мозговой и соединительных, а также средней артериях или «произрастает» из базилярной артерии.
Кроме того, нельзя списывать со счетов генетический, то есть наследственный фактор развития аневризм в мозгу, ведь в таком случае вероятность их появления с последующим разрывом значительно повышается.
Травматический
Травматическое субарахноидальное кровоизлияние встречается несколько реже, а причины его возникновения всегда очевидны и едины: черепно-мозговая травма или сильный ушиб головы.
Иными словами, данный тип патологии развивается только ввиду физического воздействия на голову, при этом часто наблюдается сильное сотрясение мозга, механические повреждения могут иметь как внешний, так и внутренний характер, с разрывом тканей и ушибом мозга, из-за чего последствия только усугубляются.

Однако обязательным фактором диагностирования САК травматического типа является повреждения сосудов, локализующихся непосредственно в подпаутинном пространстве. Если в большинстве случаев САК диагностируется у лиц старше 40 лет, то в данном случае картина в корне меняется, ведь травмы головы чаще получают дети и подростки из-за случайных падений занятий травматичными видами спорта и драк.
Симптомы и проявления патологии
В подавляющем большинстве случаев развитие патологического процесса происходит бессимптомно вплоть до того момента, как случается непосредственно само субарахноидального кровоизлияния. Как только САК произошло, симптомы развиваются стремительно и по нарастающей:
- Пострадавший сразу ощущает острую головную боль, которая постоянно усиливается и достигает апогея в течение 1-2 часов;
- В момент разрыва аневризмы или удара (в зависимости от того, что послужило причиной САК) человек может потерять сознание, кратковременные обмороки способны случаться систематически;
- Больной проявляется крайнюю обеспокоенность, этому состоянию характерны различные эмоциональные всплески (страх, агрессия, паника и прочее), налицо явные признаки неврологических проблем;
- Подобный геморрагический инсульт, а ведь именно о его частном случае идет речь, сопровождается судорогами и припадками.

Дальнейшее развитие симптоматики занимает определенное время, обычно не менее суток, пациент сталкивается со следующими проблемами:
- Дают о себе знать сильные приступы тошноты, которые часто доходят до рвоты;
- Диагностируются изменения в частоте сердцебиения (тахикардия или брадикардия) и учащенное дыхание;
- Развивается зрительная симптоматика, выраженная в непереносимости яркого света, ухудшении зрения, расплывчатости или неясности образов, болезненность глаз;
- Повышается температура тела, лихорадка, это прямое следствие поражения мозга;
- Длительные бессознательные состояния свидетельствуют о том, что кровоизлияние было серьезным изначально или приняло более тяжелый характер, имеет место заполнение желудочковой системы кровью;
- В наиболее тяжелых случаях у пациентов проявляются нарушения дыхательной функции и деятельности сердечной системы.
Ярчайшим признаком субарахноидального кровоизлияния является так называемый менингеальный синдром, которому свойственны затвердение мышц шеи и затылка, светобоязнь, запрокидывание головы и поджимание ног. При САК также выделяют очаговые признаки поражения головного мозга, в таком случае подпаутинным кровоизлияниям сопутствуют расстройства речевых и глотательных функций, частичный паралич, поражения нервной системы.
Чем грозит субарахноидальное кровоизлияние?
Разумеется, тяжесть последствий после САК зависит от того, насколько обширным был патологический процесс, а также более индивидуальных факторов, так как возраст пациента или оперативность оказанной помощи и правильность последующего лечения.
Самые тяжелые последствия обсуждаемой патологии вызываются сосудистым вазоспазмом с последующим развитием главного органа. Если данное осложнение принимает тяжелый характер повышается вероятность летального исхода.
Еще одним осложнением является скопление церебральной жидкости в желудочках головного мозга, что приводит к гидроцефалии. Кроме того, можно выделить менее опасные и значительные ухудшения состояния, которые поддаются лечению:
- Систематическая усталость;
- Нарушения памяти;
- Рассредоточенность, проблемы с вниманием;
- Психоэмоциональные и неврологические расстройства.
Все это касается тех случаев, САК нетравматическое, в противном же случае присоединяются отягощающие факторы в виде физических повреждений разной степени тяжести, этом могут быть ушибы, гематомы, нарушения целостности тканей и т.д. В подобных ситуациях количество осложнений возрастает.
Процесс лечения
Субарахноидальное кровоизлияние крайне опасно, лечение данной патологии проводится путем интенсивной терапии, при этом приветствуется комплексный подход.
Ввиду того, больного в любом случае необходимо госпитализировать в кратчайшие сроки, в первую очередь врачи занимаются стабилизацией пациента с последующей нормализацией его состояния, эти задачи первоначальны.
Что касается терапии, применяются преимущественно следующие методики:
- Для предотвращения всевозможных осложнений, повторных «ударов» и в целях безопасности пациента, в норму приводится дыхательная и сердечно-сосудистая деятельность.
- Если имеет место нарастающий отек, проводится мочегонная терапия, с целью снижения притока жидкости.
- Серьезный уклон делается на борьбе с основными симптомами, пациентам назначают противовоспалительные, обезболивающие, средства, антиконвульсанты, седативные препараты и т.д.
- В экстренных случаях, например, когда нужно устранить распространение кровотечения, осуществляют срочное хирургическое вмешательство.
Важно понимать, что абсолютно все действия, направленные на лечение в случае САК, предпринимаются только медперсоналом в условиях стационара. Методы лечения также могут отличаться, во многом это зависит от того, каковы ущерб и последствия патологического процесса.
Субарахноидальное кровоизлияние - один из видов внутричерепного кровоизлияния, при котором кровь распространяется в субарахноидальном пространстве головного и спинного мозга. Различают субарахноидальное кровоизлияние при ЧМТ и при остром нарушении мозгового кровообращения по геморрагическому типу. Для обозначения последнего используют термины «спонтанное субарахноидальное кровоизлияние» и «нетравматическое субарахноидальное кровоизлияние».
Коды по МКБ-I0: 160.0-160.9. Субарахноидальное кровоизлияние.
ЭПИДЕМИОЛОГИЯ
По данным регистров инсульта разных стран, заболеваемость субарахноидальным кровоизлиянием составляет 14-20 на 100 000 населения в год. Доля субарахноидального кровоизлияния среди других видов инсульта не превышает 5%.
Субарахноидальное кровоизлияние может случиться в любом возрасте, однако наиболее часто оно происходит в 40-60 лет.
ЭТИОЛОГИЯ
Причины субарахноидального кровоизлияния многообразны, но наиболее часто оно бывает следствием разрыва аневризм церебральных сосудов, на его долю приходится 70-80% всех субарахноидальных кровоизлияний. Заболевания, при которых возможно развитие субарахноидального кровоизлияния, перечислены ниже.
Первичные сосудистые заболевания ЦНС:
- артериальные аневризмы церебральных сосудов;
- сосудистые мальформации ЦНС (артерио-венозные мальформации, каверномы, артерио-венозные фистулы) ;
- аномалии сосудистой системы мозга (болезнь Нисимото, расслаивающиеся аневризмы церебральных сосудов) .
Вторичная сосудистая патология ЦНС:
- артериальная гипертензия;
- васкулиты;
- болезни крови;
- нарушение свёртывающей системы крови при приёме антикоагулянтов, дезагрегантов, контрацептивов и других лекарственных препаратов.
Когда не удаётся установить этиологический фактор субарахноидального кровоизлияния, используют понятие «субарахноидальное кровоизлияние неясного генеза». На долю таких кровоизлияний приходится около 15%.
КЛАССИФИКАЦИЯ
Субарахноидальные кровоизлияния классифицируют по этиологическому фактору и по распространённости. Последняя возможна только на основании данных КТ или МРТ. При этом учитывают как массивность кровоизлияния, так и его сочетание с другими компонентами внутричерепного кровоизлияния - паренхиматозным и вентрикулярным. В зависимостиот этого фактора выделяют изолированное субарахноидальное кровоизлияние, субарахноидально-паренхиматозное, субарахноидально-вентрикулярное и субарахноидально-паренхиматозно-вентрикулярное кровоизлияния (рис. 30-6) .
Рис. 30- 6 . Типичное субарахноидальное кровоизлияние. Видно симметричное распространение крови в базальных цистернах, межполушарной щели, конвекситальных субарахноидальных пространствах (КТ).
В мировой практике широкое распространение получила классификация субарахноидальных кровоизлияний, предложенная М. Fisher (1980) . Она характеризует распространённость субарахноидального кровоизлияния по результатам КТ (табл. 30-1)
Таблица 30-1 . Классификация кровоизлияния по М. Fisher (1980)
КЛИНИЧЕСКАЯ КАРТИНА
Субарахноидальное кровоизлияние развивается остро, без каких-либо предвестников и характеризуется возникновением внезапной интенсивной диффузной головной боли по типу «удара», «растекания горячей жидкости в голове». тошноты, рвоты. Типичны кратковременная утрата сознания и быстрое развитие менингеального синдрома при отсутствии очаговых неврологических расстройств.
Длительная утрата сознания свидетельствует о тяжёлом кровоизлиянии, как правило, с прорывом крови в желудочковую систему, а быстрое присоединение очаговых симптомов - о субарахноидально-паренхиматозном кровоизлиянии.
Менингеальные симптомы - основной дифференциально-диагностический признак субарахноидального кровоизлияния. В зависимости от массивности субарахноидального кровоизлияния они могут быть выражены в разной степени и сохраняться от нескольких суток до 3-4 нед.
Наряду с развитием неврологической симптоматики субарахноидальное кровоизлияние может сопровождаться различными висцеровегетативными нарушениями. Наиболее часто в момент кровоизлияния фиксируют повышение АД. Повышение АД - реакция на стрессовую ситуацию. одновременно имеющая компенсаторный характер, так как оно обеспечивает поддержание церебрального перфузионного давления в условиях внутричерепной гипертензии, возникающей в момент субарахноидального кровоизлияния. Высокое АД в момент кровоизлияния, особенно у больных, страдающих артериальной гипертензией, может стать причиной ошибочной трактовки острого состояния как гипертонического криза.
В случаях тяжёлого субарахноидального кровоизлияния могут возникать нарушения сердечной деятельности и дыхания.
В острой стадии субарахноидального кровоизлияния нередко отмечают повышение температуры тела вплоть до фебрильных цифр, а также развитие лейкоцитоза.
Эти симптомы могут быть неверно истолкованы как признаки инфекционного заболевания.
Тяжесть состояния больного в момент субарахноидального кровоизлияния и дальнейшее течение болезни зависят в первую очередь от массивности кровоизлияния и его этиологии. Наиболее тяжело протекают субарахноидальные кровоизлияния при разрыве аневризм сосудов мозга (см. раздел "Хирургическое лечение аневризм головного мозга") .
ДИАГНОСТИКА
Клинический диагноз субарахноидального кровоизлияния необходимо подтвердить инструментальными исследованиями. Наиболее надёжным и доступным методом диагностики субарахноидального кровоизлияния до настоящего времени остаётся люмбальная пункция. Ликвор при субарахноидальном кровоизлиянии интенсивно окрашен кровью. Примесь крови в ликворе, постепенно уменьшаясь. сохраняется в течение 1-2 нед от начала болезни. В дальнейшем ликвор приобретает ксантохромную окраску.
Больным в бессознательном состоянии люмбальную пункцию следует проводить с большой осторожностью в связи с риском дислокации мозга.
В последние годы методом выбора в диагностике субарахноидального кровоизлияния стала КТ. КТ не только обнаруживает и оценивает распространённость крови в субарахноидальном пространстве, но и позволяет получить информацию о наличии вентрикулярного и паренхиматозного компонентов кровоизлияния, отёка и дислокации мозга, состоянии ликворной системы. Без этих данных правильное ведение больного с субарахноидальным кровоизлиянием на современном этапе развития нейрохирургии невозможно. В некоторых случаях уже при обычной КТ можно установить или предположить причину кровоизлияния. Современные компьютерные томографы позволяют также выполнить высококачественное исследование сосудистой системы мозга (КТ -ангиографию), что обеспечивает более чем 90% точность диагностики источника кровотечения.
При КТ-диагностике субарахноидального кровоизлияния необходимо учитывать, что информативность метода находится в прямой зависимости от срока выполнения КТ (времени, прошедшего после кровоизлияния), что обусловлено изменением рентгеноконтрастных свойств излившейся крови. Уже через неделю после субарахноидального кровоизлияния кровь в субарахноидальном пространстве видна лишь в половине случаев. В связи с этим при негативных данных КТ больным с клинической картиной субарахноидального кровоизлияния необходима диагностическая люмбальная пункция.
Диагностика субарахноидального кровоизлияния с помощью МРТ менее точна в связи с быстрыми изменениями интенсивности сигнала, обусловленными трансформацией молекул гемоглобина в излившейся крови. Однако при отсутствии КТ можно с успехом использовать МРТ не только для диагностики субарахноидального кровоизлияния, но и для определения источника кровотечения (МРТангиография) . Для диагностики ангиоспазма - одного из осложнений субарахноидального кровоизлияния - применяют ТКДГ. Это исследование позволяет выявить ангиоспазм в сосудах основания мозга, определить его распространённость и выраженность.
ПРИНЦИПЫ ВЕДЕНИЯ
Первичную госпитализацию больных с клинической картиной субарахноидального кровоизлияния экстренно осуществляют в неврологический стационар. При неверной трактовке симптомов либо при стёртой или атипичной клинической картине субарахноидального кровоизлияния больных иногда ошибочно госпитализируют в терапевтические, инфекционные, нейротравматологические, токсикологические и психиатрические отделения.
В стационаре необходимо провести КТ (МРТ) головного мозга для верификации субарахноидального кровоизлияния и определения анатомической формы кровоизлияния, а если есть возможность - одномоментное неинвазивное исследование сосудистой системы мозга (КТ -, МРТ -ангиографию). При отсутствии признаков кровоизлияния на КТ (МРТ) или при недоступности этих методов следует выполнить люмбальную пункцию.
После инструментального подтверждения диагноза субарахноидального кровоизлияния необходима срочная консультация нейрохирурга для решения следующих вопросов:
Необходимость ангиографического обследования с целью уточнить источник кровоизлияния;
Показания к переводу в нейрохирургический стационар.
Лечебная тактика
Лечебная тактика у больных с субарахноидальным кровоизлиянием зависит от результатов ангиографического обследования.
При выявлении церебральных аневризм (самая частая и опасная причина субарахноидального кровоизлияния) либо другой сосудистой патологии, требующей нейрохирургического вмешательства, решение о сроках и методах операции принимают индивидуально в зависимости от вида патологии, общего состояния пациента, возраста, тяжести имеющегося неврологического дефицита, распространённости кровоизлияния, выраженности сопутствующего кровоизлиянию ангиоспазма, оснащённости и опыта специалистов стационара.
При отсутствии показаний к операции про водят медикаментозную терапию. Основными задачами становятся стабилизация состояния больного, поддержание гомеостаза, профилактика рецидива субарахноидального кровоизлияния, профилактика и лечение сосудистого спазма и ишемии мозга, специфическая терапия заболевания, ставшего причиной кровоизлияния.
Объём терапии зависит от тяжести состояния больного.
Охранительный режим.
Поднятие головного конца кровати на 30 0 .
Аналгезия и седация при возбуждении и про ведении всех манипуляций.
Поддержание нормотермии.
Установка желудочного зонда больным, находящимся в состоянии оглушения или комы, из-за угрозы возможной аспирации.
Установка мочевого катетера больным, находящимся в состоянии оглушения или комы.
Назначение антиконвульсантов в случаях эпилептиформного припадка в момент кровоизлияния.
Нормализация дыхания и газообмена. Нормализация и поддержание стабильной гемодинамики . Больным без нарушения сознания интубацию и вспомогательную ИВЛ осуществляют при наличии клинических признаков дыхательной недостаточности: цианоза, тахипноэ более 40 в мин, при показателях Р а О 2 менее 70 мм рт.ст. Больных с нарушенным сознанием (сопор, кома) следует интубировать и перевести на ИВЛ ввиду опасности развития гипоксии и аспирации.
При возникновении артериальной гипотензии необходимо поддерживать нормоволемическое или умеренно гиперволемическое состояние (центральное венозное давление 6-12 см вод.ст.), этого достигают инфузией коллоидных и кристаллоидных растворов.
Терапия отёка мозга . При клинических и КТ-признаках нарастающего отёка мозга, угрожающих развитием дислокационного синдрома, наряду с перечисленными выше мероприятиями рекомендуют применение осмодиуретиков (15% маннитола) в сочетании с салуретиками (фуросемида). Лечение необходимо проводить под контролем электролитного состава крови (не реже 2 раз в сут) . Лечение отёка мозга, особенно у тяжёлых больных, желательно про водить в условиях контроля внутричерепного давления с использованием вентрикулярных или субдуральных датчиков.
Профилактика и терапия церебрального ангиоспазма и ишемии мозга. В настоящее время не существует доказанных методов лечения ангиоспазма. Для профилактики его рекомендуют применять блокаторы кальциевых каналов (нимодипин) в таблетированной форме по 60 мг каждые 4 ч перорально. Лечение следует начинать до появления инструментальных или клинических признаков ангиоспазма, так как при уже развившемся спазме препарат неэффективен. При лечении ангиоспазма и его последствий большое значение имеет поддержание адекватной перфузии мозговой ткани. Этого можно достичь с помощью метода так называемой 3Н -терапии (артериальная гипертензия, гиперволемия, гемодилюция) или её элементов. При развитии сегментарного симптоматического спазма положительный эффект можно обеспечить с помощью баллонной ангиопластики в сочетании с внутриартериальным введением папаверина.
Показания к назначению антиоксидантов и нейропротекторов в целях профилактики и лечения ишемических осложнений субарахноидального кровоизлияния противоречивы, так как клинический эффект препаратов этих групп не доказан.
Прогноз
Прогноз заболевания у больных с субарахноидальным кровоизлиянием зависит от многих факторов. Наиболее значимый из них - этиология кровоизлияния.
Субарахноидальное кровоизлияние из артериальной аневризмы сопровождается высокой летальностью и частотой повторного кровоизлияния. При отсутствии хирургического лечения аневризмы до 60% больных погибают в течение первого года от начала болезни. При своевременном хирургическом лечении аневризмы риск летального исхода уменьшается втрое. При субарахноидальном кровоизлиянии другой этиологии прогноз, как правило, благоприятен.