Для подагрической почки характерен эхо грей симптом. Поражение почек при подагре. Методы диагностики и устранение патологии
- К каким докторам следует обращаться если у Вас Поражение почек при подагре
Что такое Поражение почек при подагре
Подагра - это заболевание, связанное с нарушением метаболизма пуринов и накоплением повышенного количества мочевой кислоты в организме, а также с отложением и накоплением уратов в тканях опорно-двигательного аппарата и внутренних органов. Для болезни характерны гиперурикемия, подагрический артрит, поражение почек с вовлечением в процесс интерстиция и сосудов, уролитиаз.
Одно из сообщений: Часто факторы риска метаболического синдрома связаны с подагрой. Это следует учитывать при терапии. Видимый Топхи: подагра влияет на организм далеко за скелетно-мышечной системой. Хотя микроскопическое обнаружение кристаллов уратов является золотым стандартом в диагностике подагры. Однако на практике преуспевает довольно редкий, ограниченный доктор. Ева Рейнхольд-Келлер, Бад-Брамштедт, в «интернистом» в Мюнхене.
Другие заболевания из группы Болезни мочеполовой системы
Диагноз «подагры» достаточно уверен, даже если клинические данные, такие как подагра или тофи, совпадают с повышенными уровнями мочевой кислоты в сыворотке, и если пациент отвечает на колхицин. Это также видит многонациональная команда экспертов. Поиск сопутствующих заболеваний необходим при подагре. Это включает прежде всего исследование почечной функции. В этом контексте почка является «преступником и жертвой», - сказал Рейнхольд Келлер.
В послевоенные годы отмечается повсеместный рост заболеваемости подагрой. Учитывая, что почки при подагре поражаются в 30-80 %, а по данным некоторых авторов (А. П. Пелещук с соавт., 1983), в 100 % случаев, становится понятным место подагрической нефропатии среди других заболеваний почек.
Заболевание связано как с некоторыми генетическими дефектами, воздействующими в той или иной степени на механизм пуринового обмена, так и с действием алиментарных факторов.
Таким образом, пациенты с нарушенной функцией почек часто имеют гиперурикемию; С другой стороны, длительная хроническая подагра также может привести к повреждению почек. Гиперурикемия также увеличивает риск развития атеросклероза, сахарного диабета и гипертонии.
И наоборот, принятие определенных антигипертензивных средств увеличивает риск подагры. «Податливый пациент, - подчеркнул Рейнхольд-Келлер, - обычно является пациентом с высоким риском развития метаболического синдрома». Для первого есть лучшее доказательство. При дозе 1, 8 мг колхицина в день, по словам Рейнхольда-Келлера, вы можете достичь столько же, сколько и с 4, 8 мг - со значительно меньшим количеством побочных эффектов.
Гиперурикемия и подагра - понятия неоднозначные. Гиперурикемия трансформируется в подагру, если возникают условия для кристаллизации уратов и лейкоцитарной инфильтрации мишеневых зон. Низший порог урикемии, при котором не было бы риска возникновения подагры, не определен, а вот высокая гиперурикемия является фактором риска. Так, А. Р. Heall с соавт. (1967) показали, что при гиперурикемии, пре-
Эксперты рекомендуют, чтобы пациенты с подагрой имели «здоровый образ жизни» с физической активностью и прекращением курения, а также избегали ожирения, чрезмерного потребления алкоголя и напитков, подслащенных сахаром. По словам Рейнхольда-Келлера, следует рекомендовать такие меры образа жизни. однако из контролируемых исследований мало доказательств.
В то же время для лечения постоянной терапии мочевыводящими препаратами доступны несколько лекарств: аллопуринол в «первой линии», но также урикозурические препараты или фебусостат. Преимущество последнего, однако, заключается в более низких затратах.
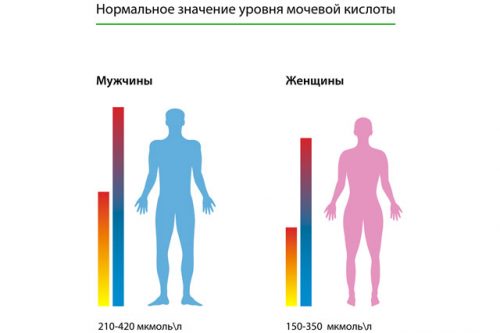
вышающей 0,54 ммоль/л, подагрический артрит был у 90 % обследованных, а при урикемии 0,42- 0,48 ммоль/л - лишь у 17,3%. Исходя из данных, полученных многочисленными исследованиями, верхняя граница нормы урикемии для мужчин составляет 0,36 ммоль/л, для женщин - 0,32 ммоль/л. Подагра обычно начинается в возрасте 25-60 лет, поражает преимущественно мужчин, женщины заболевают реже, в подавляющем большинстве случаев в период менопаузы.
Нужно подождать, по крайней мере, одну-две недели после острого нападения. Важно, поэтому говорящий, это ползучая доза; это позволило бы избежать редкого, но страшного Аллопуринол Гиперчувствительность синдром. Этот риск коррелирует с начальной дозой, даже при невосприимчивой почечной функции.
Для профилактики рецидива подагры была доказана долгосрочная терапия колхицином. Рекомендуемая суточная доза составляет 2 х 0, 5 мг в течение трех-шести месяцев. Хирургия указана только в исключительных случаях. На практике часто возникает вопрос, как говорит Рейнхольд-Келлер, как бороться с пациентами с бессимптомной подагрой.
Выделяют также вторичную подагру при заболеваниях крови, при приеме цитостатиков, лучевой терапии злокачественных новообразований. Вторичная подагра может возникнуть и при хронической почечной недостаточности в связи с потерей почками способности к достаточному выведению уратов. Вторичная гиперурикемия может быть вызвана тиазидовыми диуретиками, салицилатами.
Если пациент показывает факторы риска метаболического синдрома, следует посоветовать о мерах по улучшению образа жизни. Пострадавшие пациенты, вероятно, также воспользовались повышенными уровнями мочевой кислоты. Почечная недостаточность - это неспособность почек устранять отходы и поддерживать баланс жидкости и электролита. Когда почки находятся на одной из этих фаз, им требуется конкретная диета с ограничениями на питание и жидкость для предотвращения хромоты.
Белки являются одним из основных компонентов организма и необходимы для правильного функционирования. Важно, чтобы на фазах диализа и хронической недостаточности включали эти продукты, чтобы предотвратить потерю мышечной массы и пополнить энергию. Натрий является компонентом, который способствует повышенному кровяному давлению, отеку и увеличению веса. Диета пациента с почечной недостаточностью будет низкой в натрие или строго без соли, нефролог укажет тип ограничения. Если ваша диета ограничена солью, вы должны избегать употребления в пищу столовой соли, соленых, копченых или вылеченных мясных продуктов, рыбы, икры и ракообразных, сыров и копченостей, оливок, продуктов быстрого приготовления и соленых закусок.
Патогенез (что происходит?) во время Поражения почек при подагре
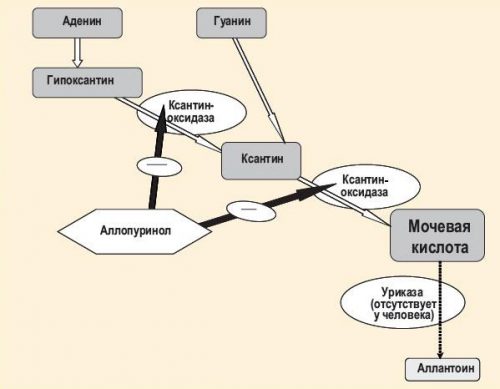
Подагрическая нефропатия (как и подагра вообще) прежде всего связана с нарушением пуринового обмена, конечным продуктом которого является мочевая кислота. Последняя находится во всех тканях, трудно растворяется в воде, образует соли - ураты. В плазме крови мочевая кислота содержится в виде урата натрия. Бе образование связано с метаболизмом гуанина и аденина, двух пуриновых оснований, входящих в состав нуклеиновой кислоты, которая образует с белком нуклеопротеиды. Путем сложных превращений происходит переход пуриновых оснований в гипоксантин и ксантин, которые под влиянием ксантиноксидазы превращаются в мочевую кислоту. В организме мочевая кислота образуется из нуклеотидов пищевых белков, из нуклеотидов тканей собственного организма и путем синтеза в организме. В основном мочевая кислота выделяется почками, что и предопределяет их высокую поражаемость, и лишь 20 % общего количества мочевой кислоты разлагается в толстой кишке, легких и других тканях.
Калий является необходимым веществом для правильного функционирования нервной и мышечной систем. Он поступает в организм через пищу и не может быть устранен, потому что почки накапливаются в крови и могут изменять мышцы, в том числе и на уровне сердца. Пациент с почечной недостаточностью должен пройти контроль для контроля возможных показателей гиперкалиемии. Хотя калий в большинстве пищевых продуктов должен знать, что люди с высоким содержанием фруктов, овощей и шоколада.
Как и в случае с калием, фосфор, проглатываемый пищей, накапливается в крови и опосредованно объясняется гормональными механизмами поражения костей и зудом. Избыток фосфора трудно контролировать путем кормления, поэтому ваш нефролог назначит лекарства для снижения уровня крови. Это продукты, богатые фосфорным молоком и его производными, голубая рыба, яичный желток, хлеб из непросеянной муки, шоколад и орехи.
Понятие "подагрическая нефропатия" включает несколько типов поражения почек. Чаще всего встречается хронический интерстициальный нефрит. При этом определяются кристаллические и аморфные отложения мочевой кислоты и уратов в области собирательных трубочек мозгового вещества почек и повреждение в этих местах паренхимы почек.
Углеводы являются единственной пищевой группой, которая не ограничена у пациентов такого типа. Они являются основным источником энергии и необходимы для правильного функционирования организма. Если нет диабетической патологии, они должны потребляться каждый день. Есть две группы углеводов, медленные, которые позволяют лучше использовать энергию и быстродействующие, известные своим сладким вкусом.
Жидкость - это не только вода, но и супы, молоко, фрукты, кофе и другие напитки. Количество жидкости должно контролироваться, потому что почка потеряла способность устранять мочу, вся жидкость, которая была взята, будет накапливаться в организме, особенно у пациентов с диабетом или на хронических стадиях. Количество, которое можно принимать ежедневно, определяется способностью удалять почку мочой, обычно около 800 мл.
Симптомы Поражения почек при подагре
Клиника не имеет ярко выраженных особенностей. Мочевой синдром характеризуется небольшой (не более 1,5 г/л), но постоянной протеинурией, незначительной гематурией и лейкоцитурией, которые во многих случаях выявляются лишь при количественных методах исследования. Такого рода изменения в моче чаще всего заставляют думать о хроническом диффузном гломерулонефрите с изолированным мочевым синдромом и, если у больного в анамнезе отсутствует поражение суставов (классические подагрические кризы или атипичные формы), диагностика весьма затруднительна. В некоторой степени ориентирами должны служить следующие данные: мужской пол (возраст 30-50 лет), нормо- или гиперстеническое телосложение, наличие тофусов на ушных раковинах. Во всех случаях, когда возникает мысль о подагрическом нефрите, решающим диагностическим критерием является концентрация мочевой кислоты в крови. Это очень важно, поскольку известно, что нефропатия часто предшествует поражению суставов иногда на несколько лет (Н. А. Мухин, Л. А. Балкаров, 1983), а назначение в таких случаях аллопуринола позволяет уменьшить мочевой синдром и предотвратить развитие уролитиаза и подагрического артрита.
Всегда помните, что ваша диета должна быть специфической и индивидуальной для вашей почечной недостаточности. Ваш нефролог поможет вам определить, какие продукты следует ограничить и в какой степени. Мы приглашаем вас обратиться к врачу в случае возникновения каких-либо состояний или дискомфорта.
Если вы хотите прочитать больше статей, похожих на, мы рекомендуем вам ввести нашу категорию. Подагра является артритом, что означает, что он вызывает воспаление суставов. Это вызывает боль и отек, в суставе тела, обычно в большом пальце. Однако это может повлиять на любое соединение, в том числе.
Вторым по частоте типом поражения является уролитиаз, характеризующийся почечными коликами и отхождением (иногда большого количества на протяжении многих лет) конкрементов, являющихся рентгенонегативными. Очень редко встречается острая анурия, связанная с выпадением большого количества кристаллов мочевой кислоты в канальцах и вследствие этого блокадой почек. Такая патология отмечается при вторичной подагре, т. е. у больных с лейкозами и другими лимфопролиферативными заболеваниями на фоне массивной терапии цитостатиками и связанным с этим быстрым разрушением многих клеток с выделением огромного количества нуклеопротеидов. Кроме того, возможно острое подагрическое воспаление почек, протекающее с острыми болями в пояснице, лихорадкой, гематурией, которые исчезают после проведения антиподагрической терапии (Э. Г. Пихлак, 1970; Н. А. Короткова, 1975). Интерстициальный подагрический нефрит и уролитиаз часто осложняются пиелонефритом, развитием артериальной гипертензии и во многих случаях приводят к смерти от хронической почечной недостаточности.
На каблуках своды ног лодыжки на коленях пальцы запястья плечи. . Симптомы подагры включают. Если у вас есть эти симптомы, обратитесь к врачу. Обычно у вас будет подагра в течение двух недель, а затем она исчезает, даже без лечения. С лечением он может быть уменьшен до менее чем за неделю. У вас может быть только одна приступ подагры в вашей жизни, но у многих людей она снова появляется.
Для подагры нередко возникают другие проблемы, но он может развиваться. Вы можете развить подагру, если у вас слишком много уратов в вашем теле. Урат - это химическое вещество, которое каждый имеет в своем теле. Это отходы, которые образуются из веществ, называемых пуринами, которые содержатся во всех клетках организма и в некоторых продуктах. Избыток мочеиспускания обычно проходит через почки и устраняется в моче. Однако уровень урата в крови может увеличиться, если.
Диагностика Поражения почек при подагре
Она должна проводиться в первую очередь с хроническим гломерулонефритом, а в случае уратного нефролитиаза обязательно уточнение анамнеза (суставные кризы) и определение уровня мочевой кислоты в крови для установления его возможного подагрического генеза.
Лечение Поражения почек при подагре
Подагрическую нефропатию лечат как подагру вообще и не включают лишь средства, применение которых нацелено на ликвидацию острых суставных кризов. Лечение должно быть комплексным, влиять на патогенетические факторы заболевания и различные его симптомы.
Почки не устраняют уратов достаточно быстро; тело производит слишком много уратов. Если уровень урата в организме слишком высок, он может образовывать очень маленькие кристаллы, которые накапливаются в тканях, в частности, в суставах и вокруг них. Это то, что вызывает опухоль и боль. Эти кристаллы образуются при более низких температурах, поэтому он распространен в пальцах.
Не у всех людей с высоким уровнем урата есть подагра, а у некоторых есть подагра без высокого уровня урата. Неизвестно, почему у некоторых людей развивается подагра, а у других нет. Однако есть некоторые факторы, которые могут увеличить склонность к подагре. Вероятнее всего, вы получите падение, если.
Рекомендуется диета с резким ограничением продуктов, содержащих в большом количестве пурины. К ним относятся печень, почки, мозги, мясо, грибы, мясные бульоны, студень, колбасы, ветчина, рыба, фасоль, бобы, чечевица, какао, крепкий чай и кофе, шоколад. Вреден прием алкоголя, так как спирт уменьшает выведение мочевой кислоты почками.
Атака подагры обычно происходит без причины, но она может быть вызвана болезнью, травмой или употреблением алкоголя. Ваш терапевт спросит вас, какие у вас симптомы и осмотрите вас. Обычно он будет брать образец крови, который он отправит в лабораторию для измерения уровня урата.
Ваш врач может направить вас к ревматологу для проведения дополнительных тестов. Ваш врач может удалить жидкость из набухшего сустава иглой. Это обычно не вызывает большего дискомфорта, чем анализ крови. Если вы можете увидеть кристаллы урата в жидкости, глядя на него с помощью микроскопа, у вас может быть подагра. Если вы видите кристаллы кальция, у вас есть подобное заболевание, называемое псевдогутом. Кристаллы, которые образуются с псевдогатом, не являются кристаллами урата; Они образованы кальциевой солью, называемой пирофосфатом кальция.
Учитывая, что подагрической нефропатии практически всегда сопутствует оксалемия (А. П. Горленко, 1982), не рекомендуется употреблять щавель, шпинат, сельдерей, перец, редис, брюкву. Необходимо обильное питье (не менее 2 л в сутки) - щелочные минеральные воды, молоко, фруктовые и овощные соки. Отварное мясо разрешается по 60-100 г 2 раза в неделю; без ограничений - творог, сметана, молоко, кисломолочные продукты, яйца, овощи, фрукты, изделия из круп, макароны; из приправ и специй - уксус, лавровый лист, лимоны. А. Кинев (1980) считает, что бедная пуринами диета в состоянии снизить урикемию не более чем на 0,12 ммоль/л, чего, однако, вполне достаточно при умеренной гиперурикемии, а в более тяжелых случаях она позволяет ограничить прием медикаментозных средств.
Возможно, вам понадобится рентген сустава, чтобы исключить другие заболевания, но это реже. Вы можете выполнить несколько шагов, чтобы уменьшить боль и отек приступа подагры. Если их не лечить, приступы подагры могут быть более частыми и длиться дольше.
Нанесите лед, завернутый в полотенце поверх сустава, на 20 минут, чтобы уменьшить припухлость. Вы не должны наносить лед непосредственно на кожу, потому что это может повредить его. Если вам нужно повторить это, сначала позвольте суставу вернуться к нормальной температуре.
- Поднимите и расслабьте сустав.
- Вы не должны делать никакой физической активности.
- Иногда врач может дать вам шину, чтобы вы не перемещали сустав.
- Держите сустав в прохладном месте и не закрывайте его.
Медикаменты, применяемые для лечения хронической подагры, а следовательно, и подагрической нефропатии, делятся на две группы: урикозурические и урикодепрессорные. Применение тех или других зависит от степени урикозурии. Если почки выводят менее 600 мг мочевой кислоты в сутки, подагра расценивается преимущественно как почечная и лечить ее нужно урикозурическими препаратами, а если при гиперурикемии определяется еще и урикозурия (более 600 мг в сутки), то подагра расценивается как метаболическая и следует назначать препараты, обладающие урикодепрессорным действием.
Лекарства, известные как нестероидные противовоспалительные препараты, например напроксен, также могут облегчить боль и воспаление. Если у вас сердечные заболевания, высокое кровяное давление, заболевание почек, заболевания легких или если вам больше 65 лет, эти лекарства могут быть вредными, поэтому вы должны спросить своего врача, можете ли вы их принять.
Колхицин действует, уменьшая накопление урата в вашем теле. У этого могут быть побочные эффекты, такие как дискомфорт и диарея. Альтернативно, вы можете рекомендовать инъекцию стероидов, если у вас подагра в большом суставе. Если у вас повторные приступы подагры, есть лекарства, которые вы можете предпринять, чтобы предотвратить их.
К урикозурическим препаратам относят этамид, антуран и их аналоги, к урикодепрессивным - аллопуринол и его аналоги, в гораздо меньшей степени - оротовую кислоту. Как считают В. Е. Архипов с соавт. (1980), аллопуринол эффективен при лечении всех форм подагры, так как способен существенно снижать урикемию и одновременно несколько увеличивать урикозурию. Он обладает наименьшим числом побочных действий из всех препаратов и годен для длительного лечения, в том числе и поддерживающего. В начале лечения егэ назначают по 0,3-0,6 г в сутки (в зависимости от степени гиперурикем.ии), затем, ориентируясь на снижение урикемии (иногда годами), дают поддерживающие дозы (0,1-0,2 г/сут).
Применение любых препаратов, способных усилить выделение мочевой кислоты почками (особенно в больших дозах), требует постоянного контроля за степенью урикозурии, которая не должна превышать 1000 мг в сутки, а суточный диурез должен быть не менее 2 л. В противном случае достаточно реален риск обострения нефропатии, поскольку все урикозурические препараты могут вытеснять соли мочевой кислоты из ее отложений в тканях и способствовать накоплению свободных уратов в плазме. При ХПН и вторичной подагре аллопуринол является препаратом выбора, его суточная доза составляет 0,1-0,2 г.
Профилактика Поражения почек при подагре
Необходимо соблюдать диету при наследственной отягощенности. Профилактика поражения почек при наличии в анамнезе суставного подагри-
ческого артрита сводится к правильному, длительному лечению, направленному на нормализацию уровня мочевой кислоты в крови.
Больные с подагрической нефропатией подлежат диспансеризации, аналогичной таковой при хроническом гломерулонефрите, при условии обязательного определения уровня урикемии I раз в 2-3 месяца для коррекции поддерживающей терапии.
Под термином подагрическая нефропатия понимают группу заболеваний выделительной системы, связанных с накоплением в организме продуктов распада пуриновых соединений. Течение патологии сопровождается появлением метаболических и сосудистых нарушений, характерных для подагры. Это заболевание обнаруживается у 1 из 100 человек, подвержены ему преимущественно мужчины. Нефропатия развивается у 30 – 50% пациентов.
При стойком увеличении уровня мочевой кислоты риск нарушения функций почек увеличивается в несколько раз. У каждого четвертого заболевшего диагностируется хроническая почечная недостаточность тяжелой степени.
Механизм развития заболевания
Возникновению нефропатии способствует характерное для подагры образование избыточного количества мочевой кислоты, а также нарушение процессов выведения ее солей - уратов. Гиперсекреция вещества объясняется недостатком гипоксантин –гуанинфосфорибозилтрансферазы, за обмен которой ответственны гены, расположенные в Х – хромосоме. Этим и объясняется подверженность мужчин такому заболеванию, как подагра. Полное отсутствие данного фермента приводит к развитию синдрома Леша – Найхана.

Признаки метаболических нарушений появляются в раннем возрасте, подагра у таких людей отличается крайне тяжелым характером течения. Отложению уратов в организме может способствовать дефект АТФ.
У больных идиопатической подагрой выявляется нарушение основных функций выделительной системы - усиление некоторых фаз обратного всасывания и снижение скорости клубочковой фильтрации.
Важную роль в возникновении подагрической нефропатии играет дефект канальцевого ацидогенеза, из-за которого происходит кристаллизация солей мочевой кислоты. Именно с этим связано повышение кислотности урины при подагре. Гиперурикозурия способствует образованию конкрементов и развитию стойкого воспалительного процесса.
Клиническая картина заболевания
Подагрическая нефропатия развивается на фоне длительного течения специфического артрита. Наиболее часто это заболевание возникает у людей, страдающих:
- абдоминальным ожирением;
- артериальной гипертензией;
- гиперсекрецией инсулина.
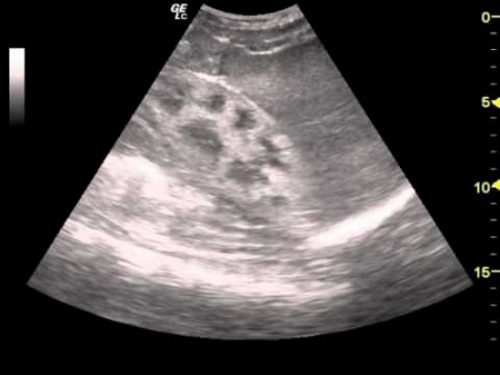
Уратный нефролитиаз чаще всего имеет двухсторонний характер. Камни не обнаруживаются при рентгенологическом исследовании, поэтому для диагностики заболевания используется УЗИ. В период ремиссии изменений в составе мочи не наблюдается. При почечной колике возможны появление кровянистых включений и выход конкрементов с уриной. Длительное течение периода обострения способствует развитию пиелонефрита и постренальной почечной недостаточности.
Хроническое тубуло – интерстициальное воспаление характеризуется изменением состава мочи, сочетающимся с симптомами артериальной гипертензии. Появлению белка в урине сопутствует слабовыраженная гематурия. Камни в моче обычно не обнаруживаются, однако наблюдается чередование полиурии с олигурией. Нередко выявляется двухстороннее кистозное поражение. Артериальная гипертензия поддается медикаментозному контролю. Если стандартные гипертензивные препараты оказываются неэффективными, речь идет о развитии гломерулосклероза - сужения почечной артерии.
Поражение почек при подагре имеет острое начало. Основными его симптомами являются:
- задержка мочеиспускания;
- боли внизу живота и области поясницы.
Приступ почечной колики нередко возникает на фоне обострения подагрического артрита. Моча бурого цвета выделяется в небольших количествах. Функции почек сохраняются. Выведение натрия с мочой не нарушается. В последующем олигурия переходит в полное отсутствие мочеиспускания.
Подагрическая нефропатия диагностируется с помощью лабораторных и инструментальных методов. Общий анализ крови отражает повышение уровня мочевой кислоты. В синовиальной жидкости обнаруживаются кристаллические соли. При постановке окончательного диагноза необходимо исключить другие заболевания, характеризующиеся развитием гиперурикозурии:
- хронический алкоголизм;
- саркоидоз;
- отравление тяжелыми металлами;
- псориаз;
- гипотиреоз;
- поликистоз почек;
- злокачественные опухоли.
Увеличение уровня мочевой кислоты в организме может происходить на фоне приема некоторых лекарственных препаратов:
- НПВП;
- никотиновой кислоты;
- антибиотиков;
- цитостатиков;
- салицилатов.
Способы лечения заболевания
Подагрическая патология почек является опасным для жизни патологическим состоянием. Лечение осуществляется по схемам, применяемым при других формах острой почечной недостаточности.
Хирургические вмешательства проводятся при наличии конкрементов, перекрывающих мочеточники.
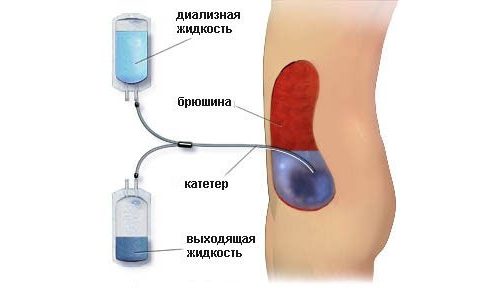
Дальнейшая терапия предполагает инфузионное введение большого количества жидкости в сочетании с диуретиками. Это способствует очищению организма от мочевой кислоты и ее солей. Необходимо применение щелочных растворов, способствующих растворению уратов. Если в течение 3 дней положительной динамики не наблюдается, показано срочное проведение диализа.
Лечение хронической подагрической нефропатии направлено на нормализацию обмена мочевой кислоты. Для этого назначаются специальная диета и обильное щелочное питье. Из рациона необходимо исключить богатые пуринами продукты:
- говядину;
- рыбу;
- сдобные изделия;
- алкоголь.
Аллопуринол составляет основу медикаментозного лечения подагры и вызываемых ей осложнений. Он препятствует образованию мочевой кислоты и растворяет кристаллические соли. Для стимуляции выведения этих веществ из организма используются урикозурические препараты. Возможно совместное применение средств нескольких фармакологических групп.
Для снижения давления используются стандартные антигипертензивные препараты. Многие из них обладают нефропротективными свойствами, их прием препятствует развитию острой почечной недостаточности. При обнаружении хронического воспалительного процесса проводится антибактериальная терапия. Своевременное устранение пиелонефрита предотвращает переход почечной недостаточности в терминальную стадию. Острая нефропатия при своевременном начале лечения имеет благоприятный прогноз.
При хронических формах почечная недостаточность развивается через 10 – 12 лет после начала заболевания. Каждый четвертый пациент в итоге начинает нуждаться в диализе.
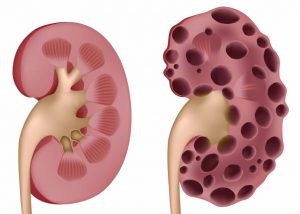 Ураитный нефролитиаз и хронический нефрит развиваются на фоне длительного течения тофусной подагры с частыми периодами обострения. В некоторых случаях нефропатия является первым признаком подагры на фоне нетипичной для этого заболевания формы артрита (воспаления крупных суставов, поражения всего опорно – двигательного аппарата, возникновения сильных болей).
Ураитный нефролитиаз и хронический нефрит развиваются на фоне длительного течения тофусной подагры с частыми периодами обострения. В некоторых случаях нефропатия является первым признаком подагры на фоне нетипичной для этого заболевания формы артрита (воспаления крупных суставов, поражения всего опорно – двигательного аппарата, возникновения сильных болей).
Уратный нефролитиаз отличается рецивирующим течением, каждое обострение способствует появлению нового эпизода острой почечной недостаточности.
Изменения, возникающие в организме на фоне острой нефропатии, имеют обратимый характер. Заболевание имеет циклическое течение, характерное для всех форм ОПН, вызванных перекрытием канальцев. Хронический тубуло – интерстициальный воспалительный процесс может протекать в скрытой или субклинической форме.
Риск развития тяжелой почечной недостаточности при подагрической нефропатии возрастает при частом возникновении гипертонических кризов, стойкой протеинурии, присоединении бактериальной инфекции, пожилом возрасте пациента.