Reabilitācija pēc ekstensora cīpslas cīpslas plīsuma. Operācija augšējo ekstremitāšu cīpslās
Cīpslas sasaista muskuļus ar kauliem, un, ja pirkstai ir sagriezta cīpsla, pats pirksts kļūst grūti saliekt un izlocīties. Ļoti bieži pirksti var sagriezt ar nazi virtuvē, un tad brūce sāk smagi asiņot. Ārstēšanas mērķis ir apturēt asinis un atjaunot zaudēto fiksācijas un pirkstu paplašināšanas funkciju.
Ja jūs sagriežat cīpslu uz pirksta, tad jūsu darbības ir šādas:
- noskalot. Jūs varat to mazgāt aukstā ūdenī ar ziepēm vai ūdeņraža peroksīdu. Bet nemetiet pirkstu zem krāna ar aukstu ūdeni, mēģinot apturēt asinis. Vislabāk ir to pacelt uz laiku pēc apstrādes un turēt to šajā pozīcijā;
- ārstētu ādu ap brūci ar jodu. Apstrādājiet brūču virsmu ar ūdeņraža peroksīdu. Vishnevsky ziede un ittiola ziedi šeit nav piemēroti:
- apturēt asinis. Pēc smalki samaltas kafijas pulvera traumas nekavējoties jāpārtrauc asinis. Apkaisīt ar sagrieztu un lentīt to divas dienas, brūce ātri dziedē;
- ielieciet uz pirksta stingru joslu. Normālai pārsējumiem izraisa pārsējs, lai to vienkārši paslīdētu, dažreiz pārsējs izžūst līdz brūcei, un kļūst sāpīgāk mainīt mērci. Vislabāk ir iesaiņot pirkstu griezuma vietā ar papīra lenti, kas aptvers visu falanku, un tad jūs varat ielīmēt plāksteri vai ietīt saiti. Iesaiņojums, kas izgatavots no papīra, aizsargās brūci, pārvietos malas un palīdzēs ātrāk izārstēt. Arī pārsējs būs vieglāk noņemt, jo papīrs netiks piestiprināts pie brūces;
- ārstē brūci ar ziedi. Pēc asiņu pārtraukšanas var samazināt ziedi. Tas var būt aerosols vai ziede Dexpanthenol vai ziede ar kumelīšu un comfrey, kā arī calendula ziedi;
Jums ir jāredz ārsts, ja Jums ir šādi simptomi:
Nav iespējams saliekt un iztaisnot pirkstu;
Pastāv stipras sāpes;
Pirksts bija nejutīgs;
Finger jamming;
Izgriezums notika pirksta aizmugurē.
Slimnīcu ārstēšana var būt:
 - d oktors pārbaudīs pirkstu, pārbaudīs tā jutīgumu, asins plūsmu un pirkstu izturību. Viņš var dot nodošanu ķirurgam vai ortopēdam, bez kavēšanās tiek novirzīts uz rentgena staru;
- d oktors pārbaudīs pirkstu, pārbaudīs tā jutīgumu, asins plūsmu un pirkstu izturību. Viņš var dot nodošanu ķirurgam vai ortopēdam, bez kavēšanās tiek novirzīts uz rentgena staru;
- atkarībā no griezuma veida var būt nepieciešama ķirurģija, tāpat kā ar cīpslu stipri griezumu, ķirurģija. Ķirurgs kopā visas cīpslas sašēsīs. Iespējams, ka kaulā ievietos īpašu tapu, uz kura ir nostiprināta bojātā cīpsla;
- pēc operācijas, lai aizsargātu rokas, uzlieciet plēvi, kas tiek lietots līdz diviem mēnešiem. Pēc operācijas būs jāierobežo roku kustības, lai paātrinātu dzīšanas procesu. Fizioterapeits strādās ar pacientu, lai palīdzētu atjaunot spēku un kustības ātrumu ar roku.
Rehabilitācija pirkstu cīpslu bojājumu gadījumā ir sadalīta pirms operācijas un pēcoperācijas. Ir jāzina, ka pirmsoperācijas rehabilitācija ir ne mazāk svarīga kā pēcoperācijas, jo tā veido pamatu ārstēšanas panākumiem kopumā.
Bojāto un veselīgo staru fiziskā terapija, viss segmentā;
Parafīna produkti;
Terapeitiskās vingrošanas sinerģisti un bojāti muskuļi;
Bojāto cīpslu kustībā ieslēgto locītavu pasīvās kustības atjaunošana;
Ādas sagatavošana operācijai.
Savukārt locītavu pasīvās kustības saglabāšana ir viens no vissvarīgākajiem nosacījumiem, bez kura nav jēgas atjaunot cīpslu. Visefektīvākais veids, kā novērst artroģiskas kontraktūras veidošanos, ir bojātā pirksta šķelšana ar apkārtējo veselību, izmantojot adhezīvus apmetuma gredzenus.
Ir grūtāk atjaunot pirkstu pasīvo mobilitāti ar esošu kontraktūru. Šeit ir pasīvās fizioterapijas vingrumu priekšplānā. To veic 20-30 minūtes vairākas reizes dienā ar intensitāti, kas izslēdz sāpju parādīšanos.
Pēcoperācijas darbību saturs.
Pēcoperācijas periodā ir skaidri nošķirti vairāki laika periodi, kuru laikā rehabilitācijas efekti strauji atšķiras viens no otra.
1. Imobilizācijas periods. Sausas cīpslas ļauj ieteikt aktīvās kustības no 3-4 dienām pēc pēcoperācijas tūskas mazināšanās. Taču kustību biežumu, intensitāti un spēku, kā arī pašas kustības kontrolē operācijas ķirurgs. Sāpju sindroms nevar kalpot kā kritērijs, kad kustības tiek ierobežotas vai apturētas. Tas ir svarīgi, jo viss iespējamo kustību apjoms bieži vien ir atkarīgs no šī perioda. Vidējais periods ir 3 nedēļas.
Noteiktā periodā ir spēkā vienotas cīpslas pārvietošanas tehnika pilna amplitūdas kanālā. Šī metode ir ierosināta rehabilitācijas ārstēšanai pacientiem ar savstarpēji saistītām elastīgajām cīpslām.
1. Pēc tam, kad tūska ir palēninājusies, palmu ģipša šķiedru uzklāj uz darbināmo staru (staru) stāvokli, izstiepjot pirkstu un locītavu locītavā 30-35 grādu leņķī. Vēlāk dienas garengriezums mainās uz muguras, kas izlīdzina locītavu 30 grādos, kas nosaka pirkstu locītavu visos locītavās. Priekšnosacījums ir pilnīgs pirkstu aktīvas izliekums, kuru pats veic pats pacients. Pēc 10-12 dienām šļakatas maiņa var tikt veikta biežāk. Pārmaiņu perioda beigas ir 21 diena pēc operācijas.
2. Agrā pēcoperācijas periods. Trešās nedēļas beigās cīpsle (tās segmenti) saplūst starp viena otru un apkārtējiem audiem. Rētas joprojām ir trauslas, un cīpslas šuvju plīsumi ir iespējami. Sākotnējām kustībām jābūt vieglām. Jebkura pēkšņa kustība ir kontrindicēta. Priekšroka locītavu kustībām ar sašūtiem locītavu cīpslām un stiegrotu ekstensatoru pagarinājumu. Kustību biežums visā periodā no 21. līdz 35. dienai pēc operācijas palielinās un līdz beigām sasniedz 500-600 kustības dienā.
3. Uzlabota attīstība. Pacienta ārstēšana šajā periodā, kuras ilgumu nosaka tikai aktīvo kustību attīstības efektivitāte, var ilgt no 1 līdz 5-6 mēnešiem. Šajā laikā pacientam jābūt medicīniskā uzraudzībā. Šis ieteikums visbiežāk tiek pārkāpts, un vēlāk ar nožēlu jānorāda nepilnīga kustību atveseļošana. Ķirurgs vai rehabilitācijas ārsts nosaka pakāpenisku slodzes palielināšanos, barošanas ierīču pieslēgšanu un elektriskās un fizioterapijas nepieciešamību, kā arī citas papildu procedūras. Panākumi ir iespējami tikai tad, ja ķirurgs, pacients un rehabilitācijas ārsts apvienojas vienā veselumā, lai sasniegtu gala rezultātu. Pacienta intelekts, viņa neatlaidība un neatlaidība mērķa sasniegšanā ir ārkārtīgi svarīga.
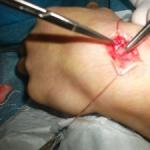
Izgatavots ar svaigiem un veciem, atklātiem un slēgtiem traumatisem ievainojumiem. Dažos gadījumos cīpslu operācija tiek veikta, lai atjaunotu locekļa funkciju ar parēzi un paralīzi, iedzimtus defektus un attīstības traucējumus. Tendon operācijas ietver primāro un sekundāro cīpslas šūšanu, cīpslu transponēšanu, to plastmasu, saīsināšanu un pagarināšanu. Sakarā ar dažām cīpslas strukturālajām iezīmēm ķirurģiska iejaukšanās uz tām ir saistīta ar zināmām grūtībām, nepieciešama īpašu ķirurģisku instrumentu un īpašu šuvju metožu izmantošana.
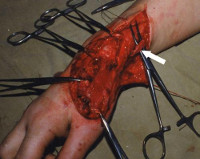
Operācija augšējo ekstremitāšu cīpslās ja tas ir svaigs un vecs, atklāts un slēgts traumatisks. Dažos gadījumos cīpslu operācija tiek veikta, lai atjaunotu locekļa funkciju ar parēzi un paralīzi, iedzimtus defektus un attīstības traucējumus.
Cīpslas ir šādas darbības:
- - cīpslas šūšana;
- - cīpslas sadalīšana (tenotomija);
- - cīpslas defekta plastmasas nomaiņa;
- - cīpslas pagarināšana vai saīsināšana;
- - transponēšana (cīpslas kustība, lai atjaunotu vienu vai otru locekļa funkciju).
Ņemot vērā operācijas laiku, ir:
- - cīpslas primārā šūšana. Optimāli - pirmajās 6-8 stundās, ja nav infekcijas pazīmju - pirmajā dienā pēc traumas;
- - agrīna cīpslu aizkavēta šūšana. Mēneša laikā pēc traumas (primārās sadzīšanas gadījumā);
- - Ciešā aizkavēta cīpslu šūšana. 30 dienu laikā vai ilgāk no traumas brīža.
Primārās operācijas ar cīpslām netiek veiktas infekcijas pazīmju klātbūtnē, ar drupinātām brūcēm, cīpslu defektiem, daudzkārtējiem un. Ķirurģiskās iejaukšanās tiek veikta tikai tīrā traumatologā, kurš ir iepazinies ar cīpslas šuvju metodi. Pēc operācijas pacientam jābūt medicīniskā uzraudzībā.
Rekonstruktīvā cīpslu operācija tiek veikta plānotā veidā, pēc pilnīgas brūču sadzīšanas un bez infekcijas pazīmēm. Cīpslu labošanas procesā bieži vien ir jāveic kombinētas vai daudzpakāpju ķirurģiskas iejaukšanās, tai skaitā cīpslu pārskatīšana, izdalīšanās no cicatricial adhesions, rētu audu aizstāšana ar autograftiem utt.
Ķirurģisko iejaukšanās sarežģītība cīpslās ir saistīta ar dažām šo anatomisko struktūru iezīmēm:
- Cīpsla stāvoklis ir saspringts. Ja tiek pārkāpta tā integritāte, muskuļi saskaras un bieži samazina cīpslas centrālo galu ievērojamā attālumā no traumas vietas. Šī funkcija ir īpaši izteikta, kad notiek flexor bojājums. Bieži vien, kad locītavu integritāte tiek pārkāpta pirksta vidējā vai galvenā falanksa līmenī, tās centrālais gals atrodas plaukstas plaukstā un dažreiz arī plaukstas locītavas zonā.
- Cīpsla veido blīvas, gareniski sakārtotas šķiedras. Nav iespējams šūt ar regulāru šuvi, jo cīpslas vienkārši izgriež caur pavedienu, sadalot to atsevišķās šķiedrās. Ir izveidots liels skaits sarežģītu šuvju, tai skaitā šķērseniska, slīpa un cilpas tipa cīpslu šūšana, kurā nav izslēgta to izvirdums.
- Mehāniski iedarbojoties uz bojātu cīpslu (rīkojoties ar instrumentu utt.), Tā galā ir viegli nolaista, un cīpslas vaļīgais gals nav piemērots skavošanai. Darbības laikā tiek izmantoti īpaši instrumenti bez asiem izvirzījumiem un atraumatiskajām adatām.
- Izspiežot cīpslas bojātos galus, nepietiekams vai pārmērīgs spriegums ir nepieņemams. Pirmajā gadījumā starp galiem rodas diastāze (attālums), un cīpsts neaug kopā. Otrajā gadījumā veidojas klubveida sabiezējums, kas kavē normālu cīpslu kustību un radīti labvēlīgi apstākļi cicatricial adhesions veidošanai ar apkārtējiem audiem.
- Dažās vietās cīpsla iet pa cīpsla apvalku. Ar pārmērīgu traumatizāciju, šī anatomiskā veidošanās palielina izredzes, ka cīpslas tiek pielodētas.
Pirkstu un roku cīpslu atjaunošana ir sarežģīts, laikietilpīgs process, kas prasa traumatologa augsta līmeņa profesionālo apmācību un pacienta apzinīgu attieksmi. Tas ir absolūti nepieņemami, lai brīvprātīgi noņemtu apmetumu, mēģinātu pārvietot pirkstus vai stiept roku, ja ārsts to nav atļāvis. Šādas darbības var izraisīt neveiksmīgu operācijas iznākumu, ievērojami sarežģīt un pagarināt atjaunošanas periodu.
Indikācijas tendoplasijai un tās tipiem.
Klīniskā prakse ir pārliecinoši parādījusi, ka locītavu cīpslu sekundārā šuvju pārsegšana uz rokas nesniedz labus rezultātus, jo cicatricial procesu attīstība bloķē sašūto cīpslu kustību. Šī iemesla dēļ, kā arī sakarā ar diastāziju starp cīpslas galiem gadījumos, kad kopš traumas ir pagājuši vairāk nekā 4 nedēļas, ir norādīta tendoplasty.
Galvenais pirkstu elastīgo cīpslu plastiskuma princips ir ievainoto cīpslu galu noņemšana un tās aizstāšana ar cīpslas transplantātu, noņemot cīpslas šuvju zonu aiz kaulu šķiedru kanāliem. Šīs iejaukšanās panākumus nodrošina tikai ar šādiem četriem nosacījumiem:
1) pilns pasīvo kustību apjoms pirkstu locītavās;
2) cīpslas atbalsta gredzenveida saites saglabāšana;
3) minimālo rētu skaitu visā kaulšķiedru kanālos;
4) pilna āda.
Atkarībā no šo nosacījumu izpildes var izšķirt trīs galvenās pacientu grupas: ar labvēlīgiem, nelabvēlīgiem un ļoti nelabvēlīgiem nosacījumiem tendoplasty.
Pozitīvi operācijas nosacījumi ir konstatēti pacientiem ar hroniskiem ievainojumiem pēc grieztām brūcēm, kuras tika nēsātas bez iejaukšanās cīpslās un izdziedātas bez uztura. Šādā gadījumā locītavas saglabā pasīvo funkciju pilnībā, un gredzenveida saišu atbalsta cīpslas nav bojātas.
Nosacījumi, kas ir nelabvēlīgi tendenoplastiskai uzvedībai, rodas, ja cīpsla šuvju jau lietoja pacientam (tika veikta tendonoplastika) vai brūce tika sadzijusi ar uzpūšanos. Tomēr ar plaši izplatītām audu izmaiņām gar kaulu šķiedru kanāliem, tiek saglabāta saišu funkcija un saišu atbalsta cīpslas.
Ārkārtīgi nelabvēlīgos apstākļos pēdu locītavu noturīgas (parasti elastīgas) kontrakcijas, gredzenveida saišu bojājumi, rētas izmaiņas ādā tiek pievienotas kopējiem rētaudiem, kas mainās gar kaulu šķiedru kanāliem. Dažreiz šīs audu patoloģiskās izmaiņas tiek kombinētas ar nepareizu pirkstu falangas lūzumu (vai nedaudz uzsprāgt) lūzumiem ar tās ass izliekumu.
Ir skaidrs, ka labvēlīgos apstākļos ķirurgam ir labas izredzes uz vienpakāpes tendoplastikas panākumiem. Šīs iespējas ir ievērojami samazinātas nelabvēlīgos apstākļos un ārkārtīgi nelabvēlīgās situācijās tās pilnīgi nepastāv. Tāpēc pēdējās grupas pacientiem ķirurgam nav alternatīvas: viņš var pabeigt cīpslu rekonstrukciju tikai divos posmos. Tajā pašā laikā operācijas pirmajā posmā ļoti labvēlīgi (vai nelabvēlīgi) apstākļi tiek pārvērsti par labvēlīgiem.
Vienpakāpes tendoplasty. Vienpakāpju tendonplastikā ķirurgs pastāvīgi veic:
- bojāto cīpslu galu izgriešana visā kaula un šķiedrainajā kanālā;
- cīpslu transplantācijas;
- transplantāta ievadīšana kaulu šķiedru kanālā un tā fiksācija uz pirkstu distālo falanci un apakšdelma centrālo galu.
Tendoplastika jāveic ar minimālu traumu audiem, ieskaitot blakus esošos neskartos cīpslas.
Atteikšanās no tendonplastikas ir iespējama ar traumām GHS traumām 1. zonā un ATP saglabāto funkciju, ja distālo starpfalango locītavu tenodez (artrodēze) ir vienkāršākais un visefektīvākais veids, kā atrisināt problēmu. Vēl viens veids - divpakāpju plastmasas SGS, vienlaikus saglabājot ATP.
Darbības tehnika. Bojāto cīpslu galu izgriešana visbiežāk tiek veikta, izmantojot trīs pieejas: viss pirksts, roku vidusdaļā (visbiežāk gar distālo palmāra sula) un apakšdelmā apakšdelmā (27.2.22. Attēls). Ja nepieciešams, šīs piekļuves var apvienot.
Zīm. 27.2.22. Pieejas modeļi (a, b, c), ko var izmantot plastmasas fiksatora locītavu cīpslu pirkstu gadījumā.
Šīs operācijas stadijas svarīgākais noteikums ir kaulu šķiedru kanāla sienas sadalīšana minimālā garumā un tikai starp gredzenveida saitēm. Ja pēdējie ir bojāti, ir nepieciešams veikt plastmasu. Noņemot GHS centrālos galus prohimālās brūces apakšdelmē, var rasties nopietnas grūtības. Tas ir iemesls ne tikai rētas izveidošanai locītavu kanālu zonā, bet arī spēcīgu tārpu līdzīgu muskuļu klātbūtne. Ja ķirurgs neatver rokas plaukstu kanālu (un tas tiek darīts tikai ar traumām 4. rokas zonā), tad stiept aiz GHS centrāla gala no piekļuves apakšdelmam izraisa tārpu līdzīgu muskuļu pārrāvumu un ievērojamu asinsizplūdumu audos (un līdz ar to arī to sekojošas rētas).
Prakse liecina, ka, ja ir bojāts viens vai divi GHS, to var izvairīties. GHS centrālais gals ir izolēts metakarpu līmenī proksimālajā virzienā un nogriezts, un tendinozais transplants tiek veikts blakus esošajā kanālā, kas izveidots ar bugijas palīdzību. Pēc tam transplanta centrālais gals ir piestiprināts pie GHS centrāla gala, kas šķērso apakšdelmu. Ar šo pieeju potzari, kam ir ļoti maza šķērsgriezuma daļa, neizraisa anatomisko struktūru saspiešanu karpālā kanālā, kamēr šī operācijas stadijas invazīvums ir ievērojami samazināts. Šī metode ir vēl piemērotāka, ja bojāti virspusēji cīpslas tiek izņemtas no karpālā kanāla.
Cilpuma transplantāta lietošana. Dažādu cīpslu transplantātu avotu un to lietošanas paņēmienu raksturojums ir aprakstīts ch. 14. Praksē ķirurgs izvēlas garas palmja muskuļa cīpslu (ja cīpslas ir bojātas vienā, īsā, uz priekšu) un pirkstu garo pagarinājumu cīpslām.
Ir svarīgi uzsvērt, ka ATP transponēšanas metodi no blakus esošā neskarta pirksta nedrīkst izmantot, jo tas ir sliktākais plastmasas materiāla izvēle. Tam par iemeslu ir acīmredzami iemesli: cīpslu ņem no "kritiskās" zonas (!) No neskartiem pirkstiem, tādējādi uzsākot patoloģisko mehānismu, kā novērst GHS, kas paliek donorā ar nesen radītām rētām; tiek traucēta elastības un elastības cīpslu līdzsvars.
Transplantāts tiek fiksēts distālajā falanā jebkurā veidā, kas nodrošina pietiekamu izturību. Roku rajonā ir ieteicams fiksēt Pulvertaft vai ar citām metodēm vismaz 3 cm attālumā no ieejas locītavas kanālā (ar iztaisnotām pirkstiem). To var nodrošināt, ievērojot šādus nosacījumus:
- Jūžņus no apakšdelma augšējās trešdaļas vajadzētu noņemt;
- suku vajadzētu būt vidējā fizioloģiskā stāvoklī;
- pēc transplanta galīgās fiksācijas pirkstiem vajadzētu uzņemties pozīciju tā, lai jo lielāka gala atveres pirksts atrodas lielāka saliekuma stāvoklī (27.2.23. attēls).
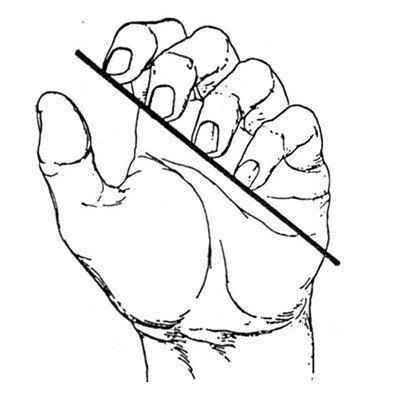
Zīm. 27.2.23. Pirkstu izvietojums pēc tendoplastikas ar pareizu transplantāta garumu (izskaidrots tekstā).
Sakarā ar to, ka pilnīgai pirkstas locītei ir vajadzīgas ievērojamas pūles, un muskuļi pēc ilga bezdarbības perioda vienmēr ir novājināti, ieteicams noņemt ievainotā pirksta PSA galējo galu (piemēram, no sāniem uz otru) līdz attiecīgās CGS centrālajam galam. Tajā pašā laikā anastomozes līmenim jāatrodas 1,5-2 cm attālumā no GHS šķērsvirziena vietas ar transplantātu.
Pirms brūces aizvēršanas cīpslas anastomūzu zonas, ja iespējams, ir iesaiņotas ar muskuļiem, kas samazina to sekojošo cirkulācijas fiksāciju blakus cīpslām un ādai.
Divpakāpju tendoplasty. Indikācijas. Ir labi zināms, ka vienpakāpes tendoplasty nav mierīga šādās situācijās:
- ar smagām artroģiskām kontrakcijām pirkstu locītavās;
- ar plašu ādas novirzīšanos no rētas, ja mīksto audu uz pirkstu palmu virsmas nav pietiekami, lai labotu bojātās cīpslas;
- ar kaulu šķiedru kanālu lūmena deformāciju ar skeleta bojājumiem (lūzumi un falangu viltus locītavas utt.);
- ar plašu mīksto audu defektiem (plašas rētas) apakšdelmā apakšdelmā, kā arī visā plaukstas locītavā un metakarpā;
- ar atkārtotu neveiksmīgu darbību ar flexor cīpslām.
Iespējama viena posma tendoplasty, bet labu rezultātu izredzes ir ievērojami samazinātas šādos apstākļos:
- ja vismaz viena operācija cīpslās jau ir veikta (primārā šūšana, tendoplasty);
- ja brūču sadzīšanu sarežģī dziļi uzpūšanās;
- ja ķirurgs plāno veikt plastisko operāciju ar ATP saglabāšanu;
- ja ir bojāts pirkstu gredzenveida saites.
Galu galā ķirurgs izlemj individuāli, bet visos iepriekšminētajos gadījumos pieredzējušie speciālisti dod priekšroku divpakāpju ķirurģiskai ārstēšanai. Pamatojoties uz nepilnīgiem pamatnosacījumiem, tas nodrošina labāku rezultātu profesionālu garantiju.
1. posms. Stieņi. Lai implantētu pirkstu kaulšķiedru kanālos, tiek izmantotas stieņi, kam ir šādas prasības:
1) stieņa šķērsgriezuma izmēri atbilst bojātā cīpsla šķērsgriezuma izmēram;
2) stienim jābūt pietiekami elastīgam, lai neitralizētu (pēcoperācijas periodā) pirkstu kustību;
3) stienim jābūt izgatavotam no bioloģiski inerta materiāla, lai neradītu pārmērīgu apkārtējo audu iekaisuma reakciju.
Mūsu praksē mēs izmantojam polivinilhlorīda stieņus ar piecu izmēru ovālu šķērsgriezumu (2.2.2.24. Zīmējums):
6.0x3.5 mm; 5,5 x 3,5 mm; 5,0x3,0 mm; 4,5x2,3 mm; 4.0x2.5 mm

Zīm. 27.2.24. Polivinilhlorīda stieņu šķērsgriezuma izmēri (paskaidrots tekstā).
Implantācijas perioda ilgumu nosaka divi galvenie faktori: 1) savienojuma audu kapsulas veidošanās laiks ap stublāju un 2) pirkstu locītavu pasīvo kustību pilnu apjomu (ja ir kontrakcijas) atjaunošanas perioda ilgums.
Histoloģiskie pētījumi liecina, ka relatīvi nobriedusi saistaudu audu kapsula ap stiebru veidojas 2. mēnesa beigās pēc operācijas. Tās morfoloģiju ietekmē trīs galvenie faktori: 1) ķirurģisko audu trauma; 2) audu reakcija uz implantu un 3) kustību kairinošā iedarbība. Pēc 2 mēnešu perioda kapsulas pakāpeniska sabiezēšana notiek, veidojot vulgāri izvirzījumus. Laika gaitā zarnu izmērs pakāpeniski palielinās. Tas noveda pie secinājuma, ka stieņu implantēšanas minimālais termiņš ir 2 mēneši. Pēc tam kapsulas kvalitāte pasliktinās.
Otrais svarīgākais kritērijs stieņa implantācijas perioda ilgumam ir pilnīga pasīvo kustību atgūšanas periods pirkstu locītavās. Šis uzdevums tiek atrisināts, izmantojot īpašu metodi kustību attīstīšanai (sk. 27.2.6. Iedaļu), kas bieži vien prasa ļoti ilgu laiku. Darbības 2. stadijas plānošana ir iespējama tikai tad, kad pasīvās kustības pirkstu locītavās kļūst ne tikai pilnā apjomā, bet arī pietiekami brīvas.
Stieņu implantācijas tehnika. Darbības shēma:
- piekļuve;
- bojāto cīpslu galu izgriešana un kaulaudu šķiedru kanāla veidošanās;
- (kontraktaciju likvidēšana pirkstu locītavās);
- stieņa ievadīšana kaulu šķiedru kanālā un tā distālā gala noteikšana;
- (plastmasas gredzenveida saites);
- apturēt asiņošanu, brūces mazgāšana ar šķīdumu ar antibiotikām un tā noslēgšana;
- (krusta ādas plastika);
- stieņa centra gala nostiprināšana;
- drenāža un brūces slēgšana apakšdelmā.
Bojāto cīpslu galus noņem saskaņā ar vispārējiem noteikumiem, maksimāli saglabājot cīpsla apvalka sieniņas un gredzenveida saites. Saskaņā ar indikācijām tie novērš pirkstu locītavas kontrakcijas (kompensācija, kapsulotomija utt.).
Pēc tam stieni implantē kaulu šķiedru kanālā. Tās perifērais gals ir nostiprināts ar spēcīgu iegremdētu šuvju biezos audos distālās starpfalango locītavas rajonā. Šajā gadījumā vītnes mezglam jāatrodas brūces dziļumā.
Ir ieteicams nostiprināt stieņa galu tā, lai GHS distālā daļa paliktu vietā, kas saistīta ar distālo falangā. Operācijas otrajā posmā tas ļauj drošāk noteikt cīpslu transplantātu.
Saskaņā ar liecībām veiciet plastmasas gredzenveida saites. Turpmāk jānoņem brūces, atdalot no futlāra un uzmanīgi izturot asiņošanu brūcē, izmantojot bipolāro koagulatoru. Pēc šīs procedūras kaulu šķiedru kanāli tiek mazgāti ar šķīdumu ar antibiotikām (to ievadīšana intravenozi sākas operācijas sākumā).
Būtiska atšķirība pirkstu un roku brūču aizvēršanas tehnikā ir divkāršu šuvju uzlikšana. Dzeltenā rinda tiek uzlikta ar vītni Nr. 6 / 0-7 / 0, lai pat minimālā brīvā platība netiktu pie stieņa. Veiksmīgais šā svarīgā uzdevuma risinājums lielā mērā garantē turpmāko nekomplicētu brūču dziedināšanu.
Ja nav pietiekami daudz mīkstu audu (lai uzliktu dziļu šuvju rindu), tad tiek izmantoti pārvietotās ādas transplantācijas audi (no nākamā pirksta) vai tiek pārnesti tārps līdzīgi muskuļi.
Otrais slānis - ādas šuves - uzliek ar parastām metodēm.
Stieņa centrālā gala piestiprināšana pie attiecīgā apakšdelma ciskas gala nav stingri obligāta procedūra, bet to veic vairums ķirurgu. Anastomozes "stropes cīpslas" uzlikšana atrisina divus galvenos uzdevumus. Pirmkārt, kinemātiskās ķēdes atjaunošana padara iespējamu aktīvu pirkstu kustību (ierobežotā apjomā pacientu vadības pēcoperācijas shēmas ietvaros). Tas uzlabo muskuļu funkcionālo stāvokli un tādējādi paātrina rehabilitācijas periodu pēc kodola nomaiņas ar tendinozu transplantātu.
Otrkārt, veicot operācijas otro posmu, atviegloti pirkstiem atbilstošo cīpslu galu noteikšana.
Stieņa fiksācijas laukums cīpslām jāatrodas ne tuvāk par 5-6 cm no ieejas locītavas kanālā. Nostiprināšanai uzliek 1-2 šuves.
Svarīgi atzīmēt, ka, slēdzot zarnas apakšdelmu, stienīšu virsma rūpīgi jāpārklāj ar mīkstiem audiem, un brūcei jābūt pietiekami izžuvušai.
Prakse liecina, ka infekcijas komplikāciju attīstīšanās risks ievērojami palielinās, ja implantē vairāk nekā divas stieņus locītavu kanāla zonā. Tādēļ vissvarīgākais operācijas 1. stadijas princips ir tiešu kontaktu trūkums divu blakus esošo implantu brūču gadījumā.
Ir svarīgi lietot implantāta izvietošanai šādu noteikumu. Veicot tendencioplastiku uz viena vai diviem pirkstiem, stieņus var uzstādīt visā cīpslas garumā: no distālās starpfalango locītavas līdz apakšdelma apakšdelmam. Ar lielāku ievainoto pirkstu skaitu, katrs no papildu stieņiem ir novietots tikai līdz metakarpu līmenim saskaņā ar iepriekš minētajiem brūču slēgšanas noteikumiem (27.2.25. Att.).
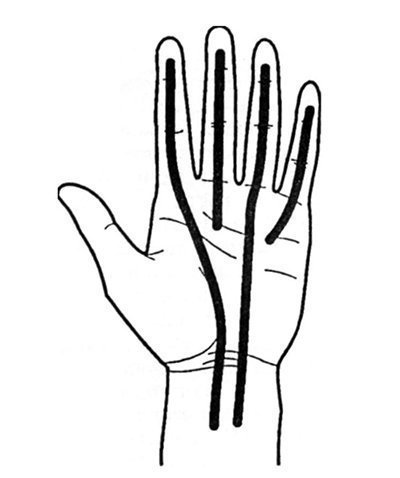
Zīm. 27.2.25. To stieņu izvietojums, kad tie tiek implantēti uz vairākiem rokas pirkstiem (izskaidrots tekstā).
Operācijas beigās pirksti tiek novietoti šādās pozīcijās: 1) ar locītavu kontrakcijas pirkstu locītavās vai kontrakciju trūkuma gadījumā pirkstus fiksē neizveidotā stāvoklī ar plaukstas locītavu (30 °) locītavas locītavā; 2) ar ekstensora kontrakcijas pirkstu locītavās, attiecīgie locīši ir izliekti.
Visos gadījumos adekvāta asinsriti jāsaglabā ādā visās pirkstu un roku daļās.
Pēdējais ne vienmēr ir iespējams ar pastāvīgām metacarpofalangeālo locītavu paplašinātām kontrakcijām un ir nepieciešama īpaša pieeja (sk. Sadaļu 27.10).
Otrais posms. Darbības tehnika. Asinsrites aizstāšana ar tendinozu transplantātu parasti nerada tehniskas grūtības un tiek veikta no divām mazām pieejām: distālās starpfalango locītavas rajonā un apakšdelma apakšējā trešdaļā (27.2.26. Att.).
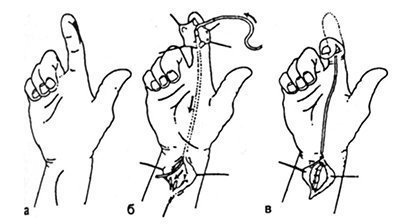
Zīm. 27.2.26. Implantēto stublāju aizvietošanas posmu diagramma ar tendinozu transplantātu.
a - piekļuves līnijas; b - izņem pamatni un ievada potzari; transplantāta fiksācija.
Stieņa distālais galu atrod pirkstu audos, saaukstē ar garu ligatūru un ievelk brūču uz apakšdelma. Tajā pašā laikā (vai pēc kārtas) kanāla injicē cīpslu transplantātu. Īpaša uzmanība tiek pievērsta transplantāta distālās daļas gala fiksācijai, kuras atdalīšana pēcoperācijas periodā ir bieža komplikācija. Priekšroka jādod neuzņemamai cīpslas šuvēm, kas ir ticamākas.
Nosakot cīpslu transplantātu apakšdelma līmenī, ir nepieciešams akcīzes rētas modificētus audus, kas ir tieši blakus cīpslas šuvju zonai.
Pēcoperācijas pacientu vadība tiek veikta saskaņā ar vispārējiem principiem.
Sarežģījumi. Visbīstamākā operācijas pirmās pakāpes komplikācija ir brūču vēdināšana. Augsts infekcijas komplikāciju attīstības risks lielu svešķermeņu (stieņu) implantēšanā roku audos prasa atbilstību vairākiem noteikumiem.
No tiem svarīgākie ir:
- intervences laikā stingri ievēro aseptikas un antiseptiskos noteikumus;
- salīdzinoši drošu iespēju izmantot suku atrašanās vietā sukas audos;
- brūču slēgšana virs atvilktņu virsmām bez "mirušo" telpu veidošanās;
- brūču mazgāšana ar antibiotikām;
- īpaši uzmanīgs asiņošanas pārtraukums;
- pabeigt pārējo pirkstu un roku pirmajās 10-12 dienās pēc operācijas un ierobežotu slodzi uz stieņiem nākotnē;
- pilnīga antibiotiku terapija pēcoperācijas periodā.
Prakse liecina, ka, attīstoties uzmundrināšanai, stieņa noņemšana ir neizbēgama, un vēlāk atkārtoti mēģinājumi remontēt cīpslas bieži vien nav pārliecinoši.
Vēl viena bieži sastopama komplikācija ir sinovīts vai aseptiskais audu saturošais audu audzējs ar izteiktu eksudatīvu reakciju. Tās biežums var būt 8-16%. Sinovīts var pārvērsties par uzpūšanos.
Visbiežāk sinovīts parādās ar pārāk lielu darbināmā pirksta kustību. Tādēļ ir ieteicams ievērot šādus noteikumus, lai novērstu audu kairinājumu, kas apņem implantēto stieni:
- pirkstu pārvietošanās (aktīva un pasīva) skaits ir minimāls un jāveic individuālās rehabilitācijas shēmas ietvaros;
- visā laika posmā starp abām darbībām, suka jāsaglabā siltā kārtā, ātra dzesēšana un hipotermija ir kontrindicēta.
Tīklu asaras pie distālā piestiprināšanas punkta var diagnosticēt, ja nav aktīvu pirkstu kustību (ja šūšana tiek pielietota arī apakšdelmam) vai ar rentgena stariem, izmantojot stieņus, kas izgatavoti ar rentgena kontrastvielām.
Jāatzīmē, ka polivinilhlorīda stieņu atrašanās vietu var precīzi pierakstīt pat parastiem rentgenogrammiem to pietiekamā blīvuma dēļ. Kad stienis tiek izrauts, tiek parādīta atkārtota darbība.
Cīpslu transplantātu atdalīšana pēc operācijas otrajā posmā ir biežāk nekā pēc vienpakāpes tendoplasty, un tā var sasniegt attiecīgi 7,6% un 1,1%. 75% gadījumu distālajā starpfalangālajā locītavā notiek pārrāvums līdz pat 2 mēnešiem pēc aktīvo pirkstu kustību sākuma.
Ārstēšanas taktika ir atkarīga no atlikušās pirksta funkcijas un var ietvert otru operāciju.
Īpašas iespējas divpakāpju tendoplasty. Polimēru stieņu implantēšana var būt daļa no citām kompleksām rekonstruktīvām iejaukšanās darbībām. It īpaši roku pirkstu transplantācijas laikā stieņa ievietošana flexor cīpslu kanālā rada labvēlīgākas iespējas funkciju sekojošai atjaunošanai. Tas arī stabilizē kaulu fragmenti osteosintēzes laikā un ievērojami vienkāršo postoperatīvā perioda vadību.
Ja potēšanas transplantāti tiek pārstādīti apakšdelma apakšējā trešdaļā, polimēru stieņus var izlaist caur potzīnu audiem, lai pēc tam turētu 2. tendinālās plastas. Tas ir ieteicams galvenokārt tādos gadījumos, kad rudzu audi ir distāli un tuvāk pie uzņemšanas gultas atloka.
V. I. Arkhangelskis, V.F. Kirilovs