Leģionāru slimība (legioneloze): cēloņi, simptomi un ārstēšana. Legionelozes simptomi un pazīmes Legionelozes simptomi cilvēkiem
Karstajā dienā mūs glābj telpas, kas aprīkotas ar gaisa kondicionētāju, taču par komfortu bieži nākas maksāt ar tādu slimību kā leģionāru slimība (legioniloze). Arvien vairāk ekspertu runā par kaitējums gaisa kondicionieriem Priekš . Par to, kāda veida traucējumi tas ir un kādas veselības problēmas var izraisīt populāra ierīce, mēs runāsim šajā rakstā.
Lielo pilsētu slimība
Viena no svarīgākajām problēmām, kas saistīta ar gaisa kondicionieru lietošanu, ir tas, ka gaisa kondicionēšanas sistēmās (īpaši tirdzniecības centros, veselības aprūpes iestādēs) esošais ūdens ir lielisks līdzeklis baktēriju vairošanās. Viena no tām ir Legionella pneumophila. Šī baktērija ir akūtas infekcijas slimības cēlonis. Tas ir pneimonijas veids (pneimonija). Speciālisti atzīmē, ka aptuveni 5-8% pneimonijas gadījumu to izraisa legionellas baktērija.
No kurienes cēlies šis nosaukums? Pirmais slimības uzliesmojums notika 1976. gadā Filadelfijā, kur notika amerikāņu leģiona kongress. Tad nomira 34 veterāni, un kopējais gadījumu skaits bija 221 cilvēks.
Saskaņā ar statistiku, Eiropā katru gadu legioneloze diagnosticēta aptuveni 10 000 cilvēku. Amerikāņu pētnieki, pētot šo slimību, atzīmē, ka visas slimības tika provocētas gaisa kondicionēšanas sistēmas. Tādējādi var apgalvot, ka šī ir lielo pilsētu slimība. Īpaši bīstamas ir sabiedriskās vietās uzstādītās dalītās sistēmas.
Baktērija vairojas un labi jūtas mitrās vietās un temperatūrā no +20 līdz +55 grādiem. Ieslēdzot gaisa kondicionēšanas sistēmu, baktērija ar mazākajiem ūdens pilieniem nonāk gaisā, pēc kuras cilvēks to ieelpo.
No paša sākuma bīstama slimība nepadodas, attīstās asimptomātiski. Inkubācijas periods ir apmēram 2 nedēļas, pēc tam infekcija uzbrūk. ir simptomi, kas līdzīgi gripai un saaukstēšanās gadījumiem: klepus, drebuļi, drudzis, stipras galvassāpes utt. Tāpat kā ar gripas diagnostiku, lai atklātu legioneloze, ir nepieciešami īpaši laboratorijas testi. Ja slimība tiek atstāta novārtā, tā izraisa vairākas nopietnas un dažreiz dzīvībai bīstamas komplikācijas. Šīs slimības letalitāte ir 20%, galvenokārt tāpēc novēlota ārstēšana. Ar savlaicīgu diagnostiku un savlaicīgu ārstēšanu slimība nerada draudus dzīvībai.
Kāds vēl ir gaisa kondicionētāju kaitējums?
Telpās, kur darbojas gaisa kondicionēšanas sistēma, gaiss kļūst sauss. Un tas nav labākais veids, kā ietekmēt ādas, matu un elpceļu un acu gļotādu stāvokli, izraisot nepatīkamus simptomus: svīšanu un iekaisis kakls, klepus, astmas slimniekiem var rasties elpas trūkums. Turklāt sausais gaiss izraisa acu konjunktīvas sausumu, kas savukārt var izraisīt sausās acs sindroms.
Āda kļūst sausa un jutīga, parādās lobīšanās, mati zaudē savu veselīgo izskatu.
Ļoti svarīgs nosacījums veselības saglabāšanai, lietojot gaisa kondicionieri, ir pareizi iestatīts temperatūras režīms. Ir vienkāršs noteikums, kas palīdzēs izvairīties no tādas slimības kā leģionāru slimība. Temperatūras starpība starp ielu un telpu vasarā nedrīkst būt lielāka par 5 - 7 grādiem.
Liela temperatūras starpība var izraisīt nepatīkamas sekas termiskā šoka, imunitātes pavājināšanās, biežu saaukstēšanās un ķermeņa pretestības samazināšanās veidā pret dažādām infekcijām.
Jums arī jāatceras, ka jūs nevarat novirzīt gaisu no gaisa kondicionēšanas sistēmas uz guļamvietu vai darba vietu, kā arī atrasties aukstā plūsmā.
Kā novērst leģionāru slimību, nezaudējot komfortu?
Vienīgais veids, kā samazināt ar gaisa kondicionētāju lietošanu saistītos riskus veselībai, ir laikus iztīrīt ierīci. Netīri sadalītās sistēmas filtri izplatīt putekļus un mikroorganismus piesārņojošs iekštelpu gaiss.
Vēl viena baktēriju mājvieta ir pilienu paplātes un dzesēšanas sistēmas kondicionieri. Lai izvairītos no tik bīstamas slimības kā leģionāru slimība, ir nepieciešams uzraudzīt visas gaisa kondicionēšanas sistēmas tīrību. Un, ja grīdas un noņemamos gaisa kondicionētājus ir viegli uzturēt tīrus, tad sistēmām ar slēptām caurulēm vai daļām, kas atrodas grūti sasniedzamās vietās (augstceltnēs), nepieciešama profesionāla tīrīšana. Šim nolūkam tiek aicināti eksperti.
Tāpat, lai izvairītos no slimībām un pazeminātu imunitāti, kas saistīta ar gaisa kondicionētāju lietošanu, regulāri filtru un pilienu tīrīšana. Tas jādara apmēram ik pēc divām nedēļām, turklāt jums ir pareizi jāiestata temperatūra. Tāpat ieteicams ik pa laikam izvēdināt telpas, lai atjaunotu gaisu.
Turklāt ir lietderīgi stiprināt imunitāti ar vitamīnu minerālu kompleksa palīdzību. Pateicoties unikālajam sastāvam (drone, D3 un B6), šis uztura bagātinātājs uzlabo magnija uzsūkšanos, palielina ķermeņa pretestību, labvēlīgi ietekmē visus vielmaiņas procesus.
Ievērojot šos vienkāršos padomus, ar klimata tehnoloģiju izmantošanu saistītie veselības riski tiks samazināti līdz minimumam, leģionāru slimība apies tevi. Vēsa istaba, kas aprīkota ar gaisa kondicionētāju, kļūs par oāzi karstā dienā.
NODERĪGI ZINĀT:
PAR LOCĪTAVU SLIMĪBĀM
Legioneloze ir akūta bakteriāla rakstura infekcijas slimība, kas smagos gadījumos izpaužas galvenokārt ar drudzi un pneimoniju, vieglākos gadījumos - ar respiratoro sindromu. Ir aprakstīti arī citi klīniskie sindromi.Patoģenēze
Patoģenēze tiek pētīta. Tiek uzskatīts, ka viens no galvenajiem legionelozes patoģenēzes faktoriem ir patogēna toksiskā ietekme uz organismu. Par labu šādam pieņēmumam liecina vispārējās intoksikācijas sindroms slimības sākumā un vēlāk plaušu patoloģisko izmaiņu raksturs. Ņemot vērā no leģionāru slimības mirušo līķu materiāla histoloģisko pētījumu datus un eksperimentālo pētījumu rezultātus (vairāki nekrozes perēkļi aknās, asinsvadu sieniņās, limfmezglos), kā arī patogēna noteikšanu. dažādos orgānos nevar neatzīmēt bakterēmijas nozīmīgo lomu slimības attīstībā. Vieglākas infekcijas formas, kas rodas bez plaušu bojājumiem, autori, kuri pētījuši šo slimību, ir saistīti ar ar legionellām inficētu augsnē un ūdenī dzīvojošu amēbu uzņemšanu. Tiek uzskatīts, ka galvenā aktīvā viela nav pats mikrobs, bet gan tā gremošanas produkti.Epidemioloģija
Dabiskā biotopa vieta - atklāts ūdens. Infekcijas avots ir recirkulācijas gaisa kondicionēšanas sistēmu ūdens, dušas galvas, iztvaikošanas kondensatori, ūdens dzesētāji. Infekcijas ceļš ir gaisā. Šo jautājumu turpina pētīt: tiek aprakstīti nozokomiālie uzliesmojumi un patologa saslimšanas gadījums pēc no legionelozes mirušā autopsijas, lai gan tā pārnešana no pacienta uz citiem nav pierādīta. Pašlaik nav datu par šīs infekcijas faktisko izplatību, taču ir pilns pamats uzskatīt, ka tā tiek diagnosticēta daudz retāk, nekā notiek. Epidēmijas uzliesmojumi un sporādiski gadījumi ir aprakstīti daudzās pasaules valstīs, tiek atzīmēta šīs infekcijas izplatības endēmija. Epidēmijas uzliesmojumus raksturo sezonalitāte (jūlijs, augusts un septembris), sporādiski gadījumi tiek reģistrēti visu gadu, bet arī ar maksimālo skaitu vasarā. Personas, kuras nodarbojas ar zemes vai celtniecības darbiem vai dzīvo to ražošanas vietu tuvumā, kā arī personas, kuras atradās telpās, kurās darbojas gaisa kondicionēšanas sistēmas vai atrodas citas ierīces ar iepriekš minētajiem infekcijas avotiem, vai to tuvumā, slimot biežāk. Visas iedzīvotāju vecuma grupas ir uzņēmīgas pret infekciju. No dzīvniekiem pret to jutīgas ir žurkas, Sīrijas kāmji, Jaunzēlandes truši un citi grauzēji. Antivielu klātbūtne mājdzīvnieku un pērtiķu asins serumos liecina arī par to iespējamu inficēšanos dabiskos apstākļos. Ir konstatēts legionellu intracelulārās attīstības fakts atklātās ūdenstilpēs un augsnē dzīvojošām amēbām. Ir pierādīts, ka viena amēba var saturēt vairāk nekā 1000 mikrobu šūnas. Atklātos siltajos rezervuāros ar zilaļģēm tika konstatēti labvēlīgi apstākļi legionellu dzīvībai un vairošanai, parādīta to augšanas atkarība no aļģu fotosintētiskās aktivitātes.Klīnika
Slimība ir zināma kopš 1976.gada, kad ASV leģionāru kongresa laikā saslima 221 tās dalībnieks, no kuriem 34 nomira. Pamatā saslima cilvēki, kuri dzīvoja kādā no viesnīcām un atradās tās tuvumā.Slimības nosaukums radās pats par sevi saistībā ar pacientu kontingentu, un 1978. gadā starptautiskā simpozijā ASV tika pieņemts patogēna nosaukums Legionella.
Bijušajā PSRS pirmos legionelozes gadījumus apraksta S.V.
Prozorovskis 1980. Legionelozes klīniskās īpašības joprojām ir nepilnīgas.
Šobrīd ir zināmas vairākas klīniskās formas: pati leģionāru slimība, kas notiek ar pneimonijas sindroma pārsvaru; elpceļu slimība bez pneimonijas, kas pirms patogēna atklāšanas 1968. gadā aprakstīta kā Pontiaka drudzis (pēc slimības uzliesmojuma apgabala nosaukuma) un Fortbragas drudzis, ko pavada ādas izsitumi.
Klīnisko izpausmju smagums var būt atšķirīgs. Aprakstīta subklīniska, viegla, vidēji smaga, smaga slimības gaita un ārkārtīgi smagas zibens formas.
Leģionāru slimības inkubācijas periods ir no 2 līdz 11 dienām. Pirmās slimības izpausmes iekļaujas vispārējās intoksikācijas sindromā: vispārējs vājums, adinamija, mialģija, galvassāpes, apmēram 1/5 pacientu ir vemšana, sāpes vēderā, rīboņa, caureja, ūdeņaini izkārnījumi bez asinīm.
Pēc 1-2 dienām ķermeņa temperatūra pēc drebuļiem sasniedz augstus skaitļus, dažreiz rodas hiperpireksija, stāvoklis strauji pasliktinās, rodas nervu sistēmas bojājumu pazīmes - emocionāla labilitāte, letarģija, depresija, halucinācijas, ataksija, orientācijas zudums, atmiņas traucējumi. , runa, apziņa, iespējamas parestēzijas , parēze un paralīze, krampji, dažkārt iekaisuma rakstura izmaiņas cerebrospinālajā šķidrumā. No 4. slimības dienas sākumā sauss, bet pēc tam slapjš un stiprāks klepus ar gļotādas atdalīšanos, pēc tam strutains un dažiem pacientiem ar krēpu asiņu piejaukumu.
Ir elpas trūkums, sāpes krūtīs. Pārbaudē atklāj simptomus, kas liecina par pneimonijas esamību, ievērojamai daļai pacientu tiek noteikts perkusijas skaņas saīsinājums, biežāk dzirdama sēkšana, gandrīz pusei pacientu ir pleiras berzes troksnis.
Lielākajai daļai katru dienu, neskatoties uz notiekošo ārstēšanu, stāvoklis pasliktinās, iestājas elpošanas un sirds un asinsvadu mazspēja, pastiprinās hemoptīze. Aknas ir palielinātas, zarnas ir spazmas.
Dažiem pacientiem caureja parādās vēlāk. Rentgena izmeklēšana plaušās vispirms atklāj intersticiālus, un pēc tam palielinās infiltratīvas izmaiņas.
Ir segmentālas, lobāras un pat totālas pneimonijas, kas biežāk atrodas plaušu apakšējās daivās, dažkārt kļūstot migrējošas. Plaušu saknes ir paplašinātas, to struktūra ir neskaidra.
Ievērojamai daļai pacientu tiek konstatēta pleiras reakcija, pusei - ar nelielu izsvīdumu. Aprakstīti gadījumi ar izteiktu pneimonijas auskultatīvo ainu, bet radioloģiski neapstiprināti, ko autori sauc par akūtu alveolītu.
Perifēro asiņu izpētē tiek atklāta leikocitoze ar leikocītu formulas nobīdi pa kreisi, limfopēnija, trombocitopēnija un ESR palielināšanās līdz 80 mm/h. Bieži konstatēta hiponatriēmija, paaugstināts urīnvielas līmenis serumā, slāpekļa un kreatinīna koncentrācija, aminotransferāžu aktivitāte, sārmainās fosfatāzes, bilirubīna līmenis, dažreiz aldolāzes, kreatinīna fosfokināzes līmenis.
Asins serumā albumīnu saturs samazinās. Krēpās, uztriepes no trahejas un bronhiem, ir daudz segmentētu leikocītu, baktērijas tiek konstatētas reti.
Urīnā, olbaltumvielās, cilindros bieži tiek konstatēts palielināts leikocītu saturs, tiek atzīmēta hematūrija. Smagas slimības gaitas gadījumos pastiprinās elpošanas un sirds un asinsvadu mazspēja, tiek traucēta mikrocirkulācija, tiek konstatēts diseminēts intravaskulārs sindroms, attīstoties sirdslēkmēm plaušās un citos orgānos, parādās asinsizplūdumi (deguna, kuņģa-zarnu trakta u.c.).
), var rasties nieru mazspēja, infekciozi toksisks šoks un nāve (pēc dažādu autoru datiem, no 8 līdz 38%). Pacientiem ar labvēlīgu iznākumu uzlabošanās notiek slimības 2. nedēļā.
Temperatūra pakāpeniski normalizējas, izzūd intoksikācijas, elpošanas un sirds un asinsvadu mazspējas parādības; klepus kļūst retāk, rentgena attēlā ir vērojama pozitīva tendence. Tomēr pilnīga iekaisuma procesa rezorbcija plaušās bieži tiek aizkavēta līdz 2-3 mēnešiem un pat ilgāk ar abscesa veidošanos.
Astēnisks sindroms saglabājas ilgu laiku, un dažiem indivīdiem tikai pēc 9 mēnešiem vai ilgāk tiek atjaunota ārējās elpošanas funkcija un izzūd nieru mazspēja. Pēc ārvalstu un pašmāju autoru datiem, legioneloze pneimonijas vidū pieaugušajiem svārstās no 2 līdz 5%, biežāk tā ir smaga, ar augstu mirstību atsevišķu epidēmiju uzliesmojumu laikā.
Ar legionelozi, kas izpaužas kā akūts elpošanas sindroms bez pneimonijas, inkubācijas periods tika novērots no 5 stundām līdz 11-28 dienām. Slimības sākums, tāpat kā pneimonijas gadījumos, ir akūts, taču tika novērota arī pakāpeniska slimības attīstība.
Temperatūra parasti ir paaugstināta. Atkarībā no slimības gaitas smaguma, vispārējās intoksikācijas pazīmes (drebuļi, vispārējs vājums, galvassāpes, muskuļu sāpes, reibonis, vemšana utt.)
) var būt izteikti dažādās pakāpēs vai var nebūt. Pacientiem ar smagu slimības gaitu, tāpat kā iepriekš aprakstītajā klīniskajā formā, ir iespējamas izteiktas izmaiņas centrālajā nervu sistēmā līdz pat samaņas zudumam.
Elpošanas sistēmas simptomi ir nespecifiski. Klepus pārsvarā ir sauss, ir iekaisis kakls un sausuma sajūta, spieduma sajūta un sāpes krūtīs un aiz krūšu kaula.
Objektīvi tiek noteiktas akūtas elpceļu infekcijas ar bronhīta vai traheobronhīta simptomiem. Gadījumos, kas rodas ar smagu intoksikāciju, ir vemšana.
Raksturojot atsevišķus uzliesmojumus, starp sūdzībām ievērojamai daļai pacientu (līdz 24%) tiek minētas sāpes vēderā, bieži vien fotofobija. Pētījumā perifēro asiņu atklāja leikocitozi.
Vidējais slimības ilgums ir 2-5 dienas. Iespējami recidīvi.
Pirmo reizi Pontiac drudža gadījumā tie tika konstatēti 14% gadījumu, bet turpmākajos novērojumos - 47%.
Diferenciāldiagnoze
Legionelozes klīniskā diagnostika šajā posmā ir ļoti sarežģīta. Aizdomas par leģionāru slimību, pamatojoties uz klīniskajiem datiem, iespējams tikai grupu slimību, epidemioloģisko priekšnosacījumu un raksturīgu simptomu kompleksa gadījumā. Pirmajās 2-3 dienās no slimības sākuma ar tipisku legionelozes ainu, kad priekšplānā izceļas vispārējas intoksikācijas simptomi, var rasties doma par smagu gripas formu, jo īpaši tāpēc, ka vēlāk bieži attīstās arī pneimonija. ar gripu. Taču ar gripu slimības klīniskie varianti ar dominējošu nervu sistēmas bojājumu (meningeāla, meningoencefalīta reakcija, meningīts, meningoencefalīts u.c.) tiek novēroti reti, atsevišķos gadījumos, savukārt ar leģionāru slimību izteiktas izmaiņas centrālajā. nervu sistēma ar orientācijas zudumu, depresiju, halucinācijām, apziņas traucējumiem tika novērota 20-50% pacientu.Tajā pašā laikā gripas epidēmiskā izplatība parasti notiek aukstajā sezonā, bet leģionāru slimība - galvenokārt vasaras mēnešos (jūlijā-augustā). Epidemioloģiskā situācija šīm infekcijām ir atšķirīga. Atšķirībā no vispārējās uzņēmības pret gripu un kontakta ar pacientu nozīmi slimības izplatībā, ar legionelozi saslimst ierobežotas cilvēku grupas, un saskarsme ar slimajiem nepalielina slimību skaitu. Gripas, leikopēnijas vai neitropēnijas pacientu asinīs tiek konstatēta limfocitoze un samazināts ESR, atšķirībā no leikocitozes ar neitrofilo nobīdi, limfocitopēniju un ievērojamu ESR palielināšanos leģionāru slimības gadījumā.
Epidēmiskā slimības izplatība ar izteiktu vispārējās intoksikācijas sindromu, vēdera sāpju, vemšanas, caurejas klātbūtnē var kļūdaini diagnosticēt kā salmonelozes vai stafilokoku infekcijas kuņģa-zarnu trakta formu. Ar šīm infekcijām palielinās aknas, asinīs tiek konstatēta neitrofīlā leikocitoze un paaugstināts ESR, kā arī var konstatēt patoloģiskas izmaiņas urīnā. Ar visām šīm nosoloģiskajām formām lielam skaitam pacientu infekcijas fokusā ir iespējama ārkārtīgi smaga gaita. Šo slimību diferenciāldiagnozē ir svarīgi pareizi novērtēt epidemioloģiskos datus.
Slimības saistība ar gaļas, zivju, olu, piena produktu, konditorejas izstrādājumu patēriņu vai ēdiena gatavošanas noteikumu pārkāpšanu, kā arī ievērojams pacienta stāvokļa uzlabojums pēc kuņģa skalošanas un ūdens-sāls terapijas, liecina par saindēšanos ar pārtiku. . Gluži pretēji, minēto datu neesamība, pacientu uzturēšanās telpās, kurās darbojas gaisa kondicionēšanas sistēmas un citi iespējamie legionellas avoti, kā arī akūtu iekaisuma izmaiņu attīstība plaušās turpmākajā slimības periodā (no plkst. 2-3 dienas) ir raksturīga leģionāru slimībai. Sākot ar 3.-4.slimošanas dienu, rodas nepieciešamība diferencēt legionelozi ar infekcijām, kurās viens no vadošajiem simptomiem ir pneimonija, kā arī ar citas, galvenokārt bakteriālas, etioloģijas pneimoniju. Ierobežotā slimības epidēmiskā izplatība vasarā, vispārējās intoksikācijas pazīmju attīstība ievērojamā daļā slimības sākuma periodā, bieži vien ar izteiktām izmaiņām centrālajā nervu sistēmā un sekojoša dinamika ar simptomu pārsvaru. pneimonija var būt par pamatu diferenciāldiagnozei ar ornitozi.
Šeit ļoti svarīga ir epidemioloģiskās situācijas atšķirība. Ornitozes uzliesmojumi rodas starp cilvēkiem, kuriem ir kontakts ar putniem. Pacientu ar ornitozi perifērajās asinīs, tāpat kā ar legionelozi, tiek konstatēts strauji palielināts ESR un leikocītu formulas nobīde pa kreisi, bet no 3. dienas parasti ar ornitozi ir leikopēnija vai normocitoze ar monocitozi. , nevis leikocitoze. Ornitoze pat smagos gadījumos pārsvarā norit labvēlīgi, līdz ar to efektīva ir tetraciklīnu grupas antibiotiku lietošana.
Akūts slimības sākums ar drebuļiem un drudzi 1-2 dienas līdz lielam skaitam, galvassāpēm, mialģiju, vājumu un smagos gadījumos sliktu dūšu, vemšanu dažiem pacientiem ar smagām izmaiņām centrālajā nervu sistēmā miega traucējumu veidā, parēze un paralīze, meningeālais sindroms, aknu palielināšanās un pneimonijas klātbūtne nosaka Q drudža līdzību ar legionelozi. Q drudzis skar cilvēkus, kuriem ir saikne ar dzīvniekiem vai to produktiem, un epidēmijas uzliesmojumi ir profesionāla rakstura. Q drudzis, kā likums, ir labdabīgs, pacientu asinīs nav leikocitozes. Pretstatā neitrofilijai un limfopēnijai legionelozes gadījumā Q drudzim ir neitropēnija un limfomonocitoze, un ESR ir tikai nedaudz paaugstināts.
Tetraciklīna grupas zāļu lietošanai ir izteikta terapeitiskā iedarbība 1-2 dienu laikā. Ir zināma mikoplazmozes klīniskā aina līdzība ar legionelozi gan ar pneimoniju saistīto slimību gadījumos, gan izpaužoties akūtu elpceļu infekciju veidā bez iekaisuma izmaiņām plaušās. No abām infekcijām novērotajiem simptomiem jāatzīmē akūts slimības sākums, drebuļi, drudzis, vājums, sāpes visā ķermenī, aknu palielināšanās, dažreiz caureja, pneimonijas attīstība nevis slimības sākumā, bet vairākas dienas vēlāk. ar būtiskākām izmaiņām, kas konstatētas rentgena izmeklēšanas laikā. Atšķirīgās pazīmes ir: labdabīgāka mikoplazmas infekcijas gaita, kā izņēmums - izteiktu neiroloģisko sindromu attīstība, bieži pneimonijas intersticiāls raksturs, biežāk normocitoze vai neliela leikocitoze ar limfocitozi un monocitozi.
Grupas slimības ar mikoplazmozi galvenokārt rodas jaunās slēgtās, bieži jauniešu grupās ar ciešu cilvēku savstarpēju saziņu, jo infekcijas avots ir pacients vai nesējs. Ar pneimokoku, strepto- un stafilokoku, Haemophilus influenzae, Klebsiella un citu pneimotropo vai oportūnistisku baktēriju izraisītu bakteriālu pneimoniju atšķirībā no leģionāru slimības pazīmes, kas liecina par iekaisuma procesu plaušās, tiek noteiktas no 1.slimības dienas. Smagas neiroloģiskas izmaiņas ar fokusa bojājumiem, meningeālo sindromu, apziņas traucējumiem ir ārkārtīgi reti.
Noteiktu aknu palielināšanos ievērojamai daļai pacientu parasti nepaaugstina bilirubīna līmenis un aminotransferāžu aktivitāte. Albumīna samazināšanās pakāpe un hiponatriēmija, kas rodas leģionāru slimības gadījumā, parasti nenotiek. Galīgā legionelozes diagnoze tiek noteikta, pamatojoties uz laboratorijas testiem, galvenokārt ar netiešo imunofluorescenci, lai noteiktu antivielu līmeni asins serumā. Atšķaidījums 1:128 vai vairāk vienā serumā ar atbilstošu klīnisko ainu vai antivielu titra palielināšanos vismaz 4 reizes tiek uzskatīts par diagnostiski nozīmīgu.
Retāk tiek izmantota mikroaglutinācijas metode, mikroimunofluorescējošā ELIZ metode, hemaglutinācijas un komplementa fiksācijas reakcijas. Antivielas asins serumā parādās līdz slimības 1. nedēļas beigām, ievērojami palielinās 2.-3. nedēļā un sasniedz maksimālo līmeni pēc 4-5 nedēļām ar sekojošu samazināšanos. Patogēna izolēšana tiek veikta uz iepriekš minētajām barotnēm. Preparātos to nosaka, izmantojot Hymens traipu un sudraba impregnēšanu.
Izraisītāju var noteikt arī izmantojot tiešās imunofluorescences metodi uztriepes no rīkles, preparātiem no eksudātiem, nospiedumiem no orgāniem un vides paraugiem.
Profilakse
Pašlaik nav ticamu datu, kas apstiprinātu legionelozes lipīgumu, tāpēc karantīnas pasākumi tiek uzskatīti par neatbilstošiem. Tiek izstrādāta specifiska profilakse, izmantojot vakcīnas. Izvēloties nespecifiskas profilakses pasākumus, svarīgākās ir patogēna ekoloģijas iezīmes: spēja vairoties ūdenī un izplatīties ar ūdens aerosolu. Infekciozās devas vērtība nav noteikta, tomēr ir zināms, ka veselu cilvēku infekcija notiek, ja ūdenī ir liels skaits legionellu (vairāk nekā 104 KVV / l). Tāpēc preventīviem pasākumiem jābūt vērstiem uz patogēnu skaita samazināšanu ūdens sistēmās ar termiskiem un ķīmiskiem līdzekļiem. Legioneloze ir visuresoša un tiek reģistrēta uzliesmojumu un sporādisku gadījumu veidā.Diagnostika
Legionelozes diagnozi, pamatojoties uz klīniskajiem datiem, var noteikt, ņemot vērā epidemioloģisko situāciju. Tomēr klīniskā diagnoze joprojām ir sarežģīta. Izšķiroša nozīme ir laboratoriskai diagnostikai, kas jāveic pacientiem ar smagu pneimoniju vai pleiropneimoniju kombinācijā ar hepatomegāliju, nervu sistēmas, nieru bojājumiem. Visuzticamākā ir bakterioloģiskā metode. Pētījumiem ņem bronhoskopijas laikā iegūto materiālu, plaušu eksudātu, krēpas, asinis. Tomēr bakterioloģisko pētījumu efektivitāte ir zema. Praktiskākā un informatīvākā seroloģiskā meklēšana, izmantojot CSC, mikroaglutinācijas reakciju un ELISA. Antivielas tiek konstatētas no 6.-7. slimības dienas un maksimums 2.-4. nedēļā. Labāk ir izmantot sapārotus serumus.Ārstēšana
Ja ir aizdomas par legionelozi, iespējamās smagās slimības gaitas un lielā nāves gadījumu biežuma dēļ hospitalizācija ir obligāta. Etiotropiskā terapija. Izvēles antibiotikas legionelozei ir makrolīdi: eritromicīns, azitromicīns (Sumamed), klaritromicīns.Eritromicīna dienas deva 2 g iekšķīgai lietošanai ir pietiekama vieglai slimības gaitai. Ja ir aizdomas par legionelozi, jāsāk ex juvantibus terapija un, ja tā ir klīniski efektīva, jāturpina neatkarīgi no laboratorijas rezultātiem.
Antibiotiku terapijas kursa ilgums ar tā efektivitāti ir 10-12 dienas. Vidējai un smagai slimības gaitai nepieciešams lietot eritromicīnu lielā devā (4 g dienā intravenozi) vai spiromicīnu (rovamicīnu) 1,5 miljonus vienību 3 reizes dienā intravenozi.
Ar nepietiekamu klīnisko efektu ir racionāli ordinēt rifampicīnu (rifadīnu, benemicīnu) 1,2 g dienas devā iekšķīgi kopā ar eritromicīnu. Ar pastāvīgu temperatūras normalizēšanos un citu pneimonijas klīnisko izpausmju regresiju ir ieteicams pāriet no intravenozas eritromicīna uz perorālu.
Specifiskās terapijas ilgumu nosaka procesa dinamika ārstēšanas ietekmē un mērenā kursā ir 2-3 nedēļas. Retos gadījumos, ja nepieciešams, ārstēšanas kurss var ilgt 1,5-2 mēnešus.
Ja kāda iemesla dēļ ārstēšana ar eritromicīnu nav iespējama, ieteicams lietot doksiciklīnu, ir iespējama doksiciklīna un rifampicīna kombinācija. Daudzsološs virziens legionelozes pacientu antibakteriālajā terapijā ir modernu sintētisko makrolīdu grupas medikamentu (azitromicīns, klaritromicīns) un fluorhinolonu lietošana, kuru efektivitāte tiek lēsta augstāka nekā eritromicīnam.
Infūzijas terapija pacientiem ar legionelozi tiek veikta saskaņā ar vispārējiem principiem, izmantojot 5-10% glikozes šķīdumus un koloidālos šķīdumus (reopoligliukīns, gemodezs, albumīns dod pozitīvus rezultātus), ņemot vērā diurēzi. Pneimonijas klātbūtnē ievadītā šķidruma daudzums ir ierobežots.
Kortikosteroīdi ir absolūti indicēti infekciozi toksiska šoka attīstībai un ar izteiktu alveolīta klīniku. Lai koriģētu hipoksiju, tiek izmantoti dažādi skābekļa terapijas veidi, tostarp HBO.
Pēc izrakstīšanas klīniskā pārbaude ir indicēta 3-6 mēnešus vai ilgāk.
Uzmanību! Aprakstītā ārstēšana negarantē pozitīvu rezultātu. Lai iegūtu ticamāku informāciju, VIENMĒR konsultējieties ar speciālistu.
ir smaga infekcijas slimība, kam raksturīga vispārēja intoksikācija, elpceļu, urīnceļu un centrālās nervu sistēmas bojājumi. Legionellas tiek pārnestas ar aerosolu palīdzību. Tie ir noturīgi un var izplatīties caur dzesēšanas sistēmām un kompresoriem, dušās un baseinos. Parasti legioneloze izpaužas ar smagu pneimoniju ar elpas trūkumu, sāpēm krūtīs un gļoturojošu krēpu izdalīšanos. Legionelozes diagnozi nosaka pēc krēpu kultivēšanas vai bronhu skalošanas. Ārstēšana galvenokārt ir antibakteriāla – antibiotikas (eritromicīns, rifampicīns, pefloksacīns).
Galvenā informācija
ir smaga infekcijas slimība, kam raksturīga vispārēja intoksikācija, elpceļu, urīnceļu un centrālās nervu sistēmas bojājumi.
Ierosinātāja raksturlielums
Infekcijas izraisītājs ir mobilie gramnegatīvie Legionella ģints anaerobi. Cilvēkiem 22 no zināmajām 40 legionellu sugām ir bīstamas. Baktērijas izdala endotoksīnu, kā arī spēcīgu eksotoksīnu. Legionellas ir stabilas vidē, spēj izdzīvot līdz 112 dienām ūdenī 25°C un 150 dienas 4°C temperatūrā. Rezervuārs un infekcijas avots ir saldūdens rezervuāri (galvenokārt ar stāvošu ūdeni) un augsne. Legionellas aktīvi vairojas vienšūņos (piemēram, amēbās) 35-40 ° C temperatūrā, pasargājot sevi no ķīmisko dezinfekcijas līdzekļu un hlora iedarbības.
Pateicoties savām ievērojamajām pielāgošanās spējām, legionellas bieži kolonizē dzesēšanas sistēmas, dzesēšanas torņus, kompresorus, dušas un baseinus, kā arī balneoterapijas vannas, elpceļu fizioterapijas telpas un strūklakas. Bieži vairošanās apstākļi mākslīgajās struktūrās legionellām ir pieņemamāki nekā dabas objektos. Cilvēks nav infekcijas avots, pat ciešs kontakts ar pacientu neizraisa inficēšanos ar legionelozi. Neizplatiet infekciju un citus dzīvniekus vai putnus.
Legioneloze izplatās ar aerosola mehānismu, inficēšanās notiek, ieelpojot baktērijas saturošu gaisa-ūdens suspensiju. Legionelozes epidēmijas uzliesmojumi bieži ir saistīti ar baktēriju kolonizāciju ūdens dzesēšanas sistēmās, kā arī ar ražošanas cikliem, kas saistīti ar smalka aerosola veidošanos. Patogēns var uzkrāties gaisa kondicionieros, dušās, ieslēdzot, izkliedējoties gaisā. Veicot būvdarbus, iespējams īstenot gaisa-putekļu infekcijas ceļu. Infekcija medicīnas iestādēs var rasties dažādu procedūru laikā: burbuļvannas, ultraskaņas dezintegratoru izmantošana, intubācija utt.
Cilvēkiem ir augsta uzņēmība pret infekcijām, tās attīstību veicina smēķēšana un pārmērīga alkohola lietošana, kā arī daudzas hroniskas slimības: imūndeficīta stāvokļi, plaušu slimības un vielmaiņas traucējumi. Imunitātes ilgums, kas veidojas pēc inficēšanās, nav zināms, taču slimība neatkārtojas. Leģioneloze nav nekas neparasts viesnīcu viesu, veselības aprūpes darbinieku un geriatrijas vai psihiatrisko slimnīcu pacientu vidū. Pārsvarā slimo vecāka gadagājuma cilvēki, biežāk (vairāk nekā 2 reizes) vīrieši.
Legionelozes simptomi
Inkubācijas periods mainās atkarībā no infekcijas klīniskās formas, kopumā tas var būt no 2 līdz 10 dienām. Tās vidējais ilgums ir 4-7 dienas. Vairumā gadījumu legioneloze notiek smagas pneimonijas formā (to sauc par "leģionāru slimību"). Dažiem pacientiem ir prodromālais periods - ir galvassāpes, vājums, apetītes zudums, dažreiz caureja. Citos gadījumos slimība sākas akūti, ar strauju ķermeņa temperatūras paaugstināšanos līdz lieliem skaitļiem un intoksikācijas palielināšanos (drebuļi, galvassāpes, mialģija un artralģija, svīšana).
Drīz vien intoksikācija ietekmē centrālo nervu sistēmu, tiek novērota letarģija, emocionāla nestabilitāte, delīrijs, halucinācijas, ģībonis, apziņas traucējumi. Var novērot neirodisfunkcijas - okulomotorisko muskuļu paralīze, nistagms, dizartrija un ataksija. 3.-4.slimības dienā tiek konstatēts klepus, sākumā sauss, vēlāk ar trūcīgām gļoturulentām (reizēm asiņainām) krēpām. Raksturīgs ar elpas trūkumu, sāpēm krūtīs (īpaši šķiedru pleirīta gadījumā). Ar auskulāciju plaušās, sēkšanu (gan sausu, gan smalki burbuļojošu), novājinātas elpošanas perēkļus, ar pleirītu - pleiras berzes troksni. Sitamie instrumenti - skaņas blāvums pār skartajiem segmentiem un daivām.
Slimība ir smaga un grūti ārstējama. Bieži sarežģī eksudatīvs pleirīts, abscesi, veicina infekciozi toksiska šoka attīstību. Bieži vien progresējoša elpošanas mazspēja kļūst par indikāciju pacienta pārvietošanai uz mehānisko ventilāciju. Sirds un asinsvadu sistēmas traucējumi ir smagas intoksikācijas un vispārējas hipoksijas rezultāts, ko izraisa elpošanas mazspēja.
Pacientiem ir arteriāla hipotensija, ritma traucējumi (bradikardiju aizstāj ar tahikardiju). Trešdaļai pacientu infekciju pavada simptomi no gremošanas sistēmas: caureja, sāpes vēderā, dzelte (kopā ar atbilstošām izmaiņām bioķīmiskajā asins analīzē). Urīnceļu funkcijas pārkāpumi līdz pat akūtai nieru mazspējai var saglabāties vairākus mēnešus. Astēnisks sindroms (vājums, nogurums, atmiņas traucējumi) pēc inficēšanās var saglabāties vairākas nedēļas.
Legioneloze var rasties akūta alveolīta formā. Arī slimība sākas ar pieaugošu intoksikāciju un drudzi, jau no pirmajām dienām ir sauss klepus, vēlāk kļūst slapjš, progresē elpas trūkums. Alveolas svīst ar fibrīnu un eritrocītiem, starpsienas kļūst tūskas. Ilgstošas progresējošas alveolīta gaitas gadījumos bieži veidojas plaušu fibrozes perēkļi.
Vēl viena legionelozes forma ir Pontiaka drudzis. Šajā gadījumā infekcija notiek akūtas elpceļu slimības formā. Intoksikācija ir ne mazāk smaga kā citās formās, drudzis sasniedz 40 ° C, ko papildina rinīts, augšējo elpceļu iekaisums. Bieži vien kopā ar vemšanu un sāpēm vēderā, centrālās nervu darbības traucējumiem (bezmiegs, reibonis, apziņas un koordinācijas traucējumi). Ar šo formu galveno klīnisko izpausmju perioda ilgums parasti nepārsniedz dažas dienas, infekcijas gaita ir labdabīga. Pēc slimības pārnešanas kādu laiku saglabājas arī vispārējā astēnija.
Dažreiz leģioneloze rodas akūta drudža formā (Fort Bragg drudzis), ko pavada dažāda rakstura izsitumi (rozā, petehiāls, miza vai sarkanai līdzīga eksantēma). Izsitumiem nav šai infekcijai raksturīgas lokalizācijas, un pēc regresijas tie neatstāj lobīšanos. Izņēmuma gadījumos ir arī citas legionelozes formas (ģeneralizēta, septiska, vairāku orgānu).
Legionelozes komplikācijas
Ārkārtīgi bīstama legionelozes komplikācija ir infekciozi toksisks šoks, kas bieži attīstās ar legionellas plaušu bojājumiem. Pacientu letalitāte šajos gadījumos var sasniegt 20% gadījumu. Turklāt, ņemot vērā gaitas smagumu, legionelozi var sarežģīt vairāku orgānu mazspēja: sirds, plaušu, nieru, hemorāģiskie simptomi.
Legionelozes diagnostika
Pilnīga asins analīze parāda akūtu nespecifisku bakteriālu infekciju (neitrofīlā leikocitoze ar leikocītu formulas nobīdi pa kreisi, izteikts ESR pieaugums). Lai uzraudzītu orgānu un sistēmu stāvokli slimības dinamikā, tiek veikti vispārīgi diagnostikas pasākumi (vispārējā un bioķīmiskā asins un urīna analīze). Ar legionellas pneimoniju plaušu rentgenogrāfija ir informatīva, uzrādot fokusa infiltrātus plaušās (lobar, subtotal vai total pneimoniju), kā arī pleirīta pazīmes.
Izraisītājvielu bakposeva izolē no krēpām, pleiras šķidruma, bronhu mazgāšanas, kas tiek atzīmēts asinīs. Visspecifiskākā un precīzākā diagnostikas metode ir bakterioloģiskā izmeklēšana, taču bieži tās darbietilpības dēļ tā aprobežojas ar RIF un ELISA seroloģiskajām metodēm. Turklāt antivielas pret legionellu var noteikt, izmantojot RNIF un RMA. Akūtā slimības periodā ir iespējams izolēt patogēna antigēnu, izmantojot ELISA un PCR.
Legionelozes ārstēšana
Legionelozes etiotropā ārstēšana sastāv no makrolīdu antibiotiku (eritromicīna) izrakstīšanas. Smagos gadījumos zāles ievada intravenozi. Tā kā legionellas diezgan slikti ietekmē antibiotikas, terapija tiek papildināta ar rifampicīnu, labs efekts ir fluorhinolonu (pefloksacīna) lietošana. Terapeitiskais kurss parasti ir līdz 2-3 nedēļām.
Pretējā gadījumā terapeitisko pasākumu komplekss ir vērsts uz vispārējās intoksikācijas mazināšanu, elpošanas mazspējas korekciju, orgānu un sistēmu darbības traucējumu uzraudzību un ārstēšanu. Attīstoties dzīvībai bīstamām komplikācijām, tiek izmantoti tradicionālie intensīvās terapijas pasākumi. Pacientiem ar smagu pneimoniju tiek parādīta skābekļa padeve, ja norādīts, pāriet uz mākslīgo ventilāciju.
Legionelozes prognoze
Apmēram 15% saslimšanas gadījumu beidzas ar nāvi, bieži vien tas ir saistīts ar savlaicīgas medicīniskās palīdzības trūkumu un novājinātu pacienta ķermeņa vispārējo stāvokli. Vienlaicīgas hroniskas slimības, smēķēšana, imūndeficīts palielina nelabvēlīga iznākuma risku 2-3 reizes. Pēc veiksmīgas legionelozes pārnešanas sekas organismam parasti netiek novērotas, retos gadījumos ir iespējams saglabāt fibrozes perēkļus plaušās (elpošanas tilpuma samazināšanās).
Legionelozes profilakse
Legionelozes profilakse sastāv no gaisa kondicionēšanas un ventilācijas sistēmu, vannas istabu un dušu, medicīnisko procedūru iekārtu stāvokļa uzraudzīšanas. Legionellas dezinfekcijas metodes ir gan termiskās (ūdens sildīšana līdz 80 °C), gan ķīmiskās (dezinficēšanas līdzekļi uz hlora bāzes). Ventilācijas sistēmu skalošana un tīrīšana uzņēmumos un iestādēs (kā arī viesnīcās) jāveic vismaz 2 reizes gadā. Ja tiek konstatētas legionellu kolonijas, sistēma tiek dezinficēta reizi ceturksnī, pēc tam tiek veikts epidemioloģiskais ūdens novērtējums patogēna klātbūtnei.
Šobrīd aktīvi tiek ieviesti fizikāli ķīmiskie dezinfekcijas līdzekļi (ultravioletais starojums, ūdens bagātināšana ar sudraba un vara joniem, hloru nesaturošie savienojumi), lai mazinātu dezinfekcijas radīto kaitējumu ventilācijas un santehnikas sistēmām. Pašlaik nav specifiskas legionelozes profilakses (vakcinācijas).
Legioneloze ir akūta infekcijas slimība no sapronožu grupas ar gaisa transmisijas mehānismu (dominē aerogēnais ceļš), ko veic, ieelpojot inficētus putekļus vai ūdens aerosolu. Slimības avots nav pilnībā zināms, taču ir pierādīts, ka pārnešana no cilvēka uz cilvēku nav iespējama. Pārsvarā legioneloze notiek telpās, kas aprīkotas ar gaisa kondicionēšanas blokiem (viesnīcās vai slimnīcās) un kā slimnīcas infekcija (intensīvās terapijas nodaļās, hemodialīzes centros). Legioneloze skar visu vecumu cilvēkus, taču šī slimība ir izplatīta smēķētāju vidū.
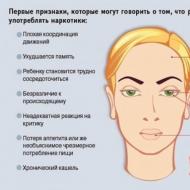
Galvenie simptomi:
- ķermeņa temperatūras paaugstināšanās līdz trīsdesmit deviņiem grādiem pēc Celsija;
- klepus ar krēpu;
- sāpes muskuļos un locītavās;
- neliela izdalīšanās no deguna;
- galvassāpes;
- slikta dūša un vemšana;
- caureja;
- apziņas traucējumi;
- halucinācijas;
- traucēta kustību koordinācija;
- asiņošana.
Nepareizas vai novēlotas ārstēšanas gadījumā rodas komplikācijas plaušu abscesu, trombembolijas un nieru mazspējas veidā.
Slimības definīcija
Legioneloze jeb leģionāru slimība ir infekcijas slimība ar gaisa transmisijas mehānismu, kas pieder pie sapronožu grupas (slimību grupa, kurā patogēns dzīvo uz vides objektiem). To raksturo augšējo un apakšējo elpceļu, centrālās un perifērās nervu sistēmas bojājumi. Galvenie simptomi atbilst bojājuma vietai un izpaužas kā klepus ar krēpām, drebuļi, vājums un savārgums, apziņas traucējumi, sāpes muskuļos un locītavās, krūšu rajonā. Reti rodas tādas komplikācijas kā plaušu abscess vai trombembolija.
Legioneloze ir akūta sapronoza infekcijas slimība (foto: www.nebolet.com)
Slimības etioloģija
Legionelozes izraisītājs ir baktērija Legionella. Tas ir gramnegatīvs stienis no Legionella ģints. Izturīgs pret vides faktoru iedarbību. Uzglabāts krāna ūdenī vairāk nekā gadu. Baktērija ir jutīga pret dezinficētu šķīdumu iedarbību. Legionellas dzīvo uz objektiem, kas ieskauj cilvēku: gaisa kondicionieri, dušas, vannas istabas vai tualetes. Baktērija ir bīstama ar endotoksīna izdalīšanos, kas galvenokārt ietekmē cilvēka elpošanas ceļus, nervu un gremošanas sistēmas.
Legionellas ir izplatītas visos kontinentos. Biežāk slimība notiek ASV, Spānijā, Itālijā un Francijā.

Slimības avots nav pilnībā izprotams. Zināms tikai tas, ka cilvēks inficējas, baktērijām nokļūstot no vides objektiem – sapronoza infekcija.
Pārraides mehānisms ir pa gaisu, ko veic, ieelpojot putekļus vai ūdens pilienus ar Legionella. Cilvēki inficējas telpās ar gaisa kondicionētāju: birojos, viesnīcās vai slimnīcās.
Faktori, kas veicina slimības attīstību
Legioneloze mūsu valstī ir slimība ar zemu izplatību, bet tomēr risks saslimt saglabājas visu gadu. Gan vides faktori (eksogēni), gan tiešā veidā no cilvēka atkarīgie (endogēnie) veicina slimības rašanos.
Ārpus cilvēka ķermeņa faktori ir:
- Personas ilgstoša uzturēšanās telpā ar gaisa kondicionētāju (viesnīcā, slimnīcā).
- Pastāvīgas legionellas infekcijas klātbūtne ēkā (dažas hemodialīzes nodaļas, ķirurģijas nodaļas).
- Sterilizācijas un dezinfekcijas noteikumu pārkāpums.
- Sabiedrības izpratnes trūkums.
Galvenie faktori, kas saistīti ar cilvēka ķermeni:
- Hronisku vai akūtu slimību klātbūtne.
- Personīgās higiēnas noteikumu pārkāpšana.
- Iedzimtas imūnsistēmas slimības.
- Iegūtas slimības, kas izraisa imunitātes samazināšanos (AIDS, ļaundabīgi audzēji).
Svarīgs! Slimība notiek visur, bet galvenokārt valstīs ar augstu attīstības līmeni. Ir vērts atzīmēt, ka slimību veicinošu faktoru klātbūtne negarantē slimības rašanos cilvēkiem. Bet tas joprojām palielina baktēriju augšanas un cilvēku infekcijas risku.
Slimības patoģenēze
Legionellas nonāk cilvēka organismā caur elpceļu gļotādu. Imūnā aizsardzība reaģē uz patogēnu un nogalina to, izraisot endotoksīnu baktēriju izdalīšanos. Legionellas nonāk asinsritē un izplatās pa cilvēka ķermeņa orgāniem un sistēmām. Tiek ietekmētas elpošanas, nervu un gremošanas sistēmas. Baktērija iznīcina bronhu, plaušu, nervu šūnu, barības vada, kuņģa un zarnu šūnas, kas izraisa pneimoniju, bronhītu, neirītu, enterītu un gastrītu. Strauji vairojoties baktērijām, var rasties komplikācijas nieru mazspējas, plaušu abscesu, pleiras empiēmas un trombembolijas veidā.
Slimību klasifikācija
Ārsti visā pasaulē izmanto vienu klasifikāciju, pamatojoties uz šādiem punktiem:
Klīniskās formas:
- Leģionāru slimība ar smagu pneimoniju.
- Akūta elpceļu slimība bez pneimonijas (Pontiac drudzis).
- Akūta febrila slimība ar eksantēmu (Fortbrega drudzis).
Atkarībā no klīnisko simptomu smaguma pacientam:
- Gaisma.
- Vidēja smaguma pakāpe.
- Smags.
Ar komplikāciju esamību vai neesamību:
- Bez komplikācijām.
- Ar komplikācijām (trombembolija, plaušu abscesi, nieru mazspēja).
Saskaņā ar klīnisko simptomu attīstības ātrumu:
- Fulminants.
- Ātri.
- Hronisks.
- Izdzēsta forma.
Slimības klīniskā aina
Izpausmes ir dažādas un atkarīgas no slimības formas. Inkubācijas periods ir no divām līdz desmit dienām.
Mūsdienās ir trīs klīniskās šķirnes:
Leģionāru slimība ar smagas pneimonijas izpausmēm, sākas akūti un strauji attīstās. Galvenie simptomi:
- Drebuļi.
- Temperatūras paaugstināšanās līdz trīsdesmit astoņiem - četrdesmit grādiem pēc Celsija.
- Galvassāpes un savārgums.
- Sāpes muskuļos un locītavās.
- Klepus ar biezu un izturīgu atkrēpošanu.
- Pazemināts asinsspiediens.
- Dažiem pacientiem ir sūdzības no kuņģa-zarnu trakta: slikta dūša, vemšana, izkārnījumu traucējumi.
- Ar nervu sistēmas bojājumiem rodas apziņas traucējumi, halucinācijas, traucēta kustību koordinācija.
Klepus ar krēpām ir viena no galvenajām legionelozes pazīmēm (foto: www. stopillness.ru)
Akūta elpceļu slimība (Pontiac drudzis) ir legionelozes forma, kurai ir līdzīgi simptomi kā leģionāru slimībai ar akūtu pneimoniju, bet bez elpošanas simptomu attīstības. Novērotā:
- Drudzis.
- Galvassāpes.
- Sāpes muskuļos un locītavās.
- Nelieli dzidri izdalījumi no deguna.
- Dažreiz tiek novērota slikta dūša un vemšana.
Akūta febrila slimība ar eksantēmu (Fort Braga slimība) ir legionelozes forma, kurai ir atšķirīga iezīme no visām iepriekšējām: petehiālu vai lielu plankumu izsitumu klātbūtne uz cilvēka ķermeņa. Ir arī sūdzības par:
- Temperatūras paaugstināšanās.
- Drebuļi.
- Nelieli deguna izdalījumi.
- Neliels sauss klepus.
- Galvassāpes.

Ārsta padoms! Legioneloze ir slimība, kurai nav raksturīgu atšķirīgu pazīmju no citām slimībām, tādēļ - ja Jums ir kādas no iepriekš minētajām sūdzībām, nekavējoties jākonsultējas ar ārstu vai jāsauc ātrā palīdzība. Ir svarīgi saņemt medicīnisko palīdzību pirmajās slimības stundās, kad baktērija vēl nav paspējusi iznīcināt lielu skaitu šūnu cilvēka organismā.
Legionelozes komplikācijas
Komplikācijas ir retas, jo vairumā gadījumu pacienti saņem kompleksu terapiju no pirmajām slimības pazīmēm. Bet cilvēkiem, kuriem ir nosliece uz pneimoniju vai bronhītu, pacientiem ar imūndeficīta stāvokļiem, var rasties komplikācijas:
- Ilgstoša un gausa slimība.
- Plaušu abscesi.
- Pleiras empiēma.
- slēgts pneimotorakss.
- Trombembolija.
- Nieru mazspēja.
- Infekciozi toksisks šoks.
- DIC sindroms.
Pēc slimības (arī visās formās) cilvēkam ir labvēlīgas dzīves un turpmākās nodarbinātības prognozes. Legionelozes formā ar pneimoniju mirstības līmenis visā pasaulē ir divdesmit procenti. Komplikāciju klātbūtnē pacientam ārstēšana ir ilgāka, bet prognoze saglabājas pozitīva attiecībā uz visām cilvēka darbības jomām.
Slimības diagnostika
Diagnozi nosaka ārsts, pamatojoties uz visaptverošu pacienta pārbaudi:
- Epidemioloģiskā vēsture (grupu slimības uzliesmojumu klātbūtne, bieži vien tajā pašā organizācijā vai telpās).
- Slimības klīniskā aina.
- Visaptveroša medicīniskā pārbaude.
Laboratorijas dati:
- Vispārējā asins analīze.
- Urīna analīze.
- Izkārnījumu pārbaude helmintu olām.
Īpaša diagnostika:
- Bakterioskopiskā metode (izmantojot asinis, krēpas, urīnu, pleiras izsvīdumu).
- Bakterioloģiskā metode (izmantojot Muller-Hinton barotni).
- Imunofluorescences reakcija.
- Seroloģiskās metodes - mikroaglutinācijas reakcija.
- bioloģiskā metode.
Instrumentālās izmeklēšanas metodes:
- Krūškurvja orgānu rentgenogrāfija.
- Datortomogrāfija.
Slimības ārstēšana
Kad parādās pirmie simptomi (drebuļi, drudzis, galvassāpes, savārgums, nespēks, izdalījumi no deguna, izsitumi uz ķermeņa), jākonsultējas ar ģimenes ārstu, ģimenes ārstu vai jāsazinās ar ātro palīdzību. Tālāk pacients tiks nosūtīts pie infektologa, kurš veiks pacienta visaptverošu izmeklēšanu un noteiks pareizu ārstēšanu konkrētajā gadījumā. Slimības ārstēšanu var veikt gan infekcijas, gan ārstniecības (ja nav specializētas) nodaļā.
Ārstēšana ietver šādus elementus:
- Režīms - palāta ar iespēju pārvietoties pa nodaļu.
- Diēta – sabalansēts uzturs: daudz augļu un dārzeņu. Pārtikā jāiekļauj visi vitamīni un minerālvielas. Jāizslēdz cilvēkam smags ēdiens: trekni un cepti ēdieni, stipra tēja un kafija, balto miltu konditorejas izstrādājumi, saldumi, gāzētie dzērieni. Ir vērts dzert daudz ūdens, augļu dzērienus, zāļu tējas.
- Narkotiku ārstēšana: antibiotikas - makrolīdi (eritromicīns), rifampicīns, levomicetīns.

Antibiotikas (eritromicīns) - galvenās zāles legionelozes ārstēšanā (foto: www. trungtamthuoc.com)
- Smagos slimības gadījumos - glikokortikosteroīdi (Deksametazons, Prednizolons).
- Ar nieru mazspēju - diurētiskie līdzekļi (Furosemīds, Spironolaktons).
- Infūzijas terapija - sāls šķīdums.
- Vitamīnu terapija.
- Pēc atveseļošanās - fizioterapija. Ieteicamā spa procedūra.
- Komplikāciju gadījumā - terapija, kuras mērķis ir ārstēt pamatslimību un šo komplikāciju.
Slimību profilakse
Legioneloze ir slimība, no kuras var izvairīties, veicot profilaksi. Ir tikai nespecifiski profilakses pasākumi. Tie ietver:
- Ūdensapgādes un gaisa kondicionēšanas iekārtu rūpīga sanitārā pārbaude.
- Atbilstība personīgajai higiēnai.
- Pareiza dušu un vannas istabu, koplietošanas telpu dezinfekcija.
- Medicīnas iestādēs tiek veikta sterilizācijas un dezinfekcijas kontrole.
- Savlaicīga legionelozes pacientu diagnostika, hospitalizācija un ārstēšana.

Personīgā higiēna ir galvenais legionelozes profilakses punkts (foto: www.mport.ua)
Nav specifiskas legionelozes profilakses.
Legioneloze ir medicīnisks termins vairākām patoloģijām vienlaikus:
- Pneimonija - "leģionāru slimība", kurai ir smaga, bieži vien ļaundabīga gaita;
- Invazīvas ekstrapulmonāras infekcijas,
- Akūti gripai līdzīgi stāvokļi - Pontiaka drudzis, kas rodas ar vispārējas ķermeņa intoksikācijas simptomiem,
- Akūta febrila slimība ar eksantēmu - Fortbrega drudzis.
 Visas slimības izraisa baktērijas, kas pieder pie vienas ģints - Legionella. Tie ir gramnegatīvi stieņi, plaši izplatīti un izturīgi pret vides faktoriem. Inficēšanās notiek caur cilvēka elpceļiem ar aerogēniem līdzekļiem: ieelpojot gaisu no neapstrādāta gaisa kondicioniera vai ūdens pilienus dušās. Visbiežāk infekcija notiek telpās un automašīnās, kas aprīkotas ar gaisa kondicionēšanas ierīcēm.
Visas slimības izraisa baktērijas, kas pieder pie vienas ģints - Legionella. Tie ir gramnegatīvi stieņi, plaši izplatīti un izturīgi pret vides faktoriem. Inficēšanās notiek caur cilvēka elpceļiem ar aerogēniem līdzekļiem: ieelpojot gaisu no neapstrādāta gaisa kondicioniera vai ūdens pilienus dušās. Visbiežāk infekcija notiek telpās un automašīnās, kas aprīkotas ar gaisa kondicionēšanas ierīcēm.
Legioneloze ir plaši izplatīta dažādās Eiropas valstīs, Amerikā, Āfrikā. Slimību konstatē visur, kur ir pieejama nepieciešamā diagnostika, kas ļauj to atklāt starp nezināmas etioloģijas pneimonijām. Būtiski infekcijas izplatību ietekmē dabiskie un klimatiskie, tehnogēnie un antropogēnie faktori.
Ceļotājiem patoloģija ir nedaudz biežāka nekā cilvēkiem, kas vada mazkustīgu dzīvesveidu. Grupas uzliesmojumi notiek lielajās pilsētās, kur ir daudz piespiedu ventilācijas sistēmu: metro, dzelzceļa stacijās, lidostās, universālveikalos.
Pirmo reizi par slimību tika runāts pagājušajā gadsimtā Amerikā pēc Amerikas leģiona kongresa. Vairāk nekā simts delegātu vienlaikus saslima ar smagu akūtu pneimoniju. Daži no viņiem ir miruši. No miruša cilvēka plaušu audiem tika izolēta baktērija, kurai tika dots nosaukums Legionella pneumophila, bet pašu patoloģiju nosauca par leģionāru slimību. Visas pārējās legionelozes formas pēc Pasaules Veselības organizācijas ieteikuma tika nolemts saukt par "legionellas slimību" vai "legionellas pneimoniju". Pēc tam tika noskaidrots, ka legionelozes uzliesmojumu Filadelfijā izraisījis inficēts šķidrums viesnīcas, kurā dzīvoja kongresmeņi, ventilācijas sistēmā.
Etioloģija
Legionella ģints ietver vairākas sugas, kas var izraisīt patoloģiska procesa attīstību cilvēka organismā. Šīs ģints galvenais pārstāvis ir L.pneumophila.

Legionella pneumophila
Legionellas ir gramnegatīvas nūjiņas, kas vidē saglabājas ilgu laiku. Tiem ir divu ķēžu apvalks, smaili gali un flagellas, un tie ir mobili. Legionellas baktērijas labi aug aerobos apstākļos bagātinātā barotnē 35°C temperatūrā. Mullera-Hintona barotnē, kas satur cistīnu un dzelzs jonus, mikrobi aug, veidojot raksturīgas kolonijas.
Baktērijas ilgu laiku saglabā dzīvotspēju šķidrā vidē: destilētā un krāna ūdenī. Viņi ātri mirst formalīna, etanola, fenola, hloramīna, kalcija hipohlorīta ietekmē. Legionellu patogenitātes un virulences faktori ir toksīnu veidošanās un enzīmu veidošanās.
Epidemioloģija
Legionellas dzīvo augsnē un saldūdens tilpnēs, kurās ir stāvošs un ziedošs ūdens. Šī ir viņu dabiskā dzīvotne. Ir mākslīgas, cilvēka roku radītas sistēmas, kurās ir labvēlīgāki apstākļi legionellu izdzīvošanai. Mikrobi aktīvi aug un vairojas gaisa kondicionieru, dzesēšanas sistēmu, katlu, strūklaku, baseinu, dušu šķidrumā. Visizplatītākie Legionella piesārņojuma avoti ir dzesēšanas torņi, mājas siltā ūdens sistēmas un spa.

Legionellas uzkrājas šķidrumā, ko satur centralizētie gaisa kondicionieri
Legioneloze tiek pārnesta ar gaisā esošām pilieniņām vai gaisa putekļiem. Patogēns uzkrājas gaisa kondicionieros, dušās un izkliedējas gaisā, kad tie tiek ieslēgti. Personas ar imūndeficītu var inficēties, mazgājoties siltā saldūdenī. Šādos gadījumos liela nozīme ir ūdens aspirācijai. Medicīnas iestādēs inficēšanās ar legionelozi iespējama medicīnisko un diagnostisko procedūru laikā: vannā, trahejas intubācijas laikā.
Mājas gaisa kondicionētāji un sadalītās sistēmas nerada briesmas cilvēkiem un nav infekcijas avoti. Mitrums tajos neuzkrājas lielos daudzumos. Mitrinātāji var saturēt piesārņotu ūdeni, ja tie netiek regulāri mainīti.
Ekstrapulmonālā legioneloze attīstās piesārņotam ūdenim nonākot ķirurģiskās un traumatiskās brūcēs. Kontakta ceļš ir diezgan reta legionelozes parādība, bet ne izņēmuma gadījums. Slimība izpaužas ar vietējiem simptomiem brūces vai ādas traumas zonā un sistēmiskām intoksikācijas pazīmēm.
Visjutīgākie pret infekciju pārsvarā ir vīrieši no riska grupas: smēķētāji, dzērāji, narkotiku lietotāji, diabētiķi, plaušu slimības, vielmaiņas traucējumi, AIDS, ilgstoša imūnsupresantu lietošana.
Visbiežāk legioneloze tiek konstatēta viesnīcu klientiem un pulmonoloģisko slimnīcu, hemodialīzes centru, intensīvās terapijas nodaļu medicīnas darbiniekiem. Legionelozei raksturīga vasaras-rudens sezonalitāte.
Patoģenēze
Mikrobi iekļūst organismā, ieelpojot ūdens aerosolus un nosēžas uz elpošanas sistēmas epitēlija. Legionellas mērķa šūnas ir apakšējo elpceļu alveolāri makrofāgi. Plaušu audos attīstās patoloģiskas izmaiņas. Parasti tiek ietekmēta tikai viena plaušu daiva. Slimība var turpināties kā drenāžas pneimonija. Alveoli un bronhioli kļūst iekaisuši, skartajā zonā uzkrājas eksudāts, kas sastāv no polimorfonukleāriem neitrofiliem un makrofāgiem. Leikocīti tiek lizēti, tiek novērota starpšūnu tūska. Varbūt fibrīna-strutainas pneimonijas, plaušu abscesa, fibrīna-eksudatīvā pleirīta attīstība. Šie procesi un citas patoloģijas klīniskās izpausmes ir saistītas ar legionellu toksīnu izdalīšanos.

Pēc mikrobu šūnu nāves asinīs izdalās endotoksīni, kas negatīvi ietekmē cilvēka ķermeni. Pacientiem attīstās mikrocirkulācijas traucējumi, hemorāģisks iekaisums, limfoplazmacītiskā infiltrācija.
Klīnika
Legionellas infekcijas inkubācijas periods ilgst vidēji 2-10 dienas. Patoloģija parasti notiek atkarībā no smagas pneimonijas veida. Šī ir tā sauktā leģionāru slimība. Slimībai ir akūts sākums. Pacientiem attīstās drudzis, drebuļi, muskuļu un locītavu sāpes, hiperhidroze un citas intoksikācijas pazīmes. Temperatūru neietekmē pretdrudža līdzekļi. Patoloģijai progresējot, parādās CNS bojājuma simptomi. Pacienti kļūst inhibēti, emocionāli nestabili, viņi murgo, cieš no halucinācijām. Nākotnē apziņa ir traucēta, attīstās neirodisfunkcijas.
Pēc 3-4 dienām pacientiem parādās sauss, nepanesams klepus, kas pamazām kļūst slapjš. Pacienti gandrīz neizklepo trūcīgu gļoturulentu krēpu, dažreiz ar asiņu piejaukumu. To raksturo elpas trūkums, sāpes krūtīs un smaguma sajūta aiz krūšu kaula. Smalkas burbuļojošas rales un pavājināta elpošana tiek noteikta auskultācijā. Leģionāru slimība ir smaga patoloģija, kuru ir grūti ārstēt. Intoksikācija un vispārēja hipoksija izraisa sirds un asinsvadu bojājumu pazīmes: hipotensiju un aritmijas. Dažādu gremošanas trakta daļu iekaisums izpaužas ar caureju, sāpēm vēderā, dzelti. Urīnceļu sistēmas orgānu bojājumi bieži beidzas ar akūtu nieru mazspēju. Pacientiem palielinās aknas, tiek traucēta apziņa, notiek dezorientācija vietā un laikā. Krūškurvja rentgenogrammā tiek konstatēti parenhīmas infiltrāti: vairākas ēnas, kas atgādina tilpuma veidojumus. Vispārēja ķermeņa astenizācija pēc legionellas infekcijas saglabājas ilgu laiku. Ar labvēlīgu atveseļošanās gaitu tas sākas no slimības otrās nedēļas: intoksikācijas pazīmes pakāpeniski izzūd, pacienta stāvoklis normalizējas.

legionelozes simptomi
Retāks legionellas infekcijas veids ir akūts alveolīts. Fibrīns un eritrocīti uzkrājas alveolos, to starpsienas uzbriest. Slimības iznākums parasti kļūst.
Pontiaka drudzis noris atbilstoši akūtu elpceļu infekciju veidam, kurā intoksikācija nav tik izteikta. Pacientiem attīstās rinīts, faringīts, laringīts, ir dispeptiskā sindroma pazīmes un nervu sistēmas bojājumi. Uz intoksikācijas fona rodas slāpes, sausa mute un urīna daudzuma samazināšanās. Infekcijas gaita ir labdabīga. Atveseļošanās ir pabeigta, nāk pati.
Fortbrega drudzis- akūts drudzis, ko papildina dažādu izsitumu parādīšanās uz ādas: rozola, petehijas, eksantēma. Polimorfi ādas izsitumi parādās no pirmajām slimības dienām un pēc dažām dienām izzūd paši un bez pēdām.
Legionellas infekcijas komplikācijas ir: toksisks šoks, plaušu tūska un abscesu veidošanās, pleiras empiēma, plaušu infarkts, plaušu embolija, vairāku orgānu mazspēja ar sirds, plaušu, nieru bojājumiem un hemorāģiskiem simptomiem. Šīs komplikācijas attīstās uz hronisku nespecifisku plaušu slimību fona cilvēkiem ar novājinātu imūnsistēmu, tostarp uz imūnsupresīvas terapijas fona ar glikokortikosteroīdiem vai citostatiskiem līdzekļiem.
Diagnostika
Legionelozes diagnostika sastāv no klīnisko un anamnētisko datu, epidemioloģiskās situācijas un pacienta izmeklēšanas rezultātu izpētes.
Lai veiktu pareizu diagnozi, jums jānoskaidro:
- Epidemioloģiskā anamnēze - inficēšanās iespējama dušā vai gaisa kondicionēšanas laikā,
- Sezonalitāte - legioneloze parasti notiek vasaras un rudens mēnešos,
- apgrūtināta pirmsslimības fona klātbūtne pacientam,
- Vairāku orgānu bojājumi - plaušas, nieres, gremošanas orgāni, centrālā nervu sistēma,
- Vairāku antibiotiku lietošanas efektivitāte.
Pacienta apskates un fiziskās apskates laikā jāpievērš uzmanība strauji progresējošai veselības stāvokļa pasliktināšanās, elpas trūkuma palielināšanās, sausa klepus klātbūtnei. Pacienti vispirms dziļi elpo un pēc tam sāk saudzēt krūtis. Tā ir sākuma pleirīta pazīme. Auskultatīvās legionelozes pazīmes ir sēkšana un divpusējs krepīts. Bet šīs pazīmes ir nespecifiskas, tāpēc fizikālā diagnostika jāpapildina ar instrumentālām un laboratorijas pētījumu metodēm.

Legionelozes laboratoriskā diagnostika ietver:
- Vispārējs asins un urīna tests, bioķīmiskās asins analīzes ir nespecifiskas izpētes metodes, kas norāda uz iekaisumu organismā.
- Apakšējo elpceļu aspirāta citoloģiskā izmeklēšana.
- Krēpu, pleiras šķidruma, bronhu uztriepes mikrobioloģiskā izmeklēšana. Materiāls no pacienta tiek sēts uz selektīvas barotnes - Muller-Hinton agara, kas bagātināts ar sāļiem.
- Seroloģija - antigēna noteikšana aglutinācijas vai imunofluorescences reakcijā.
- ELISA tiek veikta, lai noteiktu šķīstošos antigēnus urīnā.
- Poliķēdes reakcija - materiāla izpēte no elpceļu apakšējām daļām akūtā patoloģijas periodā, lai izolētu patogēna antigēnu.
Papildu instrumentālās pētījumu metodes ietver plaušu rentgenogrāfiju. Uz rentgenogrammas - fokālie infiltrāti plaušās un pleirīta pazīmes. Lielas fokusa ēnas mēdz saplūst. Retos gadījumos iekaisuma zonā tiek konstatēti fibrīna pleiras pārklājumi.
Bronhoskopija ļauj iegūt bronhu skalošanu izpētei un atšķirt šo patoloģiju no citām elpceļu slimībām.
Ārstēšana
"Leģionāru slimības" ārstēšana tiek veikta tikai slimnīcā. Tas ir saistīts ar smagu slimības gaitu un iespējamo komplikāciju attīstību. Savlaicīga pacienta hospitalizācija var izraisīt nāvi.
Legionelozes terapija ir etiotropiska. Pacientiem tiek noteikts antibiotiku terapijas kurss. Legionellas ir ļoti jutīgas pret makrolīdiem - eritromicīnu, azitromicīnu, klaritromicīnu, roksitromicīnu. Zāles lieto iekšķīgi, un smagos gadījumos tās pāriet uz intravenozu pilienu ievadīšanu. Monoterapija tiek papildināta ar zālēm no fluorhinolonu grupas - Pefloxacin, Ciprofloxacin, Moxifloxacin. Reizēm var lietot "Rifampicīnu" un "Doksiciklīnu".
Simptomātiska un patoģenētiska ārstēšana:

Smagai pneimonijas formai nepieciešama reanimācija: skābekļa padeve un, ja nepieciešams, mehāniskā ventilācija. Skābekļa terapija ir vērsta uz arteriālās hipoksēmijas likvidēšanu. Pilnīga elpošanas trūkuma vai zāļu nomākšanas gadījumā tiek izmantota mākslīgā ventilācija. Iestatītais elpošanas biežums un dziļums nodrošina pilnīgu plaušu ventilāciju.
Profilakse
Nav specifiskas legionelozes profilakses. Lai novērstu patoloģijas attīstību, regulāri jāuzrauga ventilācijas sistēmu un gaisa kondicionieru sanitārais stāvoklis, un, ja nepieciešams, tie jātīra.
Termiskā dezinfekcija ir ūdens uzsildīšana 80 ° C temperatūrā, bet ķīmiskā dezinfekcija ir hloru saturošu dezinfekcijas līdzekļu izmantošana. Vienkāršākais un lētākais veids ir uzturēt aukstā ūdens temperatūru zem 25°C un karstā ūdens temperatūru virs 51°C.
Vara-sudraba jonizācija, ultravioletais starojums un ūdens hlorēšana ir mūsdienīgas un efektīvas dezinfekcijas metodes, kas ļauj iznīcināt baktērijas un gļotas, kurās tās atrodas.
Preventīvie pasākumi fokusā netiek veikti, pacientu izolēšana nav nepieciešama, karantīna netiek ieviesta. Galvenais ir laikus atklāt patogēna ūdenskrātuvi, noskaidrot ūdens aerosola veidošanās veidus un veikt dezinfekciju.
Video: Leģionāru slimība raidījumā "Dzīvo vesels!"