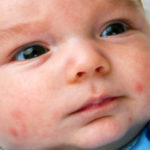
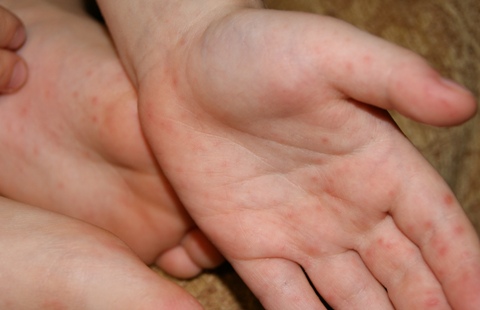
पैरों की कमी को मापने के लिए कैसे करें। अलग पैर लंबाई
दवा में, एक शर्त जिसमें एक पैर दूसरे की तुलना में छोटा है नाम मिला शॉर्ट लेग सिंड्रोम। ऐसी बीमारी का मुख्य खतरा यह है कि डॉक्टरों की उचित समझ नहीं है। इसके अलावा, 5-6 मिलीमीटर का विचलन सापेक्ष मानदंड माना जाता है। हालांकि, अक्सर एक पैर दूसरे की तुलना में छोटा होता है श्रोणि का विरूपण होता है।
डॉ इग्नाटिफ के क्लिनिक में कर्मचारियों में कई विशेषज्ञ हैं, जिन्होंने अपने अभ्यास पर, यह सुनिश्चित किया कि केवल 3-4 मिलीमीटर के पैरों में अंतर रीढ़ की हड्डी के वक्रता, श्रोणि स्थिति में असामान्यताओं और असामान्य वृद्धि में योगदान देता है। यदि आप समय-समय पर पैर की लंबाई में अंतर का निदान नहीं करते हैं, तो ठीक होने शुरू न करें, फिर रोग प्रगति करेगा, जो रीढ़ की हड्डी के बाद के असफलता को बढ़ा देगा।
यह बीमारी इंटरवर्टेब्रल डिस्क पर एक भार की ओर ले जाती है, जिसे समान रूप से वितरित नहीं किया जाता है। भविष्य में, इसका कारण होगा:
- श्रोणि की घुमावदार;
- स्कोलीओटिक रीढ़ की हड्डी वक्रता;
- 5 वें कंबल कशेरुका के उलट;
- शॉर्ट लेग के विपरीत तरफ sacroiliac क्षेत्र के संयुक्त अवरोध।

मुख्य कारण प्राकृतिक स्थिति से श्रोणि का विरूपण या विस्थापन है, जो रीढ़ की हड्डी में निष्क्रिय रोगों की ओर जाता है। नतीजतन, परिवर्तन आंदोलन के दौरान लोड वितरण की धुरी को प्रभावित करेगा। इसलिए, अक्सर एक शिफ्ट, श्रोणि की स्थिति में विकृतियां पीठ, गर्दन में दर्द के साथ होती हैं।
पदों में परिवर्तन बायोमेकॅनिक्स बदलते हैं, जिससे डिस्क हर्निएशन, कशेरुका, ओस्टियोआर्थ्रोसिस, स्कोलियोसिस, रेडिकुलिटिस, रीढ़ की हड्डी में स्टेनोसिस में अपरिवर्तनीय परिवर्तन होता है। इसके अलावा, श्रोणि का विरूपण धीरे-धीरे गर्दन में दर्दनाक अभिव्यक्तियों, हथियार, कंधे, अंगों में समस्याओं के प्रसार के परिणामस्वरूप होता है। बचपन में, माता-पिता को डिस्प्लेसिया टीबीएस या जोड़ों की अन्य बीमारियां हो सकती थीं।
osteochondrosis - रीढ़ की हड्डी की बीमारी, जिसमें कशेरुक निकायों, अस्थिबंधन और जोड़ों, इंटरवर्टेब्रल डिस्क सामान्य रूप से काम करने की क्षमता खोने लगती हैं। ऑस्टियोन्डोंड्रोसिस का मुख्य कारण उन कारकों के संयोजन का प्रभाव है जो जीवन की लंबी अवधि में रीढ़ को प्रभावित करते हैं। ओस्टियोन्डोंड्रोसिस का जोखिम अतिरिक्त रूप से रीढ़ की हड्डी के कॉलम, विभिन्न मुद्रा विकारों की चोटों से बनाया जाता है। कुछ रोगी बीमारी की शुरुआत को हाइपोथर्मिया से जोड़ते हैं।
दर्द के रूप में सबसे आम अभिव्यक्तियां:
- जांघ, ग्रोइन, sacroiliac जोड़ों में;
- कंधे में, गर्दन;
- निचले हिस्से में, छोड़ देता है;
- घुटने में, घुटने में।
अगर श्रोणि विस्थापन एक लंबा समय है, शरीर स्वयं क्षतिपूर्ति करेगा, असमानता, बायोमेकॅनिक्स के उल्लंघन को सही करेगा। नतीजतन, अस्थिबंधन, tendons और मांसपेशियों को अनुकूलित करेंगे। इसलिए, इलाज की निश्चित अवधि के लिए देरी हो सकती है। इसके अलावा, श्रोणि विरूपण को ठीक करना मुश्किल है, क्योंकि आंदोलनों के पैथोलॉजिकल स्टीरियोटाइप का गठन किया जा रहा है। लंबे समय तक श्रोणि विकृति मौजूद है, मांसपेशियों की शेष राशि बहाल करने में उतना ही समय लगेगा।
निचले हिस्सों का निदान
एक नियम के रूप में, यह समझना काफी आसान है कि एक पैर छोटा हो गया है या नहीं। स्थायी स्थिति में पैर की लंबाई पर ध्यान दिया जाता है। यदि कोई दूसरा से अधिक लंबा लगता है, या चलने पर एड़ी लगातार पैर पर कदम उठाता है, तो यह संभावना है कि यह एक छोटा पैर सिंड्रोम है। यह रोगविज्ञान बच्चों में सही मुद्रा के गठन की प्रक्रिया में व्यवधान के लिए सबसे पहले योगदान देता है। इसके अलावा, यदि कोई बच्चा शॉर्ट लेग सिंड्रोम विकसित करता है, तो लम्बर क्षेत्र में दर्द का लक्षण विकसित होता है। दर्द पैर के साथ सीधे घुटने के जोड़ तक फैल सकता है, जांघ की सतह तक पहुंच जाता है।
शारीरिक परीक्षा के दौरान अलग-अलग पैर की लंबाई का निदान किया जाता है। हिप जोड़ों में विभिन्न परिवर्तनों का निदान करने की तत्काल आवश्यकता के साथ, रीढ़ की परीक्षा एमआरआई या एक्स-रे जैसे परीक्षा के साधनों को असाइन कर सकती है।
पैर शॉर्टिंग उपचार
यदि आप ऐसी शिकायतों को नियमित अस्पताल में संबोधित करते हैं, तो सबसे अधिक संभावना है कि निर्धारित उपचार अप्रभावी होगा और पूरी तरह से इलाज नहीं करेगा, यह केवल एक लक्षण अस्थायी परिणाम देगा। मानक ऑर्थोपेडिक थेरेपी द्वारा उपयोग की जाने वाली तकनीकें इलियोप्सो की मांसपेशियों में तनाव से छुटकारा पाने में सक्षम नहीं हैं। वैसे ही, पैर छोटा रहेगा, संयुक्त अवरुद्ध, और श्रोणि - मुड़ गया।
हालांकि, प्रकृति ने सभी को बाहरी बाहरी डेटा के साथ पुरस्कृत नहीं किया। पैर में भी कई त्रुटियां हो सकती हैं, जिससे महिलाएं कभी-कभी बाधा बन जाती हैं और बंद हो जाती हैं। यह समस्या पुरुषों को चिंतित करती है।
आकृति की सुंदरता और, विशेष रूप से, पैरों का आकार उनके लिए भी महत्वपूर्ण है। जन्म से हमें जो नहीं दिया गया है उसे कैसे ठीक किया जाए? इस आधुनिक चिकित्सा के लिए सर्जिकल और गैर शल्य चिकित्सा प्रकृति के विभिन्न तरीकों की पेशकश करता है।
आम समस्या
चिकित्सा आंकड़ों के मुताबिक, एक हज़ार में एक व्यक्ति को पैर की कमी होती है। इसके अलावा, निचले अंगों की लंबाई में अंतर 2 सेमी से अधिक है। इस तरह की स्थिति आमतौर पर मौका से पता चला है। यदि जन्मजात जन्म अलग है, तो यह आमतौर पर असंवेदनशील होता है। इसमें इस रोगविज्ञान का खतरा है।
शॉर्टिंग के प्रकार
पैर की लंबाई में अंतर का कारण हो सकता है:
जन्मजात;
- अधिग्रहित
पहले मामले में, पैथोलॉजी खुद को कम उम्र में महसूस करती है, और फिर धीरे-धीरे प्रगति शुरू होती है। यदि किसी मौजूदा समस्या पर संदेह है, तो पैरों में अनुमानित अंतर स्वतंत्र रूप से निर्धारित किया जा सकता है। अगला कदम एक विशेषज्ञ परामर्श होना चाहिए।
विभिन्न पैर लंबाई के साथ जटिलताओं
पैथोलॉजी के बेहद अप्रिय परिणाम हैं। यह कारण बन जाता है:
पीठ दर्द;
- skew श्रोणि;
- हिप संयुक्त के क्षेत्र में आर्थ्रोसिस और एसेप्टिक नेक्रोसिस विकृत करने की घटना;
- सांख्यिकी और चाल का उल्लंघन;
- संयोग की चोटों की घटना;
- ergonomics के उल्लंघन;
मांसपेशी असंतुलन।
मैनुअल थेरेपी
अगर किसी व्यक्ति को पैर सुधार की आवश्यकता होती है तो क्या करें? इस स्थिति से बाहर के तरीकों में से एक मैनुअल थेरेपी तकनीक का उपयोग है। इस क्षेत्र में काम करने वाले विशेषज्ञ धीरे-धीरे लेकिन उद्देश्य से कार्य करते हैं, तनाव की मांसपेशियों को आराम करने के लिए आवश्यक प्रयास करते हैं।

इसके अलावा, एक व्यक्ति जिसे पैर सुधार की आवश्यकता होती है, विशेष अभ्यास करना चाहिए और शारीरिक फिटनेस में लगातार सुधार करना चाहिए। मजबूत पेशाब कंकाल की हड्डियों का समर्थन करेगा और आपको अपनी पीठ को सीधा करने की अनुमति देगा। इसके अलावा, तैराकी और घुड़सवार खेल की सिफारिश की, साथ ही विशेष सिमुलेटर पर प्रशिक्षण।
विशेष उत्पाद
 ऑर्थोपेडिक एड़ी समर्थन फ्लैटफुट और स्कोलियोसिस को रोकने के लिए, और रीढ़ की हड्डी के विशेष रूप से तनावपूर्ण हिस्सों से छुटकारा पाने के लिए पैर और रीढ़ की हड्डी की स्थिति को स्थिर करने के लिए डिज़ाइन किया गया है।
ऑर्थोपेडिक एड़ी समर्थन फ्लैटफुट और स्कोलियोसिस को रोकने के लिए, और रीढ़ की हड्डी के विशेष रूप से तनावपूर्ण हिस्सों से छुटकारा पाने के लिए पैर और रीढ़ की हड्डी की स्थिति को स्थिर करने के लिए डिज़ाइन किया गया है।
यदि पैर की लंबाई में अंतर महत्वपूर्ण है, तो क्षतिपूर्ति insoles के अलावा, रोगी के लिए instep समर्थन आवश्यक हैं। केवल एक साथ वे पैर और रीढ़ की हड्डी से छुटकारा पायेंगे, मुद्रा को सही करें।
इंसोल और आर्क समर्थनों में उपयोग करने के लिए, किसी व्यक्ति को कुछ समय की आवश्यकता होगी। इस प्रकार, मामूली असुविधा केवल पहले सात दिनों के दौरान रोगी को असुविधा लाती है। इस अवधि के बाद, स्थिति में काफी सुधार होता है। आर्थोपेडिक एड़ी कुशन और आर्क समर्थन मनुष्यों द्वारा लगभग महसूस नहीं किया जाता है। साथ ही, यह उसके लिए चलने के लिए और अधिक आरामदायक हो जाता है, और पैरों में असुविधा और पीछे हटना बंद हो जाता है।
पैरों के सुधार के लिए, एड़ी पैड लेटेक्स से बने होते हैं और चमड़े से ढके होते हैं। ऐसे उत्पाद न केवल जोड़ों और ऊँची एड़ी के भार को कम करते हैं। उनकी मदद से, 8-12 मिलीमीटर के भीतर निचले हिस्सों के कार्यात्मक और रचनात्मक शॉर्टनिंग में सुधार किया जाता है।
हालांकि, यह याद रखने योग्य है कि इस मामले में जब रीढ़ की हड्डी में दर्द और उत्पाद का उपयोग करने के सात दिनों से अधिक समय तक रहता है, तो ऑर्थोपेडिस्ट से सलाह लेना आवश्यक है। डॉक्टर व्यक्तिगत रूप से रोगी के लिए आवश्यक एड़ी पैड का चयन करेगा।
Ilizarov तकनीक
पिछली शताब्दी के 90 के दशक में, पैरों के ऑर्थोपेडिक सुधार को सक्रिय रूप से पेश किया जाना शुरू हो गया। यह मानव शरीर के निचले और ऊपरी हिस्सों के अधिग्रहण और जन्मजात विकृतियों को सही करने के उद्देश्य से विभिन्न शल्य चिकित्सा तकनीकों का संग्रह है। इस प्रवृत्ति को जिसे एंथ्रोपोमेट्रिक कॉस्मेटोलॉजी भी कहा जाता है, ऑर्थोपेडिक सर्जन जी ए इलिज़ारोव के विकास के लिए धन्यवाद। इस दिशा के अनुसार, पैर की लंबाई में सुधार, बाहरी निर्धारण उपकरण का उपयोग करके किया जाता है।
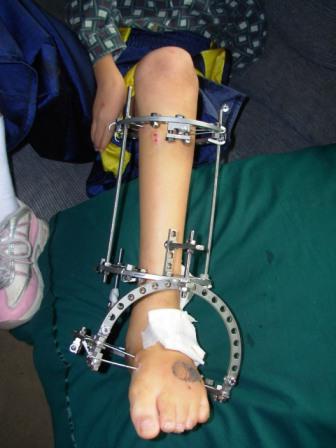 इस तकनीक को एक और नाम भी मिला - संपीड़न-व्याकुलता ऑस्टियोसिंथेसिस। यह कानून पर आधारित है कि Ilizarov की खोज और तैयार किया गया। वह कहता है कि तनाव तब होता है जब हड्डियों को फैलाया जाता है, साथ ही साथ उनके आसपास के नरम ऊतक, हड्डी के ऊतक और इसके विकास के पुनरुत्थान को उत्तेजित करते हैं।
इस तकनीक को एक और नाम भी मिला - संपीड़न-व्याकुलता ऑस्टियोसिंथेसिस। यह कानून पर आधारित है कि Ilizarov की खोज और तैयार किया गया। वह कहता है कि तनाव तब होता है जब हड्डियों को फैलाया जाता है, साथ ही साथ उनके आसपास के नरम ऊतक, हड्डी के ऊतक और इसके विकास के पुनरुत्थान को उत्तेजित करते हैं।
इस विधि द्वारा उत्पादित पैर का सुधार हड्डी काटने से किया जाता है। इस हेरफेर को ऑस्टियोस्टॉमी कहा जाता है। यदि जांघ क्षेत्र में पैर सुधार आवश्यक है, तो मादा को काटा जाना है। कभी-कभी सर्जनों को निचले पैर को लंबा करने की आवश्यकता होती है। इस मामले में, तिब्बिया और फाइबला विच्छेदन किया जाना है। इस तरह के जोड़ों के परिणामस्वरूप बनाई गई हड्डी किनारों को पूरी तरह से कनेक्ट नहीं किया जाता है। उनके बीच 1 मिमी का अंतर है। इस मामले में, पैर छड़ और बुनाई सुई की मदद से तय किया जाता है, जो अर्ध-छल्ले या इलिज़ारोव उपकरण के छल्ले में तय होते हैं। इसके अलावा, यह पूरी संरचना लगातार फैली हुई है। हड्डियों के बीच की दूरी धीरे-धीरे एक दिन में 1 मिमी तक बढ़ जाती है। इस प्रकार, पैरों का सुधार। यह हड्डियों को खींचकर बढ़ाया जाता है। इस प्रक्रिया को "व्याकुलता" कहा जाता है।
कभी-कभी यह बहुत दर्दनाक होता है। ऐसे मामलों में, रोगी एनाल्जेसिक निर्धारित किया जाता है। एक निश्चित अवधि के बाद, असुविधा और दर्द काफी कम हो जाते हैं।
Bliskunov तकनीक
कभी-कभी रोगी एक और विधि का उपयोग कर सर्जरी से गुज़र रहा है। यह ब्लिस्कुनोव तकनीक है, जिसमें थोड़ा अलग अवधारणा है। इस विधि के अनुसार, जिस उपकरण के साथ हड्डी फैली हुई है उसे हड्डी के ऊतक में लगाया जाता है। एक ही समय में पूरी तरह से प्रक्रिया, एक नियम के रूप में, घर पर होती है। तथ्य यह है कि पैर सर्जन के बाहर रैचेट तंत्र छोड़ दें। इसे नियंत्रित करना मुश्किल नहीं है, क्योंकि रोगी स्वयं ही करता है।
सर्जरी के लिए संकेत
अधिकतम परिणाम जिसे प्राप्त किया जा सकता है यदि पैर शल्य चिकित्सा में सही होता है, निचले अंग में 16 सेमी तक वृद्धि होती है। साथ ही, टिबिया और कूल्हे का आकार बदल जाता है। इस तरह के एक ऑपरेशन के परिणाम क्रमशः 6 और 10 सेमी तक बढ़ाते हैं। हालांकि, विशिष्ट संकेतक रोगी की व्यक्तिगत विशेषताओं और शल्य चिकित्सा हस्तक्षेप की विधि पर निर्भर करेगा।
एक ऑपरेशन की आवश्यकता चिकित्सा और सौंदर्य संकेतों के आधार पर अनुमानित है, जिसमें निम्न शामिल हैं:
धड़ के संबंध में उठाए गए निचले हिस्सों की लंबाई की असमानता;
- मरीज के सामान्य आंदोलन में हस्तक्षेप करने वाले पैरों की हड्डी के ऊतक में अधिग्रहीत या जन्मजात दोषों की उपस्थिति;
- हस्तांतरित फ्रैक्चर के बाद हड्डी का अनुचित accretion;
- पैरों की विभिन्न लंबाई;
- एक व्यक्ति की उच्च होने की इच्छा।
बाद की अवधि
पैरों को बढ़ाने की प्रक्रिया पांच से सात महीने तक चलती है। उसके बाद ही स्थापित डिवाइस को हटाया जा सकता है। अगला फिक्सेशन की अवधि शुरू होती है, जो पैरों के विकृति से बचने के लिए आवश्यक है। इस समय, रोगी को आराम और भौतिक अभ्यास की खुराक की आवश्यकता होती है जो मांसपेशी एट्रोफी और जोड़ों में व्यवधान को रोकती है, जो शारीरिक गतिविधि की अनुपस्थिति में हो सकती है। यह वसूली अवधि चार से छह महीने तक चलती है।
एक मरीज कब खेल खेलना शुरू कर सकता है? निर्धारण भार के अंत के बाद केवल 4 महीने गंभीर भार की अनुमति है। लेकिन स्केटिंग या रोलर स्केटिंग, सक्रिय रूप से नृत्य या कूदना केवल एक साल बाद हो सकता है।
निचले अंगों का वक्रता
पैरों का सही आकार - यह तब होता है जब वे पूर्ण मिश्रण पर, चार बिंदुओं पर संपर्क में आते हैं, अर्थात्:
जांघ के बीच में;
घुटनों में;
- पैर के बीच में;
- ऊँची एड़ी में।
 इस नियम से किसी भी विचलन से पता चलता है कि व्यक्ति ने पैरों को कुचला है। वक्रता की प्रकृति है:
इस नियम से किसी भी विचलन से पता चलता है कि व्यक्ति ने पैरों को कुचला है। वक्रता की प्रकृति है:
- सी-आकार जब केवल ऊँची एड़ी के संपर्क में हैं;
- एक्स-आकार, जब केवल निचले जांघ छू रहे हैं।
इसके अलावा, पैरों का वक्रता झूठ है, मांसपेशियों के असामान्य विकास के कारण, साथ ही साथ, निचले हिस्सों की हड्डियों के विरूपण के कारण।
दोषों के गैर शल्य चिकित्सा उपचार
कुटिल पैरों को कैसे सीधा करें? कुछ मामलों में, रोगी को नियमित योग कक्षाओं या अभ्यास का एक सेट करने में मदद की जा सकती है। कुटिल पैर छुपाएं कपड़े और सही ढंग से कपड़े चुनने की अनुमति देंगे।
योग कक्षाएं आपको स्वर में मांसपेशियों को लाने की अनुमति देती हैं, उन्हें अच्छी तरह से मजबूत करती हैं। नरम ऊतक क्षेत्रों को कड़ी मेहनत और मजबूत करने के लिए डिज़ाइन किए गए विशेष अभ्यासों का एक सेट। निचले अंगों के जोड़ों को रेखाबद्ध करें और विशेष भारों, जैसे कि ईंटों के बीच संपीड़न की अनुमति दें।
सर्जिकल हस्तक्षेप
ऑपरेटिंग विधियों के दौरान, रोगी पुनर्वास की लंबी अवधि से नहीं बचता है। यह गंभीर सर्जिकल हस्तक्षेप के कारण है।
 मरीजों को दो प्रकार की सर्जरी की पेशकश की जाती है:
मरीजों को दो प्रकार की सर्जरी की पेशकश की जाती है:
प्लास्टिक;
- Ilizarov उपकरण का उपयोग ऑर्थोपेडिक।
इनमें से पहले पैरों की plasticity शामिल है। इसके लिए मुख्य संकेत सत्य, झूठा, एक्स आकार और सी आकार का वक्रता है। निम्न पैर क्षेत्र में मांसपेशी ऊतक की कमी के मामले में परिसंचरण किया जाता है, जो बीमारी या वंशानुगत कारकों के कारण होता है।
Ilizarov के कुटिल पैरों के सुधार के लिए डिवाइस, जो निचले हिस्सों के संरेखण में प्रयोग किया जाता है, झूठी और सच्ची वक्रता को समाप्त करता है।
संपीड़न व्याकुलता तंत्र आपको हड्डी के टुकड़ों को ठीक करने और उन्हें खींचने या संपीड़ित करके सही स्थिति में रखने की अनुमति देता है। इस विधि के साथ, चलने के लिए क्रश या वॉकर का उपयोग करके रोगी को केवल दो या तीन दिनों के बाद बिस्तर से बाहर निकलने की अनुमति है।
उंगलियों के लिए लघु थे
मानव शरीर की सुंदरता न केवल निचले अंगों के आकार से प्रभावित होती है। पैरों की सौंदर्य संबंधी उपस्थिति बहुत लंबी उंगलियों, साथ ही क्षतिग्रस्त नाखूनों को खराब करती है। एक टूटे हुए आकार वाले निचले हिस्सों के बदसूरत रूप और अंगूठे। यह सब किसी व्यक्ति को आरामदायक और अच्छे जूते चुनने की अनुमति नहीं देता है और चलने पर दर्द और असुविधा का कारण बनता है।
इस समस्या से छुटकारा पाने के लिए, पैर की अंगुली के प्रस्तावित सुधार। उन्हें संरेखित करें और लंबाई को कम करें सर्जिकल तरीकों का उपयोग कर सकते हैं। इस ऑपरेशन का परिणाम 1.5-2 सेमी तक उंगलियों की लंबाई को कम करना है। यह प्रक्रिया सरल है और आउट पेशेंट आधार पर किया जाता है। सभी जोड़ों को स्थानीय संज्ञाहरण के तहत किया जाता है। लेकिन कभी-कभी, रोगी के अनुरोध पर, सामान्य संज्ञाहरण का उपयोग किया जाता है। इस हस्तक्षेप का सार हड्डी के ऊतकों और अतिरिक्त त्वचा की एक छोटी मात्रा को हटाने का है। ऑपरेशन के अंत में, सर्जन एक पिन स्थापित करता है, जो एक फिक्सेटिव की भूमिका निभाता है, जो फलनक्स के उचित उपचार को बढ़ावा देता है।
इस तरह के हस्तक्षेप के बाद पुनर्वास अवधि लगभग एक महीने तक चलती है, जिसके दौरान रोगी को विशेष जूते पहनने की सिफारिश की जाती है। इसके अलावा, ऑर्थोपेडिक सर्जन सबसे इष्टतम मोटर मोड की सलाह देगा।
 उंगलियों पर पैरों को सुंदरता देने के लिए नाखूनों का निर्माण और सुधार किया जा सकता है। यह विशेष acrylates और जैल का उपयोग कर एक कृत्रिम तकनीक है।
उंगलियों पर पैरों को सुंदरता देने के लिए नाखूनों का निर्माण और सुधार किया जा सकता है। यह विशेष acrylates और जैल का उपयोग कर एक कृत्रिम तकनीक है।
नाखून का सुधार इससे छाप को हटाने के साथ शुरू होता है। छाप के बाद, एक विशेष पारदर्शी प्लास्टिक से एक प्रोस्थेसिस कटौती की मदद से। प्री-इलाज क्षतिग्रस्त क्षेत्र पर कृत्रिम नाखून सेट।
- यह दोनों अंगों की लंबाई या दूसरे के सापेक्ष एक पैर की कमी में कमी है, जिसमें मानव शरीर के अनुपात का उल्लंघन किया जाता है। 1-2 सेमी की थोड़ी सी कमी व्यापक है और इसका कोई नैदानिक महत्व नहीं है। यह घटना 90% लोगों में देखी जाती है, जो रोगी के लिए अतिसंवेदनशील होती है और केवल शोध करने पर ही पता चला है।
3-5 सेमी से अधिक अंगों को छोटा करने से व्यक्ति को चलने पर गंभीर असुविधा होती है, क्योंकि यह श्रोणि के एक उल्लेखनीय विकृति का कारण बनता है। यह दोष, विशेष रूप से एक तरफा, रीढ़ और जोड़ों की विभिन्न बीमारियों की ओर जाता है।
प्रकार और कारण
विशेषज्ञों का मानना है कि ज्यादातर लोगों में होने वाले अंगों (1-2 सेमी) की थोड़ी कमी के कारण हैं
- असामान्य मांसपेशी रूढ़िवादी जो इसके विकास के दौरान मानव शरीर के गठन को प्रभावित करते हैं;
- मुद्रा विकार;
- मस्तिष्क के गोलार्धों में से एक का प्रभुत्व।
2 सेमी से अधिक से एक या दो अंगों को छोटा करना पैथोलॉजिकल माना जाता है।। निम्नलिखित प्रकार हैं:
- अंगों की द्विपक्षीय कमी:
- सममित। अंगों और धड़ के अनुपात की असमानता से प्रकट। एन्डोंड्रोप्लासिया (लंबी हड्डियों का हाइपोप्लासिया, बौनेवाद की ओर अग्रसर) और अन्य वंशानुगत बीमारियों के साथ होता है।
- असंतुलित। ऊपरी और निचले हिस्सों के विकास की विसंगतियों में इस तरह की कमी होती है।
- एकतरफा शॉर्टिंग विभिन्न बीमारियों का कारण बनता है। इसके निम्नलिखित प्रकार हैं:
- सच (रचनात्मक)
- सापेक्ष (विस्थापन)
- स्पष्ट (प्रक्षेपण),
- कुल (कार्यात्मक या नैदानिक)।
रचनात्मक (सत्य) छोटा करना
इस तरह के दोष के साथ, पैर की लंबाई और एक अंग की जांघ दूसरे की तुलना में कम है। जन्मजात विकृतियों या कुछ बीमारियों के कारण कार्बनिक हड्डी घावों के साथ होता है। निम्नलिखित कारण हैं:
- ऑस्टियोमाइलाइटिस, पोलिओमाइलाइटिस;
- पैर या जांघ की फ्रैक्चर;
- एकतरफा फ्लैटफुट, अक्सर प्रवणता के साथ (अंदर या बाहर पैर की उलझन);
- घुटने flexion में postoperative, न्यूरोजेनिक या पोस्ट-आघात (गलत तरीके से accreted फ्रैक्चर) पीछे हटाना;
- हिप संयुक्त के जन्मजात डिस्प्लेसिया (हाइपोप्लासिया);
- तिब्बिया और मादा के जन्मजात डिस्मोर्फिज्म, अस्थि हड्डी के विकास के साथ।
सापेक्ष (विस्थापन) छोटा करना
इस तरह के दोष के साथ अंग के खंडों के बीच संबंधों का उल्लंघन किया। यह जन्मजात विघटन या अंतःविषय फ्रैक्चर के कारण हड्डी के articular सिरों के विस्थापन के कारण है।
सापेक्ष शॉर्टिंग इस तथ्य से विशेषता है कि एक अंग दूसरे की तुलना में कम दिखता है, लेकिन जब मापा जाता है तो यह पता चला है कि दो पैरों की जांघों और तिब्बियों की लंबाई समान है। सापेक्ष शॉर्टनिंग का एक उदाहरण हिप का विस्थापन है, जिसमें दो अंगों की रचनात्मक लंबाई के बीच कोई अंतर नहीं है, लेकिन विघटन के पक्ष में दोष निर्धारित होता है।
स्पष्ट (प्रक्षेपण) छोटा करना
रीढ़ की हड्डी के स्तंभ या जोड़ों में एक निश्चित रोगजनक स्थापना के कारण मजबूर flexion के कारण उगता है। इस झुकने के कारण:
- पोस्ट-आघात संबंधी संपर्क (कठोरता), जो अक्सर एंकिलोसिस के विकास के कारण दिखाई देता है। चोटों और घावों के साथ संयुक्त के विनाश के परिणामस्वरूप इस बीमारी को जोड़ों की कठोरता से विशेषता है, जो कार्टिलेज, हड्डी या कृत्रिम हड्डियों के विशिष्ट छोर के रेशेदार आसंजन के गठन से उत्पन्न होता है।
- जोड़ों के रोग (आर्थ्रोसिस, गठिया, हड्डी के articular सिरों की सूजन, आदि)।
प्रक्षेपण शॉर्टिंग के साथ, सापेक्ष के साथ, पैरों की लंबाई अलग दिखाई देती है, लेकिन माप दर्शाते हैं कि वे वही हैं। इस तरह के दोष का एक उदाहरण एक श्रोणि विरूपण के साथ कंबल हो सकता है।
कुल (कार्यात्मक या नैदानिक) छोटा करना
इस तथ्य से विशेषता है कि रोगी के कई प्रकार के अंग शॉर्टनिंग होते हैं। उदाहरण के लिए, घुटने के संयुक्त (स्पष्ट शॉर्टिंग) की फ्लेक्सियन कठोरता को मादा (गलत शॉर्टिंग) के गलत तरीके से अर्जित फ्रैक्चर के बाद जांघ की लंबाई में कमी के साथ जोड़ा जा सकता है।
कार्यात्मक शॉर्टिंग को समाप्त किया जा सकता है। अक्सर यह कंबल की मांसपेशियों और श्रोणि के स्तर पर असंतुलन के कारण होता है।इस दोष की ईटियोलॉजी है:
- Ileo-sacral कारण: शॉर्टिंग के विपरीत (contralateral) पक्ष पर sacrum के एक तरफा flexion (flexion), साथ ही संक्षेप पक्ष पर sacrum के पीछे टोरसन (घुमावदार) और contralateral पक्ष के सामने की तरफ।
- लम्बर का कारण बनता है: विपरीत तरफ शॉर्टनिंग या कंबल बल्गे के किनारे स्क्वायर मांसपेशी स्पैम।
- Sacro-iliac कारण: कमजोर तरफ इलियम के पीछे की रोटेशन (रोटेशन), विपरीत पक्ष पर पूर्ववर्ती घूर्णन पर संवादात्मक पक्ष पर जघन हड्डी का पिछला-बेहतर विस्थापन, और पूर्ववर्ती घूर्णन।
- मांसपेशियों का कारण बनता है: क्वाड्रिसप्स फेमोरिस या आईस्कियो-टिबियल मांसपेशियों का पीछे हटाना (संकुचन)।
लक्षण
मामूली या उच्चारण हो सकता है। अंग शॉर्टिंग के निम्नलिखित संकेत हैं:
- चलने के दौरान, अक्सर गिरने के साथ शक्ति। लक्षण अंगों की थोड़ी सी कमी के साथ रोगियों में खुद को प्रकट करता है।
- लंगड़ा दिखाई देता है और स्पष्ट रूप से ध्यान देने योग्य होता है जब अंग 5 सेमी से कम हो जाता है। कम स्पष्ट अंतर के साथ यह लक्षण नहीं हो सकता है, क्योंकि शरीर रीढ़ और श्रोणि झुकाव के वक्रता से इसके लिए क्षतिपूर्ति करता है।
- अंतर बड़े skewers, popliteal fossae, पूर्ववर्ती और पश्चवर्ती बेहतर iliac हड्डियों और patellae के ऊपरी ध्रुवों के स्थान के स्तर में है।
- क्षतिग्रस्त क्षेत्र के आधार पर दर्द स्थानीयकृत:
- ग्रोइन, जांघ, sacroiliac जोड़ों में;
- पैर में विकिरण के साथ निचले हिस्से में;
- गर्दन और कंधे क्षेत्र में;
- घुटने या टखने में।
निदान
1. निरीक्षण
एक रोगी की जांच करते समय, अंगों की लंबाई में अंतर लगभग हमेशा प्रकट होता है, जो रीढ़ की हड्डी के क्षतिपूर्ति वक्रता के कारण हमेशा ध्यान देने योग्य नहीं होता है। इसलिए, माप पैरों की सापेक्ष लंबाई (पूर्ववर्ती बेहतर इलियाक रीढ़ से मध्यवर्ती टखने तक) और पूर्ण (अधिक trochanter से मध्यवर्ती टखने तक) से बना है।
दृश्यमान रूप से, अंग को छोटा करने से निम्नलिखित विशेषताओं द्वारा निर्धारित किया जा सकता है: पेटेला और पॉपलाइटल फॉस्से की स्थिति का स्तर, मादा हड्डियों के ट्रोचेंटर, पूर्ववर्ती और बाद वाले बेहतर इलियाक कताई, और इलियाक क्रेस्ट। पता लगाए गए परिवर्तन कंधे के ब्लेड, कंधे और पसलियों की स्थिति के आधार पर अनुमानित होते हैं, जो स्कोलियोसिस प्रकट करते हैं।
"एनाटॉमिकल शॉर्टनिंग" का निदान क्लिनिक के आधार पर किया जाता है, इलियाक हड्डियों, एक्स-रे और पैरों को मापने से प्राप्त आंकड़ों की ऊंचाई। कार्यात्मक शॉर्टनिंग विभिन्न परीक्षणों द्वारा निर्धारित की जाती है:
- चार समांतर रेखाओं का परीक्षण करें;
- पैर की लंबाई सुप्रीम परीक्षण (ileo-sacral कारणों के कारण शॉर्टिंग);
- flexion परीक्षण बैठे और खड़े (सकारात्मक - sacrum में पैथोलॉजी के साथ, सकारात्मक परीक्षण खड़े और नकारात्मक बैठे - iliac कारणों के साथ);
- अपने पेट (sacroiliac कारणों) पर लेटे पैर की लंबाई का परीक्षण करें।
2. पैर की लंबाई मापना
अंग की शॉर्टिंग का आकार पैर के नीचे विभिन्न मोटाई की प्लेट डालने से निर्धारित होता है जब तक कि श्रोणि सामान्य स्थिति में न हो: शरीर की मध्य रेखा क्षैतिज रेखा से लंबवत होनी चाहिए जो सामने वाले ऊपरी श्रोणि कताई को जोड़ती है। उसके बाद, कुल शॉर्टिंग को एक सेंटीमीटर टेप के साथ पैर के नीचे के तख्ते की ऊंचाई को मापकर निर्धारित किया जाता है।
3. परीक्षण
- चार समांतर रेखाओं का परीक्षण करें। अंक के माध्यम से 4 लाइनें खींची जाती हैं:
- iliac crest;
- पिछली ऊपरी iliac हड्डियों;
- जांघ हड्डियों के बड़े skewers;
- sciatic tubercles।
यदि रेखाएं एक-दूसरे के समानांतर और समानांतर हैं, तो रचनात्मक शॉर्टिंग का निदान किया जाता है। कम से कम एक पंक्ति जो अन्य रेखाओं के संबंध में समानांतर नहीं है, कार्यात्मक शॉर्टिंग इंगित करती है।
- पीठ और पेट पर झूठ बोलना
डॉक्टर मरीज के घुटनों को हाथों से ढकता है और अपने अंगूठे के साथ मध्यवर्ती एड़ियों की जांच करता है, उनके घूर्णन और रिश्तेदार स्थिति का मूल्यांकन करता है। उसके बाद, रोगी बैठता है। पैरों में से एक के sacroiliac संयुक्त में गतिशीलता सीमित करते समय, प्रवण स्थिति में घायल अंग स्वस्थ से छोटा होगा या इसके साथ एक ही लंबाई होगी, और बैठे स्थान में - लंबे समय तक।
बैठे स्थान में एक मरीज, डॉक्टर एड़ियों के प्लेसमेंट के स्तर के बीच की दूरी को मापता है। 2 सेमी तक का अंतर पैथोलॉजी नहीं है। वही माप उसके पेट पर सीधे अपने पैरों से लेटे हुए रोगी की स्थिति में किया जाता है। अगर एंगल्स में से एक शरीर के करीब है, तो इस तरफ एक sacroiliac रोगविज्ञान है।, और एड़ियों के समान स्तर के साथ - कोई कमी नहीं है।
- स्थायी परीक्षण
रोगी सीधे अपने पैरों के साथ खड़ा है। डॉक्टर उसके पीछे स्थित है और दोनों अंगों पर इलियाक हड्डियों के ऊपरी कताई के नीचे अपने अंगूठे रखता है।
यदि, जब रोगी आगे झुका हुआ होता है, तो एक तरफ ऊपर और आगे बढ़ता है, तो sacroiliac संयुक्त और sacrum अवरुद्ध कर रहे हैं,
- और एक पैथोलॉजी है।
- इन्फ्लिक्शन बैटिंग टेस्ट
रोगी की स्थिति: बैठे, फर्श पर पैर, पैर घुटनों पर 90 डिग्री के कोण पर झुकते हैं और अलग हो जाते हैं ताकि रोगी के कंधे आगे झुकने के दौरान उनके बीच प्रवेश कर सकें। डॉक्टर पिछले परीक्षण के समान ही पीछे और हाथ बन जाता है।
यदि रोगी आगे दुबला हो सकता है और पिछली ऊपरी कताई उनके अनुपात को नहीं बदलती है, तो असफलता निचले अंगों में होती है। यदि दर्द के झुकाव को निर्धारित करना संभव नहीं है।
दर्द को निचले अंग, श्रोणि या रीढ़ की हड्डी में स्थानीयकृत किया जा सकता है। दर्दनाक क्षेत्रों का एक संयोजन भी संभव है, जिसमें चिकित्सक इलियाक हड्डियों की पिछली ऊपरी कताई के आंदोलन को देखता है क्योंकि वे आगे झुकते हैं। जब बदलते उनके अनुपात के बाहर से होने वाले नुकसान का निदान, ऊपर की ओर और आगे छोड़ रहा है, और अगर अनुपात (एक नकारात्मक परीक्षण) या जब परीक्षण खड़ा से कम स्पष्ट नहीं बदलता है, क्षति सहवर्धन जघनरोम, श्रोणि या एक प्रकार की सब्जी जब तक निचले स्तर पर है। एक सकारात्मक परीक्षण के साथ बैठे नुकसान sacrum के स्तर पर है।
4. अतिरिक्त शोध
सूची अंग और उसके स्थानीयकरण को कम करने के कथित कारण पर निर्भर करती है। निम्नलिखित नैदानिक तरीकों का उपयोग किया जाता है:
- रेडियोग्राफी। ट्यूमर प्रक्रियाओं, पुराने फ्रैक्चर, संक्रमण के साथ प्रदर्शन करें। स्थान के आधार पर, जांघ या निचले पैर की एक तस्वीर लें। जब आर्थ्रोसिस को कूल्हे या घुटने के जोड़ों की रेडियोग्राफी के लिए निर्देशित किया जाता है।
- आर्थ्रोस्कोपी। यह विधि घुटने के संयुक्त के ऑस्टियोआर्थराइटिस के लिए प्रासंगिक है।
- एमआर। मुलायम ऊतकों की हार के संदेह के मामले में करें।
- संकेतों के अनुसार विशेषज्ञों (संक्रामक रोग विशेषज्ञ, ऑन्कोलॉजिस्ट, वेनेरोलॉजिस्ट, phthisiatrist, संधिविज्ञानी) के परामर्श।
इलाज
अंग की थोड़ी सी कमी के साथ, इसे व्यक्तिगत ऑर्थोपेडिक इंसोल या जूते का उपयोग करके मुआवजा दिया जा सकता है। छोटे पैर के किनारे से, एक निश्चित ऊंचाई की एक एड़ी कुशन के साथ एक सोलर का उपयोग किया जाता है। इस तरह के ऑर्थोपेडिक उपकरणों का उपयोग पैर की कार्यात्मक कमी के लिए अनुशंसित नहीं है, क्योंकि एड़ी आराम श्रोणि हड्डियों की गलत स्थिति को ठीक करेगा और नुकसान पहुंचाएगा।
शारीरिक शॉर्टिंग के मामले में, एक एड़ी कुशन के साथ इंसोल श्रोणि अंगूठी के ऑस्टियोपैथिक सुधार के बाद किए जाते हैं। वे श्रोणि को शारीरिक रूप से सही स्थिति में रखते हैं और पैथोलॉजिकल रिवर्सल को रोकते हैं। इस मामले में, एड़ी पैड एक मिलीमीटर की शुद्धता के साथ बनाया जाएगा।
तो हाथ पैर की लंबाई बीच एक बड़ा अंतर पाया, पैर Ilizarov तंत्र का उपयोग कर लंबा, जांघ खींच 5-6 सेमी और निचले पैर समय पर किए गए शल्य चिकित्सा के साथ रोग का निदान अनुकूल होता है पर 8-10 सेमी से पता चलता है, और अगर अनुपचारित छोड़ दिया निष्क्रिय किया जा सकता :. एक व्यक्ति नहीं है गंभीर दर्द का सामना कर रहा है, जैसे स्थानांतरित करने में सक्षम।
Ilizarov उपकरण की स्थापना और पहने हुए
संपीड़न-व्याकुलता ओस्टियोसिंथेसिस का आधार कानून है: तनाव तब होता है जब हड्डियों और मुलायम ऊतकों को फैलाया जाता है, हड्डी के ऊतकों के विकास और पुनरुत्थान की प्रक्रियाओं को उत्तेजित करता है। अंग को खींचना 6-12 महीने तक चलने वाली एक लंबी प्रक्रिया है। इस समय के दौरान, पुनर्जनन क्षेत्र की हड्डी लम्बाई और ossification होता है।
ऑपरेशन के दौरान, एक हड्डी विच्छेदन किया जाता है, जिसे बढ़ाया जाना चाहिए। हड्डी के किनारों को 1 मिमी के अंतराल से जोड़ा जाता है और छिद्रों या अर्ध-छल्ले या इलिज़ारोव उपकरण के छल्ले में तय सूई बुनाई की मदद से तय किया जाता है। फिर हड्डियों को उपकरण समायोजित करके प्रति दिन 1 मिमी प्रति आवश्यक मूल्य तक बढ़ाया जाता है। खिंचाव क्षेत्र धीरे-धीरे हड्डी के ऊतक के साथ उगता है।
हड्डी को बढ़ाने की प्रक्रिया दर्दनाक हो सकती है और दर्द निवारकों के उपयोग की आवश्यकता होती है। समय के साथ, अनुकूलन होता है, और असुविधा कम हो जाती है।
डिवाइस पहनने से काफी आसानी से स्थानांतरित किया जाता है, क्योंकि यह पर्याप्त गतिशीलता बरकरार रखता है, लेकिन उपचार के दौरान, रोगी केवल क्रश की मदद से सीमित दूरी के लिए स्थानांतरित कर सकता है। जांघ पर Ilizarov उपकरण की स्थापना महत्वपूर्ण रूप से आत्म-देखभाल और आंदोलन को सीमित करती है, इसलिए सहन करना मुश्किल है। इसके अलावा, फीमर के संचालन के प्रक्रिया जिसकी वजह से नसों और जोड़ों के एक अधिक जटिल व्यवस्था है और एक बड़े पिंडली की तुलना में कूल्हे में कोमल ऊतक की राशि के साथ जुड़ा हुआ है विभिन्न जटिलताओं (संक्रमण, खून बह रहा है), के लिए खतरनाक है।
उपचार के दौरान, रोगियों को संयुक्त गतिशीलता बनाए रखने और मांसपेशी एट्रोफी (खुराक चलने) को रोकने के लिए अभ्यास करना चाहिए। उपकरण को हटाने के बाद, पुनर्स्थापनात्मक थेरेपी इंगित की जाती है: मालिश, फिजियोथेरेपी, व्यायाम चिकित्सा, इत्यादि।
प्रभाव
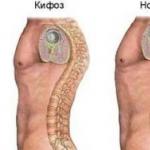
चलने और खड़े होने पर असुविधा, अंग को छोटा करके, शरीर के कुछ हिस्सों के बीच सामान्य शारीरिक संबंधों को बाधित करती है और musculoskeletal प्रणाली के विभिन्न रोगों की ओर जाता है। शरीर और पैरों को मोड़ दिया जाता है और स्थानांतरित किया जाता है, जोड़ों की समाप्तिता परेशान होती है। शरीर की ऊर्ध्वाधर स्थिति सुनिश्चित करने के लिए, क्षतिपूर्ति विकृतियां बनती हैं। लंबे अंग पर भार बढ़ाता है, श्रोणि विकृत हो जाता है।
सबसे पहले, रीढ़ की हड्डी पीड़ित है, पैरों के दोष की भरपाई। जब श्रोणि झुका हुआ होता है, यह क्षैतिज रेखा के कोण पर हो जाता है, लेकिन सीधे रीढ़ की हड्डी के साथ, शरीर को "पतन" शुरू होता है। इसे होने से रोकने के लिए, शरीर शरीर के केंद्र को जितनी संभव हो सके उतनी करीब के केंद्र में स्थानांतरित करने की कोशिश कर रहा है।
पैर की लंबाई में अंतर काफी आम स्थिति है। विकास के दौरान बच्चों में अक्सर होता है। शायद ही कभी, यह स्थिति शरीर के अन्य विकारों या बीमारियों से जुड़ी है।
विभिन्न पैर लंबाई के बारे में तथ्य:
- आम तौर पर, एक स्वस्थ व्यक्ति 0.5 सेमी तक निचले अंगों की लंबाई में अंतर का अनुभव कर सकता है। 1000 लोगों में से, यह 40-50% में हो सकता है।
- चाल की गड़बड़ी (लापरवाही) का पहला संकेत स्वयं प्रकट होना शुरू होता है जब पैर 2 सेंटीमीटर से अधिकतर एकतरफा रूप से छोटा होता है। 3 या अधिक लापरवाही के साथ पक्ष से ध्यान देने योग्य हो जाता है।
- पैर की लंबाई और लापरवाही में स्पष्ट अंतर वाले लोग अधिक तेज़ी से थक जाते हैं, क्योंकि दोनों पैरों के बायोमेकॅनिक्स परेशान होते हैं और व्यक्ति अधिक ऊर्जा खर्च करता है।
- सही या रचनात्मक शॉर्टिंग या लम्बीकरण। यह अंग की लंबाई में रचनात्मक परिवर्तनों के कारण होता है, यानी। लंबी हड्डी स्वयं (femoral या tibial)।
- अंग की स्पष्ट या प्रक्षेपण शॉर्टिंग। जांघ या निचले पैर के खंडों की रचनात्मक शॉर्टिंग नहीं देखी जाती है, यानी। हड्डियां एक ही लंबाई बाएं और दाएं हैं। एक या कई जोड़ों में एक निश्चित रोगजनक सेटिंग विभिन्न लंबाई के पैरों की उपस्थिति बनाती है, उदाहरण के लिए, घुटने के संयुक्त या श्रोणि विकृति पर अनुबंध के मामले में।
बच्चों में, कारण इतने विविध हैं कि उन्हें आसानी से सूचीबद्ध करने का कोई मतलब नहीं है। चूंकि विकास अवधि के दौरान लंबाई में अंतर शुरू होता है, इसलिए यह कहना आसान है कि हड्डी में कोई भी रोगजनक प्रक्रिया हड्डी की वृद्धि दर और इसके त्वरण में कमी का कारण बन सकती है। यह विशेष रूप से स्पष्ट किया जाता है यदि रोगजनक प्रक्रिया लंबाई में हड्डी के विकास के लिए जिम्मेदार विकास क्षेत्र को सीधे प्रभावित करती है या पास होती है।
एक वयस्क में, अंग की लंबाई में परिवर्तन केवल चोट या सर्जरी के कारण हो सकता है, जिससे हड्डी की लंबाई में परिवर्तन होता है।
नैदानिक तस्वीर।
पहली चीज जो अलग-अलग लंबे पैरों वाले व्यक्ति की आंख को पकड़ती है, वहां लापरवाही चिह्नित होती है। इसके अलावा, पैर की लंबाई में स्पष्ट अंतर वाले लोगों में, यह है:
- थकान में वृद्धि हुई
- निचले अंगों के जोड़ों में दर्द (टखने, घुटने, कूल्हे)
- श्रोणि विरूपण
- क्षतिपूर्ति स्कोलीओटिक रीढ़ की हड्डी विकृति
- पीठ दर्द
- शॉर्टनिंग के किनारे पैर की विषमता विकृति
निदान।
अंतिम निदान एक विशेषज्ञ, डॉक्टर ऑर्थोपेडिस्ट द्वारा किया जाता है। नैदानिक परीक्षा के दौरान, डॉक्टर एक सेंटीमीटर टेप के साथ चरम सीमा की लंबाई का एक विभागीय और सामान्य तुलनात्मक माप बनाता है। इस विधि में काफी बड़ी त्रुटि है, क्योंकि इसे रोगी की सावधानीपूर्वक स्टाइल की आवश्यकता होती है। अधिक सटीक डेटा संक्षिप्त अंग के नीचे मानक ब्लॉक के अंडरले का उपयोग करके विधि देता है। श्रोणि के संरेखण को पूरा करने के लिए 0.25, 0.5 और 1 सेमी के ब्लॉक खड़े हो गए। उनकी राशि एक व्यक्ति के शॉर्टिंग का विचार देती है।
किसी भी नैदानिक परीक्षा को नैदानिक प्रक्रिया के साथ पूरक किया जाना चाहिए। पैरों की विभिन्न लंबाई निर्धारित करने के लिए निचले हिस्सों का एक टॉपोग्राम है। आधुनिक उपकरण आपको कूल्हे से घुटने तक एक रेडियोग्राफिक छवि लेने की अनुमति देता है। फिर विशेष सॉफ्टवेयर का उपयोग करके, हड्डियों की लंबाई की गणना करें। यदि आप सभी नियमों का पालन करते हैं, तो यह विधि आपको अंगों की लंबाई से मिलीमीटर की तुलना करने की अनुमति देती है।
उपचार।
2 प्रमुख निर्देश हैं: रूढ़िवादी और परिचालन.
तुरंत मैं एक आरक्षण करना चाहता हूं कि पैरों की रूढ़िवादी रूप से अलग-अलग लंबाई ठीक नहीं हो सकें। रूढ़िवादी विधि को यांत्रिक रूप से अंतर के लिए क्षतिपूर्ति करने के लिए डिज़ाइन किया गया है। यह एक बढ़ते जीव के लिए विशेष रूप से सच है। गठन की प्रक्रिया में बच्चे विभिन्न प्रकार के विकृतियों की उपस्थिति के प्रति अधिक प्रवण होते हैं, जो समय में एक स्थिर रूप प्राप्त करते हैं। फिर, इन विकृतियों के साथ, वे वयस्क जीवन में प्रवेश करते हैं और अंततः इन विकृतियों के "लाभों का लाभ उठाने" शुरू करते हैं। हर्नियेटेड डिस्क जो आर्थ्रोसिस को खराब करती हैं, विभिन्न स्थानीयकरण और तीव्रता का दर्द करती हैं, यह उन समस्याओं की अपूर्ण सूची है जो इन लोगों का सामना कर सकती हैं। इसलिए, रूढ़िवादी विधि जरूरी रूप से उपस्थित होना चाहिए, लेकिन इसकी क्षमताओं को समझना महत्वपूर्ण है।
कश्मीर रूढ़िवादीपैरों की विभिन्न लंबाई के लिए मुआवजे के तरीकों में शामिल हैं:
- ऑर्थोपेडिक insoles
- एड़ी पैड
- विशेष ऑर्थोपेडिक जूते
से परिचालन उपचार विधियां निम्नानुसार हैं:
- लंबे अंग कम करें।
- बाहरी निर्धारण उपकरण में छोटे अंग को लम्बा करना।
- विकास क्षेत्रों को अवरुद्ध करना
निचले हिस्सों, या एनीसोमेलिया की विभिन्न लंबाई, रचनात्मक और कार्यात्मक है। एनीसोमेलिया दूसरे के सापेक्ष पैरों में से एक को छोटा करने और लम्बाई के कारण होता है। सही रचनात्मक शॉर्टिंग अंग की हड्डियों की लंबाई में कमी के साथ होती है, जो मुख्य रूप से डिस्प्लेसिया से जुड़ी होती है। सापेक्ष या कार्यात्मक शॉर्टिंग एक ही हड्डी की लंबाई के साथ होता है। यह पैर के जोड़ों में विषुव, संविदा, विस्थापन या उत्थान के कारण होता है। हड्डी विकास के विलंब के कारणों को रोगों यूडीएफ निम्नलिखित हैं: हिप dysplasia विकास, प्रॉक्सिमल फीमर, diskhondroplaziya Ollier, एपीफिसील डिसप्लासिया, असममित varus या अंग, osteomyelitis, अस्थि-भंग, epiphysiolysis, पक्षाघात, विकास क्षेत्र के चिकित्सकजनित नुकसान की वल्गुस झुकने की विकृति Varus। अतिप्रवाह के कारण कई रोगजनक स्थितियां हैं: आंशिक गगनचुंबीकरण, ओस्टियोमाइलाइटिस, रेशेदार डिस्प्लेसिया, एक आईट्रोजेनिक प्रकृति के पेरीओस्टेम को नुकसान।
जन्म से जन्मजात एनीसोमेलिया देखी गई है। एक वर्ष से कम उम्र के बच्चे में, 5 मिमी के भीतर पैर की लंबाई में अंतर को निचले अंग की व्यक्तिगत हड्डियों की वृद्धि दर में सामान्य भिन्नता से समझाया जाता है। चलने की शुरुआत के बाद पैर की लंबाई में अंतर ध्यान देने योग्य हो जाता है। चलने के उल्लंघन शॉर्टिंग के पूर्ण और सापेक्ष परिमाण से जुड़े होते हैं। अपेक्षाकृत कम अंगों वाले छोटे बच्चे में पैर की लंबाई में एक ही अंतर चलने को प्रभावित करता है, और लंबे पैर वाले वयस्क में, यह अतिसंवेदनशील होता है। अंगों के विकास के रूप में प्रगतिशील चरित्र की कमी बढ़ जाती है और, एक छोटे बच्चे में अपरिहार्य होने के कारण, वयस्क में लापरवाही का कारण बन जाता है।
प्रोग्रेसिव एनीसोमेलिया एसएलएम के हिस्से में कई बदलावों का कारण बनता है। पैरों में से एक की थोड़ी सी कमी से श्रोणि, कंबल स्कोलियोसिस और मांसपेशियों को खींचने का एक क्षतिपूर्ति टोरसन होता है। प्रगतिशील शॉर्टिंग के साथ, अंगों और श्रोणि की मांसपेशियों पर प्रतिक्रिया होती है। ऐसा माना जाता है कि एक वयस्क में पैर की लंबाई में अंतर का दहलीज मूल्य, जो मांसपेशी संकुचन की ओर जाता है, 2 सेमी है। बच्चे में, दहलीज मूल्य अपेक्षाकृत कम है। पैर की लंबाई में अंतर एक और दूसरे अंगों के साथ-साथ बच्चे के मुद्रा पर भार के वितरण को प्रभावित करता है। खड़े होने की प्रक्रिया में, बच्चे कई कारकों की कार्रवाई के आधार पर एक सहायक पैर के रूप में लंबे और छोटे पैर दोनों का उपयोग करता है। जब मुख्य भार छोटे पैर पर लागू होता है, तो बच्चा या तो लंबे अंग को अलग करता है, या इसे कूल्हे और घुटनों के जोड़ों में झुकता है, जिससे शरीर की स्थिरता में कमी आती है। यदि शॉर्ट लेग में दर्द होता है, तो उस पर खड़े होने पर लोड कम हो जाता है, और क्रमशः दूसरे पैर पर भार बढ़ जाता है, और इसके जोड़ असंतुलित होते हैं। शॉर्ट लेग के जोड़ में दर्द के स्रोत के स्थानीयकरण के साथ, बच्चे अंग पर आराम करते समय आर्थरग्लिया को कम करने के लिए संयुक्त के निष्क्रिय बंद करने के लिए रिसॉर्ट करता है।
पैर की लंबाई में अंतर पैर की स्थिति में एक माध्यमिक परिवर्तन, साथ ही साथ चलने में परिवर्तन का कारण बनता है। लंबे पैर पर अपने कमान को कम करने के लिए पैर का एक प्रवण होता है, जो पैर को छोटा बनाता है। साथ ही tibialis पूर्वकाल मांसपेशियों पर लोड बढ़ रही है, को कम करने से मेहराब बनाए रखने के रूप में दूसरा पैर की तुलना में कम चाप, 3 ° की एड़ी बहिर्वतन औसत में वृद्धि के साथ।
चलते चलते, जबकि लंबे समय से पैर पर भरोसा काम समर्थन पर एड़ी त्वरित, बढ़ती कूल्हे और घुटने के जोड़ों का मोड़ और जमीन प्रतिक्रिया के ऊर्ध्वाधर घटक में वृद्धि के रूप में उन्हें में सेना के क्षणों में वृद्धि, साथ ही किया है। छोटे पैर पर पैर पैर की लंबाई में अंतर की भरपाई करने के लिए भूमध्य रेखा स्थिति में रखा जाता है। एस टी मैककॉ के मुताबिक, समतल पैर निकला है, एड़ी की हड्डी, एक वाल्गस स्थिति में है। एनीसोमेलिया का मुख्य कार्यात्मक अभिव्यक्तियां एक छोटे पैर के लिए लापरवाही हैं, समर्थन अवधि को छोटा करना, पैर के पिछले भाग के लिए समर्थन समय में कमी, समर्थन समय में वृद्धि और पैर के सामने वाले भाग पर भार। पूरे पैर पर निर्भरता के चरण में, भूमध्य रेखा पर, एंकल संयुक्त में विस्तार के आयाम में कमी आई है, जिसे मध्यम वर्णल संयुक्त में विस्तार में वृद्धि के लिए मुआवजा दिया जाता है। बाद के झटका चरण में, एक बड़ा विषुव परिष्करण में वृद्धि में योगदान देता है, जो रोल की शुरुआत के बाद से प्रवणता को दबाता है। इक्विइन एकल समर्थन अवधि में घुटने के जोड़ में और समर्थन से प्रतिकृति चरण में ओवर-फ्लेक्सियन में योगदान देता है।
एनीसोमेलिया के लिए मुआवजे का सबसे लगातार संस्करण श्रोणि टोरसन है, या तो पूरी तरह से सजीटल और फ्रंटल विमानों में, या नामहीन हड्डी के घूर्णन। शॉर्ट लेग के किनारे, पीछे की ओर इलियाक रीढ़ उठाया जाता है और आगे बढ़ता है, और लंबे पैर पर पूर्ववर्ती रीढ़ उठाया जाता है।
पैरों की लंबाई में एक महत्वपूर्ण अंतर के साथ, जीसीएम को छोटे पैर की तरफ स्थानांतरित किया जाता है। ओसीएम धारण करने के लिए के भीतर सहायता के क्षेत्र छोटे पैर और एक ही दिशा में उत्तलता साथ लम्बर स्पाइन में रीढ़ की वक्रता की दिशा में श्रोणि झुकाव पैदा होती है, और वक्ष रीढ़ की हड्डी में - विपरीत दिशा में। ट्रंक की असमानता है। शरीर के विरूपण के साथ पीठ की लंबी मांसपेशियों की गतिविधि बढ़ जाती है, जो आपको धड़ को सीधे स्थिति में रखने की अनुमति देती है और रीढ़ की हड्डी की लगातार विकृति के कारणों में से एक है। चलने पर पीठ की मांसपेशियों की असमानता औसत धक्का के चरण में अधिक स्पष्ट होती है और समर्थन से दूर होने पर कम उच्चारण होती है।
अंगों की लंबाई में अंतर की गणना प्रवण स्थिति और खड़े में की जाती है। झूठ बोलते समय, प्रत्येक सेगमेंट की लंबाई को अलग से निर्धारित करने के लिए मापने वाले टेप का उपयोग करें, और पूरे निचले अंग। स्थायी स्थिति में, माप की सबसे अच्छी विधि इलियाक हड्डियों के पंखों पर आत्मा स्तर की स्थापना के साथ प्रभावित पैर के नीचे एक मापने वाला स्टैंड रखना है। पैर की लंबाई में सबसे सटीक अंतर रेडियोग्राफ द्वारा गणना की जाती है।
बच्चों में निचले अंगों की विभिन्न लंबाई का उपचार
1-2 सेमी तक पैरों में से एक को छोटा करना छह महीने में एक बार बच्चे के आवधिक अवलोकन के लिए आधार है। दोष की क्षतिपूर्ति करने के लिए, सामान्य चलना सुनिश्चित करें और ओडीएस के अन्य हिस्सों में विकृतियों के विकास को रोकने के लिए, उच्च कठोर पीठ वाले प्रोफाइलैक्टिक जूते और बेरेट निर्धारित किए गए हैं। जूता डिजाइन आपको पैर को शुरुआती विषुव के साथ रखने की अनुमति देता है। लम्बाई में अंतर को ट्रैक की पूरी लंबाई के साथ ऊंचाई में वृद्धि के साथ अनजान की सहायता से अक्सर समाप्त किया जाता है और, शायद ही कभी, जूता एकल को बढ़ाकर। वाल्गस विकृतियों के विकास के साथ लंबे पैर पर, एक प्रबलित इंस्टेप समर्थन के साथ एक सोलर बनाया जाता है।