बच्चों के लिए प्राथमिक चिकित्सा धारा ΙΙΙ पूर्वस्कूली बच्चों में चोटों के लिए प्राथमिक चिकित्सा के बुनियादी सिद्धांत - बाल रोगों के Ya.F. Komyak बुनियादी बातों
एक ऐसे बच्चा का इलाज करने की संभावना जिसने गंभीर आघात बनाए रखा है, लगभग सभी डॉक्टरों की नियमितता में बाधा पहुंचाता है, उसकी लंबाई सेवा और अनुभव की परवाह किए बिना। इसके लिए कारण यह जागरूकता है कि बच्चों को आपातकालीन देखभाल प्रदान करने के लिए विशेष दृष्टिकोण की आवश्यकता होती है जो आघात परिणामों से प्रभावित वयस्कों से बहुत अलग है। आघात के लिए बच्चों को भावनात्मक प्रतिक्रिया आपातकालीन देखभाल की अन्य समस्याओं से अलग होनी चाहिए
बच्चों और वयस्कों की स्थिति का मूल्यांकन करने की प्राथमिकता समान हैं। वयस्कों और बच्चों के तत्काल इलाज में, विशिष्ट मतभेद हैं, जो इन प्राथमिकताओं को बदलने के बिना, रोगी के प्रबंधन की विशेषताओं का निर्धारण करते हैं। इस लेख का विषय इन मतभेदों को इंगित करने और रोगी की स्थिति और उपचार के मूल्यांकन पर उनके प्रभावों पर चर्चा करना है।
राष्ट्रीय सांख्यिकी कार्यालय के अनुसार, 1980 में, चोटों से 4 साल तक के आयु वर्ग के 4479 बच्चों में, 5254 में मृत्यु हो गई - 15 से 19 साल - 5 से 14 साल और 12 259 से। चोट का सबसे अधिक कारण सड़क दुर्घटनाएं थीं, जो मौतों की कुल संख्या का 63% हिस्सा है। बच्चे आपातकालीन विभागों में भर्ती कराए गए 20% और अस्पताल में भर्ती मरीजों के 17% (तुलनात्मक रूप से 20 साल से अधिक आयु के व्यक्तियों के अस्पताल में भर्ती के लिए केवल 8% है)।
यह अनुमान है कि 20% बच्चों को विभिन्न चोटों के कारण आपातकालीन देखभाल की आवश्यकता होती है; सिर का सबसे मज़बूत आघात अक्सर मनाया जाता है आपातकालीन चिकित्सा कर्मियों को स्थिति की संभावना के विकास के लिए प्रदान करना चाहिए और बच्चों के लिए संभावित जोखिमों को बाहर करने के लिए घटनाओं के पाठ्यक्रम की निगरानी करना चाहिए। इसके लिए ट्रमेटोलॉजी पर नवीनतम साहित्य का ज्ञान आवश्यक है।
पूर्व अस्पताल देखभाल
उपलब्ध आंकड़ों के आधार पर भर्ती और प्रशिक्षण टीमों का सवाल यह है कि बच्चों के लिए पूर्व अस्पताल की देखभाल प्रदान करते हैं और साथ ही विशेष उपकरण एंबुलेंस के मुद्दे, जाहिरा तौर पर, बहुत मुश्किल है।
बच्चों के लिए पूर्व अस्पताल की देखभाल का कार्य, चोट के परिणामस्वरूप घायल हो, इस प्रकार हैं:
- प्रारंभिक परीक्षा का आयोजन करना, वायुमार्ग की पेटेंट सुनिश्चित करना और बाह्य खून बहना रोकना;
- गर्भाशय ग्रीवा की रीढ़ की स्थिरीकरण, संभावित अतिरिक्त क्षति के विरुद्ध अपने विश्वसनीय संरक्षण सुनिश्चित करना;
- विरोधी शॉक वायवीय कपड़ों का उपयोग (यदि सबूत हैं);
- जितनी जल्दी हो सके पीड़ित को निकटतम चिकित्सा संस्थान में पहुंचाए; अस्पताल के रास्ते पर कैथेटर और तैयारी के अंतःशिरा प्रशासन की स्थापना
एयरवे पेटेंसी प्रदान करना में सिर और गर्दन को तटस्थ स्थान देना और मुंह को खोलना शामिल है, जो एक रोटर विस्तारक की मदद से किया जाता है। ग्रीवा रीढ़ की गतिशीलता को रोकने के साथ-साथ मुखौटा के माध्यम से ऑक्सीजन का पर्याप्त प्रवाह प्रदान करने के लिए आवश्यक उपाय करना आवश्यक है। मौखिक या नासोफिनेवाल वायुमार्ग को नियंत्रित करने के लिए उपयुक्त हो सकता है।
एम्बुलेंस में ऑक्सीजन मास्क और कृत्रिम श्वसन के लिए वेंटिलेटर, 2 वर्ष से कम उम्र के बच्चों और पुराने बच्चों के लिए होना चाहिए। इसके अलावा, किसी भी उम्र के बच्चों के लिए बच्चों के लैरींगोस्कोप और एंडोट्रैचियल ट्यूब (2.5 से 6.5 मिमी तक का व्यास) होना आवश्यक है।
सिर की चोट के साथ एक छोटे बच्चे में गर्भाशय ग्रीवा की रीढ़ के स्थिरीकरण उनके सतर्कता और डर के कारण मुश्किल हो सकता है। ऐसी स्थिति में, आप माता-पिता या करीबी बच्चों की सहायता कर सकते हैं। चेतना के उल्लंघन वाले प्रत्येक बच्चे को बोर्ड बोर्ड पर रखा गया है; स्थानीय अभ्यास और रोगी की स्थिति के आधार पर रिबन, सिर का पट्टा, ग्रीवा कॉलर या रेत बैग के साथ स्थिर नहीं।
शिशु जो कार में सीट बेल्ट पहने हुए घायल हो जाते हैं उन्हें सीट पर रखा जाना चाहिए और अगर उनकी स्थिति अन्यथा स्थिर है तो वे स्थिर हो जाएंगे। गैर-जिद्दी बच्चों में, जो ऑटो-आपदा में पड़ते हैं, ग्रीवा रीढ़ को नुकसान पहुंचाता है; उनके आंदोलन और परिवहन इस परिस्थिति को ध्यान में रखते हुए किया जाता है।
बच्चों में हाइफोलेमिक आघात के लिए न्युमेटिक एंटी-शॉक कपड़ों के उपयोग की प्रभावशीलता अभी तक व्यवस्थित रूप से मूल्यांकन नहीं की गई है। फिर भी, आधुनिक रेनिमोबाइल के लिए अनुशंसित उपकरणों की सूची में इसे शामिल किया गया है। यह ब्याज कि पेट की वायवीय पतलून की सूजन उल्टी या डायाफ्राम भ्रमण के उल्लंघन की घटना के साथ दबाव बढ़ा nnutribryushnogo को जन्म दे सकता की है। वर्तमान में इस जटिलता के बारे में कोई अच्छी प्रकाशन नहीं है।
छोटे बच्चों में नसों तक पहुंच मुश्किल है, लेकिन एक अंतःशिरा कैथेटर लगाने की कोशिश से पीड़ित के परिवहन में देरी नहीं होनी चाहिए। इस चरण पर संवहनी बिस्तर तक पहुंचने के लिए, हाथ या पैर की पीठ पर उल्लर फोसा में स्थित सबसे उपयुक्त चमड़े के नीचे की नसें प्रायोगिक अवस्था में अंतःस्रावी पहुंच प्रदान करने में अनुभव वर्तमान में वर्णित नहीं है।
आघात के साथ बच्चों में प्रारंभिक द्रव चिकित्सा के लिए, आइसोटोनिक क्रिस्टलॉयड समाधानों का उपयोग करना बेहतर होता है।
आंत्र रोगी उपचार
जब वायुमार्ग की पेटेंट और बच्चों में फेफड़ों के वेंटिलेशन को सुनिश्चित करते हैं, तो श्वसन प्रणाली की आयु से संबंधित विशेषताओं और इसके कार्यों को ध्यान में रखना जरूरी है। बच्चों में श्वसन पथ और नासोफिंक्स, निश्चित रूप से, छोटे आकार होते हैं और श्वास का कार्य श्वसन आंदोलनों की आवृत्ति से प्रदान किया जाता है। जो कुछ भी वायुमार्ग को कम करने की ओर जाता है या उसकी रुकावट हाइपोवेन्थिलेशन बढ़ जाती है। बच्चों में श्वसन पथ रोग के उपचार को प्रभावित करने वाले अन्य कारकों में एक अपेक्षाकृत बड़े जीभ, लसीकावत् ऊतक, घांटी, उपकंठ आकार और स्वर रज्जू की संरचना का उच्च स्थान की एक बड़ी संख्या में शामिल हैं।
सीने की विशेषताएं भी महत्वपूर्ण हैं बच्चों में छाती की दीवार अधिक लचीला है पसलियों की सीधी चोट हमेशा फ्रैक्चर नहीं लेती, हालांकि अंतर्निहित संरचना क्षतिग्रस्त हो सकती हैं। बच्चों की पसलियों अधिक क्षैतिज स्थित हैं डायाफ्राम को संलग्न करना कुछ खास विशेषताएं हैं जो इसके भ्रमण को नीचे की सीमाओं को सीमित करते हैं। ये कारक श्वसन क्षतिपूर्ति की मात्रा को सीमित करता है। इसके अलावा, बच्चों में ऑक्सीजन की खपत अधिक है; फलस्वरूप, वयस्कों की तुलना में हाइपोक्सिया तेजी से विकसित होती है।
एक बच्चा जिसने आघात का सामना किया है और जिसे सहायक वेंटिलेशन की जरूरत है, उसे मुखौटा के माध्यम से 100% ऑक्सीजन मिलता है। बैग और मुखौटा के साथ, आमतौर पर पर्याप्त वेंटिलेशन प्रदान करना संभव होता है जब तक कि नियंत्रित श्वास को एंडोट्रैचियल इंटुबैषेण (या अन्य विधि का उपयोग करके) में स्थापित किया जाता है।
सिर की चोट के साथ जाग बच्चों में इंटुबैषेण, कई लेखकों जल्दी से और एक विशिष्ट दृश्य है, जो वृद्धि हुई intracranial दबाव प्रतिक्रिया का खतरा कम में बाहर ले जाने के सलाह देते हैं। दवाओं या लकवाग्रस्त गति बार्बीचुरेट्स के विकल्प की कमी की स्थिति में इंटुबैषेण के कारण intracranial दबाव के विकास को कम करने के लिए एक प्रभावी साधन के रूप में lidocaine (1 मिलीग्राम / किग्रा) की नसों में सांस की सिफारिश की।
आप जो कुछ भी कारणों से श्वसन तंत्र के त्वरित नियंत्रण, और orotracheal इंटुबैषेण, सुनिश्चित करने के लिए, नहीं किया जा सकता चाहते हैं, सबसे उपयुक्त विधि transtracheal वेंटिलेशन कैथेटर (TTKV) हो सकता है। हमारे प्रयोगशाला के अनुभव के रूप में, छोटे बच्चों के लिए सबसे सुरक्षित और विश्वसनीय पहुँच cricothyroid बंधन से अधिक त्वचा है, जो यह आसान श्वासनली में आने के लिए बनाता है की एक ऊर्ध्वाधर चीरा है। कैथेटर को फिर सेल्डिंगर विधि (नीचे देखें) द्वारा स्थापित किया जा सकता है।
- सुई सिरिंज में डाला जाता है, सिरिंज में हवा तक 60 डिग्री के कोण पर ट्रेकिआ में शुरू की है।
- सिरिंज को हटा दिया जाता है और एक लचीला कंडक्टर आयोजित किया जाता है। सुई हटा दी गई है
- विशेष कैथेटर (कंडक्टर के माध्यम से प्रशासन के लिए इरादा) कंडक्टर है, जो तब निकाल दिया जाता है के माध्यम से किया जाता है। उसके बाद, सिरिंज कैथेटर से जुड़ा हुआ है और हवा को यह सुनिश्चित करने की इच्छा है कि यह मुफ़्त है।
- अब केंद्रीकृत तंत्र से 100% ऑक्सीजन युक्त वेंटिलेशन शुरू करना संभव है। प्रभावी वेंटिलेशन के निचले स्तर पर सुरक्षा वाल्व स्थापित होना चाहिए।
ऐसी व्यवस्था का उपयोग वेंटिलेशन के लिए किया जा सकता है, जब तक वांछनीय अंतःक्षेपण नहीं किया जाता है। कैथेटर वेंटिलेशन एक अंतःश्वासनलीय ट्यूब के माध्यम से बोरी वेंटिलेशन की तुलना में अधिक है, इसलिए TTKV का दाब-अभिघात जोखिम अनावश्यक रूप से लागू नहीं किया जाना चाहिए। cricothyroid बंध असंभव लगता है या उस तक पहुँच सिर और गर्दन के स्थिति की वजह से मुश्किल है करने के लिए हैं, तो कैथेटर ध्यान से गोलाकार उपास्थि नीचे नली के छल्ले के माध्यम से किया जाता है। एक पर्याप्त विस्तृत कैथेटर के मामले में उपलब्ध वेंटिलेशन एक बैग या एक विशेष उपकरण (ऑक्सीजन के लिए) का उपयोग (16 या अधिक №) मैन्युअल रूप से शुरू हो गया।
Krikotireotomiya शिशुओं और छोटे बच्चों में, एक नियम के रूप में, नहीं सुरक्षित है और आपात स्थितियों में शल्य चिकित्सा त्रुटियों की उच्च संभावना की वजह से अनुशंसित नहीं है। सामान्य परिस्थितियों में, यह किसी भी जटिलता के बिना किया जाता है।
एक चोट के साथ बच्चों में संचार स्थिति का आकलन करने में ध्यान में रखा जाता केवल प्रमुख अंग प्रणालियों में प्रसारित नहीं, लेकिन यह भी परिधीय संचलन के राज्य। बेस्ट परिधीय छिड़काव प्रदर्शन त्वचा के तापमान, केशिका रीफिल समय और परिधीय धड़कन की गुणवत्ता कर रहे हैं। बढ़ी हुई केशिका भरने समय (5 रों) धड़ पर या माथे पर त्वचा विद्यमान झटका है कि तेजी से मात्रा बदलने की आवश्यकता है इंगित करता है। कथित सिर आघात या व्यक्त चिंता के साथ बच्चों की मानसिक स्थिति का मूल्यांकन दर्द और भय के कारण बहुत मुश्किल है
मूत्र की संख्या गुर्दे छिड़काव का सर्वोत्तम संकेतक है, लेकिन घायल बच्चे के उपचार के प्रारंभिक काल में मूत्र की मात्रा का निर्धारण भी मुश्किल है। महत्वपूर्ण कार्यों के संकेतकों को मुलायम की विशेषताओं और भावनात्मक स्थिति को ध्यान में रखते हुए व्याख्या की जानी चाहिए। इस संबंध में सबसे अधिक जानकारीपूर्ण, सतत टैचीकार्डिया की परिभाषा है दर्द या डर के कारण तचीकार्डिया भावनात्मक सदमे की डिग्री के आधार पर भिन्न हो सकती है; hypovolemia के कारण क्षिप्रहृदयता केवल रिप्लेसमेंट थेरेपी, या संभवतः antishock पतलून के आवेदन करने के लिए प्रतिक्रिया करता है। स्पष्ट हाइपोटेंशन अंतिम चरण में सदमे का एक स्पष्ट संकेत है और बहुत तेजी से हस्तक्षेप की आवश्यकता है।
महत्वपूर्ण स्थितियों में, बेहतर रग कावा के लिए उपयोग अवजत्रुकी नस के माध्यम से प्रदान की जा सकती के ऊपर या नीचे हंसली पंक्चर है। बच्चों में ऐसे तरीकों का उपयोग करने के लिए काफी अनुभव की आवश्यकता है यद्यपि अधिकांश शोधकर्ताओं का कहना है कि यह परिधीय नसों के माध्यम से है तेजी से पशु मॉडल (एक बाल रोग में इसी तरह की परिस्थितियों के पुन: निर्माण के साथ) पर प्रयोगों की डेटा की सबसे बड़ी राशि के साथ संचारित किया जा सकता है इस संबंध, बड़े केंद्रीय रगों में श्रेष्ठता दिखाया।
जब एक गहरे सदमे का विकास होता है, तो कई शिरापरक अभिगम विभिन्न स्थानों पर विस्तृत लुमेन कैथेटर्स पेश करने के लिए किया जाना चाहिए। ऐसी स्थितियों में, स्थापना № 5 ऊरु नस में फ्रेंच कैथेटर कम समय में तरल के आधान बड़ी राशि का एक अच्छा तरीका है। ज्यादातर मामलों में, बच्चों में कई घावों जब नहीं भारी सदमे या अनुपस्थित, दो कैथेटर की स्थापना № परिधीय नसों में 20 पर्याप्त तरल पदार्थ आधान के लिए अनुमति देते हैं और खून बह रहा है की बहाली के राज्य को स्थिर होगा।
Intraosseous पथ विशेष उपकरणों या सांस में सिरिंज एक तीन तरह से पानी निकलने की टोंटी से जुड़ा की मदद से तेजी से दबाव द्रव जलसेक के लिए इस्तेमाल किया जा सकता है।
प्रारंभिक जलसेक के लिए, क्रिस्टलॉयड का एक आइसोटोनिक समाधान पसंद किया जाता है: या तो घंटी का लैक्टेट या सोडियम क्लोराइड का एक आइसोटोनिक समाधान। यदि एक क्लॉक नैदानिक परीक्षा में निदान किया जाता है, तो 20 मिलीलीटर / किग्रा का एक समाधान आसवन 5 मिनट के भीतर किया जाना चाहिए। राज्य सामान्य hemodynamics नहीं है, तो फिर से परिचय प्राप्त संपूर्ण रक्त या पैक लाल रक्त कोशिकाओं की खड़ी आधान के बाद तरल पदार्थ की एक ही राशि के किया जाता है। सदमे के लक्षणों के संरक्षण के साथ, शरीर के प्रतिक्रिया की सावधानीपूर्वक नियंत्रण के साथ तत्काल रक्त आधान का प्रदर्शन किया जाता है। जब आधान एक पूरी तरह से संगत खून की (क्रॉस-नमूने के लिए), इस्तेमाल किया जा सकता रीसस नकारात्मक रक्त 0 (1) या विशेष प्रकार के रक्त प्राप्त करने के लिए आवश्यक है।
वायवीय antishock परिधान कई वर्षों के लिए वयस्कों में प्रयोग किया जाता है, लेकिन यह केवल हाल ही में बच्चों में इस्तेमाल किया गया था, इसलिए अभी तक बाल रोग में इसकी व्यवस्थित अध्ययन का परिणाम है। यह मुद्रास्फीति ऊपरी (उदर) भाग antishock सूट के दौरान उत्पन्न होने वाली दो जटिलताओं ध्यान दिया जाना चाहिए: पहला, यह उल्लंघन है सांस की आस मुद्रास्फीति के दौरान पेट दबाव वृद्धि के कारण; दूसरी बात, उल्टी की आकांक्षा के जोखिम के साथ उल्टी की उल्टी पैदा हो सकती है।
इसे देखते हुए, कुछ लेखकों, विरोधी सदमे पतलून (या अन्य वस्त्र) के पेट में भाग बढ़ा-चढ़ाकर के खिलाफ चेतावनी दी है, जबकि अन्य लोगों की पेशकश स्थिति पेट पतलून विभाग पेट के बीच रेखा से ऊपर नहीं है। हालांकि तरल पदार्थ आसव जब hypovolemia महत्व सर्वोपरि निस्संदेह है, विरोधी सदमे परिधान के उपयोग आप कुछ समय जीतने के लिए अनुमति देता है और उनके विस्तार की वजह से ऊपरी हाथ पैरों की नसों के लिए उपयोग की सुविधा। इस परिधान की एक महत्वपूर्ण विशेषता इंट्रापेरिटोनियल, श्रोणि और retroperitoneal रक्तस्राव के साथ तीव्रसम्पीड़न की रचना है। इस संबंध में, यह जलसेक चिकित्सा के प्रभाव को पूरक और बढ़ा सकता है।
स्नायविक स्थिति शुरू में चेतना, pupillary सजगता और मोटर गतिविधि के स्तर के निर्धारण सहित एक्रोनिम तंत्रिका विज्ञान की परीक्षा के दौरान मापा जाता है। बच्चों में चेतना के स्तर का आकलन मुश्किल हो सकता है, गैर-संपर्क के बाद से या लाने के बच्चे के व्यवहार कभी कभी दर्द और भय और चिंता करने के लिए उनकी प्रतिक्रिया समझाया गया है। सबसे अच्छा विकल्प बच्चे के साथ अकेले बात करना है, जबकि चिकित्सक सवाल पूछता है और सरल आदेश देता है, जबकि एक साथ रोगी को शांत करता है; डॉक्टर की आवाज़ चिकनी और कोमल होनी चाहिए एक अनुभवी चिकित्सक लगभग हमेशा किसी बच्चे के असामान्य व्यवहार को एक स्थितिजन्य रूप से वातानुकूलित एक से अलग कर सकता है। अनिश्चितता या किसी अस्पष्टता के मामले में, आघात के कारण बच्चे का व्यवहार माना जाना चाहिए।
इस तेजी से मूल्यांकन के बाद कान या नाक, और खुले सिर पर चोट के अन्य अभिव्यक्तियों से मस्तिष्कमेरु द्रव की समाप्ति की सुविधाओं की पहचान करने के लिए एक अध्ययन का संचालन करने के लिए आवश्यक है। इसके अलावा, महत्वपूर्ण कार्यों के संकेतकों का मूल्यांकन किया जाना चाहिए, जिससे इंट्राक्रैनीयल दबाव में वृद्धि हुई है। फांक बड़े ब्रह्मारंध्र साथ शिशुओं आसानी से intracranial दबाव के उपलब्ध प्रत्यक्ष आकलन है और इस उपेक्षित नहीं किया जाना चाहिए।
चेतना के स्तर का आकलन और मात्रा निर्धारित करने का एक अच्छा तरीका है ग्लासगो कोमा पैमाने। हालांकि, जब इसे का उपयोग, वहाँ दो समस्याएं हैं: अपने मूल रूप में, यह बाल चिकित्सा उपयोग के लिए इरादा नहीं है, परिणामस्वरूप, शिशुओं, युवा बच्चों, preschoolers और स्कूल उम्र के बच्चों में उपयोग के लिए अनुकूलित किया जाना है। एक और समस्या यह है कि प्रारंभिक उपचार अवधि के दौरान पैमाने का उपयोग करने में असुविधाजनक है, खासकर उन लोगों के लिए जो इसे कम से कम उपयोग करते हैं मानसिक स्थिति के प्रारंभिक आकलन में, आप आसानी से बच्चे की सावधानी की डिग्री और सरल, आयु के उपयुक्त आदेशों को करने की उनकी क्षमता का निर्धारण कर सकते हैं। बाद में, रोगी की स्थिति को स्थिर करने के बाद, आप पैमाने के उपयोग का सहारा ले सकते हैं।
एक गंभीर सिर की चोट के साथ एक बच्चे का इलाज करते समय, कई pathophysiological सुविधाओं पर विचार किया जाना चाहिए, जो वयस्कों में उन लोगों से भिन्न होता है बड़े पैमाने पर वयस्कों की तुलना में कम मात्रा में हीमेटोमा होता है (वयस्कों में 40-50% बनाम 25-30%) बच्चों में गंभीर सिर की आशंका के कारण मस्तिष्क की सूजन फैलाना अधिक बार मनाया जाता है। यह मस्तिष्क के ऊतकों के एक सच्चे edema या रक्त प्रवाह बढ़ने का परिणाम हो सकता है। मस्तिष्क है, जो सिर के बंद आघात प्रतिक्रियाओं के साथ बच्चों में इन लगातार पर किया जाता है करने के लिए हस्तक्षेप प्रत्यक्ष क्षति, बहुत ही खतरनाक और गंभीर जटिलताओं से भरा है। शॉक, हाइपोक्सिया और हाइपरक्रबिया का सफाया होना चाहिए।
सेरेब्रल एडिमा को कम करने का सबसे प्रभावी प्रारंभिक तरीका हाइपरटेंटीमेंट है। इसका लक्ष्य 25-30 मिमी एचजी के पीसीओ 2 मान हासिल करना है यह दिखाया गया था कि इस तरह के furosemide (1 मिलीग्राम / किग्रा आई.वी.) के रूप में मूत्रल मस्तिष्क रक्त प्रवाह में वृद्धि के बिना मस्तिष्क शोफ कम कर दिया। सिर को ऐसी स्थिति दी जानी चाहिए जो कि मस्तिष्क से शिरापरक बहिर्वाह की गिरावट को रोक सके। यदि रीढ़ की हड्डी का आघात ठीक हो गया है, तो रोगी के सिर को 30 डिग्री से ऊपर उठाया जाना चाहिए।
प्रारंभ में मस्तिष्क रक्त प्रवाह बढ़ जाता है केवल mannitol, तथापि, बच्चे की हालत की गिरावट के मामले में, अतिवातायनता के बावजूद में, एक प्रति शरीर के वजन के 1 किलो दवा से 1 ग्राम का तेजी से नसों में मेनिटोल दर का सहारा चाहिए। बूंदों की रोकथाम और वृद्धि की intracranial दबाव के लिए मांसपेशियों को ढीला, नसों में निश्चेतक और शामक दवाओं के उपयोग की आवश्यकता हो सकती है।
खोपड़ी के एक्स-रे गणना टोमोग्राफी के रूप में के रूप में जानकारीपूर्ण नहीं है, लेकिन इसके कार्यान्वयन उपयोगी होता है जब बीच मस्तिष्कावरणीय धमनी के प्रक्षेपण में भंग की पहचान करने, पश्चकपाल हड्डी के भंग होने, महान पश्चकपाल खोपड़ी छेद और सैजिटल साइनस Dural के प्रक्षेपण में भंग करने के लिए विस्तार। खोपड़ी की रेडियोग्राफी की उच्च उत्पादकता को सिद्ध करने वाले शोध के आंकड़े प्रकाशित किए गए हैं; वे 2 साल से कम उम्र के बच्चों के समूह में प्राप्त परिणामों को शामिल करते हैं (अकेले अपनी उम्र के कारण मध्यम जोखिम के कारण)।
बच्चों में रीढ़ की हड्डी में होने वाले कई अनूठे पहलू हैं। विकासशील रीढ़ रीढ़ की हड्डी से काफी अलग है, और रेडियोग्राफिक डेटा की व्याख्या करते समय इन अंतरों को ध्यान में रखा जाना चाहिए। सी 2 डी एस के संबंध में सामने स्थिति की पहचान, एक दर्दनाक मोच का आभास दे रही है - व्याख्या के सबसे शर्मनाक क्षणों में से एक। कशेरुक निकायों के सामने एक सामान्य पच्चर फलाव भी चोट का निदान करने में कुछ कठिनाइयों का कारण बन सकता है। शिशुओं प्रेवेर्तेब्रल कोमल ऊतक रक्तगुल्म से radiographically पृथक बनने श्वसन के चरणों के साथ भिन्न हो सकते हैं,।
बच्चों की छोटी उम्र के समूह में गर्भाशय ग्रीवा की रीढ़ की हड्डी की क्षति कम आम है। ऐसी चोटें अक्सर ग्रीवा क्षेत्र के ऊपरी हिस्से में होती हैं। किसी भी स्तर पर गर्भाशय ग्रीवा रीढ़ की चोटों के लिए संकेत और रीढ़ की हड्डी की भागीदारी के लक्षण मनाया जा सकता है, लेकिन एक्स-रे पर फ्रैक्चर के अभाव में।
बच्चों में, छाती की दीवार के अनुपालन के कारण छाती की हड्डियों के फ्रैक्चर के बिना शरीर संकुचित नहीं की जा सकती है। इसके अलावा, मध्यस्थानिका उन्हें और अधिक, मोबाइल तो तनाव वातिलवक्ष अधिक विस्थापन निकायों, जो मोटे तौर पर सांस लेने और रक्त परिसंचरण के समारोह को बाधित कर सकते कारण बनता है। रिब पिंजरे श्वसन रोग के लिए बच्चे पैदा करने के लिए नुकसान, हाइपोक्सिया के विकास के तेजी से अपेक्षाकृत अधिक (बच्चों में), चयापचय दर और ऑक्सीजन की खपत की वजह से हो सकता है।
अक्सर बच्चों aerophagia पेट, जो सूजन की ओर जाता है की खींच का कारण बनता है, और कभी कभी आकांक्षा के साथ उल्टी में मनाया। इन जटिलताओं को रोकने के लिए गैस्ट्रिक ट्यूब (नाक या मुंह के माध्यम से) का प्रारंभिक परिचय महत्वपूर्ण है आप अपने लुमेन आंशिक रूप से पका हुआ भोजन की रुकावट से बचने के लिए व्यापक (यथासंभव संभव) जांच चुनना चाहिए।
उदर गुहा की सबसे अधिक क्षतिग्रस्त अंग यकृत और प्लीहा हैं अक्सर क्षतिग्रस्त और गुर्दे के पास रेट्रोपीरिटोनियल रूप से स्थित
यकृत और बच्चों में प्लीहा चोटों के रूढ़िवादी उपचार निम्नलिखित मामलों में उपयुक्त है:
- यदि स्थिरीकरण द्रव की शुरूआत या रक्त आधान द्वारा प्राप्त किया जा सकता है;
- अगर महत्वपूर्ण अंतर-पेट में खून बह रहा है, तो कोई संकेत नहीं हैं;
- गैर इनवेसिव अध्ययनों में खोखले आंतरिक अंगों को नुकसान के कोई संकेत नहीं हैं;
- यदि संभव हो तो, गहन देखभाल इकाई में निगरानी करें।
उद्देश्य अनुसंधान के तरीकों के अतिरिक्त, उपलब्ध गैर-इनवेसिव विधियों में गणना टोमोग्राफी, स्कैन्टिग्राफी और अल्ट्रासाउंड शामिल हैं। कॉन्ट्रैटेड मध्यम (नसों और नसों) के परिचय के साथ गणना टोमोग्राफी को प्राथमिकता दी जाती है। उपलब्ध आंकड़ों के अनुसार, उपरोक्त उल्लिखित तीन तरीकों में सीटी सबसे सटीक है इस दृष्टिकोण से बच्चों में निदान पेरीटोनियल लवेज के इस्तेमाल पर विचारों में बदलाव आया। यदि कोई बच्चा लेपरोटोमी से गुजरना नहीं है, तो लवण द्रव में रक्त अशुद्धता का पता लगाना संभवतः महत्वपूर्ण नहीं है।
एक वैकल्पिक दृष्टिकोण, गैर-आक्रामक (यदि संभव हो) नैदानिक अध्ययनों के लिए सामान्य मानदंडों द्वारा निर्धारित संकेतों की उपस्थिति में पेरीटोनियल लवेज का उपयोग होता है। यदि इस तरह के अध्ययन से रक्तस्राव के स्रोत को निर्धारित किया जाता है, तो चिकित्सीय रणनीति का विकल्प जो गैर-सर्जिकल उपचार को बाहर नहीं करता है, वह पूरी तरह से उचित है। ऐसे मामलों में जब रक्तस्राव का स्रोत नहीं पहचाना जाता है या यदि लैपरसेंटिसिस का पता लगाया जाता है, तो खोखले अंग को नुकसान पहुंचाता सर्जरी द्वारा संकेत दिया जाता है।
गंभीर आघात वाले बच्चों में पैल्विक फ्रैक्चर अपेक्षाकृत आम हैं इसलिए, महत्वपूर्ण बंद आघात के मामलों में, पैल्विक रेडियोग्राफी अनिवार्य है। मरीज का प्रबंधन वयस्कों के समान सिद्धांतों पर आधारित होता है, और आवश्यक रूप से पेरिनेम की पूरी तरह से जांच करता है। वायवीय विरोधी सदमे पतलून का उपयोग, जब ऐसा संदेह है इस तरह के नुकसान के उपचार में एक महत्वपूर्ण उपकरण है कि महत्वपूर्ण खून बह रहा है या उसके घटित होने की बात की प्रबल संभावना।
दुर्घटनाएं: पूर्व-अस्पताल देखभाल के विकल्प
यह आवश्यक है: कम से कम 15 मिनट के लिए ठंडा पानी के साथ घबराहट को शांत करें! तब हम पैन्थेनॉल या बाल्सम "बचाव दल" के साथ जलाते हैं यदि जलन गंभीर है (उदाहरण के लिए, एक बड़ा क्षेत्र, या चेहरे के क्षेत्र, पेरेनियम के जला), तो आपको एक एम्बुलेंस कॉल करना होगा स्वतंत्र रूप से आप संवेदनाहारी, पीना, एक पट्टी या एक साफ कपड़े के साथ घाव लपेट सकते हैं।
आँखों के रासायनिक जल या मुंह की श्लेष्म झिल्ली के लिए, उन्हें पानी से, साथ ही त्वचा के साथ धोया जाना चाहिए, और फिर क्षार के साथ जलने के मामले में बोरिक एसिड के 1% समाधान से तटस्थ हो जाना चाहिए; जब एसिड से जला दिया गया - सोडा का 1% समाधान। आंख में फंसे रसायन विज्ञान का निष्क्रियकरण एक घंटे या उससे अधिक के लिए किया जाना चाहिए, जब तक कि जला होने के बाद जला से दृष्टि गायब हो जाती है। उसके बाद, बाँझ वेसलीन या सूरजमुखी तेल के 1-2 बूंदों को आँखों में अंतःक्षिप्त किया जाता है, एक पट्टी को लागू किया जाता है और एक विशेषज्ञ को भेजा जाता है।
न करें: तेल, केफिर, पैन्थेनॉल आदि के साथ जलाएं तुरंत जलाएं! यह केवल त्वचा की सतह से गर्मी की रिहाई में देरी करेगा, और गर्मी गहराई में गहरी जाएगी, गहरी परतों को नुकसान पहुंचाएगा। सबसे पहले, जला साइट सही क्रम रोगी के तापमान हिस्से को कम करने की अनुमति के बिना तेल / मरहम की एक तंग तकिया बनाने के लिए नहीं में ठंडा किया जाना चाहिए। हम गर्मी निकालते या निकालते हैं, और फिर हम पहले से ही मलहम लगाते हैं। आयोडीन या ज़ेलेंका का उपयोग न करें, वे वसूली में देरी करेंगे बुलबुले नहीं छूएं, वे त्वचा की क्षतिग्रस्त हिस्से को कीटाणुओं से बचाते हैं।
नेक: मच्छरों और मिडीज के काटने के लिए विशेष उपचार की आवश्यकता नहीं होती है।
पशु काटने: बहुत सारे साबुन और पानी के साथ काटने में तुरंत फ्लश। प्राकृतिक रूप से खून काटने की जगह दे, ताकि रोगजनक सूक्ष्मजीव घाव को छोड़ दें। काटने पर हाइड्रोजन पेरोक्साइड से संतृप्त एक धुंध कपड़ा रखो। तुरंत बच्चे को निकटतम आपातकालीन कक्ष में ले जाएं।
थर्मल शॉक
नाडो: खतरनाक ओवरहेटिंग के लक्षण: चेतना, बुखार और गंभीर सिरदर्द, सूखी और गर्म त्वचा, तेज़ पल्स का नुकसान। यदि बच्चे के पास ये लक्षण हैं, तो तत्काल एक एम्बुलेंस के लिए फोन करें। इसे एक शांत जगह पर ले जाना, घर का कपड़ा और रिक्ति का प्रबंध करना। इसे एक शांत गीली शीट में लपेटें। शीट लपेटें ताकि बाष्पीकरण प्रभावित व्यक्ति को अधिक प्रभावी ढंग से शांत करे। यदि बच्चे ने चेतना खो दी है, तो उसे ठंडा करें, अपने पक्ष में बिछाओ। अपने श्वास और नाड़ी की जांच करें
न करें: बुखार (एस्पिरिन, आदि) के लिए बाल चिकित्सा दें।
जहर
NADO: विषाक्तता के लक्षण: उल्टी, दस्त, चेतना की कमी, लचीलापन यदि बच्चे ने कुछ कोलायुक्त, होंठ पर और मुंह में निगल लिया है तो ये पदार्थ लाल, सूजन छोड़ते हैं। तो जहर गैस या धुएं, तुरंत, प्रदूषित क्षेत्रों से प्रिंट (या स्पष्ट) बच्चे को अपने कपड़े, ढीला मुंह और बलगम और उल्टी के वायुमार्ग को हटा दें।
कवक द्वारा विषाक्तता: सबसे अधिक बार इस तरह की जहर देर से अगस्त से मध्य नवंबर तक मनाया जाता है। पहला लक्षण सामान्य प्रकृति (कमजोरी, शर्मिंदगी, सिरदर्द, शरीर के तापमान में मामूली वृद्धि, कभी-कभी हल्के भोजन के विषाक्तता के लक्षण) के होते हैं और माता-पिता को सतर्क नहीं करते हैं तेजी से मशरूम के उपयोग की तारीख से 3 या शीर्ष 4 दिन के अंत तक इस बीमारी के बाद के विकास अचानक बिगड़ रहा आता है, और उसके बाद अक्सर मौत। नैतिक स्पष्ट है: बच्चे को किसी भी मशरूम न दें! वह अभी भी उनसे कोई भी उपयोगी पदार्थ नहीं सीखता है, मशरूम खराब वयस्क जीवों द्वारा भी पचा रहे हैं। यदि दादी मशरूम इकट्ठा करते हैं (दादा और दादाजी आदि के लिए), इसका मतलब यह नहीं है कि बच्चे को जोखिम में होना चाहिए।
न करें: पेट को कुल्ला और उल्टी पैदा कर लें यदि बच्चे को घरेलू रसायनों से जहर दिया गया हो। एसिड और अल्कली, बाहर छोड़कर, आपके गले को जला सकता है। ऐसे मामलों में, प्रचुर मात्रा में पेय की सिफारिश की जाती है। दूध के साथ बच्चे को दूध मत डालो, क्योंकि कुछ जहर वसा में घुलनशील होते हैं, और दूध में मौजूद वसा को जहर की कार्रवाई में तेज कर सकते हैं। एक बच्चे को ज्यादा पेट में दर्द है, तो - एक एम्बुलेंस कहते हैं, और नहीं के रूप में अच्छी तरह से भोजन और पेय के रूप में डॉक्टरों के आने से पहले किसी भी दर्द निवारक दिया गया था,, वे लक्षण चिकना कर सकते हैं।
नीड: छाती पर अपने बच्चे को आधा बारी रखो, उसके हाथ करने के लिए एक वापस फैला, नीचे, और दूसरा, कोहनी पर तुला हुआ था, यह सामने था। एक पैर, जो उच्च स्थिति में है, घुटने के दाहिनी कोण पर आना चाहिए ताकि शरीर वापस या आगे नहीं बढ़ सकें Unbutton या अपने कपड़े निकालें जब बेहोशी अक्सर अमोनिया का उपयोग किया जाता है, लेकिन यह कौशल के साथ करते हैं कपास झाड़ू शराब के साथ सिक्त और 20-30 सेकंड के लिए बच्चे की नाक के लिए लाया। अमोनिया की गंध मस्तिष्क के बर्तनों के विस्तार के लिए योगदान देती है, लेकिन इसकी बड़ी सांद्रता वासोमोटर केंद्र के अस्थायी पक्षाघात का कारण बन सकती है। इसलिए, इसे लंबे समय तक साँस नहीं किया जा सकता कपास को 20 सेकंड के लिए रखना बेहतर है, 5 मिनट के लिए ब्रेक लें। और फिर इसे कुछ सेकंड के लिए लाएं जब कोई बच्चा चक्कर आना या कमजोर पड़ता है, तो वह नीचे बैठने की कोशिश कर सकता है और फिर खड़े हो सकते हैं। यदि, बैठे या खड़े होने के दौरान, आप देख सकते हैं कि बच्चे फिर से चेतना खो सकता है, उसे नीचे रखकर उसे बताएं कि वह अपने सिर को अपने घुटनों पर दबाएं यह मस्तिष्क को रक्त के प्रवाह को बेहतर बनाता है
न करें: बच्चे को उसकी पीठ पर रखो - और उसे बेहोश अकेला छोड़ दें। सभी शक्तियों से उसे जीवन में लाने की कोशिश कर रहा है: गालों पर ताली लगा और लंबे समय तक अमोनिया या शराब (20 से अधिक सेकंड के लिए) के साथ कपास ऊन के लिए दबाए रखें। बेहोश राज्य को छोड़ने के तुरंत बाद बच्चे को भोजन और पानी पीने में असंभव है
आँख की चोट
निषेध: यदि विदेशी शरीर ने आंखों में प्रवेश किया है, तो आपको इस पर एक बाँझ पट्टी डालनी चाहिए और जितनी जल्दी हो सके बच्चे को चिकित्सक को देने चाहिए। यदि आप पूरी तरह से आश्वस्त हैं कि आप सूजन निकाल सकते हैं, कपास ऊन के गीले टुकड़े के साथ ऐसा करने की कोशिश करें आंखों में घरेलू रसायनों के साथ जलाए जाने पर, ठंडे पानी से अपना चेहरा धोना आवश्यक है। फिर 5-10 मिनट के भीतर, बेकिंग सोडा (सोडा का 1 बड़ा चमचा पानी की 0.5 लीटर) के अलावा ठंडे पानी के साथ एक रबर नाशपाती से प्रत्येक आंख को कुल्ला। जब सिरका, काली मिर्च और अन्य मसालेदार पदार्थों के साथ जला दिया जाता है - दूध के साथ आँखों को धोना सबसे अच्छा है यदि आंखों को स्याही या पेंट्स से क्षतिग्रस्त हो जाती है, तो उन्हें ताजा ब्रूवाइड चाय के गर्म जलसेक के साथ धोने की सलाह दी जाती है। चाय की पत्तियों में निहित तनिन रंगों के प्रभाव को कमजोर करता है
न करें: वस्तु को अपने आप से निकालने का प्रयास करना बेहतर नहीं है, भले ही ऐसा लगता है कि यह सतह पर है। यह धारणा अक्सर भ्रामक होती है, और हेरफेर के कारण अपूरणीय क्षति हो सकती है।
नोड से रक्त
यह आवश्यक है: बच्चे को बिस्तर में रखो, शरीर के ऊपरी भाग को ऊपर उठाना, उसके सिर को आगे बढ़ा देना क्षतिग्रस्त नथुनेर में हाइड्रोजन पेरोक्साइड में लथपथ एक धुंध (या कपास ऊन) फ्लगारेलम का परिचय दें। नाक के पुल पर, ठंडे पानी में लथपथ एक रूमाल रखो। भारी रक्तस्राव के मामले में ओसीपीट को ठंडा संपीड़ित (बर्फ मूत्राशय) लगाने के लिए आवश्यक है। यदि 20 मिनट के भीतर रक्तस्राव को रोकने के लिए नहीं कर सकते हैं - एक एम्बुलेंस कॉल करें।
न करें: बच्चे के सिर को टॉस करें, इसे क्षैतिज रूप से रखें उसे एक गर्म पेय मत दो, उसे चलाने न दें।
विदेशी विषयों
नाडो: कान या नाक में एक विदेशी शरीर का एक संकेत एक गंध और रक्त के साथ एक बहुत ठंड है यदि आप एक कीट के कान में आते हैं, तो कान नहर में तेल (जैतून, वासलीन) या बोरिक अल्कोहल के कुछ बूंदों को ड्रिप करें। फिर डॉक्टर के पास जाएं जो चिमटी के साथ कीट को निकालेगा। अगर बच्चा अपनी नाक में कुछ भर गया है, और वह पहले से ही जानता है कि उसकी नाक कैसे फेंकने के लिए, नसबंदी पर केर्किफ को दबाएं, जिसमें कोई विदेशी शरीर नहीं है, और बच्चे से बेहद खून बह रहा है लेकिन नाक मार्ग की गहराई से, यह डॉक्टर द्वारा ही लिया जा सकता है। ध्यान रखना कि पॉलीक्लिनिक के रास्ते में बच्चे अपने मुंह को सांस लेते हैं।
मत: विदेशी और विदेशी निकायों को अपने नाक और कान से हटा दें - आप उन्हें भी गहरा धक्का दे सकते हैं।
भाषा की समस्या
NECK: साफ रूमाल को मोड़ो और उसे घाव पर दबाएं। यह रक्तस्राव को रोक देगा: जहाजों को अनुबंध शुरू हो जाएगा और प्राकृतिक थक्के "रिसाव" बंद हो जाएगा कम से कम एक घंटे के लिए खून बह रहा रोकने के बाद, बच्चे को खाने के लिए न दें। अगले 5 घंटों में - कुछ भी गर्म और खट्टा नहीं है लेकिन ऐसी स्थितियों में एक शांत आइसक्रीम उपयोगी है। उपचार प्रक्रिया में, जीभ में चोट के स्थान पर एक भूरे रंग के सफेद कोटिंग रूप होते हैं इसे बंद नहीं किया जा सकता, यह एक सुरक्षात्मक कार्य करता है और जल्द ही खुद ही गायब हो जाएगा।
यदि बच्चा प्रस्तुत किया गया है
NECK: अपने ठोड़ी और पीठ के समर्थन में बच्चे को अपने हाथ से नीचे रखो। अपनी पीठ पर पांच तेज झुकाव लाओ। बच्चे के मुंह में विदेशी वस्तुओं की जांच करें और उन्हें हटा दें। यदि यह काम नहीं करता है, तो बच्चे को अपने हाथों पर रखें या घुटनों के नीचे चेहरा। अपनी छाती पर अपनी उंगलियों के साथ पांच तेज झटके तक अपने निपल्स की रेखा के नीचे एक उंगली चौड़ाई पर रखें श्वास बहाल करने के लिए सबसे छोटे बच्चे उल्टा हो सकते हैं।
न करें: किसी भी हेर-फेर के दौरान, आप पेट पर और लंबे समय तक, नीमेटिक ऊर्जा के साथ पीठ पर बच्चे को दस्तक के लिए नहीं दबा सकते हैं। एक विदेशी वस्तु श्वसन तंत्र में गहराई से गिर सकती है: एक मजबूत कंपन के साथ, वस्तुओं से दूर नहीं होता! वे नीचे गिर जाते हैं
एक्टूटर द्वारा झटका
नीड: इसके तत्काल बाद साधन से उपकरण बंद करने या फ्यूज खोलना, अगर बच्चा सॉकेट में अपनी उंगली डाल दिया, या बल्कि, किसी वस्तु। आप वर्तमान स्रोत निकाल देते हैं तो संभव नहीं है, देखभाल करने के लिए प्रभावित शरीर के संपर्क में भाग नहीं छू करने के लिए हाथ लपेट सूखी कपड़ा या पहने रबर के दस्ताने, एक इंसुलेटिंग वस्तु पर पैर खड़े (सूखे कपड़े, रबर का एक टुकड़ा, बोर्ड, कागज के ढेर) और वर्तमान स्रोत से दूर बच्चे दूर खींचें । फिर, पीड़ित के स्वास्थ्य की स्थिति की परवाह किए बिना, तत्काल एक एम्बुलेंस को बुलाओ एक चिकित्सक के आगमन से पहले, बच्चे को जितना संभव हो उतना पीना चाहिए।
आवश्यक: बच्चे को शांति दें पहले 2-3 घंटे में एडिमा और रक्तस्राव को कम करने के लिए, बर्फ को चोट के क्षेत्र (किसी भी संस्करण में ठंडा) पर लागू किया जाता है। अगर संयुक्त की चोट लग जाती है, तो यह क्रूसिफ़ॉर्म पट्टी के साथ पट्टी को बेहतर करना है। चोट के कुछ घंटों के बाद, आप गर्म स्नान कर सकते हैं या गर्म लोशन बना सकते हैं। खरोंच के तुरंत बाद, बच्चे को देखिए। अगर वह जल्दी से शांत हो जाता है और खेलना शुरू करता है - सबसे अधिक संभावना है, सब कुछ क्रम में है दर्द गायब होने के बाद, खरोंच पर एक आयोडीन जाल निकालें: इसे करने के लिए धन्यवाद, यह जल्दी से भंग होगा क्या रक्तगुल्म का निराकरण किया गया था, आप जब यह रंग बदलने के लिए शुरू होता है पता चल जाएगा: पहला, यह बैंगनी निर्माण किया जाएगा, और फिर हरे और अंत में पीला हो जाता है। कर्कश के लिए लोक उपचार का ध्यान रखें: 1/4 गिलास पानी के साथ एक मिक्सर में अजमोद का मुट्ठी भर। बर्फ के ढालना में डालें और फ्रिज़र में डालें। यदि बच्चा हमलों करता है, तो एक बर्फ घन को धुंध में लपेटकर या रूमाल की जगह पर एक रूमाल लगाइए। साथ ही खरोंच कपास गेज पैड एप्पल साइडर सिरका पानी से पतला से लथपथ tames। नील (खरोंच) अर्निका साथ उपयुक्त मरहम के तीन साल से lubricated किया जा सकता है Fastum जेल या होम्योपैथिक मरहम Traumeel, बच्चों के लिए।
मुख्य सवाल यह है कि जब बच्चा उसके सिर पर हमला करता है: क्या कोई हिलाना है?
मस्तिष्क क्षति के लक्षण: भटकाव, शायद ही जागते; नींद के दौरान असामान्य श्वास, तिर्यकदृष्टि, विभिन्न आकारों, लगातार उल्टी, गंभीर पीलापन, रक्त या अन्य तरल पदार्थ कान, आक्षेप, संतुलन का अभाव है, से अलग की विद्यार्थियों जब बच्चे बैठे हैं, रेंगने या चलने।
हैं, के बाद बच्चे के पतन चेतना खो नहीं करता है, चलता है, वह बोलता है और नाटकों, साथ ही यह पहले की तरह, कटौती करने के लिए या बर्फ शंकु के बारे में 20 मिनट के लागू करते हैं और बच्चे को देखने के लिए जब तक डॉक्टर आता है। आम तौर पर डॉक्टर को यह पता चलता है कि गिरावट के बाद बच्चे कैसे व्यवहार करता है, गिरावट की तुलना में। यह इस तथ्य के कारण है कि गिरावट के बाद मस्तिष्क क्षति के संकेत तुरंत या 24 घंटों के भीतर प्रदर्शित हो सकते हैं। कुछ समय के लिए बच्चे को देखने के बाद, बच्चे की स्थिति के आधार पर, यह तय करें कि आपको चिकित्सक को देखने की ज़रूरत है या नहीं। चोट के बाद बच्चे आमतौर पर सोते हैं, और इसलिए, "बच्चे के मन में बदलाव का पालन करने के लिए सलाह" माता-पिता को बड़ी चिंता का विषय बनाता है अगर सिर पर चोट सोते समय के करीब में हुई, यह चोट या आदत के बस नींद बल के एक बच्चे की तंद्रा परिणाम को समझना मुश्किल है, और इसलिए यह दूसरे की सलाह का पालन करने के लिए असंभव हो सकता है: "। मत अपने बच्चे सो जाते हैं" बच्चे को सोते रहें, लेकिन आपको हर 2 घंटे जागना चाहिए और इसका निरीक्षण करना चाहिए।
निम्न लक्षण खतरनाक हैं: गुलाबी से त्वचा का रंग बदलना या नीले रंग से (और भी बदतर); सांस लेने में परिवर्तन: बहुत उथला श्वास, 10-20 सेकंड के लिए यह बंद हो जाता है, अनियमित श्वास, या क्षणों के समय जब बच्चे गला घोंटना शुरू होता है (याद रखें कि अनियमित सांस लेने की एक नवजात अवधि के लिए सामान्य हैं); दांतों की चक्कर
अगर बच्चे की त्वचा, और उसकी सांस लेने नहीं बदला गया है और आप सहज कोई खतरा महसूस हो रहा है, बच्चे को जगा नहीं कर सकते हैं, को छोड़कर जब डॉक्टर ऐसा करने के लिए सलाह दी। चोट के बाद गहरी नींद लगभग हमेशा एक उथले, अनियमित सांस लेने के साथ है, तो आप से पहले नहीं देखा है।
न करें: चोट की जगह गर्म गर्म पानी की बोतल डालें और आम तौर पर किसी तरह इसे गरम करें। वार्मिंग थेरेपी थोड़ी देर बाद ही की जाती है (दूसरे दिन)। घावों से किसी भी मलहम का उपयोग न करें, अगर चोट के स्थल पर घायल और खरोंच होते हैं। यदि एक वर्ष के पहले एक बच्चे ने अपने सिर को मार दिया है - किसी भी मामले में अपने डॉक्टर को दिखाएं।
सिडनी और स्काट्स
नीड: Abrasions तुरंत संदूषण, हाइड्रोजन पेरोक्साइड या हरे रंग की प्रक्रिया के साफ करना चाहिए। व्यापक abrasions के साथ, एक सुरक्षात्मक सूखी पट्टी लागू किया जा सकता है।
न करें: आयोडीन के साथ खरोंच भरें आयोडीन घाव के अंदर ऊतकों को जलता है और केवल समस्या को बढ़ा देता है।
आवश्यक: साफ घाव हाइड्रोजन पेरोक्साइड, 1:10 के अनुपात में पानी के साथ पहले से पतला। यह "कॉकटेल" एक डबल प्रभाव पड़ता है: यह खून बह रहा बंद हो जाता है और झाग आसान गंदगी हटाने के लिए बनाता है। खून बह रहा बंद करो: प्रभावित क्षेत्र को 5-10 मिनट के लिए एक बाँझ पट्टी के साथ दबाएं।
धमनी रक्तस्राव में, घास से धड़कते हुए रक्त को धड़कता है।
शिरापरक - रक्त को रोकने के लिए कोई प्रवृत्ति के साथ घाव की एक सतत जेट का गहरा और प्रचुर मात्रा में खड़ा है।
केशिका खून बह रहा है त्वचीय और मांसपेशियों की चोटों के साथ मनाया जाता है। रक्त कमजोर है, रोकता है। सतही घावों के साथ, थोड़ा दबाव पट्टी लगाने के बाद जल्दी से रोकता है। बच्चों में, जहाजों बहुत लचीला और आम घरेलू चोट से तो जीवन के लिए खतरा खून बह रहा है और स्वास्थ्य कम करने के लिए छोटे बच्चों में ऐसा नहीं होता है आसान है।
यदि खून बहना गंभीर है, तो एक ट्रायनीकलेट घाव से ऊपर रखा गया है। यह नरम अस्तर पर रखा जाता है, ताकि त्वचा को चुटकी न दें, फिर कसकर 1.5 घंटों के लिए छोड़ दें। अनुकूल तैयारी घावों के इलाज के लिए अच्छी तरह से कर रहे हैं आधारित furatsilina, पोटेशियम परमैंगनेट, हाइड्रोजन पेरोक्साइड, chlorhexidine। उनके पास शराब नहीं है, और बच्चे उन्हें अच्छी तरह से सहन करते हैं घाव बालों के नीचे सिर पर है, तो यह दरियादिली से खून बहाना कर सकते हैं, इस तथ्य यह है कि बालों के नीचे रक्त वाहिकाओं का एक बहुत है के कारण है। यही कारण है कि आपको लगता है कि कुछ अपूरणीय हुआ है ऐसा नहीं होना चाहिए। ठंडा गीला धुंध पैड के साथ कटौती कुंड: ठंड से जहाजों को हटने में मदद मिलेगी। फिर एक कपड़ा एंटीसेप्टिक में भिगो के साथ घाव थपका, या क्षतिग्रस्त क्षेत्र के लिए कुछ मिनट के लिए यह प्रेस रक्तस्राव को रोकने के। ठीक से घाव को सूखने के बाद
यदि आवश्यक हो, दर्द को शांत करना - बच्चे को पेरासिटामोल के साथ एक दवा दें प्रभावित क्षेत्र को एक छोटे धुंध के कपड़े से ढंकें और चिपकने वाली टेप के साथ इसे ठीक करें। चारों ओर 2-3 सेमी जब्त करने के लिए इतनी के रूप में घाव कवर। क्षतिग्रस्त जगह में बाधा नहीं इतनी के रूप में सूजन पैदा करने के लिए नहीं है और रक्त के साथ हस्तक्षेप नहीं।
पट्टियाँ क्या हैं? एक तरफ, वे कीटाणुओं से घाव की रक्षा और अलग ऊतक "इकट्ठा", दूसरे पर - नमी नई त्वचा कोशिकाओं के निर्माण के लिए आवश्यक बनाए रखें। ड्रेसिंग को हर दिन या दिन में दो बार बदलें, क्योंकि एक गीला या गंदा पट्टी घर में बैक्टीरिया को महसूस करती है। 2-3 दिनों के बाद, पट्टी हटा दी जानी चाहिए: यह बेहतर है कि क्षतिग्रस्त क्षेत्र हवा में चंगा करेगा
देखें कि क्या हो रहा है घाव की स्थिति का आकलन करने के लिए बैंडिंग एक उत्कृष्ट अवसर है। अगर आपको पट्टी पर रक्त का निशान दिखाई देता है तो डरना मत - यह सामान्य है आप अन्य लक्षण को सचेत करना चाहिए: क्षतिग्रस्त क्षेत्र oozes, reddens, फूल जाती है, गर्म हो जाता है और बच्चे को दर्द होता है - आम तौर पर इसका मतलब है कि हानिकारक कीटाणुओं घाव में आकर बस गए हैं। फिर, एक एंटीसेप्टिक के साथ इलाज और अगर एक दिन आप एक सुधार नोटिस नहीं करते हैं, (जैसे कि सर्जन के रूप में) अपने चिकित्सक से परामर्श करना सुनिश्चित करें।
नहीं: आयोडीन या अल्कोहल के साथ घाव को बाढ़। यह दर्द का कारण बनता है, क्षतिग्रस्त ऊतकों के जलने का कारण बनता है, जो घाव को लंबे समय तक चंगा कर देगा। केवल घाव के किनारों का इलाज किया जाता है। घाव ड्रेसिंग पर मरहम लागू करने के लिए कोई ज़रूरत नहीं है और उसे दवा पाउडर को कवर (आप घाव संक्रमित कर सकते हैं)। किसी भी मामले में यह घाव उंगली की जांच करने और मैन्युअल रूप से विदेशी निकायों से हटाने के लिए असंभव है। अगर जल्द ही पैच लागू करने के बाद गीला पाने के लिए शुरू कर देंगे, यह नहीं हटाया जाता है, लेकिन केवल शीर्ष podbintovyvayut। पानी गहरा घाव के साथ कुल्ला न करें।
यह आवश्यक है: क्षतिग्रस्त क्षेत्र को एक स्वेटर या शीट के नरम बंडलों के साथ सुरक्षित रखें ताकि बच्चे को सहज बनाया जा सके। यदि एक ट्यूमर दिखाई देता है, तो एक ठंडा संपीड़न लागू करें, उदाहरण के लिए, बर्फीले पानी में भिगोने वाली एक पट्टी। खुली चोट के मामले में, एक बाँझ पट्टी का उपयोग करें। यदि संभव हो तो, घायल अंग को ऊपर उठाएं
बस कैसे लागू करें:
आमतौर पर टायर आवश्यक हो जाता है यदि आपको एक टूटे पैर या बांह को ठीक करना पड़ता है, और तब बच्चे को अस्पताल ले जाना चाहिए। टायर एक ठोस, काफी व्यापक और लंबे ऑब्जेक्ट से बनाया जा सकता है। मुख्य बात ये है कि यह सामग्री दो जोड़ों के लिए पर्याप्त है: पैर के टूटे हिस्से के ऊपर और नीचे इससे पहले कि आप टायर लगाने और इसे टाई (बहुत तंग नहीं), उसके नीचे एक कपड़ा रखें या कई बार एक अखबार को गुना करें
न करें: घायल अंग बारी, यह पता लगाने की कोशिश कर रहा है कि क्या यह फ्रैक्चर या अव्यवस्था है, तो आप इसे स्वयं ठीक करने का प्रयास नहीं कर सकते। टायर लगाने पर, अंग को सीधा मत करो, लेकिन बच्चे के लिए उपयुक्त स्थिति में इसे ठीक करें।
टाई बाइंडिंग और विस्तार
NECK: जब संयुक्त, अस्थिभंग के आँसू और संवहनी टूटना में फैल होता है। संयुक्त झुकाव का क्षेत्र, नीले रंग की त्वचा के माध्यम से एक खरोंच चमकता है घायल स्थान जब लग रहा है, खासकर जब दर्द हो रहा है; फिर भी, पीड़ित, संयुक्त में फैलाव के बावजूद, स्थानांतरित कर सकते हैं। घायल संयुक्त को एक लचीला पट्टी के साथ पट्टी किया जाना चाहिए विच्छेदन मोचों की तुलना में कम आम हैं, लेकिन, दूसरी तरफ, वे अधिक गंभीर चोटों का प्रतिनिधित्व करते हैं। संयुक्त की उपस्थिति और वक्रता द्वारा बदलकर विस्थापन आसानी से निर्धारित किया जाता है। शिकार थोड़ा थोड़ा हड्डी वाला अंग ले सकता है, लेकिन महान तनाव के साथ, और हर आंदोलन बेहद दर्दनाक है। संयुक्त फुर्तीला
मत: बच्चे के अनुकूल स्थिति में घायल अंग को फिक्स करने के अलावा कुछ और करें एक डॉक्टर को बुलाओ
(निर्देशक साइट http://www.7ya.ru/ से जानकारी का उपयोग करते हैं)
घाव अक्सर ऐसा होता है जब कोई बच्चा गिरता है या एक ठोस ऑब्जेक्ट पर हमला करता है इस मामले में, चमड़े के नीचे के ऊतकों और कोमल ऊतकों को नुकसान मनाया जाता है। एक तीव्रता को और अधिक गंभीर चोटों के साथ जोड़ दिया जा सकता है - अस्थिभंग यंत्र की विकार, हड़बड़ी का अस्थिभंग, हड्डियों का अस्थिभंग।
एक खरोंच के लक्षण दर्द, सूजन, सूजन, एक मामूली दोष है यदि दांतयुक्त उपकरण क्षतिग्रस्त हो जाता है, तो हाथ या पैर के कार्य का दर्द और हानि अधिक स्पष्ट है।
पहली मदद शरीर के चोट वाले हिस्से (एक बर्फ पैक, ठंडे पानी में एक तौलिया लथपथ) पर ठंडा करने के लिए है। यदि छोर गंभीर रूप से चोट लगी है, तो शांति, स्थिरता, ऊंचा स्थिति सुनिश्चित करने के लिए एक दबाव पट्टी लागू किया जाना चाहिए। दर्द को कम करने के लिए, आप एनालगिन या एमिडॉपीरीन दे सकते हैं। व्यापक चिकित्सा के लिए चिकित्सा संस्थान में उपचार की आवश्यकता होती है
मस्तिष्क का हिलानासिर की चोट के साथ हो सकता है: चेतना, उल्टी, त्वचा की उथल-पुथल, उथले श्वास, तेज़ पल्स
पहली मदद पूरी शांति बनाने के लिए है बच्चे को उसकी पीठ पर रख दिया जाना चाहिए, उसका सिर थोड़ा ऊपर उठाया। अगर वह बेहोश है, सिर धीरे एक तरफ घुमाया जाना चाहिए, जीभ खींच और टिप करके रखें, जिससे कि वह कारण नहीं घुटन और उल्टी श्वसन तंत्र में नहीं मिला। डॉक्टर को फोन करना जरूरी है
संयुक्त अव्यवस्था संयुक्त क्षेत्र में गिरने या गिरने वाले बच्चे के परिणाम के रूप में हो सकता है इस मामले में, संयुक्त में प्रवेश करने वाली हड्डियां, संयुक्त के कैप्सूल का टूटना या विस्तार, जहाजों को नुकसान, नसें उत्पन्न होती हैं क्षतिग्रस्त संयुक्त, इसके विरूपण, गतिशीलता की सीमा और अंग की मजबूर स्थिति के क्षेत्र में दर्द से लक्षण वर्णन किया गया है।
प्राथमिक चिकित्सा घायल अंग की गतिहीनता सुनिश्चित करने के लिए है: बच्चे के हाथ की ऊपरी अंग की अव्यवस्था दुपट्टा, तल पर लटका दिया जाना चाहिए - एक स्ट्रेचर घायल पैर तकिए, कंबल, कपड़े propped पर बच्चे को बिछाने के लिए। आप स्वयं को अव्यवस्था को ठीक करने का प्रयास नहीं कर सकते। बच्चे को तत्काल एक मेडिकल संस्थान को दिया जाना चाहिए। जब रोगी को अंग की स्थिति बदलने के लिए परिवहन किया जाता है, जो यह अव्यवस्था के बाद था, यह असंभव है
हड्डियों के फ्रैक्चर गिरावट का एक परिणाम के रूप में पैदा हो सकता है, जब कूद, एक वस्तु को हड़ताली। फ्रैक्चर, गंभीर दर्द, अंग के आकार में परिवर्तन, सीमित गतिशीलता और फ्रैक्चर की साइट पर कभी-कभी असामान्य गतिशीलता के साथ। गंभीर मामलों में, यह हड्डी के टुकड़े, त्वचा की अखंडता का उल्लंघन (विस्थापन के साथ भंग, खुले फ्रैक्चर) ऑफसेट किया जा सकता दर्दनाक झटका विकास हो सकता है।
प्राथमिक चिकित्सा में खुले फ्रैक्चर के साथ एक स्थैतिक पट्टी लगाने में होते हैं - एक बाँझ ड्रेसिंग, यदि आवश्यक हो तो - एक दोहन के साथ रक्तस्राव को रोकने में, एक टायर लगाने में। टायर के रूप में, आप एक बोर्ड, एक छड़ी, मोटी कार्डबोर्ड, कपास, कपड़ा या कपड़ों के साथ लपेटते छड़ का उपयोग कर सकते हैं। टायर बहुत सावधानी से लागू किया जाता है, जिससे कि अतिरिक्त क्षति और तेज दर्द न हो। एक टायर की अनुपस्थिति में, घायल बांह ट्रंक, और पैर के लिए प्राइबंटोज़ हो सकता है - एक स्वस्थ पैर के लिए। सभी मामलों में, कम से कम दो जोड़ों (ऊपर और नीचे फ्रैक्चर) को ठीक करें। ज़िम्मेदार बच्चे को एक मेडिकल संस्थान के लिए जितनी जल्दी हो सके वितरित किया जाना चाहिए।
अस्पताल भेजने से पहले, वह एक संवेदनाहारी (एनालगिन, एमिडोपिरिन) दे सकता है।
आंतरिक अंगों को नुकसान पहुंचा, बंद और खुले, ऊंचाई से गिरने, एक मजबूत चोट, और परिवहन दुर्घटनाओं के परिणामस्वरूप होते हैं। पसलियों, कॉलरबोन के फ्रैक्चर में पल्मोनरी टिशू क्षतिग्रस्त हो गया है। खुली छाती का नुकसान एक तेज या छुरा वस्तु (कैंची, बुनाई सुई, एक धातु की छड़, एक क्रोकेट हुक आदि) के कारण होने वाली चोट के परिणामस्वरूप हो सकता है। उसी समय, वायु छिद्रकीय गुहा में प्रवेश करती है, उसके अंगों को विस्थापित करता है, सदमे का कारण बन सकता है, संभवतः दिल की चोट होती है
पहली मदद छाती पर एक परिपत्र पट्टी डाल दिया है। खुले आघात के मामले में, तेल का कपड़ा का एक टुकड़ा (पेटोलैटम के साथ बेहतर तेल से मिलाया जाता है) बाँझ नैपकिन पर लागू होता है, जो सीने की गुहा में हवा के प्रवेश को रोकता है। दर्द को कम करने के लिए, एनालगिन दें बच्चे को तत्काल एक मेडिकल संस्थान को दिया जाना चाहिए। परिवहन अर्ध-बैठने की स्थिति में किया जाता है
बंद पेट में चोटों के साथ घाव, सूजन, मांसपेशियों में तनाव, पेट दर्द, उल्टी, और कभी-कभी सदमे पेट की दीवार की खुली चोटों के साथ, ग्रंथि और आंतों के छोरों के घाव में गिर सकता है
पीड़ित के लिए पूरी तरह आराम करना आवश्यक है, पेट पर ठंडा लगा, एक बाँझ पट्टी के साथ घाव को खोलें (अंगों को नहीं छोड़ा जा सकता) बच्चे को एक चिकित्सा संस्थान में ले जाया जाना चाहिए, जो एक क्षैतिज स्थिति में ले जाया जाता है। कोई दवाएं और पेय नहीं दिया जा सकता है।
विदेशी निकायों का प्रवेश, प्राकृतिक उद्घाटन (वायुमार्ग, कान, आंख) या एक घाव के माध्यम से ऊतकों में घुसपैठ की वस्तुओं के शरीर के लिए विदेशी, छोटे बच्चों में अक्सर प्रायः उल्लेख किया जाता है
वायुमार्ग भोजन, मछली हड्डियों, बीज, और विभिन्न छोटी वस्तुओं के टुकड़े मिल सकता है (खिलौने, पिन, पिन, सुझावों कलम, पेंसिल, आदि के कुछ हिस्सों)। विदेशी शरीर की प्रविष्टि अनपेक्षित रूप से होती है, आम तौर पर भोजन के दौरान, जो हँसी, रो रही, भय, खांसी से मददगार होती है श्वसन तंत्र में, उल्टीकरण के दौरान, खाद्य कण गिर सकता है। ज्यादातर अक्सर गलतियों में गिरने वाली वस्तुएं होती हैं एक ही समय में एक स्वस्थ बच्चे अचानक श्वास कष्ट, विकसित करता है कभी कभी चेतना की हानि के साथ तेज कंपकंपी खांसी दिखाई देता है,, चेहरे की नीलिमा, कठिनाई तेजी से (stenotic) साँस लेने में पैदा होती है।
गहरे श्वास के दौरान छोटे विदेशी निकायों आवाज की खाई, श्वासनली, ब्रोन्ची को मिल सकती हैं। निर्देशित और कोणीय आकृति के विदेशी निकायों गले के श्लेष्म झिल्ली में पोंछ सकते हैं। इस मामले में, गले में दर्द हो रहा है, खून में रक्त का मिश्रण। ये मामले सबसे खतरनाक होते हैं, क्योंकि पहले बच्चे को मुक्त श्वास रहता है, और कुछ घंटों के बाद, घुटन हो सकता है। श्वासनली और ब्रांकाई सांस लेने में एक विदेशी शरीर के साथ संपर्क के बाद कुछ हद तक परेशान है, यह भी शांत खांसी हो सकती है और माता-पिता अक्सर चिकित्सा सहायता, की मांग न करें जो ब्रांकाई और फेफड़ों की गंभीर रोगों के विकास के लिए आगे की ओर जाता है।
पहली मदद जब एक विदेशी शरीर श्वसन तंत्र में प्रवेश करती है तो एक चिकित्सा संस्थान के लिए बच्चे का तत्काल वितरण होता है।
यदि एक विदेशी शरीर (मछली के बीज, खिलौना कण, आदि) ग्रसनी में हो जाता है, तो यह भी एक डॉक्टर से परामर्श करने के लिए आवश्यक है, खुद को हटाने की कोशिश मत करो आप उम्मीद करते हैं कि विदेशी शरीर "पास होगा" बच्चे को पीठ पर दस्तक नहीं दे सकते। यह केवल ग्रसनी दीवार में गहरा घुसना और उसका नुकसान हो सकता है
विदेशी शरीर कान के लिए जारी किया गया है कर्ण नलिका की उपास्थि हिस्से में तैनात किया जा सकता है, और कान की झिल्ली क्षतिग्रस्त है (मोती, मटर, छोटे खिलौने सूट, कीड़े, आदि।) - tympanum करने के लिए। विदेशी निकायों का निकालना डॉक्टर-विशेषज्ञ द्वारा किया जाता है। जब कीड़े के कान में रेंगते हुए, बच्चे को एक दर्दनाक अनुभूति होती है, एक मजबूत खुजली। इस मामले में, कीट को मारने के लिए आवश्यक है, बाहरी तेल के नलिका में गर्म तेल (सूरजमुखी, वासलीन, जैतून) या ग्लिसरीन की 8-10 बूंदें डाल दें। कान स्फीत विदेशी शरीर (मटर, लकड़ी का एक टुकड़ा, कॉर्क) मिल गया है, तो कान नहर में पानी की कमी और एक विदेशी शरीर की शिकन के लिए शराब की कुछ बूँदें डाल करने के लिए आवश्यक है।
नाक से एक विदेशी शरीर इसे बाहर उड़ाने से निकालने की कोशिश की जा सकती है। इस मामले में, बच्चे को अपनी उंगली को स्वस्थ नथुने के साथ बंद करना चाहिए और उसकी नाक को मजबूत झटका देना चाहिए। यदि कोई परिणाम नहीं है, तो आपको एक विशेषज्ञ से संपर्क करना चाहिए।
आसन्न ऊतकों को नुकसान एक गहरी इसकी शुरूआत करने के लिए कान या नाक किसी भी उपकरण का उपयोग कर नेतृत्व कर सकते हैं से विदेशी शरीर को दूर करने के प्रयास (जैसे, कान की झिल्ली के छिद्र)।
विदेशी शरीर (रेत के कण, लकड़ी का कोयला कणों, धातु, आदि) आंख में, एक मजबूत जलन, फाड़, प्रकाश की असहनीयता के साथ संपर्क करने के बाद। विदेशी शरीर को हटाने के एक ओक्कुलिस्ट द्वारा किया जाता है अपनी आँखों को खुद न धोएं एक ही समय में एक बच्चे को पलक क्षतिग्रस्त है, तो इसे ध्यान से,, पट्टी हाइड्रोजन पेरोक्साइड से सिक्त साफ धीरे शानदार हरी का 1% समाधान के साथ घाव के किनारे चिकना एक बाँझ पट्टी लागू करते हैं और एक आँख डॉक्टर के पास बच्चे को लेने के लिए आवश्यक है।
जलता है छोटे बच्चों में काफी सामान्य प्रकार की चोट होती है सबसे अधिक तापीय जल उच्च तापमान (गर्म ऑब्जेक्ट, गर्म तरल, ज्वाला आदि के संपर्क में) को छूने के कारण होता है। रासायनिक जलता पैदा होती है जब बच्चों एसिड (सिरका, हाइड्रोक्लोरिक एसिड, सल्फ्यूरिक एसिड) या कास्टिक क्षार (कास्टिक सोडा) की पहुंच है। इलेक्ट्रिक जल विद्युत् विद्युत (खुले कुर्सियां, बेअर वायर) से निकलते समय, साथ ही जब बिजली से मारा जाता है
यदि जला शरीर के एक बड़े सतह क्षेत्र को कवर करता है, तो एक जला शॉक विकसित होता है, जिसकी शुरुआत में बच्चा तेजी से उत्तेजित होता है और फिर हिचकता है। एक ही समय में, त्वचा की लपट, एक उथले श्वास, एक तेज़ पल्स, रक्तचाप में कमी का उल्लेख किया जाता है। छोटे बच्चों में, एक सदमे शरीर की सतह के 3-5% जल की चोट के साथ विकसित कर सकता है।
सतही जले के साथ, प्राथमिक चिकित्सा में जल की सतह को 15-20 मिनट तक जलाने की सतह के साथ ठंडा होता है, जिससे वाहिकाओं को संकीर्ण हो जाता है और बुलबुले के गठन को रोकता है। उसी कार्रवाई में पोटेशियम परमैंगनेट (मैंगनीज़) के समाधान के साथ एक पट्टी होती है, जो त्वचा को "चलती है" गहरी और व्यापक बर्न्स के साथ, क्षतिग्रस्त क्षेत्र में एक बाँझ पट्टी लागू होती है। सभी मामलों में, बच्चे को अस्पताल ले जाया जाता है परिवहन से पहले दर्द निवारक को देना आवश्यक है, बच्चे को गर्म करना
सनबर्न एक प्रकार का थर्मल है यह सीधे सूर्य के प्रकाश के तहत बच्चे के लंबे समय तक रहने के साथ विकसित होता है बच्चा सुस्त हो जाता है, बुरी तरह सोता है, भूख को खो देता है त्वचा पर तेज लाली, कोमलता, सूजन, कुछ मामलों में - छाले हैं। शरीर का तापमान बढ़ जाता है
तुरंत सूरज में रहना बंद करो, पीड़ित को बहुत सारे पेय दें, शांति बनाएं सभी लक्षण गायब होने तक त्वचा की प्रभावित सतह, बच्चे की क्रीम, वनस्पति तेल, से सूरज से सुरक्षित होती है। ब्लिस्टरिंग करते समय, आप 5-10 मिनट के लिए पोटेशियम परमैंगनेट के समाधान के साथ एक पट्टी को लागू कर सकते हैं। खुले हुए फफोले को चिकित्सक द्वारा निर्धारित सस्विरहित मलहम के साथ इलाज किया जाता है।
जब एसिड समाधान के साथ जलता है, प्रभावित सतह 10-15 मिनट के लिए बहुत सारे पानी के साथ डाली जानी चाहिए, और फिर क्षार के एक कमजोर समाधान (1 गिलास पानी के लिए एक पाक चम्मच सोडा) के साथ धोया। क्षार के समाधान से जलने के साथ, सतह को बड़ी मात्रा में पानी (10-15 मिनट) से भी धोया जाता है, फिर एसीटिक या साइट्रिक एसिड के कमजोर समाधान (1-2%) से सिक्त होता है।
इलेक्ट्रिक जर्दी न केवल प्रत्यक्ष वर्तमान प्रभाव के स्थान पर होती है, बल्कि शरीर के माध्यम से इसके पारित होने के रास्ते पर भी होता है। तीन प्रकार के जले होते हैं: वर्तमान (त्वचा की सतह परतों में) के संकेत, संपर्क जल और थर्मल जलाएं, जो नरम ऊतकों और हड्डियों के सभी परतों को नुकसान पहुंचाते हैं। क्षति का क्षेत्र और गहराई वोल्टेज की परिमाण पर निर्भर करती है। एक विद्युतीय प्रवाह की वजह से बर्न्स की एक विशेषता है - वे दर्द रहित हैं लेकिन ऐसा करने में, बच्चा अधिक स्पष्ट सामान्य घटनाएं विकसित करता है - वहां बेहोशी हो सकती है, श्वास रोकना, दौरे और यहां तक कि धक्का भी हो सकता है। गंभीर क्षति के साथ, तत्काल मौत हो सकती है।
पहली मदद तुरंत बिजली के झटके से बच्चे को अलग करना है (स्विच बंद करना, प्लग खोलना)। यदि वर्तमान का डिस्कनेक्ट नहीं किया गया है, तो घायल हाथों को न छूएं। रबर के दस्ताने लगाने, रेशम या ऊनी कपड़े से अपना हाथ लपेटना या सूखी लकड़ी की छड़ी का उपयोग करना जरूरी है। यह सूखी बोर्ड, कांच या रबड़ के जूते में खड़ा होना जरूरी है। फिर, यदि आवश्यक हो, तो शिकार कृत्रिम श्वसन, साँस अमोनिया, कोलोन के साथ जमीन, और गरम किया जाता है। जला पर एक बाँझ पट्टी रखें। रोगी को तत्काल एक मेडिकल संस्थान को भेजा जाना चाहिए।
बिजली की चोट के बाद लंबे समय से बच्चों में घबराहट, चिड़चिड़ापन, भय, नींद, तेज थकान इन बच्चों को विशेष ध्यान और सावधान रवैया की आवश्यकता होती है
supercooling परिवेश वायु के निम्न तापमान के जोखिम के परिणामस्वरूप ठंढ, शीतदंश और ठंड में व्यक्त किया जा सकता है। ताज़ा होने पर, त्वचा (अक्सर हाथों और पैरों पर) अधिक हो जाती है, लाल या सियानोटिक-बैंगनी रंग प्राप्त करता है। वसंत और शरद ऋतु में ठंडी गीली मौसम के साथ उर्वरता का सबसे अधिक बार उल्लेख किया जाता है
ठंड चोट बच्चों को कमजोर (यहां तक कि ओ डिग्री सेल्सियस) में देखा जाता है, जो ठंडे जूते पहनते हैं, जो ठंढ के लंबे समय तक प्रदर्शन के साथ होता है। अक्सर, उंगलियां और पैर की उंगलियां, कान, नाक की नोक क्षतिग्रस्त होती है।
वार्मिंग के बाद ठंड के एक अल्पकालिक प्रभाव के साथ, त्वचा लाल और बदबू आ रही है, दर्द और जलते दिखाई देते हैं, 2-3 दिनों के बाद वे पास जाते हैं। ठंड के लंबे समय तक संपर्क के मामले में, त्वचा अचानक पीला हो जाएगी, फिर बुलबुले एक हल्के या खूनी तरल पदार्थ के साथ दिखाई देते हैं; गंभीर मामलों में, मुलायम ऊतकों के परिगलन और यहां तक कि हड्डियां भी हो सकती हैं, गैंगरीन विकसित हो सकता है
ताज़ा करने में पहली मदद सामान्य कमरे के तापमान पर अंगों को गर्म कर रही है, मालिश अच्छी तरह से मदद करता है जब अपने हाथ या पैर शीतदंश ध्यान से अवगत कराया और एक गर्म (18-20 डिग्री सेल्सियस) पानी में रखा, हल्के से उंगलियों ऊपर की ओर मालिश द्वारा। धीरे-धीरे, 20-30 मिनट के लिए, पानी का तापमान 37 डिग्री सेल्सियस तक समायोजित किया जाता है। फिर, त्वचा को धीरे-धीरे हिलने के साथ धीरे-धीरे साफ किया जाता है, शराब से मिलाया जाता है, सूखी बाँझ ड्रेसिंग लागू होता है और गर्म लपेटा जाता है। जमे हुए कान, नाक और गाल गर्म, परिपत्र गति में रगड़ना। बर्फ के साथ रगड़ शीतदंश असंभव है, के रूप में बर्फ के टुकड़े त्वचा खरोंच सकता है, यह हाथ या ऊनी दस्ताने से यह करने के लिए बेहतर है। भारी फ्रॉस्टबी का इलाज अस्पताल में किया जाता है।
जब ठंड लगना शरीर के तापमान में कमी, त्वचा की पीले, नाड़ी काट दिया जाता है, बच्चे चेतना को खो देता है, शरीर के सिकुड़ते हो सकता है। फ्रीजिंग की लगातार जटिलताओं फेफड़े, गुर्दे, पाचन विकार, मानसिकता, स्मृति हानि की सूजन होती है।
प्राथमिक चिकित्सा के 37 डिग्री सेल्सियस पानी का तापमान के साथ स्नान में बच्चे वार्मिंग में होते हैं, मालिश, तो बच्चे को एक गर्म पेय, भोजन, एक गर्म बिस्तर में रखा दिया जाता है। सभी मामलों में, बच्चे को तत्काल डॉक्टर को दिखाया जाना चाहिए।
जहर एक बार जब जहरीले पदार्थ की वजह से शरीर में (जठरांत्र संबंधी मार्ग, श्वसन तंत्र, त्वचा, श्लेष्मा झिल्ली के माध्यम से)। विषाक्तता एसिड, क्षार, आवश्यक दवा, और दूसरों को हो सकता है। छोटे बच्चों में यह निर्धारित करने के लिए क्या पदार्थ, विषाक्तता के कारण होता है इसलिए गैर मान्यता प्राप्त जहर जहर के सभी मामलों में मुंह के माध्यम से प्रवेश किया अक्सर असंभव है, यह आवश्यक है, समय की दुर्घटना पानी या कारण के साथ बहुत पेट बाहर धोने के लिए की परवाह किए बिना उल्टी, गर्म चाय दे, बच्चे को गरम करें
तो गैस्ट्रिक लेवेज बच्चे दूध, जेली, श्लेष्मा शोरबे, टी का एक बहुत पीने के लिए देने के लिए सक्षम नहीं है। ई उत्पाद गैस्ट्रिक म्यूकोसा लपेट लेते हैं। यह एक चिकित्सा संस्थान में जाने के लिए जरूरी है
मान लीजिए आप जानते: निगल लिया एसिड, तो सोडा या मैग्नीशिया (200 मिलीलीटर पानी में 30 ग्राम), जबकि क्षार को धोने जोड़ने - कमजोर सिरका समाधान (1 लीटर पानी में एक 6% समाधान के 100 मिलीलीटर)। दोनों मामलों में, पेय पदार्थों के लिए बर्फ के टुकड़े जोड़ना उपयोगी है।
जब कार्बन मोनोऑक्साइड से जहर होता है, तो शिकार को तुरंत ताजी हवा में निकाला जाता है, और अमोनिया शराब को सूँघने की अनुमति है। उसे अस्पताल में भर्ती की आवश्यकता है
जहरीली जानवरों के काटने दर्दनाक विकार और मौत भी पैदा कर सकता है। अगर किसी बच्चे को मधुमक्खी या ततैया काटा जाता है, तो यह सावधानीपूर्वक स्टिंग को हटाने और अमोनिया के साथ एक पट्टी को लागू करने के लिए आवश्यक है। आप जमीन के काटने की साइट पर लागू नहीं कर सकते, क्योंकि इस मामले में संक्रमण घाव में पेश किया जाता है। टिक के काटने और जंगल के कार्यान्वयन से यह यंत्रवत् दूर करने के लिए है, क्योंकि उसके सिर बच्चे की त्वचा और कारण सूजन में रह सकते हैं कोशिश नहीं करनी चाहिए। इस मामले में, आपको वनस्पति तेल या किसी भी वसायुक्त क्रीम से कई बार संक्रमित घुन को कम करना चाहिए, जिससे इसकी मृत्यु हो जाएगी। फिर कीड़ों को झुकाव की गति से आसानी से हटा दिया जाता है।
एक बच्चे को एक साँप या पागल जानवर ने काट लिया है यह विशेष उपचार (सीरम टीकाकरण के प्रशासन) के लिए एक अस्पताल में तत्काल पता करने के लिए आवश्यक है।
डूबता हुआ यह पूरे शरीर के रूप में हो सकता है जब पानी में डूबे हैं और जब केवल नाक और मुंह orifices (छोटे तालाबों, puddles, स्नान, पानी के साथ एक बैरल, और पसंद में) डूबे।
ऐसे मामलों में यह, शरीर प्रभावित के ऊपरी भाग का पर्दाफाश करने का जल्दी से जल्दी उसके मुंह और रेत, गाद और अन्य चीजों की गला साफ करने के लिए, श्वसन तंत्र से पानी निकालने के लिए आवश्यक है। ऐसा करने के लिए बच्चे को अपने मुंह, तर्जनी, एक कपड़े से लिपटे, विदेशी निकायों उससे हटा दिया जहां तक संभव हो, जीभ उसके मुंह से निकल गए और पट्टी के एक पाश रूमाल रखें, खुलती है। तो बच्चे अपने पैरों को अपने घुटने पर पेट रखा जाता है और उसके सिर नीचे लटक और पीठ पर दोहन (आप पैर लेने के लिए और सिर नीचे रख सकते हैं)। अगर पानी खत्म हो गया है और श्वास बहाल नहीं हुआ है, दिल की धड़कन की अनुपस्थिति में, कृत्रिम श्वसन करना - दिल की मालिश करें जब बच्चा अच्छी तरह से सांस लेना शुरू कर देता है और खुद से आता है, तो उसे गरम गरम कॉफी या चाय के साथ नशे में, मेडिकल संस्थान में ले जाना चाहिए।
गला घोंटने का कामतब हो सकता है जब बच्चा पालना की छड़, बाड़, जब एक रस्सी के साथ खेलता है, कूद, गिरने के बीच उसके सिर pokes। एक बच्चा अपने सिर को लूप में एक निलंबित खिलौने से एक वर्ष तक ले सकता है (इसलिए कभी भी एक डबल लूप पर एक खिलौना नहीं लटकाया जाता है, लेकिन केवल एक ही पर!)।
संकट में बच्चे को तुरंत यांत्रिक फैलाएंगे रोकें। यदि श्वास ठीक नहीं हुआ है, तो कृत्रिम वेंटिलेशन (कृत्रिम श्वसन) बनाओ। फिर बच्चे को गरम किया जाना चाहिए और जल्दी से एक चिकित्सा संस्थान को दिया जाना चाहिए।
तीव्र बीमारियां बच्चे अक्सर ऐसे उल्लंघनों के साथ होते हैं, जिन्हें आपातकालीन देखभाल के प्रावधान की आवश्यकता होती है
शरीर के तापमान में वृद्धि अक्सर ऊपरी श्वसन पथ, फेफड़े, जठरांत्र संबंधी मार्गों के रोगों के साथ होती है। यह कई तीव्र संक्रामक रोगों का पहला संकेत है। एक बच्चे में शरीर के तापमान के बढ़ने के सभी मामलों में, घर पर डॉक्टर को कॉल करना जरूरी है। तापमान से ऊपर 38.5 डिग्री सेल्सियस है डॉक्टर के आने से पहले (, एस्पिरिन, analgin खाते बच्चे की आयु को ध्यान में रखकर) अपने बच्चे को ज्वर कम करने वाली दवा की एक खुराक दे सकते हैं। जब ठंड लगना बच्चे को छिपाने के लिए अच्छा होना चाहिए,, गर्म पानी की बोतल (पानी का तापमान 45 डिग्री सेल्सियस) के पैर डाल (, नींबू, मसले cranberries, शहद के साथ यदि आपके बच्चे एलर्जी नहीं है) गरम चाय पीते हैं। चिल आमतौर पर एक भरपूर पसीना के साथ समाप्त होता है इस मामले में, बच्चे को सूखा मिटा दिया जाना चाहिए और बिस्तर की चादर और बिस्तर की चादर बदलनी चाहिए।
कभी-कभी उच्च तापमान वाले बच्चों में दौरे पड़ सकते हैं इस मामले में, आपको एक एम्बुलेंस कॉल करने की ज़रूरत है मरीज को एक फुफ्फुआ दे, उसके सिर पर एक ठंडा लोशन डाल दिया। ध्यान रखें कि बच्चे नीचे नहीं गिरता है, अपनी जीभ को काट मत।
इन्फ्लूएंजा की बीमारी, छोटे बच्चों में तीव्र श्वसन संक्रमण, कभी-कभी एक तेज श्वास विकार, तथाकथित झूठे खराश द्वारा जटिल हो सकता है। यह रात में और अधिक बार विकसित होता है, अचानक, छाती की खाँसी और सांस की तकलीफ के साथ शुरू होता है। बच्चे भयभीत हो जाते हैं, घुसता है, आवाज कठोर हो जाती है, कठिनाई के साथ चिपचिपा थकाऊ खांसी होती है आपातकालीन सहायता में एक शांत वातावरण बनाने, ताजी हवा की पहुंच सुनिश्चित करने में शामिल हैं। बच्चे को गर्म अम्लीय पेय दिया जाना चाहिए, गर्म पैर स्नान करना, छाती के ऊपरी भाग पर सरसों की मलहम लगाइए। आप गर्म एल्कालाइन समाधान (1 लीटर पानी के लिए 2 चम्मच सोडा सोडा) के लंबे साँस लेना का उपयोग कर सकते हैं। प्राथमिक चिकित्सा प्रदान करने के बाद, बच्चे को अस्पताल में भर्ती होना चाहिए।
पेट में दर्द- तीव्र संक्रामक, आंत्र रोग, विषाक्तता, एपेंडिसाइटिस आदि के गंभीर लक्षणों में से एक। पेट में दर्द होने पर, आपको तत्काल एक डॉक्टर को फोन करना चाहिए इससे पहले उनके आगमन को कड़ाई से अपने बच्चे को दर्द निवारक, जुलाब, एक एनीमा देना डाल करने के लिए मना किया है, अपने पेट पर एक हीटिंग पैड डाल के रूप में यह गंभीर जटिलताओं को जन्म दे सकता है। बच्चे को बिस्तर पर रखा जाना चाहिए, आप पानी (चाय) पी सकते हैं। यदि वह बहुत उत्साहित है, तो वेलेरिअन का मिलावट दें।
बेहोशी- चेतना की अचानक और अल्पकालिक हानि, संवेदनशीलता की हताशा बेहोशी के लिए सबसे अधिक संवेदनशील है आसानी से स्तंभन तंत्रिका तंत्र के साथ अनैतिक बच्चों।
भयावह दर्द के कारण परिणामस्वरूप आने वाली भयावहता, भय के कारण, अपेक्षित दर्द का डर हो सकता है। उसी समय बच्चे को तराशे, एक ठंडे पसीने, चक्कर आना, चेतना का नुकसान होता है, विद्यार्थियों को फैलाया जाता है। कुछ सेकंड या मिनट के बाद, चेतना रिटर्न
बेहोशी की शुरुआत में बच्चे को प्राथमिक चिकित्सा देने पर, उसे थोड़ा ऊपर उठाए हुए पैर के साथ एक क्षैतिज स्थिति दें, ताजी हवा का प्रवाह सुनिश्चित करें। तंग कपड़े बांटना, आप सूंघ अमोनिया दे सकते हैं बच्चे को चेतना की वापसी के बाद, वेलेरिअन (थोड़ा ठंडे पानी के साथ 5-10 बूंदों) के एक टिंचर के साथ पानी डालना, बिस्तर में डाल दिया। भविष्य में, बच्चे को एक डॉक्टर से परामर्श करना चाहिए।
योजना
परिचय
1. चोटों का वर्गीकरण
2. प्राथमिक चिकित्सा
3. निष्कर्ष
संदर्भ
परिचय
बच्चे - जीव बहुत ही मोबाइल और बेचैन हैं I आसपास के विश्व की जिज्ञासु और सक्रिय रूप से माहिर होने के नाते, वे अक्सर घरेलू मानसिक आघात का शिकार बनते हैं। छात्रावासियों को बदलने वाली मेज से गिरने की कोशिश करते हैं, बड़े बच्चे - एक कप गर्म चाय के ऊपर टिपते हुए, उनकी उंगलियां गर्तिका में डालते हैं और स्विंग से गिर जाते हैं। स्कूली बच्चों को एक साइकिल और रोलर ब्लेडिंग की सवारी करते हुए अक्सर घायल होते हैं
वयस्कों को पता होना चाहिए कि बच्चा खतरे में कहां है, और इसे रोकने के लिए हर संभव प्रयास करें बच्चों को पूरी तरह से दुखों से बचाने के लिए, अफसोस, यह असंभव है, और बच्चों को जल्द या बाद में चोट लगने और बाधाएं, वे जलाएं, अंगों को तोड़ते हैं, आदि। इस परिस्थिति में वयस्कों का मुख्य कार्य आतंक नहीं है, जल्दी से एक चिकित्सक को बुलाओ, और निपुणता से प्राथमिक उपचार प्रदान करें। इससे न केवल बच्चे की स्थिति कम हो जाएगी, बल्कि इसके बाद के वसूली में भी तेजी आएगी
निबंध का उद्देश्य बंद चोटों वाले बच्चों को प्राथमिक चिकित्सा प्रदान करने के तरीकों का अध्ययन करना है।
1. चोटों का वर्गीकरण
। ट्रामा बाह्य कारकों के प्रभाव में उल्लंघन शारीरिक अखंडता और अंगों और ऊतकों के समारोह बुलाया यांत्रिक, रासायनिक, थर्मल, आदि बंद चोटों - त्वचा और श्लेष्मा झिल्ली की अखंडता का उल्लंघन किए बिना ऊतकों और अंगों के लिए हानिकारक है। चोटों के मामले में, स्थानीय चोटों के अलावा, शरीर में कुछ सामान्य परिवर्तन हो सकते हैं (हृदय और श्वसन गतिविधि, चयापचय, आदि का उल्लंघन)। ज्यादातर अक्सर, प्रत्यक्ष यांत्रिक कार्रवाई की वजह से चोटें होती हैं
बंद मृदा ऊतक चोटों को चोट, मोच और आँसू, झटके और निचोड़ने (फैलाएंगे) में विभाजित हैं।
संलयन - शरीर के अंग पर एक कुंद वस्तु के प्रत्यक्ष कार्य द्वारा त्वचा की अखंडता को प्रभावित किए बिना ऊतकों या अंगों को नुकसान पहुंचाता है।
चोट की व्यवस्था अलग-अलग हो सकती है - किसी ऑब्जेक्ट या प्रभाव ऑब्जेक्ट पर पड़ना चोट की गंभीरता दो बिंदुओं से निर्धारित होती है:
1) दर्दनाक एजेंट की प्रकृति, इसकी गंभीरता, कार्रवाई की गति, आदि;
2) आघात (त्वचा, मांसपेशियों, फैटी टिशू, आदि), उनकी शारीरिक स्थिति (भरने, तनाव, आदि) से प्रभावित ऊतकों की तरह।
नरम ऊतकों के घावों के साथ, चमड़े के नीचे की वसा, मांसपेशियों, टण्डोन्स, छोटे जहाजों, तंत्रिकाओं का आंशिक विनाश देखे जा सकते हैं। निम्नलिखित लक्षणों से संप्रदाय प्रकट हो सकते हैं:
इस तथ्य के कारण चोट की स्थिति में सूजन कि केशिकाओं और छोटे जहाजों की दीवारें रक्त के तरल हिस्से में पारगम्य हो जाती हैं, जो आसपास के सेलूलोज़ को संतृप्त करती हैं;
· चोट (सबसे दूसरे या तीसरे दिन के लिए स्पष्ट) के कुछ ही घंटों के बाद खरोंच नीले उपस्थिति, त्वचा रंगाई धीरे-धीरे एक हरा पीला करने के लिए बदल जाता है और, के रूप में रक्त कोशिकाओं को नष्ट कर दिया और कर रहे हैं हीमोग्लोबिन, पीले रंग में बदल;
· ऊतक विनाश के कारण आघात के क्षेत्र में वृद्धि हुई है, बड़े हेमटॉमस के साथ, संभवतः समग्र तापमान में कुछ वृद्धि और रक्त में ल्यूकोसाइट्स में वृद्धि;
· एक विशेष संयुक्त (अक्सर संयुक्त गुहा में खून बह रहा है की वजह से) में आंदोलनों के संभावित कठिनाई और दर्द, जोड़ों में तरल पदार्थ मतदान पटेला और संयुक्त कैप्सूल के ऊपरी बारी-अप के क्षेत्र में उतार-चढ़ाव से पता चला;
· तंत्रिका की एक खरोंच और रक्तगुल्म संपीड़न - मोटर और संवेदी कार्यों है कि एक विशेष तंत्रिका और नुकसान के स्तर के लिए विशिष्ट हैं का उल्लंघन;
· एक मजबूत प्रभाव और पेशी हर्निया के गठन के साथ मांसपेशियों प्रावरणी के संभावित टूटना
यदि सूजन एक अस्थिरता के साथ है, तो यह एक बड़े हेमेटोमा इंगित करता है बाद बनाई है क्षतिग्रस्त है नकसीर बड़े जहाजों की वजह से: रक्तचाप बह कोमल ऊतक धक्का और उसमें जम जाता है। इस महान वाहिकाओं, नसों, संचार के लिए परिगलन (परिगलन) अंग अप समस्याओं के संपीड़न के लिए नेतृत्व कर सकते हैं।
इस तरह की जटिलताओं को अक्सर निचले पैर और प्रकोष्ठ के घावों के साथ मनाया जाता है, परिणामस्वरूप - अंग के कार्य की सीमाएं।
तनाव के लक्षण - दर्द, सूजन, और मांसपेशियों तनाव में कमी, जोड़ों में गति की सीमा खींच krovopodteki.Pri आंसू या बंध आंसू, मांसपेशियों या कण्डरा होता है।
भंग एक पेड़, साइकिल, झूले, अयोग्य सवारी एक स्केटबोर्ड या रोलर स्केट्स से गिरने की वजह से सबसे अधिक बार होते हैं। एक नियम के रूप में, फ्रैक्चर के मामलों में, बच्चों को दर्द की शिकायत होती है, जो हड्डी पर भार से बढ़ रही है। आप घायल अंग की जांच, तो आप सूजन, जब छुआ के रूप में अगर हड्डियों विस्थापित कर रहे हैं, यह भी विरूपण मनाया जाता है नोटिस, चोट साइट, दर्द की नीलिमा सकता है।
2. प्राथमिक चिकित्सा
घाव के लिए प्राथमिक चिकित्सा टायर क्रेमर की मदद से अंग स्थिर, रक्तगुल्म के विकास की रोकथाम के लिए एक दबाव पट्टी, ठंड के आवेदन को लागू करने के लिए है। चोट troksevazinovuyu स्थानिक मरहम (मरहम Troxevasin) Fastum जेल स्प्रे, थर्मल उपचार प्रशासित के बाद दूसरे या तीसरे दिन में - अवशोषित टीटीएफ संपीड़ित करता है। छोटे हेमेटोमा की उपस्थिति में, चूषण का उपयोग सिरिंज के साथ गुहा में एंटीबायोटिक दवाओं के उपयोग के साथ किया जाता है।
व्यापक चोटों वाले पीड़ितों को आघात विभाग में अस्पताल में भर्ती होना चाहिए।
सिर के आघात के लिए प्राथमिक चिकित्सा प्रदान करना, चोट की गंभीरता निर्धारित करना आवश्यक है। थोड़ा सिर आघात: स्थानीय लक्षण - सिर पर गांठ या खरोंच; सामान्य लक्षण - उल्टी, चेतना की कमी, भ्रम या आंखों में दोहरीकरण के साथ एक छोटी तीव्र अवधि - कभी-कभी 1-2 घंटे के लिए उनींदापन गंभीर सिर का आघात: स्थानीय लक्षण - सिर पर ढेर या खरोंच; आम लक्षण - बेकाबू उल्टी, चेतना के लंबे समय तक नुकसान, स्मृति हानि, भ्रम, डबल दृष्टि, उनींदापन, आक्षेप, नाक से स्पष्ट या खूनी निर्वहन, अक्षमता आसान सवालों का जवाब, निर्देशों का पालन करें और शरीर के क्षतिग्रस्त भागों स्थानांतरित करने के लिए, मूल प्रकाश की खाई के बाद लक्षणों की उत्तेजना
सिर के आघात के आम लक्षण कभी-कभी तुरंत प्रकट होते हैं, और कभी-कभी घंटों के लिए विकसित होते हैं
यदि एक बच्चा कम से कम एक गंभीर सिर आघात के सामान्य लक्षणों में से एक है, आपातकालीन सहायता के लिए कॉल करें यदि बच्चे को हल्के सिर की चोट के लक्षण हैं, तो डॉक्टर से परामर्श करें।
यदि आपको एक गंभीर सिर की चोट या रीढ़ की हड्डी में चोट लग जाती है तो बच्चे को स्थानांतरित न करें। यदि चोट गंभीर है, तो बच्चे के सिर को न निकालें।
बच्चे उल्टी है और वहाँ रीढ़ की हड्डी में चोट पर शक करने का कोई कारण नहीं है, तो एक तरफ बच्चे के सिर बारी इतना है कि वह चोक हो चुके।
यदि आपको एक रीढ़ की हड्डी में चोट लग जाती है, तो कई सहायकों को कॉल करें सिर, गर्दन और पीठ को एक सीधी रेखा में रखने की कोशिश करें, बच्चे को अपने तरफ मुड़ें।
यदि घायल इलाके दर्द और सूख जाता है, तो एक ठंडा संकोचन लागू करें और बच्चे को एक एनाल्जेसिक दे - एक गोली या सिरप। उपयोग के लिए निर्देशों में इंगित की गई खुराक का उपयोग करें
अगले 12-24 घंटों के दौरान, गंभीर सिर की चोट के लक्षण देखने के लिए। रात में, बच्चे को हर 1-2 घंटे में जगाएं यदि वह सरल प्रश्नों का उत्तर नहीं दे सकता है और सरल निर्देशों का पालन नहीं कर सकता है या यदि उल्टी नहीं रुकती है, तो डॉक्टर को फोन कर या बच्चे को आपातकालीन कमरे में ले जा सकते हैं।
रीढ़ की हड्डी के लक्षण: कठोर गर्दन, सिर की अप्राकृतिक स्थिति, सामान्य कमजोरी, चलने की विकृति, अंगों के पक्षाघात, सदमे, गंभीर सिर के आघात के सामान्य लक्षण।
यदि बच्चा पीठ या गर्दन के साथ घायल हो जाता है, तो तुरंत आपातकालीन सहायता के लिए फोन करें
बच्चे के सिर और शरीर को झुकाव, बारी या उठाएं न लें जब तक डॉक्टर नहीं आते तब तक बच्चे को स्थानांतरित न करें। यदि आप अपने सिर पर एक सुरक्षात्मक हेलमेट पहनते हैं, तो इसे हटाएं नहीं।
अगर बच्चे ने चेतना खो दी है, तो उसकी श्वास देखिए। बच्चे की गर्दन और सिर को हिलाने या ऊपर उठाने के बिना, वायुमार्ग को खोलने के लिए उसके निचले जबड़े को आगे बढ़ाएं। सुनिश्चित करें कि जीभ से वायुमार्ग को अवरुद्ध नहीं किया गया है ध्यान से देखें और सुनें कि क्या बच्चा साँस ले रहा है।
यदि बच्चा साँस नहीं लेता है, तो फिर से शुरू करने के लिए आगे बढ़ें जब बच्चे की श्वास बहाल हो जाती है, तो श्वास और नाड़ी की निगरानी जारी रखें।
उस स्थिति में बच्चे के सिर और धड़ को ठीक करें, जिसमें वे हैं।
बच्चे के सिर और धड़ कर्ल तौलिए, कंबल या कपड़े के साथ कवर किया जाता है। भारी वस्तुओं (किताबें, पत्थरों) के साथ उन्हें शरीर में दबाएं। यदि बच्चा उसकी पीठ पर है, तो उसके सिर के बिना बिना एक पतली तकिया या एक छोटी तौलिया उसकी गर्दन के नीचे रखें। सुनिश्चित करें कि उसके कपड़े के द्वार मुक्त हैं यदि आपको छोड़ने के लिए तत्काल मदद की ज़रूरत है, तो ज़रूरी नहीं है।
यदि आप बच्चे को स्वयं परिवहन के लिए मजबूर कर रहे हैं, तो कई सहायकों को कॉल करें स्टिचर किसी भी ठोस बोर्ड (उदाहरण के लिए, इस्त्री कर सकते हैं), जिस पर बच्चे को पूर्ण ऊंचाई पर रखा जाता है उसके सिर, गर्दन और पीठ पर एक सीधी रेखा रखते हुए, बच्चे को अपनी तरफ मुड़कर, उसके नीचे एक स्ट्रेचर डाल दिया। एक स्ट्रेचर पर बच्चे को मुड़ें, सिर और धड़ का समर्थन।
उस स्थिति में बच्चे के सिर और धड़ को ठीक करें, जिसमें वे हैं। बच्चे के सिर और धड़ कर्ल तौलिए, कंबल या कपड़े के साथ कवर किया जाता है। मजबूती से रस्सियों, बेल्ट, बैंड या कपड़े के पट्टियों की मदद से स्ट्रेचर के लिए बच्चे को टाई। परिवहन करते समय, स्ट्रेचर क्षैतिज रूप से पकड़ो
जब खींचने में प्राथमिक उपचार प्रदान करते हैं, तो बच्चा को और अधिक आरामदायक बनाते हैं दिल के स्तर से ऊपर घायल अंग उठाएं: यह सूजन को कम करेगा। दर्दनाक क्षेत्र में 10-15 मिनट के लिए ठंडा संकुचन लागू करें: यह सूजन और दर्द को कम करेगा। यदि अंग सुगना जारी रहती है, तो सूजन में कमी शुरू होने तक प्रत्येक 20-30 मिनट तक ठंडा संकीर्ण होता है।
यदि आवश्यक हो, तो बच्चे को एक एनाल्जेसिक दे - एक गोली या सिरप। उपयोग के लिए निर्देशों में इंगित की गई खुराक का उपयोग करें
यदि टखने या घुटने के जोड़ों का क्षेत्र घायल हो जाता है, तो एक तंग (लेकिन तंग नहीं) पट्टी लागू करें
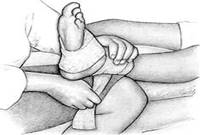
यदि कंधे, कोहनी या कलाई में घायल हो गए हैं, तो एक पट्टिका पट्टी के साथ हाथ को ठीक करें और ट्रांज में पट्टी बांधें।
एक सुरक्षात्मक पट्टी लागू करते समय, नीचे दिए गए निर्देशों का पालन करें।
एक त्रिकोणीय (कोसिनोच्नुयू) पट्ट बनाओ, एक वर्ग के एक वर्ग के टुकड़े पर 1 वर्ग मीटर के आकार में जोड़कर बनाओ। मीटर या अपने कपड़े के कुछ हिस्से का उपयोग करें
बच्चे को घायल हाथ पकड़ने के लिए कहें और उसके नीचे एक पट्टी रखो। अंगूठी के चारों ओर अपना हाथ लपेटें और बच्चे के कंधों के चारों ओर लपेटें
पट्टी के छोर बच्चे की गर्दन के किनारे एक गाँठ में बांध रहे हैं एक अंग्रेजी पिन के साथ कोहनी पिन पर कपड़े का नि: शुल्क टुकड़ा। यदि आपको हाथ की गतिशीलता को और आगे बढ़ाने की आवश्यकता है, तो सहायक पट्टी को बच्चे के धड़ को ऊतक के दूसरे टुकड़े से बाँधें और शरीर के अछूत पक्ष पर एक गाँठ में बांधें।
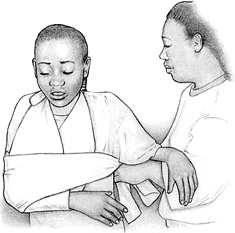
48 घंटों के बाद, यदि दर्द कम हो जाता है, और सूजन कम हो जाती है, तो बच्चे को अलग-अलग दिशाओं में घायल अंग को स्थानांतरित करने के लिए कहें।
बच्चे को चोट के अंग को लोड करने की अनुमति न दें, जब तक कि लोड के नीचे दर्द पूरी तरह से समाप्त नहीं हो जाता। हल्के हिस्सों के साथ, 7-10 दिन लगते हैं, भारी फैलाव के साथ - 4-6 सप्ताह।
Dislocations और फ्रैक्चर के लिए प्राथमिक चिकित्सा उपलब्ध कराने, यह एक टायर लगाने में सक्षम होना जरूरी है शरीर के क्षतिग्रस्त हिस्से को ठीक करने के लिए टायर की आवश्यकता होती है और इसके आगे की चोट को रोकने के लिए फ्रैक्चर या सही मोच में हड्डी के टुकड़े को जोड़ने का प्रयास न करें। हमेशा उस स्थिति में चोट लगने वाले अंग को ठीक करें जिसमें वह है बस आवेदन करते समय, नीचे दिए गए निर्देशों का पालन करें।
टायर के रूप में एक ठोस सपाट वस्तु (एक बोर्ड, शासक, छड़ी, एक पत्रिका एक ट्यूब में जोड़कर) के रूप में उपयोग करें आप एक तकिया या कंबल का भी इस्तेमाल कर सकते हैं या एक स्वस्थ पैर या एक बच्चे की उंगली का प्रयोग टायर के रूप में कर सकते हैं।
यदि टायर बहुत मोटा है, तो इसे लागू करने से पहले इसे कपड़े या तौलिया के एक टुकड़े के साथ लपेटो।
सुनिश्चित करें कि टायर फ्रैक्चर के ऊपर और नीचे के जोड़ों को दबाने लगा।
एक पट्टी, टेप, बेल्ट या कम से कम एक टाई के साथ शरीर के घायल हिस्से के लिए थकना Pribintuyte सुनिश्चित करें कि ड्रेसिंग बहुत तंग नहीं है; यदि पट्टीदार हाथ या पैर की उंगलियां हल्की हो जाती हैं और ठंडा हो जाती है, तो पट्टी मुक्त बनाओ नोड्स को क्षति के क्षेत्रों पर नहीं दबाया जाना चाहिए
निष्कर्ष
काम पूरा करना, यह निष्कर्ष निकाला जा सकता है कि विभिन्न बंद चोटों के लिए प्राथमिक चिकित्सा का प्रावधान इसकी अपनी विशेषताओं है।
एक नियम के रूप में एक खरोंच, शंकु के गठन और चोट के साथ होता है। 10-15 मिनट के लिए इस तरह के आघात के स्थान पर एक ठंडा संपीड़न लागू करना आवश्यक है।
यदि कोई बच्चा गिर जाता है और उसके सिर को हिलाता है, तो कमजोरी, मतली, चक्कर आना या बेहोशी की शिकायत की जाती है, उल्टी देखी जाती है, तो शायद यह एक दर्दनाक मस्तिष्क की चोट है। यह बच्चे को अपने पक्ष में डाल देना आवश्यक है ताकि यह अधिकतम आराम पर हो, और तुरंत एक डॉक्टर को बुलाएं।
ज्यादातर अक्सर टखने के जोड़ों के मोच होते हैं, जब बच्चा गलती से पॉडवोरचाइवाट पैर होता है इस मामले में, आपको बच्चे को एक आरामदायक स्थिति में रखना चाहिए, संयुक्त रूप से पट्टी बांधना और ठंड लागू करना होगा। अगर संयुक्त में सूजन या दर्द होता है, तो डॉक्टर के परामर्श की आवश्यकता होती है, क्योंकि यह अस्थि के अस्थिभंग या फ्रैक्चर के संकेत हो सकता है।
यदि आपको फ्रैक्चर पर संदेह है, तो आपका प्राथमिक कार्य अंग को एक निश्चित स्थिति बनाने और इसे टायर से ठीक करना होगा। इसके लिए, किसी भी काम सामग्री - बोर्ड, शासक, प्लाईवुड की सेवा कर सकते हैं। यह आवश्यक है कि टायर को क्षतिग्रस्त हड्डियों को प्रिबंटोवाट किया जाए ताकि दो आसन्न रिकॉर्ड किए जा सकें, संयुक्त रूप से सबसे निकट रखा गया हो। उदाहरण के लिए, प्रकोष्ठ के फ्रैक्चर के साथ, कोहनी और कलाई जोड़ों को ठीक करना आवश्यक है। यदि रीढ़, पसलियों, या श्रोणि की हड्डी क्षतिग्रस्त हो जाती हैं, तो बच्चे को एक फ्लैट ढाल (प्लाईवुड, दरवाजे) पर रखा जाना चाहिए और एक चिकित्सा सुविधा में ले जाया जाना चाहिए जब स्थिर
संदर्भ

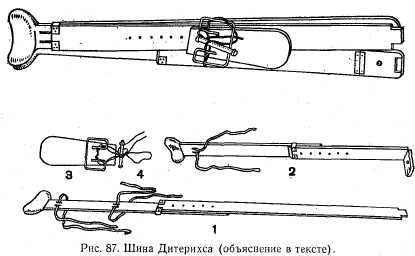 डायटेरिच टायर
डायटेरिच टायर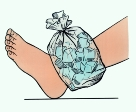
 मार्जिन, क्षतिग्रस्त ऊतकों का न्यूनतम मात्रा, घाव के किनारों में तुच्छ सूजन और अनुत्तरदायी ट्रॉफी संबंधी विकार। इस मामले में, घाव की लंबाई इसकी गहराई से अधिक है।
मार्जिन, क्षतिग्रस्त ऊतकों का न्यूनतम मात्रा, घाव के किनारों में तुच्छ सूजन और अनुत्तरदायी ट्रॉफी संबंधी विकार। इस मामले में, घाव की लंबाई इसकी गहराई से अधिक है। 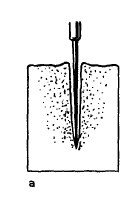 यानी गहरी, संकीर्ण घाव नहर, जो अक्सर शरीर के विभिन्न गुहाओं में घुसना और महत्वपूर्ण अंगों को नुकसान पहुंचा सकता है। इस तरह के घावों का खतरा अधिक होता है।
यानी गहरी, संकीर्ण घाव नहर, जो अक्सर शरीर के विभिन्न गुहाओं में घुसना और महत्वपूर्ण अंगों को नुकसान पहुंचा सकता है। इस तरह के घावों का खतरा अधिक होता है। 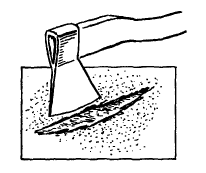
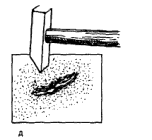 यह कपड़ों के कोटिंग की अखंडता के छोटे उल्लंघन की ओर जाता है, लेकिन एक चोट है कि परिगलन की ओर जाता है की वजह से क्षतिग्रस्त ऊतकों के किनारों में महत्वपूर्ण trophism विकार का कारण बनता है।
यह कपड़ों के कोटिंग की अखंडता के छोटे उल्लंघन की ओर जाता है, लेकिन एक चोट है कि परिगलन की ओर जाता है की वजह से क्षतिग्रस्त ऊतकों के किनारों में महत्वपूर्ण trophism विकार का कारण बनता है। 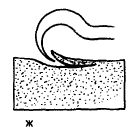 जो रक्त के प्रवाह और प्रेरणा के व्यापक क्षेत्रीय विकारों का कारण बनता है।
जो रक्त के प्रवाह और प्रेरणा के व्यापक क्षेत्रीय विकारों का कारण बनता है।  अक्सर, एक घाव दोष, जहर और रेबीज वायरस के माध्यम से, और अनारोबियों सहित अन्य खतरनाक तत्वों में प्रवेश किया जाता है।
अक्सर, एक घाव दोष, जहर और रेबीज वायरस के माध्यम से, और अनारोबियों सहित अन्य खतरनाक तत्वों में प्रवेश किया जाता है।