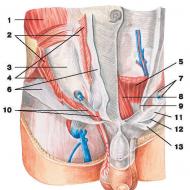
हृदय की मांसपेशियों के कमजोर होने के कारण और उपचार। हृदय की मांसपेशियों का कमजोर होना जब हृदय की मांसपेशियों की गतिविधि कमजोर हो जाती है
रक्तचाप मापते समय, टोनोमीटर पर दो संकेतक दिखाई देते हैं - सिस्टोलिक (ऊपरी) और डायस्टोलिक (दूसरा अंक)। पहला संकेतक हृदय की मांसपेशियों के संकुचन के समय रक्तचाप का स्तर दिखाता है, और दूसरा - विश्राम के दौरान। संख्या 120/80 को मानक माना जाता है (मामूली विचलन की अनुमति है)। उच्च निम्न दबाव कई गंभीर विकृति का एक लक्षण है। इसे सामान्य करने के लिए, सबसे पहले छलांग के मूल कारण का निदान करें और उसे खत्म करें।
उच्च डायस्टोलिक रक्तचाप क्या है?
निचले संकेतक का सामान्य मान 90 मिमी एचजी तक है। यदि यह पार हो गया है, तो यह इंगित करता है कि:
- हृदय की मांसपेशी पूरी तरह से आराम नहीं करती है;
- रक्त वाहिकाएं बढ़े हुए स्वर में हैं;
- शरीर का परिसंचरण तंत्र अतिभारित है।
बढ़े हुए निचले दबाव को "वृक्क" भी कहा जाता है। आख़िरकार, यह रक्त वाहिकाओं की स्थिति से जुड़ा है, जिसे रेनिन (गुर्दे द्वारा निर्मित एक पदार्थ) द्वारा टोन में लाया जाता है। बिगड़ा हुआ गुर्दा समारोह एंजाइम के उत्पादन को प्रभावित करता है और उच्च निम्न दबाव को उत्तेजित करता है।
हाई डायस्टोलिक ब्लड प्रेशर का खतरा क्या है?
ऊपरी और निचले दबाव को सामान्य सीमा में बनाए रखा जाना चाहिए। संकेतकों के बीच का अंतर 30 मिमी एचजी होना चाहिए। यदि निचला दबाव बढ़ा हुआ है (110 से अधिक) - यह इंगित करता है:
- हृदय प्रणाली के काम में गंभीर गड़बड़ी;
- रक्त वाहिकाओं की दीवारों की लोच का नुकसान;
- दिल का दौरा या स्ट्रोक विकसित होने का खतरा बढ़ गया;
- एथेरोस्क्लेरोसिस की प्रगति जिसके बाद नसों में रुकावट आती है।
यदि आप उच्च रक्तचाप को नजरअंदाज करते हैं, तो यह सेहत और प्रदर्शन को प्रभावित करता है। इसलिए, डॉक्टर के पास जाने को स्थगित न करें।
पैथोलॉजी के लक्षण
जब निचला दबाव बढ़ता है, तो व्यक्ति में उच्च रक्तचाप के विशिष्ट लक्षण दिखाई देते हैं:
- सिरदर्द;
- श्वास कष्ट;
- कार्डियोपालमस;
- छाती में दर्द, स्कैपुला के नीचे स्थानीयकरण;
- कानों में शोर;
- कभी-कभी - अंगों में सूजन।
यदि निचला ऊंचा और ऊपरी दबाव सामान्य है, तो रोगी को महसूस होता है:
- कितना ठंडा पसीना निकलता है;
- साँस लेना कठिन हो जाता है;
- नाड़ी तेज हो जाती है;
- चक्कर आने लगते हैं.
यदि रक्तचाप अस्थिर है, तो एक व्यापक परीक्षा (ईसीजी, अल्ट्रासाउंड) से गुजरना आवश्यक है। कभी-कभी मस्तिष्क की वाहिकाओं की डॉप्लरोग्राफी करने की सिफारिश की जाती है। ऐसे मामले होते हैं जब उच्च निम्न दबाव का निदान संयोग से होता है - एक नियमित चिकित्सा परीक्षा के दौरान। ऐसे लोगों को विसंगति के कारणों और उपचार का पता लगाने के लिए अतिरिक्त जांच से गुजरना पड़ता है।
रोग के कारण
यदि टोनोमीटर दिखाता है कि ऊपरी और निचला दबाव सामान्य नहीं है, तो माप को दोहराना, स्थितियों को बदलना, दिन का एक अलग समय चुनना आवश्यक है। यदि कई मापों के परिणामों के अनुसार दबाव अधिक नीचे है, और ऊपरी दबाव सामान्य सीमा के भीतर रहता है, तो हृदय रोग विशेषज्ञ से संपर्क करना आवश्यक है। पैथोलॉजी के विकास के प्रारंभिक चरण में एक व्यापक परीक्षा दीर्घकालिक उपचार से बचने और नसों में रोग संबंधी परिवर्तनों को रोकने में मदद करेगी। ऐसे कई कारण हैं जो संवहनी स्वर को बढ़ाते हैं और रक्तचाप में वृद्धि को भड़काते हैं:
- गुर्दे की विकृति, इस अंग के संचार संबंधी विकारों के कारण प्रगति (धमनियों के एथेरोस्क्लेरोसिस, ऊतक सूजन, ट्यूमर का गठन);
- थायरॉइड ग्रंथि की कार्यप्रणाली में गड़बड़ी, जिससे हार्मोन के उत्पादन में वृद्धि होती है। अशांत हार्मोनल पृष्ठभूमि स्वायत्त तंत्रिका तंत्र की सक्रियता को उत्तेजित करती है, जिससे नसें टोन हो जाती हैं;
- निकोटीन की लत धमनियों में लंबे समय तक ऐंठन का कारण बनती है;
- शराब का सेवन नसों की स्थिति पर प्रतिकूल प्रभाव डालता है। शराब धीरे-धीरे दीवारों की लोच कम कर देती है, उम्र बढ़ने की प्रक्रिया को उत्तेजित करती है;
- एथेरोस्क्लेरोसिस;
- इंटरवर्टेब्रल हर्निया, तंत्रिका अंत की जड़ों को चुटकी बजाते हुए, धमनियों में ऐंठन पैदा करता है;
- तनाव, एड्रेनालाईन के स्राव को उत्तेजित करके, रक्त वाहिकाओं को संकुचित कर देता है।
ऐसे अन्य कारण भी हैं जिनकी वजह से दबाव, ऊपरी और निचला दोनों, मानक से विचलित हो जाता है। वे शरीर में रक्त की मात्रा में वृद्धि पर आधारित होते हैं, जिससे हृदय प्रणाली पर अधिक भार पड़ता है और हृदय की मांसपेशियां पूरी तरह से आराम नहीं कर पाती हैं। टोनोमीटर के प्रदर्शन को बढ़ाने वाले ये कारण उत्पन्न होते हैं:
- गुर्दे की विकृति, जो शरीर से लवण और तरल पदार्थ के उत्सर्जन की प्रक्रिया को बाधित करती है;
- अंतःस्रावी तंत्र के कामकाज का उल्लंघन, ऊतकों में सोडियम और तरल पदार्थ के स्तर में वृद्धि को भड़काना;
- अधिक वजन और गतिहीन जीवन शैली;
- नमकीन, स्मोक्ड और वसायुक्त भोजन खाना।
गंभीर शारीरिक या भावनात्मक तनाव के साथ, पूरी तरह से स्वस्थ लोगों में कम ऊंचा रक्तचाप देखा जाता है। ऐसे मामलों में, अतिरिक्त उपायों के बिना, टोनोमीटर के संकेतक स्वयं को सामान्य कर लेते हैं।
उच्च डायस्टोलिक दर को कम करने के तरीके
यदि स्वास्थ्य की स्थिति तेजी से बिगड़ गई है, तो व्यक्ति सोचता है कि उच्च रक्तचाप के लक्षणों की अभिव्यक्ति को कैसे कम किया जाए, एम्बुलेंस में देरी होने पर क्या किया जाए। यदि निम्न रक्तचाप बढ़ा हुआ है, तो स्थिति को स्थिर करने के लिए, आप निम्नलिखित उपाय कर सकते हैं:
- चेहरा नीचे लेटना आवश्यक है, और गर्दन के पिछले हिस्से पर ठंडा सेक लगाएं (बर्फ के टुकड़े से ग्रीवा कशेरुक के क्षेत्र की मालिश करें);
- शामक प्रभाव वाले औषधीय पौधों का काढ़ा पिएं (पुदीना, नींबू बाम, वेलेरियन जड़);
- देवदार शंकु का टिंचर बढ़े हुए निचले दबाव को जल्दी से कम कर देता है।
रक्तचाप को स्थिर करने के लिए, यदि यह थोड़ा बढ़ा हुआ है, तो आप दबाव से अरोमाथेरेपी और एक्यूप्रेशर का उपयोग कर सकते हैं। हृदय रोग विशेषज्ञ नमक, स्मोक्ड उत्पादों के उपयोग से इनकार करने की सलाह देते हैं।
उच्च डायस्टोलिक रक्तचाप का इलाज कैसे करें
ऊंचे ऊपरी और निचले रक्तचाप के लिए सक्षम उपचार की आवश्यकता होती है, जो रोगी की व्यापक जांच के बाद डॉक्टर द्वारा निर्धारित किया जाता है। यह एक लंबी प्रक्रिया है जिसमें एक एकीकृत दृष्टिकोण शामिल है:
- आहार। रोगी को पोषण विशेषज्ञ की सिफारिशों और अनुमत खाद्य पदार्थों की सूची का पालन करना चाहिए। आहार का अनुपालन अतिरिक्त दवा के बिना उच्च रक्तचाप के प्रारंभिक चरण में उच्च रक्तचाप को सामान्य कर देता है। नमकीन खाद्य पदार्थों को आहार से पूरी तरह से बाहर रखा जाना चाहिए, इसे सूखे फल और उबले हुए व्यंजनों से समृद्ध करना चाहिए;
- शारीरिक गतिविधि। यदि किसी व्यक्ति की गतिहीन जीवन शैली (गतिहीन कार्य) है, तो उसे ऊतकों में रक्त परिसंचरण प्रक्रिया के सामान्यीकरण का ध्यान रखना चाहिए - हर दिन पैदल (काम करने और घर जाने के लिए) चलने का प्रयास करें। यदि यह संभव नहीं है, तो विभिन्न प्रकार की मालिश का उपयोग करें (हृदय रोग विशेषज्ञ से सहमत होने के बाद)। हर सुबह शारीरिक व्यायाम का एक सेट करना उपयोगी होता है;
- बुरी आदतों की पूर्ण अस्वीकृति। डॉक्टरों द्वारा निर्धारित मादक पेय पदार्थों के उपयोग के लिए मानदंड हैं (200 मिलीलीटर रेड वाइन, 50 मिलीलीटर वोदका या कॉन्यैक, आदि)। यह शरीर और हृदय प्रणाली के लिए अल्कोहल की एक उपयोगी खुराक है। अनुशंसित खुराक से अधिक होना जटिलताओं से भरा है;
- नींद और दैनिक दिनचर्या का सामान्यीकरण। दिन में कम से कम 8 घंटे सोना, मेनू को दिन में 5 भोजन में विभाजित करना और यदि संभव हो तो एक ही समय पर खाना आवश्यक है।
ये सिफारिशें ऊपरी दबाव को भी सामान्य करेंगी, उच्च रक्तचाप के लक्षणों को कम करने में मदद करेंगी। यदि नैदानिक तस्वीर चल रही है, तो डॉक्टर अतिरिक्त दवा लिखते हैं। इस प्रकार की दवाओं का नुकसान दुष्प्रभावों और मतभेदों की एक प्रभावशाली सूची है। इसलिए, डॉक्टर को उन्हें लिखना चाहिए और उपचार का नियम निर्धारित करना चाहिए। डायस्टोलिक रक्तचाप को सामान्य करने के लिए सबसे अधिक उपयोग किया जाता है:
- मूत्रवर्धक (शरीर से तरल पदार्थ निकालें, ऊतक सूजन से राहत दें);
- बीटा अवरोधक। इस समूह की तैयारी एड्रेनालाईन की क्रिया को कम करती है, रक्त वाहिकाओं की दीवारों को आराम देने में मदद करती है। दवाओं के सक्रिय तत्व हृदय की मांसपेशियों को पूर्ण विश्राम में योगदान करते हैं। वे ब्रोन्कियल विकृति वाले रोगियों के लिए निर्धारित नहीं हैं;
- कैल्शियम विरोधी. ये दवाएं रक्त वाहिकाओं के विस्तार और सेलुलर स्तर पर हृदय को आराम देने में योगदान करती हैं;
- एसीई अवरोधक रक्त में एंजियोटेंसिन की सांद्रता को कम करके रक्त वाहिकाओं को चौड़ा करते हैं;
- सिम्पैथोलिटिक दवाएं। वे परिधीय धमनियों की टोन से राहत दिलाते हैं।
टोनोमीटर संकेतकों का उल्लंघन गंभीर विकृति के प्रकट होने का परिणाम है जिसका समय पर निदान किया जाना चाहिए और उपचार शुरू किया जाना चाहिए। जैसा कि अभ्यास से पता चलता है, जितनी जल्दी डायस्टोलिक रक्तचाप में वृद्धि का कारण निर्धारित करना संभव होगा, इसे सामान्य करना और प्रभावी चिकित्सा उपायों का चयन करना उतना ही आसान होगा।
मूल रूप से 2017-06-26 13:22:46 पर पोस्ट किया गया।
दिल की विफलता में पल्मोनरी एडिमा
हृदय संबंधी विकृतियों के लिए तत्काल चिकित्सीय कार्रवाई की आवश्यकता होती है, क्योंकि यदि वे बिगड़ते हैं, तो गंभीर स्वास्थ्य परिणाम होने की संभावना अधिक होती है। दिल की विफलता की अभिव्यक्तियों में से एक फेफड़ों में तरल पदार्थ का संचय हो सकता है, जो रोगी के स्वास्थ्य और जीवन दोनों के लिए विशेष रूप से खतरनाक है, क्योंकि इससे फेफड़ों के कामकाज में गड़बड़ी होती है, गंभीर क्षति की संभावना का खतरा होता है। किसी व्यक्ति के श्वसन पथ के लिए. दिल की विफलता में फुफ्फुसीय एडिमा कई विशिष्ट अभिव्यक्तियों के साथ होती है, जो आपको बीमारी के प्रारंभिक चरण का समय पर पता लगाने और इसका उपचार शुरू करने की अनुमति देती है।
चिकित्सा आंकड़ों के अनुसार, फेफड़ों में तरल पदार्थ के निर्माण से रोगी की मृत्यु भी हो सकती है, क्योंकि यह ऊतकों में सामान्य गैस विनिमय में हस्तक्षेप करता है, जो श्वासावरोध (घुटन) से भरा होता है। और सबसे खतरनाक हृदय रोगों में से, यह फुफ्फुसीय एडिमा है, जो हृदय के काम में प्रगतिशील परिवर्तनों की पृष्ठभूमि के खिलाफ विकसित होती है और हृदय विफलता में, मौतों की संख्या में नेताओं में से एक है। यह लगभग किसी भी उम्र, किसी भी लिंग के लोगों को प्रभावित कर सकता है। हालाँकि, बीमारियाँ अक्सर बुजुर्गों में पाई जाती हैं, जो अत्यधिक बार शराब पीने, धूम्रपान करने और नशीले पदार्थों के सेवन जैसी बुरी आदतों से ग्रस्त होते हैं।
क्या है
हृदय की मांसपेशियों के संकुचन की प्रक्रिया में स्पष्ट गड़बड़ी के साथ, समग्र हृदय गतिविधि का एक महत्वपूर्ण कमजोर होना होता है, जिससे हृदय के काम के दौरान होने वाली सभी प्रक्रियाओं की गति में कमी आती है। हृदय के ऊतकों में स्पष्ट ठहराव होता है, जिससे फेफड़ों में जमाव प्रक्रिया शुरू हो जाती है।
हृदय की मांसपेशियों की केशिकाओं की धमनियों के माध्यम से रक्त की गति में लगातार गिरावट के साथ, हृदय विफलता भी फेफड़ों के ऊतकों में ठहराव की ओर ले जाती है। साथ ही उनमें धीरे-धीरे तरल पदार्थ जमा होने लगता है। फेफड़ों की संरचना ऐसी है कि किसी भी नकारात्मक परिवर्तन के साथ, एल्वियोली को ऑक्सीजन की आपूर्ति की प्रक्रिया का उल्लंघन होता है, वे समय के साथ सूज जाते हैं, अपने आप में तरल पदार्थ जमा कर लेते हैं।
इस रोग प्रक्रिया की प्रगति तेज़ गति से होती है, और यह देखते हुए कि रोग का प्रारंभिक चरण अपेक्षाकृत स्पर्शोन्मुख हो सकता है, फेफड़ों में द्रव संचय का पता अधिक उन्नत चरण में हो सकता है, जब उपचार अधिक सक्रिय और गहन होना चाहिए .
चूँकि हृदय की मांसपेशियों को कोई भी क्षति अक्सर लक्षित अंगों (फेफड़ों सहित) के कामकाज में कुछ गड़बड़ी के साथ होती है, इसलिए हृदय की स्थिति और कार्यप्रणाली में किसी भी बदलाव पर समय पर आवश्यक ध्यान देना आवश्यक है। मायोकार्डियम के कामकाज पर अपर्याप्त ध्यान से अपरिवर्तनीय परिणाम हो सकते हैं, इसलिए, इस बीमारी की सबसे हड़ताली अभिव्यक्तियों को जानने से स्वास्थ्य और कुछ मामलों में रोगी के जीवन को बनाए रखने में मदद मिलेगी।
चारित्रिक लक्षण
फुफ्फुसीय एडिमा के विकास के साथ, फेफड़ों के ऊतकों की सूजन में वृद्धि होती है, वे सामान्य रूप से कार्य करना बंद कर देते हैं, जिसके परिणामस्वरूप घुटन का क्रमिक विकास होता है। शरीर में ऑक्सीजन की कमी के साथ रोगी की सामान्य स्थिति में उल्लेखनीय गिरावट आती है, शरीर में कई मौजूदा प्रक्रियाएं बदल जाती हैं। लेकिन इस स्थिति की सबसे विशिष्ट अभिव्यक्ति ऊतकों में ऑक्सीजन की स्पष्ट कमी मानी जानी चाहिए, जो अस्थमा के दौरे का कारण बनती है।
फेफड़ों में ठहराव से अन्य अंगों और प्रणालियों में ऑक्सीजन वितरण की प्रक्रिया में धीरे-धीरे व्यवधान होता है, जबकि रोग प्रक्रिया का कई चरणों में एक स्पष्ट विभाजन होता है, जो उनकी अभिव्यक्तियों और गहराई में भिन्न होता है।
हृदय विफलता में फुफ्फुसीय एडिमा के चरण
आज, फेफड़ों में जमाव जैसी घटना को अलग करने की एक निश्चित विधि मौजूद है। साथ ही, तीन चरणों को प्रतिष्ठित किया जाता है: प्रारंभिक, अधिक उन्नत और अंतिम चरण, जिसमें लक्षण अधिक स्पष्ट होते हैं, लेकिन अधिक आक्रामक दवाओं का उपयोग करके उपचार पहले से ही अधिक प्रभावी होता है।
जब ठहराव अभी बनना शुरू हो रहा है, तो निम्नलिखित अभिव्यक्तियाँ नोट की जाती हैं:
- अकारण खांसी है;
- महत्वपूर्ण भार (शारीरिक, भावनात्मक या मनोवैज्ञानिक) प्राप्त किए बिना भी सांस तेज हो जाती है;
- छाती को सुनते समय, घरघराहट नोट की जाती है, जो धीरे-धीरे सांस लेने पर भी सुनाई देने लगती है;
- सांस की तकलीफ विकसित होती है।
जैसे-जैसे भीड़ बढ़ती है, लक्षण बदतर हो जाते हैं, उनकी तीव्रता बढ़ जाती है, और अभिव्यक्तियों की आवृत्ति अधिक हो जाती है।
एडिमा के विकास के अधिक उन्नत चरण में, उपरोक्त अभिव्यक्तियों में सांस लेने में गिरावट होती है - रोगी को प्रत्येक सांस बढ़ती कठिनाई के साथ दी जाती है, जबकि हवा की कमी की एक महत्वपूर्ण गंभीरता होती है। इसमें धीरे-धीरे दिल की धड़कन बढ़ना, सांस लेने में तकलीफ भी शामिल है।
अंतिम चरण में, लक्षण पहले से ही आपको वर्तमान बीमारी को किसी भी चीज़ से भ्रमित नहीं करने की अनुमति देते हैं:
- विशेष सुने बिना भी फेफड़ों में घरघराहट सुनाई देती है;
- साँस लेना अधिक कठिन हो जाता है;
- दम घुटने के प्रारंभिक लक्षणों के साथ भी, ऑक्सीजन की स्पष्ट कमी है;
- खांसी अधिक से अधिक गीली हो जाती है।
भ्रम, भय की उपस्थिति (घबराहट के दौरे), घरघराहट अधिक से अधिक श्रव्य हो जाती है, दम घुटने के हमलों के दौरान चेतना का नुकसान होता है, सांस लेने की ध्यान देने योग्य जटिलता के कारण रोगी क्षैतिज स्थिति नहीं ले सकता है: अर्ध-बैठने की स्थिति बन जाती है उसके लिए सबसे सुविधाजनक. अस्थमा के दौरे बढ़ने से त्वचा बदबूदार हो जाती है, खांसने पर काफी मात्रा में बलगम निकलने लगता है, मरीज की हालत तेजी से बिगड़ जाती है। भारी साँस लेने के साथ ठंडा पसीना, गर्दन और चेहरे की नसों में सूजन, साथ ही छाती में संपीड़न और चेतना की हानि होती है।
रोग के विकास के अंतिम चरण में अनिवार्य अस्पताल में भर्ती होने से इस हृदय क्षति के नकारात्मक परिणामों से बचा जा सकता है, और रोग प्रक्रिया की विशेष उपेक्षा के साथ, रोगी की मृत्यु हो सकती है, क्योंकि अधिक बार अस्थमा के दौरे से फेफड़ों में अपरिवर्तनीय परिणाम हो सकते हैं। और दिल. इसलिए, हृदय और फेफड़ों की कार्यप्रणाली में किसी भी नकारात्मक परिवर्तन के साथ, जो उपरोक्त किसी भी लक्षण के साथ हो, आपको सहायता के लिए तुरंत डॉक्टर से परामर्श लेना चाहिए। स्व-उपचार अक्सर ठोस सकारात्मक परिणाम नहीं लाता है और रोगी की मृत्यु का कारण बन जाता है।
रोग के कारण
जब हृदय अपने कार्यों का सामना करना बंद कर देता है, तो शरीर में कई प्रणालियों में धीरे-धीरे असंतुलन होने लगता है। जैसा कि चिकित्सा अभ्यास से पता चलता है, हृदय रोग अक्सर फेफड़ों में तरल पदार्थ के निर्माण के साथ होते हैं, जो मायोकार्डियम के कामकाज में नकारात्मक परिवर्तनों के लिए फेफड़ों के ऊतकों की सबसे बड़ी संवेदनशीलता के कारण होता है।
इसलिए, हृदय की प्रक्रिया में होने वाले नकारात्मक परिवर्तन ही फुफ्फुसीय एडिमा के खतरे का कारण बनते हैं। फेफड़े, लक्ष्य अंगों में से एक होने के नाते, हृदय के काम में नकारात्मक परिवर्तन का पता चलने पर एक बड़ा भार प्राप्त करते हैं। दिल की विफलता के अलावा, निम्नलिखित स्थितियों को उन कारणों के लिए जिम्मेदार ठहराया जाना चाहिए जो फेफड़ों के कामकाज में गड़बड़ी पैदा कर सकते हैं:
- कार्डियोस्क्लेरोसिस;
- हृद्पेशीय रोधगलन;
- बाएं वेंट्रिकल के काम में कमी;
- मायोकार्डियम के काम में पुरानी विकार;
- बाएं आलिंद (सिस्टोल) के कामकाज में उल्लेखनीय उल्लंघन;
- सिस्टोल डिसफंक्शन;
- डायस्टोलिक पैथोलॉजी.
सूचीबद्ध रोग संबंधी स्थितियां और बीमारियां स्वास्थ्य के साथ-साथ फेफड़ों की कार्यप्रणाली में गंभीर विकार पैदा कर सकती हैं, जो उनमें द्रव के संचय को भड़काती हैं, और इस प्रक्रिया में उच्च विकास दर होती है। इसलिए, जल्द से जल्द संभव चरण में उल्लंघन का पता लगाने से आप समय पर ढंग से बीमारियों का जवाब दे सकते हैं, ताकि इसके बढ़ने और अधिक उन्नत चरण में संक्रमण को रोका जा सके।
उत्तेजक कारक
हालाँकि, अभी भी कई स्थितियाँ हैं जिन्हें फुफ्फुसीय एडिमा को भड़काने के लिए जिम्मेदार ठहराया जा सकता है। वे स्वतंत्र रोग नहीं हो सकते हैं, हालांकि, एक लंबे कोर्स के साथ, और इससे भी अधिक उनके जीर्ण रूप के साथ, वे फुफ्फुसीय एडिमा की घटना को भड़का सकते हैं।
उत्तेजक कारकों में शामिल हैं:
- किडनी खराब;
- मस्तिष्क की किसी भी प्रकृति का आघात;
- दमा;
- रक्त वाहिकाओं का घनास्त्रता;
- रक्त वाहिकाओं के एथेरोस्क्लेरोसिस;
- फेफड़ों में ऑन्कोलॉजिकल प्रक्रियाएं;
- जहरीले धुएं के लंबे समय तक साँस लेने से शरीर को जहर देना;
- तपेदिक.
फेफड़ों के ऊतकों की सूजन की उपस्थिति आमतौर पर मौजूदा हृदय घावों से शुरू होती है, इसलिए यह हृदय रोग है जिसे फुफ्फुसीय एडिमा के विकास और उनमें तरल पदार्थ के संचय का मुख्य कारण माना जाना चाहिए।
हृदय की मांसपेशियों के कामकाज में धीरे-धीरे व्यवधान से रक्त परिसंचरण की प्रक्रियाओं में गड़बड़ी होती है, केशिकाएं धीरे-धीरे अपनी लोच खो देती हैं, उनकी दीवारों की पारगम्यता में वृद्धि देखी जाने लगती है। इससे केशिकाओं के अंदर रक्तचाप में वृद्धि होती है, और इस प्रक्रिया के बढ़ने के परिणामस्वरूप, फेफड़ों के ऊतकों में द्रव का धीरे-धीरे संचय होता है - इस प्रकार उनमें एडिमा बनती है।
फुफ्फुसीय शोथ के लिए चिकित्सीय विधि
यदि क्रोनिक हृदय विफलता की उपस्थिति में फुफ्फुसीय एडिमा जैसी स्थिति का पता चलता है, तो रोगी को तुरंत अस्पताल में भर्ती कराया जाना चाहिए। प्राथमिक उपचार के प्रावधान में उसे शरीर को अर्ध-बैठने की स्थिति देना शामिल है, जिसमें सांस लेना आसान हो जाता है, साथ ही फेफड़ों तक मुफ्त पहुंच प्रदान करना भी शामिल है। यह तंग कपड़ों के कारण होने वाली किसी भी चुभन को दूर करके प्राप्त किया जाता है, और रोगी को हवा की मुफ्त पहुंच की अनुमति देने के लिए खिड़कियां भी खोली जानी चाहिए।
विशेष रूप से अप्रिय लक्षणों को खत्म करने के लिए, रोगी को जीभ के नीचे पुनर्जीवन के लिए नाइट्रोग्लिसरीन की एक गोली दी जाती है। हालाँकि, इस उपाय का उपयोग तब नहीं किया जाना चाहिए जब रक्तचाप बहुत कम हो या जब रोगी बेहोश हो। इसके बाद, हृदय से रक्त के तेजी से प्रवाह के लिए रोगी के पैरों को मध्यम गर्म पानी के एक बेसिन में रखा जाता है, मूत्रवर्धक दिया जाता है, जिससे लगभग समान प्रभाव प्राप्त किया जा सकता है।
आगे की चिकित्सीय चिकित्सा को जटिल तरीके से किया जाना चाहिए, जिससे कम समय में अधिक स्पष्ट परिणाम प्राप्त करना संभव हो सके।
आंतरिक रोगी चिकित्सा के बुनियादी सिद्धांत
अस्पताल में भर्ती होने के दौरान, रोगी को निम्नलिखित चिकित्सीय उपायों से गुजरना पड़ता है, जो वर्तमान बीमारी के विशिष्ट लक्षणों को कम करने और उसकी सामान्य स्थिति में सुधार करने की अनुमति देता है:
- साँस लेने के दौरान झाग की उपस्थिति को खत्म करने के लिए साँस लेना - ऑक्सीजन और अल्कोहल का उपयोग किया जाता है।
- दर्द बढ़ने पर नशीली दवाओं का प्रयोग किया जाता है।
- मूत्रवर्धक (मूत्रवर्धक दवाएं) शरीर से अतिरिक्त तरल पदार्थ निकालती हैं।
- रोगी की मनोवैज्ञानिक स्थिति को स्थिर करने के लिए एंटीसाइकोटिक दवाओं का उपयोग किया जाता है।
- शरीर में संक्रमण की शुरूआत के कारण दिल की विफलता के प्रकट होने पर, एक जीवाणुरोधी प्रभाव होता है।
ये उपाय वर्तमान हृदय विफलता में फुफ्फुसीय एडिमा की सबसे तीव्र अभिव्यक्तियों को जल्दी से खत्म करने में मदद करते हैं, और पारंपरिक चिकित्सा पद्धतियों का उपयोग उनकी प्रभावशीलता को बढ़ाने के लिए भी किया जा सकता है। हालाँकि, लोक उपचार के साथ उपचार केवल एक अतिरिक्त उपचार के रूप में कार्य कर सकता है जो रोगी की सामान्य स्थिति को स्थिर करेगा और उसके शरीर को जल्दी से सामान्य कामकाज पर लौटा देगा।
मायोकार्डिटिस - हृदय की मांसपेशियों की सूजन
हृदय की मांसपेशियों की सूजन का अपना लैटिन शब्द है - मायोकार्डिटिस। यह विभिन्न प्रकार की सूजन प्रक्रिया के कारण होने वाली मायोकार्डियल बीमारियों के एक समूह का नाम है। रोग के लक्षण, एक नियम के रूप में, गंभीर संक्रमण के साथ प्रकट होते हैं। लेकिन हाल के वर्षों में, एलर्जी और ऑटोएलर्जिक मायोकार्डिटिस पर अधिक ध्यान दिया गया है, जो अज्ञात कारणों से उत्पन्न हुआ है और शरीर की रोग संबंधी प्रतिरक्षा प्रतिक्रिया का प्रतिनिधित्व करता है।
रोग की व्यापकता उम्र और लिंग से संबंधित नहीं है। बच्चे और बुजुर्ग अधिक गंभीर रूप से बीमार हैं। संक्रामक मूल के मायोकार्डिटिस के उपचार के लिए, दो शताब्दियों से अधिक का अनुभव संचित है। रोगी के लिए परिणाम के बिना ऑटोइम्यून प्रक्रियाओं का सामना करना हमेशा संभव नहीं होता है।
हृदय की मांसपेशियों के ऊतकों में किस प्रकार की सूजन संभव है?
मायोकार्डियल सूजन में रूपात्मक और ऊतकीय प्रक्रियाएं तीन रूपों में हो सकती हैं:
- वैकल्पिक - मायोसाइट्स का अध: पतन और मृत्यु (परिगलन);
- एक्सयूडेटिव - सीरस या फाइब्रिनस द्रव (एक्सयूडेट) का निर्माण सबसे पहले होता है, जिसमें बड़ी संख्या में रक्त कोशिकाएं होती हैं (सेप्सिस में न्यूट्रोफिल, गठिया में हिस्टियोसाइटिक लिम्फोसाइट्स, एलर्जी में ईोसिनोफिल्स, लिम्फोसाइट्स और प्लाज्मा कोशिकाएं);
- उत्पादक - एक्सयूडीशन में शामिल हों, विशिष्ट ग्रैनुलोमा (नोड्यूल्स) के गठन के साथ कोशिकाओं के कुछ समूहों के विकास में व्यक्त किए जाते हैं, एक उदाहरण स्कार्लेट ज्वर, गठिया के साथ मायोकार्डिटिस होगा।
एक्सयूडेटिव सूजन अक्सर संक्रामक और संक्रामक-एलर्जी प्रक्रियाओं के साथ होती है। उपचार के बाद वैकल्पिक और एक्सयूडेटिव प्रकृति के मध्यम परिवर्तन अपरिवर्तनीय होते हैं और अपने पीछे कोई निशान नहीं छोड़ते हैं।
रोग की गंभीर अवस्था में तीव्र नशा के साथ मांसपेशियों के तंतु मर जाते हैं। उनके स्थान पर निशान ऊतक विकसित हो जाते हैं। ऐसे फॉसी पूरे मायोकार्डियम को कवर कर सकते हैं।
प्रभावित:
- या तो हृदय ऊतक का पैरेन्काइमल भाग (फाइब्रिल्स के साथ मायोसाइट्स);
- या अंतरालीय - संयोजी ऊतक झिल्ली जिसमें कोरोनरी और आंतरिक वाहिकाएं गुजरती हैं।
व्यापकता के अनुसार, सूजन के बीच अंतर करने की प्रथा है:
- फोकल - भड़काऊ तत्वों के एकल संचय के साथ एक हल्का कोर्स, जब चालन मार्गों के क्षेत्र में स्थित होता है, तो चालन परेशान होता है, वे एक्सट्रैसिस्टोल के साथ स्थानीय स्वचालितता के सक्रियण में योगदान कर सकते हैं;
- फैलाना - मायोकार्डियम छोटे फ़ॉसी के साथ "कूड़ा हुआ" है, कई निशान मायोफिब्रिल्स की सिकुड़न को बाधित करते हैं, जिससे हृदय विफलता के विकास का खतरा होता है।
गंभीर संक्रमण में, सूजन हृदय की अन्य परतों - एंडोकार्डियम और पेरीकार्डियम तक जा सकती है।
मायोकार्डियल सूजन के कारण
कारणों से, मायोकार्डिटिस को इसमें विभाजित किया गया है:
- संक्रामक,
- गैर संक्रामक।
संक्रामक एजेंटों में से जो मायोकार्डिटिस का कारण बन सकते हैं, कार्डियोट्रोपिज्म (हृदय क्षति) में पहला स्थान वायरस का है:
- कॉक्ससैकी - आधे पीड़ितों में पाया गया;
- फ्लू - अधिक बार वृद्ध रोगियों में;
- सार्स;
- खसरा.
बैक्टीरियल मायोकार्डिटिस दूसरा सबसे आम घाव है:
- हेमोलिटिक स्ट्रेप्टोकोकस - गठिया का प्रेरक एजेंट;
- डिप्थीरिया बैसिलस;
- माइकोबैक्टेरियम ट्यूबरक्यूलोसिस;
- टाइफाइड और पैराटाइफाइड के प्रेरक एजेंट;
- लोहित ज्बर:
- सेप्टिक संक्रमण.
पैथोलॉजिकल सूक्ष्मजीव हैं:
- रिकेट्सिया;
- मशरूम;
- स्पाइरोकेट्स
तीव्र टॉन्सिलिटिस में, मायोकार्डिटिस का कारण मौखिक गुहा (हिंसक दांत), नासोफरीनक्स (क्रोनिक साइनसिसिस, राइनाइटिस) का फोकल संक्रमण हो सकता है।
गैर-संक्रामक मायोकार्डिटिस के समूह में शामिल हैं:
- रोग के एलर्जी और संक्रामक-एलर्जी प्रकार;
- विषाक्त - मायोकार्डियम पर विषाक्त पदार्थों के संपर्क में आने पर होता है।
एलर्जी की अभिव्यक्ति के रूप में, मायोकार्डिटिस तब होता है जब किसी उत्तेजक पदार्थ के प्रति प्रतिरक्षा प्रतिक्रिया अत्यधिक होती है। उनकी प्रतिक्रिया हो सकती है:
- दवा (एंटीबायोटिक्स, नोवोकेन, सल्फोनामाइड्स, कैटेकोलामाइन्स, स्पिरोनोलैक्टोन, एम्फ़ैटेमिन, मिथाइलडोपा को सबसे खतरनाक माना जाता है);
- प्रशासित टीका या सीरम;
- जलाना;
- किसी कीड़े का काटना;
- ऊतकों और अंगों का प्रत्यारोपण.
एक दुर्लभ प्रकार की सूजन संबंधी प्रतिक्रिया इओसिनोफिलिक मायोकार्डिटिस है। घुसपैठ होती है:
- त्वचा रोगों (जिल्द की सूजन) की पृष्ठभूमि के खिलाफ;
- ब्रोन्कियल अस्थमा के साथ;
- विभिन्न रोगों के उपचार में कॉर्टिकोस्टेरॉइड्स की अचानक वापसी के बाद।
जहरीले घाव इनके लिए विशिष्ट हैं:
- विषाक्तता;
- गुर्दे और यकृत अपर्याप्तता;
- शराबखोरी;
- अतिरिक्त थायराइड हार्मोन;
- अपर्याप्त उपचार के कारण दवा की अधिक मात्रा।
आमवाती मायोकार्डिटिस की विशेषताएं
रूमेटिक मायोकार्डिटिस मायोकार्डियम की सभी सूजन के बीच प्रमुख है। यद्यपि यह संक्रमण के कारण होता है, स्वप्रतिरक्षी प्रतिक्रिया की भूमिका सिद्ध हो चुकी है।
इसमें अन्य प्रकारों से विशिष्ट अंतर हैं:
- लगभग हमेशा हृदय वाल्वों को नुकसान के साथ अन्तर्हृद्शोथ के साथ;
- प्राथमिक स्ट्रेप्टोकोकल संक्रमण से जुड़े, लक्षण गले में खराश, तीव्र नेफ्रैटिस से 2 सप्ताह के बाद एक अव्यक्त अवधि के बाद दिखाई देते हैं;
- अधिक बार बच्चों और किशोरों को प्रभावित करता है;
- विशिष्ट ग्रैनुलोमा (अशोफ़-तलालेव के नोड्यूल) रूपात्मक सब्सट्रेट के रूप में कार्य करते हैं;
- ग्रैनुलोमा का स्थान अक्सर बाएं आलिंद की पिछली दीवार और बाएं वेंट्रिकल की पैपिलरी मांसपेशी में पाया जाता है;
- अन्य अंगों और ऊतकों (जोड़ों, तंत्रिका तंत्र) को नुकसान के साथ;
- एक दीर्घकालिक पाठ्यक्रम है।
लक्षण
मायोकार्डिटिस के लक्षण सार्वभौमिक हैं, क्योंकि मायोकार्डियल क्षति, कारण की परवाह किए बिना, सिकुड़ा कार्य, चालन और उत्तेजना को समान रूप से प्रभावित करती है।
इस लेख में हृदय की मांसपेशियों के गुणों के बारे में और पढ़ें।
अक्सर, मरीज़ इसकी शिकायत करते हैं:
- कमजोरी;
- शारीरिक परिश्रम के दौरान सांस की तकलीफ और धड़कन;
- अतालता की भावना, एक्सट्रैसिस्टोल के साथ दिल का मजबूत कांपना;
- दिल में दर्द, दर्द, सुस्त प्रकृति, तनाव से जुड़ा नहीं और दौरे की प्रकृति नहीं है;
- लंबे समय तक कम तापमान;
- पसीना बढ़ जाना।
ब्रैडीकार्डिया (अक्सर डिप्थीरिया, इन्फ्लूएंजा के साथ) एक प्रतिकूल लक्षण है। साइनस नोड को नुकसान या एट्रियोवेंट्रिकुलर चालन के तीव्र उल्लंघन का संकेत देता है।
बड़े जोड़ों में शायद ही कभी संभव "उड़ता" गैर-स्थायी दर्द।
गंभीर पाठ्यक्रम के साथ है:
- दम घुटने के दौरे;
- चक्कर आना;
- चेहरे का नीलापन.
मायोकार्डिटिस के साथ, दायां वेंट्रिकल सबसे पहले पीड़ित होता है, क्योंकि इसकी मांसपेशियां कमजोर और पतली होती हैं।
जांच करने पर, डॉक्टर पाता है:
- सापेक्ष हृदय सुस्ती की विस्तारित सीमाएँ;
- गर्दन में नसों की सूजन;
- गुदाभ्रंश पर सिस्टोलिक बड़बड़ाहट;
- नाड़ी की अतालता, उसका कमजोर भरना।
बाएं निलय की विफलता के साथ फेफड़ों में नमी की लहरें, पैरों में सूजन, फुफ्फुस गुहा में द्रव का संचय होता है।
रोग का कोर्स अक्सर तीव्र और सूक्ष्म होता है। रूमेटिक मायोकार्डिटिस तीव्रता और छूट के दौरान "हमलों" के साथ एक पुरानी प्रक्रिया का सुझाव देता है।
बचपन में क्लिनिक की विशेषताएं
बच्चों में, मायोकार्डिटिस अक्सर सार्स समूह के वायरस, बचपन के संक्रमण के कारण होता है। लक्षणों में निम्नलिखित शामिल हैं:
- बच्चे का खाने से इनकार;
- उल्टी करना;
- होठों और चेहरे का सायनोसिस;
- सांस लेने में कठिनाई
- बुरी नींद;
- बेहोशी की अवस्था.
गंभीर तीव्र कोर्स से गैर-अस्थिबद्ध पसलियों (हृदय कूबड़) पर दिल की धड़कन बढ़ने के कारण छाती के ऊपरी हिस्से में उभार का निर्माण हो सकता है।
विभिन्न संक्रमणों में नैदानिक तस्वीर और रोग के पाठ्यक्रम की विशेषताएं
मायोकार्डियम की संक्रामक सूजन की अभिव्यक्तियाँ रोगज़नक़ की ताकत, रोगी की प्रतिरक्षा की स्थिति, व्यक्तिगत प्रतिपूरक क्षमताओं से प्रभावित होती हैं।
डिप्थीरिया के साथ, मायोकार्डियम की "कार्यशील" मांसपेशियां और रास्ते दोनों प्रभावित होते हैं। विषाक्त पदार्थ एंडोकार्डियम के नीचे कोशिका परिगलन, रक्तस्राव का कारण बनते हैं। बीमारी के दूसरे सप्ताह में क्लिनिक विकसित होता है। ब्रैडीकार्डिया जितना अधिक स्पष्ट होगा, घाव उतना ही गहरा और व्यापक होगा। मायोकार्डियम स्वचालितता के सुरक्षात्मक तंत्र को "जोड़ता है"। साथ ही तंत्रिकाएं और रक्त वाहिकाएं भी प्रभावित होती हैं।
टाइफस कोरोनरी धमनियों सहित छोटे जहाजों को "चुनता है", आसपास के ऊतकों में सूजन के साथ वास्कुलिटिस के रूप में शुरू होता है। मस्तिष्क वाहिकाओं के स्वर का प्राथमिक उल्लंघन, रक्तचाप में तेज गिरावट। मायोकार्डिटिस द्वितीयक रूप से होता है।
बीमारी के तीसरे सप्ताह में टाइफाइड बुखार शायद ही कभी मायोकार्डिटिस के साथ होता है। मायोकार्डियम वसायुक्त अध:पतन और डिस्ट्रोफी के मार्ग के साथ बदलता है। शास्त्रीय लक्षण तापमान में कमी के बाद प्रकट होते हैं और प्रकृति में टाइफाइड के बाद के होते हैं।
स्कार्लेट ज्वर के साथ, ऊतक परिवर्तनों की आकृति विज्ञान का एक अलग स्वरूप होता है: वसायुक्त अध: पतन से लेकर विशिष्ट ग्रैनुलोमा के गठन तक। मायोफाइब्रिल्स की अनुप्रस्थ धारियां गायब हो जाती हैं। सामान्य अभिव्यक्तियों के अनुसार चिकित्सकीय रूप से आगे बढ़ता है।
इन्फ्लूएंजा - तापमान में कमी और नशा के बाद हृदय की क्षति होती है।
बुजुर्गों में कोरोनरी वाहिकाओं के गंभीर एथेरोस्क्लेरोसिस के साथ हृदय को नुकसान पहुंचाने के लिए इन्फ्लूएंजा वायरस की प्रवृत्ति को देखते हुए, उपचार में लंबे समय तक बिस्तर पर आराम करने की सिफारिश की जाती है।
लोबार निमोनिया के दौरान, दाएं वेंट्रिकल में बिगड़ा हुआ रक्त प्रवाह, बाएं वेंट्रिकल और कोरोनरी वाहिकाओं के अपर्याप्त भरने की पृष्ठभूमि के खिलाफ फोकल सूजन विकसित होती है। फेफड़ों में होने वाली प्रक्रिया ऑक्सीजन के बहिर्प्रवाह और संतृप्ति को कठिन बना देती है। इसलिए, संचार विफलता बहुत तेजी से विकसित होती है।
निदान
रोग के अव्यक्त पाठ्यक्रम के साथ हृदय की मांसपेशियों की सूजन का निदान करना मुश्किल है। मरीजों को अक्सर संक्रमण के बाद कमजोरी आना आम बात लगती है।
रोगी की जांच और पूछताछ करते समय, डॉक्टर को जानबूझकर मायोकार्डिटिस के लक्षणों के बारे में पूछना चाहिए। हृदय विफलता की ये अभिव्यक्तियाँ स्पष्ट रूप से हृदय रोग के साथ संबंध का संकेत देती हैं, और तीव्र प्रकृति संक्रमण या अन्य कारकों की भूमिका पर जोर देती है।
रक्त परीक्षण से पता चलता है:
- ल्यूकोसाइटोसिस;
- बाईं ओर सूत्र शिफ्ट;
- ईएसआर की वृद्धि;
- ईोसिनोफिल्स में उल्लेखनीय वृद्धि।
जैव रासायनिक परीक्षणों में निम्नलिखित पर ध्यान देना चाहिए:
- गामा ग्लोब्युलिन, इम्युनोग्लोबुलिन के मानक से अधिक;
- सी-रिएक्टिव प्रोटीन, सेरोमुकोइड की उपस्थिति;
- सियालिक एसिड और फाइब्रिनोजेन की वृद्धि।
बैक्टीरियोलॉजिकल रक्त संस्कृति रोगज़नक़ की पहचान करने में मदद करती है।
यदि एलर्जी का संदेह है, तो एक एंटीबॉडी टिटर परीक्षण निर्धारित किया जाता है।
एक्स-रे से हृदय की गुहाओं के विस्तार, फेफड़ों में जमाव का पता चल सकता है।
ईसीजी का संकेत विभिन्न चालन गड़बड़ी (अवरुद्धता), लय में तीव्र परिवर्तन और वेंट्रिकुलर अधिभार है।
अल्ट्रासाउंड मायोकार्डियम के सिकुड़ा कार्य के उल्लंघन की पुष्टि करता है, गुहाओं, वाल्वों के आकार में बदलाव का सटीक संकेत देता है।
शायद ही, अस्पष्ट कारणों वाले गंभीर मामलों में, वे हृदय के ऊतकों की बायोप्सी का सहारा लेते हैं।
मायोकार्डिटिस का उपचार
मायोकार्डियल सूजन के उपचार में, ऐसी दवाएं निर्धारित की जाती हैं जो संक्रामक एजेंटों को मार सकती हैं या नाटकीय रूप से कमजोर कर सकती हैं। साथ ही, लय गड़बड़ी और हृदय विफलता के रूप में जटिलताओं का उपचार (रोकथाम) किया जाता है।
एक सप्ताह से डेढ़ महीने की अवधि के लिए बिस्तर पर आराम की आवश्यकता होगी।
अस्पताल में मरीज को ऑक्सीजन लेने का पता चलता है।
आहार में नमक, तरल, मसालेदार भोजन सीमित हैं।
सूजनरोधी उद्देश्यों के लिए, लागू करें:
- एंटीबायोटिक्स;
- कॉर्टिकोस्टेरॉइड्स;
- नॉनस्टेरॉइडल दवाएं;
- सैलिसिलेट्स
वायरल एटियलजि के लिए:
- एंटीवायरल एजेंट;
- इम्युनोमोड्यूलेटर अपनी सुरक्षा को प्रोत्साहित करने के लिए।
संकेतों के अनुसार, आपको आवश्यकता हो सकती है:
- कार्डिएक ग्लाइकोसाइड्स;
- अतालतारोधी दवाएं;
- कोरोनरी वाहिकाओं के विस्तार के लिए कोरोनरी लिटिक्स;
- विटामिन;
- इसका मतलब है कि मायोकार्डियल कोशिकाओं (पैनांगिन, माइल्ड्रोनेट) में चयापचय का समर्थन करता है।
ऑटोइम्यून और एलर्जी प्रक्रियाओं के उपचार के लिए, आवेदन करें:
- एंटीहिस्टामाइन;
- कॉर्टिकोस्टेरॉइड्स की उच्च खुराक;
- इम्यूनोसप्रेसेन्ट जो अतिप्रतिक्रिया को दबाते हैं।
इडियोपैथिक मायोकार्डिटिस में, दाता हृदय का प्रत्यारोपण करके ही इलाज संभव है।
रोकथाम
संक्रामक उत्पत्ति के मायोकार्डिटिस को सामान्य सख्त प्रक्रियाओं द्वारा रोका जा सकता है जो प्रतिरक्षा में सुधार करते हैं। गंभीर संक्रमणों को दूर करने के लिए बचपन से ही टीकाकरण किया जाता है।
संदिग्ध इन्फ्लूएंजा फैलने से पहले टीका लगवाना महत्वपूर्ण है, खासकर बुजुर्गों के लिए।
जिन लोगों को एलर्जी है उन्हें टीके, सीरम, अस्पष्ट दवाओं के उपयोग से बचना चाहिए, अपने आहार में प्रसिद्ध और सिद्ध उत्पादों का पालन करना चाहिए।
आपको "पैरों पर" संक्रमण नहीं रखना चाहिए, बिस्तर पर आराम बाधित करना चाहिए। सामान्य स्वास्थ्य लाभ की पृष्ठभूमि में हृदय संबंधी लक्षणों की उपस्थिति पर ध्यान देना आवश्यक है।
मायोकार्डियम में सूजन प्रक्रिया अनुपस्थिति या अनुचित चिकित्सा के कारण निशान ऊतक में परिवर्तन का कारण बनती है। इसके बाद, यह कार्डियोस्क्लेरोसिस, डिस्ट्रोफी और प्रारंभिक हृदय विफलता के रूप में प्रकट होगा। इसलिए समय पर इलाज कराना बहुत जरूरी है।
- मांसपेशियों को मजबूत करने के लिए क्या करना चाहिए?
- हृदय रोग से बचाव के लिए आहार
- अतिरिक्त अंक
हृदय के समुचित कार्य से ही व्यक्ति सतर्क और शारीरिक रूप से स्वस्थ महसूस करता है। अपने हृदय की मांसपेशियों को मजबूत करने का तरीका जानने से उन भावनाओं को यथासंभव लंबे समय तक बनाए रखने में मदद मिलेगी। इस पंप के काम के लिए धन्यवाद, शरीर की प्रत्येक कोशिका को वह पोषण प्राप्त होता है जिसकी उसे आवश्यकता होती है। . हृदय के क्षेत्र में किसी दर्द का न होना एक अच्छा संकेत है।अन्यथा, हृदय विफलता की संभावना है.
हृदय की मांसपेशियों के कमजोर होने के परिणामस्वरूप, दबाव की समस्या उत्पन्न होती है, रक्त वाहिकाओं की सहनशीलता कम हो जाती है, रक्त के थक्के बन सकते हैं, हृदय विफलता और अन्य परेशानियों का विकास हो सकता है। एक अतिरिक्त खतरा यह तथ्य है कि कई हृदय विकृति में लक्षणहीन विकास होता है, यही कारण है कि निवारक उपाय अत्यधिक प्रासंगिक हो जाते हैं। इसके अलावा, आंकड़ों के मुताबिक, मौत का सबसे आम कारण दिल का दौरा है।
मांसपेशियों को मजबूत करने के लिए क्या करना चाहिए?
कम उम्र से ही, आपको अपने आप को मध्यम मात्रा में निरंतर शारीरिक गतिविधि का आदी बनाना चाहिए।
थकावट तक व्यायाम करने सहित शरीर और हृदय पर अधिक भार डालने की आवश्यकता नहीं है। वर्कआउट को इष्टतम माना जाता है, जिसके बाद लगभग एक तिहाई ताकत बची रहती है। यह पैदल चलना, साइकिल चलाना या तैराकी हो सकता है। वे आपको हृदय की मांसपेशियों को नुकसान पहुंचाए बिना प्रशिक्षित करने की अनुमति देते हैं। आदर्श तब होता है जब प्रशिक्षण बाहर या अच्छे हवादार क्षेत्र में होता है।
पैदल चलने से दिल मजबूत होगा और पूरा शरीर टोन में आएगा और उसके स्वास्थ्य में सुधार होगा। इस मामले में, सभी समूहों की मांसपेशियां भाग लेती हैं, और हृदय पर अतिरिक्त प्रशिक्षण प्रभाव पड़ता है। इस तरह के भार के लिए विशेष परिस्थितियों की आवश्यकता नहीं होती है, आप कहीं भी चल सकते हैं। उदाहरण के लिए, फर्श पर चढ़ना, यदि वह बहुत ऊंचा न हो, तो पैदल ही किया जाना चाहिए, न कि लिफ्ट से। सार्वजनिक परिवहन से काम पर जाते समय कम से कम एक या दो स्टॉप पहले उतरने की सलाह दी जाती है। शोध के अनुसार, उठाया गया प्रत्येक कदम जीवन को 2 सेकंड अतिरिक्त बढ़ा सकता है।
 व्यायाम करते समय संयम बरतना चाहिए, अधिक परिश्रम केवल नुकसान पहुंचा सकता है। हृदय रोग के लक्षणों की मौजूदा अभिव्यक्तियों के साथ, चिलचिलाती धूप में रहने से बचने की सलाह दी जाती है।
व्यायाम करते समय संयम बरतना चाहिए, अधिक परिश्रम केवल नुकसान पहुंचा सकता है। हृदय रोग के लक्षणों की मौजूदा अभिव्यक्तियों के साथ, चिलचिलाती धूप में रहने से बचने की सलाह दी जाती है।
सभी प्रयास व्यर्थ न हों, इसके लिए यह आपकी जीवनशैली, आहार और पोषण की गुणवत्ता पर पुनर्विचार करने के साथ-साथ बुरी आदतों को छोड़ने के लायक है। धूम्रपान से दबाव अस्थिर हो जाता है और रक्त वाहिकाओं के लुमेन पर सबसे अच्छे तरीके से प्रभाव नहीं पड़ता है। इसके अलावा, जो लोग स्नान में भाप स्नान करना पसंद करते हैं उनके लिए बेहतर है कि वे अपने स्वास्थ्य को सुरक्षित रखने के लिए ऐसा करना बंद कर दें। हृदय रोग विशेषज्ञों ने चेतावनी दी है कि कई लोगों द्वारा पसंद की जाने वाली ऐसी गतिविधि हृदय की मांसपेशियों पर भार बढ़ाती है।
संतुलित स्वस्थ आहार भी उतनी ही महत्वपूर्ण स्थिति है जो हृदय की मांसपेशियों को मजबूत बनाने में मदद करती है। सामान्य कामकाज बनाए रखने के लिए भोजन अत्यधिक वसायुक्त और अधिक नमक वाला नहीं होना चाहिए। उपभोग किए गए उत्पादों में मौजूद कोलेस्ट्रॉल मुख्य मानव अंग के स्वास्थ्य को नुकसान पहुंचाता है। पशु वसा को वनस्पति वसा से बदलें। एक अपवाद मछली है, जिसमें कोलेस्ट्रॉल हृदय की मांसपेशियों की स्थिति पर लाभकारी निवारक प्रभाव डालता है।
काम पर और घर पर तनावपूर्ण स्थितियों की बहुतायत आमतौर पर हृदय की मांसपेशियों को मजबूत करने में बाधा डालती है। कारोबारी माहौल और व्यक्तिगत जीवन में उभरती घबराहट वाली स्थितियां आमतौर पर दबाव और हृदय की समस्याओं में तेज वृद्धि को भड़काती हैं। किसी भी उम्र में, घबराहट वाले अनुभवों की अनुमति न देना बेहतर है, साथ ही काम और आराम में बिताए गए समय के उचित संतुलन की निगरानी करना भी बेहतर है।
हृदय की समस्याओं के विकास की रोकथाम और उनकी रोकथाम एक व्यक्ति का आत्म-नियमन, अपने स्वयं के स्वास्थ्य के प्रति उसका दृष्टिकोण है। स्वास्थ्य में गिरावट के समय पर देखे गए संकेतों और डॉक्टर से मदद लेने से आप समय पर सही तरीके से प्रतिक्रिया कर सकेंगे, यदि आवश्यक हो तो चिकित्सीय एजेंटों का एक कोर्स पी सकेंगे।
हृदय की गतिविधि के मौजूदा विकार, जो प्रकृति में पैथोलॉजिकल हैं, मायोकार्डियम के आकार में परिवर्तन का कारण बन सकते हैं। साइड रोगों की उपस्थिति में हृदय की मांसपेशियों को मजबूत करना, आमतौर पर काफी खतरनाक होता है, उनके उपचार द्वारा किया जाता है, जिसके लिए आपको डॉक्टर को देखने की आवश्यकता होती है।
अनुक्रमणिका पर वापस जाएँ
हृदय रोग से बचाव के लिए आहार
आपको ऐसे खाद्य पदार्थ खाने चाहिए जिनमें निम्नलिखित तत्व हों: 
- पोटेशियम (स्क्वैश, अंगूर, फलियां, केले, किशमिश, खुबानी और कोको में व्यापक रूप से पाया जाता है);
- मैग्नीशियम (तरबूज, समुद्री भोजन, नट्स, फलियां, जई और एक प्रकार का अनाज में पाया जाता है);
- आयोडीन (वे पनीर, समुद्री भोजन, गोभी, चुकंदर में समृद्ध हैं);
- विटामिन पी, सी (काले करंट, संतरे, मीठी मिर्च, स्ट्रॉबेरी, रसभरी और सेब)।
अपने दैनिक आहार में कम से कम एक किलोग्राम अत्यधिक पकी सब्जियों को शामिल करने की सलाह दी जाती है। साधारण नमक, जिसका उपयोग मानव स्वास्थ्य पर प्रतिकूल प्रभाव डालता है, क्योंकि यह शरीर में तरल पदार्थ बनाए रखता है, जब भी संभव हो उसे समुद्री शैवाल से बदला जा सकता है। जानवरों के मांस के बजाय मछली और मुर्गी खाना बेहतर है।
गर्मियों में, जब ताजा औषधीय जड़ी-बूटियों को अपने आहार में शामिल करना संभव हो, तो आपको उन्हें सलाद में शामिल करने की सलाह दी जा सकती है। उदाहरण के लिए, यह चमेली के फूल, नींबू पुदीना, मदरवॉर्ट, अजवायन और मीठा तिपतिया घास हो सकता है। इन पौधों के उपयोग से तनाव, अत्यधिक परिश्रम और मौसम संबंधी निर्भरता कम हो जाती है।
नागफनी और रोवन जैसे जामुन भी हृदय की मांसपेशियों पर लाभकारी प्रभाव डालते हैं। यह अच्छा है अगर हर दिन मेज पर इन जामुनों से बना कॉम्पोट हो।
पारंपरिक चिकित्सा हृदय को स्वस्थ रखने के लिए एक साथ कई नुस्खे पेश करती है।
अखरोट के छिलके के टुकड़ों को कुचलकर 1:5 के अनुपात में वोदका के साथ डालना चाहिए। मिश्रण, जिसे एक या दो सप्ताह के लिए डाला गया है, भोजन से पहले हर दिन दो बार, एक चम्मच लिया जाता है।
एक अन्य नुस्खा के लिए, आपको अजवायन, दो चम्मच चाहिए। इसे उबलते पानी के साथ डाला जाता है और 20 मिनट के लिए ढक्कन से ढक दिया जाता है, जिससे इसे पकने दिया जाता है। थोड़े ठंडे उपाय में शहद मिलाया जाता है, जिसके बाद इसे खाने से पहले पूरी तरह पिया जाता है।
हृदय सबसे महत्वपूर्ण मानव अंगों में से एक है, और इसलिए, यह जानना आवश्यक है कि हृदय की मांसपेशियों को कैसे मजबूत किया जाए। किसी व्यक्ति की भलाई, उसके जीवन की अवधि हृदय की मांसपेशियों के प्रदर्शन पर निर्भर करती है। ताकि जीवन पथ के अंत से बहुत पहले बीमारी के कारण मानव हृदय की मांसपेशी अचानक काम करना बंद न कर दे, इसे मजबूत करना आवश्यक है। यह सोचना आवश्यक है कि हृदय की मांसपेशियों को कैसे मजबूत किया जाए, क्योंकि इसकी ताकत का भंडार कम से कम एक सौ तीस वर्षों के लिए पर्याप्त है।
लेकिन फास्ट फूड, जीवन के कंप्यूटरीकरण के हमारे युग में हृदय की मांसपेशियों को कैसे मजबूत किया जाए? हम इस विषय पर सबसे व्यावहारिक सलाह प्रस्तुत करते हैं।
दिल के मुख्य "दुश्मन"।
इससे पहले कि हम हृदय की मांसपेशियों को मजबूत करने के बारे में बात करें, हृदय के पूर्ण कार्य के मुख्य विरोधियों पर विचार करें।
सबसे पहले, यह अधिक वजन है। हृदय की मांसपेशियों को नुकसान और लगातार तनाव, पुरानी बीमारियाँ।
ऐसा प्रतीत होता है कि हृदय की मांसपेशियों को मजबूत करने के लिए, आपको निम्नलिखित सरल लेकिन प्रभावी नियमों का पालन करने की आवश्यकता है:
- हृदय की मांसपेशियों को मजबूत करने के लिए जीवन की परेशानियों से शांति से निपटें;
- हृदय की मांसपेशियों को मजबूत करने के लिए संतुलित पोषण;
- हृदय की मांसपेशियों को मजबूत करने के लिए दैनिक वार्म-अप;
- हृदय की मांसपेशियों को मजबूत करने के लिए ध्यान।
हृदय विफलता के लक्षण

कमजोर हृदय की मांसपेशियों में लक्षण काफी सरल होते हैं, और इसलिए, आपको यह जानना होगा कि इसे कैसे मजबूत किया जाए। मुख्य लक्षण सांस की तकलीफ और सूजन की उपस्थिति हैं। इस समय, हृदय की मांसपेशियों के संकुचन कार्यों में कमी आती है।
हार्ट फेलियर का कारण तनाव, मोटापा है।
हृदय विफलता तीन प्रकार की होती है: बायां, दायां निलय और पूर्ण।
अतिरिक्त वजन के खिलाफ लड़ाई

अतिरिक्त वजन से छुटकारा पाने की प्रक्रिया का सीधा संबंध हृदय की मांसपेशियों को मजबूत करने से है। आंतरिक वसा की उपस्थिति से हृदय की मांसपेशियों की वाहिकाओं में रक्त के थक्के जमने का खतरा बढ़ जाता है, इंसुलिन का प्रभाव कम हो जाता है।
हृदय की मांसपेशियों को मजबूत करने के लिए, आहार से आटा उत्पादों, मजबूत कॉफी, बहुत वसायुक्त मांस, ट्रांस वसा वाले अर्ध-तैयार उत्पादों को बाहर करना आवश्यक है।
लेकिन भोजन के माध्यम से हृदय की मांसपेशियों को कैसे मजबूत किया जाए? सब कुछ सरल है. आपको अधिक किशमिश और फलियां खाने की ज़रूरत है - वे पोटेशियम से भरपूर हैं, जो अतालता से लड़ने और हृदय की मांसपेशियों को मजबूत करने में मदद करता है। शरीर में आयोडीन बढ़ाने के लिए आपको पनीर, पत्तागोभी और शैवाल का अधिक सेवन करना चाहिए। हृदय की मांसपेशियों को मजबूत बनाने के लिए जरूरी है कि शरीर सभी जरूरी विटामिन से भरपूर रहे।
आप खट्टे फल और सेब से भी मजबूती पा सकते हैं। आप निम्नलिखित उत्पादों का भी उपयोग कर सकते हैं:
- मजबूती के लिए भोजन में जैतून के तेल का उपयोग करने की भी सिफारिश की जाती है। इसमें बहुत अधिक मात्रा में असंतृप्त वसा होती है, जो कोलेस्ट्रॉल से लड़ने में मदद करेगी। यह रक्त वाहिकाओं को अवरुद्ध होने से रोकेगा। पहले प्रेसिंग तेल खरीदने की सलाह दी जाती है। अलसी के तेल का उपयोग हृदय की मांसपेशियों को काम करने के लिए भी किया जा सकता है। सूरजमुखी तेल को आहार से बाहर रखा जाना चाहिए।
- डार्क चॉकलेट, जो कोको से भरपूर होती है, हृदय की मांसपेशियों को मजबूत करने के लिए अच्छी होती है। डार्क चॉकलेट के लिए धन्यवाद, हृदय प्रणाली में सुधार होता है, इससे मानव शरीर में कोलेस्ट्रॉल के स्तर को कम करने में मदद मिलेगी। लेकिन अन्य प्रकार की चॉकलेट शरीर के लिए खतरनाक हो सकती है, क्योंकि उनमें अधिक कैलोरी और बहुत अधिक चीनी होती है। वही मिल्क चॉकलेट के अधिक सेवन से वजन बढ़ सकता है।
- कद्दू। इसमें भारी मात्रा में विटामिन, बीटा-कैरोटीन होता है। यह एथेरोस्क्लेरोसिस से रक्त वाहिकाओं को बचाने और मजबूत करने में रोगनिरोधी के रूप में भी कार्य करता है। इस सब्जी के नियमित सेवन से रक्तचाप कम करने में मदद मिलेगी।
- शहद। हृदय की मांसपेशियों को मजबूत करने के लिए भी उतना ही महत्वपूर्ण उत्पाद। इसका उपयोग हृदय की मांसपेशियों के काम से जुड़ी बीमारियों के इलाज के लिए किया जा सकता है। शहद में जीवाणुनाशक गुण होते हैं।
हृदय के लिए खनिज

हृदय की मांसपेशियों के काम को मजबूत करने के लिए शरीर में खनिजों का एक कॉम्प्लेक्स होना आवश्यक है। शरीर के अधिक वजन के कारण हृदय की मांसपेशियों पर अत्यधिक दबाव पड़ने का खतरा बढ़ जाता है।
इस तथ्य पर ध्यान देना आवश्यक है कि हृदय की मांसपेशियों (पोटेशियम, मैग्नीशियम, आयोडीन) को मजबूत करने के लिए शरीर को मुख्य खनिज भरपूर मात्रा में मिलते हैं।
- पोटैशियम। मानव शरीर में जल संतुलन इस खनिज पर निर्भर करता है। इसकी बदौलत सूजन कम हो जाती है, शरीर से विषाक्त पदार्थ बाहर निकल जाते हैं। आपको प्रतिदिन शरीर में पोटैशियम की पूर्ति करने की आवश्यकता है। इस ट्रेस तत्व की ख़ासियत यह है कि यदि शरद ऋतु में यह मानव भोजन में अधिक मात्रा में मौजूद होता है, तो वसंत ऋतु में यह बहुत कम होता है। शरीर में पोटेशियम की मात्रा को फिर से भरने के लिए, आपको हृदय की मांसपेशियों को मजबूत करने के लिए अधिक फल, जामुन, सब्जियां, अनाज और राई की रोटी खाने की जरूरत है।
- मैग्नीशियम. हृदय की मांसपेशियों को मजबूत करने के लिए शायद यह सबसे महत्वपूर्ण ट्रेस तत्व है। मैग्नीशियम रक्तचाप को सामान्य करने में मदद करता है। पानी मैग्नीशियम का अच्छा स्रोत है। इसलिए जरूरी है कि एक व्यक्ति प्रतिदिन कम से कम दो लीटर शुद्ध पानी पिए। शहरी क्षेत्रों में वास्तव में स्वच्छ पानी पाना बहुत कठिन है। बहुत से लोग जल शुद्धिकरण के लिए विशेष फिल्टर खरीदते हैं, कूलरों में पानी खरीदते हैं, और विशेष रूप से इसका भंडारण करने के लिए स्वच्छ जल स्रोतों पर जाते हैं। इसके अलावा, यह ट्रेस तत्व ब्रेड और अनाज में पाया जाता है।
- आयोडीन. मानव शरीर में इस ट्रेस तत्व के संतुलन को बनाए रखने और हृदय की मांसपेशियों को मजबूत करने के लिए, समुद्र से अधिक उपहार, सब्जियां, जामुन और अंडे की जर्दी खाना आवश्यक है।
हृदय की मांसपेशियों के लिए शारीरिक गतिविधि

हृदय की मांसपेशियों को मजबूत बनाने के लिए शारीरिक गतिविधि बहुत महत्वपूर्ण है। हृदय की मांसपेशियाँ जितनी अधिक प्रशिक्षित होंगी, उसके लिए भारी भार और तनावपूर्ण स्थितियों से निपटना उतना ही आसान होगा।
हृदय की मांसपेशियों को कैसे मजबूत करें:
- हृदय की मांसपेशियों को मजबूत करने के लिए अधिक चलें। अगर आप ऑफिस के आसपास रहते हैं तो शरीर को मजबूत बनाने के लिए पैदल ही काम पर जाना बेहतर है। यदि आप सार्वजनिक परिवहन या निजी कार से काम पर आते हैं, तो कार्यालय से एक या दो स्टॉप दूर जाएँ। रोजाना थोड़ी देर टहलना आपके शरीर को टोन करेगा।
- हृदय की मांसपेशियों को मजबूत करने के लिए लिफ्ट का उपयोग बंद करें। समय के साथ सीढ़ियाँ चढ़ने से आपकी सेहत मजबूत होगी। लेकिन अगर आप 10वीं और उससे ऊपर की मंजिल पर काम करते हैं या रहते हैं तो कुछ अपवाद भी हैं।
- ठंडा और गर्म स्नान. यह सरल हेरफेर आपके हृदय की मांसपेशियों को प्रतिकूल पर्यावरणीय परिस्थितियों में शीघ्रता से अनुकूलित करने में मदद करेगा।
- हृदय की मांसपेशियों को मजबूत करने के लिए अपना खाली समय दोस्तों के साथ जिम, स्विमिंग पूल, साइकिलिंग में बिताएं। एक ओर, आप अपने प्रियजनों के साथ मौज-मस्ती कर सकेंगे, नवीनतम जीवन स्थितियों पर चर्चा कर सकेंगे, दूसरी ओर, आप शारीरिक गतिविधि में संलग्न होंगे, हृदय की मांसपेशियों को मजबूत करेंगे।
उन लोगों के लिए कुछ सुझाव, जिनसे जब पूछा गया कि "हृदय की मांसपेशियों को कैसे मजबूत करें?" फिटनेस सेंटर का दौरा करना चुनता है:
- दिल को मजबूत करने के लिए स्थिर प्रकार के व्यायाम से शुरुआत करें (पिलेट्स अच्छा है);
- अपनी भलाई की निगरानी करें, हृदय को मजबूत करने के लिए अपनी नाड़ी को नियंत्रित करें;
- हृदय को मजबूत करने के लिए धीरे-धीरे बिजली का भार बढ़ाएं, शरीर पर अधिक भार न डालें, इससे विपरीत प्रक्रिया हो सकती है;
- दिल को मजबूत करने के लिए आहार और शक्ति प्रशिक्षण को न मिलाएं।
यहां तक कि एक बिल्कुल स्वस्थ व्यक्ति के लिए भी, शरीर पर शारीरिक गतिविधि के स्तर में तेज वृद्धि से हानिकारक परिणाम हो सकते हैं। दिल को मजबूत करने के लिए धीरे-धीरे भार बढ़ाना जरूरी है। यह महत्वपूर्ण है कि कक्षाएं शुरू करने से पहले, आप हृदय को मजबूत करने के लिए चिकित्सा संस्थानों में अपने शरीर की व्यापक जांच कराएं। डॉक्टर की सलाह के बिना खेल न खेलें। वह हृदय की मांसपेशियों को मजबूत करने के लिए आप कितना व्यायाम कर सकते हैं, इसका सुझाव देने में सक्षम होंगे। यह इस प्रकार की शारीरिक संस्कृति है जो हृदय की मांसपेशियों के काम को मजबूत करती है। ऐसा छोटे-छोटे स्ट्रेच मार्क्स के कारण होता है।
व्यायाम के प्रकार

तो, हृदय की मांसपेशियों को कैसे मजबूत करें? यहां कुछ सरल पुनर्प्राप्ति अभ्यास दिए गए हैं जिन्हें आप जागने के बाद अपने दिल को मजबूत करने के लिए कर सकते हैं।
- दिल को मजबूत करने के लिए स्ट्रेचिंग करें। जागने के बाद स्ट्रेच करने की कोशिश करें। इस समय आपके पैर और हाथ तनावग्रस्त होने चाहिए। निचले अंगों की युक्तियों को बिस्तर के सिरों तक पहुंचने की आवश्यकता है। खैर, भुजाएं आगे की ओर फैली हुई हैं, उंगलियां सीधी हैं। इस एक्सरसाइज को कम से कम 4 बार जरूर करना चाहिए।
- हम सही ढंग से सांस लेते हैं। हमने एक हाथ पेट पर और दूसरा छाती पर रखा। फिर हम पेट में गहरी सांस लेते हैं और तुरंत जोर से सांस छोड़ते हैं। ऐसे में छाती के काम पर नियंत्रण रखना जरूरी है। दिल को मजबूत बनाने के लिए इस व्यायाम को भी कम से कम 4 बार करना चाहिए।
- दिल को मजबूत करने के लिए बिस्तर पर पीठ के बल लेटकर अपनी बाहों को अलग-अलग दिशाओं में फैलाएं। हम अपने पैरों को मोड़ते हैं और उन्हें एक-दूसरे के करीब रखते हैं। पैर नितंबों के करीब होने चाहिए। साँस लेते समय, घुटनों को एक तरफ और सिर को दूसरी तरफ निर्देशित करना चाहिए। साँस छोड़ने के दौरान, आपको प्रारंभिक स्थिति में लौटना होगा। ऐसा व्यायाम कम से कम छह बार किया जाना चाहिए, जबकि मोड़ बारी-बारी से होना चाहिए, पहले बाईं ओर, फिर दाईं ओर।
यदि आप शरीर को निरंतर आधार पर प्रशिक्षित करते हैं, तो किसी व्यक्ति को लंबे समय तक हृदय की मांसपेशियों की समस्या नहीं होगी।
औषधियों से हृदय की मांसपेशियों को मजबूत बनाना

अब बड़ी संख्या में ऐसी दवाएं हैं जो लड़खड़ाती हृदय कोशिकाओं में चयापचय को बहाल करने में मदद करती हैं। वे दिल को मजबूत बनाने के लिए शरीर को सभी प्रकार के विटामिन से भरने में मदद करते हैं।
सर्दी के मौसम में शरीर को विटामिन से पोषण देना जरूरी है। इस अवधि के दौरान व्यक्ति के शरीर में विशेष रूप से विटामिन की कमी हो जाती है। हृदय संबंधी समस्याओं का खतरा काफी बढ़ जाता है।
आप मजबूती के लिए निम्नलिखित तैयारियों के नाम बता सकते हैं: रिबॉक्सिन, पैनांगिन, कोकार्बोक्सिलेज। इस तथ्य के बावजूद कि वे प्रभावशीलता के आधुनिक मानदंडों को पूरा नहीं करते हैं, हालांकि, रोगियों में दवाओं के दीर्घकालिक उपयोग के साथ, हृदय में सकारात्मक बदलाव और मजबूती देखी जाती है।
दवाएं हृदय की मांसपेशियों को काफी मजबूत कर सकती हैं। मुख्य बात यह है कि विशेषज्ञ अपना सही संतुलन चुनें।
लेकिन फिर भी हृदय की मांसपेशियों को कैसे मजबूत किया जाए? विटामिन के कॉम्प्लेक्स के कारण जो हृदय के काम का समर्थन करेगा। ताकत बढ़ाने वाले विटामिनों में रुटिन, एस्कॉर्बिक एसिड, प्रिडॉक्सिन शामिल हैं।
विटामिन का सेवन उन दवाओं के सेवन से होता है जिनमें वे स्थित होते हैं। वही थायमिन हृदय की मांसपेशियों के मांसपेशी फाइबर को लचीला बनाता है। इससे हृदय की मांसपेशियों का काम स्थिर होता है। थायमिन मुख्य रूप से अनाज और विभिन्न प्रकार की कॉफी में पाया जाता है।
रुटिन का उद्देश्य हृदय वाहिकाओं को मजबूत करना है। यह गुलाब के शोरबा, चोकबेरी बेरी में प्रचुर मात्रा में पाया जाता है।
एस्कॉर्बिक एसिड के नियमित सेवन से रक्त वाहिकाओं की दीवारों पर कोलेस्ट्रॉल बनने का खतरा कम हो जाता है। साथ ही यह विटामिन खट्टे फलों, वही डॉग रोज में भी पाया जाता है।
प्राकृतिक नुस्ख़ों का उपयोग करना

यह कोई रहस्य नहीं है कि हृदय की मांसपेशियों को कैसे मजबूत किया जाए, यह जानने के लिए आपको लोक उपचारों पर ध्यान देने की आवश्यकता है।
मूल रूप से, हृदय के काम को मजबूत करने के लोक तरीकों में पोषण के संबंध में निम्नलिखित सिफारिशें हैं। दिल को मजबूत करने के लिए इसे घर पर भी किया जा सकता है।
हृदय की मांसपेशियों को मजबूत करने के लिए इन सुझावों का पालन करने की सलाह दी जाती है:
- मजबूती के लिए चीनी की जगह शहद का प्रयोग करें;
- ताकत बढ़ाने के लिए पुदीना और वेलेरियन वाली चाय अधिक पिएं। इससे शरीर पर शांत प्रभाव पड़ेगा;
- ताकत बढ़ाने के लिए सब्जियों से अधिक जूस बनाएं। अतालता के लिए गाजर का रस एक उत्कृष्ट न्यूट्रलाइज़र होगा;
- दिल को मजबूत बनाने के लिए नाश्ते के रूप में अधिक मेवे और सूखे मेवे लें।
इतने सरल तरीके से, आप मानव शरीर को विटामिन और उपयोगी ट्रेस तत्वों से पोषण और मजबूत कर सकते हैं।
इसके अलावा, दिल को मजबूत करने के लोक उपचारों में विभिन्न जड़ी-बूटियों से तैयार औषधीय काढ़े शामिल नहीं हो सकते हैं। दिल को मजबूत बनाने के लिए औषधीय काढ़ा तैयार करने के लिए आपको कैलेंडुला, वाइबर्नम बेरीज, लिंगोनबेरी के पत्ते लेने होंगे। इस सेट को अच्छी तरह से मिलाएं और इसे थर्मस में पकाएं। आपको कम से कम 12 घंटे इंतजार करना चाहिए और फिर शरीर को मजबूत बनाने के लिए हर तीन घंटे में एक चौथाई कप पीना चाहिए।
यह लोक उपचार पहली नज़र में अदृश्य रूप से मायोकार्डियल क्षति के जोखिम को कम कर देता है।
निष्कर्ष
उपायों के पूरे परिसर के कारण, जिसमें प्रशिक्षण, कठिनाइयों पर काबू पाना, उचित जीवन शैली बनाए रखना, उपचार के वैकल्पिक तरीकों का उपयोग करना शामिल है, कोई भी स्वास्थ्य को बनाए रख सकता है और मजबूत कर सकता है। यदि आप सही खाते हैं, पर्याप्त नींद लेते हैं, तनावपूर्ण स्थितियों में खुद को कम "मोड़" देते हैं, तो हृदय की मांसपेशियों को कैसे मजबूत किया जाए, इसके बारे में कम और कम सवाल होंगे।
तो, हृदय की मांसपेशियों को कैसे मजबूत करें? सबसे पहले, खाने के लिए एक मेनू और खाद्य पदार्थ चुनें, अधिक शारीरिक शिक्षा लें, अच्छा आराम करें और शरीर को विटामिन सहायता प्रदान करें। नतीजतन, यह हृदय के काम को सामान्य करने में योगदान देगा, जो लंबे समय तक विफल नहीं होगा।
यह अचानक, अचानक, बीमारी के कारण, बुढ़ापे की शुरुआत से बहुत पहले बंद नहीं होगा। विभिन्न देशों के शतायु लोगों के अध्ययन से पता चलता है कि शरीर के सभी अंगों में से, हृदय विफल होने वाले अंतिम अंगों में से एक होना चाहिए।
विज्ञान ने सिद्ध कर दिया है कि सुरक्षा मार्जिन उसके लिए कम से कम 120 वर्षों तक पर्याप्त हो सकता है।
वास्तव में, रक्त आपूर्ति, तंत्रिकाओं और विद्युत क्षमता वाला यह सरल पंप प्रकृति द्वारा निर्धारित समय के आधे समय तक पहुंचने से पहले ही विफल हो जाता है।
प्रलोभनों, चीज़बर्गर और केक, कंप्यूटर गेम और टीवी श्रृंखला, खूबसूरत कारों से भरी वास्तविक दुनिया में हृदय की मांसपेशियों को कैसे मजबूत करें? हमने व्यावहारिक सलाह एकत्र करने और वैज्ञानिक निष्कर्षों को सुलभ भाषा में प्रस्तुत करने का प्रयास किया।
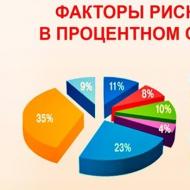
दिल के मुख्य "दुश्मनों" से क्या लड़ना होगा?
शत्रु को दृष्टि से जानकर उससे निपटना आसान होता है। हृदय के मायोकार्डियम को नुकसान पहुंचाने वाले सबसे महत्वपूर्ण कारक हैं:
- अतिरिक्त वजन का संचय;
- उच्च कोलेस्ट्रॉल (कम घनत्व लिपोप्रोटीन);
- उच्च रक्तचाप;
- जीर्ण सूजन;
- चयापचयी विकार;
- तनाव।
सैद्धांतिक रूप से, स्वस्थ जीवन अपनाकर हृदय की मांसपेशियों को मजबूत करना आसान है। इसका मतलब यह है:
- मुसीबत का सामना करने पर क्रोधित होने के बजाय मुस्कुराएँ;
- सेब पाई के बजाय एक सेब खाएं;
- टीवी पर समाचार देखते समय हरी चाय पीना, चिप्स कुचलना नहीं;
- सुबह, केतली के उबलने का इंतजार करते हुए, स्ट्रेचिंग व्यायाम पर 5 मिनट बिताएं;
- जब कंप्यूटर चालू हो रहा हो तो उन कुछ सेकंड के लिए ध्यान करने का प्रयास करें।
आइए सैद्धांतिक ज्ञान को व्यावहारिक कार्यों के साथ जोड़ें।
संग्रहित वसा का क्या करें?
उभरे हुए पेट और कमर पर सिलवटें सिर्फ फिगर को खराब नहीं करतीं। आंतरिक (आंत) वसा के कारण ये संरचनाएं खतरनाक हो गई हैं। यह उच्च रक्तचाप, हृदय की वाहिकाओं में घनास्त्रता के खतरे को तेजी से बढ़ाता है, इंसुलिन के प्रभाव को कम करता है। यह इस प्रकार की वसा से है कि यकृत कम घनत्व वाले लिपोप्रोटीन को संश्लेषित करता है, हार्मोन जो भूख को उत्तेजित करते हैं।
वैज्ञानिक अब मोटापे के नुकसान की तुलना तंबाकू के विषाक्त पदार्थों के संपर्क से करने लगे हैं
आहार में शर्करा, स्टार्च, सफेद आटा, पॉलिश किए हुए चावल, आलू से युक्त खाद्य पदार्थों की अधिकता हृदय की मांसपेशियों पर मजबूत प्रभाव डालने में योगदान नहीं करती है।
हृदय की सुरक्षा के लिए, आपको निम्नलिखित उत्पादों का त्याग करना होगा:
- क्रीम, खट्टा क्रीम, लार्ड, आइसक्रीम में संतृप्त वसा;
- मार्जरीन, चिप्स, सुविधाजनक खाद्य पदार्थों में ट्रांस वसा;
- मोटा मांस;
- आटे से बने पाक उत्पाद;
- कड़क कॉफ़ी;
- सफ़ेद आटे की रोटियाँ.
हृदय की मदद करने वाले स्वस्थ खाद्य पदार्थ हैं:
- तोरी, केले, खुबानी, किशमिश, फलियां - पोटेशियम से भरपूर (अतालता को रोकें);
- अनाज - दलिया, एक प्रकार का अनाज, नट्स, समुद्री भोजन, तरबूज - इसमें मैग्नीशियम होता है, जो मायोफिब्रिल्स के संकुचन के लिए आवश्यक है;
- पत्तागोभी, चुकंदर, पनीर, शैवाल - इसमें आयोडीन होता है, जो कोलेस्ट्रॉल के स्तर को बढ़ने से रोकता है;
- मीठी मिर्च, संतरे, काले करंट, रसभरी, सेब - विटामिन के एक परिसर से भरे हुए हैं जो हृदय की मांसपेशियों की कोशिकाओं में ऊर्जा संश्लेषण प्रदान करते हैं;
- वनस्पति तेल पूरी तरह से पशु वसा की जगह ले लेंगे;
- सप्ताह में कम से कम दो बार मछली - कोरोनरी वाहिकाओं में एथेरोस्क्लोरोटिक सजीले टुकड़े के जमाव की प्रक्रिया में देरी करने में मदद करता है;
- हरी चाय, ताजा जूस, कम वसा वाला दही - पेय जो न केवल कॉफी की जगह लेते हैं, बल्कि पाचन को भी मजबूत करते हैं।

यह ध्यान में रखा जाना चाहिए कि कोई भी आंत की चर्बी से छुटकारा नहीं पा सकता है, छह महीने तक शारीरिक व्यायाम के साथ आप चुपचाप 10% तक संचय खो सकते हैं
कोलेस्ट्रॉल के खिलाफ लड़ाई क्या देती है?
आइए हृदय के सभी पापों के लिए कोलेस्ट्रॉल को दोष न दें। यह हृदय कोशिकाओं की बहाली के लिए एक महत्वपूर्ण प्लास्टिक सामग्री है, जो पुरानी कोशिकाओं को युवा कोशिकाओं से बदल देती है। वैज्ञानिकों ने इसे अंशों में विभाजित किया और पाया कि कम घनत्व वाले लिपोप्रोटीन खतरनाक हैं, और उच्च घनत्व वाले वसा भी उपयोगी हैं।
हृदय के लिए आहार के अलावा, जिसके बारे में हम पहले ही बता चुके हैं, स्टैटिन नामक दवाएं एक महत्वपूर्ण भूमिका निभाती हैं। उनकी समीचीनता और नकारात्मक प्रभावों के बारे में विवादों के कारण सिफारिश की गई: केवल उन मामलों में नियुक्त करें जहां दो महीने का आहार लिपोप्रोटीन के ऊंचे स्तर को कम करने में विफल रहा।
शारीरिक प्रशिक्षण, धूम्रपान बंद करने और उचित पोषण के संयुक्त प्रभाव से इष्टतम परिणाम प्राप्त होता है।
उच्च रक्तचाप - शत्रु क्रमांक 3
बढ़ा हुआ दबाव रक्त वाहिकाओं की दीवारों पर मजबूत आंतरिक दबाव का कारण बनता है। यह व्यावहारिक रूप से एथेरोस्क्लोरोटिक सजीले टुकड़े को एक पतली आंतरिक परत में "दबाता" है। साथ ही, हृदय पर प्रतिरोध और भार बढ़ता है, लेकिन पोषण बिगड़ जाता है।
लगातार कड़ी मेहनत की स्थिति में हृदय की मांसपेशियों को मजबूत बनाना असंभव है।
उच्च रक्तचाप को "साइलेंट किलर" कहा जाता है क्योंकि यह तीव्र हृदयाघात और स्ट्रोक में 75% मौतों का कारण बनता है।
यदि अशांति की पृष्ठभूमि के खिलाफ दबाव के स्तर में अस्थायी वृद्धि भी होती है, तो सबसे प्रभावी दवाओं का चयन करने के लिए डॉक्टर से परामर्श करना आवश्यक है। वर्तमान में, रक्तचाप को कम करने वाली पर्याप्त संयोजन दवाएं उपलब्ध हैं जिन्हें दिन में एक बार लिया जा सकता है।
आहार में आपको नमक और गर्म सॉस, तरल पदार्थों की मात्रा सीमित करनी होगी। उच्च रक्तचाप उन बीमारियों में से एक है जिसमें डॉक्टर न केवल मना करते हैं, बल्कि दवाओं के अलावा लोक उपचार से भी इलाज करने की सलाह देते हैं।
धूम्रपान, भाप स्नान से जुड़े हृदय और रक्त वाहिकाओं पर पड़ने वाले अतिरिक्त बोझ को छोड़ना आवश्यक है।
हम हर समय किस प्रकार की सूजन का सामना करते हैं?
हृदय की मांसपेशियों की सूजन संक्रामक रोगों में सूक्ष्मजीवों के प्रभाव में होती है। यह आशा न करें कि फ्लू या सार्स के बाद कमजोरी बिना किसी परिणाम के गुजर जाएगी। इस अवधि के दौरान, हृदय कोशिकाओं में और उसके आसपास एक सूजन संबंधी प्रतिक्रिया होती है।
एक निश्चित अवधि के बाद अच्छे स्वास्थ्य की बहाली के साथ भी, मांसपेशियों के तत्वों के बजाय हृदय पर निशान दिखाई देने लगते हैं, जिसका अर्थ है कि संकुचन तंत्र बाधित हो गया है। चालन मार्गों के क्षेत्र में फ़ॉसी के स्थानीयकरण के साथ, हृदय की रुकावटें और अतालता संभव है।
एथेरोस्क्लेरोसिस के रोगजनन की आधुनिक व्याख्या हृदय की कोरोनरी धमनियों की भीतरी दीवार पर हर्पीस और इन्फ्लूएंजा वायरस के प्राथमिक प्रभाव पर जोर देती है। वसा का समावेश केवल सूजन से नष्ट हुए खोल में जमा होता है।
एक अन्य विकल्प ऐसी पुरानी बीमारियों की उपस्थिति में वाहिकाओं की असामान्य एलर्जी प्रतिक्रिया है:
- दमा,
- मल्टीपल स्क्लेरोसिस,
- क्रोहन रोग,
- रूमेटोइड पॉलीआर्थराइटिस।
यह पता चला है कि निम्नलिखित हृदय और रक्त वाहिकाओं में एलर्जी की प्रतिक्रिया "शुरू" कर सकते हैं:
- आंत की वसा द्वारा स्रावित पदार्थ;
- ऑक्सीकृत कम घनत्व वाले लिपोप्रोटीन;
- तनाव (एड्रेनालाईन के बढ़े हुए संश्लेषण के माध्यम से);
- खाद्य पदार्थों में ट्रांस वसा (शरीर को सूजनरोधी एजेंटों का उत्पादन करने से रोकें);
- मेनू में एंटीऑक्सीडेंट युक्त सब्जियों और फलों की कमी।
यह हृदय के उन सभी "शत्रुओं" के संबंध की ओर इशारा करता है जिनका हमने उल्लेख किया है और किसी एक के साथ नहीं, बल्कि सभी कारणों से संघर्ष की आवश्यकता है।

ट्रांस वसा इन उत्पादों के साथ शरीर में प्रवेश करते हैं
चयापचय संबंधी विकारों और तनाव से कैसे बचें?
डॉक्टर मेटाबोलिक सिंड्रोम के बारे में बात करते हैं, जो इंसुलिन के स्तर की अधिकता का कारण बनता है। इसके परिणाम प्रारंभिक एथेरोस्क्लेरोसिस, हृदय की मांसपेशियों के कुपोषण को प्रभावित करते हैं।
अधिकांश लोगों को अपनी समस्या के बारे में पता ही नहीं होता क्योंकि बीमारी का निदान करना मुश्किल होता है। हमें इसके बारे में वर्षों बाद पता चलता है, जब हृदय रोग, मायोकार्डियम को पहले से ही नुकसान हो चुका होता है।
हृदय में परिवर्तित चयापचय का मोटापा, शारीरिक निष्क्रियता से संबंध सिद्ध हो चुका है। इसलिए, लंबी अवधि में, अतिरिक्त वसा के खिलाफ लड़ाई और दैनिक शारीरिक प्रशिक्षण समस्या को हल करने में मदद करते हैं।
तनाव प्रतिक्रिया मूल रूप से किसी व्यक्ति की रक्षा करने, मांसपेशियों और हृदय को दुश्मन के हमले के लिए तैयार करने के लिए डिज़ाइन की गई थी। लेकिन "गतिहीन बीमारी" के युग में यह अनावश्यक और अत्यधिक हो गया। अन्य जोखिम कारकों की एक साथ कार्रवाई के साथ, तनाव केवल हृदय पर नकारात्मक प्रभाव को बढ़ाता है।
मनोवैज्ञानिक किसी कठिन जीवन स्थिति को प्रभावित करने का प्रयास करने की सलाह नहीं देते हैं। उत्पन्न होने वाली परेशानियों के प्रति अपना दृष्टिकोण बदलना, अधिक सुखद चीजों से विचलित होने का प्रयास करना हृदय के लिए अधिक उपयोगी है। योग में महारत हासिल करने के बाद, आप कुछ ही सेकंड में आराम कर सकते हैं।
हृदय को मजबूत करने वाले व्यायामों में अधिक समय की आवश्यकता नहीं होती है, इन्हें घर पर, काम पर जाते समय, दोपहर के भोजन के समय किया जा सकता है।
हृदय पर शारीरिक भार को चुपचाप बढ़ाने और तनाव से राहत पाने के लिए युक्तियाँ:
- काम पर पैदल चलें या अपनी कार कार्यालय से दूर पार्क करें;
- लिफ्ट का प्रयोग न करें;
- यदि आप सहकर्मियों के साथ बातचीत करना चाहते हैं, तो गलियारे में चलें;
- जब आप सुखद संगीत सुनें तो बेझिझक उसके साथ गाएँ;
- किसी भी मौसम में शाम को टहलें;
- टीवी देखते समय, कुर्सी पर कम बैठें, स्ट्रेचिंग व्यायाम करें, पक्षों की ओर झुकें;
- सुबह कंट्रास्ट शावर और शाम को गर्म पानी लें;
- सप्ताहांत का उपयोग साइकिल चलाने, लंबी पैदल यात्रा के लिए करें;
- पूल और फिटनेस क्लब पर जाएँ।

गेंदों पर विशेष पिलेट्स व्यायाम हृदय और रक्त वाहिकाओं को मजबूत करते हैं, वसा जलाते हैं
जो लोग फिटनेस सेंटरों में नियमित प्रशिक्षण के माध्यम से हृदय पर भार को गंभीरता से बढ़ाने का इरादा रखते हैं, उनके लिए निम्नलिखित नियमों का पालन किया जाना चाहिए:
- शक्ति से नहीं, बल्कि स्थिर प्रकार के भार (पिलेट्स, कॉलनेटिक्स, पिलेट्स बॉल) से शुरू करें;
- नाड़ी और सेहत पर नियंत्रण रखें, अपनी गति से व्यायाम करें;
- सप्ताह में दो बार एक घंटा अभ्यास करना पर्याप्त है;
- 2-3 महीनों के बाद, आप शक्ति व्यायाम के लिए उपयुक्त विकल्प चुन सकते हैं;
- आपको आहार में अनलोडिंग के साथ कक्षाओं के दिनों को नहीं जोड़ना चाहिए;
- आहार अनुपूरकों और टॉनिक कॉकटेल में शामिल न हों;
- नियमित कक्षाएं शुरू करने से पहले, उपलब्ध तरीकों (ईसीजी, अल्ट्रासाउंड) से हृदय की जांच करें।
दवाएं जो हृदय की मांसपेशियों को मजबूत बनाने में मदद करती हैं
ऐसी दवाएं हैं जो आपको कमजोर हृदय कोशिकाओं में चयापचय को बहाल करने, विटामिन और आवश्यक इलेक्ट्रोलाइट्स की आपूर्ति को फिर से भरने की अनुमति देती हैं।
इन फंडों में शामिल हैं:
- रिबॉक्सिन,
- कोकार्बोक्सिलेज,
- एस्पार्कम और पैनांगिन।
कौन से लोक उपचार हृदय की मदद करते हैं?
हृदय के लिए पोषण में इसे शामिल करने की सलाह दी जाती है:
- चीनी के बजाय शहद;
- पुदीना, नींबू बाम, वेलेरियन, नागफनी के साथ सुखदायक चाय;
- सब्जियों के रस, उदाहरण के लिए, ककड़ी, गाजर - अतालता को रोकने के लिए;
- दालचीनी;
- कार्यस्थल पर नाश्ते के लिए किशमिश और मेवे।

दालचीनी, इलायची और जायफल प्राकृतिक हृदय "योजक" हैं
औषधीय काढ़े शाम को थर्मस में या पानी के स्नान में तैयार किए जाते हैं। आप भोजन से पहले आधा गिलास पी सकते हैं। इसके लिए उपयुक्त:
- कैलेंडुला,
- जंगली लहसुन,
- लिंगोनबेरी पत्ती,
- वाइबर्नम जामुन;
- मिस्टलेटो;
- अजवायन के फूल।
प्रत्येक विधि स्पष्ट रूप से मायोकार्डियल क्षति के जोखिम को कम करती है। कठिनाइयों पर काबू पाने और आदतों को छोड़ने से आप संरक्षित स्वास्थ्य की ओर लौट आएंगे। यदि आप हृदय को ठीक से पोषण और सुरक्षा देते हैं, तो यह व्यक्ति को बीमारी के बिना एक लंबा, ऊर्जावान जीवन देगा।
हृदय के काम में इस तरह की गड़बड़ी से ऊतकों और अंगों में अपर्याप्त रक्त प्रवाह होता है, उनकी ऑक्सीजन की कमी हो जाती है और लक्षणों के एक निश्चित समूह द्वारा प्रकट होता है जो परिसंचरण में ठहराव का संकेत देता है। महिलाओं में हृदय विफलता के लक्षण पुरुषों की तरह ही आम हैं।
दिल कमजोर क्यों हो जाता है?
विभिन्न प्रकार की हृदय संबंधी विकृतियों के साथ, हृदय में बहुत अधिक रक्त प्रवाहित हो सकता है, वाहिकाओं में बढ़ते दबाव के विरुद्ध रक्त पंप करना कमजोर या कठिन हो सकता है (हृदय में दर्द के कारण भी देखें)। इनमें से किसी भी मामले में, अंतर्निहित बीमारी हृदय विफलता से जटिल हो सकती है, जिसके मुख्य कारणों के बारे में बात करना उचित है।
मायोकार्डियल कारण
वे निम्न के परिणामस्वरूप हृदय की मांसपेशियों की प्रत्यक्ष कमजोरी से जुड़े हैं:
- सूजन (मायोकार्डिटिस)
- परिगलन (तीव्र रोधगलन)
- हृदय की गुहाओं का विस्तार (फैला हुआ मायोकार्डियोपैथी)
- मांसपेशियों की बर्बादी (मायोकार्डियल डिस्ट्रोफी)
- मायोकार्डियल कुपोषण (इस्केमिक रोग, कोरोनरी वाहिकाओं के एथेरोस्क्लेरोसिस, मधुमेह मेलेटस)।
कारणों में से:
- हृदय की थैली में सूजन के कारण हृदय का संपीड़न (पेरीकार्डिटिस)
- रक्त (दिल की चोट या फटने के साथ)
- बिजली के झटके के कारण कंपन
- दिल की अनियमित धड़कन
- कंपकंपी क्षिप्रहृदयता
- वेंट्रिकुलर फिब्रिलेशन
- कार्डियक ग्लाइकोसाइड्स, कैल्शियम प्रतिपक्षी, एड्रेनोब्लॉकर्स का ओवरडोज़
- अल्कोहलिक मायोकार्डियोपैथी
वॉल्यूम अधिभार से हृदय विफलता के लक्षण भी उत्पन्न होते हैं।
यह हृदय वाल्व अपर्याप्तता, हृदय सेप्टा में दोष, हाइपरवोलेमिया, पॉलीसिथेमिया, या धमनी उच्च रक्तचाप, जन्मजात और अधिग्रहित में कार्डियक आउटपुट में रक्त प्रवाह के प्रतिरोध के साथ हृदय में शिरापरक वापसी में वृद्धि के साथ रक्त प्रवाह की स्थिति में गिरावट पर आधारित है। आमवाती) वाल्वों और बड़े जहाजों के स्टेनोसिस के साथ हृदय दोष, कंस्ट्रक्टिव मायोकार्डियोपैथी। एक और अधिभार फुफ्फुसीय अन्त: शल्यता, निमोनिया, प्रतिरोधी फुफ्फुसीय रोग और ब्रोन्कियल अस्थमा के साथ हो सकता है।
संयुक्त प्रकार हृदय की मांसपेशियों की कमजोरी और हृदय पर भार में वृद्धि के साथ विकसित होते हैं, उदाहरण के लिए, जटिल हृदय दोष (टेट्रालॉजी ऑफ फैलोट) के साथ।
समस्या कितनी तेजी से विकसित होती है
हृदय विफलता के लक्षण कितनी तेजी से बढ़ते हैं, इसके आधार पर वे इसके तीव्र या दीर्घकालिक रूप की बात करते हैं।
- तीव्र हृदय विफलता कई घंटों या मिनटों में विकसित होती है। यह विभिन्न हृदय संबंधी आपदाओं से पहले होता है: तीव्र रोधगलन, फुफ्फुसीय अन्त: शल्यता। इस मामले में, हृदय का बायां या दायां वेंट्रिकल रोग प्रक्रिया में शामिल हो सकता है।
- दीर्घकालिक हृदय विफलता दीर्घकालिक बीमारियों का परिणाम है। यह धीरे-धीरे बढ़ता है और न्यूनतम अभिव्यक्तियों से गंभीर एकाधिक अंग विफलता तक बिगड़ जाता है। यह रक्त परिसंचरण के किसी एक चक्र के साथ विकसित हो सकता है।
तीव्र बाएं निलय विफलता
तीव्र बाएं वेंट्रिकुलर विफलता एक ऐसी स्थिति है जो दो तरह से विकसित हो सकती है (हृदय अस्थमा या फुफ्फुसीय एडिमा)। इन दोनों को छोटे (फुफ्फुसीय) सर्कल के जहाजों में भीड़ की विशेषता है।
उनका आधार परेशान कोरोनरी रक्त प्रवाह है, जो हृदय की मांसपेशियों (डायस्टोल) के विश्राम के समय ही कमोबेश पर्याप्त रहता है।
संकुचन (सिस्टोल) के समय, रक्त पूरी तरह से महाधमनी में प्रवेश नहीं करता है, बाएं वेंट्रिकल में रुक जाता है। हृदय के बायीं ओर दबाव बनता है और दाहिनी ओर रक्त भर जाता है, जिससे फुफ्फुसीय जमाव हो जाता है।
हृदय संबंधी अस्थमा
कार्डिएक अस्थमा मूलतः कार्डियोपल्मोनरी अपर्याप्तता है। इसके लक्षण धीरे-धीरे बढ़ सकते हैं:
- सांस की तकलीफ के प्रारंभिक चरण में पैथोलॉजी प्रकट होती है। प्रारंभ में शारीरिक गतिविधि के साथ होता है, जिसके प्रति सहनशीलता धीरे-धीरे कम हो जाती है। सांस की तकलीफ की प्रकृति श्वसनीय होती है और ब्रोन्कियल अस्थमा के विपरीत, इसमें सांस लेना मुश्किल होता है। प्रक्रिया के आगे विकास के साथ, आराम करने पर सांस लेने में तकलीफ होने लगती है, जिससे मरीजों को ऊंचे तकिए पर सोने के लिए मजबूर होना पड़ता है।
- फिर सांस की तकलीफ की जगह घुटन की स्थिति आ जाती है, जो अक्सर रात की नींद के साथ होती है। इस मामले में, रोगी को बिस्तर पर बैठना पड़ता है, अपने पैरों को बिस्तर से नीचे करके एक मजबूर स्थिति लेनी होती है और सहायक श्वसन मांसपेशियों को काम करने में सक्षम बनाने के लिए अपने हाथों पर झुकना पड़ता है।
- अक्सर हमलों को मृत्यु के भय, घबराहट और पसीने के साथ जोड़ दिया जाता है।
- हृदय विफलता में खांसी - कम मात्रा के साथ, बलगम को अलग करना मुश्किल। यदि आप हमले के समय किसी व्यक्ति के चेहरे को देखते हैं, तो आप पीली या भूरे रंग की त्वचा की पृष्ठभूमि के खिलाफ नासोलैबियल त्रिकोण का नीला रंग देख सकते हैं। छाती में बार-बार सांस लेने की गति, उंगलियों में सियानोसिस भी होता है। गोली अक्सर अनियमित और कमजोर होती है, रक्तचाप कम हो जाता है।
हृदय और ब्रोन्कियल अस्थमा में दम घुटने की तुलनात्मक विशेषताएं
फुफ्फुसीय शोथ
पल्मोनरी एडिमा फेफड़ों के ऊतकों में रक्त के तरल भाग का एक महत्वपूर्ण प्रवाह है। इस पर निर्भर करते हुए कि यह द्रव कहाँ प्रवेश करता है, फुफ्फुसीय एडिमा को अंतरालीय और वायुकोशीय में विभाजित किया जाता है। पहले मामले में, प्रवाह पूरे फेफड़े के ऊतकों पर कब्जा कर लेता है, दूसरे मामले में, यह मुख्य रूप से एल्वियोली है, जो खूनी थूक से भरा होता है। पल्मोनरी एडिमा दिन या रात के किसी भी समय अचानक दम घुटने के हमले के रूप में विकसित होती है। मरीज की हालत तेजी से बिगड़ती जा रही है:
- सांस की बढ़ती तकलीफ, सांस लेने में तकलीफ,
- हाथ-पांव और चेहरे का सायनोसिस,
- धड़कन, ठंडा पसीना
- मोटर और वाक् उत्तेजना से लेकर बेहोशी तक चेतना की गड़बड़ी।
- दूर से कर्कश, घरघराहट वाली सांसें सुनी जा सकती हैं।
- वायुकोशीय शोफ के साथ, बड़ी मात्रा में गुलाबी झाग निकलता है।
- यदि एडिमा कार्डियक आउटपुट में कमी (मायोकार्डियल रोधगलन, मायोकार्डिटिस के साथ) की पृष्ठभूमि के खिलाफ विकसित होती है, तो कार्डियोजेनिक शॉक विकसित होने का खतरा होता है।
तीव्र दाएं वेंट्रिकुलर विफलता
यह एक तीव्र कोर पल्मोनेल है, जो प्रणालीगत परिसंचरण में रुकावट पैदा करता है। इसकी घटना के सबसे संभावित कारण:
- फुफ्फुसीय धमनी की एक बड़ी शाखा का थ्रोम्बोएम्बोलिज्म
- वातिलवक्ष
- फेफड़े के एटेलेक्टैसिस
- दमा की स्थिति
यह रोधगलन या तीव्र मायोकार्डिटिस को भी बढ़ा सकता है। फुफ्फुसीय परिसंचरण में दबाव बढ़ने से दाएं वेंट्रिकल पर कार्यभार बढ़ जाता है और हृदय के बाईं ओर रक्त का प्रवाह कम हो जाता है, जिससे कार्डियक आउटपुट कम हो जाता है। परिणामस्वरूप, कोरोनरी रक्त प्रवाह प्रभावित होता है और फुफ्फुसीय वेंटिलेशन कम हो जाता है।
ऐसी तीव्र हृदय विफलता के साथ, लक्षण इस प्रकार हैं:
- रोगी को सांस लेने में तकलीफ और हवा की कमी का अहसास होने लगता है।
- उनकी गर्दन की नसें सूज जाती हैं, जो प्रेरणा पर अधिक ध्यान देने योग्य होती हैं।
- चेहरा और उंगलियां नीली पड़ जाती हैं।
- इसके अलावा, अधिजठर में एक धड़कन जुड़ती है, यकृत में वृद्धि होती है और दाहिने हाइपोकॉन्ड्रिअम में भारीपन होता है।
- पेस्टोसिटी विकसित होती है, और फिर पैरों, चेहरे और पूर्वकाल पेट की दीवार में सूजन हो जाती है।
क्रोनिक हृदय विफलता को कैसे वर्गीकृत किया जाता है?
सभी मामलों में, जब हृदय विफलता (लक्षण और अंग विकार) धीरे-धीरे विकसित होती है, तो वे इसके जीर्ण रूप की बात करते हैं। जैसे-जैसे लक्षण बढ़ते हैं, इस विकल्प को चरणों में विभाजित किया जाता है। तो, वासिलेंको-स्ट्राज़ेस्को के अनुसार उनमें से तीन हैं।
- आरंभिक चरण
- मैं - आराम करने पर विकृति विज्ञान की कोई अभिव्यक्ति नहीं होती है।
- आईए - प्रीक्लिनिकल चरण, केवल कार्यात्मक परीक्षणों द्वारा पता लगाया जाता है।
- आईबी - हृदय विफलता के लक्षण शारीरिक परिश्रम के साथ प्रकट होते हैं और आराम करने पर पूरी तरह से ठीक हो जाते हैं।
- चरण दो
- II को आराम के समय विकृति विज्ञान के लक्षणों की उपस्थिति की विशेषता है।
- आईआईए - आराम के समय मध्यम अभिव्यक्तियों के साथ एक बड़े या छोटे वृत्त में ठहराव।
- आईआईबी- रक्त परिसंचरण के दोनों मंडलों में उल्लंघन का पता लगाया जाता है।
- चरण तीन
- III - दोनों मंडलियों में संचार संबंधी विकारों की पृष्ठभूमि के खिलाफ अंगों और ऊतकों में डिस्ट्रोफिक परिवर्तन।
- IIIA - अंग विकारों का इलाज संभव है।
- IIIB- डिस्ट्रोफिक परिवर्तन अपरिवर्तनीय हैं।
क्रोनिक हृदय विफलता का आधुनिक वर्गीकरण व्यायाम सहनशीलता और चिकित्सा की संभावनाओं को ध्यान में रखता है। इसके लिए कार्यात्मक वर्गों का उपयोग किया जाता है, जो सफल चिकित्सा के साथ बदल सकते हैं।
- कक्षा I - यह सामान्य शारीरिक गतिविधि पर प्रतिबंधों का अभाव है। बढ़ा हुआ भार सांस की तकलीफ की न्यूनतम अभिव्यक्तियों के साथ हो सकता है।
- कक्षा II का तात्पर्य शारीरिक गतिविधि की थोड़ी सी सीमा से है: आराम करने पर कोई लक्षण नहीं होते हैं, और आदतन व्यायाम के साथ सांस की तकलीफ या धड़कन बढ़ सकती है।
- तृतीय श्रेणी में कम से कम परिश्रम करने पर लक्षणों की शुरुआत और आराम करने पर उनकी अनुपस्थिति शामिल है।
- IV कार्यात्मक वर्ग न्यूनतम भार भी झेलने की अनुमति नहीं देता है, आराम करने पर लक्षण दिखाई देते हैं।
क्रोनिक हृदय विफलता के लक्षण
हृदय विफलता का यह प्रकार अक्सर कई पुरानी हृदय रोगों का परिणाम होता है। यह दाएं या बाएं वेंट्रिकुलर प्रकार के अनुसार आगे बढ़ता है, और संपूर्ण हो सकता है। इसके विकास के तंत्र तीव्र रूपों के समान हैं, लेकिन समय के साथ विस्तारित होते हैं, जिसके कारण ऑक्सीजन की कमी और अंगों और ऊतकों का अध: पतन पहले आता है।
दाहिने हृदय कक्षों की अपर्याप्तता
फुफ्फुसीय परिसंचरण में गड़बड़ी की ओर जाता है और फुफ्फुसीय लक्षणों से प्रकट होता है। मरीजों की शिकायतों में पहले स्थान पर है:
- सांस की तकलीफ जो बढ़ती है और जीवन की गुणवत्ता को कम करती है
- सिर उठाकर सोने की जरूरत है, समय-समय पर ऑर्थोपनिया की स्थिति में रहें (हाथों का सहारा लेकर बैठें)।
- धीरे-धीरे खांसी के साथ थोड़ी मात्रा में साफ थूक निकलने के साथ सांस की तकलीफ भी बढ़ जाती है।
- जैसे-जैसे हृदय की विफलता बढ़ती है, दम घुटने की घटनाएँ घटित हो सकती हैं।
- रोगियों को त्वचा का भूरा-सियानोटिक रंग, नासोलैबियल त्रिकोण, हाथ और पैरों के क्षेत्र में सायनोसिस की विशेषता होती है। उँगलियाँ सहजन की तीलियों का रूप ले लेती हैं। नाखून अत्यधिक उभरे हुए और मोटे हो जाते हैं।
बाएं निलय की कमजोरी से बड़े घेरे में परिवर्तन होता है
- मरीज़ घबराहट (पैरॉक्सिस्मल टैचीकार्डिया, एट्रियल फ़िब्रिलेशन, एक्सट्रैसिस्टोल), कमजोरी और थकान के बारे में चिंतित हैं।
- एक एडेमेटस सिंड्रोम है। धीरे-धीरे, दिल की विफलता में सूजन बढ़ जाती है, जो पैरों, पूर्व पेट की दीवार, पीठ के निचले हिस्से और जननांगों तक फैल जाती है। बड़े पैमाने पर सूजन को एनासारका कहा जाता है।
- सबसे पहले, यह पैरों और टाँगों की चर्बी और छिपी हुई सूजन है, जिसका वजन तौलने पर पता चलता है।
- गुर्दे में रक्त के प्रवाह के उल्लंघन के कारण औरिया तक निकलने वाले मूत्र की मात्रा में कमी हो जाती है।
- लीवर में वृद्धि लंबे समय तक हृदय विफलता को प्रकट करती है। इसके लक्षण इसके कैप्सूल के एडेमेटस लिवर के तनाव के कारण दाहिने हाइपोकॉन्ड्रिअम में भारीपन और दर्द हैं।
- मस्तिष्क परिसंचरण की समस्याओं के कारण नींद में खलल, स्मृति विकार और यहां तक कि मानसिक और मानसिक विकार भी हो जाते हैं।
हृदय और गुर्दे की सूजन की तुलनात्मक विशेषताएं
हृदय विफलता का उपचार
हृदय विफलता की चिकित्सा दो दिशाओं में की जाती है। तीव्र रूपों में आपातकालीन देखभाल की आवश्यकता होती है। क्रॉनिक वेरिएंट में विघटन के सुधार और दवाओं की दीर्घकालिक रखरखाव खुराक के साथ नियोजित उपचार किया जाता है (हृदय पर शारीरिक गतिविधि के प्रभाव पर वैज्ञानिकों द्वारा किए गए नए शोध देखें)।
प्राथमिक चिकित्सा
आपातकालीन देखभाल में प्री-हॉस्पिटल चरण शामिल है, जो एक एम्बुलेंस या डॉक्टर द्वारा आउट पेशेंट अपॉइंटमेंट और इनपेशेंट उपचार पर किया जाता है।
- फुफ्फुसीय एडिमा के रूप में तीव्र बाएं वेंट्रिकुलर विफलता से राहत रोगी को ऊंचे हेडबोर्ड के साथ स्थिति देने से शुरू होती है। अल्कोहल वाष्प के साथ ऑक्सीजन अंतःश्वसन किया जाता है। 5% ग्लूकोज पर लासिक्स और आइसोसोरबाइड डिनिट्रेट को अंतःशिरा में प्रशासित किया जाता है। रोगी के ऊतकों की ऑक्सीजन की कमी के साथ, उन्हें फेफड़ों के कृत्रिम वेंटिलेशन में स्थानांतरित किया जाता है (एट्रोपिन सल्फेट, डॉर्मिकम, रिलेनियम और केटामाइन पेश करने के बाद श्वासनली को इंटुबैट किया जाता है)।
- फुफ्फुसीय अन्त: शल्यता की पृष्ठभूमि पर तीव्र दाएं वेंट्रिकुलर विफलता के लक्षणों में ऑक्सीजन थेरेपी, रियोपॉलीग्लुसीन और हेपरिन की शुरूआत (स्थिर रक्तचाप के साथ) शामिल हैं। हाइपोटेंशन के मामले में, डोपामाइन या एड्रेनालाईन दिया जाता है। यदि नैदानिक मृत्यु होती है, तो कार्डियोपल्मोनरी पुनर्जीवन किया जाता है।
क्रोनिक हृदय विफलता का उपचार
क्रोनिक हृदय विफलता के लिए एक एकीकृत दृष्टिकोण की आवश्यकता होती है। उपचार में न केवल दवाएं शामिल हैं, बल्कि तरल पदार्थ (प्रति दिन 2.5 लीटर तक) और नमक (प्रति दिन 1 ग्राम तक) की कमी वाला आहार भी शामिल है। दवाओं के निम्नलिखित समूहों का उपयोग करके थेरेपी की जाती है।
- मूत्रवधक
वे हृदय में शिरापरक वापसी को कम करते हैं और आपको एडिमा से निपटने की अनुमति देते हैं। सैल्युरेटिक्स (फ़्यूरोसेमाइड, लासिक्स, टॉरसेमाइड, इंडैपामाइड) और पोटेशियम-स्पेरिंग (ट्रायमपुर, स्पिरोनोलैक्टोन, वेरोशपिरोन) को प्राथमिकता दी जाती है। एल्डोस्टेरोन प्रतिपक्षी (वेरोशपिरोन) दुर्दम्य एडिमा के उपचार में पसंद की दवा है।
- एसीई अवरोधक
वे फुफ्फुसीय प्रीलोड और कंजेशन को कम करते हैं, गुर्दे के रक्त प्रवाह में सुधार करते हैं, और कार्डियक आउटपुट बढ़ाने के लिए हृदय की मांसपेशियों को फिर से तैयार करते हैं:
- कैप्टोप्रिल (कैपोटेन), एनालाप्रिल (एनैप), पेरिंडोप्रिल (प्रेस्टेरियम), लिसिनोप्रिल (डिरोटोन), फोसिनोप्रिल (मोनोप्रिल), रैमिप्रिल (ट्रिटेस) का उपयोग किया जाता है। यह मुख्य समूह है जिसके लिए दीर्घकालिक हृदय विफलता उत्तरदायी है। उपचार न्यूनतम रखरखाव खुराक के साथ किया जाता है।
- मध्यम और लंबे समय तक काम करने वाले कार्डियक ग्लाइकोसाइड: डिगॉक्सिन (त्सेडॉक्सिन) और डिजिटॉक्सिन (डिगोफ्टन)। कार्डियक ग्लाइकोसाइड्स को सबसे अधिक पसंद किया जाता है जब एट्रियल फाइब्रिलेशन की पृष्ठभूमि के खिलाफ दिल की विफलता होती है। III और IV कार्यात्मक वर्गों के उपचार के लिए भी उनकी नियुक्ति की आवश्यकता होती है। दवाएं मायटोकार्डियम के संकुचन के बल को बढ़ाती हैं, संकुचन की आवृत्ति को कम करती हैं और बढ़े हुए हृदय के आकार को कम करती हैं।
- बीटा-ब्लॉकर टोरी
टैचीकार्डिया और मायोकार्डियल ऑक्सीजन की मांग को कम करें। दवा अनुकूलन के दो सप्ताह बाद, कार्डियक आउटपुट बढ़ जाता है। मेटोप्रोलोल सक्सिनेट (बीटालोक ज़ोक), बिसोप्रोलोल (कॉनकोर), नेबिवोलोल (नेबिलेट)।
हृदय विफलता का उपचार लंबे समय तक हृदय रोग विशेषज्ञ और चिकित्सक की देखरेख में किया जाता है। यदि विशेषज्ञों की सभी सिफारिशों का पालन किया जाता है, तो पैथोलॉजी की भरपाई करना, जीवन की गुणवत्ता बनाए रखना और विघटन के विकास को रोकना संभव है।
zdravotvet.ru
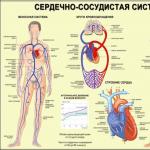
हृदय विफलता से क्या तात्पर्य है?
यह विकृति सीधे मायोकार्डियल सिकुड़न में कमी पर निर्भर करती है। ऐसी बीमारी के विकास के साथ, हृदय मानव शिरा प्रणाली से प्रवेश करने वाले रक्त की मात्रा का सामना करना बंद कर देता है। धमनियों में रक्त का प्रवाह कम हो जाता है और शिराओं में तरल रक्त की अधिकता हो जाती है।
यह सब प्रणालीगत और फुफ्फुसीय परिसंचरण में भीड़ के गठन और अंगों और प्रणालियों के कामकाज में अपर्याप्तता की तस्वीर में वृद्धि की ओर जाता है। ऐसे रोगात्मक परिवर्तनों का कारण आमतौर पर हृदय रोगों के दो बड़े समूहों से जुड़ा होता है:
- सबसे पहले, हम चयापचय संबंधी विकारों से जुड़े हृदय की मांसपेशियों के विभिन्न रोगों के बारे में बात कर रहे हैं। विशेषज्ञ ऐसी विकृतियों में विभिन्न मायोकार्डिटिस, किसी भी एटियलजि के कोरोनरी परिसंचरण विकार, बेरीबेरी और अंतःस्रावी तंत्र की विकृति का उल्लेख करते हैं।
- हृदय विफलता का दूसरा कारण हृदय में या कोरोनरी वाहिकाओं की प्रणाली में पैथोलॉजिकल परिवर्तन हो सकता है। इस मामले में, अक्सर बाएं या दाएं वेंट्रिकल और गंभीर मामलों में, पूरे हृदय पर अधिभार होता है। ऐसी स्थिति मुख्य रूप से विभिन्न मायोकार्डियल रप्चर, उच्च रक्तचाप, कार्डियोस्क्लेरोसिस के कारण होती है।
यह विकृति बहुत ही कम तीव्र होती है, इसलिए, अस्पताल में उपचार की आवश्यकता केवल विघटन घटना के साथ होती है। अधिकांश मरीज़ बाह्य रोगी के आधार पर दवाएँ ले सकते हैं। बीमारी के खिलाफ लड़ाई में एक अच्छी मदद लोक उपचार के साथ दिल की विफलता का इलाज हो सकती है।
ऐसे रोगियों के प्रबंधन की रणनीति अक्सर उनकी स्थिति की गंभीरता, रोग के मुख्य लक्षणों की गंभीरता, उपचार के प्रति रोगी के शरीर की प्रतिक्रिया के स्तर पर निर्भर करती है।

हृदय की मांसपेशियों की पुरानी कमजोरी के मुख्य लक्षण
किसी मरीज में टैचीकार्डिया की उपस्थिति को हृदय विफलता क्लिनिक के मुख्य लक्षणों में से एक माना जा सकता है। रोगी का हृदय बढ़े हुए काम के साथ मायोकार्डियम की कमजोरी की भरपाई करने की कोशिश करता है, यानी स्ट्रोक की मात्रा कम करके, रक्त स्थानांतरण की सामान्य मिनट दर को बनाए रखने के लिए। ऐसी प्रक्रिया लंबे समय तक जारी नहीं रह सकती है, क्योंकि हृदय के ऊतकों में पुनर्योजी जैव रासायनिक प्रक्रियाएं बाधित हो जाती हैं, और हृदय की मांसपेशियां अधिक ढीली हो जाती हैं।
मायोकार्डियल सिकुड़न में और कमी से हेमोडायनामिक्स का उल्लंघन होता है। कार्डियक आउटपुट और कार्डियक आउटपुट में कमी। वाहिकाओं के माध्यम से प्रसारित होने वाले रक्त का द्रव्यमान बढ़ जाता है, और रक्त प्रवाह की दर धीमी हो जाती है।
वाहिकाओं में रक्तचाप में परिवर्तन सीधे इन शारीरिक विकारों पर निर्भर करता है। प्रणालीगत परिसंचरण में, नसों और केशिकाओं में दबाव में वृद्धि होती है। कुछ समय तक रक्तचाप सामान्य रहता है। जैसे-जैसे बीमारी बढ़ती है, सिस्टोलिक रक्तचाप कम हो जाता है और डायस्टोलिक रक्तचाप बढ़ जाता है। यह छोटा सा अंतर ही श्वसन विफलता में प्रणालीगत परिसंचरण में ठहराव के लक्षणों में से एक है।
हृदय की इस विकृति के निदान के लिए रोगी में सांस की तकलीफ और सायनोसिस की उपस्थिति भी कम संकेतक नहीं है।
रोगियों के इस समूह में सांस की तकलीफ पूर्ण स्वास्थ्य और आराम के बीच भी हो सकती है। खाने के बाद और नींद के दौरान सांस लेने में कठिनाई संभव है। रोगी बेचैन हो जाते हैं, हवा की कमी का अहसास उनकी स्थिति को और बढ़ा देता है। चिकित्सा पद्धति में ऐसे क्लिनिक को कार्डियक अस्थमा कहा जाता है। यदि कार्डियक अस्थमा का निदान किया जाता है, तो सामर्थ्य के कारण कई रोगियों के लिए लोक उपचार के साथ उपचार मानक चिकित्सा पर एक विशेषाधिकार है।
हृदय विफलता में म्यूकोसा और त्वचा का सायनोसिस रक्त में प्रवेश करने वाले हीमोग्लोबिन की कम सामग्री के कारण होता है। यह शरीर में एक सुरक्षात्मक प्रतिक्रिया का कारण बनता है: वाहिकाओं में घूमने वाले द्रव का द्रव्यमान बढ़ जाता है, शिरापरक नेटवर्क का विस्तार होता है। हालांकि, सकारात्मक प्रभाव के बजाय, आमतौर पर विपरीत प्रतिक्रिया प्राप्त होती है: एक कमजोर दिल ऊतकों में ठहराव के विकास को और उत्तेजित करता है।
हृदय विफलता में, मुख्य लक्षण एडिमा की उपस्थिति है। आमतौर पर यह विकृति शरीर के निचले हिस्से में स्थित होती है, अक्सर यह निचले अंग और पेट में होती है। शायद अनासारका और जलोदर का विकास। हृदय रोग के साथ, यकृत का सिरोसिस आवश्यक रूप से जुड़ जाता है, जो उदर गुहा में द्रव के संचय को भड़काता है। इस स्थिति को ठीक करने के लिए, हृदय विफलता के लिए लोक मूत्रवर्धक का उपयोग अक्सर किया जाता है।
हृदय की मांसपेशियों की पुरानी विकृति रोगी के सभी अंगों और प्रणालियों में गड़बड़ी का कारण बनती है।इस तरह की विकृति के लिए दीर्घकालिक चिकित्सा की आवश्यकता होती है, और लोक उपचार की मदद से घर पर दिल की विफलता का उपचार पारंपरिक चिकित्सा की सहायता से होता है।
चिकित्सक हृदय रोग के लिए वैकल्पिक चिकित्सा के बारे में काफी संशय में हैं, लेकिन हृदय विफलता से निपटने के लिए किसी भी अवसर का उपयोग किया जाना चाहिए।
हृदय विफलता के रोगी की सहायता के लिए जड़ी-बूटियाँ और जामुन
स्थिरता की कमी और लगातार तनाव के कारण हृदय रोगों की संख्या में वृद्धि होती है। आधुनिक चिकित्सा हमेशा इस समस्या से पूरी तरह से निपटती नहीं है, लोक उपचार अक्सर डॉक्टरों की सहायता के लिए आते हैं, जिनमें कार्डियक ग्लाइकोसाइड वाले पौधे भी शामिल हैं।
हृदय रोगों के लिए वर्षों से सिद्ध नुस्खे अब फिर से लोकप्रिय हो रहे हैं। उदाहरण के लिए, कैलेंडुला, मदरवॉर्ट और लाल पाइन शंकु हृदय की मांसपेशियों की पुरानी कमजोरी की रोकथाम और उपचार के लिए उपयुक्त हैं। देशी प्रकृति के इन फलों से, गर्म टिंचर और काढ़े तैयार किए जाते हैं, और पाइन शंकु को वोदका पर जोर देने की सिफारिश की जाती है।
ऐसे कई और प्रसिद्ध और किफायती पौधे और जामुन हैं जिन्हें डॉक्टरों द्वारा स्वयं उपयोग करने की सलाह दी जाती है।
डिजिटालिस
डिजिटलिस या डिजिटलिस का उपयोग 19वीं शताब्दी के अंत में चिकित्सा पद्धति में किया गया था, और हमारे समय में इसका सबसे अधिक उपयोग किया जाता है। पौधा और उस पर आधारित तैयारी मायोकार्डियम के सिकुड़ा कार्य को बढ़ाती है, नाड़ी को भरने में योगदान देती है, नसों और धमनियों के माध्यम से रक्त प्रवाह की गति को बढ़ाती है।
फॉक्सग्लोव का उपयोग करने पर दिल की विफलता के सभी लक्षण अक्सर हमारी आंखों के ठीक सामने गायब हो जाते हैं: एडिमा गायब हो जाती है, खांसी और फेफड़ों में घरघराहट रोगी को परेशान करना बंद कर देती है, सांस लेना भी और गहरा हो जाता है। रक्तचाप स्थिर हो जाता है और नाड़ी सामान्य हो जाती है।
अन्य हृदय संबंधी दवाओं से डिजिटेलिस की एक विशिष्ट विशेषता यह है कि डिजिटेलिस का प्रभाव केवल क्षतिग्रस्त और कमजोर मायोकार्डियम पर होता है। स्वस्थ हृदय पर इसके सेवन से कोई प्रभाव नहीं पड़ेगा।
घर पर डिजिटेलिस का उपयोग सूखे पत्तों के पाउडर के रूप में किया जाता है। अल्प शैल्फ जीवन के कारण इस पौधे के समाधानों का व्यापक रूप से उपयोग नहीं किया जाता है।
आमतौर पर, डिजिटलिस डेरिवेटिव पहली खुराक के 18 से 24 घंटे बाद हृदय की मांसपेशियों पर कार्य करना शुरू कर देते हैं। रोगी के शरीर पर दवा के प्रभाव की प्रभावशीलता नाड़ी दर से आंकी जाती है। हृदय गति जितनी कम होगी, रोगी को डिजिटेलिस पाउडर की खुराक की आवश्यकता उतनी ही कम होगी।
डिजिटलिस के अलावा, हृदय विफलता के लिए अन्य लोक उपचारों का भी घर पर उपयोग किया जाता है। इसमें घाटी की मई लिली और सामान्य वाइबर्नम शामिल हैं। इन पौधों का उपयोग न केवल पाउडर या काढ़े के रूप में किया जा सकता है, यकृत के सिरोसिस, जलोदर और जलोदर के लिए, हरी फार्मेसियों के इस समूह के आधार पर तैयार की गई मोमबत्तियाँ लोकप्रिय हैं।
वन-संजली
 दिल की विफलता में आम नागफनी को विभिन्न तरीकों से लिया जा सकता है। इस उपयोगी पौधे के फलों का अर्क चाय के बजाय दिन में 2-4 बार पिया जा सकता है। नागफनी के फूलों का काढ़ा 200 - 250 ग्राम भोजन के बाद सेवन करने की सलाह दी जाती है।
दिल की विफलता में आम नागफनी को विभिन्न तरीकों से लिया जा सकता है। इस उपयोगी पौधे के फलों का अर्क चाय के बजाय दिन में 2-4 बार पिया जा सकता है। नागफनी के फूलों का काढ़ा 200 - 250 ग्राम भोजन के बाद सेवन करने की सलाह दी जाती है।
नागफनी तरल अर्क विशेष रूप से तब उपयोगी होता है जब हृदय की विफलता अनियमित हृदय ताल के कारण जटिल हो जाती है।
कलिना और रोवन
दिल की विफलता में सहवर्ती विकृति के रूप में उच्च रक्तचाप के विकास में विबर्नम साधारण और चोकबेरी के जामुन का अमूल्य लाभकारी प्रभाव होता है। इन फलों का काढ़ा या आसव उत्तम है, इन पेड़ों के जामुन से टिंचर और जैम भी पुरानी कार्डियो कमजोरी को रोकने में अतिश्योक्तिपूर्ण नहीं होंगे।
यह ध्यान देने योग्य है कि जामुन का सेवन ताजा और जमे हुए दोनों तरह से किया जा सकता है। कोर के लिए विबर्नम और शहद के साथ चाय बनाना विशेष रूप से उपयोगी है।
गुलाब का कूल्हा
दिल की विफलता के साथ एडिमा सहित कई बीमारियों के लिए एक अनूठा उत्पाद। इसमें विटामिन सी सहित कई उपयोगी पदार्थ होते हैं, और इसका हल्का मूत्रवर्धक प्रभाव भी होता है। रोगी के लिए जलसेक थर्मस में बनाना चाहिए। ऐसा करने के लिए, जामुन के कुछ बड़े चम्मच 400 मिलीलीटर उबलते पानी में डाले जाते हैं, लेकिन उन्हें तुरंत बंद नहीं किया जाता है, बल्कि 5-10 मिनट के बाद बंद कर दिया जाता है। फिर थर्मस को 5 घंटे के लिए छोड़ दें। दिन में 3 बार आधा गिलास गुलाब जलसेक पीने की सलाह दी जाती है। आप शहद मिला सकते हैं, लेकिन बहुत ज़्यादा नहीं।
हृदय विफलता के लिए ये सभी लोक उपचार अधिकांश हृदय रोग विशेषज्ञों को अच्छी तरह से ज्ञात हैं। लेकिन बगीचे के फलों को नज़रअंदाज़ नहीं किया जा सकता। हृदय की मांसपेशियों की कमजोरी के लिए गाजर, डिल, अजवाइन और अजमोद को बराबर मात्रा में मिलाकर ताजा निचोड़ा हुआ रस के रूप में लिया जा सकता है। काढ़े के रूप में भी सोआ काफी उपयोगी रहेगा।
दीर्घकालिक हृदय विफलता में सहायता के रूप में खेतों और बगीचों का उपहार।
प्राकृतिक फार्मेसी मानव शरीर की किसी भी बीमारी में मदद कर सकती है। हृदय विफलता सामान्य नियम का अपवाद नहीं है। इस बीमारी के इलाज के लिए पारंपरिक चिकित्सा क्या पेशकश कर सकती है:
- दिल की विफलता के इलाज के लिए जई के दाने एक अच्छी मदद हो सकते हैं। इन पौधों का उपयोग आसव के रूप में किया जाता है। जई को पानी के साथ डाला जाता है, और इसकी मात्रा मिश्रण के 10% से अधिक नहीं होनी चाहिए, 2-3 दिनों के लिए छोड़ दें और एक महीने के लिए दिन में 2-3 बार 200 ग्राम पियें। इस पेय में एक स्पष्ट कार्डियोस्टिम्युलेटिंग और मूत्रवर्धक प्रभाव होता है।
- रोजाना मेवे, किशमिश और हार्ड पनीर का मिश्रण खाने से दिल की विफलता का इलाज करने में मदद मिलेगी। उत्पादों के इस सेट का मायोकार्डियम पर सकारात्मक प्रभाव पड़ता है, इस बीमारी में निहित थकान और टैचीकार्डिया से राहत मिलती है।
- हृदय की मांसपेशियों की कमजोरी के इलाज में सूखे खुबानी और सूखे खुबानी का व्यापक रूप से उपयोग किया जाता है। इन फलों की एक विशिष्ट विशेषता पोटेशियम का उच्च प्रतिशत है। ट्रेस तत्व हृदय गतिविधि के उत्तेजक से संबंधित है और इस विकृति के उपचार में आवश्यक है।
- वर्तमान में, विभिन्न हृदय दोषों में मायोकार्डियम पर जंगली स्ट्रॉबेरी के प्रभाव को नाहक रूप से भुला दिया गया है। पौधे को जड़ प्रणाली के साथ काटा जाता है, सुखाया जाता है और 1 - 2 महीने तक चाय की पत्तियों के रूप में उपयोग किया जाता है।
- घरेलू मेय लिली ऑफ़ द वैली में दिल की विफलता के उपचार में सकारात्मक प्रभाव के बारे में पहले ही उल्लेख किया जा चुका है। इस पौधे का उपयोग अर्क और काढ़े दोनों के रूप में किया जा सकता है। कार्डियक ग्लाइकोसाइड्स की उच्च सामग्री इस पौधे को हृदय की कमजोरी के उपचार में महत्वपूर्ण कारकों में से एक बनाती है।
सूचीबद्ध पौधों के अलावा, सामान्य शांड्रा घास, यूरोपीय खुर की पत्तियां, सेंट जॉन पौधा जड़ी बूटी और हमारी वनस्पतियों के कई अन्य निवासी ऐसी विकृति के उपचार के लिए उपयुक्त हैं। कोई भी घरेलू थेरेपी किसी उचित विशेषज्ञ से सलाह लेने के बाद ही शुरू की जा सकती है।
हृदय की मांसपेशियों की कमजोरी के उपचार के लिए विटामिन और ट्रेस तत्व
हृदय विफलता के उपचार का मुख्य सिद्धांत रोगी के आहार और जीवनशैली को सामान्य बनाना है। हृदय विफलता में विटामिन और उनका लक्षित उपयोग ऐसे रोगियों के जीवन की गुणवत्ता में सुधार करने में महत्वपूर्ण भूमिका निभाते हैं। ये पदार्थ हृदय वाहिकाओं में रक्त के थक्कों को बनने से रोकते हैं, उनकी मशीनों को मजबूत करते हैं और हृदय के ऊतकों को रक्त की सामान्य आपूर्ति में योगदान करते हैं।
रुटिन या विटामिन पी को हृदय विफलता के उपचार में मुख्य विटामिन माना जाता है। यह विटामिन सी के साथ अच्छी तरह से मेल खाता है और संवहनी तंत्र की छोटी केशिकाओं की अखंडता में योगदान देता है। दिल की विफलता के उपचार में गुलाब के कूल्हे, पहाड़ी राख, हरी चाय और ब्लैककरंट इस लाभकारी पदार्थ का स्रोत हो सकते हैं।
हृदय की मांसपेशियों की कमजोरी के साथ विटामिन बी6 भी जरूरी है। इसकी क्रिया का मुख्य क्षेत्र वसा चयापचय का स्थिरीकरण, कोलेस्ट्रॉल के स्तर को कम करना और थायरॉयड ग्रंथि को सक्रिय करना है। इस पदार्थ के लिए धन्यवाद, हृदय की मांसपेशियां प्रभावित क्षेत्रों से छुटकारा पाती हैं और रक्त पंप करने की प्रक्रिया में सक्रिय भाग लेती हैं।
घर पर दिल की विफलता का उपचार हमेशा चिकित्सकों द्वारा उचित स्तर की श्रद्धा के साथ नहीं किया जाता है। लेकिन अधिकांश पुराने हृदय रोगी विभिन्न काढ़े और संग्रह का सम्मान करते हैं जो उन्हें दवाओं की खुराक को कम करने और उनकी पूर्व समृद्ध स्थिति को बहाल करने की अनुमति देते हैं।
कार्डियोबुक.ru
5. तर्कसंगत पोषण हृदय की मांसपेशियों के सामान्य कामकाज को सुनिश्चित करने की आधारशिला है। वसायुक्त और नमकीन खाद्य पदार्थों के बहकावे में न आएं। इसके अलावा, हृदय की मांसपेशियों को मजबूत करने वाले खाद्य पदार्थों में शामिल होना चाहिए:
- पोटेशियम (तोरी, केला, खुबानी, अंगूर, किशमिश, कोको, फलियां);
- मैग्नीशियम (फलियां, समुद्री भोजन, एक प्रकार का अनाज, जई, नट और तरबूज);
- आयोडीन (समुद्री भोजन, चुकंदर, पनीर, गोभी में इसकी बहुत अधिक मात्रा);
- विटामिन सी और पी (वे संतरे, सेब, मीठी मिर्च, काले किशमिश, रसभरी और स्ट्रॉबेरी में समृद्ध हैं)।
खाद्य पदार्थों में उच्च कोलेस्ट्रॉल सामग्री स्वस्थ हृदय का गंभीर दुश्मन है। एक स्वस्थ आहार वनस्पति तेल (जैतून, मक्का या सूरजमुखी) के उपयोग पर आधारित है।
6. हृदय की मांसपेशियों को मजबूत करना अनसुलझे व्यावसायिक या व्यक्तिगत मुद्दों के कारण बहुत जटिल है जो दबाव विकारों और हृदय समस्याओं को भड़का सकते हैं। घबराहट न होने और काम और आराम का स्वीकार्य तरीका सुनिश्चित करने का प्रयास करना आवश्यक है।
7. मानव जीवन का स्व-नियमन हृदय संबंधी समस्याओं के विकास को रोकने में काफी हद तक सक्षम है। उदाहरण के लिए, भलाई के प्रति चौकस रवैया डॉक्टरों को हृदय की मांसपेशियों को मजबूत करने के लिए समय पर दवाएं लिखने की अनुमति देगा।
vremya.eu
हृदय विफलता क्या है?
इसके विकास की विकृति और अन्य कारणों से होने वाले कई हृदय रोगों में, रक्त परिसंचरण का उल्लंघन होता है। ज्यादातर मामलों में, महाधमनी में रक्त के प्रवाह में कमी आ जाती है। यह इस तथ्य की ओर जाता है कि विभिन्न अंगों में शिरापरक रक्त का ठहराव होता है, जो उनकी कार्यक्षमता को बाधित करता है। दिल की विफलता से रक्त संचार में वृद्धि होती है, लेकिन रक्त प्रवाह की गति धीमी हो जाती है। यह प्रक्रिया अचानक (तीव्र रूप से) हो सकती है या पुरानी हो सकती है।

वीडियो: हृदय विफलता - मेडिकल एनीमेशन
तीव्र हृदय विफलता
हृदय की सभी गतिविधियाँ हृदय की मांसपेशी (मायोकार्डियम) द्वारा संचालित होती हैं। इसका कार्य अटरिया और निलय की स्थिति से प्रभावित होता है। जब उनमें से एक सामान्य रूप से काम करना बंद कर देता है, तो मायोकार्डियल ओवरस्ट्रेन होता है। यह हृदय के बाहर विभिन्न बीमारियों या असामान्यताओं के कारण हो सकता है जो हृदय को प्रभावित करते हैं। यह अचानक हो सकता है. इस प्रक्रिया को तीव्र हृदय विफलता कहा जाता है।
तीव्र रूप की एटियलजि
इसमें ले जा सकने की क्षमता है:
- पेरिकार्डिटिस;
- कोरोनरी अपर्याप्तता;
- वाल्वों की विकृतियाँ (प्रोलैप्स, कैल्सीफिकेशन);
- मायोकार्डिटिस;
- मायोडिस्ट्रोफी;
- फेफड़ों में पुरानी और तीव्र प्रक्रियाएं;
- छोटे और बड़े रक्त परिसंचरण की प्रणालियों में रक्तचाप में वृद्धि।
लक्षण
चिकित्सकीय रूप से, तीव्र हृदय विफलता अलग-अलग तरीकों से प्रकट होती है। यह इस बात पर निर्भर करता है कि किस वेंट्रिकल (दाएं (आरवी) या बाएं (एलवी)) की मांसपेशियों में अत्यधिक खिंचाव आया है।
- तीव्र एलवी अपर्याप्तता (जिसे "कार्डियक अस्थमा" भी कहा जाता है) में हमले ज्यादातर रात में होते हैं। एक व्यक्ति इस तथ्य से जागता है कि उसके पास सांस लेने के लिए कुछ भी नहीं है। उसे बैठने की स्थिति (ऑर्थोप्निया) लेने के लिए मजबूर किया जाता है। कभी-कभी इससे कोई फायदा नहीं होता और बीमार व्यक्ति को उठकर कमरे में इधर-उधर घूमना पड़ता है। शिकार किए गए जानवर की तरह उसकी सांसें तेजी से (टैचीपनिया) चलती हैं। उसका चेहरा सायनोसिस के साथ धूसर रंग का हो जाता है, स्पष्ट एक्रोसायनोसिस नोट किया जाता है। त्वचा हाइड्रेटेड और ठंडी हो जाती है। धीरे-धीरे, रोगी की सांसें तेज से बुदबुदाती में बदल जाती हैं, जिसे काफी दूरी से भी सुना जा सकता है। गुलाबी झागदार बलगम वाली खांसी होती है। बीपी लो है. हृदय संबंधी अस्थमा के लिए तत्काल चिकित्सा की आवश्यकता होती है।
- तीव्र दाएं वेंट्रिकुलर विफलता में, रक्त ठहराव वेना कावा (निचले और ऊपरी) में होता है, साथ ही बड़े सर्कल की नसों में भी होता है। गर्दन की नसों में सूजन आ जाती है, यकृत में खून रुक जाता है (दर्द होता है)। सांस की तकलीफ और सायनोसिस है। हमला कभी-कभी चेनी-स्टोक्स की बुदबुदाती सांसों के साथ होता है।
तीव्र हृदय विफलता से फुफ्फुसीय एडिमा (वायुकोशीय या अंतरालीय) हो सकती है, जिससे कार्डियोजेनिक शॉक हो सकता है। हृदय की मांसपेशियों के अचानक कमजोर होने से तुरंत मृत्यु हो जाती है।
रोगजनन
कार्डिएक अस्थमा (तथाकथित इंटरस्टिशियल एडिमा) पेरिवास्कुलर और पेरिब्रोनचियल कक्षों में सीरस सामग्री के घुसपैठ के साथ होता है। परिणामस्वरूप, फेफड़ों में चयापचय प्रक्रियाएं बाधित हो जाती हैं। प्रक्रिया के आगे विकास के साथ, तरल रक्त वाहिका के बिस्तर से एल्वियोली के लुमेन में प्रवेश करता है। फेफड़े की अंतरालीय सूजन वायुकोशीय हो जाती है। यह हृदय विफलता का एक गंभीर रूप है।
वायुकोशीय शोफ हृदय संबंधी अस्थमा से स्वतंत्र रूप से विकसित हो सकता है। यह एके (महाधमनी वाल्व) प्रोलैप्स, एलवी एन्यूरिज्म, रोधगलन और फैलाना कार्डियोस्क्लेरोसिस के कारण हो सकता है। क्लिनिकल परीक्षण करने से जो हो रहा है उसकी तस्वीर का वर्णन करना संभव हो जाता है।
- तीव्र अपर्याप्तता के समय, एक छोटे वृत्त में रक्त परिसंचरण प्रणाली में, स्थैतिक दबाव में महत्वपूर्ण मूल्यों (30 मिमी एचजी से ऊपर) में तेजी से वृद्धि होती है, जिससे रक्त प्लाज्मा का प्रवाह एल्वियोली में हो जाता है। केशिकाओं से फेफड़े. इसी समय, केशिका दीवारों की पारगम्यता बढ़ जाती है, और प्लाज्मा का ऑन्कोटिक दबाव कम हो जाता है। इसके अलावा, फेफड़ों के ऊतकों में लसीका का निर्माण बढ़ जाता है और उनमें इसकी गति बाधित हो जाती है। अक्सर, यह प्रोस्टाग्लैंडीन और मध्यस्थों की बढ़ी हुई एकाग्रता से सुगम होता है, जो सहानुभूति-एड्रीनर्जिक लोकेटर प्रणाली की गतिविधि में वृद्धि के कारण होता है।
- एंट्रोवेंट्रिकुलर उद्घाटन में तेज कमी से छोटे वृत्त में रक्त के प्रवाह में देरी और बाएं आलिंद कक्ष में संचय में योगदान होता है। यह बाएं वेंट्रिकल में रक्त प्रवाह को पूर्ण रूप से पारित करने में सक्षम नहीं है। परिणामस्वरूप, अग्न्याशय का पंपिंग कार्य बढ़ जाता है, जिससे छोटे वृत्त में रक्त का एक अतिरिक्त भाग बनता है और इसमें शिरापरक दबाव बढ़ जाता है। यह फुफ्फुसीय सूजन का कारण बनता है।
निदान
डॉक्टर की नियुक्ति पर निदान निम्नलिखित दर्शाता है:
- फेफड़ों (इसके निचले हिस्से) में टक्कर (हृदय की संरचना, उसकी स्थिति और आकार निर्धारित करने के लिए टैपिंग) के दौरान, एक सुस्त, बॉक्स जैसी ध्वनि सुनाई देती है, जो रक्त के ठहराव का संकेत देती है। श्वसनी की श्लेष्मा झिल्ली की सूजन का पता गुदाभ्रंश द्वारा लगाया जाता है। इसका संकेत फेफड़ों में सूखी लाली और शोर भरी सांस लेने से होता है।
- फेफड़े की विकासशील वातस्फीति के संबंध में, हृदय की सीमाओं को निर्धारित करना काफी कठिन है, हालांकि वे बढ़े हुए हैं। हृदय की लय गड़बड़ा जाती है। टैचीअरिथमिया विकसित होता है (नाड़ी प्रत्यावर्तन, सरपट लय हो सकती है)। हृदय की बड़बड़ाहट वाल्वुलर तंत्र की विकृति की विशेषता सुनाई देती है, फेफड़े की मुख्य धमनी के ऊपर द्वितीय स्वर का द्विभाजन और प्रवर्धन होता है।
- बीपी एक विस्तृत श्रृंखला में भिन्न होता है। शिराओं में बढ़ा हुआ एवं केन्द्रीय दबाव।
कार्डियक और ब्रोन्कियल अस्थमा के लक्षण समान होते हैं। हृदय विफलता के सटीक निदान के लिए एक व्यापक परीक्षा की आवश्यकता होती है, जिसमें कार्यात्मक निदान के तरीके भी शामिल हैं।
- एक्स-रे पर, फेफड़ों के निचले हिस्सों (केर्ली लाइन्स) पर क्षैतिज छाया दिखाई देती है, जो इसके लोब्यूल्स के बीच सेप्टा की सूजन का संकेत देती है। लोबों के बीच की खाई का संपीड़न विभेदित होता है, फेफड़े का पैटर्न मजबूत होता है, इसकी जड़ों की संरचना अस्पष्ट होती है। दृश्यमान लुमेन के बिना मुख्य ब्रांकाई।
- ईसीजी से एलवी ओवरलोड का पता चला।
तीव्र हृदय विफलता के उपचार के लिए आपातकालीन चिकित्सा उपचार की आवश्यकता होती है। इसका उद्देश्य मायोकार्डियल ओवरस्ट्रेन को कम करना और इसके सिकुड़ा कार्य को बढ़ाना है, जो सूजन और क्रोनिक थकान सिंड्रोम से राहत देगा, सांस की तकलीफ और अन्य नैदानिक अभिव्यक्तियों को कम करेगा। संयमित आहार का पालन एक महत्वपूर्ण भूमिका निभाता है। रोगी को ओवरवॉल्टेज को खत्म करके कई दिनों तक शांति सुनिश्चित करने की आवश्यकता होती है। उसे रात में पर्याप्त नींद लेनी चाहिए (रात में कम से कम 8 घंटे की नींद), दिन में आराम करना चाहिए (दो घंटे तक आराम करना)। तरल पदार्थ और नमक के प्रतिबंध के साथ आहार पर स्विच करना अनिवार्य है। आप कैरल आहार का उपयोग कर सकते हैं। गंभीर मामलों में, रोगी को अस्पताल में इलाज के लिए अस्पताल में भर्ती होने की आवश्यकता होती है।
चिकित्सा उपचार

वीडियो: दिल की विफलता का इलाज कैसे करें?
तीव्र कोरोनरी अपर्याप्तता
कोरोनरी वाहिकाओं में रक्त प्रवाह पूरी तरह से बंद होने से, मायोकार्डियम को कम पोषक तत्व प्राप्त होते हैं और ऑक्सीजन की कमी होती है। कोरोनरी अपर्याप्तता विकसित होती है। यह तीव्र (अचानक शुरू होने के साथ) और दीर्घकालिक हो सकता है। तीव्र कोरोनरी अपर्याप्तता तीव्र उत्तेजना (खुशी, तनाव या नकारात्मक भावनाओं) के कारण हो सकती है। अक्सर यह बढ़ी हुई शारीरिक गतिविधि के कारण होता है।
इस विकृति का सबसे आम कारण वाहिका-आकर्ष है,इस तथ्य के कारण कि मायोकार्डियम में हेमोडायनामिक्स और चयापचय प्रक्रियाओं के उल्लंघन के कारण, आंशिक ऑक्सीकरण वाले उत्पाद जमा होने लगते हैं, जिससे हृदय की मांसपेशियों के रिसेप्टर्स में जलन होती है। कोरोनरी अपर्याप्तता के विकास का तंत्र इस प्रकार है:
- हृदय चारों ओर से रक्त वाहिकाओं से घिरा होता है। वे एक मुकुट (मुकुट) के सदृश होते हैं। इसलिए उनका नाम - कोरोनरी (कोरोनरी) है। वे हृदय की मांसपेशियों की पोषक तत्वों और ऑक्सीजन की जरूरतों को पूरी तरह से पूरा करते हैं, जिससे इसके काम के लिए अनुकूल परिस्थितियां बनती हैं।
- जब कोई व्यक्ति शारीरिक कार्य में लगा होता है या बस चलता-फिरता है, तो हृदय संबंधी गतिविधि में वृद्धि होती है। इसी समय, ऑक्सीजन और पोषक तत्वों की मायोकार्डियल मांग बढ़ जाती है।
- आम तौर पर, कोरोनरी धमनियां फैलती हैं, जिससे रक्त प्रवाह बढ़ता है और हृदय को वह सब कुछ मिलता है जिसकी उसे आवश्यकता होती है।
- ऐंठन के दौरान, कोरोनरी वाहिकाओं का बिस्तर एक ही आकार का रहता है। हृदय में प्रवेश करने वाले रक्त की मात्रा भी उसी स्तर पर रहती है, और इसमें ऑक्सीजन भुखमरी (हाइपोक्सिया) का अनुभव होने लगता है। यह कोरोनरी वाहिकाओं की तीव्र अपर्याप्तता है।

कोरोनरी ऐंठन के कारण होने वाले हृदय विफलता के लक्षण एनजाइना लक्षणों (एनजाइना पेक्टोरिस) की उपस्थिति से प्रकट होते हैं। तेज़ दर्द दिल को दबा देता है, हिलने-डुलने नहीं देता। यह गर्दन, कंधे के ब्लेड या बायीं ओर की बांह को दे सकता है। मोटर गतिविधि के दौरान अक्सर हमला अचानक होता है। लेकिन कभी-कभी यह आराम की स्थिति में भी आ सकता है। उसी समय, एक व्यक्ति सहज रूप से दर्द से राहत के लिए सबसे आरामदायक स्थिति लेने की कोशिश करता है। हमला आम तौर पर 20 मिनट से अधिक नहीं रहता है (कभी-कभी यह केवल एक या दो मिनट तक रहता है)। यदि एनजाइना का दौरा लंबे समय तक रहता है, तो संभावना है कि कोरोनरी अपर्याप्तता मायोकार्डियल रोधगलन के रूपों में से एक में बदल गई है: क्षणिक (फोकल डिस्ट्रोफी), छोटे-फोकल रोधगलन, या मायोकार्डियल नेक्रोसिस।
कुछ मामलों में, तीव्र कोरोनरी अपर्याप्तता को आईएचडी (कोरोनरी हृदय रोग) की एक प्रकार की नैदानिक अभिव्यक्ति माना जाता है, जो गंभीर लक्षणों के बिना भी हो सकती है। इन्हें बार-बार दोहराया जा सकता है और व्यक्ति को पता भी नहीं चलता कि उसे कोई गंभीर विकृति है। तदनुसार, आवश्यक उपचार नहीं किया जाता है। और यह इस तथ्य की ओर जाता है कि कोरोनरी वाहिकाओं की स्थिति धीरे-धीरे खराब हो जाती है, और कुछ बिंदु पर अगला हमला तीव्र कोरोनरी अपर्याप्तता का गंभीर रूप ले लेता है। यदि उसी समय रोगी को चिकित्सा देखभाल प्रदान नहीं की जाती है, तो कुछ ही घंटों में रोधगलन विकसित हो सकता है और अचानक मृत्यु हो सकती है।
तीव्र कोरोनरी अपर्याप्तता का उपचार एनजाइना हमलों को रोकना है। इसके लिए उपयोग किया जाता है:
- नाइट्रोग्लिसरीन. आप इसे अक्सर ले सकते हैं, क्योंकि यह तेजी से असर करने वाली लेकिन कम असर करने वाली दवा है। ( मायोकार्डियल रोधगलन के लिए नाइट्रोग्लिसरीन वांछित प्रभाव नहीं पड़ता).
- अंतःशिरा प्रशासन हमले को तेजी से दूर करने में योगदान देता है यूफिलिना (सिंटोफिलिना, डायफिलिना).
- एक समान प्रभाव है कोई shpaऔर हाइड्रोक्लोरिक पापावेरिन(चमड़े के नीचे या अंतःशिरा इंजेक्शन)।
- इंट्रामस्क्युलर इंजेक्शन द्वारा भी दौरे को नियंत्रित किया जा सकता है। हेपरिन.
जीर्ण हृदय विफलता
कार्डियक हाइपरट्रॉफी के कारण मायोकार्डियम के कमजोर होने से क्रोनिक हार्ट फेलियर (सीएचएफ) धीरे-धीरे विकसित होता है। यह एक रोग संबंधी स्थिति है जिसमें हृदय प्रणाली अंगों को उनकी प्राकृतिक कार्यक्षमता के लिए आवश्यक मात्रा में रक्त की आपूर्ति नहीं कर पाती है। CHF विकास की शुरुआत गुप्त रूप से होती है। इसे केवल परीक्षण द्वारा ही पता लगाया जा सकता है:
- दो चरणों वाला मास्टर परीक्षण, जिसके दौरान रोगी को दो चरणों में सीढ़ियों से ऊपर और नीचे जाना होगा, प्रत्येक की ऊंचाई 22.6 सेमी है, परीक्षण से पहले एक अनिवार्य ईसीजी, इसके तुरंत बाद और 6 मिनट के आराम के बाद;
- ट्रेडमिल पर (हृदय संबंधी विकारों की पहचान करने के लिए, 45 वर्ष से अधिक उम्र के लोगों के लिए प्रतिवर्ष अनुशंसित);
- होल्टर निगरानी.
रोगजनन
सीएचएफ का प्रारंभिक चरण प्रति मिनट कार्डियक आउटपुट और एक बड़े सर्कल में परिसंचारी रक्त की मात्रा के बीच पत्राचार के उल्लंघन की विशेषता है। लेकिन वे अभी भी सामान्य सीमा के भीतर हैं। हेमोडायनामिक विकार नहीं देखे जाते हैं। रोग के आगे विकास के साथ, केंद्रीय हेमोडायनामिक्स की प्रक्रियाओं को चिह्नित करने वाले सभी संकेतक पहले ही बदल चुके हैं। वे कम हो रहे हैं. किडनी में रक्त का वितरण गड़बड़ा जाता है। शरीर में अतिरिक्त पानी जमा होने लगता है।
बाएं वेंट्रिकुलर और दाएं वेंट्रिकुलर दोनों में हृदय विफलता मौजूद हो सकती है। लेकिन कभी-कभी प्रकारों में अंतर करना काफी कठिन होता है। बड़े और छोटे वृत्त में रक्त का ठहराव देखा जाता है। कुछ मामलों में, केवल शिरापरक रक्त का ठहराव होता है, जो सभी अंगों में फैल जाता है। इससे इसके माइक्रो सर्कुलेशन में महत्वपूर्ण परिवर्तन आता है। रक्त प्रवाह की दर धीमी हो जाती है, आंशिक दबाव तेजी से कम हो जाता है और कोशिका ऊतक में ऑक्सीजन की प्रसार दर कम हो जाती है। फेफड़ों के आयतन में कमी से सांस लेने में तकलीफ होती है। यकृत और गुर्दे के उत्सर्जन पथ के कामकाज में गड़बड़ी के कारण एल्डोस्टेरोन रक्त में जमा हो जाता है।
हृदय प्रणाली की अपर्याप्तता के और बढ़ने के साथ, हार्मोन युक्त प्रोटीन का संश्लेषण कम हो जाता है। कॉर्टिकोस्टेरॉइड्स रक्त में जमा हो जाते हैं, जो अधिवृक्क शोष में योगदान करते हैं। इस बीमारी के कारण गंभीर हेमोडायनामिक गड़बड़ी, फेफड़ों, यकृत और गुर्दे की कार्यक्षमता में कमी और उनकी क्रमिक डिस्ट्रोफी होती है। जल-नमक चयापचय प्रक्रियाएं बाधित होती हैं।
एटियलजि
CHF का विकास विभिन्न कारकों द्वारा सुगम होता है जो मायोकार्डियम के तनाव को प्रभावित करते हैं:
- हृदय की मांसपेशियों पर दबाव अधिभार. यह महाधमनी अपर्याप्तता (एएन) द्वारा सुगम होता है, जो छाती के आघात, धमनीविस्फार और महाधमनी के एथेरोस्क्लेरोसिस, सेप्टिक एंडोकार्टिटिस के कारण कार्बनिक मूल का हो सकता है। दुर्लभ मामलों में, यह महाधमनी के मुंह के विस्तार के कारण विकसित होता है। एएन में, रक्त प्रवाह विपरीत दिशा में (बाएं वेंट्रिकल की ओर) चलता है। यह इसकी गुहा के आकार में वृद्धि में योगदान देता है। इस विकृति विज्ञान की ख़ासियत एक लंबा स्पर्शोन्मुख पाठ्यक्रम है। परिणामस्वरूप, एलवी की कमजोरी धीरे-धीरे विकसित होती है, जिससे बाएं वेंट्रिकुलर प्रकार की हृदय विफलता होती है। यह निम्नलिखित लक्षणों के साथ है:
- दिन और रात में शारीरिक गतिविधि के दौरान सांस की तकलीफ;
- अचानक खड़े होने या धड़ को मोड़ने से जुड़ा चक्कर आना;
- बढ़ी हुई शारीरिक गतिविधि के साथ हृदय के क्षेत्र में धड़कन और दर्द;
- गर्दन की बड़ी धमनियाँ लगातार स्पंदित होती रहती हैं (इसे "कैरोटीड का नृत्य" कहा जाता है);
- पुतलियाँ या तो सिकुड़ती हैं या फैलती हैं;
- नाखून पर दबाने पर केशिका नाड़ी स्पष्ट रूप से दिखाई देती है;
- मुसेट (महाधमनी चाप के स्पंदन के कारण सिर का हल्का हिलना) का लक्षण है।
- अटरिया में अवशिष्ट रक्त की मात्रा में वृद्धि।माइट्रल वाल्व अपर्याप्तता इस कारक की ओर ले जाती है। एमवी पैथोलॉजी एट्रियोवेंट्रिकुलर छिद्र के बंद होने से जुड़े वाल्वुलर तंत्र के कार्यात्मक विकारों के साथ-साथ कार्बनिक मूल की विकृति, जैसे कि कॉर्ड मोच या लीफलेट प्रोलैप्स, आमवाती रोग या एथेरोस्क्लेरोसिस के कारण हो सकती है। अक्सर, वृत्ताकार मांसपेशियों का बहुत अधिक विस्तार और एट्रियोवेंट्रिकुलर छिद्र की रेशेदार रिंग, मायोकार्डियल रोधगलन, कार्डियोस्क्लेरोसिस, कार्डियोपैथी आदि से उत्पन्न एलवी विस्तार एमवी अपर्याप्तता की ओर जाता है। इस विकृति में हेमोडायनामिक गड़बड़ी विपरीत दिशा में रक्त के प्रवाह के कारण होती है (रिफ्लक्स) सिस्टोल के समय (वेंट्रिकल से वापस एट्रियम में)। यह इस तथ्य के कारण है कि वाल्व पत्रक आलिंद कक्ष के अंदर शिथिल हो जाते हैं और कसकर बंद नहीं होते हैं। जब भाटा के दौरान 25 मिलीलीटर से अधिक रक्त आलिंद कक्ष में प्रवेश करता है, तो इसकी मात्रा बढ़ जाती है, जिससे इसका टोनोजेनिक विस्तार होता है। इसके बाद, बाएं आलिंद हृदय की मांसपेशी की अतिवृद्धि होती है। आवश्यकता से अधिक रक्त की मात्रा एलवी में प्रवाहित होने लगेगी, जिसके परिणामस्वरूप इसकी दीवारें हाइपरट्रॉफी हो जाएंगी। CHF धीरे-धीरे विकसित होता है।
- हृदय की मांसपेशियों की प्राथमिक विकृति के कारण परिसंचरण संबंधी विफलता विकसित हो सकती हैमैक्रोफोकल रोधगलन, फैलाना कार्डियोस्क्लेरोसिस, कार्डियोपैथी और मायोकार्डिटिस की स्थिति में।
यह ध्यान दिया जाना चाहिए कि अक्सर संचार विफलता का कारण कई कारकों का संयोजन होता है। इसमें एक महत्वपूर्ण भूमिका जैव रासायनिक कारक द्वारा निभाई जाती है, जो आयनों (पोटेशियम-सोडियम और कैल्शियम) के परिवहन और मायोकार्डियल संकुचन के कार्य के एड्रीनर्जिक विनियमन के उल्लंघन में व्यक्त की जाती है।
सीएचएफ का संचयी रूप
दाएं आलिंद और वेंट्रिकल में संचार संबंधी विकारों के साथ, दाएं वेंट्रिकुलर प्रकार की हृदय विफलता विकसित होती है। इसके मुख्य लक्षण हैं दाहिनी ओर हाइपोकॉन्ड्रिअम में भारीपन, डायरिया और लगातार प्यास कम होना, पैरों में सूजन, लिवर का बढ़ना। हृदय विफलता की आगे की प्रगति इस प्रक्रिया में लगभग सभी आंतरिक अंगों की भागीदारी में योगदान करती है। इससे रोगी का वजन तेजी से घटने लगता है, जलोदर हो जाता है और बाहरी श्वसन बाधित हो जाता है।
सीएचएफ थेरेपी
क्रोनिक हृदय विफलता का उपचार दीर्घकालिक है। इसमें शामिल है:
- ड्रग थेरेपी का उद्देश्य अंतर्निहित बीमारी के लक्षणों से निपटना और इसके विकास में योगदान देने वाले कारणों को खत्म करना है।
- एक तर्कसंगत शासन, जिसमें रोग के रूपों और चरणों के अनुसार श्रम गतिविधि का प्रतिबंध शामिल है। इसका मतलब यह नहीं है कि मरीज को हमेशा बिस्तर पर ही रहना चाहिए। वह कमरे के चारों ओर घूम सकता है, भौतिक चिकित्सा की सिफारिश की जाती है।
- आहार चिकित्सा. भोजन की कैलोरी सामग्री की निगरानी करना आवश्यक है। यह रोगी के निर्धारित आहार के अनुरूप होना चाहिए। अधिक वजन वाले लोगों के लिए भोजन की कैलोरी सामग्री 30% कम हो जाती है। और थकावट वाले रोगियों को, इसके विपरीत, बढ़ा हुआ पोषण निर्धारित किया जाता है। यदि आवश्यक हो, तो अनलोडिंग दिवस आयोजित किए जाते हैं।
- कार्डियोटोनिक थेरेपी.
- मूत्रवर्धक के साथ उपचार का उद्देश्य जल-नमक और अम्ल-क्षार संतुलन को बहाल करना है।

प्रारंभिक चरण में, वैसोडिलेटर और अल्फा-ब्लॉकर्स के साथ उपचार किया जाता है, जो हेमोडायनामिक मापदंडों में सुधार करता है। लेकिन पुरानी हृदय विफलता के इलाज के लिए मुख्य दवाएं कार्डियक ग्लाइकोसाइड हैं। वे मायोकार्डियम की संकुचन क्षमता को बढ़ाते हैं, हृदय गति और हृदय की मांसपेशियों की उत्तेजना को कम करते हैं। आवेगों की सहनशीलता को सामान्य करें। ग्लाइकोसाइड कार्डियक आउटपुट को बढ़ाते हैं, जिससे निलय में डायस्टोलिक दबाव कम हो जाता है। साथ ही हृदय की मांसपेशियों की ऑक्सीजन की आवश्यकता नहीं बढ़ती है। दिल का एक किफायती, लेकिन शक्तिशाली काम है. ग्लाइकोसाइड्स के समूह में निम्नलिखित दवाएं शामिल हैं: कॉर्ग्लिकॉन, डिजिटॉक्सिन, सेलेनाइड, डिगॉक्सिन, स्ट्रॉफ़ैंटिन।
उनका उपचार एक विशेष योजना के अनुसार किया जाता है:
- पहले तीन दिन - टैचीकार्डिया को कम करने और सूजन से राहत देने के लिए एक शॉक खुराक में।
- खुराक में धीरे-धीरे कमी के साथ आगे का उपचार किया जाता है। यह आवश्यक है ताकि शरीर में नशा न हो (ग्लाइकोसाइड्स इसमें जमा हो जाते हैं) और मूत्राधिक्य में वृद्धि न हो (उनका मूत्रवर्धक प्रभाव होता है)। खुराक में कमी के साथ, हृदय संकुचन की आवृत्ति की लगातार निगरानी की जाती है, डायरिया की डिग्री और सांस की तकलीफ का आकलन किया जाता है।
- इष्टतम खुराक स्थापित होने के बाद, जिस पर सभी संकेतक स्थिर होते हैं, रखरखाव चिकित्सा की जाती है, जो लंबे समय तक चल सकती है।
मूत्रवर्धक शरीर से अतिरिक्त तरल पदार्थ निकालते हैं और हृदय विफलता में पैर की सूजन को खत्म करते हैं। इन्हें चार समूहों में बांटा गया है:
- एथैक्रिनिक एसिडऔर फ़्यूरासेमाइड- जबरन कार्रवाई;
- साइक्लोमेटाज़ाइड, हाइड्रोक्लोरोथियाज़ाइड, क्लोपामिड- मध्यम कार्रवाई;
- डायटेक (ट्रायमटेरिन), स्पाइरानोलैक्टोन, एमिलोराइड, वेरोशपिरोन- लंबे समय तक उपयोग के लिए पोटेशियम-बख्शते मूत्रवर्धक।
उन्हें जल-नमक चयापचय के असंतुलन की डिग्री के आधार पर नियुक्त किया जाता है। प्रारंभिक चरण में, समय-समय पर प्रशासन के लिए मजबूर कार्रवाई की दवाओं की सिफारिश की जाती है। लंबे समय तक, नियमित उपयोग के साथ, मध्यम-अभिनय दवाओं को पोटेशियम-बख्शते दवाओं के साथ वैकल्पिक करना आवश्यक है। अधिकतम प्रभाव मूत्रवर्धक के सही संयोजन और खुराक से प्राप्त होता है।
कंजेस्टिव हृदय विफलता के उपचार के लिए, जो सभी प्रकार के चयापचय संबंधी विकारों का कारण बनता है, चयापचय प्रक्रियाओं को सही करने वाली दवाओं का उपयोग किया जाता है। इसमे शामिल है:
- आइसोप्टिन, फिटोप्टिन, रिबॉक्सिनऔर अन्य - कैल्शियम विरोधी;
- मेथेंड्रोस्टेनोलोल, रेटाबोलिल- एनाबॉलिक स्टेरॉयड जो प्रोटीन के निर्माण को बढ़ावा देते हैं और मायोकार्डियल कोशिकाओं के अंदर ऊर्जा जमा करते हैं।
गंभीर रूपों के उपचार में प्लास्मफेरेसिस अच्छा प्रभाव देता है। कंजेस्टिव हृदय विफलता के साथ, सभी प्रकार की मालिश वर्जित है।
सभी प्रकार की हृदय विफलता के लिए, एंटीप्लेटलेट एजेंट लेने की सिफारिश की जाती है: कैविटॉन, स्टुगेरॉन, एगापुरिन या ट्रेंटल. उपचार के साथ मल्टीविटामिन कॉम्प्लेक्स की अनिवार्य नियुक्ति होनी चाहिए: पैंजेक्साविट, गेक्साविटवगैरह।
लोक विधियों से उपचार की अनुमति है। आवश्यक मुख्य औषधि चिकित्सा को पूरक करें, लेकिन इसे प्रतिस्थापित न करें।शामक औषधियाँ उपयोगी होती हैं, नींद को सामान्य करती हैं, हृदय की उत्तेजना को दूर करती हैं।
फूलों और जामुनों के अर्क से हृदय की मांसपेशियों को मजबूत बनाने में मदद मिलती है रक्त लाल नागफनी, फल जंगली गुलाब. मूत्रवर्धक गुण होते हैं सौंफ़, जीरा, अजवाइन, अजमोद. इन्हें ताजा खाने से मूत्रवर्धक का सेवन कम करने में मदद मिलेगी। जलसेक शरीर से अतिरिक्त तरल पदार्थ को अच्छी तरह से हटा देता है बर्च कलियाँ, बियरबेरी (भालू की आँख) और लिंगोनबेरी की पत्तियाँ.
ब्रोमहेक्सिन और एम्ब्रोक्सोल के संयोजन में औषधीय पौधे दिल की विफलता में खांसी को प्रभावी ढंग से खत्म करते हैं। खांसी का आसव शांत करता है हीस्सोप. और अर्क के साथ साँस लेना युकलिप्टुसकंजेस्टिव हृदय विफलता में ब्रांकाई और फेफड़ों के शुद्धिकरण में योगदान करें।
चिकित्सा की अवधि और उसके बाद के पुनर्वास के दौरान, लगातार फिजियोथेरेपी अभ्यास में संलग्न रहने की सिफारिश की जाती है। डॉक्टर व्यक्तिगत रूप से भार का चयन करता है। प्रत्येक सत्र के बाद ठंडा स्नान करना या अपने आप पर ठंडा पानी डालना, इसके बाद शरीर को हल्का लाल होने तक रगड़ना उपयोगी होता है। यह शरीर को सख्त बनाने और हृदय की मांसपेशियों को मजबूत बनाने में मदद करता है।
सीएचएफ वर्गीकरण
हृदय विफलता का वर्गीकरण व्यायाम सहनशीलता की डिग्री के अनुसार किया जाता है। वर्गीकरण दो प्रकार के होते हैं. उनमें से एक हृदय रोग विशेषज्ञ एन.डी. के एक समूह द्वारा प्रस्तावित किया गया था। स्ट्रैज़ेस्को, वी.के.एच. वासिलेंको और जी.एफ. लैंग, जिन्होंने सीएचएफ के विकास को तीन मुख्य चरणों में विभाजित किया। उनमें से प्रत्येक में व्यायाम के दौरान (समूह ए) और आराम के दौरान (समूह बी) विशिष्ट अभिव्यक्तियाँ शामिल हैं।
- प्रारंभिक चरण (सीएचएफ I) - आराम से और सामान्य शारीरिक गतिविधि के दौरान, स्पष्ट लक्षणों के बिना, गुप्त रूप से आगे बढ़ता है। महत्वपूर्ण प्रतियोगिताओं से पहले एथलीटों के लिए प्रशिक्षण प्रक्रिया के दौरान असामान्य, कठिन काम करने या भार बढ़ाने पर ही सांस की थोड़ी तकलीफ और धड़कन होती है।
- व्यक्त चरण (CHF II):
- समूह II सीएचएफ (ए) - मध्यम भार के साथ सामान्य कार्य करते समय भी सांस की तकलीफ की घटना से प्रकट होता है। इसके साथ ही धड़कन तेज हो जाती है, खूनी बलगम के साथ खांसी आती है, टांगों और पैरों में सूजन आ जाती है। रक्त संचार एक छोटे से घेरे में टूट जाता है। आंशिक विकलांगता.
- सीएचएफ समूह II (बी) - आराम के समय सांस की तकलीफ की विशेषता, सीएचएफ II (ए) के मुख्य लक्षणों में, पैरों की लगातार सूजन (कभी-कभी शरीर के कुछ हिस्से सूज जाते हैं), यकृत का सिरोसिस, हृदय, जलोदर शामिल हैं। जोड़ा गया. प्रदर्शन में पूर्ण गिरावट.
- अंतिम चरण (सीएचएफ III)। इसके साथ गंभीर हेमोडायनामिक गड़बड़ी, कंजेस्टिव किडनी का विकास, लीवर सिरोसिस, फैलाना न्यूमोस्क्लेरोसिस होता है। मेटाबोलिक प्रक्रियाएं पूरी तरह से टूट जाती हैं। शरीर थक गया है. त्वचा का रंग हल्का भूरा हो जाता है। चिकित्सीय उपचार अप्रभावी है। केवल सर्जरी ही मरीज को बचा सकती है।
दूसरा विकल्प किलिप स्केल (व्यायाम असहिष्णुता की डिग्री) के अनुसार 4 कार्यात्मक वर्गों में सीएचएफ के वर्गीकरण का प्रावधान करता है।
- मैं एफ.सी. स्पर्शोन्मुख CHF, हल्का। खेल और कार्य गतिविधियों पर कोई प्रतिबंध नहीं है।
- द्वितीय एफ.सी. शारीरिक गतिविधि के दौरान हृदय गति बढ़ जाती है और सांस लेने में थोड़ी तकलीफ होती है। तेजी से थकान देखी जाती है। शारीरिक गतिविधि सीमित है.
- तृतीय एफ.सी. सांस की तकलीफ और धड़कन न केवल शारीरिक गतिविधि के प्रभाव में होती है, बल्कि कमरे में इधर-उधर घूमते समय भी होती है। शारीरिक गतिविधि की महत्वपूर्ण सीमा.
- चतुर्थ एफ.सी. सीएचएफ के लक्षण आराम करने पर भी होते हैं, थोड़ी सी भी शारीरिक गतिविधि के साथ तीव्र हो जाते हैं। शारीरिक गतिविधि के प्रति पूर्ण असहिष्णुता।
वीडियो: चिकित्सकों के लिए हृदय विफलता के निदान और उपचार पर एक व्याख्यान
बचपन में परिसंचरण विफलता
बच्चों में, संचार विफलता तीव्र और जीर्ण दोनों रूपों में प्रकट हो सकती है। नवजात शिशुओं में, हृदय विफलता जटिल और संयुक्त हृदय दोषों से जुड़ी होती है। शिशुओं में, प्रारंभिक और देर से मायोकार्डिटिस दिल की विफलता का कारण बनता है। कभी-कभी इसके विकास का कारण वाल्वुलर तंत्र की विकृति से जुड़े हृदय दोष होते हैं।
हृदय दोष (जन्मजात और अधिग्रहित) किसी भी उम्र के बच्चे में सीएचएफ का कारण बन सकता है। प्राथमिक विद्यालय की उम्र (और अधिक उम्र) के बच्चों में, सीएचएफ अक्सर रूमेटिक कार्डिटिस या रूमेटिक पैनकार्डिटिस के गठन के कारण होता है। हृदय विफलता के अतिरिक्त हृदय संबंधी कारण भी हैं: उदाहरण के लिए, गंभीर गुर्दे की बीमारी, नवजात शिशुओं में हाइलिन झिल्ली रोग, और कई अन्य।

उपचार वयस्कों में पुरानी और तीव्र हृदय विफलता के लिए दवा चिकित्सा के समान है। लेकिन वयस्कों के विपरीत, छोटे रोगियों को सख्त बिस्तर पर आराम दिया जाता है, जब वे अपने माता-पिता की मदद से सभी आवश्यक गतिविधियाँ करते हैं। सीएचएफ II (बी) के साथ आहार में छूट (इसे बिस्तर पर पढ़ने, चित्र बनाने और होमवर्क करने की अनुमति है)। जब सीएचएफ चरण II (ए) से गुजरता है तो आप स्वतंत्र स्वच्छता प्रक्रियाएं शुरू कर सकते हैं, कमरे के चारों ओर घूम सकते हैं (लाइट मोड)। मैग्नीशियम की तैयारी (मैग्नरोट) के अनिवार्य सेवन की सिफारिश की जाती है।
हृदय विफलता के लिए प्राथमिक उपचार
दिल की विफलता का दौरा पड़ने पर बहुत से लोग खुद को आवश्यक चिकित्सा देखभाल प्रदान करने की जल्दी में नहीं होते हैं। किसी को बस यह नहीं पता होता है कि ऐसे मामलों में क्या करना है, तो अन्य बस उपचार की उपेक्षा करते हैं। फिर भी अन्य लोग डरते हैं कि गुणकारी दवाओं के बार-बार उपयोग से उन्हें इसकी लत लग सकती है। इस बीच, यदि तीव्र कोरोनरी अपर्याप्तता के लक्षण प्रकट होते हैं, यदि समय पर उपचार शुरू नहीं किया जाता है, तो मृत्यु बहुत जल्दी हो सकती है।
दिल की विफलता के तीव्र हमलों के लिए प्राथमिक उपचार एक आरामदायक स्थिति लेना और तेजी से काम करने वाली दवा (जीभ के नीचे वैलिडोल के साथ नाइट्रोग्लिसरीन) लेना है।

आप इन दवाओं को एक से अधिक बार ले सकते हैं। वे शरीर में जमा नहीं होते हैं और लत नहीं लगाते हैं, लेकिन आपको यह हमेशा याद रखना चाहिए नाइट्रोग्लिसरीन सक्षम हैउल्लेखनीय रूप से (और शीघ्रता से) निम्न रक्तचाप, और, इसके अलावा, कुछ मरीज़ इसे बर्दाश्त नहीं करते हैं।
जिन लोगों को हल्के दिल की विफलता (आई एफ.के. या सीएचएफ चरण I) का निदान किया गया है, उन्हें सेनेटोरियम-एंड-स्पा उपचार दिखाया गया है। इसका निवारक महत्व है और इसका उद्देश्य हृदय प्रणाली की कार्यक्षमता में सुधार करना है। शारीरिक गतिविधि और आराम की अवधि के व्यवस्थित, उचित रूप से चयनित विकल्प के लिए धन्यवाद, हृदय की मांसपेशियों को मजबूत किया जाता है, जो हृदय विफलता के आगे विकास को रोकता है। लेकिन सेनेटोरियम चुनते समय, यह ध्यान में रखना चाहिए कि हृदय रोगों वाले रोगियों के लिए यह वर्जित है:
- जलवायु परिस्थितियों में तीव्र परिवर्तन,
- लंबी दूरी तय करना
- बहुत अधिक और निम्न तापमान,
- उच्च सौर विकिरण.
दिल की विफलता की गंभीर नैदानिक अभिव्यक्तियों वाले रोगियों के लिए रिसॉर्ट और सेनेटोरियम उपचार सख्त वर्जित है।