वैरिकोसेले सर्जरी की प्रगति. वैरिकोसेले: ऑपरेशन, ऑपरेशन की प्रगति। शास्त्रीय उपचार के तरीके
पुरुषों में वैरिकोसेले रोगी के जीवन के लिए खतरा पैदा नहीं करता है, लेकिन यह प्रजनन क्षमता को प्रभावित करता है और बांझपन के विकास में योगदान देता है। यदि समय पर सर्जरी की जाए तो टेस्टिकुलर वैरिकोसेले को ठीक किया जा सकता है और गंभीर परिणामों से बचा जा सकता है। इसके अलावा, वैरिकोसेले के लिए सर्जरी बीमारी के परिणामों से छुटकारा पाने का एकमात्र वास्तविक प्रभावी तरीका है।
वैरिकोसेले के लिए सभी ऑपरेशनों का सार पैम्पिनीफॉर्म प्लेक्सस की वैरिकाज़ नसों को रक्तप्रवाह से बाहर करना है। वैरिकोसेले सर्जरी वर्तमान में विभिन्न तरीकों से की जा सकती है। ये इवानिसेविच और मार्मारा के क्लासिक विकल्प हैं, एंडोस्कोपिक ऑपरेशन, नवीन इंट्रावास्कुलर तरीके, साथ ही माइक्रोसर्जिकल तरीके और मिनी-हस्तक्षेप।
क्या किशोरों में वैरिकोसेले के लिए सर्जरी आवश्यक है?
यदि किसी बच्चे में यौवन से पहले या उसके दौरान वैरिकोसेले का पता चलता है, तो उसे 18 वर्ष की आयु तक सर्जरी स्थगित करने की सिफारिश की जाती है।
यह इस तथ्य के कारण है कि शुरुआती सर्जरी में वैरिकोसेले को हटा दिया जाता है, लेकिन इसके बाद अपरिपक्व अंडकोष की शिथिलता के रूप में जटिलताएं संभव होती हैं। यह याद रखना चाहिए कि सर्जिकल उपचार के परिणाम अपरिवर्तनीय हैं, जबकि वैरिकोसेले पहले चरण में ही वृषण समारोह में प्रतिवर्ती परिवर्तन का कारण बनता है। इसके अलावा, जल्दी सर्जरी से बीमारी दोबारा होने की संभावना अधिक होती है। सर्जरी से पहले की अवधि के लिए, रोगी को रखरखाव दवा चिकित्सा निर्धारित की जाती है।
क्या वैरिकोसेले के लिए सर्जरी आवश्यक है?
यदि कोई युवा अपने निषेचन कार्य को संरक्षित या पुनर्स्थापित करना चाहता है, तो शल्य चिकित्सा उपचार अपरिहार्य है। यदि पितृत्व की समस्या फिलहाल और भविष्य में आदमी के लिए प्रासंगिक नहीं है तो ऑपरेशन नहीं किया जा सकता है।
वैरिकोसेले सर्जरी के लिए संकेत और तैयारी
 वृषण वैरिकोसेले का समय पर ऑपरेशन शुक्राणु परिपक्वता के लिए नकारात्मक स्थितियों को खत्म करने में मदद करता है। यह एक सर्जिकल क्लिनिक में किया जाता है। डॉक्टर द्वारा चुनी गई सर्जिकल हस्तक्षेप की विधि के आधार पर, इसे सामान्य एनेस्थीसिया या स्थानीय एनेस्थीसिया के तहत किया जा सकता है।
वृषण वैरिकोसेले का समय पर ऑपरेशन शुक्राणु परिपक्वता के लिए नकारात्मक स्थितियों को खत्म करने में मदद करता है। यह एक सर्जिकल क्लिनिक में किया जाता है। डॉक्टर द्वारा चुनी गई सर्जिकल हस्तक्षेप की विधि के आधार पर, इसे सामान्य एनेस्थीसिया या स्थानीय एनेस्थीसिया के तहत किया जा सकता है।
वैरिकोसेले के साथ, सर्जरी के संकेत वैरिकोसेले की उपस्थिति में कम हो जाते हैं, जो शुक्राणुजनन की शिथिलता के साथ होता है, कमर के क्षेत्र में और शुक्राणु कॉर्ड के साथ, या तो खेल के दौरान और वजन उठाने के दौरान, या निरंतर, साथ ही वृद्धि के साथ दर्द होता है। अंडकोश का. ये लक्षण रोग की डिग्री 1 और 2 के अनुरूप हैं। यदि वृषण शोष के प्रारंभिक लक्षण हों तो ऑपरेशन 18 वर्ष की आयु से पहले भी किया जा सकता है।
सर्जरी के लिए एक संकेत पिछले ऑपरेशन के बाद वैरिकोसेले की पुनरावृत्ति भी है।
वैरिकोसेले के लिए कौन सी सर्जरी बेहतर है?
सर्जिकल हस्तक्षेप की मात्रा और रणनीति केवल डॉक्टर द्वारा निर्धारित की जाती है, रोगी की सामान्य स्थिति, वृषण शिरा प्रणाली की स्थिति और घाव की गंभीरता के साथ-साथ क्लिनिक की क्षमताओं को ध्यान में रखते हुए।
सर्जरी में बाधाएं रोगी की गंभीर स्थिति, सहवर्ती विकृति या रक्त के थक्के जमने संबंधी विकार हो सकती हैं। यदि रोगी को मधुमेह है तो प्रतिबंध हैं, क्योंकि इससे ऑपरेशन के बाद घाव का ठीक होना तेजी से कम हो जाता है।
इसके अलावा, वैरिकोसेले को हटाने के लिए सर्जरी की सलाह दी जानी चाहिए। यदि वृषण शोष के लक्षण हैं, जब प्रजनन क्षमता अपरिवर्तनीय रूप से क्षीण हो जाती है, तो सर्जरी, दुर्भाग्य से, शुक्राणुजनन के कार्य को बहाल करने में मदद नहीं कर पाएगी।
ऑपरेशन से पहले, अंडकोष की नसों में जमाव का कारण स्पष्ट रूप से पहचाना जाना चाहिए, और इसकी प्राथमिक प्रकृति सिद्ध होनी चाहिए।
वैरिकोसेले ऑपरेशन के प्रकार: इवानिसेविच, मर्मारा, पालोमा, लेजर और एंडोस्कोपिक सर्जरी
वैरिकोसेले के लिए, ऑपरेशन के प्रकार वर्तमान में काफी व्यापक रूप से दर्शाए गए हैं। ये सीधी पहुंच, लेप्रोस्कोपिक हस्तक्षेप, माइक्रोसर्जिकल और नवीन तरीकों के साथ पारंपरिक ऑपरेशन हैं।
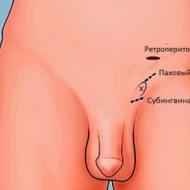
 वैरिकोसेले के लिए सबसे आम इवानिसेविच ऑपरेशन में कमर क्षेत्र में सीधी पहुंच के माध्यम से वृषण शिरा के मुंह को बांधना शामिल है। इस मामले में, कमर क्षेत्र में एक अनुदैर्ध्य तिरछा चीरा लगाया जाता है, शिरापरक वंक्षण जाल को अलग किया जाता है।
वैरिकोसेले के लिए सबसे आम इवानिसेविच ऑपरेशन में कमर क्षेत्र में सीधी पहुंच के माध्यम से वृषण शिरा के मुंह को बांधना शामिल है। इस मामले में, कमर क्षेत्र में एक अनुदैर्ध्य तिरछा चीरा लगाया जाता है, शिरापरक वंक्षण जाल को अलग किया जाता है।
ऑपरेशन स्थानीय एनेस्थीसिया के तहत किया जाता है, लेकिन बच्चों या अन्य विशेष स्थितियों के मामले में, सामान्य एनेस्थीसिया संभव है। फैली हुई वृषण शिरा के मुख को लिगेट किया जाता है और फिर विभाजित किया जाता है। इसके बाद, घाव को परतों में सिल दिया जाता है, इसके बाद त्वचा पर टांके लगाए जाते हैं।
इवानिसेविच के ऑपरेशन के दौरान, ऊरु धमनी, साथ ही अन्य संरचनात्मक संरचनाओं को नुकसान होने का एक उच्च जोखिम है जो वंक्षण नहर में गुजरने वाले न्यूरोवस्कुलर बंडल का हिस्सा हैं।
ऑपरेशन पालोमो
वैरिकोसेले के लिए पालोमो ऑपरेशन में वैरिकोज टेस्टिकुलर नस को काटना भी शामिल है, लेकिन इवानिसेविच ऑपरेशन के विपरीत, इस तकनीक के साथ वंक्षण नहर के ऊपर चीरा लगाया जाता है, जो न्यूरोवस्कुलर बंडल को नुकसान के जोखिम को काफी कम कर देता है। इवानिसेविच ऑपरेशन की तरह, इसे स्थानीय या सामान्य एनेस्थीसिया के तहत किया जा सकता है।
दोनों ही मामलों में, टांके वाले घाव पर एक रोगाणुहीन पट्टी लगाई जाती है। मरीज को दूसरे दिन छुट्टी दे दी जाती है और 8-9वें दिन टांके हटा दिए जाते हैं।
पालोमो विधि का उपयोग करने वाली सर्जरी इवानिसेविच विधि का उपयोग करने वाली सर्जरी से भिन्न होती है, जिसमें चीरा वंक्षण नहर के ऊपर बनाया जाता है। ऊतक को काटने के बाद, सर्जन वृषण शिरा तक पहुंच प्राप्त करता है, जिसके बाद इसे बांध दिया जाता है और हटा दिया जाता है। पालोमो विधि का उपयोग स्थानीय और सामान्य एनेस्थीसिया दोनों के तहत ऑपरेशन के लिए किया जाता है।
टिप्पणी
स्थानीय एनेस्थीसिया के तहत वैरिकोसेले सर्जरी सामान्य एनेस्थीसिया के तहत सर्जरी के लिए बेहतर है क्योंकि यह सामान्य एनेस्थीसिया की जटिलताओं से बचाती है, जो उन रोगियों के लिए विशेष रूप से महत्वपूर्ण है जिनके पास अंतःशिरा या एंडोट्रैचियल एनेस्थेसिया के लिए मतभेद हैं।
ऑपरेशन मरमारा
 मार्मारा माइक्रोसर्जिकल ऑपरेशन भी वृषण शिरा के बंधाव पर आधारित है।
मार्मारा माइक्रोसर्जिकल ऑपरेशन भी वृषण शिरा के बंधाव पर आधारित है।
इस विधि के साथ, अंडरवियर पहनने के स्तर के नीचे, वंक्षण नहर के बाहरी किनारे पर एक चीरा लगाया जाता है, जहां वृषण नस त्वचा के नीचे स्थित होती है। चीरा स्वयं लंबाई में 2 सेमी से कम है।
यदि वैरिकोसेले के लिए मार्मारा सर्जरी की गई थी, तो डॉक्टरों की समीक्षा से पोस्टऑपरेटिव जटिलताओं की कम संख्या का संकेत मिलता है।
इसके अलावा, इवानिसेविच और पालोमो ऑपरेशन के मामले की तुलना में रिलैप्स दर कम साबित हुई है।
एंडोस्कोपिक सर्जरी
वैरिकोसेले के लिए एंडोस्कोपिक सर्जरी आपको वंक्षण तह के क्षेत्र में चीरे के बिना इसका इलाज करने की अनुमति देती है। यह आधुनिक तकनीक लैप्रोस्कोपी तकनीक का लाभ उठाती है।
यह एक विशेष लंबे उपकरण - एक एंडोस्कोप, या लैप्रोस्कोप का उपयोग करके किया जाता है, जिसके मुक्त सिरे पर एक ऑप्टिकल इकाई और छोटे उपकरण होते हैं।
एक छोटे चीरे के माध्यम से इसे पेट की गुहा में डाला जाता है, इसके इंट्रा-पेट के सिरे को वृषण शिरा के मुंह में लाया जाता है, फिर इसे टाइटेनियम क्लिप का उपयोग करके क्लिप किया जाता है और क्रॉस किया जाता है।
यह ध्यान देने योग्य है
इसकी ख़ासियत नाभि क्षेत्र में तीन पोस्टऑपरेटिव निशानों की उपस्थिति है, क्योंकि एंडोस्कोपिक सर्जरी के लिए तीन छोटे चीरों की आवश्यकता होती है, लेकिन वे 1 सेमी से अधिक नहीं होते हैं।
एंडोस्कोपिक ऑपरेशन कम ऊतक आघात से जुड़े होते हैं; उनके छोटे आकार के कारण पोस्टऑपरेटिव निशान काफी जल्दी ठीक हो जाते हैं।
इस प्रकार का ऑपरेशन स्थानीय एनेस्थीसिया के तहत नहीं किया जाता है, क्योंकि पेट की गुहा शामिल होती है, और यह केवल सामान्य एनेस्थीसिया, अंतःशिरा या एंडोट्रैचियल एनेस्थीसिया के तहत ही संभव है। लेप्रोस्कोपिक सर्जरी द्विपक्षीय घावों के इलाज के लिए उत्कृष्ट है क्योंकि यह अतिरिक्त चीरे के बिना दोनों वृषण नसों को विभाजित करने की अनुमति देती है।
लेज़र शल्य क्रिया
वैरिकोसेले के लिए, लेजर सर्जरी, या लेजर एब्लेशन, कमर क्षेत्र में चीरा लगाए बिना आधुनिक तकनीकों का उपयोग करके किया जाता है।
हस्तक्षेप एक इंट्रावास्कुलर एंडोस्कोप का उपयोग करके किया जाता है। फाइबर ऑप्टिक्स का उपयोग करके, पोत के विस्तार की साइट का पता लगाया जाता है, जिसे बाद में लेजर बीम का उपयोग करके अंदर से जमा दिया जाता है और रक्तप्रवाह से बंद कर दिया जाता है। इस प्रभावी प्रकार का हस्तक्षेप बिना एनेस्थीसिया के किया जा सकता है।
एंडोवास्कुलर एम्बोलिज़ेशन
वृषण शिरा का एंडोवास्कुलर एम्बोलिज़ेशन भी होता है, जब, एक्स-रे नियंत्रण के तहत, 2 मिमी मोटी तक की एक पतली इंट्रावास्कुलर एंडोस्कोप डाली जाती है और ऊरु शिरा के माध्यम से वृषण शिरा में प्रवाहित की जाती है। इसके बाद, एक्स-रे कंट्रास्ट एजेंट का उपयोग करके नसों की जांच की जाती है, और फिर एक स्क्लेरोसेंट दवा को वैरिकाज़ नसों के लुमेन में इंजेक्ट किया जाता है, जो वाहिकाओं के लुमेन को उभारता है और चिपका देता है। ऑपरेशन बिना एनेस्थीसिया के किया जाता है।
इंट्रावस्कुलर ऑपरेशन के फायदे महत्वपूर्ण हैं: वे न्यूनतम आक्रामक होते हैं, एनेस्थीसिया की आवश्यकता नहीं होती है, और रोगी द्वारा सहन करना भी आसान होता है। उनके कार्यान्वयन के बाद जटिलताओं और पुनरावृत्ति की संख्या काफी कम है।
वैरिकोसेले सर्जरी के दौरान, आपको कितने समय तक अस्पताल में रहना होगा?
यदि यह पालोमो, इवानिसेविच या मार्मारा ऑपरेशन है, तो जटिलताओं के अभाव में अस्पताल में रहने में दो दिन लग सकते हैं। 8-9वें दिन आपको टांके हटाने के लिए एक सर्जन से मिलना होगा और ऑपरेशन के एक महीने के भीतर किसी मूत्र रोग विशेषज्ञ से मिलना होगा। इंट्रावास्कुलर हस्तक्षेप के साथ, ऑपरेशन एक आउट पेशेंट के आधार पर किया जा सकता है।
वैरिकोसेले सर्जरी में कितना समय लगता है?
सर्जिकल हस्तक्षेप की विधि और पद्धति के आधार पर, यह कई दसियों मिनट से लेकर कई घंटों तक चल सकता है।
वैरिकोसेले सर्जरी कैसे करें: चरण
जब वैरिकोसेले के लिए सर्जरी की जाती है, तो इसकी प्रगति काफी हद तक सर्जिकल हस्तक्षेप की विधि पर निर्भर करती है।
यदि यह वंक्षण तह के क्षेत्र में ऊपर या नीचे एक चीरा के साथ एक नियमित ऑपरेशन है, तो ऑपरेशन का पहला चरण एनेस्थीसिया है।
- इसके बाद, सर्जन ऊतक की परत को परत दर परत विच्छेदित करता है और वृषण शिरा को अलग करने के लिए चीरे को चौड़ा करता है, जिसे वह फिर बांधता है और पार करता है। इसके अलावा, ऑपरेशन के भाग के रूप में, यदि आवश्यक हो, अंडकोश की त्वचा में छोटे चीरों के माध्यम से वैरिकाज़ नसों का छांटना किया जाता है।
- हेरफेर के बाद, घाव को परतों में सिल दिया जाता है, त्वचा पर टांके लगाए जाते हैं। घाव की सतह पर एक रोगाणुहीन पट्टी लगाई जाती है।
एंडोस्कोपिक सर्जरी के मामले में, सबसे पहले एनेस्थीसिया दिया जाता है।
- इसके बाद, नाभि क्षेत्र में पेट में 1 सेमी तक के तीन छोटे चीरे लगाए जाते हैं, उनमें से एक के माध्यम से एक विशेष उपकरण डाला जाता है, जो गैस मिश्रण के साथ पेट की गुहा को पंप करता है।
- इसके बाद, एंडोस्कोपिक उपकरणों को परिणामी गुहा में डाला जाता है, वे वृक्क शिरा के मुंह तक पहुंचते हैं और इसे एक विशेष टाइटेनियम क्लिप से जकड़ देते हैं। वैरिकोसेले सर्जरी कैसे की जाती है इसका प्रसारण एक विशेष वीडियो स्क्रीन पर वास्तविक समय में किया जाता है।
- इसके बाद, उपकरणों को हटा दिया जाता है, गैस मिश्रण को चीरों के माध्यम से हटा दिया जाता है, और चीरों को स्वयं सिल दिया जाता है।
इंट्रावास्कुलर सर्जरी के मामले में, एनेस्थीसिया नहीं किया जाता है।
- कमर के क्षेत्र में एक पंचर बनाया जाता है, और 2 मिमी से अधिक मोटी एक पतली एंडोस्कोप या कैथेटर को ऊरु शिरा में डाला जाता है।
- दृश्य या रेडियोलॉजिकल नियंत्रण के तहत, इसे प्रभावित वाहिकाओं तक ले जाया जाता है, जहां स्केलेरोसिस, एम्बोलिज़ेशन या लेजर एब्लेशन के आवश्यक हेरफेर किए जाते हैं।
- जोड़तोड़ करने के बाद, एंडोस्कोप को हटा दिया जाता है और घाव नहर पर एक दबाव पट्टी लगा दी जाती है।
क्या वैरिकोसेले सर्जरी खतरनाक है?
वैरिकोसेले पर ऑपरेशन करने के कई तरीके हैं - पेट से लेकर माइक्रोइनवेसिव तक। ऐसे प्रत्येक ऑपरेशन का खतरा डॉक्टरों की व्यावसायिकता और उसके कार्यान्वयन की शुद्धता पर निर्भर करता है। यदि सभी उचित जोड़-तोड़ स्पष्ट और सामंजस्यपूर्ण ढंग से किए जाते हैं, तो ऐसा ऑपरेशन किसी भी अन्य सर्जिकल हस्तक्षेप से अधिक खतरनाक नहीं है।
वैरिकोसेले सर्जरी की प्रभावशीलता और समीक्षाएँ
 वैरिकोसेले सर्जरी की प्रभावशीलता काफी अधिक है। रक्तप्रवाह से वैरिकाज़ नसों के बहिष्करण के कारण, उनके लुमेन ढह जाते हैं, और स्थानीय तापमान सामान्य हो जाता है। रक्त का बहिर्वाह शिरापरक संपार्श्विक के माध्यम से होता है, जिसके परिणामस्वरूप रक्त के ठहराव के विषाक्त प्रभाव कम हो जाते हैं और कार्बन डाइऑक्साइड निकल जाता है। कुछ समय बाद, वृषण समारोह ठीक होने लगता है, और शुक्राणुजनन की स्थिति में सुधार होता है, जिसके परिणामस्वरूप प्रजनन क्षमता बहाल हो जाती है।
वैरिकोसेले सर्जरी की प्रभावशीलता काफी अधिक है। रक्तप्रवाह से वैरिकाज़ नसों के बहिष्करण के कारण, उनके लुमेन ढह जाते हैं, और स्थानीय तापमान सामान्य हो जाता है। रक्त का बहिर्वाह शिरापरक संपार्श्विक के माध्यम से होता है, जिसके परिणामस्वरूप रक्त के ठहराव के विषाक्त प्रभाव कम हो जाते हैं और कार्बन डाइऑक्साइड निकल जाता है। कुछ समय बाद, वृषण समारोह ठीक होने लगता है, और शुक्राणुजनन की स्थिति में सुधार होता है, जिसके परिणामस्वरूप प्रजनन क्षमता बहाल हो जाती है।
वैरिकोसेले के लिए किए गए ऑपरेशन की तकनीक और जटिलताओं की उपस्थिति के आधार पर अलग-अलग समीक्षाएं होती हैं। वंक्षण नहर तक पहुंच वाले ऑपरेशन के दौरान, लिम्फोस्टेसिस के लक्षण, हेमेटोमा का विकास और वृषण हाइड्रोसील संभव है। एक नियम के रूप में, एक महीने के भीतर सब कुछ ठीक हो जाता है। रोगी को चीरा स्थल पर, शुक्राणु कॉर्ड के साथ दर्द की शिकायत हो सकती है।
टिप्पणी
ज्यादातर मामलों में, पश्चात की अवधि सुचारू रूप से आगे बढ़ती है, वैरिकोसेले के ऑपरेशन के बाद जटिलताओं की कुल संख्या 10% से अधिक नहीं होती है। एसेप्सिस और एंटीसेप्सिस के सभी नियमों के अधीन, ऑपरेशन के बाद का निशान 2 सप्ताह के भीतर प्राथमिक इरादे से ठीक हो जाता है।
इंट्रावस्कुलर ऑपरेशन में कम से कम जटिलताएं होती हैं और ऑपरेशन के बाद कोई निशान नहीं पड़ता है।
वंक्षण तह के क्षेत्र में वैरिकोसेले निशान एक छोटा सा प्रकाश कॉर्ड है, जो 5 से 2 सेमी तक होता है, जो इस बात पर निर्भर करता है कि कौन सा ऑपरेशन किया गया था। लैप्रोस्कोपी के बाद, नाभि के ठीक नीचे तीन पिनपॉइंट निशान रह जाते हैं।
विभिन्न शहरों में वैरिकोसेले ऑपरेशन के लिए कीमतों की समीक्षा
वैरिकोसेले को खत्म करने के लिए सर्जरी की लागत शहर, क्लिनिक के स्तर और शल्य चिकित्सा पद्धति के आधार पर भिन्न होती है।
इवानिसेविच की सर्जरी की कीमतें मास्कोऔसतन 18,000 रूबल के स्तर पर हैं। एकतरफा घाव के लिए मार्मारा ऑपरेशन की लागत 28 से 48,000 रूबल तक अधिक होगी। मॉस्को में एक एंडोस्कोपिक सर्जिकल सहायता की लागत औसतन 44,000 रूबल है।
में नोवोसिबिर्स्कइवानिसेविच के ऑपरेशन की लागत 10,000 रूबल है, और मरमारा के ऑपरेशन की लागत 18,000 रूबल है।
में कीमतें सेंट पीटर्सबर्गइवानिसेविच ऑपरेशन के लिए 5 से 20 हजार रूबल की सीमा होती है, और एनेस्थीसिया और अस्पताल में रहने को छोड़कर, 16-25,000 रूबल के स्तर पर एंडोस्कोपिक ऑपरेशन के लिए।
क्या वैरिकोसेले के बाद टांके हटाने में दर्द होता है?
मुश्किल से। टांके हटाने का काम काफी तेजी से होता है। वंक्षण तह के क्षेत्र में त्वचा की बढ़ती संवेदनशीलता के कारण हल्का दर्द हो सकता है।
रूसी शहरों में इवानिसेविच के संचालन की कीमतें निम्नानुसार वितरित की गईं: निज़नी नावोगरट- 6300 रूबल, सेराटोव- 8000 रूबल, पर्मिअन 6600 रूबल, तुला,ओडेसा,चेल्याबिंस्क,ऊफ़ा,वोरोनिश- 5 से 8000 रूबल तक। इंडोस्कोपिक सर्जरी में थुलेलागत 12,000 रूबल।
इवानिसेविच का ऑपरेशन कीवऔर खार्कोवलागत 1,400 से 3,000 रिव्निया तक होती है, और एम्बोलिज़ेशन सर्जरी की लागत 3,000 से 5,000 रिव्निया तक होती है। लेजर सर्जरी में Dnepropetrovsk 4500 रिव्निया खर्च होंगे.
में नोवोसिबिर्स्कइवानिसेविच के ऑपरेशन की लागत 10,000 और मरमारा की 18,000 रूबल है। क्रास्नोडार 13,500 रूबल की कीमत पर ये सेवाएं प्रदान करता है।
में येकातेरिनबर्गमरमारा ऑपरेशन की कीमत 18,500 रूबल है, और एंडोस्कोपिक ऑपरेशन की कीमत 20,000 रूबल है।
मर्मारा सर्जरी की लागत ओडेसाएनेस्थीसिया सहित 55,000 रूबल है।
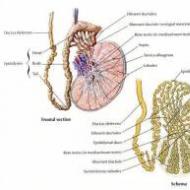
वैरिकोसेले एक पुरुष रोग है जो शुक्राणु कॉर्ड के पैम्पिनीफॉर्म प्लेक्सस की वैरिकाज़ नसों के कारण होता है। यह रोग शिरापरक वाल्वों के खराब कामकाज के परिणामस्वरूप होता है, जिससे रक्त के विपरीत प्रवाह को रोका जाना चाहिए। नसों में दबाव बढ़ जाता है, जिससे वाहिकाएं फैल जाती हैं।
वैरिकोसेले के लिए सर्जरी एक काफी सामान्य बीमारी के इलाज का सबसे अच्छा तरीका है।
वैरिकोसेले के लिए सर्जरी सबसे अच्छा इलाज है। वैज्ञानिक आंकड़ों के अनुसार, रूढ़िवादी चिकित्सा को अप्रभावी माना जाता है।
संकेत
पहली डिग्री के वैरिकोसेले, साथ ही दूसरी डिग्री की अंडकोश की नस के फैलाव के लिए सर्जिकल हस्तक्षेप की आवश्यकता नहीं होती है। किसी सर्जन और मूत्र रोग विशेषज्ञ द्वारा केवल 6 महीने तक निरीक्षण ही काफी है, खासकर 12-14 साल के लड़कों के लिए।
निम्नलिखित संकेत होने पर ग्रेड 3 वैरिकोसेले को हटाना आवश्यक माना जाता है:
- फैली हुई नसों का स्पर्शन;
- अलग-अलग तीव्रता का लगातार दर्द;
- शुक्राणुजनन में कमी;
- अंडकोश का बढ़ना, सूजन, ढीलापन।
शिरापरक रक्त के लंबे समय तक ठहराव से जटिलताएँ होती हैं: वृषण शोष, स्क्लेरोटिक परिवर्तन, इस्किमिया, और बाद में शुक्राणु उत्पादन में कमी और बांझपन का विकास।
वैरिकोसेले के लिए ऑपरेशन के प्रकार
वैरिकोसेले के लिए पारंपरिक सर्जिकल उपचार में फैली हुई शुक्राणु वाहिका को काटना और लिगेट करना शामिल है।

उपचार के कई तरीके और संशोधन हैं:
- इवानिसेविच विधि;
- मार्मर ऑपरेशन;
- याकोवेंको ऑपरेशन;
- बर्नार्डी ऑपरेशन;
- वैरिकोसेले के साथ वृषण वाहिका का एंडोवास्कुलर रोड़ा;
- लेप्रोस्कोपिक वैरिकोसेलेक्टोमी।
आइए सबसे सामान्य तरीकों को अधिक विस्तार से देखें।
ऑपरेशन मरमारा
ऑपरेशन का दूसरा नाम माइक्रोसर्जिकल वैरिकोसेलेक्टोमी है। ऑपरेशन का सार प्रभावित नसों को छांटना और बांधना है। एक एंड्रोलॉजिस्ट कमर क्षेत्र में एक चीरा लगाता है, इसकी लंबाई 2 सेमी से अधिक नहीं होती है। शुक्राणु कॉर्ड को हटा दिया जाता है और नसों को बांध दिया जाता है। पुरुषों में ऑपरेशन माइक्रोसर्जिकल उपकरणों का उपयोग करके एक विशेष माइक्रोस्कोप के तहत किया जाता है, फिर घावों को कॉस्मेटिक सिवनी के साथ परत दर परत सिल दिया जाता है।
ऑपरेशन इवानिसेविच
पोस्टऑपरेटिव रिलैप्स और जटिलताओं की लगातार घटना के परिणामस्वरूप यह सर्जिकल उपचार सबसे दर्दनाक और अप्रभावी है।

रिवर्स रक्त प्रवाह को खत्म करने के लिए पोत का बंधाव सामान्य संज्ञाहरण के तहत इलियाक क्षेत्र में त्वचा की 5 सेमी लंबी परत को काटकर, प्रावरणी और कमर में नहर की दीवारों को काटकर किया जाता है। मरीज को 2 सप्ताह की अवधि के लिए अस्पताल में भर्ती रखा जाता है।
ऑपरेशन पालोमो
पालोमो विधि का उपयोग करके वैरिकोसेले को हटाना इवानिसेविच ऑपरेशन का एक संशोधन है। चीरा थोड़ा ऊंचा बनाया जाता है। इस मामले में, त्वचा, त्वचा के ऊतक, प्रावरणी और पेट की गुहा को परत दर परत विच्छेदित किया जाता है, वीर्य वाहिकाओं को पाया जाता है, वाहिकाओं और धमनियों को पार किया जाता है और लिगेट किया जाता है। घाव पर टांके लगा दिए गए हैं.
लेप्रोस्कोपी
लैप्रोस्कोपिक सर्जरी आंतरिक अंगों की जांच के लिए लेंस, ऐपिस या मैनिपुलेटर सहित एक विशेष पतली लेप्रोस्कोप ट्यूब का उपयोग करके वृषण वैरिकोसेले के इलाज के प्रगतिशील तरीकों को संदर्भित करती है। प्रक्रिया की अवधि रोग की डिग्री पर निर्भर करती है और इसमें 30-60 मिनट लगते हैं। इस विधि का उपयोग अक्सर 2-तरफा वैरिकोसेले के तत्काल उन्मूलन के लिए किया जाता है।

एंडोस्कोपी
वैरिकोसेले की एंडोस्कोपी एक एंडोस्कोप और एंडोसर्जिकल उपकरणों का उपयोग करके वृषण नसों की नैदानिक जांच की एक विधि है।
एंडोस्कोप एक विशेष ऑप्टिकल प्रकाश उपकरण है जिसमें एक ट्यूब, एक प्रकाश स्रोत, एक मिनी-कैमरा और यदि आवश्यक हो तो नमूने लेने के लिए संलग्नक होते हैं।
वैरिकोसेले से छुटकारा पाने की यह विधि न्यूनतम ऊतक आघात की अनुमति देती है और सर्जरी के बाद दर्द को कम करती है।
sclerotherapy
वैरिकोसेले के लिए स्क्लेरोथेरेपी में शुक्राणु नस में एक स्क्लेरोसेंट का परिचय होता है, जिससे संयोजी ऊतक के प्रसार के कारण नस का लुमेन बंद हो जाता है।
इस प्रक्रिया में सुई या प्लास्टिक कैथेटर डालना शामिल है। सबसे पहले, एक रेडियोपैक पदार्थ इंजेक्ट किया जाता है, एक तस्वीर ली जाती है, फिर एक स्क्लेरोसेंट का उपयोग किया जाता है, जो शुक्राणु नस की आंतरिक दीवार को नष्ट कर देता है। कैथीटेराइज्ड नस को लिगेट और विभाजित किया जाता है।

एम्बोलिज़ेशन
एंडोवास्कुलर सर्जरी में दाहिनी ऊरु शिरा के माध्यम से एक कैथेटर स्थापित करना, फिर वृक्क शिरा के माध्यम से सेमिनल वाहिका में स्थापित करना, इसके बाद एक कंट्रास्ट एजेंट की शुरूआत और परीक्षा शामिल है। इस प्रक्रिया के दौरान, गुर्दे की नस की संकीर्णता को बाहर करना आवश्यक है। रक्त प्रवाह को अवरुद्ध करने के लिए कैथेटर के माध्यम से एक एम्बोलिज़ेशन कॉइल डाला जाता है।
सर्जरी की तैयारी
ऑपरेशन से पहले, निम्नलिखित परीक्षण और परीक्षाएं निर्धारित हैं:
- एड्स, सिफलिस, हेपेटाइटिस बी और सी के लिए परीक्षण;
- कोगुलोग्राम;
- रक्त प्रकार और Rh कारक;
- रक्त जैव रसायन;
- सामान्य रक्त विश्लेषण;
- सामान्य मूत्र विश्लेषण;
- कार्डियोग्राम;
- स्पर्मोग्राम (स्खलन विश्लेषण);
- अंडकोशीय अंगों का अल्ट्रासाउंड और डॉपलर अल्ट्रासाउंड।
सर्जरी से पहले कुछ परीक्षणों की शेल्फ लाइफ केवल 15 दिनों की होती है, आरडब्ल्यू, एचआईवी के लिए परीक्षणों की अवधि 3 महीने तक होती है।
उपचार की रणनीति निर्धारित करने के लिए, जैसे अध्ययन:
- वृक्क-वृषण वेनोग्राफी;
- ट्रांसक्रोटल टेस्टिकुलर फ़्लेबोग्राफी।
गंभीर मामलों में, एंटीग्रेड वेनोग्राफी निर्धारित की जाती है।
किसी चिकित्सक से जांच कराना और फ्लोरोग्राफी कराना अनिवार्य है।
वैरिकोसेले को हटाने से तुरंत पहले, आपको स्नान करना होगा और अपने जननांगों को शेव करना होगा। विशेषज्ञ सामान्य एनेस्थीसिया के बाद कई जटिलताओं से बचने के लिए 12 घंटे तक भोजन या पानी न लेने की सलाह देते हैं।
ऑपरेशन कैसे किया जाता है
ऑपरेशन का कोर्स सीधे वैरिकोसेले के इलाज की विधि पर निर्भर करता है।
मार्मर के अनुसार शिरापरक फैलाव को खत्म करना सबसे प्रभावी, सुरक्षित और किफायती तरीका है। इस पद्धति की विशेषता अन्य तरीकों की तुलना में न्यूनतम ऊतक आघात, कम आक्रामकता और सबसे कम संख्या में पुनरावृत्ति और जटिलताएं हैं।

पहले चरण में, दर्द से राहत स्थानीय एनेस्थीसिया के रूप में की जाती है। रोगी की चिंता को कम करने के लिए हल्की पूर्व औषधि का प्रयोग किया जाता है।
वैरिकोसेले के उपचार की तकनीक इस प्रकार है:
- सर्जन एक स्केलपेल के साथ त्वचा की परत, ऊतक और प्रावरणी को विच्छेदित करता है, मिनी-रिट्रैक्टर के साथ ऊतक को अलग करता है, छोटे जहाजों को दबाता है और घाव को सूखा देता है।
- एनेस्थीसिया को लेवेटर टेस्टिस मांसपेशी के नीचे इंजेक्ट किया जाता है।
- डॉक्टर शुक्राणु कॉर्ड ढूंढता है और इसे 2 क्लिप से सुरक्षित करता है। इस स्तर पर, विशेषज्ञ घाव के बेहतर दृश्य और हेरफेर की सटीकता के लिए एक विशेष ऑप्टिकल प्रणाली का उपयोग करते हैं।
- फैली हुई शिराओं को रेशम के धागों से बाँधकर विच्छेदित किया जाता है।
- वैसोस्पास्म को कम करने और इंट्राऑपरेटिव टेस्टिकुलर इस्किमिया को रोकने के लिए, पैपावरिन हाइड्रोक्लोराइड के घोल का उपयोग किया जाता है। इस उत्पाद से शल्य चिकित्सा क्षेत्र की सिंचाई की जाती है और लगाए गए संयुक्ताक्षरों की स्थिति की जाँच की जाती है।
- रोगी को अपना मुंह बंद करना चाहिए, अपनी नाक भींचनी चाहिए, तनाव देना चाहिए और सांस छोड़नी चाहिए। यह क्रिया अंतर-पेट के दबाव को बढ़ाने और रक्त वाहिकाओं के भरने को बढ़ाने के लिए आवश्यक है। फिर वलसाल्वा पैंतरेबाज़ी की जाती है और अज्ञात वाहिकाओं की पहचान करने के लिए घाव का सावधानीपूर्वक निरीक्षण किया जाता है।

रोगी को कई दिनों तक चिकित्सकीय देखरेख में रहना चाहिए।
कब तक यह चलेगा
वैरिकोसेले के उपचार की विधि और विधि के आधार पर, ऑपरेशन का समय 30 मिनट से 1-2 घंटे तक भिन्न हो सकता है।
बच्चों में ऑपरेशन की विशेषताएं
बच्चों में वैरिकोसेले के लिए सर्जिकल हस्तक्षेप कई कारणों से अवांछनीय है:
- वैरिकोसेले पुनरावृत्ति की आवृत्ति वयस्कता की तुलना में अधिक है;
- दाएं या बाएं अंडकोष की शिथिलता;
- संभावित अपरिवर्तनीय जटिलताएँ और परिणाम।
वैरिकोसेले वाले किशोरों को रखरखाव दवा चिकित्सा निर्धारित की जाती है। डॉक्टर स्वयं दवाओं की आवृत्ति, प्रशासन का समय और खुराक की गणना करता है।
सर्जिकल प्रक्रियाएं केवल युवावस्था के बाद ही की जा सकती हैं।

सर्जरी के बाद क्या नहीं करना चाहिए?
पश्चात की अवधि सर्जरी के बाद शरीर की रिकवरी और पुनर्वास है। अवधि की अवधि और विशेषताएं वैरिकोसेले के उपचार की विधि पर निर्भर करती हैं।
- आप शारीरिक व्यायाम, खेल-कूद या वजन नहीं उठा सकते;
- 1 महीने के लिए साइकिल चलाना वर्जित है;
- वैरिकोसेले के उपचार के बाद 48 घंटों तक पट्टियों को न हटाएं या उन्हें गीला न करें;
- अपने डॉक्टर की अनुमति के बिना एंटीबायोटिक मलहम का उपयोग न करें;
- पहले 14 दिनों तक यौन गतिविधि निषिद्ध है;
- स्नान प्रक्रियाएं 5 दिनों के लिए वर्जित हैं;
- आप सौना या स्नानघर नहीं जा सकते।
रोगी को 24 घंटे तक जितना संभव हो सके लेटे रहना चाहिए। पहले दिन के बाद ही वह बेहतर रक्त प्रवाह के लिए चल-फिर सकता है।
वैरिकोसेले के लिए सर्जरी की लागत कितनी है?
वैरिकोसेले हटाने की प्रक्रिया की लागत क्षेत्र, शहर, क्लिनिक के स्तर और कार्यप्रणाली पर निर्भर करती है।

इवानिसेविच के अनुसार सर्जरी की लागत:
- मास्को में - 18 हजार रूबल;
- सेंट पीटर्सबर्ग में - 9-20 हजार रूबल;
- नोवोसिबिर्स्क में - 10 हजार रूबल;
- रूस के क्षेत्रों में - 5-7 हजार रूबल।
मर्मारा विधि का उपयोग करके वैरिकोसेले के उपचार की कीमतें:
- मॉस्को, सेंट पीटर्सबर्ग में - 28-48 हजार रूबल;
- रूस के क्षेत्रों में - 18 हजार रूबल।
मॉस्को में एंडोस्कोपिक उपचार की लागत 44 हजार रूबल, सेंट पीटर्सबर्ग में - 25 हजार रूबल है।
वैरिकोसेले। पुरुष रोग
वैरिकोसेले के लिए मर्मारा सर्जरी करने की तकनीक
ऑपरेशन इवानिसेविच
वैरिकोसेले एक पैथोलॉजिकल प्रक्रिया है जिसमें 20% पुरुषों में शुक्राणु कॉर्ड के आसपास शिरापरक वाहिकाओं का विस्तार होता है। प्रगतिशील बीमारी अंडकोष से रक्त के बहिर्वाह को बाधित करती है, जिससे ऑक्सीजन की कमी और जननांग अंगों में ट्रॉफिक विकार होता है। विकृति प्रजनन कार्य को नकारात्मक रूप से प्रभावित करती है, और वीर्य द्रव के स्तर में कमी देखी जाती है। समय पर उपचार के अभाव में बांझपन विकसित हो सकता है।इसलिए, वैरिकोसेले को खत्म करने के लिए सर्जरी सबसे प्रभावी उपचार विकल्प है।
क्या वैरिकोसेले के लिए सर्जरी कराना जरूरी है?
किसी भी आयु वर्ग के पुरुषों में इस रोग के विकसित होने की आशंका होती है। लेकिन किशोरावस्था के दौरान रोग प्रक्रिया का खतरा बढ़ जाता है। ज्यादातर मामलों में वैरिकोसेले का निदान 13 से 16 वर्ष की आयु के लड़कों में होता है। यह हार्मोनल स्तर और शरीर के यौवन में अचानक बदलाव के कारण होता है। ये प्रक्रियाएँ विकृति विज्ञान की घटना को गति प्रदान कर सकती हैं।
प्रारंभिक चरणों में, प्रगतिशील बीमारी शुक्राणुजनन को प्रभावित नहीं करती है और वृषण ट्राफिज्म में व्यवधान का कारण नहीं बनती है। इसलिए, सर्जिकल हस्तक्षेप को 18 वर्ष की आयु तक स्थगित कर दिया जाता है, क्योंकि यह प्रक्रिया यौवन की प्राकृतिक प्रक्रियाओं को बाधित कर सकती है, पुरानी बीमारियों के विकास या पुनरावृत्ति को भड़का सकती है।
सर्जरी से पहले, युवक को दवाओं और भौतिक चिकित्सा के साथ वैरिकोसेले का जटिल उपचार निर्धारित किया जाता है। कुछ मामलों में बाएं अंडकोष की विकृति निचले छोरों में वैरिकाज़ नसों की जटिलता है। यदि रोग गहन रूप से विकसित होता है, तो एक अपवाद बनाया जाता है और बांझपन को रोकने के लिए वयस्कता से पहले सर्जरी की जाती है।

18 वर्ष से अधिक उम्र के लोगों के लिए, वे वैरिकोसेले के निदान की पुष्टि के बाद प्रारंभिक चरण में शल्य चिकित्सा प्रक्रिया करने का प्रयास करते हैं। बांझपन और वृषण शोष को रोकने के लिए यह आवश्यक है। वैरिकोसेले के लिए, न केवल प्रजनन संबंधी समस्याओं से बचने के लिए, बल्कि जटिलताओं के विकास से बचने के लिए जल्द से जल्द सर्जरी कराना उचित है। बायीं ओर अंडकोष पर वैरिकाज़ नसें दाहिने अंग तक फैल सकती हैं, जिससे हार्मोनल असंतुलन और स्तंभन दोष हो सकता है।
वृद्ध लोगों में तत्काल सर्जरी की आवश्यकता नहीं होती है जब प्रजनन कार्य और टेस्टोस्टेरोन का स्तर महत्वपूर्ण नहीं होता है। ऑपरेशन केवल तभी किया जाता है जब गंभीर दर्द और स्थानीय सूजन होती है, जो व्यक्ति की सामान्य गति में बाधा डालती है।
प्रक्रिया वैरिकोसेले के अंतिम चरण में नहीं की जाती है, जब वृषण का अपरिवर्तनीय शोष हुआ हो। ऐसे मामलों में, पैम्पिनीफॉर्म प्लेक्सस की वैरिकाज़ नसें पूर्ण बांझपन का कारण बनती हैं, इसलिए सर्जरी की कोई आवश्यकता नहीं होती है।
संकेत
पुरुषों में वैरिकोसेले सर्जरी निम्नलिखित संकेतों के अनुसार की जाती है:
- निदान की पुष्टि होने पर शुक्राणुजनन की गड़बड़ी;
- वैरिकाज़ नसों के साथ गंभीर दर्द;
- रोग की पुनरावृत्ति;
- शुक्राणु रज्जु के चारों ओर शिरापरक वाहिकाओं का मजबूत फैलाव, डॉप्लरोग्राफी और अल्ट्रासाउंड द्वारा पुष्टि की गई।

बाईं ओर वैरिकोसेले के लिए, यदि दवा चिकित्सा अप्रभावी है तो सर्जरी की जाती है। यदि गंभीर दर्द या बिगड़ा हुआ आंदोलन के कारण किशोरावस्था में विकृति उत्पन्न होती है तो सर्जिकल हस्तक्षेप अनिवार्य है। डॉक्टर केवल सर्जरी या मूत्रविज्ञान विभाग में एक रोगी सेटिंग में ऑपरेशन करना शुरू करता है। प्रक्रिया की तकनीक के आधार पर एनेस्थीसिया का चयन किया जाता है।
यदि प्रभावित हिस्से पर अंडकोष का आकार कम हो जाए या गंभीर सूजन विकसित हो जाए तो सर्जरी की आवश्यकता होती है।
मतभेद
वैरिकोसेले की सर्जरी के लिए निम्नलिखित मतभेद मौजूद हैं:

तैयार कैसे करें
वैरिकोसेले सर्जरी की तैयारी में चिकित्सीय उपायों का एक सेट शामिल है। किसी भी सर्जिकल तकनीक के लिए प्रक्रियाएं समान हैं। प्रारंभिक चरण पूरा करने के बाद, उपचार एक दिन के भीतर किया जा सकता है। इन 24 घंटों के दौरान, रोगी को अस्पताल की सेटिंग में रहना होगा।
वैरिकोसेले के सर्जिकल उपचार से पहले, एक व्यापक परीक्षा से गुजरना आवश्यक है:
- यदि ऑपरेशन सामान्य एनेस्थीसिया के तहत किया जाएगा, तो रोगी को फ्लोरोग्राफी से गुजरना होगा, इलेक्ट्रोकार्डियोग्राम कराना होगा और सर्जन को रक्त समूह और आरएच कारक के बारे में सूचित करना होगा। संवेदनाहारी दवाओं के प्रति अतिसंवेदनशीलता और एनाफिलेक्टिक प्रतिक्रियाओं के लिए व्यक्ति की जांच करना आवश्यक है।
- रोग की गंभीरता और प्रभावित क्षेत्र का निर्धारण करने के लिए, सामान्य विश्लेषण के लिए रक्त और मूत्र दान करना, अंडकोश की अल्ट्रासाउंड जांच और टेस्टोस्टेरोन के स्तर के लिए परीक्षण करना आवश्यक है। प्रजनन क्रिया पर रोग के प्रभाव की पहचान करने के लिए रोगी को एक शुक्राणु परीक्षण की आवश्यकता होती है। सर्जरी से पहले एचआईवी, हेपेटाइटिस, संक्रामक विकृति और सिफलिस को बाहर करना आवश्यक है।
- यदि आपको पुरानी बीमारियाँ हैं, तो आपको अपने उपस्थित चिकित्सक से परामर्श और अनुमति लेनी होगी। यदि कोई सहवर्ती विकृति नहीं है, तो केवल मूत्र रोग विशेषज्ञ या चिकित्सक से निष्कर्ष की आवश्यकता है।

प्रक्रिया से पहले, खुद को तैयार करने की सिफारिश की जाती है: जघन और कमर क्षेत्र में बाल शेव करें। यदि ऑपरेशन सुबह में किया जाता है, तो आप पिछले दिन केवल 22:00 बजे तक ही खा और तरल पदार्थ पी सकते हैं। इस समय के बाद, खाना या पेय पीना मना है।
विभिन्न प्रकार के ऑपरेशन कैसे किये जाते हैं
वैरिकोसेले के लिए विभिन्न प्रकार के ऑपरेशन होते हैं, जिनकी मदद से क्षतिग्रस्त वाहिकाओं को हटा दिया जाता है या फैली हुई नसों के माध्यम से रक्त के प्रवाह को रोक दिया जाता है। ऐसे शास्त्रीय उपचार तरीके हैं जिनमें वैरिकाज़ नसों, लेप्रोस्कोपिक हस्तक्षेप, इंट्रावस्कुलर या माइक्रोसर्जिकल तकनीक तक सीधी पहुंच खोलने के लिए ऊतक छांटना शामिल है। रोगी के शरीर की व्यक्तिगत विशेषताओं, प्रयोगशाला मापदंडों और रोग प्रक्रिया की गंभीरता के आधार पर सर्वोत्तम तकनीक का चयन किया जाता है।
ऑपरेशन मरमारा
सर्जरी से तात्पर्य माइक्रोसर्जिकल उपचार विधियों से है। प्रक्रिया के दौरान पेट की गुहा में प्रवेश करने की आवश्यकता नहीं होती है, इसलिए वैरिकोसेले को हटाने की तकनीक को सबसे प्रभावी माना जाता है। सर्जरी के बाद, पुनरावृत्ति और जटिलताओं की संभावना कम होती है। न्यूनतम आक्रामक उपचार व्यावहारिक रूप से ऊतक को नुकसान नहीं पहुँचाता है। 90% रोगियों में रोग की पुनरावृत्ति के बिना ऊतक बहाली की सकारात्मक गतिशीलता देखी गई है। ऑपरेशन लगभग 40 मिनट तक चलता है।
सर्जरी से पहले, आपको सामान्य रक्त और मूत्र परीक्षण और एक इलेक्ट्रोकार्डियोग्राम से गुजरना होगा।
सर्जरी के प्रारंभिक चरण में, शुक्राणु कॉर्ड के निकास स्थल पर 3 सेमी लंबा चीरा लगाया जाता है। लिंग के आधार से, नरम ऊतक का छांटना 1 सेमी की दूरी पर किया जाता है। सर्जिकल उपकरणों का उपयोग करके, डॉक्टर शुक्राणु कॉर्ड ढूंढता है और, एक माइक्रोस्कोप के तहत, इसके आसपास के शिरापरक वाहिकाओं को बांधना शुरू कर देता है। बंधाव की सटीकता प्रभावित नसों के दृश्य विस्तार से निर्धारित होती है, इसलिए प्रक्रिया के दौरान धमनियां, लसीका वाहिकाएं और तंत्रिकाएं घायल नहीं होती हैं। हेरफेर पूरा होने के बाद, घाव को परतों में सिल दिया जाता है।
पुनर्वास अवधि केवल 48 घंटे है, इसलिए रोगी को लंबे समय तक अस्पताल में भर्ती रहने की कोई आवश्यकता नहीं है। 2 दिन के बाद मरीज को अस्पताल से छुट्टी मिल जाती है। सप्ताह के दौरान, आपको तीव्र शारीरिक गतिविधि नहीं करनी चाहिए या विभिन्न वजन नहीं उठाना चाहिए। प्रौद्योगिकी के लिए धन्यवाद, सीवन लिनन के स्तर से नीचे किया जाता है, इसलिए एक छोटा सा निशान खड़ा नहीं होगा।
ज्यादातर मामलों में वैरिकोसेले की सर्जरी इवानिसेविच तकनीक का उपयोग करके की जाती है। सर्जिकल हस्तक्षेप के दौरान, कमर क्षेत्र तक सीधी पहुंच के माध्यम से जोड़-तोड़ किए जाते हैं: अनुदैर्ध्य तिरछी छांटना के लिए धन्यवाद, शिरापरक वंक्षण जाल को अलग किया जा सकता है। वंक्षण नलिका के समानांतर निचले पेट क्षेत्र में 5 सेमी से अधिक लंबा चीरा नहीं लगाया जाता है।
ऑपरेशन के दौरान, डॉक्टर वृषण नस के मुंह को बांध देते हैं, उसके बाद विच्छेदन करते हैं। जहाजों को संयुक्ताक्षर का उपयोग करके बंद कर दिया जाता है। इसी तरह की क्रियाएं वृषण शिरा की शाखाओं के साथ भी की जा सकती हैं। इस मामले में, वयस्क रोगी सचेत होता है और स्थानीय एनेस्थीसिया दिया जाता है। बचपन में, प्रक्रिया सामान्य संज्ञाहरण के तहत की जाती है। हेरफेर पूरा होने के बाद, ऊतकों को परत दर परत सिल दिया जाता है और त्वचा के टांके से सुरक्षित कर दिया जाता है। इसके ऊपर एक रोगाणुहीन पट्टी लगाई जाती है।

तकनीक के व्यापक उपयोग के बावजूद, वंक्षण नहर में लिम्फ नोड्स, तंत्रिकाओं, बड़ी ऊरु धमनी और अन्य वाहिकाओं को नुकसान होने का एक उच्च जोखिम है। इवानिसेविच की तकनीक अप्रभावी है, इसलिए 40-65% मामलों में रोगियों को पुनरावृत्ति के विकास के कारण दोबारा प्रक्रिया से गुजरना पड़ता है। यह इस तथ्य के कारण है कि ऑपरेशन के दौरान डॉक्टर सभी प्रभावित नसों का पता नहीं लगा सकते हैं। सर्जन की दृष्टि एक छोटे चीरे तक ही सीमित होती है। ऑपरेशन की अवधि 15-40 मिनट है।
प्रक्रिया पूरी होने के बाद, दर्द विकसित हो सकता है, जिसे बर्फ या दर्द निवारक दवाओं से राहत मिल सकती है। संक्रामक और सूजन संबंधी बीमारियों से बचाव के लिए जीवाणुरोधी दवाएं लें। ऑपरेशन के एक सप्ताह बाद तक आपको एक विशेष सपोर्ट पट्टी पहननी होगी। यह पट्टी शुक्राणु कॉर्ड पर तनाव की डिग्री को कम करती है और असुविधा के जोखिम को कम करती है। पुनर्प्राप्ति अवधि लगभग 3 सप्ताह है। 9वें दिन टांके हटा दिए जाते हैं।
पहले 2-3 दिनों के लिए शारीरिक गतिविधि को सीमित करना आवश्यक है। इस समय के बाद, आप छोटी सैर कर सकते हैं। अगले 6 महीनों में, शरीर को शारीरिक तनाव में डालने की अनुशंसा नहीं की जाती है।
लेप्रोस्कोपिक सर्जरी
वैरिकोसेले के लिए एंडोस्कोपिक सर्जरी वंक्षण तह के क्षेत्र में नरम ऊतकों को काटे बिना की जाती है। यह तकनीक लैप्रोस्कोपी विधि का उपयोग करके की जाती है। सर्जिकल हस्तक्षेप का उद्देश्य वैरिकाज़ नसों के इलाज के अन्य तरीकों से मेल खाता है और इसमें वृषण शिरा का बंधाव और विच्छेदन शामिल है।
ऑपरेशन के दौरान, विशेष उपकरणों का उपयोग किया जाता है - एक एंडोस्कोप या लैप्रोस्कोप, जो एक कैथेटर का उपयोग करके डाला जाता है। डिवाइस एक फाइबर ऑप्टिक यूनिट से लैस हैं जो छवि को मॉनिटर तक पहुंचाता है। एंडोस्कोप के अंत में छोटे उपकरण होते हैं। लैप्रोस्कोप के उपयोग के लिए धन्यवाद, गंभीर रक्तस्राव से बचना, जटिलताओं के जोखिम को कम करना और कोमल ऊतकों को आघात पहुंचाना संभव है।
सर्जरी सामान्य एनेस्थीसिया के तहत की जाती है। वृषण शिरा के माध्यम से रक्त के प्रवाह को अवरुद्ध करने के लिए, पेट पर 0.5 सेमी से अधिक लंबे 3 छोटे पंचर बनाए जाते हैं। नाभि क्षेत्र में चीरे में एक कैथेटर डाला जाता है, जिसके माध्यम से एक छोटा वीडियो कैमरा पेट की गुहा में प्रवेश करता है। अन्य 2 प्रोटोकॉल में, सर्जिकल प्रक्रियाएं की जाती हैं। उनमें कैंची, लिगचर और क्लैंप डाले जाते हैं। लैप्रोस्कोपी तकनीक से वैरिकोसेले सर्जरी का समय 30-40 मिनट है।
प्रक्रिया के प्रारंभिक चरण में, रेट्रोपेरिटोनियल और प्रीपरिटोनियल स्पेस में गैस डालने के लिए एक पंचर में एक इंसफ़लेटर ट्यूब डाली जाती है। इस समय, कैमरा एक बढ़ी हुई छवि को एक विशेष मॉनिटर पर प्रसारित करता है। परिणामी तस्वीर के लिए धन्यवाद, सर्जन स्वतंत्र रूप से संचालित क्षेत्र में नेविगेट कर सकता है। एक विस्तृत दृश्य डॉक्टर को पेरिटोनियम के नीचे से धमनी और शिरापरक वृषण वाहिकाओं को जल्दी से हटाने की अनुमति देता है। इसके बाद, टाइटेनियम स्टेपल को नसों पर लगाया जाता है और रक्तप्रवाह को लिगचर से बांध दिया जाता है। जोड़तोड़ के अंत में, वाहिकाओं को हटा दिया जाता है या पार कर दिया जाता है।
तीसरे दिन मरीज को अस्पताल से छुट्टी मिल जाती है। छिद्रों पर एक बाँझ पट्टी लगाई जाती है, जिससे ऊतक थोड़े समय में बहाल हो जाते हैं। लैप्रोस्कोपिक सर्जरी के लिए धन्यवाद, द्विपक्षीय वैरिकोसेले के समानांतर वाहिकाओं को बांधना संभव है। अन्य उपचार तकनीकों के लिए 2 अलग-अलग चीरों की आवश्यकता होती है। गंभीर दर्द या स्पर्शोन्मुख बीमारी के मामलों में एंडोस्कोपिक प्रक्रिया की जा सकती है।
सर्जरी के दौरान पेट की गुहा की भागीदारी और अंगों से मुक्त स्थान को गैस से भरने के कारण वैरिकोसेले के इलाज की यह तकनीक सामान्य एनेस्थीसिया के तहत की जाती है। यदि रोगी सचेत था, तो उसे एक गंभीर दर्दनाक आघात का अनुभव होना चाहिए।
लेज़र शल्य क्रिया
वैरिकोसेले की पृष्ठभूमि के खिलाफ, लगभग किसी भी तकनीक का उपयोग करने वाली सर्जरी में प्रभावित क्षेत्र में ऊतक के छांटने की आवश्यकता होती है। लेजर थेरेपी पेट या कमर के क्षेत्र में चीरा लगाए बिना की जाती है। सर्जरी इंट्रावास्कुलर एंडोस्कोप का उपयोग करके की जाती है। अंतर्निर्मित वीडियो कैमरा सूजन वाले पोत को तुरंत ढूंढने में मदद करता है। प्रभावित एंडोथेलियम को लेजर की क्रिया के तहत अंदर से जमा दिया जाता है। रक्त के थक्के जमने और ऊतक जलने की प्रक्रिया के दौरान, फैली हुई नसों को स्थानीय रक्तप्रवाह से हटा दिया जाता है। इस तकनीक के लिए धन्यवाद, संज्ञाहरण की आवश्यकता नहीं है।
प्रक्रिया क्रियाओं के निम्नलिखित एल्गोरिथम के अनुसार होती है:
- सर्जिकल साइट को एनेस्थेटाइज किया जाता है।
- कमर के क्षेत्र में एक छोटा पंचर बनाया जाता है और लगभग 2 मिमी मोटी कैथेटर को ऊरु शिरा में डाला जाता है। एंडोस्कोप इसके माध्यम से एक बड़े बर्तन में प्रवेश करेगा।
- एक कैमरा और एक्स-रे नियंत्रण का उपयोग करके, उपकरण को प्रभावित रक्तप्रवाह की ओर निर्देशित किया जाता है, जहां डॉक्टर परिसंचरण को नियंत्रित करते हैं।
- प्रक्रिया की अवधि 20 मिनट है. इस समय के बाद, सर्जिकल उपकरण हटा दिए जाते हैं और एक दबाव पट्टी लगा दी जाती है।
ऑपरेशन पूरा होने के 30 मिनट बाद मरीज अस्पताल छोड़ सकता है।
पश्चात की अवधि
मार्मर या इवानिसेविच तकनीक का उपयोग करके वृषण वैरिकोसेले पर ऑपरेशन करते समय, रोगी को लगभग 48 घंटे तक अस्पताल में रहना चाहिए। 8-9 दिनों के बाद टांके हटा दिए जाते हैं। जटिलताओं को रोकने के लिए एक महीने के भीतर मूत्र रोग विशेषज्ञ के पास जाना आवश्यक है।
वसूली
वैरिकोसेले के सर्जिकल उपचार के बाद पुनर्वास अवधि की अवधि चुनी गई तकनीक और रोगी की उम्र पर निर्भर करती है: आदमी जितना बड़ा होगा, ऊतक को ठीक होने में उतना ही अधिक समय लगेगा। औसतन, पुनर्जनन 1-2 सप्ताह में पूरा हो जाता है। लैप्रोस्कोपिक सर्जरी के साथ, शरीर 24-48 घंटों में ठीक हो जाता है, माइक्रोसर्जिकल वैरिकोसेलेक्टोमी के साथ - 2-3 दिनों में।
पुनरावृत्ति और जटिलताओं को रोकने के लिए, आपको अपने डॉक्टर की सिफारिशों का पालन करना चाहिए, अधिक घूमना चाहिए और अपने आहार को संतुलित करना चाहिए। साथ ही, पुनर्वास अवधि के दौरान शरीर पर भारी शारीरिक तनाव डालना, भारी चीजें उठाना और दौड़ना सख्त मना है। 10-15 मिनट तक चलने की अनुमति है। आसंजन के विकास से बचने के लिए गतिविधि आवश्यक है।

संक्रामक रोगों की घटना से बचने के लिए, आपको एंटीबायोटिक दवाओं का कोर्स करने की आवश्यकता है। शुक्राणु कॉर्ड पर भार को कम करने के लिए, एक विशेष पट्टी खरीदने की सिफारिश की जाती है, जिसे एक सप्ताह तक पहना जाना चाहिए। आपको पुनर्प्राप्ति अवधि के दौरान दर्द निवारक दवाओं का दुरुपयोग नहीं करना चाहिए, क्योंकि लत संभव है। परिणामस्वरूप, एनेस्थेटिक्स काम करना बंद कर देगा। दर्द से राहत के लिए बर्फ लगाई जा सकती है।
ऑपरेशन के बाद, समय-समय पर मूत्र रोग विशेषज्ञ से परामर्श करना और शुक्राणु परीक्षण कराना और सेक्स हार्मोन की गतिविधि निर्धारित करना आवश्यक है।
संभावित जटिलताएँ
अंडकोष पर वैरिकोसेले को हटाने के लिए सर्जरी जटिलताओं का कारण बन सकती है:
- लसीका ठहराव. पैथोलॉजिकल प्रक्रिया तब विकसित होती है जब सर्जरी के दौरान लिम्फ नोड्स क्षतिग्रस्त हो जाते हैं। ऐसी ही स्थिति तब देखी जाती है जब ऊतकों को संक्रमण और रक्त की आपूर्ति बाधित हो जाती है।
- रोग प्रक्रिया की पुनरावृत्ति.
- अंडकोश में दर्द सिंड्रोम। दर्द आसंजन के विकास या प्रोस्टाग्लैंडीन के खराब उत्पादन के कारण होता है।
- पुरुष अंडकोष में डिस्ट्रोफी या अपक्षयी ऊतक प्रक्रियाएं। क्षतिग्रस्त शिरापरक वाहिकाओं के साथ धमनियों के लापरवाह बंधाव के बाद अंग शोष द्वारा जटिलता की विशेषता होती है। बिगड़ा हुआ माइक्रोसिरिक्युलेशन के परिणामस्वरूप अंडकोष को पोषण नहीं मिलता है।
- हाइड्रोसील, या ड्रॉप्सी। शिरापरक बहिर्वाह के विकार से अंडकोश में द्रव जमा हो सकता है।
जटिलताओं का जोखिम ऑपरेटिंग सर्जन के अनुभव, विकृति विज्ञान की गंभीरता और अंगों की व्यक्तिगत शारीरिक संरचना पर निर्भर करता है।
उम्र के साथ इसमें प्रकट हो सकता है:
- जो लोग बहुत बैठते हैं;
- जो लोग बहुत अधिक खड़े होते हैं (उदाहरण के लिए, किसी मशीन पर);
- कौन अधिक वजन वाला है इत्यादि।
पैरों में बढ़ी हुई नसें बहुत खराब होती हैं, लेकिन वैरिकोज नसें सिर्फ पैरों में ही नहीं होतीं। और इस "अन्य" वैरिकाज़ नसों का नाम है " वृषण-शिरापस्फीति" यह मूल रूप से नसों का विस्तार भी है, लेकिन पहले से ही अंडकोष के पैम्पिनीफॉर्म प्लेक्सस का निर्माण कर रहा है।
लैटिन में इस शब्द का अर्थ है "ट्यूमर", जिसका अर्थ है "शिरापरक नोड्स" या "वेरिक्स" - शिरापरक नोड और "केले" - ट्यूमर।
इस बीमारी का इलाज सर्जरी से किया जाता हैजिसके कई प्रकार हैं।
वैरिकोसेले: ऑपरेशन के प्रकार
- वैरिकोसेले के लिए इवानिसेविच ऑपरेशन;
- पालोमो;
- मर्मारा;
- वैरिकोसेले के लिए लेजर सर्जरी;
- एंडोवास्कुलर;
- एंडोस्कोपिक (लैप्रोस्कोपिक);
- माइक्रोसर्जिकल
इवानिसेविच
यह ऑपरेशन रोग विकास के किसी भी चरण में किया जाता हैऔर स्थानीय संज्ञाहरण के तहत किया जाता है। इसे वैरिकोसेले के इलाज के लिए पहले ऑपरेशनों में से एक माना जाता है, अप्रभावी और दर्दनाक.
यह रेट्रोपेरिटोनियल क्षेत्र के स्तर पर अंडकोष की ओर निर्देशित नसों की पहचान करने और उन्हें बांधने के लिए पेट के निचले हिस्से तक खुली पहुंच पर आधारित है।
ऑपरेशन से पहले मरीज की स्थिति की जांच की जाती है। रक्त और मूत्र परीक्षण लिया जाता है और कार्डियोग्राम किया जाता है.
जांच के बाद, स्थानीय एनेस्थीसिया दिया जाता है और वंक्षण नहर के समानांतर पूर्वकाल सुपीरियर इलियाक रीढ़ के स्तर पर बाएं इलियाक क्षेत्र में पेट की दीवार में एक चीरा लगाया जाता है। चीरा 5 सेमी से अधिक नहीं बनाया जाता है.
उदर स्थान में, वृषण शिरा पृथक होती है, जो एक छोटे से क्षेत्र में एकत्रित होती है, बंधी होती है और दो संयुक्ताक्षरों के बीच पार हो जाती है। वृषण शिरा की सभी शाखाओं के साथ भी ऐसा ही किया जाना चाहिए।
ऐसा इसलिए है क्योंकि सभी प्रभावित शाखाओं का पता नहीं चल पाता है सर्जरी के बाद लगभग 40% मामलों में वैरिकोसेले की पुनरावृत्ति होती है. यह इस तथ्य के कारण है कि सर्जन के पास एक छोटे से क्षेत्र में संपूर्ण वृषण शिरा की जांच करने का अवसर नहीं है।
घाव को कसकर सिल दिया जाता है और एक बाँझ पट्टी लगा दी जाती है।
ऑपरेशन के बाद संभव दर्दजिससे राहत के लिए दर्दनिवारक दवाएं दी जाती हैं। संक्रामक रोगों के विकास को बाहर करने के लिए एंटीबायोटिक्स निर्धारित हैं।
अंडकोश क्षेत्र पर हेरफेर के बाद कई दिनों तक, शुक्राणु कॉर्ड पर तनाव और असुविधा को कम करने के लिए एक सहायक पट्टी पहनना आवश्यक है।
8-9 दिनों के बाद टांके हटा दिए जाते हैं. पहले कुछ दिनों में शारीरिक गतिविधि को सीमित करना जरूरी है। अगले छह महीनों में किसी भी शारीरिक गतिविधि की अनुमति नहीं है।
जलोदर और रक्तस्राव जैसी जटिलताएँ बहुत कम होती हैं।
ऑपरेशन वीडियो:
पालोमो
इसे लगभग इवानिस्सेविच के ऑपरेशन की तरह ही अंजाम दिया जाता है. पालोमो ने चीरा स्थल को थोड़ा ऊपर उठाने और इसे वृषण शिरा के जाल से बाहर निकलने पर वंक्षण नलिका के ऊपर बनाने और वृषण धमनी के साथ नस को लिगेट करने का सुझाव दिया। आगे की प्रक्रिया इवानिसेविच ऑपरेशन के समान है।
 पालोमो वैरिकोसेले ऑपरेशन विधि के अनुसार पुनरावृत्ति का कम जोखिमइवानिसेविच विधि की तुलना में - 25% बनाम 40%, लेकिन इस विधि से भी पैथोलॉजिकल शिरापरक बहिर्वाह की सभी संभावित शाखाओं की पहचान करना संभव नहीं है, जिससे संभावित पुनरावृत्ति होती है।
पालोमो वैरिकोसेले ऑपरेशन विधि के अनुसार पुनरावृत्ति का कम जोखिमइवानिसेविच विधि की तुलना में - 25% बनाम 40%, लेकिन इस विधि से भी पैथोलॉजिकल शिरापरक बहिर्वाह की सभी संभावित शाखाओं की पहचान करना संभव नहीं है, जिससे संभावित पुनरावृत्ति होती है।
इस पद्धति में एक महत्वपूर्ण दोष पुनरावृत्ति के जोखिम को कम करने का लक्ष्य है, जिसके लिए आंतरिक वृषण धमनी को भी बांधा जाता है, जिससे अंडकोष में रक्त का प्रवाह कम हो जाता है। ऐसी धमनी का व्यास केवल 0.5-1 मिमी मानते हुए, इसकी क्षति से वृषण शोष होता है।
इस तथ्य के कारण कि पतली पारदर्शी लसीका वाहिकाएँ मुश्किल से ध्यान देने योग्य होती हैं, वे सर्जरी के दौरान क्षतिग्रस्त हो जाती हैं, जो इसके परिणामस्वरूप लसीका जल निकासी बाधित होती है और हाइड्रोसील का विकास होता है(अंडकोष की जलोदर)।
मरमारा
इस ऑपरेशन के लिए पेट की गुहा में प्रवेश की आवश्यकता नहीं होती है; इसलिए, यह बहुत अधिक प्रभावीइवानिसेविच और पालोमो की विधि से। ऑपरेशन के बाद कुछ पुनरावृत्तियाँ और जटिलताएँ हैं। बिल्कुल दर्द रहित और कम दर्दनाक. यह 90% से अधिक सफल है और बीमारी की समस्या को पूरी तरह से हल कर देता है। इसे पूरा होने में कम से कम 40 मिनट का समय लगता है।
ऑपरेशन से पहले, मरीज को ईसीजी दिया जाता है और रक्त और मूत्र परीक्षण लिया जाता है। फिर वे ऐसा करते हैं छोटा नरम ऊतक चीरा - 3 सेमी से अधिक नहींलिंग के आधार से 1 सेमी की दूरी के साथ शुक्राणु कॉर्ड के निकास के क्षेत्र में।
माइक्रोसर्जिकल उपकरणों का उपयोग करके, सर्जन शुक्राणु कॉर्ड ढूंढता है और उसकी नसों को बांधने के लिए माइक्रोस्कोप का उपयोग करता है।
शुक्राणु कॉर्ड की सभी संरचनाओं का ऑप्टिकल आवर्धन नसों, लसीका वाहिकाओं और धमनियों को नुकसान पहुंचाए बिना शिरा बंधाव प्रक्रिया को सटीक रूप से निष्पादित करने में मदद करता है।
एक बार पूरा होने पर, उपकरण हटा दिए जाते हैं और छेद को सिल दिया जाता है। सीवन अदृश्य रहता है. रोगी जल्दी ठीक हो जाता है और उसे अस्पताल में भर्ती करने की आवश्यकता नहीं होती है, लेकिन कई घंटों तक चिकित्सा पर्यवेक्षण की आवश्यकता होती है। रोगी का पुनर्वास 2 दिनों तक चलता है.
ऑपरेशन के बाद कई दिनों तक आपको वजन उठाने, खेल खेलने और ज़ोरदार शारीरिक गतिविधि से बचना होगा।
ऑपरेशन की वीडियो रिकॉर्डिंग:
लेज़र से वैरिकोसेले का उपचार
 वैरिकोसेले के लिए सबसे आधुनिक प्रकार की सर्जरीवर्तमान में। लेजर ऊतक पर सटीक और रक्तहीन तरीके से कार्य करता है और अनुमति देता है केवल स्थानीय एनेस्थीसिया की आवश्यकता होती है. लेजर रक्त परिसंचरण के जमाव को बढ़ावा देता है।
वैरिकोसेले के लिए सबसे आधुनिक प्रकार की सर्जरीवर्तमान में। लेजर ऊतक पर सटीक और रक्तहीन तरीके से कार्य करता है और अनुमति देता है केवल स्थानीय एनेस्थीसिया की आवश्यकता होती है. लेजर रक्त परिसंचरण के जमाव को बढ़ावा देता है।
आसपास के ऊतक व्यावहारिक रूप से क्षतिग्रस्त नहीं होते हैं। प्रक्रिया 20 मिनट तक चलता है. ऑपरेशन के बाद आप 20 मिनट के भीतर अस्पताल छोड़ सकते हैं। रोगी की रिकवरी बिना किसी जटिलता के होती है.
हेरफेर से पहले, एक मूत्र रोग विशेषज्ञ द्वारा एक परीक्षा, फैली हुई नसों की एक अल्ट्रासाउंड परीक्षा (अल्ट्रासाउंड) और एक सामान्य विस्तृत रक्त परीक्षण की आवश्यकता होती है।
एंडोवास्कुलर सर्जरी
यह अपेक्षाकृत नई विधिवैरिकोसेले का उपचार - बाईं शुक्राणु नस की एंडोवास्कुलर (इंट्रावास्कुलर) रुकावट। यह विधि प्रभावशीलता के मामले में सर्जिकल विधि के समान है - सर्जन नस को बाहर से बांधता है, और एंडोवास्कुलर सर्जन इसे अंदर से थ्रोम्बोस करता है। ऑपरेशन का अंतिम परिणाम वही है.
इस ऑपरेशन के साथ बड़ी ऊरु शिरा या गर्दन में एक पंचर बनाएं. एक स्क्लेरोज़िंग दवा या एक विशेष प्लग को कैथेटर के साथ इस नस के माध्यम से इंजेक्ट किया जाता है (पहले गुर्दे के माध्यम से और फिर शुक्राणु नस के माध्यम से) और वृषण नस बंद हो जाती है। दवा के प्रशासन के साथ कमर क्षेत्र में मध्यम दर्द होता है।
स्पष्ट परिवर्तनों के मामले में, नस में एक धातु सर्पिल स्थापित किया जाता है, जो नस को अंदर से बंद कर देता है।
ऑपरेशन के बाद मरीज 2-3 घंटे के लिए बिस्तर पर आराम की आवश्यकता होती है. इसके बाद वह मेडिकल सुविधा छोड़ सकता है.
शुक्राणु शिरा में ताजा थ्रोम्बस के क्षरण से बचने के लिए, शारीरिक गतिविधि को 1 महीने तक सीमित करना आवश्यक है.
उसी अंतिम परिणाम के साथ, एंडोवास्कुलर हस्तक्षेप होता है बहुत सारे अवसरपारंपरिक सर्जरी से पहले:
- किसी सामान्य संज्ञाहरण की आवश्यकता नहीं है, त्वचा पर कोई निशान नहीं बचा है;
- अस्पताल में भर्ती होने की आवश्यकता नहीं, अधिकांश मामलों में यह बाह्य रोगी के आधार पर किया जाता है;
- प्रारंभिक कंट्रास्ट अध्ययन के परिणामस्वरूप अतिरिक्त शिरापरक शाखाओं की पहचान की जाती है, जो उन्हें घनास्त्रता की अनुमति देता है और इस प्रकार वैरिकोसेले की पुनरावृत्ति को समाप्त करता है;
- एक विपरीत अध्ययन के साथ वृक्क शिरा की विकृति का पता लगाया जाता है- इस मामले में, यह हस्तक्षेप contraindicated है, एक पूरी तरह से अलग ऑपरेशन आवश्यक है;
- शिरा के बगल से गुजरने वाली शुक्राणु कॉर्ड को होने वाली क्षति को बाहर रखा गया है;
- विधि की प्रभावशीलता खुले हेरफेर के समान है जिसमें पुनरावृत्ति का आधा प्रतिशत होता है।
विपक्ष:
- ऑपरेशन के दौरान, कैथेटर की प्रगति की निगरानी एक्स-रे के तहत की जाती है, इसलिए जननांग क्षेत्र को विकिरण की एक निश्चित खुराक प्राप्त होती है;
- बार-बार पुनरावृत्ति संभव है।
पुरुषों में वैरिकोसेले के लिए कौन सी सर्जरी बेहतर है?
वैरिकोसेले के सर्जिकल उपचार के अधिक से अधिक नए तरीके सामने आ रहे हैं, जो बीमारी की जटिलताओं और पुनरावृत्ति के न्यूनतम जोखिम के साथ उपचार की अनुमति देते हैं। लेकिन उपचार में मुख्य बात केवल विधि ही नहीं है, बल्कि एक जिम्मेदार और अनुभवी सर्जन भी है, अन्यथा सबसे आधुनिक विधि से भी उपचार अधिक परिणाम नहीं देगा।
आज वैरिकोसेले के इलाज के सबसे अच्छे और आधुनिक तरीकों में से एक माना जाता है लेजर और मार्मारा सर्जरी, क्योंकि वे कम-दर्दनाक होते हैं और जटिलताओं और पुनरावृत्ति के जोखिम को कम करते हैं।
यदि रोग असुविधा का कारण बनता है और रोग का कोर्स चरण 1 से आगे बढ़ गया है तो टेस्टिकुलर वैरिकोसेले सर्जरी आवश्यक है। उपर्युक्त बीमारी 20% आबादी (पुरुष) को प्रभावित करती है और इस संख्या के अधिकांश लोगों का "उपचार" सीधे सर्जिकल हस्तक्षेप पर निर्भर करता है।
वैरिकोसेले को हटाने का ऑपरेशन कैसे किया जाता है?
सबसे प्रगतिशील तकनीक वृषण शिराओं का माइक्रोसर्जिकल इन्फ़्रेनगुइनल कसना है। इस विधि का उपयोग करते समय, शुक्राणु कॉर्ड (वंक्षण नलिका के नीचे) की फैली हुई नसों को त्वचा में एक कट (3 सेंटीमीटर तक लंबा) के माध्यम से "बाहर निकाला" जाता है।
सब कुछ एक माइक्रोस्कोप की देखरेख में और माइक्रोसर्जिकल उपकरणों की मदद से होता है: अंडकोष की सूजी हुई नसों को अलग किया जाता है और काट दिया जाता है। सर्जिकल प्रक्रिया एक टांके के साथ समाप्त होती है। यदि हस्तक्षेप सफल रहा और रोगी संतोषजनक महसूस करता है, तो 2 घंटे के बाद वह गहन देखभाल इकाई छोड़ सकता है। वैरिकोसेले सर्जरी के बाद शायद ही कभी जटिलताएँ होती हैं। यह सब मानव शरीर की वैयक्तिकता, डॉक्टरों के अनुभव और चिकित्सा उपकरणों पर निर्भर करता है। कभी-कभी जलोदर विकसित हो जाता है। बहुत बार, मरीज़ शिकायत करते हैं कि "नसें दिखाई देती रहती हैं।" डॉक्टर के सही चयन से उपचार के बाद विनाशकारी परिणाम होने की संभावना कम हो जाएगी।
आज, अंडकोश की फैली हुई नसों से छुटकारा पाने के लिए माइक्रोसर्जिकल रिसेक्शन सबसे आम शल्य चिकित्सा पद्धति है। पेशेवर: लसीका वाहिकाओं को आघात न्यूनतम है, वृषण धमनी संरक्षित रहती है। इस पद्धति की सफलता दर 95% है। यह सर्जिकल हस्तक्षेप या तो स्थानीय एनेस्थीसिया या सामान्य एनेस्थीसिया के तहत किया जा सकता है।
यह प्रदर्शित करने के लिए कि माइक्रोसर्जिकल तरीके से समस्या से कैसे छुटकारा पाया जाए, नीचे दिए गए वीडियो में वैरिकोसेले को हटाना देखें।
यदि आप इस बात की गहराई से जांच करें कि वैरिकोसेले नामक "समस्या की जड़" हमेशा कहां से आती है, तो आपको पता चलेगा कि यह एक आनुवंशिक प्रवृत्ति है। रोग के जोखिम कारकों में ये भी शामिल हैं: अंडकोश की चोट, कब्ज, भारी सामान उठाना। यदि कोई बीमारी आसानी से विकसित हो जाए तो उससे छुटकारा पाने के लिए अक्सर सर्जरी का सहारा लेना पड़ता है। परिचालन विधियों में (ऊपर वर्णित के अलावा), कई अन्य विधियाँ भी हैं।
 एंडोस्कोपिक हस्तक्षेप द्विपक्षीय वैरिकोसेले के लिए एक सामान्य ऑपरेशन है। यह विधि पारंपरिक सर्जिकल निष्कासन के समान है। लेकिन इसमें थोड़ा अंतर है - यह ऑपरेशन एक एंडोस्कोप का उपयोग करता है, जो इसे न्यूनतम आक्रामक बनाता है। पुनर्वास अवधि दो दिन है। सर्जरी के दौरान, डॉक्टर अंडकोश में पूरी नस की जांच कर सकते हैं। द्विपक्षीय वृषण रोग के लिए, केवल इस विधि का उपयोग किया जाता है।
एंडोस्कोपिक हस्तक्षेप द्विपक्षीय वैरिकोसेले के लिए एक सामान्य ऑपरेशन है। यह विधि पारंपरिक सर्जिकल निष्कासन के समान है। लेकिन इसमें थोड़ा अंतर है - यह ऑपरेशन एक एंडोस्कोप का उपयोग करता है, जो इसे न्यूनतम आक्रामक बनाता है। पुनर्वास अवधि दो दिन है। सर्जरी के दौरान, डॉक्टर अंडकोश में पूरी नस की जांच कर सकते हैं। द्विपक्षीय वृषण रोग के लिए, केवल इस विधि का उपयोग किया जाता है।
फोटो में हमेशा दिखाया जाता है कि एंडोस्कोपिक सर्जरी से पहले और बाद में वैरिकोसेले कैसा दिखता है। पहले, बीमारी के इलाज के लिए सर्जिकल हस्तक्षेप अनिवार्य था। आज, सभी देशों में रोग का शल्य चिकित्सा उपचार कम बार किया जाता है (यदि रोग बढ़ गया हो)।
शिरापरक रोग का समय पर निदान महत्वपूर्ण है। अल्ट्रासाउंड जांच के बाद ही ऑपरेशन की विधि बताई जाती है।
वैरिकोसेले का एम्बोलिज़ेशन
परक्यूटेनियस टेस्टिकुलर वेन एम्बोलिज़ेशन कोई सामान्य तरीका नहीं है। विधि का सार: पारिवारिक शिराओं का चयन (चयन) होता है। कॉर्ड, फिर उन्हें एक विशेष चिकित्सा उपकरण या स्क्लेरोज़िंग पदार्थ की मदद से बंद कर दिया जाता है। आधुनिक चिकित्सा में, सर्पिल का मुख्य रूप से उपयोग किया जाता है (सामग्री - स्टेनलेस स्टील या प्लैटिनम), और स्क्लेरोटाइज़िंग पदार्थ, बदले में, सोडियम सल्फेट / टेट्राडेसिल है .
 इस विधि का उपयोग करके वैरिकोसेले का सर्जिकल उपचार एक सरल प्रक्रिया है जिसे स्थानीय एनेस्थीसिया के तहत किया जा सकता है। यह एक लापरवाह स्थिति में किया जाता है (एंजियोग्राफी कक्ष में, जननांगों को विकिरण के संपर्क में आने का खतरा नहीं होता है, क्योंकि वे सुरक्षित रहेंगे)। ऑपरेशन का उद्देश्य अंडकोश की रोगग्रस्त नसों में एक "औषधीय" पदार्थ पहुंचाना है। ऐसा करने के लिए, "बड़ी" नस (ऊरु) के माध्यम से पहुंच प्राप्त की जाती है। अल्ट्रासाउंड नियंत्रण के तहत, एक कंडक्टर डाला जाता है, जो फ्लोरोस्कोपी की "पर्यवेक्षण के तहत" चलेगा। इसके बाद, इसे वांछित स्थान पर ले जाया जाता है, वैरिकोसेले को पंचर किया जाता है और एम्बोलाइज़ किया जाता है।
इस विधि का उपयोग करके वैरिकोसेले का सर्जिकल उपचार एक सरल प्रक्रिया है जिसे स्थानीय एनेस्थीसिया के तहत किया जा सकता है। यह एक लापरवाह स्थिति में किया जाता है (एंजियोग्राफी कक्ष में, जननांगों को विकिरण के संपर्क में आने का खतरा नहीं होता है, क्योंकि वे सुरक्षित रहेंगे)। ऑपरेशन का उद्देश्य अंडकोश की रोगग्रस्त नसों में एक "औषधीय" पदार्थ पहुंचाना है। ऐसा करने के लिए, "बड़ी" नस (ऊरु) के माध्यम से पहुंच प्राप्त की जाती है। अल्ट्रासाउंड नियंत्रण के तहत, एक कंडक्टर डाला जाता है, जो फ्लोरोस्कोपी की "पर्यवेक्षण के तहत" चलेगा। इसके बाद, इसे वांछित स्थान पर ले जाया जाता है, वैरिकोसेले को पंचर किया जाता है और एम्बोलाइज़ किया जाता है।
सब कुछ के अंत में, कंडक्टर को हटा दिया जाता है और रक्तस्राव को रोका जाता है। कुछ घंटों के बाद मरीज घर जा सकता है। हालाँकि, भारी वस्तुओं को उठाने की अनुशंसा नहीं की जाती है। यह ध्यान देने योग्य है कि बीमारी का एम्बोलिज़ेशन बहुत प्रभावी तरीका नहीं है, क्योंकि 20-30% में पुनरावृत्ति होती है। उपरोक्त विधि का मुख्य लाभ यह है कि हाइड्रोसील का जोखिम न्यूनतम होता है, अंडकोश में रक्त की आपूर्ति में व्यवधान का जोखिम भी समाप्त हो जाता है और वृषण धमनी बरकरार रहती है।
कॉइल का हिलना, थ्रोम्बोफ्लेबिटिस (अंडकोश के आसपास की नसें) एम्बोलिज़ेशन के बाद संभावित परेशानियां हैं। जटिलताओं का प्रतिशत 5-11 है।
वैरिकोसेले का एम्बोलिज़ेशन सर्जिकल "सहायता" की कम लागत और इसके बाद तेजी से ठीक होने की विशेषता है, लेकिन यह बहुत कम ही और केवल विशेष क्लीनिकों में ही किया जाता है।
वैरिकोसेले सर्जरी का वीडियो (ऊपर वर्णित विधि)।
उपर्युक्त बीमारी से निपटने का सबसे आम तरीका इवानिसेविच विधि है। सार: (आंतरिक) वंक्षण नहर के उद्घाटन के ठीक ऊपर अंडकोष की नसों की शाखाओं का एक "ओवरलैपिंग" होता है।
आंकड़ों के अनुसार, इस पद्धति का उपयोग करके पुरुषों में वैरिकोसेले की सर्जरी में लगभग 25% मामलों में पुनरावृत्ति होती है। जटिलताओं का प्रतिशत (उदाहरण के लिए, हाइड्रोसील) 15 है। इसलिए, इस तकनीक का उपयोग बहुत कम ही किया जाता है।
वैरिकोसेले को हटाना. वीडियो (विधि ऊपर वर्णित है).