सीलिएक रोग: इस रोग में जीवन का पूर्वानुमान और उपचार के प्रभावी तरीके। गेहूं का ग्लूटेन व्यसनी हो सकता है
- ग्लूटेन पेप्टाइड को तोड़ने वाले एंजाइम की कमी से जुड़ी छोटी आंत की आनुवंशिक रूप से निर्धारित शिथिलता। सीलिएक रोग के साथ, अलग-अलग गंभीरता का कुअवशोषण सिंड्रोम विकसित होता है, जिसमें झागदार दस्त, पेट फूलना, वजन कम होना, शुष्क त्वचा और बच्चों के शारीरिक विकास में देरी होती है। सीलिएक रोग का पता लगाने के लिए, प्रतिरक्षाविज्ञानी तरीकों का उपयोग किया जाता है (ग्लियाडिन, एंडोमिसियम, ऊतक ट्रांसग्लूटामिनेज़ के लिए एंटीबॉडी का निर्धारण), छोटी आंत की बायोप्सी। निदान की पुष्टि करते समय, जीवन भर ग्लूटेन-मुक्त आहार का पालन करना आवश्यक होता है, और आवश्यक पदार्थों की कमी को ठीक करना आवश्यक होता है।
सामान्य जानकारी
बच्चों में सीलिएक रोग आमतौर पर 9-18 महीने में दिखाई देने लगता है। बहुत अधिक वसा के साथ बार-बार और तरल मल आता है और शरीर के वजन में कमी, विकास मंदता होती है। वयस्कों में, सीलिएक रोग के नैदानिक लक्षणों का विकास गर्भावस्था, सर्जरी, संक्रमण से शुरू हो सकता है। सीलिएक रोग से पीड़ित व्यक्तियों में अक्सर उनींदापन, प्रदर्शन में कमी, अक्सर पेट में गड़गड़ाहट, पेट फूलना, मल अस्थिरता (दस्त, इसके बाद कब्ज) की प्रवृत्ति देखी जाती है। बुजुर्ग मरीजों को हड्डियों और मांसपेशियों में दर्द और दर्द का अनुभव हो सकता है।
मल, एक नियम के रूप में, बार-बार (दिन में 5 या अधिक बार), तरल, बिना पचे भोजन के अवशेषों के साथ झागदार होता है। लंबे समय तक दस्त के साथ, निर्जलीकरण के लक्षण विकसित होने की संभावना होती है: शुष्क त्वचा और श्लेष्मा झिल्ली।
कुअवशोषण सिंड्रोम की प्रगति से शरीर के आंतरिक होमियोस्टैसिस के गंभीर विकारों का विकास होता है।
सीलिएक रोग का उपचार
 सीलिएक रोग के लिए चिकित्सा का लक्ष्य आंत्र समारोह को बहाल करना, शरीर के वजन को सामान्य करना और आवश्यक पदार्थों की कमी को ठीक करना है।
सीलिएक रोग के लिए चिकित्सा का लक्ष्य आंत्र समारोह को बहाल करना, शरीर के वजन को सामान्य करना और आवश्यक पदार्थों की कमी को ठीक करना है।
रोगजनक उपचार में ग्लूटेन-मुक्त आहार का पालन करना शामिल है, यानी हानिकारक कारक से सीधे बचाव। जीवन भर ग्लूटेन-मुक्त आहार आवश्यक है। अक्सर (85% मामलों में), इस उपाय से लक्षण कम हो जाते हैं और सामान्य आंत्र गतिविधि बहाल हो जाती है। एक नियम के रूप में, अंतिम पुनर्प्राप्ति 3-6 महीनों के बाद पहले नहीं होती है, इसलिए, संपूर्ण पुनर्प्राप्ति अवधि के दौरान शरीर के लिए आवश्यक पदार्थों की सामग्री को समायोजित करना आवश्यक है। यदि आवश्यक हो, तो पैरेंट्रल पोषण, आयरन और फोलिक एसिड की तैयारी, खारा समाधान, कैल्शियम, विटामिन की शुरूआत निर्धारित करें।
जिन रोगियों पर आहार का सकारात्मक प्रभाव नहीं दिखता, उन्हें सूजन-रोधी चिकित्सा के रूप में 6-8 सप्ताह के लिए हार्मोनल दवाएं (प्रेडनिसोलोन) दी जाती हैं।
जब ग्लूटेन को तीन महीने के लिए आहार से बाहर रखा जाता है तो सकारात्मक गतिशीलता की अनुपस्थिति यह संकेत दे सकती है कि आहार का पूरी तरह से पालन नहीं किया गया है, उल्लंघन के साथ, या सहवर्ती बीमारियाँ हैं (डिसैकेराइडेस की कमी, एडिसन रोग, छोटी आंत का लिंफोमा, अल्सरेटिव जेजुनाइटिस, जिआर्डियासिस, कमी) आहार में खनिजों की मात्रा: लोहा, कैल्शियम, मैग्नीशियम)।
ऐसे मामलों में, इन स्थितियों की पहचान करने के लिए अतिरिक्त नैदानिक उपाय किए जाते हैं। सुधार की कमी के सभी संभावित कारणों को छोड़कर, हार्मोन थेरेपी निर्धारित की जाती है। प्रेडनिसोलोन के तीन महीने के कोर्स के बाद, छोटी आंत की बायोप्सी की जाती है।
ग्लूटन मुक्त भोजन
ग्लूटेन निम्नलिखित उत्पादों में पाया जाता है: ब्रेड और गेहूं, जई, जौ और राई के आटे, पास्ता, सूजी से बना कोई भी उत्पाद। छोटी सांद्रता में, ग्लूटेन सॉसेज, डिब्बाबंद मांस और मछली, चॉकलेट, आइसक्रीम, मेयोनेज़ और केचप, विभिन्न सॉस, इंस्टेंट कॉफी और कोको पाउडर, सोया उत्पाद, इंस्टेंट सूप, बुउलॉन क्यूब्स, माल्ट अर्क वाले उत्पादों में पाया जा सकता है। पेय से बीयर, क्वास, वोदका को मना करना आवश्यक है।
अक्सर, सीलिएक रोग से पीड़ित लोगों को संपूर्ण दूध का सेवन सीमित करना चाहिए, क्योंकि वे लैक्टोज (दूध शर्करा) असहिष्णु हो सकते हैं। विशेष आहार ग्लूटेन-मुक्त उत्पाद (क्रॉस कान से चिह्नित) वर्तमान में बिक्री पर हैं।
सीलिएक रोग की रोकथाम
सीलिएक रोग के लिए कोई प्राथमिक विशिष्ट रोकथाम नहीं है। नैदानिक लक्षणों के विकास की माध्यमिक रोकथाम ग्लूटेन-मुक्त आहार का पालन है। जब सीलिएक रोग करीबी रिश्तेदारों में मौजूद होता है, तो विशिष्ट एंटीबॉडी का पता लगाने के लिए समय-समय पर जांच कराने की सलाह दी जाती है।
सीलिएक रोग से पीड़ित गर्भवती महिलाओं में भ्रूण के हृदय संबंधी दोष विकसित होने का खतरा होता है। ऐसी महिलाओं में गर्भावस्था प्रबंधन पर अधिक ध्यान देना चाहिए।
पूर्वानुमान और नैदानिक परीक्षा
ग्लूटेन के प्रति उपकला कोशिकाओं की संवेदनशीलता को ठीक करना वर्तमान में संभव नहीं है, इसलिए सीलिएक रोग के रोगियों को जीवन भर ग्लूटेन-मुक्त आहार का पालन करना चाहिए। इसके सावधानीपूर्वक पालन से जीवन की गुणवत्ता और अवधि का संरक्षण होता है। यदि आहार का पालन नहीं किया जाता है, तो जीवित रहने की दर तेजी से गिर जाती है, ग्लूटेन-मुक्त आहार का उल्लंघन करने वाले सीलिएक रोगियों में मृत्यु के मामले 10-30% होते हैं, जबकि आहार के सख्त पालन के साथ, यह आंकड़ा एक प्रतिशत से अधिक नहीं होता है।
सीलिएक रोग से पीड़ित सभी व्यक्तियों को गैस्ट्रोएंटेरोलॉजिस्ट के पास पंजीकृत होना चाहिए और वार्षिक जांच करानी चाहिए। उन रोगियों के लिए जो आहार से ग्लूटेन के बहिष्कार पर खराब प्रतिक्रिया देते हैं, वर्ष में दो बार औषधालय अवलोकन का संकेत दिया जाता है। यदि यह रोग छोटी आंत के लिंफोमा की घटना से जटिल हो तो पूर्वानुमान काफी खराब होता है।
(2
रेटिंग, औसत: 5,00
5 में से)
ग्लूटेन असहिष्णुता या ग्लूटेन के प्रति संवेदनशीलता यह ज्ञात है कि इसमें कुछ समान लक्षण होते हैं लेकिन कुछ हद तक। हालाँकि, ग्लूटेन असहिष्णुता महत्वपूर्ण असुविधा का कारण बन सकती है, और लोगों को इन लक्षणों को स्वयं प्रबंधित करने के लिए अपनी जीवनशैली बदलने के लिए मजबूर होना पड़ता है।
ग्लूटेन असहिष्णुता को अक्सर सीलिएक रोग समझ लिया जाता है, लेकिन ये अलग-अलग स्थितियां हैं। यह एक गंभीर ऑटोइम्यून बीमारी है जो मानव पाचन तंत्र को नुकसान पहुंचा सकती है।
सीलिएक रोग के विपरीत, हालांकि, यह स्पष्ट नहीं है कि ग्लूटेन असहिष्णुता के लक्षण क्यों दिखाई देते हैं, लेकिन ऐसा प्रतीत नहीं होता है कि यह प्रतिरक्षा प्रणाली या जठरांत्र संबंधी मार्ग को नुकसान के कारण है। शायद मुद्दा ग्लूटेन युक्त उत्पादों की बहुत अधिक खपत या उन उत्पादों में बहुत अधिक ग्लूटेन है जिनमें पहले इसकी बहुत कम मात्रा थी (अनाज उगाने की आधुनिक तकनीकों के लिए धन्यवाद - आनुवंशिक संशोधन सहित - अनाज में ग्लूटेन की मात्रा उपयोग की तुलना में बहुत अधिक है) होना; इसके अलावा, ग्लूटेन अब बड़ी संख्या में तैयार उत्पादों में जोड़ा जाता है, जैसा कि लेबल बताएगा)।
इसके अलावा, ग्लूटेन संवेदनशीलता को लेकर कभी-कभी भ्रम होता है गेहूं से एलर्जी .
गेहूं की एलर्जी जीवन के लिए खतरा हो सकती है, जिसमें सांस लेने में कठिनाई या बेहोश होना शामिल है, जो सीलिएक रोग या ग्लूटेन असहिष्णुता के साथ आम नहीं है।
ग्लूटेन असहिष्णुता के लक्षण सीलिएक रोग या गेहूं एलर्जी की तुलना में कम गंभीर होते हैं, और लोग उनके बारे में बहुत कम जानते हैं।
इस लेख में, आप ग्लूटेन संवेदनशीलता से जुड़े 7 लक्षणों और किन खाद्य पदार्थों में ग्लूटेन होता है, इसके बारे में जानेंगे।
ग्लूटेन असहिष्णुता के सात लक्षण
इनमें से कई लक्षण ग्लूटेन युक्त खाद्य पदार्थ खाने के तुरंत बाद दिखाई देते हैं। हालाँकि, लक्षणों का सटीक संयोजन भिन्न हो सकता है।
जो लोग ग्लूटेन असहिष्णुता की रिपोर्ट करते हैं वे अक्सर ग्लूटेन युक्त खाद्य पदार्थ खाते समय निम्नलिखित लक्षण देखते हैं:
1. दस्त और कब्ज
ग्लूटेन असहिष्णुता कब्ज, थकान, सिरदर्द और मतली के साथ उपस्थित हो सकती है।
जो लोग ग्लूटेन असहिष्णुता की रिपोर्ट करते हैं उनका कहना है कि नियमित दस्त और कब्ज आम लक्षण हैं।
कभी-कभी पाचन में गड़बड़ी होना सामान्य बात है, लेकिन अगर कोई व्यक्ति नियमित रूप से इनका अनुभव करता है, तो यह किसी समस्या का संकेत हो सकता है।
सीलिएक रोग से पीड़ित लोगों को दस्त और कब्ज भी हो सकता है। उनमें विशेष रूप से दुर्गंधयुक्त मल गंध भी हो सकती है, क्योंकि यह स्थिति पोषक तत्वों के खराब अवशोषण का कारण बनती है।
2. सूजन
एक और आम लक्षण जो लोग ग्लूटेन असहिष्णुता के मामलों में रिपोर्ट करते हैं वह है सूजन। भीड़भाड़, गैसों के जमाव का लगातार अहसास होता रहता है।
अधिक खाना पेट फूलने का सबसे आम कारण है, लेकिन यह कई अन्य कारणों से भी हो सकता है। वाले लोगों में लस व्यग्रताए, सूजन की भावना बहुत नियमित हो सकती है और जरूरी नहीं कि यह उनके द्वारा खाए जाने वाले भोजन की मात्रा से संबंधित हो।
3. पेट दर्द
इसी तरह, कई अलग-अलग कारणों से पेट दर्द हो सकता है। लेकिन, फिर से, जो लोग ग्लूटेन असहिष्णुता की रिपोर्ट करते हैं वे अक्सर बिना किसी स्पष्ट कारण के पेट दर्द महसूस करते हैं।
4. थकान
थकान एक और लक्षण है जिसे पहचानना मुश्किल है, क्योंकि इसके कई अलग-अलग कारण हो सकते हैं, जिनमें से कई का किसी भी चिकित्सीय स्थिति से कोई लेना-देना नहीं है।
ग्लूटेन असहिष्णुता वाले लोगों को लगातार थकान महसूस हो सकती है जो दैनिक गतिविधियों में बाधा डालती है।
5. मतली
ग्लूटेन असहिष्णुता वाले लोगों को भी मतली का अनुभव हो सकता है, खासकर ग्लूटेन युक्त खाद्य पदार्थ खाने के बाद। मतली के कई कारण हो सकते हैं, लेकिन अगर यह अक्सर ग्लूटेन खाने के बाद होता है, तो यह ग्लूटेन असहिष्णुता का संकेत हो सकता है।
6. सिरदर्द
नियमित सिरदर्द एक और लक्षण है जो ग्लूटेन असहिष्णुता वाले लोगों में हो सकता है।
7. अन्य लक्षण
ग्लूटेन असहिष्णुता वाले लोगों को नियमित आधार पर निम्नलिखित कुछ लक्षणों का अनुभव हो सकता है।
अन्य लक्षण भी मौजूद हो सकते हैं, लेकिन ये कमोबेश सामान्य हैं।
उनमें शामिल हो सकते हैं:
* जोड़ों और मांसपेशियों में दर्द
*अवसाद या चिंता
* भ्रम
* तेज़ दर्द
* एनीमिया
ग्लूटेन असहिष्णुता का निदान कैसे किया जाता है?
सबसे पहले, सीलिएक रोग जैसी अधिक गंभीर स्थितियों से इंकार करना महत्वपूर्ण है गेहूं से एलर्जी.
रक्त का नमूना लेना, जिसका फिर एंटीबॉडी के लिए विश्लेषण किया जाता है जो सीलिएक रोग या गेहूं की एलर्जी का संकेत दे सकता है, ऐसा करने में मदद करेगा। कुछ मामलों में, अन्य परीक्षणों की आवश्यकता हो सकती है।
एक बार जब डॉक्टर ने अधिक से अधिक गंभीर स्थितियों से इनकार कर दिया है, तब भी यह पुष्टि करना मुश्किल हो सकता है कि ग्लूटेन असहिष्णुता मौजूद है या नहीं, क्योंकि इसके लिए कोई विशिष्ट परीक्षण नहीं हैं।
ग्लूटेन असहिष्णुता का निर्धारण करने के लिए उपयोग की जाने वाली सबसे आम विधि ग्लूटेन युक्त खाद्य पदार्थों की खपत को कम करना और स्थिति में परिवर्तन की निगरानी करना है।
भोजन डायरी रखने से इसमें मदद मिल सकती है, ताकि यह रिकॉर्ड किया जा सके कि वे क्या खाद्य पदार्थ खाते हैं और उनमें क्या लक्षण हैं।
परहेज करने योग्य खाद्य पदार्थ
विभिन्न प्रकार की ब्रेड जिनमें ग्लूटेन, गेहूं, राई, पास्ता आदि शामिल हैं।
जिन लोगों में ग्लूटेन असहिष्णुता होती है वे ग्लूटेन वाले किसी भी भोजन को खत्म करने की कोशिश करते हैं। उन सभी खाद्य पदार्थों को हटा दें जिनमें शामिल हैं:
* गेहूँ और सभी गेहूँ व्युत्पन्न जैसे वर्तनी
* माल्ट सहित जौ
*राई
* शराब बनाने वाला खमीर, जो आमतौर पर बीयर से प्राप्त होता है
ग्लूटेन युक्त सबसे आम खाद्य पदार्थ और पेय हैं:
* पास्ता
*रोटी और पेस्ट्री
* बहुत सारे पके हुए सामान
* नूडल्स
*पटाखे
* अनाज
* वफ़ल और पैनकेक
*रोटियाँ
* कई सॉस और ग्रेवी
* बियर
*माल्ट पेय
क्या मुझे अपने आहार से ग्लूटेन कम करना चाहिए या ख़त्म कर देना चाहिए?
यह महत्वपूर्ण है कि लोग जानें कि सीलिएक रोग केवल लगभग 1 प्रतिशत आबादी को प्रभावित करता है।
इसी तरह, कुछ अनुमानों के अनुसार जनसंख्या में ग्लूटेन असहिष्णुता की व्यापकता 0.5 से 13 प्रतिशत के बीच है।
ये स्थितियाँ बहुत सामान्य नहीं हैं, लेकिन इनसे जुड़े लक्षण सामान्य हैं और इनके कई संभावित कारण हैं। इसका मतलब है कि ग्लूटेन संवेदनशीलता का गलत निदान करना आसान हो सकता है।
समस्या आहार संबंधी रुझानों के कारण और भी बढ़ गई है जो बताते हैं कि ग्लूटेन खाने से स्वास्थ्य पर प्रतिकूल प्रभाव पड़ता है।
यह सुझाव देने के लिए बहुत कम शोध है कि आहार से ग्लूटेन को खत्म करने से उन लोगों के लिए कोई स्वास्थ्य लाभ होगा जिन्हें सीलिएक रोग या गेहूं की एलर्जी जैसी बीमारियां नहीं हैं।
यहां तक कि उन लोगों के लिए भी जिनकी पहचान ग्लूटेन असहिष्णु के रूप में की गई है, यह स्पष्ट नहीं है कि ग्लूटेन-मुक्त आहार उनके लिए कितना फायदेमंद होगा।
अपने ग्लूटेन का सेवन कैसे कम करें
जबकि सीलिएक रोग से पीड़ित लोगों को निदान होने पर तुरंत अपने आहार से ग्लूटेन को हटा देना चाहिए, ग्लूटेन असहिष्णुता वाले कई लोग धीरे-धीरे अपने ग्लूटेन का सेवन कम कर रहे हैं।
यदि कोई व्यक्ति प्रतिदिन एक ग्लूटेन युक्त उत्पाद शामिल करना शुरू कर दे और धीरे-धीरे और अधिक शामिल कर ले तो इससे मदद मिल सकती है।
ग्लूटेन असहिष्णुता वाले किसी भी व्यक्ति के लिए अपने आहार से ग्लूटेन को पूरी तरह से खत्म करना उचित नहीं हो सकता है, क्योंकि व्यक्तियों में लक्षणों की गंभीरता अलग-अलग होती है।
कुछ लोग बिना किसी नकारात्मक प्रभाव के थोड़ी मात्रा में ग्लूटेन का सेवन कर सकते हैं।
हालाँकि, ग्लूटेन असहिष्णुता से पीड़ित अधिकांश लोग धीरे-धीरे अपने आहार से ग्लूटेन को पूरी तरह से खत्म करने का प्रयास करेंगे।
निष्कर्ष
जिन लोगों को संदेह है कि उनमें ग्लूटेन संवेदनशीलता है, उन्हें आहार में बदलाव करने से पहले चिकित्सकीय सहायता लेनी चाहिए।
यदि किसी को सीलिएक रोग नहीं है, लेकिन जब वे ग्लूटेन का सेवन कम कर देते हैं तो बेहतर महसूस करते हैं, उन्हें अपने आहार में बदलाव के लिए सिफारिशों का पालन करना चाहिए।
विटामिन की कमी जैसे प्रतिकूल स्वास्थ्य प्रभावों से बचने के लिए चिकित्सा पर्यवेक्षण आवश्यक है।
धन्यवाद! 1+
आपने संभवतः ग्लूटेन-मुक्त खाद्य पदार्थों या ग्लूटेन-मुक्त आहार के बारे में बहुत कुछ सुना होगा। और हो सकता है कि आपने पहले ही प्रश्न पूछे हों जैसे:
- ग्लूटेन क्या है?
- ग्लूटेन खतरनाक क्यों है?
- ग्लूटेन असहिष्णुता के लक्षण क्या हैं?
लेकिन यह कभी भी मेरे दिमाग में इन सवालों से आगे नहीं बढ़ पाया, क्या ऐसा हुआ? लेकिन दुनिया भर में हजारों लोग ग्लूटेन असहिष्णुता से जुड़ी कई बीमारियों से पीड़ित हैं। कई सूजन संबंधी प्रतिक्रियाएं और एलर्जी, साथ ही घातक बीमारियां, आपके शरीर पर ग्लूटेन के प्रभाव का परिणाम हैं।
आइए इसका पता लगाएं?
ग्लूटेन और ग्लियाडिन क्या हैं?
बेकिंग उद्योग में ग्लूटेन(अंग्रेजी गोंद से - गोंद) एक चिपचिपा, लोचदार प्रोटीन पदार्थ कहा जाता है जो आटे से स्टार्च धुल जाने के बाद बच जाता है। इस अर्थ में, किसी भी प्रकार के अनाज के आटे में ग्लूटेन होता है, इसलिए तकनीकी साहित्य में आप "मकई ग्लूटेन" या "चावल ग्लूटेन" अभिव्यक्ति पा सकते हैं। लेकिन इसका इससे कोई लेना-देना नहीं है चिकित्सा"ग्लूटेन" शब्द की अवधारणा। चिकित्सा साहित्य में, ग्लूटेन अनाज में मौजूद प्रोटीन के मुख्य समूह को संदर्भित करता है जो सीलिएक के लिए विषाक्त है। ऐसे चार अनाज हैं - गेहूं (और इसकी किस्में - वर्तनी, वर्तनी, ट्रिटिकल), राई, जौ और, कुछ हद तक, जई। ग्लूटेन में प्रोलामिन (गेहूं में: ग्लियाडिन) और ग्लूटेलिन (गेहूं में: ग्लूटेनिन) शामिल हैं।
ग्लियाडिन- यह अनाज के पौधों में निहित मुख्य प्रोटीन घटकों में से एक है। अपने आप में, ग्लियाडिन एक हानिरहित पदार्थ है, लेकिन आनुवंशिक प्रवृत्ति वाले लोगों में, यह प्रतिरक्षा प्रणाली को उत्तेजित करने में सक्षम है, जो इस प्रोटीन को "नष्ट" करने के लिए विशिष्ट एंटीबॉडी (आईजीजी, आईजीए) का उत्पादन शुरू कर देता है। जब आंतों के ऊतकों में एंटीबॉडी और ग्लियाडिन संपर्क में आते हैं, तो एक सूजन प्रतिक्रिया होती है, जो सीलिएक रोग के विकास का कारण बनती है।
ग्लूटेन आपके स्वास्थ्य के लिए खतरनाक क्यों है?
1. सीलिएक रोग
आजकल अधिक से अधिक लोगों में सीलिएक रोग का निदान किया जा रहा है। और साथ ही, अधिकांश आबादी का निदान नहीं हो पाता है।
सीलिएक रोग(या ग्लूटेन एंटरोपैथी, गैर-उष्णकटिबंधीय स्प्रू, ग्लूटेन-संवेदनशील एंटरोपैथी) एक ऐसी बीमारी है जिसमें एक व्यक्ति को गेहूं, राई, जौ और, जई, जिसे ग्लूटेन कहा जाता है, में प्रोटीन के प्रति पुरानी प्रतिरक्षा सूजन प्रतिक्रिया होती है। मरीज़ ऐसे एंजाइम का उत्पादन नहीं करते हैं जो ग्लूटेन के घटकों में से एक को अमीनो एसिड में तोड़ देते हैं, यही कारण है कि इसके अपूर्ण हाइड्रोलिसिस के उत्पाद शरीर में जमा हो जाते हैं। इस प्रतिक्रिया से छोटी आंत में विल्ली को नुकसान होता है, जिसके परिणामस्वरूप बिगड़ा हुआ आंत्र अवशोषण (मैलाबॉस्पशन) सिंड्रोम होता है। भविष्य में, एक संवेदनशील व्यक्ति की प्रतिरक्षा प्रणाली पर ग्लूटेन के लंबे समय तक संपर्क के साथ, इसके विकार अन्य अंगों को नुकसान के साथ विकसित होते हैं - ऑटोइम्यून और ऑन्कोलॉजिकल रोग।
सीलिएक रोग के लिए पारिवारिक प्रवृत्ति काफी स्पष्ट है, पहले स्तर के रोगी के 5-10% रिश्तेदार (माता-पिता, बच्चे, भाई, बहन) किसी न किसी रूप में सीलिएक रोग से पीड़ित हो सकते हैं। यह रोग दोनों लिंगों को प्रभावित करता है और किसी भी उम्र में शुरू हो सकता है, बचपन से (जैसे ही बच्चे के आहार में अनाज शामिल किया जाता है) से लेकर जीवन के उन्नत वर्षों तक (यहां तक कि उन लोगों में भी जो लगातार अनाज उत्पादों का सेवन करते हैं)। रोग की शुरुआत के लिए तीन घटक आवश्यक हैं: ग्लूटेन युक्त अनाज खाना, एक आनुवंशिक प्रवृत्ति (तथाकथित एचएलए-डीक्यू2 और डीक्यू8 हैप्लोटाइप सभी सीलिएक रोगियों में 99% से अधिक में मौजूद हैं), और एक ट्रिगर जैसा कुछ ( ट्रिगरिंग कारक)। ट्रिगर एक बाहरी कारक (गेहूं का अत्यधिक सेवन), एक स्थिति (गंभीर भावनात्मक तनाव), एक शारीरिक कारक (गर्भावस्था, सर्जरी) या एक रोग संबंधी कारक (आंत, वायरल संक्रमण) हो सकता है। ट्रिगर कारक की कार्रवाई की भूमिका और प्रकृति अभी तक सटीक रूप से स्थापित नहीं की गई है, साथ ही रोग के विकास का सटीक तंत्र (रोगजनन) भी अज्ञात है।
पहले यह माना जाता था कि सीलिएक रोग एक दुर्लभ बीमारी है, जो मुख्य रूप से कोकेशियान जाति की विशेषता है। हालाँकि, सीरोलॉजिकल डायग्नोस्टिक विधियों के आगमन के बाद, सीलिएक रोग को यूरोप में सबसे आम गैस्ट्रोइंटेस्टाइनल रोगों में से एक के रूप में मान्यता दी गई थी। कई महामारी विज्ञान अध्ययन आम तौर पर बहुत अधिक घटना दिखाते हैं - 1:80 से 1:300 तक, एशियाई क्षेत्र के लिए कोई सटीक डेटा नहीं है, लेकिन गैस्ट्रोएंटेरोलॉजिस्ट का मानना है कि इस क्षेत्र में एक समान महामारी विज्ञान तस्वीर विकसित हुई है। केवल 30-40% मामलों में नैदानिक अभिव्यक्तियाँ शास्त्रीय होती हैं।
यह बीमारी बचपन और वयस्कता दोनों में पाई जाती है, महिलाओं में यह 2 गुना अधिक आम है। ऐसा माना जाता था कि यदि बीमारी बचपन में शुरू हुई, तो बच्चा इसे बढ़ा सकता है, लेकिन हाल के शोध से पता चलता है कि सीलिएक रोग के लक्षण किशोरावस्था या युवावस्था के दौरान गायब हो जाना असामान्य बात नहीं है, जिससे यह आभास होता है कि बीमारी ठीक हो गई है। दुर्भाग्य से, इन वर्षों के दौरान, स्वास्थ्य को अभी भी उल्लेखनीय क्षति हुई है। वयस्कता में, ये मरीज़ छोटी आंत को महत्वपूर्ण (अक्सर अपरिवर्तनीय) क्षति दिखाते हैं, साथ ही विभिन्न ऑटोइम्यून और ऑन्कोलॉजिकल रोग भी दिखाते हैं।
सीलिएक रोग के लक्षण
सीलिएक रोग की नैदानिक अभिव्यक्तियाँ अत्यंत विविध हैं। यह श्रेणी उन लोगों से शुरू होती है जिनमें कोई लक्षण नहीं होते हैं (बीमारी का स्पर्शोन्मुख या "छिपा हुआ" रूप) से लेकर कुअवशोषण और कुपोषण के चरम मामलों तक, जिससे रोगी की मृत्यु हो जाती है।
सीलिएक रोग के विशिष्ट लक्षणों में शामिल हैं:
- जीर्ण दस्त
- पुराना कब्ज
- स्टीटोरिया (वसायुक्त मल)
- लगातार पेट दर्द रहना
- अत्यधिक गैस पृथक्करण
- विटामिन की कमी से जुड़ी कोई भी समस्या (शुष्क त्वचा और बाल, "दौरे", रक्तस्राव में वृद्धि, असामान्य त्वचा संवेदनशीलता (पेरेस्टेसिया, स्तब्ध हो जाना, झुनझुनी, जलन, आदि की अनायास होने वाली अप्रिय अनुभूति)
- लोहे की कमी से एनीमिया)
- पुरानी थकान, सुस्ती
- वजन घटना
- हड्डियों में दर्द
- हड्डियाँ आसानी से टूट जाती हैं
- शोफ
- सिरदर्द
- हाइपोथायरायडिज्म.
बच्चों में, लक्षणों में शामिल हो सकते हैं:
- वजन का ठीक से बढ़ना या कम होना
- विकास मंदता
- विकासात्मक विलंब
- पीलापन, हीमोग्लोबिन कम होना
- मनोदशा, चिड़चिड़ापन
- ध्यान केंद्रित करने में असमर्थता
- एट्रोफिक नितंब, पतले हाथ और पैर
- बड़ा पेट
- लंबे समय तक दस्त
- सफेद, बदबूदार, प्रचुर मल, झागदार दस्त
- रिकेट्स, ऐंठन सिंड्रोम के गंभीर लक्षण।
सीलिएक रोग की त्वचा की अभिव्यक्तियों पर विशेष ध्यान दिया जाता है - डुह्रिंग का डर्मेटाइटिस हर्पेटिफोर्मिस। दो अलग-अलग प्रतीत होने वाली बीमारियाँ एक-दूसरे से संबंधित हैं, सीलिएक रोग क्लास ए इम्युनोग्लोबुलिन से लेकर ग्लियाडिन तक का उत्पादन करता है, जो त्वचा की वाहिकाओं में बस जाते हैं और स्थानीय सूजन का कारण बनते हैं। डुह्रिंग का जिल्द की सूजन तापमान में मामूली वृद्धि, कमजोरी और त्वचा की खुजली के साथ शुरू होती है। फिर दाने बुलबुले के रूप में प्रकट होते हैं, जो अंगों की लचीली सतहों पर अधिक हद तक स्थानीयकृत होते हैं, वे हथेलियों और पैरों के तलवों पर कभी नहीं होते हैं। 3-4 दिनों के बाद, बुलबुले खुल जाते हैं और उनके स्थान पर चमकीले लाल कटाव बन जाते हैं।
भोजन में ग्लूटेन उत्पादों के उपयोग की प्रतिक्रिया तत्काल या विलंबित हो सकती है - एक दिन, एक सप्ताह या महीनों में भी।
सीलिएक रोग के बारे में सबसे खास बात यह है कि किसी भी दो लोगों में समान लक्षण या प्रतिक्रिया नहीं होती है। किसी व्यक्ति में ऊपर सूचीबद्ध लक्षणों में से एक, कई या कोई भी लक्षण नहीं हो सकता है। ऐसे भी मामले हैं जहां मोटापा सीलिएक रोग का लक्षण था।
सीलिएक रोग का इलाज कैसे करें?
सीलिएक रोग के इलाज के लिए कोई दवाएँ नहीं हैं। वास्तव में, स्वस्थ जीवनशैली और आजीवन और सख्त ग्लूटेन-मुक्त आहार के अलावा कोई इलाज नहीं है। इसका मतलब ऐसे किसी भी खाद्य पदार्थ से बचना है जिसमें गेहूं, राई, जौ, जई और कुछ अन्य कम ज्ञात अनाज शामिल हों।
जरूरत पड़ने पर डॉक्टर विटामिन, एंजाइम और कुछ अन्य दवाएं जोड़ सकते हैं, लेकिन सीलिएक के लिए आंतों की क्षति और संबंधित लक्षणों से बचने का एकमात्र तरीका ग्लूटेन-मुक्त आहार का पालन करना है।
सीलिएक रोग से पीड़ित लगभग 80% लोगों को अपनी बीमारी के बारे में पता भी नहीं होता है।
2. ग्लूटेन संवेदनशीलता या ग्लूटेन असहिष्णुता
सीलिएक रोग एकमात्र रोग संबंधी स्थिति नहीं है जो ग्लूटेन के उपयोग से विकसित होती है। फिलहाल वैज्ञानिकों का ध्यान "ग्लूटेन सेंसिटिविटी" (ग्लूटेन सेंसिटिविटी) जैसी स्थिति पर केंद्रित है। आधुनिक परिभाषा के अनुसार, ग्लूटेन संवेदनशीलता एक ऐसी स्थिति है जिसमें आहार में ग्लूटेन की उपस्थिति सीलिएक रोग या गेहूं एलर्जी के समान लक्षणों के विकास की ओर ले जाती है, जिनमें से दोनों को परीक्षा के दौरान बाहर रखा जाता है। यद्यपि स्पष्ट नैदानिक मार्करों की कमी के कारण ग्लूटेन संवेदनशीलता आज भी बहिष्करण का निदान बनी हुई है, यह अच्छी तरह से स्थापित है कि एक मरीज में सभी लक्षण ग्लूटेन-मुक्त आहार के साथ गायब हो जाते हैं।
जनसंख्या के बीच ग्लूटेन संवेदनशीलता की आवृत्ति का अध्ययन अभी तक नहीं किया गया है, हालांकि, यूरोपीय विशेषज्ञों के अनुसार, इस स्थिति की व्यापकता सीलिएक रोग की व्यापकता से 6-7 गुना अधिक हो सकती है।
वर्तमान में शोध के दो स्रोत हैं जो दर्शाते हैं कि रक्त में ग्लियाडिन के प्रति एंटीबॉडी की उपस्थिति के आधार पर 6-8% लोग ग्लूटेन के प्रति संवेदनशील हो सकते हैं।
लेकिन अन्य डेटा भी हैं, एक गैस्ट्रोएंटेरोलॉजिस्ट ने पाया कि 11% लोगों के रक्त में ग्लियाडिन के प्रति एंटीबॉडी थे और 29% के मल के नमूनों में इसके प्रति एंटीबॉडी थे।
इसके अलावा, लगभग 40% लोगों में HLA-DQ2 और HLA-DQ8 जीन होते हैं, जो हमें ग्लूटेन के प्रति संवेदनशील बनाते हैं।
यह देखते हुए कि ग्लूटेन संवेदनशीलता की कोई स्पष्ट परिभाषा नहीं है, या इसका निदान करने का कोई अच्छा तरीका नहीं है, निदान पाने का एकमात्र निश्चित तरीका अस्थायी रूप से अपने आहार से ग्लूटेन को खत्म करना है ताकि यह देखा जा सके कि आपके लक्षण दूर हो गए हैं या नहीं।
3. ग्लूटेन आपके स्वास्थ्य पर प्रतिकूल प्रभाव डाल सकता है, भले ही आपको इसके प्रति असहिष्णुता न हो।
ऐसे अध्ययन भी हैं जो दिखाते हैं कि स्वस्थ लोगों (सीलिएक और ग्लूटेन असहिष्णु नहीं) में भी ग्लूटेन के प्रति अप्रिय प्रतिक्रिया हो सकती है।
इनमें से एक अध्ययन में, चिड़चिड़ा आंत्र सिंड्रोम वाले 34 लोगों को दो समूहों में विभाजित किया गया था: एक समूह ग्लूटेन-मुक्त आहार पर था, और दूसरा समूह अभी भी ग्लूटेन पर था।
दूसरे समूह के सदस्य, जिनके आहार में ग्लूटेन शामिल था, उनमें दूसरे समूह की तुलना में सूजन, पेट दर्द, अनियमित मल और थकान का अनुभव होने की अधिक संभावना थी।
ऐसे अध्ययन भी हैं जो दिखाते हैं कि ग्लूटेन आंतों में सूजन और उसकी परत को पतला कर सकता है।
4. कई मस्तिष्क संबंधी विकार ग्लूटेन के सेवन से जुड़े होते हैं और रोगियों को ग्लूटेन-मुक्त आहार पर महत्वपूर्ण सुधार दिखाई देते हैं।
भले ही ग्लूटेन मुख्य रूप से आंतों पर अपना नकारात्मक प्रभाव डालता है, लेकिन इसे खाने से मस्तिष्क पर भी गंभीर परिणाम हो सकते हैं।
न्यूरोलॉजिकल रोग के कई मामले ग्लूटेन के सेवन के कारण हो सकते हैं और/या बढ़ सकते हैं। इसे ग्लूटेन-सेंसिटिव इडियोपैथिक न्यूरोपैथी कहा जाता है।
अज्ञात कारण के न्यूरोलॉजिकल रोग वाले रोगियों के अध्ययन में, 53 में से 30 रोगियों (57%) के रक्त में ग्लूटेन के प्रति एंटीबॉडी थे।
कम से कम आंशिक रूप से ग्लूटेन के कारण होने वाला एक प्रमुख न्यूरोलॉजिकल विकार अनुमस्तिष्क गतिभंग माना जाता है, एक गंभीर मस्तिष्क विकार जो संतुलन, आंदोलनों, भाषण समस्याओं आदि को समन्वयित करने में असमर्थता की विशेषता है।
गतिभंग के कई मामले अब सीधे तौर पर ग्लूटेन की खपत से संबंधित माने जाते हैं। इसे ग्लूटेन एटैक्सिया कहा जाता है और इसके परिणामस्वरूप सेरिबैलम, मस्तिष्क का वह हिस्सा जो हमारे मोटर कार्यों को नियंत्रित करता है, को स्थायी क्षति होती है।
कई नियंत्रित अध्ययनों से पता चलता है कि ग्लूटेन-मुक्त आहार से गतिभंग के रोगियों में काफी सुधार होता है।
ऐसे अन्य तंत्रिका संबंधी विकार हैं जिनमें ग्लूटेन-मुक्त आहार लेने वाले रोगियों की स्थिति में उल्लेखनीय सुधार होता है। इसमे शामिल है:
- सिज़ोफ्रेनिया: कई सिज़ोफ्रेनिक रोगियों को उनके आहार से ग्लूटेन हटा दिए जाने पर महत्वपूर्ण सुधार दिखाई देते हैं।
- : कुछ अध्ययनों से पता चलता है कि ऑटिज्म से पीड़ित लोगों को ग्लूटेन-मुक्त आहार लेने पर लक्षणों में सुधार का अनुभव होता है।
- : इस बात के प्रमाण हैं कि ग्लूटेन के बहिष्कार के बाद मिर्गी के रोगियों की स्थिति में काफी सुधार होता है।
यदि आपको कोई न्यूरोलॉजिकल समस्या है और आपके डॉक्टर को पता नहीं है कि उनका कारण क्या है, तो अपने आहार से ग्लूटेन को हटाने का प्रयास करना उचित होगा।
5. गेहूं का ग्लूटेन व्यसनी हो सकता है।
एक व्यापक धारणा है कि गेहूं व्यसनी हो सकता है। ब्रेड, बन्स और डोनट्स के लिए अप्राकृतिक लालसा एक बहुत लोकप्रिय घटना है।
हालाँकि अभी तक पुख्ता सबूत मौजूद नहीं हैं, लेकिन कुछ अध्ययन हैं जो बताते हैं कि ग्लूटेन में नशे की लत लगाने वाले गुण हो सकते हैं। जब ग्लूटेन इन विट्रो में टूट जाता है, तो परिणामी पेप्टाइड्स ओपिओइड रिसेप्टर्स को सक्रिय कर सकते हैं। इन पेप्टाइड्स (छोटे प्रोटीन) को ग्लूटेन "एक्सोर्फिन" कहा जाता है। एक्सोर्फिन = एक पेप्टाइड जो शरीर में उत्पन्न नहीं होता है और जो हमारे मस्तिष्क में ओपिओइड रिसेप्टर्स को सक्रिय कर सकता है। यह देखते हुए कि ग्लूटेन आंत में पारगम्यता बढ़ा सकता है (कम से कम सीलिएक रोगियों में), कुछ का मानना है कि ये "एक्सोर्फिन" रक्तप्रवाह और फिर मस्तिष्क में अपना रास्ता खोज सकते हैं और नशे की लत बन सकते हैं।
सीलिएक रोग के रोगियों के रक्त में प्राकृतिक "एक्सोर्फिन" पाए गए हैं।
खाद्य जगत में यह सर्वविदित है कि चीनी के बाद पके हुए माल की लत लग जाती है। हालाँकि ग्लूटेन की लत का अभी तक कोई ठोस सबूत नहीं है, फिर भी यह ध्यान में रखने लायक है।
6. ग्लूटेन और ऑटोइम्यून रोग।
स्व - प्रतिरक्षित रोग- यह रोगों का एक वर्ग है जो नैदानिक अभिव्यक्तियों में विषम है, जो शरीर के स्वस्थ, सामान्य ऊतकों के खिलाफ ऑटोइम्यून एंटीबॉडी के पैथोलॉजिकल उत्पादन या हत्यारे कोशिकाओं के ऑटोआक्रामक क्लोन के प्रजनन के परिणामस्वरूप विकसित होता है, जिससे सामान्य ऊतकों को क्षति और विनाश होता है और ऑटोइम्यून सूजन के विकास के लिए।
कई प्रकार की ऑटोइम्यून बीमारियाँ हैं जो विभिन्न अंगों और प्रणालियों को प्रभावित करती हैं।
दुनिया की लगभग 3% आबादी किसी न किसी प्रकार की ऑटोइम्यून बीमारी से पीड़ित है।
सीलिएक रोग इन बीमारियों में से एक है, लेकिन इसके अलावा, सीलिएक रोग से पीड़ित लोगों में अन्य ऑटोइम्यून बीमारियाँ होने का खतरा काफी बढ़ जाता है।
कई अध्ययनों ने सीलिएक रोग और अन्य ऑटोइम्यून बीमारियों के बीच एक मजबूत सांख्यिकीय संबंध दिखाया है, जिसमें हाशिमोटो थायरॉयडिटिस, टाइप I, मल्टीपल स्केलेरोसिस और कई अन्य शामिल हैं।
इसके अलावा, सीलिएक रोग कई अन्य गंभीर बीमारियों से जुड़ा है, जिनमें से कई का पाचन से कोई लेना-देना नहीं है।
7. ग्लूटन अन्य बीमारियों को भी जन्म देता है
ग्लूटेन लगभग 55 विभिन्न बीमारियों का कारण बन सकता है।
इन बीमारियों में शामिल हैं:
- तंत्रिका संबंधी विकार (चिंता, अवसाद, माइग्रेन)
- रक्ताल्पता
- स्टामाटाइटिस
- आन्त्रशोध की बीमारी
- एक प्रकार का वृक्ष
- मल्टीपल स्क्लेरोसिस
- रूमेटोइड गठिया और अन्य।
जिन लोगों में पहले से ही ग्लूटेन संवेदनशीलता है, उनमें पुरानी बीमारियों के विकसित होने का खतरा अधिक हो सकता है।
ग्लूटेन-मुक्त आहार - रोगी के स्वास्थ्य का मार्ग
निःसंदेह, इस जानकारी को पढ़ने वाला कोई भी व्यक्ति हमेशा की तरह, इसे आसानी से नज़रअंदाज कर देगा। लेकिन कुछ लोगों के लिए यह स्वास्थ्य समस्याओं को हल करने के लिए एक वास्तविक खोज होगी। कई लोग तुरंत अपने आप से सवाल पूछेंगे - फिर आखिर है क्या?
आहार शुरू करने से पहले, अपने शरीर के लिए महत्वपूर्ण जानकारी याद रखें:
एक स्वस्थ व्यक्ति दिन भर में 10 से 35 ग्राम ग्लूटेन खाता है। उदाहरण के लिए, ताजी सफेद ब्रेड के एक टुकड़े में इस पदार्थ की मात्रा 4-5 ग्राम होती है, और गेहूं के दलिया की एक कटोरी में 6 ग्राम ग्लूटेन होता है।
सीलिएक रोग के रोगियों में आंतों की सूजन के लिए, शरीर के लिए खतरनाक इस पदार्थ की 0.1 ग्राम से कम मात्रा पर्याप्त है। यह कुछ ब्रेड के टुकड़ों के बराबर है।
सीलिएक रोग के प्रभावी उपचार के लिए, शरीर के लिए खतरनाक सभी खाद्य पदार्थों को अपने दैनिक आहार से बाहर करना आवश्यक है।
ग्लूटेन युक्त इतने सारे उत्पाद नहीं हैं, इस तथ्य के कारण, आहार का आयोजन इतना कठिन मामला नहीं लगता है। आहार का मुख्य नियम: आप वह सब कुछ खा सकते हैं जिसमें गेहूं, राई, जई, जौ, साथ ही इन अनाजों के सभी व्युत्पन्न शामिल नहीं हैं।
खतरनाक उत्पाद:
- राई की रोटी
- गेहूं की रोटी
- पास्ता
- मीठी पेस्ट्री
- विभिन्न कुकीज़
- गेहूं, राई, जई, जौ के साथ दलिया।
इन खाद्य पदार्थों को अपने आहार से हटाना कठिन क्यों है?
- खरीदार के लिए उत्पाद की संरचना से यह निर्धारित करना अक्सर मुश्किल होता है कि इसमें ग्लूटेन है या नहीं।
- कभी-कभी जो मरीज़ आहार पर होते हैं वे कुछ पाक आदतों को छोड़ने के लिए खुद को तैयार नहीं कर पाते हैं।
सीलिएक रोग से पीड़ित रोगियों के लिए, घर पर खाना बनाना इस बीमारी का इलाज करने का सबसे अच्छा तरीका होगा।
सुनिश्चित करें कि केवल ताजी उपज का ही उपयोग करें। जमे हुए सुविधाजनक खाद्य पदार्थ खाने से बचें।
फल, सब्जियाँ, ताज़ा मांस, मछली - ये ऐसे उत्पाद हैं जिनमें ग्लूटेन नहीं होता है, ये आपके शरीर के लिए सुरक्षित और अच्छे हैं! अर्ध-तैयार उत्पादों से इनकार करना आवश्यक है क्योंकि निर्माता अक्सर उनमें विभिन्न योजक जोड़ते हैं, जैसे कि रंग, संरक्षक, स्टार्च, स्वाद जिनमें ग्लूटेन होता है।
एक गिलास गेहूं के आटे को निम्नलिखित सामग्रियों से बदला जा सकता है:
- एक गिलास कुट्टू का आटा
- एक गिलास मक्के का आटा
- एक गिलास ज्वार का आटा
- टैपिओका आटा का एक गिलास
- आधा कप बादाम का आटा
कुछ दुकानों में आटे के मिश्रण उपलब्ध हैं जो आपके आहार में गेहूं के आटे की जगह सफलतापूर्वक ले लेते हैं।
स्वस्थ कार्ब्स की सूची जिन पर आपको ध्यान देना चाहिए:
- चावल (भूरा, भूरी या अन्य जंगली किस्में)
- Quinoa
- चिया बीज
- अखरोट का आटा (नारियल, उदाहरण के लिए, स्वस्थ बेक्ड सामान बनाने के लिए)
- बीन्स और अन्य फलियाँ
- उदाहरण के लिए, गेहूं या एक प्रकार का अनाज के अंकुरित अनाज।
फलों और सब्जियों (जमे हुए या ताजे) में ग्लूटेन नहीं होता है, इसलिए इन्हें नहीं भूलना चाहिए। उनमें से कुछ ग्लूटेन के प्रभाव से छुटकारा पाने, विषाक्त पदार्थों को हटाने और हमें विटामिन और एंटीऑक्सीडेंट से भरने में भी मदद करेंगे।
अंतिम विचार
अब जब हम ग्लूटेन के बारे में पूरी सच्चाई जान गए हैं, तो अब हमारे मेनू पर पुनर्विचार करने का समय आ गया है। याद रखें कि यह कई खाद्य पदार्थों में छिपा होता है और अपना आहार बदलना आसान नहीं होगा।
सफलता की कुंजी निरंतर प्रयोग, नए स्वस्थ ग्लूटेन-मुक्त खाद्य पदार्थ और एक पूर्ण जीवन जीने की इच्छा है। आपको बस अपनी भोजन योजना में कुछ समय लगाने और उसे सही बनाने की जरूरत है।
क्या आप यह जानकर आश्चर्यचकित हुए कि ग्लूटेन सिर्फ प्रोटीन से कहीं अधिक है?एचआप उसके बारे में और क्या जानते हैं? नीचे टिप्पणी में अपने विचारों को साझा करें।
यदि आपको यह लेख उपयोगी लगा, तो कृपया इसे अपने परिवार और दोस्तों के साथ साझा करें:
यह लेख स्वस्थ भोजन और वजन घटाने के बारे में एक ब्लॉग के लेखक निकोलाई ग्रिंको की भागीदारी के साथ लिखा गया था
सीलिएक एंटरोपैथी (जीईपी) छोटी आंत की एक पॉलीसिंड्रोमिक बीमारी है, जो आनुवंशिक रूप से रोग के प्रति संवेदनशील व्यक्तियों में अनाज में निहित वनस्पति प्रोटीन ग्लूटेन के उपयोग के जवाब में छोटी आंत के म्यूकोसा के हाइपररीजेनरेटिव शोष के विकास की विशेषता है। छोटी आंत के म्यूकोसा के शोष से कुअवशोषण, दस्त, स्टीयटोरिया और वजन में कमी होती है। ग्लूटेन के हानिकारक प्रभाव के अंतर्निहित पैथोफिजियोलॉजिकल तंत्र टी-लिम्फोसाइटों से निकटता से संबंधित हैं और प्रमुख हिस्टोकम्पैटिबिलिटी कॉम्प्लेक्स में एन्कोड किए गए जीन द्वारा निर्धारित होते हैं।रोग को संदर्भित करने के लिए अलग-अलग शब्दों का उपयोग किया जाता है: सीलिएक रोग, सीलिएक स्प्रू (सिर से। स्प्रू - झाग), गैर-उष्णकटिबंधीय स्प्रू, ग्लूटेन-संवेदनशील एंटरोपैथी, सीलिएक रोग या एंटरोपैथी, इडियोपैथिक स्टीटोरिया, जी-हेर्टर-हबनेर रोग, वगैरह।
पहले से ही नए युग की पहली शताब्दी में, एरेटियोस कप्पाडोज़ियन और ऑरेलियन ने बच्चों और महिलाओं में क्रोनिक डायरिया, वसायुक्त मल, क्षीणता का वर्णन किया और इस बीमारी को डायथेसिस सीलियाकस या मॉर्बस कोएलियाकस कहा। बच्चों में सीलिएक रोग का पहला विस्तृत विवरण, जो एक क्लासिक बन गया है, 1888 में लंदन के बार्थोलोम्यू अस्पताल के डॉक्टर सैमुअल जी द्वारा प्रकाशित किया गया था। रोग के विशिष्ट लक्षण दस्त, कुपोषण, एनीमिया और शारीरिक विकास में देरी थे। एस. जी ने इस बीमारी को सीलिएक रोग कहा, जिसका लैटिन में अर्थ है "पेट की बीमारी।" 1908 में, अमेरिकन हेर्टर ने सीलिएक रोग से पीड़ित बच्चों में यौवन संबंधी विकारों की ओर ध्यान आकर्षित किया और इसे आंतों का शिशुवाद कहा। उन्होंने माना कि शिशुओं में यह रोग सूक्ष्मजीवी वनस्पतियों के कारण होता है। 1909 में, जर्मनी में ह्यूबनेर ने सीलिएक रोग का कारण गंभीर अपच से जोड़ा। तब से, बच्चों में सीलिएक रोग को जी-हेर्टर-हब्नेर रोग कहा जाने लगा है।
सीलिएक रोग के सिद्धांत में निर्णायक योगदान 1950 में डच बाल रोग विशेषज्ञ डब्ल्यू. डिके द्वारा दिया गया था। रोग पर अपने शोध प्रबंध में, उन्होंने सबसे पहले बच्चों में सीलिएक रोग के कारण को ग्लूटेन से जोड़ा, जो गेहूं में पाया जाने वाला अल्कोहल-घुलनशील प्रोटीन अंश है। इस स्थिति की पुष्टि 1952 में मैकलेवर और फ्रेंच द्वारा की गई थी, जो सीलिएक रोग के इलाज के लिए ग्लूटेन-मुक्त आहार का उपयोग करने वाले पहले व्यक्ति थे। ग्लूटेन-मुक्त आहार के व्यापक परिचय के बाद, मृत्यु दर 10-30% से तेजी से गिरकर 0.5% हो गई।
सीलिएक रोग में देखे गए आंतों के म्यूकोसा में विशिष्ट परिवर्तनों का वर्णन पहली बार 1954 में पॉली द्वारा किया गया था। 1960 में, रुबिन ने सीलिएक रोग की स्थिति को बच्चों और वयस्कों की एक एकल बीमारी के रूप में बताया, और एस्पिरेशन बायोप्सी की मदद से, उन्होंने सीलिएक रोग की अतिपुनर्योजी प्रकार की शोष विशेषता की स्थापना की। 1983 में, सी. ओ'फैरेल्ली, जे. केली और डब्ल्यू. हेक्केंस ने ग्लियाडिन में परिसंचारी एंटीबॉडी के उच्च अनुमापांक के नैदानिक मूल्य पर रिपोर्ट दी, इस प्रकार सीलिएक रोग के असामान्य रूपों और अन्य बीमारियों के साथ इसके संबंध का गहन अध्ययन शुरू किया गया।
महामारी विज्ञान। इम्यूनोलॉजी में प्रगति ने एक दुर्लभ बीमारी के रूप में जीईपी के लंबे समय से चले आ रहे दृष्टिकोण को बदल दिया है। रोगियों के निकटतम रिश्तेदारों के साथ-साथ इंसुलिन पर निर्भर मधुमेह मेलेटस, आयरन की कमी से होने वाले एनीमिया, मस्तिष्क के कैल्सीफिकेशन के साथ मिर्गी, क्रोनिक कामोत्तेजक स्टामाटाइटिस और दांतों के इनेमल के हाइपोप्लेसिया सहित जोखिम समूहों की एक प्रतिरक्षाविज्ञानी जांच में, एचईपी की व्यापकता 1 तक पहुंच जाती है। :300 और 1:200 भी। यह पता चला कि रोग एक अव्यक्त (मोनोसिम्प्टोमैटिक) रूप में आगे बढ़ सकता है और खुद को अतिरिक्त आंतों की अभिव्यक्तियों के रूप में प्रकट कर सकता है, उदाहरण के लिए, शारीरिक, यौन और मानसिक विकास में देरी, एमेनोरिया या बांझपन। GEP की आवृत्ति विभिन्न देशों में 1:300 से 1:2000 तक काफी भिन्न होती है। इस प्रकार, अंतराल की आवृत्ति आयरलैंड में 1:300, इज़राइल में 1:557, न्यूज़ीलैंड में 14:100,000 है। स्वीडन में एक राष्ट्रीय अध्ययन में 1978 से 1982 तक प्रति 1,000 जीवित जन्मों पर 1.7 से बढ़कर 1982 से 1987 तक 3.5:1,000 तक वृद्धि देखी गई, जो लेखकों के अनुसार, बच्चों के उत्पादों में ग्लूटेन सामग्री में वृद्धि के कारण है। विभिन्न शोधकर्ताओं के कुछ आंकड़ों के अनुसार, सीआईएस देशों के कुछ क्षेत्रों में इस बीमारी की आवृत्ति 1:200-1:300 लोग हैं, अन्य में यह बहुत कम है। जीईपी के लगभग 80% मरीज़ महिलाएं हैं।
एटियलजि और रोगजनन। एचईपी एचएलए प्रणाली से जुड़े प्राथमिक कुअवशोषण और प्रतिरक्षा रोग के लिए एक क्लासिक मॉडल है। सभी वंशानुगत बीमारियों में से, यह बीमारी संभवतः उन जीनों से सबसे अधिक निकटता से जुड़ी हुई है जो प्रमुख हिस्टोकम्पैटिबिलिटी कॉम्प्लेक्स (एचएलए) का हिस्सा हैं।
यह रोग कुछ प्रकार के अनाजों (राई, गेहूं, जौ, जई) के प्रति असहिष्णुता पर आधारित है। अनाज प्रोटीन को चार अंशों द्वारा दर्शाया जाता है: एल्ब्यूमिन, ग्लोब्युलिन, प्रोलामिन और ग्लूटेनिन। अनाज का पोषण मूल्य ग्लूटेन अंश के प्रोटीन द्वारा निर्धारित होता है। प्रोलामिन अंश कैविटी हाइड्रोलिसिस का अवरोधक है और, प्रोटीन हाइड्रोलिसिस के कई मध्यवर्ती उत्पादों के बीच, कैविटी पाचन को रोकता है। विभिन्न अनाजों में, प्रोलमिन के अपने नाम होते हैं: गेहूं और राई में - ग्लियाडिन, जौ में - होर्डिन, जई में - एवेनिन, मकई में - ज़ीन, आदि। प्रोलमिन की उच्चतम सामग्री गेहूं, राई (33-37%) और बाजरा (55%) में है, सबसे कम - एक प्रकार का अनाज (1.1%) और मक्का (5.9%) में। इसके अलावा, केवल इन अनाजों के प्रोलामिन में अमीनो एसिड प्रोलाइन नहीं होता है। ऐसा माना जाता है कि ग्लियाडिन, जो वनस्पति प्रोटीन ग्लूटेन के मुख्य घटकों में से एक है, छोटी आंत की श्लेष्मा झिल्ली पर हानिकारक प्रभाव डालता है।
एचईपी के एटियलजि में आनुवंशिक प्रवृत्ति एक महत्वपूर्ण भूमिका निभाती है। एचईपी की प्रवृत्ति विरासत में मिली है: पैथोलॉजिकल जीन की अधूरी पैठ के साथ एक ऑटोसोमल प्रमुख प्रकार का संचरण माना जाता है। इस बीमारी में, रोगजनन के ऑटोइम्यून घटक वाले अन्य लोगों की तरह, एचएलए प्रणाली के कुछ हैप्लोटाइप का पता लगाने की उच्च आवृत्ति होती है: बी 8, डीआर 3, डीआर 7, डीक्यूडब्ल्यू 2। जीईपी वाले रोगियों और स्वस्थ लोगों की तुलना में कक्षा 1 और 11 के एचएलए एंटीजन का सकारात्मक जुड़ाव दिखाया गया: ए1 (62% रोगी - 27% स्वस्थ लोग), बी8 (68% -18%), डीआर3 (66% -14) %), DQw2 (79% - 23%)। एचएलए पॉजिटिव लोगों में जीईपी विकसित होने का सापेक्ष जोखिम उन लोगों की तुलना में 8-9 गुना अधिक है जिनके पास यह सुविधा नहीं है। जाहिरा तौर पर, B8 एक अभी तक अज्ञात जीन के लिए एक मार्कर के रूप में कार्य करता है जो HLA कॉम्प्लेक्स में B8 जीन से जुड़ा होता है और HEP के प्रति संवेदनशीलता निर्धारित करता है। एच वर्ग के एचएलए एंटीजन के वाहकों में रोग विकसित होने का और भी अधिक जोखिम पाया जाता है। जीईपी वाले 96.3% रोगियों में एलील डीक्यूबी1 0201 पाया गया।
इसी समय, सबसे आम धारणा यह है कि एंटरोसाइट्स की ब्रश सीमा में एंजाइमों की गतिविधि में वंशानुगत कमी होती है - डाइपेप्टिडेज़ जो ग्लियाडिन (ग्लूटेन) के टूटने को सुनिश्चित करते हैं।
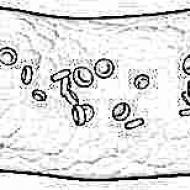
वर्तमान में, GEO के विकास के लिए कई मुख्य तंत्र माने गए हैं (चित्र 67)। ग्लियाडिन, वनस्पति प्रोटीन ग्लूटेन के मुख्य घटकों में से एक, छोटी आंत की श्लेष्मा झिल्ली पर हानिकारक प्रभाव डालता है। ग्लियाडिन एक विशिष्ट एंटरोसाइट रिसेप्टर से बंधता है, इंटरएपिथेलियल लिम्फोसाइट्स (आईईएल) और छोटी आंत के म्यूकोसा के लैमिना प्रोप्रिया के लिम्फोसाइटों के साथ इंटरैक्ट करता है। परिणामी लिम्फोकिन्स और एंटीबॉडीज़ विलस एंटरोसाइट्स को नुकसान पहुंचाते हैं। म्यूकोसा शोष और प्रतिरक्षा सक्षम कोशिकाओं द्वारा घुसपैठ के साथ ग्लियाडिन के हानिकारक प्रभाव पर प्रतिक्रिया करता है। शोष की विशेषता जनन विभाग के विली और हाइपरप्लासिया, यानी क्रिप्ट्स के गायब होने से होती है। गहरे तहखानों की उपस्थिति तथाकथित हाइपररीजेनरेटिव शोष को स्थापित करने का आधार देती है। एलईएल की सतह और पिट एपिथेलियम की स्पष्ट घुसपैठ और छोटी आंत के म्यूकोसा के लैमिना प्रोप्रिया की लिम्फोप्लाज्मेसिटिक घुसपैठ भी विशेषता है, जो ग्लियाडिन की उपस्थिति के लिए आंत की प्रतिरक्षा प्रतिक्रिया का संकेत देती है।
अपूर्ण हाइड्रोलिसिस के उत्पाद छोटी आंत के विली के उपकला को नुकसान पहुंचाते हैं, सीधे संपर्क में आने पर उन पर विषाक्त प्रभाव डालते हैं। आंतों का म्यूकोसा चपटा और पतला हो जाता है। हिस्टोलॉजिकल रूप से, आंतों के विली का तेज छोटा होना और पूरी तरह से गायब होना, झिल्ली क्षति के साथ माइक्रोविली की संख्या में कमी और अंतःस्रावी कोशिकाओं की संख्या, और क्रिप्ट का गहरा होना निर्धारित किया जाता है। आंतों के म्यूकोसा के साथ ग्लूटेन की विशिष्ट बातचीत के परिणामस्वरूप, ब्रश बॉर्डर के विभिन्न एंजाइमों की गतिविधि, मुख्य रूप से छोटी आंत के लाइपेस, पूरी तरह से गायब होने तक कम हो जाती है, जिसके परिणामस्वरूप पॉलीअनसेचुरेटेड फैटी एसिड (लिनोलिक, लिनोलेनिक) का अवशोषण होता है। ) नहीं होता है, क्षारीय फॉस्फेट की सामग्री और गतिविधि कम हो जाती है। छोटी आंत में सेरोटोनिन-उत्पादक कोशिकाओं की संख्या ग्रहणी में उनकी संख्या में एक साथ वृद्धि के साथ घट जाती है। उसी ग्रहणी में, सेक्रेटिन का उत्पादन करने वाली कोशिकाओं की आबादी कम हो जाती है, और कोलेसीस्टोकिनिन और सोमैटोस्टैटिन का उत्पादन करने वाली कोशिकाओं की आबादी बढ़ जाती है; मोटिलिन का बढ़ा हुआ स्तर।
ब्रश सीमा में असामान्य ग्लाइकोप्रोटीन (संभवतः, यह ट्रांसग्लूटामिनेज एंजाइम है) के अस्तित्व के बारे में एक परिकल्पना भी सामने रखी गई है, जिसके साथ ग्लूटेन या इसके क्षय उत्पाद एक मजबूत बंधन में प्रवेश करते हैं, जिससे उनका रोग संबंधी प्रभाव पड़ता है।
हाल ही में, इस तथ्य के पक्ष में साक्ष्य सामने आए हैं कि ग्लियाडिन एंटरोसाइट्स पर सीधे या सीधे तौर पर नहीं, बल्कि कुछ अंतर्जात तंत्रों के माध्यम से कार्य करते हैं जो उपकला कोशिकाओं के कामकाज को नियंत्रित करते हैं।
प्रतिरक्षाविज्ञानी सिद्धांत, जिसके बड़ी संख्या में समर्थक हैं, सीलिएक रोग को ग्लूटेन के प्रति अतिसंवेदनशीलता की अभिव्यक्ति के रूप में समझाता है। खाद्य प्रतिजन के रूप में ग्लूटेन के प्रति आंतों के म्यूकोसा की सेलुलर प्रतिरक्षा सीलिएक रोग में आंतों की क्षति का सबसे संभावित कारण है। म्यूकोसल लैमिना प्रोप्रिया में, इम्युनोग्लोबुलिन ए, जी और एम के तीन वर्गों के एंटीग्लियाडिन एंटीबॉडी का उत्पादन करने वाले लिम्फोइड और प्लाज्मा कोशिकाओं की संख्या बढ़ जाती है। हालांकि, ग्लियाडिन के एक विशिष्ट अंश को अलग करने का प्रयास किया गया है जो एंटीबॉडी निर्माण का कारण बन सकता है। असफल. रोगियों के टीकाकरण पर पड़ने वाले प्राथमिक प्रभाव के बारे में कोई स्पष्टीकरण नहीं मिला है। यह संभव है कि सीलिएक रोग में कई प्रतिरक्षा संबंधी गड़बड़ी केवल ग्लूटेन और अन्य एंटीजन की प्रतिक्रिया है जो क्षतिग्रस्त आंतों के म्यूकोसल बाधा में प्रवेश करते हैं और प्रतिरक्षा प्रणाली पर तनाव बढ़ाते हैं। सीलिएक रोग में प्रतिरक्षाविज्ञानी अवस्था के उल्लंघन से प्रतिरक्षाविज्ञानी एटियलजि की विभिन्न रोग प्रक्रियाओं का विकास होता है। छोटी आंत की श्लेष्मा झिल्ली के विनाश के परिणामस्वरूप बनने वाले परिसंचारी प्रतिरक्षा परिसरों त्वचा परिवर्तन, अंग-विशिष्ट ऑटोइम्यून एंडोक्रिनोपैथियों के निर्माण में शामिल होते हैं, जो क्षतिग्रस्त म्यूकोसा के माध्यम से आंतरिक में विषाक्त पदार्थों के एंटीजन के प्रवेश से बढ़ जाते हैं। शरीर का वातावरण.
रोग के विकास में एक निश्चित भूमिका हार्मोन और तंत्रिका तंत्र को सौंपी जाती है, विशेष रूप से न्यूरोपेप्टाइड्स को। इस प्रकार, गेहूं सहित पौधों के प्रोटीन के हाइड्रोलिसिस उत्पादों का छोटी आंत पर एक ओपियेट प्रभाव पड़ता है, जो गेहूं के आटे का उपयोग करके एक उत्तेजक परीक्षण के दौरान उत्तरार्द्ध से इतनी तीव्र प्रतिक्रिया की व्याख्या करता है।
सीलिएक रोग के एटियलजि और रोगजनन के अध्ययन में महत्वपूर्ण प्रगति के बावजूद, इसके विकास के तंत्र को पूरी तरह से स्पष्ट नहीं किया गया है। यह संभावना है कि इस विकृति के गठन के लिए इनका संयोजन और, संभवतः, कुछ अन्य कारण हैं।
आंतों के विल्ली के शोष के परिणामस्वरूप, अवशोषण का सतह क्षेत्र तेजी से कम हो जाता है, झिल्ली पाचन एंजाइमों की गतिविधि कम हो जाती है; पोषक तत्वों के अधूरे हाइड्रोलिसिस के उत्पाद आंतों के लुमेन में जमा हो जाते हैं, माइक्रोबियल वनस्पतियों की अंतर-आंतों की वृद्धि बढ़ जाती है, जिससे छोटी आंत की सामग्री (आमतौर पर अम्लीय पक्ष) के पीएच में परिवर्तन होता है, परिवहन का उल्लंघन होता है पानी, इलेक्ट्रोलाइट्स, प्रोटीन, और संवहनी बिस्तर से उनका निष्कासन बढ़ गया। सीएमपी को सक्रिय करने वाले फैटी और पित्त एसिड के अपर्याप्त अवशोषण से आंतों का स्राव और क्रमाकुंचन बढ़ जाता है, जिसके परिणामस्वरूप आंतों की सामग्री द्रवीभूत हो जाती है और पॉलीफेकल का निर्माण होता है।
बढ़ते जीव के सामान्य कामकाज के लिए आवश्यक प्रोटीन, वसा, इलेक्ट्रोलाइट्स, विटामिन, खनिज और अन्य पदार्थों के कुअवशोषण और हानि से डिस्ट्रोफी, एनीमिया, रिकेट्स, पॉलीहाइपोविटामिनोसिस आदि का विकास होता है। जीवन के कुछ निश्चित समय होते हैं जब पहले नैदानिक लक्षण अधिक बार प्रकट होते हैं। सबसे पहले, यह वह अवधि है जब ग्लियाडिन युक्त उत्पाद (सूजी दलिया, ब्रेड, दूध मिश्रण, जिसमें गेहूं, जई, जौ, राई शामिल हैं) को बच्चे के आहार में पेश किया जाता है।
सीलिएक रोग का रूपात्मक सब्सट्रेट ग्लाइकोकैलिक्स की मोटाई में कमी, अवशोषण कोशिकाओं की संख्या में कमी, विली का चपटा होना या गायब होना, अविभाजित क्रिप्ट कोशिकाओं के प्रसार की संख्या में उल्लेखनीय वृद्धि, क्रिप्ट का लंबा होना और मानक की तुलना में सेल नवीकरण और प्रवासन में तेजी। सीलिएक रोग में, लैमिना प्रोप्रिया में कोशिकाओं की संख्या काफी बढ़ जाती है (आईजीए, आईजीएम, आईजीजी युक्त प्लास्मोसाइट्स, साथ ही आईजीई युक्त कोशिकाएं, मस्तूल कोशिकाएं, ईोसिनोफिल, न्यूट्रोफिल, ल्यूकोसाइट्स), और गतिविधि के सर्वोत्तम मार्कर प्रक्रिया आईजीजी और आईजीई युक्त कोशिकाओं के साथ प्लाज्मा कोशिकाएं हैं। इस प्रकार, सीलिएक रोग में, ग्लियाडिन-प्रेरित प्रतिरक्षा तंत्र द्वारा छोटी आंत का म्यूकोसा क्षतिग्रस्त हो जाता है।
इसके अलावा, सीलिएक रोग छोटी आंत की परत पर ऑटोइम्यून प्रतिक्रियाओं के परिणामस्वरूप हो सकता है। सीलिएक रोग के लिए स्वप्रतिपिंडों की उच्च विशिष्टता, विशेष रूप से आईजीए प्रकार से लेकर रेटिकुलिन (एआरए) का व्यापक रूप से इस रोग के निदान के लिए उपयोग किया जाता है। इसके अलावा, एंडोमिसियम (ईएमए) के लिए आईजीए एंटीबॉडी और आईजीए एंटी-ग्लियाडिन एंटीबॉडी (एजीए) का स्तर निर्धारित किया जाता है। सबसे संवेदनशील IgA-EMA (97%) है, जबकि IgA-AGA सबसे कम संवेदनशील एंटीबॉडी (52%) है।
ग्लूटेन-मुक्त आहार के साथ उपचार के कुछ महीनों बाद, अधिकांश मरीज़ विली की स्पष्ट वृद्धि और लिम्फोप्लाज्मेसिटिक म्यूकोसल घुसपैठ में कमी देख सकते हैं।
क्लिनिक और निदान. यह रोग आमतौर पर धीरे-धीरे विकसित होता है। एचईई की नैदानिक अभिव्यक्तियाँ अत्यधिक परिवर्तनशील हैं। रोग की प्रारंभिक नैदानिक अभिव्यक्तियाँ निरर्थक हैं। बच्चे के मूड में बदलाव, भावनात्मक स्वर में कमी, सुस्ती, थकान में वृद्धि, भूख में कमी, रुकने तक अपर्याप्त वजन बढ़ना, शौच की अपरिवर्तित आवृत्ति के साथ मल की मात्रा में वृद्धि होती है। इस अवधि के दौरान, बीमारी का निदान करना आमतौर पर मुश्किल होता है। ग्लूटेन युक्त उत्पादों के निरंतर उपयोग से, रोगियों की स्थिति खराब हो जाती है, लक्षण धीरे-धीरे बढ़ते हैं, और 2-4 महीनों के बाद (और कभी-कभी बाद में) जीईपी के अव्यक्त चरण की एक लक्षण जटिल विशेषता बनती है, जो एक नियम के रूप में होती है , इसमें पांच मुख्य लक्षण शामिल हैं: शारीरिक विकास में देरी, पेट फूलना, पेट के आकार में वृद्धि, सहज हड्डी का फ्रैक्चर (अव्यक्त रूप में रोग के सुस्त दीर्घकालिक पाठ्यक्रम के साथ), डिस्किनेटिक आंतों के विकार (कब्ज, बारी-बारी से) राहत के साथ कब्ज)। आगे चलकर मल तेज हो जाता है, मल द्रवीभूत हो जाता है। इस अवधि के दौरान, बच्चे अक्सर आंतों में संक्रमण के लिए संक्रामक रोग विभाग में पहुंच जाते हैं, जिसकी आमतौर पर बैक्टीरिया द्वारा पुष्टि नहीं की जाती है। एंटीबायोटिक चिकित्सा की नियुक्ति आंतों की डिस्बिओसिस को बढ़ा देती है।
जीईपी की प्रमुख विशेषताओं के निर्माण में आमतौर पर कई महीने लग जाते हैं। इसलिए, रोग की नैदानिक अभिव्यक्तियों की अभिव्यक्ति की अवधि जीवन के 2-3वें वर्ष में आती है। सामान्य थकावट होती है, गंभीर मामलों में कैशेक्सिया, उल्टी, एनोरेक्सिया की डिग्री तक पहुंच जाती है; शुष्क त्वचा और श्लेष्मा झिल्ली; ऊतक मरोड़ में तेज कमी, त्वचा की झुर्रियाँ, जो महत्वपूर्ण क्षीणता के साथ मुड़ जाती हैं; रोगी की विशिष्ट उपस्थिति: पीड़ा, "बूढ़ा" चेहरे का भाव, पेट के आकार में उल्लेखनीय वृद्धि, जो पतले अंगों के साथ संयोजन में, बच्चे को "मकड़ी का रूप" देती है; पेट में दर्द; "स्यूडोएस्काइट्स"; पेट फूलना. मल द्रव्यमान द्रवीभूत हो जाता है, प्रचुर मात्रा में (उनका वजन प्रति दिन 1-1.5 किलोग्राम तक पहुंच सकता है), हल्का, पोटीन, एक बदबूदार गंध और चिकना चमक के साथ (वसा की बढ़ी हुई मात्रा के कारण, जिसका नुकसान 60% तक होता है) भोजन के साथ इनपुट)। अक्सर मलाशय का फैलाव होता है; बाहर से शरीर में उनके अपर्याप्त सेवन और स्वयं के नुकसान के कारण सभी प्रकार के चयापचय के उल्लंघन से जुड़े लक्षण हैं: पॉलीहाइपोविटामिनोसिस (असमान त्वचा रंजकता, कोणीय स्टामाटाइटिस, ग्लोसिटिस, चेइलाइटिस, कोइलोनीचिया, रक्तस्राव, मलिनकिरण और भंगुरता) बाल, आदि), एडेमेटस सिंड्रोम; ऑस्टियोपोरोसिस, जिसके परिणामस्वरूप सहज हड्डी फ्रैक्चर, हड्डियों की अक्षीय विकृति (वेरस या वाल्गस) हो सकती है; देर से दांत निकलने, दांतों में सड़न की प्रवृत्ति; आंतरिक अंगों में डिस्ट्रोफिक परिवर्तन, जिससे उत्तरार्द्ध की शिथिलता, मांसपेशी प्रायश्चित; छिपी हुई टेटनी; शारीरिक विकास में पिछड़ना। भावनात्मक स्वर में तेज कमी आई है (चिड़चिड़ापन, जिद्दीपन, भेद्यता, हिस्टेरॉयड अभिव्यक्तियों के साथ आसानी से होने वाली विरोध प्रतिक्रियाएं); साइकोमोटर विकास में मंदी, स्थैतिक कार्यों के निर्माण में देरी, और गंभीर मामलों में, पहले से अर्जित कौशल और क्षमताओं का नुकसान (जो चयापचय संबंधी विकारों के कारण केंद्रीय और परिधीय तंत्रिका तंत्र की संरचनाओं के माइलिनेशन में मंदी के साथ जुड़ा हुआ है) ; विलंबित भाषण विकास। वनस्पति संबंधी विकारों का उच्चारण किया जाता है: पसीना बढ़ जाना, डर्मोग्राफिज्म में बदलाव, "संगमरमर" त्वचा पैटर्न के साथ ठंडे हाथ, भूख और नींद में कमी, एन्यूरिसिस, परिवेश के तापमान में उतार-चढ़ाव के प्रति खराब सहनशीलता, तीव्र श्वसन रोगों के बाद लंबे समय तक सबफ़ेब्राइल स्थिति, आदि, कम अक्सर - वनस्पति आंत संबंधी पैरॉक्सिज्म। अंतर्वर्ती रोगों की संभावना बढ़ जाती है।
रोग की चरम अवधि को प्रक्रिया की दीर्घकालिकता के चरण से बदल दिया जाता है, जो नैदानिक अभिव्यक्तियों की गंभीरता में परिवर्तनशीलता की विशेषता है।
परिधीय रक्त में महत्वपूर्ण परिवर्तन नोट किए गए हैं: एनीमिया, ल्यूकोसाइटोसिस या ल्यूकोपेनिया, रेटिकुलोसाइटोसिस, थ्रोम्बोसाइटोपेनिया, त्वरित ईएसआर। मानक जैव रासायनिक संकेतकों से महत्वपूर्ण रूप से विचलित: डिस्प्रोटीनीमिया, कम कोलेस्ट्रॉल, कुल लिपिड, फॉस्फोलिपिड और बीटा-लिपोप्रोटीन - कोलेस्ट्रॉल का मुख्य परिवहन रूप; मुक्त फैटी एसिड की सामग्री में वृद्धि (जिसे वसा डिपो से उनके एकत्रीकरण द्वारा भी समझाया गया है)। ये परिवर्तन अप्रत्यक्ष रूप से कोशिका की झिल्ली संरचनाओं के उल्लंघन का संकेत देते हैं। एएलटी, एएसटी, क्षारीय फॉस्फेट के स्तर में वृद्धि के साथ क्षणिक हाइपरएंजाइमिया भी होता है, जो हेपेटोसेलुलर अपर्याप्तता को इंगित करता है; ट्रिप्सिन और लाइपेज की मात्रा में वृद्धि प्रतिक्रियाशील अग्नाशयशोथ या डिस्पेंक्रिएटिज्म की उपस्थिति को दर्शाती है। पूर्वानुमानित रूप से प्रतिकूल संकेतक ट्रिप्सिन अवरोधक के स्तर में कमी है।
एक विस्तारित कोप्रोग्राम से टाइप II स्टीटोरिया का पता चलता है, डी-ज़ाइलोज़ के साथ एक परीक्षण - सभी अध्ययनित अवधियों में प्रदर्शन में कमी। आंतों की डिस्बिओसिस नोट की जाती है।
गैस्ट्रोइंटेस्टाइनल ट्रैक्ट की सामान्य एक्स-रे जांच से छोटी और बड़ी आंत के विभिन्न हिस्सों (बड़े क्षेत्रों के साथ ऐंठन के वैकल्पिक क्षेत्र), बृहदान्त्र के व्यास में वृद्धि (अधिक बार इसके आरोही भाग में), उपस्थिति के डिस्किनेटिक विकारों का पता चलता है। आंतों के छोरों में द्रव के स्तर में वृद्धि, म्यूकोसल राहत का पतला होना, ऊपरी आंतों में अधिक स्पष्ट। एक महत्वपूर्ण एजेंट (गेहूं का आटा, ग्लियाडिन समाधान) का उपयोग करके एक्स-रे "उत्तेजक" परीक्षणों से डिस्किनेटिक विकारों की गंभीरता में वृद्धि होती है, "क्लोइबर कटोरे" की संख्या में वृद्धि होती है, जो चिकित्सकीय रूप से आंतों में वृद्धि के साथ होती है गतिशीलता और पेट फूलना.
हड्डी के ऊतकों की एक्स-रे जांच से ऑस्टियोपोरोसिस मध्यम से लेकर महत्वपूर्ण रूप से स्पष्ट होता है (बीम के पतले होने के साथ बड़े-लूप वाले ऊतक, मेटाफिस की संरचना का मोटा होना, कोनों का तेज होना, अक्सर विकास क्षेत्रों के स्केलेरोसिस का पता लगाया जाता है), जबकि अस्थि आयु पासपोर्ट से 0.5-2.5 वर्ष पीछे है। खोपड़ी की जांच से उच्च रक्तचाप-हाइड्रोसेफेलिक सिंड्रोम के लक्षण प्रकट होते हैं।
पेट के अंगों की अल्ट्रासाउंड स्कैनिंग के दौरान, आंत के विभिन्न हिस्सों के डिस्किनेटिक विकार और स्यूडोएस्काइट्स की घटना नोट की जाती है।
रोग के तीव्र चरण में एंडोस्कोपिक जांच से छोटी आंत के म्यूकोसा में एट्रोफिक परिवर्तन का पता चलता है, जिसमें डुओडनल, एट्रोफिक जेजुनाइटिस भी शामिल है। जेजुनम में सिलवटों और पेरिस्टलसिस की अनुपस्थिति के कारण एक विशिष्ट "ट्यूब" उपस्थिति होती है, एडिमा के कारण म्यूकोसा का रंग विशेष रूप से हल्का भूरा होता है। सफेद पट्टिका की एक पतली परत ("कर्कश लक्षण") की उपस्थिति और म्यूकोसा के "अनुप्रस्थ धारी" के लक्षण (तीव्र चरण के लिए नैदानिक मानदंड) की विशेषता; कभी-कभी एक छोटा सा लिम्फोफोलिक्यूलर हाइपरप्लासिया होता है। बायोप्सी के बाद अक्सर रक्तस्राव नहीं होता है।
अव्यक्त चरण या नैदानिक और प्रयोगशाला छूट के चरण में, सबट्रोफिक जेजुनाइटिस की घटनाएं दृष्टिगत रूप से नोट की जाती हैं (छोटी तह, सुस्त क्रमाकुंचन, संवहनी पैटर्न की कमजोर अभिव्यक्ति), श्लेष्म झिल्ली की "सेल्युलैरिटी", घने सफेद रंग की उपस्थिति सूजी जैसी पट्टिका और दूरस्थ दिशा में बढ़ती हुई।
GEP के पाठ्यक्रम के निम्नलिखित नैदानिक रूप या प्रकार हैं:
विशिष्ट आकार. यह प्रारंभिक बचपन में रोग के विकास, पॉलीफेकल और स्टीटोरिया के साथ दस्त, एनीमिया, मैलाबॉस्पशन सिंड्रोम II या III गंभीरता में निहित चयापचय संबंधी विकारों की विशेषता है। हमारे आंकड़ों के अनुसार, यह 38% रोगियों में देखा गया है।
टारपीड (दुर्दम्य) रूप। यह 13% रोगियों में होता है और एक गंभीर पाठ्यक्रम, पारंपरिक उपचार के प्रभाव की अनुपस्थिति की विशेषता है, और इसलिए ग्लुकोकोर्तिकोइद हार्मोन का उपयोग आवश्यक है।
मिटाया हुआ रूप. 35% रोगियों में पता चला। नैदानिक तस्वीर में, प्रमुख भूमिका आयरन की कमी वाले एनीमिया, रक्तस्रावी सिंड्रोम, ऑस्टियोमलेशिया, पॉलीआर्थ्राल्जिया या अंतःस्रावी विकारों के रूप में अतिरिक्त आंतों की अभिव्यक्तियों की है। दस्त और कुअवशोषण के अन्य नैदानिक लक्षण अनुपस्थित हो सकते हैं।
अव्यक्त रूप. यह रोग लंबे समय तक उपनैदानिक रूप से बढ़ता रहता है और सबसे पहले वयस्कता या बुढ़ापे में भी प्रकट होता है। बाकी नैदानिक तस्वीर सामान्य रूप के समान है। यह 14% रोगियों में देखा गया है।
इस बात पर जोर दिया जाना चाहिए कि जीईपी के रोगियों में, लिंफोमा और छोटी आंत का कैंसर सामान्य आबादी की तुलना में 83-250 गुना अधिक विकसित होता है।
ग्रासनली, पेट और मलाशय का कैंसर भी अधिक आम है। सामान्य तौर पर, जीईपी वाले लगभग आधे रोगियों में घातक ट्यूमर मृत्यु का कारण होते हैं।
एचईपी का सटीक निदान केवल छोटी आंत की बायोप्सी से ही किया जा सकता है। विशिष्ट रूपात्मक परिवर्तन न केवल जेजुनम में, बल्कि डिस्टल ग्रहणी में भी देखे जाते हैं। इसलिए, इंटेस्टिनोस्कोपी के दौरान जेजुनम से प्राप्त बायोप्सी नमूनों के अध्ययन से प्राप्त डेटा और एक पारंपरिक डुओडेनोस्कोप का उपयोग करके प्राप्त ग्रहणी बल्ब के बायोप्सी नमूनों के मूल्यांकन से प्राप्त डेटा दोनों का उपयोग करना संभव है।
हिस्टोलॉजिकल परीक्षा के महत्व के बावजूद, इस आक्रामक विधि को जोखिम समूहों की जांच में लागू करना मुश्किल है, खासकर बच्चों में। जीईपी का निदान इस तथ्य से भी जटिल है कि जैसे-जैसे रोग के रोगजनन के बारे में जानकारी गहरी होती है, नैदानिक तस्वीर की एक असाधारण विविधता स्पष्ट हो जाती है। जैसा कि पहले ही दिखाया गया है, यह अत्यंत गंभीर कुअवशोषण सिंड्रोम से लेकर अव्यक्त, यानी लगभग स्पर्शोन्मुख रूपों तक भिन्न होता है। ग्लूटेन के प्रति अलग-अलग संवेदनशीलता के कारण, सीलिएक रोग में छोटी आंत की श्लेष्म झिल्ली की विली की संरचना में न्यूनतम परिवर्तन हो सकता है या व्यावहारिक रूप से सामान्य भी रह सकता है, और इन मामलों में एकमात्र मानदंड केवल सतह में एमईएल की बढ़ी हुई मात्रा है उपकला. चूँकि बिगड़ा हुआ अवशोषण (क्रोनिक डायरिया, स्टीटोरिया, कुपोषण, प्रोटीन-मुक्त एडिमा) के कोई स्पष्ट संकेत नहीं हैं, विशेष रूप से जीईपी के साथ, छोटी आंत में रोग संबंधी परिवर्तनों और कुअवशोषण के बीच संबंध की धारणा उत्पन्न नहीं होती है। परिणामस्वरूप, मरीज़ कई वर्षों तक, और यहाँ तक कि अपने पूरे जीवन तक, एटियोट्रोपिक चिकित्सा प्राप्त करने के अवसर से वंचित रह जाते हैं।
पिछले 5 वर्षों में, जीईपी के प्रतिरक्षाविज्ञानी निदान में बड़ी प्रगति हुई है। अनुपचारित जीईपी वाले रोगियों में, 1gA और IgG में ग्लियाडिन के ए-अंश के प्रति एंटीबॉडी की सांद्रता काफी बढ़ जाती है। एंटी-ग्लियाडिन एंटीबॉडीज (एजीए) जीईपी का एक काफी संवेदनशील मार्कर है जिसका उपयोग उच्च जोखिम वाली आबादी में स्क्रीनिंग के लिए किया जा सकता है। एंडोस्कोपिक बायोप्सी के बाद एंटीग्लियाडिन एंटीबॉडी की सामग्री के लिए दाताओं के रक्त परीक्षण की जांच करके निदान की दक्षता में उल्लेखनीय वृद्धि हुई। अधिक विशिष्ट जीईओ मार्करों - रेटिकुलिन और एंडोमिसियल एंटीबॉडी का उपयोग करके स्क्रीनिंग अध्ययनों ने सीलिएक रोग के असामान्य रूपों का सक्रिय रूप से पता लगाना संभव बना दिया है। ऐसे तरीकों की मदद से, यह पाया गया कि रोगियों के निकटतम रिश्तेदारों में, सीलिएक रोग का गुप्त रूप लगभग 10% में होता है। ये अध्ययन अत्यधिक व्यावहारिक महत्व के हैं, क्योंकि ये न केवल रोगी, बल्कि उसके रिश्तेदारों की भी विस्तृत जांच की आवश्यकता को दर्शाते हैं।
ग्लूटेन-मुक्त आहार के साथ उपचार के प्रभाव में, अधिकांश रोगियों में आईजीए-एएचए सामान्य स्तर तक कम हो जाता है और केवल पृथक मामलों में ऊंचा रहता है, जो पूरी तरह से अन्य लेखकों के आंकड़ों से मेल खाता है जिन्होंने एकाग्रता में महत्वपूर्ण कमी देखी है। ग्लूटेन-मुक्त आहार निर्धारित करते समय सीसी-ग्लिआडिन के प्रति एंटीबॉडी की मात्रा और उत्तेजना के बाद इसकी वृद्धि। रोग की नैदानिक पुनरावृत्ति से पहले भी ग्लूटेन। ग्लूटेन-मुक्त आहार के साथ उपचार के प्रभाव में सीलिएक एंटरोपैथी वाले रोगियों में आईजीजी-एजीए की एकाग्रता आईजीए-एजीए की तुलना में काफी कम हो जाती है, और लगभग आधे रोगियों में बढ़ी हुई रहती है।
कक्षा ए और बी इम्युनोग्लोबुलिन में ए-ग्लियाडिन की एकाग्रता में वृद्धि की उच्च आवृत्ति और छोटी आंत के अन्य रोगों वाले रोगियों में इसकी दुर्लभ वृद्धि विधि की उच्च संवेदनशीलता और विशिष्टता का संकेत देती है। तो, विभिन्न लेखकों के अनुसार, IgA-AGA और IgG-AGA निर्धारित करने की विधि की संवेदनशीलता 87 से 100% तक होती है, और विशिष्टता 62 से 94.5% तक होती है।
एचईपी के निदान के लिए और भी अधिक अवसर रेटिकुलिन (रेटिक्यूलर फाइबर का एक प्रोटीन, कोलेजन की संरचना के समान) और एंडोमिसियम (मांसपेशियों के फाइबर के बीच स्थित संयोजी ऊतक) के एंटीबॉडी के अध्ययन में खुलते हैं। यह स्थापित किया गया है कि रक्त में एंटीरेटिकुलिन (आईजीए-एपीए) और एंटीएंडोमिसियल (आईजीए-एईए) एंटीबॉडी का उच्च अनुमापांक एचईपी का एक विशिष्ट संकेत है। यह सकारात्मक आईजीए-एपीए या आईजीए-एईए वाले रोगियों के दीर्घकालिक अनुवर्ती और छोटी आंत की श्लेष्म झिल्ली की सामान्य संरचना से प्रमाणित होता है। एक से 7 वर्ष की अवधि में बार-बार बायोप्सी करने पर, उनमें से कुछ में छोटी आंत के विली के शोष के लक्षण दिखाई दिए। रोग के अव्यक्त रूपों का पता लगाने के लिए IgA-AEA का पता लगाना विशेष रूप से महत्वपूर्ण है। दाताओं की जांच के परिणामों के अनुसार इस परीक्षण को 100% मामलों में विशिष्ट माना जाता है और, कुछ शोधकर्ताओं के अनुसार, एक सकारात्मक IgA-AEA हो सकता है बायोप्सी बदलें.
इसलिए, एंटीग्लियाडियल और एंटीएंडोमिसियल एंटीबॉडी की मदद से, आंतों की बायोप्सी पर आधारित आक्रामक तकनीकों के उपयोग के बिना एचईपी का पता लगाया जा सकता है। यह दृष्टिकोण विशेष रूप से करीबी रिश्तेदारों और संदिग्ध बीमारी वाले लोगों के बीच महामारी विज्ञान अध्ययन आयोजित करने की बड़ी संभावनाएं खोलता है।
इस प्रकार, कुअवशोषण सिंड्रोम के प्रत्येक मामले में, डॉक्टर को सबसे पहले सीलिएक रोग का विभेदक निदान करना चाहिए, क्योंकि यह रोग छोटी आंत के पाचन और परिवहन कार्य के विकार के मुख्य कारणों में से एक है।
मिटे हुए या अव्यक्त पाठ्यक्रम के साथ, रोग की एकमात्र नैदानिक अभिव्यक्तियाँ आयरन की कमी से होने वाला एनीमिया, प्रणालीगत ऑस्टियोपोरोसिस, एमेनोरिया, बांझपन और अन्य रोग और सिंड्रोम हो सकते हैं जो पोषक तत्वों के चयनात्मक कुअवशोषण के परिणामस्वरूप विकसित होते हैं। जोखिम समूह में शामिल सभी रोगियों को डिस्टल ग्रहणी के श्लेष्म झिल्ली की बायोप्सी सौंपी जानी चाहिए।
सीलिएक रोग के लिए मुख्य निदान मानदंड निम्नलिखित हैं।
1. अधिकांश रोगियों में बचपन में ही रोग की नैदानिक अभिव्यक्तियाँ शुरू हो जाती हैं।
2. लड़कियों में रुग्णता का प्रसार।
3. बहुमूत्रता के साथ दस्त, स्टीटोरिया और कुअवशोषण सिंड्रोम II और 111 डिग्री की गंभीरता का विकास।
4. एनीमिया का विकास, एक नियम के रूप में, हाइपोक्रोमिक, आयरन की कमी, बी12-फोलिक की कमी।
5. उन सभी रोगियों में डिस्टल डुओडेनम और समीपस्थ जेजुनम में हाइपररेजेनरेटिव प्रकार के श्लेष्म झिल्ली के शोष की पहचान, जिनका इलाज ग्लूटेन-मुक्त आहार से नहीं किया गया है।
6. 6-12 महीनों के लिए ग्लूटेन-मुक्त आहार के सख्त पालन के साथ छोटी आंत की श्लेष्मा झिल्ली की सामान्य संरचना की रूपात्मक बहाली की प्रवृत्ति के साथ रोग की नैदानिक अभिव्यक्तियों का विपरीत विकास।
रोग के विशिष्ट मामलों में, निदान आमतौर पर कठिनाइयों का कारण नहीं बनता है और ऊपर सूचीबद्ध नैदानिक संकेतों के आधार पर स्थापित किया जाता है। बिगड़ा अवशोषण सिंड्रोम II और III गंभीरता की डिग्री वाले रोगियों की जांच की अवधि के लिए, ग्लूटेन-मुक्त आहार निर्धारित करने की सलाह दी जाती है। इसका सकारात्मक असर अक्सर 1 महीने के अंदर ही दिखने लगता है। हालाँकि, कुछ रोगियों में, स्पष्ट चिकित्सीय प्रभाव प्राप्त करने के लिए लंबी अवधि (3 से 6 महीने) की आवश्यकता होती है।
यह ध्यान दिया जाना चाहिए कि सीलिएक एंटरोपैथी के साथ रोटी और अन्य अनाज उत्पादों की खपत और मल की प्रकृति के बीच कोई सीधा संबंध नहीं है, इसलिए मरीज़ स्वयं कभी भी बीमारी के विकास को रोटी के प्रति असहिष्णुता से नहीं जोड़ते हैं। ग्लूटेन के हानिकारक प्रभाव का पता केवल छोटी आंत के म्यूकोसा के बायोप्सी नमूनों के रूपात्मक अध्ययन से, क्रिप्ट हाइपरट्रॉफी के साथ कुल या सबटोटल विलस शोष द्वारा लगाया जा सकता है।
गतिशील अवलोकन के दौरान, छोटी आंत के श्लेष्म झिल्ली की स्थिति में सकारात्मक गतिशीलता निर्धारित नहीं की जाती है यदि मरीज़ ग्लूटेन-मुक्त आहार के आवधिक उल्लंघन की अनुमति देते हैं। हालाँकि, शैशवावस्था, बचपन और कभी-कभी वयस्कों में कुछ रोगियों में, ग्लूटेन की शुरूआत दस्त, पेट की गुहा में दर्द, उल्टी से जुड़ी होती है, और जिल्द की सूजन, राइनाइटिस और ब्रोंकाइटिस भी विकसित हो सकती है। ऐसे रोगियों में छोटी आंत के म्यूकोसा के बायोप्सी नमूनों में एमईएल की संख्या में वृद्धि देखी गई है। इन मामलों में, हम एक छिपे हुए या अव्यक्त अंतराल के बारे में बात कर सकते हैं। क्रिप्ट की अतिवृद्धि के साथ ऊपरी जेजुनम के विली का शोष, सीलिएक रोग के अलावा, उष्णकटिबंधीय स्प्रू, दूध प्रोटीन और सोया के प्रति असहिष्णुता के साथ देखा जा सकता है।
एचईपी और उष्णकटिबंधीय स्प्रू का विभेदक निदान महामारी विज्ञान के आंकड़ों, फोलिक एसिड और एंटीबायोटिक दवाओं के उपयोग के साथ नैदानिक और रूपात्मक सुधार पर आधारित है।
जीईपी वाले रोगियों में सकारात्मक रूपात्मक गतिशीलता की अनुपस्थिति में, ग्लूटेन-मुक्त आहार के सख्त पालन के साथ, आहार से दूध प्रोटीन के अतिरिक्त बहिष्कार के परिणामों की जांच करने की सलाह दी जाती है। इसी समय, दूध, खट्टा-दूध उत्पाद, पनीर, पनीर, खट्टा क्रीम, मक्खन (घी को छोड़कर) को बाहर रखा गया है। गेहूं प्रोटीन और दूध के प्रति असहिष्णुता को जोड़ा जा सकता है।
जीईपी का विभेदक निदान छोटी आंत की अन्य सभी बीमारियों के साथ भी किया जाना चाहिए, क्योंकि उनमें से किसी के लिए, क्रोनिक डायरिया और कुअवशोषण सिंड्रोम आमतौर पर नैदानिक तस्वीर में सामने आते हैं। इन रोगों के सबसे महत्वपूर्ण विभेदक निदान संकेतों पर नीचे विचार किया गया है।
सामान्य परिवर्तनशील हाइपोगैमाग्लोबुलिनमिया वाले मरीजों में वर्ग जी, ए और एम के सीरम इम्युनोग्लोबुलिन की कमी होती है। इस बीमारी में छोटी आंत की श्लेष्म झिल्ली की संरचना सामान्य होती है, लेकिन लैमिना प्रोप्रिया में घुसपैठ मुख्य रूप से लिम्फोसाइटों द्वारा दर्शायी जाती है। छोटी आंत के शोष के साथ होने वाले हाइपोगैमाग्लोबुलिनमिया के मामलों द्वारा नैदानिक कठिनाइयाँ प्रस्तुत की जाती हैं। इस विकृति को हाइपोगैमाग्लोबुलिनमिक स्प्रू के रूप में वर्णित किया गया है। ऐसे रोगियों में, पहले तो ग्लूटेन-मुक्त आहार नैदानिक सुधार देता है, लेकिन बाद में अप्रभावी हो जाता है।
जीईपी के विपरीत, व्हिपल रोग की पहली अभिव्यक्तियाँ लिम्फैडेनोपैथी, पॉलीआर्थ्राल्जिया, पॉलीसेरोसाइटिस (प्लुरोपेरिकार्डिटिस, जलोदर) हैं। गंभीर कुअवशोषण सिंड्रोम के विकास के साथ आंतों के लक्षण, एक नियम के रूप में, बाद में जुड़ते हैं। रोग के बाद के चरणों में, न्यूरोसाइकिएट्रिक विकार, अमाइलॉइडोसिस देखा जा सकता है। छोटी आंत की श्लेष्मा झिल्ली में परिवर्तन पैथोग्नोमोनिक होते हैं, जो गंभीर नैदानिक लक्षणों की अनुपस्थिति में भी निदान स्थापित करना संभव बनाते हैं। एक विशिष्ट विशेषता लैमिना प्रोप्रिया में घुसपैठ करने वाले पीएएस-पॉजिटिव मैक्रोफेज की उपस्थिति है। व्हिपल रोग में छोटी आंत की श्लेष्मा झिल्ली का शोष अनुपस्थित होता है।
मेसेन्टेरिक और रेट्रोपरिटोनियल लिम्फ नोड्स के घावों का पता लगाने के लिए, गणना या चुंबकीय अनुनाद इमेजिंग सबसे अधिक जानकारीपूर्ण है। हालाँकि, इन रोगों का सटीक निदान केवल प्रभावित ऊतकों की हिस्टोलॉजिकल परीक्षा से ही संभव है। कभी-कभी बायोप्सी सामग्री पर निदान स्थापित करना संभव होता है। बढ़े हुए पेट के लिम्फ नोड्स का पता लगाने के सभी मामलों में, सबसे अधिक परिवर्तित नोड्स की बायोप्सी के साथ डायग्नोस्टिक लैपरोटॉमी या लैप्रोस्कोपी का संकेत दिया जाता है।
इलाज। जीईपी के लिए मुख्य उपचार गेहूं, राई, जौ, जई (ब्रेड, पास्ता, सूजी, आटा युक्त कन्फेक्शनरी) से उत्पादों के पूर्ण बहिष्कार के साथ, शारीरिक रूप से पूर्ण, उच्च सामग्री के साथ, ग्लूटेन-मुक्त आहार का सख्त आजीवन पालन है। प्रोटीन और कैल्शियम लवण। आहार में, जठरांत्र संबंधी मार्ग के यांत्रिक और रासायनिक बख्शते के सिद्धांत का पालन किया जाता है, किण्वन प्रक्रियाओं को बढ़ाने वाले खाद्य पदार्थों और व्यंजनों को बाहर रखा जाता है। पेट, अग्न्याशय के स्राव को उत्तेजित करने वाले पदार्थ सीमित हैं; उत्पाद जो लीवर की कार्यात्मक स्थिति पर प्रतिकूल प्रभाव डालते हैं। वर्तमान में, किराना दुकानों में सीलिएक रोगियों के लिए विशेष विभाग दिखाई दे रहे हैं।
इसके अलावा, गंभीर प्रोटीन की कमी वाले एचईपी रोगियों को प्लाज्मा के कोलाइड ऑस्मोटिक दबाव को बहाल करने और हेमोडायनामिक विकारों को खत्म करने के लिए प्रोटीन (रक्त, प्लाज्मा, एल्ब्यूमिन, प्रोटीन) युक्त दवाएं दी जाती हैं। बड़ी संख्या में रोगियों को राहत पाने के लिए प्रेडनिसोलोन लिखना पड़ता है। जब ग्लूटेन-मुक्त आहार विफल हो जाता है या जब रोगी कुछ ब्रेड खाना जारी रखता है तो हार्मोन थेरेपी का अच्छा अतिरिक्त प्रभाव पड़ता है। सीलिएक रोग के दौरान हार्मोन के सकारात्मक प्रभाव का तंत्र इसके रोगजनन की आधुनिक प्रतिरक्षाविज्ञानी परिकल्पना के आधार पर स्पष्ट है। जब भी रोगी ग्लूटेन-मुक्त आहार का सख्ती से पालन करने से इनकार करता है तो प्रेडनिसोलोन की नियुक्ति पर ध्यान देना पड़ता है। ऐसे मामलों में 6 सप्ताह तक प्रेडनिसोलोन की नियुक्ति का एक महत्वपूर्ण नैदानिक प्रभाव होता है, जिससे छोटी आंत की श्लेष्म झिल्ली की रूपात्मक संरचना में सुधार होता है। सतह पर और क्रिप्ट में आईईएल में भी स्पष्ट कमी आई है, साथ ही विलस ऊंचाई/क्रिप्ट गहराई के अनुपात में वृद्धि, एंटरोसाइट्स की ऊंचाई में वृद्धि और सुक्रेज़, लैक्टेज और क्षारीय फॉस्फेट की गतिविधि में वृद्धि हुई है। उन्हें।
दस्त का उपचार जटिल होना चाहिए, जो इसकी घटना के सभी मुख्य रोगजनक तंत्र और रोग के मुख्य एटियोलॉजिकल कारण को प्रभावित करता है। मुख्य विधि ग्लूटेन-मुक्त आहार के शुद्ध (यांत्रिक और रासायनिक रूप से बख्शते) संस्करण का कड़ाई से पालन करना है। साथ ही, आंतों के हाइपरसेक्रिशन को कम करने के लिए कसैले, एंटीसेप्टिक, आवरण, सोखने और कार्बनिक अम्लों को बेअसर करने वाली दवाएं निर्धारित की जाती हैं।
सीलिएक रोग का पूर्वानुमान अनुकूल है, बशर्ते कि आजीवन ग्लूटेन-मुक्त आहार का पालन किया जाए। आहार का अधूरा पालन करने से रोग बढ़ता है और जटिलताओं का खतरा बढ़ जाता है, विशेष रूप से अल्सरेटिव जेजुनाइटिस और आंत के घातक ट्यूमर। मरीजों को गैस्ट्रोएंटेरोलॉजिस्ट की देखरेख में होना चाहिए।
ग्लूटेन (ग्लूटेन) एक जटिल प्रोटीन है जो राई, जौ और गेहूं में पाया जाता है। अधिकांश लोगों के लिए ग्लूटेन युक्त खाद्य पदार्थ खाना न केवल सुरक्षित है, बल्कि बहुत फायदेमंद भी है। हालाँकि, ग्लूटेन के मानव स्वास्थ्य पर पड़ने वाले नकारात्मक प्रभावों के बारे में कई मिथक हैं।
स्रोत: डिपॉजिटफोटोस.कॉम
हकीकत में स्थिति इस प्रकार है. कुछ लोग ग्लूटन असहिष्णुता (सीलिएक रोग) से पीड़ित होते हैं। यह एक आनुवंशिक विकार है जिसे लंबे समय तक बेहद दुर्लभ माना जाता था। आधुनिक निदान विधियों के विकास ने विश्वसनीय रूप से यह स्थापित करना संभव बना दिया है कि जितने सोचा गया था उससे कहीं अधिक ऐसे रोगी हैं। सच है, उनमें से कई में सीलिएक रोग सबसे गंभीर (जीवन-घातक) रूप में नहीं देखा जाता है, लेकिन फिर भी यह रोग जीवन की गुणवत्ता को काफी कम कर देता है। जाहिर तौर पर, इन तथ्यों ने ग्लूटेन-मुक्त आहार के प्रति दीवानगी और ग्लूटेन के बारे में कई गलत धारणाओं को जन्म दिया है। हम आज इनमें से सबसे प्रसिद्ध मिथक को दूर करना चाहते हैं।
ग्लूटेन असहिष्णुता एक बहुत ही सामान्य विकृति है।
ग्लूटेन असहिष्णुता की प्रवृत्ति निर्धारित करने वाला जीन दुनिया की 0.5-1% आबादी में पाया जाता है। मरीजों में गंभीर पाचन विकार होते हैं जो शैशवावस्था में ही प्रकट हो जाते हैं - पूरक खाद्य पदार्थों की शुरूआत के लगभग तुरंत बाद, अगर इसमें ऐसे अनाज होते हैं जो ऐसे व्यक्ति के लिए खतरनाक होते हैं। रोग के गलत निदान और पर्याप्त सहायता की कमी के मामले में, रोगी को आंतों के म्यूकोसा के प्रगतिशील शोष, शारीरिक और मानसिक विकास में देरी, टाइप 1 मधुमेह मेलेटस, ऑस्टियोपोरोसिस, आयरन की कमी से एनीमिया, डिस्ट्रोफी और अन्य गंभीर समस्याओं का खतरा होता है। विकृति विज्ञान। उपचार की मुख्य विधि ऐसा आहार है जिसमें किसी भी मात्रा में ग्लूटेन का सेवन शामिल नहीं होता है। यदि आवश्यक आहार का पालन किया जाए तो तेजी से सुधार होता है। सीलिएक रोग से पीड़ित व्यक्ति सामान्य जीवन जीने में सक्षम होता है, जो (आहार प्रतिबंधों को छोड़कर) स्वस्थ लोगों के जीवन से भिन्न नहीं होता है।
सीलिएक रोग कोई व्यापक बीमारी नहीं है: 99% लोग ग्लूटेन को सामान्य रूप से सहन करते हैं। तुलना के लिए: 20% यूरोपीय लोगों में पूरे दूध के पाचन की समस्याएं देखी जाती हैं, और मंगोलॉइड जाति के प्रतिनिधियों के लिए, यह आंकड़ा और भी अधिक है (उदाहरण के लिए, चीन में, 90% वयस्क आबादी में दूध प्रोटीन असहिष्णुता का निदान किया जाता है) ).
पेट फूलने का कारण ग्लूटेन का सेवन है
यह ग़लतफ़हमी इस तथ्य के कारण प्रतीत होती है कि कई लोगों को ताज़ी ब्रेड या गरिष्ठ पेस्ट्री खाने के बाद पेट फूलने का अनुभव होता है। बेशक, इन उत्पादों में ग्लूटेन होता है, लेकिन इसकी वजह से आंतों में गैसें बिल्कुल भी जमा नहीं होती हैं। तथ्य यह है कि ताजा पके हुए उत्पाद की संरचना में बड़ी मात्रा में तेज़ कार्बोहाइड्रेट शामिल होते हैं, और इसके पाचन की प्रक्रिया सक्रिय किण्वन के साथ होती है। यही वह है जो गैसों के निर्माण और पेट फूलने का कारण बनता है।
इस प्रकार के उत्पादों की धारणा बहुत ही व्यक्तिगत है। यदि ताजा पेस्ट्री के उपयोग से पेट फूलना होता है, तो पटाखे, बिस्कुट और चोकर युक्त ब्रेड के पक्ष में सफेद ब्रेड और ताजा बन्स को त्यागना उचित है।
जो लोग बहुत अधिक ग्लूटेन खाते हैं वे मोटे हो जाते हैं
आटा उत्पादों का दुरुपयोग वास्तव में मोटापे के प्रकट होने का खतरा है, लेकिन ग्लूटेन का इससे कोई लेना-देना नहीं है। इस आंकड़े के लिए जोखिम ऐसे आहार की उच्च कैलोरी सामग्री के साथ-साथ शारीरिक गतिविधि की कमी से जुड़ा है।
कुपोषण से ग्लूटेन असहिष्णुता विकसित होती है
ग्लूटेन-मुक्त आहार के समर्थकों का तर्क है कि ग्लूटेन से भरपूर खाद्य पदार्थ खाने से सीलिएक रोग हो सकता है। यह गलत है। सीलिएक रोग एक आनुवंशिक रूप से निर्धारित विकृति है। यह जन्मजात है, और इसे जीवन भर प्राप्त करना असंभव है।
 स्रोत: डिपॉजिटफोटोस.कॉम
स्रोत: डिपॉजिटफोटोस.कॉम
ग्लूटेन के सेवन से हृदय रोग का खतरा बढ़ जाता है
नैदानिक अध्ययनों का एक भी विश्वसनीय परिणाम नहीं है जो इस जानकारी की पुष्टि करेगा। एक स्वस्थ व्यक्ति के लिए ग्लूटेन युक्त खाद्य पदार्थ सुरक्षित हैं। शराब के साथ-साथ वसायुक्त और उच्च कैलोरी वाले खाद्य पदार्थों के अत्यधिक शौक से हृदय और रक्त वाहिकाओं की स्थिति बुरी तरह प्रभावित होती है।
ग्लूटेन कैंसर के विकास में योगदान देता है
यह कथन सीलिएक रोग से पीड़ित रोगियों की जांच के परिणामों पर आधारित है। उनमें आंत के कुछ घातक नवोप्लाज्म विकसित होने का जोखिम थोड़ा बढ़ जाता है। हालाँकि, वैज्ञानिकों को आहार में ग्लूटेन की अनुपस्थिति और कैंसर ट्यूमर की संख्या में कमी के बीच कोई सीधा संबंध नहीं मिला है। स्वस्थ लोगों के संबंध में ऐसे प्रयोग नहीं किए गए हैं, इसलिए यह मानना गलत है कि ग्लूटेन एक कैंसरजन है।
ग्लूटेन असहिष्णुता केवल यूरोपीय लोगों को प्रभावित करती है
उत्तरी यूरोप के मूल निवासियों में 100 में से 1 व्यक्ति को सीलिएक रोग होता है। दक्षिण अमेरिका, अफ्रीका और एशिया के निवासी इस रोग से कम पीड़ित होते हैं: लगभग 300 में से 1 व्यक्ति बीमार पड़ता है।
ग्लूटेन की छोटी खुराक सीलिएक के लिए सुरक्षित है
ग्लूटेन असहिष्णु लोगों के लिए, ग्लूटेन एक आनुवंशिक रूप से विदेशी पदार्थ है। उनके लिए मुक्ति केवल वही आहार हो सकता है जिसमें ग्लूटेन की सूक्ष्म खुराक भी न हो। इसलिए, ऐसे रोगियों को तैयार औद्योगिक उत्पादों को चुनते समय विशेष रूप से सावधान रहना चाहिए: कन्फेक्शनरी और किराने का सामान, डिब्बाबंद भोजन, सॉस, सॉसेज, मांस और मछली के व्यंजन। चावल, एक प्रकार का अनाज, फलियां, मक्का, आलू, फल, सब्जियां, जामुन, मांस, मछली, अंडे, डेयरी उत्पाद, नट और बीज में फाइबर नहीं होता है। फलियां और अनाज उनकी बिक्री-पूर्व प्रसंस्करण की तकनीक से जुड़े कुछ खतरे पेश कर सकते हैं: कभी-कभी इन उत्पादों को ग्लूटेन युक्त अनाज के समान उपकरण पर परिष्कृत किया जाता है। कर्तव्यनिष्ठ निर्माता आमतौर पर पैकेजों पर उचित लेबल लगाकर खरीदारों को अपने उत्पादों में ग्लूटेन के अंश की उपस्थिति की संभावना के बारे में चेतावनी देते हैं।
एक स्वस्थ व्यक्ति के लिए ग्लूटेन-मुक्त आहार बेकार है। इसके अलावा, यह शरीर को नुकसान पहुंचा सकता है, क्योंकि अनाज के सेवन को सीमित करने वाला आहार जीवन के लिए आवश्यक फाइबर की कमी पैदा करता है। गैस्ट्रोइंटेस्टाइनल ट्रैक्ट के विकारों के कुछ लक्षण सीलिएक रोग के समान हैं, लेकिन इसका मतलब यह नहीं है कि हम में से प्रत्येक स्वयं उनकी उपस्थिति का कारण निर्धारित कर सकता है और सही आहार चुन सकता है। यदि आपको पाचन संबंधी समस्या है, तो आपको रोग का सटीक निदान करने और पर्याप्त उपचार प्राप्त करने के लिए किसी विशेषज्ञ से संपर्क करने और जांच कराने की आवश्यकता है।
लेख के विषय पर यूट्यूब से वीडियो: