Самые крупные артериальные и венозные сосуды. Физиология сердца сосуды кровеносной системы человека, их виды и строение.
Сосуды – трубковидные образования, которые По истечению многих лет на сосудах При очищении сосудов возвращается их |
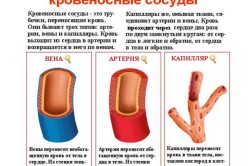
Виды кровеносных сосудов
В организме человека три вида сосудов
. К
первому виду относят артерии
. Они доставляют кровь от сердца к различным
органам и тканям. Артерии сильно ветвятся и образуют артериолы.
Вены
– по ним кровь возвращается к сердцу
от органов и тканей.
Самые тонкие сосуды – это кровеносные
капилляры
. При слиянии капилляров возникают венулы – самые меньшие вены.
Артерии
 По данным кровеносным сосудам кровь Сама артерия состоит из наружной оболочки, Благодаря рыхлой волокнистой соединительной В среднем слое артерии, которые состоят из |
Кровеносные капилляры
В межклеточном пространстве расположены
капилляры. Это самые тонкие из всех сосудов. Располагаются рядом с артериолами, там, где очень сильно
разветвляются очень маленькие артерии, самые удаленные от
сердца. Длина капилляров составляет от пяти десятых до одной десятой
миллиметров. А просвет составляет от четырех до восьми микрон. В сердечной
мышце очень много капилляров. А вот в скелетных мышцах, напротив, капилляров
намного меньше. Также и в сером веществе головы человека капилляров намного
больше, чем в белом веществе. Это объясняется тем, что количество капилляров
возрастает в тканях с высоким уровнем метаболизма.
Сливаясь, капилляры составляют венулы – самые маленькие вены.
Вены
По этим сосудам кровь вновь возвращается от
органов к сердцу. Стенка вен состоит также из среднего, наружного и
внутреннего слоя. Но поскольку средний слой намного тоньше, чем у артерий, то и
стенка вен тоньше.
Поскольку венам не приходится выдерживать
высокие кровяные давления, то и эластических и мышечных волокон в этих сосудах
меньше, чем в артериях. Также в венах очень много венозных клапанов на
внутренней стенке. Таких клапанов нет в легочных венах, верхней полой вене,
венах сердца и головного мозга. Венозные клапаны мешают обратному движению
крови в венах, когда работают скелетные мышцы.
Стенка артерии состоит из трех оболочек: внутренней (tunica intima), средней (tunica media) и наружной (tunica externa) (рис. 127).
Эндотелиоциты, выстилающие стенки артерии изнутри, представляют собой удлиненные плоские клетки полигональной или округлой формы. Тонкая цитоплазма этих клеток распластана, а часть клетки, содержащая ядро, утолщена и выступает в просвет сосуда. Базальная поверхность эндотелиальных клеток образует множество разветвленных отростков, прони- кающих в субэндотелиальный слой. Цитоплазма богата микропиноцитозными пузырьками и бедна органеллами. В эндотелиоцитах имеются
Рис. 127. Схема строения стенки артерии (А) и вены (Б) мышечного типа
среднего калибра:
I - внутренняя оболочка: 1 - эндотелий; 2 - базальная мембрана; 3 - подэндотелиальный слой; 4 - внутренняя эластическая мембрана; II - средняя оболочка: 5 - миоциты; 6 - эластические волокна; 7 - коллагеновые волокна; III - наружная оболочка: 8 - наружная эластическая мембрана; 9 - волокнистая (рыхлая) соединительная ткань; 10 - кровеносные сосуды (по В.Г. Елисееву и др.)
специальные мембранные органеллы размерами 0,1-0,5 мкм, содержащие от 3 до 20 полых трубочек диаметром около 20 нм.
Эндотелиоциты соединены между собой комплексами межклеточных контактов, вблизи просвета преобладают нексусы. Тонкая базальная мембрана отделяет эндотелий от субэндотелиального слоя, состоящего из сети тонких эластических и коллагеновых микрофибрилл, фибробластоподобных клеток, которые вырабатывают межклеточное вещество. Кроме того, в интиме встречаются и макрофаги. Кнаружи расположена внутренняя эластическая мембрана (пластинка), состоящая из эластических волокон.
В зависимости от особенностей строения ее стенок выделяют артерии эластического типа (аорта, легочный и плечеголовной стволы), мышечного типа (большинство мелких и среднего диаметра артерий), а также смешанного, или мышечно-эластического типа (плечеголовной ствол, подключичные, общие сонные и общие подвздошные артерии).
Артерии эластического типа крупные, имеют широкий просвет. В их стенках, в средней оболочке, эластические волокна преобладают над гладкомышечными клетками. Средняя оболочка образована концентрическими слоями эластических волокон, между которыми залегают относительно короткие веретенообразные гладкомышечные клетки - миоциты. Очень тонкая наружная оболочка состоит из рыхлой волокнистой неоформленной соединительной ткани, содержащей множество расположенных продольно или спирально тонких пучков эластических и коллагеновых фибрилл. В наружной оболочке проходят кровеносные и лимфатические сосуды и нервы.
С точки зрения функциональной организации сосудистой системы артерии эластического типа относятся к амортизирующим сосудам. Поступившая из желудочков сердца под давлением кровь сначала немного растягивает эти сосуды (аорту, легочный ствол). После этого благодаря большому количеству эластических элементов стенки аорты, легочного ствола воз- вращаются в исходное положение. Эластичность стенок сосудов этого типа способствует плавному, а не толчкообразному течению крови под высоким давлением (до 130 мм рт.ст.) с большой скоростью (20 см/с).
Артерии смешанного (мышечно-эластического) типа имеют в стенках примерно равное количество как эластических, так и мышечных элементов. На границе между внутренней и средней оболочками у них четко видна внутренняя эластическая мембрана. В средней оболочке гладкие мышечные клетки и эластические волокна распределены равномерно, их ориентация спиральная, эластические мембраны окончатые. В средней оболочке
обнаруживаются коллагеновые волокна и фибробласты. Граница между средней и наружной оболочками выражена нечетко. Наружная оболочка состоит из переплетающихся пучков коллагеновых и эластических волокон, между которыми встречаются клетки соединительной ткани.
Артерии смешанного типа, занимающие среднее положение между артериями эластического и мышечного типов, могут изменять ширину просвета и в то же время способны противостоять высокому давлению крови благодаря эластическим структурам в стенках.
Артерии мышечного типа преобладают в организме человека, их диаметр колеблется от 0,3 до 5 мм. Строение стенок мышечных артерий существенно отличается от артерий эластического и смешанного типов. У мелких артерий (диаметром до 1 мм) интима представлена слоем эндотелиальных клеток, лежащих на тонкой базальной мембране, за кото- рой следует внутренняя эластическая мембрана. У более крупных артерий мышечного типа (коронарных, селезеночной, почечных и др.) между внутренней эластической мембраной и эндотелием расположены слой коллагеновых и ретикулярных фибрилл и фибробласты. Они синтезируют и выделяют эластин и другие компоненты межклеточного вещества. У всех артерий мышечного типа, кроме пупочной, имеется фенестрированная внутренняя эластическая мембрана, которая в световом микроскопе выглядит как волнистая ярко-розовая полоска.
Наиболее толстая средняя оболочка образована 10-40 слоями спирально ориентированных гладких миоцитов, соединенных друг с другом с помощью интердигитаций. У мелких артерий не более 3-5 слоев гладких миоцитов. Миоциты погружены в вырабатываемое ими основное вещество, в котором преобладает эластин. У артерий мышечного типа имеется фенестрированная наружная эластическая мембрана. У мелких артерий наружная эластическая мембрана отсутствует. У мелких артерий мышечного типа имеется тонкий слой переплетающихся эластических волокон, которые обеспечивают постоянное зияние артерий. Тонкая наружная оболочка состоит из рыхлой волокнистой неоформленной соединительной ткани. В ней проходят кровеносные и лимфатические сосуды, а также нервы.
Артерии мышечного типа регулируют региональное кровоснабжение (приток крови в сосуды микроциркуляторного русла), поддерживают артериальное давление.
По мере уменьшения диаметра артерии все их оболочки истончаются, уменьшается толщина подэндотелиального слоя и внутренней эластической мембраны. Постепенно убывает количество гладких миоцитов и эластических волокон в средней оболочке, исчезает наружная
эластическая мембрана. В наружной оболочке уменьшается количество эластических волокон.
Наиболее тонкие артерии мышечного типа - артериолы имеют диаметр менее 300 мкм. Между артериями и артериолами нет четкой границы. Стенки артериол состоят из эндотелия, лежащего на тонкой базальной мембране, за которой у крупных артериол следует тонкая внутренняя эластическая мембрана. У артериол, просвет которых более 50 мкм, внутренняя эластическая мембрана отделяет эндотелий от гладких миоцитов. У более мелких артериол такая мембрана отсутствует. Удлиненные эндотелиоциты ориентированы в продольном направлении и соединяются между собой комплексами межклеточных контактов (десмосомы и нексусы). О высокой функциональной активности эндотелиальных клеток свидетельствует огромное количество микропиноцитозных пузырьков.
Отростки, отходящие от основания эндотелиоцитов, прободают базальную и внутреннюю эластическую мембраны артериолы и образуют межклеточные соединения (нексусы) с гладкими миоцитами (миоэндотелиальные контакты). Один-два слоя гладких миоцитов в их средней оболочке расположены спирально по длинной оси артериолы.
Заостренные концы гладких миоцитов переходят в длинные ветвящиеся отростки. Каждый миоцит со всех сторон покрыт базальной пластинкой, кроме зон миоэндотелиальных контактов и соприкасающихся между собой цитолемм соседних миоцитов. Наружная оболочка артериол образована тонким слоем рыхлой соединительной ткани.
Дистальная часть сердечно-сосудистой системы - микроциркуляторное русло (рис. 128) включает артериолы, венулы, артериоло-венулярные анастомозы и кровеносные капилляры, где обеспечивается взаимодействие крови и тканей. Микроциркуляторное русло начинается самым мелким артериальным сосудом - прекапиллярной артериолой и заканчивается посткапиллярной венулой. Артериола (arteriola) диаметром 30-50 мкм имеют в стенках один слой миоцитов. От артериол отходят прекапилляры, устья которых окружены гладкомышечными прекапиллярными сфинктерами, регулирующими кровоток в истинных капиллярах. Прекапиллярные сфинктеры обычно образованы плотно прилегающими друг к другу несколькими миоцитами, окружающими устье капилляра в зоне его отхождения от артериолы. Прекапиллярные артериолы, сохра- няющие в стенках единичные гладкомышечные клетки, называют артериальными кровеносными капиллярами, или прекапиллярами. Следующие за ними «истинные» кровеносные капилляры мышечных клеток в стенках не имеют. Диаметр просвета кровеносных капилляров колеблется
от 3 до 11 мкм. Более узкие кровеносные капилляры диаметром 3-7 мкм имеются в мышцах, более широкие (до 11 мкм) в коже, слизистой оболочке внутренних органов.
В некоторых органах (печень, железы внутренней секреции, органы кроветворения и иммунной системы) широкие капилляры диаметром до 25-30 мкм получили название синусоидов.
За истинными кровеносными капиллярами следуют так называемые посткапиллярные венулы (посткапилляры), которые имеют диаметр от 8 до 30 мкм и длину 50-500 мкм. Венулы, в свою очередь, впадают в более крупные (диаметром 30-50 мкм) собирательные венулы (venulae), яв- ляющиеся начальным звеном венозной системы.
Стенки кровеносных капилляров (гемокапилляров) образованы одним слоем уплощенных эндотелиальных клеток - эндотелиоцитов, сплошной или прерывистой базальной мембраной и редкими перикапилляр- ными клетками - перицитами (клетки Руже) (рис. 129). Эндотелиальный слой капилляров имеет толщину от 0,2 до 2 мкм. Края смежных эндотелиоцитов образуют интердигитации, клетки соединены между собой нексусами и десмосомами. Между эндотелиоцитами имеются щели шириной от 3 до 15 нм, благодаря которым различные вещества проникают через стенки кровеносных капилляров. Эндотелиоциты лежат
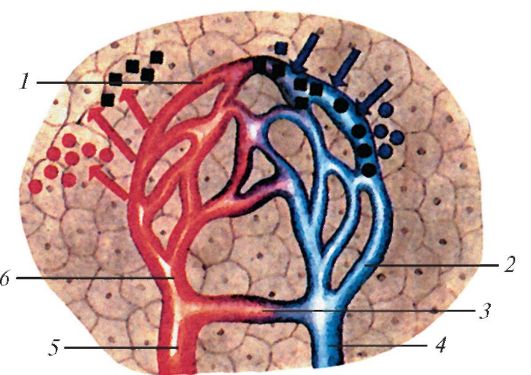
Рис. 128. Схема строения микроциркуляторного русла: 1 - капиллярная сеть (капилляры); 2 - посткапилляр (посткапиллярная венула); 3 - артериоловенулярный анастомоз; 4 - венула; 5 - артериола; 6 - прекапилляр (прекапиллярная артериола). Красными стрелками показано поступление в ткани питательных веществ, синими - выведение из тканей продуктов
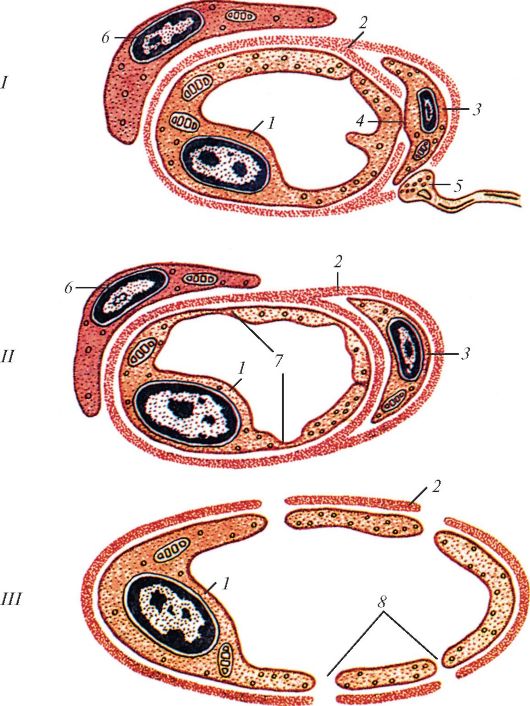
Рис. 129. Строение кровеносных капилляров трех типов:
1 - гемокапилляр с непрерывной эндотелиальной клеткой и базальной мембраной; II - гемокапилляр с фенестрированным эндотелием и непрерывной базальной мембраной; III - синусоидный гемокапилляр с щелевидными отверстиями в эндотелии и прерывистой базальной мембраной; 1 - эндотелиоцит;
2 - базальная мембрана; 3 - перицит; 4 - контакт перицита с эндотелиоцитом; 5 - окончание нервного волокна; 6 - адвентициальная клетка; 7 - фенестры;
8 - щели (поры) (по В.Г. Елисееву и др.)
на тонкой базальной мембране (базальном слое). Базальный слой состоит из переплетающихся фибрилл и аморфного вещества, в котором расположены перициты (клетки Руже).
Перициты представляют собой удлиненные многоотростчатые клет- ки, расположенные вдоль длинной оси капилляра. Перицит имеет крупное ядро и хорошо развитые органеллы: зернистую эндоплазматическую сеть, комплекс Гольджи, митохондрии, лизосомы, цитоплазматические филаменты, а также плотные тельца, прикрепленные к цитоплазматической поверхности цитолеммы. Отростки перицитов прободают базальный слой и подходят к эндотелиоцитам. В результате каждый эндотелиоцит контактирует с отростками перицитов. В свою очередь, к каждому перициту подходит окончание аксона симпатического нейрона, которое инвагинируется в его цитолемму, образуя синапсоподобную структуру для передачи нервных импульсов. Перицит передает эндотелиоциту импульс, благодаря которому эндотелиальные клетки или набухают, или теряют жидкость. Это приводит к периодическим изменениям ширины просвета капилляра.
Кровеносные капилляры в органах и тканях, соединяясь друг с другом, формируют сети. В почках капилляры образуют клубочки, в синовиальных ворсинках суставов, сосочках кожи - капиллярные петли.
В пределах микроциркуляторного русла встречаются сосуды прямого перехода крови из артериолы в венулу - артериоло-венулярные анастомозы (anastomosis arteriolovenularis). В стенках артериоло-венулярных анастомозов имеется хорошо выраженный слой гладкомышечных клеток, регулирующий ток крови непосредственно из артериолы в венулу, минуя капилляры.
Кровеносные капилляры являются обменными сосудами, в которых осуществляются диффузия и фильтрация. Общая площадь поперечного сечения капилляров большого круга кровообращения достигает 11 000 см2. Общее число капилляров в организме человека около 40 млрд. Плотность расположения капилляров зависит от функции и строения ткани или органа. Так, например, в скелетных мышцах плотность капилляров составляет от 300 до 1000 в 1 мм3 мышечной ткани. В головном мозге, печени, почках, миокарде плотность капилляров достигает 2500-3000, а в жировой, костной, волокнистой соединительной тканях она минимальна - 150 в 1 мм3. Из просвета капилляров различные питательные вещества, кислород транспортируются в перикапиллярное пространство, толщина которого различная. Так, широкие перикапиллярные пространства наблюдаются в соединительной ткани. Это пространство значительно
уже в легких и печени и наиболее узкое в нервной и мышечной тканях. В перикапиллярном пространстве расположена рыхлая сеть тонких коллагеновых и ретикулярных фибрилл, среди которых находятся единичные фибробласты.
Транспорт веществ через стенки гемокапилляров осуществляется не- сколькими путями. Наиболее интенсивно происходит диффузия. С помощью микропиноцитозных пузырьков через капиллярные стенки в обоих направлениях переносятся метаболиты, крупные молекулы белков. Через фенестры и межклеточные щели диаметром 2-5 нм, расположенные между нексусами, переносятся низкомолекулярные соединения и вода. Широкие щели синусоидных капилляров способны пропускать не только жидкость, но и различные высокомолекулярные соединения и мелкие частицы. Базальный слой является преградой для транспортировки высокомолекулярных соединений и форменных элементов крови.
У кровеносных капилляров эндокринных желез, мочевой системы, сосудистых сплетений мозга, ресничного тела глаза, венозных капилляров кожи и кишечника эндотелий фенестрирован, имеет отверстия - поры. Округлые поры (фенестры) диаметром около 70 нм, располагающиеся регулярно (примерно 30 на 1 мкм2), закрыты тонкой однослойной диафрагмой. В клубочковых капиллярах почки диафрагма отсутствует.
Строение посткапиллярных венул на значительном протяжении сходно со строением стенок капилляров. У них лишь большее количество перицитов и шире просвет. В стенках мелких венул появляются гладкомышечные клетки и соединительнотканные волокна наружной оболочки. В стенках более крупных венул уже имеются 1-2 слоя удлиненных и уплощенных гладкомышечных клеток - миоцитов, и достаточно хорошо выраженная адвентиция. Эластическая мембрана у вен отсутствует.
Посткапиллярные венулы, как и капилляры, участвуют в обмене жидкости, ионов и метаболитов. При патологических процессах (вос- паление, аллергия) благодаря раскрытию межклеточных контактов они становятся проницаемыми для плазмы и форменных элементов крови. Этой способностью не обладают собирательные венулы.
Обычно к капиллярной сети подходит артериальный сосуд - артериола, а выходит из нее венула. В некоторых органах (почка, печень) имеется отступление от этого правила. Так, к сосудистому клубочку почечного тельца подходит артериола (приносящий сосуд), которая разветвляется на капилляры. Из сосудистого клубочка также выходит артериола (выносящий сосуд), а не венула. Капиллярную сеть, вставленную между двумя однотипными сосудами (артериями), называют «чудесной сетью».
Общее число вен превышает число артерий, а общая величина (объем) венозного русла больше артериального. Названия глубоких вен аналогичны названиям артерий, к которым вены прилежат (локтевая артерия - локтевая вена, большеберцовая артерия - большеберцовая вена). Такие глубокие вены бывают парными.
Большинство вен, расположенных в полостях тела, одиночные. Непарными глубокими венами являются внутренняя яремная, подключичная, подвздошные (общая, наружная, внутренняя), бедренная и некото- рые другие. Поверхностные вены соединяются с глубокими венами с помощью так называемых прободающих вен, которые выполняют роль анастомозов. Соседние вены также соединены между собой многочисленными анастомозами, образующими в совокупности венозные сплетения (plexus venosus), которые хорошо выражены на поверхности или в стенках некоторых внутренних органов (мочевого пузыря, прямой кишки).
Наиболее крупные вены большого круга кровообращения - верхняя и нижняя полые вены. В систему нижней полой вены входит также воротная вена с ее притоками.
Окольный (обходной) ток крови осуществляется по коллатеральным венам (venae collaterales), по которым венозная кровь оттекает в обход основного пути. Анастомозы между притоками одной крупной (магистральной) вены называют внутрисистемными венозными анастомозами. Между притоками различных крупных вен (верхняя и нижняя полые вены, воротная вена) имеются межсистемные венозные анастомозы, являющиеся коллатеральными путями оттока венозной крови в обход основных вен. Венозные анастомозы встречаются чаще и развиты лучше, чем артериальные анастомозы.
Строение стенок вен принципиально сходно со строением стенок артерий. Стенка вены также состоит из трех оболочек (см. рис. 61). Различают два типа вен: безмышечные и мышечные. К венам безмышечного типа относятся вены твердой и мягкой мозговых оболочек, сетчатки глаза, костей, селезенки и плаценты. В стенках этих вен нет мышечной оболочки. Безмышечные вены сращены с волокнистыми структурами органов и поэтому не спадаются. В таких венах снаружи к эндотелию прилежит базальная мембрана, за которой располагается тонкий слой рыхлой волокнистой соединительной ткани, срастающейся с тканями, в которых эти вены располагаются.
Вены мышечного типа подразделяются на вены со слабым, средним и сильным развитием мышечных элементов. Вены со слабым развитием мышечных элементов (диаметр до 1-2 мм) расположены, в основном,
в верхней части туловища, на шее и лице. Мелкие вены по строению весьма напоминают наиболее широкие мышечные венулы. По мере увеличения диаметра в стенках вен появляется два циркулярных слоя миоцитов. К венам среднего калибра относятся поверхностные (подкожные) вены, а также вены внутренних органов. Их внутренняя оболочка содержит слой плос- ких округлых или полигональных эндотелиальных клеток, соединенных между собой нексусами. Эндотелий лежит на тонкой базальной мембране, отделяющей его от субэндотелиальной соединительной ткани. Внутренняя эластическая мембрана у этих вен отсутствует. Тонкая средняя оболочка образована 2-3 слоями уплощенных мелких циркулярно расположенных гладкомышечных клеток - миоцитов, разделенных пучками коллагеновых и эластических волокон. Наружная оболочка образована рыхлой соединительной тканью, в которой проходят нервные волокна, мелкие кровенос- ные сосуды («сосуды сосудов») и лимфатические сосуды.
У крупных вен со слабым развитием мышечных элементов базальная мембрана эндотелия выражена слабо. В средней оболочке циркулярно располагается небольшое количество миоцитов, которые имеют множество миоэндотелиальных контактов. Наружная оболочка таких вен толстая, состоит из рыхлой соединительной ткани, в которой расположено много безмиелиновых нервных волокон, образующих нервные сплетения, проходят сосуды сосудов и лимфатические сосуды.
В венах со средним развитием мышечных элементов (плечевая и др.) эндотелий, не отличающийся от описанного выше, отделен базальной мембраной от субэндотелиального слоя. Интима формирует клапаны. Внутренняя эластическая мембрана отсутствует. Средняя оболочка го- раздо тоньше, чем у соответствующей артерии, состоит из циркулярно расположенных пучков гладкомышечных клеток, разделенных волокнистой соединительной тканью. Наружная эластическая мембрана отсутствует. Наружная оболочка (адвентиция) развита хорошо, в ней проходят сосуды сосудов и нервы.
Вены с сильным развитием мышечных элементов - крупные вены нижней половины туловища и ног. Они имеют пучки гладких мышечных клеток не только в средней, но и в наружной оболочке. В средней оболочке вены с сильным развитием мышечных элементов имеется несколько слоев циркулярно расположенных гладких миоцитов. Эндотелий лежит на базальной мембране, под которой располагается субэндотелиальный слой, образованный рыхлой волокнистой соединительной тканью. Внутренняя эластическая мембрана не сформирована.
Внутренняя оболочка большинства средних и некоторых крупных вен формирует клапаны (рис. 130). Однако имеются вены, в которых клапаны
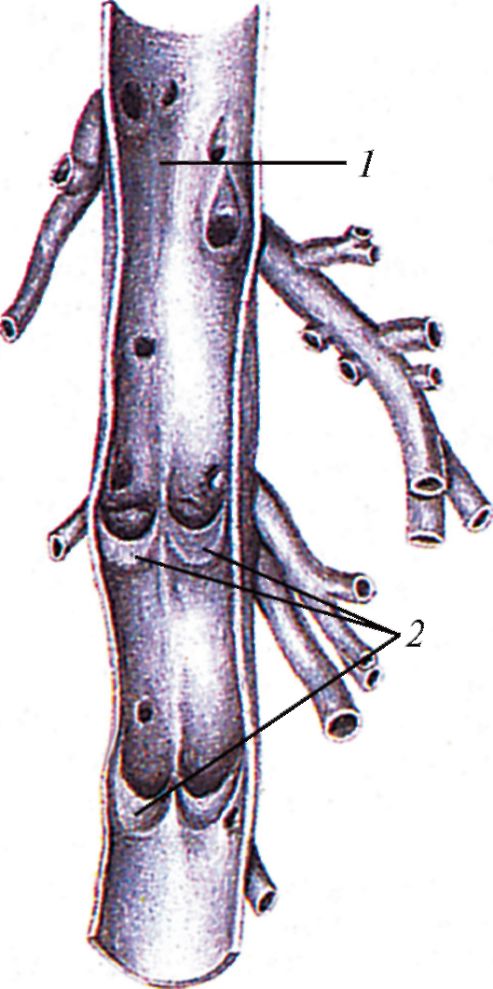
Рис. 130. Венозные клапаны. Вена разрезана вдоль и развернута: 1 - просвет вены; 2 - створки венозных клапанов
отсутствуют, например полые, плечеголовные, общие и внутренние подвздошные вены, вены сердца, легких, надпочечников, головного мозга и его оболочек, паренхиматозных органов, костного мозга.
Клапаны - это тонкие складки внутренней оболочки, состоящие из тонкого слоя волокнистой соединительной ткани, покрытого с обеих сторон эндотелием. Клапаны пропускают кровь лишь в направлении к сердцу, препятствуют обратному току крови в венах и предохраняют сердце от излишней затраты энергии на преодоление колебательных движений крови.
Венозные сосуды (синусы), в которые оттекает кровь от головного мозга, располага-
ются в толще (расширениях) твердой мозговой оболочки. Эти венозные синусы имеют неспадающиеся стенки, обеспечивающие беспрепятственный ток крови из полости черепа во внечерепные вены (внутренние яремные).
Вены, в первую очередь вены печени, подсосочковые венозные сплетения кожи и чревной области, являются емкостными сосудами и поэтому способны депонировать большое количество крови.
Важную роль в осуществлении функции сердечно-сосудистой системы играют шунтирующие сосуды - артериоло-венулярные анастомозы (anastomosis arteriovenularis). При их открытии уменьшается или даже прекращается кровоток через капилляры данной микроциркуляторной еди- ницы или области, кровь идет в обход капиллярного русла. Различают истинные артериоло-венулярные анастомозы, или шунты, которые сбрасывают артериальную кровь в вены, и атипичные анастомозы, или полушунты, по которым течет смешанная кровь (рис. 131). Типичные артериоло-венулярные анастомозы имеются в коже подушечек пальцев кисти и стопы, ногтевого ложа, губ и носа. Они также образуют основную часть каротидного, аортального и копчикового телец. Эти короткие, чаще извилистые сосуды.
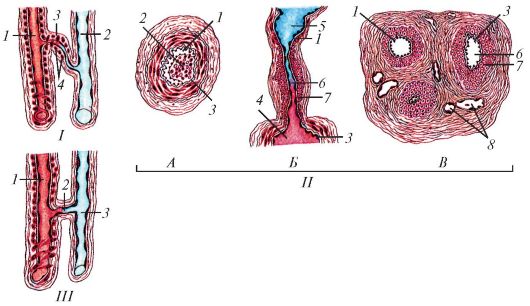
Рис. 131. Артериоло-венулярные анастомозы (АВА): I - АВА без специального запирательного устройства: 1 - артериола; 2 - венула; 3 - анастомоз; 4 - гладкие миоциты анастомоза; II - АВА со специальным устройством: А - анастомоз типа замыкающей артерии; Б - простой анастомоз эпителиоидного типа; В - сложный анастомоз эпителиоидного типа (клубочковый); 1 - эндотелий; 2 - продольно расположенные пучки гладких миоцитов; 3 - внутренняя эластическая мембрана; 4 - артериола; 5 - венула; 6 - анастомоз; 7 - эпителиоидные клетки анастомоза; 8 - капилляры в соединительнотканной оболочке; III - атипичный анастомоз: 1 - артериола; 2 - короткий гемокапилляр; 3 - венула (по Ю.И. Афанасьеву)
Кровоснабжение сосудов. Кровеносные сосуды кровоснабжаются системой «сосудов сосудов» (vasa vasorum), которые являются ветвями артерий, расположенных в прилежащей соединительной ткани. Кровеносные капилляры имеются лишь в наружной оболочке артерий. Питание и газообмен внутренней и средней оболочек осуществляется путем диффузии из крови, протекающей в просвете артерии. Отток венозной крови от соответствующих отделов артериальной стенки происходит через вены, также относящихся к системе сосудов. Сосуды сосудов в стенках вен кровоснабжают все их оболочки, а капилляры открываются в саму вену.
Вегетативные нервы, сопровождающие сосуды, иннервируют их стенки (артерий и вен). Это преимущественно симпатические адренергические нервы, вызывающие сокращение гладких миоцитов.
Артерии и вены человека выполняют разную работу в организме. В связи с этим можно наблюдать существенные различия в морфологии и условиях прохождения крови, хотя общее строение, за редким исключением, у всех сосудов единое. Их стенки имеют три слоя: внутренний, средний, наружный.
Внутренняя оболочка, называющаяся интимой, в обязательном порядке имеет 2 слоя:
- эндотелий, выстилающий внутреннюю поверхность, представляет собой слой клеток плоского эпителия;
- субэндотелий – находится под эндотелием, состоит из соединительной ткани с рыхлой структурой.
Среднюю оболочку составляют миоциты, эластические и коллагеновые волокна.
Наружная оболочка, носящая название «адвентиция», – это волокнистая соединительная ткань с рыхлой структурой, снабженная сосудами сосудов, нервами, лимфатическими сосудами.
Артерии
Это кровеносные сосуды, по которым кровь переносится от сердца ко всем органам и тканям. Различают артериолы и артерии (мелкие, средние, крупные). Их стенки имеют три слоя: интиму, медиа и адвентицию. Классифицируют артерии по нескольким признакам.
По строению среднего слоя различают три типа артерий:
- Эластические . У них средний слой стенки состоит из эластических волокон, способных выдерживать высокое давление крови, развивающееся при ее выбросе. К этому виду относится легочный ствол и аорта.
- Смешанные (мышечно-эластические). Средний слой состоит из разного количества миоцитов и эластических волокон. К ним относится сонная, подключичная, подвздошная.
- Мышечные . У них средний слой представлен отдельными миоцитами, расположенными циркулярно.
По расположению относительно органов артерии делят на три типа:
- Магистральные – снабжают кровью части тела.
- Органные – несут кровь в органы.
- Внутриорганные – имеют разветвления внутри органов.
Вены
Они бывают безмышечными и мышечными.
Стенки безмышечных вен состоят из эндотелия и соединительной тканью рыхлой структуры. Такие сосуды находятся в костной ткани, плаценте, головном мозге, сетчатке глаза, селезенке.
Мышечные вены в свою очередь разделяют на три вида в зависимости от того, как развиты миоциты:
- слабо развиты (шея, лицо, верхняя часть тела);
- средне (плечевая и мелкие вены);
- сильно (нижняя часть тела и ноги).
По венам, кроме пупочной и легочной, переносится кровь, которая отдала кислород и питательные вещества и забрала углекислый газ и продукты распада в результате обменных процессов. Она движется от органов к сердцу. Чаще всего ей приходится преодолевать силу тяжести и скорость ее меньше, что связано с особенностями гемодинамики (более низким давлением в сосудах, отсутствием его резкого перепада, малым количеством кислорода в крови).
Строение и его особенности:
- Больше в диаметре по сравнению с артериями.
- Слабо развит подэндотелиальный слой и эластический компонент.
- Стенки тонкие и легко опадают.
- Гладкомышечные элементы среднего слоя развиты довольно слабо.
- Выраженный наружный слой.
- Наличие клапанного аппарата, который образован внутренним слоем стенки вены. Основание клапанов состоит из гладких миоцитов, внутри створок – волокнистая соединительная ткань, снаружи их покрывает слой эндотелия.
- Все оболочки стенки наделены сосудами сосудов.
Баланс между венозной и артериальной кровью обеспечивается несколькими факторами:
- большим количеством вен;
- более крупным их калибром;
- густотой сети вен;
- образованием венозных сплетений.
Отличия
Чем артерии отличаются от вен? Эти кровеносные сосуды имеют существенные различия по многим признакам.
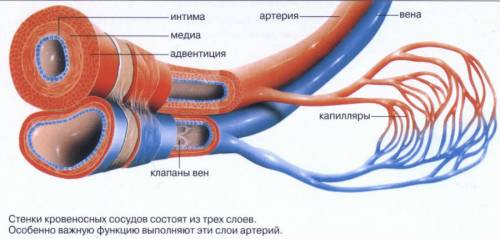
Артерии и вены, в первую очередь, различаются по строению стенки
По строению стенки
У артерий толстые стенки, в них много эластических волокон, гладкая мускулатура хорошо развита, они не опадают, если не наполнены кровью. За счет сократительной способности тканей, из которой состоят их стенки, осуществляется быстрая доставка крови, насыщенной кислородом, ко всем органам. Клетки, из которых состоят слои стенок, обеспечивают беспрепятственное прохождение крови по артериям. Внутренняя поверхность у них гофрированная. Артерии должны выдерживать высокое давление, которое создается при мощных выбросах крови.
Давление в венах низкое, поэтому стенки тоньше. Они опадают при отсутствии в них крови. Их мышечный слой не способен сокращаться так, как у артерий. Поверхность внутри сосуда гладкая. Кровь по ним движется медленно.
В венах самой толстой оболочкой считается наружная, в артериях – средняя. У вен отсутствуют эластические мембраны, у артерий есть внутренняя и наружная.
По форме
Артерии имеют довольно правильную цилиндрическую форму, они круглые в сечении.
Вены из-за давления других органов уплощены, их форма извилистая, они то сужаются, то расширяются, что связано с расположением клапанов.
По количеству
В организме человека вен больше, артерий меньше. Большинство средних артерий сопровождаются парой вен.
По наличию клапанов
В большинстве вен есть клапаны, не дающие крови течь в обратную сторону. Они расположены парами напротив друг друга на всем протяжении сосуда. Их нет в воротных полых, плечеголовых, подвздошных венах, а также в венах сердца, головного и красного костного мозга.
В артериях клапаны находятся при выходе сосудов из сердца.
По объему крови
В венах циркулирует крови приблизительно в два раза больше, чем в артериях.
По расположению
Артерии залегают глубоко в тканях и подходят к коже лишь в нескольких местах, там, где прослушивается пульс: на висках, шее, запястье, подъеме стоп. Их расположение у всех людей примерно одинаковое.

Вены в большинстве своем расположены близко к поверхности кожи
Локализация вен у разных людей может отличаться.
По обеспечению движения крови
В артериях кровь течет под давлением силы сердца, которое ее выталкивает. Сначала скорость составляет около 40 м/с, затем постепенно уменьшается.
Кровоток в венах происходит за счет нескольких факторов:
- силы давления, зависящего от толчка крови со стороны сердечной мышцы и артерий;
- присасывающей силы сердца при расслаблении между сокращениями, то есть создание в венах отрицательного давления из-за расширения предсердий;
- присасывающего действия на вены груди дыхательных движений;
- сокращения мышц ног и рук.
Кроме этого, примерно треть крови находится в венозных депо (в воротной вене, селезенке, коже, стенках желудка и кишечника). Она выталкивается оттуда, если нужно увеличить объем циркулирующей крови, например, при массивных кровотечениях, при высоких физических нагрузках.
По цвету и составу крови
По артериям кровь доставляется от сердца к органам. Она обогащена кислородом и имеет алый цвет.
Вены обеспечивают отток крови от тканей к сердцу. Венозная кровь, в которой находится углекислый газ и продукты распада, образовавшиеся при обменных процессах, отличается более темным цветом.
Артериальное и имеют разные признаки. В первом случае, кровь выбрасывается фонтаном, во втором – течет струей. Артериальное – более интенсивное и опасное для человека.
Таким образом, можно выделить главные отличия:
- Артерии осуществляют транспортировку крови от сердца к органам, вены – обратно к сердцу. Артериальная кровь несет кислород, венозная возвращает углекислый газ.
- Стенки артерий более эластичные и толстые, чем венозные. В артериях кровь выталкивается с силой и движется под давлением, в венах течет спокойно, при этом двигаться в обратном направлении ей не дают клапаны.
- Артерий меньше, чем вен в 2 раза, и находятся они глубоко. Вены расположены в большинстве случаев поверхностно, их сеть более широкая.
Вены, в отличие от артерий, используются в медицине для получения материала на анализ и для введения лекарственных препаратов и других жидкостей непосредственно в кровоток.
Структура и функции сосудистой стенки
Кровь в организме человека протекает по замкнутой системе кровеносных сосудов. Сосуды не только пассивно ограничивают объем циркуляции и механически предотвращают кровопо-терю, но и обладают целым спектром активных функций в гемостазе. В физиологических условиях неповрежденная сосудистая стенка способствует поддержанию жидкого состояния крови. Неповрежденный эндотелий, контактирующий с кровью, не обладает свойствами инициировать процесс свертывания. Кроме того, он содержит на своей поверхности и выделяет в кровоток вещества, которые препятствуют свертыванию. Это свойство предотвращает образование тромба на интактном эндотелии и ограничивает рост тромба за пределы повреждения. При повреждении или воспалении стенка сосуда принимает участие в образовании тромба. Во-первых, субэндотели-альные структуры, контактирующие с кровью только при повреждении или развитии патологического процесса, обладают мощным тромбо-генным потенциалом. Во-вторых, эндотелий в зоне повреждения активируется и у него появля-
ются прокоагулянтные свойства. Строение сосудов показано на рис. 2.
Сосудистая стенка у всех сосудов, кроме пре-капилляров, капилляров и посткапилляров, состоит из трех слоев: внутренней оболочки (интимы), средней оболочки (медии) и наружной оболочки (адвентиции).
Интима. На всем протяжении кровеносного русла в физиологических условиях кровь контактирует с эндотелием, образующим внутренний слой интимы. Эндотелий, который состоит из монослоя клеток эндотелиоцитов, играет наиболее активную роль в гемостазе. Свойства эндотелия несколько различаются на разных участках кровеносной системы, определяя разный ге-мостатический статус артерий, вен и капилляров. Под эндотелием находится аморфное межклеточное вещество с гладкими мышечными клетками, фибробластами и макрофагами. Также встречаются вкрапления липидов в виде капель, чаще расположенных внеклеточно. На границе интимы и медии находится внутренняя эластичная мембрана.
Рис. 2. Сосудистая стенка состоит из интимы, луминальная поверхность которой покрыта однослойным эндотелием, медии (гладкомышечные клетки) и адвентиции (соединительно-тканный каркас): А - крупная мышечно-эластичная артерия (схематическое изображение), Б - артериолы (гистологический препарат), В - коронарная артерия в поперечном разрезе
Сосудистая стенка
Медия состоит из гладких мышечных клеток и межклеточного вещества. Ее толщина значительно варьирует в различных сосудах, обуславливая их разную способность к сокращению, прочность и эластичность.
Адвентиция состоит из соединительной ткани, содержащей коллаген и эластин.
Артериолы (артериальные сосуды с общим диаметром менее 100 мкм) представляют собой переходные сосуды от артерий к капиллярам. Толщина стенок артериол немногим меньше ширины их просвета. Сосудистая стенка самых крупных артериол состоит из трех слоев. По мере ветвления артериол их стенки становятся тоньше, а просвет уже, однако сохраняется соотношение ширины просвета и толщины стенки. В самых мелких артериолах на поперечном срезе видны один-два слоя гладких мышечных клеток, эндо-телиоциты и тонкая, состоящая из коллагеновых волокон наружная оболочка.
Капилляры состоят из монослоя эндотелио-цитов, окруженных базальной пластиной. Кроме того, в капиллярах вокруг эндотелиоцитов находят другой тип клеток - перициты, роль которых изучена недостаточно.
Капилляры открываются на своем венозном конце в посткапиллярные венулы (диаметр 8-30 мкм), для которых характерно увеличение количества перицитов в сосудистой стенке. Посткапиллярные венулы, в свою очередь, впадают в
собирательные венулы (диаметр 30-50 мкм), стенка которых, помимо перицитов, имеет наружную оболочку, состоящую из фибробластов и коллагеновых волокон. Собирательные венулы впадают в мышечные венулы, имеющие один-два слоя гладких мышечных волокон в средней оболочке. В целом венулы состоят из эндотелиальной выстилки, базальной мембраны, непосредственно прилегающей снаружи к эндотелиоцитам, перицитов, также окруженных базальной мембраной; кнаружи от базальной мембраны имеется слой коллагена. Вены снабжены клапанами, которые ориентированы таким образом, чтобы пропускать кровь по направлению к сердцу. Больше всего клапанов в венах конечностей, а в венах грудной клетки и органов брюшной полости они отсутствуют.
Функция сосудов в гемостазе:
• Механическое ограничение кровотока.
• Регуляция кровотока по сосудам, в том чис
ле спастическая реакция поврежденных со
судов.
• Регуляция гемостатических реакций путем
синтеза и представления на поверхности эн
дотелия и в субэндотелиальном слое белков,
пептидов и небелковых веществ, непосред
ственно участвующих в гемостазе.
• Представление на поверхности клеток рецеп
торов для энзиматических комплексов, вов
леченных в коагуляцию и фибринолиз.
Эндотелий
Характеристика энлотелиального покрова
Сосудистая стенка имеет активную поверхность, с внутренней стороны выстланную эндо-телиальными клетками. Целостность эндотели-ального покрова является основой нормального функционирования кровеносных сосудов. Площадь поверхности эндотелиального покрова в сосудах взрослого человека сопоставима с площадью футбольного поля. Клеточная мембрана эндотелиоцитов обладает высокой текучестью , что является важным условием антитромбоген-ных свойств сосудистой стенки. Высокая текучесть обеспечивает гладкую внутреннюю поверхность эндотелия (рис. 3), который функционирует как целостный пласт и исключает контакт про-коагулянтов плазмы крови с субэндотелиальны-ми структурами.
Эндотелиоциты синтезируют, представляют на своей поверхности и выделяют в кровь и субэндотелиальное пространство целый спектр биологически активных веществ. Это белки, пептиды и небелковые вещества, регулирующие гемостаз. В табл. 1 перечислены основные продукты эндотелиоцитов, участвующие в гемостазе.
Сосудистая стенка
Сосуды кровеносные являются важнейшей составной частью человеческого организма, обеспечивающей надежную транспортную магистраль для передачи во все точки тела. Они входят в единую кровеносную систему, схема которой составлена так, что обеспечивает функционирование всех органов. Трудно даже представить, что общая длина кровеносных сосудов в организме человека составляет порядка 100000 км. И эта огромнейшая длина всех кровеносных сосудов аккуратно уложена внутри тела с охватом всех его уголков. При этом регуляция обеспечивается небольшим насосом – сердцем. Схема работы кровеносной системы показывает всю уникальность человеческого организма.
Строение кровеносных сосудов
По своей сути, кровеносный сосуд представляет собой эластичную трубку, по которой транспортируется кровь. Все сосуды окутывают тело человека густой сетью, объединяясь в замкнутые системы. Для обеспечения прохождения кровяного точка по всей системе внутри таких трубок поддерживается необходимое избыточное давление.
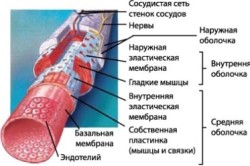
 Высокую механическую прочность, эластичность и химическую стойкость обеспечивает трехслойное строение кровеносных сосудов. Упрощенно схема строения выглядит следующим образом:
Высокую механическую прочность, эластичность и химическую стойкость обеспечивает трехслойное строение кровеносных сосудов. Упрощенно схема строения выглядит следующим образом:
- Внутренний слой: очень тонкий слой из эндотелиальных клеток (эпителия), обеспечивающий гладкость поверхности и защиту от воздействия кровяных компонентов.
- Средний слой: имеет наибольшую толщину и составлен из мышечных, эластических и коллагеновых тканей. Обеспечивает необходимую прочность и эластичность.
- Наружный слой: составлен из рыхлой волокнистой соединительной ткани, создающей возможность надежной фиксации и защиты.
Сосудистая стенка содержит множество нервных окончаний (рецепторы и эффекторы), связанных с центральной нервной системой, благодаря чему по рефлексивному механизму обеспечивается нервная регуляция движения крови по сосудам. Кровеносные сосуды имеют большие рефлексогенные области, принимающие самое активное участие в нейрогуморальной регуляции обменных процессов.
Строение и функции сосудов позволяют классифицировать их на 3 категории. Основные типы кровеносных сосудов – артерия, вена и капилляр.
Кровеносные магистрали – артерии
 Основная кровеносная магистраль составлена из артерий – сосудов, идущих от сердца к внутренним органам. В них поддерживается наиболее высокое давление, и поэтому их стенки наиболее толстые и упругие. С учетом строения эти сосуды подразделяются на артерии эластического и мышечного типа.
Основная кровеносная магистраль составлена из артерий – сосудов, идущих от сердца к внутренним органам. В них поддерживается наиболее высокое давление, и поэтому их стенки наиболее толстые и упругие. С учетом строения эти сосуды подразделяются на артерии эластического и мышечного типа.
Эластические артерии – наиболее крупные элементы, располагающиеся ближе к сердцу. Самая крупная артерия – аорта. В строении их выделяются более мощные эластические ткани, образующие единый каркас, способный выдержать толчковые сердечные выбросы крови. Эластические ткани обеспечивают упругость сосудов, что очень важно для непрерывного кровотока по всей системе. Сердечный желудочек при сокращении выталкивает больше крови, чем ее вытекает из аорты дальше. В этот период стенки аорты растягиваются, и она собирает всю вытолкнутую кровь, а когда желудочек отдыхает, избыточная масса из растянутой аорты проходит в артерии (хотя из сердца в этот момент кровь не выбрасывается). Так, периодический характер работы сердечного желудочка превращается в бесперебойную подачу крови, обеспеченную артериальной упругостью. Кроме того, именно благодаря упругости сосудистой стенки можно прощупать пульс.
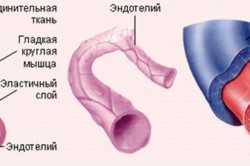 Мышечные артерии – это сосуды средней и малой величины. Они располагаются ближе к периферическим зонам, и в них важно обеспечить продвижение крови, несмотря на снижение давления. Это обеспечивается усиленной сократительной функцией стенки, где преобладают мышечные волокна.
Мышечные артерии – это сосуды средней и малой величины. Они располагаются ближе к периферическим зонам, и в них важно обеспечить продвижение крови, несмотря на снижение давления. Это обеспечивается усиленной сократительной функцией стенки, где преобладают мышечные волокна.
Через артерии обеспечивается кровоснабжение всех внутренних органов. Если рассматривать любой орган, то часть артерий располагается вне его (экстраорганные), часть заходит внутрь (интраорганные). Артериальная система может иметь боковые ветви (анастомозирующие артерии) или переходить сразу в капилляры (конечная артерия). Последний тип более предрасположен к тромбозу и инфаркту. Окончательное разветвление крупных сосудов обеспечивается мелкими артериями – артеолами. Артериола отличается тем, что ее стенка имеет лишь один слой гладких мышц, это обеспечивает их участие в регулирующей функции.
Мельчайшие капилляры
Капилляры – это мельчайшие из всех кровеносных сосудов человека, которые пронизывают все ткани, располагаясь между артериями и венами. Их диаметр составляет порядка 6-12 мкм. Основные функции кровеносных сосудов этого типа заключаются в обеспечении обменных процессов между кровью и тканями. Этот мелкий кровеносный сосуд состоит только из одного слоя эндотелиальных клеток, проницаемого для обменных веществ.
Через капилляры передаются из крови в ткани кислород и питательные компоненты, а углекислый газ и переработанные вещества следуют в обратном направлении.
В любой момент времени задействована только часть мелких сосудиков (открытые капилляры), а другая часть сохраняется в резерве (закрытые капилляры). В среднем на площади 1 мм² поперечного сечения мышцы в состоянии покоя открыто 150-350 капилляров. В нагруженной мышце, с учетом роста потребности кислорода и питательных веществ, открывается большее количество сосудиков – до 2000.
Венозная система
Строение вен аналогично структуре артерий, но они не приносят кровяной поток, а, наоборот, обеспечивают его отток назад после проведенного обменного процесса. С учетом, что давление внутри вен значительно снижается, их стенки достаточно тонкие за счет уменьшения толщины среднего слоя. Венозная система составлена из множества разветвляющихся сосудов, образующих венозное сплетение. Мелкие вены окончательно сливаются с крупными (стволом) венами, которые направляются к сердцу.
Венозная кровь перемещается благодаря отрицательному давлению, обеспечивающемуся сердцем при вдохе, а также сократительной функции гладких мышц. Обратный кровоток по вене устраняется особым их строением: венозные стенки содержат клапаны из складки эндотелия и соединительной ткани.
Сосудистые патологии
Человек может ощущать патологии кровеносных сосудов в виде разных проявлений. Различные виды кровеносных сосудов имеют специфические болезни и аномалии. Опасной сосудистой патологией является аневризма или появление мешковидных выпячиваний. Такое повреждение кровеносных сосудов происходит при разрастании рубцовой ткани в результате болезни коронарных сосудов, сифилисе, гипертонии. Аневризма аорты при тяжелом течении может привести к разрыву.
 Аорта может поражаться при инфекционном воспалении или артериосклерозе. Очень опасны травмы и врожденное ослабление стенозной ткани. Наиболее серьезные болезни – обширный артериосклероз и сифилитический аортит. Артериосклероз основного ствола или ветвей (сонная, почечная, подвздошная артерии) может выражаться в появлении тромба. Устранение такой обструкции сосуда проводится только хирургическим путем.
Аорта может поражаться при инфекционном воспалении или артериосклерозе. Очень опасны травмы и врожденное ослабление стенозной ткани. Наиболее серьезные болезни – обширный артериосклероз и сифилитический аортит. Артериосклероз основного ствола или ветвей (сонная, почечная, подвздошная артерии) может выражаться в появлении тромба. Устранение такой обструкции сосуда проводится только хирургическим путем.
Патология легочной артерии и ее главных ветвей вызывается артериосклеротическими процессами и врожденными пороками. Основные причины – расширение сосуда из-за увеличения в ней давления в результате возникновения препятствия кровотоку в легких или на пути возврата крови в левое предсердие, закупорка ветвей оторвавшимся тромбом из воспаленных крупных вен ноги (флебит).
Болезни артерий конечностей приводят к уплотнению среднего стенозного слоя, что ведет к утолщению и искривлению стенок. Поражение артериол (в том числе на лице) нарушает свободный кровоток и приводит к гипертонии.
Венозные болезни имеют широкое распространение. Наиболее часто встречается варикозное расширение вен нижних конечностей. При такой патологии нарушается функция клапанов, стенки вены вытягиваются и наполняются кровью, что вызывает отек ног, болевой синдром и порой изъязвление. Укрепить кровеносные сосуды позволяет тренировка мышц голени и лечебное похудение.
Еще одна патология в виде флебита тоже наблюдается в районе голени. Главная опасность флебита – высокий риск отрыва эмболов, способных пройти через сердце и вызвать закупорку легочной артерии. Эта патология, называемая эмболией легочной артерии, относится к достаточно тяжелым заболеваниям. Поражение крупных вен встречается значительно реже и не представляет большой угрозы для здоровья.
Укрепление сосудов
Лечение сосудистых патологий зависит от вида болезни, а схема его проведения должна разрабатываться специалистом. Однако у всех болезней сосудов есть одна общая слабость – нарушение и ослабление стенозных тканей. В связи с этим общим началом терапии сосудистых заболеваний является решение вопроса о том, как укрепить стенки кровеносных сосудов.
 Медикаментозные средства позволяют обеспечить укрепление кровеносных сосудистых тканей. Такие препараты можно подразделить на следующие основные группы: фибраты (Клофибрат, Зокор, Симвалитин, Атромидин, Атромид), станины (Мефакор, Мевакос, Ловостатин), Аскорутин, Церебролизин, Лецитин, сосудорасширяющие лекарства (Папаверин, Эуфиллин). Для укрепления сосудов конечностей рекомендуются такие средства: экстракт Гинкго, Диосмин, экстракт конского каштана.
Медикаментозные средства позволяют обеспечить укрепление кровеносных сосудистых тканей. Такие препараты можно подразделить на следующие основные группы: фибраты (Клофибрат, Зокор, Симвалитин, Атромидин, Атромид), станины (Мефакор, Мевакос, Ловостатин), Аскорутин, Церебролизин, Лецитин, сосудорасширяющие лекарства (Папаверин, Эуфиллин). Для укрепления сосудов конечностей рекомендуются такие средства: экстракт Гинкго, Диосмин, экстракт конского каштана.
Важную роль в укреплении кровеносных магистралей играет витаминотерапия. При лечении и профилактике назначаются следующие витамины:
- Витамины С, Р. Предотвращает сосудистую ломкость, принимается в виде препарата Рутин или геля Троксевазин.
- Витамин В. Содержится в пивных дрожжах, печени, мясе, бобовых культурах, зерне.
- Витамин В5. Содержится в курятине, отрубях, арахисе, желтке куриного яйца, брокколи.
- Витамин С. Прекрасный способ укрепления иммунитета, в большом количестве присутствует в цитрусовых, шиповнике, облепихе, черной смородине, зелени.
- Витаминные комплексы на основе витаминов В.
Замечено улучшение структуры стенозной ткани при повышении употребления следующих продуктов: малина, овсяная каша (не менее 250 г в сутки), оливковое масло, которое можно добавлять в любой салат или употреблять в чистом виде (25-30 мл перед завтраком), зеленый чай, чай с молоком, чай с добавлением шиповника и боярышника, свекла, чернослив, яблоки (особенно запеченные с медом).
Кровеносные сосуды – это уникальная система в человеческом организме, обеспечивающая транспортировку крови и выведение продуктов распада (в том числе углекислого газа). Общее здоровье человека во многом зависит от состояния сосудистой системы. При первых подозрениях на ее заболевание необходимо обратиться к врачу и заняться укреплением стенозных тканей.