Šujiet pirkstu cīpslu. Pirkstu locītavu cīpslu primārais bojājums
TĒMA Nr. 20: BOJĀJUMU ŽĀVĒTU ZAUDĒJUMI.
Ir zināms, ka plaukstas un plaukstas locītavu un pirkstu traumas bieži pavada traumu cīpslām. Cīpslu traumas attiecībā pret visiem suku bojājumiem ir līdz 21,3%, ar 84,6% novērotiem flexor cīpslu bojājumiem. Pirkstu cīpslu funkciju atjaunošana ir galvenais punkts cietušo rehabilitācijai ar rokām nodarīto kaitējumu. Pacientu ar flexor cīpslu bojājumiem, it īpaši falangās, ārstēšanas rezultāti ievērojamā procentuālā daļā joprojām ir neapmierinoši.
Klasifikācija:
Atkarībā no cīpslas tipa ir:
Bojājuma paplašināšanas pirkstu cīpslas.
Slāpēšanas cīpslu bojājumi.
a) izolēts virspusējs izliekums.
b) izolēts dziļais flexors.
c) abi flexors.
SAMAZINĀJUMS VĪNOGU PIESLĒGUMU PĀRKĀPŠANAI.
Ir piecu slāņu saliekuma cīpslu bojājumu zonas:
1 zona - virs vidējā falanksa
2 zona - no metakarpofalangāles locītavas - virspusējās locītavu piestiprināšanas līdz vidējai falangai.
3 zona - no karpālā kanāla līdz metakarpofalangālā locītavai.
4 zona - kājas kanāls.
5 zona - virs karpālā kanāla.
Diagnostika.
Cīpslu bojājuma noteikšana nav ļoti sarežģīta, ja ir labi zināšanas par rokas topogrāfisko anatomiju un cietušā rūpīgu pārbaudi.
Pārbaudes laikā uzmanība jāpievērš brūces atrašanās vietai un pirkstu novietojumam. Ir zināms, ka rokas roku atpūšas atpūtai. Ja elastīgo cīpsli ir bojāti, šis līdzsvars ir bojāts. Pirksts ar bojātām cīpslām aizņem lielāku pagarinājumu nekā pārējais. Galvenā pazīme bojājumu fleksors cīpslas ir pārkāpums funkcijas aktīvas līkumu starpfalangu locītavām. Deep fleksors cīpsla II-V pirkstu un ilgi pirkstu fleksors es pievienots nagu kaulu, cīpslu virspusēja flexor pirksti II-V, lai vidējā falanga, un īsais fleksors es pirkstu pie galvenā falanga. Kad dziļa fleksors cīpslas trauma II-V pirkstu un ilgi pirkstu fleksors man krīt funkciju locīšanas ungual falanga. Ar vienlaicīgu bojātas cīpslas virspusēju un dziļu Flexor krīt nagu lieces funkciju un vidējā falanga II-V pirkstiem. Kad abi bojāts fleksors cīpslas es pirkstu krīt funkciju aktīvo kodolu un saliekšanās nagu falangas. Ja bojāts muskuļu cīpslām iepriekš aktīvā līkumu metakarpofalangeālās locītavu pirkstiem II-V var tikt veikta, un vermiform interosseous muskuļiem. Nosakot funkcijas, ir jānosaka savukārt proksimālais atrastais falangs.
Pēc departamenta konstatētu bojājumus uz fleksors cīpslām piemēro lielāku fizioloģisko un mazāk traumatiska metode: aizdomas bojājums un flexor cīpslas nagu vidējā falanga II-V pirkstiem flex pasīvi. Pēc tam cietušajam tiek lūgts aktīvi noturēt falangu elastīgā stāvoklī. Nespēja saglabāt tikai nagu falanga saliekšanu norāda kaitējumu dziļās FLEXOR cīpsla, nespēja turēt nagu un vidējo falangu norāda kaitējumu gan fleksors cīpslām. Bieži cīpslu bojājumi tiek apvienoti ar nervu un lielu trauku bojājumiem.
Ārstēšana.
Rokas cīpsta bojājums ir absolūts indikators ārkārtas ķirurģiskai ārstēšanai. Ķirurģiska iejaukšanās jāveic tikai slimnīcā. Ar atjaunošanas funkciju bojātā otas pakāpe ir atkarīga ne tikai no traumas smagums, bet arī uz metodēm ķirurģiskas ārstēšanas (ķirurģiskās metodes), ķirurga iemaņas.
Veids anestēzijas atkarīgs rakstura traumas, līmeni un plašu bojājumu, aprēķinātā apjoma iejaukšanās, pacienta vecuma, vispārējā veselības stāvokļa upuri. Piesakies vietēja, vadoša anestēzija un vispārēja anestēzija.
Jāatceras, ka sakarā ar kontrakcijas muskuļiem bojātas cīpslas diastasis starp galiem, var sasniegt līdz pat 5 cm. Lai atklātu bojātās galus fleksors cīpslas brūces, ir svarīgi zināt, kādā stāvoklī pirkstu traumas ir noticis. Kad uztītas pagarināšanu distālais gals pirksta paliek līmenī bojājumiem un atrast pietiekami saliekt pirkstu starpfalangu locītavās, kamēr tas tiek spiestas uz brūces. Ja bojājumi ir fleksija pirkstu distālā galā cīpsla ir ievērojami distālā ievainoti un savu vērtējumu, ir nepieciešama papildus iegriezumi zem vietas traumas. Bojājumu gadījumā līmenī n / s apakšdelma, plaukstas un metacarpals lai noteiktu beigas centrālās produktu maksimālo pagarinājumu pirkstu locītavās ar neskartu cīpslas, bojāto beigās, kopā ar citiem cīpsla ir velk uz brūces.
Operācija jāveic, izmantojot dozēto saišu. Izgriešana āda kad plosītos, ievainotas, sasmalcinātas brūces ar lielu platību bojājumu jābūt ļoti ekonomisks, bet ar obligāto noņemšanu redzams ar acu nonviable fragmentiem ādas. Pēc izņemšanas bojāto galus cīpslu brūces, lai novērstu to tālāku pārvietošanu, ir ieteicams, lai noteiktu tos, izmantojot injekciju adata percutaneously. Atrasts gali atsvaidzināšanas izgriezums SHARP razor 1-2 mm un pārklāt cīpslu šuvju. Turpmāk veidi locītavām: classic šuves Kuehne, Iseli šuves un Friedrich Lange šuves Bennelya šuves, dubultā šuves taisnā leņķī, Vredana vīles, rozā šuves, šuves Kazakova (fig.27) un departamenta locītavām (28 attēls).
Zīm. 27. veidi cīpslu šuvju: no A Lange, b - Kuehne in - Bloch un Bonn,
r - Kazakov, d - Rosova e - Bennela, w - Doletsky-Pugachev

28. att. Nožogojies cīpslas bloķējošā šūšana pēc V.V. Lapina
1. un 2. modifikācijā.
Atkarībā no bojājuma zonas, elastīgās cīpslas veic:
Ja bojājums ir pirmajā zonā un diastasis starp cīpslas beidzas nekā 1 cm darboties primārā šuve tiek veikts mazāk nekā 1 sm.- reinsertsiya (cīpslu turēšanos pie vietu atdalīšana no kaulā).
Otrā zona ir "kritiska", ražots izgriešanas fleksors virsmas, lai nodrošinātu bīdāmās griezes momentu un novēršot saaugumi, šuves darbojas tikai dziļi liecējs un centrālo galu piešūts pie dziļā fleksors cīpsla.
Ja tiek nodarīts kaitējums trešajā zonā, abi abi saliekti kopā.
Ceturtās zonas līmenī tiek atvērts karpālā kanāls, abi saliektās cīpslas tiek sašūtas kopā, un karpālā saistadaļa nav šūti.
Piektā zona ir labvēlīga visu bojāto elastīgo cīpslu atjaunošanai.
Kontrindikācijas lai atjaunotu bojātu elastīgu cīpslu cīpslu anatomisko integritāti, jāņem vērā:
klātbūtne lielu brūču platību bojāta un defekta ādu un cīpslu, ja tas nav iespējams, lai savienotu galus cīpslas un aizveriet brūci ar vietējiem audiem;
iekaisuma procesa pazīmes brūcē.
Pēcoperācijas imobilizācija tieši nostrādājiet operāciju galdam pozīcijā, ko aizņem vadītie pirksti. Ja tiek bojātas kāda II-V pirksta cīpslas, visi pirksti ir nomontēti. Siltinātas imobilizēšanu tikai darbojas vienu pirkstu nerada rekonstruēto cīpslu pilnīgu atpūtu, jo no pirkstiem aktīvo kustību ir nepārtraukti spriedze centrālajā beigām cīpslu šuvju līmenī. Ja ir bojāts pirmā pirksta cīpslas, tikai viens pirksts tiek nofiksēts. Imobilizācijas periods ir līdz 3 nedēļām.
Pēcoperācijas periods ne mazāk atbildīga par pašu darbību. Infekcijas komplikāciju profilaksei ir paredzētas plašas darbības spektra antibiotikas. Pirmā mērce tiek veikta otro dienu. Pieskaņojumiem jābūt apvienotiem ar suku ultravioleto starojumu, ieteicams samazināt tūsku un uzlabot asinsriti, magnetoterapiju, UHF. No ādas tiek noņemtas 12-14 dienas pēc operācijas. Spēja strādāt tiek atjaunota vidēji 2-3 mēnešus.
Vecāki flexor cīpslu ievainojumi.
Runājot par vairāk nekā 3 nedēļas bojātas cīpslas nelabojams uzskata, ka rada grūtības operācijas: liels diastasis (6-8 cm), klātesot rētainu izmaiņām bojājumu zonas (neslīdošu), un citi.
Parasti šajos gadījumos tiek izmantotas divpakāpju plastiskās operācijas metodes. Lietotas plastmasas cīpslu transplantāts nozīmē, lai saglabātu vai atjaunotu asinsriti visas cīpslas, ar iepriekšēju veidošanos mākslīgo maksts cīpsla. Tomēr gadījumos, kad revīzijas diastasis starp galiem nepārsniedz 4-5 cm, un bojāto cīpslu pielāgots bez nozīmīgas spriedzes, ir iespējams pārklāt sekundāro zīmogs.
Tiek izmantotas šādas divpakāpju metodes:
E. Lexer metode. Kad cīpslas ir bojāts tādā attālumā no 3 cm. No ievietošanas distālās pamatfalangas. Pirmajā stadijā operācijas ražot izgriešana distālā cīpslu segmentus un implantēta vinilhlorīda cauruli. In otrajā solī proksimālā cīpslas segments sadauzīja slīpi, vinilhlorīda caurule tika izņemta un pārcelts uz distālo falanga un fiksētu sadalīšanas stiegra. Izstieptas cīpslas tiek sašūtas ar pagarinājumu.
E. Paņeva-Haleviča metode. Ja bojāta cīpslu no falangas pirmajā posmā darbības posmiem izoperētu distālā cīpsla ir implantēts savā vietā vinilhlorīda caurules. Cīpslu centrālo segmentu galus sasien kopā. Pie otrā posma darbībai virsmas fleksors cīpslas uz apakšējā trešā līmeņa krustojas apakšdelma, izvietojot to pie 180 0 vinilhlorīda caurule tiek noņemts un mākslīgo maksts veikts cīpslu uz distālo falanga un tam ir fiksēts.
Cilpas transponēšana. Pirmajā stadijā rezecētu distālās segmentus cīpslas, un to vietā implantē cauruli vinilhlorīda. Otrajā posmā vinilhlorīda caurule tiek noņemts un maksts formas pārvietot cīpslas flexor virsmas, apcērp pie stiprinājuma vietas uz vidējā falanga ar blakusesošajā, veselīgas pirkstu un ir fiksēts uz distālo falanga.
Ja bojātas cīpslas līmenī ar locītavas uz vienas posma ekspluatācijas sašūta, cīpslas beidzas distālās segmentus un tajā diastasis starp distālo un proksimālo galu cīpslas implantē vinilhlorīda cauruli. Otrajā posmā operācijas krustojas distālais segments fleksors cīpslu virsmas virs vietas, kur dalot ar kāju, izvietojot to pie 180 0 vinilhlorīda caurule tiek noņemts, tiek veikta uz mākslīgas maksts un piešūts pie tās proksimālās end segmentā dziļās fleksors cīpslas.
BOJĀJUMS INHIBITORIEM.
Atkarībā no bojājuma pakāpes izdalās celiņi:
Bojājuma bojājuma bojājums
Atrāvuma vidējās daļas bojājums (vidējā starpfalangu locītava),
Bojājumi metakarpālo kaulu līmenī,
Bojājums apakšdelma N / 3 līmenī.
Bojājumus var atvērt un slēgt.
Tiek novērota klīnisko izpausmju bāze:
Nagu falanx aktīva pagarinājuma funkcijas trūkums,
Weinsteina līgums (vidējā starpfalango locītavā)
Neviena no pirkstu aktīvas pagarināšanas funkcijām nav.
Ārstēšana.
Pēdējos gadījumos slēgti bojājumi ekstensors buras bieži ar konservatīvām metodēm ārstēšanas mērķis ir radīt maksimālu hyperextension distālās starpfalangu locītavas ar ģipša šinas vai transarticular nosaka Kirschner vadi izmantots. Tomēr tie bieži vien nesniedz vēlamo rezultātu (pēc izņemšanas no saglabāto klīnikā imobilizācijas un rehabilitācijas terapija), kas izraisa nepieciešamību pēc operācijas. Ķirurģiskās ārstēšanas metodes izvēle ir atkarīga no iespējas pielāgot cīpslu bojātos galus. Darbojas fiksācijā buras ekstensors transosalnym šuvi uz naga falanga ar nākamo imobilizācija stāvoklī hyperextension. Vai gadījumos, kad pastāv ievērojams diastasis no piestiprināšanas zona, kas notika arthrodesis distālās starpfalangu locītavas funtsionalnovygodnom stāvoklī.
Ja bojājumi midstream extensor veikts šķērssaišu extensor sānu balstiem starpfalangu locītavas. Imobilizācija tiek veikta uz palmu virsmas maksimālā pirkstu pagarinājuma pozīcijā.
Ja bojājums tiek veikta pie citiem līmeņos cīpslas šuvju pārklājuma vienā no iepriekš aprakstītajām metodēm, vai hronisku gadījumos distālais gals piešūts pie nebojātā blakus cīpslas. Imobilizācija tiek veikta ar ģipša virskārtu no pirkstu galiem līdz elkoņa locītavu uz palmas virsmas, atkārtoti atveroties radiosakaru locītavā.
Imobilizācijas periods ir vismaz 3 nedēļas.
Kontroles jautājumi.
Flexora cīpslu un plaukstu pirkstu bojājumi: klasifikācija, diagnoze.
Pirkstu cīpslu bojājumu ārstēšanas principi.
Kontrindikācijas ķirurģiskai ārstēšanai.
Pacientu ar cīpslu traumām vadīšana pēcoperācijas periodā.
Pacientu imobilizēšanās ar cīpslu traumām.
Elpošanas cīpslu hronisku ievainojumu ķirurģiskās ārstēšanas veidi.
Traumatūras pirkstu traumas, klīnika, diagnoze, ķirurģiskas ārstēšanas iespējas, imobilizācija.
Pacientu ar primāro bojājumiem fleksors cīpslām pirkstiem nepieciešama diferencēta pieeja izvēli ārstēšanas atkarībā no konkrētiem apstākļiem atjaunošanas funkciju. Šos nosacījumus (labvēlīgi, nelabvēlīgi un ārkārtīgi nelabvēlīgi) nosaka sākotnējo audu bojājumu mērogs osteo-šķiedraino kanālos un daudzi citi faktori.
Ar salīdzinoši labvēlīgiem apstākļiem (grieztas brūces bez izteiktām iekaisuma pazīmēm) ieteicams uzlikt primāro cīpslu šuvju. Tās priekšrocības ir:
1) iespēja atjaunot visus lielākos bojātos anatomiskos formējumus nemainītā (rudzu) anatomijā;
2) relatīvi īsie cietušo darba nespējas periodi;
3) liela daļa no izciliem un labiem ārstēšanas rezultātiem.
Primārā cīpsla šuvju lietderīgi un bieži nelabvēlīgos apstākļos (ar asaru-contused brūces, kas var tikt konvertēti iegriež brūces un šūti bez spriedzes saskaņā uzmanīgiem apstrādes crosslinkable cīpslu galiem).
Pie ļoti nelabvēlīgiem apstākļiem (klātesot lūzumu pirkstu falangu, plašu piesārņojuma brūces, uc). Izšķīdināšanu flexor cīpslas drīkst veikt tikai īpašos gadījumos (piemēram, ja stādījumu pirksti).
Jāuzsver, ka galvenais cīpsla šuvju ieteicams piemērot tikai tad, ja iespēja izpildīt divus ļoti svarīgus nosacījumus: 1) ja ķirurgs ir īpaša apmācību rokas ķirurģijā un 2) ja viņš var turpināt ārstēšanu pacientam pirmo 4-6 nedēļu laikā, kuru laikā veica novēršanu cīpslas cicatriskās saplūšanas veidošanās ar apkārtējiem audiem.
Ja pacients pēc operācijas vēro pacientu un pacients netiek pakļauts īpašam rehabilitācijas kursam, tad sliktais sekmēšanas rezultāts ir neizbēgams. Turklāt atkārtotas reģenerācijas darbības apstākļi ir ievērojami pasliktinājušies, jo biežāk cicatricial fusion of cicatrices.
Kad primārie bojājumi flexor cīpslas pirksti brūces sukas parasti paplašināt tā, lai, no vienas puses, ir nodrošināti ar pietiekamu piekļuvi bojāto daļu kaulu, saistaudu kanālu, un otrs - nākamais rētas nav izraisījusi veidošanos ierobežot rētas funkciju (att. 27.2.7.). Jebkurā gadījumā, lai paplašinātu primāro brūci, ir nepieciešams, neizveidojot audu plāksterus, kas strauji samazina asinsriti.
Zīm. 27.2.7. Roku primāro brūču pagarinājuma (piezīmju līnijas) pieļaujamo virzienu shēma operācijās uz pirkstu locītavu cīpslām.
Primārās cīpslas šuves lietošanas nosacījumi, tā tehnika un rezultāti dažādās suku vietās ievērojami atšķiras. 1980. gadā Roterdamā, pēc pirmās kongresā Starptautiskās federācijas Hand Surgery biedrību bija nolēmusi piešķirt piecus segmenta zonas, kurā anatomija nozīmīga ietekme uz tehniku un par primāro cīpslas šuvi (27.2.8 att.) Rezultātus.

Zīm. 27.2.8. Zonas fleksors cīpslu traumas pirkstiem, kurā anatomija būtiski ietekmē atveseļošanās tehniku un cīpslas no Flexor (paskaidrojums tekstā).
1. zona. Atrodas distālās starpfalango locītavas un distālā līmenī. Savā robežās osteo-fibroza kanālā iziet tikai pirkstu dziļa elastība, tādēļ tās brūces vienmēr ir izolētas. Turklāt GHS šajā zonā joprojām ir relatīvi neliela kustību amplitūda. Visbeidzot, centrālā beigas cīpslas bieži saglabā mesotenon, pārvietoto saskaņā ar vilces muskuļiem īsu attālumu, un to var noņemt bez būtisku kaitējumu paplašināšanās zonā šķiedraina kaulu kanālā. Tas viss nosaka relatīvi labos primārās cīpslas šuvju rezultātus šajā zonā.
Ekspluatācijas tehnika. Operācijas pirmajā posmā ķirurņa uzdevums ir atrast un noņemt centrālās cauda galu galvenajā brūvē. Visbiežāk tā atrodas divos līmeņos: 1) ja beigas cīpslas tiek uzturēts saglabājuši savu nepārtrauktības mesotenon, tā bieži atrodas apvidū šķērsošanas cīpslu proksimālās falanga laikā; 2) ja mezotelīns ir salauzts, tad GHS centrālais gals var pārvietoties vairāk proksimāli. Abos gadījumos to var iegūt, izmantojot vienu no divām metodēm.
Tas ir mazāk traumatisks kā ar vakuumu, kad šķiedrains kaulu kanāla gals administrē vakuuma ierīce, kas iesūc cīpslu beigas uz sevi un ļauj, lai to uz brūces. Šīs procedūras īstenošanu atvieglo, pieliekot rokturi uz apakšdelma trešdaļu, kas ļauj pārvietot locītavu muskuļus distālā virzienā. Bez tam, plaukstas locītavas ir saliektas un radikālas un metakarpofalangālas locītavas.
Ja beigas cīpslu traumu vadībā ar primāro neizdodas, iegriezums tiek veikts proksimālajā līmenī (visbiežāk uz distālās plaukstu rievas), un devās uz kaulu un šķiedrainu kanālu, atrast galu cīpsla. Pēc tam tiek veikta cīpslas šūšana.
Dažos gadījumos cīpslas noņemšana primārajā brūcē nav iespējama, jo tā galamērķis ir iestrēdzis Kempera krusta zonā. Šādā situācijā ķirurgs var veikt vienu no trim iespējamiem risinājumiem. Pirmais no tiem - atteikšanās no atgūšanas un īstenošanu GHS tenodesis (arthrodesis) distālās starpfalangu locītavas, jo ir saglabājusi savu funkciju ATP piedāvā pilnu kustību divās no trim locītavām pirkstu. Saskaņā ar visvairāk stingriem aprēķiniem, šī summa tiek ievietots labu rezultātu pēc tam, kad cīpslas funkciju šuves (plastmasas) atgūšanas, ka reālajā pasaulē netiek sasniegts visos gadījumos.
Tieši tāpēc otrais lēmums šķiet mazāk pamatots - ATP izgriešana ar vēlāku GHS atjaunošanu.
Visbeidzot, ir iespējams noņemt GHS ar implantēšanu polimēra stieņa osteo-fibrozā kanālā, pēc 2-3 mēnešiem to nomainot ar cīpslu transplantātu.
Visos gadījumos, ja iespējams, ir svarīgi saglabāt cīpslu dzirnavu. To nozīmi raksturo PAmadio et al. Dati. (1985). Autori ieguva statistiski nozīmīgu aktīvu pirkstu kustību kopējā apjoma (ilgtermiņa rezultātu) atšķirību ar mezenteres (222 °) un to bojājumu (176 °) saglabāšanu.
Visbiežāk brusa 1. zonā tiek pielietota cīpslas transkutāna šūšana gar S. Bunellu (27.2.9. Attēls).

Zīm. 27.2.9. Sans Bunells pēc dziļa elastības cīpsta pakāpeniska pārlaiduma šuves pārklāšanās.
a - kaulu kanāla (K) veidošanās pirksta distālās falangā ar urbšanas palīdzību; b - turiet galvenās (H) un ieguves (H) pavedienus, c - nostipriniet pogas galveno pavedienu nažu plāksnes zonā.
Galveno stiprinājuma vītni ir iespējams veikt tikai caur mīkstie audi falangas (27.2.10. attēls). Šī metode ir ērtāka gadījumos, kad GHS perifērijas galam ir noteikts garums.

Zīm. 27.2.10. Iespējas pirkstu dziļa saliekuma cīpsta šūšanai uz distālo falanšu.
a - ar galveno stiprinājuma vītni caur mīksto audu; b - šķērsvirzienā (skaidrojums tekstā).
Galvenais fiksējošā cīpsla pavediens tiek noņemts ne agrāk kā 5 nedēļas pēc operācijas, kad izveidojušās rētas kļūst pietiekami stipri. Atkarībā no individuālajām ķirurga izvēlēm 1. zonā ir iespējams pilnībā izmantot iegremdējamās pastāvīgās šuves.
2. zona Otrais suka zona atrodas starp distālās starpfalangu locītavas līmenī un līmenī 1. gredzenveida saišu (ieeja šķiedrainas kaulu kanāla tālākajā plaukstu korpusu). Visā šai zonā krustojas šķēršļi no flexor cīpslām. Šajā gadījumā ATP tiek sadalīts divās kājās un nokļūst dziļākā stāvoklī (salīdzinājumā ar GHS).
Bez tam, proksimālā falangas līmenī cīpslām jau ir ievērojama pārvietojuma amplitūda (CGS 3-4,5 cm un ATP - 2-3,5 cm). Tas viss kopā veido ļoti akūtu problēmu, kas saistīta ar pēcoperācijas cicatricial fusion starp bīdāmām virsmām.
Visbeidzot, šajā zonā visbiežāk sastopami elastīgas cīpslas bojājumi, un cīpslas šuvju rezultāti bieži ir slikti. Tādēļ, pat laikmetā veidošanās rokas ķirurģijā kā neatkarīgas ķirurģiskas disciplīnas, šī teritorija tika saukta par "neviens cilvēks zeme» (neviens cilvēks "s zemi), vai kritiska. Turpmākie pētījumi ir pierādījuši, ka 2. zonā var piešķirt trīs reģionos, kuros dažādas anatomiju, klīniskā bilde bojājumi un ķirurģiskas ārstēšanas metodes (27.2.2. tabula) (27.2.11. attēls).
27.2.2. Tabula. Bojājuma pazīmes un elastīgo cīpslu atjaunošanas metodes dažādās roku daļās 

Zīm. 27.2.11. Otrās (kritiskās) otas zonas vietnes (skaidrojums tekstā).
Bojājumu vietas un cīpslas apvalka iespējas. Rokas kritiskās zonas distālās (2a) iedaļa. 1. risinājums. Bojāts ir tikai GHS. ATP kājas var tikt sagrieztas, taču to funkcija tiek pilnībā saglabāta. Šajā gadījumā ķirurga taktika praktiski atbilst taktiskākai ārstēšanai, kas saistīta ar distālo ievainojumu, un vienīgā atšķirība ir tāda, ka šūšana ir STO. uzliek citu metodi, un tās rezultātus būtiski ietekmē Tampera krusta anatomiskais tuvums, caur kuru cīpsla šķērsgriezums iet, kad pirksti ir saliekti.
2. variants. GHS un viena no ATP kājiņām ir bojāti, kā rezultātā pēdējais tiek novirzīts uz sāniem un var izraisīt pirkstu novirzi pret izdzīvojušo kāju.
3. risinājums. Bojāts ir GHS un abas ATP kājas.
In abos pēdējos gadījumos tas var tikt viegli realizēta TRANSOSSEOUS PVA pārklājums attiecībā ATP kājām, kas kombinācijā ar šuvēm pie GHS ievērojami paātrina atveseļošanās process funkciju pēc operācijas. Ja šai zonai nav piemērots šuvi uz ATP, tas var novest pie pirkstu ievietošanas atvērtā stāvoklī proksimālajā starpfalango locītavā.
Krāsas "kritiskās" zonas starpprodukta (26) iedaļa. Tiesības spēku savienības kājas veido sarežģītu krustu starp Camper. Tās sarežģītā struktūra praktiski izslēdz šuvuma pielietojumu ATP, neveidojot deformācijas, kas kavē cīpslu brīvu kustību. Tādēļ pat ar nepilnīgiem ievainojumiem ATP ir nepieciešams, lai akcīzes, tādējādi nodrošinot pietiekami daudz vietas dziļiem cīpsliem.
Rokas kritiskās zonas proksimālais segments (2c). Cīpslu krusts vēl nav sācies, kas ļauj šuvēm piemērot vienu un otru cīpslu.
Jāuzsver, cik svarīgi ir saglabāt ATP funkciju. Saskaņā ar N. G. Gubochkin teikto, ar pilnīgu pirkstu locīšanos GHS dēļ, nepieciešamās piepūles ir 1,5-2 reizes lielākas nekā kopējā slodze ar abām cīpslām. Un šis fakts var būtiski ietekmēt operācijas rezultātus, tāpat kā pieaugot cīpslas slodzei, pirmkārt, palielinās cīpslas locītavas slodze, kas var izraisīt tā pagarināšanos vai pārrāvumu.
Otrkārt, pieaug spiediens un spēks uz iekaisušas cīpslas sienu šķiedrainu kaula kanālu, pastiprinot pēcoperācijas iekaisumu (veidojot kustības), pastiprina un rētu veidošanos procesus.
Cīpslas šuves pārklāšanās tehnika, dzemdes kakla šuvju šuves. Cilpveida traumu gadījumā rokas kritiskajā zonā GHS centrālais galamērķis parasti ir izolēts no papildu piekļuves pa distālās palmāra sēklu un tiek noņemts līdz galvenajai brūcei.
Lai atbrīvotu un stabilizētu GHS galus brūcē, tos īslaicīgi var ar adatām piestiprināt pie apkārtējiem audiem (27.2.12. Attēls).

Zīm. 27.2.12. Pirkstu locītavas elastīgas cīpslu fiksācijas varianti, lai tos iztukšotu un stabilizētu, pielietojot cīpslas šuvju.
Tad ķirurgs govs GHS tā, kā viņš to vēlas. Mūsdienīgie šā intervences posma principi ir:
1) stipra iekšējā šūna ar neabsorbējošu pavedienu ar minimālu cīpslas gala deformāciju un stublāja mezgla stāvokli;
2) papildus izpūstas mikro vītnes ar vītni 7 / 0-8 / 0 visprecīzākajai cīpslas galu novietošanai (27.2.13. Attēls, d, e).

Zīm. 27.2.13. Iespēju shēmas (a-c) un posma (d) virkne secībā GHS šuvē sukas kritiskajā zonā (skaidrojums tekstā).
Svarīga iejaukšanās sastāvdaļa ir osteo-šķiedru kanāla sienas šķelšana, lai varētu noteikt cīpslas šuvju. Sinoviskā kanāla sienas atvēršana tiek veikta tikai tajās jomās, kurās tā sasniedz zemāku slodzi, un jo īpaši intervālos starp gredzenveida saitēm. Pēdējais ir jāsaglabā maksimāli.
Cīņas galu šūšanas tehnika ir atkarīga no tā, cik lielā mērā tā distālo galu var noņemt galvenajā brūvē (27.2.14. Attēls).

Zīm. 27.2.14. Shēma summa noteiktu daļu distālās beigām GHS pieejami izriet pamata brūci ar līkumu distālās falanga (a) un variantus šūšanas cīpsla galiem (b, c) (paskaidrojums tekstā).
Ja segmenta AB ir apmēram 1 cm, kad distālā falanksa ir pilnībā izliekta, tad jebkāda veida cīpslas šūšana uzlikšana nerada ievērojamas grūtības.
Ja vērtība AB ir aptuveni 0,5 cm tālākajā galā, cīpslas, izmantojot papildu izdevīgi flash distālās piekļuvi, un pēc tam aptin galvenajā displejā (sk. 02.27.14 att., B).
Ja daļa AB ir mazāks par 0,5 cm, centrālā cīpslas gals ir piešūta uz kodolu un brūce ir tad izejas distālā līmenī, kur šūšanas tiek pabeigta (skat. Att. 27/02/14 in).
ATP šūna. Pēc GHS uzlikšanas uz SPS kājām, tiek uzlikts šuvi saskaņā ar shēmu, kas parādīta attēlā. 27.2.15. Tajā pašā laikā, nosakot ATP vītnes kāju, var secināt pirksta aizmugurē (uz pogas). Šajā gadījumā pavedienam jāpārvieto tā, lai virs tā neurovaskulāra saite netiktu izspiesta.
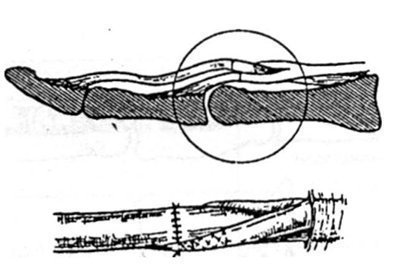
Zīm. 27.2.15. Shēmas šūšana ATP kājā, ja cīpslas traumas 2. sukas zonā (paskaidrojums tekstā).
Iesiešana uz sinoviskā kanāla sienas. Pat ar mikroķirurģisko paņēmienu izmantošanu, cīpslas virsma locītavas zonā nekad nav pilnīgi gluda. Saskaņā CLister pārkāpumi uz virsmas šķērssašūta cīpslas, sinoviālā pieskaras malu kanāla sienas, tiek pārvietoti kustības virzienu, tādējādi samazinot kanālu lūmenu (Fig. 27.02.16). Papildu spiediens uz cīpslas locītavas zonu var palielināt rētas šajā zonā un pat sasprēgājumus locītavās.

Zīm. 27.2.16. Shēma tilpums sinoviālā kanāls siena reibumā GHS pārkāpumiem šuves zonā ar samazinoties lūmenu šķiedrains kaulu kanālā (skaidrojumu tekstā).
Tāpēc sākumā operācijas priekšējā sienā šķiedrainu kaulu atloks kanāls veidojas, kas beigās iejaukšanās šūtas vietā (02.27.17 att.).

Zīm. 27.2.17. Atloku veidošana uz pirkstu šķiedru kanāla priekšējās sienas (b) ar tā sekojošu iespiešanu (in) ar GHS bojājumu (a).
3. zona. Tas sākas no plaukstas šķērseniskās saites distālās malas un beidzas pie pirmās gredzenveida saites. Šajā zonā ATP atrodas GHS, un abās cīpslās ir samērā taisns ceļš. Blakus esošo pirkstu garastāvokļus atdala asinsvadu nervu sijas un stiebru muskuļi (27.2.18. Attēls). Pēdējiem ir svarīga loma ķemmes cīpslu aparāta biomehānikā.

Zīm. 27.2.18. Slota šķērsgriezuma shēma trešās zonas līmenī.
CP - ekstensora cīpslas; MM - starpnozaru muskuļi; LL - palmaņu aponeiroze; CH - bieži palmāra asinsvadu nervu stūmēji SS - pirkstu locītavas cīpslas; FM - Wormlike Mishzi
Pirmais un otrais lumbrical start palmāras virsmas gaismas II un III pirksti attiecīgi, trešā lumbrical -no saziņas virsmas ar otru GHS III un IV pirkstiem ceturtais arm - no GHS IV un V pirkstiem. Tas lielā mērā nosaka grūtības noņemties ievainoto celulāros galus cīpslu 3. zonā ar papildu piekļuvi apakšdelma apakšējā trešdaļā. Dažos gadījumos ir jāpieliek ļoti lielas pūles, lai pārtrauktu neskartu vermikulāro muskuļu un tā šķiedru, sākot ar kaimiņu cīpslu.
Garums sākums daļa wormlike ievērojama muskuļu un 3-4 cm ar saviem pirkstiem noliecās atvērts tops ir līmenī pisiform kaula, kad ieskrējienu -. Pēc distālajā galā rādiusu.
Pie ieejas kaulu un šķiedrainu cauruļvads pirkstu lumbrical atkāpties no flexor cīpslas iet ar cīpslu un kuri ir iekļauti starojuma cīpslu ekstensors mehānismu.
Vēderveidīgo muskuļu kopējais garums ir 50-95 mm, bet biezums ir 8-10 mm, kas ļauj tiem attīstīt ievērojamas pūles.
Cilvēka muskuļi ir svarīgs savienojums starp pirkstu dziļa saliekuma cīpslām un paplašinātāju cīpslām. Viņi (muskuļi), ir samazināts tikai pagarinājumu pirkstiem, un šajā kustībā pārvietoti uz distālo falanga GHS, tādējādi samazinot pretestību GHS darbības cīpslu ekstensors mehānismu.
Darbību metode. Ja līnija šķērso elastīgas cīpslas netālu no ieejas locītavas kanālā, to centrālie gali ir jāizolē no atsevišķas piekļuves apakšdelmā apakšdelmā. Dažos gadījumos var būt nepieciešams sadalīt plaukstas šķērsenisko saišu daļu.
Trešajā rokas zonā ir divi galvenie flexor cīpslu traumu varianti.
1. risinājums: izolēts ATP bojājums, kas būtiski nemaina pirkstu darbību un reizēm vienkārši netiek diagnosticēts. Ar šiem ievainojumiem ATP nevar tikt ieskrūvēts.
2. risinājums: bojājumi ATP un GHS. Šajos gadījumos gan primārais šuve uz GHS, gan abu cīpslu šuve var tikt pārklāti. Pēdējais lielākā mērā saglabā cīpslu locītavas biomehāniku un var dot lieliskus rezultātus pacienta efektīvai pēcoperācijas rehabilitācijai.
Neskatoties uz labvēlīgāku (salīdzinājumā ar "kritisko" zonu) anatomiju trešajā zonā, primārās cīpslas locītavas prasības joprojām ir augstas. Vislabākie rezultāti tiek iegūti ne tikai spēcīgs savienojuma galiem iekšējā galveno cīpslas šuvi, bet arī papildu lietošanas Twining apaļa šuve, kas palielina slīdes virsmas kvalitāte atjaunot cīpslu.
Rīkojumu par iejaukšanās, kas paredzēti, lai uzlabotu funkcionālo iznākumu darbības būtisks elements ir cīpslas šuve iesaiņošana zona atlasīti un pārvietots lumbrical atrodas ar radiāliem pusēs cīpsla šķērssaistoša.
Vienlaicīgi bojājot kopējo palmāra asinsvadu saišķus, ir ieteicams šūt parastos digitālos nervus. Norādījumi asinsvadu šuvju lietošanai parādās reti.
4. zona. Atrodas gar plaukstas šķērsenisko saiti, zem kanāla cīpslu locītavas, kam ir stingras sienas. Šajā zonā virsējās cīpslas atrodas virs dziļuma, tām ir maksimālā kustības amplitūda un iet gar mediālo nervu. Pēdējais atrodas visbiežāk virspusēji (27.2.19. Attēls).

Zīm. 27.2.19. Vidējā nerva (SN) atrašanās vietas shēma roku pamatnes līmenī (a) un karpālā kanāla (b) līmenī.
Darbību metode. Flexora cīpslu traumas 4. zonā ir salīdzinoši reti un to gandrīz vienmēr apvieno ar mediānas nervu ievainojumiem. Iejaukšanās sākas ar brūces pagarinājumu, kas parasti ietver plaukstas šķērssaites saites sadalīšanu.
Parasti vienīgi GHS tiek sapludināts un VMS tiek izņemts. Tas vienmēr ir nepieciešams un iesiešanas vidus nerva galos. Daži ķirurgi uzskata, ka ir lietderīgi nošaut ATP II pirkstu. Visas cīpslas var atjaunot bērniem.
Atsevišķā sinoviskajā maksts pirmā pirksta garā elkoņa cīpsla iziet suņu kaula kanālā. Tajā pašā laikā tas strauji mainās tā virziens, kas tieši atrodas kanāla kaulu sienā. Tas anatomija ievērojami pasliktina funkciju atjaunošanas prognozi.
Viss iepriekšminētais definē to pašu stingras prasības cīpslas šuvju pārklāšanas tehnikai, nodrošinot vislabāko tā bīdāmās virsmas atjaunošanu.
Saskaņā ar H.Kleinert et al., Operācijas laikā ir ieteicams saglabāt daļu no locītavu šķērseniska saista, kas nav šķērsgriezuma. Ja tas nav iespējams, intervences beigās tas ir jāpiesūc.
5. zona. Tas atrodas apakšdelmā pie ieejas locītavas kanālā un faktiski neattiecas uz suku. Tajā pašā laikā ievērojama amplitūda flexor cīpslu kustību pie plaukstas līmenī padara 4. un 5. zonas neatdalāmi gan anatomiski, gan funkcionāli.
5. zonas anatomiskās īpašības ir tādas, ka, pirmkārt, sinoviskā vagīnas beigās. Otrkārt, cīpslu vide mainās: sākas cīpslu pāreja uz muskuļiem, un apakšdelma paliktņa virsmas āda ir plāns un salīdzinoši viegli pārvietojams (27.2.20. Attēls).

Zīm. 27.2.20. Siksnu locītavas cīpslu izvietojums 4. un 5. zonas zonās.
ATP - pirkstu virspusējās locītavu cīpslas; GHS - pirkstu dziļas saliekuma cīpslas; SDS - pirmā pirksta garā saliekuma cīpsla; C3 - plaukstas ķemme; FM - vēdera muskuļi; 3 - zondes ievietotas suku telpās.
Flexora cīpslu ievainojumi 5. zonā parasti ir vairākkārtīgi un bieži vien tiek kombinēti ar mediāļu un ļaundabīgo nervu traumām, kā arī asinsvadu saišķiem. Visbeidzot, šajā zonā ķirurgi bieži vien nodrošina papildu piekļuvi, lai atrastu ciešāko cēloņu galus, kas bojāti distālā līmenī.
Atšķirībā no citiem suka pieguļošajās zonās pirksts cīpsla ir pārbaudīts viens otram blakus un saspiešanas pirkstu tiek pārvietoti kopā ar dūri. Tāpēc problēma veidošanās rēta saaugumi starp cīpslas un apkārtējos audos zaudē savu malu un mainās saturs: kātiņa saplūšana blakus esošo cīpslu praktiski nav ietekmes uz summu saliekšanos pirkstiem, bet padara neiespējamu atsevišķu satiksmi.
Darbību metode. Izolācija bojāto cīpslu galu 5. zonā var radīt zināmas grūtības. Cīpslu perifērijas gali parasti ir viegli noņemami līdz brūcei ar pilnu pirkstu saliekšanu un plaukstas locītavas locītavu. Šajā gadījumā, pavelkot cīpslu, ir viegli noteikt, uz kuru pirkstu tā pieder.
Lai noteiktu centrālās galus cīpslas (un arī gadījumā, ja, meklējot attiecīgos cīpslām papildu piekļuves 5. zonā) ir lietderīgi izmantot šādu noteikumu: ja GHS sakārtoti vienā rindā, tad ATP III un IV pirksti iet pāri ATP II un V pirkstiem attiecīgi (attēls 27.2.21).

Zīm. 27.2.21. Ķēde izkārtojums fleksors cīpslas (atzīmēts ar cipariem) un nervus ienāk karpālā tuneļa (a), un noteikums, lai noteiktu atrašanās vietu un ATP-V pirkstiem (b).
LuA - radiālā artērija; SDS - pirmā pirksta garā saliekuma cīpsla; CH - vidējais nervs; LoA - ķirurģiskā artērija; KP ir kvadrāts pronators.
5. zonā var identificēt divus galvenos cīpslu traumu variantus.
1. risinājums: vairāk distālu bojājumu, kad pilnā gurķu zona tiek novirzīta uz plaukstas locītavas kanālu ar pilnīgu pirkstu pagarinājumu. Šajā gadījumā prasības cīpslu šuvi stingrāka un nodrošina precīzus savienojuma galiem cīpslas (līdz izmantošanai papildu Twining apaļas mikroshva). Karpālā kanāla dekompresijai var veikt bojāto ATP izgriešanu.
2. risinājums: vairāk proksimālo bojājumu, kad cīpsla metināšanas zona nesasniedz karpālā kanāla līmeni (pie maksimālās pārvietošanās amplitūdas). Tas ļauj izmantot jebkuru metodes virsū primāro cīpslu diegu, lai nodrošinātu pietiekamu izturību cīpslas savienojums, neatkarīgi no kvalitātes salīdzināšanu cīpslu galiem.
Ir ļoti ieteicams ietīt cīpslas šuves zonu muskuļu audos, ja iespējams. Pēc operācijas beigām brūce jāiztukšo ar caurulīti, kurā ir aktīvs brūces satura aspirācija.
Aizkavēta cīpslu primārā šūšana. Daudzos gadījumos locītavu locītavu locītavu primārais šuvums netiek uzlikts, jo ķirurgs nav pazīstams ar suku operāciju. Operāciju ierobežo, pieliekot valdziņus uz ādu.
Jāuzsver, ka laulāto atteikšanās veikt rokas operāciju no primārās cīpslas šuvju noteikšanas ir ārkārtīgi izglītots un vienīgais pareizais lēmums. Tas ir maksimāli labvēlīgs pacientam, jo iejaukšanās rezultātā bojājuma apjoms nepalielinās un līdz ar to sekojošo operāciju var veikt labvēlīgos apstākļos.
Ir ieteicams veikt reģenerācijas darbību 8-10 dienas pēc traumas, kad iekaisuma parādīšanās brūcē samazināsies. Iepriekš aprakstīto primārās cīpslas šuves pārklāšanās shēmu izmantošana ir iespējama vēlāk, bet ne vēlāk kā 4-5 nedēļas. Tas ir iemesls sekundārajām izmaiņām muskuļos, kas pēc cīpsta šķērsošanas ir samazinātā stāvoklī un ātri zaudē spēju atjaunot sākotnējo garumu. Šajos apstākļos cīpslu primāro šuvju var uzlikt tikai ar visas kinemātiskās ķēdes saīsināšanu, kas var novest pie pirkstu izliekuma kontraktūras izveidošanās.
To var novērst ar cieši saistītu cīpslu papildu pagarinājumu proximālajā līmenī vai tendoplastiku.
V. I. Arkhangelskis, V.F. Kirilovs
Ja ir bojāta pirkstu dziļa saliekuma cīpslacīpslas piestiprināšana pie gala falangas nav praktiska. Cīpsta distālā daļa tiek noņemta, un centrālā daļa ir piesūcināta pie nagu phalanx. Ja cīpsta galu nevar piestiprināt pie piestiprināšanas vietas, to var pagarināt, jo ir 2 formas tenotomija (cīpslas krustojums) apakšdelmā.
Atsevišķi pirkstu dziļa saliekuma bojājumi dažos gadījumos netiek atjaunoti. Šajos gadījumos distālās starpfalango locītavas vai tenodes (cīpslas distālā segmenta fiksācija vidējā falanksa kaulā) artrodezei termināļa falanksa locītavas stāvoklī. Ja abi flexors cīpslas ir bojātaspirkstu cīpslas apvalkā noņem virspusējā saliekuma cīpslu un dziļi sarīvē. Plaukstā, plaukstā un apakšdelmā tiek atjaunoti abi bojāti cīpslas. Pēc tam, kad tiek veikta pirkstu locītavas cīpslu sašūšana, lieciet muguras garenvirzienu uz elkoņa, kad pirksti ir mēreni saliekti. Pasīvās kustības sākas ne agrāk kā septītajā dienā pēc operācijas. Aktīvs - pēc 3 nedēļām. Ja tika izmantots bloķējošais šuvums. tas jādzēš, pirms sākas aktīvās kustības.
Bojājuma paplašināšanas pirkstu cīpslasvar būt gan slēgtas (neskarot ādu), gan atvērt. Visbiežāk slēgtie ievainojumi rodas distālās starpfalango locītavas līmenī. Šajos gadījumos, ja kopš traumas beigām ir pagājuši ne vairāk kā 10 dienas, tiek veikta konservatīva ārstēšana. Uz pirksta uzlikt apmetuma saiti gala falanksa maksimālā pagarinājuma stāvoklī vai izmantot Rosova autobusu (91., 92. Attēls). Ģipša mērce vai riepa jāapvieno ar perkutānu (perkutāno) fiksāciju, adatas virzienā no gala falangas caur proksimālo locītavu vidējā falangā. Imobilizācija 3-4 nedēļas. Tad adata tiek noņemta, sākas aktīvo kustību attīstīšana locītavā. Ja izmanto ģipša mērci vai riepu bez transkutānas fiksācijas ar spieķu, imobilizācijas periods tiek pagarināts līdz 6-8 nedēļām. Ja konservatīvā terapija ir nesekmīga, tiek izmantota operatīva ārstēšana - cīpslas-aponeurotiskās stiepes plastika ar lokāliem audiem.
Citos gadījumos ar slēgtu un atvērtu plaukstu locītavu cīpslu, pirkstu, ķirurģisko ārstēšanu. Izmantojiet saplēstas cīpslas stiepšanu ar astoņu maliņu šuvēm (90. Attēls, c), neveiksmīgu šuvju pielāgošanu vai, slēgtu bojājumu gadījumā, dublikāta veidā. Muskuļu vilkmes izraisītas elastīgas cīpslas pielāgojamās šuves ir vairākas reizes mazākas nekā fleksora cīpslas šuvju slodze. Tādēļ pagarinātāja locītavas nav papildinātas ar bloķējošām šuvēm.

Zīm. 91. Rozova autobuss. izgatavoti no misiņa plākšņu riepām, kuru biezums ir 0,2-0,3 mm, ar izmēriem 4,5 x 8,0 cm; g - gatavs ", plāksne ir iesaiņota šauros lipīga apmetuma sloksnēs.

Zīm. 92 Hammeru līdzīga pirkstu deformācija, ja ir bojājums ekstensora cīpslā vidējā falanksa vai vienreizējās lietošanas starpfalango locītavu līmenī (a) un Rosova autobusu (b) pielietošana.
Pēc operācijas palmu ģipša garenis tiek uzklāts 3 nedēļas.
Traumatoloģija un ortopēdija. Yumashev GS, 1983.