
Подагра и почечная недостаточность. Возможны варианты
Клинический разбор.
Среди огромного количества хронической патологии все большую распространенность получают заболевания метаболического характера, такие как диабет и подагра. Увеличение распространенности последней напрямую связываю со старением населения, повышением уровня жизни, сопуствующим метаболическим синдромом и другими факторами. Последнее десятилетия наблюдается рост частоты случаев подагры во всех индустриальных странах.
Несмотря на известность основных типичных проявлений подагры — тофусы, гиперурикемия, артрит — диагностика ее часто вызывает большие сложности. В то же время, как гиперурикемия, так и подагра, тесно связаны с нарушениями функции почек, что затрудняет диагностику. в данной статье хотелось бы обсудить типичные вопросы, возникающие при диагностике гиперурикемии и подагры.
Пациент А, 51 год, госпитализирован в нефрологическое отделение с жалобами на головные боль, рвоту в течение 20 дней, выраженную слабость, головокружения, боли в коленныхсуставахи повсей стопе, резко нарушающие двигательную активность больного. Состояние ухудшилось месяц назад, когда появились отеки голеней и лица, перестало контролироваться артериальное давление (гипертензия в течение 6 лет, с успехом принимал в-блокаторы и фуросемид), несмотря на увеличение дозы атенолола и добавление антагонистов кальция лечащим врачом. Диурез незначительно снизился, появился кашель. 2 недели назад был госпитализирован в ЦРБ, где, несмотря на проводимую терапию, состояние не улучшалось, появилась сыпь. Результаты исследований: Hb 77 г/л, Er 2,76 10 12 л, L- 7,6 10 9 л; мочевина 23 ммоль/л, креатинин 177 мкмоль/л (в динамике до 424 перед выпиской); в общем анализе мочи — 1004,кислая, прозрачная, белок 0,12‰, Er 1-2, L1-2. по данным УЗИ — коралловидные конкременты лоханок с обеих сторон. Получал цефалоспорины I поколения, фторхинолоны, «поляризующую смесь», леспенефрил, препараты железа, инфузии, викасол, дицинон. Направлен на лечение по тяжести состояния в урологическое отделение с диагнозом «Мочекаменная болезнь. Вторичный хронический пиелонефрит. Хроническая почечная недостаточность II стадии».
Анамнез заболевания. В течение 18 лет беспокоят боли в суставах, заболевание началось с отеков и гиперемии коленных, локтевых, позже плечевых и лучезапястных, пациента наблюдали с диагнозом ревматизм, через два года был выставлен диагноз «Ревматоидный полиартрит». Все эти годы постоянно принимал ортофен и диклофенак, сохранялись боли, последний год подвижность пациента была резко ограничена из-за сильных болей в суставах плюсны и коленей. Анамнез жизни без особенностей, алкоголь не употребляет.
При поступлении состояние пациента тяжелое: сознание ясное, одышка при незначительной физической нагрузке, больше лежа, отеки лица и нижних конечностей. При осмотре больного обращают на себя внимание ожирение (ИМТ 35), геморрагические высыпания: мелкоточечная сыпь по всему телу, подконъюктивальные и параорбитальные кровоизлияния с обеих сторон, геморрагии на слизистых губ, щек, мягкого неба. Пястно-фаланговые, проксимальные межфаланговые, суставы плюсны — незначительно деформированы, девиации нет, объем движений незначительно уменьшен. Лучезапястные и коленные суставы отечны, деформированы, легкая гиперемия, объем активных и пассивных движений значительно уменьшены.
В первые сутки при поступлении получены следующие результаты обследований:
общий белок 75,8 г/л, мочевина 41 ммоль/л, креатинин 1023 мкмоль/л, мочевая кислота 680 мкмоль/л, К 8,1 ммоль/л, Na 136 ммоль/л, ALT 6E/л, AST 21 Е/л, ЛДГ 259 Е/л; Hb 56 г/л, Er 2,19 10 12 л, L- 5,4 10 9 л; ПТИ 95% фибриноген 2,9 г/л, этаноловый тест +. УЗИ почек. Положение и форма правильные, контуры мелкобугристые, размер 88х39мм, паренхима 8 мм, эхогенность паренхимы повышена, полости не расширены. В проекции обеих ЧЛС множество гиперэхогенных образований диаметром до 10 мм с акустическими тенями. По данным компьютерной томографии: правая почка 100х51, левая 78х44 мм, контуры ровные, четкие, конкрементов не обнаружено.
Диагноз «мочекаменная болезнь», таким образом, не подтвердился, по тяжести состояния начата терапия острым гемодиализом, больной переведен в терапевтическое отделение.
Именно на данном этапе хотелось бы остановиться для обсуждения причины развития почечной недостаточности у данного пациента.
ВОПРОС 1. Это острая или хроническая почечная недостаточность?
Результаты анамнеза и проведенных исследований показывают, что перед нами пациент с длительным заболеванием суставов и тяжелой почечной недостаточностью. Уменьшенные размеры почек, нормохромная анемия, гипостенурия, указывают на хроническую почечную недостаточность; быстрое развитие симптомов и высокая скорость прироста креатинина за время наблюдения — являются признаками острой почечной недостаточности. Длительная рвота и медикаменты также могут привести к развитию ОПН, данные УЗИ свидетельствуют о возможной обструкции. В чем же причина развившейся ситуации?
Отсутствие выраженного болевого синдром, сохраненный диурез, отсутствие гематурии, отсутствие признаков расширения чашечно-лоханочной системы по всем лучевым методам исследования, и, наконец, данные компьютерной томографии, позволили исключить двустороннюю обструкцию. Однако надо обратить внимание на то, что два специалиста обнаруживали при ультразвуковом исследовании признаки мочекаменной болезни. Такие результаты однозначно позволяют исключить развитие кальциевых камней в мочевой системе, однако не исключает наличие скоплений уратов в ограниченном количестве. Хочу напомнить, что уратные камни рентгенонегативны, а учитывая противопоказания, рентгеновская томография проводилась без контрастирования.
Высокий уровень креатинина в день поступления, признаки сморщивания почек свидетельствуют скорее об исходном снижении функции почек в рамках I-II стадии (что соответствует современной классификации хронических болезней почек стадии III-IV) с быстрым последующим развитием тяжелой почечной недостаточности.
ВОПРОС 2. Каковы причины почечной недостаточности?
Наиболее вероятными причинами хронического снижения функции почек у данного пациента могут быть артериальная гипертензия и ревматическое заболевание с поражением почек и суставов. Обращает на себя внимание, что:
— В моменты очень редких посещений врача не отмечены изменения в анализах мочи (кроме кристаллов), биохимических и иммунных показателях (только умеренное повышение СОЭ, СРБ, РФ отрицательный), хотя больной наблюдался с диагнозом ревматоидный полиартрит.
— Несмотря на отсутствие базисной терапии, мало пострадали суставы кистей, заболевание изнанчально течет спреимущественным поражением суставов нижних конечностей, заболевание привело к функциональным и ретгенологическим изменениям мелких суставов стопы и коленей, при этом отсуствуют характерные для ревматодного артрита внешение изменения.
— Артериальная гипертензия не была тяжелой, хорошо купировалась небольшими дозами препаратов, не привела к тяжелой ретинопатии.
Требуется, таким образом, верификация основного диагноза. По результатам исследований: РФ < 20 мг, ЦИК — 204 усл. Ед., иммуноглобулины без изменений, в протеинограмме — альбуминов 50%, ά1 4,6% ά2 11,2% β 11,8% γ 22,4%. Посев мочи — отрицательный. На рентгенограммах кистей и стоп: суставные щели сужены, грубые краевые костные разрастания, кистевидные просветления и узуры (единичные) в эпифизах предплечий, костях запястья, пястных, фаланговых. Крупные кистовидные просветления (синдром пробойника). Таким образом, результаты параклинических исследований подтверждают не только диагноз ревматодный артрит, но и указывают на вероятное подагрическое поражение суставов стоп. Кроме того, у больного резко повышен уровень мочевой кислоты.
ВОПРОС 3. Это подагра или гиперурикемия?
Бессимптомная (асимптоматическая) гиперуркемия — состояние сопровождающиеся повышением уровня мочевой кислоты в крови при отсутствии симптомов организации кристаллов в каком-либо органе (без каких-либо клинических признаков подагры). Гиперурикемия отмечается при уровне МК 420 мкмоль/л или 7мг% и выше у мужчин, и 360 мкмоль/л или 6мг% и выше у женщин. По данным разных авторов гиперурикемия встречается у 5-12 % населения. У обсуждаемого пациента именно подагра, так как имеются признаки уратного поражения почек и суставов.
ВОПРОС 4. Поражает ли подагра почки?
Поражение почек при подагре, или уратная нефропатия, на данный момент считается одним из основных висцеральных проявлений подагры. Ранее считалось, что поражение почек представляет собой позднее осложнение заболевания; однако современные данные указывают на раннее, или даже опережающее суставной процесс поражение.
Выделяют следующие виды поражения почек при нарушении метаболизма мочевой кислоты:
1) острую мочекислую нефропатию (ОМН), связанную обычно с метаболической формой гиперурикемии, с развитием обструкции в просвете канальцев, а не в интерстиции;
2) собственно уратную нефропатию, которая представляет собой вариант хронического метаболического интерстициального нефрита.
3) мочекаменную болезнь с формированием мочекислых камней;
Среди механизмов повреждающего действия мочевой кислоты на почки обсуждаются:
— прямой нефротоксический эффект;
— активация комплемента и стимуляция повреждающего действия лейкоцитов и тромбоцитов на сосудистую стенку;
— взаимодействие кристаллов урата натрия с полиморфноядерными лейкоцитами, приводящее к развитию воспалительной реакции.
Гистологической особенностью уратной нефропатии признано выявление диффузных или тофусоподобных включений в интерстиций мозгового вещества почки, реже отмечают кристаллические отложения мочевой кислоты и однонатриевых уратов в дистальных канальцах и собирательных протоках, где значение рН довольно низкое, а уровни содержания мочевой кислоты значительно превышают их значения в плазме.
Клиническая картина подагрической нефропатии, таким образом, очень разнообразна и требует особого внимания со стороны клинициста для ее распознавания.
Острая мочекислая нефропатия (синонимы — острая подагрическая почка, острый мочекислый криз) встречается достаточно часто, хотя может быть и не всегда диагностирована. Последние годы мы все чаще наблюдаем случаи острой почечной недостаточности, развившейся у больных подагрой, после алкогольных эксцессов.
Факторами, предрасполагающими к возникновению ОМН, являются: повышение концентрации мочевой кислоты в моче, низкий рН мочи, снижение объема внеклеточной жидкости.
Известны два механизма развития острой мочекислой нефропатии. Первый — остро возникшая гиперурикемия ведет к диффузной внутрипочечной депозиции МК в дистальных канальцах и собирательных трубочках, где максимальная концентрация и ацидификация вызывают осаждение кристаллов с внутрипочечной обструкцией формами. Провоцирующими факторами являются прием алкоголя, употребление большого количества пуринов с пищей (обильное застолье), обезвоживание. Клинически она характеризуется либо острой почечной недостаточностью (рост урикемии опережает рост азотемии), либо стертыми формами — преходящая олигурия, изменение цвета мочи (бурый или кирпично-красный цвет, часто с осадком — из-за выделения эритроцитов и кристаллов мочевой кислоты), кратковременная гиперурикемия, характерно повышение артериального давления.Особенностью ОМН является выраженная гиперурикозурия, не встречающаяся при острой почечной недостаточности другой этиологии.
Второй механизм — длительная гиперурикозурия способствует формированию множества мочекислых камней с последующей лоханочной или мочеточниковой обструкцией. В клинике такой нефропатии преобладают почечные колики и редко обнаруживается выраженная гиперурикемия.
Развитию мочекаменной болезни при подагре благоприятствуют урикозурия свыше 700 мг/сут, снижение рН мочи, олигурия.
Острая мочекислая нефропатия может возникнуть не только при подагре, но и при миело- и лимфопролиферативных заболеваниях, при быстром распаде опухолей, хронической гемолитической анемии, псориазе, синдроме Леша-Нихена; при снижении клиренса мочевой кислоты; наследственных гипоурикемических синдромах, связанных с нарушением канальцевого транспорта урата. Назначение урикозурических агентов пациентам с гиперурикемией или гиперурикозурией тоже вызвать ОМН.
ВОПРОС 5. Каковы признаки уратной нефропатии?
Признаками собственно уратной нефропатииявляются:
— протеинурия легкой степени тяжести, которую выявляют у 20-50% больных; является признаком тяжелого повреждения; при умеренной протеинурии могут быть отмечены цилиндры (гиалиновые)
— снижение концентрационной способности почек и умеренное снижение клубочковой фильтрации, может быть асептическая лейкоцитурия или микрогематурия
— у половины больных с уратной нефропатией встречается артериальная гипертензия, что может быть обусловлено как почечным поражением, так и сопутствующими признаками гипертензии, например метаболическим синдромом
— сопутствующее ожирение встречается как минимум у 50% больных с уратной нефропатией
— почечное поражение редко развивается при гиперурикемии ниже 600 мкмоль/л (10 мг%).
— ультразвуковыми признаками тубулинтерстициального нефрита (так же, как и других нефропатий) являются неровные контуры почек, неспецифические изменения ЧЛС в виде деформации, уплотнения, повышение эхогенности паренхимы.
ВОПРОС 6. Это первичная или вторичная подагра?
Вторичной подагру называют в тех случаях, когда она развивается на фоне вторичной гиперурикемии, то есть вследствие повышенной продукции урата или снижения его почечного клиренса в результате каких-либо заболеваний, нарушений диеты, применения медикаментов, воздействия токсинов.
Медикаменты, вызывающие гиперурикемию:
Аспирин в низких дозах
Варфарин
Витамин В 12
Диуретики (петлевые, тиазиды)
Леводопа
Никотиновая кислота
Фруктоза
Циклоспорин
Цитотоксические препараты
Этамбутол
Вторичная или симптоматическая гиперурикемия возникает при ряде заболеваний или длительном приеме некоторых лекарств. Она может сопровождать эссенциальную полицитемию, хронический миелолейкоз, гемолитическую и пернициозную анемию, миеломную болезнь — вследствие распада клеточных ядер и усиленного катаболизма клеточных нуклеотидов.
Вторичная гиперурикемия часто наблюдается при нефритах с почечной недостаточностью, когда уменьшается выведение МК из организма.
Подагра может возникнуть и на фоне заболеваний щитовидной железы (гипотиреоз, гипертиреоз), диабета, длительной артериальной гипертензии, токсикоза беременности. При распространенном псориазе вследствие обновления эпидермальных клеток и усиленного синтеза пуринов из клеточных ядер, часто наблюдается гиперурикемия.
К развитию подагры может привести и свинцовая интоксикация (свинцовая подагра).
Свинец до сих пор широко используется на многих производствах, что сохраняет актуальность профессиональных отравлений; возможно развитие свинцовой интоксикации при использовании свинец содержащих красок, потреблении домашнего вина (использование неподходящих емкостей). Возможны скрытые поступления свинца в организм при различных экологических ситуациях, например, при использовании бензина низкого качества.
Эпидемиологические данные показывают, что все чаще причиной вторичной подагры является применение медикаментов. Наиболее высокий риск развития ятрогенного заболевания развивается на фоне приема циклоспорина и диуретиков. У больных после транслантации почек гиперурикемия развивалась у 84%, получавших циклоспорин и в 30% случаев у получавших азатиоприн и преднизолон. Таким образом, подагра могла быть индуцирована (и однозначно усугубилась) длительным приемом мочегонных.
В целом для вторичной подагры, в отличии от первичной, присущи и некоторые особенности:
— более старший средний возраст больных,
— большая частота заболеваемости у женщин,
— отсутствие семейных случаев заболевания,
— более высокие показатели урикемии и урикозурии с частым образованием конкрементов в почках.
ВОПРОС 7. насколько вероятны другие причины почечной недостаточности?
Дифференциальная диагностика гломерулонефрита и уратной нефропатии достаточно сложна, однако появление мочевого синдрома у больного с ревматическим заболеванием всегда требует особого внимания, так как возможны различные варианты поражения, в том числе ятрогенные. Поражение почек при ревматоидном артрите встречается достаточно редко, описано развитие вторичного гломерулонефрита на фоне тяжелого течения артрита; в данном случае признаков нефрита — нет. Длительный прием НПВС мог привести к длительному нарушению функции почек как самостоятельно, так и на фоне предшествующего снижения. Ввиду низкой комплаентности больного трудно оценить вклад гипертонии, однако сочетание петлевого диуретика и В-блокатора оказывает отрицательный метаболический эффект, не оказывает нефропротективного действия.
На основе полученных данных можно сформулировать следующий клинический диагноз: Ревматодный артрит, медленнопрогрессирующее течение, активность I, серонегативный, Ro II. Вторичная подагра с поражением суставов, почек. ФКIII, Ro II. Уратная нефропатия, ХБП IV стадии, осложненная ренальной неолигоурической ОПН (вероятно медикаментозной). ДВС-синдром. Анемия тяжелой степени смешанного генеза. Артериальная гипертензия III ст.
А.Н.Максудова
«Казанский государственный медицинский университет «, кафедра госпитальной терапии
Частота . Подагрой болеют преимущественно мужчины старше 40 лет, в США и Европе - до 2 % всего населения.
Причины подагрической нефропатии
Гиперурикемия развивается:
- при увеличении синтеза мочевой кислоты (наследственные дефекты, избыток экзогенных пуринов, поступающих с пищей);
- нарушении метаболизма глютамина в мочевую кислоту из-за дефекта глютаминазы;
- почечных нарушениях транспорта мочевой кислоты (вторичная подагра).
Патогенез . Клинические проявления заболевания связаны с гиперурикемией, отложением уратов в тканях и нейтрофильной воспалительной реакцией. Почки поражаются по типу интерстициального нефрита или мочекаменной болезни. Конкрементообразованию способствует гиперурикозурия и закисление мочи.
Патоморфология . Подагрическая нефропатия характеризуется проявлениями хронического интерстициального отложения кристаллов урата натрия, внутриканальцевым отложением мочевой кислоты с блокадой канальцев, их последующей атрофией и развитием рубцовых изменений интерстиция. Острая моче-кислая блокада характеризуется отложением в канальцах кристаллов, нарушением оттока мочи, гибелью канальцевого эпителия, а в дальнейшем - появлением клинических проявлений острой почечной недостаточности.
Симптомы и признаки подагрической нефропатии
Клинические варианты: уратный нефролитиаз, острая уратная нефропатия (мочекислая блокада) с развитием острого повреждения почек и собственно подагрическая нефропатия с клиническими проявлениями интерстициального нефрита.
Стадии развития подагрической нефропатии:
- гиперурикозурическая;
- гиперурикемическая - нарушение осморегуляции, снижение экскреции мочевой кислоты;
- азотемическая - развитие хронической болезни почек, характеризующееся плохим выделением продуктов азотистого обмена, в том числе мочевой кислоты.
Хронический тубулоинтерстициальный нефрит характеризуется мочевым синдромом (протеинурия, в осадке имеются лейкоциты и эритроциты, возможна цилиндрурия) и склонностью к артериальной гипертензии.
Появление сильных болей в пояснице с иррадиацией в низ живота, промежность характерно для нефролитиаза. После боли возможно появления макрогематурии (при повреждении мочевых путей конкрементом). Диагностике острой мочекислой блокады почечных канальцев помогают данные анамнеза (интеркуррентные заболевания, значительная физическая нагрузка, тепловые процедуры, употребление пищи), рецидивирующее течение блокады. Типично выделение бурой мочи в течение суток и более, возможны болевые приступы с олигурией, преходящей азотемией, кратковременным повышением АД.
Диагностика подагрической нефропатии
Для подагры характерны тофусы, поражение суставов и гиперурикемия. В анализах крови при почечной колике или при обострении пиелонефрита определяется лейкоцитоз с токсической зернистостью, сдвигом в формуле влево, в моче - протеинурия, единичные цилиндры и соли, при инфекционном процессе - лейкоцитурия. Обследование состоит в выявлении конкрементов по данным УЗИ и внутривенной экскреторной урографии, позволяющим визуализировать конкременты и исключить нарушение выделительной функции почек. В ряде случаев может проводиться ретроградная пиелография.
Лечение подагрической нефропатии
Используются растительные диеты, щелочное питье, аллопуринол. При почечной колике показаны спазмолитики и анальгетики, оперативное лечение.
Прогноз . Определяется тяжестью подагры и выраженностью нефропатии, приводящей к уремии.
Комплекс нарушений, известный как подагрическая нефропатия, выражается различными формами патологий почек, которые вызываются изменениями в протекании обмена пуринов в организме на фоне развивающейся подагры.
Важнейшая функция почек – очищение крови, циркулирующей в теле. Помимо этого, они – непосредственные участники эндокринных и метаболических процессов, выводят избыток жидкости из организма (и еще выполняют множество функций). Нарушение равновесия в протекании процессов синтеза мочевой кислоты, выведения ее соединений при подагре вызывает чрезмерное накопление уратов в тканях. Подагрическая нефропатия обычно затрагивает обе почки.
Общая информация о заболевании
Симптомы подагры описывали еще древнегреческие врачи, внешне она проявляет себя как деформация и воспаление суставов, вызванное отложением солей мочевой кислоты – уратов. Заболевание поражает преимущественно мужчин среднего возраста, у женщин проявляется в период климактерических изменений. Сегодня частота заболеваемости подагрой составляет 3%, резкий рост заболевания фиксируется во 2-й половине прошлого века. Причина – изменение пищевых привычек на фоне наследственности и патологий обмена веществ.
Оседание уратов в организме происходит не только в суставах – в 8 случаях из 10 наблюдается поражение почек, что позволило выделить подагрическую нефропатию в самостоятельное заболевание.
Нарушение пуринового обмена вызывает повышенную концентрацию мочевой кислоты в организме, которая накапливается в тканях, соединяясь с водой формирует соли, в крови циркулирует урат натрия. Источником пуриновых соединений являются животные пищевые белки, поступающие с пищей, собственные белковые соединения организма. Выведение солей производится почками (75%), что определяет их патологию при подагре. В органах начинаются концентрироваться соли, которые затем формируются в камни (уратный нефролитиаз).
Не всегда повышенный синтез мочекислых солей в организме означает подагру. Для превращения склонности в болезнь необходимо, чтобы создались условия для их оседания (зоны воспаления). Пока не удалось определить минимальный порог концентрации мочевой кислоты, не вызывающий риска подагрической нефропатии. Аналитическим методом определена граница уровня мочевой кислоты, при которой многократной возрастает риск подагры (0,32 -0,37 ммоль на литр для женщин и мужчин соответственно).
Нефропатия, спровоцированная подагрой, сопровождается воспалительными процессами в мочевыводящей системе. Они проявляются периодическими тянущими, сильными болями в спине, трудностями при отделении мочи, болями внизу живота и в паху
Существует определение вторичной подагры, которая развивается на фоне лечения новообразований с помощью лучевой терапии, патологического процесса в почках, при которых они теряют способность выводить соединения мочевой кислоты из организма.
При вторичной подагре падает способность почек к фильтрации. Воспаление или изменение структуры почечной ткани снижается или блокируется диаметр канальцев. В результате в крови повышается уровень мочевой кислоты и некоторых сопутствующих соединений. После превышения допустимого порога концентрации ураты проникают через стенки сосудов и накапливаются в тканях.
Причины развития подагрической нефропатии
Причиной уратного нефролитиаза является нарушение баланса
мочевой кислоты, которое приводит к накоплению ее солей. Мочевая кислота в нормальном продуцируется органом, и полностью выводится из организма. При нарушении метаболических процессов лишь часть кислоты выводится, остальная – оседает в тканях и суставах, при выведении вызывая поражение почек:
- острую мочекислую нефропатию;
- хронический ;
- почечнокаменную мочекислую форму болезни.
К основным провокаторам возникновения подагрической формы нефропатии относят:
- фактор пола;
- заболевание сахарным диабетом;
- возрастной фактор;
- применение в лечении мочегонных средств слишком длительное время;
- лечение антибиотиками;
- ожирение;
- лечение новообразований;
- фактор наследственности.
Основная причина – подагра, которая провоцирует сосудистые изменения на фоне патологического искажения обменных процессов, спровоцированного наследственными факторами и пищевыми привычками.
Следствием комплексного нарушения является поражение паренхимы органа, которая проявляется отклонением в составе урины.
Симптомы и формы подагрической почки
Подагрическая нефропатия не имеет явных проявлений заболевания. На возможность нарушения указывают:
- периоды резкого повышения кровяного давления;
- фактор физического возраста и пола (мужчины, от 35лет);
- заметных отложений солей на суставах (тофусов).
Дополнительно больной жалуется на сильные резко возникающие боли в области почек, трудности при мочеиспускании.
Каждая из форм заболевания выказывает свои симптомы, поэтому их определение и лечение рассматривают как отдельные патологии:
- острой мочекислой нефропатии;
- хронического тубулинтерстициального нефрита;
- почечнокаменной мочекислой нефропатии.
Для каждого типа болезни рассматривается характерное лечение.
Почечнокаменная нефропатия
Такая патология мочекислого типа диагностируется при определении в органе образований (затрагиваются оба органа). При удалении камней они образуются вновь из-за нарушения обменных процессов.
Характерными для мочекислого нефролитиаза являются камни коралловой формы, с острыми и поражающими краями, полностью блокирующими лоханку органа. Сопровождающими для такого заболевания являются почечные кровотечения и воспаления почек.
Диагностика усложняется характером камней – они не определяются при рентгенологическом изучении, выявить конкременты можно только при УЗИ. Эта форма подагрической нефропатии проявляется острыми болевыми симптомами, которые вызывается задержкой урины в мочевыводящих путях.
В мочи могут проявляться следы крови, вызванные острыми краями камней, проходящими по мочеточникам.
Для профилактики заболеваний и лечения почек наши читатели советуют Монастырский сбор отца Георгия. Он состоит из 16 полезных лекарственных трав, которые обладают крайне высокой эффективностью в очищении почек, в лечении почечных болезней, заболеваний мочевыводящих путей, а также при очищении организма в целом. Избавиться от боли в почках...»
Если воспаления нет, анализ мочи не выявит изменений.
Хронический интерстициальный нефрит
Состояние является одной из видов патологии, что выражается воспалением канальцев почек, интоксикацией организма, резко ухудшает деятельность органа.
Симптомы интерстициального нефрита:
- сильная общая слабость;
- высокая температура тела;
- мелкая сыпь на поверхности кожи;
- боли при отхождении урины;
- постоянные тупые боли в нижней части спины и боках;
- низкая работоспособность;
- появление хлопьев гноя и крови в моче, моча мутная, цвет бурый;
- плохой аппетит, в некоторых случаях – отвращение к еде;
- частые отеки;
- постоянно повышенное кровяное давление, снижение которого возможно только поле препаратов.
При очень высоком артериальном давлении, не реагирующем на медикаментозные препараты, можно подозревать системное поражение почек при подагре и замену их ткани соединительной.
Острая мочекислая нефропатия
Состояние развивается резко на фоне отсутствия предварительных симптомов. Характерны:
- сильное сокращение объемов выделяемой урины;
- жалобы на сильную тянущую боль в пояснице;
- выделение крови в моче, ее окрашивание в красный цвет;
- наблюдаются резкие повышения артериального давления;
- колики.
При отсутствии лечения развивается почечная недостаточность с полным прекращением выделения мочи, интоксикации организма.
Исследователи отмечают отсутствие взаимозависимости между тяжестью подагры, частотой приступов и скоростью развития подагрической нефропатии. Основным критериям является индивидуальные особенности организма.
Диагностика и лечение заболевания
Основным методом аналитической диагностики заболевания является анализ мочи и определение повышенного уровня мочевой кислоты (гиперурикемии) (более 7 мг/дл), микроскопию кристаллов солей в клетках и тофусах. Инструментальная диагностика основана на УЗИ, МРТ.
Лечение медикаментами
Схема лечения построена на активном лечении капельницами. Для лечения капают физиологический раствор, растворы, снижающие образование кристаллов мочекислых солей в тканях (препараты Декстроза, Маннитол, Фуросемид). Одновременно применяется Аллопуринол, Сульфинпиразрон.
Болевые симптомы снимаются Колхицином и противовоспалительными препаратами. Если болезнь развивается стабильно, обязательно применяется диета и общеукрепляющее лечение.
Основные направление лечения:
- купирование последствий обмена пуринов;
- коррекция метаболических процессов;
- купирование симптомов хронического воспаления почек.
Основные принципы питания
Меню больных подагрической почкой исключает пищу, помогающую синтезу уратов, но подлежат включению продукты, которые помогают отделению урины. Категорическому исключению из рациона подлежат:
- алкогольные напитки;
- пряности;
- мясные субпродукты;
- консервы из мяса и рыбы;
- куриное мясо;
- щавель;
- красный и зеленый болгарский перец;
- редьку и редиску;
- сладости.
Ограниченно можно включать в рацион:
- Молочные и молочнокислые продукты;
- Омлеты и блюда из яиц;
- Говядину;
- Индюшатину.
Блюда должны быть теплыми, еда малокалорийной, соль – ограниченной.
Показаны минеральные щелочные воды.
В периоды относительного улучшения рекомендуются применение физиотерапевтических процедур. При диагностике крупных камней показано оперативное лечение (удаление) открытым способом, методом дробления или щадящим дистанционным. Если возникает острая почечная недостаточность, больной срочно госпитализируется.
Прогноз
Если диагностирован острый тип подагрической нефропатии, то своевременное лечение дает позитивный результат.
При хроническом характере процесса возможно формирование недостаточности почек на протяжении 15-20 лет для 25% больных.
В 80% случаев прогноз зависит от правильного подобранной схемы лечения болезни.
Почки выполняют в человеческом организме весьма важные функции: концентрационную и метаболическую, выделительную иионорегулирующую, эндокринную и кроветворящую, осморегулирующую и пр. За сутки через почки проходит и очищается вся кровь нашего организма. На фоне нарушений обмена пуринов, сосудистых и метаболических нарушений на фоне подагры в почках может развиться подагрическая нефропатия.
Подагрическая нефропатия
Итак, подагрическая нефропатия – это почечные поражения, возникающие на фоне прогрессирующей подагры, для которой характерно отложение в организме мочекислых солей. Подагра больше свойственна для мужчин и около половины из них в дальнейшем заболевают подагрической нефропатией.
Если на фоне патологии мочекислая концентрация превышает 8 мг/л, то вероятность развития недостаточности почек возрастает пяти-десятикратно.
Примерно у четверти подагриков формируется терминальная недостаточность почек. Наибольшая распространенность подагрической почки наблюдается среди мужчин гиперстенического и нормостенического телосложения среднего и пожилого возраста.
Причины
В основе патологии лежит повышенная выработка мочекислых солей и их замедленный вывод из организма. В результате концентрация мочевой кислоты в крови повышается, в почках начинают скапливаться ураты, что и провоцирует развитие уратного нефролитиаза, когда в чашечно-лоханочных структурах образуются камни.
Предрасполагающими факторами подагрической нефропатии выступают:
- Принадлежность к мужскому полу;
- Наличие в анамнезе диабета;
- Злоупотребление алкоголем;
- Пожилой возраст;
- Длительное лечение салицилатами или диуретическими препаратами, противовоспалительная терапия;
- Наличие лишнего веса;
- Лечение цитостатиками (противоопухолевые средства).
Фактически причиной подагрической почки выступает подагра, приводящая к нарушениям метаболизма и кровообращения. Вследствие комплексного воздействия вышеперечисленных факторов происходит повреждение почечной паренхимы.
Поражение почек при подагре
Симптомы и диагностика
Клинические проявления патологии заключаются в ярких проявлениях острого артрита и метаболического синдрома, признаках абдоминального ожирения. Конкретная симптоматика зависит от варианта подагрической почки. Выделяют три варианта развития патологического процесса: уратный нефролитиаз, тубулоинтерстициальный нефрит хронического типа и обостренная мочекислая нефропатия. Каждый из вариантов отличается особенностями клинических проявлений, поэтому и рассматривать их нужно, как отдельные патологии.
Уратный нефролитиаз
Нефролитиаз уратного типа выявляется в случае обнаружения в почках конкрементов. Обычно данный процесс носит двухсторонний характер, а после удаления камней характеризуется рецидивным их формированием. Довольно распространенным явлением при уратном нефролитиазе являются камни коралловидной формы, которые целиком заполняют лоханочную полость. Такие камни нередко сопровождаются пиелонефритом и почечными кровотечениями.
Сложность диагностики представляет тот факт, что подобные камни отличаются отсутствием рентгенологической активности, иначе говоря, они не определяются при рентгенологическом исследовании.
Ультразвуковая диагностика – метод выбора при выявлении данной патологии. Также для уратного нефролитиаза свойственно наличие почечной колики, которая проявляется внезапным приступом боли, сопровождающимся задержкой мочи и затрудненной проходимостью мочевыводящих путей. Проявляется такое осложнение гематурией, возникающей из-за повреждения стенок мочевыводящих путей конкрементами.
В целом для уратного нефролитиаза свойственны такие проявления:
- Стойкая ноющая интенсивная болезненность в поясничной области;
- Наличие почечной колики;
- Лихорадка;
- Озноб;
- Примеси крови в составе мочи.
При лабораторном исследовании в моче могут обнаружиться бактерии и повышенное содержание лейкоцитов, что говорит о развитии пиелонефрита вторичной формы. Если подобное состояние не лечить, то может развиться гидронефроз, представляющий расширение лоханки на фоне невозможного мочевыведения. Отсутствие лечения чревато развитием пиелонефрита, ведущего к терминальной недостаточности почечных структур.
Если отсутствует воспалительный процесс в почках и не беспокоит почечная колика, то в результатах лабораторных анализов каких-либо изменений не наблюдается.
На видео характеристика заболевания уратный нефролитиаз:
Хронический тубулоинтерстициальный нефрит
Подагрическая почка может развиваться в форме тубулоинтерстициального нефрита хронической формы. Он представляет собой воспалительное поражение почечных канальцев, сопровождается токсическим, аллергическим либо инфекционным генезом и приводит к значительному ухудшению функциональности почек. Для тубулоинтерстициального нефрита характерна симптоматическая картина вроде:
- Лихорадки;
- Общеорганической слабости;
- Гипертермии;
- Крапивницы;
- Болезненных мочеиспусканий;
- Увеличения почечных размеров;
- Болезненных проявлений в боках и поясничной зоне;
- Сниженной физической активности, обусловленной быстрой утомляемостью;
- Гнойных примесей или кровянистого компонента в составе мочи, заметного невооруженным глазом;
- Отсутствия аппетита.
Часто случается, что симптоматика длительное время практически никак не проявляется. Иногда наблюдается задержка жидкости в организме. Пациенты отмечают стойкое повышение давления, которое контролируется только посредством приема специальных медикаментов. Если контролировать гипертонию лекарствами уже не удается, то это свидетельствует о масштабном повреждении и замещении почечных тканей рубцовыми.
Острая мочекислая нефропатия
 Развитие этого варианта подагрической почки происходит резко и неожиданно:
Развитие этого варианта подагрической почки происходит резко и неожиданно:
- Внезапно сокращаются объемы выделяемой мочи;
- Пациенты отмечают появление тянущей интенсивной болезненности в области поясницы;
- Наблюдается ярко выраженная макрогематурия, когда моча из-за большого количества крови приобретает ярко-красный цвет;
- Периодически беспокоят гипертонические кризы;
- Возникают почечные колики.
На фоне перечисленных симптомов выделительные почечные функции никак не нарушаются. Со временем моча и вовсе пропадает, начинается стремительное развитие недостаточности органа, сопровождающейся выраженной интоксикацией организма вредоносными продуктами его же жизнедеятельности.
Лечение
Лечение подагрической нефропатии при обострении патологии предполагает интенсивное инфузионное лечение. Пациенту вливают полиионные, кристаллоидные, физиологические растворы. Для купирования болевой симптоматики показан прием Колхицина или противовоспалительная терапия. Если подагрическая нефропатия характеризуется стабильным течением, то проводится диетотерапия и поддерживающая терапия.
Ежедневный рацион при подагрической почке основывается на принципах:
- Пониженное потребление белка;
- Частое питье (щелочное);
- Минимально необходимая калорийность блюд.
Параллельно рекомендуется принимать противоподагрические медикаменты вроде Аллопуринола. Чтобы вывести мелкофракционные конкременты, пациентам назначаются цитратные смеси. Давление контролируется противогипертензивными препаратами. Пациентам категорически противопоказан прием тиазидных и петлевых диуретиков, поскольку эти препараты только способствуют повышению мочекислой концентрации. А вот прием уроантисептиков и фитопрепаратов пойдет только на пользу.
Если в почках образовались достаточно крупные конкременты, то показано вмешательство хирурга, который произведет удаление камней посредством нефротомии, дистанционной либо контактной литотрипсии. При острой недостаточности почечной системы показана срочная госпитализация в отделение реанимации.
Прогнозы
Подагрическая почка может привести к ряду осложнений вроде:
- Хронической либо острой недостаточности почечной системы;
- Хронического гломерулонефрита;
- Гипертонической болезни;
- Камнеобразование в лоханках;
- Гидронефроз;
- Пиелонефрит вторичного типа;
- Амилоидоза;
- Почечного кистообразования;
- Почечных колик;
- Пионефроза и даже летального исхода.
Уратный нефролитиаз или тубулоинтерстициальный нефрит развиваются на фоне длительно текущей хронической подагры. Уратный нефролитиаз зачастую характеризуется рецидивным течением, а мочекислая нефропатия – циклическим обратимым течением.
При острых типах подагрической почки при правильной и своевременной терапии прогнозы благоприятные.
Если патология носит хронический характер, то недостаточность органа формируется на протяжении примерно 10-15 лет после обнаружения заболевания. Каждый четвертый пациент с подагрой в результате получает терминальную стадию недостаточности почек. Окончательные прогнозы обуславливаются активностью развития патологического процесса, а также своевременностью и правильностью назначенного лечения.
Под термином подагрическая нефропатия понимают группу заболеваний выделительной системы, связанных с накоплением в организме продуктов распада пуриновых соединений. Течение патологии сопровождается появлением метаболических и сосудистых нарушений, характерных для подагры. Это заболевание обнаруживается у 1 из 100 человек, подвержены ему преимущественно мужчины. Нефропатия развивается у 30 – 50% пациентов.
При стойком увеличении уровня мочевой кислоты риск нарушения функций почек увеличивается в несколько раз. У каждого четвертого заболевшего диагностируется хроническая почечная недостаточность тяжелой степени.
Механизм развития заболевания
Возникновению нефропатии способствует характерное для подагры образование избыточного количества мочевой кислоты, а также нарушение процессов выведения ее солей - уратов. Гиперсекреция вещества объясняется недостатком гипоксантин –гуанинфосфорибозилтрансферазы, за обмен которой ответственны гены, расположенные в Х – хромосоме. Этим и объясняется подверженность мужчин такому заболеванию, как подагра. Полное отсутствие данного фермента приводит к развитию синдрома Леша – Найхана.

Признаки метаболических нарушений появляются в раннем возрасте, подагра у таких людей отличается крайне тяжелым характером течения. Отложению уратов в организме может способствовать дефект АТФ.
У больных идиопатической подагрой выявляется нарушение основных функций выделительной системы - усиление некоторых фаз обратного всасывания и снижение скорости клубочковой фильтрации.
Важную роль в возникновении подагрической нефропатии играет дефект канальцевого ацидогенеза, из-за которого происходит кристаллизация солей мочевой кислоты. Именно с этим связано повышение кислотности урины при подагре. Гиперурикозурия способствует образованию конкрементов и развитию стойкого воспалительного процесса.
Клиническая картина заболевания
Подагрическая нефропатия развивается на фоне длительного течения специфического артрита. Наиболее часто это заболевание возникает у людей, страдающих:
- абдоминальным ожирением;
- артериальной гипертензией;
- гиперсекрецией инсулина.
Уратный нефролитиаз чаще всего имеет двухсторонний характер. Камни не обнаруживаются при рентгенологическом исследовании, поэтому для диагностики заболевания используется УЗИ. В период ремиссии изменений в составе мочи не наблюдается. При почечной колике возможны появление кровянистых включений и выход конкрементов с уриной. Длительное течение периода обострения способствует развитию пиелонефрита и постренальной почечной недостаточности.
Хроническое тубуло – интерстициальное воспаление характеризуется изменением состава мочи, сочетающимся с симптомами артериальной гипертензии. Появлению белка в урине сопутствует слабовыраженная гематурия. Камни в моче обычно не обнаруживаются, однако наблюдается чередование полиурии с олигурией. Нередко выявляется двухстороннее кистозное поражение. Артериальная гипертензия поддается медикаментозному контролю. Если стандартные гипертензивные препараты оказываются неэффективными, речь идет о развитии гломерулосклероза - сужения почечной артерии.
Поражение почек при подагре имеет острое начало. Основными его симптомами являются:
- задержка мочеиспускания;
- боли внизу живота и области поясницы.
Приступ почечной колики нередко возникает на фоне обострения подагрического артрита. Моча бурого цвета выделяется в небольших количествах. Функции почек сохраняются. Выведение натрия с мочой не нарушается. В последующем олигурия переходит в полное отсутствие мочеиспускания.
Подагрическая нефропатия диагностируется с помощью лабораторных и инструментальных методов. Общий анализ крови отражает повышение уровня мочевой кислоты. В синовиальной жидкости обнаруживаются кристаллические соли. При постановке окончательного диагноза необходимо исключить другие заболевания, характеризующиеся развитием гиперурикозурии:
- хронический алкоголизм;
- саркоидоз;
- отравление тяжелыми металлами;
- псориаз;
- гипотиреоз;
- поликистоз почек;
- злокачественные опухоли.
Увеличение уровня мочевой кислоты в организме может происходить на фоне приема некоторых лекарственных препаратов:
- НПВП;
- никотиновой кислоты;
- антибиотиков;
- цитостатиков;
- салицилатов.
Способы лечения заболевания
Подагрическая патология почек является опасным для жизни патологическим состоянием. Лечение осуществляется по схемам, применяемым при других формах острой почечной недостаточности.
Хирургические вмешательства проводятся при наличии конкрементов, перекрывающих мочеточники.
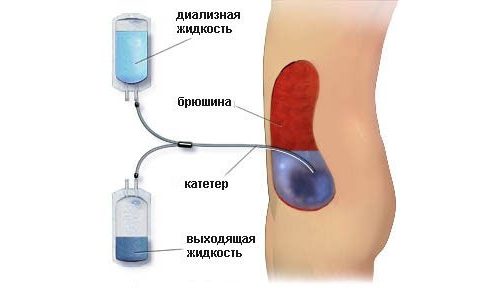
Дальнейшая терапия предполагает инфузионное введение большого количества жидкости в сочетании с диуретиками. Это способствует очищению организма от мочевой кислоты и ее солей. Необходимо применение щелочных растворов, способствующих растворению уратов. Если в течение 3 дней положительной динамики не наблюдается, показано срочное проведение диализа.
Лечение хронической подагрической нефропатии направлено на нормализацию обмена мочевой кислоты. Для этого назначаются специальная диета и обильное щелочное питье. Из рациона необходимо исключить богатые пуринами продукты:
- говядину;
- рыбу;
- сдобные изделия;
- алкоголь.
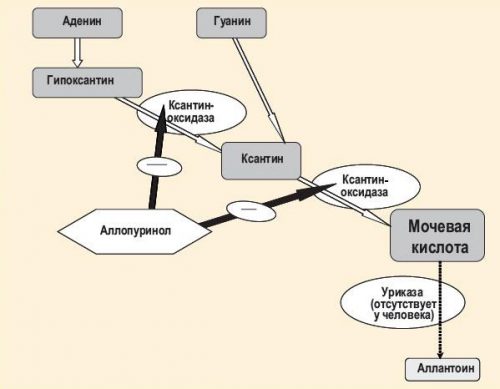
Аллопуринол составляет основу медикаментозного лечения подагры и вызываемых ей осложнений. Он препятствует образованию мочевой кислоты и растворяет кристаллические соли. Для стимуляции выведения этих веществ из организма используются урикозурические препараты. Возможно совместное применение средств нескольких фармакологических групп.
Для снижения давления используются стандартные антигипертензивные препараты. Многие из них обладают нефропротективными свойствами, их прием препятствует развитию острой почечной недостаточности. При обнаружении хронического воспалительного процесса проводится антибактериальная терапия. Своевременное устранение пиелонефрита предотвращает переход почечной недостаточности в терминальную стадию. Острая нефропатия при своевременном начале лечения имеет благоприятный прогноз.
При хронических формах почечная недостаточность развивается через 10 – 12 лет после начала заболевания. Каждый четвертый пациент в итоге начинает нуждаться в диализе.
 Ураитный нефролитиаз и хронический нефрит развиваются на фоне длительного течения тофусной подагры с частыми периодами обострения. В некоторых случаях нефропатия является первым признаком подагры на фоне нетипичной для этого заболевания формы артрита (воспаления крупных суставов, поражения всего опорно – двигательного аппарата, возникновения сильных болей).
Ураитный нефролитиаз и хронический нефрит развиваются на фоне длительного течения тофусной подагры с частыми периодами обострения. В некоторых случаях нефропатия является первым признаком подагры на фоне нетипичной для этого заболевания формы артрита (воспаления крупных суставов, поражения всего опорно – двигательного аппарата, возникновения сильных болей).
Уратный нефролитиаз отличается рецивирующим течением, каждое обострение способствует появлению нового эпизода острой почечной недостаточности.
Изменения, возникающие в организме на фоне острой нефропатии, имеют обратимый характер. Заболевание имеет циклическое течение, характерное для всех форм ОПН, вызванных перекрытием канальцев. Хронический тубуло – интерстициальный воспалительный процесс может протекать в скрытой или субклинической форме.
Риск развития тяжелой почечной недостаточности при подагрической нефропатии возрастает при частом возникновении гипертонических кризов, стойкой протеинурии, присоединении бактериальной инфекции, пожилом возрасте пациента.
















